Page Not Found | European Lung Foundation
Sorry about that! Something went a little wrong there and we’ve encountered some kind of problem.
You can either click «Back» in your browser and try again, choose something else from the menu, or drop us a line to let us know there’s a problem.
Alternatively, we’ve had a look around the site for what you seem to be looking for and have found the following results:
По вашему запросу ничего не найдено. Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.
Our projects
AirPROM
AirPROM (Airway Disease Predicting Outcomes through Patient Specific Computational Modelling) brings together experts and current research to build a computational model of the lung as a new way of characterising asthma and COPD. (Website in English)
DRAGON
DRAGON will use artificial intelligence (AI) and machine learning to deliver a decision support system for precise coronavirus diagnosis using CT scanning.

A full project website will be available in early 2021. See below for information about the work packages, project partners and how to get involved.EARIP
Bringing together experts to define how to reduce asthma deaths and hospitalisations across Europe. A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.
Healthy Lungs for Life
Healthy Lungs for Life is one of the largest ever lung health campaigns, raising awareness of the importance of healthy lungs through a full range of events, projects and promotional activities.
Four themes are highlighted as part of the campaign: breathing clean air, quitting smoking, vaccination and being active.SmokeHaz
SmokeHaz is a collaboration between the European Respiratory Society (ERS), European Lung Foundation (ELF) and the UKCTAS.
 The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.U-BIOPRED
A large scale public-private research initiative. Information and samples from more than 1,000 adults and children are being used to learn more about different types of asthma to ensure better diagnosis and treatment for each person. (Website in English)
Lung cancer patient priorities
FRESH AIR
FRESH AIR is an EU Horizon 2020 project which aims to improve the health of people at risk of or suffering from chronic lung conditions in countries where resources are limited, such as Uganda, Vietnam, the Kyrgyz Republic and Greece. By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.

3TR
3TR is the largest IMI project yet, focussing on diseases autoimmune, inflammatory and allergic diseases including COPD and asthma. The project aims to provide insights into mechanisms of response and non-response to treatment across different diseases.
Бронхит | Симптомы, осложнения, диагностика и лечение
Бронхит – это воспаление поверхности бронхов, которые переносят воздух в легкие и из них. Люди, у которых есть бронхит, часто откашливают утолщенную слизь, которая может быть обесцвечена. Бронхит может быть острым или хроническим.
Часто развивается от холодной или другой респираторной инфекции, острый бронхит очень распространен. Хронический бронхит, более серьезное состояние, является постоянным раздражением или воспалением поверхности бронхов, часто из-за курения.
Острый бронхит обычно улучшается в период от 7 до 10 дней без длительных эффектов, хотя кашель может задерживаться на несколько недель.
Однако, если у вас повторные приступы бронхита, то у вас может быть хронический бронхит, который требует медицинской помощи. Хронический бронхит является одним из условий, связанных с хронической обструктивной болезнью легких.
Симптомы
При остром бронхите или хроническом бронхите признаки и симптомы могут включать:
- Кашель
- Выделение слизи (мокроты) (прозрачной, белого, желтовато-серого или зеленого цвета)
- Усталость
- Сбивчивое дыхание
- Слабая лихорадка и озноб
- Неприятный дискомфорт
Если у вас острый бронхит, у вас могут быть симптомы простуды, такие как легкая головная боль или боли в теле. Хотя эти симптомы обычно улучшаются примерно через неделю, у вас может появиться кашель, который задерживается в течение нескольких недель.
Хронический бронхит определяется как продуктивный кашель, который длится как минимум три месяца, с повторяющимися поединками, происходящими как минимум два года подряд.
Если у вас хронический бронхит, у вас, вероятно, будут периоды, когда кашель или другие симптомы ухудшатся. В это время у вас может быть острая инфекция на фоне хронического бронхита.
Факторы, повышающие риск возникновения бронхита, включают:
- Сигаретный дым. Люди, которые курят или живут с курильщиком, подвергаются более высокому риску как острого бронхита, так и хронического бронхита.
- Слабая иммунная система. Это может быть вызвано еще одним острым заболеванием, таким как простуда или хроническое заболевание, которое нарушает иммунную систему. У пожилых людей, младенцев и детей раннего возраста повышенная уязвимость к инфекции.
- Воздействие раздражителей. Риск развития бронхита больше, если вы работаете вокруг определенных раздражителей легких, таких как зерно или текстиль, или подвергаетесь воздействию химических паров.
- Желудочный рефлюкс.
 Повторные приступы тяжелой изжоги могут раздражать ваше горло и сделать вас более склонными к развитию бронхита.
Повторные приступы тяжелой изжоги могут раздражать ваше горло и сделать вас более склонными к развитию бронхита.
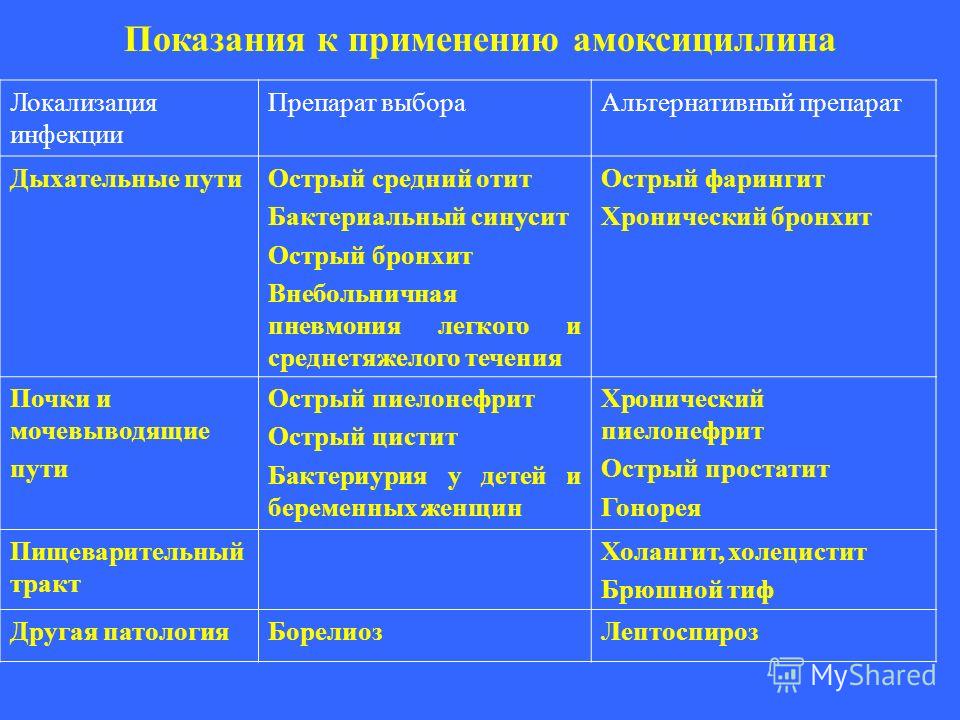
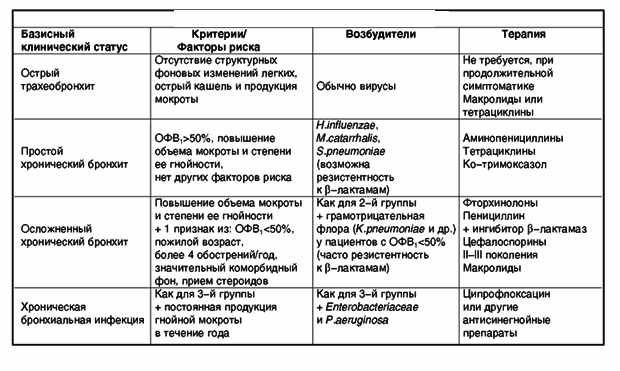
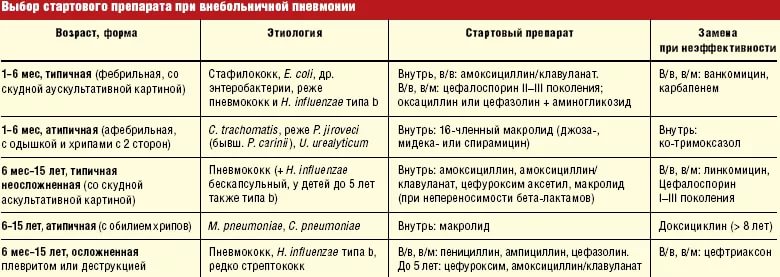
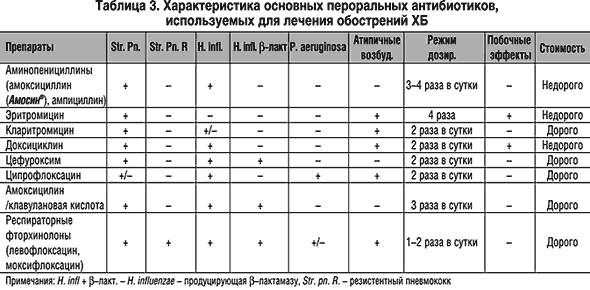
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ОБОСТРЕНИЙ ХРОНИЧЕСКОГО БРОНХИТА/ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ. КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ | Синопальников
1. Global Strategy for the Diagnosis, Management and Prevention of COPD, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2017. Available from: http://goldcopd.org/gold-2017-global-strategy-diagnosis-management-prevention-copd/
2. Чучалин А.Г., Айсанов З.Р., Авдеев С.Н., с соавт. Проект – Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких. Российское респираторное общество 2017. Доступно на: http://spulmo.ru/obrazovatelnyeresursy/federalnye-klinicheskie-rekomendatsii/
3. Yoon H, Park Y, Rhee C et al. Summary of the Chronic Obstructive Pulmonary Disease Clinical Practice Guideline Revised in 2014 by the Korean Academy of Tuberculosis and Respiratory Disease. Tuberc Respir Dis (Seoul), 2017, 80(3): 230-240.
Yoon H, Park Y, Rhee C et al. Summary of the Chronic Obstructive Pulmonary Disease Clinical Practice Guideline Revised in 2014 by the Korean Academy of Tuberculosis and Respiratory Disease. Tuberc Respir Dis (Seoul), 2017, 80(3): 230-240.
4. Buist A. International variation in the prevalence of COPD (the BOLD Study): a population-based prevalence study. Lancet, 2007, 370(9589): 741-50.
5. Menezes A. Chronic obstructive pulmonary disease in five Latin American cities (the PLATINO study): a prevalence study. Lancet, 2005, 366 (9500): 1875-81.
6. Chuchalin A., Khaltaev N., Аntonov N. Chronic respiratory diseases and risk factors in 12 regions of the Russian Federation. Int J COPD, 2014, 9: 963–74.
7. Available from: www.who.int/mediacentre/ factsheets/fs310/en/
Available from: www.who.int/mediacentre/ factsheets/fs310/en/
8. Center for Financing, Access and Cost Trends, Agency for Healthcare Research and Quality: Medical Expenditure Panel Survey, United States, 2012. Available from: http://www.ahrq.gov/
9. Anzueto A. Acute exacerbation of chronic bronchitis. J Crit Illness, 1999, 14: 27-33.
10. Soler-Cataluña J, Martínez-García M, Román Sánchez P, et al. Severe acute exacerbations and mortality in patients with chronic obstructive pulmonary disease. Thorax, 2005, 64: 925–31.
11. Donaldson G, Seemungal T, Bhowmik A, Wedzicha J. Relationship between exacerbation frequency and lung function decline in chronic obstructive pulmonary disease. Thorax, 2002, 57: 847–852.
Thorax, 2002, 57: 847–852.
12. Архипов В.В., Архипова Д.Е., Стукалина Е.Ю., Лазарев А.А.. Частота встречаемости отдельных фенотипов хронической обструктивной болезни легких в российской федерации, их характеристики и подходы к лечению. Практическая пульмонология, 2016, 3: 20-25.
13. Зырянов С.К., Фролов М.Ю., Белевский А.С.. Клинико-экономическая эффективность применения фиксированной комбинации инда-катерол/гликопиррония бромид при лечении хронической обструктивной болезни легких. Практическая пульмонология, 2016, 4: 44-51.
14. Soler-Cataluña J, Martinez-Garcia M, Sanches L et al. Severe exacerbations and BODE index: two independent risk factors for death in male COPD patients. Respir Med, 2009, 103(5): 692–9.
15. Wouters E. Economic analysis of the Confronting COPD survey: an overview of results. Respir Med, 2003a, 97(Suppl C): 3–14.
Wouters E. Economic analysis of the Confronting COPD survey: an overview of results. Respir Med, 2003a, 97(Suppl C): 3–14.
16. Козлов С.Н., Рачина С.А., Домникова Н.П. и др. Фармакотерапия обострения хронического бронхита в амбулаторной практике: результаты фармакоэпидемиологического исследования. Клин. микробиол. антимикроб. химиотер., 2001, 2: 148-155.
17. Зайцев А.А. с соавт. Фармакоэпидемио логические аспекты антибактериальной терапии инфекционного обострения хронической обструктивной болезни легких в военном госпитале. Военно-медицинский журнал, 2007, 328(10): 63-64.
18. Sethi S, Murphy T. Infection in the pathogenesis and course of chronic obstructive pulmonary disease. N Engl J Med, 2008, 359: 2355.
19. Mantero M, Aliberti S, Azzari C et al. Role of Streptococcus pneumoniae infection in chronic obstructive pulmonary disease patients in Italy. Ther Adv Respir Dis, 2017: 1-5.
Mantero M, Aliberti S, Azzari C et al. Role of Streptococcus pneumoniae infection in chronic obstructive pulmonary disease patients in Italy. Ther Adv Respir Dis, 2017: 1-5.
20. Murphy T., Parameswaran G. Moraxella catarrh-alis, a human respiratory tract pathogen. Clin Infect Dis, 2009, 49(1): 124-31.
21. Diederen B, van der Valk P, Kluytmans J et al. The role of atypical respiratory pathogens in exacerbations of chronic obstructive pulmonary disease. Eur Respir J, 2007, 30: 240–4.
22. Kherad O, Rutschmann O. Viral Infections as a Cause of Chronic Obstructive Pulmonary Disease (COPD) Exacerbation. Praxis, 2010, 99(4): 235-240.
23. Lode H, Allewelt M, Balk S et al. A prediction model for bacterial etiology in acute exacerbations of COPD. Infection, 2007, 35: 143–9.
Infection, 2007, 35: 143–9.
24. Miravitlles M, Soler-Cataluña JJ, Calle M, Molina J, Almagro P, Quintano JA, Trigueros JA, Cosío BG, Casanova C, Riesco JA, et al. Spanish COPD guidelines (GesEPOC) 2017. Pharmacological treatment of stable chronic obstructive pulmonary disease. Arch. Bronconeumol., 2017, 53: 324–335.
25. Balter MS, Hyland RH, Low DE, Mandell L, Grossman RF. Chronic Bronchitis Working Recommendations on the management of chronic bronchitis: A practical guide for Canadian physicians. Can. Respir. J., 2003, 10: 3B–32B.
26. Anthonisen N, Manfreda J, Warren C, et al. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease. Ann Intern Med, 1987, 106: 196-204.
27. Ram F, Rodriguez-Roisin R, Granados-Navarrete A, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev, 2006, (2): CD004403.
Ram F, Rodriguez-Roisin R, Granados-Navarrete A, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev, 2006, (2): CD004403.
28. Stockley R, O’Brien C, Pye A, et al. Relationship of sputum color to nature and outpatient management of acute exacerbations of COPD. Chest, 2000, 117: 1638–45.
29. Sager R, Kutz A, Mueller B, Schuetz P. Procalcitonin-guided diagnosis and antibiotic stewardship revisited. BMC Med, 2017 Jan 24, 15(1): 15.
30. Schuetz P, Suter-Widmer I, Chaudri A, et al. Procalcitonin-Guided Antibiotic Therapy and Hospitalisation in Patients with Lower Respiratory Tract Infections (ProHOSP) Study Group. Prognostic value of procalcitonin in community-acquired pneumonia. Eur. Respir. J., 2011, 37(2): 384-392.
31. Albrich W, Dusemund F, Bucher B, et al. ProREAL Study Team. Effectiveness and safety of procalcitonin-guided antibiotic therapy in lower respiratory tract infections in «real life»: an international, multicenter poststudy survey (ProREAL). Arch. Intern. Med., 2012, 172(9): 715-722.
32. Зайцев А.А., Овчинников Ю.В., Кондратьева Т.В. Биологические маркеры воспаления при внебольничной пневмонии. Consilium Medicum, 2014, 16(11): 36-41.
33. Yanyan Li, Linlin Xie, Shuzhen Xin. Values of procalcitonin and C-reactive proteins in the diagnosis and treatment of chronic obstructive pulmonary disease having concomitant bacterial infection. Pak J Med Sci, 2017 May-Jun, 33(3): 566–569.
34. Dimopoulos G, Siempos II, Korbilla IP, et al. Comparison of first-line with second-line antibiotics for acute exacerbations of chronic bronchitis: a metaanalysis of randomized controlled trails. Chest, 2007, 132: 447-455.
Dimopoulos G, Siempos II, Korbilla IP, et al. Comparison of first-line with second-line antibiotics for acute exacerbations of chronic bronchitis: a metaanalysis of randomized controlled trails. Chest, 2007, 132: 447-455.
35. Гучев И.А., Рафальский В.В., Мелехина Е.В. Роль цефиксима в терапии обострения хронической обструктивной болезни легких. Клин Микробиол Антимикроб Химиотер, 2008, 10(3): 271-289.
36. Craig WA, Ebert SC. Killing and regrowth of bacteria in vitro: a review. Scand J Infect Dis, 1990, 74(Suppl): 63-70.
37. Klepser ME, Marangos MN, Patel KB, et al. Clinical pharmacokinetics of newer cephalosporins. Clin Pharmacokinet, 1995, 28: 361-384.
38. Clinical and Laboratory Standards Institute. Performance Standards for Antimicrobial Susceptibility Testing, Seventeenth Informational Supplement. CLSI document M 100-S17 [ISBN 1-56238-625-5]. Clinical and Laboratory Standards Institute, 940 West Valley Road, Suite 1400, Wayne, Pennsylvania 19087-1898 USA. 2007.
Performance Standards for Antimicrobial Susceptibility Testing, Seventeenth Informational Supplement. CLSI document M 100-S17 [ISBN 1-56238-625-5]. Clinical and Laboratory Standards Institute, 940 West Valley Road, Suite 1400, Wayne, Pennsylvania 19087-1898 USA. 2007.
39. Pechere JC, Hughes D, Kardas P, et al. Noncompliance with antibiotic therapy for acute community infections: a global survey. Int J Antimicrob Agents, 2007, 29: 245-253.
40. Venuta A, Laudizi L, Beverelli A, et al. Azithromycin compared with clarithromycin for the treatment of streptococcal pharyngitis0 in children. J Int Med Res, 1998, 26: 152-158.
41. Agarwal G, Awasthi S, Kabra SK, et al. Three days versus five day treatment with amoxicillin for non-severe pneumonia in young children: a multicenter randomized controlled trial. BMJ, 2004, 328: 791.
BMJ, 2004, 328: 791.
42. Wilton LV, Pearce GL, Mann RD. A comparison of ciprofloxacin, norfloxacin, ofloxacin, azithromycin and cefixime examined by observational cohort studies. Br J Clin Pharmacol, 1996, 41: 277-284.
43. Cazzola M, Vinciguerra A, Beghi G, et al. Comparative evaluation of the clinical and microbiological efficacy of co-amoxiclav vs cefixime or ciprofloxacin in bacterial exacerbation of chronic bronchitis. J Chemother, 1995, 7(5): 432-41.
44. Цой А.Н., Сафонова Е.В., Гучев И.А. Цефиксим. Клиническая эффективность при обострении нетяжелой хронической обструктивной болезни легких и влияние на развитие рецидивов заболевания. Лечащий врач, 2011, 1. Доступно на: http://www.lvrach.ru/2011/01/15435111/
45. Lorenz J, Steinfeld P, Drath L, Keienburg T, et al. Efficacy and Tolerability of 5- vs 10-Day Cefixime Therapy in Acute Exacerbations of Chronic Bronchitis. Clin Drug Investig, 1998, 15(1): 13-20.
Lorenz J, Steinfeld P, Drath L, Keienburg T, et al. Efficacy and Tolerability of 5- vs 10-Day Cefixime Therapy in Acute Exacerbations of Chronic Bronchitis. Clin Drug Investig, 1998, 15(1): 13-20.
46. Masterton R, Burley C. Randomized, double-blind study comparing 5- and 7-day regimens of oral levofloxacin in patients with acute exacerbation of chronic bronchitis. Int J Antimicrob Agents, 2001, 18: 503-12.
47. Falagas M, Avgeri S, Matthaiou D, Dimopoulos G. Short-versus long-duration antimicrobial treatment for exacerbations of chronic bronchitis: a meta-analysis. J Antimicrob Chemother, 2008, 62(3): 442-50.
Бронхоскопия — Эндоскопия — Памятка пациенту — Помощь
Бронхоскопия (от др.-греч. βρόγχος — дыхательное горло, трахея и σκοπέω — смотрю, рассматриваю, наблюдаю), называемая также трахеобронхоскопией — это метод непосредственного осмотра и оценки состояния слизистых трахеобронхиального дерева: трахеи и бронхов, при показаниях и гортани при помощи специального прибора — фибробронхоскопа или видеобронхоскопа — последнего поколения эндоскопов. Современный бронхоскоп — это сложный прибор, состоящий из гибкого стержня с управляемым изгибом дальнего конца, рукоятки управления и осветительного кабеля, связывающего эндоскоп с источником света, оснащён видеокамерой, а также манипуляторами для проведения биопсии и удаления инородных тел.
Современный бронхоскоп — это сложный прибор, состоящий из гибкого стержня с управляемым изгибом дальнего конца, рукоятки управления и осветительного кабеля, связывающего эндоскоп с источником света, оснащён видеокамерой, а также манипуляторами для проведения биопсии и удаления инородных тел.
Является одним из наиболее информативных инструментальных методов исследования трахеи и бронхов, при необходимости гортани, применяется с целью визуальной оценки состояния трахеобронхиального дерева, выявления эндоскопических симптомов заболеваний легких, получения материала для лабораторного исследования. Бронхоскопия проводится:больным при подготовке к операции на легких, во время лечения бронхолёгочных заболеваний для уточнения диагноза, выработки лечебной тактики, контроля за эффективностью лечения. При бронхите с обильной мокротой применяют лечебные БС для удаления содержимого из бронхов и введения лекарств. Бронхоскопия имеет важное значение в диагностике ранних форм рака гортани, трахеи, бронхов, активно используется для выявления и удаления инородных тел из бронхиального дерева при случайном вдыхании (аспирации) их.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ:
Перед бронхоскопией должно быть выполнено рентгенологическое исследование или компьютерная томография органов грудной клетки, либо флюорография, ЭКГ-эти анализы и амбулаторную карту принести с собой.
Врач — эндоскопист должен быть осведомлён о наличии у обследуемого пациента заболеваний (например, сахарный диабет, ишемическая болезнь сердца, инфаркт в анамнезе, гормонотерапия, лечение антидепрессантами) и о наличии аллергии на лекарственные препараты.
Бронхоскопия проводится строго натощак, чтобы избежать случайного заброса остатков пищи или жидкости в дыхательные пути при рвотных движениях или кашле, поэтому последний прием пищи должен быть не позже 19.00 накануне исследования. В день исследования не пьют воду.
О приеме обязательных лекарств (сердечные, для снижения АД) следует посоветоваться с врачом, назначившим бронхоскопию, предупредив об этом эндоскописта.
Бронхоскопия проводится в специально предназначенных для этого кабинетах. Рекомендуется взять с собой полотенце, так как после процедуры возможно отхаркивание слизи.
Рекомендуется взять с собой полотенце, так как после процедуры возможно отхаркивание слизи.
ВО ВРЕМЯ ИССЛЕДОВАНИЯ:
- будет сделано все возможное, чтобы Пациент перенес ее как можно легче.
- необходимо снять зубные протезы, а также украшения для пирсинга.
- больным с бронхоспастическим компонентом (хронический обструктивный бронхит, бронхиальная астма) непосредственно перед началом анестезии при необходимости дают вдохнуть аэрозоль (сальбутамол) из индивидуального дозатора.
- необходимо снять верхнюю одежду или ослабить воротник (расстегнуть пуговицы).
- выполняется местная анестезия слизистой носовой полости и ротоглотки для устранения болезненных ощущений при проведении эндоскопа через нос и подавления кашлевого рефлекс
Бронхоскопия проводится в положении сидя. Врач вводит эндоскоп в дыхательные пути под контролем зрения, постепенно осматривая нижележащие отделы трахеобронхиального дерева с обеих сторон. Аппарат обычно вводится через носовой ход, но в некоторых случаях может быть введен в дыхательные пути и через рот. Диаметр эндоскопа существенно меньше просвета трахеи и бронхов, поэтому затруднений дыхания быть не должно. Врач рассматривает поверхность, глотки, гортани, трахеи и бронхов. Затем бронхоскоп извлекается.
Аппарат обычно вводится через носовой ход, но в некоторых случаях может быть введен в дыхательные пути и через рот. Диаметр эндоскопа существенно меньше просвета трахеи и бронхов, поэтому затруднений дыхания быть не должно. Врач рассматривает поверхность, глотки, гортани, трахеи и бронхов. Затем бронхоскоп извлекается.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ:
- предстоящее Вам исследование является инвазивным инструментальным вмешательством и, несмотря на относительно низкий уровень побочных эффектов и максимально щадящее выполнение, всё же несёт в себе риск возникновения некоторых осложнений: среди них отмечаются повреждение стенки бронха, пневмоторакс, кровотечение после биопсии, бронхоспазм, пневмония, аллергические реакции.
При возникновении вышеперечисленных осложнений может потребоваться консультация анестезиолога-реанимотолога, а при необходимости госпитализация.
ПОСЛЕ ОКОНЧАНИЯ ВМЕШАТЕЛЬСТВА:
- остается чувство онемения, небольшой заложенности носа, чувство «комка» в горле и небольшое затруднение проглатывания слюны, возникающие вследствие анестезии.
 Эти ощущения проходят в течение часа.
Эти ощущения проходят в течение часа. - принимать пищу можно после того, как полностью пройдет ощущение онемения языка и глотки, чтобы предотвратить попадание пищи и жидкости в трахею.
Если выполняли биопсию, то время приема пищи определит врач.
ПОСЛЕДСТВИЯ И ОСЛОЖНЕНИЯ БРОНХОСКОПИИ:
- чувство онемения, небольшой заложенности носа, чувство «комка» в горле и небольшое затруднение проглатывания слюны, возникающие вследствие анестезии проходят, обычно в течение часа. Принимать пищу можно после того, как полностью пройдет ощущение онемения языка и глотки, чтобы предотвратить попадание пищи и жидкости в трахею. Обычно это требует 20-30 минут. Если выполняли биопсию, то время приема пищи определит врач.
процедура может сопровождаться серьезными осложнениями: повреждение стенки бронха, пневмоторакс, кровотечение после биопсии, бронхоспазм, пневмония, аллергические реакции.
Не дразните дыхательные пути / Здоровье / Независимая газета
Каждый 10-й пациент с жалобами на затяжной кашель страдает бронхитом
К основным признакам острого бронхита относится сильный сухой кашель. Фото Depositphotos/PhotoXPress.ru
Фото Depositphotos/PhotoXPress.ru
Бронхит – одно из самых распространенных заболеваний дыхательной системы. Оно характеризуется воспалением бронхов, обеспечивающих проведение воздуха в легкие и выведение его наружу, а также удаление частиц пыли, комочков слизи, микроорганизмов. По статистике, этим недугом страдает каждый 10-й пациент, обратившийся к врачу с жалобой на затяжной кашель. Чаще всего бронхит развивается на фоне ОРЗ (острого респираторного заболевания), ОРВИ (острого респираторного вирусного заболевания) или гриппа, характерных для осенне-зимнего периода. Кстати, вирусы или бактерии, вызвавшие эти инфекции, могут быть также возбудителями бронхита.
Появлению воспалительного процесса в бронхах, сопровождающегося отеком и выделением слизи, способствуют такие негативные факторы, как хроническая инфекция в полости носа и глотки, повышенная влажность воздуха, переохлаждение организма, курение, вдыхание дыма, пыли. Нельзя не отметить, что определенную роль в возникновении бронхита играет наследственность.
В клинической практике различают острую и хроническую формы заболевания. В отличие от них еще одна разновидность болезни – обструктивный бронхит – встречается реже, но протекает тяжелее и характеризуется серьезным нарушением функции бронхов.
К основным признакам острого бронхита относятся сильный сухой кашель (в первые дни), затруднение дыхания, одышка, общая слабость. По мере распространения патологического процесса от крупных бронхов к мелким повышается температура тела, кашель становится влажным, отделяемая мокрота приобретает слизисто-гнойный характер. При эффективном лечении эти симптомы обычно исчезают через одну-две недели. В тяжелых случаях, связанных с нарушением проходимости дыхательных путей, болезнь может принять затяжной характер.
Впрочем, хронический бронхит необязательно является продолжением острого. Нередко речь идет о самостоятельном заболевании, вызванном длительным раздражением дыхательных путей вредными агентами. Например, табачным дымом, пылью или химическими веществами, содержащимися во вдыхаемом воздухе. Типичные проявления хронического бронхита – постоянный или периодический кашель с мокротой, продолжающийся не менее трех месяцев в году в течение двух и более лет подряд, а также прогрессирующая одышка. Кстати, одышка – основной признак и обструктивного бронхита, при котором нарушается проходимость бронхов. Одышка при этом возникает после любой физической нагрузки.
Например, табачным дымом, пылью или химическими веществами, содержащимися во вдыхаемом воздухе. Типичные проявления хронического бронхита – постоянный или периодический кашель с мокротой, продолжающийся не менее трех месяцев в году в течение двух и более лет подряд, а также прогрессирующая одышка. Кстати, одышка – основной признак и обструктивного бронхита, при котором нарушается проходимость бронхов. Одышка при этом возникает после любой физической нагрузки.
Любое заболевание, в том числе и бронхит, нуждается в точной диагностике. Она включает в себя, в частности, анализы крови, мочи, посев мокроты, бронхоскопию (визуальное исследование с помощью специального эндоскопа), рентген.
По результатам обследования врач ставит диагноз и назначает соответствующее лечение. При остром бронхите больному показаны постельный режим, обильное теплое питье с медом, малиной, липовым цветом, подогретая щелочная минеральная вода, горчичники на грудину и межлопаточную область, согревающие компрессы, банки, ингаляции. Из препаратов назначают жаропонижающие, поливитамины и средства против кашля.
Из препаратов назначают жаропонижающие, поливитамины и средства против кашля.
При лечении хронического бронхита в первую очередь следует устранить причины заболевания. Так, больному необходимо отказаться от курения, поменять работу, если она сопряжена с наличием в воздухе производственных помещений вредных примесей. С целью ликвидации воспалительного процесса в дыхательных путях пациенту, страдающему хроническим бронхитом, назначают антибиотики, а для восстановления проходимости бронхов – бронхорасширяющие препараты.
Говоря об обструктивном бронхите, следует отметить, что это заболевание носит постоянный необратимый характер и усиливается со временем. Ведущий симптом его – одышка – вызывается обструкцией (от латинского obstructio – запирание, преграда) мелких бронхов из-за спазма их стенок и закупорки просвета фибринозным экссудатом (богатой белком жидкости). Это препятствует нормальной проходимости воздуха, что, в свою очередь, чревато возникновением дыхательной и сердечной недостаточности. При обструктивном бронхите лечение подбирается строго индивидуально. Лекарственная терапия включает в себя прежде всего бронхорасширяющие препараты, а при обострении недуга – антибиотики и средства, разжижающие мокроту.
При обструктивном бронхите лечение подбирается строго индивидуально. Лекарственная терапия включает в себя прежде всего бронхорасширяющие препараты, а при обострении недуга – антибиотики и средства, разжижающие мокроту.
Антибактериальная ингаляционная терапия тиамфеникола глицинат ацетилцистеинатом в пульмонологической практике | Капустина
https://doi.org/10.18093/0869-0189-2018-28-4-483-489
Полный текст:
Аннотация
Тиамфеникола глицинат ацетилцистеинат (ТГА) – комплексное лекарственное средство, содержащее антибактериальный препарат (АБП) широкого спектра действия тиамфеникол и муколитический препарат N-ацетилцистеин. В обзоре представлены фармакологические, микробиологические и клинические аспекты применения препарата. Ингаляционное применение ТГА (Флуимуцил-антибиотик ИТ) может служить достойной альтернативной пероральному приему ряда мукоактивных средств и АБП, используемых в лечении заболеваний верхних (острый и хронический риносинусит, средний отит, тонзиллит) и нижних (острый бронхит, обострения хронического бронхита и хро ничес кой обструктивной болезни легких) дыхательных путей как у взрослых, так и у детей.
В обзоре представлены фармакологические, микробиологические и клинические аспекты применения препарата. Ингаляционное применение ТГА (Флуимуцил-антибиотик ИТ) может служить достойной альтернативной пероральному приему ряда мукоактивных средств и АБП, используемых в лечении заболеваний верхних (острый и хронический риносинусит, средний отит, тонзиллит) и нижних (острый бронхит, обострения хронического бронхита и хро ничес кой обструктивной болезни легких) дыхательных путей как у взрослых, так и у детей.
Ключевые слова
Об авторах
В. А. Капустина
Федеральное государственное бюджетное образовательное учреждение высшего образования «Первый Московский государственный медицинский университет имени И.М.Сеченова» Министерства здравоохранения Российской Федерации (Сеченовский Университет)
Россия
к. м. н., доцент кафедры факультетской терапии № 1 лечебного факультета
м. н., доцент кафедры факультетской терапии № 1 лечебного факультета
тел.: (499) 245-23-02
119991, Москва, ул. Трубецкая, 8, стр. 2
С. И. Овчаренко
Федеральное государственное бюджетное образовательное учреждение высшего образования «Первый Московский государственный медицинский университет имени И.М.Сеченова» Министерства здравоохранения Российской Федера
Бронхит — болезни легких
Болезни легких: бронхит
Бронхит
Бронхит — это воспаление бронхов, основных дыхательных путей к легким, обычно возникает после вирусной респираторной инфекции. Симптомы включают: кашель, одышка, хрипы и утомляемость.
Определение
Бронхит — это воспаление основных дыхательных путей в легких.Бронхит может быть кратковременным (острым) или хроническим, что означает, что он длится долго и часто рецидивирует.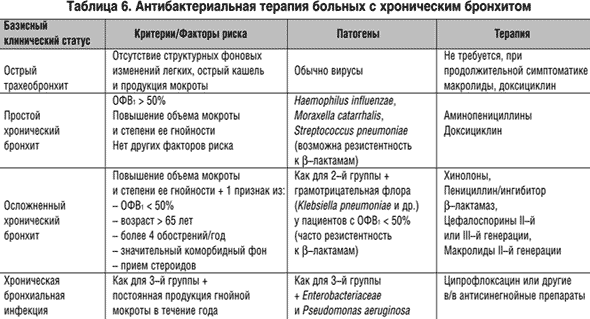
Альтернативные названия
Воспаление бронхов
Причины
Острый бронхит обычно возникает после респираторной вирусной инфекции. Первоначально он поражает нос, носовые пазухи и горло, а затем распространяется на легкие. Иногда вы можете заразиться другой (вторичной) бактериальной инфекцией в дыхательных путях. Это означает, что в дыхательные пути, помимо вируса, попадают бактерии.
К людям с риском острого бронхита относятся:
- Пожилые, младенцы и маленькие дети
- Курильщики
- Люди с заболеваниями сердца или легких
Хронический бронхит — хроническое заболевание. При кашле выделяется чрезмерное количество слизи. Чтобы получить диагноз хронического бронхита, вы должны кашлять со слизью большую часть месяца в течение как минимум 3 месяцев.
Хронический бронхит также известен как хроническая обструктивная болезнь легких или сокращенно ХОБЛ.(Эмфизема — это еще один тип ХОБЛ. ) По мере того, как состояние ухудшается, у вас усиливается одышка, возникают трудности при ходьбе или физических нагрузках, и вам может потребоваться дополнительный кислород на регулярной основе.
) По мере того, как состояние ухудшается, у вас усиливается одышка, возникают трудности при ходьбе или физических нагрузках, и вам может потребоваться дополнительный кислород на регулярной основе.
Сигаретный дым, включая длительное воздействие вторичного табачного дыма, является основной причиной хронического бронхита. Тяжесть заболевания часто зависит от того, сколько вы курили или как долго находились в контакте с дымом.
Следующие факторы могут усугубить бронхит: загрязнение воздуха, определенные занятия (например, добыча угля, производство текстиля или обработка зерна), инфекции и аллергии.
Симптомы
Симптомы любого типа бронхита включают:
- Кашель с выделением слизи; желто-зеленый цвет — вероятность бактериальной инфекции
- Одышка, усиливающаяся при физической нагрузке или легкой активности
- Свистящее дыхание
- Усталость
- Лихорадка — обычно низкая
- Дискомфорт в груди
Даже после того, как острый бронхит прошел, у вас может быть сухой тянущий кашель, который длится несколько недель.
Дополнительные симптомы хронического бронхита включают:
- Частые респираторные инфекции (например, простуда или грипп)
- Отек лодыжек, стоп и ног
- Губы с синим оттенком от низкого уровня кислорода
Экзамены и тесты
- Хрипы (аномальные звуки в легких) или другие ненормальные звуки дыхания могут быть услышаны вашим врачом при осмотре легких с помощью стетоскопа.
- Тесты функции легких (легких) предоставляют информацию, полезную для диагностики и прогноза.
- Пульсоксиметрия — это устройство, подключенное к пальцу, которое отображает количество кислорода в крови.
- Газы артериальной крови — это более точное (но более болезненное и инвазивное) измерение уровней кислорода и углекислого газа.
- Рентген грудной клетки
- Могут быть взяты образцы мокроты для проверки наличия воспаления или бактериальной инфекции.
Лечение
При остром бронхите, вызванном вирусом, антибиотики НЕ нужны. Инфекция обычно проходит сама по себе в течение одной недели. Сделайте следующие шаги для некоторого облегчения:
Инфекция обычно проходит сама по себе в течение одной недели. Сделайте следующие шаги для некоторого облегчения:
- Примите аспирин или ацетаминофен (тайленол), если у вас жар. НЕ давайте аспирин детям.
- Отдых.
- Пейте много жидкости.
- Используйте увлажнитель воздуха или пар в ванной.
- НЕ курите.
Если ваши симптомы не улучшатся, ваш врач может назначить ингалятор для открытия дыхательных путей. Если врач считает, что у вас вторичная бактериальная инфекция, ему будут назначены антибиотики.
При хроническом бронхите самый важный шаг, который вы можете сделать, — это бросить курить. Если вы поймаете достаточно рано, вы можете обратить вспять повреждение легких. Другие важные шаги включают:
- Ограничьте воздействие загрязнителей и других раздражителей легких.
- Делайте ежегодно прививку от гриппа и пневмококковую вакцину в соответствии с указаниями врача.
- Примите участие в программе тренировки дыхания, которая включает в себя физическую активность и дыхательные упражнения.
 Ваш врач может порекомендовать подходящую с медицинской точки зрения и хорошо контролируемую программу.Если заболевание находится на ранней стадии, вы, вероятно, сможете заниматься самостоятельно; поговорите со своим врачом о безопасности.
Ваш врач может порекомендовать подходящую с медицинской точки зрения и хорошо контролируемую программу.Если заболевание находится на ранней стадии, вы, вероятно, сможете заниматься самостоятельно; поговорите со своим врачом о безопасности.
Ваш врач обычно прописывает ингаляционные лекарства от хронического бронхита. Эти препараты, в состав которых входят бронходилататоры, такие как альбутерол и ипратропий, открывают суженные дыхательные пути и способствуют выведению слизи. Также часто необходимы пероральные бронходилататоры, называемые теофиллином, и стероиды (вдыхаемые или пероральные). Если у вас активная инфекция, ваш врач назначит вам антибиотики и иногда порекомендует регулярные антибиотики для предотвращения инфекции.
Если у вас низкий уровень кислорода, будет использоваться домашний кислород.
Перспективы (Прогноз)
При остром бронхите симптомы обычно проходят в течение 7–10 дней, если у вас нет основного заболевания легких. Однако сухой, отрывистый кашель может сохраняться в течение нескольких месяцев.
Однако сухой, отрывистый кашель может сохраняться в течение нескольких месяцев.
Шансы на выздоровление у людей с запущенным хроническим бронхитом малы. Раннее распознавание и лечение в сочетании с отказом от курения значительно повышают вероятность хорошего результата.
Возможные осложнения
Пневмония может развиться в результате острого или хронического бронхита. Если у вас хронический бронхит, вы подвержены рецидивирующим респираторным инфекциям. Вы также можете разработать:
- Правосторонняя сердечная недостаточность или легочное сердце
- Эмфизема
- Легочная гипертензия
Когда обращаться к медицинскому работнику
Позвоните своему врачу, если:
- Вы кашляете кровью.
- У вас высокая температура или озноб.
- У вас субфебрильная температура в течение трех или более дней.
- У вас густая зеленоватая слизь, особенно с неприятным запахом.

- Вы чувствуете одышку или боль в груди.
- У вас хроническое заболевание, например болезнь сердца или легких.
- У вас кашель большую часть месяца или часто повторяющийся кашель.
Профилактика
- Часто мойте руки (и руки детей), чтобы избежать распространения вирусов и других инфекций.
- НЕ курите.
- Сделайте ежегодную вакцинацию против гриппа и пневмококковую вакцину в соответствии с указаниями врача.
- Свести к минимуму воздействие загрязнителей воздуха.
Ссылки
Мюррей Дж. Ф., Надель Дж. А.. Учебник респираторной медицины. 3-е изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 2000; 1215-1216.
Макфарлейн Дж., Холмс В., Гард П., Торнхилл Д., Макфарлейн Р., Хаббард Р. Предоставление информации о пациенте снижает использование антибиотиков при остром бронхите.Доказательная медицина. 2002; 6 (3): 130.
Радон К. Пассивное курение: фактор риска хронического бронхита и астмы у взрослых? Грудь. 2002; 122 (3): 1086-1090.
2002; 122 (3): 1086-1090.
Бронхит: симптомы и лечение | Wellness
Бронхит — это заболевание, при котором воспаляются бронхи. Эти трубки переносят воздух в легкие. Когда трубы воспаляются или инфицируются, они выделяют много слизи, которая представляет собой слизистое вещество, вырабатываемое бронхами. Главный симптом бронхита — непрекращающийся кашель — попытка организма избавиться от лишней слизи.Сильный кашель может быть болезненным, а излишки слизи затрудняют дыхание. Другие симптомы бронхита включают субфебрильную температуру, одышку и хрипы.
Существует два типа бронхита: острый (краткосрочный) и хронический (длительный). У обоих типов раздраженные мембраны набухают и становятся толще. Этот отек перекрывает крошечные дыхательные пути в легких. Острый бронхит часто возникает в результате инфекций или воздействия раздражителей. Курение сигарет — основная причина хронического бронхита, который иногда называют «кашлем курильщика».»
Единичный острый эпизод не является поводом для беспокойства. Однако повторяющиеся эпизоды могут привести к хроническому бронхиту. У человека с хроническим бронхитом есть рубцы на легких, и это рубцевание невозможно вылечить. Повреждение легких затрудняет дыхание и увеличивает риск инфекций. Пожилые люди и люди с ослабленной иммунной системой имеют наибольший риск развития бронхита.
Однако повторяющиеся эпизоды могут привести к хроническому бронхиту. У человека с хроническим бронхитом есть рубцы на легких, и это рубцевание невозможно вылечить. Повреждение легких затрудняет дыхание и увеличивает риск инфекций. Пожилые люди и люди с ослабленной иммунной системой имеют наибольший риск развития бронхита.
Признаки и симптомы острого бронхита
• Примерно 90 процентов случаев вызваны теми же вирусами, которые вызывают простуду и грипп.Главный симптом — непрекращающийся кашель, часто затрудняющий сон.
• Раздражители легких также могут вызывать острый бронхит. Общие раздражители легких включают табачный дым, загрязнение воздуха, пыль и пары.
• В большинстве случаев улучшение наступает в течение 10 дней, но кашель может сохраняться на несколько недель.
• Острый бронхит заразен.
Признаки и симптомы хронического бронхита
• Хронический бронхит не возникает внезапно. Обычно это начинается с простого кашля. Со временем симптомы ухудшаются до тех пор, пока у человека не возникает затрудненное дыхание.
Обычно это начинается с простого кашля. Со временем симптомы ухудшаются до тех пор, пока у человека не возникает затрудненное дыхание.
• Дыхательные пути постоянно воспалены и раздражены.
• Избыточная слизь вырабатывается постоянно. Человек может откашливать более 30 грамм слизи каждый день.
• Кашель часто усиливается по утрам и в сырую холодную погоду. Постоянный кашель затрудняет сон.
• При отсутствии лечения хронический бронхит может быть опасным для жизни.
• Хронический бронхит не заразен.
Как лечится бронхит?
Основная цель лечения — облегчение симптомов. Наряду со стандартным лечением некоторые пациенты используют натуральные и домашние средства. Некоторые продукты уменьшают симптомы. К ним относятся мед, лимон, имбирь, лавровый лист и миндаль. Пациентам следует обсудить с врачом натуральные средства правовой защиты перед их применением.
Лечение острого бронхита включает покой и жидкости.Аспирин или подобное средство используется для лечения лихорадки. Увлажнитель или пар также могут помочь. Ваш врач может назначить лекарства, чтобы открыть дыхательные пути и уменьшить хрипы и воспаление. Также может быть назначен сироп от кашля. Антибиотики не используются для лечения острого бронхита, так как они не действуют против вирусов. Если ваш врач считает, что у вас бактериальная инфекция, он или она может назначить рентген и другие анализы. Антибиотики используются для лечения бактериальных инфекций.
Лечение хронического бронхита заключается в устранении источников раздражения.Поскольку легкие были повреждены, хронический бронхит никогда не проходит полностью, и могут возникнуть обострения. Обычно необходимы лекарства. К ним относятся вдыхаемые вещества, открывающие дыхательные пути. Стероиды используются для уменьшения воспаления, а в тяжелых случаях может потребоваться кислородная терапия. Кислород подается в металлическом баллоне и проходит по трубке в нос. Также может быть назначена легочная реабилитация. Реабилитация учит пациентов легче дышать.
Также может быть назначена легочная реабилитация. Реабилитация учит пациентов легче дышать.
Могу ли я сделать что-нибудь, чтобы уменьшить мои симптомы?
Хронический бронхит можно предотвратить, отказавшись от курения.Пациентам следует избегать пассивного курения и других раздражителей легких. Людям с одышкой следует дышать, используя технику дыхания через сжатые губы. Дыхание через сжатые губы помогает уменьшить одышку. Это пять шагов для дыхания через сжатые губы:
1. Расслабьте мышцы шеи и плеч. Сядьте в удобный стул, поставив ступни на пол.
2. Медленно вдохните (вдох) через нос на два счета.
3. Почувствуйте, как ваш живот становится больше при вдохе.
4. Сожмите губы, как будто собираетесь свистнуть или задуть свечу.
5. Медленно выдохните через губы на четыре или более счета.
Обязательно выдыхайте нормально. Не вытесняйте воздух. Не задерживайте дыхание, когда дышите через сжатые губы. Повторяйте эти шаги, пока ваше дыхание не улучшится.
Рекомендации для людей с бронхитом
• Бросьте курить. Существуют лекарства, которые помогут вам бросить курить.
• Многие случаи острого бронхита возникают в результате простуды или гриппа. Важно ежегодно делать прививку от гриппа. Вам также следует сделать прививку от пневмонии.
• Не принимайте безрецептурные средства от кашля без разрешения врача.
• Если врач прописал вам ингалятор, попросите фармацевта продемонстрировать, как он используется.
• Если кашель усиливается, обратитесь к врачу. Немедленно позвоните своему врачу, если вы кашляете кровью, ржавой или зеленой мокротой.
• Позвоните 911, если вы испытываете сильную боль в груди и / или задыхаетесь.
• Избегать раздражения легких. Надевайте маску, когда работаете с сильными парами, такими как краска.
• Если возможно, оставайтесь в помещении, когда уровень загрязнения воздуха высок.
• Используйте увлажнитель. Теплый влажный воздух помогает облегчить кашель. Он также разжижает слизь в дыхательных путях.
• Пейте много жидкости. Выделения из легких станут более жидкими и их легче очистить.
• Не отмахивайтесь от постоянного кашля, как от безобидного кашля курильщика. Несвоевременное лечение может привести к серьезным проблемам с легкими и даже к смерти.
• Часто мойте руки, чтобы снизить риск заражения.
• Соблюдайте здоровую диету и будьте как можно более физически активными.
Где я могу найти дополнительную информацию?
Примечание. Эта статья была первоначально опубликована 13 ноября 2013 г. на сайте PharmacyTimes.com. Он был отредактирован и переиздан US News. Исходную версию со ссылками можно увидеть здесь.
Бронхоэктазы — здоровье легких A-Z
Лечение бронхоэктазов
Общие лекарства
Три цели лечения бронхоэктазов:
- Борьба с инфекциями
- Разжижает слизь и облегчает ее вывод из легких.

- Откройте дыхательные пути
Есть много вариантов лечения бронхоэктазов.Ваш лечащий врач поможет выбрать для вас лучший вариант или комбинацию. Как правило, лекарства делятся на три категории:
- Антибиотики
- Макролиды
- Муколитики
Антибиотики
Антибиотики обычно являются первой линией атаки против инфекций. В зависимости от тяжести вашей инфекции ваш врач назначит вам антибиотики, которые вы принимаете внутрь или через вены (внутривенно). Некоторые антибиотики можно вдыхать с помощью портативного устройства, называемого небулайзером.Он превращает лекарство в туман.
Макролиды
Макролиды — это антибиотики, которые не только убивают определенные виды бактерий, но и уменьшают воспаление в дыхательных путях. Азитромицин и кларитромицин являются примерами макролидов. Иногда их используют в течение нескольких месяцев. Некоторым это может быть полезно. Однако эти лекарства могут иметь серьезные побочные эффекты, в том числе:
- Диарея
- Тошнота
- Потеря слуха
- Головокружение
- Развитие резистентных бактерий в легких
Разжижающие слизь лекарства
Разжижающие слизь лекарства, известные как муколитики, помогают людям с бронхоэктазами выводить слизь из легких. Небулайзер превращает лекарство в туман. Туман вдыхается глубоко в легкие.
Небулайзер превращает лекарство в туман. Туман вдыхается глубоко в легкие.
Лекарство, вводимое через небулайзер, помогает расщеплять слизь в дыхательных путях. В этом случае слизь легче откашливается.
Небулайзеры
Небулайзеры превращают лекарства в туман, которым вы можете вдохнуть легкие. Есть три основных части:
- Чашечка небулайзера, в которой находится лекарство
- Устройство, превращающее лекарство в туман
- Маска или загубник для вдыхания тумана
Небулайзеры маленькие и бесшумные.Обычно для приема полной дозы лекарства требуется от 8 до 10 минут.
Устройства и методы очистки дыхательных путей
Некоторые люди используют устройства для очистки от слизи. Например, некоторые из этих устройств требуют, чтобы вы выдохнули в портативное устройство. Это заставляет воздух попадать в дыхательные пути, помогая расщеплять слизь. Другие устройства носимые, например, жилет. Они встряхивают грудь, чтобы разжижить слизь. Поговорите со своим провайдером о том, подходит ли вам одно из следующих устройств:
Поговорите со своим провайдером о том, подходит ли вам одно из следующих устройств:
- Acapella®
- AerobiKa®
- Flutter®
Колеблющееся положительное давление выдоха (PEP)
Чтобы использовать PEP, вы дуетесь в портативное портативное устройство PEP.Он содержит маленький шарик, который движется вверх и вниз. Это создает вибрацию в легких. Вибрация помогает высвобождать слизь. Это облегчает откашливание слизи из легких.
Постуральный дренаж
Используя этот метод, сила тяжести помогает вывести слизь из легких. Вы ложитесь головой и грудью вниз. Это может быть эффективным наряду с перкуссией и / или вибрацией.
Кислородная терапия
Некоторым людям с бронхоэктазами может потребоваться дополнительный кислород.Это может:
- Облегчите дыхание
- Повысьте качество вашей жизни
- Помогите вам прожить дольше
Кислородная терапия также улучшает сон, настроение и умственную активность. Он помогает организму выполнять повседневные функции и помогает предотвратить сердечную недостаточность.
Он помогает организму выполнять повседневные функции и помогает предотвратить сердечную недостаточность.
Есть три типа кислорода:
- Кислород сжатый газ в стальных или алюминиевых контейнерах разного размера для домашнего использования и путешествий
- Кислород жидкий , который превращается в пригодный для дыхания газ
- Концентраторы кислорода , электрические устройства, удаляющие азот из воздуха
Если ваш лечащий врач прописывает кислород, обязательно спросите о:
- Скорость или настройка потока кислорода, чтобы вы получали нужное количество
- Когда вы должны носить его — во время активности, во время сна или все время
- Какой тип лучше всего подходит вашему образу жизни
Физиотерапия груди
Физиотерапия органов грудной клетки включает в себя различные физические методы отделения слизи из легких, чтобы ее можно было кашлять. Типичные методы, используемые при бронхоэктазии, включают:
Типичные методы, используемые при бронхоэктазии, включают:
- Удар в грудь . Это контролируемое постукивание или хлопанье по телу. Чаще всего хлопают в ладоши. Ударный жилет может быть удобным и портативным вариантом. Он автоматически сжимается, а затем расслабляется вокруг груди.
- Контролируемый кашель . Это часто используется при перкуссии грудной клетки. Этот вид кашля позволяет разжижить слизь, которая выводится из легких.
Хирургический
Бронхоскопия
Иногда у людей возникает закупорка дыхательных путей.Это может привести к серьезному повреждению легких. Чтобы удалить закупорку, может потребоваться бронхоскопия. Бронхоскоп, длинная тонкая трубка с фонарем и камерой на конце, вводится либо через рот, либо через нос. Он исследует и удаляет все, что находится в дыхательных путях.
Хирургия легких
Хирургия легких — это обычно последний вариант лечения, который люди пробуют. В случаях, когда повреждение легких и серьезные симптомы не поддаются лечению другими методами, операция может включать:
В случаях, когда повреждение легких и серьезные симптомы не поддаются лечению другими методами, операция может включать:
- Удаление части или всего одного легкого (это вариант, когда только одно легкое серьезно повреждено или только одно легкое имеет тяжелую инфекцию, которая не проходит с помощью антибиотиков.)
- Эмболизация (останавливает кровотечение при кашле большого количества крови.)
- Трансплантация легких
Жизнь с бронхоэктазами
Бронхоэктатическая болезнь — хроническое заболевание. Обычно со временем развивается медленно. Это никогда не вылечить. Однако можно замедлить прогресс и сохранить функцию легких. Эффективное лечение возможно, когда уход за собой является частью вашей повседневной жизни. Чтобы позаботиться о себе, сделайте следующее:
- Принимайте лекарства в соответствии с указаниями.Следуйте всем инструкциям вашего провайдера.
- Очистите слизь.
- Ешьте сбалансированную и здоровую пищу.

- Избегайте обезвоживания. Пейте много воды и жидкости.
Физические упражнения и питание
Один из лучших способов справиться с бронхоэктазами — это заботиться о своем здоровье в целом. Вы можете управлять своим общим здоровьем с помощью упражнений и питания. Если у вас есть вопросы о физических упражнениях, спросите своего врача о планах тренировок, которые могут вам подойти.
Питание тоже важно. Людям с бронхоэктазами рекомендуется встретиться с диетологом. Диетолог поможет вам улучшить свой рацион и поддерживать здоровый вес.
Гидратация
Употребление большого количества жидкости, особенно воды, помогает удерживать слизь жидкой и легче выводится из организма.
Прививки
Обычно вакцина против сезонного гриппа и пневмококковая вакцина рекомендуются пациентам с бронхоэктазами.
Легочная реабилитация
Ваш поставщик медицинских услуг может предложить программу, которая поможет вам с физическими упражнениями, образованием и поддержкой. Это может улучшить ваши способности к упражнениям и качество жизни. Это также может уменьшить обострения.
Это может улучшить ваши способности к упражнениям и качество жизни. Это также может уменьшить обострения.
Инфекция груди | Симптомы, диагностика, лечение и профилактика
Симптомы инфекции грудной клетки
Основными симптомами инфекции грудной клетки являются:
- Кашель.
- Проблемы с дыханием (включая одышку и хрипы).
- Боль или стеснение в груди.
- Высокая температура.
- Головная боль.
- Мышечные боли.
- Чувствую себя очень уставшим.
- Учащенное сердцебиение.
Простуда — часто называемая инфекцией верхних дыхательных путей (ИВДП) — обычно начинается с сочетания заложенности и / или насморка и чихания, иногда с умеренно высокой температуры (лихорадки). Обычно у вас возникает кашель, который часто бывает сухим и резким, но также может звучать так, будто у вас много мокроты (мокроты), которую вы можете вызвать. Вы также можете чувствовать усталость и болезненность, но эти симптомы обычно довольно легкие, и вы сможете продолжать заниматься повседневными делами.
Инфекции грудной клетки также могут начинаться с этих симптомов, но вам не нужно обращаться к врачу, если это единственные симптомы, которые у вас есть. Единственным исключением являются люди с хроническими заболеваниями легких, такими как хроническая обструктивная болезнь легких (ХОБЛ) и бронхоэктазы. У людей с этими состояниями чаще развиваются серьезные осложнения.
Лечение инфекции грудной клетки
Хотя большинство инфекций грудной клетки протекают в легкой форме и проходят самостоятельно, некоторые случаи могут быть очень серьезными и даже опасными для жизни.Приступ инфекции крупных дыхательных путей (бронхов) в легких (острый бронхит) обычно проходит самостоятельно в течение 7-10 дней без каких-либо лекарств . Если вы подозреваете, что у вас тяжелая инфекция легких (пневмония), вам следует обратиться к терапевту.
А как насчет антибиотиков?
Антибиотики — это лекарства, которые используются при инфекциях, вызванных микробами (бактериями), и не действуют на вирусы. Если у вас нет хронического заболевания грудной клетки, ваш врач вряд ли назначит антибиотики, если ваши симптомы и обследование не предполагают, что у вас может быть пневмония.
Если у вас нет хронического заболевания грудной клетки, ваш врач вряд ли назначит антибиотики, если ваши симптомы и обследование не предполагают, что у вас может быть пневмония.
Что я могу сделать для лечения инфекции грудной клетки?
Если у вас инфекция грудной клетки, вам следует:
- Много отдыхать.
- Пейте много , чтобы предотвратить недостаток жидкости в организме (обезвоживание) и чтобы слизь в легких оставалась жидкой и легче отхаркивалась.
- Вдохните пар, возможно, с добавлением ментола. Это может помочь удалить слизь из груди. Никогда не используйте горячую воду при кашле ребенка, так как он может случайно обжечься.
- Не лежите на ночь ровно, чтобы не было слизи в груди и облегчить дыхание.
- Примите парацетамол, ибупрофен или аспирин, чтобы снизить высокую температуру и облегчить любые боли, боли и головные боли. ( Примечание : детям младше 16 лет нельзя принимать аспирин.)
- Если вы курите, вы должны попытаться бросить курить навсегда.
 У курильщиков чаще встречаются бронхит, инфекции грудной клетки и серьезные заболевания легких.
У курильщиков чаще встречаются бронхит, инфекции грудной клетки и серьезные заболевания легких. - Если у вас болит горло от кашля, вы можете облегчить дискомфорт, выпив теплый напиток с медом и лимоном.
А как насчет лекарств от простуды и кашля?
Многие лекарства от простуды и от кашля можно купить в аптеках.Имеются ограниченные доказательства какой-либо пользы от приема средств от простуды и кашля.
Каковы перспективы?
Инфекция крупных дыхательных путей (бронхов) в легких (острый бронхит) обычно проходит без каких-либо осложнений. Иногда инфекция попадает в легочную ткань и вызывает серьезную легочную инфекцию (пневмонию).
Если у вас пневмония, и вы достаточно хорошо себя чувствуете, чтобы за вами ухаживали дома, ваше состояние очень хорошее. Если вам нужно лечиться в больнице, прогноз по-прежнему хороший, но не такой хороший.Перспективы также не так хороши для людей, которые также имеют длительные заболевания, такие как болезни легких, сердечная недостаточность или диабет.
Когда вам следует обратиться к врачу?
Инфекция крупных дыхательных путей (бронхов) в легких (острый бронхит) обычно проходит сама по себе, поэтому часто нет необходимости обращаться к терапевту. Если у вас астма или ХОБЛ, вам следует посоветоваться с врачом. Возможно, они порекомендовали вам увеличить дозировку ингаляторов или принять «спасательную упаковку» с антибиотиками и стероидными таблетками при первых признаках инфекции.Если нет, проконсультируйтесь с ними, если у вас появятся симптомы инфекции грудной клетки.
Существует ряд симптомов, которые означают, что вам следует обратиться к терапевту, даже если у вас нет других проблем с легкими. Если ваши симптомы ухудшатся, вам следует обратить внимание на эти предупреждающие знаки. К ним относятся:
- Если жар, хрипы или головная боль усиливается или усиливается .
- Если у вас появляется учащенное дыхание, одышка или боли в груди .
- Если вы кашляете кровью или ваша мокрота становится темной или ржавой .

- Если вы почувствуете сонливость или растерянность.
- Если кашель длится дольше 3-4 недель .
- Если у вас повторные приступы острого бронхита.
- Если появляется какой-либо другой симптом, который вас беспокоит.
Как диагностируется инфекция грудной клетки?
Ваш врач сможет поставить диагноз инфекции грудной клетки, выслушав вашу историю и осмотрев вас. Они спросят о ваших симптомах и о том, как вы себя чувствуете.Они также могут спросить о вашей истории болезни и истории болезни вашей семьи. Им будет интересно узнать, курите ли вы, сколько и как долго.
Обследование может включать проверку вашей температуры. Иногда врач проверяет, сколько кислорода циркулирует в вашем теле. Это делается с помощью небольшого устройства, которое находится на конце вашего пальца. Врач послушает вашу грудь, поэтому он может попросить вас поднять или снять верх. Если вам нужен сопровождающий во время обследования, врач его устроит. Если у вас астма, вас могут попросить проверить измерение пикового кровотока.
Если у вас астма, вас могут попросить проверить измерение пикового кровотока.
Часто тесты не нужны, если у вас инфекция крупных дыхательных путей (бронхов) в легких (острый бронхит) и ваши симптомы легкие. Если ваши симптомы более серьезны и вам необходимо обратиться в больницу, вам могут потребоваться следующие анализы:
- Рентген грудной клетки может быть сделан, чтобы убедиться в правильности диагноза и увидеть, насколько серьезна инфекция.
- Анализы крови и мокроты (мокроты) могут быть взяты, чтобы определить, какой микроб (бактерия) вызывает серьезную инфекцию легких (пневмония).Это помогает решить, какой антибиотик лучше всего использовать. Иногда микроб (бактерия), вызывающий пневмонию, устойчив к первому антибиотику. Иногда требуется переход на другой антибиотик.
Как можно предотвратить инфекцию грудной клетки?
Есть меры, которые вы можете принять, чтобы предотвратить инфекцию грудной клетки и остановить ее распространение среди других. Например, регулярное мытье рук снижает вероятность попадания микробов в организм.
Например, регулярное мытье рук снижает вероятность попадания микробов в организм.
Вы можете передать инфекцию грудной клетки другим людям через кашель и чихание.Поэтому, если у вас инфекция грудной клетки, важно прикрывать рот при кашле или чихании и регулярно мыть руки. Вы должны немедленно выбросить использованные салфетки.
Что вызывает инфекцию грудной клетки?
Подавляющее большинство ИВДП вызываются вирусными инфекциями. Ваша иммунная система самостоятельно справится с этим в течение нескольких дней. Поскольку причиной ИВД являются вирусы, а не бактерии, антибиотики никоим образом не помогут. См. Отдельную брошюру «Антибиотики».
Инфекции дыхательных путей
Прочтите о синусите, тонзиллите, фарингите, ларингите, трахеите, плеврите, бронхите и пневмонии.
Иногда инфекция верхних дыхательных путей может распространяться глубже, вызывая инфекцию грудной клетки. Иногда микробы (бактерии), уже живущие в ваших легких, могут размножаться с тем же результатом.
Существует два основных типа инфекций грудной клетки — острый бронхит и пневмония.
Кто заражается легочными инфекциями?
Инфекции грудной клетки очень распространены, особенно осенью и зимой.Часто они возникают после простуды или гриппа. Любой может получить инфекцию грудной клетки, но они чаще встречаются при:
Обычный антибиотик может помочь при хроническом заболевании легких — ХОБЛ
ВТОРНИК, 26 марта 2013 г. — Обычный недорогой антибиотик может предложить эффективное лечение хронического, иногда изнурительное заболевание легких, согласно исследованию, опубликованному 27 марта в Журнале Американской медицинской ассоциации (JAMA).
Лечение антибиотиком азитромицином (торговая марка Zithromax) улучшило некоторые симптомы у пациентов с заболеванием легких, не связанным с кистозным фиброзом, бронхоэктазами, как выяснили исследователи.Современные методы лечения расстройства включают длительные пероральные антибиотики, бронходилататоры, ингаляционные стероиды или даже хирургическое вмешательство.
Бронхоэктазы без кистозного фиброза — это редкое заболевание легких, которое является одной из наиболее частых причин детских болезней в развивающихся странах. По данным Oxford Journals, в США насчитывается не менее 110000 взрослых с этим заболеванием.
«Бронхоэктатическая болезнь имеет широкий спектр причин, от ХОБЛ до ревматоидного артрита. Большая часть пациентов заболевает тяжелой пневмонией.Примерно у 40 процентов пациентов причина заболевания неизвестна », — сказал Йосе Альтенбург, доктор медицины, автор исследования в электронном письме.
Исследование представляло собой 12-месячное рандомизированное контролируемое испытание азитромицина у некурящих взрослых пациентов с некурящими пациентами. Бронхоэктатическая болезнь при CF с историей 2 или более обострений легких за последний год. Обострение определяется как временное ухудшение функции легких из-за воспаления. Симптомы могут включать одышку, усталость, усиленный кашель и снижение функции легких.Исследование проводилось в период с апреля 2008 года по сентябрь 2010 года.
Альтенбург и его коллеги из Медицинского центра Алкмаар в Нидерландах провели исследование, чтобы выяснить, эффективно ли лечение низкими дозами антибиотиков, добавленных к стандартной терапии, для снижения частоты обострений у пациентов. с бронхоэктазами без МВ.
Исследование проводилось с апреля 2008 г. по сентябрь 2010 г. в 14 больницах Нидерландов. В исследовании приняли участие 83 человека — все с бронхоэктазами без МВ и 3 или более инфекциями нижних дыхательных путей в прошлом году.Около половины пациентов получали азитромицин ежедневно, а половина — плацебо в течение 12 месяцев.
Всего за 1 год лечения было зарегистрировано 117 обострений, леченных антибиотиками, 78 из которых произошли в группе плацебо. «Из 40 участников, получавших плацебо, у 32 (80 процентов) было по крайней мере 1 обострение в течение периода исследования. Из 43 участников, получавших азитромицин, у 20 (46,5 процента) было по крайней мере одно обострение за тот же период, что дает абсолютное снижение риска. из 33.5 процентов », — пишут авторы в пресс-релизе.
из 33.5 процентов », — пишут авторы в пресс-релизе.
Кроме того, у тех, кто принимал азитромицин, было значительно меньше общих респираторных событий по сравнению с теми, кто принимал плацебо.
Однако те, кто получал терапию антибиотиками, отметили увеличение желудочно-кишечного тракта. побочные эффекты и высокий уровень устойчивости к этому классу антибиотиков, пишут авторы в пресс-релизе.
«Когда число устойчивых патогенов в обществе растет, эти бактерии могут вызывать инфекции у уязвимых людей, таких как младенцы или пожилые люди. и эти инфекции трудно поддаются лечению », — сказал Альтенбург.
Бронхоэктаз отличается от ХОБЛ, потому что он вызывается инфекциями в легких, в то время как ХОБЛ возникает в результате хронического вдыхания вредных частиц или газов (что в США происходит от курения сигарет или сигар), сказала Сью Боллмайер, Фарм. D., BCPS, AC-E, адъюнкт-профессор фармацевтической практики в фармацевтическом колледже Сент-Луиса в Сент-Луисе, штат Миссури,
Однако ХОБЛ может быть фактором риска развития бронхоэктазов. По оценкам некоторых исследований, 30 процентов пациентов с ХОБЛ также страдают дополнительным заболеванием легких, сказал Альтенбург.
По оценкам некоторых исследований, 30 процентов пациентов с ХОБЛ также страдают дополнительным заболеванием легких, сказал Альтенбург.
Zithromax в новостях
Азитромицин — один из самых продаваемых в мире антибиотиков, который используется для лечения или профилактики некоторых бактериальных инфекций, чаще всего вызывающих ушные инфекции, стрептококковое горло, пневмонию, бронхит и синусит. Он также эффективен против некоторых заболеваний, передающихся половым путем, таких как хламидиоз.
Zithromax недавно попал в заголовки газет, когда Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предупредило пациентов, которые принимают антибиотик и имеют определенные факторы риска, могут столкнуться с опасными для жизни сердечными аритмиями.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) призвало врачей учитывать риск возникновения аритмии, прежде чем назначать общий антибиотик, и изменило формулировку, используемую для обозначения препарата.
Антибиотики не улучшают кашель при остром бронхите
Острый бронхит с кашлем в подавляющем большинстве случаев возникает из-за вирусной инфекции, но это не мешает кашлям искать антибиотики, а врачам — услужливо прописывать их. Большинство пациентов, которые просят антибиотики, получают их, и считается, что миллионы избыточных доз антибиотиков во всем мире каждый год способствуют повышению устойчивости к антибиотикам.Врачи кажутся почти беспомощными, чтобы отказать пациентам в безобидном лечении, в котором они так уверены, и всегда есть спорный шанс, что антибиотики могут помочь.
Обесцвеченная мокрота часто рассматривается как пациентами, так и врачами как свидетельство того, что инфекция является бактериальной, и врачи в 3 раза чаще назначают антибиотики, если желтая или зеленая мокрота описана при остром кашле. Но хотя у людей с хроническим бронхитом (например, ХОБЛ) часто присутствуют бактерии в мокроте во время обострения, к людям с острым кашлем без хронического респираторного заболевания логика «зеленая мокрота = мне нужны антибиотики» неприменима. У здоровых людей зеленая мокрота часто присутствует при вирусных инфекциях.
У здоровых людей зеленая мокрота часто присутствует при вирусных инфекциях.
Тем не менее, Кокрановский анализ рандомизированных исследований пришел к выводу, что антибиотики действительно приводили к более быстрому разрешению кашля от острого бронхита примерно на полдня в среднем, но каждый 17 пациент также имел значительный побочный эффект антибиотиков. Противокашлевые препараты, отпускаемые без рецепта, не помогают при остром кашле.
Принимая во внимание его статус как заявленную причину №1 для посещений первичной медико-санитарной помощи, кашель вследствие острого бронхита в целом мало изучен.Carl Llor и соавторы провели масштабное рандомизированное исследование, чтобы ответить на вопрос, действительно ли изменение цвета мокроты означает, что антибиотики помогут вылечить острый кашель?
Что они сделали
416 взрослых с острым кашлем (<1 недели) с обесцвеченной мокротой, но без основного заболевания легких (ХОБЛ, астма и т. Д.) Или недавнего приема антибиотиков / преднизона были рандомизированы для приема амоксициллина / клавуланата (Аугментин) 500/125 мг, ибупрофена 600 мг или плацебо три раза в день в соотношении 1: 1: 1. Авторы внимательно наблюдали за соблюдением режима лечения и наблюдали через ~ 3 дня и ~ 12 дней. Дни частого кашля, основного результата, записывались в дневник симптомов. Врачи не были на 100% ослеплены, потому что таблетки имели разный вид, но они были предоставлены в запечатанных и закрытых упаковках.
Авторы внимательно наблюдали за соблюдением режима лечения и наблюдали через ~ 3 дня и ~ 12 дней. Дни частого кашля, основного результата, записывались в дневник симптомов. Врачи не были на 100% ослеплены, потому что таблетки имели разный вид, но они были предоставлены в запечатанных и закрытых упаковках.
Что они нашли
Не было разницы в количестве дней с частым кашлем между группами лечения. Другими словами, ни антибиотики (Аугментин), ни ибупрофен не улучшили кашель у пациентов с острым бронхитом, у всех из которых также была обесцвеченная мокрота.
Пациенты кашляли всего около 2 недель. Те, кто принимал ибупрофен, имели частый кашель 9 дней по сравнению с 11 днями приема антибиотиков и плацебо, а также меньшее количество дней кашля, но это не было статистически значимым.
У тех, кто принимал антибиотики, было 16 побочных эффектов, включая кровотечение из желудочно-кишечного тракта, по сравнению с 7 при приеме ибупрофена (в основном расстройство желудочно-кишечного тракта, кровотечение отсутствует) и 4 при приеме плацебо.
Что это значит
Это хорошо проведенное исследование ставит под сомнение ранее упомянутый Кокрановский анализ, предполагающий, что антибиотики улучшают кашель, в котором участвовало всего 275 пациентов.
GRACE, крупнейшее испытание антибиотиков для лечения острого бронхита с гнойной мокротой у 2060 взрослых и опубликованное в феврале 2013 г., показало, что амоксициллин не уменьшает симптомы или тяжесть кашля. Антибиотики действительно предотвращали появление «новых или ухудшающихся» симптомов у 3% пациентов. Однако с тошнотой, сыпью и расстройством желудочно-кишечного тракта количество причиненных вреда составляло 21. У одного пациента, принимавшего амоксициллин, развился анафилаксия.
К сожалению, эти исследования ничего не говорят нам об азитромицине, который чаще назначают в США.С. сегодня при остром кашле от бронхита больше, чем амоксициллин. Авторы говорят, что они не выбрали азитромицин, потому что «мы хотели исключить возможность клинического улучшения из-за противовоспалительного эффекта». Но волнует ли пациентов, поправляются ли они от антибактериального или противовоспалительного действия лекарства? А должны ли мы, как их врачи?
Азитромицин, вероятно, также имеет меньше побочных эффектов со стороны ЖКТ и анафилаксии, чем амоксициллин. Однако азитромицин не лучше, чем витамин С, уменьшал кашель от острого бронхита у 220 пациентов в рандомизированном исследовании 2002 года.Если бы мы получили более крупное испытание азитромицина, чтобы подтвердить эти результаты, в сочетании с его данными о риске внезапной сердечной смерти и низкой эффективностью амоксициллина, у нас могло бы быть достаточно доказательной брони, чтобы у нас, патологически приятных для пациентов врачей, было бы уверенно говорить » нет »- и на этот раз я имею в виду, — когда пациенты требуют антибиотиков от острого кашля, вызванного острым бронхитом и простудой.
Клинический вывод: Рассмотрите возможность предложения ибупрофена вместо антибиотиков в качестве терапии первой линии для пациентов, настаивающих на лечении кашля из-за острого бронхита.НПВП могут помочь — и как минимум дадут несколько дней для естественного выздоровления, чтобы убедить пациентов, что они поправляются без антибиотиков.
Карл Ллор и др. Эффективность противовоспалительного лечения или лечения антибиотиками у пациентов с неосложненным острым бронхитом и обесцвеченной мокротой: рандомизированное плацебо-контролируемое исследование. BMJ 2013; 347: f5762.
Бронхит | healthdirect
На этой странице
Что такое бронхит?
Бронхит — это воспаление больших дыхательных путей в легких, обычно вызванное вирусом.Воспаление вызывает кашель. Иногда воспаление вызывается бактериями, вдыханием дыма или пыли.
Острый бронхит обычно вызывается вирусной инфекцией, такой как вирусы простуды или вируса гриппа, и может длиться неделями, тогда как хронический бронхит длится месяцами и может повторяться каждый год.
Хронический бронхит обычно связан с курением.
Большинство людей, страдающих острым бронхитом, будут чувствовать себя лучше со временем и отдыхом, а ряд доступных методов лечения поможет облегчить кашель и другие симптомы.
Если вы подозреваете, что у вас бронхит, ваш врач может осмотреть вас и обсудить лечение.
Каковы симптомы бронхита?
У больных бронхитом могут быть:
ПРОВЕРЬТЕ СИМПТОМЫ — Воспользуйтесь нашей программой проверки симптомов простуды и гриппа и узнайте, нужна ли вам медицинская помощь.
Кто подвержен риску развития бронхита?
В группу риска входят:
- пожилые люди
- человек вдыхают раздражающие химические вещества
- курильщиков
- больные с заболеваниями легких, например астмой
- человек с пониженным иммунитетом
- человек, не вакцинированный против гриппа, пневмококковой инфекции или коклюша
Вы можете снизить риск, если мыть руки, а если вы курите, сократитесь или бросите курить.Ежегодная вакцинация против гриппа рекомендуется людям с хроническим бронхитом.
Заразен ли бронхит?
В основном, бронхит вызывается инфекционными вирусами. Они могут передаваться по воздуху, когда кто-то кашляет, или от прикосновения, когда вирус остается на поверхности.
Мытье рук, прикрытие рта при кашле и нахождение дома при плохом самочувствии может уменьшить распространение.
Нужен ли мне рентген грудной клетки?
Рентген обычно не требуется. Королевский австралийский колледж врачей общей практики рекомендует избегать рентгенографии грудной клетки при бронхите в простых случаях.Для получения дополнительной информации обратитесь к врачу или посетите веб-сайт «Выбор мудрой Австралии».
Как лечится бронхит?
Большинство людей с острым бронхитом чувствуют себя лучше со временем и отдыхом. Бронхит чаще всего вызывается вирусом, поэтому антибиотики не помогут. Антибиотики не убивают вирусы. Вы можете облегчить кашель и другие симптомы с помощью:
- вдыхание пара или принятие теплой ванны
- Избегать сигаретного дыма и других раздражителей
- запивать большим количеством жидкости
- простое обезболивающее, такое как парацетамол (следуйте указаниям на этикетке)
- чайная ложка меда на ночь, отдельно или в теплой воде (но не давайте мед детям младше 12 месяцев)
Лекарства от кашля доступны, но они могут помочь, а могут и не помочь.

 The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
 Повторные приступы тяжелой изжоги могут раздражать ваше горло и сделать вас более склонными к развитию бронхита.
Повторные приступы тяжелой изжоги могут раздражать ваше горло и сделать вас более склонными к развитию бронхита. Эти ощущения проходят в течение часа.
Эти ощущения проходят в течение часа. Ваш врач может порекомендовать подходящую с медицинской точки зрения и хорошо контролируемую программу.Если заболевание находится на ранней стадии, вы, вероятно, сможете заниматься самостоятельно; поговорите со своим врачом о безопасности.
Ваш врач может порекомендовать подходящую с медицинской точки зрения и хорошо контролируемую программу.Если заболевание находится на ранней стадии, вы, вероятно, сможете заниматься самостоятельно; поговорите со своим врачом о безопасности.


 У курильщиков чаще встречаются бронхит, инфекции грудной клетки и серьезные заболевания легких.
У курильщиков чаще встречаются бронхит, инфекции грудной клетки и серьезные заболевания легких.