Диагностика пневмонии | Клиника Здоровья
Пневмония — воспаление одного или двух легких, возникшее на фоне вирусной, бактериальной или грибковой инфекции. Заболевание может привести к серьезным осложнениям, вплоть до летального исхода. Диагностика пневмонии затруднена из-за схожести симптомов с гриппом и простудой.
Симптомы пневмонии
Воспаление легких развивается, как осложнение в результате вирусной и бактериальной инфекции. Некоторые вирусы не распознаются иммунной системой, поэтому попадая в дыхательные пути поражают легочную ткань.
Симптомы заболевания:
- повышение температуры до субфебрильных цифр или до 39°С;
- сухой кашель или с трудно отделяемой мокротой;
- одышка;
- боль в груди при дыхании или кашле;
- хрипы в легких;
- слабость и сонливость;
- отсутствие аппетита.
Симптоматика при воспалении легких нередко бывает размытой, могут присутствовать минимальные признаки. При отсутствии правильной диагностики легочная ткань быстро поражается, и развивается отек легкого.
При отсутствии правильной диагностики легочная ткань быстро поражается, и развивается отек легкого.
Как быстро нужно реагировать на симптомы
При появлении подозрения на воспаление легких требуется незамедлительно обратиться за медицинской помощью. Необходимо провести диагностические мероприятия, которые позволят исключить или подтвердить пневмонию. Не рекомендуется откладывать на несколько дней обращение к врачу. Обычное ОРВИ может вызвать воспаление легких в течение короткого времени.
Где сделать диагностику пневмонии
В диагностическом центре «Клиника Здоровья» можно пройти качественное обследование на пневмонию. В нашем медицинском комплексе самые низкие цены в Москве, которые позволят пройти обследование на воспаление легких разным социальным группам населения.
При обращении в наш центр проводится инструментальная диагностика на современном оборудовании, которое позволяет получить высокоточные снимки. К ним относятся:
К ним относятся:
Для постановки точного диагноза рекомендуется дополнительно провести лабораторные исследования:
- Общий анализ крови.
- Биохимический анализ крови.
- Посев мокроты на возбудителя.
- Анализ крови на антитела к микоплазмам, хламидиям, легионеллам.
После проведения комплексного обследования важно посетить опытного пульмонолога, который сможет на основания анализов поставить точный диагноз. В нашем лечебном центре на Климентовском, д.6 ведет прием опытный пульмонолог со стажем более 40 лет.
На этот вид диагностики у нас самая доступная цена в Москве! За эту сумму вы получаете качественное обследование на аппарате высочайшего международного класса, с описанием от врача имеющего опыт от 7 лет. Услужливый персонал окружит Вас заботой и вниманием. Мы находимся в центре Москвы , в 3 минутах ходьбы от метро!
Пациентам Диагностического центра предоставляется бесплатная парковка. Бронирование места для автомобиля производится не позднее чем за час до прибытия в клинику. Звоните: +7 (495) 628-22-05 и +7 (495) 961-27-67
Бронирование места для автомобиля производится не позднее чем за час до прибытия в клинику. Звоните: +7 (495) 628-22-05 и +7 (495) 961-27-67
Подготовка перед диагностикой
Общий и биохимический анализ крови необходимо проводить натощак. Другой специальной подготовки к исследованиям не требуется.
Когда будут результаты
Анализы и результаты КТ, рентгена будут готовы в день прохождения диагностики, анализы крови и слизистой – в течение 2-4 дней. После получения заключений врачи-пульмонологи с 40-летним стажем поставят точный диагноз о наличии или отсутствии пневмонии.
Что делать, если пневмония подтвердилась
При подтверждении пневмонии пульмонолог назначит специфическую антибиотикотерапию, направленную на уничтожение всех очагов воспаления. Комплексная терапия включает в себя лечение кашля, восстановление нормальной температуры тела и восстановления дыхательной деятельности. Медикаменты подбираются в зависимости от стадии развития заболевания и вида возбудителя воспаления легких.
Медикаменты подбираются в зависимости от стадии развития заболевания и вида возбудителя воспаления легких.
При тяжелом течение заболевания специалист направит на лечение в стационар. Важно своевременно начать терапию во избежание развития абсцесса легких и серьезных нарушений дыхания.
Цены на диагностику пневмонии
Специальные цены действуют для пациентов, обратившихся в клинику самостоятельно — не через порталы по поиску врачей и диагностики.
| Наименование услуги | Цена в рублях | Цена до 26.02. |
КТ органов грудной клетки | 4 990 | 3 300 |
Обзорная рентгенография легких 1 проекция | 1300 | |
КТ органов грудной клетки (с болюсным многофазным контрастированием) | 17 000 | 8 190 |
Если вы не нашли услугу в прейскуранте, пожалуйста, позвоните нам по телефону +7 (495) 961-27-67,
Вам сообщат необходимую информацию.
Вам помогут наши врачи:
Врач-рентгенолог КТ, МРТ
Врач-рентгенолог КТ, МРТ
Дифференциальная диагностика пневмонии у детей с онкогематологическими заболеваниями в условиях новой коронавирусной инфекции COVID-19 | Валиев
1. Зверева Н.Н., Сайфуллин М.А., Ртищев А.Ю., Шамшева О.В., Пшеничная Н.Ю. Коронавирусная инфекция у детей. Педиатрия. Журнал им. Г.Н. Сперанского 2020;99(2):270–8.
2. Peiris J.S.M., Chu C.M., Cheng V.C.C., Chan K.S., Hung I.F.N., Poon L.L.M., Law K.I., Tang B.S.F., Hon T.Y.W., Chan C.S., Chan K.H., Ng J.S.C., Zheng B.J., Ng W.L., Lai R.W.M., Guan Y., Yuen K.Y.; HKU/UCH SARS Study Group. Clinical progresssion and viral load in a community outbreak of coronavirus-associated SARS pneumonia: a prospective study. Lancet 2003;361:1767–72. doi: 10.1016/s0140-6736(03)13412-5.
doi: 10.1016/s0140-6736(03)13412-5.
3. Assiri A., Al-Tawfiq J.A., Al-Rabeeah A.A., Al-Rabiah F.A., Al-Hajjar S., Al-Barrak A., Flemban H., Al-Nassir W.N., Balkhy H.H., Al-Hakeem R.F., Makhdoom H.Q., Zumla A.I., Memish Z.A. Epidemiological, demographic, and clinical characteristics of 47 cases of Middle East respiratory syndrome coronavirus disease from Saudi Arabia: a descriptive study. Lancet Infect Dis 2013;13:752–61. doi: 10.1016/S1473-3099(13)70204-4.
4. Saad M., Omrani A.S., Baig K., Bahloul A., Elzein F., Matin A.M., Selim M.A., Mutairi M.A., Nakhli D.A., Aidaroos A.Y., Sherbeeni N.A., Al-Khashan H.I., Memish Z.A., Albarraka A.M. Clinical aspects and outcomes of 70 patients with Middle East respiratory syndrome coronavirus infection: a single-center experience in Saudi Arabia. Int J Infect Dis 2014;29:301–6. doi: 10.1016/j. ijid.2014.09.003.
ijid.2014.09.003.
5. Hu Y., Sun J., Dai Z., Deng H., Li X., Huang Q., Wu Y., Sun L., Xu Y. Prevalence and severity of corona virus disease 2019 (COVID-19): A systematic review and meta-analysis. J Clin Virol 2020;127:104371. doi: 10.1016/j.jcv.2020.104371.
6. Hrusak O., Kalina T., Wolf J., Balduzzi A., Provenzi M., Rizzari C., Rives S., Del Pozo Carlavilla M., Alonso M.E.V., Domínguez-Pinilla N., Bourquin J.P., Schmiegelow K., Attarbaschi A., Grillner P., Mellgren K., van der Werff Ten Bosch J., Pieters R., Brozou T., Borkhardt A., Escherich G., Lauten M., Stanulla M., Smith O., Yeoh A.E.J., Elitzur S., Vora A., Li C.K., Ariffin H., Kolenova A., Dallapozza L., Farah R., Lazic J., Manabe A., Styczynski J., Kovacs G., Ottoffy G., Felice M.S., Buldini B., Conter V., Stary J., Schrappe M. Flash survey on severe acute respiratory syndrome coronavirus-2 infections in paediatric patients on anticancer treatment. Eur J Cancer 2020;132:11–6. doi: 10.1016/j.ejca.2020.03.021.
Eur J Cancer 2020;132:11–6. doi: 10.1016/j.ejca.2020.03.021.
7. Liang W., Guan W., Chen R., Wang W., Li J., Xu K., Li C., Ai Q., Lu W., Liang H., Li S., He J. Cancer patients in SARS-CoV-2 infection: a nationwide analysis in China. Lancet Oncol 2020;21(3):335–7. doi: 10.1016/S1470-2045(20)30096-6.
8. Stroud C.R., Hegde A., Cherry C., Naqash A.R., Sharma N., Addepalli S., Cherukuri S., Parent T., Hardin J., Walker P. Tocilizumab for the management of immune mediated adverse events secondary to PD-1 blockade. J Oncol Pharm Pract 2019;25(3):551–7. doi: 10.1177/1078155217745144.
9. Agarwal S., Jun C.H. Harnessing CAR T-cell insights to develop treatments for hyperinflammatory responses in COVID-19 patients. Cancer Discov 2020;10(6):775–8. doi: 10.1158/2159-8290. CD-20-0473.
CD-20-0473.
10. Lu X., Zhang L., Du H., Zhang J., Li Y.Y., Qu J., Zhang W., Wang Y., Bao S., Li Y., Wu C., Liu H., Liu D., Shao J., Peng X., Yang Y., Liu Z., Xiang Y., Zhang F., Silva R.M., Pinkerton K.E., Shen K., Xiao H., Xu S., Wong G.W.K.; Chinese Pediatric Novel Coronavirus Study Team. SARS-CoV-2 infection in children. N Engl J Med 2020;382(17):1663–5. doi: 10.1056/NEJMc2005073.
11. Minotti C., Tirelli F., Barbieri E., Giaquinto C., Donà D. How is immunosuppressive status affecting children and adults in SARS-CoV-2 infection? A systematic review. J Infect 2020;81(1):e61–6. doi: 10.1016/j.jinf.2020.04.026.
12. Elzembely M.M., Abdelrahman Y.S., Fadel S., Hafez H. Providing care for pediatric cancer patients in the COVID-19 era: Rapid response recommendations from a developing country. Pediatr Blood Cancer 2020;67(8):e28467. doi: 10.1002/pbc.28467.
Pediatr Blood Cancer 2020;67(8):e28467. doi: 10.1002/pbc.28467.
13. Balduzzi A., Brivio E., Rovelli A., Rizzari C., Gasperini S., Melzi M.L., Conter V., Biondi A. Lessons after the early management of the COVID-19 outbreak in a pediatric transplant and hemato-oncology center embedded within a COVID-19 dedicated hospital in Lombardia, Italy. Estote parati. Bone Marrow Transplant 2020;1–6. doi: 10.1038/s41409-020-0895-4.
14. Liang W., Guan W., Chen R., Wang W., Li J., Xu K., Li C., Ai Q., Lu W., Liang H., Li S., He J. Cancer patients in SARS-CoV-2 infection: a nationwide analysis in China. Lancet Oncol 2020;21(3):335–7. doi: 10.1016/S1470-2045(20)30096-6.
15. Bouffet E., Challinor J., Sullivan M., Biondi A., Rodriguez-Galindo C., Pritchard-Jones K. Early advice on managing children with cancer during the COVID-19 pandemic and a call for sharing experiences. Pediatr Blood Cancer 2020;67(7):e28327. doi: 10.1002/pbc.28327.
Pediatr Blood Cancer 2020;67(7):e28327. doi: 10.1002/pbc.28327.
16. Cheng Y., Luo R., Wang K., Zhang M., Wang Zh., Dong L., Li J., Yao Y., Ge Sh., Xu G. Kidney disease is associated with in-hospital death of patients with COVID-19. Kidney Int 2020;97(5):829–38. doi: 10.1016/j.kint.2020.03.005.
17. Song S.-H., Chen T.-L., Deng L.-P., Zhang Y.-X., Mo P.-Z., Gao S.-C., Hu W.-J., Xiong Y., Ma Z.-Y. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020. doi: 10.1016/S0140-6736(20)30183-53.
18. Немировченко В.С., Шервашидзе М.А., Валиев Т.Т., Кондратчик К.Л. Результаты лечения острого миелоидного лейкоза у детей с включением эпигенетических препаратов. Онкогематология 2020;15(2):19–28. doi: 10.17650/1818-8346-2020-15-2-19-28
19. Rao U., Piccin A., Malone A., O’Hanlon K., Breatnach F., O’Meara A., McDermott M., Butler K., O’Sullivan N., Russell J., O’Marcaigh A., Smith O.P. Utility of bronchoalveolar lavage in the diagnosis of pulmonary infection in children with haematological malignancies. Ir J Med Sci 2013;182(2):177–83. doi: 10.1007/s11845-012-0852-3.
Rao U., Piccin A., Malone A., O’Hanlon K., Breatnach F., O’Meara A., McDermott M., Butler K., O’Sullivan N., Russell J., O’Marcaigh A., Smith O.P. Utility of bronchoalveolar lavage in the diagnosis of pulmonary infection in children with haematological malignancies. Ir J Med Sci 2013;182(2):177–83. doi: 10.1007/s11845-012-0852-3.
20. Marchesi F., Cattaneo Ch., Criscuolo M., Delia M., Dargenio M., Del Principe M.I., Spadea A., Fracchiolla N.S., Melillo L., Perruccio K., Alati C., Russo D., Garzia M., Brociner M., Cefalo M., Armiento D., Cesaro S., Decembrino N., Mengarelli A., Tumbarello M., Busca A., Pagano L.; Sorveglianza Epidemiologica Infezioni nelle Emopatie (SEIFEM) Group. A bronchoalveolar lavage-driven antimicrobial treatment improves survival in hematologic malignancy patients with detected lung infiltrates: A prospective multicenter study of the SEIFEM group. Am J Hematol 2019;94(10):1104–12. doi: 10. 1002/ajh.25585.
1002/ajh.25585.
21. Quinn M., Fannin J.T., Sciasci J., Bragg A., Сampbell P.K., Carias D., Crews K.R., Gregornik D., Jeha S., Maron G., Pauley J.L., Swanson H.D., Wolf J., Greene W. Pentamidine for Prophylaxis against Pneumocystis jirovecii Pneumonia in Pediatric Oncology Patients Receiving Immunosuppressive Chemotherapy. Antimicrob Agents Chemother 2018;62(8):e00173–18. doi: 10.1128/AAC.00173-18.
22. Ланге С., Уолш Д. Лучевая диагностика заболеваний органов грудной клетки. Руководство. Под ред. акад. РАМН С.К. Тернового и А.И. Шехтера. М.: ГЭОТАР-Медиа, 2010. С. 340–341.
23. Трофимова Т.Н., Лукина О.В., Сперанская А.А., Ильина Н.А., Гаврилов П.В., Панунцева К.К. Лекция: Коронавирусная инфекция COVID-19. Часть 5. Лучевые методы исследования при COVID-19 и вирусных пневмониях. ФГБОУВО«Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России.
ФГБОУВО«Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России.
24. Тюрин И.Е. Симптом «матового стекла» при интерстициальных заболеваниях легких. Материалы VII международного конгресса и школы для врачей «Кардиоторакальная радиология». Москва, 2020.
25. Соколина И.А. Коронавирус Covid-19: взгляд рентгенолога. Материалы VII международного конгресса и школы для врачей «Кардиоторакальная радиология». Москва, 2020.
Симптомы воспаления легких у кошек
- Главная
- Лечение
- Заболевания кошек
- Пневмония у кошек
Пневмония является инфекционно-воспалительным заболеванием легких. Легкие заполнены тысячами крошечных бронхов, которые заканчиваются более мелкими мешочками, известными как альвеолы, они в свою очередь содержат крошечные кровеносные сосуды. Кислород попадает в кровь, а углекислый газ удаляется. Пневмония приводит к тому, что эти альвеолы заполняются гноем и жидкостью, что в свою очередь плохо влияет на дыхание.
Кислород попадает в кровь, а углекислый газ удаляется. Пневмония приводит к тому, что эти альвеолы заполняются гноем и жидкостью, что в свою очередь плохо влияет на дыхание.
Стоит сразу отметить, что пневмония достаточно серьезное и распространённое заболевание у кошек. Диагностика проходит строго в ветеринарной клинике. Лечение только по рекомендациям врача, в противном случае исход будет летальным.
Почему кошки болеют воспалением легких
Одной из самых распространённых причин, является неблагоприятная среда обитания, постоянная сырость и влажность, ослабленный иммунитет. Также может послужить возникновению болезни:
- Запущенное ОРЗ (не долеченная простуда)
- Посторонние предметы в легких
Четыре формы пневмонии
- Бактериальная. Бактерии, ответственные за легочную чуму. Часто встречаются у кошек с ослабленным иммунитетом
- Вирусная. Вирусы и инфекции верхних дыхательных путей у кошек (калицивирус и герпесвирус) наиболее часто встречаются в местах больших скоплений кошек
- Грибковая пневмония.
 Вызывается патогенными грибами (криптококкоз)
Вызывается патогенными грибами (криптококкоз) - Паразитарная форма. Причина — легочные и круглые черви
Записаться на диагностику пневмонии
Симптомы воспаления легких
Каждая инфекция по-своему уникальна и у каждой кошки проявляется по-разному. Обратите внимание на наиболее частые признаки:
- Носовые выделения
- Постоянный кашель (сухой или мокрый)
- Затрудненное дыхание
- Лихорадка
- Покраснение, посинение полости рта
- Вялость, затяжная депрессия
- Потеря аппетита
Как диагностируется пневмония у кошек
Для постановки точного диагноза, ветеринар возьмет следующие анализы
- Анализ кала для выявления паразитов
- Анализ крови на наличие вирусов
- Мазок из глаза и носа на наличие вредных бактерий
- Рентген
- УЗИ
Профилактика воспаления легких, благоприятные условия после госпитализации
Если диагноз пневмонии подтвердится, скорее все ваш питомец будет госпитализирован на несколько дней. Лечение включает в себя прием антибиотиков, пенициллин или амоксициллин, а также мочегонных средств для удаления скопившейся жидкости в дыхательных путях.
Лечение включает в себя прием антибиотиков, пенициллин или амоксициллин, а также мочегонных средств для удаления скопившейся жидкости в дыхательных путях.
После выписки, подготовьте кошке светлое, проветриваемое помещение. Еду и воду всегда подогревайте до теплого состояния. Правильная диета, богатая витаминами и минералами – залог здоровья! Доводите еду до жидкой кашицы, так кошке будет удобнее кушать. Если «пушистый» отказывается есть, попробуйте его любимую консервированную пищу.
Держите кота в тепле, изолируя его от других домашних животных, чтобы лишний раз не нервировать любимца. Сделайте всё, чтобы он получил как можно больше отдыха и сна.
Регулярно посещайте ветеринарную клинику для профилактического осмотра, консультируйтесь с врачом и проводите ревакцинацию.
ВЕТЕРИНАРНЫЙ ЦЕНТР «Белая Медведица» © 2013-2020. Копирование информации с сайта строго запрещено!
Лечение пневмонии в Омске — 4 врача
Оплата приема происходит в клинике. Запись к врачу без комиссий и переплат.
Запись к врачу без комиссий и переплат.
Пульмонолог
Стаж 17 лет
Высшая категория
Городская больница №1 Кабанова
Медицинский центр «АртМед» на Заозерной
Запись к врачу недоступна
Запись к врачу недоступна
Аллерголог,
иммунолог,
пульмонолог
Стаж 31 год
Высшая категория
Городская больница №1 Кабанова
Клиника «Евромед» на «Зелёном острове»
Медицинский центр «АртМед» на 10 лет Октября
Запись к врачу недоступна
Запись к врачу недоступна
Запись к врачу недоступна
Аллерголог
Стаж 10 лет
2 категория
Поликлиника детской больницы №2
Запись к врачу недоступна
Воспаление легких — симптомы, причины появления, диагностика, лечение
Воспаление легких – воспаление одного или двух дыхательных органов, которое возникает из-за инфекции, выраженной вирусами, грибками или бактериями.
Симптомы пневмонии
Одним из первых признаков пневмонии – это повышение температуры тела до 39 градусов. Может начаться жар или озноб. Больной ощущает боль в легких не только при кашле, но даже при дыхании. Кашель сухой, постепенно его интенсивность увеличивается.
Также меняется внешний вид человека: шея становится красного цвета, губы начинают синеть, раздуваются ноздри. В некоторых случаях человек начинает нести бред. Болевые ощущения при пневмонии проявляются из-за наличия нервных окончаний в плевре легкого.
Спустя пару дней с кашлем начинает отходить мокрота, с примесью слизи или крови. Средняя продолжительность болезни примерно 4-5 недель. Если своевременно не начать лечение, данное заболевание может привести к абсцессу легкого или смерти. В редких случаях пневмония может протекать практически без симптомов.
Причины пневмонии
Одной из первой причин является ранее перенесенные болезни: грипп и другие вирусные заболевания. Любое заболевание откладывает отпечаток на организм человека. Также большой вклад сюда вносят и бактерии: стафилококки, стрептококки, хламидии, энтеробактерии, гемофильная палочка и легионеллы.
Любое заболевание откладывает отпечаток на организм человека. Также большой вклад сюда вносят и бактерии: стафилококки, стрептококки, хламидии, энтеробактерии, гемофильная палочка и легионеллы.
Самый популярный вид – это стрептококки. Они присутствуют в нашей жизни везде: на руках, коже, одежде, предметах. Но при наличии ослабленного иммунитета могут спровоцировать этот недуг. Гемофильная палочка чаще всего привязывается к курильщикам, а энтеробактерии к людям, страдающих от болезней почек. Довольно редкая причина пневмонии – это действие опасных газов, паров и радиации.
Лечение пневмонии
Лечить пневмонию самостоятельно ни в коем случае нельзя. Всё лечение должен назначать врач, иначе возможны осложнения. При первых же симптомах необходимо идти в больницу. Перед началом лечения врач собирает все нужные анализы для определения состояния больного. Лечение болезни в среднем занимает около двух недель. Если состояние удовлетворительное, то больного отпускают домой.
Маленьких детей и пожилых людей в любом случае госпитализируют. Смертность при этой болезни мала, и чаще всего происходит при лечении без врача. При пневмонии назначаются антибиотики и противовоспалительные препараты. Следует соблюдать постельный режим, пить много жидкости и употреблять витаминные комплексы.
Профилактика пневмонии
- Поддержание иммунитета. Этот пункт является одним из главных. Ведь если у человека сильный иммунитет, то и заболевание к нему никакое не привяжется. Для этого необходимо хорошо питаться, принимать витамины, заниматься физической нагрузкой.
- Своевременное лечение. Ни одно заболевание нельзя запускать, так как оно может перейти в осложнение. Необходимо слушать своего лечащего врача, принимать необходимые лекарства.
- Вакцинация. Этот пункт не позволит человеку серьезно заболеть.
- Мытьё рук. Особенно это касается периода эпидемий вирусных заболеваний.
- Ограничение сквозняков. Необходимо стараться поменьше переохлаждаться, особенно зимой.

Пневмония в наше время легко поддается лечению и диагностике, чтобы уберечь себя от этого недуга, необходимо следовать правилам, указанным в статье. И, главное, помнить, что любое вирусное заболевание может наложить отпечаток на легкие или другие органы.
Получить консультацию
врача-терапевта
Пульсоксиметрия | Американская ассоциация легких
Если у вас есть симптом одышки или известное заболевание легких или сердца, ваш врач может порекомендовать использовать пульсоксиметр. Пульсоксиметр, или Pulse Ox, — это электронное устройство, которое измеряет насыщение кислородом, переносимым вашими эритроцитами. Пульсоксиметры можно прикрепить к пальцам, лбу, носу, ступне, ушам или пальцам ног. Затем устройство можно использовать повторно или утилизировать. Если вы используете его в домашних условиях, вам следует спросить своего врача, прежде чем утилизировать устройство Pulse Ox, поскольку оно может быть дорогим и многоразовым.
В феврале 2021 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов опубликовало предупреждение об ограничениях пульсоксиметров. Если у вас плохое кровообращение, темная пигментация кожи, толстая кожа, вы в настоящее время употребляете табак, температура вашей кожи прохладная, или вы используете темный лак для ногтей, длинные искусственные ногти или если ваши пальцы не чисты, пульсоксиметр может показывать неточные или неточные данные. противоречивые показания. Вот почему цифры пульсоксиметра не следует использовать изолированно для определения вашего состояния здоровья.Важно сообщить вашему лечащему врачу ненормальные или несовместимые показания.
Прочтите о COVID-19 и пульсоксиметрии в нашем блоге «Каждое дыхание»: пульсоксиметрия — небольшие знания могут быть опасными.
Чего ожидать?
При точной работе вы можете рассчитывать на простое, быстрое и безопасное измерение уровня насыщения кислородом вашего тела. Зонд будет установлен, и в течение нескольких секунд оксиметр покажет вашу частоту сердечных сокращений и уровень насыщения кислородом, как показано на рисунке выше. При оксиметрическом измерении нет игл и боли. В некоторых больницах также используются одноразовые ленточные зонды, которые оборачиваются вокруг вашего пальца, носа или ноги.
При оксиметрическом измерении нет игл и боли. В некоторых больницах также используются одноразовые ленточные зонды, которые оборачиваются вокруг вашего пальца, носа или ноги.
В пульсоксиметре используется источник холодного света, который пропускает свет через кончик пальца, заставляя кончик казаться красным. Анализируя свет от источника света, проходящий через палец, устройство может определить процентное содержание кислорода в красных кровяных тельцах.
Анализ результатов
Пульсоксиметр быстро измеряет уровень насыщения кислородом вашего тела без использования игл и без взятия пробы крови.Измеренное количество, отображаемое на экране, отражает насыщение ваших красных кровяных телец кислородом. Этот номер дает вашим врачам и медсестрам представление о том, каким будет ваше лечение. Уровень кислорода также может помочь определить, нужно ли вам получать дополнительный кислород. Это число насыщения (хорошее число составляет более 90–92%) отличается от значения, называемого pO2 (хорошее число — более 60–65), которое измеряется путем взятия крови из артерии. Ваш врач может разъяснить важность вашей ценности в вашей конкретной ситуации.
Ваш врач может разъяснить важность вашей ценности в вашей конкретной ситуации.
Каковы риски?
Нет известных рисков или опасностей при использовании пульсоксиметра, когда значения проверяются и контролируются компетентным медицинским работником.
Внебольничная пневмония у взрослых: диагностика и лечение
1. Broulette J,
Ю Х,
Пиенсон Б,
Ивасаки К.,
Сато Р.
Уровень заболеваемости и экономическое бремя внебольничной пневмонии среди населения трудоспособного возраста. Am Health Drug Benefits .2013; 6 (8): 494–503 ….
2. Файл TM Jr,
Marrie TJ.
Бремя внебольничной пневмонии у взрослых в Северной Америке. Постградская медицина .
2010. 122 (2): 130–141.
3. Центры по контролю и профилактике заболеваний. Национальный центр статистики здравоохранения. Пневмония. http://www.cdc.gov/nchs/fastats/pneumonia.htm. По состоянию на 18 января 2016 г.
4. Jackson ML,
Нельсон Дж. К.,
К.,
Джексон Л.А.
Факторы риска внебольничной пневмонии у иммунокомпетентных пожилых людей. Дж. Ам Гериатр Соц .
2009. 57 (5): 882–888.
5. Парк H,
Адейеми АО,
Rascati KL.
Прямые медицинские расходы и использование медицинских услуг для лечения пневмонии в Соединенных Штатах: анализ Обследования медицинских расходов 2007–2011 гг. Клин Тер .
2015; 37 (7): 1466–1476.e1.
6. Манделл Л.А.,
Wunderink RG,
Анзуэто А,
и другие.
Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Клин Инфекция Дис .
2007; 44 (приложение 2): S27 – S72.
7. Adamantia L,
Сотирия М,
Мирсини М,
Майкл Т.
Управление ВП в отделении интенсивной терапии. Антиквариат .
2015; 17 (11): 48.
8. Хуанг СС,
Джонсон К.М.,
Рэй GT,
и другие.
Использование здравоохранения и стоимость пневмококковой инфекции в Соединенных Штатах. Вакцина .
2011. 29 (18): 3398–3412.
9. Фарнхэм А,
Аллейн Л,
Чимини Д,
Балтер С.Заболеваемость легионерами и факторы риска, Нью-Йорк, Нью-Йорк, США, 2002–2011 гг. Emerg Infect Dis .
2014. 20 (11): 1795–1802.
10. Ю ВЛ,
Гринберг Р.Н.,
Задейкис Н,
и другие.
Эффективность левофлоксацина при лечении внебольничного легионеллеза. Сундук .
2004. 125 (6): 2135–2139.
11. Bartlett JG.
Диагностические тесты на возбудителей внебольничной пневмонии. Клин Инфекция Дис .2011; 52 (приложение 4): S296 – S304.
12. Гэдсби, штат Нью-Джерси,
Рассел CD,
Макхью депутат,
и другие.
Комплексное молекулярное тестирование респираторных патогенов при внебольничной пневмонии. Клин Инфекция Дис .
2016; 62 (7): 817–823.
13. Metlay JP,
Капур WN,
Хорошо, MJ.
У этого пациента внебольничная пневмония? Диагностика пневмонии по анамнезу и физическому осмотру. ЯМА .
1997. 278 (17): 1440–1445.
14. Diehr P,
Древесина RW,
Бушихед Дж,
Крюгер Л,
Уолкотт Б,
Томпкинс РК.
Прогнозирование пневмонии у амбулаторных больных с острым кашлем — статистический подход. Дж. Хронический Диск .
1984. 37 (3): 215–225.
15. Кейси К.,
Фуллертон MJ,
Сомервилл Н.
Общие вопросы о пневмонии у жителей домов престарелых. Ам Фам Врач .
2015. 92 (7): 612–620.
16. Эбелл MH.
Прогнозирование пневмонии у взрослых с респираторными заболеваниями. Ам Фам Врач .
2007. 76 (4): 560–562.
17. Е X,
Сяо Х,
Чен Б,
Чжан С.
Точность УЗИ легких по сравнению с рентгенографией грудной клетки для диагностики внебольничной пневмонии у взрослых: обзор литературы и метаанализ. PLoS Один .
PLoS Один .
2015; 10 (6): e0130066.
18. Чавес М.А.,
Шамс Н,
Эллингтон Л. Е.,
и другие.
Ультразвук легких для диагностики пневмонии у взрослых: систематический обзор и метаанализ. Respir Res .
2014; 15:50.
19. Барон Э.Дж.,
Миллер Дж. М.,
Вайнштейн депутат,
и другие.
Руководство по использованию микробиологической лаборатории для диагностики инфекционных заболеваний: рекомендации Американского общества инфекционных болезней (IDSA) и Американского общества микробиологов (ASM) 2013 г. Клин Инфекция Дис .
2013; 57 (4): e22 – e121.
20. Салих W,
Шембри S,
Чалмерс Дж. Д.
Упрощение критериев IDSA / ATS для тяжелой ВП с использованием метаанализа и данных наблюдений. Евро Респир J .
2014; 43 (3): 842–851.
21. Бордон Дж. М.,
Фернандес-Ботран Р.,
Wiemken TL,
и другие.
Бактериемическая пневмококковая пневмония: клинические исходы и предварительные результаты воспалительной реакции. Инфекция .
2015. 43 (6): 729–738.
22. Метерский М.Л.,
Ма А,
Братцлер DW,
Houck PM.
Прогнозирование бактериемии у пациентов с внебольничной пневмонией. Am J Respir Crit Care Med .2004. 169 (3): 342–347.
23. Уоткинс Р.Р.,
Лимонович Т.Л.
Диагностика и лечение внебольничной пневмонии у взрослых. Ам Фам Врач .
2011. 83 (11): 1299–1306.
24. Мушер Д.М.,
Торнер AR.
Внебольничная пневмония. N Engl J Med .
2014. 371 (17): 1619–1628.
25. van der Eerden MM,
Власполдер Ф,
de Graaff CS,
Грут Т,
Янсен Х.М.,
Boersma WG.Ценность интенсивного диагностического микробиологического исследования у пациентов с внебольничной пневмонией низкого и высокого риска. Eur J Clin Microbiol Infect Dis .
2005. 24 (4): 241–249.
26. Qu JX,
Гу Л,
Пу Ж,
и другие.;
Пекинская сеть внебольничной пневмонии у взрослых (BNACAP).
Вирусная этиология внебольничной пневмонии легкой или средней степени тяжести у подростков и взрослых и ее связь с возрастом и степенью тяжести. BMC Инфекция Дис .
2015; 15:89.
27. Лю Д.,
Вс LX, г.
Гуань В,
Сяо К,
Се LX.
Прогностическое значение прокальцитонина при пневмонии: систематический обзор и метаанализ. Респирология .
2016; 21 (2): 280–288.
28. Müller F,
Христос-Крейн М,
Брегенцер Т,
и другие.;
Исследовательская группа ProHOSP.
Уровни прокальцитонина позволяют прогнозировать бактериемию у пациентов с внебольничной пневмонией: проспективное когортное исследование. Сундук .
2010. 138 (1): 121–129.
29. Schuetz P,
Мюллер Б,
Христос-Крейн М,
и другие.
Прокальцитонин для начала или прекращения приема антибиотиков при острых респираторных инфекциях. Кокрановская база данных Syst Rev .
2012; (9): CD007498.
30. Schuetz P,
Кьяппа V,
Бриэль М,
Гринвальд JL.
Алгоритмы прокальцитонина для принятия решений о терапии антибиотиками: систематический обзор рандомизированных контролируемых исследований и рекомендации по клиническим алгоритмам. Арк Интерн Мед. .
2011. 171 (15): 1322–1331.
31. Чалмерс Дж. Д.,
Синганаягам А,
Акрам АР,
и другие.
Инструменты оценки степени тяжести для прогнозирования смертности госпитализированных пациентов с внебольничной пневмонией. Систематический обзор и метаанализ. Грудь .
2010. 65 (10): 878–883.
32. Аберс М.С.,
Musher DM.
Правила клинического прогноза при внебольничной пневмонии: ложь, чертова ложь и статистика. QJM .
2014. 107 (7): 595–596.
33. Aujesky D,
Хорошо, MJ.
Индекс тяжести пневмонии: через десять лет после первоначального определения и валидации. Клин Инфекция Дис .
2008; 47 (приложение 3): S133 – S139.
34. Чарльз П.Г.,
Вулф Р,
Уитби М,
и другие.;
Австралийское сотрудничество по изучению внебольничной пневмонии, Grayson ML.
SMART-COP: инструмент для прогнозирования потребности в интенсивной респираторной или вазопрессорной поддержке при внебольничной пневмонии. Клин Инфекция Дис .
2008. 47 (3): 375–384.
35. Рестрепо М.И.,
Мортенсен Э.М.,
Велес Я.А.,
Фрай С,
Анзуэто А.
Сравнительное исследование пациентов с внебольничной пневмонией, поступивших в отделение и реанимацию. Сундук .
2008. 133 (3): 610–617.
36. Lee JS,
Гислер Д.Л.,
Геллад ВФ,
Хорошо, MJ.
Антибактериальная терапия для взрослых, госпитализированных с внебольничной пневмонией: систематический обзор. ЯМА .
ЯМА .
2016; 315 (6): 593–602.
37. Раз-Пастер А,
Шаша Д,
Пол М.
Сравнение одних фторхинолонов или макролидов с бета-лактамами у взрослых с внебольничной пневмонией: систематический обзор и метаанализ. Int J Антимикробные агенты .
2015; 46 (3): 242–248.
38. Табоада М,
Мельник Д,
Иаконис JP,
и другие.
Цефтаролин фозамил в сравнении с цефтриаксоном для лечения внебольничной пневмонии: метаанализ данных отдельных пациентов рандомизированных контролируемых исследований. J Антимикробный препарат Chemother .
2016; 71 (4): 862–870.
39. Мокаббери Р,
Хафтбарадаран А,
Равахах К.
Доксициклин против левофлоксацина в лечении внебольничной пневмонии. Дж Клин Фарм Тер .
2010. 35 (2): 195–200.
40. Flanders SA,
Дудас V,
Керр К,
Маккалок CE,
Гонсалес Р.
Эффективность цефтриаксона плюс доксициклин в лечении пациентов, госпитализированных с внебольничной пневмонией. Дж Хосп Мед .
Дж Хосп Мед .
2006; 1 (1): 7–12.
41. Пахале С,
Мулпуру С,
Верхей Т.Дж.,
Кочен М.М.,
Роде Г.Г.,
Bjerre LM.
Антибиотики при внебольничной пневмонии у взрослых амбулаторно. Кокрановская база данных Syst Rev .
2014; (10): CD002109.
42. Лим WS,
Смит Д.Л.,
Мудрый депутат,
Welham SA;
Британское торакальное общество.
Сообщество Британского торакального общества приобрело рекомендации по пневмонии и рекомендации NICE по пневмонии: как они подходят друг другу. Грудь .
2015; 70 (7): 698–700.
43. Гарин Н,
Женне Д,
Карбалло S,
и другие.
Монотерапия β-лактамом в сравнении с комбинированным лечением β-лактам-макролидом при внебольничной пневмонии средней тяжести: рандомизированное исследование не меньшей эффективности. JAMA Intern Med .
2014. 174 (12): 1894–1901.
44. Doernberg SB,
Уинстон LG,
Палуба DH,
Камеры ВЧ.
Защищает ли доксициклин от развития инфекции Clostridium difficile? Клин Инфекция Дис .2012. 55 (5): 615–620.
45. Rello J,
Поп-Викас А.
Клинический обзор: первичная гриппозная вирусная пневмония. Центр внимания .
2009; 13 (6): 235.
46. Ван Ю.Д.,
Вс TW,
Лю ZQ,
Чжан С.Г.,
Ван LX,
Кан КК.
Эффективность и безопасность кортикостероидов при внебольничной пневмонии: систематический обзор и метаанализ. Сундук .
2016; 149 (1): 209–219.
47. Семенюк Р.А.,
Мид МО,
Алонсо-Коэльо П,
и другие.Кортикостероидная терапия для пациентов, госпитализированных с внебольничной пневмонией: систематический обзор и метаанализ. Энн Интерн Мед.
2015. 163 (7): 519–528.
48. Торрес А,
Сибила О,
Феррер М,
и другие.
Влияние кортикостероидов на неэффективность лечения среди госпитализированных пациентов с тяжелой внебольничной пневмонией и высокой воспалительной реакцией: рандомизированное клиническое исследование. ЯМА .
ЯМА .
2015; 313 (7): 677–686.
49. Кобаяши М,
Беннетт Н.М.,
Gierke R,
и другие.
Интервалы между вакцинами против PCV13 и PPSV23: рекомендации Консультативного комитета по практике иммунизации (ACIP) [опубликованное исправление есть в MMWR Morb Mortal Wkly Rep. 2015; 64 (42): 1204]. Артикул: MMWR Morb Mortal Wkly Rep .
2015; 64 (34): 944–947.
50. Центры по контролю и профилактике заболеваний.
Использование 13-валентной пневмококковой конъюгированной вакцины и 23-валентной пневмококковой полисахаридной вакцины для взрослых с иммунодефицитными состояниями: рекомендации Консультативного комитета по практике иммунизации (ACIP).Артикул: MMWR Morb Mortal Wkly Rep .
2012. 61 (40): 816–819.
51. Джефферсон Т.,
Риветти Д,
Риветти А,
Рудин М,
Ди Пьетрантонж C,
Демичели В.
Эффективность и действенность вакцин против гриппа у пожилых людей: систематический обзор [опубликованная поправка опубликована в Lancet. 2006; 367 (9515): 986]. Ланцет .
2006; 367 (9515): 986]. Ланцет .
2005; 366 (9492): 1165–1174.
52. Лутфийя М.Н.,
Хенли Э,
Чанг Л.Ф.,
Рейберн SW.Диагностика и лечение внебольничной пневмонии. Ам Фам Врач .
2006. 73 (3): 442–450.
Клинические особенности диагностики пневмонии у взрослых в учреждениях первичной медико-санитарной помощи: систематический и мета-обзор
Colin, M. et al . Глобальные и региональные причины смерти: модели и тенденции, 2000–15 гг. (2017).
Cillóniz, C., Cardozo, C. & García-Vidal, C. Эпидемиология, патофизиология и микробиология внебольничной пневмонии. Анналы исследовательских больниц , 2 (1) (2018).
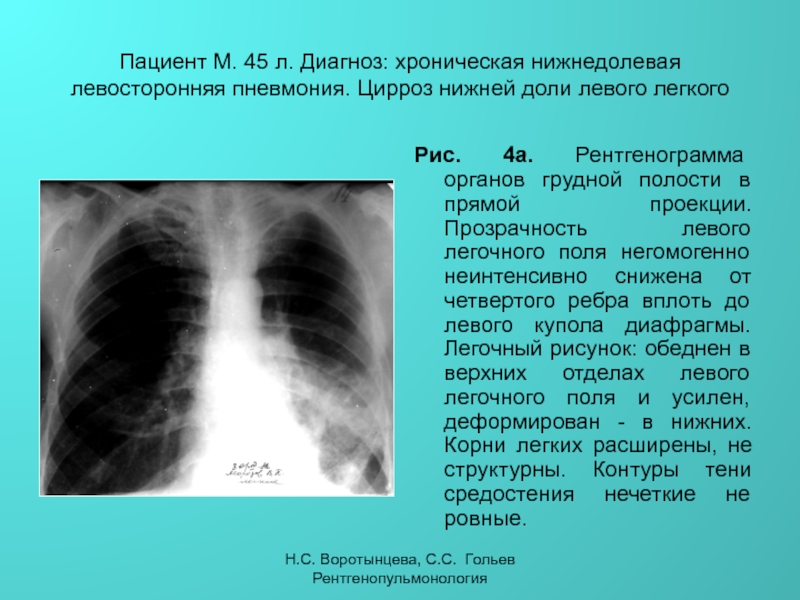
Леви, М. Л. и др. . Краткое изложение первичной медико-санитарной помощи Рекомендаций Британского торакального общества по ведению внебольничной пневмонии у взрослых: обновление 2009 г. Одобрен Королевским колледжем врачей общей практики и Респираторным обществом первичной медико-санитарной помощи Великобритании. Prim Care Respir J 19 (1), 21–7 (2010).
Артикул
Google ученый
Mandell, L.A. и др. . Общество инфекционных болезней Америки / Консенсусное руководство Американского торакального общества по ведению внебольничной пневмонии у взрослых. Клинические инфекционные болезни 44 (Приложение_2), S27 – S72 (2007).
CAS
Статья
Google ученый
Линч, Т. и др. . Систематический обзор диагностики детской бактериальной пневмонии: когда золото — это бронза. Plos One 5 (8), e11989 (2010).
ADS
Статья
Google ученый
Нидерман, М.С. Визуализация для лечения внебольничной пневмонии: что делать, если рентгенограмма грудной клетки ясна. СУНДУК 153 (3), 583–585 (2018).
Артикул
Google ученый
AI_Mulhim, F. A. et al. .Правило клинического прогноза легочных инфильтратов. Саудовский медицинский журнал 19 (3), 306–312 (1998).
Google ученый
Diehr, P. et al. . Прогнозирование пневмонии у амбулаторных больных с острым кашлем — статистический подход. Журнал хронических болезней 37 (3), 215–225 (1984).
MathSciNet
CAS
Статья
Google ученый
Gennis, P. et al. . Клинические критерии выявления пневмонии у взрослых: Рекомендации по заказу рентгенограммы грудной клетки в отделении неотложной помощи. Журнал неотложной медицины 7 (3), 263–268 (1989).
CAS
Статья
Google ученый
Graffelman, A. W. и др. . Могут ли только анамнез и обследование достоверно предсказать пневмонию? J Fam Pract 56 (6), 465–70 (2007).
CAS
PubMed
Google ученый
Heckerling, P. S. et al. . Правило клинического прогноза легочных инфильтратов. Анналы внутренней медицины 113 (9), 664–670 (1990).
CAS
Статья
Google ученый
Мур, М. и др. . Предикторы пневмонии при инфекциях нижних дыхательных путей: проспективное когортное исследование кашля 3C. Eur Respir J , 50 (5) (2017).
Артикул
Google ученый
Сингал Б. М., Хеджес Дж. Р. и Радак К. Л. Правила принятия решений и клиническое прогнозирование пневмонии: оценка критериев низкой эффективности. Annals of Emergency Medicine 18 (1), 13–20 (1989).
Annals of Emergency Medicine 18 (1), 13–20 (1989).
CAS
Статья
Google ученый
Rambaud-Althaus, C. и др. . Клинические особенности диагностики пневмонии у детей младше 5 лет: систематический обзор и метаанализ. Инфекционные болезни Lancet 15 (4), 439–450 (2015).
Артикул
Google ученый
Moher, D. et al. . Предпочтительные элементы отчетности для систематических обзоров и метаанализов: Заявление PRISMA. PLOS Medicine 6 (7), e1000097 (2009).
Артикул
Google ученый

Whiting, P. F. et al. . QUADAS-2: Пересмотренный инструмент для оценки качества исследований диагностической точности. Анналы внутренней медицины 155 (8), 529–536 (2011).
Артикул
Google ученый
Decks, J. J. Систематические обзоры в здравоохранении: систематические обзоры оценок диагностических и скрининговых тестов. BMJ-British Medical Journal-International Edition 323 (7305), 157–162 (2001).
Артикул
Google ученый
Граймс, Д. А. и Шульц, К. Ф. Уточнение клинического диагноза с помощью отношений правдоподобия. Ланцет 365 (9469), 1500–1505 (2005).
Артикул
Google ученый
Эбелл, М. Х., Уайт, Л.L. & Casault, T. Систематический обзор истории болезни и физикального обследования для диагностики гриппа. J Am Board Fam Pract 17 (1), 1–5 (2004).
Артикул
Google ученый
Арендс, Л. Р. и др. . Мета-анализ двумерных случайных эффектов кривых ROC. Принятие медицинских решений 28 (5), 621–638 (2008).
CAS
Статья
Google ученый
R Development Core Team, R., Язык и среда для статических вычислений: Вена , Австрия (2016).
Европейская сеть оценки технологий здравоохранения Метаанализ исследований точности диагностических тестов. (2014).
(2014).
Рейцма, Дж. Б. и др. . Двумерный анализ чувствительности и специфичности дает информативные сводные показатели в диагностических обзорах. Журнал клинической эпидемиологии 58 (10), 982–990 (2005).
Артикул
Google ученый
Эбрагимзаде А. и др. . Клинические и лабораторные данные у пациентов с острыми респираторными симптомами, указывающими на необходимость рентгенографии грудной клетки при внебольничной пневмонии. Иран Дж. Радиол 12 (1), e13547 (2015).
MathSciNet
PubMed
PubMed Central
Google ученый
Flanders, S. A. и др. . Проведение прикроватного теста на С-реактивный белок в диагностике внебольничной пневмонии у взрослых с острым кашлем. Американский журнал медицины 116 (8), 529–535 (2004).
A. и др. . Проведение прикроватного теста на С-реактивный белок в диагностике внебольничной пневмонии у взрослых с острым кашлем. Американский журнал медицины 116 (8), 529–535 (2004).
CAS
Статья
Google ученый
Holm, A. et al. . Этиология и прогноз пневмонии при инфекциях нижних дыхательных путей в первичной медико-санитарной помощи. Br J Gen Pract 57 (540), 547–54 (2007).
PubMed
PubMed Central
Google ученый
Holm, A. et al. . Прокальцитонин в сравнении с С-реактивным белком для прогнозирования пневмонии у взрослых с инфекциями нижних дыхательных путей в первичной медико-санитарной помощи. Br J Gen Pract 57 (540), 555–60 (2007).
PubMed
PubMed Central
Google ученый
Hopstaken, R.M. и др. . Вклад симптомов, признаков, скорости оседания эритроцитов и С-реактивного белка в диагностику пневмонии при острой инфекции нижних дыхательных путей. Br J Gen Pract 53 (490), 358–64 (2003).
CAS
PubMed
PubMed Central
Google ученый
Hopstaken, R.M., Cals, J. W. & Dinant, G.J. Точность липополисахарид-связывающего белка (LBP) и фибриногена по сравнению с C-реактивным белком (CRP) в дифференциации пневмонии от острого бронхита в первичной медико-санитарной помощи. Prim Care Respir J 18 (3), 227–30 (2009).
Артикул
Google ученый
Melbye, H., Straume, B. & Brox, J. Лабораторные тесты на пневмонию в общей практике: диагностические значения зависят от продолжительности болезни. Scand J Prim Health Care 10 (3), 234–40 (1992).
CAS
Статья
Google ученый
Melbye, H. и др. . Диагноз взрослой пневмонии в общей практике. Диагностическая ценность анамнеза, физического осмотра и некоторых анализов крови. Scand J Prim Health Care 6 (2), 111–7 (1988).
CAS
Статья
Google ученый
Moberg, A. B. et al. . Внебольничная пневмония в первичной медико-санитарной помощи: клиническая оценка и применимость рентгенографии грудной клетки. Scand J Prim Health Care 34 (1), 21–7 (2016).
Scand J Prim Health Care 34 (1), 21–7 (2016).
CAS
Статья
Google ученый
Нолт Б. Р. и др. . Аномалии жизненно важных функций как предикторы пневмонии у взрослых с острым кашлем. Американский журнал неотложной медицины 25 (6), 631–636 (2007).
Артикул
Google ученый
Steurer, J. и др. . Помощь в принятии решения, позволяющая исключить пневмонию и сократить ненужные назначения антибиотиков пациентам первичной медико-санитарной помощи с кашлем и лихорадкой. BMC Med 9 , 56 (2011).
Артикул
Google ученый
van Vugt, S. F. et al. . Использование сывороточных концентраций C-реактивного белка и прокальцитонина в дополнение к симптомам и признакам для прогнозирования пневмонии у пациентов, обращающихся в первичную медико-санитарную помощь с острым кашлем: диагностическое исследование. Bmj 346 , f2450 (2013).
Артикул
Google ученый
Wang, K. et al. . Клинические симптомы и признаки для диагностики Mycoplasma pneumoniae у детей и подростков с внебольничной пневмонией. Кокрановская база данных Syst Rev 10 , Cd009175 (2012).
PubMed
Google ученый
Кретикос, М.А. и др. . Частота дыхания: запущенный жизненный знак. Медицинский журнал Австралии 188 (11), 657–659 (2008).
Медицинский журнал Австралии 188 (11), 657–659 (2008).
PubMed
Google ученый
Schierenberg, A. et al. . Внешняя проверка моделей прогнозирования пневмонии у пациентов первичного звена с инфекцией нижних дыхательных путей: метаанализ индивидуальных данных пациента. PLoS One 11 (2), e0149895 (2016).
Артикул
Google ученый
Müller, F. et al. . Уровни прокальцитонина предсказывают бактериемию у пациентов с внебольничной пневмонией: проспективное когортное исследование. Сундук 138 (1), 121–129 (2010).
Артикул
Google ученый
Чан, Ю.-Л. и др. . Прокальцитонин как маркер бактериальной инфекции в отделении неотложной помощи: обсервационное исследование. Critical Care 8 (1), R12 (2003).
Артикул
Google ученый
Christ-Carin, M. Прокальцитонин при бактериальных инфекциях — шумиха, надеюсь, более или менее? Швейцарский медицинский еженедельник, 135 (3132) (2005).
Berg, P. & Lindhardt, B. Ø. Роль прокальцитонина у взрослых пациентов с внебольничной пневмонией — систематический обзор. Dan Med J 59 (3), A4357 (2012).
PubMed
Google ученый

Лю Д. и др. . Прогностическое значение прокальцитонина при пневмонии: систематический обзор и метаанализ. Respirology 21 (2), 280–288 (2016).
Артикул
Google ученый
Мейли, М. и др. . Ведение пациентов с респираторными инфекциями в первичной медико-санитарной помощи: прокальцитонин, С-реактивный белок или оба? Экспертный обзор респираторной медицины 9 (5), 587–601 (2015).
CAS
Статья
Google ученый
Саймон Л. и др. . Уровни прокальцитонина и С-реактивного белка в сыворотке как маркеры бактериальной инфекции: систематический обзор и метаанализ. Клинические инфекционные болезни 39 (2), 206–217 (2004).
CAS
Статья
Google ученый
Falk, G. & Fahey, T. C-реактивный белок и внебольничная пневмония в амбулаторной помощи: систематический обзор исследований диагностической точности. Семейная практика 26 (1), 10–21 (2008).
Артикул
Google ученый
Minnaard, M.C. et al. . Дополнительная диагностическая ценность пяти различных устройств для тестирования С-реактивного белка в месте оказания медицинской помощи при обнаружении пневмонии в учреждениях первичной медико-санитарной помощи: вложенное исследование «случай-контроль». Scand J Clin Lab Invest 75 (4), 291–5 (2015).
CAS
Статья
Google ученый
Лабораторная диагностика пневмонии в молекулярном возрасте
Abstract
Пневмония остается мировой проблемой здравоохранения с высоким уровнем заболеваемости и смертности. Идентификация микробных патогенов, вызывающих пневмонию, является важной областью для оптимального клинического ведения пациентов с пневмонией и представляет собой большую проблему для традиционных микробиологических методов. Разработка и внедрение молекулярных диагностических тестов на пневмонию в последние годы явились крупным достижением в микробиологической диагностике респираторных патогенов. Однако с новыми знаниями о микробиоме, а также с признанием того, что легкие представляют собой динамическую микробиологическую экосистему, наша нынешняя концепция пневмонии не совсем реалистична, поскольку эта новая концепция пневмонии включает дисбиоз или изменение микробиома легких.Таким образом, возникла новая проблема для микробиологов и клиницистов. Многое предстоит узнать в отношении информации, предоставляемой этой новой диагностической технологией, которая приведет к сокращению времени до антибиотикотерапии, целевому выбору антибиотиков и более эффективной деэскалации и улучшению управления пациентами с пневмонией. В статье представлен обзор современных методов лабораторной диагностики пневмонии в молекулярном возрасте.
Идентификация микробных патогенов, вызывающих пневмонию, является важной областью для оптимального клинического ведения пациентов с пневмонией и представляет собой большую проблему для традиционных микробиологических методов. Разработка и внедрение молекулярных диагностических тестов на пневмонию в последние годы явились крупным достижением в микробиологической диагностике респираторных патогенов. Однако с новыми знаниями о микробиоме, а также с признанием того, что легкие представляют собой динамическую микробиологическую экосистему, наша нынешняя концепция пневмонии не совсем реалистична, поскольку эта новая концепция пневмонии включает дисбиоз или изменение микробиома легких.Таким образом, возникла новая проблема для микробиологов и клиницистов. Многое предстоит узнать в отношении информации, предоставляемой этой новой диагностической технологией, которая приведет к сокращению времени до антибиотикотерапии, целевому выбору антибиотиков и более эффективной деэскалации и улучшению управления пациентами с пневмонией. В статье представлен обзор современных методов лабораторной диагностики пневмонии в молекулярном возрасте.
Реферат
Интеграция новых диагностических средств для быстрой идентификации микробов повлияет на лабораторную диагностику пневмонии http: // ow.ly / 2aJh404NuCn
Введение
В 1930 году пневмония была третьей по частоте причиной смерти в США [1]. Сейчас, почти столетие спустя, несмотря на появление антибиотиков в 1950-х годах, пневмония и другие респираторные инфекции остаются четвертой по частоте причиной смерти во всем мире [2]. Хотя реализация программ вакцинации во всем мире снизила заболеваемость пневмонией, особенно среди групп риска [3, 4], пневмония по-прежнему представляет собой серьезное бремя с точки зрения заболеваемости, смертности и затрат на здоровье, а также количества рабочих дней. проиграл [5–8].
Микробиологическая диагностика пневмонии имеет основополагающее значение для обеспечения надлежащей антибактериальной терапии, которая связана со снижением смертности [9]. Однако этиологический диагноз устанавливается только у половины пациентов, и начальный режим антибиотикотерапии следует выбирать эмпирически, чтобы избежать задержки с назначением соответствующей терапии, связанной со значительной летальностью [10, 11].
Руководящие принципы Американского общества инфекционных болезней / Американского торакального общества (IDSA / ATS) по внебольничной пневмонии (ВП) рекомендуют дополнительный микробиологический диагностический тест в легких и легких случаях пневмонии, который следует выбирать по клиническим показаниям [ 12].Однако рутинная микробиология должна выполняться в случае патогенов, которые могут значительно повлиять на эмпирические решения, таких как вирус гриппа, Mycobacterium tuberculosis , Pseudomonas aeruginosa и особенно устойчивый к метициллину Staphylococcus aureus (текущий MRSA), Рекомендации по лечению тяжелой ВП — это эмпирическая терапия β-лактамом с макролидом или фторхинолоном, которые могут не обеспечить адекватной защиты от MRSA [12].Посев мокроты рекомендуется только пациентам, достаточно больным, чтобы потребовать госпитализации в отделение интенсивной терапии (ОИТ). Это означает, что в зависимости от эпидемиологии микробной этиологии эмпирические методы лечения выбираются и назначаются пациентам как можно скорее после сбора образца культуры.
В современной практике большинство пациентов с ВП можно лечить в соответствии с рекомендациями. Использование баллов может помочь выявить пациентов с потенциальным риском патогенов с множественной лекарственной устойчивостью или пациентов, которым требуется нестандартное лечение.[13–15] У таких пациентов молекулярная информация, в дополнение к обычным методам, может быть очень полезной. Текущая клиническая практика имеет три основных последствия. 1) Адекватность исходного антибиотика является ключевым фактором прогноза. Известно, что смертность увеличивается с каждым часом отсрочки начала правильной терапии пневмонии [16–19]. 2) Многие пациенты получают терапию антибиотиками широкого спектра действия до тех пор, пока не станут доступны посевы, и деэскалация не может быть выполнена быстро; Таким образом, более вероятно неправильное использование антибиотиков [20, 21].3) Появление устойчивых к антибиотикам патогенов связано с давлением отбора из-за чрезмерного использования антибиотиков во всем мире [22, 23].
Устойчивость к противомикробным препаратам грамположительных кокков и грамотрицательных бацилл является серьезной проблемой во всем мире [18, 23, 24]. В главе Доклада о состоянии антибиотиков в мире за 2015 год [25], посвященной использованию антибиотиков человеком, сообщается, что потребление антибиотиков продолжает расти (сравнительные данные за 2000–2010 годы) и что лечение антибиотиками нецелесообразно в 20–50% случаев.Данные о потреблении на душу населения по классам и странам показывают значительные различия между географическими местоположениями, и это подчеркивает, насколько разные страны могут реагировать на эту проблему [25]. Общественные кампании, поощряющие реализацию конкретных мер, оказались успешными [26, 27]. Большинство кампаний подобного рода включают призывы и предупреждения о необходимости более качественного и более быстрого диагностического тестирования, чтобы сократить введение антибиотиков и увеличить использование терапии, направленной на микробов. Проблема микробной устойчивости настолько серьезна, что в прошлом году президент Обама обратил внимание на угрозу, которую она представляет, и призвал к увеличению финансирования исследований [28].Однако открытие новых классов антибиотиков более или менее приостановлено, поскольку дорогостоящий и неэффективный процесс представляет собой проблему для фармацевтических компаний, которые отказались от инвестиций в разработку новых противомикробных препаратов. Создание стимулов к антибиотикам сейчас (GAIN) — это новое постановление Управления по контролю за продуктами и лекарствами (FDA), направленное на обеспечение экономических стимулов для открытия лекарств-антибиотиков путем предложения эксклюзивности на рынке и ускорения процессов утверждения лекарств. Постановление расширяет эксклюзивность, с которой антибиотики, которые лечат серьезные или опасные для жизни заболевания, могут продаваться без конкуренции с дженериками, на 5 лет.Он также предоставляет дополнительные 6 месяцев эксклюзивности для фармацевтической или биотехнологической компании, которая определяет сопутствующий диагностический тест. Кроме того, FDA дает возможность ускорить утверждение нового противомикробного препарата [29].
Быстрые молекулярные методы (рис. 1 и таблица 1) обещают стать эффективным инструментом, который поможет направить соответствующую терапию и избавиться от антибиотиков широкого спектра действия. Однако, как и любые новые медицинские технологии, они нуждаются в апробации в клинической практике.
РИСУНОК 1
График разработки диагностических тестов и появления резистентных патогенов. MRSA: метициллин-устойчивый Staphylococcus aureus ; CA-MRSA: внебольничный метициллин-устойчивый Staphylococcus aureus ; МЛУ: множественная лекарственная устойчивость: PDR: общая лекарственная устойчивость; ШЛУ: широкая лекарственная устойчивость.
ТАБЛИЦА 1
Экспресс-микробиологические тесты для диагностики пневмонии
В этой статье мы оцениваем самую последнюю информацию о немолекулярных и молекулярных методах обнаружения респираторных патогенов, таких как бактерии и вирусы.Выводы этого обзора заключаются в том, что для большинства патогенов, вызывающих пневмонию, существует возможность использования быстрых методов, которые могут помочь клиницистам использовать более целенаправленное лечение антибиотиками и противовирусными препаратами. Тестирование в месте оказания медицинской помощи будет лучшим способом внедрения этих методов в клиническую практику. Однако перед внедрением этих методов необходимо провести хорошо спланированные исследования для определения их экономической эффективности.
Диагностика инфекций нижних дыхательных путей, вызванных обычными бактериями
Обычная микробиологическая диагностика
У пациентов с ВП микробиологическое исследование должно состоять как минимум из посева мокроты, анализа мочи на антиген на Streptococcus pneumoniae и Legionella pneumophila , и посев крови [12].Может быть проведено дополнительное серологическое исследование на атипичные бактериальные патогены [12]. В исследованиях, включающих интенсивное микробиологическое исследование пациентов с ВП, этиология была выявлена в 53–75% выборки [30–32]. Наиболее частыми патогенами, идентифицированными в этих исследованиях, были S. pneumoniae , Mycoplasma pneumoniae и Haemophilus influenzae .
Посев крови, проведенный перед назначением антибактериальной терапии, имеет очень высокую специфичность, но дает положительный результат менее чем в 20% случаев [12, 33].Посевы крови пациентов с тяжелой ВП имеют более высокий результат, поскольку такие патогены, как S. aureus и грамотрицательные палочки, часто выделяются и не подвергаются эмпирической терапии [12].
Плевральный выпот присутствует примерно в 40% случаев ВП [34]. Специфичность посева плеврального экссудата очень высока, хотя чувствительность низкая из-за низкой частоты инвазии плевры [34]. Чувствительность окраски по Граму составляет примерно 80% в случае пневмококковой пневмонии [35] и 78% для стафилококковой пневмонии со специфичностью 93–96% [36].
Обнаружение
S. pneumoniae с помощью ПЦР
ПЦР — это метод молекулярной диагностики, основанный на обнаружении ДНК, который дает преимущество в виде получения результатов в течение нескольких часов. Кроме того, поскольку для ПЦР не требуются жизнеспособные бактерии, на нее меньше влияет антимикробная терапия. В исследовании Johansson et al. [37], из 184 последовательно госпитализированных пациентов с диагнозом ВП, 80% случаев с положительным результатом ПЦР и отрицательным посевом мокроты лечились антибиотиками до отбора образцов мокроты.В другом исследовании влияния лечения антибиотиками на точность диагностики инвазивного пневмококкового заболевания с использованием культуральных или молекулярных методов этиологический диагноз был установлен с использованием молекулярных методов после 4 или более дней лечения антибиотиками и только в первые 2 дня лечения с использованием общепринятые методы диагностики [38].
Обнаружение S. pneumoniae на основе ПЦР зависит от амплификации генов, специфичных для пневмококка. Специфическими характеристиками для этого вида являются выработка токсинов, таких как пневмолизин ( Ply ), а также присутствие поверхностных антигенов, таких как пневмококковый поверхностный адгезин A ( PsaA ) и пневмококковый аутолизин A ( LytA ) [39] .Однако исследования, посвященные ПЦР, направленным на ген ply , показали отсутствие чувствительности и специфичности в отношении пневмококковой инфекции [40]. Также было показано, что ген ply присутствует в некоторых видах флоры полости рта Streptococcal , таких как Streptococcus mitis и Streptococcus oralis [41]. Чтобы исследовать, могут ли гены-мишени, отличные от гена ply , быть более специфичными, Carvalho et al. [41] сравнил две другие мишени: ген lytA и ген psaA .Они показали, что ПЦР, предназначенная для нацеливания на ген lytA , была на 100% специфичной, в то время как для гена psaA была специфична 98%. Другое исследование подтвердило высокую специфичность гена lytA , при котором не было обнаружено положительных результатов у здоровых контрольных субъектов [52]. Диагностика пневмококка с помощью тестов ПЦР может быть применена к респираторным образцам, мазкам из носоглотки и крови.
Мокрота: ПЦР
по сравнению с культурой
В нескольких исследованиях изучалась способность ПЦР обнаруживать S.pneumoniae в мокроте [37, 53–55]. В двух скандинавских исследованиях собирали мокроту для проведения ПЦР и посева. В первом исследовании у 128 и 127 пациентов с ВП был проанализирован как минимум один образец мокроты с помощью посева и ПЦР в реальном времени соответственно; ПЦР нацелена на ген пневмолизина ( ply ) из S. pneumoniae [37]. ПЦР мокроты дала положительный результат у 34 пациентов (27%), а посев мокроты — у 19 пациентов (15%) (p <0,001). Шестнадцать из 19 пациентов с положительной культурой (84%) также имели положительные результаты при ПЦР в реальном времени, а 17 из 34 пациентов с положительной ПЦР в реальном времени (50%) имели отрицательные результаты посева.Четырнадцать из этих 17 пациентов (82%) получали антибиотики перед забором мокроты. Во втором исследовании посев мокроты был проведен у 112 пациентов, а ПЦР - у 103 пациентов: 36 пациентов (32%) имели положительные культуры и 55 пациентов (53%) имели положительные результаты ПЦР [56]. Эти исследования показывают, что ПЦР мокроты является более чувствительным методом, чем посев мокроты, для обнаружения S. pneumoniae у пациентов, госпитализированных с ВП, особенно у тех, кто ранее лечился антибиотиками.
Кровь / плазма: ПЦР
по сравнению с культурой
Культуры крови имеют низкую чувствительность для обнаружения S.pneumoniae инфекций [30]; Бактериемия присутствует примерно в 20% случаев ВП, когда используются обычные культуры крови [33]. ПЦР может повысить эту чувствительность. Одно исследование, в котором оценивалась роль ПЦР в цельной крови при нацеливании на ген ply , показало положительный результат у 22 из 40 пациентов (55%) с пневмококковой пневмонией, в то время как посев крови имел чувствительность 28% (11 из 40 пациентов). ПЦР дала отрицательный результат у всех 30 пациентов с непневмококковой пневмонией, что дало 100% специфичность [57].Два исследования на взрослых пациентах определили чувствительность положительных результатов ПЦР по сравнению с положительными культурами крови в качестве золотого стандарта. В первом исследовании у 10 пациентов с ВП была пневмококковая бактериемия, ПЦР для lytA имела чувствительность 70% (семь из 10) [58]. Второе исследование показало положительный результат ПЦР lytA у 10 из 13 пациентов (77%) с бактериемией S. pneumoniae [59]. Кроме того, в обзоре, оценивающем ценность ПЦР для диагностики пневмококковой бактериемии, чувствительность составила 57.Сообщалось об 1% (95% ДИ 45,7–67,8%). Специфичность ПЦР 98,6% (95% ДИ 96,4–99,5%) была определена в популяции «пациентов без болезней», определяемых как здоровые люди или пациенты с бактериемией, вызванной другими бактериями [60].
Другие исследования ПЦР, нацеленные на ген lytA , показали лучшую эффективность при ПЦР, чем при посеве крови. В проспективном исследовании, в котором участвовали дети младше 15 лет и взрослые с ВП, при ПЦР было выявлено значительно больше случаев определенной пневмококковой пневмонии, чем при посеве крови (27.1% против 5,0%; р <0,005). ПЦР в плазме был отрицательным в контрольной группе из 50 взрослых [52]. В другом исследовании с участием детей в возрасте 0–16 лет инвазивная пневмококковая инфекция была диагностирована у 47 из 292 пациентов (16%). Из этих пациентов 45 (15,4%) дали положительный результат с помощью ПЦР и 11 (3,8%) дали положительный результат с помощью посева. Таким образом, ПЦР была значительно более чувствительной, чем культура, в выявлении бактериемической пневмонии (OR 30,6, 95% ДИ 5,8–97,5; p <0,001) [61]. Результаты этих двух исследований показали, что молекулярные методы обладают более высокой чувствительностью, чем посев крови у пациентов с бактериемией.Одним из объяснений может быть то, что ПЦР также может обнаруживать ДНК нежизнеспособных бактерий. В последнем случае на чувствительность посевов крови может влиять тот факт, что лечение антибиотиками было начато до сбора посевов. В одном исследовании у пациентов с ВП, получавших лечение антибиотиками перед госпитализацией, чувствительность ПЦР была в 7,0 раз выше, чем у посевов (p = 0,043) [38].
После получения положительного результата ПЦР в респираторных образцах важно определить, отражает ли этот результат бактериальную колонизацию или инфекцию.Недавно были проведены количественные ПЦР-анализы в различных клинических образцах (цельная кровь, мокрота и образцы из носоглотки), которые могут различать колонизацию и инфекцию. В этих исследованиях пороговое значение от 10 4 до 10 5 колониеобразующих единиц на мл пневмококковой ДНК было описано у пациентов, не инфицированных ВИЧ [58, 62, 63]. Кроме того, есть некоторые свидетельства того, что количественный подход также может использоваться для прогнозирования проявления и тяжести заболевания, которые могут коррелировать с уровнями ДНК пневмококков в клинических образцах ПЦР.В проспективном исследовании 353 пациентов с диагнозом ВП Rello et al. [64] показали, что среднее количество копий на мл ДНК S. pneumoniae в образцах цельной крови было значительно выше у пациентов, у которых развился септический шок. В двух других исследованиях более высокая нагрузка ДНК S. pneumoniae в образцах крови также была связана с наличием более тяжелого заболевания [59, 65]. Еще одно полезное применение ПЦР состоит в том, что этот диагностический метод можно использовать для серотипирования пневмококков в случаях бактериемии [61, 66].Это важно для идентификации серотипов, которые могут быть причиной тяжелых случаев ВП. Эти новые тесты также могут быть полезны для определения циркулирующих серотипов пневмококка, чтобы оценить эффект вакцинации против пневмококка.
Кроме того, ПЦР может распознавать гены, индуцирующие устойчивость к антибиотикам [67]. Однако в настоящее время традиционные культуры остаются золотым стандартом для определения устойчивости к антибиотикам.
Диагностика вирусной и атипичной пневмонии
Вирусные и атипичные патогены являются частыми причинами пневмонии во всем мире, составляя 10–22% и 11–28% всех случаев ВП, соответственно [68–72].В недавнем исследовании Jain et al. [68] проанализировав 2320 случаев пневмонии, в которых применялась интенсивная микробиологическая диагностика, в частности вирусные молекулярные методы, микробная этиология была выявлена в 853 (38%) случаях. Тремя основными обнаруженными возбудителями были респираторные вирусы (23%), бактериальная этиология (11%) и сопутствующие инфекции (3%). Это исследование имело особенно важное значение для рассмотрения двух вопросов в контексте. 1) Выделение вирусов при ВП происходит намного чаще, чем считалось ранее, благодаря молекулярным методам; и 2) Хотя молекулярные методы лучше, чем микробиологические культуры, эти методы не идеальны с точки зрения эксплуатационных качеств.
Диагностика обычно включает тесты на антигены, культуральные, серологические и молекулярные анализы, каждый из которых имеет свои преимущества и ограничения (таблица 2), такие как: тип образца, место и время сбора в отношении начала заболевания и вероятность предварительного тестирования (, например, сезонных пика), которые могут существенно повлиять на характеристики теста [73–75]. Тестирование обычно рекомендуется госпитализированным пациентам, поскольку доступны специфические противомикробные препараты (, например, ингибиторы нейраминидазы для гриппа или макролиды, фторхинолоны или доксициклин для атипичных патогенов), а диагностика может способствовать эффективному применению мер предосторожности при изоляции [70, 73, 74, 76 , 77].
ТАБЛИЦА 2
Лабораторная диагностика Streptococcus pneumoniae , атипичных патогенов и респираторных вирусов в клинических условиях
Грипп (сезонный, пандемический, птичий) является наиболее важной причиной вирусной пневмонии, приводящей к высокой заболеваемости и смертности; однако клинический диагноз ненадежен [73, 74]. Быстрые диагностические тесты на грипп (RIDT, иммуноанализы на антигены) удобны, коммерчески доступны и высокоспецифичны (90–95%). Главный недостаток — их низкая чувствительность (40–70%), что означает, что отрицательный результат не может исключить заражение гриппом [74, 78–80].Эффективность тестов действительно улучшается, если их применять в течение 48–72 часов после начала заболевания, до того, как произойдет значительное снижение вирусной нагрузки [74, 75]. Аналогичные соображения применимы к иммунофлуоресцентным анализам антигенов, хотя они, как правило, более чувствительны (50–85%), могут использоваться в образцах из верхних и нижних дыхательных путей (, например, трахеальный аспират , бронхоальвеолярный лаваж) и могут определять ряд респираторных вирусов ( например, респираторно-синцитиальный вирус (RSV), вирус парагриппа), если он включен в панель.Важны лабораторные знания и наличие качественных образцов с большим количеством эпителиальных клеток для окрашивания [73, 74]. Как правило, серология и посев не могут помочь в лечении пациентов из-за их ретроспективных или медленных результатов, но они полезны для надзора и исследовательских целей (, например, для идентификации штаммов и тестирования фенотипической устойчивости) [74, 81, 82].
Там, где это возможно, ПЦР в настоящее время считается предпочтительным тестом из-за его высокой чувствительности и специфичности, большего временного окна для обнаружения и короткого времени выполнения [73, 74, 80].Он может обнаруживать все подтипы гриппа A с помощью универсальных праймеров (нацеленных на M-ген, как для гриппа B) или отдельные подтипы с использованием конкретных праймеров (, например, h2, h4, H5, H7) [83]. Эта информация может иметь значение для лечения ( например, препандемический h2N1 устойчив к осельтамивиру) и может идентифицировать возможные новые или птичьи штаммы (, например, h2N1pdm09 и H7N9 изначально «нетипируемые» при использовании существующих праймеров) [78, 81, 83 , 84].
Даже при использовании ПЦР могут быть получены отрицательные результаты с образцами из носоглотки в случае гриппозной пневмонии из-за дифференциальных вирусных кинетических изменений в дыхательных путях.Поэтому следует рассмотреть возможность дополнительного тестирования с образцом из нижних дыхательных путей (в котором вирусная нагрузка обычно выше) [75, 78, 84, 85].
Примечательно, что ПЦР не дает информации об инфекционности, и мертвые фрагменты вирусной РНК могут быть обнаружены, хотя и на низком уровне, даже после клинического разрешения [83]. Полуколичественные анализы в реальном времени могут быть полезны для мониторинга вирусологического ответа (пороговые значения цикла использовались в качестве альтернативных оценок) [75, 82, 85]. Быстрое и прямое определение генотипической устойчивости также возможно с помощью ПЦР для известных мутаций ( e.грамм. h375Y в h2N1pdm09) [81–83].
Поскольку проявления гриппа неотличимы от других респираторных патогенов, множественные платформы ПЦР, которые выявляют ряд распространенных вирусов (, например, гриппа, RSV, метапневмовирус человека, вирус парагриппа, риновирус) и атипичные патогены (, например M. pneumoniae , Chlamydophila pneumoniae ) все чаще используются в клинических условиях [68, 72, 80, 86]. Совсем недавно для выявления вирусов гриппа и других вирусов у постели больного стали доступны молекулярные тесты в месте оказания медицинской помощи (петлевая изотермическая амплификация (LAMP) нуклеиновых кислот, ПЦР в реальном времени), обеспечивающая степень точности, сравнимую с обычные лабораторные ПЦР [77, 80].Однако влияние этих молекулярных анализов на клинические исходы и их экономическая эффективность остаются неясными и заслуживают дальнейшей оценки [87].
RSV вызывает серьезную заболеваемость у детей и пожилых людей с бременем, проявлениями и тяжестью, сопоставимыми с гриппом. Специальные противовирусные препараты (, например, ингибиторов слияния) находятся в стадии разработки [88, 89]; однако диагностика может быть затруднена из-за низкой чувствительности тестов на антигены (20–60%, выше у детей), а также из-за медленной и технической сложности посева [87, 88].Более чувствительные методы ПЦР (одноплексные, мультиплексные) становятся предпочтительными тестами, особенно у взрослых, которые обычно имеют более низкую вирусную нагрузку [80, 87, 94]. Аналогичным образом, при пневмонии, вызванной RSV, следует рассматривать образцы нижних дыхательных путей, включая мокроту, если таковые имеются; Было предложено использование качественного образца мокроты и способы преодоления трудностей с его обработкой [72, 85, 87]. Тестирование на другие вирусы (обычно с помощью мультиплексных тестов) приобретает все большее значение из-за растущего признания их роли в возникновении инфекций нижних дыхательных путей, госпитализаций и госпитализаций; клинические испытания препаратов широкого спектра действия или вирус-специфических агентов продолжаются ( e.грамм. нитазоксанид-NCT01227421, фавипиравир-NCT01728753 и DAS181-NCT01644877) [68, 72, 77, 83, 88]. Уроки эпидемий, вызванных новыми патогенами, предполагают, что тщательная лабораторная оценка недиагностированной пневмонии с помощью молекулярных (, например, h2N1pdm09, H7N9) и культуральных (, например, , коронавирус тяжелого острого респираторного синдрома, коронавирус ближневосточного респираторного синдрома) вместе с применением передовых такие методы, как секвенирование следующего поколения, важны для их быстрого обнаружения [78, 88, 92].
Традиционно атипичные бактериальные патогены обычно не диагностируются из-за трудностей при проведении посевов и отсутствия надежных тестов [69, 70]. Тесты на IgM с одним титром обеспечивают более быстрые результаты, но ограничены их умеренной чувствительностью (, например, на ранней стадии заболевания, ослабленный ответ IgM у взрослых) и специфичностью (, например, , перенесенная инфекция, другие инфекционные / неинфекционные заболевания) [95, 98] .
Недавние исследования указывают на высокую чувствительность быстрых молекулярных тестов ( e.грамм. LAMP, singleplex PCR, multiplex PCR), который может применяться к ряду респираторных образцов, включая мокроту и бронхоальвеолярный лаваж [80, 98]. Тем не менее, методы не были стандартизированы (, например, праймер-мишени), и оптимальные типы образцов остаются неопределенными. Срочно необходимы улучшения в диагностике для определения специфической терапии из-за появления резистентности к макролидам во всем мире (Азия 30–100%, США / Европа 10–30%) и проблемы, которую это создает для эмпирических схем лечения ВП (обычно β-лактам плюс макролид) [95].Аналогичные проблемы существуют для серологической и молекулярной диагностики острой инфекции C. pneumoniae , включая длительное бессимптомное носительство и отсутствие стандартизации [93]. В отличие от этого, методы диагностики инфекции L. pneumophila хорошо известны и описаны в действующих руководствах по лечению пневмонии [93, 99]. Вкратце, тесты на антиген в моче обладают высокой чувствительностью (75–80%) и специфичностью (99–100%), но надежно диагностируют только самую распространенную серогруппу (серогруппа 1).Более свежие данные показывают, что ПЦР образцов нижних дыхательных путей, включая мокроту, позволяет диагностировать ранние инфекции с низкой бактериальной нагрузкой и инфекции, не относящиеся к серогруппе 1. Однако наличие сухого кашля может ограничить его использование. Сочетание ПЦР с анализом мочи может максимизировать диагностическую ценность [68, 93, 100].
Диагностика пневмонии, вызванной потенциально бактериями с множественной лекарственной устойчивостью
Наиболее частыми бактериями с множественной лекарственной устойчивостью, вызывающими пневмонию, являются MRSA, P. aeruginosa , Acinetobacter baumannii и различные Enterobacteriaceae [18, 23, 101–103] ].Эталонными диагностическими методами, используемыми для идентификации бактерий, вызывающих инфекции дыхательных путей, остаются окрашивание по Граму и полуколичественная обычная культура из прямых респираторных образцов с последующей идентификацией бактерий с использованием MALDI-TOF (время пролета лазерной десорбции / ионизации с использованием матрицы) масс-спектрометрия [48, 104, 105] и определение чувствительности потенциального патогена [106]. Помимо трудности дифференциации колонизации и инфекции, этот процесс занимает минимум 2 дня и имеет низкую чувствительность, особенно если образец взят после начала лечения антибиотиками [39].Как следствие, многие пациенты получают несоответствующее лечение антибиотиками, что может увеличить заболеваемость и смертность [16, 96, 97, 107]. Это утверждение справедливо и для обычных бактерий.
Текущие рекомендации по патогенам с множественной лекарственной устойчивостью (MRSA, P. aeruginosa и лекарственно-устойчивые S. pneumoniae ) включают использование респираторного фторхинолона или ß-лактама плюс макролид в амбулаторных условиях. Для стационарных пациентов, пациентов интенсивной терапии и подозреваемых P.aeruginosa , использование антипневмококкового, антипсевдомонадного ß-лактама в сочетании с ципрофлоксацином или левофлоксацином; бета-лактам плюс аминогликозид; или ß-лактам плюс аминогликозид и антипневмококковый фторхинолон. При внебольничном MRSA рекомендуется добавить ванкомицин или линезолид.
Существует несколько систем оценки для выявления пациентов с ВП с факторами риска приобретения патогенов с множественной лекарственной устойчивостью. Из них две системы, клинические оценки Shorr et al. [14] и Алиберти и др. [13] классифицируют факторы риска по группам: В системе, разработанной Shorr et al. [14], баллы начисляются за недавнюю госпитализацию (4 балла), проживание в доме престарелых (3 балла), гемодиализ (2 балла) и поступление в ОИТ (1 балл). Пациенты с менее чем 3 баллами имеют распространенность патогенов с множественной лекарственной устойчивостью 20%, тогда как пациенты с более чем 5 баллами имеют распространенность 75%. Система, разработанная Aliberti et al. [13] присваивает баллы госпитализированным пациентам с ВП с хронической почечной недостаточностью (5 баллов), предшествующей госпитализацией (4 балла), проживанием в доме престарелых (3 балла) и другими факторами риска (0.По 5 баллов). Пациенты, набравшие не менее 3 баллов, имеют распространенность патогенов с множественной лекарственной устойчивостью 38%, тогда как пациенты с оценкой ≤0,5 баллов имеют распространенность 8%. Молекулярная диагностика, например, с помощью специализированных ПЦР-тестов, частично преодолела упомянутые трудности [90]. В последние годы были разработаны молекулярные методы, основанные на мультиплексной ПЦР, для одновременной идентификации и количественного определения нескольких респираторных патогенов из разных типов образцов за одну процедуру (таблица 3) [44, 49–51, 91].
ТАБЛИЦА 3
Лабораторная диагностика пневмонии, вызванной бактериями с потенциально множественной лекарственной устойчивостью
Другой проблемой для быстрой диагностики респираторных инфекций является раннее определение профиля устойчивости к антибиотикам различных бактерий [42]. Самым большим препятствием при использовании молекулярных методов определения устойчивости является несоответствие генотипа и фенотипа [108]. Постоянно открываются новые механизмы резистентности, и в результате потенциальное присутствие неизвестных механизмов может привести к ложноотрицательным результатам с использованием молекулярных методов [109].Дополнительной проблемой является обнаружение генотипических маркеров, фенотипически не обнаруживающих клинически значимой резистентности [108].
Несмотря на недостатки молекулярных методов, ранняя информация о профиле резистентности с большей вероятностью улучшит эмпирическое лечение, чем отсутствие информации вообще [109]. В настоящее время разрабатывается анализ, основанный на мультиплексной ПЦР, который может обнаружить некоторые маркеры бактериальной устойчивости, участвующие в возникновении респираторной инфекции, включая гены, связанные с устойчивостью к β-лактамам ( mecA , bla TEM , bla SHV , bla CTX-M , bla DHA , bla EBC , bla OXA-51 и bla KPC , макролиды ermB , ermC , msrA и mefA ), фторхинолоны (обнаружение изменений аминокислотных кодонов gyrA83 и gyrA87 в GyrA и ParC) и маркеры интегронов класса 1 (int1 и sul1) [110].
Недавно появилась новая группа молекулярных методов, основанная на LAMP [45]. В отличие от обычных ПЦР, в которых для амплификации нуклеиновых кислот требуется серия циклов изменения температуры, эти методы позволяют амплификацию при постоянной температуре. Zhang et al. [46] применил этот метод для быстрой диагностики основных патогенных бактерий ( S. pneumoniae , S. aureus , Escherichia coli , Klebsiella pneumoniae , P.aeruginosa , A. baumannii , Stenotrophomonas maltophilia и H. influenzae ) в 120 образцах мокроты пациентов с подозрением на обострения хронической обструктивной болезни легких. LAMP дал более положительные результаты, чем обычные культуры, а также более высокую корреляцию с клиническими симптомами.
В недавнем исследовании Koncan et al. [47], была разработана новая методология, названная «respFISH», которая объединила классическую флуоресцентную технологию гибридизации in situ (FISH) с флуоресцентно-меченными молекулярными маяками ДНК в качестве зондов.Это было использовано для анализа 165 респираторных проб, в том числе 85 мокроты, 79 бронхиальных секретов (75 бронхиальных аспиратов и четыре бронхиальных лаважа) и одного трахеального аспирата. Чувствительность этой методики составила 94,39%, а ее специфичность — 87,93%. Практическое время анализа составляло примерно 30 мин.
Винсент и др. [112] описал ПЦР с последующей масс-спектрометрией с ионизацией электрораспылением, с помощью которой можно было обнаружить более 800 инфекционных патогенов кровотока в одном анализе у пациентов с сепсисом и / или пневмонией, связанной со здоровьем, пневмонией, связанной с вентилятором, или тяжелой ВП.Это исследование показало, что применение этого диагностического метода позволило идентифицировать микроорганизмы в крови в три раза чаще, чем при использовании стандартных культур, и, что более важно, изменило лечение антибиотиками у 57% включенных пациентов.
Микробиом легких
В последние годы новые методы, не зависящие от культуры, показали, что легкие, которые ранее считались стерильными, имеют разнообразные микробные сообщества [111, 113]. Эти сообщества существуют в отсутствие инфекции и видоизменяются в случае острой или обостряющейся инфекции [111].Патогенные микроорганизмы, обнаруженные при пневмонии (, например, S. pneumoniae ), являются лишь некоторыми из тех, которые имеют доступ к нижним дыхательным путям, но также могут быть идентифицированы в микробиоте легких пациентов без острой пневмонии [114].
Chen et al. [114] изучали микробиом в образцах мокроты 45 пациентов с ВП. Они обнаружили сходство со здоровым контролем на уровне филы, а на уровне родов они обнаружили стабильность для Streptococcus spp.и Neisseria spp. но изменения в Moraxella spp. и Rothia spp. Они пришли к выводу, что Rothia spp. может быть эндогенным возбудителем пневмонии. У пожилых пациентов с пневмонией Wouter et al. [115] наблюдали три профиля микробиоты, тесно связанные с пневмонией: лактобациллы, S. pneumoniae и Rothia spp. Они предположили, что пневмония у пожилых пациентов с дисбактериозом микробиома верхних дыхательных путей имела избыточный бактериальный рост одного вида и отдельных анаэробных бактерий.
Abeles et al. [116] изучал эффект двух наиболее часто назначаемых антибиотиков в США (амоксициллин и азитромицин), чтобы определить, оказывает ли краткосрочное применение антибиотиков какое-либо продолжительное воздействие на микробиоту человека. Поскольку антибиотики часто всасываются через желудочно-кишечный тракт и распределяются по тканям через кровоток , они ожидали, что каждый из них будет влиять на микрофлору каждой тестируемой поверхности тела (кишечник, кожа и рот). Авторы обнаружили, что всего 3 дня лечения наиболее часто назначаемыми антибиотиками может привести к устойчивому снижению разнообразия микробиоты, что может иметь последствия для поддержания здоровья человека и устойчивости к болезням.
Хотя впереди еще долгий путь, мы уверены, что в ближайшие годы лучшее знание и понимание микробиома легких (и кишечника) изменит наш взгляд на физиопатологию, лечение и профилактику пневмонии.
Молекулярные методы в клинической практике
Экспресс-диагностические тесты идентифицируют конкретный патоген или помогают отличить бактериальную инфекцию от вирусной; предоставить информацию о чувствительности к антибиотикам; контролировать реакцию на терапию антибиотиками; оценивать прогноз; помощь в управлении антимикробными препаратами; и предоставить информацию для наблюдения за заболеваниями.
Эти технологии могут быть применены к различным группам пациентов, от амбулаторных пациентов (позволяющих безопасную выписку) до пациентов, нуждающихся в лечении в интенсивной терапии. Быстрые результаты (1-2 часа) могут быть полезны при принятии решений у критических пациентов, особенно при быстром начале соответствующей антимикробной терапии, фактора, связанного со смертностью. Кроме того, быстрое выявление устойчивых к антибиотикам патогенов имеет решающее значение для своевременной изоляции пациентов [19]. Однако есть еще две серьезные проблемы.1) Различие между колонизацией и инфекцией все еще остается проблемой для клиницистов, за исключением, вероятно, случая S. pneumoniae , и у нас нет достаточных доказательств для всех этих методов, чтобы сделать выводы относительно этого. 2) Относительные затраты и результаты диагностического тестирования должны приниматься во внимание, когда решение о внедрении этих экспресс-тестов принимается системами здравоохранения — необходимы дальнейшие исследования экономической эффективности.
Выводы и реализация
Сочетание новых и старых методов улучшит нашу способность более точно и быстро обнаруживать микробы, вызывающие пневмонию.Эта стратегия гарантирует, что пациенты получат наиболее подходящую противомикробную терапию, и может сократить использование антибиотиков широкого спектра действия, тем самым снизив устойчивость к антибиотикам (рис. 1). Поскольку большинство исследований, описанных в этом обзоре, демонстрируют потенциальные преимущества молекулярных методов, такие как повышенная чувствительность и повышенная скорость установления микробиологического диагноза, необходимы дополнительные исследования для систематической и тщательной оценки их рабочих характеристик, определения того, как эти новые технологии улучшат диагностическое тестирование на респираторные патогены и влияние на лечение пациентов при их дальнейшем внедрении в повседневную практику.Чтобы различать колонизацию и инфекцию, рекомендуется использовать количественный порог количества колониеобразующих единиц (≥10 -5 КОЕ · мл -1 , как описано в предыдущих исследованиях) [43, 58 , 62, 63]. Для реализации этих методов необходимо обсудить с отделением микробиологии и лечащим специалистом, какие молекулярные тесты необходимо использовать и на какие патогены следует воздействовать. Хотя недавние публикации, касающиеся очевидной полезности мультиплексных молекулярных процедур для обнаружения патогенов ВП, обнадеживают, серьезные опасения остаются [58, 62, 63].Протокол, решающий эти вопросы, должен быть разработан и оценен. Ключевой вопрос в этой оценке заключается в том, нужно ли менять нашу текущую клиническую практику. Произойдут ли изменения в назначении антибиотиков, и если да, улучшится ли это применение антибиотиков? Кроме того, необходимо провести тщательную оценку затрат. Наконец, концепции, касающиеся микробиома легких, очень многообещающие и в настоящее время являются предметом многих исследований. Мы считаем, что эти концепции изменят наше понимание легочной инфекции, как ее предотвратить и как улучшить ее лечение.
- Получено 9 июня 2016 г.
- Принято 17 сентября 2016 г.
Пневмония | Первичная помощь | Mercy Health
Типы пневмонии
Пневмонию можно классифицировать по способу заражения.
Госпитальная пневмония (ГАП)
Госпитальная пневмония (HAP) возникает, когда у человека развивается заболевание в больнице во время госпитализации по поводу другого заболевания. HAP является серьезным заболеванием, поскольку пациенты, у которых он развивается, уже очень больны.
Внебольничная пневмония
Внебольничная пневмония развивается в сообществе и встречается чаще, чем HAP.
Причины пневмонии
Пневмония может быть вызвана вирусной, бактериальной или грибковой инфекцией, поражающей воздушные мешочки легких.
Вирусная и бактериальная пневмония заразна и распространяется воздушно-капельным путем. Пневмония, вызванная экологическим грибком, не может передаваться другим людям. В редких случаях пневмония может быть вызвана всасыванием токсичных веществ или веществ в легкие.
Факторы риска пневмонии
Факторы риска пневмонии включают:
- Возраст — наибольшему риску пневмонии подвержены младенцы и взрослые старше 65 лет.
- Госпитализация — если вы получаете помощь в условиях больницы, особенно с использованием аппарата искусственной вентиляции легких, у вас может быть больше шансов заболеть пневмонией.
- Хронические состояния — у людей с хроническими заболеваниями, такими как диабет или рак, повышена вероятность развития пневмонии.
Симптомы пневмонии
Симптомы пневмонии различаются в зависимости от того, насколько серьезно ваше состояние, а также от вашего общего состояния здоровья на момент заболевания.
К тяжелым симптомам пневмонии относятся:
- Кашель с возможным выделением мокроты
- Одышка
- Боль в груди при дыхании или кашле
- Лихорадка
- Пот или озноб
- Усталость
- Тошнота, рвота или диарея
Диагноз пневмонии
Диагностика пневмонии начинается с медицинского осмотра вашим лечащим врачом, который обсудит ваши симптомы и выслушает ваши легкие.
В большинстве случаев они заказывают рентген грудной клетки, который подтвердит, есть ли воспаление в легких.
Могут потребоваться дополнительные тесты, в том числе:
- Анализ крови — кровь берется и отправляется в лабораторию для подтверждения того, что вы боретесь с инфекцией, иногда для определения того, какой организм вызывает инфекцию.
- Анализ мокроты — образец жидкости, взятой из легких, отправляется в лабораторию для определения типа инфекции.
- Визуализирующие обследования — рентген грудной клетки или компьютерная томография (компьютерная томография) могут предоставить более качественные изображения для диагностики пневмонии.
- Пульсоксиметрия — если у вас пневмония, уровень кислорода может быть ниже. Этот тест измеряет количество кислорода в кровотоке.
- Бронхоскопия — если у вас тяжелая форма пневмонии, можно назначить бронхоскопию, чтобы врач мог визуализировать внутреннюю часть дыхательных путей.
Средства для лечения пневмонии
Если диагностирована бактериальная или грибковая пневмония, предпочтительным методом лечения являются антибиотики.
Примерно 80% случаев внебольничной пневмонии можно лечить с помощью антибиотиков в домашних условиях.Противовирусные препараты, такие как Тамифлю или Реленза, иногда могут помочь бороться с инфекцией, если она вирусная, но в этих случаях антибиотики не будут эффективны.
Лечение симптомов пневмонии включает:
- Обезболивающее, например ацетаминофен или ибупрофен
- Теплые увлажняющие жидкости
- Отдых — дополнительный сон помогает вашей иммунной системе бороться с инфекцией
Ваш лечащий врач может диагностировать и лечить пневмонию, но может направить вас к пульмонологу, инфекционисту или специалисту по интенсивной терапии, если у вас тяжелый случай.
Выздоровление от пневмонии
Большинство молодых здоровых людей выздоравливают от пневмонии через две-три недели, но после заражения вы можете заметить продолжительный кашель в течение месяца или дольше. Пожилые люди или люди с хроническими заболеваниями могут страдать от пневмонии более восьми недель.
Внебольничная пневмония — подход к диагностике
Для получения обновленной информации о диагностике и лечении сопутствующих состояний во время пандемии см. Нашу тему «Управление сопутствующими заболеваниями в контексте COVID-19».
Анамнез пациента и физический осмотр являются важными частями диагноза и могут выявить симптомы, соответствующие ВБП, иммунным дефектам и / или потенциальному воздействию определенных патогенов. Однако для окончательного диагноза пневмонии необходимо наличие нового инфильтрата на рентгенограмме грудной клетки.
История болезни
Целью сбора анамнеза должно быть выявление симптомов, соответствующих ВП, дефектов иммунитета и возможного риска контакта с конкретными патогенами.
Факторы риска включают возраст> 65 лет, пребывание в медицинском учреждении, ХОБЛ, ВИЧ-инфекцию, воздействие сигаретного дыма, злоупотребление алкоголем, плохую гигиену полости рта, контакт с детьми и употребление определенных наркотиков (например,g., кислотоснижающие препараты, ингаляционные кортикостероиды, нейролептики, противодиабетические препараты, опиоиды). Сахарный диабет и хронические заболевания печени или почек также связаны с ВП.
Клинические признаки и признаки инфекции (лихорадка или озноб и лейкоцитоз) и респираторных симптомов (включая кашель, часто с увеличением выделения мокроты, отхаркивание, одышка, плевритная боль и кровохарканье). Могут сообщаться неспецифические симптомы, такие как миалгия и артралгия.У пациентов пожилого возраста, пациентов с хроническими заболеваниями и пациентов с ослабленным иммунитетом признаки и симптомы легочной инфекции могут быть менее выраженными, а пневмония может остаться нераспознанной из-за наличия недыхательных симптомов.
Некоторые причины пневмонии (например, легионеллез) могут иметь специфический анамнез. Легионеллез может проявляться головной болью, спутанностью сознания, пищеварительными проявлениями, такими как диарея, и клиническими проявлениями гипонатриемии.
Инфекция Mycoplasma pneumoniae чаще всего встречается у молодых пациентов и пациентов, которые лечились антибиотиками до того, как у них возникла пневмония.Он может проявляться внелегочными проявлениями, такими как мирингит, энцефалит, увеит, ирит и миокардит. [18] Torres A, Barberán J, Falguera M, et al. Междисциплинарные рекомендации по ведению внебольничной пневмонии [на испанском языке]. Med Clin (Barc). 2 марта 2013 г .; 140 (5): 223.e1-223.e19.
http://www.ncbi.nlm.nih.gov/pubmed/23276610?tool=bestpractice.com
[65] Менендес Р., Торрес А., Аспа Дж. И др. Внебольничная пневмония: новые рекомендации Испанского общества заболеваний грудной клетки и торакальной хирургии (SEPAR) [на испанском языке].Arch Bronconeumol. Октябрь 2010; 46 (10): 543-58.
http://www.archbronconeumol.org/en/linkresolver/neumonia-adquirida-comunidad-nueva-normativa/S0300289610002000/
http://www.ncbi.nlm.nih.gov/pubmed/20832928?tool=bestpractice.com
Физический осмотр
Проведите медицинский осмотр. У пациента может быть лихорадка, тахикардия и одышка в покое. При аускультации грудной клетки могут быть обнаружены хрипы, хрипы или дыхание в бронхах, а также может быть притупление перкуссии или тактильной голосовой фермита.
Визуализация
Как можно скорее закажите рентген грудной клетки всем пациентам, поступившим в больницу с подозрением на ВП, чтобы подтвердить или исключить диагноз. Нет необходимости делать рентген грудной клетки амбулаторным пациентам с подозрением на ВП, если диагноз не вызывает сомнений, пациент не отвечает на лечение удовлетворительно или считается, что у пациента имеется риск основной патологии легких. [66] Лим В.С., Бодуэн С.В., Джордж Р.К. и др .; Комитет по рекомендациям по пневмонии Комитета по стандартам лечения BTS.Рекомендации Британского торакального общества по ведению внебольничной пневмонии у взрослых: обновление 2009 г. Thorax. 2009 октябрь; 64 (приложение 3): iii1-iii55.
https://thorax.bmj.com/content/64/Suppl_3/iii1.long
http://www.ncbi.nlm.nih.gov/pubmed/19783532?tool=bestpractice.com
Задне-передняя и латеро-латеральная проекции повышают вероятность диагностики пневмонии и полезны для определения степени тяжести заболевания.
Приоритет рентгена грудной клетки в диагностике ВП оспаривается исследованиями с использованием УЗИ легких и компьютерной томографии (КТ) грудной клетки.Рассмотрите возможность заказа УЗИ легких, если рентген грудной клетки отрицательный, пациент пожилой и слабый или клинические подозрения сомнительны. Рассматривайте КТ грудной клетки только у пациентов с неопределенным диагнозом после рентгена грудной клетки и УЗИ. [67] Niederman MS. Визуализация для лечения внебольничной пневмонии: что делать, если рентгенограмма грудной клетки четкая. Грудь. Март 2018; 153 (3): 583-5.
http://www.ncbi.nlm.nih.gov/pubmed/29519296?tool=bestpractice.com
УЗИ легких представляет собой простой и доступный метод диагностики ВП.Он безрадиационный, и его использование особенно ценно, когда рентген грудной клетки недоступен. Диагноз ВП с помощью прикроватного ультразвукового исследования легких в основном зависит от выявления консолидации. Однако консолидация не всегда присутствует при ВП, поскольку пневмония может быть интерстициальной или проявляться диффузными легочными инфильтрациями. [68] Reissig A, Gramegna A, Aliberti S. Роль УЗИ легких в диагностике и последующем наблюдении внебольничных пневмония. Eur J Intern Med. 2012 июл; 23 (5): 391-7.
http: // www.ncbi.nlm.nih.gov/pubmed/22726366?tool=bestpractice.com
Систематические обзоры показали, что УЗИ легких позволяет с высокой точностью диагностировать пневмонию у взрослых, в том числе в отделениях неотложной помощи. [69] Ллама-Альварес AM, Тенца-Лозано Е.М., Латур-Перес Дж. Точность ультразвукового исследования легких в диагностике пневмонии в взрослые: систематический обзор и метаанализ. Грудь. 2017 Февраль; 151 (2): 374-82.
http://www.ncbi.nlm.nih.gov/pubmed/27818332?tool=bestpractice.com
[70] Орсо Д., Гульельмо Н., Копетти Р.Ультразвук легких в диагностике пневмонии в отделении неотложной помощи: систематический обзор и метаанализ. Eur J Emerg Med. 2018 Октябрь; 25 (5): 312-21.
http://www.ncbi.nlm.nih.gov/pubmed/29189351?tool=bestpractice.com
КТ грудной клетки может улучшить диагностику ВП, поскольку рентгенография грудной клетки может привести к ошибочному диагнозу. КТ грудной клетки дает подробную информацию о паренхиме легких и средостении. Однако основные ограничения включают воздействие радиации, высокую стоимость и невозможность тестирования у постели больного.Одно исследование показало, что у пациентов, поступающих в отделение неотложной помощи с подозрением на ВП, ранние результаты компьютерной томографии, когда КТ используется в дополнение к рентгенографии грудной клетки, заметно влияют как на диагностику, так и на клиническое ведение. [71] Классенс Й.Е., Дебрей М.П., Тубач Ф. и др. Ранняя компьютерная томография грудной клетки для диагностики и принятия решения о лечении при подозрении на внебольничную пневмонию. Am J Respir Crit Care Med. 2015 15 октября; 192 (8): 974-82.
http://www.ncbi.nlm.nih.gov/pubmed/26168322?tool=bestpractice.com
Эти альтернативные методы визуализации могут стать будущим для диагностики ВБП, поскольку доступность компьютерных томографов в отделениях неотложной помощи увеличивается, а также их способность сканировать с такой же скоростью, как рентген грудной клетки, с эквивалентным количеством радиации [28]. ] Вундернк Р.Г., Ватерер Г. Успехи в причинах и лечении внебольничной пневмонии у взрослых. BMJ. 10 июля 2017 г .; 358: j2471.
http://www.ncbi.nlm.nih.gov/pubmed/28694251?tool=bestpractice.com
Microbiology
Первоначальное лечение антибиотиками в большинстве случаев является эмпирическим.Определение микробной этиологии сокращает ненадлежащее использование антибиотиков широкого спектра действия и помогает обеспечить соответствующую антибактериальную терапию, что является важным фактором снижения смертности. Он также определяет устойчивые патогены и патогены, которые могут иметь последствия для общественного здравоохранения (например, Legionella ).
Посев мокроты и крови:
Получите предварительное окрашивание по Граму и посев секретов нижних дыхательных путей и посевы крови у следующих пациентов в условиях больницы: [17] Metlay JP, Waterer GW, Long AC, et al.Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med. 1 октября 2019 года; 200 (7): e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581SThttp://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Пациенты с тяжелой ВБП согласно критериям Американского торакального общества (ATS) / Американского общества инфекционных заболеваний (IDSA) для определения тяжелой ВП (см. Раздел «Диагностические критерии»), особенно если они интубированы.
Пациенты проходят эмпирический контроль. лечение от метициллин-резистентного Staphylococcus aureus (MRSA) или Pseudomonas aeruginosa
Пациенты, которые ранее были инфицированы MRSA или P aeruginosa , особенно пациенты с предшествующей инфекцией дыхательных путей
- 9 был госпитализирован и получал парентеральные антибиотики в течение последних 90 дней.
Эти тесты обычно не рекомендуются для других стационарных пациентов и не рекомендуются в амбулаторных условиях. Принимая во внимание местные протоколы контроля противомикробных препаратов, местные этиологические факторы и клиническую картину, принимайте решение о проведении этих тестов. [17] Metlay JP, Waterer GW, Long AC, et al. Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний.Am J Respir Crit Care Med. 1 октября 2019 года; 200 (7): e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581SThttp://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Окраска по Граму мокроты является чувствительной и высокоспецифичной для выявления возбудителей болезней у пациентов с ВП. Мета-анализ показал, что этот тест является высокоспецифичным для выявления Streptococcus pneumoniae , Haemophilus influenzae , S aureus и грамотрицательных бацилл.Однако доля ложноотрицательных результатов варьировала от 22% (для H influenzae ) до 44% (для S pneumoniae ), что указывает на то, что отрицательный результат не является окончательным подтверждением отсутствия патогенов, вызывающих заболевание, и следует проводить антибактериальную терапию. не обязательно останавливать на основании отрицательного результата окрашивания мокроты по Граму. [72] Del Rio-Pertuz G, Gutiérrez JF, Triana AJ, et al. Полезность окрашивания мокроты по грамму для этиологической диагностики внебольничной пневмонии: систематический обзор и метаанализ.BMC Infect Dis. 2019 10 мая; 19 (1): 403.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6509769/http://www.ncbi.nlm.nih.gov/pubmed/31077143?tool=bestpractice.com
Пневмококк и Legionella Анализ мочи на антиген:
Анализ мочи на пневмококковый антиген у пациентов с тяжелой ВП. Проведите анализ мочи на антиген Legionella у пациентов с эпидемиологическими факторами (например, связь со вспышкой легионеллы или недавнее путешествие) или пациентов с тяжелой ВП.Одновременно соберите секреты нижних дыхательных путей для посева Legionella или амплификации нуклеиновых кислот у пациентов с тяжелой ВП. Тестирование мочи на антигены было связано со снижением смертности в крупных обсервационных исследованиях, и это важно учитывать, учитывая рост числа инфекций Legionella , особенно среди тяжелых пациентов. [17] Metlay JP, Waterer GW, Long AC, et al. . Диагностика и лечение взрослых с внебольничной пневмонией.Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med. 1 октября 2019 года; 200 (7): e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581SThttp://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Тестирование на вирус гриппа:
Тест на вирус гриппа с использованием экспресс-молекулярного анализа гриппа (а не тестов обнаружения на основе антигенов), когда вирусы гриппа циркулируют в сообществе.Тестирование также может быть рассмотрено в периоды низкой активности гриппа. [17] Metlay JP, Waterer GW, Long AC, et al. Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med. 1 октября 2019 года; 200 (7): e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581SThttp://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Лабораторные исследования
Закажите у госпитализированных пациентов общий анализ крови, уровень глюкозы в крови, электролиты сыворотки, азот мочевины крови и функциональные пробы печени. Повышенное количество лейкоцитов указывает на инфекцию. Хроническое заболевание почек и хроническое заболевание печени являются факторами риска смерти и осложнений у пациентов, госпитализированных с ВП.
Измерение газов артериальной крови у тяжелобольных или госпитализированных пациентов. Оксиметрия неинвазивна и может использоваться постоянно.
Рассмотрите возможность заказа таких биомаркеров, как C-реактивный белок (CRP) и прокальцитонин (PCT). Было обнаружено, что эти биомаркеры полезны для прогнозирования неадекватной реакции хозяина. Высокие уровни CRP или PCT при первичном обращении представляют собой фактор риска неадекватной реакции хозяина [73] Menéndez R, Cavalcanti M, Reyes S, et al. Маркеры неэффективности лечения госпитализированной внебольничной пневмонии. Торакс. 2008 Май; 63 (5): 447-52.
http://thorax.bmj.com/content/63/5/447.long
http: // www.ncbi.nlm.nih.gov/pubmed/18245147?tool=bestpractice.com
тогда как низкие уровни являются защитными. У пациентов с подозрением на пневмонию уровень CRP> 10 мг / дл делает пневмонию вероятной. [74] Woodhead M. Новые рекомендации по лечению инфекций нижних дыхательных путей у взрослых. Eur Respir J. 2011 декабрь; 38 (6): 1250-1.
http://erj.ersjournals.com/content/38/6/1250.long
http://www.ncbi.nlm.nih.gov/pubmed/22130759?tool=bestpractice.com
Повышенные значения ПКТ коррелируют с бактериальной пневмонией, тогда как более низкие значения коррелируют с вирусной и атипичной пневмонией.Уровень ПКТ особенно повышен при пневмококковой пневмонии. [75] Menéndez R, Sahuquillo-Arce JM, Reyes S, et al. На паттерны активации цитокинов и биомаркеры влияют микроорганизмы при внебольничной пневмонии. Грудь. 2012 июнь; 141 (6): 1537-45.
http://www.ncbi.nlm.nih.gov/pubmed/22194589?tool=bestpractice.com
[76] Угаджин М., Ямаки К., Хирасава Н. и др. Прогностическая ценность полуколичественного теста на прокальцитонин и общих биомаркеров для клинических исходов внебольничной пневмонии.Respir Care. 2014 Апрель; 59 (4): 564-73.
http://rc.rcjournal.com/content/59/4/564.full
http://www.ncbi.nlm.nih.gov/pubmed/24170911?tool=bestpractice.com
Первоначальную эмпирическую антибактериальную терапию следует начинать у пациентов с клинически подозреваемой и рентгенологически подтвержденной ВП независимо от исходного уровня ПКТ в сыворотке. [17] Metlay JP, Waterer GW, Long AC, et al. Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний.Am J Respir Crit Care Med. 1 октября 2019 года; 200 (7): e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581ST
http://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Рассмотрите возможность аспирации и посева плевральной жидкости у всех пациентов с плевральным выпотом. Парапневмонические выпоты — это экссудаты; положительное окрашивание плевральной жидкости по Граму указывает на эмпиему.
Бронхоскопия
Рассмотрите возможность проведения бронхоскопии у пациентов с ослабленным иммунитетом, у пациентов с тяжелой ВП и в случаях неудачного лечения.Наиболее распространенными методами отбора проб являются бронхоальвеолярный лаваж (БАЛ) и защищенная чистка образцов (PSB). Пороговое значение 10⁴ колониеобразующих единиц (КОЕ) / мл в образцах БАЛ указывает на инфекцию. Для PSB был рекомендован порог 10³ КОЕ / мл, чтобы отличить колонизацию от инфекции. [77] Sirvent JM, Vidaur L, Gonzalez S, et al. Микроскопическое исследование внутриклеточных организмов в защищенной бронхоальвеолярной жидкости мини-лаважа для диагностики вентилятор-ассоциированной пневмонии. Грудь. 2003 Февраль; 123 (2): 518-23.http://www.ncbi.nlm.nih.gov/pubmed/12576375?tool=bestpractice.com
Молекулярные методы
Обычные бактериальные культуры слишком медленны, чтобы немедленно стать терапевтически полезными. Тесты амплификации нуклеиновых кислот, такие как полимеразная цепная реакция, улучшили диагностическую точность при ВП. Молекулярные методы обеспечивают высокую чувствительность и специфичность в диагностике одиночных или полимикробных инфекций, а также могут помочь в определении устойчивости к противомикробным препаратам (как это может происходить с Staphylococcus aureus , неферментирующими грамотрицательными палочками и энтеробактериями), связанной с тяжелой ВП.[78] Мердок ДР. Как недавние достижения в области молекулярных тестов могут повлиять на диагностику пневмонии. Эксперт Rev Mol Diagn. 2016; 16 (5): 533-40.
http://www.ncbi.nlm.nih.gov/pubmed/26891612?tool=bestpractice.com
Венопункция и флеботомия: анимированная демонстрация
Пневмония 101: признаки и симптомы
Что такое пневмония?
Пневмония — это инфекция легких, при которой воздушные мешочки легких наполняются жидкостью. Скопление жидкости затрудняет попадание кислорода в кровоток, вызывая симптомы пневмонии.Вирусы и бактерии являются основными причинами пневмонии, но в более редких случаях грибки и паразиты также могут вызывать инфекцию.
Во время или после вируса, такого как простуда или грипп, ваша иммунная система более восприимчива к дополнительным инфекциям, поэтому пневмония может быть осложнением, связанным с гриппом, за которым следует следить.
Признаки и симптомы пневмонии
В зависимости от причины пневмонии симптомы могут проявляться быстро или постепенно. Симптомы включают:
- «Продуктивный» кашель, то есть слизь (жидкость) из легких, появляется вместе с кашлем.Иногда слизь может быть зеленоватой или слегка с кровью.
- Лихорадка
- Чувство одышки; быстрое, поверхностное дыхание
- Боль в груди, усиливающаяся при кашле
- Общее чувство усталости и слабости
Иногда, когда симптомы проявляются медленнее и менее серьезны, это может быть признаком ходячей пневмонии. Пневмония при ходьбе — менее тяжелая форма пневмонии, но она все еще требует обследования у врача.
Как диагностировать и лечить пневмонию?
Пневмония может привести к серьезным осложнениям, поэтому ранняя диагностика и лечение имеют решающее значение. Пневмония обычно диагностируется путем прослушивания легких пациента и / или с помощью рентгена грудной клетки для выявления воспаления в легких. В PhysicianOne Urgent Care каждый день доступны рентгеновские услуги, если они вам понадобятся, и наша команда может интерпретировать результаты рентгеновских снимков во время вашего визита для более быстрой диагностики.
Лечение пневмонии включает излечение от инфекции и предотвращение дальнейших осложнений.Лечение будет зависеть от того, является ли инфекция вирусной или бактериальной. Антибиотики можно использовать для лечения бактериальной пневмонии, но они не помогут при лечении инфекции, вызванной вирусом.
Если диагноз поставлен в начале симптомов, прогноз пневмонии у здоровых взрослых и детей очень хороший, и при правильном лечении обычно проходит через 2-3 недели.
Если вы или кто-то из членов вашей семьи испытываете симптомы пневмонии, важно как можно раньше обратиться за медицинской помощью. Центры неотложной помощи PhysicianOne открыты 7 дней в неделю с опытными поставщиками и членами команды в штате, чтобы помочь диагностировать и лечить пневмонию и другие инфекции верхних дыхательных путей.
.

 Вызывается патогенными грибами (криптококкоз)
Вызывается патогенными грибами (криптококкоз)