Как я пережил коронавирус
– Станислав, приветствую! В первый раз приходится говорить не о транспорте и отраслевых темах, а о твоей болезни и нашем здравоохранении. Как все произошло? Где случилось заразиться? Это стало результатом какой-нибудь командировки?
– Нет, скорее всего, заразился где-то рядом с домом. С 3 апреля для всех москвичей начался режим самоизоляции. Большинство компаний перешли на удаленную работу. В таком же режиме начал работать и я. Как оказалось, вирус можно легко подхватить и в обычной жизни. Дело в том, что у нас в семье собака, и мы по очереди гуляли с ней. Позднее, когда мы выясняли с врачами источник заражения, они сказали, что это могло случиться в подъезде, в лифте, даже при контакте с собачьим поводком. Дело в том, что в начале апреля было много дождей, я выгуливал ее на коротком поводке и постоянно его трогал. В итоге: заразилась вся семья из четырех человек. Но у них болезнь проходит в легкой форме.
– Как стало известно, что заболели все?
– Когда я заявил участковому врачу о подозрении на вирус, у всей семьи взяли анализы, которые дали положительный результат. Поэтому всех посадили на карантин. Все болеют дома, но без воспаления легких, высокой температуры, одышки, что пришлось пережить мне.
Поэтому всех посадили на карантин. Все болеют дома, но без воспаления легких, высокой температуры, одышки, что пришлось пережить мне.
– Расскажи, как происходит процесс диагностики и госпитализации предполагаемых больных коронавирусом?
– У меня повысилась температура до 39 С°, появилась слабость, затрудненное дыхание. Мы позвонили в районную поликлинику. Домой пришел участковый терапевт, который взял мазки у всех, а мне назначил стандартные лекарства от воспаления легких, антибиотоики 1 и 2 категории. С условием, что если лечение не поможет и будет хуже, еще раз вызвать участкового врача на дом. После 3 дней лечения этими антибиотиками мне стало гораздо хуже, и мы позвонили в неотложку.
– Которая отвезла тебя в больницу?
– Не совсем так. У врачей существует собственный алгоритм, по которому они работают. У каждого врача неотложной помощи есть планшет. В нем они заполняют карточку на больного, куда вносят результаты осмотра, анализов и исследований. Сперва убедившись в моем плохом состоянии, мне сделали ЭКГ, результаты которой врач отправил с помощью планшета своему руководителю. Тот дал указание отправить меня на компьютерную томографию (КТ). Ближайший пункт КТ был в поликлинике № 12, куда меня и отвезли.
Сперва убедившись в моем плохом состоянии, мне сделали ЭКГ, результаты которой врач отправил с помощью планшета своему руководителю. Тот дал указание отправить меня на компьютерную томографию (КТ). Ближайший пункт КТ был в поликлинике № 12, куда меня и отвезли.
Каждый шаг врач неотложки согласовывает со своим руководителем, который дает добро или отказ на дальнейшую госпитализацию. В медицинском учреждении больного осматривают на наличие симптомов и делают вывод о его состоянии. Если тяжелое состояние – госпитализация в больницу, если среднее – сначала делается КТ, которая показывает состояние легких. Дело в том, что при коронавирусе в легких нет характерных хрипов, как при обычных ОРВИ, и их состояние видно только после КТ. Еще у врача неотложки был небольшой прибор, который надевают на палец и определяют процент кислорода в легких. Норма – 96% и выше. У меня было 89%. На основании показаний и осмотра, как мне показалось, рассчитывается некий средний балл пациента из 100%. На основании этого балла – предполагаю, когда он выше 50% – делается вывод о госпитализации.
– То есть тебя госпитализировали, исходя из данных обследования?
– Можно сказать, что мне повезло. Меня госпитализировали, потому что в поликлинике перепутали данные моей КТ с более тяжелым пациентом. Поэтому было принято быстрое решение о госпитализации. Если томография показывает 1–2 группу пневмонии, то больного могут отправить лечиться домой, где ты не сможешь лечиться так же эффективно, как в больнице.
На каждого пациента составляется история болезни, к которой прикладываются записанные на диск результаты КТ. После моего обследования и, как оказалось, ошибки врачи вызвали неотложку, дали мне в руки диск и документы и меня доставили в больницу № 52.
– Когда вскрылась эта ошибка?
– Уже в приемном покое. По прибытии мне опять сделали ЭКГ, взяли кровь, анализы, диск с данными. Оказалось, что не совпадают номер полиса и день рождения. Тогда врачи сделали вторую КТ, которая показала, что у меня не четвертая стадия пневмонии, а вторая. Но поскольку я уже был в больнице и симптомы были достаточно серьезными, меня оставили.
– Каково было чувствовать себя опасно больным?
– В больнице ко всем поступающим пациентам относятся одинаково. В том смысле, что любого больного рассматривают как больного коронавирусом в тяжелой форме. Медперсонал был в защитных костюмах и масках, мне тоже выдали маску и одноразовые перчатки. Но я тогда чувствовал только слабость из-за высокой температуры.
Кто болел воспалением легких, поймет это состояние. Одышка, слабость, сложно сделать лишнее движение, лишний шаг. В приемном покое меня пешком отправили в кабинет КТ. Мне показалось, что идти нужно было очень далеко, дошел с трудом. Когда выписался из больницы, то увидел, что расстояние, казавшееся мне километровым, составляло где-то около 100 м.
– В чем состояло лечение в больнице?
– Сложно говорить о лечении, ведь я не медик. Еще в приемном покое я подписал бумагу о неразглашении методов и характера лечения. Врачи объясняют ее тем, что в настоящее время нет вакцины от коронавируса и больной соглашается на имеющиеся методы лечения, которые не гарантируют 100%-ный результат.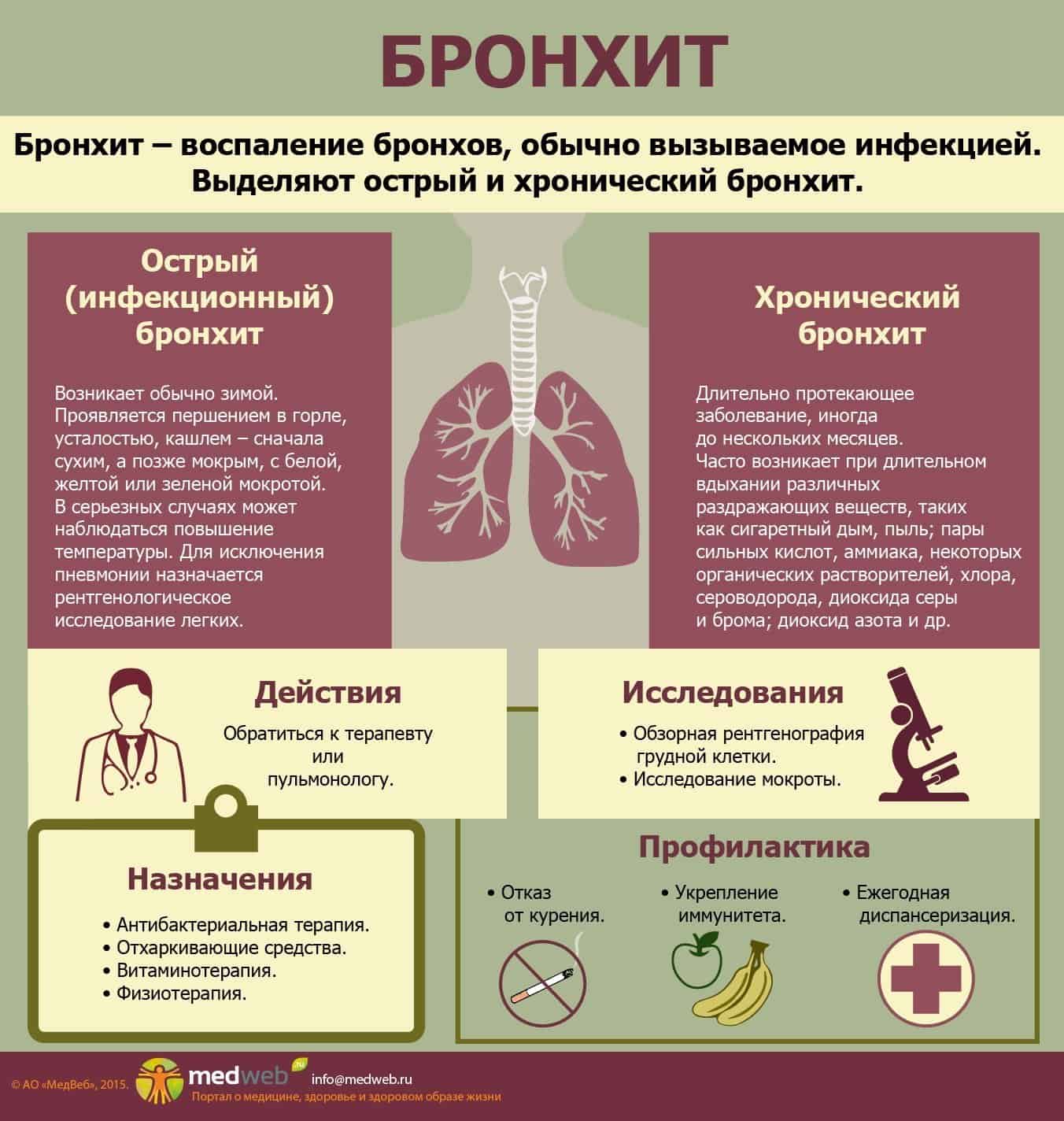 В моем случае он оказался успешным.
В моем случае он оказался успешным.
Лечили меня активно. Каждые 2 ч капельницы, уколы в вену, живот. Сперва меня положили в обычную палату для двоих пациентов. На второй день перевели в палату с кислородной маской. Поняли, что у меня с легкими плохо. Приходилось по 16 ч в день лежать на животе. Дело в том, что так кислород легче попадает в легкие, чем когда лежишь на спине и легкие прижимаются к ребрам.
– Медицинский персонал какое впечатление произвел? Можно сказать, что врачи и сестры выглядели уставшими, изможденными?
– Все выглядели нормально, доброжелательно. Единственное, что вызывало раздражение, что указания врачей выполнялись сестрами довольно медленно, через 30–40 мин. Но я думаю, что раздражение было вызвано болезненным состоянием, а медсестры просто перегружены разными распоряжениями.
– Когда стало понятно, что перелом в болезни произошел?
– На седьмой день, когда температура стала 37,2 С°. Врач сказал, что это хорошо и надо подождать чтобы в течение 3–4 дней температура упадет до 36,6 С°, после чего нужно подождать еще несколько дней и можно будет говорить о выписке.
– Кормили в больнице хорошо? Например, у меня отрицательные воспоминания о больничной кухне.
– Можно сказать, пять звезд Мишлен. Все было вкусно. Кормили часто: завтрак, второй завтрак, обед, полдник, ужин. Подавали шикарный суп, второе, овощные салаты, кефир, яблоки, груши. Я вначале почти не ел из-за слабости, а потом, по ощущениям, даже набрал вес, потому что еда была вкусной.
– Судя по твоим словам, в Москве с медициной в период пандемии все великолепно.
– В моем личном случае все получилось великолепно. Может быть, еще с точки зрения правительства все великолепно. Но мне кажется, что система построена неправильно.
На самом деле, попадет зараженный человек в больницу или нет, зависит от решения врачей. В процессе госпитализации решение принимают четыре разных врача: участковый, неотложная помощь, пункт КТ, приемный покой больницы. И на каждом этапе тебя могут отправить лечиться домой. Если они решат, что у тебя несложная стадия. Хотя через 2–3 дня может случиться резкое ухудшение, но время будет потеряно и больной умрет.
Мне кажется, система работает исходя из принятых кем-то нормативов. В ней определено количество коек, машин, персонала. Отрицательное решение по госпитализации может быть принято, если какие-нибудь ресурсы заканчиваются и системе нужно 2–3 дня форы. Получается, что это рулетка.
– Как происходила выписка и дальнейшее лечение?
– Выдают историю болезни, берут адрес и вызывают социальное такси, которое отвозит тебя домой. Социальное такси – это микроавтобус с четырьмя креслами, между которыми расстояние около 1,5 м. Дома надо находиться на карантине 14 дней. На это время тебе дают логин, пароль и на сайте московского департамента здравоохранения ты заполняешь данные по самочувствию. Кроме этого, домой звонит врач и расспрашивает о самочувствии.
– Сколько времени заняла болезнь и выздоровление?
– Меня положили в больницу 22 апреля. 19 апреля я впервые обратился к врачу. Вероятно, заболел около 15 апреля. Должны выписать 16 мая, когда закончится карантин. Сделают повторные анализы, обследование и контрольный тест.
Сделают повторные анализы, обследование и контрольный тест.
В течение карантина никаких лекарств мне не выписали. Врач в больнице сказал, что меня там так накачали антибиотиками, что лучшее лечение для органов сейчас – никаких лекарств.
Кстати, на карантине выяснил, что самый дефицитный из медицинских товаров сегодня в Москве – обычный ртутный градусник.
– Ты написал на своей странице, что волонтерское движение оказалось фикцией. Возможно, это потому, что власти не дают инициативе развернуться?
– У меня есть мнение, что там что-то нечисто. Когда я был в больнице и знал, что семья больна, мы переживали, что с собакой некому гулять. Пытались найти волонтеров по выгулу собак. Я видел, что наше объявление незнакомые люди репостили в своих соцсетях, но нам никто так и не позвонил. Очень жаль, если все волонтерское движение состояло только в том, чтобы на камеру несколько стариков накормить.
– А кто вам помогал покупать еду?
– Пользуемся доставкой.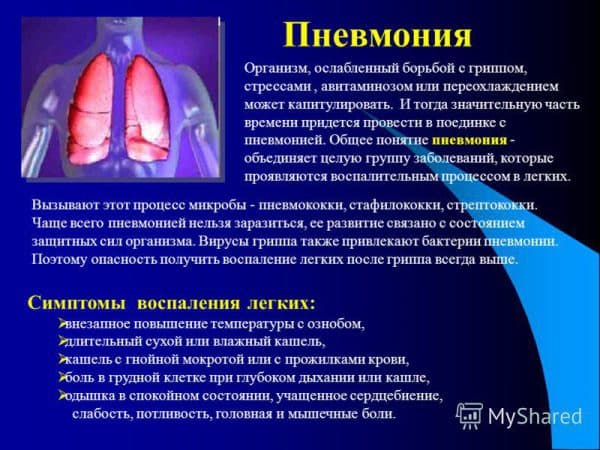 Могу сказать, что сделал анализ работы разных торговых сетей. Из всех в Москве лучше всего работают магазины «Евроспар». Доставка на следующий день и именно тех продуктов, что ты заказал. Остальные обычно привозят на третий день.
Могу сказать, что сделал анализ работы разных торговых сетей. Из всех в Москве лучше всего работают магазины «Евроспар». Доставка на следующий день и именно тех продуктов, что ты заказал. Остальные обычно привозят на третий день.
– Как знакомые, коллеги отреагировали на болезнь?
– Звонили, передавали добрые пожелания. Меня очень тронула реакция друзей и знакомых на мой пост в «Фейсбуке», в котором я сообщил о выписке из больницы. Получил в ответ большое количество откликов с добрыми словами. Спасибо. Было очень приятно.
– Что можно пожелать тем, кто не болел коронавирусом?
– Конечно, здоровья, пусть берегут себя. Если заболели, то стараться еще на ранних стадиях попасть в больницу, где тебя вылечат и можно продолжать жить спокойно. Когда я заболел, прирост был по 300 человек в день, а теперь по 10 тыс. Поэтому можно пожелать только чтобы пандемия скорее закончилась.
Беседовал Алексей Лебедев
Если Вы заметили ошибку, выделите, пожалуйста, необходимый текст и нажмите Ctrl+Enter, чтобы сообщить об этом редактору.
Коронавирус стал не хуже пневмонии – Общество – Коммерсантъ
В Москве больше не будут делить пациентов на больных пневмонией и тех, кто инфицирован коронавирусом. Во всяком случае на этапе поступления в больницы. С такой инициативой выступил созданный вчера при департаменте здравоохранения Москвы Клинический комитет по борьбе с коронавирусом. Врачи объясняют, что точность существующих тестов на COVID-19 «составляет 70–80%, а в некоторых случаях тестирование дает ложноотрицательные результаты». Поэтому необходимо начинать лечение как можно раньше, чтобы «не потерять время для назначения адекватной терапии и, в первую очередь, кислородной поддержки».
Столичные больницы, работающие на прием больных с коронавирусной инфекцией, и медучреждения, принимающие пациентов с пневмонией, необходимо объединить в одну систему. Как сообщили в Оперативном штабе по контролю и мониторингу ситуации с коронавирусом в Москве, с такой инициативой выступили члены созданного при московском департаменте здравоохранения Клинического комитета по борьбе с коронавирусом. В него вошли, в частности, главные внештатные специалисты ведомства и главврачи стационаров, определенных под размещение больных коронавирусной инфекцией и пневмонией. Отметим, комитет был создан накануне, 8 апреля (приказ размещен на сайте ведомства) под председательством главы департамента здравоохранения Алексея Хрипуна.
В него вошли, в частности, главные внештатные специалисты ведомства и главврачи стационаров, определенных под размещение больных коронавирусной инфекцией и пневмонией. Отметим, комитет был создан накануне, 8 апреля (приказ размещен на сайте ведомства) под председательством главы департамента здравоохранения Алексея Хрипуна.
Инициатива отказа от разделения стационаров на коронавирусные и стационары для лечения пневмонии стала первым решением комитета. «Заболевание легких бактериальной природы продолжат лечить в центрах пневмонии»,— говорится в сообщении, распространенным департаментом. «Подписан приказ об изменении принципов маршрутизации пациентов, диагностики и принятия клинических решений на уровне приемного отделения, в период пребывания в стационаре и при выписке больных»,— заявил господин Хрипун.
В сообщении оперативного штаба уточняется, что сейчас пациентов с COVID-19 принимают в 13 городских стационарах, госпиталях для лечения больных коронавирусной инфекцией еще в ряде московских больниц.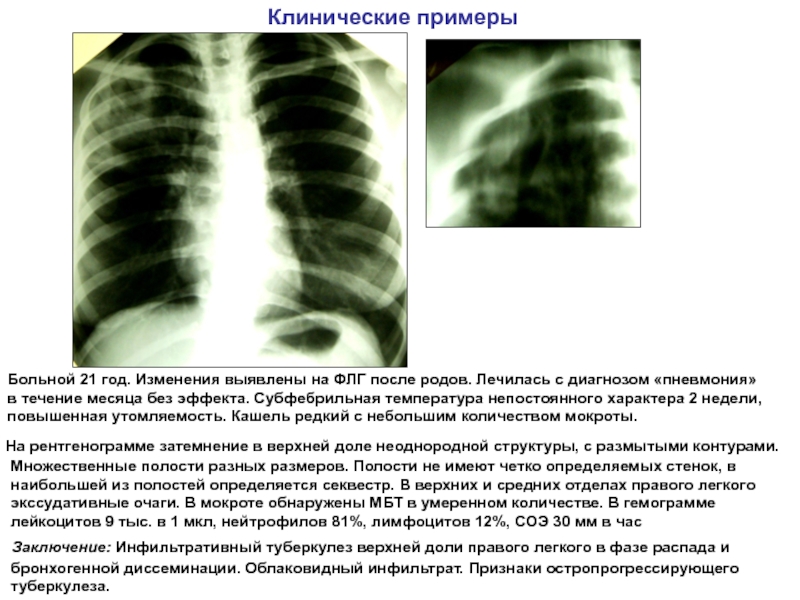
В департаменте поясняют, что, по мнению экспертов, «специализированные стационары для лечения пневмонии были организованы исходя из прогноза роста заболеваемости пневмонией, стандартизации лечения и лучшего контроля за его результатами»: «Но в настоящее время подавляющее большинство случаев пневмонии вызваны новым коронавирусом, что в условиях эпидемии вполне понятно. Эта тенденция особенно отчетливо заметна в последние несколько дней». По словам главврача медцентра в Коммунарке Дениса Проценко, «точность существующих тестов для выявления COVID-19 составляет 70–80%, а в некоторых случаях тестирование дает ложноотрицательные результаты, и доля таких результатов значительна». «Сейчас при диагностике ключевую роль играет оценка клинической картины в сочетании с данными КТ или рентгена»,— уверен он.
Согласно новым рекомендациям, «если при эвакуации в стационар у пациента еще нет результатов теста, но при обследовании в приемном отделении выявляются КТ-признаки пневмонии-COVID-19 с характерными клиническими проявлениями, то он госпитализируется в стационар и ведется как больной с COVID-инфекцией».
Директор НИИ имени Склифосовского Сергей Петриков отметил, что на практике эта схема уже действует: «Скорая везет к нам пациентов с пневмонией и без результатов тестов на коронавирус. При поступлении на основании результатов КТ, характерной клиники мы уже можем заподозрить коронавирус». В сообщении департамента здравоохранения Москвы отмечается, что городская клиническая больница №52, которая несколько месяцев принимала больных с пневмонией, «теперь станет новым коронавирусным стационаром». «С конца февраля в больнице помощь ведущих терапевтов, пульмонологов и анестезиологов-реаниматологов получают пациенты с пневмонией различной этиологии»,— расказала главврач ГКБ №52, доктор медицинских наук Марьяна Лысенко.
Как рассказал “Ъ” на условиях анонимности врач, работающий в одной из инфекционных больниц, принимающей пациентов с коронавирусной инфекцией, «обычно в апреле количество больных внебольничными пневмониями снижается в связи с общим снижением заболеваемости респираторными заболеваниями»:
«Если сейчас у человека выявлена пневмония, то его надо расценивать как в высокой степени больного коронавирусом даже при отрицательных ПЦР-исследованиях».
Он пояснил, что «если такого пациента изначально не вести как пациента с коронавирусной инфекцией, то можно потерять время для назначения адекватной терапии и в первую очередь кислородной поддержки»: «Поэтому необходимо начинать лечить коронавирусную инфекцию еще до того, как она лабораторно подтверждена».
Говоря о новом алгоритме госпитализации, эксперт рассказал, что пациентов с подтвержденным COVID-19 должны размещать на одном этаже. Пациентов, у которых высокая степень вероятности этой инфекции по данным КТ, скорее всего также направят к ним. «В связи с тем, что для COVID-19 изменения на КТ выявляются уже на третий день болезни, то в настоящий момент любого больного с двусторонней пневмонией следует вести как больного коронавирусной инфекцией,— продолжает он.— Если же нет ни результатов теста, ни показателей по КТ, то человек пойдет в провизорное отделение. А если в этом отделении будет впоследствии выявлен человек с COVID, он будет направлен в отделение, где уже лежат пациенты с подтвержденном диагнозом». Врач отметил, что «на этапе элементарной сортировки в приемном отделении, если нет подтвержденного результата теста, невозможно отделить пациентов с коронавирусной инфекцией и без нее, поэтому необходим этап размещения в провизорном отделении». «Конечно, в таких отделениях максимально необходимо размещать пациентов в небольших палатах и с соблюдением противоэпидемического режима, чтобы они ходили в масках, а лучше вообще не ходили, а находились постоянно в палатах, оборудованных санузлом и, например, электрочайником. Тогда и необходимости выходить из палаты не будет»,— говорит собеседник “Ъ”.
Врач отметил, что «на этапе элементарной сортировки в приемном отделении, если нет подтвержденного результата теста, невозможно отделить пациентов с коронавирусной инфекцией и без нее, поэтому необходим этап размещения в провизорном отделении». «Конечно, в таких отделениях максимально необходимо размещать пациентов в небольших палатах и с соблюдением противоэпидемического режима, чтобы они ходили в масках, а лучше вообще не ходили, а находились постоянно в палатах, оборудованных санузлом и, например, электрочайником. Тогда и необходимости выходить из палаты не будет»,— говорит собеседник “Ъ”.
В распоряжении “Ъ” есть приказ от 8 апреля об утверждении алгоритма действий врача при поступлении в стационар пациента с подозрением на внебольничную пневмонию, коронавирусную инфекцию, а также «порядка выписки из стационара таких пациентов для продолжения лечения на дому». Так, согласно документу, при поступлении в стационар пациента с положительным результатом ПЦР-исследования на РНК коронавируса, в приемном отделении он должен быть незамедлительно обеспечен средством индивидуальной защиты (маской и перчатками). После проведения анализов, на основании клинических данных, врач приемного отделения принимает решение о госпитализации пациента в стационар при наличии сочетания изменений на КТ с любыми из двух и более признаков: лихорадка (температура более 38,5 градуса), частота дыхательных движений от 30, сатурация крови кислородом ниже 93%.
После проведения анализов, на основании клинических данных, врач приемного отделения принимает решение о госпитализации пациента в стационар при наличии сочетания изменений на КТ с любыми из двух и более признаков: лихорадка (температура более 38,5 градуса), частота дыхательных движений от 30, сатурация крови кислородом ниже 93%.
При поступлении пациента в стационар без результата ПЦР-исследования на коронавирус или с отрицательным результатом теста первичный алгоритм действия такой же, как и для пациентов с положительным результатом: обеспечение индивидуальными средствами защиты и далее обследование. «На основании клинических данных и результатов лабораторных и инструментальных методов исследования врач приемного отделения принимает решение о госпитализации пациента в стационар при наличии сочетания изменений на КТ, соответствующих средней и высокой вероятности коронавирусной пневмонии»,— отмечается в документе. В стационаре у пациента должен быть взят мазок из носа и ротоглотки для анализа на COVID-19, мазок из носа для анализа на грипп, а также забор мокроты для анализа прочих этиологических агентов пневмонии.
«При отсутствии показаний для госпитализации, а именно при отсутствии тяжести пневмонии, лихорадки, сатурации кислорода на воздухе ниже 93%, одышки и факторов риска тяжелого течения коронавирусной инфекции пациент направляется на лечение в амбулаторных условиях (на дому),— говорится в документе.— При этом оформляется добровольное согласие на получение медпомощи в амбулаторных условиях». В течение двух часов затем этот документ должен быть направлен в дирекцию по координации деятельности медицинских организаций департамент здравоохранения Москвы, а также в медорганизацию, оказывающую первичную медико-санитарную помощь по месту жительства пациента. Врач поликлиники уже на следующий день должен обеспечить постановку пациента на медицинское наблюдение по месту жительства, «фотосъемку с одновременной идентификацией гражданина посредством предъявления документа, удостоверяющего личность», «разъяснение пациенту обязанности использовать дистанционный медицинский сервис ТМИС (телемедицинская информационная система) и специальное программное обеспечение «Социальный мониторинг»». Врач поликлиники также должен вручить проживающим в одном жилом помещении с пациентом постановления главного санитарного врача Москвы о нахождении в режиме изоляции в течение 14 дней.
Врач поликлиники также должен вручить проживающим в одном жилом помещении с пациентом постановления главного санитарного врача Москвы о нахождении в режиме изоляции в течение 14 дней.
Валерия Мишина
Реабилитация после пневмонии у взрослых
Пневмония или воспаление легких – это острое инфекционное заболевание, при котором поражается собственно легочная ткань. В зависимости от возбудителя, величины воспалительного очага, возраста пациента и наличия у него сопутствующих заболеваний, клиническая картина пневмонии может сильно разниться. Так у пожилых пациентов с коморбидностью пневмония протекает в стертой форме, без острого начала заболевания и резкого подъема температуры. Однако у подавляющего большинства пациентов при вовремя начатом полноценном лечении, температура нормализуется, исчезают инфильтративные изменения в легких, в течение 3 – 4-х недель. В это время пациент получает курс антибиотиков, муколитики, небулайзерную и ингаляционную терапию, антиагреганты, витамины. Диетическое питание способствует восстановлению сил, потраченных на борьбу с инфекцией.
Диетическое питание способствует восстановлению сил, потраченных на борьбу с инфекцией.
При необходимости, врач может назначить физиотерапевтические процедуры, способствующие скорейшему рассасыванию воспалительного очага легочной ткани. Например, электрофорез с лекарственными препаратами, позволяет доставить концентрированные противовоспалительные средства непосредственно в зону поражения без повреждения кожных покровов и слизистой. Исследования показали возможность некоторого улучшением функции легких и уменьшение симптомов воспаления при проведении дыхательной гимнастики. Дыхательная гимнастика направлена на борьбу с застойными процессами в легких. Иглорефлексотерапия и массаж могут быть включены лечащим врачом в индивидуальную программу реабилитации пациента для устранения спазма бронхов, уменьшения воспаления, отхождения мокроты.
Задачи медицинской реабилитации после пневмонии
- Локализовать воспалительный процесс, снизить риск возникновения рецидивов.

- Улучшить дренажную функцию бронхов, облегчить отхождение мокроты.
- Устранить остаточные явления: кашель, одышку.
- Стимулировать рассасывание воспалительного субстрата.
- Укрепить иммунитет пациента, повысить сопротивляемость организма.
- Вернуть пациента к привычному образу жизни.
Узнать больше или записаться на прием в Клинику реабилитации в Хамовниках можно у наших специалистов по телефону в Москве: +7 495 488‑89-25.
Реабилитация после пневмонии у взрослых
Благодаря своевременно начатому и адекватному лечению, подобранному врачом, наступает стадия клинического выздоровления. Однако лица, перенесшие пневмонию, продолжают оставаться в поле зрения врача не менее 6 месяцев, с обязательной явкой на осмотр каждые 2-3 месяца. В этот заключительный этап реабилитации, пациентам рекомендуют провести санацию очагов хронической инфекции, назначают имуномодуляторы, комплекс лечебной физкультуры и физиотерапии в реабилитационных центрах.
Воспаление легких? Легко!
Пневмонией заболеть легко, а вот лечение требует повышенного внимания и ответственности и со стороны доктора, и со стороны пациента. Пневмония — болезнь коварная, опасна осложнениями, вплоть до летального исхода. Как лечить недуг? Что нужно делать, чтобы не заболеть? На эти и другие вопросы отвечает эксперт «ВВ» Изабелла Ивкова, кандидат медицинских наук, главный внештатный специалист департамента здравоохранения АВО по профилактической работе, участковый терапевт владимирской горбольницы № 5.
— Страшилка последних недель — внебольничная пневмония. Говорят, что заболевание в регионе-33 носит массовый характер. Например, в Радужном диагноз поставили нескольким десяткам школьников. Еще более пугает, что к «пневмонии» добавили определение «внебольничная» — о таком воспалении легких раньше мало кто слышал. Изабелла Анатольевна, что такое внебольничная пневмония?
— Информация о массовом характере заболевания, мягко скажем, преувеличена. Могу сказать, что на моем участке наблюдаются 1890 человек, и диагноз «внебольничная пневмония» за последний месяц я не поставила ни разу.
Могу сказать, что на моем участке наблюдаются 1890 человек, и диагноз «внебольничная пневмония» за последний месяц я не поставила ни разу.
Незнакомое словосочетание имеет вполне простое объяснение. Внебольничная пневмония — пневмония, развившаяся во внебольничных условиях. Это острое инфекционное заболевание. Природа болезни может быть разной: вирусная, бактериальная, грибковая. Но чаще всего воспаление легких становится «продолжением» вирусной инфекции.
Человек «поймал» вирус. У него появляются кашель, першение в горле, температура 37,2. Выпил жаропонижающее средство, снял симптомы и пошел на работу. А болезнь продолжает развиваться. Вроде бы на какой-то период после приема снимающих симптоматику лекарств стало легче, но потом недомогание возвращается. Тут наши люди начинают лечиться активнее — скупают пол-аптеки. И когда уже прошло недели три, никакие таблетки «по рекомендации» знакомых и соседей не помогли, стало хуже: температура 38, давление падает, кожные покровы бледные, сил нет, вот тогда только ноги пациента доходят до поликлиники. ..
..
— Знакомая картина, увы…
— За время самолечения у больного, конечно, может развиться пневмония. И первое, что делает доктор — направляет на флюорографию. По ее результатам назначает адекватное лечение. Основная часть пневмоний (если не запущена болезнь) протекает в легкой форме и лечим мы ее амбулаторно: антибиотики, общеукрепляющие и отхаркивающие средства.
— А раньше с воспалением легких в больницу клали…
— И сегодня, если требуется, лечим в стационаре. Пациента со средней тяжести или тяжелой пневмонией экстренно отправляем на госпитализацию.
Пневмония легко диагностируется, методика отработана, стандарты лечения определены Минздравом. Если температура резко повышается, держится более трех дней, есть кашель, хрипы или, напротив, дыхание в легких не прослушивается — автоматом флюорографическое исследование (или рентген) и общий анализ крови, мочи, мокроты.
Смерть от пневмонии сегодня нонсенс. В подавляющем большинстве в этих случаях имели место позднее обращение или несоблюдение правил приема антибиотиков. К сожалению, чрезмерное увлечение антибиотиками (в том числе их бесконтрольное применение!) не только затрудняет лечение конкретного пациента, но и меняет сами болезни. Возникают устойчивые к лекарствам формы заболевания или, например, те же атипичные пневмонии со смазанной симптоматикой. Кстати, к атипичным пневмониям относят и диагностированную у школьников из Радужного микоплазменную пневмонию, вызванную внутриклеточным микроорганизмом — микоплазмой.
В подавляющем большинстве в этих случаях имели место позднее обращение или несоблюдение правил приема антибиотиков. К сожалению, чрезмерное увлечение антибиотиками (в том числе их бесконтрольное применение!) не только затрудняет лечение конкретного пациента, но и меняет сами болезни. Возникают устойчивые к лекарствам формы заболевания или, например, те же атипичные пневмонии со смазанной симптоматикой. Кстати, к атипичным пневмониям относят и диагностированную у школьников из Радужного микоплазменную пневмонию, вызванную внутриклеточным микроорганизмом — микоплазмой.
— Какая пневмонии самая тяжелая?
— Тяжесть пневмонии определяется не только и не столько возбудителем, но и реакцией на микроорганизм (бактерию, вирус) организма человека. Один и тот же возбудитель, а организмы у всех разные, и заболевание протекает по-разному.
— Кто в группе риска?
— Старики, дети, люди с хроническими заболеваниями — особенно бронхолегочной системы: астма, бронхиты, эмфизема и другие.
Воспаление легких в подавляющем большинстве случаев развивается именно у людей ослабленных или тяжелой физической работой, или переживаниями, или умственными перегрузками, или болезнью, в том числе частыми простудными заболеваниями (как правило, не долеченными). Нарушение комфортного температурного режима также может стать негативным фактором. Например, перегревание на солнце (пляжный отдых с чрезмерным усердием) или, напротив, переохлаждение (когда не по погоде подобрана одежда в холода).
— А в Радужном почему так много школьников заболели практически одновременно?
— Заболел один ребенок, но он находился в коллективе. Пневмония — заболевание, которое чаще всего передается воздушно-капельным путем. Дети контактировали, а риски при постоянном контакте возрастают. Подобное происходит не только в школах и детсадах, но и в армии, в домах престарелых.
Кстати, когда в семье появляется больной пневмонией, мы родственников предупреждаем о соблюдении гигиены и мерах профилактики: обязательно мойте руки, надевайте маски, проветривайте помещение, делайте регулярную влажную уборку, ешьте витамины. Больному рекомендуем выделить «свои» посуду и полотенце…
Больному рекомендуем выделить «свои» посуду и полотенце…
Но тут надо подчеркнуть, что, контактируя с заболевшим, необязательно заболеешь сам. Важно, в каком состоянии находится твой организм. Любой вирус персистирует, подавляет иммунную систему, но пока она справляется, держит оборону, болезнь не может прорваться.
— Как помочь организму в этом противостоянии?
— Один из способов защиты — прививка. Мы сейчас прививаем от пневмококковой пневмонии — наиболее распространенного вида воспаления легких. Но, увы, активности среди населения не наблюдается.
— Про грипп знают и прививаются, а от пневмонии — нет?
— Многие приходят сами, а кого-то вынуждены уговаривать. Сегодня пришли десять человек делать прививку. И в то же самое время на приеме я получила четыре отказа. Например, отказалась делать прививку пациентка, у которой в анамнезе онкологическое заболевание — это абсолютное показание к вакцинации: организм ослаблен, если заболеет, у нее будет тяжелое течение болезни.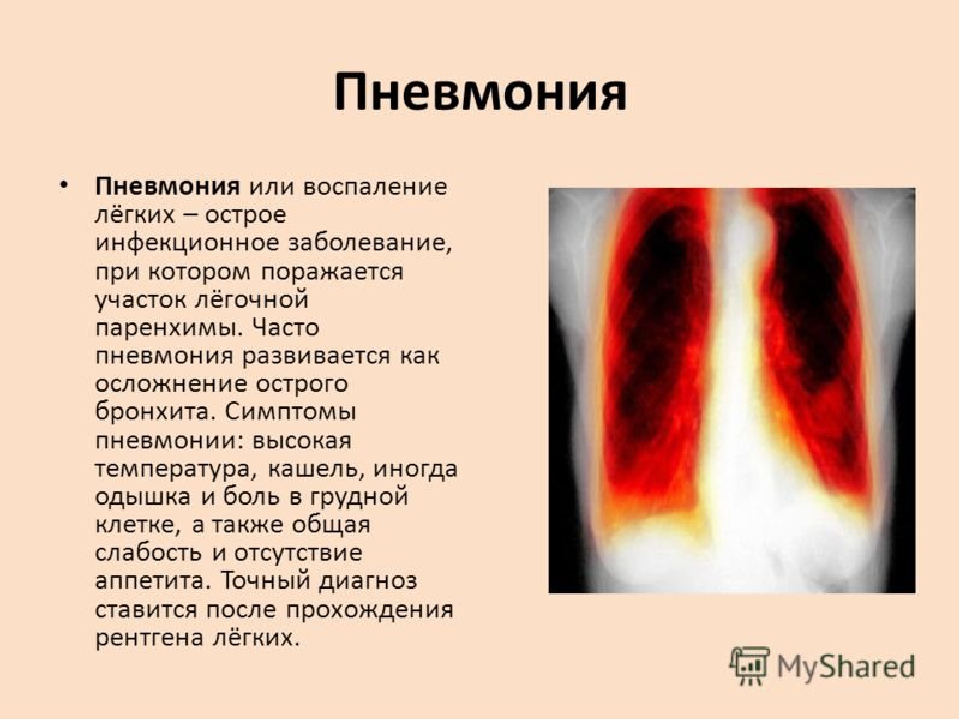 Но наслушалась «страшилок»… Еще одна сегодняшняя больная из группы риска с тяжелой бронхиальной астмой на гормонах написала отказ. Но после беседы передумала, прививалась и от гриппа, и от пневмонии.
Но наслушалась «страшилок»… Еще одна сегодняшняя больная из группы риска с тяжелой бронхиальной астмой на гормонах написала отказ. Но после беседы передумала, прививалась и от гриппа, и от пневмонии.
— А можно делать обе прививки одновременно?
— Желательно делать обе прививки одновременно и лучше до начала эпидсезона.
До населения нужно донести необходимость вакцинации, и отношение к прививкам постепенно меняется. В этом году у «Глобуса» и «Ленты» стояли медицинские автобусы, можно было быстро сделать прививку. Многие владимирцы этой возможностью воспользовались. Благодаря активной прививочной кампании по гриппу в этом году мы создали хорошую иммунную прослойку: привили около 40% населения, в том числе и детские коллективы. Это значит, что значительно снижается риск возникновения эпидемии.
— Получается, что прививка — благое дело, но почему так живучи предрассудки?
— Ответ надо искать в области психологии: негатив распространяется быстрее, запоминается надолго. Чаще всего «страшилки» про прививки ничего не имеют общего с реальностью. Нашу вакцину критикуют, но осложнений не было. Все недоразумения связаны с заявленными противопоказаниями. Нельзя делать прививку, когда человек болеет, даже если из симптомов только легкий насморк. Нельзя делать прививку, если есть индивидуальная непереносимость компонентов. Как правило, куриного белка, на основе которого делается большинство вакцин. Надо соблюдать правила! Например, я своим пациентам рекомендую 30 минут после прививки находиться в лечебном учреждении, потому что именно в первые полчаса и развиваются самые тяжелые осложнения.
Чаще всего «страшилки» про прививки ничего не имеют общего с реальностью. Нашу вакцину критикуют, но осложнений не было. Все недоразумения связаны с заявленными противопоказаниями. Нельзя делать прививку, когда человек болеет, даже если из симптомов только легкий насморк. Нельзя делать прививку, если есть индивидуальная непереносимость компонентов. Как правило, куриного белка, на основе которого делается большинство вакцин. Надо соблюдать правила! Например, я своим пациентам рекомендую 30 минут после прививки находиться в лечебном учреждении, потому что именно в первые полчаса и развиваются самые тяжелые осложнения.
Реакция на прививку возможна в виде легкого недомогания — это вариант нормы, но лучше слегка потемпературить, чем лежать в реанимации или получить после гриппа или воспаления легких осложнения на сердце, почки и всю жизнь потом лечиться.
— Каковы самые серьезные осложнения пневмонии?
— Перикардит, менингит, острый пиелонефрит, плеврит, абсцесс и гангрена легкого, острая дыхательная недостаточность, сепсис.
— Есть ли рекомендации по режиму питания больным пневмонией?
— Во время болезни если есть не хочется, то и не надо. Пить надо много и желательно кислые напитки: кислая среда создает неблагоприятные условия для развития микроорганизмов. Если нет противопоказаний по заболеваниям желудочно-кишечного тракта, рекомендую имбирный, лимонный, клюквенный напитки, ягодные морсы, отвар шиповника, компот из сухофруктов.
Пища должна быть легкой и питательной: творожок, куриный бульон, грудка, отварная рыба. Небольшими порциями. Соленое, жареное, копченое, острое — дополнительная нагрузка на организм, а он должен все силы тратить на борьбу с инфекцией. Избегать избытка углеводов. Абсолютное табу — курение и алкоголь.
— Можно ли гулять?
— Можно, но одевшись по погоде и в режиме комфорта. Если чувствуете, что тяжело, начали потеть, то такая прогулка не нужна. Если дошел до кухни и почувствовал слабость, хочется полежать, надо лежать и не форсировать события. Но если позволяет самочувствие, то 20-минутная прогулка на свежем воздухе не повредит.
Но если позволяет самочувствие, то 20-минутная прогулка на свежем воздухе не повредит.
Организм должен находиться в состоянии комфорта. Спите, слушайте музыку, посмотрите любимый фильм. А вот работать категорически запрещается. Даже на работу за компьютером организм тратит силы. Сколько мы уже насмотрелись на осложнения у тех же бухгалтеров, которые и на больничном делают квартальные отчеты? И, кстати, детей заставлять делать уроки во время болезни по тем же причинам не надо. Выздоровеете — все успеете.
Пневмония. Больничный дневник журналистки «Медиазоны»
Как бы отсюда свалить. Воскресенье, 5 апреля
Мне снится жуткий реалистичный сон, будто я открываю ленту новостей и вижу молнию: ПУТИН ПРОДЛИЛ РЕЖИМ ВСЕОБЩЕЙ ИЗОЛЯЦИИ ДО 1 ЯНВАРЯ 2021 ГОДА — ИНТЕРФАКС.
Во сне я почему-то понимаю: это автоматически значит, что весь год я проведу в госпитале. Я начинаю рыдать и просыпаюсь в слезах, в панике хватаю телефон, пытаясь сообразить, кому позвонить в первую очередь — в редакцию, в Минздрав, С. , маме? Через несколько секунд успокаиваюсь и понимаю, что это все неправда. Я не знаю, когда меня отпустят домой, но уж точно раньше следующего года.
, маме? Через несколько секунд успокаиваюсь и понимаю, что это все неправда. Я не знаю, когда меня отпустят домой, но уж точно раньше следующего года.
Правда ведь?
Кошмар разбудил меня совсем рано утром, еще до замера температуры. Слышу шум и беготню в коридоре. Из отрывочных фраз персонала узнаю, что в отделение привезли «как минимум двенадцать человек» и везут еще, некоторых — в реанимацию. Появляется смутная надежда, что меня все-таки выпишут в понедельник, потому что кому-то эта койка явно нужнее. Но потом вспоминаю, с какой неохотой меня сюда клали и надежда быстро пропадает. Вполне вероятно, что нас с соседками будут держать тут до последнего, чтобы не принимать новых пациентов, у каждого из которых — как минимум подозрение на пневмонию.
У меня впервые нормальная температура, но теперь чешется все тело, и особенно — места уколов. Судя по царапинам на коже, я чесалась во сне. Понятия не имею, что это такое. Возможно, аллергия на хлорку, которой нам в палате протерли пол.
Заранее отказываюсь от больничного завтрака и употребляю один пакетик пюре «Агуша». Иду до раковины выплеснуть остатки кофе: в кружке плавают несколько тараканов, один очень большой и помельче. Вздыхаю и выливаю содержимое кружки в раковину. Тараканы тут же расползаются и вскоре скрываются где-то под плиткой. Кажется, они как телеканал RT — от них не спасет даже зомби-апокалипсис. Долго и старательно намыливаю кружку, обрабатываю ее антисептиком, потом тщательно мою горячей водой и иду за «кипятком».
В отделении хаос, и сейчас до меня никому нет дела. Сдаю бутылку из-под «Боржоми» и наливаю себе кофе. Настроение приподнятое. У меня важная задача сегодня: добиться передачи катетеров-бабочек, чтобы я не двинула кони во время следующего укола.
С девяти до полудня я несколько раз хожу в ординаторскую, чтобы поговорить об этом с дежурным врачом, которая должна запросить разрешение на эту передачу у «главного». Всякий раз меня останавливают и пытаются развернуть обратно в палату, но я гордо говорю, что меня «просили зайти» (это правда). По дороге наблюдаю совершенно возмутительные вещи.
По дороге наблюдаю совершенно возмутительные вещи.
Сестринский пост условно делит коридор на две части — мужскую и женскую. В мужской части отделения находится комната отдыха, после — проход в другие отделения этого госпиталя и выход на лестницу. Дальше поста я еще ни разу не доходила. Вот теперь мне вроде как можно. По дороге до ординаторской невольно замираю в коридоре, чувствуя резкий запах дешевого табака.
Я не курила четыре дня. Этот запах я не перепутаю ни с чем. Поворачиваюсь влево и вижу туалет. На двери табличка, напоминающая, что за курение на территории госпиталя пациент подлежит немедленной выписке. И подпись: «Срабатывает сигнализация!» Ну да, я вижу, как она срабатывает. Мимо меня в туалет и обратно ходят пациенты, очевидно, это место пользуется у них большой популярностью.
С третьей попытки я узнаю, что никаких катетеров мне сегодня не видать: дежурная врач «сделала все, что могла», но ответ был простой — «не положено». У меня трясутся коленки, и я иду обратно в палату. По дороге захожу в ту самую комнату с аквариумом, сажусь на диван и наблюдаю за рыбами. Мне нельзя здесь находиться, но сейчас мне на это **** [безразлично]. Среди растений в комнате замечаю монстеру. У меня тоже такая есть, товарищ подарил на двадцатипятилетие — совсем недавно, 10 марта. Думаю про свою монстеру и другие растения, которые остались дома без ухода. Очень переживаю и с этими мыслями возвращаюсь обратно в палату. Соседки спрашивают меня про катетеры, я передаю им слова врача. Сажусь на кровать и начинаю плакать, периодически ругаюсь матом.
По дороге захожу в ту самую комнату с аквариумом, сажусь на диван и наблюдаю за рыбами. Мне нельзя здесь находиться, но сейчас мне на это **** [безразлично]. Среди растений в комнате замечаю монстеру. У меня тоже такая есть, товарищ подарил на двадцатипятилетие — совсем недавно, 10 марта. Думаю про свою монстеру и другие растения, которые остались дома без ухода. Очень переживаю и с этими мыслями возвращаюсь обратно в палату. Соседки спрашивают меня про катетеры, я передаю им слова врача. Сажусь на кровать и начинаю плакать, периодически ругаюсь матом.
***
Меня бесит все, и это надо куда-то девать, поэтому я принимаю решение мусорнуться и настучать на постояльцев мужской части отделения. Полагаю, сейчас до курильщиков никому дела нет, но если мне нельзя выходить из палаты, пусть и другим тоже будет нельзя. Вот такая вот я сволочь. Запасы эмпатии за период пребывания в этом госпитале истрачены почти полностью, остатки — для моих соседок. Делаю вид, что наливаю себе кофе (из чайника с «кипятком» в кружку льется холодная вода). Останавливаю первую попавшуюся медсестру и жалуюсь ей, не моргнув глазом. Ответ простой: «Мы их уже наругали». Лол, ну ладно тогда, расходимся.
Останавливаю первую попавшуюся медсестру и жалуюсь ей, не моргнув глазом. Ответ простой: «Мы их уже наругали». Лол, ну ладно тогда, расходимся.
До обеда в принципе ничего больше не происходит, я лежу и играю в Animal Crossing. Стараюсь не думать о том, что сейчас мои друзья без меня играют в D&D — меня тоже звали, но я решила избавить своих соседок от четырех часов прослушивания того, как я прохожу «Гробницу кошмаров».
От обеда я отказываюсь, но его все равно для меня оставляют. От скуки фотографирую еду и стоящий на столе спрей от тараканов. В какой-то момент насекомые начинают ползать по столу и по тарелкам — но слишком мелкие, чтобы получился забавный кадр. Один раз тараканы могли принести мне пользу и не справились даже с этим.
***
Вскоре после обеда незнакомая медсестра объявила: всем, кто может ходить, уколы сегодня будут делать в процедурном кабинете. Ну все, ****** [конец] мне, думаю я и иду в процедурный кабинет первой. Там, кроме нее, был медбрат, которого я тоже раньше не видела. Девушка называет мою фамилию и смеется: «Про ваши вены уже все отделение говорит». Медсестра находит тонкую венку на правой руке, рядом с синяками от прошлых уколов, и готовит шприцы. Я отворачиваюсь, свободной рукой сжимаю стул, на котором сижу. Уколы, как я и думала, были очень болезненными. Я терплю и молчу, но ровно до того момента, как вена ожидаемо лопается. От места укола по руке мгновенно разливается резкая боль, я машинально поворачиваюсь и смотрю на это.
Девушка называет мою фамилию и смеется: «Про ваши вены уже все отделение говорит». Медсестра находит тонкую венку на правой руке, рядом с синяками от прошлых уколов, и готовит шприцы. Я отворачиваюсь, свободной рукой сжимаю стул, на котором сижу. Уколы, как я и думала, были очень болезненными. Я терплю и молчу, но ровно до того момента, как вена ожидаемо лопается. От места укола по руке мгновенно разливается резкая боль, я машинально поворачиваюсь и смотрю на это.
Вид крови, в том числе и собственной, меня никогда не смущал. Но сейчас мне моментально становится дурно, я заливаюсь слезами, с меня падают очки, а кровь льется, и льется, и льется, пока медсестра ищет, чем ее остановить.
«Трусиха, что ли? Нашатыря дать?» — смеется она. Упрекать больных в том, что им больно, очень некрасиво, сквозь слезы замечаю я. Сестра бинтует мне руку и говорит, что надо терпеть, потому что им надоело и они устали, в отделении семьдесят человек и в каждой палате есть такие нервные. Извините, говорю я. И напоминаю, что не просила, чтобы меня сюда забирали. Раз положили, значит — надо, коротко замечает она в ответ.
И напоминаю, что не просила, чтобы меня сюда забирали. Раз положили, значит — надо, коротко замечает она в ответ.
Я возвращаюсь обратно в палату, рыдая от боли. Сажусь на кровать и матерюсь, захлебываясь слезами. Соседки меня утешают, отчего мне тут же становится стыдно. И я замолкаю — но ненадолго. Перебравшись с кофты на руку, под мои бинты заползает Вася средних размеров. Я громко кричу и выкидываю его оттуда, потом извиняюсь перед соседками. «Ни за что не попадайте в такие госпитали в старости, — меланхолично говорит Ирина Владимировна, — Людей сюда привозят умирать, кого не жалко».
Ирине Владимировне сегодня хуже, чем обычно. Она почти не встает с кровати, даже укол ей сделали лежа. Она зовет медсестру и просит измерить ей давление. Приходит та же медсестра, которая делала мне укол. Измеряя давление, она говорит: «Не трогайте нас, мы устали». «Это ваша работа», — спокойно замечает Ирина Владимировна, — «Я пятьдесят лет работала на государство, я инженер-конструктор второй категории. Я тоже устала. Теперь работайте вы». Молодая девушка упрекает 94-летнюю блокадницу и возмущенно говорит ей, что та не работала с больными. «Вы сами выбрали себе такую работу», — говорит Ирина Владимировна. Медсестра сообщает ей, что ее давление и пульс в норме, и покидает палату.
Я тоже устала. Теперь работайте вы». Молодая девушка упрекает 94-летнюю блокадницу и возмущенно говорит ей, что та не работала с больными. «Вы сами выбрали себе такую работу», — говорит Ирина Владимировна. Медсестра сообщает ей, что ее давление и пульс в норме, и покидает палату.
«Они молодые, выглядят как цветочки у мамы с папой в горшочке», — грустно говорит Ирина Владимировна, — «А мы на своих плечах поднимали всю страну. Но они устали, и нам говорят, чтобы мы их не трогали». Мне жалко ее до слез. Моей собственной бабушке скоро семьдесят пять, она ветеран труда, всю жизнь работала на заводе художественной вышивки, пока его не закрыли. Я понимаю, что медперсонал устал, и искренне всем сочувствую. Но я не понимаю, как вообще язык поворачивается говорить такие вещи пожилому человеку, который к тому же болеет.
Соседке в процедурном кабинете сказали, что мои катетеры не приняли вовсе не потому что «в выходные не положено» — персонал опасается, что с катетерами в госпиталь «занесут заразу».%201/96-1.jpg) Что это значит, я не понимаю. Нам больше не будут отдавать передачи? И то есть, тараканы — это ок, но из-за стерильных иголок в индивидуальной упаковке этот госпиталь точно превратится в очаг бубонной чумы.
Что это значит, я не понимаю. Нам больше не будут отдавать передачи? И то есть, тараканы — это ок, но из-за стерильных иголок в индивидуальной упаковке этот госпиталь точно превратится в очаг бубонной чумы.
Очень хочу бутерброд с сыром — здесь их иногда на завтрак дают диабетикам. Соседка шутит, что даже в тюрьмах людей кормят лучше, чем нас, но с другой стороны, там люди работают, а мы — нет. Ради бутерброда с сыром я готова помыть полы во всем отделении, отшучиваюсь я. Остерегайся своих желаний, весело говорит вторая соседка.
Ложусь на кровать и обрабатываю фотографии шаблонными фильтрами, чтобы хоть что-то в этом госпитале казалось мне красивым. Публикую несколько кадров в инстаграме и твиттере, на одной из них — стол с лотком, в котором лежат шприцы с моими лекарствами. «Это что, лаваш для шавухи?» — спрашивает меня один из моих подписчиков про подстилку в лотке. Нет, это типа стерильный госпиталь.
На другом снимке — тарелка с моим больничным обедом, описывать ее подробно у меня нет никакого желания. Пока читаю реплаи, приносят ужин — он выглядит ничуть не лучше, и его я тоже не ем. Некоторые комментарии я зачитываю вслух, например, замечание какой-то дамочки из внешнего твиттера о том, что я должна быть благодарна, что кто-то готовит еду за меня. «Ешь, что дают!!» — смеемся мы с соседками. Одна из них — повар по образованию. Говорит, что не стала бы давать такое даже собакам.
Пока читаю реплаи, приносят ужин — он выглядит ничуть не лучше, и его я тоже не ем. Некоторые комментарии я зачитываю вслух, например, замечание какой-то дамочки из внешнего твиттера о том, что я должна быть благодарна, что кто-то готовит еду за меня. «Ешь, что дают!!» — смеемся мы с соседками. Одна из них — повар по образованию. Говорит, что не стала бы давать такое даже собакам.
***
К вечеру атмосфера в отделении резко меняется: кажется, слово «карантин» начинают воспринимать всерьез. В коридорах ни души, и вот теперь уже на аквариум точно не посмотришь — при любой попытке пройти дальше туалета ругаются и загоняют обратно в палату. Несколько раз за вечер полы, подоконники и стол в палате протирают хлоркой, моя аллергия усиливается, и меня посещают вьетнамские флешбеки о несложившейся (к счастью) карьере в синхронном плавании. Еду теперь не разносят по тумбочкам, санитарка ставит ее на общий стол и сразу уходит. После ужина раздают таблетки и спрашивают, кто кашляет (кашляют все). Замеряют температуру — у меня снова поднялась, хотя днем недолго была нормальная.
Замеряют температуру — у меня снова поднялась, хотя днем недолго была нормальная.
Я лежу на кровати и разговариваю с С., мы обсуждаем релокацию. «Блин, круто, наверное, жить в стране, в которой никто не думает «ФАК, КАК БЫ ОТСЮДА СВАЛИТЬ», — пишет С. Набираю ответ и отвлекаюсь на таракана, который ползет по моей тумбочке. Фак, думаю я. Как бы отсюда свалить.
Завтра нас будет осматривать лечащий врач. Решили всей палатой написать отказ от госпитализации. Интересно, в какой формулировке нам откажут.
Примерно час я играю в Animal Crossing. Там уже который день пасхальный ивент, и надо по всему острову собирать яйца. Это ****** [достало] меня почти так же сильно, как лежать в этом госпитале, но милые антропоморфные зверушки по крайней мере не рвут мне вены и регулярно говорят, что я молодец.
Внезапно в палату заходит мужчина лет сорока с разбитым лицом, одетый в спортивный костюм. Он окидывает палату оценивающим взглядом и спрашивает у «девчонок», кто одалживал у него спички. Какие спички, говорит соседка, нас едва выпускают из палаты. Но ты, разумеется, ходишь курить на лестницу, мрачно думаю я. Мужик предлагает «показать место» и уходит. Да я и без тебя знаю, где это место находится. Пару минут я мучаюсь, думая, а не забить ли мне и не пойти ли курить. Хм, острый бронхит, подозрение на пневмонию, герпес и температура. Прихожу к выводу, что пожалуй, курить мне не стоит. И немедленно приклеиваю третий никотиновый пластырь — на другое запястье. Завтра буду клеить их уже на лоб, как Эми Сантиаго из «Бруклин 9-9». Я могу любить две вещи.
Какие спички, говорит соседка, нас едва выпускают из палаты. Но ты, разумеется, ходишь курить на лестницу, мрачно думаю я. Мужик предлагает «показать место» и уходит. Да я и без тебя знаю, где это место находится. Пару минут я мучаюсь, думая, а не забить ли мне и не пойти ли курить. Хм, острый бронхит, подозрение на пневмонию, герпес и температура. Прихожу к выводу, что пожалуй, курить мне не стоит. И немедленно приклеиваю третий никотиновый пластырь — на другое запястье. Завтра буду клеить их уже на лоб, как Эми Сантиаго из «Бруклин 9-9». Я могу любить две вещи.
Соседка предлагает имбирный леденец от кашля. Может, я уже сошла с ума, но мне начинает казаться, что он помогает лучше, чем все таблетки и антибиотики. Надеваю маску, очень осторожно выхожу в коридор, чтобы заварить себе чай. Там целая толпа народа — от первой же лавки и вплоть до самой столовой. Я уже не удивляюсь, насколько несерьезно все относятся к местному «карантину». Глубоко плевать даже и мне. Уже в палате слышу, как в коридоре санитарка орет на всех, чтобы все разошлись. Ваша акция не согласована, негромко шучу я. Не мешайте проходу граждан.
Ваша акция не согласована, негромко шучу я. Не мешайте проходу граждан.
***
Лежа наблюдаю за тараканом, ползущим по упаковке «Ацикловира» на моей тумбочке. Все соседки спят. Внезапно Ирина Владимировна садится в кровати и включает лампочку над ней. Я интересуюсь у нее, не стало ли ей плохо. Ирина Владимировна отвечает, что чувствует себя нормально.
Надеваю маску, снова выхожу в коридор за кипятком. Мне плохо и мне очень хочется какого-то горячего питья. Дохожу до столовой: во всех чайниках кончилась вода. Это и неудивительно в два часа ночи. Меня замечает санитарка, она ругается. Больше в коридоре никого нет.
Вернувшись, я ставлю чашку на тумбочку, ложусь и пытаюсь уснуть. Ирина Владимировна так и сидит на кровати, закрыв ладонями лицо. Мне хочется что-то ей сказать, но я не знаю, что. Я переворачиваюсь на другой бок и думаю о том, что людям в СИЗО и колониях намного хуже, чем мне — особенно сейчас. Я думаю о том, что я ****** [оборзела] жаловаться. В какой-то момент я проваливаюсь в сон.
Центральная Городская Клиническая Больница №6
- Подробности
- Просмотров: 35301
28.08.2020
|
После успешного выздоровления коронавирус снова может напомнить о себе.
Появилась статистика: пациенты, которые лечились от COVID-19, во время самой болезни чувствовали себя более-менее нормально, хотя КТ показывала пневмонию. Успешно вылечились, но спустя месяц-два болезнь снова напомнила о себе: одышка, давящее чувство в груди, кашель, першение в горле.
|
Журналист городского портала е1 Елена Панкратьева расспросила, что с этим делать заведующую городским амбулаторно-консультативным отделением аллергологии и иммунологии нашей больницы.
Почему так происходит? Пройдет ли это? Рассказывает кандидат медицинских наук, врач-пульмонолог, аллерголог-иммунолог Анна Петухова.
Наша больница начала принимать больных с коронавирусом в самый разгар пандемии. Сейчас на базе 6-й больницы работает реабилитационный центр, куда направляют пациентов, переболевших COVID-19. За три месяца работы центр принял более 500 взрослых пациентов. Все эти люди выздоровели, но продолжают наблюдаться у пульмонолога, чтобы восстановиться.
Сейчас на базе 6-й больницы работает реабилитационный центр, куда направляют пациентов, переболевших COVID-19. За три месяца работы центр принял более 500 взрослых пациентов. Все эти люди выздоровели, но продолжают наблюдаться у пульмонолога, чтобы восстановиться.
— Знаете, самое главное правило, которое мы четко усвоили за эти месяцы: ковид не играет по правилам. Течение болезни и ее осложнения могут изменяться от пациента к пациенту. Как только позволяешь себе думать, что наконец понял суть, что есть некая стандартная схема, приходит на прием пациент и предыдущие выводы тут же ломаются. Например, я вижу пациента, у которого был диагностирован большой объем поражения легких — 80, 90 процентов. В этом случае мне понятно и объяснимо, почему после выздоровления он жалуется на одышку. Потому что значительный объем легких «выключен» из процесса дыхания. Эта часть легочной ткани функционально неактивна. Выпала из процесса дыхания. Но, понимаете, у нас также очень много пациентов, каждый третий, наверное, у кого объем поражения легких совсем небольшой или у кого пневмония вообще полностью рассосалась. А одышка при этом осталась. Или они жалуются на заложенность в груди, дискомфортное дыхание. При этом органического субстрата, то есть изменения в легких, нет!
А одышка при этом осталась. Или они жалуются на заложенность в груди, дискомфортное дыхание. При этом органического субстрата, то есть изменения в легких, нет!
— Внешне легкие чистые, почему тогда болезнь снова напоминает о себе?
— Мы выявили для себя три основные причины одышки после перенесенной ковидной пневмонии. Первая причина — это постковидное поражение легочной ткани, собственно говоря, это и есть ковидная пневмония, а точнее, вирусное повреждение легочной ткани. Второй момент — психогенная одышка.
— Психосоматика?
— Да, психосоматическая одышка. И это очень большая часть наших пациентов. Мы всех наших пациентов тестируем по шкале тревоги и депрессии. И я очень редко вижу нормальные показатели. Я, честно говоря, не ожидала, что мы с этим столкнемся. Вот два фактора, почему возникает такая одышка. Основной фактор — социальный: страхи, связанные с возникновением самого заболевания. Люди про это заболевание очень много слышат, знают о неблагоприятных исходах, поэтому боятся..gif) Второй фактор — это в той или иной мере выраженное поражение нервной системы. Кстати, характерная потеря обоняния при COVID — это не что иное, как поражение обонятельного нерва. На сегодняшний день мы знаем, что еще одна мишень для коронавируса — это центральная нервная система и головной мозг в частности. Если говорить простым языком, центр стресса и центр дыхания в головном мозге расположены близко друг от друга. И возбуждение одного центра переходит на другой центр. Так формируется психогенная одышка. Если говорить простыми словами,
Второй фактор — это в той или иной мере выраженное поражение нервной системы. Кстати, характерная потеря обоняния при COVID — это не что иное, как поражение обонятельного нерва. На сегодняшний день мы знаем, что еще одна мишень для коронавируса — это центральная нервная система и головной мозг в частности. Если говорить простым языком, центр стресса и центр дыхания в головном мозге расположены близко друг от друга. И возбуждение одного центра переходит на другой центр. Так формируется психогенная одышка. Если говорить простыми словами,
Вчера ко мне на консультацию приходила женщина, у нее в легких все рассосалось, КТ-снимки идеальные. Но прямо на приеме я слышу ее шумное, демонстративное дыхание с глубокими вдохами и периодическим зеванием. Пациентка очень тревожна, она сама измучилась, но не может с этим справиться. Случилась поломка, сбой в технике дыхания.
— А третья причина?
— Декомпенсация хронических заболеваний. Например, пациент и раньше страдал повышенным артериальным давлением. И оно усугубилось после перенесенной коронавирусной инфекции. Коронавирус коварен, он способен поражать не только легкие, но и другие органы и системы организма. Может декомпенсироваться сердечная недостаточность, которая до болезни была в дремлющем (компенсируемом) состоянии. Это проявляется нарастающей одышкой. Более того, данный вирус способен спровоцировать начало новой болезни: поражение сердца — инфаркты, нарушение артериального кровообращения — инсульты, заболевания эндокринной системы — сахарный диабет. Все эти заболевания также могут приводить к появлению одышки у пациента.
И оно усугубилось после перенесенной коронавирусной инфекции. Коронавирус коварен, он способен поражать не только легкие, но и другие органы и системы организма. Может декомпенсироваться сердечная недостаточность, которая до болезни была в дремлющем (компенсируемом) состоянии. Это проявляется нарастающей одышкой. Более того, данный вирус способен спровоцировать начало новой болезни: поражение сердца — инфаркты, нарушение артериального кровообращения — инсульты, заболевания эндокринной системы — сахарный диабет. Все эти заболевания также могут приводить к появлению одышки у пациента.
— Коронавирус может вызвать сахарный диабет?
— Да. Мы видим такие случаи.
— Почему после бактериальной пневмонии таких последствий обычно нет, она ведь тоже тяжело переносится?
— Коронавирус в несколько раз больше способствует образованию тромбов в мелких сосудах — в сосудах легких, чем, например, обычный вирус гриппа. И есть принципиальная разница между бактериальной и вирусной пневмонией. Вирусную пневмонию даже пневмонией назвать нельзя. Правильно сказать: вирусное повреждение легких. Это повреждение состоит из отека самой ткани и тромбоза. Отек плюс тромбоз. Вирусная пневмония имеет большую скорость распространения по легкому, чем бактериальная. Например, у пациента изначально на КТ при первых симптомах 15–20 процентов поражения, через неделю уже семьдесят. Мы пробуем лечить противовирусными препаратами, но ковид может не поддаваться этому лечению, поэтому очень важно профилактировать и лечить осложнения коронавирусной инфекции. Например, для профилактики тромбозов при ковиде большинству пациентов показаны лекарственные препараты, препятствующие свертыванию крови, — гепарин, например. А теперь скажите, как часто вы слышите, что классическую бактериальную пневмонию лечат гепарином?
Вирусную пневмонию даже пневмонией назвать нельзя. Правильно сказать: вирусное повреждение легких. Это повреждение состоит из отека самой ткани и тромбоза. Отек плюс тромбоз. Вирусная пневмония имеет большую скорость распространения по легкому, чем бактериальная. Например, у пациента изначально на КТ при первых симптомах 15–20 процентов поражения, через неделю уже семьдесят. Мы пробуем лечить противовирусными препаратами, но ковид может не поддаваться этому лечению, поэтому очень важно профилактировать и лечить осложнения коронавирусной инфекции. Например, для профилактики тромбозов при ковиде большинству пациентов показаны лекарственные препараты, препятствующие свертыванию крови, — гепарин, например. А теперь скажите, как часто вы слышите, что классическую бактериальную пневмонию лечат гепарином?
Ковид — это не воспаление легочной ткани в классическом его понимании, как бактериальная пневмония, которую можно остановить антибиотиками — и через 14 дней вы здоровы. При этом симптом «матового стекла» («матовое стекло» — это медицинский рентгенологический термин, такой эффект на рентгене дает альвеолярное повреждение легочной ткани, связано с отеком альвеолярной стенки из-за нарушения проницаемости сосудов.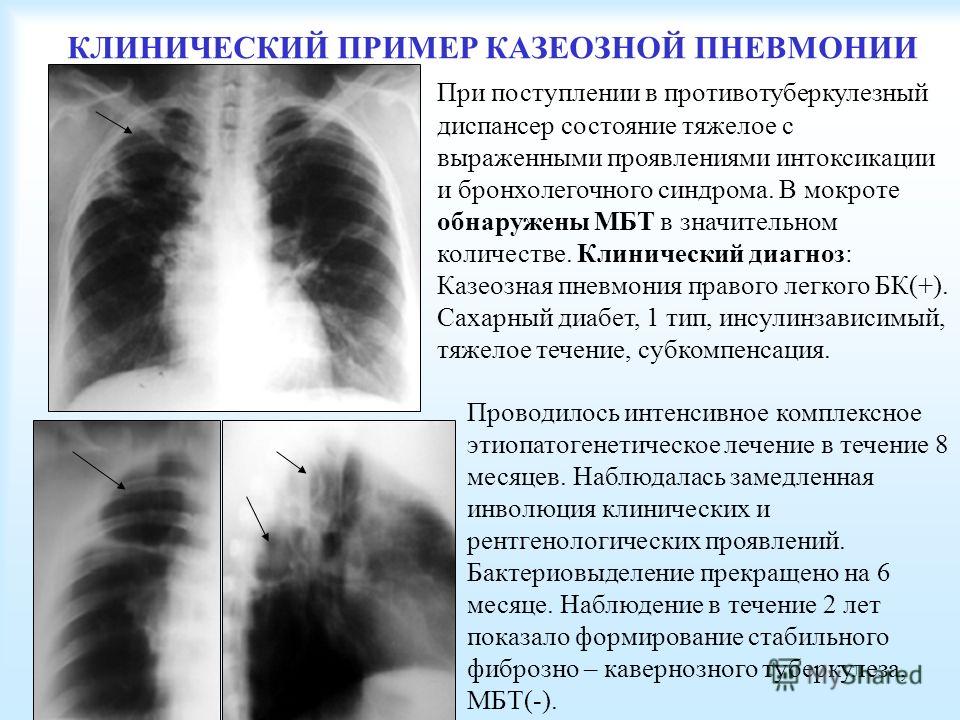 — Прим. ред.), характерный для вирусной пневмонии, будет рассасываться от трех до шести месяцев. В зависимости от степени поражения легких. Поэтому после успешного, казалось бы, выздоровления пациенты жалуются на одышку или давление в груди.
— Прим. ред.), характерный для вирусной пневмонии, будет рассасываться от трех до шести месяцев. В зависимости от степени поражения легких. Поэтому после успешного, казалось бы, выздоровления пациенты жалуются на одышку или давление в груди.
В чем абсурдность ситуации? Мы видим пациентов, у которых нет пневмонии, но есть одышка. И видим пациентов, у которых сохраняется изменение в легочной ткани, но нет одышки. Клиническое проявление и картина на рентгене могут не сочетаться. Пациент себя отлично чувствует, а на рентгене ужасная картина.
— Это может остаться на всю жизнь? Вообще, правда или миф, что ковидная пневмония просто уходит в ремиссию и постоянно будет напоминать о себе?
— Миф. Да, есть группа пациентов, у которых последствия останутся на всю жизнь. Но это люди с хроническими заболеваниями или у которых было большое поражение легочной ткани, они долго находились на ИВЛ. У них есть риск формирования легочного фиброза. Но это очень небольшая часть пациентов. Фиброз — это рубец на легочной ткани. То есть это участок функционально неактивной легочной ткани. Поэтому важно приступать к легочной реабилитации, чтобы не допустить фиброза, формирования рубца, как можно раньше, уже на этапе стационарного лечения и даже в условиях отделения реанимации.
Фиброз — это рубец на легочной ткани. То есть это участок функционально неактивной легочной ткани. Поэтому важно приступать к легочной реабилитации, чтобы не допустить фиброза, формирования рубца, как можно раньше, уже на этапе стационарного лечения и даже в условиях отделения реанимации.
— За сколько времени может рубец сформироваться?
— Сложно сказать. Но мы наблюдали пациентов, которые находились в отделении реанимации и приходили к нам на реабилитацию, уже имея фиброзные изменения. Если матовое стекло и консолидация (уплотнение легочной ткани) уйдут бесследно, то насчет фиброза сложно давать прогнозы. Чем больше зона поражения, тем меньше вероятность, что это исчезнет. Понимаете, это перерождение легочной ткани в соединительную. Но, к счастью, по нашим наблюдениям, по наблюдениям московских и европейских коллег, такое поражение, как фиброз, встречается у очень небольшого количества пациентов. В нашем центре это около восьми процентов пациентов. Московские коллеги говорят о 10–12 процентах, европейские медики — о 18 процентах. Да, первое время была некая паника, что у всех переболевших изменения [легочной ткани] уйдут в фиброз. Но на практике это лишь очень небольшая часть пациентов.
Да, первое время была некая паника, что у всех переболевших изменения [легочной ткани] уйдут в фиброз. Но на практике это лишь очень небольшая часть пациентов.
— Медики не раз говорили, что изменения в легких на КТ наблюдали даже у бессимптомников. Может такое случиться, что человек перенес коронавирус, даже не зная об этом, конечно, никакой реабилитации не проходил, и у него образовался фиброз?
— Нет. Все-таки организм не обманешь. Легочный фиброз формируется при большом объеме поражения легких. При этом будут клинические проявления в виде одышки. Небольшие изменения в легких рассасываются в ноль, без последствий. Мы не видели ни одного бессимптомного пациента с тяжелыми, серьезными изменениями в легких. Так же как не видели легких пациентов, у которых бы сформировался фиброз.
— Будет правильно, если после перенесенной ковидной пневмонии снова начать заниматься спортом как раньше, чтобы восстановить легкие?
— Не совсем, после любого острого заболевания, которое сопровождается повреждением легочной ткани, увеличивать физические нагрузки нужно постепенно. Очень полезно для таких пациентов плавание в бассейне, при этом работает дыхательная мускулатура. Но основа реабилитации — это восстановление правильного дыхания. Первое, чему мы учим на наших консультациях, — это дыхательная гимнастика, в частности, диафрагмальное дыхание.
Очень полезно для таких пациентов плавание в бассейне, при этом работает дыхательная мускулатура. Но основа реабилитации — это восстановление правильного дыхания. Первое, чему мы учим на наших консультациях, — это дыхательная гимнастика, в частности, диафрагмальное дыхание.
Именно при таком типе дыхания происходит максимальное насыщение легких кислородом. На самом деле, это очень физиологичный тип дыхания.Так дышат младенцы, с возрастом это теряется. Это наша самая главная рекомендация, подходит и для пациентов с психогенной одышкой, и для тех, у кого есть изменения в легких. Также обязательно нужно выполнять физические упражнения: для верхней группы мышц — упражнения с гантелями, упражнения на мышечную выносливость, полезна также ходьба по ступенькам, дома можно использовать степ-платформы (степперы). Мы в нашем центре, имея несколько реабилитационных программ, стараемся подходить индивидуально к каждому пациенту, решая его проблемы с дыханием. Все предлагаемые нами методики разработаны федеральными экспертами в области респираторной реабилитации и экспертами Всемирной организации здравоохранения. В среднем физические упражнения должны занимать 20–30 минут в день не менее пяти раз в неделю. Физические упражнения увеличивают кровоток, диафрагмальное дыхание насыщает легкие кислородом. Все это препятствует образованию фиброзной ткани в легких.
В среднем физические упражнения должны занимать 20–30 минут в день не менее пяти раз в неделю. Физические упражнения увеличивают кровоток, диафрагмальное дыхание насыщает легкие кислородом. Все это препятствует образованию фиброзной ткани в легких.
— Как понять, достаточная физическая нагрузка или нет?
— Есть несложная методика от экспертов ВОЗ. Например, на высоте физической нагрузки, кросса произнесите любую фразу, предложение. Любое: «Занятия спортом очень полезны для меня». Если не можете произнести предложение без остановок, целиком, значит, физическая нагрузка чрезмерная. Если произносите фразу с легкостью, нагрузка недостаточная. Если слегка останавливаясь, через два-три слова, — это адекватная нагрузка. Но повторю, если раньше не бегали кроссы, не стоит это начинать делать сразу после перенесенной коронавирусной инфекции. Самое идеальное, что подойдет, помимо наших профессиональных реабилитационных комплексов, — это ходьба. Это доступно всем. Мы рекомендуем гулять от 30 минут до двух часов в день. Причем рекомендуем все физические упражнения и прогулки планировать во второй половине дня. Это дает приятную утомляемость и способствует более глубокому и полноценному сну. А полноценный сон — очень важная часть любых реабилитационных методик. Именно во сне восстанавливается организм после заболевания. Мы много говорим нашим пациентам о качественном сне: полная темнота, все окна зашторены, комфортная температура в комнате — 19–23 градуса. Продолжительность ночного сна должна быть не менее 7–8 часов. И очень важно: засыпание в промежуток времени от 22 до 23 часов. Это залог качественного сна и полноценного восстановления.
Причем рекомендуем все физические упражнения и прогулки планировать во второй половине дня. Это дает приятную утомляемость и способствует более глубокому и полноценному сну. А полноценный сон — очень важная часть любых реабилитационных методик. Именно во сне восстанавливается организм после заболевания. Мы много говорим нашим пациентам о качественном сне: полная темнота, все окна зашторены, комфортная температура в комнате — 19–23 градуса. Продолжительность ночного сна должна быть не менее 7–8 часов. И очень важно: засыпание в промежуток времени от 22 до 23 часов. Это залог качественного сна и полноценного восстановления.
В завершение хочу сказать, если переболевший ковидом будет внимательно и бережно к себе относиться, будет выполнять все рекомендации врача, то у большинства все закончится полной победой над болезнью.
Источник: https://www.e1.ru/news/spool/news_id-69442636.html
Специалисты рассказали, как вести себя при положительном тесте на COVID-19
Онлайн-пресс-конференция на тему: «Что нужно знать о COVID-19?» состоялась 22 октября в газете «Областная».
— Симптоматика и клинические проявления ОРВИ и COVID-19 схожи, — рассказал главный врач ОГБУЗ «Иркутский областной центр общественного здоровья и медицинской профилактики» Павел Поленов. – Это повышение температуры тела, кашель, потеря обоняния, вкуса, слабость, боль в мышцах, одышка. Но если появились симптомы слабость и температура, это еще не значит, что причина – коронавирус. Эпидситуация осложняется ОРВИ и обычным гриппом. Нагнетается паника, подобная той, что недавно сложилась у Диагностического центра, когда люди часами, без соблюдения социальной дистанции стояли в очередях, чтобы сдать тест на COVID-19. Напомню, что бесплатное тестирование делается по назначению врача, в том числе одно из его показаний – наличие контакта с заболевшим. Заразиться коронавирусом в такой очереди, при низкой температуре воздуха гораздо больше шансов. Путь передачи – воздушно-капельный и контактный, поэтому лучшая мера профилактики –носить медицинские маски, соблюдать социальную дистанцию, правила личной гигиены, вести здоровый образ жизни и принимать витамины D и C.
Главный признак COVID-19 – потеря обоняния и вкуса, а также боль в мышцах, ломота в теле, появление одышки, которая может свидетельствовать о развитии пневмонии. Пневмония развивается при средней и тяжелой форме заболевания. Легкая форма заболевания – это невысокая температура, насморк, кашель. Молодые и люди без хронических заболеваний могут переносить COVID-19 в бессимптомной или легкой форме. Тяжелая форма заболевания присуща старшему поколению и людям с низким иммунитетом.
Главный внештатный специалист-эпидемиолог министерства здравоохранения Иркутской области Ирина Лисянская рассказала, что обследование на коронавирусную инфекцию проводится на бесплатной и платной основе. Приоритет первого уровня к бесплатному обследованию имеют лица, с симптомами пневмонии, лица, контактировавшие с больным (если симптомы не появляются, то обследование проводится на 8-10-й день контакта), лица, прибывшие на территорию РФ (при появлении симптомов респираторной инфекции в течение инкубационного периода -14 дней), работники медицинских организаций, имеющие риск инфицирования (при появлении симптомов заболевания) и лица, находящиеся в детских домах, лагерях, пансионатах, также при появлении симптомов. К приоритету 2-го уровня относятся лица старше 65 лет (с симптомами респираторной инфекции), медицинские работники, имеющие риск инфицирования (они должны обследоваться еженедельно) и социальные работники стационарных учреждений (обследование проводится перед началом каждой вахты). К приоритету третьего уровня относятся учреждения и организованные коллективы при возникновении трех и более случаев заболевания. Платное обследование проводится в частных и государственных медицинских лабораториях. В Иркутске оно проводится в 14 учреждениях, в том числе в подведомственных региональному минздраву – Центре СПИД, Диагностическом Центре, в лаборатории железнодорожной больницы и т.д. К слову, в апреле их было всего две.
К приоритету 2-го уровня относятся лица старше 65 лет (с симптомами респираторной инфекции), медицинские работники, имеющие риск инфицирования (они должны обследоваться еженедельно) и социальные работники стационарных учреждений (обследование проводится перед началом каждой вахты). К приоритету третьего уровня относятся учреждения и организованные коллективы при возникновении трех и более случаев заболевания. Платное обследование проводится в частных и государственных медицинских лабораториях. В Иркутске оно проводится в 14 учреждениях, в том числе в подведомственных региональному минздраву – Центре СПИД, Диагностическом Центре, в лаборатории железнодорожной больницы и т.д. К слову, в апреле их было всего две.
При подтверждении диагноза COVID-19, полученного на бесплатной основе маршрутизацию выстраивает лечащий врач. В случае, если диагноз подтвержден при обследовании, проведенном в частном порядке, необходимо проинформировать медорганизацию и Роспотребнадзор. Указом Губернатора № 279 от 12. 10.2020 предусмотрен механизм, при котором гражданин, при положительном тесте, дает согласие об оповещении его посредством смс-соообщения, либо других мессенджеров. Лаборатория, в свою очередь, информирует Управление Роспотребнадзора и медицинскую организацию, к которой гражданин прикреплен. При плохом самочувствии важно вызвать врача на дом, либо обратиться по телефонам горячей линии минздрава и Роспотребнадзора.
10.2020 предусмотрен механизм, при котором гражданин, при положительном тесте, дает согласие об оповещении его посредством смс-соообщения, либо других мессенджеров. Лаборатория, в свою очередь, информирует Управление Роспотребнадзора и медицинскую организацию, к которой гражданин прикреплен. При плохом самочувствии важно вызвать врача на дом, либо обратиться по телефонам горячей линии минздрава и Роспотребнадзора.
— Поликлиники сейчас находятся на передовой, и если к сезонным обострениям ОРВИ они были готовы всегда, то в связи с COVID-19 обращения увеличились в разы, — рассказала заместитель главного врача по поликлиническому разделу ОГБУЗ «Иркутская городская клиническая больница №1» Юлия Башарина. – Однако не на каждый повод возникновения симптомов ОРВИ необходим вызов врача. Если же ситуация не терпит отлагательств, например, высокая температура, конечно врачи приедут. У нас обслуживание пациентов идет до 22-23 часов. Но если врач назначил лечение, и за 2-3 дня состояние не ухудшилось, не стоит паниковать и вновь вызывать врача. Потому что препараты имеют накопительный характер, улучшение самочувствия может наступить на 3-4-й день. Повторные вызовы не позволяют врачам доехать до первично заболевших людей. Если же ситуация выходит из-под контроля, нарастает одышка – это уже повод вызвать врача повторно, — обратила внимание Юлия Башарина.
Потому что препараты имеют накопительный характер, улучшение самочувствия может наступить на 3-4-й день. Повторные вызовы не позволяют врачам доехать до первично заболевших людей. Если же ситуация выходит из-под контроля, нарастает одышка – это уже повод вызвать врача повторно, — обратила внимание Юлия Башарина.
Что касается больничных листов, то пациентам, которые имеют положительный диагноз, по COVID-19 Фондом социального страхования разработан удобный механизм, при котором больничный лист будет длиться до тех пор, пока пациент не получит два отрицательных мазка.
Юлия Башарина также отметила, что если положительный результат получен вне направления от лечащего врача, например, в частной клинике, и при этом самочувствие не критичное, врач поликлиники свяжется в течение одного-двух дней и, при необходимости, назначит лечение, откроет больничный с того дня, когда получен результат на COVID-19. В поле зрения врача пациент все-равно попадает. В соответствии с методическими рекомендациями врач обязан осмотреть пациента с COVID-19 в течение 5-7 дней, если пациент стабилен. Главное, оставаться дома.
Главное, оставаться дома.
Лица в возрасте 65+ составляют примерно 20% заболевших. Их заболевание чаще протекает тяжелее, чем у молодых. Но это не значит, что оно обязательно будет тяжелым. Болезнь может протекать и в средней форме, — подчеркнула Ирина Лисянская. Говоря о прогнозе развития заболеваемости, она отметила, что говорить о результатах мер профилактики можно через две недели. Инфекция новая и сказать наверняка, как она поведет себя в морозы, когда отмечается снижение роста ОРВИ, пока сложно.
При легком течении заболевания, человек выздоравливает в течение двух недель. При средней и тяжелой формах, время выздоровления зависит от тяжести течения и от сопутствующих заболеваний. Возникновение одышки и недостаточности дыхания возникает не резко, а в течение трех-семи дней, есть время на принятие решения, на вызов специалиста. Исследование МСКТ лучше проводить по назначению врача, поскольку это лучевое исследование и назначать его всем подряд не имеет смысла. Диспансерное наблюдение за переболевшими пневмонией ведется в течение шести месяцев, пациентам назначаются физио- и витаминотерапия, отхаркивающие препараты. Контрольный рентген или МСКТ также назначает врач. Высокой считается температура выше 39 градусов и это повод вызвать врача. Снижать температуру нельзя и назначать себе антибиотики при 37 градусах тоже не стоит. Следует принимать обильное питье и витамин С, нестероидные препараты. При снижении обоняния не следует сразу паниковать, поскольку заложенность носа при ОРВИ также может снижать его уровень.
Диспансерное наблюдение за переболевшими пневмонией ведется в течение шести месяцев, пациентам назначаются физио- и витаминотерапия, отхаркивающие препараты. Контрольный рентген или МСКТ также назначает врач. Высокой считается температура выше 39 градусов и это повод вызвать врача. Снижать температуру нельзя и назначать себе антибиотики при 37 градусах тоже не стоит. Следует принимать обильное питье и витамин С, нестероидные препараты. При снижении обоняния не следует сразу паниковать, поскольку заложенность носа при ОРВИ также может снижать его уровень.
Текст: Оксана Синельникова
Что такое ходячая пневмония?
«Ходячая пневмония» звучит так, будто это могло быть название научно-фантастического фильма ужасов. Но на самом деле это наименее страшный вид пневмонии. Он может быть более легким, чем другие виды, и обычно вам не нужно оставаться в в больнице. У вас может быть ходячая пневмония, и вы даже не подозреваете об этом.
Может показаться холодным
Ходячая пневмония — это то, как некоторые люди описывают легкий случай пневмонии. Ваш врач может назвать это «атипичной пневмонией», потому что это не похоже более серьезные случаи.
Часто виновата легочная инфекция. Это может быть множество причин, в том числе:
- Бактерии
- Вирусы
- Грибки
- Химические вещества
- Вдыхание пищи
Пневмония при ходьбе обычно вызывается бактериями, называемыми Mycoplasma pneumoniae .
Вам, вероятно, не придется лежать в постели или в больнице. Возможно, вы даже чувствуете себя достаточно хорошо, идите на работу и продолжайте в том же духе, как при простуде.
Кому достанется?
Получить может любой желающий. Пневмония от микоплазмы при ходьбе чаще всего встречается у детей, призывников и взрослых в возрасте до 40 лет.
Продолжение
Люди, которые живут и работают в местах массового скопления людей, таких как школы, общежития, казармы и дома престарелых, больше вероятно соприкоснется с ним.
Позднее лето и осень — наиболее частое время года для пешеходной пневмонии. Но инфекции могут происходить в течение всего года.
Это заразно?
Пневмония при ходьбе передается через чихание или кашель.Но распространяется медленно. Если вы его заразите, вы можете быть заразным (что означает, что вы можете передать его другим людям) на срок до 10 дней.
Исследователи считают, что здоровый человек может заразиться ходячей пневмонией только при тесном контакте с инфицированным. Тем не менее, каждые 4-8 лет случаются широко распространенные вспышки.
Симптомы
Симптомы обычно появляются через 15–25 дней после контакта с микоплазмой и постепенно ухудшаются в течение 2–4 дней. У вас может быть:
Продолжение
У некоторых людей с ходячей пневмонией также может быть ушная инфекция, анемия или кожная сыпь.
Если у вас появился новый кашель, жар или одышка, позвоните своему врачу, чтобы обсудить, может ли это быть COVID-19, болезнь, вызванная новым коронавирусом.
Диагноз
Симптомы обычно появляются через 15–25 дней после контакта с микоплазмой и постепенно ухудшаются в течение 2–4 дней. У вас может быть:
У некоторых людей с ходячей пневмонией также может быть ушная инфекция, анемия или кожная сыпь.
Если у вас появился новый кашель, жар или одышка, позвоните своему врачу, чтобы обсудить, может ли это быть COVID-19, болезнь, вызванная новым коронавирусом.
Лечение
Многие безрецептурные лекарства от простуды и гриппа могут не облегчить все ваши симптомы.
Ваш врач может назначить антибиотики. Они должны помочь вам почувствовать себя лучше в течение нескольких дней.
Сообщите своему врачу о любых других лекарствах, которые вы принимаете или планируете принимать. Пейте много жидкости и дайте себе много времени для отдыха.
Могу ли я заболеть пешеходной пневмонией более одного раза?
Возможно. Некоторое время у вас может быть иммунитет, но неясно, как долго он сохраняется. Если вы получите его снова, он может быть мягче, чем в первый раз.
Если вы получите его снова, он может быть мягче, чем в первый раз.
Профилактика
Вакцины от микоплазменной инфекции не существует, поэтому полностью предотвратить ее невозможно. Но вы можете предпринять некоторые шаги, чтобы снизить свои шансы на его получение:
- Делайте упражнения, соблюдайте сбалансированную диету и высыпайтесь, чтобы ваше тело оставалось здоровым и лучше противостояло инфекциям.
- Часто мойте руки. Это один из лучших способов предотвратить распространение микробов.
- Не курите.Курение повреждает ваши легкие, и поврежденные легкие с большей вероятностью могут заразиться.
- При кашле или чихании прикрывайте рот салфеткой или рукавом. Попросите других сделать то же самое. Кашель и чихание — основные пути распространения этих инфекций.
Пневмония при ходьбе: Когда вы простужаетесь больше
В среднем американцы простужаются около миллиарда в год. Несмотря на насморк, боли и лихорадку, они, как правило, не имеют большого значения, если ошибка проходит быстро. Но иногда то, что вы считаете легкой простудой, может быть ходячей пневмонией, и в конечном итоге это может длиться недели или месяцы. Распознавание симптомов и того, чем они отличаются от простуды или гриппа, поможет вам поправиться и быстрее выздороветь.
Но иногда то, что вы считаете легкой простудой, может быть ходячей пневмонией, и в конечном итоге это может длиться недели или месяцы. Распознавание симптомов и того, чем они отличаются от простуды или гриппа, поможет вам поправиться и быстрее выздороветь.
Что такое ходячая пневмония?
Ходячая (или атипичная) пневмония — легкий случай пневмонии, вызываемой бактериями. Иногда он бывает настолько мягким, что вы чувствуете себя достаточно хорошо, чтобы работать, ходить в школу, выполнять поручения и поддерживать свой обычный распорядок дня. Но пневмония при ходьбе может вызывать у вас плохое самочувствие, а игнорирование симптомов может привести к длительному выздоровлению.
Пневмония при ходьбе поражает верхние и нижние дыхательные пути и распространяется в основном через чихание, кашель и тесный контакт с инфицированным человеком. Это может длиться неделю или месяц в зависимости от вашего здоровья и лечения. Это также очень заразно, обычно в течение 10 дней, когда симптомы наиболее серьезны.
Любой человек может заболеть ходячей пневмонией, даже если у него хорошее здоровье. Вы подвергаетесь более высокому риску, если вы:
- старше 65 лет
- До 2 лет
- Плохое здоровье или ослабленная иммунная система
- Люди, страдающие респираторным заболеванием, например, хронической обструктивной болезнью легких
- Курильщик табака или живущий с кем-то, кто курит
Каковы симптомы ходячей пневмонии?
Симптомы ходячей пневмонии похожи на легкую простуду или грипп.Они могут развиваться медленно и со временем ухудшаться. Обратите внимание на симптомы и обратите внимание, если происходит что-то необычное.
Общие симптомы включают:
- Боль в груди при глубоком или глубоком вдохе
- Сухой кашель продолжительностью более недели
- Лихорадка (менее 101 градуса) и озноб
- Боль в горле
- Рвота
- Слабость, которая сохраняется
- Инфекция уха
- Сыпь на коже
Симптомы пневмонии при ходьбе гораздо менее серьезны, чем полномасштабная пневмония, которая может включать высокую температуру (более 101 градуса), флегматический кашель и летаргию, из-за которой у вас остается мало энергии, чтобы что-либо делать.
Как лечить ходячую пневмонию?
Даже когда ваши симптомы кажутся легкими и вы не чувствуете себя так плохо, все равно важно позаботиться о себе и обратиться за медицинской помощью, особенно если ваши симптомы длятся более недели. Без быстрого лечения кашель, вызванный ходячей пневмонией, может сохраняться в течение недель или месяцев.
Срочная помощь
MultiCare Indigo поможет вам разобраться в том, что вас беспокоит. Ваш врач оценит ваши симптомы, проведет осмотр и при необходимости назначит рентген грудной клетки и лабораторные анализы.Если вам поставили диагноз «ходячая пневмония», вам пропишут антибиотики, чтобы уничтожить бактерии, и вы почувствуете себя лучше в течение нескольких дней.
Если у вас небактериальное заболевание, жаропонижающие ацетаминофен и ибупрофен — вместе со средством от кашля — помогут облегчить симптомы по мере выздоровления. Независимо от диагноза, вам также необходимо пить много жидкости и отдыхать, чтобы ваше тело восстановилось.
Можно ли предотвратить ходячую пневмонию?
Нет надежного способа избежать пневмонии при ходьбе, но есть меры, которые вы можете предпринять, чтобы предотвратить ее и не передать ее другим людям.
1. Придерживайтесь здоровых привычек. Физические упражнения, сбалансированное питание и полноценный отдых — ключ к предотвращению инфекций.
2. Соблюдайте правила гигиены. Мойте руки теплой водой с мылом как можно чаще и каждый раз, когда вы контактируете с больным человеком.
3. Избегайте курения. Курение и воздействие дыма повреждают легкие и делают вас более восприимчивыми к болезням.
4. Сделайте ежегодную прививку от гриппа. Грипп — частая причина пневмонии.
5. Если вы заболели, оставайтесь дома. То, что вы чувствуете себя достаточно хорошо, чтобы работать или бегать по делам, еще не означает, что вы должны это делать, особенно если вы заразны.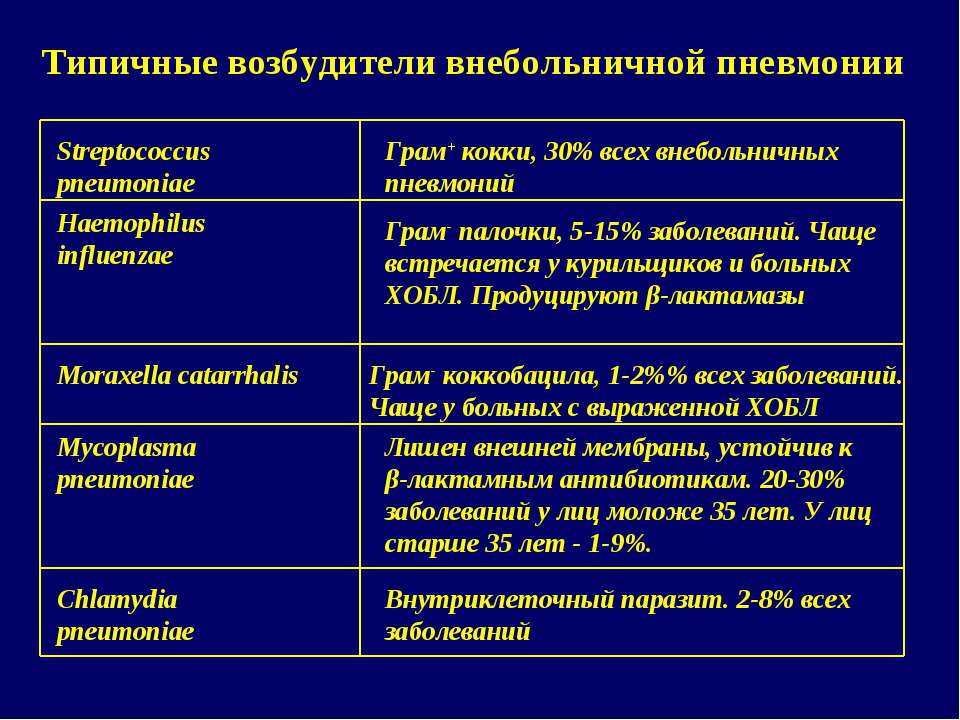
6. Прикрывайтесь, когда кашляете или чихаете. Отвернитесь от других и кашляйте или чихайте в локоть, а не в голые руки.
7. Узнайте у врача о вакцине от пневмонии. Хотя вакцина не эффективна при ходячей пневмонии, ваш лечащий врач может порекомендовать вакцину для предотвращения пневмококковой инфекции.
8. Не думайте, что вы защищены. Если у вас раньше была ходячая пневмония, на какое-то время у вас может быть иммунитет. Но можно снова поймать.
Если вы обеспокоены тем, что у вас или вашего ребенка могут проявляться симптомы ходячей пневмонии, важно как можно скорее получить лечение. Назначьте встречу онлайн или приходите в ближайший к вам Индиго в любое время с 8:00 до 20:00 каждый день недели, даже в праздничные дни.
Запишитесь на прием или найдите место
Симптомы и предупреждающие признаки пневмонии
Пневмония — это распространенная инфекция легких, которая может вызывать кашель, боль в груди и затрудненное дыхание. Это также может быть смертельно опасным. По данным Центров по контролю и профилактике заболеваний (CDC), ежегодно от пневмонии умирает около 50 000 американцев.
Это также может быть смертельно опасным. По данным Центров по контролю и профилактике заболеваний (CDC), ежегодно от пневмонии умирает около 50 000 американцев.
Конечно, пневмония не всегда смертельна. Например, «ходячая пневмония» — это настолько легкая форма заболевания, что она практически не мешает вашей обычной активности. Для большинства людей своевременная диагностика и лечение являются ключом к минимизации негативных последствий этой легочной инфекции; чем раньше вы обратитесь за медицинской помощью по поводу симптомов пневмонии, тем скорее вы почувствуете себя лучше.Обратите внимание на эти пять симптомов и признаков пневмонии.
Все, что раздражает легкие — дым, инфекция, даже химическое воздействие — может вызвать кашель. Кашель также является основным симптомом простуды, которая обычно не требует лечения. Так как же узнать, является ли кашель симптомом потенциально серьезного заболевания, такого как пневмония? Обратите внимание на кашель с течением времени.
Кашель, который со временем усиливается, а не уменьшается, может быть признаком пневмонии; любой, кто чувствует себя хуже, чем лучше после нескольких дней простуды или гриппа, должен обратиться к врачу.Также рекомендуется обратиться к врачу, если вы начинаете откашливать слизь или мокроту, особенно если слизь густая, зеленая или желтая.
Если у вас стойкая температура 102 градуса по Фаренгейту или выше, обратитесь за медицинской помощью, особенно если у вас также есть кашель. Лихорадка и озноб — частые симптомы пневмонии. Очень высокая температура — около 104 или 105 градусов по Фаренгейту — может быть симптомом бактериальной пневмонии. (Как правило, лихорадка, возникающая при вирусной пневмонии, не такая серьезная.)
Если вы ухаживаете за пожилым членом семьи или другом, обратите внимание также на более низкую, чем обычно, температуру тела. У людей старше 65 лет или со слабой иммунной системой иногда бывает низкая температура при пневмонии.
Если у вас болит грудь при глубоком вдохе или кашле, возможно, у вас пневмония. Некоторые люди описывают боль в груди, связанную с пневмонией, как «острую» или «колющую». Боль может усиливаться при физической активности.Вы также можете чувствовать усталость и одышку даже при минимальной активности, например, поднявшись на несколько ступенек или одевшись. Это связано с тем, что пневмония затрудняет эффективное перемещение кислорода через легкие и остальную часть тела.
Все, что вызывает внезапное замешательство или изменение умственной активности, является поводом для беспокойства. У людей старше 65 лет впервые возникшая спутанность сознания может быть признаком пневмонии (или другой инфекции). Это связано с тем, что пневмония снижает способность легких эффективно обменивать кислород и углекислый газ, поэтому люди с пневмонией, как правило, дышат менее глубоко.Оба эти фактора уменьшают количество свежего кислорода в мозгу.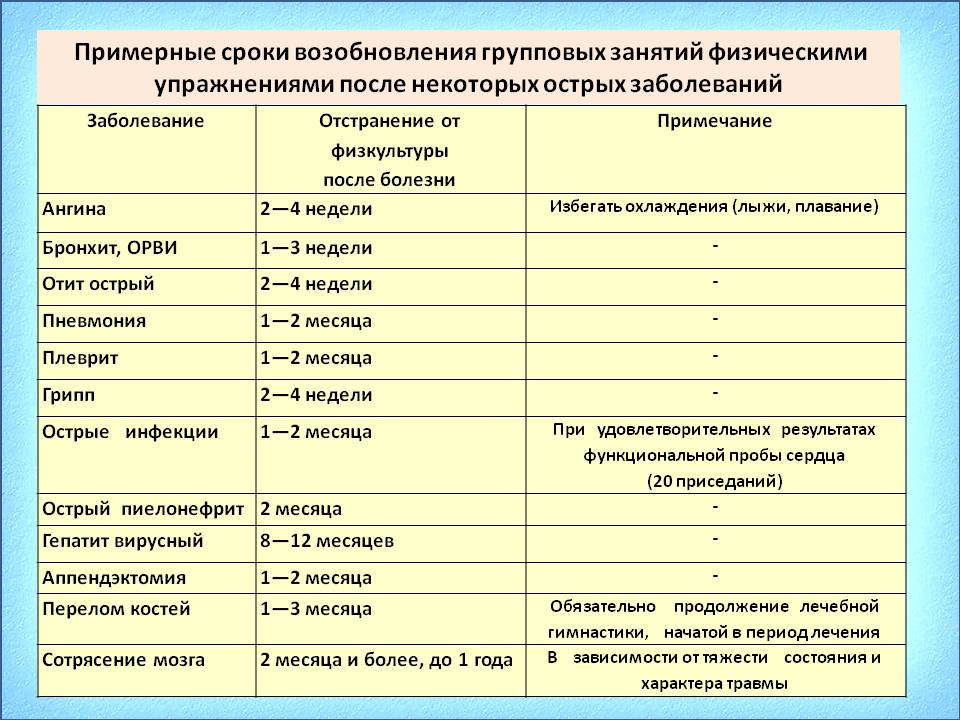 Если вы или ваш близкий испытываете замешательство или затрудненное дыхание, немедленно обратитесь за медицинской помощью. Если вы ухаживаете за человеком, у которого появляется спутанность сознания, но у него нет других симптомов, проверьте его температуру, а затем позвоните его врачу, чтобы сообщить о своих наблюдениях и выводах. Может потребоваться полное медицинское обследование.
Если вы или ваш близкий испытываете замешательство или затрудненное дыхание, немедленно обратитесь за медицинской помощью. Если вы ухаживаете за человеком, у которого появляется спутанность сознания, но у него нет других симптомов, проверьте его температуру, а затем позвоните его врачу, чтобы сообщить о своих наблюдениях и выводах. Может потребоваться полное медицинское обследование.
5. Самочувствие хуже, не лучше
Обычно люди постепенно поправляются в течение простуды или другой респираторной инфекции.Если после периода улучшения вы снова почувствуете себя хуже, скорее всего, у вас вторичная инфекция — инфекция поверх первоначальной. (Когда ваше тело занято борьбой с одним набором микробов, другому микробу легче осесть и размножиться.) Любому, кто чувствует себя хуже, чем лучше после нескольких дней респираторных симптомов, следует обратиться к врачу.
Частое мытье рук, адекватное питание и много сна могут помочь вам избежать микробов, вызывающих пневмонию, и противостоять им..gif) Людям с высоким риском серьезных осложнений пневмонии следует подумать о вакцинации от пневмонии. CDC рекомендует вакцину от пневмонии для:
Людям с высоким риском серьезных осложнений пневмонии следует подумать о вакцинации от пневмонии. CDC рекомендует вакцину от пневмонии для:
Всем детям младше 2 лет
Всем взрослым в возрасте 65 лет и старше
Взрослым в возрасте от 19 до 64 лет, которые курят сигареты
Людям в возрасте от 2 до 64 лет с определенные медицинские условия
Вы можете еще больше снизить риск пневмонии, сделав ежегодную вакцинацию от гриппа.У людей после гриппа нередко развивается бактериальная пневмония. Избегая гриппа, вы минимизируете свои шансы заболеть пневмонией.
Симптомы пневмонии у взрослых могут быть легкими или тяжелыми. Симптомы пневмонии при ходьбе обычно легкие, в то время как более серьезные случаи пневмонии характеризуются высокой температурой, болью в груди при дыхании, одышкой и постоянным кашлем. Всегда обращайтесь за медицинской помощью, если вы замечаете один или несколько предупреждающих признаков пневмонии. Это поможет избежать еще более серьезных осложнений, например, дыхательной недостаточности.
Это поможет избежать еще более серьезных осложнений, например, дыхательной недостаточности.
Пневмония при ходьбе — Вся детская больница Джонса Хопкинса
Что такое пневмония при ходьбе?
Может показаться, что дети подбирают одну ошибку за другой. Одна неделя — это насморк, на следующей — боль в горле, или и то, и другое. В большинстве случаев эти ошибки длятся около недели. Но те, что длятся дольше, иногда могут превратиться в ходячую пневмонию .
Пневмония при ходьбе или атипичная пневмония — менее серьезная форма пневмонии, вызываемой инфекцией легких.Это вызвано Mycoplasma
бактерии
и вызывает симптомы, похожие на простуду, субфебрильную лихорадку и отрывистый кашель.
Большинство детей с этой формой пневмонии не чувствуют себя достаточно больными, чтобы оставаться дома — отсюда и название «ходячая» пневмония. Но даже ребенок, который чувствует себя хорошо, должен оставаться дома несколько дней, пока не начнется лечение антибиотиками и не улучшатся симптомы.
Каковы признаки и симптомы пневмонии при ходьбе?
Простуда, продолжающаяся более 7–10 дней, или респираторные заболевания, такие как респираторно-синцитиальный вирус (RSV), могут перерасти в ходячую пневмонию.Симптомы могут появиться внезапно или проявиться дольше. Те, которые начинаются медленно, обычно более серьезны.
Вот что нужно искать:
- температура 101 ° F (38,5 ° C) или ниже
- головная боль, озноб, боль в горле и другие симптомы простуды или гриппа
- учащенное дыхание или дыхание с хрипом или хрипом
- затрудненное дыхание, которое заставляет мышцы ребер втягиваться (когда мышцы под грудной клеткой или между ребрами втягиваются внутрь при каждом вдохе)
- рубить кашель
- боль в ухе
- Боль в груди или животе
- недомогание (чувство дискомфорта)
- рвота
- Потеря аппетита (у детей старшего возраста) или плохое питание (у младенцев)
- сыпь
- боль в суставах
Симптомы обычно зависят от того, где сконцентрирована инфекция. У ребенка, у которого инфекция находится в верхней или средней части легких, вероятно, будет затрудненное дыхание. Другой, чья инфекция находится в нижней части легких (около живота), может не иметь проблем с дыханием, но может иметь расстройство желудка, тошноту или рвоту.
У ребенка, у которого инфекция находится в верхней или средней части легких, вероятно, будет затрудненное дыхание. Другой, чья инфекция находится в нижней части легких (около живота), может не иметь проблем с дыханием, но может иметь расстройство желудка, тошноту или рвоту.
Как диагностируется пневмония при ходьбе?
Пневмония при ходьбе обычно диагностируется при физикальном обследовании. Врач проверит дыхание вашего ребенка и выслушает характерный потрескивающий звук, который часто указывает на ходячую пневмонию.
При необходимости для подтверждения диагноза могут быть сделаны рентген грудной клетки или анализы слизи из носа или горла.
Как лечится пневмония при ходьбе?
Антибиотики являются эффективным средством лечения ходячей пневмонии. Обычно рекомендуется 5-10-дневный курс пероральных антибиотиков. Если ваш врач прописывает антибиотики, убедитесь, что ваш ребенок принимает их по расписанию в течение всего срока, указанного для более быстрого выздоровления.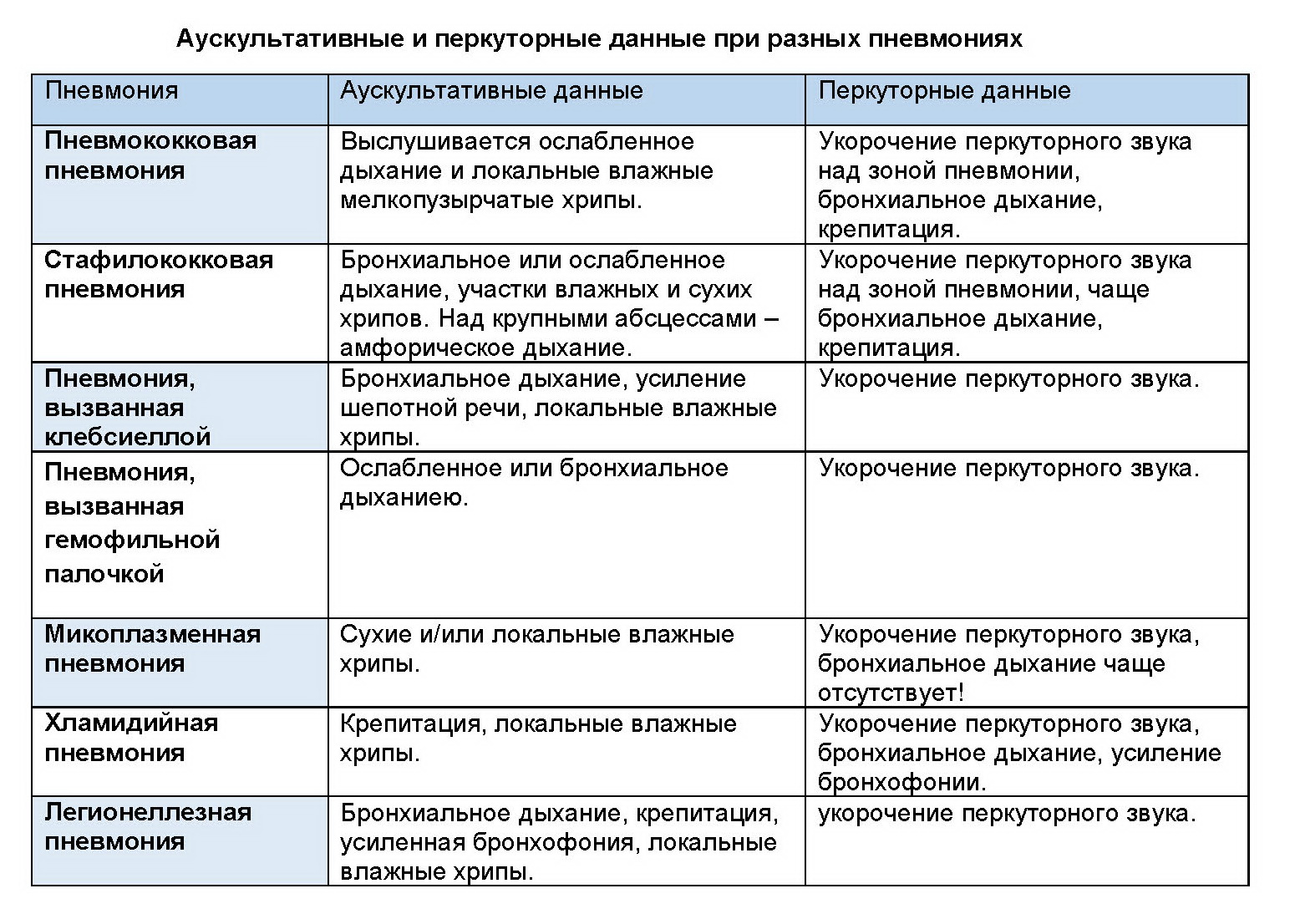
После приема антибиотиков у вашего ребенка минимальный риск передачи болезни другим членам семьи.Но призывайте всех в вашей семье хорошо и часто мыть руки.
Не позволяйте ребенку делить стаканы, столовые приборы, полотенца или зубные щетки. Мойте руки после прикосновения к использованным тканям. Также убедитесь, что ваши дети в курсе иммунизации, чтобы защитить их от других инфекций.
Как я могу помочь своему ребенку почувствовать себя лучше?
Ваш ребенок должен пить жидкость в течение дня, особенно если у него жар. Проконсультируйтесь с врачом, прежде чем принимать лекарство от кашля.Средства от кашля не позволяют легким выводить слизь, что может быть неэффективным при инфекциях легких, таких как ходячая пневмония.
Если у вашего ребенка болит грудь, попробуйте приложить к этому месту грелку или теплый компресс. Измеряйте температуру вашего ребенка не реже одного раза каждое утро и каждый вечер. Обратитесь к врачу, если температура превышает 102 ° F (38,9 ° C) у младенцев или детей более старшего возраста или выше 100,4 ° F (38 ° C) у младенцев в возрасте до 6 месяцев.
При лечении большинство видов бактериальной пневмонии проходит в течение 1-2 недель.Для прекращения кашля может потребоваться от 4 до 6 недель.
Примечание. Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.
© 1995-2021 KidsHealth® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Пневмония: признаки, симптомы и осложнения
Пневмония, инфекция легких, может поразить кого угодно, но дети в возрасте до 2 лет и взрослые старше 65 лет подвергаются наибольшему риску ее развития и более серьезных случаев.Симптомы у детей включают жар, учащенное дыхание, отсутствие энергии, рвоту и кашель.
У взрослых симптомы могут быть похожи на простуду, прогрессирующую до лихорадки, боли в груди, мышечных болей, одышки, озноба и продуктивного кашля, хотя некоторые люди могут сначала испытывать только лихорадку и недомогание.
Иллюстрация Verywell
Частые симптомы
У маленьких детей пневмонию бывает трудно обнаружить, потому что наиболее распространенные симптомы часто отличаются от таковых у взрослых.Пневмонию также труднее обнаружить у взрослых старше 65 лет, потому что у них, как правило, меньше симптомов, чем у более молодых людей.
Младенцы
Новорожденные и младенцы могут вообще не проявлять никаких признаков инфекции, но если они есть, симптомы могут включать:
- Рвота
- Лихорадка и кашель
- Беспокойство
- Низкая энергия
- Затруднение при приеме пищи из-за затрудненного дыхания
- Кажется, что больной
Симптомы пневмонии у детей могут быть более тонкими и разнообразными, чем у взрослых.
Дети
После появления симптомов легкой инфекции верхних дыхательных путей, таких как насморк и легкий кашель, у детей, у которых развивается пневмония, может внезапно ухудшиться состояние и появиться другие симптомы и признаки, в том числе:
- Лихорадка: Иногда единственным признаком того, что у ребенка может быть пневмония, является наличие лихорадки.

- Расширение и втягивание носа (сжатие мышц шеи): Эти симптомы могут быть признаком затрудненного дыхания.
- Свистящее дыхание: Свистящее дыхание — обычное явление, особенно при вирусной пневмонии.
- Цианоз: Об этом свидетельствует синеватый оттенок губ, носа и пальцев ребенка, что означает недостаток кислорода в крови.
- Рвота: Часто бывает из-за затрудненного дыхания.
- Кашель: Кашель может быть либо сухим, либо выделять мокроту, которая может быть прозрачной, белой, желто-зеленой или даже с оттенком крови.
- Учащенное дыхание (тахипноэ): Учащение дыхания может быть важным признаком пневмонии у детей.Частоту дыхания часто называют «игнорируемым показателем жизненно важных функций», потому что на нее часто не обращают внимания.
Независимо от других симптомов, вам следует немедленно обратиться за помощью, если частота дыхания превышает 50 ударов в минуту (ударов в минуту) у младенцев от 2 до 12 месяцев, 40 ударов в минуту у детей от 1 до 5 лет или 30 ударов в минуту у детей старше 5 лет.
Взрослые
Поскольку взрослые люди старше 65 лет, как правило, проявляют меньше или слабее симптомов, чем молодые люди, они с большей вероятностью окажутся в опасной точке к тому времени, когда обратятся за медицинской помощью.Обычно не бывает простудных симптомов, таких как насморк или чихание, если только пневмония не является осложнением инфекции верхних дыхательных путей. Быстрая реакция при наличии любого из перечисленных ниже симптомов может снизить вероятность госпитализации и смерти.
Общие симптомы у взрослых включают:
- Лихорадка: Хотя у вас может быть лихорадка при пневмонии, это не обязательно. Если у вас поднялась температура выше 101 градуса, как можно скорее обратитесь к врачу, поскольку это может указывать на то, что у вас развилась бактериальная инфекция, которая может привести к бронхиту или пневмонии.
- Боль в груди: У вас может быть боль в груди, которая усиливается при глубоком вдохе или кашле.
 Это может быть ощущение боли или давления под грудиной.
Это может быть ощущение боли или давления под грудиной. - Продуктивный, частый кашель: Это противоположность сухому отрывистому кашлю. Это означает, что при кашле вы производите мокроту или мокроту, которая представляет собой смесь слюны, слизи, а иногда и гноя. Мокрота может быть прозрачной, но вместо этого может быть зеленой, желтой или кровянистой. Любой из них может означать, что у вас пневмония, хотя наличие крови означает, что у вас, скорее всего, серьезная инфекция.
- Усталость и боли в мышцах: Вы можете чувствовать общее чувство усталости и дискомфорта и / или у вас ноют мышцы или боли в суставах.
- Одышка: Вам может казаться, что вам не хватает воздуха, даже если вы не особо напрягаетесь. Однако это может произойти только при повышенной активности.
- Потоотделение и озноб: Вы можете чувствовать себя настолько холодным, что неважно, насколько тепло в комнате или сколько у вас одеял, вы не сможете согреться.
 Вы также можете почувствовать потливость и стук зубов.
Вы также можете почувствовать потливость и стук зубов. - Головные боли: Этот симптом иногда возникает, и он более вероятен, если у вас жар.
- Изменение умственного сознания или спутанность сознания: Это гораздо чаще встречается у взрослых старше 65 лет.
- Более низкая температура тела, чем обычно: Этот симптом обычно возникает у взрослых старше 65 лет и у людей с ослабленным иммунитетом. системы.
- Серый или голубоватый цвет кожи: Обычно это происходит вокруг рта и означает, что кровь не получает достаточного количества кислорода.
- Тошнота, рвота или диарея
Ходячая пневмония
Пневмония при ходьбе — это термин для описания легкой пневмонии, не требующей госпитализации. Фактически, вы обычно можете заниматься своими обычными делами, если они у вас есть. Пневмония при ходьбе обычно поражает людей в возрасте до 40 лет, но может заразить любого человека в любом возрасте.
Хотя ходячая пневмония имеет довольно легкие симптомы, на выздоровление может уйти месяц или больше.
Время выздоровления от ходячей пневмонии может быть увеличено для очень маленьких, пожилых людей и людей с ослабленной иммунной системой.
Взрослые
Наиболее частым симптомом является сухой отрывистый кашель, который позже может перейти в продуктивный кашель. У взрослых к другим симптомам относятся:
- Головная боль
- Боль в груди
- Усталость
- Боль в горле
- Свистящее дыхание
- Низкая температура, возможно с ознобом
Дети
Первые симптомы ходячей пневмонии у детей могут быть похожи на простуду или грипп и обычно начинаются постепенно со снижения активности, повышения температуры, боли в горле и головной боли.Затем у детей появляется сухой кашель, который может усиливаться ночью.
При ходячей пневмонии кашель не проходит в течение недели, как при простуде. Он будет продолжать расти даже после того, как исчезнут другие симптомы, и станет более продуктивным, часто с мокротой с прожилками крови.
Он будет продолжать расти даже после того, как исчезнут другие симптомы, и станет более продуктивным, часто с мокротой с прожилками крови.
Другие признаки и симптомы могут включать:
Осложнения
Большинство людей хорошо выздоравливают от пневмонии, но у некоторых развиваются осложнения, особенно в группах высокого риска, таких как маленькие дети, пожилые люди, госпитализированные люди и люди с ослабленной иммунной системой.Возможные осложнения включают:
- Бактериемия: Это осложнение возникает, когда бактерии из ваших легких попадают в кровоток. Это может вызвать распространение инфекции на другие органы и привести к септическому шоку, который может привести к смерти.
- Плевральный выпот: Иногда при пневмонии у людей развивается плевральный выпот или эмпиема Плевра — это мембрана, которая окружает легкие и смягчает их при каждом вдохе. Если пневмония возникает около внешних областей легкого, эта область может воспаляться и заполняться жидкостью или гноем.
 В этом случае может потребоваться слить жидкость или гной. Звучит пугающе, но это довольно простая процедура, при которой в плевральную полость вводится тонкая игла для удаления жидкости. Если присутствует большая эмпиема, возможно, потребуется установить дренажную трубку, пока инфекция исчезнет.
В этом случае может потребоваться слить жидкость или гной. Звучит пугающе, но это довольно простая процедура, при которой в плевральную полость вводится тонкая игла для удаления жидкости. Если присутствует большая эмпиема, возможно, потребуется установить дренажную трубку, пока инфекция исчезнет. - Абсцесс легкого: Обычно они лечатся антибиотиками, но иногда вам потребуется хирургическое вмешательство или дренаж с помощью длинной иглы или трубки, чтобы вывести гной.
- Дыхательная недостаточность: У вас могут быть проблемы с дыханием, чтобы вас нужно госпитализировать и на время надеть респиратор.Для детей в этом случае обычно используют успокаивающие препараты, чтобы ребенок не испугался.
- Проблемы с почками
Годовой уровень смертности от пневмонии в США превышает 56 000, чаще всего в результате сезонного гриппа. Большинство смертей приходится на пожилых и маленьких детей с недоразвитой иммунной системой.
Слово Verywell
Если вы относитесь к группе высокого риска (старше 65 лет, вы госпитализированы или у вас ослабленная иммунная система) или у вас есть хроническое заболевание, такое как астма, сердечная недостаточность или хроническая обструктивная болезнь легких (ХОБЛ), это Важно, чтобы вы обратились к врачу, как только подозреваете, что у вас какая-либо инфекция.
Это не означает, что кто-то еще с симптомами пневмонии должен ее пережить. Даже у людей с неповрежденной иммунной системой пневмония может стать смертельной, если ее не лечить. Фактически, в сочетании с гриппом это восьмая по значимости причина смерти в Соединенных Штатах.
Когда обращаться к врачу
Позвоните своему врачу, если у вас поднимется температура выше 100,4 F, возникнет затрудненное дыхание, боль в груди или дрожащий озноб. Обратитесь за неотложной помощью, если у вашего ребенка учащенное дыхание, одышка, вздутие носа, цианоз или признаки обезвоживания
Когда кашель переходит в пневмонию
Признаки и симптомы пневмонии
Симптомы пневмонии и их тяжесть зависят от типа пневмонии. Существует несколько типов пневмонии, но к наиболее распространенным относятся бактериальная и небактериальная.
Существует несколько типов пневмонии, но к наиболее распространенным относятся бактериальная и небактериальная.
Бактериальная пневмония
Бактериальная пневмония — наиболее распространенный вид пневмонии. Бактериальная инфекция часто возникает после вирусной инфекции, вызывающей простуду или грипп. Если у вас бактериальная пневмония, ваши симптомы будут более серьезными и заметными, чем небактериальная пневмония. Симптомы включают:
- Лихорадка (обычно выше 101F)
- Кашель с обесцвеченной слизью, который продолжает ухудшаться
- Озноб
- Учащенное дыхание
- Боль при кашле или глубоком дыхании
- Одышка
- Боли в мышцах или суставах
- Путаница (у пожилых людей)
Небактериальная или «ходячая пневмония»
Пневмония при ходьбе обычно указывает на более легкую форму пневмонии, вызванную бактериями Mycoplasma pneumoniae.Если у вас ходячая пневмония, симптомы будут слабыми, и вы, вероятно, будете нормально функционировать.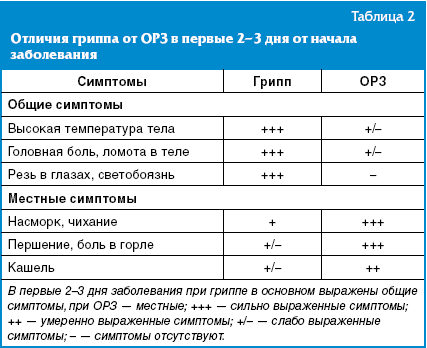 Симптомы ходячей пневмонии включают:
Симптомы ходячей пневмонии включают:
- Постоянный сухой кашель, который обычно усиливается ночью
- Субфебрильная температура
- Усталость
- Одышка
- Боль в груди при глубоком вдохе или кашле
- Потеря аппетита
Вирусная пневмония
Многие вирусы могут вызывать пневмонию, включая вирус гриппа или RSV.Эти заболевания не поддаются лечению антибиотиками, и лечение обычно помогает, хотя могут потребоваться антивирусные препараты. Симптомы аналогичны бактериальной пневмонии, но могут также включать головные боли, сильную усталость или снижение аппетита.
Когда звонить врачу
Позвоните своему врачу, если у вас есть:
- Затрудненное дыхание
- Боль в груди
- Стойкая лихорадка 102F и выше
- Постоянный кашель (особенно при отхаркивании слизи или гноя)
Кто в группе риска
Хотя пневмония опасна для всех, она может быть смертельной для:
- Дети младше 2 лет
- Взрослые старше 65 лет
- Лица с ослабленной иммунной системой
- Лица с сердечными заболеваниями
- Лица с хроническими заболеваниями легких
- Лица, проходящие химиотерапию или принимающие лекарства, подавляющие иммунную систему
Если вы находитесь в группе риска, немедленно обратитесь к врачу, если у вас появились симптомы пневмонии.
Диагностика пневмонии
Возможно, вам будет сложно определить, есть ли у вас простой кашель или пневмония. К счастью, у вашего врача должно быть лучшее представление. Для диагностики пневмонии врач может выполнить:
- Анализы крови для подтверждения инфекции
- Рентген грудной клетки, который поможет вашему врачу определить, где находится ваша инфекция и насколько она серьезна.
- Анализ мокроты, позволяющий взять образец жидкости из легких после глубокого кашля
- Пульсоксиметрия для измерения уровня кислорода в крови
Лечение пневмонии
После постановки диагноза врач может приступить к лечению пневмонии.В большинстве случаев вы можете лечиться дома. Тем не менее, ваш врач может госпитализировать вас, если вам грозит ухудшение состояния или если у вас серьезные симптомы. Обычное лечение пневмонии включает:
- Антибиотики, предназначенные для лечения бактериальных инфекций. Для лечения пневмонии может потребоваться несколько типов антибиотиков.

- Лекарство от кашля, уменьшающее кашель и позволяющее больше отдыхать.
- Обезболивающее / жаропонижающее средство, помогающее снизить жар и болевые симптомы.Большинство лекарств, отпускаемых без рецепта, должны подействовать, но ваш врач может порекомендовать конкретные лекарства.
Если у вас есть признаки или симптомы пневмонии, не ждите слишком долго, прежде чем обратиться к врачу. Правильное лечение поможет вам быстрее почувствовать себя лучше.
Каковы симптомы пневмонии?
Пневмония — это инфекция легких, вызывающая кашель, жар и
проблемы с дыханием, среди других симптомов. Хотя вы можете подумать, что это что-то
вы никогда не могли заболеть, пневмония — одна из основных причин госпитализаций в
Америка.Примерно один миллион взрослых американцев каждый раз обращаются за помощью в больницу.
год из-за пневмонии. Своевременное лечение пневмонии может означать разницу
между необходимостью госпитализации или выздоровлением дома..jpg)
Этот FAQ поможет вам распознать признаки и симптомы пневмонии,
доступные варианты лечения и способы сохранить здоровье себе и другим.
Что вызывает пневмонию?
Пневмония — это инфекция легких, вызываемая вирусами, бактериями,
грибки и паразиты.Человек, который заболевает простудой, гриппом, бактериальным
или другая инфекция может развиться пневмонией как вторичным заболеванием. Пневмония — это
чаще встречается с осени по весну, потому что больше случаев простуды и
грипп за это время.
Кто заболевает пневмонией?
Любой может заболеть пневмонией, но некоторые группы населения подвержены большему риску
включая людей с хроническими заболеваниями, такими как астма, люди с сердцем
и легочные заболевания, недоношенные дети, пожилые люди и люди с ограниченными возможностями
иммунная система.
На что похожа пневмония?
Не все чувствуют себя одинаково во время пневмонии, но есть
основные признаки, на которые стоит обратить внимание, например ощущение, что вы запыхались,
обычно чувство усталости или сонливости и острая колющая боль в груди. Обратите внимание, однако,
Обратите внимание, однако,
что «ходячая пневмония» может не иметь явных симптомов или просто
симптомы простуды.
Признаки и симптомы пневмонии
- Боль или стеснение в
грудная клетка, ухудшающаяся при кашле или дыхании - Кашель с мокротой
- Чувство внезапного ухудшения
после простуды или гриппа - Высокая температура
- Тошнота
- Диарея
- Озноб
- Одышка
- Рвота
Это лишь некоторые из наиболее частых симптомов, с которыми сталкиваются
пациенты.
Каковы признаки пневмонии у детей?
Когда у детей пневмония, они могут испытывать те же симптомы, что и
взрослые, включая высокую температуру, кашель, затрудненное дыхание и боль в груди,
но они также могут жаловаться на боль в животе, ушах, снижение аппетита
и быть более уставшим или раздражительным, чем обычно. Если у ребенка «ходьба
пневмония «их симптомы могут быть более легкими и могут выглядеть как простуда. Некоторые
младенцы могут не иметь никаких симптомов, кроме беспокойства и
снижение аппетита.В крайних случаях пневмонии младенцы и маленькие дети
могут быть синеватые ногти на руках, ногах, губах и рту.
Каковы симптомы пневмонии у пожилых людей?
Пожилые люди обычно испытывают жар, озноб, боль в груди и
затрудненное дыхание, но симптомы могут быть легкими. Когда у пожилых людей
пневмония, у них чаще возникает спутанность сознания, головокружение или внезапные изменения
умственная осведомленность.
У вас лихорадка от пневмонии?
При вирусной и бактериальной пневмонии часто присутствует лихорадка.это
Однако это не «требование». В редких случаях возможно наличие
болезнь без явной лихорадки, например, у младенцев и пожилых людей
при естественно низкой температуре тела.
Пневмония вызывает боль в груди?
Боль в груди — один из наиболее частых симптомов пневмонии. Грудная боль
вызвано наполнением оболочек легких жидкостью. Это создает боль
которые могут ощущаться как тяжесть или колющие ощущения и обычно ухудшаются при
кашель, дыхание или смех.
Вызывает ли пневмония рвоту?
Хотя это и не классический симптом пневмонии, рвота может возникнуть из-за:
тошнота. Тошнота или головокружение — более частые симптомы пневмонии, которые могут
иногда приводят к рвоте.
Как лечить пневмонию?
Лечение пневмонии зависит от причины. Если пневмония вызвана
бактериальной инфекции назначат антибиотики, чтобы убить вредных
бактерии. Если пневмония вызвана вирусной инфекцией, время и отдых
лучше всего подходят для восстановления.Лекарства от лихорадки и от кашля
может облегчить симптомы и помочь уснуть.
Как предотвратить пневмонию?
- Практика хорошая
гигиена. Мойте руки, держитесь подальше от людей, которые
больной, кашляйте в рот и не прикасайтесь к глазам, рту и
нос. Следование тем же рекомендациям по снижению риска гриппа также может
снизить риск развития пневмонии. - Сделайте прививку от гриппа.
Прививка от гриппа — безопасный и эффективный способ предотвратить грипп. Поскольку грипп
одна из причин пневмонии, прививка от гриппа может предотвратить заражение гриппом
и минимизируйте риск пневмонии - Заболеть пневмококком
вакцина. Пневмококковая вакцина не может защитить вас от всех
причины пневмонии, но это может снизить риск развития пневмонии
из наиболее распространенных штаммов. Разработаны прививки от
определенные возрастные группы.Центры для
Disease Control рекомендует следующую обычную пневмонию
прививки:
Пневмококковая конъюгированная вакцинация для:
- Все младенцы и
дети до 2 лет - человек 2 года или
пожилые люди с определенными заболеваниями
Пневмококковая полисахаридная вакцинация для:
- Все взрослые 65 лет или
старше - Люди от 2 до 64
лет с определенными заболеваниями - Взрослые от 19 до 64
курит сигареты лет
Если у вас появились симптомы пневмонии, запишитесь на прием
с вашим провайдером сегодня.


 Это может быть ощущение боли или давления под грудиной.
Это может быть ощущение боли или давления под грудиной. Вы также можете почувствовать потливость и стук зубов.
Вы также можете почувствовать потливость и стук зубов. В этом случае может потребоваться слить жидкость или гной. Звучит пугающе, но это довольно простая процедура, при которой в плевральную полость вводится тонкая игла для удаления жидкости. Если присутствует большая эмпиема, возможно, потребуется установить дренажную трубку, пока инфекция исчезнет.
В этом случае может потребоваться слить жидкость или гной. Звучит пугающе, но это довольно простая процедура, при которой в плевральную полость вводится тонкая игла для удаления жидкости. Если присутствует большая эмпиема, возможно, потребуется установить дренажную трубку, пока инфекция исчезнет.