Лечение хронического гепатита B (Б) Гастроэнтерологический центр Эксперт С-Петербург
В случае острой формы гепатита B и при обычном течении никакого специфического противовирусного не проводится, усилия врачей направлены на поддержание жизнеспособности организма, борьбу с обезвоживанием и интоксикацией и поддержку печени. Обычно лечение проводится в условиях стационара, пациент выздоравливает и нуждается после этого в наблюдении врача и терапии, поддерживающей печень в течение года.
В нашем центре вы можете получить тщательное обследование печени и поддерживающую терапию после перенесенного в острой форме гепатита B. Такая терапия поможет вам быстрее восстановить здоровье печени и избежать ее заболеваний в будущем.
При хронической форме гепатита B необходимо постоянное лечение, как противовирусное, так и для защиты печени, чтобы предотвратить ее поражение. В нашем центре разработана специальная программа по лечению гепатита B, в которую входит обследование и противовирусная терапия.
Если у Вас выявлены признаки наличия вирусного гепатита В (результаты анализов на наличие вируса гепатита — маркер активности вируса HBsAg и антитела anti HBcor Ag положительные) предлагаем воспользоваться программой «Контроль над гепатитом В», разработанной в нашем центре. В ходе лечения программа подстраивается под индивудуальный запрос пациента. При желании пациента можно проходить лечение как по программе, так и в индивидуальном порядке.
Данная программа разработана врачами нашего центра с учетом многолетнего опыта и современных методов диагностики и лечения гепатита B(Б). В рамках этой программы проводится дополнительное обследование, позволяющее выяснить в какой стадии находится заболевание, и есть ли риски для вашего здоровья, а также подбор и проведение противовирусной терапии. Результатом проведения программы станет победа над вирусом или значительное снижение его повреждающего действия.
Для разработки программы был использован многолетний опыт врачей центра и последние рекомендации Европейского и Российского обществ по изучению заболеваний печени, лечение проводится лекарственными препаратами последнего поколения.
Помните: вирусный гепатит В не прощает беспечности. Несмотря на то, что данное заболевание длительное время может протекать бессимптомно, рано или поздно гепатит В приводит к таким смертельным осложнениям как цирроз и рак печени.
Подробнее о программе
Команда Гастроэнтерологического центра «Эксперт» с особым вниманием относится к своим пациентам, уважает их время и оказывает поддержку на всех этапах лечения.
Лечение хронического гепатита B предотвращает развитие цирроза, сокращает заболеваемость раком печени, улучшает качество жизни и значительно продляет ее срок. У большинства людей противовирусная терапия не излечивает инфекцию гепатита B окончательно, а только подавляет размножение вируса, поэтому необходим периодический контроль показателей анализов крови.
Пациент в результате лечения получит
- Ослабление вируса и уменьшение его вредного воздействия на печень.
- Улучшение самочувствия и восстановление здоровья печени.
- Снижение риска развития цирроза и рака печени.
Справочная информация
Гепатит B – это воспалительное и дегенеративное заболевание печени, вызываемое вирусом гепатита B (HBV), которое может протекать в различных формах от «вирусоносительства», когда вирус присутствует в клетках печени, но не активен до хронического гепатита B, длительное течение которого может привести к развитию цирроза и рака печени.
«Я 20 лет жил с хроническим гепатитом B. А перед Новым годом вылечился»
Оксана Станевич
Врач-инфекциониста ПСПбГМУ, эксперт «Просто спросить» и «Просто спросить о COVID-19» Фонда медицинских решений «Не напрасно», сооснователь лектория ViriON
— Насколько уникальна история Алексея?
Случаи спонтанной элиминации HBsAg (удаления вируса из крови.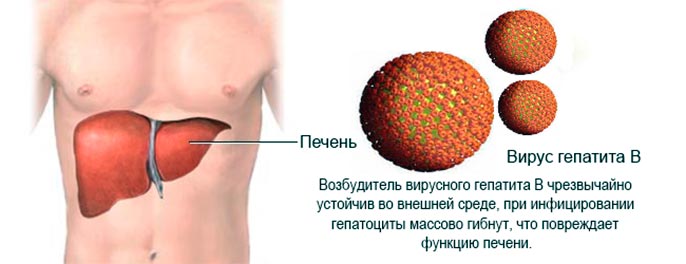 — Прим.ред.) с сохранением при этом IgG к HBcorAg и низкой виремией ДНК ВГВ (менее 100 копий/мл) действительно происходят редко. Так, в Корее — эндемичном (свойственном определенной местности. — Прим.ред.) регионе по вирусному гепатиту В — кросс-секционное исследование (метод одновременного исследования, в котором собирают данные о людях на разных стадиях жизни. — Прим.ред.) с участием 159 пациентов гемодиализа и 121 здоровых добровольцев выявило 1,3 % и 2,5 % соответственно таких случаев.
— Прим.ред.) с сохранением при этом IgG к HBcorAg и низкой виремией ДНК ВГВ (менее 100 копий/мл) действительно происходят редко. Так, в Корее — эндемичном (свойственном определенной местности. — Прим.ред.) регионе по вирусному гепатиту В — кросс-секционное исследование (метод одновременного исследования, в котором собирают данные о людях на разных стадиях жизни. — Прим.ред.) с участием 159 пациентов гемодиализа и 121 здоровых добровольцев выявило 1,3 % и 2,5 % соответственно таких случаев.
После длительного приема нуклеозидных аналогов (тенофовир, энтекавир) устойчивая элиминация HBsAg происходит, по разным исследованиям, от 5 до 8 %. Но в популяции населения РФ это соотношение пока остается не до конца выясненным. Важно отметить, что в упомянутых исследованиях больные наблюдались какое-то время и у части из них было возвращение HBsAg.
— Есть ли рациональное зерно в предположениях Алексея о том, что различные прививки повлияли на его функциональное излечение?
К сожалению, убедительных данных о том, что вакцинация стимулирует иммунитет против хронических инфекций и, в частности, ускоряет элиминацию HBsAg, а также подавляет репликацию (процесс удвоения молекулы ДНК. — Прим.ред.) ДНК вируса нет. Но получить прививки таким больным необходимо, в этом смысле Алексей абсолютно прав: хронические инфекции могут осложнять течение других инфекций, поэтому особенно важно выполнять специфическую профилактику.
— Может ли человек с хроническим гепатитом В или С вакцинироваться от ковида?
Если в настоящий момент хронические гепатиты находятся не в стадии обострения, выполнение прививки от новой коронавирусной инфекции (НКИ) не противопоказано. Более того, как и в случае других инфекций НКИ может протекать тяжелее у больных с хроническим вирусным гепатитом, поскольку зачастую коронавирус через сложную патогенетическую цепочку сам нарушает функцию печени. К тому же при наличии сопутствующих хронических вирусных гепатитов больным тяжелой НКИ ограничены показания к назначению препаратов антицитокиновой терапии — такой, которая подавляет иммунитет при наличии у больного цитокинового криза (состояние, когда иммунная система выбрасывает в кровь все воспалительные молекулы — цитокины. — Прим.ред.).
— Прим.ред.).
Хронический гепатит В: прогностические факторы и современная стратегия лечения. Фокус на телбивудин
Актуальность проблемы
Вирусный гепатит В (ВГВ), занимая одно из ведущих мест в инфекционной патологии человека, относится к наиболее актуальным проблемам здравоохранения всех стран мира. Медико- социальное значение ВГВ определяется повсеместным распространением, прогрессированием роста заболеваемости, разнообразием клинических проявлений, нередко тяжелым течением, высокой вероятностью формирования хронических заболеваний печени и внепеченочных поражений, огромными социально- экономическими убытками (Марієвський В.Ф., 2005; Сергеєва Т.А., 2008).
Существует значительная разница между уровнями распространенности, приводящимися в официальных документах, и соответствующими показателями, полученными в результате целевых обследований населения или его отдельных групп (Гасанов А.А., Коваленко О.М., 2007). Действительная частота новых случаев инфекции вирусом гепатита В (HBV — Hepatitis B virus) оценивается приблизительно в 10 раз выше, чем официально сообщенная заболеваемость острым ВГВ, после поправки на занижение сведений и бессимптомные случаи (Weinbaum C.M. et al., 2008). Безжелтушные, субклинические формы острого и хронического ВГВ (ХГВ), хроническое вирусоносительство, также как и цирроз, рак печени, внепеченочные проявления, обусловленные ВГВ, преимущественно остаются нераспознанными и не регистрируются как инфекционные болезни (Марієвський В.Ф., 2005; Сергеєва Т.А., 2008). Исследование результатов тестирования на HBs-антиген (HBsAg) жителей США, рожденных в странах Азии, показало, что приблизительно ⅓ инфицированных не знают о своем состоянии (Weinbaum C.M. et al., 2008). А в результате проведенных в Украине сероэпидемиологических исследований установлено, что суммарная частота выявления HBsAg и анти-НBс среди пациентов лечебных учреждений разного профиля в основном составляет 28,6%, среди доноров крови — 15,3%, а среди медработников — 32,2% (цит. по: Гасанов А.А., Коваленко О.М., 2007).
по: Гасанов А.А., Коваленко О.М., 2007).
Ежегодно от заболеваний печени, связанных с ВГВ, умирают 1,5–2 млн человек (Марієвський В.Ф., 2005), то есть ВГВ отнимает жизнь каждые 30 с (Elgouhari H.M. et al., 2008). Хроническая HBV-инфекция ответственна за большинство случаев ассоциированной с ВГВ заболеваемости и смертности: приблизительно 25% пациентов, инфицированных в детстве, и 15% — в более старшем возрасте, умирают от цирроза или рака печени (Weinbaum C.M. et al., 2008). В Азиатско- Тихоокеанском регионе, где хроническая HBV-инфекция распространена, от заболеваний печени (цирроз с/без гепатоцеллюлярной карциномы — ГЦК) умирают около 25–40% хронических носителей HBV (Shi Y.H., Shi C.H., 2009). Уровень 5- летнего прогрессирования ХГВ в цирроз составляет 12–20% (Bárcena Marugán R., García Garzón S., 2009), а прогрессирование компенсированного цирроза к декомпенсации функций печени происходит с ежегодной частотой около 5% (Elgouhari H.M. et al., 2008).
Необходимость скринингового обследования
Хроническая HBV-инфекция развивается у <5% иммунокомпетентных взрослых, но у 80–90% детей, инфицированных в грудном возрасте, и у 20–50% при инфицировании в возрасте 1 год–5 лет (Elgouhari H.M. et al., 2008). Инфицированные лица, неосведомленные о своем состоянии, могут представлять опасность заражения для окружающих, поскольку хроническая HBV-инфекция может протекать бессимптомно в течение многих лет, до возникновения цирроза или конечной стадии заболевания печени. Кроме того, хронически инфицированные пациенты выигрывают годы жизни, если оценка состояния и/или лечение начато рано, до манифестации симптомов (Weinbaum C.M. et al., 2008).
ХГВ обычно выявляется при тестировании функций печени или скрининге пациентов группы риска инфицирования HBV (Elgouhari H.M. et al., 2008). Согласно рекомендациям AASLD (American Association for the Study of Liver Diseases — Американской ассоциации по изучению заболеваний печени) скрининговому обследованию на HBV-инфекцию подлежат:
- Лица, рожденные в районах с высокой и средней эндемичностью по ВГВ.

- Лица, ведущие общий быт или имеющие сексуальные контакты с HBsAg- позитивными лицами (HBsAg(+)). Так, 3–20% лиц, проживающих с хронически инфицированными HBV, также имеют свидетельства хронической HBV-инфекции (Weinbaum C.M. et al., 2008).
- Лица, употребляющие либо употреблявшие инъекционные наркотики.
- Мужчины, имеющие гомосексуальные контакты.
- Лица с многочисленными половыми партнерами или имеющие в анамнезе заболевания, передающиеся половым путем.
- Лица, находящиеся в местах лишения свободы.
- Пациенты, инфицированные вирусом гепатита С (HCV — Hepatitis C virus) или вирусом иммунодефицита человека (ВИЧ).
- Пациенты с устойчиво повышенным уровнем аланинаминотрансферазы (АлАТ) и аспартатаминотрансферазы (АсАТ) неизвестной этиологии.
- Пациенты, находящиеся на гемодиализе.
- Беременные.
- Пациенты с онкологическими заболеваниями, получающие химиотерапию.
- Пациенты, принимающие иммуносупрессивные препараты (у HBsAg(+)-лиц данной группы профилактическая антивирусная терапия должна предотвратить реактивацию инфекции) (Lok A.S., McMahon B.J., 2007; 2009; Weinbaum C.M. et al., 2008).
Все пациенты с хронической HBV-инфекцией, даже при нормальном уровне аминотрансфераз, должны подлежать пожизненному мониторингу с целью оценки прогрессирования заболевания печени, развития ГЦК, необходимости лечения и ответа на лечение (Weinbaum C.M. et al., 2008). Рандомизированное клиническое испытание с участием 18 816 пациентов с ХГВ показало снижение на 37% смертности при применении скрининга рака печени (проведение ультразвукового исследования и определение альфа- фетопротеина 2 раза в год) (Zhang B.H. et al., 2004).
Факторы риска возникновения ГЦК и цирроза печени
На прогрессирование в цирроз и ГЦК оказывают факторы со стороны вируса и хозяина (Keeffe E.B. et al., 2008a).
Факторы риска развития
Цирроза печени у пациентов с HBV-инфекцией
(Elgouhari H.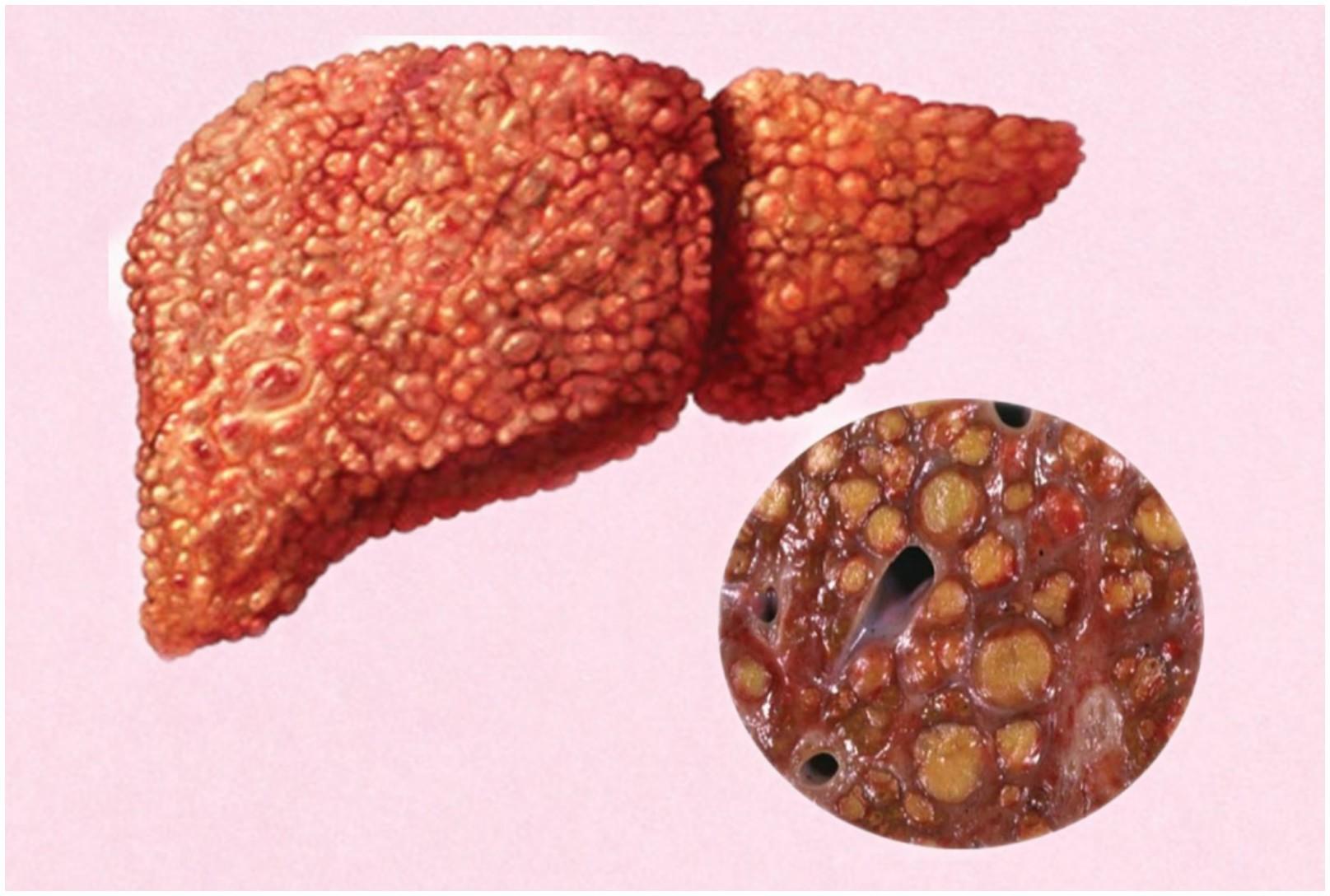 M. et al., 2008)
M. et al., 2008)
- Длительное течение инфекции.
- Мужской пол.
- Высокий уровень HBV ДНК.
- HBV генотип С.
- Привычное употребление алкоголя.
- Ко-инфекция HCV или вирусом гепатита D (HDV — Hepatitis D virus), ВИЧ.
- Ожирение.
- Сахарный диабет 2-го типа.
Заболеваемость циррозом в 2 раза выше при HBe антиген- негативном (HBeAg(–)) ХГВ по сравнению с HBe антиген-позитивным (HBeAg(+)) ХГВ: так, ежегодная частота возникновения цирроза у не получавших лечения пациентов составляет 2–6% у HBeAg(+) и 8–10% — у HBeAg(–) пациентов с ХГВ (Fattovich G. et al., 2008a; Lin C.L., Kao J.H., 2008). Вероятным объяснением является то, что HBеAg(–) ХГВ, как правило, отображает позднюю стадию заболевания и пациенты в этой фазе обычно старше и имеют более выраженное заболевание печени (Elgouhari H.M. et al., 2008).
Заболеваемость ГЦК во всем мире растет, в основном за счет ВГВ и вирусного гепатита С (ВГС) (European Association for the Study of the Liver, 2009). У пациентов с хронической HBV- и HCV-инфекцией в 20–200 раз выше риск развития ГЦК (наиболее распространенной формы первичного рака печени) по сравнению с неинфицированными (Robotin M.C. et al., 2008). Однако, несмотря на растущее в Европе, Северной Америке и Японии число случаев ГЦК, ассоциированной с ХГС, основной причиной возникновения ГЦК остается ХГВ — с ним ассоциированы приблизительно 80% случаев ГЦК (Chen C.J., Chen D.S., 2002; Liu S. et al., 2009).
Развитие ГЦК у пациентов с ХГВ является многостадийным, многофакторным процессом, включающим взаимодействие между организмом хозяина и факторами окружающей среды (Lin C.L., Kao J.H., 2008).
Факторы риска возникновения ГЦК у пациентов с HBV-инфекцией
- Высокий уровень HBV ДНК.
- Длительное течение инфекции.
- Мужской пол (соотношение женщин и мужчин составляет <1–2 — 4–6,4).
- Наличие в семейном анамнезе случаев ГЦК.
- Наличие цирроза.

- Монголоидная и негроидная раса.
- HBV генотип С.
- Мутации HBV (core promoter).
- Реверсия от HBe-антител к HBeAg.
- Ко-инфицирование HCV.
- Злоупотребление алкоголем.
- Курение.
- Ожирение.
- Сахарный диабет 2-го типа.
- Старение.
- Воздействие афлатоксинов (Elgouhari H.M. et al., 2008; Lin C.L., Kao J.H., 2008; Schuppan D., Afdhal N.H., 2008; Shi Y.H., Shi C.H., 2009).
Подтвержденными факторами риска ГЦК, связанными с окружающей средой, является снижение потребления антиоксидантов, витаминов и селена, повышенное потребление железа или поступление с пищей неорганических соединений мышьяка в течение длительного периода, воздействие торотраста и винила хлорида (Chen C.J., Chen D.S., 2002).
У пациентов с гистологическими признаками ХГВ отмечают более высокий риск возникновения ГЦК (Weinbaum C.M. et al., 2008). У пациентов с циррозом печени 5- летний кумулятивный риск развития ГЦК составляет 17% в Восточной Азии и 10% — в Западной Европе и США (Fattovich G. et al., 2008a). Однако, хотя цирроз печени и является сильным фактором риска ГЦК, 30–50% ассоциированной с ВГВ ГЦК возникают без цирроза — ежегодная заболеваемость ГЦК составляет 2–3% у пациентов с циррозом и <1% — у носителей HBV без цирроза (Lok A.S., McMahon B.J., 2007; Lin C.L., Kao J.H., 2008).
Роль генотипов в возникновении цирроза печени и ГЦК
На прогрессирование заболевания и риск развития ГЦК может оказать влияние генотип HBV. Так, V. Thakur и соавторы (2002) в проспективном исследовании 130 индийских пациентов с ХГВ определили, что у пациентов с ГЦК в возрасте младше 40 лет чаще выявляется HBV с генотипом D. В свою очередь, в проспективном исследовании 258 испанских пациентов с ХГВ J.M. Sanchez-Tapias и соавторами (2002) установлено, что частота устойчивой ремиссии выше у пациентов, инфицированных HBV генотипа А, по сравнению с D; а смертность от причин, связанных с заболеваниями печени, выше при инфицировании HBV генотипа F, нежели А или D. В недавнем исследовании 1536 коренных жителей Аляски также установлено, что у пациентов с HBV генотипа С и F чаще наблюдается реверсия HBeAg и выше риск развития ГЦК (Livingston S.E. et al., 2007). Кроме того, частота хронизации острой инфекции, вызванной генотипами А или D, выше по сравнению с В или С (Lin C.L., Kao J.H., 2008).
В недавнем исследовании 1536 коренных жителей Аляски также установлено, что у пациентов с HBV генотипа С и F чаще наблюдается реверсия HBeAg и выше риск развития ГЦК (Livingston S.E. et al., 2007). Кроме того, частота хронизации острой инфекции, вызванной генотипами А или D, выше по сравнению с В или С (Lin C.L., Kao J.H., 2008).
Более высокая способность к репликации у HBV генотипа С может объяснять, почему генотип С ассоциирован с более тяжелым гистологическим поражением печени по сравнению с другими генотипами (Lin C.L., Kao J.H., 2008). Так, в проспективном исследовании, проводившемся в течение 14 лет в Тайване с участием 4841 мужчин — носителей HBV, M.W. Yu и соавторы (2005) установили, что риск развития ГЦК приблизительно в 5 раз выше у мужчин, инфицированных HBV генотипа С, по сравнению с HBV генотипа В. Метаанализ, проведенный S. Liu и соавторами (2009), показал, что инфицирование HBV генотипа С, включающего субгенотипы С1 и С2, ассоциировано с повышенным риском развития цирроза и ГЦК в старшем возрасте, тогда как инфицирование HBV субгенотипа В2 ассоциировано с повышенным риском возникновения или рецидива ГЦК у пациентов молодого возраста, главным образом не имеющих цирроза. Инфицирование HBV генотипа С также ассоциировано с более поздней HBeAg-сероконверсией и множественными эпизодами обострений болезни при отсутствии HBеAg сероконверсии. Отсроченная HBeAg сероконверсия может продлить воспалительный процесс и в последующем привести к более тяжелому поражению печени (Shi Y.H., Shi C.H., 2009).
Результаты эпидемиологических исследований свидетельствуют, что каждый из 8 генотипов HBV имеет различия в географическом и этническом распределении. Генотипы В и С преобладают в высоко эндемичных областях (например страны Азии), где перинатальная или вертикальная трансмиссия играет важную роль в распространении вируса, тогда как генотипы A, D, E, F и G (с преобладанием A и D) чаще выявляют в областях, где основным способом передачи является горизонтальный (Livingston S. E. et al., 2007; Lin C.L., Kao J.H., 2008; Bárcena Marugán R., García Garzón S., 2009).
E. et al., 2007; Lin C.L., Kao J.H., 2008; Bárcena Marugán R., García Garzón S., 2009).
Роль мутаций в возникновении цирроза печени и ГЦК
Различные мутантные штаммы HBV ассоциированы с прогрессированием болезни печени, включая цирроз и ГЦК (Lin C.L., Kao J.H., 2008). Как показал результат метаанализа 43 исследований, проведенный S. Liu и соавторами (2009), с риском возникновения ГЦК ассоциированы мутации pre-S, С1653Т, Т1753V и двойная мутация А1762Т/G1764А. Причем отмечается сильная ассоциация pre-S-мутации с повышенным риском ГЦК у пациентов, инфицированных HBV генотипа С, по сравнению с инфицированными HBV генотипа В. Кроме того, мутации С1653Т, Т1753V и А1762Т/G1764А более сильно ассоциированы с повышенным риском возникновения ГЦК у HBeAg(+) пациентов.
Роль коинфицирования в прогрессировании заболевания
HBV, HCV, HDV и ВИЧ имеют одинаковый путь передачи, что повышает вероятность коинфицирования. Как правило, коинфицирование этими вирусами обычно приводит к более тяжелому течению заболевания (Liaw Y.F. et al., 2008).
Коинфекция HCV определяется у 10–15% пациентов с ХГВ и наиболее часто присуща инъекционным наркоманам. У пациентов с ВГВ и ВГС отмечают более высокую частоту развития цирроза печени и ГЦК (Lok A.S., McMahon B.J., 2007).
У 6–13% пациентов с ВИЧ также наблюдается хроническая HBV-инфекция. У них отмечается тенденция к более высокому уровню HBV ДНК, низкая частота спонтанной HBeAg сероконверсии и повышенный уровень смертности вследствие заболеваний печени (Lok A.S., McMahon B.J., 2007).
HBsAg как фактор риска
Одним из наиболее важных факторов риска ГЦК является HBsAg- позитивность (Lin C.L., Kao J.H., 2008) — в гиперэндемических областях с ней ассоциировано >60% случаев ГЦК. Риск развития ГЦК в течение жизни для HBsAg(+) лиц составляет около 40% (Chen C.J., Chen D.S., 2002). Неактивные HBsAg- носители часто минуют развитие цирроза печени, но остаются в группе риска развития ГЦК в случае повышения уровня вирусной нагрузки (Carey W. D., 2009). В проспективном исследовании U.H. Iloeje и соавторов (2007) с участием 23 820 пациентов в возрасте 30–65 лет у HBsAg(+) участников отношение рисков составило 1,7 (95% доверительный интервал (ДИ) 1,5–1,9) для общей смертности, 22,4 — для смертности от рака печени (95% ДИ 15,2–32,9), 5,4 — для хронических заболеваний печени и цирроза (95% ДИ 3,5–8,4). У HBV- инфицированных пациентов с уровнем HBV ДНК <104 копий/мл риск смертности вследствие ГЦК составил 4,4 (95% ДИ 2,4–8,2) в сравнении с HBsAg(–) лицами. Однако риск возникновения ГЦК повышен даже у пациентов с оккультной HBV-инфекцией (HBsAg(–), HBeAg(–) пациенты с уровнем HBV ДНК <20 000 МЕ/мл, уровень АлАТ повышен редко) (Shi Y.H., Shi C.H., 2009).
D., 2009). В проспективном исследовании U.H. Iloeje и соавторов (2007) с участием 23 820 пациентов в возрасте 30–65 лет у HBsAg(+) участников отношение рисков составило 1,7 (95% доверительный интервал (ДИ) 1,5–1,9) для общей смертности, 22,4 — для смертности от рака печени (95% ДИ 15,2–32,9), 5,4 — для хронических заболеваний печени и цирроза (95% ДИ 3,5–8,4). У HBV- инфицированных пациентов с уровнем HBV ДНК <104 копий/мл риск смертности вследствие ГЦК составил 4,4 (95% ДИ 2,4–8,2) в сравнении с HBsAg(–) лицами. Однако риск возникновения ГЦК повышен даже у пациентов с оккультной HBV-инфекцией (HBsAg(–), HBeAg(–) пациенты с уровнем HBV ДНК <20 000 МЕ/мл, уровень АлАТ повышен редко) (Shi Y.H., Shi C.H., 2009).
Роль вирусной нагрузки
HBV является сильным канцерогеном, риск возникновения ГЦК в 100 раз выше у HBV-инфицированных по сравнению с неинфицированными (Elgouhari H.M. et al., 2008). Активная пролиферация HBV может индуцировать злокачественную трансформацию вследствие повышения вероятности интеграции вирусной ДНК в протоонкогены клеточной ДНК, гены супрессии опухоли или их регуляторные элементы. Интеграция вирусной ДНК повышает продукцию белка НВх, который, в свою очередь, связывается с геном-супрессором опухоли (ген, контролирующий синтез белка р53) и нарушает его активность. Кроме того, хронический воспалительный процесс в гепатоцитах, непрерывная гибель клеток с последующей их пролиферацией может увеличить количество генетических повреждений, в то же время повышая восприимчивость клеточной ДНК к повреждающим факторам внешней среды, увеличивая риск малигнизации (Chen C.J., Chen D.S., 2002; Shi Y.H., Shi C.H., 2009).
Высокий уровень HBV ДНК на всех этапах является сильным предиктором прогрессирования в цирроз у пациентов с хронической HBV-инфекцией (Elgouhari H.M. et al., 2008). В проведенном в Тайване популяционном проспективном когортном исследовании REVEAL (Risk Evaluation of Viral Load Elevation and Associated Liver Disease/Cancer-HBV) длительностью 11 лет с участием 3582 пациентов в возрасте 30–65 лет с ХГВ, ранее не леченных, установлено, что кумулятивная заболеваемость циррозом печени возрастала с уровнем HBV ДНК в сыворотке крови и составляла от 4,5% у пациентов с уровнем HBV ДНК <300 копий/мл до 36,2% — у пациентов с уровнем HBV ДНК ≥106 копий/мл (р<0,001). Относительный риск начинал повышаться с уровнем HBV ДНК, составив 2,5 (95% ДИ 1,6–3,8) при уровне HBV ДНК 104 копий/мл. У пациентов с уровнем HBV ДНК ≥106 копий/мл относительный риск повысился до 6,5 (95% ДИ 4,1–10,2, р<0,001). Более того, риск развития цирроза был независим от HBeAg статуса и уровня АлАТ (Iloeje U.H. et al., 2006). В этой же проспективной когорте у 3653 HBsAg(+) пациентов наблюдалось существенное возрастание риска возникновения ГЦК при повышении уровня HBV ДНК в сыворотке крови от 300 до ≥106 копий/мл (кумулятивная заболеваемость ГЦК составила 1,3 и 14,9% соответственно). Многофакторный анализ показал, что скорректированное отношение рисков возрастало с 1,1 при уровне HBV ДНК <104 копий/мл до 2,3 при ≥104–<105 копий/мл и 6,1 при уровне HBV ДНК >106 копий/мл. Зависимость «доза — эффект» была более заметна у HBeAg(–) пациентов с нормальным уровнем АлАТ без цирроза печени. У пациентов со стабильно повышенным уровнем HBV ДНК на протяжении наблюдения отмечался повышенный риск развития ГЦК (Chen C.J. et al., 2006).
Относительный риск начинал повышаться с уровнем HBV ДНК, составив 2,5 (95% ДИ 1,6–3,8) при уровне HBV ДНК 104 копий/мл. У пациентов с уровнем HBV ДНК ≥106 копий/мл относительный риск повысился до 6,5 (95% ДИ 4,1–10,2, р<0,001). Более того, риск развития цирроза был независим от HBeAg статуса и уровня АлАТ (Iloeje U.H. et al., 2006). В этой же проспективной когорте у 3653 HBsAg(+) пациентов наблюдалось существенное возрастание риска возникновения ГЦК при повышении уровня HBV ДНК в сыворотке крови от 300 до ≥106 копий/мл (кумулятивная заболеваемость ГЦК составила 1,3 и 14,9% соответственно). Многофакторный анализ показал, что скорректированное отношение рисков возрастало с 1,1 при уровне HBV ДНК <104 копий/мл до 2,3 при ≥104–<105 копий/мл и 6,1 при уровне HBV ДНК >106 копий/мл. Зависимость «доза — эффект» была более заметна у HBeAg(–) пациентов с нормальным уровнем АлАТ без цирроза печени. У пациентов со стабильно повышенным уровнем HBV ДНК на протяжении наблюдения отмечался повышенный риск развития ГЦК (Chen C.J. et al., 2006).
В свою очередь, F.C. Tsai и соавторами (2007) в исследовании типа случай — контроль с участием 183 пациентов с ГЦК, ассоциированной с ВГВ, установлено, что у пациентов с ГЦК в возрасте младше 40 лет количество HBV ДНК в сыворотке крови отмечалось на более низких уровнях по сравнению с пациентами более старшего возраста (log10 HBV ДНК составил 4,2 и 4,8 соответственно; р=0,0456).
Таким образом, содержание HBV ДНК в сыворотке крови на уровне 104 копий/мл служит значимым фактором риска прогрессирования заболевания и развития ГЦК независимо от уровней HBsAg и АлАТ в сыворотке крови (Keeffe E.B. et al., 2008b).
HBeAg-позитивность как фактор риска
В исследовании H.I. Yang и соавторов (2002) скорректированный риск возникновения ГЦК составил 9,6 для HBsAg(+) пациентов и 60,2 — для HBsAg(+) и HBeAg(+). Однако G. Fattovich и соавторы (2008b), исследовав 70 пациентов европеоидной расы с HBeAg(+) ХГВ, показали, что риск смертности вследствие заболеваний печени тесно связан с поддерживающейся активностью болезни и продолжающейся репликацией вируса независимо от HBeAg-статуса. ГЦК может развиться у пациентов с прогрессирующим заболеванием печени даже после HBeAg-сероконверсии (Murata К. et al., 2005). Ранняя HBeAg сероконверсия обычно связана с благоприятным исходом, тогда как поздняя сероконверсия или ее отсутствие после множественных обострений течения гепатита может усиливать прогрессирование ХГВ в цирроз (Lin C.L., Kao J.H., 2008). У бессимптомных HBeAg(–) пациентов с уровнем HBV ДНК >2000 МЕ/мл могут также отмечаться обострения гепатита и прогрессирование заболевания. Ежегодная частота возникновения рецидивов гепатита составляет 2,2–3,3%, причем чаще у пациентов мужского пола, инфицированных HBV генотипа С, и с HBeAg сероконверсией, произошедшей в возрасте >40 лет (Liaw Y.F. et. al., 2008). Y.S. Hsu и соавторы (2002), исследовав 283 пациента с хронической HBV-инфекцией ≥1 года после спонтанной HBeAg- сероконверсии, установили, что у 7,8% пациентов возник цирроз со значимо более высоким кумулятивным риском для пациентов с развившимся активным гепатитом по сравнению с пациентами в стабильной ремиссии (р<0,05). ГЦК развилась у 2,2%, кумулятивная заболеваемость ГЦК также была значимо выше у пациентов с активным гепатитом после HBeAg-сероконверсии (р<0,005). У анти- HBe(+) пациентов низкий уровень тромбоцитов, альбумина, повышенный уровень АсАТ и выявляемая HBV ДНК являются предикторами развития ГЦК (Murata К. et al., 2005).
Однако G. Fattovich и соавторы (2008b), исследовав 70 пациентов европеоидной расы с HBeAg(+) ХГВ, показали, что риск смертности вследствие заболеваний печени тесно связан с поддерживающейся активностью болезни и продолжающейся репликацией вируса независимо от HBeAg-статуса. ГЦК может развиться у пациентов с прогрессирующим заболеванием печени даже после HBeAg-сероконверсии (Murata К. et al., 2005). Ранняя HBeAg сероконверсия обычно связана с благоприятным исходом, тогда как поздняя сероконверсия или ее отсутствие после множественных обострений течения гепатита может усиливать прогрессирование ХГВ в цирроз (Lin C.L., Kao J.H., 2008). У бессимптомных HBeAg(–) пациентов с уровнем HBV ДНК >2000 МЕ/мл могут также отмечаться обострения гепатита и прогрессирование заболевания. Ежегодная частота возникновения рецидивов гепатита составляет 2,2–3,3%, причем чаще у пациентов мужского пола, инфицированных HBV генотипа С, и с HBeAg сероконверсией, произошедшей в возрасте >40 лет (Liaw Y.F. et. al., 2008). Y.S. Hsu и соавторы (2002), исследовав 283 пациента с хронической HBV-инфекцией ≥1 года после спонтанной HBeAg- сероконверсии, установили, что у 7,8% пациентов возник цирроз со значимо более высоким кумулятивным риском для пациентов с развившимся активным гепатитом по сравнению с пациентами в стабильной ремиссии (р<0,05). ГЦК развилась у 2,2%, кумулятивная заболеваемость ГЦК также была значимо выше у пациентов с активным гепатитом после HBeAg-сероконверсии (р<0,005). У анти- HBe(+) пациентов низкий уровень тромбоцитов, альбумина, повышенный уровень АсАТ и выявляемая HBV ДНК являются предикторами развития ГЦК (Murata К. et al., 2005).
Уровень АлАТ как фактор риска
Более высокий уровень АлАТ обычно отражает более сильный иммунологический ответ на HBV и более обширное поражение гепатоцитов. Недавнее исследование В.К. Park и соавторов (2007) (188 пациентов, из них 52 HBeAg(–), средняя продолжительность наблюдения — 120 мес) показало, что возраст и стабильно повышенный уровень АлАТ являются независимыми факторами развития цирроза печени, декомпенсации функций печени и ГЦК. Тем не менее, даже незначительно повышенный уровень АлАТ в сыворотке крови, в пределах верхних значений нормы, существенно ассоциируется с риском смерти вследствие заболеваний печени (Liaw Y.F. al., 2008; Lin C.L., Kao J.H., 2008; European Association for the Study of the Liver, 2009). В проведенном в Китае исследовании с участием 3233 пациентов с ХГВ (Yuen M.F. et al., 2005) установлен статистически значимый повышенный риск осложнений у больных с уровнем АлАТ в 0,5–2 раза выше значений верхней границы нормы по сравнению с пациентами, у которых уровень АлАТ составил <0,5 раза значений верхней границы нормы. C.L. Lin и соавторы (2007), исследовав 414 HBeAg(–) носителей со стабильно нормальным уровнем АлАТ, установили, что пациенты с уровнем АлАТ на уровне верхних значений нормы чаще имели уровень HBV ДНК >104 копий/мл. Многофакторный анализ показал, что факторы, ассоциированные с уровнем АлАТ в верхних значениях нормы, включают мужской пол (отношение шансов (ОШ) 1,82, 95% ДИ 1,1–3,01; р=0,019), возраст (в возрасте 30–39 лет — ОШ 2,43, 95% ДИ 1,18–5,03; р=0,016; в 40–49 лет — ОШ 4,22, 95% ДИ 1,99–8,93; р<0,001) и уровень HBV ДНК в сыворотке крови >104 копий/мл (ОШ 1,83, 95% ДИ 1,07–3,13; р=0,027).
Тем не менее, даже незначительно повышенный уровень АлАТ в сыворотке крови, в пределах верхних значений нормы, существенно ассоциируется с риском смерти вследствие заболеваний печени (Liaw Y.F. al., 2008; Lin C.L., Kao J.H., 2008; European Association for the Study of the Liver, 2009). В проведенном в Китае исследовании с участием 3233 пациентов с ХГВ (Yuen M.F. et al., 2005) установлен статистически значимый повышенный риск осложнений у больных с уровнем АлАТ в 0,5–2 раза выше значений верхней границы нормы по сравнению с пациентами, у которых уровень АлАТ составил <0,5 раза значений верхней границы нормы. C.L. Lin и соавторы (2007), исследовав 414 HBeAg(–) носителей со стабильно нормальным уровнем АлАТ, установили, что пациенты с уровнем АлАТ на уровне верхних значений нормы чаще имели уровень HBV ДНК >104 копий/мл. Многофакторный анализ показал, что факторы, ассоциированные с уровнем АлАТ в верхних значениях нормы, включают мужской пол (отношение шансов (ОШ) 1,82, 95% ДИ 1,1–3,01; р=0,019), возраст (в возрасте 30–39 лет — ОШ 2,43, 95% ДИ 1,18–5,03; р=0,016; в 40–49 лет — ОШ 4,22, 95% ДИ 1,99–8,93; р<0,001) и уровень HBV ДНК в сыворотке крови >104 копий/мл (ОШ 1,83, 95% ДИ 1,07–3,13; р=0,027).
В исследовании с участием 192 пациентов с ХГВ М. Lai и соавторы (2007) выявиили у >37% лиц с постоянно нормальным уровнем АлАТ значительные явления фиброза и воспаления. М. Kumar и соавторы (2008), обследовав 73 HBeAg(+) и 116 HBeAg(–) пациента с постоянно нормальным уровнем АлАТ, выявили у 60,3 и 35,3% соответственно уровень HBV ДНК >105 копий/мл, у 40,2 и 13,8% соответственно — стадию фиброза ≥F2. У приблизительно 21% HBeAg(–) пациентов с постоянно нормальным уровнем АлАТ и HBV ДНК <105 копий/мл наблюдали индекс гистологической активности (HAI — histologic activity index) ≥3 и/или стадию фиброза ≥F2.
Аспекты современной стратегии лечения
Основная цель лечения ХГВ заключается в снижении риска развития цирроза печени, печеночной недостаточности, ГЦК, а также необходимости в трансплантации печени. Поскольку активная репликация HBV является основным механизмом, ведущим к повреждению печени и прогрессированию болезни, элиминация HBV или, по меньшей мере, постоянная супрессия HBV, является ключом к прекращению или профилактике прогрессирования заболевания. Степень подавления активности вируса служит ведущим показателем эффективности проводимой терапии. Длительная супрессивная терапия может снизить содержание ковалентно замкнутой кольцевой ДНК, главной транскрипционной матрицы для репликации HBV и возможном источнике повторного появления HBV ДНК после преждевременного прекращения терапии (Lai C.L., Yuen M.F., 2007; Keeffe E.B. et al., 2008b; Liaw Y.F. al., 2008).
Поскольку активная репликация HBV является основным механизмом, ведущим к повреждению печени и прогрессированию болезни, элиминация HBV или, по меньшей мере, постоянная супрессия HBV, является ключом к прекращению или профилактике прогрессирования заболевания. Степень подавления активности вируса служит ведущим показателем эффективности проводимой терапии. Длительная супрессивная терапия может снизить содержание ковалентно замкнутой кольцевой ДНК, главной транскрипционной матрицы для репликации HBV и возможном источнике повторного появления HBV ДНК после преждевременного прекращения терапии (Lai C.L., Yuen M.F., 2007; Keeffe E.B. et al., 2008b; Liaw Y.F. al., 2008).
Аналоги нуклеоз(т)идов имеют преимущества в лечении ХГВ, поскольку, как пероральные препараты, они могут длительно и непрерывно применяться, имеют хороший профиль безопасности и высокую приверженность пациентов к лечению (Ильченко Л.Ю., 2007). Длительное лечение пероральными нуклеоз(т)идными ингибиторами ДНК- полимеразы пациентов с ВГВ может не только замедлить или обратить развитие цирроза печени, но также предотвратить развитие осложнений в терминальной стадии заболевания печени (Schuppan D., Afdhal N.H., 2008).
В настоящее время в Украине на фармацевтическом рынке представлены 2 препарата группы пероральных нуклеозидных ингибиторов ДНК- полимеразы — L- нуклеозиды ламивудин и телбивудин (СЕБИВО производства «Novartis Pharma», Швейцария: подробная характеристика препарата и основные результаты клинических испытаний представлены в нашей предыдущей статье — Бабушкина А.В., 2009).
Результаты масштабного мультицентрового рандомизированного исследования GLOBE по сравнению эффективности и безопасности терапии ламивудином и телбивудином убедительно показали неоспоримое преимущество телбивудина в терапии пациентов с ХГВ (таблица).
Таблица. Результаты ІІІ фазы исследования GLOBE: сравнение терапии телбивудином 600 мг/сут и ламивудином 100 мг/сут у HBeAg(–) и HBeAg(+) пациентов, не получавших прежде лечение нуклеозидами (Osborn M. K., 2009)
K., 2009)
1-й год | 2-й год | |||||
Телбивудин | Ламивудин | р | Телбивудин | Ламивудин | р | |
HBeAg(+) пациенты | ||||||
Количество участников | 458 | 463 | 458 | 463 | ||
Ответ на терапию*, % | 75,3 | 67,0 | 0,005 | 63,3 | 48,2 | <0,001 |
Гистологический ответ, % | 64,7 | 56,3 | 0,01 | |||
Среднее изменение уровня HBV ДНК, log копий/мл | –6,45 | -5,34 | <0,001 | |||
Неопределяемый уровень HBV ДНК, % | 60 | 40,4 | <0,001 | 55,6 | 38,5 | <0,01 |
Нормализация уровня АлАТ, % | 77,2 | 74,9 | 0,42 | 69,5 | 61,7 | <0,05 |
Исчезновение HBeAg, % | 25,7 | 23,3 | 0,40 | 35,2 | 29,2 | 0,056 |
HBeAg сероконверсия, % | 22,5 | 21,5 | 0,73 | 29,6 | 24,7 | 0,095 |
Вирусологический ответ, % | 25,7 | 22,8 | 0,32 | |||
Вирусологический прорыв, % | 5,9 | 15,9 | <0,001 | 28,8 | 46,9 | <0,001 |
Вирусологическая резистентность, % | 5,0 | 11,0 | <0,001 | 25,1 | 39,5 | <0,001 |
Первичная неудача в лечении, % | 4,7 | 13,4 | <0,001 | 1,3 | 1,3 | 0,993 |
HBeAg(–) пациенты | ||||||
Количество участников | 222 | 224 | 222 | 224 | ||
Ответ на терапию, % | 75,2 | 77,2 | 0,62 | 77,5 | 66,1 | 0,007 |
Гистологический ответ, % | 66,6 | 66,0 | 0,90 | |||
Среднее изменение уровня HBV ДНК, log копий/мл | –5,23 | -4,40 | <0,001 | |||
Неопределяемый уровень HBV ДНК, % | 88,3 | 79,3 | <0,001 | 82,0 | 56,7 | <0,001 |
Нормализация уровня АлАТ, % | 74,4 | 79,3 | 0,24 | 77,8 | 70,1 | 0,073 |
Вирусологический прорыв, % | 2,3 | 12,5 | <0,001 | 12,2 | 31,7 | <0,001 |
Вирусологическая резистентность, % | 2,2 | 10,7 | <0,001 | 10,8 | 25,9 | <0,001 |
Первичная неудача в лечении, % | 0,4 | 2,7 | <0,06 | 0,5 | 0,9 | 0,567 |
* Критериями ответа на терапию считалась супрессия HBV ДНК <5 log копий/мл и утрата HBeAg или нормализация АлАТ.
Исследование GLOBE послужило основой концепции алгоритма терапии ВГВ, основанного на вирусологическом динамическом ответе на лечение, так называемой дорожной карте (HBV Roadmap Concept) (Keeffe E.B. et al., 2008b). Так, на основании результатов исследования, сделан вывод о целесообразности выделения больных с неопределяемой методом полимеразной цепной реакции HBV ДНК (ПЦР- негативных) на 24-й неделе (примерно 80% HBeAg(–) пациентов) и продолжении их лечения до 2 лет с наиболее высокой вероятностью достижения положительного эффекта. При этом риск развития резистентности у данной когорты оказался минимальным (Жданов К.В., 2008).
Следует отметить, что, несмотря на высокую стоимость лечения по сравнению с ламивудином, терапия телбивудином обеспечивает 20,7 лет QALY#, тогда как ламивудин — 17,9 (данные Telbivudine VALUE DOSSIER, 2006, представлены компанией «Novartis Pharma»). Проведенное W. Chen и J.L. Hou (2009) в 2 крупных городах Китая (Пекине и Гуанчжоу) исследование также убедительно подтвердило бо`льшую экономическую эффективность применения телбивудина в терапии HBeAg(+) и HBeAg(–) ХГВ по сравнению с ламивудином.
Нуклеоз(т)идные ингибиторы являются важным шагом вперед в терапии ВГВ. Кроме доказанной антивирусной эффективности, эти препараты способны существенно улучшать состояние печени при фибротических изменениях. Так, Н. Mommeja-Marin и соавторы (2003) показали, что существует статистически значимая устойчивая корреляция между снижением уровня HBV ДНК и регрессией явлений воспаления и фиброза. В проведенном М. Bourlière и соавторами (2009) исследовании установлено, что терапия в течение 1 года обусловила улучшение состояния при фиброзе печени у 35–61% HBeAg(+) пациентов, получавших лечение ламивудином, и у 68% пациентов, принимавших телбивудин. Среди HBeAg(–) пациентов такое улучшение отмечалось у 36–46 и 56% соответственно.
По классификации FDA (U.S. Food and Drug Administration — Управление по контролю за пищевыми продуктами и лекарственными средствами США), основанной на риске тератогенности в доклинических испытаниях, нуклеоз(т)идные аналоги, применяемые в терапии ХГВ, относятся к категории С (наличие тератогенности в испытаниях на животных, отсутствуют результаты контролируемых исследований у людей) за исключением телбивудина и тенофовира, относящихся к категории В (отсутствует риск в испытаниях на животных, однако нет результатов контролируемых исследований у людей) (Liaw Y. F. et al., 2008; European Association for the Study of the Liver, 2009; Tran Т.Т., 2009). Не существует строгих рекомендаций в отношении использования нуклеоз(т)идных аналогов для предотвращения внутриутробной передачи HBV вследствие недостаточности данных и противоречивых результатов в отношении эффективности и побочных эффектов. Пациентки с ХГВ, получающие терапию антивирусными препаратами, в случае наступления беременности должны продолжать лечение препаратами категории В (Liaw Y.F. et al., 2008). Данные о влиянии телбивудина на риск передачи HBV от матери ребенку отсутствуют в инструкции к препарату (Компендиум 2009 — лекарственные препараты, 2009). Однако проведенное в Китае L.J. Zhang и L. Wang (2009) исследование 31 пациентки с ХГВ на поздних сроках беременности показало, что телбивудин способен предотвращать внутриутробное инфицирование. Уровень ДНК у пациенток, получавших терапию телбвудином 600 мг/сут, существенно снизился (t=19,09; p<0,01). Уровень инфицированности новорожденных HBV составил 0% в группе телбивудина по сравнению с 13,33% группы контроля.
F. et al., 2008; European Association for the Study of the Liver, 2009; Tran Т.Т., 2009). Не существует строгих рекомендаций в отношении использования нуклеоз(т)идных аналогов для предотвращения внутриутробной передачи HBV вследствие недостаточности данных и противоречивых результатов в отношении эффективности и побочных эффектов. Пациентки с ХГВ, получающие терапию антивирусными препаратами, в случае наступления беременности должны продолжать лечение препаратами категории В (Liaw Y.F. et al., 2008). Данные о влиянии телбивудина на риск передачи HBV от матери ребенку отсутствуют в инструкции к препарату (Компендиум 2009 — лекарственные препараты, 2009). Однако проведенное в Китае L.J. Zhang и L. Wang (2009) исследование 31 пациентки с ХГВ на поздних сроках беременности показало, что телбивудин способен предотвращать внутриутробное инфицирование. Уровень ДНК у пациенток, получавших терапию телбвудином 600 мг/сут, существенно снизился (t=19,09; p<0,01). Уровень инфицированности новорожденных HBV составил 0% в группе телбивудина по сравнению с 13,33% группы контроля.
Выводы
ВГВ, занимая одно из ведущих мест в инфекционной патологии человека, относится к наиболее актуальным проблемам здравоохранения всех стран мира. Хроническая HBV-инфекция ответственна за большинство случаев ассоциированной с ВГВ заболеваемости и смертности: приблизительно 25% пациентов, инфицированных в детстве и 15% — в более старшем возрасте, умирают от цирроза или рака печени.
Хронически инфицированные пациенты выигрывают годы жизни, если оценка состояния и/или лечение начато рано, до манифестации симптомов. Основная цель лечения ХГВ заключается в снижении риска развития цирроза печени, печеночной недостаточности, ГЦК, а также необходимости в трансплантации печени. Поскольку активная репликация HBV является ключевым механизмом, ведущим к повреждению печени и прогрессированию болезни, элиминация HBV или, по меньшей мере, постоянная супрессия HBV является ключом к прекращению или профилактике прогрессирования заболевания.
Преимущества в лечении ХГВ имеют аналоги нуклеоз(т)идов, поскольку, как пероральные препараты, они могут длительно и непрерывно применяться, имеют хороший профиль безопасности и высокую приверженность пациентов к лечению. В настоящее время на отечественном фармацевтическом рынке представлены 2 препарата группы L- нуклеозидов — ламивудин и телбивудин (СЕБИВО производства «Novartis Pharma», Швейцария). Результаты масштабного мультицентрового рандомизированного исследования GLOBE по сравнению эффективности и безопасности терапии ламивудином и телбивудином убедительно показали неоспоримое преимущество телбивудина в терапии пациентов с ХГВ. Кроме того, продемонстрированы фармакоэкономические преимущества применения телбивудина по сравнению с ламивудином в терапии HBeAg(+) и HBeAg(–) ХГВ.
В заключение следует отметить, что, кроме доказанной антивирусной эффективности, нуклеоз(т)идные ингибиторы способны существенно улучшать состояние печени при фибротических изменениях. Также в единичных исследованиях показана способность телбивудина снижать риск передачи HBV от матери ребенку — то есть предотвращать внутриутробное инфицирование. Очевидно, в ближайшее время можно ожидать появления новых результатов исследований препарата в этих и других областях его потенциального терапевтического применения.
#Quality-adjusted life year — показатель продолжительности жизни, соотнесенный с ее качеством, отражающий изменения продолжительности жизни и ее качества (Гиляревский С.Р., 2001).
Ссылки
- 1. Бабушкина А.В. (2009) Тельбивудин в современной терапии хронического гепатита В. Укр. мед. часопис, 1(69): 31–39 (http://www.umj.com.ua/article/2661; http://www.umj.com.ua/archive/69/pdf/1381_rus.pdf).
- 2. Гасанов А.А., Коваленко О.М. (2007 ) Захворюваність та поширеність хронічного гепатиту серед постраждалих внаслідок аварії на Чорнобильській АЕС. Укр. мед. часопис, 3(59): 98–101 (http://www.umj.com.ua/article/243; http://www.
 umj.com.ua/archive/59/pdf/125_ukr.pdf).
umj.com.ua/archive/59/pdf/125_ukr.pdf). - 3. Гиляревский С.Р. (2001) Современные принципы анализа экономической эффективности медицинских вмешательств. Экономика здравоохранения, 9: 19–22 (http://medi.ru/doc/8210905.htm).
- 4. Ильченко Л.Ю. (2007) Проблемы резистентности терапии хронического гепатита В. Мир вирусных гепатитов. 2: 2–9.
- 5. Жданов К.В. (2008) Новые рекомендации по лечению хронического вирусного гепатита В: прогнозируем эффективность терапии, следуя «дорожной карте»? Клиническая гастроэнтерология и гепатология. Русское издание, 1(1): 48–49.
- 6. Компендиум 2009 — лекарственные препараты (2009) В.Н. Коваленко, А.П. Викторов (ред.) МОРИОН, Киев, с. Л-1242– Л-1243.
- 7. Марієвський В.Ф. (2005) Епідеміологічна характеристика внутрішньолікарняних гепатитів В і С та стратегія їх профілактики в сучасних умовах. Дис. … д-ра мед. наук: 14.02.02, АМН України; Інститут епідеміології та інфекційних хвороб ім. Л.В. Громашевського, Київ, 332 c.
- 8. Сергеєва Т.А. (2008) Характеристика епідемічного процесу гепатитів В і С в Україні в сучасних умовах і система епідеміологічного нагляду. Дис. … д-ра наук: 14.02.02. АМН України; Інститут епідеміології та інфекційних хвороб ім. Л.В. Громашевського, Київ, 331 c.
- 9. Bárcena Marugán R., García Garzón S. (2009) DNA-guided hepatitis B treatment, viral load is essential, but not sufficient. World J. Gastroenterol., 15(4): 423–430.
- 10. Bourlière M., Kahloun A., Gascou-Tessonnier G. (2009) Analogs and fibrosis regression in hepatitis B. Gastroenterol. Clin. Biol., 33(10–11): 923–929.
- 11. Carey W.D. (2009) The prevalence and natural history of hepatitis B in the 21st century. Cleve. Clin. J. Med., 76(Suppl. 3): S2–S5.
- 12. Chen C.J., Chen D.S. (2002) Interaction of hepatitis B virus, chemical carcinogen, and genetic susceptibility: multistage hepatocarcinogenesis with multifactorial etiology. Hepatology, 36(5): 1046–1049.
- 13. Chen C.J., Yang H.I.
 , Su J. et al.; REVEAL- HBV Study Group (2006) Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level. JAMA, 295(1): 65–73.
, Su J. et al.; REVEAL- HBV Study Group (2006) Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level. JAMA, 295(1): 65–73. - 14. Chen W., Hou J.L. (2009) Pharmacoeconomic evaluation of telbivudine vs. lamivudine in treating the patients with HBeAg-positive and negative chronic hepatitis B. Zhonghua Gan Zang Bing Za Zhi, 17(8): 569–573.
- 15. Elgouhari H.M., Abu-Rajab Tamimi Т.I., Carey W.D. (2008) Hepatitis B virus infection: understanding its epidemiology, course, and diagnosis. Cleve. Clin. J. Med., 75(12): 881–889.
- 16. European Association for the Study of the Liver (EASL) (2009) EASL Clinical Practice Guidelines: Management of chronic hepatitis B. J. Hepatol., 50(2): 227–242.
- 17. Fattovich G., Bortolotti F., Donato F. (2008a) Natural history of chronic hepatitis B: special emphasis on disease progression and prognostic factors. J. Hepatol., 48(2): 335–352.
- 18. Fattovich G., Olivari N., Pasino M. et al. (2008b) Long-term outcome of chronic hepatitis B in Caucasian patients: mortality after 25 years. Gut., 57(1): 84–90.
- 19. Hsu Y.S., Chien R.N., Yeh C.T. al. (2002) Long-term outcome after spontaneous HBeAg seroconversion in patients with chronic hepatitis B. Hepatology, 35(6): 1522–1527.
- 20. Iloeje U.H., Yang H.I., Jen C.L. et al.; Risk Evaluation of Viral Load Elevation and Associated Liver Disease/Cancer-Hepatitis B Virus Study Group (2007) Risk and predictors of mortality associated with chronic hepatitis B infection. Clin. Gastroenterol. Hepatol., 5(8): 921–931.
- 21. Iloeje U.H., Yang H.I., Su J. et al. Risk evaluation of viral load elevation and associated liver disease/cancer in HBV (The REVEAL-HBV) Study Group (2006) Predicting cirrhosis risk based on the level of circulating hepatitis B viral load. Gastroenterology, 130(3): 678–686.
- 22. Keeffe E.B., Dieterich D.T., Han S.H. et al. (2008a) A treatment algorithm for the management of chronic hepatitis B virus infection in the United States: 2008 update.
 Clin. Gastroenterol. Hepatol., 6(12):1315–1341.
Clin. Gastroenterol. Hepatol., 6(12):1315–1341. - 23. Keeffe E.B., Zeuzem S., Koff R.S. et al. (2008b) Итоги международного семинара: рекомендации по лечению больных хроническим гепатитом B, получающих пероральные препараты — «дорожная карта». Клиническая гастроэнтерология и гепатология. Русское издание, 1(1): 50–58.
- 24. Kumar M., Sarin S.K., Hissar S. et al. (2008) Virologic and histologic features of chronic hepatitis B virus-infected asymptomatic patients with persistently normal ALT. Gastroenterology, 134(5): 1376–1384.
- 25. Lai M., Hyatt B.J., Nasser I. et al. (2007) The clinical significance of persistently normal ALT in chronic hepatitis B infection. J. Hepatol., 47(6): 760–767.
- 26. Lai C.L., Yuen M.F. (2007) The natural history and treatment of chronic hepatitis B: a critical evaluation of standard treatment criteria and end points. Ann. Intern. Med., 147(1): 58–61.
- 27. Liaw Y.F., Leung N., Kao J.H. et al. (2008) Asian-Pacific consensus statement on the management of chronic hepatitis B: a 2008 update. Hepatol. Int., 2(3): 263–283.
- 28. Lin C.L., Kao J.H. (2008) Hepatitis B viral factors and clinical outcomes of chronic hepatitis B. J. Biomed. Sci., 15(2): 137–145.
- 29. Lin C.L., Liao L.Y., Liu C.J. et al. (2007) Hepatitis B viral factors in HBeAg-negative carriers with persistently normal serum alanine aminotransferase levels. Hepatology, 45(5): 1193–1198.
- 30. Liu S., Zhang H., Gu C. et al. (2009) Associations between hepatitis B virus mutations and the risk of hepatocellular carcinoma: a meta-analysis. J. Natl. Cancer Inst., 101(15): 1066–1082.
- 31. Livingston S.E., Simonetti J.P., Bulkow L.R. et al. (2007) Clearance of hepatitis B e antigen in patients with chronic hepatitis B and genotypes A, B, C, D, and F. Gastroenterology, 133(5): 1452–1457.
- 32. Lok A.S., McMahon B.J. (2007) Chronic Hepatitis B. Hepatology, 45(2): 507–539.
- 33. Lok A.S., McMahon B.J. (2009) Chronic hepatitis B: update 2009.
 Hepatology, 50(3): 661–662.
Hepatology, 50(3): 661–662. - 34. Mommeja-Marin H., Mondou E., Blum M.R., Rousseau F. (2003) Serum HBV DNA as a marker of efficacy during therapy for chronic HBV infection: analysis and review of the literature. Hepatology, 37(6): 1309–1319.
- 35. Murata К., Sugimoto К., Shiraki К., Nakano Т. (2005) Relative predictive factors for hepatocellular carcinoma after HBeAg seroconversion in HBV infection. World J. Gastroenterol., 11(43): 6848–6852.
- 36. Osborn M.K. (2009) Safety and efficacy of telbivudine for the treatment of chronic hepatitis B. Ther. Clin. Risk Manag., 5: 789–798.
- 37. Park B.K., Park Y.N., Ahn S.H. et al. (2007) Long-term outcome of chronic hepatitis B based on histological grade and stage. J. Gastroenterol. Hepatol., 22(3): 383–388.
- 38. Robotin M.C., George J., Supramaniam R. et al. (2008) Preventing primary liver cancer: how well are we faring towards a national hepatitis B strategy? Med. J. Aust., 188(6): 363–365.
- 39. Sanchez-Tapias J.M., Costa J., Mas A. et al. (2002) Influence of hepatitis B virus genotype on the long-term outcome of chronic hepatitis B in western patients. Gastroenterology, 123(6): 1848–1856.
- 40. Schuppan D., Afdhal N.H. (2008) Цирроз печени. Український медичний вісник. Therapia, 6(27): 8–22.
- 41. Shi Y.H., Shi C.H. (2009) Molecular characteristics and stages of chronic hepatitis B virus infection. World J. Gastroenterol., 15(25): 3099–3105.
- 42. Thakur V., Guptan R.C., Kazim S.N. et al. (2002) Profile, spectrum and significance of HBV genotypes in chronic liver disease patients in the Indian subcontinent. J. Gastroenterol. Hepatol., 17(2): 165–170.
- 43. Tran Т.Т. (2009) Management of hepatitis B in pregnancy: weighing the options. Cleve. Clin. J. Med., 76(Suppl. 3): S25–S29.
- 44. Tsai F.C., Liu C.J., Chen C.L. et al. (2007) Lower serum viral loads in young patients with hepatitis B virus-related hepatocellular carcinoma. J. Viral. Hepat., 14(3): 153–160.

- 45. Weinbaum C.M., Williams I., Mast E.E. et al.; Centers for Disease Control and Prevention (CDC) (2008) Recommendations for identification and public health management of persons with chronic hepatitis B virus infection. MMWR Recomm. Rep., 57(RR–8): 1–20 (http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5708a1.htm).
- 46. Yang H.I., Lu S.N., Liaw Y.F. et al.; Taiwan Community-Based Cancer Screening Project Group (2002) Hepatitis B e antigen and the risk of hepatocellular carcinoma. N. Engl. J. Med., 347(3): 168–174.
- 47. Yu M.W., Yeh S.H., Chen P.J. et al. (2005) Hepatitis B virus genotype and DNA level and hepatocellular carcinoma: a prospective study in men. J. Natl. Cancer Inst., 97(4): 265–272.
- 48. Yuan H.J., Yuen M.F., Wong D.K. et al. (2005) The relationship between HBV-DNA levels and cirrhosis-related complications in Chinese with chronic hepatitis B. J. Viral Hepat., 12(4): 373–379.
- 49. Yuen M.F., Yuan H.J., Wong D.K. et al. (2005) Prognostic determinants for chronic hepatitis B in Asians: therapeutic implications. Gut, 54: 1610–1614.
- 50. Zhang B.H., Yang B.H., Tang Z.Y. (2004) Randomized controlled trial of screening for hepatocellular carcinoma. J. Cancer Res. Clin. Oncol., 130(7): 417–422.
- 51. Zhang L.J., Wang L. (2009) Blocking intrauterine infection by telbivudine in pregnant chronic hepatitis B patients. Zhonghua Gan Zang Bing Za Zhi, 17(8): 561–563.
Гепатит В
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Хронический гепатит В – хроническое заболевание печени, продолжающееся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита В (HBV), проявляющееся воспалительными, некротическими и фибротическими изменениями печеночной ткани различной степени тяжести.
Острый гепатит В – острое инфекционное заболевание, вызываемое вирусом гепатита В (HBV). Характеризуется острым поражением печени и интоксикацией (с желтухой (35%) или без нее (65%)) и протекает с выраженным многообразием клинических проявлений и исходов: от выздоровления (около 90% пациентов) до развития хронического гепатита В, цирроза печени и гепатоцеллюлярной карциномы (печеночно-клеточного рака).
Гепатит B относится к заболеваниям, представляющим потенциальную угрозу для жизни, и является одной из основных проблем здравоохранения во всем мире.
Причины появления вирусного гепатита В
Заболевание имеет преимущественно парентеральный механизм передачи, то есть возбудитель попадает непосредственно в кровь: например, во время переливания крови, инвазивных исследований, оперативных вмешательств, гемодиализа и т.д.
В последние годы врачи констатируют увеличение полового пути передачи вируса. У 25% пациентов не удается установить источник заражения.
В группу риска входят гомосексуалисты, медицинские работники, члены семьи носителя HBV, пациенты с хроническими заболеваниями кожи. При развитии острого гепатита В в первом и втором триместрах беременности вероятность заражения плода небольшая, в третьем триместре инфицирование почти закономерно (вертикальный путь заражения).
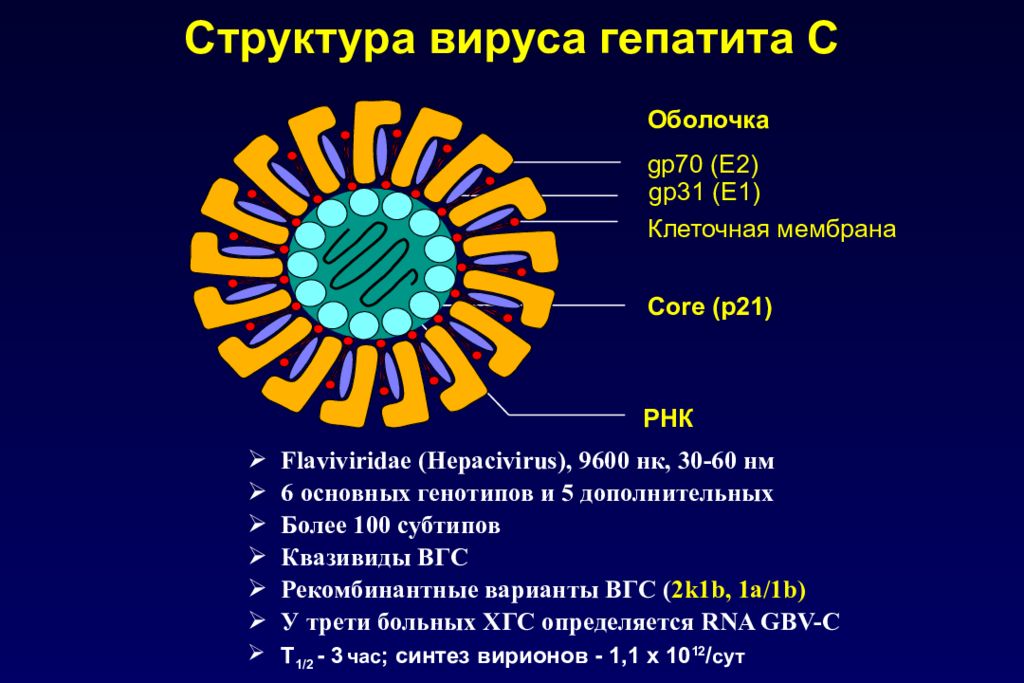
Возбудитель заболевания — вирус из семейства гепаднавирусов, содержащий ДНК. Структура вируса:
Классификация вирусного гепатита В
По степени тяжести:
- вирусный гепатит В легкой степени;
- вирусный гепатит В средней степени тяжести;
- вирусный гепатит В тяжелый.
По течению заболевания:
- острый (молниеносный) гепатит;
- хронический гепатит.
По периодам заболевания:
- обострение;
- ремиссия.
Симптомы вирусного гепатита В
Вирусный гепатит В проходит несколько периодов развития, во время которых наблюдаются различные симптомы.
Инкубационный период
Продолжительность периода составляет в среднем от 30 до 180 дней. В течение этого времени пациент может предъявлять жалобы на головную боль, тошноту, хроническую усталость, ухудшение памяти и снижение аппетита. В некоторых случаях наблюдается вечернее незначительное повышение температуры тела.
Дожелтушный период
Для этого периода развития заболевания характерны появление рвоты, изжоги, отрыжки, вздутие живота, боли в суставах и в мышцах, температура тела может повышаться до 38,00С.
Желтушный период
Наблюдаются кожный зуд, желтуха, кровоизлияния на коже и кровоточивость десен, потемнение мочи и обесцвечивание кала, увеличивается печень, нарушается сон, пациент испытывает сильные головные боли, снижается артериальное давление, учащается сердцебиение, наблюдаются отеки ног.
Хронический гепатит
При переходе гепатита в хроническую форму симптоматические проявления уменьшаются и наступает период ремиссии. Однако каждое новое обострение вирусного гепатита В протекает тяжелее предыдущего, что связано с разрушением ткани печени, которое постепенно приводит к развитию цирроза и печеночной недостаточности.
Переход гепатита В в цирроз
Для этой стадии характерно расстройство психики, наблюдаются кровотечения в области пищевода, желудка и прямой кишки, развивается асцит (в брюшной полости присутствует свободная жидкость), кожа становится бледной, печень уменьшается и становится плотной.
Диагностика
Лабораторные методы исследования – это первый этап диагностики заболевания.
В общем анализе крови может наблюдаться повышение лейкоцитов (более 9-11*109/л), сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) более 30-40 мм/ч.
«Ни A-, ни B-гепатит»: за что вручили первую Нобелевку 2020 года
Чтобы понять смысл этого описания, напомним, что во времена древнегреческого целителя вскрывать людей было нельзя, и, хотя он фокусировался не на устранении симптомов, а на поиске причин недуга, его сведения об организме были основаны на очень своеобразной теории. По мнению Гиппократа, состояние здоровья поддерживалось балансом четырех жидкостей организма: слизи (флегмы), крови, а также черной и желтой желчи. Что интересно, отсюда же он вывел и теорию темпераментов: желчь (χολή, «холе») преобладала у взрывных холериков, черная желчь (μέλαινα χολή, или «мелэна холе») — у печальных меланхоликов, флегма (φλέγμα, она же слизь, или мокрота) — у спокойных флегматиков, а кровь (sanguis, на сей раз из латыни) — у жизнерадостных сангвиников.
По мнению Гиппократа, состояние здоровья поддерживалось балансом четырех жидкостей организма: слизи (флегмы), крови, а также черной и желтой желчи. Что интересно, отсюда же он вывел и теорию темпераментов: желчь (χολή, «холе») преобладала у взрывных холериков, черная желчь (μέλαινα χολή, или «мелэна холе») — у печальных меланхоликов, флегма (φλέγμα, она же слизь, или мокрота) — у спокойных флегматиков, а кровь (sanguis, на сей раз из латыни) — у жизнерадостных сангвиников.
К пониманию настоящих причин гепатита человечество продвигалось очень медленно. Неудивительно: в большинстве случаев причиной его становятся вирусы, которые в принципе как форму жизни (или не жизни — об этом ученые спорят) открыли лишь в 1892 году. Порой алкоголизм, интоксикация или аутоиммунные заболевания тоже приводят к этому состоянию, но это случается гораздо реже. Только в 1940-х годах стало известно о двух разновидностях инфекционного гепатита: гепатит A, передающийся через загрязненную воду или пищу и обычно протекающий в острой форме, и гепатит, которым заражаются через кровь или другие жидкости тела и который чаще приводит к хроническим заболеваниям — циррозу и гепатоклеточной карциноме. Второй тип оказался коварным и способным годами сохраняться в организме в дремлющем состоянии, а потом вызывать серьезные осложнения.
По данным Всемирной организации здравоохранения, только за 2015 год в мире выявлено 114 миллионов больных острым гепатитом, тогда как с хроническим живут 329 миллионов человек.
Гематоконтактный (передающийся через кровь) гепатит высоко летален: даже сейчас он вызывает миллион смертей в год, что делает его не менее серьезной опасностью, чем СПИД и туберкулез. И это после изобретения вакцины от гепатита B и противовирусных лекарств от гепатита C!
Ни A, ни B
Одну из причин гематоконтактного гепатита, вирус гепатита B, в шестидесятых изучил американский врач-вирусолог Барух Бламберг, получивший за это Нобелевскую премию в 1976 году. Как оказалось, вирус типа B может в 5–10% случаев переходить в хроническую форму. Выяснить это удалось, изучая сыворотку крови пациента с гемофилией, пережившего множество переливаний, и сыворотку от австралийского аборигена. Так был найден «австралийский антиген», который в 1967 году, благодаря синтезированным лаборантом Бламберга антителам удалось определить как фрагмент белка вируса, который оказался виновником хронического гепатита. На основе этих исследований быстро появились серологические тесты и вакцина против нового вируса. Но, к разочарованию врачей всего мира, гепатит B не объяснял все случаи заболевания, и пациенты продолжали гибнуть от неустановленной разновидности инфекции. Загадочную хворь, ответственную за 80% хронических случаев, прозвали «ни A-, ни B-гепатитом».
Как оказалось, вирус типа B может в 5–10% случаев переходить в хроническую форму. Выяснить это удалось, изучая сыворотку крови пациента с гемофилией, пережившего множество переливаний, и сыворотку от австралийского аборигена. Так был найден «австралийский антиген», который в 1967 году, благодаря синтезированным лаборантом Бламберга антителам удалось определить как фрагмент белка вируса, который оказался виновником хронического гепатита. На основе этих исследований быстро появились серологические тесты и вакцина против нового вируса. Но, к разочарованию врачей всего мира, гепатит B не объяснял все случаи заболевания, и пациенты продолжали гибнуть от неустановленной разновидности инфекции. Загадочную хворь, ответственную за 80% хронических случаев, прозвали «ни A-, ни B-гепатитом».
Тем временем в американских Национальных институтах здоровья изучением передающегося при переливании крови гепатита занялся Харви Альтер, ранее работавший под началом Бламберга над исследованиями «австралийского антигена». Альтер проводил эксперименты, переливая кровь больных гепатитом пациентов шимпанзе — единственному виду кроме людей, чувствительному к этой инфекции.
Он создал модель заболевания на приматах, по которой можно было обнаружить морфологические изменения печени, благодаря чему стало возможным найти пораженные гепатоциты и описать инфекцию методами классической вирусологии. Ученому удалось доказать, что необъясненные случаи заболевания тоже вызываются патогеном, имеющим вирусную природу: в плазме обнаружились характерные для вирусной оболочки липиды. Размер предполагаемой вирусной частицы оценили в 30–60 нанометров, но от определения патоген ускользал. Не прояснили картину и подоспевшие к тому времени тесты на первый тип гепатита, которые исключили вирус гепатита A из возможных причин. Загадочную хворь прозвали «ни A-, ни B-гепатитом».
По следам Пастера, или один клон на миллион
Хотя на поиск коварного патогена были брошены силы лучших научных умов, он оставался неуловимым: больше десяти лет его не могли изолировать при помощи традиционных подходов. Неожиданное решение в 1989 году нашел ученый из Великобритании Майкл Хоутон, работавший в фармацевтической компании Chiron. Исследователь грезил микробиологическими открытиями с 17 лет, вдохновленный биографией Луи Пастера. Тогда Хоутон еще не знал, что главные его достижения будут связаны не с бактериями, а с вирусами.
Неожиданное решение в 1989 году нашел ученый из Великобритании Майкл Хоутон, работавший в фармацевтической компании Chiron. Исследователь грезил микробиологическими открытиями с 17 лет, вдохновленный биографией Луи Пастера. Тогда Хоутон еще не знал, что главные его достижения будут связаны не с бактериями, а с вирусами.
Вместе с коллегами Хоутон собрал обрывки генетических последовательностей вируса, найденного в крови зараженных шимпанзе. Он пользовался методом молекулярной биологии — так называемой библиотекой комплиментарных ДНК. Однако образцы были слишком загрязнены «хозяйской» ДНК, и удаление последовательностей шимпанзе, полученных из неинфицированных клеток печени, успеха не принесло. Вместе с сингапурцем Ки-Лим Чу, тайваньцем Джорджем Куо и американцем Дэниелом Брэдли Хоутон решил взглянуть на проблему с другой стороны и применить новый иммунологический подход. Из крови зараженных «ни A, ни B» вирусом шимпанзе они добыли РНК, соответствующие которым последовательности ДНК и стали основой комплементарной библиотеки. Эти фрагменты вставили в геном бактерий при помощи вирусов бактериофагов-лямбда. Ученые вырастили миллион бактериальных колоний, которые должны были содержать фрагменты, построенные по инструкциям вирусного генома.
На сей раз, чтобы отделить принадлежавшие искомому патогену фрагменты от обезьяньих, исследователи использовали антитела к неизвестному вирусу, выделенные из сыворотки крови пациентов с хроническим гепатитом. Поскольку антитела — это белки иммунной системы, которые очень специфически могут распознавать фрагменты белков-злоумышленников, а в вирусной ДНК (или РНК) как раз закодированы белки, Хоутон сопоставил их друг с другом и нашел один подходящий генетический клон, получивший номер 5-1-1. Он содержал около десяти тысяч нуклеотидов, принадлежавших РНК-вирусу из семейства Flaviviridae, который получил название вируса гепатита C. Хоутон и его коллеги также продемонстрировали, что в крови у больных хроническим гепатитом есть антитела к этому вирусу, а также разработали иммунологический тест, чтобы выявлять эти антитела у доноров.
От зоологии к РНК-вирусам
Оставалась неразрешенной лишь одна загадка: может ли новый флавивирус сам по себе вызывать гепатит и не оказался ли он сопутствующим патогеном, выдающим себя за главного врага. Доказать, что этот вирус может реплицироваться (размножаться) в клетках человека и вызывать заболевание, удалось Чарльзу Райсу, исследователю из Вашингтонского университета в Сент-Луисе, который получил степень бакалавра по зоологии в Калифорнийском университете в Дэвисе в 1974 году, но затем стал специализироваться на изучении РНК-вирусов. Он обнаружил ранее не описанный участок на 3’-конце генома вируса гепатита C — участок, который мог отвечать за создание вирусных копий.
Генетические вариации, которые ученый также нашел в РНК вируса, по его предположениям, могли этой репликации препятствовать. Для РНК-вирусов такая ситуация не редкость: создание РНК-копий намного чаще подвержено ошибкам, чем копирование ДНК, и потому инактивирующие мутации довольно ожидаемы.
Чтобы проверить свои догадки, Райс создал вариант вируса, свободный от мешающих фрагментов, но содержащий участок, ускоряющий вирусное размножение. Когда эту РНК ввели в печень шимпанзе, вирус стали обнаруживать в крови животных, а в печени обезьяны начались патологические изменения, соответствующие человеческому хроническому гепатиту. Ученому удалось доказать, что вирус гепатита C действительно вызывает заболевание с соответствующими клиническими симптомами, которое длится долгое время и вызывает специфическую реакцию иммунитета. К таким же выводам пришел иммунолог Джонс Букх, который чуть позже провел похожие исследования.
Благодаря открытию лауреатов 2020 года удалось не только создать скрининговую программу для доноров крови, но и подстегнуть развитие антивирусных лекарств от гепатита C, впервые в истории сделав эту болезнь излечимой.
Такие разные гепатиты
Сейчас нам известно пять основных типов вирусного гепатита, которые обозначаются латинскими буквами от A до E.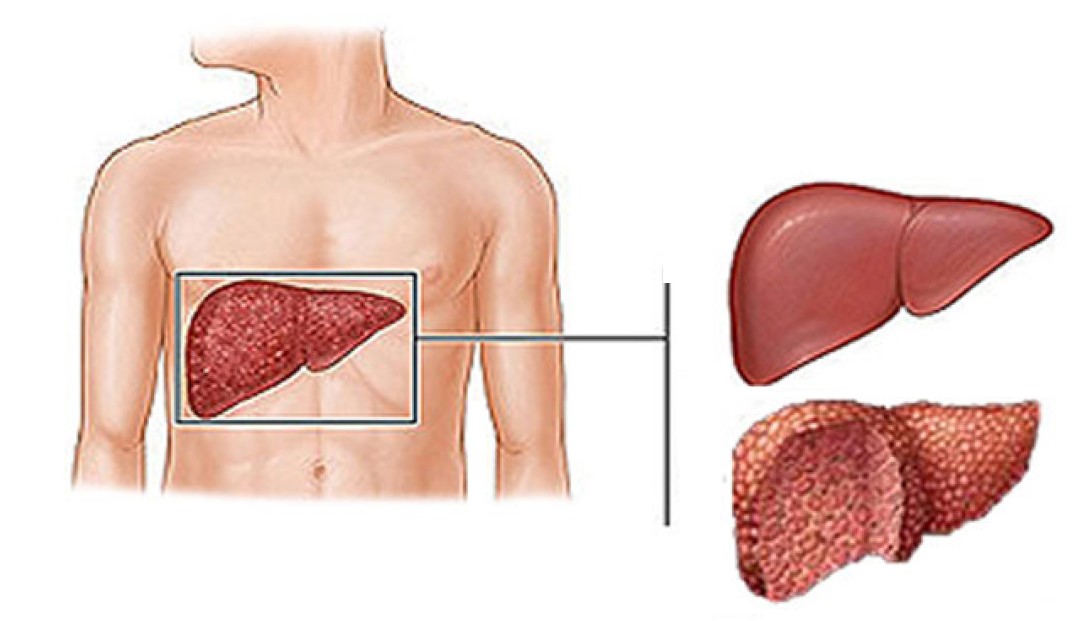 Под вопросом — существование еще двух: гепатит F стал гипотетическим (с 1990-х было несколько кандидатов на это звание, но они пока не подтвердились), а гепатит G, который поначалу носил имя GB в честь первооткрывателя Джорджа Баркера, был переименован в Pegivirus A (доказать его размножение в клетках печени или связь с гепатитом так и не удалось). Сейчас оба они считаются «вирусами-сиротками», болезнь для которых не определена, а кто-то и вовсе считает их одним и тем же вирусом.
Под вопросом — существование еще двух: гепатит F стал гипотетическим (с 1990-х было несколько кандидатов на это звание, но они пока не подтвердились), а гепатит G, который поначалу носил имя GB в честь первооткрывателя Джорджа Баркера, был переименован в Pegivirus A (доказать его размножение в клетках печени или связь с гепатитом так и не удалось). Сейчас оба они считаются «вирусами-сиротками», болезнь для которых не определена, а кто-то и вовсе считает их одним и тем же вирусом.
Что надо знать о хронических вирусных гепатитах
Недавно в Минздраве заявили о планах по разработке проекта федерального закона «О предупреждении распространения вирусных гепатитов». Тревогу бьют врачи по всему миру – опасность заражения реальна для каждого человека. О том, чем различаются гепатиты, вызванные разными вирусами, возможно ли с ними бороться и как обезопасить членов семьи больного человека, рассказала врач-инфекционист Щербинина Яна.
В России ежегодно регистрируется около 70 тысяч новых больных хроническим вирусным гепатитом. Большая их часть (52-55 тысяч) приходится на гепатит C, остальное добавляет хронический гепатит B. (Гепатит A, или болезнь Боткина, передается через воду и пищу, протекает остро и никогда не переходит в хроническую форму). Истинное число хронически инфицированных вирусами гепатита пациентов неизвестно. По оценочным данным ЦНИИ эпидемиологии Роспотребнадзора оно может достигать 7,5 млн человек. На сегодняшний день существует международный глобальный план ликвидации хронических вирусных гепатитов, как социально значимой проблемы, который в мае 2016 года вместе с другими странами-членами ВОЗ подписала и Россия.
– Гепатиты В, С и D(дельта) могут протекать по-разному. Эти вирусы взаимоисключают друг друга или можно заболеть сразу всеми?
– Это абсолютно разные болезни, вызванные разными инфекционными агентами. Объединяет их то, что они живут преимущественно в печени, которую и повреждают в первую очередь. Обычно на слуху вирусы гепатита В и С, о вирусе D мало кто знает среди не профессионалов. И это не удивительно, потому что это не самостоятельный вирус. Его особенность состоит в том, что он не может существовать сам по себе, для этого ему нужен не только человек, но и вирус гепатита В, без участия которого он не сможет размножаться. Этим вирусом может заболеть только пациент, у которого уже есть гепатит В. Или оба вируса здоровый человек получает одномоментно. Диагноз всегда звучит так: хронический гепатит B с дельта-агентом.
Обычно на слуху вирусы гепатита В и С, о вирусе D мало кто знает среди не профессионалов. И это не удивительно, потому что это не самостоятельный вирус. Его особенность состоит в том, что он не может существовать сам по себе, для этого ему нужен не только человек, но и вирус гепатита В, без участия которого он не сможет размножаться. Этим вирусом может заболеть только пациент, у которого уже есть гепатит В. Или оба вируса здоровый человек получает одномоментно. Диагноз всегда звучит так: хронический гепатит B с дельта-агентом.
Вне зависимости от природы вируса, хроническое поражение печени не может оставаться незаметным для организма. Он включает защитные процессы и этим может усугубить свое положение. Так, например, появление цирроза печени – это результат борьбы организма с воспалением, которое, в свою очередь, вызвано вирусом. Дело в том, что пытаясь «залатать» последствия воспаления, организм синтезирует ненужный печени «рубцовый» материал (по аналогии со шрамом на поверхности кожи), который постепенно замещает здоровый орган.
– Какой гепатит страшнее?
– Большой разницы между перспективами хронического гепатита В и С нет. Если присоединяется вирус гепатита D, то болезнь, как правило, течет агрессивнее. Принципиально то, что хроническая болезнь печени может прогрессировать с различной скоростью, и эта скорость – «личное дело» каждого организма, а прогноз зависит от нескольких факторов, большинство которых человеку неподвластно. На течение гепатита влияет пол, возраст, сопутствующие заболевания. Более молодой организм в большей степени способен противостоять образованию рубцового материала в печени. Что касается пола, то женщина репродуктивного возраста, как правило, защищена гораздо лучше, чем мужчина, от последствий хронического гепатита.
Как диагностируются вирусные гепатиты, насколько чувствительны применяемые тесты?
– Проблема ложноотрицательных и ложноположительных тестов касается в первую очередь гепатита C. Обычно первым анализом на гепатит С является анализ на антитела к вирусу. Антитела – это то, что вырабатывает иммунная система человека, а значит, в зависимости от ее состояния могут быть ложные результаты. Например, ложноположительный результат встречается у беременных женщин, а ложноотрицательный – у людей с болезнями иммунной системы, или принимающих подавляющие иммунитет препараты, или страдающих алкогольной болезнью. Первый анализ на гепатит В совсем другой, он в меньшей степени зависит от состояния иммунной системы, и чаще всего ложных результатов не бывает.
Обычно первым анализом на гепатит С является анализ на антитела к вирусу. Антитела – это то, что вырабатывает иммунная система человека, а значит, в зависимости от ее состояния могут быть ложные результаты. Например, ложноположительный результат встречается у беременных женщин, а ложноотрицательный – у людей с болезнями иммунной системы, или принимающих подавляющие иммунитет препараты, или страдающих алкогольной болезнью. Первый анализ на гепатит В совсем другой, он в меньшей степени зависит от состояния иммунной системы, и чаще всего ложных результатов не бывает.
Еще один минус тестов на антитела в том, что это запаздывающий анализ. Иммунная система срабатывает не сразу. Поэтому для ранней диагностики используют ПЦР-диагностику – анализ на сам вирус. Хотя ПЦР-тест для подтверждения инфекции у человека, у которого выявились антитела к вирусу гепатита C, обязателен во всем мире. Можно ли вылечиться от гепатита?
– На сегодняшний день от гепатита C можно излечиться полностью. Уже разработано довольно много препаратов, которые применяются в комбинации. Как правило, курс лечения составляет 12 недель, в ряде случаев даже 8, но иногда дольше – до 24 недель. Современные препараты практически лишены побочных эффектов, и ими удается вылечить практически всех больных. Те времена, когда приходилось лечить уколами, с множеством побочных эффектов и разных других проблем, навсегда остались в прошлом. Для тех, кто не вылечился с первого раза, существует возможность повторного лечения. Перед повторным курсом желательно проведение анализа на мутации вируса. Именно они, как правило, не дают человеку вылечиться. Большой проблемой остается перспектива людей с циррозом печени. Дело в том, что даже после успешного излечения от гепатита С у них остается риск тяжелых осложнений, в частности, появления рака печени. Поэтому так важно вовремя выявлять болезнь и незамедлительно приступать к ее лечению.
Вирус гепатита В устроен совсем иначе, чем С. Он способен встраиваться в генетический материал человека, в связи с чем излечить от этой болезни полностью мы пока не умеем. Но это не значит, что гепатит В «не лечится», как считают некоторые, и тем более, что можно о нем забыть и делать что-либо бесполезно. Необходимо грамотно обследоваться и получать лечение, если вирус активен (это понятно по анализу крови). Своевременное грамотное лечение помогает избавить человека от последствий болезни.
Он способен встраиваться в генетический материал человека, в связи с чем излечить от этой болезни полностью мы пока не умеем. Но это не значит, что гепатит В «не лечится», как считают некоторые, и тем более, что можно о нем забыть и делать что-либо бесполезно. Необходимо грамотно обследоваться и получать лечение, если вирус активен (это понятно по анализу крови). Своевременное грамотное лечение помогает избавить человека от последствий болезни.
Лечение гепатит В с дельта-агентом – это одна из самых трудных задач в гепатологии сегодня. По сути, мы имеем пока только один препарат для лечения, и его эффективность невелика. В настоящее время разрабатывается много новых препаратов для лечения гепатита В и гепатита В с дельта-агентом и результаты исследований выглядят многообещающе.
Каковы пути передачи гепатита, в какой момент человек особенно заразен?
– Вирусы гепатита B, C и D относят к группе так называемых парентеральных (то есть передающихся через кровь) вирусов. Наиболее заразный из них – вирус гепатита В. Опасным может оказаться все, что потенциально связано с кровью и ее элементами – зубные щетки, маникюрные ножницы, бритвы, полотенца. Гепатит В может передаваться половым путем. Поэтому все члены семьи больных должны вакцинироваться от гепатита В.
Если вакцинация проведена грамотно и анализы подтвердили, что она произвела свой эффект, супруги могут жить незащищенной половой жизнью. Когда у человека болезнь не активна, то вероятность заразить мала. Чем больше вируса в крови, а значит и во всех других жидкостях человека, которые производятся организмом из крови на разные нужды – слюне, сперме и т.д. – тем более заразен человек. То есть опасны любые ситуации, связанные с контактом биологической жидкости больного с поврежденной слизистой и кожей другого человека.
Особенно велик этот риск на острой стадии. При этом симптомов может не быть или они напоминают простудные явления – повышение температуры тела, ломота в мышцах, боли в суставах. Иногда на острой стадии бывает желтуха, тогда человек скорее узнает точный диагноз, а так же то, что он действительно заразен, потому что, скорее всего, сразу обратится за медицинской помощью. Вирусы гепатита В, С и D могут передаваться детям от матерей, как правило, в родах. Кроме того, больные мамы могут заразить детей в быту, особенно во время острой стадии гепатита.
Иногда на острой стадии бывает желтуха, тогда человек скорее узнает точный диагноз, а так же то, что он действительно заразен, потому что, скорее всего, сразу обратится за медицинской помощью. Вирусы гепатита В, С и D могут передаваться детям от матерей, как правило, в родах. Кроме того, больные мамы могут заразить детей в быту, особенно во время острой стадии гепатита.
Может ли человек с гепатитом Bи C иметь здорового ребенка, существуют ли специальные репродуктивные программы для людей с гепатитом?
– Специальные репродуктивные программы таким парам не нужны. В половых клетках людей вируса гепатита нет, поэтому от отца, например, вирус ребенку передаться не может. Заразиться гепатитом ребенок может, как правило, в родовых путях, когда он имеет контакт с кровью матери. К счастью, случаи заражения гепатитом C редки, гораздо чаще дети заражаются от мамы, инфицированной гепатитом B. Таким детям делают прививку в первые часы жизни, что очень важно, так как чем позднее ее сделать, тем больше опасность, что болезнь опередит действие прививки.
Сейчас стараются привить всех в первые часы жизни, даже если мама здорова.
– Если мама здорова, это необязательно, по календарю прививок ребенку можно сделать их согласно графику в первые месяцы жизни. Главное – получить курс вакцины. Заразиться от прививки гепатитом B невозможно, вакцина не содержит вирус, она содержит искусственный белок, который, попав в организм человека, вызывает иммунный ответ. А вот ситуаций, при которых можно заразиться, не получив прививку, очень много.
Прививки от гепатита С не существует, это тоже связано с некоторыми особенностями его строения. Однако современное эффективное лечение вполне позволяет вовремя решать проблему этой болезни и не допускать развития ее тяжелых последствий.
Если у Вас еще остались вопросы, можно обратиться в кабинет инфекционных заболеваний поликлиники БУ «Белоярская районная больница» – на них ответит врач-инфекционист.
«Я заразилась от кого-то из бывших». Почему гепатит никак не искоренить
https://ria.ru/20200817/1575794830.html
«Я заразилась от кого-то из бывших». Почему гепатит никак не искоренить
«Я заразилась от кого-то из бывших». Почему гепатит никак не искоренить
От вирусных гепатитов B и C в последние годы умирают все чаще. По оценкам ВОЗ, ими заражены около трехсот миллионов человек. Ежегодно около миллиона погибает от РИА Новости, 17.08.2020
2020-08-17T08:00
2020-08-17T08:00
2020-08-17T10:41
наука
вирусы
днк
биология
здоровье
открытия — риа наука
федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (роспотребнадзор)
воз
африка
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/07e4/08/0e/1575794987_0:0:3072:1728_1920x0_80_0_0_57836f43a23f0733864a429067b11784.jpg
МОСКВА, 17 авг — РИА Новости, Альфия Еникеева. От вирусных гепатитов B и C в последние годы умирают все чаще. По оценкам ВОЗ, ими заражены около трехсот миллионов человек. Ежегодно около миллиона погибает от цирроза или рака печени — наиболее распространенных осложнений. При этом о своем диагнозе знают не больше десяти процентов заболевших, так как инфекция проявляет себя на поздних стадиях, когда уже не помочь. РИА Новости разбирается, почему с этим опасным недугом так сложно бороться. Скрытая угроза»Я заразилась от кого-то из бывших. В моем случае это точно был секс. Я не наркоманка, к врачам обращаюсь редко. Узнала, когда понадобилось небольшое медицинское вмешательство и попросили сдать анализ на ВИЧ, гепатит и сифилис. Конечно, была в шоке, но сейчас уже как-то свыклась со всем этим», — рассказывает 23-летняя Анна (имя изменено), полтора года живущая с гепатитом В. У нее хроническая форма, при которой болезнь может годами никак себя не проявлять, а потом — цирроз печени или рак. Если, конечно, не лечиться. Избавиться от гепатита В, как говорят специалисты, нельзя, но сдерживать его разрушительное действие на организм благодаря современным препаратам удается годами. «Сегодня активно работают фармакологи, появляются более эффективные лекарства. Проблема в том, что вирус гепатита В при заражении встраивается в геном человека. И здесь уже ничего не поделать. То есть можно получить хороший медикаментозный эффект, когда пациенту субъективно лучше. Однако сам вирус остается в организме и при неблагоприятных условиях способен вызвать рецидив», — отмечает заведующий лабораторией вирусных гепатитов отдела молекулярной диагностики и эпидемиологии Центрального НИИ эпидемиологии Роспотребнадзора, профессор Станислав Кузин. По его словам, основная опасность хронических гепатитов — их скрытность, когда болезнь ничем себя не выдает. Согласно данным ВОЗ, о своем диагнозе знают не больше десяти процентов инфицированных. Часто единственное, на что может обратить внимание человек, — это постоянный упадок сил, астения. «Как правило, гепатиты В и С диагностируют не по клиническим признакам, когда пациент приходит к врачу с жалобами и симптоматикой, а с помощью так называемого активного выявления. Человек поступает в больницу с каким-то другим недугом, и там его обследуют на четыре инфекции — гепатиты В и С, ВИЧ и сифилис. Гепатит зачастую протекает бессимптомно, нанося тем не менее серьезный ущерб здоровью», — уточняет Станислав Кузин Опять виновата обезьянаСудя по недавним исследованиям, бессимптомным гепатитом люди болеют с древнейших времен. По разным свидетельствам, вирус гепатита В появился в человеческой популяции от двадцати до семи тысяч лет назад. Однако бразильские исследователи считают, что предки людей заразились намного раньше, еще до исхода из Африки 60-70 тысяч лет назад. Вероятно, кто-то из сапиенсов съел мясо зараженной обезьяны или контактировал с раненым животным. После того как люди покинули черный континент, опасная болезнь вместе с ними распространилась по всему миру. Основной аргумент в пользу этой гипотезы — филогенетическое сходство вируса гепатита В человекообразных обезьян и человеческого. У австралийских ученых другая точка зрения. Они отмечают, что древнейшая вирусная ДНК, выделенная из останков мумии XVI века, очень похожа на геном современного вируса гепатита В. Речь идет об изучении останков маленькой девочки, похороненной в базилике Святого Доменико Маджоре в итальянском Неаполе. Она жила пятьсот лет назад и, судя по геномному анализу, болела хроническим гепатитом В. При этом вирусная ДНК, выделенная из мумии, практически не отличается от современного штамма вируса того же генотипа. Иными словами, за пятьсот лет он совершенно не изменился, что, конечно, вызывает сомнения у некоторых исследователей. Вакцина в помощьСредневековая итальянская девочка, скорее всего, заразилась гепатитом от матери. Так бывает и сейчас. По информации ВОЗ, сейчас около одного процента детей в возрасте до пяти лет страдают хроническим гепатитом В. Еще 15-20 лет назад было пять процентов. «Улучшению статистики во многом способствовала массовая иммунизация. Вакцины против гепатита В теперь высококачественные, эффективные и безопасные. Поствакцинальных осложнений практически нет. Иногда фиксируют реакции на прививку — вроде болезненности в месте укола — но не сильно выраженные. Однако окончательно решить вопрос с гепатитом В вакцина не может, как это, например, было с оспой. В свое время прогнозировали, что к 2000-му в мире полностью искоренят острый гепатит В — о хроническом речь не шла. Но этого не произошло. Конечно, гепатита В в России по сравнению с тем, что было 10-15 лет назад, меньше. Но все равно много: прошлогодняя заболеваемость — 8,6 на сто тысяч населения. Это очень серьезно», — указывает Станислав Кузин. Большинство инфицируются при употреблении наркотиков, попытках набить тату и сделать пирсинг, а также половым путем. Заразиться в больнице или поликлинике практически невозможно. «Гепатиты В и С передаются через кровь и другие биологические жидкости инфицированного. На ум сразу приходят операции, инвазивные вмешательства, но сейчас этот вариант фактически исключен. В государственных стационарах заразиться нельзя. Остаются коммерческие медицинские учреждения, где из-за экономии могут нарушать правила стерилизации. В первую очередь это стоматологические кабинеты. Опять же человеческий фактор сказывается. Кроме того, заполучить эти инфекции реально в тату-салонах, где нет жесткого контроля. Однако главный путь инфицирования — все-таки игла наркомана», — уточняет профессор. Победа близкоПо оценкам ВОЗ, от десяти до 40 процентов пациентов с хроническим гепатитом В нуждаются в медикаментозном лечении. Обычно это противовирусные препараты, подавляющие размножение вируса. Однако иммунного ответа организма не хватает, чтобы полностью побороть инфекцию. Поэтому выздоровления от такой терапии ожидать не стоит, но она минимизирует риск тяжелых осложнений — цирроза и рака печени. Впрочем, ученые не теряют надежду найти более эффективную терапию. В феврале немецкие исследователи сообщили, что им удалось вылечить от хронического гепатита В лабораторных мышей. Грызунам сначала вводили препараты, снижающие выработку вирусных белков — именно они блокируют иммунные клетки, противостоящие инфекции. А затем с помощью вакцинации активировали иммунный ответ. В результате животные выздоравливали. Исследователи обещают приступить к клиническим испытаниям новой терапии в 2021 году.
https://ria.ru/20191028/1560287800.html
https://ria.ru/20191230/1563022227.html
https://ria.ru/20180728/1525497437.html
африка
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/07e4/08/0e/1575794987_17:0:2748:2048_1920x0_80_0_0_6ba615face13fcae4d32d37d9ef09f70.jpg
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
вирусы, днк, биология, здоровье, открытия — риа наука, федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (роспотребнадзор), воз, африка
МОСКВА, 17 авг — РИА Новости, Альфия Еникеева. От вирусных гепатитов B и C в последние годы умирают все чаще. По оценкам ВОЗ, ими заражены около трехсот миллионов человек. Ежегодно около миллиона погибает от цирроза или рака печени — наиболее распространенных осложнений. При этом о своем диагнозе знают не больше десяти процентов заболевших, так как инфекция проявляет себя на поздних стадиях, когда уже не помочь. РИА Новости разбирается, почему с этим опасным недугом так сложно бороться.
Скрытая угроза
«Я заразилась от кого-то из бывших. В моем случае это точно был секс. Я не наркоманка, к врачам обращаюсь редко. Узнала, когда понадобилось небольшое медицинское вмешательство и попросили сдать анализ на ВИЧ, гепатит и сифилис. Конечно, была в шоке, но сейчас уже как-то свыклась со всем этим», — рассказывает 23-летняя Анна (имя изменено), полтора года живущая с гепатитом В.
У нее хроническая форма, при которой болезнь может годами никак себя не проявлять, а потом — цирроз печени или рак. Если, конечно, не лечиться. Избавиться от гепатита В, как говорят специалисты, нельзя, но сдерживать его разрушительное действие на организм благодаря современным препаратам удается годами.
«Сегодня активно работают фармакологи, появляются более эффективные лекарства. Проблема в том, что вирус гепатита В при заражении встраивается в геном человека. И здесь уже ничего не поделать. То есть можно получить хороший медикаментозный эффект, когда пациенту субъективно лучше. Однако сам вирус остается в организме и при неблагоприятных условиях способен вызвать рецидив», — отмечает заведующий лабораторией вирусных гепатитов отдела молекулярной диагностики и эпидемиологии Центрального НИИ эпидемиологии Роспотребнадзора, профессор Станислав Кузин. По его словам, основная опасность хронических гепатитов — их скрытность, когда болезнь ничем себя не выдает. Согласно данным ВОЗ, о своем диагнозе знают не больше десяти процентов инфицированных. Часто единственное, на что может обратить внимание человек, — это постоянный упадок сил, астения.
«Как правило, гепатиты В и С диагностируют не по клиническим признакам, когда пациент приходит к врачу с жалобами и симптоматикой, а с помощью так называемого активного выявления. Человек поступает в больницу с каким-то другим недугом, и там его обследуют на четыре инфекции — гепатиты В и С, ВИЧ и сифилис. Гепатит зачастую протекает бессимптомно, нанося тем не менее серьезный ущерб здоровью», — уточняет Станислав Кузин
Опять виновата обезьяна
Судя по недавним исследованиям, бессимптомным гепатитом люди болеют с древнейших времен. По разным свидетельствам, вирус гепатита В появился в человеческой популяции от двадцати до семи тысяч лет назад.
Однако бразильские исследователи считают, что предки людей заразились намного раньше, еще до исхода из Африки 60-70 тысяч лет назад. Вероятно, кто-то из сапиенсов съел мясо зараженной обезьяны или контактировал с раненым животным. После того как люди покинули черный континент, опасная болезнь вместе с ними распространилась по всему миру. Основной аргумент в пользу этой гипотезы — филогенетическое сходство вируса гепатита В человекообразных обезьян и человеческого. У австралийских ученых другая точка зрения. Они отмечают, что древнейшая вирусная ДНК, выделенная из останков мумии XVI века, очень похожа на геном современного вируса гепатита В. Речь идет об изучении останков маленькой девочки, похороненной в базилике Святого Доменико Маджоре в итальянском Неаполе. Она жила пятьсот лет назад и, судя по геномному анализу, болела хроническим гепатитом В. При этом вирусная ДНК, выделенная из мумии, практически не отличается от современного штамма вируса того же генотипа. Иными словами, за пятьсот лет он совершенно не изменился, что, конечно, вызывает сомнения у некоторых исследователей.
28 октября 2019, 10:51
Ученый рассказал о возможности человечества избавиться от ВИЧ и гепатита B
Вакцина в помощь
Средневековая итальянская девочка, скорее всего, заразилась гепатитом от матери. Так бывает и сейчас. По информации ВОЗ, сейчас около одного процента детей в возрасте до пяти лет страдают хроническим гепатитом В. Еще 15-20 лет назад было пять процентов.
«Улучшению статистики во многом способствовала массовая иммунизация. Вакцины против гепатита В теперь высококачественные, эффективные и безопасные. Поствакцинальных осложнений практически нет. Иногда фиксируют реакции на прививку — вроде болезненности в месте укола — но не сильно выраженные. Однако окончательно решить вопрос с гепатитом В вакцина не может, как это, например, было с оспой. В свое время прогнозировали, что к 2000-му в мире полностью искоренят острый гепатит В — о хроническом речь не шла. Но этого не произошло. Конечно, гепатита В в России по сравнению с тем, что было 10-15 лет назад, меньше. Но все равно много: прошлогодняя заболеваемость — 8,6 на сто тысяч населения. Это очень серьезно», — указывает Станислав Кузин.
30 декабря 2019, 15:23
Ученые разработали препарат против хронического гепатита В
Большинство инфицируются при употреблении наркотиков, попытках набить тату и сделать пирсинг, а также половым путем. Заразиться в больнице или поликлинике практически невозможно.
«Гепатиты В и С передаются через кровь и другие биологические жидкости инфицированного. На ум сразу приходят операции, инвазивные вмешательства, но сейчас этот вариант фактически исключен. В государственных стационарах заразиться нельзя. Остаются коммерческие медицинские учреждения, где из-за экономии могут нарушать правила стерилизации. В первую очередь это стоматологические кабинеты. Опять же человеческий фактор сказывается. Кроме того, заполучить эти инфекции реально в тату-салонах, где нет жесткого контроля. Однако главный путь инфицирования — все-таки игла наркомана», — уточняет профессор.
Победа близко
По оценкам ВОЗ, от десяти до 40 процентов пациентов с хроническим гепатитом В нуждаются в медикаментозном лечении. Обычно это противовирусные препараты, подавляющие размножение вируса. Однако иммунного ответа организма не хватает, чтобы полностью побороть инфекцию. Поэтому выздоровления от такой терапии ожидать не стоит, но она минимизирует риск тяжелых осложнений — цирроза и рака печени.
Впрочем, ученые не теряют надежду найти более эффективную терапию. В феврале немецкие исследователи сообщили, что им удалось вылечить от хронического гепатита В лабораторных мышей. Грызунам сначала вводили препараты, снижающие выработку вирусных белков — именно они блокируют иммунные клетки, противостоящие инфекции. А затем с помощью вакцинации активировали иммунный ответ. В результате животные выздоравливали. Исследователи обещают приступить к клиническим испытаниям новой терапии в 2021 году.28 июля 2018, 08:00Наука»Излечим полностью». Вирус гепатита контролируют и уничтожают
Хронический гепатит B — заболевания печени и желчного пузыря
Иногда трансплантация печени
Противовирусные препараты используются, когда у людей есть одно или их сочетание:
Аномально высокий уровень ферментов печени
Высокая вирусная нагрузка (количество ДНК вируса гепатита В в крови)
Симптомы обострения болезни
Результаты биопсии, указывающие на то, что повреждение печени продолжается
Лечение гепатита B противовирусными препаратами может предотвратить дальнейшее повреждение печени и дать возможность заживить уже поврежденным участкам.Большинство людей, получающих лечение от хронического гепатита B, должны лечиться на неопределенный срок. Однако эти препараты не могут вылечить болезнь.
Преждевременное прекращение лечения может привести к серьезному рецидиву. Однако лечение может быть прекращено, если анализы крови больше не обнаруживают какой-либо активной инфекции вируса гепатита В.
Обычно сначала используется один из следующих противовирусных препаратов:
Тенофовир (доступны две формы)
Пегилированный интерферон-альфа
Эти препараты принимают внутрь, они очень эффективны и имеют мало побочных эффектов.Некоторые люди могут прекратить прием этих препаратов, но многим приходится принимать их на неопределенный срок.
Другие препараты, которые иногда используются, включают адефовир, ламивудин и телбивудин. Однако эти препараты больше не используются в первую очередь, потому что они имеют повышенный риск побочных эффектов и могут потерять свою эффективность (так называемая лекарственная устойчивость).
Трансплантация печени следует рассмотреть, если функция печени серьезно нарушена. Вероятность выживания трансплантированной печени выше, а вероятность рецидива гепатита B снижена, если
Больные хроническим гепатитом В длительное время принимают противовирусные препараты.
Их лечат иммуноглобулином против гепатита до и часто после трансплантации.
Иммунный глобулин против гепатита B получают из крови людей с высоким уровнем антител к гепатиту B. Его вводят путем инъекции в мышцу или в вену. Помогает организму бороться с инфекцией.
Хроническая инфекция гепатита B: обзор | Инфекционные болезни | JAMA
Важность
Более 240 миллионов человек во всем мире инфицированы хроническим вирусом гепатита B (HBV).Среди лиц с хронической инфекцией HBV, которые не получают лечения, от 15% до 40% прогрессируют до цирроза, что может привести к печеночной недостаточности и раку печени.
Наблюдения
Пегилированный интерферон и аналоги нуклеоз (т) идов (ламивудин, адефовир, энтекавир, тенофовир дизопроксил и тенофовир алафенамид) подавляют репликацию ДНК HBV и улучшают воспаление и фиброз печени. Долгосрочное подавление вируса связано с регрессом фиброза печени и снижением риска гепатоцеллюлярной карциномы в когортных исследованиях.Частота излечения (определяемая как потеря поверхностного антигена гепатита В при неопределяемой ДНК HBV) после лечения остается низкой (3–7% при терапии пегилированным интерфероном и 1–12% при терапии аналогами нуклеозидов). Терапия пегилированным интерфероном может быть завершена через 48 недель и не связана с развитием резистентности; однако его использование ограничено плохой переносимостью и побочными эффектами, такими как подавление костного мозга и обострение существующих психоневрологических симптомов, таких как депрессия. Новые препараты (энтекавир, тенофовир дизопроксил и тенофовир алафенамид) могут быть связаны со значительно сниженным риском лекарственной устойчивости по сравнению с более старыми препаратами (ламивудин и адефовир) и должны рассматриваться как лечение первой линии.
Выводы и значимость
Пациентам с хронической инфекцией ВГВ и воспалением печени следует предлагать противовирусное лечение пегилированным интерфероном или аналогом нуклеоз (т) идов (ламивудин, адефовир, энтекавир, тенофовир дизопроксил или тенофовир алафенамид), чтобы уменьшить прогрессирование заболевания печени. Аналоги нуклеоз (т) идов следует рассматривать как терапию первой линии. Поскольку показатели излечения низкие, большинству пациентов потребуется терапия на неопределенный срок.
AASLD обновляет Рекомендации по хроническому гепатиту B — Практическое руководство
AMBER HUNTZINGER
Am Fam Physician. 15 февраля 2009 г .; 79 (4): 338-343.
Источник рекомендаций: Американская ассоциация по изучению заболеваний печени
Литературный поиск описан? Да
Используется ли система оценки доказательств? Да
Опубликованный источник: Hepatology, февраль 2007 г.
Доступно по адресу: http://www3.interscience.wiley.com/cgi-bin/fulltext/114098985/HTMLSTART
Около 350 миллионов человек во всем мире имеют хронический вирус гепатита B (HBV). ) инфекция и 1.25 миллионов человек в США являются носителями HBV. Обновленные рекомендации Американской ассоциации по изучению заболеваний печени (AASLD) включают предпочтительные диагностические, терапевтические и профилактические подходы к хроническому ВГВ.
Определения и диагностические критерии
Хроническая инфекция HBV — это некровоспалительное заболевание печени, вызванное стойкой инфекцией HBV, и может быть классифицировано как положительное или отрицательное по e-антигену гепатита B (HBeAg). Носители неактивного поверхностного антигена гепатита B (HBsAg) имеют гепатит B в печени без выраженного продолжающегося некровоспалительного заболевания.Инфекция ВГВ разрешена, когда нет дополнительных вирусологических, биохимических или гистологических свидетельств активной вирусной инфекции или заболевания. Острые обострения или вспышки включают периодическое повышение активности трансаминаз более чем в 10 раз выше верхнего предела нормы и более чем в два раза выше исходного значения. Реактивация характеризуется повторным появлением активного некровоспалительного заболевания печени у лиц с неактивным HBsAg или разрешенным гепатитом B. Клиренс HBeAg — это потеря HBeAg у лиц, которые ранее были HBeAg-положительными.Сероконверсия HBeAg определяется как потеря HBeAg и обнаружение анти-HBeAg у лиц, которые ранее были HBeAg-положительными и анти-HBeAg-отрицательными, тогда как реверсия — это повторное появление HBeAg у лиц, которые ранее были HBeAg-отрицательными и анти-HBeAg-положительными.
Диагностические критерии, относящиеся к HBV, включают следующее.
Хронический гепатит B: HBsAg-положительный результат в течение более шести месяцев, сывороточная ДНК HBV более 20000 МЕ на мл (более низкие значения от 2000 до 20000 МЕ на мл часто встречаются при HBeAg-отрицательном хроническом гепатите B), стойкое или периодическое повышение на уровни аланинтрансаминазы (АЛТ) или аспартаттрансаминазы (АСТ) и биопсия печени, показывающая хронический гепатит с умеренным или тяжелым некровоспалением.
Состояние неактивного носителя HBsAg: HBsAg-положительный в течение более шести месяцев, HBeAg-отрицательный и анти-HBeAg-положительный, сывороточная ДНК HBV менее 2000 МЕ на мл, стабильно нормальные уровни АЛТ и АСТ, биопсия печени подтверждает отсутствие значительного гепатита.
Вылеченный гепатит B: наличие в анамнезе острого или хронического гепатита B или наличие корового антигена против гепатита B (анти-HBcAg) с или без анти-HBsAg, HBsAg-отрицательная, неопределяемая ДНК HBV в сыворотке (очень низкие уровни могут быть обнаруженным с помощью чувствительных тестов на простат-специфический антиген) и нормальных уровней АЛТ.
Скрининг и профилактика
В таблице 1 перечислены группы высокого риска, которые должны пройти скрининг на инфекцию HBV. Скрининг включает тестирование на HBsAg и анти-HBsAg. Можно использовать тестирование на анти-HBcAg, но пациенты с положительными результатами теста также должны пройти скрининг с помощью тестов на HBsAg и анти-HBsAg, чтобы отличить инфекцию от иммунитета или получить ложноположительный результат.
Просмотреть / распечатать таблицу
Таблица 1.
Группы высокого риска, которым следует пройти скрининг на инфекцию ВГВ
Лица, рожденные в районах с высокой * и средней распространенностью † ВГВ, включая иммигрантов и приемных детей ‡ § |
Азия (кроме Шри-Ланки) |
Африка |
Острова южной части Тихого океана |
Ближний Восток (за исключением Кипра) Греция, Италия, Мальта, Португалия и Испания |
Арктика (коренное население) |
Южная Америка: Аргентина, Боливия, Бразилия, Эквадор, Гайана, Суринам, Венесуэла и Амазонский регион Колумбии и Перу |
Независимые государства бывшего Советского Союза |
Пасха n Европа, включая Россию, кроме Венгрии |
Карибский бассейн: Антигуа и Барбуда, Доминика, Доминиканская Республика, Гранада, Гаити, Ямайка, Пуэрто-Рико, Св.Китс и Невис, Сент-Люсия, Сент-Винсент и Гренадины, Тринидад и Тобаго, Теркс и Кайкос |
Другие группы высокого риска, рекомендованные для скрининга |
Домашние и сексуальные контакты HBsAg-положительных человек§ |
Лица, когда-либо употреблявшие инъекционные наркотики§ |
Лица с несколькими половыми партнерами или заболеваниями, передающимися половым путем * |
Мужчины, имеющие половые контакты с мужчинами§ |
Заключенные исправительных учреждений§ |
Лица с хронически повышенным уровнем аланинтрансаминазы или аспартаттрансаминазы§ |
Лица, инфицированные вирусом гепатита С или вирусом иммунодефицита человека |
| почечный диализ§ |
Все пр egnant women |
Таблица 1.
Группы высокого риска, которым необходимо пройти скрининг на инфекцию ВГВ
Лица, рожденные в районах с высоким * и средним † уровнем распространенности ВГВ, включая иммигрантов и приемных детей ‡ § |
Азия (кроме Шри-Ланки) ) |
Африка |
Острова южной части Тихого океана |
Ближний Восток (кроме Кипра) |
Европейское Средиземноморье: Греция, Италия, Мальта, Португалия 90 и Испания |
Арктика (коренное население) |
Южная Америка: Аргентина, Боливия, Бразилия, Эквадор, Гайана, Суринам, Венесуэла и регион Амазонки в Колумбии и Перу |
независимых государств бывший Советский Союз |
Восточная Европа, включая Россию, кроме Венгрии |
Карибский бассейн: Антигуа и Барбуда, Доминика, Доминиканская Республика, Гранада, Гаити, Ямайка, Пуэрто-Рико, Св.Китс и Невис, Сент-Люсия, Сент-Винсент и Гренадины, Тринидад и Тобаго, Теркс и Кайкос |
Другие группы высокого риска, рекомендованные для скрининга |
Домашние и сексуальные контакты HBsAg-положительных человек§ |
Лица, когда-либо употреблявшие инъекционные наркотики§ |
Лица с несколькими половыми партнерами или заболеваниями, передающимися половым путем * |
Мужчины, имеющие половые контакты с мужчинами§ |
Заключенные исправительных учреждений§ |
Лица с хронически повышенным уровнем аланинтрансаминазы или аспартаттрансаминазы§ |
Лица, инфицированные вирусом гепатита С или вирусом иммунодефицита человека |
| почечный диализ§ |
Все пр egnant women |
ВГВ передается перинатальным, чрескожным и половым путем.Носителей HBsAg следует проинформировать о рисках передачи инфекции другим людям (таблица 2).
Просмотреть / распечатать таблицу
Таблица 2.
Рекомендации по профилактике передачи ВГВ
HBsAg-позитивные лица | |||
Посоветовать половым контактам пройти вакцинацию | 40 | 40 | барьерная защита во время полового акта, если партнер не вакцинирован или имеет естественный иммунитет |
Не используйте совместно зубные щетки или бритвы | |||
Закройте открытые порезы и царапины | |||
или Очистите разливы крови с помощью моющего средства | |||
Не сдавать кровь, органы или сперму | |||
HBsAg-положительные дети и взрослые | |||
Могут участвовать во всех видах деятельности, включая контактные виды спорта | |||
Могут делиться едой и посудой и целоваться с другими |
Таблица 2.
Рекомендации по профилактике передачи ВГВ
Лица, которые являются HBsAg-положительными |
Посоветуют сделать вакцинацию сексуальным контактам |
Используйте барьерную защиту во время полового акта или если партнер не вакцинирован естественным образом иммунитет |
Запрещается использовать совместно зубные щетки или бритвы |
Прикрывать открытые порезы и царапины |
Очищать пролитую кровь с помощью моющего средства или отбеливателя |
HBsAg-позитивные дети и взрослые |
Могут участвовать во всех видах деятельности, включая контактные виды спорта |
быть изолированным от других детей 9 0139 |
Может делиться едой и посудой и целоваться с другими |
Некоторым лицам из группы высокого риска, например, домашним и половым контактам HBsAg-положительных людей, у которых тест на серомаркеры HBV отрицательный, следует сделать вакцинацию против HBV.Новорожденные от матерей с инфекцией ВГВ должны пройти вакцинацию иммуноглобулином против ВГВ и гепатита В. Последующее тестирование для выявления реакции на вакцинацию должно проводиться у лиц, которые по-прежнему подвержены риску инфицирования (например, младенцев от матерей-носителей, медицинских работников, пациентов, находящихся на диализе, половых контактов носителей).
Оценка
Оценка пациентов с хронической инфекцией HBV (Таблица 3) включает сбор анамнеза и физикальное обследование. Некоторым пациентам также следует проводить лабораторные исследования.
Просмотр / печать таблицы
Таблица 3.
Оценка пациентов с хронической инфекцией HBV
Первичная оценка | |
Анамнез и физикальное обследование | |
Семейный анамнез заболевания печени | |
Лабораторные тесты для оценки заболевания печени (общий анализ крови с тромбоцитами, печеночная панель и протромбиновое время) | |
Тесты на репликацию HBV (HBeAg или анти-HBeAg, ДНК HBV) | |
Тесты для исключения вирусных коинфекций (анти-HCV, анти-HDV у лиц из стран, где инфекция HDV распространена, и у лиц, употребляющих инъекционные наркотики), и тесты на ВИЧ у лиц из группы риска | |
Тесты для скрининга ГЦК (исходные уровни α-фетопротеина и, у пациентов с высоким риском, ультразвуковое исследование) | |
Минусы идеальная биопсия печени для определения степени и стадии заболевания печени для пациентов, которые соответствуют критериям хронического гепатита | |
Рекомендуемое наблюдение за пациентами, не рассматриваемыми для лечения (HBeAg-положительный, ДНК HBV более 20000 МЕ на мл и нормальный уровень АЛТ ) | |
Уровни АЛТ каждые три-шесть месяцев, чаще, если уровень АЛТ повышается | |
Если уровни АЛТ в 1-2 раза превышают верхний предел нормы, проверяйте АЛТ каждые 1-3 месяца ; рассмотреть возможность проведения биопсии печени, если пациенту старше 40 лет, уровень АЛТ находится на граничном уровне или слегка повышен при серийных исследованиях; рассмотрите возможность лечения, если биопсия показывает умеренное или тяжелое воспаление или значительный фиброз | |
Если АЛТ более чем в два раза превышает верхний предел нормы в течение трех-шести месяцев, пациент HBeAg-положительный, а ДНК HBV превышает 20000 МЕ на мл, рассмотреть возможность биопсии печени и лечения | |
Рассмотреть возможность скрининга на ГЦК в соответствующих группах населения | |
Состояние неактивного носителя HBsAg | |
Уровни АЛТ каждые три месяца в течение одного года; если уровень АЛТ постоянно в норме, каждые 6–12 месяцев | |
Если уровень АЛТ превышает верхний предел нормы в 1-2 раза, проверьте уровень ДНК HBV в сыворотке и исключите другие причины заболевания печени; рассмотреть возможность проведения биопсии печени, если уровень АЛТ находится на граничном уровне или слегка повышен по результатам серийных тестов, или если уровни ДНК HBV постоянно превышают 20 000 МЕ на мл; рассмотреть возможность лечения, если биопсия показывает умеренное или тяжелое воспаление или значительный фиброз | |
Рассмотрите возможность скрининга на ГЦК в соответствующих группах населения |
Таблица 3.
Обследование пациентов с хронической инфекцией HBV
Первоначальная оценка |
Анамнез и физикальное обследование |
Семейный анамнез заболевания печени, тесты на ГЦК | (общий анализ крови с тромбоцитами, печеночная панель и протромбиновое время) |
Тесты на репликацию HBV (HBeAg или анти-HBeAg, ДНК HBV) |
Тесты для исключения вирусных коинфекций (анти-HCV , анти-HDV у лиц из стран, где инфекция HDV распространена, и у тех, кто в анамнезе употреблял инъекционные наркотики), и анти-ВИЧ у лиц из группы риска |
исходный уровень, а у пациентов с высоким риском — ультразвуковое исследование) |
Рассмотрите возможность биопсии печени для определения степени и стадии заболевания печени для пациента пациенты, отвечающие критериям хронического гепатита |
Рекомендуемое последующее наблюдение за пациентами, не рассматриваемыми для лечения (HBeAg-положительный, ДНК HBV более 20000 МЕ на мл, и нормальный уровень АЛТ) |
Уровни АЛТ каждые от трех до шести месяцев, чаще при повышении уровня АЛТ |
Если уровни АЛТ в 1-2 раза превышают верхний предел нормы, проверяйте АЛТ каждые один-три месяца; рассмотреть возможность проведения биопсии печени, если пациенту старше 40 лет, уровень АЛТ находится на граничном уровне или слегка повышен при серийных исследованиях; рассмотрите возможность лечения, если биопсия показывает умеренное или тяжелое воспаление или значительный фиброз |
Если АЛТ более чем в два раза превышает верхний предел нормы в течение трех-шести месяцев, пациент HBeAg-положительный, а ДНК HBV превышает 20000 МЕ на мл, рассмотреть возможность биопсии печени и лечения |
Рассмотреть возможность скрининга на ГЦК в соответствующих группах населения |
Состояние неактивного носителя HBsAg |
Уровни АЛТ каждые три месяца в течение одного года; если уровень АЛТ постоянно в норме, каждые 6–12 месяцев |
Если уровень АЛТ превышает верхний предел нормы в 1-2 раза, проверьте уровень ДНК HBV в сыворотке и исключите другие причины заболевания печени; рассмотреть возможность проведения биопсии печени, если уровень АЛТ находится на граничном уровне или слегка повышен по результатам серийных тестов, или если уровни ДНК HBV постоянно превышают 20 000 МЕ на мл; рассмотреть вопрос о лечении, если биопсия показывает умеренное или тяжелое воспаление или значительный фиброз |
Рассмотреть возможность скрининга на ГЦК в соответствующих группах населения |
Анализ ДНК HBV важен для оценки пациентов с хронической инфекцией HBV, и может помочь серийный мониторинг определить прогноз и необходимость лечения.Биопсия печени может оценить повреждение печени и исключить другие причины заболевания печени. Пациенты, изначально не предназначенные для лечения, должны пройти последующее обследование (рис. 1).
Просмотр / печать Рисунок
Ведение хронической инфекции HBV
Рисунок 1.
Алгоритм ведения хронической инфекции HBV. (ALT = аланинтрансаминаза; HBeAg = e антиген гепатита B; HBsAg = поверхностный антиген гепатита B; HBV = вирус гепатита B.)
Адаптировано с разрешения Lok AS, McMahon BJ. Хронический гепатит В [опубликованная поправка опубликована в Hepatology. 2007; 45 (6): 1347]. Гепатология. 2007; 45 (2): 513.
Ведение хронической инфекции HBV
Рис. 1.
Алгоритм ведения хронической инфекции HBV. (ALT = аланинтрансаминаза; HBeAg = e антиген гепатита B; HBsAg = поверхностный антиген гепатита B; HBV = вирус гепатита B.)
Адаптировано с разрешения Lok AS, McMahon BJ.Хронический гепатит В [опубликованная поправка опубликована в Hepatology. 2007; 45 (6): 1347]. Гепатология. 2007; 45 (2): 513.
Лечение
Основная цель лечения — профилактика цирроза, печеночной недостаточности и гепатоцеллюлярной карциномы. Другие цели включают стойкое подавление репликации HBV и ремиссию заболевания печени. HBeAg-положительные и HBeAg-отрицательные пациенты, которые соответствуют критериям хронической инфекции HBV, должны пройти обследование для лечения, особенно пациентов с постоянно повышенным уровнем АЛТ.
Интерфероны используются в течение заранее определенного периода времени, тогда как лечение аналогами нуклеозидов (NA) обычно используется до тех пор, пока не будут достигнуты определенные конечные точки. Устойчивость к противовирусным препаратам является серьезной проблемой при длительном лечении НА. Среди терапевтических средств ламивудин ассоциируется с самой высокой резистентностью, а энтекавир — с самой низкой резистентностью у пациентов, ранее не получавших NA. Пациенты с минимальным заболеванием или у которых вряд ли будет устойчивый ответ, не следует лечить NA, особенно тем, кто моложе 30 лет.Следует использовать наиболее сильные NA с наименьшим сопротивлением и усилить соответствие.
Комбинированная терапия была полезна при инфекциях, вызванных вирусом иммунодефицита человека и вирусом гепатита С. Однако не показано, что он превосходит монотерапию при лечении инфекции HBV.
Хронический гепатит B — обзор
Хронический гепатит B
Хронический гепатит B обычно протекает бессимптомно. Самый частый симптом — утомляемость, но часто наблюдаются нарушения сна, трудности с концентрацией внимания и боль в правом верхнем квадранте.Хронический гепатит В биологически характеризуется повышенным уровнем аминотрансферазы, а уровень аланинаминотрансферазы (АЛТ) может существенно колебаться во время фазы иммунной элиминации. Также может присутствовать умеренный холестаз с незначительно повышенным уровнем щелочной фосфатазы и γ-глутамилтранспептидазы, особенно у пациентов с циррозом печени.
Хроническая инфекция гепатита B — это гетерогенное заболевание с сильно различающимися уровнями вирусной репликации и активности заболевания печени.Он характеризуется повреждением печени, опосредованным Т-клеточным иммунным ответом, направленным на гепатоциты, экспрессирующие вирусные антигены. Хроническое носительство HBsAg обычно проходит через три фазы: иммунная толерантность; иммунная элиминация; и бездействующий.
Фаза иммунной толерантности обычно короткая, если инфекция произошла во взрослом возрасте, но она сохраняется в течение многих или десятилетий у пациентов, инфицированных при рождении или в раннем детстве. На стадии иммунной толерантности иммунный ответ хозяина «переносит» инфекцию HBV и не вызывает воспаления печени или разрушения гепатоцитов.Фаза иммунной толерантности характеризуется наличием е-антигена гепатита В (HBeAg), очень высокими уровнями ДНК HBV в крови, нормальными уровнями аминотрансфераз в сыворотке или плазме и отсутствием или минимальной воспалительной активностью при биопсии печени.
Фаза иммунной элиминации характеризуется активным иммунным ответом, который вызывает некровоспалительные поражения и запускает фиброгенез печени и прогрессирующий фиброз. Уровни АЛТ и аспартатаминотрансферазы (АСТ) повышены, но уровни ДНК HBV ниже, чем во время фазы иммунной толерантности, и часто колеблются.Фаза иммунной элиминации имеет различную продолжительность от нескольких недель до нескольких десятилетий. HBeAg, если он присутствует, определяет HBeAg-положительный хронический гепатит B. HBeAg может выводиться спонтанно и заменяться антителами против HBe, что определяется как сероконверсия HBe. Частота спонтанной сероконверсии HBe среди HBeAg-положительных пациентов составляет 8–12% в год, когда они находятся в фазе иммунной элиминации; Сероконверсия HBe часто следует за временным обострением АЛТ. Некоторые из этих пациентов развиваются в сторону неактивного носительства HBsAg, тогда как другие переходят в HBeAg-отрицательную форму хронического гепатита B с повышенным уровнем АЛТ и уровнем ДНК HBV более 2000 МЕ / мл (Таблица 165-3).
Пациенты с HBeAg-положительным хроническим гепатитом B инфицированы вирусом дикого типа и способны секретировать белок HBe. Пациенты с HBeAg-отрицательным хроническим гепатитом B инфицированы так называемыми преко-мутантными вирусами, которые не могут продуцировать белок HBe, потому что у них есть стоп-кодон в пре-гене C, и / или вирусами с мутантными кор-промоторами, которые продуцируют значительно меньшее количество вирусов. количества белка HBe. HBeAg-отрицательный хронический гепатит B обычно протекает тяжелее, чем HBeAg-положительный гепатит.Из-за распространенности генотипа D HBV в странах Европейского Средиземноморья и Африки, HBeAg-отрицательный / анти-HBe-положительный хронический гепатит B встречается в 7–9 раз чаще, чем HBeAg-положительное заболевание в этих регионах.
Неактивная фаза носительства HBsAg является результатом успешной иммунной элиминации, ведущей к сероконверсии HBe. Уровни АЛТ и АСТ в норме, ДНК HBV неопределяется или находится на очень низком уровне, а пациенты без цирроза печени имеют нормальную гистологию печени. Неактивные носители HBsAg подвергаются реактивации при сильной иммуносупрессии.
Гепатит В
Эпидемиология
Заболевания печени, связанные с гепатитом B, остаются важной проблемой общественного здравоохранения и основной причиной заболеваемости и смертности. Это также является распространенной сложной проблемой для практикующих врачей.
Гепатит B встречается во всем мире, но его распространенность сильно различается; он особенно высок в Азии, Африке к югу от Сахары и южной части Тихого океана, а также среди определенных групп населения в Южной Америке, на Ближнем Востоке и в Арктике. 1 Распространенность в США варьируется в зависимости от состава населения, включая численность иммигрантов из эндемичных районов, а также от факторов риска и поведения, таких как распространенность внутривенного употребления наркотиков и гомосексуальных практик. По оценкам агентств общественного здравоохранения, в США инфицировано около 1,25 миллиона человек, но во всем мире инфицировано 2 миллиарда человек, при этом примерно 5% населения мира (или 350 миллионов человек) являются носителями хронического гепатита B. 2 Обычно 70 000 американцев заражаются хроническим вирусом гепатита B (HBV), и примерно 5000 пациентов с хроническим гепатитом B умирают от осложнений, вызванных этим заболеванием. Во всем мире хронический гепатит B занимает десятое место среди причин смерти.
Гепатит B был впервые обнаружен в 1963 году доктором Барухом Блумбергом и его коллегами, которые идентифицировали белок («австралийский антиген», который реагировал на антитела пациентов с гемофилией и лейкемией. Связь этого белка с инфекционным гепатитом была обнаружена 3 года спустя. несколькими исследователями, а вирус был обнаружен с помощью электронной микроскопии в 1970 году. 3
HBV — это двухцепочечный гепатотропный ДНК-вирус, принадлежащий к семейству Hepadnaviridae. Вирус поражает только людей и некоторых других приматов. Репликация вирусов происходит преимущественно в гепатоцитах и, в меньшей степени, в почках, поджелудочной железе, костном мозге и селезенке. Вирусный геном имеет длину 3,2 т.п.н. и имеет четыре частично перекрывающиеся открытые рамки считывания, кодирующие различные антигены. 4 Интактный вирион представляет собой сферическую частицу с двойной оболочкой с оболочкой из поверхностного антигена гепатита B (HBsAg), внутреннего нуклеокапсида корового антигена (HBcAg) и активного фермента полимеразы, связанного с одной молекулой двухцепочечного HBV. ДНК.Существует значительная вариабельность нуклеотидной последовательности, и вирус можно разделить на восемь различных генотипов в зависимости от степени вариабельности. Однако их клиническое значение все еще не определено.
В начало
Естественная история
Хотя HBV может сохраняться вне организма до 1 недели и, следовательно, может передаваться через непрямой контакт, например, через открытые язвы, гепатит B передается преимущественно парентерально, при интимном личном контакте и перинатально.В группу риска входят потребители инъекционных наркотиков, дети матерей с ВГВ, мужчины, практикующие секс с мужчинами, пациенты, находящиеся на гемодиализе, и те, кто контактирует с кровью или продуктами крови.
Инкубационный период HBV составляет от 45 до 160 дней (в среднем 100 дней). Острое заболевание обычно протекает в легкой форме, особенно у детей. У взрослых от 30% до 50% страдают желтухой, а гепатит может протекать молниеносно у 0,1–0,5% пациентов с острой инфекцией гепатита В. Таким образом, симптомы широко варьируются по степени тяжести — от бессимптомной субклинической инфекции до молниеносной смертельной болезни.Незначительное начало тошноты, анорексии, недомогания и усталости или симптомы гриппа, такие как фарингит, кашель, насморк, светобоязнь, головная боль и миалгия, могут предшествовать появлению желтухи. Лихорадка возникает редко, в отличие от инфекции гепатита А. Эти симптомы проходят с появлением желтухи, хотя анорексия, недомогание и слабость могут сохраняться. Признаки физического осмотра неспецифичны, но могут включать легкое увеличение и легкую болезненность печени, легкую спленомегалию и заднюю шейную лимфаденопатию у 15-20% пациентов.Фульминантное заболевание (острая печеночная недостаточность) проявляется изменением психического статуса (энцефалопатия) и коагулопатией. 5
Риск развития хронической инфекции или состояния носительства, определяемого как сохранение HBsAg в крови более 6 месяцев, зависит от возраста и иммунной функции пациента на момент первоначальной инфекции. Девяносто процентов инфицированных новорожденных, 30% детей младше 5 лет и 10% взрослых прогрессируют до хронической инфекции. Из этих носителей от 15% до 40% в течение жизни развивают связанные с гепатитом B осложнения.Пациенты с хронической инфекцией спонтанно очищают поверхностный антиген со скоростью 0,5% в год. 6 У пациентов с хроническим гепатитом В могут развиваться внепеченочные проявления, включая артралгии, кожно-слизистый васкулит, гломерулонефрит и узелковый полиартериит. Гломерулонефрит при гепатите B чаще встречается у детей, чем у взрослых, и обычно характеризуется нефротическим синдромом с незначительным снижением функции почек. Узелковый полиартериит возникает в основном у взрослых и характеризуется внезапным и тяжелым началом гипертонии, почечной недостаточности и системного васкулита с артериитом сосудов почек, желчного пузыря, кишечника или головного мозга.Другими редкими внепеченочными проявлениями являются смешанная эссенциальная криоглобулинемия, перикардит и панкреатит.
В начало
Диагностика
Вирусные и иммунные маркеры обнаруживаются в крови, и характерные паттерны антиген-антитело со временем развиваются. Первым обнаруживаемым вирусным маркером является HBsAg, за ним следуют е-антиген гепатита В (HBeAg) и ДНК HBV. Титры могут быть высокими в течение инкубационного периода, но уровни ДНК HBV и HBeAg начинают падать в начале болезни и могут быть неопределяемыми во время пика клинического заболевания. 7 Core антиген не появляется в крови, но антитела к этому антигену (anti-HBc) выявляются при появлении клинических симптомов.
Фракция IgM используется в важном диагностическом анализе острой инфекции гепатита B. До того, как были доступны современные молекулярные анализы, это был единственный маркер, обнаруживаемый в период окна, время между исчезновением HBsAg и появлением анти-HBs. Пациенты, которые избавляются от вируса, теряют HBsAg и вырабатывают анти-HBsAb, антитела длительного действия, связанные с иммунитетом.Присутствие анти-HBsAb и анти-HBcAb (IgG) указывает на выздоровление и иммунитет у ранее инфицированного человека, тогда как успешный ответ на вакцинацию дает антитела только к HBsAg (вставка 1).
| Вставка 1: Серологические образцы для гепатита B |
|---|
| Иммунитет |
| Естественное воздействие |
|
| Вакцинация |
|
| Острая инфекция |
|
| Хроническая инфекция |
|
HBcAb, ядерное антитело против гепатита В; HBsAb, поверхностные антитела к гепатиту В; HBeAg, е антиген гепатита В; HBsAg, поверхностный антиген гепатита В; ВГВ, вирус гепатита В; Ig, иммуноглобулин.
© 2005 Фонд клиники Кливленда.
HBeAg — еще один вирусный маркер, обнаруживаемый в крови. Это коррелирует с активной репликацией вируса и, следовательно, с высокой вирусной нагрузкой и инфекционностью. Антиген синтезируется из нити ДНК, непосредственно предшествующей области, кодирующей основной антиген. 8
Может произойти мутация в этой области, препятствующая выработке HBeAg. Такие вирусы присутствуют во всем мире, особенно в Азии и Средиземноморье, и известны как прекоровые мутанты . Присутствие прекорового или корового мутанта, вызывающего HBeAg-отрицательный хронический гепатит, обычно подразумевает более длительное заболевание и, следовательно, более высокий риск цирроза.
Вирус гепатита B не является цитопатическим, и считается, что повреждение печени при хроническом гепатите B является иммунологически опосредованным. Таким образом, тяжесть и течение заболевания плохо коррелируют с уровнем вируса в сыворотке или количеством антигена, экспрессируемого в печени. Считается, что антиген-специфические цитотоксические Т-клетки играют роль в повреждении клеток при гепатите В, но в конечном итоге они отвечают за клиренс вируса.Специфические цитокины, продуцируемые цитотоксическими и другими Т-клетками, также обладают противовирусным действием, способствуя выведению вируса без гибели клеток. Отсутствие сильного и специфического ответа цитотоксических Т-лимфоцитов CD8 + и вспомогательных Т-лимфоцитов CD4 + может привести к развитию хронической инфекции. Затем привлечение неспецифических Т-клеток приводит к хроническому воспалению низкого уровня и повреждению печени. Точно так же спонтанная сероконверсия от HBeAg к анти-HBeAb во время хронического гепатита B также является иммунологически опосредованной, что предполагает временное обострение заболевания, которое часто непосредственно предшествует клиренсу HBeAg. 7
В начало
Клинический курс
Острый гепатит B диагностируется путем выявления ядра антител HBsAg и IgM или одного ядра антитела в период окна. Основные антитела IgM теряются в течение 6–12 месяцев от начала болезни. Биохимически уровни сывороточной аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ) могут повышаться до 500–5000 Ед / л и падать после острой фазы инфекции. Уровень билирубина в сыворотке редко превышает 10 мг / дл, уровень щелочной фосфатазы и протромбиновое время обычно в норме или слегка повышены (например,g., от 1 до 3 секунд), а уровень сывороточного альбумина нормальный или минимально пониженный. Анализ периферической крови может показать легкую лейкопению с относительным лимфоцитозом или без него. Потеря HBsAg и развитие HBsAb означают выздоровление от острой инфекции и развитие иммунитета (рис. 1).
Хронический гепатит B определяется как сохранение HBsAg в сыворотке крови не менее 6 месяцев. Пациентов с хронической инфекцией можно разделить на пациентов с признаками активной репликации, обычно связанных с аномальными уровнями трансаминаз и более высокой вирусной нагрузкой, и пациентов в нерепликативном состоянии, связанных со снижением маркеров воспаления и повреждения печени и более низкой вирусной нагрузкой.Уровни трансаминаз могут быть нормальными или могут быть увеличены от 1 до 10 раз по сравнению с верхним пределом нормы. Уровни ДНК HBV обычно находятся в диапазоне 10 5 копий генома / мл, которые легко обнаруживаются методами гибридизации, но абсолютный уровень может колебаться.
HBeAg в сыворотке крови отражает активную репликацию вируса, а клинический исход инфекции коррелирует со статусом HBeAg. Преобразование в HBeAg-отрицательный и HBeAb-положительный статус у пациентов с хроническим гепатитом B обычно приводит к уменьшению воспаления с нормализацией уровней трансаминаз и снижением уровней ДНК HBV в сыворотке: состояние неактивного носителя.Маркер е-антигена также отсутствует у пациентов с мутантами по ядру или прекору. При использовании обычных анализов гибридизации носители HbsAg не содержат детектируемой ДНК HBV в сыворотке. Однако тестирование ДНК HBV с помощью более чувствительных методов, таких как анализ полимеразной цепной реакции (ПЦР), обычно демонстрирует низкие уровни вирусной ДНК в сыворотке у этих носителей (рис. 2).
Течение хронического гепатита В непостоянно. Спонтанная потеря HBeAg происходит со скоростью от 8% до 12% в год, что связано со снижением ДНК HBV ниже уровней, обнаруживаемых методами гибридизации.Потеря HBsAg происходит реже (<1% / год). Хронически инфицированные пациенты без активного заболевания печени или вирусной репликации (неактивные носители) обычно имеют доброкачественное течение с меньшей вероятностью прогрессирования до цирроза. У пациентов, у которых продолжается активная репликация вируса с высокими уровнями ДНК HBV и HBeAg в сыворотке, наблюдается прогрессирующее повреждение печени, и могут развиваться цирроз и терминальная стадия заболевания печени. Преходящее обострение болезни часто предшествует ремиссии. Потеря HBeAg не всегда сопровождается необратимым исчезновением болезни, и могут возникнуть обострения болезни, особенно если пациент лечится стероидами или другими иммуносупрессивными препаратами.Пациенты, которые возвращаются к хроническому HBeAg-положительному статусу, имеют тенденцию к развитию цирроза значительно чаще, чем у тех, кто остается HBeAg-отрицательным. 9 Пациенты, инфицированные коровым или прекоровым мутантным штаммом, у которых сохраняется высокий уровень ДНК и признаки продолжающегося воспаления печени, как правило, имеют более высокий риск прогрессирования заболевания, чем пациенты с положительным HBeAg.
Хроническая инфекция HBV связана с десятикратным увеличением риска развития гепатоцеллюлярной карциномы (ГЦК).Этот риск еще больше увеличивается в условиях продолжающегося воспаления: у пациентов с HBsAg и HBeAg риск увеличивается до 60 раз по сравнению с населением в целом. 10 Пожилые мужчины с циррозом печени и люди с коинфекцией гепатита С подвергаются наибольшему риску. В регионах, где HBV является эндемичным, HCC является ведущей причиной смерти от рака. В связи с этим рекомендуется, чтобы носители ВГВ, особенно из группы высокого риска (мужчины старше 45 лет, пациенты с циррозом и пациенты с семейным анамнезом рака печени), должны пройти обследование с помощью УЗИ и тестирования альфа-фетопротеина на ГЦК через 6 месяцев интервалы. 11
В начало
Лечение и иммунизация
Эффективные вакцины против ВГВ, определяемые как обеспечивающие более 90% защиты от ВГВ, доступны в Соединенных Штатах с 1982 года. Вакцина против гепатита В была описана как первая эффективная противораковая вакцина, и ее использование было продвинуто Всемирным здравоохранением. Организация как стандартная помощь во всем мире с 1997 года. Ранние стратегии были нацелены на группы высокого риска, но они не привели к существенному снижению заболеваемости.Таким образом, универсальная вакцинация против ВГВ рекомендована для младенцев Американской академией педиатрии с 1991 года. Для пациентов с задокументированным воздействием постконтактная профилактика состоит из однократной внутримышечной инъекции иммуноглобулина против гепатита В (HBIg) с последующей немедленной вакцинацией против ВГВ. Две рекомбинантные вакцины против гепатита B доступны в Соединенных Штатах, Engerix-B. и Recombivax HB. Для взрослых рекомендуется три инъекции (20 мкг Engerix-B или 10 мкг Рекомбивакса HB) внутримышечно в дельтовидную мышцу в 0, 1 и 6 месяцев.Уровень сероконверсии превышает 90% у взрослых, но может быть ниже у некоторых людей, в зависимости от сопутствующих заболеваний или генетических факторов, а также у курильщиков, людей с ожирением, пожилых людей или пациентов с ослабленным иммунитетом. Этим пациентам могут потребоваться более высокие дозы и больше инъекций.
Предварительный скрининг на анти-HBs не рекомендуется, за исключением взрослых пациентов, которые, вероятно, ранее подвергались воздействию, в том числе из групп высокого риска (например, потребители инъекционных наркотиков, мужчины-гомосексуалисты).Поствакцинальное тестирование на анти-HBs для подтверждения сероконверсии обычно не рекомендуется, за исключением людей, которые находятся в группе риска из-за отсутствия ответа или продолжающегося воздействия. Бустерные дозы могут быть подходящими для пациентов из группы высокого риска, если титры анти-HBs ниже того, что считается защитным (10 МЕ / мл). Вакцину следует регулярно вводить всем лицам моложе 18 лет и взрослым, подверженным риску заражения. Его следует назначать новорожденным от HBV-инфицированных матерей вместе с HBIg. 12
При остром гепатите В лечение является поддерживающим.Хотя было опубликовано несколько серий случаев, нет четких доказательств того, что ранняя терапия противовирусными препаратами при остром гепатите B снижает риск хронического заболевания или ускоряет выздоровление. Большинство пациентов с острым желтушным гепатитом B выздоравливают без остаточных повреждений или хронического гепатита. Пациенты должны пройти повторное тестирование на уровни HBsAg и ALT, чтобы определить, произошла ли сероконверсия и клиренс поверхностного антигена. 13
При хроническом гепатите B назначается терапия для подавления репликации вируса и предотвращения прогрессирования заболевания печени.Хотя поэтому важны несколько конечных точек, способность любого лекарства предотвращать повреждение печени может быть связана с конкретными целями, включая предотвращение воспаления (ведущее к снижению уровней ферментов печени, биохимической конечной точки) или способность лекарства к вызвать сероконверсию (от HBeAg-положительного к HBeAg-отрицательному) или изменение фиброза (т.е. уменьшение рубцовой ткани при повторной биопсии печени). Поскольку вероятность развития анти-HBs и, следовательно, выздоровления при долгосрочной защите от гепатита B, довольно низка, измеряемые результаты лечения сосредоточены на скорости нормализации уровней ферментов печени, снижении уровней вирусной ДНК или сероконверсии, т. Е. , от HBeAg-положительного к HBeAg-отрицательному с положительным HBeAb.
При отсутствии цирроза, лечение обычно не рекомендуется пациентам с нормальным уровнем ферментов, независимо от того, являются ли они хроническими неактивными носителями или на основании их статуса HBeAg. 14 Терапия рекомендуется пациентам с признаками активного повреждения печени, например, с аномальными уровнями трансаминаз (уровень АЛТ более чем в два раза превышает верхний предел нормы). Биопсия печени перед терапией является золотым стандартом для оценки степени некровоспалительной активности и фиброза.Хотя данные все еще развиваются, самые последние рекомендации Американской ассоциации по изучению заболеваний печени (AASLD) также включают лечение пациентов с компенсированным и декомпенсированным циррозом и измеряемой ДНК HBV (> 2000 МЕ / мл) независимо от статуса HBeAg или степень повышения уровня АЛТ. 14 Этот подход подтверждается несколькими исследованиями, которые показали снижение скорости развития прогрессирующего заболевания печени или осложнений у пролеченных пациентов.
Шесть агентов были одобрены U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения гепатита B. Интерферон альфа, доступный с 1992 года и вводимый подкожно в дозировке 5 МЕ в день, оказывает прямое противовирусное действие, а также влияет на иммунную систему хозяина. Основные побочные эффекты интерферона включают усталость, мышечные боли, лихорадку, депрессию и раздражительность. Необычные серьезные побочные эффекты включают обострение депрессии, психоза, почечной и сердечной недостаточности, бактериальных инфекций и индукции аутоиммунитета. FDA одобрило использование интерферона пролонгированного действия (пегинтерферон альфа-2а в дозе 180 мкг в течение 48 недель) в 2005 году для лечения пациентов с хроническим гепатитом B; Профиль побочных эффектов пегинтерферона альфа-2a очень похож на профиль побочных эффектов интерферона более короткого действия.Другие доступные методы лечения представляют собой пероральные агенты и включают аналоги нуклеозидов или нуклеотидов, которые препятствуют репликации вируса гепатита B. Преимущества этих препаратов включают относительно более мягкий профиль побочных эффектов по сравнению с интерфероном; однако стойкость ответа после лечения может быть не такой надежной, как у интерферона. Первым из них был ламивудин, одобренный FDA в 1998 году. Другие лекарства, доступные для лечения HBV, включают адефовир, одобренный FDA в сентябре 2002 года, энтекавир, одобренный в марте 2005 года, и телбивудин, одобренный в октябре 2006 года.
Пациентам с HBeAg-положительным статусом и признаками заболевания печени необходимо лечение. Выбор между вариантами лечения продиктован соображениями вероятности ответа, стоимости, продолжительности лечения и профиля побочных эффектов, а также вероятности развития резистентности. Есть некоторые данные о вероятности ответа на лечение у пациентов, получавших интерферон, с более высокими шансами на успех у пациентов с высоким уровнем АЛТ, но низким уровнем ДНК HBV. Аналогично, ламивудин более эффективен у пациентов с повышенным уровнем АЛТ или воспалением при биопсии печени.Сопоставимые предикторы ответа на другие противовирусные препараты не установлены.
Частота ответа на эти различные методы лечения в этой популяции, определяемая как сероконверсия (от HBeAg-положительного к HBeAg-отрицательному при положительном HBeAb), варьируется; опубликованные показатели составляют 12% (для адефовира), от 16% до 18% для ламивудина, 21% для энтекавира, 26% для телбивудина и от 32% до 33% для пегинтерферона альфа-2а или интерферона. Другие конечные точки (нормализация уровней ферментов печени или улучшение гистологии печени) обычно наблюдаются у 50–70% пролеченных пациентов.У пациентов с положительным ответом на терапию интерфероном часто развиваются обострения болезни с повышением уровня АЛТ в сыворотке до уровней в два-три раза по сравнению с исходным уровнем до наступления нормализации. Из-за возможности того, что обострение заболевания печени может привести к декомпенсации, использование интерферона у пациентов с циррозом не рекомендуется. Для сравнения, обострения заболевания обычно не наблюдаются у пациентов, принимающих ламивудин или адефовир. Предварительные данные свидетельствуют о том, что энтекавир может быть безопасным для пациентов с циррозом печени.
Также возможно лечение пациентов с HBeAg-отрицательной болезнью. Несколько исследований показали эффективность каждого из одобренных методов лечения с точки зрения потери ДНК вируса гепатита В или нормализации уровней ферментов печени (примерно на 60-70%). К сожалению, уровень ответа часто бывает неустойчивым, с очень высоким уровнем рецидивов после прекращения терапии. В результате оптимальная продолжительность терапии в этой популяции не определена.
Важным фактором для пациентов, принимающих любой из аналогов нуклеозидов или нуклеотидов, является возможность появления устойчивых мутантов, которая увеличивается с увеличением продолжительности лечения.Это особенно верно в отношении лечения ламивудином, для которого уровень резистентности колеблется от 24% через 1 год до 42% через год продолжения терапии. Устойчивость к ламивудину проявляется повторным появлением ДНК HBV в сыворотке, чаще всего с мутантом YMDD, характеризующимся заменой аминокислот в ДНК-полимеразе HBV. Результаты у этих пациентов различны, но появление мутантного вируса может привести к серьезной вспышке заболевания печени. Таким образом, пациенты должны находиться под наблюдением на предмет развития резистентности и рассматриваться для лечения другим противовирусным препаратом.Другие противовирусные препараты связаны с гораздо более низким уровнем устойчивости, но ни один из них не застрахован от этой возможности. Комбинированная терапия с несколькими агентами, вероятно, более эффективна в предотвращении развития резистентности, но оптимальные комбинации для улучшения показателей ответа и клинических исходов еще не определены.
Таким образом, хотя введение нуклеотидных или нуклеозидных аналогов представляет собой значительный прогресс в лечении хронического гепатита B, остается много вопросов относительно оптимального дозирования, продолжительности и возможных комбинаций для предотвращения резистентности, увеличения долгосрочного подавления или содействия окончательному выздоровлению.Ряд других препаратов, включая эмтрицитабин, клевудин, фамцикловир и тенофовир, также показали некоторую эффективность, часто у пациентов с коинфекцией ВИЧ, и поэтому в настоящее время изучаются в ряде клинических испытаний. Эти появляющиеся методы лечения, включая новые и более эффективные противовирусные препараты, в сочетании с агрессивной всемирной политикой вакцинации вселяют надежду на то, что однажды гепатит B будет под контролем.
В начало
Сводка
- Гепатит В встречается во всем мире.Заболеваемость особенно высока в Азии, Африке к югу от Сахары, южной части Тихого океана, Южной Америке, на Ближнем Востоке и в Арктике.
- Самый распространенный путь передачи гепатита В во всем мире — от матери к ребенку. Гепатит В передается преимущественно парентерально, при интимном личном контакте и перинатально.
- В группу риска входят потребители инъекционных наркотиков, дети матерей с ВГВ, мужчины, практикующие секс с мужчинами, пациенты, находящиеся на гемодиализе, и те, кто подвергается воздействию зараженной крови или продуктов крови.
- Большинство острых инфекций протекает бессимптомно. При наличии симптомы широко варьируются по степени тяжести — от бессимптомной субклинической инфекции до молниеносной смертельной болезни.
- Риск развития хронической инфекции (или состояния носительства) зависит от возраста и иммунной функции пациента на момент первоначальной инфекции.
- Вирусные и иммунные маркеры обнаруживаются в крови, и характерные паттерны антиген-антитело со временем развиваются. Первым обнаруживаемым вирусным маркером является HBsAg, за ним следуют HBeAg и ДНК HBV.
- Эффективные вакцины против ВГВ, определяемые как обеспечивающие более 90% защиту от ВГВ, доступны в Соединенных Штатах с 1982 года. Вакцина против гепатита В была описана как первая эффективная противораковая вакцина, и ее использование было продвинуто Всемирным здравоохранением. Всемирная организация повседневной медицинской помощи с 1997 года.
- При остром гепатите В лечение является поддерживающим. Хотя было опубликовано несколько серий случаев, нет четких доказательств того, что ранняя терапия противовирусными препаратами при остром гепатите B снижает риск хронического заболевания или ускоряет выздоровление.При хроническом гепатите В назначается терапия для подавления репликации вируса и предотвращения прогрессирования заболевания печени. Многие программы лечения доказали свою эффективность и были одобрены FDA и другими правительственными учреждениями здравоохранения по всему миру.
В начало
Список литературы
- Lavanchy D. Эпидемиология вируса гепатита B, бремя болезней, лечение, а также текущие и новые меры профилактики и контроля. J Viral Hepatol.2004, 11: 97-107.
- Всемирная организация здравоохранения. Географическая распространенность гепатита B, 2004 г. Доступно по адресу who.int/vaccines-surveillance/graphics/htmls/hepbprev.htm
- Блюмберг Б.С., Альтер Х.Дж., Виснич С. «Новый» антиген в сыворотке крови лейкемии. ДЖАМА. 1965, 191: 541-546.
- Сигер C, Мейсон WS. Биология вируса гепатита В. Microbiol Mol Biol Rev.2000, 64: 51-68.
- Наир С., Перрилло РП. Гепатит B и D. В: Заким Д., Бойер Т.Д. (ред.): Гепатология: Учебник болезней печени.4-е изд. Филадельфия: WB Saunders, 2003, стр 959-1017.
- McMahon BJ, Hock P, Bulkow L, Snowball M. Серологические и клинические исходы 1536 коренных жителей Аляски, хронически инфицированных вирусом гепатита B. Ann Intern Med. 2001, 135: 759-768.
- Ганем Д., Принц А.М. Инфекция вирусом гепатита B — естественное течение и клинические последствия. N Engl J Med. 2004, 350: 1118-1129.
- Лян Т.Дж., Гани М. Е антиген гепатита В — опасный финал гепатита В. N Engl J Med.2002, 347: 208-210.
- Hsu YS, Chien RN, Yeh CT, et al: Долгосрочные результаты после спонтанной сероконверсии HBeAg у пациентов с хроническим гепатитом B. Гепатология. 2002, 35: 1522-1527.
- Ян Х., Лу С.Н., Ляу Ю.Ф. и др.: Е-антиген гепатита В и риск гепатоцеллюлярной карциномы. N Engl J Med. 2002, 347: 168-174.
- Комитет по практическим рекомендациям, Американская ассоциация по изучению заболеваний печени. Хронический гепатит Б. Гепатология. 2001, 34: 1225-1241.
- Центры по контролю и профилактике заболеваний. Профилактика перинатальной передачи вируса гепатита B: Пренатальный скрининг всех беременных женщин на предмет поверхностного антигена гепатита B. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep. 1988, 37: 341-346.
- Keefe EB, Dieterich DT, Han SH, et al: алгоритм лечения хронической инфекции вируса гепатита B в Соединенных Штатах. Клин Гастроэнтерол Гепатол.2004, 2: 87-106.
- Лок А.С., МакМахон Б.Дж. Хронический гепатит B. Практическое руководство AASLD. Гепатология. 2007, 45: 507-539.
В начало
Гепатит B | HBV | MedlinePlus
Что такое гепатит?
Гепатит — это воспаление печени. Воспаление — это отек, который возникает при травме или инфицировании тканей тела. Это может повредить вашу печень. Этот отек и повреждение могут повлиять на работу вашей печени.
Что такое гепатит В?
Гепатит B — разновидность вирусного гепатита. Это может вызвать острую (краткосрочную) или хроническую (длительную) инфекцию. Люди с острой инфекцией обычно поправляются самостоятельно без лечения. Некоторым людям с хроническим гепатитом B потребуется лечение.
Благодаря вакцине гепатит В не очень распространен в Соединенных Штатах. Это чаще встречается в определенных частях мира, таких как Африка к югу от Сахары и некоторые части Азии.
Что вызывает гепатит В?
Гепатит B вызывается вирусом гепатита B.Вирус распространяется через контакт с кровью, спермой или другими биологическими жидкостями человека, у которого есть вирус.
Кто подвержен риску заражения гепатитом В?
Любой может заразиться гепатитом В, но риск выше в
- Младенцы, рожденные от матерей, больных гепатитом В
- Люди, употребляющие инъекционные наркотики или использующие общие иглы, шприцы и другое оборудование для наркотиков
- Сексуальные партнеры людей с гепатитом В, особенно если они не используют латексные или полиуретановые презервативы во время секса
- Мужчины, практикующие секс с мужчинами
- Люди, живущие с больным гепатитом В, особенно если они пользуются той же бритвой, зубной щеткой или кусачками для ногтей
- Работники здравоохранения и службы общественной безопасности, контактирующие с кровью на работе
- Больных, находящихся на гемодиализе
- Люди, которые жили или часто бывали в тех частях света, где гепатит B распространен
- Страдают диабетом, гепатитом С или ВИЧ
Каковы симптомы гепатита В?
Часто у людей с гепатитом В симптомы отсутствуют.У взрослых и детей старше 5 лет симптомы проявляются чаще, чем у детей младшего возраста.
У некоторых людей с острым гепатитом В симптомы появляются через 2–5 месяцев после заражения. Эти симптомы могут включать
Если у вас хронический гепатит В, симптомы могут не проявляться до тех пор, пока не разовьются осложнения. Это могло произойти через десятилетия после того, как вы заразились. По этой причине важно пройти обследование на гепатит В, даже если у вас нет симптомов. Скрининг означает, что вы прошли тестирование на заболевание, даже если у вас нет симптомов.Если вы относитесь к группе высокого риска, ваш лечащий врач может предложить пройти обследование.
Какие еще проблемы может вызвать гепатит В?
В редких случаях острый гепатит В может вызвать печеночную недостаточность.
Хронический гепатит В может перерасти в серьезное заболевание, вызывающее долгосрочные проблемы со здоровьем, такие как цирроз (рубцевание печени), рак печени и печеночная недостаточность.
Если у вас когда-либо был гепатит B, вирус может снова стать активным или повторно активироваться в более позднем возрасте.Это может привести к повреждению печени и появлению симптомов.
Как диагностируется гепатит В?
Для диагностики гепатита B ваш лечащий врач может использовать множество инструментов для постановки диагноза:
- История болезни, включающая вопросы о ваших симптомах
- Медицинский осмотр
- Анализы крови, в том числе на вирусные гепатиты
Какие методы лечения гепатита В?
Если у вас острый гепатит B, вероятно, вам не нужно лечение.Некоторым людям с хроническим гепатитом B лечение не требуется. Но если у вас хроническая инфекция и анализы крови показывают, что гепатит B может повредить вашу печень, вам может потребоваться прием противовирусных препаратов.
Можно ли предотвратить гепатит В?
Лучший способ предотвратить гепатит B — это сделать вакцину против гепатита B.
Вы также можете снизить вероятность заражения гепатитом B на
- Отсутствие совместного использования игл или других лекарственных материалов
- В перчатках, если вам нужно прикоснуться к чужой крови или открытым язвам
- Убедитесь, что ваш татуировщик или пирсинг использует стерильные инструменты
- Не делитесь личными вещами, такими как зубные щетки, бритвы или кусачки для ногтей
- Использование латексного презерватива во время секса.Если у вас или вашего партнера аллергия на латекс, вы можете использовать полиуретановые презервативы.
Если вы считаете, что контактировали с вирусом гепатита B, немедленно обратитесь к своему врачу. Ваш врач может дать вам дозу вакцины против гепатита B, чтобы предотвратить заражение. В некоторых случаях ваш поставщик может также дать вам лекарство, называемое иммуноглобулином против гепатита B (HBIG). Вам необходимо получить вакцину и HBIG (при необходимости) как можно скорее после контакта с вирусом.Лучше всего, если вы получите их в течение 24 часов.
Национальный институт диабета, болезней органов пищеварения и почек
Утомляемость у пациентов с хроническим гепатитом В значительна и связана с вегетативной дисфункцией | Здоровье и качество жизни Результаты
Дизайн исследования
Поперечное сравнительное исследование проводилось в два этапа. Фаза 1: утомляемость сравнивалась между группой пациентов с ХГВ, которым была сделана биопсия печени, и контрольной группой. Он был исследован в подгруппе группы ХГВ, сопоставимой по возрасту и полу с группой первичного билиарного цирроза (ПБЦ).Фаза 2: Были изучены утомляемость и ее связь при ХГВ.
Пациенты и контрольные группы
Пациенты с ХГВ: Всем пациентам, перенесшим биопсию печени в центре печени провинциальной народной больницы Чжэцзян в период с января 2015 года по июнь 2017 года, было предложено пройти серию функциональных тестов и инструментов для количественной оценки симптомов. В исследование были включены все пациенты, которые соответствовали следующим критериям включения: возраст ≥ 18 лет, диагноз ХГВ на основании положительности HBsAg> 6 месяцев, определяемый уровень ДНК HBV ≥ 10 5 копий / мл для HBeAg-отрицательных пациентов и ≥ 10 4 копий / мл для HBeAg-положительных пациентов, при отсутствии предшествующей или сопутствующей анти-HBV терапии.Пациенты с сопутствующими заболеваниями печени, такими как суперинфекция гепатита дельта, коинфекция вируса гепатита С, хроническое употребление алкоголя (<30 г чистого алкоголя в день), болезнь Вильсона, коинфекция вируса иммунодефицита человека и цирроз с энцефалопатией, а также пациенты с депрессивные симптомы и аутоиммунный гепатит были исключены.
Группа, проживающая в сообществе: Группа пациентов была сопоставлена по возрасту, образованию и полу с обычными контрольными группами сообщества, которые заполнили инструмент оценки утомляемости.Однако нормальные контрольные группы населения не проходили функциональные тесты печени в рамках скрининга.
Группа PBC: Эта контрольная группа хронических заболеваний печени, классически ассоциированная с утомляемостью, также соответствовала возрасту и полу. Двадцать из общей группы оказались подходящими для контрольной группы PBC.
Ни в одной из исследуемых групп не производился отбор по сопутствующей патологии, утомляемости или функциональной способности. Это исследование было проведено в соответствии с этическими принципами Хельсинкской декларации 1975 года и одобрено этическим комитетом Народной больницы провинции Чжэ Цзян.Все пациенты подписали информированное согласие перед скринингом.
Инструменты для оценки
Пациенты с ХГВ заполнили пять инструментов для оценки функций и симптомов за день до биопсии печени. Ниже приведены инструменты оценки и их обоснование для включения:
Опросник по хроническим заболеваниям печени (CLDQ) [15]
CLDQ — это специфичный для печени инструмент, который оценивает качество жизни пациентов с инфекцией ХГВ путем измерения функциональных способностей пациентов. .CLDQ состоит из 29 пунктов в следующих областях: абдоминальные симптомы, утомляемость, системные симптомы, активность, эмоциональные функции и беспокойство. Пациенты были проинструктированы оценивать свою способность выполнять повседневную активность по семибалльной шкале: от «7, ни разу» до «1, все время». Все оценки по семи доменам суммируются (диапазон 29–203 от худшего до лучшего качества жизни). Более низкие оценки указывают на худшее качество жизни и, следовательно, на большее функциональное нарушение.
Опросник по когнитивным нарушениям (CFQ) [16, 17]
CFQ использовался для определения того, испытывали ли пациенты с ХГВ когнитивные симптомы чаще, чем у соответствующей контрольной группы, что указывает на более серьезные когнитивные нарушения.Пациенты и контрольная группа заполнили CFQ, полностью проверенный инструмент для оценки уровня когнитивных способностей. CFQ оценивает распространенность когнитивных симптомов путем измерения частоты когнитивных ошибок или сбоев, происходящих в повседневной жизни. Когнитивные способности, оцениваемые в CFQ, включают память, внимание, концентрацию, забывчивость, способность к поиску слов и замешательство. Анкета состоит из 25 пунктов, охватывающих нарушения восприятия, памяти и двигательной функции, и просит пациентов оценить, как часто эти нарушения возникают, по 5-балльной шкале от 0 до 4 (0 = никогда, 4 = очень часто).Ответы на 25 вопросов складываются, чтобы получить общий балл CFQ. Чем выше оценка, тем сильнее когнитивные нарушения.
Шкала воздействия утомляемости (FIS) [18]
Ранее в исследованиях сообщалось, что утомляемость является важным фактором ухудшения качества жизни пациентов с хроническим заболеванием печени. FIS оценивает восприятие пациентом того, как усталость влияет на его когнитивные, физические и психосоциальные функции. Это включает в себя влияние усталости на их работу, семейные и финансовые обязанности, их настроение, их зависимость от других, их социальную деятельность и их качество жизни.FIS представляет собой шкалу из 40 пунктов, и испытуемые должны оценить, насколько сильно эти пункты были затронуты из-за усталости, по 5-балльной шкале от 0 (нет проблем) до 4 (крайняя проблема). Общий балл FIS рассчитывается путем сложения всех ответов из 40 вопросов (возможный диапазон 0–160). Высокие баллы говорят о сильном переутомлении.
Ортостатическая шкала оценки (OGS) [19]
OGS — это инструмент самооценки, состоящий из пяти пунктов, которые оценивают частоту ортостатических симптомов, тяжесть ортостатических симптомов, состояние, при котором возникает ортостатический симптом, повседневная активность живое и стоячее время.Пациентов просят оценить каждый пункт по шкале от 0 до 4 (0 — самый низкий показатель, 4 — самый высокий). Общий балл OGS рассчитывается путем сложения баллов по каждому пункту. Более высокие баллы указывают на большую тяжесть вегетативной дисфункции.
Шкала сна Эпворта (ESS) [20]
Нарушение сна признано фактором хронического заболевания печени. Шкала сна Эпворта используется для оценки дневной гиперсонливости, оценка 10 и более баллов свидетельствует о значительной дневной гиперсонливости.
Биопсия печени и биохимия сыворотки
Всем пациентам была выполнена чрескожная биопсия печени под контролем УЗИ. Биопсию печени выполняли с использованием биопсийных игл Tru-Cut 16-G (Bard, Covington, GA, USA). Образцы фиксировали, заливали парафином и окрашивали гематоксилином и эозином. Для постановки диагноза требовалось минимум 1,5 см ткани печени с как минимум 9 воротными трактами. Все биопсии печени были рассмотрены одним патологом (G.Q.R), который не знал клинических характеристик субъектов исследования.Фиброз печени оценивали по балльной системе METAVIR.
Образцы сыворотки когорты были получены за день до биопсии печени. Биохимические тесты на глюкозу в плазме натощак, общий холестерин, триглицериды, аланинаминотрансферазу, аспартатаминотрансферазу, щелочную фосфатазу, гамма-глутамилтрансферазу, билирубин, альбумин и общий анализ крови были выполнены в клинической лаборатории больницы с использованием имеющихся в продаже анализов. Антитела к гепатиту HBsAg, HBsAb, HBeAg, HBeAb, HBcAb и анти-HCV измерялись с помощью утвержденных Законом о клинических лабораторных улучшениях систем (CLIA), совместимых с практическими рекомендациями AASLD.Уровни ДНК HBV в сыворотке крови оценивали с помощью системы полимеразной цепной реакции в реальном времени (ABI7300; 55 Applied Biosystems, Калифорния, США). Нижний предел обнаружения был установлен на уровне 200 копий / мл, а диапазон линейности был установлен от 200 до 20 000 копий / мл. Фиброз печени оценивали по системе баллов METAVIR [15] следующим образом: F0 — отсутствие портального фиброза; F1 перицеллюлярный / перивенулярный или перипортальный фиброз, F2, портальный фиброз с редкими перегородками; F3, многочисленные перегородки или дольчатая деформация без цирроза; и F4 — цирроз.
Статистический анализ
Количественные переменные выражаются как средние значения (стандартное отклонение), если распределение было нормальным, или как медианы (межквартильный размах) в противном случае. Категориальные данные представлены в виде частот и процентов. Чтобы определить, повлияли ли на степень функционального нарушения, испытываемого пациентами с ХГВ, симптомы, которые они испытали, мы исследовали одномерную взаимосвязь между функциональными возможностями и инструментами оценки симптомов когнитивных симптомов, утомляемости и вегетативной дисфункции.Одномерный анализ проводился путем корреляций с использованием тестов Спирмена и Пирсона. Чтобы определить, являются ли взаимосвязи между функциональными способностями и симптомами, испытываемыми пациентами с ХГВ (когнитивные нарушения, утомляемость и вегетативная дисфункция), независимыми друг от друга, был проведен многомерный анализ с использованием теста логистической регрессии. Различия в пропорциях определялись с помощью критериев хи-квадрат. P -значения <0,05 считались статистически значимыми.Статистический анализ выполняли с использованием программного обеспечения SPSS версии 20.0 (IBM Corp.

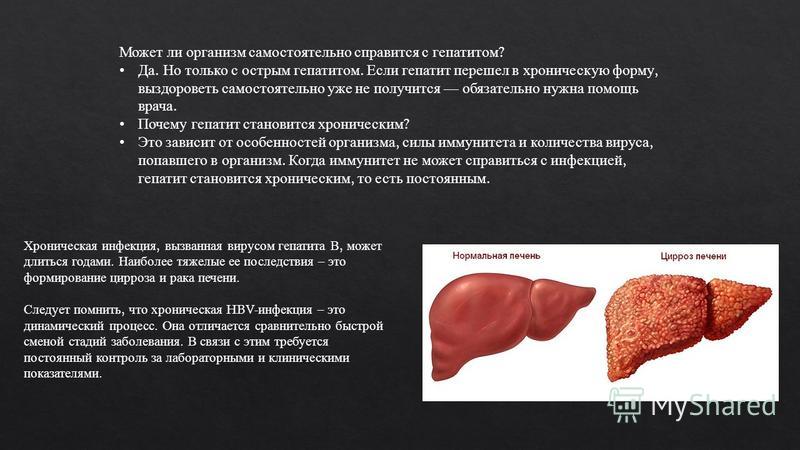
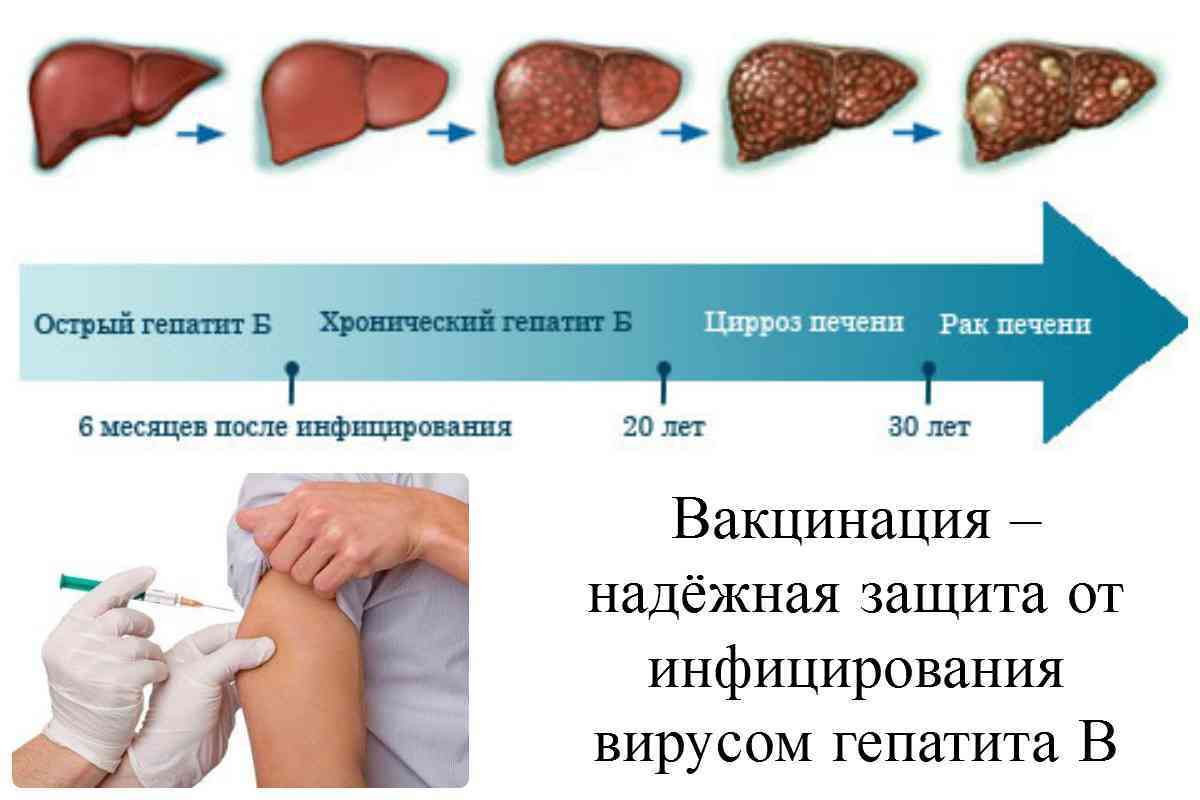
 umj.com.ua/archive/59/pdf/125_ukr.pdf).
umj.com.ua/archive/59/pdf/125_ukr.pdf). , Su J. et al.; REVEAL- HBV Study Group (2006) Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level. JAMA, 295(1): 65–73.
, Su J. et al.; REVEAL- HBV Study Group (2006) Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level. JAMA, 295(1): 65–73.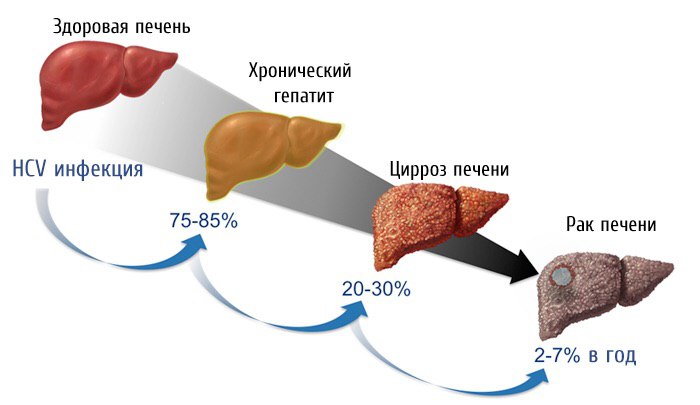 Clin. Gastroenterol. Hepatol., 6(12):1315–1341.
Clin. Gastroenterol. Hepatol., 6(12):1315–1341. Hepatology, 50(3): 661–662.
Hepatology, 50(3): 661–662.