Лечение гепатоза печени. Хронический гепатоз. Симптомы гепатоза.
О заболевании
Гепатоз печени (синонимы жировая дистрофия печени, стеатоз) – острое или хроническое невоспалительное заболевание, связанное с обменными нарушениями на клеточном уровне и дистрофическими процессами в паренхиме печени.
Острый и хронический гепатоз печени. Алкогольная печень. Цирроз
Острый гепатоз печени возникает вследствие сильного одноразового отравления токсическими веществами (ядами), пищевого отравления или отравления алкоголем.
Хронический жировой развивается постепенно на фоне неправильного питания, злоупотребления алкоголем и некоторых заболеваний (сахарный диабет, ожирение, панкреатит, тиреотоксикоз).
Основные причины, по которым возникает хроническая форма заболевания – длительное злоупотребление алкогольными напитками, повышенное содержание холестерина в крови, источником которого служит жирная пища.
Механизм развития заболевания состоит в отложении избыточного жира в виде триглицеридов (смесь глицерина и жирных кислот) в клетках, вызывающем прогрессирующее снижение их активности. Переполнение клеток жировыми соединениями приводит к их гибели, после чего они замещаются соединительной фиброзной тканью (так называемая «алкогольная печень»). Так развивается цирроз, связанный с алкогольным жировым гепатозом.
Неалкогольный жировой гепатоз печени
Жировой гепатоз печени может быть не связан с употреблением алкогольных напитков. В этом случае развивается неалкогольный хронический, который может быть первичным или вторичным.
Первичный возникает на фоне сахарного диабета, ожирения. Вторичный диагноз определяется на фоне хронического панкреатита, неспецифического язвенного колита, приема лекарственных препаратов, быстрого похудения.
Другой неалкогольный вид, холестатический гепатоз печени, возникает по причине застоя желчи вследствие побочного действия лекарственных препаратов (антибиотиков) или хронической интоксикации организма.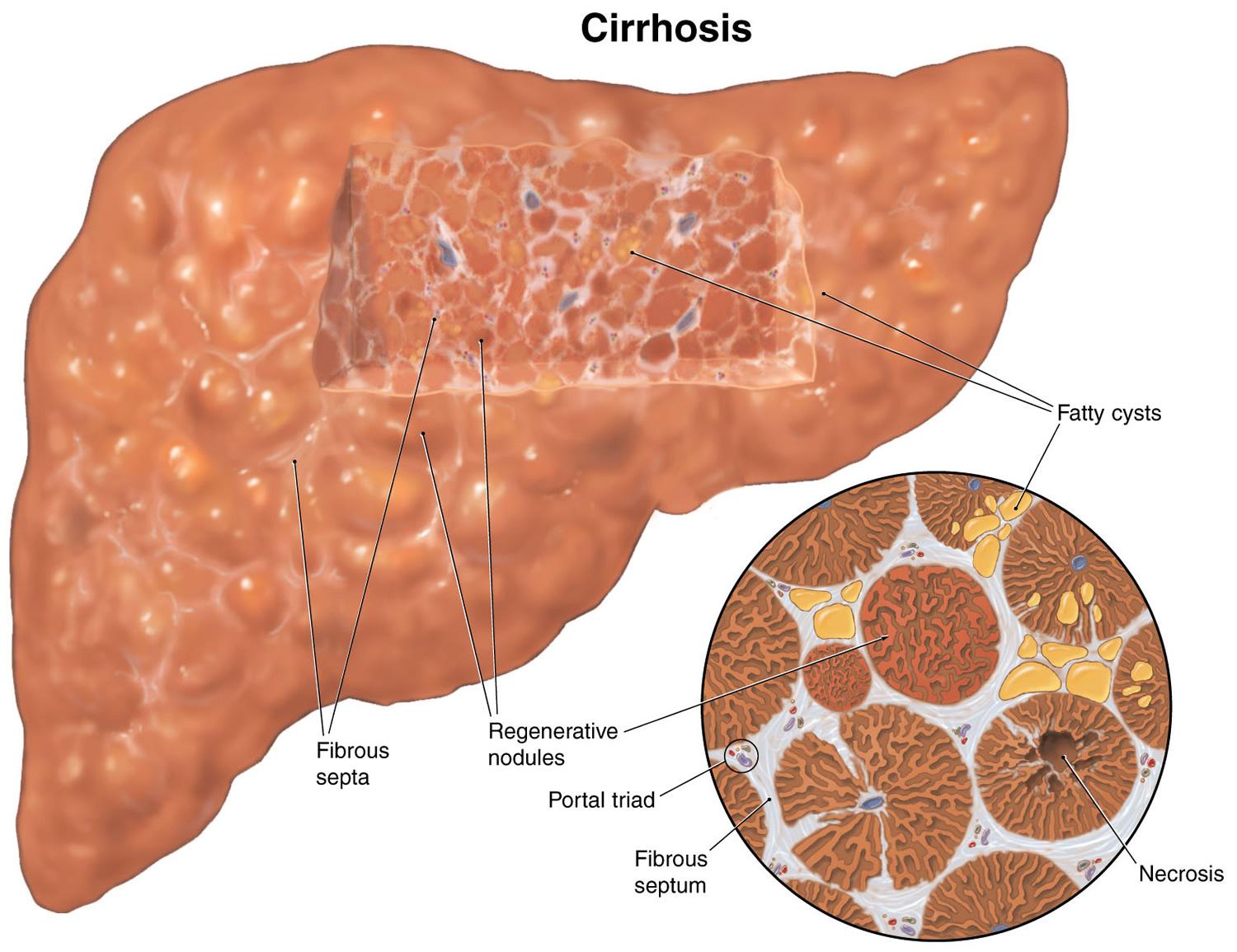 Симптомы имеют характер кожного зуда, пожелтения кожи, склер глаз. При этом происходит потемнение мочи, обесцвечивание кала. Холестатический гепатоз, как правило, переходит в гепатит.
Симптомы имеют характер кожного зуда, пожелтения кожи, склер глаз. При этом происходит потемнение мочи, обесцвечивание кала. Холестатический гепатоз, как правило, переходит в гепатит.
Симптомы гепатоза
Симптомы заболевания могут проявляться постепенно, поначалу незаметно. Его основные признаки – тяжесть, тупые боли в правом подреберье, под ложечкой, тошнота, ухудшение аппетита, метеоризм.
По мере развития заболевания проявляются симптомы, связанные с прогрессирующей печеночной недостаточностью.
При печеночной недостаточности 1 стадии заболевание проявляется слабостью, сонливостью, тошнотой, отвращением к пище, монотонностью речи, снижением работоспособности, ухудшением координации движений.
Печеночная недостаточность 2-й стадии характеризуется несварением пищи, желтухой, диатезом, отеками, общей слабостью, развитием асцита (брюшной водянки).
Симптомы при печеночной недостаточности 3-й стадии связаны с тяжелыми нарушениями обмена веществ, дистрофическими изменениями внутренних органов. В тяжелых случаях печеночная недостаточность может привести к истощению организма, потере сознания, судорогам, коме.
В тяжелых случаях печеночная недостаточность может привести к истощению организма, потере сознания, судорогам, коме.
Лечение
Лечение гепатоза
При диагнозе гепатоз лечение методами тибетской медицины выполняет следующие задачи:
- остановить разрушение клеток,
- предотвратить развитие цирроза,
- стимулировать регенерацию (восстановление) на клеточном уровне,
- нормализовать функции печени,
- устранить сопутствующие болезни желудочно-кишечного тракта,
- улучшить пищеварение, комплексно оздоровить организм.
Таким образом, методы тибетской медицины позволяют не только улучшить состояние печени, защитить ее от разрушения (цирроза) и стимулировать восстановление на клеточном уровне, но и предотвратить развитие болезней, связанных с ухудшением работы этого органа.
Лечение методами тибетской медицины включает применение фитопрепаратов серии Гургум, которые улучшают обменные процессы, очищают желчевыводящие пути от застоявшейся желчи, стимулируют процесс регенерации гепатоцитов, устраняют воспалительные процессы (холецистит, панкреатит и др.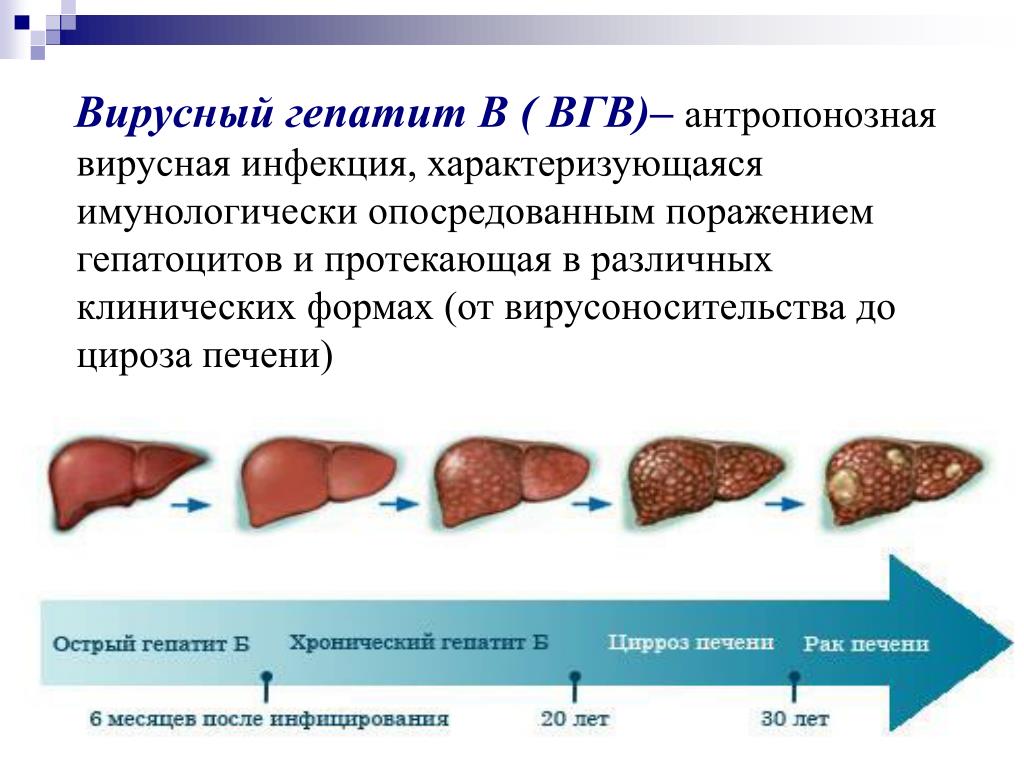 ).
).
Лечение жирового и холестатического гепатоза фитопрепаратами дополняется применением рефлексотерапии по биоактивным точкам на меридианах печени и желчного пузыря. Иглоукалывание, точечный массаж, а также магнитно-вакуумная терапия существенно повышают эффективность фитотерапии.
Лечение гепатоза в тибетской медицине
Тибетская медицина рассматривает хронический жировой гепатоз как болезнь «холода» печени – основной составляющей регулирующей системы Мхрис-па.
Лечение методами тибетской медицины включает воздействие на биоактивные точки иглоукалыванием, точечным массажем, моксотерапией для повышения энергии Ян. Одновременно лечение включает применение фитопрепаратов, восстанавливающих функциональную активность гепатоцитов, очищающих печень и защищающих клетки ее паренхимы.
Лечение методами тибетской медицины позволяет остановить развитие печеночной недостаточности, предотвратить цирроз.
При этом происходит улучшение улучшение пищеварения и усвоения пищи, улучшение гормонального статуса (что особенно важно у женщин), работы сосудов (профилактика варикозной болезни), общее улучшение работы желудочно-кишечного тракта.
При наличии сопутствующих заболеваний лечение позволяет устранить воспалительные процессы (холецистит, панкреатит), остановить процесс камнеобразования, растворить и вывести желчные камни (при желчекаменной болезни), нормализовать поступление желчи (при дискинезии желчевыводящих путей).
Если болезнь возникла на фоне сахарного диабета, тиреотоксикоза или иного заболевания, лечение будет включать меры воздействия на основное заболевание, ставшее первопричиной болезни.
При диагнозе холестатический гепатоз лечение имеет такой же характер. Его основу составляет фитотерапия, действие которой усиливается с помощью методов рефлексотерапии.
Диета при гепатозе
Лечение проводится на фоне коррекции питания. Диета требует отказа от употребления алкогольных напитков. Кроме того, диета означает отказ от жирной, жареной пищи, копченостей, колбасных изделий, консервов, жирного мяса.
Диета предполагает дробное питание – небольшими порциями 5-6 раз в день. Рекомендуются каши на воде (гречневая, перловая, рисовая), овощи, фрукты, творог, нежирное мясо и рыба (отварные или приготовленные на пару).
Рекомендуются каши на воде (гречневая, перловая, рисовая), овощи, фрукты, творог, нежирное мясо и рыба (отварные или приготовленные на пару).
Более подробная диета назначается индивидуально в зависимости от особенностей обменных процессов в организме, а также причины и факторов развития заболевания.
Лечение жирового гепатоза печени | «СМ-Клиника»
Жировой гепатоз (стеатоз), стеатогепатит — заболевания печени, характеризующиеся избыточным отложением в печени жировой ткани с нарушением функции печени и возможным исходом в цирроз. Как известно, печень является одним из основных органов, участвующим в липидном обмене.
Накопление жира в печеночных паренхиматозных клетках часто является реакцией печени на различные экзогенные и эндогенные интоксикации (токсические воздействия). Иногда этот процесс связан с некоторыми заболеваниями и патологическими состояниями организма (например, с голоданием).
Наиболее вероятными причинами развития жирового гепатоза являются: заболевания желудочнокишечного и билиарного трактов, ожирение, обходной кишечный анастомоз, длительное парентеральное питание, сахарный диабет 2 типа, синдром мальдигестии и мальабсорбции, глютеновая энтеропатия, болезнь Вильсона-Коновалова и некоторые другие генетически обусловленные заболевания, хроническая алкогольная интоксикация, некоторые лекарства (кортикостероиды, эстрогены, тетрациклины и др.), бактериальные инфекции, вирусы, системные заболевания и ряд других болезней и состояний (строгое вегетарианство и др.).
Диагностика
Несмотря на то, что при жировом гепатозе непременно снижается функциональное состояние печени, с помощью традиционных лабораторных тестов подтвердить эти нарушения почти невозможно. С учетом этиологии у больных часто выявляются те или иные субъективные и объективные симптомы, связанные с основным заболеванием. Например, жировая дистрофия печени, развившаяся в связи с хронической алкогольной интоксикацией, нередко характеризуется анорексией, одышкой и другими симптомами.
Клиническое течение самого жирового гепатоза обычно бессимптомное. Иногда бывают жалобы у больных на тяжесть и неприятные ощущения в правом верхнем квадранте живота, усиливающиеся при движении. Печень при жировом гепатозе чаще увеличена.
При УЗИ эхогенность ткани печени при жировом гепатозе чаще бывает нормальной и иногда повышенной, но эти изменения трудно отличить от фиброза и даже цирроза печени. Лишь компьютерная томография (КТ) и магнитнорезонансная томография позволяют в ряде случаев выявить жировую инфильтрацию печени. С помощью этих методов лучше распознается очаговая жировая инфильтрация печени.
Но даже и в этих ситуациях диагноз подтверждается только прицельной биопсией печени под контролем КТ.
Лечение и профилактика жирового гепатоза
Обосновать и систематизировать лечение жирового гепатоза при таком разнообразии причин, его вызывающих, довольно трудно. Терапия должна быть направлена на устранение причин, на купирование синдромов нарушенного пищеварения и всасывания, на восстановление функции печени и билиарной системы. При этом исключаются прием некоторых препаратов и злоупотребления алкоголем.
При этом исключаются прием некоторых препаратов и злоупотребления алкоголем.
Гепатоз. Причины. Диагностика. Лечение. | Клиника Здоровья
Под гепатозами ХГБ, ХГБ в современной медицине принято понимать заболевания невоспалительного характера, протекающие в печени.
Зачастую данные проявления связывают с генетическими/наследственными и внешними факторами, которые воздействуют на паренхиму органа.
Причины появления гепатоза
Если выявлять основоположные причины гепатоза, то их существует сотни, однако их можно разделить на две составляющие:
- Экзогенные/внешние факторы.
- Генетические патологии и наследственность.
Токсические влияния, отравления и болезни остальных органов организма относят к внешним причинам.Систематическое употребление алкоголя в больших объемах, болезни щитовидки, сахарный диабет, лишний вес в определенный отрезок времени приводит к развитию гепатоза печени.
Симптомы гепатоза
Естественно, симптомы характеризуются в зависимости от причины, повлиявшей на появление болезни. К наиболее выраженной симптоматике токсической формы протекания болезни относят желтушность кожных и слизистых покровов, повышение температуры тела, темный цвет мочи, болевые ощущения в правом боку и диспепсию.
Симптоматика, сопровождающая жировой гепатоз, проявляется менее выражено: редкая тошнота и рвота, периодичные тянущие болевые ощущения справа под ребрами, расстройства стула и эпизодическая желтуха.
При ранней стадии гепатоза наблюдаются следующие наиболее частые клинические симптомы:
- Легкая и несистематическая боль в правом боку, в подреберной части ближе к грудине.
- Полное отсутствие остальных симптомов: тошнота, рвотные рефлексы и желтуха.
При поздней стадии заболевания при прощупывании органа наблюдается заметное увеличение печени, а также данная форма сопровождается:
- Излишним весом.

- Повышенной степенью содержания липидов.
- Увеличением показателя сахара в крови.
Диагностика заболевания
Зачастую, наличие болезни определяют сбором анализов анамнеза, а также последующим установлением причин увеличения печени и метаболизма. Диагностика гепатоза максимально четко диагностируется с помощью применения компьютерной томографии и ультразвукового исследования печени, однако оценить при помощи УЗИ степень воспаления сложно, поэтому применяется пункционная биопсия печени.
В диагностировании немаловажную роль играют выказанные нарушения гликемического вида, триглицеридемия и рост степени холестерина.
Итак, прежде чем назначить терапию, медики направляют больного на данные исследования:
- УЗИ печени
- Биорезонансное тестирование.
-
Магнитно-резонансная спектроскопия. -
Биохимический анализ крови.
-
Допплерография. -
Исследования фермента АСТ и АЛТ.
Лечение болезни
Если у пациента наблюдает гепатоз, то лечение сопровождается амбулаторной терапией, исключение составляют тяжёлые патологии, что предполагает срочную госпитализацию. В зависимости от этиологии, врачи назначают определенное лечение гепатоза. В зависимости от формы различают следующее лечение:
- Острая токсическая форма болезни предполагает госпитализацию. В первую очередь проводиться комплекс мероприятий по выведению токсинов из организма, приведению в норму показателя калия в крови, устранение интоксикации и борьба с геморрагическим синдромом. Если присутствует тяжелое протекание болезни, то попутно происходит лечение печеночной недостаточности и назначаются кортикостероиды.
- Хроническая форма заболевания предполагает диспансерное наблюдение и полное соблюдение строгой диеты, запрещающей употребление алкогольных напитков.
 Диетотерапия сопровождается включением в рацион продуктов питания с повышенным содержанием животных белков, а также почти отсутствием жиров – до 70 г в сутки. Врачи приписывают прием фолиевой кислоты или других липотропных факторов.
Диетотерапия сопровождается включением в рацион продуктов питания с повышенным содержанием животных белков, а также почти отсутствием жиров – до 70 г в сутки. Врачи приписывают прием фолиевой кислоты или других липотропных факторов. - Непременным составляющим терапии является витамин В12, кортикостероиды, а также «Сирепар», направленный на гидролиз печени.
Для того чтобы предотвратить появление заболевания, современные врачи предлагают эффективные методики и меры профилактики болезни, которые включают в себя рациональное своевременное сбалансированное питание.
Почему же наши гастроэнтерологи лучше других?
-
Знания и опыт врачей нашей клиники позволяют добиться поразительных успехов в лечении гастроэнтерологических заболеваний . -
В Клинике Здоровья самое современное диагностическое оборудование, которое позволяет поставить точный диагноз и начать лечение. -
Расположение в самом центре Москвы, в шаговой доступности от двух станций метро. -
Привлекательные цены -
Удобное время для посещения врача.
Мы работаем для того, что бы вы были здоровы.
Запись на приём по телефону: +7(495) 961-27-67
4.2. Гепатозы
Название болезней печени, характеризующихся
дистрофическими изменениями печеночной
паренхимы при отсутствии выраженных
признаков воспаления. В зависимости
от этиологических факторов, их силы и
продолжительности воздействия может
преобладать жировая дистрофия — жировой
гепатоз, амилоидная дистрофия — амилоидоз
печени и другие виды дистрофии.
Жировой гепатоз (жировая дистрофия,
стеатоз печени) — болезнь, характеризующаяся
накоплением триглицеридов в гепатоцитах
и нарушением основных функций печени.
Различают острый жировой
гепатоз (токсическая дистрофия печени)
и хронический жировой гепатоз,
последний встречается значительно
чаще, чем первый. В условиях интенсификации
животноводства жировой гепатоз является
наиболее распространенным заболеванием
у высокопродуктивных коров, откармливаемого
скота, в том числе и у овец. Часто болеют
свиньи, пушные звери, собаки, животные
зоопарков.
Этиология
Жировой гепатоз регистрируют как
первичное, а чаще как вторичное
сопутствующее заболевание. К причинам
первичного гепатоза относится скармливание
недоброкачественных, испорченных
кормов. Особенно опасны для печени
токсины патогенных грибов, продукты
гниения белка, прогорклые жиры. Заболевание
возникает при кормлении скота
недоброкачественными бардой, дробиной,
жомом, кухонными отходами, рыбной,
мясокостной мукой, кормовыми дрожжами,
прогорклыми жирами, концентрированными
и грубыми кормами, пораженными
токсикогенными грибами.
Дистрофию печени вызывают алкалоиды
люпина, соланин картофеля, гиссипол
хлопчатникового жмыха. Не исключена
возможность поражения печени пестицидами,
нитратами и нитритами, мочевиной и
другими химическими веществами.
Причиной жирового гепатоза
может быть недостаток селена в кормах.
Как сопутствующее заболевание гепатоз
развивается при ожирении, кетозе,
сахарном диабете, кахексии и многих
других болезнях, в основе которых лежит
нарушение обмена веществ и функций
эндокринных органов. Дистрофия печени
нередко является следствием
инфекционных и инвазионных болезней,
хронических болезней желудочно-кишечного
тракта, почек и других органов.
Патогенез
Механизм развития жирового гепатоза
складывается из двух основных
патогенетических моментов: повышенного
поступления в печень жирных кислот и
их предшественников; усиления синтеза
триглицеридов в гепатоцитах и снижения
скорости их удаления из печени.
Жировой гепатоз наступает
в тех случаях, когда поступление жирных
кислот превышает возможности гепатоцитов
их метаболизировать и секретироватьа кровь в составе триглицеридов.
Это может наблюдаться при ожирении,
усиленном липолизе при кетозе,
сахарном диабете, голодании.
Интенсивный синтез жирных кислот и
триглицеридов в печени наблюдается при
избыточном потреблении жиров и углеводов,
перекорме животных. Подавление в
печеви синтеза жирных кислот ведет к
повышению образования триглицеридов.
Наряду с этим угнетается образование
в печени липопротеидов — основной
транспортной формы триглицеридов из
клеток печени. Поступление в организм
гепатотропных ядов угнетает синтез
апопротеина — белка, входящего в состав
липопротеидов, тормозится транспорт
триглицеридов, поэтому они накапливаются
в гепатоцитах.
Наряду с накоплением жира в генатоцитах
происходит пролиферация звездчатых
эндотелиоцитов, в патологический процесс
вовлекаются другие ткани печени,
наступает некроз и а угол из клеток,
который наиболее сильно проявляется
при острой токсической дистрофии печени.
Дистрофия, некроз и аутолиз
печеночных клеток приводят к нарушению
желчеобразования и желчевыделения,
белковообразующей, углеводсинтезирующей,
барьерной и других функций печени.
Это, в свою очередь, сопровождается
расстройством пищеварения, обмена
веществ, накоплением в организме ядовитых
продуктов метаболизма и т. д.
Симптомы
Острый жировой гепатоз развивается
быстро, его клиническое проявление
характеризуется признаками общей
интоксикации и желтухи. Больные животные
сильно угнетены, безучастны к окружающим,
температура тела может повышаться на
0,5 — 1°С, но на таком уровне держится
недолго. Аппетит отсутствует или понижен.
Печень чаще увеличена, мягкая,
малоболезненная. Токсическое
воздействие на мозг вследствие накопления
в организме аммиака, аминов, фенолов и
других ядовитых веществ приводит нередко
к печеночной коме.
У коров острая дистрофия печени
появляется к моменту отела или в течение
первых 2 — 4 дней после него. Животное
отказывается от корма, с трудом
поднимается, залеживается, наблюдаются
резкая тахикардия, учащенное дыхание,
атония преджелудков
У овец симптомы болезни чаще начинают
появляться за 2 — 4 недели до окота. Овца
отказывается от корма, зрачки расширены
и неподвижны, движения но кругу, падение
на землю, позже коматозное состояние.
Температура субнормальная, лихорадка,
как исключение,
У поросят наступает анорексия, оцепенение,
упадок сил, рвота, понос, общая мышечная
слабость, иногда судороги, часто чешуйная
или узловатая кожная сыпь. При остром
гепатозе животные могут погибнуть в
очень короткое время или по прошествии
1 — 2 недель.
При хроническом гепатозе симптомы
слабо выражены. Наблюдают угнетение,
общую слабость, уменьшение аппетита,
диспептические явления. Печень умеренно
увеличена, с гладкой поверхностью,
болезненная при пальпации и перкуссии.
Желтушность слизистых оболочек не
проявляется или очень незначительная.
Температура тела нормальная.
В крови при остром и хроническом жировом
гепатозе отмечают снижение содержания
глюкозы (у коров ниже 2,22 ммоль/л), повышение
пировиноградной кислоты (выше 193
мкмоль/л), молочной кислоты (выше 1,44
ммоль/л), билирубина (более 10,3 мкмоль/л),
холестерина (более 3,9 ммоль/л). При
токсической дистрофии печени
устанавливают повышение активности
АсАТ, АлАТ, ЛДГ. В случае сопутствующего
гепатоза отмечают характерные признаки
основной болезни.
Патологоморфологические
изменения
При остром жировом гепатозе печень
резко увеличена, желтого или лимонно-желтого
цвета, ломкая или дряблая, рисунок на
разрезе сглажен. Для хронического
жирового гепатоза характерно чаще
увеличение печени, края ее закруглены,
орган имеет пестрый мозаичный рисунок
(коричнево-красные участки чередуются
с серыми или желтыми). Преобладание
жировой дистрофии придает печени
жирный вид, глинистый или охряный цвет.
При гистологическом исследовании
обнаруживают дистрофию гепатоцитов,
преимущественно в центральных частях
долей, наблюдают дезорганизацию в
строении долей печени, исчезновение
балочной их структуры. При токсической
дистрофии печени обнаруживают некроз
и лизис гепатоцитов и других клеток.
Течение
Острый жировой гепатоз сопровождается
тяжелой печеночной недостаточностью
и часто приводит к гибели животных.
При хроническом гепатозе, если устранить
причины и применить соответствующее
лечение, болезнь заканчивается
выздоровлением. Острый жировой
гепатоз может перейти в хронический,
а последний — в цирроз печени.
Диагноз
На результатах клинических, лабораторных,
патологоморфологических данных, анализа
кормления животных.
Острый жировой гепатоз
необходимо отличать от острого гепатита.
При остром гепатите увеличена селезенка,
при гепатозе она в норме. Этот признак
позволяет с уверенностью дифференцировать
хронический гепатоз от цирроза печени.
Лечение
Устраняют причины заболевания. В рационы
жвачных животных вводят сено, травяную
резку или муку, овсяную, ячменную
дерть, корнеплоды, плотоядным и всеядным
— свежий обрат, творог, доброкачественное
нежирное мясо, рыбу, овсяные и другие
каши, мешанку из отрубей. Рационы
дополняют введением витаминных
препаратов.
В качестве медикаментозных средств в
основном используют липотропные,
витаминные и желчегонные препараты. Из
липотропных средств применяют холина
хлорид, метионин, липоевую кислоту,
липомид и др. Холина хлорид и метионин
выделяют метильные группы, которые
препятствуют жировой инфильтрации
и дистрофии печени. Холина хлорид входит
в состав лецитина, участвующего в
транспорте жиров.
Липоевая кислота и липамид
по биохимическим свойствам приближаются
к витаминам группы В. Они принимают
участие в регулировании углеводного
обмена, оказывают липотропное и
детоксицирующее действие. Курс лечения
30 дней.
Из средств, усиливающих желчеобразование
и желчевыделение, применяют магния
сульфат, холагон, аллахол и др.
При гепатозах избегают введения солей
кальция, так как это усугубляет
патологический процесс. Принимают меры
к лечению основной болезни.
Профилактика
Не допускают использования
недоброкачественных кормов, фуража,
содержащего высокие концентрации
пестицидов, нитратов и нитритов. Структура
рационов должна соответствовать
физиологическим особенностям и
возможностям животных. Витаминную
недостаточность в рационах устраняют
введением премиксов и добавок. Проводят
мероприятия по профилактике болезней
обмена веществ и эндокринных органов.
Хронические заболевания органов пищеварительного тракта. Жировой гепатоз и холецистит
Добрый день, уважаемые читатели. В этой заметке речь пойдет о двух распространенных и тесно взаимосвязанных заболеваниях органов пищеварения, а именно о стеатогепатозе (или неалкогольном стеатогепатите или жировом гепатозе или жировой дистрофии печени), а также хроническом холецистите.
Для начала надо заметить, что в большинстве случаев диагноз данных расстройств устанавливается на основании ультразвукового обследования органов брюшной полости и для человека является неприятным сюрпризом. Поскольку явных жалоб он не отмечает. Но при расспросе можно выяснить, что иногда бывает вздутие живота, дискомфорт в правом боку, ощущение тошноты, горечи во рту, отмечается нерегулярный и неоформленный стул, при приеме большого количества пищи происходит «несварение» и т.п. Давайте разберемся в механизмах этих нарушений. Стеатогепатоз – заболевание, протекающее практически без симптомов, в отличие от холецистита. Но они прочно между собой связаны. Первопричиной болезни является набор избыточной массы тела, переходящий в ожирение. Для того чтобы понять это, достаточно вычислить индекс массы своего тела, и если он больше 25, то можно предположить начальные стадии гепатоза, а если индекс массы тела выше 30, то будьте уверены, гепатоз уже есть. Надо заметить, что стеатогепатоз всегда присутствует у больных сахарным диабетом 2 типа.
Дело в том, что при ожирении организм начинает накапливать жир во всех органах, в том числе и в печени, клетки которой становятся перегружены каплями нейтрального жира, сдавливающего клеточные структуры и нарушающего функционирование клетки.
При этом происходит нарушение функции печени и появляется грозный предвестник цирроза печени – застой желчи в желчных капиллярах и протоках. Это можно выявить при определении фермент гамма-глютаминтранспептидаза (гаммаГТП), концентрация в крови которого начинает расти. Надо понимать, что «ожиревшая» печень синтезирует желчь ненадлежащего качества, которая склонна к загустению и кристаллизации. На этом этапе начинает страдать желчный пузырь, где происходит физиологическое накопление желчи, необходимой для переваривания жиров. Кроме того, очень часто желчный пузырь имеет врожденные аномалии развития – деформации, перетяжки и т.д. что усугубляет этот процесс. Резко возрастает риск камнеобразования в желчном пузыре. При ультразвуковом исследовании лоцируется застойный желчный пузырь, содержащий взвесь густой желчи.
В последние годы было показано, что гепатоз это не только риск перерождения в цирроз печени, но и высокий риск развития сердечно-сосудистых осложнений. Т.к. при стеатогепатозе происходит повышение в крови концентрации холестерина низкой плотности, поскольку нарушается синтез и утилизация холестерина в печени. Поэтому стеатогепатоз – это не просто находка при УЗИ, а серьезная проблема, требующая немедленного начала терапии.
Если не начать снижение веса, диетотерапию и не проводить длительного медикаментозного лечения жирового гепатоза, то это грозит тяжелыми заболеваниями, такими как цирроз печени и смертельными осложнениями ‑ инфарктом миокарда или инсультом. В клинике Академия здоровья можно пройти обследование на экспертном УЗИ аппарате, а врач специалист в области гастроэнтерологии назначит лечение и реабилитацию.
Page not found – Східноєвропейський журнал внутрішньої та сімейної медицини
Журнал орієнтований на лікаря-практика і його потреби. Журнал грунтується на клінічній доказовій базі, алгоритмах діагностики, лікування та профілактики, призводить максимальну кількість корисного ілюстративного матеріалу, на сайті журналу наводяться відео лекції та тестові завдання, що дають можливість фахівцеві в режимі он-лайн перевірити і підвищити свої знання.
Особливість нашого журналу — практично-орієнтований підхід, а також впровадження дистанційних форм навчання у повсякденну діяльність лікаря.
Статті публікуються українською, російською та англій-
ською мовами. Приймаються в першу чергу оглядові статті з
актуальних проблем внутрішньої та сімейної медицини, які
можуть бути використані для дистанційної освіти лікарів та
підвищення їх післядипломної освіти.
Автор (або колектив авторів) усвідомлює, що несе первісну відповідальність за новизну і достовірність результатів наукового дослідження, що передбачає дотримання таких принципів:
•автори статті повинні надавати достовірні результати проведених досліджень. Завідомо помилкові або сфальсифіковані затвердження неприйнятні.
На сайті журналу постійно оновлюються клінічні протоколи та рекомендації щодо внутрішній медицині. Оформіть передплату на оновлення на сайті заповнивши форму, наведену вище і Ви завжди будете отримувати електронну розсилку з оновленнями.
Ми завжди відкриті для діалогу і співпраці. Ми будемо дуже вдячні за поради та рекомендації, які Ви можете надсилати нам.
Ми дуже сподіваємося, що це видання отримає підтримку як у лікарів, так і у працівників системи післядипломної освіти. Ми вдячні всім, хто співпрацює з нашим виданням, і всім читачам за інтерес до основних проблем сучасної медицини!
Засновником журналу є Харківська обласна організація «Асоціація лікарів загальної практики — сімейної медицини». Харківська медична академія післядипломної освіти:
Кафедра терапії, ревматології та клінічної фармакології.
Харківський національний медичний університет: кафедра внутрішньої медицини №3.
Для кореспонденції: [email protected]
Гепатоз у КРС (жировой, токсический): симптомы, лечение, прогноз
Гепатоз у КРС – общее название заболеваний печени, которые характеризуются дистрофическими изменениями паренхимы при отсутствии воспалительных процессов. При этом наблюдается общая интоксикация и нарушение основных функций органа.
Классификация гепатозов
Развитие гепатозов связано с нарушением обмена веществ у КРС. Это группа незаразных болезней различной этиологии. Подразделяется на зернистую, амилоидную, углеводную и жировую форму дистрофии.
Патологические дисфункции разнообразны, зачастую зависят от характера гепатоза, но, как правило, сопровождаются дистрофическими изменениями в печени КРС. Процесс дистрофии может начинаться с краев дольки, иногда с центра или со всех долек сразу. При этом если строма органа остается в сохранности, то изменения чаще всего обратимы и поддаются коррекции, а при более тяжелых патологиях, как правило, наступает кома.
Диагноз токсическая дистрофия печени у коров – это гепатоз токсического происхождения. Отличается общей интоксикацией, начальными процессами поражения в клетках. Если болезнь протекала в острой форме, то при вскрытии орган дряблый, немного увеличен в размере. В случае хронического течения болезни орган нормальной величины или слегка уменьшен. Рисунок пестрый, могут наблюдаться участки неправильной формы, желтоватого оттенка при некоторых видах дистрофии. Центр долек КРС может подвергаться некрозу.
Причины развития гепатоза у КРС
Среди разнообразных патологических процессов в печени у КРС ведущими являются гепатозы, которые наносят экономический ущерб владельцам и хозяйствам. Финансовые средства затрачивают на лечение коров, которое оказывается неэффективным. Кроме этого, у животных падает молочная продуктивность, болезнь часто приводит к бесплодию, а при забое животного печень, которая является ценным продуктом, подлежит утилизации.
К развитию гепатоза у КРС приводят следующие причины:
- отсутствие активных прогулок, из-за чего кетоны, образовавшиеся в печени, не растрачиваются мышцами, а накапливаются в крови и моче, это провоцирует развитие кетоза;
- употребление животными испорченных кормов – подгнивших и заплесневелых;
- отравление организма КРС токсинами растительного и животного происхождения;
- несбалансированное кормление, преобладание в кормах жома и барды, которые тяжело перевариваются ЖКТ;
- возникает как осложнение после заболеваний пищеварительной системы животного, например, гастрита, некоторых болезней инфекционного характера;
- развивается при сахарном диабете.
Часто причиной развития гепатоза у КРС является нарушение режима кормления животных – избыточное кормление или длительное, регулярное голодание КРС.
Симптомы дистрофии печени у коров
Острый гепатоз развивается стремительно. Клинические признаки заключаются в общем недомогании, интоксикации организма, проявляется желтуха. Коровы сильно угнетены, слабы, наблюдается незначительное повышение температуры тела. Аппетит может быть несколько понижен или отсутствовать совсем.
Внимание! При пальпации орган увеличен, но почти безболезнен. Часто токсическое воздействие на мозг приводит к развитию комы.
Острая дистрофия печени у коров развивается перед отелом либо в первые несколько дней после него. Животное часто лежит, поднимается на ноги с трудом. Также определяется тахикардия, учащенное, прерывистое дыхание, атония преджелудочков.
При хронической форме гепатоза клинические симптомы не так явно выражены. Отмечают некоторую угнетенность коровы, общую слабость, понижение аппетита, диспептические расстройства. Печень немного увеличена в объеме, при пальпации животное реагирует негативно. Желтушность слизистых оболочек совсем не проявляется или выражена слабо. Температура тела находится в пределах нормы.
Анализ крови показывает снижение содержания глюкозы, повышенное содержание пировиноградной, молочной кислоты, билирубина, холестерина. При токсической дистрофии повышена активность АсАТ, АлАТ.
Патологоморфологические изменения в печени коровы при белково-жировой дистрофии заключаются в значительном увеличении органа. Ее оттенок желтый, структура дряблая, рисунок на срезе немного разглажен.
При развитии хронического жирового гепатоза печень также увеличена, ее края округлой формы. Она имеет жирный, глинистый вид. При гистологических исследованиях отмечают дистрофию гепатоцитов в центральной части, строение долей дезорганизовано. При токсической дистрофии печени КРС отмечают некротические изменения.
Лечение гепатозов у КРС
Прежде всего устраняют основные причины заболевания. В рацион вводят качественное сено, траву, дерть, корнеплоды, обрат. Необходимо давать витаминные добавки и микроэлементы.
Из медикаментов применяют липотропные, желчегонные препараты, инъекции витаминов. Из липотропных назначают холина хлорид, метионин, липомид. Эти препараты препятствуют дистрофии органа и жировой инфильтрации.
Из средств, которые усиливают желчеобразование, желчевыделение, назначают магния сульфат, холагон, аллохол.
Важно! При гепатозах у КРС следует избегать применения солей кальция, так как это может значительно усугубить воспалительный процесс.
Прогноз и профилактика
Мероприятия, направленные на устранение и предотвращение развития гепатозов, заключаются в следующих пунктах:
- ежедневный контроль качества кормов, недопущение употребления животными испорченной пищи;
- питание должно быть сбалансированным;
- недопустимо попадание в корма пестицидов и других удобрений;
- введение в рацион КРС микроэлементов, витаминных добавок, премиксов, которые значительно укрепляют организм животного;
- профилактика заболеваний обмена веществ.
Как правило, при быстром реагировании владельца животного, своевременной помощи, квалифицированном лечении прогноз заболевания благоприятный.
Заключение
Гепатоз у КРС, как и многие другие заболевания сельскохозяйственных животных, гораздо проще предупредить, чем лечить. Гепатоз хорошо поддается терапии и профилактика болезни проста. Во время лечения следует довериться опытному специалисту.
Хроническая болезнь печени | Стэнфордское здравоохранение
Что такое хроническая болезнь печени?
Хроническое заболевание печени характеризуется постепенным разрушением ткани печени с течением времени. К заболеваниям печени в эту категорию относятся:
- Цирроз
- Фиброз печени
Цирроз печени
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), цирроз является 12-й по значимости причиной смерти в США.
Из-за хронического поражения печени:
- Рубцовая ткань медленно замещает нормально функционирующую ткань печени.
- Рубцовая ткань постепенно уменьшает кровоток через печень.
- Поскольку нормальная ткань печени теряется, печень больше не может эффективно перерабатывать питательные вещества, гормоны, лекарства и яды.
- Кроме того, печень не может эффективно производить белки и другие вещества.
Фиброз печени
Фиброз — это рост рубцовой ткани в результате инфекции, воспаления, травмы или даже заживления.Разрастание рубцовой ткани может произойти практически в любом органе. Фиброз печени может помешать правильному функционированию органа. Фиброз печени обычно является результатом цирроза.
Симптомы цирроза
Симптомы цирроза печени включают кашель с кровью, выпадение волос и желтуху (пожелтение кожи и глаз). Узнайте больше о симптомах цирроза.
Причины цирроза печени
Самая частая причина цирроза — злоупотребление алкоголем. Другие причины включают гепатит и прием определенных лекарств.Узнайте больше о причинах цирроза печени.
Диагностика цирроза
Диагностика цирроза печени включает физикальное обследование, а также другие специализированные тесты, такие как функциональные пробы печени и биопсия печени. Узнайте больше о диагностике цирроза.
Лечение цирроза
Повреждение печени необратимо. Лечение направлено на предотвращение дальнейшего повреждения. Узнайте больше о лечении цирроза, включая трансплантацию печени.
Типы хронических заболеваний печени
Хронические заболевания печени включают проблемы со здоровьем, которые в первую очередь влияют на печень и могут вызвать долгосрочное повреждение печени при отсутствии лечения.К ним относятся инфекции, заболевания, вызванные иммунной системой, нарушения обмена веществ и наследственные состояния. Если у вас диагностирован какой-либо тип хронического заболевания печени, вам следует подумать о вакцинации от гепатита А и В, чтобы исключить возможность заражения любой из этих инфекций.
Алкогольная болезнь печени
Хроническое употребление алкогольных напитков и злоупотребление ими могут быть причиной хронического заболевания печени. Алкогольные напитки содержат этанол, который в первую очередь метаболизируется в печени.Как только печень перерабатывает этанол, побочные продукты метаболизма могут повредить печень. Есть три основных типа повреждения печени, вызванного алкоголем.
- Алкогольная жировая болезнь печени может быть вызвана хроническим чрезмерным употреблением алкоголя. Алкоголь вызывает накопление лишнего жира в печени, иногда вызывая хроническое воспаление в печени, которое со временем может повредить печень.
- Алкогольный гепатит — это обычно острое воспаление печени, вызванное высоким уровнем потребления алкоголя.Это может вызвать у людей желтуху, лихорадку и боль в правом верхнем углу живота, а при достаточно сильном течении может потребоваться госпитализация.
- Алкогольный цирроз печени является последней стадией вызванного алкоголем повреждения печени, при котором нормальная ткань печени замещается рубцами.
Алкогольная болезнь печени поддается профилактике и лечению. Из-за различий в метаболизме алкоголя женщины более восприимчивы к повреждению печени, вызванному алкоголем, чем мужчины. Типичным лечением алкогольной болезни печени является воздержание от алкоголя.Иногда повреждение печени можно хотя бы частично исправить, отказавшись от алкоголя.
Гепатит B — это вирусная инфекция, передающаяся с кровью и поражающая печень. Во всем мире от него страдают более 200 миллионов человек. В США около 2 миллионов человек инфицированы гепатитом B. После контакта с вирусом разовьется острая инфекция гепатита B. У некоторых людей иммунная система организма может полностью бороться с острой вирусной инфекцией, но у других иммунная система неспособна убить весь вирус, и тогда острая инфекция переходит в хроническую.В зависимости от возраста, в котором происходит острая инфекция, существует переменный риск прогрессирования инфекции из острой, саморазрешающейся инфекции в хроническую инфекцию, которая потенциально может потребовать лечения. Если инфекция передается при рождении, примерно у 90% людей развивается хроническая инфекция, тогда как в случае заражения во взрослом возрасте менее чем у 5% разовьется хроническая инфекция.
Передача гепатита B происходит через кровь и биологические жидкости.
- История употребления наркотиков внутривенно или интраназально.Одноразовое использование в любой момент жизни может передать вирус.
- Переливание крови
- Проколотые уши или части тела
- Татуировки
- Передача половым путем от лица, инфицированного гепатитом В
- Получение травмы каким-либо предметом с кровью (укол иглой, дорожно-транспортное происшествие и т. Д.)
- Передача при рождении («вертикальная передача»)
Симптомы гепатита B могут широко варьироваться. Люди могут не иметь никаких симптомов или иметь симптомы усталости, тошноты, рвоты, желтухи, сыпи, болей в суставах или даже приводить к печеночной недостаточности и смерти.Гепатит B — это излечимая инфекция, чаще всего при ежедневном приеме пероральных препаратов. В настоящее время большинство младенцев вакцинируются от гепатита B при рождении, чтобы предотвратить любой риск заражения на протяжении всей их жизни. Вакцины стали доступны в конце 1980-х — начале 1990-х годов. Тем, кто еще не прошел вакцинацию, серию вакцины можно легко вводить и взрослым. Мы рады предложить эту серию прививок в наших офисах.
Лечение большинства людей с гепатитом B сосредоточено на пероральных противовирусных препаратах.Доступно несколько мощных противовирусных препаратов, которые могут подавлять вирус с целью доведения уровня вируса до неопределяемого уровня в крови.
Гепатит С, вирус, поражающий печень, был открыт в 1989 году. В настоящее время примерно от 2,5 до 4 миллионов человек в США инфицированы хроническим гепатитом С, и ежегодно регистрируется почти 20 000 новых случаев. В настоящее время это основная причина трансплантации печени в США. Когда организм подвергается воздействию гепатита С, ему, к сожалению, нелегко бороться с инфекцией.Приблизительно от 75 до 80% людей, подвергшихся воздействию вируса, разовьются хронической инфекцией гепатита С, если они не получат специального лечения для уничтожения вируса из печени и кровотока. Из людей, у которых развивается хроническая инфекция, примерно у 20-30% разовьется цирроз, если их не лечить.
Гепатит С можно заразить несколькими путями:
- История употребления наркотиков внутривенно или интраназально. Одноразовое использование в любой момент жизни может передать вирус.
- Переливание крови
- Проколотые уши или части тела
- Татуировки
- Передача половым путем от лица, инфицированного гепатитом В
- Получение травмы каким-либо предметом с кровью (укол иглой, дорожно-транспортное происшествие и т. Д.)
- Передача при рождении («вертикальная передача»)
Диагноз хронического гепатита С ставится с помощью анализов крови, которые можно легко заказать у врача. Последние рекомендации, опубликованные в 2014 г.S. Задача профилактических услуг
Force (USPSTF) и Центры по контролю за заболеваниями (CDC) рекомендовали всем людям, родившимся в период с 1945 по 1965 год, однократно сдавать анализ крови на гепатит C. Кроме того, все люди с факторами риска, перечисленными выше, должны пройти тестирование. Это можно сделать с помощью одного анализа крови.
Симптомы хронического гепатита С неспецифичны и могут возникать при многих других заболеваниях и обстоятельствах. Некоторые симптомы включают усталость, тошноту / рвоту, потерю аппетита, желтуху, сыпь и боли в мышцах / суставах.
Как упоминалось ранее, если у человека развивается хроническая инфекция гепатита С, вирусная инфекция будет продолжать поражать печень, если ее не лечить. За последний год в лечении гепатита С были достигнуты заметные и захватывающие успехи. Текущие схемы лечения имеют значительно меньше побочных эффектов, более короткие курсы лечения и показатели излечения для некоторых людей достигают 95-99%.
Жировая болезнь печени состоит из двух основных подтипов — алкогольной жировой болезни печени и неалкогольной жировой болезни печени.Алкогольная жировая болезнь печени, как обсуждалось в разделе, посвященном алкогольным заболеваниям печени, возникает из-за накопления жира в печени в результате хронического употребления алкоголя. Второй подтип, неалкогольная жировая болезнь печени (НАЖБП), приводит к накоплению жира в печени при отсутствии значительного потребления алкоголя (менее 2 порций в день).
НАЖБП подразделяется на простой стеатоз (стеатоз — это медицинский термин, обозначающий жир) и стеатогепатит. При простом стеатозе, также называемом неалкогольным ожирением печени (НАЖБ), жир, который накапливается в печени, не вызывает хронического повреждения или воспаления в печени.НАЖБП поражает от 10 до 45% взрослого населения США.
Напротив, некоторые люди с НАЖБП имеют более серьезное заболевание, называемое неалкогольным стеатогепатитом (НАСГ), которое характеризуется тем фактом, что жир, который накапливается в печени, связан с воспалением, повышенным уровнем печеночных тестов и иногда с рубцеванием. Подсчитано, что примерно 2-5% взрослых в США могут быть поражены НАСГ и что у 10-15% людей, страдающих НАСГ, рубцевание потенциально может прогрессировать до цирроза печени.Учитывая растущую распространенность ожирения в США, все больше и больше людей подвергаются риску развития НАЖБП / НАСГ.
Пациенты, у которых в анамнезе был метаболический синдром или ожирение, диабет, высокое кровяное давление и высокий уровень холестерина, подвержены более высокому риску развития как НАЖБ, так и НАСГ. Метаболический синдром определяется как наличие любых 3 из следующих факторов: центральное ожирение, высокий уровень триглицеридов, липопротеины низкой плотности (ЛПВП), липопротеины высокой плотности (ЛПНП), высокое кровяное давление или инсулинорезистентность.Кроме того, меньшая часть пациентов с НАЖБП не страдает ожирением и имеет нормальный ИМТ.
Диагноз НАЖБП обычно ставится на основе подробного анамнеза и обследования, анализов крови для исключения других основных хронических заболеваний печени, а иногда и ультразвукового исследования печени. Реже биопсия печени проводится либо для установления диагноза НАЖБП, либо для оценки степени рубцевания ткани печени.
Лечение НАЖБП в первую очередь направлено на управление образом жизни.В настоящее время не существует специальных фармакологических методов лечения этого состояния. Исследования показывают, что управление образом жизни, включая диету, потерю веса и упражнения с уменьшением веса примерно на 10% от вашего веса, может улучшить НАЖБП. Контроль уровня сахара в крови и холестерина также является важным вмешательством.
Аутоиммунные заболевания печени — это хронические аутоиммунные заболевания, при которых иммунная система по ошибке начинает атаковать печень.Как правило, наша иммунная система предназначена для нападения на «чужеродные» объекты, такие как бактерии, вирусы или паразиты, а не на самих себя. При аутоиммунных заболеваниях иммунная система атакует наши собственные тела. Существует два основных типа аутоиммунных заболеваний печени — аутоиммунный гепатит (АИГ) и первичный билиарный цирроз (ПБЦ). При АИГ иммунная система атакует клетки печени и при отсутствии лечения может вызвать воспаление, рубцевание и, возможно, цирроз. При ПБЦ иммунная система атакует желчные протоки в печени и аналогичным образом, если не лечить, может в конечном итоге привести к циррозу.
Если у вас в анамнезе есть другие аутоиммунные заболевания (заболевание щитовидной железы, диабет, другие ревматологические заболевания и т. Д.), У вас может быть повышенный риск аутоиммунного заболевания печени. Женщины страдают чаще, чем мужчины. Симптомы аутоиммунного заболевания печени могут включать усталость, желтуху (когда кожа белой части глаз желтеет), боли в суставах, зуд.
Существуют эффективные методы лечения аутоиммунных заболеваний печени. Хотя эти состояния неизлечимы, длительное лечение пероральными препаратами может помочь контролировать и уменьшить повреждение печени.
Метаболические и наследственные болезни печени
Двумя наиболее распространенными метаболическими и наследственными заболеваниями печени являются наследственный гемохроматоз и болезнь Вильсона. Оба эти состояния связаны с отложением металлов в печени. Со временем металл проникает в печень и вызывает повреждение печени.
Наследственный гемохроматоз — это генетически наследуемое заболевание, при котором наш организм не может надлежащим образом регулировать количество железа в нашем организме.Существуют определенные гены и белки, которые регулируют транспортировку железа по нашему телу, а также отвечают за вывод избыточного железа. При гемохроматозе эти механизмы не работают должным образом и могут привести к избыточному накоплению железа в печени и других органах по всему телу. Это накопление железа в печени со временем может вызвать повреждение печени, что потенциально может привести к циррозу.
При болезни Вильсона наблюдается аномальное отложение меди в печени, головном мозге и глазах.Это происходит из-за генетической аномалии, влияющей на белок, транспортирующий медь, что приводит к чрезмерному накоплению меди в печени. Это может привести к повреждению печени, что проявляется аномальным тестом функции печени, острым гепатитом или острой печеночной недостаточностью.
Прогрессирование поражения печени гепатитом С
То, как болезнь прогрессирует, значительно варьируется от человека к человеку. Через много лет у некоторых людей будет минимальное повреждение печени без рубцевания, в то время как у других может развиться цирроз (обширное рубцевание печени) менее чем за десять лет.В среднем для развития значительного рубцевания печени требуется около двадцати лет. Испытываемые симптомы и повреждения печени сильно различаются от человека к человеку. У некоторых людей в течение многих лет будет мало симптомов или они будут отсутствовать. В то время как у других симптомы могут иметь весьма заметное влияние на их здоровье.
Острая фаза
Период сразу после заражения называется «острой фазой». Это длится около шести месяцев. Если иммунной системе не удается избавиться от вируса за это время, считается, что болезнь перешла в долгосрочную или «хроническую фазу».
- Здесь вы можете прочитать о возможных симптомах острой фазы.
Хроническая фаза
Через шесть месяцев от 70% до 85% инфицированных не смогут спонтанно избавиться от вируса. По истечении этого периода вирус гепатита С переходит в так называемую «хроническую фазу». Это когда гепатит С становится хронической или длительной инфекцией. Диагноз подтверждается, если в течение шести месяцев присутствие вируса РНК гепатита С обнаруживается как минимум в двух случаях.
Диагноз хронического гепатита С означает, что битва между вирусом и иммунной системой, которая происходит во время острой стадии, наконец, выиграна вирусом. В настоящее время крайне маловероятно, что вирус можно вылечить без лечения.
Повреждение печени вирусом начинается с фиброза, образования рубцовой ткани в печени, которая затем может привести к циррозу, при котором участки печени перестают функционировать. Печень может компенсировать только то, что она перестает функционировать.Это приводит к декомпенсированному циррозу, также называемому терминальной стадией заболевания печени (ESLD), когда печень перестает функционировать.
О циррозе печени можно прочитать здесь.
В NHS степень повреждения печени измеряется Fibroscan, неинвазивным тестом, подобным ультразвуку, который измеряет жесткость печени.
- Подробнее о том, как поражается печень у людей, живущих с гепатитом С, можно узнать здесь.
Категория | Оценка фиброскана | Оценка Metavir | Степень поражения печени |
Легкий фиброз | 2.5–7 | F0 –F1 | Отсутствие повреждения печени вплоть до очень легкого повреждения печени. |
Значительный фиброз | 7–9,5 | F2 | Вокруг кровоснабжения печени образовались рубцы. |
Тяжелый фиброз | 9.5 — 11,5 | F3 | Рубцы вокруг различных кровеносных сосудов в печени соединяются, но функция печени не нарушается. |
Компенсированный цирроз печени | 11,5 — 29 | F4 | Рубцы начинают накапливаться в тканях печени, и ее функция нарушается. Чем выше оценка фиброскана, тем хуже функционирует печень. |
Декомпенсированный цирроз печени | 30 и старше | Н / Д | Печень больше не может поддерживать свою функцию из-за обширного рубцевания. |
Что вызывает это? | ||
| Гепатит А | Гепатит В | Гепатит C |
|---|---|---|
| Вирус гепатита А | Вирус гепатита B | Вирус гепатита С |
Количество U.С. кейсы | ||
| Гепатит А | Гепатит В | Гепатит C |
|
|
|
Основные факты | ||
| Гепатит А | Гепатит В | Гепатит C |
|
|
|
Как долго это длится? | ||
| Гепатит А | Гепатит В | Гепатит C |
| Гепатит А может длиться от нескольких недель до нескольких месяцев. | Гепатит B может варьироваться от легкой болезни, длящейся несколько недель, до серьезного пожизненного (хронического) заболевания. Более чем у 90% инфицированных неиммунизированных младенцев развивается хроническая инфекция, но у 6–10% инфицированных детей старшего возраста и взрослых развивается хронический гепатит B. | Гепатит С может варьироваться от легкой болезни, продолжающейся несколько недель, до серьезной, продолжающейся на всю жизнь (хронической) инфекции. У большинства людей, инфицированных вирусом гепатита С, развивается хронический гепатит С. |
Как распространяется? | ||
| Гепатит А | Гепатит В | Гепатит C |
| Гепатит А распространяется, когда человек проглатывает фекалии — даже в микроскопических количествах — при контакте с предметами, едой или напитками, загрязненными фекалиями или стулом инфицированного человека. | Гепатит B в первую очередь распространяется, когда кровь, сперма или некоторые другие биологические жидкости — даже в микроскопических количествах — от человека, инфицированного вирусом гепатита B, попадают в организм человека, который не инфицирован. Вирус гепатита B также может передаваться от:
| Гепатит С распространяется, когда кровь человека, инфицированного вирусом гепатита С, даже в микроскопических количествах, попадает в организм человека, который не инфицирован.Вирус гепатита С также может передаваться от:
|
Кому следует делать прививки? | ||
| Гепатит А | Гепатит В | Гепатит C |
Детский
Люди с повышенным риском гепатита А
Люди с повышенным риском тяжелого заболевания гепатитом А
Другие люди, рекомендованные для вакцинации
|
| Нет вакцины против гепатита С. |
Насколько это серьезно? | ||
| Гепатит А | Гепатит В | Гепатит C |
|
|
|
Лечение | ||
| Гепатит А | Гепатит В | Гепатит C |
| Симптоматическая поддерживающая терапия | Острый: лекарства отсутствуют; лучше всего лечить с помощью поддерживающей терапии. Хронические: регулярное наблюдение за признаками прогрессирования заболевания печени; некоторые пациенты получают противовирусные препараты | Острый: не существует рекомендованного лечения острого гепатита С.Следует рассмотреть вопрос о лечении, если инфекция перейдет в хроническую форму. Хронический: существует несколько лекарств для лечения хронического гепатита С. Текущее лечение обычно включает 8-12 недель пероральной терапии (таблетки) и излечивает более 90% людей с небольшими побочными эффектами |
Кого следует тестировать? | ||
| Гепатит А | Гепатит В | Гепатит C |
| Обычно тестирование на гепатит А не рекомендуется. | CDC рекомендует тестирование на гепатит B для:
| CDC рекомендует тестирование на гепатит C для:
|
Аутоиммунный гепатит: основы практики, история вопроса, патофизиология
Эттингер Р., Бруннберг А., Гернер П., Винтермейер П., Дженке А., Вирт С. Клинические особенности и биохимические данные кавказских детей при диагностике аутоиммунного гепатита. J Аутоиммунный . 2005 24 февраля (1): 79-84. [Медлайн].
Strassburg CP, Manns MP. Лечение аутоиммунного гепатита. Semin Liver Dis .2009 29 августа (3): 273-85. [Медлайн].
Центры по контролю и профилактике заболеваний. Рекомендации по выявлению хронической инфекции вируса гепатита С у лиц 1945-1965 годов рождения. MMWR Recomm Rep . 2012 17 августа. 61: 1-32. [Медлайн]. [Полный текст].
Waldenstrom J. Диагностическое значение АКТГ. Acta Endocrinol (Копенг) . 1950. 5 (3): 235-42. [Медлайн].
Kunkel HG, Ahrens EH, Eisenmenger WJ.Экстремальная гипергаммаглобулинемия у молодых женщин с заболеванием печени неустановленной этиологии. Дж. Клин Инвест . 1950. 30: 654.
Bearn AG, Kunkel HG, Slater RJ. Проблемы хронических заболеваний печени у молодых женщин. Am J Med . 1956. 21: 3-15.
Йоске Р.А., Король В.Е. Феномен L.E.-клеток при активном хроническом вирусном гепатите. Ланцет . 1955, 3 сентября. 269 (6888): 477-80. [Медлайн].
Кожух DC, Маккей ИК, Тафт Л.И.Лупоидный гепатит. Ланцет . 1956 29 декабря. 271 (6957): 1323-6. [Медлайн].
Джонсон П.Дж., Макфарлейн И.Г. Отчет о встрече: Международная группа по аутоиммунным гепатитам. Гепатология . 1993 18 октября (4): 998-1005. [Медлайн].
Скалли Л.Дж., Тозе С., Сенгар Д.П. и др. Ранний аутоиммунный гепатит связан с делецией гена C4A. Гастроэнтерология . 1993 Май. 104 (5): 1478-84. [Медлайн].
Czaja AJ, Carpenter HA, Santrach PJ, et al.Генетическая предрасположенность иммунологических особенностей хронического активного гепатита. Гепатология . 1993 18 октября (4): 816-22. [Медлайн].
Longhi MS, Ma Y, Mieli-Vergani G, Vergani D. Этиопатогенез аутоиммунного гепатита. J Аутоиммунный . 2010 Февраль 34 (1): 7-14. [Медлайн].
Vento S, Cainelli F. Есть ли роль вирусов в запуске аутоиммунного гепатита ?. Аутоиммунная Ред. . 2004 г., 3 (1): 61-9.[Медлайн].
Вен Л., Пикман М., Лобо-Йео А. и др. Т-клеточно-направленное повреждение гепатоцитов при аутоиммунном хроническом активном гепатите. Ланцет . 1990 22-29 декабря. 336 (8730): 1527-30. [Медлайн].
Умемура Т., Ота М. Генетические факторы влияют на этиологию, клинические характеристики и исход аутоиммунного гепатита. Clin J Гастроэнтерол . 2015 8 (6): 360-6. [Медлайн].
Ван Кью, Ян Ф, Мяо Кью, Кравитт Э.Л., Гершвин М.Э., Ма Х.Клинические фенотипы аутоиммунного гепатита: всесторонний обзор. J Аутоиммунный . 2016, январь, 66: 98-107. [Медлайн].
Czaja AJ. Диагностика и лечение аутоиммунного гепатита. Clin Liver Dis . 2015 19 февраля (1): 57-79. [Медлайн].
Pathmakanthan S, Kay EW, Murray FE. Аутоиммунный хронический активный гепатит, связанный с наличием антифосфолипидных антител. Eur J Гастроэнтерол Hepatol .1998 Февраль 10 (2): 155-7. [Медлайн].
Czaja AJ. Аутоиммунный гепатит. Feldman M, Scharschmidt BF, Sleisenger MH, ред. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 6-е изд. Филадельфия, Пенсильвания: WB Saunders Company; 1998. 1265-74.
Рамакришна Дж., Джонсон А.Р., Баннер Б.Ф. Длительное применение миноциклина при акне у здоровых подростков может вызвать тяжелый аутоиммунный гепатит. Дж Клин Гастроэнтерол . 2009 Сентябрь.43 (8): 787-90. [Медлайн].
Адар Т., Мизрахи М., Паппо О., Шейман-Элазари А., Шиболет О. Адалимумаб-индуцированный аутоиммунный гепатит. Дж Клин Гастроэнтерол . 2010 Январь 44 (1): e20-2. [Медлайн].
Fairhurst DA, Sheehan-Dare R. Аутоиммунный гепатит, связанный с инфликсимабом, у пациента с ладонно-подошвенным пустулезным псориазом. Clin Exp Dermatol . 2009 апр. 34 (3): 421-2. [Медлайн].
Лю ZX, Капловиц Н.Иммуноопосредованное лекарственное заболевание печени. Clin Liver Dis . 2002 6 августа (3): 755-74. [Медлайн].
Casswall TH, Nemeth A, Nilsson I, Wadstrom T, Nilsson HO. ДНК видов Helicobacter в тканях печени и желудка у детей и подростков с хроническим заболеванием печени. Сканд Дж Гастроэнтерол . 2010. 45 (2): 160-7. [Медлайн].
Michitaka K, Nishiguchi S, Aoyagi Y, et al, для Японской группы по изучению этиологии цирроза печени.Этиология цирроза печени в Японии: общенациональное исследование. Дж Гастроэнтерол . 2010. 45 (1): 86-94. [Медлайн].
Секи Т., Кийосава К., Иноко Х. и др. Связь аутоиммунного гепатита с HLA-Bw54 и DR4 у японских пациентов. Гепатология . 1990 декабря 12 (6): 1300-4. [Медлайн].
Боберг КМ. Распространенность и эпидемиология аутоиммунного гепатита. Clin Liver Dis . 2002 6 августа (3): 635-47. [Медлайн].
Czaja AJ.Особые клинические проблемы при аутоиммунном гепатите: пожилые люди, мужчины, беременность, легкое заболевание, молниеносное начало и небелые пациенты. Semin Liver Dis . 2009 29 августа (3): 315-30. [Медлайн].
Макфарлейн И.Г., Хенеган Массачусетс. Аутоиммунитет и женская печень. Hepatol Res . 2004 г., 28 (4): 171-6. [Медлайн].
Миели-Вергани Г., Вергани Д. Аутоиммунный гепатит у детей: чем отличается от АИГ у взрослых ?. Semin Liver Dis .2009 29 августа (3): 297-306. [Медлайн].
Хайдер А.С., Кей Дж., Томсон А. Аутоиммунный гепатит в демографически изолированном районе Австралии. Intern Med J . 2010 Апрель 40 (4): 281-5. [Медлайн].
Czaja AJ, Carpenter HA. Отличительный клинический фенотип и исход лечения аутоиммунного гепатита 1 типа у пожилых людей. Гепатология . 2006 Март 43 (3): 532-8. [Медлайн].
Кирк А.П., Джейн С., Покок С. и др.Поздние результаты проспективного контролируемого исследования Royal Free Hospital по терапии преднизолоном при хроническом активном гепатите, отрицательном по поверхностному антигену. Кишечник . 1980, 21 января (1): 78-83. [Медлайн].
Ferreira AR, Roquete ML, Toppa NH, de Castro LP, Fagundes ED, Penna FJ. Эффект лечения гистопатологии печени у детей и подростков с аутоиммунным гепатитом. J Педиатр Gastroenterol Nutr . 2008, январь, 46 (1): 65-70. [Медлайн].
Грин М.Т., Уайтингтон П.Ф.Исходы аутоиммунного гепатита у детей. Curr Gastroenterol Rep . 2009 июн.11 (3): 248-51. [Медлайн].
[Рекомендации] Глисон Д., Хенеган М.А., Британское общество гастроэнтерологов. Руководство Британского общества гастроэнтерологов (BSG) по лечению аутоиммунного гепатита. Кишечник . 2011 Декабрь 60 (12): 1611-29. [Медлайн].
Грегорио Г.В., Портманн Б., Рид Ф. и др. Аутоиммунный гепатит в детстве: 20-летний опыт. Гепатология . 1997 25 марта (3): 541-7. [Медлайн].
Caprai S, Vajro P, Ventura A, et al. Аутоиммунное заболевание печени, связанное с целиакией в детстве: многоцентровое исследование. Клин Гастроэнтерол Гепатол . 2008 июл.6 (7): 803-6. [Медлайн].
Миели-Вергани Г., Вергани Д. Аутоиммунное заболевание печени у детей. Мир J Гастроэнтерол . 7 июня 2008 г., 14 (21): 3360-7. [Медлайн]. [Полный текст].
Czaja AJ.Аутоиммунный гепатит и вирусная инфекция. Гастроэнтерол Clin North Am . 1994 23 сентября (3): 547-66. [Медлайн].
Floreani A, Rizzotto ER, Ferrara F, et al. Клиническое течение и исходы синдрома наложения аутоиммунного гепатита и первичного склерозирующего холангита. Ам Дж. Гастроэнтерол . 2005 июл.100 (7): 1516-22. [Медлайн].
Czaja AJ, Cassani F, Cataleta M, Valentini P, Bianchi FB. Частота и значение антител к актину при аутоиммунном гепатите 1 типа. Гепатология . 1996 24 ноября (5): 1068-73. [Медлайн].
Czaja AJ, Carpenter HA. Чувствительность, специфичность и предсказуемость интерпретации биопсии при хроническом гепатите. Гастроэнтерология . 1993 декабрь 105 (6): 1824-32. [Медлайн].
Альварес Ф., Берг П.А., Бьянки Ф. Б. и др. Отчет Международной группы по аутоиммунному гепатиту: обзор критериев диагностики аутоиммунного гепатита. J Hepatol . 1999 ноя.31 (5): 929-38. [Медлайн].
Wiegard C, Schramm C, Lohse AW. Системы оценки для диагностики аутоиммунного гепатита: прошлое, настоящее и будущее. Semin Liver Dis . 2009 29 августа (3): 254-61. [Медлайн].
Tucker SM, Jonas MM, Perez-Atayde AR. Гиалиновые капли в клетках Купфера: новый диагностический ключ для аутоиммунного гепатита. Am J Surg Pathol . 2015 июн. 39 (6): 772-8. [Медлайн].
Лихтенштейн ГР.Использование лабораторных тестов для выбора терапии 6-меркаптопурином / азатиоприном. Гастроэнтерология . 2004 ноябрь 127 (5): 1558-64. [Медлайн].
Muratori P, Lalanne C, Barbato E, et al. Особенности и прогрессирование бессимптомного аутоиммунного гепатита в Италии. Клин Гастроэнтерол Гепатол . 2016 14 января (1): 139-46. [Медлайн].
[Рекомендации] Manns MP, Czaja AJ, Gorham JD, et al. Диагностика и лечение аутоиммунного гепатита. Гепатология . 2010 июн. 51 (6): 2193-213. [Медлайн].
Manns MP, Woynarowski M, Kreisel W, et al. В контролируемом исследовании пациентов с аутоиммунным гепатитом будесонид вызывает ремиссию более эффективно, чем преднизон. Гастроэнтерология . 2010 Октябрь 139 (4): 1198-206. [Медлайн].
Альварес Ф., Чокка М., Канеро-Веласко С. и др. Кратковременное применение циклоспорина вызывает ремиссию аутоиммунного гепатита у детей. J Hepatol .1999, 30 февраля (2): 222-7. [Медлайн].
Sciveres M, Caprai S, Palla G, Ughi C, Maggiore G. Эффективность и безопасность циклоспорина в качестве терапии аутоиммунных заболеваний печени у детей и подростков. Алимент Фармакол Тер . 2004 15 января. 19 (2): 209-17. [Медлайн].
Fernandes NF, Redeker AG, Vierling JM и др. Терапия циклоспорином у пациентов с аутоиммунным гепатитом, устойчивым к стероидам. Ам Дж. Гастроэнтерол .1999, январь 94 (1): 241-8. [Медлайн].
Aqel BA, Machicao V, Rosser B и др. Эффективность такролимуса при лечении стероидорезистентного аутоиммунного гепатита. Дж Клин Гастроэнтерол . 2004 Октябрь 38 (9): 805-9. [Медлайн].
Ван Тиль Д.Х., Райт Х., Кэрролл П. и др. Такролимус: потенциально новое средство для лечения аутоиммунного хронического активного гепатита: результаты открытого предварительного исследования. Ам Дж. Гастроэнтерол . 1995 Май.90 (5): 771-6. [Медлайн].
Than NN, Wiegard C, Weiler-Normann C, et al. Долгосрочное наблюдение пациентов с трудно поддающимся лечению аутоиммунным гепатитом 1 типа, получающих терапию такролимусом. Сканд Дж Гастроэнтерол . 2016 Март 51 (3): 329-36. [Медлайн].
Девлин С.М., Суэйн М.Г., Урбански С.Дж. и др. Микофенолят мофетил для лечения аутоиммунного гепатита у пациентов, невосприимчивых к стандартной терапии. Банка J Гастроэнтерол .2004 г., май. 18 (5): 321-6. [Медлайн].
Inductivo-Yu I, Adams A, Gish RG, et al. Микофенолят мофетил у пациентов с аутоиммунным гепатитом, не отвечающих на стандартную иммуносупрессивную терапию или не переносящих ее. Клин Гастроэнтерол Гепатол . 2007 июл.5 (7): 799-802. [Медлайн].
Ричардсон П.Д., Джеймс П.Д., Райдер С.Д. Микофенолят мофетил для поддержания ремиссии аутоиммунного гепатита у пациентов, резистентных к азатиоприну или не переносящих его. J Hepatol . 2000 Сентябрь 33 (3): 371-5. [Медлайн].
Wolf DC, Bojito L, Facciuto M, Lebovics E. Mycophenolate mofetil для аутоиммунного гепатита: единый практический опыт. Dig Dis Sci . 2009 ноябрь 54 (11): 2519-22. [Медлайн].
Aw MM, Dhawan A, Samyn M, Bargiota A, Mieli-Vergani G. Микофенолят мофетил как средство спасения при аутоиммунном заболевании печени у детей: последующее наблюдение в течение 5 лет. J Hepatol . 2009 июл.51 (1): 156-60. [Медлайн].
Czaja AJ, Lindor KD. Неудача будесонида в пилотном исследовании лечебно-зависимого аутоиммунного гепатита. Гастроэнтерология . 2000 ноябрь 119 (5): 1312-6. [Медлайн].
Zandieh I, Krygier D, Wong V и др. Использование будесонида в лечении аутоиммунного гепатита в Канаде. Банка J Гастроэнтерол . 2008 22 апреля (4): 388-92. [Медлайн]. [Полный текст].
Остерман М.Т., Кунду Р., Лихтенштейн Г.Р. и др.Связь уровней нуклеотидов 6-тиогуанина и активности воспалительного заболевания кишечника: метаанализ. Гастроэнтерология . 2006 Апрель 130 (4): 1047-53. [Медлайн].
Джонсон П.Дж., Макфарлейн И.Г., Уильямс Р. Азатиоприн для длительного поддержания ремиссии аутоиммунного гепатита. N Engl J Med . 1995, 12 октября. 333 (15): 958-63. [Медлайн].
Faisal N, Renner EL. Рецидив аутоиммунных заболеваний печени после трансплантации печени. Мир J Hepatol . 2015 18 декабря. 7 (29): 2896-905. [Медлайн].
Трипати Д., Нойбергер Дж. Аутоиммунный гепатит и трансплантация печени: показания, результаты и лечение рецидивирующего заболевания. Semin Liver Dis . 2009 29 августа (3): 286-96. [Медлайн].
Reich DJ, Fiel I, Guarrera JV, et al. Трансплантация печени при аутоиммунном гепатите. Гепатология . 2000 г., 32 октября (4, ч. 1): 693-700. [Медлайн].
Duclos-Vallee JC, Sebagh M, Rifai K и др.Последующее 10-летнее исследование пациентов, перенесших трансплантацию по поводу аутоиммунного гепатита: гистологический рецидив предшествует клиническому и биохимическому рецидиву. Кишечник . 2003 июн. 52 (6): 893-7. [Медлайн].
Montano-Loza AJ, Mason AL, Ma M, Bastiampillai RJ, Bain VG, Tandon P. Факторы риска рецидива аутоиммунного гепатита после трансплантации печени. Трансплантация печени . 2009 29 сентября, 15 (10): 1254-1261. [Медлайн].
Chazouilleres O, Wendum D, Serfaty L, et al.Долгосрочные результаты и ответ на терапию синдрома перекрытия первичного билиарного цирроза и аутоиммунного гепатита. J Hepatol . 2006 Февраль 44 (2): 400-6. [Медлайн].
Дуглас Д. Будесонид полезен при детском аутоиммунном гепатите. 10 июля 2013 г. Medscape from WebMD. Доступно на http://www.medscape.com/viewarticle/807623. Доступ: 22 июля 2013 г.
Woynarowski M, Nemeth A, Baruch Y, et al, для Европейской исследовательской группы по аутоиммунному гепатиту и будесониду.Будесонид в сравнении с преднизоном с азатиоприном для лечения аутоиммунного гепатита у детей и подростков. J Педиатр . 2013 ноябрь 163 (5): 1347-53.e1. [Медлайн].
[Рекомендации] Далекос Г.Н., Коскинас Дж., Папатеодоридис Г.В. Греческая ассоциация по изучению клинических рекомендаций по изучению печени: аутоиммунный гепатит. Энн Гастроэнтерол . 2019 янв-фев. 32 (1): 1-23. [Медлайн]. [Полный текст].
Sebode M, Hartl J, Vergani D, Lohse AW, для Международной группы по аутоиммунным гепатитам (IAIHG).Аутоиммунный гепатит: от текущих знаний и клинической практики к будущим исследованиям. Печень Инт . 2018 января 38 (1): 15-22. [Медлайн].
Винницкая Е.В., Абдулхаков С.Р., Абдурахманов Д.Т. и др. Важные проблемы диагностики и лечения первичного склерозирующего холангита (на основе российского консенсуса по диагностике и лечению аутоиммунного гепатита. Москва, 2018). Тер Арх . 2019 17 марта. 91 (2): 9-15. [Медлайн].
Valota M, Thienemann F, Misselwitz B.Ложноположительные серологические исследования острого гепатита А и аутоиммунного гепатита у пациента с острой инфекцией вируса Эпштейна-Барра. BMJ Case Rep . 2019 10 мая. 12 (5): [Medline].
Хронический гепатит и цирроз печени | GPonline
1. Эпидемиология и этиология
Хронический гепатит подразумевает воспаление в печени, сохраняющееся в течение трех или более месяцев.
Цирроз — это патологический термин, который отражает сочетание образования узелков, фиброза и регенерации.
В последние годы в Великобритании наблюдается прогрессивный рост числа пациентов с диагнозом, госпитализированных и умирающих от цирроза печени. Это увеличение отчасти связано с более точным распознаванием хронических заболеваний печени, но основной причиной является алкоголь.
Исследование, опубликованное в Lancet, показало, что в период с 1987–91 по 1997–2001 годы уровень смертности от цирроза печени значительно увеличился. В Шотландии сейчас один из самых высоких показателей смертности.
Также вероятно, что число людей с ожирением продолжает расти, что число людей с хроническим гепатитом, циррозом и даже раком, вызванным ожирением печени, станет клинической проблемой.
Большинство случаев хронического гепатита и цирроза, требующих госпитализации, связаны с алкоголем, вирусными инфекциями (гепатит B и C) и все чаще с неалкогольной жировой болезнью печени (НАЖБП).
Классификация
Цирроз возникает в результате хронического поражения печени и имеет множество причин.
2. Диагноз
Признаки и симптомы заболевания печени обычно неспецифичны: желтуха с бледным стулом и темной мочой и потеря веса явно указывают на печеночную причину.Однако у многих пациентов с установленным циррозом печени наблюдаются неспецифические симптомы, такие как усталость и зуд.
Клинические признаки цирроза печени различны. Желтуха может присутствовать, но может быть вызвана не печеночными причинами, и ее трудно обнаружить при искусственном освещении.
У людей с хроническим заболеванием печени часто наблюдается мышечное истощение, которое поражает лицо, плечи и конечности.
Признаки и симптомы
В руках можно увидеть удары пальцев, а также печень ладоней (ладонную эритему) и контрактуры Дюпюитрена, хотя последняя не так хорошо коррелирует с алкогольной болезнью печени, как это традиционно преподавалось.Лоскут печени может быть замечен при печеночной энцефалопатии.
В брюшной полости печень может быть увеличена и часто легче прощупывается в эпигастрии, потому что цирроз печени может быть связан с уменьшением правой доли и гипертрофией левой доли. Также могут присутствовать асцит и спленомегалия, а также парапупочная грыжа и голова медузы.
Также может наблюдаться выпадение волос на теле, атрофия гонад и гинекомастия, хотя последняя может быть вызвана лекарствами, такими как спиронолактон.
Сосудистые изменения
В сосудистой системе всегда проверяйте яремное венозное давление, так как повышенное JVP может указывать на сердечную причину заболевания. Часто присутствует периферический отек, который может не быть связан с заболеванием сердца.
Некоторые причины заболеваний печени, такие как перегрузка алкоголем и железом, также могут вызывать кардиомиопатию. Совсем недавно было обнаружено состояние цирротической кардиомиопатии, при котором цирроз сам по себе связан с сердечной дисфункцией.
Кожные изменения
Паучьи невусы также изменчивы и могут наблюдаться вне печени (в том числе у здоровых пациентов и во время беременности). Множественные невусы пауков указывают на алкогольную болезнь печени. Пигментация кожи — признак перегрузки железом и холестатической болезни (особенно вокруг лба).
Исследования
Исследования должны быть направлены на определение степени поражения печени и его причины.
Степень поражения печени может быть установлена клинически и серологически.Следует подчеркнуть, что так называемые функциональные тесты печени не относятся ни к печени, ни к тестам функции печени.
Степень поражения печени и прогноз можно оценить по шкале Чайлд-Пью, которая зависит от асцита, энцефалопатии, билирубина и свертывания крови, или по модели оценки терминальной стадии болезни печени (MELD), которая зависит от сывороточный билирубин, креатинин и МНО (www.unos.org/ resources / MeldPeldCalculator.asp? index = 98).
Причина поражения печени может быть определена на основании хорошей истории болезни, соответствующих анализов крови и неинвазивной визуализации; В отдельных случаях может помочь гистология печени.
Определение причины
Цирроз сам по себе не является достаточным диагнозом, но необходимо определить причину и назначить соответствующее лечение. Даже у пациентов с установленным циррозом печени лечение основной причины может снизить риск осложнений и продлить выживаемость.
При некоторых генетических заболеваниях, таких как болезнь Вильсона, обследование членов семьи является обязательным.
Диагноз цирроза печени должен быть установлен на основании гистологического исследования, которое включает взятие биопсии либо чрескожно, либо, если присутствуют такие факторы, как тромбоцитопения, нарушение свертываемости крови или асцит, трансъюгулярным путем.Хотя процедура является безопасной при соблюдении рекомендаций, существует значительная заболеваемость, составляющая около 2%, из-за кровотечения и прокола органа. Также существует небольшая смертность — менее одного из 300, и она чаще встречается у пациентов со злокачественными новообразованиями печени, чем при хронических заболеваниях печени.
3. Ведение
Цирроз связан с рядом проблем со здоровьем, поэтому важно следить за пациентом на предмет конкретных осложнений цирроза, его первопричины, а также лечить пациента в целом.
Лечение
В целом пациенту следует вести здоровый образ жизни, включая отказ от алкоголя, даже если он не является причиной заболевания печени. Следует рекомендовать разумную диету.
В целом пациентам следует избегать приема НПВП и седативных средств. Следует соблюдать осторожность при приеме всех лекарств у пациентов с хроническим заболеванием печени.
Хронический холестаз связан с усилением остеопении, поэтому клиницистам следует рассмотреть возможность наблюдения и, при необходимости, вмешательства.
У пациентов с асцитом необходимо ограничить потребление соли, но часто показаны диуретики и профилактические антибиотики. Диета с низким содержанием белка показана редко, если нет других вмешательств по поводу энцефалопатии.
Если энцефалопатия присутствует, лечите ее провоцирующую причину. Лактулоза — основа лечения; При длительном применении антибиотиков, таких как метронидазол или пероральный ванкомицин, следует соблюдать осторожность.
Зуд может быть признаком холестатической болезни и в большинстве случаев поддается лечению.В зависимости от причины могут быть полезны урсодезоксихолевая кислота, холестирамин, сертралин, рифампицин или налтрексон.
Вялость может быть очень тяжелой и непропорциональной тяжести заболевания печени. Лечение симптоматическое. При длительном холестазе подумайте о замене жирорастворимых витаминов.
Варикозное расширение вен может развиваться в любом месте желудочно-кишечного тракта и может кровоточить, что может быть фатальным. Кровоточащие варикозные узлы обычно локализуются в дистальных отделах пищевода и желудка и протекают бессимптомно до тех пор, пока не начнут кровоточить.
Всем больным циррозом следует предложить скрининг с эндоскопией каждые три года.
При развитии варикозного расширения вен следует рассмотреть возможность профилактического лечения пациента с помощью программы бандажирования или инъекций варикозного расширения вен или неспецифических бета-адреноблокаторов, таких как пропранолол или карведилол.
Пациенты с циррозом (любой причиной) подвержены риску развития первичного клеточного рака печени (гепатоцеллюлярной карциномы). Особому риску подвержены люди с хроническим циррозом, раком и хроническим вирусным гепатитом.
Большинство пациентов должны быть приглашены для участия в программе эпиднадзора с проведением ультразвуковых исследований каждые шесть месяцев и определением уровня фетопротеина в сыворотке крови. Тем, у кого развивается рак печени, следует предложить лечение.
Дополнительные ресурсы по заболеваниям печени можно найти на сайте www.healthcarerepublic.com/iverdisease
.
Очерки патологии — Хронический гепатит
Острый и хронический гепатит
Хронический гепатит
Главный редактор: Дебра Л.Zynger, MD
Тема завершена: 29 августа 2019 г.
Незначительные изменения: 11 июня 2021 г.
Авторские права: 2012-2021, PathologyOutlines.com, Inc.
Поиск в PubMed : Хронический гепатит [TI] общий [TI]
просмотров страниц в 2020 г .: 9,648
просмотров страниц в 2021 г. по настоящее время: 8,339
Цитируйте эту страницу: March J, Evason KJ. Хронический гепатит. Сайт PathologyOutlines.com.https://www.pathologyoutlines.com/topic/liverchronichepgeneral.html. По состоянию на 24 сентября 2021 г.
Определение / общее
- Фиброз печени, возникающий в результате повреждения и воспаления гепатоцитов, чаще всего из-за вирусного или аутоиммунного гепатита, алкогольной или неалкогольной жировой болезни печени
Основные характеристики
- Прогрессирующий фиброз, который в конечном итоге приводит к циррозу печени
- Морфологически характеризуется портальным воспалением с интерфейсной активностью, лобулярной некровоспалительной активностью и фиброзом
Кодировка ICD
Кодировка ICD-10:
Патофизиология
- Гепатоциты повреждаются вирусной инфекцией, лекарствами, нарушением регуляции воспалительных клеток или аномальным накоплением метаболитов, что приводит к активации звездчатых клеток печени, которые производят увеличенный внеклеточный матрикс, что приводит к фиброзу (Middle East J Dig Dis 2016; 8: 166, Physiol Rev 2008; 88: 125).
Клинические особенности
- Симптомы могут отсутствовать до конечной стадии (цирроз)
- Сопутствующие признаки и симптомы включают:
- Общие: утомляемость (чаще всего), недомогание, легкий дискомфорт в правом подреберье, анорексия.
- Нарушение функции желчевыводящих путей: желтуха, кожный зуд.
- Портальная гипертензия: варикозное расширение вен пищевода, асцит, отек, спленомегалия
- Нарушение метаболизма гепатоцитов: паучьи ангиомы, печеночная энцефалопатия, легкое кровотечение / синяк
Описание радиологии
- Результаты МРТ и КТ при циррозе
- Узловатость поверхности и паренхимы
- Гипертрофия хвостатой доли и боковых сегментов левой доли
- Атрофия задних сегментов правой доли
- На УЗИ при циррозе
Радиологические изображения
Изображение размещено на других серверах:
Узловая печень у больного гепатитом В
Лечение
- В зависимости от основной этиологии
Общее описание
- При циррозе печень обычно плотная и демонстрирует микронодулярную или макронодулярную структуру
- Цвет варьируется от ярко-красного (нормальный) до темно-зеленого (холестаз) или желтого (стеатоз) (World J Gastroenterol 2016; 22: 1357)
Всего изображений
Изображение размещено на других серверах:
Цирротическая печень диффузно-узловатая
Микроскопическое (гистологическое) описание
- Фиброз
- Необходим для патологической диагностики хронического гепатита
- Прогрессирующий фиброз ограничивающей пластинки приводит к увеличению портальных трактов и звездчатому перипортальному фиброзному расширению
- Может привести к портальному — портальному или портальному — центральному фиброзному мостику, завершающемуся циррозом, который обычно является микронодулярным (узелки).
- Воспаление портала
- Мононуклеарная инфильтрация портальных трактов (в основном CD4 + Т-лимфоциты с некоторыми плазматическими клетками)
- Могут присутствовать лимфоидные агрегаты или фолликулы (наиболее часто при инфекции гепатита С)
- Интерфейсный гепатит
- Ранее назывался «частичный некроз»
- Апоптоз и воспаление гепатоцитов на стыке стромы и паренхимы (стык портального тракта и дольки)
- Мононуклеарный инфильтрат (в основном CD8 + Т-лимфоциты)
- Лобулярный гепатит
- Мононуклеарный инфильтрат паренхимы печени (дольки)
- Апоптотические / некротические гепатоциты (тельца Совета) в зонах 2 и 3
Микроскопические (гистологические) изображения
Предоставлено Кимберли Дж.Эвасон, доктор медицины, доктор философии.
Хронический гепатит С
Фиброз при хроническом гепатите С
Цирроз (терминальная стадия)
Положительные пятна
- Окрашивание трихромом может помочь в оценке наличия рубцов и фиброза (стадия)
Образец отчета о патологии
- Печень, центральная биопсия:
- Хронический гепатит с легкой степенью активности (степень 2, шкала 0-4, методология Баттса-Людвига) и перипортальный фиброз с образованием перегородок (стадия 2, шкала 0-4, методология Баттса-Людвига), в соответствии с историей болезни хронического гепатита С.
Дифференциальный диагноз
- Первичный билиарный цирроз (ПБЦ)
- Может иметь портальное воспаление с активностью интерфейса и лобулярной активностью
- Поражения плодовых протоков, не наблюдаемые при хроническом гепатите
- Клинический анамнез может включать повышенный уровень щелочной фосфатазы, гамма-глутамилтранспептидазы, сывороточного IgM и антимитохондриальных аутоантител
- Лимфома или лейкоз, инфильтрирующий в печень
- Может иметь воспаление портального лимфоцита
- Отсутствует интерфейсный гепатит и портальный фиброз
- Может иметь мономорфизм и выраженную атипию инфильтрирующих клеток
- Активный гепатит с мостиковым некрозом
- Имеет портальное воспаление с межфазной активностью и лобулярное воспаление.
- Мостовидный некроз может вызывать появление узлов из-за низкой мощности, имитируя мостовой фиброз или цирроз
- Окрашивание трихромом в зонах выпадения / некроза бледнее, чем в фиброзных областях
Вопрос стиля обзора совета № 1
- Бессимптомная 35-летняя женщина имеет повышенные сывороточные аминотрансферазы (аспартатаминотрансфераза [AST] и аланинаминотрансфераза [ALT]).Была проведена биопсия печени. Какова наиболее вероятная этиология этих результатов?
- Предполагается, что алкогольная болезнь печени проявляется стеатогепатитом. В этой биопсии нет жира
- Инфекция гепатитом С вызывает хронический гепатит, который характеризуется фиброзом и перипортальным лимфоцитарным воспалением.
- Поражение печени, вызванное оксалиплатином, характеризуется паттерном повреждения сосудов, включая синусоидальную дилатацию, застой и центризональный некроз
- Тиленол-ассоциированное поражение печени связано с центризональным некрозом
- Повреждение печени, связанное с вальпроевой кислотой, характеризуется микровезикулярным стеатозом
Стиль проверки Правлением, ответ № 1
B .Инфекция гепатитом С вызывает хронический гепатит, который характеризуется фиброзом и перипортальным лимфоцитарным воспалением
Комментарий здесь
Ссылка: Хронический гепатит — общий.
Вопрос о стиле проверки совета директоров № 2
- Выше показана биопсия печени 54-летнего мужчины. Какая особенность, необходимая для диагностики хронического гепатита, показана на изображении?
- Переходный некроз не требуется для диагностики хронического гепатита. Эта биопсия показывает мостовой фиброз, а не мостовидный некроз.Мостовидный некроз будет выглядеть бледно-серо-голубым на пятне трихрома.
- В этой биопсии обнаружен обширный фиброз. Фиброз необходим для гистологической диагностики хронического гепатита.
- Интерфейсный гепатит часто присутствует при хроническом вирусном гепатите, но не требуется для диагностики хронического гепатита
- Здесь видно образование узелков, которые необходимы для диагностики цирроза печени, но не требуются для диагностики хронического гепатита.
- Воспаление воротной вены часто присутствует при хроническом вирусном гепатите, но не требуется для диагностики хронического гепатита
Стиль проверки Правлением, ответ № 2
B .В этой биопсии обнаружен обширный фиброз. Фиброз необходим для гистологической диагностики хронического гепатита.

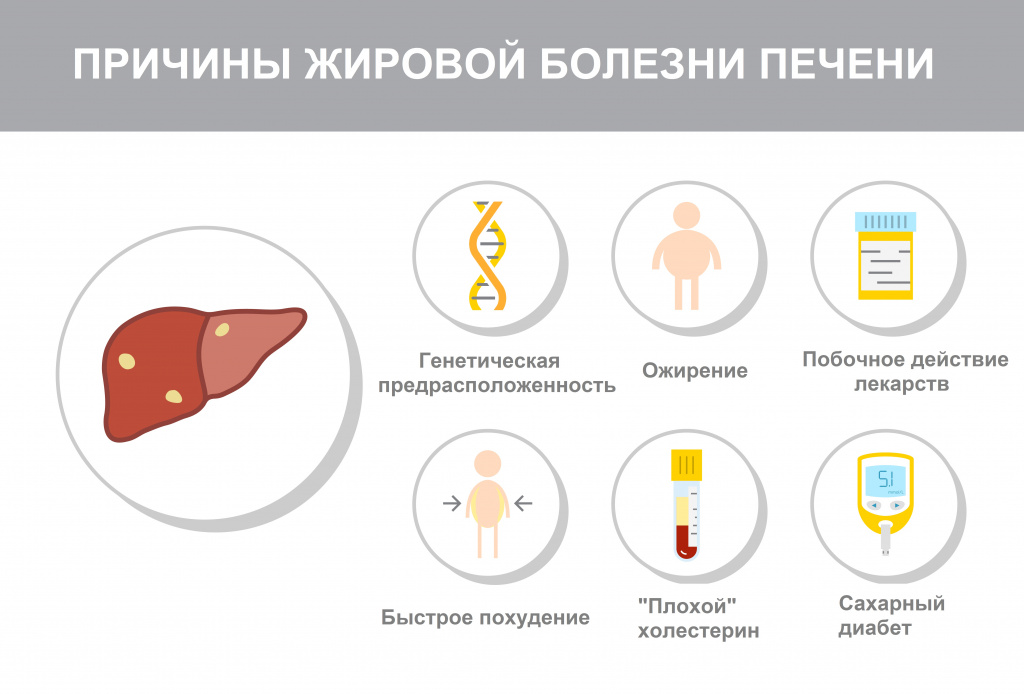
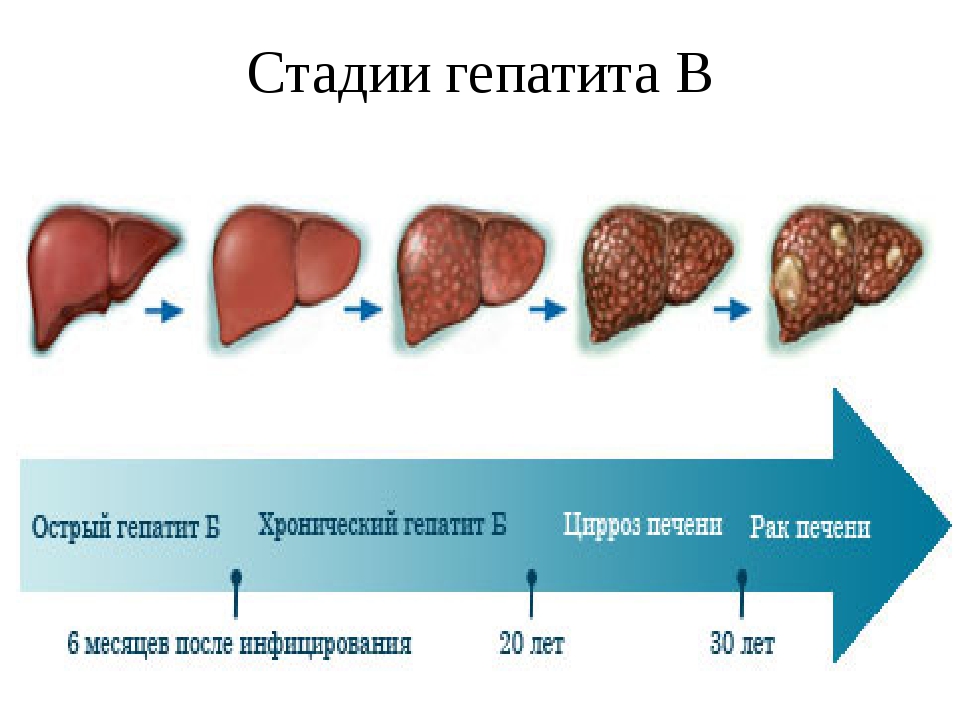 Диетотерапия сопровождается включением в рацион продуктов питания с повышенным содержанием животных белков, а также почти отсутствием жиров – до 70 г в сутки. Врачи приписывают прием фолиевой кислоты или других липотропных факторов.
Диетотерапия сопровождается включением в рацион продуктов питания с повышенным содержанием животных белков, а также почти отсутствием жиров – до 70 г в сутки. Врачи приписывают прием фолиевой кислоты или других липотропных факторов.