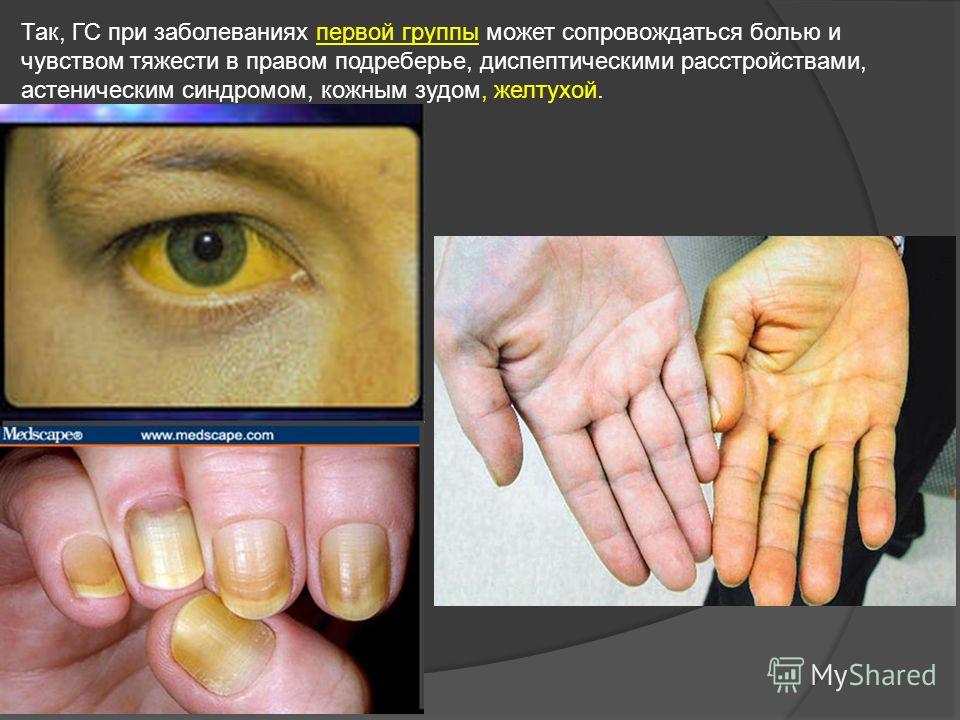
Как передается желтуха у взрослых и детей: возможные пути
Так называемой желтухой прозвали болезнь, при которой в организме человека содержится аномально большое количество фермента билирубина. Желтуха – это не одно заболевание, а целый ряд, и каждое из них отличается симптомами, причинами и, конечно же, методами лечения. Многие могли не знать, что некоторые формы этой болезни способны передаваться от человека к человеку.
Читайте также: Как лечится желтуха грудного вскармливания
И тогда возникает логический вопрос: желтуха, а как она передается? Следует сразу отметить, что это нелегкий вопрос, и он требует длительного разбирательства. Некоторые из форм этой болезни можно предотвратить, если вовремя делать прививки и придерживаться элементарных правил гигиены. Также разумным будет соблюдать несложную диету и есть только полезную пищу. Для начала следует разобраться о симптомах желтухи, дабы знать, когда стоит бить тревогу.
Симптомы
Когда билирубин накапливается в крови, то она начинает проникать в ткани организма, в том числе и в кожу. А потому желтуха сопровождается изменением кожного покрова и склер глаз – они становятся желтыми. Сама кожа также начинает чесаться. В боку вы ощущаете сначала тупую, а после и острую боль. В целом симптоматика довольно неоднозначна – все зависит от заболевания, которое привело к такому состоянию, стадии развития и индивидуальных качеств организма больного.
Читайте также: Симптомы и лечение гемолитической желтухи
К примеру, физиологической желтухой нельзя заразиться, и это нормальное состояние организма новорожденного. Однако в медицине известны и другие формы болезни, при которых один пациент может заразить людей вокруг. Так какая же форма передается, или же их несколько?
Читайте также: Какая норма общего билирубина в крови у женщин после 50 лет
Гепатит А
Заболевание гепатит А – это серьезная проблема, особенно в странах третьего мира, которая очень часто приводит к желтухе. Это вирусная болезнь, и шанс заразиться ею крайне высокий. Передается этот недуг в большинстве случаев через зараженную воду и пищу. В данном случае инкубационный период вируса составляет 15-45 дней, все зависит от иммунитета человека.
Это вирусная болезнь, и шанс заразиться ею крайне высокий. Передается этот недуг в большинстве случаев через зараженную воду и пищу. В данном случае инкубационный период вируса составляет 15-45 дней, все зависит от иммунитета человека.
Сам гепатит во многих случаях проходит без каких-либо симптомов. Инфекция способна спровоцировать желтуху, а та наносит вред головному мозгу и печени. Если переболеть гепатитом А, то второй раз вы более не подхватите недуг, ведь организм вырабатывает антитела, способные полностью уничтожить инфекцию при повторном заражении.
Многие задают вопрос: передается ли гепатит через поцелуй? Все достаточно неоднозначно. Если у целующихся есть в ротовой полости ранки, то риск заражения гепатитом есть. В остальных же случаях опасности нет.
Гепатит В
Гепатит В несет куда большую опасность для здоровья человека. Дело в том, что он сам протекает очень медленно, и больные часто не обращают внимания на слабо выраженные симптомы или просто принимают их за что-то другое. Он может перейти в хроническую форму и спровоцировать цирроз печени. Передается гепатит В чаще всего через зараженную кровь – через шприц или иглу в тату-салоне. Очень часто эту болезнь называют «недугом наркоманов». Гепатиты не передаются воздушно-капельным путем.
Гепатит С
Гепатит С считают самым опасным, а все потому, что он крайне редко имеет ярко выраженную симптоматику. Он просто переходит в хроническую форму и уничтожает печень, пока больной этого не замечает. Диагностируют его вместе уже с развитым циррозом, и в таком случае больному редко когда удается помочь. Передается гепатит С через кровь и половым путем.
Желтуха у новорожденных
Обеспокоенные матери часто спрашивают: а передается ли желтуха от новорожденного к новорожденному? Если дело в физиологической желтухе, то здесь вообще не следует беспокоиться – это нормальное состояние. Дети редко болеют гепатитами, а потому чаще всего желтуха не передается. Следует знать, что некоторые виды этой болезни передаются по наследству. Это касается так называемой группы конъюгационных заболеваний.
Следует знать, что некоторые виды этой болезни передаются по наследству. Это касается так называемой группы конъюгационных заболеваний.
Меры профилактики
Человек способен значительно снизить риск заболеть гепатитами и получить желтуху. Для этого следует придерживаться простых правил профилактики. Соблюдать их несложно, но такие простые действия способны сохранить вам здоровье, а возможно, и спасти жизнь.
- Откажитесь от принятия наркотиков.
- Проходите вакцинацию на гепатиты.
- Всегда пользуйтесь контрацептивами при сексуальных контактах с малознакомыми людьми.
- Тату делайте только в проверенных салонах.
- Следите за тем, чтобы доктора пользовались одноразовым инструментом.
- Старайтесь пить только чистую воду и есть качественные продукты.
- Не делитесь таким средствами, как бритва, зубная щетка и расческа, инструментами для педикюра и маникюра.
Гепатит А — симптомы, протекание, лечение
Общие сведения
Гепатит А — болезнь печени, вызываемая вирусом гепатита A. Вирус гепатита А отличает рекордная устойчивость к внешним воздействиям: кипячение – инактивация вируса происходит только через 5 мин. Хлор – 30 мин. Формалин – 72 часа. 20%-й этиловый спирт – не инактивируется. Кислая среда (рН 3.0) – не инактивируется, выживание в воде (температура 20оС) – 3 дня.
Вирус гепатита А распространяется в основном при употреблении неинфицированным (или невакцинированным) человеком пищевых продуктов или воды, загрязненных фекалиями инфицированного человека. Вирус может также передаваться при тесном физическом контакте с инфицированным человеком, но при случайных контактах людей гепатит не передается. Болезнь тесно связана с отсутствием безопасной воды, ненадлежащей санитарией и плохой личной гигиеной. Источниками вируса являются заболевшие люди.
Болезнь может приводить к значительным экономическим и социальным последствиям в отдельных сообществах. На восстановление здоровья людей для возвращения на работу, в школу и к повседневной жизни могут уходить недели и месяцы.
Вероятность заболеть
Любой человек, не вакцинированный и не инфицированный ранее, может заразиться гепатитом А. В районах с широким распространением вируса (высокой эндемичностью) большинство случаев инфицирования гепатитом А происходит среди детей раннего возраста. В число факторов риска входят следующие:
- плохая санитария;
- отсутствие безопасной воды;
- употребление инъекционных наркотиков;
- совместное проживание с инфицированным человеком;
- сексуальные отношения с человеком, имеющим острую инфекцию гепатита А;
- поездки в районы с высокой эндемичностью по гепатиту А без предварительной иммунизации.
В развивающихся странах с очень плохими санитарными условиями и гигиенической практикой большинство детей (90%) приобретают вирусную инфекцию гепатита А до достижения ими 10-летнего возраста.
В городах, где легче соблюдать гигиенические требования, человек дольше остается восприимчивым, что, как ни парадоксально, приводит к большей частоте желтушных, а иногда и тяжелых форм гепатита А у горожан. Таким образом жители городов, выезжающие в сельскую местность, также являются группой риска.
Симптомы
Инкубационный период гепатита А длится обычно от двух до шести недель, в среднем 28 дней. Симптомы заболевания могут быть как легкими, так и тяжелыми. Они могут включать повышенную температуру, недомогание, потерю аппетита, диарею, рвоту, неприятные ощущения в животе, потемнение мочи и желтуху (пожелтение кожи и глазных белков). Не у всех инфицированных людей проявляются все эти симптомы.
Признаки и симптомы гепатита А у взрослых людей наблюдаются чаще, чем у детей, а вероятность развития тяжелой формы и смерти выше в пожилом возрасте. У инфицированных детей в возрасте до шести лет обычно не наблюдается каких-либо заметных симптомов, и лишь у 10% развивается желтуха. Среди детей более старшего возраста и взрослых гепатит А протекает с более тяжелыми симптомами, а желтуха развивается свыше, чем в 70% случаев заболевания.
Среди детей более старшего возраста и взрослых гепатит А протекает с более тяжелыми симптомами, а желтуха развивается свыше, чем в 70% случаев заболевания.
В отличие от гепатитов В и С, гепатит А не вызывает развития хронической формы заболевания.
Осложнения после перенесенного заболевания
Рецидив гепатита А, наблюдаемый через 4-15 недель от начала симптомов, холестатический гепатит A, характеризующийся желтухой и зудом, фульминантный гепатит А (характеризуется высокой лихорадкой, сильной болью в животе, рвотой, желтухой в сочетании с судорогами).
Наиболее тяжелыми клиническими формами вирусного гепатита А являются холестатическая (холестаз – дословно «застой желчи») и фульминантная (молниеносная). При первой доминирующими симптомами становятся выраженная желтуха, значительное увеличение печени и сильный кожный зуд, причиной которого является раздражение нервных рецепторов кожи компонентами желчи. Застой желчи при такой форме вирусного гепатита А вызван значительным воспалением стенок желчных протоков и печени в целом. Несмотря на более тяжелое протекание, прогноз при холестатической форме гепатита А остается благоприятным. Этого нельзя сказать о фульминантной, молниеносной форме заболевания, к счастью, довольно редкой среди детей и молодых взрослых (частота составляет доли процента), но нередкой у пожилых пациентов (несколько процентов случаев). Смерть наступает в течение нескольких дней, вследствие острой печеночной недостаточности.
Смертность
Летальность от гепатита А колеблется в пределах от 1% до 30%, при этом обнаруживается явное нарастание летальности с возрастом, что связано с увеличением вероятности наслоения инфекции на хроническое заболевание печени. Значительная часть летальных исходов регистрируется у пациентов, являющихся хроническими носителями вируса гепатита В.
Особенности лечения
Специфического лечения гепатита А нет. Выздоровление от симптомов, вызванных инфекцией, может происходить медленно и занимать несколько недель или месяцев. Терапия направлена на поддержание комфорта и надлежащего сочетания питательных веществ, включая возмещение теряемой в результате рвоты и диареи жидкости.
Терапия направлена на поддержание комфорта и надлежащего сочетания питательных веществ, включая возмещение теряемой в результате рвоты и диареи жидкости.
Эффективность вакцинации
После вакцинации иммунитет против вируса гепатита А формируется у 95% людей уже через 2 недели после первой инъекции и у 100% – после введения второй дозы вакцины. Даже в случае воздействия вируса одна доза вакцины имеет защитный эффект в течение двух недель после контакта с вирусом. Тем не менее, производители рекомендуют две дозы вакцины для обеспечения более длительной защиты – в течение примерно 5-8 лет после вакцинации.
Вакцины
На международном рынке доступны несколько вакцин против гепатита А. Все они схожи с точки зрения надежности защиты людей от вируса и побочных эффектов. Для детей в возрасте до одного года лицензированных вакцин нет. Все инактивированные вакцины представляют собой инактивированные формалином и теплом вирусы гепатита А и используются в мире наиболее широко, и живые аттенуированные вакцины, которые производятся в Китае и используются в нескольких других странах.
Во многих странах применяется двухдозовая схема вакцинации с использованием инактивированной вакцины против гепатита А, однако в других странах может быть предусмотрено включение в графики иммунизации одной дозы инактивированной вакцины против гепатита A.
Подробнее о вакцинах
Последние эпидемии
Вирус гепатита А является одной из наиболее частых причин инфекции пищевого происхождения. Эпидемии, связанные с загрязненными пищевыми продуктами или водой, могут носить взрывной характер, как, например, эпидемия в Шанхае в 1988 году, во время которой было инфицировано 300 000 человек.
Исторические сведения и интересные факты
Эпидемическая желтуха впервые была описана еще в античную эпоху, однако гипотезу об инфекционной природе первый раз сформулировал Боткин только в 1888 году. Дальнейшие исследования привели к разделению в 1960-х годах вирусного гепатита с фекально-оральным путем передачи (А) и сывороточного гепатита (В). Позднее были выявлены и другие вирусные гепатиты – C, D, E и др. Впервые вспышки гепатита А были описаны в XVII-XVIII веках.
Позднее были выявлены и другие вирусные гепатиты – C, D, E и др. Впервые вспышки гепатита А были описаны в XVII-XVIII веках.
Фекально-оральный механизм распространения вируса был выявлен только во время Второй Мировой войны. В 1941-42 гг. желтуха стала проблемой для английских войск в ходе военных действий на Среднем Востоке, когда вирус вывел из строя около 10% личного состава. С этого момента, в 1943 г. в Великобритании и США были начаты углубленные исследования проблемы.
Факт пожизненного иммунитета к инфекции у однажды переболевших ею натолкнул исследователей на мысль о том, что сыворотка переболевших гепатитом А может использоваться для профилактики. Эффективность использования человеческого иммуноглобулина (считается, что сыворотка всех взрослых содержит антитела к вирусу гепатита А) была продемонстрирована уже в 1945 г., когда результатом иммунизации 2,7 тыс. американских солдат стало 86%-е снижение заболеваемости.
Желтуха: Гепатит А — все ближе — Практика Здоровья
Этой статьей мы начинаем цикл публикаций, посвященных профилактике инфекций.
Ведь давно доказано, что предотвратить болезнь проще и дешевле, чем вылечить.
Ответственный человек должен правильно вложить средства в собственное
здоровье и здоровье своих родных.
В последнее время мы становимся свидетелями эпидемий гепатита А, охвативших
целые города. Сегодня на наши вопросы отвечает врач аллерголог-иммунолог
клиники Практика Здоровья Магаршак О.О. и медицинский директор Федорова Е.Ю.
К.: Насколько реальна опасность заражения этой инфекцией?
О.О.: Ежегодно в мире вирус гепатита А поражает 1,5 миллиона человек.
Поскольку это заболевание не ведет к хронизации, существует ошибочное мнение,
что гепатит А неопасное заболевание. Специалистами показано, что эта наиболее
часто встречающаяся форма вирусного гепатита обусловливает значительный
уровень заболеваемости и смертности. Риск заболеть и умереть высок в раннем
детском возрасте, а также у людей старше 49 лет. Более того, до настоящего
Более того, до настоящего
времени не разработано недорогих и высокоэффективных методов лечения этой
инфекции.
К.: Как передается это заболевание?
О.О.: Вирус гепатита А передается обычно при употреблении в пищу зараженных
продуктов и воды. Очень часто у детей (до 80% всех случаев) и взрослых
(20-50% случаев) он протекает совсем бессимптомно или начинается через 2-4
недели после заражения как обычное ОРЗ: умеренное повышение температуры
тела, кашель, общая слабость, тошнота, снижение аппетита и даже кашель.
Так что распознать его подчас без специальной лабораторной диагностики не
под силу и опытным врачам. Именно в скрытый период до появления желтухи,
больной гепатитом А наиболее опасен для окружающих – человек, не зная о
своей болезни, может заразить сотни окружающих его людей.
К.: Каковы последствия этой болезни?
Е.Ю.: Вирус повреждает клетки печени, поэтому люди, перенесшие гепатит А,
требуют многолетнего диспансерного наблюдения, длительных ограничений в диете
и физической активности.
К.: Как мы рискуем заразиться гепатитом А?
Е.Ю.: Мы уже писали, что больше всего рискуют заболеть гепатитом А люди,
пользующиеся некачественной водой, например, отдыхая в деревне. Однако,
учитывая последние эпидемиологические данные, высока опасность заражения и в
городах, в том числе крупных. Как уже отмечалось, некоторое время эта болезнь
протекает без видимых симптомов желтухи. Таким образом, уже больной человек
становится источником инфекции, а если он работает на предприятии общепита,
в ресторане или магазине, где имеет контакт с полуфабрикатами и готовыми
продуктами, тогда распространение вируса начинает принимать характер эпидемии.
Также рискуют выезжающие на отдых в столь любимые россиянами страны Северной
Африки (Тунис, Египет), Юго-Восточной Азии (Таиланд), Южной Европы
(Болгария и Турция). Черноморское побережье Кавказа и Крым также не вполне
благополучны в отношении риска заражения гепатитом А. Именно приезжающие из
Именно приезжающие из
этих стран являются источниками болезни.
К.: Кто болеет гепатитом А?
Е.Ю.: Заболеваемость гепатитом А в последние годы резко возросла. Заболеть
может любой человек, не имеющий иммунитета к инфекции. Особенно подвержены
заболеванию дети и персонал дошкольных детских учреждений – в этих коллективах
вспышки гепатита А встречаются наиболее часто.
К.: Как защититься от гепатита А?
Е.Ю.: В первую очередь надо соблюдать правила гигиены – мыть руки с мылом,
тщательно мыть овощи и фрукты, обдавая их кипячёной водой, пить только
кипячёную воду. Но наилучший способ противостоять гепатиту А – своевременная
вакцинация, которая ставит заслон распространению инфекции, так как уже через
7-15 дней после прививки в крови появляются защитные антитела, сохраняющиеся
не менее года. После ревакцинации (повторного введения вакцины через 6-12 мес)
защита от заражения Гепатитом А гарантирована на период от 15 до 30 лет.
К.: Что делать, если уже был контакт с больным гепатитом А?
Е.Ю.: Следует в ближайшие 2-3 дня сделать прививку против гепатита А, так как
защитный эффект вакцины проявляется уже с конца первой недели после вакцинации,
а инкубационный период составляет около 30 дней. Вакцинация эффективна в очагах
инфекции как средство профилактики желтухи.
К.: Какие противопоказания и ограничения к вакцинации?
О.О.: Ограничений по возрасту нет: при наличии показаний вакцинируют даже
грудных детей. Вакцины против гепатита А противопоказаны лицам с повышенной
чувствительностью к их компонентам, а также лицам, отмечавшим сильную реакцию
на первое введение. Мало изучено влияние прививок у беременных женщин, поэтому
их вакцинацию следует проводить только при крайней необходимости.
Е.Ю.: В нашей клинике мы используем вакцины производства Великобритании – Хаврик
с 720 и Хаврикс 1440, а также другие вакцины, которые хорошо зарекомендовали
себя как в Европе, США, так и в России (например, Аваксим и Вакта). Звоните.
Звоните.
Желтуха у взрослых: симптомы, лечение, как передается
25 января 2017
Просмотров: 2911
Оглавление: [скрыть]
- Медицинские показания
- Пути инфицирования
- Принципы классификации
- Диагностика и терапия
- Другие методы терапии
- Фототерапия и питание
- Профилактические меры
Купить дешевые лекарства от гепатита С
Сотни поставщиков везут Софосбувир, Даклатасвир и Велпатасвир из Индии в Россию. Но доверять можно лишь немногим. В их числе интернет-аптека с безупречной репутацией Natco24. Избавьтесь от вируса гепатита С навсегда всего за 12 недель. Качественные препараты, быстрая доставка, самые дешевые цены.
При заболевании желтуха симптомы у взрослых имеют свои особенности. Необходимо выяснить, что является причиной патологического изменения печени либо другого органа. У желтухи причина развития — нарушенный обмен билирубина.
Медицинские показания
Желтушность появляется в случаях, когда у больного:
- опухоль в печени;
- врожденные аномалии желчной системы;
- паразиты;
- осложнение после операции;
- прием медикаментов определенных фармакологических групп.
В группу риска входят:
- родственник зараженных вирусом;
- лица, имевшие половой контакт с больным;
- наркоманы.
Рассматриваемое состояние сопровождается целым рядом признаков:
- желтушность склер и слизистых;
- окрашивание кожи.
Вышеперечисленные симптомы желтухи появляются на фоне избыточного накопления в организме билирубина. В норме он высвобождается в процессе распада эритроцитов. Затем он перемещается в печень, участвуя в обменных процессах.
Из-за нарушения любого этапа высвобождения вещества окрашиваются слизистые и склер в желтушный оттенок. Как выглядит человек с желтухой можно посмотреть на фото.
Почему желтый цвет? В норме желтый пигмент выходит из организма при дефекации. При рассматриваемой патологии многий билирубин остается в крови.
Может протекать желтуха как гепатит А, В и С. Каждый человек должен знать, сколько длится инкубационный период болезни печени. При желтухе вирус находится в активной фазе в течение нескольких месяцев. С учетом продолжительности патология может быть острой, длительной либо хронической.
Вернуться к оглавлению
Пути инфицирования
Гепатит А передается фекально-оральным путем. Желтушность может быть вызвана кишечной инфекцией. На протяжении 10–45 дней болезнь протекает остро и циклично. Зараженный человек может жаловаться на нарушение работы печени и нервной системы. Рецидив невозможен.
Как можно заразиться гепатитом В? Это заболевание передается парентеральным путем. Патология протекает медленно, но длительно. Возможен переход в хроническую форму. Часто люди с гепатитом В страдают от цирроза печени.
Гепатит С протекает, как и гепатит В. Чаще заболевание проявляется в хронической форме, которая провоцирует цирроз печени. Как передается желтуха от человека к человеку? Заразиться вирусным гепатитом С можно парентерально.
Желтуха дельта передается одновременно с гепатитом В. Для вирусной желтухи Е характерно тяжелое течение, что может привести к летальному исходу, особенно у беременных. Гепатиты С и В могут передаваться через кровь и при половом контакте.
К общим симптомам желтухи специалисты относят:
- увеличенную печень и селезенку;
- желтую кожу;
- высокую концентрацию эритроцитов.
Первые признаки желтухи у взрослых проявляются в виде выраженной боли в правом подреберье, отсутствия аппетита. При этом изменяется оттенок мочи и кала.
Вернуться к оглавлению
Принципы классификации
Симптоматика и лечение желтухи у взрослых зависят от стадии и вида болезни. Конъюгационная желтуха не является самостоятельной болезнью. Эта патология развивается на фоне нарушения процесса превращения непрямого билирубина.
Эта патология развивается на фоне нарушения процесса превращения непрямого билирубина.
Такое явление чаще наблюдается у новорожденных детей (из-за несовершенности обменных процессов). У взрослых данная патология возникает в результате воздействия на печень отрицательных факторов. Конъюгационная патология — следствие врожденного заболевания.
Гемолитическая форма болезни связана с патологическим разрушением эритроцитов. Такое состояние связано с анемией, тропической малярией, лимфолейкозом и другими патологиями. Физиологическая форма развивается на фоне незрелости ферментной системы, поэтому чаще диагностируется у детей. Неонатальная желтушность проявляется вследствие незрелости гепатоцитов. Для такой желтухи лечение требуется срочное, так как непрямой билирубин — это нейротоксический яд, поражающий кору головного мозга.
Паренхиматозная болезнь — распространенный вид желтухи, связанный с нарушением функциональности и структуры гепатоцитов. К основным патологиям, провоцирующим данное заболевание, медики относят:
- цирроз печени;
- острую форму вирусного гепатита.
У пациента увеличивается размер печени, изменяется цвет кожи. На теле появляются телеангиэктазии, представленные в виде сосудистых звездочек. Печеночная желтуха у взрослых — следствие нарушенной работы клеток печени. Чаще такая патология сопровождается желтой кожей, болью в правом подреберье. Чтобы вылечить печеночную желтуху, врач выясняет причину ее развития.
Вернуться к оглавлению
Диагностика и терапия
При появлении желтухи требуется срочная консультация врача. Методы исследования включают в себя:
- лабораторные методики обследования;
- биопсию и обследование печени (определение природы патологии и оценка степени поражения органа).
Перед тем как лечить желтуху, врач определяется с тактикой терапии. Если болезнь протекает в тяжелой степени, проводится трансплантация органа. В лечении желтухи консервативным методом используются:
- прием антигистаминов и стероидов;
- фототерапия;
- диета.

Цель терапии:
- уничтожение вируса;
- профилактика цирроза печени.
При хроническом аутоиммунном гепатите принимают кортикостероиды. При отсутствии своевременного лечения начинают развиваться опасные осложнения, для устранения которых потребуется трансплантация органа. В этом случае отсутствует период ремиссии.
Вернуться к оглавлению
Другие методы терапии
При легком течении болезни используется выжидательная тактика. Терапия проводится на дому. Если желтуха спровоцирована наркотиком, то необходимо прекратить его употребление. При циррозе показано лечение лактулозой и диуретиками. Антибиотикотерапия проводится, если желтуха имеет инфекционную причину возникновения.
Пациенты, страдающие от рака, нуждаются в консультации онколога. Инвазивные манипуляции и операции проводятся у пациента с желтухой и камнями в пузыре. У человека может возникнуть механическая желтуха, связанная с нарушенным оттоком желчи.
При доброкачественном течении болезни показана эндоскопическая папиллосфинктеротомия. Манипуляция направлена на удаление около 90% камней в протоке. Если механическая форма болезни носит злокачественный характер, то пациенту назначается радикальное лечение (паллиативная манипуляция, снижающая уровень холестаза).
При выявлении гепатита А лечение не проводится. В таком случае не применяются противовирусные препараты. Пациентам с гепатитом А назначают медикаменты, снижающие концентрацию и очищающие организм от вредных веществ. К таким препаратам относят дезинтоксикационные растворы, витамины и глюкозу.
Рекомендуется принимать гепатопротекторы (Сирепар, Силибор) — препараты, защищающие клетки печени. Дополнительно принимаются спазмолитики (Но-шпа, Папаверин). При тяжелом течении применяются аналогичные принципы терапии.
Вернуться к оглавлению
Фототерапия и питание
При желтухе применяется фототерапия, заключающаяся в помещении пациента под флуоресцентную лампу. Терапия длится 2 дня.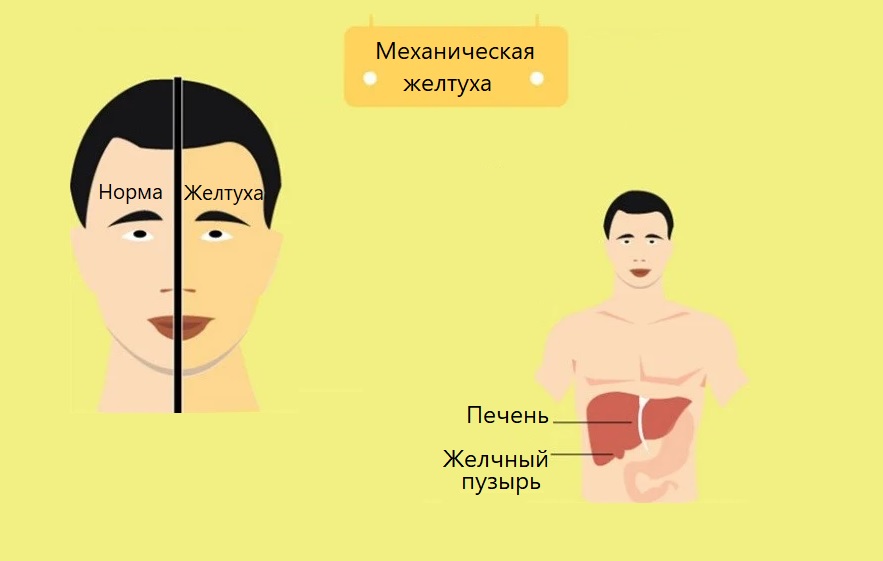 За этот срок печень созревает для самостоятельной переработки билирубина. Но такая методика неэффективна при атрезии желчных протоков. Пациентам с таким диагнозом показано оперативное вмешательство. Аналогичные манипуляции проводятся при обтурационной желтухе.
За этот срок печень созревает для самостоятельной переработки билирубина. Но такая методика неэффективна при атрезии желчных протоков. Пациентам с таким диагнозом показано оперативное вмешательство. Аналогичные манипуляции проводятся при обтурационной желтухе.
Для ускорения процесса выздоровления и восстановления нормального обмена эритроцитов рекомендуется соблюдать диету. Необходимо употреблять:
- различные овощные блюда;
- молочные и фруктовые супы;
- каши;
- макаронные изделия;
- рыбу;
- отварное мясо;
- серый хлеб.
Необходимо употреблять теплую и свежую пищу. Для восстановления кроветворения рекомендуется принимать фолиевую кислоту (зеленые овощи, капуста и бобовые). В рацион пациента включают овес, богатый клетчаткой. Из сырых и вареных овощей можно употреблять огурцы, морковь, кабачки, помидоры.
При механической желтухе необходимо отказаться от мясных и грибных бульонов, консервов, маринованных продуктов, какао, шпината, жареной пищи. После механической диеты соблюдается диета на протяжении 1–3 недель.
Вернуться к оглавлению
Профилактические меры
При любой желтухе рекомендуется отказаться от употребления спиртных напитков, острых и жирных блюд. При такой патологии показан прием пищи небольшими порциями.
Прогноз болезни зависит от причины ее возникновения. Профилактика желтухи заключается в соблюдении таких правил, как:
- отказ от употребления некипяченой воды;
- мытье фруктов и овощей;
- проведение термической обработки продуктов питания.
Медики рекомендуют избегать контакта с биологическими продуктами человека. Не рекомендуется пользоваться бритвой, зубной щеткой и маникюрными приборами других людей. В противном случае повышается риск инфицирования через кровь. Главная профилактическая мера — вакцинация.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка. ..
..
Синдром Жильбера — лечение и симптомы болезни | Сдать анализ на синдром Жильбера по низкой цене
Синдром Жильбера — врожденное заболевание печени, основным проявлением которого является гипербилирубиномия преимущественно за счет неконъюгированного (свободного) непрямого билирубина, желтуха, накопление в гепатоцитах пигмента липофусцина.
Болезнь Жильбера описана в 1900 г. под названием «простая семейная холемия», доброкачественная семейная негемолитическая гипербилирубиномия, наследственная энзимопатия. Передается по аутосомно-доминантному типу.
Интерес к этой болезни обусловлен тем, что она встречается не так редко, как предполагалось ранее. В различных регионах частота встречаемости синдрома Жильбера составляет от 5 до 11% в популяции. В связи с этим синдром Жильбера необходимо включать в программу диагностического скрининга у больных с гипербилирубиномией. Мужчины страдают синдрмом Жильбера в 10 раз чаще женщин.
Клиническая симптоматика (симптомы)
В основе патогенеза болезни Жильбера лежит нарушение захвата, транспорта или конъюгации билирубина в гепатоцитах, связанное с генетически обусловленным дефектом микросомного фермента уридиндифосфатглюкуронилтрансферазы (УДФГТ), при участии которого в микросомах цитоплазматической сети происходит связывание билирубина с глюкуроновой кислотой. Из-за недостаточной активности УДФГТ печень может полностью терять способность конъюгировать (обезвреживать) билирубин
В патогенезе заболевания, кроме того, важную роль играет нарушение транспортной функции белков, доставляющих билирубин к микросомам гепатоцита.
Как правило, заболевание проявляется в подростковом возрасте и продолжается в течение всей жизни. Около 30% больных не предъявляют никаких жалоб. Длительное время оно может протекать латентно, не сопровождаться изменением цвета кожи и склер, заметных для пациента и родственников. В большинстве случаев синдром бывает случайной находкой при обследовании больного по поводу других заболеваний.
Обычно заболевание протекает триадой симптомов:
- перемежающаяся желтуха – гипербилирубиномия обусловлена преимущественно повышением уровня неконъюгированного билирубина;
- астеноневротические симптомы;
- абдоминальные боли и диспепсические нарушения.
Для клиники заболевания типична легкая иктеричность склер, желтушное окрашивание кожи. Появление желтухи провоцируется влиянием самых разнообразных факторов: нервного и физического напряжения, острых простудных заболеваний, приема некоторых препаратов, острой, жареной пищи, а также голодания. Отмечается непереносимость алкогольных напитков.
Кроме того, необходимо учитывать, что из-за сниженной активности микросомных ферментов печени проявляется токсическое действие метаболитов парацетамола, образующихся в системе цитохрома Р-450.
Больные часто могут жаловаться на тяжесть, постоянные тупые боли в правом подреберье, тошноту, рвоту, отсутствие аппетита, отрыжку, чередование запоров и поносов. В связи с увеличением концентрации в крови свободного билирубина могут появляться симптомы поражения центральной нервной системы, сопровождающиеся повышенной утомляемостью, раздражительностью, головной болью, реже – нарушением сна.
Прогноз благоприятный. Однако при длительном течении заболевания нередко развивается желчнокаменная болезнь, обнаруживаются дуоденальные язвы. При пальпации печень увеличена или определяется у края реберной дуги. У некоторых больных нерезкая гепатомегалия может быть обусловлена сопутствующим болезни Жильбера гемолитическим компонентом. Селезенка у большинства больных нормальных размеров. Общий анализ крови: в 30% случаев выявляется увеличение содержания гемоглобина (свыше 160 г/л), эритроцитоз, уменьшенная СОЭ. Моча остается обычной окраски, не содержит билирубин, иногда обнаруживаются следы уробилиногена. Активность цитолитических ферментов сыворотки крови в период ремиссии остается нормальной. В период обострения заболевания их активность может незначительно увеличиваться. Кал обесцвечен, иногда слабо окрашен за счет стеркобилина.
Течение болезни Жильбера длительное, волнообразное. С течением времени она может трансформироваться в хронический персистирующий гепатит.
Лабораторные исследования
Назначается общий анализ крови; общий анализ мочи с определением билирубина, уробилина; копрограмма с определением стеркобилина. Общий анализ крови при синдроме Жильбера, как правило остается без изменений.
Исследуют биохимические показатели: содержание билирубина и его фракций, холестерина, активность АЛТ, АСТ, ГГТ, определяют наличие маркеров вирусных инфекции — гепатит В, гепатит С и гепатит G. Для болезни Жильбера характерно увеличение уровня свободной фракции билирубина. Прямой генетический анализ позволяет выявить полиморфизм генов, ответственных за клинические проявления синдрома Жильбера.
Инструментальное обследование
Для детально диагностики болезни Жильбера проводят УЗИ органов брюшной полости, в сомнительных случаях пункционную биопсию печени. В биоптатах печени больных синдромом Жильбера выявляется нормальная морфологическая картина при значительном накоплении в гепатоцитах липофусцина.
Болезнь Жильбера: лечение
Синдром Жильбера не является поводом для назначения какого-либо специфического лечения. Рекомендуется полноценное, калорийное питание с достаточным содержанием жиров. Запрещается употребление алкоголя, следует избегать эмоциональных и физических перегрузок, приема лекарственных препаратов, способных индуцировать желтуху.
При частых эпизодах гипербилирубиномии для лечения больных с синдромом Жильбера применяют фенобарбитал, который назначают по 0,05-0,1 г 2-3 раза в день в течение 1-2 недели. Обычно через 7-10 дней уровень билирубина в крови снижается до нормы.
ПОЛИКЛИНИКА №6
Краснуха (она же рубелла или немецкая корь) — это распространенная острая вирусная инфекция. Вирус краснухи является нестойким в окружающей среде, чувствительным к действию температуры и химических веществ.
Группа риска заболевания краснухой
Краснухой болеют преимущественно дети в возрасте 2—9 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Однако в последние годы среди заболевших наблюдается увеличение доли подростков и взрослых.
Сезон заболеваемости
Наблюдается в любое время года, с подъемом в холодный период.
Как происходит заражение
Передается вирус краснухи, как правило, воздушно-капельным путем при контакте с больным человеком. Кроме того, вирус может передаваться от матери к плоду через плаценту при беременности.
Краснуха считается заразной 7 дней до появления сыпи и еще 2—3 нед после ее исчезновения.
Инкубационный (скрытый) период длится примерно 2—3 недели.
Первые признаки болезни
незначительное повышение температуры (38 — 38,5°C)
насморк ,заложенность носа, першение в горле, сухой кашель
припухание затылочных, заднешейных, заушных лимфоузлов
Появление мелкопятнистой бледно-розовой сыпи вначале на коже лица, затем на всем теле.
В 30—50 % случаев краснуха протекает без симптомов, но человек при этом представляет опасность заражения для окружающих.
Последствия краснухи
Заболевание у детей протекает легко, осложнения наблюдаются редко. У подростков и взрослых краснуха протекает значительно тяжелее. Более выражена лихорадка, явления интоксикации (недомогание, разбитость) отмечаются поражения глаз (конъюнктивит).
Краснуха и беременность
Наибольшую опасность краснуха представляет для беременных, а точнее для плода. В зависимости от срока беременности, на котором происходит заражение, у плода могут формироваться множественные пороки развития
поражение органа зрения (катаракта, глаукома, помутнение роговицы)
органа слуха (глухота), сердца (врожденные пороки)
дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость)
костей, внутренних органов (желтуха, увеличение печени, миокардит).
Риск развития отклонений у плода
При сроке 3-4 недели — 60%
При сроке 9-12 недель — 15%
При сроке 13-16 недель — 7%.
В 15 % случаев краснуха у беременных приводит к выкидышу, мертворождению.
Группы лиц, подлежащие обследованию на краснуху
Женщины, планирующие беременность, а также беременные с целью выявления группы риска. Если женщина ранее не болела краснухой или она не может сказать, болела она краснухой или нет, необходимо исследовать уровень специфического иммуноглобулина (IgG) ·
Беременные с подозрением на инфицирование вирусом краснухи. Необходимо определение специфических иммуноглобулинов ( IgM и IgG).
Что делать, если женщина не болела краснухой до беременности и не привита, но имела контакт с больным краснухой?
Женщин, ранее не болевших краснухой, не получавших прививки против краснухи и следовательно не имеющих антител к вирусу краснухи, рекомендуется вакцинировать до предполагаемой беременности. Вакцинация должна быть выполнена за 3 месяца до наступления беременности. ·
Беременная женщина, особенно относящаяся к группе риска, должна избегать любого контакта с больным экзантемной инфекцией. ·
Констатация инфицирования беременной на ранней стадии (до 16 недели) является абсолютным показанием для прерывания беременности.
Профилактика
Вакцинацию следует проводить
Детям от 12 до 18 месяцев — однократно с обязательной ревакцинацией в возрасте от 6 до 14 лет.
Детям ранее не болевшим и не привитым до 17 лет
Девушкам ранее не болевшим и не привитым от 17 до 25 лет с возможной ревакцинацией перед планируемой беременностью (в случае отсутствия в крови специфических антител).
После вакцинации от краснухи женщинам назначают контрацепцию на 3 месяца.
Если все же беременность наступила, прерывать ее не обязательно: риск врожденной краснухи, вызванной вакцинным штаммом – 2%.
ГБУЗ «Бузулукская больница скорой медицинской помощи»
Опередить болезнь на шаг
В 2019-ом году в Бузулукской больнице скорой медицинской помощи приобретено диагностическое лабораторное оборудование для исследования цитологических мазков по методу жидкостная цитология. Применение данной технологии даёт специалистам возможность выявить не только онкологию, но и предраковое состояние.
— Данное исследование идеально подходит для скрининга рака шейки матки, -поясняет заведующий женской консультацией ГБУЗ «ББСМП» Ирина Петровна ЯКОВЛЕВА. — Подлежат этому исследованию женщины в возрасте от 18 до 69 лет. Если есть показания — то и в возрастной категории 69+.
Рак шейки матки – то заболевание, которое мы не должны допускать, его можно диагностировать на стадии предрака. Однако для этого женщина должна наблюдаться, проходить скрининг. В случае с жидкостной цитологией, если получен результат без атипии клетки, если есть нормальная цитологическая картина, то следующее обследование женщина может проходить только через три года.
…Скрининг рака шейки матки включает ещё и обследование на вирус папилломы человека (ВПЧ), как причину возникновения рака шейки матки. Данному скринингу подлежит женское население с 30 до 65 лет; проходят это обследование женщины раз в пять лет, если у них не выявлен ВПЧ. Если вирус выявлен, то там действует другой алгоритм обследования, который определяет врач.
— Если мы будем иметь две позиции, то есть и жидкостную цитологию, и обследование на ВПЧ, это многократно улучшит результаты выявления даже не рака, а предрака шейки матки, — обратила внимание И.П. Яковлева. — Жидкостная цитология проводится либо в рамках диспансеризации взрослого населения, либо – при профосмотрах. Женщины, которые заинтересованы в сохранении своего здоровья, должны прийти к терапевту, который направит их в смотровой кабинет. Либо – в женскую консультацию.
…Особо И. П. Яковлева подчеркнула, что женщины должны обращаться к специалистам на том этапе, когда у них нет жалоб. В это и заключается ценность скрининга, который должен охватывать 75 процентов женского населения: жалоб нет, отсутствуют клинические проявления заболевания, а врачи уже могут выявить предрасположенность к нему.
— Если мы вовремя пролечили, например, дисплазию, то женщина вскоре забудет о ней, — говорит Ирина Петровна. — Её лечение, как и лечение ряда других заболеваний, несоизмеримо с лечением злокачественных новообразований. Ни по моральным, ни по материальным параметрам. Один психологический настрой, если женщине говорят: у вас нет онкологии, но она может развиться в перспективе, если не пройти курс лечения. И другой настрой, если онкопатология стала свершившимся фактом. Поэтому воспользуйтесь возможностями, которые даёт диспансеризация, приходите на обследование. Главный капитал человека – его здоровье. А самый ценный капитал семьи — здоровая жена и мама.
…Важно отметить, что в составе ГБУЗ «ББСМП» в ближайшее время начнёт работу новое структурное подразделение — лаборатория для исследования методом ПЦР. Таким образом, комплексное обследование можно будет пройти в одном учреждении здравоохранения.
Наша справка. В 2021-ом году диагностику методом жидкостная цитология может пройти 34 тысячи жительниц западного Оренбуржья, в том числе – 11 тысяч женщин, проживающих в городе Бузулуке и в Бузулукском районе –такова пропускная способность лаборатории.
…
Гепатит А
Что такое гепатит А и кто им болеет?
Гепатит А — это воспаление печени, вызванное вирусом. Любой человек может заразиться вирусом гепатита А, но чаще он встречается у детей и молодых людей.
Какой инкубационный период?
Время, в течение которого человек впервые подвергается воздействию вируса до момента, когда человек начинает чувствовать себя плохо, обычно составляет 15-50 дней. Однако инфицированный человек может передать вирус другим за одну-две недели до появления симптомов и до одной недели после начала желтухи (пожелтение кожи и белков глаз).
Какие симптомы?
Симптомы часто появляются внезапно и могут включать жар, усталость, потерю аппетита, тошноту, рвоту и боль в животе. У некоторых людей также может быть потемнение мочи, светлый стул и желтуха. Заболевание варьируется от легкой болезни, продолжающейся 1-2 недели, до более тяжелых случаев, для выздоровления которой требуется 4-6 недель. Младенцы и маленькие дети, как правило, имеют очень легкие симптомы. У некоторых людей симптомы отсутствуют, но они могут быть заразными. Заболевание редко заканчивается смертельным исходом, и большинство людей выздоравливают в течение нескольких недель без каких-либо осложнений.
Как распространяется?
Гепатит А передается от человека к человеку в результате фекального заражения и перорального приема. Вирус передается через кишечник инфицированного человека и заражает кого-то еще, если попадает через рот. Если человек, инфицированный вирусом, не моет тщательно руки с мылом после дефекации, вирус может переноситься на руки инфицированного человека и потенциально передаваться другим через еду или другие предметы, которых он касается.
Легко передается в домашних условиях и в детских садах, особенно среди детей, которые носят подгузники. Вирус не передается по воздуху, поэтому вы не заразитесь гепатитом А, находясь в одной комнате с кем-то, у кого он есть, — однако он может выжить на зараженных объектах в окружающей среде (до одного месяца).
Как лечится?
Не существует специальных лекарств или антибиотиков, которые можно было бы использовать для лечения или «лечения» человека при появлении симптомов. Врачи могут порекомендовать постельный режим или бездействие, сбалансированную диету с низким содержанием жиров, отказ от алкогольных напитков и несущественных лекарств.Иногда требуется лекарство, помогающее при рвоте или обезвоживании.
Как избежать заражения гепатитом А?
Вакцина против гепатита А — лучшая защита. Также очень важно соблюдать правила гигиены и мыть руки для себя и своей семьи. Детям необходимо мыть руки взрослыми, если они еще слишком малы, чтобы делать это самостоятельно. Детей постарше нужно научить мыть руки. Взрослые должны подавать хороший пример.
Настаивайте на чистоте в ресторанах, которые вы обслуживаете, или везде, где готовится еда.Кроме того, детские сады (особенно те, в которых учатся дети с подгузниками) должны проявлять максимальную осторожность при мытье рук и процедурах пеленания.
Что делать, если вы заразились гепатитом А?
Укол иммуноглобулина, сделанный в течение двух недель после контакта, может помочь предотвратить заболевание у членов семьи инфицированных людей и у лиц, которые ели пищу, приготовленную кем-то с гепатитом А, или которые подверглись воздействию иным образом. Обычно у прививки нет побочных эффектов, кроме некоторой болезненности в области, в которую была сделана прививка.Иммунный глобулин обеспечивает лишь временную защиту примерно на три месяца, укрепляя вашу иммунную систему.
Информация предоставлена Департаментом здравоохранения округа Мемфис-Шелби.
Медицинские работники, лаборатории и специалисты общественного здравоохранения могут найти дополнительную информацию об этом и множестве других заболеваний на домашней странице Департамента здравоохранения штата Теннесси по регистрируемым заболеваниям и событиям http://apps.health.tn.gov/ReportableDiseases/ReportableDisease.aspx
Желтуха у взрослых: обзор — типы | Симптомы | Факторы риска | Диагностические тесты
Что такое желтуха?
Желтуха — это изменение цвета кожи и слизистых оболочек на желтоватый оттенок, которое является симптомом основного заболевания, при котором наблюдается повышение уровня билирубина в крови.Билирубин — это побочный продукт распада.
Обычно печень выводит этот билирубин с желчью. Билирубин — это побочный продукт распада эритроцитов. Во время этого процесса он высвобождает молекулы гемоглобина. Затем гем превращается в билирубин, который затем выводится печенью путем фильтрации крови.
Какие общие условия вызывают желтуху?
Следующие внутренние условия могут вызвать пожелтение кожи:
Гепатит — это воспаление печени, которое может быть вызвано инфекцией (гепатит A, B, C, D и E), тяжелой кровопотерей, аутоиммунным состоянием, алкоголем, токсинами и лекарствами.
Талассемия — наследственное заболевание крови, приводящее к образованию аномального гемоглобина в крови.
Рак поджелудочной железы — Когда клетки поджелудочной железы, которая является эндокринной железой, бесконтрольно разрастаются и приводят к раку.
G6PD (дефицит глюкозо-6-фосфатдегидрогеназы) — дефицит G6PD в крови может преждевременно разрушать эритроциты в крови и приводить к гемолитической анемии.
Желчные камни — Высокий уровень билирубина, желчи или холестерина в желчном пузыре может привести к образованию желчных камней, которые могут закупорить желчные протоки.
Цирроз печени — Необратимое рубцевание печени называется циррозом.
Серповидно-клеточная анемия — это также генетическое заболевание крови, при котором эритроциты имеют серповидную или серповидную форму.
Рак печени.
Острый панкреатит — это неотложная медицинская помощь, вызванная воспалением поджелудочной железы.
Идиопатическая аутоиммунная гемолитическая анемия — это серьезное заболевание крови, при котором эритроциты разрушаются быстрее, чем производятся.
Желтая лихорадка — это потенциально смертельная вирусная инфекция, переносимая комарами.
Болезнь Вейля — тяжелая форма лептоспироза, представляющая собой бактериальную инфекцию.
Синдром Дубина-Джонсона — это также наследственное заболевание, которое препятствует секреции билирубина из печени.
Синдром Криглера-Наджара — это наследственное заболевание, которое влияет на фермент, необходимый для обработки билирубина.
Псевдожелтуха — это безвредное состояние, при котором пожелтение кожи происходит из-за избытка бета-каротина, который представляет собой оранжево-красный пигмент, содержащийся в моркови и других овощах.
Какие типы желтухи?
Как упоминалось ранее, желтуха является результатом слишком большого количества билирубина в крови. Этот желтый пигмент билирубин является побочным продуктом распада красных кровяных телец. Билирубин из крови достигает печени, откуда проходит через желчный проток.Желчный проток также переносит пищеварительные ферменты в тонкий кишечник, откуда билирубин выходит из организма с мочой или калом.
Проблема может быть на любом из этапов многоступенчатого процесса. В зависимости от локализации проблемы различают три типа желтухи.
Предпеченочная (гемолитическая желтуха).
Печеночная (гепатоцеллюлярная желтуха).
Постпеченочная (механическая желтуха).
Предпеченочная (гемолитическая желтуха)
Этот тип желтухи наблюдается при повышении скорости гемолиза (процесса разрушения эритроцитов).Поскольку печень может обрабатывать только ограниченное количество билирубина за один раз, он начинает перетекать в ткани.
Общие состояния включают малярию, серповидно-клеточную анемию, сфероцитоз и талассемию. А общие симптомы — боль в животе, лихорадка, озноб, темная моча, бледный стул и зуд. Наркомания и наследственные заболевания крови — вот некоторые из факторов, повышающих риск развития желтухи.
Печеночная (гепатоцеллюлярная желтуха)
Этот тип желтухи возникает, когда печень повреждена или нарушена фильтрация билирубина из крови.Поскольку этот билирубин не может быть отфильтрован вашей пищеварительной системой, уровень билирубина в крови увеличивается.
Обычно наблюдается при циррозе печени, вирусном гепатите, первичном билиарном циррозе, алкогольном гепатите, лептоспирозе и раке печени. Потеря аппетита, кровь из носа, зуд, потеря веса, вздутие живота, потемнение кожи и рвота — вот некоторые из распространенных симптомов этого типа. Факторы, повышающие риск, включают употребление наркотиков, пьянство, гепатотоксические препараты и заболевания печени в анамнезе.
Постпеченочная (механическая желтуха)
Когда желчные протоки заблокированы, билирубин не может быть отведен должным образом, что приводит к этому типу желтухи. Это могут быть камни в желчном пузыре, рак поджелудочной железы, панкреатит, рак желчных протоков и атрезия желчных путей. Распространенными симптомами являются тошнота, рвота, темная моча, непреднамеренная потеря веса, зуд, лихорадка и вздутие живота. Факторами риска являются ожирение, диета с низким содержанием клетчатки и высоким содержанием жиров, диабет, старение, курение, пьянство и воздействие промышленных химикатов.
Каковы симптомы желтухи у взрослых?
В некоторых случаях у пациента может не развиться никаких симптомов желтухи, и диагноз может быть поставлен случайно. В зависимости от причины выраженность симптомов различается. Если причиной является инфекция, то к общим симптомам относятся:
Лихорадка.
Озноб.
Желтоватое изменение цвета кожи и глаз.
Ночная потливость.
Боль в животе.
Вздутие живота.
Симптомы кашля и гриппа.
Темная моча.
Табуреты светлые.
Если причина не в инфекции, то наблюдаются следующие симптомы:
Аномальная потеря веса.
Кожный зуд (кожный зуд).
Желтуха, возникающая в результате рака поджелудочной железы или желчевыводящих путей, может вызывать боль в животе.
Как диагностируют желтуху?
Как лечить желтуху?
Лечение зависит от состояния, которое вызывает изменение цвета на желтый.
В некоторых случаях поддерживающий уход дома с присмотром — это все, что требуется. Тогда как в случае анемии протоколом является переливание крови. В случае инфекционных причин назначают антибиотики. При механической желтухе необходимо хирургическое вмешательство.
Итак, лечение варьируется в зависимости от причины, и желательно проконсультироваться с врачом, если вы заметили такое изменение цвета.
Каковы возможные осложнения желтухи?
Ниже приведены некоторые из возможных осложнений желтухи:
Профилактические советы:
Специфических методов профилактики желтухи не существует, так как есть разные причины. Вот некоторые вещи, которые могут помочь:
Соблюдение здорового питания.
Управляйте холестерином.
Ограничьте употребление алкоголя.
Соблюдайте гигиену для предотвращения некоторых видов гепатита.
Контроль уровня сахара в крови.
Для получения дополнительной информации о желтухе обратитесь к гастроэнтерологу онлайн прямо сейчас!
Часто задаваемые вопросы
Симптомы, лечение, причины и типы
Желтуха — это заболевание, при котором кожа и белая область глаза становятся желтыми. Большая часть населения Индии ежегодно страдает желтухой.Желтуха чрезвычайно опасна, когда она возникает у детей, и называется неонатальной желтухой. Это состояние за долгие годы стало причиной смерти многих младенцев. Не существует вакцин, которые могут предотвратить возникновение желтухи, и дети более склонны к желтухе, чем взрослые.
Большинство практикующих врачей считают, что желтуха сама по себе не является заболеванием, а является симптомом основного состояния, которое является принудительной остановкой нормального функционирования метаболических функций организма.Последствия желтухи могут варьироваться от незначительных осложнений до возможной смерти, если их не лечить. Существует множество доступных методов лечения желтухи, о которых мы подробно поговорим в этой статье. В дальнейшем мы также обсудим различные симптомы, причины и типы желтухи.
Что такое желтуха?
Желтуха — это заболевание, при котором кожа и белое пространство глаза приобретают желтоватый или зеленоватый оттенок. Это происходит из-за чрезмерного присутствия билирубина в кровотоке.Билирубин входит в состав вашей нормальной крови и связан с гемоглобином. Обычно, когда жизненный цикл клетки, продолжающийся 120 дней, заканчивается, клетки разрушаются, и билирубин из кровотока попадает в желчные протоки, присутствующие в печени, где он обрабатывается и передается в тонкий кишечник для вывода с мочой или движением.
Желтуха в некоторых частях мира также называется желтухой. Состояние в основном является результатом какого-либо нарушения работы печени или желчных протоков, вызывающего проблему с удалением билирубина из кровотока.Когда билирубин накапливается в вашем кровотоке, его желтая пигментация начинает проявляться на вашей коже и глазах.
Желтуха новорожденных, возникающая у младенцев, может вызывать долгосрочные последствия, такие как повреждение головного мозга из-за избытка билирубина в крови. У взрослых, если желтуху не лечить, она может привести к тяжелым состояниям, таким как Kernicterus, который представляет собой необратимое повреждение клеток мозга из-за накопления билирубина в нежелательных местах, таких как серое вещество в головном мозге и центральная часть мозга. нервная система.
Можно с уверенностью сказать, что желтуха — это последствие того, что печень не может функционировать в полную силу. Причины могут быть разными, все они могут рассматриваться как потенциальные причины желтухи. Существуют различные методы диагностики, которые врачи применяют, чтобы найти причину, лежащую в основе желтухи, и лечить ее, чтобы устранить проблему желтухи, уменьшив количество билирубина до того, как он достигнет фатального уровня.
Типы желтухи:
Поскольку желтуха может возникнуть по нескольким причинам, она была разделена на 3 широкие категории на основе причинных факторов.Классификация проводится путем изучения того, какая часть печени работает со сбоями и как это влияет на удаление билирубина из кровотока. Ниже приведены три основных типа желтухи, которые могут повлиять на вас.
1. Гепатоцеллюлярная желтуха:
Гепатоцеллюлярная желтуха — это тип желтухи, возникающий из-за повреждения печени. Этот ущерб может быть вызван множеством причин. Если паренхиматозные клетки печени поражены из-за повреждений, возникающих в результате инфекций или других состояний, это может иметь значительное влияние, вызывая снижение метаболизма печени.
Гепатоцеллюлярная желтуха также может быть вызвана другими заболеваниями, такими как гепатит, при котором печень сильно инфицирована вирусом гепатита, что делает ее абсолютно нефункциональной. Другие заболевания, такие как рак печени или разрывы печени из-за цирроза печени, вызванного злоупотреблением алкоголем, также могут вызывать гепатоцеллюлярную желтуху.
2. Гемолитическая желтуха:
Гемолитическая желтуха возникает, когда красные кровяные тельца в кровотоке начинают разрушаться более быстрыми темпами, чем обычно, что вызывает проблемы с функционированием печени при таком большом количестве билирубина, поступающего в систему.Это состояние, характеризующееся чрезмерным разложением эритроцитов, известно как гемолиз и является серьезным заболеванием, которое очень скоро может оказаться фатальным. Гемолитическую желтуху можно определить как дисбаланс между расщеплением эритроцитов и соотношением процедур клиренса билирубина из крови и печени.
Гемолитическая желтуха очень часто встречается у пациентов, страдающих малярией, когда малярийные паразиты атакуют эритроциты в быстром темпе, что приводит к высокой концентрации билирубина в крови.Производство красных кровяных телец имеет первостепенное значение для поддержания нормального количества эритроцитов в крови, иногда производство эритроцитов не соответствует количеству разложения эритроцитов, что также может привести к желтухе.
3. Механическая желтуха:
Механическая желтуха — это разновидность желтухи, которая возникает из-за блокирования желчных протоков, соединяющих печень, желчный пузырь и кишечник. Эта преграда или блок не позволяет печени удалять избыток билирубина из печени, вызывая серьезные сбои в работе печени, которые, в свою очередь, вызывают желтуху.
Желчный проток — это серия трубок, которые отвечают за перенос желчи из печени в желчный пузырь. Механическая желтуха может возникнуть из-за нескольких элементов, которые могут вызвать закупорку желчных протоков. Лучшим примером того же могут быть камни в желчном пузыре, которые могут присутствовать в проходах желчевыводящей системы. Увеличение лимфатических узлов также может вызвать механическую желтуху.
Симптомы желтухи:
Есть много симптомов желтухи, которые можно легко распознать.Сложнее всего для диагностов понять первопричину печеночной недостаточности, вызывающей желтуху. В приведенном ниже списке мы обсудим некоторые из наиболее распространенных симптомов, которые могут быть индикаторами желтухи.
1. Желтизна кожи и белков глаз:
Это один из наиболее распространенных симптомов желтухи, который позволяет легко диагностировать заболевание. Само состояние желтухи характеризуется тем же самым: желтуха возникает из-за чрезмерного присутствия билирубина в кровотоке, который имеет естественный желтый оттенок.
2. Рвота:
Рвота — еще один классический симптом желтухи, который может возникнуть на начальных стадиях заболевания. Это вызвано несовершенным функционированием печени, препятствующим нормальной дефекации и пищеварению, что приводит к несварению желудка, которое часто прогрессирует до рвоты.
3. Высокая температура:
Высокая температура также является признаком желтухи, однако этот симптом не очень помогает при диагностике, поскольку является одним из общих симптомов многих других заболеваний.Высокая температура — это способ поднять тревогу для вашего тела, чтобы оказать ему необходимую помощь, когда оно заболеет. Высокая температура при желтухе имеет тот же эффект, когда общее состояние здоровья быстро ухудшается, поэтому лучше всего обратиться к врачу, как только температура начнет проявляться.
4. Темный оттенок в моче:
Если у вас желтуха, есть вероятность, что ваша моча станет очень темной. Это связано с избытком билирубина, который выводится через уретру.Это очень серьезный показатель того, что количество билирубина в крови пациента растет быстрыми темпами.
Если вы заметили темную мочу, вам необходимо немедленно диагностировать ее в лаборатории, чтобы убедиться в отсутствии осложнений, связанных с желтухой.
5. Отсутствие голода:
По мере того, как человек заболевает желтухой, вы заметите резкое снижение аппетита. Различные проблемы, связанные с желудком, из-за того, что желчные протоки не заняты, могут вызывать такие проблемы, как плохое пищеварение и жжение, что может быть основной причиной потери аппетита.Вы должны позаботиться о том, чтобы пациент придерживался минимальной диеты, о которой мы поговорим позже.
6. Изменение цвета стула:
По мере прогрессирования желтухи может быть вероятность того, что печень вообще перестанет работать, в таких случаях не будет выведения билирубина через стул. Это приводит к появлению бледного стула, который является одним из самых ярких симптомов желтухи.
Поэтому анализы стула очень важны для врачей, так как они могут быть очень сильным признаком желтухи.
7. Боль в желудке:
Боль в животе, сосредоточенная вокруг области печени, — еще один симптом желтухи. Этот тип боли возникает из-за того, что печень испытывает сильный дискомфорт из-за чрезмерной работы по выделению билирубина или из-за закупорки желчных протоков в случае механической желтухи. Боль рядом с печенью никогда не следует воспринимать легкомысленно, и пациенту следует немедленно обратиться к врачу, чтобы избежать дальнейших осложнений.
8. Аномальная потеря веса:
Похудание более быстрыми темпами, чем обычно, может быть симптомом желтухи.Это в основном вызвано гемолитической желтухой, когда производство желчного сока снижается, что приводит к неспособности кишечника усваивать достаточное количество питательных веществ из принятой пищи. Это также может произойти из-за других симптомов желтухи, включая рвоту и потерю аппетита.
Причины желтухи:
Может быть много проблем, которые могут привести к желтухе. Определенные причины желтухи можно отследить и классифицировать, если определить тип желтухи. Все три типа желтухи возникают по причинам, одинаково влияющим на печень и кровь.Различные инфекции и другие заболевания также могут привести к прогрессированию желтухи. В следующем разделе мы опишем некоторые из основных причин желтухи.
1. Малярия:
Малярия — это трансмиссивное заболевание, от которого страдает множество людей в Индии. Паразит, который передается через укусы комаров, гнездится в красных кровяных тельцах и получает от них энергию. Малярийный паразит может привести к более быстрой гибели эритроцитов, может привести к увеличению присутствия билирубина в кровотоке со скоростью, при которой печень не сможет его очистить.
2. Серповидно-клеточная анемия:
Серповидно-клеточная анемия — сравнительно редкое генетическое заболевание, которое характеризуется серповидными эритроцитами. В идеале красные кровяные тельца должны иметь форму диска, и это заболевание может привести к более быстрой гибели эритроцитов, способствующих выработке большего количества билирубина, вызывающего желтуху.
3. Сфероцитоз:
Сфероцитоз — еще одно генетическое заболевание, при котором эритроциты принимают сферическую форму вместо формы диска.Это заставляет клетки крови быстрее распадаться, вызывая накопление билирубина в крови.
4. Талассемия:
Еще одним генетическим заболеванием является талассемия, она влияет на способность организма вырабатывать достаточно красных кровяных телец, чтобы поддерживать нормальное количество в кровотоке. Это состояние также может вызывать повышение уровня билирубина в кровотоке, вызывая такие состояния, как желтуха.
5. Цирроз печени:
Цирроз печени — это заболевание, которое возникает из-за рубцевания ткани печени, которое происходит в течение длительного времени из-за воздействия различных инфекций и токсических веществ, возникающих из-за злоупотребления алкоголем.
6. Гепатит:
Гепатит — это заболевание, которое поражает печень, вызывая ее раздувание, и это сильно влияет на ее продуктивность. Это серьезное заболевание, так как из-за него пациенту чрезвычайно трудно удалить избыточное количество билирубина, присутствующего в организме, что приводит к желтухе.
7. Билиарный цирроз:
Это заболевание, при котором ваши желчные протоки серьезно повреждены, что делает их чрезвычайно трудными для обработки и управления движением желчи, и это в значительной степени влияет на управление билирубином в кровотоке.Отсюда возникает желтуха.
8. Рак печени:
Рак печени может вызвать серьезные повреждения печени, нарушающие ее нормальную работу. Это заставляет печень работать очень тяжело из-за наличия в ней раковых тканей. Это делает очень возможным заболевание желтухой у людей, страдающих раком печени.
9. Желчные камни:
Желчные камни — это отложения кальция, которые накапливаются в желчном пузыре и могут серьезно повлиять на нормальное функционирование желчных протоков.Желчные протоки в желчном пузыре играют важную роль в выведении билирубина из кровотока.
10. Рак поджелудочной железы:
Рак поджелудочной железы — серьезное заболевание, которое может вызывать желтуху. Это вызвано ростом злокачественных раковых клеток в поджелудочной железе.
11. Рак желчных протоков:
Раковые образования в желчных протоках также могут вызывать желтуху. Этот рак может сделать желчные протоки крайне бесполезными, поскольку они не могут пропускать желчный сок или билирубин.
12. Атрезия желчных путей:
Атрезия желчных путей — это генетическое заболевание, которое вызывает полное отсутствие желчных протоков или их резкое сокращение в размерах, что приводит к их крайне неудовлетворительному функционированию. Это состояние также может вызвать желтуху, поскольку желчные протоки не могут выводить избыток билирубина.
Лечение желтухи:
Лечение желтухи всегда основывается на типе основного заболевания, которое вызывает это состояние. Тип желтухи играет важную роль в определении курса лечения.Почти все методы лечения желтухи основаны на ее первопричине, а не на самой желтухе. В следующем разделе мы обсудим некоторые из распространенных методов лечения желтухи.
1. Гемолитическая желтуха:
Это вызвано анемией или другими состояниями, ограничивающими выработку здорового количества эритроцитов, и лечится путем устранения причины. При общей желтухе, вызванной анемией, добавление железа в рацион может помочь в лечении желтухи.При других состояниях, таких как серповидно-клеточная анемия и другие генетические нарушения, влияющие на эритроциты, необходимо применять другие методы лечения, такие как внутривенная регидратация и переливание крови.
Прием фолиевой кислоты и операция по удалению селезенки — это некоторые из других методов лечения, которые используются для лечения желтухи, вызванной такими состояниями, как талассемия и сфероцитоз. В тяжелых случаях, когда производство здорового количества крови сильно ограничено, должны быть выполнены хирургические процедуры, такие как замена костного мозга.
2. Гепатоцеллюлярная желтуха:
Это вызвано значительным повреждением печени и лечится путем согласования с первопричиной, из-за которой печень не функционирует должным образом. В случаях повреждения печени, вызванного инфекциями, используются противовирусные препараты, чтобы предотвратить распространение инфекции и заставить ее постепенно отступать. Гепатит — одна из основных причин, по которым может зависеть прогноз желтухи. Большинство пациентов с гепатитом лечат стероидными препаратами для улучшения результатов.Вакцинация против гепатита в значительной степени помогает снизить вероятность заражения печени гепатитом.
Людям, страдающим рубцами печени, вызванными циррозом, врачи обычно назначают низкобелковую диету и советуют полностью воздерживаться от алкоголя. Бета-адреноблокаторы и внутривенные антибиотики также используются для их лечения. Билиарный цирроз обычно лечат с помощью препаратов, снижающих уровень желчи, а сильный зуд обычно лечится с помощью антигистаминных препаратов, таких как Бенадрил.Лекарства для уменьшения желчи помогают при этом заболевании, а внешний источник желчной кислоты помогает при расстройстве желудка.
Рак печени также является одной из основных причин возникновения желтухи, в этом случае применяются обычные методы лечения рака. Для этого используются такие варианты лечения, как химиотерапия и целевое облучение. В тяжелых случаях для лечения пациенту необходимо пройти полную трансплантацию печени.
3. Механическая желтуха:
Обычно лечатся хирургическими методами, направленными на хирургическое удаление непроходимости.В случае желтухи, вызванной желчными камнями, врачи прописывают пациенту изменение диеты, которое может подавить образование желчных камней. Для повышения эффективности лечения также используются лекарства, направленные на растворение камней в желчном пузыре. В тяжелых случаях проводится операция, чтобы гарантировать полное замещение желчных камней или желчного пузыря.
Механическая желтуха, вызванная плохой функциональностью желчных протоков, лечится хирургическим путем. Некоторые из распространенных проблем, которые влияют на желчные протоки, — это такие заболевания, как рак желчных протоков или атрезия желчных протоков.Передовая медицинская процедура, известная как метод Касаи, используется для удаления и замены поврежденных желчных протоков с целью устранения препятствия, вызывающего желтуху. В случае панкреатита методы лечения будут больше ориентированы на поджелудочную железу и обычно предполагают много времени для отдыха пациента. Время от времени проводится хирургическое вмешательство, чтобы удалить причинные факторы воспаления поджелудочной железы.
Домашние средства от желтухи:
Домашние средства издавна использовались для лечения желтухи.Эти методы лечения в основном направлены на выведение избыточного билирубина из кровотока за счет альтернативных диет. В следующем разделе мы обсудим некоторые из распространенных домашних средств, используемых для лечения желтухи у взрослых.
Однако следует иметь в виду, что развитие желтухи иногда может происходить очень быстро, и только домашние средства могут оказаться фатальными. Домашние средства могут быть очень эффективными, но всегда безопаснее обратиться к врачу, чтобы понять серьезность и причину вашей желтухи.
1. Редис:
Считается, что сок редиса и листья редиса превосходно очищают организм от билирубина. Прием сока редьки вместе с экстрактом ее листьев может быть очень полезен для снижения уровня токсичности вашей крови, а также помогает при дефекации, что может быть очень полезно, если вы страдаете от потери аппетита при желтухе.
Сырой сок редьки вначале может иметь неприятный вкус, но вы можете добавить добавки, такие как мед, или разбавив его водой, чтобы сделать его более пригодным для употребления.Эффект может быть очень полезным, а также будет большим подспорьем для здоровья вашей печени.
2. Крыжовник:
Индийский крыжовник известен своим богатым витамином С. В сочетании с лимоном он становится волшебным коктейлем здоровья для любого, кто страдает желтухой. Индийский крыжовник обладает способностью защищать поврежденные клетки печени, создавая вокруг них защитный слой. Витамин С также помогает регулировать кровоток, что может быть очень полезно при детоксикации крови.
3. Лимон:
Лимон — прекрасный фрукт, который может быть очень полезен пациентам, страдающим желтухой. Употребление лимонного сока, а также воды, в которой были сварены листья лимона, может помочь обеспечить необходимое облегчение для вашей поврежденной печени. В большинстве стран врачи просят пациентов, страдающих желтухой, употреблять много лимонного сока.
4. Сахарный тростник:
Сок сахарного тростника обладает отличными свойствами, которые могут помочь пациентам, страдающим желтухой.Элементы в соке сахарного тростника могут помочь в более быстром восстановлении вашей печени, что, в свою очередь, может нормализовать функцию детоксикации крови.
5. Листья папайи:
Листья папайи обладают отличными природными качествами, которые могут помочь в восстановлении печени, а также помогают в детоксикации кровотока. Вам нужно съесть это, измельчив листья папайи в пасту, и продолжать есть, пока не избавитесь от желтухи. Листья папайи также считаются жизнеспособным домашним средством от лихорадки денге из-за их удивительного качества, предотвращающего падение уровня тромбоцитов в крови.
6. Ячмень:
Ячмень известен во всем мире своими превосходными лечебными свойствами. Употребление хорошо сваренного ячменя может действовать как мощное мочегонное средство, которое может помочь в эффективной детоксикации кровотока и печени. Детоксикация печени очень важна для поддержания токсичности в кровотоке, и это делает употребление ячменя очень мощным домашним средством от желтухи.
Таблица диеты при желтухе:
Позволяя вашей печени функционировать только с низким содержанием сложных продуктов, очень важно поддерживать ее здоровый статус при желтухе.Важно отметить, что пока пациент страдает желтухой, ему необходимо очень хорошо пить, чтобы организм продолжал детоксикацию. Также важно соблюдать план здорового питания, который может помочь в нормальном функционировании печени, когда она уже находится под давлением. В таблице ниже представлена таблица питания, которой можно следовать, чтобы избежать дальнейших осложнений, связанных с желтухой.
[таблица «106» не найдена /]
Соблюдение сбалансированной диеты, направленной на уменьшение нагрузки на печень, является очень хорошим вариантом лечения во время желтухи.Также важно держаться подальше от слишком большого количества соли, чтобы обеспечить нормальный кровоток.
Желтуха — опасное состояние, которое, если его не лечить, может привести к серьезным осложнениям, а иногда даже к смерти. Важно, чтобы вы немедленно проконсультировались с врачом, как только у вас появятся симптомы заболевания, для более быстрого и лучшего облегчения при лечении.
Часто задаваемые вопросы:
Мы надеемся, что эта статья дала вам четкое представление о том, что такое желтуха, каковы ее симптомы, причины и методы лечения.В нижеследующем разделе мы попытаемся ответить на некоторые из распространенных вопросов о желтухе.
1. Опасна ли желтуха?
Да, желтуха может быть смертельной, если ее не лечить в течение длительного времени. В некоторых случаях желтуха также может привести к смерти. Важно, чтобы вы обратились за медицинской помощью, как только заметили начало желтухи.
2. Можно ли вылечить желтуху?
Да, желтуху можно вылечить, если вовремя установить правильную причину заболевания.Существуют различные методы лечения желтухи, благодаря которым ее можно вылечить в кратчайшие сроки.
3. Может ли желтуха у детей?
Новорожденные младенцы наиболее подвержены желтухе. Поскольку их печень все еще находится в стадии развития, это затрудняет лечение детей с желтухой. Это заболевание, известное в медицине как желтуха новорожденных, может оказаться очень фатальным и в конечном итоге привести к смерти ребенка.
Также читайте: Желтуха у новорожденных: причины и симптомы детской желтухи
1
Новости о желтухе:
Мята перечная может помочь пациентам, страдающим желтухой:
— 21 января 2019 г.
С приближением лета, будет много зарегистрированных случаев желтухи по всей стране.В этой ситуации настоятельно рекомендуется прибегнуть к некоторым естественным средствам, которые помогут вам справиться с ситуацией здоровым образом. Использование перечной мяты при желтухе дало очень многообещающие результаты.
Раздражение желудка, являющееся частью желтухи, можно вылечить с помощью мятных конфет. Успокаивающий эффект, который он оказывает на ваш желудок, также защитит вас от дальнейших проблем, которые могут быть вызваны волнами тепла, возникающими летом. Использование чатни из перечной мяты летом также поможет вам сохранить удовлетворительное здоровье кишечника.Регулярное употребление мяты также поможет вам уберечься от желтухи этим летом.
Это устройство — наименьшее устройство для предотвращения рака кожи
— 11 декабря 2018 г.
The Journal Science Translational Medicine недавно опубликовал новую разработку. Ученые разработали самое маленькое портативное устройство, которое может отслеживать количество УФ-лучей, которым подвергается человек, и риск, который он может представлять для развития рака кожи. Устройство меньше, чем конфеты M&M, оно немного толще обычной бумаги, покрыто тонким слоем пластика, что делает его водонепроницаемым, и его можно прикреплять к кепкам, ногтям и солнцезащитным очкам.Это устройство подключается к телефону человека, и человек может получить подробный анализ количества УФ-лучей, которым он подвергся. Это устройство может отслеживать различные формы воздействия света, такие как воздействие белого света, фототерапия синим светом и т. Д. Это устройство также можно использовать для измерения минимального количества белого света, необходимого для предотвращения сезонной депрессии, путем обнаружения наличия или начала сезонной депрессии. Фактически, это устройство также может использоваться для обнаружения других заболеваний, таких как детская желтуха и так далее.
Список литературы
1.
Желтуха. MedlinePlus. https://medlineplus.gov/jaundice.html.
Рак желчных протоков (холангиокарцинома): симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете больше об изменениях тела и других вещах, которые могут указывать на проблему, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
Люди с раком желчных протоков могут испытывать следующие симптомы или признаки, обычно потому, что опухоль блокирует желчный проток.Иногда у людей с раком желчных протоков нет ни одного из этих изменений. Или причиной симптома может быть другое заболевание, не являющееся раком.
Желтуха
Желтуха — частый симптом рака желчных протоков. Когда желчный проток заблокирован, печень не может выводить желчь. Это заставляет желчь снова попадать в кровоток и может вызвать желтуху. Однако важно отметить, что закупорка не всегда является раковой опухолью. Желчный камень или рубцовая ткань также могут блокировать желчный проток.
Желтуха вызывает пожелтение кожи и белков глаз. Это вызвано высоким уровнем билирубина в крови. Билирубин темно-желтого цвета, а желчь содержит билирубин. Билирубин может вызвать пожелтение кожи и белков глаз, если его уровень в крови выше. Он также может сделать мочу человека темным и сделать стул бледным.
Желтуха также является частым симптомом многих других заболеваний. Вашему врачу может потребоваться провести несколько диагностических тестов, чтобы определить точную причину желтухи.(Полный список см. В разделе «Диагностика».) Многие заболевания, связанные с желтухой, не являются серьезными или опасными для жизни, а рак желчных протоков — менее распространенная причина.
Другие симптомы рака желчных протоков
Зуд, вызванный накоплением в организме солей желчных кислот и билирубина, которые накапливаются в коже
Необъяснимая потеря веса
Потеря аппетита
Лихорадка
Боль в животе.Ранний рак желчного протока обычно не вызывает боли, но человек может испытывать боль, если рак большой или распространился.
Если вас беспокоят какие-либо изменения, которые вы испытываете, проконсультируйтесь с врачом. Ваш врач спросит, как долго и как часто вы испытываете симптомы, а также другие вопросы. Это поможет выяснить причину проблемы, которая называется диагностикой.
Если диагностирован рак желчных протоков, облегчение симптомов остается важной частью лечения и лечения рака.Это может называться паллиативной или поддерживающей терапией. Часто его начинают вскоре после постановки диагноза и продолжают лечение. Обязательно поговорите со своим лечащим врачом о симптомах, которые вы испытываете, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика . В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Что можно ожидать при терминальной стадии заболевания печени?
Печень — второй по величине орган в организме. Он расположен в правом верхнем углу живота под грудной клеткой. Печень выполняет множество важных функций. Он фильтрует вредные вещества из крови и превращает пищу и жидкость в питательные вещества и энергию, в которых нуждается организм. Это также способствует свертыванию крови.
Причины заболевания печени включают вирусный гепатит, аутоиммунные заболевания, рак, ожирение, алкоголь, наркотики, токсины и генетику.Изменения, которые могут произойти при терминальной стадии заболевания печени, включают:
- желтуха;
- повышенный риск кровотечения;
- скопление жидкости в животе; и
- снижение функции мозга.
Желтуха — это скопление желчи в организме, из-за которого кожа и глаза становятся желтыми. Желчь содержит пигмент билирубин, который вызывает этот желтый цвет. Желтуха — признак того, что печень не может перемещать желчь в кишечник, который выводит ее из организма.Иногда накопление билирубина можно лечить с помощью стента, чтобы желчный проток оставался открытым. Медицинская бригада пациента также может предложить установить внешнюю трубку для отвода желчи из печени. Скопление желчи также может вызвать зуд. Зуд может быть очень неприятным, и его трудно лечить. Но врач может назначить лекарства, которые могут помочь справиться с этим симптомом.
Когда печень больше не может вырабатывать белки для свертывания крови, у человека может возрасти риск кровотечения и синяков.Также могут происходить изменения в желудочно-кишечном тракте человека, например, развитие расширенных вен в нижней части пищевода. Эти расширенные вены могут разорваться и создать повышенный риск кровотечения. В результате медицинская бригада должна учитывать риски кровотечения в плане ухода за пациентом.
Скопление жидкости в брюшной полости может вызывать дискомфорт. Давление на диафрагму может вызвать одышку. Накопление жидкости также может вызвать тошноту, потерю аппетита, боли в животе и спине.При наличии этой жидкости человек также может подвергаться риску развития инфекции. Но медицинская бригада часто может слить жидкость. Это временно уменьшит дискомфорт в животе и спине, одышку и тошноту. Жидкость может вернуться через несколько недель (иногда раньше). Но команда может снова его осушить. Врач может назначить мочегонное средство. Это лекарство, которое помогает организму избавиться от нежелательной жидкости. Врач также может назначить опиоид (обезболивающее), чтобы облегчить дискомфорт и одышку, и лекарство от тошноты.Накопление жидкости также может происходить в ступнях и ногах человека.
Еще одно осложнение терминальной стадии печеночной недостаточности — снижение функции головного мозга. Это связано с тем, что токсины (например, аммиак) накапливаются в крови, вызывая путаницу. Человек может быть не в состоянии отличить ночь от дня. Он или она также может проявлять раздражительность и изменения личности или иметь проблемы с памятью. По мере того как функция мозга продолжает снижаться, он или она становится сонливым и растерянным. Это состояние может прогрессировать до невосприимчивости и комы.Хотя есть лекарства, которые могут помочь уменьшить спутанность сознания, в последние дни печеночной недостаточности они будут менее полезны. Затем врач может прописать лекарства, чтобы успокоить человека и поддержать его или ее комфорт и достоинство.
Другие симптомы терминальной стадии заболевания печени включают:
- мышечные судороги;
- проблемы со сном по ночам;
- усталость;
- снижение аппетита и приема пищи; и
- депрессия.
При ухудшении функции печени некоторые лекарства могут еще больше навредить печени или накапливаться в кровотоке, вызывая побочные эффекты.Это беспокойство требует особого внимания со стороны медперсонала.
См. Также:
Симптомы и лечение гепатита B
БЫСТРЫЕ ФАКТЫ
- Гепатит B — это вирус, обнаруженный в инфицированной крови, сперме (сперме) и вагинальных жидкостях.
- Это инфекция, передающаяся половым путем (ИППП), которая может передаваться при незащищенном половом контакте. Вы также можете получить его из зараженных игл и шприцев. Он также часто передается от матери к ребенку во время родов.
- Существует вакцина для предотвращения гепатита B, которую обычно предлагают младенцам, а также группам риска.
- Вы можете предотвратить гепатит B, практикуя более безопасный секс, никогда не делясь иглами и шприцами и избегая нелицензированных тату-салонов и специалистов по иглоукалыванию.
- Большинство людей не нуждаются в лечении острого гепатита B. Если инфекция переходит в хроническую форму, лекарства неизлечимо, но с ней можно справиться с помощью лечения.
Что такое гепатит В?
Гепатит B (также известный как гепатит B или HBV) является частью группы вирусов гепатита, поражающих печень.Он может передаваться через незащищенный секс (секс без презерватива или зубной прокладки), через зараженные иглы и от беременной женщины к ее ребенку во время родов.
Вы можете подвергнуться большему риску заражения гепатитом В, если вы употребляете инъекционные наркотики, являетесь секс-работником, мужчиной, имеющим половые контакты с мужчинами, часто меняя партнеров, находясь в тесном контакте с кем-то, у кого хронический гепатит В, или ваша профессия раскрывает вы к вирусу, например, медсестра.
Вакцины против гепатита B обычно предлагаются младенцам.Взрослым с повышенным риском заражения гепатитом В также может быть предложена вакцина.
Гепатит B не всегда вызывает симптомы и может пройти через несколько месяцев без лечения (острая инфекция). Люди также могут иметь пожизненную инфекцию (хроническую), и без надлежащего лечения и ухода она может стать более серьезной и привести к повреждению печени или смерти.
Как можно заразиться и предотвратить гепатит В?
Заражение гепатитом B может произойти, когда кровь, сперма или вагинальные жидкости инфицированного человека попадают в чужой организм.Это действительно заразно и может длиться вне тела до семи дней.
Секс
Гепатит B может передаваться при незащищенном половом акте, включая вагинальный, анальный и оральный секс и другие сексуальные действия, с кем-то, кто болеет гепатитом B, даже если у него нет симптомов.
Некоторые виды сексуальной активности более опасны, чем другие, например анальный секс или любой вид секса, в котором может присутствовать кровь.
Вы можете предотвратить гепатит B с помощью:
- Знание статуса любого сексуального партнера.
- Использование нового мужского или женского презерватива или зубной прокладки каждый раз, когда вы занимаетесь вагинальным, анальным или оральным сексом.
- Использование новой зубной прокладки или латексных перчаток для облицовки и аппликатуры (исследование ануса партнера пальцами, ртом или языком) или использование латексных перчаток для фистинга.
- Накрыть секс-игрушки новым презервативом и промыть их после использования.
- Сделайте прививку, если вы считаете, что подвергаетесь повышенному риску.
Помимо презервативов, доконтактная профилактика (ДКП) ВИЧ и контрацепция не защищает вас от гепатита B и других ИППП.Если вам нужен совет, проконсультируйтесь с врачом.
Иглы загрязненные
Гепатит В может передаваться через совместное использование зараженных игл и шприцев во время употребления наркотиков. Вы также можете получить его от нестерилизованного тату, пирсинга или медицинского / стоматологического оборудования. В очень редких случаях вы можете получить его от совместного использования полотенца, бритвенных лезвий или зубной щетки, если на них есть инфицированная кровь.
Вы можете защитить себя:
- Никогда не используйте совместно иглы и шприцы или другие предметы, которые могут быть загрязнены кровью, например бритвы, зубные щетки и маникюрные инструменты (даже старая или засохшая кровь может содержать вирус).
- Делайте татуировки, пирсинг или иглоукалывание только в профессиональной среде и убедитесь, что используются новые стерильные иглы.
- Сделайте прививку, если вы считаете, что подвергаетесь повышенному риску.
От матери ребенку
Беременная женщина с гепатитом B может передать вирус своему еще не родившемуся ребенку, поэтому женщины обычно проходят тестирование на гепатит B в рамках дородового ухода. Практически во всех случаях инфекцию можно предотвратить, если ребенок вовремя получит рекомендованные прививки.
У младенцев, инфицированных при рождении, выше вероятность развития хронического гепатита B и дальнейших осложнений со стороны печени, поэтому важно поговорить со своим врачом, если у вас есть какие-либо вопросы, и следовать любым советам, которые они дадут.
Каковы симптомы гепатита В?
Многие люди с гепатитом B не имеют никаких симптомов. Если у вас появятся симптомы, вы можете не заметить их в течение двух-трех месяцев после заражения, и они могут длиться до трех месяцев. Есть два типа инфекции — острая и хроническая.
Острые (или краткосрочные) симптомы включают:
- гриппоподобные симптомы, включая усталость, жар, ломоту и боли
- чувство и / или тошнота
- потеря веса / аппетита
- понос
- Боль в животе (животе)
- желтуха, означающая, что ваша кожа и белки глаз становятся желтыми
- темная моча (моча)
- фекалии бледные (фекалии).
Люди, которые не могут бороться с острой инфекцией через шесть месяцев, например младенцы, маленькие дети и люди с ослабленной иммунной системой из-за ВИЧ, могут развить хронический гепатит B.Это когда люди подвержены более высокому риску печеночной недостаточности, заболеваний печени и рака печени.
Как пройти тест на гепатит В?
Простой анализ крови, проведенный медицинским работником, покажет, есть ли у вас вирус. Вам также могут назначить дополнительные анализы, чтобы определить, не повреждена ли ваша печень.
Если вы заболели гепатитом В, вам следует пройти обследование на другие ИППП. Важно, чтобы вы сообщили своему недавнему сексуальному партнеру (-ам), чтобы они также могли пройти обследование и пройти курс лечения. Многие люди, больные гепатитом B, не замечают ничего плохого и, рассказывая им, вы можете помочь остановить передачу вируса.Это также может предотвратить повторное заражение.
Как лечится гепатит В?
Острый гепатит В
Специфического лечения острого гепатита B не существует, и большинство людей выздоравливают в течение одного-двух месяцев. Обычно при необходимости можно справиться с симптомами дома с помощью обезболивающих. Ваш лечащий врач посоветует вам регулярно сдавать анализы крови и проходить медицинские осмотры. Большинство людей полностью выздоравливают от острого гепатита B.
Хронический гепатит В
Если у вас разовьется хронический гепатит B, вам назначат лечение, чтобы снизить риск необратимого поражения печени и рака печени.Лечение не излечивает хронический гепатит В, и большинству людей, которые начинают лечение, необходимо продолжать его на всю жизнь.
Без лечения хронический гепатит B может вызвать рубцевание печени (цирроз), что может привести к нарушению нормальной работы печени.
У небольшого числа людей с циррозом печени развивается рак печени, и эти осложнения могут привести к смерти. Кроме трансплантации печени, нет лекарства от цирроза. Однако лечение может помочь облегчить некоторые симптомы.
Гепатит В и ВИЧ
Если вы живете с ВИЧ или подвержены риску заражения ВИЧ — например, если вы мужчина, имеющий половые контакты с мужчинами, продаете секс или употребляете наркотики, — вам следует спросить медицинского работника о вакцинации против гепатита В. .Это потому, что люди, живущие с ВИЧ, с большей вероятностью разовьются хроническим гепатитом, если они заразятся. У них также с большей вероятностью разовьются осложнения со стороны печени, если хронический гепатит не лечить.
Наличие гепатита В не ухудшит вашу ВИЧ-инфекцию. Тем не менее, по-прежнему важно сообщить своему врачу, если у вас положительный результат теста на гепатит B, чтобы они могли более внимательно следить за вашей печенью. Принятие назначенного вам антиретровирусного лечения — лучший способ оставаться здоровым с коинфекцией ВИЧ и гепатита B.
ПОМОГИТЕ НАМ ПОМОГИТЕ ДРУГИМ
Avert.org помогает предотвратить распространение ВИЧ и улучшить сексуальное здоровье, предоставляя людям достоверную и актуальную информацию.
Мы предоставляем все это БЕСПЛАТНО, но чтобы Avert.org продолжал работать, нужны время и деньги.
Можете ли вы поддержать нас и защитить наше будущее?
Помогает каждый вклад, даже самый маленький.
Фото: © iStock.com / sarathsasidharan
Пожелтение глаз: что это значит?
Знаете ли вы, что по глазам можно судить о вашем здоровье? Часть глаза, известная как склера, должна казаться белой.Если он обесцвечен, вероятно, что-то пошло не так. Пожелтение глаз может быть результатом различных заболеваний, наиболее вероятной причиной является желтуха.
Желтуха — это состояние, которое возникает, когда компоненты крови, переносящие кислород, называемые гемоглобином, распадаются на билирубин и не выводятся организмом. Предполагается, что билирубин перемещается через печень и выводится из организма, но если этого не происходит, он накапливается и вызывает пожелтение кожи и, в данном случае, глаз.Алкогольный гепатит, заболевание, которое может развиться у тех, кто много употребляет алкоголь, связано с желтухой, так как сказывается на печени и мешает ей функционировать должным образом. Тем, кто страдает желтухой в результате инфекции, возможно, потребуется принимать антибиотики, противогрибковые или противовирусные препараты, чтобы начать улучшение. Если желтуха является результатом диетических привычек, рекомендуется есть больше фруктов, овощей и цельнозерновых продуктов. Желтуха также может быть побочным эффектом приема некоторых лекарств, таких как парацетамол, пенициллины, оральные контрацептивы и анаболические стероиды.Пожелтение глаз в результате желтухи очень часто встречается у новорожденных, поскольку их печень еще не созрела. Медицинский работник должен позаботиться о новорожденном, страдающем желтухой, однако в большинстве случаев это безвредно и со временем разрешится самостоятельно. У детей старшего возраста и взрослых желтые глаза обычно указывают на более серьезную проблему.
Ряд заболеваний также может вызывать желтуху, включая субконъюнктивальное кровоизлияние, лептоспироз и панкреатит:
Желтуха из-за субконъюнктивального кровоизлияния
Субконъюнктивальное кровоизлияние означает, что кровеносные сосуды в ваших глазах лопаются или ломаются, вызывая обесцвечивание глаза, обычно на красный или желтый оттенок.Это состояние не вызывает боли, но может вызвать зуд в глазу. Это состояние может быть вызвано, среди прочего, травмой, сильным кашлем или чиханием, рвотой и поднятием тяжестей.