Лечение ангины у детей в домашних условиях
Если случилась ангина у ребенка, лечение в домашних условиях возможно, но только с разрешения врача и под его строгим наблюдением. В обязательном порядке нужно учитывать процесс протекания болезни. Не следует ограничиваться только народными методами лечения, так как терапия ангины должна быть комплексной.
Если симптомы ангины не становятся менее выраженными на третий день после начала лечения, нужно вызвать врача повторно. Если ребенку до 3 лет, то ему обязательно нужно лечиться в больнице, под присмотром медперсонала.
Медикаменты при лечении ангины в домашних условиях
Во времена бабушек бытовало мнение, что лечение ангины у детей в домашних условиях не обойдется без смазывания горла йодом или раствором Люголя. Однако сейчас известно, что такие средства разрушают защитный слой слизистой, то есть микробы получают возможность проникнуть в миндалины. Кроме того, нередко оказывается, что у ребенка на йод аллергия. Поэтому лучше обрабатывать детское горло различными спреями и аэрозолями (это может быть Ингалипт, Гексорал и др.).
Поэтому лучше обрабатывать детское горло различными спреями и аэрозолями (это может быть Ингалипт, Гексорал и др.).
Как лечить ангину в домашних условиях ребенку, если его мучает сильная лихорадка? Нужно помнить, что высокая температура является защитной реакцией организма и знаком, что он борется с инфекцией. Если температура выше 38 градусов не поднялась, сбивать ее не стоит. Если же она превысит эту отметку, то возникнет необходимость в жаропонижающем. Эффективность парацетамола при ангине относительно невелика, так что лучше дать ребенку нурофен.
Антибиотики при лечении детей
При такой проблеме, как ангина у ребенка, лечение в домашних условиях практически всегда проходит с применением антибиотиков. При фолликулярной и лакунарной форме заболевания такие препараты назначаются абсолютно всем детям независимо возраста. Если ангина катаральная, то иногда допускается лечение без антибиотиков (при условии, что ребенку больше 3 лет и сопутствующие осложнения отсутствуют)..gif)
Обычно лечение начинается со средств широкого спектра действия, то есть пенициллинов или цефалоспоринов. Стандартная длительность приема составляет от пяти до семи дней. Лекарственную форму выбирают в зависимости от возраста ребенка. Для совсем маленьких детей антибиотики выпускают в виде порошка, из которого дома можно приготовить суспензию, или сиропа с приятным вкусом.
Если лекарство не дает эффекта на вторые сутки, его заменяют препаратом другой группы (то есть из макролидов). При этом курс лечения увеличивают до десяти дней. Общее состояние в большинстве случаев существенно улучшается на вторые-четвертые сутки. Однако если в этот период прекратить прием лекарства, возможно обострение болезни.
Важно, чтобы назначением антибиотиков занимался опытный лечащий врач. А помочь найти наиболее выгодные предложения и забронировать лекарства по скидочной цене в аптеках рядом с вами может наш сервис DOC.ua.
Полоскания горла при ангине
Если регулярно полоскать больное горло, то выздоровление наступит быстрее. Детям при ангине подходят следующие средства:
Детям при ангине подходят следующие средства:
- сода;
- фурацилин;
- марганцовка;
- лекарственные растения (эвкалипт, шалфей, ромашка, календула).
Классическим средством от болей в горле является раствор соды питьевой. На 200-250 мл воды обычно берется 5 грамм. Полоскать горло ребенку нужно не меньше 5 раз в день, а лучше 8.
Чтобы приготовить солевой раствор для полоскания, на стакан кипяченой воды нужно взять одну чайную ложку соли. Для приготовления лечебного раствора марганцовки следует на полстакана воды взять столько кристаллов, чтобы окрас получился бледно-розовым.
Можно залить 20 грамм луковой шелухи водой в количестве 500 мл, прокипятить несколько минут и настоять 3 часа. Для приготовления эффективного противовирусного полоскания нужно измельчить 100 грамм чеснока, залить половиной стакана воды и настоять 5 часов. Полоскать горло необходимо теплым настоем. Также для полоскания подходят имбирный чай и раствор прополиса.
Питание при лечении ангины
Так как лечение ангины у детей в домашних условиях подразумевает постоянное употребление большого количества напитков, подбирать их нужно продуманно. Кислое питье, к примеру, клюквенный морс, при этой болезни противопоказано. Оно раздражает горло и способно усилить болевой синдром. Лучше давать ребенку травяные чаи с медом, молоко с маслом, некислые соки, разбавленные водой наполовину.
Кислое питье, к примеру, клюквенный морс, при этой болезни противопоказано. Оно раздражает горло и способно усилить болевой синдром. Лучше давать ребенку травяные чаи с медом, молоко с маслом, некислые соки, разбавленные водой наполовину.
Кормить больного лучше мягкой или перетертой пищей без специй. Основой рациона в период болезни могут стать картофельные супы и пюре, а также паровые котлеты. Необходимо отказаться от грубой пищи: яблок, орешков, сухариков, печенья. Не стоит давать ребенку горячие соусы, сметану, йогурты, а также жареную пищу. Такие продукты раздражают горло, в результате воспаление и боль могут усилиться. Когда ребенку станет лучше, нужно будет обеспечить ему полноценное питание. Основой рациона в этот период должны стать свежие фрукты и овощи, орехи, цельное зерно.
Когда нужно повторно обратиться к врачу
Если осуществляемое с соблюдением всех инструкций лечение не дает эффекта в положенный срок и ребенку становится не лучше, а хуже, то нужно снова обратиться к педиатру. Также его помощь необходима в следующих ситуациях:
Также его помощь необходима в следующих ситуациях:
- у ребенка на теле появляется сыпь, щеки стали красными, язык распух;
- во время сна ребенок начал храпеть;
- в ходе лечения у вас возникают дополнительные вопросы по уходу за больным.
В некоторых ситуациях необходимо вызывать скорую помощь. Делать это нужно, если у ребенка возникают затруднения с дыханием или глотанием, а также сильное слюнотечение. Опасными симптомами являются невнятная речь, увеличение отека либо болевой синдром в области челюсти, проблемы с открытием рта, отсутствие мочеиспускания в течение 12 часов. Также скорую нужно вызывать, если ребенок из-за боли не способен есть или пить.
Последствия ангины
Если не воздействовать на бактериальную инфекцию антибиотиками, она может распространиться на уши либо носовые пазухи. У ребенка возникнут проблемы с дыханием или глотанием.
Последствиями ангины бывают серьезные заболевания, в частности менингит, перитонзиллярный абсцесс, ревматическая лихорадка. Если гной с гланд попадет в легкие, то вследствие инфицирования может развиться пневмония. Осложнения, которые ангина дает на почки, проявляются в виде пиелонефрита.
Если гной с гланд попадет в легкие, то вследствие инфицирования может развиться пневмония. Осложнения, которые ангина дает на почки, проявляются в виде пиелонефрита.
Лечение ангины у детей и взрослых без антибиотиков
Вылечить ангину
Мы добились отличного результата в избавлении от ангины и ОРВИ всего за 3-4 сеанса.
Перед началом лечения наши врачи скрупулёзно исследуют ротовую и носовую полости пациента. И только после определения очагов болезни, объёмов поражения слизистой специалисты приступают к тщательной обработке ЛОР-органов.
Мы накопили достаточный опыт лечения гнойной ангины. Поэтому помогаем пациенту выйти из болезненного состояния в короткие сроки. Уже после первой процедуры проходит боль в глотке, ломота в суставах и повышенная температура.
Как лечить ОРВИ и АНГИНУ
Ангина представляет собой инфекционное заболевание. Болезнь как правило поражает нёбные миндалины.
Классический подход к лечению ангины в других клиниках включает симптоматическое лечение с подключением антибиотиков, которое продолжается до двух недель.
Разработанный в нашей клинике метод излечивает за 3-4 дня. В основе нашей методики лежит удаление густой слизи, покрывающей миндалины, которая выполняет функцию “теплицы” под которой благополучно размножаются микробы. В последствии щадяще промываются разбухшие от гнойного содержимого лакуны.
Финальная стадия лечения ангины заключается в распылении на поражённые миндалины средства – пудра «тройчатка». Эта литическая смесь, состоящая из нескольких компонентов. Тройчатка в качестве экстренной помощи устраняет основные болезненные симптомы ОРВИ и ангины.
Тройчатка в качестве экстренной помощи устраняет основные болезненные симптомы ОРВИ и ангины.
Эта терапия побеждает воспалительный процесс при ангине через 2 дня после проведения курса терапии. Наш уникальный метод справляется с ОРВИ и гнойной ангиной без участия противовирусных препаратов и антибиотиков. Лечение больного проходит амбулаторно.
О лечении ангины и ОРВИ
youtube.com/embed/vxxExtdgGSw?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Восстановление обоняния
youtube.com/embed/AYXhU03ccmw?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Ангина у детей — Рассказовская ЦРБ
Классификация
По характеру поражения, различают такие типы этого недуга у детей:
Следует отметить, что в некоторых источниках катаральную ангину рассматривают как острый фарингит.
Также принято рассматривать классификацию ангины у детей, отталкиваясь от типа возбудителя:
- бактериальная;
- вирусная;
- грибковая.
Катаральная ангина
Катаральная ангина считается самой лёгкой формой этого типа патологии. Характеризуется покраснением и отёчностью миндалин. Если лечение будет начато своевременно, полное выздоровление наступает через неделю. В противном случае недуг переходит в более сложную стадию.
Фолликулярная ангина
В этом случае на слизистой оболочке дыхательных путей образуется гнойничковая сыпь. Миндалины увеличиваются и отекают. Так же, как и в случае с катаральной ангиной, при адекватном лечении наступает полное выздоровление через 1–1,5 недели.
Миндалины увеличиваются и отекают. Так же, как и в случае с катаральной ангиной, при адекватном лечении наступает полное выздоровление через 1–1,5 недели.
Язвенно-плёночная форма
Самая сложная форма ангины. Характеризуется тяжёлой клинической картиной, нередко дополняется другими заболеваниями. Миндалины увеличенные, на них образуется рыхлая плёнка с накоплением гноя.
При такой форме развития патологического процесса практически всегда наступает общая интоксикация организма. Нередко язвенно-плёночная форма ангины стает причиной развития серьёзных осложнений.
Общая симптоматика
Вне зависимости от того, какой именно подтип ангины, клиническая картина практически всегда проявляется одинаково. Начальные симптомы ангины у детей таковы:
- резкое повышение температуры до 39 градусов;
- боль в горле;
- заложенность и боль при глотании даже жидкости;
- боли в мышцах и суставах;
- головная боль без видимой на то причины;
- усталость, «разбитое» состояние;
- лимфатические узлы, которые расположены в подчелюстной области и на шее, увеличены;
- язык обложен белым налётом, иногда с серым оттенком;
- красное горло, увеличенные миндалины.

Кроме этого, общая клиническая картина может дополняться такими признаками:
- практически полное отсутствие аппетита;
- нарушения работы ЖКТ — нестабильный стул, тошнота и рвота;
- сиплый голос у ребёнка;
- капризное состояние, сон ребёнка беспокойный.
При первых же симптомах следует незамедлительно обратиться за медицинской помощью. Лечить такое заболевание самостоятельно, в домашних условиях, детям до года настоятельно не рекомендуется. Ангина у ребёнка в этом возрасте может дать серьёзное осложнение.
Опасность этого заболевания состоит ещё и в том, что осложнения могут проявиться через некоторое время. Поэтому лечение лучше проводить под присмотром врача в стационаре. Лечить ангину в домашних условиях не рекомендуется ещё и потому, что самостоятельно нельзя диагностировать характер возбудителя.
Симптомы ангины
Диагностика
Как правило, дети до года редко направляются на дополнительные диагностические процедуры, так как клиническая картина весьма однозначна. Если таковая необходимость присутствует, то могут проводиться такие дополнительные исследования:
Если таковая необходимость присутствует, то могут проводиться такие дополнительные исследования:
Лечение
Клиницисты отмечают, что лечить ангину у детей до года лучше в стационаре. Это инфекционное заболевание может стать причиной серьёзных осложнений даже у взрослых. Ввиду того, что у ребёнка до года иммунная система слишком ослаблена, не исключение летальный исход.
Основная программа лечения состоит из следующих пунктов:
- обильное питье тёплой жидкости;
- приём прописанных препаратов;
- строгий постельный режим;
- полоскание горла.
Медикаментозная терапия включает в себя приём препаратов такого спектра действия:
- антибиотики;
- антигистаминные;
- жаропонижающие;
- противомикробные вещества.
Антибиотики при ангине у детей прописываются обязательно. Для того чтобы иммунная система не становилась ещё более уязвимой, попутно используется витаминотерапия. Обратите внимание, что антибиотики при ангине у детей должен прописывать только врач. Использовать какие-либо препараты самостоятельно нельзя, так как это может спровоцировать ухудшение ситуации.
Использовать какие-либо препараты самостоятельно нельзя, так как это может спровоцировать ухудшение ситуации.
Кроме приёма медикаментов, следует полоскать горло. Полоскания должны проводиться только тёплыми антисептическими растворами:
- отвар из ромашки;
- фурацилин;
- отвар из сбора шалфея, календулы и ромашки.
Обратите внимание, что сбивать температуру у ребёнка старше 3 лет можно только в том случае, если она превышает 38 градусов. Что касается грудничков, то здесь понижать температуру нужно уже при 38.
Лечение ангины должно проводиться комплексное, даже если недуг будут лечить в домашних условиях. Только в таком случае можно избежать серьёзных осложнений. Использовать одни только народные средства для лечения такого сложного инфекционного заболевания недопустимо.
Возможные осложнения
В случае с ангиной у детей осложнения могут быть как первичные (которые возникают в процессе течения самого заболевания) так и отложенные (развиваются через некоторое время после выздоровления).
К первой группе относятся такие патологические процессы:
Последние два пункта возможны только в том случае, если инфекция попадёт в кровь.
К отложенным осложнениям можно отнести следующие недуги:
Таких серьёзных осложнений можно избежать, если своевременно обратиться за медицинской помощью и начать корректное лечение. Лечить ангину нужно только по предписаниям врача.
После прохождения курса лечения, ребёнок должен регулярно проходить обследование у профильного медицинского специалиста. Также в течение месяца по окончании лечения, следует отказаться от прививок и реакций Манту.
Профилактика
Предотвратить заболевание гораздо проще, чем лечить его. К сожалению, полностью исключить образование ангины у детей невозможно. Однако если соблюдать несложные рекомендации можно существенно сократить риск её развития.
В качестве профилактики ангины у детей хорошо подходят следующие правила:
- следует укреплять иммунную систему ребёнка;
- не допускается переохлаждение, применение в пищу слишком холодного;
- все заболевания нужно лечить до конца и своевременно;
- применение каких-либо лекарственных средств должно осуществляться только по предписанию врача;
- при первых симптомах нужно обращаться за медицинской помощью.

В таком случае, даже если ребёнок заболеет ангиной, можно избежать существенных осложнений.
Врач-оториноларинголог Л.В. Ледова
Литература:
«Практическая оторинолорингология». Клинические рекомендации. Крюков А.И., Пальчун В.Т.
«Руководство по практической оториноларингологии» Пальчун В.Т., Лучихин Л.А., Магомедов М.М., 2011г.
Источник: http://gorlonos.com/ushi/otit/opredelit-i-vylechit-naruzhnyj-u-rebenka.html
Ангина у детей, симптомы, лечение
Ангина – инфекционное воспаление миндалин, с развитием общей интоксикацией организма. Вызывают данное заболевание различные микроорганизмы: вирусы, бактерии, грибы.
Самыми часто встречаемыми микробами выступают стрептококки – это бактерии. Они попадают в организм с вдыхаемым воздухом, и в случае недостаточно сильного локального иммунитета, остаются в миндалинах и начинают активно размножаться. При этом токсичные продукты их жизнедеятельности, всасываясь в кровь, вызывают местную и общую воспалительную реакцию организма.
Основные проявления (симптомы) АНГИНЫ:
- боль в горле, усиливающаяся при глотании,
- высокая температура (38, 5 – 39,0 градусов и выше),
- сильная слабость, недомогание – проявления общей интоксикации организма,
- при осмотре — покраснение миндалин, выраженные налёты.
Также необходимо знать, что иммунная система у детей несовершенна. Она постепенно созревает и становится сильнее. При встрече с различными вирусами, бактериями иммунная система определенным образом «тренируется», но это происходит медленно, весь период взросления.
Не менее часто поражение миндалин осуществляется респираторными вирусами. Клинические проявления болезни очень схожи со стрептококковой ангиной, но имеются характерные отличия. Определить их может только опытный доктор. Так же помогает в диагностике специфический тест – стрептатест. Этот тест проводится врачом на приеме, готовность результата в течение 5-7 минут.
В случае бактериальной (стрептококковой) ангины применение антибиотиков оправдано, в случае вирусного поражения миндалин применение антибиотиков не показано, назначаются противовирусные препараты..gif)
Выраженное воспаление миндалин развивается и при вирусном и при бактериальном поражениях миндалин.
Применение местных процедур значительно ускоряет процесс выздоровления и профилактирует такие осложнения как паратонзиллярный абсцесс, флегмона и т.д.
Процедуры для лечения АНГИНЫ:
1) Ультразвуковое орошение слизистой (РОСА) горла, миндалин с антисептическими лекарствами (диоксидин, мирамистин, хлоргексидин), а также с озонированным физиологическим раствором, который является природным антибактериальным и противовирусным средством.
«ЭКСТРЕННАЯ ПОМОЩЬ при АНГИНЕ!» – так написано в руководстве к ультразвуковому аппарату РОСА.
2) Тубус-кварц или УФО (ультрафиолетовое облучение) — применение ультрафиолета на слизистую глотки и миндалин.
Всем известны лечебные свойства ультрафиолета — противомикробный, противовирусный и противовоспалительный эффекты.
Как правило эти процедуры назначает врач курсом от 3 до 7 (10) процедур.
В любом случае необходимо помнить, что своевременное и комплексное начало лечения в значительной степени снижает риск возникновения серьёзных осложнений со стороны суставов, почек, сердца.
Диагностика и лечение ангины в Кемерово
Небные миндалины являются одним из первых барьеров на пути воздушно-капельных инфекций. Они представляют собой организованную лимфоидную ткань, которая обеспечивает местный и общий иммунитет. В некоторых случаях небные миндалины могут воспаляться — возникает тонзиллит, или ангина. В этой статье мы ответим на самые актуальные вопросы, связанные с этим заболеванием.
Что такое тонзиллит и тонзиллофарингит
Тонзиллит — термин, обозначающий любое воспаление небной миндалины, вне зависимости от того, чем оно вызвано. В современной оториноларингологии, и особенно в статьях западных экспертов, сегодня популярна концепция «единого дыхательного пути», поскольку инфекция практически никогда не затрагивает только один орган. Поэтому в материалах англоязычных специалистов чаще используется термин «тонзиллофарингит» — воспаление небных миндалин и глотки, что в принципе вполне обоснованно.
Поэтому в материалах англоязычных специалистов чаще используется термин «тонзиллофарингит» — воспаление небных миндалин и глотки, что в принципе вполне обоснованно.
Чем отличается тонзиллит от ангины
Ангина — это исторически сформировавшееся и широко употребляемое в обиходе наименование острого тонзиллита, и не более того. Иногда ангиной называют также обострение хронического тонзиллита.
Является ли ангина заразным заболеванием
Заразной может быть только инфекция, а не вызванное ей воспаление. Собственно от характера возбудителя зависит насколько высока вероятность заражения. Если воспаление вызвано чрезмерной активностью собственной микрофлоры, то такая болезнь не заразна, а если ангина вызвана, например, дифтерийной палочкой, то ее опасность для окружающих не подлежит сомнению.
Какие микробы вызывают тонзиллит
В большинстве случаев тонзиллофарингиты имеет вирусную природу.
Бактериальную природу имеют меньше трети тонзиллофарингитов. Возбудителем ангины тут могут выступать гемофильная палочка, золотистый стафилококк, пневмококки, микоплазмы и хламидии. Намного реже, но встречаются тонзиллиты, вызванные возбудителями коклюша, дифтерии, гонореи и сифилиса.
Возбудителем ангины тут могут выступать гемофильная палочка, золотистый стафилококк, пневмококки, микоплазмы и хламидии. Намного реже, но встречаются тонзиллиты, вызванные возбудителями коклюша, дифтерии, гонореи и сифилиса.
Самой распространенной причиной бактериальных тонзиллитов является β-гемолитический стрептококк группы А (БГСА), который чаще всего высевают у детей в возрасте 5-15 лет. БГСА — основная причина, по которой ребенку стоит назначать антибиотики при ангине, но он практически не встречается у детей младше 3 лет.
Каковы симптомы тонзиллита
Это во многом зависит от инфекционного агента, который вызвал воспаление. Основной симптом ангины — боли в горле при глотании, которая у детей нередко воспринимается как боль в ухе. Маленькие дети, которые не могут самостоятельно пожаловаться на боль отказываются от пищи.
При тонзиллитах также могут наблюдаться:
- • лихорадка, в том числе с очень высокой температурой;
- • слабость и недомогание;
- • увеличение шейных лимфоузлов;
- • головная боль;
- • гнусавость голоса;
- • неприятный запах изо рта.

При осмотре горла обнаруживают покраснение и отек небных миндалин, иногда гнойные налеты на них.
Как диагностируют тонзиллит
Собственно постановка диагноза тонзиллит несложна. Для этого достаточно просто осмотреть горло. Основная задача диагностики при ангинах состоит в том, чтобы разобраться с причиной заболевания и исключить инфицирование БГСА, которое требует обязательного назначение антибиотиков.
Важно своевременно распознать ангину, вызванную бета-гемолитическим стрептококком, как инфекцию, своевременное лечение которой доказано снижает риски достаточно опасных осложнений. Для диагностики стрептококковой ангины у детей могут использоваться экспресс-тесты и мазок на бактериологический посев. Эти методы, впрочем не лишены недостатков. Экспресс-тесты позволяют быстро оценить обстановку, но не являются высокочувствительными, тогда как бакпосев, обладающий высокой чувствительностью и специфичностью, требует определенного времени на проведение.
Как лечить тонзиллит
Три основных направления в лечении ангин — это:
- • антибиотикотерапия;
- • симптоматическая терапия;
- • удаление небных миндалин.
Приступать к лечению тонзиллита можно как незамедлительно, так и дождавшись результатов бакпосева, если он проводится. Если антибиотикотерапия началась до получения результатов бактериологического исследования, то при получении отрицательного результата антибиотики следует отменить. В дальнейшем нет необходимости рутинных посевов из ротоглотки, за исключением случаев частых рецидивов тонзиллита.
Тонзиллэктомия
Тонзиллэктомия, или удаление миндалин, может быть рекомендована при частых рецидивах хронического тонзиллита, обусловленного бета-гемолитическим стрептококком А.
Симптомы и лечение ангины у детей и взрослых. Как лечить ангину?
Что такое ангина?
Ангина, или острый тонзиллит – это воспаление небных миндалин, чаще всего бактериальной природы. Небные миндалины, в просторечии называемые «гланды» — образования, напоминающие зерна миндаля. Они находятся между нёбными дужками. Фактически это скопления лимфоидной ткани.
Небные миндалины, в просторечии называемые «гланды» — образования, напоминающие зерна миндаля. Они находятся между нёбными дужками. Фактически это скопления лимфоидной ткани.
Ангина известна очень давно, эту болезнь знал и лечил еще Гиппократ (ок.460 – ок.370 до н.э.). Ангина – это одно из самых распространенных заболеваний, она занимает 3-е место по числу дней нетрудоспособности среди других заболеваний.
В большинстве случаев ангина не является тяжелым заболеванием, но, в случае несвоевременного или некорректного лечения, из-за нее могут развиться осложнения. Поэтому ангина требует обязательной профессиональной помощи.
Причины заболевания ангиной
Защитный барьер для ангины – это слизистая оболочка полости рта и зева. Под воздействием холода сосуды сужаются и это приводит к нарушению местного кровообращения и снижению иммунитета организма.
В развитии ангины выделяют 3 ключевых момента:
- наличие инфекционного агента,
- устойчивость организма к холоду,
- общее состояние иммунной системы.

В 90% случаев ангину вызывают бактерии стрептококки или стафилококки, вирусы. Источником заболевания может стать больной или неявный носитель инфекции. Обычно пациент заражается воздушно-капельным путем при кашле или чихании больного, но возможен и пищевой источник передачи, например, при использовании одной и той же посуды.
Симтомы ангины у взрослых и детей
В переводе с латыни ангина означает «сжимаю душу». Действительно, больной чувствует себя очень тяжело. Для ангины характерны следующие симптомы:
- острое начало заболевания;
- высокая температура, вплоть до озноба;
- интоксикация организма, общая слабость;
- боль в мышцах, суставах и области сердца, головные боли;
- увеличенные нёбные миндалины, боли при глотании, жевании;
- увеличенные лимфатические узлы в области нижней челюсти.
Формы ангины
Существуют следующие формы ангины:
катаральная, фолликулярная, лакунарная, а также атипичные виды ангин, такие как язвенно-плёнчатая (ангина Симановского-Венсана), вирусная (герпетическая, гриппозная), сифлитическая, грибковая и пр.
Катаральная ангина отличается поверхностным поражением миндалин. Часто она только предшествует заболеваниям, при которых нёбные миндалины поражаются гораздо глубже. Катаральная ангина продолжается примерно пять дней. Исходом заболевания может быть выздоровление (при легких формах), либо переход в другую, более тяжелую форму.
Фолликулярная ангина характеризуется воспаление лимфатических фоликулов (скоплений клеток «белой крови) в ткани миндалин. По сути это множественные «гнойники» в миндалинах, образования беловато-желтого цвета, размером с булавочную головку.
При лакунарной ангине углубления на поверхности нёбных миндалин (лакуны) увеличены и наполнены гнойным содержимым желто-белого оттенка. Также при лакунарной ангине на миндалинах появляется рыхлый налет, имеющий вид пленки или мелких очагов. Такой налет может покрывать всю поверхность миндалины, но за её пределы не выходит. Налет легко удаляется с миндалины, без кровотечения из нижележащих тканей.
Язвенно-плёнчатая ангина (ангина Симановского-Венсана) зачастую развивается у пациентов с пониженным иммунитетом. Это больные с гиповитаминозом В и С, иммунодефицитом, истощением организма или интоксикацией. Для язвенно-пленочной ангины характерны неприятный запах изо рта, боль при жевании и глотании, слюнотечение. На поверхности миндалин появляется легко удаляемый налет серовато-желтого оттенка. Область изъязвления может выходить за пределы миндалины и распространяться на мягкое небо, десны, заднюю стенку глотки, а результатом воспалительного процесса является некроз (омертвение) тканей миндалины.
Читайте также: Вопросы и ответы на тему — Лечение болезней горла
Диагностика ангины
Диагностика ангины основана на клинических симптомах заболевания, а также на взятии мазка из горла для проведения бактериологического исследования. Мазки должны быть взяты как можно раньше, оптимально — в первые сутки.
Не занимайтесь самодиагностикой! Только доктор сможет верно интерпретировать клинические симптомы и результаты лабораторных исследований, отличить ангину от гриппа, ОРВИ, дифтерии, скарлатины, кори, туберкулезного или дифтерийного вирусного поражения глотки.
Лечение ангины у детей и взрослых
Как лечить ангину? В основе лечения любой ангины лежат антибактериальные препараты. В течение 72 часов доктор оценивает эффективность антибактериальной терапии по падению температуры и улучшению самочувствия больного. При неэффективности лечения антибиотик заменяют на лекарство из другой группы. Обратите внимание: лечение антибиотиками нельзя останавливать после того, как организму станет легче, поскольку при неполном курсе лечения возможно развитие лекарственной устойчивости бактерий к данному антибиотику.
Кроме того, стандартное лечение ангины подразумевает назначение нестероидных противовоспалительных лекарственных средств (аспирин, парацетамол) для облегчения боли при глотании, головной боли, антгистаминных препаратов, дезинтоксикационной терапии. Область шеи рекомендуется прогревать, делать согревающие компрессы.
Обязательно соблюдение постельного режима, исключение из питания тяжелой, грубой или острой пищи. Врачи советуют обильное теплое питье (молоко с мёдом, чай с лимоном), легкий бульон, жидкую кашу, кисель.
Врачи советуют обильное теплое питье (молоко с мёдом, чай с лимоном), легкий бульон, жидкую кашу, кисель.
При лечении ангины важно постоянно контролировать температуру тела, сердечную деятельность, а также показатели крови и мочи.
В случае успешного лечения больной выздоравливает за 10-12 дней, но далее нужно необходимо в течение месяца понаблюдаться у участкового терапевта или педиатра. К сожалению, все антибиотики негативно влияют на полезную микрофлору кишечника, зачастую вызывая дисбактериоз. Поэтому после курса антибиотиков врачи рекомендуют пройти курс восстановления нормальной микрофлоры кишечника.
Современные методы лечения ангины в клинике «Лор Плюс»
Доктора клиники «Лор Плюс» помогут вам своевременно сдать анализы (мазок на исследование флоры), выявить возбудителя болезни и определить оптимальный именно для вас антибиотик.
Одним из методов проведения антибактериальной терапии для детей и взрослых в клинике «Лор Плюс» является лимфотропное введение антибиотика.
Врачи называют этот метод щадящим. И действительно, данный метод эффективен при применении гораздо меньших доз антибиотика, и, что самое главное, без общего негативного эффекта на организм. Антибиотик вводится и распространяется только в районе пораженного органа. Как следствие, нет отрицательного влияния антибиотика на бактериальную флору кишечника в виде дисбактериоза.
Лимфотропное введение может применяться при легкой степени тяжести как монотерапия, либо, при средней и тяжелой степени тяжести заболевания — в сочетании с другими способами введения антибиотиков. В любом случае курсовая доза антибиотика значительно снижается, а выздоровление наступает в 2-3 раза быстрее, по сравнению со стандартными схемами лечения.
Не занимайтесь самолечением!
Для лечения ангины, необходимо определить, каким агентом (стрептококк, стафилококк, вирус, дифтерийная палочка и пр.) вызвано именно ваше заболевание. Поставить верный диагноз, а также подобрать антибиотик сможет только врач.
Применение противовоспалительных аэрозолей, полоскание горла , самостоятельное удаление налета с миндалин не могут полностью устранить бактерии.
Осложнения при ангине
При отсутствии своевременного лечения возможны местные (ранние) осложнения, которые возникают из-за снижения барьерной функции лимфаденоидного глоточного кольца (кольцо Пирогова – Вальдейера) и прилегающих тканей и слизистых оболочек. Это отит, синусит, паратонзиллит, паратонзиллярный абсцесс, парафарингит, парафарингиальный абсцесс.
Но наиболее существенны общие осложнения, возникающие позже и связанные со снижением общего иммунитета. Под действием токсинов, которые выделяют стрептококки, нарушаются процессы в вегетативной нервной системе, начинаются сдвиги в иммунной и гормональной системах, развиваются тяжелые заболевания, такие как гломерулонефрит, ревматическая лихорадка, энцефалит, миокардит, панкардит, перикардит, острый пиелонефрит, геморрагический васкулит и др.
Профилактика ангины
Как вы помните, в развитии ангины выделяют 3 ключевых момента: наличие инфекционного агента, устойчивость организма к периодическому холодовому воздействию и состояние иммунной системы.
Поэтому профилактика ангины должна проводиться комплексно:
- Соблюдение правил личной гигиены: индивидуальное пользование полотенцем, посудой, зубной щеткой.
- Мероприятия по общей гигиене, изоляция больного.
- Рациональное питание, соответствующее возрастным потребностям.
- Своевременное выявление и лечение гельминтозов и всех очагов хронической инфекции: кариес, пиелонефрит, гайморит, хронический тонзиллит, фурункулез.
- Закаливание организма, но только вне обострения.
- Укрепление местного и общего иммунитета, применение препаратов, стимулирующих клеточный и гуморальный иммунитет, имуномодуляторов, витаминов.
Врачи медицинского центра «Лор Плюс» помогут вам решить ваши проблемы с горлом. Мы проводим современное качественное лечение ангины.
Записаться на прием
Лечение ангины — причины, диагностика и лечение
Лечение ангины может проводиться разными методами
Лечение не осложненной ангины проводится амбулаторно, в домашних условиях.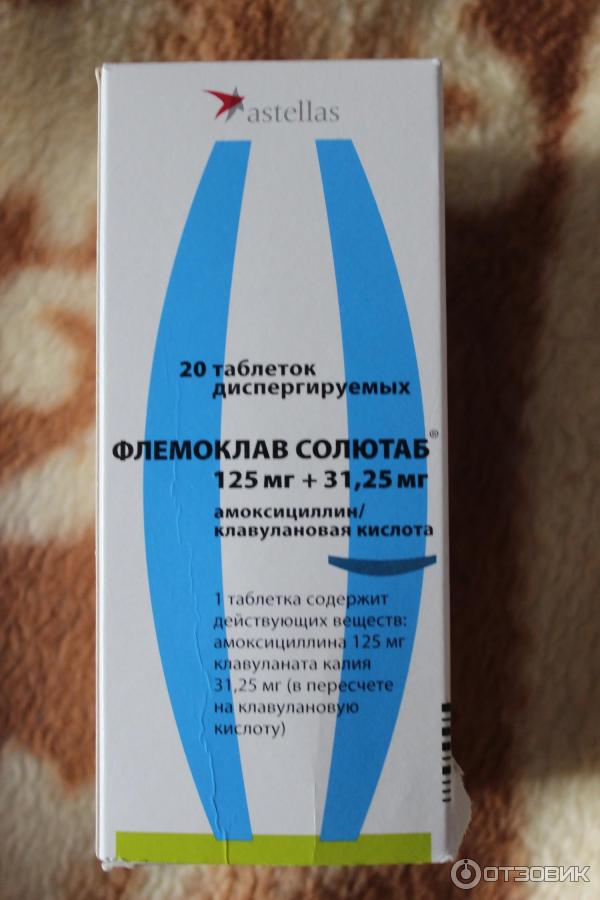 В случае паратонзиллярного абсцесса необходима госпитализация, его вскрытие и отсасывание гноя. Лечением неосложненной ангины занимается врач терапевт, при необходимости он может дать направление к ЛОР-врачу.
В случае паратонзиллярного абсцесса необходима госпитализация, его вскрытие и отсасывание гноя. Лечением неосложненной ангины занимается врач терапевт, при необходимости он может дать направление к ЛОР-врачу.
Показания для госпитализации
- Тяжелое течение ангины у маленьких детей, особенно с затруднением дыхания
- Ангина, вызванная дифтерийной палочкой
- Гнойные осложнения ангины (см. раздел Осложнения)
- Осложнения ангины на внутренние органы
Лекарственные препараты
Лекарственное лечение ангины (тонзиллита) зависит от того, каким инфекционным агентом он вызван. В настоящее время одной из больших проблем является неоправданно широкое применение антибиотиков в тех ситуациях, в которых они не показаны. В основном это касается вирусных тонзиллитов и фарингитов, при которых не подтверждено наличие стрептококка. Частое и широкое применение антибиотиков, во многих случаях без назначения врача, приводит к тому, что у бактерий появляется лекарственная устойчивость, и этот антибиотик на них больше не действует. Благодаря своей устойчивости, бактерия распространяется дальше и может вызывать уже не просто ангину, а серьезные инфекционные заболевания.
Благодаря своей устойчивости, бактерия распространяется дальше и может вызывать уже не просто ангину, а серьезные инфекционные заболевания.
Основные правила как лечить ангину (тонзиллит) звучат следующим образом:
- Тонзиллит, вызванный вирусом (симптомы включают насморк, кашель, охриплость голоса, конъюнктивит и др.) не требует лечения антибиотиками.
- Стрептококковый тонзиллит всегда требует лечения антибиотиками, поскольку имеет вероятность осложнений на внутренние органы и суставы.
- Антибиотики пенициллиновой группы являются наиболее подходящими для лечения стрептококкового тонзиллита и фарингита. Другими вариантами, чем лечить ангину (тонзиллит), вызванную стрептококком, могут быть цефалоспорины первого поколения и макролиды, они применяются в случае непереносимости пенициллинов пациентом.
- Курс антибиотиков, если они назначены, должен быть не менее 7 – 10 дней в адекватной дозировке, назначенной врачом. Самостоятельное снижение дозы или прекращение курса приводит к появлению устойчивых форм бактерий.

Лица, которые являются носителями стрептококковой инфекции, но не проявляют симптомов заболевания, в большинстве случаев не нуждаются в лечении антибиотиками, кроме особых ситуаций. Как правило, количество бактерий, живущих в глотке у носителей, невелико и недостаточно для заражения окружающих (кроме людей с тяжелыми иммунодефицитами, например, лейкоз, ВИЧ, химиотерапия и т.п.). Ревматическая лихорадка и другие осложнения у носителей стрептококка встречаются очень редко.
Особый случай представляет собой вирусный тонзиллит у носителя стрептококка. При этом в тестах и анализах может выявляться положительный ответ на стрептококк, хотя само заболевание вызвано не им, а вирусом. Антибиотики при этом не требуются.
Первые 1 – 2 дня надо стараться соблюдать постельный режим, затем можно вставать и ходить по дому. Необходимо обильное теплое питье. Из продуктов питания надо исключить холодное, острое и сильно горячее (например, горячий чай, кофе). При сильных болях в горле пища должна быть полужидкой.
Дополнительными лекарственными средствами в лечении ангины являются: жаропонижающие, обезболивающие для горла, а также местная терапия (смазывание миндалин, полоскание и т.п.). У детей необходимо избегать применения аспирина, поскольку он может вызвать редкое, но тяжелое осложнение (синдром Рея).
Для снижения температуры можно пользоваться парацетамолом (1 грамм для взрослых, детям — по возрасту) или ибупрофеном. Облегчить состояние помогает полоскание теплым раствором поваренной соли (1 чайная ложка на стакан воды). Принципиальной разницы, каким лекарством при ангине полоскать горло, нет. Можно выбрать подходящее для себя из имеющихся в аптеке, поскольку эффективность их примерно одинакова.
Если кроме болей в горле имеются другие симптомы, например насморк или охриплость голоса, следует применять соответствующие средства по назначению врача.
Удаление миндалин
Удаление миндалин у детей было широко распространено в прошлые годы, сейчас оно применяется реже и только по строгим показаниям. В любом случае решение о необходимости операции принимает ЛОР- врач.
В любом случае решение о необходимости операции принимает ЛОР- врач.
Основное показание для удаления миндалин – частые повторные тонзиллиты, вызванные бета-гемолитическим стрептококком:
- Более 6 эпизодов стрептококковых ангин (подтвержденных лабораторно) за один год
- Более 4 эпизодов в год за 2 года
- Более 3 эпизодов в год в течение 3 лет.
- Хронический тонзиллит, связанный со стрептококком, не поддающийся лечению антибиотиками
- Повторный паратонзиллярный абсцесс
- Осложнения ангины, такие как ревматическая лихорадка, поражение суставов.
В некоторых случаях вместе с миндалинами врач может удалить и аденоиды, если имеется их разрастание. После удаления миндалин повторная инфекция глотки гемолитическим стрептококком почти не встречается.
Сроки лечения ангины и прогноз
Обычно острый тонзиллит длится около 7 дней, но в некоторых случаях, в зависимости от реактивности организма, он может тянуться до 2 недель даже при правильном лечении.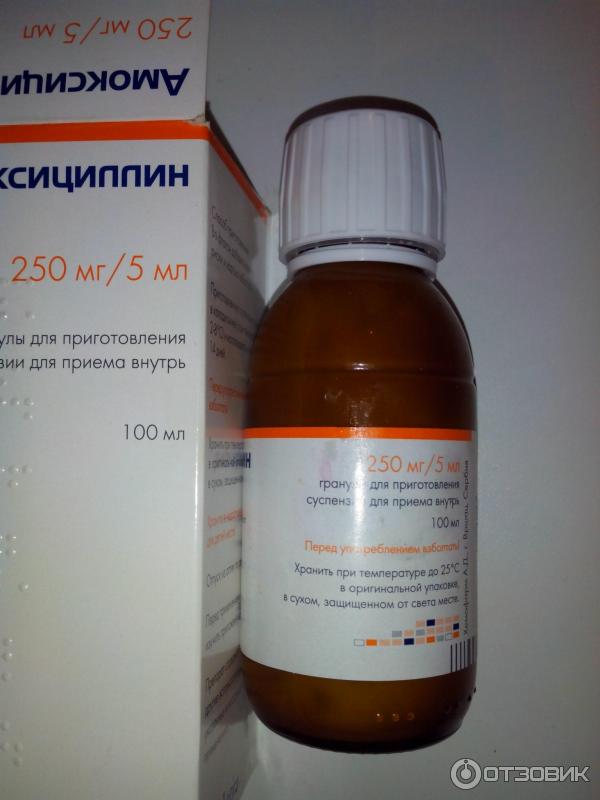 В большинстве случаев при адекватном лечении болезнь проходит без осложнений, и заканчивается полным выздоровлением.
В большинстве случаев при адекватном лечении болезнь проходит без осложнений, и заканчивается полным выздоровлением.
Ангина Людвига у детей — Детские EM Morsels
Детские инфекции головы и шеи часто встречаются в отделении неотложной помощи. Хотя чаще всего они будут относительно простыми (, хотя все еще раздражают пациента и семью ), например острый средний отит, внешний отит, синусит или фарингит, они также могут усложняться. Конечно, мы должны уметь справляться с простыми случаями, но мы должны сохранять бдительность в отношении потенциальных осложнений (напр.Синдром Градениго, Орбитальный целлюлит, Периорбитальный целлюлит, Мастоидит). Одно такое осложнение заслуживает большого уважения. Давайте рассмотрим Стенокардия Людвига у детей :
- Что в имени?
- Приписывается Wilhem Frederick von Ludwig — отсюда «Ludwig’s»
- Набухшее подчелюстное пространство и язык могут привести к нарушению дыхательных путей — отсюда «стенокардия», происходящая от латинского «Angere», что означает «, чтобы задушить «
».

- Описывает быстро прогрессирующий инфекционно-воспалительный процесс дна ротовой полости .
- В до-антибиотическую эпоху уровень смертности составлял> 50%. [ Britt, 2000 ]
- Текущий уровень смертности повысился до 0-10%. [Бритт, 2000]
- Местоположение / Анатомия имеет значение
- Когда язык опухает и смещается, мы все нервничаем. Это важное отверстие для дыхания можно легко заблокировать.
- Поднижнечелюстное пространство имеет «границы», но некоторые из них менее ограничивают распространение инфекции / воспаления.
- Верхняя граница = слизистая оболочка дна полости рта
- Нижняя граница = поверхностный слой глубокой шейной фасции, который простирается на от подъязычной кости до нижней челюсти.
- Поднижнечелюстное пространство разделено подъязычно-подъязычной мышцей :
- Делает подчелюстных пространств и подъязычных пространств .

- Эти пространств не изолированы друг от друга.
- Делает подчелюстных пространств и подъязычных пространств .
- Инфекция / Воспаление поднижнечелюстного пространства:
- Смещение языка кверху и основания языка кзади.
- Может ли посягать на дыхательные пути .
- Опухший, твердый и смещенный язык также сделает интубацию более сложной задачей, чем .
- Может распространяться по фасциальным плоскостям на местные строения, например: [ Lin, 2009; Бритт, 2000 ]
- Заглоточное пространство
- Верхнее средостение
- Смещение языка кверху и основания языка кзади.
- Часто встречается у взрослых, но ~ от 1/4 до 1/3 случаев приходится на детей.[ Britt, 2000; Куриен, 1997 г. ]
- Возраст заболевших варьируется от новорожденных до взрослых.
- Средний возраст детей со стенокардией Людвига = 9,7 лет
- Часто думают, что это связано с одонтогенным источником :
- Корни 2-го и 3-го моляров проходят ниже линии подъязычной кости в поднижнечелюстное пространство.

- Частая причина у взрослых, но в меньшей степени у маленьких детей. [ Britt, 2000; Куриен, 1997 г. ]
- Корни 2-го и 3-го моляров проходят ниже линии подъязычной кости в поднижнечелюстное пространство.
- Может встречаться без четкой этиологии .[ Линь, 2009; Бритт, 2000 ]
- Другие причины у детей, которые следует учитывать:
- Травма полости рта (разрывы и переломы нижней челюсти)
- Сиаладенит
- Гингивостоматит
- Лимфатические и сосудистые мальформации
- Состояния, предрасполагающие детей к тяжелым инфекциям:
- Иммуносупрессия (врожденная или приобретенная)
- Нейтропения
- Сахарный диабет
- Инфекция
- Часто смешанная флора аэробных и анаэробных видов.
- Видны Strep, Staph и Bacteroides.
- Может не ассоциироваться с определенным абсцессом .

- В одной серии 35% имели положительный посев крови . [ Britt, 2000 ]
- Может ассоциироваться с пневмонией, медиастинитом, перикардитом и сепсисом.
Людвига — это намного больше, чем обычные опухшие подчелюстные лимфатические узлы, которые часто бывают у детей, но, очевидно, мы хотели бы обнаружить его до того, как он дойдет до точки нарушения проходимости дыхательных путей.
- Очаговые симптомы [ Lin, 2009 ]
- Боль в языке, в горле
- Тризм
- Дисфония, дисфагия и слюнотечение
- Очаговые симптомы [ Lin, 2009 ]
- Плотное уплотнение дна полости рта
- Отек и смещение языка
- Ограниченная подвижность языка
- Системные симптомы и признаки могут также проявляться по мере ухудшения состояния и могут включать:
- Токсичный вид
- Явный респираторный дистресс
- Учитывая возможность быстрого нарушения дыхательных путей, раннее распознавание является обязательным ( сохраняйте бдительность! ).

- Должен иметь низкий порог стабилизации дыхательных путей, но:
- Это будет непростая задача
- Мобилизовать все ресурсы (аналог надгортанника)
- Пробуждение интубация может быть лучшим вариантом
- Назотрахеальная интубация может помочь избежать большого твердого языка.
- Будьте готовы с хирургическими планами — Транстрахеальная и крикотиротомия.
- Подготовить все варианты… и надеяться, что они не понадобятся.
- Интубация не всегда необходима [ Lin, 2009; Бритт, 2000 ]
- > 50% не требовали вмешательства в дыхательные пути в серии по Бритту.
- Наблюдалась тенденция к наблюдению за дыхательными путями / выжидательной тактике . [ Чоу, 2007; Бритт, 2000 ]
- Это будет непростая задача
- Антибиотики внутривенно .

- Пенициллины, аминогликозиды
- Рассмотрите возможность добавления анаэробного покрытия с помощью метронидазола или клиндамицина .
- Дренаж хирургический
- Стенокардия Людвига часто рассматривается как « процесс без гнойного поражения. ”[ Britt, 2000 ]
- Требуется, если имеется локализованных абсцессов. или , если состояние пациента не улучшается после внутривенного введения антибиотиков. [ Линь, 2009 ]
- Бритт обнаружил, что ~ 50% не нуждаются в хирургическом вмешательстве.
- Стероиды (?)
- Часто заказывают для уменьшения местного отека…
- Нет убедительных доказательств…
- Внимательно осмотрите рот! Этот язык смещен, тверд и неподвижен? Это проблема!
- Дело не в сердце.
 Эта стенокардия является удушением из-за инфекции в поднижнечелюстной области.
Эта стенокардия является удушением из-за инфекции в поднижнечелюстной области. - Будьте бдительны и зовите на помощь! Это редко, но если вы столкнетесь с этим, ребенку потребуется присутствие и учет всех младших специалистов.
- Abx и Airway! В то время как каждый случай требует индивидуального ухода ( в некоторых случаях требует тщательного наблюдения и подготовки, ) для безопасного управления проходимостью дыхательных путей, всем им необходимы внутривенные антибиотики как можно скорее.
Линь HW1, О’Нил А., Каннингем MJ.Стенокардия Людвига у детей. Клиника Педиатр (Phila). 2009 июль; 48 (6): 583-7. PMID: 19286617. [PubMed] [Прочитано QxMD]
Каждый третий случай стенокардии Людвига встречается у детей и подростков, и поэтому педиатры идеально подходят для выявления этих людей на ранней стадии их потенциальной жизни. угрожающее заболевание. Раннее выявление и направление детей, страдающих стенокардией Людвига, в центры специализированной помощи позволяет быстро начать лечение и проконсультироваться с теми службами неотложной помощи, которые имеют решающее значение для оказания […]
Линь HW1, О’Нил А.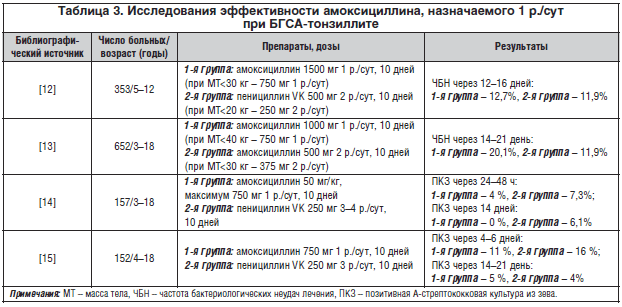 , Рахбар Р., Скиннер М.Л.Стенокардия Людвига после пластики уздечки у подростка. Int J Pediatr Otorhinolaryngol. 2009 сентябрь; 73 (9): 1313-5. PMID: 19560216. [PubMed] [Прочитано QxMD]
, Рахбар Р., Скиннер М.Л.Стенокардия Людвига после пластики уздечки у подростка. Int J Pediatr Otorhinolaryngol. 2009 сентябрь; 73 (9): 1313-5. PMID: 19560216. [PubMed] [Прочитано QxMD]
Ангина Людвига — это быстро прогрессирующий целлюлит поднижнечелюстного пространства, который может привести к значительной обструкции верхних дыхательных путей. Большинство зарегистрированных случаев связаны с одонтогенной инфекцией. Мы представляем случай 13-летней девочки, которая перенесла френулопластику с целью исправления нарушений речи, и впоследствии у нее развилась опасная для жизни инфекция дна ротовой полости.Немедленная интубация, хирургическая декомпрессия и антибактериальная терапия succ […]
Чжоу YK1, Ли CY, Чао ХХ. Неотложная проблема с обструкцией верхних дыхательных путей: стенокардия Людвига. Педиатр Emerg Care. 2007 декабрь; 23 (12): 892-6. PMID: 180
. [PubMed] [Прочитано QxMD]
Ангина Людвига остается потенциально смертельным заболеванием, быстро распространяющим двусторонний целлюлит субментального, подъязычного и подчелюстного пространства, что несет угрозу быстрой обструкции дыхательных путей.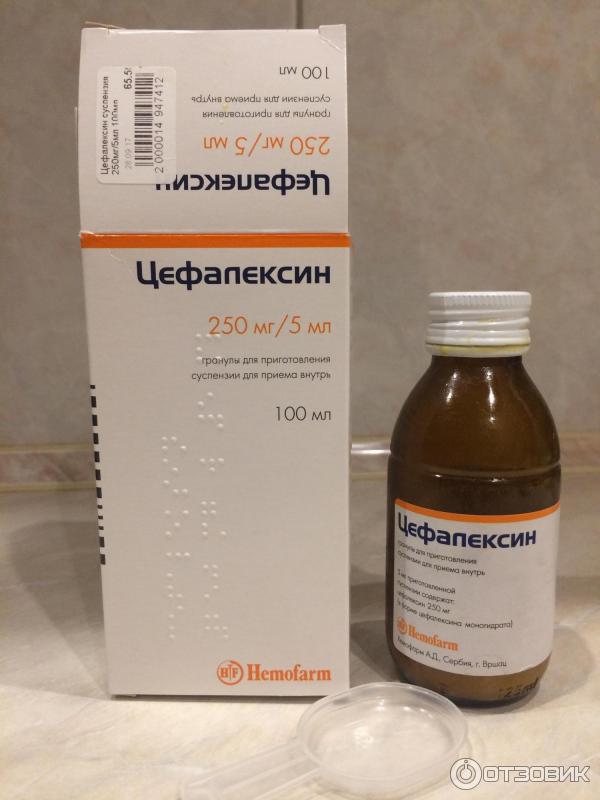 С момента появления антибиотиков в 1940-х годах смертность значительно снизилась.Это привело к редкому возникновению болезни, в результате чего у многих врачей был ограниченный опыт лечения ангины Людвига. Хотя возникновение ангины Людвига я […]
С момента появления антибиотиков в 1940-х годах смертность значительно снизилась.Это привело к редкому возникновению болезни, в результате чего у многих врачей был ограниченный опыт лечения ангины Людвига. Хотя возникновение ангины Людвига я […]
Бритт JC1, Джозефсон GD, Gross CW. Стенокардия Людвига у детей: отчет о случае и обзор литературы. Int J Pediatr Otorhinolaryngol. 2000, 30 января; 52 (1): 79-87. PMID: 10699244. [PubMed] [Прочитано QxMD]
Ангина Людвига — это быстро прогрессирующий целлюлит, затрагивающий поднижнечелюстное пространство шеи.Он характеризуется мускулистым уплотнением субментальной области и дна рта, что может привести к быстрой обструкции дыхательных путей. Обеспечение проходимости дыхательных путей, антибиотики и разумное хирургическое вмешательство — это основа успешной терапии. Мы представляем случай стенокардии Людвига у 5-летнего ребенка и предлагаем мета-анализ педиатрических случаев Людви […]
Куриен М1, Мэтью Дж., Иов А.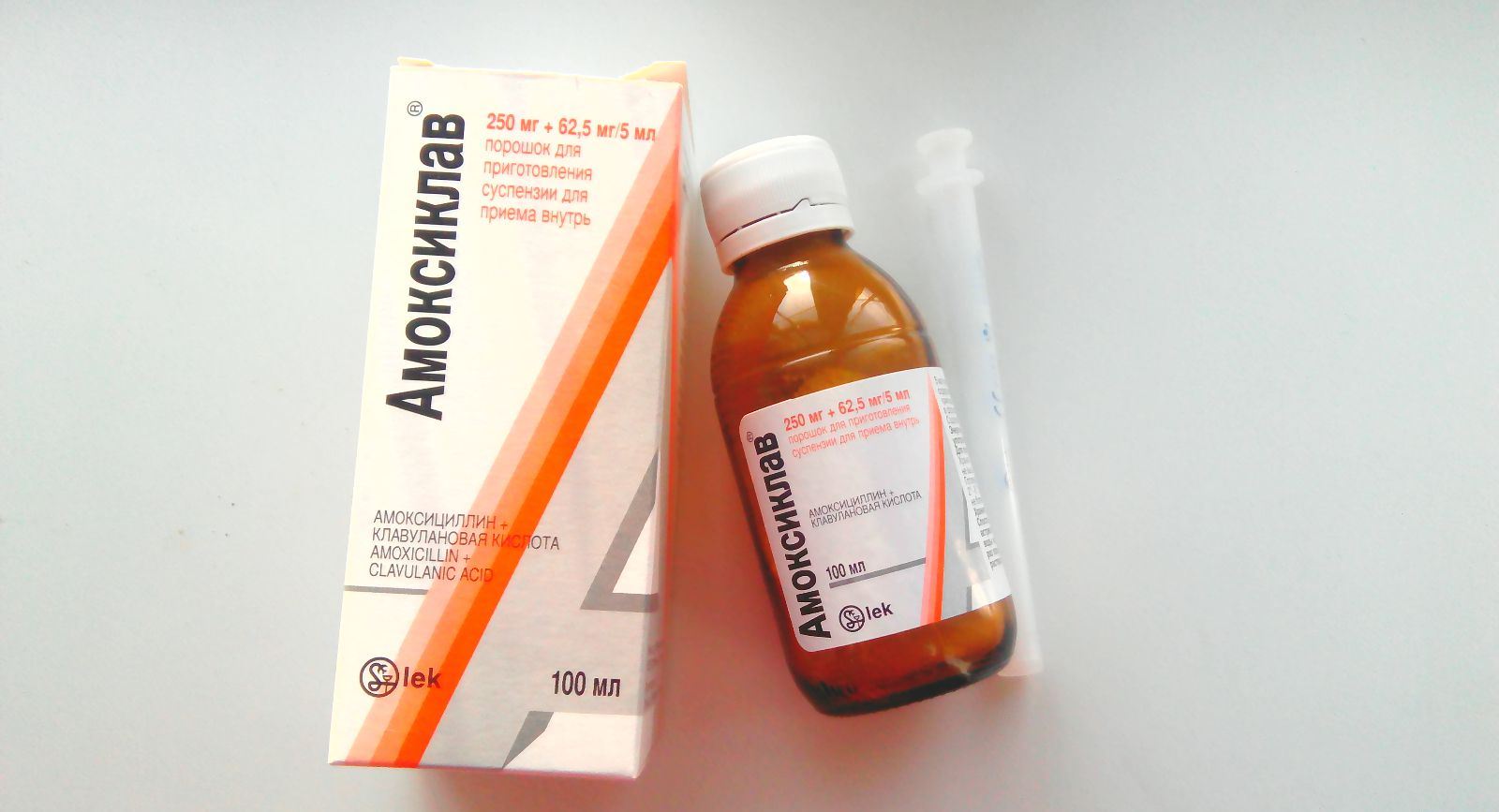 , Стенокардия Захарии Н. Людвига. Clin Otolaryngol Allied Sci. 1997 июн; 22 (3): 263-5. PMID: 9222634.[PubMed] [Прочитано QxMD]
, Стенокардия Захарии Н. Людвига. Clin Otolaryngol Allied Sci. 1997 июн; 22 (3): 263-5. PMID: 9222634.[PubMed] [Прочитано QxMD]
Представлен 13-летний обзор пациентов с диагнозом стенокардия Людвига, поступивших в Христианский медицинский колледж и больницу, Веллор, Индия, с марта 1982 года по апрель 1995 года. Пациенты были госпитализированы либо в ЛОР, либо в детское хирургическое отделение. Был 41 пациент, 24% детей и 76% взрослых. Сравнивались клинический профиль и исход этих двух групп. В педиатрической группе ни у кого не было кариеса зубов во время прелюбодеяния […]
Паттерсон ХК, Келли Дж. Х., Стром М.Ангина Людвига: новая информация. Ларингоскоп. 1982 Апрель; 92 (4): 370-8. PMID: 7070177. [PubMed] [Прочитано QxMD]
Несмотря на снижение преантибиотической смертности, превысившее 50%, стенокардия Людвига остается потенциально смертельной болезнью, прежде всего из-за быстро прогрессирующей обструкции дыхательных путей. После отчетов нескольких крупных серий в 1940-х годах были помещены отдельные отчеты о случаях из-за широкого использования антибиотиков при инфекциях ротовой полости, улучшения стоматологической помощи, а также соблюдения строгих диагностических критериев. Поскольку это лицо теперь un […]
Поскольку это лицо теперь un […]
Шон М. Фокс
Мне нравится заботиться о пациентах, и я нахожу бесконечно полезным помогать обучать других делать то же самое. Я обучался по программе резидентуры по комбинированной медицине и педиатрии в Университете Мэриленда, где мне посчастливилось учиться у всемирно известных педагогов и клиницистов. Теперь мне выпала невероятная честь работать с невероятно одаренной группой практикующих врачей в Медицинском центре Каролины.Я каждый день стремлюсь вдохновлять своих жителей так же, как они вдохновляют меня.
Статей: 531
Предыдущий пост
Задержка мочи у детей
Следующее сообщение
Осельтамивир (Тамифлю) для детей, возможно, не волшебная таблетка
журналов по детским инфекционным заболеваниям | Рецензируемые журналы
(ISSN: 2573-0282)
Импакт-фактор журнала: 0.9 *
Индексирование:
Все опубликованные статьи этого журнала включены в систему индексирования и реферирования:
Авторам предлагается представить рукопись по адресу https://www. imedpub.com/submissions/pediatric-infectious-diseases-open-access.html (или) отправить в виде приложения к электронному письму в редакцию по адресу [адрес электронной почты защищен ]
imedpub.com/submissions/pediatric-infectious-diseases-open-access.html (или) отправить в виде приложения к электронному письму в редакцию по адресу [адрес электронной почты защищен ]
Последние статьи:
Оценка фебрильных проявлений у детей в возрасте до пяти лет в районной больнице Ганы
Автор (ы): Кофи Тавиа Менса
Клинико-лабораторный профиль и терапевтический результат серологически подтвержденного скрабового сыпного тифа у детей в специализированной больнице Детской больницы Непала
Автор (ы): Равиндра Кумар Сах *, Рам Хари Чапагейн, Сушан Ман Шреста и Ганеш Кумар Рай
Инфекции шигеллы и сальмонеллы связаны с маркерами экологической энтеропатии у детей до пяти лет в Замбии
Автор (ы): Микело Симуянди, Самуэ Босомпра, Наташа Макабило Лабан, Катайи Мвила-Казимбая, Рома Чиленги и Кэролайн Чизенга
Инфекционные заболевания: открытый доступ — это рецензируемый журнал с открытым доступом, целью которого является предоставление быстрого и надежного источника информации в виде оригинальных статей, обзорных статей, историй болезни, коротких сообщений и т.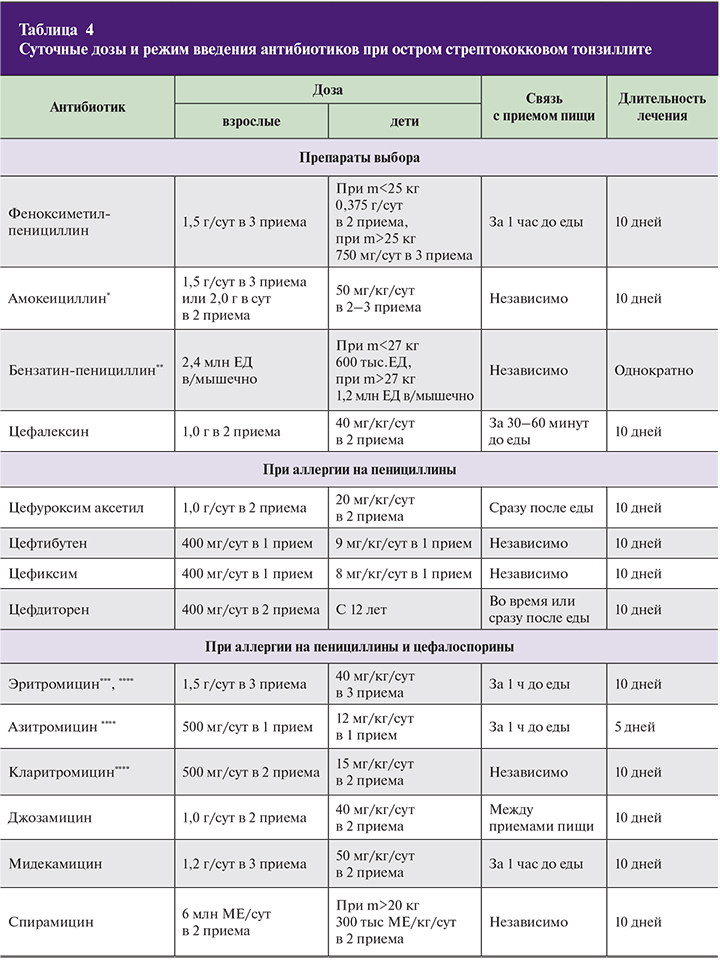 Д.во всех областях и сделать их свободно доступными через Интернет без каких-либо ограничений или каких-либо других подписок для исследователей со всего мира.
Д.во всех областях и сделать их свободно доступными через Интернет без каких-либо ограничений или каких-либо других подписок для исследователей со всего мира.
Ученые могут публиковать свои статьи по всем актуальным темам в области детских инфекционных заболеваний, таких как костные инфекции, инфекции крови, туберкулез, гонококковые инфекции, сифилис, экзема, синдром токсического шока, ходячая пневмония, синдром токсического шока, целлюлит и т. Д.
Несмотря на то, что упоминаются несколько важных тем, журнал не будет ограничивать рассмотрение для публикации, другие смежные темы будут рассмотрены, если они будут сочтены подходящими в рамках широкого диапазона журнала.
Мы призываем авторов делиться своими идеями и ценными результатами исследований через эту платформу и предоставлять читателям во всем мире самую свежую и самую важную информацию в этом отношении.
Журнал использует систему Editor Manager для упорядоченной подачи в публикацию, функционирующую для авторов, рецензентов и редакторов.
Инфекции костей
Остеомиелит — это инфекция кости. Инфекции могут распространяться на кости из близлежащих тканей или через кровоток.У детей поражаются длинные кости ног и предплечий, а у взрослых — позвоночник. Признаки и симптомы включают: лихорадку или озноб, раздражительность, боль, отек, тепло и покраснение.
Связанный журнал костных инфекций
Эпидемиология: открытый доступ, журнал нейроинфекционных заболеваний, журнал инфекционных заболеваний и терапии, журнал антимикробной химиотерапии, Австралийский медицинский журнал, журнал хирургии костей и суставов
Инфекции крови
Сепсис возникает при иммунном ответе на медиаторы воспаления.Если сепсис переходит в септический шок, артериальное давление падает, что приводит к смерти. Это может быть вызвано пневмонией, инфекцией брюшной полости, инфекцией почек. Симптомы включают: высокую температуру тела, учащенное сердцебиение и частоту дыхания.
Связанный журнал инфекций крови
Журнал инфекционных заболеваний и терапии, Репродуктивная система и сексуальные расстройства, Журнал неонатальной биологии, Журнал инфекционных заболеваний и терапии, Журнал заболеваний крови и переливания крови, Журнал патогенов, Американский журнал инфекционного контроля, Журнал церебального кровотока и метаболизма
Дифтерия
Дифтерия — это бактериальная инфекция, поражающая горло и слюнные железы, вызывающая жар, опухшие железы и появление толстого серого материала, покрывающего заднюю часть горла. Это вызвано Corynebacterium diphtheria. Он распространяется воздушно-капельным путем, через зараженные личные и бытовые предметы.
Это вызвано Corynebacterium diphtheria. Он распространяется воздушно-капельным путем, через зараженные личные и бытовые предметы.
Связанный журнал дифтерии
Журнал древних болезней и профилактических средств, Журнал бактериологии и паразитологии, Журнал вакцин и вакцинации, Журнал неврологии и нейрофизиологии, Журнал внутренней медицины, Журнал бактериологии, Corynebacterium Diphtheriae и родственные токсигенные виды, Американский журнал медицины, Журнал педиатрии
Диарея
Диарея — это состояние жидкого, водянистого стула, частых походов в туалет и большого объема стула.Другие симптомы включают спазмы в животе, боль в животе, лихорадку, кровь в стуле, вздутие живота. Диарея может быть вызвана вирусами, такими как ротавирус, бактериями, такими как кампилобактер, сальмонеллой, шигеллой и кишечной палочкой, антибиотиками, непереносимостью лактозы, фруктозой, искусственными подсластителями, хирургическими вмешательствами и такими заболеваниями, как болезнь Крона, язвенный колит, целиакия и синдром раздраженного кишечника.
Связанный журнал диареи
Журнал биотерроризма и биозащиты, Журнал медицинской микробиологии и диагностики, Журнал клинической и клеточной иммунологии, Журнал инфекционных заболеваний и терапии, Журнал клинической гастроэнтерологии, Журнал питания, Международный журнал эпидемологии, Международный журнал педиатрии
Синусит
Воспаление носовых пазух.Полости вокруг носовых ходов (пазух) воспаляются, закупориваются и опухают с густыми желтыми или зеленоватыми выделениями из носа, аллергическими реакциями, травмами лица и инфекциями дыхательных путей.
Связанный журнал синуситов
Педиатрия и терапия, Журнал печени, Журнал медицинских диагностических методов, Тропическая медицина и хирургия, Журнал о головной боли и боли, Журнал фармацевтической практики, Журнал отоларингологии — хирургия головы и шеи, Международный журнал отоларингологии
Гонорея
Гонорея — это инфекция, вызываемая бактерией Neisseria gonorrhoeae, передающейся половым путем, которая может инфицировать как мужчин, так и женщин. Гонорея чаще всего поражает уретру, прямую кишку или горло, а у женщин гонорея также может поражать шейку матки.
Гонорея чаще всего поражает уретру, прямую кишку или горло, а у женщин гонорея также может поражать шейку матки.
Связанный журнал гонореи
Тропическая медицина и хирургия, Журнал инфекционных заболеваний и диагностики, Журнал новых инфекционных заболеваний, Журнал инфекционных заболеваний и терапии, Журнал акушерства и женского здоровья, Журнал здоровья подростков, Журнал неотложной медицинской помощи, Национальный институт здравоохранения и передового опыта , Stateman Journal
Сифилис
Сифилис — это бактериальное заболевание, передающееся половым путем, вызываемое Treponema pallidum.Признаки и симптомы сифилиса делятся на четыре стадии. Первичная стадия представлена единичным шанкром, вторичным сифилисом с сыпью на ладонях рук и подошвах ног, латентным сифилисом без симптомов и третичным сифилисом с неврологическими или сердечными симптомами.
Связанный журнал сифилиса
Эпидемиология: открытый доступ, журнал бактериологии и паразитологии, журнал вакцин и вакцинации, журнал неврологии и нейрофизиологии, онлайн-журналы по сифилису и ВИЧ, медицинский журнал Новой Англии, журнал офтальмологического воспаления и инфекции, хирургии полости рта и челюстно-лицевой хирургии
Чесотка
Чесотка — это заразное кожное заболевание, вызываемое Sarcoptes scabiei. Присутствие клеща приводит к сильному зуду в таких областях, как пальцы, подмышки и талия. Чесотка проявляется через две-шесть недель до появления симптомов.
Присутствие клеща приводит к сильному зуду в таких областях, как пальцы, подмышки и талия. Чесотка проявляется через две-шесть недель до появления симптомов.
Связанный журнал чесотки
Журнал тропических болезней и общественного здравоохранения, Журнал инфекционных заболеваний и диагностики, Журнал клинических инфекционных заболеваний и практики, Журнал новых инфекционных заболеваний, Медицина будущего, Международный альянс по борьбе с чесоткой, Американский журнал инфекционного контроля
Экзема
Атопический дерматит (экзема) — это заболевание, при котором ваша кожа становится красной и зудящей.Симптомы включают утолщенную, потрескавшуюся, сухую, чешуйчатую кожу с пятнами от красного до коричневато-серого цвета, особенно на руках, ступнях, лодыжках, запястьях, шее, верхней части груди.
Связанный журнал экземы
Журнал пигментных расстройств, Внутренняя медицина: открытый доступ, Журнал инфекционных заболеваний и терапии, Тропическая медицина и хирургия, Медицина экземы, Журнал следственной дерматологии, Медицинский журнал Новой Англии, Американский журнал клинического питания
Целлюлит
Целлюлит — это бактериальная инфекция кожи, вызываемая стрептококком и стафилококком.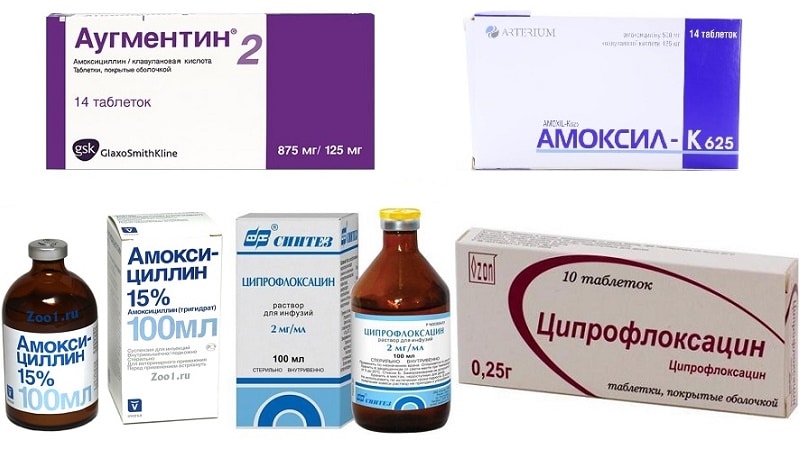 Целлюлит проявляется в виде опухшего, красного участка кожи, который кажется горячим и нежным. Чаще всего поражается кожа на голенях. Симптомы включают отек, боль, жар, красные пятна и волдыри.
Целлюлит проявляется в виде опухшего, красного участка кожи, который кажется горячим и нежным. Чаще всего поражается кожа на голенях. Симптомы включают отек, боль, жар, красные пятна и волдыри.
Связанные журналы целлюлита
Журнал бактериологии и паразитологии, Журнал вакцин и вакцинации, Журнал неврологии и нейрофизиологии, Журнал печени, ScopeMed, Plos one, Фармацевтический журнал, Cases Journal
Острица
Инфекцию острицы вызывает острица, называемая энтеробиусом.Симптомы включают зуд в области анального отверстия или влагалища, бессонницу, раздражительность и беспокойство, периодические боли в животе и тошноту. Острицы передаются через глотание яиц инфекционных остриц.
Связанные журналы Острицы
Педиатрия и терапия, Журнал медицинских диагностических методов, Журнал бактериологии и паразитологии, Тропическая медицина и хирургия, Журнал здравоохранения Восточного Средиземноморья, Журнал медицинских историй болезни, Отчеты о случаях заболевания желудочно-кишечного тракта, Интернет-научные публикации, Педиатрический журнал
Аскаридоз
Аскаридоз — заболевание, вызываемое паразитарным аскаридом Ascaris lumbricoides. Сначала он поражает легкие, вызывая постоянный кашель, одышку, хрипы и распространяется в кишечник с симптомами боли в животе, рвоты и диареи или кровавого стула.
Сначала он поражает легкие, вызывая постоянный кашель, одышку, хрипы и распространяется в кишечник с симптомами боли в животе, рвоты и диареи или кровавого стула.
Связанные журналы аскаридоза
Внутренняя медицина: открытый доступ, Журнал новых инфекционных заболеваний, Журнал инфекционных заболеваний и диагностики, Тропическая медицина и хирургия, Журнал отчетов о хирургических случаях, Американский журнал рентгенологии, Журнал детской гастроэнтерологии и питания, Отчеты о клинических случаях в медицине, Журнал Глобальные инфекционные болезни
Столбняк
Столбняк, также называемый тризмом челюсти, — это бактериальное заболевание, вызываемое Clostridium tetani, которое поражает нервную систему, вызывая болезненные сокращения мышц челюсти и шеи.Симптомы включают жесткость мышц шеи, затрудненное глотание и жесткость мышц брюшного пресса.
Связанные журналы столбняка
Журнал новых инфекционных заболеваний, Журнал медицинских диагностических методов, Журнал новых инфекционных заболеваний, Журнал неврологии и нейрофизиологии, Британский журнал анестезии, Ланцет, Всемирный журнал неотложной хирургии, Журнал отчетов о медицинских случаях
Полиомиелит
Полиомиелит — это заразное вирусное заболевание, вызываемое вирусом полиомиелита.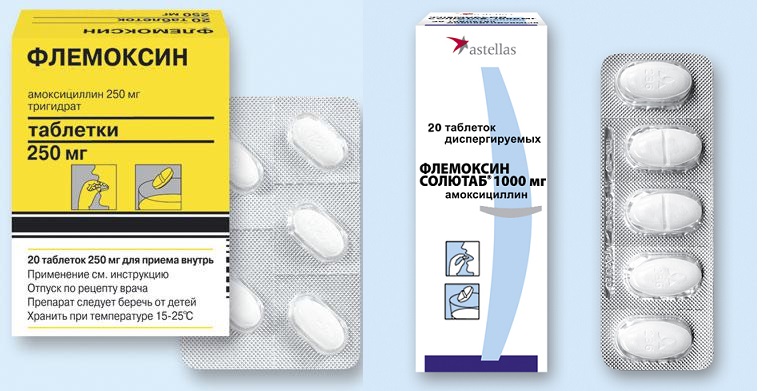 Симптомы полиомиелита включают лихорадку, боль в горле, рвоту, боль или скованность в спине, боль или скованность в шее, менингит, потерю рефлексов, паралич. Полиовирус распространяется через фекально-оральную зараженную воду и пищу.
Симптомы полиомиелита включают лихорадку, боль в горле, рвоту, боль или скованность в спине, боль или скованность в шее, менингит, потерю рефлексов, паралич. Полиовирус распространяется через фекально-оральную зараженную воду и пищу.
Связанные журналы по полиомиелиту
Журнал новых инфекционных заболеваний, Журнал биотерроризма и биозащиты, тропической медицины и хирургии, Журнал новых инфекционных заболеваний, Журналы о полиомиелите, Журналы о полиомиелите: уроки моей матери, Искоренение полиомиелита, Американский журнал эпидемиологии, PLOS
Энцефалит
Энцефалит — воспаление головного мозга, вызванное такими вирусами, как вирус герпеса, энтеровирус, арбовирусы.Симптомы энцефалита включают легкие симптомы гриппа, такие как головная боль, лихорадка, боли в мышцах или суставах, утомляемость или слабость. Энцефалит с менингитом известен как менингоэнцефалит
Связанные журналы энцефалита
Журнал инфекционных заболеваний и терапии, Журнал инфекционных заболеваний и диагностики, Журнал неврологии и нейрофизиологии, Журнал инфекционных заболеваний и диагностики, Неврология, Журнал неврологии, нейрохирургии и психиатрии, Журнал отчетов о медицинских случаях, научных исследований, Журнал Клиническая эндокринология и метаболизм
Ботулизм
Ботулизм — это болезнь, вызываемая токсинами бактерий Clostridium botulinum. Три типа ботулизма — это ботулизм пищевого происхождения, когда бактерии производят токсин из консервов. Раневой ботулизм вырабатывает токсины в ранах и детский ботулизм, когда в кишечном тракте ребенка растут споры бактерий. Симптомы ботулизма включают затрудненное глотание или речь, сухость во рту, опущенные веки и паралич.
Три типа ботулизма — это ботулизм пищевого происхождения, когда бактерии производят токсин из консервов. Раневой ботулизм вырабатывает токсины в ранах и детский ботулизм, когда в кишечном тракте ребенка растут споры бактерий. Симптомы ботулизма включают затрудненное глотание или речь, сухость во рту, опущенные веки и паралич.
Связанные журналы ботулизма
Журнал медицинских диагностических методов, Журнал новых инфекционных заболеваний, Журнал легочной и респираторной медицины, Журнал аутакоидов и гормонов, клинических инфекционных заболеваний, Журнал перинатологии, Индийский журнал дерматологии, Журнал неврологии, нейрохирургии и психиатрии, The Botulinum Journal
(PDF) Инфекция Людвига у ребенка: причина для беспокойства
32 Annals ofDentist / y, University of Malaya Vol 6 1999
На второй день госпитализации абсцесс
разорвался и был отправлен собранный гной для посева и
проба на чувствительность
.Сообщалось о скудном росте стрептококков видов
. Хотя был небольшой отток гноя, опухоль
Хотя был небольшой отток гноя, опухоль
оставалась большой. Таким образом, на четвертый день госпитализации
кариозные зубы были удалены под общей анестезией
, когда он не представлял общего наркозного риска
. Все его нижнечелюстные зубы были удалены.
Почти все его верхние зубы были удалены, за исключением 55,
,
64 и 65. Экстраоральный разрез и дренирование по доступному тракту
были выполнены одновременно.
Восстановление прошло без происшествий.
ОБСУЖДЕНИЕ
Стенокардия Людвига
IS
агрессивный быстро
распространяющийся целлюлит, поражающий поднижнечелюстные,
подъязычные и подподбородочные пространства с обеих сторон (1,2). Образование
этой обширной мускулистой опухоли из-за распространяющегося целлюлита
вызовет подъем и смещение языка кзади
с последующей обструкцией дыхательных путей
(2).Основная цель лечения
стенокардии Людвига — поддержание проходимости дыхательных путей и контроль инфекций
с помощью соответствующих антибиотиков, как описано выше в
. При этом выбор назначенных антибиотиков
При этом выбор назначенных антибиотиков
определялся дежурным педиатром.
Стенокардия Людвига редко сообщается
возникает в связи с кариесом у детей (7,8,9). Клиническая картина этого случая
аналогична таковой в
случаях стенокардии Людвига среди взрослых.Среди замеченных признаков
была мускулистая «древесная» плотная припухлость
, распространяющаяся с двух сторон, охватывающая подъязычную, подподбородочную
и подчелюстные пространства. Рот пациента
был ограничен, а язык частично приподнят.
Кажется, что прогрессирующая стоматологическая инфекция от
кариозных 74 и 75 могла в конечном итоге привести к
этой инфекции стенокардии Людвига. Труднее объяснить предлежание
у этого ребенка по сравнению с таковыми, наблюдаемыми у
взрослых, поскольку большинство ангин Людвига у взрослых чаще связаны со вторым и третьим постоянными
молярами нижней челюсти.Эти зубы могут иметь вершины
, расположенные ниже подъязычно-подъязычных гребней, что приводит к тесному соотношению
с подчелюстным пространством. Считается, что в этом случае между кариозным поражением 74,
Считается, что в этом случае между кариозным поражением 74,
,
и 75 и поднижнечелюстным пространством могло существовать такое же соотношение
.
Прогрессирующие одонтогенные инфекции верхушек
кариозных молочных коренных зубов могли распространиться, а
приводили к перфорации язычной пластинки нижней челюсти.
Таким образом, непосредственно затронули поднижнечелюстные пространства,
, а затем и другие прилегающие тканевые пространства.
Обеспечение проходимости дыхательных путей пациента является первоочередной задачей
. Создание искусственного дыхательного пути
является обязательным при нарушении проходимости дыхательных путей (2,3). Устранение причины инфекции
является следующим этапом лечения после обеспечения проходимости дыхательных путей
. Как правило, необходимо удалить причинный зуб
.
Хотя это и нечасто, терапевт
должен проявлять бдительность при обращении к ребенку с стоматологической инфекцией
, поскольку она может прогрессировать до стенокардии Людвига.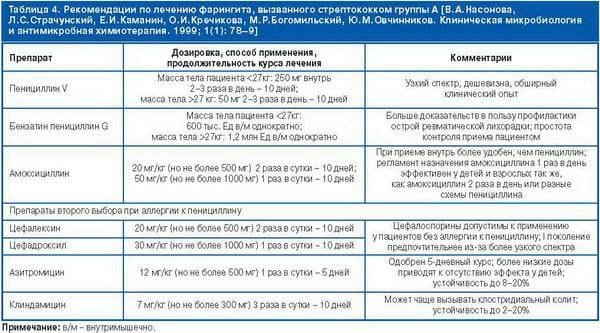
Инфекция Людвига у ребенка может представлять опасность для жизни
, и ее необходимо лечить в экстренных случаях.
ПОДТВЕРЖДЕНИЕ
Автор хотел бы поблагодарить покойного доктора
доктора Хермана Шаха Абдул Гани за разрешение ему сообщить об этом случае
.
ССЫЛКИ
1. Iwu CO. Стенокардия Людвига: отчет о семи случаях и
обзор современных концепций в управлении. Br J Oral
Maxillofac Surg. 1990; 28: 189-93.
2. Таффин JR. Ангина Людвига: необычное продолжение эндодонтического лечения
. Интер Эндодонт Дж. 1989; 22: 142-7.
3. Williams AC, Guralnick we. Диагноз
и лечение
ангины Людвига. N Bngl J Med.
1943; 228: 445-50.
4. Hought RT, Fitzgerald BE, Latta JE, Zallen
RD.
Стенокардия Людвига: отчет о двух случаях и обзор
литературы с 1945 по январь 1979 года. J Oral Surg.
1980; 38: 849-55.
5. Сетхи Д.С., Стэнли RE. Глубокие абсцессы шеи —
изменяющиеся тенденции: J Laryngol Otol. 1994; I 08: 138-43.
1994; I 08: 138-43.
6. Steinhauer PF. Стенокардия Людвига: отчет о случае у 12-дневного мальчика
. J Oral Surg. 1967; 25: 251-4.
7. Gross SJ, Nieburg PI. Ангина Людвига в детстве.
Am J Dis Child.1977; 131: 291-2.
8. Баркин Р.М., Борис С.К., Эльгаммер Р.М., Тодд Дж.К.
Ангина Людвига у детей. J Pediatr 1975; 87: 583-5.
9. Schuman NJ, Owens BM. Стенокардия Людвига после стоматологического лечения
для пятилетнего пациента мужского пола:
Отчет о случае
. J Clin Pediatr Dent. 1992; 16: 263-5.
Ангина Людвига — История болезни
Введение
Ангина Людвига впервые была описана Вильгельмом Фредериком фон Людвигом в 1836 году.Это тяжелый и быстро распространяющийся целлюлит, характеризующийся значительным поражением поднижнечелюстного, подъязычного и иногда подподбородочного пространства. Это состояние потенциально смертельно, если не лечить быстро и агрессивно из-за целлюлита, приводящего к нарушению дыхательных путей.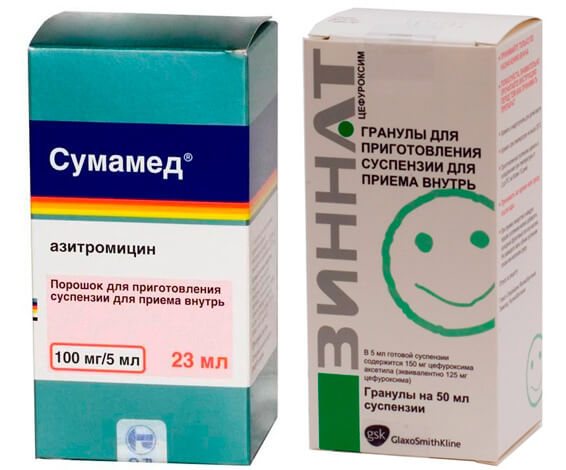 1,2 До введения антибиотиков в середине 20 века уровень смертности составлял более 50%. 3,4
1,2 До введения антибиотиков в середине 20 века уровень смертности составлял более 50%. 3,4
Большинство документированных случаев стенокардии Людвига чаще встречается у взрослых мужчин (в возрасте 20-60 лет) и возникает из-за одонтогенной инфекции (70-90%), основной причиной которых являются моляры нижней челюсти (одностороннее или двустороннее поражение). 2-11 Если и когда стенокардия Людвига возникает в педиатрической популяции, одонтогенная причина составляет только 50%. 11 Некоторые другие зарегистрированные причины включают инфекцию слюнных желез из-за сиаладенита, 12 инфекцию опухоли полости рта 13 и инфекцию после внутриротовой хирургии мягких тканей. 14 Кроме того, стенокардия Людвига встречается в основном у пациентов, которые в остальном ранее были здоровы и не имели в анамнезе заболеваний, а у детей может быть трудно определить провоцирующую этиологию. 5,6,9,11,15 Наиболее часто встречающимся микроорганизмом при стенокардии Людвига являются виды стрептококков наряду с видами стафилококков. Диагностика состояния обычно проводится на основе анамнеза и физического осмотра, но другие результаты включают лихорадку и повышение лейкоцитов. 2 Пациент, представленный здесь, демонстрирует тяжелый случай стенокардии Людвига, обнаруженный у здорового мужчины-подростка, возрастной группы, в которой заболевание встречается реже.
5,6,9,11,15 Наиболее часто встречающимся микроорганизмом при стенокардии Людвига являются виды стрептококков наряду с видами стафилококков. Диагностика состояния обычно проводится на основе анамнеза и физического осмотра, но другие результаты включают лихорадку и повышение лейкоцитов. 2 Пациент, представленный здесь, демонстрирует тяжелый случай стенокардии Людвига, обнаруженный у здорового мужчины-подростка, возрастной группы, в которой заболевание встречается реже.
История болезни
16-летний мужчина был доставлен самолетом в детское отделение интенсивной терапии (PICU) Детской больницы Британской Колумбии (BCCH) за ночь из общины коренных народов в северной части провинции. Анамнез пациента имел важное значение для восстановления дефекта межжелудочковой перегородки в возрасте пяти лет с наличием остаточной утечки пластыря, без каких-либо лекарств и известных лекарств.
В анамнезе пациента в настоящее время наблюдается сильная зубная боль в нижней правой части лица в течение пяти дней, которая медленно прогрессирует до обширного двустороннего отека шеи и лица, затрудненного дыхания, дисфонии и лихорадки. Пациент сначала обратился за медицинской помощью в общественную больницу, где неконтрастная компьютерная аксиальная томография (компьютерная томография) показала диффузный отек мягких тканей и сужение дыхательных путей. Пациент имел сатурацию кислорода 92% в помещении, и впоследствии ему вводили кислород через носовую канюлю. Пациенту была интубирована эндотрахеальная трубка с манжетой диаметром 6,5 мм и проведена инфузия пропофола. Цефтриаксон, метронидазол и пенициллин G вводили внутривенно (внутривенно) эмпирически. Затем он был доставлен по воздуху под седативным действием в отделение интенсивной терапии в BCCH для дальнейшего лечения (рис.1) .
Пациент сначала обратился за медицинской помощью в общественную больницу, где неконтрастная компьютерная аксиальная томография (компьютерная томография) показала диффузный отек мягких тканей и сужение дыхательных путей. Пациент имел сатурацию кислорода 92% в помещении, и впоследствии ему вводили кислород через носовую канюлю. Пациенту была интубирована эндотрахеальная трубка с манжетой диаметром 6,5 мм и проведена инфузия пропофола. Цефтриаксон, метронидазол и пенициллин G вводили внутривенно (внутривенно) эмпирически. Затем он был доставлен по воздуху под седативным действием в отделение интенсивной терапии в BCCH для дальнейшего лечения (рис.1) .
Рис. 1
Первичное представление пациента по прибытии в педиатрическое отделение интенсивной терапии после того, как его доставили самолетом из общественной больницы.
По прибытии в отделение интенсивной терапии пациенту начали вводить морфин и продолжить внутривенное вливание цефтриаксона, метронидазола и пенициллина G.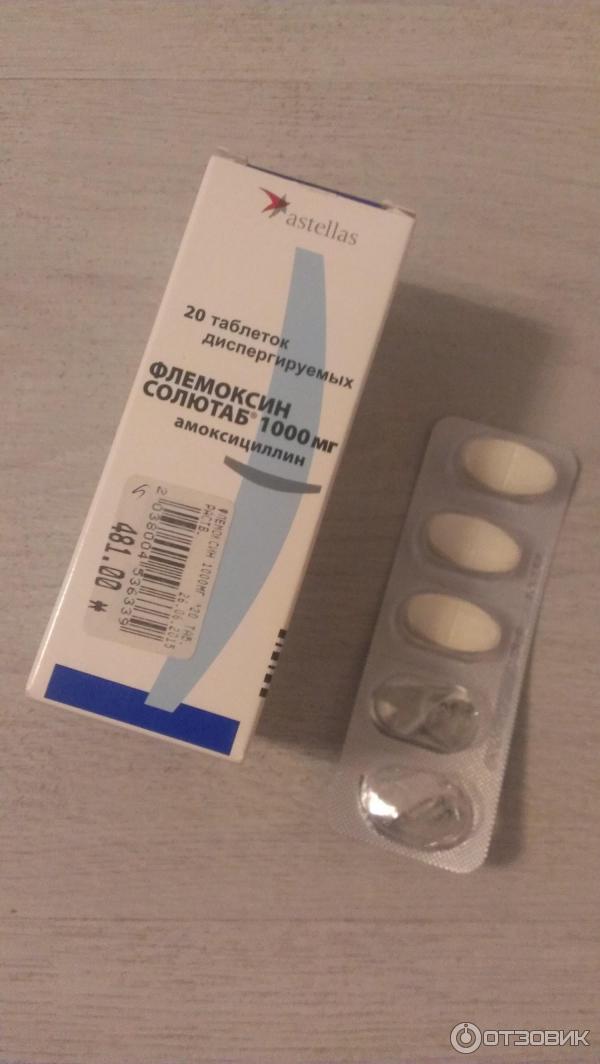 Пациент был интубирован и помещен на опору положительным давлением. Первоначальными показателями жизненно важных функций были частота сердечных сокращений 105 ударов в минуту, артериальное давление 126/49 мм рт. Ст. И температура 38.3 ° С. Был проведен полный анализ крови, который показал количество лейкоцитов 16 x 109 / л по сравнению с первоначальным подсчетом 13,4 x 109 / л в больнице.
Пациент был интубирован и помещен на опору положительным давлением. Первоначальными показателями жизненно важных функций были частота сердечных сокращений 105 ударов в минуту, артериальное давление 126/49 мм рт. Ст. И температура 38.3 ° С. Был проведен полный анализ крови, который показал количество лейкоцитов 16 x 109 / л по сравнению с первоначальным подсчетом 13,4 x 109 / л в больнице.
Физикальное обследование выявило двусторонний отек поднижнечелюстной и подподбородочной, болезненный при пальпации, а также возвышение подъязычного пространства, видимое во рту. Эритема оценивалась в передней части шеи до грудной вырезки, в двусторонней подчелюстной и подподбородочной областях (рис. 2) . Пациентка имела плохую гигиену полости рта, зубной ряд кариозный.Была проведена компьютерная томография с контрастированием, которая показала множественные локализации в двустороннем поднижнечелюстном, субментальном, латеральном глоточном пространствах и отслеживание до надключичной области (рис. 3a-3d) . Предоперационный диагноз: двусторонняя поднижнечелюстная, подподбородочная, подъязычная, птеригомандибулярная инфекция и предоперационная инфекция, что привело к стенокардии Людвига.
3a-3d) . Предоперационный диагноз: двусторонняя поднижнечелюстная, подподбородочная, подъязычная, птеригомандибулярная инфекция и предоперационная инфекция, что привело к стенокардии Людвига.
Рис.2
Эритема, распространяющаяся от шеи вниз за грудную вырезку
Фиг.3a
Предоперационная аксиальная компьютерная томография, показывающая формирование абсцесса в двустороннем птеригомандибулярном пространстве.
Рис. 3b
Предоперационная аксиальная компьютерная томография, показывающая образование абсцесса в двустороннем поднижнечелюстном пространстве и подподбородочном пространстве.
Рис. 3c
Предоперационная КТ коронарной артерии, показывающая формирование абсцесса в подподбородочном пространстве.
Рис. 3d
Предоперационная аксиальная КТ, показывающая формирование абсцесса в предтрахеальном пространстве.
Пациент был доставлен в операционную в сочетании с отоларингологией для разреза и дренирования двусторонних поднижнечелюстных, субментальных, подъязычных, птеригомандибулярных, претрахеальных и надключичных пространств, а также удаления сильно кариозных левых и правых вторых моляров нижней челюсти (зубы 3,7 и 4,7). ) в ту же ночь, когда его приняли. Были обнаружены множественные участки абсцесса в области рта и шеи, и было удалено около 50 мл гнойной жидкости. Были установлены четыре дренажа Пенроуза (один в подподбородочной области, две поднижнечелюстной области и один в нижней части шеи) и наложена повязка (рис.4) . Пациентка была интубирована и в стабильном состоянии была переведена обратно в реанимационное отделение.
Рис. 4
Во время первичной операции четыре экстраоральных дренажа пенроза были установлены в подподбородочной, поднижнечелюстной и трахеальной областях.
Пациент оставался интубированным и получал поддержку положительным давлением в течение двух полных дней после операции. Повязку на шее меняли два-три раза в день, дренажи пенроуза медленно продвигались дюйм за дюймом ежедневно и орошались физиологическим раствором.Количество лейкоцитов в первый день после операции составляло 15 x 109 / л (немного ниже 16 x 109 / л в предыдущий день) и значительно упало до 10,9 x 109 / л на второй день после операции, что свидетельствует о том, что пациент реагировал. хорошо к лечению. На второй день после операции в культурах из подподбородочных и поднижнечелюстных абсцессов и участков экстракции были обнаружены грамположительные кокки (нормальная флора ротоглотки, S constellatus, C.albicans и C. tropicalis), которые были определены как чувствительные к клиндамицину и пенициллину.С учетом результатов посевов и чувствительности Отделение инфекционных болезней решило продолжить текущий курс антибиотиков.
Повязку на шее меняли два-три раза в день, дренажи пенроуза медленно продвигались дюйм за дюймом ежедневно и орошались физиологическим раствором.Количество лейкоцитов в первый день после операции составляло 15 x 109 / л (немного ниже 16 x 109 / л в предыдущий день) и значительно упало до 10,9 x 109 / л на второй день после операции, что свидетельствует о том, что пациент реагировал. хорошо к лечению. На второй день после операции в культурах из подподбородочных и поднижнечелюстных абсцессов и участков экстракции были обнаружены грамположительные кокки (нормальная флора ротоглотки, S constellatus, C.albicans и C. tropicalis), которые были определены как чувствительные к клиндамицину и пенициллину.С учетом результатов посевов и чувствительности Отделение инфекционных болезней решило продолжить текущий курс антибиотиков.
Пациенту сняли поддерживающее давление на третий день после операции и экстубировали. Пациенту продолжали принимать те же внутривенные антибиотики и прописывали ежедневное полоскание хлоргексидином. Пациент сообщил, что чувствует себя намного лучше.
Пациент сообщил, что чувствует себя намного лучше.
На пятый послеоперационный день три из четырех дренажей Пенроуза были удалены или выпали из-за смены повязки на шее, остался только дренаж в субментальной области.Ежедневно накладывали и удаляли йодоформную марлю из разрезов шеи, в которых не было дренажа. Хотя отек уменьшился, и пациент сообщил о значительном улучшении, у пациента в течение ночи началась рвота, а на шесть и седьмой день после операции снова поднялась температура. Сохранялась припухлость, особенно в предтрахеальной области. Количество лейкоцитов у пациента увеличилось до 16,7 x 109 / л. Была заказана повторная компьютерная томография с контрастированием, которая выявила несколько рентгенопрозрачных областей, оставшихся в нижней части шеи.Компьютерная томография не показала явных локализаций в оральных областях, только локализации заметны в нижней части шеи и надключичной области (Рис. 5a-5d) .
Рис. 5a
Послеоперационная аксиальная КТ, показывающая абсцесс, дренированный из двустороннего крыловидно-нижнечелюстного пространства.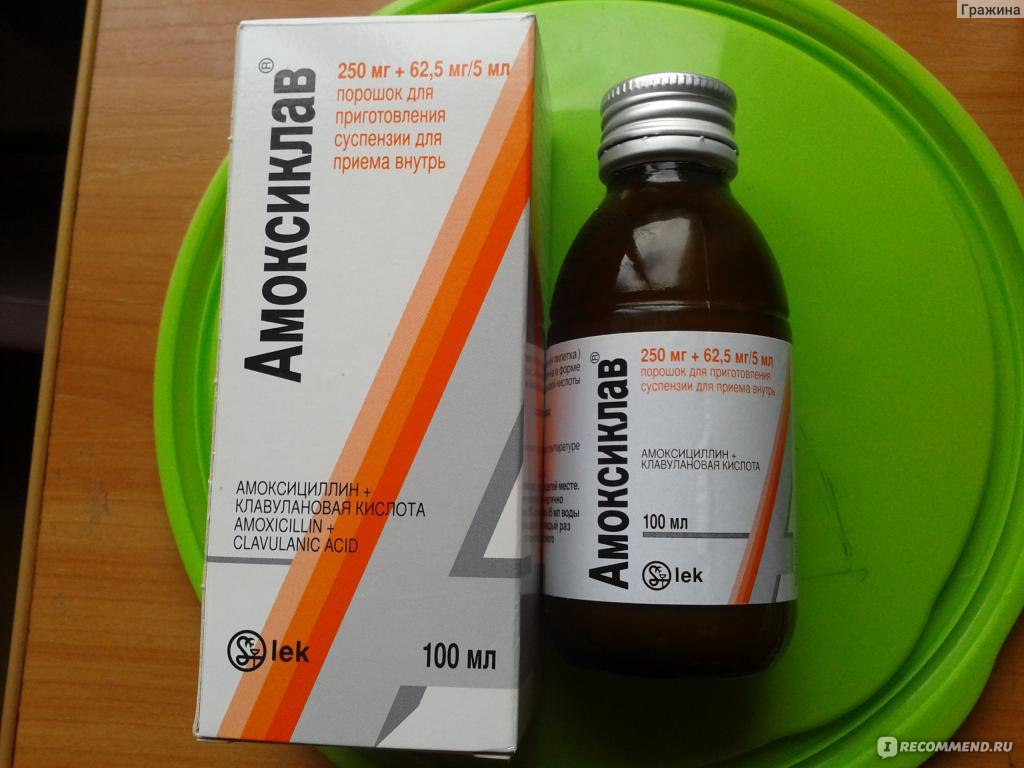
Рис. 5b
КТ коронарной артерии после операции, показывающая разрешение субментального абсцесса с установленным дренажем Пенроуза.
Рис. 5c
Послеоперационная аксиальная КТ, показывающая, что пре-трахейный абсцесс все еще присутствует.
Рис. 5d
Осевая компьютерная томография после операции, показывающая распространение инфекции в средостение.
Впоследствии была запланирована вторая операция у отоларинголога. Перед второй операцией было установлено, что шесть передних зубов верхней челюсти (1.3, 1.2, 1.1, 2.1, 2.2, 2.3) серьезно кариозны и требуют удаления.
На восьмой день после операции была проведена еще одна отоларингологическая операция по удалению, разрезу и дренированию.Однажды под общей анестезией пациенту были удалены передние зубы. Разрез и дренаж были выполнены на средней линии щитовидной железы с отслеживанием обильного количества гнойных образований от средней линии субментального / поднижнечелюстного пространства до уровня щитовидной железы. Предтироидные пространства были дренированы, перегородки разрушены. В надрезы накладывали йодоформную марлю вместе с дренажами пенроуза.
Предтироидные пространства были дренированы, перегородки разрушены. В надрезы накладывали йодоформную марлю вместе с дренажами пенроуза.
Пациент оставался в больнице в течение недели после второй операции, так как опухоль медленно уменьшалась (рис.6) . Кроме того, через два дня после второй операции количество лейкоцитов у пациента значительно упало до 5,4 × 109 / л. Через несколько дней после операции были удалены дренажи Пенроуза и марля с йодоформом. Внутривенное введение антибиотиков продолжалось до 14-го дня в больнице. На 14-й день количество лейкоцитов составило 4,3 × 109 / л (дальнейшее снижение по сравнению с 5,4 × 109 / л неделей ранее). Пациент был выписан из больницы на 14-й день и получил пероральные антибиотики (метронидазол и пенициллин V) еще на две недели.Пациенту был назначен контрольный визит к хирургу-стоматологу, но он не явился на прием. Считается, что вернулся домой без проблем.
Рис. 6
Послеоперационный день 12. Отек и эритема значительно уменьшились после хирургического вмешательства.
Отек и эритема значительно уменьшились после хирургического вмешательства.
Обсуждение
Стенокардия Людвига описывается как тяжелый и быстро прогрессирующий целлюлит, затрагивающий несколько лицевых пространств лица и шеи. Поднижнечелюстные промежутки с обеих сторон наиболее часто поражаются с возможностью дальнейшего распространения в более глубокие пространства.Инфекция поднижнечелюстного пространства сама по себе может вызвать нарушение проходимости дыхательных путей, поскольку дно рта и язык смещаются кверху и кзади. Дальнейшее распространение инфекции в латеральное глоточное и заглоточное пространство может вызвать более серьезные респираторные осложнения. Также возможно поражение сердечно-сосудистой системы, так как инфекция продолжает распространяться вниз к средостению и перикарду. 2,5,9,11 Наш случай — типичное проявление стенокардии Людвига; однако он относится к нетипичной возрастной группе.Возможность поражения сердца рассматривалась из-за значительного распространения инфекции в нижней части шеи, но была исключена радиологом.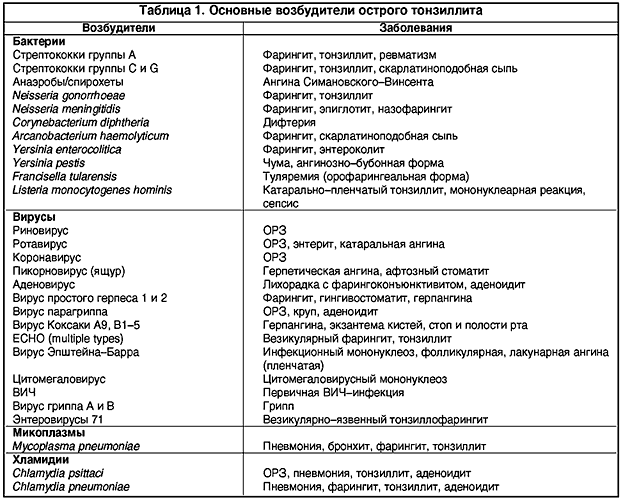
Признаки и симптомы, связанные со стенокардией Людвига, включают умеренную боль / припухлость в верхней части шеи, боль в нижних задних зубах, тризм, отек дна рта и смещение языка вверх / назад, тахикардию, лихорадку и недомогание. Усиление обструкции дыхательных путей также происходит из-за продолжающегося отека мягких тканей шеи.В зависимости от степени тяжести могут возникнуть одышка, дисфагия и слюнотечение. Клинически это препятствие рассматривается как расширение шеи в так называемой «позе для вдоха». Это может быть опасно для жизни, поскольку пациенты прогрессируют до тахипноэ, стридора, цианоза с последующей смертью, если не обработать дыхательные пути немедленно. 2,4,7,11,15 Также возможно инфицирование окружающих тканей в этой области, вызывая остеомиелит и некротический фасциит. 3,16 Хотя во время курса лечения нашего пациента не было отмечено значительного поражения окружающих тканей, обструкция дыхательных путей была основной проблемой, поскольку отек мягких тканей шеи, по-видимому, поставил под угрозу дыхательные пути пациента довольно рано после обращения зубной боли.
Диагноз стенокардии Людвига в основном клинический и основан на критериях Людвига и Гродинского в 1939 году. Они описали это состояние как целлюлит поднижнечелюстного пространства, потенциально затрагивающий более одного шейного пространства, вызывая отек дна ротовой полости и задней части / верхнее смещение языка. Инфекция обычно не поражает железистые ткани и распространяется непрерывно, а не через лимфатическую или сосудистую систему. 5,9,10 Дополнительные полезные диагностические тесты могут включать гематологический анализ и диагностическую визуализацию, такую как простая рентгенограмма, ультразвук, КТ и МРТ (особенно для тяжелых случаев, которые могут включать несколько систем).Несмотря на важность этих диагностических тестов, они не должны откладывать окончательное лечение. 2,4,6,7,10
Лечение стенокардии Людвига включает немедленное поддержание проходимости дыхательных путей пациента либо путем эндотрахеальной интубации (если возможно), либо путем трахеостомии или крикотироидотомии с последующей антибактериальной терапией и хирургическим вмешательством. Хирургическое вмешательство через разрез и дренирование имеет первостепенное значение, поскольку одних только антибиотиков недостаточно для лечения таких тяжелых инфекций.Антибактериальная терапия включает антибиотики широкого спектра действия, такие как пенициллин, клиндамицин, цефалоспорины и метронидазол, для защиты от аэробных и анаэробных бактерий, которые часто встречаются в полости рта. Виды стрептококков и стафилококков являются наиболее часто встречающимися бактериями при ангине Людвига. 2 Хирургическое вмешательство включает декомпрессию пораженных пространств лица посредством разреза и дренирования гнойных образований, если таковые имеются, и показано, если медицинское лечение не приводит к значительному улучшению или очевидно локализованное образование абсцесса. 2-5,9-11,15
Хирургическое вмешательство через разрез и дренирование имеет первостепенное значение, поскольку одних только антибиотиков недостаточно для лечения таких тяжелых инфекций.Антибактериальная терапия включает антибиотики широкого спектра действия, такие как пенициллин, клиндамицин, цефалоспорины и метронидазол, для защиты от аэробных и анаэробных бактерий, которые часто встречаются в полости рта. Виды стрептококков и стафилококков являются наиболее часто встречающимися бактериями при ангине Людвига. 2 Хирургическое вмешательство включает декомпрессию пораженных пространств лица посредством разреза и дренирования гнойных образований, если таковые имеются, и показано, если медицинское лечение не приводит к значительному улучшению или очевидно локализованное образование абсцесса. 2-5,9-11,15
Многопрофильная команда, состоящая из специалистов отделения интенсивной терапии, отоларингологии, инфекционных заболеваний, радиологии, челюстно-лицевой хирургии и детской стоматологии, управляла нашим пациентом. Лечение включало эндотрахеальную интубацию; Внутривенное введение антибиотиков, удаление вторых моляров нижней челюсти, хирургический разрез и дренирование как внутри ротовой полости, так и за ее пределами. Дренажи выходили экстраорально из подподбородочной и поднижнечелюстной областей через подподбородочные и поднижнечелюстные пространства в полость рта.Пациенту потребовалась вторая операция по разрезу и дренированию с дренажом пенроуза, простирающимся от подчелюстного пространства до разрезов, сделанных на уровне щитовидной железы. Эта вторая операция потребовалась для адекватного дренирования предтрахеальной области. Было подозрение, что первоначальный разрез и дренаж не достигли всех абсцессов. Дренажи жизненно важны для лечения стенокардии Людвига, но дренажи, расположенные не в соответствующих положениях, могут помешать полному разрешению бактериальной инфекции.Чтобы обеспечить адекватный дренаж локализаций и адекватное размещение дренажей, послеоперационная компьютерная томография может быть полезна в тяжелых случаях стенокардии Людвига, когда значительный отек прогрессирует в нижней части шеи.
Лечение включало эндотрахеальную интубацию; Внутривенное введение антибиотиков, удаление вторых моляров нижней челюсти, хирургический разрез и дренирование как внутри ротовой полости, так и за ее пределами. Дренажи выходили экстраорально из подподбородочной и поднижнечелюстной областей через подподбородочные и поднижнечелюстные пространства в полость рта.Пациенту потребовалась вторая операция по разрезу и дренированию с дренажом пенроуза, простирающимся от подчелюстного пространства до разрезов, сделанных на уровне щитовидной железы. Эта вторая операция потребовалась для адекватного дренирования предтрахеальной области. Было подозрение, что первоначальный разрез и дренаж не достигли всех абсцессов. Дренажи жизненно важны для лечения стенокардии Людвига, но дренажи, расположенные не в соответствующих положениях, могут помешать полному разрешению бактериальной инфекции.Чтобы обеспечить адекватный дренаж локализаций и адекватное размещение дренажей, послеоперационная компьютерная томография может быть полезна в тяжелых случаях стенокардии Людвига, когда значительный отек прогрессирует в нижней части шеи. Также очень важно отметить, что инфекции не статичны и требуют постоянной переоценки до полного излечения. При агрессивных инфекциях нередки случаи, когда пациентам требуется несколько визитов в операционную для повторения разреза и дренажа.
Также очень важно отметить, что инфекции не статичны и требуют постоянной переоценки до полного излечения. При агрессивных инфекциях нередки случаи, когда пациентам требуется несколько визитов в операционную для повторения разреза и дренажа.
Заключение
В данном случае описывается типичный, но тяжелый случай стенокардии Людвига в относительно нетипичной возрастной группе.Это опасное для жизни состояние, которое требует раннего вмешательства вместе с междисциплинарной командой, когда задействовано несколько систем. Хотя стоматологи относительно редко встречаются в педиатрической популяции, они должны знать и понимать необходимость немедленного лечения, когда оно действительно присутствует у молодых людей. ОН
Oral Health приветствует эту оригинальную статью.
Ссылки
1. Candamourty R, Venkatachalam S, Babu MR, et al.Стенокардия Людвига — неотложная ситуация: отчет о болезни с обзором литературы. J Nat Sci Biol Med, 2012; 3 (2): 206-8.
J Nat Sci Biol Med, 2012; 3 (2): 206-8.
2. Spitalnic SJ, Суков А. Стенокардия Людвига: клинический случай и обзор. J Emerg Med, 1995; 13 (4): 499-503.
3. Бакли М.Ф., Стенокардия О’Коннора К. Людвига у 76-летнего мужчины. Emerg Med J, 2009; 26 (9): 679-80.
4. Wasson J, Hopkins C, Bowdler D. Убила ли Людвига ангина Людвига? Журнал Ларингол Отол, 2006; 120 (5): 363-5.
5. Маркус Б.Дж., Каплан Дж., Коллинз К.А.Случай ангины Людвига: описание случая и обзор литературы. Am J Forensic Med Pathol, 2008; 29 (3): 255-9.
6. Gaspari RJ. УЗИ мягких тканей лица у постели больного: случай ранней стенокардии Людвига. J Emerg Med, 2006; 31 (3): с. 287-91.
7. Hughes D, Holt S, Kman NE. Стенокардия Людвига классифицирована как аллергическая реакция. J Emerg Med, 2013; 45 (5): с. е175-6.
8. Кассам К., Мессиха А., Гелиотис М. Ангина Людвига: изначальная стенокардия.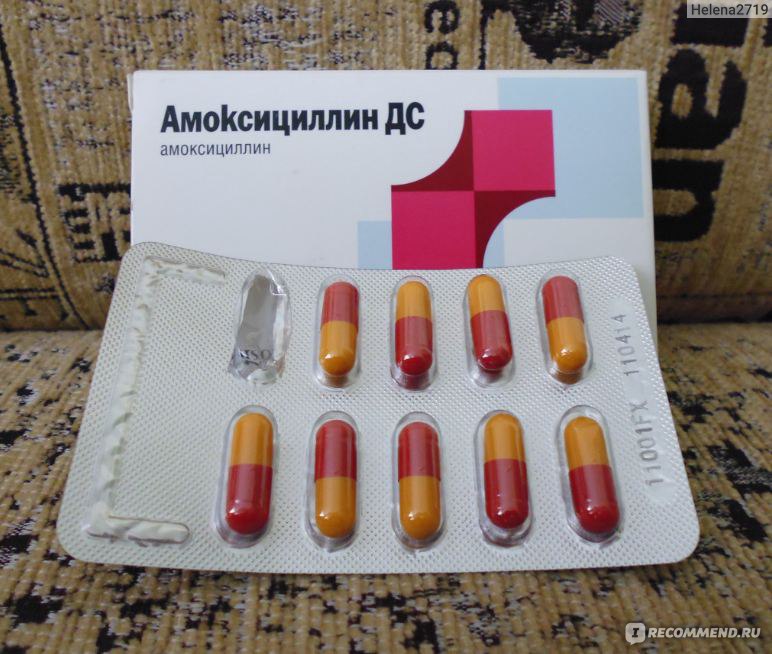 Case Rep Surg, 2013: ID статьи 974269
Case Rep Surg, 2013: ID статьи 974269
9. Бритт Дж. С., Джозефсон Г. Д., Общий CW. Стенокардия Людвига у детей: отчет о случае и обзор литературы. Int J Pediatr Otorhinolaryngol, 2000; 52 (1): 79-87.
10. Costain N, Marrie TJ. Ангина Людвига. Am J Med, 2011; 124 (2): 115-7.
11. Lin HW, O’Neill A, Cunningham MJ. Стенокардия Людвига у детей. Clin Pediatr (Phila), 2009; 48 (6): 583-7.
12. Гонрадо С.П., Лам С.М., Карен М. Двусторонняя инфекция поднижнечелюстных желез, проявляющаяся стенокардией Людвига: первое сообщение о случае.Ухо, горло, нос, J, 2001; 80 (4): 217-8, 222-3.
13. Fischmann GE, Graham BS. Стенокардия Людвига в результате инфицирования злокачественной опухолью полости рта. J Oral Maxillofac Surg, 1985; 43 (10): 795-6.
14. Лин Х.В., О’Нил А.О., Рахбар Р. и др. Стенокардия Людвига после пластики уздечки у подростка. Int J Pediatr Otorhinolaryngol, 2009; 73 (9): 1313-5.
15. Сайфельдин К., Эванс Р. Стенокардия Людвига. Emerg Med J, 2004; 21 (2): 242-3.
16. Chueng K, Clinkard D, Enepekides D, et al., Необычная картина стенокардии Людвига, осложненная шейным некротическим фасциитом: отчет о болезни и обзор литературы.Case Rep Отоларингол, 2012; Идентификатор статьи 931350.
Об авторах
Доктор Чунг — штатный детский стоматолог в Детской больнице Британской Колумбии в Ванкувере, Британская Колумбия, и доцент кафедры стоматологии Университета Британской Колумбии, Ванкувер, Британская Колумбия.
Доктор Чой — штатный челюстно-лицевой хирург в Детской больнице Британской Колумбии в Ванкувере, Британская Колумбия, и доцент кафедры стоматологии Университета Британской Колумбии, Ванкувер, Британская Колумбия.
Доктор Пападопулос — бывший стоматолог в детской больнице Британской Колумбии в Ванкувере, Британская Колумбия. В настоящее время он является дипломированным резидентом по ортодонтической специальности в Западном университете в Лондоне, Онтарио.
В настоящее время он является дипломированным резидентом по ортодонтической специальности в Западном университете в Лондоне, Онтарио.
Доктор Вонг — бывший аспирант по специальности детская стоматология в Университете Британской Колумбии в Ванкувере, Британская Колумбия. В настоящее время он занимается детской стоматологией в Эдмонтоне, Альберта, и является доцентом кафедры стоматологии медицинского и стоматологического факультета Университета Альберты, Эдмонтон, Альберта.
часто задаваемых вопросов о детях и сердечных заболеваниях
Вопрос:
У моей 4-летней дочери недавно обнаружили дыру в сердце. Это называется дефектом межпредсердной перегородки. Нам сказали, что его нужно закрыть. Я слышал, что есть новый способ закрыть отверстие без хирургического вмешательства. Можно ли это сделать иначе, чем хирургическим путем? У моего старшего сына был хирургический ремонт открытого артериального протока 10 лет назад, когда ему был 1 год. Можно ли закрыть открытый артериальный проток этим новым методом, не требующим хирургического вмешательства?
Можно ли закрыть открытый артериальный проток этим новым методом, не требующим хирургического вмешательства?
Ответ:
Дефект межпредсердной перегородки — это отверстие в стенке, которое разделяет две верхние камеры сердца, известные как правое предсердие и левое предсердие. Отверстие может быть расположено в разных местах стены (перегородки). Существуют новые методы закрытия этого отверстия без операции на открытом сердце, но это зависит от местоположения отверстия. В настоящее время единственные отверстия, которые можно закрыть, известны как вторичный дефект межпредсердной перегородки и открытое овальное отверстие (PFO).Оба этих типа отверстий имеют соответствующий ободок вокруг отверстия, на которое крепится устройство. Безоперационный метод закрытия заключается в имплантации устройства, напоминающего гантель, в отверстие, чтобы «заткнуть его» изнутри сердца. Это достигается путем прохождения небольшой трубки (катетера) из вены, расположенной в паху, вверх в сердце. Процедура проводится в лаборатории катетеризации сердца и не требует хирургического вмешательства. Доступно несколько устройств, и результаты сопоставимы с хирургическими результатами.Риски, которые встречаются редко, во многом такие же, как и при любой катетеризации сердца. Они включают образование сгустков, кровотечение, инфекцию, перфорацию сердца и аритмию (нарушение сердечного ритма). При имплантации устройства эмболизация устройства представляет собой дополнительный риск (устройство может вырваться и попасть в другую часть сердца или кровеносных сосудов), что может потребовать хирургического вмешательства. Это крайне редкий риск, потому что большинство устройств предназначены для безопасного перемещения и извлечения в катетерической лаборатории при необходимости.В случае эмболизации хирург просто устранит дефект во время извлечения. Другой риск — это остаточная утечка через устройство, но обычно утечка закрывается в течение двух-шести месяцев, так как в организме вырастает новая ткань над устройством.
Процедура проводится в лаборатории катетеризации сердца и не требует хирургического вмешательства. Доступно несколько устройств, и результаты сопоставимы с хирургическими результатами.Риски, которые встречаются редко, во многом такие же, как и при любой катетеризации сердца. Они включают образование сгустков, кровотечение, инфекцию, перфорацию сердца и аритмию (нарушение сердечного ритма). При имплантации устройства эмболизация устройства представляет собой дополнительный риск (устройство может вырваться и попасть в другую часть сердца или кровеносных сосудов), что может потребовать хирургического вмешательства. Это крайне редкий риск, потому что большинство устройств предназначены для безопасного перемещения и извлечения в катетерической лаборатории при необходимости.В случае эмболизации хирург просто устранит дефект во время извлечения. Другой риск — это остаточная утечка через устройство, но обычно утечка закрывается в течение двух-шести месяцев, так как в организме вырастает новая ткань над устройством. Процедура катетеризации также потребует чреспищеводной эхокардиографии, которая представляет собой эхокардиограмму, выполняемую с датчиком, пропущенным через горло, для измерения размера дефекта и помощи в определении правильного положения устройства. Вся процедура проводится под общим наркозом.Имейте в виду, что вам нужно будет принимать аспирин в течение шести месяцев после процедуры. Аспирин используется для предотвращения образования тромбов на устройстве, пока тело заживает над ним. Риски хирургического закрытия будут включать большинство рисков катетеризации, таких как кровотечение, инфекция, образование тромбов, аритмия и остаточные утечки. Другие неотъемлемые риски, связанные с операциями на открытом грудной клетке и на открытом сердце, включают необходимость переливания крови, длительного постельного режима, коллапса легких и легочных инфекций, а также образование жидкости в сердечной сумке.В целом обе процедуры эффективны и имеют низкий риск. Хотя операция будет более болезненной и потребует более длительного периода восстановления и приведет к образованию рубца на груди, она доказала свою эффективность на протяжении многих десятилетий.
Процедура катетеризации также потребует чреспищеводной эхокардиографии, которая представляет собой эхокардиограмму, выполняемую с датчиком, пропущенным через горло, для измерения размера дефекта и помощи в определении правильного положения устройства. Вся процедура проводится под общим наркозом.Имейте в виду, что вам нужно будет принимать аспирин в течение шести месяцев после процедуры. Аспирин используется для предотвращения образования тромбов на устройстве, пока тело заживает над ним. Риски хирургического закрытия будут включать большинство рисков катетеризации, таких как кровотечение, инфекция, образование тромбов, аритмия и остаточные утечки. Другие неотъемлемые риски, связанные с операциями на открытом грудной клетке и на открытом сердце, включают необходимость переливания крови, длительного постельного режима, коллапса легких и легочных инфекций, а также образование жидкости в сердечной сумке.В целом обе процедуры эффективны и имеют низкий риск. Хотя операция будет более болезненной и потребует более длительного периода восстановления и приведет к образованию рубца на груди, она доказала свою эффективность на протяжении многих десятилетий. Метод катетеризации новее, и отдаленные результаты еще не известны, но, похоже, не хуже хирургического вмешательства.
Метод катетеризации новее, и отдаленные результаты еще не известны, но, похоже, не хуже хирургического вмешательства.
Открытый артериальный проток также можно закрыть без хирургического вмешательства. Он похож на закрытие ASD, но доступны другие устройства. Чаще всего используется устройство, называемое катушкой, которое имеет одобрение FDA для использования в различных нежелательных кровеносных сосудах в организме.Катушка используется уже почти 30 лет и доказала свою безопасность и эффективность для небольших КПК. Другие устройства доступны для более крупных КПК, некоторые из которых все еще находятся на стадии исследования. За исключением очень маленьких детей или пациентов с очень большим протоком, в большинстве детских кардиологических центров предпочтительным методом закрытия ОАП является катетеризация сердца.
Вопрос:
Моему 11-летнему сыну недавно был поставлен диагноз двустворчатый аортальный клапан. Что это? Может ли он участвовать в соревнованиях по спорту? Потребуется ли ему когда-нибудь операция или лечение?
Ответ:
Термин двустворчатый аортальный клапан относится к створкам аортального клапана. Это клапан, который ведет от сердца к аорте, большому кровеносному сосуду, доставляющему богатую кислородом кровь в организм. В норме аортальный клапан имеет три створки. У двустворчатого клапана всего две створки.
Это клапан, который ведет от сердца к аорте, большому кровеносному сосуду, доставляющему богатую кислородом кровь в организм. В норме аортальный клапан имеет три створки. У двустворчатого клапана всего две створки.
Из-за этого у пациентов с двустворчатым клапаном может развиться сужение или утечка аортального клапана. Сужение или утечка аортальных клапанов не обязательно развиваются в детстве, но могут возникнуть во взрослом возрасте. В редких случаях эти проблемы требуют устранения с помощью баллона (катетеризация сердца) или хирургического вмешательства.Чтобы определить, присутствует ли сужение или утечка, связанные с двустворчатым аортальным клапаном, кардиолог проводит за пациентом неинвазивные тесты, которые могут включать: электрокардиограммы, эхокардиограммы и стресс-тесты. Если сужение или утечка клапана становится достаточно серьезной, чтобы потребовать вмешательства, ваш врач объяснит вам это более подробно. Во многих случаях двустворчатые аортальные клапаны не требуют какого-либо вмешательства в детстве, и детям с ними может не потребоваться ограничение активности. Детский кардиолог даст конкретные рекомендации по ограничению активности для каждого пациента в зависимости от степени сужения клапана или утечки. Могут быть введены ограничения, чтобы обеспечить постоянное поступление нормального количества кислорода в сердечную мышцу пациента.
Детский кардиолог даст конкретные рекомендации по ограничению активности для каждого пациента в зависимости от степени сужения клапана или утечки. Могут быть введены ограничения, чтобы обеспечить постоянное поступление нормального количества кислорода в сердечную мышцу пациента.
Вопрос:
Что такое «сердечная астма»? Я думал, что астма вызвана аллергией. У моего сына сезонная астма, он принимает ингалятор. У него тоже проблемы с сердцем?
Ответ:
Астма — это спазм мелких воздушных трубок (бронхиол) в легких, вызванный множеством факторов, влияющих на прохождение воздуха через легкие.К ним относятся аллергия, пыльца, загрязнители, физические упражнения, стресс и болезни легких. Пациенты обычно имеют затрудненное дыхание, связанное с хрипом и кашлем. Лечение направлено на открытие небольших воздушных трубок с помощью ингаляторов или других пероральных препаратов. У большинства детей, страдающих астмой, есть проблемы этого типа. «Сердечная астма» имитирует легочную астму, но встречается гораздо реже. Пациенты с сердечной недостаточностью или сердечными клапанами, которые не открываются должным образом, также могут испытывать хрипы и кашель, которые известны как сердечная астма.Однако бронхиальный спазм при сердечной астме вызван обратным давлением со стороны левой половины сердца на легкие. Симптомы обычно возникают при физических упражнениях или ночью после сна. Если у ребенка врожденный порок сердца, кашель и хрипы могут быть симптомами сердечной недостаточности и требуют обследования у кардиолога. Могут потребоваться специальные тесты, такие как эхокардиограмма или рентген грудной клетки, чтобы определить, есть ли у ребенка врожденный порок сердца. Лечение направлено на улучшение насосной функции сердца с помощью лекарств.Если астма вызвана неисправным сердечным клапаном или отверстием между камерами сердца, может потребоваться хирургическое вмешательство или другие процедуры.
Пациенты с сердечной недостаточностью или сердечными клапанами, которые не открываются должным образом, также могут испытывать хрипы и кашель, которые известны как сердечная астма.Однако бронхиальный спазм при сердечной астме вызван обратным давлением со стороны левой половины сердца на легкие. Симптомы обычно возникают при физических упражнениях или ночью после сна. Если у ребенка врожденный порок сердца, кашель и хрипы могут быть симптомами сердечной недостаточности и требуют обследования у кардиолога. Могут потребоваться специальные тесты, такие как эхокардиограмма или рентген грудной клетки, чтобы определить, есть ли у ребенка врожденный порок сердца. Лечение направлено на улучшение насосной функции сердца с помощью лекарств.Если астма вызвана неисправным сердечным клапаном или отверстием между камерами сердца, может потребоваться хирургическое вмешательство или другие процедуры.
Вопрос:
У меня был ребенок с врожденным пороком сердца; почему это случилось? Какова вероятность того, что у меня родится еще один ребенок с таким же дефектом или другим дефектом?
Ответ:
Пороки сердца, особенно те, которые возникают как отдельные проблемы у здоровых в остальном младенцев, не всегда имеют легко идентифицируемые генетические или экологические причины. Поскольку кровеносная система является одной из первых систем органов, которая начинает функционировать, проблемы с кровотоком, возникающие на ранних этапах жизни плода, могут усугубляться по мере развития плода.
Поскольку кровеносная система является одной из первых систем органов, которая начинает функционировать, проблемы с кровотоком, возникающие на ранних этапах жизни плода, могут усугубляться по мере развития плода.
Чуть менее 1 процента младенцев, рожденных в Соединенных Штатах (около восьми на 1000 живорожденных), имеют врожденный порок сердца. В зависимости от дефекта вероятность того, что брат или сестра также родится с таким же пороком или другим пороком сердца, составляет от 2 до 3 процентов. Хотя это выше, чем у населения в 0.8 процентов, это все еще относительно небольшой шанс. Некоторые генетические дефекты, такие как синдром Дауна, связаны с пороками сердца. Некоторые генетические синдромы имеют пороки сердца, а также дефекты других систем органов. Около 25 процентов детей с пороком сердца имеют одну или несколько дополнительных аномалий в другом органе. Все эти факты указывают на генетический компонент.
Многочисленные воздействия окружающей среды также связаны с врожденными пороками сердца. К ним относятся использование некоторых лекарств от судорог, угрей или биполярного психического расстройства, а также наличие некоторых заболеваний, таких как краснуха (немецкая корь), других вирусных заболеваний, диабета или волчанки на ранних сроках беременности.Алкоголь и уличные наркотики также могут увеличить риск, равно как и воздействие химических веществ, таких как определенные пестициды и растворители.
К ним относятся использование некоторых лекарств от судорог, угрей или биполярного психического расстройства, а также наличие некоторых заболеваний, таких как краснуха (немецкая корь), других вирусных заболеваний, диабета или волчанки на ранних сроках беременности.Алкоголь и уличные наркотики также могут увеличить риск, равно как и воздействие химических веществ, таких как определенные пестициды и растворители.
Большинство врожденных дефектов встречается не так часто и вряд ли возникнет у будущих детей. Рекомендуется проконсультироваться с консультантом по генетике, чтобы узнать больше о вашем конкретном риске будущей беременности. Полезно оставаться здоровым и избегать определенных воздействий. Эхокардиограмма плода (ультразвук) может помочь обнаружить проблемы с сердцем уже на 12–14 неделе беременности.
Вопрос:
Мой 12-летний сын жалуется на боль в груди, когда играет в футбол. Это серьезно? Нужно ли мне отвести его к кардиологу? Что вызывает боль в груди?
Ответ:
Мы знаем, что проблемы с сердцем могут вызвать боль в груди. Естественно беспокоиться, когда ребенок или подросток жалуется на боль в груди, причиной которой является их сердце. Многие родители могут даже задаться вопросом, не случился ли у их ребенка сердечный приступ.
Естественно беспокоиться, когда ребенок или подросток жалуется на боль в груди, причиной которой является их сердце. Многие родители могут даже задаться вопросом, не случился ли у их ребенка сердечный приступ.
Важно понимать, что проблемы, приводящие к сердечным заболеваниям у взрослых, редко встречаются у детей.И хотя боль в груди довольно часто встречается у молодых людей, очень редко эта боль каким-либо образом связана с их сердцем. Большинство болей в груди у детей несерьезны. Часто невозможно даже определить источник боли.
Другие причины боли в груди, часто встречающиеся у детей, включают боли от растянутых мышц или спортивных травм, боли, связанные с астмой или кашлем, и боли, вызванные такими инфекциями, как пневмония и плеврит. Обычно, если боль вызвана чем-то серьезным, будут и другие признаки.Например, инфекции обычно вызывают жар.
Лечащий врач вашего ребенка — лучший человек, с которым можно поговорить, если вас беспокоит боль вашего ребенка. Если боль в груди у вашего ребенка была связана с обмороком, это может быть признаком серьезной проблемы, и вам следует немедленно обратиться за медицинской помощью; Между тем, ваш ребенок должен воздерживаться от занятий спортом.
Вопрос:
Моя внучка родилась с коарктацией. Что такое коарктация и как ее лечить?
Ответ:
Коарктация аорты — это сужение аорты, большого кровеносного сосуда, выходящего из сердца, который снабжает организм богатой кислородом кровью.Коарктация аорты заставляет сердце работать сильнее, чтобы создать достаточное давление, чтобы протолкнуть кровь через сужение. Это вызывает высокое давление в левой части сердца и в руках, тогда как в ногах давление снижается. У младенцев с коарктацией аорты сердце может не генерировать необходимое высокое давление, и у ребенка могут проявляться признаки сердечной недостаточности, и ему необходимо срочное вмешательство. В целом, долгосрочные перспективы для ребенка, рожденного с этим дефектом, превосходны, если дефект будет исправлен своевременно.
Коарктация аорты устраняется операцией или интервенционной катетеризацией. Есть несколько различных способов проведения операции. Хирург может вырезать область сужения и сшить два конца вместе или использовать дополнительную ткань (пластырь), чтобы увеличить область. В зависимости от возраста и анатомических особенностей вашей внучки, возможно, удастся исправить коарктацию с помощью катетеризации с помощью баллона и, возможно, стента. Долгосрочные проблемы, на которые следует обратить внимание после операции или катетеризации, включают возможность того, что сужение вернется в область операции, обычно связанное с рубцовой тканью, что требует другого вмешательства.В большинстве случаев, если сужение возвращается, сужение можно с высокой степенью успеха растянуть с помощью баллона с помощью катетеризации сердца. Более редкая возможность заключается в том, что область аорты, где была сделана операция, со временем может ослабевать, что приводит к дилатации (увеличению) и аневризме (ослаблению) стенок сосудов. Если это произойдет, ей может потребоваться еще одна операция.
В зависимости от возраста и анатомических особенностей вашей внучки, возможно, удастся исправить коарктацию с помощью катетеризации с помощью баллона и, возможно, стента. Долгосрочные проблемы, на которые следует обратить внимание после операции или катетеризации, включают возможность того, что сужение вернется в область операции, обычно связанное с рубцовой тканью, что требует другого вмешательства.В большинстве случаев, если сужение возвращается, сужение можно с высокой степенью успеха растянуть с помощью баллона с помощью катетеризации сердца. Более редкая возможность заключается в том, что область аорты, где была сделана операция, со временем может ослабевать, что приводит к дилатации (увеличению) и аневризме (ослаблению) стенок сосудов. Если это произойдет, ей может потребоваться еще одна операция.
Врачи вашей внучки будут проверять ее после операции по мере ее роста, чтобы убедиться, что этих проблем нет.У вашей внучки в будущем может быть повышенное давление. Однако, когда коарктация аорты фиксируется в раннем возрасте, это с меньшей вероятностью станет проблемой. После восстановления коарктации существует небольшой риск развития эндокардита (сердечной инфекции). У некоторых девочек с коарктацией может быть хромосомная проблема, называемая синдромом Тернера, и этим детям может потребоваться медицинское обследование по поводу других возможных проблем, не связанных с сердцем.
После восстановления коарктации существует небольшой риск развития эндокардита (сердечной инфекции). У некоторых девочек с коарктацией может быть хромосомная проблема, называемая синдромом Тернера, и этим детям может потребоваться медицинское обследование по поводу других возможных проблем, не связанных с сердцем.
До тех пор, пока в аорте не осталось значительного сужения и ее кровяное давление в норме, она должна иметь возможность заниматься спортом без ограничений и вести нормальный образ жизни.
Вопрос:
Мой ребенок становится «синим», когда плачет. У нее проблемы с сердцем?
Ответ:
У младенцев очень часто появляется «посинение» вокруг рта, когда они плачут или если кажется, что они задерживают дыхание. У младенцев также часто появляются синие руки и ноги, когда им холодно. Это очень частое наблюдение родителей, которое описывает нормальное состояние, называемое «акроцианозом». У детей и взрослых нормальная реакция — отражать холодные пальцы рук и ног. Даже нормальная комнатная температура может показаться голому ребенку холодной.
Даже нормальная комнатная температура может показаться голому ребенку холодной.
Следует проконсультироваться с врачом по поводу стойкой синевы (даже в состоянии покоя), синевы губ или десен или синевы, связанной с затрудненным дыханием, летаргией и плохим кормлением.
Увеличенное сердце
Вопрос:
В чем причина увеличения сердца у 11-летнего ребенка? Его основные жалобы — боль в груди и сильный кашель, а иногда и рвота.
Ответ:
Обнаружение увеличенного сердца у ребенка или подростка, который жалуется на боль в груди, кашель и некоторую рвоту, должно вызвать немедленное расследование для определения точного характера проблемы.Некоторые сердечные заболевания могут привести к появлению этих симптомов у ребенка, который ранее был здоровым. Примеры включают воспаление оболочки или мешка, окружающего сердце (состояние, называемое перикардитом), которое часто связано с накоплением жидкости в этом мешочке (так называемый перикардиальный выпот), и воспаление самой сердечной мышцы (состояние, называемое миокардитом, которое может быть вызванным вирусом).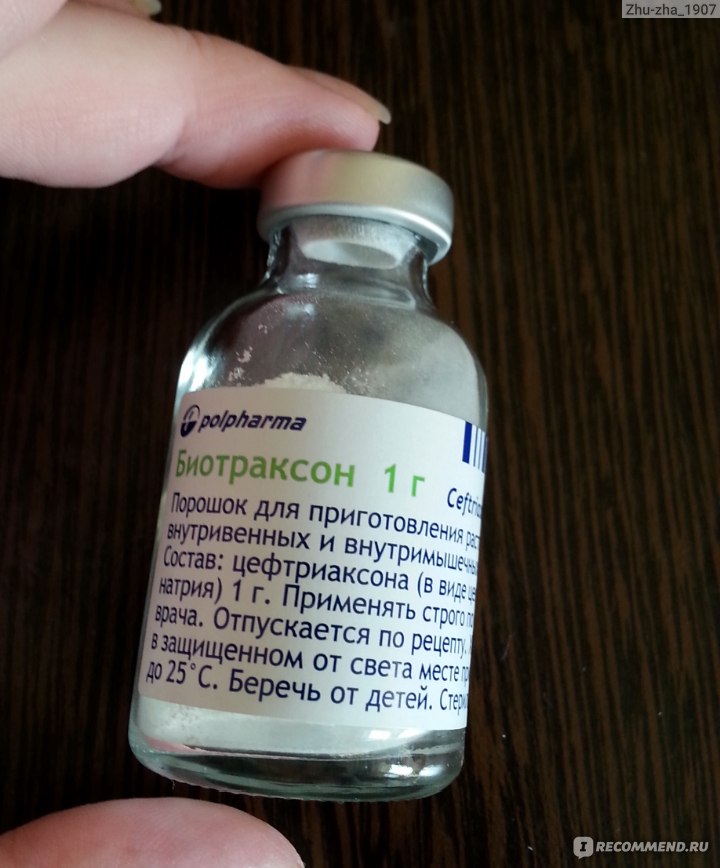 Менее распространенные состояния, которые могут проявляться этими симптомами и увеличенным сердцем, включают слабость сердечной мышцы (состояние, называемое дилатационной кардиомиопатией), ревматическую лихорадку (нечасто в США), инфекцию сердечных клапанов (называемую эндокардитом) и ранее неизвестные врожденные аномалии сердца или сосудов.Сердечные приступы, которые могут возникнуть у взрослых, крайне редки у детей и, скорее всего, не являются причиной боли в груди и увеличения сердца.
Менее распространенные состояния, которые могут проявляться этими симптомами и увеличенным сердцем, включают слабость сердечной мышцы (состояние, называемое дилатационной кардиомиопатией), ревматическую лихорадку (нечасто в США), инфекцию сердечных клапанов (называемую эндокардитом) и ранее неизвестные врожденные аномалии сердца или сосудов.Сердечные приступы, которые могут возникнуть у взрослых, крайне редки у детей и, скорее всего, не являются причиной боли в груди и увеличения сердца.
Чаще всего увеличенное сердце обнаруживают на рентгеновском снимке грудной клетки, тесте, который дает только общее представление об общем размере сердца и кровеносных сосудов. Детский кардиолог проведет тщательное обследование вашего ребенка, включая подробный анамнез, тщательный физический осмотр и электрокардиограмму (ЭКГ). Эхокардиограмма (УЗИ сердца) — ключевой тест при оценке увеличенного сердца.Этот тест предоставит подробную информацию об анатомии, размере и функциях камер сердца. Иногда для завершения исследования могут потребоваться дополнительные тесты, такие как катетеризация сердца и биопсия сердечной мышцы.
Заклинания обморока у детей
Вопрос:
Последние несколько месяцев моя дочь теряла сознание в школе. Мне сказали, что беспокоиться не о чем, и все, что мне нужно сделать, это добавить больше соли в ее рацион. Хотя она ест много крендельков и картофельных чипсов, она все равно теряет сознание.Я боюсь! Что это могло быть и можно ли ее лечить?
Ответ:
Обмороки — частая проблема у детей. В большинстве случаев обмороки не представляют угрозы для жизни, но существуют серьезные причины обморока, которые должен исключить специалист по детским сердечным заболеваниям. Если допустить, что эти серьезные причины обморока исключены, похоже, что у вашей дочери бывают простые обмороки, которые имеют научное название «нейрокардиогенные обмороки».«Важно помнить, что это состояние не опасно для жизни и его можно лечить разными способами. Описанное вами лечение увеличения потребления соли и / или потребления жидкости обычно является первым шагом к лечению нейрокардиогенного обморока или» приступы обморока ». Если это не сработает, вы можете использовать несколько других вещей. На данный момент лучше всего перезвонить врачу и сообщить ему, что текущее лечение не работает, поэтому другие методы лечения могут быть рассмотрены или могут быть выполнены другие тесты.
Если это не сработает, вы можете использовать несколько других вещей. На данный момент лучше всего перезвонить врачу и сообщить ему, что текущее лечение не работает, поэтому другие методы лечения могут быть рассмотрены или могут быть выполнены другие тесты.
Эхокардиограмма плода
Вопрос:
Я на 20 неделе беременности и думала, что все идет хорошо. Мой акушер сказала, что заметила «светлое пятно» в сердце моего будущего ребенка, и посоветовала мне пойти к детскому кардиологу для проведения эхокардиограммы плода. У моей дочери шум в сердце, но мне сказали, что это ничего не значит. Что такое эхокардиограмма плода и почему акушеры направляют на нее пациентов? Серьезно ли «светлое пятно» на сердце? Повышает ли шумы в сердце моей дочери, что у моего будущего ребенка проблемы с сердцем? Работает ли сердце моего будущего ребенка одинаково до и после рождения ребенка?
Ответ:
Ваш акушер может захотеть более подробно изучить возможность порока сердца. Проблемы с сердцем — самый распространенный врожденный дефект, встречающийся примерно у 1 процента детей. Эхокардиограмма плода — это специализированное ультразвуковое исследование, выполняемое детским кардиологом с фокусом на сердце плода. Аппарат выглядит точно так же, как обычный ультразвуковой аппарат, но отображает только сердце. Он оснащен специальными датчиками и оборудованием, позволяющими получать четкие изображения сердца плода. Риск для плода отсутствует, и вам не нужно иметь полный мочевой пузырь для исследования. Если обнаружена проблема с сердцем, детский кардиолог объяснит диагноз и объяснит, что он будет значить для ребенка после рождения.
Проблемы с сердцем — самый распространенный врожденный дефект, встречающийся примерно у 1 процента детей. Эхокардиограмма плода — это специализированное ультразвуковое исследование, выполняемое детским кардиологом с фокусом на сердце плода. Аппарат выглядит точно так же, как обычный ультразвуковой аппарат, но отображает только сердце. Он оснащен специальными датчиками и оборудованием, позволяющими получать четкие изображения сердца плода. Риск для плода отсутствует, и вам не нужно иметь полный мочевой пузырь для исследования. Если обнаружена проблема с сердцем, детский кардиолог объяснит диагноз и объяснит, что он будет значить для ребенка после рождения.
Акушер может направить кого-нибудь к детскому кардиологу для проведения эхокардиограммы плода по нескольким причинам. Некоторые примеры:
- подозрение на порок сердца на плановом УЗИ
- Нарушение сердечного ритма
- Семейный анамнез врожденных пороков сердца
- Проблема в другом органе плода
- определенные материнские заболевания или воздействие лекарств
В большинстве случаев этот тест носит профилактический характер и проводится для того, чтобы убедить вас, что все в порядке. Это почти всегда тот случай, когда поводом для обращения является «светлое пятно». Они почти всегда проходят ко времени рождения ребенка. Если у вас или у одного из ваших детей есть структурный врожденный порок сердца, то будущие дети находятся в группе повышенного риска. Однако большинство шумов в сердце невинны и никоим образом не означают, что будущие дети подвергаются повышенному риску.
Это почти всегда тот случай, когда поводом для обращения является «светлое пятно». Они почти всегда проходят ко времени рождения ребенка. Если у вас или у одного из ваших детей есть структурный врожденный порок сердца, то будущие дети находятся в группе повышенного риска. Однако большинство шумов в сердце невинны и никоим образом не означают, что будущие дети подвергаются повышенному риску.
Важно знать, что характер кровообращения у плода отличается от кровообращения после рождения ребенка. Это потому, что плацента, а не легкие, обеспечивает ребенка кислородом.В сердце есть дополнительный сосуд и отверстие, которые позволяют крови обходить легкие. Характер кровообращения плода может защитить плод от болезней, даже если есть проблемы с сердцем. Такой паттерн кровообращения также не позволяет детскому кардиологу исключить небольшие отверстия в сердце или закупорку кровеносного сосуда, ведущего к нижней половине тела. Все нормальные исследования эхокардиограммы плода имеют это ограничение.
Эхокардиография плода обычно очень точна, но может быть ограничена, если ребенок находится в плохом положении или в околоплодных водах мало.Иногда рекомендуется вернуться для повторной эхокардиограммы плода или эхокардиограммы ребенка после рождения, если невозможно получить полное исследование.
Ваш детский кардиолог свяжется с вашим акушером, чтобы убедиться, что результаты вашей эхокардиограммы плода включены в вашу карту. Детские кардиологи также тесно сотрудничают с педиатрами и неонатологами (специалистами по новорожденным), чтобы убедиться, что все врачи, которые могут принимать участие в уходе за вашим ребенком до и после родов, осведомлены о любых проблемах, связанных с сердцем.
Последующее наблюдение
Вопрос:
Мой 15-летний сын перенес операцию на сердце, когда ему было 14 месяцев. Он посещал своего кардиолога раз в год, пока ему не исполнилось 7 лет, и мы получили хорошее заключение. Мы переехали в новый город семь лет назад, нового кардиолога так и не нашли. Если не считать шрама на середине груди, он выглядит как любой другой ребенок, но наш педиатр порекомендовал записаться на прием к местному кардиологу. Это необходимо? Обязательно ли это детский кардиолог?
Если не считать шрама на середине груди, он выглядит как любой другой ребенок, но наш педиатр порекомендовал записаться на прием к местному кардиологу. Это необходимо? Обязательно ли это детский кардиолог?
Ответ:
Почти все дети, перенесшие операцию на сердце, нуждаются в регулярном наблюдении у кардиолога, специализирующегося на уходе за пациентами с врожденными пороками сердца.Для детей этим специалистом будет детский кардиолог, а для взрослых — взрослый или детский кардиолог, прошедший дополнительную подготовку по уходу за взрослыми с врожденными пороками сердца. Регулярное наблюдение необходимо, потому что, даже если была сделана операция на сердце, по мере взросления ребенка могут возникнуть проблемы с сердцем. Эти проблемы могут включать нарушение сердечного ритма, сужение или утечку сердечных клапанов, слабость сердечной мышцы и другие, более редкие осложнения.
Важно знать диагноз вашего сына. Если возможно, обратитесь к кардиологу вашего сына, когда он был маленьким, и попросите копию его медицинских карт с момента операции и всех последующих посещений кардиолога. Это будет очень полезно, когда вы пойдете к новому врачу, особенно в новом городе. Если у вас нет этих старых записей, вы или ваш новый врач, возможно, сможете позвонить в кардиологическое отделение, где вашему сыну была сделана операция, чтобы получить копию записей.
Это будет очень полезно, когда вы пойдете к новому врачу, особенно в новом городе. Если у вас нет этих старых записей, вы или ваш новый врач, возможно, сможете позвонить в кардиологическое отделение, где вашему сыну была сделана операция, чтобы получить копию записей.
Для большинства пациентов, перенесших врожденную операцию на сердце, наблюдение является обычным и часто рекомендуется ежегодно.Кардиолог осмотрит вашего сына в поисках участков старых шрамов и прислушается к его сердцу. Электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), 24-часовой холтеровский мониторинг, стресс-тестирование, магнитно-резонансная томография (МРТ) или компьютерная томография — вот некоторые из тестов, которые может порекомендовать кардиолог вашего сына. Кардиолог сообщит вам, есть ли у вашего ребенка риск, что ему потребуются будущие процедуры (операция или катетеризация сердца), а также опишет любые ограничения для физических упражнений и других физических нагрузок, которые следует соблюдать.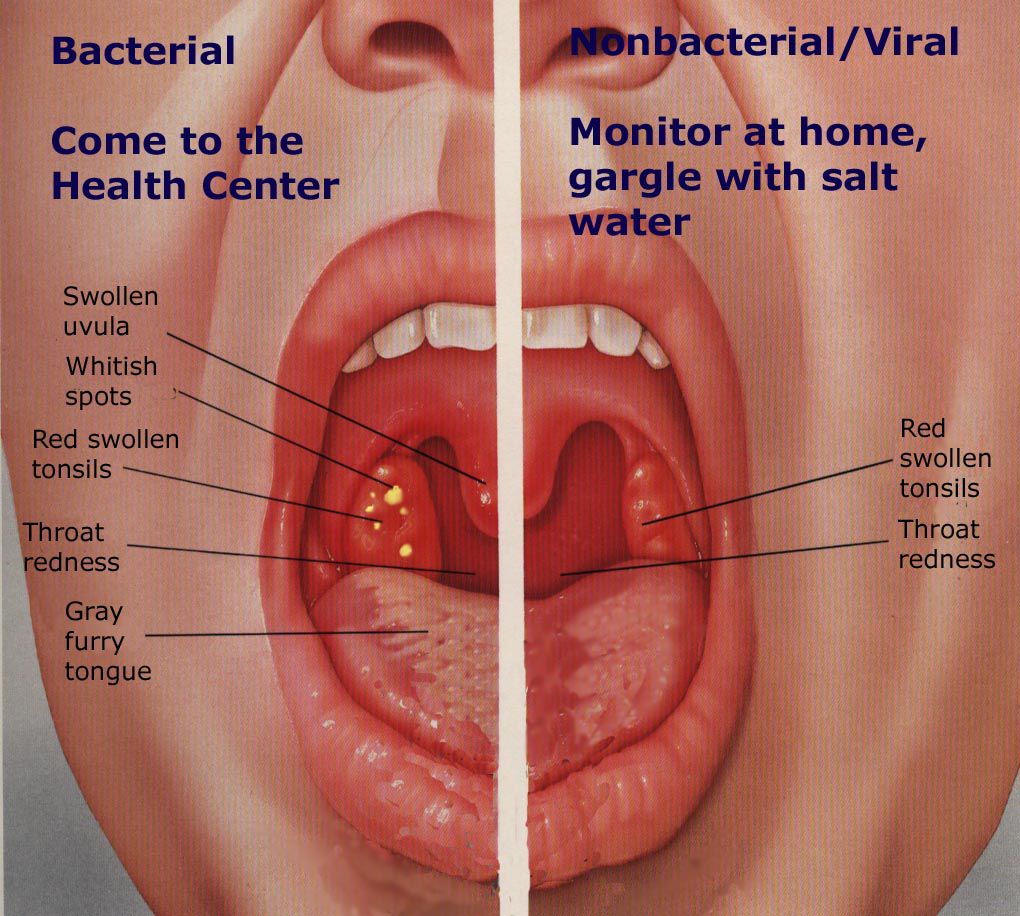 Вам также сообщат, нужно ли вашему ребенку принимать антибиотики до посещения стоматолога.
Вам также сообщат, нужно ли вашему ребенку принимать антибиотики до посещения стоматолога.
Учитывая все существующие типы врожденных пороков сердца, очень важно, чтобы кардиолог, знающий о врожденных пороках сердца, принимал участие в уходе за вашим ребенком на неопределенный срок. В некоторых местах есть специализированные центры, оказывающие помощь взрослым с врожденными пороками сердца. В этих центрах обычно работают врачи, медсестры и другие специалисты, имеющие опыт ухода за взрослыми пациентами, перенесшими операцию на сердце.Ваш детский кардиолог может посоветовать вам дальнейшие действия, когда ваш сын станет взрослым.
Процедура Фонтана
Вопрос:
Когда мой мальчик родился, его называли «голубым младенцем». Врач сказал, что его сердце имеет только один желудочек вместо двух, и кровь не течет от сердца к легким. Он сказал, что им предстоит сделать три операции. Последний называется процедурой Фонтана. Что он имеет в виду? Вы можете объяснить, зачем моему ребенку все эти операции?
Ответ:
Ваш ребенок родился с очень редким пороком сердца, называемым атрезией легкого. У него есть только одна пригодная для использования насосная камера, или желудочек. У ребенка действительно есть одна нормальная главная артерия, называемая аортой, которая дает насыщенную кислородом кровь в его тело, и две нормальные основные вены (называемые полой веной), которые возвращают неоксигенированную кровь обратно к сердцу. Чтобы направить достаточный кровоток в легкие, две большие вены, по которым неоксигенированная кровь выводится из организма, в конечном итоге должны быть напрямую соединены с артериями, идущими к легким (легочными артериями). Поскольку артериальное давление в легочных артериях новорожденного ребенка высокое, это соединение вены с легочной артерией не может быть выполнено немедленно.Таким образом, операцию ребенку нужно будет провести в три этапа. Первая операция — это шунт или соединение основной артерии или аорты с легочной артерией. Вторая операция — это шунтирование одной крупной вены в легочную артерию (при второй операции первый шунт удаляется). В третьей операции вторая главная вена соединяется с легочной артерией.
У него есть только одна пригодная для использования насосная камера, или желудочек. У ребенка действительно есть одна нормальная главная артерия, называемая аортой, которая дает насыщенную кислородом кровь в его тело, и две нормальные основные вены (называемые полой веной), которые возвращают неоксигенированную кровь обратно к сердцу. Чтобы направить достаточный кровоток в легкие, две большие вены, по которым неоксигенированная кровь выводится из организма, в конечном итоге должны быть напрямую соединены с артериями, идущими к легким (легочными артериями). Поскольку артериальное давление в легочных артериях новорожденного ребенка высокое, это соединение вены с легочной артерией не может быть выполнено немедленно.Таким образом, операцию ребенку нужно будет провести в три этапа. Первая операция — это шунт или соединение основной артерии или аорты с легочной артерией. Вторая операция — это шунтирование одной крупной вены в легочную артерию (при второй операции первый шунт удаляется). В третьей операции вторая главная вена соединяется с легочной артерией. Этот третий этап называется процедурой Фонтана. Вашему ребенку необходимы эти три операции на отдельных этапах, потому что это помогает ему постепенно адаптироваться к изменениям направления кровотока.Немедленное выполнение процедуры Фонтана слишком сильно напрягло бы его сердце.
Этот третий этап называется процедурой Фонтана. Вашему ребенку необходимы эти три операции на отдельных этапах, потому что это помогает ему постепенно адаптироваться к изменениям направления кровотока.Немедленное выполнение процедуры Фонтана слишком сильно напрягло бы его сердце.
Получение второго мнения
Вопрос:
Как мне получить второе мнение относительно проблемы с сердцем у моего ребенка?
Ответ:
Очень важно получить дополнительную информацию о проблеме с сердцем у вашего ребенка. Никогда не бойтесь задавать вопросы своему врачу и убедитесь, что вы понимаете ответы. Иногда родители чувствуют, что им нужно другое мнение о проблеме своего ребенка.Вот несколько полезных советов о том, как получить информацию, необходимую для обеспечения наилучшего ухода за вашим ребенком.
- Сначала поговорите с кардиологом вашего ребенка. Проблемы с сердцем у детей могут сбивать с толку, сложно объяснить работу сердца и варианты лечения.
 Студентам-медикам требуется много часов занятий в классе, чтобы понять эти сложные проблемы, поэтому не смущайтесь, если вы не поняли или не вспомнили всего этого после первого или второго занятия.
Студентам-медикам требуется много часов занятий в классе, чтобы понять эти сложные проблемы, поэтому не смущайтесь, если вы не поняли или не вспомнили всего этого после первого или второго занятия. - Составьте список вопросов. Это могут быть эмоциональные и сложные обсуждения, поэтому полезно иметь письменный список вопросов.
- Спросите схемы. Опять же, из-за сложности сердца изображения могут иметь большое значение, чтобы помочь вам понять проблему и лечение.
Иногда проблемы с сердцем у детей могут быть неотложными, требующими немедленного внимания и не дающими времени для второго мнения. Однако, когда позволяет время, если вам все еще нужна дополнительная информация или другая точка зрения, примите во внимание следующее:
- Спросите кардиолога вашего ребенка, к кому обратиться за вторым мнением.Хотя это может показаться неудобным или смущающим, ваш врач должен понимать и помочь вам найти другого детского кардиолога в области, связанной с проблемой вашего ребенка.
 Если это невозможно, вы можете получить направление от педиатра вашего ребенка. Медицинское обслуживание в Соединенных Штатах стало очень узкоспециализированным, особенно в отношении некоторых сложных проблем с сердцем у детей. В определенных обстоятельствах может быть даже более целесообразным поговорить с хирургом-кардиологом или детским кардиологом, который специализируется в таких областях, как катетеризация сердца, лечение аритмии (нерегулярного сердечного ритма), трансплантация сердца и т. Д.
Если это невозможно, вы можете получить направление от педиатра вашего ребенка. Медицинское обслуживание в Соединенных Штатах стало очень узкоспециализированным, особенно в отношении некоторых сложных проблем с сердцем у детей. В определенных обстоятельствах может быть даже более целесообразным поговорить с хирургом-кардиологом или детским кардиологом, который специализируется в таких областях, как катетеризация сердца, лечение аритмии (нерегулярного сердечного ритма), трансплантация сердца и т. Д. - Получите соответствующие записи у кардиолога вашего ребенка. Чтобы максимально использовать ваше второе мнение, специалисту-консультанту очень поможет, если у него или нее будут подробные записи для просмотра. Такие записи могут включать записи о визитах в офис, отчеты о катетеризации, оперативные отчеты, видеозаписи, копии на компакт-дисках или DVD с эхокардиограммами или даже копии изображений, полученных во время катетеризации сердца.
- Если возможно, перед визитом обратитесь к врачу-консультанту.
 Врач-консультант может пожелать просмотреть записи вашего ребенка перед визитом или попросить вас взять их с собой. В любом случае, подготовка повысит вероятность того, что визит предоставит вам информацию, которую вы ищете. Не забудьте взять с собой список!
Врач-консультант может пожелать просмотреть записи вашего ребенка перед визитом или попросить вас взять их с собой. В любом случае, подготовка повысит вероятность того, что визит предоставит вам информацию, которую вы ищете. Не забудьте взять с собой список!
Полная AV-блокада «Блокада сердца»
Вопрос:
Мой ребенок родился с медленным пульсом. Нам сказали, что у нее «блокада сердца». Что это? Ее врачи также сказали нам, что ей нужен кардиостимулятор, но когда мы держим ее и кормим, она кажется в порядке.Мы напуганы. Что вызвало блокаду ее сердца? Я чувствую себя виноватым. Сделал ли я что-то, что заставило моего ребенка заболеть? Будет ли она когда-нибудь вести нормальную жизнь, если у нее будет кардиостимулятор? Сможет ли она плавать и играть с другими детьми? Сможет ли она иметь детей, когда вырастет? Мне очень жаль, что у меня так много вопросов.
Ответ:
Сердце — это насос со встроенной электрической системой. Обычно электричество начинается в верхней камере и распространяется в нижние насосные камеры через специальную ткань сердца, называемую проводящей системой или AV-узлом. Эта система подобна нерву, проходящему через середину сердца. Это позволяет верхней и нижней камерам сжиматься одна за другой, что обеспечивает наилучшую откачку.
Эта система подобна нерву, проходящему через середину сердца. Это позволяет верхней и нижней камерам сжиматься одна за другой, что обеспечивает наилучшую откачку.
Блокада сердца возникает, когда прерывается распространение электричества от верхних камер (предсердий) к нижним камерам (желудочкам). Это прерывание может быть частичным или полным. Если он частичный, не все электрические сигналы проходят из верхней камеры в нижнюю. Частота сердечных сокращений может быть нерегулярной, но это не может вызвать проблем.Однако в других случаях прерывание полное, и верхняя и нижняя камеры не имеют электрического соединения. Нижние камеры перекачиваются независимо от верхних камер. Это может вызвать проблемы, если частота сердечных сокращений нижних камер слишком низкая. Могут возникнуть симптомы усталости, головокружения, головной боли и обморока. Если скорость очень низкая, функция сердечного насоса может не снабжать организм достаточным количеством крови. Тогда сердце становится неэффективным насосом, что может привести к застойной сердечной недостаточности.
Когда у новорожденного обнаруживается блокада сердца, ее точная причина может быть неизвестна, как при большинстве типов врожденных пороков сердца.Блокада сердца обычно возникает в нормальных сердцах. Операция на сердце не может решить проблему. Однако, если частота сердечных сокращений ребенка слишком низкая и симптомы развиваются, может потребоваться кардиостимулятор. Кардиостимуляторы — это небольшие электронные устройства с батарейным питанием, размером чуть больше двух серебряных долларов, которые напоминают сердцу о необходимости биться с соответствующей частотой, чтобы предотвратить симптомы очень низкой частоты сердечных сокращений. Эти устройства хирургическим путем имплантируются под кожу в верхней части живота или груди.Провод соединяет генератор кардиостимулятора с сердцем. Кардиостимулятор обычно необходим на протяжении всей жизни человека, и его необходимо будет заменять хирургическим путем, как правило, каждые 5-10 лет по мере разряда батареи. Младенцы с кардиостимуляторами могут нормально развиваться и вести нормальный образ жизни. Позже им придется избегать некоторых видов контактных видов спорта, таких как футбол и борьба, чтобы не повредить систему кардиостимулятора.
Позже им придется избегать некоторых видов контактных видов спорта, таких как футбол и борьба, чтобы не повредить систему кардиостимулятора.
Некоторым детям не нужны кардиостимуляторы, пока они не станут подростками.Провода этих кардиостимуляторов проходят через вены, ведущие к сердцу, и подключаются к кардиостимулятору в верхней части грудной клетки под ключицей.
Иногда мать ребенка с блокадой сердца может по незнанию иметь заболевание, которое вызывает проблемы с некоторыми тканями ее собственного тела, такими как кожа и суставы. Пример одного из типов этого состояния называется красной волчанкой. Ее состояние может повлиять на развивающийся плод, нарушив работу проводящей системы сердца младенца.Сами младенцы не имеют проблем с кожей и суставами. Поскольку у матерей, у которых есть новорожденный с блокадой сердца, могут возникнуть проблемы с кожей и суставами в более позднем возрасте, им следует уведомить своих врачей и рассмотреть возможность проведения специального обследования.
Heart Murmur, Невинный
Вопрос:
Мне недавно сказали, что у моей 6-летней дочери есть шепот, но это «невинный шепот», и мне не о чем беспокоиться. Моя сестра родилась с дырой в сердце, перенесла операцию на открытом сердце и сейчас принимает лекарства, потому что у нее слабое сердце.Боюсь, что у моей дочери что-то серьезное. Есть ли такое понятие, как невинный ропот? Если так, то, что это? Следует ли мне больше беспокоиться о дочери, потому что у моей сестры врожденный порок сердца?
Ответ:
Невинные сердечные шумы — это звуки, издаваемые кровью, циркулирующей через камеры и клапаны сердца или через кровеносные сосуды рядом с сердцем. Иногда их называют другими названиями, такими как «функциональные» или «физиологические» шумы.
Невинный шум, также называемый функциональным или нормальным шумом, очень часто встречается в младенчестве и детстве.Фактически, считается, что в какой-то момент жизни у большинства детей будет невинный шум в сердце. Есть несколько типов невинных шумов, но все они представляют собой нормальный звук крови, когда она течет из сердца в основные кровеносные сосуды тела или легких. Нормальные шумы обычно диагностируются по типичному звуку, который слышен с помощью стетоскопа во время медицинского осмотра. Некоторые шумы требуют дополнительных тестов, таких как электрокардиограмма (ЭКГ) или эхокардиограмма (Эхо), чтобы отличить их от гораздо менее распространенных аномальных шумов.
Есть несколько типов невинных шумов, но все они представляют собой нормальный звук крови, когда она течет из сердца в основные кровеносные сосуды тела или легких. Нормальные шумы обычно диагностируются по типичному звуку, который слышен с помощью стетоскопа во время медицинского осмотра. Некоторые шумы требуют дополнительных тестов, таких как электрокардиограмма (ЭКГ) или эхокардиограмма (Эхо), чтобы отличить их от гораздо менее распространенных аномальных шумов.
В редких случаях аномалии сердца могут передаваться по наследству. Однако, если у вас нет врожденного порока сердца и ваша сестра — единственный член семьи, родившийся с сердечным заболеванием, то ваша дочь не подвержена повышенному риску возникновения такой проблемы.
Иногда, когда врач впервые слышит шум через стетоскоп, он или она может захотеть сделать другие тесты, чтобы убедиться, что шум невиновен. После этого нет необходимости в повторном обследовании сердца, если у пациента или врача нет дополнительных вопросов. Ребенку не нужны лекарства, у него не будет сердечных симптомов, и у него нет проблем с сердцем или сердечных заболеваний. Родителю не нужно баловать ребенка или ограничивать его или ее диету или занятия. Ребенок может быть таким же активным, как и любой другой нормальный, здоровый ребенок.
Ребенку не нужны лекарства, у него не будет сердечных симптомов, и у него нет проблем с сердцем или сердечных заболеваний. Родителю не нужно баловать ребенка или ограничивать его или ее диету или занятия. Ребенок может быть таким же активным, как и любой другой нормальный, здоровый ребенок.
Пульс
Вопрос:
Когда мой сын спит, его пульс часто меняется на 80, 60 и 40 с паузой в несколько секунд; изменения цвета не наблюдается. Это признак потенциально серьезных проблем?
Ответ:
Хотя вы не упомянули возраст вашего сына, я предполагаю, что ему может быть около 7 или 8 лет.Если это так, частота сердечных сокращений 80 ударов в минуту будет в пределах нормы. Во время сна частота сердечных сокращений будет снижаться и время от времени будет меняться, чаще всего в зависимости от его дыхания. Однако, если вас это беспокоит, вам следует обсудить это с педиатром вашего ребенка. Поскольку он или она будут знакомы с историей болезни вашего сына и результатами любого дальнейшего обследования, которое он, возможно, пожелает провести, врач сможет ответить на ваш вопрос и, что не менее важно, успокоит вас.
Трансплантация сердца
Вопрос:
Моей сестре сказали, что ее дочери нужна пересадка сердца. Можете ли вы предоставить мне информацию об этом?
Ответ:
Трансплантация сердца включает замену вышедшего из строя сердца на новое (донорское сердце). Детям трансплантацию сердца проводят по двум основным причинам — врожденный порок сердца или серьезный сбой сердечной мышцы. Трансплантация сердца рассматривается, когда нет других медицинских или хирургических возможностей.Сердца дарятся тем, кто получил травму, приведшую к смерти его или ее мозга, но не других жизненно важных органов, и чья семья согласилась предоставить сердце и другие органы для пожертвования. Многие дети, которым сделали пересадку сердца, живут на годы дольше, чем в противном случае, и имеют отличное качество жизни.
Дети, которым требуется пересадка сердца, помещаются в лист ожидания, который ведется национальным агентством под названием United Network of Organ Sharing (UNOS). Время ожидания сердца может варьироваться от нескольких дней до месяцев (даже больше года) и зависит от множества факторов, включая размер, группу крови и то, был ли пациент госпитализирован на внутривенные сердечные препараты.
Время ожидания сердца может варьироваться от нескольких дней до месяцев (даже больше года) и зависит от множества факторов, включая размер, группу крови и то, был ли пациент госпитализирован на внутривенные сердечные препараты.
Пациенты, перенесшие трансплантацию сердца, должны принимать лекарства, чтобы их собственное тело не атаковало сердце (отторжение). Это происходит потому, что система защиты организма от инфекции (иммунная система) распознает сердце как инородное тело и пытается его повредить. К сожалению, эти лекарства имеют множество побочных эффектов, в том числе делают организм более восприимчивым к опасным инфекциям, вызывают повреждение почек и даже рак.Для тщательного наблюдения необходимы частые посещения (не реже одного раза в три месяца) бригады кардиологов трансплантологов.
Гипертрофическая кардиомиопатия
Вопрос:
Расскажите, пожалуйста, о гипертрофической кардиомиопатии у детей. Моей 8-летней дочери только что поставили диагноз гипертрофия желудочков.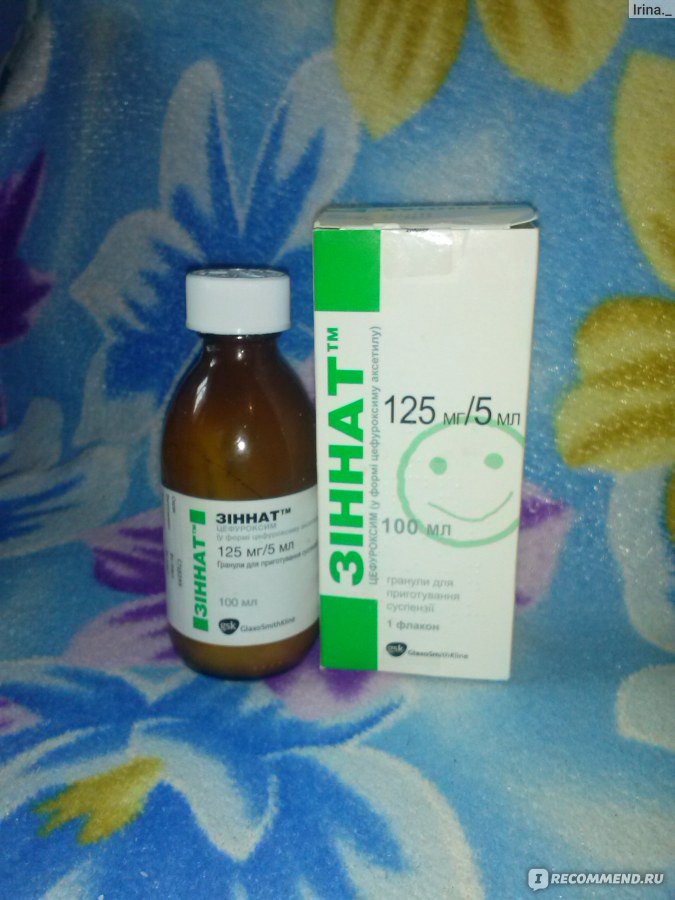 Когда ей было 2 года, у нее диагностировали шум в сердце, и мне сказали, что она, вероятно, перерастет его. Можете ли вы пролить свет на то, как это могло произойти?
Когда ей было 2 года, у нее диагностировали шум в сердце, и мне сказали, что она, вероятно, перерастет его. Можете ли вы пролить свет на то, как это могло произойти?
Ответ:
Шум, который у вашего ребенка был в 2 года, вероятно, не имел ничего общего с ее текущим диагнозом.Шумы, или «дополнительные тоны сердца», очень распространены у детей и обычно являются «доброкачественными» или «невинными» шепотами. Эти дополнительные звуки могут возникать из-за тонкой грудной клетки и быстрого роста, наблюдаемого в раннем детстве.
Вам сказали, что у вашей дочери «гипертрофия желудочков», то есть утолщение сердечной мышцы. Этот диагноз можно заподозрить по электрокардиограмме, но его необходимо подтвердить с помощью эхокардиограммы, сделанной детским кардиологом. Гипертрофия желудочков может возникать из-за стеноза (закупорки) сердечных клапанов, высокого кровяного давления или может быть результатом состояния, называемого гипертрофической кардиомиопатией.Гипертрофическая кардиомиопатия вызывается несколькими генетическими дефектами, приводящими к аномально толстой сердечной мышце. Это заболевание может передаваться по наследству или быть результатом новой генетической мутации. Это может привести к нарушению функции сердца, сердечной недостаточности, нарушениям сердечного ритма, а в некоторых тяжелых случаях может вызвать обморок или сердечно-сосудистый коллапс. Если гипертрофия желудочков подтверждается дальнейшими исследованиями, важно установить причину и провести соответствующее лечение и медицинские осмотры.
Это заболевание может передаваться по наследству или быть результатом новой генетической мутации. Это может привести к нарушению функции сердца, сердечной недостаточности, нарушениям сердечного ритма, а в некоторых тяжелых случаях может вызвать обморок или сердечно-сосудистый коллапс. Если гипертрофия желудочков подтверждается дальнейшими исследованиями, важно установить причину и провести соответствующее лечение и медицинские осмотры.
Гипопластический синдром левых отделов сердца
Вопрос:
Мой сын родился с синдромом гипоплазии левых отделов сердца. Ему сделали две операции, и нам сказали, что ему понадобится еще одна. Хотя его врач объяснил мне, что у него есть, я до сих пор не понимаю, что с ним не так, почему он синий и не успевает за другими детьми своего возраста. Всегда ли он будет таким?
Ответ:
Сердце обычно имеет две нижние насосные камеры. Правый желудочек обычно перекачивает кровь в легкие, тогда как левый желудочек обычно выполняет всю работу по перекачке крови к остальному телу. В случае вашего сына основная проблема заключается в том, что левый желудочек не развился должным образом во время беременности, и правый желудочек должен делать всю работу. Первые две операции приводят к тому, что бедная кислородом кровь из верхней части тела идет прямо в легкие, а остальная кровь смешивается и идет к телу. Кровь с низким содержанием кислорода, возвращающаяся из организма, смешивается с кровью, богатой кислородом. Затем смешанная кровь перекачивается, чтобы снабдить тело водой, в результате чего оно становится синим.Следующая операция вашего сына, известная как процедура Фонтана, может привести к значительному повышению уровня кислорода, потому что вся бедная кислородом кровь пойдет в легкие. Это может позволить ему лучше идти в ногу с физическими упражнениями.
В случае вашего сына основная проблема заключается в том, что левый желудочек не развился должным образом во время беременности, и правый желудочек должен делать всю работу. Первые две операции приводят к тому, что бедная кислородом кровь из верхней части тела идет прямо в легкие, а остальная кровь смешивается и идет к телу. Кровь с низким содержанием кислорода, возвращающаяся из организма, смешивается с кровью, богатой кислородом. Затем смешанная кровь перекачивается, чтобы снабдить тело водой, в результате чего оно становится синим.Следующая операция вашего сына, известная как процедура Фонтана, может привести к значительному повышению уровня кислорода, потому что вся бедная кислородом кровь пойдет в легкие. Это может позволить ему лучше идти в ногу с физическими упражнениями.
Инфекционный (бактериальный) эндокардит
Вопрос:
Наша 4-летняя дочь родилась с небольшой дырой между двумя верхними камерами сердца (это называется изолированной ДМПП). Ее кардиолог сказал, что в ремонте нет необходимости. Недавно я разговаривал с некоторыми родителями в местной группе поддержки. Они сказали, что дети с врожденными пороками сердца должны принимать антибиотики перед тем, как идти к стоматологу, чтобы не заболеть эндокардитом. Нам никогда не говорили, что нашей дочери следует принимать антибиотики, и что она собирается впервые посетить стоматолога. Я позвонила ее врачу, и она сказала, что нашей дочери антибиотики не нужны. Мы по-прежнему обеспокоены, потому что не понимаем, почему большинству детей нужны антибиотики. Сказать стоматологу, что ей нужны антибиотики? Для чего нужны антибиотики? Что такое эндокардит?
Недавно я разговаривал с некоторыми родителями в местной группе поддержки. Они сказали, что дети с врожденными пороками сердца должны принимать антибиотики перед тем, как идти к стоматологу, чтобы не заболеть эндокардитом. Нам никогда не говорили, что нашей дочери следует принимать антибиотики, и что она собирается впервые посетить стоматолога. Я позвонила ее врачу, и она сказала, что нашей дочери антибиотики не нужны. Мы по-прежнему обеспокоены, потому что не понимаем, почему большинству детей нужны антибиотики. Сказать стоматологу, что ей нужны антибиотики? Для чего нужны антибиотики? Что такое эндокардит?
Ответ:
Большинство детей с врожденными пороками сердца подвержены повышенному риску развития бактериального эндокардита, инфекции внутренней оболочки сердца или сердечных клапанов (эта оболочка называется эндокардом).Однако дети с заболеванием, называемым изолированным вторичным дефектом межпредсердной перегородки (ASD), не подвержены повышенному риску, поэтому ваш кардиолог не рекомендовал антибиотики для вашей дочери.
Бактериальный эндокардит (также называемый инфекционным эндокардитом) возникает, когда бактерии в кровотоке (бактериемия) оседают на аномальных сердечных клапанах или большинстве структурных аномалий сердца. Некоторые бактерии обычно живут на частях тела, таких как ротовая полость и верхние дыхательные пути, кишечник и мочевыводящие пути, а также кожа.Некоторые хирургические и стоматологические процедуры вызывают кратковременную бактериемию. Хотя бактериемия является обычным явлением после многих инвазивных процедур, эндокардит обычно вызывают только определенные бактерии.
Большинство случаев эндокардита невозможно предотвратить, потому что мы не всегда знаем, когда возникает бактериемия. В течение многих лет Американская кардиологическая ассоциация рекомендовала детям и взрослым с повышенным риском эндокардита принимать антибиотики перед определенными стоматологическими и хирургическими процедурами. Это было сделано потому, что считалось, что, когда кто-то проходил одну из стоматологических или хирургических процедур, которые могут вызвать бактериемию, можно было назначить антибиотики, чтобы предотвратить выживание бактерий в кровотоке. Это называется «профилактика эндокардита». Однако в 2007 году AHA внесла серьезные изменения в свои рекомендации. После того, как они рассмотрели все научные данные о причинах и профилактике эндокардита, они пришли к выводу, что профилактическая доза антибиотиков, вводимая перед стоматологическими или хирургическими процедурами, предотвращает очень мало, если вообще предотвращает случаи эндокардита. Существует также определенный риск, связанный с приемом антибиотиков. Таким образом, в новых рекомендациях говорится, что антибиотикопрофилактика должна проводиться только для тех детей и взрослых, которые имеют наибольший риск неблагоприятного исхода в случае эндокардита.Пациенты с врожденным пороком сердца, которые подвергаются наибольшему риску неблагоприятных исходов ИЭ и для которых профилактические антибиотики перед стоматологической процедурой стоят риска, включают пациентов с:
Это называется «профилактика эндокардита». Однако в 2007 году AHA внесла серьезные изменения в свои рекомендации. После того, как они рассмотрели все научные данные о причинах и профилактике эндокардита, они пришли к выводу, что профилактическая доза антибиотиков, вводимая перед стоматологическими или хирургическими процедурами, предотвращает очень мало, если вообще предотвращает случаи эндокардита. Существует также определенный риск, связанный с приемом антибиотиков. Таким образом, в новых рекомендациях говорится, что антибиотикопрофилактика должна проводиться только для тех детей и взрослых, которые имеют наибольший риск неблагоприятного исхода в случае эндокардита.Пациенты с врожденным пороком сердца, которые подвергаются наибольшему риску неблагоприятных исходов ИЭ и для которых профилактические антибиотики перед стоматологической процедурой стоят риска, включают пациентов с:
- Неисправленные или неполностью восстановленные цианотические врожденные пороки сердца, в том числе с паллиативными шунтами и кондуитами
- Полностью исправленный врожденный порок сердца с помощью протезного материала или устройства, установленного хирургическим путем или путем катетерного вмешательства, в течение первых шести месяцев после процедуры.

- Любой излеченный врожденный порок сердца с остаточным дефектом на месте или рядом с местом протезной заплаты или протезного устройства.
За исключением перечисленных выше состояний, антибиотикопрофилактика больше не рекомендуется при любой другой форме врожденного порока сердца.
Другие люди, которым по-прежнему рекомендуют принимать антибиотики перед большинством стоматологических процедур, включают тех, у кого есть протез сердечного клапана, тех, у кого ранее был случай эндокардита, и пациента после трансплантации сердца, у которого возникла проблема сердечного клапана. Большинство из этих ситуаций может быть у взрослых, но некоторые могут быть детьми.
Итак, хотя вашей дочери не нужны антибиотики перед этими процедурами, детям с любыми перечисленными выше врожденными пороками сердца они необходимы.
Кроме того, AHA подчеркивает, что для людей с повышенным риском эндокардита хорошее здоровье полости рта и гигиена путем регулярной чистки зубов и т. Д. Являются более защитными от эндокардита, чем профилактический прием антибиотиков.
Д. Являются более защитными от эндокардита, чем профилактический прием антибиотиков.
Прерванная дуга аорты, двойной выход правого желудочка и синдром Ди Джорджи
Вопрос:
Моя дочь родилась с прерванной дугой аорты и двойным выходом правого желудочка. Пожалуйста, объясните мне эти пороки сердца.Каковы мои шансы завести еще одного ребенка с таким же заболеванием?
Ответ:
Ваша дочь родилась с несколькими сложными пороками сердца, которые связаны с проблемами с сердечным насосом, а также с обоими основными кровеносными сосудами, которые питают тело и легкие. В этом состоянии главный кровеносный сосуд тела (аорта) прерывается в области кровеносных сосудов, которые снабжают кровью верхнюю часть тела. Кроме того, вместо легочной артерии (легочной артерии) и аорты, выходящих из разных камер, обе возникают из правого желудочка.Между насосными камерами также имеется связанное отверстие (дефект межжелудочковой перегородки или VSD). Этот порок сердца требует хирургического вмешательства в младенчестве. После операции ваш ребенок должен будет находиться на приеме у специалиста по врожденным порокам сердца всю оставшуюся жизнь.
После операции ваш ребенок должен будет находиться на приеме у специалиста по врожденным порокам сердца всю оставшуюся жизнь.
Эта комбинация пороков сердца может быть связана с генетическим синдромом, называемым «синдромом ДиДжорджи», который также может включать другие дефекты, такие как нарушение функции иммунной системы, а также железы, которая контролирует кальций в кровотоке.Этот синдром вызван генетическим дефектом одной из хромосом (хромосома 22q11). Пороки сердца также могут возникать отдельно и могут быть связаны с аналогичным дефектом того же гена. Этот дефект гена можно обнаружить с помощью специального генетического теста (FISH или флуоресцентная гибридизация in situ). Этот тест может определить, есть ли у одного из родителей этот генетический дефект или это новый дефект (генная мутация). Результаты этого тестирования помогут определить риск рождения другого ребенка с таким же или связанным с ним пороком сердца.Если ни один из родителей не имеет этого генного дефекта, риск рождения еще одного ребенка с врожденным пороком сердца составляет от 4 до 6 процентов. Но если у одного из родителей есть дефект гена, то шансы родить ребенка с подобным дефектом гена могут составлять 50 процентов. Эти вопросы следует обсудить со своим кардиологом или генетиком.
Но если у одного из родителей есть дефект гена, то шансы родить ребенка с подобным дефектом гена могут составлять 50 процентов. Эти вопросы следует обсудить со своим кардиологом или генетиком.
Нарушение сердечного ритма
Вопрос:
Мой акушер сегодня обнаружил нарушение сердечного ритма во время очередного визита. Я на 24 неделе беременности, в остальном все в порядке.Что такое нерегулярное сердцебиение и что оно означает для моего будущего ребенка? Уйдет ли эта проблема до того, как мой ребенок родится? Мне нужно принимать лекарства?
Ответ:
Нерегулярный сердечный ритм обычно бывает доброкачественным, но ваш акушер может направить вас к детскому кардиологу для проведения эхокардиограммы плода, чтобы лучше определить сердечный ритм.
Нормальная частота сердечных сокращений плода составляет от 120 до 160 ударов в минуту. Сердцебиение обычно регулярное, с небольшими колебаниями частоты пульса.Каждое нормальное сердцебиение начинается с верхней части сердца (предсердия), за которой следует нижняя часть сердца (желудочек). Нижняя часть сердца — это то, что заставляет кровь покидать сердце и воспроизводить звук на кардиомониторе.
Самая частая причина нерегулярного сердечного ритма — это когда верхняя часть сердца бьется слишком рано (преждевременное сокращение предсердий, или PAC). Иногда это преждевременное сердцебиение передается в нижнюю часть сердца; в других случаях связь между верхней и нижней частью сердца блокируется после преждевременного удара.
Раннее сердцебиение, которое передается или блокируется, вызывает нарушение сердечного ритма. Эти преждевременные сокращения предсердий очень распространены во второй половине беременности и обычно не вызывают никаких проблем. Они могут сохраняться после рождения ребенка, но обычно проходят через месяц жизни. Как правило, в лекарствах нет необходимости.
Нерегулярный сердечный ритм может вызывать проблемы в небольшом проценте случаев, если происходит несколько последовательных преждевременных сокращений. Когда это происходит в течение достаточно длительного периода, это называется тахикардией (учащенным пульсом).Если частота сердечных сокращений остается выше 200 ударов в минуту в течение длительного периода времени (часы или дни), это может привести к повреждению сердца и других органов ребенка. При возникновении тахикардии ваш детский кардиолог и акушер порекомендует вам лекарство, которое поможет регулировать сердечный ритм вашего плода. Если есть какие-либо признаки повреждения сердца плода, вам может быть рекомендовано госпитализировать вас перед началом приема лекарства. Если вам назначили лекарство, вероятно, ребенку после рождения нужно будет принять аналогичное лекарство от сердечного ритма.
Другой причиной медленного сердцебиения плода является состояние, называемое блокадой сердца или атриовентрикулярной (АВ) блокадой. Это чаще встречается у матерей с волчанкой и другими родственными аутоиммунными заболеваниями. Блокада сердца также может наблюдаться у плодов со структурным врожденным пороком сердца и может привести к чрезмерному скоплению жидкости вокруг сердца и плода в целом — состояние, называемое «водянкой».
У большинства плодов с тахикардией прогноз благоприятный, если сердце структурно нормальное.У некоторых плодов характерны частые преждевременные преждевременные схватки, что приводит к снижению частоты сердечных сокращений (брадикардия). Обычно это не вызывает никаких проблем у ребенка, пока частота сердечных сокращений остается выше 60–70. У некоторых плодов с преждевременным сокращением предсердий может быть брадикардия во время одного посещения и развиваться тахикардия позже. Нерегулярный сердечный ритм обычно не вызывает беспокойства у плода, но его должен внимательно отслеживать акушер-гинеколог и детский кардиолог.
Болезнь Кавасаки
Вопрос:
Мне сказали, что у моей дочери болезнь Кавасаки.Что это? Это серьезно? Сможет ли она поправиться и вести нормальную жизнь?
Ответ:
Болезнь Кавасаки (БК) — воспалительное заболевание неизвестной причины. Некоторые данные свидетельствуют о том, что это может быть вызвано инфекцией. KD обычно возникает у детей и очень редко у взрослых. У детей с KD высокая температура, сохраняющаяся не менее пяти дней, наряду с множеством других симптомов. Они могут включать конъюнктивит (воспаление внутреннего века и белков глаз), сыпь, опухшие губы и язык, увеличение лимфатических узлов и покраснение, шелушение рук и ног.Не существует специального теста, подтверждающего, что у ребенка есть KD. Диагноз ставится на основании характерного паттерна болезни и исключения других заболеваний, например, ангины. Большинство детей с KD очень раздражительны.
Дети с неосложненной БК обычно выздоравливают без лечения. Однако при поражении коронарных артерий могут развиться серьезные осложнения. Коронарные артерии, кровоснабжающие сердечную мышцу, могут увеличиваться в размерах, образуя «аневризмы коронарных артерий».Небольшие степени увеличения могут не вызывать проблем, но значительное увеличение, известное как «гигантские аневризмы», может привести к окклюзии коронарных артерий (закупорке). Если увеличенные коронарные артерии блокируются из-за тромбов, то сердечная мышца, снабжаемая коронарной артерией, страдает от недостатка кислорода. Это может вызвать боль в груди (известную как стенокардия) или сердечный приступ. Некоторым детям требуется лекарство для растворения или предотвращения образования тромбов. Некоторым требуется срочная операция по аортокоронарному шунтированию. Расширение коронарных артерий и риск закупорки могут быть постоянными.
К счастью, риск аневризмы коронарной артерии у ребенка может быть снижен. Лечение внутривенным лекарством, известным как гамма-глобулин, может помочь снизить этот риск. Детей с известной или подозреваемой БК обычно помещают в больницу и лечат внутривенным гамма-глобулином. Им также обычно дают высокие дозы аспирина до тех пор, пока у них не спадет температура. После этого продолжают принимать низкую дозу аспирина, чтобы предотвратить образование тромбов. Эхокардиограмма проводится, чтобы выяснить, есть ли поражение коронарных артерий.Дети, у которых сохраняется лихорадка или у которых есть поражение коронарных артерий, лечатся более агрессивно. Эти дети могут получать дополнительные дозы гамма-глобулина или лечиться стероидами или другими лекарствами.
Будет ли ваша дочь поправляться и вести нормальную жизнь, частично зависит от того, насколько хорошо она реагирует на лечение. Самое главное, это зависит от того, разовьются ли у нее аневризмы коронарных артерий. Большинство детей, которых лечат гамма-глобулином в течение 10 дней после болезни, полностью выздоравливают.Люди без гигантских аневризм обычно имеют нормальное здоровье после выздоровления. Однако детям с гигантскими аневризмами обычно требуется постоянное лечение для предотвращения образования тромбов. У них часто есть значительные физические ограничения. Эти дети требуют тщательного медицинского наблюдения и могут потребовать хирургического вмешательства.
Узнайте больше о болезни Кавасаки.
Синдром Марфана
Вопрос:
Мой педиатр подозревает, что у моего сына синдром Марфана, и направил его к детскому кардиологу для обследования.Что такое Марфан и как он влияет на сердце?
Ответ:
Синдром Марфана — редкое заболевание; им страдает один из каждых 5 000–10 000 человек. Обычно это «семейно», но ваш сын также может быть первым в вашей семье с синдромом Марфана. Почти все части тела и органы функционируют нормально, мозг не поражен. Многие историки считают, что у Авраама Линкольна был синдром Марфана. Люди с синдромом Марфана высокие и худые, у них длинные руки, ноги и пальцы, и они, как правило, двусуставные.У них также может быть искривление позвоночника и необычная форма грудины. Пациенты с синдромом Марфана, как правило, близоруки, а у некоторых могут развиться более серьезные проблемы со зрением из-за изменения положения хрусталика глаза.
Ваш сын был направлен к детскому кардиологу, потому что от 60 до 80 процентов людей с синдромом Марфана развивают расширение первой части аорты — основной артерии, которая берет кровь из сердца и распределяет ее по всем частям тела.По этой причине эхокардиограмма помогает подтвердить диагноз синдрома Марфана.
Проблемы с расширением аорты у детей или подростков очень редки. Позднее у многих людей с синдромом Марфана аорта увеличивается настолько, что может потребоваться операция на открытом сердце для замены первой части аорты до ее разрыва. Поэтому, если вашему сыну поставлен диагноз синдрома Марфана, вероятно, ежегодно потребуется делать эхокардиограмму, чтобы проверять рост его аорты.
Некоторые врачи прописывают пациентам с синдромом Марфана лекарство, называемое бета-блокатором. Расслабляя сердце и замедляя частоту сердечных сокращений, бета-блокаторы могут замедлять скорость расширения аорты. Новое лекарственное средство для лечения синдрома Марфана в настоящее время проходит испытания у детей и подростков с синдромом Марфана и расширенной аортой. Это исследование спонсируется Национальными институтами здравоохранения, и информацию о нем можно найти на веб-сайте Pediatric Heart Network (ссылка открывается в новом окне) и на сайте www.Clinicaltrials.gov (ссылка откроется в новом окне).
Вы можете найти более подробную информацию на сайте Национального фонда Марфана (ссылка откроется в новом окне).
Пролапс митрального клапана (MVP)
Вопрос:
Моя 10-летняя дочь уже неделю жалуется на головную боль и головокружение. Детский кардиолог диагностировал это как пролапс митрального клапана (ПМК) и объяснил, что не о чем беспокоиться. Скажите, пожалуйста, что это за состояние. Чего следует избегать моей дочери?
Ответ:
ПМК — обычно очень доброкачественное заболевание, которое встречается у детей и взрослых.Митральный клапан предотвращает отток крови назад, закрываясь, когда основная насосная камера сердца (левый желудочек) сжимается или сокращается. Иногда створки митрального клапана немного сдвигаются назад во время сокращения левого желудочка. У большинства пациентов это вызывает незначительную утечку и не влияет на работу сердца.
У некоторых пациентов с ПМК могут наблюдаться различные симптомы, такие как сердцебиение, головные боли, головокружение или даже обмороки.Этот аспект MVP не связан с серьезностью утечки клапана; Фактически, это чаще всего встречается у пациентов с минимальной утечкой клапана. Это состояние редко бывает опасным, но может вызывать дискомфорт. Редкие заболевания, такие как заболевание щитовидной железы, воспалительные заболевания и дефекты прочности сердечных сосудов и клапанов, могут быть связаны с ПМК и обычно легко диагностируются при их наличии из-за других признаков и симптомов.
Снижение или исключение кофеинсодержащих продуктов и напитков (кофе, газированные напитки, шоколад) часто помогает избавиться от головных болей, головокружения и сердцебиения.Многие пациенты улучшают свое состояние после увеличения суточного потребления жидкости и / или соли. Некоторым пациентам может потребоваться лекарство, чтобы компенсировать эффект адреналина. Эти лекарства, называемые бета-блокаторами, снижают частоту сердечных сокращений и артериальное давление, а также помогают уменьшить или устранить симптомы. Практически все пациенты с ПМК могут заниматься спортом без ограничений.
Хотя многие врачи могут заподозрить ПМК при прослушивании сердца, эхокардиография (УЗИ сердца) — единственный способ окончательно диагностировать ПМК.Также важно знать, что ПМК является наиболее часто диагностируемым заболеванием сердца и должен проводиться и лечиться только опытным детским кардиологом.
Легочная гипертензия
Вопрос:
Мне сказали, что у моей 6-летней дочери легочная гипертензия. Что это значит? Это то же самое, что и гипертония, диагностированная у моей матери?
Ответ:
Легочная гипертензия — это состояние, при котором давление в кровеносных сосудах легких выше нормы.Это отличается от системной гипертензии, когда давление в кровеносных сосудах тела выше нормы. Системная гипертензия — распространенное заболевание, особенно у людей с возрастом. Диагноз ставится при измерении артериального давления в руке. Системная гипертензия обычно успешно лечится пероральными препаратами. Напротив, легочная гипертензия — редкое заболевание как у детей, так и у взрослых. Пациенты обычно обращаются к врачу с симптомами усталости, боли в груди, затрудненным дыханием при физической активности и эпизодами обморока или почти обморока.Как вы понимаете, с этими симптомами трудно справиться, особенно у младенцев. Таким образом, легочная гипертензия часто диагностируется поздно, после того, как у пациента в течение некоторого времени наблюдаются расплывчатые симптомы. Легочную гипертензию можно диагностировать с помощью эхокардиографии (УЗИ сердца), хотя катетеризация сердца часто рекомендуется для подтверждения диагноза и как способ лучше понять причину.
Существует два широких класса легочной гипертензии: гипертония без какой-либо очевидной причины (называемая идиопатической) и гипертония, вызванная или возникающая вместе с другими заболеваниями.Заболевания, которые могут вызвать легочную гипертензию, включают:
- Заболевание легких (например, незрелые легкие у недоношенных детей или обструкция дыхательных путей)
- некоторые врожденные пороки сердца с чрезмерным притоком крови к легким или блокировкой кровотока от легких обратно к сердцу
- Заболевания системы свертывания крови
- воспалительные заболевания (например, системная красная волчанка, СКВ)
- некоторые лекарства и токсины
- ВИЧ-инфекция
- Определенные закупорки дренажа печени (портальная гипертензия)
Когда возможно, лучшим лечением легочной гипертензии является лечение основного заболевания.Когда это возможно, легочная гипертензия может исчезнуть или, по крайней мере, улучшиться. В ситуациях, когда лечение основного заболевания не улучшает легочную гипертензию, и в ситуациях идиопатической легочной гипертензии, доступны лекарства. Раньше эти лекарства вводили только внутривенно и часто включали длительную внутривенную терапию. Совсем недавно стали доступны ингаляционные и пероральные препараты. Хотя и редко, трансплантация легких успешно применяется в тяжелых случаях.
Для получения дополнительной информации о легочной гипертензии посетите веб-сайт Ассоциации легочной гипертензии (ссылка откроется в новом окне).
Стеноз клапана легочной артерии
Вопрос:
Нам сказали, что у нашего ребенка стеноз клапана легочной артерии. Его сердечный клапан не открывается полностью. Что можно сделать, чтобы исправить клапан?
Ответ:
Легочный клапан похож на дверь с односторонним движением на правой стороне сердца, которая предотвращает обратный ток крови из легких в сердце.Иногда во время развития сердца клапан не формируется должным образом. Если клапан герметичен (стеноз), правой стороне сердца необходимо больше работать, чтобы протолкнуть кровь через клапан в легкие. В зависимости от того, насколько герметичен клапан, он может нуждаться или не нуждаться в исправлении. Ваш специалист по врожденным порокам сердца может обсудить это с вами. Если клапан слегка затянут, его можно оставить в покое, и по мере взросления ребенку может стать лучше. Однако, если клапан плотный и заставляет сердце работать тяжелее, чем должно, его может потребоваться открыть с помощью небольшого баллона с использованием специальной трубки (катетера), вводимой в сердце из кровяной вены в рамках процедуры интервенционной катетеризации. .Если клапан очень плотный или деформирован, возможно, его необходимо хирургическим путем открыть или заменить.
Один желудочек
Вопрос:
У моего ребенка только что диагностировали единственный желудочек. Что это значит?
Ответ:
Нормальное сердце имеет две насосные камеры или желудочки. «Единый желудочек» относится к врожденным порокам сердца, при которых одна из этих камер отсутствует или очень мала, или дефектам, при которых перегородка между двумя насосными камерами отсутствует.Эти дефекты часто называют гипоплазией левого сердца или гипоплазией правого сердца. Гипоплазия левых отделов сердца включает атрезию как аорты, так и митрального клапана (отсутствие клапанов на левой стороне сердца). Гипоплазия правых отделов сердца включает широкий спектр дефектов с небольшим или отсутствующим трикуспидальным клапаном или легочным клапаном (клапаны на правой стороне сердца). Кроме того, единичный желудочек возникает, если между двумя насосными камерами нет перегородки. Эти дефекты могут привести к тяжелой сердечной недостаточности (недостаточное количество крови в организме) или тяжелому цианозу (недостаточное количество крови в легких).Все эти дефекты требуют общего лечения, предназначенного для обеспечения кровотока как в легких, так и в организме. Иногда для этого требуется ограничить приток крови к легким и создать новый кровеносный сосуд, чтобы обеспечить приток крови к телу. В других случаях для обеспечения кровотока в легочных артериях требуются операции. В конечном счете, большинству детей с одним желудочком требуется две или три операции, в результате которых кровь с низким содержанием кислорода направляется в легкие, а богатая кислородом кровь — в организм. Для большинства детей с единственным желудочком есть хорошие варианты хирургического вмешательства, и многие дети с этим заболеванием могут выполнять большинство обычных детских занятий.Ваш детский кардиолог может предоставить вам наиболее полную информацию о специфике состояния вашего ребенка.
Спортивные мероприятия
Вопрос:
Моей 10-летней дочери в 1 год вылечили дыру в сердце. С тех пор она была здорова. Сможет ли она заниматься спортом?
Ответ:
Часто возникают вопросы о занятиях спортом у пациентов с проблемами сердца. Существует широкий спектр сердечных дефектов, хирургических вмешательств и занятий спортом.Лучше всего обсудить с детским кардиологом, нужны ли вашей дочери какие-либо ограничения в занятиях спортом. Это особенно верно, если она хочет в конечном итоге участвовать в средней школе или колледже. Большинство детей, у которых есть относительно простые пороки сердца и у которых был хороший результат после катетера или хирургического вмешательства, могут участвовать хотя бы в некоторых, если не во всех, спортивных мероприятиях. У других детей могут быть сердечные заболевания, требующие некоторых ограничений. Пациенты с кардиостимуляторами или имплантируемыми кардиовертерами / дефибрилляторами (ИКД) могут иметь ограничения, которые не требуются для других пациентов с пороками сердца.Пациентам, принимающим антикоагулянты (препараты, снижающие свертываемость крови), также следует соблюдать осторожность и проконсультироваться со своим врачом о занятиях спортом
Транспозиция магистральных артерий (DTGA) и генетика
Вопрос:
У нас есть годовалый сын, который чувствует себя хорошо после операции по транспозиции магистральных артерий (DTGA). Хотели бы еще одного ребенка. Будет ли у нашего второго ребенка врожденный порок сердца?
Ответ:
Врожденный порок сердца — самый частый врожденный порок.Около восьми из 1000 младенцев (или 0,8 процента) родятся с той или иной формой сердечной недостаточности. Однако большинство из этих проблем легче, чем у вашего сына. Для пары, у которой был один ребенок с DTGA и у которой нет других членов семьи с транспозицией, шанс родить еще одного ребенка с DTGA немного увеличивается до примерно 18 из 1000 или 1,8 процента. Это также примерно такой же шанс, что этот ребенок родится с формой врожденного порока сердца, отличной от DTGA. Это дает более 98 процентов вероятности того, что ребенок родится с нормальным сердцем.
Если, однако, другие члены семьи (родственники первой степени родства) имеют DTGA, другие формы транспозиции или другие формы врожденного порока сердца, вероятность того, что ребенок родится с DTGA, может быть выше. Транспозиция редко происходит в семье.
Мы не знаем, почему возникают врожденные пороки сердца, такие как DTGA. Предполагается, что причина является генетической, хотя конкретный ген DTGA еще не идентифицирован. Что касается DTGA, существуют некоторые свидетельства того, что могут быть задействованы несколько генов, а также другие факторы.
Поскольку у вас был один ребенок с врожденным пороком сердца, вам может быть полезно сделать эхокардиограмму плода на сроке от 18 до 20 недель во время следующей беременности. Это специализированное ультразвуковое исследование проводится детским кардиологом и показывает развивающееся сердце. Он должен уметь исключить большинство серьезных сердечных заболеваний. Чаще всего УЗИ плода является подтверждением того, что сердце ребенка развивается нормально.
Аномалии трехстворчатого клапана
Вопрос:
У моего 4-летнего сына сегодня диагностировали шум в сердце, ему сделали эхокардиограмму.Врач сказал мне, что у него легкая регургитация трикуспидального клапана. Что это значит? Я должен беспокоиться?
Ответ:
Трикуспидальный клапан — это один из четырех сердечных клапанов в сердце. Этот клапан предотвращает утечку крови назад из правого желудочка (камеры сердца, которая перекачивает кровь в легкие), когда эта камера сжимается.
Почти у всех детей, которым проводят эхокардиографию (УЗИ сердца), наблюдается небольшая утечка трикуспидального клапана или регургитация.Это часто обнаруживается, потому что новые аппараты для эхокардиографии обладают технологией, достаточно чувствительной, чтобы улавливать широкий спектр нормальных сигналов от крови, движущейся через сердце. Легкая утечка трехстворчатого клапана при отсутствии других проблем с сердцем считается нормальным явлением и не о чем беспокоиться.
Дефект межжелудочковой перегородки (VSD)
Вопрос:
Моему 5-дневному сыну диагностировали дефект межжелудочковой перегородки (ДМЖП). Размер отверстия около 2 мм.Считается ли это большим или малым, и каковы долгосрочные и краткосрочные эффекты VSD?
Ответ:
Дефект межжелудочковой перегородки (VSD) диаметром 2 мм считается малым. Поскольку он маленький, вряд ли у вашего малыша возникнут проблемы. Этот VSD, скорее всего, полностью закроется по мере роста вашего ребенка, в некоторой степени в зависимости от точного расположения отверстия. Это может произойти довольно скоро (в течение месяцев) или может занять несколько лет. В общем, VSD, который не закрылся примерно к 5 годам, не закроется самопроизвольно.Очень маленькие VSD не становятся большими по мере роста младенцев.
Стоит знать о двух осложнениях, связанных с небольшими ДМЖП, оба относительно редки. Во-первых, существует небольшой риск того, что у ребенка или взрослого с маленьким межпозвоночным диском разовьется инфекция сердца (эндокардит). Эти инфекции являются бактериальными и могут возникать после событий, когда бактерии попадают в кровь.
Другая сложность маленького VSD зависит от точного расположения отверстия. Люди с ДМЖП, расположенным непосредственно под аортальным клапаном (клапан на выходе из левой части сердца в тело), имеют небольшую вероятность того, что одна из створок этого клапана со временем может начать провисать в направлении отверстия.Это случается редко, но когда это происходит, это может привести к протечке клапана. В тех редких случаях, когда это происходит, ваш врач может порекомендовать хирургическое закрытие небольшого межжелудочкового клапана, чтобы предотвратить дальнейшие проблемы с аортальным клапаном.
Бродячий кардиостимулятор
Вопрос:
Мой 8-летний сын жаловался на боль в груди и учащенное сердцебиение, когда принимал душ. Это случилось дважды. Он был на Фловенте и Сингуларе из-за астмы. Его врач уверяет меня, что лекарство не имело ничего общего с болью в груди.Моему сыну сделали ЭКГ, и детский кардиолог сказал, что у него блуждающий кардиостимулятор и дальнейшее обследование не требуется. Должен ли я получить второе мнение?
Ответ:
Диагноз «блуждающий кардиостимулятор» относится к типу сердечного ритма с нормальными колебаниями частоты сердечных сокращений. Кардиостимулятор — это область сердца, отвечающая за запуск сердцебиения. Обычно он расположен в верхней части правого предсердия (верхняя правая камера сердца). Иногда блуждающий кардиостимулятор может перемещаться из верхнего правого предсердия в нижнее правое предсердие.
Боль в груди может быть связана с астматическим заболеванием. Итак, в случае вашего сына боль в груди сама по себе не будет поводом для беспокойства по поводу его сердца. Некоторые лекарства от астмы также могут вызывать кратковременное учащение пульса, но лекарства, которые принимает ваш сын, обычно этого не делают. В редких случаях пациенты могут испытывать нарушение сердечного ритма, называемое тахикардией (аномально учащенное сердцебиение).
Если у вашего сына сохраняется ощущение учащенного сердцебиения, врач может провести дополнительное обследование.Транстелефонный монитор ЭКГ — это устройство, которое можно использовать при появлении симптомов. Пациент нажимает кнопку на записывающем устройстве, и запись сердцебиения сохраняется в памяти монитора. Эти записи затем можно отправить по телефону кардиологу. Другой тест называется холтеровским монитором. Он записывает ЭКГ непрерывно в течение 24-48 часов, пока ребенок находится дома, активен и спит. Затем любой из этих двух тестов может быть проанализирован для обнаружения любых аномальных сердечных сокращений и определения необходимости дальнейшего тестирования или лечения.
Симптомы вашего сына, скорее всего, связаны с его астмой, но если они сохранятся, ваш врач может рассмотреть возможность проведения дополнительных анализов, включая два только что описанных теста. Кроме того, если ваш сын почувствует головокружение или потеряет сознание, немедленно сообщите об этом своему врачу.
Важно, чтобы вы были довольны диагнозом первого детского кардиолога, который осмотрел вашего ребенка. Если нет, поищите другое мнение
Синдром Вольфа-Паркинсона-Уайта
Вопрос:
Моему сыну поставили диагноз WPW.Что это? Ему понадобится лечение? Ему понадобится операция или кардиостимулятор?
Ответ:
Синдром Вольфа-Паркинсона-Уайта — это нарушение сердечного ритма, которое обычно можно обнаружить на электрокардиограмме (ЭКГ или ЭКГ).
Drs. Вольф, Паркинсон и Уайт опубликовали первую статью об этом типе ритма в 1930 году. Вольф-Паркинсон-Уайт (WPW) означает, что существует дополнительная электрическая связь от верхних камер сердца (предсердий) к нижним камерам (желудочкам). .
Иногда ненормальный ритм возникает, когда электрические сигналы сердца проходят в неправильном направлении от желудочков к предсердиям через дополнительное электрическое соединение. Этот сердечный ритм заставляет сердце биться слишком быстро (тахикардия). Иногда во время тахикардии пациенты могут чувствовать головокружение или тошноту, а иногда и обмороки. Для снижения частоты сердечных сокращений можно использовать лекарства. У редких пациентов состояние может быть опасным для жизни.
Если лекарство не помогает контролировать тахикардию, или у пациентов с повышенным риском опасных для жизни событий, или если пациенты не хотят лечиться, можно использовать процедуру, называемую катетерной аблацией.Это делается в лаборатории катетеризации сердца под седацией или анестезией. Он включает в себя введение нескольких специализированных катетеров в кровеносные сосуды в паху. Эти катетеры могут определить источник аномального сердцебиения в предсердии. Они отменяют дополнительное электрическое соединение с помощью радиочастотных волн (нагревание) или криоабляции (замораживание). С 1980-х годов эта процедура безопасно и эффективно выполнялась десятками тысяч детей и обеспечивала постоянное излечение более чем в 90% случаев.Некоторые пациенты и врачи предпочитают абляцию лекарствам в качестве терапии первой линии при WPW.
Каждому пациенту важно обсуждать вопросы и опасения непосредственно со своим кардиологом, чтобы понять, как эти рекомендации применимы к их конкретным обстоятельствам.
Ревматическая болезнь сердца
Что такое ревматическая болезнь сердца?
Ревматический порок сердца начинается с боли в горле, вызванной бактерией Streptococcus pyogenes (стрептококк группы А), которая может легко передаваться от человека к человеку так же, как и другие инфекции верхних дыхательных путей.Стрептококковые инфекции чаще всего встречаются в детстве.
У некоторых людей повторяющиеся стрептококковые инфекции вызывают реакцию иммунной системы против тканей тела, включая воспаление и рубцевание сердечных клапанов. Это то, что называется ревматической лихорадкой. Ревматическая болезнь сердца возникает в результате воспаления и рубцевания сердечных клапанов, вызванных ревматической лихорадкой.
Кто подвергается риску?
Ревматическая лихорадка чаще всего поражает детей и подростков в странах с низким и средним уровнем доходов, особенно там, где широко распространена бедность и доступ к услугам здравоохранения ограничен.Люди, живущие в тесноте и в плохих условиях, подвергаются наибольшему риску развития болезни.
В тех случаях, когда ревматическая лихорадка и ревматическая болезнь сердца являются эндемическими, ревматическая болезнь сердца является основным заболеванием сердца, наблюдаемым у беременных женщин, вызывающим значительную материнскую и перинатальную заболеваемость и смертность. Беременные женщины с ревматической болезнью сердца подвержены риску неблагоприятных исходов, включая аритмию и сердечную недостаточность из-за увеличения объема крови, оказывающего большее давление на сердечные клапаны.Женщины нередко не подозревают, что у них ревматический порок сердца до беременности.
Несмотря на то, что болезнь ликвидирована во многих частях мира, болезнь по-прежнему широко распространена в странах Африки к югу от Сахары, на Ближнем Востоке, в Центральной и Южной Азии, южной части Тихого океана, а также среди иммигрантов и пожилых людей в странах с высоким уровнем доходов, особенно у коренных народов.
Каковы признаки и симптомы?
Симптомы ревматической лихорадки могут включать:
- лихорадка
- Болезненные суставы, особенно колени, лодыжки, локти и запястья
- Боль, которая перемещается между суставами
- усталость
- резкие неконтролируемые движения тела, называемые «хореей»
- безболезненные узелки под кожей возле суставов и / или сыпь, состоящая из розовых колец с четким центром (оба редко)
- шум в сердце
Симптомы повреждения сердечного клапана, связанного с ревматической болезнью сердца, могут включать:
- Боль или дискомфорт в груди
- одышка
- Отек желудка, рук или ног
- усталость
- учащенное или нерегулярное сердцебиение
Как лечится ревматический порок сердца?
Ревматический порок сердца неизлечим, и повреждение сердечных клапанов необратимо.Пациентам с тяжелой ревматической болезнью сердца часто требуется операция для замены или ремонта поврежденного клапана или клапанов. В зависимости от тяжести заболевания также могут потребоваться лекарства для лечения симптомов сердечной недостаточности или нарушений сердечного ритма. Также могут потребоваться лекарства, разжижающие кровь, чтобы снизить риск образования тромбов. В случае серьезного заболевания может потребоваться операция по ремонту или замене сердечных клапанов. Это часто недоступно в странах с низким уровнем дохода, или, когда это возможно, затраты могут быть слишком высокими, если они не покрываются в рамках национальных планов здравоохранения, что подвергает семьи повышенному финансовому бремени.
Ревматический порок сердца можно предотвратить.
Поскольку ревматическая болезнь сердца возникает в результате ревматической лихорадки, важной стратегией является предотвращение возникновения ревматической лихорадки. Лечение ангины соответствующими антибиотиками предотвратит ревматизм.
После того, как у пациента диагностирован ревматизм, важно предотвратить дополнительные стрептококковые инфекции, так как это может вызвать новый эпизод ревматической лихорадки и дополнительное повреждение сердечных клапанов.Стратегия предотвращения дополнительной стрептококковой инфекции заключается в лечении пациента антибиотиками в течение длительного периода времени. Наиболее эффективным антибиотиком для предотвращения дальнейшего заражения является бензатин-пенициллин G, который вводят внутримышечно каждые 3-4 недели в течение многих лет.
Для стран, где ревматическая болезнь сердца носит эндемический характер, основные стратегии профилактики, контроля и ликвидации включают: повышение уровня жизни; расширение доступа к соответствующему уходу; обеспечение постоянного снабжения антибиотиками гарантированного качества для первичной и вторичной профилактики; и планирование, разработка и реализация реальных программ по профилактике ревматической болезни сердца и борьбе с ними при поддержке адекватного мониторинга и эпиднадзора в качестве интегрированного компонента ответных мер национальных систем здравоохранения.
Вызовы
Ревматический порок сердца можно предотвратить путем эффективного лечения стрептококковой ангины, однако лечение на этой ранней стадии часто не достигается. У семей может не быть времени или денег, чтобы обратиться в медицинское учреждение, или они могут не обращаться за помощью из-за низкой осведомленности о потенциальном риске нелеченой «ангины». Медицинские работники также могут не обладать необходимыми знаниями для правильной диагностики и лечения «ангины». Если не лечить, может развиться ревматическая лихорадка .
В настоящее время большая часть страдающих ревматической болезнью сердца не диагностирована или диагностируется на поздней стадии, когда поражение сердца очень серьезное. Ревматический порок сердца остается основной причиной сердечных осложнений у матери во время беременности. Во многих странах, эндемичных по ревматической болезни сердца, доступ к жизненно важным хирургическим операциям на сердечном клапане ограничен или отсутствует. Меры по остановке развития тяжелой ревматической болезни сердца требуют длительного лечения и хорошо функционирующей системы здравоохранения для оказания этой услуги.Кроме того, поскольку лечение является долгосрочным, регулярное посещение медицинского учреждения пациентами может быть дорогостоящим и сложным, а некоторые пациенты могут избегать инъекций из-за дискомфорта или опасения побочных эффектов.
Постоянный запас бензатин-пенициллина G является важным условием лечения боли в горле и предотвращения рецидивов инфекции. Однако этот антибиотик подвержен глобальному дефициту. Высокие производственные затраты и низкие закупочные цены вытеснили некоторых производителей с рынка, в то время как спрос на препарат растет.Когда лекарства нет в наличии, необходимые длительные схемы лечения нарушаются.
Инвестирование в надежные поставки бензатин-пенициллина G гарантированного качества предотвратит повторение глобальной нехватки и внесет вклад в глобальные усилия по расширению доступа к безопасным, эффективным и недорогим основным лекарствам гарантированного качества в рамках всеобщего охвата услугами здравоохранения.
Ответ ВОЗ
В 2018 г. Всемирная ассамблея здравоохранения приняла резолюцию WHA 71.14 призывают ВОЗ начать скоординированные глобальные ответные меры на ревматическую болезнь сердца и ревматическую лихорадку. Организация работает над разработкой клинических руководств по ревматической болезни сердца, и с помощью региональных бюро ВОЗ разрабатывается план работы по внедрению мероприятий по профилактике ревматической болезни сердца и уходу за людьми, уже живущими с ней.
Обеспечение стабильных и качественных поставок бензатин-пенициллина также является ключевым приоритетом в Общей программе работы ВОЗ 13 -й , в частности стратегическим приоритетом по всеобщему охвату услугами здравоохранения; доступ к лекарствам, вакцинам и товарам для здоровья.Кроме того, Дорожная карта ВОЗ по обеспечению доступа к лекарствам, вакцинам и другим товарам медицинского назначения на 2019-2023 годы и Техническая рабочая группа ВОЗ по бензатин-пенициллину работают над решением проблем глобального предложения и спроса на бензатин пенициллин и обеспечением качества, безопасности и безопасности. эффективный продукт доступен на полках при необходимости.
Стрептококковая инфекция: симптомы, лечение
Обзор
Что такое ангина?
Стрептококковая инфекция горла — это инфекция горла и миндалин (железы задней стенки глотки), вызываемая бактерией, известной как стрептококк группы А.Стрептококковая ангина очень легко передается от человека к человеку, особенно среди членов семьи. Часто встречается у детей школьного возраста, но встречается и у взрослых.
Стрептококковая ангина в очень редких случаях может вызвать более серьезные заболевания, такие как ревматизм, заболевание, которое может повредить сердечные клапаны. Таким образом, важно правильно диагностировать и лечить ангины. При правильном лечении фарингит обычно излечивается в течение 10 дней.
Симптомы и причины
Каковы симптомы ангины?
Симптомы ангины включают:
Как передается ангина?
Стрептококковая ангина распространяется:
- Тесный контакт с инфицированным
- Обмен личными вещами зараженного человека
Диагностика и тесты
Как я узнаю, что у моего ребенка ангина?
Обратитесь к своему врачу, если симптомы указывают на стрептококковое горло.Ваш ребенок будет обследован и может пройти тест на стрептококк (посев из горла). Вирусные заболевания могут иметь те же симптомы, что и ангина. Вот почему важно сделать мазок из зева, чтобы подтвердить присутствие стрептококковых бактерий в горле.
Что такое стрептококковый тест?
Тест на стрептококк ищет в горле бактерии Streptococcus. Обследование безболезненно и занимает очень мало времени. Кончиком ватного тампона вытирают заднюю стенку горла. Затем мазок проверяется.
Быстрый стрептококковый тест занимает около 20 минут. Если тест положительный (обнаружены бактерии Streptococcus), у пациента ангина. Если тест отрицательный (нет признаков стрептококка), врач может отправить мазок из горла в лабораторию, чтобы перепроверить результаты. Некоторые врачи могут не проводить экспресс-тест на стрептококк, а вместо этого просто отправить мазок из горла в лабораторию.
Ведение и лечение
Как лечится ангина?
Ангина лечится антибиотиками.Антибиотик — это лекарство, убивающее бактерии, вызывающие инфекцию.
Антибиотики часто принимают в виде таблеток или в виде уколов. Пенициллин и амоксициллин — распространенные антибиотики, используемые для лечения ангины. Другие антибиотики назначают людям с аллергией на пенициллин.
Ваш лечащий врач может сделать вашему ребенку укол или прописать антибиотик в таблетках или в жидкой форме. Таблетки или жидкость обычно принимают в течение 10 дней. Следуйте инструкциям вашего врача.Ваш ребенок должен принимать все лекарства, даже если он или она чувствует себя лучше. Бактерии могут быть живыми, даже если ваш ребенок чувствует себя хорошо.
Что можно сделать, чтобы облегчить боль при фарингите?
Вашему ребенку необходимо:
- Пейте успокаивающие жидкости, например теплый чай.
- Примите обезболивающее, например ацетаминофен (Тайленол®).
Аспирин нельзя давать детям. Аспирин может вызвать синдром Рея, опасное для жизни заболевание, у детей и подростков с лихорадкой.
Другие ангины не требуют специальных лекарств, так почему же ангины?
Большинство болей в горле вызываются вирусами, которые нельзя вылечить лекарствами; можно только снять ломоту и боли. Вирусы излечиваются сами по себе, и их нельзя вылечить антибиотиками или другими лекарствами.
Стрептококковая инфекция в горле вызывается бактерией. Инфекции, вызванные бактериями, можно лечить антибиотиками. Стрептококковая ангина может привести к более серьезным заболеваниям, поэтому важно лечить ее.
Могу ли я принимать уже имеющиеся у меня дома антибиотики от ангины?
Никогда не принимайте лекарства, оставшиеся от перенесенной ранее болезни, и не давайте детям оставшиеся лекарства. Остатки антибиотиков также могут затруднить лечение ангины и вызвать серьезные побочные эффекты.
Перспективы / Прогноз
Как скоро человек, страдающий фарингитом, почувствует себя лучше?
Ваш ребенок должен почувствовать себя лучше через день или два после начала лечения.
Когда мой ребенок сможет вернуться в школу после лечения ангины?
Ваш ребенок может вернуться к обычным занятиям, включая посещение школы, через 24 часа после вакцинации или начала приема антибиотика, если его температура нормальная.
Жить с
Что делать, если моему ребенку не становится лучше после лечения ангины?
Если вашему ребенку не становится лучше, немедленно сообщите об этом своему врачу.Ваш ребенок не должен прекращать прием своих лекарств, если только ваш лечащий врач не скажет вам об этом.
Позвоните своему врачу, если состояние вашего ребенка не улучшается через один-два дня после начала приема антибиотиков. Вам также следует позвонить, если у вашего ребенка есть какие-либо из этих симптомов:
- Повышение температуры тела через день или два после улучшения самочувствия
- Тошнота или рвота
- боль в ухе
- Головная боль
- Сыпь на коже
- Кашель
- Увеличение желез
- Болезненные суставы
- Одышка
- Темная моча, сыпь или боль в груди (может появиться через три-четыре недели)
.

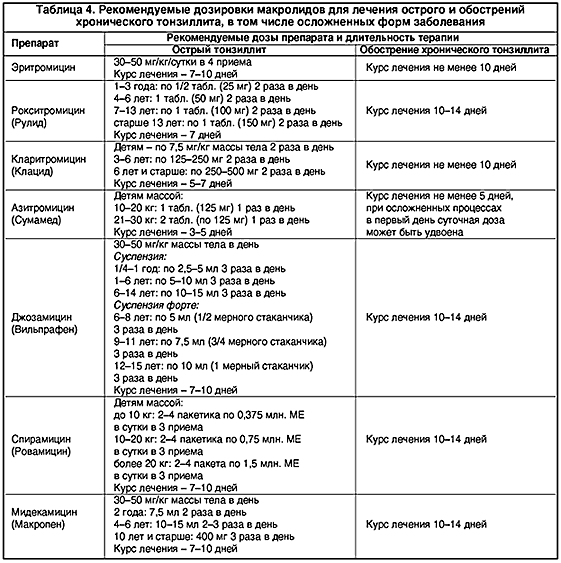
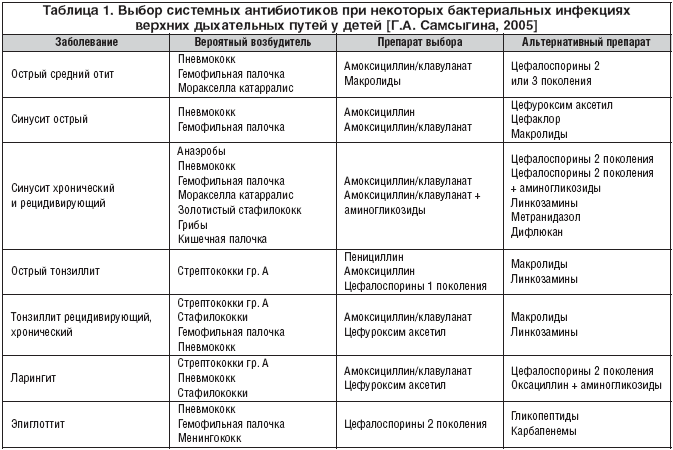



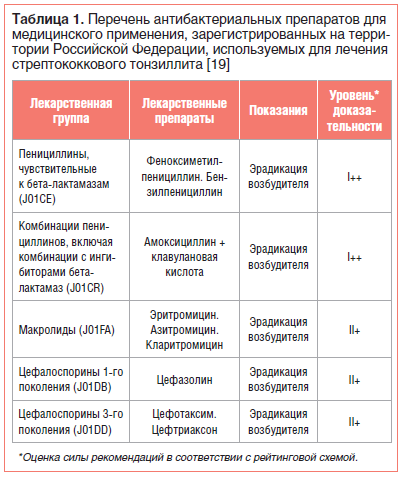




 Эта стенокардия является удушением из-за инфекции в поднижнечелюстной области.
Эта стенокардия является удушением из-за инфекции в поднижнечелюстной области. Студентам-медикам требуется много часов занятий в классе, чтобы понять эти сложные проблемы, поэтому не смущайтесь, если вы не поняли или не вспомнили всего этого после первого или второго занятия.
Студентам-медикам требуется много часов занятий в классе, чтобы понять эти сложные проблемы, поэтому не смущайтесь, если вы не поняли или не вспомнили всего этого после первого или второго занятия. Если это невозможно, вы можете получить направление от педиатра вашего ребенка. Медицинское обслуживание в Соединенных Штатах стало очень узкоспециализированным, особенно в отношении некоторых сложных проблем с сердцем у детей. В определенных обстоятельствах может быть даже более целесообразным поговорить с хирургом-кардиологом или детским кардиологом, который специализируется в таких областях, как катетеризация сердца, лечение аритмии (нерегулярного сердечного ритма), трансплантация сердца и т. Д.
Если это невозможно, вы можете получить направление от педиатра вашего ребенка. Медицинское обслуживание в Соединенных Штатах стало очень узкоспециализированным, особенно в отношении некоторых сложных проблем с сердцем у детей. В определенных обстоятельствах может быть даже более целесообразным поговорить с хирургом-кардиологом или детским кардиологом, который специализируется в таких областях, как катетеризация сердца, лечение аритмии (нерегулярного сердечного ритма), трансплантация сердца и т. Д. Врач-консультант может пожелать просмотреть записи вашего ребенка перед визитом или попросить вас взять их с собой. В любом случае, подготовка повысит вероятность того, что визит предоставит вам информацию, которую вы ищете. Не забудьте взять с собой список!
Врач-консультант может пожелать просмотреть записи вашего ребенка перед визитом или попросить вас взять их с собой. В любом случае, подготовка повысит вероятность того, что визит предоставит вам информацию, которую вы ищете. Не забудьте взять с собой список!