Международный день борьбы с вирусным гепатитом В
Международный день борьбы с вирусным гепатитом В
9 мая – международный день борьбы с вирусным гепатитом В
Международный день борьбы с гепатитом В традиционно отмечается 19 мая. С 2011 ВОЗ дополнительно был учрежден Всемирный день борьбы с гепатитами, который стал проводиться 28 июля в день рождения Баруха Бламберга, получившего Нобелевскую премию за открытие в 1965 году вируса гепатита.
Гепатит В — потенциально опасное для жизни инфекционное заболевание печени, возбудителем которого является вирус гепатита В (HBV). Это заболевание представляет собой серьезную проблему здравоохранения во всем мире. Инфекция может переходить в хроническую форму с высоким риском летального исхода от цирроза и рака печени.
Существует безопасная и эффективная вакцина, обеспечивающая защиту от гепатита В на 98–100%. Профилактика вирусного гепатита В позволяет предотвратить развитие таких осложнений, как хронический гепатит и рак печени.
Передача инфекции от матери ребенку случается чаще при наличии у инфицированной HBV матери высокой вирусной нагрузки. При отсутствии профилактических мер у матерей с HBeAg-положительным вирусным гепатитом (то есть, как правило, с более высокой вирусной нагрузкой) риск передачи инфекции ребенку колеблется в пределах от 70% до 90%.
Гепатит B также передается в результате укола иглой, нанесения татуировок, пирсинга и контакта с инфицированной кровью и биологическими жидкостями, включая слюну, менструальные и вагинальные выделения и семенную жидкость.
В большинстве случаев первичная инфекция имеет бессимптомное течение. Тем не менее, у некоторых пациентов возникают острые состояния с выраженными симптомами, которые сохраняются несколько недель и включают в себя желтушное окрашивание кожи и склер, потемнение мочи, сильную слабость, тошноту, рвоту и боли в брюшной полости. В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.
Главным методом профилактики гепатита В является вакцинация. ВОЗ рекомендует прививать от гепатита В всех новорожденных как можно скорее после рождения, по возможности в первые 24 часа жизни, с последующим введением двух или трех доз вакцины с промежутком не менее четырех недель. Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку.
В Воронежской области, как и в стране в целом, плановая иммунизация против вирусного гепатита В была начата согласно календарю прививок в 1997 году. Прививкам подлежали только новорожденные и группы риска, к которым, в частности, относились и медработники.
С 2000 года начато централизованное обеспечение детскими вакцинами за счет средств федерального бюджета и плановая календарная иммунизация детей и взрослых групп риска , предусмотрено расширение подлежащих вакцинации:
— детей до 1-го года жизни;
— вакцинация в 13 лет ранее не привитых;
— взрослых групп риска.
В Воронежской области за время включения в национальный календарь прививок иммунизации новорожденных против вирусного гепатита В (с 1997 года) охват стабильно составляет 97-98%. Своевременность проведения прививок детям в возрасте 1 год – 98%.
Согласно «Глобальной стратегии по вирусным гепатитам» ВОЗ и «Плану действий сектора здравоохранения по борьбе с вирусными гепатитами в Европейском регионе ВОЗ», утвержденному Европейским региональным бюро ВОЗ в сентябре 2016 года, наиболее успешно реализуемыми возможностями для инвестирования средств являются вакцинация и предупреждение передачи вируса гепатита В от матери ребенку.
В Воронежской области, как и в стране в целом, плановая иммунизация против вирусного гепатита В была начата согласно календарю прививок в 1997 году. В результате проводимой иммунизации в рамках как плановых прививок, так и дополнительных программ, иммунная прослойка к вирусному гепатиту В начиная с 2006 года превысила нормативный показатель (95%) по всем контингентам детей и подростков. Кратное увеличение отмечалось ежегодно и по охвату взрослых контингентов, к 2020 году в области вышли на рекомендованный уровень по двум декретированным возрастным группам взрослых — до 35 лет (в эту когорту входят и женщины преимущественно детородного возраста) и 36-59 лет.
Кратное увеличение отмечалось ежегодно и по охвату взрослых контингентов, к 2020 году в области вышли на рекомендованный уровень по двум декретированным возрастным группам взрослых — до 35 лет (в эту когорту входят и женщины преимущественно детородного возраста) и 36-59 лет.
По мере роста охвата прививками последовательно снижалась заболеваемость всеми нозоформами вирусного гепатита В. За 2020 год зарегистрированы всего 9 случаев острого вирусного гепатита В и впервые выявлены 76 человек с хроническим гепатитом В. По сравнению с допрививочным периодом по острому гепатиту снижение составило 82 раза, и 9 раз — по первичным хроническим формам.
В 2020 году ВОЗ опубликовала новые рекомендации по профилактике передачи вируса от матери ребенку. Инфицирование новорожденных ВГВ можно предупреждать при помощи безопасной и эффективной вакцины. В результате иммунизации случаи инфицирования новорожденных от матерей с разными формами вирусного гепатит В стали крайне редкими. В Воронежской области до 2000 года у детей первого года жизни ежегодно выявлялись по 1-2 случая острого ВГВ, единичные случаи хронического, от 3-х до 10-ти случаев носительства HBsAg, которые также свидетельствовали об инфицировании детей. Отмечалось выявление заболеваний ВГВ и на 1-2 годах жизни, в семейных очагах инфицировались дети 3-6 лет и школьники.
Отмечалось выявление заболеваний ВГВ и на 1-2 годах жизни, в семейных очагах инфицировались дети 3-6 лет и школьники.
За последние 15 лет у новорожденных зарегистрированы 1 случай острого ВГВ и 3 случая хронического, все случаи связаны с нарушениями схем иммунизации новорожденных. При этом среди беременных случаи положительных результатов анализов на HBsAg продолжают регистрироваться ежегодно, хотя отмечена тенденция к снижению их доли среди обследованных: с 1,3% при тестировании беременных в 2000 году до 0,4% в 2020 г. Однако это – до 130 женщин, которые могут передать вирус ребенку. И в том, что такое же количество новорожденных не заражены – прежде всего, заслуга вакцинации. Лозунг «Свободное от гепатита будущее» в Воронежской области успешно претворяется в жизнь.
Гепатит B
Передача инфекции от матери ребенку случается чаще при наличии у инфицированной HBV матери высокой вирусной нагрузки. При отсутствии профилактических мер у матерей с HBeAg-положительным вирусным гепатитом (то есть, как правило, с более высокой вирусной нагрузкой) риск передачи инфекции ребенку колеблется в пределах от 70% до 90%.
Гепатит B также передается в результате укола иглой, нанесения татуировок, пирсинга и контакта с инфицированной кровью и биологическими жидкостями, включая слюну, менструальные и вагинальные выделения и семенную жидкость. Заражение гепатитом В может происходить половым путем, в частности у непривитых мужчин, вступающих в половые контакты с мужчинами, и гетеросексуальных лиц, имеющих несколько половых партнеров или вступающих в половые контакты с работниками секс-индустрии.
Хронический гепатит В развивается у менее 5% заразившихся во взрослом возрасте и у порядка 95% инфицированных в младенчестве и раннем детстве. Заражение может также иметь место при повторном использовании игл и шприцев в медицинских учреждениях и среди лиц, употребляющих инъекционные наркотики. Кроме того, вирус может передаваться при выполнении медицинских, хирургических и стоматологических процедур, нанесении татуировок, а также в результате использования бритвенных лезвий и аналогичных приспособлений, зараженных инфицированной кровью.
Вирус гепатита В способен выживать вне организма человека по меньшей мере в течение семи дней. На протяжении этого периода времени вирус сохраняет способность вызывать инфекцию в случае попадания в организм непривитого человека. Продолжительность инкубационного периода гепатита В колеблется в пределах от 30 до 180 дней и в среднем составляет 75 дней. Вирус может обнаруживаться в крови в течение 30–60 дней после инфицирования и способен персистировать в организме, вызывая хронический гепатит В.
Симптомы
В большинстве случаев первичная инфекция имеет бессимптомное течение. Тем не менее у некоторых пациентов возникают острые состояния с выраженными симптомами, которые сохраняются несколько недель и включают в себя желтушное окрашивание кожи и склер, потемнение мочи, сильную слабость, тошноту, рвоту и боли в брюшной полости. В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.
Вирус гепатита В также может вызывать хроническое инфекционное заболевание печени, которое со временем может развиться в цирроз (рубцевание печени) или рак печени.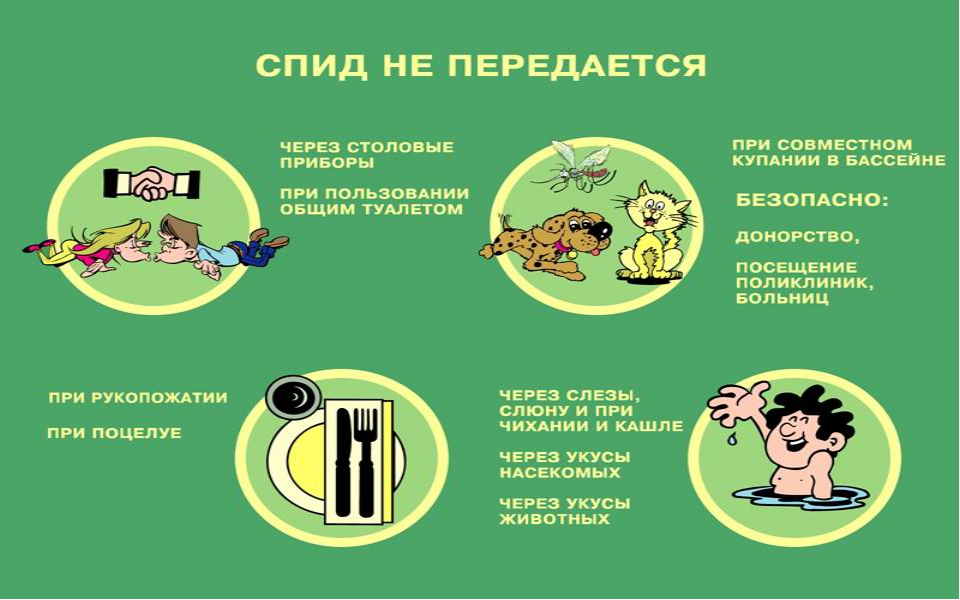
Кто находится в группе риска развития хронической формы гепатита В?
Вероятность развития хронической инфекции зависит от возраста, в котором человек заразился вирусом гепатита. С наибольшей вероятностью хроническая инфекция развивается у инфицированных вирусом гепатита В детей в возрасте до шести лет.
Дети грудного и раннего возраста:
- у детей грудного возраста, инфицированных в первый год жизни, хроническая инфекция развивается в 80–90% случаев;
- у детей, инфицированных в возрасте до шести лет, хроническая инфекция развивается в 30–50% случаев.
Взрослые:
- у людей, инфицированных гепатитом В во взрослом возрасте, при отсутствии других сопутствующих заболеваний хроническая инфекция развивается менее чем в 5% случаев; и
- в случае развития хронической инфекции у 20–30% взрослых заболевание приводит к циррозу и/или раку печени.
Коинфекция ВИЧ-HBV
Около 1% людей, живущих с HBV-инфекцией (2,7 миллиона человек) также инфицированы ВИЧ. При этом средняя распространенность HBV-инфекции среди ВИЧ-инфицированных составляет 7,4%. С 2015 г. ВОЗ рекомендует назначать лечение всем пациентам, у которых диагностирована ВИЧ-инфекция, независимо от стадии заболевания. Тенофовир, который входит в состав комбинированных курсов лечения, рекомендованных в качестве терапии первой линии при ВИЧ‑инфекции, также активен против HBV.
При этом средняя распространенность HBV-инфекции среди ВИЧ-инфицированных составляет 7,4%. С 2015 г. ВОЗ рекомендует назначать лечение всем пациентам, у которых диагностирована ВИЧ-инфекция, независимо от стадии заболевания. Тенофовир, который входит в состав комбинированных курсов лечения, рекомендованных в качестве терапии первой линии при ВИЧ‑инфекции, также активен против HBV.
Диагностика
На основе только клинической картины провести дифференциацию между гепатитом В и вирусными гепатитами других типов невозможно; поэтому крайне важным является лабораторное подтверждение диагноза. Для диагностики и мониторинга пациентов с гепатитом В существует несколько методов лабораторного исследования крови. Их можно использовать для дифференциальной диагностики острых и хронических инфекций.
Методы лабораторной диагностики инфекции заключаются в выявлении поверхностного антигена гепатита В (HbsAg). Для обеспечения безопасности крови и предотвращения случайной передачи вируса реципиентам продуктов крови ВОЗ рекомендует проводить систематическое тестирование донорской крови на гепатит В.
- Острая инфекция HBV характеризуется наличием поверхностного антигена вируса гепатита В (HBsAg) и иммуноглобулинов M (IgM) — антител к ядерному антигену (HBсAg). В течение начальной фазы инфекции у пациентов также обнаруживается е-антиген вируса гепатита B (HbeAg). HBeAg обычно является маркером высокого уровня репликации вируса. Наличие HBeAg указывает на высокую контагиозность крови и биологических жидкостей инфицированного.
- Хроническая инфекция характеризуется персистенцией HBsAg в течение не менее шести месяцев (при одновременном наличии HBeAg или без него). Постоянное наличие HBsAg является главным маркером риска развития хронического заболевания печени и рака печени (гепатоцеллюлярной карциномы) в течение жизни.
Лечение
Специфического лечения при остром гепатите В не существует. Поэтому медицинская помощь заключается в поддержании физического комфорта и надлежащего нутритивного баланса, включая восполнение потерь жидкости, вызванных рвотой и диареей. Очень важно избегать неоправданного медикаментозного лечения. Так, пациентам с острым гепатитом В не показаны ацетаминофен/парацетамол и противорвотные средства.
Очень важно избегать неоправданного медикаментозного лечения. Так, пациентам с острым гепатитом В не показаны ацетаминофен/парацетамол и противорвотные средства.
При хроническом гепатите В может назначаться медикаментозное лечение, в том числе пероральными противовирусными препаратами. Лечение позволяет замедлить процесс развития цирроза печени, снизить заболеваемость раком печени и повысить показатели долгосрочной выживаемости больных. При этом медикаментозное лечение требуется лишь части пациентов с хроническим гепатитом В (по оценкам, от 10% до 40% пациентов в зависимости от условий и критериев отбора).
ВОЗ рекомендует использование пероральных препаратов тенофовира и энтекавира, которые являются наиболее эффективными для супрессии вируса гепатита В. Их прием реже приводит к формированию лекарственной устойчивости, отличается простотой (принимается 1 таблетка в сутки) и не сопровождается значительными побочными эффектами, в связи с чем отсутствует необходимость в тщательном наблюдении за пациентами.
Энтекавир не является патентованным лекарственным средством. В 2017 г. все страны с низким и средним уровнем дохода имели возможность на законных основаниях закупать генерический энтекавир, однако его стоимость и доступность значительно разнились. Тенофовир больше не защищен патентом ни в одной стране мира. К 2016 г. на международном рынке медианная цена прошедшего преквалификацию ВОЗ генерического тенофовира снизилась с 208 долл. США до 32 долл. США за годовой курс лечения.
Вместе с тем в большинстве случаев медикаментозное лечение не позволяет добиться полного излечения гепатита В, но лишь подавляет репликацию вируса. Поэтому большинство пациентов, которые начинают лечение от гепатита В, должны продолжать его на протяжении всей жизни.
Во многих регионах с ограниченными ресурсами доступ к диагностике и лечению гепатита В по-прежнему затруднен. В 2016 г. из более 250 миллионов людей, живущих с HBV, о своем диагнозе знали 10,5% (27 миллионов человек). Средний мировой показатель охвата лечением диагностированных лиц составил 16,7% (4,5 миллиона человек). Многим пациентам диагноз ставится уже на поздних стадиях заболевания печени.
Многим пациентам диагноз ставится уже на поздних стадиях заболевания печени.
Среди хронических осложнений гепатита В большая доля бремя болезни приходится на цирроз и гепатоцеллюлярную карциному. Рак печени прогрессирует быстро, и, принимая во внимание ограниченные возможности его лечения, исход болезни, как правило, неблагоприятный. В странах с низким уровнем дохода большинство пациентов с раком печени умирает в течение нескольких месяцев после постановки диагноза. В странах с высоким уровнем дохода жизнь таких пациентов удается продлить на несколько лет за счет хирургии и химиотерапии. В странах с высоким уровнем дохода некоторым больным циррозом проводится трансплантация печени, однако такие операции выполняются с переменным успехом.
Профилактика
Главным методом профилактики гепатита В является вакцинация. ВОЗ рекомендует прививать от гепатита В всех новорожденных как можно скорее после рождения, по возможности в первые 24 часа жизни, с последующим введением двух или трех доз вакцины с промежутком не менее четырех недель.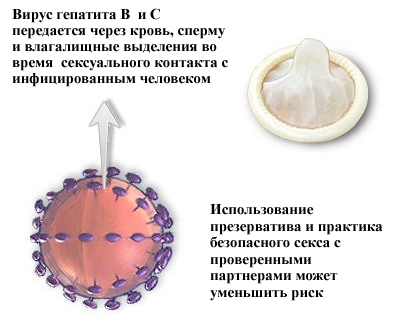 Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку.
Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку.
Согласно последним оценкам ВОЗ, доля детей в возрасте до пяти лет, страдающих хроническим гепатитом В, сократилась до чуть менее 1% в 2019 г., тогда как в десятилетия, предшествовавшие внедрению вакцинации (то есть с 1980-х до начала 2000-х гг.) этот показатель составлял порядка 5%.
Таким образом, достигнут один из контрольных показателей элиминации вирусного гепатита, поставленных в рамках Целей в области устойчивого развития, – к 2020 г. снизить распространенность инфекции HBV среди детей младше пяти лет до уровня менее 1%.
Расширение охвата вакцинацией против гепатита В во всем мире за последние два десятилетия стал одним из крупных достижений в области здравоохранения и способствовал снижению числа случаев заражения гепатитом В среди детей.
В 2019 г. показатель охвата населения тремя дозами вакцины достиг 85% во всем мире, тогда как в 2000 г. он составлял примерно 30%. Тем не менее показатели иммунизации новорожденных против гепатита В остаются неоднородными. Так, средний показатель охвата вакцинацией первой дозой вакцины против гепатита В сразу после рождения во всем мире составляет 43%, однако в Африканском регионе ВОЗ он равен лишь 6%.
он составлял примерно 30%. Тем не менее показатели иммунизации новорожденных против гепатита В остаются неоднородными. Так, средний показатель охвата вакцинацией первой дозой вакцины против гепатита В сразу после рождения во всем мире составляет 43%, однако в Африканском регионе ВОЗ он равен лишь 6%.
Полный курс вакцинации вызывает повышение уровня защитных антител у более чем 95% младенцев, детей и молодых людей. Защита сохраняется на протяжении как минимум 20 лет и, вероятно, в течение всей жизни. В связи с этим ВОЗ не рекомендует проводить повторные прививки лицам, прошедшим трехдозовую вакцинацию.
В странах с низкой или средней эндемичностью вакцинация показана всем непривитым детям и подросткам в возрасте до 18 лет. В этих странах вероятность заражения среди представителей групп повышенного риска является более высокой, и им также следует пройти вакцинацию. К этим группам риска относятся:
- лица, которым часто требуется кровь или продукты крови, пациенты, находящиеся на диализе, и реципиенты трансплантации солидных органов;
- заключенные в местах лишения свободы;
- потребители инъекционных наркотиков;
- лица, имеющие бытовые и половые контакты с людьми с хронической HBV‑инфекцией;
- лица, имеющие несколько половых партнеров;
- медицинские работники и другие лица, которые могут иметь контакты с кровью и продуктами крови при исполнении служебных обязанностей;
- лица, совершающие международные поездки, которые не прошли полный курс вакцинации против HBV и которым показана вакцинация перед отбытием в эндемичные по HBV районы.

Вакцина имеет превосходные показатели безопасности и эффективности, и благодаря ей доля детей младше пяти лет с хронической HBV-инфекцией в 2019 г. сократилась до уровня немногим менее 1%, тогда как в десятилетия, предшествовавшие внедрению вакцинации (то есть с 1980-х до начала 2000-х гг.) этот показатель составлял порядка 5%.
Помимо вакцинации грудных младенцев, включающей своевременное введение первой дозы вакцины сразу после рождения, ВОЗ рекомендует назначение профилактического курса противовирусной терапии для предупреждения передачи гепатита В от матери ребенку. Для беременных с высокой концентрацией ДНК HBV (высокой вирусной нагрузкой) и/или присутствием в крови HBeAG характерен высокий риск передачи вируса будущему ребенку, даже если ребенок сразу после рождения получит первую дозу вакцины и пройдет полный курс вакцинации против гепатита В. Поэтому беременным с высокой концентрацией ДНК HBV во время беременности может быть показан профилактический курс противовирусной терапии для профилактики перинатального инфицирования ВГВ и защиты будущего новорожденного от заболевания.
В дополнение к вакцинации детей грудного возраста и профилактике передачи инфекции от матери ребенку передачу HBV можно предотвратить посредством мер по обеспечению безопасности крови, включая качественный скрининг всей донорской крови и ее продуктов, используемых для переливания. Во всем мире в 2013 г. скрининг и контроль качества прошли 97% доз донорской крови, однако пробелы остаются. К числу эффективных мер профилактики передачи вирусного гепатита В относятся обеспечение безопасности инъекций, а также отказ от неоправданных инъекций и инъекций, выполняемых в небезопасных условиях. Во всем мире доля небезопасных инъекций снизилась с 39% в 2000 г. до 5% в 2010 г. Кроме того, одной из мер профилактики инфекции является повышение безопасности половых контактов, в том числе сведение к минимуму числа половых партнеров и использование барьерной контрацепции (презервативов).
Деятельность ВОЗ
В мае 2016 г. Всемирная ассамблея здравоохранения приняла первую «Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016–2021 гг.» В ней подчеркивается важнейшая роль всеобщего охвата услугами здравоохранения и формулируются задачи, которые согласованы с Целями в области устойчивого развития. Стратегия преследует цель элиминации вирусного гепатита как проблемы общественного здравоохранения. Это нашло отражение в глобальных задачах по снижению к 2030 г. числа новых случаев инфицирования на 90% и смертности от вирусного гепатита на 65%. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для реализации этих задач.
Для оказания поддержки странам в достижении глобальных целей по ликвидации гепатита в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ ведет работу в следующих областях:
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- разработка научно обоснованных мер политики, сбор и обработка данных для информационного обеспечения практических действий;
- повышение равенства в области здравоохранения в рамках мер по борьбе с гепатитом;
- профилактика распространения инфекции;
- расширение охвата услугами по скринингу, оказанию помощи и лечению.
В марте 2015 г. ВОЗ опубликовала свое первое «Руководство по профилактике, уходу и лечению в отношении лиц, живущих с хронической инфекцией гепатита В».
В частности, в руководстве содержатся следующие рекомендации:
- оказывать содействие применению простых неинвазивных диагностических тестов для оценки стадии заболевания печени и выявления показаний для назначения лечения;
- назначать лечение в первую очередь лицам с наиболее тяжелыми стадиями болезни печени и наибольшим риском летального исхода;
- рекомендовать в качестве терапии первой и второй линии использование аналогов нуклеозидов/нуклеотидов с высоким барьером формирования лекарственной устойчивости (тенофовир и энтекавир, и энтекавир для детей в возрасте 2-11 лет).
В руководстве также рекомендуется назначать пожизненное лечение лицам с циррозом и лицам с высоким уровнем ДНК HBV и признаками воспалительного процесса в печени и проводить регулярный мониторинг пациентов, проходящих лечение, а также тех, кому лечение еще не назначено, для оценки прогрессирования заболевания, определения показаний для лечения и раннего выявления рака печени.
В июле 2020 г. ВОЗ опубликовала дополнительные рекомендации “Prevention of mother-to-child transmission of hepatitis B virus: Guidelines on antiviral prophylaxis in pregnancy” (Профилактика передачи вируса гепатита В от матери ребенку: руководство по противовирусной профилактической терапии во время беременности).
Теперь в дополнение к курсу вакцинации грудных детей против гепатита В (включая введение ребенку первой дозы вакцины в течение 24 часов после рождения) ВОЗ рекомендует назначать беременным, у которых концентрация ДНК HBV равна или превышает 200 000 МЕ/мл, профилактический курс лечения тенофовиром; курс профилактической терапии следует проводить начиная с 28-й недели беременности и по меньшей мере до родов.
Возможности выполнения тестов, позволяющих количественно определять вирусную нагрузку вируса гепатита В и принимать решение о наличии у беременной показаний для профилактического лечения, в ряде стран или районов ограничены. Особенно остро эта проблема стоит в странах или районах с низким уровнем дохода или в сельских районах, где на учете состоит большое число беременных. Теперь в странах и районах, где возможность проведения тестирования на ДНК HBV отсутствует, ВОЗ рекомендует в качестве альтернативы выполнять тестирование на HBeAg для определения наличия показаний для назначения профилактического курса тенофовира в целях предупреждения передачи вируса от матери ребенку.
Тестирование беременных на гепатит В и лечение тех из них, у кого для этого имеются показания, может проводиться в комплексе с мерами по профилактике передачи ВИЧ от матери ребенку и врожденного сифилиса в рамках дородового ухода. Часто такой подход называют «тройной элиминацией», поскольку он способствует элиминации передачи от матери ребенку трех инфекций: ВИЧ, сифилиса и гепатит В.
ВОЗ также недавно опубликовала доклад “Progress report on HIV, viral hepatitis and sexually transmitted infections, 2019” (Доклад о ходе работы по борьбе с ВИЧ, вирусным гепатитом и инфекциями, передающимися половым путем, 2019 г.), в котором изложен ход работы по элиминации этих инфекционных болезней. В докладе приводятся глобальные статистические данные по вирусным гепатитам B и C, показателям новых случаев инфицирования, распространенности хронических инфекций и смертности, вызванных этими двумя широко распространенными вирусами, а также информация об основных действиях по состоянию на конец 2016 и 2017 гг.
Кроме того, начиная с 2011 г. ВОЗ совместно со странами, гражданским обществом и партнерами проводит ежегодные мероприятия, приуроченные к проведению Всемирного дня борьбы с гепатитом (одной из девяти основных ежегодных кампаний в области здравоохранения) в целях повышения осведомленности и лучшего понимания проблемы вирусного гепатита. Дата 28 июля была выбрана в честь дня рождения ученого, лауреата Нобелевской премии, доктора Баруха Бламберга, который открыл вирус гепатита В и разработал диагностический тест и вакцину против этого вируса.
- Всемирный день борьбы с гепатитом 2020 г. пройдет под лозунгом «Будущее без гепатита» и будет главным образом посвящен вопросам профилактики передачи вируса гепатита В от матери ребенку; по случаю этого дня ВОЗ представит новое руководство по профилактике ВГВ у беременных и обратится с призывом к активизации национальных и международных программ по борьбе с передачей гепатита В от матери ребенку, повышению уровня их финансирования и расширению доступа к услугам по профилактике, диагностике и лечению гепатита в целях достижения цели по его элиминации к 2030 г.
«,»datePublished»:»2020-07-27T10:00:00.0000000+03:00″,»image»:»https://mca.essensys.ro/images/default-source/imported/hepatitis-pakistan-doctors-office.jpg?sfvrsn=398d7336_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»http://mca.essensys.ro/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-27T10:00:00.0000000+03:00″,»mainEntityOfPage»:»https://mca.essensys.ro/ru/news-room/fact-sheets/detail/hepatitis-b»,»@context»:»http://schema.org»,»@type»:»Article»};
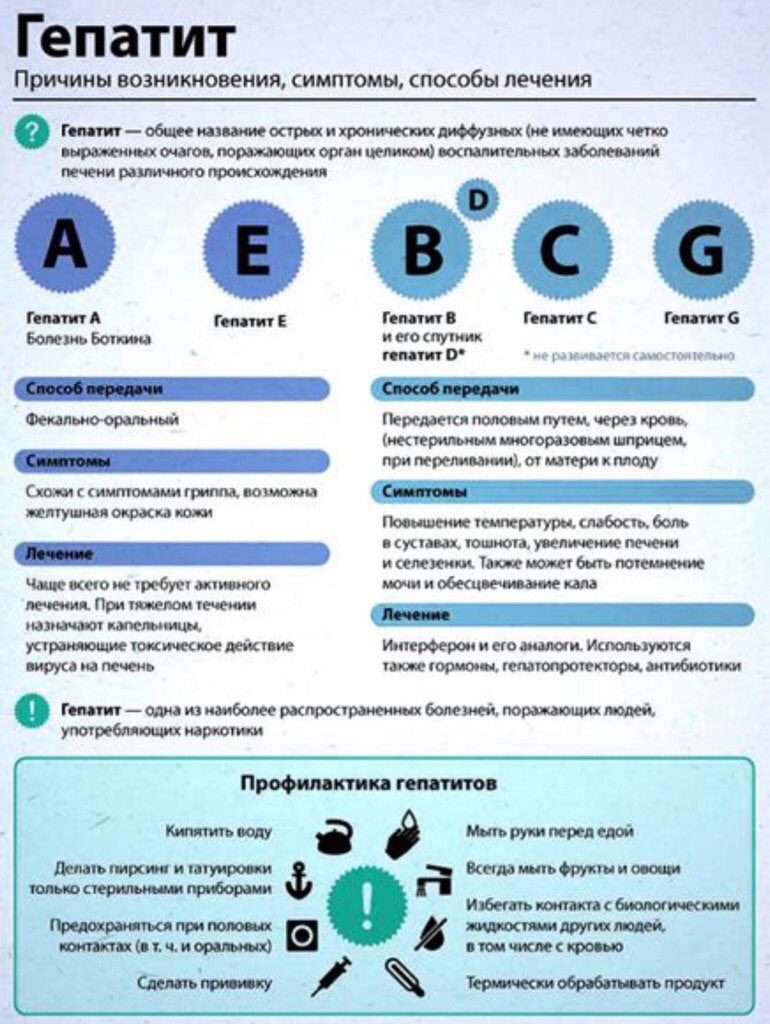
Гепатиты бывают разные
На вопрос: – Что такое гепатит? – многие ответят: – Желтуха. И будут отчасти правы.
Вирусные гепатиты — группа инфекционных заболеваний, характеризующихся преимущественно поражением печени. Они могут проявляться различно, но среди основных симптомов выделяют желтуху и боли в правом подреберье. В настоящее время наиболее распространенны гепатиты B и C.
Гепатит А (или болезнь Боткина). Передается фекально-оральным путем, то есть через грязные руки. Вылечивается почти в 100% случаев. Болеют желтухой, как правило, один раз: потом вырабатывается иммунитет.
Гепатит В Вирус гепатита В передается от инфицированного человека здоровому через кровь и при не защищенном сексуальном контакте. Заразиться можно также при совместном использовании предметов личной гигиены (зубная щетка, бритва, маникюрные принадлежности) и при совместном использовании инструментов (шприц, ложка, и др.) при употреблении наркотиков, проведении маникюра, пирсинга и др.
Гепатит С Считается наиболее опасным. Во-первых, более чем в половине случаев гепатит С переходит в хроническую форму, что в последствии может привести к циррозу или раку печени. Очень часто гепатит С протекает совершенно бессимптомно. Достаточно часто заражение происходит через шприцы, иглы у людей употребляющих наркотики. Возможен половой путь передачи и от матери — плоду.
Гепатитом болели и в древние времена.
Об эпидемии желтухи писал еще сам Гиппократ в 5 веке до нашей эры. Первый же случай массового заболевания гепатитом В случился в 1883 году в Германии. Портовым рабочим ставили прививки против оспы (вот до чего развита была медицина!). Только вот в основе вакцины была лимфа крови. Как оказалось, зараженная гепатитом.
В итоге ни один рабочий в порту не заболел оспой – все погибли от цирроза печени.
Только в 1965 году ученые открыли поверхностный ген гепатита В. В 1970 году, при помощи электронного
микроскопа, была сделано фото гепатита
В, получившего название Частицы Дейна.
Профилактика гепатита
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила.
Не следует употреблять некипячёную воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. И помните великое правило «Мойте руки перед едой» — залог здоровья и в данном случае.
В целом, необходимо избегать контакта с биологическим жидкостями других людей. Для предохранения от гепатитов В и С — в первую очередь с кровью.
В микроскопических количествах кровь может остаться на бритвах, зубных щётках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми.
Никогда не пользуйтесь общими шприцами и иглами для различных инъекций.
Никогда не делайте пирсинг и татуировки нестерильными приборами. Невидимые следы крови могут остаться даже на соломинках, используемых при употреблении кокаина, так что и в данном случае следует опасаться заражения.
Половым путём чаще всего передаётся гепатит B, но возможно заражение и гепатитом С. Особенно тщательно необходимо принимать меры предосторожности при сексе во время месячных и анальных контактах, однако и оральный секс также может быть опасен.
Гепатит передаётся и так называемым «вертикальным» путём — от матери ребёнку при беременности, в родах, во время кормления грудью. При должной медицинской поддержке можно попытаться избежать инфицирования младенца — это потребует тщательного соблюдения гигиенических правил и приёма лекарств.
Однако, путь заражения гепатитом очень часто остаётся неизвестен. Чтобы быть совершенно спокойным, необходимо провести вакцинацию.
Можно ли вылечить гепатит?
Острые гепатиты А и В, как правило, проходят без специального противовирусного лечения и завершаются выздоровлением. Однако и они нуждаются в наблюдении врача.
Хронические вирусные гепатиты В и С можно вылечить, однако возможность добиться излечения и избавиться от вируса не бывает абсолютной.
Кто может вылечить гепатит?
Любой вирусный гепатит – это инфекционное заболевание печени, и его в принципе могут лечить как специалисты по инфекционным болезням (инфекционисты), так и специалисты по заболеваниям печени (гастроэнтерологи и гепатологи).
С чего начать лечение гепатита?
Начать надо с визита к врачу.
Если начать вовремя и соблюдать предписания врача, лечение будет максимально эффективным. Вы сможете остановить развитие гепатита, спасти печень и жизнь.
Как ВИЧ не передается?
Страх ВИЧ и СПИД вызывают беспокойство, которые часто оказываются преувеличенными. Люди боятся заразиться ВИЧ при обычном бытовом контакте. На самом деле эти страхи необоснованны, и обычный контакт с людьми живущими с ВИЧ / СПИДом, абсолютно безопасен. Все пути передачи ВИЧ хорошо исследованы и научно доказаны.
ВИЧ не передается:
При рукопожатиях, объятиях, через пот или слезы, при кашле и чихании
Неповрежденная кожа является естественным барьером для вируса, поэтому невозможна передача ВИЧ при рукопожатиях, объятиях. А если есть ссадины, царапины, порезы и прочие? Для хотя бы теоретического риска передачи ВИЧ в этом случае нужно, чтобы достаточное количество крови, содержащей ВИЧ, попало в свежую открытую и кровоточащую рану. Вряд ли вы будете знакомиться с кем-то кровоточащую за руку, если у вас тоже хлещет кровь. Во всяком случае, мы не рекомендуем вам делать что-либо подобное.
При использовании общей посуды, постельного белья, предметов гигиены или туалета
ВИЧ может содержаться только в 4 жидкостях человеческого организма: крови, сперме, влагалищных выделениях и грудном молоке. Через одежду, постельное белье, полотенца ВИЧ не может передаться, даже если на одежду, белье попала жидкость, содержащая ВИЧ, то он быстро погибнет во внешней среде. Если бы ВИЧ жил «за пределами» человека многие часы или даже дни, то, несомненно, наблюдались бы случаи бытового пути передачи, а их просто не бывает, по крайней мере, этого не случалось за более чем 20 лет эпидемии.
В бассейне, ванне или бане
При попадании жидкости, содержащей ВИЧ, в воду вирус погибнет, к тому же опять-таки кожа является надежным барьером от вируса. Единственный способ инфицироваться ВИЧ в бассейне – это заняться там сексом без презерватива.
При укусах насекомых, животных или других контактах с животными
ВИЧ – вирус иммунодефицита человека, он может жить и размножаться только в человеческом организме, поэтому животные не могут передавать ВИЧ. К тому же, вопреки распространенному мифу кровь человека не может попасть в чужой кровоток при укусе комара.
При мастурбации
Как это невероятно, но находятся люди, которые боятся заразиться ВИЧ при мастурбации. Единственное, что можно на это сказать: от кого в таком случае он может передаться?
При поцелуе
О том, что ВИЧ не передается при поцелуе уже написано очень много. В то же время находятся люди, которых беспокоит вопросы «ранок и ссадинок» во рту. В реальной жизни, для того, чтобы этот вирус передался при поцелуе, два человека с открытыми кровоточащими ранами во рту должны долго и глубоко целоваться, при этом у одного из них должен быть не просто ВИЧ, а очень высокая вирусная нагрузка (количество вируса в крови). Вряд ли кто-нибудь сможет, да и захочет, воспроизвести подобный «садисткий» поцелуй на практике. Если бы такой путь передачи был возможен, существовали бы случаи передачи ВИЧ при поцелуе, например, в постоянных дискордантных парах (в которых только у одного из партнеров ВИЧ). Тем не менее, таких случаев не происходит.
При посещении стоматолога, маникюрита, парикмахерской
До сих пор за двадцать лет эпидемии ВИЧ не передался ни в маникюрном салоне, ни у стоматолога. Это говорит о том, что практический риск заражения в данных ситуациях отсутствует. Обычной дезинфекции инструментов, которую проводят в салонах или у стоматолога достаточно для предотвращения инфекции.
Во время сдачи анализов
Бывает и так, что у людей, сдавших анализ на ВИЧ, возникают страхи, что им мог передаться ВИЧ непосредственно при заборе крови в кабинете тестирования. Вероятно, этот страх возникает по ассоциации с ВИЧ-инфекций, но это абсолютно исключено. Забор крови производится с помощью одноразового инструмента, а рассуждения о том, что именно вам «подменили» шприц и так далее – не более чем мнительность.
Подводя итог, хотелось бы отметить, что пути передачи ВИЧ хорошо изучены: при незащищенном половом контакте, при инъекциях общим инструментарием, от матери к ребенку при беременности, родах или кормлении грудным молоком. Других путей передачи ВИЧ нет. Им не так «легко» заразиться, во всех ситуациях, представляющих какой-либо риск передачи ВИЧ, каждый человек может защитить себя и близких.
Почему комары не могут переносить ВИЧ-инфекцию?
В начале эпидемии СПИДа высказывались опасения, что ВИЧ-инфекцию могут переносить комары, клопы и другие кровососущие насекомые. Однако исследования, проведенные в ряде стран, доказали, что даже на территориях с высокой частотой случаев ВИЧ-инфекции и большим количеством насекомых-кровососов случаев заражения таким путем не обнаружено. Если бы такой путь передачи был возможен, географическое распространение эпидемии было бы совершенно иным, чем то, которое существует сейчас. Когда комар жалит человека, он впрыскивает не кровь предыдущей жертвы, а свою слюну. Такие заболевания, как желтая лихорадка и малярия, передаются через слюну некоторых видов комаров, поскольку возбудители этих болезней способны жить и размножаться в слюне комара. Но ВИЧ не способен размножаться в организме комара или любого другого кровососа, поэтому, даже попадая в организм насекомого, не выживает и не может никого заразить.
При совместных занятиях спортом
При пребывании в одном помещении
Через презерватив.
Личная гигиена при ВИЧ — СПИД центр
Как передается ВИЧ, и можно ли заразиться в быту?
Вирус иммунодефицита человека не передается в быту. Близкие, друзья, соседи и гости ВИЧ-позитивных не рискуют заразиться при условии соблюдения обыкновенных правил гигиены.
ВИЧ передается только через кровь, сперму, влагалищные выделения и грудное молоко. Другие выделения организма – пот, слюна, моча, кал – не создают риска передачи ВИЧ-инфекции.
Но! Если Ваша иммунная система ослаблена в результате активности вируса, у вас гораздо больше шансов заразиться каким-либо инфекционным заболеванием от других членов семьи. Это может быть ОРВИ, грипп, кишечные инфекции. Для здорового человека – не критичная проблема.
Для ВИЧ-положительного человека эти обычные болезни могут создать серьезную проблему. Поэтому берегите себя и близких!
Простые правила
Обязательно мойте руки с обычным туалетным мылом перед приготовлением пищи, перед едой и после посещения туалета.
Личные предметы гигиены – зубные щетки, опасные и безопасные бритвы должны использоваться индивидуально каждым членом семьи. Они могут быть загрязнены бактериями или вирусами, которые могут оказаться опасными для вас, если вы — ВИЧ-положительны. Регулярно заменяйте зубные щетки. Жесткие и средней жесткости можно использовать три месяца, а мягкие – не более двух.
Вы можете пользоваться ванными комнатами и туалетом наряду с другими членами семьи. Они не могут заразиться, пользуясь с вами одним унитазом, раковиной, душем или ванной.
ВИЧ не передается через пищу. И вы можете участвовать в приготовлении еды для других членов семьи. Обязательно мойте руки до того, как начнете готовить пищу – это позволит предотвратить распространение кишечной инфекции.
Вы можете без опасений стирать свою одежду и постельное белье вместе с вещами других членов семьи. Но предметы, загрязненные кровью, мочой, калом или рвотными массами, от любого члена семьи лучше выстирать отдельно в горячей воде с обычным стиральным порошком.
Любые домашние животные безопасны для вас при условии, что они здоровы, регулярно привиты и избавлены от паразитов. Если вы хотите убрать за животными, используйте резиновые перчатки при чистке клеток или туалетов. А затем обязательно вымойте руки.
Корь, коклюш и гепатит В. Истории людей, которые переболели, и советы врачей | Громадское телевидение
Специально для Громадского врачи рассказали об особенностях инфекционных заболеваний, которыми украинцы чаще всего болели в прошлом году.
А те, кому пришлось их перенести, — о том, какая таблетка все-таки лучше — с инфекцией или вакциной.
Корь
Корь — это инфекционное заболевание. Его возбудителем является вирус, который быстро передается от здорового человека к больному воздушно-капельным путем. Это может произойти при вдыхании мельчайших капель слизи, которые попали в воздух во время чихания, кашля или разговора.
Симптомы заболевания — повышение температуры, головная боль, кашель, насморк, слезотечение, чувствительность к свету, увеличение лимфоузлов, рвота и диарея.
На 4-5 день появляются красные высыпания, которые начинаются с кожи головы, а затем распространяются на все тело.
Лекарства от вируса кори нет. И точно предсказать, как будет протекать болезнь, тоже невозможно. Осложнениями из-за болезни могут быть пневмония, энцефалит, инвалидность и смерть.
«Можно снизить температуру, действовать на симптомы, если же присоединяется бактериальная инфекция, следует использовать антибактериальные препараты. Если есть жизненная угроза, воспаление головного мозга, тогда человека реанимируют», — объясняет иммунолог Федор Лапий.
fullscreen
Детский иммунолог Федор Лапий, Киев, 10 июля 2019 года
Фото:
Громадское
Единственным методом профилактики болезни врач называет вакцинацию.
По данным Центра общественного здоровья, с 2007 года уровень вакцинации в Украине пошел на спад. Минимальным он был в 2011 году. И только в 2017-2018 годах ситуация улучшилась.
По прогнозам Лапия, сезон 2019-2020 годов может стать последним, после чего вспышка кори в Украине пойдет на спад. Впрочем, к концу нынешнего года может заболеть еще 50 тысяч человек.
читайте также
«Корь — это болезнь, которую очень хорошо можно контролировать с помощью вакцинации. Вакцинируя детей, мы создаем иммунную прослойку и не позволяем вирусу распространяться даже среди взрослых, не имеющих иммунитета», — говорит иммунолог.
Вакцина от кори — комплексная трехкомпонентная, что обеспечивает иммунитет также и от паротита и краснухи (КПК).
Согласно национальному календарю прививок, первую дозу вакцины ребенок должен получить в 12 месяцев после рождения, а вторую — в 6 лет. Сделать это можно бесплатно в коммунальных медучреждениях у семейного врача.
Недавно, из-за вспышки кори, в Министерстве здравоохранения позволили делать вакцину КПК и детям от 6 месяцев, так как для них корь особенно опасна и может привести к смерти.
Взрослые любого возраста с недавних пор тоже могут получить прививку бесплатно. Она гарантирована тем, кто контактировал с больным и обратился к врачу в течение 72-х часов; тем, кто не болел корью и не имеет документального подтверждения о прививках в медицинской карте; и тем, у кого, согласно результатам анализов на наличие антител IgG, нет иммунитета против кори.
«Если у вас есть две прививки в жизни, то считается, что вы защищены. Да, есть процент, который не отвечает на вакцинацию и остается чувствительным, восприимчивым к кори. В этом случае стоит сделать анализ на наличие антител IgG. Если антитела есть — вы защищены. Если отсутствуют, согласно рекомендациям Минздрава, стоит провести вакцинацию».
В Украине есть вакцина двух производителей — бельгийская и американская.
По словам иммунолога, они обе качественные.
Проверить наличие вакцины в своем регионе в коммунальных учреждениях можно и онлайн.
fullscreen
Мать с дочкой ждут вакцинации против кори в одной из амбулаторий семейной медицины в Ужгороде, 1 февраля 2018 года
Фото:
Немеш Янош/УНИАН
Киевлянка Екатерина считает, что прививки нужно делать осознанно и учитывать все возможные риски, как от вакцинации, так и от переноса болезни.
Ее трое детей одновременно болели корью. Они с семьей как раз поехали отдыхать в Карпаты, когда ее 14-летний старший сын заболел.
О том, что это может быть корь, родители не подозревали. У мальчика повысилась температура и болело горло. Затем там появились небольшие пузырьки. На третий день началось высыпание на лице и за ушами.
«На четвертый день после начала повышения температуры сыпь стала похожа на ту, которую можно загуглить по запросу „корь“, — рассказывает женщина, — на седьмой день сыпь начала спускаться на ноги и пятки. Так же снижалась температура. Потом еще несколько дней была слабость. Высыпания стали коричневого оттенка, а кожа — сухой».
Со дня повышения температуры ее сын болел неделю. Самыми тяжелыми были два дня, когда температура была выше 39-ти.
Средняя и младшая дочери Екатерины заболели на десятый и на тринадцатый день после первого контакта. Самая младшая, которой тогда было три года, перенесла болезнь легче всех.
Екатерина рассказывает, что, переболев, дети получили «стопроцентный природный иммунитет». Ранее они также болели коклюшем и ветрянкой.
Впрочем, заранее предсказать ход кори невозможно: за последние полгода от кори умерло 18 человек.
Федор Лапий объясняет, что опасность кори заключается и в том, что вокруг есть люди, у которых проблемы с иммунитетом. Это могут быть онкобольные или ВИЧ-инфицированные, и о них не стоит забывать.
«Наша обязанность как граждан их защитить, дать им право на жизнь, помочь избежать риска осложнений от кори. Сделать это можно только вакцинировавшись», — отмечает врач.
читайте также
fullscreen
У Екатерины трое детей одновременно болели корью, старшему сыну на тот момент было уже 14 лет, Киев, 11 июля 2019 года
Фото:
Громадское
Коклюш
Второй болезнью после кори, которой в прошлом году больше всего болели украинцы, был коклюш. Это тоже инфекционное заболевание, оно так же передается воздушно-капельным путем. Заразиться им можно при чихании, кашле, разговорах.
Коклюш начинается как обычная острая респираторная инфекция с высокой температурой, насморком, легким кашлем. Далее болезнь прогрессирует, кашель становится более частым и навязчивым.
«Для коклюша характерны сильные, изнурительные приступы спазматического кашля. Он может заканчиваться и рвотой. Больной человек не может спать из-за этого. Может происходить даже остановка дыхания», — рассказывает врач-педиатр Анастасия Быкова-Шелевицкая.
fullscreen
Врач-педиатр Анастасия Быкова-Шелевицкая, Киев, 10 июля 2019 года
Фото:
Громадское
Наиболее опасен коклюш для детей до года. В большинстве случаев они нуждаются в госпитализации, так как из-за остановок дыхания, которые могут привести к смерти, за ними должны наблюдать медики.
Для взрослых коклюш безопаснее, болезнь протекает так, что ее могут и не диагностировать.
Впрочем, среди осложнений, которые вызывает коклюш, может быть пневмония, пупочная грыжа, перелом ребер и недержание мочи.
Единственная защита от коклюша — вакцинация.
В Украине представлена вакцина индийского производства. Согласно национальному календарю прививок, ее делают в 2, 4, 6 и 18 месяцев от рождения ребенка.
Ревакцинация от коклюша не предусмотрена.
Однако, заболев однажды, у человека не будет пожизненного иммунитета, поэтому профилактические прививки все равно нужно делать.
«Согласно рекомендациям ВОЗ, в 6 и 16 лет, когда делают прививки от дифтерии и столбняка, и есть возможность включить коклюшный компонент, то лучше это сделать. Лучше делать ревакцинацию — в 6, 16, 26 и каждые десять лет», — говорит врач-педиатр.
Она также советует вакцинироваться взрослым, у которых есть маленькие дети. Поскольку до получения первой прививки, то есть до двух месяцев, у младенца есть риск заболеть.
«Есть стратегия кокона — когда мы не можем сделать ребенку прививку, мы окружаем его вакцинированными родителями и людьми, которіе близко с ним контактируют».
fullscreen
Детский диагностический центр, Киев, 10 июля 2019 года
Фото:
Громадское
Двойняшки Ольги переболели коклюшем, когда им было по пять месяцев. Первой заболела дочь, а потом — и сын. Прививок на момент болезни у детей не было.
«Дети родились с недостаточным весом, поэтому, по рекомендациям врачей, нам пришлось прививки отложить. Вакцину, которую дети должны получить в роддоме, мы отложили на два месяца», — рассказывает Ольга.
Дочь перенесла болезнь трудно. У нее были постоянные приступы кашля, не хватало кислорода. Не сразу, но все-таки врачи диагностировали коклюш и положили девочку в инфекционное отделение городской больницы.
«Я вела подробный дневник течения болезни. Каждые три часа делала срез: какой кашель — с репризами (шумный вдох, сопровождающийся свистом — ред.) или без, какая температура — с рвотой или без».
Через неделю в больницу попал и сын Ольги. Он перенес болезнь легче, потому что коклюш сразу диагностировали и начали лечение.
Ольга с детьми провела в больнице три недели, а в семь месяцев вакцинировала детей от коклюша. Сейчас им уже по два с половиной года.
«Если бы мы тогда успели сделать прививки от коклюша, то даже если бы они заразились, ход был бы легче. Пройдя этот путь с дочкой, мое мнение однозначное — прививки делать необходимо».
fullscreen
Двойняшки Ольги переболели коклюшем, когда им было по пять месяцев, Киев, 15 июля 2019 года
Фото:
Громадское
читайте также
Острый вирусный гепатит В
Гепатит В — это вирусная инфекция, которая преимущественно поражает печень. В отдельных случаях могут поражаться почки и щитовидная железа. Вирус передается при контакте с кровью. Поэтому наибольший риск заболеть у тех, кто с ней чаще всего контактирует. Например, у врачей и полицейских.
Для заражения гепатитом В достаточно микродозы. Инфицирование может произойти при использовании крови инфицированного человека, нестерильных медицинских инструментов, бытовых предметов, которыми пользуется инфицированный человек, во время пирсинга, нанесения татуировки, маникюра, педикюра, полового контакта, от матери к ребенку или при употреблении наркотиков с использованием нестерильных, неодноразовых инъекционных инструментов.
Не передается вирус через столовые приборы, во время кормления ребенка грудным молоком, через объятия, поцелуи, рукопожатия, кашель, чихание и слюну.
Единственным способом защиты от гепатита В является вакцинация.
С 2002 года все новорожденные в первые сутки жизни получают вакцинацию от гепатита В. Последующие дозы — в месяц и через полгода.
Вакцинация эффективна и действует более десяти лет. Затем необходимо пойти к своему семейному врачу, чтобы тот оценил иммунитет и решил, нужна ли ревакцинация.
«Все, кто не был вакцинирован в роддоме, я считаю, должны пройти тесты на выявление вирусов. В случае отрицательного результата — сделать прививку», — говорит врач-инфекционист Института инфекционных болезней Людмила Коломийчук.
Есть две стадии гепатита В — острая и хроническая. Во время острой формы может не быть каких-либо проявлений болезни. У некоторых же появляется пожелтение глаз и кожи, потемнение мочи, чрезмерная усталость, тошнота, рвота, боль в животе и в правом подреберье.
fullscreen
Бесплатное экспресс-тестирование на гепатит во время акции накануне Всемирного дня борьбы с гепатитом, Киев, 26 июля 2019 года
Фото:
Громадское
Острый гепатит В специфического лечения не требует. Но оно происходит в стационаре под наблюдением врачей. После болезни у человека будет иммунитет к вирусу.
Если же симптомы сохраняются более полугода, это означает, что вирус перешел в хроническую форму.
«Если у больного развивается хронический гепатит В, его следствием может быть цирроз печени, рак или тяжелое осложнение, которое всегда нуждается в пересадке органа», — говорит Коломийчук.
Хронический гепатит В неизлечим.
«Лечение хронического гепатита — это скорее амбициозная цель, чем легкодостигаемая», — также подтверждает Сергей Антоняк, научный сотрудник Института эпидемиологии инфекционных болезней.
Киевлянка Ольга болеет хронической формой гепатита В. Раньше женщина употребляла наркотики и случайно укололась иголкой своего зараженного друга. Сначала Ольга не обратила внимания на это, а через несколько недель у нее начал невыносимо болеть желудок. Женщина легла в инфекционное отделение больницы, где у нее обнаружили вирус гепатита В. Там она провела месяц.
«Так что я поздно обратилась к врачу, гепатит сразу перешел в хроническую форму», — рассказывает Ольга.
С болезнью она живет больше пяти лет. Женщина пытается везде быть осторожной и все проверять — когда делала тату, предупреждала мастера о болезни, у нее свой врач, личный набор для маникюра, только личные средства гигиены, которыми больше никто из ее родных и близких не пользуется.
fullscreen
Ольга, бывшая наркозависимая на лечении, болеет хронической формой гепатита В, Киев, 26 июля 2019 года
Фото:
Громадское
Сейчас женщина не принимает никаких лекарств, соблюдает диету из-за поражений в желудочной системе и постоянно сдает анализы на вирусную нагрузку.
В случае Ольги болезнь может привести к циррозу печени.
Ольга рассказывает, что на момент заражения у нее не было прививки и о вакцинации от гепатита она не знала.
«Хорошо, если сделать прививку можно было бы бесплатно. Я бы рекомендовала людям вакцинироваться, потому что это единственный способ, который помогает защититься от вируса».
читайте также
гепатит С
«Ласковый убийца» — гепатит С.
Именно такое страшное название дали медики этой болезни. И на самом деле Гепатит С «убивает» незаметно. Очень часто первыми проявлениями заболевания являются цирроз или рак печени. Число носителей вируса гепатита С в нашей стране согласно официальной статистике составляет около 5 млн. человек.
Только в 2013 году в МО г.Дивногорск около семи десятков людей состояли на учёте с этим недугом.
Гепатит С получил наибольшую распространенность среди всех вирусных гепатитов. Вероятно, это связано именно с большим количеством бессимптомных больных, не подозревающих о своем заболевании. Кроме того, гепатит С является одной из самых частых причин всех хронических заболеваний печени.
Вирус гепатита С обладает рядом интересных свойств: существует масса разновидностей этого вируса, более того, у одного больного может одновременно встречаться несколько вариантов вируса, которые принято называть псевдовиды.
Эти псеводовиды образуются уже в организме человека, благодаря уникальной изменчивости вирусов гепатита С. Это позволяет им «ускользать» от воздействия иммунной системы организма, и вызывать все большее прогрессирование заболевания.
В окружающей среде при комнатной температуре вирус может сохраняться в течение 16 часов, а иногда и до 4 дней.
Существует 2 пути передачи вируса: гематогенный (т.е. через кровь) и половой. Наиболее частый путь – гематогенный.
Как правило заражение происходит:
— При переливании крови и ее компонентов. Раньше это был основной способ заражения гепатита С. Однако с появлением метода лабораторной диагностики вирусного гепатита С и с внедрением его в обязательный список обследований доноров этот путь отошел на второй план.
— Наиболее распространенным способом заражения в настоящее время является заражение при нанесении татуировок и пирсинга. Использование плохо стерилизованных, а иногда и вовсе не обрабатываемых, инструментов привело к резкому всплеску заболеваемости.
— Нередко заражение происходит при посещении стоматолога, маникюрных кабинетов.
— При использовании общих игл для внутривенного введения наркотиков. Среди наркоманов гепатит С чрезвычайно распространен.
— При использовании общих с больным человеком зубных щеток, бритв, маникюрных ножниц.
— Вирус может передаваться от матери ребенку во время рождения
— При половом контакте: этот путь заражения не столь актуален для гепатита С. Только в 3-5% случаев незащищенного секса может произойти заражение.
— Уколы инфицированными иглами: этот способ заражения нередок среди медицинских работников
Примерно у 10% больных острым гепатитом С и у 30% больных хроническим гепатитом С источник остается невыясненным.
Инкубационный период (период от начала заражения до первых проявлений заболевания) при гепатите С составляет от 15 до 160 дней (в среднем 50 дней).
У большинства больных (около 80%) гепатит протекает бессимптомно в течение многих лет. К сожалению, к моменту появления первых признаков заболевания поражение печени может быть уже слишком обширным и серьезным.
У некоторых больных развивается острый гепатит С. Он начинается в виде общих признаков недомогания – так называемый безжелтушный период. В это время появляются следующие симптомы: потеря аппетита, усталость, вялость, тошнота и рвота, иногда повышается температура. Могут наблюдаться боли в мышцах и суставах, головная боль, кашель, насморк, боли в горле.
Затем следует желтушный период:
Первый симптом, который заставляет насторожиться – это потемнение мочи. Моча становится темно-коричневой, «цвета темного пива». Затем желтеют глазные склеры и слизистые глаз, рта, что можно определить, подняв язык к верхнему небу; пожелтение кожи больше заметно на ладонях. Позже желтеют все кожные покровы. С началом желтушного периода общие симптомы уменьшаются, больному обычно становится легче. Однако помимо пожелтения кожи и слизистых, появляется тяжесть и боль в правом подреберье. Иногда наблюдается обесцвечивание кала, что связано с закупоркой желчных ходов.
В настоящее время не разработано вакцины против гепатита С, поэтому для профилактики можно лишь предложить общие меры безопасного поведения:
Безопасный секс. Хотя вероятность заражения гепатитом С при половых контактах не так велика, необходимо помнить, что она повышается при наличии нескольких половых партнеров. Поэтому если носитель гепатита С не является Вашим постоянным партнером, лучше использовать презервативы. Но необходимо помнить, что даже при правильном использовании презерватив никогда не защищает на 100%.
Никогда не использовать общие иглы при различного рода инъекциях.
При накалывании татуировок, пирсинге необходимо быть уверенным в качественной стерилизации инструментов, убедиться, что мастер использует одноразовые перчатки.
Использовать только личные инструменты для маникюра.
Не пользоваться общими зубными щетками, бритвами.
Провести анализ на гепатит С при планировании беременности.
Чаще всего среди осложнений встречаются:
Цирроз печени – это особое состояние печеночной ткани, при котором происходит формирование участков рубцовых изменений, нарушается структура печени, что приводит к стойкому нарушению ее функции. Цирроз чаще всего является следствием перенесенных гепатитов: вирусных, токсических, лекарственных, алкогольных.
Печеночно-клеточный рак — это первичный рак печени – злокачественная опухоль, источником которой служат клетки печени. Развивается у 1-2% больных хроническим гепатитом С.
Для точной диагностики гепатита С используется определение в крови антител к вирусу, т.е. специфических защитных белков, которые формируются в организме в ответ на появление вируса гепатита С. Обследование следует проводить не ранее чем через 6 месяцев после инфицирования – именно за это время образуются антитела к вирусу. При получении положительного результата, во избежание ложноположительных ответов, тест повторяют другим методом.
Кроме того, иногда применяется ПЦР-диагностика гепатита С, т.е. полимеразная цепная реакция. С помощью этого метода определяют наличие в крови вирусной РНК, и таким образом подтверждают активность вируса – факт его размножения.
Проводят также количественную ПЦР-диагностику, при которой определяют вирусную нагрузку – т.е. концентрацию вируса в крови. Обычно этот метод проводится для оценки эффективности лечения.
Для определения степени активности вирусного гепатита проводят также ряд биохимических анализов – определяют активность печеночных ферментов, уровень билирубина.
Необходимо помнить, что вирус гепатита С не передается воздушно-капельным и контактным путем. Для заражения необходим непосредственный контакт кровь-кровь.
Поэтому если в вашем окружении есть больной гепатитом С во избежании чрезмерных ограничений, необходимо знать, что гепатитом С нельзя заразиться: при кашле и чихании, при рукопожатии, при объятиях и поцелуях, при употреблении общей еды или напитков.
При гепатите ни в коем случае нельзя заниматься самолечением. Не факт, что лекарство, которое активно рекламируется подойдет именно Вам. Помните, что любое неосторожное воздействие на печень может значительно ускорить прогрессирование заболевания!
Традиционное лечение довольно часто приводит к полному выздоровлению от хронических и острых форм гепатита С, или к значительному замедлению прогрессирования заболевания.
Назад
Что такое гепатит В и как вы его заразились?
Гепатит С — это вирус, вызывающий заболевание печени. Иногда его называют гепатитом С или сокращенно ВГС. Гепатит С может быть легкой болезнью, которая длится всего несколько недель или месяцев, или серьезным хроническим заболеванием, которое длится всю вашу жизнь. Гепатит С может привести к серьезным заболеваниям, таким как цирроз печени и рак печени, и в конечном итоге может убить вас, если его не лечить.
Передача гепатита С
Вирус гепатита С передается через кровь — чаще всего через иглы и шприцы, используемые для приема лекарств.Но гепатит С также может передаваться через иглы для татуировок или пирсинга, которые не были должным образом очищены, случайно в медицинских учреждениях, при переливании крови и трансплантации органов, выполненных до 1992 года, и от родителей к их ребенку во время родов.
Несмотря на то, что гепатит С встречается редко, он также может передаваться половым путем. Презервативы помогают предотвратить распространение гепатита С во время секса. Поговорите со своим врачом или медсестрой о прохождении теста на гепатит C, если вы считаете, что подвергаетесь риску.
Симптомы гепатита С
Гепатит С не всегда проявляется симптомами.Если они у вас есть, вы, скорее всего, почувствуете симптомы через 4–12 недель после заражения. Симптомы гепатита C на ранней стадии (острые) могут включать:
У некоторых людей гепатит С проходит без лечения примерно через 6 месяцев. Но для большинства людей гепатит С превращается в хроническое (пожизненное) заболевание.
Хронический гепатит С редко проявляется симптомами. Большинство людей узнают, что у них гепатит С, когда им ставят диагноз «запущенная болезнь печени». Вот почему важно пройти обследование на гепатит С, если вы считаете, что подвергаетесь риску.
Тестирование на гепатит С
Тестирование на гепатит С включает анализ крови для проверки на антитела к гепатиту С. Если тест положительный, за ним следует тест, называемый тестом на РНК, который определяет, активен ли вирус в настоящее время.
Лечение гепатита С обычно состоит из противовирусных препаратов для уменьшения количества вируса в вашем организме. Есть также новые методы лечения, которые могут вылечить это. Ваш врач или медсестра, скорее всего, порекомендуют вам избегать употребления алкоголя и определенных лекарств, которые могут нанести вред вашей печени.
Узнайте больше о гепатите C. Если вы беспокоитесь, что подвергаетесь риску, вам помогут сотрудники ближайшего к вам центра планирования семьи.
A, B, Cs вирусного гепатита
A, B, Cs вирусного гепатита
Вирусный гепатит — это инфекция, поражающая печень. Существует как минимум шесть различных типов гепатита (A-G), из которых три наиболее распространенных типа — это гепатит A, гепатит B и гепатит C. Гепатит A — это острая инфекция, и люди обычно поправляются без лечения.Гепатит B и гепатит C могут вызывать хроническую стойкую инфекцию, которая может привести к хроническому заболеванию печени. Есть вакцина для предотвращения гепатита А и В, но нет вакцины против гепатита С.
Департамент здравоохранения штата Нью-Йорк вместе с департаментами здравоохранения округа Нью-Йорк предлагают способы контроля и предотвращения распространения инфекции гепатита. Поликлиники общественного здравоохранения, расположенные в каждом округе, могут предложить тестирование и вакцинацию (гепатит A, гепатит B) тем, кто подвержен риску заражения гепатитом.Кроме того, консультирование по гепатиту и образовательная информация предлагается лицам, которые, возможно, были подвержены гепатиту, участвуют в поведении, которое подвергает их риску развития инфекции, а также тем, кто, возможно, уже знает, что они инфицированы, и хотят узнать о том, как они могут защитить другие от заражения.
Для получения дополнительной информации о тестировании на гепатит, консультировании и образовании в вашем округе, пожалуйста, свяжитесь с отделом здравоохранения вашего округа.
Гепатит А
Гепатит А вызывается вирусом гепатита А (HAV).Вирус обнаруживается в кале (фекалиях) людей, инфицированных ВГА. Гепатит А может легко передаваться от одного человека к другому, если положить в рот что-то (даже если оно может выглядеть чистым), загрязненное стулом человека, больного гепатитом А. Это может произойти, если люди не моют руки после употребления. в туалет, а затем прикоснуться к чужой еде или приготовить ее.
Гепатит В
Гепатит B вызывается вирусом гепатита B (HBV). Вирус обнаружен в крови и некоторых жидкостях организма.Гепатит B распространяется, когда человек, не имеющий иммунитета, контактирует с кровью или биологическими жидкостями инфицированного человека. Гепатит В передается при половом акте с инфицированным человеком без презерватива, при совместном использовании игл или «работе» при «стрельбе» наркотиками, иглами или острыми предметами в медицинских учреждениях или от инфицированной матери к ее ребенку во время вагинальных родов. Контакт с кровью в ЛЮБОЙ ситуации может быть риском передачи.
Гепатит C
Гепатит С вызывается вирусом гепатита С (ВГС).Вирус обнаружен в крови и некоторых жидкостях организма. Он передается, когда человек, не имеющий иммунитета, контактирует с кровью или биологическими жидкостями инфицированного человека. Гепатит С передается через совместное использование игл или «работает» при «стрельбе» наркотиками, через укол иглой или острыми предметами в медицинских учреждениях, или иногда от инфицированной матери ее ребенку во время вагинальных родов. Гепатитом С можно заразиться половым путем, но это случается редко.
Вирусный гепатит А и Е
Вирусный гепатит — это инфекции, вызываемые вирусами, поражающими печень.Вирусный гепатит включает пять различных заболеваний, вызываемых пятью разными вирусами. Различные вирусы называются буквенными названиями:
.
Что такое гепатит А?
На гепатит А приходится от 20 до 25 процентов случаев гепатита в развитых странах. Гепатит А обычно передается фекально-оральным путем, то есть человек каким-то образом проглатывает зараженные фекалии инфицированного человека. Если инфицированный человек не вымыл руки после посещения туалета, болезнь может распространиться через руки человека.Инкубационный период составляет от двух до шести недель, в течение которых инфицированный человек заразен.
Другая причина гепатита А — употребление в пищу моллюсков, собранных из зараженной воды. В развивающихся странах наблюдаются эпидемии гепатита А, вызванные загрязнением питьевой воды неочищенными сточными водами.
Прогноз для пациентов с гепатитом А отличный, курс лечения проходит самостоятельно, выздоровление полное. Около 85 процентов людей с гепатитом А выздоравливают в течение трех месяцев, и почти все выздоравливают в течение шести месяцев.Заболевание не переходит в хроническую форму и не имеет долгосрочных последствий для здоровья.
Что такое гепатит Е?
Гепатит Е, также называемый кишечным гепатитом (кишечные средства, связанные с кишечником), похож на гепатит А и более распространен в Азии и Африке. Он также передается фекально-оральным путем. Как правило, это не смертельно, хотя более серьезно проявляется у женщин во время беременности и может вызвать осложнения у плода. Большинство пациентов с гепатитом Е полностью выздоравливают.
Симптомы гепатита А и Е
Гепатит А и гепатит Е проявляются схожими симптомами. Заболевания могут развиваться без каких-либо признаков или симптомов, или симптомы могут быть неспецифическими. Если вы испытываете какие-либо из перечисленных ниже симптомов более двух недель, запишитесь на прием к гастроэнтерологу.
Есть три фазы гепатита А и Е, и симптомы могут различаться в зависимости от стадии. На ранней стадии болезни, называемой продромальной фазой, симптомы могут включать:
- Лихорадка
- Боль в суставах или артрит
- Сыпь
- Отек (припухлость)
Симптомы следующей фазы, преджелтушной фазы, включают:
- Усталость
- Миалгия (мышечные боли)
- Анорексия
- Тошнота и / или рвота
- Лихорадка
- Кашель
- Боль в животе и / или диарея
- Темная моча и светлый цвет стула
Во время желтушной фазы:
- Желтуха (пожелтение кожи и белков глаз) развивается
- Может усилиться анорексия, тошнота и рвота
- Возможно развитие раздраженных кожных поражений
- Другие симптомы могут исчезнуть
Диагностика гепатита А и Е в больнице Джонса Хопкинса
Этап диагностики гепатита А и Е включает:
- Анамнез и физический осмотр
- Анализы крови
Анамнез и физический осмотр
Диагностика начинается с комплексного медицинского осмотра, во время которого вы описываете свои симптомы и историю болезни.Возможно, диагноз гепатита А и Е в большей степени, чем другие заболевания, зависит от истории болезни. Ваш врач уделит пристальное внимание вашим конкретным факторам риска и физическому осмотру.
Вас спросят о:
- Недавние путешествия
- Воздействие воды или моллюсков, которые могли быть загрязнены сточными водами
- Сексуальная активность
- Внутривенное употребление наркотиков
- Лекарства
Анализы крови
Гепатит A : Анализ крови покажет в вашей крови определенные антитела, называемые IgM к HAV.Эти антитела указывают на то, были ли вы инфицированы гепатитом А. Пиковые уровни наблюдаются на ранней стадии инфекции и сохраняются в течение примерно четырех-шести месяцев.
Гепатит E : Ваш врач может диагностировать гепатит E, проверив вашу кровь и / или стул на наличие определенных антител или обнаружив вирус.
Labs также будет искать:
- Наличие (или повышенный уровень) определенных ферментов в крови
- Высокий уровень билирубина
- Низкое количество лейкоцитов
Лечение гепатита А и Е в больнице Джонса Хопкинса
Гепатиты А и Е обычно проходят через четыре-восемь недель болезни.Они не вызывают хронического гепатита и обычно не требуют специального лечения. Узнайте больше о лечении гепатита A и E в Johns Hopkins.
Что такое гепатит А и В?
Гепатит А
Гепатит А (ВГА) вызывается вирусом, обнаруженным в кале (говно). Гепатит А передается фекально-оральным путем, что означает, что вы проглотили или употребили инфицированные фекалии. Чаще всего это происходит при проглатывании зараженной пищи или воды. Вы также можете получить это через сексуальные действия, такие как римминг (лизание чьей-то жопы) или отсос (или что-то в этом роде — игрушки в счет!) Сразу после проникающего анального секса.В любом случае вирус может передаваться через крошечные количества фекалий, которые вы можете даже не увидеть. Пища и жидкости попадают в грязные или неправильно вымытые руки. Кастрюли, сковороды, тарелки, ножи, вилки, сервировочные ложки и т. Д. Также могут быть загрязнены, если их не очистить должным образом. А иногда загрязнение сточными водами может привести к загрязнению продуктов питания или питья.
Почти каждый инфицированный гепатитом А полностью выздоравливает примерно через 4-8 недель. У вас может не быть симптомов, или вы можете страдать от тошноты, рвоты, желтухи (желтая кожа и / или глаза), диареи и / или крайней нехватки энергии. .Гепатит А редко бывает опасным, если только у вас нет гепатита С. Если у вас активный гепатит А, вы можете передать вирус другому человеку, даже если у вас нет симптомов. Когда вы выздоровеете, вы не сможете заразить гепатит А и будете невосприимчивы к нему снова. Это потому, что ваша иммунная система вырабатывает антитела, которые способны бороться с будущим заражением гепатитом А.
Гепатит В
Гепатит B (HBV) вызывается вирусом, который содержится в крови, семенной жидкости (сперме), вагинальных жидкостях, грудном молоке и слюне (слюне).Он распространяется при совместном использовании шприцев или зараженной воды при инъекциях. Он также может передаваться при совместном использовании другого инъекционного оборудования (например, хлопка и кухонных плит) и, возможно, устройств для нюхания или курения (например, соломки или трубок для крэка). Гепатит B также передается половым путем: при незащищенном вагинальном, анальном или оральном сексе с человеком, инфицированным гепатитом B. Гепатит B может передаваться от беременного человека к его плоду в утробе матери или младенцу во время или после родов. И поскольку он так легко передается через жидкости организма, гепатит B иногда передается через обычные домашние контакты и, возможно, через совместное использование таких вещей, как зубные щетки и бритвы.
Когда вы инфицированы гепатитом B, болезнь может начаться постепенно, обычно длится месяц или два. Иногда вы можете не знать, что инфицированы, потому что не выглядите и не чувствуете себя больным: вирус может оставаться активным в вашей системе, и вы все равно можете заразить других. Только около 1% людей, инфицированных HBV, умирают, и большинство людей полностью выздоравливают от гепатита B в течение примерно 6 месяцев. Считается, что у этих людей был острый гепатит B. Однако около 5-10% людей, заболевших гепатитом B, остаются способными распространять вирус до конца своей жизни, и у них может развиться хроническое заболевание печени.Считается, что у этих людей хронический гепатит B.
Гепатит B — Информационный бюллетень
Что такое гепатит В?
Гепатит B — инфекционное заболевание печени, вызываемое вирусом гепатита B. Это может вызвать как «острое», так и «хроническое» заболевание. Острый гепатит B — это недавно приобретенная инфекция, которая вызывает заболевание в течение шести или менее месяцев после контакта с вирусом гепатита B. Хронический гепатит B возникает в результате того, что вирус гепатита B остается в организме в течение шести или более месяцев.Хроническая инфекция гепатита B может вызвать длительное заболевание, включая цирроз и рак печени.
Как передается (передается) гепатит В?
Передача происходит, когда кровь или биологические жидкости инфицированного человека попадают в организм неинфицированного или непривитого человека. Гепатит B может передаваться половым путем, совместным использованием игл или «работами» при «стрельбе» наркотиками, через укол иглой на рабочем месте или травмы острыми предметами, или от инфицированной матери к ее ребенку во время родов.Гепатит B не передается через поцелуи, объятия, кормление грудью, совместное использование столовой посуды или стаканов, кашель, чихание, еду, воду или случайный контакт.
Каковы признаки и симптомы?
Примерно 30-50% людей старше 5 имеют начальные признаки или симптомы. Признаки и симптомы у детей встречаются реже, чем у взрослых. Некоторые люди испытывают боль в животе, потерю аппетита, усталость, тошноту и рвоту, темную мочу, боль в суставах и желтуху (пожелтение кожи и белков глаз).
Как скоро появляются симптомы?
Симптомы появляются в среднем через 90 дней (диапазон: 60–150 дней) после заражения гепатитом B.
Каковы долгосрочные эффекты?
Если вирус не уничтожен во время острой фазы, хроническая инфекция может привести к заболеванию печени, включая рак печени. Хроническая инфекция встречается у 90% младенцев, инфицированных при рождении, у 25-50% детей, инфицированных в возрасте 1-5 лет, и у 5% лиц, инфицированных после 5 лет.Смерть от хронического заболевания печени или рака печени наступает у 15-25% хронически инфицированных людей.
Как лон
г Может ли человек передавать гепатит В?
Гепатит B присутствует до появления симптомов и при их наличии. Люди с вирусом гепатита В в крови могут передавать гепатит В другим людям. Лица с хроническим гепатитом В, в крови которых есть вирус, являются носителями вируса бесконечно долго.
Могу ли я заразиться повторно, если избавлюсь от вируса?
№Если вы избавились от вируса на стадии острой инфекции, ваш организм вырабатывает защитные антитела, которые не позволят вам снова заразиться вирусом.
Как диагностируется гепатит В?
Только врачи могут диагностировать гепатит B. Диагноз ставится на основании лабораторного теста на гепатит B. (См. Интерпретация панели по гепатиту B:
http://www.cdc.gov/hepatitis/HBV/PDFs/SerologicChartv8.pdf)
Каковы методы лечения и медикаментозного лечения гепатита В?
Люди с гепатитом B должны пройти обследование у врача на предмет заболевания печени.Если болезнь прогрессирует до хронической инфекции, шесть препаратов, используемых для лечения взрослых, — это адефовир дипивоксил, интерферон альфа-2b, пегилированный интерферон альфа-2а, ламивудин, энтекавир и телбивудин. Цели лечения состоят в устранении вируса гепатита В из организма или подавлении репликации вируса, чтобы ограничить повреждение печени и предотвратить распространение болезни среди других.
Как можно снизить риск хронического заболевания печени у людей, хронически инфицированных гепатитом В?
Регулярно посещайте врача.Могут потребоваться дополнительные тесты, чтобы проверить, есть ли у вас повреждение печени. Не употребляйте алкоголь. Проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже безрецептурные и растительные лекарства могут быть токсичными для вашей печени. Возможно, вам потребуется вакцинация от гепатита А.
Как можно предотвратить гепатит В?
Гепатит B — Заболевания, передаваемые половым путем (ЗППП) — Публикации — Общественная информация
Болезни, передаваемые половым путем: гепатит B
Что это?
Гепатит B — серьезная инфекция печени, вызываемая вирусом.Симптомы могут включать усталость, потерю аппетита, дискомфорт в желудке и пожелтение кожи. Вирус обнаружен в крови, сперме, вагинальных жидкостях и слюне. Гепатит В — единственное заболевание, передающееся половым путем, для которого существует безопасная и эффективная вакцина для защиты от инфекции.
Как я его получил?
Есть несколько способов заразиться гепатитом B. Один из них — половым путем с инфицированным человеком.
Вирус гепатита B передается через кровь и биологические жидкости, особенно при анальном сексе.Другие способы — это совместное использование личных вещей (зубные щетки, бритвы, и т.д., ), а также совместное использование игл или оборудования для инъекций наркотиков. Медицинские работники и сотрудники служб экстренной помощи могут заразиться этим из-за уколов иглой или брызг крови в глаза, нос, рот или на поврежденную кожу.
Что он может со мной сделать?
Большинство людей поправляются и больше не могут передавать вирус. Небольшое количество умирает (менее 1%). Другие всегда будут переносить вирус и продолжать быть заразными (способны передать его другим).Их называют «перевозчиками». У некоторых носителей будет хроническое заболевание печени. У некоторых разовьется рак печени.
Как лечится?
Специального лечения гепатита B не существует. Не употребляйте алкоголь, если у вас гепатит. При тяжелом заболевании может потребоваться специальная диета. Ваш врач посоветует вам.
Могу ли я передать это другим людям?
Да. Пока вы носите вирус, вы можете заразить других.Вы можете передать его своему половому партнеру ( s ), тем, кто живет с вами в тесном контакте, и тем, кто пользуется вашими общими иглами для инъекций. Все эти контакты должен быть осмотрен врачом. Если они еще не инфицированы, их следует вакцинировать.
Беременные женщины-носители могут передать гепатит В своим детям примерно во время родов. Большинство инфицированных младенцев становятся носителями. Беременная женщина должна пройти тест на гепатит В при первом посещении врача.Если она является носителем, младенца можно вакцинировать при рождении для защиты от инфекции.
Когда я снова смогу заняться сексом?
Когда вы больше не можете передавать инфекцию другим. Если вы заразны (носитель), не вступайте в незащищенный секс, пока ваш партнер не будет вакцинирован.
Важны ли последующие действия?
Да. Важно убедиться, что вы все еще заразны (носитель). Если вы являетесь носителем гепатита B, вам следует регулярно посещать врача.
Помните:
- Приходите на контрольные осмотры по запросу врача или клиники;
- Расскажите людям, с которыми вы занимались сексом в течение последних 6 месяцев. Их следует обследовать и при необходимости вакцинировать;
- Используйте презервативы, чтобы снизить вероятность заражения в будущем;
- Если вы являетесь носителем вируса, никогда не сдавайте кровь, сперму или органы.
Если вы все еще беспокоитесь или у вас есть другие вопросы, позвоните по телефону в местное медицинское учреждение или в клинику для лечения ИППП.
Если у вас гепатит C, плевок может быть уголовным преступлением
[ОБНОВЛЕНО 2 июля]
На прошлой неделе мужчина из Огайо, зараженный вирусом гепатита С, был приговорен к 18 месяцам тюремного заключения за плевок в полицию и медиков Кливленда.
27-летний Мэтью Венцлер в январе лежал на улице Кливленда напротив казино в центре города. Когда сотрудники полиции и службы неотложной медицинской помощи попытались уложить его на носилки, чтобы отвезти в больницу, он несколько раз плюнул на них слюной, смешанной с кровью, и попал офицеру в глаз.
В Огайо считается уголовным преступлением для людей, которые знают, что у них ВИЧ, вирусный гепатит или туберкулез, намеренное воздействие на другого человека своей кровью, спермой, мочой, фекалиями или другими телесными веществами, такими как слюна, с намерением беспокоить или угрожать этому человеку.
Защитники людей, живущих с такими заболеваниями, как гепатит С и ВИЧ, говорят, что эти законы усиливают стигму, с которой пациенты уже сталкиваются, а исследования показывают, что эти законы неэффективны для остановки распространения болезни.
«Этому человеку грозит полтора года тюремного заключения за то, что никому не причинило вреда и не представляло опасности для кого-либо», — сказала Кейт Бултон, штатный поверенный Центра законодательства и политики в области ВИЧ. .
Примерно в двух третях штатов, по данным Центра законодательства и политики в области ВИЧ, действуют законы, объявляющие преступлением сознательное заражение других ВИЧ — вирусом, вызывающим СПИД. Многие из этих законов были приняты в 1980-х и 1990-х годах, когда страх и стигма в отношении ВИЧ были высокими и заражение этой болезнью считалось смертным приговором.
В последние годы около десятка штатов добавили гепатит С в список заболеваний, по которым люди могут столкнуться с уголовным преследованием, если они сознательно разоблачают других, участвуя в определенных действиях, таких как секс без разглашения, совместное использование игл или донорство органов.
Должностные лица общественного здравоохранения говорят, что эти положения, которые иногда добавляются к существующим законам о ВИЧ, скорее всего, будут неэффективными для пресечения передачи болезни. Они могут даже усугубить проблему.
«Если вы должны сообщить людям, что вы инфицированы ВИЧ или гепатитом C, до того, как вступите с ними в половую связь, зачем кому-то в здравом уме проходить тестирование и начинать лечение?» сказала доктор Энн Сполдинг, эпидемиолог и доцент школы общественного здравоохранения Университета Эмори.Она работала медицинским директором в исправительных учреждениях и публиковала исследования о гепатите С среди заключенных.
Тем не менее, некоторые законодатели все еще заинтересованы в криминализации действий, которые они считают распространением болезни. Некоторые эксперты считают, что повышение осведомленности об эпидемии опиоидов, которая связана с распространением гепатита С через использование грязных игл, может сыграть свою роль.
«Мы наблюдаем огромный всплеск опиоидной зависимости», — сказал Бултон. «Если раньше гепатит не был в центре внимания, то теперь он есть.”
Примерно 3,5 миллиона человек больны гепатитом С, вирусной инфекцией, которая вызывает воспаление печени, которое может привести к рубцеванию, раку печени и смерти. Обычно он передается от человека к человеку через кровь. Сегодня это часто происходит благодаря совместному использованию игл для инъекций и, реже, половым путем. Но многие более старые случаи были вызваны переливанием крови до того, как было проведено тестирование на вирус.
Вирус не передается с мочой, фекалиями, спермой или слюной, сказал Сполдинг, отметив, что, хотя были некоторые случаи распространения болезни через кровь, попадающую в глаза, это очень редко и требует большого количества крови.
В случае со спермой есть опасения по поводу передачи гепатита С. «Нам не известно об исследовании, которое« явно демонстрирует »передачу через сперму / половой контакт», — говорится в электронном письме Центров по контролю и профилактике заболеваний. «Однако имеются значительные эпидемиологические данные о передаче вируса гепатита С (ВГС) половым путем, в первую очередь среди ВИЧ-положительных мужчин, имеющих половые контакты с мужчинами. Также были лабораторные доказательства того, что уровни вируса ВГС в сперме достаточно высоки, чтобы вызвать передачу.”
В 2016 году, по последним имеющимся данным, в федеральные центры по контролю и профилактике заболеваний было зарегистрировано около 3000 случаев заболевания, что на 22 процента больше, чем в предыдущем году. Но о многих случаях не сообщается, отчасти потому, что люди не осознают, что являются переносчиками вируса. По оценкам CDC, полное количество новых случаев в 2016 году составило 41200 человек.
«Гепатит С по-прежнему является очень опасным заболеванием», — сказала сенатор от республиканской партии штата Южная Дакота Стэйс Нельсон, которая в этом году выступила спонсором законопроекта, согласно которому для людей с диагнозом гепатит С разоблачение кого-то другого может стать уголовным преступлением. к болезни.«Эти обстоятельства, когда кто-то знает, что он у них есть, и намеренно или по неосторожности заражает кого-то еще… это угроза для общества».
Адвокаты работают над реформированием законов штата, которые объявляют преступлением заражение людей ВИЧ. При этом они все активнее работают над предотвращением попыток криминализировать гепатит С, в том числе поддерживают местных защитников, чтобы помочь остановить законопроект в Мичигане в последние годы, сказал Шон Страб, который в 1994 году основал журнал POZ, посвященный вопросам ВИЧ. .Он также является исполнительным директором Sero Project, образовательной и пропагандистской группы, которая, среди прочего, работает над прекращением уголовных наказаний за заражение других ВИЧ.
«Теперь у нас есть очень сильное и активное движение по борьбе с криминализацией ВИЧ», — сказал Струб. «Но мы действительно боремся с целым рядом условий».
Однако иногда реформа ВИЧ имела негативные последствия для людей, живущих с гепатитом С.
Возьмем, к примеру, штат Айова, где в 1998 г. был принят закон, согласно которому люди, признанные виновными в сознательном заражении других ВИЧ, грозили до 25 лет тюрьмы и должны были регистрироваться в качестве лиц, совершивших сексуальные преступления, даже если они использовали презерватив и не отказывались от него. никого не заразить.Бремя доказывания было на обвиняемых, чтобы показать, что они раскрыли свой ВИЧ-статус своему партнеру.
Адвокаты успешно настаивали на замене этого закона, уменьшающим штрафы и отменяющим требование регистрации сексуальных преступников.