Туберкулез — симптомы ✓ лечение ✓
Федеральные клинические рекомендации по использованию метода клапанной
бронхоблокации в лечении туберкулеза легких и его осложнений
Коллектив авторов
Левин Арнольд Вольфович, профессор, д.м.н.
Краснов Владимир Александрович, профессор, д.м.н. Цеймах Евгений Александрович, профессор, д.м.н.
Ловачева Ольга Викторовна, профессор, д.м.н. Елькин Алексей Владимирович, профессор, д.м.н. Скорняков Сергей Николаевич, профессор, д.м.н. Краснов Денис Владимирович, д.м.н.
Склюев Сергей Валерьевич, к.м.н.
Степанов Дмитрий Викторович, к.э.н. Зимонин Павел Евгеньевич, к.м.н.
Шумская Ирина Юрьевна, к.м.н.
1. Методология 3
2. Определения и аббревиатуры 7
3. Технология клапанной бронхоблокации 9
Противопоказания для клапанной брохоблокации 10
Принципы химиотерапии и традиционной коллапсотерапии при
клапанной брохоблокации 10
Основные принципы ведения пациента после клапанной
бронхоблокации 11
4. Особенности клапанной бронхоблокации при лечении разных форм туберкулеза легких и его осложнений 15
Инфильтративный туберкулез легких 15
Кавернозный и фиброзно-кавернозный туберкулез легких 17
Диссеминированный туберкулез 18
Осложненный туберкулез 19
Клапанная бронхоблокация в сочетании с коллапсохирургическими вмешательствами 24
Клапанная бронхоблокация при пострезекционных эмпиемах и
остаточных полостях с бронхоплевральными свищами 26
5.
 Осложнения 27
Осложнения 27
6. Использование клапанной бронхоблокации у больных с
сопутствующими заболеваниями 28
1. МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств Поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств
o Консенсус экспертов.
o Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций
|
Уровни
доказательств
|
Описание
|
|
1++
|
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ)
или РКИ с очень низким риском систематических ошибок
|
|
1+
|
Качественно проведенные мета-анализы, систематические
или РКИ с низким риском систематических ошибок
|
|
1-
|
Мета-анализы, систематические или РКИ с высоким риском
систематических ошибок
|
|
2++
|
Высококачественные систематические обзоры исследований
«случай-контроль» или когортных исследований.
риском эффектов смешивания или систематических ошибок и
|
|
|
средней вероятностью причинной взаимосвязи
|
|
2+
|
Хорошо проведенные исследования «случай-контроль» или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней
вероятностью причинной взаимосвязи
|
|
2-
|
Исследования «случай-контроль» или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной
взаимосвязи
|
|
3
|
Неаналитические исследования (например, описания случаев,
серий случаев)
|
|
4
|
Мнение экспертов
|
Методы, использованные для анализа доказательств
o Обзоры опубликованных мета-анализов.
o Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследование методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что, в свою очередь, влияет на силу вытекающих из нее рекомендаций.
Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на валидность результатов и выводов.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблица доказательств:
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций
|
Сила
|
Описание
|
|
А
|
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов, или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие
общую устойчивость результатов
|
|
В
|
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов, или экстраполированные доказательства из исследований, оцененных как
1++ или 1+
|
|
С
|
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов, или экстраполированные доказательства из исследований, оцененных как
2++
|
|
D
|
Доказательства уровня 3 или 4, или экстраполированные
|
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.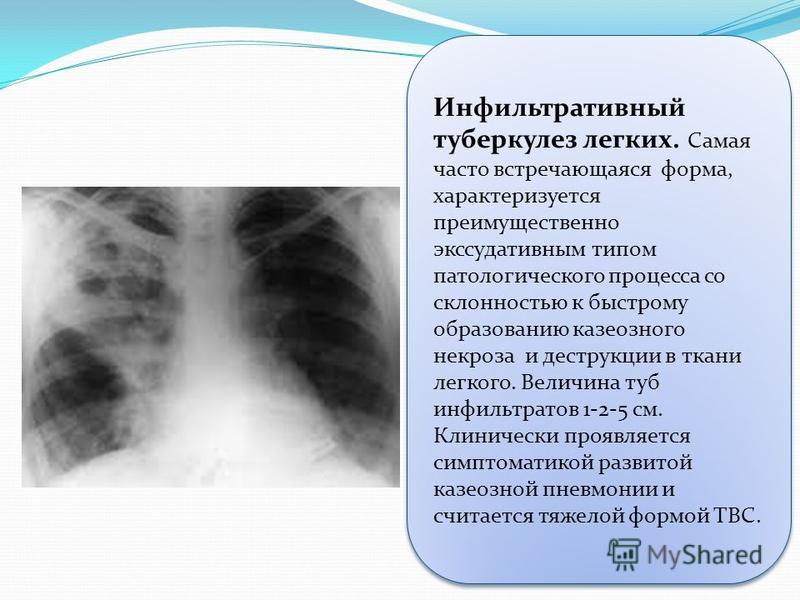
Экономический анализ:
Анализ стоимости не проводился, и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
o Внешняя экспертная оценка.
o Внутренняя экспертная оценка.
Основные рекомендации:
Сила рекомендаций (A-D), уровни доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) и индикаторы доброкачественной практики — Good Practice Points (GPPs) приводятся при изложении текста рекомендаций.
1. ОПРЕДЕЛЕНИЯ И АБРЕВИАТУРЫ
Впервые выявленный пациент с туберкулезом (новый случай) – случай лечения пациента, который ранее не принимал противотуберкулезные препараты в виде курса лечения туберкулеза или принимал их менее 1
месяца.
Рецидив туберкулеза – случай лечения пациента, у которого предыдущий курс химиотерапии был завершен эффективно, а затем был зарегистрирован повторный эпизод туберкулеза.
После неэффективного курса химиотерапии – случай лечения пациента, предыдущий курс химиотерапии которого завершился исходом
«Неэффективный курс химиотерапии» или «Перерегистрирован».
После прерывания курса химиотерапии – случай лечения пациента, у которого предыдущий курс лечения завершился исходом «Прервал курс химиотерапии».
Микобактерии туберкулеза (МБТ) – Микобактерии туберкулезного комплекса, вызывающие заболевание туберкулезом.
Лекарственная устойчивость МБТ – устойчивость микобактерий туберкулеза к любому (ым) противотуберкулезному (ым) препарату (ам).
Монорезистентность – устойчивость МБТ только к одному противотуберкулезному препарату.
Полирезистентность – устойчивость МБТ к двум и более противотуберкулезным препаратам, но не к сочетанию изониазида и рифампицина.
Устойчивость к рифампицину – лекарственная устойчивость МБТ к рифампицину независимо от лекарственной устойчивости к другим
противотуберкулезным препаратам, определенная любым методом тестирования лекарственной чувствительности.
Множественная лекарственная устойчивость (МЛУ) – сочетание устойчивости к изониазиду и рифампицину независимо от наличия устойчивости к другим противотуберкулезным препаратам.
МЛУ-ТБ – туберкулезный процесс, вызванный МБТ с МЛУ
Широкая лекарственная устойчивость (ШЛУ) – сочетание устойчивости к изониазиду, рифампицину, фторхинолону и канамицину и/или амикацину и/или капреомицину независимо от наличия устойчивости к другим противотуберкулезным препаратам.
ШЛУ-ТБ – туберкулезный процесс, вызванный МБТ с ШЛУ
Пациенты с высоким риском МЛУ ТБ – впервые выявленные больные туберкулезом при наличии: контакта с больными, страдающими МЛУ ТБ, заболевания ВИЧ-инфекцией, отношения к социально дезадаптированным группам высокого риска. Больные с рецидивом туберкулеза или случаи повторного лечения туберкулеза.
ЭК – Эндобронхиальный клапан
КББ – Клапанная бронхоблокация
2. ТЕХНОЛОГИЯ КЛАПАННОЙ БРОНХОБЛОКАЦИИ
Клапанная бронхоблокация – это малоинвазивный немедикаментозный метод лечения туберкулеза легких и его осложнений. Метод основан на создании лечебной гиповентиляции в пораженном участке легкого с сохранением дренажной функции блокированного бронха и полости деструкции.
Клапан сделан из резиновой смеси индифферентной для организма человека и представляет собой полый цилиндр. Внутреннее отверстие клапана с одной стороны имеет ровную круглую форму, с другой — выполнено в форме спадающегося лепесткового клапана, запирающегося наружным давлением и собственными эластическими свойствами материала, из которого изготовлен. Две трети наружной поверхности клапана составляют тонкие пластинчатые радиальные лепестки для фиксации его в бронхе. Установка клапана производится как при ригидной бронхоскопии, так и при фибробронхоскопии (видеобронхоскопии). Размер ЭК зависит от локализации туберкулезного процесса и диаметра бронха, куда он устанавливается (главный, долевой, сегментарный, субсегментарный), и должен превышать диаметр просвета бронха в 1,2-1,5 раза. При интенсивном выдохе и кашле через ЭК из очага поражения выходят воздух и бронхиальное содержимое. При этом на вдохе ЭК не допускает поступления атмосферного воздуха через блокированный бронх, чем достигается постепенное состояние лечебной гиповентиляции, в ряде случаев вплоть до ателектаза легочной ткани.
Две трети наружной поверхности клапана составляют тонкие пластинчатые радиальные лепестки для фиксации его в бронхе. Установка клапана производится как при ригидной бронхоскопии, так и при фибробронхоскопии (видеобронхоскопии). Размер ЭК зависит от локализации туберкулезного процесса и диаметра бронха, куда он устанавливается (главный, долевой, сегментарный, субсегментарный), и должен превышать диаметр просвета бронха в 1,2-1,5 раза. При интенсивном выдохе и кашле через ЭК из очага поражения выходят воздух и бронхиальное содержимое. При этом на вдохе ЭК не допускает поступления атмосферного воздуха через блокированный бронх, чем достигается постепенное состояние лечебной гиповентиляции, в ряде случаев вплоть до ателектаза легочной ткани.
Метод сертифицирован (регистрационное удостоверение № ФСР 2011/12768 от 28.12.2011г.), для применения в Российской Федерации и защищен патентами на изобретения №2244517 от 20.01.05г. «Способ лечения туберкулёза лёгких» и № 2005133057 от 26 октября 2005 г. «Устройство для лечения туберкулёза лёгких и его осложнений».
Вопрос о возможности применения и сроках КББ для каждого пациента решается на врачебной комиссии (ВК) с участием лечащего врача, заведующего отделением и врача – эндоскописта. Желательно, чтобы среди ВК был врач, прошедший обучение в учреждениях, где этот метод успешно применяется.
Показания к КББ изложены в разделе 3, посвященном лечению разных форм
туберкулеза и его осложнений.
ОБЩИЕ ПРОТИВОПОКАЗАНИЯ ДЛЯ КЛАПАННОЙ
БРОНХОБЛОКАЦИИ (уровень доказательности – С) Абсолютные:
· Активное воспаление бронхов 2-3 степени любой природы, в том числе туберкулез бронхов
· Дыхательная недостаточность 2-3 степени (SaO2 ≤89%, PaO2 ≤59 мм. рт. ст.) различной этиологии
· Декомпенсация любых органов и систем организма
· Бронхиальная астма, неконтролируемое течение
· Неконтролируемая артериальная гипертензия ( систолическое давление
> 200 мм.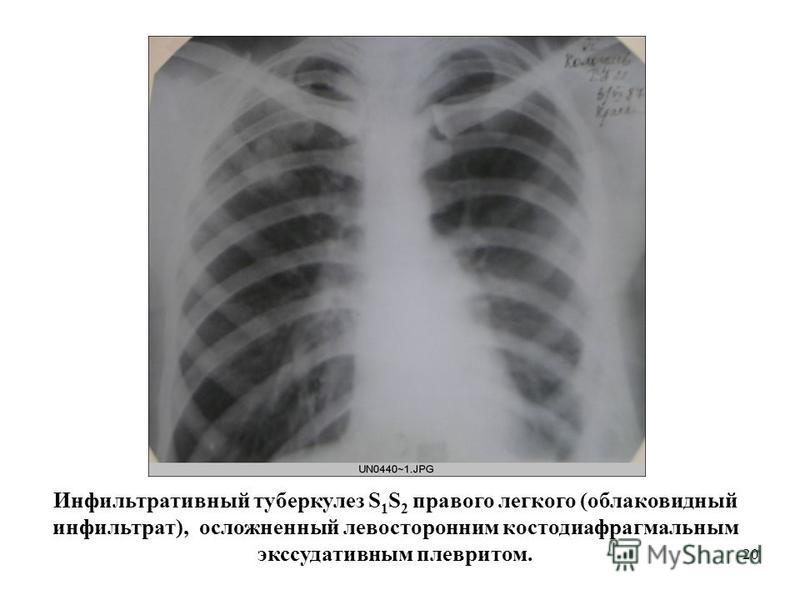 рт. ст., или диастолическое >100 мм. рт. ст.)
рт. ст., или диастолическое >100 мм. рт. ст.)
· Нарушение дренажной функции бронха, рентгенологически проявляющееся наличием в полости распада уровня жидкости
· Анатомические особенности, деформации и стенозы бронхиального дерева, препятствующие техническому выполнению манипуляции
Относительные:
· Сопутствующие злокачественные заболевания
· Резекционные операции на стороне клапанной бронхоблокации
ПРИНЦИПЫ ХИМИОТЕРАПИИ И ТРАДИЦИОННОЙ
КОЛЛАПСОТЕРАПИИ ПРИ КЛАПАННОЙ БРОХОБЛОКАЦИИ
(уровень доказательности – С)
Режим химиотерапии должен выбираться согласно приказу МЗ № 951 от 2014г. с соблюдением принципов, изложенных в «Федеральных клинических рекомендациях по диагностике и лечению туберкулеза органов дыхания» Москва 2014г и «Федеральных клинических рекомендациях по диагностике и лечению туберкулеза органов дыхания с множественной и широкой лекарственной устойчивостью» Москва. 2014, а также их возможных последующих пересмотров.
Химиотерапия должна предшествовать КББ, продолжаться во время лечения методом КББ и после извлечения ЭК. Так как метод КББ влияет только на процессы репарации, наиболее ярко проявляющиеся закрытием полостей распада (каверн), то сроки антибактериального воздействия должны соблюдаться, в соответствии с режимом химиотерапии.
ОСНОВНЫЕ ПРИНЦИПЫ ВЕДЕНИЯ ПАЦИЕНТА ПОСЛЕ КЛАПАННОЙ БРОНХОБЛОКАЦИИ
(уровень доказательности – С)
Длительность КББ подбирается индивидуально, как правило, клапан извлекается через 2-4 месяца после закрытия полости распада или через 2-3 месяца после прекращения (отсутствия) положительной рентгенологической динамики.
Настоятельно рекомендуется сочетание КББ и лечебного пневмоперитонеума для предупреждения перерастяжения неблокированных участков ткани легкого.
При наличии кашля после выполнения клапанной бронхоблокации в первые 3-5 дней, для предотвращения откашливания и передислокации ЭК больным назначаются противокашлевые препараты. На весь период КББ не рекомендуется делать резкие вдохи и допускать повышенную физическую нагрузку, занятия спортом в том числе.
После проведения клапанной бронхоблокации необходимо провести контрольную рентгенографию в срок до 10 дней, а затем в плановом режиме каждые 2-3 месяца, при необходимости чаще.
· компьютерная томография выполняется, по возможности, перед проведением КББ и, весьма желательно, перед завершением КББ для принятия окончательного решения по сроку удаления ЭК и определения эффективности КББ, по показаниям чаще.
Эффективность КББ оценивается комплексно по данным клинического, рентгенологического и микробиологического исследований через каждые 2- 3 месяца (промежуточные этапы) и после извлечения ЭК (заключительный этап).
Ø Рентгенологическими признаками успешно проведенной клапанной бронхоблокации являются (промежуточные этапы):
· Наличие гиповентиляционных изменений различной интенсивности в блокированном участке легкого, вплоть до формирования ателектаза.
Отсутствие гиповентиляционных изменений при КББ может быть обусловлено несколькими причинами:
Откашливание или передислокация ЭК
Ошибка в выборе дренирующего каверну бронха
· Наличие особенностей строения бронхиальной сети блокированного участка, позволяющих осуществлять вентиляцию через прилегающие отделы легкого.
· Несоответствие размера эндобронхиального клапана диаметру блокируемого бронха.
· Ригидность легочной ткани (фиброзные и склеротические изменения в стенке полости и окружающей легочной ткани).
· Дренирование каверны несколькими бронхами, в том числе и не закрытыми ЭК
Способы устранения причин отсутствия рентгенологических признаков клапанной бронхоблокации описаны в таблице.
Таблица Причины отсутствия рентгенологических признаков клапанной
бронхоблокации и способы их устранения
|
Причина
|
Метод устранения
| ||||
|
Развитая сеть межбронхиальных
межальвеолярных анастомозов
|
/
|
Клапанная бронхоблокация прилегающего сегмента или доли легкого
| |||
|
Сообщение деструктивных изменений с
бронхами неблокированных участков легкого
| |||||
|
Несоответствие размера эндобронхиального клапана диаметру блокируемого бронха; Ошибка в выборе дренирующего каверну бронха;
Откашливание или передислокация ЭК
|
Извлечение ЭК бронхоблокация
|
и
|
повторная
|
клапанная
| |
|
Ригидность легочной ткани
|
Наблюдение, наложение
пневмоперитонеума
| ||||
Прим.: отсутствие рентгенологических признаков КББ (при правильно установленном ЭК) не означает отсутствия лечебного воздействия, поэтому эффективность оценивается только через 2-3 мес. после установки ЭК.
Ø Варианты клинико-рентгенологических и микробиологических данных при эффективной клапанной бронхоблокации (завершающий этап):
· Закрытие полостей распада и прекращение бактериовыделения.
· Прекращение бактериовыделения, положительная рентгенологическая динамика в виде уменьшения количества и размеров очагово- инфильтративных изменений при сохранении полости распада.
· Прекращение бактериовыделения, уменьшение размеров полости распада.
· Прекращение бактериовыделения и стабилизация туберкулезного процесса.
· Снижение массивности бактериовыделения, стабилизация процесса.
· Снижение массивности бактериовыделения, уменьшение в размерах полости распада.
Таблица
|
Исходные показатели
|
результаты лечения
| |||||||||
|
Наличие бактериовыделения, наличие
полости распада
|
Закрытие полости
бактериовыделения
|
распада,
|
прекращение
| |||||||
|
|
Прекращение бактериовыделения,
сохранение полости распада / положительная рентгенологическая
|
| ||||||||
|
динамика
| ||||||||||
|
Снижение массивности бактериовыделения,
сохранение полости распада
| ||||||||||
|
|
Сохранение бактериовыделения,
|
| ||||||||
|
уменьшение полости распада
| ||||||||||
|
Снижение массивности бактериовыделения,
уменьшение полости распада
| ||||||||||
|
Сохранение/прекращение
бактериовыделения, формирование
туберкулемы на месте каверны
| ||||||||||
|
|
Наличие бактериовыделения, наличие
полости распада, волнообразное течение
|
|
|
Сохранение бактериовыделения, сохранение полости распада.
процесса / положительная клинико-
|
| |||||
|
процесса с частыми обострениями
| ||||||||||
|
рентгенологическая динамика
| ||||||||||
|
|
Отсутствие бактериовыделения, наличие
полости распада, волнообразное течение
|
|
|
Отсутствие бактериовыделения, сохранение
/ уменьшение полости распада. Стабилизация процесса / положительная
|
| |||||
|
процесса с частыми обострениями
| ||||||||||
|
клинико-рентгенологическая динамика
| ||||||||||
|
|
Отсутствие бактериовыделения,
полости распада
|
наличие
|
|
|
Отсутствие бактериовыделения,
полости распада
|
закрытие
|
| |||
|
| ||||||||||
После завершения курса лечения методом КББ ЭК подлежит удалению. При плановой подготовке больного к операции, ЭК удаляют за 14 дней до оперативного вмешательства резекционного плана (при планировании пневмонэктомии ЭК можно не удалять, если части клапана не мешают формированию культи главного бронха).
При плановой подготовке больного к операции, ЭК удаляют за 14 дней до оперативного вмешательства резекционного плана (при планировании пневмонэктомии ЭК можно не удалять, если части клапана не мешают формированию культи главного бронха).
Кроме этого имеются показания для досрочного удаления ЭК. Критерии досрочного удаления эндобронхиального клапана:
· Нарушение функции эндобронхиального клапана, нарушение его целостности, передислокация.
· Возникновение неустранимых осложнений, вызванных КББ (полный перечень осложнений и методы их устранения указаны в главе 5).
· Нежелательное нарушение дренажной функции блокируемого бронха (раздутие каверны), которое не удалось разрешить медикаментозными методами.
· Прогрессирование туберкулезного процесса в зоне КББ.
3. ОСОБЕННОСТИ КЛАПАННОЙ БРОНХОБЛОКАЦИИ ПРИ ЛЕЧЕНИИ РАЗНЫХ ФОРМ ТУБЕРКУЛЕЗА ЛЕГКИХ И ЕГО
ОСЛОЖНЕНИЙ
(уровень доказательности – С)
ИНФИЛЬТРАТИВНЫЙ ТУБЕРКУЛЕЗ ЛЕГКИХ
Показания: Больные инфильтративным туберкулезом легких с распадом при наличии:
· длительно (в течение 4 месяцев и более) не закрывающихся полости (ях) распада на фоне адекватной химиотерапии.
· состояния и обстоятельств (лекарственная непереносимость, лекарственная устойчивость МБТ, сопутствующие заболевания и т.п.) обуславливающие невозможность проведения адекватной химиотерапии.
· недостаточной эффективность правильно подобранной химиотерапии.
· волнообразного течения туберкулезного процесса с частыми обострениями.
· сопутствующих заболеваний, повышающих риски неэффективного лечения и/или рецидива туберкулеза (сахарный диабет, гепатиты, иммунодефицитные состояния и др.).
Сроки КББ:
У больных инфильтративным туберкулезом длительность клапанной бронхоблокации подбирается индивидуально, как правило, ЭК извлекается через 2-3 месяца после закрытия полости распада или прекращения (отсутствия) рентгенологической динамики. Длительность клапанной бронхоблокации должна составлять не менее 4 месяцев у больных без фиброзных изменений ткани легкого, 8 месяцев – при наличии таковых, в
Длительность клапанной бронхоблокации должна составлять не менее 4 месяцев у больных без фиброзных изменений ткани легкого, 8 месяцев – при наличии таковых, в
среднем срок нахождения ЭК в бронхе составляет 163,3±31,2 и 212,9±13,5 дней соответственно.
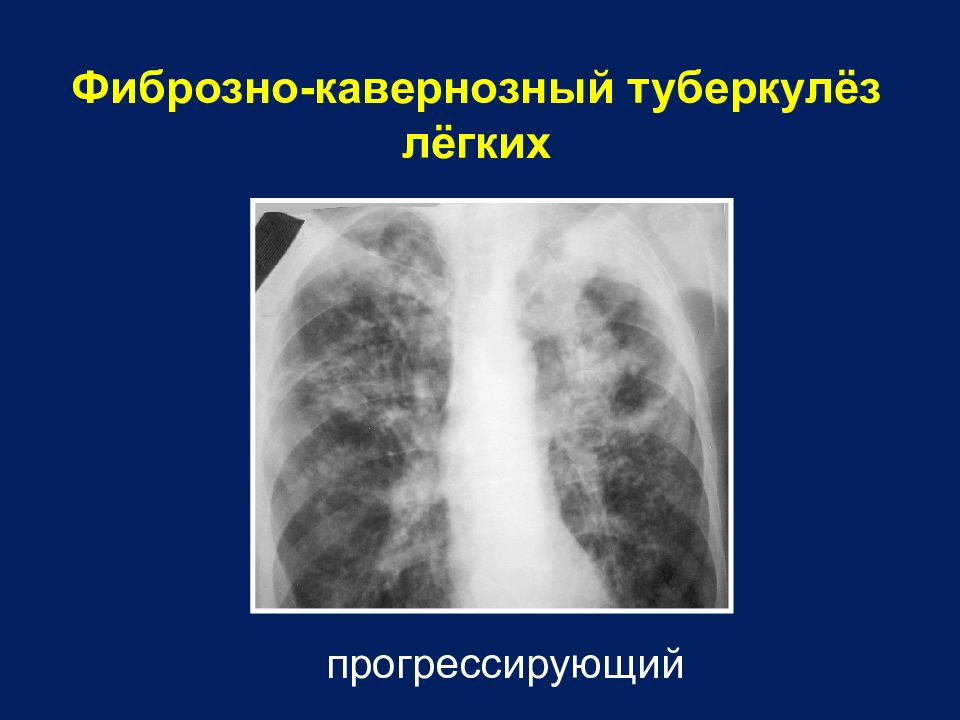
ФИБРОЗНО-КАВЕРНОЗНЫЙ И КАВЕРНОЗНЫЙ ТУБЕРКУЛЕЗ ЛЕГКИХ
У больных фиброзно-кавернозным и кавернозным туберкулезом КББ должен обязательно предшествовать длительный 3-6 месяцев период успешной химиотерапии, лучше в сочетании с искусственным пневмоперитонеумом, при которых достигнута стабилизация процесса, снижение массивности бактериовыделения. В противном случае применение методики обречено на неудачу.
Показания: Больные фиброзно-кавернозным и кавернозным туберкулезом легких при наличии:
· исчерпанных возможностях химиотерапии и традиционной коллапсотерапии (ИПП, ИПТ) по закрытию каверн;
· сложностей проведения адекватной химиотерапии (непереносимость химиопрепаратов, лекарственная устойчивость МБТ, сопутствующие заболевания и т.п.).
· показаний для уменьшения объема оперативного вмешательства при распространенных процессах (в том числе двусторонних).
· сопутствующих заболеваний, повышающих риски неэффективного лечения и/или рецидива туберкулеза (сахарный диабет, гепатиты, иммунодефицитные состояния и др.).
· Волнообразного течения туберкулезного процесса с частыми обострениями.
Сроки КББ:
Длительность клапанной бронхоблокации подбирается индивидуально, как правило, клапан извлекается через 4 месяца после закрытия полости распада или через 3 месяца после прекращения (отсутствия) рентгенологической динамики. Длительность успешной КББ должна составлять не менее 12 месяцев. В среднем срок нахождения ЭК в просвете бронха составляет 434,3±19,4 дня.
ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ
Показания: Больные диссеминированным туберкулезом при наличии:
· замедленной динамики заживления деструкции легочной ткани на фоне адекватной химиотерапии.
· непереносимости химиопрепаратов, лекарственная устойчивость МБТ, сопутствующие заболевания и др. состояния, ограничивающие возможности проведения адекватной химиотерапии.
· волнообразного течения туберкулезного процесса с частыми обострениями.
· сопутствующих заболеваний, повышающих риски неэффективного лечения и/или рецидива туберкулеза (сахарный диабет, гепатиты, иммунодефицитные состояния и др.).
Особенности ведения больных: (см. инфильтративный туберкулез легких).
ТАКТИКА ВЕДЕНИЯ БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПОЛОСТЯМИ РАСПАДА.
При наличии нескольких полостей деструкций:
в одной доле легкого установка ЭК производится в долевой бронх;
в разных долях легких, в том числе при двусторонней локализации можно использовать одновременную или последовательную тактики установки ЭК. Под одновременной тактикой подразумевают нахождение в бронхах одновременно 2, 3 ЭК, при этом не рекомендуется устанавливать в
один день более 1 ЭК, чтобы оценить дыхательные функции и решить вопрос о необходимости и возможности установки следующего ЭК. При последовательной тактике следующий ЭК устанавливается только после извлечения предыдущего, оценив динамику процесса и функциональные возможности пациента.
ОСЛОЖНЕННЫЙ ТУБЕРКУЛЕЗ ЛЕГКИХ
Легочное кровотечение
Показания:
1. Любая форма туберкулеза легких при наличии признаков легочного кровотечения любой степени выраженности.
Противопоказания:
В критических, угрожающих жизни ситуациях, вопрос о противопоказаниях решается срочным консилиумом или врачебной комиссией в зависимости от имеющегося врачебного опыта и соотношения вред/польза с получением информированного согласия пациента или его представителей, если состояние здоровья не позволяет ему принимать решение.
Ведение больных:
Вопрос о возможности применения КББ решается на консилиуме с участием лечащего врача, заведующего отделением, врача анестезиолога- реаниматолога, торакального хирурга, и врача – эндоскописта.
Срок клапанной бронхоблокации устанавливается индивидуально, и определяется временем необходимым для надежной остановки кровотечения, или подготовки больного к хирургическому вмешательству. После проведения КББ больному продолжается комплексная гемостатическая терапия в прежнем объеме.
При продолжающемся легочном кровотечении или его рецидиве на фоне КББ и проводимых лечебных мероприятий, больному показано оперативное лечение.
В случае успешной остановки кровотечения и принятия решения о дальнейшей консервативной тактике, ведение пациента с КББ осуществляется согласно клинической форме туберкулеза.
После проведения КББ на «высоте кровотечения» необходим срочный, а затем частый (не реже 1 раз в трое суток) рентгенологический контроль для наблюдения за последствием кровотечения (аспирационная пневмония, нарушение вентиляции, обтурация бронхов сгустками крови и т.д.) и принятия соответствующих мер.
Эффективность КББ оценивается комплексно, основным критерием является – остановка кровотечения.
Критерии для удаления ЭК:
· Отсутствие признаков рецидива легочного кровотечения в течение 30 и более дней.
· Подготовка больного к экстренной операции (удаление эндобронхиального клапана на хирургическом столе непосредственно перед началом или во время операции.
Спонтанный пневмоторакс
Показания:
· Продолжающееся поступление воздуха в плевральную полость через бронхи в течение 3-5 и более дней.
· Отсутствие тенденции к полному расправлению легкого на фоне стандартной терапии и дренирования плевральной полости.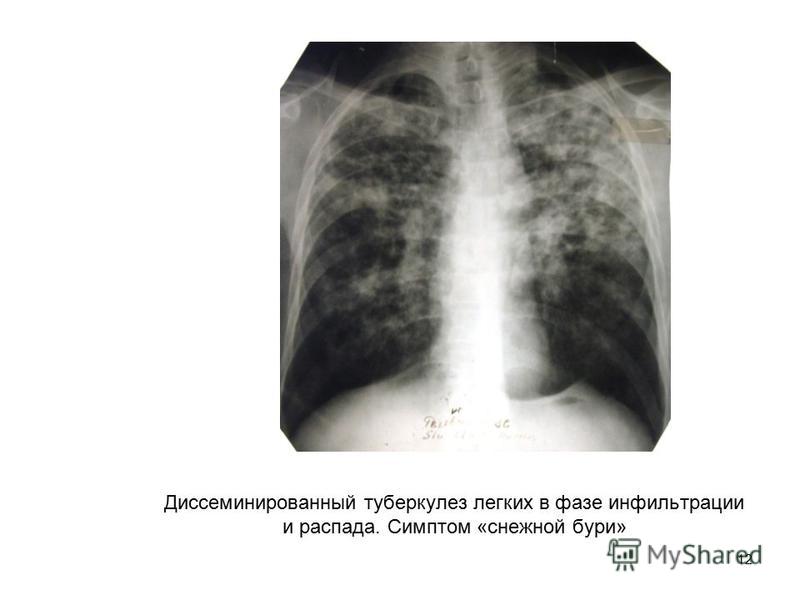
Противопоказания:
В критических, угрожающих жизни ситуациях вопрос о противопоказаниях решается срочным консилиумом или врачебной комиссией в зависимости от имеющегося врачебного опыта и соотношения вред/польза с получением информированного согласия пациента или его представителей, если
состояние здоровья не позволяет ему принимать решение.
Ведение больных:
Срок КББ определяется индивидуально (не менее 1 месяца), это время необходимое для полного расправления ткани легкого и надежного закрытия фистулы. В среднем срок КББ у больных спонтанным пневмотораксом составляет 40,6±8,4 дня.
После полного расправления ткани легкого и закрытия фистулы возможно дальнейшее использование клапанной бронхоблокации, как метода коллапсотерапии для лечения пациентов в зависимости от формы туберкулеза.
Перед установкой ЭК необходимо достоверно определить локализацию легочно-плевральной фистулы. Для визуализации бронха, сообщающегося с легочно-плевральной фистулой, рекомендовано использовать введение в плевральную полость раствора красителя (бриллиантовая зелень, метиленовая синь) в смеси с перекисью водорода, в пропорции 1/10, общим объемом – 20 мл смеси. Во время введения смеси осуществляется
визуальный контроль за устьями бронхов с помощью бронхоскопа. Появление красителя в устье бронха означает его сообщение с плевральной полостью.
В случае развития клапанного механизма фистулы рекомендовано использовать банку Боброва с водяным затвором. Дренаж подключается к трубке, которая находится в жидкости, а вторая трубка подключается к активной аспирации с давлением — 0,2 атмосферы, при этом видно, как из дренажа выделяются пузырьки воздуха. Далее под визуальным контролем с помощью бронхоскопа проводится последовательная обтурация бронхов пораженного легкого баллонным катетером Фогарти. При обтурации бронха, сообщающегося с фистулой отмечается уменьшение интенсивности выделения пузырьков воздуха через дренаж, вплоть до полного прекращения.
При обтурации бронха, сообщающегося с фистулой отмечается уменьшение интенсивности выделения пузырьков воздуха через дренаж, вплоть до полного прекращения.
После проведения КББ больному продолжается комплексная терапия в прежнем объеме.
После проведения КББ необходима через 2 часа и далее по необходимости рентгенография грудной клетки цифровая или аналоговая.
Эффективность КББ оценивается комплексно, основным критерием является – полное расправление легкого и прекращение функционирования бронхоплевральной фистулы.
В случае сохранения на фоне КББ пневмоторакса, функционирования бронхоплевральной фистулы и отсутствия тенденции к полному расправлению легкого в течение 5 дней следует рассмотреть возможность проведения оперативного лечения.
Критерии для удаления эндобронхиального клапана:
· Полное расправление легкого, зафиксированное рентгенологически и прекращение функционирования бронхоплевральной фистулы в течение 10 дней и более.
· Подготовка больного к плановой операции (удаление ЭК за 1-2 дня до планируемого вмешательства).
КЛАПАННАЯ БРОНХОБЛОКАЦИЯ В СОЧЕТАНИИ С КОЛЛАПСОХИРУРГИЧЕСКИМИ ВМЕШАТЕЛЬСТВАМИ
(уровень доказательности – С)
При распространенном фиброзно-кавернозном туберкулезе, при наличии противопоказаний к резекции легкого, рекомендовано выполнение различных видов коллапсохирургических вмешательств. Наилучшие результаты описаны при использовании комбинации экстраплевральной остеопластической торакопластики и КББ, что повышает эффективность селективного коллапса участка легкого, содержащего каверну.
Установка ЭК производится через 4-7 дней после торакопластики. Возможно проведение КББ до операции, в том числе в качестве функционального теста у больных с множественными кавернами в обоих легких или фиброзно- кавернозном туберкулезе единственного легкого. Длительность КББ определяется индивидуально в зависимости от клинической ситуации и должна составлять не менее 12 месяцев. При сохранении деструктивных изменений после удаления эндобронхиального клапана необходимо решить вопрос о возможности проведения резекционного вмешательства.
При сохранении деструктивных изменений после удаления эндобронхиального клапана необходимо решить вопрос о возможности проведения резекционного вмешательства.
КЛАПАННАЯ БРОНХОБЛОКАЦИЯ ПРИ ПОСТРЕЗЕКЦИОННЫХ ЭМПИЕМАХ И ОСТАТОЧНЫХ ПОЛОСТЯХ С
БРОНХОПЛЕВРАЛЬНЫМИ СВИЩАМИ
(уровень доказательности – С)
Для установки ЭК при пострезекционных эмпиемах и остаточных полостях с бронхоплевральными свищами, несостоятельности культи бронха — требуется визуализация дренирующего бронха. Для этого возможно использовать метод введения красителя, описанный выше в разделе лечения спонтанного пневмоторакса. Длительность КББ должна составлять не менее 30 дней.
После проведения КББ необходимо через 2 часа и далее по необходимости проводить рентгенографию грудной клетки цифровую или аналоговую.
Критерии и сроки для удаления ЭК:
· через 30 дней и более, если произошло закрытие свища и ликвидация остаточной плевральной полости;
· за 2-3 дня до оперативного вмешательства резекционного плана при сохраняющихся бронхиальных свищах и остаточной полости.
4. ОСЛОЖНЕНИЯ
Осложнения во время КББ
(уровень доказательности – С, D)
Бронхоспастический синдром, обострение ХОБЛ. Лечение таких больных проводится в тесном контакте с врачом пульмонологом. Как правило, при назначении симптоматической терапии, эти симптомы полностью исчезают или становятся значительно менее выраженными через 2-3 недели. При наличии у больного в анамнезе бронхиальной астмы, ХОБЛ перед проведением КББ требуется консультация пульмонолога и коррекция схемы лечения. Удаление ЭК у таких больных показано только при развитии выраженной дыхательной недостаточности и отсутствия эффекта медикаментозной терапии. Бронхоспастический синдром чаще развивается у больных, ранее оперированных на стороне КББ.
Осложнения, связанные с КББ
Смещение и повреждение эндобронхиального клапана. Смещение ЭК в бронхе или перемещение его в другие участки бронхиального дерева, а также его повреждение являются показанием для удаления и повторной установки ЭК. При этом необходимо тщательно учесть анатомические особенности блокируемого бронха и его размер, а также причины неудачи установки (возможно неправильное поведение пациента).
Кровохарканье. После установки ЭК, в некоторых случаях, вокруг его происходит разрастание грануляционной ткани. При ее травмировании во время кашля может появиться небольшое количество крови в мокроте. Больным с установленным ЭК, для уточнения источника кровохарканья, требуется проведение диагностической бронхоскопии. Данное осложнение не является показанием для удаления ЭК. Рекомендуется назначение медикаментозной гемостатической терапии или аккуратное, чтобы не повредить ЭК, прижигание избыточной грануляционной ткани.
Прогрессирование туберкулезного процесса. Локальное прогрессирование туберкулезного процесса (нарастание очагово-инфильтративных изменений, увеличение в диаметре полостей распада, появление интоксикационного синдрома) в зоне гиповентиляции, вызванной КББ является показанием для удаления эндобронхиального клапана.
Дыхательная недостаточность. После установки ЭК, как правило больших размеров в главные и зональные бронхи, возможно резкое нарастание дыхательной недостаточности (появление одышки в покое, цианоз, падение уровня сатурации кислорода) неподдающейся медикаментозной коррекции. Данное осложнение является показанием для удаления эндобронхиального клапана.
Появление уровня жидкости в каверне. Бывает в двух вариантах:
Первый вариант. Если сразу или через несколько дней после установки ЭК, в каверне большого размера рентгенологически выявляется уровень жидкости, то это свидетельствует о правильной установке ЭК, а уровень — результат разницы давления, созданный работой ЭК. Данное явление не относится к осложнениям, при условии отсутствия температурной реакции и признаков интоксикации, и ведет к заживлению каверны, соответственно ЭК не удаляется.
Данное явление не относится к осложнениям, при условии отсутствия температурной реакции и признаков интоксикации, и ведет к заживлению каверны, соответственно ЭК не удаляется.
Второй вариант. Появление уровня жидкости в каверне в сочетании с температурной реакцией, является осложнением и, как правило, следствием недостаточной подготовки пациента к КББ (сохранение высокой интенсивности воспаления). Этот вариант сопровождается температурной реакцией и симптомами интоксикации. Данным пациентам показано удаление ЭК, последующая установка возможна после нескольких месяцев успешной химиотерапии.
Эндобронхиальное воспаление. После установки ЭК возможно развитие локальных эндобронхиальных осложнений воспалительного характера в зоне контакта частей ЭК со слизистой бронхов. Вероятной причиной развития этого осложнения является индивидуальная реакция слизистой бронха или наличие воспалительных изменений слизистой не вылеченных перед установкой ЭК. При данном осложнении возможно развитие интоксикационным синдрома. Таким больным рекомендуется назначение курса противовоспалительной, дезинтоксикационной, антибактериальной терапии.
Разрастание грануляционной ткани. Чаще встречается при длительном нахождение эндобронхиального клапана в просвете бронха. Данное осложнение приводит к развитию рубцовых стенозов блокируемых бронхов в отдаленном периоде после удаления эндобронхиального клапана. Для профилактики развития рубцовых стенозов рекомендуется удаление грануляционной ткани из просвета бронха стразу после удаления ЭК.
ПРИМЕНЕНИЕ КЛАПАННОЙ БРОНХОБЛОКАЦИИ У БОЛЬНЫХ ТУБЕРКУЛЕЗОМ С СОПУТСТВУЮЩИМИ ЗАБОЛЕВАНИЯМИ
(уровень доказательности – D)
Сахарный диабет. Использование эндобронхиального клапана у таких больных не несет никаких ограничений.
Вирусные и лекарственные гепатиты – Использование эндобронхиального клапана у таких больных не несет никаких ограничений.
Бронхиальная астма, хронический бронхит, хроническая обструктивная болезнь легких. Лечение проводится в тесном контакте с врачом пульмонологом, на фоне базисной терапии. Удаление ЭК у таких больных показано только при развитии выраженной дыхательной недостаточности и отсутствия эффекта от назначенной медикаментозной терапии.
Психические заболевания. У подавляющего большинства больных метод КББ используется без ограничений. При появлении изменений в психическом статусе требуется обязательная консультация врача психиатра (не является показанием для удаления ЭК).
Иммунодефицитные состояния. Использование КББ без ограничений.
По лечению с помощью КББ туберкулеза в сочетании с другими болезнями и состояниями авторы не располагают достаточным опытом.
симптомы, лечение, причины болезни, первые признаки
Описание
Туберкулез — это заболевание, настигающее человечество уже не одну сотню лет. Под ним подразумевают инфекционное заболевание, встречающееся как у людей, так и у животных. Болезнь вызывается специфическими бактериями туберкулеза, научное название — Mycobacterium tuberculosis. Эти микробактерии имеют и другое имя, бациллы Коха (палочки Коха). Еще давно туберкулез называли чахоткой, поэтому еще одно «прозвище» — «фтизиатрия», что и переводится как «чахотка».
Еще до нашей эры правитель Хаммурапи официально ввел в Вавилоне разрешение на развод с женщинами, страдающими этим недугом. Гиппократ выявил его основные признаки, однако ошибочно утверждал, что заболевание несет наследственный характер и связано со скоплением излишней слизи в легких. Восточный философ и врач Авиценна понял, что туберкулез может быть заразным, а вот уже сам Роберт Кох открыл бактерию в 1882 году, в честь него ей и дали название.
Туберкулез: причины заражения
В первую очередь, микробактерия поражает легкие, но может задеть и другие органы. После ее попадания в организм возникает очаг воспаления в одном или нескольких местах организма. Передается заболевание воздушно-капельным путем, например, во время беседы с больным, его чихании или кашле. Реже случается заражение от животных. Например, при употреблении в пищу продуктов животного происхождения, заражение происходит, если это животное было заражено.
Передается заболевание воздушно-капельным путем, например, во время беседы с больным, его чихании или кашле. Реже случается заражение от животных. Например, при употреблении в пищу продуктов животного происхождения, заражение происходит, если это животное было заражено.
Усугубить проблему могут вредные привычки, плохая экология, стресс, неправильное питание или родственные болезни, такие как диабет или язва.
Виды туберкулеза
После попадания инфекции в организм туберкулез дает о себе знать далеко не сразу. Сначала симптомы не проявляются, это называется тубинфицированностью или скрытой формой, но рано или поздно, если не выявить и не лечить болезнь, она переходит в открытую форму. Тогда туберкулез развивается достаточно стремительно. Микробактерия чахотки довольно живуча, она не погибнет в земле, воде, снегу, спирте и даже в кислоте. Влияние на нее имеют только прямые солнечные лучи, очень высокие температуры и вещества, содержащие хлор.
Чем опасен туберкулез?
По статистике около трети населения планеты страдают этим недугом. При попадании палочки в организм человека она начинает поражение иммунной системы, образуются очаги воспаления в легких, реже — в других органах. Со временем такие очаги могут заживать, однако бактерии в них никуда не деваются, а просто «дремлют». Даже при долгом лечении возможен рецидив туберкулеза. Если условия для палочки Коха становятся благоприятными, она «просыпается», начиная размножаться и паразитировать на органах, питаясь их тканями. Вместе с лимфоцитами палочка может перемещаться по всему организму.
Под огромным риском находятся люди, зараженные ВИЧ и СПИДом, а также маленькие дети, ведь их иммунная система еще не сформировалась.
Что нельзя делать при туберкулезе?
При первых подозрениях на туберкулез стоит незамедлительно обратить к врачу. Еще лучше делать это для профилактики. Нужно будет пройти рентгенографию и несколько анализов. Окончательно диагноз поставит врач-фтизиатр, он занимается непосредственно лечением этой болезни.
Если туберкулез все же выявлен, внимательно изучите рекомендации врача и ни в коем случае их не нарушайте. Питание, режим дня и прием лекарств теперь будет специфическим. Помните, что туберкулез — страшное заболевание и всегда есть риск заражения окружающих.
Осложнения туберкулеза имеют страшные разновидности, такие как легочное кровотечение или отхаркивания кровью.
Образ жизни при туберкулезе
Первое, с чем стоит подружиться — препараты для повешения иммунитета и противотуберкулезные препараты. Зараженный человек должен максимально создать для себя условия выздоровления, то есть вести здоровый образ жизни. Стоит позаботиться и об окружающих: при выходе на улицу, в людное место, а также при простом контакте с людьми нужно надевать марлевую повязку.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Повторный туберкулез легких симптомы у взрослых. Повторный туберкулез. Кто предрасположен к возникновению рецидива
Всего 100 лет назад туберкулёз числился в списках неизлечимых. Его называли чахоткой. Сейчас существуют действенные методы лечения туберкулёза, и медикаментозные, и хирургические. Многие врачи уверяют, что он полностью неизлечим, так как микобактерии туберкулёза обладают сильным защитным свойством.
Если человек прошёл курс лечения и почувствовал себя хорошо, он как минимум 10 лет ещё находится под наблюдением у врачей, потому что может заболеть вторичным туберкулёзом.
Что такое вторичный туберкулез
Вторичный туберкулез определяют у людей уже переболевших туберкулёзом. У них выработан иммунитет от данного заболевания, но инфекция находится в организме человека в спящем состоянии и сохраняется очень долго. Человек всю жизнь может быть просто носителем микобактерий. При определённых условиях инфекция начинает свою деятельность. Но это не основная причина вторичного туберкулёза.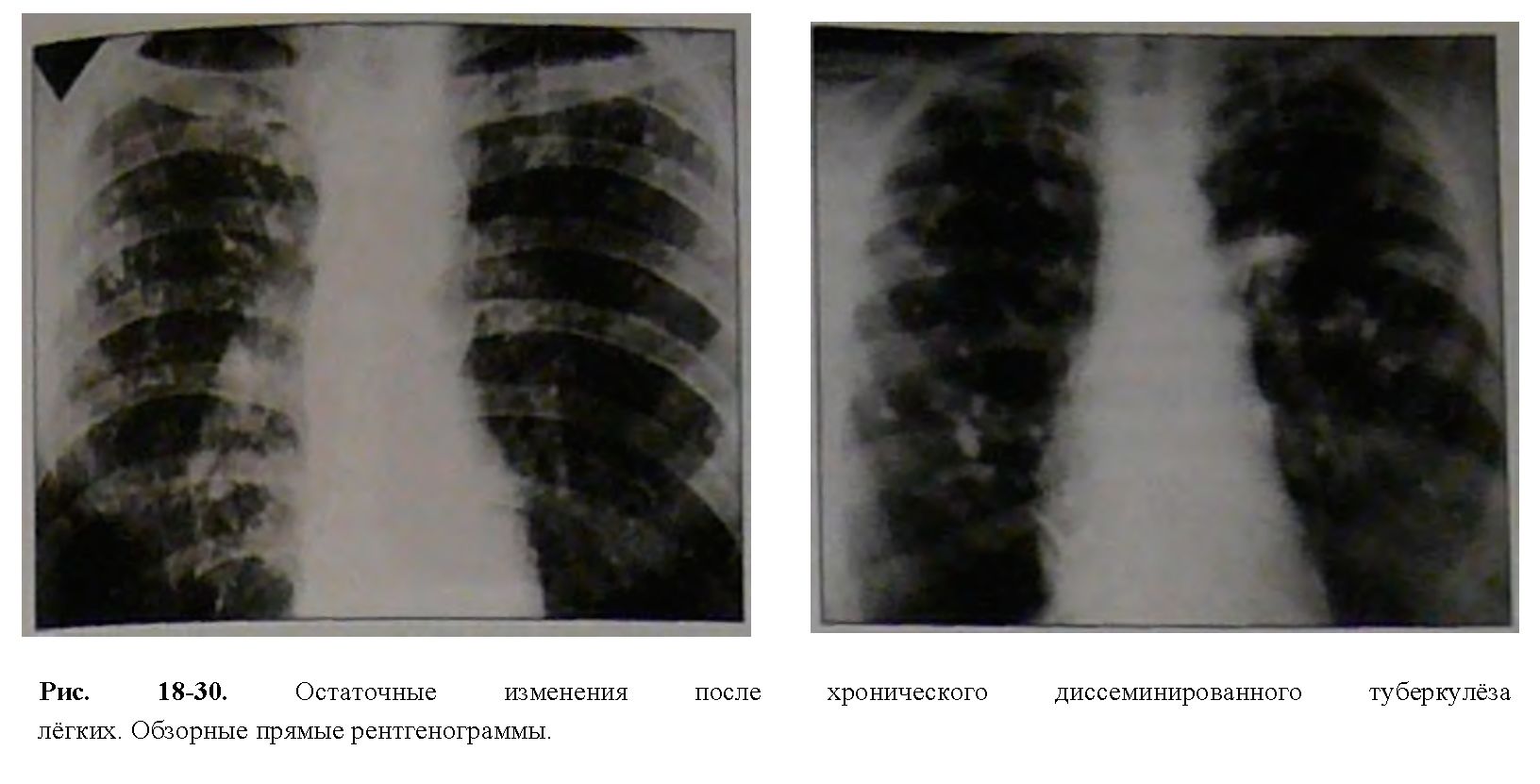 Профессионалы считают, что в основном заболевание приходит снова из внешней среды и человек заражается внешними микобактериями.
Профессионалы считают, что в основном заболевание приходит снова из внешней среды и человек заражается внешними микобактериями.
В случаях резкого снижения иммунитета, при отрицательном воздействии внешней среды на человека, микобактерии возбуждаются, и возникает вторичный туберкулез. Это заболевание в основном локализуется в верхушке правого лёгкого. Болезнь возобновляется в большинстве случаев у мужчин среднего возраста, которые злоупотребляют алкогольными напитками и наркотиками. Женщины реже болеют этой болезнью, потому что в основном после перенесённого заболевания ведут здоровый образ жизни, соблюдают рекомендации врача.
Роберт Кох открыл бациллу возбудителя заболевания и её назвали палочка Коха. Микобактерии туберкулеза присутствуют всюду и выдерживают воздействие многих дезинфекторов. Существуют виды микобактерий, которые развиваются и существуют только у человека, а есть только у птиц и животных.
Существует 2 формы заболевания – открытая и закрытая. Окружающие могут заразиться туберкулёзом, если у носителя палочки открытая форма заболевания. В других случаях палочка не заразна.
Признаки заболевания
Фтизиатры в большинстве случаев диагностируют туберкулёз лёгких, а остальные виды туберкулёза встречаются реже. Симптомы заболевания лёгочным туберкулёзом имеют следующие признаки:
- Резко теряется вес, появляется бледный цвет кожи, ухудшается внешний вид.
- Слабость, усталость, сильно снижается трудоспособность.
- Ночью и утром сухой кашель.
- Кашель переходит из сухого во влажный с мокротами.
- Средняя температура тела 38 градусов и немного выше.
- При лёгочном туберкулёзе присутствие крови в мокротах.
Наиболее распространённые признаки вторичного туберкулеза :
- Увеличиваются лимфоузлы.
- Боль в солнечном сплетении и за грудной клеткой.
- Болезненное мочеиспускание.
- Головная боль.
- Гематурия.
- Меняется голос.
- Затруднённое дыхание.

- Печень увеличивается.
- Неадекватное сознание.
- Учащается сердечный ритм.
Диагностика вторичного туберкулеза
Важно!
Всем переболевшим этим тяжёлым недугом при первых признаках похожих на туберкулёз необходимо пройти обследование. Начало болезни можно принять за простуду, поэтому нужно быть предельно внимательными! Проба Манту при диагностике этого заболевания не даст реальных результатов.
Вторичный туберкулёз диагностируют более действенными методами. При исследовании назначают:
- Эпидермальную туберкулиновую пробу.
- Рентген.
- Анализ мокроты.
- Бронхоскопию.
- Компьютерную томографию.
- Биопсию.
Формы вторичного туберкулеза
Вторичный туберкулёз проявляется постепенно. Начинается он, не подавая никаких признаков, больной может не подозревать о рецидиве.
При повторном туберкулезе заразные палочки могут поразить весь организм и если его не лечить, то человек может прожить не более 2,5 лет. Специалисты выделили несколько форм развития туберкулёза при его рецидиве.
Очаговая
Этой формой при вторичном туберкулёзе заболевают до 80% заболевших людей. Признаками могут служить разные проявления, но во многих случаях заболевание себя никак не проявляет. Только при проведении рентгеновского обследования можно выявить уплотнения на лёгких разного размера. Первые признаки заболевания проявляются в течение нескольких лет в виде охриплости голоса, кашля, усилением работы потожировых желёз в ночное время, мигреневыми болями головы, постоянными скачками температуры.
Диссеминированная
Такой формой часто болеют дети, подростки, пожилые люди. У них:
- Повышается температура тела.
- Появляются очаги воспаления в легких.
- Озноб.
- Головная боль.
- Цианоз.
- Полное отсутствие аппетита.
- Появляется потливость.
- Перебои в работе сердца.
- Сухость в горле и такой же кашель.

Заболевание в диссеминированной форме проходит сложно, потому что наблюдается сильное изменение в легочных тканях, постоянная тошнота из-за большого количества токсинов поступающих в организм, что может привести к летальному исходу.
Инфильтративная
В лёгких образуются много очагов соединённых друг с другом. Эта форма характеризуется:
- Воспалением лёгких.
- Сильным расширением бронхов.
- Легким недомоганием.
- Слабостью.
- Снижением аппетита.
- Сонливостью.
- Кратковременным повышением температуры тела.
Диагноз при такой форме нелегко поставить. Фтизиатры диагностируют, патологию только после получения результатов обследования, которое помогает обнаружить тонкостенные изолированные каверны в малом количестве, легочная ткань почти не изменяется. Хотя признаки заболевания не сложные, но повторный туберкулёз при этом может принести серьёзные проблемы здоровью больного.
Фиброзно-кавернозная
Эта форма отличается от других тем, что в легких образуются каверны с толстыми стенками, которые образовывает фиброзная ткань. Заболевание длится долго без особых признаков и постепенно легкие могут преобразоваться в фиброзную ткань.
Цирротическая
Последняя форма. Лёгкое деформируется, становится плотным, его движения слабые. Эта стадия выделяется сухим кашлем, слизистой мокротой с гноем.
Лечение патологии
Лечат болезнь антибиотиками с использованием специальных индивидуальных схем, составленных фтизиатром для каждого пациента в зависимости от формы заболевания. Совместно с антибиотиками специалисты назначают глюкокортикостероиды, пробиотики, витамины. Проводя курс лечения, врач может по необходимости назначить симптоматологические лекарственные средства и лекарства для укрепления иммунитета. Фтизиатры назначают в начале лечения такие лекарства как Этамбунол, Пиразинамид, Изониазид, Римфапицин. Дозировку подбирают индивидуально для каждого больного.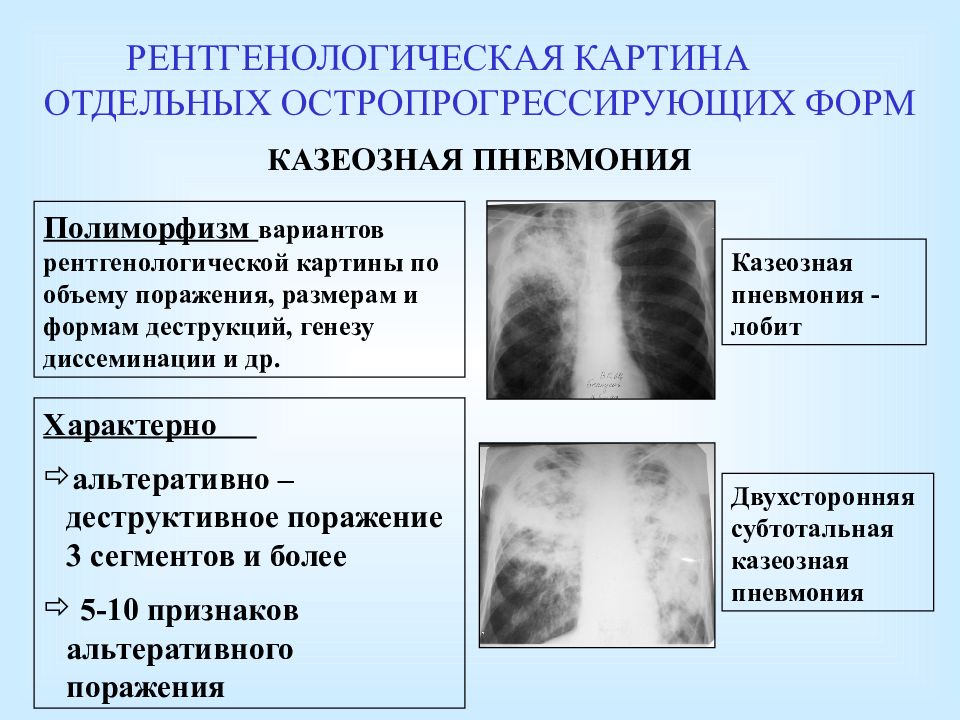
Врач назначает не менее 2 препаратов, но на практике доказано, что положительного результата легче добиться, назначая сразу все 4 медикамента. Парацетамол и алкоголь при одновременном употреблении с противотуберкулезными лекарствами может привести к ухудшению состояния здоровья больного, потому что при этом страдает печень. В стационаре пациент находится не меньше 6 месяцев, далее больной проходит 6 месяцев химиотерапию.
Кроме лечения лекарственными препаратами больным назначают диету, которая включает продукты с высоким содержанием калорий, белков и жиров. Для больных составляют специальный режим дня, направляют на лечение в санаторий, проводят лечебную физкультуру, физиопроцедуры, трудотерапию.
При осложнениях болезни проводят оперативное вмешательство. Хирургическую операцию при лечении используют редко, но её допустимость при вторичной патологии высокая.
Операцию делают, если врачи находят у пациента:
- Лёгочное кровотечение.
- Открытые каверны лёгких.
- Очаги с содержанием кальция, мешающие дыханию.
- Бронхиальные рубцы.
- Онкологическое заболевание.
- Вторичный туберкулезный менингит.
- Туберкулез перикарда.
- Скелетный туберкулез.
Причины вторичного заболевания
- Заболевание СПИД.
- Сильные лекарственные средства и наркотики.
- Длительное нахождение переболевшего рядом с источником заражения.
- Воспаление старых очагов заболевания.
- Несоблюдение схемы лечения первичного туберкулёза.
- Проводилась ли химиотерапия.
- Переболевший человек долгое время находится в сырости, холоде, без свежего воздуха.
- Проживание в антисанитарных условиях и в тесном помещении без соблюдения норм жилья.
- Неполноценность и недостаточность питания.
- Другая тяжёлая болезнь, снижающая защитную функцию организма.
Механизмы развития вторичного туберкулеза
Излечившись, первый раз от туберкулёза у человека возникает иммунитет к палочкам Коха. Он возникает благодаря тому, что во всех органах и тканях присутствуют защитники – Т-лимфоциты. Попадая второй раз в организм микобактерии, уничтожаются иммунными клетками. Но в силу ряда причин может развиться вторичный туберкулез.
Он возникает благодаря тому, что во всех органах и тканях присутствуют защитники – Т-лимфоциты. Попадая второй раз в организм микобактерии, уничтожаются иммунными клетками. Но в силу ряда причин может развиться вторичный туберкулез.
Первый механизм заражения палочкой Коха – суперинфекция
Через дыхательные органы заразные бациллы проникают в легкие, и начинается воспалительный процесс. Так как лимфатическая система надёжно защищена иммунными клетками, которых там много, бациллы не могут в неё проникнуть.
Иммунные клетки защищают также кровь и другие органы от инфекции. Рецидив заболевания затрагивает только ткани легких. Без соответствующего лечения медикаментами микобактерии распространяются на сегмент или долю легкого. Естественная структура лёгкого разрушается, и его функциональные возможности снижаются.
Второй механизм заражения – реактивация
У человека переболевшего туберкулёзом остались первичные очаги, зарубцевавшиеся после выздоровления, в которых инфекция пребывает в латентном состоянии. Когда частично или полностью исчезают иммунные клетки, «спящие» бациллы активируются в очагах Гона – вторичных очагах, в которых начинается деление и размножение палочек Коха. Наступает новый виток заболевания.
Группы риска
- Болеющие сахарным диабетом.
- Страдающие заболеванием эндокринной системы.
- Не употребляющие долгое время белковую пищу.
- С явными признаками истощения.
- Страдающие высокой степенью ожирения.
- Работающие медицинскими экспертами, патологоанатомами, лаборантами.
- Тюремные работники, соцработники, заключённые.
- Больные СПИДОМ.
- Алкоголики.
Прогноз заболевания
Своевременное обращение к специалисту с повторным заболеванием и его немедленное лечение, прогноз всегда положительный. Но всё зависит от формы заболевания. Установлено, с очаговым туберкулёзом больные выздоравливают быстрее, чем при других его формах.
При хроническом туберкулезе, у больного долго сохраняется трудоспособность, что не позволяет своевременно диагностировать рецидив.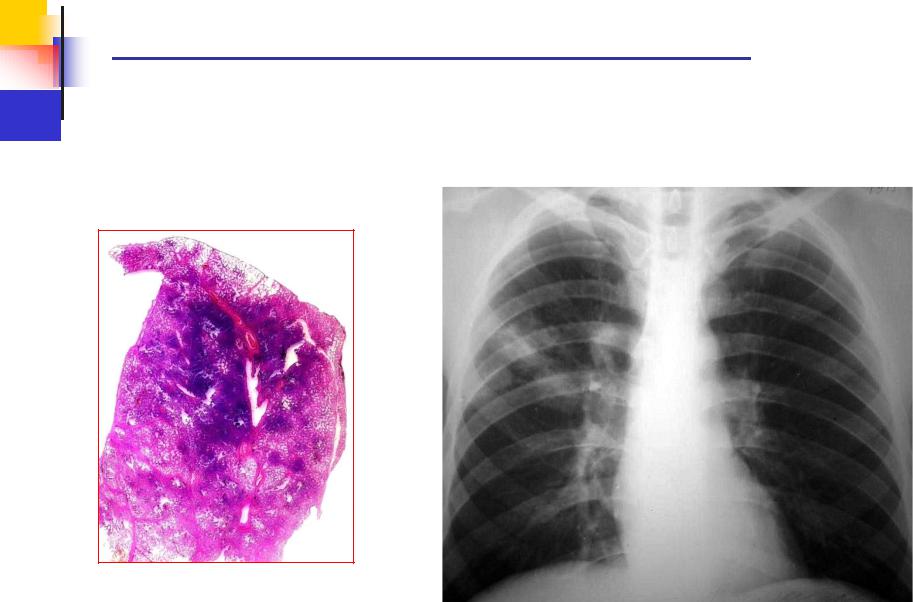 За длительный период без лечения в лёгких образуется соединительная ткань, поэтому фтизиатры не берутся лечить заболевание медикаментами. Врачи в этом случае проводят хирургическое лечение. Прогноз в таких случаях неблагоприятный.
За длительный период без лечения в лёгких образуется соединительная ткань, поэтому фтизиатры не берутся лечить заболевание медикаментами. Врачи в этом случае проводят хирургическое лечение. Прогноз в таких случаях неблагоприятный.
Способы восстановления организма
Внимание!
Главное во время борьбы с заболеванием и предотвращения от рецидива – поддержка иммунитета в нормальной форме.
Для повышения иммунитета после стационарного лечения врачи назначают реабилитацию.
Способы укрепления иммунитета:
- Употребление витаминов.
- Усиленное питание.
- Прекратить курение, употребление алкоголя.
- Нормальный сон.
Важно!
Чтобы не было рецидива болезни, врачи рекомендуют соблюдать здоровый образ жизни, постоянно контролировать состояние лёгких, делать рентген минимум 1 раз в год, стараться не соприкасаться с источником заражения. Во время восстановительного периода необходимо следовать рекомендациям фтизиатра, который будет следить за лечением, и делать необходимые назначения в процессе восстановления.
Если установлен диагноз повторный – туберкулёз, нельзя паниковать и отчаиваться, а продолжать бороться с болезнью всеми возможными методами. Эта болезнь излечима и этому много примеров. Работа в научных медицинских институтах и возможно завтра найдут ещё более эффективные методы и лекарства для борьбы с этим заболеванием!
Уже давно человечество знакомо с первичным туберкулезом, который прогрессируя, может постепенно перейти в другую стадию и в результате этого образуется вторичный туберкулез на фоне старых поражений легких. Болезнь может носить хронический характер.
Согласно с медицинскими исследованиями, вторичная чахотка проявляется по причине реинфекции. На этот раз болезнь более обширно может поразить ткани легких. Пояснение логически простое – у инфицированного человека наблюдается иммунологическая реакция на туберкулезные бациллы.
Вторичный туберкулез. Что это такое
Несомненно, сейчас уже не удивишь вирусными болезнями, а тем более туберкулезом. Нередко он может по разным причинам повторно проявиться. Практически у любого человека, который ранее уже перенес чахотку, может развиться вторичный туберкулез. Более всего он поражает мужское население в возрасте до 50 лет.
Нередко он может по разным причинам повторно проявиться. Практически у любого человека, который ранее уже перенес чахотку, может развиться вторичный туберкулез. Более всего он поражает мужское население в возрасте до 50 лет.
При вторичном туберкулезе вначале поражается одно/двусторонний небольшой верхушечный узелок слабой консистенции. Зачастую по окончании лечения этот узелок ошлакуется солями кальция.
Повторный туберкулез легких – это нездоровая патология, которая возникает у людей, уже ранее переболевших туберкулезом первичной стадии. Как и любое инфекционное заболевание, чахотка имеет своего возбудителя – Mycobacterium Tuberculosis.
Место нахождения вируса – лимфатические узлы, в которых туберкулезная палочка может сохраняться длительный период, отчего и формируется иммунитет. Наличие противотуберкулезного иммунитета не гарантирует, что человек навсегда простился с болезнью. Как раз именно эти люди и подвержены реактивации туберкулеза.
Они могут стать бессимптомными носителями вируса.
Повторное инфицирование легких туберкулезной палочкой происходит немного иначе, чем при первичном заболевании. В этом случае течение болезни обуславливается сменами форм туберкулеза, а также при дальнейшем развитии он может затрагивать другие органы человека. Рассмотрим основные формы вторичного туберкулеза:
1. Очаговый туберкулёз . При повторном инфицировании это самая частая форма заражения (до70% случаев). Рецидив может быть с явной симптоматикой, так и без неё. Главный клинический симптом повторной чахотки – очаговый туберкулез плотной консистенции, расположенный на поверхности легкого. Обнаружить его можно только при рентгенологическом исследовании;
2. Распространенная (диссеминированная) форма туберкулеза. Форма развития болезни близка к первичному проявлению туберкулеза. Чаще всего ей болеют дети и люди старшего поколения. При этой форме болезни наблюдается резкий сильный жар тела, а в легочной ткани отмечается наличие воспалительных очагов. Зачастую наблюдается повышенный гипергидроз, частый сухой кашель, человек отказывается есть, конечности на ощупь холодные;
Зачастую наблюдается повышенный гипергидроз, частый сухой кашель, человек отказывается есть, конечности на ощупь холодные;
3. Инфильтративная форма туберкулеза отличается множественными инфильтратами, расположенными на легких. Очаговые затемнения с размытыми краями распространяются дальше по легочной ткани и образуют пятна более большого размера. Первичная симптоматика при этой форме заболевания слабо выражена. На начальной стадии человек отказывается от еды, ему всё время хочется спать из-за слабости, наблюдается небольшой жар тела, сухой кашель с капельками крови. Практически всегда эта форма переходит в прогрессирующую пневмонию, сухой плеврит с образованием туберкулезной гранулемы;
4. Кавернозный туберкулез характерен наличием каверн, представляющих собой тонкостенные полости. Их можно увидеть при рентгенологическом осмотре. Инфильтраты могут сопровождаться процессом распада, что приведет к тяжелым последствиям. Кавернозная форма чахотки либо излечивается полностью, либо около двух лет прогрессирует, переходя в фиброзную форму. Часто может сопровождаться грибковой инфекцией.
Даже при успешном проведении лечения полости могут остаться в легких. Если вообще не заниматься лечением болезни, то она потом усугубится кровотечением, свищем в бронхах или плевре, туберкулезной эпидемией. Также стремительно может развиться и циррозный туберкулез с процессами интоксикации и распада легкого.
Основные симптомы: громкие хрипы при кашлянье, сам кашель влажный с примесью кровяных выделений, резко выраженная интоксикация организма, стремительное снижение веса и повышение температуры;
5. Туберкулез фиброзно-кавернозной формы. Когда кавернозный туберкулез переходит в хроническую стадию, здесь происходит переход в фиброзно-кавернозную форму болезни. У формы чахотки два вида: условно постоянная и прогрессирующая. Условная стабилизация состояния больного происходит благодаря курсам химиотерапии. Форма опасна тем, что течение болезни происходит практически без проявления симптомов.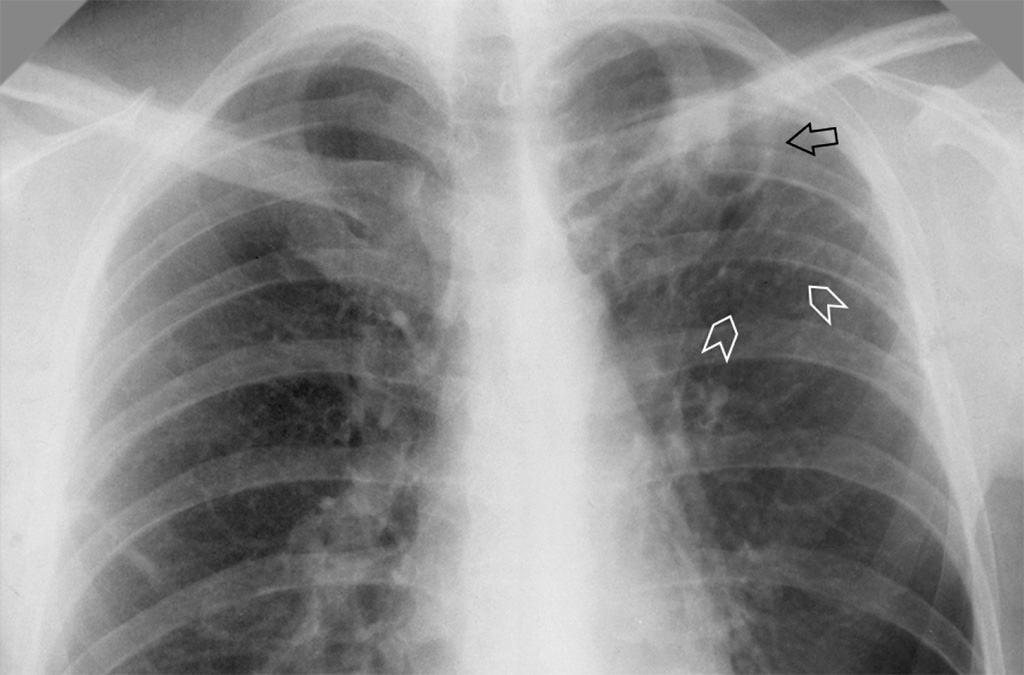 За это время могут произойти в легких необратимые изменения;
За это время могут произойти в легких необратимые изменения;
6. При туберкулезе циррозной формы наблюдается самое тяжелое состояние инфицированного пациента. Если вовремя не обратиться за медицинской помощью, возможен летальный исход.
Основные симптомы этой формы: деформирование фалангов пальцев, кровохарканье с гнойными выделениями, усиленная тахикардия, контуры легкого отечные, повышенное артериальное давление.
Ревакцинация
В профилактических целях или для предотвращения повторного заражения туберкулезной палочкой важна ревакцинация против туберкулеза вакциной, содержащей микробов-возбудителей (бациллы Кальметта-Герена) этой болезни. Их специально создают для этих целей в ненатуральной среде, чтобы они были слабенькими, но при этом жизнедеятельными. В таком состоянии микроорганизмы не в состоянии инициировать туберкулез.
Ревакцинацию БЦЖ-М проводят в таких случаях:
1. При выявлении аллергической реакции на пробу Манту у пациента на основной состав вакцины;
2. Если в период иммунизации у человека были выявлены другие инфекционные заболевания, то также потребуется провести повторную прививку БЦЖ после выздоровления. Вакцину вводят в щадящей форме.
Обычно проба Манту делается детям с первого дня рождения, в 7 и 14 лет, но для своевременного выявления инфицирования ревакцинацию проводят ежегодно. В таком возрасте прививки детям делают не зря. Согласно с научными исследованиями, именно в таком возрасте чаще всего и происходит заражение детей бациллами туберкулезной палочкой.
Длительность действия введенной вакцины обычно составляет 5-7 лет. Если по Манту были замечания, то тогда показана повторная прививка Манту в тубдиспансере для выяснения обстоятельств. Благодаря иммунитету, среди привитого населения заражение туберкулезными микроорганизмами гораздо ниже, чем среди тех, кто вакцинацию или ревакцинацию не проходили вовсе.
Ревакцинация проводится детям с отрицательной пробой Манту с интервалом в 3-14 дней.
Для повторной прививки используют вакцину БЦЖ. Проводится процедура в детской поликлинике, фельдшерско-акушерских пунктах. Если надо делать и другие прививки, то следует сделать между ними перерыв в один месяц.
Противопоказания для проведения ревакцинации
Рассмотрим, какие существуют противопоказания для проведения ревакцинации:
- Наличие у пациента заболеваний хронического характера, острые инфекционные заболевания, аллергические реакции на вакцину. Прививку в этих случаях делают через месяц после наступления ремиссии или полного выздоровления;
- У больного были обнаружены онкологические новообразования любой локализации, наблюдаются иммунодефицитные состояния;
- Проведение курсов лучевой или химиотерапии, лечение иммунодепрессантами. По окончании лечения вакцину вводят только через полгода;
- Туберкулезное заболевание в анамнезе;
- Если возникли у доктора сомнения по поводу нормальной реакции на пробу Манту;
- Не проводится повторная вакцинация, если после предыдущего введения препарата БЦЖ наблюдались осложнения.
Что наблюдается после проведения ревакцинации
После проведения процедуры обычно на месте укола образуется инфильтрат (5-10 мм.) розоватого или красноватого цвета. В центре пятнышка уже через неделю появится небольшой узелок. В течение последующих месяцев на месте ввода препарата могут наблюдаться воспалительные изменения. После этого образуется поверхностный рубец примерно у 95-98% привитых детей.
Другие профилактические прививки после повторного введения БЦЖ обычно проводят через месяц. За этот период в организме успеет выработаться иммунитет к туберкулезу. У детей, не страдающих какими-либо иными болезнями, процедура ревакцинации обычно не вызывает осложнений или изменений самочувствия. Осложнения могут произойти в тех случаях, когда были совершены технические погрешности, или не были учтены противопоказания при введении БЦЖ-М.
Уход за ребенком после ревакцинации
Нормой считается возможное снижение аппетита в течение пары дней. Также может наблюдаться небольшое повышение температуры. Это нормальная реакция на действие вакцины БЦЖ, так как иммунная система начинает выработку иммунитета против туберкулеза. Если будет наблюдаться усиление жара тела, то можно дать ребенку жаропонижающее средство, например, «Парацетамол», «Аспирин» не стоит давать.
Также может наблюдаться небольшое повышение температуры. Это нормальная реакция на действие вакцины БЦЖ, так как иммунная система начинает выработку иммунитета против туберкулеза. Если будет наблюдаться усиление жара тела, то можно дать ребенку жаропонижающее средство, например, «Парацетамол», «Аспирин» не стоит давать.
Симптомы заболевания
Симптоматика первичного и повторного заболевания очень схожи между собой, по этой причине бывает их трудно отличить. Распространенная форма чахотки может протекать без особых жалоб и симптомов.
Из-за скрытности течения болезни можно пропустить момент очагового поражения внутренних органов. Развитие туберкулеза может быть стремительным, всего за пару недель. Главное, не пропустить симптомы вторичного туберкулеза легких во избежание тяжелых последствий.
При диссеминированном туберкулезе появляется сухой кашель, мучающий человека. Именно в это время прогрессирует болезнь, вызывая воспалительные очаги на легком. Происходит образование тонкостенных каверн в доле или единичном сегменте легкого, или же некроз его тканей.
Из-за воздействия туберкулезной бациллы легкое теряет свою нормальную структуру. При кашле прослушивается сильное хрипение в верхушках легких и амфорическое дыхание. Об обширности неприятного процесса свидетельствует укорочение звука.
Для легочного заболевания характерен влажный кашель, который продолжается до двух недель. В это время у больного наблюдается одышка и кровохарканье. В вечернее время часто поднимается температура, а в ночное время – усиливается потоотделение. У больного снижается физическая активность, аппетит, масса тела.
Если человек, ранее перенесший болезнь, обнаружит у себя вторичный туберкулез легких, симптомы которого ему уже известны, необходимо сразу же обратиться к пульмонологу для проведения обследования. Чем быстрее будет назначено медикаментозное лечение, тем быстрее наступит выздоровление.
Рецидивирующий туберкулез может проходить волнообразно: то наблюдаются периоды обострения, то – ремиссии. По мере прогрессирования заболевания повторной чахотки, инфекция может затронуть и другие внутренние органы: кишечник, ротовая полость, трахея. Если вирус поразил бронхи, при кашлевых выделениях может наблюдаться в небольших количествах кровь. К тому же, с харканьем распространяются бациллы в окружающую среду.
По мере прогрессирования заболевания повторной чахотки, инфекция может затронуть и другие внутренние органы: кишечник, ротовая полость, трахея. Если вирус поразил бронхи, при кашлевых выделениях может наблюдаться в небольших количествах кровь. К тому же, с харканьем распространяются бациллы в окружающую среду.
Особенность этой болезни в невозможности восстановления пораженных тканей легких. От очаговых поражений на всю жизнь остаются кальцинированные, склеротические очаги, в которых может длительное время сохраняться инфекция.
По мнению многих фтизиатров, полностью туберкулез не излечивается, поэтому всегда есть риск повторного рецидива. Очень важно при первичном заболевании пройти полноценный медикаментозный курс лечения, пока полностью не исчезнут признаки болезни. Если всё-таки возникнет рецидив, то лечение туберкулеза может затянуться надолго.
При повторной чахотке легких наблюдаются такие признаки болезни:
- увеличение лимфоузлов, печени;
- болевые ощущения в грудине, брюшной полости;
- при мочеиспускании может быть наличие капель крови;
- тахикардия;
- перемена тембра голоса из-за частого кашля;
- из-за скелетного типа инфекции поражаются суставы, происходит изменение фаланг пальцев.
Полное выздоровление пациента после повторного туберкулеза определяется его физической активностью, увеличивается аппетит, кашель меньше проявляется. Вместе с курсами химиотерапии весь курс лечения может продлиться до года. При лечении этой формы болезни важно поддерживать работу печени, не употреблять алкоголь, сократить курение и неукоснительно придерживаться врачебных рекомендаций.
Свернуть
Человек, ранее перенесший туберкулез, не огражден от повторного его проявления. Возбудителем становится все та же палочка Коха, которая очень быстро распространяется на весь организм больного. Вторичная форма туберкулеза может проявиться в любом возрасте, но чаще всего, ее диагностируют у лиц в возрасте 40-50 лет.
Что такое вторичный туберкулез?
Повторный туберкулез возникает у людей, ранее перенесших данное заболевание. Как и первичный, вторичный туберкулез возникает по причине ослабленного иммунитета. Это происходит после перенесенных заболеваний хронического характера, после приема сильнодействующих препаратов и в результате неправильного образа жизни (курение, алкогольная зависимость и др).
В большинстве случаев рецидив туберкулеза развивается в легких. Поначалу он не имеет явных симптомов и выявляется только после прохождения флюорографии.
Причины
Вторичный туберкулез легких встречается чаще остальных форм рецидива. Причины развития заболевания могут быть следующие:
- Активация старого очага туберкулеза.
- Повторное проникновение вируса.
Вероятность рецидива заболевания зависит от:
- Количества времени, которое прошло после выздоровления.
- Правильности предыдущего лечения и его своевременность.
- Получения или отсутствия химиотерапии.
По мнению медиков, основной причиной рецидива заболевания служит повторное проникновение вируса в организм.
Рецидив заболевания, в основном, проявляется у людей, больных ВИЧ или СПИДом.
Симптомы и признаки
Обычно симптомы повторного развития заболевания схожи с первичными. Однако они могут быть более выраженными.
К самым характерным проявлениям болезни можно отнести кашель в течение 2 и более недель с отхождением мокроты или кровохарканье.
Начало заболевания может никак себя не проявлять, однако через несколько недель больной уже почувствует недомогание. Среди симптомов можно выделить:
- Боль в груди.
- Увеличение лимфоузлов.
- Частые головные боли.
- Одышка даже при малейшей нагрузке.
- Изменение голоса.
- Тахикардия и учащенный пульс.
- Увеличение печени.
- Рассеянность и др.
Симптомов очень много, все зависит от конкретного случая. Каждый организм реагирует по-разному. У некоторых симптомы ярко выражены, а у некоторых их можно спутать другими видами заболевания.
У людей, перенесших активную форму туберкулеза, признаки рецидива ярко выражены.
А вот у людей с неактивной формой, такие симптомы часто списываются на усталость и недомогание.
Формы
Формы вторичного туберкулеза могут переходить одна в другую.
Очаговая
Данная форма характеризуется несколькими небольшими образованиями на одном сегменте легкого. Чаще всего, это 1,2 или 6 сегмент, которые считаются менее подвижными и недостаточно вентилируемыми.
Здесь так же выделяют две подформы туберкулеза:
- Мягкоочаговую или свежую.
- Фиброзно-очаговую или хроническую. Она возникает в месте старых и заживших очагов.
Форма практически не имеет явно выраженных симптомов и диагностируется на плановой флюорографии. Могут наблюдаться такие признаки туберкулеза, как:
- Быстрая утомляемость, сонливость.
- Сильное потовыделение.
- Общая слабость.
- Резкая потеря веса.
Если пациенту проводят пробу Манту, то она обычно дает положительный результат. Данная форма легко поддается лечению и после прохождения полного курса все очаги полностью проходят.
Туберкулема
Обычно предшествует инфильтративной или очаговой форме. Она представляет собой фиброзную капсулу, внутри которой имеются казеозные массы. В большинстве случаев заболевание такой формы поражает правое легкое. Обычно протекает без явных симптомов. Но при прогрессировании заболевания могут прослушиваться легкие хрипы. Анализы крови обычно в норме, а вот проба Манту положительная. На рентгене можно заметить тень с круглыми или нечеткими границами. Туберкулема чем-то схожа с опухолью легких, которая может быть злокачественной и доброкачественной. Курс лечения обычно составляет 4 месяца, если результатов нет, проводится операция для удаления пораженного сегмента.
Инфильтративная
Встречается наиболее часто. Вирус заболевания данной формы очень быстро размножается, а очаги постоянно увеличиваются. Если у больного сильный иммунитет, то заболевание затрагивает один сегмент легкого, иначе оно распространяется на большую часть органа, а также бронхи и другое легкое. Форма имеет следующие симптомы:
- Слабость.
- Обильное потовыделение.
- Боль в груди.
- Харканье кровью.
- Повышение температуры.
Казеозная пневмония
Наиболее опасна, так как зачастую приводит к летальному исходу (около 80% всех случаев). Наблюдается:
- Быстрое размножение бактерий.
- Развитие воспалений.
- Появление на тканях легких казеозного некроза.
Заболевание такой формы имеет симптомы:
- Повышение температуры до 40 градусов.
- Слабость.
- Обильное потовыделение.
- Снижение аппетита, а в результате и веса.
- Одышка даже при небольшой нагрузке.
- Боль в грудной области.
- Синюшность кожи.
В итоге заболевание достигает либо смертельного исхода, либо перехода в фибринозно-кавернозную форму.
Кавернозная
Чаще всего проявляется при рецидивах заболевания, реже у больных первичным туберкулезом, но в запущенной стадии. Болезнь протекает от рецидива к рецидиву с периодами ремиссии. Отсутствуют симптомы интоксикации и кашля. Можно прослушать незначительные хрипы и выявить бактерии в мокроте.
Самым опасным осложнением заболевания является легочное кровотечение, при котором разрушается стенка сосуда. В дальнейшем заболевание переходит в фибринозно-кавернозную форму.
Фибринозно-кавернозная
Данная форма характеризуется резкими перепадами от ремиссии к рецидиву. Симптомы:
- Образование каверн.
- Наличие большого количества очагов заболевания.
- Деформирование ткани легких.
- Западение надключичной ямки.
- Развитие сердечной недостаточности.
- Разрушение плевры и попадание воздуха в ее полость.
Цирротическая
Эта форма характеризуется развитием грубого цирроза, образованием посткавернозных полостей без признаков прогрессирования. Над местом цирроза можно заметить суженные промежутки, а на некоторых участках – расширенные. Вылечить заболевание данной формы практически невозможно.
Опасен ли для окружающих?
Вторичный туберкулез практически не отличается от первичного. Схожие симптомы говорят и об одинаковой опасности для окружающих. Активно распространяющиеся микобактерии могут выделяться с мокротой либо при разговоре и других действиях. Если у больного наблюдается ремиссия, то в таком случае он не представляет большой опасности для окружения. При своевременно начатом лечении эти бактерии могут стать неактивными, и больной сможет спокойно находиться в обществе.
Сколько живут?
Можно ли повторно заболеть туберкулезом? Да, можно, ведь никто не застрахован от рецидива.
Если своевременно начать лечение, то прогноз будет благоприятный, ведь медицина с каждым годом шагает вперед, появляются новейшие технологии, которые успешно помогают человеку вернуться к прошлой жизни, в которой нет места болезни. Такие пациенты постоянно находятся на учете, что не дает возможности заболеванию распространяться дальше. Если лечение подобрано правильно, то шансы на жизнь колеблются 50/50. При наличии сопутствующих заболеваний, таких как СПИД, сахарный диабет, летального исхода не избежать.
Диагностика
В данном случае обследование продолжается на основании первичной диагностики. Также берется повторный анализ мокроты, проводится рентген легких. Врач осматривает пациента, ощупывает грудную клетку на болезненность, прослушивает ее на наличие хрипов.
Как и чем лечить?
Для начала назначается курс медицинских препаратов. Их основу составляют противотуберкулезные медикаменты (Этамбутол, Пиразинамид, Изониозид и Рифампицин). Курс приема и дозировка подбирается лечащим врачом.
Если лечение не дает результатов, то схема приема меняется. Во время лечения больным рекомендуется воздержаться от приема алкоголя, а также парацетамола, так как это дополнительно нагружает печень. Лучше всего будет вести здоровый образ жизни и правильно питаться.
При вторичной форме заболевания лечение проводится стационарно не менее полугода. Помимо этого назначается химиотерапия длительностью также около полугода. Могут быть назначены антигистаминные препараты, витамины, медикаменты, улучшающие состояние крови и иммунитета.
Самым радикальным методом лечения является хирургическое вмешательство, которое проводится при:
- Кровотечении в легких, которое не удается никак остановить.
- При открытых кавернах в легких.
- Образовании очагов с кальциевым содержанием, что мешает нормально дышать.
- Нахождении в бронхах рубцов.
- При раке легких одновременно с туберкулезом.
Последствия и осложнения
Последствиями заболевания может стать сужение легочной, бронхиальной и сердечной системы. Ухудшается кровообращение, функции почек и печени, а также иных внутренних органов.
Вторичный туберкулез отрицательно сказывается и на состоянии скелета, костей, ЖКТ и пищеварения.
Среди осложнений нельзя не упомянуть и о кавернах. Кровотечения из-за них могут привести к смерти от анемии. Может развиться и вторичный амилоидоз. Это воспаление легких, при котором развивается пневмосклероз и эмфизема. Все это приводит к смерти от сердечно-легочной недостаточности.
Профилактика
Самая главная профилактика состоит в вакцинации, которая препятствует развитию туберкулеза. Очень важна и химиотерапия, которая уничтожает микобактерии в организме. Помимо этого больной должен отказаться от вредных привычек, вести здоровый образ жизни и быть физически активным.
Необходимо полностью исключить контакты, которые могут привести к повторному заражению.
Вывод
После лечения туберкулеза не нужно забывать и о рецидиве заболевания, которое может оказаться намного страшнее его первичной формы. В виду неблагоприятной экологии, очень важно тщательно следить за своим здоровьем и правильно питаться. Только в таком случае будет хороший иммунитет, который не даст болезни взять верх.
Несомненно, вторичный туберкулез в современных реалиях достаточно приевшееся явление. Вторичные формы туберкулеза могут развиваться в любом возрасте практически у всех слоев населения. Обычно, заболеванию подвержены лица мужского пола в возрасте до пятидесяти лет. На данный момент эта закономерность не нашла объяснений. Но существует теория, что основополагающее воздействие на развитие данной патологии оказывает окружающая среда. Это несбалансированное питание, активное внедрение в повседневную жизнь алкогольных напитков, курение сигарет, отрицательное воздействие химических агентов, загрязнение воздуха выхлопными газами и так далее.
Как правило, формы вторичного туберкулеза сложно отличить от первичных. Поэтому, если в анамнезе больного уже была отмечена первичная инфекция туберкулеза, которую успешно вылечили, то пациенту ставится диагноз рецидив туберкулеза легких.
Что такое вторичный туберкулез?
Фото 1. Повторное инфицирование происходит воздушно-капельным путем.
Вторичный туберкулез легких, или реинфекционный туберкулез, представляет собой патологический процесс, возникающий у людей, которые ранее перенесли первичный туберкулез. Возбудители туберкулеза — Micobacterium Tuberculosis — диссеминируют в регионарные лимфатические узлы и сохраняются там долгое время. В результате этого формируется противотуберкулезный иммунитет. Однако наличие иммунитета не говорит о том, что пациент распрощался с болезнью. Реактивация туберкулеза (повторное инфицирование) имеет достаточно высокий риск у таких людей. Но шанс бессимптомного носительства заболевания все же есть.
Фото 2. Острый очаговый туберкулез.
Вторичные формы туберкулеза легких отличаются этапностью течения и переходом одной формы в другую. Таким образом, смена форм обуславливает фазы течения болезни. Патогенез вторичного туберкулеза можно отобразить следующим образом: острый очаговый туберкулез — фиброзно-очаговый туберкулез — инфильтративный — туберкулема — казеозная пневмония — острый кавернозный туберкулез — фиброзно — кавернозный — цирротическая форма.
Таблица со способами выявления микобактерий.
Вторичные формы туберкулеза могут затрагивать органы, расположенные в разных частях тела человека. Разберем наиболее распространенные формы течения патологии.
- Очаговый туберкулез. Это наиболее частая (60-70% случаев) в практике форма рецидивирующего туберкулеза. Он может протекать как бессимптомно, так и с наличием яркой симптоматики. Основным клиническим симптомом являются небольшие по размеру плотные туберкулезные очаги на поверхности легких при применении рентгенографического метода исследования.
- Диссеминированный туберкулез. Имеет повышенную схожесть течения с первичным туберкулезом. Чаще всего возникает в детстве. Но возможно инфицирование и в пожилом возрасте. Для этой формы характерно: резкое увеличение температуры, воспалительные очаги в легочной ткани. Часто наблюдается побледнение и похолодание конечностей, отсутствие аппетита, повышенное потоотделение. Нередко встречается повышение частоты сердечных сокращений, наличие сухого кашля.
- Инфильтративный туберкулез. Характеризуется множественным поражением легочной ткани. Образуются соединенные между собой очаги. Наиболее выражены такие симптомы как: воспаление, расширение полости бронхов. Начало слабо выражено. Патологический процесс начинается со слабости, уменьшением аппетита, повышенной сонливости и небольшим субфибрилитетом (температура тела 37-37.9 градусов по Цельсию).
- Кавернозный туберкулез. Характеризуется наличием каверн — полостей, имеющих тонкую стенку. При этом легочная ткань не подвергается сильным изменениям. Имеет тенденцию к развитию тяжелых осложнений.
- Фиброзно-кавернозный туберкулез. В отличие от кавернозной формы, каверны имеют более толстую стенку, которая образована фиброзной тканью. Бессимптомное состояние длится довольно большой промежуток времени. Однако, в этот момент в легких уже происходят необратимые изменения.
Фото 3. Кашель.
Причины вторичного заболевания.
Как уже отмечалось выше, второй раз туберкулез часто поражает мужчин, нежели женщин . Данную патологию не предоставляется возможным вылечить до конца. И, время от времени, пациента будут беспокоить обострения клинических симптомов. Сложность лечения обусловлена нечувствительными к антибиотикам микобактериями, которые приобретают устойчивые формы. Вторичное появление туберкулеза иногда может быть на фоне бессимптомного носительства. В таком случае, патогенные бактерии локализуются в регионарных лимфатических узлах и контролируются иммунными клетками. Они не размножаются и не вызывают никаких симптомов.
Фото 4. Туберкулез часто поражает мужчин.
Таким образом, выделим основные причины развития вторичного туберкулеза. Реактивация первичного очага инфекции так или иначе связывает между собой все эти причины:
- Наличие ранее установленного туберкулеза в анамнезе.
- Инфицирование при повторном контакте с бактериями туберкулеза.
- Ослабленный иммунный ответ на внедрение извне патогенных форм микроорганизмов.
Вторичные формы туберкулеза подразумевают осуществление детального диагностического обследования. Если у больного ранее идентифицировали туберкулез, осуществлять пробу Манту нет необходимости, потому что вторичная туберкулезная форма очевидна. В противном случае диагностическое обследование начинают с эпидермальной туберкулиновой пробы. Представленное патологическое состояние, связанное с отклонением в деятельности легких, идентифицируют с помощью рентгенографии. Дополнительной мерой обследования является анализ на соотношение мокроты.
Фото 5. При повторном контакте бактерии снова поражают легкие.
Вам также будет интересно:
Механизмы развития вторичного туберкулеза.
В момент первого столкновения с палочкой Коха в регионарных лимфатических узлах начинают формироваться очаги экссудативного поражения. Они имеют тенденцию к быстрому заживлению. После происходит активация иммунных сил организма. Плазматические клетки вырабатывают антитела (иммуноглобулины), направленные на устранение антигена, то есть микобактерий туберкулеза. Спустя 2 месяца после инфицирования при постановке туберкулиновой пробы наблюдается положительный результат. В тех случаях, когда идут иммунодепрессивные процессы в организме, иммунитет не может адекватно отвечать на действие возбудителя. Не вырабатываются в должной мере антитела, хемоаттрактантная способность нейтрофилов и макрофагов понижена, активность Т-хелперов и супрессеров подавлена. Регенеративный процесс замедляется и появляются первые признаки развития туберкулеза — развивается его первичная форма. Большая часть населения планеты имеют латентную форму туберкулеза. Из этого следует, что они не имеют обострения заболевания.
Фото 6. Первичная инфекция быстро развивается.
Если же происходит обострение первичного туберкулеза, назначается лекарственная терапия, о которой мы поговорим далее. Успешное лечение способствует обратному переходу течения заболевания в латентную (скрытую) фазу. Однако, такое происходит не всегда и существует определенный риск повторно перенести туберкулез. Как правило, это связано с подавлением иммунного ответа.
Фото 7. Патогенные бактерии.
Группы риска.
Помимо лиц с пониженным иммунитетом, в факторы риска входят люди, у которых наблюдается синдром приобретенного иммунодефицита (СПИД). Прием лекарственных препаратов наркотического действия также входит в факторы развития данной патологии.
Вторичный туберкулез чаще всего имеет легочный тип, но выделяют и внелегочные формы, характерные для рецидивирующего туберкулеза.
Фото 8. Наличие ВИЧ-инфекции — фактор риска.
Лечение вторичного туберкулеза.
Лечение вторичного туберкулеза направлено на устранение симптомов, уничтожение микобактерий и восстановление поврежденных органов и тканей. Более запущенные случаи туберкулеза лечить гораздо сложнее. Длительность терапии занимает несколько лет. Сочетает в себе различные методы лечебных воздействий: физиотерапия, химиотерапия, использование противотуберкулезных антибиотиков. Такие мероприятия проводятся в туберкулезном диспансере до момента прекращения выделения микробов. Далее больной выписывается и продолжает лечение амбулаторно. Также таким больным показано санаторно-курортное лечение с применением климатической терапии.
Несмотря на то, что у больного вторичным туберкулёзом сформирован специфический иммунитет, прогноз заболевания на 90% зависит от своевременно начатой рациональной химиотерапии.
Если консервативная терапия не увенчалась успехом, прибегают к оперативному вмешательству. Наиболее часто выполняемой процедурой является неполная резекция легкого. При этом производят иссечение близлежащих легочных сегментов.
Пациентам с диагнозом туберкулез показана специальная диета, содержащая большое количество углеводов, которые быстро усваиваются, белков и различных витаминов (B1, B2, B6, B12, C, K).
Туберкулез — одно из старейших заболеваний, упомянутое впервые Гиппократом более 2500 лет назад. Несмотря на огромный скачок в развитии медицины за это время, туберкулез очень распространен по всему миру и поражает миллионы людей в год. В России регистрируют более ста тысяч заболевших ежегодно. Заболевание вызывают микобактерии (палочки Коха) и поражают в основном ткани легкого.
Вторичный туберкулез легких
возникает у людей, перенесших это заболевание некоторое время назад. По статистике рецидив данной болезни чаще всего случается у людей среднего возраста, переживших первичный туберкулез, который мог пройти бессимптомно.
К такому возрасту более половины населения являются носителями палочки Коха. Однако, заболевают лишь одна десятая часть.
Факторы увеличивающие риск повторного возникновения болезни
- хронические заболевания (СПИД, диабет и др.),
- плохое питание,
- длительный контакт с больными туберкулезом,
- алкоголизм,
- наркомания,
- курение,
- постоянный стресс,
- негативное влияние окружающей среды,
- прием иммунодепрессантов.
Ошибочно полагают, что после перенесённого первичного туберкулеза и формирования иммунитета к нему, заболевание не может вернуться. Напротив, риск рецидива, даже после продолжительной ремиссии, достаточно велик.
Повторный туберкулёз может возникнуть по двум причинам:
- вторичное заражение воздушно-капельным путем от больного, через пищу или воду, попадание палочки Коха через ранки.
- активации очага, оставшегося после первичной болезни. Возникает на фоне снижения иммунитета.
Туберкулез развивается в несколько стадий:
- После заражения образуется очаг.
- Происходит разрастание воспаления.
- Развитие омертвение тканей легкого.
- Отмершие ткани выводятся кашлем, оставляя на своем месте пустоты.
- Процесс переносится на второе легкое, проходя те же стадии.
- Рубцевание пустот, на фоне эффективного лечения.
Формы вторичного туберкулеза легких
Специалисты выделяют следующие формы вторичного туберкулеза легких
:
- Очаговый туберкулез.
Активируется после попадания в зажившие очаги и рубцы микобактерии. Отмечается в 10 % случаев от числа больных туберкулезом. Заражение чаще всего происходит воздушно-капельным путем или через кровь. Болезнь обычно протекает бессимптомно, возможны признаки интоксикации: потливость, головные боли, утомляемость. Иногда, в вечернее время, отмечается субфебрильная температура до 37-38 градусов Цельсия. Диагностировать ее можно путем прохождения флюорографии или рентгенографии. Если же больной не проходит данное обследование ежегодно, то очаговый туберкулез будет развиваться очень долгое время. Вследствие плотных очагов, палочки Коха практически не имеют выхода, поэтому данная форма не опасна для окружающих. При адекватном своевременном лечении и здоровом образе жизни больной быстро излечивается.
- Инфильтративный туберкулез.
Характеризуется образованием как небольших, так и крупных фокусов воспаления (инфильтратов). Вокруг них локализуются лейкоциты и лимфоциты.
Очаговый туберкулез на рентгене лёгких
Специалисты различают следующие формы инфильтратов
:
- Округлые, характеризующие начальный этап воспаления,
- Облаковидные, поражающие около двух сегментов,
- Лобит, занимающие целые доли легкого. При переходе на второе легкое и отсутствии лечения, возможен скорый летальный исход.
- Перифиссуриты, локализующиеся в межтканевых щелях долей легкого.
Более половины случаев повторного туберкулеза приходится на инфильтративный. Симптоматика болезни схожа с симптомами пневмонии: резкое повышение температуры до 39 градусов, сильная слабость, высокая скорость разрушения тканей легкого, с образованием полостей, кровохаркание. Эта форма заразна для окружающих. При надлежащем лечении инфильтраты рассасываются. В редких случаях, особенно при облаковидной форме инфильтратов, образуется множество фиброзно-очаговых участков. В этом случае пациент подлежит пожизненному диспансерному учёту.
При лобите, после лечения, необходимо хирургическое вмешательство, чтобы туберкулез не перерос в более опасные формы.
Туберкулома
Характеризуется образованием очага с творожистыми массами внутри. Болезнь протекает незаметно, но иногда обнаруживаются признаки интоксикации. По мере роста очагов отмечаются гипертермия, кровохаркание, снижение веса. Данная форма диагностируется флюорографией, рентгенографией и встречается в 1 из 10 случаев возникновения повторного туберкулеза и, в основном, проявляется из других форм, вследствие неправильного лечения. В анализе крови отмечается превышение норм лейкоцитов, лимфоцитов, моноцитов, СОЭ и снижением уровня альбумина. Туберкулома лечится химиотерапией, в особых случаях применяют хирургическое вмешательство. При адекватном лечении больной излечивается полностью, случаи рецидива очень редки. Если не лечить данную форму, то она переходит в активную.\
Выделяют следующие формы заболевания:
- Инфильтративно- пневмотические, возникающее при неполном излечении от инфильтративного туберкулеза,
- Солитарные, характеризуется образованием однородной или слоистой структуры,
- Конгломератные, представляет собой капсулу, состоящую из инфильтратов.
- Казеозная пневмония отмечается обширным воспалительным процессом, с множественным формирование полостей или образованием одной большой, заполненными творожистыми массами. Форма выявляется до 5 % случаев повторного туберкулеза. Имеет тяжёлую симптоматику. Болезнь начинается резко, имеет стремительное течение, характеризуется гипертермией, слабостью, сильной потерей массы тела и синюшностью конечностей.
Казеозная пневмония
подразделяется на:
- Долевую право- или левостороннюю, поражающее одно легкое,
- Дольковую поражающую оба легкого.
Диагностируется при рентгенографии, флюорографии, бактериоскопии мазка мокроты, биохимическом анализе крови, реакция Манту, в данном случае, отрицательная.
В 80 % ведет болезнь к смерти. Больной может остаться инвалидом с пожизненным диагнозом — туберкулез, случаи излечения очень редки и возможны с большими изменениями легких.
Кавернозный туберкулез, характеризуется образованием полости (каверны), после отхождения отмерших масс. Болезнь возникает вследствие неадекватного лечения, возникновения устойчивости микобактерий к терапии, несвоевременной диагностике болезни, повышенной чувствительностью тканей легкого к микобактерии.
Симптомы болезни:
- кашель с мокротой, отмечается кровохаркание,
- слабость,
- сильное потоотделение,
- потеря веса,
- субфебрильная температура,
- утомляемость.
Кавернозный туберкулез может сопровождаться следующими осложнениями:
- возникновение новых очагов,
- поражение микобактерией бронхов, гортани и кишечника,
- возникновение кровотечений в тканях легкого,
и пр.
Больной очень сильно опасен для здоровых людей, заражая до тысячи людей в год.
Кавернозный туберкулез диагностируется флюорографией, рентгенографией и бактериологическим анализом мокроты. Лечение возможно только в стационаре и может растянуться до года. В некоторых случая приходится прибегнуть к хирургическому вмешательству.
Фиброзно-кавернозный туберкулез
— хроническая форма, с последней стадией формирования каверны и фиброзной капсулы. Болезнь перерастает из других форм туберкулеза.
Симптоматика фиброзно-кавернозного туберкулеза
:
- признаки интоксикации,
- мокрый кашель, кровохаркание, хрипы при прослушивании,
- одышка,
- слабость мышц грудной клетки,
- деформация плечевого пояса и промежутков между ребрами,
и пр.
Виды фиброзно-кавернозного туберкулеза:
- Ограниченный. Характерен образованием фиброзной каверны, а увеличение объема соединительной ткани ограничено одним сегментом легкого. При своевременном адекватном лечении периоды ремиссии могут длиться несколько лет.
- Прогрессирующий. Болезнь имеет длительные интервалы обострений и короткие ремиссии. Отмечается сильные признаки интоксикации, одышка, боль в грудной клетке. Отмечаются случаи, когда болезнь переходит в казеозную пневмонию.
- С осложнениями: сердечной, легочной, почечной недостаточностью, кровотечениями тканей легкого, эндокринные нарушения и пр.
Последние два вида фиброзно-кавернозного туберкулеза отличаются большим обсеменением микобактериями и их устойчивостью к препаратам. Лечение, преимущественно, путем хирургического вмешательства.
Цирротический туберкулез
характеризуется сильным увеличением объемов соединительной ткани, является последствием других форм. Развитие происходит волнообразно.
В период обострения отмечается следующая симптоматика:
- гипертермия,
- слабость,
- сильное потоотделение,
- снижение аппетита,
- мокрый кашель,
- харканье кровью,
- синюшность кожи,
- деформация грудной клетки и промежутков между ребрами,
- отставание одного легкого при вздохе, после откашливания,
- одышка и пр.
Диагностировать болезнь можно путем рентгенографии, флюорографии и бактериологического анализа мазка мокроты. Очень информативна при диагностике туберкулеза компьютерная томография.
Лечение проводится только в стационаре антибактериальной терапии, с использованием муколитических и отхаркивающих препаратов, иногда добавляют ингаляции.
Высокая доля больных умирает, вследствие осложнений этой формы туберкулеза, например, вследствие нарушения работы сердца.
Как уменьшить вероятность повторного туберкулеза
В завершении приведем советы
, как свести к минимуму возможность развития повторного туберкулеза легких:
- Регулярно ежегодно проходить флюорографическое исследование взрослым, а детям анализ Манту. Ранняя диагностика, своевременное адекватное лечение поможет не допустить более опасные формы туберкулеза.
- Поддержание здорового образа жизни. Спорт, правильное питание — основа крепкой иммунной системы.
- Исключить употребление алкоголя, наркотиков и отказаться от курения.
- Постараться избегать стрессовых ситуаций.
- Поддерживать чистоту в помещениях и регулярно проветривать.
- Своевременное лечение болезней, чтобы не допустить их перетекание в хроническую форму.
- Соблюдать правила гигиены. Мыть лицо и руки, после посещения мест скопления людей, иметь индивидуальные столовые приборы и средства гигиены (полотенца, зубную щетку, платок и пр.).
- Полностью ограничить контакт с больными туберкулезом. Нужно помнить, что микобактерия остается активна до полугода, поэтому нельзя жить в помещении. Где жил больной и пользоваться его предметами быта.
- При обнаружении симптомов, описанных в статье, необходимо обратиться к врачу- фтизиатру.
- Соблюдение предписаний врача, забота о своем здоровье и соблюдение мер предосторожности поможет человеку, излечившемуся от туберкулеза избежать повторного возникновения заболевания. Будьте здоровы!
Легочный туберкулез
Туберкулез легких является одной из основных форм туберкулеза. Кроме того, больные с легочной формой туберкулеза являются основным источником инфекции для окружающих их людей. Легочная форма туберкулеза может развиваться по-разному. В некоторых случаях симптомы туберкулеза легких трудно отличить от симптомов бронхита, пневмонии или просто простуды. В этой статье мы опишем основные формы развития туберкулеза легких, опишем симптомы туберкулеза легких, а также укажем признаки (симптомы) туберкулеза легких, на основе которых можно заподозрить болезнь.
Легочная форма туберкулеза – это наиболее распространенная форма этой инфекционной болезни. Механизм развития туберкулеза легких в первую очередь определяется местом проникновения инфекции в организм. Известно, что, основной механизм передачи туберкулеза – воздушно капельный, то есть в первую очередь возбудители туберкулеза попадают с легкие. В этой статье мы хотели бы подробно описать пути развития конкретных форм туберкулеза легких и сопоставить их с симптомами и признаками болезни.
Первичный туберкулез легких
Первичный туберкулез легких развивается в следствии проникновение возбудителей туберкулеза в организм, который ранее с ними еще не встречался.
После проникновения в легкие туберкулезные палочки начинают активно размножаться, формируя очаг воспаления, вокруг которого скапливаются клетки иммунной системы. При первичном туберкулезе, однако, организм еще не знаком с микробом и потому еще не имеет специальных методов борьбы с ним. Именно поэтому во время первичного туберкулеза легких инфекции удается распространиться достаточно широко.
Для первичного туберкулеза легких характерно формирование первичного очага или первичного аффекта. Первичный очаг при туберкулезе легких состоит из ограниченного участка воспаленных тканей легких (пневмония), воспаления лимфатических сосудов (лимфангиит), по который от участка пневмонии отводится зараженная лимфа и увеличенных воспаленных лимфатических узлов средостения (лимфаденит), в которых заканчивается путь инфекции. Таким образом, первичный очаг при туберкулезе можно представить себе в виде двух очагов воспаления (пневмония и лимфаденит), связанных воспаленными лимфатическими сосудами (лимфангиит), направление которых указывает направление распространения инфекции.
Симптомы этой стадии туберкулеза малоспецифичны и выражены слабо. Чаще всего больные жалуются на сильную усталость, недомогание, разбитость, снижение аппетита, повышенную потливость по ночам. В большинстве случаев наблюдается длительное, но невысокое повышение температуры, потеря веса. Однако, в большинстве случаев симптомы болезни выражены настолько слабо, что больной вообще не придает им никакого значения.
При заживлении первичного аффекта зона поврежденной легочной ткани пропитывается солями кальция и окаменевает. Формируется так называемый очаг Гона. Подобные очаги регистрируются в легких большинства людей старшего возраста, которые перенесли скрытые формы туберкулеза.
Заживление воспалительной реакции в лимфатических узлах средостения проходит по схожему механизму. Нужно сказать, что как в легких, так и в лимфатический узлах еще долгое время сохраняются туберкулезные палочки, которые, при возникновении благоприятных условий могут вызвать рецидив болезни.
Описанная выше схема развития первичного туберкулеза легких самая благоприятная. Однако возможно и более тяжелое развитие болезни, о котором мы поговорим ниже.
Вообще эволюция инфекционного процесса при туберкулезе зависит от множества факторов. Основным из них, как мы уже неоднократно подчеркивали в наших статьях, посвященных проблеме Туберкулеза является иммунный статус организма, то есть способность иммунной системы организма перебороть инфекцию.
Тяжелые формы туберкулеза или осложненное течение болезни характерно для людей со слабой иммунной системой. В таких условиях, инфекция туберкулеза беспрепятственно распространяется в организме, вызывая все новые и новые осложнения.
Эволюция первичного туберкулеза легких может осложниться формированием массивной зоны воспаления легких – туберкулезной пневмонии, которая затем превращается в абсцесс или каверну. Из такого очага инфекция может распространиться во второе легкое (первичный туберкулез легких, как правило, поражает только одно легкое), а также перейти на плевру (листки ткани, покрывающие внешнюю поверхность легких) или перикард (оболочка, окружающая сердце).
В наиболее тяжелых случаях туберкулеза инфекции удается прорваться в кровь, вызывая сепсис (заражение крови) или возникновение многочисленных очагов инфекции во внутренних органах. Крайне тяжело протекает туберкулезный менингит, характеризующийся распространением инфекции на оболочки головного мозга.
При возникновении осложнений состояние больного заметно утяжеляется: повышается температура, появляется одышка, учащается пульс, возможно нарушение сознания.
Другие формы туберкулеза легких
Формы туберкулеза, которые будет описаны ниже, в большинстве своем относятся к вторичному туберкулезу легких. Возникновение вторичного туберкулеза связано либо с реактивацией более раннего очага инфекции, либо с повторным заражением больного (суперинфекция). Важно заметить, что в случае вторичного туберкулеза организм больного, а конкретнее его иммунная система, уже знаком с возбудителем туберкулеза и потому развитие инфекционного процесса проходит иначе, чем при первичном туберкулезе. В частности, при вторичном туберкулезе никогда не возникает первичный аффект, который мы уже описали выше.
Диссеминированный (рассеянный) туберкулез характеризуется формированием в легких множества очагов туберкулеза различных размеров. Течение такой формы туберкулеза может быть острым, подострым, хроническим. Возникновению диссеминированного туберкулеза способствуют снижение активности иммунной системы организма, недостаток витаминов, хронические болезни. Обычно, размеры очагов диссеминированного туберкулеза небольшие (булавочная головка, просо) – в таком случае говорят о милиарном туберкулезе. В других случаях диссеминированный туберкулез легких проявляется в виде очагов более крупных размеров (крупноочаговый туберкулез) или даже кавернами.
Диссеминированный туберкулез легких, обычно является частью общей картины распространения инфекции по всему организму. Одновременно с поражением легких возможно поражением сердца, костей, суставов, головного мозга и его оболочек, селезенки, печени, почек.
Симптомы диссеминированного туберкулеза малоспецифичны и могут быть приняты за симптомы банальной простуды, ОРЗ, бронхита, пневмонии. Однако, следует обратить внимание на тот факт, что при туберкулезе (в отличии от описанных выше болезней) симптомы постепенно нарастают во времени и не проходят длительное время.
Тяжелые формы диссеминированного туберкулез протекают с симптомами выраженного нарушения работы легких (кашель, хрипы, одышка), симптомами раздражения оболочек головного мозга (напряжение мышц затылка, рвота), сильной интоксикацией организма (сильная температура, нарушение сознания и др.).
Очаговый туберкулез легких характеризуется наличием в легких одного очага воспаления различных размеров. Очаговый туберкулез обычно возникает вследствие реактивации (пробуждения) инфекции в очаге туберкулеза перенесенного ранее. Развивающийся очаговый туберкулез называют инфильтративным туберкулезом. Распространение инфекции приводит к формированию очага пневмонии.
Симптомы очагового туберкулеза (повышение температуры, кашель) могут напоминать симптомы обычной пневмонии или бронхита. Для туберкулеза, однако, характерно кровохарканье, длительное развитие симптомов, отсутствие эффекта от обычного лечения.
Туберкулёма легких это одна из форм очагового туберкулеза. Туберкулема легких представляет собой скопление гноя (казеозных, творожистых масс) окруженных плотной оболочкой из соединительной ткани. В развитии туберкулемы легких отмечаются периоды обострения и ремиссии, область туберкулемы постепенно расширяется и со временем может превратиться в каверну.
Кавернозный туберкулез легких характеризуется формированием массивных областей разрушения легочной ткани, на месте которой остается полость, стеки которой состоят из плотной соединительной ткани. Размеры каверны могут достигать нескольких сантиметров (до 6 и более сантиметров). Каверны при туберкулезе развиваются длительное время и могут осложняться легочным кровотечением, формированием пневмоторакса и пр.
12.0 Лечение рецидива, неэффективности лечения и лекарственной устойчивости
12.1 Рецидив
Рецидив туберкулеза определяется как пациент, который стал (и остался) отрицательным по культуре во время лечения, но после завершения терапии становится:
- Посев снова положительный или
- Имеет клиническое или рентгенологическое ухудшение, соответствующее активному туберкулезу.
Необходимо приложить все усилия для постановки диагноза и получения микробиологического подтверждения рецидива, чтобы можно было провести тестирование на лекарственную устойчивость.
Большинство рецидивов возникает в течение первых 6–12 месяцев после завершения терапии.
Пациенты, у которых изначально туберкулез был чувствительным к лекарствам и которые лечились схемами, содержащими рифамицин, с использованием ДОТ, почти во всех случаях рецидивируют с чувствительными микроорганизмами. У пациентов, которые получали терапию самостоятельно или не принимали рифамицин, и у которых случился рецидив, риск приобретенной лекарственной устойчивости является значительным.
Выбор любого эмпирического лечения туберкулеза для пациентов с рецидивом должен основываться на предыдущей схеме лечения и тяжести заболевания.
- Для пациентов с туберкулезом, вызванным лекарственно-чувствительными организмами и получивших DOT, целесообразно начать стандартную схему из четырех препаратов до тех пор, пока не будут доступны результаты тестов на лекарственную чувствительность. [AII]
- Для пациентов, страдающих опасными для жизни формами туберкулеза, следует включить по крайней мере три дополнительных агента, к которым микроорганизмы могут быть восприимчивы, даже если критерии в 1) выполнены. [AIII]
- Для пациентов с рецидивом, которые не получали DOT и / или которые не получали лечения по схеме на основе рифамицина, или которые, как известно или предположительно, получали нерегулярное лечение или плохую приверженность, следует предполагать наличие лекарственной устойчивости и для лечения изониазидом, рифампицином и пиразинамидом плюс еще два или три агента. Такие агенты могут включать фторхинолон, инъекционный агент, такой как стрептомицин или амикацин, с дополнительными пероральными лекарствами, такими как пара-аминосалициловая кислота (ПАСК), циклосерин, протионамид и кларитромицин, или без них. [AIII]
12.2 Неудача лечения
Неудача лечения — это наличие продолжающихся или повторно положительных культур во время курса противотуберкулезной терапии. После 3 месяцев комбинированной терапии туберкулеза легких, вызванного лекарственно-чувствительными организмами, у 90–95% пациентов будут отрицательные посевы и клиническое улучшение. Все пациенты с положительными культурами после 3 месяцев соответствующего лечения должны быть тщательно обследованы, чтобы определить причину отсроченной конверсии.Пациенты, у которых посев мокроты остается положительным после 4 месяцев лечения, следует классифицировать как неэффективные.
Существует множество причин неэффективности лечения у пациентов, получающих соответствующие схемы. К ним относятся:
- Несоблюдение
- Лекарственная устойчивость
- Нарушение всасывания лекарств
- Лабораторная ошибка и
- Некоторым пациентам требуется много времени, чтобы ответить как часть экстремальной биологической изменчивости.
При неэффективности лечения следует обратиться в областной центр 116 . Изоляты M. tuberculosis должны быть отправлены в референс-лабораторию для тестирования лекарственной чувствительности к возбудителям как первого, так и второго ряда.
Один из основополагающих принципов ведения пациентов с неэффективным лечением — никогда не добавлять ни одного препарата к неэффективному режиму, поскольку это приводит к приобретенной устойчивости к новому препарату.Вместо этого следует добавить, по крайней мере, два, а лучше три новых препарата, которым пациент не подвергался и которые думали о вероятной восприимчивости.
Эмпирические схемы обычно включают фторхинолон и инъекционный агент, такой как стрептомицин, и пероральный агент, такой как пара-аминосалициловая кислота (ПАСК), циклосерин, протионамид или кларитромицин. После получения результатов теста на лекарственную чувствительность режим следует скорректировать в соответствии с результатами.
12.3 МЛУ-ТБ
ТБ, устойчивый как минимум к изониазиду и рифампицину (множественная лекарственная устойчивость [МЛУ]), подвержен высокому риску дальнейшей приобретенной лекарственной устойчивости. Всех таких пациентов, независимо от их ВИЧ-статуса, следует направлять в областные лечебные центры.
Хотя пациенты со штаммами, устойчивыми только к рифампицину, имеют лучший прогноз, чем пациенты со штаммами МЛУ, они также подвержены повышенному риску неэффективности лечения и дополнительной резистентности и должны лечиться после консультации со специалистом.
Не существует окончательных рандомизированных или контролируемых исследований для определения наилучших схем лечения пациентов с различными типами лекарственно-устойчивого туберкулеза. Такие лечебные рекомендации основаны на мнении специалистов. Хирургическая резекция при ведении пациентов с туберкулезом с множественной лекарственной устойчивостью легких дала неоднозначные результаты, и ее роль не была установлена в рандомизированных исследованиях.
Лечение туберкулеза — лекарственные препараты, продолжительность лечения
Как лечить туберкулез?
Для лечения туберкулеза пациент должен принимать комбинацию различных противотуберкулезных препаратов.Теперь, когда доступны лекарства, хирургическое вмешательство используется для лечения туберкулеза лишь изредка. Для лечения туберкулеза доступно более двадцати препаратов. Какие из них нужно принимать, зависит от обстоятельств пациента.
Если вы проходите лечение от туберкулеза (иногда называемое противотуберкулезным лечением или ATT), это всегда должно проходить под наблюдением опытного врача или другого медицинского работника.
Лечение туберкулеза, препараты
Пациент должен правильно принимать свои лекарства. Но врач также несет ответственность за то, чтобы пациенту были назначены правильные лекарства.Врач также должен объяснить пациенту, как правильно принимать препараты. Во многих странах доступны «альтернативные» лекарства. Но врач должен убедиться, что пациент знает, что только официально рекомендованные противотуберкулезные препараты могут вылечить туберкулез.
Чтобы вылечить туберкулез, пациенту необходимо принять несколько препаратов. Если принимать только одно лекарство, то очень вероятно, что лечение не сработает, или, если это произойдет вначале, пациент может позже снова заболеть. Считается, что у пациента наблюдается рецидив, если во время лечения туберкулезом ему становится лучше, но он снова заболевает после завершения лечения.
Пациенты с активной формой ТБ должны получить не менее трех препаратов в качестве начального лечения ТБ. Использование менее трех препаратов может привести к развитию лекарственно-устойчивого туберкулеза.
Если пациент не проходит лечение, это означает, что либо у него снова появляются симптомы туберкулеза, либо их симптомы не исчезают вовсе. В этом случае следует проконсультироваться с врачом по поводу смены лекарств. Недостаточно просто добавить одно лекарство к тому, что пациент уже принимает.
Что вызывает туберкулез?
Архиепископ Десмонд Туту в детстве лечился от туберкулеза
ТБ вызывается бактериями, находящимися в организме человека. Противотуберкулезные препараты могут убить все бактерии ТБ в организме человека. Это означает, что человек излечивается от туберкулеза.
Но бактерии туберкулеза умирают очень медленно, поэтому лекарства нужно принимать в течение нескольких месяцев. Даже когда пациент начинает чувствовать себя лучше, в его теле могут оставаться живые бактерии. Таким образом, человеку нужно продолжать принимать лекарства, пока все бактерии не погибнут.
Все препараты необходимо принимать на протяжении всего курса лечения туберкулеза. Если принять только одно или два противотуберкулезных препарата, погибнет только часть бактерий. Затем они могут стать устойчивыми к противотуберкулезным препаратам, которые в этом случае не работают. Если человек снова заболеет, ему могут потребоваться другие противотуберкулезные препараты, называемые препаратами второго ряда.
Какие препараты следует принимать пациенту
Набор лекарств, которые следует принимать пациенту, зависит от того, проходил ли он когда-либо ранее лечение туберкулеза.Если пациент никогда раньше не лечился, можно предположить, что бактерии в организме пациента отреагируют и будут чувствительны ко всем противотуберкулезным препаратам. Таким образом, пациенту могут быть назначены следующие препараты:
- Изониазид
- Рифампицин
- Пиразинамид
- и этамбутол
, которые являются противотуберкулезными препаратами, которые обычно обладают наибольшей активностью против бактерий ТБ. Это препараты «первой линии».
Есть только два исключения для пациентов, получающих эти препараты.Первое исключение — это случаи, когда местные врачи знают о высоком уровне устойчивости к препарату изониазид у местных пациентов. Второе исключение — если известно, что пациент контактирует с пациентом с лекарственно-устойчивым туберкулезом. В любой из этих ситуаций пациенту могут потребоваться разные лекарства.
КПФД — это когда несколько препаратов объединены в одну таблетку или пилюлю. Это помогает гарантировать прием всех лекарств.
Продолжительность лечения новых пациентов
Всемирная организация здравоохранения (ВОЗ) рекомендует новым пациентам с предполагаемым лекарственно-чувствительным туберкулезом легких пройти курс лечения в течение шести месяцев.Он состоит из двухмесячной интенсивной фазы, за которой следует четырехмесячная фаза продолжения.
За двухмесячный период интенсивного лечения туберкулеза они должны получить:
- Изониазид
- плюс рифампицин
- плюс пиразинамид
- плюс этамбутол
, за которым следует
- Изониазид
- плюс рифампицин
для фазы продолжения лечения.
Пациентам рекомендуется принимать противотуберкулезные препараты каждый день в течение шести месяцев.Раньше прием препаратов три раза в неделю считался удовлетворительным, но ВОЗ больше не рекомендует. Очень важно принимать все рекомендованные противотуберкулезные препараты.
Если принимать только один или два препарата, то лечение туберкулеза, вероятно, не подействует.
Лечение пациентов, ранее пролеченных
Если пациенты ранее получали лечение, важно, чтобы они прошли тест на лекарственную чувствительность, чтобы выяснить, есть ли у них лекарственная устойчивость.
Если бактерии, которыми они инфицированы, не устойчивы ни к одному из препаратов первого ряда, то стандартное лечение первого ряда можно повторить.При наличии устойчивости следует назначить схему лечения МЛУ-ТБ в соответствии с рекомендациями ВОЗ по лечению лекарственно-устойчивого ТБ.
Неудача лечения туберкулеза
Часто говорят, что лечение туберкулеза не удается, потому что пациент неправильно принимает противотуберкулезные препараты. Однако неэффективность лечения туберкулеза может быть вызвана рядом различных причин. Несомненно, если пациент неправильно принимает противотуберкулезные препараты, это может привести к развитию лекарственно-устойчивого туберкулеза.Однако у пациента уже может быть лекарственно-устойчивый туберкулез. Если у них уже есть лекарственно-устойчивый туберкулез, то лечение, которое ему проводят, может привести к неэффективности лечения, даже если лечение проводится правильно.
Три основные причины неэффективности лечения связаны с действиями врачей по назначению неправильных режимов, с тем фактом, что могут быть проблемы с доставляемыми лекарствами (либо с доставкой, либо с качеством), а также с тем, что пациенты в течение ряда Причины могут не иметь достаточного приема препаратов.
Врачи — как причина неэффективности медикаментозного лечения ТБ:
- Несоответствующие инструкции,
- Несоответствие директивам,
- Отсутствие указаний.
Лекарственные средства — как причина ненадлежащего лечения:
- Плохое качество,
- Нерегулярная подача,
- Неправильная доставка (доза / комбинация),
- Лекарства не подходят из-за лекарственной устойчивости.
Пациенты — как причина неэффективности медикаментозного лечения туберкулеза:
- Отсутствие информации,
- Отсутствие денег на лечение и / или транспорт,
- Фактические или предполагаемые побочные эффекты,
- Отсутствие приверженности к длительному курсу наркотиков,
- Мальабсорбция,
- Социальные барьеры.
Пациенты, у которых наблюдается лишь кратковременное улучшение во время лечения или которые никогда не реагируют на лечение, считаются неудачными для лечения ТБ. Неудача лечения также иногда определяется как продолжающееся наличие положительной мокроты или посева (положительный результат теста на посев). Также может быть, что положительная мокрота или посев снова появляются во время курса лечения пациента противотуберкулезными препаратами (att).
После трех месяцев медикаментозного лечения легочного туберкулеза, вызванного лекарственно-чувствительными бактериями, у 90-95% пациентов будет отрицательный результат мокроты или посева, и будет наблюдаться клиническое улучшение.Обычно считается, что если у пациента все еще сохраняется положительная культура после трех месяцев лечения, пациента необходимо тщательно обследовать, чтобы определить, почему его положительная культура не изменилась на отрицательную. Пациентов, у которых посев мокроты остается положительным после четырех месяцев лечения препаратом, следует классифицировать как неэффективное лечение. Если медикаментозное лечение неэффективно, образец следует отправить в референс-лабораторию для тестирования лекарственной чувствительности как к препаратам первого, так и второго ряда.
Рецидив и рецидив
У пациента наблюдается рецидив, если он становится и остается отрицательным по культуре (или выздоравливает) во время лечения ТБ, но снова становится положительным по культуре (или заболевает) после завершения лечения ТБ.
Рецидив активной формы ТБ обычно используется для обозначения ситуации, когда первое лечение человека от ТБ оказалось успешным. Затем прошел значительный промежуток времени, прежде чем активный туберкулез снова разовьется. Это может быть либо из-за реактивации ранее латентного туберкулеза у человека, либо из-за повторного инфицирования. Если возникает какая-либо из этих ситуаций, следует учитывать реальную возможность того, что у человека есть лекарственно-устойчивый туберкулез. Их новая программа лечения туберкулеза должна быть определена с учетом этого.
Категории лечения
Чтобы решить, в каком лечении нуждаются пациенты, Всемирная организация здравоохранения (ВОЗ) распределила пациентов по категориям лечения ТБ. Но с увеличением доступности тестов на лекарственную чувствительность (ТЛЧ) категории лечения были отменены, и теперь вместо них используется ТЛЧ для принятия решения о лечении, в котором нуждаются пациенты.
Мониторинг лечения туберкулеза
Пациенты собирают больше лекарств для лечения туберкулеза, предъявляя пустые упаковки с прошлой недели.
Все пациенты, получающие лечение от ТБ, должны находиться под наблюдением во время лечения, чтобы оценить их реакцию на лекарственное лечение. Регулярный мониторинг также помогает гарантировать, что пациенты завершат свое лечение. Это также может помочь в выявлении побочных реакций на лекарства и управлении ими. Пациентам также необходимо ежемесячно проверять свой вес, и, если вес пациента изменится, может потребоваться корректировка дозировки препарата. Пациенту также необходимо достаточное количество пищи. Больше о еде и туберкулезе.
Когда пациенты болеют туберкулезом легких, реакцию пациентов на лечение туберкулеза следует контролировать с помощью микроскопии мазка мокроты. Рекомендация ВОЗ заключается в том, что пациентам с туберкулезом с положительным мазком мокроты, получающим препараты первого ряда, в конце двухмесячной интенсивной фазы лечения следует проводить микроскопию мазка.
Мазок мокроты положительный
Если у пациента в конце интенсивной фазы мазок мокроты окажется положительным, необходимо провести обследование пациента.Это потому, что положительный мазок может указывать на ряд различных ситуаций. Примером может служить то, что у пациента может быть лекарственно-устойчивый туберкулез, и может потребоваться смена противотуберкулезных препаратов, которые он принимает. С другой стороны, пациенты могли плохо соблюдать режим приема и неправильно принимать лекарства. Таким образом, оценка может привести к изменениям, которые необходимо внести в лечение пациента или в его поддержку и наблюдение. Различные действия могут потребоваться в различных других обстоятельствах, например, если пациент уже получал лечение ранее.
Новые молекулярные тесты, такие как тест GeneXpert TB, нельзя использовать для мониторинга лечения туберкулеза, поскольку они обнаруживают как живые, так и мертвые бактерии и не могут различить их.
Обновление страницы
Эта страница последний раз обновлялась в июле 2020 г.
Автор: Аннабель Канабус
Ссылка на веб-сайт
Если у вас есть веб-сайт и вы нашли эту страницу полезной, то, пожалуйста, дайте нам ссылку на https://tbfacts.org/tb-treatment/
Фото:
Фото предоставлено: istock / Getty Images / LightLock (Десмонд Туту) © WHO / TBP / Ger Steenbergen
Факторы риска рецидива туберкулеза после успешного лечения в условиях тяжелого бремени: когортное исследование | BMC Infectious Diseases
Marx FM, Floyd S, Ayles H, Godfrey-Faussett P, Beyers N, Cohen T. Высокое бремя распространенности туберкулеза среди ранее леченных людей в южной части Африки предполагает потенциал для целенаправленных контрольных вмешательств. Eur Respir J. 2016; 48 (4): 1227–30.
Артикул
Google Scholar
Uys P, Brand H, Warren R, van der Spuy G, Hoal EG, van Helden PD. Риск повторного заражения туберкулезом вскоре после излечения первого эпизода заболевания чрезвычайно высок в сообществе с гиперэндемией.PLoS One. 2015; 10 (12): e0144487.
Артикул
Google Scholar
Мюррей Дж., Зонненберг П., Ширер С.К., Годфри-Фоссетт П. Вирус иммунодефицита человека и результаты лечения нового и рецидивирующего туберкулеза легких у африканских пациентов. Am J Respir Crit Care Med. 1999. 159 (3): 733–40.
CAS
Статья
Google Scholar
Sun Y, Harley D, Vally H, Sleigh A.Влияние множественной лекарственной устойчивости на рецидивы туберкулеза и отдаленные результаты в Китае. PLoS One. 2017; 12 (1): e0168865. https://doi.org/10.1371/journal.pone.0168865.
Yen Y-F, Yen M-Y, Lin Y-S, Lin Y-P, Shih H-C, Li L-H и др. Курение увеличивает риск рецидива после успешного противотуберкулезного лечения: популяционное исследование. Int J Tuberc Lung Dis. 2014. 18 (4): 492–8.
Артикул
Google Scholar
Голуб Дж. Э., Дуровни Б., Кинг Б.С., Кавалаканте СК, Пачеко А.Г., Моултон Л.Х. и др. Рецидив туберкулеза у ВИЧ-инфицированных в Рио-де-Жанейро. Brazil AIDS Lond Engl. 2008. 22 (18): 2527–33.
Артикул
Google Scholar
Ким Л., Мунан П.К., Хейлиг С.М., Йелк Вудрафф Р.С., Каммерер Дж.С., Хаддад М.Б. Факторы, связанные с рецидивом туберкулеза более чем через 12 месяцев после завершения лечения. Int J Tuberc Lung Dis Off J Int Union Tuberc Lung Dis.2016; 20 (1): 49–56.
CAS
Статья
Google Scholar
Петтит А.С., Кальтенбах Л.А., Марури Ф., Камминз Дж., Смит Т.Р., Варкентин СП и др. Хроническое заболевание легких и ВИЧ-инфекция являются факторами риска рецидива туберкулеза в условиях низкой заболеваемости. Int J Tuberc Lung Dis Off J Int Union Tuberc Lung Dis. 2011; 15 (7): 906–11.
CAS
Статья
Google Scholar
Паскопелла Л., ДеРимер К., Ватт Дж. П., Флад Дж. М.. Когда туберкулез возвращается: у кого в Калифорнии развивается рецидив туберкулеза? PLoS One. 2011; 6 (11): e26541. https://doi.org/10.1371/journal.pone.0026541.
Зонненберг П., Мюррей Дж., Глинн Дж. Р., Ширер С., Камбаши Б., Годфри-Фауссетт П. ВИЧ-1 и рецидив, рецидив и повторное заражение туберкулезом после излечения: когортное исследование среди горняков Южной Африки. Ланцет. 2001. 358 (9294): 1687–93.
CAS
Статья
Google Scholar
Мирсаейди М., Садикот Р. Пациенты с высоким риском рецидива туберкулеза. Int J Mycobacteriology. 2018; 7 (1): 1–6.
Артикул
Google Scholar
Коэн Т., ван Хелден П.Д., Уилсон Д., Колийн С., Маклафлин М.М., Абубакар И. и др. Инфекции, вызванные микобактериями туберкулеза, и их значение для лечения и борьбы с туберкулезом. Clin Microbiol Rev.2012; 25 (4): 708–19.
CAS
Статья
Google Scholar
McIvor A, Koornhof H, Кана BD. Рецидив, повторное инфицирование и смешанные инфекции при туберкулезе. Pathog Dis. 2017; 75 (3) Доступно по ссылке: https://academic.oup.com/femspd/article/75/3/ftx020/3003284. [цитировано 19 октября 2018 г.].
Шин С.С., Модонго С., Байк И., Аллендер С., Леммер Д., Колман Р.Э. и др. Смешанный Mycobacterium tuberculosis — инфекции штаммов связаны с плохими результатами лечения среди пациентов с впервые диагностированным туберкулезом, независимо от гетерорезистентности до лечения.J Infect Dis. 2018; [цитировано 19 октября 2018 г.]. https://doi.org/10.1093/infdis/jiy480/5066433.
Massyn N, Day C, Dombo M, Barron P, English R, Padarath A. Районный барометр здоровья 2012/13 [Интернет]. Доверие систем здравоохранения: Дурбан; 2013. Доступно по адресу: http://www.hst.org.za/publications/District%20Health%20Barometer/CompleteDHB2012-2013.pdf.
Google Scholar
Коэн Т., Чинделевич Л., Мисра Р., Кемпнер М.Э., Галеа Дж., Мудли П. и др.Гетерогенность инфекции M. tuberculosis внутри хозяина связана с плохим ранним ответом на лечение: проспективное когортное исследование. J Infect Dis. 2016; 213 (11): 1796–9.
Артикул
Google Scholar
Oelemann MC, Diel R, Vatin V, Haas W., Rüsch-Gerdes S, Locht C, et al. Оценка оптимизированной микобактериальной системы тандемно-повторяющегося типирования с вкраплениями повторяющихся единиц и переменных чисел в сочетании со сполиготипированием для популяционных молекулярно-эпидемиологических исследований туберкулеза.J Clin Microbiol. 2007. 45 (3): 691–7.
CAS
Статья
Google Scholar
Chindelevitch L, Colijn C, Moodley P, Wilson D, Cohen T. ClassTR: классификация гетерогенности внутри хозяина на основе тандемных повторов с применением к инфекциям Mycobacterium tuberculosis. PLoS Comput Biol. 2016 1 февраля; 12 (2): e1004475.
Артикул
Google Scholar
ETR.Сеть — реализация в стране [Интернет]. 2007 [цитируется 24 февраля 2020 г.]. Доступно по адресу: http://www.etrnet.info/CountryImplementations.aspx.
Департамент здравоохранения. Медицинский округ Умгунгундлову: Годовой отчет 2017/18 [Интернет]. 2018 [цитируется 12 октября 2018 г.]. Доступно по адресу: www.kznhealth.gov.za/2017-2018-Annual-Report.pdf.
Winkler WE, Thibaudeau Y. Применение модели связи записей Феллеги-Сунтера к десятилетней переписи населения США 1990 года; Технический отчет Бюро переписи населения США; 1987 г.п. 22. Отчет №: 91–09.
Всемирная организация здравоохранения. Глобальный доклад о туберкулезе, 2019 г., Женева; 2019. Отчет №: WHO / CDS / TB / 2019.15.
Google Scholar
R Основная команда. R: язык и среда для статистических вычислений. Вена: Фонд R для статистических вычислений; 2019. Доступно по адресу: https://www.R-project.org.
Google Scholar
Therneau TM. Пакет для анализа выживаемости в S [интернет]. 2015. Доступно по адресу: https://www.CRAN.R-project.org/package=survival.
Google Scholar
Кассамбара А., Косински М. Выживший: Анализ и визуализация выживания [Интернет]. [цитировано 29 ноября 2018 г.]. Доступно по адресу: https://www.rpkgs.datanovia.com/survminer/index.html.
Гердс ТА. prodlim: Оценка предела продукта для анализа истории цензурированных событий [Интернет].2018 [цитируется 30 ноября 2018 г.]. Доступно по адресу: https://www.CRAN.R-project.org/package=prodlim.
Маркс Ф.М., Данбар Р., Энарсон Д.А., Уильямс Б.Г., Уоррен Р.М., ван дер Спай Г.Д. и др. Временная динамика рецидива и повторного инфицирования туберкулеза после успешного лечения: ретроспективное когортное исследование. Clin Infect Dis. 2014. 58 (12): 1676–83.
CAS
Статья
Google Scholar
Imperial MZ, Nahid P, Phillips PPJ, Davies GR, Fielding K, Hanna D, et al.Объединенный анализ на уровне пациентов схем сокращения курса лечения лекарственно-чувствительного туберкулеза легких. Nat Med. 2018; 24 (11): 1708.
CAS
Статья
Google Scholar
Ван Ри А., Вестрейх Д., Санне И. Туберкулез у пациентов, получающих антиретровирусное лечение: заболеваемость, факторы риска и стратегии профилактики. J Acquir Immune Defic Syndr 1999. 2011; 56 (4): 349–55.
Google Scholar
Бок П., Дженнингс К., Вермак Р., Кокс Х., Мейнджес Дж., Фатти Дж. И др. Заболеваемость туберкулезом среди ВИЧ-положительных лиц, начинающих антиретровирусное лечение при более высоком уровне CD4, в исследовании HPTN 071 (PopART) в Южной Африке. J Acquir Immune Defic Syndr. 2018; 77 (1): 93–101.
Camlin CS, Snow RC, Hosegood V. Гендерные модели миграции в сельских районах Южной Африки. Popul Space Place. 2014; 20 (6): 528–51 ..
Статья
Google Scholar
Либерман Т.Д., Уилсон Д., Мисра Р., Сюн Л.Л., Мудли П., Коэн Т. и др. Геномное разнообразие образцов вскрытия показывает распространение ВИЧ-ассоциированной микобактерии туберкулеза внутри хозяина. Nat Med. 2016; 22 (12): 1470–4.
CAS
Статья
Google Scholar
ТБ может сохраняться в легких, несмотря на лечение, обнаружили исследователи — ScienceDaily
Пациенты с активным туберкулезом легких, инфекционной формой заболевания, известного как туберкулез легких (ТБ), обычно лечатся несколькими лекарствами в течение шести месяцев.Однако в настоящее время у клиницистов нет точного способа определить, когда антибиотики эффективно вылечили пациента от болезни. Известно, что микроб, вызывающий туберкулез, Mycobacterium tuberculosis , может сохраняться в легких даже после того, как образцы тканей пациента оказались отрицательными на наличие бактерий. В новом исследовании, появившемся в Nature Medicine , внутренние исследователи из Национального института аллергии и инфекционных заболеваний (NIAID), входящего в состав Национальных институтов здравоохранения, вместе с грантополучателями NIAID, обнаружили с помощью позитронно-эмиссионной томографии / компьютерной томографии ( ПЭТ / КТ), позволяющая определить, что очаги ТБ могут оставаться в легких еще долгое время после завершения лечения антибиотиками.
Ученые использовали ПЭТ / КТ для исследования легких 99 пациентов с легочным туберкулезом в Южной Африке до, во время и после лечения типичным режимом приема противотуберкулезных препаратов. При туберкулезе ПЭТ / КТ можно использовать для измерения уровня воспаления или поражений в пораженных участках легких. Ранее исследователи NIAID обнаружили, что ПЭТ / КТ можно использовать для успешного прогнозирования эффективности схем лечения туберкулеза.
После шести месяцев лечения ПЭТ / КТ-сканирование 76 из 99 пациентов показало поражения легких, аналогичные тем, которые наблюдаются у нелеченных пациентов с легочным туберкулезом.Через год после завершения лечения у 50 пациентов все еще наблюдались радиологические отклонения. Исследователи обнаружили, что, хотя большинство поражений уменьшились по степени тяжести и размеру, только у 16 из этих пациентов с такими отклонениями полностью излечились поражения ТБ; у остальных 34 пациентов все еще были значительные остаточные поражения. Исследователи также обнаружили генетический материал ТБ в респираторных образцах слюны и слизи значительного числа пациентов, у которых к концу лечения клинические симптомы излечились.
Результаты показывают, что бактерии ТБ могут сохраняться в легких даже после того, как пациенты завершили лечение и не имеют клинических симптомов. По словам исследователей, хотя неясно, как это может повлиять на риск рецидива заболевания, результаты исследования подчеркивают необходимость в новых диагностических методах и улучшенных стратегиях лечения туберкулеза.
иметь значение: спонсируемая возможность
История Источник:
Материалы предоставлены NIH / Национальным институтом аллергии и инфекционных заболеваний . Примечание. Содержимое можно редактировать по стилю и длине.
Справочный журнал :
- Стефан Ти Малхерб, Шубхада Шенай, Катарина Ронахер, Андре Дж. Локстон, Грегори Долганов, Магдалена Криэль, Тран Ван, Рэй И Чен, Джеймс Уорвик, Лаура Э Виа, Тэксун Сонг, Мёнсун Ли, Гэри Школьник, Джерард Тромп, Дэвид Алланд , Клифтон И. Барри, Джилл Винтер, Герхард Вальцл, Лэнс Лукас, Джан ван дер Спай, Ким Стэнли, Лани Тхарт, Бронвин Смит, Нелита Бургер, Кэролайн Г. , Брайан Оллвуд, Коэни Когеленберг, Морне Форстер, Стефани Гриффит-Ричардс. Сохраняющаяся активность поражений при позитронно-эмиссионной томографии и мРНК Mycobacterium tuberculosis после лечения туберкулеза . Nature Medicine , 2016; DOI: 10.1038 / нм.4177
Процитируйте эту страницу :
NIH / Национальный институт аллергии и инфекционных заболеваний. «Исследователи обнаружили, что туберкулез в легких может сохраняться в легких, несмотря на лечение». ScienceDaily. ScienceDaily, 6 сентября 2016 г. 1454.htm>. NIH / Национальный институт аллергии и инфекционных заболеваний. (2016, 6 сентября). Исследователи обнаружили, что туберкулез в легких может сохраняться в легких, несмотря на лечение. ScienceDaily . Получено 6 апреля 2021 г. с сайта www.sciencedaily.com/releases/2016/09/160 1454.htm . NIH / Национальный институт аллергии и инфекционных заболеваний. «Исследователи обнаружили, что туберкулез в легких может сохраняться в легких, несмотря на лечение». ScienceDaily. www.sciencedaily.com / Release / 2016/09 / 160 1454.htm (по состоянию на 6 апреля 2021 г.). Почти треть населения мира инфицирована Mycobacterium tuberculosis.1 Более половины всех инфекций происходит в Китае, Юго-Восточной Азии и на Индийском субконтиненте; самая высокая заболеваемость на душу населения наблюдается в Африке к югу от Сахары2. В Соединенных Штатах заболеваемость активным туберкулезом неуклонно снижалась с 1992 года.3 Однако темпы снижения за последние два года замедлились4. Некоторые штаты и городские центры по-прежнему сообщают о росте инфекций, а различия в заболеваемости и заболеваемости сохраняются среди определенных групп высокого риска. Целевая группа профилактических служб США5 рекомендует рутинный скрининг на туберкулез среди групп высокого риска (таблица 15). Цель этой рекомендации — выявить лиц, подверженных значительному риску прогрессирования активного заболевания.Проверенная анкета для оценки риска может использоваться для выявления детей, которым скрининг может помочь (таблица 26). Просмотр / печать таблицы ТАБЛИЦА 1 Группы с высоким риском заражения Сотрудники учреждений длительного ухода, больниц, клиник и медицинских лабораторий Лица, родившиеся за границей из стран с высокой распространенностью туберкулеза Малообеспеченные группы населения с низким уровнем доходов Лица, инфицированные вирусом иммунодефицита человека Лица, находящиеся в тесном контакте с кем-то, кто болен туберкулезом или подозревается в этом заболевании Расовые и этнические меньшинства Группы с высоким риском прогрессирования активной инфекции после заражения Дети и подростки, находящиеся в тесном контакте со взрослыми из группы высокого риска Дети младше четырех лет Лица с определенными заболеваниями (например,g., хроническая почечная недостаточность, диабет, злокачественные новообразования, вес, по меньшей мере, на 10 процентов ниже идеального, силикоз, гастрэктомия, тощей кишки, астма или другие заболевания, требующие длительного приема кортикостероидов или других иммунодепрессантов) ТАБЛИЦА 1 Группы с высоким риском заражения Сотрудники учреждений длительного ухода, больниц, клиник и медицинских лабораторий Лица иностранного происхождения из стран с высоким распространенность туберкулеза Низкие медицинские группы населения с низким доходом Лица, инфицированные вирусом иммунодефицита человека Лица, страдающие алкоголизмом или употребляющие наркотики внутривенно кто находится в тесном контакте с кем-то известным или подозреваемым больные туберкулезом Расовые и этнические меньшинства Жители исправительных учреждений Жильцы домов престарелых, психиатрических учреждений и других учреждений длительного ухода 85 Группы с высоким риском прогрессирования активной инфекции после контакта Дети и подростки, находящиеся в тесном контакте со взрослыми из группы высокого риска Дети младше четырех лет Лица с определенными медицинские условия (например,g., хроническая почечная недостаточность, диабет, злокачественные новообразования, вес по крайней мере на 10 процентов ниже идеального, силикоз, гастрэктомия, тощей кишки, астма или другие нарушения, требующие длительного приема кортикостероидов или других иммунодепрессантов) Просмотр / Распечатать Таблица ТАБЛИЦА 2 Регулярно ли контактирует ваш ребенок со взрослыми, входящими в группу высокого риска туберкулеза (т.е.g., бездомные или заключенные, лица, инфицированные ВИЧ, лица, употребляющие запрещенные наркотики)? Контактировал ли ваш ребенок с больным туберкулезом? Ваш ребенок инфицирован ВИЧ? Родился ли кто-либо из членов семьи, включая вашего ребенка, в районе, где распространен туберкулез (например, в Африке, Азии, Латинской Америке, Карибском бассейне)? Кто-нибудь из вашей семьи бывал в одном из этих мест? ТАБЛИЦА 2 Регулярно ли контактирует ваш ребенок со взрослыми, входящими в группу высокого риска туберкулеза (e.g., бездомные или заключенные, лица, инфицированные ВИЧ, лица, употребляющие запрещенные наркотики)? Контактировал ли ваш ребенок с больным туберкулезом? Ваш ребенок инфицирован ВИЧ? Родился ли кто-либо из членов семьи, включая вашего ребенка, в районе, где распространен туберкулез (например, в Африке, Азии, Латинской Америке, Карибском бассейне)? Кто-нибудь из вашей семьи бывал в одном из этих мест? Усилия по первичной профилактике были сосредоточены на вакцине против бациллы Кальметта-Герена (БЦЖ), живой вакцине, полученной из ослабленного штамма Mycobacterium bovis.Хотя вакцина БЦЖ широко используется во многих частях мира, мало данных подтверждают ее эффективность в снижении заболеваемости и смертности от туберкулеза среди населения в целом. Однако вакцинация снижает частоту возникновения тяжелых (например, менингеальных) и диссеминированных форм туберкулеза у детей раннего возраста. В Соединенных Штатах вакцинация может быть рассмотрена для детей с постоянным и неизбежным контактом со взрослыми с неадекватно леченным или активным заболеванием с множественной лекарственной устойчивостью.7 Решение о вакцинации должно приниматься после консультации с местными программами борьбы с туберкулезом. Диагностика активного туберкулеза начинается с высокого индекса подозрения на заболевание. Положительный мазок на кислотоустойчивые палочки (КУБ) или положительный посев на M. tuberculosis подтверждает активное заболевание. Однако, если подозрение на активное заболевание достаточно велико, лечение следует начинать, не дожидаясь окончательного диагноза. Большинство пациентов с активным туберкулезом имеют неспецифические признаки клинического обследования, такие как лихорадка, истощение и плохой внешний вид.8 Пациенты также могут испытывать головные боли, боли в спине или боли в животе. Пациенты с активным туберкулезом легких могут иметь неспецифические признаки при клиническом обследовании, от нормальных звуков в легких до хрипов. Пациенты с внелегочным туберкулезом могут иметь измененную сенсорную систему, паралич черепных нервов, судороги, отек моноартикулярного сустава и безболезненную лимфаденопатию. Следует взять образец ткани или жидкости из предполагаемого места инфекции, а также выполнить мазок КУБ, нуклеиновую амплификацию (при необходимости) и посев.Рентгенограммы грудной клетки следует делать пациентам с кашлем или другими признаками легочного заболевания. Плевропульмональный туберкулез на рентгенограммах грудной клетки может проявляться различными способами, включая односторонний плевральный выпот, полостные поражения, внутригрудную лимфаденопатию и инфильтраты в нижних долях. При подозрении на туберкулез легких необходимо получить три образца индуцированной мокроты, полученные в течение трех отдельных дней, для мазков и посевов КУБ. У детей, которые не могут собрать образцы мокроты, желудочный аспират может использоваться для мазков и посева КУБ.9 При подозрении на внелегочный туберкулез следует исследовать жидкость или ткань из предполагаемого места инфекции (например, желудочный аспират, мочу, спинномозговую жидкость, плевральную жидкость, экссудаты из абсцессов, костный мозг). Чтобы обнаружить КУБ, мазок должен содержать от 5000 до 10000 бацилл на мл.9 Многие образцы не содержат большой концентрации бацилл, поэтому необходимо провести дальнейшие исследования. Для подтверждения диагноза можно использовать «усиленный» тест амплификации нуклеиновой кислоты; однако роль нуклеиновой амплификации все еще неясна.10 После оценки AFB все образцы следует культивировать. Культуры микобактерий более чувствительны, чем мазки AFB, и могут обнаруживать всего 10 бацилл на мл. Культура может быть использована для тестирования лекарственной чувствительности и генотипа организмов на предмет эпидемиологических связей.9 Десять препаратов были одобрены для лечения больных туберкулезом. Кроме того, обычно используются некоторые другие, не получившие одобрения, включая определенные фторхинолоны, рифабутин (Микобутин), амикацин (Амикин) и канамицин (Кантрекс).Изониазид (INH), рифампин (Rifadin), этамбутол (Myambutol) и пиразинамид являются препаратами первой линии.11 Краткое изложение руководств по лечению портативных компьютеров доступно на веб-сайте Центров по контролю и профилактике заболеваний по адресу http://www.worldbank.org/. cdc.gov/nchstp/tb/pubs/PDA_TBGuidelines/PDA_treatment_guidelines.htm. Решение о начале лечения принимается на основании клинического подозрения на заболевание; врачи не обязательно должны ждать результатов посева или мазков перед началом лечения (Таблица 3).11 Пациентам с высоким клиническим подозрением на активный туберкулез следует начинать лечение по схеме из четырех препаратов. Лечение пациентов с отрицательными мазками мокроты зависит от степени клинического подозрения и суммировано на Рисунке 1.11. Пациенты с низким клиническим подозрением, отрицательными культурами и стабильными рентгенологическими результатами являются кандидатами на лечение латентного туберкулеза.11 Просмотр / печать таблицы ТАБЛИЦА 3 Изониазид (INH), рифампин (рифадин), пиразинамид, этамбутол 9484 один раз в день (Myambutol) в течение 8 недель (56 доз) или пять раз в неделю в течение 8 недель (40 доз s) † ‡ Изониазид и рифампицин Один раз в день в течение 18 недель (126 доз) или пять раз в неделю в течение 18 недель (90 доз) † ‡ 26 недель (130-182) A (I) A (II) Изониазид и рифампицин Дважды в неделю в течение 18 недель (36 доз) 9 недель (от 76 до 92488) A (I) A (II) § Изониазид и рифапентин (Прифтин) || Один раз в неделю в течение 18 недель (18 доз) 26 недель (от 58 до 74) B (I) E (I) Изониазид, рифампицин, рифампицин, рифамп, рифамп, рифазид пиразинамид, этамбутол Один раз в день в течение 2 недель, затем два раза в неделю в течение 6 недель (26 доз) или пять раз в неделю в течение 2 недель, затем два раза в неделю в течение 6 недель (22 дозы) † ‡ Изониазид и рифампицин Дважды в неделю в течение 18 недель (36 доз) 26 недель (от 58 до 62) A (II) B (II) § рифапентин || Один раз в неделю в течение 18 недель (18 доз) 26 недель (от 40 до 44) B (I) E (I) Изониазид, рифампицин, рифамп, рифампицин пиразинамид, этамбутол Три раза в неделю в течение 8 недель (24 дозы) Изониазид и рифампин Три раза в неделю в течение 18 недель (54 дозы) B (I) B (II) Изониазид, рифампин, этамбутол Один раз в день в течение 8 недель (56 доз) или пять раз в неделю в течение 8 недель (40 доз) ) † ‡ Изониазид и рифампицин Один раз в день в течение 31 недели (217 доз) ¶ или пять раз в неделю в течение 31 недели (155 доз) † ‡ ¶ 39 недель (195-273) С (I) C (II) Изониазид и рифампицин Дважды в неделю в течение 31 недели (62 дозы) ¶ 39 недель (102–118) C C (II) ТАБЛИЦА 3 Оценка доказательности * Агенты Изониазид (INH), рифампин этамбутол (миамбутол) Один раз в день в течение 8 недель (56 доз) или пять раз в неделю в течение 8 недель (40 доз) † ‡ 90 485 Изониазид и рифампицин Один раз в день в течение 18 недель (126 доз) или пять раз в неделю в течение 18 недель (90 доз) † ‡ 26 недель (130–182) A (I ) A (II) Изониазид и рифампицин Дважды в неделю в течение 18 недель (36 доз) 26 недель (76-92) 9048 I5 9048 I5 A (II) § Изониазид и рифапентин (Прифтин) || Один раз в неделю в течение 18 недель (18 доз) 26 недель (от 58 до 74) B (I) E (I) Изониазид, рифампицин, рифампицин, рифамп, рифазид пиразинамид, этамбутол Один раз в день в течение 2 недель, затем два раза в неделю в течение 6 недель (26 доз) или пять раз в неделю в течение 2 недель, затем два раза в неделю в течение 6 недель (22 дозы) † ‡ Изониазид и рифампицин Дважды в неделю в течение 18 недель (36 доз) 26 недель (от 58 до 62) A (II) B (II) § рифапентин || Один раз в неделю в течение 18 недель (18 доз) 26 недель (от 40 до 44) B (I) E (I) Изониазид, рифампицин, рифамп, рифампицин пиразинамид, этамбутол Три раза в неделю в течение 8 недель (24 дозы) Изониазид и рифампин Три раза в неделю в течение 18 недель (54 дозы) B (I) B (II) Изониазид, рифампин, этамбутол Один раз в день в течение 8 недель (56 доз) или пять раз в неделю в течение 8 недель (40 доз) ) † ‡ Изониазид и рифампицин Один раз в день в течение 31 недели (217 доз) ¶ или пять раз в неделю в течение 31 недели (155 доз) † ‡ ¶ 39 недель (195-273) С (I) C (II) Изониазид и рифампицин Дважды в неделю в течение 31 недели (62 дозы) ¶ 39 недель (102–118) C C (II) Просмотр / печать Рисунок Ведение активного туберкулеза — Американский семейный врач
Скрининг и первичная профилактика
Группы риска по туберкулезу
Лица, инфицированные вирусом иммунодефицита человека употребляющие запрещенные наркотики внутривенно 009
жители исправительных учреждений Жители домов престарелых, психиатрических учреждений и других учреждений длительного ухода Группы риска по туберкулезу
Анкета для оценки риска туберкулеза для родителей
Анкета для оценки риска туберкулеза для родителей
Диагноз
ИСТОРИЯ И КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
ДИАГНОСТИЧЕСКИЕ ИСПЫТАНИЯ
Лечение
НАЧАЛО ЛЕЧЕНИЯ
Схемы лечения пациентов с культурально-положительным туберкулезом легких, вызванным лекарственно-чувствительными организмами
Фаза начала Фаза продолжения Оценка доказательности * Продолжительность действия агентов Дозировки Дозировка и минимальная продолжительность Продолжительность терапии (общие дозы) ВИЧ– ВИЧ + 004 26 недель (78)
Схемы лечения пациентов с культурально-положительным туберкулезом легких, вызванным лекарственно-чувствительными организмами
Фаза инициации Фаза продолжения Дозировка и минимальная продолжительность Агенты Дозировка и минимальная продолжительность Продолжительность терапии (общие дозы) ВИЧ– ВИЧ + 004 26 недель (78)
Лечение пациентов с активным, культурально-отрицательным туберкулезом легких и неактивным туберкулезом
Рисунок 1.
Алгоритм лечения больных с возможной туберкулезной инфекцией.
По материалам Американского торакального общества, Центров по контролю и профилактике заболеваний, Американского общества инфекционных болезней. Лечение туберкулеза [опубликованная поправка представлена в MMWR Recomm Rep 2005; 53: 1203]. MMWR Recomm Rep 2003; 52 (RR-11): 1–77. Доступ в Интернете 14 сентября 2005 г. по адресу: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5211a1.htm.
Лечение пациентов с активным, культурально-отрицательным туберкулезом легких и неактивным туберкулезом
Рисунок 1.
Алгоритм лечения больных с возможной туберкулезной инфекцией.
По материалам Американского торакального общества, Центров по контролю и профилактике заболеваний, Американского общества инфекционных болезней. Лечение туберкулеза [опубликованная поправка представлена в MMWR Recomm Rep 2005; 53: 1203]. MMWR Recomm Rep 2003; 52 (RR-11): 1–77. Доступ в Интернете 14 сентября 2005 г. по адресу: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5211a1.htm.
ПРОДОЛЖИТЕЛЬНОСТЬ ЛЕЧЕНИЯ
Пациентам без лекарственно-устойчивого туберкулеза рекомендуются четыре схемы лечения (таблица 3).11 Рекомендуемые дозировки для препаратов первого ряда приведены в таблицах 411 и 5.11
Просмотреть / распечатать таблицу
ТАБЛИЦА 4
Рекомендуемые дозировки противотуберкулезных средств первого ряда
| Агент | Препарат | Группа пациентов | Один раз в день | Один раз в неделю | Дважды в неделю | Три раза в неделю |
|---|---|---|---|---|---|---|
Таблетки с этимбутолом (100000 | Взрослые | См. таблицу 5 | — | См. таблицу 5 | См. таблицу 5 | |
9484 на детей кг (до 1 г на дозу) | — | 50 мг на кг на дозу (до 2.5 г на дозу) | — | |||
Изониазид (INH) | Таблетки (50, 100 и 300 мг), эликсир (50 мг на 5 мл), водный раствор для в / в или в / м. для инъекций (100 мг на мл) | Взрослые | 5 мг на кг (до 300 мг на дозу) | 15 мг на кг (до 900 мг на дозу) | 15 мг на кг на дозу (до 900 мг на дозу) | 15 мг на кг на дозу (до 900 мг на дозу) — |
Дети | от 10 до 15 мг на кг (до до 300 мг на дозу) | — | от 20 до 30 мг на кг на дозу (до 900 мг на дозу) | — | ||
Пиразинамид | Таблетки (500004 мг, с риской) | Взрослые | См. таблицу 5 | См. Таблицу 5 | См. Таблицу 5 | |
Дети | 15-30 мг на кг (до 2 г на дозу) | 84 — | 50 мг на кг на дозу (до 2 г на дозу) | — | ||
Рифабутин (микобутин) | Капсулы (150 мг) | |||||
— | 5 мг на кг на дозу (до 300 мг на дозу) | 5 мг на кг на дозу (до 300 мг на дозу) ) | ||||
Дети || | Неизвестно | Неизвестно | Неизвестно | Неизвестно | ||
Рифампин (Рифадин) порошок для перорального приема, капсулы для перорального приема, 300 мг (150 мг и 300 мг) водный раствор для внутривенных инъекций | Взрослые§ | 10 мг на кг (до 600 мг на дозу) | — | 10 мг на кг на дозу (до 600 мг на дозу) | 10 мг на кг на дозу (до 600 мг на дозу) | |
Дети | От 10 до 20 мг на кг (до 600 мг на дозу) | — | 10-20 мг на кг на дозу (до 600 мг на дозу) | — | ||
Рифапентин (прифтин) ¶ | Таблетки (150 мг, покрытые пленочной оболочкой) 9048 8 | Взрослые | — | 10 мг на кг (до 600 мг на дозу) | — | — |
84 Дети — | ||||||
— | — | — | ||||
ТАБЛИЦА 4
Рекомендуемые дозировки для противотуберкулезных агентов первого ряда
| 9075 | Группа пациентов | Один раз в день | Один раз в неделю | Дважды в неделю | Три раза в неделю | ||
|---|---|---|---|---|---|---|---|
Этамбутол (миамбутол) | Таблетки (100 и 400 мг) Взрослые | См. Таблицу 5 | — | См. Таблицу 5 | |||
Дети ‡ | От 5 до 20 мг на кг (до 1 г на дозу) | — | 50 мг на кг на дозу (до 2 .5 г на дозу) | — | |||
Изониазид (INH) | Таблетки (50, 100 и 300 мг), эликсир (50 мг на 5 мл), водный раствор для в / в или в / м. для инъекций (100 мг на мл) | Взрослые | 5 мг на кг (до 300 мг на дозу) | 15 мг на кг (до 900 мг на дозу) | 15 мг на кг на дозу (до 900 мг на дозу) | 15 мг на кг на дозу (до 900 мг на дозу) — | |
Дети | от 10 до 15 мг на кг (до до 300 мг на дозу) | — | от 20 до 30 мг на кг на дозу (до 900 мг на дозу) | — | |||
Пиразинамид | Таблетки (500004 мг, с риской) | Взрослые | См. таблицу 5 | См. Таблицу 5 | См. Таблицу 5 | ||
Дети | 15-30 мг на кг (до 2 г на дозу) | 84 — | 50 мг на кг на дозу (до 2 г на дозу) | — | |||
Рифабутин (микобутин) | Капсулы (150 мг) | ||||||
— | 5 мг на кг на дозу (до 300 мг на дозу) | 5 мг на кг на дозу (до 300 мг на дозу) ) | |||||
Дети || | Неизвестно | Неизвестно | Неизвестно | Неизвестно | |||
Рифампин (Рифадин) порошок для перорального приема, капсулы для перорального приема, 300 мг (150 мг и 300 мг) водный раствор для внутривенных инъекций | Взрослые§ | 10 мг на кг (до 600 мг на дозу) | — | 10 мг на кг на дозу (до 600 мг на дозу) | 10 мг на кг на дозу (до 600 мг на дозу) | ||
Дети | От 10 до 20 мг на кг (до 600 мг на дозу) | — | 10-20 мг на кг на дозу (до 600 мг на дозу) | — | |||
Рифапентин (прифтин) ¶ | Таблетки (150 мг, покрытые пленочной оболочкой) 9048 8 | Взрослые | — | 10 мг на кг (до 600 мг на дозу) | — | — | |
— | — | — |
Просмотр / печать таблицы
ТАБЛИЦА 5
Рекомендуемая доза для пиразинамида и этамбутола у взрослых с туберкулезом
Этамбутол (миамбутол)
Ежедневно
800 (от 14,5 до 20,08) 9000 9000 От 16,0 до 21,4)
1600 † (от 17,8 до 21,1)
Три раза в неделю
1,200 (21,8 до 30,0)
2,000 (от 26,7 до 35,78)
Дважды в неделю
2,000 (от 36,4 до 50,0)
2,800 (37,3 до 50,0)
4,000 † (44,4 до 52,6)
Пиразинамид
Ежедневно
1000 (от 18,2 до 25,0)
1500 (от 20,0 до 26,8)
2,000 † (от 36,4 до 50,0)
раз в неделю
1500 (27.От 3 до 37,5)
2,500 (от 33,3 до 44,6)
3000 † (от 33,3 до 39,5)
Дважды в неделю
2,000 (от 36,4 до 50,0)
4,000 † (от 44,4 до 52,6)
ТАБЛИЦА 5
Рекомендуемая доза пиразинамида и этамбутола у взрослых с туберкулезом
| Частота дозирования | мг Рекомендуемая доза на кг * | |||
|---|---|---|---|---|
| от 40 до 55 кг (от 88 до 121 фунта) | от 56 до 75 кг (123.От 2 до 165 фунтов) | от 76 до 90 кг (от 167,2 до 198 фунтов) | ||
Этамбутол (миамбутол) | ||||
Ежедневно | 800 (от 14,5 до 20,08) 9000 9000 От 16,0 до 21,4) | 1600 † (от 17,8 до 21,1) | ||
Три раза в неделю | 1,200 (21,8 до 30,0) | 2,000 (от 26,7 до 35,78) | ||
Дважды в неделю | 2,000 (от 36,4 до 50,0) | 2,800 (37,3 до 50,0) | 4,000 † (44,4 до 52,6) Пиразинамид | |
Ежедневно | 1000 (от 18,2 до 25,0) | 1500 (от 20,0 до 26,8) | 2,000 † (от 36,4 до 50,0) | 1500 (27.От 3 до 37,5) | 2,500 (от 33,3 до 44,6) | 3000 † (от 33,3 до 39,5) |
Дважды в неделю | 2,000 (от 36,4 до 50,0) | |||
4,000 † (от 44,4 до 52,6) | ||||
Начальная восьминедельная фаза каждой схемы включает четыре агента для покрытия лекарственно-устойчивых штаммов M. tuberculosis до получения результатов посева.11 предпочтительный режим для начальной фазы лечения состоит из изониазида, рифампицина, пиразинамида и этамбутола.Большинству пациентов требуется 18-недельная фаза продолжения после начала. Предпочтительные схемы для фазы продолжения включают ежедневные или двухнедельные дозы изониазида и рифампицина. Дозирование пять раз в неделю также может быть эффективным при проведении терапии под прямым наблюдением, хотя этот режим не основан на данных клинических испытаний.11
Три группы пациентов должны получать 31 неделю продолжающейся терапии: пациенты, принимающие лекарственные препараты. восприимчивый к полостному туберкулезу легких и положительные посевы мокроты по завершении начальной фазы; те, чья фаза инициации не включала пиразинамид; и те, кто получал изониазид и рифапентин один раз в неделю во время фазы начала лечения и имел положительный посев мокроты в конце фазы начала.
ПРИБЛЮДЕНИЕ К ТЕРАПИИ
Лекарственная устойчивость более вероятна у пациентов, лечение которых прерывается на ранней стадии лечения или которые проводят значительное количество времени без приема лекарств.11 Основанное на фактических данных руководство11 рекомендует, чтобы ответственность за успех лечения принадлежала врачу или системе общественного здравоохранения, а не пациенту. Он также рекомендует ориентированное на пациента ведение случая, включая использование терапии под прямым наблюдением, для улучшения приверженности.
ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ
Некоторые потенциальные лекарственные взаимодействия связаны с лекарствами, используемыми для лечения туберкулеза, в первую очередь с препаратами рифамицина.11 Врачи должны быть внимательны к возможному взаимодействию с другими лекарствами.
Лекарства для лечения туберкулеза следует вводить вместе.11 При расстройстве желудка их следует принимать во время еды, а не разделять дозы или переходить на препараты второго ряда.
Изониазид, рифампин и пиразинамид могут вызывать лекарственный гепатит, определяемый как пятикратный верхний предел нормального уровня аспартаттрансаминазы (АСТ) сыворотки у бессимптомных пациентов или трехкратный верхний предел нормы у симптомных пациентов.Когда уровни АСТ превышают эти пределы, прием лекарств, которые могут вызвать гепатит, следует прекратить. У пациентов с повышенным уровнем АСТ до нормализации ферментов печени можно применять капреомицин (капастат), фторхинолон или два или более препаратов, которые вряд ли могут вызвать гепатит (например, этамбутол, стрептомицин, амикацин, канамицин). В этот момент агенты первой линии могут быть возобновлены при тщательном мониторинге.
Риск неэффективности лечения (т. Е. Положительные посевы после 18 недель лечения) или рецидива (т.е. рецидив после завершения явно излечивающей терапии) наиболее высок у пациентов с кавитацией на начальных рентгенограммах грудной клетки и положительными посевами мокроты после начальной фазы лечения. Эти пациенты должны получить минимум 31 неделю терапии после начальной восьминедельной фазы.
ОСОБЫЕ ОБСТОЯТЕЛЬСТВА
Как правило, пациенты с туберкулезом и инфекцией вируса иммунодефицита человека (ВИЧ) или синдромом приобретенного иммунодефицита должны получать те же лекарства, что и пациенты без ВИЧ-инфекции.11 Тем не менее, этим пациентам не рекомендуется еженедельная фаза продолжения приема изониазида и рифапентина из-за высокой частоты рецидивов с устойчивыми к рифамицину микроорганизмами. Пациенты с низким числом клеток CD4 + (т.е. менее 100 клеток на мм3 [0,1 × 109 клеток на л]) должны получать ежедневные или три раза в неделю схемы лечения для предотвращения приобретенной устойчивости к рифампину. Поскольку дозировка противотуберкулезных препаратов должна корректироваться в зависимости от режима антиретровирусной терапии пациента, врачи должны проконсультироваться со специалистом по инфекционным заболеваниям при лечении пациентов с ВИЧ и туберкулезом.12
Дети, больные туберкулезом, имеют высокий риск диссеминированного заболевания, поэтому лечение следует начинать немедленно, если есть подозрение на диагноз. Поскольку риск развития приобретенной лекарственной устойчивости у детей ниже, лечение обычно начинается с изониазида, пиразинамида и рифампицина. Этамбутол обычно не используется у детей из-за риска снижения остроты зрения. Однако у детей и подростков с инфильтрацией верхних долей, кавитацией или выделением мокроты на начальном этапе лечения следует использовать четыре препарата.
Беременным женщинам с умеренной или высокой вероятностью туберкулеза следует назначать изониазид, рифампицин и этамбутол из-за потенциального риска передачи заболевания плоду и очевидного отсутствия тератогенных эффектов, связанных с этими агентами. Хотя данных о тератогенности пиразинамида по сравнению с другими противотуберкулезными средствами меньше, этот препарат считается приемлемым для применения во время беременности. Если пиразинамид не включен в начальную фазу лечения, рекомендуется как минимум девять месяцев лечения.11 Стрептомицин связан с врожденной глухотой, и его следует избегать беременным женщинам.
Грудное вскармливание не противопоказано во время лечения туберкулеза. Количество противотуберкулезных препаратов, выделяемых с грудным молоком, вряд ли вызовет токсичность у младенцев. Однако выделяемого количества недостаточно для лечения латентного туберкулеза у младенцев. Пиридоксин в дозировке 25 мг в день следует назначать для предотвращения нейропатии у беременных и кормящих женщин, принимающих изониазид.
Пациенты с нестабильным или запущенным заболеванием печени подвергаются повышенному риску лекарственного гепатита, который в этой группе населения может быть серьезным или, возможно, опасным для жизни.Может быть труднее контролировать токсичность для печени в результате лечения из-за вызванных заболеванием изменений биохимических маркеров функции печени. У этих пациентов могут быть рассмотрены схемы, не включающие изониазид или пиразинамид. Для пациентов с запущенным заболеванием печени может быть рассмотрен режим, включающий одно потенциально гепатотоксическое средство; рифампицин обычно является удерживаемым агентом.
У пациентов с рентгенологическими и клиническими признаками туберкулеза, но отрицательными посевами мокроты нельзя исключать активный туберкулез (рис. 1).11 У пациентов с подозрением на туберкулез легких необходимо получить три образца мокроты. При необходимости выделение мокроты можно вызвать гипертоническим раствором. Бронхоскопия с бронхоальвеолярным лаважем и биопсией также может быть рассмотрена до постановки предположительного диагноза туберкулеза с отрицательным посевом. Лечение изониазидом, рифампицином, пиразинамидом и этамбутолом должно быть начато у пациентов с подозрением на туберкулез легких на основании тщательной клинической оценки и рентгенологических данных, даже если первоначальный мазок мокроты отрицательный.11
Пациенты с положительным туберкулиновым тестом, у которых есть рентгенологические доказательства предшествующего туберкулеза и не получавшие адекватной терапии, могут получать профилактическое лечение латентного туберкулеза, если посев мокроты отрицательный и текущие рентгенограммы демонстрируют стабильность. 11
ADJUVANT THERAPY
Хотя действующие руководства не говоря уже об использовании кортикостероидов в качестве адъювантной терапии, в систематическом обзоре 13 11 клинических испытаний сравнивались результаты 1814 пациентов с умеренным и тяжелым активным туберкулезом, которые использовали кортикостероиды в сочетании с другой терапией.Хотя кортикостероиды не улучшили скорость стерилизации мокроты, они действительно принесли клинические преимущества, такие как более раннее улучшение симптомов, увеличение веса и более быстрое рассасывание инфильтратов в легких. Эти преимущества также были отмечены у пациентов с полостным заболеванием.13
УПРАВЛЕНИЕ РЕЛАПСОМ, НЕУДАЧИ В ЛЕЧЕНИИ И РЕЗИСТЕНТНОСТЬЮ
Большинство рецидивов у пациентов, у которых посевы отрицательные во время терапии, возникают в первые 6–12 месяцев после завершения терапии.11 Пациенты, получавшие препараты рифамицина и проходившие терапию под наблюдением, могут иметь микроорганизмы, чувствительные к стандартному лечению. Причины подозрения на наличие резистентных микроорганизмов включают самостоятельную терапию, режим без рифамицина и отсутствие первоначального теста на чувствительность у пациента, который получал стандартную терапию под прямым наблюдением.
Для пациентов с рецидивом, у которых была подтверждена лекарственная чувствительность посевом мокроты и которые получали стандартную терапию под прямым наблюдением, стандартная четырехкомпонентная терапия может быть начата до получения новых результатов посева.Если есть подозрение на лекарственную устойчивость, терапию изониазидом, рифампицином и пиразинамидом следует расширить, включив два или три дополнительных агента.
Неудача лечения (т. Е. Сохранение или повторное получение положительных культур во время терапии) может быть результатом несоблюдения режима лечения, лекарственной устойчивости, плохой абсорбции лекарственного средства, лабораторной ошибки или биологической вариабельности ответа. Этим пациентам рекомендуется ранняя консультация специалиста.
Туберкулез с множественной лекарственной устойчивостью относится к заболеванию, устойчивому к изониазиду и рифампицину.Это следует подозревать у пациентов, которые ранее лечились или контактировали с человеком с известным устойчивым туберкулезом, или которые проживают в районе с известным туберкулезом с множественной лекарственной устойчивостью. Этих пациентов следует направлять на специализированное лечение.11
% PDF-1.7
%
367 0 объект
>
эндобдж
xref
367 120
0000000016 00000 н.
0000003333 00000 н.
0000003561 00000 н.
0000003603 00000 п.
0000003639 00000 н.
0000004057 00000 н.
0000004172 00000 н.
0000004287 00000 н.
0000004402 00000 н.
0000004516 00000 н.
0000004631 00000 н.
0000004746 00000 н.
0000004861 00000 н.
0000004976 00000 н.
0000005091 00000 н.
0000005196 00000 н.
0000005304 00000 н.
0000005409 00000 п.
0000005517 00000 н.
0000005625 00000 н.
0000005732 00000 н.
0000005840 00000 н.
0000005920 00000 н.
0000006000 00000 н.
0000006081 00000 н.
0000006161 00000 п.
0000006240 00000 н.
0000006320 00000 н.
0000006400 00000 н.
0000006480 00000 н.
0000006558 00000 н.
0000006638 00000 н.
0000006717 00000 н.
0000006797 00000 н.
0000006877 00000 н.
0000006956 00000 н.
0000007034 00000 п.
0000007111 00000 п.
0000007191 00000 н.
0000007272 00000 н.
0000007352 00000 н.
0000007432 00000 н.
0000007512 00000 н.
0000007626 00000 н.
0000007684 00000 н.
0000007817 00000 п.
0000007863 00000 н.
0000007897 00000 п.
0000007975 00000 п.
0000008303 00000 н.
0000008923 00000 н.
0000009465 00000 н.
0000010213 00000 п.
0000010506 00000 п.
0000010893 00000 п.
0000011675 00000 п.
0000012653 00000 п.
0000012841 00000 п.
0000013001 00000 п.
0000013394 00000 п.
0000013593 00000 п.
0000013879 00000 п.
0000013949 00000 п.
0000014627 00000 п.
0000015638 00000 п.
0000015841 00000 п.
0000016127 00000 п.
0000016199 00000 п.
0000016703 00000 п.
0000016891 00000 п.
0000017052 00000 п.
0000017494 00000 п.
0000018450 00000 п.
0000019479 00000 п.
0000020168 00000 н.
0000020398 00000 п.
0000020738 00000 п.
0000020945 00000 п.
0000021219 00000 п.
0000021467 00000 п.
0000021813 00000 п.
0000022559 00000 н.
0000023463 00000 п.
0000027110 00000 п.
0000032895 00000 п.
0000036063 00000 п.
0000036450 00000 п.
0000037820 00000 п.
0000038549 00000 п.
0000040019 00000 п.
0000040400 00000 п.
0000047303 00000 п.
0000119055 00000 н.
0000146527 00000 н.
0000147069 00000 н.
0000147197 00000 н.
0000163843 00000 н.
0000163882 00000 н.
0000163942 00000 н.
0000164055 00000 н.
0000164133 00000 н.
0000164213 00000 н.
0000164282 00000 н.
0000164360 00000 н.
0000164438 00000 н.
0000164496 00000 н.
0000164792 00000 н.
0000164897 00000 н.
0000164998 00000 н.
0000165122 00000 н.
0000165276 00000 н.
0000165390 00000 н.
0000165533 00000 н.
0000165680 00000 н.
0000165809 00000 н.
0000165952 00000 н.
0000166061 00000 н.
0000166182 00000 н.
0000166318 00000 н.
0000002696 00000 н.
трейлер
] >>
startxref
0
%% EOF
486 0 объект
> поток
xb«g`a`g`Px Ā
Тяжелые случаи COVID-19 с активным или латентным туберкулезом в анамнезе
Прочтите полный текст для получения дополнительной информации, включая благодарности и цитаты.
Эта статья была отправлена 20 марта 2020 г. и принята к публикации 25 мая.
К. Лю, Ю. Ю, Дж. Флеминг, Т. Ван, С. Шен, Ю. Ван, Л. Фань, Дж. Ма, Ю. Гу, Ю. Чен
Уважаемый редактор,
Глобальная пандемия COVID-19 уже привела к более чем 5 миллионам случаев заболевания и> 300 000 смертей. У пяти из 55 пациентов с COVID-19 (диагностированных в соответствии с национальными рекомендациями COVID-19), пролеченных в Шэньяне, провинция Ляонин, Китай, развился острый респираторный дистресс-синдром (ОРДС; соотношение парциального давления артериального кислорода к фракционному соотношению кислорода во вдыхаемом воздухе [PaO2 / FiO2] ≤ 300 мм рт. Ст.).Учитывая возможность коинфекции с другими респираторными патогенами, проявляющими аналогичные симптомы (например, SARS и грипп h2N1), относительно высокий уровень латентной инфекции ТБ (ЛТБИ) в Китае (16–18% в сельских районах Китая) и необходимость исключения Туберкулезная инфекция перед тем, как рассматривать терапию глюкокортикоидами, мы проверили этих пациентов на Mycobacterium tuberculosis с использованием тестов высвобождения гамма-интерферона (IGRA). Все клинические образцы от пациентов с подозрением на COVID-19 были отправлены на тестирование SARS-CoV-2 с использованием полимеразной цепной реакции с обратной транскрипцией (qRT-PCR) в Центре контроля заболеваний Шэньяна, а анализы IGRA были выполнены на месте с использованием X.Наборы DOT-TB ELISpot (TB Healthcare, Фошань, Китай). Были идентифицированы три IGRA-положительных случая, и затем были выполнены мазки мокроты на кислые бактерии (КУБ) и бактериальный посев (MGIT ™ 960 ™; BD, Франклин Лейкс, Нью-Джерси, США) с использованием стандартных микробиологических методов. Здесь мы сообщаем о развитии симптомов, прогрессировании заболевания и лечении этих трех случаев, каждый из которых представляет собой отдельный сценарий ТБ.
Корпус 1
48-летний водитель такси обратился с жалобой на 18-дневную историю болезни: лихорадка, усталость, одышка и кашель.За неделю до появления симптомов этот пациент контактировал с родственником, у которого позже развились симптомы COVID-19. Его безуспешно лечили дексаметазоном (20–25 мг в день) и азитромицином (внутривенно [в / в] капельно) в частной клинике в течение 2 недель. При поступлении он выглядел растерянным и тревожным, проявляя признаки респираторной недостаточности, гипоксии, сепсиса и кровохарканья (частота дыхания [ЧД]: 45 вдохов / мин, SpO2: 55–65%, PaO2 / FiO2: 55 мм рт. У него было очень низкое количество лимфоцитов периферической крови (0.33 x 10 9 / л) и низкий клеточный иммунитет (CD3 + 287 / мкл, CD3 + CD4 + 162 / мкл, CD3 + CD8 + 122 / мкл). Компьютерная томография (КТ) грудной клетки показала большие помутнения матового стекла в обоих легких и большую область эмфиземы средостения (рис. 1А). Пациент был IGRA-положительным, а мокрота — SARS-CoV-2-положительной, AFB-отрицательной мазкой и отрицательной культурой. Aspergillus fumigatus был обнаружен в мокроте, представленной для тестирования PMSeq ® (BGI, Шэньчжэнь, Китай).Поскольку у этого тяжелобольного пациента была эмфизема средостения, мы предоставили поддержку экстракорпоральной мембранной оксигенации (ЭКМО) и гемоперфузию. Чтобы заблокировать SARS-CoV-2, бороться с сепсисом и улучшить его иммунный ответ, мы ввели следующие препараты: противовирусный арбидол (0,2 г трижды в день, перорально; Шисияо, Шицзячжуан, Китай), антибиотики, моксифлоксацин (0,4 г в день внутривенно капельно) и линезолид (0,6 г дважды в день капельно), противогрибковый каспофунгин (100 мг, ежедневно капельно) и иммуномодулирующая терапия тимопентином (10 мг в день внутримышечно).Хотя ЛТИ был выявлен, профилактическая противотуберкулезная терапия не проводилась. Через 2 недели состояние пациента стабилизировалось, его выписали.
Корпус 2
26-летний мужчина с туберкулезом с множественной лекарственной устойчивостью (МЛУ) в течение 2 недель страдал от кашля, связанного с одышкой и лихорадкой. В 2013 году у пациента был диагностирован туберкулез легких, подтвержденный посевом. Плохое соблюдение стандартной схемы противотуберкулезной терапии (из-за побочных реакций на лекарства и неоптимального клинического ответа) привело к рецидиву заболевания в декабре 2018 года.Это было подтверждено рентгенограммами грудной клетки и клиническими симптомами, соответствующими активному туберкулезу легких, а фенотипические исследования лекарственной чувствительности показали устойчивость к рифампицину и изониазиду. Поэтому его схема лечения туберкулеза была соответствующим образом скорректирована (этамбутол, пиразинамид, амикацин и левофлоксацин). При поступлении в 2020 г. у него появился кахектический приступ, респираторный дистресс, гипоксия и кровохарканье (частота сердечных сокращений: 107 уд / мин, ЧД: 35 вдохов / мин, артериальное давление: 150/90 мм рт. Ст., Парциальное давление кислорода [PO2]: 55 мм рт. , PaO2 / FiO2: 131 мм рт. Ст.).Компьютерная томография грудной клетки показала небольшую непрозрачность матового стекла в верхней левой доле и помутнения травы, уплотнения воздушного пространства и периферические линейные помутнения в верхней правой доле (рис. 1B). Пациент был IGRA-положительным, а его мокрота была SARS-CoV-2-положительной, положительной по мазку AFB и положительной культурой . Ему была назначена назальная высокопоточная кислородная терапия (HFNC) (концентрация кислорода 90%, скорость потока 30 л / мин), арбидол и моксифлоксацин (0,4 г ежедневного перорального приема), линезолид (0,6 г ежедневно перорально), циклосерин (0.25 г два раза в день перорально), клофазимин (0,1 г в день перорально) и пиразинамид (0,5 г трижды в день перорально). Через 2 недели состояние пациента стабилизировалось, его выписали для продолжения противотуберкулезного лечения.
Корпус 3
46-летний корпоративный менеджер с 13-дневной историей лихорадки и миалгии. Он приехал на поезде в Синьян провинции Хэнань (граничит с провинцией Хубэй) за 5 дней до того, как у него развились лихорадка, миалгия, боль в горле, боль в правой груди и одышка.КТ грудной клетки показала множественные пятнистые тени, шнуры и тени плотности матового стекла в обоих легких (рис. 1C – D). Наблюдались спайки и частичный кальциноз, свидетельствующие о правом подлегочном поражении и плевральных рубцах от туберкулеза. Он дал положительный результат по IGRA на инфекцию Mycobacterium tuberculosis , но оказался отрицательным по мазку и посеву на КУБ. Пациент вспомнил, что в подростковом возрасте принимал антибиотики от плеврального выпота и подозревал туберкулезный плеврит (у его отца был туберкулез), но не получал дальнейшего противотуберкулезного лечения из-за финансовых обстоятельств.Мазки из глотки дали положительный результат на SARS-CoV-2 на 3-й день после госпитализации, и у него развился ОРДС (PaO2 / FiO2 260 мм рт. Ему дали HFNC и лечили арбидолом и моксифлоксацином. Поскольку туберкулезные поражения в его правом легком и плевре были стабильными без противотуберкулезного лечения, а симптомы COVID-19 исчезли, он был выписан через 9 дней.
Эти случаи тяжелой формы COVID-19 и ТБ с острым респираторным дистресс-синдромом подчеркивают важность определения того, является ли латентный или активный ТБ осложняющим фактором у пациентов с COVID-19.Во время эпидемии SARS госпитализированные пациенты с туберкулезом, инфицированные SARS-COV-1, считались подверженными более высокому риску смерти. Иммунные ответы хозяина для очистки от патогенов стимулируются при инфекции ТБ, а инфекция SARS-CoV может дополнительно увеличивать иммунную нагрузку, приводя к «неконтролируемой» иммунной системе и «цитокиновым штормам», в конечном итоге вызывая дисфункцию легких и других органов.
Использование кортикостероидов для лечения воспаления легких вызывает споры. При кратковременном применении низких – умеренных доз (≤0.5 мг / день / кг) рекомендовано для лечения тяжелобольных пациентов с COVID-19, мы не рекомендуем назначать кортикостероиды при коинфекции ТБ. Поскольку COVID-19 и туберкулез могут вызывать иммуносупрессию, мы рекомендуем использовать иммуномодулирующие препараты, такие как тимозин, у пациентов с прогрессирующим снижением количества лимфоцитов. Этот подход был эффективен в случае 1, но его более широкое применение требует дальнейшего подтверждения.
Осложнения, наблюдаемые здесь, включали тяжелую эмфизему средостения и грибковую инфекцию (Случай 1) и кровохарканье, возможно, из-за использования ЭКМО (Случай 1) или заболевания полости легких, связанного с туберкулезом (Случай 2).Хотя точные последствия коинфекции M. tuberculosis / SARS-CoV-2 неясны, врачи должны быть готовы к таким осложнениям, как кровохарканье, пневмоторакс, эмфизема средостения и грибковые инфекции.
Заслуживает внимания и управление инфекционным контролем. Необходимо тщательно оценить наличие других инфекционных заболеваний, особенно туберкулеза. Образцы дыхательных путей следует повторно проверять у IGRA-положительных пациентов с тенями легких и типичными симптомами легочного туберкулеза.Если подтвержден активный туберкулез, пациентов следует изолировать, чтобы избежать нозокомиальной передачи туберкулеза. Необходимо провести скрининг на лекарственную устойчивость и назначить соответствующее противотуберкулезное лечение. Случай 1 (с ЛТИ) и Случай 3 (со стабильным поражением ТБ) не были изолированы и не получали профилактическую противотуберкулезную терапию из-за возможности побочных реакций на противотуберкулезные препараты. Повышает ли инфекция SARS-CoV-2 риск развития активного ТБ у людей с ЛТИ — важный вопрос, требующий анализа. Мы выделили эти случаи, чтобы предоставить рекомендации медицинским работникам в других странах с высоким бременем ТБ, столкнувшихся с пандемией COVID-19.
.

 Высококачественные обзоры исследований «случай- контроль» или когортных исследований с очень низким
Высококачественные обзоры исследований «случай- контроль» или когортных исследований с очень низким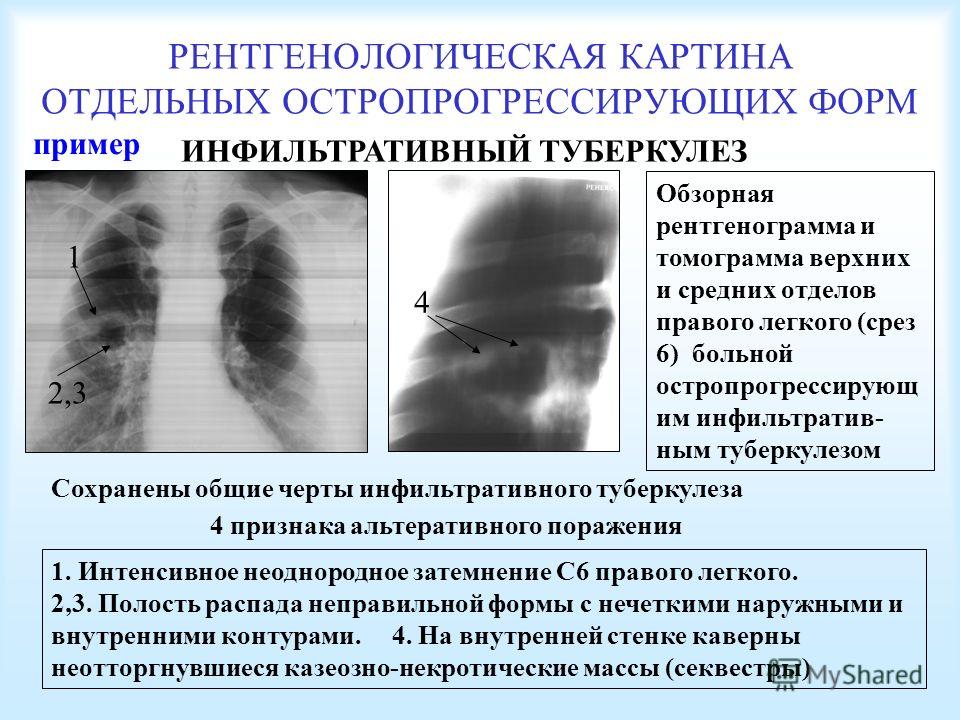 Стабилизация
Стабилизация