Основные группы лекарственных средств, используемых в небулайзерной терапии
Иммуномодуляторы.
Для профилактики и лечения вирусных заболеваний дыхательных путей широко применяются иммуномодуляторы. Самым популярным из них является интерферон. И хотя традиционное его применение (капать в нос 6-7 раз в сутки) сделало его не самым удобным для работающих людей, использование небулайзера коренным образом спасает ситуацию! Интерферон через небулайзер используется всего 1-2 раза в сутки, оказывая при этом достаточное терапевтическое воздействие. Применяется от 3 до 10 суток.
Отхаркивающие препараты.
Самым частым проявлением воспалительных заболеваний органов дыхания является кашель. И абсолютное большинство традиционных и домашних средств от кашля действуют после приема внутрь. При этом лекарственные вещества проделывают длинный путь от полости рта до органов дыхания – желудок, система воротной вены, печень и расщепление в ней части лекар-ственных средств, нижняя полая вена, правые предсердие и желудочек, малый круг кровообращения, где кровь обогащается кислородом, левые предсердие и желудочек, откуда кровь с лекарственным средством для органов дыхания попадает во все ткани и органы человека. Кровеносная система бронхиального дерева составляет лишь 1% сердечного выброса. Можно представить себе, какая мизерная часть лекарственного средства попадет туда, где оно необходимо, и какая огромная его часть попадет туда, где его совсем не ждут! Использование современных компрессорных небулайзеров Microlife обеспечивает попадание лекарств непосредственно в очаг поражения. И, возвращаясь к теме кашля, современная медицина может предложить целый ряд веществ, применяемых при кашле через небулайзер. В первую очередь это отхаркивающие препараты.
Кровеносная система бронхиального дерева составляет лишь 1% сердечного выброса. Можно представить себе, какая мизерная часть лекарственного средства попадет туда, где оно необходимо, и какая огромная его часть попадет туда, где его совсем не ждут! Использование современных компрессорных небулайзеров Microlife обеспечивает попадание лекарств непосредственно в очаг поражения. И, возвращаясь к теме кашля, современная медицина может предложить целый ряд веществ, применяемых при кашле через небулайзер. В первую очередь это отхаркивающие препараты.
- Амброксол (амброгексал, лазолван) широко используется и при сухом и при влажном кашле, стимулирует образование слизи. Если при приеме внутрь его следует принимать три раза в день, то при ингаляционном способе введения кратность приема сокращается до двух раз в день.
- Ацетилцистеин (флуимуцил) – применяют только при вязкой, трудно отделя-емой мокроте. Кратность приема при введении через небулайзер также снижена с трех до двух раз в день.

- Минеральные воды (Боржоми, Нарзан), физиологический раствор NaCl – являются более простыми, доступными, но менее эффективными замените-лями лекарственных препаратов при лечении кашля. Они увлажняют слизистые оболочки дыхательных путей и способствуют лучшему отхождению мокроты.
- Антибиотики и антисептики. Микробные заболевания ЛОР-органов (синуситы, ларингиты и др.), бронхиты, осложнения ХОБЛ и другиезаболевания дыхательных путей бактериальной этиологии требуют применения антибактериальных препаратов. Через небулайзер могут приеменятся:
- Флуимуцил-Антибиотик ИТ (ацетилцистеин+тиамфеникол) – очень удачное сочетание отхаркивающего и антибактериального препаратов. Кратность приема – два раза в день 7-10 дней.
- Аминогликазиды (гентамицин, амикацин и др.) – мощные инструменты воздействия на микробную флору. Несмотря на то, что при введении через небулайзер биодоступность аминогликазидов значительно снижается, что ведет и к снижению риска побочных явлений, эти препараты следует применять только в стационарных условиях под наблюдением медперсонала.
 Наиболее широко в этой группе применяются антисептические препараты. Их используют при синуситах, фарингитах, аденоидитах, ларингитах, ангине и многих других заболеваниях.
Наиболее широко в этой группе применяются антисептические препараты. Их используют при синуситах, фарингитах, аденоидитах, ларингитах, ангине и многих других заболеваниях. - Наиболее значимыми антисептиками являются мирамистин 0,01%, хлоргек-сидин, йодинол, диоксидин 1%.
- Хорошими антисептическими и противовоспалительными свойствами обладает ротокан (1:50).
- Если в мазке со слизистых оболочек высевается золотистый стафилококк хороший эффект оказывают ингаляции 2% масляного раствора хлорофил-липта 2-3 раза в день через нос по 5-7 мин не более 10 ингаляций.
Масла
Вопрос применения масел в ингаляционной терапии вызывает больше всего вопросов как среди медиков, так и среди людей без медобразования. В первую очередь давайте разберемся, зачем вообще нужны масла в дыхательных путях человека? Масляные ингаляции применяются в основном при хронмческих атрофических заболеваниях ЛОР органов, они имеют защитное действие. Покрывая тонким слоем слизистую оболочку дыхательных путей, частицы масел создают ей временный покой, защищают ее поверхность от механического и химического раздражения, высыхания, препятствуют всасыванию через нее в организм различных вредных веществ, оказывают дезодо-рирующий эффект. Некоторые масла обладают антисептическим действием, содержат комплексы витаминов.
Некоторые масла обладают антисептическим действием, содержат комплексы витаминов.
Лечебные эффекты масел: смягчающий, обезболивающий, трофический, противовоспалительный, предохраняют слизистую оболочку от раздра-жающих физических и химических воздействий.
Смысла лечить маслами другие заболевания органов дыхания нет. В педиатрии масляные ингаляции не применяются, так ребенку трудно, а порой и невозможно контролировать свое дыхание и дышать только носом, а при вдыхании масел через рот (особенно при частом и длительным) существует риск образования в мелких бронхах олеом («масляных пробок»), которые могут вызвать тяжелые пневмонии.
Применяются при ингаляциях растительные масла, т.к. они наиболее полно расщепляются и рассасываются в легких. Среди них наиболее популярны масла шиповника, облепиховое, хлорофиллипта, персиковое, миндальное, эвкалиптовое и др.) – 1-2 мл по 5-10 минут на ингаляцию 5-10 процедур.
Бронхолитики. Во всем мире с каждым годом растет число пациентов, страдающих бронхиальной астмой и хронической обструктивной болезнью легких.
В патогенезе этих заболеваний большую роль играет бронхоспазм. Бронхоспазм также встречается при бронхиолитах – осложнениях ОРЗ и гриппа.
Для купирования бронхоспазма существуют несколько групп препаратов, расширяющих бронхи:
- b-2 агонисты. Фенотерол в форме готового раствора под торговым названием Беротек (0,1%)
- М-холинолитики. Ипратропиум бромид – готовый раствор для ингаляций, торговое название Атровент
- Комбинированные препараты. Фенотерол, комбинированный с ипратропиума бромидом – торговое название Беродуал – оптимальный выбор в педиатрии (фенотерола в 2 раза меньше) Сульфат магния (1мл 25% + 2 мл физр-ра)
В качестве растворителя можно использовать только физраствор, т.к. гипотонический раствор при бронхиальной астме может спровоцировать бронхоспазм.
В заключение хотелось бы напомнить, что данная статья является обзорной, а не указаниями к самолечению. Назначать лечение как при заболеваниях органов дыхания, так и при других органов и систем должен врач.
Не так страшен бронхит? — Евромед клиника
Бронхит– это воспаление слизистой бронхов (бронхиального дерева). Также у детей первого года жизни как самостоятельная болезнь встречается бронхиолит — воспаление стенок бронхиол – самых дальних и мелких бронхов.
По форме течения бронхиты делятся на острые и хронические.
Хронический бронхит – это хроническое воспаление ткани бронхов. Хроническим бронхит считается, если кашель продолжается не менее трех месяцев в году в течение двух лет подряд.
По этиологии (причинам возникновения) выделяются вирусные, бактериальные и аллергические бронхиты.
Более 80% бронхитов – вирусные, заражение происходит воздушно-капельным путем, и протекают как обычное ОРВИ с той разницей, что вирусы, вызывающие бронхит, предпочитают «селиться» в ткани бронхов.
Симптомы бронхита
- Бронхит имеет классические для любого ОРВИ симптомы:
-
Повышение температуры тела -
Боль в горле -
Насморк -
Одышка, затруднение дыхания, шумное дыхание (не всегда) -
Крепитирующие (трещащие) и тихие свистящие хрипы -
Кашель
Основным и главным симптомом бронхита является кашель. Он может быть сухим или влажным – в зависимости от формы заболевания и стадии его течения.
Он может быть сухим или влажным – в зависимости от формы заболевания и стадии его течения.
Одним из вариантов течения бронхита у детей является обструктивный бронхит — это состояние, при котором происходит спазм бронхов, отекает слизистая, затрудняется отхождение мокроты — она скапливается в бронхах, вызывая затруднение дыхания. Спазм бронхов также способствует затруднению дыхания – в этом и заключается главная опасность обструктивного бронхита – малыш начинает задыхаться. Для обструктивного бронхита характерен шумный выдох со свистом.
Диагностика бронхита
Для диагностики бронхита не нужны ни рентгенологическое обследование, ни дополнительные анализы. Чтобы поставить диагноз, врачу достаточно просто провести аускультацию — послушать легкие с помощью фонендокопа — опытный педиатр сразу «услышит бронхит».
Дополнительные обследования назначают для того, чтобы определить тип бронхита – вирусный или бактериальный – от этого зависит назначение терапии. Как известно, на вирусы антибиотики на действуют, поэтому их назначают, только если врач считает, что бронхит имеет бактериальную природу. Об этом может сообщить анализ крови. Также тип бронхита педиатр определяет, собирая анамнез (историю болезни): как давно ребенок болеет, как протекает заболевание, давно ли болел прошлый раз, чем лечили и т. д.
Об этом может сообщить анализ крови. Также тип бронхита педиатр определяет, собирая анамнез (историю болезни): как давно ребенок болеет, как протекает заболевание, давно ли болел прошлый раз, чем лечили и т. д.
Рентген при бронхите могут назначить для того, чтобы исключить пневмонию – возможное осложнение при этом заболевании. К сожалению, у маленьких детей сложно диагностировать пневмонию без рентгена – локальные изменения в некоторых сегментах легких не всегда можно услышать.
Как лечить бронхит
Не существует универсальной схемы лечения бронхита.
Выбор терапии зависит от множества факторов: типа бронхита (вирусный или бактериальный), продолжительности, особенностей течения заболевания, кашля (он может быть сухим, влажным, только во сне или после сна и пр.), состояния ребенка.
При лечении бронхита очень важно, чтобы в помещении, где находится ребенок, поддерживалась нормальная влажность воздуха (40-60%). Необходимо оградить больного от табачного дыма (пассивное курение при бронхите очень опасно).
Нужны ли антибиотики при бронхите?
Большинство случаев бронхита имеют вирусную этиологию. В этом случае назначение антибиотиков не требуется. Антибактериальная терапия назначается врачом тогда, когда он установил, что бронхит имеет бактериальную природу – по результатам анализа крови или по клиническим данным.
Можно ли применять противокашлевые препараты?
Тяжелый кашель изматывает как самого малыша, так и членов семьи. Разумеется, хочется облегчить состояние ребенка, дав ему препарат, избавляющий от кашля. Но без рекомендации врача делать это категорически не стоит! Почему?
Во-первых, противокашлевых препаратов великое множество, и подобрать подходящий самостоятельно сложно. Не существует препарата, который можно применять от начала и до конца заболевания – в зависимости от стадии подбирается действующее вещество.
Во-вторых, неразумный подбор противокашлевого препарата может спровоцировать осложнения, например: вы дали ребенку лекарство, подавляющее кашель в тот период, когда начинает отделяться мокрота, из-за этого он не может освободиться от мокроты, та застаивается и приводит к пневмонии.
В-третьих, детские препараты выпускаются, преимущественно, в виде сиропов, содержащих отдушки, ароматизаторы, консерванты, стабилизаторы и пр. — эти компоненты нередко вызывают аллергию.
На что надо обратить особое внимание
Если состояние ребенка ухудшается или появляются новые симптомы
- Кашель не проходит спустя месяц
-
Бронхит рецидивирует (более трех эпизодов за год)
В этих случаях обязательно покажите ребенка педиатру!
ОТДЕЛЬНО
Надо ли обращаться к врачу при обычном ОРЗ?
Маленькие дети могут болеть ОРЗ/ОРВИ 8-12 раз в год – и это нормально, так как у них формируется иммунитет, их организм только знакомится и учится противостоять множеству вирусов и бактерий. И родители, уже привыкшие к бесконечным простудам, зачастую лечат ребенка самостоятельно – потому что не видят смысла посещать врача каждый раз, когда ребенок заболел.
Но проблема в том, что только врач может определить – у вашего ребенка действительно банальное ОРЗ, не требующее медикаментозного лечения и вмешательства в его течение, или более серьезное состояние. У детей все процессы идут быстро, далеко не все заболевания имеют острое начало, и без контроля опытного врача можно очень легко пропустить осложнение или более серьезное заболевание: тот же бронхит, трахеит, пневмонию и пр. К тому же дети обычно даже при серьезном заболевании играют, прыгают и бегают, что может ввести родителей в заблуждении относительно действительной серьезности заболевания.
У детей все процессы идут быстро, далеко не все заболевания имеют острое начало, и без контроля опытного врача можно очень легко пропустить осложнение или более серьезное заболевание: тот же бронхит, трахеит, пневмонию и пр. К тому же дети обычно даже при серьезном заболевании играют, прыгают и бегают, что может ввести родителей в заблуждении относительно действительной серьезности заболевания.
Поэтому если ребенок заболел – обязательно покажите его педиатру – ведь только врач может объективно оценить состояние вашего малыша!
Ингаляции: польза и вред
Сейчас среди родителей чрезвычайно популярны небулайзеры – устройства для проведения ингаляции. Врачи единогласно соглашаются, что ингаляции – дело хорошее. Используя этот аппарат, мы можем доставить лекарство напрямую в бронхи, что уменьшает нагрузку на желудочно-кишечный тракт и кровеносную систему и обеспечивает быстрое действие препарата. Но! Небулайзер можно применять только, когда к этому есть показания и при использовании определенных препаратов, назначенных врачом.
Небулайзеры разработаны для доставки лекарства в средние отделы дыхательной системы, то есть эффективны при бронхите и астме. Использовать их при заболевании верхних дыхательных путей (обычное ОРЗ или ОРВИ) стоит с осторожностью. Почему? Во-первых, потому что препараты, применяемые для лечения нижних отделов дыхательных путей не эффективны при воспалительном процессе в полости носа и глотке, во-вторых, для использования небулайзера при заболеваниях верхних дыхательных путей есть ряд условий и правил, о которых сообщить вам сможет только врач.
Лекарства для небулайзера / bwell-swiss.ru
Какие лекарства можно использовать в небулайзерах?
Можно ли использовать минеральную воду?
Лекарственные препараты, используемые для ингаляций с помощью небулайзеров
Применяемые лекарства и их дозировки должны быть согласованы с лечащим врачом. Используйте только те растворы, которые Вам рекомендовал врач
1. Лекарственные средства, расширяющие бронхи (бронхолитики)
Лекарственные средства, расширяющие бронхи (бронхолитики)
Дозировка и кратность применения устанавливается индивидуально по назначению врача. Лечение обычно начинают с наименьших рекомендованных доз.
-
- а) Бета2-агонисты
-
- Сальбутамол. «Золотой стандарт» бронхолитической терапии при лечении обострений бронхиальной астмы любой степени тяжести:
-
-
- Вентолин небулы
- Сальгим
- Стеринеб Саламол
- Асталин
-
-
- б) Комбинированные лекарственные препараты
-
- в) М-холинолитики
-
-
- Ипратропиум бромид: Атровент
-
2. Лекарства, разжижающие мокроту
-
-
- Лазолван
- АмброГЕКСАЛ
- Физиологический 0,9% раствор хлорида натрия
- Гипертонический раствор NaCI(3 или 4%).

- Флуимуцил
- Пульмозим
- Слабощелочную минеральную воду типа «Боржоми» или «Ессентуки» использовать не рекомендуется по причине нестабильного солевого состава. Ни один из производителей минеральных вод не производит растворы для ингаляций.
-
3. Антибактериальные лекарства
Возможно применение некоторых антибиотиков, антисептиков (диоксидин 0,5% раствор), противотуберкулезных и противогрибковых препаратов по назначению врача
-
-
- Флуимуцил-антибиотик
-
4. Противовоспалительные лекарственные препараты
-
-
- Глюкокортикостероиды — Пульмикорт (будесонид) суспензия для небулайзера
- Кромоны — Кромогексал
-
5. Противокашлевые лекарства
При приготовлении растворов нужно соблюдать ряд правил:
-
- В качестве растворителя используют стерильный физиологический раствор (0,9% хлорида натрия).
 Не следует пользоваться водопроводной (даже кипяченой) и дистиллированной водой. Температура раствора к моменту ингаляции должна быть не ниже 20°С. При одновременном назначении нескольких первой проводится ингаляция бронхолитика, через 10-15 минут – муколитика, затем, после отхождения мокроты, противовоспалительного препарата.
Не следует пользоваться водопроводной (даже кипяченой) и дистиллированной водой. Температура раствора к моменту ингаляции должна быть не ниже 20°С. При одновременном назначении нескольких первой проводится ингаляция бронхолитика, через 10-15 минут – муколитика, затем, после отхождения мокроты, противовоспалительного препарата.
Не рекомендуются для небулайзеров:
-
- Все растворы, содержащие масла. Растворы, содержащие взвешенные частицы, в т. ч. отвары и настои трав. Эуфиллин, папаверин, платифиллин, димедрол и им подобные средства, как не имеющие субстрата воздействия на слизистой оболочке. Ингаляция системных гормонов (гидрокортизон, дексазон,преднизолон) через небулайзер технически возможна, но при этом достигается системное, а не местное действие препаратов. Поэтому небулайзерная терапия системными гормонами не имеет преимуществ и не рекомендуется.
Поделитесь статьёй с друзьями
Коклюш страшнее, чем кажется — Новости — Пресс-центр — Минздрав Дагестана
Этой «детской» болезнью могут страдать не только малыши, но и их мамы и папы, бабушки и дедушки. Особенно если в детстве они не были привиты. Недаром при обследовании людей с упорным продолжительным кашлем у каждого четвертого выявляется коклюшная инфекция.
Особенно если в детстве они не были привиты. Недаром при обследовании людей с упорным продолжительным кашлем у каждого четвертого выявляется коклюшная инфекция.
По данным предоставленным ГБУ РД «Республиканским центром инфекционных болезней» на конец августа зарегистрировано 148 случая коклюша.
А был ли бронхит?
Начальная стадия заболевания длится 1–2 недели и по симптомам практически ничем не отличается от обычной простуды. Поэтому на первом этапе диагностировать коклюш практически невозможно. Насторожить может только то, что кашель не уменьшается, несмотря на все принимаемые лекарства.
Лишь к началу третьей недели, когда под влиянием выделяемых коклюшной палочкой токсинов кашель приобретает форму мучительных приступов, возникают первые подозрения. И тогда внимательный врач направляет больного на специальный анализ крови. Но так бывает, если болеет ребенок. Если же на кашель жалуется взрослый, то доктора, как правило, ставят диагноз «трахеит» или «бронхит».
К тому же у взрослых нередко наблюдаются атипичные формы коклюша, когда слишком сильного кашля не бывает. Человек просто упорно кашляет, как при бронхите, но при этом никакие лекарства ему не помогают. Длиться коклюш может довольно долго – до двух и более месяцев. И все это время вирусоноситель является источником заразы для окружающих.
После перенесенного заболевания приобретается стойкий иммунитет, сохраняющийся в течение всей жизни.
Сердечники, берегитесь!
Коклюш – смертельно опасное заболевание для детишек до двух лет. Тем не менее при тяжелом течении болезни у взрослых тоже могут быть осложнения. Наиболее частое – пневмония.
Помимо воспаления легких коклюш может вызвать острый ларингит и бронхиолит. Токсины, выделяемые коклюшной палочкой, способны действовать и на центральную нервную систему, вызывая различные нарушения. Иногда болезнь может спровоцировать нарушение дыхательной функции и сердечной деятельности.
Что поможет?
Коклюш лечат антибиотиками при развитии осложнений. Чаще всего для лечения назначают противококлюшный гаммаглобулин и препараты для отхождения мокроты, ингаляции.
Поскольку кашель при коклюше длится долго, имеет смысл по максимуму использовать народные средства. Эффективны сок репчатого лука или редьки с медом в пропорции 1:1, настой лекарственного алтея (1 ч. ложка на стакан кипятка), настой из плодов аниса и укропа. Чай с чабрецом или солодкой, которые оказывают бактерицидное, антисептическое и отхаркивающее действие, тоже будут очень кстати.
Также необходимы ежедневные прогулки на свежем воздухе и прием витаминов А, С, Р. Оградиться от угрозы коклюша взрослым поможет вакцинация, которую нужно повторять каждые 10 лет. Ну и необходимо укреплять иммунитет, потому что сам факт заболевания – признак того, что иммунная система находится не в лучшей форме.
Можно ли вылечить трахеобронхит ингаляцией?
Неделю назад дочка (5 лет) заболела гриппом. Сейчас развилось осложнение, врач ставит диагноз «трахеобронхит». Выписала кучу лекарств, в том числе и антибиотики. Я боюсь давать дочке так много таблеток, зачем организму лишняя нагрузка. Говорят, что от трахеобронхита хорошо помогают ингаляции. Может быть, мы ими обойдемся?
Сейчас развилось осложнение, врач ставит диагноз «трахеобронхит». Выписала кучу лекарств, в том числе и антибиотики. Я боюсь давать дочке так много таблеток, зачем организму лишняя нагрузка. Говорят, что от трахеобронхита хорошо помогают ингаляции. Может быть, мы ими обойдемся?
Марина, Самара.
— Трахеобронхит, бронхит — это, пожалуй, самые распространенные осложнения, которые возникают после вирусной инфекции. Обычно они начинаются на 5-6 сутки от начала болезни и в большинстве случаев у тех, кто нарушил режим лечения: не соблюдал рекомендации врача. Происходит это потому, что после воздействия вируса на органы дыхания зачастую активизируются патогенные бактерии. В результате вновь поднимается температура (до 37,5 — 38 градусов), грудь «закладывает», «саднит», возникает боль за грудиной, при кашле появляются гнойные выделения. В этом случае необходимо показаться врачу. Он назначит рентген, чтобы исключить самое тяжелое осложнение — пневмонию, а также пропишет лечение. При трахеобронхите или бронхите обычно используют несколько групп препаратов. Это обязательно антибиотики, так как без них справиться с бактериями невозможно. Чаще всего назначают антибиотики пенициллинового ряда — «Флемоксин солютаб», «Аугментин», при их непереносимости могут назначаться «Кларитромицин», «Сумамед». Для защиты кишечника нужно обязательно применять «Хилак форте», «Линекс» или «Бифиформ». От «влажного» кашля помогут отхаркивающие средства: «Геделикс», «Проспан», «Гербион», «Бронхикум». Если кашель с плохо отделяемой мокротой, используют препараты, разжижающие ее, такие как «Лазолван», «Амбробене», «Флуимуцил», «Флюдинек». Кстати, «Лазолван» и «Амбробене» лучше доставлять в бронхи и легкие с помощью небулайзеров — специальных ингаляторов. При сухом навязчивом (до нескольких часов) кашле помогут «Синекод» и «Коделак». Но имейте в виду, что их нельзя применять с препаратами, улучшающими отделение мокроты, так как может нарушиться процесс эвакуации секрета из легких. Для восстановления сил и энергии, повышения иммунитета после инфекций, после болезни вашему ребенку обязательно нужны витамины: «Мультитабс иммуно кидс», «Киндербиовиталь», «Витрум беби» — и иммуностимулирующие препараты, например, «Иммунал».
При трахеобронхите или бронхите обычно используют несколько групп препаратов. Это обязательно антибиотики, так как без них справиться с бактериями невозможно. Чаще всего назначают антибиотики пенициллинового ряда — «Флемоксин солютаб», «Аугментин», при их непереносимости могут назначаться «Кларитромицин», «Сумамед». Для защиты кишечника нужно обязательно применять «Хилак форте», «Линекс» или «Бифиформ». От «влажного» кашля помогут отхаркивающие средства: «Геделикс», «Проспан», «Гербион», «Бронхикум». Если кашель с плохо отделяемой мокротой, используют препараты, разжижающие ее, такие как «Лазолван», «Амбробене», «Флуимуцил», «Флюдинек». Кстати, «Лазолван» и «Амбробене» лучше доставлять в бронхи и легкие с помощью небулайзеров — специальных ингаляторов. При сухом навязчивом (до нескольких часов) кашле помогут «Синекод» и «Коделак». Но имейте в виду, что их нельзя применять с препаратами, улучшающими отделение мокроты, так как может нарушиться процесс эвакуации секрета из легких. Для восстановления сил и энергии, повышения иммунитета после инфекций, после болезни вашему ребенку обязательно нужны витамины: «Мультитабс иммуно кидс», «Киндербиовиталь», «Витрум беби» — и иммуностимулирующие препараты, например, «Иммунал».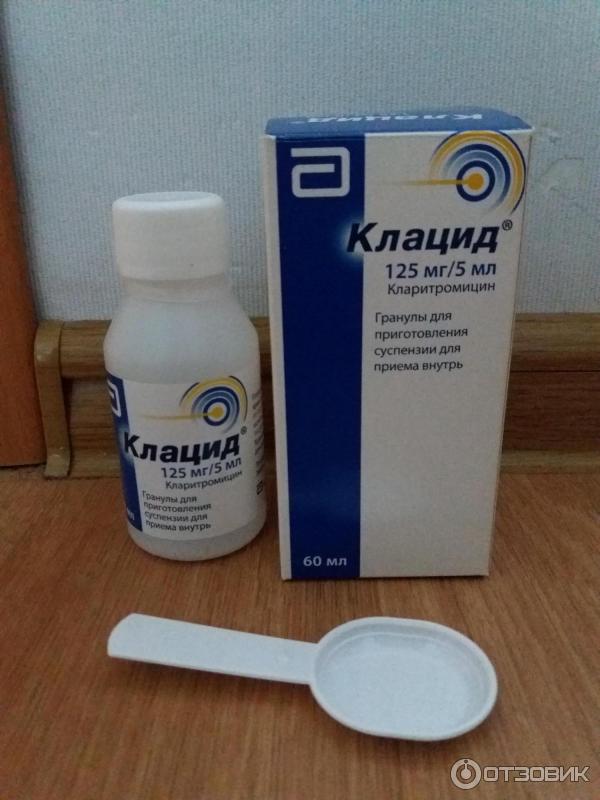 Можно использовать и новый иммуностимулирующий препарат «Иммунорис», который оказывает очень хорошее действие именно при заболеваниях легких и бронхов и способствует быстрому выздоровлению.
Можно использовать и новый иммуностимулирующий препарат «Иммунорис», который оказывает очень хорошее действие именно при заболеваниях легких и бронхов и способствует быстрому выздоровлению.
Справочная аптек сети «БиоМед» в Самаре — т. (846) 269-75-75. Приглашаем вас в наши аптеки за подробной консультацией по безрецептурным препаратам, которые помогут стать здоровыми!
Чем лечить затяжной кашель у взрослого
По данным литературы, причиной хронического кашля может быть постназальный синдром, или синдром постназального затекания. Он является следствием ряда ЛОР-заболеваний, например, воспаления слизистой оболочки носа различной природы (аллергической, вирусной, бактериальной природы, ринит беременных, медикаментозный ринит) 6,7.
Все эти болезни сопровождаются повышенным образованием отделяемого (секрета) в носовой полости. Часть секрета стекает по задней стенке глотки в нижележащие отделы дыхательных путей, где расположены кашлевые рецепторы. Секрет раздражает их, что способствует появлению кашлевого рефлекса 6.
Часть секрета стекает по задней стенке глотки в нижележащие отделы дыхательных путей, где расположены кашлевые рецепторы. Секрет раздражает их, что способствует появлению кашлевого рефлекса 6.
К тому же развивающееся воспаление слизистой задней стенки глотки и гортани еще больше увеличивает чувствительность кашлевых рецепторов6.
Типичные симптомы постназального синдрома — «стекание» слизи в глотку, постоянное желание откашляться, охриплость, заложенность носа. Кашель встречается только у 20% больных6.
Таким образом, кашель при постназальном синдроме непродуктивный, сухой, однако больные чаще всего воспринимают его как влажный. Это ощущение обусловлено наличием в верхних дыхательных путях стекающей из носоглотки слизи10.
Это ощущение обусловлено наличием в верхних дыхательных путях стекающей из носоглотки слизи10.
Лечение
При кашлевом рефлексе, который появляется на фоне постназального синдрома, нужно лечить основное заболевание7.
«Если пневмония вирусная, антибиотики бесполезны?» Пульмонологи отвечают на вопросы читателей
Пульмонологи отвечают на вопросы читателей
Что делать, если у ребенка частые ларингиты? Как выбрать ингалятор? Пневмонию вызывают вирусы или бактериальная инфекция? Продолжаем отвечать на вопросы читателей.
Наши эксперты:
главный внештатный пульмонолог Минздрава, кандидат медицинских наук, заведующая отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии Елена Давидовская;
главный внештатный детский пульмонолог Минздрава, кандидат медицинских наук, декан педиатрического факультета Белорусского государственного медицинского университета Владимир Бобровничий.

«Какой ингалятор рекомендуют специалисты?»
— Ребенок 3 лет часто болеет ларингитом, и очень часто все вытекает в бронхит и пневмонию. Как избежать таких последствий?
Владимир Бобровничий: Прежде всего необходимо разобраться с причиной повторяющихся ларингитов. Для этого рекомендуем обратиться за консультацией аллерголога, оториноларинголога и пульмонолога. Выявленная причина позволит разработать тактику профилактики.
— Дочка первый раз обструктивным бронхитом заболела в 4 месяца, за год было 6 эпизодов. Сейчас ей 1,4 года, ставят риск астмы, и мы лечимся у аллерголога. Один раз все равно переболели. Как можно избежать повторной болезни? Какая профилактика? Можно ли сейчас утверждать, что это истинная астма? На каком основании могут поставить диагноз? Куда нам можно обратиться с консультацией?
Владимир Бобровничий: Учитывая описанную Вами ситуацию, необходима консультация пульмонолога.
— Перед покупкой ингалятора изучал интернет, и многие пишут о размере капель в облаке, которое выходит из ингалятора. Пишут, что важно выбирать с размером меньше 5, потому что большие оседают слишком рано и не доходят до бронхов. Так ли это? Потому что в аптеке увидел ингаляторы с значением больше 9 — такой ингалятор вылечит болезнь?
Елена Давидовская, Владимир Бобровничий: Судя по вопросу, речь идет о небулайзерах — ингаляторах, которые превращают лекарственные растворы в аэрозоль. В таком виде лекарственное средство легко вдыхается, попадая в нужные отделы дыхательных путей. Размер формируемых небулайзером частиц имеет принципиальное значение. Частицы диаметром 8−10 микрометров оседают в носоглотке, полости рта и трахее, диаметром от 5 до 8 микрометров — в трахее, от 3 до 5 микрометров — в бронхах, менее 3 микрометров в мелких дыхательных путях. Поэтому выбор небулайзера для аэрозольтерапии определяется локализацией болезни и размерами основной массы генерируемых частиц аэрозоля.
— У сына, после того как стал ходить в садик, начались частые простуды. Врач порекомендовал купить ингалятор. В аптеке широкий выбор от очень больших до совсем крохотных. Что рекомендуют специалисты? Какие новые технологии есть в этой сфере? Можно ли использовать маленькие, ручные?
Елена Давидовская, Владимир Бобровничий: Размер самого небулайзера (ингалятора) не имеет значения. Имеет значение размер частиц, мощность и производительность аппарата. Кроме того, выбор небулайзера определяется задачами самой терапии, состоянием и возрастом пациента. Среди новых технологий можно отметить МЭШ-ингалятроы (мембранные). Они сами по себе небольшого размера, их удобно брать с собой. По техническим характеристикам такие небулайзеры соответствуют всем предъявляемым требованиям.
Если пневмония вирусная, антибиотики бесполезны?
— Правда ли, что, если один раз переболел пневмонией, то потом неизбежны рецидивы? Возможна ли профилактика, чтобы не заболеть воспалением легких повторно?
Елена Давидовская, Владимир Бобровничий: Не правда. Как мы отмечали ранее, пневмония — это острое заболевание, которое в большинстве случаев при благоприятном течении заканчивается полным выздоровлением.
Как мы отмечали ранее, пневмония — это острое заболевание, которое в большинстве случаев при благоприятном течении заканчивается полным выздоровлением.
— Мне 38. В последние три года каждую зиму заболеваю воспалением легких. Лечусь в больницах. Чем опасны такие частые и периодичные пневмонии? Приводят ли они к каким-то изменениям в легких?
Елена Давидовская: Неосложненная пневмония не приводит к формированию изменений в легких. Повторяющиеся инфекционные процессы являются поводом для оценки окружающей среды — места, где вы живете и работаете. Помимо этого, вам необходимо пройти дополнительное обследование у пульмонолога.
— При каких симптомах следует обратиться к врачу, чтобы не было осложнений с пневмонией?
Елена Давидовская, Владимир Бобровничий: При наличии любых признаков острого респираторного заболевания необходимо обращаться к врачу.
— Прочитала, что пневмония может быть и грибкового генеза. Если у ребенка (16 лет) в ротовой полости по результатам мазка обнаружена небольшая концентрация candida 10*3, это фактор риска развития пневмонии? Повторный анализ эти грибы не выявил, но обнаружен staphylococuss aureus 10*4. Это количество опасно с точки зрения развития пневмонии? Нужно ли принимать антибиотики для избавления от него и профилактики пневмонии?
Если у ребенка (16 лет) в ротовой полости по результатам мазка обнаружена небольшая концентрация candida 10*3, это фактор риска развития пневмонии? Повторный анализ эти грибы не выявил, но обнаружен staphylococuss aureus 10*4. Это количество опасно с точки зрения развития пневмонии? Нужно ли принимать антибиотики для избавления от него и профилактики пневмонии?
Владимир Борбровничий: Риск развития грибковой пневмонии высок у пациентов, получавших (ющих) иммуносупрессивную терапию, ВИЧ-инфицированных, имеющих иммунодефицит. Если у ребенка в мазках обнаружена небольшая концентрация candida — это не является фактором развития пневмонии. Не опасно и количество выявленного staphylococuss aureus. Принимать антистафилококковые антибиотики с целью профилактики пневмонии не нужно.
— В связи с ситуацией с новым китайским коронавирусом пневмонии с удивлением узнала, что, оказывается, пневмония может быть вызвана вирусами, а не только бактериями. Получается, если пневмония вирусная, антибиотики бесполезны? Определяют ли у нас врачи природу пневмонии? Если она вирусная, как ее лечат — без антибиотиков?
Елена Давидовская, Владимир Бобровничий: Действительно, заболевание может быть вирусной природы.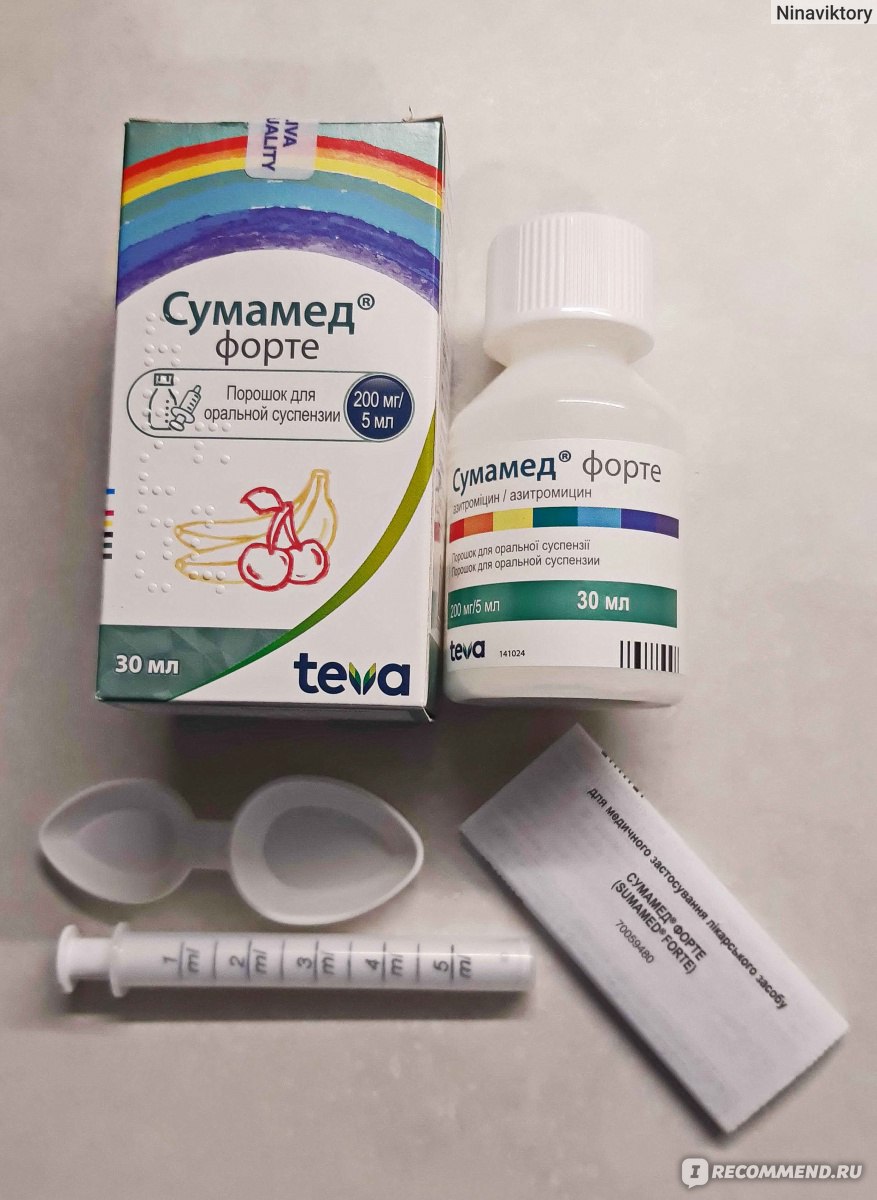 В случае вирусной пневмонии антибиотики не эффективны. Однако вирусные инфекции являются своеобразным проводником бактериальной инфекции. Поэтому в клинической практике мы сталкиваемся с пневмониями вирусно-бактериальной природы. Причина пневмонии определяется при проведении лабораторного исследования, как вирусная, так и бактериальная. В случае вирусной природы пневмонии, например, из-за вируса гриппа, существует специфическое противогриппозное лечение препаратами группы ингибиторов нейраминидазы — озельтамивир, занамивир. При присоединении бактериальной инфекции назначается антибактериальная терапия с учетом клинической ситуации.
В случае вирусной пневмонии антибиотики не эффективны. Однако вирусные инфекции являются своеобразным проводником бактериальной инфекции. Поэтому в клинической практике мы сталкиваемся с пневмониями вирусно-бактериальной природы. Причина пневмонии определяется при проведении лабораторного исследования, как вирусная, так и бактериальная. В случае вирусной природы пневмонии, например, из-за вируса гриппа, существует специфическое противогриппозное лечение препаратами группы ингибиторов нейраминидазы — озельтамивир, занамивир. При присоединении бактериальной инфекции назначается антибактериальная терапия с учетом клинической ситуации.
«Как восстановить легкие после 20 лет курения»
— Моей маме 81 год. Я хотела привить ее от пневмококков, обзвонила частные медцентры — вакцины нет. А ведь мама в группе риска. Где ей можно пройти вакцинацию?
Елена Давидовская: Вашей маме действительно показана вакцинация пневмококковой вакциной. О возможности проведения вакцинации, вам следует уточнить в поликлинике по месту жительства.
— У меня бабушка и мама болели астмой. В 2011 году диагностировали ее и мне. В настоящее время обострение каждый год в начале весны. В другие периоды беспокоит мокрота, которая скапливается периодически. Отдельную тревогу в последние 1,5 года вызывают при откашливании пробки. Горло не болит.
Елена Давидовская, Владимир Бобровничий: В вашем вопросе недостаточно информации. Не понятно, принимаете ли вы что-то из препаратов базисной терапии бронхиальной астмы. Учитывая клиническую симптоматику, рекомендуем обратиться к аллергологу или пульмонологу для обсуждения и коррекции плана лечения.
— Как восстановить легкие после 20-ти лет курения? Обо мне: женщина, 40 лет, сейчас не курю, бронхитом давно не болела, пневмония была в 17 лет, анализы в норме. Хочу избавиться от мокроты. Нужно обратиться к отоларингологу? Какой цвет мокроты в пределах нормы, а при каком нужно бить тревогу?
Елена Давидовская, Владимир Бобровничий: Первый, наиболее важный шаг для восстановления легочного здоровья, вы уже сделали. Откажитесь от вредной привычки раз и навсегда. После отказа от курения начинает восстанавливаться «очистительная» функция бронхов и какое-то время сохраняются кашель и выделение белесоватой или бледно-желтой мокроты. Длительность этого периода индивидуальна. Изменение окраски мокроты на интенсивно-желтый или желто-зеленый с увеличением ее количество может свидетельствовать об обострении бронхита, развившегося за время курения. В таких случаях необходимо обратиться к врачу.
Откажитесь от вредной привычки раз и навсегда. После отказа от курения начинает восстанавливаться «очистительная» функция бронхов и какое-то время сохраняются кашель и выделение белесоватой или бледно-желтой мокроты. Длительность этого периода индивидуальна. Изменение окраски мокроты на интенсивно-желтый или желто-зеленый с увеличением ее количество может свидетельствовать об обострении бронхита, развившегося за время курения. В таких случаях необходимо обратиться к врачу.
Читать полностью: https://news.tut.by/society/670554.html
Фото: портал «Здоровые люди»
TUT.BY, 29 января 2020
Поделитесь
Дыхание легче благодаря лечению и лечению
Иветт К. Терри, BSPharm, RPh
Распространенные причины бронхита включают вирусы, вызывающие простуду и грипп.
Бронхит, распространенное респираторное заболевание, вызванное инфекцией или воздействием раздражителей, является одним из наиболее распространенных заболеваний, при котором пациенты обращаются за медицинской помощью. 1,2 Он характеризуется воспалением слизистых оболочек бронхов 1-3 и классифицируется как острый или хронический (Таблица 1 1-3 ).По данным Центров по контролю и профилактике заболеваний (CDC) и Американской ассоциации легких, в 2011 году хронический бронхит был диагностирован у 10,1 миллиона человек в 42 Соединенных Штатах Америки. 4,5 Хотя хронический бронхит может поражать людей любого возраста , наибольшее количество зарегистрированных случаев приходится на людей 65 лет и старше, и этим заболеванием страдает вдвое больше женщин, чем мужчин. 4,5
1,2 Он характеризуется воспалением слизистых оболочек бронхов 1-3 и классифицируется как острый или хронический (Таблица 1 1-3 ).По данным Центров по контролю и профилактике заболеваний (CDC) и Американской ассоциации легких, в 2011 году хронический бронхит был диагностирован у 10,1 миллиона человек в 42 Соединенных Штатах Америки. 4,5 Хотя хронический бронхит может поражать людей любого возраста , наибольшее количество зарегистрированных случаев приходится на людей 65 лет и старше, и этим заболеванием страдает вдвое больше женщин, чем мужчин. 4,5
Причины бронхита
Было признано, что триггерами бронхита являются различные факторы, включая воздействие раздражителей (химических веществ и загрязнений), но наиболее частыми причинами острого бронхита являются те же вирусы, которые вызывают простуду и грипп. 1-3 Бактериальная инфекция также может вызывать острый бронхит. 1-3 Наиболее частой причиной хронического бронхита является употребление табака, на которое, по оценкам, приходится от 80% до 90% случаев хронического бронхита. 1-3 По данным Американской ассоциации легких, хронический бронхит является одним из двух основных типов хронической обструктивной болезни легких (ХОБЛ). 1,3,5 Большинство людей с ХОБЛ страдают как эмфиземой, так и хроническим бронхитом. 1,3,5,6
1-3 По данным Американской ассоциации легких, хронический бронхит является одним из двух основных типов хронической обструктивной болезни легких (ХОБЛ). 1,3,5 Большинство людей с ХОБЛ страдают как эмфиземой, так и хроническим бронхитом. 1,3,5,6
Обструкция дыхательных путей при хроническом бронхите возникает из-за того, что отек и чрезмерное выделение слизи делают бронхиолы более узкими, чем обычно. 7 Хронический бронхит может быть проявлением нескольких приступов острого бронхита в анамнезе или может иметь постепенное начало из-за длительного употребления табака или вдыхания раздражителей, таких как пассивное курение или другие загрязнители. 1,2,6,7 Наиболее частым признаком бронхита является кашель, за которым следует возможное выделение мокроты; это состояние чаще всего возникает в зимние месяцы. 7,8 Другие общие признаки и симптомы бронхита указаны в онлайн-таблице 2. 7,8
ТАБЛИЦА 2: ПРИЗНАКИ И СИМПТОМЫ БРОНХИТА
| Острый бронхит | Хронический бронхит |
|
|
По материалам 7 и 8.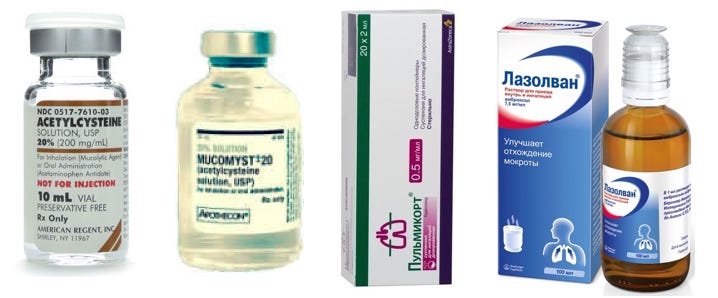
Ведение и лечение бронхита
Основными целями лечения как острого, так и хронического бронхита являются облегчение симптомов, предоставление пациенту возможности дышать более комфортно и улучшение общего качества жизни.
Острый бронхит
В то время как острый бронхит обычно быстро проходит у здоровых пациентов, сердечно-легочные или другие сопутствующие заболевания могут усугубить состояние. 1 Обычно лечение острого бронхита симптоматическое и может включать использование анальгетиков, жаропонижающих, противокашлевых и / или отхаркивающих средств.
Большинство случаев острого бронхита вызывается вирусами; поэтому использование антибиотиков обычно не рекомендуется. 1,2,6 Из-за чрезмерного использования антибиотиков и постоянной обеспокоенности по поводу лекарственно-устойчивых организмов CDC и другие организации здравоохранения выступают против рутинного использования антибиотиков при неосложненном бронхите, если у пациента нет бактериальной инфекции. 1,8,9 Результаты недавнего исследования показывают, что чрезмерное использование антибиотиков при остром бронхите выросло на 70% в период с 1996 по 2010 год, несмотря на рекомендации CDC. 10
1,8,9 Результаты недавнего исследования показывают, что чрезмерное использование антибиотиков при остром бронхите выросло на 70% в период с 1996 по 2010 год, несмотря на рекомендации CDC. 10
Пациентам с острым бронхитом следует посоветовать бросить курить, избегать воздействия вторичного табачного дыма, внедрить в повседневную жизнь хорошие методы мытья рук и проводить рекомендованные прививки, особенно ежегодную вакцинацию против гриппа. 9
Хронический бронхит
Цели лечения хронического бронхита — облегчить симптомы, предотвратить дальнейшие осложнения и замедлить прогрессирование заболевания. 1,3,9,11-13 При хроническом бронхите может потребоваться комбинация методов лечения, включая использование бронхолитических препаратов, ингаляционных стероидов, антибиотиков, вакцин, кислородной терапии и легочной реабилитации. 1,3,9,11-13 Два основных класса препаратов, используемых для лечения хронического бронхита, включают бронходилататоры и стероиды. 1,9,11-13 Бета-агонисты короткого действия, такие как ипратропия бромид, часто используются для купирования бронхоспазмов, одышки и хронического кашля у стабильных пациентов с хроническим бронхитом. 1,9,11-13 В некоторых случаях для контроля хронического кашля можно использовать бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами. 1,9,11-13 Результаты некоторых исследований показывают, что лечение муколитиками было связано с небольшим уменьшением острых обострений у пациентов с хроническим бронхитом. 1,14 Использование антибиотиков может быть необходимо при обострениях хронического бронхита, вызванных бактериальными инфекциями; наиболее часто используемые антибиотики включают макролиды, хинолоны и амоксициллин / клавуланат. 1,15,16
1,9,11-13 Бета-агонисты короткого действия, такие как ипратропия бромид, часто используются для купирования бронхоспазмов, одышки и хронического кашля у стабильных пациентов с хроническим бронхитом. 1,9,11-13 В некоторых случаях для контроля хронического кашля можно использовать бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами. 1,9,11-13 Результаты некоторых исследований показывают, что лечение муколитиками было связано с небольшим уменьшением острых обострений у пациентов с хроническим бронхитом. 1,14 Использование антибиотиков может быть необходимо при обострениях хронического бронхита, вызванных бактериальными инфекциями; наиболее часто используемые антибиотики включают макролиды, хинолоны и амоксициллин / клавуланат. 1,15,16
Некоторые исследования пришли к выводу, что наиболее эффективными мерами управления хроническим бронхитом являются отказ от курения и избегание раздражителей, особенно табачных паров. 1,9,11,13 Некоторым пациентам с хроническим бронхитом может потребоваться легочная реабилитация (при которой пациента учат упражнениям и другим способам облегчения дыхания), дополнительная кислородная терапия и изменения образа жизни, такие как отказ от курения, много отдыха и избегать раздражителей, таких как аэрозольные баллончики, пыль и химические вещества. 12 Поскольку хронический бронхит может увеличить риск легочной инфекции у пациента, пациентов следует поощрять к ежегодной вакцинации против гриппа; для защиты от пневмонии пациентам следует также рассмотреть возможность вакцинации от пневмококка. 1,17,18
1,9,11,13 Некоторым пациентам с хроническим бронхитом может потребоваться легочная реабилитация (при которой пациента учат упражнениям и другим способам облегчения дыхания), дополнительная кислородная терапия и изменения образа жизни, такие как отказ от курения, много отдыха и избегать раздражителей, таких как аэрозольные баллончики, пыль и химические вещества. 12 Поскольку хронический бронхит может увеличить риск легочной инфекции у пациента, пациентов следует поощрять к ежегодной вакцинации против гриппа; для защиты от пневмонии пациентам следует также рассмотреть возможность вакцинации от пневмококка. 1,17,18
Недавно одобренные лекарственные препараты
В августе 2014 года FDA одобрило ингаляционный спрей олодатерол (Striverdi Respimat, Boehringer Ingelheim), бронходилататор с бета 2 пролонгированного действия, предназначенный для лечения обструкции воздушного потока у пациентов с ХОБЛ, включая хронический бронхит и / или эмфизему 19 (онлайн-таблица 3). Это долгосрочное поддерживающее лекарство назначают один раз в день. Наиболее частые побочные реакции включают назофарингит, инфекцию верхних дыхательных путей, инфекцию мочевыводящих путей, кашель, головокружение, сыпь, диарею, боль в спине и артралгию. 19
Это долгосрочное поддерживающее лекарство назначают один раз в день. Наиболее частые побочные реакции включают назофарингит, инфекцию верхних дыхательных путей, инфекцию мочевыводящих путей, кашель, головокружение, сыпь, диарею, боль в спине и артралгию. 19
ТАБЛИЦА 3: ФАРМАКОЛОГИЧЕСКАЯ ТЕРАПИЯ БРОНХИТА
| Класс наркотиков | Индикация | Примеры |
| Противокашлевые / отхаркивающие средства | Эти средства используются для лечения легкого кашля, вызванного раздражением бронхов и горла.Для пациентов с хроническим бронхитом используются центральные средства от кашля, такие как кодеин и декстрометорфан рекомендуются только для кратковременного облегчения симптомов кашля. | · Декстрометорфан, кодеин (противокашлевые) · Гуафенезин (отхаркивающее) |
| Бронходилататоры | Бронходилататоры помогают облегчить симптомы хронического бронхита, расслабляя и открывая дыхательные пути в легких. | Бета 2 -агонисты адренорецепторов, бронходилататоры короткого действия: · Альбутерол (Proventil HFA, вентолин HFA, ProAir HFA) · Левальбутерол (Xopenex, Xopenex HFA) · Метапротеренол Бета 2 -адренергические агонисты, бронходилататоры длительного действия · Индактерол (Arcapta Neohaler) · Салметерол (Серевент Дискус) · Формотерол (Перформатив, Форадил) · Арформотерол (брована) · Олодатерол (Стриверди Респимат) Антихолинергические средства · Тиотропий (Спирива) · Ипратропий (Атровент HFA) · Аклидиний (Tudorza Pressair) · Умеклидиний (Incruse Ellipta) Производные ксантина · Теофиллин (Эликсофиллин, Тео-24, Теохрон) |
| Комбинации бронходилататоров длительного действия / кортикостероидов | Комбинированная терапия предлагается, когда симптомы пациента остаются неконтролируемыми при монотерапии бронходилататорами. | · Будесонид / формотерол (Симбикорт) · Флутиказон / салметерол (Advair Diskus) · Флутиказон / вилантерол (Breo Ellipta) |
| Комбинации бета-адренергических агонистов / антихолинергических агентов | Эти агенты предлагают быстрое начало действия бета-адренергических агонистов с пролонгированным действием холинолитиков. | · Умеклидиний / вилантерол (Anoro Ellipta) · Ипратропий / альбутерол (DuoNeb, Combivent Respimat) |
| Системные кортикостероиды | Пациентам с обострением хронического бронхита иногда назначают короткий курс системной терапии кортикостероидами; исследования показывают положительные результаты. | · Метилпреднизолон · Преднизон |
| Кортикостероиды ингаляционные | У некоторых пациентов вдыхание кортикостероидов может облегчить симптомы. | · Будесонид (Pulmicort, Pulmicort Flexhaler) |
| Ингибиторы фосфодиэстеразы-4 | Эти противовоспалительные препараты используются при обострениях хронического бронхита и хронической обструктивной болезни легких. Было показано, что они уменьшают частоту обострений, снимают одышку и улучшают функцию легких. Было показано, что они уменьшают частоту обострений, снимают одышку и улучшают функцию легких. | · Рофлумиласт (Далиреп) |
| Анальгетики / жаропонижающие | Эти агенты полезны для облегчения симптомов усталости, недомогания и лихорадки, связанных с болезнью. | · Ибупрофен · Ацетаминофен · Напроксен |
| Антибиотики | Иногда антибиотики используются для лечения обострений хронического бронхита, вызванного бактериальными инфекциями.Часто выбирают антибиотики широкого спектра действия. | · Пенициллин · Цефалоспорины · Фторхинолоны · Макролиды · Сульфаниламиды · Тетрациклины |
Адаптировано из справочных материалов 1, 3, 9, 10, 12-18, 21.
В апреле 2014 года FDA также одобрило ингаляционный порошок умеклидиния (Incruse Ellipta, GlaxoSmithKline), монотерапию мускариновыми антагонистами длительного действия, а также тип бронходилататора.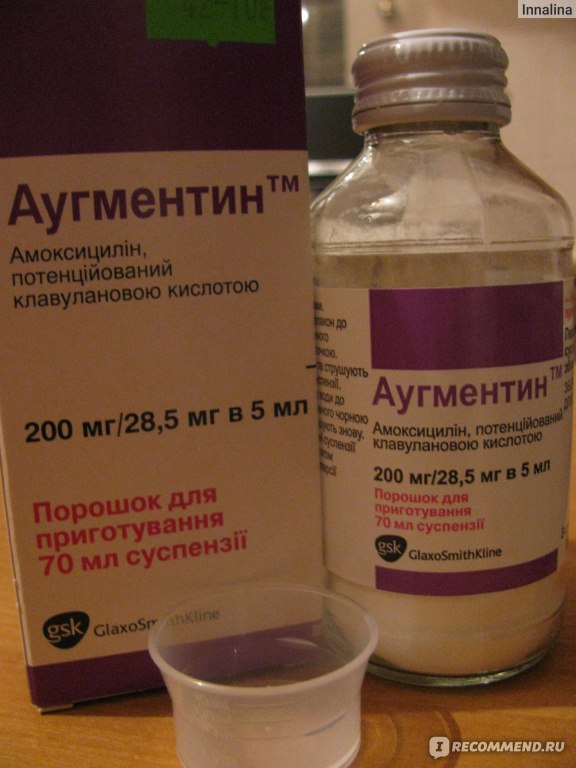 известен как холинолитик длительного действия. 20 Он показан для длительного поддерживающего лечения обструкции дыхательных путей один раз в день у пациентов с ХОБЛ, включая хронический бронхит и / или эмфизему. 20 Выпускается в виде порошка для ингаляции через пластиковый ингалятор. 20 Наиболее частые побочные эффекты включают кашель, артралгию, инфекцию верхних дыхательных путей и назофарингит. 20
известен как холинолитик длительного действия. 20 Он показан для длительного поддерживающего лечения обструкции дыхательных путей один раз в день у пациентов с ХОБЛ, включая хронический бронхит и / или эмфизему. 20 Выпускается в виде порошка для ингаляции через пластиковый ингалятор. 20 Наиболее частые побочные эффекты включают кашель, артралгию, инфекцию верхних дыхательных путей и назофарингит. 20
Роль фармацевта
Фармацевты могут быть полезным ресурсом для пациентов с бронхитом, консультируя их по лекарствам, информируя их о новых разработках в лечении и ведении бронхита и побуждая их придерживаться рекомендованной терапии.Во время консультирования пациенты должны быть обучены правильному использованию ингаляционных устройств для обеспечения надлежащей доставки дозы. Если пациент все еще курит, фармацевты должны подчеркнуть важность отказа от курения и побудить пациента обсудить возможные методы лечения от курения с его или ее основным лечащим врачом. Исследования показывают, что 50% пациентов с хроническим бронхитом, которые курили в анамнезе, больше не кашляют после 1 месяца отказа от курения, а 80% перестают кашлять через 2 месяца. 12 Пациентам также следует напоминать о сбалансированном питании и при необходимости много отдыхать. Для получения дополнительной информации см. Интерактивную таблицу 4 и посетите сайт ClinicalTrials.gov по адресу http://clinicaltrials.gov/search/open/condition=%22Bronchitis,+Chronic%22.
Исследования показывают, что 50% пациентов с хроническим бронхитом, которые курили в анамнезе, больше не кашляют после 1 месяца отказа от курения, а 80% перестают кашлять через 2 месяца. 12 Пациентам также следует напоминать о сбалансированном питании и при необходимости много отдыхать. Для получения дополнительной информации см. Интерактивную таблицу 4 и посетите сайт ClinicalTrials.gov по адресу http://clinicaltrials.gov/search/open/condition=%22Bronchitis,+Chronic%22.
ТАБЛИЦА 4: ОБРАЗОВАТЕЛЬНЫЕ РЕСУРСЫ ПО БРОНХИТУ
Г-жа Терри — клинический фармацевт и писатель-медик из Хеймаркета, Вирджиния.
Ссылки
1.Файяз Дж., Оладе РБ, Лесснау К.Д. Бронхит. Сайт Medscape. http://emedicine.medscape.com/article/297108-overview#a0101?cc=aHR0cDovL2VtZWRpY2luZS5tZWRzY2FwZS5jb20vYXJ0aWNsZS8yOTcxMDEgtbook3Zcjck=YcieZpZXTA. Обновлено 28 марта 2014 г. Проверено 6 октября 2014 г.
2. Американская ассоциация легких. Тенденции развития ХОБЛ (хронический бронхит и эмфизема): заболеваемость и смертность. Веб-сайт Американской ассоциации легких. www.lung.org/finding-cures/our-research/trend-reports/copd-trend-report.pdf.Обновлено в марте 2013 г. Проверено 6 октября 2014 г.
Тенденции развития ХОБЛ (хронический бронхит и эмфизема): заболеваемость и смертность. Веб-сайт Американской ассоциации легких. www.lung.org/finding-cures/our-research/trend-reports/copd-trend-report.pdf.Обновлено в марте 2013 г. Проверено 6 октября 2014 г.
3. Хронический бронхит. Сайт PDRhealth.com. www.pdrhealth.com/diseases/chronic-bronchitis. По состоянию на 6 октября 2014 г.
4. Фрейд В.М., Бернштейн А.Б., Буш А. Множественные хронические состояния у взрослых в возрасте 45 лет и старше: тенденции за последние 10 лет. Веб-сайт Центров по контролю и профилактике заболеваний. www.cdc.gov/nchs/data/databriefs/db100.htm. Обновлено 31 июля 2012 г. Проверено 6 октября 2014 г.
5. Информационный бюллетень о хронической обструктивной болезни легких (ХОБЛ).Веб-сайт Американской ассоциации легких. www.lung.org/lung-disease/copd/resources/facts-figures/COPD-Fact-Sheet.html. Обновлено в мае 2014 г. Проверено 6 октября 2014 г.
6. Что такое ХОБЛ? Веб-сайт Национального института сердца, легких и крови.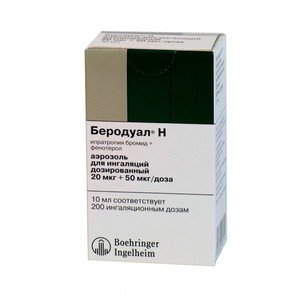 www.nhlbi.nih.gov/health/health-topics/topics/copd/. Обновлено 31 июля 2013 г. Проверено 6 октября 2014 г.
www.nhlbi.nih.gov/health/health-topics/topics/copd/. Обновлено 31 июля 2013 г. Проверено 6 октября 2014 г.
7. Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Сайт Американского торакального общества. www.thoracic.org/clinical/copd-guidelines/for-patients/what-is-chronic-obstructive-pulmonary-disease-copd.php. По состоянию на 6 октября 2014 г.
8. Каковы признаки и симптомы бронхита? Веб-сайт Национального института сердца, легких и крови. www.nhlbi.nih.gov/health/health-topics/topics/brnchi/signs.html. Обновлено 1 мая 2009 г. Проверено 6 октября 2014 г.
9. Бронхит (простуда в груди). Веб-сайт Центров по контролю и профилактике заболеваний. www.cdc.gov/getsmart/antibiotic-use/uri/bronchitis.html. Обновлено 30 сентября 2013 г. По состоянию на 6 октября 2014 г. Барнетт ML, Linder JA. Назначение антибиотиков взрослым с острым бронхитом в США, 1996-2010 гг.JAMA. 2014; 311 (19): 2020-2022.
10. Браман С.С. Хронический кашель из-за хронического бронхита: клинические рекомендации ACCP, основанные на фактических данных. Сундук. 2006; 129 (1 доп.): 104С-115С.
Сундук. 2006; 129 (1 доп.): 104С-115С.
11. Дэвис С.П. Хронический бронхит. Сайт MedicineNet.com. www.medicinenet.com/chronic_bronchitis/page6.htm#what_is_the_treatment_for_chronic_bronchitis. Обновлено 26 ноября 2013 г. Проверено 6 октября 2014 г.
12. Браман С.С. Хронический кашель вследствие острого бронхита: клинические рекомендации ACCP, основанные на фактических данных.Сундук. Янв 2006; 129 (1 доп.): 95S-103S.
13. Пул П.Дж., Блэк П.Н. Муколитические средства при хроническом бронхите или хронической обструктивной болезни легких. Кокрановская база данных Syst Rev.2010; 2: CD001287.
14. Будей М.М., Weidemann HP. Острое бактериальное обострение хронического бронхита. Сайт клиники Кливленда. www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/pulmonary/acute-bacterial-exacerbation-chronic-bronchitis/. По состоянию на 6 октября 2014 г.
15. Симпос II, Димопулос Г., Корбила И.П., Манта К., Фалагас М.Э.Макролиды, хинолоны и амоксициллин / клавуланат при хроническом бронхите: метаанализ. Eur Respir J. 2007; 29 (6): 1127-1137.
Eur Respir J. 2007; 29 (6): 1127-1137.
16. Хроническая обструктивная болезнь легких (ХОБЛ). Веб-сайт руководств Merck. www.merckmanuals.com/professional/pulmonary_disorders/chronic_obstructive_pulmonary_disease_and_related_disorders/chronic_obstructive_pulmonary_disease_copd.html. Обновлено в июне 2014 г. Проверено 6 октября 2014 г.
17. Жить с хроническим бронхитом. Веб-сайт Национального института сердца, легких и крови.www.nhlbi.nih.gov/health/health-topics/topics/brnchi/livingwith.html. Обновлено 1 мая 2009 г. Проверено 6 октября 2014 г.
18. FDA одобрило ингаляционный спрей Striverdi® Respimat® (олодатерол) компании Boehringer Ingelheim для поддерживающего лечения ХОБЛ. Сайт Boehringer Ingelheim. http://us.boehringer-ingelheim.com/news_events/press_releases/press_release_archive/2014/08-01-14-fda-approves-boehringer-ingelheims-striverdi-respimat-olodaterol-inhalation-spray-main maintenance-treatment-copd. html. Обновлено 1 августа 2014 г.По состоянию на 6 октября 2014 г.
19. GSK получает разрешение на использование Incruse ™ Ellipta® (умеклидиний) в США для лечения ХОБЛ. Сайт GlaxoSmithKline. http://us.gsk.com/en-us/media/press-releases/2014/gsk-receives-approval-for-incruse-ellipta-umeclidinium-in-the-us-for-the-treatment-of- copdandnbsp /. Обновлено 30 апреля 2014 г. Проверено 6 октября 2014 г.
20. Mosenifar Z, Harrington A, Nikhanj NS, et al. Лечение и ведение хронической обструктивной болезни легких. Сайт Medscape.http://emedicine.medscape.com/article/297664-treatment. Обновлено 25 сентября 2014 г. Проверено 6 октября 2014 г.
Бронхит: диагностика, лечение, антибиотики
Если вы недавно переболели простудой, которая превратилась в тянущий кашель, у вас может быть острый бронхит. (С медицинской точки зрения «острый» означает состояния, которые возникают быстро и длятся непродолжительное время).
Бронхит возникает, когда воспаляются бронхи, по которым кислород от дыхательного горла поступает в легкие. Поверхность трубок выделяет слизь, что усиливает кашель.
Состояние также может вызывать хрипы и затруднять дыхание.
Чтобы точно узнать, является ли ваше недавнее заболевание острым бронхитом, а не аллергией или другой проблемой, вам следует обратиться к врачу.
В то время как многие случаи проходят сами по себе, другие требуют лечения. Узнайте больше о том, как врачи диагностируют и лечат бронхит:
Как узнать, острый он или хронический?
Во-первых, важно определить временную шкалу.
Если у вас кашель и проблемы с дыханием, которые длились месяцами или годами, это может быть хронический бронхит.Это долговременная проблема со здоровьем, которая требует постоянного лечения.
Некоторые люди с очень серьезным хроническим бронхитом страдают им всю жизнь. Другие могут успешно его лечить. У вас больше шансов заразиться, если вы курите.
Продолжение
Обычно это требует комбинации лекарств и изменения образа жизни. Вот несколько важных способов улучшить здоровье легких:
Но эти шаги важны, если вы думаете, что у вас тоже острый бронхит.
Чтобы узнать о других способах лечения кашля, обратитесь к врачу и выясните, что его вызывает.
Диагностика острого бронхита
Когда вы обратитесь к врачу, будьте готовы подробно рассказать о своих симптомах. Вы должны быть в состоянии ответить:
- Как долго вы кашляли?
- Отхаркиваетесь слизью?
- Есть ли кровь в мокроте?
- Были ли у вас лихорадка или другие симптомы, например, стеснение в груди?
- Простудились перед кашлем?
- Хрипите?
- У вас проблемы с переводом дыхания?
- Были ли вы среди людей с такими же симптомами?
На приеме ваш врач изучит ваши симптомы и проведет медицинский осмотр.Они будут слушать вашу грудь, пока вы кашляете. Этого может быть достаточно, чтобы поставить диагноз. Вам могут не понадобиться никакие тесты. Однако бывают случаи, когда вам может понадобиться один или несколько.
Тесты
Вот некоторые из тестов, которые может назначить ваш врач:
- Рентген грудной клетки.
 Если у вас высокая температура или она недавно была, это может помочь исключить или подтвердить пневмонию.
Если у вас высокая температура или она недавно была, это может помочь исключить или подтвердить пневмонию. - Посев мокроты. Если у вас серьезные симптомы, ваш врач может взять образец слизи, которую вы откашливаете (мокрота).Лабораторный тест может определить, вызвана ли слизь аллергией или коклюшем (коклюш), который является очень заразной бактериальной инфекцией. Серьезные симптомы также могут означать еще одно обследование.
- Спирометрия. Это тест на функцию ваших легких. Он измеряет, сколько воздуха могут удерживать ваши легкие и как быстро вы можете его выдохнуть. Этот тест может помочь вашему врачу выяснить, есть ли у вас астма или другие проблемы с дыханием, а также бронхит.
Процедуры
Не удивляйтесь, если ваш врач просто порекомендует отдых и много жидкости.Приступ острого бронхита часто проходит сам по себе. Дайте вашему телу отдохнуть и выпейте много жидкости, чтобы болезнь исчезла быстрее.
Другие методы лечения могут включать:
- Средства от кашля (но только если вы больше не выделяете слизь; если да, это означает, что вы все еще очищаете дыхательные пути, и ваш врач, вероятно, не посоветует вам принимать 1)
- Обезболивающее
- Сон рядом с увлажнителем или сидение в душе с паром
- Бронходилататоры (вдыхаемые лекарства, которые помогают открывать дыхательные пути)
А как насчет антибиотиков?
Антибиотики — мощные лекарства от бактериальных инфекций.Но причиной острого бронхита обычно является вирусная инфекция. Антибиотики не помогают от вируса.
Если ваш врач считает, что причина в бактериях, вам могут выписать рецепт на антибиотики.
Если это так, обязательно принимайте все назначенные антибиотики. Даже если вы чувствуете себя лучше, инфекция все еще может быть в вашем организме. Убедитесь, что вы убили все бактерии с первой попытки.
Другие лекарства
Приступ острого бронхита может затруднить дыхание, если у вас есть другие респираторные проблемы.
Аллергия, астма или хроническая обструктивная болезнь легких (ХОБЛ) могут сузить дыхательные пути. Если у вас есть одно из этих состояний наряду с бронхитом, вам, вероятно, понадобится ингалятор и другие методы лечения.
Обязательно сообщите своему врачу обо всех лекарствах, которые вы уже принимаете, чтобы убедиться, что никакие лекарства не будут взаимодействовать друг с другом.
Уход на дому
Даже после лечения кашель может длиться еще несколько недель. С течением времени он должен становиться мягче и суше.Вы также можете некоторое время чувствовать усталость. Планируйте отдыхать. Не ждите, что сразу у вас появится много энергии.
Если кашель не проходит и вы продолжаете чувствовать тошноту, снова обратитесь к врачу. В конце концов, это может быть бактериальная инфекция. Или у вас могут быть другие проблемы с дыханием, которые мешают вам преодолеть острый бронхит.
Лечения и лекарства от бронхита | SingleCare
Медицинское освидетельствование Gerardo Sison, Pharm.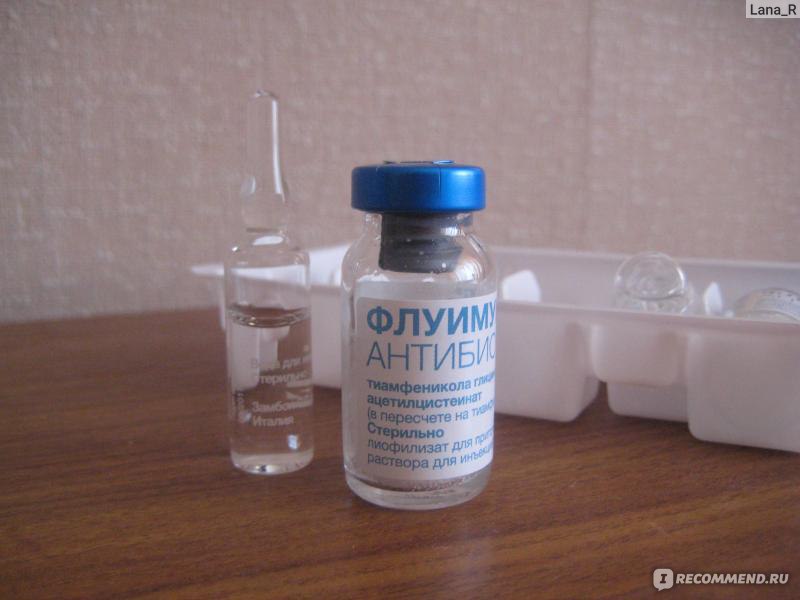 D.
D.
Последнее обновление:
Постоянный кашель, усталость и затрудненное дыхание — все это общие симптомы бронхита.Понимание того, что такое бронхит и как его лечить — как лекарствами, так и домашними средствами — является отличным первым шагом в изучении того, как лечить бронхит. Продолжайте читать, чтобы узнать больше о том, что такое бронхит, как его диагностируют и как его лечить.
Что такое бронхит?
Бронхит — это воспаление слизистой оболочки бронхов или дыхательных путей, по которым воздух поступает в легкие и из них. Помимо постоянного кашля с выделением слизи, это может вызвать одышку, усталость, хрипы, стеснение в груди и низкую температуру.Наиболее распространенные методы лечения включают подавление кашля, средства самообслуживания и лекарства, такие как нестероидные противовоспалительные препараты (НПВП) или бронходилататоры.
Есть две основные формы бронхита: острая и хроническая.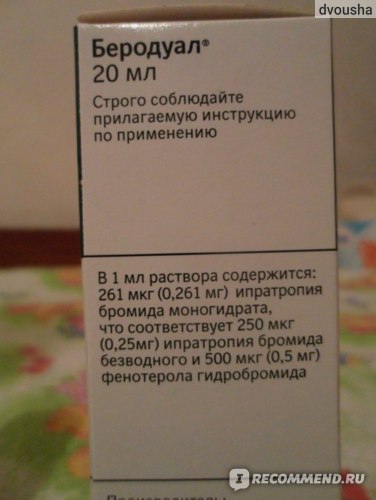 Острый бронхит является наиболее распространенным типом бронхита и обычно вызывается вирусной инфекцией. Хронический бронхит, одна из двух наиболее распространенных форм хронической обструктивной болезни легких (ХОБЛ), необратим и характеризуется частыми приступами бронхита. Это заболевание легких обычно проявляется в виде постоянного хронического кашля, который длится несколько месяцев.
Острый бронхит является наиболее распространенным типом бронхита и обычно вызывается вирусной инфекцией. Хронический бронхит, одна из двух наиболее распространенных форм хронической обструктивной болезни легких (ХОБЛ), необратим и характеризуется частыми приступами бронхита. Это заболевание легких обычно проявляется в виде постоянного хронического кашля, который длится несколько месяцев.
Бронхит — чрезвычайно распространенное заболевание в США, ежегодно регистрируется более трех миллионов случаев. В результате недавнего открытия FDA присвоило устройству «Прорыв» для системы реопластики бронхов RheOx — одного из первых методов лечения ослабляющих симптомов, влияющих на тех, кто страдает хроническим бронхитом.
Как диагностируется бронхит?
Бронхит обычно вызывается вирусными инфекциями, похожими на те, которые вызывают простуду или грипп, и проявляется в виде постоянного кашля.Это также может быть вызвано бактериальными инфекциями или воздействием веществ, раздражающих легкие, таких как табачный дым, пыль или загрязнение воздуха.
По данным Национального института сердца, легких и крови, наиболее частым признаком бронхита является выделение слизи. Если вы постоянно кашляете слизью или испытываете одышку, боль в груди или стеснение в груди, у вас может быть бронхит. Люди, которые курят, или те, кто живет с кем-то, кто курит, подвержены более высокому риску как острого, так и хронического бронхита.
Если вы не уверены, есть ли у вас бронхит, сразу же назначьте встречу со своим основным лечащим врачом, так как он или она может помочь диагностировать проблему и предоставить дополнительные медицинские консультации. Вот что вас ждет на приеме:
- Ваш врач проведет медицинский осмотр и спросит о вашей истории болезни и текущих симптомах. Он или она будет прислушиваться к вашей груди, когда вы кашляете, что может быть достаточно для диагностики бронхита.
- Ваш врач может назначить анализ крови для выявления признаков бактериальной инфекции.
- Ваш врач может назначить рентген грудной клетки, чтобы определить, есть ли жидкость в ваших бронхах.

- Ваш врач может провести спирометрический тест, также называемый тестом функции легких. Этот тест измеряет, сколько воздуха могут удерживать ваши легкие и как быстро вы можете выдохнуть воздух. С помощью этого теста ваш врач может определить, есть ли у вас астма или другая инфекция верхних дыхательных путей.
- Если у вас серьезные симптомы, ваш врач может запросить посев мокроты или образец слизи, которую вы откашливаете.Лабораторный тест может определить, является ли слизь аллергической или коклюшной (коклюш).
Вопросы, которые может задать вам врач
Во время приема ваш врач может задать следующие вопросы, чтобы лучше определить диагноз бронхита:
- Как долго вы кашляли?
- Отхаркиваетесь слизью?
- Стесняется в груди?
- У вас проблемы с дыханием?
- Вы курите?
- Как долго вы курите?
- Были ли у вас простуды до того, как вы начали кашлять?
- Были ли вы среди людей с подобными симптомами?
Вопросы, которые следует задать своему врачу
Если у вас бронхит, важно понимать его причины и курс действий в краткосрочной и долгосрочной перспективе. Вот некоторые из наиболее важных вопросов, которые следует задать врачу во время приема:
Вот некоторые из наиболее важных вопросов, которые следует задать врачу во время приема:
- Что вызывает бронхит?
- Какие еще риски для здоровья связаны с бронхитом?
- Я заразен?
- Как мне держать проблему под контролем?
- Есть ли другой план лечения острого бронхита и хронического бронхита?
- Какие лекарства мне нужно будет принимать?
- Есть ли альтернативные методы лечения бронхита?
- Какие изменения в образе жизни мне следует сделать, чтобы облегчить симптомы?
Хотя врачи первичного звена и педиатры обычно лечат бронхит, они могут направить вас к пульмонологу, если у вас хронический бронхит или другое заболевание легких.
Варианты лечения бронхита
После того, как вы получите диагноз, ваш врач должен предложить вам различные варианты лечения острого или хронического бронхита. В большинстве случаев лечение бронхита предполагает адекватный отдых и жидкости. Другие варианты лечения включают лекарства от кашля и НПВП или анальгетики для облегчения боли и лихорадки. Людям с хроническим бронхитом могут потребоваться бронходилатирующие препараты, легочная реабилитация, антибиотики, стероиды, вакцины, кислородная терапия или, в тяжелых случаях, хирургическое вмешательство.
Другие варианты лечения включают лекарства от кашля и НПВП или анальгетики для облегчения боли и лихорадки. Людям с хроническим бронхитом могут потребоваться бронходилатирующие препараты, легочная реабилитация, антибиотики, стероиды, вакцины, кислородная терапия или, в тяжелых случаях, хирургическое вмешательство.
Не существует абсолютного лекарства от острого или хронического бронхита. Острый бронхит часто проходит самостоятельно в течение нескольких недель. Для людей с хроническим бронхитом цель лечения — облегчить симптомы, предотвратить дальнейшие осложнения и замедлить прогрессирование заболевания.
Как предотвратить острый бронхит
Чтобы избежать бронхита, следует помнить о нескольких вещах:
- Не курите и старайтесь избегать пассивного курения.
- Если вы простудились, больше отдыхайте
- Соблюдайте здоровую диету
- Не делитесь едой, чашками или столовыми приборами с больными
- Часто мойте руки
- Сделайте ежегодную вакцинацию от гриппа
Как предотвратить эпизоды хронического бронхита
Самое важное, что вы можете сделать, чтобы предотвратить повторные приступы бронхита, — это бросить курить. Когда вы бросаете курить, ваши легкие восстанавливаются, позволяя вам дышать легче и уменьшая ваши шансы заболеть раком легких. Вам также следует избегать других раздражителей легких, таких как загрязнение воздуха, токсичные пары и пыль.
Когда вы бросаете курить, ваши легкие восстанавливаются, позволяя вам дышать легче и уменьшая ваши шансы заболеть раком легких. Вам также следует избегать других раздражителей легких, таких как загрязнение воздуха, токсичные пары и пыль.
Лекарства от бронхита
Ваш врач может назначить одно или несколько лекарств из следующих классов для лечения острого и хронического бронхита и предотвращения повторных приступов. Поговорите со своим врачом о том, какие лекарства безопасны для вас, и не забудьте всегда использовать безрецептурные лекарства в соответствии с указаниями.
НПВП
Этот класс анальгетиков уменьшает боль, жар и воспаление. Эти агенты полезны для облегчения симптомов боли и лихорадки, связанных с бронхитом. Некоторые популярные марки НПВП — Адвил (ибупрофен), Тайленол (ацетаминофен) и Алев (напроксен). Общие побочные эффекты включают головную боль, головокружение, изжогу и тошноту.
Бронходилататоры
Если у вас острый бронхит с хрипом, вам могут назначить бронходилататор. Вам также могут назначить бронходилататор, если у вас в анамнезе есть ХОБЛ, астма или хронический бронхит. Эти препараты расширяют бронхи и бронхиолы, снижая сопротивление дыхательных путей и увеличивая поток воздуха в легкие. Некоторые популярные бренды включают вентолин (альбутерол), Alupent (метапротеренол), Xopenex (левальбутерол) и Maxair (пирбутерол). Общие побочные эффекты включают учащенное сердцебиение или сердцебиение, расстройство желудка, мышечные спазмы, головные боли, тошноту и рвоту.
Вам также могут назначить бронходилататор, если у вас в анамнезе есть ХОБЛ, астма или хронический бронхит. Эти препараты расширяют бронхи и бронхиолы, снижая сопротивление дыхательных путей и увеличивая поток воздуха в легкие. Некоторые популярные бренды включают вентолин (альбутерол), Alupent (метапротеренол), Xopenex (левальбутерол) и Maxair (пирбутерол). Общие побочные эффекты включают учащенное сердцебиение или сердцебиение, расстройство желудка, мышечные спазмы, головные боли, тошноту и рвоту.
Кортикостероиды
Эти препараты представляют собой класс стероидных гормонов, которые полезны при лечении воспалительных состояний.Они имитируют действие гормонов, которые ваш организм естественным образом вырабатывает в надпочечниках, и подавляют воспаление. Дельтазон (преднизон) — один из наиболее распространенных кортикостероидов, используемых для лечения бронхита, особенно если у вас предшествующая астма или ХОБЛ. Если вы принимаете кортикостероиды, у вас может наблюдаться высокое кровяное давление, увеличение веса и перепады настроения.
Мукоактивные вещества (отхаркивающие)
Это класс препаратов, которые помогают очистить верхние и нижние дыхательные пути от слизи, включая легкие, бронхи и трахею.Одним из наиболее распространенных брендов в этом классе препаратов является Муцинекс (гвайфенезин). Общие побочные эффекты включают тошноту и рвоту.
Средства от кашля (противокашлевые)
Лекарство от кашля может облегчить кашель, вызванный простудой, бронхитом и другими заболеваниями дыхательной системы. Triaminic Cold and Cough and Vicks 44 Cough and Cold — две распространенные марки средств от кашля, которые содержат декстрометорфан. Эти препараты действуют на ту часть мозга, которая контролирует позывы к кашлю. Общие побочные эффекты могут включать головокружение, сонливость, тошноту и рвоту.
Антигистаминные препараты
Вы можете принимать антигистаминные препараты, чтобы уменьшить аллергическую реакцию, которая может возникнуть при аллергическом бронхите. Эти препараты предотвращают воздействие гистамина, химического вещества, выделяемого в вашем организме при обнаружении вредного вещества, на клетки вашего тела. Популярные антигистаминные препараты включают Зиртек (цетиризин) и Кларитин (лоратадин). Если у вас острый бронхит, вам следует избегать приема антигистаминных препаратов, поскольку они могут высушить выделения и усугубить кашель.
Популярные антигистаминные препараты включают Зиртек (цетиризин) и Кларитин (лоратадин). Если у вас острый бронхит, вам следует избегать приема антигистаминных препаратов, поскольку они могут высушить выделения и усугубить кашель.
Антибиотики
Антибиотики лечат инфекции, убивая вызвавшие их бактерии.Иногда назначают антибиотики для лечения обострений хронического бронхита, вызванного бактериальными инфекциями. Доксициклин и амоксициллин — это пара примеров антибиотиков, используемых для лечения бронхита. Макролидные антибиотики, такие как азитромицин, используются при менее распространенных случаях бронхита, вызванного коклюшем (коклюшем). Побочные эффекты антибиотиков могут включать тошноту, рвоту, диарею или легкую кожную сыпь.
Какое лучшее лекарство от бронхита?
Выбор лучшего лекарства от бронхита зависит от состояния здоровья пациента, истории болезни и лекарств, которые они, возможно, уже принимают, которые могут взаимодействовать с лекарствами от бронхита, а также от реакции на лечение.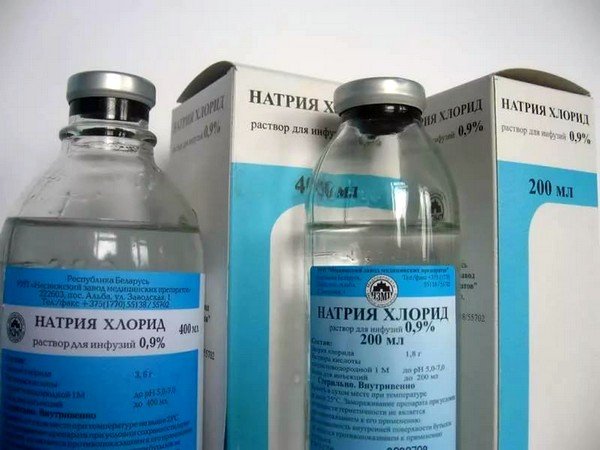 Поговорите со своим врачом о том, какие лекарства безопасны для вас.
Поговорите со своим врачом о том, какие лекарства безопасны для вас.
| Лучшие лекарства от бронхита | |||||
|---|---|---|---|---|---|
| Адвил (ибупрофен) | НПВП | Устный | Таблетка 200-400 мг каждые 4–6 часов при необходимости | Он снижает уровень гормонов, вызывающих боль и воспаление в организме. | Головная боль, изжога, тошнота |
| Xopenex (раствор левальбутерола гидрохлорида) | Бронходилататор | Вдыхание | 0.63 мг через небулайзер 3 раза в день каждые 6-8 часов | Он расслабляет мышцы дыхательных путей и увеличивает приток воздуха к легким. | Учащенное сердцебиение, нервозность |
| Дельтазон (преднизон) | Кортикостероид | Устный | Таблетка 20 мг, принимаемая во время еды 1–4 раза в день | Стероидные препараты снижают активность иммунной системы и уменьшают воспаление. | Головокружение, головная боль, раздражительность |
| Муцинекс (гвайфенезин ER) | Мукоактивный агент | Устный | Таблетка 600 мг каждые 12 часов | Разжижает слизь в дыхательных путях вашего тела. | Тошнота, рвота |
| Vicks Dayquil Cough (декстрометорфан) | Средство от кашля | Устный | 20 мг каждые 4 часа | Он работает, подавляя координирующую зону кашля, расположенную в стволе головного мозга, нарушая кашлевой рефлекс. | Сонливость, замедленное дыхание |
| Амоксициллин (амоксициллин) | Антибиотик | Устный | Капсула 500 мг каждые 8–12 часов по указанию врача | Этот антибиотик пенициллина борется с бактериями. | Головная боль, тошнота, диарея |
| Кларитин (лоратадин) | Антигистаминный | Устный | Таблетка 10 мг 1 раз в сутки | Успокаивает гистаминовую реакцию организма при контакте с аллергеном. | Головная боль, утомляемость |
Дозировка определяется вашим врачом в зависимости от вашего состояния здоровья, реакции на лечение, возраста и веса. Существуют и другие возможные побочные эффекты. Это не полный список.
Общие побочные эффекты лекарств от бронхита
Некоторые общие побочные эффекты лекарств от бронхита включают тошноту, рвоту и диарею. Некоторые классы препаратов, например кортикостероиды, могут вызывать увеличение веса и перепады настроения, а бронходилататоры могут вызывать учащенное сердцебиение и расстройство желудка.
Примечание. Это не полный список побочных эффектов. Проконсультируйтесь с врачом, чтобы получить полный список возможных побочных эффектов и взаимодействий с лекарствами.
Лучшие домашние средства от бронхита
Помимо приема лекарств, есть несколько домашних средств, которые могут помочь при бронхите:
- Используйте увлажнитель воздуха Влага из увлажнителя может помочь разжижить слизь в груди и улучшить дыхание.
 Добавьте пару капель эфирного масла эвкалипта в увлажнитель, чтобы очистить проходы. Обязательно очищайте увлажнитель каждый день, чтобы предотвратить рост плесени и бактерий внутри устройства.
Добавьте пару капель эфирного масла эвкалипта в увлажнитель, чтобы очистить проходы. Обязательно очищайте увлажнитель каждый день, чтобы предотвратить рост плесени и бактерий внутри устройства. - Полоскание с соленой водой Полоскание с соленой водой помогает избавиться от слизи, которая покрывает и раздражает ваше горло. Растворите одну чайную ложку соли в теплой воде и полощите горло смесью в течение 30 секунд, прежде чем выплюнуть ее.
- Попейте имбирным чаем. Было доказано, что корень имбиря обладает противовоспалительными свойствами и может успокаивать горло.
- Покройте горло медом Съешьте одну столовую ложку меда или смешайте ее с травяным чаем, чтобы облегчить раздражающий кашель и боль в горле.
- Избегайте раздражителей Держитесь подальше от раздражителей, таких как дым, токсичные пары, пыль, аллергены и загрязнение воздуха. Если вы работаете с этими веществами, наденьте маску, чтобы не вдыхать эти вещества.

- Принимайте добавки Исследования показывают, что дефицит витамина D может быть связан с риском и тяжестью бронхита.Добавки витамина D могут помочь сократить продолжительность бронхита. Кроме того, N-ацетилцистеин (NAC) может помочь разжижить слизь и уменьшить симптомы хронического бронхита. Использование добавок все еще изучается и не контролируется FDA, поэтому обязательно проконсультируйтесь с врачом, прежде чем принимать их.
- Отдых Постарайтесь как можно больше отдыхать в первые несколько дней после постановки диагноза.
- Пейте прозрачные жидкости Когда у вас бронхит, важно разжижить слизь в груди, чтобы вам было легче дышать.Старайтесь пить от восьми до 12 стаканов воды, травяного чая или дистиллированного сока каждый день — и держитесь подальше от алкоголя и кофеина.
Для долгосрочного изменения образа жизни примите во внимание следующее:
- Бросьте курить Курение может раздражать дыхательную систему и приводить к бронхиту в будущем.

- Соблюдайте более здоровую диету Постарайтесь составить диету, состоящую из фруктов, овощей, цельнозерновых и нежирного мяса.
- Физические упражнения не менее трех раз в неделю Когда вы занимаетесь спортом, старайтесь каждый раз тренироваться не менее 20 минут.
- Защитите свои дыхательные пути Наденьте хирургическую маску, если вы регулярно подвергаетесь воздействию загрязнителей.
Часто задаваемые вопросы о бронхите
Как врачи лечат бронхит?
При остром бронхите врач обычно прописывает вам покой и большое количество жидкости. Если у вас высокая температура или боль в горле, вы также можете принять НПВП, например ибупрофен, чтобы облегчить боль и воспаление. Если у вас хронический бронхит, лечение может включать вдыхание агентов в дыхательные пути, стероиды для уменьшения воспаления и, в тяжелых случаях, кислородную терапию, чтобы облегчить вам дыхание.
Вам нужны антибиотики при бронхите?
При остром бронхите антибиотики не нужны, так как в большинстве случаев острый бронхит носит вирусный характер. Тем не менее, если у вас хронический бронхит, врач может прописать вам антибиотики, поскольку они могут помочь в лечении обострений, вызванных бактериальными инфекциями.
Как долго длится бронхит?
В среднем бронхит длится от двух до трех недель, но может длиться до 90 дней. Однако кашель, возникающий при бронхите, может длиться четыре недели и более.Хронический бронхит может длиться месяцами, а иногда и годами.
Как лечить острый бронхит?
Острый бронхит можно лечить с помощью покоя, жидкостей, средств от кашля и болеутоляющих средств. Вы также можете лечить острый бронхит домашними средствами, такими как увлажнитель воздуха, полоскание горла соленой водой или чай с медом.
Какие методы лечения хронического бронхита?
Некоторые методы лечения хронического бронхита включают бронхолитические препараты, стероиды, кислородную терапию, хирургическое вмешательство и легочную реабилитацию.
Есть ли лекарства от бронхита, отпускаемые без рецепта?
Да, есть лекарства, отпускаемые без рецепта, такие как аспирин, ацетаминофен и ибупрофен, которые могут уменьшить воспаление, снизить температуру и уменьшить боль и отек.
Ресурсы по бронхиту, связанные с:
Острый бронхит — постоянный кашель
Лечение острого бронхита
Большинство случаев острого бронхита вызвано вирусом. Значит, антибиотики не помогут. Инфекция должна идти своим чередом.Это почти всегда проходит само по себе. Лечение в домашних условиях направлено на облегчение симптомов:
- Пейте жидкость, но избегайте кофеина и алкоголя.
- Больше отдыхайте.
- Принимайте безрецептурные болеутоляющие, чтобы уменьшить воспаление, облегчить боль и снизить температуру.
 Они могут включать ацетаминофен (1 торговая марка: Тайленол) или ибупрофен (1 торговая марка: Адвил). Никогда не давайте аспирин ребенку. Это было связано с синдромом Рея, который может поражать печень и мозг.
Они могут включать ацетаминофен (1 торговая марка: Тайленол) или ибупрофен (1 торговая марка: Адвил). Никогда не давайте аспирин ребенку. Это было связано с синдромом Рея, который может поражать печень и мозг. - Увеличьте влажность в доме или используйте увлажнитель .
Есть некоторые безрецептурные лекарства от кашля, которые помогают расщеплять или разжижать слизь. Найдите на этикетке слово «гвайфенезин» или спросите совета у фармацевта .
Не сдерживайте кашель с выделением слизи. Этот тип кашля помогает очистить бронхи от слизи. Если вы курите, вам следует бросить курить. Это поможет вашим бронхам быстрее зажить.
Некоторым людям с острым бронхитом необходимы ингаляционные лекарства.Это может вам понадобиться, если вы хрипите. Это может помочь открыть бронхи и избавиться от слизи. Обычно вы принимаете его с ингалятором. Ингалятор распыляет лекарство прямо в бронхи. Ваш врач решит, подходит ли вам это лечение.
Обычно вы принимаете его с ингалятором. Ингалятор распыляет лекарство прямо в бронхи. Ваш врач решит, подходит ли вам это лечение.
Если ваш врач считает, что ваш острый бронхит вызван бактериями, он может прописать вам антибиотики.
Как лечат бронхит
Острый и хронический бронхит лечат принципиально разными подходами, хотя есть несколько методов лечения, которые можно использовать для обоих состояний.В целом, краеугольный камень терапии обеих форм основан на улучшении комфорта, обеспечении оптимального дыхания и уменьшении кашля.
Наиболее распространенные методы лечения острого бронхита включают покой и симптоматическое лечение, когда воспаление является результатом вирусной инфекции. Если причиной является бактериальная инфекция, также можно использовать антибиотики. С другой стороны, хронический бронхит лечится с помощью лекарств, уменьшающих воспаление бронхов, таких как ингаляционные или пероральные стероиды, а также изменения образа жизни, такие как отказ от курения.
Verywell / Лара Антал
Домашние средства и образ жизни
Если у вас диагностирован острый или хронический бронхит, вам, вероятно, не потребуется госпитализировать его. Как при остром, так и при хроническом бронхите основное внимание в лечении уделяется домашним средствам и изменению образа жизни.
- Избегайте дыма и паров: Острый и хронический бронхит может обостриться из-за сигаретного дыма, промышленных ингалянтов и паров окружающей среды, таких как дым от гриля.По возможности держитесь подальше от вдыхаемых раздражителей, так как они могут вызвать усиление воспалительной реакции ваших бронхов.
- Увлажнители: Использование увлажнителя может уменьшить дискомфорт при остром бронхите, а иногда это помогает и при хроническом бронхите. . Увлажнители увлажняют воздух, облегчая дыхание и разжижая слизь. Он даже может частично облегчить боль, возникающую при вдыхании сухого воздуха.
Острый бронхит
- Отдых: Острый бронхит может вызвать сильную усталость.
 Это связано как с инфекцией, так и с постоянным кашлем. Когда вы больны, важно как можно больше отдыхать.
Это связано как с инфекцией, так и с постоянным кашлем. Когда вы больны, важно как можно больше отдыхать. - Жидкости: Питье прозрачных жидкостей при любом типе респираторной инфекции важно, потому что вам необходимо поддерживать водный баланс, что помогает разжижать слизь в груди и горле.
Терапия, отпускаемая без рецепта
Ряд лекарств, отпускаемых без рецепта, может помочь облегчить некоторые симптомы как острого, так и хронического бронхита.Как правило, эти препараты более эффективны при краткосрочном применении, если у вас острый бронхит. В большинстве случаев ваш врач порекомендует вам лекарство, отпускаемое по рецепту, которое имеет более продолжительный эффект при хроническом бронхите.
- Противоотечные средства: Противоотечные средства, такие как Судафед (псевдоэфедрин) и Африн (оксиметазолин), разжижают и помогают отводить слизь, которая может находиться в ваших пазухах, облегчая вам дыхание.
Существуют некоторые разногласия относительно злоупотребления деконгестантами, поэтому важно проявлять ответственность и использовать их консервативно. Используйте противозастойные средства только в том случае, если они облегчают ваши симптомы, и не дольше нескольких дней за раз.
Используйте противозастойные средства только в том случае, если они облегчают ваши симптомы, и не дольше нескольких дней за раз.
- Обезболивающие: Обезболивающие и жаропонижающие, такие как парацетамол и ибупрофен, могут помочь облегчить боль в груди и болезненность, которые могут возникнуть при кашле при бронхите.
- Средства для снижения температуры: Многие лекарства, которые могут снизить температуру, также снимают легкую боль, поэтому эти отпускаемые без рецепта лекарства могут выполнять двойную функцию.Не принимайте их в дозах, превышающих рекомендованные, и обязательно сообщите своему врачу или педиатру вашего ребенка о лекарствах, отпускаемых без рецепта, которые вы принимаете.
- Лекарства от кашля: Средства от кашля или отхаркивающие средства могут быть полезны, если ваш кашель сухой или непродуктивный. Если у вас постоянный кашель при хроническом бронхите, врач может выписать вам рецептурное средство от кашля.

Рецепты
Рецептурные препараты для лечения бронхита дают для комфорта, а некоторые лекарства по рецепту могут помочь самому заболеванию вылечиться.
- Антибиотики: Большинство случаев острого бронхита вызвано вирусными инфекциями, а это означает, что они не поддаются лечению антибиотиками. Их прием не поможет вам быстрее поправиться и может привести к другим проблемам, таким как устойчивость к антибиотикам. . Если у вас острый бронхит, вызванный бактериальной инфекцией, вам может потребоваться прием антибиотиков, отпускаемых по рецепту. Конкретный антибиотик определяется на основе вероятного бактериального организма.
- Бронходилататоры: Бронходилататоры, такие как Провентил (альбутерол), расслабляют мышцы вокруг бронхов, позволяя им стать шире.Это помогает удалить бронхиальный секрет, снимая бронхоспазм и уменьшая обструкцию дыхательных путей. Хрипы и стеснение в груди могут временно уменьшиться, а в легкие может поступить больше кислорода, что повысит уровень энергии.
 Некоторые из этих лекарств называются «спасательными ингаляторами», потому что они действуют быстро и используются для лечения внезапных эпизодов одышки, связанных с бронхоспазмом.
Некоторые из этих лекарств называются «спасательными ингаляторами», потому что они действуют быстро и используются для лечения внезапных эпизодов одышки, связанных с бронхоспазмом. - Стероиды: Пероральные стероиды можно использовать для лечения хронического бронхита, когда симптомы быстро ухудшаются.Ингаляционные стероиды обычно используются для лечения стабильных симптомов или когда симптомы медленно ухудшаются.
- Ингибиторы фосфодиэстеразы-4 (ФДЭ4): Ингибиторы ФДЭ4. Далиреп (рофлумиласт) — это класс лекарств, которые лечат воспаление, связанное с заболеванием легких. Ингибиторы ФДЭ4, принимаемые перорально один раз в день, помогают уменьшить обострение хронического бронхита, как правило, с минимальными побочными эффектами.
Руководство по обсуждению с врачом-бронхитом
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.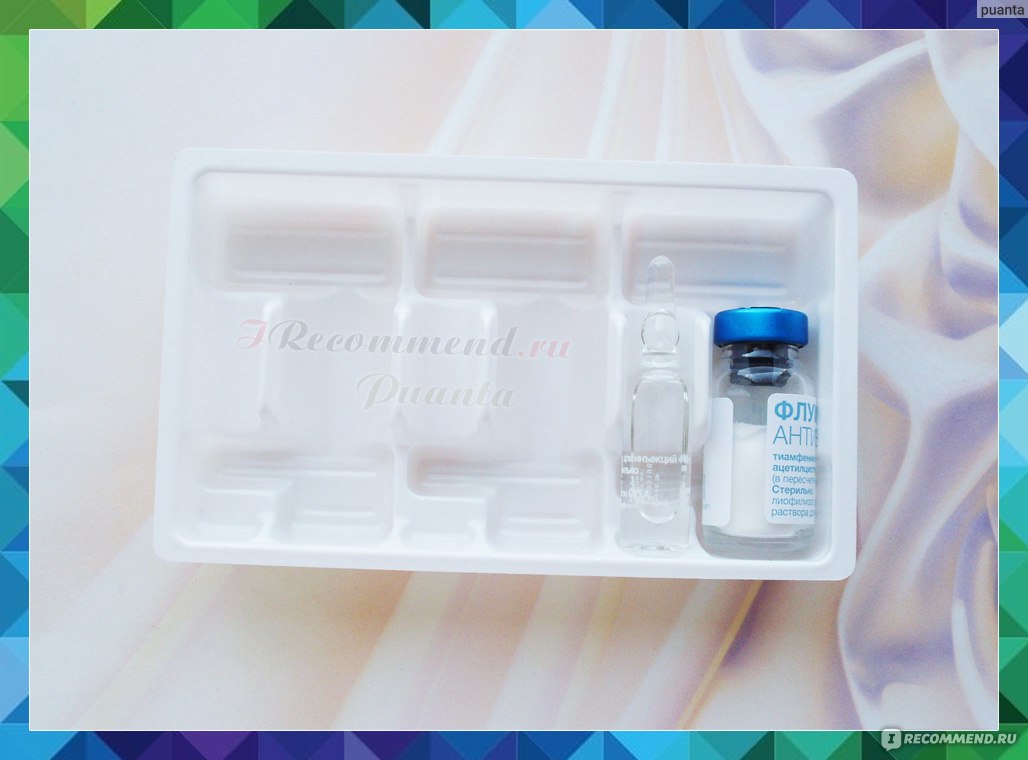
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Процедуры, определяемые специалистами
Несколько процедур могут помочь облегчить симптомы и застой при хроническом бронхите. Эти процедуры в основном неинвазивны и легко переносятся, но должны проводиться под руководством опытного специалиста.
- Физиотерапия грудной клетки: Эта процедура, которую также можно назвать перкуссией грудной клетки, представляет собой методику, при которой хлопают в ладоши по груди и / или спине, чтобы помочь разжижить слизь и облегчить откашливание.Он часто используется с постуральным дренажом и может выполняться с помощью сложенных ладоней или устройства очистки дыхательных путей.
- Постуральный дренаж: Этот метод использует силу тяжести для удаления слизи из дыхательных путей.
 И физиотерапия грудной клетки, и постуральный дренаж лучше всего работают после лечения бронходилататорами.
И физиотерапия грудной клетки, и постуральный дренаж лучше всего работают после лечения бронходилататорами. - Устройства очистки дыхательных путей: Эти устройства используются в сочетании с терапией грудной клетки и постуральным дренажом для лучшего удаления слизи из легких.Было доказано, что эти устройства улучшают результаты по сравнению с физиотерапией и дренажом. Они относительно доступны и просты в использовании, и ваш терапевт или врач могут порекомендовать устройство, если у вас хронический бронхит.
Дополнительная медицина (CAM)
Существует ряд альтернативных методов лечения бронхита. Некоторые из них были подвергнуты исследованиям с ограниченными результатами:
- Эвкалиптовое масло: Эвкалипт может обладать противовирусными свойствами; Использование масла с паром эвкалипта может уменьшить некоторые симптомы острого бронхита.
- Pelargonium sidoides: Также известный как umckaloabo, P.
 sidoides — это лечебное средство на травах, которое может быть эффективным для облегчения симптомов острого бронхита.
sidoides — это лечебное средство на травах, которое может быть эффективным для облегчения симптомов острого бронхита. - Вяз скользкий: В виде чая скользкий вяз может помочь облегчить боль. горло, что может быть связано с бронхитом. Вяз скользкий содержит слизь, гелеобразное вещество, которое может уменьшить воспаление.
Бронхит — устранение побочных эффектов
Chemocare.com
Уход во время химиотерапии и после нее
Что такое бронхит?
- Бронхит — это состояние, при котором возникают отек и раздражение дыхательных путей.
(называется бронхами). У вас может быть: - Острый бронхит : Когда бронхит самый тяжелый,
происходит сейчас или - Хронический бронхит : Когда бронхит возникает в течение
долгое время.
- Люди с острым бронхитом обычно кашляют с мокротой (выделениями или мокротой),
и иногда они испытывают боль при глубоком вдохе. - У вас может развиться острый бронхит от:
- Курение сигарет
- Раздражители окружающей среды, такие как загрязнения, химикаты и лак для волос
- Если вы пожилой человек или у вас изменилась иммунная система в результате химиотерапии, длительное
употребляете стероиды или имеете хронические заболевания
- Острый бронхит может быть вызван бактериями, но чаще вызван вирусом.Даже
хотя у вас может быть зеленоватая или желтоватая мокрота, бронхит обычно является воспалением
дыхательных путей, и бактерии могут отсутствовать. - Вас могут лечить антибиотиками, если в образце мокроты присутствуют бактерии,
или если ваш лечащий врач обеспокоен тем, что бактерии вызвали инфекцию.
- Если ваш бронхит вызван вирусом, симптомы могут исчезнуть через 2 или более недель.
рассосаться, но антибиотики не помогут.Лечение вируса включает лекарства от кашля,
пить много жидкости и избегать раздражителей. - Хронический бронхит мог быть вызван длительным курением сигарет,
загрязнение воздуха или другие раздражители. Люди с хроническим бронхитом плохо дышат
потому что густая слизь может закупорить их дыхательные пути. У них также будет воспаление
в дыхательных путях с похожими симптомами. - Хронический бронхит диагностируется на основании симптомов продуктивного кашля в большинстве случаев.
утром, в течение 3 или более месяцев, в течение 2 лет подряд. - Поскольку это хроническое заболевание, больные хроническим бронхитом могут перенести
периоды, когда они чувствуют себя хорошо, и затем периоды, когда они плохо себя чувствуют.
- Тяжелые приступы кашля, одышки и заложенности носа (так называемые обострения),
может длиться 3 месяца за раз и происходить несколько раз в год.По мере прогрессирования болезни
уменьшатся периоды, когда у вас будет меньше одышки.
Симптомы:
- Вы можете заметить, что у вас хрипы или одышка при обоих типах
бронхита. - У вас может быть жар, озноб или головная боль, если у вас острый бронхит.
- У вас могут возникнуть боли в мышцах или легких при глубоком вдохе.
при обоих типах бронхита, особенно если вы очень сильно кашляете, продолжительное время
периоды времени. - Возможно, вы слишком устали или очень слабы (утомлены). Вам может быть трудно сделать что-нибудь
вид вашей нормальной деятельности при обоих типах бронхита.
- У вас может быть внезапный приступ кашля или длительный (хронический) кашель.
Вы можете или не можете получить какие-либо выделения (мокроту), или вы можете принести
вверх зеленовато-желтая мокрота. Люди с хроническим бронхитом склонны много говорить
мокроты рано утром. - Вы можете испытывать одышку как в покое, так и при выполнении любого вида упражнений.
деятельности. Это может быть ходьба к двери или подъем по лестнице. - У вас могут быть проблемы с лежанием в кровати, и вам, возможно, придется спать на 2 или более подушках.
Из-за одышки вы можете проснуться посреди ночи.
Что вы можете сделать:
- Обязательно сообщите своему врачу, а также всем поставщикам медицинских услуг о любых других
лекарства, которые вы принимаете (в том числе безрецептурные, витамины или лечебные травы).
- Напомните своему врачу или поставщику медицинских услуг, если у вас в анамнезе диабет, печень,
болезнь почек или сердца. Если у вас есть семейная история болезни сердца, инсульта,
высокий уровень холестерина в крови или высокое кровяное давление у родственников первой или второй степени родства,
вы можете столкнуться с риском возникновения определенных проблем. Сообщите своему врачу, если вы
в вашей семье есть какое-либо из этих заболеваний. - Если вы все еще курите, вам следует бросить курить. Если вы не курите, не курите
номера. Курение первых или вторых рук может еще больше повредить ткань легких. Обсудить с
методы вашего лечащего врача, которые помогут вам бросить курить. - Избегайте больных. Часто мойте руки водой с мылом, по крайней мере, в течение
15 секунд за раз. Используйте салфетки, когда чихаете или кашляете.
Используйте салфетки, когда чихаете или кашляете. - Ни с кем не разделяйте посуду для еды или питья.
- Если вам больше 65 лет или у вас изменилась иммунная система в результате химиотерапии,
хронические заболевания или использование стероидов, Центры по контролю за заболеваниями (CDC) рекомендуют
что вы будете получать вакцину от гриппа каждый год и вакцину от пневмонии каждые 5 лет.
Обсудите это со своим врачом, если это подходит вам. - Людям с проблемами легких необходимо, чтобы воздух циркулировал из нижней части легких и
из легких (оксигенация), чтобы предотвратить инфекцию и пневмонию. Использование стимула
спирометр на 15 минут в день два раза в день может способствовать оксигенации. - Контроль секреции с помощью кашля и глубокого дыхания поможет вам дышать
Полегче. Помните, что если вы обезвожены, ваши выделения будут гуще и тяжелее.
Помните, что если вы обезвожены, ваши выделения будут гуще и тяжелее.
воспитать. Обязательно выпивайте от 2 до 3 литров жидкости (безалкогольной и без кофеина).
в день, чтобы оставаться хорошо увлажненным. - Принятие теплого душа или ванны, а также использование вапорайзера может помочь разжижить выделения.
- Постарайтесь выполнять физические упражнения, если они переносятся, чтобы способствовать воздухообмену (оксигенации) и поддерживать
ваш оптимальный уровень функционирования.Ходьба, плавание или легкая аэробная активность
может также помочь вам похудеть и почувствовать себя лучше. Обязательно тренируйтесь под
под наблюдением вашего поставщика медицинских услуг и обсудите с вашим поставщиком медицинских услуг
как составить конкретную программу упражнений в соответствии с вашими потребностями.
- Старайтесь избегать «аллергенов окружающей среды» (таких как дым, загрязнение окружающей среды и распространенные причины
сезонной аллергии), а также вещи, которые могут вызвать аллергию в вашем доме
(лаки для волос, плесень, пылевые клещи и домашние животные).Это может вызвать приступ одышки.
дыхания и ухудшить ваши симптомы. - Ведите дневник любых аномальных симптомов, таких как чрезмерная утомляемость, одышка.
дыхания или боли в груди, если они происходят регулярно. Запишите продукты
что вы ели, упражнения или действия, которые вы выполняли, когда симптомы
произошли, и как вы себя чувствовали до того, как они произошли.Этот дневник может быть полезен для определения
определенные «триггеры» ваших симптомов. - Вопросы, которые стоит задать себе, могут включать:
- Мои симптомы возникли постепенно, или этот эпизод возник внезапно? Был
Я беспокоюсь? Выполнял ли я какие-либо действия или отдыхал? - Ел ли я какие-нибудь продукты? Были ли у меня домашние животные? Я недавно путешествовал?
Сделал ли я что-нибудь иначе, чем обычно?
- Мои симптомы возникли постепенно, или этот эпизод возник внезапно? Был
- При серьезных проблемах с дыханием, спать по ночам с приподнятым изголовьем кровати
может облегчить дыхание. Для этого можно спать на 2 или 3 дополнительных подушках.
Для этого можно спать на 2 или 3 дополнительных подушках.
Это поможет расширить легкие (разрастаться), а также будет способствовать дренажу
выделения. - Используйте техники релаксации, чтобы уменьшить тревожность. Если ты чувствуешь
встревоженный, поместите себя в тихую обстановку и закройте глаза. Медленно,
ровные, глубокие вдохи и постарайтесь сосредоточиться на вещах, которые вас расслабляют.
прошлое. - Вам следует ограничить количество алкоголя, которое вы принимаете, или избегать его вообще.
Алкоголь может отрицательно взаимодействовать со многими лекарствами. - Если вам назначили лекарство для лечения этого заболевания, не прекращайте прием лекарств.
если ваш лечащий врач не говорит вам об этом. Принимайте лекарство точно так, как указано.
Ни с кем не делитесь своими таблетками.
- Если вы пропустите прием лекарства, обсудите со своим врачом, что
ты должен сделать. - Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите
их вместе с вашей медицинской бригадой. Они могут прописать лекарства и / или предложить
другие предложения, которые эффективны при решении таких проблем. - Соблюдайте все записи на приемы для лечения.
Лекарства для лечения бронхита:
- В зависимости от функции легких и общего состояния здоровья врач может
рекомендуют использовать определенные лекарства, чтобы помочь вашим легким функционировать более эффективно,
и уменьшить симптомы.Некоторые из распространенных лекарств, которые используются для лечения легких
проблемы могут включать:- Антибиотики — Если ваш врач или поставщик медицинских услуг подозревает, что
у вас легочная инфекция, он или она может заказать таблетки антибиотика или внутривенно (в / в).
Обычно назначаемые антибиотики при легочных инфекциях включают азитромицин (Zithromax ® ) и левофлоксацин (Levaquin ® ).Если вам прописали антибиотики, принимайте полный рецепт. Не прекращайте принимать
таблетки, когда вы почувствуете себя лучше - Антихолинергические средства — эти препараты назначаются лицам с
хронический бронхит, эмфизема легких и хроническая обструктивная болезнь легких (ХОЛОД). Антихолинергический
агенты действуют комплексно, расслабляя мышцы легких, что поможет вам
чтобы легче дышалось.Обычно назначают препарат ипатропия бромид (Атровент ® ). - Бронходилататоры — Эти препараты действуют, открывая (или расширяя)
легочные проходы и облегчение симптомов, включая одышку. Эти
Эти
лекарства, обычно вводимые путем ингаляции (аэрозоль), но также доступны в форме таблеток. - Агонисты бета-адренорецепторов (бета-агонисты) — Бета-агонисты
могут считаться бронходилататорами, поскольку эти препараты расслабляют гладкие мышцы дыхательных путей, и
блокировать высвобождение веществ, вызывающих сужение бронхов или сужение
ваши легкие, если у вас спазм легких.«Лекарства, такие как альбутерол (Proventil ® ) или тербуталин (Brethine ® ),
обычно используются. - Кортикостероиды: Стероиды уменьшают воспаление и отек,
которые могут присутствовать при определенных заболеваниях легких. Людям могут быть полезны стероиды,
либо вдыхание, либо в виде таблеток, либо в вену (IV).
- Беклометазон (Бекловент ® ),
ингаляционный стероид, полезен при лечении хронической астмы и бронхита.Ингаляционные стероиды действуют непосредственно на легочную ткань, поэтому долгосрочных побочных эффектов меньше.
эффекты по сравнению с таблеткой или внутривенной формой. - Люди, у которых возникла вспышка сильной одышки и воспаления дыхательных путей
могут быть назначены стероидные таблетки, такие как преднизон, на короткий период времени. Эта
обычно дается с ингаляционными стероидами. - Пациентам с тяжелой астмой или бронхитом может потребоваться внутривенное введение другого
стероид, метилпреднизолон (Solumedrol ® ). - Лекарства от кашля / противоотечные средства — могут помочь вам чувствовать себя более комфортно
если вы много кашляете. Гуафенезин является активным ингредиентом многих лекарств от кашля,
Гуафенезин является активным ингредиентом многих лекарств от кашля,
можно давать отдельно, но часто в комбинации с другими лекарствами, такими как кодеин, для
помочь своему кашлю.Гуафенезин также можно комбинировать с псевдоэфедрином (Sudafed ® ) в качестве противоотечного средства или с любым из многих лекарств,
в зависимости от ваших симптомов. Еще одно распространенное лекарство, которое вы можете получить, — это гидрокодон.
Битартрат-Гоматропина Метилбромид (Hycodan ® ).
Это наркотическое противокашлевое средство (средство от кашля), которое поможет облегчить
твой кашель. - Диуретики — могут быть известны как «водяные таблетки», поскольку они действуют для предотвращения
или лечить заложенность легких, заставляя вас мочиться лишней жидкостью. Некоторые примеры
Некоторые примеры
этот препарат может включать фуросемид (Lasix ® ),
и Гидрохлортиазид. Вы можете получать это лекарство отдельно или в комбинации
с другими лекарствами. - Наркотики — Такие как сульфат морфина могут быть полезны в определенных
случаи одышки, чтобы уменьшить потребность вашего тела дышать. Морфин — это
называется Opiate. Опиаты сообщают вашему дыхательному центру в главном стволе мозга:
так тяжело дышать. Так вам будет удобнее. Если вы принимаете морфин,
тем не менее, не забудьте обсудить со своим врачом общие побочные эффекты,
такие как запор, сонливость, тошнота и рвота, и как контролировать эти
побочные эффекты. - Кислородная терапия — Если вы испытываете одышку в
отдых или напряжение, ваш лечащий врач может проверить, подходит ли кислородная терапия
для тебя. Это поможет уменьшить рабочее дыхание. Вы можете принимать кислород, когда
Это поможет уменьшить рабочее дыхание. Вы можете принимать кислород, когда
симптомы наихудшие. Например, некоторым людям нужен кислород только в ночное время.
а не днем.Некоторые потребляют кислород во время занятий, но
не все время.
- Антибиотики — Если ваш врач или поставщик медицинских услуг подозревает, что
- Ваш лечащий врач обсудит с вами, какие методы лечения вам подходят.
- Не прекращайте прием лекарств резко, поскольку могут возникнуть серьезные побочные эффекты.
Когда звонить своему врачу или поставщику медицинских услуг:
- Лихорадка 100.5 ° F (38 ° C), озноб, боль в горле (возможные признаки инфекции, если вы
получают химиотерапию). - Если вы кашляете кровью
- Одышка, боль в груди или дискомфорт; опухоль губ или горла должна
немедленно оценить - Ощущение учащенного сердцебиения или учащенного сердцебиения
- Новые высыпания на коже
- Любая необычная опухоль на ступнях и ногах
- Увеличение веса более чем на 3–5 фунтов за 1 неделю.

- Если ваши симптомы ухудшаются или не улучшаются в течение 3 дней терапии
Примечание: Мы настоятельно рекомендуем вам поговорить со своим здоровьем.
профессиональный уход за вашим конкретным заболеванием и лечением. Информация
содержащиеся на этом веб-сайте предназначены для помощи и обучения, но не заменяют
для медицинской консультации.
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, опекунам и друзьям. Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.
Бронхит без антибиотиков (детский)
Бронхит — это воспаление и опухоль слизистой оболочки легких. Часто это вызвано инфекцией. Симптомы включают сухой отрывистый кашель, усиливающийся ночью. При кашле может выделяться желто-зеленая слизь.Ваш ребенок также может быстро дышать, может казаться одышкой или хрипом. У него или у нее может быть температура. Другие симптомы могут включать усталость, дискомфорт в груди и озноб.
При кашле может выделяться желто-зеленая слизь.Ваш ребенок также может быстро дышать, может казаться одышкой или хрипом. У него или у нее может быть температура. Другие симптомы могут включать усталость, дискомфорт в груди и озноб.
Бронхит чаще всего вызывается вирусом верхних дыхательных путей. Бронхит, вызванный вирусом, не лечится антибиотиками. Вместо этого могут быть назначены лекарства, которые помогут облегчить симптомы. Симптомы могут длиться до 2 недель, хотя кашель может длиться намного дольше.
Уход на дому
При уходе за ребенком дома соблюдайте следующие правила:
Лечащий врач вашего ребенка может прописать лекарства от кашля, боли или жара.Вам могут посоветовать использовать капли для носа с соленой водой (солевым раствором), чтобы облегчить дыхание. Используйте их перед тем, как ваш ребенок ест или спит. Вашему ребенку могут назначить бронходилататор. Это помогает дышать. Он может поступать в виде спрея, ингалятора или вводиться в виде ингаляционного раствора из устройства, называемого небулайзером.
 Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.
Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.Вы можете использовать лекарства, отпускаемые без рецепта, в зависимости от возраста и веса при лихорадке или дискомфорте.Если у вашего ребенка хроническое заболевание печени или почек, перед применением этих лекарств проконсультируйтесь с лечащим врачом. Также поговорите с врачом, если у вашего ребенка была язва желудка или пищеварительное кровотечение. Никогда не давайте аспирин лицам моложе 18 лет, страдающим вирусной инфекцией или лихорадкой. Это может вызвать серьезное повреждение печени или головного мозга. Не давайте ребенку другие лекарства, не посоветовавшись предварительно с врачом.
Не давайте ребенку младше 6 лет лекарства от кашля или простуды, если об этом не скажет поставщик.Они не помогают маленьким детям и могут вызвать серьезные побочные эффекты.
Тщательно мойте руки теплой водой с мылом до и после ухода за ребенком.
 Это поможет предотвратить распространение инфекции.
Это поможет предотвратить распространение инфекции.Дайте ребенку достаточно времени для отдыха. При этой болезни часто возникают проблемы со сном.
Дети от 1 года: Пусть ваш ребенок спит в слегка вертикальном положении. Это поможет облегчить дыхание.По возможности слегка приподнимите изголовье кровати. Или приподнимите голову и верхнюю часть тела вашего старшего ребенка с помощью дополнительных подушек. Поговорите со своим лечащим врачом о том, как далеко можно поднять голову ребенка.
Дети младше 12 месяцев: Никогда не используйте подушки и не укладывайте ребенка спать на живот или бок. Младенцы младше 12 месяцев должны спать на плоской поверхности на спине. Не используйте для сна автомобильные кресла, коляски, качели, детские переноски и детские слинг. Если ваш ребенок засыпает в одном из них, как можно скорее переместите его на плоскую твердую поверхность.
Помогите старшему ребенку правильно высморкаться.
 Лечащий врач вашего ребенка может порекомендовать солевые капли для носа, чтобы помочь разжижить и удалить выделения из носа. Солевые капли в нос отпускаются без рецепта. Вы также можете использовать 1/4 чайной ложки поваренной соли, хорошо перемешанной с 1 стаканом воды. Вы можете закапать по 2–3 капли физиологического раствора в каждую ноздрю перед тем, как дать ребенку высморкаться. Всегда мойте руки после прикосновения к использованным тканям.
Лечащий врач вашего ребенка может порекомендовать солевые капли для носа, чтобы помочь разжижить и удалить выделения из носа. Солевые капли в нос отпускаются без рецепта. Вы также можете использовать 1/4 чайной ложки поваренной соли, хорошо перемешанной с 1 стаканом воды. Вы можете закапать по 2–3 капли физиологического раствора в каждую ноздрю перед тем, как дать ребенку высморкаться. Всегда мойте руки после прикосновения к использованным тканям.Для детей младшего возраста: отсасывание слизи из носа с помощью физиологических капель для носа и небольшого шприца с грушей.Если вы не знаете, как пользоваться шприцем с грушей, поговорите с лечащим врачом или фармацевтом. Всегда мойте руки после использования шприца с грушей или прикосновения к использованным тканям.
Чтобы предотвратить обезвоживание и помочь ослабить секрецию легких у детей ясельного и старшего возраста, попросите вашего ребенка пить много жидкости. Дети могут предпочесть холодные напитки, замороженные десерты или ледяное мороженое.
 Также им может понравиться теплый суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.
Также им может понравиться теплый суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.Чтобы предотвратить обезвоживание и ослабить секрецию легких у младенцев в возрасте до 1 года, попросите ребенка пить много жидкости. При необходимости используйте пипетку с лекарством, чтобы дать ребенку небольшое количество грудного молока, смеси или раствора для пероральной регидратации. Давайте 1-2 чайные ложки каждые 10-15 минут. Ребенок может кормиться только короткое время. Если вы кормите грудью, сцеживайте и храните молоко, чтобы использовать его позже. Давайте ребенку раствор для пероральной регидратации между кормлениями.Его можно приобрести в продуктовых магазинах и аптеках без рецепта.
Чтобы облегчить дыхание во время сна, используйте увлажнитель с прохладным туманом в спальне ребенка. Ежедневно очищайте и сушите увлажнитель, чтобы предотвратить рост бактерий и плесени. Не используйте испаритель с горячей водой. Это может вызвать ожоги.
 Вашему ребенку также может быть удобнее сидеть в душной до 10 минут.
Вашему ребенку также может быть удобнее сидеть в душной до 10 минут.Не подпускайте ребенка к сигаретному дыму. Табачный дым может ухудшить симптомы у вашего ребенка.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или по рекомендации.
Когда обращаться за медицинской помощью
У обычно здорового ребенка сразу же звоните лечащему врачу вашего ребенка в случае возникновения любого из следующих событий:
Лихорадка (см. Лихорадка и дети ниже)
Симптомы не исчезают улучшение через 1-2 недели или ухудшение
Дыхание не проходит через несколько дней.
Ваш ребенок теряет аппетит или плохо ест.
У вашего ребенка проявляются признаки обезвоживания, такие как сухость во рту, плач без слез или меньше мочеиспускания, чем обычно.
Позвоните 911
Позвоните 911 в случае любого из этих событий:
Усиление затрудненного дыхания или учащение хрипов
Сильная сонливость или проблемы с пробуждением
Путаница
Кашляет кровью
потеря сознания
Лихорадка и дети
С помощью цифрового термометра проверьте температуру вашего ребенка. Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Работает для детей от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Врач может подтвердить ректальную температуру.
Ухо (барабанное). Температура в ушах точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный вариант, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни. Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему или ей не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, которые помогут узнать, есть ли у вашего маленького ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.Следуйте конкретным инструкциям вашего провайдера.
Показания лихорадки у ребенка до 3 месяцев:
Показания лихорадки для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректальная, лоб или ухо: 102 ° F (38,9 ° C) или выше
Подмышечная впадина: 101 ° F (38,3 ° C) или выше
В этих случаях звоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) или выше у ребенка любого возраста
Лихорадка 100 лет.



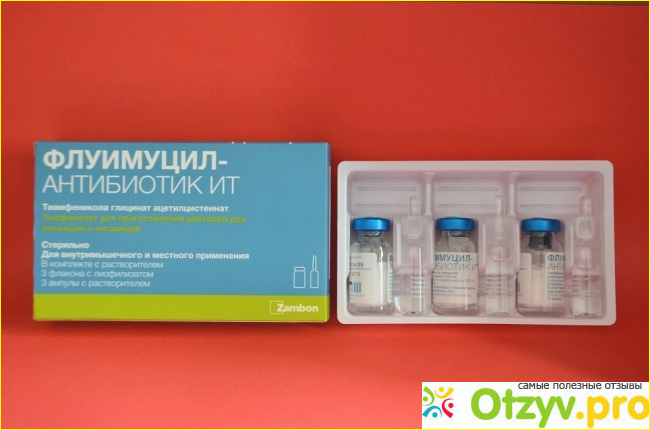
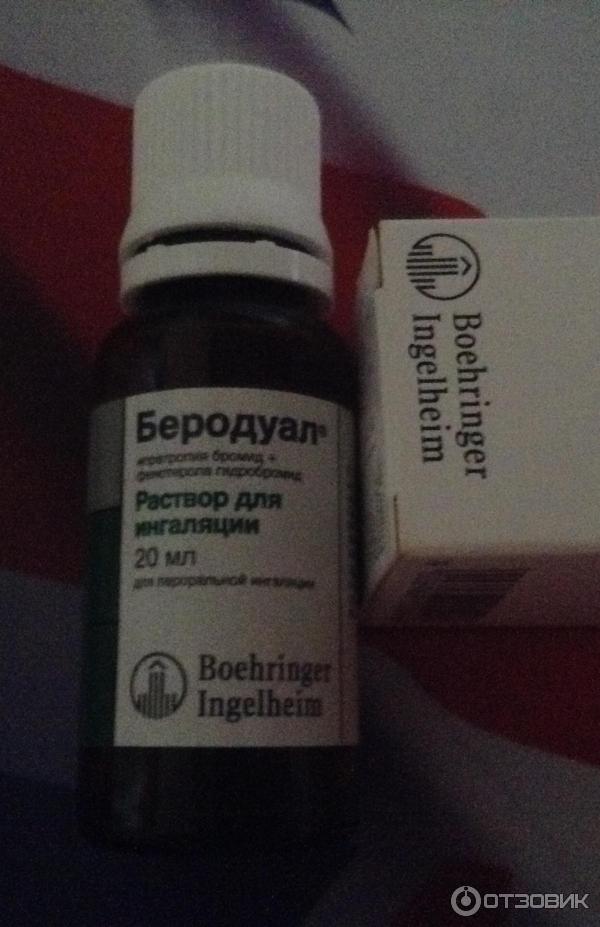 Не следует пользоваться водопроводной (даже кипяченой) и дистиллированной водой. Температура раствора к моменту ингаляции должна быть не ниже 20°С. При одновременном назначении нескольких первой проводится ингаляция бронхолитика, через 10-15 минут – муколитика, затем, после отхождения мокроты, противовоспалительного препарата.
Не следует пользоваться водопроводной (даже кипяченой) и дистиллированной водой. Температура раствора к моменту ингаляции должна быть не ниже 20°С. При одновременном назначении нескольких первой проводится ингаляция бронхолитика, через 10-15 минут – муколитика, затем, после отхождения мокроты, противовоспалительного препарата. 
 Если у вас высокая температура или она недавно была, это может помочь исключить или подтвердить пневмонию.
Если у вас высокая температура или она недавно была, это может помочь исключить или подтвердить пневмонию.
 Добавьте пару капель эфирного масла эвкалипта в увлажнитель, чтобы очистить проходы. Обязательно очищайте увлажнитель каждый день, чтобы предотвратить рост плесени и бактерий внутри устройства.
Добавьте пару капель эфирного масла эвкалипта в увлажнитель, чтобы очистить проходы. Обязательно очищайте увлажнитель каждый день, чтобы предотвратить рост плесени и бактерий внутри устройства.

 Они могут включать ацетаминофен (1 торговая марка: Тайленол) или ибупрофен (1 торговая марка: Адвил). Никогда не давайте аспирин ребенку. Это было связано с синдромом Рея, который может поражать печень и мозг.
Они могут включать ацетаминофен (1 торговая марка: Тайленол) или ибупрофен (1 торговая марка: Адвил). Никогда не давайте аспирин ребенку. Это было связано с синдромом Рея, который может поражать печень и мозг.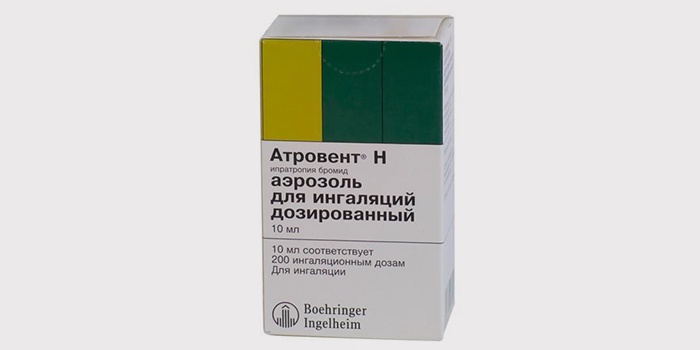 Это связано как с инфекцией, так и с постоянным кашлем. Когда вы больны, важно как можно больше отдыхать.
Это связано как с инфекцией, так и с постоянным кашлем. Когда вы больны, важно как можно больше отдыхать.
 Некоторые из этих лекарств называются «спасательными ингаляторами», потому что они действуют быстро и используются для лечения внезапных эпизодов одышки, связанных с бронхоспазмом.
Некоторые из этих лекарств называются «спасательными ингаляторами», потому что они действуют быстро и используются для лечения внезапных эпизодов одышки, связанных с бронхоспазмом. И физиотерапия грудной клетки, и постуральный дренаж лучше всего работают после лечения бронходилататорами.
И физиотерапия грудной клетки, и постуральный дренаж лучше всего работают после лечения бронходилататорами.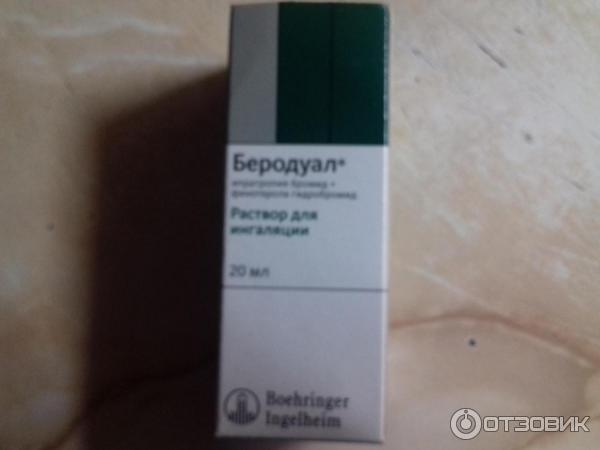 sidoides — это лечебное средство на травах, которое может быть эффективным для облегчения симптомов острого бронхита.
sidoides — это лечебное средство на травах, которое может быть эффективным для облегчения симптомов острого бронхита.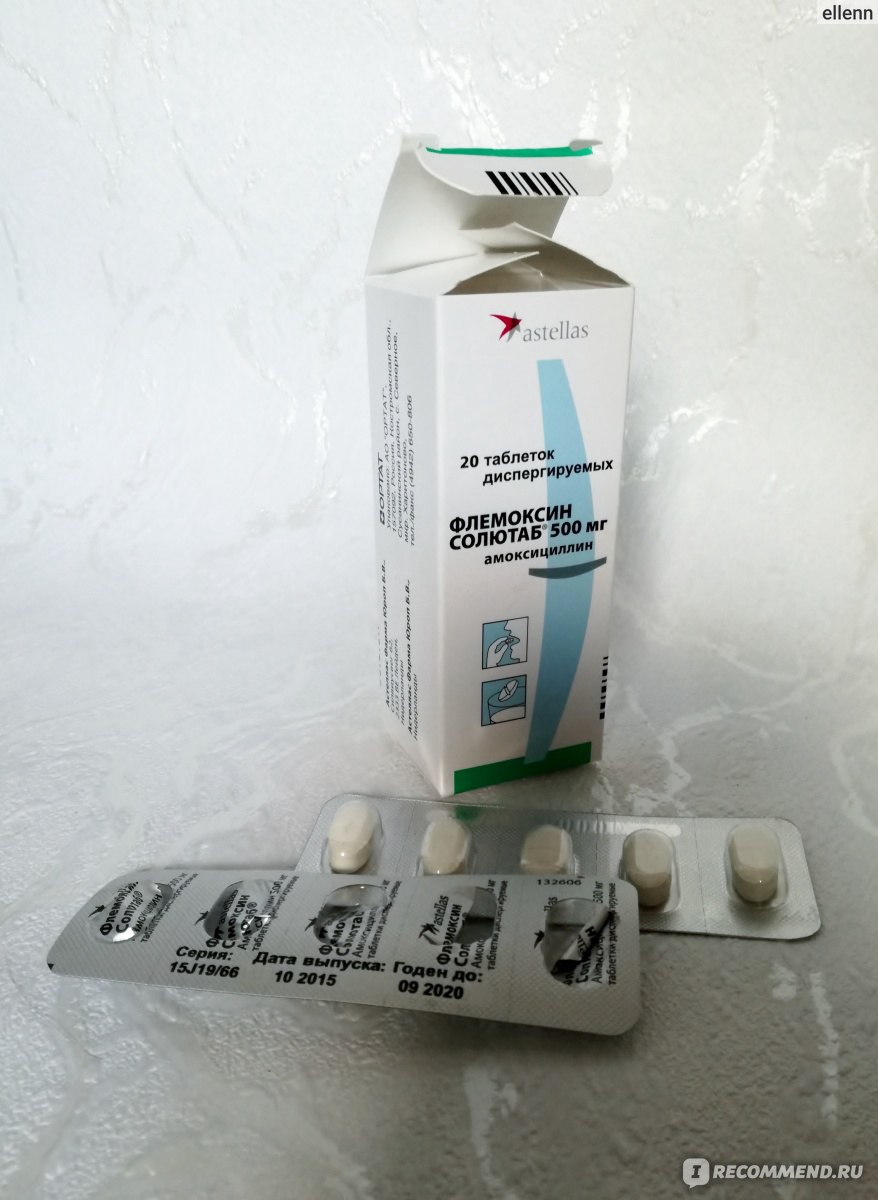




 Используйте салфетки, когда чихаете или кашляете.
Используйте салфетки, когда чихаете или кашляете. Помните, что если вы обезвожены, ваши выделения будут гуще и тяжелее.
Помните, что если вы обезвожены, ваши выделения будут гуще и тяжелее.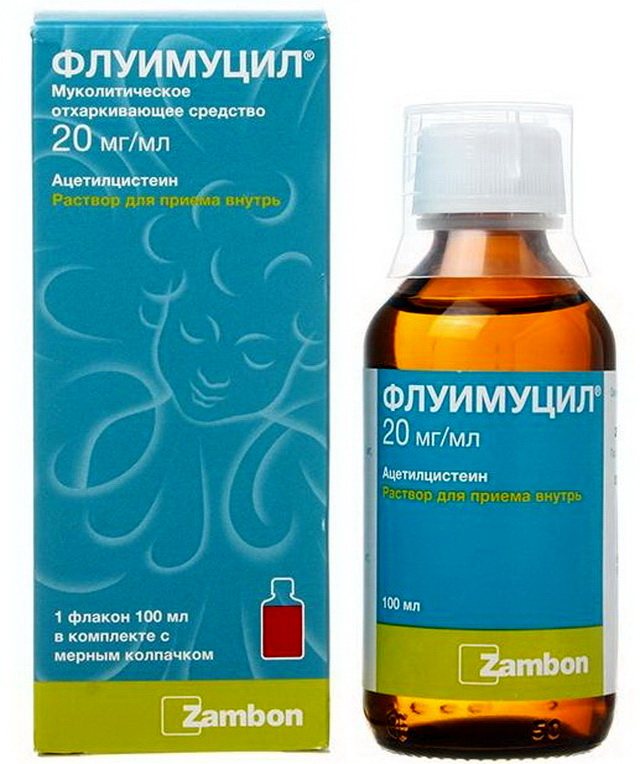
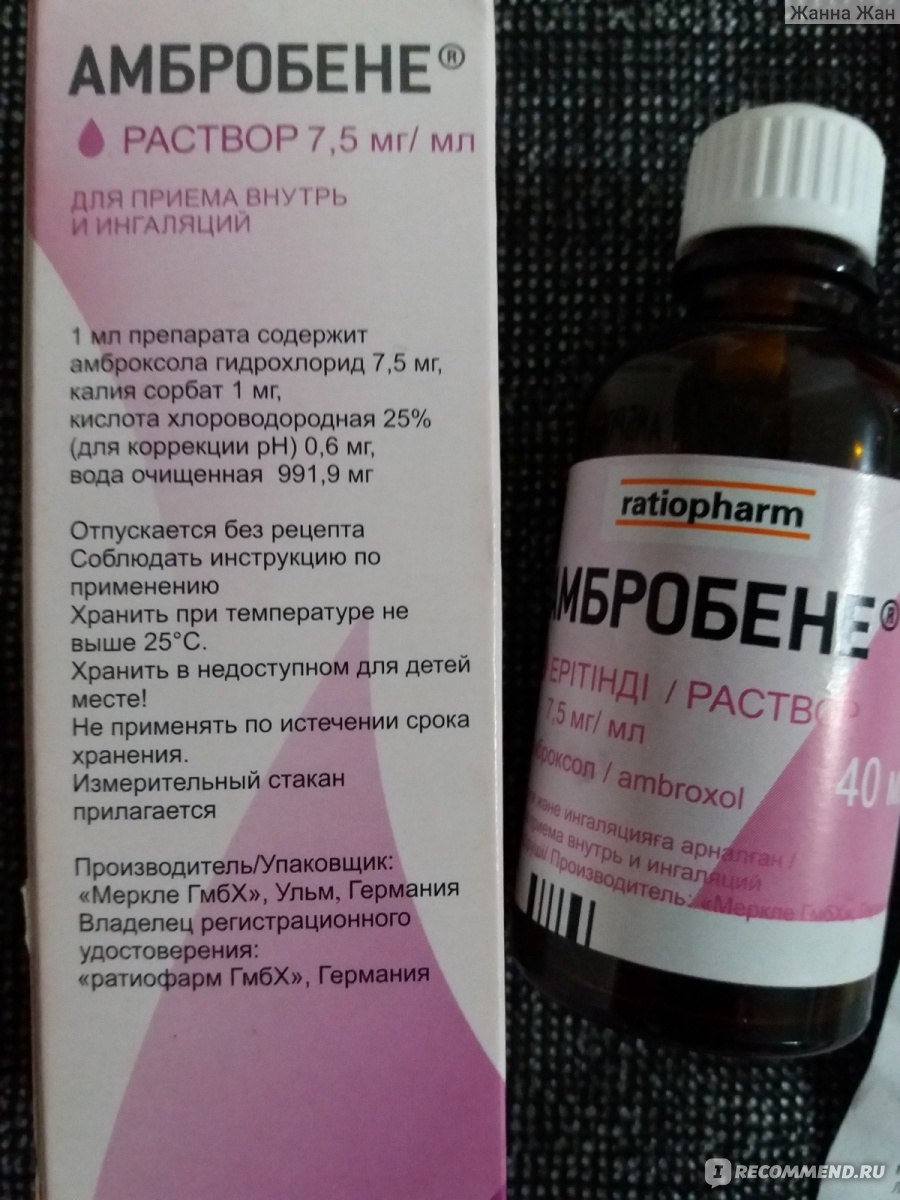 Для этого можно спать на 2 или 3 дополнительных подушках.
Для этого можно спать на 2 или 3 дополнительных подушках.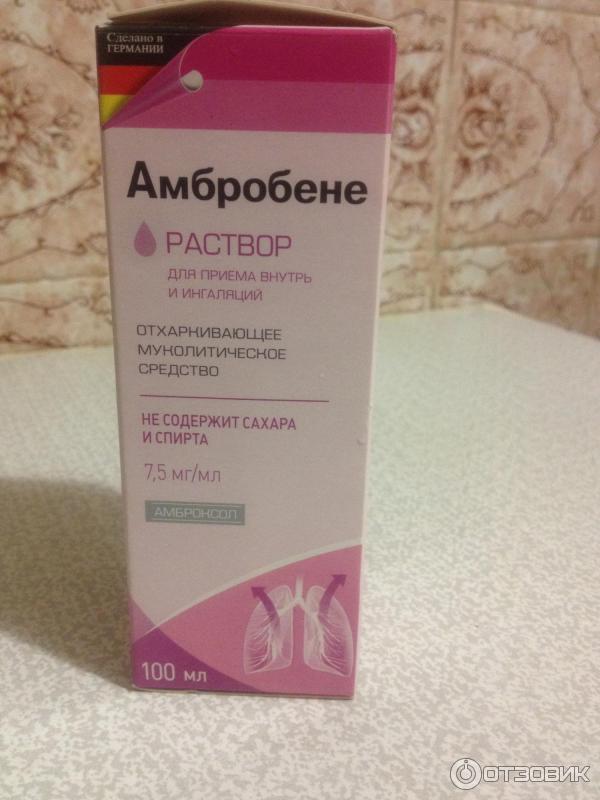

 Эти
Эти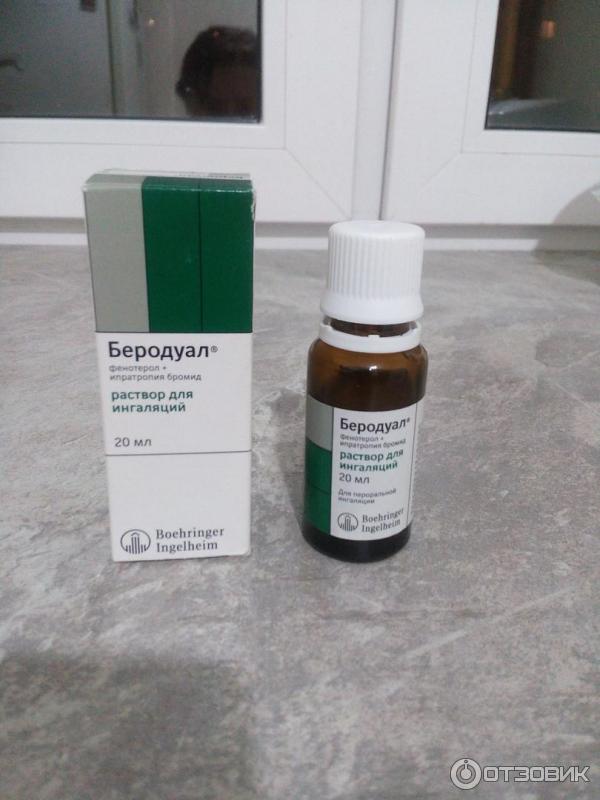
 Гуафенезин является активным ингредиентом многих лекарств от кашля,
Гуафенезин является активным ингредиентом многих лекарств от кашля, Некоторые примеры
Некоторые примеры Это поможет уменьшить рабочее дыхание. Вы можете принимать кислород, когда
Это поможет уменьшить рабочее дыхание. Вы можете принимать кислород, когда
 Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.
Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку. Это поможет предотвратить распространение инфекции.
Это поможет предотвратить распространение инфекции. Лечащий врач вашего ребенка может порекомендовать солевые капли для носа, чтобы помочь разжижить и удалить выделения из носа. Солевые капли в нос отпускаются без рецепта. Вы также можете использовать 1/4 чайной ложки поваренной соли, хорошо перемешанной с 1 стаканом воды. Вы можете закапать по 2–3 капли физиологического раствора в каждую ноздрю перед тем, как дать ребенку высморкаться. Всегда мойте руки после прикосновения к использованным тканям.
Лечащий врач вашего ребенка может порекомендовать солевые капли для носа, чтобы помочь разжижить и удалить выделения из носа. Солевые капли в нос отпускаются без рецепта. Вы также можете использовать 1/4 чайной ложки поваренной соли, хорошо перемешанной с 1 стаканом воды. Вы можете закапать по 2–3 капли физиологического раствора в каждую ноздрю перед тем, как дать ребенку высморкаться. Всегда мойте руки после прикосновения к использованным тканям.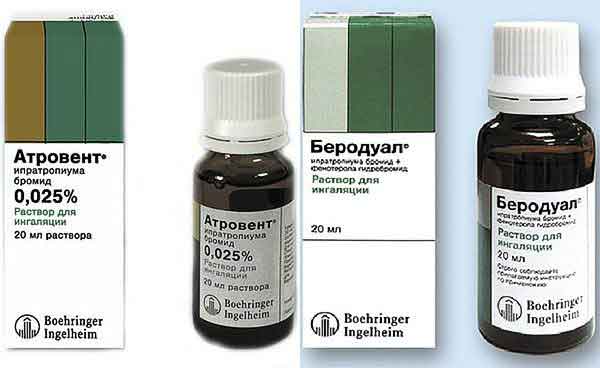 Также им может понравиться теплый суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.
Также им может понравиться теплый суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.