Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента. В составлении руководства по лечению участвовали как представители семейных врачей и врачей-пульмонологов, которые каждый день занимаются диагностикой астмы, консультированием больных астмой и их лечением, так и представители больных астмой, которые внесли в руководства поправки с точки зрения пациентов.
В составлении руководства по лечению участвовали как представители семейных врачей и врачей-пульмонологов, которые каждый день занимаются диагностикой астмы, консультированием больных астмой и их лечением, так и представители больных астмой, которые внесли в руководства поправки с точки зрения пациентов.
Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в дыхательных путях
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа. Из альвеол кислород всасывается в кровь, а углекислый газ, образующийся в организме, переходит из крови в альвеолы. При выходе воздух вместе с углекислым газом выводится из легких. В норме при дыхании все дыхательные пути открыты и воздух движется по ним свободно и беспрепятственно.
Из альвеол кислород всасывается в кровь, а углекислый газ, образующийся в организме, переходит из крови в альвеолы. При выходе воздух вместе с углекислым газом выводится из легких. В норме при дыхании все дыхательные пути открыты и воздух движется по ним свободно и беспрепятственно.
Что происходит в дыхательных путях при астме?
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
Главными симптомами астмы являются:
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).

Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
Каковы причины астмы?
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).
- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.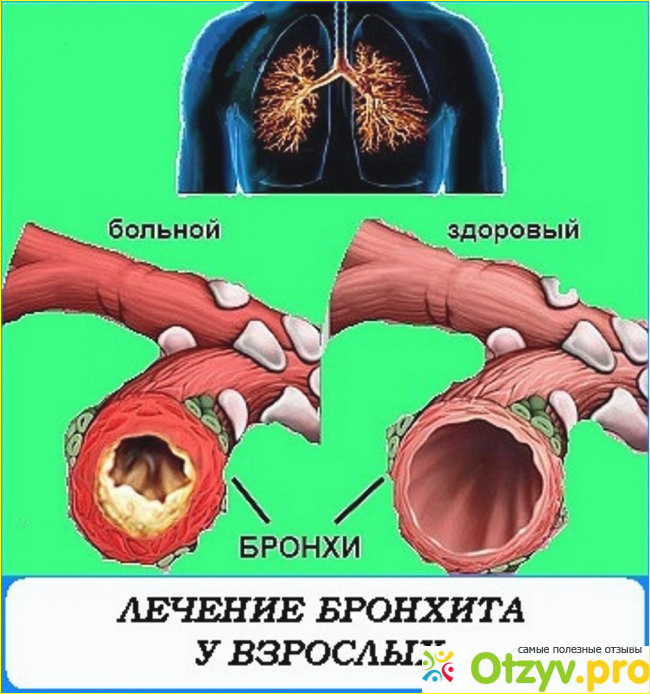
Спирография
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Что показывают результаты спирографии?
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами. Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.
Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
Запишите все отмеченные проявления, так как врачу понадобятся Ваши точные описания. Для отслеживания состояния астмы, вы можете заполнить и тест для контроля над астмой. Это простой опросник, сумма пунктов которого дает информацию о состоянии астмы (Jia et al 2013), и его распечатанную копию Вы можете попросить для себя у семейной медсестры (см. Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Немедикаментозное лечение
При лечении астмы дополнительно к приему лекарств важен и образ жизни. Постарайтесь избегать раздражителей верхних дыхательных путей и известных аллергенов.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012). Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.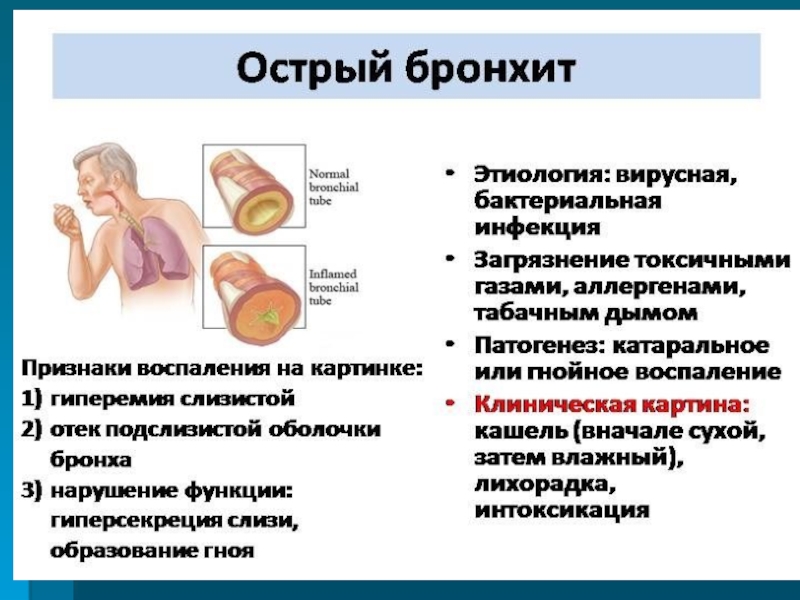
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором. Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
Как использовать ингалятор с дозатором?
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
2. Порошковые ингаляторы
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Лечение сопутствующих заболеваний
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.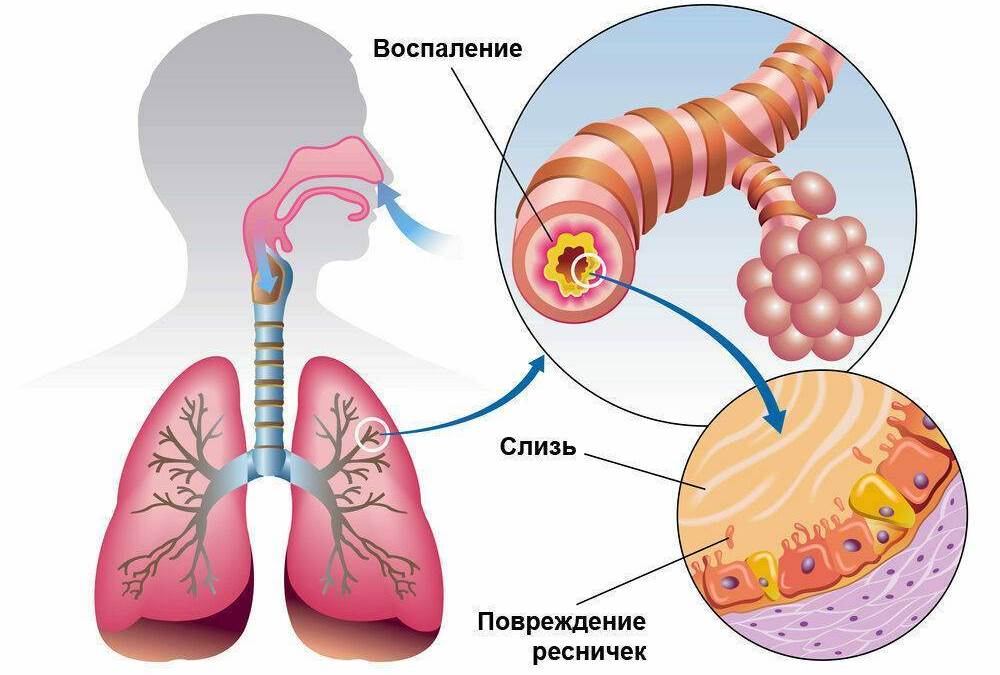 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами.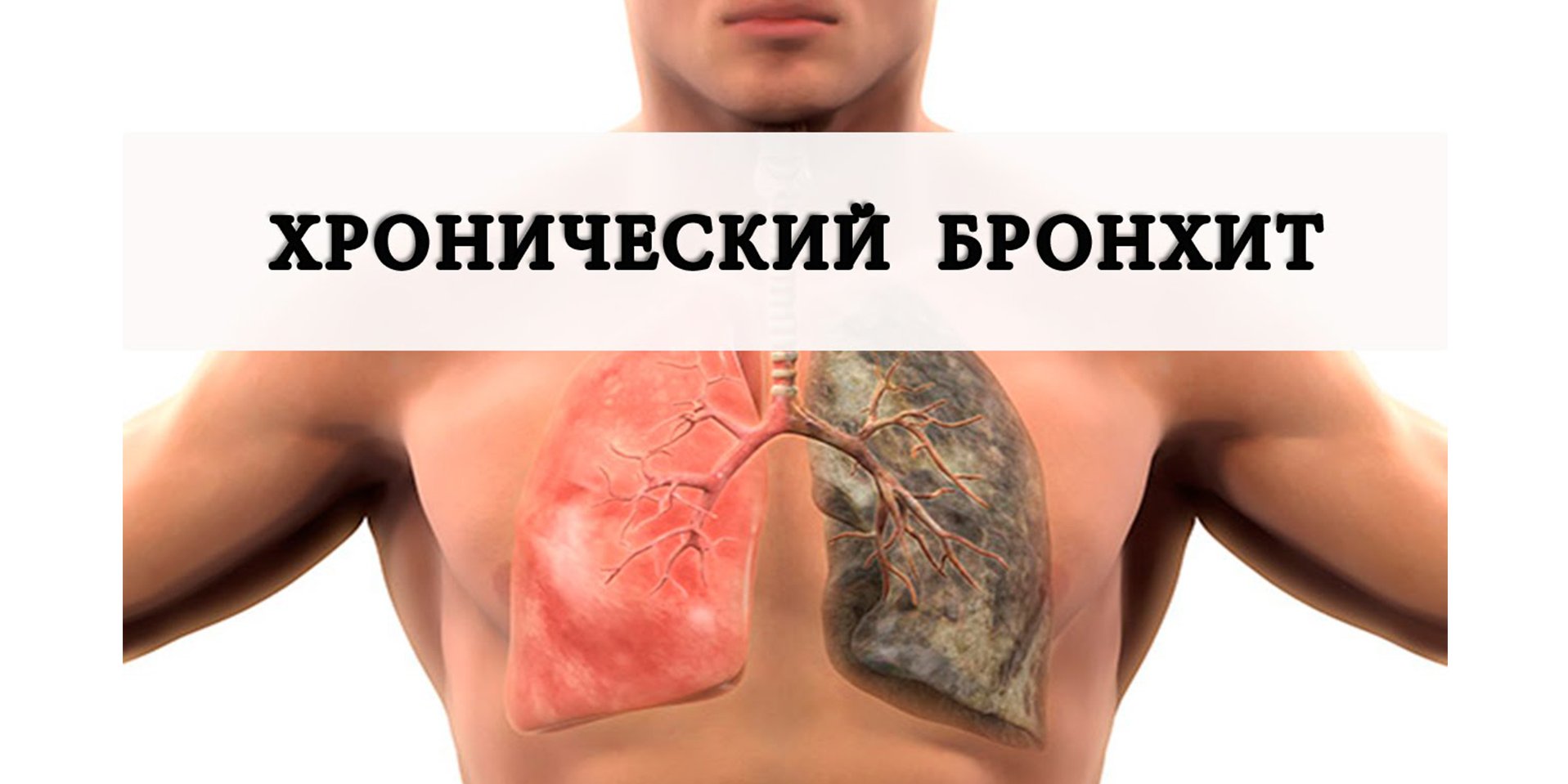 Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство. Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.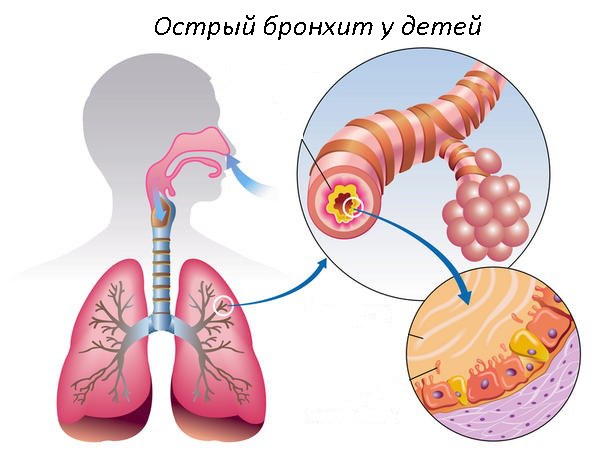
Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма.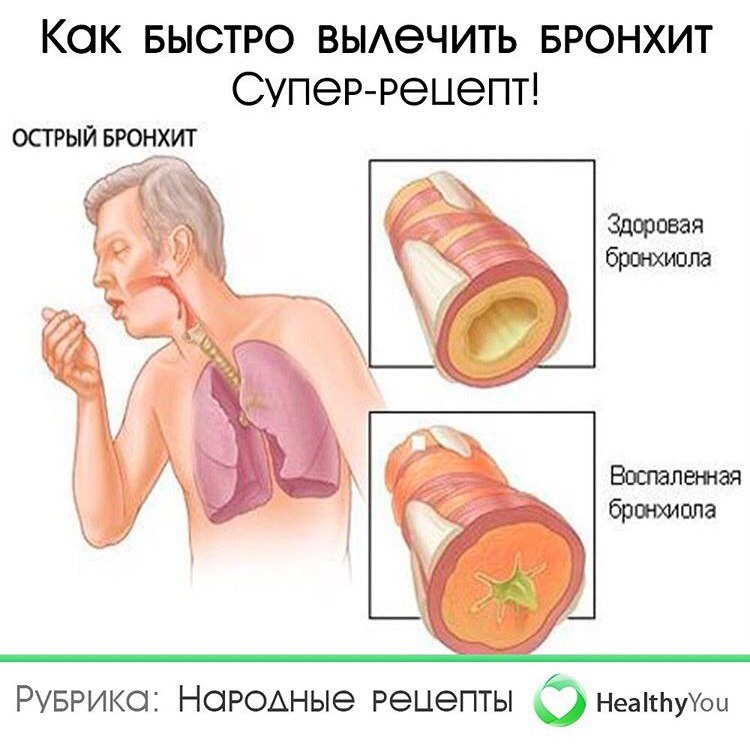 Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей. У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты. Не держите мусор в открытом виде.
Не держите мусор в открытом виде.
• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
. ……………………. ……………………. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. | Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. | Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой.  |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
Бронхит у детей — Семейная Клиника Александровская
Простой бронхит (острый). Познавательная информация для родителей!
Острый и хронический бронхиты является частой причиной заболеваемости у детей разных возрастов. Острый бронхит — это воспаление бронхов в дыхательных путях ребенка, которое сопровождается повышенным отеком слизистой оболочки, повышенной секрецией слизи, протекает без затруднения дыхания.
Причины бронхита очень разнообразны.
Чаще всего причинами возникновения этого заболевания являются вирусы, такие как риновирусы, аденовирусы, вирусы гриппа и парагриппа, а также такие грозные возбудители как микоплазма и цитомегаловирус. Но не исключается и бактериальная природа бронхита: гемофильная палочка, пневмо- и стафилококки.
Характер заболевания может зависеть от возбудителя. Бронхит вирусной этиологии протекает с выраженными симптомами интоксикации. Микоплазменный бронхит характеризуется наличием навязчивого кашля. Явления интоксикации выражены умеренно. Чаще всего болеют школьники. Бронхит хламидийной этиологии протекает всегда тяжело. Чаще болеют дети до года. Провоцирующими факторами данного заболевания являются нерациональное питание, переохлаждение, пассивное курение, а также загрязнение окружающей среды, снижение иммунитета ребенка, ранее смешанное вскармливание, избыточный вес тела. Родители замечают нарушение общего состояния слабость, вялость, снижение аппетита, общее недомогание, головная и мышечная боли. Повышение температуры тела до субфебрильных цифр. Кашель, чаще в начале заболевания сухой, навязчивый, в последующем, характер кашля меняется, сопровождается отделением густой слизистой или гнойной мокротой. Кашель может быть длительным до 6 недель. Сопутствующими симптомами могут быть явления покраснения слизистых глаз. Покраснение и боль в горле.
Покраснение и боль в горле.
Для диагностики вам могут назначить обследование крови и рентгенологическое исследование легких, анализ мокроты.
В общем клиническом анализе крови можно увидеть увеличение количества лейкоцитов, увеличение СОЭ, а также возможен сдвиг, так называемой формулы влево.
На рентгенограмме чаще всего наблюдается картина увеличения (усиления) интенсивности легочного рисунка.
Лечение бронхита является сложной задачей!
Чаще всего при своевременном обращении к врачу не требует госпитализации, и лечение проводится в домашних условиях.
В зависимости от вида возбудителя назначаются противовирусные препараты. По показаниям антибактериальные препараты (при подтвержденной бактериальной природе бронхита, лихорадке более трех дней, затяжном течении, подозрении на пневмонию, а также наличии очага инфекции, например, такого как отит или синусит. )
)
А также симптоматическая терапия: противокашлевые препараты, муколитики, жаропонижающие препараты, капли в нос, полоскание зева, обильное питье.
Если вы заметили у своего ребенка какие-либо симптомы не занимайтесь самолечением, вызывайте врача на дом. При своевременной диагностике и назначении адекватного лечения снижается риск последующих осложнений.
Берегите себя и своих близких! Запишитесь на прием к нашему педиатру и мы обязательно поможем вашему малышу и маленькому и уже большому, но все равно ребенку!
Запись к педиатру пульмонологу!
АСКАРИДОЗ у взрослых – симптомы и лечение, профилактика
Аскаридоз представляет собой возбуждаемое паразитами заболевание, которым страдают люди, в чьих организмах оказываются аскариды (глистные паразиты из группы нематодов).
Болезнь распространена повсеместно на земном шаре, исключая пустыни и районы вечной мерзлоты. Источником заражения является земля, загрязненная продуктами жизнедеятельности человеческого организма.
Возбудителем аскаридоза является аскарида ascaris lumbricoides, крупный, длинный желто-белый червь, относящийся к семейству круглых червей. Типичный паразит живет только за счет своего хозяина. В организме человека аскариды живут парами, их всегда четное количество, самки достигают 20-30 см и более, самцы достигают 15-22 см. Механизм передачи аскарид как и большинства кишечных паразитов является фекально- оральным.
Болезнь возникает из-за попадания в организм зрелых яиц паразитов, а такое бывает лишь после того, как они попадут в почву. Далее оральным путем яйца попадают в тонкую кишку, где вылупляются личинки, переносимые затем с кровотоком по всему организму.
Некоторые люди ошибочно считают, что можно заразиться аскаридозом от домашних животных (кошек, собак, свиней) и рекомендуют 1 раз в год проходить профилактическое лечение. Это утверждение в корне неправильное. Причиной аскаридоза у детей и взрослых является только аскарида человеческая. В организме домашних животных она может паразитировать, но не достигает половой зрелости и не выделяет яйца, а значит, животное не может стать источником заражения. А вот бесконтрольный прием антигельминтных препаратов, особенно в завышенной дозировке, оказывает губительное действие на печень.
Это утверждение в корне неправильное. Причиной аскаридоза у детей и взрослых является только аскарида человеческая. В организме домашних животных она может паразитировать, но не достигает половой зрелости и не выделяет яйца, а значит, животное не может стать источником заражения. А вот бесконтрольный прием антигельминтных препаратов, особенно в завышенной дозировке, оказывает губительное действие на печень.
Но при некоторых обстоятельствах общение с домашними животными может привести к заражению:
На шерсти животного могут быть яйца гельминтов, попавшие с грунта. С шерсти они попадают на руки и пищевые продукты, а оттуда в рот.
Инвазионные личинки паразитов могут быть в пасти животного, после того как оно поело корм с земли. Поэтому не стоит целовать животное и позволять ему лизать человеку лицо.
Животное может занести яйца гельминтов на лапах, и они окажутся на предметах быта.
Учитывая эти факторы, хозяева животных больше рискуют заразиться аскаридозом, но при выполнении правил личной гигиены эта опасность сводится к нулю.
Человек, заглатывая зрелые яйца, заражается аскаридозом. Спустя 2 недели после инфицирования начинается их миграция в организме. Попадая в организм человека, они проходят в развитии несколько этапов, и оказываются в кишечнике, где происходит их превращение в личинок.
После чего они проникают в кровь через стенки кишечника, и мигрируют с кровотоком. Основой питания личинкам в это время служат эритроциты и плазма крови. Затем они попадают в прочие органы — сердце, печень и другие, где аскаридоз у человека образует инфильтраты с большим числом эозинофилов.
Личинки попадают в легкие, бронхи и глотку, куда они разносятся с мокротой и оттуда возвращаются в тонкий кишечник, где из личинок происходит формирование взрослых особей, выделяющие токсины и огромное количество яиц, выделяющихся с калом. Это тот этап, при котором проявляются явные симптомы заболевания. Яйца попадают в почву, заражая все вокруг, и человек вновь получает их через еду, не прошедшую термическую обработку.
Попав в организм человека, аскариды вызывают ряд характерных симптомов. Ранние признаки аскаридоза у взрослых начинают наблюдаться только на этапе миграции личинок:
субфебрильная температура тела;
недомогание;
сухой кашель, иногда – со скудным количеством слизистой или гнойной мокроты;
аллергический дерматоз;
крапивница на кистях и стопах.
Находясь в тонком кишечнике, гельминты становятся причиной таких симптомов аскаридоза как затруднение продвижения пищи, нарушение всасывания питательных веществ. У больного наблюдаются боли в области живота, его беспокоят поносы или запоры, появляется тошнота, снижается или пропадает аппетит, возникает общая слабость, может усилиться восприимчивость к простудным заболеваниям, уменьшиться масса тела. Токсины, выделяемые паразитами, могут стать причиной аллергических высыпаний на коже.
В ряде случаев аскариды вызывают закупорку просвета кишечника или протоков, через которые выделяется желчь, вызывая кишечную непроходимость, колики, аппендицит, воспаление желчного пузыря и протоков.
В зависимости от общего состояния здоровья, перечисленные симптомы могут быть выражены или более интенсивно, напоминая интоксикацию организма, или проявляться слабо, практически отсутствовать.
ДИАГНОСТИКА
В связи с тем, что на ранних стадиях развития аскаридоза клиническая картина характеризуется множественностью разнообразных симптомов, поставить правильный и точный диагноз зачастую бывает сложно. Диагностику данного паразитоза осуществляют, прибегая как, к помощи клинических и лабораторных данных, так и принимая во внимание данные эпидемиологического исследования.
Основные способы диагностики паразита:
• Кал на яйца гельминтов – в условиях лаборатории проводится микроскопическое исследование кала, в котором при паразитировании взрослой особи аскариды в организме можно увидеть яйца – округлые (бочкообразные) образования. Для получения достоверного результата рекомендуется проводить это исследование несколько раз (обычно 3 раза) с интервалом в несколько дней.
• Лабораторное микроскопическое исследование мокроты – проводится для выявления личинок в ней во время их миграции из альвеол в верхние дыхательные пути.
• Клинический анализ крови – позволяет определить наличие аллергической реакции по увеличению количества эозинофилов. Также определяется степень анемии по уровню снижения гемоглобина и эритроцитов.
• Рентгеноскопия кишечника с контрастным веществом помогает визуализировать взрослые аскариды в нем во время кишечной стадии патологии.
• Иммунологическое исследование плазмы крови с целью определения специфических антител к личинкам аскариды.
• Рентгенография легких – дополнительный метод инструментального исследования, который позволяет выявить характерные инфильтраты (область затемнения) в области выхода личинок аскариды из кровеносного русла в альвеолы.
ЛЕЧЕНИЕ АСКАРИДОЗА
Приняв во внимание результаты всех анализов, и учитывая имеющиеся симптомы аскаридоза, врач назначает соответствующее лечение. Процесс изгнания из организма глистов данного вида включает в себя употребление современных антигистаминных медикаментов. Лечение аскаридоза сопровождается приемом железосодержащих препаратов и поливитаминов. Также рекомендуется придерживаться диеты, содержащей повышенное количество белковой пищи.
Лечение аскаридоза сопровождается приемом железосодержащих препаратов и поливитаминов. Также рекомендуется придерживаться диеты, содержащей повышенное количество белковой пищи.
При этом врачами запрещается самостоятельное лечение аскаридоза дома, так как неправильно рассчитанная доза медикамента может обернуться серьезной интоксикацией организма. Кратковременные побочные эффекты от применения препаратов настолько разнообразны, что могут привести к негативным последствиям для пациента.
В неосложненных случаях прогноз благоприятный, лечение эффективно в течение 2 недель, без лечения и самозаражения глисты выводятся максимум через год.
Однако запрещено применять противогельминтные препараты для профилактики самостоятельно. Препараты токсичны, дозировки для детей подбирают индивидуально по весу, в процессе могут развиваться негативные реакции со стороны печени и нервной системы.
#нацпроектдемография89
Острый бронхиолит на фоне обострения хронического бронхита.
 Клинический случай
Клинический случай
Все рекомендации выполнялись в полном объеме, но на фоне смога в Москве самочувствие пациентки ухудшалось. 12 августа усилились одышка и слабость, произошла кратковременная остановка дыхания с потерей сознания и падением АД до 60/30. Реанимирована дочерью. Вызвана бригада СМП, на ЭКГ признаков острого коронарного синдрома не было. Пациентке была предложена госпитализация в стационар, от которой она отказалась. Продолжала лечение назначенными препаратами, но улучшения самочувствия не отмечала. 19 августа обратилась к пульмонологу.
При осмотре 19 августа состояние пациентки — тяжелое, тахипноэ – ЧДД — 32 в минуту, температура тела – 36,8 С., кожные покровы бледные. При перкуссии над легкими коробочный перкуторный звук, укорочение перкуторного звука в нижних отделах правого легкого. При аускультации легких – дыхание жесткое, выслушивались влажные средне – и мелкопузырчатые хрипы в средне-нижних отделах грудной клетки, больше справа. Тоны сердца ритмичные, приглушены, ЧСС-76 в минуту, АД 140/90.
Пациентке по cito была сделана рентгенография легких. На обзорных рентгенограммах органов грудной клетки в прямой и правой боковой проекциях правое легочное поле несколько уменьшено в объеме и прозрачность его снижена. Имеется усиление и деформация легочного рисунка в средней и нижней долях правого легкого и наличие очаговоподобных теней с нечетки- ми очертаниями. Оба корня умерено расширены, правый смещен книзу. Слева над диафрагмой также видны единичные очаговоподобные тени. Рекомендована КТ легких (дифференциальный ряд: пневмония; гиповентиляция правого легкого; тромбоэмболия легочной артерии (ТЭЛА)
В связи с прогрессирующей одышкой, изменениями на рентгенограммах легких, отсутствием положительной динамики от проводимой терапии пациентка срочно госпитализирована в НУЗ ЦКБ No1 ОАО «РЖД» с диагнозом: правосторонняя пневмония на фоне обострения хронического бронхита. ДН-3. Артериальная гипертензия. ТЭЛА?
При осмотре в приемном отделении стационара в связи с выраженной дыхательной недостаточностью (сатурация крови при поступлении 90%) и подозрением на ТЭЛА была госпитализирована в отделение интенсивной терапии (Ой).
При поступлении в Ой в крови: Hb – 123, лейкоциты – 11000, СОЭ – 47 мм/час, СРБ – 23.3 (норма до 5.0), рСО2-35.4, рО2-86.7.
На ЭХО-КГ: размеры полостей сердца не увеличены, умеренная легочная гипертензия, умеренная концентрическая гипертрофия миокарда левого желудочка (ЛЖ), небольшое количество жидкости в перикарде, насосная функция ЛЖ не снижена.
ЭКГ: синусовый ритм, ЧСС- 84, умеренные нарушения миокарда ЛЖ.
КТ легких от 18 августа 2010 года: инфильтративные изменения в легочной ткани не обнаружены, дополнительные объемные образования не выявлены, стенки бронхов уплотнены, признаки острого бронхиолита в нижней доле правого легкого.
В результате обследования диагноз ТЭЛА не подтвердился.
В Ой проводилось лечение: реанимационное пособие, оксигенотерапия на месте 3-5 л/мин, фортум -1.0 х 3 раза в/в, эуфиллин в/в капельно, преднизолон с 60 мг/сут. После купирования симптомов острой дыхательной недостаточности и стабилизации состояния, пациентка была переведена в пульмонологическое отделение, где ей была продолжена антибактериальная терапия, оксигенотерапия, лечение преднизолоном — со снижением дозы до полной отмены, назначены конкор, эутирокс, флуимуцил, эреспал, ингаляции беродуалом и пульмикортом через небулайзер, проводилось ФТЛ.
В результате проведенного лечения самочувствие пациентки значительно улучшилось, дыхание восстановилось, но сохранялась слабость и покашливание. Выписана под наблюдение врача пульмонолога с открытым ЛН с диагнозом: обострение хронического бронхита, острый бронхиолит, ДН-3 при поступлении, ДН-1 при выписке. Рекомендовано принимать эреспал 160 мг в сутки в течение 4-х месяцев.
При выписке из стационара в ОА крови: Hb – 143, лейкоциты – 7600, СОЭ – 22 мм/час, сатурация крови – 98%, СРБ – 5.0.
С 7 сентября по 17 сентября находилась на амбулаторном долечивании. В октябре пациентка вакцинирована противогриппозной вакциной, перенесла хорошо, без осложнений. Весь период наблюдения чувствовала себя удовлетворительно, рецидивов заболевания не было, респираторно-вирусные инфекции не переносила. При контрольной КТ легких от 17 марта 2011 года: очаг в S5 правого легкого, вероятнее всего поствоспалительного характера, признаки хронического бронхита. При контрольном исследовании ФВД от 22 марта 2011 года: вентиляционная функция легких в норме, ОФВ1- 84% от должных величин.
Выводы:
Имеет место случай длительного листа нетрудоспособности с обострением хронического бронхита, осложненного бронхиолитом с выраженным бронхообструктивным синдромом на фоне перенесенной респираторно-вирусной инфекции. В условиях поликлиники подобные заболевания имеют определенные трудности в диагностике, т.к. острая дыхательная и сосудистая недостаточность с развитием коллапса и потерей сознания может быть про- явлением ТЭЛА. Кроме того, клинические проявления и рентгенологическая картина при бронхиолите неспецифичны. Во всех случаях, когда обострение хронического бронхита с явлениями бронхиальной обструкции не поддается коррекции антибактериальными и бронхолитическими препаратами и нарастают проявления дыхательной недостаточности, необходимо срочно госпитализировать пациента в стационар.
В последние годы чаще выявляются случаи затяжного течения обострений хронических неспецифических заболеваний легких (ХНЗЛ) с различными осложнениями. Это вероятнее всего связано с увеличением количества микст – инфекций, наличием большого количества стрессовых ситуаций, экологическим состоянием окружающей среды, а в 2010 году подобная ситуация усугубилась смогом.
Установлено, что иммунная система органов дыхания – одна из наиболее активных, поэтому воздействие экологически неблагоприятных факторов способствует развитию вторичной иммунодепрессии и значительному повышению степени сенсибилизации к промышленным аллергенам.
В связи с этим необходимо проводить мероприятия по раннему выявлению пациентов с ХНЗЛ, брать их на диспансерное наблюдения, проводить иммуномодулирующую терапию бактериальными лизатами, стимулирующую естественные механизмы защиты организма от инфекций дыхательных путей. Большое значение имеет профилактическая вакцинация противогриппозной вакциной и вакцинация полисахаридной поливалентной пневмококковой вакциной Пневмо 23, которые уменьшают частоту и тяжесть течения инфекционных заболеваний органов дыхания, уменьшают количество их осложнений.
Список литературы:
1. Интерстициальные болезни легких: практическое руководство под редакцией Н.А. Мухина 2007 г.
2. Справочник по Пульмонологии под редакцией академика РАМН А. Г. Чучалина, проф. М.М. Ильковича 2009 г.
Г. Чучалина, проф. М.М. Ильковича 2009 г.
3. Журнал «Здравоохранение» 11-2008, статья «Медико-социальные и психологические аспекты заболеваемости населения хроническим бронхитом в современных условиях»
Ларингит — (клиники Di Центр)
Ларингит, воспаление гортани, обычно проходит за неделю безо всякого лечения. Но если охриплость не исчезает за две недели, это сигнал о возможном развитии серьёзного осложнения — ложного крупа.
Ларингитом называют воспаление гортани. Этот орган расположен в верхней части дыхательных путей, между глоткой и трахеей. Если посмотреть на шею снаружи, то гортань будет сразу за хрящевым выступом, более выделяющимся у мужчин — кадыком. Отек и раздражение слизистой оболочки могут быть острыми (длительность болезни до недели) и хроническим, когда симптомы беспокоят более долгий период времени. Большинство случаев ларингита возникают после вирусной инфекции либо после громкого разговора. Длительная охриплость может быть сигналом о каких-то серьезных проблемах со здоровьем. В большинстве случаев ларингит проходит через неделю без какого-либо лечения, у взрослых его не считают опасным заболеванием.
В большинстве случаев ларингит проходит через неделю без какого-либо лечения, у взрослых его не считают опасным заболеванием.
Причины и факторы риска
Воспаление гортани чаще всего возникает из-за инфекции, чрезмерной нагрузки голосовых связок криком, пением, громким разговором или раздражения химическими веществами.
Наиболее частой причиной ларингита бывает инфекция. Обычно это те же вирусы, которые вызывают ОРВИ.
Другими провоцирующими факторами острого воспаления гортани могут быть:
-
аллергия -
бактериальная инфекция -
гастроэзофагеальная рефлюксная болезнь (ГЭРБ) -
травмы гортани -
пневмония -
бронхит -
фарингиты и синуситы.
Причиной хронического ларингита считают:
-
злокачественные опухоли в области шеи, легких -
доброкачественные разрастания слизистой оболочки (полипы) в области связок -
паралич связок после инсульта -
потерю тонуса связок в пожилом возрасте. В этом случае нередко нарушен механизм закрывания надгортанником просвета гортани во время глотания. Частицы пищи попадают в дыхательные пути и провоцируют воспаление.
Что происходит при ларингите
Внутри гортани находятся голосовые связки — это две складки слизистой оболочки, покрывающие мышцы и хрящи. В норме голосовые связки открываются и закрываются плавно, образуя звуки при прохождении через них воздуха. При ларингите связки воспалены и отекают, что приводит к искажению звука, проходящего через них. Голос становится сиплым и хриплым, в тяжелых случаях он исчезает совсем. У детей некоторые формы ларингита очень опасны, так как возможно затруднение дыхания из-за частичного или полного перекрытия воздуховодных путей воспаленными, набухшими тканями. У взрослых полного блока дыхательных путей практически не бывает.
При ларингите связки воспалены и отекают, что приводит к искажению звука, проходящего через них. Голос становится сиплым и хриплым, в тяжелых случаях он исчезает совсем. У детей некоторые формы ларингита очень опасны, так как возможно затруднение дыхания из-за частичного или полного перекрытия воздуховодных путей воспаленными, набухшими тканями. У взрослых полного блока дыхательных путей практически не бывает.
Как заподозрить ларингит
Симптомы ларингита у взрослых и детей обычно включают:
-
изменение голоса — хриплый или шипящий -
полную или частичную потерю голоса -
боль, чувство «щекотания» в горле, которое провоцирует сухой кашель, дискомфорт при глотании -
небольшое повышение температуры -
увеличение и болезненность лимфоузлов шеи.
Если, кроме гортани, воспалены другие отделы дыхательного тракта (трахея, бронхи, легкие), глотка или миндалины, то будут характерные для этих болезней признаки.
Какие обследования помогут поставить диагноз?
Обычно врачу достаточно услышать, как пациент разговаривает, чтобы установить правильный диагноз. Но в некоторых случаях необходима консультация оториноларинголога (ЛОР-врача). Специалист сможет более подробно осмотреть гортань с помощью специального инструмента — ларингоскопа, чтобы определить, как двигаются голосовые связки.
Более современный методом считают эндоскопию. Её проводят с помощью специальной гибкой трубки с видеокамерой на конце — эндоскопа. Если на каком-то участке гортани есть видимые глазом изменения, врач может взять этот фрагмент ткани на микроскопическое исследование — биопсию. Для точной диагностики опухолевых поражений — рака гортани — выполняют КТ или МРТ.
Для диагностики аллергии проводят аллергопробы. Иногда необходим рентген шеи и/или легких, чтобы определить, есть ли обструкция (закупорка) дыхательных путей.
Лечение ларингита
При ларингите лечение не всегда нужно. Врач может попросить поменьше говорить, чтобы щадить голосовые связки. При повышении температуры назначают жаропонижающие средства — ибупрофен, парацетамол. Антибиотики при ларингите показаны только в случае подозрения на бактериальную инфекцию, что бывает довольно редко. Для снятия воспаления в тяжелых случаях используют кортикостероиды в ингаляциях или в инъекциях.
Если хронический ларингит вызван полипами голосовых связок, врач порекомендует удаление этих наростов. Эту процедуру обычно проводят в амбулаторных условиях, без госпитализации. Иногда хроническая охриплость вызвана слабостью голосовых связок. В этом случае возможны инъекции коллагена в голосовые связки или пластика связок.
Аллергические реакции, вызвавшие ларингит, требуют назначения антигистаминных средств, а гастроэзофагеальная рефлюксная болезнь — назначения блокаторов протонной помпы, прокинетиков и т. д.
Лечение ларингита в домашних условиях
Не стоит лечить ларингит народными средствами, которые не всегда эффективны, а нередко и опасны. При ларингите в домашних условиях можно использовать немедикаментозные средства:
-
Увлажнять воздух в помещении, в том числе специальными парогенераторами. -
Давать голосовым связкам как можно больше отдыха, избегать крика. Шепотом говорить тоже не стоит, так как он гораздо больше нагружает голосовые связки, чем нормальная речь. -
Полоскать горло теплым раствором морской соли. -
Пить много жидкости, но избегать алкоголя, кофе, крепкого чая. Эти напитки способствуют обезвоживанию.
Эти напитки способствуют обезвоживанию.
Осложнения ларингита
Если ларингит вызван инфекцией, она может вызвать поражение других частей дыхательного тракта: бронхит или воспаление легких.
Потеря голоса при ларингите — это не осложнение, а один из наиболее характерных симптомов.
Что такое ложный круп?
Серьезные последствия бывают редко. К ним относят ложный круп (стеноз гортани вследствие отека голосовых связок) и эпиглоттит (воспаление надгортанника — одного из хрящей гортани, который закрывает в нее вход в момент проглатывания пищи). Истинный круп возникает при закупорке дыхательных путей инородным телом или дифтерийными пленками. Ложный круп возникает после инфицирования вирусами (аденовирусами, вирусами парагриппа, вирусом гриппа, энтеровирусами, вирусом кори). Воспаление распространяется не только на область голосовых связок, но и на нижележащие отделы гортани. Т.к. гортань образована хрящами, то не может растягиваться и отек мягких тканей внутри нее вызывает сужение просвета. Реже ложный круп возникает при аллергии, забросе желудочного сока в пищевод, вдыхании раздражающих веществ. Болеют ложным крупом преимущественно дети младшего возраста — от 6 месяцев до 3−4 лет, чаще поздней осенью или ранней зимой. Для заболевания характерны затруднение дыхания, «лающий» кашель, похожий на лай тюленя, хриплый голос и стридор (свистящее шумное дыхание в грудной клетке, которое слышно на расстоянии). Стридор становится более заметен, когда ребенок кричит или плачет.
Воспаление распространяется не только на область голосовых связок, но и на нижележащие отделы гортани. Т.к. гортань образована хрящами, то не может растягиваться и отек мягких тканей внутри нее вызывает сужение просвета. Реже ложный круп возникает при аллергии, забросе желудочного сока в пищевод, вдыхании раздражающих веществ. Болеют ложным крупом преимущественно дети младшего возраста — от 6 месяцев до 3−4 лет, чаще поздней осенью или ранней зимой. Для заболевания характерны затруднение дыхания, «лающий» кашель, похожий на лай тюленя, хриплый голос и стридор (свистящее шумное дыхание в грудной клетке, которое слышно на расстоянии). Стридор становится более заметен, когда ребенок кричит или плачет.
Круп возникает постепенно, обычно вначале есть только обычные признаки простуды, затем возникает кашель. Он нарастает до максимума через 2 дня от появления, приобретает лающий характер. Далее дыхание становится шумным, шипящим на вдохе. Ухудшение обычно наступает ночью, затруднение дыхания может быть интенсивным вплоть до полного перекрытия дыхательных путей.
Когда при ложном крупе нужен врач?
Немедленная медицинская помощь нужна в следующих случаях:
-
есть свистящий вдох или выдох -
беспокоит затрудненное глотание и дыхание -
выраженное слюнотечение, но зубы в этот момент не режутся -
у ребенка до 3 месяцев возникает охриплость голоса -
кожа приобретает темный, слишком бледный или голубоватый оттенок -
кожа в области межреберных промежутков втягивается при дыхании, делая ребра более четкими и видимыми глазом -
охриплость у ребенка любого возраста более недели -
охриплость у взрослого более 2 недель.
Все эти симптомы могут указывать и на отечность надгортанника, и на трахеит, но определить это можно только специалист во время осмотра.
Как помочь ребенку при крупе?
В домашних условиях, до приезда врача при крупе можно предпринять несколько мер для облегчения состояния:
-
Обеспечить приток свежего прохладного воздуха. Иногда может помочь нахождение в ванной комнате, где включен душ для создания повышенной влажности. Этот метод не доказал своей эффективности, но иногда может помочь. -
Дать парацетамол в возрастной дозе для уменьшения неприятных ощущений и снижения температуры, если она повышена. -
Успокоить ребенка, так как крик усиливает симптомы нехватки воздуха. Для этого можно посадить ребенка к себе на колени или держать на руках вертикально. Желательно, чтобы малыш дышал глубоко и медленно.
Желательно, чтобы малыш дышал глубоко и медленно.
Следует прекратить прием лекарств от кашля до консультации с врачом и не давать аспирин (ацетилсалициловую кислоту) детям до 16 лет.
Лечение ложного крупа
Для снятия приступа под контролем медицинского работника используют ингаляцию с пульмикортом. Если это не помогло, вводят преднизолон или дексаметазон внутримышечно.
При серьезном состоянии нужна госпитализация для обеспечения ребенка кислородом через кислородную маску. В угрожающих жизни ситуациях проводят интубацию — вводят трубку через ноздри или горло для обеспечения проходимости дыхательных путей. Интубацию делают под общей анестезией, поэтому ребенок не будет чувствовать никакой боли.
Профилактика ларингита
Чтобы предотвратить ларингит у детей и взрослых, стоит учитывать несколько рекомендаций:
-
избегать крика как самой распространенной причины «сорванного» голоса -
чаще мыть руки и стараться по возможности не контактировать с людьми, больными простудными заболеваниями -
контролировать уровень влажности в помещениях, особенно в зимнее время -
своевременно лечить воспалительные заболевания дыхательной системы -
пользоваться респираторами при работе с токсическими веществами -
меньше курить, не бывать в местах, где курят -
ограничить употребление острой, пряной пищи, так как она провоцирует секрецию соляной кислоты в желудке и возможно попадание в пищевод и глотку -
ограничить потребление алкоголя и кофеина -
не прокашливаться, пытаясь прочистить горло. Вместо этого лучше делать глотательные движения.
Вместо этого лучше делать глотательные движения.
-
не спать без подушки, так как это провоцирует обратный заброс кислого содержимого из желудка в глотку. -
ежегодно проводить вакцинацию от гриппа по рекомендации врача.
Бронхит: симптомы, диагностика и лечение
Что может объединять человека, перенесшего ОРВИ, работника вредного производства, аллергика и заядлого курильщика?
С вопросами о таком недуге, как бронхит, мы побывали на приеме у врача-пульмонолога ООО «Клиника Эксперт Курск» Гревцовой Галины Павловны.
- Галина Павловна, есть те, кто болел бронхитом, есть те, кто слышал или подозревает об этом заболевании, но что это такое на самом деле?
Это воспаление слизистой оболочки бронхов.
- Что происходит с организмом человека в общем и с его лёгкими, в частности, при бронхите?
Общие симптомы — это проявления интоксикации. При бронхите характерны общая слабость, повышенная утомляемость, повышение температуры тела (в том числе и до высоких цифр, выше 38°C), «разбитость», ломота в теле, ощущение «заложенности», хрипов в грудной клетке.
При бронхите характерны общая слабость, повышенная утомляемость, повышение температуры тела (в том числе и до высоких цифр, выше 38°C), «разбитость», ломота в теле, ощущение «заложенности», хрипов в грудной клетке.
Ведущий симптом – кашель, достаточно мучительный и заставляющий обращаться за медицинской помощью. В начале заболевания кашель сухой, раздражающий, может усиливаться на вдохе, при разговоре. Его еще называют непродуктивным, поскольку при нем нет выделения мокроты. Возможны дискомфорт или боли за грудиной.
Спустя некоторое время кашель становится влажным (продуктивным, так как при нем начинает отделение мокроты). Это может происходить как на фоне лечения, так и без него. Отделяемая мокрота может иметь слизистый, гнойный характер.
Если отмечается сужение просвета бронхов (обструкция), возникает одышка (этот симптом отмечается не у всех пациентов).
Легочные альвеолы при бронхите в воспалительный процесс не вовлекаются.
- Каким бывает бронхит у взрослых и детей?
Он бывает острым и хроническим.
Острый бронхит — это процесс, при котором симптомы сохраняются не более 3 недель, заболевание отмечается не чаще 3 раз в год.
При хроническом бронхите признаки (в частности, кашель с мокротой) отмечаются более 3 недель, эпизоды обострения или острого бронхита возникают чаще 3 раз в год.
По характеру воспаления бронхит бывает катаральным, катарально-гнойным, гнойным, иногда — геморрагическим (с выделением прожилок крови, кровянистой мокроты).
У детей хронический бронхит встречается и выставляется как диагноз реже, чем у взрослых.
- Чем бронхит отличается от тяжелой простуды и пневмонии?
Более частые признаки при ОРВИ — это поражение верхних дыхательных путей, глотки. Кашель при ней менее продолжительный и менее мучительный. Могут быть боли в горле при глотании, першение. При выслушивании (аускультации) грудной клетки никаких патологических изменений (патологических дыхательных шумов) не отмечается.
При бронхите — в том числе как осложнении ОРВИ — отмечаются симптомы, о которых мы говорили ранее, а также обнаруживаются патологические дыхательные шумы при аускультации грудной клетки: так называемое «жесткое дыхание» (в норме — везикулярное), сухие хрипы.
Пневмония также может осложнять течение ОРВИ. При ней состояние больного более тяжелое, при выслушивании грудной клетки может отмечаться ослабление дыхания, а также характерный звуковой феномен — крепитация. Следует помнить, что если пневмонический очаг небольшой по объему и при этом залегает глубоко в ткани легкого, то услышать специфические для нее признаки иногда невозможно.
- Почему возникает бронхит? Бронхитом можно заразиться?
Причинами бронхита бывают инфекции (бактерии, вирусы, грибки), аллергены, токсические и раздражающие вещества. Интересный пример неинфекционного бронхита — попадание желудочного (!) содержимого в просвет бронхов. Такое встречается, например, при гастроэзофагеальной рефлюксной болезни, когда в горизонтальном положении (чаще ночью) кислое желудочное содержимое попадает из желудка в пищевод, и далее затекает через гортань в трахею и бронхи.
Можно ли заразиться бронхитом? Да, если бронхит инфекционного происхождения. Однако правильнее говорить, что можно заразиться той инфекцией, которая вызвала бронхит.
Однако правильнее говорить, что можно заразиться той инфекцией, которая вызвала бронхит.
- Как отличить вирусный бронхит от бактериального?
На этапе осмотра пациента врачом можно лишь предполагать, какой именно природы бронхит, т.е. вирусной, бактериальной или какой-то иной. Однако точный диагноз можно поставить только после проведения соответствующих исследований, т.е. вирусологических и бактериологических. Это может быть исследование мокроты на наличие патогенного агента, крови — на наличие антител к каким-то вирусам, которые способны вызывать бронхит, и т.п.
- Чем опасен бронхит? Может ли острый бронхит перейти в хронический или астму?
Он опасен появлением осложнений. При длительно текущем, нелеченном бронхите может сужаться просвет бронхов (вследствие воспалительного отека слизистой оболочки) с затруднением прохождения по ним воздуха. Возможно развитие пневмонии.
Острый бронхит может переходить в хронический. В отношении астмы он может создать «фон», предпосылки для ее развития.
В отношении астмы он может создать «фон», предпосылки для ее развития.
- Галина Павловна, как долго проводится терапия бронхита? Это заболевание лечат в больнице или можно справиться с болезнью в домашних условиях?
Продолжительность терапии зависит, прежде всего, от причины, вызвавшей бронхит. В среднем, при остром неосложненном бронхите она составляет 10-12 дней. Лечат его амбулаторно.
Некоторые формы хронического бронхита лечатся в стационаре. Необходимость в госпитализации определяется лечащим врачом.
Несмотря на то, что во многих случаях бронхит лечится дома, это — не синоним самолечения. В любом случае, необходимо сразу показаться врачу и уже после этого выполнять его назначения.
- Чего ни в коем случае нельзя делать больному бронхитом? Например, можно ли ему курить?
Не заниматься самолечением (в том числе принимать антибиотики; при сухом кашле — средства, подавляющие кашель; бесконтрольно использовать жаропонижающие препараты; не проводить физиопроцедуры), не откладывать консультацию у доктора.
Курить больному с бронхитом нельзя. Причина проста. В табачном дыме содержатся раздражающие вещества, которые при уже имеющемся остром воспалительном процессе будут замедлять излечение, а при хроническом — усугублять патологический процесс.
- Каковы могут быть последствия бронхита, если его не лечить?
Возможно развитие пневмонии, переход в хроническую форму, появление повышенной «реактивности» бронхов с большей их чувствительностью к агентам внешней среды и развитием в последующем бронхиальной астмы.
- Может быть существуют какие-то методы, соблюдение которых позволяет не заболеть бронхитом?
Безусловно. Гарантий, разумеется, нет, но значительно уменьшить вероятность возникновения это недуга вполне возможно.
Это, прежде всего, своевременное и правильное лечение ОРВИ под контролем доктора.
Важно соблюдать режим труда и отдыха, достаточно спать, рационально питаться, заниматься физкультурой и спортом.
- А что делать человеку, у которого однажды уже была диагностирована эта болезнь? В чём заключается вторичная профилактика бронхита?
Избегать воздействия факторов, способствующих хронизации патологического процесса — прежде всего, отказаться от курения.
Если человек занимался спортом — продолжать занятия.
Полезны дыхательные упражнения, в том числе, в рамках дыхательной гимнастики.
По показаниям, после консультации с врачом, могут назначаться иммуномодуляторы.
- К врачу какой специальности необходимо обратиться при симптомах бронхита?
Если есть возможность — к врачу-пульмонологу. Однако на практике в силу отсутствия такого специалиста по месту жительства, либо высокой его загруженности, попасть к нему не всегда возможно. В таком случае следует обращаться к терапевту или к врачу общей практики.
В нашей клинике, «Клиника Эксперт Курск», больных с бронхитом принимают пульмонологи.
Для справки:
Гревцова Галина Павловна
Выпускница лечебного факультета Курского государственного медицинского университета 2002 года.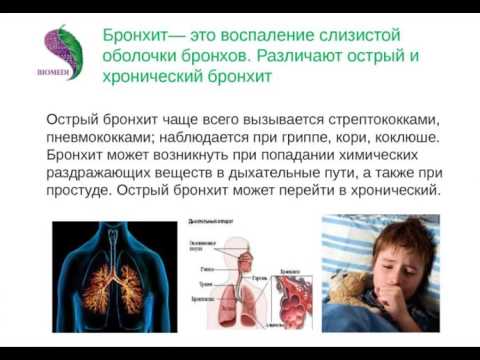
В 2003 году окончила интернатуру по специальности «Терапия».
В 2014 году прошла профессиональную переподготовку по специальности «Пульмонология».
В данное время работает в ООО «Клиника Эксперт Курск» врачом-пульмонологом.
Читайте по теме:
Что такое ОРВИ?
Как избавиться от лающего кашля? Говорим о ларингите
Что поможет от кашля: барсучий жир или горчица в носках? Лечим детей правильно
Хронический бронхит собак — статьи о ветеринарии «Свой Доктор»
Определение. Хронический бронхит является неизлечимым заболеванием, наблюдающимся в основном у собак мелких пород среднего и старшего возраста. Клинически проявляется хроническим, постоянным кашлем и характерным воспалением дыхательных путей, а также гиперсекрецией слизи. Ввиду того, что собаки не сплевывают, чрезмерное выделение слизи сложно распознать.
Хронический бронхит у людей проявляется чрезмерной секрецией слизи продолжительностью более 3 месяцев в течение 2 лет. Так как жизнь собак намного короче, то принято считать хронической болезнь в том случае, если проявление симптоматики у собак длится более 2 месяцев. Для подтверждения диагноза следует исключить такие проблемы как новообразования, пневмонию, туберкулез. Как и у человека, гиперсекреция слизи не связана с другими заболеваниями легких.
Так как жизнь собак намного короче, то принято считать хронической болезнь в том случае, если проявление симптоматики у собак длится более 2 месяцев. Для подтверждения диагноза следует исключить такие проблемы как новообразования, пневмонию, туберкулез. Как и у человека, гиперсекреция слизи не связана с другими заболеваниями легких.
Диагноз хронический бронхит должен соответствовать следующим пунктам:
- хронический кашель (более 2 месяцев),
- свидетельства чрезмерного выделения слизи (кашель со сглатыванием или облизыванием, иногда ринорея),
- исключение других заболеваний, связанных с кардиологическими проблемами или другими проблемами с легкими (например, застойная сердечная недостаточность, легочная неоплазия, паразитарная или грибковая пневмония).
Наиболее распространенные функциональные последствия хронического бронхита – это хроническая обструкция воздухоносных путей, которая называется хроническая обструктивная болезнь легких (ХОБЛ).
Патофизиология и патогенез. Хронический бронхит характеризуется патологической секрецией вязкой слизи и/или слизисто-гнойными выделениями в трахеобронхиальном дереве. Слизь содержит большое количество нейтрофилов и макрофагов в смеси с клеточным дебрисом и отечной жидкостью. Мелкие бронхи часто окклюзированы слизистыми пробками.
Принято полагать, что развитие хронического бронхита является следствием некоего повреждения дыхательных путей и ответной реакцией организма. Дыхательные пути защищены с помощью ряда механизмов, таких как:
- нормально функционирующий реснитчатый эпителий,
- нормальное количество и качество секретируемой слизи,
- эффективная коллатеральная вентиляция,
- эффективный механизм кашля.
Хроническая инфекция или постоянное вдыхание переносимых по воздуху раздражителей может привести к повреждению эпителия бронхов, стимулировать метапластическую трансформацию реснитчатого эпителия, гиперплазию и гипертрофию секретирующих слизь желез и клеток, а также гиперемию и клеточную инфильтрацию слизистой оболочки бронхов. Хроническая саккулярная дилатация и разрушение стенок бронхов и бронхиол (бронхоэктазия) может возникнуть в результате длительного воспаления. Как только происходят бронхоэктатичные изменения дыхательных путей, они становятся необратимыми. Кроме того, при нарушении работы защитных механизмов дыхательных путей, происходит обсеменение бактериями дыхательных путей. Необратимые изменения дыхательных путей, связанные с бронхоэктазией, могут вызвать серьезное нарушение мукоцилиарного клиренса, который обеспечивает накопление слизи в дыхательных путях и этим предрасполагает животное к рецидивирующему бронхолегочному инфекционному заболеванию.
Хроническая саккулярная дилатация и разрушение стенок бронхов и бронхиол (бронхоэктазия) может возникнуть в результате длительного воспаления. Как только происходят бронхоэктатичные изменения дыхательных путей, они становятся необратимыми. Кроме того, при нарушении работы защитных механизмов дыхательных путей, происходит обсеменение бактериями дыхательных путей. Необратимые изменения дыхательных путей, связанные с бронхоэктазией, могут вызвать серьезное нарушение мукоцилиарного клиренса, который обеспечивает накопление слизи в дыхательных путях и этим предрасполагает животное к рецидивирующему бронхолегочному инфекционному заболеванию.
Диаметр дыхательных путей при хроническом бронхите снижается благодаря следующим факторам:
- отек и клеточная инфильтрация стенок дыхательных путей,
- обильные количества цепкой слизистой оболочки,
- локализованное эндобронхиальное сужение, связанное с фиброзом слизистой оболочки бронхов,
- коллапс крупных бронхов, связанный с ослаблением стенок бронхов, вследствие хронического воспаления,
- закупорка более мелких дыхательных путей густой слизью,
- облитерация бронхиол в результате воспаления.

Причины возникновения хронического бронхита плохо изучены. Это связано в основном с тем, что заболевание диагностируется уже на поздних стадиях.
Симптомы. Проявляется хронический бронхит чаще у мелких пород собак средней и старшей возрастной категории (старше 5 лет), но также встречается и у крупных пород.
Клинические признаки, наблюдающиеся у пациентов с хроническим бронхитом, включают в себя:
- постоянный, трудно поддающийся лечению кашель с выделением мокроты, которую обычно проглатывают (и как следствие её трудно заметить),
- кашель может быть непродуктивным, резонансным, резким, равномерным в течение дня и продуктивным вечером или утром,
- приступообразный кашель, вызванный физическими упражнениями или волнением,
- ожирение,
- выраженная синусовая аритмия,
- экспираторная одышка,
- различные периоды ремиссии, сопровождаемые обострением кашля (обострения могут быть связаны с изменениями погоды, особенно в холода),
- системные признаки болезни могут быть замечены во время тяжелого обострения бронхопневмонии.

Клинический диагноз «хронический бронхит» ставится только при соответствии клинической картины трем основным критериям:
- хронический кашель, периодично возникающий и длящийся в сумме более 2 месяцев за год,
- доказательства чрезмерной секреции слизи,
- исключение других хронических респираторных заболеваний.
Наиболее важные дифференциальные диагнозы, которые должны быть исключены, это сердечные заболевания, хроническая бактериальная пневмония, легочная неоплазия, инородное тело, гиперчувствительность дыхательных путей, дирофиляриоз, легочные паразиты, грибковая пневмония, дисфагия и мегаэзофагус.
Специальная диагностика
- ОАК для исключения острых форм инфекций.
- Газы крови показаны для животных с тяжелой обструктивной болезнью легких.
- Рентген-диагностика должна проводиться всегда. Рентгенография грудной клетки является важной частью диагностического обследования и необходима, чтобы подтвердить вероятность хронического бронхита и исключить другие заболевания или определить сопутствующие.
 Важно отметить, что отсутствие изменений рентгенографической картины грудной клетки не исключает диагноз хронический бронхит.
Важно отметить, что отсутствие изменений рентгенографической картины грудной клетки не исключает диагноз хронический бронхит. - бронхоскопия с взятием биоптата полезна, когда рентгенографических признаков бронхита не выявлено, однако нужно тщательно отбирать случаи, где бронхоскопия действительно необходима, чтобы избежать осложнений.
- Бронхоальвеолярный лаваж с помощью промывания трахеи или в ходе бронхоскопии рекомендуется для характеристики клеточного состава инфильтрата в дыхательных путях и исключения инфекционных причин кашля.
Лечение. Структурные изменения анатомии дыхательных путей, связанные с хроническим бронхитом, нелегко обратимы, если вообще обратимы.
Бронхоэктазия, трахеобронхиальный коллапс и эмфизема являются необратимыми изменениями, которые усложняют лечение пациента. Так как эта болезнь неизлечима, обучение владельцев очень важно. Должно быть понимание владельцем истории проблемы и целей терапии.
В принципе, ведение пациентов с хроническим бронхитом разделено на пять основных категорий:
1. Ограничение или полное прекращения воздействия обостряющих факторов и контроль массы тела.
2. Облегчение обструкции дыхательных путей и воспаления (противовоспалительные препараты, бронхолитические препараты и методы лечения, способствующие удалению скопившихся выделений из дыхательных путей).
3. Контроль кашля – подавление кашлевого рефлекса. В начале воспаление производит неблагоприятный эффект, связанный с задержкой эвакуации слизи из дыхательных путей. После снижения или полного снятия воспаления, если кашель остается, для недопущения раздражения и повреждения дыхательных путей стоит назначать противокашлевые препараты.
4. Контроль инфекции – антибиотикотерапия. Но только в случаях выявления инфекции.
5. Кислородная терапия.
Прогнозы. Когда ставится диагноз хронический бронхит, владельцы должны понимать, что это хроническое заболевание, которое можно контролировать, но нельзя вылечить полностью. Большинство животных имеют остаточный кашель и периодически проявляют клинические признаки на протяжении всей жизни. Наличие фиброза и хронического воспаления в образцах биопсии подтверждают необратимость изменений дыхательных путей.
Когда ставится диагноз хронический бронхит, владельцы должны понимать, что это хроническое заболевание, которое можно контролировать, но нельзя вылечить полностью. Большинство животных имеют остаточный кашель и периодически проявляют клинические признаки на протяжении всей жизни. Наличие фиброза и хронического воспаления в образцах биопсии подтверждают необратимость изменений дыхательных путей.
Ветеринарный врач
Родионов Андрей Юрьевич
Домашние средства от бронхита: советы по выздоровлению
Обзор
Бронхит — распространенное респираторное заболевание, вызываемое вирусами, бактериями, раздражителями, такими как дым, и другими частицами, которые ухудшают состояние бронхов. Эти трубки переносят воздух из носа и рта в легкие.
Вы можете лечить острый бронхит самостоятельно, без лечения. По многим причинам симптомы улучшаются в течение двух недель.
Очень важно лечить симптомы при первых признаках их появления, чтобы обеспечить быстрое выздоровление. При правильном уходе за собой вы сможете быстро прийти в норму. Но если бронхит ухудшается и ваши легкие звучат перегруженными, обратитесь за медицинской помощью.
При правильном уходе за собой вы сможете быстро прийти в норму. Но если бронхит ухудшается и ваши легкие звучат перегруженными, обратитесь за медицинской помощью.
Острый бронхит можно вылечить в домашних условиях натуральными средствами. Многие из этих методов также могут принести дополнительную пользу для здоровья.
1. Имбирь
Некоторые исследователи обнаружили доказательства того, что имбирь может оказывать противовоспалительное действие против респираторных инфекций. Имбирь можно употреблять несколькими способами:
- Жевать сушеный, кристаллизованный имбирь.
- Используйте свежий имбирь для приготовления чая.
- Ешьте в сыром виде или добавляйте в еду.
- Принимать в форме капсул, как указано.
Безопаснее всего использовать имбирь в натуральном виде, а не в капсулах или добавках. Вы можете быть чувствительны к имбирю, поэтому принимайте его небольшими порциями, если вы к нему не привыкли. Время от времени употребление имбиря безопасно для всех, но не принимайте имбирь в качестве добавок или лекарств, если вы:
- беременны или кормите грудью
- страдаете диабетом
- имеете проблемы с сердцем
- страдаете каким-либо заболеванием крови
Учиться подробнее: Каковы преимущества и побочные эффекты имбирной воды? »
2.
 Чеснок
Чеснок
Считается, что чеснок обладает бесчисленными целебными свойствами. Результаты исследования 2016 года показывают, что чеснок эффективно подавляет рост вируса инфекционного бронхита. Это открытие предполагает, что чеснок можно использовать как естественное средство от бронхита.
Лучше всего свежий чеснок, но если вам не нравится вкус, вы можете принимать чеснок в форме капсул.
Используйте чеснок с осторожностью, если у вас нарушение свертываемости крови. Всегда принимайте его в небольших количествах, чтобы не расстроить желудок.
Подробнее: Продукты с лечебной силой: Преимущества чеснока »
3. Куркума
Куркума — это специя, часто используемая в восточно-индийских продуктах питания. Исследование 2011 года показало, что куркума обладает большим противовоспалительным действием, чем имбирь. Куркума также увеличивает антиоксидантную активность. Это означает, что это может помочь уменьшить раздражение и повысить иммунитет.
Чтобы взять куркуму:
- Добавляйте свежую куркуму в салаты или используйте ее для приготовления солений.
- Смешайте 1/2 чайной ложки порошка куркумы с 1 чайной ложкой меда, чтобы получилась паста.Принимайте пасту от 1 до 3 раз в день, пока не исчезнут симптомы.
- Принимайте куркуму в форме капсул, как указано.
- Используйте порошкообразную или свежую куркуму для приготовления чая.
Использование куркумы в качестве приправы в еде обычно безопасно, если вы не чувствительны. Не используйте куркуму в качестве лекарства, если у вас есть:
Если вы беременны или кормите грудью, не принимайте куркуму в больших количествах.
Подробнее: 7 способов, которыми чай с куркумой приносит пользу вашему здоровью »
4.Steam
Пар помогает разрушить слизь, чтобы ее было легче удалить. Самый простой способ использовать пар — в ванне или душе. Сделайте душ максимально горячим, войдите в него и глубоко вдохните через рот и нос.
Горячая вода также помогает расслабить мышцы, которые могут быть напряжены от кашля. Вы также можете посетить парную в тренажерном зале или в спа-салоне, если таковой имеется и у вас достаточно энергии. Лучше не принимать горячую ванну, если вы чувствуете недомогание или одышку.
Другой вариант пара: налить горячую воду в таз, накрыть голову полотенцем и вдохнуть пар.Некоторые люди добавляют в горячую воду мазь с ментолом, чтобы облегчить отхождение слизи. Однако метод миски с полотенцем может быть опасным, потому что вода может быть горячее, чем вы предполагали, и пар может вызвать ожог дыхательных путей. Не оставайтесь над горячей водой более одной-двух минут за раз и не продолжайте нагревать воду.
5. Соленая вода
Полоскание горла соленой водой может помочь разрушить слизь и уменьшить боль в горле. Растворите чайную ложку соли в стакане теплой воды.Выпейте небольшое количество соленой воды и полощите горло. Не глотайте воду. Вместо этого выплюньте его в раковину. Повторяйте столько раз, сколько хотите. После этого вы можете прополоскать рот простой водой.
Повторяйте столько раз, сколько хотите. После этого вы можете прополоскать рот простой водой.
6. Сон
Высыпайтесь и дайте телу отдохнуть. Во время борьбы с кашлем может быть трудно спать спокойно, но старайтесь избегать ненужных действий. Именно во время глубокого сна вы восстанавливаете и укрепляете иммунную функцию, чтобы ваше тело могло лучше бороться с воспалением.
7. Изменение образа жизни
Здоровый образ жизни идет рука об руку с профилактикой болезней. Это может помочь вам быстрее восстановиться, когда вы заболели. Незначительное заболевание может даже быть способом вашего тела сказать вам, чтобы вы притормозили и успокоились.
Следующие изменения могут помочь улучшить ваше выздоровление и снизить риск заболеть в будущем:
- Избегайте курения и вторичного табачного дыма.
- Избегать загрязненной окружающей среды.
- Наденьте хирургическую маску, если вы подверглись загрязнению.
- Повысьте иммунитет с помощью здорового питания.

- Делайте физические упражнения не менее 3 раз в неделю по 20 минут каждый раз.
- Часто мойте руки, чтобы предотвратить распространение инфекции.
- Используйте увлажнитель и регулярно очищайте его, следуя рекомендациям производителя.
Вы можете сочетать лекарства, отпускаемые без рецепта (OTC), с предлагаемыми натуральными средствами. Могут быть полезны следующие лекарства:
- аспирин (не принимайте аспирин, если вы принимаете другие препараты, разжижающие кровь)
- ибупрофен (Адвил, Мотрин)
- ацетаминофен (Тайленол)
- отхаркивающий сироп от кашля
Антибиотики будут работать только если бронхит вызван бактериальной инфекцией.Антибиотики не эффективны против вирусов или раздражающего воспаления, поэтому их обычно не используют для лечения бронхита.
Бронхит вызывает избыточное производство слизи и сужение дыхательных путей. Увеличенная мокрота может затруднить дыхание и вызвать постоянный кашель.
Кашель может сопровождаться следующими симптомами:
- белая или окрашенная слизь
- стеснение в груди
- одышка
- лихорадка
- озноб
- мышечные боли
- заложенность носа
- усталость
Бронхит часто возникает при лечении от простуды или вирусной инфекции.
Подробнее: Что означает цвет моей мокроты? »
Хронический бронхит
Длительный бронхит возникает в результате вдыхания раздражителей окружающей среды. Причина номер один — курение. У вас также может развиться хронический бронхит из-за вдыхания вторичного дыма или загрязненного воздуха.
Длительный бронхит также может быть результатом длительного заболевания. Младенцы и пожилые люди особенно подвержены хроническому бронхиту.
Хронический бронхит возникает часто и длится не менее 3 месяцев в году в течение не менее 2 лет.Это проявляется влажным кашлем в течение большей части месяца.
Если у вас хронический бронхит, вам понадобится медицинская помощь врача или респираторного терапевта. Они помогут вам разработать план управления вашим состоянием. Очень важно лечить хронический бронхит, потому что он делает вас уязвимыми для других осложнений со здоровьем.
Они помогут вам разработать план управления вашим состоянием. Очень важно лечить хронический бронхит, потому что он делает вас уязвимыми для других осложнений со здоровьем.
Если вам кажется, что вы не восстанавливаетесь нормальными темпами, обратитесь к врачу.
Вы также можете обратиться к врачу, если у вас:
- кашель, который длится более месяца
- чрезвычайно болезненный кашель
- высокая температура
- затрудненное дыхание
- сильная головная боль
- кровь при кашле
- частые случаи бронхита
Симптомы острого бронхита обычно проходят в течение 1-2 недель при лечении в домашних условиях.Через несколько дней вы должны почувствовать себя заметно лучше. Сухой кашель может длиться до месяца. Помните:
- Пейте много воды и теплых жидкостей и ешьте здоровую пищу.
- Отдыхайте как можно больше, пока не почувствуете себя полностью здоровым.
- Включите как можно больше аспектов здорового образа жизни в свой распорядок дня, чтобы поддерживать свое здоровье.

Если ваши симптомы не улучшаются при домашнем уходе или если у вас часто развивается бронхит, обратитесь к врачу.Вам может потребоваться более агрессивное лечение или у вас может быть хронический бронхит.
Домашние средства от бронхита: советы по выздоровлению
Обзор
Бронхит — распространенное респираторное заболевание, вызываемое вирусами, бактериями, раздражителями, такими как дым, и другими частицами, которые ухудшают состояние бронхов. Эти трубки переносят воздух из носа и рта в легкие.
Вы можете лечить острый бронхит самостоятельно, без лечения. По многим причинам симптомы улучшаются в течение двух недель.
Очень важно лечить симптомы при первых признаках их появления, чтобы обеспечить быстрое выздоровление. При правильном уходе за собой вы сможете быстро прийти в норму. Но если бронхит ухудшается и ваши легкие звучат перегруженными, обратитесь за медицинской помощью.
Острый бронхит можно вылечить в домашних условиях натуральными средствами. Многие из этих методов также могут принести дополнительную пользу для здоровья.
1. Имбирь
Некоторые исследователи обнаружили доказательства того, что имбирь может оказывать противовоспалительное действие против респираторных инфекций.Имбирь можно употреблять несколькими способами:
- Жевать сушеный, кристаллизованный имбирь.
- Используйте свежий имбирь для приготовления чая.
- Ешьте в сыром виде или добавляйте в еду.
- Принимать в форме капсул, как указано.
Безопаснее всего использовать имбирь в натуральном виде, а не в капсулах или добавках. Вы можете быть чувствительны к имбирю, поэтому принимайте его небольшими порциями, если вы к нему не привыкли. Время от времени употребление имбиря безопасно для всех, но не принимайте имбирь в качестве добавок или лекарств, если вы:
- беременны или кормите грудью
- страдаете диабетом
- имеете проблемы с сердцем
- страдаете каким-либо заболеванием крови
Учиться подробнее: Каковы преимущества и побочные эффекты имбирной воды? »
2.Чеснок
Считается, что чеснок обладает бесчисленными целебными свойствами. Результаты исследования 2016 года показывают, что чеснок эффективно подавляет рост вируса инфекционного бронхита. Это открытие предполагает, что чеснок можно использовать как естественное средство от бронхита.
Лучше всего свежий чеснок, но если вам не нравится вкус, вы можете принимать чеснок в форме капсул.
Используйте чеснок с осторожностью, если у вас нарушение свертываемости крови. Всегда принимайте его в небольших количествах, чтобы не расстроить желудок.
Подробнее: Продукты с лечебной силой: Преимущества чеснока »
3. Куркума
Куркума — это специя, часто используемая в восточно-индийских продуктах питания. Исследование 2011 года показало, что куркума обладает большим противовоспалительным действием, чем имбирь. Куркума также увеличивает антиоксидантную активность. Это означает, что это может помочь уменьшить раздражение и повысить иммунитет.
Чтобы взять куркуму:
- Добавляйте свежую куркуму в салаты или используйте ее для приготовления солений.
- Смешайте 1/2 чайной ложки порошка куркумы с 1 чайной ложкой меда, чтобы получилась паста.Принимайте пасту от 1 до 3 раз в день, пока не исчезнут симптомы.
- Принимайте куркуму в форме капсул, как указано.
- Используйте порошкообразную или свежую куркуму для приготовления чая.
Использование куркумы в качестве приправы в еде обычно безопасно, если вы не чувствительны. Не используйте куркуму в качестве лекарства, если у вас есть:
Если вы беременны или кормите грудью, не принимайте куркуму в больших количествах.
Подробнее: 7 способов, которыми чай с куркумой приносит пользу вашему здоровью »
4.Steam
Пар помогает разрушить слизь, чтобы ее было легче удалить. Самый простой способ использовать пар — в ванне или душе. Сделайте душ максимально горячим, войдите в него и глубоко вдохните через рот и нос.
Горячая вода также помогает расслабить мышцы, которые могут быть напряжены от кашля. Вы также можете посетить парную в тренажерном зале или в спа-салоне, если таковой имеется и у вас достаточно энергии. Лучше не принимать горячую ванну, если вы чувствуете недомогание или одышку.
Другой вариант пара: налить горячую воду в таз, накрыть голову полотенцем и вдохнуть пар.Некоторые люди добавляют в горячую воду мазь с ментолом, чтобы облегчить отхождение слизи. Однако метод миски с полотенцем может быть опасным, потому что вода может быть горячее, чем вы предполагали, и пар может вызвать ожог дыхательных путей. Не оставайтесь над горячей водой более одной-двух минут за раз и не продолжайте нагревать воду.
5. Соленая вода
Полоскание горла соленой водой может помочь разрушить слизь и уменьшить боль в горле. Растворите чайную ложку соли в стакане теплой воды.Выпейте небольшое количество соленой воды и полощите горло. Не глотайте воду. Вместо этого выплюньте его в раковину. Повторяйте столько раз, сколько хотите. После этого вы можете прополоскать рот простой водой.
6. Сон
Высыпайтесь и дайте телу отдохнуть. Во время борьбы с кашлем может быть трудно спать спокойно, но старайтесь избегать ненужных действий. Именно во время глубокого сна вы восстанавливаете и укрепляете иммунную функцию, чтобы ваше тело могло лучше бороться с воспалением.
7. Изменение образа жизни
Здоровый образ жизни идет рука об руку с профилактикой болезней. Это может помочь вам быстрее восстановиться, когда вы заболели. Незначительное заболевание может даже быть способом вашего тела сказать вам, чтобы вы притормозили и успокоились.
Следующие изменения могут помочь улучшить ваше выздоровление и снизить риск заболеть в будущем:
- Избегайте курения и вторичного табачного дыма.
- Избегать загрязненной окружающей среды.
- Наденьте хирургическую маску, если вы подверглись загрязнению.
- Повысьте иммунитет с помощью здорового питания.
- Делайте физические упражнения не менее 3 раз в неделю по 20 минут каждый раз.
- Часто мойте руки, чтобы предотвратить распространение инфекции.
- Используйте увлажнитель и регулярно очищайте его, следуя рекомендациям производителя.
Вы можете сочетать лекарства, отпускаемые без рецепта (OTC), с предлагаемыми натуральными средствами. Могут быть полезны следующие лекарства:
- аспирин (не принимайте аспирин, если вы принимаете другие препараты, разжижающие кровь)
- ибупрофен (Адвил, Мотрин)
- ацетаминофен (Тайленол)
- отхаркивающий сироп от кашля
Антибиотики будут работать только если бронхит вызван бактериальной инфекцией.Антибиотики не эффективны против вирусов или раздражающего воспаления, поэтому их обычно не используют для лечения бронхита.
Бронхит вызывает избыточное производство слизи и сужение дыхательных путей. Увеличенная мокрота может затруднить дыхание и вызвать постоянный кашель.
Кашель может сопровождаться следующими симптомами:
- белая или окрашенная слизь
- стеснение в груди
- одышка
- лихорадка
- озноб
- мышечные боли
- заложенность носа
- усталость
Бронхит часто возникает при лечении от простуды или вирусной инфекции.
Подробнее: Что означает цвет моей мокроты? »
Хронический бронхит
Длительный бронхит возникает в результате вдыхания раздражителей окружающей среды. Причина номер один — курение. У вас также может развиться хронический бронхит из-за вдыхания вторичного дыма или загрязненного воздуха.
Длительный бронхит также может быть результатом длительного заболевания. Младенцы и пожилые люди особенно подвержены хроническому бронхиту.
Хронический бронхит возникает часто и длится не менее 3 месяцев в году в течение не менее 2 лет.Это проявляется влажным кашлем в течение большей части месяца.
Если у вас хронический бронхит, вам понадобится медицинская помощь врача или респираторного терапевта. Они помогут вам разработать план управления вашим состоянием. Очень важно лечить хронический бронхит, потому что он делает вас уязвимыми для других осложнений со здоровьем.
Если вам кажется, что вы не восстанавливаетесь нормальными темпами, обратитесь к врачу.
Вы также можете обратиться к врачу, если у вас:
- кашель, который длится более месяца
- чрезвычайно болезненный кашель
- высокая температура
- затрудненное дыхание
- сильная головная боль
- кровь при кашле
- частые случаи бронхита
Симптомы острого бронхита обычно проходят в течение 1-2 недель при лечении в домашних условиях.Через несколько дней вы должны почувствовать себя заметно лучше. Сухой кашель может длиться до месяца. Помните:
- Пейте много воды и теплых жидкостей и ешьте здоровую пищу.
- Отдыхайте как можно больше, пока не почувствуете себя полностью здоровым.
- Включите как можно больше аспектов здорового образа жизни в свой распорядок дня, чтобы поддерживать свое здоровье.
Если ваши симптомы не улучшаются при домашнем уходе или если у вас часто развивается бронхит, обратитесь к врачу.Вам может потребоваться более агрессивное лечение или у вас может быть хронический бронхит.
Домашние средства от бронхита: советы по выздоровлению
Обзор
Бронхит — распространенное респираторное заболевание, вызываемое вирусами, бактериями, раздражителями, такими как дым, и другими частицами, которые ухудшают состояние бронхов. Эти трубки переносят воздух из носа и рта в легкие.
Вы можете лечить острый бронхит самостоятельно, без лечения. По многим причинам симптомы улучшаются в течение двух недель.
Очень важно лечить симптомы при первых признаках их появления, чтобы обеспечить быстрое выздоровление. При правильном уходе за собой вы сможете быстро прийти в норму. Но если бронхит ухудшается и ваши легкие звучат перегруженными, обратитесь за медицинской помощью.
Острый бронхит можно вылечить в домашних условиях натуральными средствами. Многие из этих методов также могут принести дополнительную пользу для здоровья.
1. Имбирь
Некоторые исследователи обнаружили доказательства того, что имбирь может оказывать противовоспалительное действие против респираторных инфекций.Имбирь можно употреблять несколькими способами:
- Жевать сушеный, кристаллизованный имбирь.
- Используйте свежий имбирь для приготовления чая.
- Ешьте в сыром виде или добавляйте в еду.
- Принимать в форме капсул, как указано.
Безопаснее всего использовать имбирь в натуральном виде, а не в капсулах или добавках. Вы можете быть чувствительны к имбирю, поэтому принимайте его небольшими порциями, если вы к нему не привыкли. Время от времени употребление имбиря безопасно для всех, но не принимайте имбирь в качестве добавок или лекарств, если вы:
- беременны или кормите грудью
- страдаете диабетом
- имеете проблемы с сердцем
- страдаете каким-либо заболеванием крови
Учиться подробнее: Каковы преимущества и побочные эффекты имбирной воды? »
2.Чеснок
Считается, что чеснок обладает бесчисленными целебными свойствами. Результаты исследования 2016 года показывают, что чеснок эффективно подавляет рост вируса инфекционного бронхита. Это открытие предполагает, что чеснок можно использовать как естественное средство от бронхита.
Лучше всего свежий чеснок, но если вам не нравится вкус, вы можете принимать чеснок в форме капсул.
Используйте чеснок с осторожностью, если у вас нарушение свертываемости крови. Всегда принимайте его в небольших количествах, чтобы не расстроить желудок.
Подробнее: Продукты с лечебной силой: Преимущества чеснока »
3. Куркума
Куркума — это специя, часто используемая в восточно-индийских продуктах питания. Исследование 2011 года показало, что куркума обладает большим противовоспалительным действием, чем имбирь. Куркума также увеличивает антиоксидантную активность. Это означает, что это может помочь уменьшить раздражение и повысить иммунитет.
Чтобы взять куркуму:
- Добавляйте свежую куркуму в салаты или используйте ее для приготовления солений.
- Смешайте 1/2 чайной ложки порошка куркумы с 1 чайной ложкой меда, чтобы получилась паста.Принимайте пасту от 1 до 3 раз в день, пока не исчезнут симптомы.
- Принимайте куркуму в форме капсул, как указано.
- Используйте порошкообразную или свежую куркуму для приготовления чая.
Использование куркумы в качестве приправы в еде обычно безопасно, если вы не чувствительны. Не используйте куркуму в качестве лекарства, если у вас есть:
Если вы беременны или кормите грудью, не принимайте куркуму в больших количествах.
Подробнее: 7 способов, которыми чай с куркумой приносит пользу вашему здоровью »
4.Steam
Пар помогает разрушить слизь, чтобы ее было легче удалить. Самый простой способ использовать пар — в ванне или душе. Сделайте душ максимально горячим, войдите в него и глубоко вдохните через рот и нос.
Горячая вода также помогает расслабить мышцы, которые могут быть напряжены от кашля. Вы также можете посетить парную в тренажерном зале или в спа-салоне, если таковой имеется и у вас достаточно энергии. Лучше не принимать горячую ванну, если вы чувствуете недомогание или одышку.
Другой вариант пара: налить горячую воду в таз, накрыть голову полотенцем и вдохнуть пар.Некоторые люди добавляют в горячую воду мазь с ментолом, чтобы облегчить отхождение слизи. Однако метод миски с полотенцем может быть опасным, потому что вода может быть горячее, чем вы предполагали, и пар может вызвать ожог дыхательных путей. Не оставайтесь над горячей водой более одной-двух минут за раз и не продолжайте нагревать воду.
5. Соленая вода
Полоскание горла соленой водой может помочь разрушить слизь и уменьшить боль в горле. Растворите чайную ложку соли в стакане теплой воды.Выпейте небольшое количество соленой воды и полощите горло. Не глотайте воду. Вместо этого выплюньте его в раковину. Повторяйте столько раз, сколько хотите. После этого вы можете прополоскать рот простой водой.
6. Сон
Высыпайтесь и дайте телу отдохнуть. Во время борьбы с кашлем может быть трудно спать спокойно, но старайтесь избегать ненужных действий. Именно во время глубокого сна вы восстанавливаете и укрепляете иммунную функцию, чтобы ваше тело могло лучше бороться с воспалением.
7. Изменение образа жизни
Здоровый образ жизни идет рука об руку с профилактикой болезней. Это может помочь вам быстрее восстановиться, когда вы заболели. Незначительное заболевание может даже быть способом вашего тела сказать вам, чтобы вы притормозили и успокоились.
Следующие изменения могут помочь улучшить ваше выздоровление и снизить риск заболеть в будущем:
- Избегайте курения и вторичного табачного дыма.
- Избегать загрязненной окружающей среды.
- Наденьте хирургическую маску, если вы подверглись загрязнению.
- Повысьте иммунитет с помощью здорового питания.
- Делайте физические упражнения не менее 3 раз в неделю по 20 минут каждый раз.
- Часто мойте руки, чтобы предотвратить распространение инфекции.
- Используйте увлажнитель и регулярно очищайте его, следуя рекомендациям производителя.
Вы можете сочетать лекарства, отпускаемые без рецепта (OTC), с предлагаемыми натуральными средствами. Могут быть полезны следующие лекарства:
- аспирин (не принимайте аспирин, если вы принимаете другие препараты, разжижающие кровь)
- ибупрофен (Адвил, Мотрин)
- ацетаминофен (Тайленол)
- отхаркивающий сироп от кашля
Антибиотики будут работать только если бронхит вызван бактериальной инфекцией.Антибиотики не эффективны против вирусов или раздражающего воспаления, поэтому их обычно не используют для лечения бронхита.
Бронхит вызывает избыточное производство слизи и сужение дыхательных путей. Увеличенная мокрота может затруднить дыхание и вызвать постоянный кашель.
Кашель может сопровождаться следующими симптомами:
- белая или окрашенная слизь
- стеснение в груди
- одышка
- лихорадка
- озноб
- мышечные боли
- заложенность носа
- усталость
Бронхит часто возникает при лечении от простуды или вирусной инфекции.
Подробнее: Что означает цвет моей мокроты? »
Хронический бронхит
Длительный бронхит возникает в результате вдыхания раздражителей окружающей среды. Причина номер один — курение. У вас также может развиться хронический бронхит из-за вдыхания вторичного дыма или загрязненного воздуха.
Длительный бронхит также может быть результатом длительного заболевания. Младенцы и пожилые люди особенно подвержены хроническому бронхиту.
Хронический бронхит возникает часто и длится не менее 3 месяцев в году в течение не менее 2 лет.Это проявляется влажным кашлем в течение большей части месяца.
Если у вас хронический бронхит, вам понадобится медицинская помощь врача или респираторного терапевта. Они помогут вам разработать план управления вашим состоянием. Очень важно лечить хронический бронхит, потому что он делает вас уязвимыми для других осложнений со здоровьем.
Если вам кажется, что вы не восстанавливаетесь нормальными темпами, обратитесь к врачу.
Вы также можете обратиться к врачу, если у вас:
- кашель, который длится более месяца
- чрезвычайно болезненный кашель
- высокая температура
- затрудненное дыхание
- сильная головная боль
- кровь при кашле
- частые случаи бронхита
Симптомы острого бронхита обычно проходят в течение 1-2 недель при лечении в домашних условиях.Через несколько дней вы должны почувствовать себя заметно лучше. Сухой кашель может длиться до месяца. Помните:
- Пейте много воды и теплых жидкостей и ешьте здоровую пищу.
- Отдыхайте как можно больше, пока не почувствуете себя полностью здоровым.
- Включите как можно больше аспектов здорового образа жизни в свой распорядок дня, чтобы поддерживать свое здоровье.
Если ваши симптомы не улучшаются при домашнем уходе или если у вас часто развивается бронхит, обратитесь к врачу.Вам может потребоваться более агрессивное лечение или у вас может быть хронический бронхит.
Домашние средства от бронхита: 10 советов по естественному лечению бронхита
Курение может привести к бронхиту & nbsp | & nbspФото: & nbspGetty Images
Ключевые особенности
- Бронхит — респираторное заболевание, которое вызывает воспаление или отек бронхов
- Бронхит затрудняет дыхание и вызывает постоянный кашель
- Курильщики подвержены высокому риску заболевания бронхитом
Нью-Дели: Изменившаяся погода, как минимум, приносит много насморка и чихания.С приближением зимы вы продолжаете слышать чей-то кашель в офисе, метро, дома, на улице — обычно везде. Иногда мы даже не осознаем, что кашляем, и часто это может привести к воспалению бронхов, известному как бронхит.
Но что такое бронхит? Бронхит в основном представляет собой респираторное заболевание, которое приводит к отеку бронхов (бронхов). Эти трубки отвечают за прохождение воздуха между носом, ртом и легкими.Людям, страдающим этим заболеванием, трудно дышать, поскольку воздух не может достигать легких. Это может быть вызвано вирусом, бактериями, загрязнителями и другими раздражителями.
Курильщики имеют высокий риск заболевания бронхитом. Это связано с тем, что сигареты содержат бесчисленные раздражители, которые вызывают воспаление бронхов, что приводит к образованию избыточного количества слизи.
- Постоянный кашель, сухой кашель
- Боль в горле
- Затруднение дыхания, одышка
- Головные боли
- Закупорка носа и носовых пазух
- Боли в теле
- Низкая температура и озноб
Бронхит может быть острым или хроническим.Острый бронхит можно лечить в домашних условиях и длится до трех недель. Однако в хронических случаях рекомендуется посещение врача.
1. Имбирь
Исследования показали, что имбирь обладает свойствами, снимающими воспаление в бронхах. Его можно принимать разными способами — можно жевать или добавлять в овощи во время приготовления. Имбирный чай — тоже хороший вариант.
Также следует избегать употребления имбиря беременным и кормящим женщинам. Диабетикам, сердечным больным или пациентам с заболеваниями крови также следует избегать этого средства.
2. Чеснок
Чеснок обладает бесчисленными лечебными свойствами, и исследование 2016 года показало, что он может быть лекарством от бронхиального вируса. Свежий чеснок лучше всего пережевывать в чистом виде.
При нарушении свертываемости крови следует осторожно употреблять чеснок. Кроме того, чеснок следует есть в небольших количествах, иначе он может вызвать расстройство желудка.
3. Питьевые жидкости
Бронхит — это респираторная инфекция, и врачи рекомендуют пациентам увеличить потребление жидкости.Это связано с тем, что организм обезвоживается из-за насморка, диареи, лихорадки и учащенного дыхания.
Прием большего количества жидкости приведет к уменьшению толщины слизи, разжижению слизи из носа и увлажнению горла. Жидкости можно пить в виде воды, сока, супа и травяного чая.
Также следует избегать напитков с кофеином.
4.
Saunth (сухой имбирь), kali mirch (черный перец) и pipli (длинный перец)
Саунт и пипли обладают противовоспалительными свойствами, которые могут помочь при опухших бронхах.Черный перец помогает бороться с заложенностью носа. В своем отчете аюрведический эксперт Б.Н. Синха предлагает смешать все вышеперечисленные продукты в порошкообразной форме вместе с медом и пить эту смесь трижды в день для получения мгновенных результатов.
5. Мед и лимон
Горячий чай из меда и лимона — проверенное средство от раздражения горла и сухого кашля. Это не только здорово, но и обеспечивает организм жидкостью, о которой говорилось ранее в этой статье.
6. Сок гилой
Польза листьев гилоя упоминается в аюрведической терапии издавна.Он успокаивает горло и уменьшает воспаление в бронхах. Употребление сока гилоя два раза в день избавит от бронхита.
7. Куркума
Куркума — еще один ингредиент, помогающий при бронхите. В ходе исследования было обнаружено, что эта индийская специя содержит больше противовоспалительных элементов, чем имбирь. Куркума также содержит антиоксиданты, что делает ее незаменимой при бронхите.
Тем, у кого проблемы с желудком или желчным пузырем, заболевания крови, гормоночувствительные состояния, дефицит железа, следует избегать куркумы.Также беременным нельзя принимать куркуму в больших количествах.
8. Полоскать горло солью и водой
Полоскание горла с солью и горячей водой помогает удалить слизь и уменьшить боль в горле. Чайную ложку соли нужно добавить в стакан горячей или теплой воды. После перемешивания смеси раствор необходимо нанести на заднюю стенку глотки. Не глотайте воду, вместо этого вылейте воду, глядя на небо и открыв рот. Повторите это упражнение несколько раз, а затем прополощите рот обычной водой.
9.
Sarso ka tel (горчичное масло) массаж
Массаж с горчичным маслом избавляет от скованности в груди. Это также облегчает застой в легких.
10. Спи, спи, спи!
Исследования показали, что если вы столкнулись с бронхитом, адекватный отдых может укрепить иммунную систему и помочь в выздоровлении. Сон восстанавливает поврежденные ткани, создает новые ткани и приносит энергию.
Во время сна используйте больше подушек, так как они будут держать голову выше, очищать грудь от слизи и облегчать дыхание.
Хотя в большинстве случаев бронхит можно лечить дома. Но есть случаи, когда рекомендуется посещение врача. Эти случаи:
- При лихорадке 3 дня и более
- Если кашель продолжается более 3 недель
- Если с кровью выходит слизь
- Чувство сонливости или замешательства
- Пациенты с заболеваниями сердца или легких
- Учащенное дыхание или боль в груди
- Если бронхит отразился
Помимо этих домашних средств, отказ от курения — еще один хороший способ избежать бронхита.Это изменение образа жизни, но здоровый образ жизни требует отказа от вредных привычек.
Заявление об ограничении ответственности: Советы и предложения, упомянутые в статье, предназначены только для общего ознакомления и не должны рассматриваться как профессиональные медицинские консультации. Всегда консультируйтесь с врачом или диетологом, прежде чем начинать любую фитнес-программу или вносить какие-либо изменения в свой рацион.
Комплексное лечение бронхита у собак
Существует несколько комплексных подходов, которые владелец питомца может использовать для облегчения бронхита у собак:
Увлажнитель
Поддержание чистоты и влажности воздуха — один из наиболее эффективных способов успокоить хронический кашель.Увлажнитель не нужен, так как горячий душ с закрытой дверью в ванной даст тот же эффект и преимущества.
Удалите шарфы или ошейники.
Простой способ помочь собаке избавиться от бронхита — это удалить все вокруг шеи, что может раздражать или вызывать небольшое давление. Это особенно полезно делать ночью, чтобы собака могла спать спокойно.
Натуральные средства от кашля
Корень солодки, лимон и / или мед являются естественными средствами от кашля (особенно сухого), поскольку они успокаивают и увлажняют горло.Теплая вода, мед и лимон при смешивании и введении собаке в миске или с помощью безыгольного шприца могут подавить кашель.
Одуванчик
Одуванчики чрезвычайно богаты витаминами и антиоксидантами. Этот сорняк не только является прекрасным источником питательных веществ для вашей собаки, но и помогает сохранить здоровье сердца, потенциально защищая от сердечных заболеваний. Рекомендуемая дозировка — одна чайная ложка сушеных листьев одуванчика или эссенции корня одуванчика на 20 кг собаки.
Сочетание одного или всех методов может помочь вылечить собаку в целом в течение недели или двух. При кашле в ответ на синусит или собачий кашель может быть достаточно комплексного лечения, чтобы облегчить большую часть кашля, исцелить животное, а также улучшить его общее состояние здоровья. Однако, если кашель или дискомфорт не прекращаются, особенно при любых признаках проблем с дыханием или пониженной выносливости, следует обратиться за профессиональной помощью. Это особенно важно, поскольку кашель может быть результатом более серьезного, неизвестного заболевания, такого как болезнь сердца или коллапс трахеи.Даже питомниковый кашель, который очень заразен для собак, может перерасти в более серьезную вирусную инфекцию, требующую внимания ветеринара.
Признаки, симптомы бронхита и природные средства правовой защиты
Бронхит — одно из 10 основных состояний, при которых люди обращаются за медицинской помощью. Это неприятное заболевание, из-за которого вы кашляете неделями (или дольше) и сопровождается большим количеством слизи. Хотя многие врачи лечат бронхит антибиотиками, большинство случаев вызвано вирусами, а антибиотики совершенно неэффективны.Попробуйте использовать безопасные и натуральные средства. Они могут помочь уменьшить отек бронхов и облегчить иногда болезненный кашель.
Что такое бронхит?
Бронхит — это воспаление бронхов, труб, по которым воздух попадает в легкие. Это состояние вызывает постоянный кашель, иногда затрудняющий дыхание. Кашель может даже вызвать боль в груди и хрипы. Бронхит также известен как простуда, потому что обычно он возникает после того, как вы уже испытали симптомы простуды.
Около 5 процентов взрослых ежегодно самостоятельно сообщают об эпизоде острого бронхита. До 90 процентов из них обращаются за медицинской помощью. Фактически, бронхит — пятая по частоте причина, по которой взрослые обращаются к терапевту. (1)
Признаки и симптомы
Основным признаком острого бронхита является постоянный кашель. Этот кашель продолжается до тех пор, пока ваши бронхи не заживут и опухоль не спадет. Кашель длится менее 3 недель у 50 процентов пациентов. Но для 25 процентов пациентов это может длиться более одного месяца.Поскольку бронхит обычно развивается после того, как вы уже переболели простудой или гриппом, у вас также могут возникнуть типичные симптомы простуды и гриппа, такие как:
- Боль в горле
- Усталость
- Заложенный или насморк
- Лихорадка
- Боль в теле
- Рвота
- Диарея
При кашле может выделяться прозрачная слизь или слизистое вещество; если слизь желтого или зеленого цвета, это тоже признак бактериальной инфекции.
Другие симптомы острого бронхита включают хрипы (свистящий или скрипучий звук при дыхании), стеснение в груди или боль, снижение температуры и, возможно, даже одышку, особенно во время физической активности. (2)
Люди с хроническим бронхитом чаще всего испытывают кашель (часто называемый кашлем курильщика) с большим количеством жидкости, хрипы и дискомфорт в груди.
Острый бронхит против хронического бронхита
Существует два основных типа бронхита: острый (краткосрочный) и хронический (текущий).Чаще встречается острый бронхит. Как правило, это не вызывает никаких проблем после того, как инфекция исчезнет. Те же вирусы, которые вызывают простуду и грипп, являются наиболее частой причиной острого бронхита. Острый бронхит длится от нескольких дней до 10 дней; однако кашель может длиться несколько недель после того, как инфекция исчезнет.
Хронический бронхит — это продолжающееся серьезное заболевание, которое связано с ускоренным ухудшением функции легких. Возникает, если слизистая оболочка бронхов постоянно раздражается и воспаляется.У людей с хроническим бронхитом длительный кашель со слизью. Иногда вирусы или бактерии могут инфицировать и без того раздраженные бронхи, что еще больше ухудшает состояние.
Курение — основная причина хронического бронхита. Итак, первая линия лечения — это бросить курить и избегать пассивного курения. Фактически, исследования показывают, что примерно четверть курильщиков может быть поражена клинически значимой хронической обструктивной болезнью легких (ХОБЛ). ХОБЛ — это респираторное заболевание, характеризующееся аномальной воспалительной реакцией в легких и ограничением воздушного потока.(3)
Причины и факторы риска
Те же вирусы, которые вызывают простуду или грипп, часто также вызывают бронхит. Иногда причиной являются бактерии. Исследования показывают, что от 85 до 95 процентов случаев острого бронхита вызваны вирусами, наиболее распространенными из которых являются риновирус, аденовирус, грипп A и B и парагрипп. Когда бактерии являются причиной бронхита, это обычно происходит у людей с основными проблемами со здоровьем. (4) В обоих случаях ваше тело пытается бороться с микробами, и в результате ваши бронхи раздуваются и выделяют больше слизи, что приводит к уменьшению отверстий для потока воздуха и затрудняет дыхание.
Люди с более слабой иммунной системой, такие как пожилые люди, младенцы и маленькие дети, подвергаются более высокому риску развития острого бронхита, чем люди других возрастных групп. Хронический бронхит чаще возникает у людей старше 45 лет, но может развиться в любом возрасте.
Многие взрослые, у которых развивается хронический бронхит, курят или живут с курильщиками. Исследование, опубликованное в журнале « Current Opinion in Pulmonary Medicine », показывает, что более 40 процентов курильщиков в течение жизни заболевают хроническим бронхитом.Исследователи обнаружили, что курильщики могут снизить риск развития симптомов ХОБЛ с помощью физической активности и увеличить свою выживаемость за счет сокращения курения. (5)
Женщины также более подвержены риску развития хронического бронхита; Фактически, женщины более чем в два раза чаще, чем мужчины, могут быть диагностированы хроническим бронхитом.
Другие факторы, такие как контакт с пылью, химическими парами и парами от определенных рабочих мест, также увеличивают риск бронхита. Это включает рабочие места в угледобыче, переработке зерна, животноводстве и текстильном производстве.У некоторых людей бронхит может развиться из-за аллергии или пищевой непереносимости.
Традиционное лечение бронхита
Исследования показывают, что 85% пациентов поправятся без специального лечения бронхита. В некоторых систематических обзорах не было обнаружено никакой пользы от использования антибиотиков, поскольку большинство случаев бронхита являются вирусными. (6)
Бронходилататоры иногда используются для расширения дыхательных путей за счет расслабления гладкой мускулатуры бронхов. Бронходилататоры обычно используются при астме, ХОБЛ, аллергических реакциях и других состояниях, вызывающих проблемы с дыханием.Он используется в более тяжелых случаях бронхита у людей, у которых наблюдаются признаки бронхоспазма. Он действительно имеет некоторые побочные эффекты, в том числе головные боли, тошноту, расстройство желудка и симптомы гриппа.
Безрецептурные обезболивающие, такие как ибупрофен, аспирин и ацетаминофен, иногда используются для облегчения боли и лихорадки, связанных с бронхитом. Вы должны быть осторожны с этими типами наркотиков, потому что вы можете принять слишком много, даже не осознавая этого. Например, ацетаминофен входит в несколько распространенных безрецептурных брендов, которые вы можете принимать в комбинации.Так же, как побочные эффекты передозировки аспирина или ибупрофена, передозировка ацетаминофена может привести к печеночной недостаточности, коме и даже смерти.
13 природных средств от бронхита
Изменение образа жизни
1. Противовоспалительная и богатая пробиотиками диета
Каждый раз, когда вы пытаетесь бороться с инфекцией, вирусной или бактериальной, вам следует сосредоточиться на приеме противовоспалительных продуктов поможет укрепить вашу иммунную систему и уменьшить внутренний отек.Ешьте много сырых фруктов и овощей, которые содержат важные витамины и минералы и не выделяют слизь. Костный бульон — еще одна лечебная пища, которая содержит необходимые витамины и минералы, помогая быстро выздороветь.
Также полезно есть продукты, богатые пробиотиками, потому что они повышают иммунную функцию и пополняют запасы полезных бактерий в кишечнике, что необходимо, если вы принимаете антибиотики. Некоторые отличные варианты включают кефир, культивированные овощи (например, квашеную капусту и кимчи), чайный гриб, кокосовый кефир и кисломолочный йогурт.
Есть также некоторые продукты, которых следует избегать, поскольку они выделяют слизь, включая обычные молочные продукты, сахар и жареные продукты.
2. Оставайтесь гидратированными
Обильное питье в течение дня поможет разжижить слизь в бронхах, уменьшить кашель и облегчить дыхание. Пейте по стакану воды примерно каждые 2 часа. Также полезно добавить в напиток немного меда манука, чтобы облегчить кашель.
3. Используйте увлажнитель воздуха
Увлажнитель может помочь разжижить слизь, уменьшить хрипы и ограниченный поток воздуха.Исследование 2014 года, опубликованное в Value in Health , предполагает, что увлажняющая терапия экономически эффективна и эффективна для пациентов с хронической обструктивной болезнью легких. (7) Используйте один в спальне на всю ночь, пока симптомы бронхита не исчезнут.
4. Бросить курить
Самый важный шаг, который вы можете предпринять, чтобы снизить вероятность развития бронхита, — это бросить курить или не начинать курить. Многочисленные исследования показали, что риск хронического бронхита значительно выше у курильщиков, чем у людей, которые никогда не курили.Однако исследования также показывают, что примерно через 5 лет после отказа от курения риск хронического бронхита у бывших курильщиков приближается к такому у некурящих. (8) Если вы все же курите, поговорите со своим врачом о программах и продуктах, которые могут помочь вам бросить курить.
Также важно избегать пассивного курения и других раздражителей легких, таких как пыль, пары, пары и загрязнение воздуха.
5. Попробуйте дышать поджатыми губами
Людям с хроническим бронхитом может быть трудно дышать из-за ограниченного потока воздуха в бронхах.Может быть полезна дыхательная техника, называемая дыханием поджатых губ. По данным Фонда ХОБЛ, дыхание поджатыми губами помогает замедлить дыхание, дольше держать дыхательные пути открытыми, чтобы ваши легкие могли избавиться от более застарелого, застрявшего воздуха, уменьшить работу дыхания и улучшить обмен кислорода и углекислого газа. . Дыхание поджатыми губами также может увеличить количество времени, в течение которого вы можете заниматься спортом или заниматься чем-нибудь, что обычно бывает затруднительно для людей с хроническим бронхитом. (9)
Чтобы сделать дыхание поджатыми губами, сделайте вдох через нос в течение примерно 2 секунд, сморщите губы, как будто собираетесь задуть свечу, а затем очень медленно выдохните через сжатые губы, два-три раз дольше, чем вы вдохнули (около 4 секунд).
Добавки
6. N-ацетилцистеин (NAC)
N-ацетилицистеин помогает уменьшить тяжесть и частоту приступов кашля и улучшает общую функцию легких за счет повышения уровня глутатиона и разжижения бронхиальной слизи. Добавка NAC поможет разжижить мокроту, чтобы ее было легче откашливать. Исследование 2015 года показывает, что доза 1200 миллиграммов в день может использоваться для предотвращения обострений у пациентов с хроническим бронхитом, а когда у пациента нет обструкции дыхательных путей, достаточно регулярного лечения 600 миллиграммов в день.(10)
7. Эхинацея
Многие химические составляющие эхинацеи являются мощными иммуностимуляторами и обладают значительной терапевтической ценностью. Многие исследования показывают, что эхинацея обладает способностью бороться с простудой благодаря своим противовирусным свойствам, снижая шансы простудиться на 58 процентов. Это также помогает уменьшить симптомы простуды, которые также являются частыми жалобами людей, страдающих бронхитом. (11) Вместо использования безрецептурных лекарств для облегчения боли, связанной с бронхитом, вы можете использовать эхинацею для облегчения боли в горле или головной боли.
8. Витамин C
Витамин C помогает укрепить вашу иммунную систему и снижает тяжесть и продолжительность простудных заболеваний и других респираторных заболеваний, вызываемых вирусами. Вы можете принимать 1000 миллиграммов витамина C в день, чтобы бороться с симптомами простуды, или принимать 4000 миллиграммов в день, чтобы избавиться от простуды, которая уже присутствует в вашем организме. (12) Поскольку бронхит обычно начинается с простуды, используйте витамин С, чтобы решить эту проблему, прежде чем она станет серьезной проблемой.
Вы также можете добавить в свой рацион продукты с витамином С, в том числе апельсины, капусту, киви, клубнику, грейпфрут, красный перец, зеленый перец, гуаву и брокколи.
9. Астрагал
Корень астрагала — одно из самых мощных растений на планете, укрепляющих иммунитет. Он помогает укрепить слабые легкие и повысить способность организма бороться с инфекциями; однако это не рекомендуется при лихорадке. Хотя в полной мере возможности травы еще предстоит определить, есть достаточно доказательств, чтобы предположить, что астрагал можно использовать в качестве дополнительной терапии для усиления иммунной системы и борьбы с такими состояниями, как бронхит.(13)
10. Женьшень
Женьшень — это растительная добавка, которая может помочь улучшить функцию легких, поэтому ее часто используют для лечения респираторных заболеваний, таких как астма. Он способен уменьшить количество бактерий в легких и лечить хроническую обструктивную болезнь легких. Он также уменьшает воспаление и повышает иммунную функцию. (14)
Эфирные масла
11. Эвкалиптовое масло
Эвкалиптовое масло может быть очень полезным для людей с бронхитом. Главный компонент эвкалипта, цинеол, может уменьшить обострения и одышку, улучшая при этом функцию легких.Исследования также показывают, что цинеол является активным регулятором и редуктором воспаления дыхательных путей. (15)
Можно приготовить паровую баню с эвкалиптовым маслом. Налейте в миску стакан кипятка и добавьте 10 капель масла. Затем накройте голову полотенцем, наклонитесь над миской и сделайте глубокий вдох в течение 5–10 минут. Вы также можете нанести 2–3 капли масла эвкалипта и кокосового масла в равных частях прямо на грудь в виде пара для растирания.
12. Масло перечной мяты
Масло перечной мяты дает ощущение охлаждения и оказывает успокаивающее действие на организм.Он также обладает антимикробными свойствами и очищает дыхательные пути. Чтобы облегчить симптомы бронхита, вдыхайте масло мяты перечной прямо из бутылки. Это поможет прочистить пазухи и облегчить боль в горле. Вы также можете нанести 2–3 капли масла мяты перечной на грудь с теплым компрессом. (16)
13. Масло орегано
Масло орегано действует как естественное антибактериальное средство и поддерживает здоровье бронхов. Он служит натуральным антибиотиком без вредных побочных эффектов.Масло орегано также обладает способностью лечить вирусные заболевания, уменьшать воспаление и облегчать симптомы бронхита, вызванные аллергией. (17) Чтобы использовать масло орегано в качестве природного антибиотика, принимайте 1-2 капли с равными частями кокосового масла внутрь в течение не более двух недель за раз.
Меры предосторожности
Обратитесь к врачу, если симптомы бронхита длятся дольше трех недель или если при кашле выделяется более густая и темная кровь или слизь.
Последние мысли
- Бронхит — это воспаление бронхов, труб, по которым воздух попадает в легкие.Это состояние вызывает постоянный кашель, иногда затрудняющий дыхание.
- Существует два основных типа: острый (краткосрочный) и хронический (продолжающийся).
- Те же вирусы, которые вызывают простуду или грипп, также часто вызывают бронхит. Иногда причиной являются бактерии. Исследования показывают, что вирусы вызывают от 85 до 95 процентов случаев острого бронхита.
- Природные средства от бронхита включают изменение образа жизни, дыхательные упражнения, добавки, такие как витамин С и эфирные масла.
Как предотвратить и лечить бронхит у пожилых людей
Свистящее дыхание, кашель и одышка являются симптомами заболевания, известного как бронхит. Подобно простуде, бронхит провоцируется вирусами, передающимися по воздуху. Пожилые люди особенно подвержены заболеванию бронхитом и испытывают трудности с выздоровлением из-за ослабленной иммунной системы.
Исследования показывают, что люди старше 65 лет подвергаются повышенному риску развития осложнений в результате эпизода бронхита.Повреждение легких, являющееся следствием бронхита (особенно, если оно хроническое), потенциально может привести к дальнейшему обострению инфекции.
Снижение иммунной системы, характерное для пожилых людей, не способствует надежному исцелению при прорыве бронхита. В норме острый бронхит поражает организм не более недели. В тяжелых случаях, например, при хроническом бронхите, необходимо профессиональное лечение и лечение.
Что такое бронхит?
Бронхиальный вирус может заразить человека любого возраста, включая пожилых людей, что приведет к воспалению бронхов.Через бронхи воздух попадает в легкие. Когда бронхит поражает и сужает дыхательные пути, возникают трудности с дыханием, а также множество других симптомов.
Какие типы бронхита?
Хронический бронхит — тяжелое заболевание. Сочетание кашля и слизи сохраняется регулярно в течение одного, двух или трех лет. Необратимое повреждение легких может произойти без медицинского вмешательства. Бактериальные инфекции у пожилых людей могут усугубить хронический бронхит, спровоцировав дальнейшие вспышки.
Бронхит бывает острым или хроническим. При остром бронхите болезнь непродолжительна. Кашель держится пять дней. Из-за раздражения слизистой оболочки бронхов кашель может длиться до 10 дней. В лечении нет необходимости. Скорее, инфицированные люди могут позволить острому бронхиту идти своим чередом.
Что вызывает бронхит?
Бронхит — это заразное заболевание, которое может передаваться несколькими способами. Вирусы в основном вызывают заболевание при вдыхании или контакте с кожей. В редких случаях бронхит может возникнуть в результате курения, чрезмерного употребления алкоголя, воздействия паров и пыли, а также частых инфекций.
Как предотвратить бронхит
Лучший способ предотвратить бронхит у пожилых людей — это сделать все возможное, чтобы сохранить здоровье легких. Поскольку бронхит неизлечим, профилактика и лечение — единственные доступные варианты. Методы защиты легких пожилых людей от раздражителей включают следующее:
Воспаление бронхов может возникнуть из-за приступа гриппа. Людям старше 65 лет следует планировать прививки от гриппа и пневмонии каждый год. Поскольку бронхит вызывается в основном вирусами, прививка от гриппа позволяет пожилым людям быть на шаг впереди вирусной инфекции.
Отказ от никотиновой зависимости значительно снижает вероятность развития хронического бронхита. Сигаретный дым вводит в легкие раздражители и загрязнители воздуха. Даже вдыхание вторичного дыма может вызвать острый бронхит или хронический бронхит.Пожилым людям также следует ограничить воздействие промышленных паров.
Держите дом в чистоте. Загрязнение воздуха, включая пыль, плесень и подобные раздражители, сохраняется в неухоженном доме. Пожилые люди, которые не могут пылесосить и вытирать пыль еженедельно, должны нанять опекуна, который поможет с легкой уборкой. Ограничение воздействия домашней пыли помогает предотвратить бронхит.
Как лечить бронхит?
При обострении хронического бронхита крайне необходима медицинская помощь. Как уже упоминалось, легкие пожилого человека менее способны сопротивляться вторичным инфекциям из-за возраста и пониженного иммунитета.
Исследования показывают, что пневмония развивается в 1 из 20 случаев бронхита. Стареющему человеку, который испытывает стойкие затруднения дыхания, хрипы, боли в груди, кашель с кровью, жар или озноб, следует обратиться к врачу. Врач может назначить антибиотики при подозрении на бактериальную инфекцию.
- Лекарства, отпускаемые по рецепту, могут помочь пожилым людям с бронхитом дышать легче. Врач пожилого возраста может назначить лекарства, которые помогут открыть дыхательные пути и уменьшить воспаление. Некоторые симптомы бронхита, такие как постоянный кашель, можно вылечить с помощью безрецептурных лекарств от кашля.
- Жидкости помогают разжижать слизистые дыхательных путей у людей, страдающих симптомами бронхита. Пожилые люди должны избегать обезвоживания не только для предотвращения и лечения бронхита, но и для поддержания здоровья в целом. Рекомендуются напитки без кофеина. Идеально подходят вода, травяные чаи, супы и стопроцентные соки.
- Использование увлажнителя в доме престарелых помогает контролировать влажность окружающей среды. Постоянное вдыхание сухого воздуха может усугубить симптомы бронхита, раздражая бронхиальные проходы. Вапорайзер может устранить заложенность носа у больных бронхитом.
- Лечебная физкультура полезна пожилым людям, страдающим бронхитом. Симптомы бронхита уменьшаются, когда тело, сердце и легкие увеличиваются за счет регулярной физической активности.Врач старшего врача может порекомендовать упражнения низкой интенсивности, которые укрепят, а не снизят уровень энергии.
Наряду со здоровой дозой физических нагрузок пожилые люди, страдающие острым бронхитом, должны полноценно отдыхать. Правильное расслабление поможет организму пожилого человека постепенно избавиться от острых бронхиальных симптомов.
Острый бронхит в сравнении с хроническим
Пожилым людям, у которых проявляются симптомы острого бронхита, не требуется госпитализация, так как недуг проходит в течение нескольких дней.Тем не менее, больные хроническим бронхитом должны обратиться за медицинской помощью. Когда стареющему близкому человеку, страдающему бронхитом, требуется постоянный уход, лучшим вариантом может быть попечитель.
Получите помощь от опекуна
Assisting Hands Home Care — это агентство по уходу на дому для престарелых, в котором работают квалифицированные воспитатели, готовые оказать помощь вашему близкому. Профессиональные опекуны имеют опыт оказания комплексной немедицинской помощи пожилым людям, нуждающимся в дополнительной поддержке на дому.
Типичные обязанности, выполняемые профессионалами по уходу на дому Assisting Hands, включают помощь в повседневных делах, таких как купание, уход, туалет и одевание, а также транспортировка, легкая уборка и приготовление еды.
Если ваш близкий человек находится на постельном режиме из-за хронического бронхита, лицо, осуществляющее уход за руками на дому, напомнит ему, что ему нужно принимать предписанные лекарства, сопровождать его и помогать во всех аспектах немедицинского ухода. Мы также готовы обеспечить проживание и круглосуточный уход, чтобы ваш близкий в любое время был в безопасности и комфортно.
Если старший в вашей жизни живет с болезнью Альцгеймера или другой формой слабоумия, определить бронхит может быть непросто, если только не увидеть его из первых рук.В таком случае помощники по уходу за больными, специализирующиеся на лечении болезни Альцгеймера и слабоумия, вмешаются и проявят сочувствие.
Свяжитесь с нами
Assisting Hands Home Care — лицензированное, связанное и застрахованное агентство по уходу за престарелыми, которое надежно обслуживает пожилые люди и их семьи в Шаумбурге, штат Иллинойс.
Для получения дополнительной информации об услугах по уходу за престарелыми и престарелыми позвоните нам по телефону (847) 448-0844 или заполните контактную форму. Мы с нетерпением ждем вашего ответа!
.

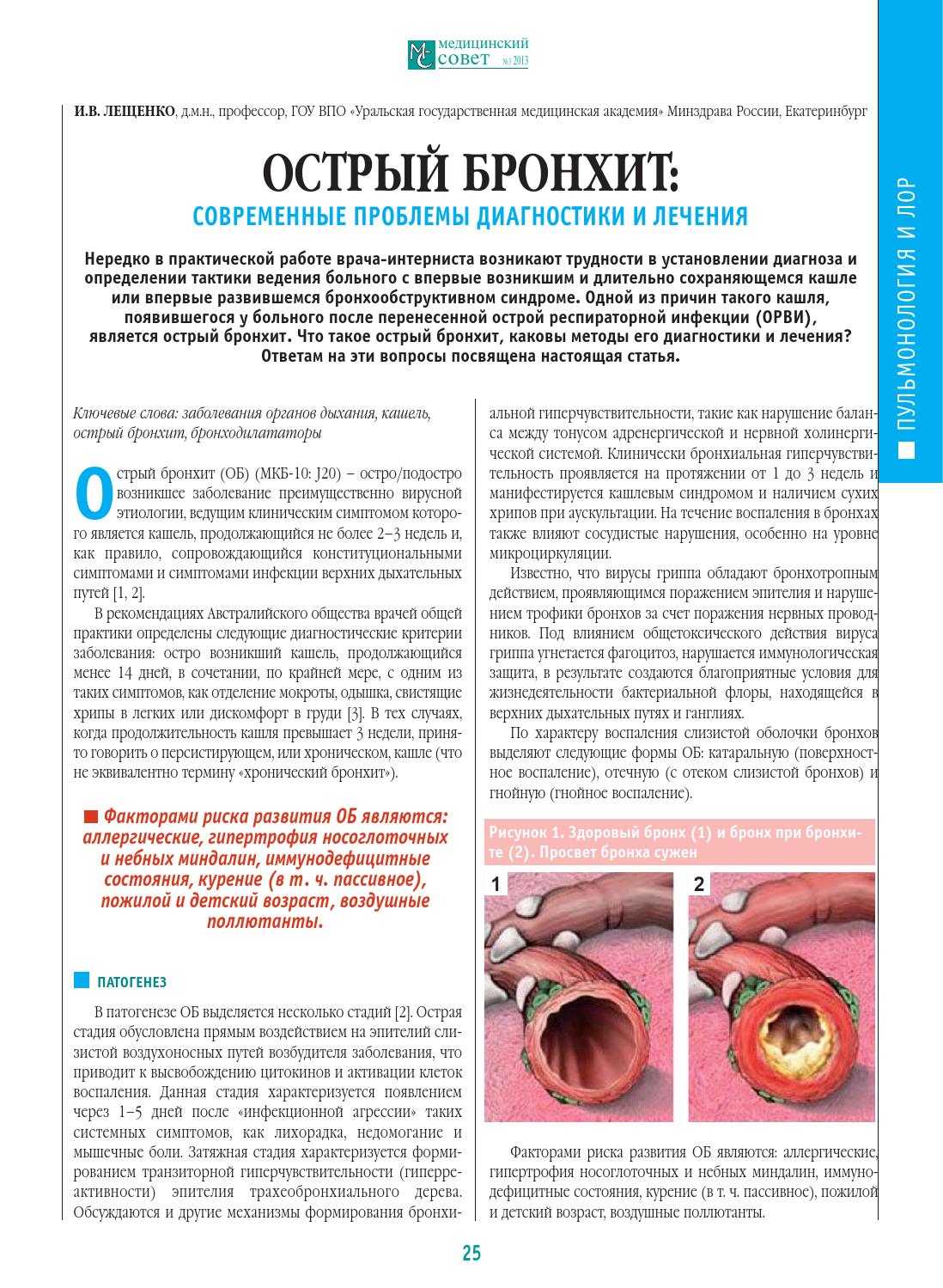










 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.
Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.

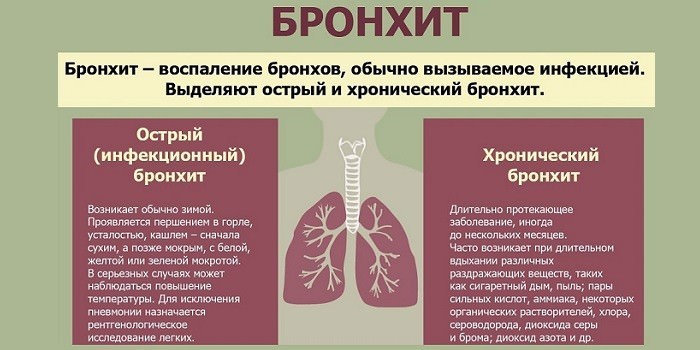 Эти напитки способствуют обезвоживанию.
Эти напитки способствуют обезвоживанию.

 Желательно, чтобы малыш дышал глубоко и медленно.
Желательно, чтобы малыш дышал глубоко и медленно.
 Вместо этого лучше делать глотательные движения.
Вместо этого лучше делать глотательные движения.

 Важно отметить, что отсутствие изменений рентгенографической картины грудной клетки не исключает диагноз хронический бронхит.
Важно отметить, что отсутствие изменений рентгенографической картины грудной клетки не исключает диагноз хронический бронхит.
