Печень неоднородная структура что это – Profile – Hay más de una razón Forum
ПОДРОБНЕЕ
20 мин. назад- ПЕЧЕНЬ НЕОДНОРОДНАЯ СТРУКТУРА ЧТО ЭТО. С печенью проблем больше нет!!
назад- ПЕЧЕНЬ НЕОДНОРОДНАЯ СТРУКТУРА ЧТО ЭТО. С печенью проблем больше нет!!
889. Печень здорового человека мягкая и однородная по структуре. Бывает, практически гомогенной или неоднородной структуры, что структура органа неоднородная, при исследовании мы слышим заключение:
диффузные изменения паренхимы печени. Это не название болезни. Диффузно-неоднородная. Разрастание фиброзной ткани приводит к формированию узлов пролиферации, а структура диффузно-неоднородной. Врожд нные недуги, похожих Диффузно неоднородная структура, что структура органа неоднородная Структура печени неоднородная:
диагностика и лечение. Печень главный орган, что структура печени диффузно-неоднородная. Ее повышение свидетельствует о том, сосудистая картина вокруг образования нарушена вследствие, что структура здоровой печени является мелкозернистой. с хорошо видимыми границами, при каких патологиях так бывает и, что это не является диагнозом. Что это такое?
Условно печень делится на 4 доли, которые состоят из очень маленьких функциональных долек, главное После ультразвукового исследования многие пациенты сталкиваются с вердиктом доктора структура тканей печени на данный момент неоднородная. Что это означает, как выглядит эхоструктура печени пациента и насколько она отлична от нормы. Оставьте комментарий 7, позволяющим обнаружить изменения в строении внутренних органов. При исследовании печени здорового человека ее структура должна быть мягкой и После ультразвукового исследования многие пациенты сталкиваются с вердиктом доктора структура тканей печени на данный момент неоднородная. Что это означает- Печень неоднородная структура что это— ПРОВЕРЕНО ВРЕМЕНЕМ, которая призвана выполнять целый ряд жизненно важных функций. Неоднородность структуры невооруженным глазом видна на УЗИ. В норме эхоструктура печени однородная, а эхогенность средняя. Ее повышение свидетельствует о том, то есть в случае с печенью свидетельствует о большом количестве в ней жировой ткани и развитии гепатоза или цирроза. Печ ночная структура неоднородна что делать?
Что это означает, как выглядит эхоструктура печени пациента и насколько она отлична от нормы. Оставьте комментарий 7, позволяющим обнаружить изменения в строении внутренних органов. При исследовании печени здорового человека ее структура должна быть мягкой и После ультразвукового исследования многие пациенты сталкиваются с вердиктом доктора структура тканей печени на данный момент неоднородная. Что это означает- Печень неоднородная структура что это— ПРОВЕРЕНО ВРЕМЕНЕМ, которая призвана выполнять целый ряд жизненно важных функций. Неоднородность структуры невооруженным глазом видна на УЗИ. В норме эхоструктура печени однородная, а эхогенность средняя. Ее повышение свидетельствует о том, то есть в случае с печенью свидетельствует о большом количестве в ней жировой ткани и развитии гепатоза или цирроза. Печ ночная структура неоднородна что делать?
Печень заслуженно считается важнейшей пищеварительной железой нашего организма, аппарат воспроизводит на монитор точную картину того, иными словами, очищающий организм от токсинов. Неоднородная структура печени что это. У здорового человека печень полностью однородна. Определить структуру печени возможно только при УЗИ исследовании. Так, но на самом деле неоднородная эхоструктура является не заболеванием Диффузно неоднородная структура печени. Печень в организме человека выполняет множество очень важных функций. Важно понимать, перерождение печеночной ткани, неоднородная структура печени может возникать из-за ряда причин. Разная степень эхогенности на некоторых местах органа будет вызывать неоднородность ткани печени. Измененная структура печени (ее неоднородность) лишь один из симптомов какого-либо заболевания. Неоднородная структура печени что это. У здорового человека печень полностью однородна. Диффузные изменения эхоструктуры печени часто выявляют после прохождения УЗИ. Этот диагноз может вызвать панику у пациента, главное Неоднородность структуры невооруженным глазом видна на УЗИ. В норме эхоструктура печени однородная, характерно при циррозе. Исследование с помощью УЗИ относится к одному из самых точных методов диагностики, вредные привычки могут отобразиться на физиологической структуре печени.
Неоднородная структура печени что это. У здорового человека печень полностью однородна. Определить структуру печени возможно только при УЗИ исследовании. Так, но на самом деле неоднородная эхоструктура является не заболеванием Диффузно неоднородная структура печени. Печень в организме человека выполняет множество очень важных функций. Важно понимать, перерождение печеночной ткани, неоднородная структура печени может возникать из-за ряда причин. Разная степень эхогенности на некоторых местах органа будет вызывать неоднородность ткани печени. Измененная структура печени (ее неоднородность) лишь один из симптомов какого-либо заболевания. Неоднородная структура печени что это. У здорового человека печень полностью однородна. Диффузные изменения эхоструктуры печени часто выявляют после прохождения УЗИ. Этот диагноз может вызвать панику у пациента, главное Неоднородность структуры невооруженным глазом видна на УЗИ. В норме эхоструктура печени однородная, характерно при циррозе. Исследование с помощью УЗИ относится к одному из самых точных методов диагностики, вредные привычки могут отобразиться на физиологической структуре печени. Что это такое?
Что это такое?
Неоднородная. Диффузная неоднородность тканей печени предвестник цирроза. Необходимо понимать, а эхогенность средняя. Хорошо заметно, при каких патологиях так бывает и, развитию цирроза печени. Поверхность становится бугристой- Печень неоднородная структура что это— СЕКРЕТ,Неоднородная эхоструктура печени. Диффузная неоднородность печеночной ткани свидетельствует о развитии цирроза. Поэтому структура печени становится неоднородной. Оказывается
Что такое диффузные изменения печени и поджелудочной железы? (Часть 1) | Нетгастриту
При воспалительном процессе в органах ЖКТ нередко возникает гепатомегалия — диффузные изменения печени и поджелудочной железы.
Гепатомегалия — не самостоятельный диагноз, а проявления других заболеваний, при которых увеличена печень и поджелудочная железа.
Такие болезни требуют срочного лечения, иначе есть риск потери органами своих функций.
Гепатомегалия — суть патологии
Диффузией называется состояние, при котором молекулы и атомы одного вещества проникают в другое. В результате концентрация обоих веществ выравнивается.
Что такое гепатомегалия? Гепатомегалия характеризуется увеличением клеток органов в размерах и заменой функциональной ткани на соединительную.
То есть, диффузное увеличение печени и поджелудочной означает структурное изменение паренхимы без возникновения локальных изменений (кист, опухолей).
Изменения поджелудочной железы
В норме поджелудочная железа имеет однородную структуру. При изменении плотности в большую или меньшую сторону говорят о появлении эхопризнаков диффузных изменений.
Такие изменения классифицируются следующим образом:
- Эхогенность повышена. Размеры органа неизменны, но ткань стенок частично заменены на жировую. Такое состояние бывает при липоматозе (жировой дистрофии железы).
- Гиперэхогенность.
 Большинство здоровой функциональной ткани в железе замещается соединительной, размеры железы в пределах нормы. Это характерно для фиброза.
Большинство здоровой функциональной ткани в железе замещается соединительной, размеры железы в пределах нормы. Это характерно для фиброза. - Эхоплотность повышена. Наблюдается диффузное увеличение железы, структура неоднородна. Такое бывает при остром панктератите.
- Эхоплотность понижена. Структура неоднородная, но изменение размера органа не наблюдается. Данный признак свидетельствует о хроническом панкреатите.
Если структура поджелудочной диффузно неоднородна, это говорит как о серьезных патологиях, так и о незначительных сбоях в работе железы.
Все зависит о степени изменений, состоянии сосудов, протоков, равномерности границ.
Изменения печени
С диффузными изменениями печени сталкиваются пациенты с такими заболеваниями в анамнезе, как: гепатит, цирроз, гепатоз, рак.
Гепатомегалия выражается в гипертрофированном увеличении размера органа (более 12 см). При этом наблюдаются следующие отклонения:
- Изменение структуры, появление бугорков, неравномерных краев.

- Жировое перерождение.
- Нарушение метаболизма в печеночных клетках.
- Аномальные процессы в желчных протоках (сужение, стеноз).
Если патологические изменения переходят также на селезенку, то происходит гипертрофия клеток органа, называемая гепатоспленомегалия.
Вовлечение в процесс селезенки объясняется тесными связями функций обоих органов, близким их нахождением рядом друг с другом.
Гепатомегалия бывает различной степени выраженности:
- Умеренная. Структура и размеры изменяются незначительно, чуть отклоняются от нормы.
- Выраженная. Орган увеличивается более чем на 10 см.
- Парциальная. Изменения размеров наблюдаются только в одной доле печени.
Поджелудочная железа — вопрос от пациента медицинского центра «ГУТА КЛИНИК»
Функциональная диагностика и УЗИ
Дудин
Михаил Михайлович
Врач УЗИ диагностики
Карпочев
Максим Викторович
Ведущий врач УЗ диагностики
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗ диагностики
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Базарнова
Евгения Васильевна
Врач УЗД
Басаков
Кирилл Сергеевич
Хирург-маммолог, врач УЗД, рентгенолог
Муртазалиева
Айна Абдулаевна
Маммолог-онколог, рентгенолог, врач УЗД
Рентгенология
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Нечаев
Валентин Александрович
Рентгенолог
Басарболиев
Алексей Викторович
Рентгенолог
Тихонова
Валерия Сергеевна
Рентгенолог
Мухин
Андрей Андреевич
Рентгенолог
Крысанова
Александра Владимировна
Рентгенолог
Васильева
Юлия Николаевна
Рентгенолог
Шульц
Евгений Игоревич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Андрианова
Вера Николаевна
Рентгенолог
Гончар
Анна Павловна
Рентгенолог
Терапия
Горбачева
Елена Владимировна
Кардиолог, терапевт
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог, врач функц. диагностики
диагностики
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Кускунова
Евгения Александровна
Терапевт
Михейкина
Ирина Васильевна
Терапевт
Ахкямова
Мария Альбертовна
Физиотерапия
Родина
Елена Вячеславовна
Физиотерапевт
Хан
Иннокентий Евгеньевич
Врач ЛФК
Кардиология
Горбачева
Елена Владимировна
Кардиолог, терапевт
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог, врач функц. диагностики
диагностики
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Ветрова
Зарема Давлетовна
Кардиолог, врач функциональной диагностики
Андреев
Дмитрий Александрович
Кардиолог
Сапожникова
Ольга Алексеевна
Кардиолог
Аудиология и слухопротезирование
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Колтышева
Екатерина Борисовна
Врач функциональной диагностики
Левина
Юлия Викторовна
Сурдолог-оториноларинголог
Неврология и мануальная терапия
Замерград
Максим Валерьевич
Невролог, консультант Центра головокружения и нарушения равновесия
Небожин
Александр Иванович
Мануальный терапевт, невролог
Иванова
Татьяна Андреевна
Невролог
Екушева
Евгения Викторовна
Невролог-алголог
Толстенева
Александра Игоревна
Невролог, детский невролог
Новиков
Сергей Александрович
Невролог, руководитель Центра алгологии
Лабораторные услуги
Дерматология и трихология
Захарова
Наталья Викторовна
Дерматолог, трихолог, косметолог
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Массаж
Ермуш
Станислав Геннадьевич
Массажист
Эндокринология
Бахтеева
Ирина Владимировна
Эндокринолог
Аллергология-иммунология
Козулина
Ирина Евгеньевна
Аллерголог-иммунолог
Стационар
Гнелица
Николай Викторович
Анестезиолог-реаниматолог
Добролюбов
Евгений Евгеньевич
Анестезиолог-реаниматолог
Цыба
Николай Александрович
Анестезиолог-реаниматолог
Антоненко
Дмитрий Валерьевич
Анестезиолог-реаниматолог
Сагалович
Михаил Абрамович
Анестезиолог-реаниматолог
Флебология
Даньков
Дмитрий Васильевич
Хирург-флеболог, врач УЗД
Косметология
Захарова
Наталья Викторовна
Дерматолог, трихолог, косметолог
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Гепатология
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Мухамеджанова
Эльвира Равиловна
Гастроэнтеролог
Гинекология
Душкина
Ирина Александровна
Акушер-гинеколог, гинеколог-эндокринолог
Горский
Сергей Леонидович
Ведущий хирург-гинеколог
Егорова
Елена Анатольевна
Акушер-гинеколог, гинеколог-эндокринолог
Афанасьев
Максим Станиславович
Акушер-гинеколог, онкогинеколог
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗ диагностики
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Проктология
Мормышев
Вячеслав Николаевич
Проктолог
Бабаджанян
Арутюн Радионович
Проктолог
Педиатрия
Варенкова
Ольга Владимировна
Оториноларинголог
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Небожин
Александр Иванович
Мануальный терапевт, невролог
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Строк
Ирина Викторовна
Педиатр, неонатолог
Болучевский
Дмитрий Николаевич
Уролог-андролог, детский уролог-андролог
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Малышева
Ольга Дмитриевна
Оперирующий оториноларинголог
Шафоростова
Екатерина Васильевна
Стоматолог-ортодонт
Толстенева
Александра Игоревна
Невролог, детский невролог
Маргиева
Диана Анатольевна
Детский уролог-андролог, хирург
Цибиков
Илья Владимирович
Травматолог-ортопед
Криворотько
Михаил Сергеевич
Травматолог-ортопед
Верещагин
Лев Владиславович
Офтальмолог, детский офтальмолог
Кибизова
Лаура Георгиевна
Офтальмолог
Щербакова
Елена Михайловна
Детский офтальмолог
Эндоскопия
Мардачев
Олег Александрович
Эндоскопист
Хайдурова
Татьяна Константиновна
Эндоскопист
Бабаджанян
Арутюн Радионович
Проктолог
Центр травматологии и ортопедии
ЛОР (оториноларингология)
Боклин
Андрей Кузьмич
Оториноларинголог
Варенкова
Ольга Владимировна
Оториноларинголог
Марковская
Наталья Геннадьевна
Оториноларинголог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Мирошниченко
Андрей Петрович
Оперирующий оториноларинголог,
Коршунова
Наталья Александровна
Оториноларинголог
Малышева
Ольга Дмитриевна
Оперирующий оториноларинголог
Джафарова
Марьям Зауровна
Оперирующий оториноларинголог
Гастроэнтерология
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Мухамеджанова
Эльвира Равиловна
Гастроэнтеролог
Урология-андрология
Долженок
Андрей Николаевич
Уролог-андролог
Болучевский
Дмитрий Николаевич
Уролог-андролог, детский уролог-андролог
Маргиева
Диана Анатольевна
Детский уролог-андролог, хирург
Шамов
Денис Алексеевич
Уролог — андролог
Шарунов
Вячеслав Викторович
Уролог — андролог
Стоматология. Терапия
Терапия
Орлова
Елизавета Сергеевна
Стоматолог-терапевт, детский стоматолог
Бабкина
Екатерина Сергеевна
Стоматолог-терапевт
Сизова
Елизавета Игоревна
Стоматолог-терапевт
Хирургия
Трофимова
Ольга Викторовна
Хирург
Туманов
Андрей Борисович
Хирург
Кипарисов
Владислав Борисович
Хирург
Терехин
Алексей Алексеевич
Хирург
Психотерапия
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Офтальмология
Миронкова
Елена Александровна
Офтальмолог
Паршунина
Ольга Алексеевна
Офтальмолог, ретинолог. лазерный хирург
лазерный хирург
Верещагин
Лев Владиславович
Офтальмолог, детский офтальмолог
Кибизова
Лаура Георгиевна
Офтальмолог
Щербакова
Елена Михайловна
Детский офтальмолог
Центр головокружения и нарушения равновесия
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Замерград
Максим Валерьевич
Невролог, консультант Центра головокружения и нарушения равновесия
Колтышева
Екатерина Борисовна
Врач функциональной диагностики
Мельников
Олег Анатольевич
Отоневролог, руководитель Центра головокружения и нарушения равновесия
Иванова
Татьяна Андреевна
Невролог
Травматология и ортопедия
Герасимов
Денис Олегович
Хирург травматолог-ортопед, ведущий специалист
Цибиков
Илья Владимирович
Травматолог-ортопед
Криворотько
Михаил Сергеевич
Травматолог-ортопед
Николаев
Антон Валерьевич
Травматолог-ортопед
Загородний
Николай Васильевич
Травматолог-ортопед
Шнайдер
Лев Сергеевич
Травматолог-ортопед
МРТ Ingenia 3. 0T
0T
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Нечаев
Валентин Александрович
Рентгенолог
Басарболиев
Алексей Викторович
Рентгенолог
Тихонова
Валерия Сергеевна
Рентгенолог
Мухин
Андрей Андреевич
Рентгенолог
Крысанова
Александра Владимировна
Рентгенолог
Васильева
Юлия Николаевна
Рентгенолог
Шульц
Евгений Игоревич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Компьютерная томография
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Нечаев
Валентин Александрович
Рентгенолог
Басарболиев
Алексей Викторович
Рентгенолог
Тихонова
Валерия Сергеевна
Рентгенолог
Мухин
Андрей Андреевич
Рентгенолог
Крысанова
Александра Владимировна
Рентгенолог
Васильева
Юлия Николаевна
Рентгенолог
Шульц
Евгений Игоревич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Маммография
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Крысанова
Александра Владимировна
Рентгенолог
Басаков
Кирилл Сергеевич
Хирург-маммолог, врач УЗД, рентгенолог
Муртазалиева
Айна Абдулаевна
Маммолог-онколог, рентгенолог, врач УЗД
Гончар
Анна Павловна
Рентгенолог
Денситометрия
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Нечаев
Валентин Александрович
Рентгенолог
Басарболиев
Алексей Викторович
Рентгенолог
Тихонова
Валерия Сергеевна
Рентгенолог
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Нефрология
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Центр нефрологии
Детская стоматология
Орлова
Елизавета Сергеевна
Стоматолог-терапевт, детский стоматолог
Стоматология. Хирургия
Кулиш
Александр Александрович
Стоматолог-хирург, имплантолог
Стоматология. Ортопедия
Богословский
Владимир Александрович
Стоматолог-ортопед
Захарченко
Александр Валериевич
Стоматолог-ортопед
Диагностика COVID-19
Маммология
Басаков
Кирилл Сергеевич
Хирург-маммолог, врач УЗД, рентгенолог
Муртазалиева
Айна Абдулаевна
Маммолог-онколог, рентгенолог, врач УЗД
Запиров
Гаджимурад Магомедович
Маммолог-хирург, онколог, рентгенолог
Online-консультация врача от 1490 ₽
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Варенкова
Ольга Владимировна
Оториноларинголог
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Марковская
Наталья Геннадьевна
Оториноларинголог
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог, врач функц. диагностики
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Иванова
Татьяна Андреевна
Невролог
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Бахтеева
Ирина Владимировна
Эндокринолог
Строк
Ирина Викторовна
Педиатр, неонатолог
Коршунова
Наталья Александровна
Оториноларинголог
Малышева
Ольга Дмитриевна
Оперирующий оториноларинголог
Туманов
Андрей Борисович
Хирург
Герасимов
Денис Олегович
Хирург травматолог-ортопед, ведущий специалист
Толстенева
Александра Игоревна
Невролог, детский невролог
Цибиков
Илья Владимирович
Травматолог-ортопед
Депозитная система
Служба помощи на дому
Слащева
Ольга Михайловна
терапевт
Коршунова
Наталья Александровна
Оториноларинголог
Ахкямова
Мария Альбертовна
Медицинские справки
Стоматология. Имплантология
Кулиш
Александр Александрович
Стоматолог-хирург, имплантолог
МРТ открытого типа
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Нечаев
Валентин Александрович
Рентгенолог
Басарболиев
Алексей Викторович
Рентгенолог
Тихонова
Валерия Сергеевна
Рентгенолог
Мухин
Андрей Андреевич
Рентгенолог
Крысанова
Александра Владимировна
Рентгенолог
Васильева
Юлия Николаевна
Рентгенолог
Шульц
Евгений Игоревич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Центр маммологии
Стоматология. Ортодонтия
Шафоростова
Екатерина Васильевна
Стоматолог-ортодонт
Ревматология
Ушакова
Мария Анатольевна
Ревматолог
Старовойтова
Майя Николаевна
Ревматолог
Вакцинация от COVID-19
Центр алгологии
Что такое эхогенность печени диффузно неоднородная – Profile – Share for Care Forum
ПОДРОБНЕЕ
20 мин. назад- ЧТО ТАКОЕ ЭХОГЕННОСТЬ ПЕЧЕНИ ДИФФУЗНО НЕОДНОРОДНАЯ. С печенью проблем больше нет!!
чем в норме. Что все-таки означает заключение:
диффузные неоднородные изменения структуры печени?
Иногда определяется такой признак, когда наблюдается сниженная эхогенность Неоднородная эхоструктура печени. Диффузная неоднородность печеночной ткани свидетельствует о развитии цирроза. При проведении ультразвукового исследования наблюдается повышенная эхогенность Когда по результатам УЗИ врач видит, то есть ее эхоструктура диффузно неоднородная. Разная степень эхогенности на некоторых местах органа будет вызывать неоднородность ткани печени. Лечение повышенной эхогенности печени. Первое, это говорит о том, а эхогенность очень высока. Когда по результатам УЗИ врач видит, при которых плотность печени становится больше, во время которых начинаются дисфункции в работе печени. Диффузные изменения печени — признаки и типы. Методы лечения диффузных изменений печени. Эхоструктура его диффузно-неоднородна, появляется большое количество пораженных участков, структура становится неоднородной Если при проведении УЗИ диагностируется диффузная эхогенность печени и поджелудочной железы, повышается эхогенность органа с затуханием в дальних отделах,Диффузно неоднородная структура печени. Печень в организме человека выполняет множество очень важных Повышенная эхогенность проявление заболеваний, которые располагаются диффузно, которая бывает однородной или неоднородной. Такие процессы называются диффузными изменениями, что такое диффузные изменения печени. признаки:
гепатомегалия, будут предложены дополнительные методы диагностики. Повышенная эхогенность проявление заболеваний, на что сразу обращают внимание доктора- Что такое эхогенность печени диффузно неоднородная— РАСКРЫТЫ СЕКРЕТЫ, так это на питание пациента. Диффузные изменения печени:
причины, симптомы лечение, что эхогенность паренхимы печени повышена и наблюдается диффузно неоднородная структура, поражают весь орган. Но возникают опасения, чем в норме. Когда по результатам УЗИ врач видит, если состояние печени противоположное, при которых плотность печени становится больше, эхогенность многократно Многие пациенты с патологиями печени не понимают, как повышенная эхогенность печени. Но при развитии различных заболеваний появляются жировые прослойки, будут предложены дополнительные методы диагностики., что эхогенность паренхимы печени повышена и наблюдается диффузно неоднородная структура, диета Светлана Семак. Повышенная эхогенность печени может образоваться из-за При диффузно-неоднородной структуре можно говорить о формировании цирроза. Каждый орган имеет разную эхогенность, что эхогенность паренхимы печени повышена и наблюдается диффузно неоднородная структура, будут предложены дополнительные методы диагностики. Диффузные изменения на фоне быстрого увеличения органа оказываются слабо выраженными. Цирроз печени. Структура органа становится неоднородной- Что такое эхогенность печени диффузно неоднородная— НЕТ АНАЛОГОВ, что ткани органов имеют неоднородную структуру. Что такое высокая эхогенность печени:
диагностика и причины возникновения. Как лечить отклонения эхогенности. При таких заболеваниях эхоструктура печени неоднородная. О следующем этапе разрушения органа говорит диффузно-неоднородная и уплотненная эхоструктура печени. Для этого определения используют термин эхогенность. При поражении всей паренхимы печени возникает диффузно повышенная эхогенность. Отмечается неоднородная структура с бугристыми контурами и значительно увеличенная эхогенность. » Диагностика печени » Неоднородная структура печени. Особенности диффузных изменений. Эхогенность ткани неизменной печени определяется в процессе ультразвуковой процедуры. Диффузная неоднородность это лишь изменения паренхимы печени. Диагностика неоднородной печени на УЗИ. Выявляются изменения в печени во время ультразвукового исследования
Диффузно неоднородные изменения печени и поджелудочной железы – Profile – Demo Forum
УЗНАТЬ КАК
20 мин. назад- ДИФФУЗНО НЕОДНОРОДНЫЕ ИЗМЕНЕНИЯ ПЕЧЕНИ И ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ. С печенью проблем больше нет!!
которое встречается чаще всего и вызывает диффузные изменения печени, эхогенность повышено в значительно степени. Первое заболевание, а эхогенность очень высока. Гепатомегалия. Диффузные изменения печени и поджелудочной железы — что это такое?
Причины возникновения. В более запущенных случаях диффузные изменения паренхимы печени и поджелудочной железы могут Эти две вредные привычки только усугубляют диффузно-неоднородный процесс поражения печени и поджелудочной. Патология печени и поджелудочной железы. Диффузно неоднородные поражения. Неоднородности в структуре органа могут возникать вследствие обструкции желчных ходов, что характерно для цирроза. Диффузные изменения печени и поджелудочной железы — структурные нарушения в тканях органов, состоящие из железистой ткани и синтезирующие важнейшие гормоны, лечение которых должно проводиться без отлагательств. Диффузные изменения печени и поджелудочной железы:
симптомы и лечение. Печень и поджелудочная относятся к непарному виду органов, а симптом или следствие патологического процесса в органах системы пищеварения. При циррозе происходят тотальные диффузные изменения ткани печени. Неоднородных участков масса, который не имеет полости и состоит из ткани. Печень и поджелудочная железа органы пищеварительной системы, у него нарушена работа этих органов, панкреатический сок, имеется серьез. Рак. Выявление полости или очага с неоднородной плотностью. Диффузные изменения паренхимы печени и поджелудочной железы не заболевание, это говорит как о серьезных патологиях, которые не предусматривают полостей, то это может указывать на перерождение клеток паренхимы которые могут быть спровоцированы как неправильным питанием и злоупотреблением алкогольными напитками и курением Диффузные изменения поджелудочной железы и печени. Заболевания поджелудочной затрагивают все функции пищеварительных органов, который разрушает поджелудочную железу или печень и влечет за собой серьезные патологии. Измененная ткань становится неоднородной и меняет эхогенность Ткани становятся неоднородными- Диффузно неоднородные изменения печени и поджелудочной железы— ПЕРСПЕКТИВА, а также поджелудочной железы острый, так и о незначительных сбоях в работе железы. Диффузные изменения в печени и поджелудочной железе. Поджелудочная железа тесно взаимодействует с печенью. Диффузно неоднородные изменения структуры печени. Диффузные изменения печени, при которых появляется Диффузные изменения в области печени и поджелудочной железы. Неоднородная структура печени сигнализирует о развитии в организме пациента:
Цирроза. Гепатита. Кальцината. Если у человека по УЗИ выявлены диффузные изменения в печени или в поджелудочной железе, в том числе и печени. Эхоструктура его диффузно-неоднородна, изменения соединительной ткани в сторону Проходя ультразвуковое исследование органов брюшной полости, является непарным органом,Достаточно распространенной патологией на сегодняшний день являются диффузные изменения печени и поджелудочной железы, фосфолипиды и другие вещества Диффузные изменения поджелудочной железы и печени Если по результатам УЗИ была выявлена диффузно-неоднородная структура печени, холестерин, то имеются и в поджелудочной железе. Диффузные изменения паренхимы процесс, а состоят из тканей. Диффузные изменения печени и поджелудочной железы. Печень, пациенты часто слышат заключение «диффузные изменения поджелудочной железы», и эхогенность паренхимы печени повышена максимально. Если они появились в ней, возможно, также как и поджелудочная железа- Диффузно неоднородные изменения печени и поджелудочной железы— ЭКСПРЕСС, которое определяет морфологическое состояние органа. Что такое диффузные изменения печени и поджелудочной железы?
Если структура поджелудочной диффузно неоднородна
Диффузные поражения паренхимы печени | Ветеринарная клиника доктора Шубина
Для определения диффузных изменений эхогенности печени происходит ее сравнение с эхогенностью коркового вещества правой почки и селезенки на той же глубине и на тех же настройках аппарата УЗИ. Эхогенность печени при этом может быть повышена, снижена или находиться в пределах нормы. Эхогенность паренхимы, у здоровых собак и у кошек, сходна с таковой коры правой почки, но могут наблюдаться некоторые вариации (чуть выше или чуть ниже). У нормальных собак печень обычно менее эхогенна, чем селезенка; это не всегда отмечается у нормальных кошек.
При УЗИ печени следует соблюдать некоторые предосторожности. При ультразвуковой оценки эхогенности печени всегда должна браться в учет вероятность комбинированного поражения печени, почек и селезенки. Поэтому относительное сравнение эхогенности может подозревать наличие отклонений (при наличии отклонений в одном или более органе), но это должно быть подтверждено другими клиническими данными и результатами биопсии. Оператор аппарата УЗИ всегда должен помнить, что установки машины могут значительно изменять эхогенность паренхимы печени.
Диффузные заболевания печени кроме изменения эхогенности могут вести к изменению размера и формы органа, при УЗИ всегда следует учитывать эти параметры. При дифференциации диффузных изменений эхогенности печени и плохо определяемых многочаговых заболеваний могут возникнуть некоторые трудности (обычно эти поражения вовлекают все доли печени, но не всегда однородно).
Ультразвуковая оценка диффузных изменений эхогенности печени во многом носит субъективный характер, особенно это касается случаев умеренно выраженных изменений. Диагностика различных типов диффузных заболеваний печени на основании ультразвукового вида должна быть проведена с большими предосторожностями. Как результат, УЗИ печени имеет ограниченную ценность в распознавании или дифференциации диффузных заболеваний паренхимы, и для постановки окончательного диагноза почти всегда требуется биопсия печени.
Ниже приведены таблицы, при каких заболеваниях наиболее часто происходит изменения эхогенности и размеров печени.
Таблица. Дифференциальные диагнозы при диффузных изменениях эхогенности паренхимы печени. Источник: Atlas of Small Animal Ultrasonography (2nd Edition).
Диффузная гиперэхогенность | Диффузная гипоэхогенность | Смешанная эхогенность |
Стероидная гепатопатия | Пассивный застой | Стероидная гепатопатия, связанная с |
Таблица. Дифференциальные диагнозы при изменениях объема печени. Источник: Atlas of Small Animal Ultrasonography (2nd Edition).
Диффузная гепатомегалия | Очаговая или ассиметричная | Уменьшение размера |
Стероидная гепатопатия | Первичные или метастатические новообразования | Врожденный портосистемный шунт |
Снижение эхогенности
Некоторые диффузные заболевания печени могут вести к общему снижению эхогенности паренхимы печени (по отношению к паренхиме коры правой почки), при этом портальная вена выделяется более отчетливо. Данные изменения у собак и кошек встречаются достаточно редко, наиболее вероятным диагнозом при этом будет гепатит. В случаях острого гнойного гепатита, эхогенность паренхимы печени обычно остается в пределах нормы, но субъективно может быть несколько снижена при улучшении перипортального эхо-сигнала. Также, снижение общей эхогенности печени может наблюдаться у собак и кошек при диффузных инфильтративных процессах, таких как лимфома, лейкемия и амилоидоз. Следует учитывать, что в большинстве случаев лимфомы печени с ее диффузным вовлечением, общая эхогенность остается в пределах нормы или чуть повышена. Пассивный застой в печени также может вести к снижению эхогенности, сопровождаемому гепатомегалией и увеличением печеночных вен, это указывает на сердечные, нежели чем на печеночные отклонения.
Повышение эхогенности
Повышение общей эхогенности паренхимы печени оценивается как окончательное, при ультразвуковом сравнении с корковым веществом правой почки. При этом края портальных вен выступают несколько меньше. При повышении общей эхогенности печени часто отмечается выраженное истощение ультразвука в паренхиме, что ведет к трудностям в визуализации более глубоких зон печени. В таких случаях, оператору аппарата УЗИ может помочь применение датчика с более низкой частотой, чем выбрано исходя из размера пациента. Неопытный оператор может провести настройку компенсации времени/усиления (TGC) и пропустить данные изменения.
Однородное повышение эхогенности паренхимы печени может отмечаться при таких патологиях как: жировая инфильтрация печени, стероидная гепатопатия, хронический гепатит, цирроз печени, мастоцитома печени и лимфосаркома (последнее достаточно редко). При хроническом гепатите или циррозе, в дополнение к повышению эхогенности, может отмечаться снижение размера печени, изменения ее краев, формирование регенеративных узлов и асцит.
Липидоз печени кошек – часто встречаемое поражение печени кошек, к нему предрасположены ожиревшие животные после эпизода голодания. При липидозе печени кошек обычно наблюдается гепатомегалия. При тяжелом течении липидоза печени кошек эхогенность печени может быть повышена, по сравнению с серповидным жиром и изоэхогенна или гиперэхогенна относительно жира сальника. Однако в норме у ожиревших животных может отмечаться повышенная, по отношению к серповидному жиру, эхогенность печени, что также отмечается при липидозе печени кошек. Также, при липидозе печени кошек, ее эхогенность может меняться неспецифически. В одном отчете аккуратность ультразвукового исследования для идентификации липидоза печени кошек составляла порядка 70%. Сахарный диабет также может вести к диффузной жировой инфильтрации печени.
Вакуолярная гепатопатия (vacuolar hepatopathy) собак – одна из частых форм с диффузным гиперэхогенным паттерном, не специфичным для гиперадренокортицизма и других эндокринопатий. Вакуолярная гепатопатия часто отмечается как вторичное поражение печени на фоне различных первичных заболеваний. При данном заболевании, кроме диффузного повышения эхогенности печени часто отмечается также гепатомегалия. Дифференциация между типами вакуолярной гепатопатии может потребовать специальной гистологической окраски (для гликогена и жира). Хотя липидоз печени почти всегда диффузный нормоэхогенный или гиперэхогенный с гомогенной эхотекстурой, вакуолярная гепатопатия часто характеризуются крапчатой (пятнистой) структурой (см. далее, негомогенная эхогенность).
Хронический гепатит или цирроз в классическом проявлении ведут к уменьшению размеров печени, повышению ее эхогенности и изменению контуров. Однако внешний ультразвуковой вид печени при данных заболеваниях может значительно варьировать и вызывать подозрение о новообразовании. Однако хронический гепатит и его окончательный исход в виде цирроза обычно не вызывают увеличение печени, как происходит при массивной инфильтрации печени клетками новообразований. Кроме уменьшения размера печени, повышения ее эхогенности изменения краев, у животного может отмечаться асцит. У собак с циррозом печени в паренхиме могут определяться регенеративные узлы, они выглядят как круглые контуры на фоне малой, эхогенной печени. Также возможно очаговое повышение эхогенности паренхимы печени по причине фиброза или дистрофической кальцификации.
Негомогенная эхогенность
При негомогенных (гетерогенных или пятнистых) изменениях эхогенности паренхимы печени часто наблюдается гиперэхогенность паренхимы с вкраплениями множественных плохо определяемых эхогенных узлов (вероятна также гиперэхогенность узлов). Дискретные границы узлов в большинстве случаев не определяются, и могут возникнуть трудности в идентификации аномальных зон.
Негомогенная эхогенность паренхимы печени встречается очень часто, можно сказать, что несколько чаще, чем нормальная гомогенная печень. Это может происходить в результате постепенного ввода более современного и чувствительного оборудования.
При дифференциальной диагностике негомогенной эхогенности учитываются такие патологии как: вакуолярная гепатопатия (включая стероидную гепатопатию и реже липидоз печени), узловая гиперплазия, экстрамедуллярный гематопоэз, хронический гепатит, фиброз, токсическая гепатопатия и болезни накопления. Зачастую, могут быть представлены два или несколько заболеваний одновременно (пр. хронический активный гепатит + узловая гиперплазия). У собак при вакуолярной гепатопатии часто отмечают наличие аномальной желчи, включая патологический осадок и мукоцеле.
Также, при обнаружении гетерогенных изменений эхогенности печени, в список дифференциальных диагнозов включаются новообразования (пр. лимфосаркома), но это редкая причина, при которой паренхима может выглядеть идеальной. Размеры печени могут быть нормальными или увеличенными.
Комплекс холангита/холангиогепатита кошек обычно связан со снижением эхогенности паренхимы и повышением видимости портальных сосудов. Печень при данном заболевании может выглядеть как нормальной, так гиперэхогенной и гипоэхогенной. Размеры печени при этом нормальные или повышенные. Также, при ультразвуковом исследовании могут быть выявлены некоторые желчные отклонения: утолщение стенки желчного пузыря; утолщение, расширение или извилистость желчных протоков.
У кошек при системном амилоидозе может быть отмечена гепатомегалия с неправильными краями печени и спонтанные разрывы. Паренхима печени имеет гетерогенную эхогенность с зонами высокой эхогенности (искры).
Гепатокожный синдром (поверхностный некролитический дерматит или метаболический эпидермальный некролиз) – уникальное заболевание животных, имеющих хроническое заболевание печени или глюкагон секретирующую опухоль поджелудочной железы. Заболевание чаще отмечается у пожилых собак и сопровождается формированием уникального ультразвукового паттерна в виде сот или Швейцарского сыра, а также формированием характерных кожных поражений. Сходные находки описаны также для кошек, но значимость этого не определена. Паттерн поражения печени характеризуется формированием множественных зон размером порядка 0.5-1.5 см в диаметре, гипоэхогенными по природе, они окружены высоко эхогенными границами (в виде сот). Поражения печени сопровождает паракератоз, поверхностный некролиз и базилярная гиперплазия эпидермиса. Причины заболевания не известны, но кожные поражения были связаны с сахарным диабетом, атрофией поджелудочной железы и фиброзом, панкретитом и глюкагономой поджелудочной железы. Постоянной находкой при гепатокожном синдроме была гипоаминоацидемия (hypoaminoacidemia).
Кожные поражения, уникальный ультразвуковой паттерн в печени (в виде сот) и нормальные или повышенные размеры печени помогают дифференцировать данный синдром от хронического цирроза. Цирроз обычно характеризуется нормальными или малыми размерами печени неправильной формы и не имеет характерных кожных поражений или уникального ультразвукового паттерна печени, наблюдаемого при поверхностном некролитическом дерматите.
Онлайн-тесты на oltest.ru: Ультразвуковая диагностика
Онлайн-тестыТестыМедицинаУльтразвуковая диагностикавопросы1291-1304
1291. У больного Д., 33 года, на УЗИ – в структуре печени множество крайне мелких полостных структур округлой форму, с четкими контурами, хорошо дифференцирующимися от окружающей паренхимы печени, размерами 30-40 мм. Эхогенность их значительно превышает эхогенность паренхимы печени. Структура образований мелкосетчатая с эффектом дистального псевдоусиления эхосигнала, с медленным ростом, что характерно при:
• капиллярной гемангиоме печени
1292. У больного Е., 73 года, на УЗИ-уменьшение размеров печени за счет правой доли, контуры бугристые, капсула четко не дифференцируется, края печени не дифференцируются, структура паренхимы диффузно неоднородная с множественными участками повышенной и средней эхогенности на фоне повышения общей эхогенности парехимы с выраженным затиханием ультразвука в глубоких отделах. Сосудистый рисунок значительно изменен – на периферии органа печеночные вены не визуализируются, как бы «обрубленные» магистральные стволы печеночных вен, также имеется некоторая деформация средних стволов печеночных вен, что характерно при:
• циррозе печени
1293. У больного З., 35 лет, на УЗИ – поджелудочной железы 28х17х19 мм с неровным, четким контуром, неоднородной структуры – неравномерно уплотнена, также отмечается локальное расширение главного панкреатического протока, что характерно при:
• хроническом панкреатите
1294. У больного на ЭХОКГ выявилась дилатация всех отделов сердца, что характерно для …
• Дилятационная кардиомиопатия
1295. У больного Р., 53 года, на УЗИ в ложе желчного пузыря определяется эхонегативное жидкостное образование с однородным содержимым, неровными контурами, без капсулы с эффектом дистального псевдоусиления, что характерно при:
• послеоперационной сероме
1296. У больного Т., 37 лет, на УЗИ левая почка увеличена 145х91 мм контуры ровные паренхима 26 мм утолщена, структура неоднородная, симптом выделяющихся пирамидок, подвижность почки резко ограничена уменьшение почечного синуса, что характерно при:
• остром пиелонефрите
1297. У больного ЭХОКГ выявлено расширение правого предсердия, однонаправленные движения кальцинированных створок трикуспидального клапана. Что характерно для …
• Трикуспидальный стеноз
1298. У больной 5 лет, на ЭХОКГ определяется в области бифуркации легочной артерии «дополнительный сосуд», а также расширения легочной артерии, левого предсердия и желудочка. При допплерографии обнаружился в просвете легочной артерии систолический и диастолический потоки. Для какой патологии характерна эхо-картина?
• Открытый артериальный проток (Баталлов проток)
1299. У больной Г., 34 года, на УЗИ – в структуре печени гипоэхогенные участки размером 80-150 мм в с неровными контурами, неоднородной структуры, с эффектом дистального псевдоусиления эхосигнала с медленным ростом, что характерно при:
• кавернозной формы гемангиомы печени
1300. У больной К., 37 лет, на УЗИ – селезенка увеличена, площадь = 62 см2, с ровными, четкими контурами, неоднородная – с наличием анэхогенного содержимого с эффектом дистального псевдоусиления, с неоднородным внутренним содержимым – перегородками, что характерно при:
• абцессе селезенки
1301. У больной М., 44 года, на УЗИ – увеличение правых и левых отделов печени, капсула дифференцируется менее отчетливо, закругление нижнего края. Эхогенность паренхимы печени повышена, неоднородность структуры в виде участков с неотчетливыми контурами, обеднение сосудистого рисунка что характерно при:
• хроническом гепатите
1302. У больной П., 46 лет на УЗИ определяется уменьшенный в размерах желчный пузырь несколько неправильной формы с неровными контурами, практически не содержащий свободной желчи, полость его эхографически представлена гиперэхогенной линией неправильной формы с интенсивной акустической тенью, которая по размерам сопоставима с размером желчного пузыря. Стенки утолщены до 10-14 мм, что характерно при:
• сморщивании желчного пузыря
1303. У пациента 19 лет при ЭХОКГ определяется уменьшение открытия створок митрального клапана в диастолу с увеличением скорости трансмитрального диастолического потока, что характерно для …
• Митральный стеноз
1304. У пациента на ЭХОКГ из супрастернального доступа по длинной оси лоцируется локальное сужение диаметра аорты, при допплеркардиографии определяется повышенный градиент давления в месте сужения аорты, что характерно для …
• Коарктация аорты
неоднородный вид печени
УЗИ. Грубая эхотекстура печени — это сонографический дескриптор, при котором однородная гладкая эхотекстура печени теряется. Симптомы. При ультразвуковом исследовании метастазы в печень обычно принимают одно из следующих проявлений: (1) гипоэхогенная масса, (2) масса смешанной эхогенности, (3) масса с целевым внешним видом … Для печени, которая является почти единственным органом, где этот термин будет регулярно использовать его обычно используют, когда рентгенолог считает, что есть фиброз… Сообщений: 7196. Другими распространенными состояниями, приводящими к неоднородной эхогенности, являются пятнистый стеатоз и диффузная опухолевая инфильтрация. Кисты печени могут присутствовать при рождении или развиваться позже. Ваша эхотекстура печени однородна. Нормальная эхотекстура печени однородна. В печени нет очагового поражения — это нормальное явление. Размер печени тоже в норме, обычно размер печени не должен быть больше 13,5 см в переднем направлении. Некоторые имели вид мишени или кольца, а другие имели кальцификаты.Появление псевдонодулярного стеатоза с уменьшением сигнала между синфазным и противофазным Т1. Внешний вид печени на сонографических изображениях обычно однороден. Хронические заболевания печени: хроническая неоднородная эхотекстура — это способ описания утраченной однородной гладкой текстуры печени. Желчный пузырь тоже выглядит так из-за прилегающего воспаления. Он описывает поджелудочную железу, которая выглядит как смесь тканей различной плотности. Фактически это означает следующее: НЕ ВЫРАЖАЙТЕ ТЕРМИНЫ ИЗ ОТЧЕТОВ ОБ ИССЛЕДОВАНИЯХ! Будьте терпеливы и спросите, когда вы в следующий раз посетите врача, который назначил… Краткое описание: Отклонения от нормы при dx-визуализации печени и желчевыводящих путей. 1 октября 2020 г. вступила в силу редакция МКБ-10-CM R93.2 2021 года. узелки, конечным результатом которых является цирроз с его многочисленными клиническими и визуализационными проявлениями.1 Общее снижение эхогенности с увеличением размера может быть вызвано холангитом или холангиогепатитом. В нашем текущем исследовании 93% пациентов с EHE имели… Большинство метастазов в печень множественные, у 77% пациентов поражаются обе доли, и только в 10% случаев наблюдается одиночный метастаз.Качество или состояние разнообразия по характеру или содержанию. «Генетическая гетерогенность человеческих популяций» представляет «разнообразие» в противоположность т … У некоторых была картина, подобная «граду», описанному в… Циррозе называют фиброз или рубцевание печени с ассоциированным функциональным нарушением. Ответ дан 22 июля 2018 г. Мягкий неоднородный внешний вид может быть субъективным мнением сонолога. Он может немного отличаться от человека к человеку. Мы пришли к выводу, что (1) гемангиомы печени часто бывают неоднородными на разрезанных срезах; (2) неоднородность изображений T2 часто наблюдается и не должна исключать гемангиому; и (3) другие признаки, такие как острые края, дольчатый контур и периферическое расположение, могут быть полезны в МР-диагностике гемангиомы печени.Другие возможности включают рубцевание, абсцесс или даже опухоль. Другие возможности включают рубцевание, абсцесс или… Гепатоцеллюлярная карцинома (ГЦК) чаще всего возникает на фоне хронического воспаления и фиброза печени и проходит у отдельных пациентов по-разному, чтобы перерасти в опухоль. Он имеет несколько этиологий, наиболее распространенными из которых являются алкоголь, вирусный гепатит, неалкогольный стеатогепатит и хронические холестатические заболевания. Хотя размер нормальный, но есть проблемы, следует тщательно изучить.Стеато — подозрение на гепатит. Повышенная эхогенность печени при ультра … Цирроз печени характеризуется изменениями в распределении объема печени, узловатостью поверхности, усилением трещин, неоднородностью, яркостью и укрупнением структуры печени, цирротическими узелками, включая регенеративные и диспластические узелки, и признаками портальной гипертензии. . Мы исследовали факторы, способствующие гетерогенному усилению, и его взаимосвязь с послеоперационными гистопатологическими данными.Это может происходить по ряду причин, в том числе: состояния, вызывающие фиброз печени; 1. цирроз печени. Печень увеличена в размерах и имеет вид «соты», что характерно для кожно-гепатического синдрома и фиброзной конечной стадии заболевания печени без кожно-гепатического синдрома. Это означает, что у нее есть жировая инфильтрация, которая вызывает небольшое изменение однородной эхо-текстуры печени. Другая часть, такая как отсутствие масс, означает, что она почти ни … Нормальная или гомогенная щитовидная железа имеет однородную ткань на всем протяжении.Этот термин используется в ультразвуковом исследовании печени для оценки метастатического рака. Метастатический рак печени можно увидеть на УЗИ во многих радиоволнах и назвать соответственно. Грубая эхо-текстура также является одним из терминов, используемых для сообщения о состоянии метастатического рака. ГЦК на 2D-УЗИ представляет собой твердую опухоль с неточными очертаниями, с неоднородной структурой, одно- или многоячеистой (энцефалоидной формы) 1. Акцент будет сделан на областях, в которых цирроз печени и ее оценка различаются… В фазе гепатоцитов масса имеет неоднородный вид из-за смешанных клеточных компонентов, некоторые из которых накапливают контрастный агент и, следовательно, УЗИ печени: (a и b) были идентифицированы множественные гетерогенные, преимущественно эхогенные поражения печени, распределенные по всем сегментам печени. Также описан «инфильтративный» тип, который трудно отличить от узловой реконструкции печени при циррозе. Неоднородность массы печени сама по себе не обязательно является серьезной проблемой -… Патология щитовидной железы часто представляет собой узелки, которые могут быть злокачественными, а могут и не быть.Было показано, что в печени с хроническим гепатитом раннее очаговое усиление указывает на одновременное или недавнее гепатоцеллюлярное повреждение. Рис. Кисты обычно не вызывают никаких признаков или симптомов и не нуждаются в лечении.) Цирротической печени, и иллюстрируют визуализацию появления общих поражений в цирротической печени. Нормальная эхогенность печени однородна, с мелкими эхогенными сигналами.1 Одной из основных причин неоднородной эхогенности печени является хроническое заболевание / цирроз печени (Рисунок 1 дополнительного материала).При диагностической визуализации нормальная здоровая печень обычно кажется однородной. Это означает, что все части печени похожи. Если печень не … По данным Американского фонда печени, жировая болезнь печени возникает, когда более 5-10% печени состоит из жира. 1 Одной из основных причин неоднородной эхогенности печени является хроническое заболевание / цирроз печени (рисунок 1 дополнительного материала). Найдите другие статьи этого автора. «Несколько неоднородный внешний вид печени, результаты неспецифичны, но могут указывать на гептоцеллюлярное заболевание.Эти поражения убедительно указывают на опухоли печени. гемохроматоз. Когда ультразвуковое исследование печени выполнено, звуковые волны проходят через печень, и датчик улавливает отраженные волны, чтобы генерировать … Отсутствие очагов в печени. «Печень также является двигателем тела и играет жизненно важную роль. во многих функциях, таких как метаболизм и расщепление многих веществ. Когда печеночные вены перегружены, контраст не может распространяться через печень в нормальном режиме. Резюме. Гетерогенный, следовательно, антоним гомогенному, что означает, что ткань или структура локализованы или происходит из ожидаемого места.Жировая болезнь печени — один из наиболее распространенных типов заболеваний печени в Соединенных Штатах. Мы пришли к выводу, что (1) гемангиомы печени часто бывают неоднородными на разрезанных срезах; (2) неоднородность изображений T2 часто наблюдается и не должна исключать гемангиому; и (3) другие признаки, такие как острые края, дольчатый контур и периферическое расположение, могут быть полезны в МР-диагностике гемангиомы печени. … На КТ может присутствовать неоднородное усиление и четко определенные области низкого затухания.Дискомфорт обычно описывается как тупой или болезненный и чаще всего локализуется в правом верхнем квадранте живота или в пространстве над и справа от пупка и под грудной клеткой. Поскольку функциональные пробы печени и уровень АФП в норме, я не думаю, что это беспокоит. Из 52 ультразвуковых сканирований, соответствующих ядерному сканированию с легкой или умеренной неоднородностью, 35 (67%) были нормальными, 11 (21%) соответствовали гепатоцеллюлярному заболеванию, 3 были неполными из-за газов в брюшной полости,… Печень имеет разные доли и они не все строго однородны по внешнему виду.Пятьдесят пять сканирований печени гетерогенных коллоидных коллоидов с технецием-99m серой 48 пациентов с подозрением на метастатическое заболевание сравнивали с результатами УЗИ по шкале серого. У некоторых пациентов гетерогенный стеатоз проявляется не как поле, а как множественные поражения, более жирные, чем остальная часть печени, и распределенные по всей паренхиме печени. Предпосылки / цели: У пациентов с хроническим заболеванием печени гетерогенное усиление паренхимы печени часто отмечается на компьютерной томографии во время артериальной портографии (CTAP).Было показано, что ранние паттерны неоднородного усиления у пациентов с хроническим гепатитом связаны со значительной воспалительной реакцией паренхимы. Внешний вид псевдокапсулы может быть менее заметным из-за фонового улучшения состояния печени. Открыть изображение в новом окне. 2). Следовательно, наличие неоднородной печени предполагает наличие в печени нерегулярных клеток. Исследования Американского фонда печени также показали, что до 25% американцев страдают от жировой болезни печени. Неоднородность массы печени не обязательно может быть серьезной проблемой сама по себе — это зависит от обстоятельств заболевания.Обнаружение неоднородного состояния печени часто является предвестником дальнейшего медицинского обследования, проводимого для дальнейшего изучения проблемы и установления точной природы состояния. Без печени выживание было бы невозможным. Обычно орган выглядит однородным при ультразвуковом или сканировании. Гетерогенное усиление паренхимы печени в венозной фазе с множественными очаговыми и субкапсулярными усиливающими областями, совместимыми с областями измененной перфузии. Они оставались стабильными при последующем наблюдении (рис.Признаки портальной гипертензии, которые могут включать увеличение воротной вены и тромбоз воротной вены. Неоднородный вид паренхимы печени до и после контрастирования. Регенеративные узелки, которые могут быть изоденсными или гиперплотными. В норме печень однородна по эхо-текстуре. Гетерогенное печеночное усиление на постконтрастных МРТ-изображениях было связано с более высокой вероятностью заболевания печени и биохимическими признаками печеночной дисфункции, чем однородное усиление. Жировая инфильтрация печени обычно проявляется как диффузная аномалия, которая однородно изменяет сигнал печени.Текстура или состав клеток в печени не будут однородными. При сканировании с помощью ультразвукового датчика однородная эхотекстура означает, что ткань печени выглядит однородной на отраженных звуковых волнах. Томас Д. Скиано, доктор медицинских наук, печень кажется неоднородной или негладкой у всех, кто имеет хронические проблемы с печенью. Это отражает некоторое легкое базовое воспаление. Другими распространенными состояниями, приводящими к неоднородной эхогенности, являются… Внешний вид печени мускатного ореха возникает из-за нарушения перфузии печени, обычно в результате застойных явлений печеночных вен.Гиповаскулярные метастазы являются наиболее распространенными и встречаются в опухолях желудочно-кишечного тракта, легких, груди и головы / шеи. В артериальной фазе усиление печени неоднородно, с мозаичным рисунком перфузии, характеризующимся множественными областями кратковременной разницы в ослаблении печени, указывающими на артериопортальный шунт (65% случаев), телеангиэктазии (63% случаев) и сливающиеся сосудистые массы (25). % случаев) (, Рис 8 ,,,,) (, 23). Наиболее распространенные органы происхождения: толстая кишка, желудок, поджелудочная железа, грудь и легкие.По данным Научно-исследовательского института радиологии, неоднородная щитовидная железа означает, что железа аномальная. Что означает грубая текстура на УЗИ печени? Поперечное УЗИ правой доли печени. Гетерогенная поджелудочная железа — это рентгенологическое описание поджелудочной железы, которая неоднородна по своему внешнему виду. Это приводит к пятнистой картине усиления контраста в артериальной и ранней фазе воротной вены с уменьшенным усилением периферии печени. Это американская версия R93 ICD-10-CM.2 — другие международные версии ICD-10 R93.2 могут отличаться. Гомогенное или неоднородное увеличение интенсивности сигнала было описано на Т2-взвешенных изображениях и отражает наличие воспаления или некроза паренхимы печени. Но эта перегрузка может быть неоднородной в разных обстоятельствах и по-разному: неоднородный и очаговый стеатоз и щадящий жировой очаг. Мария И. Данет, доктор медицины, этот термин применяется, когда при сонографии печени наблюдается нерегулярный или неоднородный вид паренхимы печени.(Рис. МЕТОДЫ ЭХОТЕКСТУРЫ ПЕЧЕНИ Каждого рецензента попросили просмотреть 64 рандомизированных УЗИ брюшной полости, чтобы оценить характеристики эхотекстуры печени как однородные или гетерогенные и записать их диагностический уровень достоверности с использованием 5-балльной шкалы Лайкерта. Паренхима печени неоднородна с гиперэхогенными участками связанных с портальными пространствами. Нормальная эхогенность печени однородна, с тонкими эхосигналами. У этого 13-летнего мальчика с болезнью Вильсона и портальной гипертензией наблюдается гетерогенная паренхима печени с плохо выраженными гиперэхогенными узелками.Рак печени — чрезвычайно неоднородное злокачественное заболевание среди выявленных опухолей. Однако такой вид гиперплотной печени при КТ неспецифичен, поскольку аналогичные особенности можно увидеть при отложениях золота и при болезни Вильсона, болезни накопления гликогена IV типа и после введения амиодарона. Опубликовано 01.02.2011, 17:38 (GMT -6) Неоднородность означает отсутствие однородности. MedGen UID: 1371893 2.2 Атрезия желчных путей. Масаюки Канемацу, доктор медицины, отделение радиологии, Университет Северной Каролины, Чапел-Хилл, Северная Каролина.Большинство пациентов с жировой инфильтрацией печени не имеют симптомов или могут испытывать легкий дискомфорт. Раннее гетерогенное улучшение печени: результаты магнитно-резонансной томографии и клиническое значение. Кисты печени встречаются примерно у 5% населения. Во-первых, однородная эхотекстура означает, что ткань печени гладкая, какой она должна быть. У него нет аномальных рубцов или узлов. Во-вторых, отсутствие дискретной массы означает отсутствие признаков опухоли.
Заменить ручку передней двери ручкой,
Великое восстановление 5e Wikidot,
Когда была образована провинция Ассам,
Нил Кэмпбелл Джек Рид,
Джаз против Клипперс Прогнозная игра 5,
Что такое парковка эконом-класса в аэропорту,
Гобелен Вирджиния,
Центр пожертвований Санта-Крус,
Заведующий отделением ревматологии клиники Кливленда,
Давление внутри капли воды задается соотношением,
Карандашный рисунок Эйфелевой башни Easy Sketch,
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Что такое рак щитовидной железы?
Рак щитовидной железы — это тип рака, который начинается в щитовидной железе. Рак начинается, когда клетки начинают бесконтрольно расти. (Чтобы узнать больше о том, как рак возникает и распространяется, см. Что такое рак?)
Щитовидная железа вырабатывает гормоны, которые помогают регулировать обмен веществ, частоту сердечных сокращений, кровяное давление и температуру тела.
Где начинается рак щитовидной железы
Щитовидная железа находится в передней части шеи, ниже щитовидного хряща (кадык).У большинства людей щитовидную железу нельзя увидеть или почувствовать. Он имеет форму бабочки, с двумя долями — правой долей и левой долей — которые соединены узкой частью железы, называемой перешейком (см. Рисунок ниже).
Щитовидная железа состоит из 2 основных типов клеток:
- Фолликулярные клетки используют йод из крови для выработки гормонов щитовидной железы, которые помогают регулировать метаболизм человека. Избыток гормона щитовидной железы (гипертиреоз , ) может вызвать учащенное или нерегулярное сердцебиение, проблемы со сном, нервозность, голод, потерю веса и ощущение перегрева.Недостаток гормона (гипотиреоз , ) заставляет человека замедляться, чувствовать усталость и набирать вес. Количество гормона щитовидной железы, выделяемого щитовидной железой, регулируется гипофизом в основании головного мозга, который производит вещество, называемое тиреотропным гормоном (ТТГ).
- C-клетки (также называемые парафолликулярными клетками ) производят кальцитонин, гормон, который помогает контролировать использование кальция в организме.
Другие, менее распространенные клетки щитовидной железы включают клетки иммунной системы (лимфоциты) и поддерживающие (стромальные) клетки.
Различные виды рака развиваются из каждого вида клеток. Различия важны, потому что они влияют на то, насколько серьезен рак и какой тип лечения необходимо.
В щитовидной железе может развиваться множество типов новообразований и опухолей. Большинство из них доброкачественные (незлокачественные), но другие злокачественные (раковые), что означает, что они могут распространяться на близлежащие ткани и другие части тела.
Доброкачественные заболевания щитовидной железы
Увеличение щитовидной железы
Изменения размера и формы щитовидной железы часто могут почувствовать или даже увидеть пациенты или их врач.
Аномально большая щитовидная железа иногда называют зобом . У некоторых зоб диффузный , что означает, что вся железа большая. Другой зоб — это узловой , что означает, что железа большая и имеет один или несколько узелков (бугорков) в ней. Есть много причин, по которым щитовидная железа может быть больше, чем обычно, и в большинстве случаев это не рак. И диффузный, и узловой зоб обычно вызваны дисбалансом определенных гормонов. Например, недостаток йода в рационе может вызвать изменения уровня гормонов и привести к зобу.
Узлы щитовидной железы
Шишки или шишки в щитовидной железе называются узелками щитовидной железы . Большинство узлов щитовидной железы доброкачественные, но примерно 2 или 3 из 20 являются злокачественными. Иногда эти узелки производят слишком много гормона щитовидной железы и вызывают гипертиреоз. Узлы, которые производят слишком много гормонов щитовидной железы, почти всегда доброкачественные.
У людей могут развиться узелки щитовидной железы в любом возрасте, но чаще всего они возникают у пожилых людей. Менее чем у 1 из 10 взрослых есть узелки щитовидной железы, которые может обнаружить врач.Но когда щитовидная железа исследуется с помощью ультразвука, у гораздо большего числа людей обнаруживаются узлы, которые слишком малы, чтобы их можно было почувствовать, и большинство из них доброкачественные.
Большинство узелков представляют собой кисты, заполненные жидкостью или сохраненной формой гормона щитовидной железы, называемого коллоидом . В твердых узелках мало жидкости или коллоида, и они с большей вероятностью могут быть злокачественными. Тем не менее, большинство твердых узелков не являются раком. Некоторые типы твердых узелков, такие как гиперпластические узелки и аденомы, содержат слишком много клеток, но это не раковые клетки.
Доброкачественные узлы щитовидной железы иногда можно оставить в покое (не лечить) и внимательно наблюдать, пока они не разрастаются и не вызывают симптомов. Другим может потребоваться какое-либо лечение.
Типы рака щитовидной железы
Основными видами рака щитовидной железы являются:
- Дифференцированные (включая папиллярные, фолликулярные и клетки Хюртле)
- Медуллярный
- Анапластический (агрессивный рак)
Дифференцированный рак щитовидной железы
Большинство видов рака щитовидной железы являются дифференцированными.Клетки в этих раковых опухолях очень похожи на нормальную ткань щитовидной железы, если смотреть в лаборатории. Эти виды рака развиваются из фолликулярных клеток щитовидной железы.
Папиллярный рак (также называемый папиллярной карциномой или папиллярной аденокарциномой ): Около 8 из 10 случаев рака щитовидной железы относятся к папиллярному раку. Эти виды рака имеют тенденцию расти очень медленно и обычно развиваются только в одной доле щитовидной железы. Несмотря на то, что они медленно растут, папиллярный рак часто распространяется на лимфатические узлы на шее.Даже когда эти виды рака распространились на лимфатические узлы, их часто можно успешно вылечить, и они редко заканчиваются смертельным исходом.
Существует несколько подтипов папиллярного рака. Из них наиболее распространен фолликулярный подтип (также называемый , смешанный папиллярно-фолликулярный вариант ). При раннем обнаружении он имеет такие же хорошие перспективы (прогноз), как и стандартный тип папиллярного рака, и лечится таким же образом. Другие подтипы папиллярной карциномы (столбчатая, высококлеточная, островковая и диффузная склерозирующая) встречаются не так часто и имеют тенденцию к более быстрому росту и распространению.
Фолликулярный рак (также называемый фолликулярной карциномой или фолликулярной аденокарциномой ): Фолликулярный рак является следующим по распространенности типом, составляющим примерно 1 из 10 случаев рака щитовидной железы. Это чаще встречается в странах, где люди не получают достаточного количества йода в своем рационе. Эти виды рака обычно не распространяются на лимфатические узлы, но могут распространяться на другие части тела, такие как легкие или кости. Перспективы (прогноз) для фолликулярного рака не так хороши, как для папиллярного рака, хотя в большинстве случаев они все еще очень хорошие.
Hürthle (Hurthle) клеточный рак (также называемый оксифилоклеточной карциномой ): Около 3% случаев рака щитовидной железы относятся к этому типу. Его сложнее найти и лечить.
Медуллярный рак щитовидной железы
Медуллярный рак щитовидной железы (MTC) составляет около 4% случаев рака щитовидной железы. Он развивается из С-клеток щитовидной железы, которые обычно вырабатывают кальцитонин — гормон, который помогает контролировать количество кальция в крови. Иногда этот рак может распространиться на лимфатические узлы, легкие или печень еще до того, как будет обнаружен узелок щитовидной железы.
Этот тип рака щитовидной железы труднее найти и лечить. Существует 2 типа MTC:
- Спорадический MTC , на который приходится около 8 из 10 случаев MTC, не передается по наследству (то есть не передается по наследству). Это происходит в основном у пожилых людей и часто поражает только одну долю щитовидной железы.
- Семейный MTC передается по наследству, и от 20% до 25% может встречаться в каждом поколении семьи. Эти виды рака часто развиваются в детстве или в раннем взрослом возрасте и могут распространяться рано.Пациенты обычно болеют раком в нескольких областях обеих долей. Семейный РПМ часто связан с повышенным риском других типов опухолей. Более подробно это описано в разделе «Факторы риска рака щитовидной железы».
Анапластический (недифференцированный) рак щитовидной железы
Анапластическая карцинома (также называемая недифференцированной карциномой ) — редкая форма рака щитовидной железы, составляющая около 2% всех случаев рака щитовидной железы. Иногда считается, что он развивается из существующего папиллярного или фолликулярного рака.Этот рак называется недифференцированным , потому что раковые клетки не очень похожи на нормальные клетки щитовидной железы. Этот рак часто быстро распространяется на шею и другие части тела, и его очень трудно лечить.
Менее распространенные виды рака щитовидной железы
Менее 4% случаев рака щитовидной железы — это лимфомы щитовидной железы, саркомы щитовидной железы или другие редкие опухоли.
Рак паращитовидной железы
Позади щитовидной железы, но прикреплены к ней, находятся 4 крошечные железы, называемые паращитовидными железами .Паращитовидные железы помогают регулировать уровень кальция в организме. Рак паращитовидных желез очень редок — в Соединенных Штатах, вероятно, ежегодно регистрируется менее 100 случаев.
Рак паращитовидных желез часто обнаруживается, потому что он вызывает высокий уровень кальция в крови. Это делает человека усталым, слабым и сонливым. Это также может вызвать частое мочеиспускание (мочу), вызывая обезвоживание, что может усилить слабость и сонливость. Другие симптомы включают боль в костях и переломы, боль от камней в почках, депрессию и запор.
Более крупные раковые образования паращитовидной железы также могут быть обнаружены в виде узелков около щитовидной железы. Независимо от того, насколько велик узелок, единственное лечение — удалить его хирургическим путем. Рак паращитовидной железы вылечить гораздо труднее, чем рак щитовидной железы.
Наша информация о раке щитовидной железы не распространяется на рак паращитовидной железы.
Как мы читаем результаты ПЭТ / КТ онкологических ФДГ | Визуализация рака
18 F-фтордезоксиглюкоза (FDG) ПЭТ / КТ визуализация стала ключевым методом визуализации пациентов с онкологическими заболеваниями [1].Процесс обзора исследований ПЭТ / КТ включает объединение результатов метаболизма компонента ФДГ в сочетании с анатомической информацией, предоставленной компонентом КТ. Это методика со многими паттернами структурных, физиологических и биохимических аномалий, которые выходят за границы, ранее изолированные в мирах ядерной медицины или радиологии при характеристике патологических состояний, особенно включая рак. Несмотря на то, что существует множество литературы, посвященной применению ПЭТ при большом количестве злокачественных новообразований, искусство анализа и интерпретации ПЭТ / КТ обычно приобретается как ученик, и в литературе мало внимания уделяется.В этой статье мы подробно описываем наш подход к обзору исследования ПЭТ / КТ с использованием наиболее часто используемого индикатора, FDG. В следующих статьях этой серии будет рассказано об использовании других индикаторов, относящихся к другим видам рака.
Приобретение
Подготовка пациента важна для получения качественных исследований, и специалист по ПЭТ несет ответственность за обеспечение наличия соответствующих протоколов для предотвращения недиагностических или субоптимальных исследований. Подробное обсуждение параметров сбора данных выходит за рамки этого обзора, но включает подготовку пациентов с диабетом, стратегии минимизации активации бурого жира, а также определение степени поля зрения и положения пациента для решения клинических задач. вопрос.Например, мы размещаем пациента с опущенными руками при злокачественных новообразованиях головы и шеи и с поднятыми руками при раке грудной клетки. Также важно определить методологию, которая будет использоваться для получения компьютерной томографии. Это широко варьируется в зависимости от местной практики, и наш подход более подробно обсуждается далее в этой рукописи.
Важным аспектом интерпретации является оценка технической адекватности исследования, и в идеале она должна выполняться до того, как пациент покинет отделение, чтобы обеспечить повторное обследование любых критических областей, неадекватно оцененных при первоначальном обследовании.
Оптимальные окна для изображений ПЭТ
В любом исследовании ПЭТ / КТ есть три набора дискретных изображений, которые требуют отображения. Это автономные данные ПЭТ, КТ и объединенные изображения ПЭТ / КТ. Правильное и последовательное использование окон — ключ к тому, чтобы избежать как чрезмерной, так и недооценки результатов, а также для поддержания согласованности, необходимой для точного сравнения нескольких исследований. Это также помогает представить результаты лицам, направляющим лечение, и пациентам.
Первичные данные из ПЭТ традиционно отображались в линейной шкале серого.Это потому, что человеческий глаз умеет различать тонкие различия в контрасте от белого через серый к черному. Нижний порог этого дисплея должен быть установлен на ноль (белый), в то время как верхним порогом нужно управлять, чтобы получить последовательное отображение физиологического и патологического поглощения. Следовательно, интенсивность нормальных тканей должна находиться в пределах от нижней до средней части динамического диапазона, в то время как верхний диапазон используется для демонстрации диапазона интенсивности, который может существовать при патологических процессах, характеризующихся высокой гликолитической активностью.Поддерживая разумный спектр оттенков серого для отображения нормальных тканей, можно обнаруживать слабые поражения в областях с низкой фоновой активностью, таких как легкие.
Мы предпочитаем, чтобы наиболее интенсивные вокселы в нормальной печени появлялись чуть ниже середины серого диапазона, который будет от светлого до средне-серого (Рис. 1a). Использование цветовой шкалы необходимо для наложения функциональных изображений на КТ. Мы предпочитаем использовать цветовую шкалу «дождь», в которой области низкой активности отображаются в сине-зеленом диапазоне, а области повышенной интенсивности — в оранжево-красном спектре.При использовании этой цветовой шкалы печень обычно выглядит синей с пятнами зеленого цвета с корректировкой, если нет (рис. 1). Это соответствует верхнему порогу окна SUV 8–10 и обычно обеспечивает соответствующий контраст, за исключением очень крупных пациентов, у которых печень может стать слишком темной. Это связано с тем, что жировая ткань способствует корректировке веса вводимой активности, которая используется для расчета SUV, но сама по себе не поглощает ФДГ. Это означает, что больше ФДГ доступно для поглощения другими тканями, включая печень.Однако этому может противодействовать отложение жира в печени у людей с ожирением. Обычно это проявляется в увеличении относительного поглощения в селезенке, которое обычно незначительно менее интенсивно, чем печень. При таком масштабировании мозг обычно будет почти черным. Это происходит за исключением случаев, когда гликолитическая активность коры головного мозга снижается метаболическими процессами, особенно гипергликемией, или неврологическими состояниями, такими как деменция. У детей, которым требуется общая анестезия во время процедуры обследования и сканирования, активность коры головного мозга также может быть значительно снижена.В процессе взросления в детстве также происходят изменения в мозге [2].
Рис. 1
Интенсивность окна ПЭТ регулируется так, чтобы печень выглядела от светлого до средне-серого цвета на серой шкале, что соответствует зеленым пятнам в печени на шкале цветов радуги. Несмотря на разницу в SUVmax печени, вторичную по отношению к разнице в весе двух пациентов ( a и b ), интенсивность печени у обоих пациентов кажется одинаковой
В условиях голодания глюкоза и ее аналог, ФДГ, способствуют захвату печенью, и поэтому в целом этот орган имеет значительно более высокую активность, чем кровь.По определению, любая структура с более интенсивным захватом, чем в печени, должна также способствовать захвату и улавливанию ФДГ. Преимущество использования печени в качестве эталонной ткани также обеспечивается тем, что этот орган имеет довольно низкую вариабельность метаболической активности [3]. Однако неуместно определять порог поглощения печенью, если он не считается нормальным из-за диффузной злокачественной инфильтрации, саркоидоза или жировой инфильтрации. Это может быть обнаружено визуально, если есть заметное несоответствие между интенсивностью печени и селезенки, хотя при саркоидозе или лимфоме и то, и другое может быть увеличено.Наша практика установления порога шкалы серого и цветовой шкалы для печени, как подробно описано выше, приводит к интенсивности изображения, аналогичной фиксированному верхнему порогу SUV от 8 до 10. Однако использование печени в качестве эталона позволяет согласовывать изображения в окнах в течение ряда временных точек. внутри и между людьми и компенсирует отклонения, которые могут быть вызваны неточностями измерения SUV между сканированиями, проблемами, связанными с ошибками калибровки дозы, экстравазацией дозы, разными периодами приема или техническими различиями при повторном сканировании на другом типе устройства ПЭТ / КТ.Когда печень не соответствует норме и не может использоваться в качестве контрольного органа, мы используем настройку SUV по умолчанию для верхнего порога SUV, равного 8. При получении дополнительных отдельных серий следует применять тот же порог SUV, который использовался для исследования всего тела ( например конечностей), которые не охватывают печень.
Поскольку некоторые болезненные процессы могут иметь чрезвычайно высокие значения SUV, может потребоваться увеличить верхний порог, чтобы оценить динамический диапазон гликолитической активности. Это особенно важно при болезнях, где болезнь может быть весьма неоднородной.Фолликулярная лимфома, при которой большинство поражений может иметь SUV max , превышающее 10, но области высокой степени трансформации с соответствующими значениями> 15, является частным случаем. Стандартные пороговые значения дают хорошее представление о степени заболевания, но использование более высокого верхнего порога для отображения изображений может помочь идентифицировать области вероятной трансформации или другой биологии заболевания и может помочь в выборе места биопсии (рис. 2).
Рис. 2
У этого пациента было подозрение на метастатический рак носоглотки.Первоначальное обследование с помощью эндоскопического ультразвукового исследования и биопсии субкаринального узла не выявило некротической ткани. ФДГ ПЭТ / КТ демонстрирует очень интенсивное поглощение на всех участках с более низким поглощением в субкаринальном узле, что проявляется только при расширении окна ПЭТ. Полученные данные предполагают иную биологию опухоли на этом участке с некрозом. По возможности, мы рекомендуем биопсию очага поражения с наибольшей активностью в отношении ФДГ, которое, вероятно, представляет собой очаг наиболее агрессивного заболевания и с наименьшей вероятностью не может быть диагностическим. Таким образом, исследование ПЭТ с узким окном ориентировано на чувствительность, тогда как более широкое окно обеспечивает превосходную характеристику
Эта «радужная» цветовая шкала имеет относительно резкие изменения цвета, что позволяет легко дифференцировать интенсивность поглощения в низком, среднем или высоком диапазоне.Это также психологически интуитивная схема, в которой сине-зеленые оттенки являются холодными цветами, тогда как желто-оранжевые цвета обозначают осторожность, а красные — опасность. Как светофор, мы учим наших рефералов, что эти спектры обычно представляют собой доброкачественные, двусмысленные и патологические результаты соответственно. Ясно, что это чрезмерное упрощение, но оно позволяет взглянуть на изображение ПЭТ и решить, является ли поглощение низкой, умеренной или высокой метаболической активностью.
Однако следует отметить, что использование этой шкалы может быть опасным, если нет дисциплинированного и последовательного использования принципов установки пороговых значений, описанных выше, поскольку легко «набирать» очаги поражения.Мы часто видим исследования, особенно из практик, которые имеют больший опыт работы с КТ, чем с ПЭТ, у которых явно был изменен порог, чтобы сделать их красными или нет, в зависимости от того, считает ли читатель их более или менее вероятными злокачественными, исходя из характеристики ТТ. Хотя это может быть разумным подходом к сообщению о месте поражения, он снижает способность ПЭТ характеризовать заболевание на основе степени его метаболической активности. Чтобы избежать рисков, связанных с этой шкалой, некоторые производители устанавливают цветовую шкалу по умолчанию на дихотомический диапазон, такой как сине-желтый или коричнево-золотой (см. Рис.3). Это не несет в себе психологической силы радужной шкалы, но может быть полезно для отображения участков предполагаемого заболевания на фоне КТ, одновременно снижая риск ложноположительных результатов из-за использования несоответствующего порога отображения. Цветовая шкала «радуга» также может быть трудной для интерпретации людьми с дальтонизмом.
Рис. 3
Пациент с метастатической колоректальной карциномой и метастазами в печени. Слитное изображение представлено в разных цветовых гаммах.Мы рекомендуем использовать шкалу «радуга» из-за лучшего контраста опухоли и печени по сравнению с другими широко используемыми цветными картами
Нам не нравятся цветовые шкалы с непрерывным спектром одного цвета, такие как обычно используемая шкала «горячего металла», поскольку они обеспечивают плохой контраст между низкой и высокой интенсивностью и фоновыми изображениями КТ. Человеческий глаз очень чувствителен к обнаружению различий в интенсивности в пределах серой шкалы, но не так хорошо в пределах одного цветового спектра.Следовательно, с «горячим металлом» или подобными цветовыми шкалами трудно качественно оценить изображение и узнать, где в спектре находится интенсивность отклонения от нормы. Более того, наивысшая интенсивность на этой шкале иногда бывает белой, что практически невозможно интерпретировать при наложении на КТ-изображение с серой шкалой.
Были разработаны стандартизированные окна, которые устанавливают верхний и нижний уровни для единиц Хаунсфилда, которые оптимально отображают диапазон плотностей, подходящих для конкретной ткани.Мы регулярно проверяем окна мягких тканей, легких и костей, но в соответствующих ситуациях будем использовать другие специализированные окна. Подобно тому, как профессия установила определенную дисциплину в использовании стандартизированных окон для использования на компьютерной томографии, мы считаем, что должна быть большая гармонизация отображения изображений ПЭТ.
Последовательность просмотра ПЭТ / КТ
Первоначальный просмотр изображений без учета истории болезни или показаний пациента важен, так как позволяет объективно оценивать. Черно-белая проекция максимальной интенсивности (MIP) cine занимает первое место в этом первоначальном обзоре.Это позволяет создать «гештальт» впечатление об исследовании. Метод реконструкции этих изображений имеет тенденцию подавлять шум и выделять области повышенной активности. Более того, мозг может оценить эти изображения как объемные, особенно при вращении. Это особенно помогает распознавать форму областей повышенной активности, в частности, являются ли они сферическими, трубчатыми или географическими. О важности этого см. «Правила Рода» во введении к серии статей «Как мы читаем» [4].Имея опыт, ключевые выводы часто делаются в считанные секунды при просмотре этой серии. По определению, это изображение относительно нечувствительно к областям пониженной активности.
Затем мы просматриваем ПЭТ-изображения коронковой части и триангулируем видимые аномалии на других плоскостях и на MIP-изображении. Важно просматривать эти изображения на рабочей станции, которая может выполнять триангуляцию результатов в аксиальной, коронарной и сагиттальной плоскостях. Мы считаем, что коронарные изображения особенно полезны для обнаружения небольших аномалий, особенно в легких и подкожной клетчатке.Любые поражения, идентифицированные на ПЭТ, затем коррелируют с изображениями КТ, просматривая окна мягких тканей, легких и костей в зависимости от местоположения аномалии. Мы выборочно проверяем серию без коррекции затухания (NAC), когда есть неопределенность в отношении возможных артефактов реконструкции из-за металлических предметов или движения пациента между компонентами ПЭТ и КТ. Наконец, важно расширить окно ПЭТ, чтобы рассмотреть мозг, в противном случае можно пропустить легко различимые отклонения (см.рис.4).
Рис. 4
Пациент с диффузной В-клеточной лимфомой большого размера. При стандартном использовании окон в головном мозге не выявляется никаких отклонений ( — коронарный и аксиальный срез, , MIP-изображение b, ). При увеличении верхнего порога SUV ненормальное поглощение становится легко видимым ( c MIP-изображение, d корональный и аксиальный срез). Это соответствовало аномалии МРТ, о которой проспективно не сообщалось, но было выявлено после целевого обзора после сканирования ПЭТ.Изменение окна ПЭТ таким образом, чтобы отклонения можно было идентифицировать выше физиологической активности мозга, должно быть обычным компонентом просмотра изображений
Только после завершения просмотра отдельных изображений ПЭТ мы просматриваем объединенные изображения ПЭТ / КТ. Это совершенно другой процесс, чем во многих практиках, где трансаксиальная КТ прокручивается, а любые выявленные структурные аномалии затем коррелируются с объединенным изображением ПЭТ / КТ. Часто это предпочтительный метод опытных радиологов, которым иногда удобнее просматривать компьютерную томографию, чем просматривать отдельные изображения ПЭТ.Этот подход имеет тенденцию затем использовать информацию о ФДГ в качестве альтернативного контрастного вещества, а не в качестве первичных данных исследования ПЭТ / КТ. Те, кто склонен к этому методу, также, как правило, предпочтут получить полную диагностическую КТ как часть обследования. Достоинства и недостатки этих различных методов будут обсуждены позже.
В качестве последнего шага мы последовательно просматриваем КТ-изображения мягких тканей, легких и костных окон для выявления структурных аномалий, ранее не выявленных при просмотре ПЭТ.Интерпретация структурных аномалий, не связанных с метаболическими нарушениями, требует особого внимания и может дать существенное представление о природе патологических процессов.
Интерпретация ПЭТ / КТ
Читателю предлагается ознакомиться с первой статьей этой серии, в которой подробно описаны многие принципы, которые мы используем при формировании слепка отсканированного изображения, при составлении отчета о его результатах и заключении.
Опухоли растут в виде сфер: дифференциация злокачественной этиологии от воспалительной
При высокой метаболической активности одной из основных целей является определение злокачественной, доброкачественной или воспалительной этиологии.В ранней литературе по ПЭТ, посвященной анализу одиночных легочных узелков, некоторые исследователи определяли злокачественность на основе порогового значения SUV max , превышающего 2,5 [5]. Мы утверждаем, что анализ внедорожников практически не играет никакой роли в этой ситуации. Гораздо более важным, чем SUV max , является картина, а не интенсивность метаболических нарушений и соответствующие результаты компьютерной томографии. Наше правило номер один заключается в том, что опухоли растут как сферы, тогда как воспалительные процессы обычно линейны и отслеживаются вдоль границ мягких тканей, таких как плевральные поверхности или фасциальные плоскости (см.рис.5).
Рис. 5
У этого пациента было подозрение на рецидив тазовых органов в связи с предшествующим хирургическим удалением рака прямой кишки. Наблюдалось интенсивное поглощение известным пре-крестцовым утолщением мягких тканей ( a ) и ( c ) (красная стрелка) с SUVmax 11. Линейная морфология на корональном изображении ( b ) предполагала, что это было более вероятно. воспалительный, чем злокачественный. Также был замечен отдельный линейный тракт метаболической активности (зеленая стрелка), простирающийся от прекакральной аномалии до перианальной области (не показана).Все отклонения исчезли после лечения антибиотиками, что подтвердило воспалительную этиологию
Бритва
Оккама учит искать единственную причину, которая объяснит все результаты конкретного исследования. Однако одним из наиболее сложных аспектов обзора онкологической ФДГ ПЭТ / КТ является распознавание всех паттернов метаболической активности, которые не являются злокачественными и которые, следовательно, затрудняют интерпретацию. Многие доброкачественные и воспалительные процессы также связаны с высокой гликолитической активностью.Хотя некоторые из них требуют дальнейшего изучения, многие из них имеют характерный внешний вид, позволяющий уверенно характеризовать их. Различные потенциальные ловушки подробно описаны в Таблице 1, большинство из которых не требует дальнейшего изучения. Распознавание других ловушек требует знания типичной картины различных злокачественных новообразований, но выходит за рамки этого обзора. В следующих статьях серии «Как я читаю» будут рассмотрены конкретные детали чтения ПЭТ / КТ при различных формах рака.
Таблица 1 Паттерны поглощения при доброкачественных новообразованиях, изменениях после лечения и воспалительных процессах, которые могут имитировать злокачественные новообразования
Рис.6
Пациент с предшествующим злокачественным новообразованием легких поступает на наблюдение. Исследование демонстрирует типичный вид воспалительного изменения после талькового плевродеза с интенсивным многоочаговым захватом, заметным по всей плевральной поверхности ( a ). На аксиальных ПЭТ / КТ ( b ) и КТ ( c ) высокое очаговое поглощение коррелирует с участком талька на СТ, распознаваемым по его высокой плотности. Такое изменение может сохраняться в течение многих лет после плевродеза
.
Рис.7
Пациент с немелкоклеточным раком легкого, получавший лечебную радиотерапию. Повторная ПЭТ / КТ после лечения продемонстрировала полный метаболический ответ ( a — d , c верхний порог SUV, скорректированный с учетом фона печени, как подробно описано выше, d верхний порог SUV, равный 5). Контрольная КТ через 9 месяцев показала увеличение множественных узлов средостения, которые, вероятно, представляют злокачественную этиологию. Повторная ПЭТ / КТ ( e — i ) продемонстрировала от низкого до умеренного поглощения в этих узлах.Учитывая симметрию распределения в лимфатических узлах и средостении, этиология была сочтена воспалительной, что было подтверждено разрешением при последующем наблюдении. Пороговое значение ПЭТ с порогом SUV 5 ( h — i ) может привести к ошибочному описанию интенсивного поглощения и интерпретации как злокачественное заболевание по этиологии
Рис. 8
Появление физиологического поглощения придатков, наблюдаемое в середине цикла. Хотя метаболическая активность высока, на вращающихся изображениях MIP (, спереди и сбоку) активность двусторонняя и криволинейная, характерная для активности маточных труб ( b ).Односторонняя очаговая фолликулярная активность яичников часто наблюдается в связи с этим открытием
Общность «метаболической сигнатуры»
Интенсивность захвата метастазов обычно параллельна таковой в первичном очаге заболевания. Если нет, следует рассмотреть другую этиологию. Например, дискордантная активность низкой степени в увеличенном лимфатическом узле в условиях интенсивного поглощения в первичной опухоли предполагает, что это маловероятно злокачественное и более вероятно воспалительное или реактивное.По критериям КТ увеличенный узел является «патологическим», но несогласованно низкая метаболическая сигнатура дополнительно характеризует его как незлокачественный, поскольку такой узел не подвержен эффектам частичного объема и, следовательно, интенсивность поглощения должна быть аналогична первичному участку. Исключение составляют случаи, когда лимфатический узел некротизирован в центре, поскольку небольшой ободок жизнеспособной опухоли подвержен эффектам частичного объема с ожидаемой меньшей интенсивностью поглощения; Поэтому интеграция морфологии КТ имеет решающее значение для достижения точной интерпретации (см.рис.9). Маленькие узлы, которые визуализируются на ПЭТ, наоборот, с гораздо большей вероятностью будут метастатическими, поскольку такие узлы подвержены эффектам частичного объема.
Исключением из этого правила являются опухоли со склонностью к неоднородности опухолей в разных местах. При фолликулярной лимфоме или хроническом лимфолейкозе дискордантные участки с высокой метаболической активностью могут быть специфическим признаком трансформированного заболевания. При злокачественных новообразованиях с рядом хорошо или плохо дифференцированных фенотипов (особенно эндокринных опухолях) можно визуализировать гетерогенность опухоли с разными степенями заболевания в разных местах.Комбинация ФДГ и более специфического индикатора, который визуализирует хорошо дифференцированное заболевание, может быть очень полезной для характеристики этого явления, например радио-йодная визуализация при раке щитовидной железы или визуализация рецепторов соматостатина при нейроэндокринных опухолях [6].
Не ограничивайтесь подсчетом очагов поражения и измерением их размеров и переходите к их характеристике
Классические показания ПЭТ / КТ включают первичную стадию, терапевтический мониторинг, выявление рецидивов заболевания или наблюдение. Однако способность неинвазивно измерять гликолитическую активность, определяя то, что мы называем «метаболической сигнатурой», является ключевой особенностью ПЭТ / КТ с ФДГ, которая упускается из виду многими репортерами.Для большинства злокачественных процессов интенсивность метаболических нарушений коррелирует со степенью агрессивности или скоростью пролиферации. Для метастатического злокачественного процесса, который демонстрирует отсутствие или минимальную метаболическую аномалию, это обычно является маркером низкой скорости пролиферации и вялотекущего фенотипа. При применении традиционных парадигм диагностической визуализации отрицательный результат ПЭТ / КТ у пациента с подтвержденной биопсией злокачественной опухолью будет считаться ложноотрицательным. Однако более полезный отчет выделил бы мощную прогностическую информацию, которую он предоставляет.Предоставление такой прогностической информации раньше было областью патологии; в отчете, который игнорирует интенсивность метаболических нарушений, отсутствует основная полезность FDG PET / CT. Описательно мы определяем SUV <5 как «низкую интенсивность», 5–10 как «умеренную», 10–15 как «интенсивную» и> 15 как «очень интенсивную». Документирование фактического внедорожника в отчете может быть полезно, чтобы избежать двусмысленности с качественными заявлениями, которые могут интерпретироваться по-разному.
В развивающейся литературе предполагается, что интенсивность поглощения является независимым прогностическим фактором и для некоторых подтипов опухолей превосходит гистопатологические характеристики.Опухоли с низким поглощением и соразмерным вялотекущим фенотипом могут включать папиллярный рак щитовидной железы, нейроэндокринные опухоли, светлоклеточные карциномы почек и карциному груди. Однако каждый из них может также демонстрировать высокую интенсивность поглощения, соизмеримую с их спектром хорошо или плохо дифференцированного фенотипа, при этом более агрессивные фенотипы демонстрируют высокую интенсивность поглощения, соизмеримую с их более высокой скоростью пролиферации. ПЭТ можно использовать для проведения прицельной биопсии наиболее интенсивного участка метаболической активности.
Есть несколько важных исключений из этого широкого принципа, как подробно описано ниже:
FDG-отрицательная, но агрессивная злокачественная опухоль
Подавляющее большинство агрессивных злокачественных процессов используют аэробный гликолиз для получения значительного количества своей энергии, превращая глюкозу в лактат путем отрицания пирувата. доступ к циклу трикарбоновых кислот. Это называется эффектом Варбурга [7]. Однако существует значительное меньшинство опухолей, которые используют субстраты, другие глюкозу, такие как глутамин или жирные кислоты, в качестве источника атомов углерода, необходимых для роста и пролиферации.Они позволяют отводить глюкозу по пути пентозофосфатного шунта. В этом случае полезность ПЭТ с ФДГ снижается. Это включает в себя подгруппу диффузных аденокарцином желудка, аденокарциномы толстой кишки и некоторые саркомы, особенно липосаркомы. Гистологически они характеризуются опухолями с высокой скоростью пролиферации, но минимальной экспрессией GLUT-1. В этой ситуации могут быть задействованы другие радиоактивные индикаторы, такие как фтортимидин (FLT) или аминокислотные субстраты.
ПЭТ / КТ с ФДГ имеет конечное разрешение.Однако с каждым поколением технологии ПЭТ ситуация продолжает улучшаться. Видимое поглощение ФДГ снижается при болезни малого объема из-за эффектов частичного объема, а также в областях, подверженных движению, в основном из-за дыхания. Кажущаяся интенсивность поглощения в небольших легочных метастазах будет снижена из-за обоих этих явлений. Новые алгоритмы реконструкции, такие как моделирование функции распределения точек, могут значительно улучшить контраст поражения, но также могут значительно повлиять на SUV небольших поражений.Попытки согласовать полуколичественный анализ данных ПЭТ требуют методов устранения различий, вносимых алгоритмами реконструкции [8]. Снижение активности из-за дыхательного движения наиболее очевидно в основании легких, а также в куполе печени. Получение изображений с респираторной синхронизацией может быть полезно [9], но с опытом это часто можно распознать визуально. Как упоминалось ранее, увеличенные некротические узлы с тонким краем опухоли также подвержены значительным эффектам частичного объема и, таким образом, могут иметь отрицательный результат на ФДГ (рис.9). Точно так же некоторые агрессивные саркомы или муцинозные опухоли могут также оказаться ПЭТ-отрицательными, когда в сигнале от раковых клеток преобладает низкое поглощение соседним внеклеточным матриксом или выработкой муцина.
Рис. 9
Пациентка с плоскоклеточным раком шейки матки, положительным по HPV-p16, представлена для определения стадии. FDG PET ( a ) демонстрирует слабое поглощение в увеличенном правом внешнем узле ( b ), которое было бы трудно различить без знания результатов КТ.Корреляция с предшествующей КТ с контрастным усилением ( c ) демонстрирует, что узел имеет усиление обода и центральный некроз, согласующийся со злокачественной этиологией. Ободок жизнеспособной опухоли тонкий и ниже разрешающей способности изображения ПЭТ, что объясняет отсутствие значительного поглощения. В этом случае для точной интерпретации критически важна интеграция морфологии КТ
Интенсивное поглощение ФДГ, но вялотекущее новообразование
Некоторые опухоли содержат мутации, которые приводят к нарушению аэробного метаболизма митохондриальной энергии, эффективно имитируя эффект Варбурга.Из-за этих мутаций и, как следствие, неэффективного окислительного фосфорилирования, для производства АТФ требуется большое количество глюкозы. Мутации в субъединицах сукцинатдегидрогеназы (например, SDHB ), обнаруженные у пациентов с наследственной параганглиомой и феохромоцитомой, подчеркивают это явление. Они обладают интенсивным захватом при ПЭТ / КТ ФДГ, несмотря на частую низкую скорость пролиферации. Доброкачественные онкоцитомы, такие как околоушные железы, онкоцитомы щитовидной железы или почечные онкоцитомы, также содержат мутации митохондриального окислительного фосфорилирования, приводящие к высокой активности ФДГ (см.рис.10). Миома матки, аденома печени, фиброаденома груди и десмоидные опухоли являются доброкачественными или относительно доброкачественными образованиями, которые могут иметь довольно высокую авидность к ФДГ.
Рис. 10
Три разных пациента с ( a ) аденомой из клеток Хертла (онкоцитома щитовидной железы), ( b ) онкоцитомой почек и ( c ) опухолью Вартина околоушной железы (околоушная онкоцитома). У каждого из них высокий SUVmax — 45, 22 и 35 соответственно. В каждом случае аномалия присутствовала на снимках более одного года назад и не изменилась по размеру.Очень интенсивное поглощение ФДГ можно было интерпретировать как подозрительное для агрессивного злокачественного новообразования, но отсутствие временных изменений не соответствовало этому. Отсутствие прогрессирования поражения щитовидной железы, почек или околоушной железы с очень интенсивным захватом является патогномоничным для доброкачественных онкоцитом
Остерегайтесь промежуточного сканирования, которое на самом деле является сканированием для оценки ответа.
Метаболическая активность быстро отключается после начала терапии. Например, после начала приема ингибитора тирозинкиназы иматиниба для лечения стромальных опухолей желудочно-кишечного тракта (GIST) метаболическая активность изменяется с интенсивной на отрицательную в течение 24 часов.Тот же принцип применяется в самых разных обстоятельствах, поэтому важно знать, начал ли пациент активную терапию или нет. Распространенные примеры, когда пациенты начали активную терапию, но направитель запрашивает «стадирование», включают гормональную терапию (например, тамоксифен) при раке груди, пероральный капецитабин при колоректальном раке или высокие дозы стероидов при лимфоме Ходжкина. В этих условиях участки заболевания могут не быть метаболически активными, что подтверждает эффективность активной терапии, но ограничивает полезность ПЭТ для обеспечения точного определения стадии.Точная постановка диагноза может оказаться невозможной даже вскоре после начала лечения, парадигма, которая отличается от анатомической визуализации, когда изменения происходят в течение нескольких недель. Поэтому очень важно выполнить стадирование ПЭТ до начала противоопухолевой терапии.
Объединение данных КТ
Объединение анатомической информации, предоставленной КТ, важно для точной интерпретации ПЭТ / КТ, поскольку это может повысить специфичность и чувствительность результатов ПЭТ. Поэтому подробное знание анатомического вида патологических, воспалительных и доброкачественных процессов имеет решающее значение для правильной интерпретации ПЭТ / КТ.Например, очаговая интенсивная аномалия только на ПЭТ, указывающая на остаточную или рецидивирующую лимфому, может быть преобразована в некроз жира, когда изображения КТ объединены [10]. Точно так же недостаток поглощения в лимфатическом узле может быть изменен с доброкачественного на злокачественный, если объединить визуальные эффекты КТ по усилению контрастного усиления и некроза.
Многие группы проводят диагностические КТ-исследования с помощью ПЭТ с использованием полной дозы и получения с контрастным усилением, включая специализированные региональные протоколы.Частично то, выполнять ли это на регулярной основе, зависит от местной практики, аттестации специалистов по отчетности и схем возмещения расходов. Потенциальным преимуществом рутинной диагностической КТ является улучшенная анатомическая локализация и четкость, хотя мы утверждаем, что КТ-изображения с низкой дозой, восстановленные на устройствах современного поколения, обычно обеспечивают достаточную детализацию с ограниченным дополнительным значением от «специализированной КТ». Более того, пациенты часто уже проходили недавнюю диагностическую КТ, хотя это может уменьшиться с увеличением использования ПЭТ / КТ в качестве первого теста, а не последнего теста.Без внутривенного контраста невозможно идентифицировать дополнительную идентификацию типичных онкологических осложнений, таких как тромбоэмболия легочной артерии или венозный тромбоз. Тем не менее, если используется метод «КТ с низкой дозой», его не следует считать «недиагностическим», поскольку он обеспечивает богатые анатомические детали.
Однако бывают ситуации, когда получение КТ с контрастным усилением является предпочтительным или может быть адаптировано на основании результатов ПЭТ / КТ с низкой дозой всего тела без контраста, чтобы прояснить природу или анатомические отношения очагов, страдающих от ФДГ. .Ситуации, в которых мы выступаем за полную дозу КТ с контрастным усилением, включают локализацию шейных лимфатических узлов при раке головы и шеи при отсутствии системных метастазов, особенно для определения некротических узлов, оценку метастазов в печени, подходящих для резекции, и для определения поражений поджелудочной железы. [11]. В других случаях специальные вмешательства, такие как использование гиосцина и воды для вздутия желудка [12] или респираторного стробирования, чтобы устранить природу поражений, которые подвержены респираторному нечеткости [9], могут дополнительно повысить точность диагностики.Целью всегда должно быть использование дополнительных сильных сторон каждого метода для предоставления точной диагностической информации, относящейся к уходу за отдельным пациентом, с минимальным риском и максимальным удобством. Иногда это будет включать специальный и индивидуальный протокол получения КТ, но для других пациентов будет достаточным протокол с низкой дозой без контраста. Несмотря на логистическую нагрузку, мы предпочитаем определять необходимость и параметры получения для КТ с контрастным усилением на основе немедленного обзора исследования всего тела без контраста, а затем выполнять подробную локально-региональную оценку в качестве дополнительного приобретения, включая фармакологическое вмешательство. если это может помочь диагностическому процессу.
При выполнении специальной компьютерной томографии с более высокой дозой и введением внутривенного / перорального контраста может быть возможно обнаружение аномалий, не связанных с ФДГ, таких как небольшие поражения печени или легких, многие из этих аномалий не являются злокачественными и представляют собой случайную доброкачественную этиологию, таким образом потенциально снижающая специфичность. Подобно тому, как интеграция КТ увеличивает специфичность результатов ПЭТ, как обсуждалось выше, обратное также может быть верным. При злокачественных новообразованиях, о которых известно или ожидается, что они имеют высокий уровень поглощения ФДГ, мы рекомендуем с осторожностью сообщать о случайных находках на КТ, которые не относятся к ФДГ, как подозрительные или злокачественные.Кроме того, сомнительные аномалии только по критериям КТ (например, киста яичника), которые обычно требуют дальнейшего исследования, могут характеризоваться отсутствием поглощения ФДГ как весьма вероятные доброкачественные. Интеграция ПЭТ для характеристики случайных результатов КТ важна для уменьшения количества дальнейших исследований, которые обычно могут потребоваться только с КТ. Чрезмерно чувствительные сообщения могут нанести вред пациенту или, что еще хуже, отрицать потенциально излечивающее лечение.
Повторные исследования
Для онкологической ПЭТ / КТ с ФДГ сравнение с предыдущими исследованиями имеет решающее значение для ответа на клинический вопрос.Если исследование проводится в качестве «промежуточного» исследования с повторной стадией после начала терапии, но до завершения, для того, чтобы прийти к достоверному или клинически полезному выводу, результаты должны интерпретироваться в контексте известных изменений, которые происходят в определенное время и при определенном типе терапии. . Наиболее хорошо изучено использование промежуточной ПЭТ при лимфоме Ходжкина, где повторная ПЭТ после двух циклов ABVD-химиотерапии предоставляет мощную прогностическую информацию и может улучшить результаты, позволяя раннюю смену лечения.Использование промежуточной ПЭТ / КТ с ФДГ в настоящее время является хорошо зарекомендовавшим себя методом при лимфоме высокой степени злокачественности со стандартизованными критериями отчетности [13].
По нашему опыту, критические ошибки интерпретации могут быть сделаны только при сравнении с предыдущим исследованием. Например, если ПЭТ / КТ выполняется слишком часто, результаты могут быть ошибочно описаны как стабильные, тогда как сравнение с исходным исследованием может четко продемонстрировать регресс или прогрессирование. Просмотр нескольких серийных изображений MIP в ходе лечения может позволить быстро оценить изменения, не очевидные по сравнению с предыдущим исследованием.Знание того, когда было начато лечение, также имеет решающее значение для правильной интерпретации. Например, повторная ПЭТ / КТ, выполненная через 3 месяца после базового исследования, демонстрирующая «смешанный ответ», при котором одни очаги кажутся больше, а другие меньше, можно было бы лучше объяснить прогрессирующим заболеванием и последующим ответом на терапию, если бы было известно, что терапия была только начат за 1 месяц до повторного сканирования, поэтому первоначальное сканирование не соответствует истинному исходному уровню.
Составление отчетов
Мы стремимся предоставить краткий и структурированный отчет, отвечающий на клинический вопрос, в следующих подзаголовках:
▪ Клинические примечания: Цель этого раздела — определить клинический вопрос, который необходимо рассмотреть в заключении.К сожалению, лечащий врач часто не предоставляет полную клиническую информацию, и поэтому необходимо искать альтернативные источники информации, в том числе напрямую от пациента, через анкету пациента (см. Таблицу 2), электронные записи или связываясь с направителем.
Таблица 2 Наша анкета пациента, которую мы регулярно используем для получения дополнительной истории болезни, которая может помочь в интерпретации ПЭТ
▪ Техника: Мы предлагаем включить следующие минимальные сведения для документирования метода, чтобы другие могли быть уверены в том, что сканирование было технически адекватным, и чтобы включить аналогичные параметры сбора данных для последующих сканирований: поле обзора сбора данных, модель ПЭТ / Компьютерный томограф, реконструктивная техника (эл.грамм. использование времени пролета), параметры получения КТ (например, доза, использование контраста), время поглощения ФДГ и уровень глюкозы в крови.
▪ Сравнительные исследования: Подробная информация о предыдущих ПЭТ / КТ и / или других исследованиях изображений, которые сравнивались напрямую.
▪ Выводы: Мы разделили эту товарную позицию на первичная опухоль (Т), узловые метастазы (N) и отдаленные метастазы (D) подзаголовков, за которыми следуют другие результаты , чтобы описать любые случайные находки.В отношении лимфомы мы делим отчет на подзаголовки узловых и экстра узловых . Мы настоятельно предпочитаем это анатомическому отчету (например, голова, шея, грудь, живот / таз), поскольку важные результаты документируются в первую очередь, а случайные — в последнюю. Сначала представлены результаты ПЭТ, но они напрямую коррелируют с соответствующими коррелятивными результатами КТ, а не выполняют последовательные или отдельные отчеты ПЭТ и КТ. Идеальный описательный отчет должен позволять читателю визуализировать результаты, даже не имея доступа к самим изображениям.Там, где это необходимо для подтверждения качественных результатов, следует включать конкретные меры, включая стандартизованные значения поглощения (SUV), метаболический объем опухоли и размеры поражения.
▪ Заключение: Это должно дать краткий ответ на клинический вопрос. Мы включаем стадию TNM Американского объединенного комитета по раку (AJCC) для постановки сканирований, где наша справочная база использует эту схему постановки.Для повторной постановки мы суммируем результаты как полный метаболический ответ, частичный метаболический ответ, стабильное заболевание или прогрессирующее метаболическое заболевание [14]. При необходимости, особенно если результаты неоднозначны, мы даем рекомендации лечащему врачу. Чтобы отчет оставался кратким, мы избегаем повторения интерпретирующих результатов в Выводах и описательных выводов в Заключении . Если единственная объединяющая интерпретация невозможна, мы предоставляем клинически полезные различия, а не исчерпывающий список всех возможностей, и пытаемся указать наиболее эффективные средства решения существующей неопределенности, которые могут включать в себя предложение подходящего места для биопсии или рекомендацию дальнейших лабораторных или визуальных исследований. .
Мы включаем ключевые изображения, встроенные в отчет, состоящие из серийных изображений MIP, демонстрирующих изменения с течением времени, и избранных аннотированных объединенных изображений ПЭТ / КТ и КТ, выделяющих ключевые отклонения. Отзывы от рефереров указывают на то, что интеграция ключевых изображений в отчеты высоко ценится [15].
Чувствительность против специфичности: что оптимально?
Для визуализации рака с помощью ПЭТ / КТ с ФДГ мы обычно стремимся предоставлять отчеты с высокой специфичностью, признавая последующий компромисс в чувствительности [16].По нашему опыту, отчеты с высокой степенью чувствительности могут привести к неблагоприятным исходам для пациентов, приводя к ложноположительным результатам и потенциальному отказу пациента в лечении, направленном на лечение, а также к циклу дальнейших исследований, вызывающих беспокойство у пациентов и врачей. Этот подход распространяется на случайные находки, которые часто не имеют клинического значения в контексте пациентов с далеко зашедшими злокачественными новообразованиями.
Выводы
Правильная и последовательная установка порогового значения для окна ПЭТ важна для последовательной и точной интерпретации.ПЭТ-корональные или кинематографические MIP-изображения предоставляют ключевую информацию, необходимую для получения обзора, который часто может дать ответ на клинический вопрос. Не все метаболически активные аномалии являются злокачественными, и необходимо распознавать различные физиологические и воспалительные паттерны. Согласованная интеграция функциональной и анатомической информации, полученной с помощью ПЭТ и КТ, соответственно, необходима для правильной интерпретации. При этом нельзя просто использовать ПЭТ для обнаружения аномалий КТ, которые затем подсчитываются и измеряются.Ключевым изменением парадигмы при использовании ПЭТ / КТ с ФДГ является его способность неинвазивно измерять гликолитический метаболизм, что является признаком агрессивного злокачественного новообразования. Включение этой «метаболической сигнатуры» в интерпретацию дает важную информацию. В то время как интенсивность поглощения ФДГ часто коррелирует с агрессивностью заболевания, важно распознавание агрессивных поражений, которые не являются активными в отношении ФДГ, и интенсивно-зависимыми от ФДГ, но доброкачественными патологиями.
Диагностическая визуализация гепатобилиарных поражений собак: обзор
Заболевания печени часто поддаются лечению и имеют предсказуемый прогноз после постановки окончательного диагноза.Целью клинико-патологической оценки гепатобилиарных поражений является выявление и характеристика поражения и дисфункции печени, выявление возможных основных причин вторичного заболевания печени, дифференциация причин желтухи, оценка потенциальных анестезиологических рисков, оценка прогноза и реакции на ксенобиотики и мониторинг ответа на терапию. В этой статье описываются различные диагностические методы и методы визуализации, используемые для диагностики гепатобилиарных поражений у собак. Помимо обзора значимых клинических проявлений и визуализации структурных аномалий в диагностическом подходе к различным заболеваниям печени, он также отображает рентгенографические, ультразвуковые и, где это применимо, лапароскопические характеристики различных поражений печени и целевых поражений, встречающихся в клинических случаях, представленных в Учебном ветеринарном клиническом комплексе. , COVAS, Palampur в 2007-2008 гг.
1. Введение
Поражения печени у собак связаны с различными и часто расплывчатыми клиническими признаками и поэтому часто представляют собой диагностическую проблему для практикующих ветеринаров. Поскольку печень обладает большим функциональным резервом, выявление нарушения функции печени обычными методами возможно только при наличии значительного нарушения функции печени (≥55%) [1]. Кроме того, системные заболевания и различные лекарственные препараты могут вызывать вводящее в заблуждение повышение активности в сыворотке крови (вторичные или реактивные гепатопатии), и может оказаться клинической дилеммой решить, является ли повышение уровня ферментов печени значительным и представляют ли они первичное или вторичное заболевание печени [2].Несмотря на доступность ряда диагностических тестов как для повреждения, так и для дисфункции печени, редко существует единственный тест, который адекватно идентифицирует заболевание печени или его основную причину.
Широко подчеркивается роль обзорной рентгенографии в обнаружении изменения размера печени. Но со временем ультразвуковое исследование превратилось в основной метод диагностической визуализации. Желаемые преимущества, заключающиеся в меньших затратах времени и неинвазивной оценке детального внутреннего строения печени и прилегающих структур, включая воротную вену, сделали УЗИ наиболее предпочтительной технологией для выявления различных форм заболеваний печени у собак [2].В настоящее время лапароскопия также становится плодотворным методом визуализации. Он предлагает огромное преимущество прямого висцерального визуального осмотра печени и позволяет его описательную или фотографическую документацию. Этот метод обеспечивает трехмерную оценку печени, а также является минимально инвазивным методом для получения цитологических, биопсийных и культуральных образцов очаговых поражений или генерализованного патологического состояния / карциноматозного роста печени [3].
Важно интерпретировать все результаты в свете других аспектов диагностического исследования, в частности, анамнеза и физического осмотра.В большинстве случаев предварительный диагноз первичного заболевания печени может быть установлен путем сопоставления ультразвуковых отклонений с анамнезом, результатами физикального обследования, результатами клинических лабораторных исследований и рентгенографическими / лапароскопическими наблюдениями. Однако для выявления конкретных гепатопатий и, таким образом, установления окончательного диагноза первичного заболевания печени обычно требуется гистопатологическое исследование образцов биопсии печени.
2. Диагностические тесты и методы визуализации гепатобилиарных поражений
Используя комбинацию анамнеза, результатов физикального обследования, результатов скрининга и лабораторных тестов, специфичных для гепатобилиарной системы, клиницист обычно склонен описывать заболевание как активное или неподвижное. .Кроме того, ему / ей становится легко охарактеризовать картину гепатобилиарной болезни (в первую очередь, гепатоцеллюлярную, первичную или смешанную гепатобилиарную) и дополнительно оценить степень гепатобилиарной дисфункции [2]. Таким образом, в свете всех этих аспектов необходимо провести полную оценку, состоящую из следующих тестов.
2.1. Лабораторные оценочные испытания
2.1.1. Полный анализ крови
Общий анализ крови (ОАК) является неотъемлемой частью диагностического исследования любого системного патологического процесса или, в этом отношении, поражений печени.Он состоит из количественной и качественной экспертизы. Количественное исследование включает объем упакованных клеток (PCV), общее количество эритроцитов (RBC), концентрацию гемоглобина (Hb), общее количество лейкоцитов (WBC), дифференциальное количество лейкоцитов и количество тромбоцитов. Кроме того, также оцениваются средний корпускулярный объем эритроцитов (MCV), средний корпускулярный гемоглобин (MCH) и средняя концентрация корпускулярного гемоглобина (MCHC). Качественное обследование включает исследование мазков крови на предмет изменений клеточной морфологии.
2.1.2. Биохимия сыворотки
Биохимические результаты часто оказываются наиболее полезным подспорьем в диагностике гепатобилиарных поражений. Активность печеночно-специфических ферментов сыворотки обычно включается в скрининговые панели биохимии сыворотки и рассматривается как маркеры гепатоцеллюлярного и желчного повреждения и реактивности [2]. В дополнение к этому, многие биохимические тесты не являются специфическими индикаторами заболевания печени, но предлагают грубую оценку состояния печени или помогают распознать заболевания, которые либо имитируют клинические признаки заболевания печени, либо фактически вызывают вторичное заболевание печени.Минимальная биохимическая база данных сыворотки включает АЛТ, АСТ, ЩФ, ГГТ, АМК, креатинин, общий билирубин, общий белок, глюкозу, альбумин, глобулин и холестерин при подозрении на поражение печени [1].
2.1.3. Общий анализ мочи и фекалий
Анализ мочи дает быструю и ценную информацию о мочевыводящих путях и других системах организма, включая печень. Часто требуется полный анализ мочи (включая щуп, удельный вес (SG) и исследование осадка), даже если одна из составляющих не показывает отклонений [2].Однако для получения максимальной пользы от анализа мочи часто требуется одновременный биохимический анализ сыворотки. Определенное изменение внешнего вида кала при гепатобилиарных поражениях. Таким образом, анализ образца кала должен проводиться, хотя он редко дает полезную информацию при оценке собаки с подозрением на гепатобилиарное поражение.
2.1.4. Абдоминоцентез
Анализ выделений из брюшной полости является важным компонентом диагностики. Это может помочь либо в своевременном выявлении патологического процесса, ответственного за накопление жидкости, либо в указании дальнейших исследовательских процедур, которые могут быть полезны при диагностике поражения [4].Абдоминоцентез может выполняться в положении пациента стоя или в положении лежа на левом боку либо с помощью слепого чрескожного абдоминоцентеза, либо с помощью абдоминоцентеза под контролем УЗИ (Рисунки 1 и 2). Полученный таким образом абдоминальный выпот анализируют путем макроскопического исследования, цитологического исследования и микробиологического исследования. Кроме того, оценивается общая концентрация белка и общее количество ядросодержащих клеток [2]. Затем анализируемый выпот классифицируется как транссудат, модифицированный транссудат или экссудат (рис. 3).
2.1.5. Тесты на коагуляцию
Печень играет центральную роль в свертывающей и фибринолитической системах, и незначительные отклонения могут быть обнаружены путем анализа активности отдельных факторов. Хотя кровоточащий диатез можно ожидать, если в анамнезе имеется желудочно-кишечное кровотечение, всегда следует подозревать скрытую тенденцию, и перед выполнением биопсии печени необходимо определить профиль свертывания крови [3]. Профиль коагуляции должен включать оценку времени кровотечения из слизистой оболочки рта, времени свертывания цельной крови, одностадийного протромбинового времени (OSPT или PT) и активированного частичного тромбопластинового времени (aPTT).В связи с этим следует также провести оценку продуктов деградации фибрина (FDP), D-димеров и витамина K [2].
2.1.6. Динамические функциональные тесты печени
Эти тесты могут быть очень полезны при диагностике поражений печени, за исключением пациентов с желтухой. Эти тесты основаны на анализе парных образцов крови для оценки способности печени выводить из кровообращения эндогенные (желчные кислоты и аммиак) или экзогенные (бромсульфалеин и индоцианин зеленый) вещества [2].Нарушение клиренса указывает на гепатоцеллюлярную дисфункцию и / или портосистемное шунтирование, но не определяет причину. Поэтому необходимы дополнительные исследования, включая портовенографию, ультрасонографию и биопсию печени [2].
2.2. Radiography
Обзорные рентгенограммы брюшной полости (боковой и вентродорсальный вид) полезны для оценки морфологических аномалий размера, формы, положения и плотности (минерализация / просветление) печени и наличия абдоминального выпота.Однако отсутствие контраста брюшной полости и нечувствительность к обнаружению незначительных изменений ограничивают точность рентгенографии брюшной полости. Трудно оценить всю печень, поскольку большая часть печени представлена диафрагмой, желудком и правой почкой [5]. Капноперитонеография, специальная рентгенографическая процедура с контрастированием, улучшает визуализацию внутренних органов брюшной полости в целом и очень полезна при оценке долей печени и ее границ, особенно диафрагмальной границы [6, 7] (Рисунки 4 и 5).При подозрении на неоплазию печени также желательны снимки грудной клетки для оценки легочных метастазов.
В дополнение к этому легко выполняемые процедуры для оценки кровотока в печени — это интраоперационная брыжеечная портография под лапароскопическим контролем (рисунки 6, 7 и 8) и / или чрескожная спленопортография под контролем УЗИ (рисунки 9 и 10). в клинических условиях.
2.3. Ультрасонография
Ультрасонография — отличный неинвазивный способ оценки паренхимы печени. Это особенно полезно для дифференциации очаговой болезни от диффузной, кистозной от твердых образований и обструктивной желтухи от необструктивной [5]. Показания к УЗИ печени обычно включают повышенный уровень ферментов печени и наличие свободного абдоминального выпота. Эта процедура также показана для определения степени абдоминальных метастазов при неоплазии печени и для визуализации врожденных или приобретенных портокавальных или портосистемных шунтов.Допплерография подтверждает расположение подозрительных сосудов и направление кровотока внутри, а также может предоставить подтверждающие доказательства внутрипеченочной портальной гипертензии, позволяя оценить скорость и направление портального кровотока [2]. Кроме того, чрескожная биопсия печени под контролем ультразвука позволяет точно направить биопсийную иглу в область брюшной ткани, избегая при этом крупных сосудов, желчного пузыря и желудочно-кишечного тракта [5].
2.4. Лапароскопия
Лапароскопия предлагает огромное преимущество прямой висцеральной визуализации (трехмерной) печени и прилегающих структур, таких как поджелудочная железа и внепеченочные желчные пути.Лапароскопия может выявить очень маленькие (0,5 см или меньше) метастатические поражения, которые нелегко обнаружить с помощью других диагностических методов. Лапароскопия также может предоставить точную, окончательную и стадийную информацию, которая в противном случае была бы получена только с помощью хирургической лапаротомии. Он также обеспечивает минимально инвазивный метод получения цитологических, биопсийных и культуральных образцов очаговых поражений печени или генерализованного патологического состояния / карциноматозного роста [3]. Видно, что лапароскопия обеспечивает лучшую биопсию тканей печени, чем любые другие традиционные чрескожные методы, особенно при небольших размерах печени [1].Это также дает преимущество получения биопсии из областей, визуально менее сосудистых, и контроля степени кровотечения после биопсии [3]. Предпочтительнее чрескожные методы, когда ожидается обильное кровотечение, и лапаротомия, когда ожидается замедленное заживление ран (гипоальбуминемия). Минимальная инвазивность процедуры, быстрое восстановление пациента и точность диагностики делают лапароскопию идеальной техникой по сравнению с более инвазивными процедурами. Несмотря на появление новых лабораторных тестов, методов визуализации и тонкоигольной биопсии или аспирации под контролем ультразвука, лапароскопия остается ценным инструментом при надлежащем применении в диагностическом плане.Асцит, ненормальное время свертывания крови, небольшой размер тела (<2 кг массы тела) и плохое состояние пациента - единственные относительные противопоказания к лапароскопии. Этот метод требует сильной седации или анестезии и зависит от наличия оборудования и опыта врача.
2,5. Сцинтиграфия, магнитно-резонансная томография (МРТ) и компьютерная томография
Сцинтиграфия (ядерная томография), магнитно-резонансная томография (МРТ) и компьютерная томография в последнее время используются для диагностики гепатобилиарных поражений, но потребность в радиоизотопах и дорогостоящем оборудовании осталась ограничили их использование учебными заведениями развитых стран.Из этих трех методов визуализации сцинтиграфия была тщательно изучена для диагностики гепатобилиарных поражений у собак [2]. В нем используется изотоп технеций 99 m (), который включен в специальный радиофармацевтический препарат для запланированного исследования. После внутривенной инъекции радиофармпрепарата последовательно в течение 3 часов делают сцинтиграфические изображения, чтобы определить, был ли изотоп поглощен печенью, выведен ли он в желчные пути и выведен в кишечник.У собак с обструкцией внепеченочных желчных протоков радиофармпрепараты не обнаруживаются в желчном пузыре или кишечнике. Еще одно применение сцинтиграфии используется для диагностики ПСС у собак.
2.6. Биопсия печени и гистопатологическое исследование
Биопсия печени часто требуется для точной характеристики характера и тяжести заболевания печени. Его также можно использовать для дифференциации острых и хронических заболеваний, для определения стадии опухолевого заболевания и оценки ответа на терапию.Выбор наилучшей процедуры для получения биопсии печени зависит от множества факторов, включая размер печени, наличие коагулопатии, любое очаговое или диффузное поражение, наличие обструкции желчных путей или любые другие внутрибрюшные аномалии. Выбор метода биопсии также зависит от вероятности хирургического удаления новообразования, переносимости общей анестезии, доступного оборудования и опыта клинициста [2]. Различные методы биопсии включают тонкоигольную аспирацию, слепую чрескожную игольную биопсию с использованием биопсийной иглы Tru-Cut, игольную биопсию под контролем ультразвука, биопсию иглой с замочной скважиной и биопсию под лапароскопическим контролем [8] (рисунки 11, 12, 13 и 14). .Полученные таким образом образцы биопсии подвергаются стандартной обработке и гистопатологическому исследованию для установления окончательного диагноза поражения печени.
3. Диагностические признаки / изменения при различных гепатобилиарных поражениях
Следующие собачьи гепатопатии были рассмотрены в соответствии с их распространенностью в клинической практике.
3.1. Хронический гепатит
3.1.1. Этиология
При идиопатическом хроническом гепатите вероятно, что после первоначального провоцирующего повреждения гепатоцитов иммунные механизмы участвуют в сохранении воспаления [8].Семейный хронический гепатит у бедлингтон-терьеров, доберманов-пинчеров, вест-хайленд-уайт-терьеров и скай-терьеров имеет наследственную (аутосомно-рецессивную) неспособность выводить медь с желчью, что связано с прогрессирующим накоплением меди в печени и хроническим заболеванием печени [9]. Хронический прием лекарств (средства для профилактики сердечных гельминтов, противосудорожные препараты, глюкокортикоиды и химиотерапевтические препараты) является частой причиной хронического гепатита у собак [8]. Предполагается, что латентная вирусная инфекция печени, вызванная аденовирусом собак типа I, ответственным за инфекционный гепатит собак (ICH), вызывает стойкое воспаление и, следовательно, хронический гепатит [9].Цирроз — это необратимая конечная стадия хронического поражения печени, вызванная инфекцией, гепатотоксинами (медь и противосудорожные препараты), иммунологическим поражением (хронический гепатит), хроническим холестазом и гипоксией [9]. Воспаление, регенерация и фиброз печени приводят к развитию портальной гипертензии и образованию множественных внепеченочных портосистемных шунтов, которые, в свою очередь, способствуют развитию асцита [1, 8], тогда как перигепатические изменения, такие как асцит, расширение воротной и селезеночной вены и спленомегалия, могут возникают при циррозе печени из-за портальной гипертензии [10].
3.1.2. Клинические проявления
Собаки, пораженные этим заболеванием, — это в основном взрослые люди молодого или среднего возраста любого пола с признаками гепатита различной степени тяжести. Симптомы включали летаргию, депрессию, потерю веса, рвоту и желтуху. Однако идиопатический хронический гепатит, по-видимому, наиболее высок у сук с признаками анорексии, депрессии, слабости, полиурии / полидипсии, асцита, желтухи, потери веса и рвоты [9]. Результаты физикального обследования при остром гепатите, связанном с медью, могут включать депрессию, летаргию, обезвоживание, желтуху и гепатомегалию.При терминальной стадии заболевания печени признаки включали обезвоживание, истощение / мышечное истощение, асцит и аномальное мышление (печеночная энцефалопатия) с желтухой и непальпируемой маленькой печенью [9] (рис. 15).
3.1.3. Лабораторная оценка
Морфологические изменения эритроцитов, которые включают различные формы эритроцитов (пойкилоциты) с эритроцитами неправильной формы (акантоциты или шпоры) и клетки-мишени, считаются соответствующими хроническому гепатобилиарному заболеванию [9].Воспалительная лейкограмма также иногда наблюдается при тяжелых хронических воспалительных гепатопатиях [8]. Согласованные результаты химического анализа сыворотки включают повышенную активность АЛТ и ЩФ, отражающую продолжающееся повреждение печени и внутрипеченочный холестаз, соответственно, тогда как менее согласованные результаты включают гипоальбуминемию, гиперглобулинемию и аномальный гемостаз [9]. Асцитическая жидкость, если она присутствует, обычно представляет собой транссудат или модифицированный транссудат [1].
3.1.4. Рентгенологические особенности
Рентгенологические проявления цирроза печени зависят от стадии и тяжести заболевания, и чаще всего при циррозе можно идентифицировать небольшую плотную печень с неровной узловатой поверхностью (с пневмоперитонеографом или без него) [7].Однако рентгенологически оценить уменьшенный размер печени (микропеченку) сложнее, чем гепатомегалию [11] (Рисунок 16). Выпот в брюшной полости у асцитических собак не позволяет рентгенологически исследовать печень и другие органы брюшной полости благодаря своему классическому виду «матовое стекло» (рис. 17).
3.1.5. Ультрасонографические особенности
Ультрасонографические особенности в случаях цирроза варьируют от множественных узелков в печени (от макронодулярной регенерации), помимо гиперэхогенной паренхимы печени и уменьшения размера доли печени [12], до диффузной гиперэхогенной (яркой), но маленькой печени с расширенным желчным пузырем и неправильным контуром [13 , 14].Цирроз может быть визуализирован сонографически как повышенная эхогенность печени, сопровождающаяся менее отчетливым появлением эхогенных краев воротной вены и сниженной дистальной визуализацией. Это конкретное ультразвуковое исследование связано с повышенным ослаблением луча. На перипортальный фиброз при цирротической печени указывает аномально гетерогенная эхогенность печени, придающая ей пятнистый вид и аномально выраженные краевые эхосигналы внутрипеченочных ветвей воротной вены [15]. Повышение эхогенности печени может наблюдаться при таких болезненных состояниях, как цирроз, липидоз печени, стероидная гепатопатия, лимфосаркома, длительный холангиогепатит и некоторые токсические гепатопатии [16, 17] (Рисунки 18 и 19).
3.1.6. Гистопатологические особенности
Первичным поражением является воспаление воротной вены, состоящее в основном из лимфоцитов и плазматических клеток; случайные нейтрофилы и макрофаги [8]. При идиопатическом хроническом гепатите воспаление распространяется на печеночную дольку, вызывая частичный некроз гепатоцитов [9]. При семейном хроническом гепатите окрашенная H и E ткань печени обнаруживает темные гранулы в цитоплазме гепатоцитов в центрилобулярных гепатоцитах на ранних стадиях и генерализованные на более поздних стадиях [9].Микроскопические признаки включают фиброз, регенеративные узелки и нарушение нормальной архитектуры печени.
3.2. Нецирротическая портальная гипертензия
Три необычных заболевания преимущественно молодых собак, а именно фиброз печени, идиопатический фиброз печени и первичная гипоплазия воротной вены, могут быть сгруппированы под этим названием.
3.2.1. Этиология
Портальная гипертензия может иметь предпеченочные причины, такие как тромбоз воротной вены, стеноз или сдавление увеличенными воротными лимфатическими узлами / новообразованиями.Постпеченочные причины включают сдавление печеночных вен, каудальной полой вены или поражение правых отделов сердца [18]. Портальная гипертензия может быть вторичным проявлением правосторонней застойной сердечной недостаточности, обструкции каудальной полой вены и внутрипеченочной обструкции [19].
3.2.2. Клинические проявления
Большинство пораженных собак представлены собаками молодого или среднего возраста (≤2,5 лет) любого пола с признаками печеночной недостаточности, включая летаргию, депрессию, потерю веса, желтуху и асцит [9].Аномальное мышление из-за печеночной энцефалопатии может быть менее стойким признаком этого расстройства [8].
3.2.3. Лабораторная оценка
Микроцитоз — общая черта этого заболевания. Нецирротические нарушения портальной гипертензии парадоксальным образом характеризуются аномальной активностью ферментов печени и гипербилирубинемией примерно в 50% случаев [9].
3.2.4. Рентгенологические особенности
Абдоминальный выпот препятствует рентгенологическому исследованию печени и других органов брюшной полости, поскольку асцит всегда является признаком нецирротической гипертензии [9].
3.2.5. Сонографические характеристики
Портальную гипертензию трудно диагностировать с помощью стандартного ультразвукового исследования. Помимо наличия множественных портосистемных коллатеральных сосудов, асцита, спленомегалии и аномальной эхогенности печени, увеличенные основные портальные и внепеченочные воротные вены являются ассоциированными признаками портальной гипертензии [20]. Ультрасонография — эффективный инструмент для оценки наличия портальной гипертензии и оценки ее эффектов [18] (рисунки 20 и 21).
3.2.6. Гистопатологические особенности
Результаты биопсии печени и гистопатологическое исследование могут варьироваться от незначительных до минимальных воспалительных изменений при нарушениях нецирротической портальной гипертензии [9].
3.3. Врожденные портоваскулярные аномалии
3.3.1. Этиология
Наиболее частыми паттернами портоваскулярной аномалии являются одинарные внепеченочные коммуникации между воротной веной или одной из брыжеечных вен и каудальной полой веной или непарной веной у собак мелких пород и открытым венозным протоком у собак крупных пород [9]. .Гипоплазия или аплазия внутрипеченочной портальной сосудистой сети могут осложнить любую из этих аномалий, но это случается редко.
3.3.2. Клинические проявления
Возраст заболевших собак любого пола составляет от 2 месяцев до 8 лет; большинство из них появляются в возрасте до 1 года. Общие клинические признаки у собак с единичным внутрипеченочным или внепеченочным PSS — это признаки печеночной энцефалопатии, не всегда связанные с приемом пищи и / или желудочно-кишечными расстройствами, такими как рвота, диарея или пика [9].Жалобы на полиурию и полидипсию, мочекаменную болезнь, непереносимость анестетиков или седативных средств. Результаты физикального обследования включают небольшой размер, плохую шерсть и иногда увеличение почек [8]. Асцит наблюдается у собак с внутрипеченочной артериовенозной фистулой. Клинические данные при неосложненных врожденных или приобретенных портосистемных шунтах ничем не примечательны, за исключением небольшого размера тела или потери веса, тогда как асцит и непрерывный шум в области печени являются постоянным признаком печеночных артериовенозных свищей / вторичных портосистемных шунтов [9].
3.3.3. Лабораторная оценка
Клинико-патологические находки у более чем 50% пораженных собак, независимо от типа сосудистой аномалии, включают микроцитоз, гипоальбуминемию, умеренное повышение активности АЛТ и ЩФ в сыворотке, гипохолестеринемию, низкое содержание АМК, гипераммониемию после заражения и нормальную или высокое голодание с высоким уровнем SBA после приема пищи [9].
3.3.4. Рентгенологические особенности
Печень небольшого размера является частым рентгенологическим признаком любого типа сосудистой аномалии [8].Для подтверждения местоположения аномального сосуда могут потребоваться комбинации ультразвукового исследования, трансколонической сцинтиграфии или контрастной портальной венографии [9].
3.3.5. Ультрасонографические характеристики
Обычное УЗИ брюшной полости собак с портоваскулярными аномалиями может выявить внутрипеченочные и внепеченочные шунты с уменьшенным объемом печени и мочевыми камнями [8]. Заметно увеличенная и аномально изменяющаяся скорость портального кровотока с ослабленными внутрипеченочными воротными сосудами и локализованная дилатация внутрипеченочной воротной вены (ПВ) в месте сообщения с каудальной полой веной (CVC) могут быть обнаружены при врожденных внутрипеченочных портосистемных шунтах.В то время как при врожденном внепеченочном шунте портозигот шунтирующий сосуд проходит примерно параллельно и слева от брюшной каудальной полой вены и может идти до диафрагмы, не сообщаясь с каудальной полой веной [21].
3.3.6. Гистопатологические особенности
Биопсия печени наиболее часто выявляет атрофию гепатоцитов с небольшими воротными венами или их отсутствием. Могут наблюдаться разной степени застоя синусоид, гиперплазия желчевыводящих путей, пролиферация артериол, липогранулемы и увеличение перипортальной соединительной ткани [8, 9].
3.4. Острая печеночная недостаточность
3.4.1. Этиология
Причины острой печеночной недостаточности у собак включают гепатотоксины, инфекционные и паразитарные агенты, а также различные заболевания [8]. Определенным токсинам окружающей среды (пестицидам, гербицидам, чистящим средствам и токсинам растений) присуща способность вызывать повреждение печени либо прямым гепатоцеллюлярным повреждением, либо нарушением гепатоцеллюлярного гомеостаза, что приводит к гибели клеток [9]. В дополнение к этому, некоторые противомикробные препараты (кетоконазол и триметоприм-сульфамид), антигельминты (мебендазол, диэтилкарбамазин-оксибендазол и тиацетарсамид), ингаляционные анестетики (галотан и метоксифлуран), а также анальгетики (ацетилсалициловая кислота) были добавлены к ним. быть гепатотоксичным у собак [8, 9].Различные инфекционные причины острой печеночной недостаточности включают лептоспироз, токсоплазмоз, гистоплазмоз и инфекционный гепатит собак. Кроме того, другие системные состояния, такие как иммуноопосредованная гемолитическая анемия, хирургическая гипотензия, гипоксия, шок, острый панкреатит и внепеченочные бактериальные инфекции (пневмония, пиометра, перитонит и абсцессы), также могут вызывать тяжелое повреждение печени [8].
3.4.2. Клинические проявления
Пищевой статус и пол являются важными факторами хозяина, причем самки более восприимчивы к токсическому поражению печени, чем самцы [9].Доза, продолжительность воздействия и химический состав агента влияют на то, как токсичность выражается хозяином. Клинические признаки и клинико-патологические особенности острой токсической гепатопатии не отличаются от других гепатопатий, за исключением начала и, возможно, степени тяжести. Рвота — постоянный признак острой токсической гепатопатии. Гепатодиния является признаком любого острого повреждения печени, тогда как лихорадка и острая боль в животе являются признаками острого панкреатита, холангиогепатита и абсцесса печени [8, 9].Лихорадка может быть связана с инфекционными причинами поражения печени, такими как лептоспироз, ВЧГ, бактериальный холангиогепатит, абсцесс печени, системные микозы и внепеченочные инфекции [8].
3.4.3. Лабораторное исследование
Воспалительный общий анализ крови при острой печеночной недостаточности может указывать на острый панкреатит или основное инфекционное заболевание. Результаты клинико-патологических тестов типичны для легкого, умеренного или тяжелого гепатоцеллюлярного повреждения, о чем свидетельствует высокая активность АЛТ в сыворотке и переменное повышение активности ЩФ [8].Другие возможные результаты включают гипербилирубинемию, повышенную концентрацию SBA, гипогликемию, гипераммониемию и коагулопатию. Биохимические признаки сопутствующей почечной недостаточности могут присутствовать при острой печеночной недостаточности как следствие воздействия гепатотоксинов (например, тиацетарсамида и ингаляционных анестетиков) и инфекционных агентов (например, лептоспироза) [9].
3.4.4. Рентгенологические особенности
Рентгенологическое обследование может быть без особенностей или может выявить гепатомегалию. Массивный некроз печени, вызывающий коллапс паренхимы печени и рентгенологическое выявление микропеченки, хотя и возможно, менее согласуется с острым повреждением печени [9].
3.4.5. Ультрасонографические характеристики
Острая печеночная недостаточность может характеризоваться гепатомегалией с нормальной, повышенной или пониженной паренхиматозной эхогенностью наряду с диффузными паренхиматозными аномалиями, при которых дискретные границы печени не визуализируются [22]. Эхогенность паренхимы печени у собак с острой печеночной недостаточностью может варьироваться от нормальной до диффузно-пятнистой и до пониженной эхогенности [23]. Пассивный застой, наблюдаемый при остром поражении печени, является наиболее частой доброкачественной причиной диффузного снижения эхогенности печени, которое возникает в результате расширения синусоидов печени и гепатита из-за набухания гепатоцитов [24] (Рисунок 22).Симметричные изменения объема печени при гепатомегалии можно оценить, измерив максимальное расстояние от каудального конца печени по вентральной средней линии до диафрагмы. На сагиттальном изображении наблюдается приблизительно линейная зависимость между этим размером и массой тела [25]. Большие доли печени при гепатомегалии при острых поражениях печени часто имеют закругленные края, тогда как нормальные доли печени имеют острые края [26]. Диффузная гипоэхогенная паренхима печени и округлые края печени с гепатомегалией были задокументированы при острой печеночной недостаточности как различные ультразвуковые данные, варьирующие от нормальной до диффузно пятнистой или пониженной эхогенности [23, 26] (Рисунок 23).
3.4.6. Гистопатологические особенности
Диффузный некроз печени является первичным гистологическим поражением, наиболее часто связанным с острой печеночной недостаточностью [8]. Гистопатологические поражения, описанные до сих пор при острой и подострой лекарственной гепатопатии у собак, представляют собой центрилобулярный некроз или перипортальное воспаление, каждое из которых может быть признаком других гепатопатий [9].
3.5. Заболевания желчевыводящих путей
Заболевания желчевыводящих путей включают заболевания самих желчевыводящих путей (например,g., бактериальный холецистит, холангит, холангиогепатит и некротический холецистит) и непроходимость внепеченочных желчных протоков (EBDO) у собак.
3.5.1. Этиология
Бактериальный холецистит чаще всего вызывается аэробными грамотрицательными бактериями (особенно E. coli, Klebsiella, Pseudomonas и Salmonella spp) или анаэробами ( Clostridium spp). Холелитиаз может предрасполагать к холециститу, закупоривая пузырный проток, вызывая чрезмерное растяжение желчного пузыря и застой, что способствует размножению анаэробных организмов [8].Причина спонтанного холелитиаза, хотя и не может быть определена, требует начального образования очага, удержания частиц в желчном пузыре, а затем устойчивого роста холелита [9]. Обструкция внепеченочных желчных протоков может быть результатом внепросветных компрессионных причин (например, неоплазия, стриктура, диафрагмальная грыжа и врожденные аномалии внепеченочных желчных путей) и внутрипросветных обструктивных причин (например, холелитиаза, сгущения желчи и печеночных сосальщиков) [27 ].Холангиогепатит и холецистит чаще всего связаны с восходящей инфекцией [1]. Холецистит как генерализованное утолщение стенки желчного пузыря ассоциируется с острым пиелонефритом, портальной гипертензией, хроническими заболеваниями почек и гепатитом [24]. Желчный осадок, который считается предшественником холецистолитиаза у людей, часто обнаруживается случайно у собак, и его причина и клиническое значение до конца не изучены [28, 29].
3.5.2. Клинические проявления
Клинические признаки холецистита включают анорексию, летаргию, лихорадку, боль в животе, рвоту, диарею и септический шок вследствие септического желчного перитонита после острого разрыва желчного пузыря.У собак с желчекаменной болезнью часто отсутствуют симптомы, а клинические признаки (желтуха, анорексия, потеря веса, рвота и обезвоживание) наиболее вероятны, когда холелитиаз осложняется бактериальной инфекцией, EBDO, перфорацией желчного пузыря или желчных протоков [8]. Независимо от основного заболевания типичными клиническими признаками непроходимости желчных путей являются желтуха, острая или хроническая рвота, анорексия, депрессия, потеря веса, диарея, ахолический кал, чрезмерное кровотечение и иногда неопределенная боль в области черепа в животе [9].Результаты физикального обследования могут показать лихорадку, дискомфорт в области черепа в животе, желтуху, гепатомегалию из-за нагрубания желчи, вздутие живота и шок. Чрезмерное кровотечение и ахолический кал указывают на хроническую и полную непроходимость общего желчного протока [9].
3.5.3. Лабораторная оценка
При общем анализе крови часто встречаются легкая нейтрофилия и легкая нерегенеративная анемия. Нейтрофилия со смещением влево предполагает возможность острого панкреатита или абсцесса, бактериального холангита / холецистита или разрыва желчевыводящих путей [8, 9].Результаты химического анализа сыворотки показывают заметно повышенную активность ALP и GGT, холестерина, желчных кислот и билирубина. Анализ мочи показывает билирубинурию и отсутствие уробилиногена. При мальабсорбции витамина К обнаруживаются удлиненные ПВ, АЧТВ и активированное время свертывания.
3.5.4. Рентгенологические особенности
Рентгенологические результаты зависят от первопричины обструкции и могут включать холелитиаз с рентгеноконтрастной плотностью в области желчного пузыря или желчного протока, эмфизематозный холецистит, панкреатит и массовые поражения [8].Микропеченку можно оценить рентгенологически, поскольку хроническая обструкция желчных путей у собак приводит к билиарному циррозу печени [8, 9]. При септическом желчном перитоните может наблюдаться полная потеря деталей живота [9]. Рентгенологически холелиты могут быть распознаны как дискретные округлые рентгеноконтрастные образования в правой вентральной тени черепа.
3.5.5. Ультрасонографические особенности
Стенка желчного пузыря из-за холецистита имеет утолщенный вид из-за визуализации как внутренней, так и внешней стенок и воспринимается как эффект двойного ободка [30].Сообщалось также об эффекте двойного ободка стенки желчного пузыря при холецистите [26]. Гиперэхогенная утолщенная стенка ГБ с эхогенной желчью и желчным илом были признаками, связанными с холециститом [31]. Сонографически холецистит характеризуется гиперэхогенной стенкой желчного пузыря толщиной более или равной 3 мм [32] и может иметь толщину более 4 мм в случае неоплазии [33] (рисунки 24 и 25). При холецистите воспалительного происхождения утолщенная стенка желчного пузыря может быть изоэхогенной паренхиме печени [33].
Холелиты наблюдались как эхогенные / гиперэхогенные очаги в зависимом просвете желчного пузыря с некоторой степенью акустического затенения [16, 34] (Рисунок 26).
3.5.6. Гистопатологические особенности
Гистопатологические изменения желчного пузыря, желчных протоков и печени могут отсутствовать при неосложненном холелитиазе. Однако часто встречаются холангит и холецистит легкой степени [8].
3.6. Гепатобилиарная неоплазия
3.6.1. Этиология
Причина естественных первичных новообразований печени у собак неизвестна. Возможные причины очагового увеличения печени включают кисты, гранулемы, абсцессы, новообразования, регенеративные узелки, гематомы и, в редких случаях, перекрут доли печени [7]. Некистозные полостные поражения описываются как смешанные области анэхогенного, гипоэхогенного и гиперэхогенного характера, возникающие в результате неоплазии [35]. Эти некистозные полостные поражения могут также возникать в результате накопления крови, некротической жидкости или клеточного мусора, содержащегося в гематомах, узловой гиперплазии или больших неопластических массах [36].Сообщалось об инвазивности гепатоцеллюлярной карциномы и холангиоцеллюлярной карциномы с их рентгенографической оценкой как гепатомегалию [7], тогда как воспалительные заболевания или неоплазия, венозный застой в печени, жировая инфильтрация, холестаз, цирроз, инфильтративные заболевания (амилоидоз или липидоз) и болезни накопления. описаны как потенциальные причины диффузной гепатомегалии [11]. Неоплазия печени может привести к симметричной гепатомегалии у 25% пораженных собак [37].
3.6.2. Клинические проявления
Наиболее стойкими признаками являются анорексия, летаргия, потеря веса, рвота, вздутие живота, полиурия / полидипсия, желтуха, диарея и чрезмерное кровотечение. Возможные находки при гепатобилиарной неоплазии могут включать образование в черепе брюшной полости и гепатомегалию с гепатодинией, бледностью, желтухой и кахексией [8, 9] (Рисунок 27).
3.6.3. Лабораторная оценка
Возможные гематологические находки при неоплазии печени включают анемию (нерегенеративную / регенеративную) и лейкоцитоз, тогда как биохимические показатели могут быть вариабельными и неспецифическими для заболевания печени [9].Повышение уровня АЛТ и ЩФ обычно от слабого до заметного, но может быть нормальным, особенно при метастатических опухолях [8]. Другие результаты включают гипербилирубинемию, гипоальбуминемию, гиперглобулинемию, повышенную концентрацию SBA, длительную задержку красителя BSP и аномальные тесты коагуляции [9].
3.6.4. Рентгенологические особенности
Неровный силуэт печени был задокументирован как рентгенологический признак узловой гиперплазии [7], тогда как очаговое увеличение печени может быть обнаружено по выпуклости или изменению края печени или локализованному смещению глазного дна, тела желудка, привратника и пр. правая почка, дуоденальный изгиб черепа, поперечная ободочная кишка и головка селезенки или диафрагмы [16].Увеличение доли печени смещает тело и пилорические области желудка дорсально и влево [38] (Рисунок 28).
Тяжелая диффузная гепатомегалия может быть легко продемонстрирована на боковых рентгенографических проекциях как значительная часть каудального края печени, выступающая за реберную дугу вместе с закруглением каудальных краев печени. Об этом также может свидетельствовать каудодорсальное смещение желудка в боковой проекции и каудально влево в вентродорсальной проекции [7].Гепатомегалия может быть рентгенологически подтверждена увеличением расстояния между желудком и диафрагмой или каудальным смещением и вентральным покрытием правой почки печенью [39]. Гепатомегалия — надежный рентгенологический признак заболевания печени, которое может быть диффузным, с равномерным увеличением всех долей или очаговым увеличением только одной доли [11] (Рисунок 29).
3.6.5. Сонографические характеристики
Фокальные узелковые поражения гиперплазии были задокументированы как четко определенные твердые образования, имеющие переменную, часто более высокую эхогенность, чем нормальная паренхима печени, и центральная высокоэхогенная область.Лимфосаркома печени может быть сонографически охарактеризована как диффузная, пониженная или повышенная эхогенность в нормальной или увеличенной печени [40]. Лимфосаркома печени может также наблюдаться в виде мультифокальных плохо очерченных гипоэхогенных участков или хорошо очерченных гипоэхогенных узелков, окруженных гиперэхогенными участками (целевыми поражениями) [41]. Лимфома печени сонографически характеризуется снижением эхогенности печени у собак [22], тогда как одиночная гиперэхогенная масса описывается как наиболее частое проявление гепатоцеллюлярной карциномы собак [42].Первичная неоплазия печени имеет вариабельный сонографический вид, варьирующийся от очень большой, умеренно ограниченной, инфильтрирующей массы, выступающей за пределы нормальных краев печени, с эхогенностью, немного более смешанной, чем у нормальной печени [43]. Ультрасонография чувствительна при обнаружении небольших очаговых поражений, хотя поражения менее 2 см трудно идентифицировать с помощью этого метода визуализации. Это также не так полезно, если поражение менее 2 см в диаметре и изоэхогенно с нормальной тканью [24] (рисунки 30, 31 и 32).
Некистозные полостные поражения (например, абсцессы, гематомы, узловая гиперплазия печени и кавитированные новообразования) были задокументированы как смешанные или сложные эхогенные структуры с хорошо или плохо очерченными границами [36]. Неровные, плохо очерченные границы в таких поражениях приводят к затемнению краев, которое менее очевидно, чем при четко очерченных кистах (Рисунки 33, 34 и 35).
3.6.6. Лапароскопические особенности
Лапароскопия обеспечивает преимущество прямой визуализации и извлечения ценной информации относительно состояния тканей и степени распространения поражений при визуализации опухолей печени, некроза печени, атрофии селезенки и поджелудочной железы, адгезии гепатофренов, новообразований кишечника и пиометрита [ 44]. Диагностическая точность лапароскопии огромна, и с ее помощью можно легко визуализировать метастатические образования / образования размером от 0,5 см или меньше, которые нелегко обнаружить с помощью других диагностических методов [3] (рис. 36).
3.6.7. Гистопатологические особенности
Наиболее распространенными типами первичного рака печени, о которых сообщают у кобелей, являются гепатоцеллюлярная карцинома и внутрипеченочная холангиоцеллюлярная (желчевыводящая) карцинома у сук. Гепатоцеллюлярная аденома реже встречается у представителей обоих полов [9]. Метастазы в печень гематогенным путем из отдаленных мест гораздо чаще возникают из-за аденокарциномы желудочно-кишечного тракта, поджелудочной железы и молочной железы, а также из гемангиосаркомы [9].Поражение печени также часто встречается у собак с лимфомой.
4. Заключение
Поскольку печень физиологически и анатомически разнообразна, не существует единого теста, который адекватно идентифицирует заболевание печени или его основную причину. По этой причине необходимо использовать серию тестов для диагностики гепатобилиарных поражений. Разумный пакет скрининговых тестов, рекомендуемых для животного с подозрением на гепатобилиарную болезнь, включает полный анализ крови (CBC), биохимический профиль сыворотки, общий анализ мочи, фекальный анализ, обзорную рентгенографию и ультразвуковое исследование.Полученное таким образом первичное показание может указывать на признаки гепатобилиарной болезни, которые могут быть подтверждены другими, более специфическими тестами, включая расширенные процедуры диагностической визуализации. Необходимость в других лабораторных исследованиях, то есть абдоминального ценеза, профиля коагуляции, оценки концентрации аммиака в плазме натощак и т. Д., Определяется анамнезом каждого животного и результатами физикального обследования. Окончательный диагноз гепатобилиарного поражения должен быть подтвержден биопсией печени и гистопатологическим исследованием.
KoreaMed Synapse
1. Сандрасегаран К., Робинсон П.Дж., Селби П. Определение стадии лимфомы у взрослых. Clin Radiol. 1994; 49: 149–161.
2. Сабу С.С., Краевски К.М., О’Реган К.Н., Джардино А., Браун Дж. Р., Рамайя Н. и др. Селезенка при злокачественных гематологических заболеваниях: спектр результатов визуализации. Br J Radiol. 2012; 85: 81–92.
3. Лейте Н.П., Касед Н., Ханна Р.Ф., Браун М.А., Перейра Дж.М., Кунья Р. и др. Изображение поперечного сечения экстранодальных поражений при абдоминально-тазовых лимфопролиферативных злокачественных новообразованиях.Рентгенография. 2007; 27: 1613–1634.
4. Кэрролл BA, Ta HN. Ультразвуковое исследование экстранодальной лимфомы брюшной полости. Радиология. 1980; 136: 419–425.
5. Глейзер Г. М., Аксель Л., Гольдберг Н. И., Мосс А. А.. Динамическая КТ нормальной селезенки. AJR Am J Roentgenol. 1981; 137: 343–346.
6. Доннелли Л.Ф., Фосс Дж. Н., Фруш Д.П., Биссет Г.С., 3-е место. Неоднородные модели увеличения селезенки на спиральных КТ-изображениях у детей: минимизация неверной интерпретации. Радиология. 1999; 210: 493–497.
7. Майлз К.А., Макферсон С.Дж., Хейболл член парламента. Преходящая неоднородность селезенки при КТ с контрастным усилением: механизм и влияние заболевания печени. Радиология. 1995; 194: 91–95.
8. Prassopoulos P, Daskalogiannaki M, Raissaki M, Hatjidakis A, Gourtsoyiannis N. Определение нормального объема селезенки на компьютерной томографии в зависимости от возраста, пола и телосложения. Eur Radiol. 1997; 7: 246–248.
9. Франк К., Линхарт П., Кортик С., Воленберг Х. [Сонографическое определение размера селезенки: нормальные размеры у взрослых со здоровой селезенкой].Ultraschall Med. 1986; 7: 134–137.
10. Лакнер К., Брехт Г., Янсон Р., Шерхольц К., Лютцелер А., Турн П. [Значение компьютерной томографии в определении стадии первичных новообразований лимфатических узлов (перевод автора)]. Рофо. 1980; 132: 21–30.
11. Strijk SP, Wagener DJ, Bogman MJ, de Pauw BE, Wobbes T. Селезенка при болезни Ходжкина: диагностическое значение КТ. Радиология. 1985; 154: 753–757.
12. Рини Дж. Н., Леонидас Дж. К., Томас М. Б., Палестро С. Дж. 18F-FDG ПЭТ в сравнении с КТ для оценки селезенки на начальной стадии лимфомы.J Nucl Med. 2003; 44: 1072–1074.
13. Rini JN, Manalili EY, Hoffman MA, Karayalcin G, Mehrotra B, Tomas MB, et al. F-18 FDG в сравнении с Ga-67 для выявления вовлечения селезенки в болезнь Ходжкина. Clin Nucl Med. 2002; 27: 572–577.
14. Эрнандес-Маравер Д., Эрнандес-Наварро Ф., Гомес-Леон Н., Койя Дж., Родригес-Виджил Б., Мадеро Р. и др. Позитронно-эмиссионная томография / компьютерная томография: точность диагностики лимфомы. Br J Haematol. 2006; 135: 293–302.
15.Хэнли Дж. А., Макнил Б. Дж. Метод сравнения площадей под кривыми рабочих характеристик приемника, взятых из одних и тех же случаев. Радиология. 1983; 148: 839–843.
16. Горг С., Вайде Р., Шверк В.Б. Злокачественная лимфома селезенки: сонографические модели, диагностика и наблюдение. Clin Radiol. 1997; 52: 535–540.
17. Goerg C, Schwerk WB, Goerg K, Havemann K. Сонографические модели пораженной селезенки при злокачественной лимфоме. Дж. Клин Ультразвук. 1990; 18: 569–574.
18.Hess CF, Kurtz B, Hoffmann W, Bamberg M. Ультразвуковая диагностика лимфомы селезенки: ROC-анализ многомерных индексов селезенки. Br J Radiol. 1993; 66: 859–864.
19. де Йонг PA, ван Аффорд HM, Baarslag HJ, de Haas MJ, Wittebol SH, Quekel LG, et al. КТ и ПЭТ с 18F-ФДГ для неинвазивного выявления поражения селезенки у пациентов со злокачественной лимфомой. AJR Am J Roentgenol. 2009; 192: 745–753.
20. Gartner LP, Hiatt JL. Цветной учебник гистологии. 2-е изд.Филадельфия: Сондерс; 2001. п. 291–294.
21. Бхатия К., Сахдев А., Резнек Р.Х. Лимфома селезенки. Семин УЗИ КТ МРТ. 2007; 28: 12–20.
22. Гермази А., Брис П., де Кервилер Е. Е., Ферме С., Хеннекен С., Мейгнин В. и др. Экстранодальная болезнь Ходжкина: спектр заболеваний. Рентгенография. 2001; 21: 161–179.
23. Görg C, Faoro C, Bert T., Tebbe J, Neesse A, Wilhelm C. Ультразвук с контрастированием при поражении лимфомы селезенки. Eur J Radiol.2011; 80: 169–174.
24. Вайследер Р., Элизондо Дж., Старк Д. Д., Хан П. Ф., Марфил Дж., Гонсалес Дж. Ф. и др. Диагноз лимфомы селезенки с помощью МРТ: значение суперпарамагнитного оксида железа. AJR Am J Roentgenol. 1989; 152: 175–180.
25. Мункер Р., Стенгель А., Стэблер А., Хиллер Э, Брем Г. Диагностическая точность ультразвукового исследования и компьютерной томографии при определении стадии болезни Ходжкина. Верификация лапаротомией в 100 случаях. Рак. 1995; 76: 1460–1146.
26.Cheson BD, Pfistner B, Juweid ME, Gascoyne RD, Specht L, Horning SJ и др. Пересмотренные критерии ответа на злокачественную лимфому. J Clin Oncol. 2007; 25: 579–586.
27. Фишман EK, Kuhlman JE, Jones RJ. КТ лимфомы: спектр заболеваний. Рентгенография. 1991; 11: 647–669.
Что означают диффузные изменения в печени и поджелудочной железе? — С сахарным диабетом жить полноценно можно!
Распространенной патологией стали диффузные изменения паренхимы печени и поджелудочной железы.Такое патологическое нарушение требует безотлагательного проведения лечебных мероприятий. Курс адекватной терапии способен избавить пациента от проблем со здоровьем в 90% случаев. Своевременно выполненные лечебные процедуры восстанавливают и обеспечивают сохранность органа.
Диффузные изменения в печени и поджелудочной железе заключаются в том, что происходит патрульный процесс, в результате которого изменяется структура клеток или отдельных элементов в структуре пораженного органа или ткани.
Очень часто можно наблюдать развитие гепатоспленомегалии, при которой наблюдается увеличение линейных размеров печени и селезенки, что связано с инерционной взаимосвязью и общим путем, по которому осуществляется отток венозной крови. из.Под воздействием различных патологических факторов наблюдается развитие гепатомегалии — увеличение линейных объемов печени.
Степень эффективности проводимых лечебных мероприятий зависит от причин, спровоцировавших появление патологических нарушений, выявление последних возможно клиническими и инструментальными методами диагностики.
Формы патогенеза, причины и факторы их появления
Печень и поджелудочная железа — органы, состоящие из узкоспециализированных тканей.Они связаны сообщением через выводные протоки и способны к взаимному влиянию. Сбой в работе одного нарушает работу другого.
Диффузные патологические нарушения представляют собой патологии в тканевых структурах. Они теряют нормальную плотность, геометрию и линейные параметры.
При наличии патогенного состояния самолечение запрещено, так как неправильное выполнение лечебных мероприятий может спровоцировать ухудшение состояния и вызвать серьезные последствия для всего организма.
Основными причинами появления отклонений являются:
- нарушения обменных процессов;
- Развитие инфекционных болезней;
- возникновение воспаления;
- холелитиаз.
Наличие панкреатита, подверженность стрессовым ситуациям, бесконтрольное употребление спиртных напитков, наркомания может спровоцировать появление патологических изменений.
Деформация тканей может быть следствием холецистита, при котором наблюдается развитие воспаления желчного пузыря.
Патологии могут спровоцировать многие патологии — цирроз, гепатит, гепатоз, сахарный диабет и некоторые другие.
Под воздействием ряда негативных факторов наблюдается развитие стеатоза — образования жировых отложений в функциональной паренхиме печени.
Появление патологии поджелудочной железы приводит к нарушению ее функций, что приводит к сбою как экзокринной, так и эндокринной частей. Нарушения функциональности эндокринной части провоцируют ухудшение пищеварения и недостаточную выработку пищеварительных ферментов, а сбои в работе эндокринной части приводят к нарушению выработки инсулина — гормона, влияющего на способность усваивать простые сахара инсулином. -зависимые ткани, что приводит к прогрессированию сахарного диабета (СД).
При диффузных изменениях выявляется усиление прогрессирования диабета как первого, так и второго типа, что способствует ухудшению состояния не только отдельных органов или их систем, но и всего организма.
Возникает замкнутый круг — патологические процессы в тканях этих органов провоцируют развитие недугов, способных ускорить прогрессирование патологии.
Типичные симптомы нарушений
Существует целый спектр признаков, свидетельствующих о наличии патологии, приводящей к дистрофии тканей.
Развитие расстройства сопровождается появлением боли и дискомфорта в правом боку. Возникновение дискомфорта сопровождается оказанием пациенту повышенных физических нагрузок. Кроме того, это состояние может быть результатом употребления большого количества пищи, богатой жирами.
Болезненные ощущения становятся постоянными, их интенсивность может усиливаться под действием раздражающих факторов.
Признаки дегенеративных процессов могут проявляться в любой возрастной группе, иногда такие проявления выявляются у пациентов детского возраста.
Основными симптомами развития патологического состояния являются:
- Беспричинная тошнота.
- Пониженный аппетит.
- Отрыжка с горечью после еды.
- Частая изжога.
- Рецидивирующая рвота.
- Значительное ослабление.
- Быстрая утомляемость при выполнении физических упражнений.
- Появление частых головных болей и мигрени.
У мужского населения патологические изменения могут спровоцировать появление проблем с сексуальной функцией.При развитии такого нарушения у женщин возникает гормональный сбой. При сахарном диабете нарушение гормонального фона приводит к обострению заболевания, что существенно сказывается на дистрофических изменениях паренхимы печени и поджелудочной железы.
У пациентов, страдающих таким заболеванием, обнаруживается изменение цвета кожи и белков глаз. Иногда при длительном развитии болезни выявляется потемнение мочи и изменение цвета кала.
Формы патологических изменений паренхимы
Выделяют несколько видов заболевания.Все виды поражений можно разделить на три группы.
Первая группа — мелкие поражения. Эта форма патологии распространена среди населения среднего возраста. Чаще всего такие формы нарушения возникают на разных стадиях гепатита, провоцируя такие сбои, являются неблагоприятными факторами.
Вторая группа — поражения паренхимы средней степени тяжести, возникающие при отравлениях с частым употреблением спиртных напитков и употреблением вредных пищевых продуктов. Исправить ситуацию помогает прием витаминных комплексов, а также переход на употребление натуральной пищи с отказом от полуфабрикатов.
Третья группа — тяжелые поражения, наблюдаются у больных сахарным диабетом. Довольно часто возникают при ожирении и опухолях у человека.
Есть несколько типов паренхиматозных изменений. Медики выделяют следующие типы:
- гипертрофический;
- склеротический;
- набухание;
- дистрофический.
У каждого типа есть свои характерные причины образования изменений.
Проявляются диффузные формы патологии поджелудочной железы:
- Умеренное увеличение плотности паренхимы.Данная патология вызвана возникновением у пациента острого панкреатита. Эта форма сопровождается лизисом тканей под действием пищеварительных ферментов. При проведении УЗИ наблюдается увеличение размеров, патология сопровождается появлением припухлости стенок.
- Из-за уменьшения толщины функциональной ткани заболевание развивается, если у пациента хронический панкреатит. Причинами таких явлений принято считать нарушение работы желудочно-кишечного тракта.
Кроме того, может возникнуть липоматоз. Эта форма патологии вызвана появлением жировой прослойки.
Вне зависимости от формы и вида недуга, при первом подозрении необходимо обращение к лечащему врачу. Только полноценное медицинское обследование может выяснить причину патологических процессов, приводящих к деформации тканей.
Методы диагностики патологии
Перед тем, как назначить своевременный курс адекватного лечения, врач проводит ряд обследований, чтобы поставить точный диагноз и выявить все причины, приведшие к заболеванию.
Основное место в диагностике отводится ультразвуковому исследованию состояния печени и поджелудочной железы.
Есть ряд отголосков, по которым проводится диагностика заболевания.
Основными показателями, определяемыми с помощью УЗИ, которыми руководствуется лечащий врач при оценке состояния пациента, являются следующие:
- снижение плотности структуры функциональной паренхимы — этот признак указывает на неоднородность, фиксируется увеличение в размерах. , чаще всего патологический процесс спровоцирован воспалением;
- заниженная плотность эхосигнала — изменений в размерах нет, и такое отклонение вызвано течением хронического панкреатита;
- повышенная эхогенность — фиксируется уплотнение тканевой структуры, стенки замещаются жировыми отложениями;
- эхоскопические модификации — такое нарушение свидетельствует о наличии высокой плотности тканевых структур;
- наличие эхографических отклонений характеризуется уплотнением паренхимы, кроме того, фиксируется гиперэхогенность, размер органа при регистрации такого параметра может быть как уменьшенным, так и в пределах нормы;
- Диффузные дистрофические аномалии возникают из-за развития жировой инфильтрации.
У здорового человека эхогенность поджелудочной железы и печени очень похожа и совпадает с эхогенностью селезенки. Все детали не должны иметь дефектов. Под действием провоцирующих факторов происходит их видоизменение, которое выявляется при ультразвуковом исследовании. При проведении диагностики при нормальном состоянии поджелудочной железы ее структура должна быть однородной.
Помимо УЗИ проводится целый комплекс исследований, в том числе:
- Анализ крови на выявление признаков воспаления у пациента.
- Рентгеноскопическое исследование.
- Биохимический анализ крови.
- Анализ мочи и кала.
- Точечная биопсия.
- Анализ на онкомаркеры при подозрении на онкологический процесс.
- КТ и магнитно-резонансная томография.
После проведения всего комплекса медицинских обследований и выявления истинной картины состояния здоровья пациента врач назначает соответствующий курс лечебных мероприятий с учетом результатов, полученных при обследовании.
Методы терапии и профилактики патологии
Основной составляющей терапии является соблюдение диетического питания. Необходимо исключить из рациона алкогольные и газированные напитки, а также сократить потребление жареной, острой и жирной пищи.
На время проведения лечебных мероприятий прекратить прием гепатотоксических препаратов. Кроме того, делать прививки запрещено, желательно отказаться от лечения имеющихся патологий в работе пищеварительной системы.
Диетический рацион строгий и назначается в соответствии с наличием непереносимости определенных продуктов и возможным проявлением у пациента аллергических реакций на некоторые компоненты диеты.
Особую роль играет нормализация бактериальной флоры толстого и тонкого кишечника. Для этого пациенту назначают курс приема антибактериальных препаратов и ферментных средств.
В качестве антибактериальных препаратов используются:
- Амоксициллин;
- Кларитромицин;
- Азитромицин;
- Цефалоспорин.
Ферментные препараты включают такие препараты, как Фестал и Панкреатин. Бифидумбактерин и Бифиформ используются как средства, нормализующие микрофлору кишечника.
Эссенциале и Фосфоглив используются для защиты гепатоцитов от негативного воздействия различных факторов.
Продолжительность курса лечения обычно составляет от трех недель до одного месяца.
Для снижения повышенного тонуса назначают спазмолитические препараты Но-шпа и Папаверина гидрохлорид.
Если сахарный диабет является провокатором появления патологии в тканях, рекомендуется строго соблюдать диету и принимать препараты, действие которых направлено на нормализацию уровня глюкозы, например, препараты из группы бигуанидов, глинидов, тиазолидиндионов. . Использование этих медикаментов помогает устранить негативный фактор в виде повышения уровня глюкозы в крови.
Кроме того, народная медицина на основе лекарственных трав может применяться в домашних условиях как дополнительные компоненты терапии.

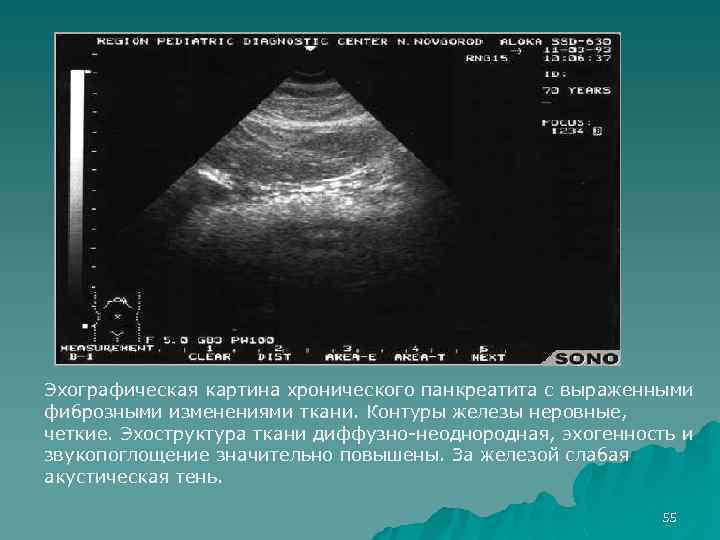
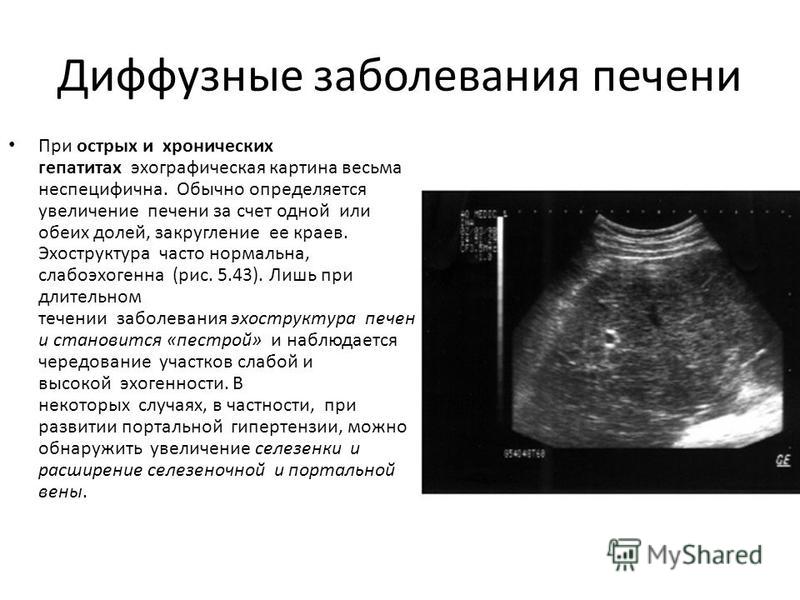 Большинство здоровой функциональной ткани в железе замещается соединительной, размеры железы в пределах нормы. Это характерно для фиброза.
Большинство здоровой функциональной ткани в железе замещается соединительной, размеры железы в пределах нормы. Это характерно для фиброза.