КОРЬ
КОРЬ — острое высококонтагиозное заболевание, проявляющееся синдромом интоксикации, катаральным синдромом и специфической экзантемой. Несмотря на низкий уровень заболеваемости корью в нашей стране (0-2 случаев в год), нельзя забывать, что при нарушении плана проведения вакцинации заболеваемость корью может резко возрасти.
Корь вызывается парамиксовирусом, представленным одним серотипом. Инкубационный период составляет 9-12 (до 17) дней, а при пассивной иммунизации и у вакцинированных – до 21 дня. Больной является источником инфекции с последних двух дней инкубации и до 4 дня с момента появления сыпи и наиболее заразен в продромальном периоде. При наличии пневмонии заразность больных может увеличиваться до 10 дней от момента появления сыпи.
Продромальный (катаральный) период при кори продолжается 2-4 дня. Для клинической картины кори в этом периоде характерно острое начало заболевания, выраженная интоксикация и лихорадка, коньюнктивит, проявления катарального синдрома. Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.
Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.
Пятна Бельского-Филатова-Коплика.
Период разгара заболевания (период высыпаний) характеризуется наличием второй волны лихорадки с интоксикацией, часто развивается анорексия, сохраняется катаральный синдром (конъюктивит даже может усилиться), к которым присоединятся специфическая коревая экзантема. Катаральный синдром исчезает к 7-9 дню болезни.
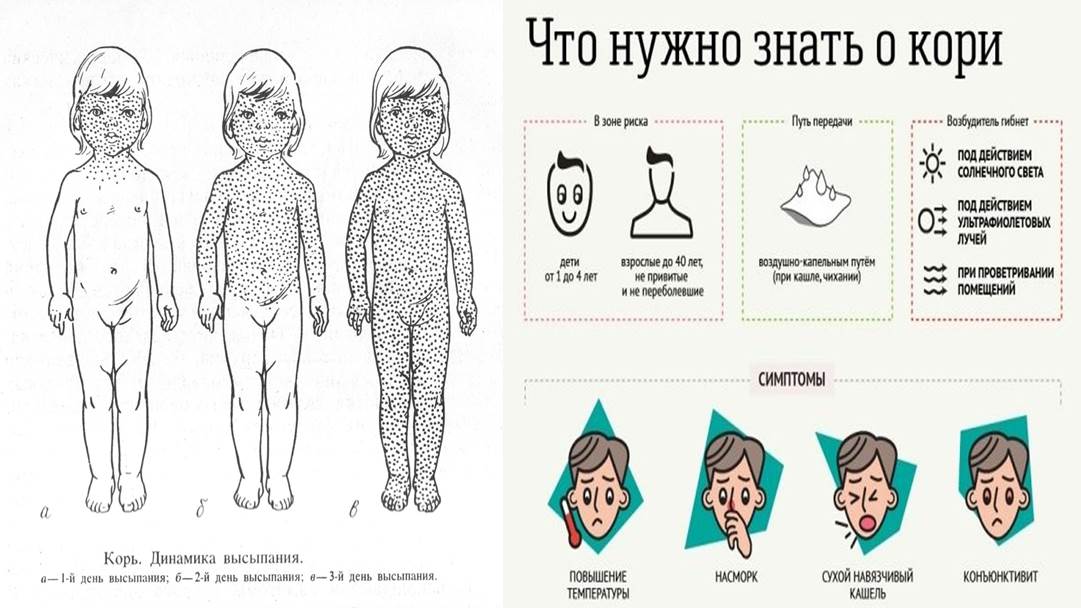
Сыпь при кори не зудит, мелко- и крупнопятнистопапулезная, сливная, на неизмененном фоне кожных покровов. В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й — на туловище и плечах, на 3-й — на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й — на туловище и плечах, на 3-й — на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
К легким атипичным формам кори относятся абортивная, митигированная, стертая и субклиническая. Эти варианты инфекции развиваются у пациентов, которые имеют какой-то специфичный иммунитет.
Абортивная корь («abortus» — обрыв, прерывание) начинается и протекает как типичная корь до 1-2 дня высыпаний. А потом внезапно болезнь обрывается: нормализуется t0, исчезает интоксикация, сыпь больше не появляется. На пораженных участках кожи экзантема проходит все стадии развития, как при типичной кори (пигментация, мелкое шелушение).
На пораженных участках кожи экзантема проходит все стадии развития, как при типичной кори (пигментация, мелкое шелушение).
Митигированная корь («mitis» — легкий) напоминает по течению краснуху: короткий продромальный период, слабо выраженный синдром интоксикации и катаральный синдром, субфебрильная температура, нет этапности высыпаний и пятен Бельского-Филатого-Коплика, сыпь обычно необильная, носит розеолезный и мелкопятнистый характер, может нарушаться последовательность высыпаний. После сыпи пигментация не выражена и исчезает за 2-3 дня.
Стертая форма кори напоминает легкую, 3-4-х дневную ОРИ. Сыпь при ней отсутствует. Субклиническая форма диагностируется только лабораторно. Заподозрить атипичное течение кори можно только с учетом эпидемиологических данных.
К атипичным вариантам с агравированным (утяжеленным) течением относятся гипертоксическая и геморрагическая формы. Для первой характерно развитие на фоне тяжелой кори нейротоксикоза с соответствующей симптоматикой (неглубокие и кратковременные нарушения сознания, признаки внутричерепной гипертензии со рвотой и возможными генерализованными судорогами, явления менингизма при исследовании ликвора и т. д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
Особые случаи течения кори.
Вакцин-ассоциированная корь обычно протекает как митигированная или легкая типичная корь. Инкубационный период сокращается до 6-10 дней.
Введение глюкортикоидов коревым больным (например, с аутоиммунными или аллергическими заболеваниями) приводит к облегчению течения кори: меньше температура, интоксикация, катаральные симптомы, сыпь слабо выражена. Однако в этом случае повышается вероятность развития бактериальных осложнений.
Корь у больных со СПИД-ом протекает тяжело, но без сыпи. Эти больные умирают обычно от первичных коревых гигантоклеточных пневмоний.
Корь у взрослых протекает типично, но обычно тяжело, с выраженным катаральным синдромом и синдромом интоксикации. Бактериальные осложнения развиваются реже, чем у детей, а менингоэнцефалит — чаще.
Осложнения кори можно разделить на первичные (связанные с действием самого вируса или с реакцией иммунной системы человека на вирус кори) и вторичные (связанные с суперинфицированием).
К первичным осложнениям относятся гигантоклеточная коревая пневмония, ложный круп, энцефалит.
Вторичные осложнения кори чаще всего представлены в виде бактериальных отитов, синуситов, трахеобронхитов, пневмоний, энтеритов и энтероколитов, стоматитов.
Корь не требует специфической терапии. В выхаживании коревых больных требуется тщательный уход, гигиеническое содержание больного (полоскание рта после еды, промывание глаз водой или физиологическим раствором и т.д.), полноценная диета.
При наличии бактериальных осложнений и при кори у детей до года показано применение антибиотиков, симптоматической и патогенетической целенаправленной терапии. Нет оснований для применения (и не доказана их эффективность) аскорбиновой кислоты, Н1-блокаторов, глазных капель с антимикробными препаратами.
Больных корью изолируют в течение 4 дней, а при развитии пневмонии — до 10-го дня с момента появления сыпи. Основным средством профилактики кори является вакцинация, которая проводится в 1 год и ревакцинация – в 6 лет. Предупредить развитие кори у контактных (или ослабить ее течение) можно введением нормального человеческого иммуноглобулина (0,15-0,2 мл/кг) в периоде инкубации. Кроме того, если точно известно время инфицирования, то введение коревой вакцины в первые 72 часа от момента заражения также способно предотвратить заболевание у непривитых или у людей с доказанным отсутствием противокоревых антител.
Зав. отд № 5, к.м.н., доцент Кудин А.П.
КОРЬ: памятка для населения
КОРЬ: памятка для населения
- Корь – вирусная инфекция, для которой характерна очень высокая восприимчивость.
 Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью.
Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. - Период от контакта с больным корью и до проявления первых признаков болезни (инкубационный период) длится от 7 до 14 дней. В этот период больной становится источником заражения для окружающих!!!
- Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней
- На 4-й день заболевания появляется сыпь, которая выглядит как мелкие красные пятнышки различных размеров со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно ее появление за ушами) и распространяется по всему телу на протяжении 3-4 дней.
 Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь. - При заболевании корью могут возникать довольно серьезные осложнения: воспаление легких (пневмония), воспаление среднего уха (отит), энцефалит (воспаление мозга).
- После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
- Единственной надежной защитой от этого заболевания является вакцинация против кори, которая включена в Национальный календарь профилактических прививок.
- Лица (дети и взрослые) не привитые от кори , не болевшие и не имеющие сведений о прививках , в случаи возникновения заболевания в коллективе, (ДДУ, школа, ВУЗ и т.д.) в него не допускаются!!!
источники, описание, осложнения, профилактика заболевания
Корь – острое инфекционное заболевание, основными проявлениями которого являются: выраженная общая интоксикация, лихорадка (повышение температуры тела), поражение дыхательных путей и пятнисто-папулезная сыпь на коже и слизистых оболочках.
Корь является крайне высококонтагеозным (заразным) заболеванием, которое поражает не привитых лиц при контакте с источником инфекции со 100%-й вероятностью.
Корь: источники инфекции
Единственным источником инфекции является больной корью человек, который выделяет вирус с последних дней инкубационного периода (когда он сам еще не знает, что заболел), в течение продромального периода и в первые четверо суток от начала кожных высыпаний. Путь заражения вирусом кори – воздушно-капельный.
Корь, клиническая картина и течение заболевания
Заболевание начинается с инкубационного периода, который в среднем у детей составляет от 10 до 14 дней. В этот период происходит скрытое развитие вируса в организме, поэтому единственный критерий, по которому можно заподозрить, что ребенок мог заразиться, это если в школе или детском саду был объявлен карантин по кори. В этом случае Вы можете уберечь других детей и не привитых от кори членов своей семьи, разобщив их с ребенком после 8-9-го дня инкубационного периода на неделю (или больше, если ребенок заболел).
Начальный период заболевания кори — катаральный. Поскольку в этот период болезнь начинается остро с повышения температуры тела до 39 градусов С, появляется сухой, навязчивый кашель в сочетании с выраженным конъюнктивитом – покраснением слизистых оболочек глаз и «светобоязнью». Яркий свет сильно раздражает больного корью. Кашель в начальном периоде кори имеет свойство усиливаться в течение 3 – 4х дней, у детей до 5 лет высока вероятность появления осиплости голоса, что является первым признаком обструктивного ларингита (в старой терминологии — ложный круп). Кашель у больного корью сопровождается насморком с обильными слизистыми, а затем слизисто-гнойными выделениями из носа, выраженной общей интоксикацией: слабостью, нарушенным сном и сниженным аппетитом.
Лицо больного корью к 3 – 4-му дню заболевания приобретает отечный вид с «набухшими» веками, красными конъюнктивами, слезотечением и возможным гнойным отделяемым из глаз.
Описан типичный симптом кори, так называемые пятна Филатова-Коплика, которые появляются в конце катарального периода и за 1 -2 дня до первых кожных высыпаний. Пятна Филатова-Коплика представляют собой мелкие беловато-серые точки, окруженные венчиком гиперемии. Располагаются они во рту, на слизистой оболочке щек, напротив коренных зубов. Помимо пятен Филатова-Коплика во рту на мягком небе возможно появление красных пятен, которые носят название коревой энантемы.
Пятна Филатова-Коплика представляют собой мелкие беловато-серые точки, окруженные венчиком гиперемии. Располагаются они во рту, на слизистой оболочке щек, напротив коренных зубов. Помимо пятен Филатова-Коплика во рту на мягком небе возможно появление красных пятен, которые носят название коревой энантемы.
Период высыпаний начинается на 4 – 5-е сутки болезни с появлением на коже пятнисто-папулезных элементов сыпи. В этот период интоксикация, как правило, усиливается, температура после некоторого снижения в конце катарального периода вновь повышается до высоких цифр. Для кори характерна «этапность высыпаний». Первые элементы сыпи появляются за ушами, на волосистой части головы, а также на лице и шее. На 2-е сутки сыпью покрывается туловище и руки, на третий день от начала первых высыпаний коревая экзантема распространяется на нижнюю часть туловища и на ноги. Коревую сыпь можно описать как ярко-розовую, имеющую тенденцию к слиянию в крупные очаги. Угасание элементов сыпи происходит также постепенно в том же порядке, в каком они появлялись. На случай поздней диагностики надо иметь в виду, что старые элементы коревой экзантемы сначала бледнеют, затем приобретают коричневый цвет, и держатся в таком виде довольно долго, до 10 дней. В этот заключительный период течения кори – период пигментации на коже отмечается также мелкое шелушение.
На случай поздней диагностики надо иметь в виду, что старые элементы коревой экзантемы сначала бледнеют, затем приобретают коричневый цвет, и держатся в таком виде довольно долго, до 10 дней. В этот заключительный период течения кори – период пигментации на коже отмечается также мелкое шелушение.
В заключительном периоде кори симптомы интоксикации и лихорадки спадают, наступает выздоровление.
Корь: осложнения
Одним из наиболее частых осложнений кори является пневмония. Острый ларингит, о котором мы уже писали, может приводить к стенозу гортани. Возможны такие осложнения, как острый отит и\или синусит. Тяжелым осложнением является коревой менингоэнцефалит, который встречается примерно у одного из тысячи заболевших детей.
У взрослых корь протекает более тяжело, чем у детей.
Профилактика кори
Основным методом профилактики кори является активная иммунизация, то есть прививка от кори, которая согласно обязательного календаря прививок, утвержденного в РФ, проводится у детей в возрасте 12 месяцев и 6 лет, а также взрослым до 35 лет, не болевшим корью.
К сожалению, практика «необоснованных мед.отводов», а говоря прямо, не желание некоторых родителей делать прививки в случае с корью уже приводит к весьма негативным последствиям. В 2011 году была зафиксирована вспышка кори в Москве, источником которой был взрослый человек, работавший в детском коллективе (не медработник), а в результате инфицировались дети с молодыми мамами в нескольких детских больницах, куда были доставлены грудные дети из детского учреждения в катаральном периоде коревой инфекции с диагнозом ОРВИ, когда специфических для кори высыпаний на коже и слизистых, как мы с Вами теперь знаем, еще не бывает. Ежегодно в городах Российской Федерации фиксируются случаи эпидемических вспышек кори. С учетом большой подвижности населения, в том числе детского в крупных городах от контакта с больным корью, к сожалению, не застрахован никто. Вовремя сделанная прививка от кори значительно снижает риск заболеть при случайном контакте в общественных местах, но если по несчастному стечению обстоятельств, произошел близкий контакт с родственником или знакомым, находящимся на ранней стадии коревой инфекции, то наличие поствакцинального иммунитета снижает вероятность средне-тяжелого или тяжелого течения кори у привитого человека примерно на 80%, а у ребенка с хорошим иммунитетом практически на 100%. Иными словами, привитые дети обычно болеют корью в легкой форме в отличие от не привитых, которые болеют всегда тяжело, а некоторые еще и переносят серьезные осложнения, упомянутые выше.
Иными словами, привитые дети обычно болеют корью в легкой форме в отличие от не привитых, которые болеют всегда тяжело, а некоторые еще и переносят серьезные осложнения, упомянутые выше.
Корь. Пути передачи, клиника, профилактика
Корь — это острое, инфекционное заболевание, вызываемое вирусом, характеризующееся лихорадкой, общей интоксикацией, макулопапулезной сыпью, поражением конъюнктив и верхних отделов респираторного тракта.
По данным Всемирной организации здравоохранения, ежегодно в мире отмечается более 40 млн. случаев кори.
Источник инфекции – только больной человек, период заразительности которого может составлять 11 (максимально 16) дней:
Кроме человека, других резервуаров вируса кори в природе не описано.
Путь ее передачи — воздушно-капельный. Капельки слизи и экссудата, выделяющиеся при кашле, чихании, крике, плаче, разговоре и содержащие вирус кори, от больного по воздуху попадают на слизистые оболочки носоглотки и верхних дыхательных путей восприимчивых людей. В отличие от возбудителей коклюша, туберкулеза и других заболеваний вирус кори с потоками воздуха может распространяться на значительные расстояния от больного. Поэтому заражение возможно как при тесном общении, так и при нахождении в соседних с больным помещениях. Вследствие низкой устойчивости вируса во внешней среде заражений корью через загрязненные предметы практически не бывает. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
В отличие от возбудителей коклюша, туберкулеза и других заболеваний вирус кори с потоками воздуха может распространяться на значительные расстояния от больного. Поэтому заражение возможно как при тесном общении, так и при нахождении в соседних с больным помещениях. Вследствие низкой устойчивости вируса во внешней среде заражений корью через загрязненные предметы практически не бывает. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
Инкубационный период длится 8–21 день (средний 10 дней).
Начальный, или продромальный период (3-4 дня) характеризуется повышением температуры тела до 38–39°С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый “лающий” кашель, резко выражена гиперемия конъюнктив. Появляется коревая энантема в виде мелких красных пятен, расположенных на слизистой оболочке мягкого и твердого неба.
Коревая сыпь характеризуется этапностью высыпания:
- в 1-й день элементы сыпи появляются на лице, шее;
- на 2-й день — на туловище, руках и бедрах;
- на 3-й день сыпь захватывает голени и стопы, а на лице начинает бледнеть.
Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища.
Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном, диаметр пятна, как правило, более 10 мм.
Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. Через 3–4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна — пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище).
Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам.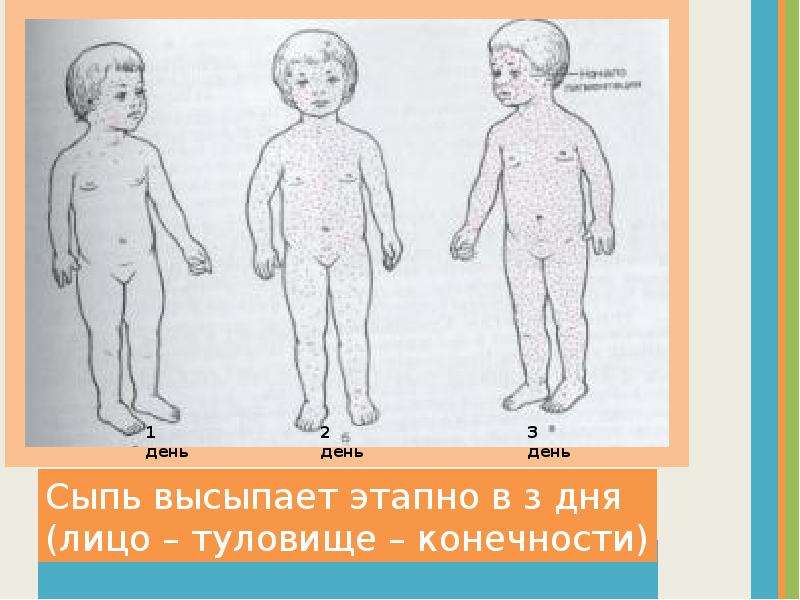
У некоторых больных отмечаются боли в животе, жидкий стул.
Профилактика.
Самое эффективное средство защиты от кори — прививки, которые проводят детям в возрасте 1 года и 6-7 лет (перед поступлением в школу). Противокоревая вакцина обеспечивает длительный иммунитет.
Врач-эпидемиолог УЗ «6-я ГКБ» Татьяна Егоровна Липницкая
Корь
— Корь — вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью.
— Период от контакта с больным корью и до проявления первых признаков болезни (инкубационный период) длится от 7 до 14 дней..gif) В этот период больной становится источником заражения для окружающих!
В этот период больной становится источником заражения для окружающих!
— Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем — появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
— На 4-й день заболевания появляется сыпь, которая выглядит как мелкие красные пятнышки различных размеров со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно ее появление за ушами) и распространяется по всему телу на протяжении 3-4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
— При заболевании корью могут возникать довольно серьезные осложнения: воспаление легких (пневмония), воспаление среднего уха (отит), энцефалит (воспаление мозга), кардит , кишечные кровотечения.
— Источники инфекции — больные корью, краснухой, эпидемическим паротитом (или при подозрении на эти инфекции) — подлежат обязательной госпитализации.
— После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
— Единственной надежной защитой от этого заболевания является вакцинация против кори, которая включена в Национальный календарь профилактических прививок.
— Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно — без ограничения возраста.
— Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
— Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок), не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее — иммуноглобулин) в соответствии с инструкцией по его применению.
— Сведения о проведенных прививках и введении иммуноглобулина вносят в учетные формы в соответствии с требованиями к организации вакцинопрофилактики.
— Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения
— Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
— Иммунизация населения против кори, краснухи и эпидемического паротита проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям (Приказ Министерства здравоохранения РФ от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям).
— При выявлении очага инфекции в дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью, краснухой или эпидемическим паротитом и не привитые против этих инфекций.
Лица (дети и взрослые) не привитые от кори, не болевшие и не имеющие сведений о прививках, в случаи возникновения заболевания в коллективе, (ДДУ, школа, ВУЗ и т.д.) в него не допускаются! (СП 3.1.2952-11).
Уважаемые родители, убедительно просим Вас привить и защитить Ваших деток от кори-паротита!
Для проведения вакцинопрофилактики Вашему ребёнку (не привитого по возрасту ранее) обратитесь к участковому педиатру или комнату здорового ребёнка, либо к медработнику детского сада или школы, которые посещает Ваш ребёнок.
Корь
Корь является крайне заразной тяжелой болезнью вирусного происхождения. До введения противокоревой вакцины в 1963 году и широкого распространения вакцинации, крупные эпидемии кори происходили каждые 2–3 года, ежегодно насчитывалось 2,6 миллиона случаев смерти от кори.
По оценкам, в 2017 г. от кори умерло 110 000 человек, большинство из которых дети в возрасте до пяти лет, несмотря на наличие безопасной и эффективной вакцины от этого заболевания.
Возбудителем кори является вирус из семейства парамиксовирусов. Вирус кори обычно передается через прямой контакт, а также по воздуху, инфицирует слизистую оболочку, а затем распространяется по организму. Корь является болезнью человека и не регистрировалась у животных.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2017 гг. вакцинация от кори предотвратила, по оценкам, 21,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 80% — с 545 000 случаев смерти в 2000 году* до 110 000 случаев в 2017 году.
Признаки и симптомы
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 30 лет. Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония. Тяжелое течение кори более вероятно среди плохо питающихся детей младшего возраста, особенно тех, кто испытывает недостаток витамина А, или чья иммунная система ослаблена ВИЧ/СПИДом или другими болезнями.
Кто подвергается риску?
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску. Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, кто не выработал иммунитет после вакцинации.
Невакцинированные беременные женщины также подвергаются риску. Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, кто не выработал иммунитет после вакцинации.
Корь все еще широко распространена во многих развивающихся странах — особенно, в некоторых частях Африки и Азии. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабыми инфраструктурами здравоохранения.
Самые смертоносные вспышки кори происходят в странах, переживающих стихийные бедствия и конфликты или возвращающихся к нормальной жизни после таких событий. Из-за ущерба, нанесенного инфраструктуре и службам здравоохранения, прерывается регулярная иммунизация, а предназначенные для жилья переполненные лагеря способствуют значительному повышению риска инфицирования.
Передача инфекции
Корь является одной из самых заразных болезней в мире. Вирус кори распространяется при кашле и чихании, тесных личных контактах или непосредственном контакте с инфицированными выделениями из носоглотки.
Вирус остается активным и контагиозным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком на протяжении периода времени, начинающегося за 4 дня до появления у него сыпи и заканчивающегося через 4 дня после ее появления.
Вспышки кори могут принимать форму эпидемий, которые приводят к многочисленным смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания. В странах, где корь в значительной мере ликвидирована, случаи заболевания, ввезенные из других стран, остаются существенным источником инфекции.
Лечение
Какого-либо специального лечения, направленного против вируса кори, не существует.
Тяжелые осложнения кори можно уменьшить при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. К тому же, как показывает практика, добавки витамина А способствуют уменьшению числа случаев смерти от кори.
Профилактика
Регулярная противокоревая вакцинация детей в сочетании с кампаниями массовой иммунизации в странах с высокими показателями заболеваемости и смертности являются основными стратегиями общественного здравоохранения, направленными на уменьшение глобальной смертности от кори. Противокоревая вакцина используется на протяжении более 50 лет. Она безопасна, эффективна и недорога. Иммунизация одного ребенка против кори стоит примерно 1 доллар США.
Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково безопасна и эффективна как в виде моновакцины, так и в комбинированном виде. Включение в вакцину от кори краснухи лишь незначительно повышает ее стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации.
Она одинаково безопасна и эффективна как в виде моновакцины, так и в комбинированном виде. Включение в вакцину от кори краснухи лишь незначительно повышает ее стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации.
В 2017 году около 85% всех детей в мире получили 1 дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 72% в 2000 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются 2 дозы вакцины, так как примерно у 15% вакцинированных детей после первой дозы иммунитет не вырабатывается. В 2017 г. 67% детей получили вторую дозу противокоревой вакцины.
По оценкам, в 2017 г. 20,8 миллиона детей грудного возраста не были вакцинированы, по меньшей мере, одной дозой противокоревой вакцины в рамках регулярной иммунизации, из которых 8,1 миллиона детей жили в трех странах: Индии, Нигерии и Пакистане.
Деятельность ВОЗ
В 2010 году Всемирная ассамблея здравоохранения установила три промежуточных цели в направлении будущей ликвидации кори, которые должны быть достигнуты в 2015 году:
- увеличить регулярный охват первой дозой корьсодержащей вакцины (КСВ1) до >90% на национальном уровне и до >80% в каждом районе;
- сократить и поддерживать ежегодную заболеваемость корью на уровне <5 случаев на миллион; и
- сократить оценочную смертность от кори на >95% по сравнению с оценкой 2000 года.

В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий по вакцинации с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
В 2017 г. глобальные усилия по улучшению охвата вакцинацией привели к снижению смертности на 80%. За период 2000-2017 гг. при поддержке Инициативы по борьбе против кори и краснухи и ГАВИ, альянса по вакцинам, противокоревая вакцинация позволила предотвратить, по оценкам, 21,1 миллиона случаев смерти; большинство из них было предотвращено в Африканском регионе при поддержке Альянса ГАВИ.
Но если ослабить внимание, уделяемое этой проблеме, успехи, достигнутые ценой таких усилий, могут быть сведены на нет. Там, где дети не вакцинированы, возникают вспышки болезни. Из-за низкого уровня охвата на национальном уровне или в очагах болезни в 2017 г. во многих районах вспыхивали крупные вспышки кори с высокой смертностью. Принимая во внимание нынешние тенденции в области охвата противокоревой вакцинацией и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (СКГЭ) пришла к заключению, что элиминация кори подвергается большой угрозе и что болезнь вновь появилась в ряде стран, уже достигших элиминации или приблизившихся к ней.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и следить за международным распространением вирусов кори в целях применения более скоординированного странового подхода к проведению мероприятий по вакцинации и снижения смертности от этой предотвратимой с помощью вакцин болезни.
Инициатива по борьбе против кори и краснухи
Начатая в 2001 году Инициатива по борьбе против кори и краснухи является глобальным партнерством, осуществляемым под руководством Американского общества Красного Креста, Фонда Организации Объединенных Наций, Центров США по борьбе и профилактике болезней, ЮНИСЕФ и ВОЗ. Инициатива по борьбе против кори и краснухи стремится обеспечить, чтобы ни один ребенок не умирал от кори или не рождался с синдромом врожденной краснухи. Мы помогаем странам планировать, финансировать и оценивать усилия, направленные на то, чтобы положить конец кори и краснухе.
* Оценки смертности за 2000 г. могут отличаться от ранее сообщаемых оценок. Повторное использование ВОЗ и ЮНИСЕФ модели для оценки ежегодной смертности от кори с учетом новых данных, полученных в рамках Оценок национальных уровней охвата иммунизацией (WUENIC) ВОЗ/ЮНИСЕФ, и обновленных данных эпиднадзора позволяет также скорректировать и обновить результаты за каждый год, включая базовый год.
Повторное использование ВОЗ и ЮНИСЕФ модели для оценки ежегодной смертности от кори с учетом новых данных, полученных в рамках Оценок национальных уровней охвата иммунизацией (WUENIC) ВОЗ/ЮНИСЕФ, и обновленных данных эпиднадзора позволяет также скорректировать и обновить результаты за каждый год, включая базовый год.
Корь: эпидемиология, клиника, диагностика, профилактика
- Подробности
- Создано 10.06.2019 13:18
Корь – острая вирусная болезнь, характеризующая лихорадкой, общей интоксикацией, энатемой, макулопапулезной сыпью, поражением конъюнктив и верхних отделов респираторного тракта.
Возбудитель кори относится к парамиксовирусам. Он быстро инактивируется при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
Источником инфекции является только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4-го дня после высыпания. Передача инфекции происходит воздушно – капельным путем.
Передача инфекции происходит воздушно – капельным путем.
Люди, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте!
Единственный метод профилактики кори – вакцинация!
Иммунизация населения против кори, краснухи и эпидемического паротита проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Во исполнение постановления Главного государственного санитарного врача РФ от 06.03.2019 №2 «О проведении подчищающей иммунизации против кори на территории РФ» предусмотрены мероприятия, направленные на выявление и обязательную иммунизацию не привитых ранее, не имеющих документально подтвержденных данных об иммунизации , не болевших корью граждан, проживающих и работающих на территории города Казани и РТ:
Детей в возрасте от 1 года до 17 лет включительно, взрослых в возрасте 18 – 35 лет включительно, контингентов с 36 до 55 лет включительно, относящихся к группам риска (организации торговли, транспорта, коммунальной и социальной сфер, лица работающие вахтовым методом, сотрудники государственных контрольных органов в пунктах пропуска через государственную границу РФ).
Необходимо иметь две документально подтвержденные прививки. Не привитые в детстве взрослые прививаются двукратно с интервалом не менее 3 месяцев между прививками. Прививки проводятся в первые 72 часа с момента выявления больного. Детям, не привитым против кори по возрасту или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок, вводится иммуноглобулин человека нормальный не позднее 5-го дня с момента контакта с больным. Для предупреждения кори лицам, выезжающим за рубеж, не болевшим корью, не привитым, а также привитым однократно, необходимо привиться не менее чем за 10 дней до отъезда. Медицинский персонал ЛПУ в возрасте до 55 лет должен быть привит против кори, а вакцинация в очагах кори по эпидемическим показаниям проводится всем контактировавшим, независимо от возраста.
При отсутствии достоверных данных о факте перенесенной ранее кори можно провести серологическое исследование сыворотки крови методом иммуноферментного анализа (ИФА) на определение антител класса G, которые формируются у человека после встречи с вирусом кори, как после иммунизации, так и после перенесенного заболевания.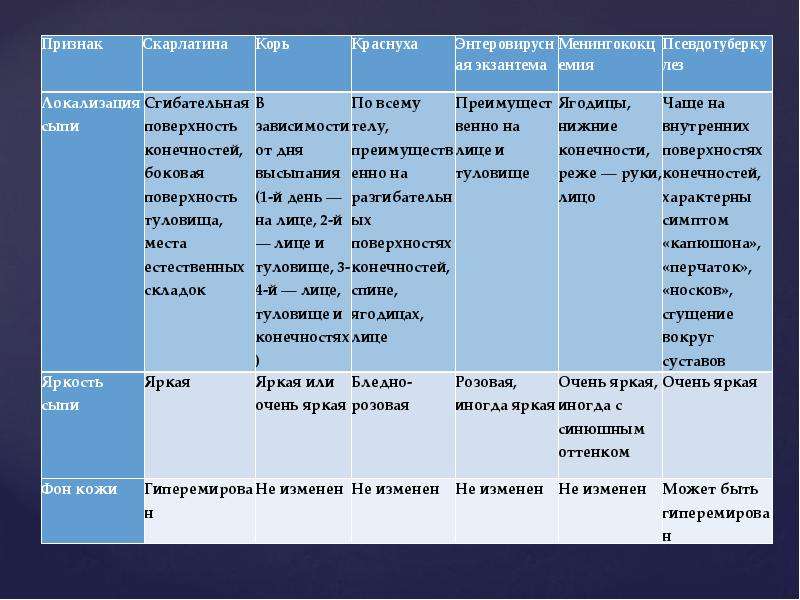
Инкубационный период длится 9-11 дней. Отдельные проявления болезни отмечаются со второй половины инкубационного период (снижение массы тела ребенка, отечность нижнего века и гиперемия конъюнктив, субфебрилитет по вечера, кашель, небольшой насморк). Начальный период характеризуется повышением температуры тела до 38-39°С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый «лающий» кашель, резко выражена гиперемия конъюнктив. Появляется коревая энатема в виде мелких красных пятен на слизистой оболочке мягкого и твердого неба, патогномонические для кори пятна Бельского – Филатова – Коплика на слизистой оболочек щек. На 3-4 день температура тела понижается, а с появлением коревой сыпи вновь повышается до более высоких цифр. Высыпания покрывают все тело.
Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. Периферические лимфатические узлы увеличены, иногда чувствительны при пальпации.
В период разгара болезни диагноз типичной кори трудностей не представляет. В начальном периоде до появления коревой экзантемы диагноз основывается на выраженном конъюнктивите с отеком нижнего века, катаре верхних дыхательных путей, энантеме и особенно на выявлении пятен Бельского – Филатова – Коплика. Наиболее сложно диагностировать атипичную корь у привитых. Дифференцировать приходится от краснухи, энтеровирусной экзантемы, инфекционной эритемы Розенберга, аллергической (лекарственной, сывороточной) сыпи, от инфекционного мононуклеоза.
Закрепленные
Понравившиеся
Как проявляется сыпь при кори?
Автор
Селина С.П. Чен, доктор медицины, магистр здравоохранения Доцент кафедры педиатрии, факультет внутренней медицины, Медицинская школа Джона Бернса, Гавайский университет; Терапевт и педиатр, Медицинский центр для женщин и детей Капиолани; Госпиталист по внутренним болезням, клиника и больница Штрауба; Координатор и инструктор по электронной медицинской документации
Селина С. П. Чен, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии педиатрии, Американского колледжа врачей — Американского общества внутренней медицины, Общества госпитальной медицины
П. Чен, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии педиатрии, Американского колледжа врачей — Американского общества внутренней медицины, Общества госпитальной медицины
Раскрытие информации: ничего расскрыть.
Соавтор (ы)
Гленн Феннелли, доктор медицины, магистр здравоохранения Директор отдела инфекционных заболеваний, отделение педиатрии им. Льюиса М. Фрада, Медицинский центр Якоби; Клинический адъюнкт-профессор педиатрии, Медицинский колледж Альберта Эйнштейна
Гленн Феннелли, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие информации: нечего раскрывать.
Главный редактор
Рассел Стил, доктор медицины Профессор-клиницист, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Благодарности
Мелисса Бернетт, MD Отделение дерматологии, Массачусетская больница общего профиля
Раскрытие: Ничего не нужно раскрывать.
Джозеф Домачовски, доктор медицины Профессор педиатрии, микробиологии и иммунологии, кафедра педиатрии, отделение инфекционных болезней, Государственный университет штата Нью-Йорк, Медицинский университет северной части штата
Джозеф Домачовске, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американское общество микробиологии, Американское общество инфекционных болезней, Общество педиатрических инфекционных болезней и Phi Beta Kappa
.
Раскрытие: Ничего не нужно раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Лечащий врач отделения неотложной медицины, Olive View-UCLA Medical Center
Памела Л. Дайн, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Дирк М. Элстон, доктор медицины Директор, Академия дерматопатологии Акермана, Нью-Йорк
Дирк М. Элстон, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологии
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Heather Kesler DeVore, MD Ассистент-профессор, клинический лечащий врач, отделение неотложной медицины, больница Джорджтаунского университета и больничный центр Вашингтона
Хизер Кеслер Деворе, доктор медицинских наук, является членом следующих медицинских обществ: Ассоциации резидентов скорой медицинской помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Леонард Р. Крылов, доктор медицины Заведующий отделением детских инфекционных болезней и международного усыновления, заместитель заведующего кафедрой педиатрии, профессор педиатрии, Университетская больница Уинтропа
Леонард Р. Крылов, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американского педиатрического общества, Американского общества инфекционных болезней, Общества педиатрических инфекционных болезней и Общества педиатрических исследований
webmd.com»> Раскрытие информации: Medimmune Grant / исследовательские фонды Клинические испытания; Medimmune Honoraria Выступление и обучение; Плата за консультацию Medimmune КонсультацииПол Крусински, доктор медицины Директор дерматологии, Fletcher Allen Health Care; Профессор кафедры внутренней медицины Медицинского колледжа Вермонтского университета
Пол Крусински, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа врачей и Общества исследовательской дерматологии
Раскрытие: Ничего не нужно раскрывать.
Джеймс Паттерсон, доктор медицины Профессор патологии и дерматологии, директор дерматопатологии, Медицинский центр Университета Вирджинии
com»> Джеймс Паттерсон, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа врачей, Американского общества дерматопатологов, Королевского медицинского общества, Общества исследовательской дерматологии, а также Академии патологии США и КанадыРаскрытие: Ничего не нужно раскрывать.
Stacy Sawtelle, MD Клинический инструктор, Отделение неотложной медицины, Калифорнийский университет, Сан-Франциско, Медицинский факультет
Раскрытие: Ничего не нужно раскрывать.
Джина А. Тейлор, доктор медицины Ассистент-профессор, лечащий дерматолог и дерматопатолог, Медицинский центр Нижнего штата Нью-Йоркского государственного университета; Директор дерматологической службы, лечащий дерматолог, Больничный центр округа Кингс
webmd.com»> Джина А. Тейлор, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологииРаскрытие: Ничего не нужно раскрывать.
Майкл Дж. Уэллс, доктор медицины Доцент, кафедра дерматологии, Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера
Майкл Дж. Уэллс, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии дерматологии, Американской медицинской ассоциации и Техасской медицинской ассоциации
Раскрытие: Ничего не нужно раскрывать.
Гарри Уилкс, MBBS, FACEM Директор отделения неотложной медицины, Больница Голгофы, Канберра, АКТ; Адъюнкт-профессор, Университет Эдит Коуэн, Западная Австралия,
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Грейс М. Янг, доктор медицины Доцент кафедры педиатрии, Медицинский центр Университета Мэриленда
Грейс М. Янг, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии и Американского колледжа врачей неотложной помощи
Раскрытие: Ничего не нужно раскрывать.
Корь — Симптомы — NHS
Корь начинается с симптомов простуды, которые развиваются примерно через 10 дней после заражения. Через несколько дней появляется коричная сыпь.
У большинства людей болезнь длится от 7 до 10 дней.
Начальные симптомы
Начальные симптомы кори могут включать:
- насморк или заложенность носа
- чихание
- слезотечение
- опухшие веки
- боль, красные глаза, которые могут быть чувствительны к свету
- высокая температура ( лихорадка), которая может достигать около 40 ° C (104F)
- маленькие серовато-белые пятна во рту
- ломота и боли
- кашель
- потеря аппетита
- усталость, раздражительность и общее отсутствие энергии
Пятна во рту
Кредит:
За день или два до появления сыпи у многих больных корью во рту появляются маленькие серовато-белые пятна.
Не у всех, кто болеет корью, есть эти пятна, но если у кого-то они есть в дополнение к другим симптомам, перечисленным выше, или сыпи, весьма вероятно, что это заболевание.
Пятна обычно держатся несколько дней.
Коревая сыпь
Сыпь при кори появляется примерно через 2–4 дня после появления первых симптомов.
Кредит:
Выступающие пятна могут соединяться вместе, образуя пятнистые пятна.
Кредит:
Коревая сыпь появляется примерно через 2–4 дня после появления первых симптомов и обычно проходит примерно через неделю.
Обычно вы чувствуете себя наиболее плохо в первый или второй день после появления сыпи.
Сыпь:
- состоит из небольших красно-коричневых, плоских или слегка приподнятых пятен, которые могут объединяться в более крупные пятнистые пятна
- обычно сначала появляется на голове или шее, а затем распространяется на остальную часть тела
- вызывает у некоторых людей легкий зуд
- может быть похож на другие детские заболевания, такие как синдром пощечины, розеола или краснуха
- вряд ли может быть вызван корью, если человек был полностью вакцинирован (получил 2 дозы MMR вакцина) или переболели корью до
Важный:
Коронавирус (COVID-19)
В настоящее время может быть трудно понять, что делать, если ваш ребенок нездоров.
Очень важно доверять своим инстинктам и при необходимости обратиться за медицинской помощью.
Когда обращаться за медицинской помощью
Как можно скорее обратитесь к терапевту, если вы подозреваете, что у вас или у вашего ребенка корь, даже если вы не совсем уверены.
Лучше всего позвонить перед визитом, так как врачу общей практики, возможно, потребуется принять меры, чтобы снизить риск распространения инфекции среди других.
Вам также следует обратиться к терапевту, если вы были в тесном контакте с больным корью, не были полностью вакцинированы или ранее не болели инфекцией, даже если у вас еще нет никаких симптомов.
Последняя проверка страницы: 14 августа 2018 г.
Срок следующего рассмотрения: 14 августа 2021 г.
Корь | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2002 г. Обновлено д-ром Джаннет Гомес, октябрь 2016 г. Обновлено октябрь 2020 г.
Что такое корь?
Подтвердили ли вы корь? Отправьте в DermNet свои фотографии.
Корь, также известная как английская корь, rubeola или morbilli, является очень заразной вирусной инфекцией, вызывающей жар и сыпь.
Корь является болезнью, подлежащей регистрации.
Корь
См. Другие изображения кори.
В чем причина кори?
Корь вызывается вирусом кори, который принадлежит к семейству морбилливирусов.
Насколько распространена корь?
До повсеместной иммунизации против кори в промышленно развитых странах корь была очень распространенным детским заболеванием с высоким уровнем смертности. В настоящее время в странах, где корь является частью программы иммунизации, риск заражения и частота реальных случаев заболевания низки.Недавняя тенденция некоторых родителей не делать иммунизацию своих детей привела к увеличению числа случаев кори и ее осложнений.
В развивающихся странах корь по-прежнему встречается часто и связана с высоким уровнем осложнений и летального исхода. Это остается распространенным заболеванием даже в некоторых развитых странах Европы и Азии.
ВОЗ сообщила о резком увеличении числа случаев заболевания во всем мире в 2018 году, составив почти 10 миллионов случаев и более 140 000 случаев смерти, в основном среди детей в возрасте до 5 лет.Самые высокие показатели заболеваемости были в Украине, Сомали, Демократической Республике Конго, Либерии и Мадагаскаре. США сообщили о самом высоком уровне инфицирования за 25 лет, а четыре страны в Европе утратили статус «элиминации кори».
Как можно заразиться корью?
Корь очень заразна и легко передается от человека к человеку при вдыхании воздушно-капельным путем при кашле или чихании инфицированного человека.
Инфицированный человек заразен за 2 дня до появления каких-либо симптомов и остается заразным в течение как минимум 5 дней после появления сыпи.
Острая инфекция кори почти всегда дает пожизненный иммунитет.
Кто подвержен риску заболевания корью?
Наибольший риск тяжелой формы кори и ее осложнений наблюдается у:
- Недоедающие (особенно дети с дефицитом витамина А)
- Лица с основным иммунодефицитом
- Беременные.
Каковы признаки и симптомы кори?
Корь проходит через различные клинические стадии.
Инкубационный период
- Диапазон составляет 7–14 дней (в среднем 10–11 дней).
- Обычно симптомы отсутствуют.
- У некоторых могут наблюдаться симптомы первичного распространения вируса (лихорадка, пятнистая сыпь и респираторные симптомы, вызванные вирусом в кровотоке) в течение 2–3 дней после заражения.
Продром
- Обычно начинается через 10–12 дней после воздействия.
- Проявляется лихорадкой, недомоганием и потерей аппетита, за которыми следует конъюнктивит (красные глаза), кашель и насморк (заложенность носа или насморк).
- На 2–3 днях продромальной фазы появляются пятна Коплика.Это бело-голубые пятна на внутренней стороне рта напротив коренных зубов, возникающие за 24–48 часов до стадии экзантемы (сыпи).
- Продромальные симптомы обычно длятся 2–5 дней, но в некоторых случаях могут сохраняться до 7–10 дней.
Экзантема (сыпь)
- Плоские красные пятна диаметром 0,1–1,0 см появляются на 4–5-й день после появления симптомов.
- Эта незудящая сыпь начинается на лице и за ушами. В течение 24–36 часов он распространяется по всему туловищу и конечностям (редко поражаются ладони и подошвы).
- Пятна могут сливаться, особенно на лице.
- Начало сыпи обычно совпадает с высокой температурой не ниже 40 ° C.
- Сыпь начинает исчезать через 3–4 дня после первого появления. Сначала он бледнеет до пурпурного оттенка, а затем до коричневых / медных пятен с мелкими чешуйками.
Выздоровление
- Кашель может сохраняться в течение 1–3 недель.
- Осложнения, связанные с корью, могут быть причиной стойкой лихорадки после 3-го дня появления сыпи.
Как диагностируется корь?
Диагноз кори ставится на основании анамнеза и медицинского осмотра. Поскольку сейчас это заболевание так редко встречается в развитых странах, любые подозреваемые случаи требуют лабораторного подтверждения. Это особенно полезно в следующих ситуациях:
- Спорадические случаи
- Атипичные случаи
- Путаница с другими болезнями.
Острая корь обычно подтверждается с помощью мазка из носоглотки или горла на вирус, который анализируется с помощью полимеразной цепной реакции (ПЦР).Также можно использовать образцы крови и мочи. Это следует делать в течение 5 дней с момента появления сыпи, однако положительные результаты иногда достигаются в течение 10–14 дней после исчезновения сыпи.
Кровь также берется на антитела IgM и IgG к кори (серология). Уровни специфических IgM повышаются во время активной фазы инфекции, а антитела IgG появляются во время фазы выздоровления.
Посев вирусов из горла и мазков из носоглотки предпочтительнее у пациентов с ослабленным иммунитетом, у которых серологические данные могут отсутствовать из-за снижения иммунного ответа.Иммунофлуоресцентный тест на антиген кори можно также рассмотреть у пациентов с плохим иммунитетом.
Как лечится корь?
Специального лечения кори не существует, поэтому иммунизация так важна. Лечение легких случаев кори — поддерживающее. Постельный режим жизненно необходим, поскольку он предотвращает осложнения и предотвращает распространение вируса.
- Дайте парацетамол при лихорадке. Аспирин нельзя давать ребенку с вирусным заболеванием, так как это связано с развитием синдрома Рейеса.
- Витамин А для детей в развивающихся странах или детей, страдающих от недоедания. ВОЗ рекомендует дозу 200 000 международных единиц (МЕ) витамина А в течение двух дней для уменьшения заболеваемости корью и ее осложнений. Кокрановский обзор обнаружил это снижение смертности и смертности от пневмонии у детей в возрасте до 2 лет.
- Поддерживайте адекватное потребление жидкости, чтобы предотвратить обезвоживание.
- Используйте увлажнитель воздуха, чтобы облегчить кашель / боль в горле.
- При необходимости обеспечьте нутритивную поддержку.
- Тщательно наблюдайте за людьми из группы высокого риска, чтобы предотвратить осложнения.
Пациентам с сонливостью, обезвоживанием или дискомфортом при дыхании требуется госпитализация для поддерживающей терапии.
Антибиотики необходимы только для лечения вторичных бактериальных инфекций, таких как средний отит, инфекционная диарея, пневмония и сепсис.
Рибавирин (противовирусный) используется для лечения кори у пациентов с ослабленным иммунитетом и у пациентов с подострым склерозирующим панэнцефалитом.
Каковы осложнения кори?
Примерно 30% зарегистрированных случаев кори имеют одно или несколько осложнений.
- Желудочно-кишечный тракт: диарея, которая может быть смертельной в случае обезвоживания, язвы во рту, аппендицит, гепатит, мезентериальный аденит и панкреатит.
- Уши: средний отит (почти исключительно у детей) может привести к глухоте.
- Дыхательные пути: ларингобронхит, корь круп и пневмония (первичная вирусная или вторичная бактериальная) — наиболее частая причина смерти от кори.
- Сердце: миокардит и перикардит.
- Гематологическая система: тромбоцитопения, вызывающая кровотечение и диссеминированное внутрисосудистое свертывание (ДВС).
- Глаза: конъюнктивит и / или изъязвление роговицы, ведущие к слепоте (особенно при дефиците витамина А) и косоглазию.
- Почки: острый гломерулонефрит (воспаление почек) и почечная недостаточность.
- Нервная система: фебрильные судороги и энцефалит.
- Недоедание (особенно из бедного сообщества).
- Инфицирование корью во время беременности увеличивает риск преждевременных родов, потери плода и материнской смерти.
В редких случаях подострый склерозирующий панэнцефалит — смертельное состояние — развивается спустя десятилетия после заражения корью из-за сохранения вируса кори в центральной нервной системе.
Как можно предотвратить корь?
Корь можно предотвратить путем вакцинации живой аттенуированной противокоревой вакциной. Он доступен в виде препарата одного антигена или в сочетании с живыми аттенуированными вакцинами против эпидемического паротита и / или краснухи.Комбинированная вакцина против кори, эпидемического паротита и краснухи (MMR) в настоящее время является частью плановых программ иммунизации в большинстве промышленно развитых стран, включая Новую Зеландию.
Противокоревая вакцина вызывает у большинства людей длительный (вероятно, пожизненный) иммунитет. В графиках вакцинации рекомендуется стратегия иммунизации двумя дозами; первая доза в возрасте 12–15 месяцев, а затем вторая доза в возрасте 4–6 лет.
Противокоревую вакцину нельзя вводить во время беременности. Женщины, ранее не иммунизированные против кори, должны избегать беременности в течение одного месяца (28 дней) после вакцинации MMR.
Иммуноглобулин не предотвращает кори, но помогает снизить тяжесть заболевания у людей, подвергшихся воздействию вируса. Рекомендовано для:
- Беременным
- Люди с иммунодефицитом
- Младенцы.
Лицам, вакцинированным до 1968 года, может потребоваться ревакцинация, поскольку вакцины, использованные до этого времени, могли не обеспечивать пожизненный иммунитет.
Корь (для родителей) — Nemours Kidshealth
Что такое корь?
Корь — очень заразная респираторная инфекция.Это вызывает сыпь на коже всего тела и симптомы гриппа. Корь в Соединенных Штатах встречается редко благодаря повсеместной иммунизации. Но каждый год во всем мире случаются миллионы случаев.
Корь (также называемая rubeola) вызывается
вирус, поэтому для него нет специального лечения. Вирус должен пройти своим курсом. Больной ребенок должен пить много жидкости, много отдыхать и не ходить в школу или детский сад дома, чтобы предотвратить распространение инфекции.
Каковы признаки и симптомы кори?
Первыми симптомами кори обычно являются отрывистый кашель, насморк, высокая температура и красные глаза.У детей также может быть пятен Коплика (маленькие красные пятна с сине-белыми центрами) во рту до появления сыпи.
Сыпь появляется через 3-5 дней после появления симптомов, иногда вместе с высокой температурой до 104 ° F (40 ° C). Красная или красновато-коричневая сыпь обычно начинается с плоских красных пятен на лбу. Он распространяется на остальную часть лица, затем вниз по шее и туловищу к рукам, ногам и ступням. Через несколько дней жар и сыпь постепенно проходят.
Заразна ли корь?
Корь очень заразна.Фактически, 9 из 10 человек, не вакцинированных от кори, заболеют, если окажутся рядом с инфицированным человеком.
Как люди заболевают корью?
Корь распространяется при вдыхании или прямом контакте с инфицированной вирусом жидкостью. Он может проходить через капли, разбрызгиваемые в воздух, когда больной корью чихает или кашляет. У человека, подвергшегося воздействию вируса, симптомы обычно проявляются через 7–14 дней.
Люди, заболевшие корью, могут распространять болезнь от 4 дней до появления сыпи примерно до 4 дней после этого.Они наиболее заразны, когда у них жар, насморк и кашель. Люди со слабой иммунной системой из-за других заболеваний (например, ВИЧ и СПИДа) могут распространять вирус кори, пока не выздоровеют.
Как лечится корь?
Специального лечения кори не существует. Чтобы помочь справиться с симптомами:
- давайте ребенку много жидкости
- поощрять дополнительный отдых
- дайте лекарство от лихорадки, отличное от аспирина, например, ацетаминофен или ибупрофен, если температура доставляет вашему ребенку дискомфорт. Никогда не давайте аспирин ребенку с вирусным заболеванием, так как такое употребление связано с синдромом Рейе.
Дети, заболевшие корью, должны находиться под пристальным наблюдением врача. В некоторых случаях корь может вызвать другие проблемы, например:
Детей, больных корью, следует держать подальше от окружающих в течение 4 дней после появления сыпи. Для людей со слабой иммунной системой это следует продолжать до полного выздоровления и исчезновения всех симптомов.
Как долго длится корь?
Инфекция кори может длиться несколько недель.Симптомы обычно появляются через 7–14 дней после контакта с вирусом.
Можно ли предотвратить корь?
Лучший способ защитить своих детей — это сделать им прививки от кори.
Для большинства детей защита от кори является частью вакцины против кори-эпидемического паротита-краснухи (MMR) или вакцины против кори-паротита-краснухи-ветряной оспы (MMRV), которые вводятся в возрасте от 12 до 15 месяцев и повторно в возрасте от 4 до 4 лет. 6 лет.
Вакцину можно вводить детям в возрасте от 6 месяцев, если они будут путешествовать за границу.Поговорите со своим врачом, чтобы узнать, когда нужна вакцина.
Почему важна вакцинация?
Благодаря широкой иммунизации корь стала редкостью в США, но вспышки болезни все же случаются. Вспышка — это когда болезнь происходит в большем количестве, чем ожидалось в определенной области. Вспышки кори участились во всем мире, в основном из-за того, что люди не были вакцинированы.
Важно, чтобы все дети, которые могут получить вакцину, получили ее вовремя. Люди из группы риска (например, со слабой иммунной системой) не могут получить вакцину.Но когда многие другие люди получают иммунизацию от болезни, это защищает их, предотвращает распространение болезни и помогает предотвратить вспышки.
Наибольшему риску во время вспышки кори подвержены:
- младенцы, которые недостаточно взрослые, чтобы получить вакцину
- беременных
- человек с плохим питанием или слабой иммунной системой
Врачи могут сделать инъекцию противокоревых антител (называемых иммуноглобулином ) людям из группы риска, подвергающимся воздействию кори.Он наиболее эффективен при введении в течение 6 дней после контакта. Эти антитела могут либо предотвратить корь, либо сделать симптомы менее серьезными.
Противокоревая вакцина также может помочь защитить непривитых людей от заражения корью, если они заразятся ею в течение 3 дней.
Когда мне позвонить врачу?
Немедленно позвоните врачу, если считаете, что у вашего ребенка корь. Также позвоните, если ваш ребенок был рядом с больным корью, особенно если ваш ребенок:
- младенец
- принимает лекарства, подавляющие иммунную систему
- болеет туберкулезом, раком или заболеванием, поражающим иммунную систему
Информационный бюллетень о кори
Корь — это острая, очень заразная вирусная болезнь, способная вызывать эпидемии.Инфекция близка к 100% у восприимчивых людей, и в эпоху до вакцинации корь поражала почти каждого человека в детстве. Иммунизация резко снизила заболеваемость корью в Европе, но, несмотря на общий высокий охват иммунизацией, корь продолжает вызывать частые вспышки. Во всем мире корь остается ведущей причиной детской смертности, и, по оценкам, 160 000 детей ежегодно умирают от осложнений этой болезни.
Возбудитель
- Вирус кори представляет собой вирус с одноцепочечной РНК из рода Morbillivirus и семейства Paramyxoviridae .
- Вирус относится к нескольким вирусам, поражающим животных, в том числе к вирусу чумы собак . Приматы могут быть инфицированы in vitro, но люди являются единственным резервуаром вируса кори, который теоретически может быть уничтожен в мире.
- Был секвенирован весь геном вируса кори, что позволило идентифицировать отдельные клоны дикого вируса с различным географическим распределением. Это позволяет подтвердить или предположить источник вспышки.
- Иммунитет, индуцированный вакциной, защищает от всех штаммов вирусов. Корь считается монотипическим вирусом, несмотря на генетические вариации.
Клинические особенности и последствия
- Продромальный период начинается после 10–12-дневного инкубационного периода и характеризуется лихорадкой, конъюнктивитом, ринитом, кашлем и бронхиолитом. Почти у всех инфицированных восприимчивых людей развивается клиническое заболевание.
- Пятна Коплика, энантема, которая считается патогномоничной для кори, появляются на слизистой оболочке щек за 1-2 дня до появления сыпи.
- Коревая сыпь, эритематозная макулопапулезная экзантема, развивается через 2–4 дня после начала лихорадки и распространяется с головы на тело в течение следующих 3–4 дней.
- Сыпь, которая бледнеет при надавливании на ранней стадии развития, исчезает в порядке появления в течение следующих 3–4 дней и приобретает неглубокий вид.
- Смертность от кори в основном вызвана осложняющими бактериальными инфекциями.
- Осложнения могут развиться, если температура не снижается в течение 1-2 дней после появления сыпи.
- Наиболее частые осложнения кори: средний отит (7–9%), пневмония (1–6%), диарея (8%), постинфекционный энцефалит (1 на 1000–2000 случаев) и подострый склерозирующий панэнцефалит ( SSPE), что затрагивает 1 случай на 100 000 случаев.
- Летальность составляет 1–3 случая на 1000 случаев и наиболее высока среди лиц моложе пяти лет и среди лиц с ослабленным иммунитетом. На пневмонию приходится шесть из десяти смертей, связанных с корью.
- Подострый склерозирующий панэнцефалит (SSPE) — редкое (1 на 100 000 случаев) и смертельное дегенеративное заболевание центральной нервной системы, вызванное стойкой инфекцией мутантным вирусом кори.Начало болезни происходит через несколько лет после эпизода кори (в среднем через семь лет), и большинство пораженных ею детей заболевают корью в возрасте до двух лет.
- Младенцы защищены от кори с рождения с помощью материнских антител, если мать имеет иммунитет к кори. Этот пассивный иммунитет постепенно исчезает во второй половине первого года жизни. У младенцев с частичным пассивным иммунитетом могут развиваться более легкие и короткие эпизоды кори, которые по-прежнему обеспечивают устойчивый иммунитет.
Эпидемиология
- С определением случая кори в ЕС для целей эпидемиологического надзора можно ознакомиться здесь.
- В эпоху до вакцинации корь была эндемической в Европе, и большинство людей заразились в детстве. Регулярные вспышки происходили с интервалом в 2–5 лет в большинстве групп населения, и лишь немногие люди оставались восприимчивыми после 20 лет.
- Иммунизация против кори началась в 1960-х годах и резко изменила эпидемиологию болезни. Корь больше не является эндемическим заболеванием в большинстве европейских стран, но вспышки, вызванные завозными индексными случаями, остаются обычным явлением в странах, где подгруппы населения имеют низкий уровень иммунитета.
- Ежегодное число подтвержденных случаев кори в Европе исчисляется тысячами с 2001 г., и в нескольких странах, включая Австрию, Болгарию, Францию, Германию, Италию, Швейцарию и Великобританию, произошли вспышки в последние годы.
- Большинство вспышек кори в Европе вызваны завозом кори из другой европейской страны.
- Регулярная иммунизация против кори в детстве приводит к увеличению интервалов между эпидемиями, во время которых увеличивается группа восприимчивых людей.Это приводит к сдвигу в возрастном распределении случаев заболевания во время эпидемий в сторону детей старшего возраста и молодых людей.
- Человек — единственный естественный хозяин вируса, и корь соответствует следующим критериям болезни, которую можно искоренить:
- Нет резервуаров для животных или окружающей среды.
- Доступны точные диагностические тесты.
- Противокоревая вакцина очень эффективна и безопасна.
- Передача кори подтверждена на больших географических территориях.
- Глобальная ликвидация кори произойдет, когда последняя цепочка передачи вируса кори будет прервана в каждой стране.
- Данные о заболеваемости корью в Европе можно найти на веб-сайте EUVAC.
- Ежегодная обновленная информация о заболеваемости корью содержится в Ежегодном эпидемиологическом отчете ECDC об инфекционных заболеваниях в Европе. Отчет за 2010 год доступен здесь.
Трансмиссия
- Корь чрезвычайно заразна, и, по оценкам, 90% неиммунных людей, контактировавших с инфицированным человеком, заразятся этой болезнью.Математические модели оценивают основное репродуктивное число в 12–18; это среднее количество вторичных инфекций, которые возникают после однократного введения в восприимчивую популяцию.
- Вирус передается от человека к человеку через респираторные капли, образующиеся при кашле и чихании больных. Капли, содержащие вирус, могут оставаться в воздухе в течение нескольких часов, а вирус остается заразным на загрязненных поверхностях до двух часов.
- Зараженные люди считаются заразными в период от пяти дней до появления сыпи до четырех дней после нее.Корь максимально заразна в продромальной фазе, которая длится 2–4 дня и характеризуется сильным кашлем.
- Инвазия происходит через респираторный эпителий, и через 2–3 дня после воздействия возникает первичная виремия с репликацией в месте инокуляции, а также в удаленной ретикулоэндотелиальной ткани.
- На 5-7 дни наблюдается интенсивная вторичная виремия 4-7 дней с репликацией в коже, конъюнктиве, дыхательных путях и внутренних органах.
- Лица с повышенным риском кори включают младенцев, которые слишком малы для иммунизации, людей, у которых вакцина не смогла вызвать иммунитет (неэффективность первичной вакцины), и лиц, которые не были вакцинированы по медицинским, религиозным или другим причинам.
Профилактика
- Иммунизация — единственная эффективная профилактическая мера против заражения корью.
- Живая аттенуированная противокоревая вакцина вызывает иммунный ответ, аналогичный естественному иммунитету, и может быть усилен контрольным заражением диким или вакцинным вирусом.
- Противокоревая вакцина эффективна как минимум на 95%, а показатели сероконверсии близки к 100%. Первичная неудачная вакцинация первой дозы в возрасте 12 месяцев и старше встречается примерно у 5% людей, но 95% неудачных попыток введения первой дозы приведет к сероконверсии после второй дозы.
- Материнские антитела — наиболее частая причина неэффективности первичной вакцины. Возраст первой иммунизации противокоревой вакциной должен уравновесить вероятность сероконверсии и риск заражения. Вот почему в странах, эндемичных по кори, первая доза противокоревой вакцины (MCV) вводится уже через девять месяцев и часто дополняется другой дозой на втором году жизни.
- Опыт и моделирование показывают, что две дозы противокоревой вакцины необходимы для прерывания местной передачи и достижения коллективного иммунитета.Разовая доза на втором году жизни вызовет иммунитет примерно у 95% иммунизированных людей. Это означает, что для достижения желаемого уровня иммунитета 95% потребуется 100% -ное поглощение. Однако около 95% тех, кто не реагирует на первую дозу, развивают иммунитет от второй дозы и, следовательно, пользу от второй дозы.
- Все европейские программы иммунизации сегодня продвигают схему иммунизации против кори с двумя дозами, при которой первая доза вводится в течение второго года жизни, а вторая доза — в более старшем возрасте, который в разных странах различается.
- Коревая вакцина чаще всего вводится как часть комбинации живых аттенуированных вакцин, которые включают корь, эпидемический паротит, краснуху или корь, эпидемический паротит, краснуху и ветряную оспу (MMR или MMRV).
- Было показано, что комбинированные вакцины вызывают такой же иммунный ответ, как и отдельные вакцины. Вакцинация лиц, которые уже обладают иммунитетом к одному или нескольким антигенам в комбинированной вакцине, либо от предыдущей иммунизации, либо от естественной инфекции, не связана с каким-либо повышенным риском нежелательных явлений.
- Что касается постконтактной профилактики, предпочтительным вмешательством является введение MCV в течение 72 часов после контакта, поскольку инкубационный период вакцинного вируса короче, чем период инкубации дикого вируса.
- График иммунизации против кори, содержащими вакцины (MMR или MMRV) в европейских странах, можно найти на веб-сайте сети Европейского сообщества по профилактическим инфекционным заболеваниям (EUVAC).
Ведение и лечение
- Корь следует подозревать у любого, у кого есть острая эритематозная сыпь и лихорадка, которым предшествуют кашель, насморк, конъюнктивит и фотофобия.
- Корь трудно отличить от других причин лихорадочных заболеваний с сыпью, а инфекции, вызванные краснухой, парвовирусом B19, вирусом герпеса человека 6 типа (HHV-6) и лихорадкой денге, легко могут быть приняты за корь.
- Диагностика основывается на лабораторных исследованиях. Все случаи подозрения на корь должны быть лабораторно подтверждены или эпидемиологически связаны с подтвержденным случаем.
- Специфической противовирусной терапии кори не существует, и большинство случаев выздоравливает при поддерживающем лечении, включая гидратацию и жаропонижающие средства.
- Бактериальные суперинфекции являются обычным явлением, и их следует лечить антибиотиками, но профилактическое лечение не показано. Продолжающаяся лихорадка более двух дней после появления сыпи является признаком осложнений.
- Меры предосторожности при передаче воздушно-капельным путем показаны госпитализированным пациентам в течение четырех дней после появления сыпи.
- Лечение облученных людей должно включать иммунизацию MCV, поскольку в некоторых случаях она обеспечит защиту, если будет проведена в течение 72 часов после заражения.
- Обо всех случаях подозрения на корь следует сообщать в соответствующие национальные органы здравоохранения, не дожидаясь результатов диагностических тестов.
- Активный эпиднадзор за корью является важным компонентом стратегии элиминации кори в Европе, и Европейское региональное бюро ВОЗ опубликовало Руководство по эпиднадзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ, которое можно скачать здесь.
Примечание: Информация, содержащаяся в этом информационном бюллетене, предназначена для общей информации и не должна использоваться вместо индивидуального опыта и суждений специалистов здравоохранения.
Библиография
Демичели В., Джефферсон Т., Риветти А., Прайс Д. Вакцины от кори, эпидемического паротита и краснухи у детей. Кокрановская база данных систематических обзоров (онлайн). 2005 (4): CD004407
Hilleman MR. Текущий обзор патогенеза и профилактики кори с акцентом на практическое значение. Вакцина. 2001 12 декабря; 20 (5-6): 651-65.
Плоткин С, Оренштейн WA. Корь. Вакцина. 5-е изд. Компания WB Saunders; 2008.
Корь: признаки, симптомы и осложнения
Корь — это не болезнь, которую мы часто наблюдаем в наши дни, но в последние годы она возвращается.Симптомы и признаки, такие как лихорадка, сухой кашель, чувствительность к свету и сыпь, обычно появляются более чем через неделю после заражения.
Учитывая риск инфекции уха, пневмонии и других потенциальных осложнений, важно знать эти и другие характеристики кори и обращаться за медицинской помощью, если вы считаете, что пострадали.
Это, очевидно, больше всего беспокоит тех, кто не вакцинирован. Вспышки все еще могут происходить, и вирус может заразиться во время поездок в другие страны.
Очень хорошо
Частые симптомы
Маловероятно, что вы можете полагаться на информацию о кори из первых рук, и велика вероятность, что ваш врач никогда ее не диагностировал. Из-за этого изучение вируса может быть особенно полезным.
Примерно через 7-14 дней после контакта с больным корью у людей без иммунитета к кори могут развиться симптомы кори, некоторые из которых похожи на грипп, в том числе:
- Лихорадка, которая обычно начинается с низкой степени и продолжает нарастать каждый день, достигая пика в 104 или 105 градусов на четвертый или пятый день болезни и снижаясь через несколько дней
- Сухой кашель
- Насморк, чихание и заложенность носа
- Красные слезящиеся глаза от конъюнктивита
- Светобоязнь (светобоязнь)
- Плохой аппетит
- Увеличение лимфатических узлов
- Пятна Коплика, маленькие ярко-красные пятна с голубовато-белой центральной точкой, которые часто встречаются во рту, на внутренней стороне щек и на мягком небе
Через три-пять дней, после появления лихорадки и других симптомов кори, у человека, заболевшего корью, разовьется классическая коричневая сыпь.
Сыпь от кори
DermNet / CC BY-NC-ND
Хотя многие детские вирусные инфекции связаны с сыпью, коричневая сыпь имеет некоторые характеристики, которые отличают ее от вирусной сыпи. Во-первых, в отличие от многих других вирусных инфекций, таких как розеола и ветряная оспа, которые обычно начинаются на стволе, коричневая сыпь начинается на лице и голове.
Другие вещи, на которые следует обратить внимание при кори:
- Эта красная пятнистая сыпь будет распространяться по вашему телу или телу вашего ребенка в течение следующих трех дней и в конечном итоге достигнет ваших рук и ног после того, как начнется вокруг линии роста волос.
- Обычно это длится от пяти до шести дней.
- Через три-четыре дня сыпь больше не станет белой, если на нее надавить.
- Области, где сыпь от кори была наиболее сильной, могут начать шелушиться.
- Как только сыпь начнет исчезать, она исчезнет в том же порядке, в котором возникла. Сначала он начнет уходить по линии роста волос и лица, затем по туловищу и в последнюю очередь по конечностям.
Кроме того, в отличие от некоторых других вирусных инфекций, лихорадка при кори обычно продолжается, когда появляется сыпь.
Вы или ваш ребенок можете казаться наиболее больными в течение первых нескольких дней после появления сыпи, и вы можете почувствовать себя лучше только через несколько дней, когда спадет лихорадка.
Осложнения
Хотя некоторые люди продолжают утверждать, что корь — легкая инфекция, у нее могут быть серьезные осложнения. Фактически, примерно в 30% случаев возникает одно или несколько осложнений. Из-за высокой температуры и раздражительности многим детям требуется госпитализация.
Большинство людей выздоравливают от кори без лечения, но у некоторых возникают осложнения, требующие лечения, и, к сожалению, несколько человек, заболевших корью, обычно дети, умирают.
К людям с самым высоким риском развития осложнений относятся:
- Дети до 5 лет
- Взрослые старше 20 лет
- Беременные
- Люди с ослабленной иммунной системой
Общие осложнения, которые могут возникнуть при кори, включают:
- Инфекции уха: Они возникают примерно у 1 из каждых 10 детей и могут привести к потере слуха.
- Диарея: Встречается менее чем у 1 из 10 детей и может привести к обезвоживанию.
Более серьезные осложнения кори включают:
- Пневмония: Эта легочная инфекция является основной причиной смерти детей от кори. Примерно у 1 из 20 детей, заболевших корью, развивается пневмония.
- Энцефалит: Это воспаление головного мозга, которое встречается примерно у 1 из 1000 человек. Он включает более серьезные симптомы, такие как лихорадка, головная боль, рвота, ригидность шеи, раздражение мозговых оболочек, сонливость, судороги и кома.Это осложнение кори обычно начинается примерно через шесть дней после появления кори и может привести к смерти, глухоте или необратимому повреждению головного мозга.
- Проблемы с беременностью: Корь может привести к преждевременным родам, низкому весу при рождении и даже к потере беременности.
- Подострый склерозирующий панэнцефалит (SSPE): Это смертельное, но редкое осложнение, вызванное дефектным вирусом кори. Приблизительно через семь-десять лет после кори у детей и молодых людей с SSPE развиваются прогрессирующие неврологические симптомы, включая потерю памяти, изменения поведения, неконтролируемые движения и даже судороги.По мере прогрессирования симптомов они могут ослепнуть, развить жесткость мускулов, потерять способность ходить и в конечном итоге перейти в устойчивое вегетативное состояние. Дети, перенесшие корь в возрасте до 2 лет, более подвержены риску развития этого осложнения. Люди с SSPE обычно умирают в течение одного-трех лет после появления первых симптомов. К счастью, поскольку в поствакцинальную эру количество случаев кори снижалось, также уменьшалось и количество смертей от SSPE.
- Изъятий: От 0,6% до 0.У 7 процентов людей судороги с лихорадкой или без нее могут возникать как осложнение кори.
- Смерть: В Соединенных Штатах корь заканчивается смертельным исходом примерно в 0,2 процента случаев.
Корь также может вызвать осложнения, связанные с вашими глазами, в том числе:
- Кератит: Это инфекция или воспаление роговицы, прозрачной куполообразной структуры в передней части глаза. Симптомами кератита являются нечеткость зрения, боль, покраснение, светочувствительность и слезотечение.Вам может показаться, что в глазу попал кусочек песка. Кератит может быть более серьезным осложнением кори, потому что связанные с ним рубцы на роговице, если они есть, могут необратимо повредить ваше зрение.
- Язвы / рубцы роговицы: Если ваш кератит обострится, он может превратиться в язву роговицы, открытую рану, которая появляется в виде белой точки на роговице. Язва может развиться как от самого вируса кори, так и от бактериальной инфекции, вызванной корью. Это может стать болезненным и привести к рубцеванию роговицы, что приведет к значительному ухудшению зрения или слепоте.
- Ретинопатия: К счастью, ретинопатия, вызванная корью, встречается редко, но были зарегистрированы случаи значительной потери зрения из-за того, что корь разрушила сетчатку. При этом типе ретинопатии кровеносные сосуды кажутся истонченными, зрительный нерв отекает, а в сетчатке накапливается жидкость, что приводит к звездообразному рисунку. Это может вызвать временную или постоянную потерю зрения.
- Неврит зрительного нерва: Это воспаление зрительного нерва, большого нервного кабеля, соединяющего глаз с мозгом.Хотя это осложнение встречается довольно редко, оно может возникнуть у людей, у которых развивается энцефалит, вызванный корью. Неврит зрительного нерва может вызвать временную или постоянную потерю зрения.
- Слепота: В развивающихся странах, где дети не так часто вакцинируются, корь является одной из основных причин детской слепоты. Это вызвано одним или несколькими из перечисленных выше осложнений, которые усугубляются недоеданием.
Когда обращаться к врачу
Если вы думаете, что вы или ваш ребенок заразились корью, или если у вас появилась сыпь, которая, как вы подозреваете, является корью, немедленно позвоните своему врачу.Ему или ей, возможно, придется принять специальные меры, чтобы увидеть вас, чтобы не рисковать распространением болезни на других восприимчивых людей. Оставайтесь дома, чтобы не подвергать опасности других, и поговорите со своим врачом о том, когда вы сможете вернуться на работу или в школу.
Дискуссионное руководство для врачей по кори
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.Эл. адрес}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Часто задаваемые вопросы
Через какое время после заражения корью вы заболеете?
Симптомы обычно появляются через неделю — 14 дней после контакта с вирусом. Первые симптомы похожи на респираторную инфекцию: жар, кашель, насморк, раздражение глаз. Тогда у вас могут появиться красные пятна во рту. Примерно через четыре дня после появления первых симптомов может появиться сыпь.
Может ли корь вызвать слепоту?
да.Хотя в развитых странах нет серьезного риска, плохой контроль над заболеванием и недоедание в некоторых странах делают корь ведущей причиной детской слепоты во всем мире. Потеря зрения может быть связана с осложнениями, связанными с кератитом, рубцеванием роговицы или невритом зрительного нерва.
Опасна ли корь для беременных?
да. Женщины, заразившиеся корью во время беременности, подвержены риску осложнений, включая мертворождение и выкидыш. Риск наибольший в первом триместре.Развивающиеся дети, подвергшиеся воздействию в утробе матери, могут страдать от долговременных врожденных дефектов, которые могут включать глухоту, катаракту, пороки сердца, умственную отсталость и повреждение печени.
Обновление по кори | Texas Children’s Pediatrics
Как вы, возможно, недавно видели в новостях, официальные лица здравоохранения в Хьюстоне подтвердили новые случаи кори. Мы хотим, чтобы вы и ваша семья были проинформированы об этой болезни и о том, что вы можете сделать, чтобы защитить свою семью.
Ниже представлена дополнительная информация о кори, о том, как она передается и распространяется, а также о признаках и симптомах.Лучший способ предотвратить корь — это вакцинация.
Корь (рубеола)
Корь, исторически также называемая «большой красной» корью или «10-дневной» корью, является вирусным респираторным заболеванием. Это вызывает высокую температуру, насморк, кашель, красные глаза с сильной чувствительностью к свету, а также красную пятнистую сыпь или кожную сыпь. При постановке диагноза помогает отчетливая сыпь.
Корь передается от человека к человеку при прямом контакте с выделениями из носа и рта, поскольку вирус обитает в слизи в носу и горле.Он также передается через кашель и чихание (воздушно-капельным путем) от инфицированного человека.
Кроме того, корь может жить до двух часов в воздушном пространстве, где инфицированный человек кашляет или чихает. Человек, который касается поверхности, на которой есть вирус кори, а затем касается глаз, носа или рта, или человек, который вдыхает инфицированный воздух, может заболеть корью.
Корь — очень заразное заболевание, и 9 из 10 человек, не получивших защиты в результате вакцинации против кори или заболевшего корью, заболеют корью после заражения корью.
Если вы обеспокоены, обратитесь к педиатру вашего ребенка.
Причины и факторы риска
Вирус кори, вызывающий корь, классифицируется как морбилливирус. Когда корь была обычным заболеванием, она чаще всего наблюдалась зимой и весной. Корь можно предотвратить путем иммунизации двумя дозами противокоревой вакцины.
Симптомы и типы
Обычно симптомы кори у ребенка развиваются от 7 до 14 дней, а иногда и до 21 дня после контакта с ним.Важно знать, что ребенок заразен примерно за четыре дня до появления сыпи и может передать инфекцию другим людям, прежде чем они узнают, что у них корь.
На ранней стадии инфекции (которая длится от одного до четырех дней) симптомы обычно напоминают симптомы инфекции верхних дыхательных путей с лихорадкой. Ниже приведены общие симптомы и признаки кори. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
- Насморк
- Отхаркивающий кашель
- Конъюнктивит (розовый глаз) и жалобы на то, что свет режет глаза
- Температура может быть выше 103–104 градусов по Фаренгейту
- Небольшие пятна с белыми центрами (пятна Коплика) на внутренней стороне щеки (обычно возникают через два-три дня после появления симптомов)
- Сыпь.Сыпь обычно появляется примерно через четыре дня после появления симптомов. Сыпь выглядит как красные плоские пятна, которые начинаются на лице у линии роста волос и распространяются на туловище, руки, ноги и ступни. На плоских красных пятнах также могут появиться небольшие неровности. Когда появляется сыпь, обычно повышается температура. Через три-семь дней сыпь начнет исчезать, оставляя коричневатый оттенок, а иногда и шелушение кожи. Однако типичная сыпь может не развиться у детей с ослабленной иммунной системой.
- Сильная диарея
Всегда обращайтесь к лечащему врачу вашего ребенка, если вы обеспокоены или имеете какие-либо вопросы. Симптомы кори могут напоминать другие кожные заболевания или проблемы со здоровьем. Некоторые люди, заболевшие корью, могут страдать от серьезных осложнений, и им может потребоваться госпитализация.
Диагностика и тесты
Корь обычно диагностируется на основании полной истории болезни и физического осмотра вашего ребенка.Характерная коричная сыпь уникальна, поэтому многие случаи диагностируются после медицинского осмотра. Кроме того, врач вашего ребенка может назначить анализ крови или мазок из горла или носа для подтверждения диагноза.
Лечение и уход
Конкретное лечение кори определяется лечащим врачом вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Насколько болен ваш ребенок
- Переносимость вашим ребенком определенных лекарств, процедур или методов лечения
- Ожидаемый срок действия состояния
Целью лечения кори является уменьшение выраженности симптомов.Поскольку это вирусная инфекция, антибиотики не действуют. Лечение может включать:
- Повышенное потребление жидкости
- Ацетаминофен от лихорадки (АСПИРИН НЕ ДАВАТЬ ДЕТЯМ)
Как предотвратить корь?
С момента использования вакцины против кори (или рубеолы) заболеваемость корью существенно снизилась. Вакцина от кори обычно вводится в сочетании с вакциной против эпидемического паротита и краснухи. Это называется MMR. Обычно его назначают в возрасте от 12 до 15 месяцев, а затем снова в возрасте от 4 до 6 лет.В настоящее время не рекомендуются никакие ранние или дополнительные дозы вакцины.
Вакцина
MMR предотвратит корь у 93 процентов людей после получения первой дозы MMR и у 97 процентов людей после получения двух доз.
Другие способы предотвращения распространения кори:
- Не позволяйте детям посещать школу или детский сад в течение четырех дней после появления сыпи. Всегда обращайтесь за советом к лечащему врачу вашего ребенка.

 Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью.
Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.