Петехиальная сыпь
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Петехиальная сыпь: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Петехиальная сыпь связана с разрывом внутрикожных сосудов и может возникать из-за сбоя в работе многих систем организма (иммунная система, кроветворная), при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи).
По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови.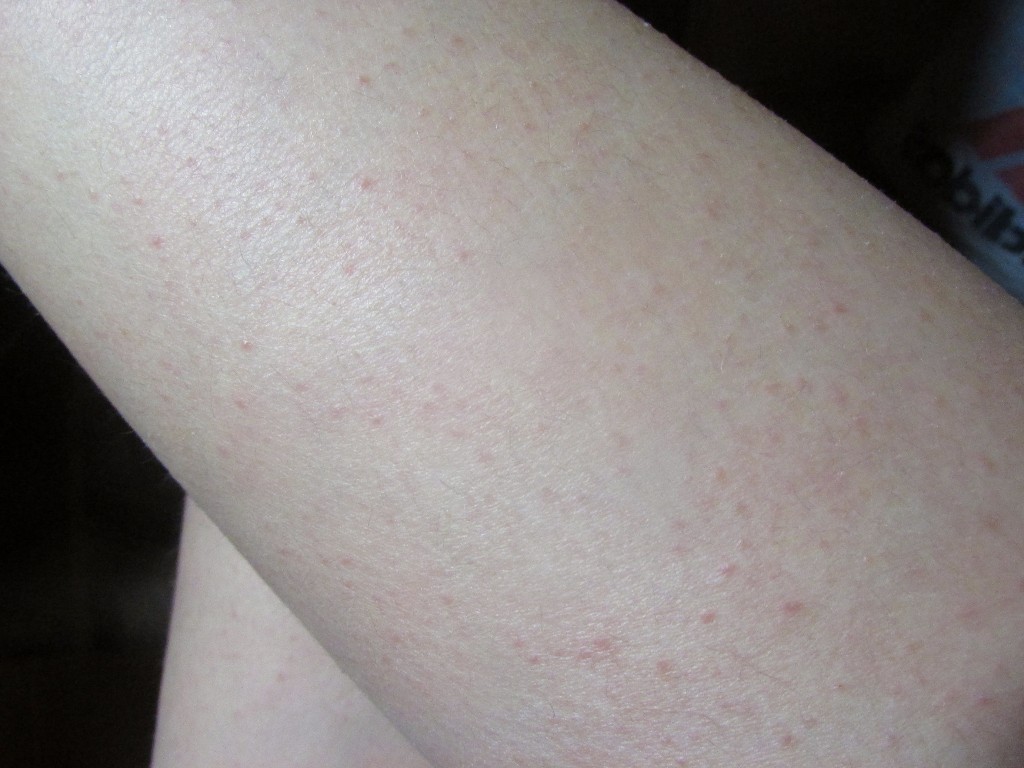
Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными.
Физиологические причины появления петехиальной сыпи
- Травма кожи при ударе — основная причина появления петехий у здоровых людей. В полости рта петехии могут появиться после употребления слишком твердой пищи.
- Грубое воздействие на кожу (например, при наложении жгута), ношение тесной одежды и обуви.
- В послеродовом периоде у матери и ребенка возможно появление петехиальной сыпи из-за травм кожи во время родов.
- Сильный плач (чаще у детей), неукротимая рвота или кашель – причина появления единичных петехий в области глаз, рта, шеи.
Все вышеперечисленные причины не требуют специализированной помощи и лечения.
Патологические причины появления петехиальной сыпи
Чаще всего петехии появляются вследствие уменьшения количества тромбоцитов (элементов крови, ответственных за ее свертывание) в результате каких-либо состояний (или заболеваний), а также из-за снижения свертываемости крови как проявление некоторых болезней или действия определенных лекарственных препаратов.
-
Прием антикоагулянтов. При нарушениях ритма сердца, в комплексной терапии ишемической болезни сердца, в постинсультном периоде, при склонности к тромбообразованию и при других заболеваниях пациентам назначают препараты, разжижающие кровь (антикоагулянты и/или антиагреганты). На фоне приема таких препаратов происходит изменение реологических («текучих») свойств крови без изменения количества тромбоцитов. Назначение антикоагулянтов и антиагрегантов требует контроля работы системы свертывания. Исследование, которое отражает основные этапы процесса свертывания крови в организме называется коагулограмма (гемостазиограмма). В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная»
Коагуляционное звено гемостаза:
Протромбин (протромбиновое время, протромбин (по Квику)…
3 790 руб
В корзину
- Некоторые аутоиммунные заболевания, такие как системная красная волчанка, тромбоцитопеническая пурпура, склеродермия и многие другие, сопровождаются появлением на коже петехий.
 Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие. - Инфекционные заболевания, такие как тиф, скарлатина, инфекционный мононуклеоз, менингит, а также некоторые инфекции, передаваемые половым путем, могут сопровождаться появлением петехий. При инфекционном эндокардите и сепсисе также возможно появление петехиальной сыпи. При гонорее петехии обычно локализуются на коже в области крупных суставов и сопровождаются клиникой воспаления мочеполового тракта.
- При наличии новообразований в гипофизе или коре надпочечников, сопровождающихся повышением уровня гормонов, кожа истончается, легко травмируется, появляются багровые растяжки (стрии) на животе, бедрах, а также петехии, которые чаще всего локализующиеся на коже голеней.
- Недостаточное поступление в организм витаминов С и К ведет к нарушению проницаемости сосудистой стенки капилляров, в результате чего кровь может попасть в межтканевое пространство, появляются петехии, беспричинные синяки различных размеров.

- Во время и после проведения химио- и лучевой терапии возможно появление петехиальной сыпи, что объясняется снижением уровня тромбоцитов на фоне введения токсичных лекарств или воздействием ионизирующего излучения на ткани.
- Изменения кожи, мышц, развитие побочных симптомов при наличии онкологических заболеваний называют паранеопластическими процессами. Их развитие связано с реакцией организма на рост опухоли и часто сопровождается появлением сыпи различного характера, необъяснимых изменений кожи и мышц (дерматомиозит), слабости, снижения аппетита, похудения, быстрой утомляемости, длительным повышением температуры тела.
К каким врачам обращаться?
При возникновении единичных петехий по очевидным физиологическим причинам (травма, применение жгута при взятии крови и пр.) консультация врача не требуется.
При появлении обширных участков кожной сыпи, неважно, сопровождаются они другими симптомами или нет, необходимо немедленное обращение к врачу.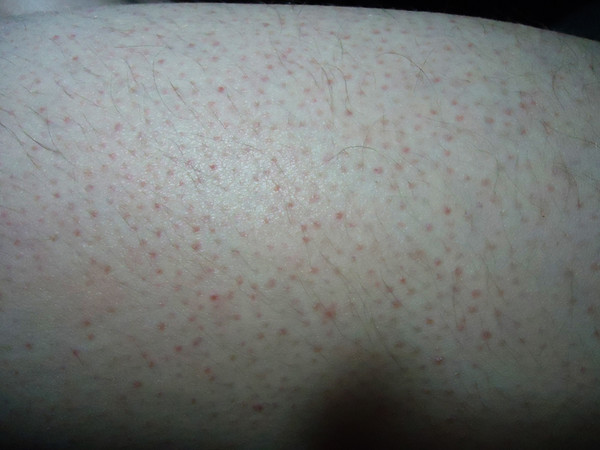
Первичное обращение может быть к врачу общей практики,
терапевту или дерматологу. По характеру кожных проявлений, наличию тех или иных симптомов врач решит, нужна ли консультация более узкого специалиста, и определит объем необходимых анализов и обследований, а также назначит терапию.
Диагностика при появлении петехий на коже
При приеме антикоагулянтов помимо оценки функции самой свертывающей системы крови — Гемостазиограмма (коагулограмма), скрининг;
Гемостазиограмма (коагулограмма), скрининг
Синонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram).
Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скрининг»
Включает следующие показатели:
Протромбин (протромбиновое время, протромбин (по Квику), МН…
1 360 руб
В корзину
особое внимание уделяется состоянию печени — Обследование печени: расширенное, (печень — основной орган, в котором синтезируются почти все факторы свертывающей системы крови),
4 840 руб
В корзину
почек -Клубочковая фильтрация, расчет по формуле CKD-EPI – креатинин, (почки обеспечивают выведение лекарственных средств из организма).
300 руб
В корзину
При подозрении на заболевания аутоиммунного характера назначают аутоиммунные скрининги.
Для более точной диагностики аутоиммунных заболеваний и подбора правильной терапии рекомендовано обращение к ревматологу, который при необходимости назначает скрининговые обследования для выявления патологии соединительной ткани — Скрининг болезней соединительной ткани,
Скрининг болезней соединительной ткани
№ 1267 Антинуклеарный фактор на НЕр-2 клеточной линии
№ 825 Антитела к экстрагируемому нуклеарному антигену IgG
При системной красной волчанке (СКВ) и других системных ревматических заболеваниях иммунный ответ направлен против нуклеопротеиновых антигенов, т.е. комплексов нуклеиновых кислот и белко…
2 120 руб
В корзину
при подозрении на наличие ревматизма — Ревматоидный фактор (РФ),
Ревматоидный фактор (РФ, Rheumatoid factor, RF)
Синонимы: Ревматоидный фактор; РФ; ревмофактор. Rheumatoid factor (RF).
Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
575 руб
В корзину
антифосфолипидного синдрома — Антитела к фосфолипидам IgM/IgG,
Антитела к фосфолипидам IgM/IgG (anti-Phospholipid antibodies)
Важный диагностический критерий антифосфолипидного синдрома (АФС). Антитела к фосфолипидам (АФЛ) — это аутоиммунные, или аутоантитела класса IgG и IgM, действие которых направлено против основных компонентов клеточных мембран — фосфолипидов и, соответственно, против собственных клеток и тканей ор…
1 120 руб
В корзину
аутоиммунных заболеваний кожи — Антитела к межклеточному веществу и базальной мембране кожи и многих других.
2 070 руб
В корзину
При привычном невынашивании беременности, бесплодии, при склонности к тромбозам во время беременности и вне ее
гинеколог назначает лабораторные тесты по профилю Привычное невынашивание беременности (в т. ч. склонность к тромбозам при беременности: расширенная панель).
8 090 руб
В корзину
Некоторые заболевания, проявляющиеся петехиями на коже, в том числе сыпь над крупными суставами, могут быть диагностированы специальными комплексными анализами:
- Выявление возбудителей ИППП (7+КВМ*), соскоб эпителиальных клеток урогенитального тракта;
2 755 руб
В корзину
- ИНБИОФЛОР. Условно-патогенные микоплазмы, мониторинг эффективности лечения (Ureaplasma urеalyticum, ДНК человека (КВМ)).

410 руб
В корзину
Эти исследования назначаются
урологом или
гинекологом. Могут быть рекомендованы различные урогенитальные скрининги – например, ИНБИОФЛОР Условно-патогенные микоплазмы, скрининг, с последующим контролем эффективности лечения при посеве соскобов со слизистых половых органов.
ИНБИОФЛОР. Условно-патогенные микоплазмы, скрининг
Профиль предназначен для выявления условно-патогенных микоплазм, которые при определенных условиях могут вызывать воспалительные заболевания урогенитального тракта.
В состав профиля №3026 входят тесты Ureaplasma urеalyticum, Ureaplasma parvum, Mycoplasma hominis, КВМ.
…
630 руб
В корзину
При необходимости надо сдать мазки на гонококк — Гонококк, определение ДНК (Neisseria gonorrhoeae, DNA) в соскобе эпителиальных клеток урогенитального тракта.
395 руб
В корзину
При подозрении на менингит необходимо срочно обратиться к
терапевту,
неврологу или инфекционисту. Врачи поставят верный диагноз и назначат лечение, тем самым спасут жизнь и вернут привычный уровень социальной и физической активности человека. При необходимости используется компьютерная —
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
или магнитно-резонансная томография головного мозга,
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
люмбальная пункция с анализом спинномозговой жидкости, посев на менингококк (Neisseria meningitidis) и определение чувствительности к антимикробным препаратам.
875 руб
В корзину
В настоящее время распространено проведение вакцинации от менингита — Менактра (вакцина против менингита) в декретированных группах и для детского населения.
Менактра (вакцина против менингита)
Вакцинация, проводимая с целью формирования иммунной защиты от менингококковой инфекции. Рекомендована детям и людям со сниженным иммунитетом, а также в качестве экстренной профилактики при контакте с человеком, инфицированным менингококком.
Кардиолог или терапевт может заподозрить у пациента инфекционный эндокардит, для диагностики которого необходима эхокардиография.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Общий анализ крови отражает степень выраженности воспалительной реакции при инфекционном процессе, может потребоваться посев крови на стерильность.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь — это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
В корзину
Опухоли головного мозга и надпочечников могут быть причиной появления петехиальной сыпи, как было описано выше.
Невролог может назначить компьютерную —
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
или магнитно-резонансную томографию головного мозга,
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
УЗИ почек и надпочечников
или КТ малого таза, брюшной полости и забрюшинного пространства;
при необходимости – консультацию
эндокринолога, нефролога, нейрохирурга.
Для подтверждения гиповитаминоза при несбалансированном питании или приверженцам жестких диет необходимо сдать анализ крови для определения концентрации необходимых витаминов и микроэлементов.
9 330 руб
В корзину
Лечение
В случаях, когда петехиальная сыпь появляется на фоне различных инфекционных заболеваний, врачом назначаются антибиотики определенного спектра действия под строгим лабораторно-клиническим контролем.
Лечением опухолевых процессов как причины появления петехий занимаются
онкологи. В зависимости от стадии процесса, характеристик опухоли, наличия метастатического поражения других органов выбирается тактика ведения пациента.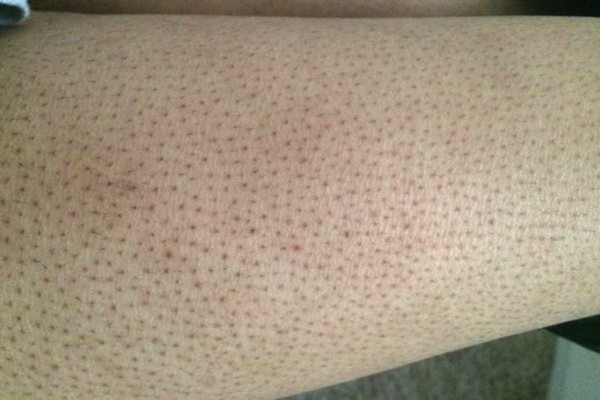
При доказанных гиповитаминозах, при планировании диет, вегетарианстве рекомендовано включить в рацион питания поливитаминные комплексы или лекарственные препараты, восполняющие дефицит конкретного недостающего витамина или микроэлемента.
Литература:
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
симптомы и основные принципы лечения
Появление красных пятен на небе может иметь множество причин.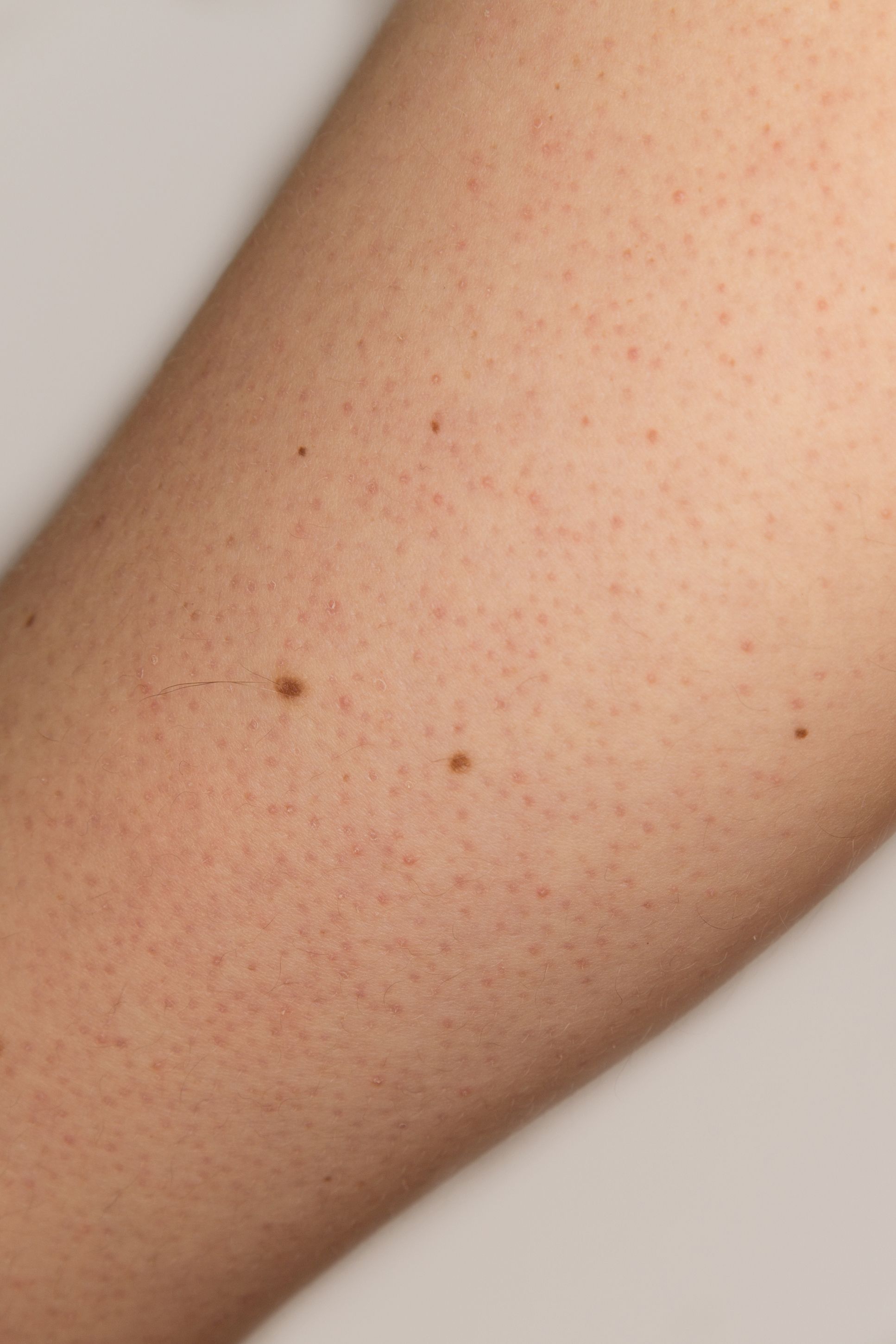 В некоторых случаях пятна вызывают незначительное беспокойство, в других же они могут быть признаком более серьезных заболеваний, которые могут требовать дополнительного исследования. Ниже описаны наиболее распространенные из возможных причин:
В некоторых случаях пятна вызывают незначительное беспокойство, в других же они могут быть признаком более серьезных заболеваний, которые могут требовать дополнительного исследования. Ниже описаны наиболее распространенные из возможных причин:
Афтозный стоматит
Большинство людей когда-либо страдали афтозным стоматитом. Данное заболевание сопровождается возникновением язв, которые чаще всего образуются на слизистой оболочке щек и губ, но могут возникать в разных местах, в том числе и на небе. Развитие афтозного стоматита обычно обусловлено стрессом, потреблением определенных продуктов питания или влиянием других раздражающих факторов. Язвы обычно появляются в виде мелких красных бугорков, в середине которых со временем появляется небольшая беловатая язвочка. Для лечения данного заболевания на рынке доступны безрецептурные препараты, и большинство язв заживает за период недели или 10 дней.
Кандидоз
Заболевание также известно как молочница или кандидоз полости рта. Оно вызывается разрастанием грибковых микроорганизмов и сопровождается появлением в ротовой полости красных наростов и белых пятен. Кандидоз распространен среди людей с зубными протезами и сахарным диабетом, и часто его лечение прежде всего предполагает предотвращение разрастания грибка. По данным ADA в особо тяжелых случаях для борьбы с грибком также могут использоваться противогрибковые средства для приема внутрь. Дополнительную информацию о кандидозе можно найти на страницах Центра здоровья зубов и полости рта Colgate.
Оно вызывается разрастанием грибковых микроорганизмов и сопровождается появлением в ротовой полости красных наростов и белых пятен. Кандидоз распространен среди людей с зубными протезами и сахарным диабетом, и часто его лечение прежде всего предполагает предотвращение разрастания грибка. По данным ADA в особо тяжелых случаях для борьбы с грибком также могут использоваться противогрибковые средства для приема внутрь. Дополнительную информацию о кандидозе можно найти на страницах Центра здоровья зубов и полости рта Colgate.
Вирусы Коксаки
Вирусы Коксаки – возбудители заболевания, поражающего кожу рук и ног, а также слизистую оболочку ротовой полости, они могут вызывать образование болезненных волдырей и красных пятен как на коже рук и ног, так и на небе. Наиболее часто заболевание, вызываемое такими вирусами, наблюдается у детей до пяти лет, однако оно может развиваться в любом возрасте. Методы лечения включают применение безрецептурных препаратов, предназначенных для лечения лихорадки и ослабления боли, а также специальных лечебных ополаскивателей для полости рта, облегчающих неудобство, вызванное ротовыми язвами.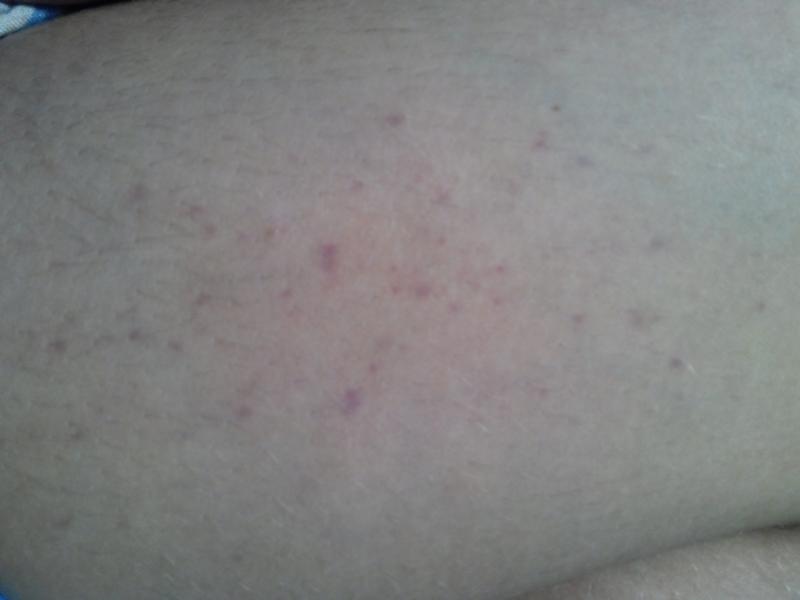
В редких случаях ротовые язвы и поражения могут быть признаком рака ротовой полости, поэтому важно, чтобы все пораженные участки, которые вызывают болевые ощущения, мешают потреблению пищи или напитков и быстро не заживают, осматривал стоматолог.
Как избавиться от красных точек после бритья: советы по уходу за кожей
Некрасивые красные точки после бритья – проблема многих представительниц слабого пола. В стремлении добиться безупречной гладкости кожи женщины регулярно пользуются бритвенным станком или электрической бритвой, а в итоге получают раздражение и обильные высыпания, которые заставляют отказываться от короткой одежды. Как быть в такой ситуации? Как быстро избавиться от этих маленьких неприятностей подручными средствами?
Причины красных точек после бритья
Красные точки – не что иное, как реакция организма на механическое повреждение дермы в процессе бритья. Орудуя бритвенным станком, девушки не просто избавляются от нежелательных волос на теле, но и удаляют поверхностные слои эпидермиса. Как следствие, в поры проникают бактерии, на поврежденных участках развивается воспаление, а кожа покрывается сыпью и мелкими гнойничками.
Как следствие, в поры проникают бактерии, на поврежденных участках развивается воспаление, а кожа покрывается сыпью и мелкими гнойничками.
В большинстве случаев травмирование кожных покровов происходит из-за тупой бритвы или некачественной бритвенной головки на эпиляторе. Такие приборы не срезают волосы, а буквально срывают их с поверхности кожи, что приводит к микротравмам и последующему воспалению дермы. Существуют и другие причины красных точек:
- слишком частое бритье, особенно при чувствительной коже;
- неправильно подобранный способ удаления волосков;
- реакция на болезненные ощущения, которые могут появляться при грубом бритье и чрезмерном надавливании на кожу;
- аллергический ответ организма на средства для бритья, применяемые во время процедуры;
- неправильное бритье с удалением волос против их роста;
- пренебрежение правилами подготовки к бритью;
- инфекция, которая могла попасть в поры при бритье.

Как избавиться от неприятных красных точек
Часто, наряду с красными точками, девушки испытывают жжение, зуд, боль в местах образования сыпи. Инфекция, попадающая в гнойнички, не только чревата появлением раздражения, но и чрезвычайно опасна, поэтому очень важно правильно подходить к процедуре бритья и принимать меры по быстрому избавлению от прыщей.
Красные точки на лице и шее
Раздражение на шее и коже лица обычно появляется у мужчин. Чтобы избавиться от него, можно готовить травяные отвары из череды, дубовой коры, петрушки, ромашки, крапивных листьев. Помимо отваров, хорошо помогает маска из капусты или свежего натертого картофеля. Овощи перетирают в однородную массу при помощи блендера, а затем накладывают на кожу на 30 минут. При отсутствии времени на приготовление масок можно наносить на лицо сок алоэ или масло из облепихи.
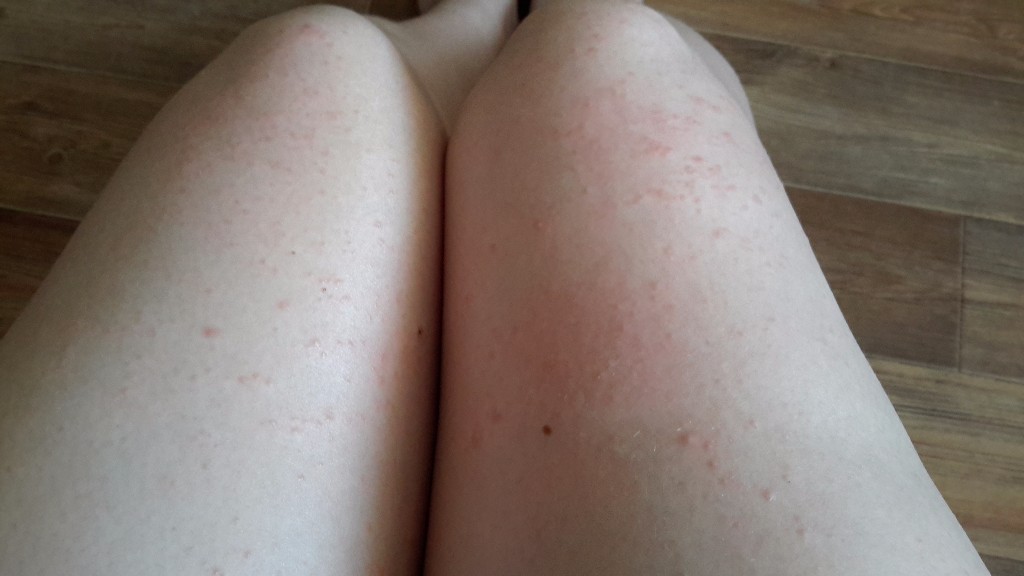
Сыпь на ногах
Кожа на ногах не такая нежная, как на лице, поэтому для удаления красных точек потребуются более радикальные методы. Один из них – аптечная мазь «Гидрокортизон», которая обладает антисептическим и сосудосуживающим эффектом. Сделать ножки шелковистыми поможет и компресс из нескольких листьев алоэ, которые растирают в кашицу и смешивают с десертной ложкой оливкового или подсолнечного масла.
Один из них – аптечная мазь «Гидрокортизон», которая обладает антисептическим и сосудосуживающим эффектом. Сделать ножки шелковистыми поможет и компресс из нескольких листьев алоэ, которые растирают в кашицу и смешивают с десертной ложкой оливкового или подсолнечного масла.
Покраснение подмышками
Избавиться от воспаления и красных точек подмышками позволяют следующие средства:
- Отвар петрушки – пучок зелени заваривают в одном литре воды, а после остывания смачивают отваром ватный диск и прикладывают к коже на 15–20 минут.
- Настой из подорожника – 2 ст. ложки листьев следует измельчить, смешать со стаканом молока и подождать около получаса. Затем немного настоя наносят на ткань, которую прикладывают на покрасневшие участки.
- Компресс из мятных листьев – в стакан воды добавляют по ложке ромашки и мяты, кипятят 15 минут и остужают. После этого промокают ватные диски и прикладывают их к подмышкам.
Краснота в деликатных местах
Чтобы убрать прыщи и красные точки в области бикини, можно воспользоваться мятным маслом. Несколько его капелек добавляют в лосьон и обрабатывают зоны раздражения. Также хорошо помогают протирания настоем из мать-и-мачехи. Три столовые ложки растения заливают половиной литра кипятка, ждут 30 минут и протирают полученным раствором кожу в деликатных местах.
Несколько его капелек добавляют в лосьон и обрабатывают зоны раздражения. Также хорошо помогают протирания настоем из мать-и-мачехи. Три столовые ложки растения заливают половиной литра кипятка, ждут 30 минут и протирают полученным раствором кожу в деликатных местах.
Профилактика красных точек
Чтобы по завершении бритья не пришлось избавляться от красных точек, следует придерживаться некоторых профилактических мер как до бритвенной процедуры, так и после нее:
- Перед бритьем рекомендуется выполнить скрабирование кожи, которое не только улучшит ее состояние, но и позволит удалить ороговевшие частички эпидермиса. При желании магазинный скраб можно заменить натуральной кофейной гущей, засахаренным медом или смесью из соды и соли.
- До удаления волосков необходимо распарить кожные покровы под горячей водой. При приеме душа не стоит тереть кожу мочалкой, иначе она приведет к появлению красных точек после завершения бритья.
- Нельзя удалять растительность на сухой коже.
 Прежде чем приступать к бритью, на тело следует нанести крем либо пенку, которые предупредят сыпь и покраснение.
Прежде чем приступать к бритью, на тело следует нанести крем либо пенку, которые предупредят сыпь и покраснение. - После бритья кожные покровы обрабатывают смягчающими и успокаивающими средствами. Важно, чтобы в них не было ментола или спирта, поскольку эти вещества могут раздражать дерму.
И главное – необходимо правильно подходить к выбору бритвы. Именно от нее во многом зависит качество бритвенной процедуры, поэтому если вы хотите предупредить появление красных точек, не экономьте на инструменте. Лучше отдавать предпочтение станку с двойным или тройным лезвием, имеющим защитную полоску с алоэ. Более эффективное решение – современные электрические бритвы, стайлеры и эпиляторы с бритвенными головками, которые удаляют волосы в разы лучше восковых полосок и шугаринга.
Если вы ищете по-настоящему качественные бритвенные принадлежности, ознакомьтесь с каталогом нашего интернет-магазина. В ассортименте вы найдете большой выбор приборов для бритья и удаления волосков, выпускаемых одним из лучших производителей мелкой бытовой техники – немецкой компанией Braun.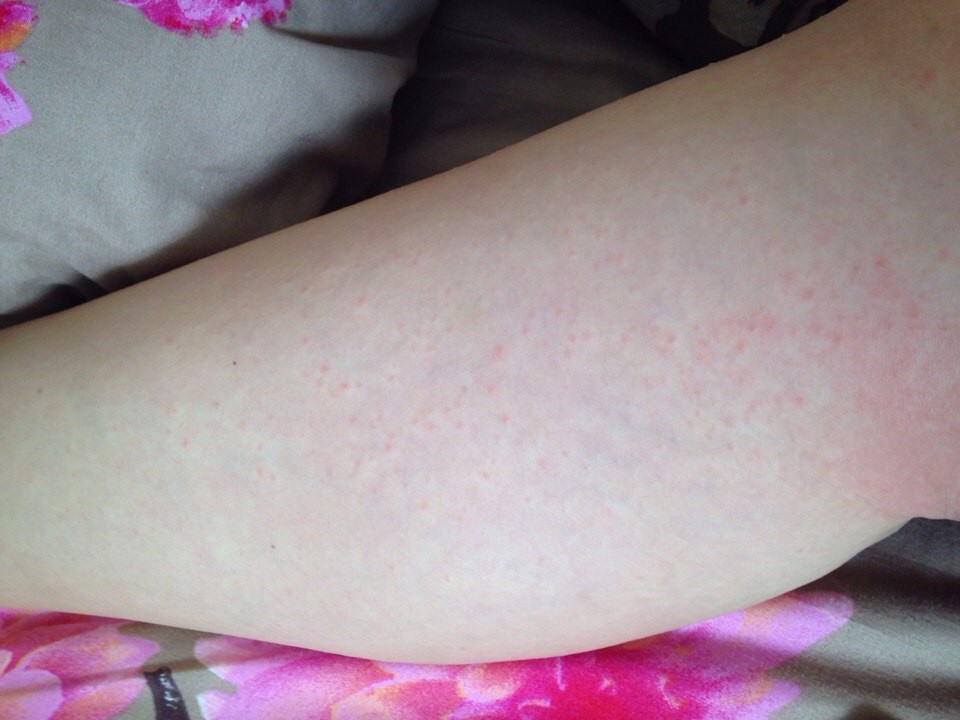 Бритвы и эпиляторы бренда предупредят образование красных точек и помогут добиться идеальной гладкости кожи надолго.
Бритвы и эпиляторы бренда предупредят образование красных точек и помогут добиться идеальной гладкости кожи надолго.
Розовый лишай: лечение, причины, симптомы
Практически любой человек помнит, как в детстве, когда направляешься к уличному пушистому котенку, чтобы погладить, слышишь грозное: «Не трогай! Подхватишь лишай». Однако передается он не только при контакте с животным. Распространенная его разновидность розовый лишай.
Что такое розовый лишай и как его распознать? Это кожное заболевание, относится к инфекционно-аллергическим. Его также называют болезнью Жибера, именем того, кто впервые описал его у человека. Розеола шелушащаяся — одно из названий данного заболевания.
Симптомы
Проявляется болезнь в виде пятен на коже. Сначала появляются несколько так называемых материнских образований размером около 5 см. Затем в течение недели по телу рассыпается большое количество подобных пятнышек, меньших размеров.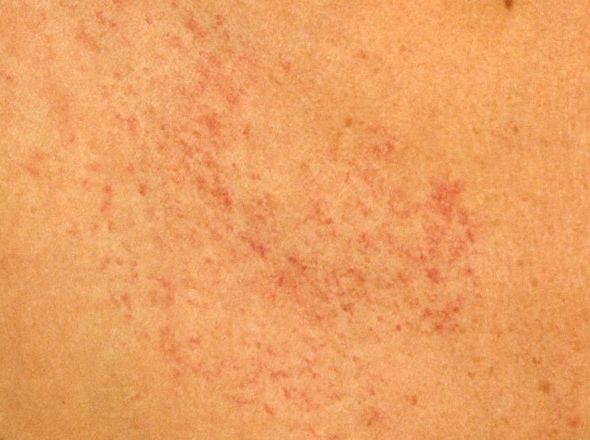 Наиболее уязвимыми являются живот, плечи и бедра. На лице и шее высыпания встречаются редко.
Наиболее уязвимыми являются живот, плечи и бедра. На лице и шее высыпания встречаются редко.
Все пятна, как материнские, так и «детки» имеют одинаковый вид: розовое или с желтоватым оттенком округлой формы, шелушащееся внутри с гладким ободком. Часто помимо пятен эта болезнь больше никак себя не проявляет. Поэтому, как только на теле обнаружились какие-либо характерные образования, нужно немедленно обращаться для диагностирования розового лишая в специальную клинику.
Иногда в пораженных местах появляется зуд, увеличиваются лимфоузлы на шее и подбородке. Если иммунитет человека сильно ослаблен, появляется сильная усталость, повышение температуры или общая интоксикация всего организма. Бывают случаи, когда внешнее проявление отличается от обычного: на коже появляются волдыри или узелки белого цвета.
Способы заражения
На сегодняшний день единого мнения о способах заражения нет. Есть предположение, что источник недуга − вирус герпеса и риску заражения болезнью Жибера подвергаются прежде всего люди с низким иммунитетом, те, кто недавно перенес вирусные инфекции, простуды, кто часто переохлаждается.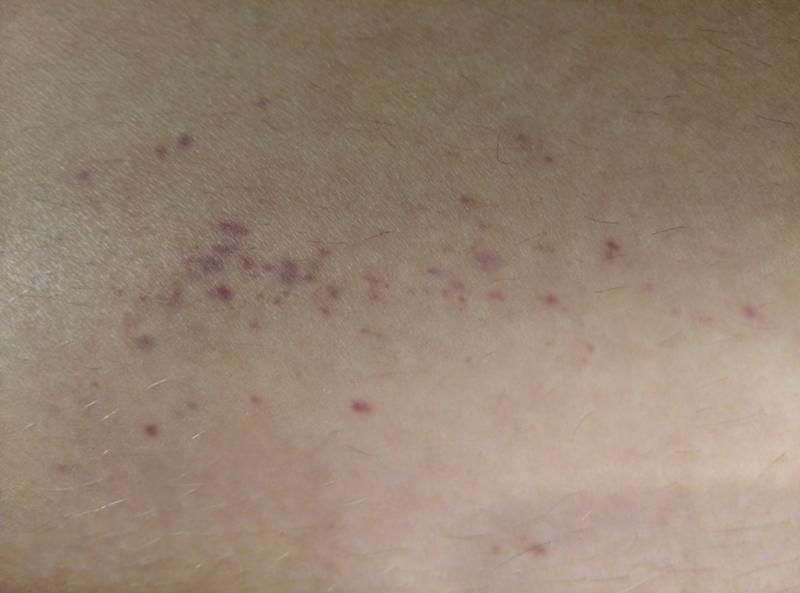 У женщин и детей риск заражения значительно выше, чем у мужчин. Наблюдения показывают, что этой инфекцией практически не заражаются люди старше 40 лет и младенцы.
У женщин и детей риск заражения значительно выше, чем у мужчин. Наблюдения показывают, что этой инфекцией практически не заражаются люди старше 40 лет и младенцы.
Заразно ли данное заболевание? На этот вопрос нет однозначного ответа. Бытует мнение, что оно может передаваться при тактильном контакте или воздушно-капельным путем. Обязательное условие для того, чтобы человек заразился — присутствие провоцирующего фактора. На практике было отмечено, что передача данного вируса от одного человека к другому происходит нечасто.
Лечение
Определить чем именно заразился человек, может только квалифицированный специалист. Сначала проводится визуальный осмотр. Однако этого недостаточно. Данный вид недуга внешне очень напоминает псориаз, краснуху или сифилитическую розеолу. Для точной диагностики и назначения правильного лечения лишая в клинике назначают анализ крови и мочи, берут соскоб, пациент проходит специальный тест.
Болезнь Жибера не требует особо сложного лечения.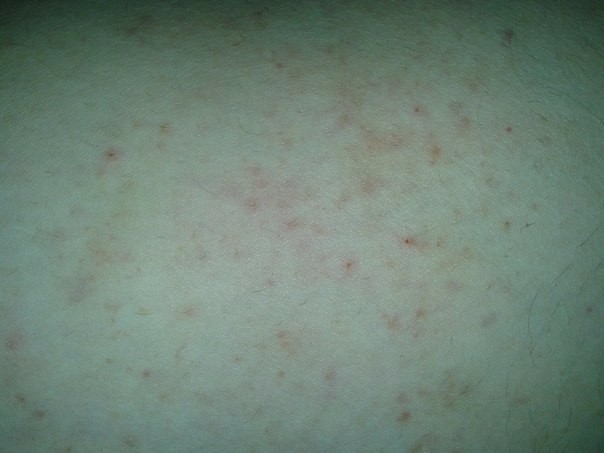 Заболевание проходит через шесть-девять недель. Пятна постепенно бледнеют и перестают шелушиться. Какое-то время на коже остаются следы, но и они со временем пропадают. Для облегчения проявления симптомов, врач назначает лечение: для снятия зуда – антигистаминные препараты, для уменьшения шелушения – различные мази. Прописываются так же поливитаминные комплексы для повышения иммунитета больного.
Заболевание проходит через шесть-девять недель. Пятна постепенно бледнеют и перестают шелушиться. Какое-то время на коже остаются следы, но и они со временем пропадают. Для облегчения проявления симптомов, врач назначает лечение: для снятия зуда – антигистаминные препараты, для уменьшения шелушения – различные мази. Прописываются так же поливитаминные комплексы для повышения иммунитета больного.
Помимо медикаментозного лечения розового лишая, назначают гипоаллергенную диету. Из рациона исключаются все продукты, которые могут вызывать аллергические реакции: цитрусовые, яйца, фрукты красного цвета, шоколад, кофе, алкоголь, мед, орехи.
Также необходимо исключить физические нагрузки, сдачу экзаменов, ограничить общение, чтобы меньше попадать в стрессовые ситуации, стараться носить одежду из натуральных тканей, мыться только под душем мягкими моющими средствами. Также запрещено подвергать пораженные участки кожи воздействию прямых солнечных лучей, так как это увеличивает процесс шелушения и, соответственно, препятствует выздоровлению.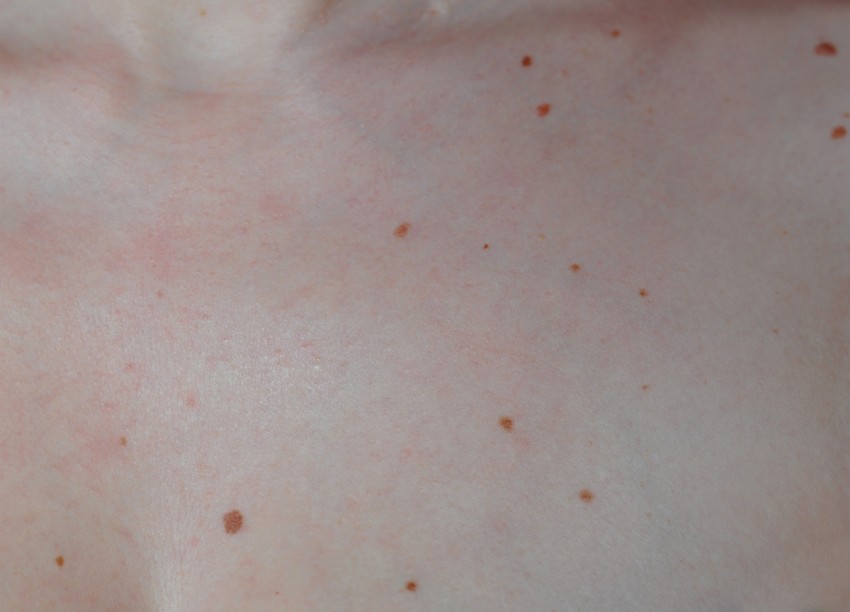 Любое самолечение может привести к нежелательным последствиям, поэтому необходима консультация специалиста.
Любое самолечение может привести к нежелательным последствиям, поэтому необходима консультация специалиста.
Как избежать заражения
В связи с тем, что природа возникновения болезни Жибера досконально не изучена, отсутствуют и методы предотвращения данного заболевания. Основная рекомендация – следить за состоянием иммунной системы, так как именно она поможет избежать заражения.
Осложнения
Сам недуг в большинстве случаев проходит бесследно. Однако иногда возникают осложнения в виде экземы, стафилококка или стрептококка, может развиться кольцевидный лишай, который довольно часто переходит в хроническую форму и даже через несколько лет может произойти рецидив. Тогда лечение производится антибиотиками. Для предотвращения подобных проблем мы настоятельно рекомендуем пройти комплексное лечение в нашей клинике.
Не забывайте о своем здоровье и здоровье своей семьи!
Сосудистые звездочки – видимые под кожей вены
Сосудистые звёздочки — видимые под кожей вены
Сосудистые звёздочки — это расширенные поверхностные вены, которые образуют под кожей сеточку. Хотя отдельные вены сеточки имеют длину всего несколько миллиметров, вместе они могут покрыть значительную части ноги. Маленькие сосудистые звёздочки имеют ярко-красный цвет. С увеличением размера они приобретают синий оттенок.
Хотя отдельные вены сеточки имеют длину всего несколько миллиметров, вместе они могут покрыть значительную части ноги. Маленькие сосудистые звёздочки имеют ярко-красный цвет. С увеличением размера они приобретают синий оттенок.
Что вызывает образование сосудистых звёздочек?
Сосудистые звездочки считаются одной из форм варикозного расширения вен. Причины их развития те же самые:
- С возрастом стенки вен ослабвают.
- Из-за нарушения возврата крови к сердцу развивается застой крови в ногах.
Считается, что около половины населения страдают от сосудистых звёздочек. Женщины страдают от этого заболевания чаще, чем мужчины. Причиной ослабления сосудистой стенки и образования сосудистых звёздочек является нарушение образования соединительной ткани. Иногда это состояние бывает наследственным.
Симптомы: Сосудистые звездочки выглядят так
Сосудистые звездочки хорошо заметны.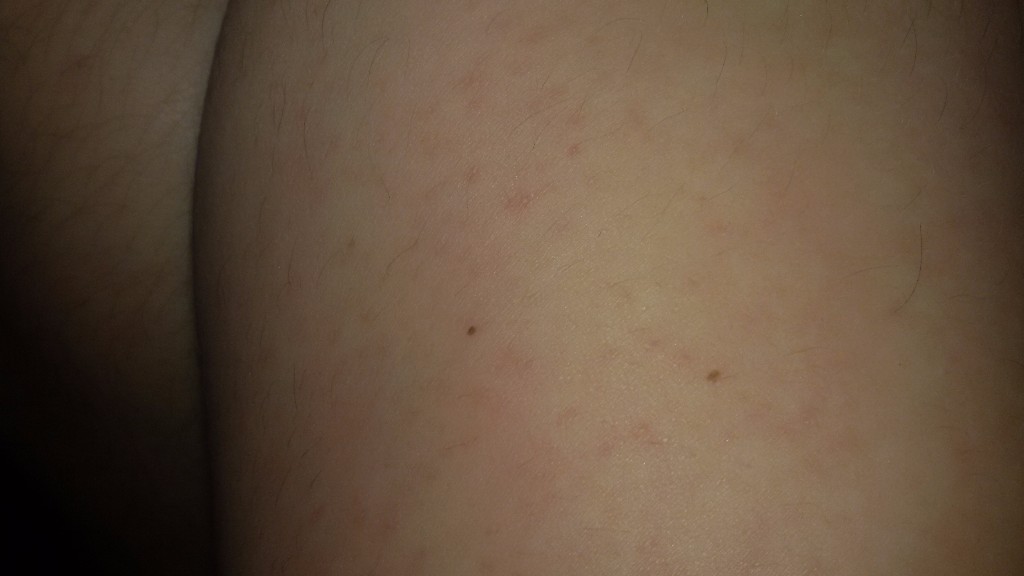 Они появляются на бедрах, на колене, в подколенной ямке, на голени и на стопе. Болезненных ощущений не бывает. Если вместе с ними развивается варикозная болезнь и другие симптомы нарушения работы вен, это может указывать на более серьезную патологию. Основные симптомы нарушения работы вен:
Они появляются на бедрах, на колене, в подколенной ямке, на голени и на стопе. Болезненных ощущений не бывает. Если вместе с ними развивается варикозная болезнь и другие симптомы нарушения работы вен, это может указывать на более серьезную патологию. Основные симптомы нарушения работы вен:
- Усталость ног
- «Тяжелые» ноги
- Отеки
- Напрряжение в мышцах ног
- Ощущение покалывания
- Боль
Часто сосудистые звездочки впервые появляются во время беременности
Многие женщины впервые замечают сосудистые звездочки или варикозное расширение вен во время беременности. Венозную стенку ослабляют гормоны, выделяющиеся во время беременности. Будущая мама набирает вес. В ее организме образуется больше крови, и давление в венах увеличивается.
Компрессионный трикотаж medi для поддержки вен во время беременности.
Факторы риска
Факторы риска развития сосудистых звездочек сравнимы с факторами риска развития варикозного расширения вен. Есть как контролируемые пациентом факторы, так и факторы, на которые он повлиять не может:
Есть как контролируемые пациентом факторы, так и факторы, на которые он повлиять не может:
Факторы, на которые повлиять невозможно:
- связанное с возрастом нарушение функции вен,
- Наследственная предрасположенность
- Гормональный фон, например, во время беременности.
Факторы, на которые можно повлиять:
- профессии, связанных со стоячей или сидячей работой,
- избыточный вес,
- употребление алкоголя
- тесная одежда и высокие каблуки.
Здоровый образ жизни поможет вашим ногам хорошо выглядеть.
Профилактика сосудистых звездочек
Самый эффективный способ предотвратить появление сосудистых звездочек — это минимизировать упомянутые выше факторы риска. Возьмите на себя ответственность за здоровье ваших ног.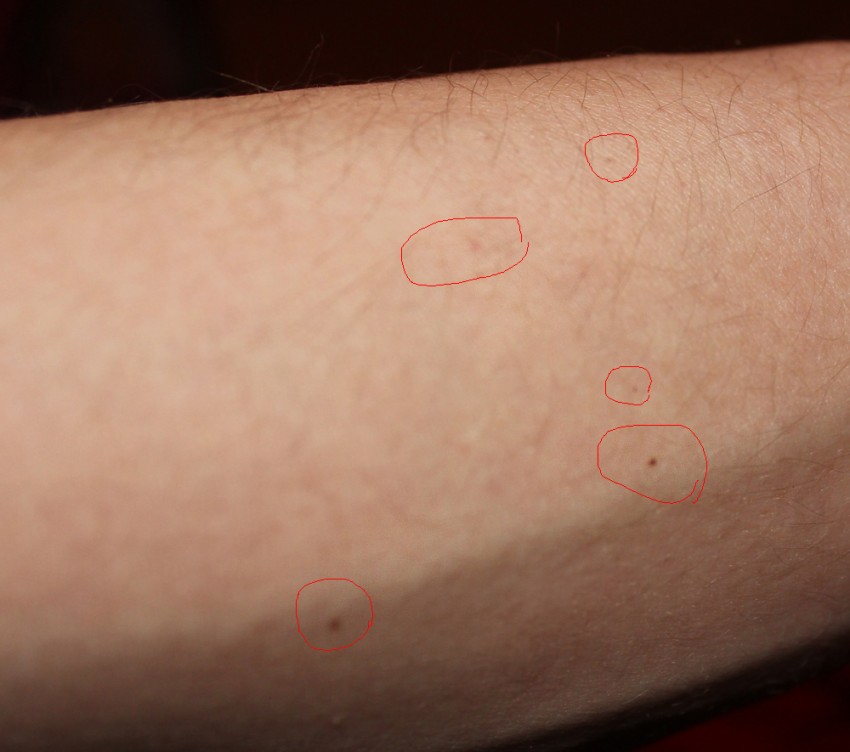 В этом Вам помогут советы:
В этом Вам помогут советы:
- Упражнения: Лежать и ходить лучше чем сидеть и стоять: Двигайтесь как можно больше и чаще меняйте положение тела.
- Физическая нагрузка: Запланируйте регулярные 10-минутные сеансы упражнений на протяжении дня.
- Здоровое питание: Придерживайтесь легкой, сбалансированной диеты..
- Вес тела: Контролируйте вес тела.
- Одежда: Носите свободную, удобную одежду..
- Обувь: Выбирайте удобную обувь на плоской подошве.
- Душ: Регулярно обливайте ноги холодной водой. Также контрастный душ укрепляет соединительные ткани.
Как лечат сосудистые звёздочки?
Как правило, случаях сосудистые звёздочки безвредны и являются, в основном, косметическим дефектом, так как пораженные участки кожи могут выглядеть как кровоподтеки.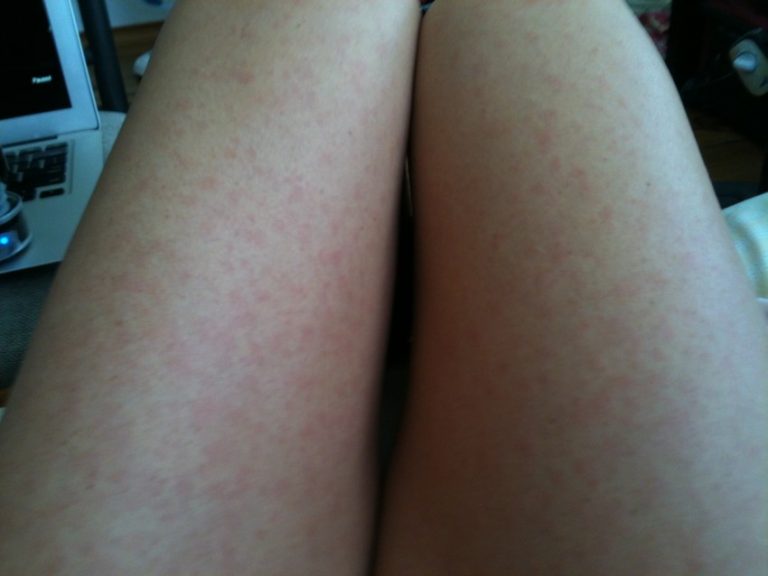 Существуют различные способы их удаления:
Существуют различные способы их удаления:
Что произойдет, если не лечить сосудистые звёздочки?
Если сосудистые звёздочки остаются поверхностными, кровообращение не нарушается. В большинстве случаев сосудистые звёздочки не вызывают никаких симптомов, поэтому лечить их не обязательно.
Иногда сосудистые звёздочки могут распространятся на значительную площадь. Это может вызывать болезненные ощущения.
Также сосудистые звёздочки также могут быть видимым признаком заболевания более глубоких и крупных вен.
Сосудистые звёздочки, образующиеся ниже внутренней лодыжки, как правило являются первым признаком хронического венозного застоя и требуют лечиения. Именно поэтому для ранней диагностики тяжелых заболеваний вен люди с сосудистыми звёздочками должны наблюдаться у врача.
Продукция medi
По ссылке Вы можете найти дополнительную информацию по компрессионному трикотажу medi.
Compression garments
Диагностика и лечение
Причины, признаки и лечение отеков ног
Отеки ног
Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.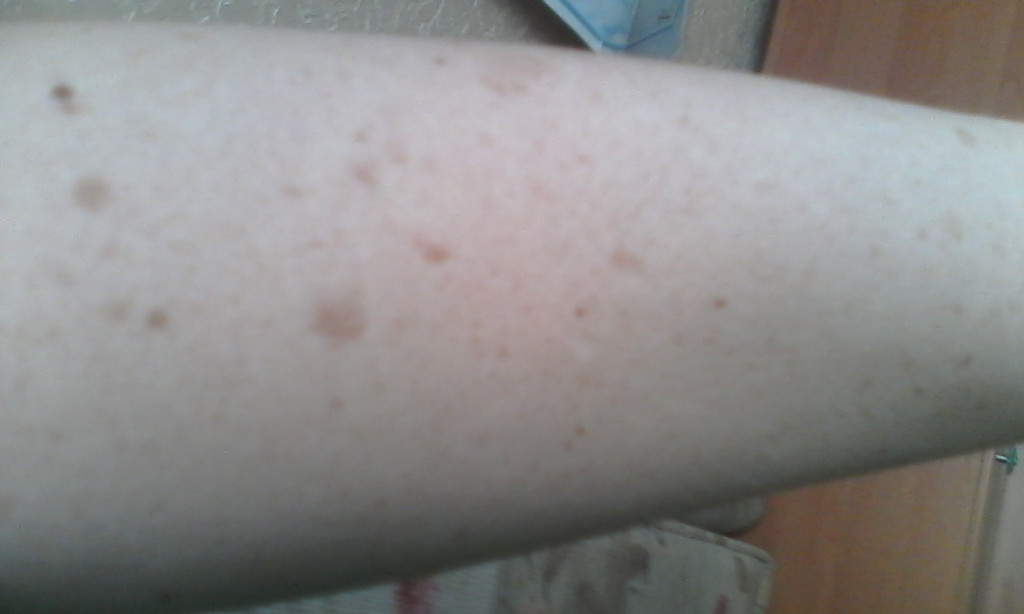
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции. Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу.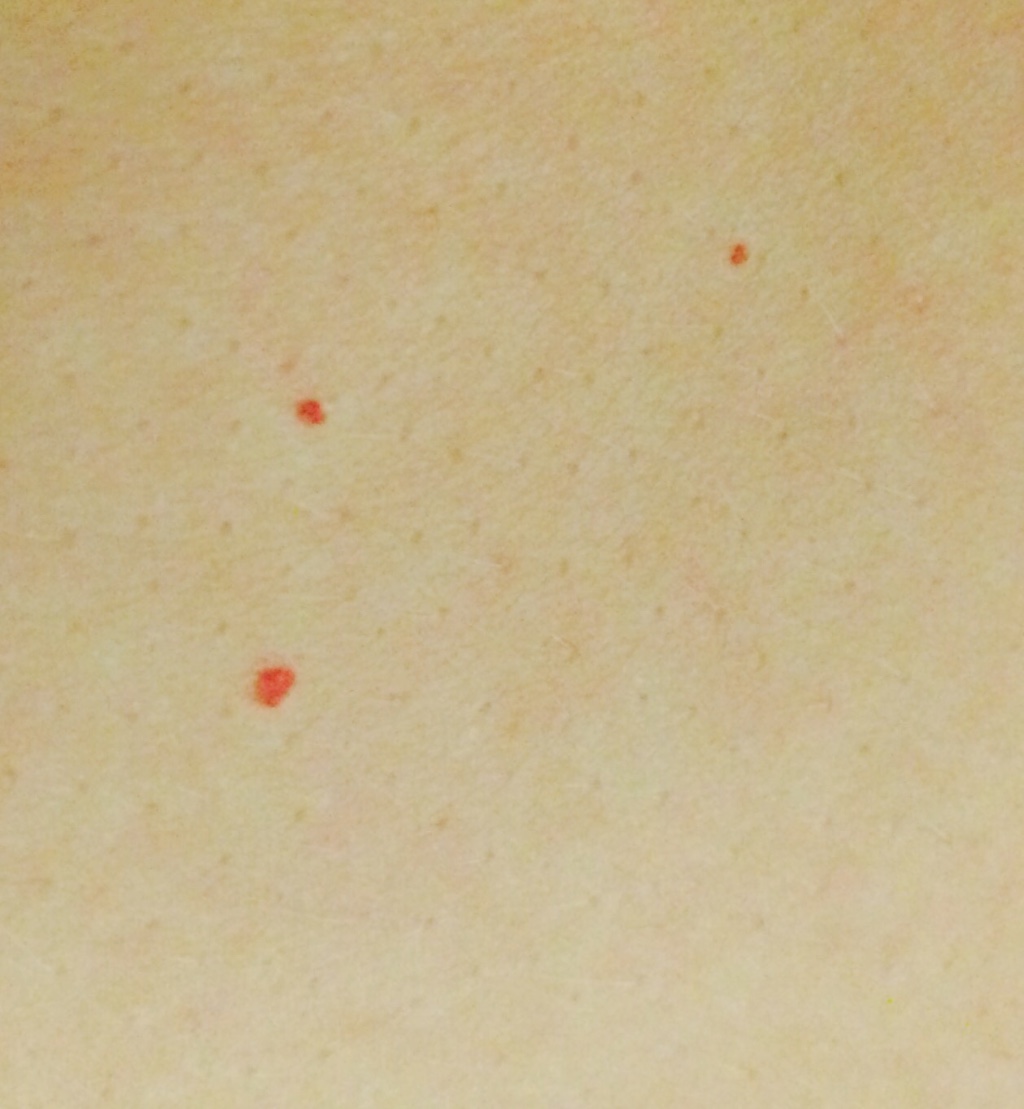 Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).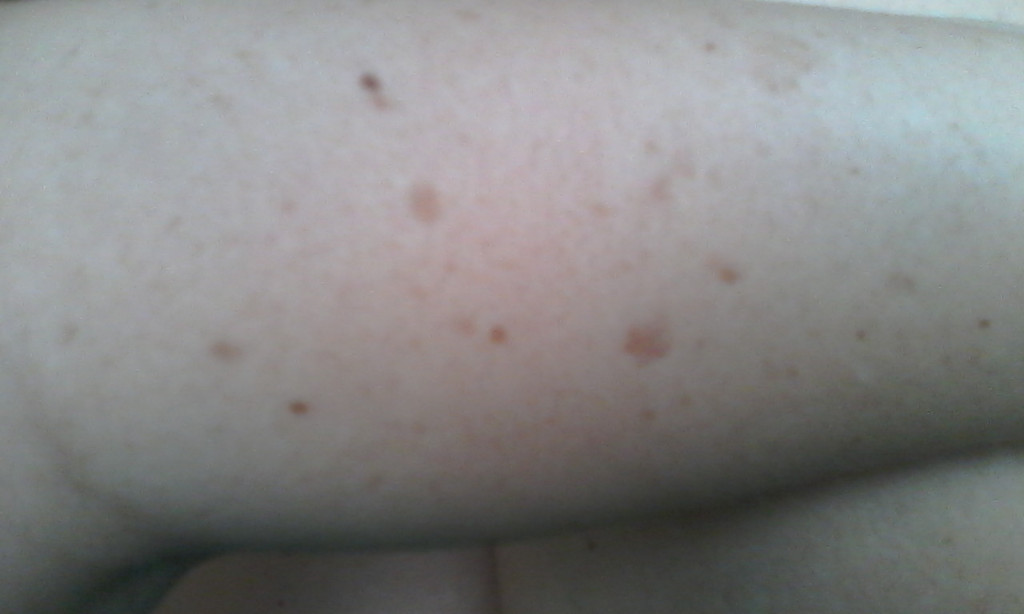
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчиваетсявоспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.
После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания.
Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
К осложнениям ветряной оспыотносятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга), воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.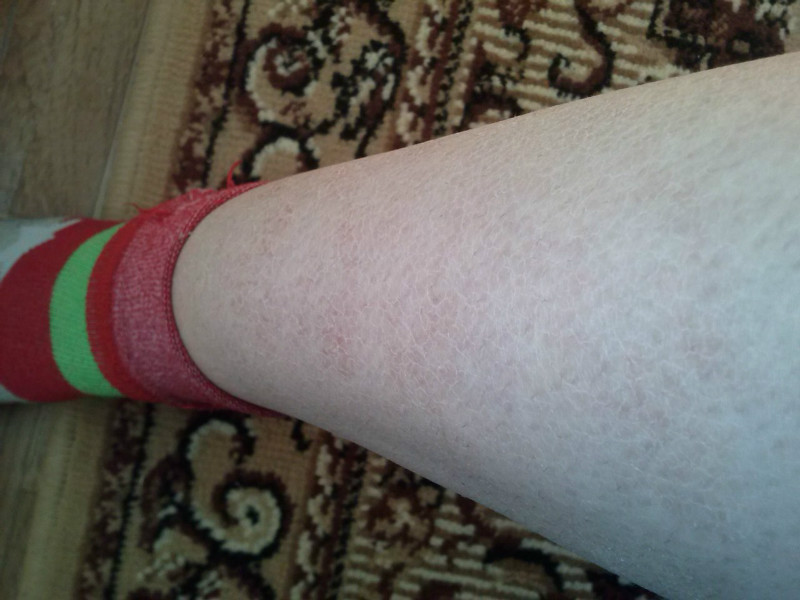
Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь.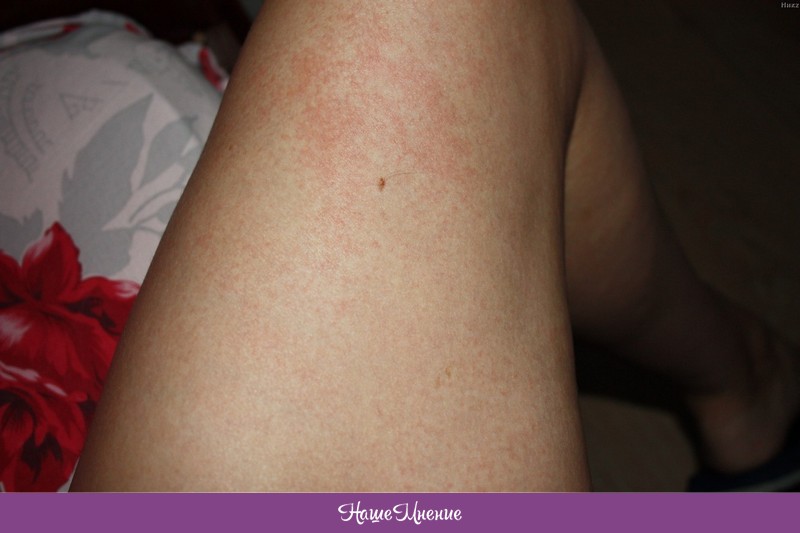 Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней. Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).
Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.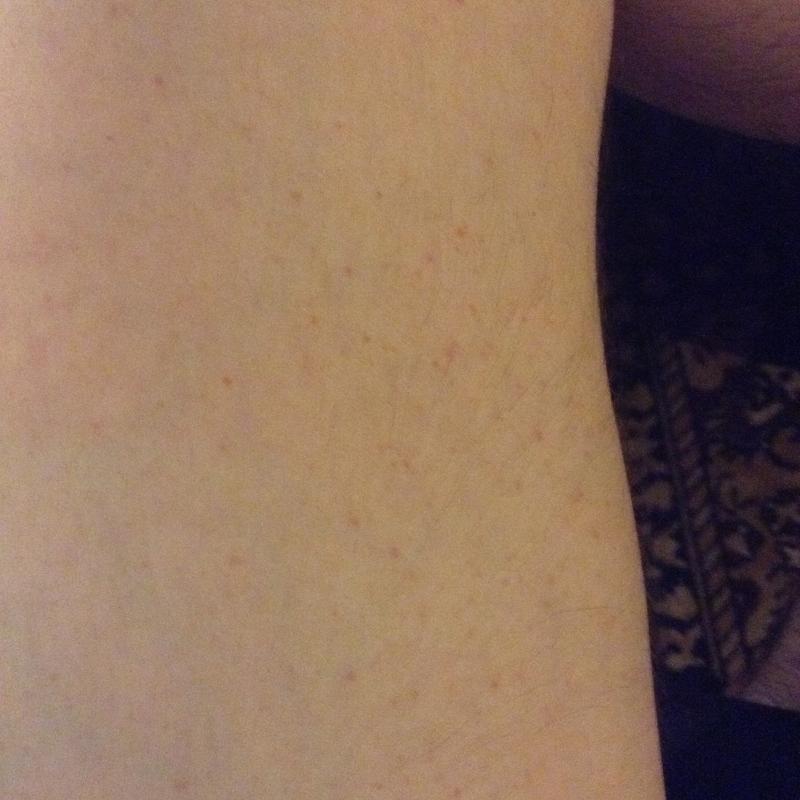
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет. Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота. Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения.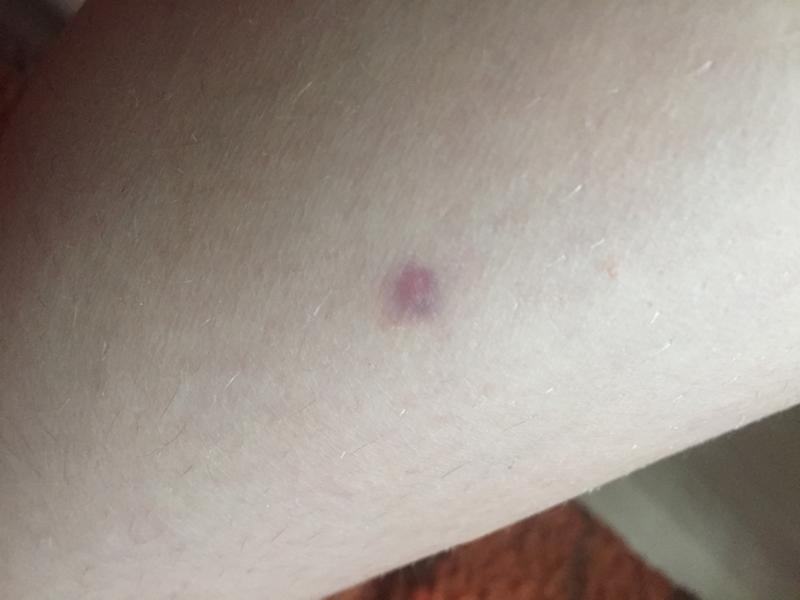 Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям. Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
Фотодерматоз: часто встречающаяся аллергия на солнце
Летний солнечный дерматит, часто называемый аллергией на солнце, является наиболее распространенной формой фотодерматоза. Это заболевание обусловлено повышенной чувствительностью кожи к ультрафиолету и вызвано воздействием солнечных лучей. Такое явление не редкое на сегодняшний день – с фотодерматозом сталкивается около 20% населения во всем мире. Аллергия проявляется в виде небольших красных зудящих точек. Обычно это происходит через 12 часов. Часто неизбежны рецидивы. Аллергия на солнце может быть более сильной: больше точек, больше зуда и больше затронутых зон.
От аллергии на солнце очень часто страдают женщины в возрасте от 15 до 35 лет. Она доставляет дискомфорт и негативно сказывается на внешности, выражается в появлении маленьких красных пятен, вызывающих интенсивный зуд и жжение.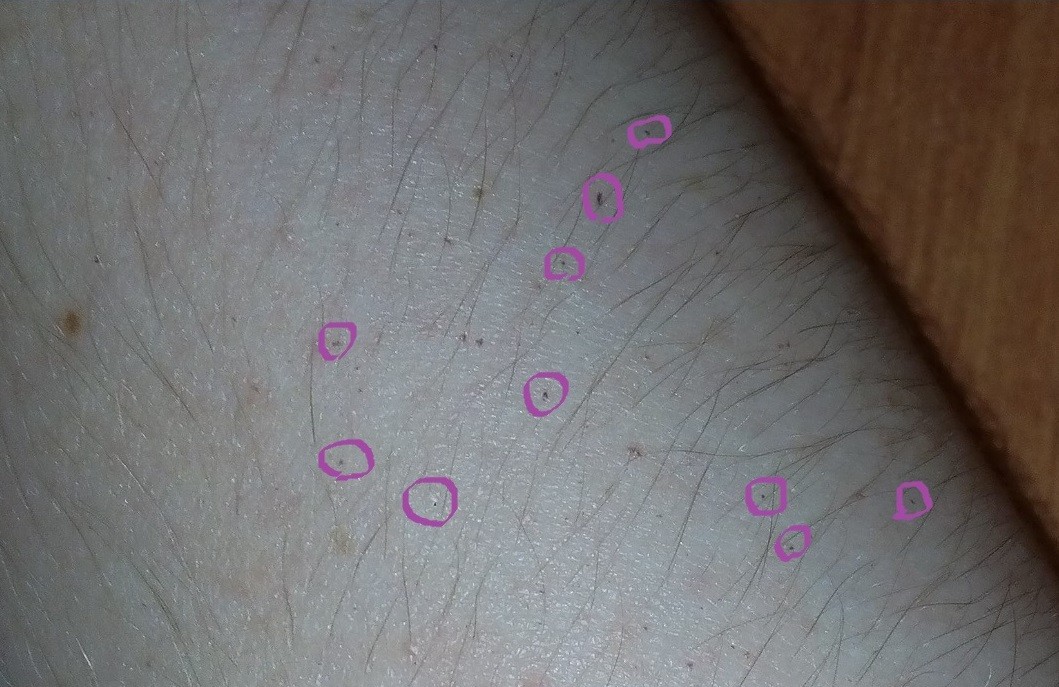 На лице эти пятна обычно не появляются, однако они есть на шее, плечах, руках и ногах. Другие симптомы фотодерматоза: шелушение кожи, высыпания в виде папул или фолликулитов (гнойничков), длительная пигментация на пораженных участках.
На лице эти пятна обычно не появляются, однако они есть на шее, плечах, руках и ногах. Другие симптомы фотодерматоза: шелушение кожи, высыпания в виде папул или фолликулитов (гнойничков), длительная пигментация на пораженных участках.
Часто признаки возникают не сразу. В отличие от солнечного ожога, фотодерматоз может развиться лишь спустя несколько часов после возвращения домой (фототоксическая реакция), а иногда и вовсе через несколько дней (фотоаллергическая реакция).
Причинами фотодерматоза служат ультрафиолетовые лучи, в особенности UVA-лучи. Повышают их негативное влияние дезодоранты, духи, мази и крема, которые были нанесены на чувствительную кожу перед выходом на солнце. Некоторые вещества в составе парфюмерных и косметических средств могут вступать в реакцию с ультрафиолетом и вызывать аллергию. Таким свойством обладает, например, эозин, содержащийся в губной помаде, и парааминобензойная кислота, входящая в состав некоторых солнцезащитных средств. Схожее действие оказывают и другие вещества: фенол, ретиноиды, салициловая, борная и полиненасыщенные жирные кислоты, сок петрушки, масло розы, бергамота, мускуса, зверобоя и сандала.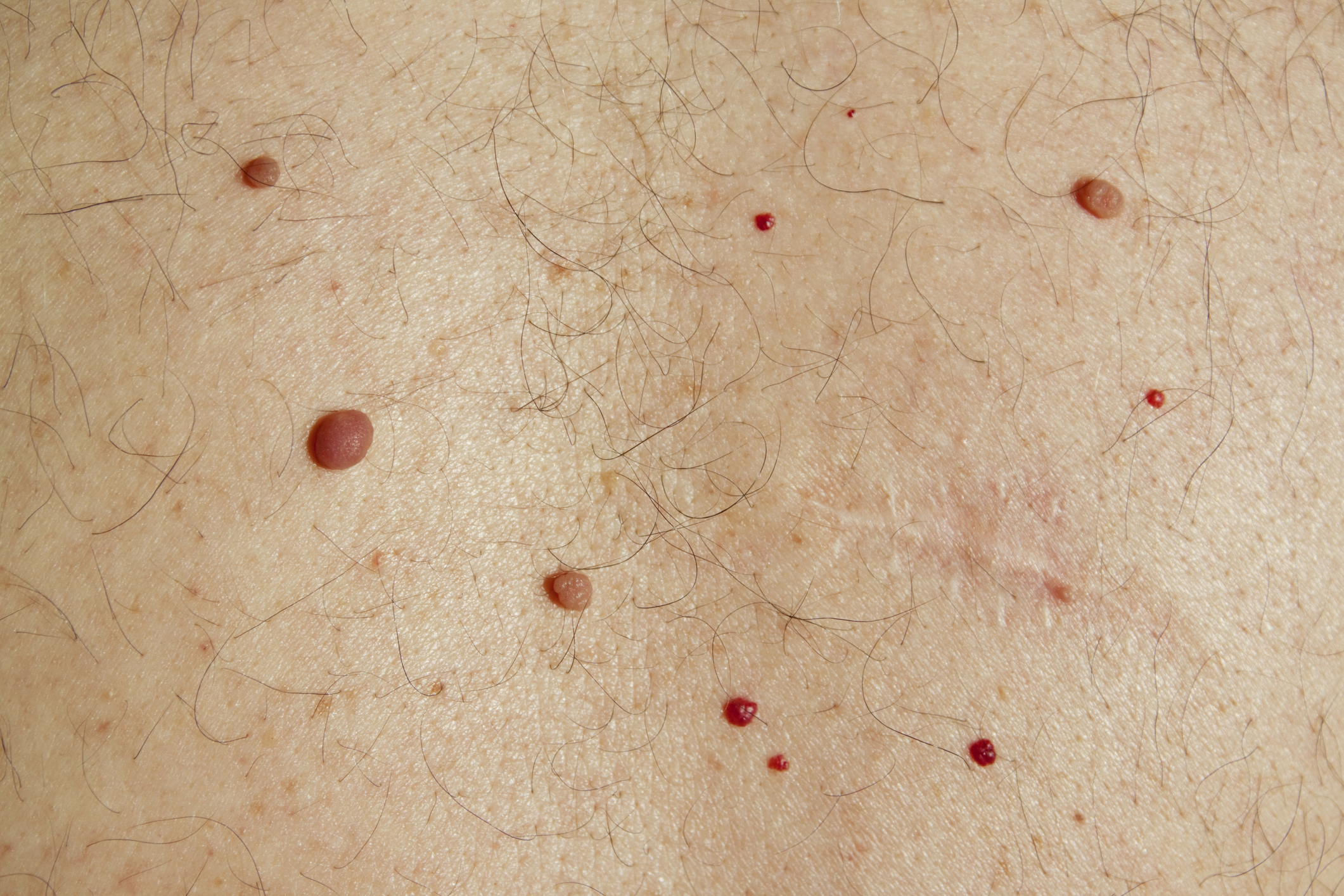
Нередко появление признаков аллергии на солнце вызывают лекарственные препараты. В частности: барбитураты, антигистаминные средства, цитостатики, оральные контрацептивы, препараты гормонозаместительной терапии, сульфаниламиды, аминазин, некоторые сердечно-сосудистые средства, определенные антибиотики и отдельные противовоспалительные препараты. Повышенная реакция на ультрафиолет проявляется и в случае снижения защитной функции кожи по причине оказания на нее дополнительного воздействия (например, пилинг, косметологические манипуляции). Часто причиной фотодерматоза является нарушение работы гепатобиллиарного и желудочно-кишечного тракта.
И есть только один способ решить эту проблему – профилактировать ее возникновение. Идеальное решение – избегать солнца или носить защитную одежду. Если солнца не избежать:
- не загорайте в период между 11.00 – 16.00
- перед посещением пляжа не пользуйтесь духами и кремами, содержащими спирт
- загорайте постепенно (по 20-30 минут в день)
- используйте солнцезащитные средства широкого спектра с сильным защитным фактором (от воздействия UVA и UVB-лучей).
 Первые дни только на ограниченные участки кожного покрова. И только убедившись в отсутствии возникновения фотодерматоза, при нанесении этих средств на отдельные участки кожи, используйте их на все поверхности кожного покрова.
Первые дни только на ограниченные участки кожного покрова. И только убедившись в отсутствии возникновения фотодерматоза, при нанесении этих средств на отдельные участки кожи, используйте их на все поверхности кожного покрова. - наносите крем повторно каждые два часа
- если избежать негативного воздействия на кожу все-таки не удалось, а обратиться к врачу нет возможности, снять острые проявления фотодерматоза можно с помощью холодных примочек и специальных средств после загара, содержащих пантенол. Лучше и эффективнее обратиться за помощью к врачу дерматологу или аллергологу.
- в период обострения аллергии соблюдайте гипоаллергенную диету, исключите прием спиртных напитков.
Важно предпринимать все меры предосторожности для достижения наилучшего результата.
Изображения, причины, лечение и время обращения за помощью
Человек может замечать красные точки на своей коже по ряду причин, от аллергических реакций до теплового воздействия.
Многие причины появления красных точек на коже безвредны и устраняются сами по себе. Другим может потребоваться лечение на дому или без рецепта (OTC).
В этой статье мы обсудим некоторые из возможных причин появления красных точек на коже, варианты их лечения и когда обращаться к врачу.
Кожные высыпания бывают разных размеров, цветов и текстур.
Не все высыпания требуют неотложной медицинской помощи. Тем не менее, людям следует немедленно обратиться за медицинской помощью, если у них появилась сыпь и они заметили любой из следующих симптомов:
Людям также следует немедленно обращаться за помощью в случае возникновения любых новых болезненных высыпаний, поражающих глаза, внутреннюю часть рта или гениталии.
В случае сомнений человеку следует обратиться за консультацией к лечащему врачу или сертифицированному дерматологу.
Тепловая сыпь, или потница, возникает, когда потовые железы блокируются, задерживая пот в глубоких слоях кожи.
Хотя тепловая сыпь может появиться у любого, это заболевание чаще всего встречается у младенцев и детей раннего возраста с незрелыми потовыми железами.
Симптомы тепловой сыпи включают:
- скопления маленьких красных шишек, называемых папулами
- твердые шишки телесного цвета
- ощущение зуда или покалывания
- слабое потение или его отсутствие в пораженной области
- воспаление и болезненность
- головокружение
- тошнота
Лечение
Тепловая сыпь обычно проходит в течение 24 часов.
Лечение обычно включает использование лосьонов для снятия зуда, раздражения и отека.
Люди также могут сохранять кожу прохладной и избегать тесной одежды.
Узнайте больше о вариантах лечения тепловой сыпи здесь.
Волосный кератоз (КП) — распространенное заболевание кожи, при котором на коже появляются крошечные красные, белые или телесные бугорки.
Чаще всего поражаются внешние части предплечий. Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
Симптомы КП включают:
- кожа, которая кажется грубой или сухой
- пятна небольших безболезненных бугорков на коже
- зуд
Лечение
Люди могут лечить симптомы КП с помощью:
- увлажняющих средств, содержащих мочевина или молочная кислота
- альфа-гидроксикислота
- гликолевая кислота
- молочная кислота
- ретиноиды
- салициловая кислота
- лазерная или световая терапия
Подробнее об управлении домашним хозяйством для КП можно узнать здесь.
Контактный дерматит возникает при контакте человека с веществом, которое раздражает его кожу или вызывает аллергическую реакцию.
Симптомы контактного дерматита различаются в зависимости от триггера и тяжести реакции.
Симптомы контактного дерматита включают:
- сыпь, которая появляется в виде геометрических узоров или форм
- сухая кожа, которая отслаивается и трескается
- яркая покрасневшая кожная сыпь
- скопления маленьких красных точек на коже
- крапивница, или очень зудящие рубцы на коже
- сильный зуд, стянутость или ощущение жжения
- волдыри, наполненные жидкостью, сочащиеся и покрывающие корку
- темная утолщенная кожа
- чувствительность к солнечному свету
Подробнее о контактном дерматите можно узнать здесь.
Лечение
Лечение контактного дерматита зависит от причины и тяжести симптомов человека.
Симптомы от легкой до умеренной улучшаются, когда человек избегает контакта с раздражителем или аллергеном. По возможности людям следует:
- избегать продуктов по уходу за кожей, содержащих агрессивные или раздражающие химические вещества
- избегать никелированных или позолоченных ювелирных изделий
- избегать продуктов или лекарств, вызывающих аллергические реакции
- носить защитную одежду в рабочей среде или в местах с ядовитые растения
Если дерматит ограничен небольшой площадью, можно нанести 1% крем с гидрокортизоном.
Врач может прописать более сильные местные или пероральные антигистаминные препараты людям, которые не реагируют на безрецептурные препараты.
Атопический дерматит, также известный как экзема, представляет собой хроническое воспалительное заболевание кожи.
Существует много различных типов экземы, в том числе:
- Фолликулярная экзема: Этот тип экземы поражает волосяные фолликулы.

- Папулезная экзема: Это проявляется в виде небольших красных бугорков на коже, которые медицинские работники называют папулами.
Наряду с красными бугорками на коже экзема может вызвать:
- чрезвычайно зуд кожи
- тепло и отек кожи
- сухая, шелушащаяся кожа
- скопления маленьких пузырей, заполненных жидкостью
- волдырей, из которых вытекает жидкость и корка более
Лечение
Люди могут управлять симптомами атопического дерматита и даже предотвращать обострения с помощью следующих методов лечения:
- принимая рецептурные лекарства, такие как стероиды и антигистаминные препараты
- проходят фототерапию или светотерапию
- применяя увлажняющий крем для лечения сухой, потрескавшейся кожи
- с использованием стирального порошка без запаха, не вызывающего раздражения
- Избегать триггеров, таких как сухой воздух, стресс и аллергены
сертифицированный дерматолог.
Также может помочь принятие ванн с отбеливателем, которые требуют использования половины чашки отбеливателя на 40-галлонную ванну 1–2 раза в неделю.
Узнайте больше о вариантах лечения экземы здесь.
Розацеа — это кожное заболевание, вызывающее раздражение, покраснение и небольшие прыщики.
Хотя розацеа может развиться у любого человека в любой момент жизни, это заболевание чаще всего встречается у взрослых в возрасте 30–60 лет, людей со светлой кожей и людей, находящихся в период менопаузы.
Симптомы розацеа включают:
- раздраженная или красная кожа на лбу, носу, щеках и подбородке
- кровеносные сосуды, которые видны под кожей
- скопления небольших шишек или прыщиков
- толстая кожа на лице
- красные, зудящие или слезящиеся глаза
- воспаление век
- помутнение зрения
Лечение
Люди могут лечить розацеа с помощью различных стратегий и лекарств.Некоторые стратегии, которые могут помочь облегчить розацеа, включают:
- избегание триггеров, таких как ультрафиолет, алкоголь и агрессивные химические вещества
- мытье лица очищающими средствами со сбалансированным pH
- частое использование увлажняющих кремов
- использование солнцезащитного крема широкого спектра действия с SPF 30 или выше
Людям также следует избегать продуктов с кофеином и острой пищи, поскольку они также могут вызвать розацеа.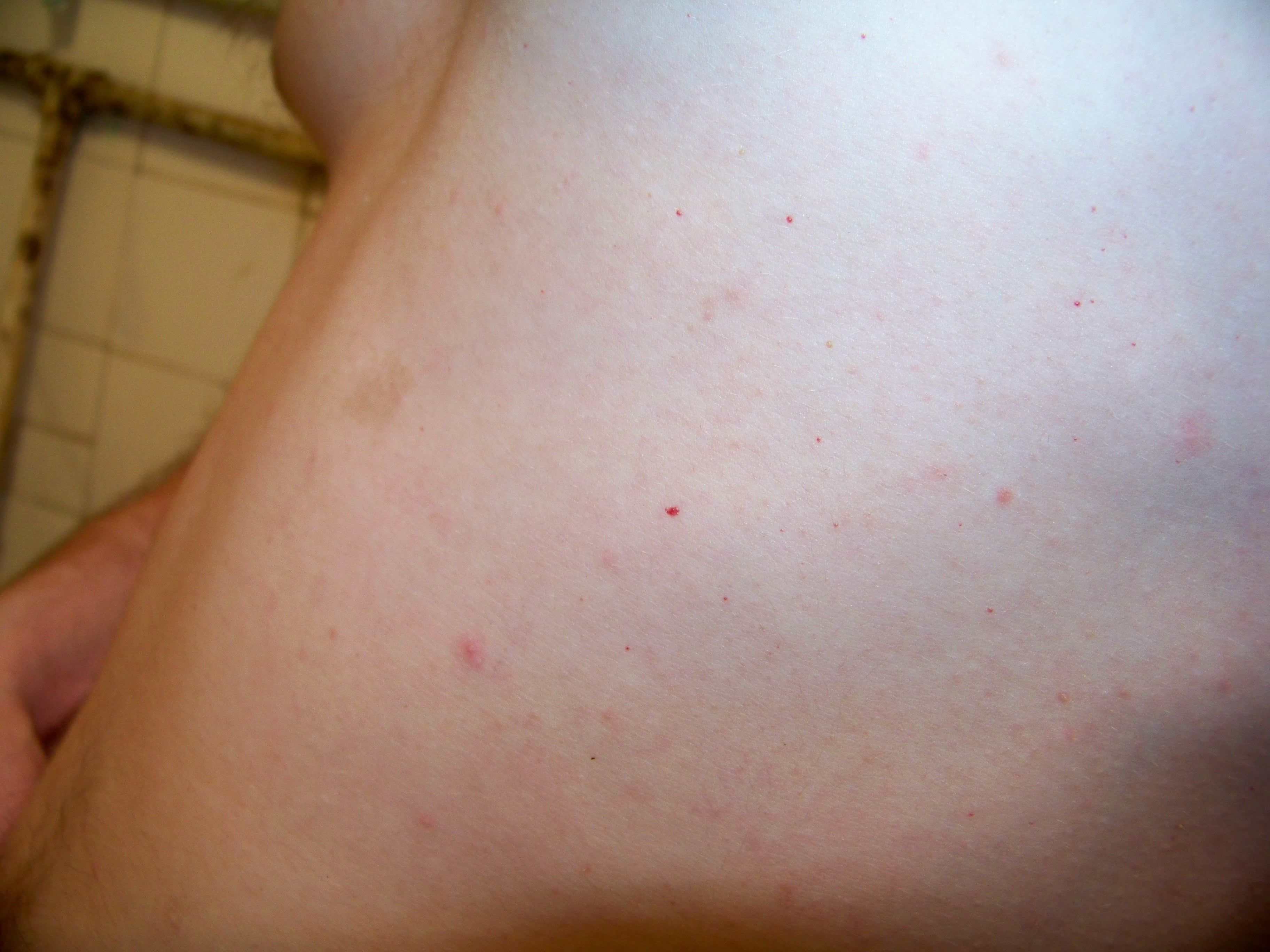
Лечебные процедуры от розацеа включают:
Узнайте больше о вариантах лечения розацеа здесь.
Некоторые инфекции также могут вызывать появление красных точек на коже.
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу.
Примеры:
Ветряная оспа или опоясывающий лишай
Вирус ветряной оспы вызывает эти инфекции, которые вызывают красные, зудящие, заполненные жидкостью волдыри, которые могут появиться на любом участке тела.
Ветряная оспа обычно возникает у младенцев и маленьких детей. Однако у подростков и взрослых также может развиться ветряная оспа.
Опоясывающий лишай встречается у взрослых, уже перенесших ветряную оспу. По данным Национального института старения, опоясывающий лишай обычно поражает одну область на одной стороне тела.
Краснуха
Эта инфекционная вирусная инфекция вызывает характерную сыпь в виде маленьких красных или розовых точек.
Сыпь обычно начинается на лице, а затем распространяется на туловище, руки и ноги. Инфекции краснухи также вызывают жар, головную боль и увеличение лимфатических узлов.
Инфекции краснухи также вызывают жар, головную боль и увеличение лимфатических узлов.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что краснуха является относительно редкой инфекцией в Соединенных Штатах из-за широкого использования вакцины MMR.Вакцина доступна для младенцев и детей в возрасте от 9 месяцев до 6 лет.
Менингит
Менингит требует неотложной медицинской помощи. Это воспаление оболочек, покрывающих спинной и головной мозг. Обычно это происходит из-за бактериальной или вирусной инфекции.
Симптомы менингита включают:
- лихорадку
- ригидность шеи
- головная боль
- тошнота
- светочувствительность
- спутанность сознания
- рвота
Сыпь не всегда появляется.Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или фиолетовые уколы на коже. Кроме того, он не выцветает, когда человек ставит на него стакан.
Инфекция MRSA (стафилококк)
CDC определяет устойчивый к метициллину Staphylococcus aureus (MRSA) как «тип бактерий, устойчивый к нескольким антибиотикам».
MRSA часто поражает кожу, вызывая болезненные участки воспаленной кожи. У людей также может наблюдаться выделение гноя из пораженной кожи и повышение температуры.
Другие бактериальные инфекции кожи также могут вызывать болезненные и воспаленные участки кожи. Если человек подозревает, что у него кожная инфекция, ему следует обратиться к врачу.
Скарлатина
Бактерии Streptococcus вызывают эту инфекцию.
Эти бактерии естественным образом населяют нос и горло. Они вызывают красную сыпь на шее, под мышкой и в паху. Сыпь состоит из маленьких красных точек, грубых на ощупь.
Если человек подозревает кожную инфекцию, ему всегда следует обратиться к врачу.
Людям также следует поговорить с врачом, если их сыпь не улучшится, несмотря на лечение без рецепта или в домашних условиях.
Людям также следует обратиться за медицинской помощью, если у них кожная сыпь, сопровождающаяся следующими симптомами:
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу, прежде чем пробовать какие-либо домашние средства.
Чтобы облегчить кожную сыпь и справиться с ней, люди могут попробовать следующие домашние процедуры:
- с использованием мягкого мыла без запаха, средств для мытья тела и очищающих средств
- избегать купания или душа в горячей воде
- поддерживать пораженную кожу сухой и чистой
- носить свободную дышащую одежду
- избегать трения или царапин на коже
- прикладывать холодный компресс для снятия отека и боли
- прикладывать алоэ вера к пораженной коже, чтобы уменьшить отек и успокоить боль
- использовать увлажняющие кремы для увлажнения и высыхания , шелушащаяся кожа
Красные точки на коже могут быть вызваны несколькими причинами, включая тепловую сыпь, КП, контактный дерматит и атопический дерматит.
Красные точки на коже также могут появиться из-за более серьезных заболеваний, таких как вирусная или бактериальная инфекция.
Если люди подозревают, что у них кожная инфекция, им следует обратиться к врачу, а не использовать домашние средства.
Некоторые кожные высыпания и сопровождающие их симптомы можно лечить домашними средствами и безрецептурными препаратами. К ним относятся избегание источника раздражения и использование безрецептурных мазей от зуда.
Люди могут обратиться к врачу или дерматологу, если симптомы не исчезнут, несмотря на лечение в домашних условиях или без рецепта.Врач или дерматолог может диагностировать первопричину и дать соответствующие рекомендации по лечению.
Что вызывает красные пятна на коже? Объяснение дерматологов
Если вы живой, дышащий человек, вы, вероятно, испытывали радость, обнаружив загадочное красное пятно или шишку на своей коже в какой-то момент своей жизни (в частности, такое, которое выходит за рамки гиперпигментации). И, как знает любой, кто посещал дерматолога — или с тревогой ставил себе диагноз в Интернете, — знает, что не всегда есть один четкий ответ или одно чудесное решение.
Чтобы вы не повредили вашу кожу неправильными формулами, мы поговорили с двумя ведущими дерматологами, чтобы выяснить семь основных причин появления красных пятен на коже. Не волнуйтесь, эти красные пятна не навсегда. И очень важно, чтобы вы сделали две вещи.
Не волнуйтесь, эти красные пятна не навсегда. И очень важно, чтобы вы сделали две вещи.
- С ними нельзя связываться и еще больше повредить кожу.
- Вы не позволите им жить, не обнаружив правильного решения.
Впереди мы разберем причины, симптомы и одобренные экспертами советы для некоторых быстрых решений, не требующих BS.Как всегда, перед самостоятельной постановкой диагноза проконсультируйтесь с профессиональным дерматологом. Впереди руководство для начала.
Угри
Что это такое:
Пожалуй, наиболее частой причиной красных пятен на коже являются прыщи — заболевание, поражающее сальные железы кожи и волосяные фолликулы. «Долгое время считалось, что прыщи поражают только подростков, но мы обнаружили, что взрослые женщины вспыхивают чаще, чем когда-либо, благодаря гормональным изменениям», — говорит Джошуа Зейхнер, доктор медицины, директор косметических и клинических исследований в дерматологии в Mount Sinai Больница в Нью-Йорке.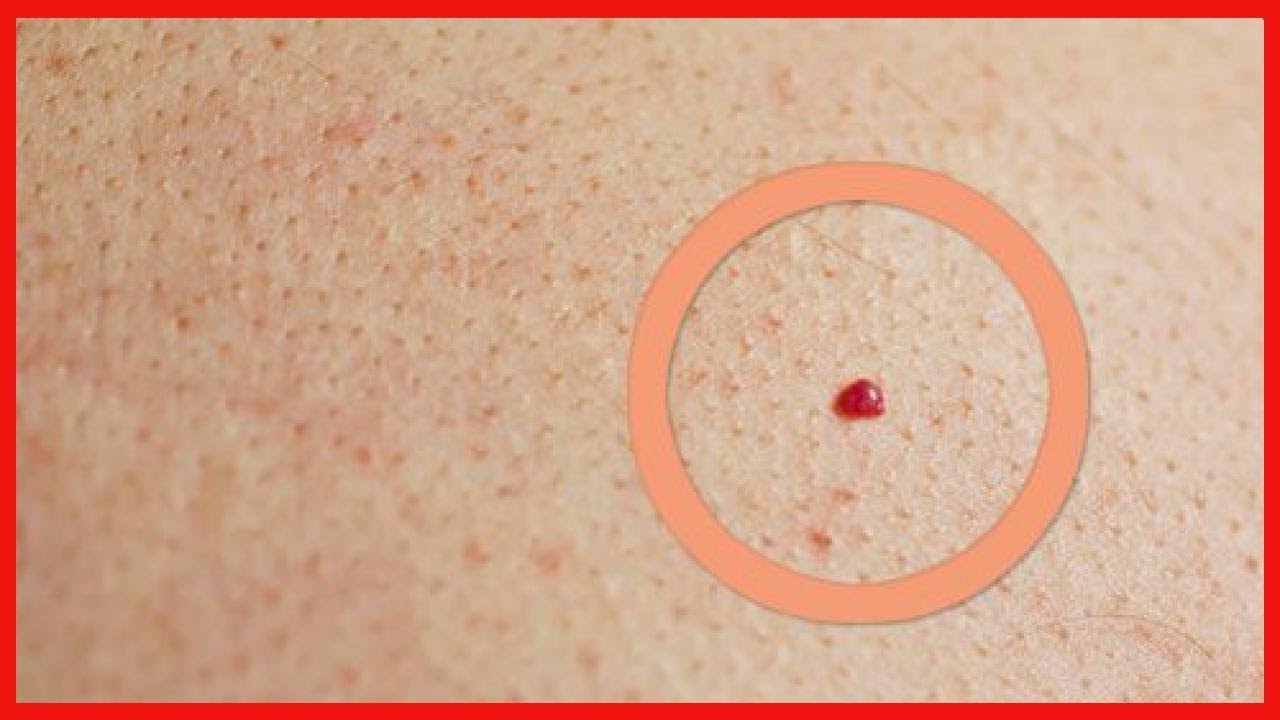
Симптомы:
Поскольку прыщи обычно связаны с черными точками, белыми точками и прыщами, наполненными гноем, люди часто забывают эти злые красные шишки вокруг рта, линии подбородка, груди и спины, т. Е. кистозные угри — тоже попадают в акне.
Что делать:
«Лучшее средство для лечения — это продукт, содержащий перекись бензоила, которая убивает вызывающие угри бактерии и помогает уменьшить воспаление, например Neutrogena Rapid Clear Stubborn Acne Daily Leave-On Mask », — предполагает докторЦайхнер. После очищения лица вечером нанесите супертонкий слой маски на прыщи или участки, подверженные акне, перед сном. Если вы никогда раньше не использовали перекись бензоила, вводите ее в свой распорядок дня каждые три дня, прежде чем использовать ее на ночь. «Просто убедитесь, что вы спите на белой наволочке, так как формула может отбеливать ваши ткани», — предупреждает он.
Несмываемая маска для лица от прыщей с перекисью бензоила
Подушечки для контроля масла для лечения акне
Маска с активным углем Clear Improvement®
Effaclar Duo Крем для лечения акне двойного действия с перекисью бензоила
Вишневые ангиомы
Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Что это:
Вишневые ангиомы, в основном причудливое название красных родинок, представляют собой совокупность мелких кровеносных сосудов, которые обычно находятся на туловище, руках, ногах и плечах, если вам 30 лет и старше. Обычно они размером с любую веснушку, которая у вас уже есть на теле, но могут быть и больше.
Симптомы:
В этих парнях нет ничего зудящего, но это не значит, что вы можете пойти дальше и возиться с ними! Кровотечение может возникнуть, если ангиому поцарапать, потереть или разрезать, что никогда не бывает идеальным.
Что делать:
Когда дело доходит до устранения этих небольших пятен, не берите дело в свои руки. Несмотря на то, что на YouTube есть множество руководств по уходу за кожей, это не означает, что мы должны пробовать все дома. Самое безопасное решение — обратиться к дерматологу, где они могут быть уничтожены с помощью лазерной обработки или электродесикации, которая представляет собой профилактическое лечение рака кожи в кабинете, когда профессионал использует инструменты для соскабливания пораженной поверхности кожи.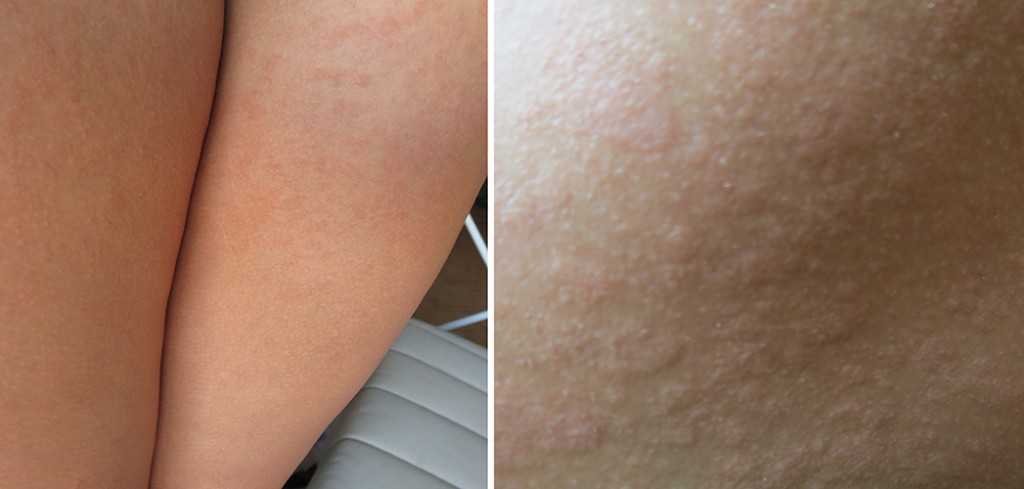
Волосный кератоз
Этот контент импортирован из Instagram.Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Что это:
Целых 40 процентов взрослых поражены волосяным кератозом — твердыми маленькими красными шишками, которые обычно появляются на тыльной стороне ваших плеч и бедер, — которые вызваны накоплением избыточного кератина в коже. фолликул, перекрывающий поры.
Симптомы:
Помимо воспаления и возможного легкого зуда, бугорки кератоза волосяного покрова на самом деле не вызывают симптомов — они просто делают вашу кожу грубой и сухой, почти как «куриная кожа».»
Что делать:
Перво-наперво: сопротивляйтесь желанию срывать, если только вы не стремитесь сделать шишки более воспаленными. Вместо этого ищите кремы, содержащие отшелушивающие кожу ингредиенты, такие как AmLactin 12% Moisturizing Lotion , который содержит молочную кислоту, альфа-гидроксикислоту, полученную из сахара, или AHA, которые не только увлажняют кожу, но и растворяют кератиновые связи, уменьшая количество неровностей. Просто не забывайте использовать его каждый день, иначе ваш КП (кератоз пиларис) будет продолжай возвращаться.
Просто не забывайте использовать его каждый день, иначе ваш КП (кератоз пиларис) будет продолжай возвращаться.
Масло-концентрат против морщин с био-ретиноидами
REN Чистый уход за кожей
69,00 $
Разбитые капилляры
Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Что это:
Разбитые капилляры — это увеличенные кровеносные сосуды прямо под поверхностью кожи, которые обычно выглядят как яркие кроваво-красные пятна. Как правило, они вызваны либо травмой кожи — например, слишком сильным сдавливанием прыща, — либо чрезмерным расширением кровеносных сосудов в результате приема горячего душа или употребления алкоголя.
Симптомы:
Обычно они образуют ветвистую структуру, а иногда даже образуют единственный ярко-красный укол. К счастью, эти ребята не причиняют никакой боли.
Что делать:
Как бы я ни ненавидел быть Дебби Даунер, вы не сможете избавиться от них самостоятельно, если не пойдете в кабинет дерматолога, чтобы избавиться от них с помощью лазера. Если у вас ограниченный бюджет, как и у меня, есть несколько решений для дома. «Безрецептурные продукты, содержащие противовоспалительные ингредиенты, такие как масло шиповника , могут минимизировать покраснение», — говорит дерматолог Араш Ахаван, доктор медицины, основатель Dermatology and Laser Group в Нью-Йорке.
Pai Skincare Organic Rosehip BioRegenerate Oil
Органическое масло шиповника
Антиоксидант масла шиповника Trilogy +
Масло для лица John Masters Organics Nourish Nourish с гранатом
Масло семян граната Leven Rose
Папулезная экзема
Этот контент импортирован из Instagram.Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.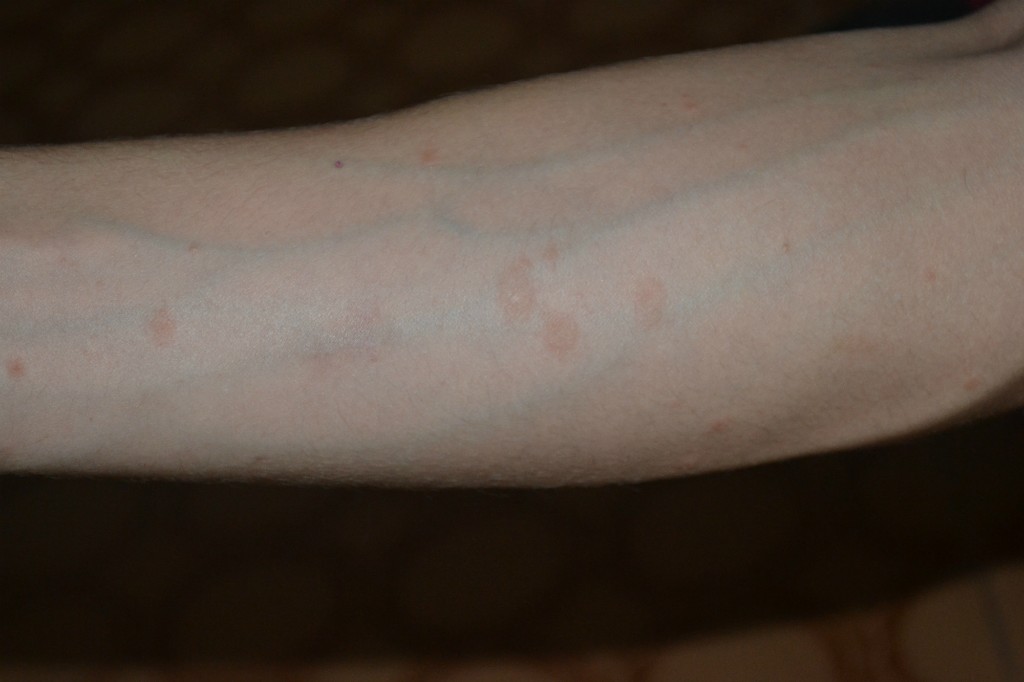
Что это:
Папулезная экзема вызвана повреждением кожного барьера, которое приводит к воспалению и сухим, красным и зудящим бугоркам на теле. Обычно это хуже в холодную и сухую погоду (читайте: когда ваша кожа уже сухая и раздраженная) и чаще встречается на чувствительной коже.
Симптомы:
По словам доктораЦайхнер: «Экзема проявляется в виде красных чешуйчатых бугорков и пятен практически на любом участке тела, но чаще всего они возникают внутри локтей».
Что делать:
«Зуд может вызвать сильное желание почесаться, но расчесывание только усугубит сыпь», — говорит Рейчел Назарян, доктор медицины, дерматолог из группы дерматологии Schweiger в Нью-Йорке. К счастью, некоторые методы лечения существуют — например, стероидные кремы для местного применения, отпускаемые по рецепту, — но пока вы не дойдете до дерматолога, избегайте горячего душа и используйте только мягкие очищающие средства, такие как Dove Sensitive Skin Beauty Bar. «Вы также можете попробовать установить в спальне увлажнитель воздуха, который предотвратит потерю влаги из сухого воздуха», — предлагает она.
«Вы также можете попробовать установить в спальне увлажнитель воздуха, который предотвратит потерю влаги из сухого воздуха», — предлагает она.
Бар для ухода за чувствительной кожей
Экзема + крем для рук
Крем интенсивного увлажнения Ultra Repair®
Cicalfate Восстанавливающий крем для кожи
Тепловая сыпь
Этот контент импортирован из Instagram.Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Что это:
«После воздействия тепла или пота на коже могут образоваться маленькие красные бугорки, известные как тепловая сыпь», — объясняет д-р Назарян. «Тепловая сыпь обычно обнаруживается на участках с большим количеством потовых желез. как спина или грудь, хотя это действительно может произойти где угодно ».
Учтивость
Крем против зуда с 1% гидрокортизоном
Vanicream
амазонка. com
com
9,95 долл. США
Симптомы:
Если вы страдаете от тепловой сыпи, вы увидите несколько зудящих пятен, волдырей и красных шишек, которые сопровождаются воздействием тепла.
Что делать:
«Как только вы заметите тепловую сыпь, охладите и высушите пораженный участок», — говорит д-р Назарян. После высыхания можно нанести тонкий слой стероидного крема для местного применения, например Vanicream 1% Hydrocortisone Cream , чтобы успокоить воспаленную кожу.«Лечение может занять до одной недели, в течение которой следует избегать тесной одежды», — добавляет она.
Розацеа
Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Что это такое:
«Розацеа — это состояние, при котором кожа чрезмерно реагирует на триггеры, которые обычно не вызывают расстройства кожи, такие как острая пища, алкоголь, горячие напитки, стресс и окружающая среда», — объясняет доктор . Цайхнер.
Цайхнер.
Симптомы:
У людей с розацеа появляется покраснение, красные бугорки и иногда крошечные прыщики на лице, а также тенденция к очень легкому покраснению. Жжение и покалывание — обычное явление, но — и это большая разница — розацеа обычно не сопровождается зудом.
Что делать:
«Лучший способ лечить розацеа — поддерживать кожный барьер в как можно более хорошем состоянии», — говорит д-р Цайхнер. Вам нужно будет искать продукты, которые уменьшают раздражение, а также активно защищают кожу от солнца.Доктор Цайхнер предлагает пациентам с розацеа попробовать Aveeno Ultra Calming Daily Moisturizer , который защищает кожу с помощью SPF 30 и успокаивающих антиоксидантов.
Дневной успокаивающий крем против покраснений против покраснений SPF 25
Ежедневная защитная база от покраснений SPF 15
Ультра-успокаивающее ежедневное увлажняющее средство для лица
Чтобы получать больше подобных историй, в том числе новости о знаменитостях, советы по красоте и моде, мудрые политические комментарии и интересные статьи, подпишитесь на информационный бюллетень Marie Claire .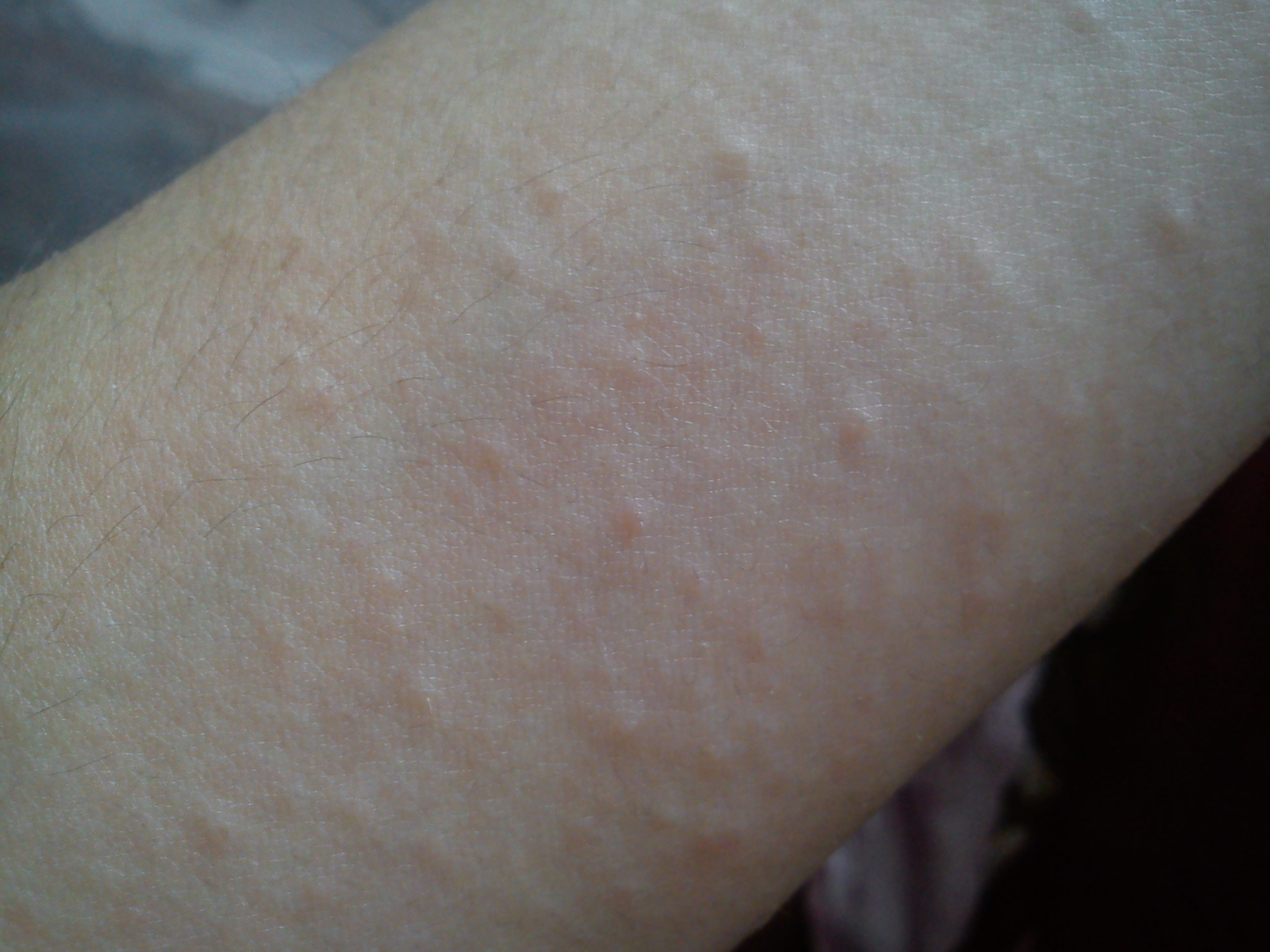
подпишитесь здесь
Руби Баддемейер
Редактор красоты
Руби — редактор красоты в Cosmopolitan, где она рассказывает о красоте в печатных и цифровых материалах.
Бьянка Родригес
Бьянка Родригес — цифровой сотрудник Marie Claire, где освещает все ваши любимые подкасты, шоу Netflix и знаменитостей, от Рианны до Гарри Стайлса.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
причин и вариантов лечения клубничных ножек, по данным дерматолога
Наконец-то наступил сезон голых конечностей! Если вы хотите избавиться от пуха, пора достать набор для депиляции или просто достать бритву и косить полосу по заросшей лужайке, которая покрывает ваши ноги.
Но подождите — почему ваша кожа покрыта маленькими красными или темными точками, которые могут казаться шершавыми, когда вы проводите по ним пальцами? Похоже, у вас есть «клубничные ножки». ”
”
Что такое клубничные ножки?
«Земляничные ножки» — это термин, используемый для описания появления акцентов волосяных фолликулов на ногах, которые могут напоминать точки на внешней стороне клубники, — говорит Наиссан О. Уэсли, доктор медицины, FACMS, дерматолог Беверли Хиллс. Фолликулы могут выглядеть раздраженными или ощущаться неровными.
Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Что вызывает клубничные ножки?
Клубничные ножки вызваны одним из нескольких состояний, каждое из которых вызывает воспаление волосяных фолликулов: волосяной кератоз (КП), фолликулит и вросшие волосы.
- Волосный кератоз: «Волосный кератоз — это место, где кератин (белок, который обычно ежедневно выделяется с кожи) захватывается и закупоривает волосяной фолликул», — говорит доктор Уэсли, вызывая небольшие бугорки, которые могут воспаляться.
 Это может произойти в любом месте, где прорастают волосы (это обычно на тыльной стороне рук, ягодицах, спине, а иногда даже на лице), но более заметно на ваших ногах, говорит она, потому что там кожа может высохнуть и именно здесь мы чаще раздражаем фолликулы, удаляя волосы.КП работает в семьях, и люди, страдающие им, также имеют чувствительную, склонную к экземе кожу.
Это может произойти в любом месте, где прорастают волосы (это обычно на тыльной стороне рук, ягодицах, спине, а иногда даже на лице), но более заметно на ваших ногах, говорит она, потому что там кожа может высохнуть и именно здесь мы чаще раздражаем фолликулы, удаляя волосы.КП работает в семьях, и люди, страдающие им, также имеют чувствительную, склонную к экземе кожу. - Фолликулит: Фолликулит также может вызывать клубничные ножки, — говорит Рейчел Назарян, доктор медицинских наук, дерматолог из Schweiger Dermatology Group в Нью-Йорке. Это когда какие-то бактерии или грибки попадают в ваш фолликул (в данном случае на ваши ноги), вызывая небольшую красную шишку или, может быть, белую точку вокруг того места, где выскакивают волосы. Трение (например, когда ваша одежда трется о кожу) или агрессивные химические вещества иногда также могут вызывать фолликулит.«Оба состояния очень распространены и не опасны, но иногда могут вызывать зуд или боль», — говорит д-р Назарян.

- Вросшие волосы: Если они у вас когда-либо были — они часто встречаются в области бикини и ног, особенно после эпиляции воском или бритья, — вы знаете, что иногда они могут быть болезненными. «Вросшие волосы — обычное явление, особенно там, где есть жесткие вьющиеся волосы, а также могут вызывать бугорки на волосяных фолликулах», — добавляет доктор Уэсли.
Как лечить клубничные ножки:
Есть несколько способов убрать клубничные ножки, некоторые из которых зависят от того, что их вызывает.
Если это КП, давайте начнем с того, что вы, , не делаете, : «Самая распространенная ошибка, которую, как я вижу, делают мои пациенты, — это попытки« оттереть »неровности или отшелушивать неровности мочалкой», — говорит доктор Назарян. «Хотя этот метод будет работать временно, удалив кератиновые пробки, грубое отшелушивание еще больше воспаляет кожу и волосы, в конечном итоге вызывая усиление покраснения и делая состояние еще более заметным».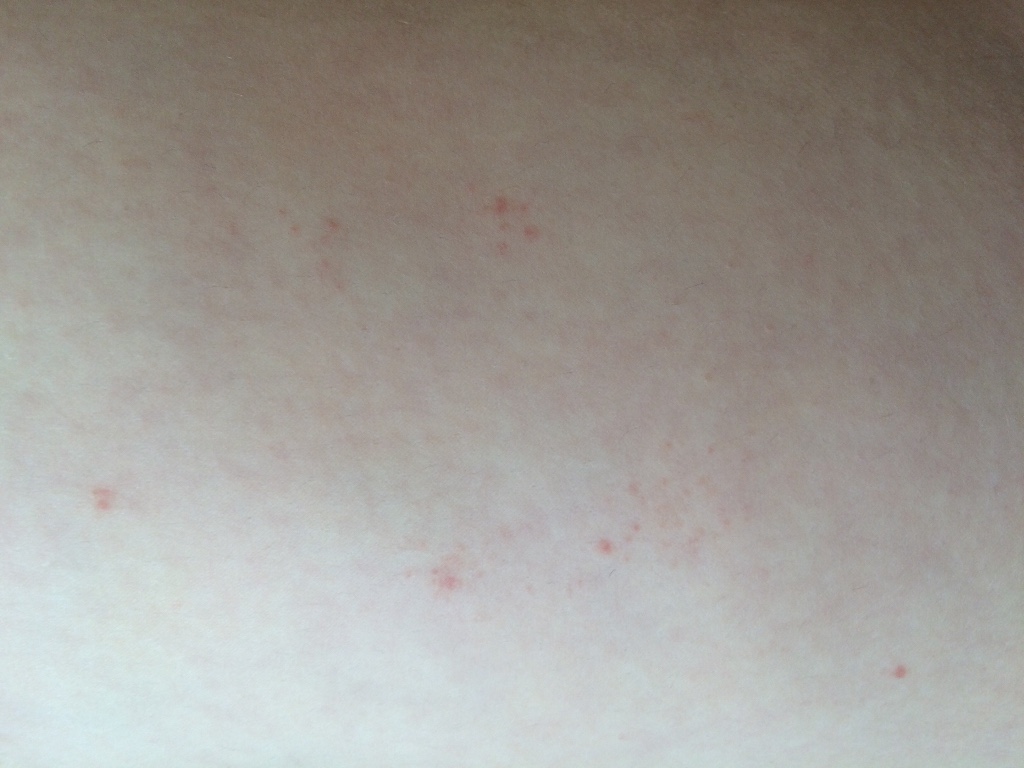
Вместо этого вы хотите умыться мягким очищающим средством, а затем использовать крем или лосьон, содержащий салициловую кислоту, которая растворяет кератиновые пробки, не раздражая вашу кожу.Назарян, которому нравится Dove Beauty Bar и Cerave SA Lotion. Однако вы должны поддерживать это, потому что ваша кожа постоянно теряет кератин. «Как только вы прекратите лечение, шишки появятся снова», — говорит она, но отмечает, что КП имеет тенденцию улучшаться по мере того, как вы становитесь старше.
Что касается фолликулита, разумное бритье может уберечь вас от раздражения волосяных фолликулов, — говорит доктор Уэсли. «При фолликулите важно регулярно менять бритву и не использовать тупую бритву, — говорит она. «Я также считаю, что бритье ежедневно или через день помогает.» Почему? Более частое бритье помогает отшелушивать кожу, предотвращая появление омертвевшей кожи и закупорки фолликулов и пор. Кроме того, «когда мы дольше ждем между сеансами бритья, волосы часто становятся длиннее и грубее, поэтому кожа после бритья становится более раздраженной», — говорит она. Это потому, что, когда ваши волосы становятся длиннее и толще, вам, возможно, придется снова и снова водить бритвой по коже, что может вызвать ее раздражение.
Как при КП, так и при фолликулите, поддержание влажности кожи является ключевым моментом (доктор Уэсли любит кокосовое масло для тела или лосьон Arbonne).А если вы чувствительны к лаурилсульфату натрия, пенообразующему веществу, которое может раздражать кожу некоторых людей, попробуйте бритье средством, которое не содержит SLS, но все же пенится, например концентрированный гель для душа Arbonne.
Наконец, убедитесь, что фолликулы могут дышать и не раздражаются трением, которое может ухудшить как вросшие волосы, так и фолликулит. Любая форма удаления волос может привести к врастаниям и фолликулиту, особенно если у вас вьющиеся или густые волосы.Уэсли, поэтому, если вас действительно беспокоят клубничные ножки, вы можете подумать о более постоянной форме удаления волос, например, о лазерной терапии. «С помощью лазера обычно требуется не менее 6-8 процедур для длительного уменьшения волос, поэтому при последующих процедурах, когда волосы становятся тоньше и меньше, фолликулит, как правило, возникает реже», — говорит она.
Итог : Тщательная эпиляция и небольшой уход за кожей должны сделать ваши ноги гладкими и без точек, прежде чем вы это заметите.
Стефани Долгофф
Заместитель директора отдела новостей здравоохранения, Hearst Lifestyle Group
Стефани, отмеченный наградами журналист и автор бестселлеров New York Times, писала и редактировала о здоровье, фитнесе и благополучии для таких публикаций, как Good Housekeeping, Self, Glamour, Real Simple, Parenting, Cosmo и других.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Петехии: обзор и многое другое
Петехии — это маленькие красные точки на коже; они могут возникать у людей любого возраста, но особенно часто встречаются у детей. Фактически, внезапное появление петехий — очень распространенная причина, по которой детей обращают в отделение неотложной помощи.Петехии выглядят как сыпь, состоящая из очень маленьких (точечных) красных пятен, поражающих кожу и слизистые оболочки. Обычно они встречаются на руках, ногах, животе и ягодицах.
Размер пятен — важная особенность сыпи; пятна должны быть меньше 2 миллиметров (0,078 дюйма), чтобы считаться петехиями. Пятна , а не , выпуклые, как ульи, и они не чешутся. Пятна могут или не могут быть пальпированы (ощутимы) в зависимости от основной причины.Взаимодействие с другими людьми
Красные точки, похожие на сыпь, которые возникают при петехиях, являются не состоянием, а скорее симптомом чего-то еще, например, вирусной или бактериальной инфекции, травмы или других причин. Петехии могут быть даже симптомом аллергической реакции. Петехии возникают в результате кровотечения из мелких кровеносных сосудов, называемых капиллярами, которые разрываются под кожей, в результате чего пятна приобретают коричневато-фиолетовый цвет.
Пятна могут появиться в одной области тела (из-за какой-либо травмы) или могут быть широко распространенными (например, те, которые возникают в результате нарушения свертываемости крови).Петехии иногда являются симптомом серьезного заболевания, которое потенциально может потребовать неотложной медицинской помощи.
Веривелл / Нуша Ашджаи
Симптомы
Симптомы петехий включают:
- Красновато-коричневые плоские пятна, которые часто появляются внезапно
- Пятна, которые обычно встречаются на конечностях (руках и ногах), животе и ягодицах
- Пятна, которые могут появляться на других участках тела, в том числе во рту и на веках
- Пятна, которые часто образуются скоплением и выглядят как сыпь.
- Пятна, которые не вызывают зуда.
- Пятна, которые не бледнеют (обратите внимание, что это те, которые не исчезают после кратковременного надавливания на них.
После того, как они впервые появляются, участки, пораженные петехиями, могут расширяться и начать сливаться, образуя более крупные пятна. Это может указывать на нарушение свертываемости крови. Если петехии сопровождаются лихорадкой, это может указывать на серьезную инфекцию. Петехии — это обычная сыпь, которую можно увидеть в педиатрических отделениях неотложной помощи; этот вид не бледной сыпи может вызывать серьезную озабоченность.
Когда звонить доктору
Часто петехии вызваны чем-то незначительным, но важно проконсультироваться с педиатром или врачом каждый раз, когда петехии отмечаются у ребенка.При любом из этих симптомов, которые возникают вместе с петехиями, следует немедленно обращаться за неотложной медицинской помощью:
- Лихорадка выше 100,4 F или выше
- Если петехии увеличиваются или распространяются на другие части тела
- Длинные полосы, которые появляются под ногти
- Ребенок, у которого внезапно меняются эмоции (например, плачет, не имея возможности утешиться)
- Ребенок, который становится очень сонным
- Ребенок, у которого проблемы с дыханием
Причины
Медицинские работники должны провести тщательное обследование, чтобы определить первопричину петехий.Есть много потенциальных первопричин петехий; некоторые из наиболее распространенных причин включают грибковые, вирусные или бактериальные инфекции, например, вызывающие:
Внезапное напряжение может привести к разрыву мелких кровеносных сосудов, называемых капиллярами, и проникновению в кожу; это проявляется в виде красных точек, составляющих петехии. Причины напряжения, которое может привести к петехиям, могут включать:
- Сильный и продолжительный кашель или рвота
- Роды (от толчка)
- Поднятие тяжестей
Другие причинные факторы петехий включают:
- Нарушение коллагена (например, синдромы Элерса-Данлоса [EDS].ЭДС — это группа заболеваний соединительной ткани кожи, связок, сосудов, суставов и внутренних органов).
- Солнечный ожог
- Ссадины на коже
- Травма
- Травмы
- Специфические аутоиммунные заболевания, такие как системная красная волчанка (СКВ)
- Васкулит (воспаление кровеносных сосудов)
- Другие воспалительные состояния
- Низкие тромбоциты (свертываемость крови) уровень
- Некоторые виды лечения (например, лечение рака, например лучевая и химиотерапия).
- Специфическая недостаточность витаминов (например, цинга, состояние, вызванное недостатком витамина С, а также дефицит витамина К)
- Хроническое (долгосрочное) заболевание печени
Побочные эффекты лекарств
Некоторые лекарства, в которых петехии указаны как возможные побочные эффекты, включают:
- Антибиотики
- Антикоагулянты (разжижители крови)
- Антидепрессанты
- Противоэпилептические средства (лекарства от судорог)
- НПВП (нестероидные противовоспалительные препараты, такие как ибупрофен)
- Седативные препараты
- Антиаритмические препараты (лекарства от нерегулярной частоты сердечных сокращений)
Обычные лекарства, которые вызывают петехии, включают:
- Пенициллин
- Фенитоин (противосудорожный препарат)
- Хинин (лекарство от малярии)
Диагноз
Диагностика основной причины петехий включает тщательное физикальное обследование и анамнез.Поставщик медицинских услуг будет собирать такую информацию, как:
- Когда сыпь впервые была замечена (время и день)
- Другие симптомы (кашель, лихорадка, рвота, контакт с инфицированными людьми и др.)
- Как быстро распространяется сыпь (быстро распространяющаяся сыпь [вместе с лихорадкой] вызывает большее беспокойство )
- Любое недавнее кровотечение (например, носовое кровотечение)
- Недавние травмы
- Любые формы петехий с синяками
- Прививочный статус
- История болезни
- Подробнее
Подробный анамнез пациента имеет жизненно важное значение для установления любых симптомов, которые могут предупредить врача о возможности серьезного заболевания.Диагностические тесты, которые могут быть назначены при обнаружении у ребенка петехий, могут включать:
- Полный анализ крови (чтобы убедиться, что уровень тромбоцитов в норме, и проверить, нет ли увеличения лейкоцитов, что может указывать на наличие инфекции и др.).
- Посев крови (при подозрении на инфекцию)
- Люмбальная пункция (небольшой образец жидкости, взятой из позвоночника для проверки на менингит)
- Профиль свертывания крови (для проверки нормальных факторов свертывания)
- Функциональные пробы печени
- A Рентген грудной клетки
- Тесты для проверки дефицита витаминов
- Общий анализ мочи (для проверки мочи на наличие бактерий (которые могут указывать на инфекцию мочевыводящих путей) или для выявления потенциальных проблем с почками
После первичного осмотра можно заказать дополнительные тесты, а лабораторные тесты помогут сузить возможный диагноз.
Обратите внимание: если при обследовании здорового ребенка с петехиями выясняется, что причиной сыпи является безобидная причина (например, травма без осложнений), за ребенком следует дополнительно наблюдать (некоторые источники говорят, что не менее четырех часов, но он может быть дольше, особенно если результаты анализов занимают более четырех часов), чтобы не возникло других симптомов / осложнений.
Лечение
Лечение петехий зависит от основной причины. Часто лечение не требуется, например, когда ребенок выздоравливает после периода наблюдения, без признаков инфекции, нормальных результатов лабораторных анализов и отсутствия распространения сыпи.В этом случае поставщик медицинских услуг обычно выписывает ребенка домой.
Но когда наблюдаются рассеянные петехии с лихорадкой, это может быть признаком очень серьезной инфекции (например, IMD), требующей внутривенной антибиотикотерапии и, возможно, госпитализации. Некоторые другие состояния, вызывающие петехии (например, нарушение свертываемости крови), также потребуют быстрой диагностики и медицинской помощи.
Слово Verywell
Петехии требуют немедленного медицинского вмешательства для выявления неотложной медицинской помощи.Консультация врача также исключит серьезные состояния, при которых может потребоваться неотложная медицинская помощь. Но это не значит, что родители должны паниковать и предполагать худшее. Хотя петехии могут вызывать серьезное беспокойство (особенно когда у детей появляется сыпь вместе с лихорадкой), по данным детской больницы Перта, менее чем у 10% детей с петехиями и лихорадкой будет диагностирован менингит. Имейте в виду, что быстрое обращение за профессиональной медицинской помощью может помочь улучшить прогноз (исход) любых серьезных медицинских осложнений, если они все же возникнут.
Заболеваний кожи во время беременности — Ассоциированные специалисты по женскому здоровью
Беременность во многом меняет женское тело. Помимо изменения веса, некоторые из наиболее заметных изменений коснулись кожи, волос и ногтей. Многие из этих изменений могут вызывать беспокойство, поскольку могут повлиять на вашу внешность. Однако большинство из них безвредны и часто исчезают после родов. Когда вы начнете замечать изменения на коже или ногтях, поговорите со своим врачом.Ваш врач может обсудить лучшие способы лечения этого заболевания.
В этой брошюре объясняется:
- Общие изменения кожи, волос и ногтей, которые могут возникнуть во время беременности
- Какое лечение облегчит эти изменения?
| Во время беременности ваше тело претерпевает множество изменений, в том числе изменения кожи, ногтей и волос. В большинстве случаев эти изменения нормальны. |
Ваша кожа и беременность
Большинство женщин ожидают определенных изменений, таких как боли в спине и растяжки, во время беременности.Беременных женщин часто удивляют те изменения, которые затрагивают всю кожу, включая волосы и ногти.
Изменения на вашей коже могут иметь множество причин. Некоторые из них связаны с гормональными изменениями, которые происходят только во время беременности. Другие кожные проблемы могли присутствовать в течение некоторого времени до беременности, а затем изменились во время беременности. Однако для большинства изменений кожи врачи мало знают, что именно их вызывает.
Темные пятна
Во время беременности многие женщины замечают темные пятна на груди, сосках или внутренней поверхности бедер.Эти темные области возникают из-за увеличения количества меланина в организме. Это натуральное вещество придает цвет коже и волосам. Эти темные участки появляются более чем у 90 процентов беременных женщин. Женщины с более темным оттенком кожи могут заметить их больше.
Коричневые пятна, появляющиеся вокруг глаз, носа и щек, называются хлоазмой или «маской беременности». До 70 процентов беременных заболевают хлоазмой. Пребывание на солнце делает его темнее. Чтобы уменьшить проявление хлоазмы, избегайте пребывания на солнце.Когда вы находитесь на улице, защитите свою кожу, используя солнцезащитный крем с фактором защиты от солнца не менее 15 и носите шляпу с широкими полями.
Эти темные участки безвредны и обычно исчезают через несколько месяцев после родов. Однако вряд ли они исчезнут полностью. Если вы заметили новые или быстро меняющиеся темные пятна (или «родинки»), сразу же покажите их врачу.
Некоторые женщины также замечают слабую темную линию, идущую от пупка до лобковых волос.Это называется черной линией. Эта линия есть всегда, но до беременности она того же цвета, что и кожа вокруг нее.
Чтобы скрыть темные пятна, например, от хлоазмы, попробуйте использовать макияж. Консилеры на желтой и белой основе можно наносить под макияж и они могут придать коже более естественный и ровный оттенок.
Растяжки
По мере того, как ваш живот и грудь растут во время беременности, они могут растягиваться и отмечаться красноватыми линиями.Эти следы возникают, когда кожа быстро растягивается, чтобы поддерживать растущий плод. К третьему триместру почти у всех беременных женщин появляются растяжки на животе, ягодицах, груди или бедрах. Вы мало что можете сделать, чтобы они не появились или ушли.
Есть много кремов, лосьонов и масел, которые утверждают, что предотвращают появление растяжек; однако нет никаких доказательств того, что эти методы лечения работают. Использование сильного увлажняющего крема поможет сохранить кожу мягкой, но не избавит от растяжек.Нанесение лосьона для загара без солнца также может помочь скрыть следы. Большинство растяжек постепенно исчезают после рождения ребенка. Некоторые следы могут остаться.
Изменения прически
Гормональные изменения во время беременности вызывают увеличение роста волос. Многие беременные женщины замечают, что их волосы стали гуще. Иногда у женщин волосы растут там, где их обычно нет, например, на лице, груди и руках. Этот новый рост волос называется гирсутизмом и может быть вызван изменением гормонов в организме.Ваши волосы должны вернуться в нормальное состояние в течение 6 месяцев после родов.
Если вы видите, что на лице, груди и животе быстро растет много волос, это может быть признаком проблемы. Если вы обеспокоены, поговорите со своим врачом.
Если волосы беспокоят, это нормально. Выщипывание, восковая эпиляция, бритье и даже лазерная эпиляция безопасны для беременных и кормящих женщин.
Примерно через 3 месяца после родов большинство женщин начинают замечать выпадение волос.Это потому, что гормоны возвращаются к нормальному уровню, что позволяет волосам вернуться к нормальному циклу роста и выпадения.
Не существует лекарства, которое может предотвратить выпадение волос, но имейте в виду, что это не навсегда. Ваши волосы должны полностью отрасти в течение 3–6 месяцев.
Смена ногтей
Ногти, как и волосы, могут измениться во время беременности. У некоторых женщин ногти растут быстрее. У других ногти ломаются и ломаются.Как и изменения в ваших волосах, те, которые влияют на ваши ногти, станут легче после рождения.
Вены паука
Повышенное количество крови в организме во время беременности может вызвать изменения в кровеносных сосудах. На коже могут появиться крошечные красные прожилки, известные как сосудистые звездочки. Сосудистые звездочки чаще всего встречаются в первой половине беременности. Примерно у двух третей светлокожих беременных и примерно у одной трети темнокожих беременных они будут на лице, шее и руках.Опять же, покраснение должно исчезнуть после родов.
Варикозное расширение вен
Вес и давление матки могут замедлить кровоток из нижней части тела и вызвать опухание, болезненность и посинение вен на ногах. Это называется варикозным расширением вен. Они также могут появиться возле влагалища и прямой кишки (обычно это называется геморроем). В большинстве случаев варикозное расширение вен не является проблемой. У вас больше шансов заболеть варикозным расширением вен, если они были у кого-то из членов вашей семьи.Хотя вы не можете предотвратить их, есть некоторые вещи, которые могут уменьшить отек и болезненность и предотвратить ухудшение варикозного расширения вен:
- Если вам необходимо сидеть или стоять в течение длительного времени, не забудьте время от времени передвигаться.
- Не сидите, скрестив ноги.
- Подоприте ноги — на столе, кушетке, стуле или табурете — как можно чаще.
- Регулярно занимайтесь спортом — ходите, плавайте или катайтесь на велотренажере.
- поддержка износа шланга.
Кожные заболевания
Во время беременности могут возникнуть определенные кожные заболевания.Они могут вызывать дискомфорт, который часто можно уменьшить с помощью лечения.
Зудящие уртикарные папулы и бляшки при беременности
Зудящие уртикарные папулы и бляшки беременных (PUPPP) встречаются у 1 из каждых 200 беременных женщин. Маленькие красные шишки и крапивница обычно возникают на более поздних сроках беременности. Бугорки могут образовывать большие пятна, которые могут вызывать сильный зуд. Часто он начинается на животе и может распространяться на бедра, ягодицы и грудь.
PUPPP исчезнет после родов. Тем временем ваш врач может назначить крем от зуда или стероидный крем, чтобы помочь остановить зуд.
Пруриго при беременности
При почесухе во время беременности зудящие крошечные бугорки, похожие на укусы насекомых, появляются почти на любом участке кожи. Это состояние может возникнуть в любое время во время беременности и обычно начинается с нескольких ударов, которые увеличиваются с каждым днем.
Пруриго может длиться несколько месяцев и даже продолжаться через некоторое время после рождения ребенка.Обычно это лечится лекарствами.
Пемфигоид беременности —
Пемфигоид беременности — это редкое кожное заболевание, которое обычно начинается во втором и третьем триместрах или иногда сразу после родов у женщины. При этом состоянии на животе появляются волдыри, а в тяжелых случаях они могут покрывать большую часть тела. Иногда состояние возвращается во время будущих беременностей.
Если ваш врач диагностирует пемфигоид беременности после проверки ваших волдырей, вы и ваш ребенок будут внимательно наблюдать в течение последней части беременности.Ваш врач также может прописать вам лекарства, чтобы контролировать появление волдырей и уменьшить дискомфорт. Также может помочь добавление овсянки в воду в ванне и кремы от зуда.
Справиться с изменениямиПри состояниях, вызывающих зуд на коже, может помочь крем против зуда. Другие советы, которые помогут уменьшить дискомфорт, включают:
|
Холестаз беременности
Холестаз — наиболее распространенное заболевание печени, которое возникает только во время беременности. Главный симптом — сильный зуд ладоней и подошв ног, который также может распространяться на туловище.
Симптомы обычно начинаются в третьем триместре, но часто проходят через несколько дней после родов.Однако холестаз может вернуться при будущих беременностях.
Если ваш врач диагностирует заболевание после анализа крови, вы и ваш ребенок будете находиться под тщательным наблюдением в течение третьего триместра. Это связано с тем, что холестаз может увеличить риск преждевременных родов и других проблем, включая смерть плода.
Ваш врач также может посоветовать использовать кремы от зуда и добавить кукурузный крахмал в воду для ванны, чтобы облегчить зуд и дискомфорт. В некоторых случаях могут быть прописаны лекарства.
Предыдущие условия
Состояние женщин с определенными кожными заболеваниями до беременности может ухудшаться или улучшаться во время беременности. Например, атопический дерматит — это хроническое кожное заболевание, которое вызывает зудящие кожные язвы и часто ухудшается во время беременности. Однако псориаз, еще одно хроническое заболевание кожи, вызывающее появление красных пятен на коже, может улучшиться. Если у вас есть какое-либо кожное заболевание, сообщите своему врачу, если вы заметите какие-либо изменения в своих симптомах во время беременности.
Наконец…
Изменения, происходящие с вашей кожей, волосами и ногтями во время беременности, могут быть неприятными. К счастью, большинство из них исчезнет, когда вы родите. Между тем, с помощью вашего врача есть много способов помочь вам справиться с дискомфортом.
Глоссарий
Хлоазма: Потемнение участков кожи лица при беременности.
Гирсутизм: Чрезмерное оволосение на лице, животе и груди.
Linea Nigra: Линия, идущая от пупка до лобковых волос, которая темнеет во время беременности.
Недоношенные: Рожденные до 37 недель беременности.
Антифосфолипидный синдром (APS) — Симптомы
При антифосфолипидном синдроме (APS) иммунная система вырабатывает аномальные антитела, которые делают кровь более «липкой», чем обычно.
Это означает, что у людей с АФС выше вероятность образования тромбов в венах и артериях, которые могут вызвать серьезные или опасные для жизни проблемы со здоровьем.
Сюда входят:
Люди с APS могут также испытывать любой из следующих симптомов:
Проблемы с беременностью
Женщины с АФС имеют гораздо более высокий риск развития осложнений во время беременности, особенно без лечения.
Возможные осложнения включают:
- Повторяющиеся (3 и более) выкидыша на ранних сроках, обычно в течение первых 10 недель беременности
- 1 или более поздних выкидышей, обычно после 10 недели беременности
- преждевременные роды, обычно на 34 неделе беременности или раньше, которые могут быть вызваны преэклампсией (когда у женщины повышается артериальное давление во время беременности)
Livedo reticularis
Livedo reticularis — это кожное заболевание, вызванное небольшими сгустками крови, которые образуются внутри кровеносных сосудов кожи.
Придает коже пятнистый красный или синий цвет. У некоторых людей также появляются язвы (язвы) и узелки (шишки).
Эти симптомы часто становятся более серьезными в холодную погоду.
Поверхностный тромбофлебит
Поверхностный тромбофлебит — это воспаление вен под кожей, обычно на ноге.
Симптомы похожи на ТГВ, но обычно не такие серьезные.
Симптомы поверхностного тромбофлебита включают:
- набухание
- покраснение и болезненность по ходу пораженной вены
- высокая температура 38 ° C (100.4F) или выше (хотя это встречается реже)
Симптомы обычно проходят в течение 2–6 недель.
Последняя проверка страницы: 21 августа 2018 г.
Срок следующего рассмотрения: 21 августа 2021 г.
Кожная сыпь и другие кожные проблемы
Диагноз
Это может быть АКНЕ, распространенная кожная проблема, которая часто начинается в подростковом возрасте и может продолжаться в течение всей жизни.
Самообслуживание
Обратитесь к врачу, если безрецептурные средства от прыщей, такие как перекись бензоила, не помогают.Может оказаться полезным ежедневное аккуратное умывание лица мягким мылом. Иногда врач может прописать вам лекарства, отпускаемые по рецепту, например антибиотики.
Диагноз
Это может быть розацеа, кожное заболевание, поражающее лицо.
Самопомощь
Лечение обычно не требуется, но антибиотики могут быть полезны при умеренных и тяжелых симптомах. Употребление алкоголя может ухудшить симптомы.
Диагностика
Это может быть КИПЬ.Группа фурункулов называется УГЛЕВОМ. Это происходит из-за инфекции под кожей.
Уход за собой
Осторожно сожмите БОЙЛ теплой тканью. При необходимости используйте мази с антибиотиками. Позвоните своему врачу, если фурункулы не поднимаются до головы, не открываются и не стекают, или если покраснение распространяется или у вас поднимается температура.
Диагноз
Это может быть ФОЛЛИКУЛИТ, инфекция волосяного фолликула. Это может произойти после использования общей гидромассажной ванны или ванны.
Самопомощь
Большинство из них заживают самостоятельно. Вымойте пораженный участок мягкой мыльной водой. При необходимости используйте мази с антибиотиками. Обратитесь к врачу, если состояние ухудшится или не улучшится.
Диагноз
Это может быть ЦЕЛЛЮЛИТ, инфекция кожи. Это также может быть нормальное заживление в первые 1-2 дня после травмы.
Уход за собой
Тщательно очистите область водой с мылом и нанесите мазь с антибиотиком.Позвоните своему врачу, если покраснение и боль усиливаются вместо того, чтобы постепенно улучшаться, или если у вас поднялась температура.
Диагностика
Это могли быть укусы насекомых.
Самообслуживание
Обычно они не вредны. Используйте крем с гидрокортизоном, антигистаминные препараты и лед, чтобы уменьшить зуд. Если симптомы ухудшаются или не проходят, позвоните своему врачу. При появлении новых симптомов, таких как затрудненное дыхание, головокружение или тошнота, немедленно обратитесь в отделение неотложной помощи.
Диагноз
Это может быть АЛЛЕРГИЧЕСКАЯ РЕАКЦИЯ на лекарство.
Самостоятельное обслуживание
Позвоните своему врачу. Попробуйте использовать антигистаминные препараты от зуда и сыпи.
Диагноз
Это может быть ВИЧ (URTICARIA), кожная реакция на аллерген, лекарство или инфекцию. Они также могут появиться у очень нервных людей.
Уход за собой
Используйте антигистаминные препараты и прохладные компрессы от зуда.Если крапивница не проходит сама по себе (часто уже через 20 минут после начала) или сопровождается другими симптомами, такими как отек вокруг губ или затрудненное дыхание, немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи.
Диагноз
Это может быть признаком СЕБОРРЕЧЕСКОГО ДЕРМАТИТА, состояния, при котором сальные железы вырабатывают избыточное количество масла и может быть связано с ПЕРХОТЬЮ.
Самообслуживание
Попробуйте нанести крем с гидрокортизоном или шампунь с сульфидом селена (нанесите на влажную кожу, подождите пять минут, а затем смойте) на пораженные участки.Обратитесь к врачу, если симптомы продолжаются или распространяются.
Диагноз
Это может быть КОЛЫШКА, форма себореи у младенцев.
Уход за собой
Попробуйте аккуратно потрите чешуйки, чтобы удалить их мягкой щеткой или мочалкой. Также могут помочь крем с гидрокортизоном или шампунь с сульфидом селена (нанесите на влажную кожу, подождите пять минут, а затем смойте). Обратитесь к врачу, если сыпь не проходит или волосы не растут в этой области.
Диагноз
Это может быть РАЗДРАЖАЮЩИЙ КОНТАКТНЫЙ ДЕРМАТИТ. Это вызвано реакцией на моющие средства, духи, определенные металлы (например, медь) и другие вещества.
Самообслуживание
Избегайте того, что, по вашему мнению, вызвало симптомы, и обработайте эту область кремом с гидрокортизоном или другими успокаивающими лосьонами.
Диагноз
Это может быть АЛЛЕРГИЧЕСКИЙ КОНТАКТНЫЙ ДЕРМАТИТ, вызванный ЯДОМ ПЛЮЩА, ЯДОМ ДУБА или ЯДОМ СУМАК.Масло этих растений вызывает АЛЛЕРГИЧЕСКУЮ РЕАКЦИЮ.
Уход за собой
Вымойте пораженный участок водой с мылом, чтобы удалить масло, оставшееся на коже. Сыпь пройдет примерно через неделю. Чтобы уменьшить зуд, нанесите на сыпь безрецептурный крем с гидрокортизоном или лосьон с каламином. Обратитесь к врачу, если сыпь покрывает большую часть вашего тела (например, несколько конечностей или находится рядом с глазами, ртом или носом), не проходит или появляются новые симптомы, такие как лихорадка.
Диагноз
Это может быть HIDRADENITIS SUPPURATIVA, воспаление потовых желез.
Самообслуживание
Обратитесь к врачу. Избегайте использования антиперспирантов и дезодорантов.
Диагноз
Это может быть АЛЛЕРГИЧЕСКАЯ ПУРПУРА, серьезная аллергическая реакция на лекарство, такое как антибиотик, которое может вызвать кровотечение под кожей.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
Это может быть PITYRIASIS ROSEA. Причины неизвестны.
Самообслуживание
Проконсультируйтесь с врачом.Лосьон с каламином и антигистаминные препараты могут уменьшить зуд и покраснение. Сыпь, вероятно, пройдет через несколько недель. PITYRIASIS ROSEA обычно не требует никакого лечения, кроме зуда.
Диагноз
Это может быть ДЕРМАТИТ ГЕРПЕТИФОРМИС, сыпь, связанная с чувствительностью к глютену, смеси двух белков, содержащихся в зернах злаков, таких как ячмень и пшеница.
Самообслуживание
Обратитесь к врачу. Антибиотики могут помочь контролировать симптомы.Избегайте продуктов, содержащих глютен.
Диагноз
Это может быть ERYTHEMA NODOSUM, возможно, вызванная инфекцией или реакцией на лекарство.
Самопомощь
Обычно это несерьезное состояние, но обратитесь к врачу, чтобы узнать о других заболеваниях или причинах ваших симптомов.
Диагноз
Это может быть ПСОРИАЗ, состояние, вызванное перепроизводством клеток кожи.
Самообслуживание
Обратитесь к врачу.Держите кожу увлажненной. Ваш врач может назначить мази, пероральные препараты и / или терапию солнечным светом, также называемую фототерапией, для лечения симптомов.
Диагноз
Это может быть МНОГОФОРМА ЭРИТЕМА, распространенная сыпь, вызванная стрептококком, вирусными инфекциями и реакциями на лекарства.
Самообслуживание
Обратитесь к врачу.
Диагноз
Это может быть MEASLES, вирус, который часто поражает детей или людей, которые не были вакцинированы.
Самообслуживание
Немедленно обратитесь к врачу. Убедитесь, что ваш ребенок прошел иммунизацию против кори, эпидемического паротита и краснухи (MMR), чтобы предотвратить это заболевание. Обязательно держите пострадавшего от беременных женщин, так как корь может привести к врожденным дефектам.
Диагноз
Это может быть ЧИКЕНПОКС, вирус ветряной оспы, который чаще всего поражает детей.
Самообслуживание
Обратитесь к врачу. Для лечения симптомов используйте парацетамол, лекарства от простуды и кремы от зуда, прохладные компрессы и ванны.Доступна вакцина для предотвращения этого заболевания.
Диагноз
Это может быть SHINGLES, вирусная инфекция нервов, вызванная ветряной оспой (тот же вирус, который вызвал ветряную оспу).
Самообслуживание
Обратитесь к врачу. Могут помочь анальгетики, такие как ацетаминофен или ибупрофен, и прохладные компрессы. Также могут помочь некоторые противовирусные препараты.
Диагноз
Это вирусная инфекция под названием ПЯТАЯ БОЛЕЗНЬ.
Самообслуживание
У взрослых используйте лекарства от простуды для лечения симптомов. Не давайте лекарства от кашля / простуды детям младше пяти лет. Обратитесь к врачу, если сыпь широко распространена или если вы беременны.
Диагностика
Это могут быть WARTS. На ногах появляются РАСТИТЕЛЬНЫЕ БОРОДАЖИ. Бородавки также часто появляются на руках. ПОЛОВЫЕ БОРЫ появляются в области гениталий и являются разновидностью инфекции, передающейся половым путем.
Самообслуживание
Для большинства WARTS вы можете попробовать лекарства, отпускаемые без рецепта.Если они не работают, обратитесь к врачу по поводу их замораживания. Если бородавки появляются в области гениталий, обратитесь к врачу. Эти бородавки нельзя лечить без помощи врача.
Диагноз
Это может быть RINGWORM, грибковая инфекция, наиболее часто встречающаяся у детей. Это не вызвано червем, круговой характер высыпания приводит к его названию.
Самообслуживание
Лечите безрецептурным противогрибковым кремом и / или обратитесь к врачу.Избегайте тесного физического контакта с другими людьми, так как это очень заразно.
Диагноз
Это может быть СИФИЛИС, инфекция, передающаяся половым путем.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
Это может быть грибковая инфекция, называемая JOCK ITCH у мужчин, YEAST INFECTION у женщин или DIAPER RASH у младенцев.
Самообслуживание
Попробуйте противогрибковый крем, отпускаемый без рецепта.Если сыпь не проходит, обратитесь к врачу. Женщины с раздражением во влагалище должны сначала обратиться к врачу, прежде чем принимать безрецептурные лекарства от дрожжевой инфекции.
Диагноз
Это может быть TINEA VERSICOLOR, изменение цвета, вызванное грибком. Это распространено среди людей, которые проводят много времени на улице с теплой / влажной кожей (например, серфингисты).
Self Care
TINEA VERSICOLOR можно лечить шампунем с сульфидом селена или противогрибковым кремом.
Диагноз
Это может быть IMPETIGO, сыпь, вызванная бактериальной инфекцией, такой как STREPTOCOCCUS или STAPHYLOCOCCUS.
Самообслуживание
Обратитесь к врачу. Лечение обычно включает крем или мазь с антибиотиком и пероральный антибиотик. Заболевание очень заразно, поэтому хорошо мойте руки, чтобы не заразить кого-либо еще.
Диагноз
Это признак чесотки, заражения насекомыми, известными как клещи.
Самообслуживание
Могут понадобиться рецептурные лекарства, а также стирка одежды и покрывала в горячей воде с моющим средством.
Диагноз
Это может быть КАМЕННАЯ ГОРНАЯ ЛИХОРАДКА, болезнь, распространяемая оленьими клещами.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
Это могло быть симптомом ЭРИТЕМАТОЗНОЙ Волчанки, тяжелого артритоподобного заболевания.
Самообслуживание
Немедленно обратитесь к врачу.
Диагностика
Это может быть ЖЕЛТЫЙ. Часто встречается у новорожденных, но может быть признаком ГЕПАТИТА, заболевания печени.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
Вероятно, это УИП или ЭКХИМОЗ.
Самостоятельная помощь
Обычно лечение не требуется. Лед может замедлить кровотечение и уменьшить отек под кожей и боль в этой области.
Диагноз
Это могут быть АКТИНИЧЕСКИЕ КЕРАТОЗЫ, кожное заболевание, которое особенно может поражать людей со светлой кожей, подвергшихся чрезмерному воздействию солнца. Это ЧРЕЗВЫЧАЙНЫЕ поражения.
Самообслуживание
Обратитесь к врачу. АКТИНИЧЕСКИЕ КЕРАТОЗЫ могут привести к раку кожи.
Диагноз
Это может быть КЕЛОИД, заросший шрам или ГИПЕРТРОФИЧЕСКИЙ ШРАМ.
Самопомощь
Они доброкачественные (незлокачественные) и со временем могут исчезнуть.Обратитесь к врачу, если вы хотите удалить КЕЛОИД, но операция может привести к образованию большего количества рубцовой ткани. Келоиды можно предотвратить с помощью давящей повязки, а иногда их можно лечить инъекциями стероидов.
Диагноз
Это может быть ЛИПОМА, образование, состоящее из жировых клеток.
Самообслуживание
Они не являются злокачественными, но проконсультируйтесь с врачом. Вы можете удалить ЛИПОМУ, если она беспокоит вас или вызывает раздражение.
Диагноз
Это может быть МИЛИА, или детские угри.
Самопомощь
Это состояние обычно проходит через первые несколько недель жизни и не требует лечения.
Диагноз
Это может быть контагиозный моллюск, шишки, вызванные вирусом.
Самообслуживание
Обратитесь к врачу. Эти шишки заразны и чаще всего встречаются у детей и подростков. Раннее лечение помогает предотвратить распространение. Для их полного исчезновения может потребоваться много месяцев даже после лечения.
Диагностика
Это может быть КИСТА САЛЬНОГО ЦВЕТА или забит сальник.
Самообслуживание
Эти кисты не являются злокачественными, но обратитесь к врачу, чтобы убедиться в правильности диагноза. Большие кисты или кисты, которые становятся раздраженными и / или воспаляются, можно удалить хирургическим путем.
Диагноз
Это может быть SKIN TAG или ACHROCHORDON.
Самообслуживание
Они безвредны, но если кто-то разозлится, их можно удалить. Их также может заморозить врач.
Диагноз
Это может быть КСАНТЕЛАЗМА, жировое отложение.
Самопомощь
Если вас это беспокоит, обратитесь к врачу и попросите его удалить.
Диагноз
Это может быть МЕЛАНОМА, разновидность рака кожи.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
Это может быть БАЗАЛЬНАЯ КЛЕТОЧНАЯ КАРЦИНОМА, наиболее распространенный тип рака кожи.
Самообслуживание
Проконсультируйтесь с врачом.

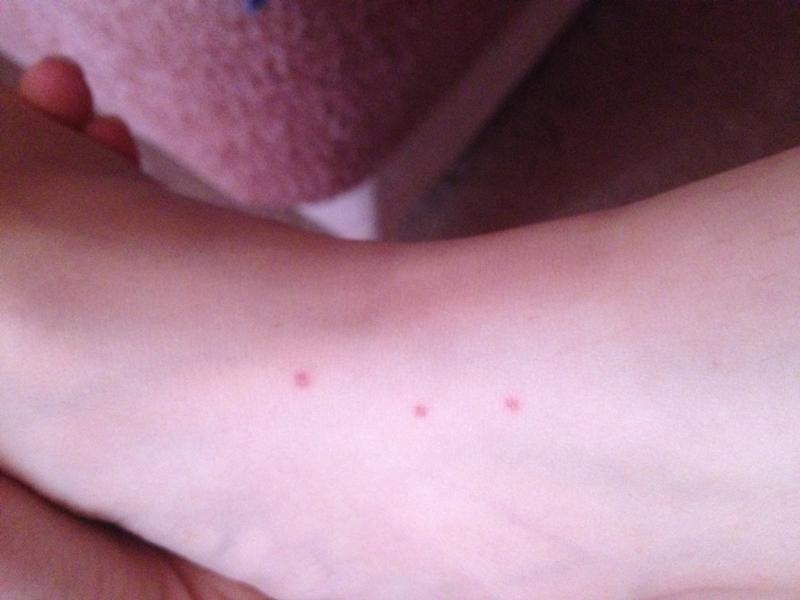 В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
 Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.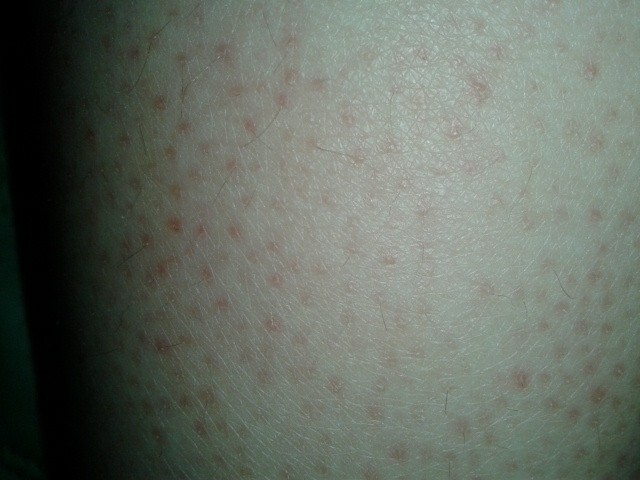
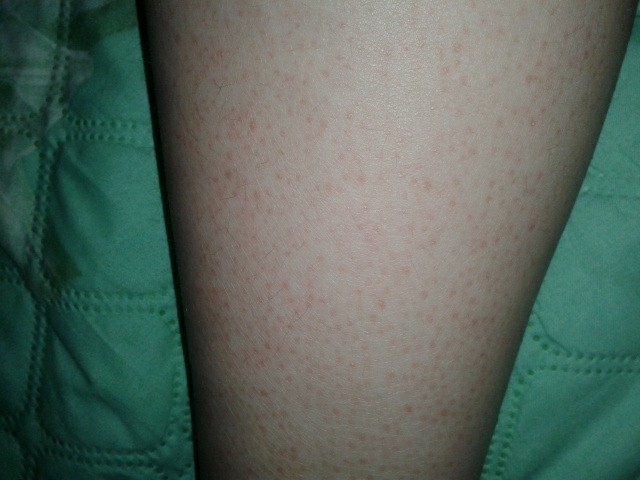
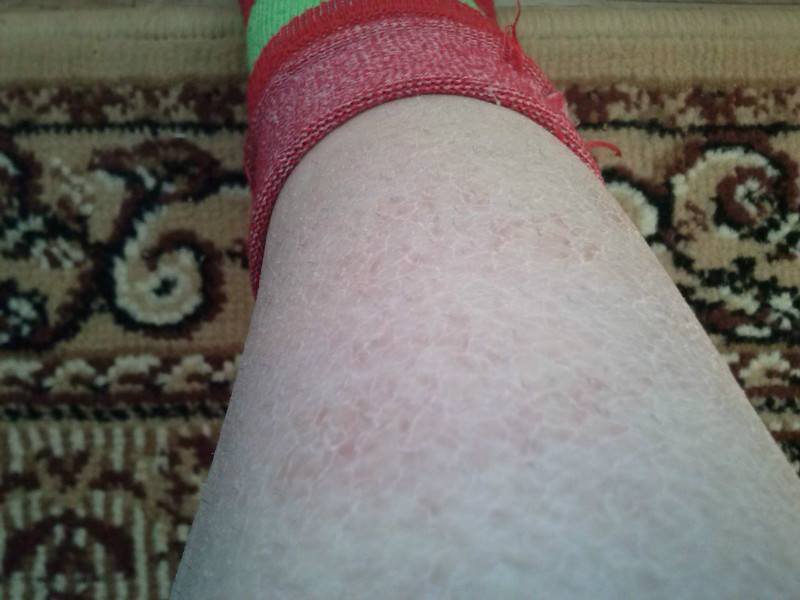
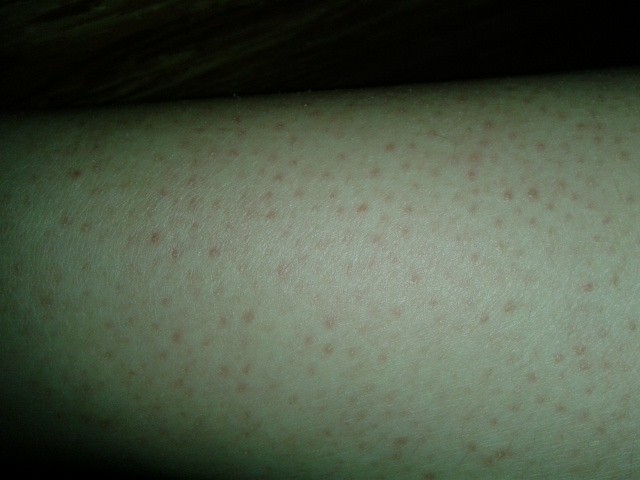 Прежде чем приступать к бритью, на тело следует нанести крем либо пенку, которые предупредят сыпь и покраснение.
Прежде чем приступать к бритью, на тело следует нанести крем либо пенку, которые предупредят сыпь и покраснение.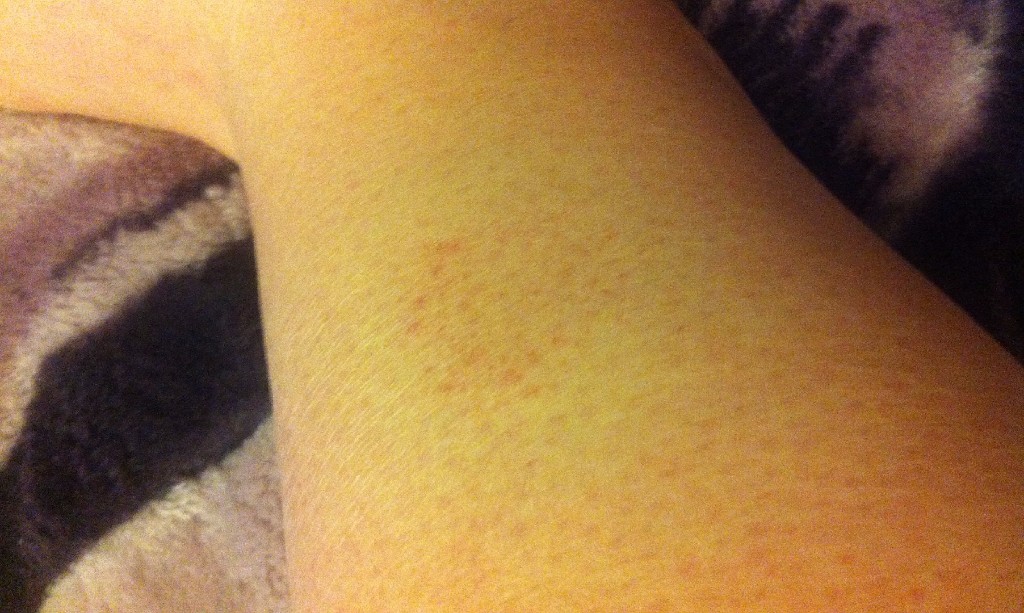 Первые дни только на ограниченные участки кожного покрова. И только убедившись в отсутствии возникновения фотодерматоза, при нанесении этих средств на отдельные участки кожи, используйте их на все поверхности кожного покрова.
Первые дни только на ограниченные участки кожного покрова. И только убедившись в отсутствии возникновения фотодерматоза, при нанесении этих средств на отдельные участки кожи, используйте их на все поверхности кожного покрова.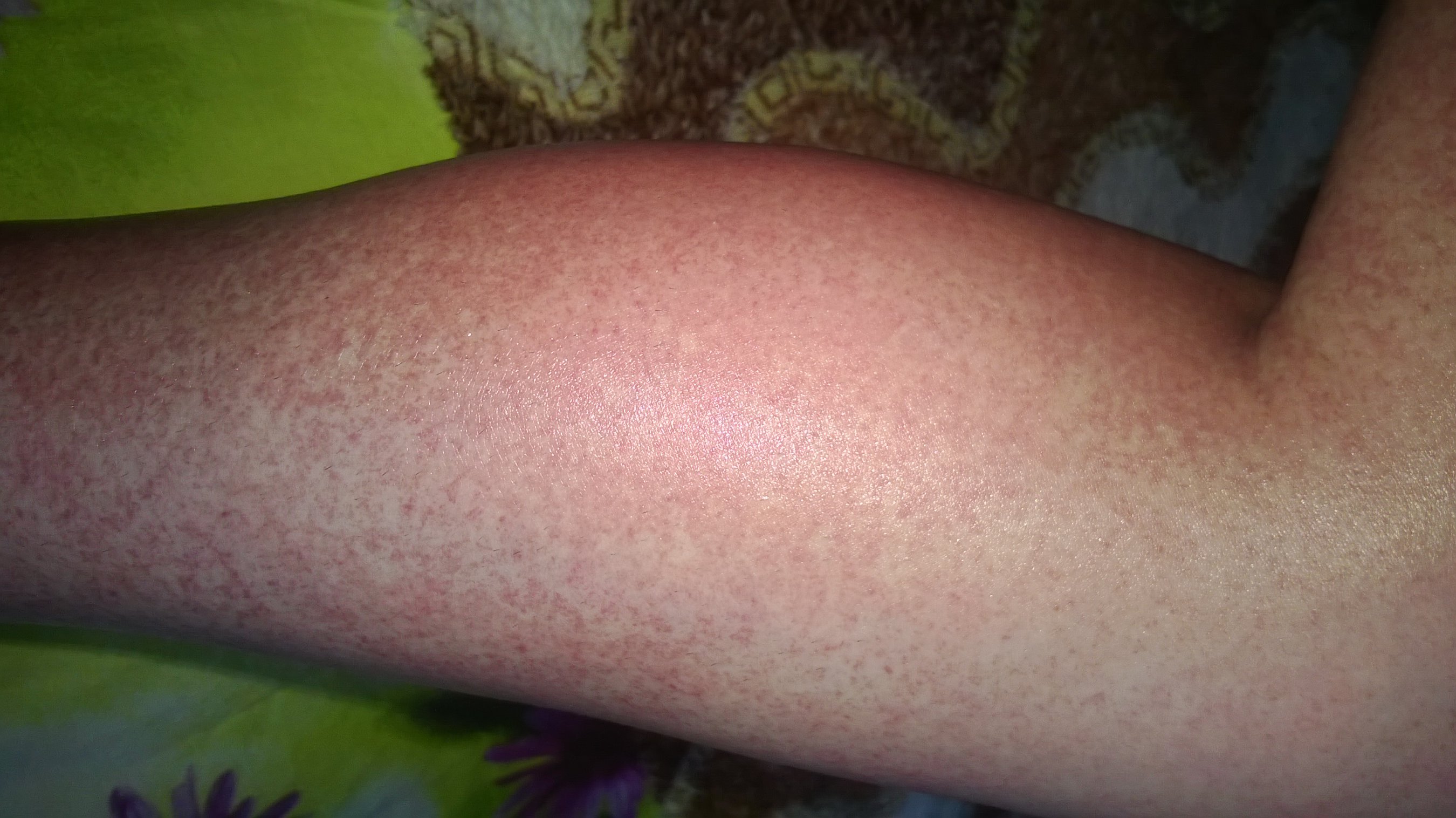
 Это может произойти в любом месте, где прорастают волосы (это обычно на тыльной стороне рук, ягодицах, спине, а иногда даже на лице), но более заметно на ваших ногах, говорит она, потому что там кожа может высохнуть и именно здесь мы чаще раздражаем фолликулы, удаляя волосы.КП работает в семьях, и люди, страдающие им, также имеют чувствительную, склонную к экземе кожу.
Это может произойти в любом месте, где прорастают волосы (это обычно на тыльной стороне рук, ягодицах, спине, а иногда даже на лице), но более заметно на ваших ногах, говорит она, потому что там кожа может высохнуть и именно здесь мы чаще раздражаем фолликулы, удаляя волосы.КП работает в семьях, и люди, страдающие им, также имеют чувствительную, склонную к экземе кожу.