Анализ крови при туберкулезе легких у детей: общий, соэ, показатели
Туберкулёз – тяжёлое заболевание. Не придуман на сегодняшний день 100% эффективный способ профилактики. Микробактерии, его провоцирующие, не редкость в окружающей среде.
Иммунизация даёт результат приблизительно в 70% случаев. В 30% случаев она не эффективна, согласно статистике.
Своевременная диагностика увеличивает шансы на скорейшее выздоровление без последствий. Детям делают манту, взрослым флюорографию. Исследование проводится в среднем раз в один-два года. Не рекомендуется проводить их часто. И всё же естественно желание каждого контролировать ситуацию, не пускать всё на самотёк.
Можно ли определить (диагностировать) туберкулёз по анализам крови?
Анализы при туберкулезе делаются разные, в том числе и по крови.
Низкий уровень красных кровяных телец
Сдавать анализ крови мало кто любит. Однако без него не обойтись. Общий анализ крови вовремя покажет, что значительно понижен уровень гемоглобина, эритроцитов. Эти изменения не являются основанием для постановки диагноза. Но это повод для более подробных исследований.
Эти изменения не являются основанием для постановки диагноза. Но это повод для более подробных исследований.
Понижение этих показателей говорит о наличии воспалительного процесса.
Если ещё не пришло время проводить флюорографию, есть симптомы наличия лёгочной инфекции или нет, но хочется удостовериться, что палочка Коха в организм не попадала, рационально сдать обычный анализ.
Воспаление в организме любой этиологии – это всегда повод для беспокойства. Возможно, предстоит узнать, что его нет?
Когда диагностируется присутствие бактерии
Существует несколько видов палочки Коха. Данные микроорганизмы могут жить в почве, воде и в теле человека, но остаются при этом пассивными, не размножаются. При неблагоприятных обстоятельствах популяция растёт, начинается заболевание. Они могут попасть в организм не только воздушно-капельным путём, но и с пищей, например.
В зависимости от разновидности палочки Коха, развивается туберкулез разных штампов. Бывает так, что только анализы крови информативны при туберкулёзе, а не манту, к примеру. Именно так происходит при милиарном варианте. Манту не обязательно вызовет реакцию.
Именно так происходит при милиарном варианте. Манту не обязательно вызовет реакцию.
Обострение, появление таких симптомов, как усталость, потеря аппетита, усиленное потоотделение по ночам, сухой кашель заставит волноваться. Но самому человеку сложно будет эти симптомы связать с туберкулёзом. А врач может ориентироваться на результаты манту и допустить ошибку.
Анализ крови позволит проблему обнаружить. Только анализы крови насторожат и при туберкулёзе мочеполовой системы. Моча может не меняться по составу значительно, а из симптомов будет беспокоить лишь слабо выраженная ноющая боль в области поясницы.
Сколько времени микроорганизмы могут находиться в латентной форме в теле человека?
Людей, которые не больны туберкулёзом, но являются носителем данного паразита, медики называют тубинфицированными. Палочка Коха в теле иногда живёт несколько дней, а иногда 7-10 лет.
Открытая форма – изучение иммунного ответа
К развитию заболевания может привести заражение большим количеством микроорганизмов, истощение иммунной системы на фоне стресса, простуды, переохлаждения, ВИЧ-инфекции и т. д. Лечение является сложным, переносится тяжело, отмечается высокий процент смертности среди лиц, страдающих лёгочной формой.
д. Лечение является сложным, переносится тяжело, отмечается высокий процент смертности среди лиц, страдающих лёгочной формой.
Положительным результатом считается переход туберкулёза в закрытую форму из открытой, без осложнений. Анализ крови при туберкулезе легких помогает корректировать лечение.
При открытой форме наблюдается сильный кашель, кровотечение во время отхаркивания, высокая температура.
Палочка Коха разрушает альвеолы, отравляет всё тело токсинами. Кровь при остром туберкулёзе исследуют для того, чтобы определить степень интоксикации, предпринять своевременно меры.
Этот анализ показывает состояние других органов и систем. Агрессивная терапия нужна, но может влиять на работу печени, почек.
Для того, чтобы вовремя заметить осложнения, если они вдруг появились, как раз и сдают кровь при остром туберкулёзе.
Появлению у больного ярко выраженных, чётких симптомов предшествует инкубационный период. Легче всего лечится заболевание, если оно обнаружено на этой стадии.
Диагностика при закрытой форме
Человек с закрытой формой туберкулёза для окружающих не опасен и госпитализация не нужна. Анализы крови при этом виде туберкулёза проводятся в рамках профилактических осмотров. При закрытой форме на флюорографическом снимке заметны патологические изменения той или иной степени – рубцы на внутренней поверхности, так называемый лёгочный фиброз. Они могут в дальнейшем не вызывать беспокойства.
Образование рубцовой ткани на месте повреждённой обычной – естественная защитная реакция организма. При неблагоприятных условиях они могут стать причиной прогресса деструктивных процессов. Такая защитная реакция, хотя и естественна, не эффективна в некоторых случаях.
Данные изменения являются необратимыми, влекут за собой уменьшение работоспособности дыхательной системы. Анализы крови при закрытом туберкулёзе помогают своевременно обнаружить ухудшение состояния здоровья.
Иногда проводится операция по устранению части лёгкого, поражённого палочкой Коха наиболее сильно.
Необходимо контролировать процесс реабилитации. Даже если доктор не настаивает, желательно кровь при закрытом туберкулёзе, хроническом, сдавать время от времени, проявлять инициативу. Рецидивы возможны. Необходимо приложить максимум усилий для того, чтобы больше не заболеть.
Некоторые анализы стоят дорого. Но есть и недорогие. Лучше раз в полгода сдать кровь при этой форме туберкулёза проверять иммунную систему, работу организма, чем постоянно опасаться проявления осложнений.
Согласно статистике, люди, переболевшие этим заболеванием, чаще сталкиваются с такой проблемой, как рак лёгких.
Сдают ли кровь при костно-суставном туберкулёзе?
Нет сведений о взаимосвязи рака костей и костно-суставного туберкулёза. Но анализы всё равно нужно сдавать для профилактики. Избежать многих болезней проще, если раз в полгода по собственной инициативе проходить наиболее актуальные профилактические обследования.
Диагностика в детском возрасте
Диагностировать присутствие палочки Коха в организме могут как у взрослых, так и у детей.
Если по анализу крови или по флюорографии, манту выявили проблему?
Нужно предпринять все меры для улучшения ситуации.
Если информацию даёт манту, ребенку назначают анализ крови, мочи, мокроты, анализ на гельминтоз, рентген. Эти же анализы нужны при негативных результатах флюорографии. В зависимости от результатов, присваивают статус тубинфицированного или не присваивают.
У детей манту может спровоцировать аллергическую реакцию всего-навсего. Ребёнок может расчесать место укола. В этом случае тоже вскоре будет установлена истина, опровергнута гипотеза о наличии инфекции. Для предотвращения развития заболевания прописывают обычно «Изониазид». Этот препарат может применяться для профилактики туберкулёза, как у детей, так и у взрослых.
Более подробное исследование
Какие анализы крови нужны при туберкулёзе?
Общий анализ крови натолкнёт на мысль о том, что возможно есть проблема. Он предупредит, даст зацепку, заставит насторожиться. Его можно не сдавать, если целью является профилактика.
Возможно, стоит выбрать сразу более информативные анализы, а не ОАК?
Диагностировать данное заболевание лишь по отклонению от нормы концентрации красных кровяных телец у детей и взрослых – сверхзадача.
При туберкулезе в организме, анализы крови должны давать информацию о СОЭ. Это скорость оседания красных кровяных телец. Если повышен СОЭ, значит, в организме присутствует не только воспаление, но и нарушен процесс вывода токсинов.
В случае с туберкулёзом СОЭ повышается из-за воспаления тканей и в связи с накоплением токсинов, которые вырабатывают данные микроорганизмы. По СОЭ также можно определить такие патологические изменения в тканях, как некроз и не только.
Эти показатели крови в общем анализе зачастую не изучаются. По общему анализу крови определяют профпригодность, например, функциональные отклонения. Во многих лабораториях можно платно, по собственной инициативе, без направления доктора пройти более подробную диагностику. До появления симптомов станет ясно, что ситуация опасная и нужна помощь, медикаменты.
Если не получается расшифровать анализ, стоит обратиться к терапевту. Впрочем, расшифровываются они легко. Самостоятельная расшифровка не займёт много времени. Бывает так, что только один какой-то показатель вызывает подозрение.
Что делать в такой ситуации?
Заболевание определяется по совокупности признаков.
Наиболее значимые величины
Определить туберкулез также можно по изменению показателей моноцитов. Иммунная система не справляется с поставленными задачами. Это же отклонение наблюдается при некоторых аутоиммунных заболеваниях, при ВИЧ-инфекции. Ситуация прояснится, но не до конца.
Специфические анализы
Даже если обнаружены отклонения от нормы в общих, наиболее значимых показателях, нужно будет сдать мокроту или слюну в лабораторию, пройти флюорографию. На первом месте по значимости среди людей, находящихся в группе риска, иммуноферментный анализ крови, определяющий наличие специфических антител.
Исследование полимеразной цепной реакции – самый эффективный и точный метод диагностики.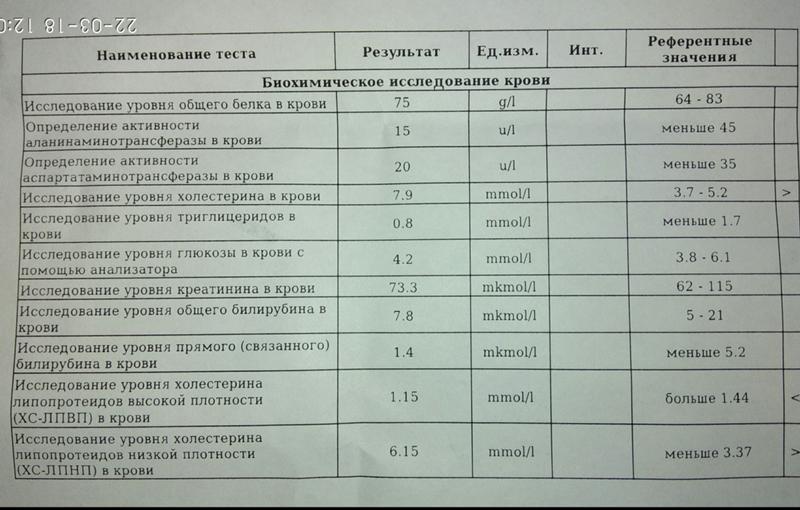 Он позволяет обнаружить ДНК палочки Коха в биологическом материале. К сожалению, для его проведения требуется специальное оборудование. Не в каждой лаборатории оно есть.
Он позволяет обнаружить ДНК палочки Коха в биологическом материале. К сожалению, для его проведения требуется специальное оборудование. Не в каждой лаборатории оно есть.
Какие анализы лучше сдать для профилактики?
Для определения проблемы, интерпретации плохого самочувствия иногда важно знать, что покажет общий анализ. В другой ситуации важно знать, что показали специфические исследования.
Показатели анализа крови при туберкулезе: значение и изменения
Свернуть
Процесс развития и протекания туберкулеза вносит множественные изменения в организм, в том числе и на биохимическом уровне. Меняется состав некоторых жидкостей и выделений организма, в том числе и состав крови.
По этой причине при данном заболевании биохимические лабораторные показатели анализа крови могут быть достаточно сильно изменены. Поэтому анализ крови является одним из наиболее важных при косвенной и/или дифференциальной диагностике туберкулеза. В данном материале мы рассмотрим, какие показатели при туберкулезе легких будут изменены по результатам общего исследования крови.
Виды анализов
Анализ крови назначается в любом случае при подозрении на туберкулез. Имеется три основных анализа, которые могут назначаться как по-отдельности, так и в комплексе:
- Общий анализ крови помогает косвенно подтвердить наличие воспалительного процесса в организме;
- Биохимия крови – более расширенный вариант общего анализа, иногда с ее помощью удается более точно определить очаг воспаления;
- ИФА крови – специфическое исследование, помогающее установить наличие специфических антител к туберкулезу в организме.
Это основные виды исследований крови, но могут применяться и другие. В любом случае, ставить диагноз только по результату исследования нельзя.
Показатели крови при туберкулезе
В норме цифры показатель анализа могут изменяться в достаточно широком диапазоне, отражая различные состояния организма. Однако, при превышении определенной цифры, уже говорят о наличии в организме патологии.
Основными маркерами воспалительного процесса являются изменения показателей скорости оседания эритроцитов (СОЭ), концентрации лейкоцитов, антител, эритроцитов, состояния гемоглобина. Изменение этих показателей не однозначно говорит о туберкулезе, но при наличии соответствующей симптоматики, подтверждает, что она была не случайна.
Изменение этих показателей не однозначно говорит о туберкулезе, но при наличии соответствующей симптоматики, подтверждает, что она была не случайна.
СОЭ
СОЭ при туберкулезе, как и при любом другом воспалительном процессе, повышается. Этот показатель не одинаков для одного и того же пациента в разном возрасте даже при нормальном состоянии здоровья. Поэтому, при расшифровке стоит учитывать нормы, приведенные ниже. Нормальные показатели СОЭ:
- До 10 лет – до 10 мм в час;
- До 50 лет (женщины) – до 20 мм в час;
- После 50 лет (женщины) – до 30 мм в час;
- До 50 лет (мужчины) – не более 15 мм в час;
- После 50 лет (мужчины) – не более 20 мм в час.
Превышение этих показателей должно стать поводом для обращения к врачу. В случае с туберкулезом, для этого заболевания считается характерным повышение показателя до 80 мм в час, вне зависимости от возраста пациента.
Лейкоциты
Именно этот показатель самым первым и в обязательно порядке подвергается изменениям при заболевании. Имеют место следующие сдвиги в лейкоцитарной формуле:
Имеют место следующие сдвиги в лейкоцитарной формуле:
- Рост концентрации в пробе нейтрофилов, как в относительном, так и в абсолютном выражении на 15-20%;
- Увеличение содержания палочко-ядерных разновидностей нейтрофилов;
- На 8-15% снижается концентрация лимфоцитов;
- Зернистость нейтрофилов проявляется только при длительных и серьезных состояниях;
- До 10-18% возрастает моноцитоз при длительном и тяжелом процессе диссеминации.
При значительных сдвигах в этой формуле необходимо обратиться за помощью к специалисту.
Антитела
При попадании в организм того или иного болезнетворного возбудителя, иммунная система начинает вырабатывать специфические антитела для борьбы с ним.
Наличие специфических антител к туберкулезу определяется в ходе иммуно-ферментного анализа. При отсутствии заболевания антитела к туберкулезу отсутствуют, так как иммунной системе не с чем бороться.
Но если антитела присутствуют, то это говорит о наличии патологии, так как иммунная система начала борьбу с возбудителем этой болезни.
Эритроциты
Если протекание туберкулеза невыраженное, поражения локальные и незначительные, то изменения в этом показатели не наблюдается.
Падает концентрация этих тел в крови при сильном инфильтрационном поражении, но на этих этапах, обычно, уже присутствует и другая, более характерная симптоматика. Также в запущенном состоянии изменяется морфология этих тел – развивается олигохромазия и полихромация.
Также характерно повышение концентрации недозревших эритроцитов, теперь они составляют около 1%, также возрастает и количество кровяных пластинок.
Гемоглобин
Гемоглобин значительно падает лишь в достаточно запущенных состояниях, в самом начале процесса же он находится в пределах нормы или отклоняется минимально. При локальном поражении несильной выраженности анемии (падения гемоглобина) не наблюдается. Наиболее типичным считается развитие смешанной, апластической или мегалобластической анемии.
Может ли анализ крови ошибаться?
Показатели крови при туберкулезе смогут претерпевать характерные изменения, однако считать такой метод достаточным для постановки диагноза нельзя.
Связано это с тем, что, по сути, этот анализ показывает лишь отклонения, свойственные для любого воспалительного или инфекционного процесса, к коим и относится туберкулез.
То есть, изменения, описанные выше, могут быть вызваны и любым другим заболеванием, потому исследование крови для диагностики хорошо только в комплексе с более специфическими методами.
Наиболее надежным методом диагностики у детей и взрослых по-прежнему является реакция Манту и флюорография.
Вывод
Анализ крови на туберкулез играет очень важную роль на стадии косвенной и дифференциальной диагностики туберкулеза, он является неотъемлемой частью всего диагностического процесса.
Однако, его недостаточно для полноценной постановки диагноза, потому, даже если на анализе отклонений нет, но, например, симптоматика заболевания отсутствует, то все равно следует обратиться к врачу.
Это исследование, как и любое другое, должно проводиться по назначению лечащего врача.
Общий анализ крови при туберкулезе у детей
Главная » Анализ крови » Общий анализ крови при туберкулезе у детей
Сегодня существует немало способов выявления туберкулеза легких. Из них флюорография и анализ крови при туберкулезе легких являются методами с наименьшей погрешностью результата. Остальные, к сожалению, дают ложные положительные или отрицательные результаты, после которых приходится дополнительно другими способами подтверждать имеющуюся информацию.
Оправданность использования анализа крови
Если имеется подозрение на туберкулез, то целесообразно рассматривать все обязательные лабораторные исследования, поскольку каждое из них принесет свою пользу. Так, анализ крови при данном недуге хоть и не способен выявиться наличие в организме палочки Коха или иных микобактерий, которые вызвали туберкулез легких, он, в свою очередь, позволяет оценить общее состояние здоровья пациента.
В частности, этот анализ показывает способности иммунитета противостоять возникшей инфекционной угрозе. При анализе крови в первую очередь будут видны изменения в лейкоцитарной формуле и скорости оседания эритроцитов, СОЭ.
При анализе крови в первую очередь будут видны изменения в лейкоцитарной формуле и скорости оседания эритроцитов, СОЭ.
Исходя из этого, врач при определении данных изменений опасными или подозрительными, может больного направить на дополнительные исследования, к которым относится следующее:
Реакция пробы Манту при туберкулезе.
- флюорография;
- анализ мокроты;
- туберкулиновые пробы;
- бронхоскопия.
Сегодня туберкулиновые пробы все реже назначают, поскольку они не способны дать желаемый результат, особенно когда пациенту уже делали вакцинацию БЦЖ. Именно поэтому туберкулез легких все чаще определяют по анализу крови, ведь он показывает отношение антител с микобактериями недуга, МБТ. В целом используют следующие виды исследований:
- иммуноферментный анализ;
- квантифероновый тест;
- тест-SPOT;
- реакция цепная полимеразная.
Виды и обозначение анализа крови
Норма СОЭ у женщин и мужчин.
В первую очередь, следует выделить общий анализ крови. Он, к сожалению, точно диагностировать туберкулез легких не может, а лишь помогает его заподозрить. Причем клиническая картина может быть схожа с пневмонией.
В первую очередь вызвать подозрение должен завышенный показатель скорости оседания эритроцитов (СОЭ): он может достигнуть и даже превысить показатель 50. Хотя ориентироваться только на СОЭ не следует, поскольку подобные результаты могут встретиться при воспалении или раке легких.
Следующее, на что нужно обратить внимание, — это содержание эозинофилов. Совокупное увеличение СОЭ и эозинофилов подтверждает риск заболевания туберкулезом или раком легких.
Еще можно наблюдать увеличенное количество палочкоядерных нейтрофилов и лейкоцитов. А если недуг развивается стремительными темпами, то вероятно снижение количества лимфоцитов.
Норму всех приведенных показателей демонстрирует следующая таблица.
Таблица норма показателей общего анализа крови.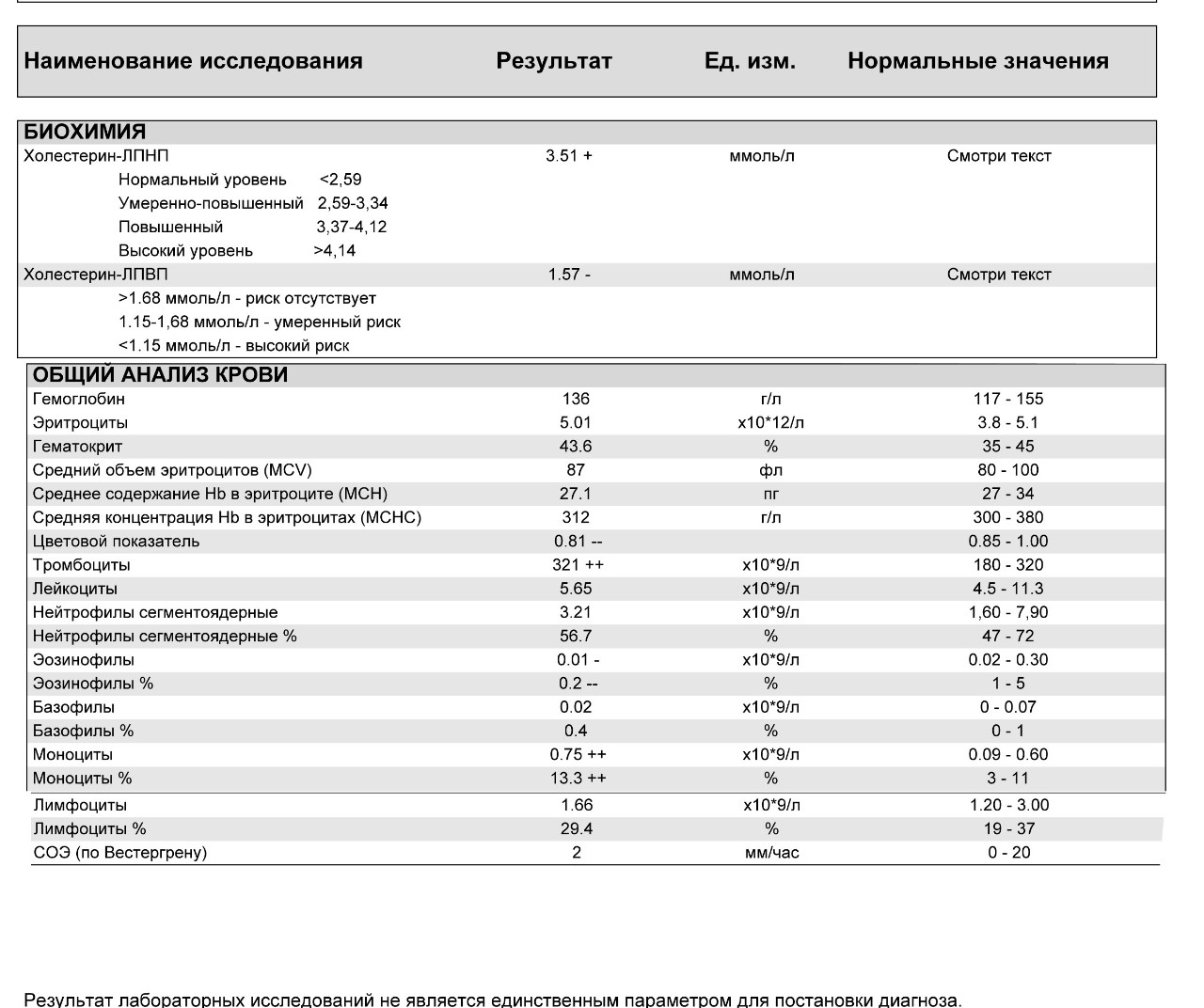
Иммуноферментный анализ врачи неохотно назначают, поскольку он не особо чувствителен. А вот полимеразная цепная реакция как раз и способна выявить именно легочную и внелегочную формы заболевания.
Как правило, данный анализ применяют с целью определения рецидива недуга после длительной терапии и контроля результативной схемы лечения, которую избрал больной. Целью ПЦР является поиск ДНК инфекционных микобактерий или их составных.
К плюсам этого анализа крови относится быстрота проведения, а к недостаткам то, что исследование не способно показать недуг на стадии инфицирования, при этом оно не указывает место локализации туберкулеза.
Не очень часто назначают и анализ Interferon Gamma Release Assays, сокращенно IGRA. Суть данного исследования сводится к выявлению гаммы-интерферона, которые в организме образуют иммунный клетки в качестве ответа на возникновение туберкулезных микобактерий. Анализ крови IGRA четко определяет наличие недуга и инфицирование.
Альтернативой предыдущего варианта является QuantiFERON-TB Gold. Его наиболее часто используют для диагностики заболевания у детей, особенно для тех лиц, у которых Манту вызывает аллергическую реакцию. Однако этот метод не способен определить форму туберкулеза.
Его наиболее часто используют для диагностики заболевания у детей, особенно для тех лиц, у которых Манту вызывает аллергическую реакцию. Однако этот метод не способен определить форму туберкулеза.
- Видео о туберкулезе:
- Подводя итоги, хотелось бы отметить, что именно расшифровка анализов крови и прочих исследований помогает определиться специалистам с методом и схемой лечения.
- stronglung.ru
Общий анализ крови при туберкулезе у взрослых и детей, расшифровка: можно ли определить туберкулез по общему анализу крови?
Заражение туберкулезной палочкой теперь не приговор для человека. Современная медицина использует эффективные инструменты для борьбы с этим заболеванием, если оно выявлено на ранней стадии. Вовремя обнаружить патологию помогают регулярные профилактические осмотры и анализы, в том числе и общий анализ крови при туберкулезе.
Изменение клинической картины
Общий анализ крови при туберкулезе легких (ОАК) не имеет специфических проявлений. Маркеров, говорящих о развитии именно туберкулеза, и определяющих стадию заболевания, не существует. Но по не специфическим признакам можно судить о скрытом воспалительном процессе и заподозрить изменения в легких.
Маркеров, говорящих о развитии именно туберкулеза, и определяющих стадию заболевания, не существует. Но по не специфическим признакам можно судить о скрытом воспалительном процессе и заподозрить изменения в легких.
Отклонение эритроцитов от нормы
При вялотекущей форме или локализованном очаге поражения количество эритроцитов в крови не изменяется, но меняется их окраска. Уровень гемоглобина в эритроците снижается. Это состояние называется гипохромией.
При значительных инфильтративных поражениях легочной ткани клинический анализ крови показывает сокращение числа эритроцитов, уменьшение их размера. Появляются незрелые клетки – ретикулоциты, являющиеся «предшественницами» красных кровяных телец. В начальной стадии заболевания туберкулезом, количество ретикулоцитов не превышает 0,5 %.
Выраженная анемия чаще наблюдается у взрослых при запущенной форме туберкулеза. При этом количество ретикулоцитов увеличивается до 1% от общего числа красных клеток крови.
Сдвиг лейкоцитарной формулы
Лейкоциты в качестве клеток иммунной системы задействуются в ответ на болезнь в первую очередь. По общему анализу крови и исследованию лейкограммы определяют как наличие воспалительного процесса, так и его стадию.
По общему анализу крови и исследованию лейкограммы определяют как наличие воспалительного процесса, так и его стадию.
При не осложненной закрытой форме отмечается значительное увеличение числа нейтрофилов – белых кровяных телец, ответственных за борьбу с бактериальной инфекцией. Появляются промиелоциты – незрелые лейкоцитарные клетки, которые в норме не встречаются.
Длительный, тяжело протекающий, туберкулез легких сопровождается дегенеративными изменениями нейтрофилов, образованием патологической зернистости. Резко уменьшается количество эозинофилов. Отмечается лимфопения – сокращение числа лимфоцитов. Все эти признаки свидетельствуют о длительном воспалительном процессе, сопровождающемся образованием гноя и некротичеких масс.
Изменение СОЭ
Определить туберкулез в его активной фазе помогает СОЭ — показатель скорости оседания эритроцитов. Утяжелению красных клеток и скорейшему их выпадению в осадок способствует налипание на них иммуноглобулинов, фибриногена. В норме эти показатели крови у мужчин не выше 10мм/ч, у женщин – 15мм/ч. Ускорение СОЭ до 80мм/ч указывает на активацию воспалительного процесса в организме.
В норме эти показатели крови у мужчин не выше 10мм/ч, у женщин – 15мм/ч. Ускорение СОЭ до 80мм/ч указывает на активацию воспалительного процесса в организме.
Особенности показателей у детей
Анализ крови на туберкулез у ребенка мало чем отличается от изменений у взрослого человека. Расшифровка результата проводится по тем же показателям:
- В начальной фазе заболевания эритроцитарная формула изменяется незначительно. Анемия может выявиться только при деструктивной форме. В остальных случаях количество красных кровяных клеток остается неизменным, при этом увеличивается процент незрелых эритроцитов. Туберкулез у детей можно заподозрить при обнаружении ретикулоцитов выше 1 промилле.
- Лейкоцитарные показатели также претерпевают изменения. Развивается лейкоцитоз – увеличение общего количества белых кровяных клеток за счет нейтрофилов, а число лимфоцитов резко снижается. При норме для детей старше 6 лет 40%, количество лимфоцитов при туберкулезе составляет не больше 20%.

На ранних этапах заболевания растет количество эозинофилов – клеток, реагирующих на возникновение аллергической реакции. Резкое их уменьшение показывает, что процесс переходит в активную фазу.
- В детском возрасте СОЭ не превышает 10мм/ч. Ускорение до 50мм/ч свидетельствует о мобилизации защитных сил организма на борьбу с воспалительным процессом.
У ребенка начальная стадия заболевания часто протекает без явных симптомов или маскируется под ОРВИ.
Изменения в зависимости от стадии заболевания
Можно ли с помощью лабораторного исследования крови достоверно установить наличие туберкулезного очага? К сожалению нет. Общий анализ крови при туберкулезе способен выявить воспалительный процесс только на отдельных стадиях заболевания.
- В стадии инфильтрации незначительно реагируют лейкоциты, повышается СОЭ.
- В стадии распада происходят выраженные изменения лейкоцитарной формулы и эритроцитов.
- Диссеминированная форма при проведении анализа даст более выраженные вышеперечисленные отклонения.

- При затихании воспалительного процесса или выздоровлении красная кровь приходит в норму, восстанавливается численность и соотношение лейкоцитов.
- Неактивная форма туберкулеза легких при общем исследовании крови не выявляется.
Залогом успешного лечения становится раннее обнаружение туберкулеза, и общий анализ крови – метод, позволяющий вовремя выявить появление скрытого воспалительного процесса.
И хотя анализ не считается специализированным методом исследования, им можно в короткие сроки охватить большую массу людей.
При выявлении отклонений при характерной клинической картине назначается специфический анализ на туберкулез и флюорографию.
Известно, что с туберкулезной палочкой сталкиваются все люди на протяжении своей жизни. Почему же кто-то заболевает, а кто-то нет? Все зависит от иммунитета. Знайте, избыточный вес – основной фактор, способствующий снижению иммунитета. Похудейте с помощью Lipo Star System и получите здоровый иммунитет.
stoptubik.ru
Что покажет анализ крови при туберкулезе легких
Туберкулез — опасное и сложное в лечении заболевание. Эффективность лечения зависит от того, насколько своевременно оно было выявлено. От инфицирования не застрахован никто, заболеть могут абсолютно все – взрослые, дети, пожилые люди.
- При отсутствии необходимого своевременного лечения закрытая форма переходит в опасную открытую, поэтому крайне важна диагностика на ранних этапах заболевания, а этого можно добиться регулярными и всесторонними обследованиями.
- В данной статье мы рассмотрим различные методы диагностики этого легочного заболевания, а также попытаемся определить, какой анализ крови при туберкулезе легких наиболее надежен и информативен.
Анализ крови при туберкулезе у детей показатели
Среди всех инфекционных заболеваний туберкулез занимает важное место. Частота развития его в настоящее время неуклонно растет. При этом не всегда больной человек может догадываться о том, что у него имеется данная патология.
Оглавление:
Некоторые сознательно могут этого не сказать, из-за чего повышается риск заболевания у здоровых людей, и в первую очередь — детей.
Диагностика туберкулеза у детей: анализ крови
Эта процедура в детском возрасте крайне важна, так как при несвоевременно выявленном процессе и поставленном диагнозе возможно как дальнейшее развитие процесса с вовлечением иных органов и систем, не считая дыхательной, так и протекание его в хронической, длительной форме.
Диагностика туберкулеза у детей, как и туберкулеза у взрослых, показывает, что заболевание может протекать как с выделением бактерий, так и без него. Люди, не выделяющие микобактерию туберкулеза — основной возбудитель заболевания, менее опасны для общества, нежели выделители, однако своевременная диагностика заболевания должна быть превыше всего.
Как известно, заболевание передается воздушно-капельным путем, обычно при помощи аэрозоля, выделяющегося из наших дыхательных путей при кашле. Попадая в дыхательные пути, микобактерии оседают на слизистых оболочках, попадают через них в лимфатическую систему и с током лимфы, а иногда и крови разносятся по организму.
Попадая в дыхательные пути, микобактерии оседают на слизистых оболочках, попадают через них в лимфатическую систему и с током лимфы, а иногда и крови разносятся по организму.
Таким образом, бактерия заносится и в легкие, где протекает основной процесс. Подобное распространение не может остаться не замеченным системой иммунитета. На такое внедрение она начинает реагировать выработкой тех или иных веществ, попутно изменяя и данные многих анализов и исследований. В первую очередь изменяется клеточный состав крови.
Отмечается увеличение одних и снижение других показателей.
Симптомы туберкулеза
В первую очередь следует обратить внимание на общий анализ крови на туберкулез. Данный метод относится к скрининговым и позволяет определить состояние организма у довольно большого количества людей за короткий промежуток времени. Если в организме имеется какой-либо патологический процесс, то он обязательно найдет свое отражение в общем анализе крови.
Обычно у детей туберкулез протекает без каких-либо специфических проявлений, как любая другая бактериальная инфекция. Если же анализ крови на туберкулез и его показатели изменяются, то картина крови становится похожей на таковую у взрослого человека.
Если же анализ крови на туберкулез и его показатели изменяются, то картина крови становится похожей на таковую у взрослого человека.
- Эритроциты. Данные клетки крови отвечают за перенос кислорода к тканям. Обычно при легких формах туберкулеза их количество ничем не отличается от нормального. Если же имеет место казеозная пневмония, какой-либо распад (деструктивный туберкулез) или хронический процесс (у детей практически не встречается), то чаще всего в анализе крови можно увидеть анемию. Анемия развивается при поражении туберкулезом пищеварительного тракта. Зачастую увеличивается и количество незрелых эритроцитов — ретикулоцитов (в норме их количество составляет не более 0,5 промилле, а при туберкулезе оно возрастает до 1%).
- Чаще всего при туберкулезе изменяется лейкограмма. Обычно наблюдается лейкоцитоз со сдвигом лейкоцитарной формулы влево. В формуле наблюдается увеличение количества сегментоядерных нейтрофилов. Реже заболевание протекает с развитием лейкопении (по данным исследований, она наблюдалась у 20% больных людей с ограниченными или легкими формами инфекционного процесса и у 12-14% с процессами распада в легких).
 Параллельно с этим наблюдается уменьшение количества лимфоцитов, обычно до 20%, и моноцитоз более 18-19% (данное явление чаще всего наблюдается при диссеминации процесса).
Параллельно с этим наблюдается уменьшение количества лимфоцитов, обычно до 20%, и моноцитоз более 18-19% (данное явление чаще всего наблюдается при диссеминации процесса). - Что касается эозинофильного ростка, то изменения в нем могут идти в обе стороны. Увеличение количества эозинофилов наблюдается при начальных стадиях развития процесса, при рассасывании образованных инфильтратов и выпота. Уменьшение же количества эозинофилов — вплоть до полного их отсутствия — может наблюдаться при тяжелом течении заболевания или массивном процессе с распадом.
- В крови практически всегда наблюдается увеличение количества базофилов.
Кроме того, по показателям гемограммы можно судить о стадии развития туберкулезного процесса.
- В фазе инфильтрации наблюдается относительный лейкоцитоз за счет увеличения нейтрофилов, нередко с патологической зернистостью. Увеличивается скорость оседания эритроцитов. Может наблюдаться увеличение количества тромбоцитов.
- В фазе распада характерен лейкоцитоз с нейтрофилезом, снижение количества эозинофилов и лимфоцитов, появление молодых форм нейтрофилов.

- Фаза диссеминации протекает с абсолютным моноцитозом.
- В фазе рассасывания можно наблюдать восстановление количества эозинофилов и лимфоцитов.
- На конечной стадии — в фазе уплотнения — изменений в гемограмме может и не быть.
Современный метод диагностики
С недавнего времени стал известен еще один способ диагностики активного туберкулеза у детей — ТАМ-ТВ. Данная реакция дословно расшифровывается как определение Т-клеточного маркера туберкулеза.
Суть ее такова: при туберкулезе часто наблюдается отсутствие одного из кластеров дифференциации — CD 27. Данный кластер локализуется на поверхности Т-лимфоцитов и участвует в распознании клеток иными клетками.
В результате последующего окрашивания цитокинов и последующей цитометрии удается выявить наличие либо отсутствие кластера и судить о присутствии заболевания.
Метод появился недавно — осенью 2014 года, но уже успел зарекомендовать себя как высокочувствительный способ диагностики туберкулеза даже при отрицательных результатах исследования мокроты. Кроме того, данный метод позволяет провести экспресс-диагностику даже у тех детей, у которых не удалось взять мокроту на исследование.
Кроме того, данный метод позволяет провести экспресс-диагностику даже у тех детей, у которых не удалось взять мокроту на исследование.
Реакция Манту на туберкулез
Долгое время для определения наличия микобактерии туберкулеза у детей использовали реакцию Манту. Суть ее сводилась к следующему: подкожно ребенку вводили туберкулин — один из антигенов микобактерии туберкулеза (для реакции использовался туберкулин родственной бактерии — Micobacterium Bovis). По размерам получившейся папулы судили о реакции иммунитета:
- Если папула не превышала 5-16 мм, то реакция считалась нормальной.
- При отсутствии папулы можно было сделать 2 вывода: либо микобактерии в организме нет, либо иммунитет настолько ослаблен, что не может прореагировать на вводимый туберкулин, и требуется повторная диагностика параллельно с определением наличия иммунодефицита.
- Если папула была больше нормы, это говорило о том, что в организме уже есть клетки, способные распознать антигены микобактерии, и у ребенка, возможно, был контакт с носителем туберкулеза.

Однако (в силу невысокой надежности метода и частых случаев неправильной интерпретации результатов реакции Манту) ПЦР — полимеразная цепная реакция — вместо этого стала иметь больший приоритет. Данный метод является более специфичным при диагностике туберкулеза различной локализации и позволяет получать более достоверные результаты.
Пцр на туберкулез
Для исследования меразной реакции можно использовать любые биологические жидкости (в частности, мокроту, кровь, мочу, спинномозговую жидкость и т.д.).
Обычно туберкулез распространяется по организму по лимфатическим сосудам (лимфогенный тип распространения). В крови он появляется чаще всего при диссеминации его по организму. Кроме того, появление микобактерий в крови может свидетельствовать о наличии распада в легком с вовлечением сосудов. При этом микобактерия попадает в общий кровоток и часто служит причиной поражения и других органов.
Чаще всего для постановки диагноза туберкулеза достаточно выявления в исследуемом материале не менее 10 микроорганизмов (однако не все микобактерии отвечают за развитие туберкулеза, т./135/135_2.jpg) е. не являются патогенными).
е. не являются патогенными).
Для того чтобы правильно провести данное исследование, следует соблюдать некоторые меры.
В первую очередь забор биологического материала должен проводиться в стерильных условиях, чтобы избежать возможности попадания других микроорганизмов и неправильной интерпретации анализа.
Особое внимание следует уделить личной безопасности, так как высок риск попадания забранного биоматериала на свое тело (особенно если есть ранки на руках, заусенцы) или в дыхательные пути, что существенно повышает риск заражения.
Забранная кровь помещается в пробирку с предварительно добавленным туда ЭДТА (вещество, препятствующее преждевременному сворачиванию крови и образованию кровяного сгустка). Это необходимо для нормального определения компонентов крови, для лучшей визуализации микобактерий. После забора крови ее желательно не встряхивать, так как это вызывает повреждение эритроцитов.
Полученную кровь центрифугируют, чтобы отделить клеточный осадок от плазмы. Данный осадок после изучается под микроскопом. Если в полученном анализе удается визуально определить наличие микобактерий, необходимость в проведении ПЦР уменьшается, однако провести ее все же следует.
Данный осадок после изучается под микроскопом. Если в полученном анализе удается визуально определить наличие микобактерий, необходимость в проведении ПЦР уменьшается, однако провести ее все же следует.
После этого к полученному осадку добавляют некоторые ферменты, в частности, транскриптазу. В определенных условиях (необходима температура окружающей среды не менее 38°) происходит реакция достраивания цепей ДНК, в результате чего в растворе образуется несколько фрагментированных участков генетического материала. По наличию их и их количества судят о присутствии заболевания.
Иногда результат может оказываться ложным. О ложноотрицательном результате можно говорить в том случае, когда анализ для исследования был взят неправильно либо не были соблюдены необходимые условия и меры предосторожности для данной операции. Ложноположительный результат обычно выявляется, когда были загрязнены приборы и посуда для взятия анализа (шприцы, иглы, пробирки).
Еще один вид исследования заболевания
Другим не менее важным методом постановки диагноза туберкулеза является иммунограмма.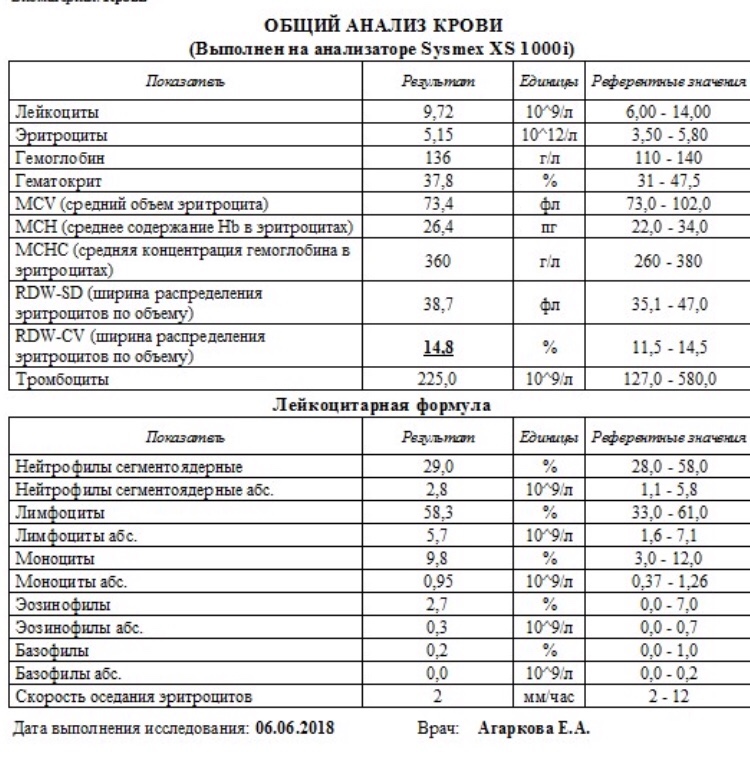
Данный анализ позволяет выявить наличие антител и клеток иммунитета в организме и по их титру определить, болел ли человек туберкулезом ранее.
У детей иммунограмма не всегда дает правильные результаты, так как детский иммунитет несовершенен, и некоторые вещества, вырабатываемые клетками, могут либо отсутствовать, либо не вырабатываться должным образом. Существенную роль играет и наличие иммунодефицита.
За развитие противотуберкулезного иммунитета отвечают преимущественно клетки (как было сказано выше — Т-лимфоциты). Так как иммунитет относительный, всегда существует риск повторного развития заболевания, несмотря на то, что оно уже было перенесено и пролечено ранее.
Помимо этого туберкулез предрасполагает к развитию вторичного иммунодефицита, что неблагоприятно сказывается на здоровье ребенка (возрастает риск повторного заражения в ближайшее время после перенесенного лечения).
При этом повторное развитие заболевания обычно протекает быстрее и тяжелее, часто может сопровождаться деструкцией каверн и массивным бактериовыделением.
Подводим итоги
Диагностика туберкулеза в детском возрасте занимает важное место среди иных заболеваний. Стертость клиники, недостаточные изменения в анализах крови способствуют неправильной и несвоевременной интерпретации полученных данных.
Из-за этого значительно увеличивается частота развития детского туберкулеза, сопровождающаяся и ростом инвалидности у детей. Для того чтобы предотвратить это, следует больше времени и средств уделять созданию и совершенствованию анализов, позволяющих установить диагноз в кратчайшие сроки.
Приоритет лучше отдать экспресс-методам, сочетающим в себе черты бактериологических и серологических исследований.
Анализ крови при туберкулезе — расшифровка
Туберкулез является опасным инфекционным заболеванием, которым страдают около 30% населения Земли. И потому сдача анализов позволит своевременно выявить иначать лечение.
Как может проходить обследование на туберкулез
Нужно ли говорить, что своевременно сданные анализы при туберкулезе легких не только позволят разработать программу лечения, но и позволят облегчить процесс лечения. Зачем нужны анализы? Прежде всего, потому что число заболевших таким инфекционным заболеванием как туберкулез, постоянно растет.
Зачем нужны анализы? Прежде всего, потому что число заболевших таким инфекционным заболеванием как туберкулез, постоянно растет.
И это увеличивает шансы заразиться. И если ранее оно являлось опасным и даже равнялось смертному приговору, то сейчас современные препараты позволяют справляться с этой проблемой. Самое главное провести раннюю диагностику и своевременно обнаружить болезнь и приступить к лечению.
Только в этом случае можно гарантировать успешное лечение.
https://www.youtube.com/watch?v=_t2qBdtNnjc
Одним из самых популярных и эффективных способов обнаружить туберкулез у взрослых, является флюорография. Детей обследуют при помощи реакции Манту. В помощь классическим добавляются не менее результативные способы обследования, представляющие собой анализы крови и мочи на туберкулез.
Профилактика этого заболевания делает обязательным сдачу анализа или обследования, 1 раз в год. Могут потребоваться обследования различным группам людей. Это могут быть категории, которые по долгу службы или жизни вынуждены общаться с людьми, являющиеся больными туберкулезом легких. Особенно если им поставлен диагноз «активная форма», являющейся самой заразной для всех окружающих.
Особенно если им поставлен диагноз «активная форма», являющейся самой заразной для всех окружающих.
Потребуется такой анализ для взрослых и детей, если они побывали в стране, в которой риск заразиться является очень высоким.
Должны сдавать анализы крови и мочи, осуществлять исследование на флюорографии легких тем категории граждан, которые являются ВИЧ-инфицированными. Так же людям, у которых серьезно ослаблена иммунная система.
Детям до 5-ти лет будет рекомендовано все исследования проходить только кожной пробы на туберкулез, но никто не откажет им в праве, сдать кровь или мочу.
Особенности анализа крови на туберкулез
Решив пройти обследование на туберкулез легких, стоит быть готовым к тому, что только сдав общий анализ крови нельзя будет получить точный ответ относительно наличия заболевания.
Он позволяет только выявить воспалительные процессы или патологические опухоли.
Именно по этой причине для постановки точного диагноза или наоборот его опровержения и взрослые и дети должны проходить полное обследование.
Невозможность точно установить диагноз только ориентируясь на общий анализ крови при туберкулезе легких заключается в том, что основные элементы красной крови, практически не изменяются, если произошло заражение этим заболеванием. При этом может наблюдаться анемия, при условии наличия кровопотери.
Может показать анализ проявление незначительного снижения уровня гемоглобина. Этот процесс происходит только если человек болен хронической формой фиброзно-кавернозного туберкулеза легких.
Проводя анализ крови при туберкулезе, следует обращать внимание на то, каким будет СОЭ – скорость оседания эритроцитов. И если она будет ускоренной, то это значит, что болезнь прогрессирует, что говорить о целом ряде патологических изменений, происходящих в легких.
Способен ли общий анализ крови показать ВИЧ-инфекцию
Согласно показателям данного исследования, будет видно, что элементы, связанные с лейкоцитарной фракцией крови устойчиво и активно будут реагировать реагируют на развитие туберкулезного процесса.
Клинический анализ крови позволяет по показателям распределить полученную информацию на три основные фазы. Благодаря им можно увидеть всю картину изменений, происходящих в лейкоцитарной фракции во время протекания заболевания туберкулез легких. Это будут:
- фаза нейтрофильной борьбы, когда происходит увеличение в крови доли нейтрофилов, при этом необходимые эозинофилы в пробе будут отсутствовать, а уровень лимфоцитов и моноцитов станет существенно ниже;
- моноцитарная фаза заключается в том, что организм борется с инфекцией. При этом количество лимфоцитов увеличивается, при уменьшении числа нейтрофилов и будут выявляться единичные эозинофилы;
- восстановительная фаза характеризуется увеличением доли лимфоцитов и эозинофилов, что говорит об нормализированных показателей состава крови.
Благодаря этому разделению можно контролировать общую картину развития заболевания, а так же эффективность лечения.
Проведения исследования детей на туберкулез легких является очень важным моментом, особенно если речь идет о появлении первичных признаков туберкулеза или появляются сомнения. Стоит ли говорить, что чем раньше будет определен этот диагноз, тем больше шансов на выздоровление.
Стоит ли говорить, что чем раньше будет определен этот диагноз, тем больше шансов на выздоровление.
Процедура по забору крови у детей будет напоминать ту же процедуру, какая осуществляется у взрослых. При этом лаборанты будут учитывать, что протекание заболевания может несколько отличаться. Так при этом могут выделяться определенные виды бактерий, или в анализе их просто не будет.
Исследование мочи на туберкулез
Исследование через анализ мочи при туберкулезе, может быть даже менее эффективен чем анализ крови. Дело в том, что моча взятая как у детей, так и взрослых будет почти одинаково нормальной.
Исключением могут быть только патологические изменения, проявляющиеся в моче при заболевании туберкулеза почек или мочеполовой системы.
Если пациент страдает от хронической формы, то в процессе болезни будет проходить исследование, в результате которой станет известно о признаках амилоидоза.
- Необходимость в проведении исследования мочи во время проведения диагностики или контроля за туберкулезом, зависит от требований проведения исследования патологических изменений в организме.

- Исследование мочи предъявляет следующие параметры, благодаря которым можно определить здоровый это человек или нет.
- При этом показатели будут в пределах номы в случае:
- если плотность будет составлять от 1,015 до 1,025;
- будет выявлено единичное наличие эритроцитов не должно превышать 5;
- уровень лейкоцитов не должен быть больше 2 единиц, при этом у женщин и девочек он может достигать предела 5 единиц;
- минимальные показатели содержания соли;
- плоский эпителий не должен быть более 5 единиц;
Стоит сказать, что при изучении проб не должно быть выявлено следующих показателей:
- какого-либо количества сахара;
- наличия ацетона;
- выявляться цилиндры;
- нулевой показатель уробилина;
- переходного эпителия.
При соблюдении всех этих параметров, можно сказать, что организм является здоровым. Отсюда изменения в составе мочи может говорить о возникающей проблеме.
Анализ крови на туберкулез – предотвращаем опасное заболевание
Туберкулез предается воздушно-капельным путем
Туберкулез считается опасным заболеванием, которое может поражать легкие человека. Выявить данную болезнь помогает анализ крови.
Используя данный тест, заболевание можно определить на ранних стадиях. Туберкулез – это излечимая болезнь, однако без должного лечения около 2/3 людей, которые заболели на туберкулез, умрут. Патология может быть чувствительна к лекарствам или резистентной (устойчивой к медикаментам).
В случае резистентного туберкулеза лечение становится более сложным и продолжительным. В большинстве случаев туберкулез может передаваться воздушно-капельным путем.
При кашле и чихании с открытой формой легочного болезни в воздух выделяются микобактерии. Инфицирование туберкулезом происходит при вдыхании воздуха, в котором содержится возбудитель туберкулеза.
Диагностика
Туберкулез очень сложно диагностировать, потому что многие различные заболевания имеют схожие симптомы. Обычно для диагностики используют сочетание клинических и лабораторных анализов.
Обычно для диагностики используют сочетание клинических и лабораторных анализов.
Диагностика туберкулеза
Диагноз на туберкулез можно подтвердить только тогда, когда доказано присутствие микобактерии. Некоторые лабораторные анализы исследуют непосредственно микобактерии, другие, например, как рентген грудной клетки, исследуют влияние бактерии на человека.
- К анализам относится:
- реакция Манту;
- микроскопия мазка мокроты;
- посев культуры;
- тест Gene Xpert MTB/RIF;
- анализ крови.
Реакция манту
Важно: Сегодня анализ крови на туберкулез является одной из самых точных методик определения патологий заболевания органов дыхания в организме.
Анализ крови как способ выявления туберкулеза
При любом подозрении на то, что человек болен, следует сдать кровь на туберкулез. В таблице представлена нормальная картина крови здорового человека.
- Таблица. Нормальные показатели после анализа крови:
- ПоказательМужчиныЖенщиныГемоглобин130–160г/л120–140г/лЦветовой показатель0,85–1,150,85–1,15Регакулоциты0,2–1,2 %0,2–1,2 %Эритроциты4—5,1×10123,7—4,7×1012Тромбоциты180—320×109180—320×109Лейкоциты4—9×1094—9×109СОЭ1–10 мм/ч2–15 мм/чБазофилы0–1 %0–1 %Эозинофилы0–5 %0–5 %Лимфоциты18-40 %18-40 %
- Картина красной крови, при туберкулезе почти не изменяется.

- Картина белой крови, при туберкулезе заметно изменяется и выглядит так:
- Наблюдается рост числа лейкоцитов.
- Изменяется лейкоцитарная формула.
Лейкоцит
Используя анализ крови на туберкулез можно определить туберкулезную патологию дыхательных путей. Если сдать такой анализ, то в лаборатории могут определить наличие в легких определенных антител.
Благодаря этим анализам можно обследовать и другие пробы. Для определения туберкулеза врач чаще всего назначает анализы крови.
Картина анализа крови
Если в организме человека отмечается какой-нибудь болезненный процесс, то это все может проявится в анализе крови. Обычно у людей туберкулезное заражение начинается без особых проявлений. Но если сделать анализ крови на туберкулез, то картина крови наблюдается такой.
- Эритроциты. Эти клетки крови осуществляют за движение кислорода к человеческим тканям. При легких формах туберкулезной болезни их число от обычных не отличается.

- Чаще всего при заражении туберкулезом меняется лейкограмма. Реже патология протекает с развитием лейкопении. Одновременно с этим отмечается понижение числа лимфоцитов.
- Что касается эозинофильного ростка, то трансформация в нем может отмечаться в обе стороны. Завышенной число эозинофилов отмечается при начальных этапах развития процесса. Пониженное же числа эозинофилов — может отмечаться при сложном течении заболевания.
- В крови отмечается повышение количества базофилов.
Показатели гемограммы
По показателям гемограммы можно говорить о стадии развития туберкулеза:
- В фазе инфильтрации отмечается относительный лейкоцитоз. Повышается скорость оседания эритроцитов. Может отмечается повышение числа тромбоцитов.
- В фазе распада может отмечаться лейкоцитоз с нейтрофилезом, понижение числа эозинофилов и лимфоцитов.
- Фаза диссеминации протекает с абсолютным моноцитозом.
- В фазе рассасывания отмечается восстановление числа эозинофилов и лимфоцитов.

- В фазе уплотнения – никаких отклонений в гемограмме может не отмечаться.
Общий анализ крови
Общий анализ крови (ОАК) играет существенную роль. Данное исследование дает возможность достаточно точно определить отклонения в быстроты оседания эритроцитов.
Туберкулез являться источником изменения реагентной структуры крови. При этом будет заметно увеличение времени оседания эритроцитов или СОЭ.
Расшифровка анализа крови
Указанный показатель может быть выше нормальной величины в 50 раз! В случае большого роста количества эозинофилов и увеличения СОЭ врач диагностирует туберкулезное инфицирование легких.
- Какие существуют общие анализы крови
- Это:
- ОАК при очаговом туберкулезе легких в большинстве случаев происходит без патологий.
- ОАК при инфильтративном туберкулезе легких — увеличенное СОЭ, лейкоцитоз.
- ОАК при казеозной пневмонии — повышенное СОЭ, уход лейкоцитарной формулы влево.
- ОАК при диссеминированном туберкулезе легких – расширенное СОЭ, лейкоцитоз, уход лейкоцитарной формулы влево.

- ОАК при фиброзно-кавернозном туберкулезе легких — увеличенное СОЭ, лейкоцитоз.
- ОАК при туберкулезе у подростков и детей — повышенное СОЭ, лейкоцитоз, смещение лейкоцитарной формулы влево.
Забор крови из пальца
Биохимический анализ
Трансформация биохимических показателей имеет прямую зависимость от фазы болезни. При проявлении фиброзного преобразования, в сыворотке крови растет активность ангиотензин-конвертирующего белка. При заболевании туберкулезом в сыворотке крови также повышается холестерин, лизоцим и медь.
Иммунологический и серологический анализ
Серологический и иммунологический анализ основываются на выявлении бактерий туберкулеза в биоплазме крови. К ним принадлежит сдача крови на РПГА, ИФА, квантиферонновый анализ на туберкулез.
РПГА
Этот способ основывается на связи эритроцитов с адсорбированными белковыми соединениями плазмы крови. При этом наблюдается уплотнение и осадок эритроцитов на дне мензурки.
ИФА
Иммуноферментный тест дает возможность осуществлять параллельно анализ большой численности проб.
Итоги такого тестирования можно получить в течении до 2-х часов.
Забор крови из вены
Важно: Этот способ очень актуален при взятии крови на туберкулез у подростков детей, так как у них довольно часто проявляются трудности со сбором мокрот.
Квантифероновый тест
Квантифероновый тест – это исследование на определение специфического гамма-интерферона. Данный тест проводится только у людей, страдающих туберкулезом.
Генетический метод – ПЦР (полимеразная цепная реакция)
Применяя ПЦР, можно выявить в крови ДНК бактерий. Применяется для распознавания туберкулеза разной локализации и для исследования эффективности проведенного лечения.
- Метод ТАМ-ТВ
- Совсем недавно стало возможным использовать такой метод выявления активного туберкулеза как ТАМ-ТВ.
- Кто может назначить сдачу анализов крови на туберкулез в легких
Какой анализ сдавать, будь то ИФА, Квантифероновый тест или ПЦР, должен назначить врач. В определенных случаях он может назначать сдачу одновременно двух или трех анализов.
Читать далее…
Туберкулез: симптомы, причины, диагностирование, профилактика
05.04.2019
Туберкулез — это инфекционное заболевание, которое передается преимущественно воздушно-капельным путем, вызванное различными виды микобактерий, чаще всего Mycobacterium tuberculosis. Способно распространяться на любые органы и системы организма и повреждать их. Сопровождается распадом тканей (деструкцией). Чаще всего процесс локализируется в легких. Возбудитель очень устойчив, имеет свойство адаптироваться к современным антибиотикам и создавать новые резистентные к лечению штаммы. Ежегодно во всем мире регистрируется около 10 000 000 новых заболеваний туберкулезом.
Симптомы
На начальной стадии болезнь может себя ничем не проявлять, кроме усталости и кашля. Патологические изменения при клиническом осмотре как правило незаметны. Уже при наличии туберкулезной интоксикации, вызванной эндотоксинами бактерий и продуктами распада белков в пораженных органах, появляются жалобы на общее недомогание, снижение веса, нарушение сна, снижение работоспособности и повышение температуры тела.
Уже при наличии туберкулезной интоксикации, вызванной эндотоксинами бактерий и продуктами распада белков в пораженных органах, появляются жалобы на общее недомогание, снижение веса, нарушение сна, снижение работоспособности и повышение температуры тела.
- Потливость появляется в случае выраженных изменений в пораженном органе.
- Температура тела может быть нормальной, субфебрильной (чуть выше 37 ° C) или высокой — от 38 ° C. Часто меняется у больного в течение суток. К субфебрильной температуре больные быстро привыкают и перестают ее замечать.
- Для поражений органов дыхательной системы характерны кашель, выделение мокроты (иногда с кровью), боль в груди, отдышка.
- Кашель является одним из основных симптомов туберкулеза легких. Сначала появляется легкое покашливание, которое часто связывают с курением, остатками простудных процессов, бронхитом или трахеитом. Внимание: если кашель не проходит в течение 4 недель, это веское основание для проведения дополнительных исследований, чтобы установить его причину.

- Выделение мокроты с кашлем. В начале она может не выделяться или быть в незначительном количестве. Позже, з развитием заболевания, пациент может выделять до 200 мл и больше мокроты в сутки с прожилками крови или без.
Другие симптомы зависят от размера легочных и внелегочных поражений и их локализации. Ведь бывает туберкулез нервной системы (как правило мозговых оболочек), костей и суставов, мочеполовой системы, кишечника, лимфатических узлов, кожи, подкожной клетчатки, глаз, ушей, надпочечников, печени и др. Если заболевание прогрессирует, наблюдаются осложнения, которые требуют немедленной медицинской помощи. Например, легочное кровотечение с выделением крови (до 500 мл и больше). Оно развивается из-за разрыва артерий и вен в зоне повреждения и некроза (распада) легочной ткани.
Антибактериальная терапия является основным методом лечения туберкулеза любой локализации. Иногда применяют одновременно до четырех видов противотуберкулезных препаратов.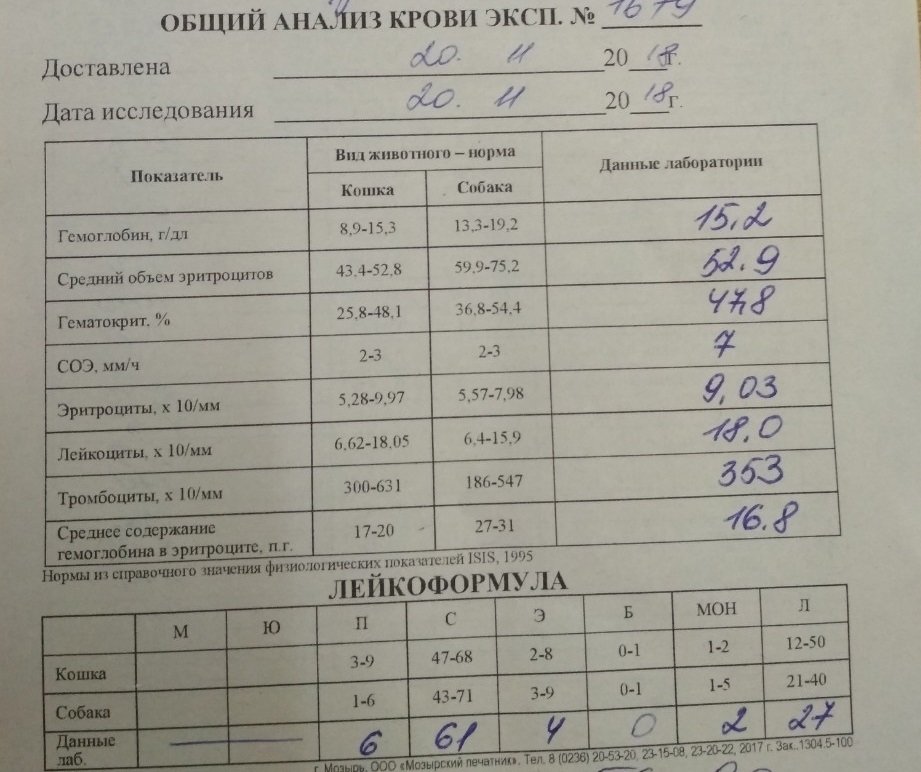 При эффективном и вовремя начатом лечении возможно заживление поврежденных микобактериями туберкулеза участков тканей организма и полное выздоровление пациента.
При эффективном и вовремя начатом лечении возможно заживление поврежденных микобактериями туберкулеза участков тканей организма и полное выздоровление пациента.
Диагностика
Диагностика направлена на то, чтобы провести скрининг и подтвердить:
- наличие или отсутствие заболевания;
- локализацию процесса (где есть очаги инфекции)
- активность, факт деструкции (инфильтрации, распада, обсеменения) тканей или ее отсутствие. Выделяют следующие фазы:
1. Активная деструкция тканей с распадом и активным распространением туберкулеза по организму;
2. Заживление с рассасыванием, уплотнением, рубцеванием, кальцинацией каверн в зонах, пораженных болезнью.
Обязательно определяют наличие или отсутствие выделения микобактерий туберкулеза больным:
- С выделением микобактерий туберкулеза (+)
- Без выделения (-)
Достоверным методом подтверждения болезни считается выявления микобактерий туберкулеза в обследуемых биологических материалах пациента. Ими могут быть: мазки из зева, мокрота, образцы тканей, менструальная кровь, спинномозговая жидкость, пункции из лимфатических узлов и др. Самым точным методом диагностики туберкулеза является ПЦР (полимеразная цепная реакция), которая имеет самую высокую специфичность (практически до 100 процентов). Часто используют также бактериологический метод и прямую бактериоскопию.
Ими могут быть: мазки из зева, мокрота, образцы тканей, менструальная кровь, спинномозговая жидкость, пункции из лимфатических узлов и др. Самым точным методом диагностики туберкулеза является ПЦР (полимеразная цепная реакция), которая имеет самую высокую специфичность (практически до 100 процентов). Часто используют также бактериологический метод и прямую бактериоскопию.
- Прямая бактериоскопия. Была одним из первых лабораторных методов, но до сих пор используется некоторыми лабораториями. В мазке материала пациента после специальной окраски стараются увидеть и идентифицировать под микроскопом микобактерии туберкулеза (они имеют вид палочек красного цвета на общем синем фоне). Но потому, что микобактерии можно заметить, только когда их очень много (50 000-100 000 в 1 мл. материала), этот метод считается сегодня устаревшим и недостоверным так же, как и люминесцентный (когда микобактерии туберкулеза светятся после впитывания люминесцентных красок под микроскопом).

- Бактериологический метод является более надежным по сравнению с прямой бактериоскопией. Он позволяет подтвердить наличие возбудителя, если в 1 мл материала содержится 20-100 микробных тел. Их сеют (помещают) на специальные питательные среды, содержащие набор необходимых элементов на которых микобактерии питаются, растут, размножаются и образуют колонии, которые можно легко увидеть. Недостатком метода является длительность процесса. Первые колонии видны только на 18-30-й день культивации, и поэтому материалы держат до 3 месяцев в термостате при температуре 37 ° C, чтобы дать им достаточно времени для роста. Качество питательных сред является одним из важнейших факторов, влияющих на достоверность результата анализа. В случае несоблюдение условий их правильного хранения, приготовления и посева на них результаты искажаются.
- МЛ ДIЛА использует только современный молекулярно-генетический метод ПЦР (полимеразной цепной реакции).
 С его помощью можно подтвердить наличие микобактерий туберкулеза при их минимальном количестве в материале (всего 5-10), и результат может быть готов уже через 3-4 часа после начала исследования. Используя ПЦР, выделяют и делают много копий (миллионов или миллиардов) определенного звена ДНК микобактерии туберкулеза. Участок ДНК микобактерий используется как генетический материал для точного подтверждения диагноза.
С его помощью можно подтвердить наличие микобактерий туберкулеза при их минимальном количестве в материале (всего 5-10), и результат может быть готов уже через 3-4 часа после начала исследования. Используя ПЦР, выделяют и делают много копий (миллионов или миллиардов) определенного звена ДНК микобактерии туберкулеза. Участок ДНК микобактерий используется как генетический материал для точного подтверждения диагноза.
Если известна ключевая схема азотистых оснований в ДНК микобактерии, то с помощью искусственного синтеза можно получить органическое вещество (праймер) с комплиментарной последовательностью таких же азотистых оснований. Такой «праймер» — копия небольшого (20-30 азотистых соединений) участка ДНК микобактерии туберкулеза является стартовым блоком (основой), к которому под влиянием ДНК полимеразы проходит удлинение цепи с прикреплением азотистых оснований микобактерий, которые есть в образце материала взятого от больного. Построение цепи возможно только при наличии участков ДНК микобактерий туберкулеза в материале больного. Другие азотистые основания, даже при их очень большом количестве не подходят к праймеру. Очень важно для точного результата соблюдать правила взятия материалов пациентом или врачом. Например, исключить местные процедуры и применение лекарственных препаратов за 24 часа до взятия материала. Не допустить контаминации (заражения) материала микобактериями туберкулеза других больных при взятии материала или в процессе его доставки в лабораторию.
Другие азотистые основания, даже при их очень большом количестве не подходят к праймеру. Очень важно для точного результата соблюдать правила взятия материалов пациентом или врачом. Например, исключить местные процедуры и применение лекарственных препаратов за 24 часа до взятия материала. Не допустить контаминации (заражения) материала микобактериями туберкулеза других больных при взятии материала или в процессе его доставки в лабораторию.
Поскольку проведение ПЦР требует наличия специальной аппаратуры и диагностикумов (олигонуклеотидов-праймеров), МЛ ДІЛА является одной из немногих лабораторий в Украине, которая предлагает этот современный метод исследования.
| Метод | Необходимое к-во бактерий в мазке для достоверности результата | Ожидание результата |
| Прямая бактериоскопия | 50 000-100 000 в 1 мл материала | Несколько дней |
| Бактериологический метод | 20-100 в 1 мл материала | до 3 месяцев |
| ПЦР (полимеразная цепная реакция) | 5-10 в 1 мл материала | При желании пациента возможно срочное получение результатов или в течении нескольких дней |
Туберкулиновая проба, или реакция Манту
Туберкулиновую пробу (реакцию Манту) делают только для предварительного скрининга. Она показывает, имел ли пациент контакт с микобактериями туберкулеза в прошлом, определяет иммунный ответ организма на этот контакт, но не свидетельствует о наличии активного процесса заболевания в данный момент. Тест широко используется для определения тех, кому нужны дополнительные методы обследования. Может быть наличие микобактерий туберкулеза в организме человека, но никаких симптомов, свидетельствующих о заболевании туберкулезом. Иммунная система часто сама останавливает инфекцию и не дает возможности ей развиться.
Она показывает, имел ли пациент контакт с микобактериями туберкулеза в прошлом, определяет иммунный ответ организма на этот контакт, но не свидетельствует о наличии активного процесса заболевания в данный момент. Тест широко используется для определения тех, кому нужны дополнительные методы обследования. Может быть наличие микобактерий туберкулеза в организме человека, но никаких симптомов, свидетельствующих о заболевании туберкулезом. Иммунная система часто сама останавливает инфекцию и не дает возможности ей развиться.
Псевдоположительная реакция Манту бывает у людей, склонных к аллергическим реакциям. Проба также часто является недостоверной, когда проводится людям с дерматологическими заболеваниями или при наличии острых хронических заболеваний в случае их обострения.
- Положительный результат (папула размером 5-16 мм через 72 часа на месте внутрикожного введения 0,1 мл туберкулина) означает, что в определенный момент пациент имел контакт с бактериями туберкулеза.
 Поэтому организм начал активно вырабатывать антитела, формировать иммунную защиту.
Поэтому организм начал активно вырабатывать антитела, формировать иммунную защиту. - Отрицательный результат (покраснение отсутствует) значит, что контакта с микобактериями туберкулеза не было. При сильном снижении иммунитета возможна негативная реакция даже при наличии туберкулеза. В этом случае организм слишком ослаблен и не реагирует на антиген микобактерий, поэтому не производит антител, вызывающих положительную пробу Манту. Прием лекарств, которые влияют на иммунную систему, включая стероиды (гормоны, например, преднизолон), циклоспорины или химиотерапию (лекарства от рака), тоже существенно влияют на результат пробы и могут быть причиной отсутствия иммунного ответа.
- Сомнительный (папула до 4 мм, или есть только покраснение). Требует дополнительной проверки.
- Гиперергическая реакция (папула до 17 мм с высыпаниями или без) говорит о наличии большого количества микобактерий туберкулеза в организме.
Рентгенологические исследования помогают определить локализацию и распространенность процесса. Но иногда изменения на них очень похожи при различных заболеваниях (например, в случае пневмонии, саркоидоза, карциноматоза и т.д.). Детальный анализ рентгеновских снимков (наличие патологических теней, их форма, размеры, структура, характер краев) помогает сделать выводы о наличии туберкулезного заболевания, но только в комплексе с клинической картиной и лабораторными методами подтверждения. Поэтому очень необходимы консультации с врачом, который, имея результаты всех исследований, поставит точный диагноз и назначит лечение.
Но иногда изменения на них очень похожи при различных заболеваниях (например, в случае пневмонии, саркоидоза, карциноматоза и т.д.). Детальный анализ рентгеновских снимков (наличие патологических теней, их форма, размеры, структура, характер краев) помогает сделать выводы о наличии туберкулезного заболевания, но только в комплексе с клинической картиной и лабораторными методами подтверждения. Поэтому очень необходимы консультации с врачом, который, имея результаты всех исследований, поставит точный диагноз и назначит лечение.
Другие лабораторные исследования
Поскольку даже локализированное заболевание влияет на весь организм, при туберкулезе дополнительно оценивают реакцию кроветворных органов, состояние почек, печени. Рекомендуют проанализировать следующие факторы:
Общий развернутый анализ крови (ОАК). Изменения показателей наблюдаются в зависимости от характера процесса, его тяжести, реактивности организма, состояния защитных сил. Например, ускорение СОЭ и увеличение количества нейтрофилов свидетельствуют об обострении процесса, а лимфопения (снижение количества лимфоцитов) — об истощении организма.
Например, ускорение СОЭ и увеличение количества нейтрофилов свидетельствуют об обострении процесса, а лимфопения (снижение количества лимфоцитов) — об истощении организма.
Снижение гемоглобина, а иногда и количества эритроцитов указывают на развитие анемии, которая может быть следствием поражения кроветворных органов (например селезенки, костного мозга) или развитием кровотечений. Увеличение количества эритроцитов свидетельствует о компенсаторной, защитной реакции организма в случае дыхательной недостаточности из-за поражения туберкулезом легких.
С-реактивный белок (СРБ) — относится к белкам острой фазы воспаления. Увеличение СРБ свидетельствует об активном заболевании, его обострении или скрытом воспалительном процессе в организме, когда нет никаких клинических проявлений.
Белковые фракции — уменьшение альбумина и повышение альфа-1 и альфа-2 глобулинов возникают при остром процессе, начальной стадии заболевания.
В случае выявления туберкулеза дополнительно проводят:
Тест на ВИЧ и беременность чтобы выбрать правильную тактику и методы лечения.
Интересные факты о туберкулезе:
- Заболевание распространено во всем мире, не только в СНГ. ВОЗ опубликовала информацию, что четверть всего населения Земли имеет в организме микобактерии туберкулеза, но болезнь, конечно же, развивается не у всех.
- По количеству больных туберкулезом (по статистике 2017 года) лидерами являются Индия, Китай, Индонезия, Филиппины, Пакистан, Нигерия, Бангладеш и Южная Африка.
- Туберкулез входит в десятку инфекционных заболеваний, которые чаще всего вызывают смерть во всем мире (опережая СПИД).
- Кроме людей, туберкулезом болеют практически все позвоночные животные, в том числе крупный рогатый скот, козы, свиньи, кошки, собаки, лошади.
- Роберт Кох был первым, кто придумал красить микобактерии туберкулеза, чтобы они были заметны в мазке материала под микроскопом. Выделив культуру, он назвал их палочками Коха (через форму, которая напоминает палочки)
- Туберкулез у людей чаще всего (80% случаев) вызывается микобактериями туберкулеза человека, в 20% случаев — микобактериями туберкулеза бычьего типа.

- Деформации скелета, типичные для туберкулеза болезни, были найдены у египетских мумий, датируемых 2400 до н.э.!
- Помимо основного, воздушно-капельного способа передачи, инфицирование возможно также через продукты питания и воду, а также контактным способом.
- Большой проблемой является появлением новых форм микобактерий туберкулеза, нечувствительных к современным препаратам, например, к рифампицину.
- Успех в лечении туберкулеза достаточно высок. По данным на 2016 год, в мире его регистрировали в 87% случаев применения противотуберкулезной терапии.
- В 19 веке основными методами лечения были улучшенное питание и переезд в местность с теплым и сухим климатом.
- Туберкулез часто описывали в художественной литературе («Жизнь взаймы», «Три товарища» Э.М.Ремарка, «Волшебная гора» Т. Манна, «Дама с камелиями» А. Дюма, «Анна Каренина» Л. Толстого и т. д.).
- Микобактерии туберкулеза очень устойчивы к радиации, они могут выживать в воде до 5 месяцев, на страницах книг — до 3 месяцев, в уличной пыли — до 10 дней.
 Но под воздействием солнца погибают в течение 1,5 часа, лучей ультрафиолета — через 2-3 минуты. Также плохо переносят влияние ультразвуковых волн.
Но под воздействием солнца погибают в течение 1,5 часа, лучей ультрафиолета — через 2-3 минуты. Также плохо переносят влияние ультразвуковых волн.
Поскольку заболевание является контагиозным и чрезвычайно распространенным во всем мире, ВОЗ выбрала целевую стратегию победить туберкулез. Вместе мы можем противостоять болезни
Другие новости
28.07.2021
28.07.2021
27.07.2021
Сдать анализ на туберкулез в Москве в медицинском центре Медицина
| Наименование | Цена/руб |
| Mycobacterium tuberculosis, антитела | 500 |
Ежегодно туберкулез диагностируют более 80 000 россиян, и, вопреки распространенному мнению, далеко не все из них относятся к неблагополучным группам населения. Никто не застрахован от заражения туберкулезом, но вовремя «пойманное» заболевание гораздо проще вылечить.
Никто не застрахован от заражения туберкулезом, но вовремя «пойманное» заболевание гораздо проще вылечить.
Для диагностики туберкулеза применяются туберкулиновые тест-пробы, аппаратные и лабораторные методы. Одним из самых точных является анализ крови на туберкулез – чаще всего именно он играет главную роль в окончательной постановке диагноза.
Анализ крови может потребоваться на разных этапах диагностики туберкулеза – в современной медицине применяются следующие его виды:
- Общий анализ крови: на туберкулез указывает повышенное содержание лейкоцитов и ускоренное оседание эритроцитов. Это один из методов первичной диагностики, являющийся стандартом во многих странах.
- ИФА (метод иммуноферментного анализа): помогает обнаружить в крови пациента антитела к туберкулезу, которые указывают на инфицированность, даже если заболевание никак не проявляется. Это эффективный метод выявления скрытых и внелегочных форм туберкулеза.
- ПЦР (полимеразная цепная реакция): выявляет ДНК бактерии в сыворотке крови, т.
 е. дает гарантированно точную информацию о присутствии туберкулеза в организме. Это самый точный метод диагностирования заболевания, и он срабатывает, когда бессильны все прочие методы. Также этот анализ помогает отличить активную форму болезни от латентной.
е. дает гарантированно точную информацию о присутствии туберкулеза в организме. Это самый точный метод диагностирования заболевания, и он срабатывает, когда бессильны все прочие методы. Также этот анализ помогает отличить активную форму болезни от латентной.
Клиника ООО «Медицина» предлагает сдать анализ крови на туберкулез. В нашем распоряжении собственная лаборатория, где вам доступны все виды анализов. При необходимости вы можете обратиться за помощью в лечении заболевания к нашим врачам.
В нашей клинике постоянно проходят Акции
Когда нужен анализ на туберкулез?
Даже если вы, как большинство граждан России, в свое время были привиты вакциной БЦЖ, это не защищает вас от инфицирования. Прививка предотвращает развитие генерализованных форм заболевания и туберкулезного менингита, которые особенно опасны для жизни. От легочного туберкулеза вакцина защищает не так эффективно.
Как уже понятно, туберкулез бывает не только легочным. При заражении другими формами плановые обследования легких не помогут выявить заболевание.
Для плановой диагностики достаточно общего анализа крови, флюорографии и пробы Манту (или Диаскинтеста). Но если у пациента ослабленный иммунитет или имел место длительный контакт с больным, есть смысл провести комплексное обследование.
Наиболее эффективен анализ крови на туберкулез в сочетании с аппаратными методами и тест-пробами. Обращайтесь в клинику ООО «Медицина», чтобы получить исчерпывающую информацию о состоянии своего здоровья!
Мы предлагаем вам высокоточные аппаратные обследования, помощь опытных врачей и следующие преимущества:
- Удобный график: мы работаем каждый день, оказывая помощь пациентам в выходные и праздничные дни.
- Выгодные предложения: мы регулярно объявляем скидки и акции на услуги клиники.
- Удобное расположение: нас легко найти – клиника ООО «Медицина» находится в ЗАО, куда легко добраться из любого района столицы.
Научно-популярные статьи – полезная информация на сайте ЛИТЕХ
Диагностика туберкулеза по анализу крови часто заключается в проведении исследования по ПЦР методике. Определение генетического материала возбудителя — палочки Коха — путем многократного копирования ДНК-фрагмента. Для обследования нужно сдать кровь из вены.
Определение генетического материала возбудителя — палочки Коха — путем многократного копирования ДНК-фрагмента. Для обследования нужно сдать кровь из вены.
Туберкулез — инфекционная болезнь, которой можно заразиться воздушно-капельным путем от человека или животного. У 90 процентов первичное инфицирование не приводит к развитию туберкулеза — иммунная система подавляет микобактерии. Переход из латентной формы в активную наступает при сильном подавлении иммунитета. В группу риска входят:
- ВИЧ-инфицированные,
- больные сахарным диабетом,
- беременные,
- пожилые,
- дети после виража туберкулиновых проб,
- контактирующие с больными туберкулезом.
Сегодня анализ крови по методике ПЦР — один из самых чувствительных и быстрых методов диагностики. Можно также провести стандартный бактериальный посев, который отличается высокой специфичностью. Но у него есть и недостатки — длительность, необходимость высокой концентрации палочек Коха в материале. При диагностике легочной формы болезни бакпосев сочетают с рентгенографией.
При диагностике легочной формы болезни бакпосев сочетают с рентгенографией.
Специалисты также назначают анализы на антитела к микобактериям — специфическим иммуноглобулинам. Определяют суммарно IgG и IgM. Для диагностики используют метод иммуноферментного анализа, ИФА. В активной форме иммунная система вырабатывает большое количество антител к антигенам. Анализы показательны через месяц с момента перехода заболевания в активную форму. Обследование вакцинированных пациентов не дает ложноположительных результатов. Специфичность тестов крови достигает 95 процентов. Чувствительность зависит от локализации микобактерий.
Показания к диагностике туберкулеза по анализу крови:
- подозрения на внелегочный туберкулез,
- контакт с больными,
- ВИЧ-инфекция,
- признаки туберкулезной бактериемии.
Бактериемия — содержание бактерий в крови, изначально она стерильна. Возможна на первых стадиях туберкулезной инфекции, при генерализованном, внелегочном туберкулезе. Опасна развитием сепсиса и септического шока. В группу риска развития генерализованного заболевания входят больные ВИЧ на поздних стадиях, пациентов, прекративших лечение, поздно обратившихся при появлении признаков. Если для диагностики у ВИЧ-инфицированных проводить микробиологические анализы или пробы на туберкулин, то возможно получение ложноотрицательных результатов и-за угнетенного иммунитета.Им лучше проходить ПЦР исследование.
Опасна развитием сепсиса и септического шока. В группу риска развития генерализованного заболевания входят больные ВИЧ на поздних стадиях, пациентов, прекративших лечение, поздно обратившихся при появлении признаков. Если для диагностики у ВИЧ-инфицированных проводить микробиологические анализы или пробы на туберкулин, то возможно получение ложноотрицательных результатов и-за угнетенного иммунитета.Им лучше проходить ПЦР исследование.
В сети лабораторий «Литех» можно пройти диагностику по разным анализам крови. Записывайтесь на удобное время.
7. Туберкулез почки | 2. Полезная информация | ВАЖНОЕ О ТУБЕРКУЛЕЗЕ
7. Туберкулез почки
Туберкулез почки
Туберкулез мочеполовой системы, а именно туберкулез почки, — наиболее распространенная форма внелегочного туберкулеза (15-20% случаев туберкулеза, не считая туберкулеза легких). У 4-8% людей с туберкулезом легких поражается мочеполовая система.
Палочка Коха – возбудитель туберкулеза почки
Микобактерия туберкулеза – палочка. Попадает в организм человека при дыхании. При сниженном иммунитете развивается туберкулез, при хорошем иммунитете возбудитель переходит в латентное состояние.
Попадает в организм человека при дыхании. При сниженном иммунитете развивается туберкулез, при хорошем иммунитете возбудитель переходит в латентное состояние.
Как развивается туберкулез почки?
Туберкулез почки развивается в результате гематогенного (с кровью) распространения микобактерий. В корковом слое обеих почек около клубочков формируются небольшие кортикальные гранулемы. У людей с хорошим иммунитетом размножение бактерий подавляется, и патологический процесс не распространяется далее кортикального слоя почек, а сформированные гранулемы долгое время могут оставаться дремлющими, т.е. латентными. При снижении иммунитета, происходит реактивация дремлющей инфекции, сопровождающаяся увеличением размеров гранулем и их слиянием между собой. При этом происходит повреждение капилляров с распространением инфекции в мозговой слой почек и развитием папиллита и папиллярного некроза.
При прогрессировании процесса поочередно происходит формирование гранулем больших размеров, казеозного некроза, а после – полостей (каверн). В результате может происходить разрушение всей почки. Кроме того, нисходящим путем инфекция может распространяться на чашечно-лоханочную систему (ЧЛС) почки, мочеточники, мочевой пузырь, половые органы. В исходе процесса формируются фиброз и кальцификация паренхимы почки, стриктуры в чашечно-лоханочной системе и мочеточниках, которые ведут к развитию почечной недостаточности. Несмотря на то, что обсеменение почек микобактерией туберкулеза двустороннее, клинически болезнь развивается с одной стороны.
В результате может происходить разрушение всей почки. Кроме того, нисходящим путем инфекция может распространяться на чашечно-лоханочную систему (ЧЛС) почки, мочеточники, мочевой пузырь, половые органы. В исходе процесса формируются фиброз и кальцификация паренхимы почки, стриктуры в чашечно-лоханочной системе и мочеточниках, которые ведут к развитию почечной недостаточности. Несмотря на то, что обсеменение почек микобактерией туберкулеза двустороннее, клинически болезнь развивается с одной стороны.
Более чем в 50 % случаев у мужчин туберкулез мочеполовой системы затрагивает поражение половых органов: туберкулез простаты, туберкулез яичек, туберкулез придатков яичек. У женщин поражение половых органов встречается гораздо реже: 5-10 %.
Симптомы туберкулеза почки
•Нарушения мочеиспускания являются типичными симптомами туберкулеза почки. У 80% пациентов наблюдается учащение мочеиспускания с 3-5 до 10-20 раз в сутки. Это происходит из-за того, что бактерии туберкулеза раздражают слизистую оболочку мочевого пузыря, вызывают воспаление и даже формирование изъязвлений слизистой мочевого пузыря.
•Гематурия (кровь в моче) является важным симптомом туберкулеза почки, наблюдающимся у 70% пациентов. Она, как правило, сопровождает вышеописанные симптомы дизурии. Кровь в моче появляется в результате повреждения мочевого пузыря, но может быть и результатом повреждения почечной паренхимы. Тяжесть гематурии может варьировать в разных пределах, наиболее характерна скрытая (микрогематурия) или слабовыраженная гематурия. У 3% пациентов очевидная гематурия — первый и единственный симптом туберкулеза почки.Как правило, гематурия является терминальной, т.е. кровь появляется в конце мочеиспускания. Это объясняется туберкулезным воспалением и язвой стенки мочевого пузыря. Но если кровь в моче наблюдается в процессе всего мочеиспускания, это говорит о повреждении почечной паренхимы.
•Пиурия при туберкулезе почки и туберкулезе мочевого пузыря встречается в 20% случаев. В анализе мочи обнаруживается большое количество клеток гноя (лейкоцитов), что делает мочу мутной.
•У 10% людей с туберкулезом почки наблюдаются боли в поясничной области или спине. В начале заболевания боли не характерны, они появляются, когда развивается пиелонефрит. Боли могут появляться и при формировании у пациента гидронефроза. У небольшой части людей развиваются приступы почечной колики, если сгусток крови или гноя проходит через мочеточник.
В начале заболевания боли не характерны, они появляются, когда развивается пиелонефрит. Боли могут появляться и при формировании у пациента гидронефроза. У небольшой части людей развиваются приступы почечной колики, если сгусток крови или гноя проходит через мочеточник.
•Общие симптомы туберкулеза почки включают:
•Потерю аппетита, вплоть до анорексии;
•Потерю веса, вплоть до истощения;
•Слабость и быструю утомляемость;
•Ночную потливость;
•Анемию;
•Артериальная гипертензия является результатом стеноза почечной артерии. При этом запускается сложная цепочка реакций, связанная с ренин-ангиотензиновой системой, что клинически проявляется подъемом артериального давления.
Диагностика туберкулеза почки
Туберкулиновая проба проводится всем пациентам с подозрением на туберкулез почки. Положительный результат наблюдается у 90% пациентов, однако это может говорить лишь об инфицированности организма микобактерией туберкулеза, а не об активном процессе.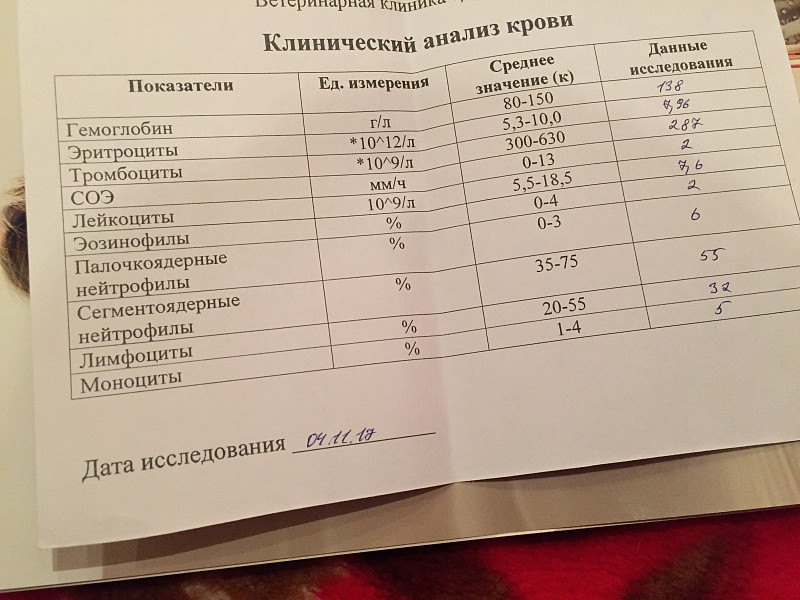
Культуральный метод для определения кислотоустойчивых бактерий (в случае туберкулеза почки проводится трехкратный посев утренней мочи) до сих пор является стандартом для постановки диагноза туберкулеза почки. Чувствительность данного метода – 65%, специфичность – 100%. Анализ рекомендуется проводить до начала антибактериальной терапии. Микобактерия туберкулеза высевается у 85-95% больных туберкулезом почки.
Полимеразная цепная реакция (ПЦР) обладает высокой чувствительностью (более 90%), специфичностью (более 95%) и быстра в выполнении. Результат может быть получен уже через 6 часов после взятия пробы.
Также в диагностике используют люминисцентную и флюоресцентную микроскопию мазков.
Рентгенологическое исследование
При рентгенологическом исследовании органов грудной клетки (ОГК) могут обнаруживаться туберкулезные очаги (активный процесс или перенесенный туберкулез). У 50% пациентов рентгенологическое исследование ОГК не выявляет никакой патологии. При обзорной рентгенографии органов забрюшинного пространства у 50% пациентов обнаруживаются различной величины кальцификаты в паренхиме почки. Кроме того на обзорной рентгенограмме могут визуализироваться увеличенные мезентериальные лимфоузлы и кальцификаты в надпочечниках, что может помогать в постановке диагноза туберкулеза почки.
При обзорной рентгенографии органов забрюшинного пространства у 50% пациентов обнаруживаются различной величины кальцификаты в паренхиме почки. Кроме того на обзорной рентгенограмме могут визуализироваться увеличенные мезентериальные лимфоузлы и кальцификаты в надпочечниках, что может помогать в постановке диагноза туберкулеза почки.
Внутривенная урография — обязательно назначаемая при туберкулезе почки. Чувствительность метода — 88-95%. Данные методики позволяют установить тяжесть и распространенность патологического процесса. Наиболее ранние изменения, выявляемые при проведении данных исследований: наличие полостных структур (каверн), которые распространяются вплоть до сосочков и чашечно-лоханочной системы почки, вызывая их разрушение; стенозы и стриктуры мочеточников. Поздние изменения включают кортикальные некрозы, кальцификацию, полости с фиброзной стенкой, стриктуры, иногда формируются абсцессы. У некоторых пациентов обнаруживается гидронефроз.
Компьютерная томография помогает определить распространенность патологического процесса и косвенно оценить функциональное состояние поврежденной почки по сравнению со здоровой.
Магнитно-резонансная томография (МРТ) также может быть полезна для определения распространенности патологического процесса.
При УЗИ органов забрюшинного пространства могут выявляться полостные образования почки, кальцификаты, кортикальный фиброз, гидронефроз, увеличенные
Лечение туберкулеза почки
Цели лечения туберкулеза почки:
•Максимально сохранить функцию поврежденной почки;
•Нивелировать инфекцию из организма;
•Лечение сопутствующих заболеваний и патологических состояний.
Медикаментозное лечение туберкулеза почки
Лечение больных туберкулезом почек производится в лечебном стационаре, и может быть консервативным или оперативным (на запущенных стадиях заболевания).
Хирургическое лечение туберкулеза почки
Последние двадцать лет хирургические операции по поводу туберкулеза мочеполовой системы составляют 0,5% от всех урологических оперативных вмешательств.
Показания для хирургического лечения туберкулеза почки:
•Дренирование гидронефроза;
•Дренирование абсцесса;
•Частичная нефрэктомия или кавернотомия при ограниченных полостях в почке;
•Нефрэктомия нефункционирующей почки;
•Различные виды пластики ЧЛС и мочеточников (уретеро-каликостомия, постановка стентов, реимплантация мочеточников и др.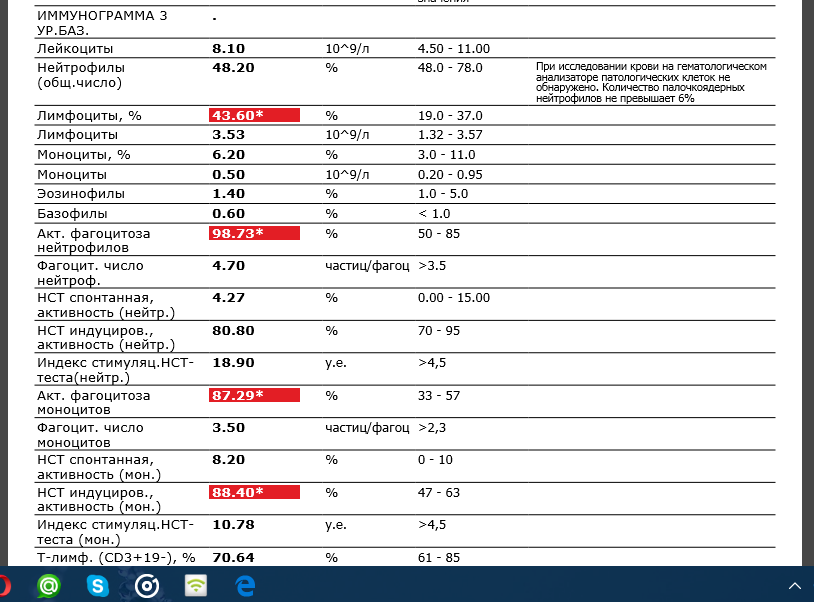 ) при стриктурах мочеточника с нарушением функции почки.
) при стриктурах мочеточника с нарушением функции почки.
Прогноз
Прогноз заболевания зависит от распространенности и тяжести патологического процесса. Вероятность положительного эффекта от терапии выше у пациентов с хорошей приверженностью к лечению.
При подозрении на туберкулез почек Ваш доктор может направить Вас на консультацию к фтизиоурологу в КОКПТД, где Вам будет проведено углубленное обследование на нефротуберкулез.
Кировский областной клинический противотуберкулезный диспансер
Распологается по адресу:
город Киров, проспект Строителей, дом 25.
Телефон регистратуры:
8(8332)62-26-28
При направлении на консультацию к фтизиоурологу необходимо иметь:
- Направление врача
Результаты ФГ легких сроком не более 3 месяцев
Результаты общего анализа крови, мочи
Результаты УЗИ почек, мочевого пузыря
При подозрении на туберкулез мужских половых органов: УЗИ (ТРУЗИ) простаты, органов мошонки
Амбулаторную карту
Кировское областное государственное казённое учреждение здравоохранения
Кировский областной клинический противотуберкулёзный диспансер
ТУБЕРКУЛЕЗ ПОЧКИ
ИНФОРМАЦИОННОЕ ПОСОБИЕ ДЛЯ ВРАЧЕЙ И ПАЦИЕНТОВ
Слайд 1Реализация национальных проектов Здравоохранение и Демография на территории Кировской области. Презентация Министерства здравоохранения Кировской области. Июль 2019
Презентация Министерства здравоохранения Кировской области. Июль 2019
Слайд 2Борьба с сердечно-сосудистыми заболеваниями. Цель — снижение смертности от болезней системы кровообращения на 100 тыс. населения с 698,4 до 550,0
Слайд 3Борьба с онкологическими заболеваниями. Цель — снижение смертности от новообразований, в том числе от злокачественных, на 100 тыс. населения с 236,5 до 220,0
Слайд 4Программа развития детского здравоохранения. Цель — снижение младенческой смертности, на 1 тыс. родившихся детей с 4,2 до 3,8
Слайд 5Обеспечение медицинских организаций системы здравоохранения Кировской области квалифицированными кадрами. Цель — укомплектованность кадрами подразделений, оказывающих медицинскую помощь в амбулаторных условиях, врачами — до 95%, средним медперсоналом — до 95%
Слайд 6Экспорт медицинских услуг
Слайд 7Развитие первичной медико-санитарной помощи. Цель — обеспечение оптимальной доступности для населения, оптимизация работы медицинских организаций, оказывающих первичную медико-санитарную помощь, охват проектом создания Новой модели медицинской организации, оказывающей первичную медико-санитарную помощь — на 100%
Слайд 8Создание единого цифрового контура на основе единой государственной информационной системы здравоохранения
Слайд 9Национальный проект Демография. Старшее поколение. Цель — увеличение ожидаемой продолжительности
Старшее поколение. Цель — увеличение ожидаемой продолжительности
здоровой жизни граждан старше трудоспособного возраста в 2024 году до 67 лет
Слайд 10Национальный проект Демография. Укрепление общественного здоровья
Особенности гематологических и биохимических показателей у детей и подростков при первичном туберкулезе и его лечении
На правах рукописи
АНТОНОВА Лариса Валерьевна
ОСОБЕННОСТИ ГЕМАТОЛОГИЧЕСКИХ И БИОХИМИЧЕСКИХ ПОКАЗАТЕЛЕЙ У ДЕТЕЙ И ПОДРОСТКОВ ПРИ ПЕРВИЧНОМ ТУБЕРКУЛЕЗЕ И ЕГО ЛЕЧЕНИИ
14.00.16 — патологическая физиолошя 14.00.26 — фтизиатрия
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Новосибирск — 2005
Работа выполнена в ГУ Научный центр клинической и экспериментальной медицины Сибирского отделения Российской академии медицинских наук (г Новосибирск)
Научные руководители:
доктор медицинских наук, профессор
Куликов Вячеслав Юрьевич
доктор медицинских наук, профессор
Копылова Инна Федоровна
Официальные оитшенты:
доктор медицинских наук, профессор
Кононенко Владимир Григорьевич
доктор медицинских наук
Наумова Людмила Алексеевна
Ведущая организация:
ГУ Научно исстедова1е,1ьский инстигут клинической и экспериментальной лимфологии СО РАМН, г Новосибирск
диссертационного совета Д 001 048 01 в Государственном учреждении Научный центр клинической и экспериментальной медицины Сибирского отделения Российской академии медицинских наук по адресу: ул Академика Тимакова, 2, г Новосибирск, 630117 Тел. /факс 8 (3832) 33-64-56
/факс 8 (3832) 33-64-56
С диссертацией можно ознакомиться в библиотеке ГУ Научный центр клинической и экспериментальной медицины СО РАМН.
е>0
Защша состоится
часов на заседании
Автореферат диссертации разослан
Ученый секретарь диссертационного совета, д.б.н.
Пальчикова Н А.
грое,-ч Ы5&Я60
%ы\
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. В связи с резким ухудшением социально-экономических условий жизни населения в 90-х годах в нашей стране произошел катастрофический рост туберкулеза. С 1992 по 2002 год заболеваемость туберкулезом в Российской Федерации выросла в 2 раза, смертность — в 3 раза (Перельман М.И , 2002). Территорией с наиболее тяжелой ситуацией является Сибирский федеральный округ, где заболеваемость туберкулезом достигла масштабов эпидемии (Погожева JI.M. и др., 2002; Шилова М.В., 2002). Особенно опасна эта инфекция для детей и подростков. Заболеваемость детей в Кемеровской области увеличилась за последнее десятилетие в 3 раза и более чем в 1,5 раза превысила среднероссийский уровень (Погожева JI.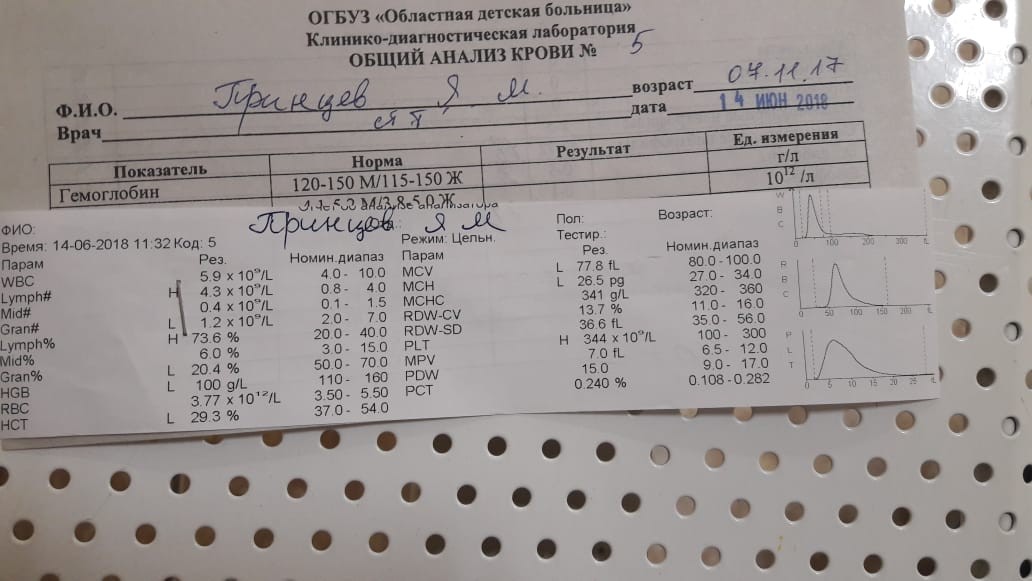 M. и др., 2002).
M. и др., 2002).
Объективным отображением заболеваемости детей и подростков туберкулезом служит распространенность активных форм первичного туберкулеза. Золотым стандартом диагностики туберкулеза является обнаружение микобактерий туберкулеза в различном биологическом материале (Delacourt С. et al, 1995; Cartuyvels R. et al., 2001; Аленова A.X. и др., 2002; Косарева M В. и др., 2002). В связи с тем, что первичный туберкулез крайне редко сопровождается бацилловыделением, а его малые локальные формы часто имеют субклиническое течение, возможность верификации диагноза осложняется.
Диагностика абациллярного туберкулеза традиционно складывается из conocíавления характерной для туберкулеза клинико-рентгенологической картины с результатами туберкулинодиагностики и данными эпиданамнеза. Активность туберкулезного процесса является основным критерием для решения вопросов о проведении химиотерапии и установлении ее длительности. При определении активности процесса наряду с вышеназванными критериями особую значимость приобретают лабораторные данные, в частности, показатели системы крови, отражающие реакцию организма на инфекцию, которая обусловлена не только взаимоотношением микроба с организмом хозяина, но и анатомо-физиологическими и иммунобиологическими особенностями макроорганизма в различные периоды nocí натальнохо онтогенеза (Янченко Е. Н., Греймер М.С., 1999).
Н., Греймер М.С., 1999).
На сегодняшний день существуют нормативы лабораторного обследования больных туберкулезом детей и подростков, которые, однако, не полностью адаптированы для оценки характера туберкулезного процесса с учетом возрастных особенностей пациента. Отсутствует патогенетически обоснованный перечень наиболее значимых гематологических и биохимических критериев, позволяющих, с учетом возрастных особенностей детского организма и варианта хронического специфического воспаления, судить об остроте туберкулезного процесса до лечения, динамике снижения его активности в процессе терапии и целесообразности перехода от интенсивного этапа лечения на этап долечивания. Вышеизложенное позволяет считать актуальным изучение возрастных закономерностей реагирования системы крови у детей и подростков при различных формах пцтичншо туберкулеза.
РОС. НАЦИОНАЛ Bh/O-БИБЛИОТЕКА |
СЯет«| О»
23Ш
Цель исследования — изучить динамику гематологических и биохимических показателей у детей и подростков с неосложненным, осложненным течением туберкулеза внутригрудных лимфатических узлов и туберкулезным плевритом для обоснования выбора наиболее информативных критериев активности и прогноза туберкулезного процесса во время специфической терапии.
Задачи исследования:
1. Изучить особенности реакции на туберкулезную инфекцию у детей и подростков с неосложненным, осложненным течением туберкулеза внутригрудных лимфатических узлов и туберкулезным плевритом до начала специфической терапии на основании гематологических и биохимических показателей.
2. Исследовать особенности динамики гематологических и биохимических показателей у детей и подростков с неосложненным, осложненным течением туберкулеза внутршрудных лимфатических узлов и туберкулезным плевритом в процессе специфической терапии.
3. Определить наиболее информативные гематологические и биохимические показа) ели, отражающие снижение остроты губеркулезного процесса па фоне лечения, и обосновать возможность их применения для определения продолжительности этапов противотуберкулезной терапии для детей и подростков с неосложненным, осложненным течением туберкулеза внутригрудных лимфатических узлов и туберкулезным плевритом
Научная новизна. Впервые на основании анализа кгтиннко-лабораторньтх показателей проанализированы особенности реакции opi анизма на туберкулезную инфекцию в возрастном аспекте и обоснованы наиболее информативные критерии активности и прошоза малых локальных форм первичного туберку леза до и во время специфической терапии:
Впервые на основании анализа кгтиннко-лабораторньтх показателей проанализированы особенности реакции opi анизма на туберкулезную инфекцию в возрастном аспекте и обоснованы наиболее информативные критерии активности и прошоза малых локальных форм первичного туберку леза до и во время специфической терапии:
1. Хронический специфический процесс у детей 1 — 7 лет сопровождается длительным повышением уровня нейтрофилов и анемией У детей 8-17 лет первичный туберкулез протекает на фоне активизации иммунной системы, что проявляется в повышении относительного числа лимфоцитов периферической крови.
2. Прием противотуберкулезных препаратов вызывает у пациентов 1 — 7 и 8 — 17 лет следующие побочные реакции:
— у детей 1-7 лет превалирует выраженный гепатотоксический эффект, сопровождающийся повышением активности ACT, AJIT и тимоловой пробы;
— у пациентов 8 — 17 лет доминирует аллергизирующее влияние антибактериальных препаратов, выражающееся в повышении уровня эозинофилов.
3. На основании данных о динамике снижения остроты специфического воспаления в процессе лечения рекомендованы варианты интенсивного этапа химиотерапии по продолжительности с учетом формы первичного туберкулеза для пациентов различных возрастных групп.
Теоретическая и практическая значимость. Проведенные исследования позволяют составить целостное представление о клинико-патогенетических
особенностях течения первичного туберкулеза у детей и подростков на разных этапах постнатального онтогенеза.
Комплексная оценка результатов лабораторных исследований позволяет свести многообразие лабораторных показателей к диагностически и прогностически значимому минимуму и, в соответствии с формой первичного туберкулеза и возрастом пациента, оценить направленность течения хронического специфического воспалительного процесса на фоне терапии и возможность перехода с интенсивного этапа лечения на этап долечивания, а также рекомендовать различную продолжительность интенсивного этапа химиотерапии.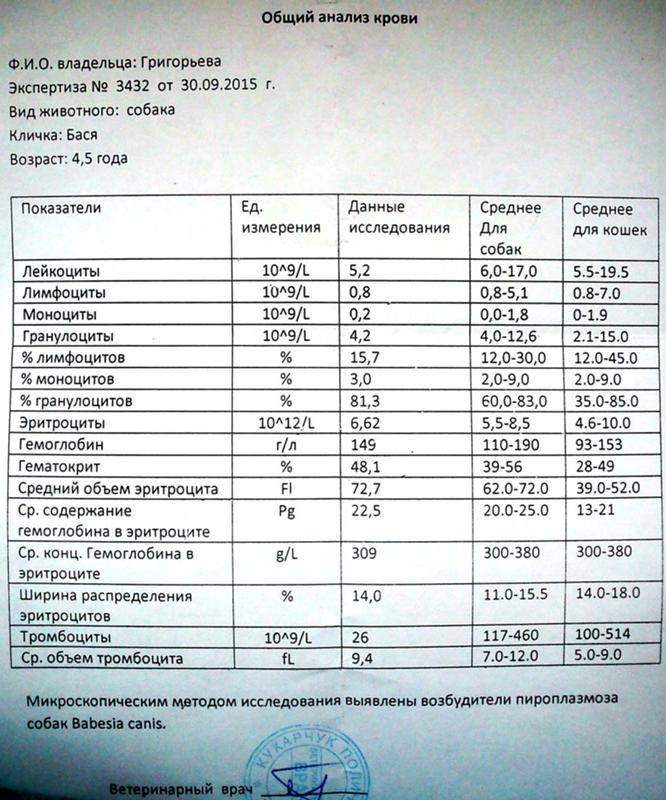
Внедрение результатов исследования. Теоретические и практические аспекты, разработанные в диссертационном исследовании, внедрены в детские диспансерные и стационарные отделения Кемеровского областного клинического противотуберкулезного диспансера и используются в преподавании на кафедре фтизиатрии Кемеровской государственной медицинской академии.
ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ:
1. Дети и подростки с малыми формами первичною туберкулеза на основании схожей динамики гематологических и биохимических показателей объединены в две группы (1-7 лет и 8 — 17 лет), которые характеризовались следующими особенностями:
— у детей 1 7 лет наблюдали достоверные изменения неспецифического звена иммунологической защиты;
— у пациентов 8-17 лет превалировала активизация специфического звена иммунитета.
2. Особенности реакции организма при малых локальных формах первичного туберкулеза у детей и подростков, выявляемые на основании комплекса наиболее информативных гематологических (уровень гемоглобина, общее количество лейкоцитов, СОЭ, относительное число эозинофилов, палочкоядерных и сегментоядерных форм нейтрофилов, лимфоцитов) и биохимических (белковые фракции, ACT, АЛТ, тимоловая проба, гаптоглобин, церулоплазмин, серомукоид) показателей, позволяют судить об активности и динамике туберкулезного процесса и обосновать дифференцированные подходы к продолжительности его лечения.
Апробация работы. Основные положения диссертации доложены на конференции молодых ученых Кемеровской государственной медицинской академии (2001 год), на внутренней конференции врачей фтизиатров Кемеровского областного клинического противотуберкулезного диспансера (2002 год). Диссертация апробирована на заседании сотрудников кафедры туберкулеза Кемеровской государственной медицинской академии (2003 год), заседании Ученого Совета Новосибирского Научно-исследовательского института туберкулеза МЗ РФ (2004 год).
Публикации. По материалам диссертации опубликовано 5 печатных работ, из них 1 — в центральной печати.
Объем и структура диссертации. Диссертация изложена на 158 страницах машинописного текста, содержит 38 таблиц, 20 рисунков. Работа состоит из введения, обзора литературы, главы «Материалы и методы», 4-х глав собственных исследований, заключения и выводов. Список литературы содержит 126 отечественных и 44 зарубежных источника
ХАРАКТЕРИСТИКА КЛИНИЧЕСКИХ НАБЛЮДЕНИЙ И МЕТОДЫ ИССЛЕДОВАНИЯ
Проанализированы резулыаты комплексного клинико-лабораторного обследования 118 детей и подростков с различными формами первичного туберкулеза при поступлении в стационар и в динамике лечения на базе Кемеровского областного клинического противо1уберкулезного диспансера в 1996 — 2000 годах.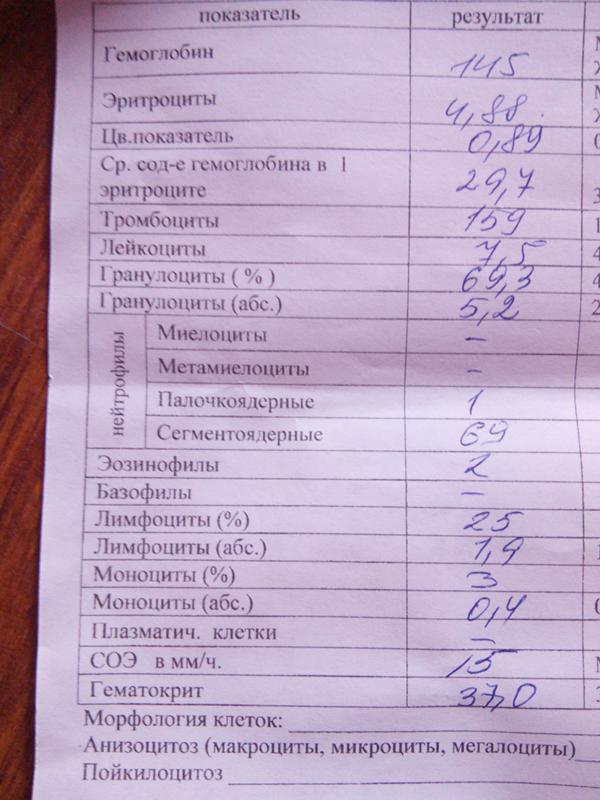 В зависимости от xapaKiepa туберкулезного процесса деш разделены на 3 группы (табл.1)- в 1-ю группу вошли 45 пациешов с неосложненным течением туберкулеза
В зависимости от xapaKiepa туберкулезного процесса деш разделены на 3 группы (табл.1)- в 1-ю группу вошли 45 пациешов с неосложненным течением туберкулеза
Таблица 1
Возрастно-половой состав четей и подростков с активным первичным туберкулезом
Формы туберкулезного Возрастные подгруппы Hioi о Всего
процесса 1 -3 года 4-7 лет 8-14 лет 15-17 лет ч м
д м д м д м д м
Иеосложненный 1уберкулез вну григрудных лимфоузлов 8 11 5 10 5 4 2 — 20 25 45
Осложненный туберкулез внутригрудных лимфоузлов 13 12 1 1 9 3 3 1 26 17 43
Туберкулезный плеврит — — — — 10 12 б 2 16 14 30
Всего: 21 23 6 11 24 19 11 3 62 56 118
Примечание: д — девочки, м — мальчики
внутригрудных лимфатических узлов (НТВЛ), во 2-ю — 43 пациента с осложненным течением туберкулеза внутригрудных лимфатических узлов (ОТВЛ), в 3-ю — 30 пациентов с туберкулезным плевритом (ТП) в виде самостоятельной формы.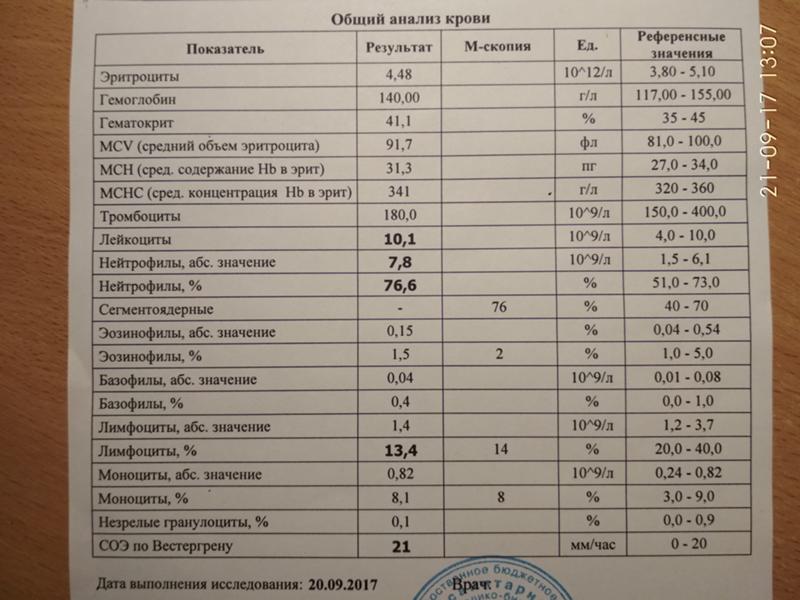 Среди детей с осложненным течением туберкулеза внутригрудных лимфоузлов у 81,4% пациентов (35 из 43) имело место бронхолегочное поражение от 1 до 3 сегментов легкого, у 9,3% пациентов (4 из 43) — сочетание бронхолегочного поражения 1 — 3 сегментов легкого и инфильтративного туберкулеза бронха, у 9,3% пациентов (4 из 43) сочетание лимфогематогенной диссеминации с бронхолегочным поражением 2 сегментов легкого.
Среди детей с осложненным течением туберкулеза внутригрудных лимфоузлов у 81,4% пациентов (35 из 43) имело место бронхолегочное поражение от 1 до 3 сегментов легкого, у 9,3% пациентов (4 из 43) — сочетание бронхолегочного поражения 1 — 3 сегментов легкого и инфильтративного туберкулеза бронха, у 9,3% пациентов (4 из 43) сочетание лимфогематогенной диссеминации с бронхолегочным поражением 2 сегментов легкого.
В половом составе пациентов особенностей не отмечено- количество девочек и мальчиков оказалось приблизительно одинаковым (табл.1). По
возрасту наиболее крупные группы составили дети 1 — 3 лет и 8 — 14 лет, на долю которых пришлось, соответственно, 37,3% и 36,4% наблюдений. Самой малочисленной оказалась группа подростков — 11,9%. Дети 4-7 лет составили 14,4% от общего количества пациентов (табл. 1).
Всем пациентам проводились следующие виды лабораторного обследования: клинический анализ крови (гемоглобин, общее количество лейкоцитов, СОЭ, лейкоцитарная формула), биохимический анализ крови (общий белок, альбумин, белковые фракции, ACT, АЛТ, билирубин, гаптоглобин, церулоплазмин, тимоловая проба, проба Бурштейна, серомукоид), общий анализ мочи, исследование различного биологического материала на микобактерии туберкулеза (простая и люминесцентная микроскопия, посев), общеклиническое исследование плевральной жидкости. Все лабораторные исследования выполнялись по унифицированным методикам, утвержденным приказом МЗ СССР № 1175 от 21. 11. 1979г. «Об унификации клинических лабораторных методов исследования». Использованы нормативы лабораторных показателей для детей различных возрасюв (Хмелевский Ю.В., Усатенко O.K., 1987; Козинец Г.И., 1995). Правомочность их использования была подтверждена отсутствием достоверной разницы с гематологическими и биохимическими показателями 80 детей контрольной группы.
Все лабораторные исследования выполнялись по унифицированным методикам, утвержденным приказом МЗ СССР № 1175 от 21. 11. 1979г. «Об унификации клинических лабораторных методов исследования». Использованы нормативы лабораторных показателей для детей различных возрасюв (Хмелевский Ю.В., Усатенко O.K., 1987; Козинец Г.И., 1995). Правомочность их использования была подтверждена отсутствием достоверной разницы с гематологическими и биохимическими показателями 80 детей контрольной группы.
Лабораторное обследование пациентов с первичным туберкулезом и оценка результатов проводились при поступлении, через каждые 2 — 2,5 месяца в процессе стационарного лечения и перед выпиской.
Статистический анализ проводили с использованием пакетов программ Excel, Statistica 6.0 (Stat Soft). Достоверность отличия средних значений оценивали при помощи t — критерия Стьюдента. Различия между качественными признаками изучали с использованием метода Пирсона-Фишера, критерия )С- Проводили корреляционный анализ и факторный анализ (метод главных компонент). Достоверными считали различия между сравниваемыми значениями с уровнем значимости более 95% (р<0,05).
Достоверными считали различия между сравниваемыми значениями с уровнем значимости более 95% (р<0,05).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
В результате проведенного клинико-лабораторного обследования пациентов с малыми формами первичного туберкулеза выявлено (табл. 2), что клинические проявления болезни до начала специфической терапии достоверно коррелировали с распространенностью процесса. По частоте преобладали синдром интоксикации, сухой кашель и одышка. Выраженная чувствительность к туберкулину имела место у 46,5% — 60,0% пациентов в зависимости от формы первичного туберкулеза. Более чем у половины пациентов в анамнезе выявлен контакт с больными туберкулезом и некачественная вакцинация БЦЖ при рождении.
При исследовании различного биологического материала на микобактерии туберкулеза бактерия Коха обнаружена у 3 из 118 пациентов, что составило 2,5%. Все бацилловыделители имели осложненное течение туберкулеза внутригрудных лимфатических узлов. Низкий процент бацилловыделения
подтвердил достаточную однородность изучаемых групп и правомочность проведенного клинико-лабораторного анализа. 3%
3%
Некачесч венная вакцинация ВЦЖ 55,6% 53,5%
При изучении I ематологичееких и биохимических показателей у пациентов с малыми формами первичного туберкулеза выявлено, что чем ярче выражен -жсеудативный компонент воспаления, тем чаще и выраженнее оислонения лабораторных показателей (табл. 3). Так у пациенюв с НТВЛ
Таблица 3
Частота отклонений гемаюлогичсских и биохимических показателей от нормы у детей и подростков с различными формами первичного туберкулеза
Показатель Пациенты с НТВЛ, п = 45 Пациенты с ОТВЛ, п = 43 Пациенты с ТП, п _ 30
Анемия 28,9% 37,2% 13,3%’
Лейкоцитоз — — 30,0%
1СОЭ 2,2% 23,3%* 76,7%’®
Т п/я нейтрофилов — 9,3% 26,7%
Т с/я нейтрофилов 37,8% 39,5% 66,7%*®
Лимфоцитоз 44,4% 46,5% 16,7%’®
Моноцитоз 6,6% 9,3% 10,0%
1 галтоглобина 26,7% 39,5% 76,7%»®
1церулоплазмина 17,8% 27,9% 53,3%*и
Тсеромукоида 8,9% — 23,3%
1 «2- глобулинов 2,2% 30,2%’ 70,0%’®
1глобулиов 4,4% 30,2%’ 56,7%®
Т у- глобулинов 60,0% 55,8% 83,3%
Примечание’
* — достоверность различий между группами пациентов с ТП и ОТВЛ (Р<0,05),
# — достоверность различий между группами пациентов с ОТВЛ и НТВЛ, (Р<0,05), @ — достоверность различий между группами пациентов с ТП и НТВЛ, (Р<0,05),
Т — повышение, I — снижение.
превалировали лимфоцитоз и повышение у- глобулинов, свидетельствовавшие об активизации специфического звена иммунитета еще до начала специфического лечения. Реже наблюдали сегментоядерный нейтрофилез, анемию и повышение острофазовых белков (гаптоглобина и церулоплазмина).
При ОТВЛ частота лимфоцитоза и гипергаммаглобулинемии практически не отличалась от таковой у пациентов с неосложненным туберкулезом (табл. 3). Однако наряду с повышением относительного числа сегментоядерных нейтрофилов уже определялся сдвиг до палочкоядерных форм нейтрофилов и повышение СОЭ. Данная картина сопровождалась снижением гемоглобина. На этом фоне в 13,7 раза чаще наблюдали достоверное увеличение а2-глобулинов и в 7 раз — /3- глобулинов (р<0,05). Так как гаптоглобин и церулоплазмин относятся к ой- фракции глобулинов, закономерно повышался их уровень.
У пациентов с ТП отмечена максимальная частота островоспалительных сдви! ов- в трети случаев имел место лейкоцитоз, в 76,7% — повышение СОЭ, в 66,7% — сегментоядерный нейтрофилез, сопровождавшийся сдвигом формулы крови до палочкоядерных в 26,7% случаев. При этом определялась выраженная лиспр01еинемия, выразившаяся в увеличении ей-, ¡3- и у- глобулинов. Частота повышения уровня гаптоглобина в 1,9 раза превысила гаковую при ОТВЛ и в 2,9 раза — при НТВЛ (при р<«0,05, соответственно). Повышение церулоплазмина среди пациентов с ТП наблюдалось в 1,9 раза чаше, чем у пациентов с ОТВЛ и в 1 раза чаще, чем у пациентов с НТВЛ (р<0,05). Помимо этого только туберкулезный плеврит в 23,3% случаев сопровождался повышением уровня серомукоида.
При этом определялась выраженная лиспр01еинемия, выразившаяся в увеличении ей-, ¡3- и у- глобулинов. Частота повышения уровня гаптоглобина в 1,9 раза превысила гаковую при ОТВЛ и в 2,9 раза — при НТВЛ (при р<«0,05, соответственно). Повышение церулоплазмина среди пациентов с ТП наблюдалось в 1,9 раза чаше, чем у пациентов с ОТВЛ и в 1 раза чаще, чем у пациентов с НТВЛ (р<0,05). Помимо этого только туберкулезный плеврит в 23,3% случаев сопровождался повышением уровня серомукоида.
Поскольку в различные периоды постнатального онтогенеза организм обладает различной степенью реактивности, то у детей и подростков возможны отточия в динамике лабораторных показателей как в разгар болезни, так и в процессе проводимого лечения. Действительно, при изучении особенностей реакции на туберкулезную инфекцию в возрастном аспекте обнаружено, что у детей 1 — 7 лет островоспалительные отклонения гематологических и биохимических показателей наблюдались в 2 раза чаще, чем у пациентов 8-17 лет (табл. 4).
4).
Так выявлено, что при поступлении в стационар повышение уровня церулоплазмина и сегментоядерный нейтрофилез у пациентов 1-7 лет с неосложненным и осложненным туберкулезом внутригрудных лимфатических узлов наблюдались в 1,8 — 2,4 раза чаще, чем у пациентов 8-17 лет. При НТВЛ содержание гаптоглобина было увеличено только у пациентов 1 — 7 лет в трети случаев. У дошкольников с ОТВЛ повышение гаптоглобина встречалось в 1,5 раза чаще, чем у школьников, и сопровождалось достоверным увеличением о2-глобулинов (р<0,05). Анемия при туберкулезном процессе наблюдалась преимущественно в возрасте 1 — 7 лет. При этом у пациентов 8-17 легг с НТВЛ при поступлении в 2,1 раза чаще имел место лимфоцитоз на фоне гипергаммаглобулинемии (р<0,05). Таким образом, более яркая воспалительная реакция на туберкулезную инфекцию при туберкулезе внутригрудных лимфатических узлов наблюдалась у детей 1 — 7 лет.
Таблица 4
Возрастные особенности реакции на туберкулезную инфекцию при различных формах первичного туберкулеза на примере гематологических и биохимических показателей
Показатель НТВЛ 01ВЛ 1П
Дети 1 -7 лет, п = 34 Дети 8- 17 лет, п = 11 Дети 1 — 7 лет, п = 27 Дети 8- 17 лет, п= 16 Дети 8- 17 лет, п = 30
Анемия 38,2% 0,0% 48,2%* 18,8% 13,3%
Лейкоцитоз — — 29,6% 12,5% 30,0%
ГСОЭ — — 28,0% 18,8% 76,7%
Тс/я нейтрофилов 44,1% 18,2% 48,2% 25,0% 66,7%
Лимфоцитоз 35,3% 72,7%’ 44,4% 50,0% 16,7%
11 ан гоглобина 32,4% 0,0% 48,2% 31,3% 76,7%
1 церулоплаз-мина 20,6% 9,1% 33,3% 18,8% 53,3%
Ш- глобулинов — 48,2%’ 6,3% 70,0%
1 глобулинов — — 29,6% 31,3% 56,7%
Т 7-1 лобулинов 58,8% 63,6% 48,2% 75,0% 83,3%
Примечание:
* — достоверность различий между возрастными подгруппами 1 — 7 лет НТВЛ, (Р<0,05),
4 — достоверность различий между возрастными под1 руппами 1 7 ле! ОТВЛ, (р0,05), 1 — повышение, I — снижение
и 8 — ] 7 лет с и 8 17 теп с
Вместе с тем, туберкулезный плеврит выявлен только у детей 8-17 лет, что, видимо, связано с анатомической и функциональной незрелостью плевры в более младшем возрасте. Так как экссудативный компонент при данной форме первичного туберкулеза выражен максимально, то и лабораторные признаки остроты специфического воспаления были наиболее значительными.
В ходе проведенных исследований выявлено, что в процессе специфического лечения нормализация клинико-рентгенологической картины у детей и подростков с различными формами первичного туберкулеза опережала темпы нормализации лабораторных показателей. Так клинические проявления болезни в виде интоксикационного и респираторного синдромов у большинства детей купировались через 3 недели от начала лечения. Положительная динамика рентгенологической картины определялась через 2 месяца химиотерапии. Однако именно совокупность клинических, рентгенологических и лабораторных данных является основополагающей в оценке снижения остроты специфического воспаления и последующей тактики лечения.
При изучении динамики гематологических и биохимических показателей в процессе специфической терапии выявлено, что на протяжении всего лечения среди пациентов 8-17 лет с туберкулезом внутригрудных лимфатических узлов превалировал лимфоцитоз на фоне относительной нейтропении в 50,0% — 81,3% случаев в зависимости от наличия или отсутствия осложнений с
тенденцией к нормализации среднего уровня лимфоцитов к окончанию лечения.
Максимально выраженная положительная динамика отмечена среди пациентов 8-17 лет с ТП к концу 2 месяца химиотерапии (рис. 1). Лейкоцитоз, повышение СОЭ, нейтрофилез со сдвигом формулы крови влево стали встречаться в 2 раза реже (р<0,001). При этом нормализовалась протеинограмма, а повышение содержания церулоплазмина и гаптоглобина встречалось, соответственно, в 2,7 и 3,8 раза реже (р<0,001). Все это позволяет рекомендовать проведение 2-х месячного интенсивного этапа специфической терапии у данной категории пациентов.
Среди пациентов 1 — 7 лет с туберкулезом внутригрудных лимфатических узлов вплоть до 4 месяца лечения в общем анализе крови превалировал нейтрофилез и анемия в 44,0 % и 38,0% случаев, соответственно, после чего стал постепенно нарастать уровень лимфоцитов.
Поступление Ч/з 2 адес Ч/з 4 мсс Ч/ч 5,5 мес Выписка
Рис 1 Частота отклонений гематологических и биохимических показателей (в %) у пациентов 8-17 лет с ТП во время лечения. Примечание с/я — сегментоядерные формы нейтрофилов; ГБ — гапто!лобин; ЦП -церулошшмин; * — достоверность различий с моментом поступления, р<0,001
Туберкулезный процесс вызывает токсико-аллергические изменения в организме ребенка, которые наиболее часто регистрировались среди пациентов с ОТВЛ, где наряду с эозинофилией у 23,3% пациентов обнаружено повышение активности ACT и АЛТ в 44,2% и 20,9% случаев, соответственно.
При изучении токсико-аллергических реакций организма при первичном туберкулезе в возрастном аспекте (рис. 2) выявлено, что выраженная аллергизация организма в виде повышения уровня эозинофилов превалировала у пациентов 8-17 лет. У детей с неосложненным и осложненным туберкулезом внутригрудных лимфатических узлов в данном возрасте эозинофилия при поступлении в стационар наблюдалась в 1,7 — 4,6 раз чаще, чем у детей 1 — 7 лет. Средний уровень эозинофилов у пациентов 8-17 лет составил 6,7±0,46% в относительных величинах и превысил средний показатель здоровых детей в 2,5 раза (р<0,05). При этом средняя активность трансаминаз достоверно не менялась. Повышение активности АЛТ при поступлении отмечено лишь у 20,0% пациентов с ТП.
%
70-
тг
Н Эозинофялия
В Повышение ACT ■ Повышение АЛТ В Повышение тим.пр
1-7 лег с 8-17 лет с 1-7летс 8-]7летс 8-17летсТП
Н1вл нтвл отвл огвл
Рис 2 Частота токсико-аллергических реакций (в %) у лет ей и подростков с первичным туберкулезом при поступлении в стационар Примечание * — различия между исследуемыми величинами у пациентов 1 7 и 8 — 17 лет с ОТВЛ статистически значимы, р<0,05
Токсические реакции, ассоциированные с повышением активности трансаминаз (рис. 2), преобладали в возрасте 1 — 7 лет, причем при ОТВЛ в 5 раз чаше, чем у школьников (р<0,05). Средние величины ACT и АЛТ у пациентов 1 — 7 ле! соответствовали 0,64±0,08 ммоль/(ч-л) и 0,8±0,24 ммоль/(ч-л) и оказались в 2,3 раза выше, чем у здоровых детей (р<0,05).
Прием противотуберкулезных препаратов усугубил аллергизацию организма у пациентов 8 — 17 лет и частоту юксических реакций у пациентов I — 7 лет. Пик аллергизации школьников пришелся на конец 2 месяца лечения, когда была зафиксирована максимальная частота и выраженность эозинофилии: в 40,0% — 64,0% случаев в зависимости от формы туберкулезного процесса. Средний уровень эозинофилов по-прежнему в 2,5 раза превышал средние значения здоровых детей.
В ответ на прием противотуберкулезных препаратов у детей 1 — 7 лет аллергизация организма нарастала постепенно, достигнув максимума при НТВЛ через 5,5 месяцев, при ОТВЛ — через 4 месяца терапии. В данные периоды средний уровень эозинофилов почти в 2 раза превысил средние значения здоровых детей, составив 5,8±0,42% (р<0,05). На этом фоне у пациентов 1 — 7 лет наблюдался выраженный токсический эффект, выразившийся в увеличении активности ACT, АЛТ и тимоловой пробы в 48,5% случаев.
Прием антибактериальных препаратов среди пациентов 8-17 лет привел к 2-х кратному увеличению активности АЛТ лишь у пациентов с туберкулезным плевритом.
С целью изучения основных причин, влияющих на развитие туберкулезного процесса, и определения перечня наиболее информативных гематологических и биохимических показателей, отражающих особенности динамики различных вариантов специфического воспаления с учетом
возрастных особенностей пациента, нами был применен факторный анализ с использованием метода главных компонент. Преимущество данного метода заключается в том, что он снижает размерность признаков путем определения меньшего числа линейных комбинаций, а количество значимых компонент соответствует числу наиболее существенных факторов, породивших конкретные процессы.
С помощью факторного анализа определены 3 значимых компоненты, отражавших процессы, влияющие на изменение параметров клинического анализа крови при туберкулезном воспалении (табл. 5). Первая компонента отображала остроту специфического воспаления, так как основной вклад в нее внесли общее количество лейкоцитов, СОЭ, палочкоядерные формы нейтрофилов. Вторая компонента связана с возрастными особенностями клеточного состава периферической крови: чем меньше возраст ребенка, тем ниже уровень гемоглобина и сегментоядерных нейтрофилов и выше относительное число лимфоцитов. Третья компонента характеризовала аллергическую настроенность организма, которая в свою очередь связана с активацией моноцитов при туберкулезе.
Таблица 5
Вклады щппнаков общего анализа крови в компоненты (ко)ффициеты корреляции)
Исследованный признак _ _Возраст 1 емоглобин Общее количество лейкоцитов Компонента с а2 — 22,86% 0,007 -0,339 Компонента с а1 = 22,41% » — 0,650т — 0,642* Компонента с а1— 14,21% — 0,085 0,019
0,543′ 0,394 0,104
Скороссь оседания эритроцитов 0,714′ — 0,044 0,243
Ьазофилы -0,211 0,034 0,611’
Эозинофилы — 0,397 -0,106 0,503″
11алочкоядерные неитрофилы 0,761′ 0,125 0,148
Сегментоядерные нейтрофилы 0,416 -0,841* -0,199
Лимфоциты — 0,430 0,846′ -0,191
Моноциты — 0,008 -0,013 0,692’
* — достоверная значимость вклада, р<0,05.
При обработке биохимических параметров крови выявлены 2 компоненты (табл. 6), связанные с остротой специфического воспаления (со значимым вкладом гаптоглобина, церулоплазмина и серомукоида) и токсическим воздействием на организм микобактерии туберкулеза и противотуберкулезных препаратов (со значимым вкладом ACT, AJIT и тимоловой пробы).
При изучении совокупной динамики гематологических и биохимических показателей у пациентов различных возрастных групп выявлено, что острота специфического воспаления по большинству рассматриваемых параметров подтверждена только у пациентов 8-17 лет с туберкулезным плевритом, а достоверное ее снижение произошло через 2 месяца лечения, что обосновывает двухмесячную продолжительность интенсивного этапа специфической терапии.
Для пациентов 8-17 лет с туберкулезом внутригрудных лимфатических узлов характерно стойкое повышение лимфоцитов и эозинофилов с момента поступления и до конца 4 месяца химиотерапии.
Таблица 6
Матрица корреляций компонент с признаками
Исследованный признак Компонента с а2 = 31,2% Компонента со2 -16,2%
Возраст — 0,370 0,081
Пр.Бурштейна 0,459 0,298
Пр тимоловая 0,634′ — 0,102
Гаптоглобин 0,280 0,578″
Церулоплазмия 0,541 0,579*
АСТ 0,754* -0,413
АЛТ 0,730″ — 0,452
Серомукоид 0,314 0,586″
Билирубин общий 0,557 — 0,035
Общий белок -0,080 -0,100
Альбумины -0,035 -0.120
«1- глобулины 0,035 -0,020
а2- глобулины 0,080 0,360
р-1 лобулины 0,100 0,280
у- глобулины 0,035 0,380
* — достоверная значимость вклада, р<0,05.
Отсутствие достоверной разницы в динамике гематологических показателей в зависимости 01 наличия или огсу!ствия осложнений является обоснованием для рекомендации по сокращению интенсивного этапа лечения у детей 8-17 лет с осложненным туберкулезом внутригрудных лимфоузлов с трех месяцев до двух.
У детей 1-7 лет основным отражением активности туберкулезного процесса было наличие сегментоядерного нейтрофилеза и анемии, которые, согласно результатам факторного анализа, логично рассматривать как возрастной вариант реактивности организма на наличие туберкулезной инфекции. Согласно результатам факторного анализа, достоверное сокращение частоты выявленных отклонений у детей 1 — 7 лет с НТВЛ зафиксировано через 2 месяца, у пациентов 1 — 7 лет с ОТВЛ — через 4 месяца терапии. При этом направление главенствующих отклонений биохимических показателей во время приема противотуберкулезных препаратов было направлено в сторону увеличения уровня трансаминаз и тимоловой пробы, что свидетельствовало о плохой переносимости химиотерапии детьми дошкольного возраста и необходимости проведения регулярной коррекции специфического лечения в сочетании с гепатотропной терапией. У детей I — 7 лет с НТВЛ максимальное отклонение вышеназванных показателей от данных контрольной группы наблюдалось через 2 месяца, а с ОТВЛ — через 4 месяца лечения.
Достоверная аплергизация организма у пациентов 1 — 7 лет обнаружена через 5,5 месяцев специфического лечения, когда средний уровень эозинофилов в 2 раза превысил значения здоровых детей (р<0,05). Следовательно, совокупная динамика гематологических и биохимических показателей у пациентов 1-7 лет с HTBJI и OTBJT в полной мере отражает адекватность существующей продолжительности интенсивного этапа химиотерапии.
Выявление возрастных особенностей реактивности организма на примере динамики гематологических и биохимических показателей позволило предложить к использованию схемы оценки течения туберкулезного процесса, основанные на перечне наиболее значимых критериев, позволяющих оценить тяжесть и прогноз заболевания с учетом возраста пациента и варианта специфического воспаления (рис. 3,4).
При поступлении в стационар у пациентов 1-7 лет с туберкулезом внутригрудпых лимфатических узлов следует ожидать повышения относительного количества сегментоядерных нейтрофилов, у- глобулинов, увеличения активности трансаминаз и снижения гемоглобина. У пациентов 8 17 лет туберкулез внутригрудных лимфоузлов при поступлении часто сопровождается лимфоцитозом, эозинофилией и гипергаммаглобулинемией. При выраженной остроте специфического воспаления (у пациентов с туберкулезным плевритом) клинический анализ крови при поступлении содержит комплекс островоспалительных ошюнений» лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы крови влево. Данная картина сопровождается увеличением а2-, (В-, у- глобулинов, концентрации г аптоглобина, церулоплазмина, серомукоида и AJIT.
При условии эффективности лечения повышение уровня гемоглобина и исчезновение сегментоядерного нейтрофилеза у детей 1 — 7 лет с неосложненным течением туберкулеза внутригрудных лимфоузлов происходит через 2 месяца, у пациентов 1 — 7 лет с осложненным течением — через 4 месяца лечения, что в совокупности с положительной клинико-рентгенологической динамикой является основанием для прекращения интенсивного этапа химиотерапии и перехода на этап долечивания. Эозинофилию на протяжении всего лечения можно ожидать только у детей 1 — 7 лет с неосложненным туберкулезом, что требует подключения десенсибилизирующей терапии. При этом у пациентов 1-7 лет с осложненным течением туберкулеза внутригрудных лимфоузлов на протяжении всего лечения отмечается гепатотоксическое влияние АБП, выражающееся в увеличении активности ACT, AJIT и тимоловой пробы, что требует постоянной коррекции схем лечения и подключения гепатотропной терапии. 1
Через 2 месяца приема АБП
1НВ, Ъ, 1АСТ,ТАЛТ, 1тим. пробы
Тс/я, 1л, ТАСТЛАЛТ, Ьнм. пробы
НЕТ ДА НЕТ ДА
Рис. 3. Схема и клиническая оценка динамики лабораторных показателей у пациентов 1 — 7 лет с первичным туберкулезом.
Примечание: НТВЛ — неосложненный туберкулез внутригрудных лимфоузлов, ОТВЛ — осложненный туберкулез внутригрудных лимфоузлов; Т в ячейках — повышение, 1 в ячейках — снижение; см. список сокращений.
* ;
НТВЛ ОТВЛ ТП
1 1
При »л, Тл, Ъ, 1лейк.,Тп/я, Тс/я,
поступлении в к/я, Яу- 1СОЭ, Тгаптогл., Тцерулопл.,
стационар глоб. глоб. Тсеромук., /3-, у- глоб.,
1АЛТ
1 1 1
Через 2 месяца Сохр.Ь, Ъ, 1л, 1лейк., *СОЭ, к/я,
приема АБП Тл, к/я сохр. 1АЛТ
Стабильное течение процесса выздоровления на фоне приема АЬП. Подключить десенсибилизирующую и/ити I епатотроплую терапию
Оценить направленность течения процесса и рассмотреть эффективность приема АБП
Рис. 4. Схема и клиническая оценка динамики лабораторных показателей у пациентов 8-17 лет с первичным туберкулезом.
Примечание: НТВЛ — неосложненный туберкулез внутригрудных лимфоузлов; ОТВЛ — осложненный туберкулез внутригрудных лимфоузлов, ТП — экссудативный туберкулезный плеврит; I в ячейках — повышение, I в ячейках — снижение; см. список сокращений.
поступлении, так и во время лечения, а также увеличение относительного количества лимфоцитов на фоне приема АБП позволяет рекомендовать наименьшую 2-х месячную продолжительность интенсивного этапа химиотерапии. Наличие эозинофилии на протяжении всего лечения требует коррекции применяемых схем и проведения десенсибилизирующей терапии. Нормализация клинического анализа крови при окончании стационарного этапа лечения наблюдается у всех пациентов за исключением детей с неосложненным течением туберкулеза внутригрудных лимфоузлов, среди которых отмечается увеличение относительного количества лимфоцитов.
ВЫВОДЫ
1. К особенностям реакции организма на туберкулезную инфекцию у детей 1 — 7 лет с неосложненным и осложненным течением туберкулеза внугригрудных лимфатических узлов относятся длительное повышение содержания сегментоядерных нейтрофилов в периферической крови и анемия, а у пациентов 8-17 лет — увеличение относительного количества лимфоцитов.
2. У пациентов с туберкулезным плевритом выявлена максимальная частота лейкоцитоза, ускорения СОЭ, сдвига лейкоцитарной формулы крови влево, увеличения уровня гаптоглобина, церулогитазмина и серомукоида, что свидетельствует о высокой степени остроты специфического воспалительного процесса.
3. Противотуберкулезная терапия у детей 1 — 7 лет сопровождается достоверным увеличением активности трансаминаз, тимоловой пробы и эозинофилией, а у пациентов 8-17 лет — повышением относительного количества эозинофилов.
4. По разработанным критериям выявлено, что у детей 1 — 7 лет с неосложненным течением туберкулеза внутригрудных лимфатических узлов снижение показателей активности воспаления, коррелирующее с положительной клинико-рентгенологической динамикой, произошло через 2 месяца лечения.
5. У пациентов 1-7 лет с осложненным течением туберкулеза внутригрудных лимфатических узлов положительная клинико-рентгенологическая динамика выявлена через 2 месяца, а снижение показателей активности процесса — через 4 месяца специфической терапии.
6. На основании разработанных критериев выявлено, что у пациентов 8-17 лет с туберкулезным плевритом и туберкулезом внутригрудных лимфатических узлов достоверные изменения гематологических и биохимических показателей активности специфического воспаления, коррелирующие со снижением остроты туберкулезного процесса на фоне лечения, произошли через 2 месяца.
7. Комплексная оценка предложенных наиболее информативных гематологических и биохимических показателей позволяет судить об активности туберкулезного процесса во время лечения и обосновать дифференцированный подход к продолжительности интенсивного этапа противотуберкулезной терапии.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Антонова Л.В. Информативность анализов крови у детей при туберкулезе // Социально значимые проблемы здравоохранения. Российские достижения: Сборник трудов научно-практической конференции. -Кемерово, 2000. — С. 106 — 107.
2. Антонова Л.В. Значение лабораторных тестов в диагностике туберкулеза у детей // Современные вопросы пульмонологии: Материалы к 7-ой областной научно-практической конференции. — Кемерово, 2000. — С. 32.
3. Антонова Л.В. Значение некоторых специфических методов обследования в диагностике туберкулеза у детей // Проблемы медицины и биологии: Сборник научных работ. Кемерово, 2001. — С. 41.
4. Антонова Л.В Сравнительная характеристика информативности различных меюдов выделения возбудителя туберкулеза // Материалы Юбилейной сессии, посвященной 80-летию Центрального НИИ туберкулеза РАМН. — Москва, 2001. — С. 238 — 239.
5. Ашонова Л В. Характеристика лабораторных показателей у детей с туберкулезом внутригрудных лимфоузлов // Туберкулез проблема общественного здравоохранения: Сборник трудов юбилейной научно-практической конференции с международным участием, посвященной 60-летаю областной противотуберкулезной службы — Кемерово, 2002. — С.
АБП антибактериальные препараты АЛТ — аланинаминотрансфераза ACT — аспартатаминотрансфераза ГБ — гаптоглобин Л — лимфоциты НВ — гемоглобин
НТВЛ — неосложненный туберкулез внутригрудных лимфоузлов ОТВЛ — осложненный туберкулез внутригрудных лимфоузлов П/Я — палочкоядерные нейтрофилы СОЭ — скорость оседания эритроцитов С/Я — сегментоядерные нейтрофилы ТП — туберкулезный плеврит ЦП — церулоплазмин Э — эозинофилы
61 -62.
СПИСОК СОКРАЩЕНИИ
Соискатель
Антонова Л.В.
Р1 4 6 О О
РНБ Русский фонд
2006-4 8887
Отпечатано редакционно-издательским отделом ГОУ ВПО КемГМА Росздрава
650029, Кемерово, / \ Подписано в печать 20.06.2005.
epdgkemama.ru Формат 21×30’/, У.п.л. 1,0.
Отпечатано с готового оригинал-макета Лицеизия ЛР №21244 от 22.09.97
Что можно узнать из обычного анализа крови
Общий объем крови составляет в среднем у взрослого человека 4-6 литров. На плазму из них приходится около 55 %, на долю эритроцитов 44%. В одном кубическом миллиметре крови содержится около 3,7-5 000 000 эритроцитов (в пересчете на литр 3,7-5х1012), количество эритроцитов — один из первых показателей крови.
Второй определяемый показатель — гемоглобин (Hb), он находится в эритроците и осуществляет перенос кислорода в ткани и углекислого газа в обратном направлении. Средние нормы Hb – 115-160 г/л. Снижение количества эритроцитов и гемоглобина – это, как раз, то состояние, которое именуется анемией. Значительное снижение количества эритроцитов в 4-5 раз может возникать при лейкозе и метастазах злокачественных опухолей. Повышение числа эритроцитов (эритроцитоз) может быть связано с заболеванием системы крови, а может быть следствием кислородного голодания тканей, например, при врожденных пороках сердца, при легочных заболеваниях, при курении.
Гематокрит (Ht) определяет соотношение объема плазмы и форменных элементов крови, составляет в среднем 36-54%.
Цветовой показатель (ЦП) показывает относительное содержание гемоглобина в эритроците. Нормальные его значения 0,86- 1,05.
Ретикулоциты (Rt) – это новообразованные эритроциты. Их норма 0,5-0,15% общего числа эритроцитов. Повышение их количества может наблюдаться при кровопотере, при лечении анемии (как критерий правильного лечения). Снижение числа ретикулоцитов может наблюдаться при анемиях, при приеме цитостатических препаратов, лучевой болезни.
СОЭ (скорость оседания эритроцитов)
Норма 1-15 мм/час. Повышение СОЭ может указывать на различные острые и хронические воспалительные процессы, а может также встречаться при инфаркте миокарда, опухолях, после кровопотерь, оперативных вмешательств, при пониженном количестве эритроцитов в крови. Особенно активно она возрастает при заболеваниях крови, злокачественных новообразованиях, хроническом гепатите, циррозе печени, туберкулезе и других заболеваниях. Понижение может быть при вирусных гепатитах, желтухах, приеме салицилатов, хлорида кальция.
Тромбоциты (Tr)
Основная функция этих элементов крови – участие в свертывании крови. Нормальное их количество 200-400х109/л. Повышение количества Tr может быть при различных заболеваниях, связанных с нарушением образования тромбоцитов, при хронических заболеваниях, таких как: ревматоидный артрит, туберкулез, саркоидоз, колит, энтерит. А также при острых заболеваниях: кровотечении, анемии, при ожоге, кровопотере, травме мышц и др. В норме повышение количества Tr может встречаться у спортсменов и людей, занятых тяжелым физическим трудом. Снижение числа Tr наблюдается при заболеваниях крови, алкоголизме, как возможная реакция на лекарства.
Лейкоциты
Их нормальное количество – 4-9 х 109/л. Повышение числа лейкоцитов может быть физиологическим, т.е. характерным для здорового человека, например, после приема пищи (до 10-12х109), после физической работы, приема горячих и холодных ванн, в период беременности, родов, в предменструальный период. Патологическое повышение числа L может быть при различных воспалительных процессах, при инфарктах различных органов (миокарда, легких, селезенки, почек), при обширных ожогах, злокачественных заболеваниях, при заболеваниях системы крови, обширных кровопотерях и других процессах. Понижение числа L может быть при заболеваниях селезенки, воздействии облучения, приеме некоторых лекарственных препаратов, при заболеваниях щитовидной железы, при ряде инфекционных заболеваний в т.ч. при краснухе, кори, гриппе, вирусном гепатите и др.
Лейкоциты в процентном соотношении подразделяются на: базофилы (0,5-1%), эозинофилы (0,5-5%), нейтрофилы (палочкоядерные 1-6%, сегментоядерные -47-72%), лимфоциты (19-37%), моноциты (3-11%).
Основная функция нейтрофильных гранулоцитов — обнаружить, захватить и переварить чужеродный материал. Повышение их числа может быть при острых воспалительных заболеваниях, интоксикации, инфаркте миокарда и др. Снижение их количества отмечается при анемиях, вирусных инфекциях.
Эозинофилы
Повышение числа эозинофилов может быть при аллергических реакциях, бронхиальной астме, гельминтозах, опухолях, скарлатине, приеме некоторых лекарств и др.
Базофилы
Основная их функция – участие в иммунологических реакциях. Повышение их количества встречается редко.
Моноциты
Циркулируют в крови, а затем переходят в ткани, превращаясь в макрофаги. Повышенное количество моноцитов характерно для туберкулеза, сифилиса, бруцеллеза, протозойных и вирусных заболеваний (краснуха, скарлатина, паротит, мононуклеоз).
Лимфоциты
Повышение количества лимфоцитов наблюдается при коклюше, инфекционном мононуклеозе, ветрянке, краснухе при заболеваниях системы крови, бронхиальной астме, тиреотоксикозе, туберкулезе, при приеме наркотиков, диабете и др.
Oak Park IL Resources — Туберкулез (ТБ) заразен?
* Условия использования Справочника провайдеров:
Каталог поставщиков WebMD предоставляется WebMD для использования широкой публикой в качестве краткого справочника информации о поставщиках. Справочник поставщиков не предназначен для использования в качестве инструмента для проверки учетных данных, квалификаций или способностей любого поставщика, содержащегося в нем. Включение в Справочник поставщиков не означает рекомендации или одобрения, а пропуск в Справочнике поставщиков не означает неодобрение со стороны WebMD.
Вам запрещается использовать, скачивать, переиздавать, продавать, копировать или «извлекать» в коммерческих или любых других целях Справочник поставщиков или любые списки данных или другую информацию, содержащуюся в нем, полностью или частично, в любых средний вообще.
Справочник провайдера предоставляется на основе «КАК ЕСТЬ». WebMD отказывается от всех гарантий, явных или подразумеваемых, включая, помимо прочего, подразумеваемые гарантии товарной пригодности и пригодности для конкретной цели.Без ограничения вышеизложенного, WebMD не гарантирует и не заявляет, что Справочник поставщиков или любая его часть является точной или полной. Вы берете на себя полную ответственность за общение с любым поставщиком, с которым вы связываетесь через Справочник поставщиков. WebMD ни в коем случае не несет ответственности перед вами или кем-либо за любое принятое или предпринятое вами решение, основанное на информации, представленной в Справочнике поставщиков услуг.
2
Использование Каталога поставщиков WebMD любым юридическим или физическим лицом для проверки учетных данных поставщиков запрещено.База данных информации о поставщиках, которая управляет каталогом поставщиков WebMD, не содержит достаточной информации, с помощью которой можно проверить учетные данные поставщика в соответствии со стандартами Объединенной комиссии по аккредитации организаций здравоохранения (JCAHO), Национального комитета по обеспечению качества (NCQA) Аккредитации обзора использования. Комитет (URAC).
Используя каталог поставщиков WebMD, вы соглашаетесь с настоящими Условиями.
Charter Oak была уведомлена о заболевании туберкулезом в декабре, сообщил директор городского здравоохранения
— Должностные лица медицинского центра Charter Oak Health Center заявили в пятницу, что они только что начали расследование того, подвергались ли сотрудники по незнанию контакту с пациентом с туберкулезом, но директор городского здравоохранения сказал, что медицинский центр сообщества был проинформирован о риске воздействия более месяца назад.
Нишель Маллинс, старший вице-президент медицинского центра по соблюдению нормативных требований и правовым вопросам, сообщила, что в четверг официальные лица узнали, что сотрудники офиса Charter Oak на Гранд-стрит, возможно, несколько месяцев назад подверглись воздействию человека с активным заболеванием туберкулезом.
Но Рауль Пино, директор городского здравоохранения, сказал, что 29 декабря члены семьи мужчины из Хартфорда уведомили Charter Oak о том, что этот человек, который умер несколькими днями ранее от сердечного приступа, болен туберкулезом. Тем не менее, Пино сказал, что он не знает, кто конкретно был уведомлен в Charter Oak.
Пино сказал, что этот человек, имя которого не разглашается, был госпитализирован в Хартфордскую больницу в прошлом году с сердечным заболеванием и скончался во второй половине декабря. По словам Пино, только когда его перевели в отделение интенсивной терапии, сотрудники больницы обнаружили, что у него туберкулез.
Хотя этот мужчина жил со своей семьей, он также много времени проводил в приюте для бездомных Непорочного зачатия на Парк-стрит, по словам Пино. В результате в декабре и январе отдел здравоохранения города проверил в приюте более 100 человек, которые могли заразиться туберкулезом.
Именно во время осмотра в приюте для бездомных чиновники городского здравоохранения узнали, что этот человек также был частым пациентом в Центре здоровья Чартер-Оук.
Источники в медицинском центре сообщили, что умерший мужчина часто выступал в качестве встречающего в Charter Oak, который ежедневно посещают около 300 пациентов. Поликлиника работает шесть дней в неделю, в ней работает около 140 человек.
Уильям Джерриш, официальный представитель государственного департамента здравоохранения, сообщил, что ранее на этой неделе в департамент поступила анонимная жалоба на лечение больного туберкулезом компании Charter Oak.Он сказал, что государство проводит расследование.
Он сказал, что туберкулез — это заболевание, подлежащее регистрации, и что медицинские работники обязаны сообщать о любых случаях или подозреваемых случаях в штат или подвергаться дисциплинарным взысканиям. По словам Джерриша, из-за правил конфиденциальности он не может сказать, сообщила ли компания Charter Oak об этом случае в департамент здравоохранения штата.
Альфреда Тернер, президент и главный исполнительный директор медицинского центра, перенаправляла все вопросы Маллинзу. Маллинз сказал, что она и Тернер узнали о возможном разоблачении в четверг и «разговаривают с сотрудниками, которые могли знать раньше.«
Пино сказал, что некоторые из сотрудников Charter Oak были проверены на туберкулез в начале этой недели, и по крайней мере один сотрудник дал положительный результат на начальном тесте.
« Есть много причин, по которым тест может быть положительным, — сказал он ». Это не повод для беспокойства; это повод быть осторожным ».
Когда человек дает положительный результат на туберкулез, сказал он, последующие тесты проводятся, чтобы исследовать легкие, чтобы увидеть, образовались ли поражения.
Сотрудники Charter Oak, прошедшие проверку, могли организовать тестирование самостоятельно.Поздним утром в пятницу Mullins сказал, что медицинский центр общины не требовал тестирования ни для одного из сотрудников.
«Мы все еще пытаемся собрать информацию, — сказал Маллинз.
Если люди в медицинском центре заразились туберкулезом, сказал Маллинз, «мы определим, кого нам нужно уведомить и как далеко нам нужно пройти». Маллинз также сказал, что их особенно интересует, знали ли какие-либо «старшие сотрудники» о состоянии этого человека.
Ни Маллинс, ни Тернер не перезвонили в пятницу.
Туберкулез — это заразное заболевание, которое обычно поражает легкие и распространяется по воздуху, обычно при кашле.
По данным США, это «серьезная проблема» среди бездомных. Центры по контролю и профилактике заболеваний. В исследовании, опубликованном в прошлом году в журнале Emerging Infectious Diseases, говорится, что каждый пятый бездомный умирает в течение года после постановки диагноза ТБ.
По данным CDC, в 2010 году в Коннектикуте было зарегистрировано 85 случаев заболевания туберкулезом.Из них 66 были рождены за пределами США.
Пино сказал, что с июня 2010 года по июнь 2011 года в городе Хартфорд было зарегистрировано 12 случаев туберкулеза.
Доктор Роберт Левитц, врач Хартфордской больницы, специализирующийся на инфекционных заболеваниях, сказал, что больница строго следует строгому протоколу в отношении случаев туберкулеза.
Если пациент с активным туберкулезом легких — наиболее распространенной формой туберкулеза — поступает в больницу, по словам Левитца, его немедленно помещают в изолированную комнату с отрицательным давлением, которое выталкивает воздух за пределы здания.Пациента не выпускают из карантина до тех пор, пока в пробе от кашля не обнаруживается никаких следов бактерий. «Это может занять месяцы», — сказал он.
Степень заразности туберкулеза сильно различается. Левитц сказал, что если бы здоровый человек сидел около часа рядом с кашляющим человеком с активным туберкулезом, «есть очень хороший шанс, что вы вдохнете это», и что через несколько недель это проявится в крови или коже. контрольная работа.
Но, по его словам, в большинстве случаев это будет латентный случай туберкулеза.
«У подавляющего большинства американцев не будет никаких симптомов», — сказал он. «Вы бы не кашляли, и вы сами не были бы заразными».
Но некоторые люди особенно подвержены развитию активного ТБ, например, люди с ВИЧ или чья иммунная система иным образом ослаблена. Кроме того, люди, принимающие определенные лекарства, например, от ревматоидного артрита, более восприимчивы, чем население в целом.
Если у человека диагностирован активный туберкулез, сказал Левитц, ему или ей дают комбинацию из четырех препаратов в течение двух месяцев, а затем комбинацию из двух препаратов в течение еще четырех месяцев.Лекарства включают рифампицин, антибиотик и органическое соединение изониазид, более известное как INH.
Роберт Лайонс, врач инфекционного отделения Санкт-Петербурга. Госпиталь и медицинский центр Фрэнсиса, сказал Святой Франциск, следует аналогичному протоколу. В 2011 году у Сент-Франциска было четыре случая туберкулеза. У Левитца не было нескольких случаев заболевания в Хартфордской больнице за последний год, но он сказал, что лично работал с двумя.
Аяна Гарри из Fox CT внесла свой вклад в эту историю.
Добавьте ваш комментарий ниже
Витамин D модулирует реакцию макрофагов человека на ДНК Mycobacterium tuberculosis
.2019 Май; 116S: S131-S137.
DOI: 10.1016 / j.tube.2019.04.021.
Epub 2019 3 мая.
Принадлежности
Расширять
Принадлежности
- 1 Центр медицинских наук Техасского технологического университета, Пол Л.Медицинская школа Фостера, Эль-Пасо, Техас, США. Электронный адрес: [email protected].
- 2 Университет Новой Англии, Колледж стоматологической медицины, Портленд, Мэн, США.
- 3 Университет здравоохранения Коннектикута, Школа общественного здравоохранения, Фармингтон, Коннектикут, США.
- 4 Школа биологических наук, Технологический университет Наньян, Сингапур.
- 5 Школа биологических наук, Технологический университет Наньян, Сингапур; Наньянский технологический институт здравоохранения и медицины, Междисциплинарная аспирантура, Наньянский технологический университет, Сингапур.
- 6 Институт стволовых клеток, Университет Эмити, Харьяна, Манесар, Гуруграм, Харьяна, Индия.
- 7 Университет здравоохранения Коннектикута, Департамент педиатрии, Фармингтон, Коннектикут, США; Детский медицинский центр Коннектикута, Хартфорд, Коннектикут, США.
Бесплатная статья PMC
Элемент в буфере обмена
Хорхе Л. Сервантес и др.Туберкулез (Edinb).
2019 май.
Бесплатная статья PMC
Показать детали
Показать варианты
Показать варианты
Формат
АннотацияPubMedPMID
.2019 Май; 116S: S131-S137.
DOI: 10.1016 / j.tube.2019.04.021.
Epub 2019 3 мая.
Принадлежности
- 1 Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера, Эль-Пасо, Техас, США.Электронный адрес: [email protected].
- 2 Университет Новой Англии, Колледж стоматологической медицины, Портленд, Мэн, США.
- 3 Университет здравоохранения Коннектикута, Школа общественного здравоохранения, Фармингтон, Коннектикут, США.
- 4 Школа биологических наук, Технологический университет Наньян, Сингапур.
- 5 Школа биологических наук, Технологический университет Наньян, Сингапур; Наньянский технологический институт здравоохранения и медицины, Междисциплинарная аспирантура, Наньянский технологический университет, Сингапур.
- 6 Институт стволовых клеток, Университет Эмити, Харьяна, Манесар, Гуруграм, Харьяна, Индия.
- 7 Университет здравоохранения Коннектикута, Департамент педиатрии, Фармингтон, Коннектикут, США; Детский медицинский центр Коннектикута, Хартфорд, Коннектикут, США.
Элемент в буфере обмена
Полнотекстовые ссылки
Опции CiteDisplay
Показать варианты
Формат
АннотацияPubMedPMID
Абстрактный
Mycobacterium tuberculosis (Mtb) — это факультативный внутриклеточный патоген, который поражает макрофаги, где он избегает выведения, вмешиваясь в механизмы защиты хозяина, включая слияние фаголизосом.Эндосомные Toll-подобные рецепторы (TLR) генерируют интерфероны I типа (IFN), которые связаны с активным туберкулезом (TB). Мы стремились изучить, приводит ли ДНК из разных клонов Mtb к различиям в воспалительной реакции моноцитарных / макрофагальных клеток человека. Клетки THP-1, которые экспрессируют две индуцибельные репортерные конструкции для интерферонов (IFN), а также для NF-κB, стимулировали посредством эндосомальной доставки ДНК Mtb в виде нанокомплекса с PEI. ДНК из разных филогенетических линий Mtb вызвала различные воспалительные реакции в макрофагах человека.Первоначальный относительно слабый IRF-опосредованный ответ на ДНК из HN878 и h47Rv увеличивался, если клетки были предварительно обработаны витамином D (Vit D) в течение 72 часов. RNAseq THP-1 в различных условиях трансформации показал, что предварительная обработка Vit D активировала несколько вариантов TLR9, а также гены, участвующие в воспалительном иммунном ответе на инфекцию, активацию иммунных клеток, регуляцию IFN типа I и регуляцию воспаления. Vit D, по-видимому, играет важную роль в повышении низких ответов IRF на ДНК определенных линий Mtb.Вариации IRF-опосредованного ответа на ДНК, полученную из разных генотипов Mtb, потенциально важны в патогенезе туберкулеза, поскольку ответы IFN типа I связаны с активным заболеванием. Роль Vit D в этих ответах также может быть использована в будущих терапевтических подходах.
Ключевые слова:
Микобактерии туберкулеза; IFN типа I; Витамин Д.
Copyright © 2019 Elsevier Ltd. Все права защищены.
Заявление о конфликте интересов
Декларация интересов: Нет
Цифры
Рисунок 1.. ДНК от различных M.tuberculosis филогенетических…
Рисунок 1. ДНК из различных филогенетических линий M.tuberculosis вызывает различную воспалительную реакцию в макрофагах человека.
Рисунок 1. ДНК из различных филогенетических линий M.tuberculosis вызывает различную воспалительную реакцию в макрофагах человека.
Dual THP-1 клетки стимулировали в течение 24 часов 100 нг ДНК из нескольких различных филогенетических линий Mtb. Показаны ответы репортеров IRF ( A ) или NF-kB ( B ). Предварительная обработка клеток витамином D (серые столбцы) показывает усиление ответа на ДНК от HN878 и вирулентного штамма h47Rv (A). * p <0,05 Непарный t-критерий.
Рисунок 2.. Предварительная обработка человеческих макрофагов с помощью…
Рисунок 2 .. Предварительная обработка человеческих макрофагов витамином D увеличивает секрецию TNF-α после стимуляции…
Рисунок 2. Предварительная обработка человеческих макрофагов витамином D увеличивает секрецию TNF-α после стимуляции ДНК из различных M.tuberculosis филогенетических линий.
Двойные клетки THP-1 предварительно обрабатывали (или не обрабатывали) витамином (VD) в течение 72 часов, а затем стимулировали в течение 24 часов ДНК из нескольких различных филогенетических линий Mtb. Двусторонний дисперсионный анализ p
Рисунок 3 .. Витамин D способствует усилению регуляции…
Рисунок 3.. Витамин D способствует активации вариантов сплайсинга TLR9 в клетках THP-1 Клетки THP-1…
Рисунок 3. Витамин D способствует усилению регуляции вариантов сплайсинга TLR9 в клетках THP-1. Клетки THP-1 предварительно обрабатывали витамином D или PMA в течение 72 часов, последний с или без LPS плюс IFN-γ в течение 8 часов.
Heatmap показывает активацию набора генов TLR с помощью Vit D, который включает специфические варианты сплайсинга TLR9.Данные для A и B исключают и включают, соответственно, данные с PMA с последующей обработкой LPS и IFN-γ. Каждый из трех столбцов для каждого условия указывает биологическую реплику (другой препарат клеток). Обработка PMA и LPS / IFN-γ индуцировала повышенную регуляцию других TLR, которые не включают TLR9. a Сравнение THP-1 с PMA b Сравнение THP-1 с Vit D c Сравнение PMA с LPS / IFN-γ
Похожие статьи
Различные сигнальные пути определяют различную экспрессию генов, стимулированную интерфероном, при инфицировании микобактериями в макрофагах.
Чжоу X, Ян Дж., Чжан З., Чжан Л., Чжу Б., Ли Л., Хуан И, Ма Р, Чжоу Ц., Ху С., Вэнь Ц., Ма Л.
Чжоу X и др.
Int J Mol Sci. 2019 3 февраля; 20 (3): 663. DOI: 10.3390 / ijms20030663.
Int J Mol Sci. 2019.PMID: 30717477
Бесплатная статья PMC.Иммуносупрессивные эффекты нового рекомбинантного белка LipQ (Rv2485c) Mycobacterium tuberculosis на клеточные линии макрофагов человека.
Кумар А., Маниша, Сангха Г.К., Шривастава А., Каур Дж.
Кумар А. и др.
Microb Pathog. 2017 июн; 107: 361-367. DOI: 10.1016 / j.micpath.2017.04.015. Epub 2017 12 апреля.
Microb Pathog. 2017 г.PMID: 28412202
Связанная с интерфероном сигнатура в ответе ядра транскрипции макрофагов человека на инфекцию Mycobacterium tuberculosis.
Wu K, Dong D, Fang H, Levillain F, Jin W, Mei J, Gicquel B, Du Y, Wang K, Gao Q, Neyrolles O, Zhang J.Ву К. и др.
PLoS One. 2012; 7 (6): e38367. DOI: 10.1371 / journal.pone.0038367. Epub 2012 4 июня.
PLoS One. 2012 г.PMID: 22675550
Бесплатная статья PMC.Понимание битв между Mycobacterium tuberculosis и макрофагами.
Xu G, Wang J, Gao GF, Liu CH.
Xu G, et al.
Белковая клетка. 2014 Октябрь; 5 (10): 728-36. DOI: 10.1007 / s13238-014-0077-5. Epub 2014 18 июня.Белковая клетка. 2014 г.PMID: 24938416
Бесплатная статья PMC.Обзор.
Липоарабиноманнан и родственные ему гликолипиды вызывают дивергентные и противоположные иммунные ответы на Mycobacterium tuberculosis в зависимости от структурного разнообразия и экспериментальных вариаций.
Каллениус Г., Коррейя-Невес М., Бутеме Н., Хамасур Б., Свенсон С.Б.
Källenius G, et al.
Туберкулез (Edinb).2016 Янв; 96: 120-30. DOI: 10.1016 / j.tube.2015.09.005. Epub 2015 28 октября.
Туберкулез (Edinb). 2016 г.PMID: 26586646
Обзор.
Процитировано
1
артикул
Повышенные уровни 1,25-дигидроксивитамина D в плазме как отсутствующий фактор риска развития целиакии.
Bittker SS.Bittker SS.
Clin Exp Gastroenterol. 2020 8 января; 13: 1-15. DOI: 10.2147 / CEG.S222353. Электронная коллекция 2020.
Clin Exp Gastroenterol. 2020.PMID: 32021373
Бесплатная статья PMC.
Типы публикаций
- Научно-исследовательская поддержка, N.I.H., заочная форма
- Поддержка исследований, за пределами США. Правительство
Условия MeSH
- Бактериальные белки / метаболизм
- Кальцитриол / фармакология *
- ДНК, бактерии / генетика
- ДНК, бактерии / метаболизм *
- Взаимодействие хозяин-патоген
- Факторы регуляции интерферона / генетика
- Факторы регуляции / метаболизм интерферона
- Интерферон-гамма / фармакология
- Макрофаги / эффекты лекарств *
- Макрофаги / микробиология
- Mycobacterium tuberculosis / генетика
- Mycobacterium tuberculosis / метаболизм *
- Толл-подобный рецептор 9 / генетика
- Толл-подобный рецептор 9 / метаболизм
Вещества
- Факторы регуляции интерферона
[Икс]
цитировать
Копировать
Формат:
AMA
APA
ГНД
NLM
Oak Therapeutics объявляет о результатах исследования биоэквивалентности
ОКСНАРД, Калифорния., 3 октября 2017 г. (GLOBE NEWSWIRE) — Oak Therapeutics, дочерняя компания CURE Pharmaceutical (OTCQB: CURR), («CURE»), ведущей компании, занимающейся подрывными технологиями доставки лекарств, завершила исследование in vivo, в котором сравнивались фармакокинетики. запатентованной пероральной растворимой полоски (ОРВ) 300 мг изониазида (INH) в качестве варианта противотуберкулезного лечения по сравнению с существующими коммерческими таблетками. Завершение исследования in vivo стало важной вехой в рамках контракта на инновационные исследования малого бизнеса (SBIR) компании Oak Therapeutics, заключенного Национальным институтом здравоохранения / Национальным институтом аллергии и инфекционных заболеваний (NIH / NIAID). Фаза I проекта «Полоски для растворения полости рта для Доставка изониазида у детей и взрослых.
Туберкулез — одна из самых смертоносных болезней, при этом одна треть населения мира инфицирована туберкулезом, включая 480 000 случаев туберкулеза с множественной лекарственной устойчивостью. Заболевание почти всегда излечимо, если пациенты получают эффективную непрерывную противотуберкулезную терапию. Соблюдение режима лечения имеет решающее значение для излечения отдельных пациентов, контроля распространения инфекции и сведения к минимуму развития лекарственной устойчивости.
ODS улучшает соблюдение режима лечения, создавая более комфортные условия для пациентов.Они быстро тают во рту, высвобождая лекарство, которое легко переносится со слюной и проглатывается. Нет жидкостей для измерения, что делает дозирование более точным, а неприятный вкус лекарства маскируется ароматизаторами и подсластителями, что делает лекарство намного более приятным для пациентов.
Исследование in vivo на собаках показало, что кандидат INH ODS попадает в кровоток со статистически такой же скоростью, как и у сопоставимых коммерческих таблеток.
Это подтверждает, что ОРВ не только обеспечивает лучший опыт доставки, но и является эффективной альтернативой существующим таблеткам и жидкостям.
«Эти результаты исследования in vivo представляют собой важную веху в Фазе 1 нашего контракта SBIR с NIAID», — сказал Эдвард Малиски, — временный президент Oak Therapeutics. «Учитывая, что теперь мы успешно определили техническую ценность, осуществимость и коммерческий потенциал для изменения формулировки INH в качестве ОРВ. В результате Oak было предложено представить предложение по Фазе II этого проекта, что еще на один шаг приблизило нас к коммерциализации варианта лечения туберкулеза с помощью ОРВ. Мы воодушевлены возможностями этой революционной технологии не только для лечения туберкулеза, но и для других будущих антибиотиков и обезболивающих, для которых соблюдение режима лечения и простота использования являются проблемой.
«Мы чрезвычайно воодушевлены результатами этого исследования in vivo, которые подтверждают жизнеспособность ОРВ для лечения туберкулеза», — сказал д-р Майкл Нили, педиатрический инфекционист, клинический фармаколог и соисследователь Oak INH. Контракт ODS с NIH / NIAID. «Пришло время для глубокой революции, чтобы оптимизировать то, как все пациенты принимают свои лекарства, и подобные исследования приблизят нас на шаг к достижению этой цели».
Oak представит в NIAID проектное предложение по Фазе II, которое будет включать план компании по определению характеристик ведущего клинического кандидата INH ODS и инициированию процесса увеличения масштабов производства.
О компании Oak Therapeutics
Oak Therapeutics, дочерняя компания CURE Pharmaceutical, специализируется на лекарствах для беременных и детей, а также на поставке жизненно важных лекарств в развивающиеся страны. Компания Oak Therapeutics была основана с целью изменить способ доставки качественных лекарств нуждающимся людям, независимо от их географического положения или экономического положения.
Для получения дополнительной информации о компании Oak Therapeutics посетите ее веб-сайт по адресу www.oaktherapeutics.com .
О компании CURE Pharmaceutical
CURE Pharmaceutical — это полностью интегрированная специализированная биотехнологическая компания, улучшающая эффективность, безопасность лекарств и качество обслуживания пациентов с помощью патентованных лекарственных форм и систем доставки для широкого диапазона молекул. CURE имеет ведущее в отрасли предприятие по производству cGMP с полным спектром услуг и является выдающимся разработчиком и производителем запатентованной и запатентованной системы доставки (CureFilm ™), которая включает в себя самую передовую тонкую пленку для полости рта на рынке сегодня.CURE разработала ряд продуктов на передовых платформах доставки и сотрудничает с ведущими фармацевтическими компаниями. CURE позиционирует себя в фармацевтическом секторе каннабиса с партнерскими отношениями в США, Канаде, Израиле и Германии, а также на других рынках. Миссия компании — улучшить жизнь людей, изменив подход к доставке и восприятию лекарств.
Для получения дополнительной информации о CURE Pharmaceutical посетите ее веб-сайт по адресу www.curepharmaceutical.com .
Заявление о перспективах
Этот пресс-релиз содержит заявления о перспективах, которые подвержены рискам и неопределенностям. Все заявления, кроме заявлений о фактах, в том числе заявления относительно развития бизнеса Компании, являются заявлениями прогнозного характера. Заявления о перспективах действительны только на дату, когда они были сделаны, и не являются гарантией будущих результатов. Мы не берем на себя никаких обязательств по публичному обновлению или пересмотру каких-либо прогнозных заявлений.
* Этот проект полностью или частично финансируется за счет федеральных средств из USC 2304 (b) (2) USC 253 (b) (2), Национальных институтов здравоохранения, Министерства здравоохранения и социальных служб, в соответствии с Контрактом № .HHSN272201600034C.
Контактное лицо для СМИ:
Аарон Вуд
CMW Media
[email protected]
1.413.627.2468
Туберкулез (ТБ) | Округ Хейс
TB Основы Тестирование и диагностика
Лечение Инфекционный контроль
Кожные пробы на ТБ доступны в общественной клинике Live Oak Health Partners, расположенной в здании местного департамента здравоохранения округа Хейс:
401 Broadway, Ste.A
San Marcos, TX 78666
Телефон: 512.805.5650
Если у вас положительный тест на Tb, обратитесь за помощью в программу ликвидации туберкулеза.
Вместе МЫ МОЖЕМ ликвидировать туберкулез!
Функции ликвидации туберкулеза
Туберкулез вызывает гораздо больше смертей, чем любые другие инфекционные заболевания во всем мире. Он поражает одну треть населения мира и ежегодно убивает три миллиона человек (четверть всех предотвратимых смертей в мире).
Вот почему миссия местного отдела здравоохранения округа Хейс и отдела ликвидации туберкулеза состоит в том, чтобы предотвратить, контролировать и ликвидировать туберкулез среди жителей округа Хейс.
Функциональные элементы отдела ликвидации туберкулеза
- Проведение общего планирования и разработки политики для определения приоритетности мероприятий по борьбе с ТБ.
- Определите людей с клинически активным туберкулезом.
- Защитите здоровье населения путем изоляции и лечения лиц, больных туберкулезом, с помощью терапии под непосредственным наблюдением (DOT).
- Координировать уход с другими поставщиками медицинских услуг.
- Выявление и ведение лиц из группы высокого риска, инфицированных Mycobacterium Tuberculosis, с использованием DOT, когда это будет сочтено необходимым.
- Предоставлять лабораторные и диагностические услуги.
- Собирайте и анализируйте данные о случаях ТБ, подозреваемых, контактировавших и получателях профилактической терапии.
- Проведите контактное расследование.
- Полный медицинский осмотр, оценка на туберкулез и последующее наблюдение для всех иммигрантов, прибывающих в округ Хейс.
- Развивайте партнерские отношения с сообществами через коалиции и выстраивайте связи и сети.
- Проконсультируйте местные учреждения и практикующих специалистов.
- Обеспечить своевременное обязательное сообщение о каждом подтвержденном и подозреваемом случае ТБ.
- Разработать новые подходы к скринингу и профилактике ТБ среди групп риска в округе Хейс.
- Проведите дактилоскопию ДНК культур Mycobacterium Tuberculosis.
- Лечение туберкулеза с множественной лекарственной устойчивостью.
Лилиан Фокс и создание туберкулезного лагеря в Оук-Хилле
Живя в то время, когда мадам Си Джей Уокер строила свою бизнес-империю, подвиги и усилия Лилиан Томас Фокс иногда скрываются на заднем плане, и о них не так хорошо известно в Индианаполисе. . Фокс родилась в Чикаго в 1866 году, а затем жила со своей семьей в Висконсине, а затем переехала в Индианаполис в 1885 году. Фокс вела активную жизнь в Индианаполисе, и, пожалуй, она была наиболее широко известна своей журналистской карьерой, которая началась с модели Indianapolis Freeman в 1891 г. работала репортером и редактором.
В 1893 году Лилиан встретила Джеймса Э. Фокса, портного, за которого вышла замуж в том же году. После их брака Лилиан отошла от своей должности с Freeman и, хотя она была активна в различных общественных группах. Лилиан вернулась к своим журналистским корням примерно в 1900 году, когда она начала работать в Indianapolis News , одной из главных городских ежедневных газет, и была автором продолжительной афроамериканской колонки, альтернативно называемой News [или Notes] of the Colored Народные или Новости в цветных кругах .Эта беспрецедентная позиция прибавила ей журналистского статуса по сравнению с ее предыдущей работой на Freeman , хотя ее подпись не появлялась в колонке. Колонна работала более десяти лет, завершившись в 1914 году, когда слабое зрение Фокс заставило ее приостановить колонну.
(Примечание: между источниками возник конфликт, начала ли Лилиан Фокс работать в News после того, как они расстались с мужем в 1895 году или после его смерти в 1898 году. Как указано в записях ниже, она продолжала использовать имя Фокс)
Однако ее журналистская деятельность была лишь частью напряженной жизни Фокса в Индианаполисе.Как уже отмечалось, она была очень вовлечена в различные общественные группы, особенно в афроамериканский общественный клуб и церковные социальные сцены в Индианаполисе на рубеже веков. Она была одним из основателей Лиги против линчевания и была делегатом Национального афроамериканского совета. Пожалуй, наиболее примечательно то, что в 1903 году она основала «Женский клуб совершенствования» или «WIC», литературный клуб с довольно эксклюзивным членством (всего 20 членов), который расширил свою деятельность на общественные усилия и работу с общественностью в районе Индианаполиса.
Историческое общество Индианы хранит документы Клуба улучшения положения женщин, хотя эти записи не были оцифрованы. Приведенное ниже изображение относится к протоколу организации за 1910 г. и показывает список участников за этот год ( Спасибо сотрудникам IHS, которые помогли получить цифровые копии этих страниц ). Обратите внимание на Лиллиан Фокс под номером девять в списке, которая проживает по адресу 631 W. North Street, место, которое в настоящее время занято гаражом IUPUI, примерно в 700 футах к западу от театра мадам Уокер.Беула Портер, партнер в основании WIC и первая афроамериканка-врач, практикующая в Индианаполисе, также находится в списке участников (среди других известных афроамериканок из клубной сцены того времени).
Кредит: Историческое общество Индианы, M0432
Одна из причин, поднятых WIC, — это борьба с туберкулезом в афроамериканском сообществе в Индианаполисе. Эрлайн Рэй Фергюсон в своей статье Клуб улучшения женщин Индианаполис: темнокожие женщины-первопроходцы в борьбе с туберкулезом 1903-1938 отметила отчет в Ежемесячном бюллетене Департамента здравоохранения штата Индиана, что их было 184.2 случая смерти от туберкулеза на 100 000 афроамериканцев, проживающих в штате, по сравнению со 111,2 случаями смерти среди белых жителей. Плохие жилищные и санитарные условия в афроамериканских кварталах Индианаполиса, в дополнение к отсутствию услуг, способствовали повышению уровня заболеваемости туберкулезом в городе.
Кредит: Историческое общество Индианы, C2194
В Индианаполисе в дополнение к усилиям частных благотворительных организаций были созданы общественные ресурсы для борьбы с туберкулезом. Во многих случаях эти усилия исключали пациентов-афроамериканцев, или их помощь была ограничена абсолютным минимумом.Последствия туберкулеза ударили по дому Лилиан Фокс в 1894 году, когда ее брат и мать умерли от болезни с разницей в неделю. Неясно, стимулировало ли это дальнейшие усилия Фокса через WIC, хотя это можно было рассмотреть.
Чтобы удовлетворить потребность в вариантах лечения туберкулеза для афроамериканцев, WIC продвинула программы работы с населением и обучения, а также открыла в 1905 году лагерь на свежем воздухе, где пациенты могли проходить лечение от туберкулеза, находясь на свежем воздухе. и на открытом воздухе.Как обсуждалось в блоге Fairview Park Summer Mission от за 2018 год, эти лагеря на свежем воздухе рассматривались как эффективное средство от множества недугов, особенно тех, которые возникли в перенаселенных и менее здоровых условиях городской среды начала 20-го века. Свежий воздух был призван омолодить и укрепить человека и, надеюсь, сделать его способным противостоять болезням.
Место, выбранное для лагеря WIC, было в районе Оук-Хилл в Индианаполисе, на северо-востоке города, на территории современного района Брайтвуд.Иногда упоминается пристройка Флетчера Оук-Хилл, земля в этом районе города долгое время принадлежала семье Флетчер, прежде чем была разделена, и сосредоточена вокруг пересечения улиц Хиллсайд и Кистоун с 25-й улицей. Один участок принадлежал Уильяму Хауэйзену, местному бизнесмену, который разрешил WIC использовать землю для своего лагеря (№ 103 на карте ниже).
Кредит: IUPUI, План № 22 Индианаполиса Баист Атлас, 1908 г.
Лагерь Оук-Хилл был ограничен как по своим физическим размерам, так и по размеру операций, и сообщалось о примерно дюжине пациентов, проходящих лечение в любой момент времени.Часто лагерь открывали только на несколько месяцев в году. 2 октября 1909 года газета Indianapolis News сообщила, что лагерь только что закрылся на сезон после открытия в начале июля. В газете « News » далее отмечалось, что «[т] класс пациентов в течение последнего сезона существенно изменился, ни один туберкулез не принимался в лагерь», с акцентом в этом году на омоложении людей из группы риска или тех, кто подвержен к болезни. 8 мая 1915 года регистратор Indianapolis описал работу WIC и лагеря Oak Hill:
«Очень немногие цветные люди в этом городе и во всем штате знают о работе, проделанной Клубом улучшения положения женщин в его борьба против ужасных разрушений туберкулеза среди нашего народа.Было сделано много добра, хотя их работа принесла много трудностей ее верным покровителям. Часто от переполненных и убогих домов в городе до лагеря на Оук-Хилле, усеянного большими деревьями и санитарными палатками, этим несчастным людям, часто вырубаемым в расцвете сил, а чаще в юности, давали возможность вылечиться. восстановить здоровье, живя в Божьей на открытом воздухе, дыша свежим чистым воздухом … »
На территории лагеря, палатки и временные постройки использовались для размещения пациентов и предоставления лечения.В 1905 году лагерь начинался с трех палаток, а материалы для создания лагеря были пожертвованы различными местными предприятиями. Не было обнаружено карт, на которых действительно отмечен лагерь (указанная выше собственность Haueisen — это самое близкое, что я смог добраться до этого места), хотя причиной этого может быть временный характер застройки на этом участке.
В 1909 году в протоколе WIC отмечалось, что клуб хотел построить на этом месте постоянные коттеджи, хотя для этого им требовалось разрешение Haueisen.Ада Харрис была председателем комитета, которому было поручено получить разрешение на строительство коттеджей. К сожалению, 3 июня 1910 года она сообщила (что отражено в протоколе этой встречи), что Хауэйзен выезжает из города, и его сын «не будет давать никаких обещаний, пока он не посоветуется со своим отцом». Ида Брайант, другой член, утверждала, что, по ее мнению, строительство коттеджей без разрешения не сопряжено с риском, если у WIC есть для этого средства. В протоколе отмечалось, что Лилиан Фокс указала, что она понимает, что средств достаточно, хотя казначей тогда сообщил, что их хватило только на один коттедж, хотя затем она сказала, что клуб «может делать все, что им заблагорассудится, с деньгами», а затем предложила ей отставка.Постоянных коттеджей, похоже, не строили.
Ограничение размера и условий для лагеря могло быть частично связано с размером доступной земли, но также и финансовая поддержка лагеря и лечения постоянно нуждались в государстве. Финансовые отчеты WIC за 1910 год показывают, что в поддержку лагеря было выплачено 25 долларов США из общей суммы выплат в размере 101 доллара, произведенных в этом году. Обратите внимание на различные выплаты, в том числе на оплату лагеря, сделанные Лилиан Фокс в течение этого года.
Кредит: Историческое общество Индианы, M0432
Регулярно проводились сборы средств, чтобы помочь собрать деньги для лагеря. 27 марта 1909 года газета Indianapolis Star сообщила, что в Зале гильдии Фланнера будет представлена пьеса под названием «Танец фарис» для WIC и «его лагеря свежего воздуха на Оук-Хилл». В статье далее отмечалось, что WIC стремился расширить деятельность лагеря, чтобы поддерживать «миссию отдыха», которая была «по приказу поселения Фэйрвью», имея в виду Летнюю миссию в парке Фэйрвью.
Indianapolis Recorder, 12 июля 1913 года
В том же месяце 1909 года состоялось представление пьесы «Гайавата», вырученные средства были направлены на строительство постоянной хижины, о которой говорилось выше. С этого выступления было собрано 300 долларов. Товарищеский бейсбольный матч между штабами Indianapolis Freeman и Indianapolis Recorder рекламировался в последнем 12 июля 1913 года, а доходы от игры пошли на пользу лагерю Оук-Хилл. Вход был 10 центов, хотя я не мог определить результат игры.Дополнительные средства были получены от местного отделения Красного Креста и прямых пожертвований от других предприятий и граждан.
В конце концов, в 1916 году из-за финансовых стрессов, наряду с постоянно развивающимся развитием Индианаполиса в окрестностях лагеря, лагерь был закрыт. Фергюсон отмечает растущую тенденцию ухода от стационарного лечения больных туберкулезом, а упор на уход на дому также мог способствовать ликвидации лагеря. Кроме того, лагерь был открыт только в теплые летние месяцы, что ограничивало спектр услуг, которые мог предоставить WIC.Фергюсон далее рассказал, как после закрытия лагеря WIC сосредоточила свои усилия на более круглогодичной деятельности. например, посещения на дому, образование и социальная работа по борьбе с туберкулезом.
Лилиан Томпсон Фокс скончалась в 1917 году, вскоре после закрытия лагеря. В ее некрологе в News отмечена ее работа в газете, ее участие в WIC и то, что она «заметно отождествлялась со всей благотворительной деятельностью среди цветных людей города». Сегодня земля, на которой располагался лагерь Оук-Хилл, является частью офисного парка, менее чем в полумиле к северо-западу от межштатной автомагистрали 70 и развязки Кистоун-авеню.Земля, на которой располагался лагерь, фактически оставалась в основном неосвоенной и засаженной растительностью до середины 2000-х годов, когда она была застроена. На изображении ниже показано место, где располагался лагерь, как он выглядит сегодня. Красный контур — это расположение лагеря и собственности Haueisen. Обмен I-70 / Keystone находится в правом нижнем углу изображения.
Источники
Фергюсон, Эрлин Рэй, Лиллиан Томас Фокс, Зал славы журналистики Индианы , https: // ijhf.org / fox-lillian-thomas
Indianapolis Recorder , 8 мая 1915 г., 12 июля 1913 г., 26 декабря 1914 г.
Indianapolis Star , 27 марта 1909 г., 30 апреля 1909 г., 25 апреля 1915 г.
Indianapolis News , 31 марта 1909, 2 октября 1909, 5 августа 1905, 29 августа 1917
Ferguson, E. (1987) Лиллиан Томас Фокс: журналист и общественный деятель Индианаполиса, Black History News and Notes , Историческое общество Индианы, https: // images.indianahistory.org/digital/collection/p16797coll66/id/97/rec/1
Ferguson, E. (1988). Клуб улучшения женщин Индианаполиса: темнокожие женщины-пионеры в борьбе с туберкулезом, 1903–1938. Исторический журнал Индианы, 84 (3), 237-261. Получено 13 августа 2020 г. с веб-сайта www.jstor.org/stable/27791176
Примечание. Приведенный выше источник представляет собой отличный подробный обзор лагеря Оук-Хилл и усилий по борьбе с туберкулезом в Индиане, проводимых WIC.
Документы Клуба улучшения положения женщин, 1909–1965 годы, Историческое общество Индианы, M0432, https: // indianahistory.org / wp-content / uploads / womans-Improvement-club-collection-1909-1965.pdf
Уоррен, Стэнли (2008) Туберкулез: Белый налет, T Расы Индианы и истории Среднего Запада , весна 2008, том 20 , Номер 2, http://images.indianahistory.org/cdm/ref/collection/p16797coll39/id/4409
Лагерь под открытым небом для больных туберкулезом Оук-Хилл (изображение), Историческое общество Индианы, https: // images. indianahistory.org/digital/collection/V0002/id/5928/rec/38
В средней школе Ванкувера подтвержден случай инфекционного туберкулеза — Oak Bay News
У ученика средней школы Гладстона была диагностирована респираторная инфекция.Уведомление о разоблачении было отправлено в четверг, 22 апреля. (Google Maps)
В средней школе Ванкувера подтвержден случай инфекционного туберкулеза
г. до н. Э. Центр по контролю за заболеваниями выпустил уведомление о воздействии в четверг после того, как студенту был поставлен диагноз.
Единственный случай инфекционного туберкулеза был выявлен в средней школе Гладстона в Ванкувере.
г. до н. Э. Центр по контролю за заболеваниями выпустил уведомление о заражении в четверг (22 апреля) после того, как студенту был поставлен диагноз.
По данным CDC,
ТБ — самое смертоносное инфекционное заболевание в мире. Он распространяется через бактерии, попадающие в воздух, когда инфицированный человек говорит, кашляет, поет или чихает.
CDC сообщил Black Press Media в электронном письме, что он работает с этим делом и школьным советом Ванкувера для выявления лиц, которые могли быть разоблачены.
По данным CDC, только те, кто имел тесный контакт с инфицированным студентом, подвергаются риску заражения туберкулезом. Им будет предложено пройти тест.
«Риск заражения среди школьников очень низок», — говорится в уведомлении. «Туберкулез не так заразен, как другие болезни, и необходимо длительное воздействие».
Дополнительные письма были также отправлены тем сотрудникам и студентам, которым будет полезен скрининг.
По данным CDC, на февраль в провинции было выявлено 11 активных случаев туберкулеза.
Любой инфицированный будет лечиться антибиотиками.
Сара[email protected]
Поставьте нам лайк на Facebook и подпишитесь на нас в Twitter.
Хотите поддержать местную журналистику? Сделайте пожертвование здесь.
Здоровье
.




 Параллельно с этим наблюдается уменьшение количества лимфоцитов, обычно до 20%, и моноцитоз более 18-19% (данное явление чаще всего наблюдается при диссеминации процесса).
Параллельно с этим наблюдается уменьшение количества лимфоцитов, обычно до 20%, и моноцитоз более 18-19% (данное явление чаще всего наблюдается при диссеминации процесса).
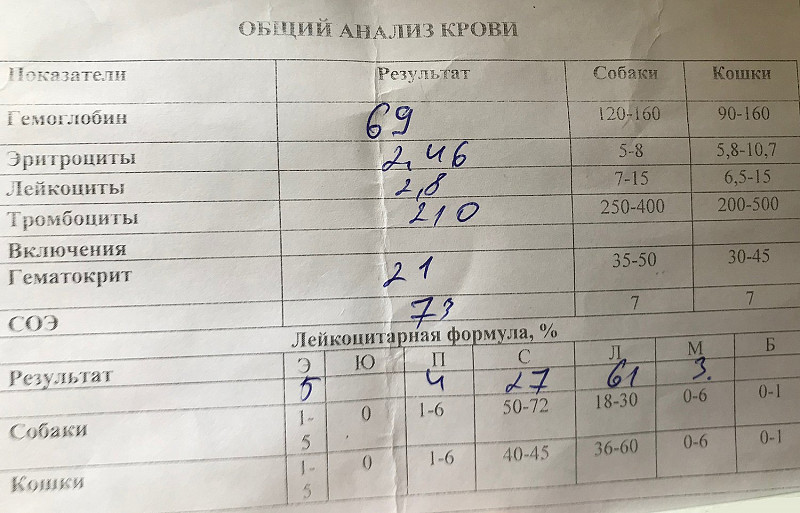





 Итоги такого тестирования можно получить в течении до 2-х часов.
Итоги такого тестирования можно получить в течении до 2-х часов.
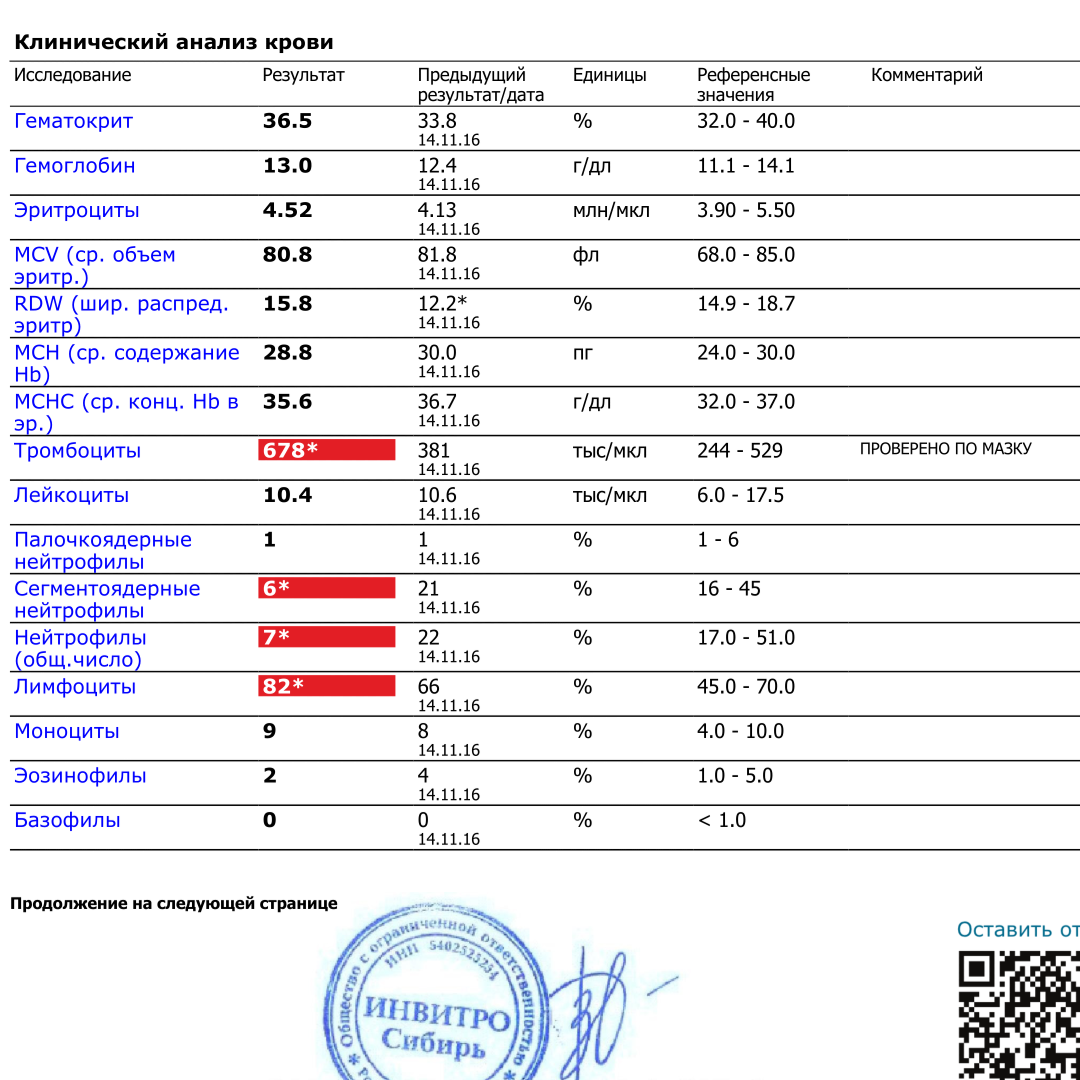
 С его помощью можно подтвердить наличие микобактерий туберкулеза при их минимальном количестве в материале (всего 5-10), и результат может быть готов уже через 3-4 часа после начала исследования. Используя ПЦР, выделяют и делают много копий (миллионов или миллиардов) определенного звена ДНК микобактерии туберкулеза. Участок ДНК микобактерий используется как генетический материал для точного подтверждения диагноза.
С его помощью можно подтвердить наличие микобактерий туберкулеза при их минимальном количестве в материале (всего 5-10), и результат может быть готов уже через 3-4 часа после начала исследования. Используя ПЦР, выделяют и делают много копий (миллионов или миллиардов) определенного звена ДНК микобактерии туберкулеза. Участок ДНК микобактерий используется как генетический материал для точного подтверждения диагноза.  Поэтому организм начал активно вырабатывать антитела, формировать иммунную защиту.
Поэтому организм начал активно вырабатывать антитела, формировать иммунную защиту.
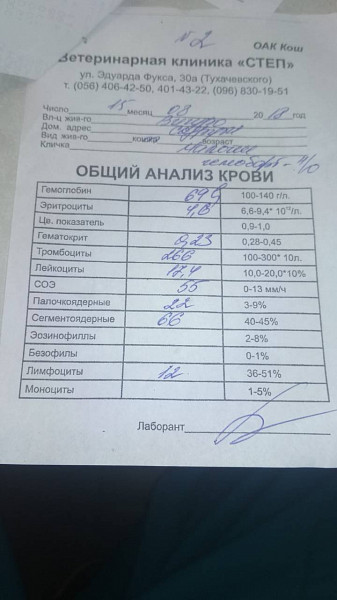 Но под воздействием солнца погибают в течение 1,5 часа, лучей ультрафиолета — через 2-3 минуты. Также плохо переносят влияние ультразвуковых волн.
Но под воздействием солнца погибают в течение 1,5 часа, лучей ультрафиолета — через 2-3 минуты. Также плохо переносят влияние ультразвуковых волн. е. дает гарантированно точную информацию о присутствии туберкулеза в организме. Это самый точный метод диагностирования заболевания, и он срабатывает, когда бессильны все прочие методы. Также этот анализ помогает отличить активную форму болезни от латентной.
е. дает гарантированно точную информацию о присутствии туберкулеза в организме. Это самый точный метод диагностирования заболевания, и он срабатывает, когда бессильны все прочие методы. Также этот анализ помогает отличить активную форму болезни от латентной.