Нормальная и патологическая желтуха. Ваш малыш от рождения до двух лет
Нормальная и патологическая желтуха
У новорожденных могут возникать два типа желтухи: нормальная (физиологическая) и патологическая. При рождении дети имеют больше красных кровяных телец, чем им нужно. Эти лишние клетки, похожие на крошечные вафли с прослойками желтого пигмента, называемого билирубин, разрушаются выделительной системой ребенка. При этом желтый пигмент, билирубин, высвобождается. В наших организмах это происходит каждый день. Мы не становимся желтыми потому, что наша печень – высококлассный фильтр – выводит из организма лишний билирубин.
Незрелая печень новорожденного не может справиться с избытком билирубина, и в результате этот желтый пигмент оказывается в коже и придает ей желтый цвет на третий или четвертый день после рождения. Это нормальная желтуха. Как только система вывода билирубина вашего ребенка окрепнет и количество кровяных телец снизится, желтуха пройдет – обычно через неделю-две – и не причинит никакого вреда.
Патологическая желтуха обычно возникает в первые двадцать четыре часа после рождения. Этот тип желтухи вызывается тем, что слишком много красных кровяных телец разрушается слишком быстро. Если в систему кровообращения поступает слишком много билирубина (на медицинском языке, «если уровень билирубина слишком высокий»), избыточный билирубин может вызвать повреждение мозга (что при современных профилактических мерах и лечении случается очень редко). Даже патологическая желтуха практически никогда не приносит вреда рожденному в срок здоровому ребенку. Гораздо бо?льшую опасность она представляет для недоношенных или больных детей.
Этот патологический тип желтухи обычно вызывается несовместимостью матери и ребенка по группе крови. Это значит, мать может иметь первую группу крови (0), а ребенок – вторую или третью (А или В). Мать может быть резус-положительна, а ребенок резус-отрицателен (для предупреждения проблем, связанных с несовместимостью по резус-фактору (резус-конфликтом), у следующих детей – матерям делают инъекцию Анти-Rho(D) в последний месяц беременности и сразу после родов). Если у ребенка группа крови не такая, как у матери, некоторое количество антител из крови матери циркулирует в кровотоке ребенка и разгорается нечто наподобие войны между двумя противниками: красными кровяными тельцами ребенка и чужими антителами из материнской крови другой группы. В результате этой битвы разрушается множество красных кровяных телец, высвобождается билирубин и желтуха появляется очень быстро.
Если у ребенка группа крови не такая, как у матери, некоторое количество антител из крови матери циркулирует в кровотоке ребенка и разгорается нечто наподобие войны между двумя противниками: красными кровяными тельцами ребенка и чужими антителами из материнской крови другой группы. В результате этой битвы разрушается множество красных кровяных телец, высвобождается билирубин и желтуха появляется очень быстро.
Ваш врач будет следить за уровнем желтушности по анализам крови, определяющим уровень билирубина. Если уровень низкий – никакого вреда, никакого беспокойства. Если уровень слишком высок и быстро поднимается, ваш врач может начать лечение, увеличив количество жидкости, потребляемое вашим ребенком, с тем чтобы вымыть из организма лишний билирубин, и прибегнув к фототерапии (когда ребенка помещают под ультрафиолетовые лампы), которая разрушает лишний желтый пигмент в коже, обеспечивая выведение его с мочой и снижая количество билирубина в крови. Вместо фототерапии может быть использован более щадящий метод, называемый билирубиновое одеяло. Малыша заворачивают в одеяло, в которое вшиты фотоэлементы, разрушающие билирубин. В таком одеяле он может быть рядом с вами и вы можете кормить ребенка вместо того, чтоб ребенок лежал отдельно в кювезе под лампами. Такая терапия с использованием одеяла может продолжаться и дома, что позволяет раньше выписывать детей с патологической желтухой.
Малыша заворачивают в одеяло, в которое вшиты фотоэлементы, разрушающие билирубин. В таком одеяле он может быть рядом с вами и вы можете кормить ребенка вместо того, чтоб ребенок лежал отдельно в кювезе под лампами. Такая терапия с использованием одеяла может продолжаться и дома, что позволяет раньше выписывать детей с патологической желтухой.
Если у вашего ребенка появится желтушность – а у большинства появляется, – обязательно попросите своего врача объяснить вам и постарайтесь понять, какой тип желтухи у вашего ребенка и стоит ли беспокоиться. По своему опыту знаю, что уровень беспокойства у родителей всегда выше, чем уровень билирубина у ребенка. В наблюдении и уходе за ребенком с желтушностью важно, чтобы и уровень беспокойства у родителей, и уровень билирубина у ребенка были точно определены и было проведено должное лечение.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Физиологическая желтуха новорожденных — роддом «Лелека»
Еще в роддоме, на второй-третий жизни новорожденного, кожа ребенка может стать желтоватой. Это проявление физиологической желтухи новорожденных. Сразу спешим успокоить молодых мам: это не заболевание, а симптом, который не имеет ничего общего с желтухой при заболеваниях печени у взрослых.
Что такое физиологическая желтуха и откуда она берется
Как известно, в состав крови человека входят эритроциты — красные кровяные тельца, которые переносят кислород между тканями и органами. Живут они сравнительно недолго, а затем распадаются на компоненты, которые выводятся из организма печенью и почками. Один из компонентов — билирубин, пигментирующее вещество. При массовом распаде эритроцитов билирубин накапливается в тканях и придает коже и белкам глаз желтоватый оттенок.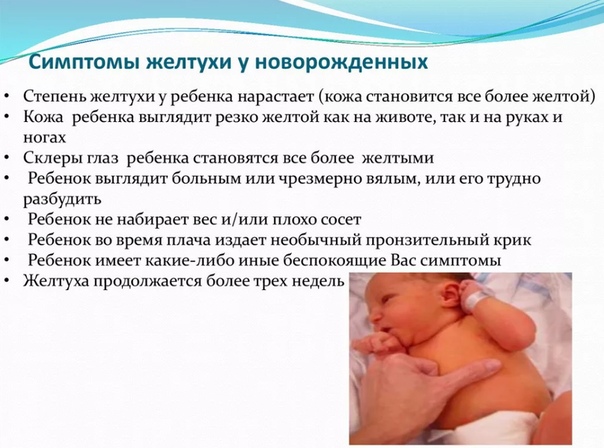 По желтушному цвету кожи у взрослых диагностируют дисфункцию печени.
По желтушному цвету кожи у взрослых диагностируют дисфункцию печени.
В организме новорожденного тоже происходит массовый распад эритроцитов. Внутри утробы, когда младенец не дышит легкими, ему необходимо больше эритроцитов для полноценного снабжения кислородом. Когда ребенок рождается, кислорода в кровь поступает больше, часть эритроцитов высвобождается и быстро разрушается. При этом образуется билирубин. А печень новорожденного еще не может вывести одновременно большое количество билирубина, он накапливается в коже, и младенец становится желтоватым.
Как лечить физиологическую желтуху новорожденных
Физиологическая желтуха — нормальное состояние для новорожденного младенца, оно не заразно, проходит само по себе через несколько дней, и на общее состояние организма не влияет. Но можно помочь организму малыша быстрее справиться с выводом билирубина. Есть несколько факторов, которые стимулируют желтушку:
- Задержка в организме мекония;
- Голодание;
- Переохлаждение.

Меконий — это первородный кал, он образуется в кишечнике младенца из переваренных околоплодных вод, которые малыш глотает в утробе. Выход мекония — свидетельство того, что пищеварительная система малыша запустилась и начинает нормально работать. Чтоб меконий вышел быстрее, надо прикладывать новорожденного к груди с самого момента рождения. Даже капли молозива благотворно скажутся на иммунитете ребенка и запустят перистальтику кишечника, после чего выйдет меконий.
Раннее прикладывание к груди также не дает ребенку голодать. В первые дни жизни нет необходимости в прикорме ребенка. Даже если молока у матери мало, прикладывать малыша к груди надо чаще. Так ребенок будет по капельке питаться молоком матери, а грудь — переходить в режим нормальной выработки молока.
Переохлаждение — еще одна возможная причина интенсивной желтушки. Но в наше время младенцев чаще одевают слишком тепло, чем оставляют раздетыми. Так что оставлять ребенка голеньким на свежем воздухе надолго нельзя, но и кутать его в одеяльце тоже нет нужды. Хорошее правило — на ребенке должно быть на один слой одежды больше, чем на маме. Если на маме летний сарафан, ребенку достаточно распашонки и ползунков, легкого конверта или одеяльца.
Хорошее правило — на ребенке должно быть на один слой одежды больше, чем на маме. Если на маме летний сарафан, ребенку достаточно распашонки и ползунков, легкого конверта или одеяльца.
Патологическая желтуха новорожденных
Меньше чем у 1% детей желтуха новорожденного имеет патологический характер. Вот причины, по которым она развивается чаще всего:
- Преждевременные роды;
- Медикаментозная стимуляция родового процесса, введение окситоцина;
- Врожденные заболевания желчных путей;
- Резус-конфликт матери и ребенка;
- Сахарный диабет у матери;
- Инфекционные заболевания;
- Внутренние кровоизлияния у ребенка;
- Трещины сосков у матери и кровь в пищеварительном тракте малыша;
- Другие причины.
Чтобы отличить нормальную желтуху новорожденных от патологической, в первые двое-трое суток за малышом устанавливают тщательное наблюдение. При затяжной интенсивной желтухе возможны негативные последствия для центральной нервной системы. Поэтому младенцу могут назначить фотолечение. Когда на тело малыша падают солнечные лучи, билирубин распадается на составляющие, которые выводятся из организма куда быстрее.
При затяжной интенсивной желтухе возможны негативные последствия для центральной нервной системы. Поэтому младенцу могут назначить фотолечение. Когда на тело малыша падают солнечные лучи, билирубин распадается на составляющие, которые выводятся из организма куда быстрее.
Самое простое фотолечение — солнечные ванны. Малыша раздевают и на 10-15 укладывают на открытом солнце, в крайнем случае — на подоконнике. Важно: малыш не должен замерзнуть, от этого желтушка только усилится. Если в роддоме нежарко, лучше полностью ребенка не раздевать, оголить только ручки и ножки. И конечно же, нельзя помещать младенца под палящие лучи солнца летом, особенно на юге. Лучше проводить солнечные ванны утром и вечером.
В современных роддомах часто предлагают солнечные ванны при фотолампах. В этих специальных приборах длина световой волны подобрана так, чтобы максимально расщеплять билирубин на безопасные составляющие. В сочетании с грудным вскармливанием, фототерапия может оказаться довольно эффективной. Но в самых тяжелых случаях могут понадобиться инфузионная терапия и переливание крови.
Но в самых тяжелых случаях могут понадобиться инфузионная терапия и переливание крови.
«Желтушка» новорожденных. Спокойствие, только спокойствие.
Мама. У тебя родился ребенок. Посмотри на него. Он – твоя маленькая копия. Но все-таки, чтобы стать взрослым, ему нужно измениться, пройти долгий и трудный путь, приспособиться к самостоятельной жизни. Поэтому в периоде новорожденности так называемые «переходные состояния», характерные только для этих детей. Одно из наиболее известных таких состояний — это желтуха новорожденных. Мы, неонатологи, называем ее ласково – «желтушка». Потому что она не имеет ничего общего с инфекционной желтухой – гепатитом.
Желтухи у новорожденных бывают физиологические и патологические. Физиологическая желтуха бесследно исчезает в течение короткого промежутка времени. Патологическая желтуха новорожденных вызывается заболеваниями и часто требует пристального медицинского контроля.
И все же самая распространенная желтуха у детей, только что появившихся на свет, — физиологическая. Она встречается примерно у 60-70% малышей и появляется на 3-4 день после рождения. Это состояние – не болезнь и со временем проходит. Оно связано с незрелостью некоторых систем детского организма, отвечающих за обмен особого вещества – билирубина. При физиологической желтухе общее состояние детей, как правило, не страдает. Она очень быстро и легко лечится.
Сейчас все больше специалистов и клиник во всем мире отказываются от использования специальных лекарств для лечения желтухи новорожденных. На сегодняшний день самый действенный и проверенный метод снижения токсичности билирубина при физиологической желтухе – правильное грудное вскармливание, которое позволяет ребенку «самому себя лечить».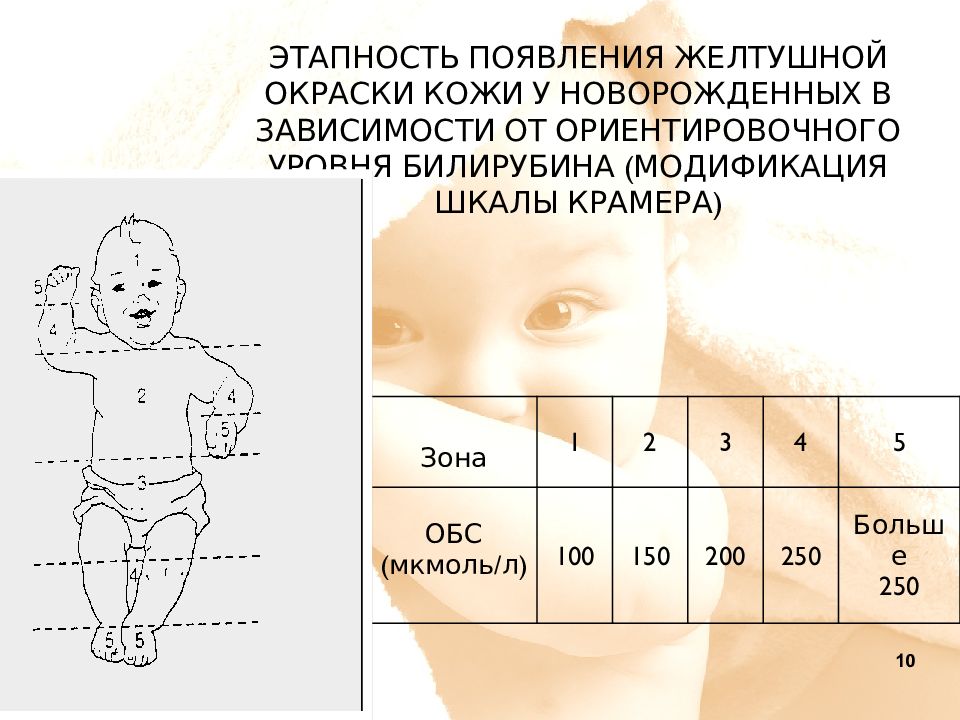 Лучшая профилактика и лечение физиологической желтухи – ранние и частые кормления.
Лучшая профилактика и лечение физиологической желтухи – ранние и частые кормления.
Если бывает нужно, специалисты Клинического родильного дома проводят для своих маленьких пациентов «фототерапию». Это совершенно безопасно для ребенка.
Особых рекомендаций для наблюдения в поликлинике в таких случаях не требуется. От мамы нужна только любовь, ласка и правильное кормление самым полезным — грудным молоком.
Удачи Вам и Вашим детям!
С.В. Лапеко – заведующая обсервационным отделением новорожденных ГБУЗ АО «Клинический родильный дом»
Неонатальная желтуха > Клинические протоколы МЗ РК
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия
Основные диагностические мероприятия:
А. В антенатальном периоде определять группу крови и резус-фактор у всех беременных женщин, а также наличие отягощенного трансфузионного и прививочного анамнеза.
В антенатальном периоде определять группу крови и резус-фактор у всех беременных женщин, а также наличие отягощенного трансфузионного и прививочного анамнеза.
Б. При рождении:
• У ребенка от матери с резус-отрицательной принадлежностью в пуповинной крови определить группу и резус-принадлежность, пробу Кумбса;
• У ребенка, родившегося от матери с группой крови О (1) резус-положительной, определить в пуповинной крови группу крови и пробу Кумбса.
• Уровень общего билирубина в пуповинной крови и его фракции (при необходимости) в динамике.
Дополнительные диагностические мероприятия:
А. При подозрении на наличие неонатальной желтухи, обусловленной чрезмерным гемолизом (Р 58-58.9) – определить уровень гемоглобина, гематокрита, количество эритроцитов, ретикулоцитов, микроцитов.
Б. При подозрении на наличие желтухи при гипотиреозе исследовать уровень тиреоидных гормонов.
В. При подозрении на наличие наследственно обусловленной патологической желтухи:
При подозрении на наличие наследственно обусловленной патологической желтухи:
• синдромы Киглера-Наджара I и II типа, Люцей-Дрискола, Жильбера –генетическое обследование;
• наследственные гемолитические анемии (мембранопатии, гемоглобинопатии, энзимодефицитные анемии и др.) – исследовать мазок периферической крови с составлением кривой Прайса-Джонса, рассчитать толщину, индекс сферичности, средний объем эритроцитов и среднюю концентрацию гемоглобина в эритроците, осмотическую стойкость эритроцитов (подробнее см в протоколе «Гемолитические анемии»).
При подозрении на наличие заболеваний со стороны печени, желчевыводящих протоков см. протоколы «Заболевания печени и гепатобилиарной системы).
Диагностические критерии
Жалобы и анамнез
Медицинский анамнез:
• Резус-принадлежность и группа крови матери.
• Инфекции во время беременности и родов.
• Наследственные заболевания (дефицит Г6ФДГ, гипотиреоз, другие редкие заболевания).
• Наличие желтухи у родителей.
• Наличие желтухи у предыдущего ребенка.
• Вес и гестационный возраст ребенка при рождении
• Вскармливание ребенка (недостаточное вскармливание и/или рвота).
• Проводилась ли ребенку реанимация при рождении.
Факторы риска:
• Острый гемолиз.
• Преждевременные роды.
• Кровоподтеки и кефалогематомы.
• Снижение массы тела (> 10 %.)
• Неонатальная асфиксия, ацидоз.
• Гипогликемия.
• Неонатальная инфекция.
• Гипоальбуминемия (
Физикальное обследование:
• Оцените цвет кожных покровов.
• Осматривайте полностью раздетого ребенка при хорошем освещении (предпочтительно при дневном свете).
• Обеспечьте ребенку тепловую защиту во время осмотра.
• Оценивайте цвет кожных покровов после легкого надавливания пальцем руки до уровня подкожно-жировой клетчатки.:max_bytes(150000):strip_icc()/3304911798_2ef1bf4404_k-17f0796056414a868fb136998bb43f0a.jpg)
• Определите локализацию желтухи по модифицированной шкале Крамера.
Модифицированная шкала Крамера:
• оценить тяжесть выявляемой желтухи:
Возраст (дни) | Локализация желтухи | Заключение |
| 1 | Любой локализации | Опасная желтуха |
| 2 | конечности | |
| ≥ 3 | Стопы, кисти |
Лабораторные исследования
Существуют различные причины патологической желтухи, поэтому необходимо определять помимо ОБС, фракции билирубина (прямой/конъюгированный билирубин и непрямой/не конъюгированный билирубин).
Для новорожденных с желтухой и стабильной гипербилирубинемией, которая продолжается больше 3 недель, рекомендуется проведение теста на галактоземию.
Если в семейном анамнезе имеются случаи желтух, связанных с дефицитом Г6ФДГ, необходимо определить уровень этого фермента [C.]
Новорожденные с высоким уровнем прямого билирубина должны быть обследованы на наличие сепсиса (лабораторное и бактериологическое исследование крови) [D].
Новорожденным с повышенным уровнем прямого билирубина и гепатомегалией необходимо определелить уровень трансаминаз АЛТ и АСТ для исключения гепатита.
Показания для консультации специалистов:
• инфекционист,
• хирург,
• невролог.
ЖЕЛТУХИ У НОВОРОЖДЕННЫХ — Бюджетное учреждение Чувашской Республики «Городская детская больница №2» г. Чебоксары Министерства здравоохранения Чувашской Республики
Желтуха – это окрашивание кожи и слизистых оболочек в желтый цвет. Иногда желтушность кожи называют иктеричностью (от ikterоs — желтуха). Нередко родители слышат от лечащего врача, что у ребенка кожа и склеры глаз “иктеричны”, это значит, что они имеют желтушную окраску. Развитие желтухи связано с повышенным содержанием в крови особого вещества из группы желчных пигментов, которое называется билирубин (от bilis – желчь и rubin — красный). Этот красный желчный пигмент является главным пигментом желчи и продуктом обмена гемоглобина, именно он придает желчи характерный золотисто-желтый цвет. После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, “прикрепляется” к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется.
Иногда желтушность кожи называют иктеричностью (от ikterоs — желтуха). Нередко родители слышат от лечащего врача, что у ребенка кожа и склеры глаз “иктеричны”, это значит, что они имеют желтушную окраску. Развитие желтухи связано с повышенным содержанием в крови особого вещества из группы желчных пигментов, которое называется билирубин (от bilis – желчь и rubin — красный). Этот красный желчный пигмент является главным пигментом желчи и продуктом обмена гемоглобина, именно он придает желчи характерный золотисто-желтый цвет. После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, “прикрепляется” к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется. В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина – прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина – прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
Различают 4 разновидности желтух: конъюгационные, гемолитические, механические (обтурационные) и печеночные (паренхиматозные). Конъюгационная (от лат. сonjugatio – соединение) желтуха связана с нарушением процессов превращения непрямого билирубина. Гемолитическая возникает вследствие интенсивного распада (гемолиза) эритроцитов. Обтурационная желтуха развивается в результате механического препятствия на пути оттока желчи в двенадцатиперстную кишку (при желчнокаменной болезни, при заболеваниях желчных путей). Печеночная (паренхиматозная) желтуха обусловлена поражением ткани печени при гепатите различной природы (вирусном, токсическом, реактивном).
Желтуха физиологическая (желтуха новорожденных) — транзиторная (временная) конъюгационная желтуха, возникающая у большинства здоровых новорожденных в первые дни жизни, вследствие того, что эритроциты плода содержат особый вид гемоглобина (гемоглобин F — фетальный) и эти эритроциты после рождения разрушаются. Кроме этого, у новорожденных имеется и дефицит специального белка, который обеспечивает перенос билирубина через мембраны печеночных клеток. Способствует избыточному накоплению билирубина запаздывание созревания ферментативных систем печени, участвующих в превращении непрямого билирубина в прямой. Еще один фактор, влияющий на скорость выведения билирубина из организма – это низкая выделительная способность печени у новорожденных детей.
Проявляется физиологическая желтуха новорожденных окрашиванием кожи в желтый цвет на 3-4-й день после рождения. Печень и селезенка не увеличиваются, признаков усиленного распада (гемолиза) эритроцитов и анемии нет. По мере улучшения работы системы выделения билирубина и исчезновения избыточных кровяных клеток из русла крови, желтуха исчезает (обычно через 1-2 недели) и не причиняет никакого вреда ребенку.
Желтуха у недоношенных детей встречается чаще, чем у доношенных, она более выражена и держится более длительно – до 3-4 недель. Уровень прямого билирубина при этой форме желтухи достигает максимума на 5-6-й день жизни ребенка. В случае интенсивной желтухи дополнительно используют медикаментозные средства и фототерапию (терапию светом от специальной лампы). Под влиянием света происходит структурная изомеризация билирубина и образуется так называемый “люмирубин”, который имеет другой путь выведения, быстро проникает в желчь и мочу.
Выраженность повышения уровня билирубина в крови у недоношенных не зависит от массы тела при рождении, а находится в прямой зависимости от степени зрелости плода и наличия заболеваний матери в период беременности.
Редко встречается желтуха, вызываемая молоком матери (ее надо отличать от желтухи при грудном вскармливании), она встречается примерно у 1% вскармливаемых грудью новорожденных со значительными проявлениями желтухи. Появляется она после 1-й недели жизни ребенка. Предполагается, что эта форма желтухи связана с содержанием в молоке матери веществ из класса жирных кислот, которые угнетают функцию печеночных клеток ребенка и снижают активность ферментов, обеспечивающих “превращение” непрямого билирубина в прямой.
Предполагается, что эта форма желтухи связана с содержанием в молоке матери веществ из класса жирных кислот, которые угнетают функцию печеночных клеток ребенка и снижают активность ферментов, обеспечивающих “превращение” непрямого билирубина в прямой.
Желтуха при грудном вскармливании развивается на 2-4-й день жизни, угасает на 3-4-й неделе, частота ее встречаемости — до 15 % случаев. При этом виде желтухи ребенка следует чаще кормить (можно больше 8 раз в сутки) грудным молоком, так как грудное вскармливание способствует более частому стулу и более быстрому выведению билирубина из организма. Так как у детей с повышенным уровнем билирубина часто повышенная сонливость, то их рекомендуют обязательно будить для кормления.
Прекращают грудное вскармливание у детей с желтухой только при некоторых наследственных заболеваниях, связанных с нарушением обмена веществ, например, при галактоземии.
К группе конъюгационных желтух относится конституциональная печеночная дисфункция (синдром Жильбера-Мейленграхта) – наследственное заболевание. Причиной нарушения билирубинового обмена при этой форме желтухи является изменение процессов захвата молекулы билирубина печеночной клеткой или нарушение связывания билирубина с глюкуроновой кислотой, что связано с наследственной неполноценностью ферментативных систем печени. По клинике синдром Жильбера очень сходен с транзиторной физиологической желтухой новорожденных. Печень и селезенка не увеличиваются, признаков повышенного распада эритроцитов и малокровия не наступает. Окраска кала и мочи нормальная. Лечение проводится симптоматическое. Прогноз благоприятный.
Причиной нарушения билирубинового обмена при этой форме желтухи является изменение процессов захвата молекулы билирубина печеночной клеткой или нарушение связывания билирубина с глюкуроновой кислотой, что связано с наследственной неполноценностью ферментативных систем печени. По клинике синдром Жильбера очень сходен с транзиторной физиологической желтухой новорожденных. Печень и селезенка не увеличиваются, признаков повышенного распада эритроцитов и малокровия не наступает. Окраска кала и мочи нормальная. Лечение проводится симптоматическое. Прогноз благоприятный.
Желтуха у новорожденных может развиться при гипотиреозе — снижении функциональной активности щитовидной железы. Сочетается такая форма желтухи с другими признаками недостаточной выработки гормонов щитовидной железы: отечностью тканей, грубостью голоса, сухостью волос, повышением уровня холестерина крови, задержкой процессов окостенения и др. Возникает желтуха при гипотиреозе на 2-3-й день жизни, длится до 3-12 недель, а иногда и до 4-5 месяцев. Лечение проводят по рекомендации эндокринолога с использованием препаратов – гормонов щитовидной железы.
Лечение проводят по рекомендации эндокринолога с использованием препаратов – гормонов щитовидной железы.
Желтуха детей, родившихся у матерей с сахарным диабетом, связана с незрелостью печени ребенка, если у матери тяжелое течение сахарного диабета. При очень высоких показателях уровня билирубина проводят внутривенное вливание препаратов, способствующих более быстрому выведению билирубина из организма.
Желтуха у детей с пилоростенозом и обструкцией кишечника. Причиной повышения уровня непрямого билирубина крови при этом заболевании является обратное всасывание его из кишечника. При пилоростенозе увеличенный отдел желудка (привратник) может сдавливать общий желчный проток и нарушать желчеотделение. Лечение основного заболевания приводит к нормализации пигментного обмена и исчезновению желтухи.
Гемолитическая желтуха является проявлением повышенного разрушения эритроцитов ребенка. Наиболее часто она является симптомом гемолитической болезни новорожденного (ГБН), связанной с несовместимостью крови матери и плода по группе или резус-фактору. Развиваются гемолитические желтухи также при дефиците ферментативных систем эритроцитов, при нарушении структуры гемоглобина (например, при серповидно-клеточной анемии), при нарушении формы и структуры самого эритроцита (например, микросфероцитозе – анемии Минковского-Шоффара). Патологическая желтуха проявляется в течение первых суток после рождения. Она развивается, когда чрезмерно быстро разрушается много эритроцитов. Если высвобождается очень много билирубина, это может вызвать нарушения функции головного мозга. Такое состояние называют “ядерной желтухой” или “билирубиновой энцефалопатией”, так как при этой тяжелой форме желтухи новорожденных желчные пигменты и дегенеративные изменения обнаруживают в сером веществе головного мозга (особенно в ядрах ствола). Проявляется заболевание сонливостью, плохим сосанием, изменением рефлексов. Среди поздних проявлений — глухота, параличи, умственная отсталость.
Развиваются гемолитические желтухи также при дефиците ферментативных систем эритроцитов, при нарушении структуры гемоглобина (например, при серповидно-клеточной анемии), при нарушении формы и структуры самого эритроцита (например, микросфероцитозе – анемии Минковского-Шоффара). Патологическая желтуха проявляется в течение первых суток после рождения. Она развивается, когда чрезмерно быстро разрушается много эритроцитов. Если высвобождается очень много билирубина, это может вызвать нарушения функции головного мозга. Такое состояние называют “ядерной желтухой” или “билирубиновой энцефалопатией”, так как при этой тяжелой форме желтухи новорожденных желчные пигменты и дегенеративные изменения обнаруживают в сером веществе головного мозга (особенно в ядрах ствола). Проявляется заболевание сонливостью, плохим сосанием, изменением рефлексов. Среди поздних проявлений — глухота, параличи, умственная отсталость.
Лечение зависит от причин развития гемолитической желтухи и нередко требует проведения заменного переливания крови.
Печеночная желтуха развивается при поражении печени вирусами, бактериями, простейшими (гепатит, сепсис, цитомегаловирусная инфекция и др.). При этом состоянии происходит накопление в крови непрямого и прямого билирубина. Кожа ребенка и слизистые оболочки окрашиваются в желтый цвет с зеленоватым оттенком, происходит увеличение печени, иногда и селезенки. Стул становится слабо окрашенным, моча приобретает более интенсивную окраску. В анализах крови обнаруживают повышение показателей активности печеночных ферментов. Лечение проводят комплексное, в зависимости от причин появления паренхиматозной желтухи.
При обтурационной (механической) желтухе происходит увеличение печени и селезенки, обесцвечивание кала и усиление окраски мочи. Эта форма желтухи может развиваться при кисте желчного протока, кольцевидной поджелудочной железе, атрезии (недоразвитии) желчных ходов, при сгущении желчи на фоне гемолитической болезни, при муковисцидозе и др. Лечение зависит от причин, вызвавших механическую желтуху.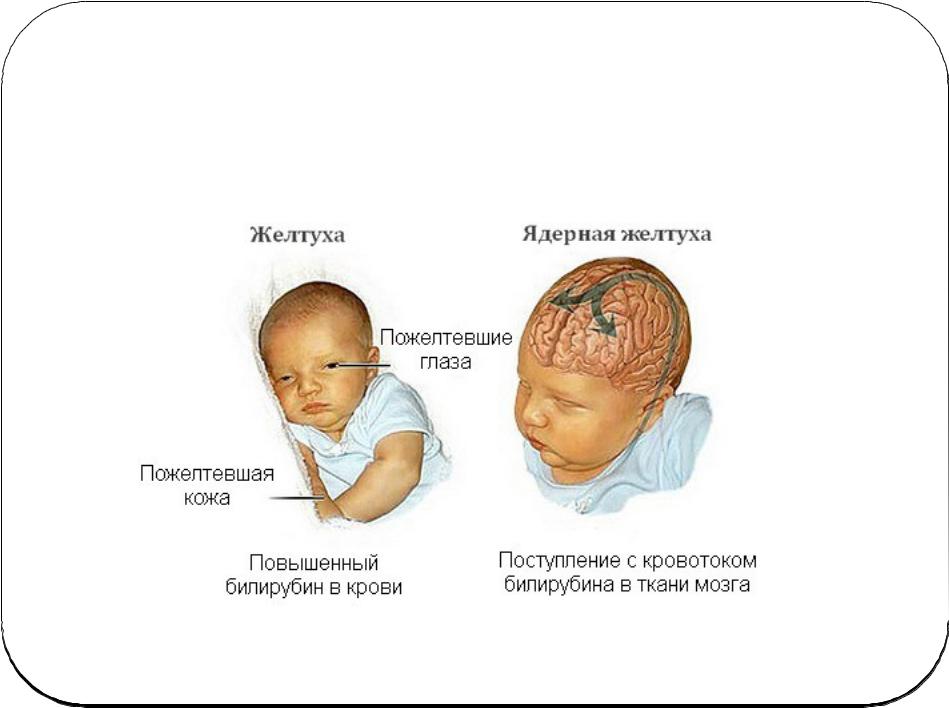 При ряде патологических состояний необходимо хирургическое вмешательство.
При ряде патологических состояний необходимо хирургическое вмешательство.
В настоящее время известно более 50 заболеваний, которые могут проявляться желтушным окрашиванием кожи у детей в период новорожденности. Поэтому длительное сохранение желтушного окрашивания кожи у новорожденного требует обязательного определения уровня общего билирубина и его фракций в сыворотке крови, показателей функции печени, общего анализа крови, ультразвукового исследования органов брюшной полости и консультации специалистов для уточнения причины желтухи и своевременного проведения лечения.
ПАМЯТКА ДЛЯ ПАЦИЕНТОВ
Вы перенесли острый гепатит В, С, и Вам необходимо знать, что исчезновение желтухи, удовлетворительные лабораторные показатели и хорошее самочувствие не служат показателями полного выздоровления, так как полное восстановление здоровья печени наступает в течение 6 месяцев. С целью предупреждения обострения заболевания и перехода в хроническую форму важно строго соблюдать врачебные рекомендации, относящиеся к последующему наблюдению и обследованию в условиях поликлиники, режиму дня, диете, а также к условиям труда.
РЕЖИМ
Возвращение к трудовой деятельности, связанной с большим физическим напряжением или профессиональными вредностями, допустимо не ранее чем через 3-6 месяцев после выписки. До этого возможно продолжение трудовой деятельности в облегченных условиях.
После выписки из стационара следует остерегаться переохлаждения и избегать перегревания на солнце, не рекомендуют поездки на южные курорты на протяжении первых 3 месяцев. Также следует остерегаться приема медикаментов, оказывающих побочное (токсическое) влияние на печень. После нормализации биохимических показателей крови на протяжении 6 месяцев запрещается участие в спортивных соревнованиях. Переболевшие ОГВ и ОГС освобождаются от профилактических прививок на 6 месяцев. Занятия спортом ограничиваются лишь комплексом лечебной гимнастики.
ДИЕТА
На протяжении 6 месяцев после выписки необходимо обращать особое внимание на питание, которое должно быть достаточно полноценным, при полном исключении вредных для печени веществ. Алкогольные напитки (в том числе пиво) категорически запрещаются. Питаться в течение дня необходимо регулярно через каждые 3-4 часа, избегая переедания.
Алкогольные напитки (в том числе пиво) категорически запрещаются. Питаться в течение дня необходимо регулярно через каждые 3-4 часа, избегая переедания.
Разрешено
Молоко и молочные продукты во всех видах.
Отварное и тушеное мясо – говядина, телятина, куры, индейка, кролик.
Отварная свежая рыба – щука, карп, судак и морская рыба: треска, окунь, ледяная.
Овощи, овощные блюда, фрукты, квашеная капуста.
Крупяные и мучные изделия.
Супы овощные, крупяные, молочные.
Ограничено можно
Мясные бульоны и супы – нежирные, не чаще 1-2 раза в неделю.
Сливочное масло (не более 50-70 г/сутки, для детей – 30-40 грамм), сливки, сметана.
Яйца – не более 2-3 раз в неделю, белковые омлеты.
Сыр в небольшом количестве, только не острый.
Сосиски говяжьи, колбаса докторская, диетическая, столовая.
Икра лососевых и осетровых, сельдь.
Помидоры.
Запрещено
Алкогольные напитки.
Все виды жареных, копченых и маринованных продуктов.
Свинина, баранина, гуси, утки.
Острые приправы – хрен, перец, горчица, уксус.
Кондитерские изделия – торты, пирожные.
Шоколад, шоколадные конфеты, какао, кофе.
Томатный сок.
ВРАЧЕБНОЕ НАБЛЮДЕНИЕ И КОНТРОЛЬ
Обследование перенесших вирусные гепатиты проводят через 1,3,6 месяцев, а далее в зависимости от заключения диспансерного врача. Снятие с учета при благоприятном исходе проводят не ранее 12 месяцев после выписки из стационара.
Помните, что только наблюдение врача-инфекциониста и регулярное лабораторное обследование позволит установить факт Вашего выздоровления или перехода заболевания в хроническую форму. В случае назначения врачом противовирусного лечения Вы должны строго соблюдать режим введения препарата и регулярно приходить на лабораторный контроль показателей крови, так как это позволит максимально снизить вероятность побочного действия препарата и обеспечить контроль над инфекцией.
Явиться на лабораторное обследование нужно в строго назначенный врачом день натощак.
Ваше первое посещение КИЗ поликлиники назначает лечащий врач.
Установленные контрольные сроки повторных врачебных осмотров в поликлинике или гепатологическом центре обязательны для всех, перенесших вирусный гепатит. При необходимости Вы можете обращаться в кабинет последующих наблюдений стационаров, или гепатологический центр, или КИЗ поликлиники также и помимо этих сроков.
Будьте внимательны к своему здоровью!
Строго соблюдайте режим и диету!
Являйтесь регулярно на врачебные осмотры!
Желтуха у новорожденных. Чем она может грозить?
Желтуха у новорожденных. Чем она сопровождается. Как на это должны реагировать родители?
Татьяна Гнедько, заведующая лабораторией клинической неонатологии, реабилитации новорожденных и детей первого года жизни РНПЦ «Мать и дитя», кандидат медицинских наук, доцент:
Желтухи — группа заболеваний, которая сопровождается появлением желтушной окраски кожных покровов и слизистых. Желтуха проявляется исключительно в период новорожденности, на первых месяцах жизни. Выделяют желтуху физиологическую, которая может быть у ребенка в период адаптации сразу после рождения, и желтуха как заболевание, которое характеризуется высоким уровнем накопления в крови билирубина, имеется риск проникновения через гематоэнцефалический барьер и повреждение ядер мозга. В этом случае развивается ядерная желтуха и ребенок в последующем развивается с задержкой психического развития.
Желтуха проявляется исключительно в период новорожденности, на первых месяцах жизни. Выделяют желтуху физиологическую, которая может быть у ребенка в период адаптации сразу после рождения, и желтуха как заболевание, которое характеризуется высоким уровнем накопления в крови билирубина, имеется риск проникновения через гематоэнцефалический барьер и повреждение ядер мозга. В этом случае развивается ядерная желтуха и ребенок в последующем развивается с задержкой психического развития.
Наталья Илькевич, заведующая отделением для новорожденных детей УЗ «Городской клинический роддом № 2»:
Желтуха новорожденных это достаточно частая патология у новорожденных. Почти 60-70% детей в первые недели жизни имеют данную патологию. Только 10% считается патологической, то есть в большинстве это физиологическая желтуха. Физиологическая желтуха проявляется у новорожденных детей в возрасте 2-3 суток, если она появляется рано, то считается патологической. Длится у доношенных детей до 7-8 суток, у недоношенных может быть до 10-12 суток.
Причины желтухи
Что вызывает поднятие уровня билирубина и накопление его в кожных покровах малышей?
Наталья Илькевич:
Причиной является особенности билирубинового обмена у новорожденного ребенка, особенности гемоглобина у новорожденного ребенка, который быстро разрушается в силу своей структуры, вызывая большое образование билирубина. Особенностью ферментативной системы новорожденного ребенка. Для того, чтобы билирубин вывелся из организма, он должен связаться с ферментами в печени, которых может не хватать у маленького человечка, и с количеством белка, которого тоже у маленького ребенка может не хватать.
Татьяна Гнедько:
Если мы действительно установили, что уровень билирубина не выходит за пределы патологического, то самое главное: грудное вскармливание, потому что именно оно содержит биологически активные вещества, которые стимулируют перестатику кишечника, а значит, помогают выведению первородного стула, который тоже задерживает метаболические продукты; наличие молозиво в переходном молоке, биологически активных веществ стимулируют созревание ферментов печени, которые опять же помогают процессам выведения билирубина из организма.
Обязательно нужно осматривать стул ребенка. Сначала он темно-зеленый, потом он становится зеленовато-желтым, где-то к 6-7 суткам он приобретает оранжево-желтую окраску, которая говорит о том, что все хорошо, функции печени восстановлены, они функционируют, состояние ребенка не нарушено.
Наталья Илькевич:
Желтуха — это проходящее состояние периода новорожденности.
Если уровень билирубина не превышает пороговое значение, ребенок с физиологической желтухой может быть выписан домой. В течение максимум 2 недель это состояние должно пройти.
Когда требуется медицинское вмешательство?
Татьяна Гнедько:
Существует осложненная желтуха — физиологическая. Она может развиться детей, например, которые имеют повышенные факторы риска развития повышенного содержания билирубина в крови. Это дети, у которых, например, есть гематомы или петехиальная сыпь, дети с кефалогематомой.
И та, и другая желтуха начинают проявляться с пожелтения кожных покровов.
Как дифференцировать физиологическое состояние и патологию?
Татьяна Гнедько:
Всемирная организация здравоохранения занимается разработкой рекомендаций по наиболее распространенным заболеваниям. Вот, в 2003 году выпущены рекомендации ВОЗ, которые определяют именно опасную желтуху. Эта желтуха, которая появляется в первые сутки (относится сразу к опасной) и желтуха, которая развивается к 3 суткам, когда ее уровень достигает более 250 мкмоль/литр.
Существует такое правило оценки приблизительного уровня желтухи — правило Крамера. Оно тоже рекомендуется в разработанных рекомендациях ВОЗ. Правило включает оценку локализации желтухи и соотношение с приблизительными уровнями билирубина. В частности, новорожденный ребенок начинает желтеть с лица. В последующем желтуха опускается на верхнюю часть грудной клетки, потом на нижнюю, потом конечности. Самы высокий уровень билирубина будет отмечаться тогда, когда у детей пожелтели стопы и кисти. Вот когда на 3 сутки такой уровень, этот уровень соответствует патологическому, а значит, требует в срочном порядке непосредственного лечения и терапевтических воздействий.
Лечение желтухи
Сегодня основной метод лечения желтухи новорожденных — фототерапия (лечение светом).
Наталья Илькевич:
Суть метода в том, что под действием лучей в коже происходит разрушение билирубина.
Если к 5-6 суткам сохраняется высокий уровень билирубина, или рано появилась желтуха (на 1-2 сутки), мы говорим о том, что она, вероятно, не физиологическая. Тогда очень важно выявить причину этой патологии.
Татьяна Гнедько:
Часто желтуха у новорожденных сопровождает другие патологические состояния новорожденных. Это могут быть и инфекционные заболевания, и врожденные инфекции, и метаболические нарушения, и эндокринные. Поэтому сама желтушность, которая появляется не в физиологические сроки, безусловно, требует диагностического поиска ее причин.
Наталья Илькевич:
В роддоме уже проводится определенный алгоритм обследования таких детей. В первую очередь определяется уровень билирубина, его прирост в динамике (мы считаем как почасовой, так и посуточный), мы смотрим фракции билирубина, общий анализ крови. Наша лаборатория нацелена на определение формы эритроцитов.
Наша лаборатория нацелена на определение формы эритроцитов.
Иногда наблюдаются случаи так называемых затянувшихся желтух, которые появляются у ребенка, давно покинувшего роддом.
Причиной желтухи, которая длится более 2 месяцев, может быть грудное молоко.
Татьяна Гнедько:
Однозначной причины возникновения желтухи грудного молока нет. Говорят, что метаболиты гормонов блокируют ферменты печени. Существует также мысль, что жирные какие-то фракции кислот грудного молока блокируют эти ферменты.
Мы проводим диагностический тест. Мы переводим ребенка на 48 часов кормления пастеризованным молоком (15 минут, 56º). Двое суток кормим, как правило, желтуха уходит и не возвращается. Если желтуха уменьшилась, значит, это желтуха грудного молока.
При проведении такого теста не стоит заменять свое молоко ничьим другим, особенно коровьим.
Татьяна Гнедько:
На сегодяншний день есть две проблемы. Одна из которых, это аллергия. Самым мощным аллергеном для новорожденного являются белки коровьего молока.
Одна из которых, это аллергия. Самым мощным аллергеном для новорожденного являются белки коровьего молока.
Патологическая желтуха, одной из ярких болезней которой является гемолитическая болезнь новорожденного, безусловно, опасное состояние. Несвоевременная диагностика и лечение которой может привести к инвалидности, которая связана с поражением головного мозга. Эта желтуха может возникать у детей от женщин с резус отрицательным к любой групповой принадлежности и от женщин с первой группой крови.
Бывают желтухи гемолитические — болезни новорожденных с несовместимостью других редких факторов, но они значительно реже встречаются и требуют более длительного диагностического процесса.
Наталья Илькевич:
Когда желтуха перестает быть физиологической, становится патологической, ребенок переводится на пост-интенсивную терапию для проведения именно интенсивной терапии. Ребенок получает все ту же фототерапию, но кроме этого проводится инфузионная терапия. При помощи специальных приборов (инфузоматов) ребенок получает непрерывную инфузию на протяжении 24 часов. Инфузионные среды включают в себя в самом простейшем случае глюкозу и физиологический раствор, при более тяжелых случаях мы добавляем другие специальные препараты. У ребенка контролируется биохимический анализ крови, уровень билирубина, смотрим, насколько он снижается при проведении терапии, мы смотрим общий анализ крови.
Инфузионные среды включают в себя в самом простейшем случае глюкозу и физиологический раствор, при более тяжелых случаях мы добавляем другие специальные препараты. У ребенка контролируется биохимический анализ крови, уровень билирубина, смотрим, насколько он снижается при проведении терапии, мы смотрим общий анализ крови.
Татьяна Гнедько:
Помимо фототерапии есть еще состояние, которое всячески стараются избежать. Это операция переливания крови. Три объема циркулирующей крови ребенка меняется чужими составляющими. Они должны быть определенных сроков свежести, требуется подготовка.
Прогноз развития желтухи
Татьяна Гнедько:
Прогноз при физиологической желтухи благоприятный. Развитие ребенка не страдает. При патологической желтухи в зависимости от тяжести, от времени возникновения и эффективности от проводимой терапии.
Наши специалисты знают эту ситуацию, имеется все оборудование, имеются диагностические возможности. На сегодняшний день прогноз патологической желтухи также благоприятный.
На сегодняшний день прогноз патологической желтухи также благоприятный.
Профилактика желтухи
Могут ли мамы или врачи сделать что-то заблаговременно, еще до рождения ребенка?
Татьяна Гнедько:
Профилактикой физиологической желтухи является раннее грудное вскармливание. Второй момент: это бережное ведение родов: без кровоизлияний, рождение ребенка без различных повреждений.
Если говорить о профилактике патологической желтухи, то здесь надо говорить о достаточно действенной профилактике именно гемолитической болезни.
частота, причины. Дифференциальная диагностика физиологической и патологических желтух
Физиологическая желтуха
В
основе генеза лежат особенности
билирубинового обмена у новорожденных,
которые проявляются повышенным
образованием непрямого биллирубина.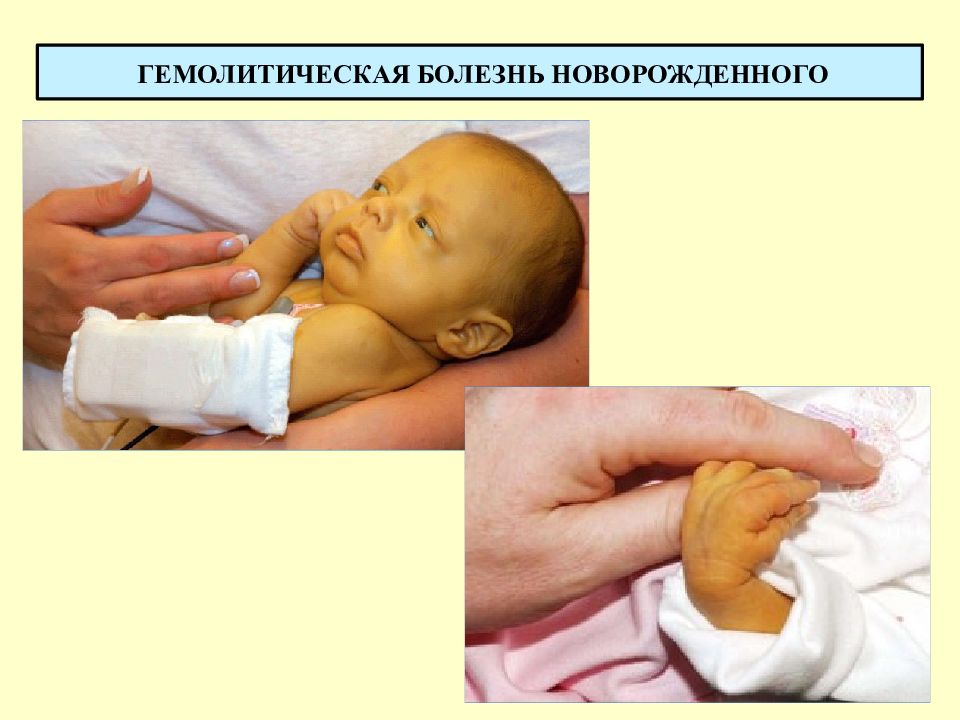
(Укороченная жизнь Эр, фетальный Нв,
физиологическая полицитемия,
несостоятельность эритропоэза,
дополнительные источники образования
Нв из печеночного цитохрома и миоглобина).
Кроме того снижена способность к
связыванию и транспортировке непрямого
билирубина в крови (мало белка), снижена
ф-ция печени, замедленная экскреция
коньюгированного билирубина из гепатоцита
из-за узости желчных протоков, поступление
непрямого билирубина ч/з кишечно-печеночный
шунт (минуя печень).
Клинически транзиторная гипербилирубинемия
проявляется иктеричностью кожи на 2-3
сут, исчезает на 7-8, отсутствие
волнообразного течения желтухи. Общее
состояние не нарушено, нет гепатолиенального
синдрома, билирубин в периферической
крови на 3 сут не>205 мкмоль/л, почасовой
прирост 5-6 мкмоль/л*час, суточный прирост
85 мкмоль/л*сут, прямой билирубин не>25
мкмоль/л (10-15% от общего).Желтушность
проявляется у доношенных при 60 мкмоль,
у недоношенных – при 80-100 мкмоль.
Особенности билирубинового обмена у
новорожденных, обуславливающие высокую
частоту желтух:
Повышенное
образование билирубина (более, чем в 2
раза по сравнению со взрослыми),
вследствие: а)укороченной продолжительности
жизни эритроцитов (70 — 90 дней у новорожденных
и 120 дней у взрослых) из-за преобладания
эритроцитов с фетальным гемоглобином,
который распадается быстрее) б)повышенным
разрушением эритроцитов в костном
мозге из-за незрелости эритропоэза
в)увеличения образования билирубина
их неэритроцитарных источников гема
(миоглобина, тканевых цитохромов,
предшественников гема) в катаболическую
фазу метаболической адаптации
Сниженная
функциональная способность печени к
захвату, конъюгации и экскреции
билирубина
Повышенная энтерогепатическая циркуляция
билирубина, которая обусловлена:а)высокой
активностью фермента бета-глюкуронидазы
в стенке кишечника б)функционированием
в первые дни жизни аранциевого протока,
через который часть крови от кишечника
поступает в нижнюю полую вену, минуя
печень в)стерильностью кишечника.
Данные особенности обуславливают
высокую частоту неонатальных желтух
Поэтому первый вопрос, на который должен
ответить неонатолог, курируя ребенка
с желтухой:
Является желтуха физиологической
или патологической?
Для Того, чтобы ответить на этот вопрос,
нужно знать критерии, отличающие
патологическую желтуху от физиологической.
(1 признак достаточно) 1.Появление желтухи
в первые 24 часа жизни (физиологическая
— конец 2 — начало 3 суток) 2.Увеличение
уровня билирубина в сыворотке крови
более, чем на 85 мкмоль/л в сутки
3.Уровень билирубина на пике подъема
более 221 мкмоль/л у доношенных и 257
мкмоль/л у недоношенных 4.Концентрация
прямого билирубина более 26 -34 мкмоль/л
(10 — 15% от общего количества) 5.Длительность
желтухи более 7 — 10 дней у доношенных и
более 10 -14 дней у недоношенных.
Желтухи новорожденных
Желтуха новорожденных — StatPearls — Книжная полка NCBI
Непрерывное обучение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Неонатальная желтуха обычно является легким и преходящим явлением. Однако обязательно выявлять новорожденных с желтухой, которые проявляются более тяжелой желтухой или желтуха которых не проходит обычным образом. В этом упражнении рассматриваются патофизиология, оценка и лечение неонатальной желтухи, а также роль межпрофессиональной группы в оказании помощи больным пациентам.
Неонатальная желтуха обычно является легким и преходящим явлением. Однако обязательно выявлять новорожденных с желтухой, которые проявляются более тяжелой желтухой или желтуха которых не проходит обычным образом. В этом упражнении рассматриваются патофизиология, оценка и лечение неонатальной желтухи, а также роль межпрофессиональной группы в оказании помощи больным пациентам.
Цели:
Рассмотреть доброкачественную желтуху новорожденных с атипичными или тяжелыми формами.
Краткое описание обследования новорожденного с желтухой.
Опишите варианты ведения тяжелых или атипичных случаев желтухи новорожденных.
Объясните, как межпрофессиональная группа может работать совместно, чтобы предотвратить потенциально серьезные осложнения неонатальной желтухи, применяя знания о проявлении, оценке и лечении этого состояния.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Термин «желтуха» происходит от французского слова «jaune», что означает желтый. Неонатальная желтуха у большинства новорожденных — легкое и преходящее явление. Однако крайне важно выявлять новорожденных с желтухой, которые не следует этой схеме, поскольку невыполнение этого может привести к долгосрочным последствиям.
Термин «желтуха» происходит от французского слова «jaune», что означает желтый. Неонатальная желтуха у большинства новорожденных — легкое и преходящее явление. Однако крайне важно выявлять новорожденных с желтухой, которые не следует этой схеме, поскольку невыполнение этого может привести к долгосрочным последствиям.
Этиология
Неконъюгированная гипербилирубинемия у новорожденных возникает по физиологическим или патологическим причинам. Более 75% неонатальной неконъюгированной гипербилирубинемии обусловлено физиологическими причинами. Физиологическая желтуха также называется непатологической желтухой, она легкая и преходящая. Это происходит из-за различий в метаболизме билирубина в неонатальном периоде, что приводит к увеличению билирубиновой нагрузки. Повышенная нагрузка билирубина у новорожденных возникает из-за повышенной выработки билирубина из-за более высокой массы красных кровяных телец с уменьшением продолжительности жизни у новорожденных, снижения клиренса билирубина из-за дефицита фермента уридиндифосфатглюкуронозилтрансферазы (UGT), который в новорожденный имеет активность около 1% печени взрослого [1] и повышенное энтерогепатическое кровообращение.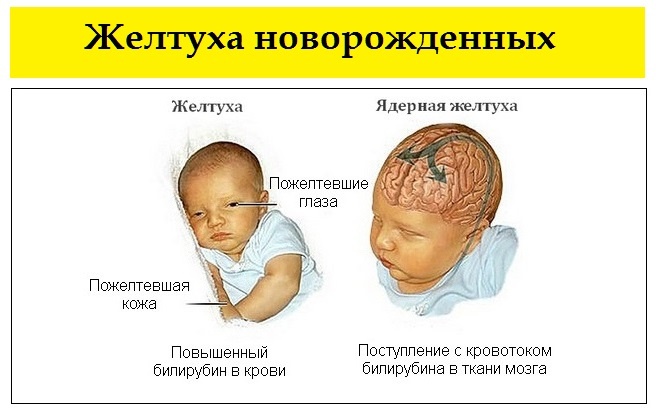
Физиологическая желтуха обычно возникает на 2–4 дни, достигает пика между 4–5 днями и проходит через 2–2 недели. Физиологическая желтуха никогда не возникает в первые 24 часа. [2]
Аналогичным образом, причины патологической неконъюгированной гипербилирубинемии также связаны с увеличением продукции билирубина, снижением клиренса билирубина и усилением энтерогепатической циркуляции. Патологическая желтуха может возникнуть в первые 24 часа жизни и характеризуется быстрым повышением уровня билирубина более 0.2 мг / дл в час или 5 мг / дл в день.
Причины повышенного образования билирубина при патологической желтухе — это иммуноопосредованный гемолиз, такой как несовместимость по системе ABO и резус, неиммуноопосредованные причины, такие как кефалематома, дефекты мембраны эритроцитов, такие как наследственный сфероцитоз и эллиптоцитоз, дефекты ферментов, такие как глюкозо-6-фосфат дефицит дегидрогеназы (G6PD) и пируваткиназы.
Несовместимость по системе ABO возникает у матерей с группой крови O, у которых есть анти-A и анти-B IgG-антитела, которые проникают через плаценту и вызывают гемолиз у новорожденных с группой крови A или B.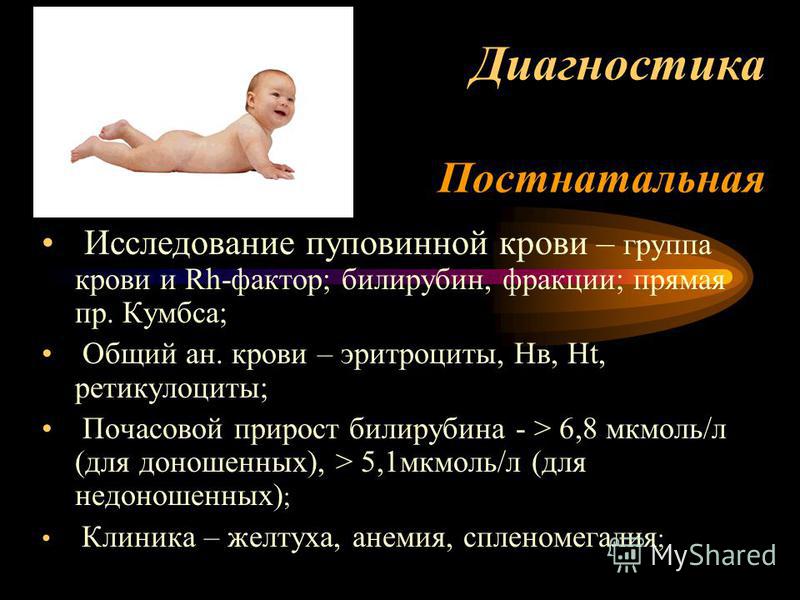 При резус-несовместимости резус-отрицательная мать, подвергшаяся воздействию резус-положительной крови от предыдущей беременности, становится сенсибилизированной, вызывая гемолиз у плода с резус-положительной кровью. Использование Rhogam (анти-D гамма-глобулин) в качестве профилактики у матери с предшествующим контактом снизило частоту гемолиза Rh, который, хотя и менее распространен, чем несовместимость по системе АВО, но более серьезен. [3]
При резус-несовместимости резус-отрицательная мать, подвергшаяся воздействию резус-положительной крови от предыдущей беременности, становится сенсибилизированной, вызывая гемолиз у плода с резус-положительной кровью. Использование Rhogam (анти-D гамма-глобулин) в качестве профилактики у матери с предшествующим контактом снизило частоту гемолиза Rh, который, хотя и менее распространен, чем несовместимость по системе АВО, но более серьезен. [3]
Фермент G6PD, обнаруженный в красных кровяных тельцах (эритроцитах), защищает от окислительного повреждения путем производства НАДФН (никотинамидадениндинуклеотидфосфатгидрогеназа) из НАДФ (никотинамидадениндинуклеотидфосфат).При его дефиците и наличии оксидантных стрессоров, таких как болезнь, некоторые лекарства, красители и продукты, такие как фасоль, происходит гемолиз эритроцитов. Клинические проявления варьируются в зависимости от варианта GGPD, и у некоторых новорожденных может быть неонатальная желтуха с тяжелой гипербилирубинемией или ядерной желтухой. G6PD — это Х-сцепленное заболевание, в результате которого чаще всего страдают мужчины, а женщины — бессимптомные носители.
G6PD — это Х-сцепленное заболевание, в результате которого чаще всего страдают мужчины, а женщины — бессимптомные носители.
Снижение клиренса билирубина наблюдается при наследственных заболеваниях, таких как синдром Криглера-Наджара и Гилберта, а также при диабете матери и врожденном гипотиреозе.
При синдроме Криглера-Наджара наблюдается либо отсутствие активности UGT (тип 1), либо низкая активность UGT (тип 2), что приводит к тяжелой гипербилирубинемии в первые дни жизни или менее тяжелому заболеванию соответственно. Новорожденным с препаратом Криглер-Наджар 1 необходима трансплантация печени или длительное использование фототерапии. Фенобарбитал может использоваться при типе 2 Криглера-Наджара.
Имеется мутация гена UGT1A1 при синдроме Гилберта [4], вызывающая снижение продукции UGT и неконъюгированную гипербилирубинемию.Гилберта обычно диагностируют в подростковом периоде, хотя могут возникать проявления в неонатальном периоде и в основном наследуются как аутосомно-доминантное заболевание. Его можно диагностировать с помощью генетического тестирования.
Его можно диагностировать с помощью генетического тестирования.
Снижение кишечной активности приводит к усилению энтерогепатического кровообращения. Желтуха грудного вскармливания, желтуха грудного молока и кишечная непроходимость являются частыми состояниями, связанными с усилением энтерогепатической циркуляции, что приводит к неконъюгированной гипербилирубинемии.
Желтуха грудного вскармливания, также известная как желтуха отказа грудного вскармливания, возникает в первую неделю жизни и возникает из-за недостаточного потребления грудного молока, что приводит к обезвоживанию и иногда гипернатриемии.[1] Отсутствие грудного вскармливания приводит к снижению перистальтики кишечника и снижению выведения билирубина из стула или мекония.
Желтуха грудного молока возникает в конце первой недели, достигает пика на второй и обычно проходит к 12-недельному возрасту. Это происходит из-за ингибирования активности UGT и фактора грудного молока с бета-глюкуронидазоподобной активностью, которая деконъюгирует конъюгированный билирубин в кишечнике, что приводит к усилению энтерогепатической циркуляции./biliblanket-56a6fd613df78cf772914d79.jpg) [5] [6]
[5] [6]
Конъюгированная гипербилирубинемия всегда является патологической и возникает из-за дефектов образования или транспорта желчи, препятствий для ее оттока или системных состояний, которые могут повлиять на печень.
Состояния, вызывающие конъюгированную гипербилирубинемию из-за гепатобилиарной болезни, включают атрезию желчных путей, кисты холедоха, идиопатический неонатальный гепатит и синдром Аладжиля.
Врожденные нарушения метаболизма, такие как галактоземия, метаболические нарушения, такие как тирозинемия, и генетические нарушения, такие как дефицит антитрипсина-1, проявляющиеся в виде конъюгированной гипербилирубинемии.
Системные инфекции, такие как TORCH (токсоплазмоз, другой сифилис, ветряная оспа, краснуха, цитомегаловирус и простой герпес), и системные состояния, такие как сепсис, шок и асфиксия при рождении, также могут проявляться конъюгированной гипербилирубинемией.Инфекции мочевыводящих путей в неонатальном периоде и длительное использование парентерального питания у недоношенных новорожденных также являются известными причинами конъюгированной гипербилирубинемии.
Атрезия желчных путей — наиболее частая причина конъюгированной неонатальной гипербилирубинемии. [2] Он затрагивает как внутрипеченочные, так и внепеченочные желчные протоки и обычно проявляется бледным стулом от 2 до 4 недель жизни. Первоначальная оценка проводится с помощью ультразвукового исследования, которое может показать отсутствие желчного пузыря и классический признак «треугольной пуповины».[7] Однако отсутствие бледного стула и результатов ультразвукового исследования или наличие желчного пузыря не исключает атрезии желчных путей. За ультрасонографией следует чрескожная биопсия печени, которая дает дополнительную информацию и поддерживает диагноз атрезии желчных путей или помогает дифференцировать атрезию желчных путей от других причин. Если биопсия печени подтверждает диагноз атрезии желчных путей, следует выполнить открытую холангиограмму с последующим окончательным хирургическим вмешательством и процедурой Касаи (гепатопортоэнтеростомия).Для лучшего результата процедуру Касаи следует выполнить до восьми недель. Поэтому новорожденных с подозрением на атрезию желчных путей следует незамедлительно направлять для обследования и лечения.
Поэтому новорожденных с подозрением на атрезию желчных путей следует незамедлительно направлять для обследования и лечения.
Кисты холедоха включают расширение внутрипеченочных и внепеченочных желчных протоков. Ультрасонография может обнаружить кисты с нормальными или расширенными внутрипеченочными желчными протоками в отличие от склерозированных протоков при атрезии желчных путей, хотя кистозная атрезия желчных путей может напоминать кисты холедоха [8].
Синдром Алажиля вызывается генетической мутацией, приводящей к недостаточности междольковых желчных протоков и печеночных проявлений, включая желтуху и цирроз.К другим клиническим признакам относятся позвонки-бабочки, периферический стеноз легочной артерии, поражение почек, дисморфические особенности и задний эмбриотоксон глаза. Синдром Алажиля наследуется по аутосомно-доминантному типу [9].
Дефицит альфа-1-антитрипсина — распространенное генетическое заболевание, которое проявляется холестатической желтухой у младенцев, гомозиготных по генотипу PiZZ. Накопление полимеров против трипсина в эндоплазматическом ретикулуме гепатоцитов пациента с генотипом PiZZ приводит к апоптозу, холестазу новорожденных и циррозу печени в более позднем возрасте.[10]
Накопление полимеров против трипсина в эндоплазматическом ретикулуме гепатоцитов пациента с генотипом PiZZ приводит к апоптозу, холестазу новорожденных и циррозу печени в более позднем возрасте.[10]
Новорожденные с галактоземией с желтухой, катарактой, гепатомегалией, задержкой развития, почечным канальцевым ацидозом и Escherichia coli сепсисом после приема молока [11]. Галактоземия возникает из-за дефицита галактозо-1-фосфатуридилтрансферазы (GALT), что приводит к накоплению токсичных метаболитов во многих органах. Присутствие восстанавливающих веществ в моче свидетельствует о галактоземии, а активность GALT в печени или эритроцитах подтверждает диагноз.
Эпидемиология
Практически у всех новорожденных общий уровень билирубина будет выше верхнего предела нормального для взрослых и детей старшего возраста билирубина, равного 1.5 мг / дл с менее чем 5% конъюгированного общего билирубина. [2] До 60% доношенных детей [12] и 80% новорожденных со сроком гестации 35 недель и более [13] разовьются желтухой, которая возникает, когда уровень билирубина в сыворотке достигает и превышает 5 мг / дл.
Желтуха новорожденных чаще встречается у людей, живущих на больших высотах, и у людей, живущих вокруг Средиземного моря, особенно в Греции.
Патофизиология
Билирубин возникает при расщеплении гема, который образуется при расщеплении гемоглобина.Гем превращается в биливердин, железо и окись углерода под действием фермента гемоксигеназы [14]; Затем биливердин превращается в билирубин с помощью биливердинредуктазы. Превращение гема в билирубин происходит в ретикулоэндотелиальной системе. Неконъюгированный билирубин является гидрофобным и транспортируется в печень связанным с альбумином, где он конъюгируется с помощью фермента уридиндифосфат-глюкуронозилтрансферазы (UGT). Конъюгированный билирубин, который является водорастворимым, выводится с желчью и в желудочно-кишечный тракт и в основном выводится с калом после метаболизма бактериальной флорой.Некоторое количество конъюгированного билирубина деконъюгируется с неконъюгированным билирубином и реабсорбируется через энтерогепатический кровоток. [15]
[15]
Гипербилирубинемия — это общий сывороточный билирубин, превышающий 95% на номограмме Бутани [16] или более 1,5 мг / дл [17]. Неонатальная гипербилирубинемия классифицируется как неконъюгированная / непрямая гипербилирубинемия, которая обычно является доброкачественной или конъюгированной / прямой гипербилирубинемией, когда прямой билирубин составляет более 20% от общего билирубина с общим билирубином выше 5 мг / дл.Конъюгированная гипербилирубинемия всегда является патологией.
Тяжелая неонатальная гипербилирубинемия связана с неврологической дисфункцией, известной как неврологическая дисфункция, вызванная билирубином (BIND). При тяжелой гипербилирубинемии неконъюгированный билирубин проникает через гематоэнцефалический барьер. Он связывается с базальными ганглиями и ядрами ствола мозга, проявляясь либо как острая билирубиновая энцефалопатия, либо прогрессирует до постоянной неврологической дисфункции, известной как ядерная желтуха.
Анамнез и физикальное состояние
Оценка новорожденного с желтухой начинается с подробного анамнеза, включая анамнез рождения, семейный анамнез, начало желтухи, а лабораторные анализы матери важны, чтобы помочь различить неконъюгированные и конъюгированные.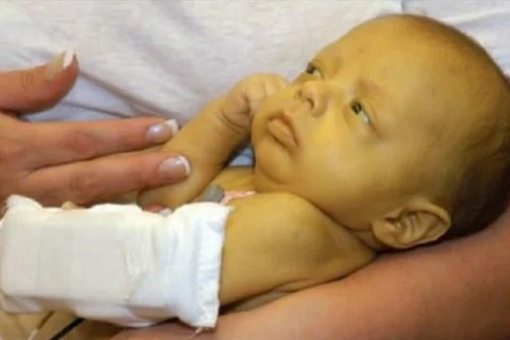 Если имеется экран для новорожденных, он может дать полезную информацию.
Если имеется экран для новорожденных, он может дать полезную информацию.
Американская академия рекомендует проводить всеобщий скрининг всех новорожденных на желтуху и определять факторы риска развития тяжелой гипербилирубинемии. [16] Основными факторами риска у новорожденных старше 35 недель беременности являются билирубин перед выпиской в зоне высокого риска, желтуха, наблюдаемая в первые 24 часа, несовместимость групп крови, гестационный возраст от 35 до 36 недель, предыдущий брат или сестра, получавшие фототерапию, кефалгематому или значительную синяки, исключительно грудное вскармливание и восточноазиатская раса.Недоношенность также является известным фактором риска развития тяжелой гипербилирубинемии. [18]
Незначительными факторами риска являются билирубин в сыворотке крови высокого среднего уровня, макросомный младенец от диабетической матери, полицитемия, мужской пол и возраст матери старше 25 лет [16].
Полное обследование новорожденного должно включать общий вид, осмотр глаз, осмотр брюшной полости с учетом гепатомегалии, спленомегалии или асцита, неврологический осмотр и кожные высыпания.
Оценка
Уровни билирубина можно оценить с помощью устройства для чрескожного измерения или взятия крови для определения общего уровня в сыворотке или плазме. Чрескожное измерение снижает частоту анализов крови на билирубин, но ограничивается темным оттенком кожи и тем, если новорожденный прошел фототерапию. [19] [20] Кроме того, если уровень чрескожного билирубина превышает 95-й процентиль на чрескожной номограмме или 75% номограммы общего билирубина сыворотки для фототерапии, следует измерить общий уровень билирубина в сыворотке.
Лаборатории, рекомендуемые для выявления гемолитической болезни как причины неконъюгированной гипербилирубинемии, включают группу крови новорожденного, тест Кумбса, полный анализ крови (CBC), количество ретикулоцитов, мазок крови и G6PD. У пациентов с конъюгированной гипербилирубинемией следует назначать сывороточные аминотрансферазы для подтверждения гепатоцеллюлярного повреждения, уровни гамма-глутамилтрансферазы (GGTP) для подтверждения гепатобилиарного заболевания и протромбинового времени и сывороточного альбумина для оценки синтетической функции печени.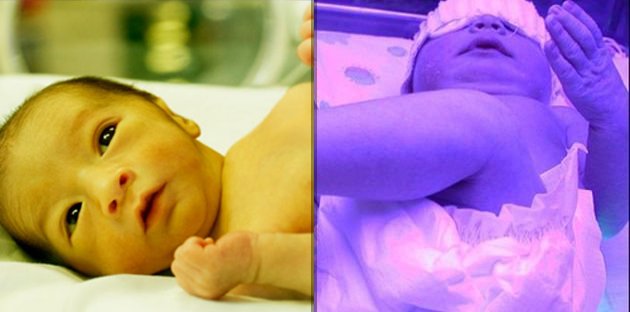
Визуализирующие исследования, такие как УЗИ, и дополнительные тесты, такие как TORCH-титры, посев мочи, вирусные культуры, серологические титры, аминокислоты и фенотип α-антитрипсина, могут быть добавлены в зависимости от предполагаемого диагноза конъюгированной гипербилирубинемии.
Лечение / ведение
Для предотвращения острой билирубиновой энцефалопатии и ядерной желтухи тяжелую гипербилирубинемию лечат с помощью фототерапии, внутривенного введения иммуноглобулина или обменного переливания крови. Существуют номограммы для определения уровней билирубина, при которых показана фототерапия и обменное переливание крови.
Фототерапия начинается с учетом факторов риска и уровня билирубина в сыворотке крови на номограмме. Билирубин оптимально поглощает свет в сине-зеленом диапазоне (от 460 до 490 нм) [21] и либо фотоизомеризуется и выводится с желчью, либо превращается в люмирубин и выводится с мочой. Во время фототерапии глаза новорожденного должны быть прикрыты, а максимальная площадь поверхности тела освещена светом. Важно поддерживать гидратацию и диурез, поскольку большая часть билирубина выводится с мочой в виде люмирубина.Использование фототерапии не показано при конъюгированной гипербилирубинемии [2] и может привести к «синдрому бронзового ребенка» с серовато-коричневым обесцвечиванием кожи [22] сыворотки и мочи. После прекращения фототерапии наблюдается повышение общего уровня билирубина в сыворотке, известного как «обратный билирубин». Уровень «обратного билирубина» обычно ниже, чем уровень в начале фототерапии, и не требует повторного начала фототерапии. [23]
Важно поддерживать гидратацию и диурез, поскольку большая часть билирубина выводится с мочой в виде люмирубина.Использование фототерапии не показано при конъюгированной гипербилирубинемии [2] и может привести к «синдрому бронзового ребенка» с серовато-коричневым обесцвечиванием кожи [22] сыворотки и мочи. После прекращения фототерапии наблюдается повышение общего уровня билирубина в сыворотке, известного как «обратный билирубин». Уровень «обратного билирубина» обычно ниже, чем уровень в начале фототерапии, и не требует повторного начала фототерапии. [23]
Внутривенный иммуноглобулин рекомендуется для повышения уровня билирубина в результате изоиммунного гемолиза, несмотря на фототерапию.Внутривенное введение иммуноглобина инициируется, когда уровень билирубина находится в пределах 2–3 мг / дл от уровня обменного переливания крови. [24] [25]
Обменное переливание показано, если существует риск неврологической дисфункции с попыткой фототерапии или без нее. Он используется для удаления билирубина из кровотока, а при изоиммунном гемолизе также удаляет циркулирующие антитела и сенсибилизированные эритроциты. Обменные переливания крови должны проводиться обученным персоналом в отделениях интенсивной терапии новорожденных или детей (NICU / PICU).Выполняется двукратное обменное переливание крови (от 160 до 180 мл / кг) с заменой крови новорожденного в аликвотах кровью перекрестно подобранной крови. Осложнениями, которые могут возникнуть при обменном переливании крови, являются электролитные нарушения, такие как гипокальциемия и гиперкалиемия, сердечные аритмии, тромбоцитопения, инфекции, передающиеся через кровь, тромбоз воротной вены, болезнь трансплантат против хозяина и некротический энтероколит (НЭК). [26] [27]
Обменные переливания крови должны проводиться обученным персоналом в отделениях интенсивной терапии новорожденных или детей (NICU / PICU).Выполняется двукратное обменное переливание крови (от 160 до 180 мл / кг) с заменой крови новорожденного в аликвотах кровью перекрестно подобранной крови. Осложнениями, которые могут возникнуть при обменном переливании крови, являются электролитные нарушения, такие как гипокальциемия и гиперкалиемия, сердечные аритмии, тромбоцитопения, инфекции, передающиеся через кровь, тромбоз воротной вены, болезнь трансплантат против хозяина и некротический энтероколит (НЭК). [26] [27]
Фототерапию следует возобновить после обменного переливания до тех пор, пока билирубин не достигнет уровня, при котором его можно будет безопасно прекратить.
Дифференциальная диагностика
Высокий уровень каротина может вызвать желтоватое изменение цвета кожи [2] и может быть ошибочно принят за гипербилирубинемию. Однако склера или слизистая оболочка не вовлечены в каротинемию. Каротинемия возникает в результате употребления в пищу продуктов, содержащих каротиноиды, таких как морковь, манго, зеленые листовые овощи, сладкий картофель, абрикосы и дыни.
Каротинемия возникает в результате употребления в пищу продуктов, содержащих каротиноиды, таких как морковь, манго, зеленые листовые овощи, сладкий картофель, абрикосы и дыни.
Прогноз
При лечении прогноз отличный. У тех, у кого лечение отложено, серьезным осложнением является повреждение головного мозга.До сих пор многие клиницисты не полностью осознают, что желтуха у новорожденных не является доброкачественным заболеванием.
Осложнения
Новорожденные, у которых развивается тяжелая гипербилирубинемия, подвергаются риску неврологической дисфункции, вызванной билирубином (BIND), когда билирубин проникает через гематоэнцефалический барьер. Билирубин связывается в первую очередь с бледным шаром, но также с гиппокампом, мозжечком и субталамическими ядерными телами, вызывая нейротоксичность [28] через апоптоз и некроз [29]. В острой форме это проявляется как острая билирубиновая энцефалопатия (АБЭ), характеризующаяся летаргией, гипотонией и уменьшением сосания, и носит обратимый характер. Ядерная желтуха, которая является постоянной, может развиться, если ABE прогрессирует. Это проявляется в виде церебрального паралича, судорог, выгибания, позы и нейросенсорной тугоухости.
Ядерная желтуха, которая является постоянной, может развиться, если ABE прогрессирует. Это проявляется в виде церебрального паралича, судорог, выгибания, позы и нейросенсорной тугоухости.
Улучшение результатов медицинской бригады
Желтуха новорожденных является относительно распространенным явлением и имеет множество причин. Прежде всего следует принять во внимание тот факт, что многие врачи считают желтуху у новорожденного доброкачественным заболеванием; Дело в том, что желтуха у новорожденного — серьезное заболевание, которое может вызвать необратимое повреждение головного мозга. Все врачи, ухаживающие за новорожденными, должны знать об этом факте.Поскольку желтуха может проявиться в любое время после рождения, с этим заболеванием лучше всего справляется группа специалистов. Хотя многие состояния, вызывающие желтуху, нельзя сразу диагностировать, главное — просвещать родителей. Родители должны быть проинформированы медсестрами, педиатрами, акушерами и лечащим врачом о том, что в случае изменения цвета кожи, стула или мочи ребенка его необходимо осмотреть в клинике.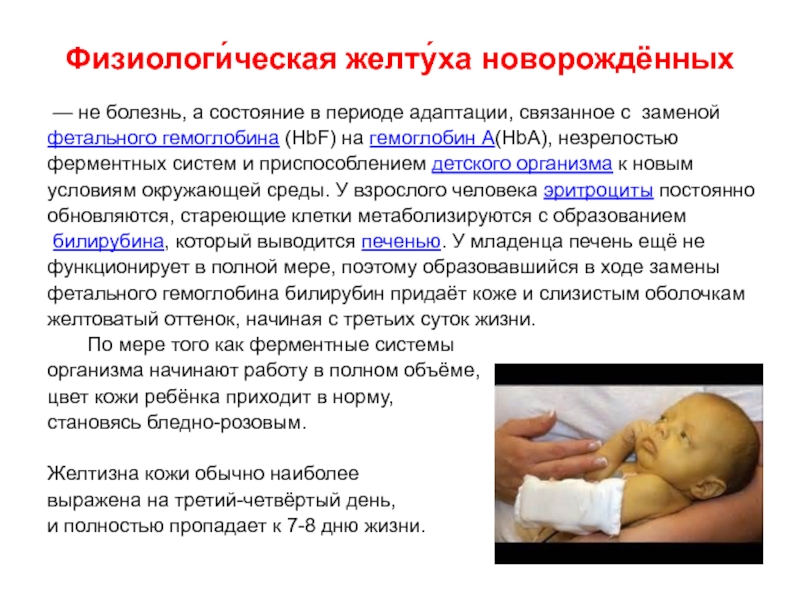 Сегодня существует двухцветный желтуха, который помогает родителям определить желтуху.Медсестры должны обучать матерей осмотру кожи и глаз новорожденных. Кроме того, приложение для смартфона также может помочь родителям оценить желтуху. Главное — убедиться, что младенца осматривают в клинике, чтобы исключить любую зловещую причину желтухи. Только с помощью межпрофессионального командного подхода можно снизить заболеваемость желтухой у новорожденных. Новорожденные и медсестры из группы низкого риска часто первыми выявляют желтуху. Они следят за лечением, обучают родителей и информируют команду об изменениях в состоянии здоровья.[Уровень 5]
Сегодня существует двухцветный желтуха, который помогает родителям определить желтуху.Медсестры должны обучать матерей осмотру кожи и глаз новорожденных. Кроме того, приложение для смартфона также может помочь родителям оценить желтуху. Главное — убедиться, что младенца осматривают в клинике, чтобы исключить любую зловещую причину желтухи. Только с помощью межпрофессионального командного подхода можно снизить заболеваемость желтухой у новорожденных. Новорожденные и медсестры из группы низкого риска часто первыми выявляют желтуху. Они следят за лечением, обучают родителей и информируют команду об изменениях в состоянии здоровья.[Уровень 5]
Хотя желтуха новорожденных в большинстве случаев является легким и преходящим явлением, каждый новорожденный должен быть оценен перед выпиской на предмет факторов, связанных с повышенным риском тяжелой гипербилирубинемии в соответствии с Американской академией педиатрии для улучшения результатов лечения пациентов [16]. ] (Уровень 3)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.

- Леунг А.К., Sauve RS. Желтуха грудного вскармливания и грудного молока. J R Soc Health. 1989 декабрь; 109 (6): 213-7.[PubMed: 2513410]
- 2.
- Pan DH, Rivas Y. Желтуха: от новорожденных до 2 месяцев. Pediatr Rev.2017 ноябрь; 38 (11): 499-510. [PubMed: 2
18]
- 3.
- Бланшетт В.С., Зипурски А. Оценка анемии у новорожденных. Clin Perinatol. 1984 июн; 11 (2): 489-510. [PubMed: 6378489]
- 4.
- Bosma PJ, Chowdhury JR, Bakker C, Gantla S, de Boer A, Oostra BA, Lindhout D, Tytgat GN, Jansen PL, Oude Elferink RP. Генетическая основа сниженной экспрессии билирубина UDP-глюкуронозилтрансферазы 1 при синдроме Жильбера.N Engl J Med. 1995 г., 2 ноября; 333 (18): 1171-5. [PubMed: 7565971]
- 5.
- Грунебаум Э., Амир Дж., Мерлоб П., Мимуни М., Варсано И. Легкая желтуха груди: естественное течение, семейная заболеваемость и поздние исходы нервного развития младенца. Eur J Pediatr. 1991 Февраль; 150 (4): 267-70. [PubMed: 2029918]
- 6.

- Preer GL, Philipp BL. Понимание и лечение желтухи грудного молока. Arch Dis Child Fetal Neonatal Ed. 2011 ноя; 96 (6): F461-6. [PubMed: 20688866]
- 7.
- Такамидзава С., Заима А., Мураджи Т., Канегава К., Акасака Ю., Сато С., Нисидзима Э.Можно ли диагностировать атрезию желчных путей только с помощью ультразвукового исследования? J Pediatr Surg. 2007 декабрь; 42 (12): 2093-6. [PubMed: 18082715]
- 8.
- Соарес К.С., Арнаутакис Д.И., Камель И., Растегар Н., Андерс Р., Майтель С., Павлик Т.М. Кисты холедоха: проявление, клиническая дифференциация и лечение. J Am Coll Surg. 2014 декабрь; 219 (6): 1167-80. [Бесплатная статья PMC: PMC4332770] [PubMed: 25442379]
- 9.
- Синдром Джесины Д. Алажилля: обзор. Neonatal Netw. 2017 г. 01 ноября; 36 (6): 343-347.[PubMed: 29185945]
- 10.
- Таунсенд С., Ньюсом П., Тернер А.М. Проявление и прогноз заболевания печени при дефиците альфа-1-антитрипсина. Эксперт Рев Гастроэнтерол Гепатол.
 2018 августа; 12 (8): 745-747. [PubMed: 29768056]
2018 августа; 12 (8): 745-747. [PubMed: 29768056] - 11.
- Karadag N, Zenciroglu A, Eminoglu FT, Dilli D, Karagol BS, Kundak A, Dursun A, Hakan N, Okumus N. Обзор литературы и исходы классической галактоземии, диагностированной в неонатальном периоде . Clin Lab. 2013; 59 (9-10): 1139-46. [PubMed: 24273939]
- 12.
- Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Pediatr Clin North Am. 2004 август; 51 (4): 843-61, vii. [PubMed: 15275978]
- 13.
- Bhutani VK, Stark AR, Lazzeroni LC, Poland R, Gourley GR, Kazmierczak S, Meloy L, Burgos AE, Hall JY, Stevenson DK., Оценка первоначальных клинических испытаний и оценка рисков для Группа исследования универсального скрининга гипербилирубинемии. Скрининг перед выпиской на тяжелую неонатальную гипербилирубинемию позволяет выявить младенцев, нуждающихся в фототерапии.J Pediatr. 2013 Март; 162 (3): 477-482.
 e1. [PubMed: 23043681]
e1. [PubMed: 23043681] - 14.
- Dennery PA, Seidman DS, Stevenson DK. Неонатальная гипербилирубинемия. N Engl J Med. 2001 22 февраля; 344 (8): 581-90. [PubMed: 11207355]
- 15.
- Poland RL, Odell GB. Физиологическая желтуха: энтерогепатическая циркуляция билирубина. N Engl J Med. 1971, 7 января; 284 (1): 1-6. [PubMed: 4922346]
- 16.
- Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более.Педиатрия. 2004 июл; 114 (1): 297-316. [PubMed: 15231951]
- 17.
- Berk PD. Метаболизм билирубина и наследственные гипербилирубинемии. Semin Liver Dis. 1994 ноя; 14 (4): 321-2. [PubMed: 7855625]
- 18.
- Майзелс М.Дж., Бутани В.К., Боген Д., Ньюман ТБ, Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия. 2009 Октябрь; 124 (4): 1193-8. [PubMed: 19786452]
- 19.

- Wainer S, Rabi Y, Parmar SM, Allegro D, Lyon M.Влияние тона кожи на работу глюкометра чрескожной желтухи. Acta Paediatr. 2009 декабрь; 98 (12): 1909-15. [PubMed: 19764923]
- 20.
- Касноча Луканова Л., Матасова К., Зиболен М., Крчо П. Точность чрескожного измерения билирубина у новорожденных после фототерапии. J Perinatol. 2016 Октябрь; 36 (10): 858-61. [PubMed: 27279078]
- 21.
- Бутани В.К., Комитет по плодам и новорожденным. Американская академия педиатрии. Фототерапия для предотвращения тяжелой неонатальной гипербилирубинемии у новорожденного на сроке 35 и более недель беременности.Педиатрия. 2011 Октябрь; 128 (4): e1046-52. [PubMed: 21949150]
- 22.
- Ле Т. Н., Риз Дж. Синдром бронзового ребенка. J Pediatr. 2017 сентябрь; 188: 301-301.e1. [PubMed: 28583706]
- 23.
- Йетман Р.Дж., Паркс Д.К., Хусеби В., Мистри К., Гарсия Дж. Уровни билирубина восстанавливаются у младенцев, получающих фототерапию. J Pediatr.
 1998 ноя; 133 (5): 705-7. [PubMed: 9821435]
1998 ноя; 133 (5): 705-7. [PubMed: 9821435] - 24.
- Alpay F, Sarici SU, Okutan V, Erdem G, Ozcan O, Gökçay E. Терапия высокими дозами внутривенного иммуноглобулина при неонатальной иммунной гемолитической желтухе.Acta Paediatr. 1999 Февраль; 88 (2): 216-9. [PubMed: 10102158]
- 25.
- Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed. 2003 Янв; 88 (1): F6-10. [Бесплатная статья PMC: PMC1755998] [PubMed: 12496219]
- 26.
- Jackson JC. Нежелательные явления, связанные с обменным переливанием крови у здоровых и больных новорожденных. Педиатрия. 1997 Май; 99 (5): E7. [PubMed:
64] - 27.
- Патра К., Сторфер-Иссер А., Синер Б., Мур Дж., Хак М.Неблагоприятные события, связанные с неонатальным обменным переливанием крови в 1990-е годы. J Pediatr. 2004 Май; 144 (5): 626-31. [PubMed: 15126997]
- 28.
- Бутани В.
 К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656]
К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656] - 29.
- Ханко Э., Хансен Т.В., Алмаас Р., Линдстад Дж., Рутвельт Т. Билирубин индуцирует апоптоз и некроз в нейронах NT2-N человека. Pediatr Res. 2005 Февраль; 57 (2): 179-84. [PubMed: 15611354]
Желтуха новорожденных: история вопроса, патофизиология, этиология
Хуанг М.Дж., Куа К.Э., Дэн Х.С., Тан К.С., Вен Х.В., Хуанг С.С.Факторы риска тяжелой гипербилирубинемии у новорожденных. Педиатр Рес . 2004 ноябрь 56 (5): 682-9. [Медлайн].
Christensen RD, Yaish HM. Гемолитические нарушения, вызывающие тяжелую неонатальную гипербилирубинемию. Клин Перинатол . 2015 Сентябрь 42 (3): 515-27. [Медлайн].
Woodgate P, Jardine LA. Желтуха новорожденных: фототерапия. BMJ Clin Evid . 2015 22 мая 2015: [Medline].
BMJ Clin Evid . 2015 22 мая 2015: [Medline].
Масиас Р.И., Марин Дж. Дж., Серрано, Массачусетс.Выведение желчных соединений во время внутриутробной жизни. Мир Дж. Гастроэнтерол . 2009 21 февраля. 15 (7): 817-28. [Медлайн]. [Полный текст].
Юсофф С., Ван Ростенберг Х., Юсофф Н.М. и др. Частоты мутаций A (TA) 7TAA, G71R и G493R гена UGT1A1 в популяции Малайзии. Биол Новорожденных . 2006. 89 (3): 171-6. [Медлайн]. [Полный текст].
Memon N, Weinberger BI, Hegyi T, Aleksunes LM. Наследственные нарушения клиренса билирубина. Педиатр Рес . 2015 23 ноября [Medline].
Watchko JF, Lin Z. Генетика неонатальной желтухи. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012. 1-27.
1-27.
Fujiwara R, Maruo Y, Chen S, Tukey RH. Роль внепеченочной UDP-глюкуронозилтрансферазы 1A1: успехи в понимании неонатальной гипербилирубинемии, индуцированной грудным молоком. Toxicol Appl Pharmacol . 2015 15 ноя.289 (1): 124-32. [Медлайн].
Хуа Л., Ши Д., Епископ П.Р., Гош Дж., Мэй В.Л., Новицки М.Дж. Роль мутации UGT1A1 * 28 у младенцев с желтухой и гипертрофическим пилорическим стенозом. Педиатр Рес . 2005 ноябрь 58 (5): 881-4. [Медлайн].
Yamamoto A, Nishio H, Waku S, Yokoyama N, Yonetani M, Uetani Y. Мутация Gly71Arg гена билирубина UDP-глюкуронозилтрансферазы 1A1 связана с неонатальной гипербилирубинемией в популяции Японии. Кобе Дж. Мед. Науки . 2002 августа 48 (3-4): 73-7. [Медлайн].
Kumral A, Ozkan H, Duman N, Yesilirmak DC, Islekel H, Ozalp Y. Желтуха грудного молока коррелирует с высоким уровнем эпидермального фактора роста. Педиатр Рес . 2009 Август 66 (2): 218-21. [Медлайн].
Желтуха грудного молока коррелирует с высоким уровнем эпидермального фактора роста. Педиатр Рес . 2009 Август 66 (2): 218-21. [Медлайн].
Майзелс М.Дж., Ньюман ТБ. Эпидемиология неонатальной гипербилирубинемии. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012 г.97-113.
Майзелс М.Дж., Гиффорд К. Нормальный уровень билирубина в сыворотке крови новорожденного и влияние грудного вскармливания. Педиатрия . 1986 ноябрь 78 (5): 837-43. [Медлайн].
[Рекомендации] Аткинсон Л. Р., Эскобар Г. Дж., Такьяма Дж. И., Ньюман ТБ. Использование фототерапии у новорожденных с желтухой в крупной организации управляемой медицинской помощи: соблюдают ли врачи рекомендации? Педиатрия . 2003. 111: e555. [Медлайн]. [Полный текст].
Мур LG, Ньюберри Массачусетс, Фриби GM, Crnic LS. Повышенная частота неонатальной гипербилирубинемии на высоте 3100 м в Колорадо. Ам Дж. Дис Детский . 1984 Февраль 138 (2): 157-61. [Медлайн].
Sarici SU, Serdar MA, Korkmaz A, et al. Заболеваемость, течение и прогноз гипербилирубинемии у недоношенных и доношенных новорожденных. Педиатрия . 2004. 113: 775-80. [Медлайн]. [Полный текст].
Эббесен Ф, Андерссон С, Вердер Х, Гриттер С, Педерсен-Бьергаард Л, Петерсен Дж. Экстремальная гипербилирубинемия у доношенных и недоношенных детей в Дании. Акта Педиатр . 2005, январь, 94 (1): 59-64. [Медлайн].
2005, январь, 94 (1): 59-64. [Медлайн].
Linn S, Schoenbaum SC, Monson RR, Rosner B, Stubblefield PG, Ryan KJ. Эпидемиология неонатальной гипербилирубинемии. Педиатрия . 1985 апр.75 (4): 770-4. [Медлайн].
Майзелс М.Дж., Ньюман ТБ. Профилактика, скрининг и послеродовое ведение неонатальной гипербилирубинемии. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012. 175-94.
Slusher TM, Vreman HJ, McLaren DW, Lewison LJ, Brown AK, Стивенсон DK. Дефицит глюкозо-6-фосфатдегидрогеназы и концентрации карбоксигемоглобина, связанные с заболеваемостью и смертью, связанной с билирубином, у младенцев в Нигерии. Дж. Педиатр . 1995 Январь 126 (1): 102-8. [Медлайн].
Кнудсен А. Влияние резервной концентрации альбумина и pH на цефалокаудальное прогрессирование желтухи у новорожденных. Ранний Хум Дев . 1991 янв-фев. 25 (1): 37-41. [Медлайн].
Влияние резервной концентрации альбумина и pH на цефалокаудальное прогрессирование желтухи у новорожденных. Ранний Хум Дев . 1991 янв-фев. 25 (1): 37-41. [Медлайн].
Перселл Н., Биби П.Дж. Влияние температуры кожи и перфузии кожи на цефалокаудальное прогрессирование желтухи у новорожденных. J Детский педиатр . 2009 Октябрь.45 (10): 582-6. [Медлайн].
[Рекомендации] Бутани В.К., Майзелс М.Дж., Старк А.Р., Буонокор Г. Лечение желтухи и профилактика тяжелой неонатальной гипербилирубинемии у младенцев> или = 35 недель беременности. Неонатология . 2008. 94 (1): 63-7. [Медлайн].
Бутани В.К., Джонсон Л.Х., Майзелс М.Дж. и др. Kernicterus: эпидемиологические стратегии профилактики с помощью системных подходов. Дж Перинатол . 2004. 24: 650-62.[Медлайн]. [Полный текст].
Бутани В.К., Горли Г.Р., Адлер С. и др. Неинвазивное измерение общего билирубина в сыворотке крови у новорожденных перед выпиской из нескольких рас для оценки риска тяжелой гипербилирубинемии. Педиатрия . 2000 августа 106 (2): E17. [Медлайн]. [Полный текст].
Keren R, Tremont K, Luan X, Cnaan A. Визуальная оценка желтухи у доношенных и поздних недоношенных детей. Arch Dis Child Fetal Neonatal Ed . 2009 сентябрь 94 (5): F317-22. [Медлайн].
Рискин А., Тамир А., Кугельман А., Хемо М., Бадер Д. Надежна ли визуальная оценка желтухи как инструмент скрининга для выявления значительной неонатальной гипербилирубинемии ?.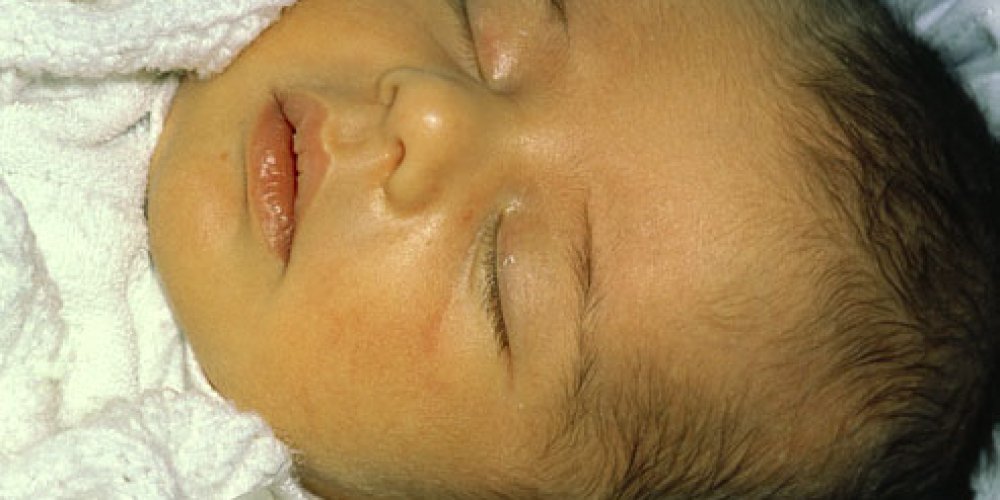 Дж. Педиатр .2008 июн. 152 (6): 782-7, 787.e1-2. [Медлайн].
Дж. Педиатр .2008 июн. 152 (6): 782-7, 787.e1-2. [Медлайн].
Schutzman DL, Sekhon R, Hundalani S. Часовая номограмма билирубина у младенцев с несовместимостью ABO и прямым положительным результатом по Кумбсу. Arch Pediatr Adolesc Med . 2010 декабрь 164 (12): 1158-64. [Медлайн].
Альфорс CE, Parker AE. Концентрация несвязанного билирубина связана с аномальным автоматическим ответом слухового ствола мозга у новорожденных с желтухой. Педиатрия .2008 май. 121 (5): 976-8. [Медлайн].
Mreihil K, Madsen P, Nakstad B, Benth JS, Ebbesen F, Hansen TW. Раннее образование изомеров билирубина во время фототерапии желтухи новорожденных: эффекты одиночных и двойных люминесцентных ламп по сравнению с фотодиодами. Педиатр Рес . 2015 июл.78 (1): 56-62. [Медлайн].
Кумар П., Чавла Д., Деорари А. Световая диодная фототерапия неконъюгированной гипербилирубинемии у новорожденных. Кокрановская база данных Syst Rev . 7 декабря 2011 г. 12: CD007969. [Медлайн].
Tridente A, De Luca D. Эффективность светодиода по сравнению с другими источниками света для лечения гипербилирубинемии новорожденных: систематический обзор и метаанализ. Акта Педиатр . 2012 май.101 (5): 458-65. [Медлайн].
Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed . 2003 Январь 88 (1): F6-10. [Медлайн]. [Полный текст].
Рубо Дж., Альбрехт К., Лаш П. и др. Высокодозная внутривенная иммуноглобулинотерапия при гипербилирубинемии, вызванной резус-гемолитической болезнью. Дж. Педиатр . 1992 июл.121 (1): 93-7. [Медлайн].
Хейзинг К., Ройслиен Дж., Хансен Т.Внутривенный иммуноглобулин снижает потребность в обменных переливаниях крови при несовместимости резус и AB0. Акта Педиатр . 2008 Октябрь 97 (10): 1362-5. [Медлайн].
Хансен TW. Терапевтические подходы к неонатальной желтухе: международное исследование. Clin Pediatr (Phila) . 1996 июн. 35 (6): 309-16. [Медлайн].
[Рекомендации] Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более. Педиатрия . 2004 июл. 114 (1): 297-316. [Медлайн]. [Полный текст].
2004 июл. 114 (1): 297-316. [Медлайн]. [Полный текст].
Майзелс М.Дж., Вачко Дж.Ф., Бутани В.К., Стивенсон Д.К. Подход к лечению гипербилирубинемии у недоношенных детей менее 35 недель гестации. Дж Перинатол . 2012 Сентябрь 32 (9): 660-4. [Медлайн].
Morris BH, Oh W., Tyson JE, et al. Агрессивная и консервативная фототерапия для младенцев с очень низкой массой тела при рождении. N Engl J Med .30 октября 2008 г., 359 (18): 1885-96. [Медлайн]. [Полный текст].
Hintz SR, Stevenson DK, Yao Q, et al. Связано ли воздействие фототерапии с лучшими или худшими результатами у младенцев с массой тела при рождении от 501 до 1000 г ?. Акта Педиатр . 2011 июл.100 (7): 960-965. [Медлайн].
Тайсон Дж., Педроза С., Лангер Дж. И др. Увеличивает ли агрессивная фототерапия смертность, уменьшая при этом серьезные нарушения у самых маленьких и самых больных новорожденных? Дж Перинатол . 2012 Сентябрь 32 (9): 677-84. [Медлайн]. [Полный текст].
Увеличивает ли агрессивная фототерапия смертность, уменьшая при этом серьезные нарушения у самых маленьких и самых больных новорожденных? Дж Перинатол . 2012 Сентябрь 32 (9): 677-84. [Медлайн]. [Полный текст].
Хансен TW. Пусть будет свет — а должно ли быть меньше ?. Дж Перинатол . 2012 Сентябрь 32 (9): 649-51. [Медлайн].
Мадан Дж. К., Кендрик Д., Хагадорн Д. И., Франц И. Д. 3-й. Терапия открытого артериального протока: влияние на неонатальный и 18-месячный исход. Педиатрия . 2009 Февраль 123 (2): 674-81. [Медлайн].
Johnson L, Bhutani VK, Karp K, Sivieri EM, Shapiro SM.Клинический отчет пилотного реестра Kernicterus в США (1992–2004 гг.). Дж Перинатол . 2009 29 февраля Приложение 1: S25-45. [Медлайн].
Хансен Т. В., Нитч Л., Норман Э. и др. Обратимость острой промежуточной билирубиновой энцефалопатии. Акта Педиатр . 2009 Октябрь 98 (10): 1689-94. [Медлайн].
В., Нитч Л., Норман Э. и др. Обратимость острой промежуточной билирубиновой энцефалопатии. Акта Педиатр . 2009 Октябрь 98 (10): 1689-94. [Медлайн].
Calado CS, Pereira AG, Santos VN, Castro MJ, Maio JF. Что приводит новорожденных в отделение неотложной помощи ?: годичное исследование. Скорая помощь педиатру . 2009 Апрель 25 (4): 244-8. [Медлайн].
Newman TB, Liljestrand P, Escobar GJ. Сочетание клинических факторов риска с уровнем билирубина в сыворотке для прогнозирования гипербилирубинемии у новорожденных. Arch Pediatr Adolesc Med . 2005 Февраль 159 (2): 113-9. [Медлайн].
Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Педиатр Клиника North Am .2004 г., август 51 (4): 843-61, vii. [Медлайн].
[Медлайн].
Eggert LD, Wiedmeier SE, Wilson J, Christensen RD. Эффект от введения программы скрининга на билирубин новорожденных после выписки из больницы в системе здравоохранения с 18 больницами. Педиатрия . 2006 май. 117 (5): e855-62. [Медлайн].
Пол И.М., Филлипс Т.А., Уидом, доктор медицины, Холленбик, CS. Экономическая эффективность послеродовых посещений медсестер на дому для профилактики стационарного лечения желтухи и обезвоживания. Педиатрия . 2004 Октябрь 114 (4): 1015-22. [Медлайн].
Суреш Г.К., Кларк РЭ. Экономическая эффективность стратегий, направленных на предотвращение ядерной желтухи у новорожденных. Педиатрия . 2004 Октябрь 114 (4): 917-24. [Медлайн].
[Рекомендации] Майзелс М.Дж., Бутани В.К., Боген Д. , Ньюман Т.Б., Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия .2009 Октябрь 124 (4): 1193-8. [Медлайн].
, Ньюман Т.Б., Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия .2009 Октябрь 124 (4): 1193-8. [Медлайн].
Buiter HD, Dijkstra SS, Oude Elferink RF, Bijster P, Woltil HA, Verkade HJ. Неонатальная желтуха и выделение стула у доношенных детей, вскармливаемых грудью или искусственными смесями. Eur J Pediatr . 2008 май. 167 (5): 501-7. [Медлайн].
Cremer RJ, Perryman PW. Влияние света на гипербилирубинемию младенцев. Ланцет . 1958. 1: 1094-7.
Gourley GR, Li Z, Kreamer BL, Kosorok MR.Контролируемое рандомизированное двойное слепое исследование профилактики желтухи среди новорожденных, находящихся на грудном вскармливании. Педиатрия . 2005 августа 116 (2): 385-91. [Медлайн]. [Полный текст].
Grohmann K, Roser M, Rolinski B и др. Измерение билирубина у новорожденных: сравнение 9 часто используемых методов. Педиатрия . 2006 апр. 117 (4): 1174-83. [Медлайн].
Хансен TW. Неотложное лечение крайней желтухи новорожденных — потенциальные преимущества усиленной фототерапии и прерывания циркуляции энтерогепатического билирубина. Акта Педиатр . 1997 августа 86 (8): 843-6. [Медлайн].
Хансен TW. Последние достижения в фармакотерапии гипербилирубинемии у новорожденных. Эксперт Опин Фармакотер . 2003. 4 (11): 1939-48. [Медлайн]. [Полный текст].
Хансен Т.В., Аллен Дж. В.. Гемолитическая анемия не увеличивает проникновение билирубина в мозг крысы и не влияет на скорость его выведения. Биол Новорожденных . 1996. 69 (4): 268-74. [Медлайн].
1996. 69 (4): 268-74. [Медлайн].
Харт С., Кэмерон Р.Важность освещенности и площади в неонатальной фототерапии. Arch Dis Child Fetal Neonatal Ed . 2005. 90: F437-F440. [Медлайн]. [Полный текст].
Эрвье, J. De l’ictere des nouveau-nes. Париж: Эти мед . 1847.
Ho HT, Ng TK, Tsui KC, Lo YC. Оценка нового чрескожного билирубинометра у китайских новорожденных. Arch Dis Child Fetal Neonatal Ed . 2006 ноябрь 91 (6): F434-8. [Медлайн].
Каплан М., Бромикер Р., Шиммель М.С., Альгур Н., Хаммерман К.Оценка управления выписками в прогнозировании гипербилирубинемии: опыт Иерусалима. Дж. Педиатр . 2007 Апрель 150 (4): 412-7. [Медлайн].
Kaplan M, Renbaum P, Vreman HJ, Wong RJ, Levy-Lahad E, Hammerman C. (TA) n Полиморфизм промотора UGT 1A1: решающий фактор в патофизиологии желтухи у новорожденных с дефицитом G-6-PD. Педиатр Рес . 2007 5 апреля. [Medline].
(TA) n Полиморфизм промотора UGT 1A1: решающий фактор в патофизиологии желтухи у новорожденных с дефицитом G-6-PD. Педиатр Рес . 2007 5 апреля. [Medline].
Каплан М., Щорс И., Алгур Н., Бромикер Р., Шиммель М.С., Хаммерман К.Визуальный скрининг в сравнении с чрескожной билирубинометрией для оценки желтухи перед выпиской. Акта Педиатр . 2008 июн.97 (6): 759-63. [Медлайн].
Керен Р., Бутани В.К., Луан Х, Нихтианова С., Канан А., Шварц Дж. С.. Выявление новорожденных с риском значительной гипербилирубинемии: сравнение двух рекомендуемых подходов. Детский Арк Дис . 2005 апр. 90 (4): 415-21. [Медлайн].
Kuzniewicz MW, Escobar GJ, Wi S, Liljestrand P, McCulloch C, Newman TB.Факторы риска тяжелой гипербилирубинемии у младенцев с пограничным уровнем билирубина: вложенное исследование случай-контроль. Дж. Педиатр . 2008 Август 153 (2): 234-40. [Медлайн].
Дж. Педиатр . 2008 Август 153 (2): 234-40. [Медлайн].
Lin Z, Fontaine J, Watchko JF. Коэкспрессия полиморфизмов генов, участвующих в продукции и метаболизме билирубина. Педиатрия . 2008 июл.122 (1): e156-62. [Медлайн].
Maisels MJ, McDonagh AF. Фототерапия желтухи новорожденных. N Engl J Med .2008 28 февраля. 358 (9): 920-8. [Медлайн].
Майзелс MJ, Newman TB, Watchko JF. Влияние скрининга билирубина перед выпиской на последующую гипербилирубинемию. Педиатрия . 2006 октябрь 118 (4): 1796; ответ автора 1976-7. [Медлайн].
Muslu N, Dogruer ZN, Eskandari G, Atici A, Kul S, Atik U. Связаны ли полиморфизмы гена глутатион-S-трансферазы с желтухой новорожденных ?. Eur J Pediatr . 2008 Январь 167 (1): 57-61.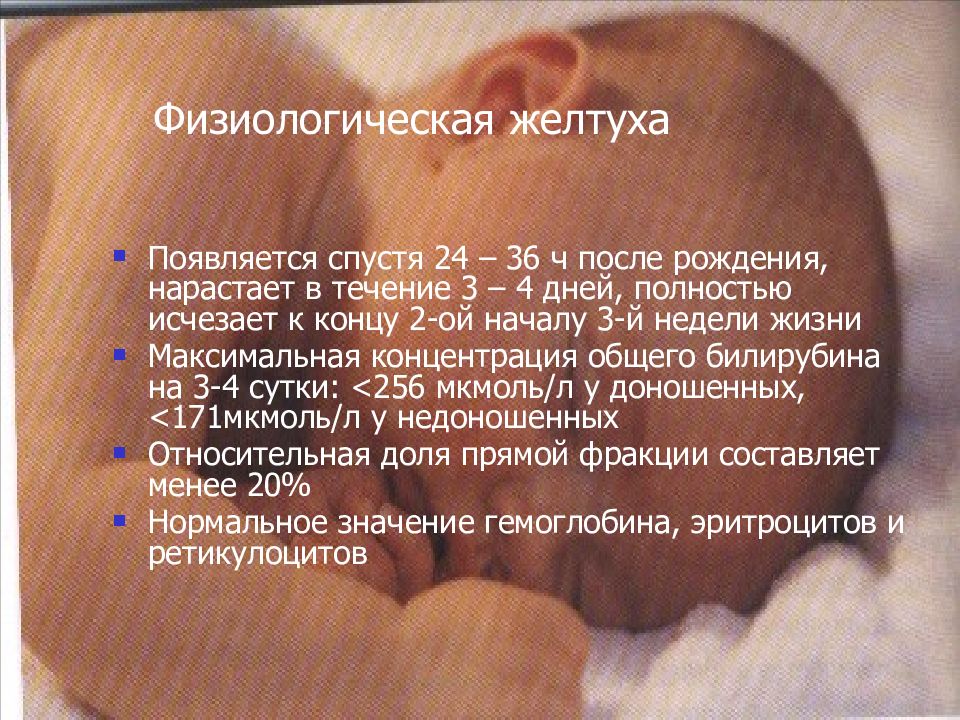 [Медлайн].
[Медлайн].
Ньюман ТБ, Лильестранд П., Джереми Р.Дж., Ферриеро Д.М., Ву Ю.В., Худес Э.С. Результаты среди новорожденных с уровнем общего билирубина в сыворотке 25 мг на децилитр или более. N Engl J Med . 2006 г. 4 мая. 354 (18): 1889-900. [Медлайн].
Ostrow JD, Jandl JH, Schmid R. Образование билирубина из гемоглобина in vivo. Дж. Клин Инвест . 1962 г., авг., 41: 1628–37. [Медлайн]. [Полный текст].
Сейдман Д.С., Моисей Дж., Эргаз З.Новое устройство для фототерапии, излучающее синий свет: проспективное рандомизированное контролируемое исследование. Дж. Педиатр . 2000. 136: 771-4. [Медлайн]. [Полный текст].
Smitherman H, Stark AR, Bhutan VK. Раннее распознавание неонатальной гипербилирубинемии и неотложное лечение. Semin Fetal Neonatal Med . 2006 июн.11 (3): 214-24. [Медлайн].
Semin Fetal Neonatal Med . 2006 июн.11 (3): 214-24. [Медлайн].
Sun G, Wu M, Cao J, Du L. Уровень билирубина пуповинной крови по отношению к миссенс-аллелю гена UDP-глюкуронозилтрансферазы билирубина у китайских новорожденных. Акта Педиатр . 2007 ноябрь 96 (11): 1622-5. [Медлайн].
Watchko JF. Снова о вигинтифобии. Педиатрия . 2005 июн. 115 (6): 1747-53. [Медлайн]. [Полный текст].
Тейлор Дж. А., Стаут Дж. У., де Гриф Л. и др. Использование приложения для смартфона для оценки желтухи новорожденных. Педиатрия . 2017 Сентябрь 140 (3): [Medline].
Olusanya BO, Slusher TM, Imosemi DO, Emokpae AA. Выявление у матери желтухи новорожденных во время родовспоможения с помощью нового двухцветного желтухометра. PLoS One . 2017. 12 (8): e0183882. [Медлайн]. [Полный текст].
2017. 12 (8): e0183882. [Медлайн]. [Полный текст].
Chen Z, Zhang L, Zeng L, et al. Дополнительная терапия пробиотиками при патологической желтухе новорожденных: систематический обзор и метаанализ. Фронт Фармакол . 2017. 8: 432. [Медлайн]. [Полный текст].
Ян Л., Ву, Ван Б., Бу X, Тан Дж. Влияние сульфата цинка на желтуху новорожденных: систематический обзор и метаанализ. J Matern Fetal Neonatal Med .2017 24 апреля. 1-7. [Медлайн].
Barekatain B, Badiea Z, Hoseini N. Влияние покрытия головы на предотвращение гипокальциемии, вызванной фототерапией, у новорожденных с желтухой желтухи с гестационным возрастом менее 35 недель. Adv Biomed Res . 2016. 5: 176. [Медлайн]. [Полный текст].
Чаудхари Х., Гоял С., Патил С. Новорожденные с серповидно-клеточной анемией уязвимы для индуцированного синим светом окислительного стресса и повышения провоспалительных цитокинов. Медицинские гипотезы . 2016 Ноябрь 96: 78-82. [Медлайн].
Медицинские гипотезы . 2016 Ноябрь 96: 78-82. [Медлайн].
Christensen RD, Agarwal AM, Yaish HM, Reading NS, O’Brien EA, Prchal JT. Три новых варианта спектрина у новорожденных с желтухой. Clin Pediatr (Phila) . 2018 Январь 57 (1): 19-26. [Медлайн].
Keahey PA, Simeral ML, Schroder KJ, et al. Устройство для оказания медицинской помощи для диагностики и мониторинга желтухи новорожденных в условиях ограниченных ресурсов. Proc Natl Acad Sci U S A .2017 г. 19 декабря. 114 (51): E10965-E10971. [Медлайн].
Mitra S, Rennie J. Желтуха новорожденных: этиология, диагностика и лечение. Br J Hosp Med (Лондон) . 2017. 2 декабря. 78 (12): 699-704. [Медлайн].
Объяснение причин и типов желтухи
Желтуха — распространенное заболевание новорожденных, поражающее около 60 процентов доношенных детей в первую неделю жизни. Вы узнаете, что у вашего ребенка желтуха, если его кожа и белки глаз станут желтыми, хотя анализ крови может показать, насколько он желтушен.Хотя желтуха звучит пугающе, в большинстве случаев это просто признак того, что ваш ребенок приспосабливается к жизни вне матки. Желтуха новорожденных обычно протекает в легкой форме и редко требует лечения, но требует обследования и последующего наблюдения у лечащего врача.
Вы узнаете, что у вашего ребенка желтуха, если его кожа и белки глаз станут желтыми, хотя анализ крови может показать, насколько он желтушен.Хотя желтуха звучит пугающе, в большинстве случаев это просто признак того, что ваш ребенок приспосабливается к жизни вне матки. Желтуха новорожденных обычно протекает в легкой форме и редко требует лечения, но требует обследования и последующего наблюдения у лечащего врача.
Что вызывает желтуху?
Когда младенцы находятся внутри матки, они нуждаются в дополнительных эритроцитах для удовлетворения своих потребностей в кислороде. После рождения эти лишние клетки разрушаются, высвобождая вещество, называемое билирубином. Печень фильтрует билирубин из крови и выводит его с калом.Прежде чем печень новорожденного начнет полноценно функционировать, требуется несколько дней или недель (даже больше у недоношенных детей). В то же время младенцам может быть трудно избавиться от билирубина, который накапливается после рождения. Низкие уровни билирубина безопасны, но длительные высокие уровни могут вызвать повреждение мозга, если их не лечить. Таким образом, дети с желтухой должны находиться под тщательным наблюдением и лечением, если у них слишком высокий уровень билирубина.
Таким образом, дети с желтухой должны находиться под тщательным наблюдением и лечением, если у них слишком высокий уровень билирубина.
Первый стул вашего ребенка состоит из мекония, черного липкого вещества, которое в среднем содержит 450 мг билирубина (много!).Молозиво, первое молоко, которое вырабатывает организм матери, действует как естественное слабительное, вызывая выделение мекония. Частое кормление грудью приводит к частому стулу (в детских смесях нет этого особого слабительного). Практики, мешающие грудному вскармливанию — разлучение матери и ребенка, жесткий график кормления (в отличие от 8–12 и более кормлений в каждые 24 часа), отсутствие контакта кожа к коже, раннее использование пустышек, неправильное положение или захват (ограничение передачи молока) — приводит к меньшему количеству кормлений грудью, меньшему количеству стула и большему риску ухудшения желтухи.
Типы желтухи
Когда младенцы эффективно кормят грудью, вероятность тяжелой желтухи мала, но все родители должны знать о различных типах желтухи.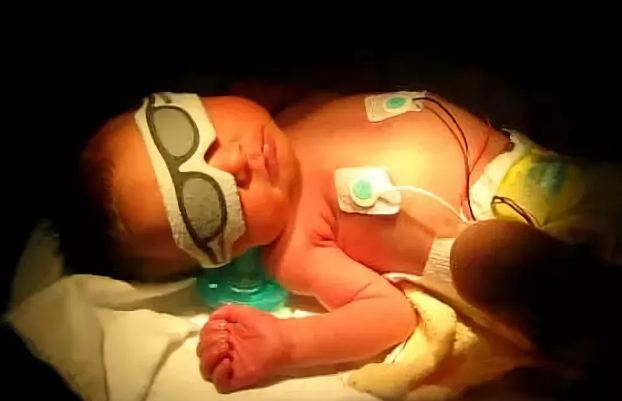
- Патологическая желтуха. Патологическая желтуха — наиболее серьезный вид желтухи. Это происходит в течение 24 часов после рождения и характеризуется быстрым повышением уровня билирубина у ребенка. Наиболее вероятная причина — несовместимость крови или заболевание печени. Необходима немедленная медицинская помощь и может потребоваться переливание крови.Во время лечения можно продолжать кормление грудью.
- Физиологическая (неонатальная) желтуха. Физиологическая желтуха обычно появляется на 2-5 день и длится около 10-12 дней. Лучшее лечение физиологической желтухи — частое и эффективное кормление грудью — не менее 8–12 или более раз в каждые 24 часа. Вода, вода с глюкозой или пищевые добавки не помогут, потому что они не обладают слабительным действием молозива. Вместо этого они могут прервать выработку молока у матери и повысить риск отлучения от груди.
- Желтуха грудного молока. Хотя желтуха грудного молока встречается довольно редко, она часто вызывает беспокойство, отчасти потому, что неясно, почему это происходит.
 Могут быть различия в реабсорбции билирубина младенцем или в материнском молоке. Желтуха грудного молока может появиться через 2-5 дней после рождения. Уровень билирубина достигает пика примерно через 10–14 дней, но может оставаться высоким в течение нескольких недель, даже до 3 месяцев. Если уровень билирубина продолжает расти, лечащий врач вашего ребенка может посоветовать дополнять грудное вскармливание собственным молоком, донорским грудным молоком или смесью до тех пор, пока желтуха не исчезнет.В редких случаях кормление грудью может быть прервано на 24 часа, чтобы снизить уровень билирубина. (Если следовать этому курсу лечения, матери должны сцеживать молоко, чтобы поддерживать количество молока.) Поскольку эти варианты могут помешать грудному вскармливанию, обсудите преимущества и риски с лечащим врачом вашего ребенка, прежде чем принимать окончательное решение.
Могут быть различия в реабсорбции билирубина младенцем или в материнском молоке. Желтуха грудного молока может появиться через 2-5 дней после рождения. Уровень билирубина достигает пика примерно через 10–14 дней, но может оставаться высоким в течение нескольких недель, даже до 3 месяцев. Если уровень билирубина продолжает расти, лечащий врач вашего ребенка может посоветовать дополнять грудное вскармливание собственным молоком, донорским грудным молоком или смесью до тех пор, пока желтуха не исчезнет.В редких случаях кормление грудью может быть прервано на 24 часа, чтобы снизить уровень билирубина. (Если следовать этому курсу лечения, матери должны сцеживать молоко, чтобы поддерживать количество молока.) Поскольку эти варианты могут помешать грудному вскармливанию, обсудите преимущества и риски с лечащим врачом вашего ребенка, прежде чем принимать окончательное решение. - Желтуха субоптимального приема. Ранее называемая «желтухой грудного вскармливания», или «желтухой отсутствия грудного вскармливания», или даже «желтухой голодания», это вызвано нечастым или неэффективным грудным вскармливанием.Академия медицины грудного вскармливания (ABM) утверждает, что это результат недостаточного грудного вскармливания (из-за трудностей с грудным вскармливанием или задержки выработки молока) и, следовательно, низкого потребления калорий в сочетании с ограничениями метаболизма и транспорта билирубина. Все это может привести к повышению уровня билирубина в крови ребенка. Искусственное вскармливание — не панацея от этого вида желтухи; Главное — убедиться, что ваш ребенок потребляет достаточно калорий. Часто это проходит, когда у матери улучшается выработка молока, когда ее ребенок достигает возраста 2-5 дней.Косметический уход и частое грудное вскармливание могут помочь, как объясняет ABM, «снабдить ребенка молоком и сделать материнское молоко легкодоступным для младенца». Чтобы убедиться, что ваш кормящий ребенок передает молоко, прислушайтесь к звукам сосания и глотания.
Профилактика желтухи
Лучший способ предотвратить желтуху — кормить ребенка грудью рано и часто — как можно скорее после рождения (в идеале в течение первого часа, даже если вам сделали кесарево сечение) и не менее 8–12 раз. в каждый 24-часовой период.Реагируйте на первые признаки голода вашего ребенка; не ждите, пока ребенок заплачет, так как это поздний признак голода и может помешать эффективному кормлению.
Избегайте добавления воды, воды с глюкозой или детской смеси. Не добавляйте сцеженное молоко, донорское молоко или смесь, если нет медицинских причин (например, потеря веса более чем на 10 процентов после попыток исправить проблемы с грудным вскармливанием, отказ производить или передать грудное молоко, свидетельства обезвоживания).Как правило, пока доступна фототерапия, в добавках нет необходимости.
Вы узнаете, что ваш ребенок ест достаточно, если вы будете видеть три или более стула в день. Стул вашего ребенка будет черным (меконий) в дни 1 и 2; зеленый (переходный) на 3-й и 4-й дни; и желтый (нормальный) к 5-му дню. Если вы продолжаете видеть черный стул на 3-й день или зеленый стул на 5-й день, немедленно позвоните врачу вашего ребенка. Это может быть признаком того, что ваш ребенок недоедает.Чтобы узнать, как экскременты вашего ребенка могут рассказать вам об их здоровье, нажмите здесь.
Если признаки желтухи появляются после возвращения домой из больницы с ребенком, немедленно обратитесь к лечащему врачу вашего ребенка.
Что в имени? Физиологическая и патологическая желтуха: загадка определения нормального уровня билирубина у новорожденного
Потому что в какой-то момент в течение первой недели после рождения почти у каждого новорожденного общий уровень билирубина в сыворотке (TSB) превышает 1 мг / дл (17 мкмоль / л). ), верхний предел нормы для взрослого, и ~ 2 из каждых 3 новорожденных имеют желтуху на глаз врача, этот тип преходящей билирубинемии получил название «физиологической желтухи».«Когда уровни TSB превышают определенное значение, у младенца часто описывается« патологическая желтуха ». Я хотел бы утверждать, что эти термины имеют ограниченную полезность и часто используются неправильно, что может привести к разрушительным последствиям. От них следует отказаться.
ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУТЬ И «НОРМАЛЬНЫЙ» УРОВЕНЬ БИЛИРУБИНА
Физиология новорожденного во многом отличается от физиологии детей старшего возраста и взрослых. Новорожденные дышат от 40 до 60 раз в минуту, а их сердце бьется от 120 до 160 раз в минуту.Их уровень гематокрита часто превышает 60%. Со временем все эти значения возвращаются к нормальным уровням, как и их уровень билирубина. Однако мы не говорим о физиологическом тахипноэ, тахикардии или полицитемии, так зачем же выбирать желтуху?
Некоторым нравится термин «физиологическая желтуха», потому что он успокаивает родителей и врачей. Предположительно, физиологическая желтуха должна относиться к новорожденным, у которых уровни TSB находятся в определенном диапазоне, но что это за диапазон? Поскольку очень немногие (если есть) новорожденные имеют пиковые уровни TSB <2 мг / дл, младенец с пиковым TSB равным 1.5 мг / дл считать ненормальным или гипобилирубинемическим? В отличие от уровней натрия в сыворотке, диапазон нормальных уровней TSB широко варьируется в зависимости от расового состава населения, частоты грудного вскармливания и других генетических и эпидемиологических факторов. 1 Существуют также значительные различия в измерениях сывороточного билирубина в разных лабораториях. 2
Доношенные, здоровые, североамериканские младенцы, находящиеся на искусственном вскармливании, имеют средние пиковые уровни TSB от 5 до 6 мг / дл (86 и 103 мкмоль / л), 3,4 , тогда как японцы…
Адрес для корреспонденции М.Джеффри Майзелс, MB, BCh, Отделение педиатрии, Госпиталь Уильяма Бомонта, 3601 W 13 Mile Rd, Royal Oak, MI 48073. Электронная почта: jmaisels {at} beaumont.edu
Желтуха новорожденных — Американский колледж гастроэнтерологии
Обзор
Неонатальная желтуха описывает состояние, при котором кожа младенца становится желтой в течение первых нескольких дней жизни. Желтоватый оттенок является признаком повышенного содержания пигмента в крови под названием , билирубина , который затем оседает на коже.Во многих случаях это нормальный процесс, который встречается примерно у 2/3 всех здоровых новорожденных.
Однако иногда это может быть признаком проблемы с кормлением ребенка, уровнем гидратации или продолжительностью жизни эритроцитов. Другие редкие причины, такие как нарушение обмена веществ, нарушение работы желез или заболевание печени, также могут проявляться желтухой. Только врач может определить, является ли желтуха у ребенка нормальной, и может назначить анализ крови, чтобы помочь с диагностикой. В некоторых случаях может быть вызван специалист по заболеваниям печени или крови, чтобы помочь позаботиться о новорожденном.Лечение может быть очень простым — от увеличения потребления воды ребенком и изменения режима кормления до очень сложного лечения. Выбор лечения зависит от степени желтухи, причины повышения билирубина или типа билирубина.
Симптомы
Первый симптом — пожелтение кожи и глаз. Кожа младенца может стать желтой уже на 1–2 день жизни. Желтуха начинается вокруг головы, а затем на лице распространяется на плечи, руки и остальную часть тела, включая ноги и ступни.Внешний вид может стать более желтым, когда ребенку будет 3-4 дня, а затем постепенно станет лучше. Это называется «физиологической» или нормальной желтухой новорожденных. У большинства младенцев наблюдается такая закономерность, поэтому тестирование не требуется.
Иногда желтый цвет может появиться раньше (вскоре после рождения), длиться более 5-6 дней или может быть намного более выраженным. Затем необходимо проконсультироваться с вашим лечащим врачом, чтобы определить, показано ли тестирование.
Наряду с тем, что кожа становится более желтой, цвет мочи ребенка может измениться с очень светло-желтого до очень темно-коричневого.Таким же образом цвет стула ребенка может варьироваться от желто-горчичного (нормального) до светло-бежевого. Эти 2 изменения цвета мочи или стула могут указывать на то, что желтуха вызвана разными пигментами. Хотя это очень редко в первые дни жизни, врач должен немедленно оценить наличие очень темной мочи или светло-бежевого стула.
Причины
Желтый цвет возникает из-за накопления в коже желтого пигмента, называемого билирубином.Сразу после рождения тело младенца должно расщепить красные кровяные тельца, которые использовались в утробе матери, и произвести новые теперь, когда ребенок дышит окружающим воздухом. Красный цвет крови обусловлен белком гемоглобина, который переносит кислород. По мере разрушения клеток гемоглобин в печени модифицируется и становится билирубином. Поскольку печень младенца настолько молодая и незрелая, она не может успевать за всем вырабатываемым билирубином, который затем попадает в кровоток и оседает на коже.
Факторы риска
Увеличение количества вырабатываемого пигмента (билирубина) может сопровождаться различными состояниями или заболеваниями. Плохое кормление из-за недостаточного грудного вскармливания или количества грудного молока может способствовать увеличению билирубина. То же самое может произойти с детской смесью, если младенец не может пить в достаточном количестве. Сахарный диабет у матери, прием некоторых лекарств, таких как сульфамидные препараты, или недостаточный вес также могут вызывать повышение уровня билирубина.
Другие условия могут быть более серьезными:
- Повышенное производство билирубина: При некоторых заболеваниях красные кровяные тельца ребенка разрушаются быстрее, чем обычно (это называется гемолизом). Примером такого заболевания является разная и несовместимая группа крови ребенка и матери. Когда это происходит, иммунная система матери реагирует и сформирует антитела, которые атакуют эритроциты ребенка.Младенцы также страдают анемией (низким количеством красных кровяных телец) из-за быстрого разрушения (гемолиза).
- Родовая травма: При использовании вакуумных экстракторов или щипцов для родов может образоваться очень большой синяк на коже черепа или на голове. Этот очень большой синяк рассосется. Старая кровь из синяка разлагается, чтобы вырабатывать больше билирубина, который необходимо очистить печенью. Некоторые также могут попадать в кровоток.
- Инфекция: Инфекционные младенцы могут быть не в состоянии перерабатывать билирубин, что обычно приводит к повышению его уровня в крови.Это может произойти при инфицировании мочи, крови, печени или других органов.
- Проблемы с метаболизмом билирубина : В очень редких случаях печень ребенка не может преобразовать билирубин в форму, которую можно легко удалить из организма. Это происходит при состоянии, называемом синдромом Криглера-Наджара. Это очень редкое заболевание; уровень билирубина очень быстро повышается в течение нескольких часов. В этом случае требуется немедленное внимание специалиста по новорожденным.
- Проблемы с перевариванием галактозы : В редких случаях дети не могут нормально расщеплять сахар в грудном молоке (лактозе) или в обычных смесях, приготовленных с использованием белка из коровьего молока. Сахар молока (лактоза) расщепляется на 2 более мелких сахара, называемых глюкозой и галактозой. В редких случаях печень ребенка не может перерабатывать галактозу. Это называется галактоземией. Это заболевание может проявляться желтухой в период новорожденности и связано с другими серьезными симптомами (такими как вялость, рвота, раздражительность и, возможно, судороги).Галактоземию часто выявляют с помощью анализа крови (укол в пятку) перед выпиской из детской в рамках обязательного государственного обследования новорожденных. Галактоземия лечится строгим диетическим отказом от галактозы. Это , а не , то же самое, что непереносимость лактозы, и эти два условия не следует путать.
Скрининг / Диагностика
Если врач обеспокоен степенью желтухи, анализ крови, называемый уровнем общего билирубина в сыворотке крови , выполняется с использованием очень небольшого количества крови.Другие тесты, такие как чрескожный (через кожу) тест, могут использоваться для определения уровня билирубина в некоторых больницах. Этот тест менее точен и требует подтверждения с помощью анализа крови.
Если результат высокий, ваш врач назначит анализ крови, который определит различные типы пигментов билирубина, которые составляют общий билирубин:
- Неконъюгированный или непрямой билирубин : Этот пигмент повышен в основном у младенцев с желтухой новорожденных.Это билирубин, связанный с нормальным разрушением старых эритроцитов. Это называется физиологической желтухой. Моча ребенка обычно светло-желтая, а цвет стула горчично-желтый или более темный.
В некоторых случаях уровень непрямого билирубина может быть очень высоким. Затем может быть вызван неонатальный специалист или специалист по крови, чтобы помочь ухаживать за новорожденным. Врачи обеспокоены, если уровень билирубина превышает 20-25 мг / дл (децилитр), и начнут лечение, чтобы предотвратить повышение билирубина до этого уровня.Уровень непрямого билирубина 20-25 мг / дл или выше может вызвать раздражение в некоторых областях мозга. Это называется острой энцефалопатией (воспалением головного мозга). Если билирубин остается очень высоким, выше 25 мг / дл, младенцы могут подвергаться риску значительного повреждения головного мозга. Это очень редкое состояние называется ядерной желтерией. Из-за этого риска врач рано начнет тестирование на уровень билирубина и часто будет повторять тест, чтобы определить тенденцию и быстро начать лечение.
- Конъюгированный или прямой билирубин : Предыдущий пигмент (непрямой или неконъюгированный билирубин) упакован в печени в форму, готовую для удаления с желчью и желчным пузырем.Этот пигмент называется конъюгированным (упакованным) или прямым билирубином. По разным причинам печень не может от него избавиться, прямой билирубин просачивается обратно в кровь, а также оседает на коже. Иногда моча ребенка может иметь темный цвет «кока-колы», а стул — светло-бежевый.
Симптомы могут сильно отличаться от симптомов нормальной желтухи новорожденных. Младенцы могут быть очень раздражительными, суетливыми, могут иметь лихорадку или не иметь никаких симптомов. Помимо анализа крови на наличие инфекций, могут быть выполнены другие анализы.Специалист по заболеваниям печени у детей, называемый детским гастроэнтерологом, может быть вызван на консультацию, чтобы помочь разобраться с диагнозом. Заболевание печени диагностируется с помощью дополнительных анализов крови; специалист может заказать УЗИ или другое специализированное обследование. Это может привести к процедуре, называемой биопсией печени, когда небольшой образец ткани печени берется для исследования под микроскопом.
Лечение
Лечение зависит от причины желтухи и уровня билирубина.В целях этой информации мы обсудим только лечение повышения уровня неконъюгированного или непрямого билирубина пигмента. Мы не будем обсуждать желтуху, связанную с заболеванием печени, или редкие заболевания, вызывающие повышение пигмента, называемого конъюгированным или прямым билирубином .
Обычно при нормальной физиологической желтухе новорожденных этот процесс проходит самостоятельно, и ребенок не нуждается в лечении. Неконъюгированный билирубин расщепляется только под воздействием непрямого солнечного света.Это подавляющее большинство. Ребенок может быть без проблем выписан домой из детской в течение 48 часов после рождения. Педиатр должен будет наблюдать за ребенком, чтобы убедиться, что уровень билирубина снижается, а вес ребенка соответствует норме. Это особенно актуально для детей, находящихся на грудном вскармливании.
Если уровень неконъюгированного или непрямого билирубина остается высоким или повышается, ребенку может потребоваться дополнительное лечение для снижения уровня билирубина.Процедуры могут включать:
- У некоторых младенцев высокий уровень непрямого билирубина связан с грудным вскармливанием. Кормление грудью и добавление детской смеси в течение 48 часов может в некоторых случаях снизить уровень билирубина у детей с «желтухой грудного вскармливания». У небольшого количества детей, вскармливаемых грудью, может сохраняться повышенный уровень непрямого билирубина через 10-14 дней. Повторного кормления грудью в течение 2 или 3 дней может быть достаточно, и грудное вскармливание можно возобновить, когда уровень непрямого билирубина будет ниже.Кормление грудью, безусловно, является лучшим вариантом для новорожденных, и его не следует прекращать полностью из-за небольшого повышения уровня неконъюгированного или непрямого билирубина . Семьям следует поговорить со своим врачом или поставщиком медицинских услуг, чтобы определить, уместно ли прекращение грудного вскармливания, и получить инструкции о том, что делать дальше.
- Фототерапия — это процедура, которая позволяет расщеплять билирубин под кожей с помощью специального света, который освещает тело ребенка.Эти огни обычно сине-зеленого цвета. Они размещаются примерно на 4 дюйма выше ребенка. Чем больше кожа подвергается воздействию света, тем лучше они расщепляют большее количество неконъюгированного или непрямого билирубина . Свет не мешает ребенку пить смесь или кормить грудью. Ребенка можно безопасно отстранить от фототерапии во время кормления без снижения эффективности лечения. Как правило, при фототерапии нет значительных рисков.Глаза ребенка будут иметь щитки, чтобы свет не повредил глаза и сетчатку ребенка. Никаких рисков для половых органов малыша нет. Пока уровень билирубина не очень высок, лечение фототерапией можно проводить дома со специальным одеялом, называемым «били». Затем врачи организуют регулярное проведение анализов крови, чтобы убедиться, что лечение работает. Большая часть страховки оплачивает это лечение дома.
- Для некоторых младенцев уровень неконъюгированного или непрямого билирубина настолько высок (более 20-25 мг / дл), что врачи опасаются повреждения головного мозга.Уровень необходимо очень быстро снизить с помощью техники, называемой обменным переливанием крови. В отделении интенсивной терапии новорожденных проводится обменное переливание крови. Кровь ребенка заменяется очень медленно и осторожно донорской кровью. Это позволяет быстрее удалить непрямой билирубин, что снизит риск дальнейших осложнений. Это лечение предназначено для наиболее серьезных случаев с риском развития ядерной желтухи (состояние, при котором непрямой билирубин накапливается в областях мозга и вызывает аномальные движения и судороги.)
Автор (ы) и дата (ы) публикации
Daniel L. Preud’Homme, MD, Университет Южной Алабамы, мобильный телефон, AL — опубликовано в августе 2006 г. Обновлено в декабре 2012 г.
Вернуться к началу
Физиологическая желтуха у младенцев
Физиологическая желтуха — нормальное явление у новорожденных. Обычно вы видите это между вторым и пятым днями жизни вашего новорожденного. Обычно кожа и глаза ребенка приобретают желтоватый оттенок.Некоторые дети также могут быть очень сонными и / или испытывать трудности с кормлением. У новорожденных больше эритроцитов и короче продолжительность жизни. После рождения происходит повышенный оборот эритроцитов плода, что приводит к выработке большего количества билирубина. Клиренс билирубина (конъюгация и выведение) снижается у новорожденных, в основном из-за дефицита печеночного фермента. Наблюдается усиление энтерогепатической циркуляции билирубина. Это вполне нормальное явление.
Лечение
Чтобы ускорить процессы в печени, вы должны быть уверены, что ваш ребенок пьет много жидкости, предпочтительно грудного молока.Грудное молоко — это пища, которая переваривается, перемещается по кишечной системе, содержит питательные вещества, а отходы выводятся наружу. Это может помочь уменьшить частоту возникновения желтухи или сократить время, которое вы уделяете желтухе.
Вашему ребенку могут взять кровь на анализ для определения уровня билирубина. Накопление билирубина вызывает желтоватый оттенок кожи вашего ребенка. Если уровень билирубина, часто называемый билирубином, превышает определенный уровень, ваш педиатр может попросить вас использовать вид фототерапии, называемый били-светом.
Били огни могут быть в форме одеяла. Это используется, чтобы завернуть вашего ребенка в легкое одеяло, чтобы подвергать кожу воздействию света, который помогает расщепить билирубин. У них также есть более старые модели, которые представляют собой верхний свет, размещенный над люлькой или одеялом. Вы также можете подвергать ребенка воздействию непрямого солнечного света, чтобы ускорить процесс распада билирубина.
Желтуха грудного молока
Желтуха грудного молока вызвана наличием в грудном молоке безвредных веществ.Хотя желтуха, вызванная этой формой, может длиться дольше, она не имеет тенденций к резким колебаниям уровня билирубина, обнаруженного у вашего ребенка.
Доктор Джек Ньюман, педиатр и специалист по грудному вскармливанию, рекомендует не прекращать грудное вскармливание, чтобы диагностировать эту форму желтухи. Он подчеркивает, что грудное молоко не вредит этим младенцам и, по сути, по-прежнему является лучшим выбором с точки зрения питания ребенка.
Если вы считаете, что у вашего ребенка желтуха
Физиологическая желтуха может не проявиться, пока вашему ребенку не исполнится пять дней.Это означает, что вы, вероятно, еще не в больнице или родильном доме. Если вы видите желтоватый оттенок на коже вашего ребенка, он кажется вялым, очень сонным или отказывается от еды, немедленно обратитесь к педиатру.
Быстрый анализ крови обычно может подтвердить, что у вашего ребенка желтуха, и можно начать лечение. Если у вашего ребенка низкий уровень билирубина, лечение обычно заключается в выжидательной тактике или наблюдении за ребенком. Убедитесь, что ваш ребенок хорошо сосет, и подумайте о воздействии непрямого солнечного света.Это может быть так же просто, как положить ребенка в подгузник рядом с окном на короткое время. Вас также могут попросить повторить анализ крови, чтобы убедиться, что уровень билирубина снижается.
Проблемы, связанные с высоким билирубином, возникают очень редко. Однако они потенциально очень серьезны. Обязательно сообщайте о желтухе своему педиатру.
Желтуха новорожденных (неонатальная гипербилирубинемия) — уровни билирубина
Изображение: «Новорожденный младенец проходит фототерапию для лечения желтухи новорожденных» Мартина Пота.Лицензия: CC BY-SA 3.0
.
Обзор
Неонатальная желтуха — это состояние, которое характеризуется желтым изменением цвета кожи и склеры новорожденного из-за накопления неконъюгированного билирубина. Неконъюгированная гипербилирубинемия обычно является временным физиологическим феноменом, но если уровень билирубина в крови повышается до очень высокого уровня, может развиться ядерная желтуха. Неконъюгированный билирубин нейротоксичен и, как известно, легко проникает через гематоэнцефалический барьер. Повреждение центральной нервной системы обычно приводит к пожизненному неврологическому дефициту и в некоторых тяжелых случаях может привести к смерти.
Эпидемиология желтухи новорожденных
Желтуха новорожденных очень часто встречается у доношенных и недоношенных детей . Приблизительно у 50% доношенных детей желтуха разовьется в течение первых двух-четырех дней жизни, а у 80% недоношенных детей в этот период также разовьется желтуха. Расчетная частота неонатальной желтухи составляет на основании визуального распознавания желтухи , а не на основании документации неконъюгированной гипербилирубинемии. Частота неконъюгированной гипербилирубинемии у доношенных детей составляет примерно 100% в течение первой недели жизни.
Желтуха новорожденных на чаще встречается у младенцев из Восточной Азии и американских индейцев по сравнению с белыми младенцами. Младенцы афроамериканского происхождения очень редко заболевают желтухой новорожденных. Клинически значимая желтуха новорожденных чаще встречается у младенцев мужского пола. Кроме того, тяжесть неонатальной желтухи обратно пропорциональна сроку беременности; поэтому у недоношенных детей состояние обычно более тяжелое.
Если у ребенка не развивается ядерная желтуха, прогноз желтухи новорожденных обычно отличный, если ребенок получает адекватное лечение.Заболеваемость ядерной желтушкой в США составляет от 0,4 до 2,7 на 100 000 живорождений . Смерть от ядерной желтухи очень редко встречается в развитом мире, но чаще регистрируется в слаборазвитых регионах и странах, таких как Нигерия.
Этиология желтухи новорожденных
Физиологическая желтуха
Физиологическая желтуха — это , вызванная повышенным образованием билирубина, из-за разрушения эритроцитов, снижением выведения билирубина и снижением активности билирубин-конъюгированного фермента уридиндифосфоглюкуронилтрансферазы.Эти физиологические механизмы очевидны почти у всех новорожденных.
Патологическая желтуха
Когда разрушение эритроцитов превышает физиологический предел , то есть иммунный или неиммунный гемолиз, может развиться патологическая желтуха. Патологическая желтуха также может развиться у младенцев с полицитемией или кожными синяками. Желтуха грудного вскармливания и желтуха грудного молока, по-видимому, вызваны пониженным клиренсом билирубина у пораженного ребенка.
Наиболее часто понимаемыми факторами риска неонатальной желтухи являются расы восточноазиатских и американских индейцев, дети из групп населения, живущих на больших высотах, семейная предрасположенность, грудное вскармливание и неадекватное питание.
Недостаточное питание
Неадекватное питание связано с усилением энтерогепатической циркуляции билирубина , что приводит к желтухе у новорожденных . Определенные расстройства, такие как мутации дегидрогеназы глюкозо-6-фосфатазы, также связаны с повышенным риском желтухи в неонатальном периоде.
Патофизиология желтухи новорожденных
Физиологическая желтуха
Неонатальная физиологическая желтуха является результатом ускоренного разрушения эритроцитов плода, чрезмерного производства билирубина в результате этого процесса и низкой выделительной способности печени из-за низких концентраций лигандина.Эти события обычно происходят в течение первой недели жизни, когда наиболее вероятна физиологическая желтуха новорожденных.
«Физиологическая желтуха» Изображение создано Lecturio
Неконъюгированный и конъюгированный билирубин
Конъюгация билирубина также ограничена у новорожденных из-за пониженной активности фермента уридиндифосфоглюкуронилтрансферазы . Неконъюгированный билирубин доступен в крови в виде связанной с альбумином молекулы или свободной молекулы.Свободный неконъюгированный билирубин является жирорастворимым и может преодолевать гематоэнцефалический барьер. Свободный неконъюгированный билирубин нейротоксичен. Конъюгация билирубина превращает нерастворимую в воде молекулу билирубина в водорастворимую молекулу. Водорастворимый конъюгированный билирубин не проникает через гематоэнцефалический барьер и легко выводится из организма.
Синдром Гилберта
Младенцы с синдромом Жильбера имеют мутации в гене, кодирующем уридиндифосфоглюкуронилтрансферазу.У таких младенцев больше вероятность тяжелой неконъюгированной гипербилирубинемии и ядерной желтухи. Наследственный сфероцитоз и дефицит глюкозо-фосфатаздегидрогеназы также могут вызывать тяжелую желтуху новорожденных.
Гипертрофический пилорический стеноз
Гипертрофический пилорический стеноз был связан с повышенным риском желтухи у новорожденных . Наиболее вероятным объяснением этой связи является новое открытие, что у некоторых младенцев с гипертрофическим пилорическим стенозом есть генетический вариант синдрома Жильбера, который связан с неконъюгированной гипербилирубинемией.
Энтеральное введение
Кроме того, энтеральное потребление у новорожденных обычно ограничено по сравнению с младенцами более старшего возраста. Это связано с длительным периодом прохождения через кишечник и чрезмерной энтерогепатической циркуляцией билирубина . Неадекватное кормление, снижение перорального приема, потеря веса и желтуха наблюдаются при желтухе грудного вскармливания, но не при желтухе грудного молока.
Желтуха грудного молока
Желтуха грудного молока — это , вызванная повышенной энтерогепатической циркуляцией билирубина из-за реакции на содержимое грудного молока, а не из-за недостаточного кормления .Младенцы с определенным полиморфизмом уридиндифосфоглюкуронилтрансферазы более склонны к развитию желтухи грудного молока.
Несовместимость Rh и ABO
Желтуха новорожденных также может наблюдаться в случае несовместимости резус-фактора или ABO. Rh-изоиммунизация может вызвать тяжелую неонатальную желтуху и ядерную желтуху . Rh-изоиммунизация стала очень редкой в развитом мире.
Клиническая картина желтухи новорожденных
Желтуха новорожденных обычно проявляется на второй или третий день жизни .Если он начинается в течение первых 24 часов жизни, скорее всего, это нефизиологический характер. Младенцы с длительной и тяжелой желтухой в течение более 2 недель жизни должны проходить скрининг на галактоземию и врожденный гипотиреоз.
Семейный анамнез желтухи новорожденных, синдрома Жильбера, анемии или наследственной гемолитической анемии может указывать на наиболее вероятную причину желтухи у новорожденного . Следует исключить возможность приобретенной врожденной инфекции, поскольку токсоплазмоз, цитомегаловирус, краснуха и другие инфекционные заболевания связаны с желтухой в неонатальном периоде.Следует исключить родовые травмы и синяки в анамнезе, так как это может привести к кровоизлияниям, ускоренному разрушению эритроцитов и перепроизводству билирубина и желтухе.
Послеродовой анамнез также может указывать на причину неонатальной желтухи. Должен быть проведен специальный опрос об употреблении наркотиков матерью, потере веса новорожденного, проблемах с грудным вскармливанием, симптомах и признаках гипотиреоза, таких как пятнистость кожи и гипотония, или воздействие полного родительского питания.
Неонатальная желтуха может быть обнаружена на лице и лбу . Через некоторое время желтуха распространяется на туловище и конечности. Следовательно, неонатальная желтуха прогрессирует в цефалокаудальном направлении. Исчезновение желтухи новорожденных также постепенное, но начинается с противоположной стороны; Таким образом, желтуха нижних конечностей свидетельствует о тяжелой неконъюгированной гипербилирубинемии у новорожденного и требует дальнейшего обследования.
У младенцев с тяжелой значительной неконъюгированной гипербилирубинемией могут развиваться судороги, высокий или слабый крик, а также гипотония или гипертония .Эти изменения очень настораживают новорожденного и указывают на надвигающуюся ядерную желтуху. Младенцы с желтухой, гемолизом, сепсисом или врожденными инфекциями могут иметь гепатоспленомегалию, петехию и микроцефалию.
Диагностическое обследование желтухи новорожденных
Чрескожная билирубинометрия
Лабораторные исследования, указанные у новорожденного с желтухой, направлены на измерение уровня билирубина, исключение наиболее распространенных патологических причин и исключения некоторых опасных для жизни состояний.
Чрескожная билирубинометрия может использоваться для измерения уровня билирубина у новорожденного без необходимости повторного отбора проб крови. Чрескожная билирубинометрия бесполезна для мониторинга реакции на фототерапию.
Визуальная оценка
Только визуальная оценка для прогнозирования уровней билирубина у новорожденных с желтухой невозможна; однако исключение значительной неконъюгированной гипербилирубинемии у младенца, у которого нет желтухи , может быть разумно сделано путем визуальной оценки .
Измерение фракций билирубина
Измерение уровней билирубина в сыворотке показано любому младенцу с желтухой от умеренной до тяжелой в течение второго или третьего дня жизни . На данном этапе различие между конъюгированным и неконъюгированным билирубином не является существенным, но, если желтуха сохраняется более двух недель, может быть разумным измерить фракции билирубина. Младенцы с тяжелой желтухой и бледным стулом должны пройти определение фракционного билирубина конъюгированного и неконъюгированного билирубина.Конъюгированная гипербилирубинемия наблюдается у младенцев с холестазом.
Группа крови и определение резус-фактора
Младенцам с очень высокой неконъюгированной гипербилирубинемией могут быть полезны определение группы крови и резус у матери и ребенка для исключения гемолиза эритроцитов из-за несовместимости, прямой тест Кумбса для исключения иммунной гемолитической анемии и уровни сывороточного альбумина.
Ультрасонографическое сканирование
Если есть вероятность врожденной инфекции, необходимо как можно раньше начать соответствующее тестирование для прогностических и лечебных целей. Младенцам с подозрением на холестаз необходимо пройти ультразвуковое сканирование печени и желчных протоков. .
Лечение желтухи новорожденных
Лечение желтухи новорожденных включает фототерапию, внутривенное введение иммуноглобулина и обменную трансфузионную терапию.
Фототерапия
Обзор
Изображение: «Запеченная фасоль» Шеннон Патрик. Лицензия: CC BY-SA 2.0
.
Фототерапия — это терапия первой линии для лечения желтухи новорожденных , вызванной неконъюгированной гипербилирубинемией.Он отвечает за преобразование нерастворимого в воде неконъюгированного билирубина в более растворимую в воде форму, известную как люмирубин. Люмирубин может выводиться с желчью или мочой новорожденного. В фототерапии чаще всего используются длины волн белого, синего или зеленого цветов. . Наилучшие результаты обычно достигаются с голубой лампой в области спектра (от 460 до 490 нм). Известно, что эта длина волны отлично поглощает билирубин и отлично проникает через кожу.
Примечание : Расстояние между новорожденным и лампой не должно быть больше 50 см и может быть меньше 10 см. Уровень облучения, используемый в настоящее время, превышает 40 мкВт / см2 / нм.
Правила техники безопасности
Младенцы, которым предстоит фототерапия, должны пройти облучение всего тела для достижения оптимальных результатов. Открытие больших участков кожи может привести к чрезмерной потере тепла или перегреву, а также к ожогам кожи; , поэтому показано тщательное наблюдение за новорожденным во время фототерапии.
Во время проведения фототерапии глаза должны быть защищены. Недавно были представлены оптоволоконные светильники. Недостатком этих небольших осветительных панелей является то, что они менее эффективны по сравнению с традиционными синими или белыми лампами, но имеют много преимуществ перед традиционными лампами. Они не вызывают проблем с перегревом, не требуют защиты глаз, их можно использовать дома, а в сочетании с обычной фототерапией они могут повысить эффективность фототерапии.
Концентрация билирубина в сыворотке
Концентрации билирубина в сыворотке крови в зависимости от постнатального возраста в днях можно использовать , чтобы решить, нужна ли фототерапия по сравнению с терапией обменным переливанием крови .Таблицы для принятия решений о лечении желтухи новорожденных доступны в Американской академии педиатрии. Младенцев можно разделить на группы низкого, среднего и высокого риска. Младенцы среднего и высокого риска, уровни билирубина в сыворотке которых находятся в пределах диапазона фототерапии, должны получать фототерапию, тогда как те, чьи уровни билирубина в сыворотке достаточно высоки, чтобы находиться в пределах диапазона обменного переливания, должны получать обменное переливание.
Иммуноглобулин для внутривенного введения
Младенцы с желтухой из-за резус-фактора, ABO или другой несовместимости должны получать внутривенный иммуноглобулин (ВВИГ).ВВИГ снижает риск обменного переливания крови. ВВИГ следует избегать, если ребенок страдает тяжелой анемией или имеется водянка плода.
Обменное переливание
Если фототерапия и ВВИГ не снижают уровень неконъюгированной гипербилирубинемии, следует назначить курс обменной трансфузионной терапии. Обменная трансфузионная терапия также показана младенцам с желтухой из-за тяжелой анемии, водянки или очень высокого уровня неконъюгированного билирубина. Использование обменной трансфузионной терапии ограничено, поскольку было показано, что эффективность переливания упакованных эритроцитов хороша в предотвращении нейротоксичности у младенцев с тяжелой анемией .Фототерапия и введение ВВИГ обычно эффективны для предотвращения ядерной желтухи в большинстве случаев неонатальной желтухи.
Результаты
Очень раннее выявление ядерной желтухи с последующей агрессивной фототерапией и обменной трансфузионной терапией может привести к полному выздоровлению у пораженных младенцев.
.


 Как дифференцировать физиологическое состояние и патологию?
Как дифференцировать физиологическое состояние и патологию?

 2018 августа; 12 (8): 745-747. [PubMed: 29768056]
2018 августа; 12 (8): 745-747. [PubMed: 29768056] e1. [PubMed: 23043681]
e1. [PubMed: 23043681]
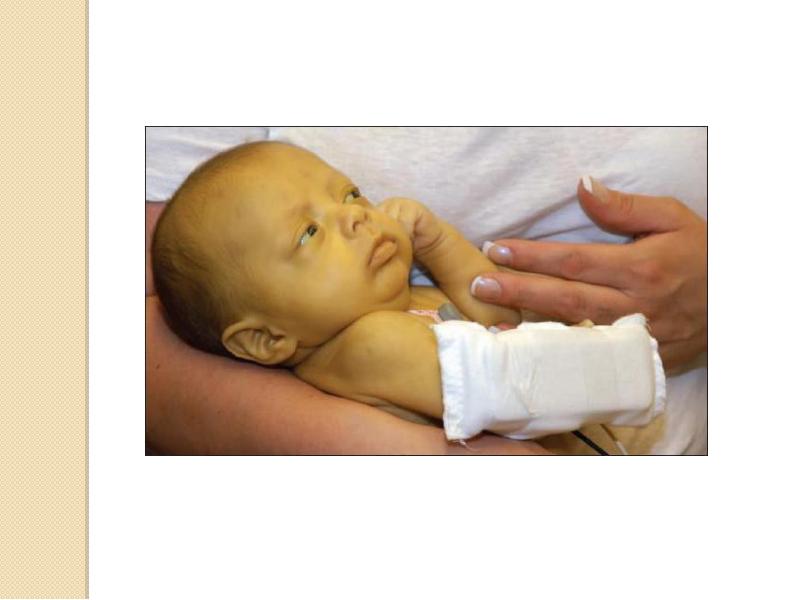 1998 ноя; 133 (5): 705-7. [PubMed: 9821435]
1998 ноя; 133 (5): 705-7. [PubMed: 9821435]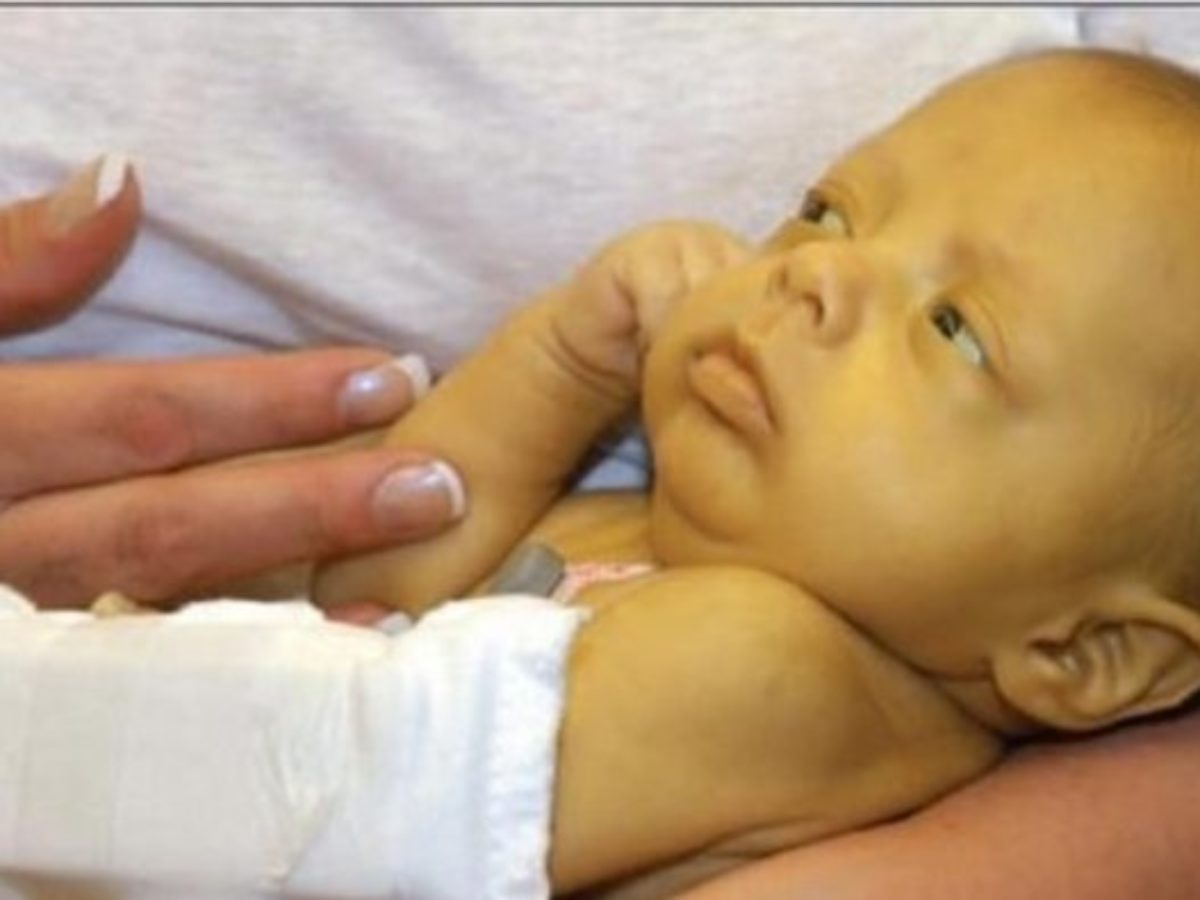 К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656]
К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656] Могут быть различия в реабсорбции билирубина младенцем или в материнском молоке. Желтуха грудного молока может появиться через 2-5 дней после рождения. Уровень билирубина достигает пика примерно через 10–14 дней, но может оставаться высоким в течение нескольких недель, даже до 3 месяцев. Если уровень билирубина продолжает расти, лечащий врач вашего ребенка может посоветовать дополнять грудное вскармливание собственным молоком, донорским грудным молоком или смесью до тех пор, пока желтуха не исчезнет.В редких случаях кормление грудью может быть прервано на 24 часа, чтобы снизить уровень билирубина. (Если следовать этому курсу лечения, матери должны сцеживать молоко, чтобы поддерживать количество молока.) Поскольку эти варианты могут помешать грудному вскармливанию, обсудите преимущества и риски с лечащим врачом вашего ребенка, прежде чем принимать окончательное решение.
Могут быть различия в реабсорбции билирубина младенцем или в материнском молоке. Желтуха грудного молока может появиться через 2-5 дней после рождения. Уровень билирубина достигает пика примерно через 10–14 дней, но может оставаться высоким в течение нескольких недель, даже до 3 месяцев. Если уровень билирубина продолжает расти, лечащий врач вашего ребенка может посоветовать дополнять грудное вскармливание собственным молоком, донорским грудным молоком или смесью до тех пор, пока желтуха не исчезнет.В редких случаях кормление грудью может быть прервано на 24 часа, чтобы снизить уровень билирубина. (Если следовать этому курсу лечения, матери должны сцеживать молоко, чтобы поддерживать количество молока.) Поскольку эти варианты могут помешать грудному вскармливанию, обсудите преимущества и риски с лечащим врачом вашего ребенка, прежде чем принимать окончательное решение.