Вакцинация новорождённых
Одной из важных мер обеспечения здоровья ребёнка является профилактика инфекционных заболеваний, составляющих значительную часть всех болезней детского возраста. Эти болезни чреваты осложнениями, подчас очень тяжёлыми.
7 сентября 1998 г. был принят закон Российской Федерации «Об иммунопрофилактике инфекционных заболеваний», а несколько позже — 30 марта 1999 г. закон «О санитарно-эпидемиологическом благополучии населения». Первые прививки ожидают новорождённого малыша уже в роддоме. К этому моменту молодые родители должны знать, от каких заболеваний защищает вакцинация и за кем остаётся «последнее слово», когда речь идёт о том, делать ли ребёнку прививку.
Основным принципом этих законов является положение о том, что каждый человек сам выбирает свою позицию, решая, быть ему защищённым от инфекции, быть привитым или болеть с угрозой тяжёлых последствий заболевания или даже смерти. Согласно этим же законам, именно родители, а не медики решают вопрос вакцинации своего ребёнка. Со своей стороны, государство оставляет за собой право защищать других граждан от непривитого человека в случае угрозы эпидемии или повышения заболеваемости инфекциями, от которых можно быть привитым. Такой защитой являются противоэпидемические меры: наложение карантина на непривитых, запрещение работать в тех областях деятельности, где человек много контактирует с другими людьми, а для детей — временный запрет посещения детского учреждения. Право и обязанность медицинских работников заключаются в том, чтобы обеспечить граждан полноценной информацией. Родители, бабушки и дедушки, иными словами все, кто заинтересован в своём здоровье и здоровье своих их детей, должны знать об опасностях, инфекционных заболеваний и преимуществах вакцинопрофилактики. Кроме того, обязанностью медицинских работников является качественное осуществление иммунизации детей и взрослых, пришедших на прививку.
Согласно этим же законам, именно родители, а не медики решают вопрос вакцинации своего ребёнка. Со своей стороны, государство оставляет за собой право защищать других граждан от непривитого человека в случае угрозы эпидемии или повышения заболеваемости инфекциями, от которых можно быть привитым. Такой защитой являются противоэпидемические меры: наложение карантина на непривитых, запрещение работать в тех областях деятельности, где человек много контактирует с другими людьми, а для детей — временный запрет посещения детского учреждения. Право и обязанность медицинских работников заключаются в том, чтобы обеспечить граждан полноценной информацией. Родители, бабушки и дедушки, иными словами все, кто заинтересован в своём здоровье и здоровье своих их детей, должны знать об опасностях, инфекционных заболеваний и преимуществах вакцинопрофилактики. Кроме того, обязанностью медицинских работников является качественное осуществление иммунизации детей и взрослых, пришедших на прививку.
Все прививки, включённые в национальный календарь профилактических прививок, в государственных и муниципальных организациях здравоохранения выполняются бесплатно и с согласия граждан и родителей (если речь идёт о детях).
Календарь прививок — это схема обязательных прививок, осуществляемых в определённом возрасте детям и взрослым, позволяющая наиболее полноценно защитить человека от инфекций. В каждой стране — свой календарь прививок, который зависит от эпидемической ситуации в данном регионе, т. е. от распространённости и частоты той или иной инфекции. Возраст, когда начинают проводить ту или иную прививку, также может различаться, но все страны стараются первично привить детей в возрасте до 1-го года, так как именно в этом возрасте многие заболевания протекают наиболее тяжело.
Как мы уже говорили, решение о проведении прививок каждый родитель принимает самостоятельно. Можно отказаться от иммунизации своего ребёнка. В этом случае в нашей стране, согласно закону «Об иммунопрофилактике инфекционных заболеваний», свой отказ от профилактических прививок граждане подтверждают в письменной форме. Однако не спешите отказываться от вакцинации — побеседуйте с врачом, получите от него информацию о последствиях отказа от неё. При попадании в организм, вакцина вызывает выработку специфического иммунитета — невосприимчивости. Специфическим его называют потому, что невосприимчивость возникает только к той инфекции, против которой введена вакцина. Детям на первом году жизни вводят 6 вакцинных препаратов против 9-ти инфекций.
При попадании в организм, вакцина вызывает выработку специфического иммунитета — невосприимчивости. Специфическим его называют потому, что невосприимчивость возникает только к той инфекции, против которой введена вакцина. Детям на первом году жизни вводят 6 вакцинных препаратов против 9-ти инфекций.
Гепатит В
Эта вирусная инфекция, вызывающая поражение печени, широко распространена во всём мире. По данным Всемирной организации здравоохранения (ВОЗ), от гепатита В и его осложнений в мире ежегодно погибают более миллиона человек. Болезнь начинается и развивается медленно, бывают бессимптомные и безжелтушные формы, что особенно опасно для окружающих.
Гепатит В нередко принимает хроническое течение, которое с годами может привести к грозным осложнениям — циррозу или раку печени. У заразившихся от больной матери новорождённых гепатит В принимает хроническое течение особенно часто. Путей заражения этим заболеванием очень много.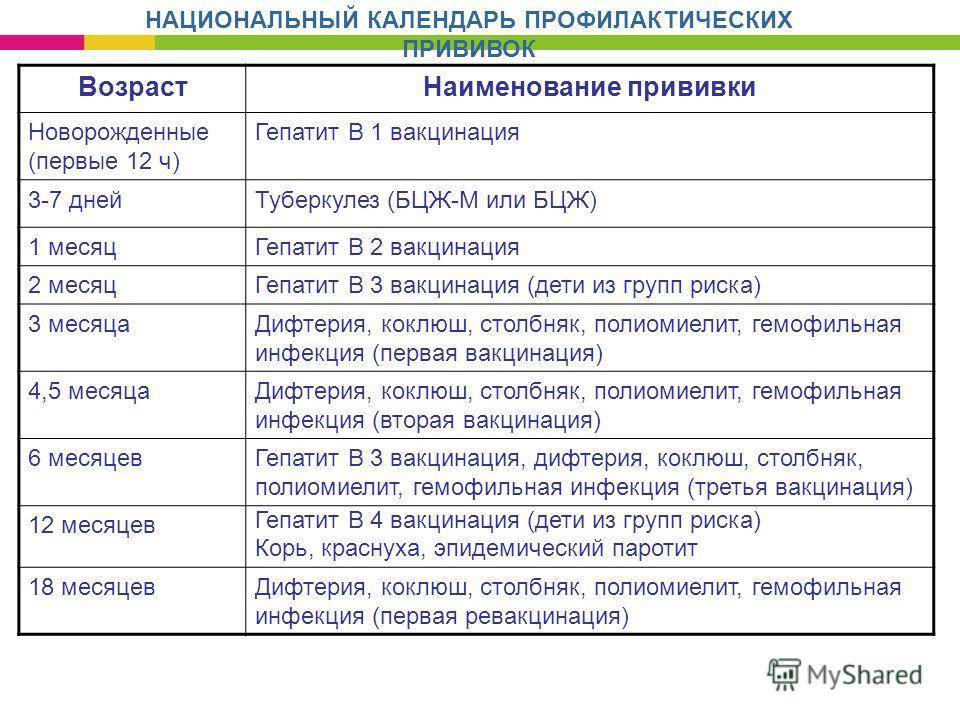 Заболевание передаётся от больной матери ребёнку в родах, в семье при тесном контакте с больным в быту, через раны, порезы, царапины, предметы личной гигиены. У подростков и взрослых распространён половой путь заражения. Возможны и другие варианты — вирус попадает в организм при инъекциях наркотиков, при проведении татуировок, маникюра и педикюра. Возможен редкий путь инфицирования при переливании крови от инфицированного донора, или в результате недостаточной стерилизация инструментов. Для защиты от инфекции все инъекции проводят одноразовыми шприцами, а кровь из пальца берут при помощи укола одноразовыми перьями, в стоматологических клиниках и косметических салонах тщательно стерилизуют многоразовые инструменты, которые могут иметь контакт с кровью. Защитой от этого тяжёлого заболевания является прививка.
Заболевание передаётся от больной матери ребёнку в родах, в семье при тесном контакте с больным в быту, через раны, порезы, царапины, предметы личной гигиены. У подростков и взрослых распространён половой путь заражения. Возможны и другие варианты — вирус попадает в организм при инъекциях наркотиков, при проведении татуировок, маникюра и педикюра. Возможен редкий путь инфицирования при переливании крови от инфицированного донора, или в результате недостаточной стерилизация инструментов. Для защиты от инфекции все инъекции проводят одноразовыми шприцами, а кровь из пальца берут при помощи укола одноразовыми перьями, в стоматологических клиниках и косметических салонах тщательно стерилизуют многоразовые инструменты, которые могут иметь контакт с кровью. Защитой от этого тяжёлого заболевания является прививка.
Вакцины против гепатита В производят многие страны, имеются и отечественные аналоги. Все вакцины, разрешённые для использования в Российской Федерации, являются рекомбинантными и содержат не сам убитый вирус, а только небольшую его частицу — искусственно воссозданный поверхностный белок вируса гепатита В.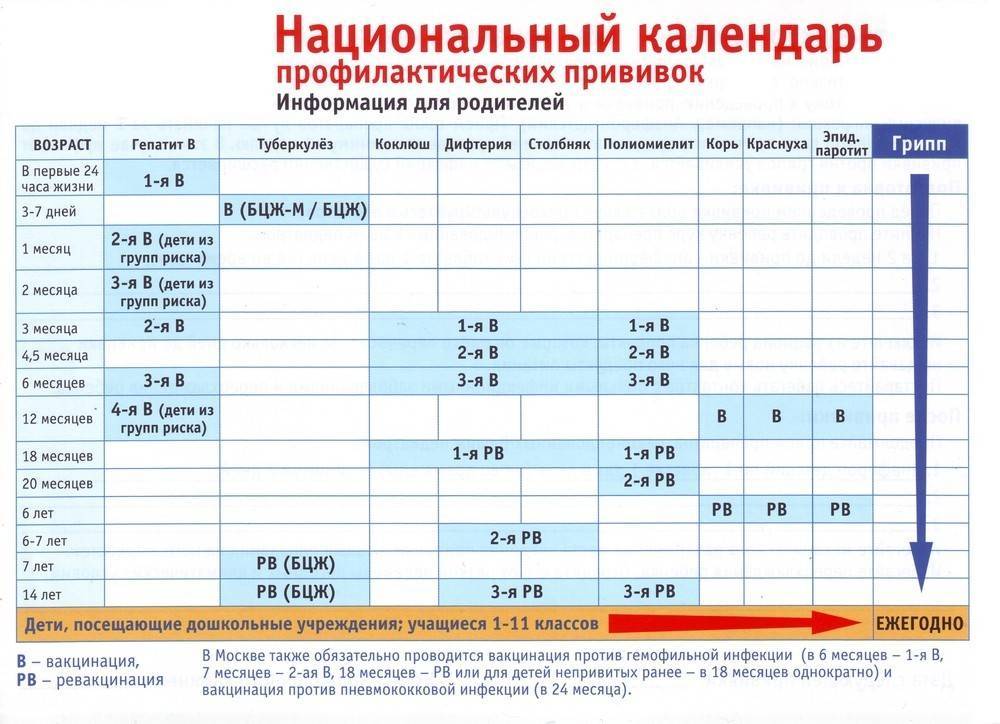
Начинают вакцинацию против гепатита В в первые 24 часа жизни ребёнка в роддоме. Местом введения является переднебоковая поверхность бедра. Вторую прививку ребёнку делали в 1 месяц, но с января 2008 г. рекомендуется вторую прививку проводить в 3 месяца, а в 6 месяцев — третью. На этом вакцинация заканчивается. Детям, родившимся от матерейносителей вируса или больных гепатитом В, вводят вакцину не 3, а 4 раза: сразу после рождения, в 1, 2 и 12 месяцев. Вакцинальный процесс протекает легко, однако на месте введения вакцины может появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проходит. После проведения полной вакцинации иммунитет против этого грозного заболевания остается пожизненно.
В ряде случаев ввести первую дозу вакцины в первые 24 часа жизни ребенка не удается по состоянию его здоровья. Противопоказаниями являются низкая масса тела при рождении (менее 1500 г), выраженные проявления внутриутробной инфекции, асфиксия (удушье), тяжёлые нарушения работы различных органов и систем (почек, органов дыхания, кровообращения, центральной нервной системы). В этих случаях вакцинация проводится после стабилизации состояния ребёнка. Если ребёнок по тяжести состояния не может быть вакцинирован при рождении, и при этом известно, что его мать — носитель вируса гепатита В или же перенесла заболевание в третьем триместре беременности, то новорождённому немедленно вводится специфический иммуноглобулин. Дальнейшая вакцинация таких детишек проводится четырёхкратно по схеме «0 (период новорождённости) – 1 месяц – 2 месяца – 12 месяцев».
В этих случаях вакцинация проводится после стабилизации состояния ребёнка. Если ребёнок по тяжести состояния не может быть вакцинирован при рождении, и при этом известно, что его мать — носитель вируса гепатита В или же перенесла заболевание в третьем триместре беременности, то новорождённому немедленно вводится специфический иммуноглобулин. Дальнейшая вакцинация таких детишек проводится четырёхкратно по схеме «0 (период новорождённости) – 1 месяц – 2 месяца – 12 месяцев».
Туберкулёз
Эта инфекция остается одной из 10-ти наиболее частых причин смерти в мире, а в нашей стране заболеваемость туберкулёзом за последнее время значительно выросла. Туберкулёз — бактериальная инфекция, вызываемая палочкой (Mycobacterium tuberculesis), которой дети чаще всего заражаются от взрослых, получая её от больных в капельках мокроты, выделяемых при чихании, кашле, разговоре. Туберкулёзом могут поражаться не только лёгкие, но все внутренние органы, кожа, кости. Очень опасная форма заболевания — туберкулёзный менингит (воспаление мозговых оболочек). Особенно чувствительны к туберкулёзу маленькие дети.
Очень опасная форма заболевания — туберкулёзный менингит (воспаление мозговых оболочек). Особенно чувствительны к туберкулёзу маленькие дети.
Прививку против туберкулёза вакциной БЦЖ (BCG) проводят обычно ещё в родильном доме на 3-5-й день жизни. Вакцина названа по имени французских ученых Кальмета (Calmet) и Жерена (Geren), разработавших и предложивших её. Вакцины содержат живые авирулентные (ослабленные) бычьи микобактерии и выпускаются в сухом виде. Перед употреблением вакцину разводят стерильным физиологическим раствором, который прилагается к препарату. Для прививки используется специальный туберкулиновый шприц (объёмом 1 мл).
Вакцину вводят внутрикожно в наружную верхнюю треть плеча левой руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. Вакцинальный процесс развивается в месте введения вакцины. Общих проявлений (подъёма температуры, ухудшения общего состояния) после введения вакцины не бывает. Ревакцинацию (повторное введение) проводят в 7 лет — после постановки туберкулиновой пробы (реакция Манту), при её отрицательном результате, если на месте пробы не возникает припухлость и покраснение. Если результат пробы Манту положительный, т. е. вышеперечисленные признаки (припухлость, краснота) есть, то повторную вакцинацию не проводят, так как положительная реакция Манту указывает на то, что иммунитет уже сформировался и остаётся на всю жизнь. Если почему-либо в 7 лет прививка не сделана, то её выполняют в 14 лет, соблюдая те же условия.
Ревакцинацию (повторное введение) проводят в 7 лет — после постановки туберкулиновой пробы (реакция Манту), при её отрицательном результате, если на месте пробы не возникает припухлость и покраснение. Если результат пробы Манту положительный, т. е. вышеперечисленные признаки (припухлость, краснота) есть, то повторную вакцинацию не проводят, так как положительная реакция Манту указывает на то, что иммунитет уже сформировался и остаётся на всю жизнь. Если почему-либо в 7 лет прививка не сделана, то её выполняют в 14 лет, соблюдая те же условия.
Вакцина БЦЖ защищает от наиболее тяжёлых форм туберкулёза, например таких, как туберкулёзный менингит, чреватых развитием тяжёлых инвалидизирующих осложнений и угрожающих жизни ребёнка.
Если по каким-либо причинам ребёнок не был привит в роддоме на 4-6-е сутки жизни, то его вакцинируют после снятия противопоказаний в поликлинике или в стационаре (в случае перевода малыша в больницу из родильного дома). С рождения до 2-х месяцев жизни прививки против туберкулёза проводят без предварительной постановки пробы Манту. Если противотуберкулёзная иммунизация осуществляется детям старше 2-х месяцев, то она возможна только после проведения пробы Манту и учёта ответной реакции (это связано с возможностью инфицирования туберкулёзом к моменту проведения прививки). Вакцинацию осуществляют при отрицательной пробе Манту сразу же после оценки её результата, но не позднее чем через 2 недели с момента её постановки.
Если противотуберкулёзная иммунизация осуществляется детям старше 2-х месяцев, то она возможна только после проведения пробы Манту и учёта ответной реакции (это связано с возможностью инфицирования туберкулёзом к моменту проведения прививки). Вакцинацию осуществляют при отрицательной пробе Манту сразу же после оценки её результата, но не позднее чем через 2 недели с момента её постановки.
Коклюш, дифтерия и столбняк
В три месяца ребёнка начинают прививать против трёх инфекций (коклюша, дифтерии, столбняка) сразу одной комбинированной вакциной.
Коклюш — острая инфекция, характеризующая особым приступообразным кашлем. Матери могут заподозрить коклюш сразу, услышав этот своеобразный напряжённый кашель, при котором лицо ребёнка краснеет, а рот заполняется слюной и мокротой. Ребёнок «заходится» в кашле. Дети больше кашляют ночью и под утро, чем днём. Заражение происходит воздушно-капельным путём, когда в капельках мокроты, разлетающихся по воздуху от больного до 2-х метров, содержится возбудитель болезни — коклюшная палочка (Bordetella pertusis).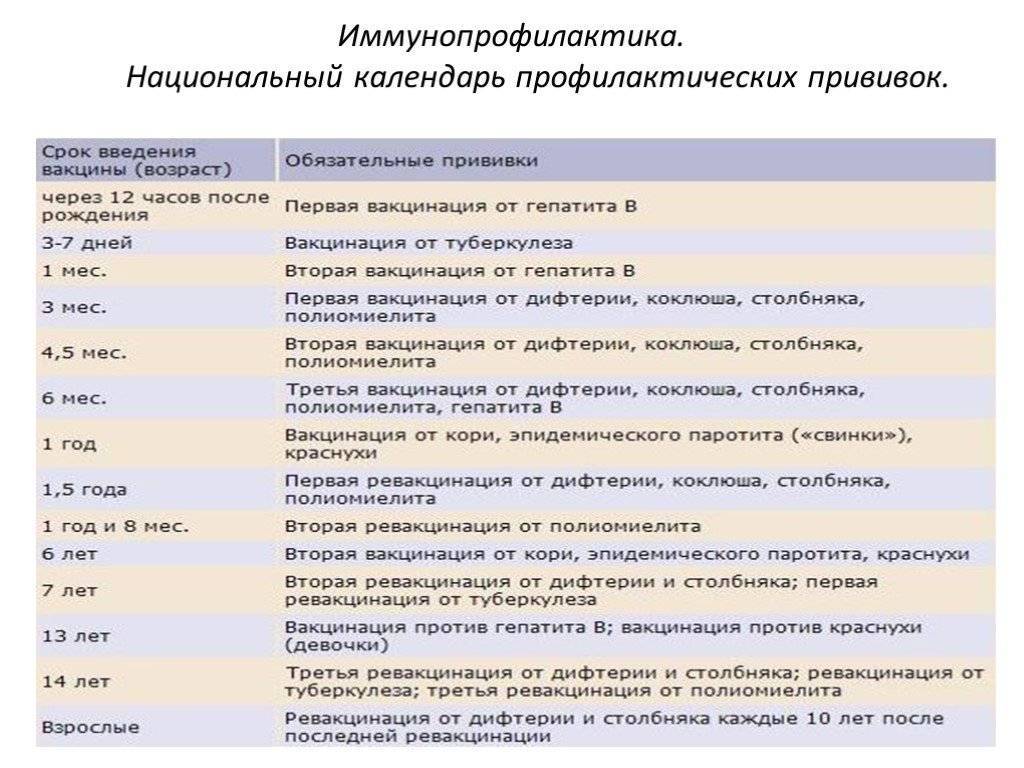 Коклюш опасен осложнениями, прежде всего воспалением лёгких (пневмонией), у маленьких детей при тяжёлом течении заболевания бывает поражение головного мозга, сопровождающееся повторными судорогами. Взрослые тоже могут заболеть коклюшем, хотя болезнь считается «детской», и болеют нетипично, длительно кашляют без температуры и являются источником заражения детей.
Коклюш опасен осложнениями, прежде всего воспалением лёгких (пневмонией), у маленьких детей при тяжёлом течении заболевания бывает поражение головного мозга, сопровождающееся повторными судорогами. Взрослые тоже могут заболеть коклюшем, хотя болезнь считается «детской», и болеют нетипично, длительно кашляют без температуры и являются источником заражения детей.
Дифтерия — острая инфекция, при которой всегда возникает особая тяжёлая ангина и общее отравление организма (интоксикация), с преимущественным поражением сердца, почек, нервной системы. Нередко развивается поражение гортани — круп, который проявляется осиплостью вплоть до потери голоса, «лающим» кашлем, резким затруднением дыхания, что может закончиться удушьем и смертью при отсутствии своевременной медицинской помощи. Вызывает заболевание дифтерийная палочка (Corynebacterium Diphteriae) — палочка Леффлера. Заражаются дети от летящих по воздуху капелек слюны и мокроты от больного. Возможно заражение через разные предметы и пыль. Болеют дифтерией в любом возрасте, если человек не вакцинирован.
Возможно заражение через разные предметы и пыль. Болеют дифтерией в любом возрасте, если человек не вакцинирован.
Столбняк — опасное заболевание, оно вызывается палочкой Clostridium tetam, которая проникает в организм через кожные раны при травмах. Столбнячная палочка находится в земле, пыли, пресной и солёной воде, от человека к человеку не передаётся. Заболевание проявляется поражением в первую очередь нервной системы, судорогами с длительным напряжением сокращённых мышц. Сокращение дыхательных мышц и мышц диафрагмы грозит удушьем, возможна и остановка сердца. Если травму получил человек, ранее вакцинированный, то его лечат противостолбнячной лошадиной сывороткой, так же как дифтерию лечат противодифтерийной лошадиной сывороткой. Сыворотка — вещество чужеродное человеку и может вызывать аллергические реакции. Против всех трёх инфекций используют одну комбинированную (сочетающую в себе несколько препаратов) вакцину АКДС, название которой составлено по первым буквам слов термина «адсорбированная коклюшная дифтерийная столбнячная вакцина».
Курс вакцинации состоит из трёх введений, чтобы создать прочный иммунитет ко всем трём инфекциям. Первая прививка в нашей стране проводится в три месяца, затем её повторяют в 4, 5 и 6 месяцев. Ревакцинацию проводят в 1,5 года. Затем продолжают прививки только против дифтерии и столбняка так называемыми анатоксинами (обезвреженными токсинами указанных бактерий) в 7 и 14 лет и в течение всей жизни взрослых — каждые 10 лет. Однако в этом возрасте убитую коклюшную вакцину уже не вводят и прививают только против дифтерии и столбняка так называемыми анатоксинами — обезвреженными токсинами (ядами) указанных бактерий.
У ребёнка в ряде случаев в день вакцинации может появиться ответная реакция: кратковременно (на несколько часов) поднимается температура, ухудшается общее состояние. В таких случаях, если температура высокая (более 38,5°С), следует дать ребёнку парацетамол, если же общее состояние ребёнка тревожит мать или появились вялость, беспокойство, рвота, обязательно нужно вызвать врача. После введения анатоксинов реакции встречаются значительно реже. Заболевания, начавшиеся позднее 3-го дня от введения вакцины не имеют к ней никакого отношения — они случайно совпадают по времени с поствакцинальным периодом. В подобных случаях нужно обратиться к врачу, чтобы своевременно установить диагноз и начать лечение.
После введения анатоксинов реакции встречаются значительно реже. Заболевания, начавшиеся позднее 3-го дня от введения вакцины не имеют к ней никакого отношения — они случайно совпадают по времени с поствакцинальным периодом. В подобных случаях нужно обратиться к врачу, чтобы своевременно установить диагноз и начать лечение.
В настоящее время в распоряжении медицины имеется импортный препарат инфанрикс — бесклеточная вакцина, которая менее реактогенна, поскольку в ней содержатся только отдельные элементы коклюшного микроба, достаточные для формирования иммунитета, без других, менее существенных субстанций и примесей. После введения бесклеточных вакцин общие реакции в виде подъёма температуры, недомогания или местные (болезненность и отёчность в месте введения препарата) развиваются так же редко, как после анатоксинов.
Полиомиелит
Эту острую вирусную инфекцию вызывают вирусы полиомиелита (их три). Поражается спинной мозг. Ребёнок не может ходить (параличи) или хромает (парезы). Заболевание редко вызывает смертельный исход, однако ребёнок, как правило, становится инвалидом (поражённая конечность плохо растёт, худеет, слабеет). Инфекция передаётся воздушно-капельным путём, а также как кишечные инфекции, с заражённой пищей или водой, от больных или носителей вируса. Специфическую профилактику полиомиелита проводят убитой, инактивированной (ИПВ) и аттенуированной (ослабленной) живой вирусной полиомиелитной вакциной. ОПВ — оральная полиомиелитная вакцина.
Ребёнок не может ходить (параличи) или хромает (парезы). Заболевание редко вызывает смертельный исход, однако ребёнок, как правило, становится инвалидом (поражённая конечность плохо растёт, худеет, слабеет). Инфекция передаётся воздушно-капельным путём, а также как кишечные инфекции, с заражённой пищей или водой, от больных или носителей вируса. Специфическую профилактику полиомиелита проводят убитой, инактивированной (ИПВ) и аттенуированной (ослабленной) живой вирусной полиомиелитной вакциной. ОПВ — оральная полиомиелитная вакцина.
В настоящее время в календаре прививок используют ИПВ для детей первого года жизни. Ребёнок получает её инъекции в тот же день, что и АКДС, трёхкратно. Ревакцинируют против полиомиелита живой вакциной в 18 месяцев, также с АКДС, в 20 месяцев и в 14 лет вместе с анатоксинами. Живую вакцину закапывают в рот ребёнка. За час до вакцинации и час после неё ребёнка не кормят и не поят, чтобы не ослабить всасывание вакцины. ИПВ вводят внутримышечно в переднебоковую поверхность бедра. Введение полиомиелитной вакцины реакций практически не вызывает.
ИПВ вводят внутримышечно в переднебоковую поверхность бедра. Введение полиомиелитной вакцины реакций практически не вызывает.
В нашей стране, как и в большинстве стран мира, полиемиелита нет уже в течение десятилетий, благодаря вакцинации. Однако это заболевание регистрируется в Афганистане и некоторых других странах Азии и Африки. Ликвидация полиемиелита во всём мире — глобальная задача, которую поставила Всемирная организация здравоохранения.
Корь
Корь — острое вирусное заболевание, характеризующееся высокой температурой тела, общим тяжёлым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивит) и сыпью. Корь опасна своими тяжёлыми осложнениями -— воспалением лёгких, а также (более редко) — воспалением головного мозга (энцефалитом), после которого наступает инвалидизация ребёнка. Корь передаётся воздушно-капельным путём, но, в отличие от коклюша, вирус легко распространяется на большие расстояния — в соседние комнаты, через коридоры, систему вентиляции. Заражается 96% детей, находившихся в контакте с больными.
Заражается 96% детей, находившихся в контакте с больными.
До 1-го года дети болею корью редко, так как их охраняют антитела — защитные белки, выработанные матерью после прививки или перенесённой болезни. К 1-му году антитела исчезают из крови ребёнка, и он остаётся беззащитным перед этой болезнью.
ВОЗ поставила задачу ликвидации кори во всём мире к 2010 году. Основной защитой от кори является вакцинация. Отечественная вакцина — ЖКВ (живая коревая вакцина) — вирусная ослабленная. Её используют как в моноварианте, так и ассоциированную с паротитной в качестве дивакцины. В коммерческих центрах применяют ассоциированные тройные вакцины — против кори, краснухи, эпидемического паротита (свинка) — американскую ММР и бельгийскую ПРИОРИКС.
Прививки проводят в возрасте 1-го года и повторно — в 6 лет подкожно на границе верхней и средней трети наружной области плеча. Как коревая моновакцина, так и тройные чаще не вызывают реакций. Однако у части детей, начиная с 4-5-го дня после прививки может подняться температура, с 8-го по 12-й дни — даже до высоких цифр — 38-39°С. При этом отмечают насморк, покашливание, могут появиться единичные элементы сыпи. На 13-14-й дни все эти явления заканчиваются. Если болезненные симптомы начались в первые 4-5 дней после прививки или появились после 15-го дня, это не имеет отношения к прививке и означает, что ребёнок заболел чем-то другим. В этом случае обязательно нужно вызвать врача, чтобы уточнить характер заболевания и начать лечение.
Однако у части детей, начиная с 4-5-го дня после прививки может подняться температура, с 8-го по 12-й дни — даже до высоких цифр — 38-39°С. При этом отмечают насморк, покашливание, могут появиться единичные элементы сыпи. На 13-14-й дни все эти явления заканчиваются. Если болезненные симптомы начались в первые 4-5 дней после прививки или появились после 15-го дня, это не имеет отношения к прививке и означает, что ребёнок заболел чем-то другим. В этом случае обязательно нужно вызвать врача, чтобы уточнить характер заболевания и начать лечение.
Во время вакцинального процесса — с 4-го по 13-14-й дни, если температура у ребёнка невысокая, лечение не требуется. При температуре выше 38°С можно дать парацетамол. Если же маму что-то беспокоит в состоянии ребёнка, вызов врача обязателен, поскольку во время вакцинального процесса могло присоединиться случайное заболевание, чаще всего острая инфекция верхних дыхательных путей.
Краснуха
Это острая вирусная инфекция, характеризующаяся мелкопятнистой сыпью, увеличением лимфатических узлов, особенно на затылке, и, как правило, невысоким подъёмом температуры. Обычно краснуха у детей протекает довольно легко. Но она очень опасна для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца, то беременность может закончиться выкидышем, рождением мёртвого ребёнка или ребёнка с синдромом врождённой краснухи (поражение мозга, врождённый порок сердца, слепота, глухота и другие пороки развития). Женщины детородного возраста должны быть невосприимчивы к краснухе, иметь к ней иммунитет. Так как необходимо прекратить циркуляцию вируса среди населения, прививки делают и девочкам, и мальчикам. Женщина также может сделать прививку от краснухи за 3 месяца до планируемой беременности. Вакцинацию против краснухи, так же как и против кори, проводят в 1 год и в 6 лет. Вакцина изредка вызывает небольшое повышение температуры в сроки с 5-го по 13-й день после прививки. Реакция на введение тройных вакцин описана выше.
Обычно краснуха у детей протекает довольно легко. Но она очень опасна для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца, то беременность может закончиться выкидышем, рождением мёртвого ребёнка или ребёнка с синдромом врождённой краснухи (поражение мозга, врождённый порок сердца, слепота, глухота и другие пороки развития). Женщины детородного возраста должны быть невосприимчивы к краснухе, иметь к ней иммунитет. Так как необходимо прекратить циркуляцию вируса среди населения, прививки делают и девочкам, и мальчикам. Женщина также может сделать прививку от краснухи за 3 месяца до планируемой беременности. Вакцинацию против краснухи, так же как и против кори, проводят в 1 год и в 6 лет. Вакцина изредка вызывает небольшое повышение температуры в сроки с 5-го по 13-й день после прививки. Реакция на введение тройных вакцин описана выше.
Свинка
Эпидемический паротит (свинка) — острая вирусная инфекция, при которой поражаются в основном слюнные железы.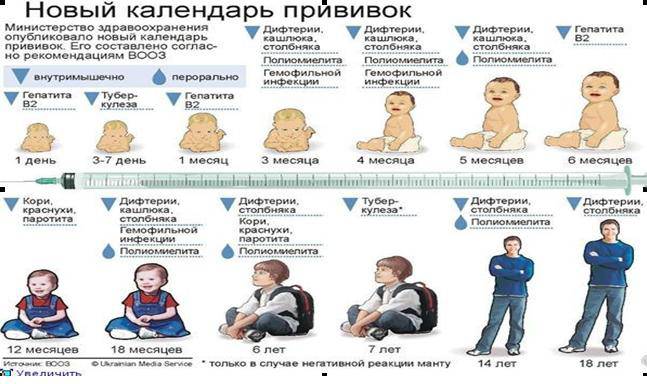 Они увеличиваются, ребёнку больно жевать и глотать. Кроме слюнных желёз вирус эпидемического паротита может вызвать поражение желудочной железы (панкреатит), а также головного мозга (менингит). У мальчиков в подростковом возрасте, юношей, мужчин инфекция может поражать яички (орхит), что может послужить причиной бесплодия. У девочек также могут поражаться яичники (оофалит). Передается эпидемический паротит воздушно-капельным путём, однако распространение вируса возбудителя — не такое широкое, как при кори. Если ребёнок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Они увеличиваются, ребёнку больно жевать и глотать. Кроме слюнных желёз вирус эпидемического паротита может вызвать поражение желудочной железы (панкреатит), а также головного мозга (менингит). У мальчиков в подростковом возрасте, юношей, мужчин инфекция может поражать яички (орхит), что может послужить причиной бесплодия. У девочек также могут поражаться яичники (оофалит). Передается эпидемический паротит воздушно-капельным путём, однако распространение вируса возбудителя — не такое широкое, как при кори. Если ребёнок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Вакцина — вирусная живая, ослабленная. Чаще всего реакций на прививку не наблюдают. Может быть повышение температуры с 5-го по 13-14-й день после прививки и очень редко на 1-2 дня припухание слюнных желез. Первый раз вакцину вводят в возрасте 1-го года, повторно — в 6 лет.
Не следует удивляться, если вам предложат сделать вакцинацию одновременно несколькими вакцинами: это безопасно и эффективно. Уменьшается количество визитов к врачу, а взаимное действие некоторых вакцин усиливает их иммунное действие. В таких случаях инъекции вакцин производят в разные участки тела.
Уменьшается количество визитов к врачу, а взаимное действие некоторых вакцин усиливает их иммунное действие. В таких случаях инъекции вакцин производят в разные участки тела.
О календаре прививок и вакцинах мы вам рассказали. Необходимо добавить, что противопоказаний к проведению вакцинаций очень мало: в основном, это острые инфекционные или соматические заболевания. В таких случаях ребёнку делают прививку после выздоровления. Врачи и средний медицинский персонал хорошо осведомлены обо всех немногочисленных постоянных противопоказаниях к прививкам. Большую часть детей с хроническими заболеваниями можно и нужно вакцинировать вне обострения этих заболеваний, даже если ребёнок продолжает получать лечение.
Советы родителям
Придя на прививку, сообщите врачу некоторые подробности о ребёнке:
- Скажите, не повышалась ли у ребёнка температура в дни, предшествующие вакцинации.
- Информируйте врача, не было ли у ребёнка ранее судорог или каких-либо проблем с нервной системой, не было ли тяжёлых аллергических реакций на яйца или антибиотики (неомицин, стрептомицин).
 При наличии каких-либо аллергических проявлений расскажите врачу, что было с ребёнком, на какую пищу, лекарства или что-либо другое были отмечены аллергические реакции. Не забудьте сказать, не было ли ранее на данную вакцину такой тяжёлой реакции, что ребёнка пришлось положить в больницу.
При наличии каких-либо аллергических проявлений расскажите врачу, что было с ребёнком, на какую пищу, лекарства или что-либо другое были отмечены аллергические реакции. Не забудьте сказать, не было ли ранее на данную вакцину такой тяжёлой реакции, что ребёнка пришлось положить в больницу. - Предупредите врача, если ребёнок получал иммуноглобулин или ему делали переливание крови в последние три месяца.
- Обязательно упомяните, какие тяжёлые заболевания отмечались в семье (особенно такие, как рак, лейкемия, СПИД).
- Если ваш ребёнок постоянно получает какие-либо лекарства, не забудьте сообщить об этом врачу.
В день прививки и все последующие дни, если в состоянии ребёнка не наблюдается изменений, обычный образ жизни менять не нужно. Ребёнка можно купать, с ним можно гулять, его можно кормить, как обычно.
Если температура поднялась до высоких цифр и состояние ребёнка заметно ухудшилось, следует вызвать врача.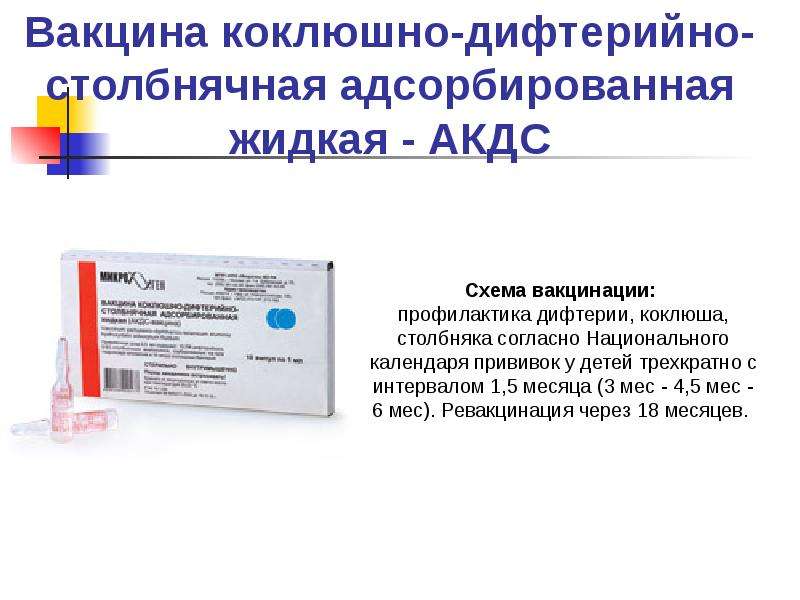
Если после прививки у ребёнка повысилась температура, ухудшилось общее состояние, то от купания и прогулок следует воздержаться в течение нескольких дней, до нормализации состояния.
Место введения противотуберкулёзной вакцины на руке не нужно ничем смазывать или накладывать повязку. Если вас что-то смущает, обратитесь к врачу.
Ребёнку следует измерять температуру в течение трёх дней после введения вакцины АКДС, убитой полиомиелитной вакцины, вакцины против гепатита В, анатоксинов. При других прививках температуру измеряют, если мать тревожат изменения в состоянии здоровья ребёнка (беспокойство, отказ от еды, расстройство стула, рвота и т. п.).
При введении всех вакцин, особенно убитых, в месте введения может появиться уплотнение. Это не страшно, и всё должно пройти через несколько дней. Если уплотнение держится дольше 4-х дней или появляется ещё покраснение и отёк — обратитесь к врачу.
Записывайте всё необычное что случилось с ребёнком в течение месяца после прививки. С этими записями вы придёте к врачу на следующий приём.
С этими записями вы придёте к врачу на следующий приём.
В любых случаях значительного изменения состояния здоровья ребёнка обращайтесь к врачу.
Чтобы не упустить каких-либо подробностей о ребёнке, напишите заранее всё указанное выше, а также вопросы, которые вы хотите задать врачу.
Как появились вакцины
200 лет назад английский врач Дженнер нашёл способ борьбы с опасной инфекцией — натуральной оспой. Он предложил делать людям прививки, для чего брали материал от коров, больных коровьей оспой. Лица, получившие такую прививку, не заболевали натуральной оспой. От латинского слова vacca — «корова» — и произошло название прививочного материала — «вакцина». В настоящее время в мире используют более 100 вакцин против 40 инфекционных заболеваний.
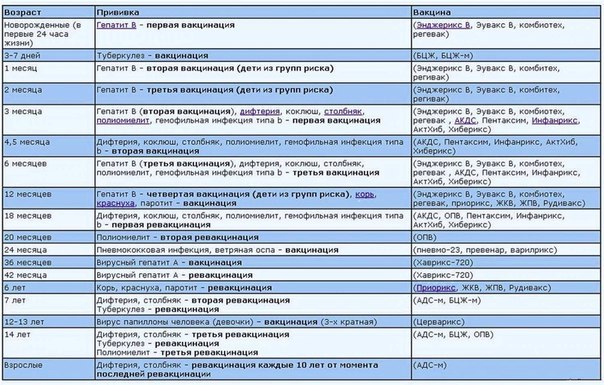
|
Возраст
|
Наименование прививки
|
|
Новорождённые
|
Первая вакцинация против вирусного гепатита В
|
|
Новорождённые
|
Вакцинация против туберкулёза
|
|
3 месяца
|
Первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита, вторая вакцинация против вирусного гепатита В
|
|
4,5 месяца
|
Вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита
|
|
6 месяцев
|
Третья вакцинация против вирусного гепатита В, дифтерии, коклюша, столбняка, полиомиелита
|
|
12 месяцев
|
Вакцинация против краснухи, кори и эпидемического паротита
|
|
18 месяцев
|
Первая ревакцинация против дифтерии, коклюша, столбняка, полиомиелита
|
|
20 месяцев
|
Вторая ревакцинация против полиомиелита
|
|
6 лет
|
Ревакцинация против краснухи, кори и эпидемического паротита
|
|
7 лет
|
Вторая ревакцинация против дифтерии и столбняка.
|
|
14 лет
|
Третья ревакцинация против полиомиелита, дифтерии, столбняка. Ревакцинация против туберкулёза, если не была проведена в 7 лет
|
|
Взрослые
|
Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации.
|
Вакцинация против дифтерии, столбняка и коклюша (АКДС) и против полиомиелита
В 3 месяца начинается вакцинация против коклюша, дифтерии, столбняка, полиомиелита. В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
— АКДС – это адсорбированная комбинированная вакцина, которая содержит убитую цельную коклюшную палочку (поэтому она еще называется цельноклеточная), анатоксин (обезвреженный токсин) дифтерийный и анатоксин столбнячный. Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Единственное, что не нравится многим родителям – это подъем температуры в первые сутки – это вариант нормальной реакции на вакцинацию, так как клетки иммунной системы начинают активно работать в ответ на контакт с обломками коклюшной палочки.
Но вакцинопрофилактика постоянно совершенствуется, и в настоящее время выпускаются вакцины бесклеточные (или ацеллюлярные). Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
— первая вакцина, зарегистрированная в России в начале 2000 годов – Инфанрикс (ГлаксоСмитКляйн, Бельгия). Вакцина содержит 3 коклюшных антигена, дифтерийный и столбнячный анатоксины.
— несколько позже зарегистрирована вакцина Инфанрикс гекса (ГлаксоСмитКляйн. Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
— Пентаксим (Санофи, Франция), зарегистрирована и с успехом применяется в России с 2008 года. В своей комбинации данная вакцина содержит еще и инактивированную (убитую) вакцину против полиомиелита, вакцину против гемофильной палочки.
В редакции основного приказа по вакцинации в рамках Национального календаря N125н от 13.04.2017 есть следующие дополнения – определены дети из группы риска для вакцинации против гемофильной палочки и полного курса вакцинации инактивированной полиомиелитной вакциной:
- С иммунодефицитными состояниями;
- С анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- С аномалиями развития кишечника;
- С онкологическими заболеваниями и /или длительно получающим иммуносупрессивную терапию;
- Рожденные от матерей с ВИЧ инфекцией;
- Находящиеся в домах ребенка;
- Недоношенные и маловесные дети.

Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин (например, Пентаксим), предназначенных для применения в соответствующие возрастные периоды (редакция приказа МЗ РФ N 175н от 13.04.2017г).
Дети, не входящие в группу риска, могут по желанию родителей привиться бесклеточными препаратами для вакцинации против коклюша, дифтерии и столбняка платно. Информацию в таком случае можно получить у участкового педиатра.
Могут быть и другие варианты вакцинации детей, что зависит от возможностей регионального бюджета.
В 2016 году в России зарегистрирована вакцина Адасель (Санофи, Франция), она также не содержит целую коклюшную палочку, а содержание дифтерийного и столбнячного анатоксинов в составе меньше, чем в других препаратах. Данная вакцина, в основном, предназначена для ревакцинации детей старше 4 лет и взрослых (после 14 лет можно каждые 10 лет), так как иммунитет против коклюша недлительный.
Для детей, кто не привит вовремя и имеет возраст старше 4 лет, по Национальному календарю прививаются только против дифтерии и столбняка (вакцинация АКДС препаратом проводится до 4 лет, препаратом Инфанрикс гекса до 36 мес), но по желанию родителей может быть выполнена вакцинация и препаратами Пентаксим и Инфанрикс, так как они не имеют возрастных ограничений.
Для вакцинации против полиомиелита также существуют изменения в Национальном календаре с 2014 года.
Если раньше для массовой вакцинации с 1958-59 годов использовали живую ослабленную вакцину Сэбина (она содержала 3 вакцинных штамма полиовируса), далее для предупреждения вакциноассоциированного полиомиелита у привитых и у контактных непривитых с 2014 года схема вакцинации изменилась:
-V1 и V2 все дети получают инактивированную вакцину в 3 мес. и в 4,5 мес.,
-V3 в 6 мес. и последующие ревакцинации в 1 г 6 мес., 1 г 8 мес. и в 14 лет получают оральной полиомиелитной вакциной ОПВ, причем с весны 2017 года ОПВ содержит только 2 штамма прививочных вирусов – I и III- БиВак полио (ФНЦИРИП им Чумакова, Россия).
Инактивированные вакцины, зарегистрированные в России:
- Имовакс Полио (Санофи, Франция) – применяется на сегодня в составе комбинированной вакцины Пентаксим,
- Полиорикс (ГлаксоСмитКляйн, Бельгия) – применяется на сегодня в составе комбинированной вакцины Инфанрикс гекса,
- Полимилекс (Нанолек, Россия) – применяется для проведения V1 и V2 против полиомиелита с весны 2017 г.
Дифтерия – это серьезная инфекция, которой болеют и взрослые, и дети. Причина инфекции – дифтерийная палочка, которая передается воздушно-капельным путем, иногда через общие игрушки, предметы быта. Дифтерия поражает нос, глотку, гортань, реже – кожу, глаза. У больного образуются пленки в зеве, которые могут распространиться в нос и гортань и перекрыть дыхание. У детей до года пленки сразу переходят на гортань, голосовые связки, появляется круп (отек гортани). В этих случаях требуются неотложные мероприятия, иначе человек задохнется. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Привитые люди не болеют тяжелой опасной формой дифтерии. У них возможно развитие ангины, но жизни это не угрожает.
Столбняк (тетанус) – острая инфекция с поражением нервной системы, вызванное токсином, который выделяет столбнячная палочка, когда попадает в рану из земли. Столбняк протекает крайне тяжело и может развиться в любом возрасте. Токсин поражает нервную систему, при этом возникают мышечные спазмы и судороги. Смертность при столбняке достигает 90%. Иммунитет при вакцинации формируется против токсина, как и при дифтерии.
Коклюш – заболевание с особым поражением дыхательной системы, характеризуется приступообразным «спазматическим» кашлем. Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Полиомиелит – вызывается тремя типами полиомиелитных вирусов, передаётся с водой и пищей. От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
Вакцины АКДС и инактивированная против полиомиелита вводятся внутримышечно в переднебоковую поверхность бедра.
План вакцинации.
Вакцинация АКДС и против полиомиелита начинается в 3 мес. После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
|
Возраст
| |
|
Первая вакцинация АКДС и Полимилекс
|
3 месяца
|
|
Вторая вакцинация АКДС и Полимилекс
|
4,5 месяца
|
|
Третья вакцинация АКДС и БиВак полио
Ревакцинация 1 АКДС и БиВак полио
Ревакцинация 2 Бивак полио
Ревакцинация 2 АДС-м
Ревакцинация 3 АДС-м и БиВак полио
|
6 месяцев
18 месяцев
20 месяцев
7 лет
14 лет
|
Побочные эффекты.
Вакцина АКДС вызывает умеренные побочные эффекты: небольшая лихорадка в первые сутки; умеренная болезненность, покраснение и припухание в месте инъекции может возникнуть при V 3 или R 1. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки, редко (до 4 % может быть подъем t выше 38). При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
У детей, склонных к аллергическим реакциям, может быть сыпь, поэтому педиатр может назначить противоаллергические препараты до и после вакцинации.
Серьезные осложнения, вызванные АКДС – иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол или ибупрофен).
Для того, чтобы уменьшить число побочных эффектов на цельноклеточную АКДС вакцину, её можно заменить комбинированным аналогом (вакцина Пентаксим, Инфанрикс), в которых цельноклеточный коклюшный компонент (до 3000 антигенов) заменен на бесклеточный вариант (2-3 антигена), который практически не вызывает побочных реакций. Кроме того, комбинированные вакцины значительно снижают инъекционную нагрузку, позволяют уменьшить суммарную дозу дополнительных веществ (стабилизаторы вакцин, консерванты).
После прививки коклюша иммунитет недолгосрочный и спустя 5-7 лет можно заболеть коклюшем. Для ревакцинации в 7 лет, 14 лет и далее ч/з 10 лет можно использовать вакцину Адасель. Единственное, привитые могут заболеть в более стертой форме – в диагнозе может звучать бронхит или пневмония, может не быть характерных приступов спазматического кашля, но для непривитых такой больной является источником инфекции.
Прививки Пентаксим
Вакцинация по схеме
Первичная вакцинация делается курсом, схема которого предполагает три введения вакцины плюс 1 ревакцинация. Иммунизация производится следующим образом: введение 1 дозы, через 45 дней введение 2 дозы, по прошествии еще 45 дней – введение 3 дозы, а через год после этого – обязательная ревакцинация.
Иммунизация производится следующим образом: введение 1 дозы, через 45 дней введение 2 дозы, по прошествии еще 45 дней – введение 3 дозы, а через год после этого – обязательная ревакцинация.
Вакцинация показана детям, начиная с трех месяцев.
Схему вакцинации нарушать нежелательно, поскольку напряженность иммунитета ребенка к активным веществам вакцины может снизиться. Для детей от 1 года и старше введение вакцины Пентаксим с гемофильным компонентом выполняется однократно, Профилактика у ребенка от 1 года и старше полиомиелита, столбняка, коклюша и дифтерии в дальнейшем выполняется вакциной Пентаксим, но уже без применения гемофильной составляющей.
Плановая вакцинация
В России утвержден Национальный календарь профилактических прививок, согласно которому прививка Пентаксим детям ставится трижды – по 1 дозе в возрасте 3, 4, 5 и 6 месяцев, а в возрасте 18 месяцев выполняется ревакцинация. Приказом от 31 января 2011 года за № 51 в данный календарь также включена прививка против гемофильной инфекции.
Одновременное введение препарата. Пентаксим с другими вакцинами
Поставить прививку Пентаксим детям допускается одновременно с любыми другими вакцинами из российского календаря профилактических прививок – в один день, но в разные части тела. Исключение составляет прививка БЦЖ.
На способность выработки иммунитета (иммуногенность) применение прививки Пентаксим вместе с другими вакцинами влияния не оказывает. Не увеличивается число побочных реакций, не становится хуже переносимость прививок.
На иммунитет введение в 1 день нескольких вакцин избыточной нагрузки не оказывает.
Использовать прививку Пентаксим можно на любом этапе курса вакцинации (завершение, продолжение), даже если он был начат другими прививками от гемофильной инфекции, столбняка, коклюша, полиомиелита, дифтерии. Причем взаимозаменяемыми являются все вакцины для профилактических прививок, указанные в российском календаре.
Побочные реакции
Прививка Пентаксим может вызывать общие и местные реакции.
Общие реакции на прививку в большинстве случаев – это лихорадка, субфебрильная (до 10% детей) или фебрильная (очень редко – до 1% детей). Еще реже осложнения более тяжелые (менее 1%), проявляющиеся уплотнением в месте укола, головной болью, раздражительностью, зудом, нарушением сна, лимфоаденопатией.
Местные реакции бывают не часто (до 10% детей), из них чаще всего проявляются болезненность, отек, покраснение в месте укола.
Противопоказания
Собираясь поставить прививку Пентаксим детям, следует учитывать некоторые противопоказания:
- гиперчувствительность (подтвержденная системная реакция) к любому из составляющих прививки;
- обострение хронических болезней, острые инфекционные заболевания, увеличение температуры тела вследствие болезни – в любом из этих случаев прививка переносится до полного выздоровления;
- аллергическая реакция, появившаяся после предшествующей прививки против полиомиелита, коклюша, столбняка, дифтерии и инфекции, возбудителем которой является Haemophilus influenzae типа b.

Дополнительная информация
Прививка Пентаксим не дает иммунитет против пневмоний и менингитов другой этиологии, как и против инфекций, возбудителями которых являются Haemophilus influenzae других типов.
Делать вакцины препаратом Пентаксим можно только полностью здоровым детям, перед прививкой в обязательном порядке нужно пройти осмотр у педиатра, чтобы оценить состояние здоровья ребенка и исключить инфекционные заболевания . Нельзя использовать прививку Пентаксим, если у ребенка имеются подтвержденные неврологом противопоказания со стороны нервной системы.
Обязательная вакцинация: когда, как и зачем
В последнее время в Беларуси, как и в других странах, не прекращаются дискуссии на тему обязательной вакцинации, поэтому у родителей возникает множество вопросов, касающихся прививок.
Представляем информацию о прививках, входящих в Национальный календарь обязательной вакцинации.
Вирусный гепатит В (ВГВ)
Это заболевание, которое поражает печень. И если в младенчестве возникает острый вирусный гепатит В, то практически в 90% случаев он переходит в хроническую форму, создавая в дальнейшем риск развития цирроза и рака печени. В этих случаях, к сожалению, даже пересадка печени не всегда помогает. Лечение гепатита В длится долго и не всегда является эффективным. Иногда развивается молниеносная форма, быстро приводящая к смерти.
И если в младенчестве возникает острый вирусный гепатит В, то практически в 90% случаев он переходит в хроническую форму, создавая в дальнейшем риск развития цирроза и рака печени. В этих случаях, к сожалению, даже пересадка печени не всегда помогает. Лечение гепатита В длится долго и не всегда является эффективным. Иногда развивается молниеносная форма, быстро приводящая к смерти.
Современные вакцины против ВГВ содержат не целый вирус, а только его отдельный компонент, который при введении в организм не может вызвать заболевание, но обеспечивает выработку защиты. Кроме этого, в состав вакцины входят незначительные количества веществ, которые усиливают иммунный ответ организма и способствуют сохранению качества вакцины.
Схема вакцинации (курс из трех прививок, формирующий базовый иммунитет): первые 12 часов – 1 месяц – 5-6 месяц (в зависимости от индивидуального графика). Именно такая схема вакцинации обеспечивает ребенку защиту на 10. 20 и более лет. Ревакцинация (то есть поддерживающая прививка) не проводится. Переносится эта прививка достаточно хорошо. Примерно у 5-7 деток из 100 привитых может наблюдаться незначительное повышение уровня билирубина. Это состояние проходит самостоятельно, без какого-либо лечения. У 1-2 деток из 100 привитых могут возникать местные проявления в виде уплотнения в месте введения вакцины.
Переносится эта прививка достаточно хорошо. Примерно у 5-7 деток из 100 привитых может наблюдаться незначительное повышение уровня билирубина. Это состояние проходит самостоятельно, без какого-либо лечения. У 1-2 деток из 100 привитых могут возникать местные проявления в виде уплотнения в месте введения вакцины.
Туберкулез
Туберкулез – это хроническая бактериальная инфекция, которая занимает одно из первых мест в мире по показателям заболеваемости и смертности. Заражение происходит воздушно-капельным путем от больных, которые выделяют палочку туберкулеза с мокротой при чихании, кашле, разговоре. Возбудитель туберкулеза способен поразить многие органы и системы организма: легкие, мозг, почки, кости, глаза, кожу, лимфатическую систему. Наиболее тяжелые формы туберкулеза возникают у новорожденных детей.
Вакцинация против туберкулеза проводится однократно в период с 3 по 5 сутки жизни ребенка. После введения вакцины в период до одного года может длиться поствакцинальный процесс, за развитием которого наблюдают врачи-педиатры. По окончанию этого процесса у деток в месте введения вакцины формируется маленький незаметный рубчик в размере 0,5-1 см.
Какой цели мы добиваемся с помощью данной вакцины?
Вакцины против туберкулеза защищают от наиболее тяжелых форм заболевания (таких как поражение головного мозга, костей и т. д.). И нужно отметить, что эффект есть, эти тяжелые случаи у нас не регистрируются. Однако, если мы откажемся от вакцинации, они появятся вновь.
В последующем один раз в год ребенку будет проводиться туберкулиновая проба (реакция Манту), которая не является прививкой (не формирует защиты). Проба Манту – это диагностический тест, по результатам которого можно судить о возможном «столкновении» организма с возбудителем туберкулеза. В 7 лет, если эта реакция отрицательная, необходима ревакцинация. То же самое касается и 14 лет: если реакция Манту отрицательная и ребенок относится к группе риска (например, дети из неблагополучных семей), то проводится еще одна ревакцинация.
Как переносится прививка?
Через 4-6 недель после проведения прививки в месте инъекции появляется пятно. Затем инфильтрат (участок ткани, увеличенный в объеме и повышенной плотности) диаметром не более 5-10 мм. В дальнейшем там образуется пузырек-гнойничок (его размер не превышает 10 мм) с прозрачным, а затем мутным содержимым, потом – корочка. Через 5-6 месяцев у большинства детей остается нежный поверхностный рубчик, наличие которого свидетельствует о сформировавшейся защите от туберкулеза.
Место введения вакцины нельзя обрабатывать йодом и другими дезинфицирующими растворами, а также накладывать повязку. Нельзя выдавливать содержимое пузырька. Если пузырек вскрылся, его не следует обрабатывать чем-либо – вскоре он подсохнет и превратиться в корочку. Ее нельзя удалять или тереть мочалкой при купании.
Прививка против туберкулеза – эта та прививка, на которую развивается наибольшее количество осложнений. Но сразу хочется разъяснить: на 15 тысяч прививок против туберкулеза развивается 10 осложнений. В чем они проявляются? В основном это увеличение лимфатических узлов с той стороны, где была сделана прививка. Как правило, проблема решается при помощи консервативного лечения и детки выходят из этого состояния без всяких последствий.
Часто задаваемый вопрос: почему в других странах прививают только отдельных деток, а мы прививаем всех? Безусловно, это зависит от уровня заболеваемости. Вакцинация защищает в основном детей. И уровень заболеваемости туберкулезом среди них низкий. Для туберкулеза вакцинация – это только одно из профилактических мероприятий. Ряд других факторов оказывает серьезное влияние на уровень заболеваемости. Когда мы с помощью комплекса мероприятий обеспечим в нашей стране такой уровень заболеваемости, который существует, например, в странах Западной Европы, мы тоже будем вакцинировать только отдельных деток (относящихся к группе риска). Но на сегодняшний день ситуация в стране диктует другие требования.
Коклюш, дифтерия, столбняк (КДС)
Возбудитель коклюша вызывает длительнотекущее тяжелое инфекционное заболевание, которое характеризуется приступами судорожного кашля на фоне общей интоксикации организма (повышение температуры тела, нарушение сна и т.д.). Коклюш наиболее опасен осложнениями: носовыми кровотечениям, судорогами, воспалением легких, повреждением мозга и др. Отмечаются смертельные исходы заболевания, особенно у непривитых детей в возрасте до 6 месяцев. Ежегодно в мире от осложнений, вызванных коклюшем, умирает около 350 тыс. человек. Возбудитель коклюша легко передается от больного человека к здоровому воздушно-капельным путем при кашле и разговоре.
Возбудитель дифтерии при попадании в организм вырабатывает токсин, который поражает сердечно-сосудистую и нервную системы. При заболевании дифтерией поднимается температура тела, возникают боли при глотании, миндалины покрываются сероватой пленкой, развивается отек слизистой и сужение дыхательных путей. Больной может умереть от удушья. ИЗ 100 непривитых при заболевании дифтерией 10 человек умирают. В случаи выздоровления часто имеют место тяжелые осложнения со стороны сердечно-сосудистой системы, почек и надпочечников. Заразиться дифтерией достаточно просто: возбудитель передается от человеку к человеку воздушно-капельным путем (т.е. при разговоре, чихании, кашле и т.д.). Причем источником инфекции может быть здоровый человек бактерионоситель).
Возбудитель столбняка при попадании в организм вырабатывает токсин, который обладает нервно-паралитическим действием. Практически в 100% случаев заболевание столбняком у непривитых лиц заканчивается смертельным исходом. Возбудитель столбняка распространен повсеместно не только в природе, но и на предметах домашней обстановки, обихода, одежде и т. д. заболевание развивается при попадании возбудителя столбняка на поврежденные кожные покровы (в раны, ссадины, царапины, порезы и т. д.).
Против этих трех инфекционных заболеваний используются комбинированные вакцины (в состав вакцины входят компоненты против 3-6 инфекций одновременно).
Схема вакцинации: 3, 4 и 5 месяцев. В 18 месяцев проводится ревакцинация. В дальнейшем против коклюша прививки не проводятся. А вот ревакцинация против дифтерии и столбняка проводится далее в 6, 11, (только против дифтерии) и 16 лет. Далее – взрослому каждые 10 лет, потому что этот иммунитет нужно поддерживать.
Как переносится эта прививка?
На прививку регистрируются такие реакции, как повышение температуры, а также местные реакции, то есть уплотнение, покраснение и болезненность в месте введения вакцины. Ребенок может быть плаксивым, перевозбужденным или, наоборот, сонливым, вялым, плохо кушать. Как правило, эти реакции не превышают 3 дней и проходят самостоятельно. Повышение температуры, как правило, связано с коклюшным компонентом вакцины.
Полиомиелит
Данное заболевание вызывается вирусом, который поражает нервную систему и заканчивается развитием стойких парезов (нарушение движений) и параличей (отсутствием движений) или смертельным исходом. Источником инфекции является больной человек или бессимптомный носитель. Заражение происходит при контакте с источником инфекции через загрязненные вирусом руки, предметы обихода, воду, пищевые продукты и т. д. С 2002 года Республика Беларусь, как и остальные страны Европейского региона, признана свободной от дикого вируса полиомиелита. Однако в ряде стран Азии и Африки в настоящее время продолжают регистрироваться случаи полиомиелита, вызванного диким вирусом, и вероятность его заноса в наш регион существует. Поэтому необходимо проводить прививки и создавать невосприимчивость к данной инфекции у каждого ребенка. С вязи с этим количество проводимых прививок постепенно уменьшается. Если раньше их было 9, то сейчас – 6.
Схема вакцинации: она совпадает с вакцинацией против коклюша, дифтерии, столбняка. То есть это 3, 4, 5 месяцев. Поддерживающие прививки – 18 месяцев, 24 месяца, 7 лет.
Для проведения этой прививки применяется два вида вакцин: живая и инактивированная. Для вакцинации используется комбинированная схема, то есть начинают формировать защиту с помощью инактивированной вакцины, которая не содержит живого вируса. Затем прививки продолжаются уже с использованием живой полиомиелитной вакцины, обеспечивающей дополнительную защиту с помощью формирования местного иммунитета в кишечнике. Инактивированная вакцина вводится в виде укола, живая – в виде капель. Именно такая комбинированная схема дает наиболее высокий эффект.
Как переносится прививка?
Это одна из самых хорошо переносимых прививок нашего календаря. Редко (примерно у 3-5 деток из 100) возникают местные реакции. Общих реакций на полиомиелитную вакцину, как правило, не бывает.
Корь, эпидемический паротит, краснуха.
Корь – это высокозаразное инфекционное заболевание. Вирус кори передается от больного к здоровому человеку при разговоре, кашле, чихании и т.д. Практически в 100% случаев не защищенные против кори лица восприимчивы к данной инфекции. Заболевание начинается с повышения температуры тела до 39-40, появление насморка, кашля, чихания, светобоязни. На слизистой рта и коже появляется сыпь. У детей первого года жизни корь протекает особенно тяжело: поражаются внутренние органы (печень, селезенка). После перенесенного заболевания нередко возникают осложнения: поражение мозга (энцефалит, менингоэнцефалит), легких (пневмония), органов слуха и т.д.
Вирус, вызывающий заболевание эпидемическим паротитом, при попадании в организм здорового незащищенного человека начинает активно размножаться в слюнных железах. При этом происходит увеличение одной или несколько слюнных желез, повышается температура тела, развивается общее недомогание, боль в мышцах, потеря аппетита. Вирус может попасть от больного к здоровому не только воздушно-капельным путем, но и через загрязненные предметы (например, игрушки). Смертельных исходов при эпидемическом паротите не бывает. Однако заболевание опасно своими осложнениями:
- у мальчиков не редко поражаются половые железы, что в дальнейшем может быть причиной бесплодия,
- зачастую воспаляется поджелудочная железа и развивается панкреатит,
- поражается головной мозг, что приводит к развитию серозного менингита,
- воспаляются крупные суставы (артриты) и т. д.
- поражение органов слуха вследствие перенесенного эпидемического паротита приводит к полной глухоте.
Краснуха – это вирусная инфекция, которая передается от больного человека воздушно-капельным путем (при разговоре, кашле, длительном пребывании в одном помещении). У детей краснуха протекает, как правило, легко: незначительно повышается температура тела, появляется сыпь на коже, увеличиваются лимфатические узлы. У взрослых заболевание протекает тяжелее: нередки поражения суставов и внутренних органов. После перенесенной краснухи отмечаются осложнения в виде поражения головного мозга, почек и т.д. Заражение краснухой беременной женщины может заканчиваться трагично: мертворождением, преждевременными родами или рождением ребенка с уродствами. Такие дети остаются инвалидами на всю жизнь. У них имеются сочетание тяжелых врожденных пороков со стороны сердца, органов зрения (слепота), слуха (глухота), центральной нервной системы, печени и т.д., наблюдается умственное недоразвитие, расстройство речи, нарушение координации движения.
Схема вакцинации: прививка делается однократно в 12 месяцев. В одном уколе вводится сразу три компонента. Для поддержания иммунитета в 6 лет проводится еще одна прививка. И формируется длительный иммунитет на 20 и более лет (по некоторым данным – пожизненный)
Вакцина против кори, эпидемического паротита, краснухи редко вызывает реакцию и поэтому считаются малореактогенными (после их введения появляется незначительное количество реакций). В первые сутки после иммунизации в месте введения вакцины могут появиться местные реакции в виде покраснения, болезненности ( у 2-6 из 100привитых). К концу первой недели после иммунизации (на 5-6 день) или через 10-11 дней после проведения прививки у 5-15 из 100 привитых возможно повышение температуры тела, незначительное недомогание. Все эти реакции являются закономерными и говорят о начале формирования защиты от инфекции. Редко могут отмечаться такие специфические поствакцинальные реакции, как кратковременная сыпь, незначительное увеличение затылочных или шейных лимфатических узлов и околоушных желез. Данные реакции исчезают самопроизвольно в течение нескольких дней, не требуя медикаментозного лечения и не нанося вреда организму.
В любом случае при появлении у ребенка реакции либо других проявлений обязательно проинформируйте об этом своего педиатра, который оценит выраженность их проявления и при необходимости выдаст индивидуальные рекомендации.
Из всех существ на Земле особенно беззащитны наши дети. Суровый закон природы сталкивает их с первого вздоха с миллионами незаметных, но крайне опасных врагов. Это вирусы, бактерии и другие микроорганизмы. И борьба с ними, как известно истории человечества, выживали далеко не все! Так, до изобретения антибиотиков и профилактических прививок на Земле (а это мене 100 лет) детская, да и общая смертность от инфекций была выше в 10-20 раз! Чума, холера, корь и оспа унесла миллионы жизней, а сегодня, благодаря развитию профилактической медицины, некоторые из этих инфекций можно встретить только на страницах медицинских учебников. И заслугу прививок в этом отрицать глупо и невозможно. У вашего малыша есть шанс справиться с инфекцией без прививок, но стоит ли испытывать судьбу?
Вакцина Пентаксим на страже детского здоровья!
22.03.2020
Комбинированная вакцина Пентаксим предназначена для профилактики пяти наиболее опасных детских инфекций: коклюша, дифтерии, столбняка, полиомиелита, а также заболеваний, вызванных гемофильной палочкой (Haemophilus influenza типа b). Вакцина произведена компанией Sanofi Pasteur S.A. (Франция), в условиях, соответствующих требованиям Надлежащей производственной практики GMP (Good Manufacturing Practice).
Препарат уже много лет успешно используется для вакцинации детей в странах Евросоюза и США, на территории Российской Федерации вакцина Пентаксим применяется с 2008г .
На данный момент в России Пентаксим рекомендован к применению у детей, достигших трехмесячного возраста и разрешен к постановке до 5 лет 11 месяцев 29 дней, затем для дальнейшей ревакцинации применяют вакцины, содержащие уменьшенное количество антигенов (Адасель, АДС-м).
В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики коклюша, дифтерии, столбняка, полиомиелита состоит из трех введений препарата с интервалом между прививками 45 дней, соответственно в возрасте 3, 4.5, 6 месяцев; ревакцинация проводится однократно в возрасте 18 месяцев.
Когда приходит время вакцинации ребенка, родители всегда задаются вопросами: какой вакциной лучше прививать ребенка? Велика ли разница между Пентаксимом и отечестенной вакциной АКДС, которую предлагают поставить в детской поликлинике?
Главным отличием Пентаксима от цельноклеточной вакцины АКДС является способ его получения, благодаря которому, Пентаксим характеризуется более низкой реактогенностью, в сравнении со своим аналогом. Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Немаловажным «плюсом» Пентаксима является еще и то, что вакцина дает возможность провести иммунизацию ребенка от пяти заболеваний (против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции (Haemophilus influenza типа b) с помощью всего четырех инъекций.
Пентаксим безопасен, эффективен, при этом нагрузка антигенами значительно ниже, чем если бы ребенка прививали обычными способами от тех же самых заболеваний ( АКДС + полиомиелитная вакцина+ вакцина против гемофильной инфекции).
Во всех случаях нарушения графика вакцинации врач руководствуется инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок РФ. Но несмотря на индивидуальные смещения плана календарных прививок, интервалы между введениями вакцинирующих доз препарата не изменяются, как и интервал перед ревакцинацией (он составляет 12 месяцев).
Пентаксим является лучшей импортной вакциной, которая изготавливается в соответствии с международными нормами производства вакцин, не содержит опасных компонентов, редко вызывает побочные эффекты и обладает хорошей переносимостью.
Благодаря разработкам современной фармакологии, многие смертельно опасные заболевания взяты под контроль. К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
В завершение, отвечу на наиболее часто задаваемые вопросы о вакцинации препаратом Пентаксим:
Сделали вакцину Пентаксим, когда следующая?
— Три вакцинирующие дозы вакциной Пентаксим выполняются с интервалом в 45 дней, далее следует ревакцинация — срок её выполнения наступает через 12 месяцев после последней (третьей) вакцинации.
Можно ли ревакцинацию АКДС сделать Пентаксимом?
— Безусловно можно! Срок постановки ревакцинирующей дозы Пентаксим не изменяется и в Вашем случае составляет также 12 месяцев после третьей вакцинации АКДС, но стоит помнить еще и о том, что в составе вакцины Пентаксим есть еще и полиомиелитный компонент- необходимо учесть сроки ревакцинации против полиомиелита (если вакцинации АКДС и от полиомиелита выполнялись не одновременно, как это предусмотрено календарным планом вакцинации, а в разные дни).
Можно ли сделать ревакцинацию Пентаксимом?
— Можно, в случае если ревакцинации АКДС и от полиомиелита совпадают по срокам.
После Пентаксима сделали АКДС, можно ли продолжить вакцинацию снова Пентаксимом?
— Продолжать вакцинацию или выполнять ревакцинация после АКДС вакциной Пентаксим возможно с учетом вакцинации против полиомиелита.
Где сделать ребенку прививку Пентаксимом?
— Будем рады предложить Вам услуги Детского диагностического центра по вакцинации детей.
В январе поставили сыну прививку Пентаксим, врач сказала что нужно ставить ещё через 45 дней. А сколько нужно сделать прививку пентаксим? Каждый раз нужен осмотр врача?
— Прививка Пентаксим ставится трижды, с минимальным перерывом в 45 дней, и четвертая, ровно через год от третьей. Осмотр педиатром перед вакцинацией не просто «нужен», а строго необходим! Ведь при осмотре доктор решает вопрос: ставить прививку сегодня или перенести вакцинацию на другую дату? т.к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Если у Вас остались какие-либо вопросы касательно вакцинации, приглашаем Вас на бесплатную консультацию педиатра по прививкам. Прием доктора осуществляется по предварительной записи.
Записаться на консультацию Вы можете, позвонив по одному из номеров телефонов:
+7(496)797-01-70
+7(926)535-55-26
+7(925)518-83-86
Чтобы дети были здоровы — прививайте их своевременно и качественными вакцинами!
Возврат к списку
Вакцина Пентаксим — показания, противопоказания, преимущества
Статью подготовила заведующая детской клиникой, педиатр Юлия Александровна Ермолаева
Каковы отличия пентаксима от других аналогичных вакцин?
Пентаксим – многокомпонентная вакцина. Вакцина Пентаксим предназначена для иммунизации против коклюша, дифтерии, столбняка, полиомиелита, гемофильной палочки. За одну инъекцию одномоментно вводится вакцина сразу против 5 инфекций. В упаковке данного препарата находится шприц с готовой вакциной АКДС и флакон с лиофилизатом против гемофильной палочки типа b. Таким образом, при желании можно ставить отдельно АКДС без гемофильной палочки.
Пентаксим, так же, как и Инфанрикс, вызывает меньше побочных и нежелательных явления в сравнении с отечественной АКДС-вакциной. Объяснением тому является содержание бесклеточного коклюшного компонента, отсутствие консерванта – мертиолята в вакцинах импортного производства. В АКДС-вакцине содержатся цельные коклюшные микробные клетки, вызывающие сильнейшую иммунную реакцию, проявляющуюся в виде повышения температуры, местных и общих аллергических проявлениях и др.
Но наличие меньшей реактогенности ацеллюлярных вакцин сопровождается менее эффективным и непродолжительно сформированным иммунитетом в сопоставлении с клеточными вакцинами (результаты крупномасштабных исследований).
Вакцина Пентаксим в своем составе содержит инактивированный вирус полиомиелита, что является обязательным условием первых вакцинаций против полиомиелитной инфекции. Начало вакцинации с живой полиомиелитной вакцины в виде капель влечет за собой риск развития вакцино-ассоциируемого полиомиелита в 1-4% случаев.
Сроки вакцинации
Вакцинация Пентаксим проводится в следующие сроки: в 3 месяца, 4,5 месяцев, 6 месяцев. Первая ревакцинация проводится через 12 месяцев после введения третьей дозы. В случае нарушения графика вакцинации интервалы между введениями сохраняются: для вакцинации 45 дней, ревакцинация также проводится через 12 мес.
До какого возраста нужно прививать против гемофильной инфекции?
Вакцинация против гемофильной палочки рекомендована до 5 лет. В более старшем возрасте прививаться против данной инфекции нецелесообразно, даже при отсутствии лабораторно подтвержденных заболеваний этой этиологии. К 6 годам у ребенка формируется естественный иммунитет ребенка на гемофильную палочку в ходе постоянной встречи с этим микробом в окружающей среде.
Можно ли проводить курс вакцинации против коклюша, дифтерии столбняка разными вакцинами?
Да. Все вакцины взаимозаменяемы.
Какую вакцину лучше выбрать для постановки?
Для формирования достаточного иммунитета и снижения количества местных прививочных реакций схема вакцинации должна включать, как цельноклеточные, так и бесклеточные вакцины. Для лучшей переносимости и формирования стойкого иммунитета наши педиатрыа рекомендуют в качестве первой вакцинации использовать АКДС-вакцину российского производства, являющейся цельноклеточной, а дальнейшие вакцинации проводить менее реактогенными вакцинами – бесклеточными (Инфанрикс, Пентаксим).
Противопоказания для постановки Пентаксима
- Прогрессирующая энцефалопатия, сопровождающаяся судорогами или без таковых.
- Энцефалопатия неясной этиологии, развившаяся в течение 7 дней после введения любой вакцины (цельноклеточной или ацеллюлярной), содержащей антигены Bordetella pertussis.
- Сильная реакция, развившаяся в течение 48 ч после предыдущей иммунизации вакциной, содержащей коклюшный компонент: температура тела равная или превышающая 40 °С, синдром длительного необычного плача (дольше 3 ч), фебрильные и афебрильные судороги, гипотонический-гипореактивный синдром.
- Гиперчувствительность на предыдущее введение дифтерийной, столбнячной, коклюшной вакцин, вакцин против полиомиелита или инфекции, вызываемой Haemophilus influenzae (гемофильная палочка) тип b.
- Установленная гиперчувствительность к любому компоненту вакцины, а также глютаральдегиду, неомицину, стрептомицину и полимиксину В.
- Заболевание, сопровождающиеся повышением температуры тела, острое инфекционное или хроническое заболевание в стадии обострения. Вакцинацию проводят через 2-4 недели после выздоровления или в период реконвалесценции или ремиссии.
- При нетяжелых ОРВИ, острых кишечных заболеваниях и т.д. прививки проводят сразу после нормализации температуры.
Какие побочные эффекты после введения Пентаксима?
Побочные явления на введения Пентаксима бывают в виде местных и системных реакций.
Местные реакции проявляются как покраснение, отек, болезненность в месте постановки вакцины. Системная реакция характеризуется повышением температуры, раздражительностью, нарушением сна, беспокойством, плачем, потерей аппетита, рвотой, диареей, легкими проявлениями ОРЗ.
Осложнения после вакцинации Пентаксим
- Анафилактический шок является крайне редким осложнением. Возникает чаще после повторного введения вакцины в течение первых нескольких минут, реже – через 3-4 часа.
- Афебрильные судороги – судороги на фоне нормальной температуры тела с потерей сознания. Очень часто афебрильные судороги являются первым проявлением эпилепсии. Определить принадлежность судорог к эпилепсии или поствакцинальному осложнению не представляется возможным, поэтому при предшествующей вакцинации судорожный синдром расценивается как осложнение.
Что нужно и нельзя делать до и после прививки
Прививки — это важный шаг в жизни ребенка и серьезное испытание для родителей. Существует множеством мифов, которые не только осложняют уход за ребенком до и после вакцинации, но и отвлекают внимание родителей от действительно важных моментов, связанных с прививками.
Перед тем как сделать прививку
Принимая во внимание тот факт, что в подавляющем большинстве случаев, прививки хорошо переносятся здоровыми детьми без всякой подготовки и предварительного лечения, самым важным пунктом в подготовке ребенка к прививке является определение противопоказаний к прививкам, то есть тех случаев болезни у ребенка, при которых прививка может дать серьезные побочные реакции. Противопоказания и предосторожности для вакцинации, в некоторых случаях проведение вакцинации у детей либо категорически запрещено, либо должно быть отложено на более поздний срок. Чтобы правильно оценить противопоказания и предосторожности для проведения вакцинации у ребенка важно следовать календарю вакцинации и знать заранее, какая прививка и когда должна быть поставлена ребенку. Перед тем как поставить ребенку прививку и в день вакцинации прочтите, какие противопоказания и предосторожности связаны с введением той или иной прививки и убедитесь в том, что у ребенка нет никаких противопоказаний для введения прививки. Если определение некоторых противопоказаний или предосторожностей вызывает у вас затруднение (например, насколько опасна у ребенка простуда или кашель) – покажите его врачу. Вслепую отказываться от прививки из-за легкого насморка или кашля не следует – это только сорвет план вакцинации.
Подготовка ребенка к прививке Необходимая подготовка ребенка к прививке обычно гораздо проще, чем принято считать
Питание ребенка За несколько дней до вакцинации не следует вводить в рацион ребенка новые продукты питания. Если ребенок находится на грудном вскармливании – матери лучше отказаться от новых продуктов и питаться как обычно. Это поможет избежать возникновения аллергических реакций, которые могут быть спутаны с действием прививки. Профилактический прием антигистаминных лекарств и жаропонижающих средств Прием антигистаминных препаратов (например, Супрастин) за день до прививки рекомендуется только в случае детей, страдающих различными проявлениями аллергии (крапивница, атопический дерматит, астма), или у которых прошлая доза прививки вызвала появление сильного отека, покраснения и боли на месте инъекции. Назначение антигистаминных препаратов ребенку следует обсудить с врачом. Для того чтобы профилактическое лечение было эффективным важно правильно подобрать дозу лекарства в зависимости от силы аллергии и массы тела ребенка. Профилактический прием жаропонижающих средств не рекомендуется. Исключение составляют только дети склонные к фебрильным судорогам, которым следует дать жаропонижающее средство непосредственно перед прививкой или сразу после прививки. Перед тем как пойти на прививку убедитесь в том, что лекарства есть у вас дома (Парацетамол в свечах или в сиропе в дозировке соответствующей возрасту ребенка и Супрастин).
Сразу перед прививкой
Непосредственно перед прививкой расспросите врача о том, какую прививку или прививки получит ребенок и том, какие побочные реакции могут возникнуть после такой прививки и что следует предпринять по их поводу.
В момент прививки и сразу после прививки
В момент прививки постарайтесь подержать ребенка и успокоить его после инъекции. Обычно дети грудного возраста быстро успокаиваются, если их приложить к груди (после живой оральной прививки против полиомиелита нельзя кормить или поить ребенка в течении часа), а дети постарше – если им предложить игрушку (игрушкой лучше запастись из дому).
Сразу после прививки
Сразу после прививки не спешите покидать поликлинику. Если врач не предложил вам – вам следует по собственной инициативе остаться в поликлинике еще на 10-15 минут. Такая предосторожность связана с риском возникновения коллапса или сильных аллергических реакций на прививку (анафилактический шок). Несмотря на то, что такие реакции возникают исключительно редко, возможность их развития всегда следует иметь в виду.
Уход за ребенком в последующие дни после прививки Уход за ребенком после прививки заключается в следующем
Питание ребенка после прививки В течение нескольких дней после прививки следует воздержаться от введения в рацион ребенка или кормящей матери новых продуктов. После прививки, особенно если у ребенка есть температура, понос или рвота, следите за тем, чтобы ребенок получал достаточно жидкости. Не переживайте, если в течение 2-3 дней после прививки у ребенка нет аппетита.
Лечение температуры и профилактика аллергии после прививки
Повышение температуры это нормальная реакция организма ребенка на прививку, которая означает, что иммунная система отреагировала на прививку и начинает вырабатывать иммунитет (однако отсутствие повышенной температуры после прививки не означает, что прививка оказалась неэффективной). В случае совершенно здоровых детей не следует сбивать температуру после прививки, если она не превышает 38, 5С. В случаях более значительного повышения температуры, а также когда температура держится на уровне 38,5 С вечером, ребенку следует дать жаропонижающее. Для лечения температуры после прививки рекомендуется использовать Парацетамол. В качестве жаропонижающего средства у детей ни в коем случае нельзя использовать Аспирин.
В случае детей со склонностью к фебрильным судорогам следует начать лечение температуры при повышении ее выше 37,5 или дать ребенку жаропонижающее до появления температуры, если так посоветовал невропатолог, наблюдающий ребенка.
Профилактика аллергических реакций после прививок показана только в случае детей склонных к развитию аллергии. В таких случаях рекомендуется использовать Супрастин или другое антигистаминное лекарство по назначению врача.
Лечение покраснения и отека на месте инъекции
Большинство прививок приводят к появлению более или менее выраженного покраснения или отека на месте инъекции. Наиболее выжженная местная реакция на введение прививки наблюдается в случае АКДС (покраснение, отек и болезненность на месте инъекции) и БЦЖ (образование долго незаживающей язвочки). В случае всех типов прививок рекомендуется воздержаться от любого локального лечения покраснения или отека на месте инъекции. Если ребенок расчесывает место инъекции, его можно покрыть легкой марлевой повязкой. На месте АКДС нередко образуется уплотнение, располагающееся в глубине мышцы – «шишка». Часто такое уплотнение бывает болезненным, и ребенок легко прихрамывает на одну ножку (если прививка была введена в бедро). Образование плотной «шишки» после АКДС считается нормальной реакцией и не требует никакого лечения. В течение нескольких недель шишка самостоятельно рассасывается.
Можно ли купать ребенка после прививки?
Если после прививки у ребенка нет температуры, его можно купать, без всяких опасений намочить прививку. Место прививки, однако, лучше не растирать мочалкой. Исключение составляет только проба Манту (это не прививка) которую нельзя мочить или растирать до чтения результатов.
Можно ли гулять с ребенком после прививки?
Прививка не является противопоказанием для прогулок и игр на улице. Прогулки после прививок совершенно безопасны, если у ребенка нет температуры и он хорошо себя чувствует.
Понос и рвота после прививки
Из-за высокой чувствительности вегетативной нервной системы детей к любым раздражителям после прививок нередко наблюдаются отдельные эпизоды рвоты или короткие эпизоды поноса. Ни однократная рвота, ни кратковременный понос не должны вызывать беспокойства и не требуют никакого специального лечения.
Первые вакцины для вашего ребенка: что вам нужно знать
Зачем делать прививки?
Вакцины могут предотвратить болезни. Большинство болезней, которые можно предотвратить с помощью вакцин, встречаются гораздо реже, чем раньше, но некоторые из этих болезней все еще встречаются в Соединенных Штатах.
Чем меньше детей получают вакцины, тем больше детей заболевают.
Дифтерия, столбняк и коклюш
Дифтерия (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.
Столбняк (T) вызывает болезненное скованность мышц. Столбняк может привести к серьезным проблемам со здоровьем, включая невозможность открывать рот, затруднения глотания и дыхания или смерть.
Коклюш (AP) , также известный как «коклюш», может вызывать неконтролируемый сильный кашель, из-за которого трудно дышать, есть или пить. Коклюш может быть очень серьезным заболеванием у младенцев и маленьких детей, вызывая пневмонию, судороги, головной мозг. повреждение или смерть.У подростков и взрослых это может вызвать потерю веса, потерю контроля над мочевым пузырем, обморок и переломы ребер из-за сильного кашля.
Болезнь Hib (Haemophilus influenzae типа b)
Haemophilus influenzae типа b может вызывать множество различных инфекций. Эти инфекции обычно поражают детей до 5 лет. Hib-бактерии могут вызывать легкое заболевание, например ушные инфекции или бронхит, или тяжелые заболевания, например инфекции кровотока.Тяжелая инфекция Hib требует лечения в больнице и иногда может быть смертельной.
Гепатит B
Гепатит B — это заболевание печени. Острая инфекция гепатита B — это кратковременное заболевание, которое может привести к лихорадке, утомляемости, потере аппетита, тошноте, рвоте, желтухе (желтая кожа или глаза, темная моча, испражнения цвета глины) и боли в мышцах, суставах. , и желудок. Хроническая инфекция гепатита B — это хроническое заболевание, которое является очень серьезным и может привести к повреждению печени (циррозу), раку печени и смерти.
Полиомиелит
Полиомиелит вызывается полиовирусом. У большинства людей, инфицированных полиовирусом, симптомы отсутствуют, но некоторые люди испытывают боль в горле, лихорадку, усталость, тошноту, головную боль или боль в животе. У меньшей группы людей разовьются более серьезные симптомы, влияющие на головной и спинной мозг. В самых тяжелых случаях полиомиелит может вызвать слабость и паралич (когда человек не может двигать частями тела), что может привести к необратимой инвалидности и, в редких случаях, к смерти.
Пневмококковая инфекция
Пневмококковая инфекция — это любое заболевание, вызываемое пневмококковыми бактериями.Эти бактерии могут вызывать пневмонию (инфекцию легких), инфекции уха, инфекции носовых пазух, менингит (инфицирование тканей головного и спинного мозга) и бактериемию (инфекцию кровотока). Большинство пневмококковых инфекций протекают в легкой форме, но некоторые из них могут привести к долгосрочным проблемам, таким как повреждение головного мозга или потеря слуха. Менингит, бактериемия и пневмония, вызванные пневмококковой инфекцией, могут быть смертельными.
Конъюгированные вакцины DTaP, Hib, гепатита B, полиомиелита и пневмококка
Младенцам и детям обычно требуется:
5 доз
вакцина против дифтерии, столбняка и бесклеточного коклюша (АКДС)3 или 4 дозы
Вакцина против Hib3 дозы
вакцина против гепатита В4 дозы
вакцина против полиомиелита4 дозы
пневмококковая конъюгированная вакцина (PCV13)
Некоторым детям может потребоваться меньше или больше доз некоторых вакцин для полной защиты из-за их возраста на момент вакцинации или других обстоятельств.
Детям старшего возраста, подросткам и взрослым с определенными заболеваниями или другими факторами риска также может быть рекомендовано получить 1 или несколько доз некоторых из этих вакцин.
Эти вакцины могут вводиться как отдельные вакцины или как часть комбинированной вакцины (тип вакцины, который объединяет более одной вакцины в одну вакцину).
Поговорите со своим врачом
Сообщите своему провайдеру вакцины, если ребенок получает вакцину:
Для всех вакцин:
Перенесли
аллергическая реакция после предыдущей дозы вакцины , или
любые тяжелые, опасные для жизни аллергии .
Для DTaP:
Имел
аллергическая реакция после предыдущей дозы любой вакцины, защищающей от столбняка, дифтерии или коклюша. .Имел
кома, снижение уровня сознания или длительные судороги в течение 7 дней после предыдущей дозы любой коклюшной вакцины (АКДС или АКДС).Имеет
судороги или другое заболевание нервной системы .Когда-либо имел
Синдром Гийена-Барре (также называемый СГБ).Имел
сильная боль или отек после предыдущей дозы любой вакцины, защищающей от столбняка или дифтерии .
Для PCV13:
Имел
аллергическая реакция после предыдущей дозы PCV13, на более раннюю пневмококковую конъюгированную вакцину, известную как PCV7, или на любую вакцину, содержащую дифтерийный анатоксин (например, DTaP).
В некоторых случаях лечащий врач вашего ребенка может решить отложить вакцинацию до следующего посещения.
Детям с легкими заболеваниями, например с простудой, можно делать прививки. Детям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления перед вакцинацией.
Лечащий врач вашего ребенка может предоставить вам дополнительную информацию.
Риски реакции на вакцину
Для вакцины DTaP:
Болезненность или припухлость в месте введения вакцины, жар, беспокойство, чувство усталости, потеря аппетита и рвота иногда возникают после вакцинации DTaP.
Более серьезные реакции, такие как судороги, непрерывный плач в течение 3 часов и более или высокая температура (более 105 ° F) после вакцинации DTaP, случаются гораздо реже. В редких случаях вакцинация сопровождается отеком всей руки или ноги, особенно у детей старшего возраста, когда они получают четвертую или пятую дозу.
В очень редких случаях после вакцинации DTaP могут возникнуть длительные судороги, кома, снижение сознания или необратимое повреждение головного мозга.
Для вакцины Hib:
Покраснение, тепло и припухлость в месте укола, а также повышение температуры тела могут возникнуть после вакцинации Hib.
Для вакцины против гепатита В:
Для вакцины против полиомиелита:
Для PCV13:
Покраснение, отек, боль или болезненность в месте укола, а также лихорадка, потеря аппетита, суетливость, чувство усталости, головная боль и озноб могут возникнуть после PCV13.
Дети младшего возраста могут подвергаться повышенному риску судорог, вызванных лихорадкой после ЦВС13, если ее вводить одновременно с инактивированной вакциной против гриппа.Обратитесь к своему врачу за дополнительной информацией.
Как и в случае с любым другим лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другую серьезную травму или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы заметили признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните.
9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS). Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетить
Веб-сайт VAERS или позвоните
1-800-822-7967 .
VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских консультаций. .
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, которая была создана для компенсации людям, которые могли быть травмированы определенными вакцинами.Посетить
Веб-сайт VICP или позвоните
1-800-338-2382 , чтобы узнать о программе и о подаче иска. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Иммунизация вашего ребенка: вакцина против полиомиелита (ИПВ)
Перевод статей: (испанский)
Что такое полиомиелит?
Полиомиелит — это инфекция, вызванная вирусом, который может привести к необратимому параличу.
График иммунизации ИПВ
Дети обычно получают инактивированную полиовакцину (ИПВ) в возрасте 2, 4, 6–18 месяцев и 4–6 лет.
Иногда ИПВ вводится в составе комбинированной вакцины вместе с другими вакцинами.В этом случае ребенок может получить пятую дозу ИПВ. Это безопасно.
Оральная полиовакцина (ОПВ) все еще используется во многих частях мира, но не использовалась в Соединенных Штатах с 2000 года. Использование ИПВ устраняет небольшой риск развития полиомиелита после получения живой оральной полиовакцины.
доз ОПВ, введенных до апреля 2016 г., могут засчитываться в счет требований вакцинации ребенка от полиомиелита в США. Дозы, введенные после этого, не учитываются.
Почему рекомендуется вакцина ИПВ?
Вакцина обеспечивает защиту от полиомиелита, который может вызвать паралич и смерть.
Каковы возможные побочные эффекты иммунизации IPV?
Побочные эффекты включают жар, покраснение или болезненность в месте инъекции. Вероятность аллергической реакции на любую вакцину очень мала.
Когда откладывать или избегать иммунизации IPV
Вакцинация не рекомендуется, если у вашего ребенка:
- тяжелая аллергия на антибиотики неомицин, стрептомицин или полимиксин B
- была серьезная аллергическая реакция на ранее сделанную прививку IPV.
У
Уход за ребенком после иммунизации IPV
IPV может вызвать умеренную лихорадку, болезненность и покраснение в тех местах, где вакцина была сделана в течение нескольких дней.Проконсультируйтесь с врачом, чтобы узнать, можно ли давать ацетаминофен или ибупрофен от боли или лихорадки, а также подобрать правильную дозу.
Когда мне звонить врачу?
Позвоните врачу, если:
- Вы не уверены, следует ли отложить вакцинацию или ее следует избегать.
- У вашего ребенка возникли проблемы после вакцинации.
Вернуться к началу
Примечание: Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.
© 1995-2021 KidsHealth ® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Вакцина 5-в-1 или 6-в-1 | Уход за детьми
Вы можете защитить своих детей от 5 болезней, сделав им 1 легкую вакцину. Вакцина 5-в-1 защищает от:
- Дифтерия
- Столбняк
- Коклюш (коклюш)
- Полиомиелит
- Hib-инфекция
В некоторых провинциях вакцина против гепатита B также включена, что делает ее вакциной 6-в-1.
В Канаде большинство детей получают вакцину 5-в-1 в возрасте 2, 4, 6 и 18 месяцев. Вакцина 6-в-1 может заменить вакцину 5-в-1 через 2, 4 и 6 месяцев или через 2, 4 и 18 месяцев. Требуется всего три дозы вакцины против гепатита В.
Ваш ребенок получит ревакцинацию вакцины 4-в-1 в возрасте от 4 до 6 лет. Вакцина с прививкой 4-в-1 защищает от:
- Дифтерия
- Столбняк
- Коклюш
- Полиомиелит
Ревакцинация вакцины против Hib не требуется, если ваш ребенок уже получил все 4 дозы вакцины 5-в-1.
Для полной защиты ваш ребенок должен получить все вакцины в нужное время. Попросите вашего врача или медсестру принести дневник, который поможет вам вести учет прививок вашего ребенка.
Что такое дифтерия?
- Дифтерия — это заболевание, вызываемое бактериями (микробами). Он производит яд (токсин), который убивает клетки слизистой оболочки горла и вызывает серьезные проблемы с дыханием. Он также может поражать сердце, нервы и почки.
- Примерно 1 из 10 больных дифтерией умрет от этой болезни.Младенцы, получившие это заболевание, даже с большей вероятностью умрут.
- Дифтерию необходимо лечить с помощью антитоксина (сыворотки, которая борется с ядом). Антибиотики не влияют на болезнь, но используются для предотвращения распространения бактерий среди других.
- Люди, заболевшие дифтерией, не всегда становятся невосприимчивыми. Все должны пройти вакцинацию.
Что такое столбняк?
- Столбняк, также называемый тризмом, вызывается микробами (бактериями), которые обнаруживаются в грязи и пыли в виде спор (семяподобных клеток).Эти бактерии обитают в кишечнике людей и животных и могут быть обнаружены в стуле.
- Столбняк не заразен: он не передается от человека к человеку.
- Если возбудитель столбняка попадет в открытый порез, например, укол, укус или серьезный ожог, яд (токсин) от этого микроба может распространиться на нервы, а затем и на мышцы. Мышцы могут заблокироваться в одном месте или спазмировать (стать очень напряженными). Это очень больно.
- Мышцы челюсти часто поражаются первыми.Возможно, вы не сможете глотать или открывать рот. Если яд попадет в мышцы, которые помогают дышать, вы можете быстро умереть.
- Основное лечение столбняка — антитоксин (сыворотка, которая борется с ядом).
- Антибиотики также используются для уничтожения микробов. Другие препараты используются для контроля мышечных спазмов. Для облегчения дыхания может потребоваться машина.
- От столбняка умирает от 1 до 8 человек из 10.
- Люди, пережившие столбняк, могут иметь длительные проблемы с речью, памятью и мышлением.
- Выжившие люди могут снова заболеть столбняком. Инфекция не дает иммунитета. Вакцина нужна каждому.
Что такое коклюш?
- Коклюш, также называемый коклюшем, вызывается микробами, которые попадают в горло и легкие и затрудняют удаление слизи из дыхательных путей.
- Дети могут кашлять так долго и так сильно, что не могут дышать. Младенцы младшего возраста могут быть не в состоянии кашлять и могут перестать дышать.
- У младенцев с коклюшем могут быть припадки (судороги), а в серьезных случаях они могут впадать в кому.
- Примерно 1 из 400 младенцев, больных коклюшем, умирает из-за пневмонии или повреждения головного мозга.
- Дети старшего возраста, подростки и взрослые, заболевшие коклюшем, будут кашлять более 3 недель, а кашель может длиться до 12 недель.
- Кашель нарушает сон и может быть достаточно сильным, чтобы вызвать перелом ребер, грыжу или потерю контроля над мочеиспусканием.
Что такое полиомиелит?
- Полиомиелит — это инфекция, вызванная вирусом полиовируса.
- Некоторые люди, больные полиомиелитом, совсем не чувствуют себя больными.
- Симптомы могут включать жар, боль в горле, головную боль, мышечные боли и боли, сонливость, потерю аппетита, тошноту, рвоту, боль в желудке и запор. Это также может вызвать менингит (головная боль и скованность в шее и спине).
- Примерно 1 из 100 человек, инфицированных вирусом, заболеет тяжелой формой болезни, которая вызывает паралич (неспособность двигать руками или ногами). Если грудные мышцы парализованы, человек не может дышать, и ему понадобится аппарат, чтобы дышать.
- Некоторые люди умирают от полиомиелита. Большинство выживших парализованы на всю оставшуюся жизнь.
Что такое Hib-инфекция?
- Hib означает Haemophilus Influenzae type b. Несмотря на название, это не имеет ничего общего с гриппом.
- Hib — это бактерия (микроб), которая зарождается в носу или горле и может заразить практически любую другую часть тела, например мозг, легкие, сердце, суставы, кости и кожу.
- Он может вызвать очень серьезное заболевание, называемое менингитом, когда поражает жидкость и покровы головного и спинного мозга.
- Без лечения все дети с менингитом, вызванным Hib, умирают. Даже после лечения примерно 1 из 20 детей с менингитом, вызванным Hib, умрет.
- Примерно у 1 из 3 выживших детей будет необратимое повреждение головного мозга.
Что такое инфекция гепатита В?
Гепатит B — это заболевание, вызываемое вирусом, поражающим печень. Для получения дополнительной информации посетите страницу о гепатите B.
Насколько безопасны снимки 5-в-1 и 6-в-1?
- Они очень безопасны.
- Дети, у которых была серьезная аллергическая реакция на предыдущую дозу вакцины (отек лица или губ, затрудненное дыхание или падение артериального давления), не должны получать вакцину повторно, если не будут осмотрены специалистом и вакцинированы в специальной клинике. может контролировать тяжелые реакции.
Есть ли у вакцины побочные эффекты?
- Любая вакцина может вызвать покраснение, припухлость, болезненность или боль в месте, где игла вошла в руку или ногу.
- Лихорадка является обычным явлением.
Как уменьшить боль?
Иглы могут повредить. Чтобы уменьшить боль, вы можете:
- Нанесите местный анестетик (крем, вызывающий временное онемение) за час до введения иглы. Возможно, вам придется спросить своего врача или медсестру, куда будет делаться укол (например, в руку или ногу). Ваш фармацевт может помочь вам найти крем.
- Покормите ребенка, пока он получает иглу, или дайте ребенку воду с сахаром (чайной ложкой или соской) непосредственно перед уколом.
- Для детей старшего возраста используйте отвлекающие факторы (надувайте пузыри, читайте книгу), предлагайте глубокое дыхание, сохраняйте спокойствие и физически успокаивайте ребенка (обнимайте, держитесь за руки) во время укола иглой.
Родители и опекуны НЕ должны вводить своему ребенку ибупрофен или парацетамол до или вскоре после вакцинации , поскольку это может повлиять на эффективность вакцины. Подождите не менее 6 часов после вакцинации, чтобы облегчить боль или жар.
Дополнительная информация в CPS
Проверено следующими комитетами CPS
- Комитет по инфекционным болезням и иммунизации
Вакцина против полиомиелита | Бэбицентр
Каковы преимущества вакцины против полиомиелита?
Вакцина против полиомиелита защищает от полиомиелита (полиомиелита), очень заразного заболевания, вызываемого вирусом, поражающим нервную систему.До того, как вакцина была введена в 1954 году, в Соединенных Штатах ежегодно регистрировалось более 20 000 случаев полиомиелита, и ежегодно умирало около 1000 человек.
До 95 процентов людей, инфицированных вирусом, не имеют никаких симптомов, а у многих из тех, кто действительно болеет, наблюдаются лишь легкие симптомы, такие как боль в горле, лихорадка, боль в желудке или тошнота. Менее распространенные симптомы включают головную боль и ригидность шеи, спины или ног. Менее 1 процента людей, заболевших полиомиелитом, становятся парализованными.
Полиомиелит, вызванный диким вирусом, ликвидирован в Западном полушарии.Ни одного случая заболевания, возникшего в США с 1979 года или в Северной и Южной Америке с 1994 года, не было.
Вспышки полиомиелита все еще случаются в Африке и на Ближнем Востоке, поэтому путешественник может легко вернуть полиомиелит в эту страну. В последний раз это произошло в 1993 году. Однако представители здравоохранения считают, что вакцина против полиомиелита может ликвидировать болезнь во всем мире в течение десятилетия.
Вакцина вводится перорально или в виде укола?
Все четыре дозы инактивированной полиовакцины (ИПВ) вводятся путем инъекции.Иногда их вводят вместе с вакцинами DTaP, гепатита B или Hib.
Другой тип вакцины — оральная полиомиелитная вакцина (ОПВ), которая производится из живой ослабленной версии вируса — не используется в США с 2000 года. ОПВ считалась несколько более эффективной, чем ИПВ.
К сожалению, у него был очень редкий, но опасный побочный эффект: около одного из 2,4 миллиона человек, получивших ОПВ, заразился полиомиелитом. Решив, что риск введения этой вакцины слишком велик, U.Правительство С. исключило его из расписания. Применяемая сегодня ИПВ была усилена для защиты детей от полиомиелита так же эффективно, как и ОПВ, без опасного потенциального побочного эффекта.
Какой рекомендуемый график?
Рекомендуемое количество доз
Четыре дозы
Рекомендуемый возраст
- Через 2 месяца
- В 4 месяца
- От 6 до 18 месяцев
- От 4 до 6 лет
Чтобы отслеживать иммунизацию вашего ребенка, используйте Планировщик иммунизации BabyCenter.
Кому нельзя делать прививку от полиомиелита?
Ребенку, у которого когда-либо была опасная для жизни аллергическая реакция на антибиотики неомицин, стрептомицин или полимиксин B, или у которого была тяжелая реакция на предыдущую дозу вакцины, не следует делать прививку от полиомиелита.
Какие меры предосторожности мне следует предпринять?
Детям со средним или тяжелым заболеванием можно посоветовать подождать, пока они выздоровеют, прежде чем делать вакцину против полиомиелита.
Каковы возможные побочные эффекты или риски нежелательной реакции?
Многие дети чувствуют небольшую болезненность в месте укола.О серьезных побочных эффектах ИПВ не сообщалось.
Тяжелые аллергические реакции редки, но возможны с любой вакциной. Посмотрите, что говорит наш эксперт о том, как определить, есть ли у вашего ребенка неблагоприятная реакция.
Если у вашего ребенка наблюдается побочная реакция на эту или любую другую вакцину, поговорите с врачом вашего ребенка и сообщите об этом в Систему сообщений о побочных эффектах вакцины.
Узнайте больше о других вакцинах и иммунизациях, рекомендованных для младенцев и детей.
Обзор вакцин 6-в-1 — NHS
Вакцина 6-в-1 — это одна из первых вакцин, которую получит ваш ребенок.
Его вводят в виде однократной инъекции, чтобы защитить вашего ребенка от 6 серьезных детских заболеваний:
Когда младенцам нужна вакцина 6-в-1
Вакцину 6-в-1 вводят младенцам в возрасте 8, 12 и 16 недель.
Им нужно 3 дозы, чтобы убедиться, что у них выработается стойкий иммунитет к условиям, от которых защищает вакцина.
Каждый раз, когда вводится очередная доза вакцины, иммунный ответ вашего ребенка повышается.
Как вводится вакцина 6-в-1
Вакцина 6-в-1 вводится в бедро вашего ребенка.
Насколько эффективна вакцина 6-в-1
Вакцина 6-в-1 работает хорошо.
Обладает очень хорошим иммунитетом к дифтерии, столбняку, коклюшу, Hib-инфекциям, полиомиелиту и гепатиту B.
Безопасность вакцины 6-в-1
Вакцина 6-в-1 очень безопасна.
Он убит (инактивирован), что означает, что он не содержит живых организмов, поэтому нет риска заражения вашего ребенка условиями от вакцины.
Побочные эффекты вакцины 6-в-1
У вакцины 6-в-1 мало побочных эффектов.
Общие реакции включают:
- боль, покраснение и припухлость в месте инъекции
- высокая температура (чаще после 2-й и 3-й доз)
- болезнь
- раздражительность
- потеря аппетита
необычно высокая Плач и припадки являются редкими побочными эффектами вакцины 6-в1.
Очень редко у ребенка может возникнуть тяжелая аллергическая реакция (анафилаксия) после вакцины «6 в 1».
Узнайте больше о побочных эффектах вакцины 6-в-1
Торговая марка вакцины 6-в-1 — Infanrix hexa (DTaP / IPV / Hib / HepB). Прочтите информационный буклет для пациентов по Infanrix hexa на веб-сайте электронного справочника лекарственных средств
Вакцина 6-в-1 и другие вакцины
Для вашего ребенка безопасно получить вакцину 6-в-1 одновременно с другими вакцинами, такими как ротавирусная вакцина, пневмококковая вакцина и вакцина MenB.
Младенцы, которым не следует вводить вакцину «6 в 1»
Большинству детей можно вводить вакцину 6-в-1, но некоторым не следует, например, тем, у кого:
- аллергия на вакцину
- высокая температура во время вакцинации — подождите, пока они не выздоровеют.
- есть неврологическая проблема, которая ухудшается, в том числе плохо контролируемая эпилепсия — подождите, пока их осмотрит специалист
Вакцину 6-в-1 не следует вводить детям, у которых тяжелая аллергическая реакция (анафилаксия) на предыдущую дозу вакцины или реакция на любую часть вакцины, которая может присутствовать в следовых количествах, например неомицин, стрептомицин или полимиксин B.
Нет необходимости откладывать вакцинацию, если у вашего ребенка незначительное заболевание, например, кашель или простуда без температуры.
Если у вашего ребенка в анамнезе были припадки (фебрильные судороги) или судороги случились в течение 72 часов после введения предыдущей дозы вакцины, обратитесь за советом к своему терапевту, медсестре или патронажной сестре.
Если вы пропустите встречу с вакцинацией 6-в-1
Лучше всего, если вашему ребенку сделают вакцину 6-в-1 в рекомендованном возрасте, чтобы защитить его от серьезных заболеваний как можно раньше.
Если ваш ребенок пропустил прием вакцины 6-в-1, сделать ее никогда не поздно. Запишитесь на прием к терапевту или в местную детскую клинику.
Доктор Роберт У. Сирс: Почему частичные прививки могут быть ответом | Война за вакцину | ФРОНТЛАЙН | PBS
Роберт У. Сирс — практикующий педиатр и соавтор нескольких книг для родителей, в том числе «Книга о вакцинах: принятие правильного решения для вашего ребенка».Это отредактированная стенограмма интервью, проведенного 7 января 2010 г. Первоначально она была опубликована 27 апреля 2010 г.
Расскажите о своей первой встрече с книгой о вакцинах против вакцины АКДС [от дифтерии, столбняка, коклюша].
Я заинтересовался вакцинами еще в медицинской школе. Мой друг убедил меня прочитать книгу о вакцинах, и в итоге она оказалась очень антипрививочной книгой. Все дело в старой вакцине под названием АКДС, которую мы больше не используем.Но в книге много говорится о рисках и опасностях этой вакцины. Автор этой книги призывал больше не использовать эту вакцину.
Несколько лет спустя выяснилось, что они действительно обнаружили, что вакцина вызывает множество очень серьезных, опасных для жизни, даже фатальных побочных эффектов, поэтому они в конечном итоге сняли эту вакцину с рынка.
Так что это как бы открыло мне глаза на тот факт, что вакцины имеют очень серьезные, к счастью, очень редкие побочные эффекты, и я хотел узнать больше об этой проблеме.Я начал читать намного больше книг.
И, к сожалению, если вы посмотрите на книги о вакцинах на рынке, вы увидите, что они по большей части очень противостоят вакцинам. Они рассказывают только обо всех опасностях и рисках вакцин, только об этой стороне истории. Я обнаружил, что не существует книг, которые раскрывали бы обе стороны истории: риски вакцин против рисков болезней. Вот о чем я и собирался написать, — это то, что дает обе стороны проблемы, чтобы родители могли прочитать что-то, что поможет им принять информированное и осознанное решение.
Как изменилось отношение ваших пациентов к вакцинам?
Я думаю, что самый большой страх каждого родителя по поводу вакцин заключается в том, что они не хотят, чтобы их ребенок был одним из тех очень редких статистических данных, в которых их ребенок страдает очень серьезной реакцией на вакцины. … Примерно у 1 из 100 000 младенцев наблюдается очень тяжелая реакция.
Но родителям очень страшно думать, что они могут быть одними из тех, что заставляет родителей задавать вопросы. Насколько безопасны вакцины и насколько велика вероятность того, что у моего ребенка будет тяжелая реакция? Родители хотят знать такие числа, чтобы почувствовать, что они принимают более обоснованное решение о вакцинах.
Я вижу растущую проблему в Америке, где все больше и больше родителей отказываются от вакцинации. Растет недоверие к безопасности вакцин, поэтому я хотел собрать воедино что-то, что родители могут прочитать, что дало бы им объективный и образованный взгляд на вакцины, чтобы они могли понять возможные реакции. К счастью, они очень редки. Но родители также должны понимать, каковы риски заболеваний, чтобы родители могли взвесить обе стороны истории, чтобы они понимали, что происходит, и могли принять решение за своего ребенка.
В связи с растущим недоверием к вакцинации в нашей стране все больше и больше родителей отказываются от вакцинации. Они вообще отказываются от всех вакцин. И я думаю, если все больше и больше родителей будут принимать такие решения, мы столкнемся с множеством проблем с этими заболеваниями. Заболевания, которые сейчас очень редки, которых не следует бояться большинству родителей, могут обостриться и начать убивать младенцев налево и направо, если все меньше и меньше родителей будут делать прививки. …
Опишите альтернативный график вакцинации по сравнению с графиком CDC [Центров по контролю и профилактике заболеваний].
Я вижу, как многие родители ставят под сомнение график вакцинации CDC. Они беспокоятся, что он слишком перегружен. Слишком много уколов в слишком юном возрасте, и родители просто ищут более безопасный способ сделать это, что им будет удобнее.
Я создал свой альтернативный график прививок, который позволяет родителям делать прививки дальше, просто более постепенно. И я обнаружил, что многие обеспокоенные родители, которые в противном случае вообще отказались бы от прививок, очень рады пойти дальше и сделать прививки, если они делают это так, как они чувствуют себя в большей безопасности.
Давайте посмотрим на два разных расписания. Одно из основных различий, которое диктует расписание CDC, заключается в том, что они предлагают вакцину против гепатита B вводить в день рождения ребенка, через месяц, а затем через шесть месяцев. Теперь, если вы посмотрите на гепатит В, это заболевание, передающееся половым путем. Единственный способ, которым ребенок может заразиться, — это контакт с кровью или биологическими жидкостями, а это крайне маловероятно для любого младенца или маленького ребенка в Соединенных Штатах.
Итак, что я сделал в своем расписании, я более логично посмотрел на гепатит B и понял, что у младенцев нет риска заразиться этой болезнью, поэтому давайте не будем делать вакцину против гепатита B, пока ребенок маленький, маленький и более уязвимый. .Давайте сделаем вакцину против гепатита B, когда ребенок находится в дошкольном возрасте, когда он или она собирается пойти в школу и будет бегать с множеством других детей, и в таких случаях могут быть некоторые контакты с кровью или биологическими жидкостями. ситуаций. Для меня это просто более логичные временные рамки для вакцины против гепатита В. А некоторые родители даже пошли бы дальше и решили отложить вакцинацию своих детей против гепатита B до тех пор, пока их дети не станут подростками, и реальный риск гепатита B, такой как сексуальная активность или [внутривенное] употребление наркотиков, не вступит в игру.
Что дальше в списке?
Следующий пункт в календаре прививок, в котором я отличаюсь [от] расписания CDC, — это то, что делать в возрасте 2, 4 и 6 месяцев. CDC группирует шесть вакцин вместе в 2 месяца, 4 месяца и 6 месяцев, и они рекомендуют педиатрам вводить все эти вакцины в трехдозовой серии младенцам. Я думаю, это то, что беспокоит многих родителей.
Вместо этого я делаю две вакцины за раз, в 2, 4 и 6 месяцев.Я также делаю две вакцины, которые пропускаю в альтернативные месяцы: 3 месяца, 5 месяцев и 7 месяцев. И я избегаю большой перегрузки. Я делаю только пару прививок за раз. Я чувствую, что у младенцев будет меньше реакций на вакцины; Я думаю, что младенцы лучше переносят их. Их иммунная система может справиться с ними лучше, и я думаю, что многие родители просто чувствуют себя в большей безопасности при таком подходе.
В моем расписании я принимаю самые серьезные заболевания и сразу же делаю прививки от них для младенцев.Я не хочу откладывать введение вакцины, которая могла бы защитить ребенка от очень потенциально опасного для жизни или очень распространенного серьезного заболевания. Я обращаю внимание на такие болезни, как коклюш, коклюш и ротавирус. Это два очень серьезных заболевания, от которых я вакцинирую детей в 2, 4 и 6 месяцев. В 3, 5 и 7 месяцев я делаю им прививки от менингита: Hib-инфекции и пневмококкового менингита. Это четыре разные вакцины, которые я делаю в шахматном порядке в первые месяцы жизни ребенка, чтобы не откладывать защиту ребенка от этих вакцин.
Центры по контролю за заболеваниями, с другой стороны, группируют все эти вакцины по 2, 4 и 6 месяцам вместе с вакциной против полиомиелита и, в некоторых случаях, с вакциной против гепатита В.
Причина, по которой я откладываю вакцинацию от полиомиелита по своему альтернативному графику, заключается в том, что у нас в США нет полиомиелита. У нас его не было более 30 лет. Нам очень повезло, потому что программа вакцинации от полиомиелита оказалась настолько успешной, что теперь мы пожинаем плоды того, что нам не нужно беспокоиться об этой болезни.Я не хочу слишком долго откладывать вакцинацию против полиомиелита, потому что, если ни один ребенок не получит вакцину от полиомиелита, то мы почти гарантированно увидим, как полиомиелит вернется в нашу страну. Я делаю вакцину против полиомиелита в 9 месяцев, 12 месяцев и примерно в 2 года. Я просто немного отложил. …
Профиль безопасности расписания CDC тщательно проверяется и проверяется. Это твое?
Некоторые эксперты могут усомниться в изменении графика вакцинации или применении подхода, выходящего за рамки графика CDC, где на самом деле эти вакцины изучаются в разные промежутки времени и вводятся отдельно друг от друга, а не сгруппированы вместе.Так они изучаются изначально, при первоначальном исследовании безопасности. Исследования, которые призваны показать эффективность вакцин, часто проводятся изолированно от обычного расписания. Итак, мы знаем, что эти вакцины работают так же хорошо, когда их вводят в шахматном порядке или отдельно от других вакцин, как и когда они сгруппированы вместе.
Отдельно не изучается профиль безопасности. Мы не знаем, безопаснее или опаснее группировать вакцины вместе, а не распространять их по отдельности.Для меня это логичный подход. Мне кажется разумным, что введение меньшего количества вакцин за один раз должно вызывать меньше реакций, но мы не исследовали это, чтобы доказать, правда это или нет. Я думаю, что это подход, который родители чувствуют в большей безопасности, и я хотел бы, чтобы CDC провел какое-то исследование безопасности, которое сравнивает поэтапный, разбросанный график вакцинации и сравнивает скорость реакций и серьезных побочных эффектов с текущим графиком CDC.
Является ли частью объяснения неравномерного расписания более молодое и уязвимое тело по сравнению с телом старшего дошкольного возраста?
Каждый родитель беспокоится о своем маленьком крошечном ребенке.Они не хотят делать своему ребенку ничего искусственного. Маленькие дети находятся на очень критической стадии развития в первые пару лет жизни, поэтому родители беспокоятся о химических веществах, металлах и искусственных вещах, а родители просто хотят быть осторожными. Я думаю, что это логичный подход — смотреть на этих маленьких детей и пытаться ограничить как можно больше искусственных воздействий, которые они получают. Если есть вакцины, которые ребенку действительно не нужны в первые несколько месяцев жизни, зачем их делать? Почему бы не отложить их до тех пор, пока мозг ребенка не станет более развитым, его нервная система не станет более здоровой? Подождите, пока их иммунная система станет немного здоровее, прежде чем перегрузить их таким количеством.
Мы не знаем всей этой концепции о том, что младенцы более уязвимы, чем дети более старшего возраста, которые могут лучше переносить вакцины. Никто никогда не исследовал, что произойдет, если вы отложите вакцинацию. И разве младенцы лучше переносят вакцины, когда становятся старше? На самом деле это типичный страх, который испытывают родители, когда их дети маленькие, маленькие и более уязвимые. Поскольку я не знаю того или иного способа, я просто счастлив работать с этими родителями, понимать их страхи и беспокойства и соглашаться вакцинировать их так, как они считают более безопасным для своего ребенка.
Снижает ли потакание или подтверждение страхам родителей их доверие к CDC? Предлагая альтернативу, это косвенно умаляет послание CDC?
Как врач, я не люблю подрывать CDC и помогать родителям не доверять CDC. Очевидно, что CDC приносит нам много пользы. У них на уме наши лучшие намерения, и они проводят так много исследований. И я думаю, что родители могут в целом доверять тому, что говорит CDC. Теперь, как врач, я также понимаю, что независимо от того, насколько я говорю, что вы можете доверять CDC, некоторые родители не собираются им доверять.Они не доверяют заговорам Big Pharma и всем финансовым связям между Big Pharma и CDC. Многие родители просто беспокоятся об этом, поэтому они не собираются слушать то, что говорит CDC.
Я как врач подхожу к этому так: «Хорошо, вы имеете право на свое мнение. Давайте выясним, как я могу работать с вами как с врачом, чтобы понять ваши заботы, понять, что вы не доверяете CDC. Так как же мне, как врачу, работать с вами? » Я не хочу просто выгнать вас из своего кабинета, как это делают большинство врачей.Если родители сомневаются в системе, их часто выгоняют из кабинетов врачей, и это никому не помогает. …
Вы говорите, что одной науки недостаточно, чтобы убедить родителей?
За вакцинами проводится так много исследований по безопасности, что большинство родителей должны быть очень уверены в их безопасности. Но родители не всегда покупают науку. Они не всегда этому верят. Они беспокоятся о том, кто финансирует науку. Конечно, все врачи знают, что практически все исследования безопасности вакцин проводятся самими фармацевтическими препаратами.Они делают продукт. Именно они несут ответственность за проведение и финансирование исследований. А затем CDC и другие правительственные органы наблюдают за этим исследованием, чтобы убедиться, что оно заслуживает доверия. Но для меня вполне логично, что некоторые родители, естественно, не доверяют этому, потому что основное финансирование часто поступает от фармацевтических компаний. …
Я думаю, что это доверие увеличилось бы, если бы мы создали полностью объективные и беспристрастные консультативные группы врачей и исследователей, которым родители могли бы доверять, врачей, абсолютно не связанных с фармацевтической промышленностью и не связанных с политикой вакцинации и результатами принимаемых ими решений делаем.
Есть интересное исследование [PDF], которое вышло около месяца назад, в котором анализируется консультативная группа CDC по политике в отношении вакцин. Они посмотрели на всех врачей, которые входят в эту группу, врачей, которые помогают утверждать вакцины и решать, какие вакцины должны стать частью политики вакцинации нашей страны. И они обнаружили очень тревожные результаты: многие врачи в комиссии никогда не заполняли формы о конфликте интересов. Некоторые врачи явно получали финансирование от фармацевтических компаний, были явно заинтересованы в результатах принимаемых ими решений, и эти врачи не всегда заявляли о конфликте интересов.Были даже случаи, когда врачи голосовали за решения в отношении вакцинации после того, как комитет по этике CDC попросил их не делать этого из-за конфликта интересов.
Подобные ситуации заставляют родителей не доверять системе. И я думаю, что CDC это слышал. Они понимают эти опасения, и я думаю, что они принимают меры для их решения и улучшения системы. Я надеюсь, что в будущем у нас будет полностью объективная система вакцинации, которой родители могут больше доверять.
Считаете ли вы, что существует конфликт интересов? Вы не доверяете системе?
Как врач, я доверяю CDC и всей системе. Но я чувствую, что могло быть лучше. Нам нужно определить те области, которые нам нужно изменить, чтобы родители могли больше доверять.
Только что вышла большая новость, которая действительно подорвала доверие родителей, а именно то, что врач, возглавлявший консультативную группу по вакцинам CDC, Джули Гербердинг, которая только что прекратила работать в CDC, была нанята [ Merck & Co., Inc.], производитель вакцин и фармацевтических препаратов. Родители, естественно, зададутся вопросом, насколько фармацевтические компании повлияли на принятие решения этим врачом. Это как бы ставит под сомнение решения, которые принял врач, и вакцины Merck, одобренные этим врачом, когда он возглавлял CDC. Повлияло ли на это каким-то образом обещание или тот факт, что этот врач был нанят компанией Merck, чтобы заработать бог знает сколько денег на оставшуюся часть ее карьеры врача? Нельзя допустить, чтобы такое происходило.Врачи, которые будут работать на государственной службе [работать], служить общественному благу и работать на правительство, не должны оказывать на них финансового влияния, которое могло бы повлиять на их принятие решений. …
Доктор [Пол] Оффит — случай с вращающейся дверью?
Одной из самых популярных фигур, выступающих за вакцинацию, является доктор Пол Оффит, специалист по инфекционным заболеваниям из, вероятно, лучшей детской больницы Америки, [Детской больницы Филадельфии]. Его очень уважают сверстники, и он очень откровенный сторонник вакцин.Однако некоторые родители беспокоятся, потому что он один из врачей, которые создали вакцину и заработали многие, многие миллионы долларов, продав вакцину компании. Многие родители не склонны доверять его информации или опасаются, что он — один из врачей, на которых повлияла система. Я могу понять это беспокойство, но я не знаю доктора Оффита, я никогда не встречал его лично, и его очень уважают. Я уверен, что он определенно заботится о детях.
Но я думаю, он не должен удивляться, когда родители ему не доверяют.Он очень четко финансово заинтересован в успехе вакцин. Так почему же это не вызовет недоверия у родителей? Однако он, кажется, очень шокирован этим. Кажется, он не понимает, почему родители не поверили его словам. И я бы лично хотел, чтобы Американская академия педиатрии и Центры по контролю за заболеваниями использовали врачей, которые не имеют такой четкой финансовой заинтересованности в вакцинах. Обратитесь к другим врачам, которым родители могут доверять, чтобы мы могли помочь родителям чувствовать себя более комфортно с системой вакцинации.
Offit написал критический обзор вашей альтернативной схемы вакцинации. Какова была ваша реакция?
Я знаю, что доктор Оффит категорически против любого, кто даже ставит под сомнение проблемы с вакцинами, и он выступает против моего собственного совета и моего собственного графика прививок, выступая против этого. Он написал статью о моей книге в журнале Pediatrics , на самом деле обрушился на мою книгу и несправедливо назвал ее книгой, направленной против прививок, и представил себя доктором, выступающим против прививок.
Но правда в том, что большая часть того, что доктор Оффит написал в своей статье обо мне или моей книге, на самом деле является ложью. Ему пришлось придумать множество аргументов против прививок и изобразить их так, как они фигурируют в моей книге, чтобы помочь в его доводе. Но если вы действительно посмотрите мою книгу, вы найдете там очень мало информации о вакцинах. Вы обнаружите, что это очень провакцина. И поэтому вид доктора, такого как доктор Оффит, печатающий ложные утверждения о ком-то другом, на мой взгляд, действительно вызывает сомнения, могут ли родители ему доверять.
Какой пример, одно из его ложных утверждений?
Например, он утверждает, что в своей книге я не рекомендую вакцину от подросткового менингита, тогда как в моей книге очень ясно написано, насколько серьезен подростковый менингит, и вакцина очень четко отображается прямо в моем графике прививок. Я определенно рекомендую вакцину для подростков.
Доктор Оффит также утверждает в своей книге, что я не рекомендую прививку от гриппа для маленьких детей, тогда как это прямо здесь черным по белому, очень четко в моем графике прививок, что я рекомендую детям сделать прививку от гриппа, начиная примерно с 6 лет. месяцев возраста.
Вы писали о коллективном иммунитете, а доктор Оффит сказал, что ваше сообщение: прячьтесь в стаде; только никому не говори, что скрываешься. Объяснять.
Существует концепция коллективного иммунитета, согласно которой люди в нашей стране защищены от болезней, потому что почти все в стаде вакцинированы. Если болезнь попадает в нашу страну, наше стадо настолько хорошо защищено, что болезнь не берет под контроль и не распространится в нашей стране, поэтому, если в стаде есть один или два члена, которые не вакцинированы, они ‘ все равно будут защищены, потому что болезнь не достигнет их из-за защиты, которая окружает их в стаде.Это очень важная концепция для нашей страны, и все мы действительно пользуемся коллективным иммунитетом от таких болезней, как корь, например, и мы искоренили оспу с помощью коллективного иммунитета. А многие болезни в нашей стране очень низкие из-за коллективного иммунитета.
Теперь, в моем графике вакцинации, когда я откладываю вакцинацию или рекомендую людям отложить вакцинацию в моем расписании, это вызывает сомнение, пользуется ли этот человек коллективным иммунитетом? Они эгоистичны? Или они рискуют коллективным иммунитетом нашей нации? И я был очень осторожен в своем расписании, чтобы не рекомендовать какие-либо отсроченные вакцины, которые могут поставить под угрозу коллективный иммунитет.Я считаю, что все отсрочки, которые я рекомендую, не подвергают ни одного ребенка риску увеличения числа случаев заболевания. Это также не подвергает риску нашу нацию в целом.
Действительно ли существует коллективный иммунитет для недо- или невакцинированных детей в условиях глобальных путешествий?
Родители задаются вопросом, безопасно ли оставаться непривитым или недовакцинированным. Насколько опасны эти заболевания и насколько вероятно, что непривитый ребенок заразится очень тяжелой болезнью в нашей стране? Я считаю, что здесь есть определенный риск.Я не думаю, что отказываться от вакцинации — опасный выбор. Родители должны четко понимать, в чем заключается риск.
В настоящее время в нашей стране достаточно коллективного иммунитета, при котором определенный процент детей может безопасно оставаться невакцинированным и не беспокоиться о риске заболевания. Проблема в том, что если все больше и больше родителей примут такое решение, мы достигнем переломного момента, когда наш коллективный иммунитет станет недостаточным, и болезни вернутся в нашу страну. Вы слышали поговорку: «От полиомиелита можно добраться на самолете», и это правда.Сейчас он не въезжал в нашу страну 30 лет, так что полет на самолете маловероятен, но вы должны признать, что это возможно. И если у нас будут большие пробелы в коллективном иммунитете, кто-то может занести полиомиелит в нашу страну, и тогда любые непривитые дети в этом районе могут заболеть очень серьезной болезнью.
Поговорим о льготах, свободе выбора.
Примерно в 20 штатах США разрешены личные исключения из вакцины. Проще говоря, вакцинация не обязательна в 20 штатах.В остальных 30 штатах вы должны иметь религиозную причину, чтобы отказаться от прививок. Таким образом, хотя [вакцинация] является немного более обязательной в этих штатах, вы все равно можете рассматривать ее как несколько необязательную, если можете требовать освобождения от религиозных убеждений. В стране есть только два штата [Миссисипи и Западная Вирджиния], которые на самом деле не допускают личных или религиозных исключений, два штата, где вакцины в значительной степени являются обязательными, и у родителей в этих штатах нет выбора.
Я считаю, что вакцины — это медицинское решение, которое родители должны иметь право принимать за своих детей.Я не думаю, что это должно быть обязательным в каком-либо штате, и я действительно опасаюсь, что эти права будут лишены родителей. На самом деле в законодательном собрании каждого штата идет непрерывная битва, где группы по обе стороны проблемы постоянно борются, пытаясь отобрать права или пытаясь сохранить права и пытаясь изменить политику.
Какова основная причина веры в право выбора?
Я думаю, что наша Конституция гарантирует родителям право принимать решения в отношении здоровья своих детей, если они не подвергают жизнь своих детей опасности.А отказавшись от вакцинации, вы не подвергнете жизнь своих детей непосредственной опасности. Да, вы подвергаетесь определенному риску заболеваний, но это не такой высокий риск, если это должно противодействовать или лишать вас свободы как родителя принимать собственные медицинские решения.
Основная причина, по которой я считаю, что вакцины должны быть необязательными для родителей, заключается в том, что каждая вакцина может вызвать фатальную реакцию. Будь то тяжелая аллергическая реакция, неврологическая реакция или какая-то другая иммунологическая реакция, фатальные реакции все же возникают от вакцин.Это очень редко, но бывает. И ни одно правительство не должно иметь возможности заставлять родителей подвергать своего ребенка чему-то, что подвергает его риску смерти. Я считаю, что это фундаментальное право, которым должен обладать каждый родитель.
Что такое пассивный и активный риск?
… Я разговариваю с рядом родителей, которые отказались от вакцинации. Мне всегда любопытно услышать их рассуждения. И одна из самых частых причин, которую я слышу, очень интересна. Это идея противопоставления пассивного риска активному или искусственного риска и естественного риска повседневной жизни.Многие родители рассматривают вакцинацию как активный риск. Они активно принимают решение сделать для своего ребенка что-то, что сопряжено с очень небольшим риском для него, риском серьезной реакции. А риск отказа от вакцинации — это то, что я называю пассивным риском того, что родители идут на риск, ничего не делая. Я считаю, что многие родители, которые не хотят делать прививки, более спокойно относятся к этому пассивному риску. Им удобнее просто брать на себя повседневный риск естественного течения жизни, болезней и здоровья, а затем жизни и смерти, и им менее комфортно брать на себя этот активный и искусственный риск инъекции того, что они Не комфортно с малышом.
Одна из причин, по которой люди не решаются делать прививки, заключается в том, что мы видим аутизм, но больше не видим дифтерию и т. Д. Некоторые говорят, что это вопрос времени, когда умрет достаточное количество детей, ситуация изменится и уровень вакцинации снова вырастет.
По мере роста опасений родителей перед вакцинами, я думаю, мы можем видеть, что все меньше и меньше родителей решают сделать вакцинацию. И тогда мы увидели, что то, что раньше было очень редким заболеванием, стало более распространенным. Мы можем увидеть эскалацию кори. Мы можем увидеть возвращение дифтерии в Соединенные Штаты.Не дай бог, мы можем увидеть возвращение полиомиелита. Тогда начнут умирать дети. И тогда многие из тех родителей, которые предпочли не вакцинировать, могут передумать, и они могут начать вакцинировать снова, и тогда новые родители могут быть более склонны вакцинировать своих детей, если мы увидим, что эти болезни вернутся.
Теперь я надеюсь и молюсь, чтобы этого не произошло. Я надеюсь, что мы сможем поддерживать адекватный коллективный иммунитет в нашей стране, чтобы эти болезни не вернулись. Но я не думаю, что это беспокойство о возвращении болезней в нашу страну и беспокойство о том, что болезни свирепствуют и уносят жизни многих младенцев, отменяют основное право родителей выбирать, что они хотят делать для своих детей.И если родители хотят принять риск заболевания, потому что не доверяют вакцинам, я думаю, что они имеют право сделать такой выбор.
Добро группы перевешивает добро одной. Но для родителей, которые решили не делать прививки, все наоборот. … Некоторые говорят, что родители эгоистично не делают прививки, что они игнорируют этот принцип.
Есть известное высказывание: «Благо многих перевешивает благо немногих». И я думаю, что это правда. Многие люди сочли бы решение не вакцинировать, решение, которое принимают немногие, как эгоистичное решение.Вы можете увидеть, что они эгоистичны. Они хотят обезопасить своих детей, не хотят рисковать побочными эффектами, поэтому будут эгоистичны и станут одними из немногих, кто не вакцинируется. …
Я думаю, когда большинство родителей принимают решения за своих детей, они на самом деле не думают о пользе для здоровья населения. Они не думают [о] благе многих. Как родители, большинство из нас будет принимать эгоистичные решения, когда дело касается наших детей.Мы думаем только о немногих, и я думаю, что для родителей это естественно. Я не могу винить в этом родителей.
Поговорите об отслеживании и обнаружении побочных эффектов вакцин.
Одна из самых больших критических замечаний по поводу системы вакцинации, которую я слышу от родителей, — это беспокойство по поводу побочных эффектов и того, насколько распространены или редки эти побочные эффекты, и как эти побочные эффекты отслеживаются. Когда родители делают укол, родители действительно хотят знать, какова точная статистическая вероятность того, что у них будет серьезная реакция, потому что мы не знаем.
Способ, которым мы это понимаем, заключается в том, что мы будем отслеживать каждую дозу для каждого ребенка и контролировать каждого ребенка в течение многих месяцев после того, как они получат вакцину, чтобы увидеть, каковы будут реакции. Это было бы действительно сложно. Ежегодно в стране рождается 5 миллионов младенцев. Это просто потребовало бы столько денег и таких огромных, монументальных усилий, что никто в отрасли здравоохранения никогда не предпринимал этого.
Вместо этого у нас есть пассивная система наблюдения.Это называется системой VAERS или системой сообщений о побочных эффектах вакцин. Всякий раз, когда возникает плохая реакция, которая, по мнению врача или родителя, может быть вызвана вакциной, врач или родитель сообщает об этом в CDC. Затем эти отчеты сводятся в таблицу, и если для определенной вакцины обнаруживается слишком много отчетов о чем-то плохом, они записывают это как возможный побочный эффект и добавляют в качестве предупреждения в информацию о назначении, чтобы родители могли понять, что это за вакцина. риск есть.
Однако в такой системе много дыр.Многие реакции на вакцины остаются незарегистрированными, а многие реакции на вакцины, о которых сообщается, могут вообще не быть реакциями на вакцину. Это идет в обе стороны. Я думаю, что родители чувствовали бы гораздо больше доверия к системе, если бы не было всей этой области сомнений, не зная, насколько серьезными могут быть реакции или насколько они распространены. Если бы мы могли разработать систему, которая отслеживает каждую вакцину и каждого ребенка, по крайней мере, в течение ряда лет, чтобы мы могли собрать очень хорошие данные, которые говорят нам, как часто возникают эти тяжелые реакции, тогда родители были бы более информированы; они будут больше доверять системе.
Как вы использовали VAERS для своей книги?
Когда я писал свою книгу, я пытался выяснить и попытался выяснить для родителей, какова вероятность, что у вашего ребенка может быть очень серьезная реакция? … Я хочу иметь возможность посмотреть родителю в глаза и сказать: «Хорошо, мы точно знаем, что у вашего ребенка 1 шанс из 500 000 иметь очень серьезную реакцию, потому что мы изучили 10 миллионов детей и определили, что это точная скорость тяжелых реакций ». Мы не проводили этого исследования, и я не знаю ни о каких планах кого-либо проводить такое исследование.…
Что вы думаете о социальных сетях, когда речь идет об информации о вакцинах? Как вы пытаетесь вернуть своих пациентов в нужное русло?
Сейчас в Интернете много дезинформации о вакцинах. Вы просматриваете множество разных веб-сайтов, получаете множество разных мнений и много теорий заговора. Я прочитал много информации, которая не имеет научной основы, чтобы подтвердить, правда ли это. Я считаю, что родителям нужно обращаться к надежному источнику.Им нужно видеть, откуда берется информация, которую они читают. Им нужно посмотреть, есть ли медицинские статьи, исследовательские статьи, подтверждающие информацию. Им нужно читать вещи, которые исходят от людей, которые знают, о чем они говорят.
Люди решают, в какую науку верить. Есть ли хорошая наука и плохая наука?
Существует множество противоречивых мнений относительно вакцин, а также противоречивые научные данные. Как педиатр я смотрю на два типа наук.Во-первых, это рецензируемая наука, то есть научные исследования, исследовательские работы и материалы, которые публикуются в так называемых рецензируемых журналах …
Теперь есть и другие типы исследований, опубликованные в нерецензируемых журналах — врачи, которые проводят очень хорошие исследования, но выводы, к которым они приходят, или результаты, которые у них есть, идут вразрез с трендами или ставят под сомнение некоторые основные точки зрения на наука. Часто такие исследования не публикуются или с меньшей вероятностью будут опубликованы в рецензируемых журналах.Врачи опубликуют исследования такого рода в более малоизвестных журналах, журналах с более альтернативным мышлением или журналах, которые не рецензируются медицинскими исследователями университетского типа. И если вы посмотрите на два разных типа исследований, то увидите большое расхождение.
Как врач, мне нравится изучать всевозможные исследования, и я буду смотреть на некоторые исследования, которые не прошли рецензирование или опубликованы в основных журналах. И если я чувствую, что исследование было проведено правильно, и они следовали научному методу, и я не могу найти никаких проблем с исследованием, тогда я мог бы обратить внимание на это исследование, в то время как многие врачи в традиционной медицине просто полностью , 100% игнорируют любые исследования, не прошедшие экспертную оценку.Я думаю, что нам нужно сходиться во мнениях, чтобы больше принимать некоторые из этих альтернативных точек зрения, которые исследуют люди, чтобы мы действительно могли разобраться во многих этих противоречиях.
Испытания на безопасность. Это основательно, но частично не до конца?
Вакцины
проходят тщательную проверку на безопасность при первой разработке, чтобы определить, безопасны ли они для общего использования. Вакцины обычно тестируются примерно на 30 000 младенцев, и они наблюдают за этими младенцами в течение месяца, чтобы выявить какие-либо серьезные реакции.Если все в порядке, они решают, что вакцина безопасна для использования.
У этой системы есть несколько недостатков. Это очень тщательная система; здесь проводят много исследований по безопасности. Но некоторые из недостатков: во-первых, тестирование безопасности оплачивается и проводится производителем вакцины, поэтому некоторые люди могут усомниться в достоверности тестирования безопасности; во-вторых, нет долгосрочных исследований безопасности. Они изучают этих младенцев только около месяца после вакцинации.Никто не берет эти группы из 30 000 младенцев и не видит, как они поживают год спустя, два или пять лет спустя, чтобы увидеть, есть ли более высокие показатели хронических проблем или долгосрочных осложнений. И это большой пробел в исследованиях безопасности. Я хотел бы, чтобы мы проводили больше долгосрочных исследований безопасности этих больших групп детей, чтобы мы могли определить, что они безопасны в долгосрочной перспективе.
График CDC прошел это [тестирование], а ваш альтернативный график — нет.Это нормально?
Я слышал критику, что мой график не прошел никаких тестов на безопасность. Тем не менее, мой график соответствует руководящим принципам, параметрам, которым вам разрешено вводить вакцины. Центры по контролю за заболеваниями определяют, когда вы можете делать вакцины — в каком возрастном диапазоне, как далеко вам следует их вводить — и устанавливают эти правила, за пределами которых мы не должны распространяться. А я нет. Я никогда не рекомендую никому делать вакцину вне возрастного диапазона, для которого она предназначена.
Единственное, чем мой график прививок отличается в этом отношении, — это просто не делать так много прививок вместе. Я их раскладываю. CDC говорит, что люди не должны это делать, но и не запрещает этого. Они действительно говорят, что вы можете распространять вакцины, если захотите. Это действительно соответствует установленным параметрам того, как мы должны использовать вакцины. … Американская академия педиатрии (Американская академия педиатрии) заявляет в своих письменных правилах, что можно разработать альтернативный график для этих пациентов, выбирать вакцины вместе с ними, работать с ними.И я не понимаю, почему большинство педиатров не следуют этой политике.
Если стадо детей следует вашему расписанию, представляет ли это угрозу для непривитого ребенка с ослабленной иммунной системой?
… У некоторых детей в нашем обществе ослаблен иммунитет, или у них рак, и они проходят химиотерапию. Эти дети очень восприимчивы к болезням и смерти от болезней, и если в этом районе много невакцинированных детей, эти невакцинированные дети могут подвергнуть скомпрометированных детей риску.Это верный способ взглянуть на это. Однако я думаю, что, когда родители пытаются решить, вакцинировать ли своих детей или нет, они на самом деле просто думают о пользе для собственного ребенка. Они не думают о той очень редкой ситуации, в которой ребенок с ослабленным иммунитетом может столкнуться со своим собственным ребенком. Думаю, это просто не приходит в голову родителям.
CDC утверждает, что количество алюминия в вакцинах безопасно. Вы сомневаетесь в этом. Перечислите вакцины, содержащие алюминий. Вы сомневаетесь в безопасности?
Когда я впервые начал проводить все свои исследования вакцин, я внимательно изучил их ингредиенты — в вакцинах много химических ингредиентов.Я посмотрел на все химические вещества, а затем посмотрел, что FDA [Управление по контролю за продуктами и лекарствами] говорит об этом химическом веществе. Я посмотрел, какие исследования безопасности были проведены, чтобы определить, что это химическое вещество безопасно для детей.
Одно из химикатов, с которыми я столкнулся, что в конечном итоге немного встревожило меня, — это алюминий. Теперь вы слышите слово «алюминий» и обычно думаете, что оно звучит довольно безобидно. Используем алюминиевую фольгу. В антацидных препаратах есть алюминий. Это повсюду, и зачем беспокоиться об алюминии? И на самом деле я сначала не беспокоился об алюминии, но мне было любопытно, и я решил посмотреть, что FDA скажет об алюминии.
Когда я узнал, что говорило FDA, я был на самом деле очень шокирован. На веб-сайте FDA я обнаружил, что они очень четко ограничивают количество алюминия, которое мы должны вводить госпитализированным пациентам. Они ограничивают его примерно до 50 мкг [микрограммов] в день и говорят, что более 50 мкг могут быть небезопасными для человека. Так что я подумал: «Хорошо, это интересно». Поэтому я решил посмотреть, сколько алюминия содержится в каждой вакцине. И что я обнаружил в каждой вакцине, так это то, что некоторые вакцины содержат до 650 мкг алюминия.Некоторые вакцины содержат пару сотен микрограммов алюминия. И если вы сложите вместе все вакцины, содержащие алюминий, которые вы дадите одновременно двухмесячному ребенку, четырехмесячному ребенку и шестимесячному ребенку, то все алюминий в сумме дает около 1250 мкг на каждый из этих дней. Итак, я увидел, что, с одной стороны, в вакцинах, вводимых младенцам, содержится 1250 мкг; с другой стороны, FDA говорит, что мы должны ограничить количество алюминия примерно до 50 [мкг] для взрослых и только примерно до 20 мкг для детей.…
Было проведено множество математических вычислений и исследований, в которых используются математические модели, которые пытаются отобразить, как алюминий действует в нашем организме. И эти исследования показывают, что количество в вакцинах безопасно. Но не было ни одного исследования живого младенца, которое когда-либо проводилось, чтобы определить, сколько алюминия можно безопасно ввести человеческому младенцу. И я призываю любого показать мне хотя бы одно такое исследование, потому что я нигде не мог его найти.
Я пришел к выводу, что может быть проблема с алюминием.Не стоит перегружать наших детей алюминием. Мы должны разложить его как можно лучше. Итак, одна из основных черт моего альтернативного календаря прививок — убедиться, во-первых, что я делаю детям только одну алюминиевую вакцину за раз в любой конкретный месяц; Во-вторых, я выбираю самые низкие марки алюминия, когда у меня есть выбор, потому что некоторые вакцины содержат много алюминия, а марка конкурентов может содержать очень мало алюминия. Так что как потребитель, как врач, я могу там сделать выбор.…
Считаете ли вы себя сторожевым псом?
Я не думаю, что считаю себя кем-то вроде наблюдателя за вакцинами, потому что мне бы очень хотелось, чтобы CDC играл эту роль. Они должны заботиться о наших интересах, и они так и поступают. … Я вижу себя скорее врачом-посредником, или находящимся по обе стороны забора. Я помогаю людям, которые выступают против вакцинации, и я помогаю людям, которые выступают за вакцинацию. Я пытаюсь собрать всех вместе так, чтобы мы могли понимать друг друга и удовлетворять потребности каждого.
Чувствуете ответственность за скользкую дорожку, сторожевой пес может открыть дверь скептикам?
Я чувствую себя очень ответственным за то, чтобы каждый совет, который я даю, был обоснован наукой. А когда это не так, и когда это просто мое мнение, я буду очень четко об этом говорить. Я просто представляю информацию. Я даю родителям варианты. Все дело в образовании. Я просто хочу, чтобы родители были более осведомлены об этом.
Одна из частых критических замечаний, которые я слышу в адрес алюминия, и причина, по которой родители не должны беспокоиться об алюминии, заключается в том, что мы глотаем алюминий каждый день.Он находится в воде, в пище, в антацидных препаратах, и мы проглатываем гораздо больше алюминия, чем когда-либо вводили в вакцины. И это абсолютно верно. Верно и то, что проглоченный алюминий безвредно выходит из нашего тела. Все это проявляется в стуле. И любой врач, который использует аргумент «Эй, мы глотаем алюминий каждый день», пытаясь доказать, что вакцина из алюминия безопасна, намеренно вводит общественность в заблуждение. Нет никакого сравнения между проглоченным алюминием и литым алюминием.Мне очень интересно, что врачи и медицинские центры, которые размещают подобное заявление на своих сайтах в качестве основной причины, по которой родители не беспокоятся об алюминии, эти врачи знают, что они намеренно распространяют дезинформацию. Они намеренно вводят своих читателей в заблуждение. Они прекрасно знают, что проглоченный алюминий безвреден. И я хотел бы, чтобы такие врачи показали мне, где находится исследование, которое показывает, что количество алюминия во всем нашем календаре прививок при введении безопасно.
То, что вы говорите об алюминии, вызывает сомнения. Если сомнения приводят к тому, что люди не проходят вакцинацию, какова ваша ответственность за это?
Сомнения и опасения по поводу алюминия не должны побуждать родителей вообще отказываться от вакцинации. Они все еще могут делать прививки. Они просто выбирают марки вакцин, которые не содержат алюминия или с меньшим содержанием алюминия, и могут убедиться, что их ребенок получает только одну вакцину от алюминия за раз. …
Некоторые говорят, что золотая середина безопасна, но расплывчата, а не конкретна.Это может сбивать с толку, и это не помогает заявлению официальных лиц здравоохранения. Как вы ответите?
Когда люди ставят под сомнение систему вакцинации, это может создать много путаницы, и [есть] много неуверенности в игре по срединной дороге, как я люблю играть. Я смотрю на это так, что представители общественного здравоохранения и представители традиционной медицины считают, что вакцины совершенно безопасны и что вакцинацию следует делать каждому. И я в основном согласен с этим утверждением. Однако я понимаю, что некоторые родители с другой стороны не согласятся с этим.Сколько бы вы ни показывали им науку, сколько бы вы ни показывали им, что им не о чем беспокоиться, они просто не поверят вам. …
Давайте хотя бы частично привить их. Давайте, по крайней мере, доведем их до максимально возможного уровня, чтобы не оставить все большее число населения без лечения и вакцинации. И я думаю, что это то, что я делаю. Я объединяю эти две стороны, чтобы лучше служили каждому человеку и всей нашей стране.
Очень распространенный сценарий, который я вижу в своем офисе, который меня действительно беспокоит, — это четырехмесячный или шестимесячный ребенок, который приходит ко мне в качестве нового пациента, потому что в 2 месяца у них была очень тяжелая реакция на вакцину.
Будет ли это реакция на гепатит В?
Нет. В очень редких случаях двухмесячный ребенок страдает очень тяжелой реакцией на курс шести вакцин. У них разовьется пронзительный крик, несколько дней лихорадки, они станут очень вялыми, возможно, у них появятся неврологические проблемы; они станут замкнутыми, может быть, даже у них будут припадки. Это очень и очень редкие реакции, но такие реакции случаются.
Вы знаете, что многие врачи скажут таким пациентам? Они скажут: «Не беспокойся об этом.Вероятно, дело не в вакцинах. Давайте сделаем еще одну вакцинацию через 4 месяца «. Это просто просьба о том, чтобы этот ребенок серьезно пострадал от вакцин. Когда такой ребенок так сильно реагирует на первую серию прививок, ему следует сделать перерыв, какое-то время не делать больше прививок, а когда вы возобновите вакцинацию, делайте это очень осторожно, одну вакцину за раз, ребенок лучше справляется с ними.
Тем не менее, многие врачи считают систему вакцинации и график вакцинации настолько первоочередными задачами, что иногда они откладывают в сторону интересы конкретного ребенка.Если у вас будет ребенок, у которого будет очень тяжелая реакция во второй раз, а затем в третий раз, вакцины могут быть неправильным выбором для этого ребенка. И я вижу, как многие врачи подталкивают родителей ко второму и третьему этапам вакцинации, и дети очень, очень заболевают. Я думаю, что этих детей следует идентифицировать, когда это произойдет, и с этого момента им следует более внимательно подходить к вакцинам.
Одна очень печальная история, с которой я столкнулся в прошлом месяце в своем офисе, — это маленькая девочка-близнец, 18 месяцев.И она, и ее брат были полностью здоровы. Они вошли и сделали пару прививок, и 18-месячная девочка в ту ночь перестала разговаривать. У нее было целое количество слов. Она перестала разговаривать и больше не могла ходить. Она будет ползать; она была привередлива; она была несчастной, без языка. Она вроде закрылась. Мама явно была очень обеспокоена. К счастью, через несколько дней малыш восстановился и, так сказать, ожил — заговорил, пошел, и все было хорошо.Маме и в голову не пришло, что это может быть реакция на вакцину. Она поговорила со своим врачом и всем остальным, и это никому не пришло в голову.
Итак, месяц спустя ребенок сделал еще одну вакцину, и теперь ребенок опустошен. Ребенок не будет ходить; ребенок не разговаривает, очень вялый; просто превратился из этого счастливого, говорящего, бодрого, бегающего, подвижного 18-месячного малыша в ребенка с очень серьезными неврологическими проблемами. Я не говорю, что такое случится со многими людьми после вакцинации, но такие очень, очень редкие случаи действительно случаются.И если бы тот врач или тот родитель поставили под сомнение ту первую реакцию на вакцину, которая была у ребенка, и они могли бы более внимательно изучить ситуацию и, возможно, не вакцинировать ребенка так быстро — всего месяц спустя — возможно, отложили вакцинацию на некоторое время и пусть ребенок подрастет, и, может быть, этого ребенка можно было бы спасти от такой суровой реакции. …
Вы слышали о случае Ханны Полинг, когда красивой, совершенно здоровой 18-месячной девочке сделали прививку, она разбилась и сгорела, у нее развился полноценный аутизм.И они выиграли свой день в суде. Им была присуждена денежная компенсация за неврологические последствия прививок для их детей. Это очень редко, крайне редко. Слава богу, такое случается редко. Но нам просто нужно внимательно следить за этим. …
Почему вы так увлечены своим делом?
Я думаю, что меня так увлекла вакцинация, так это то, что я считаю вакцины важными. Болезни действительно представляют опасность, и я считаю, что вакцины в целом безопасны. Я думаю, что их можно давать детям логически, так, чтобы они немного раздвинули их.Но что заставило меня насторожиться, так это истории, которые вы слышите снова и снова о тяжелых реакциях на вакцины и о детях, которые становятся неврологически опустошенными. Слава богу, такое случается так редко. Но тот факт, что это действительно происходит, только что сделал меня как врача немного более осторожным и сделал меня очень понимающим по отношению к обеспокоенным родителям. …
Кто-нибудь из ваших близких пострадал от вакцинации?
Не член семьи, нет. Лично я никогда не сталкивался с серьезной реакцией на вакцину ни у одного из членов моей семьи или у кого-то из моих близких, но я стал очень близок с некоторыми семьями, с которыми это случалось, постфактум — стал очень близок с ними. как их врач, поскольку я пытаюсь помочь им понять, что произошло, и научиться справляться с этим.
Как вы относитесь к связи вакцины от аутизма?
Это так витает в воздухе, я не знаю. Мы, вероятно, оставим это другим вашим экспертам. …
Вы хотите изложить то, что вы говорите в своей книге?
Больше всего родителей беспокоит, существует ли связь между вакцинами и аутизмом. И есть много родителей с детьми-аутистами, которые утверждают, что да, связь есть. Если вы посмотрите чисто на науку, а точнее на рецензируемую науку в основных медицинских журналах, то ответ отрицательный.Нет прямой научной связи, которую они смогли бы установить между вакцинами и аутизмом.
На мой взгляд, единственный способ решить эту проблему — это провести очень большое научное исследование, в котором рассматриваются сотни тысяч вакцинированных детей и сотни тысяч детей, не вакцинированных, и мы сравниваем уровень аутизма в этих двух группах. Такое исследование, вероятно, не будет проведено, потому что многие эксперты считают неэтичным помещать так много детей в непривитую группу исследования.Но если бы мы могли провести такое исследование вместе, это действительно был бы единственный способ действительно, абсолютно, без всяких сомнений в чьей-либо голове, решить эту проблему.
Я думаю, что в конечном итоге мы можем обнаружить, что некоторые дети рождаются с генетической предрасположенностью к плохой реакции на вакцины. Что-то другое в их иммунной системе, их неврологической системе и их генетике, что делает вакцины несовместимыми с этим ребенком. Если мы сможем найти способ проверить этих младенцев, когда они родятся, с помощью генетического тестирования, тогда мы сможем отсеять этих младенцев, у которых будут тяжелые неврологические реакции, и либо не вакцинировать их, либо отложить вакцинацию. или более тщательно их вакцинируйте.И тогда у нас могло бы быть не так много серьезных реакций. Я думаю, что скоро появятся такие технологии. У нас его еще нет. Но, надеюсь, скоро у нас будет возможность отсеивать детей, которые плохо переносят вакцинацию.
Что, если вакцины станут отвлекающим маневром? Что, если с вакцинами у нас все в порядке?
Ну, я не говорю об аутизме. Я просто говорю о реакции в целом. Но тяжелые реакции на вакцины — не отвлекающий маневр. Мы знаем, что они случаются. Вы просто прочтите любую информацию о вакцинах, и вы увидите, что в ней очень четко сказано: «Известно, что эта вакцина может вызвать очень тяжелую неврологическую реакцию.«Это чистая наука. К счастью, это очень, очень, очень редко, и вакцины достаточно безопасны для использования среди нашего населения в целом. Что нам нужно сделать, так это выяснить, для каких детей они небезопасны, и как мы проверяем этих детей, чтобы не подвергать их тяжелым неврологическим реакциям и чтобы вакцины были безопаснее для всех.
Приянка Богани , цифровой репортер и продюсер, FRONTLINE
«Нас должны были предупредить» | Семья
Когда у нас родилась маленькая девочка, мы быстро поняли, что отцовство зависит от выбора.Пока она не станет достаточно взрослой, чтобы принимать собственные решения, на меня и на моего партнера ложится бремя принятия наилучшего выбора для нашей девочки. Когда начинать отлучение от груди, когда уложить ее спать в ее собственной комнате, какую детскую комнату выбрать: перед нами лежало минное поле принятия решений, и все это повлияло на ее блестящее новое существование.
Так почему же мы дважды не подумали перед вакцинацией? Нашим инстинктом было принять рекомендации NHS, и мы беззаботно поступили так. Инъекция «пять в одном» (или DtaP / IPV / HiB) была представлена в Великобритании в октябре прошлого года.Он предназначен для защиты детей от дифтерии, столбняка, коклюша, полиомиелита и Hib (haemophilus influenza b) и считается более предпочтительным, чем укол, который он заменил, потому что он позволяет избежать необходимости вводить живую вакцину против полиомиелита перорально и устраняет ртуть- на основе консерванта, который содержится в другом. Младенцы получают новый укол в два, три и четыре месяца вместе с уколом от менингита C.
Национальная служба здравоохранения естественным образом выступает за иммунизацию, убеждая родителей, что их дети легко справятся с этими уколами.Официальная литература утверждает, что младенцы почти не реагируют на них, но если они это сделают, они могут стать раздражительными и иметь небольшую температуру до 48 часов — вот и все. Представьте себе наш ужас, когда наш драгоценный узелок был еще нездоров и изменился через шесть дней после ее второго укола. В общей сложности она болела семь дней — и, похоже, никто не мог сказать нам, почему.
Медицинские осмотры предположили, что у нее одновременно простуда. Практикующая медсестра повторила радостную информацию на веб-сайте NHS о том, что, как считается, младенцы могут сделать 10 000 прививок одновременно.Во всех накопленных нами книгах и листовках утверждалось, что младенцы страдают не более двух дней.
Так почему же у нашего ребенка по-прежнему высокая температура? Почему она была вялой и бледной? Почему менее интерактивный? Почему у нее был этот странный остекленевший взгляд, и она казалась совершенно не такой, какой она была до того, как мы ее отравили?
И почему, когда я начал расспрашивать, я нашел полдюжины других матерей, чьи младенцы тоже болели около недели — в некоторых случаях в легкой форме, а в других с симптомами хуже наших, включая сильную рвоту и диарею?
Хотя сейчас большинство людей признают, что предполагаемой связи между MMR и аутизмом не существует, мы неизбежно думали об этом.Хладнокровная логика никогда не сможет полностью искоренить ощущение, что неестественно прививать крошечным младенцам серьезные болезни, и теперь эти опасения вышли на первый план. Играли ли мы в русскую рулетку со здоровьем нашего малыша?
Наш терапевт работал педиатром в больнице Гая и Сент-Томаса. Она решительно выступает за иммунизацию, лечив детей от болезней, которые иммунизация направлена на устранение. Мы пошли к ней, и она сказала нам, что видела примерно одного ребенка в месяц, показывающего реакцию на иммунизацию, и одного ребенка каждые шесть месяцев с реакцией, которую можно было классифицировать как тяжелую.Она чувствовала, что реакция нашей дочери была необычной по сравнению с той, о которой обычно сообщают, но она ничего не могла сделать, кроме как порекомендовать Калпол.
Весь этот эпизод оставил нас расстроенными, встревоженными и сбитыми с толку, и только позже, когда я исследовал эту статью, мне удалось прочитать информационный буклет для пациентов для Pediacel — вакцинации, которую получила наша дочь, — выпущенной производителем Aventis Pasteur. . Очевидно, симптомы, которые она испытала, «редки», то есть они встречаются менее чем в 1 из 1000 случаев, но более чем в 1 из 10 000.
Загадочные симптомы нашего ребенка были описаны в листовке. Она пережила то, что описывается в клинических испытаниях как гипотонически-гипореактивные эпизоды — но, конечно, нам никогда не предлагали прочитать эту брошюру до или после укола нашей дочери. Фактически, нам никогда не предлагали никакой информации о более серьезных побочных эффектах уколов. С тех пор наш терапевт заявил, что практика предполагала, что эта информация была предоставлена родителям нашими врачами — на самом деле это не так — и теперь он изучает возможность предоставления родителям более подробной информации, чтобы помочь преодолеть этот пробел.
Министерство здравоохранения утверждает, что оно «предоставляет множество ресурсов для родителей и медицинских работников, [включая] буклеты, информационные бюллетени и веб-сайты по всем вакцинам, используемым в программе плановой иммунизации, включая информацию об их безопасности, эффективности и возможные побочные эффекты », но правда в том, что информация, которую он предлагает, действительно довольно расплывчата. Конечно, есть множество веб-сайтов, критикующих программы иммунизации, на которые можно было бы обратиться. Но вы тоже не чувствуете, что можете им доверять.Они полны анекдотических свидетельств родителей, убежденных, что вакцины вредят их детям: они очень эмоциональны, часто доходят до истерики. То, чем они не являются, спокойно и правильно сбалансировано.
После того, как наша дочь выздоровела, возник следующий вопрос: следует ли ей сделать третий укол в соответствии с графиком? Вы могли подумать, что это будет просто, но это не так. Фактически, никто не согласился с этим. Медицинские работники подумали, что мы должны продолжать, как будто ничего не произошло, и сказали, что она, вероятно, будет меньше страдать от третьего укола.Наш терапевт сказал, что она также пострадает от третьего, но сказал, что если мы будем беспокоиться, мы всегда можем выбрать другого терапевта и заплатить за отдельные инъекции или отказаться от них вообще. Практикующая медсестра по своему опыту сказала, что младенцы обычно меньше страдают от последнего укола, но не существует жесткого правила, за исключением того, что лучше закончить курс.
В конце концов мы подождали, пока ей исполнилось шесть месяцев и она стала сильнее, прежде чем подвергнуть ее третьему уколу — и она прошла через это.Но другой местной матери, у которой реакция ребенка также была серьезной, терапевт сказал, что она должна сделать третью инъекцию по расписанию, иначе первые две ничего не стоят. Это неправда, так как это происходит — родители могут подождать, пока их ребенку не исполнится 11 месяцев, прежде чем завершить курс, без необходимости перезапускать серию.
Так должны ли мы быть предупреждены о серьезных, хотя и редких, побочных эффектах уколов, которые делали нашей дочери, и как долго они могут длиться? Врачи, естественно, обеспокоены тем, что слишком большое количество информации может подвергнуть пациентов риску, если это удерживает их от приема лекарств, которые могут принести им пользу.Интересно, однако, что в листовке Pediacel, когда я ее прочитал, не было указано временных рамок, в течение которых можно ожидать побочных эффектов после иммунизации. Министерство здравоохранения может сказать, что «опыт использования аналогичной вакцины в Канаде показал, что наиболее частыми наблюдаемыми реакциями являются незначительные местные реакции в течение 48 часов. Мы не знаем, что эта вакцина обычно вызывает заболевание ребенка в течение длительного периода времени. время». Но в листовке таких ограничений не указывается, и я думаю, мне было бы полезно знать, что они могут длиться дольше 48 часов.
Оказывается, с тех пор, как Pediacel был представлен в Великобритании, властям было отправлено 178 сообщений о побочных реакциях, хотя здесь было введено более двух миллионов доз вакцины — это примерно восемь плохих реакций на 100000 человек. меньше, чем было в случае предыдущего джеба.
Это хорошие новости. Но на самом деле это не компенсирует тот факт, что мы встретили такое море невежества, когда что-то пошло не так для нас. Посетители здравоохранения и терапевты должны знать, что побочные эффекты могут длиться до семи дней.
Есть люди, которые относятся к этому довольно цинично.

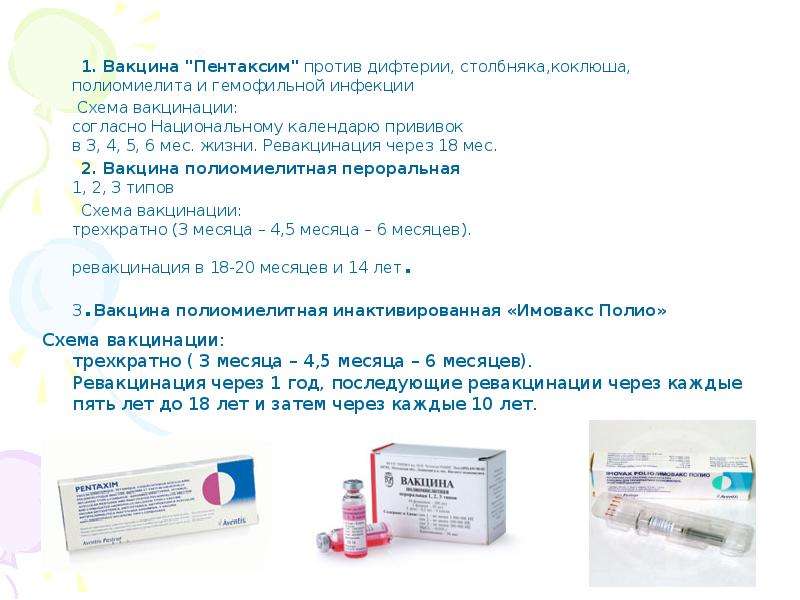 жизни)
жизни)