Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.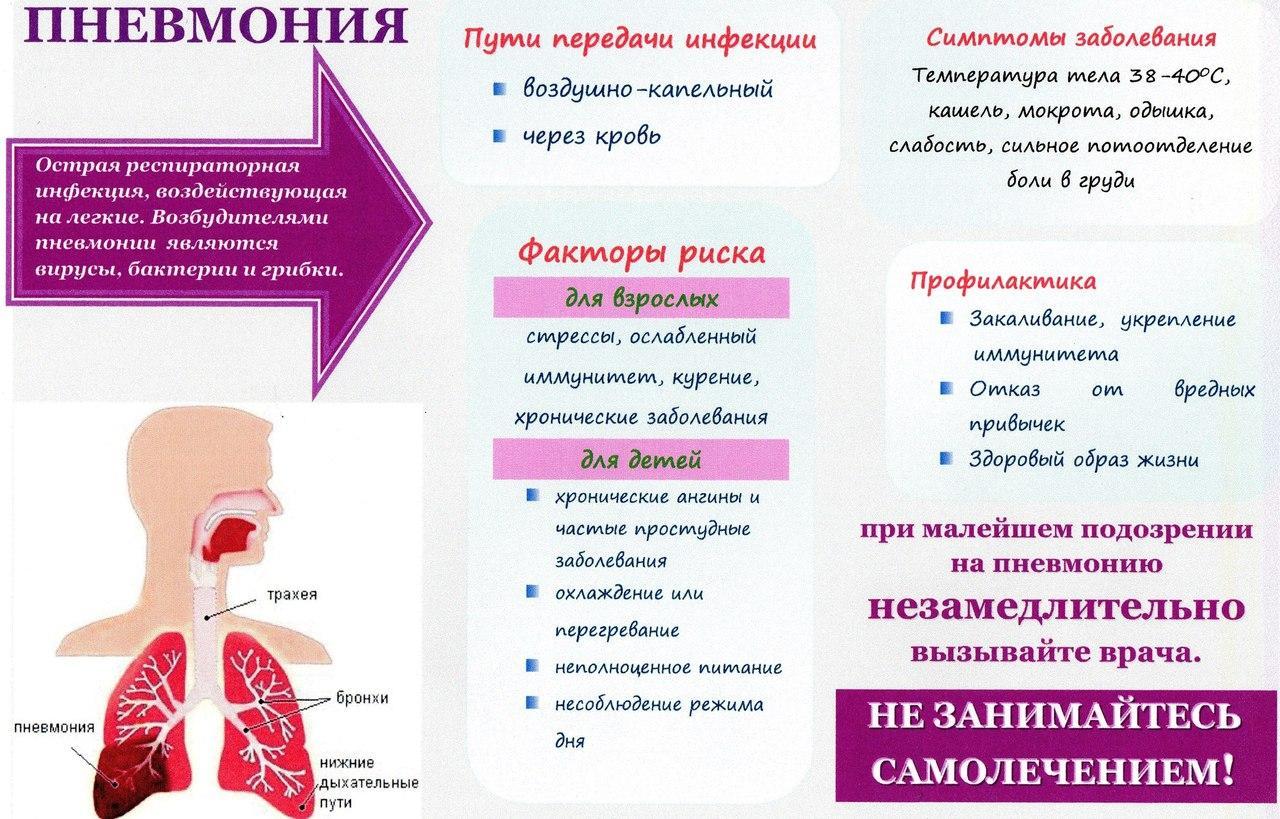
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Сердечная недостаточность подразделяется на следующие виды:
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности.
 Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания. - NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Записаться к кардиологу
«Спросите пульмонолога». Могут ли при ковидной пневмонии болеть пятки?
Может ли боль в пояснице или пятках быть связана с ковидной пневмонией? Какие витамины пить при ковиде? Может ли эта инфекция вызывать одностороннюю пневмонию? Ведущие петербургские пульмонологи продолжают отвечать на вопросы читателей «Доктора Питера» о болезнях органов дыхания — за время существования рубрики вопросов набралось под две сотни.
Рубрика «Спросите пульмонолога» была открыта на «Докторе Питере» 5 июня, чтобы помочь петербуржцам с болезнями органов дыхания – как хроническими, так и связанными с ковидом, грамотным советом в условиях ограничений планового приема в поликлиниках и медцентрах. Не удивительно, что чаще всего горожан интересовал коронавирус и ковидная пневмония. Ведущие петербургские пульмонологи помогали читателям «Доктора Питера» разобраться в результатах КТ-исследований, тестов на ковид и антитела, назначенной терапии, консультировали по поводу дальнейших действий и возможностей реабилитации. Были вопросы и про астму, хроническую обструктивную болезнь легких, обычную пневмонию. Встречались даже «философские» — к примеру, о сравнении легких курильщиков и жителей мегаполисов. Только за последнюю неделю врачи ответили более чем на два десятка вопросов, а за месяц существования рубрики их накопилось около 180. Наградой за работу становятся слова благодарности, которые читатели пишут врачам: «Спасибо за ваш труд, уважаемые пульмонологи», «Спасибо вам огромное», «Спасибо за такой развернутый ответ! Вы просто лучшие!».
Читателям «Доктора Питера» отвечают ведущие специалисты города (на фото слева направо): главный пульмонолог Петербурга и СЗФО, директор НИИ пульмонологии ПСПбГМУ им. Павлова Ольга Николаевна Титова, заведующая пульмонологическим отделением Городской многопрофильной больницы №2 Ирина Юрьевна Крошкина, руководитель Городского пульмонологического центра при Введенской больнице Наталья Анатольевна Кузубова, ведущий научный сотрудник НИИ пульмонологии ПСПбГМУ им. Павлова Андрей Геннадьевич Козырев. Ответа не придется долго ждать. Он появится в тот же день сразу под вопросом — врачи отвечают под общим ником Pulmonolog.MD.
Сообщаем, что рубрика продолжается. Новые вопросы можно оставлять в комментариях к этому тексту. А пока публикуем несколько ответов экспертов из подборки за прошлую неделю.
— Пишут, что пневмония может проходить без температуры. Часто ли такое встречается и на что следует обращать внимание, чтобы ее не пропустить? Есть ли какие-то обязательные признаки?
— Нужно обращать внимание на ухудшение общего состояния, усиление кашля, появление одышки и слабости. Эти симптомы, особенно у пациента зрелого возраста и с фоновыми заболеваниями, являются основаниями для проведения лучевого обследования.
Эти симптомы, особенно у пациента зрелого возраста и с фоновыми заболеваниями, являются основаниями для проведения лучевого обследования.
— Слышала от некоторых людей, которые перенесли ковидную пневмонию, что они жаловались на то, что у них во время болезни сильно болели поясница и\или ноги (икры, бёдра, даже у кого-то пятки). И сейчас после выздоровления у кого-то ноги продолжают болеть, как бы волнами. Как это может быть связано с воспалением лёгких? Или это какое-то осложнение?
— COVID-19 не сводится только к пневмонии. Не в равной степени, но вирус поражает практически все системы и органы, в том числе нервную систему, суставы и т.д. Болевые ощущения в пояснице и конечностях могут быть, например, отражением или интоксикации, или состояния, в чём-то напоминающего по характеру ревматическое.
— Все говорят, что легкие жителей мегаполисов страдают не меньше, чем легкие курильщиков. Так ли это? Как часто нужно выезжать на природу или за город дышать свежим воздухом? Поможет ли это сохранить легкие?
— Сравнить эффект курения и промышленного загрязнения не так просто — нужно учитывать длительность курения и количество выкуриваемых сигарет, район проживания и т.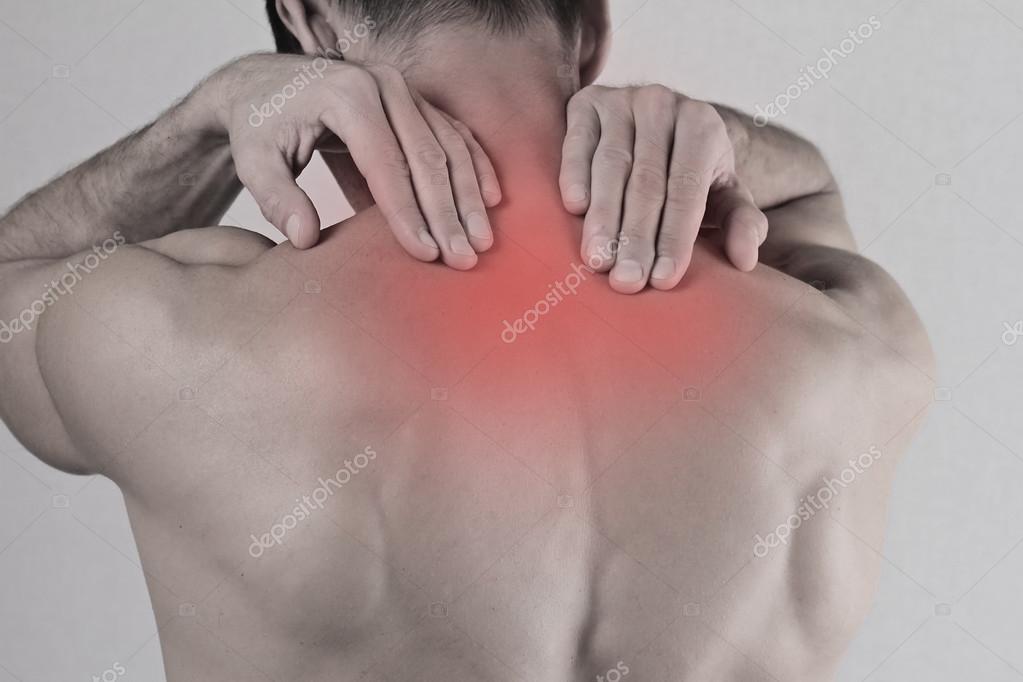 д. Кроме того, два этих вредных фактора могут сочетаться. Конечно, воздух мегаполиса не полезен для дыхательной системы — особенно, если человек живёт на первом этаже дома, в пяти метрах от окна которого вечно накапливается автомобильная пробка. Существуют карты частоты респираторной заболеваемости, где прослеживается достоверная связь между вероятностью болезни и количеством промышленных предприятий вблизи дома. Как часто нужно выезжать на природу? Чем чаще, тем лучше. Правда, если совсем туда переселиться, мы иногда сталкиваемся с другой проблемой: чистый воздух всё же не панацея, а качество медицинской помощи, если здоровье подведёт, на периферии может быть хуже.
д. Кроме того, два этих вредных фактора могут сочетаться. Конечно, воздух мегаполиса не полезен для дыхательной системы — особенно, если человек живёт на первом этаже дома, в пяти метрах от окна которого вечно накапливается автомобильная пробка. Существуют карты частоты респираторной заболеваемости, где прослеживается достоверная связь между вероятностью болезни и количеством промышленных предприятий вблизи дома. Как часто нужно выезжать на природу? Чем чаще, тем лучше. Правда, если совсем туда переселиться, мы иногда сталкиваемся с другой проблемой: чистый воздух всё же не панацея, а качество медицинской помощи, если здоровье подведёт, на периферии может быть хуже.
— Какие витамины пить при ковид-пневмонии? Сестра в стационаре, ковид подтвержден. Поражены 25% легких. Мучают головные боли, слабость, тошнота. Пьет много лекарств, врач советует поливитамины. Любые или какие-то будут эффективнее?
— Вашей сестре можно принимать любые поливитамины. Существуют теоретические рассуждения, почему приём витаминов, в частности, витамина Д, способствует повышению устойчивости к коронавирусу. С другой стороны, нужно понимать, что витамины всё же рассматриваются как вспомогательные препараты. К счастью, 25 % поражения лёгких — это сравнительно немного.
С другой стороны, нужно понимать, что витамины всё же рассматриваются как вспомогательные препараты. К счастью, 25 % поражения лёгких — это сравнительно немного.
— Прочёл, что односторонняя пневмония не типична для ковида. Я переболел левосторонней, у меня два отрицательных мазка. В квартире живём втроем, болели все. У отца тест был положительный, у него была двусторонняя пневмония, следующих два теста отрицательных. У матери больше месяца нет ответа тестов, у нее не было осложнений. Какова вероятность, что в семье, живущей в не самой просторной квартире, только отец переболел ковидом? Симптомы были у всех одинаковые: высокая температура, потеря вкуса и обоняния, общая слабость.
— О вероятности COVID-19 в вашей ситуации рассуждать сейчас не только сложно, но и бессмысленно. Сдайте с матерью анализы на антитела к SARS-CoV-2, появится информация для размышления. Что касается односторонней пневмонии, она действительно менее характерна для COVID-19, чем двусторонняя, но отнюдь не исключает такой диагноз, равно как и отрицательные ПЦР-тесты. Кроме того, здесь имеет значение объём диагностики: то, что при обзорной рентгенографии выглядит как локальное поражение, вполне может оказаться распространённым при компьютерной томографии. Правда, не стоит считать, что, если ориентироваться только на данные рентгенографии, это неизбежно должно привести к неблагоприятным последствиям. Выбор лечебной тактики зависит не только от лучевой картины, но и, причём в большей степени, от тяжести общего состояния.
Кроме того, здесь имеет значение объём диагностики: то, что при обзорной рентгенографии выглядит как локальное поражение, вполне может оказаться распространённым при компьютерной томографии. Правда, не стоит считать, что, если ориентироваться только на данные рентгенографии, это неизбежно должно привести к неблагоприятным последствиям. Выбор лечебной тактики зависит не только от лучевой картины, но и, причём в большей степени, от тяжести общего состояния.
© Доктор Питер
что нужно знать о необычном симптоме воспаления легких
Пневмония – воспаление легких – одна из наиболее опасных болезней, которая уносит жизни миллионов человек. Ежегодно фиксируется не менее 450 миллионов случаев пневмонии по всему миру, около 150 миллионов заболевших – дети до 5 лет.
Почему возникает пневмония
Причин, вызывающих воспаление легких, немало – заболевание может быть связано с действием патогенных микроорганизмов (бактерий, вирусов, грибков), с попаданием в легкие инородных тел, жидкостей и веществ – в этом случае речь идет об аспирационной пневмонии.
Среди факторов риска, увеличивающих вероятность развития пневмонии:
• возраст до 5 лет;
• возраст старше 65 лет;
• курение;
• заболевания дыхательной системы, например, астма или хроническая обструктивная болезнь легких.
Еще одна причина, увеличивающая риск возникновения воспаления легких, – больные зубы. Авторы исследования, опубликованного в 2016 году, показали, что люди, не посещающие стоматолога, на 86% чаще болеют пневмонией, чем те, кто ходит к стоматологу на профилактические осмотры дважды в год.
Какой бывает пневмония
Большинство случаев пневмонии вызваны бактериями. Среди самых распространенных возбудителей – пневмококки (до 50% случаев) и гемофильная палочка (10-20%). Значительное число случаев бактериальной пневмонии можно предотвратить – для защиты от этой формы воспаления легких уже созданы вакцины, которые включены в Национальный прививочный календарь. Для лечения бактериальной пневмонии назначают антибиотики, которые неэффективны в том случае, если воспаление легких вызвано вирусами.
Различают внебольничную пневмонию, которая развивается вне стен лечебных заведений, а также внутрибольничную (госпитальную), которую вызывают патогенные микроорганизмы, присутствующие в больницах. Госпитальное воспаление легких сложнее поддается лечению, что связано с резистентностью возбудителей этой формы болезни к лекарственным препаратам.
Как распознать пневмонию
Воспаление легких обычно сопровождается несколькими типичными симптомами:
• сильный кашель с мокротой;
• боль в груди;
• высокая температура;
• слабость;
Симптомы болезни могут усиливаться постепенно, а могут появиться внезапно – за один-два дня. При резком ухудшении состояния, затяжном течении болезни необходимо обратиться за медицинской помощью.
Есть и атипичные формы пневмонии, которые не всегда сопровождаются типичными для воспаления легких симптомами. Неярко выраженные симптомы, из-за которых болезнь больше напоминает ОРВИ, могут сопровождаться головными болями, болями в мышцах, тошнотой.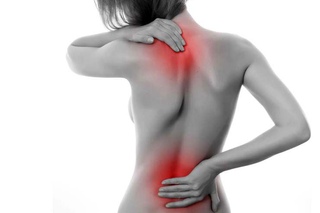
Из-за сглаженности симптомов пациенты обычно не считают свое состояние опасным и не спешат обращаться к врачу, а картину, соответствующую пневмонии, у них диагностируют лишь после рентгена или компьютерной томографии.
Как болит спина при пневмонии
Еще один симптом воспаления легких, хотя и менее распространенный, чем боли в груди и сильный кашель ,– боль в спине. При пневмонии пациенты часто жалуются на болезненные ощущения в области лопаток, при этом боль может отдавать в грудь. Некоторые пациенты отмечали, что у них болит спина лишь в правой или левой части спины, а также позвоночник в области поясницы.
Болезненные ощущения в спине могут также быть связаны с сильным кашлем. В том случае, если пациента мучает затяжной кашель в течение многих дней, мышцы спины и межреберные мышцы испытывают сильное напряжение, из-за чего при кашле больные могут чувствовать боли в спине. Это не указывает на какие-либо патологических изменения в мышцах или позвоночнике – обычно боль исчезает самостоятельно после избавления от кашля.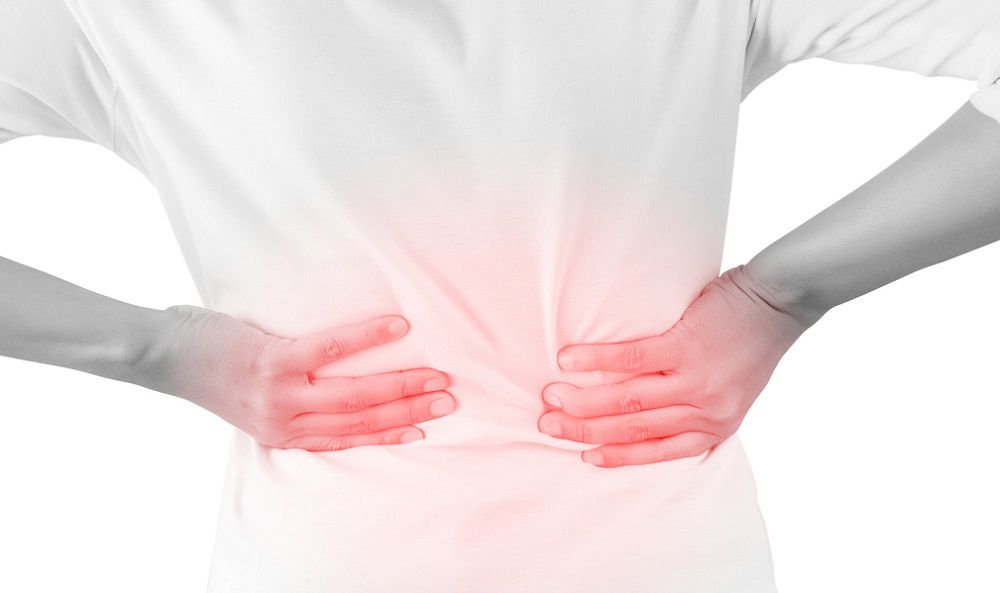
Болит ли спина при пневмонии без кашля и без температуры?
Симптом встречается при атипичной форме пневмонии, в том числе и при воспалении легких, связанным с COVID-19.
Известно, что у пациентов с COVID-19 боли в спине могут появиться даже раньше респираторных симптомов и типичной для коронавирусной инфекции потери обоняния. Из-за отсутствия температуры и кашля пациенты не подозревают, что они заражены коронавирусом и находятся в группе риска развития пневмонии.
Боль в спине может возникнуть и через несколько дней после первых симптомов ковида. Так, один из американских врачей, перенесших коронавирусную инфекцию, рассказал, что возникшие у него болевые ощущения были сравнимы с болью от удара бейсбольной битой. Боль, которая появилась через несколько дней высокой температуры, была настолько сильной, что мужчине приходилось передвигаться, держась за мебель и стены.
Может ли спина болеть после пневмонии
Пациенты, выписанные из больницы после перенесенной болезни, могут чувствовать недомогание еще в течение нескольких недель или даже месяцев. Они ощущают слабость, быстро устают, плохо спят. Кроме того, у многих болит спина после пневмонии, обостряются и дебютируют хронические заболевания.
Они ощущают слабость, быстро устают, плохо спят. Кроме того, у многих болит спина после пневмонии, обостряются и дебютируют хронические заболевания.
Люди, перенесшие коронавирусную инфекцию и воспаление легких, также часто продолжают чувствовать себя неважно. После временного улучшения состояния, зафиксированного вскоре после получения отрицательных тестов на коронавирус, некоторые больные вновь испытывают недомогание. Среди неприятных симптомов, встречающихся после выздоровления: боли в спине и груди, а также сильная слабость, проблемы с памятью и когнитивными функциями.
«С больничного после COVID-19 выписали, а одышка и слабость остались – как восстановиться?»
Само не пройдет — чтобы преодолеть последствия вирусной пневмонии, в оздоровительном центре «Терра Вита» разработали программу реабилитации
COVID-19 в Татарстане за время пандемии заболели, по официальным данным, более 7 тыс. человек. Но если одним повезло перенести в легкой форме, то у других «шлейф» от вирусной пневмонии тянется неделями. Сегодня врачи знают: при коронавирусном воспалении легких поражается весь организм, поэтому упадок сил, одышка часто остаются даже при отрицательных анализах. О том, как реабилитационная программа, разработанная в ОЦ «Терра Вита», возвращает после болезни к полноценной жизни, — в нашем материале.
человек. Но если одним повезло перенести в легкой форме, то у других «шлейф» от вирусной пневмонии тянется неделями. Сегодня врачи знают: при коронавирусном воспалении легких поражается весь организм, поэтому упадок сил, одышка часто остаются даже при отрицательных анализах. О том, как реабилитационная программа, разработанная в ОЦ «Терра Вита», возвращает после болезни к полноценной жизни, — в нашем материале.
ОСТАТОЧНЫЕ ЯВЛЕНИЯ ПНЕВМОНИИ НЕЛЬЗЯ ПУСКАТЬ НА САМОТЕК
COVID-19 — словно дракон из сказки, у которого на месте отрубленной головы вырастают две другие. Почти каждую неделю мы узнаем о новых свойствах и хитростях коронавируса, а ученые и врачи ищут способы борьбы с ними. Так, уже установлено, что наиболее частое проявление вируса — двусторонняя пневмония, при которой страдают не только легкие, инфекция негативно влияет на весь организм. Но в первую очередь, конечно, поражаются дыхательная и сердечно-сосудистая системы. Поэтому даже когда анализы показывают, что организм победил вирус, и пациентов выписывают из стационара, остаточные явления в виде ощущения нехватки воздуха, упадка сил, общего недомогания могут беспокоить еще продолжительное время.
Поэтому даже когда анализы показывают, что организм победил вирус, и пациентов выписывают из стационара, остаточные явления в виде ощущения нехватки воздуха, упадка сил, общего недомогания могут беспокоить еще продолжительное время.
«Остаточные явления после воспаления легких встречаются очень часто — это и рубцы на легочной ткани, и кислородная недостаточность, кашель, слабость, субфебрильная температура. Не нужно недооценивать их опасность, так как они продолжают угрожать здоровью и жизни человека, — пояснила генеральный директор оздоровительного центра „Терра Вита“ Ксения Гагарина. — Очень важно, чтобы на этапе долечивания, уже дома, пациент активно занимался легочной реабилитацией».
Гагарина Ксения Валерьевна, генеральный директор оздоровительного центра «Терра Вита»
После выписки из стационара или с больничного пациенту, перенесшему пневмонию, связанную с инфицированием коронавирусом, как правило, назначается ряд восстановительных мероприятий. Их цель — вернуть легким нормальный объем, чтобы человек мог буквально заново «дышать полной грудью», укрепить иммунитет с целью предупреждения рецидивов, улучшить общее состояние. Оздоровительный центр «Терра Вита» имеет все возможности для качественной и грамотной реабилитации до полного восстановления организма после вирусной пневмонии. Над каждым случаем работает целая междисциплинарная бригада врачей, которые используют комплекс восстанавливающих процедур и профессиональные аппараты физиотерапии.
Их цель — вернуть легким нормальный объем, чтобы человек мог буквально заново «дышать полной грудью», укрепить иммунитет с целью предупреждения рецидивов, улучшить общее состояние. Оздоровительный центр «Терра Вита» имеет все возможности для качественной и грамотной реабилитации до полного восстановления организма после вирусной пневмонии. Над каждым случаем работает целая междисциплинарная бригада врачей, которые используют комплекс восстанавливающих процедур и профессиональные аппараты физиотерапии.
Тухватуллин Ильдар Ягфарович, главный врач медицинского центра «Терра Вита»
«Врачами нашего центра разработана специальная реабилитационная программа, — отметил особенность главный врач медицинского центра „Терра Вита“ Ильдар Тухватуллин. — Она позволяет совместить и медицинский блок — в него входит медикаментозная терапия, физиотерапевтические процедуры и физическая реабилитация по показаниям, восстанавливающий блок. Мы применяем ЛФК, дыхательную гимнастику в соляном гроте, скандинавскую ходьбу, массаж грудной клетки для пациентов, которые перенесли данную непредсказуемую инфекцию».
Мы применяем ЛФК, дыхательную гимнастику в соляном гроте, скандинавскую ходьбу, массаж грудной клетки для пациентов, которые перенесли данную непредсказуемую инфекцию».
ФИЗИОПРОЦЕДУРЫ ПОД КОНТРОЛЕМ ВРАЧА УСКОРЯТ ПРОЦЕСС ВОССТАНОВЛЕНИЯ
В программе реабилитации пациенты проходят регулярный осмотр и контроль у врача-терапевта, диетолога и нутрициолога «Терра Виты» Луизы Каюмовой. Специалист в составе физиопроцедур дает рекомендации по питанию и приему препаратов, помогающих восполнить дефициты витаминов, аминокислот и ускорить процесс восстановления.
Каюмова Луиза Равильевна, диетолог, нутрициолог, терапевт оздоровительного центра «Терра Вита»
Ключевой составляющей комплексной реабилитации после вирусной пневмонии являются физиотерапевтические процедуры, которые назначает врач спортивной медицины, кинезиотерапевт, физиотерапевт Екатерина Пармёнова. «Для восстановления после вируса мы используем арсенал из классической и современной медицины — аэроионотерапия, ингаляции, лазерное излучение, УФО грудной клетки, низкочастотная магнитотерапия, электрофорез и процедуры, основанные на положительном действии электромагнитных волн. Курс лечения рассчитан на 14 дней, в каждый из которых пациент проходит физиотерапию, тренировки, массаж. Оставаться на ночь не нужно — количество процедур рассчитано на комфортное пребывание в течение нескольких часов», — пояснила специалист.
«Для восстановления после вируса мы используем арсенал из классической и современной медицины — аэроионотерапия, ингаляции, лазерное излучение, УФО грудной клетки, низкочастотная магнитотерапия, электрофорез и процедуры, основанные на положительном действии электромагнитных волн. Курс лечения рассчитан на 14 дней, в каждый из которых пациент проходит физиотерапию, тренировки, массаж. Оставаться на ночь не нужно — количество процедур рассчитано на комфортное пребывание в течение нескольких часов», — пояснила специалист.
Пармёнова Екатерина Владиславовна, врач ЛФК и спортивной медицины, физиотерапевт, психотерапевт, нутрициолог, международный инструктор по скандинавской ходьбе
У коронавирусной инфекции столько проявлений, что даже у близких родственников она может протекать по-разному. Но чаще всего выявляются затрудненное дыхание, кашель и заложенность носа, боль в мышцах и груди, головные боли и слабость, тошнота, рвота, диарея. Факторами, способствующими проявлению этих симптомов, могут быть, с одной стороны, ослабление иммунной системы, а с другой — проблемы опорно-двигательного аппарата. И если еще до COVID-19 беспокоили, к примеру, грыжи, протрузии, мышечные боли, мучило защемление нервов, на фоне инфекции все проблемы только усугубляются. Поэтому необходимо комплексное оздоровление организма. Так, физиотерапия оказывает противовоспалительное действие, улучшает кровоснабжение легких, способствует активации адаптивно-приспособительных процессов в дыхательной и сердечно-сосудистой системах, снижает выраженность патологических аутоиммунных процессов. А занятия лечебной физической культурой тренируют дыхательные мышцы, тем самым способствуя насыщению легких кислородом.
Факторами, способствующими проявлению этих симптомов, могут быть, с одной стороны, ослабление иммунной системы, а с другой — проблемы опорно-двигательного аппарата. И если еще до COVID-19 беспокоили, к примеру, грыжи, протрузии, мышечные боли, мучило защемление нервов, на фоне инфекции все проблемы только усугубляются. Поэтому необходимо комплексное оздоровление организма. Так, физиотерапия оказывает противовоспалительное действие, улучшает кровоснабжение легких, способствует активации адаптивно-приспособительных процессов в дыхательной и сердечно-сосудистой системах, снижает выраженность патологических аутоиммунных процессов. А занятия лечебной физической культурой тренируют дыхательные мышцы, тем самым способствуя насыщению легких кислородом.
Шубин Дмитрий Сергеевич, специалист по адаптивной физической культуре
«Современные методики ЛФК, применяемые на базе „Терра Виты“, призваны решить вопросы устойчивости к данному вирусу, профилактики заболевания у людей любого возраста и физических возможностей», — прокомментировал специалист по адаптивной физической культуре Дмитрий Шубин.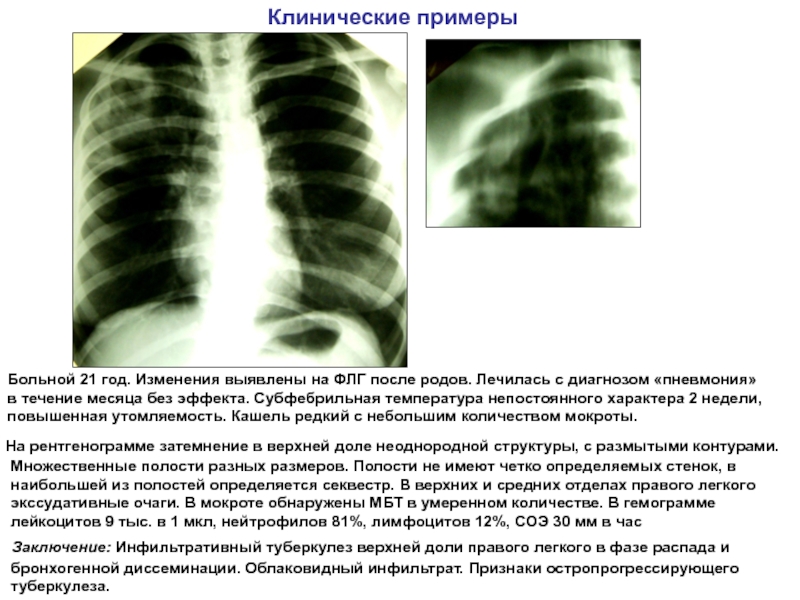
ДВИЖЕНИЕ — ЖИЗНЬ: КАК ПРАВИЛЬНО ХОДИТЬ, ЧТОБЫ ПРИЙТИ К ХОРОШЕМУ САМОЧУВСТВИЮ
Скандинавская ходьба является еще одной составляющей программы. Метод способствует укреплению участвующих в дыхании мускулов, что способствует общему оздоровлению дыхательной системы. В результате активных занятий уходит одышка, повышается сопротивляемость к болезням, активизируются обменные процессы, повышается энергетический тонус всего организма.
«При обычной ходьбе мы задействуем 70 процентов мышечной мускулатуры, а во время скандинавской — все 90! На занятиях отрабатываем технику движения: держим спину прямо, опираемся на палки, держа локти под прямым углом, а ступни мягко перекатываем с пятки на носок, конечно, учимся дышать. В результате тело с точки зрения физиологии будет двигаться правильно, органичными будут работа плечевого пояса, рук, спины», — отметила тренер Светлана Чиж.
org/ImageObject» itemprop=»image»>Чиж Светлана Михайловна, тренер по скандинавской ходьбе, цигун, пилатесу, миофасциальному релизу, женским практикам
На протяжении всей реабилитационной программы пациент проходит занятия по дыхательной гимнастике в соляном гроте. При специальном дыхательном ритме в окружении лечебных блоков розовой гималайской соли происходит полноценное насыщение кислородом всех органов и тканей, активизируются метаболические реакции, улучшаются процессы микроциркуляции. При равномерном глубоком дыхании частицы сухого галоаэрозоля проникают в самые отдаленные участки бронхов, что является уникальным лечебно-профилактическим воздействием.
Массаж грудной клетки — последняя, но не менее важная составляющая программы реабилитации после вирусной пневмонии. «Массаж увеличивает бронходренаж, улучшая микроциркуляцию в пораженных участках, поэтому является одним из действенных методов, способствующих скорейшей реабилитации и выздоровлению, — прокомментировала Марина Киртаева, руководитель направления спа и бьюти „Терра Виты“. — Происходит прямое воздействие на ткани, мышцы, кожу, при этом нормализуется центральная нервная, сердечно-сосудистая системы, происходит усиленная вентиляция легких, улучшающая их функциональность. Техника, которую применяют наши массажисты, в основном направлена на устранение остаточных явлений, предотвращение фиброза тканей, улучшение кровоснабжения, она сокращает длительность кашля у больного. Проведение массажа грудной клетки после пневмонии особенно необходимо при затяжном течении заболевания, а также пожилым и людям с сопутствующими хроническими недугами».
— Происходит прямое воздействие на ткани, мышцы, кожу, при этом нормализуется центральная нервная, сердечно-сосудистая системы, происходит усиленная вентиляция легких, улучшающая их функциональность. Техника, которую применяют наши массажисты, в основном направлена на устранение остаточных явлений, предотвращение фиброза тканей, улучшение кровоснабжения, она сокращает длительность кашля у больного. Проведение массажа грудной клетки после пневмонии особенно необходимо при затяжном течении заболевания, а также пожилым и людям с сопутствующими хроническими недугами».
Сегодня мы много знаем о новой коронавирусной инфекции, которая коснулась каждой страны, и Татарстан не стал исключением. Мы еще не победили пандемию, но рост заболеваемости взят под контроль, проходят клинические испытания вакцины, растет и популяционный иммунитет. Если вы или ваши родные уже перенесли вирусную пневмонию, но самочувствие оставляет желать лучшего — не терпите, восстановление нужно и можно ускорить. Обращайтесь к специалистам оздоровительного центра «Терра Вита» и пройдите доступную программу реабилитации для возвращения к полноценной здоровой жизни.
Жизнь после: какие последствия для здоровья имеет COVID-19
Об этом «МК» в Питере» рассказал главный внештатный реабилитолог комитета по здравоохранению Петербурга, заведующий отделением физических методов лечения № 1 Городской больницы № 40 Станислав Макаренко. В эту больницу на реабилитацию направляют многих переболевших COVID-19 людей.
— С какими последствиями к вам попадают пациенты после перенесенного коронавируса чаще всего?
— В большей степени страдает дыхательная система. После ковидной пневмонии остается фиброз — рубцы на легких. Они мешают вдыхать воздух полным объемом легких, и организм может недостаточно насыщаться кислородом. Поэтому у тех, кто перенес коронавирусную пневмонию, долгое время сохраняются одышка и слабость. Однако фиброз — не специфическое последствие именно ковидного воспаления легких. Он может возникнуть после любой пневмонии, вызванной и другими причинами, а не только коронавирусом. Например, пневмония может быть вызвана бактериальной инфекцией. Пневмония может стать и осложнением гриппа.
Например, пневмония может быть вызвана бактериальной инфекцией. Пневмония может стать и осложнением гриппа.
Кислородное голодание бумерангом ударяет по сердечно-сосудистой системе и по другим органам и системам. Еще некоторые медики высказывают мнение, что коронавирусная инфекция повреждает отдельно сосуды, но пока этот вопрос еще только изучается, доказательная база недостаточна. Пока неизвестно, идет ли повреждение сосудов как осложнение коронавируса или как осложнение сопутствующих заболеваний.
— Часто ли повреждается печень? Ведь при лечении коронавируса пациентам приходится принимать большое количество препаратов.
— Печень повреждается часто. Причем нельзя даже сказать, что это связано с получением препаратов. У нас на реабилитации есть пациенты, которые перенесли легкую форму коронавируса, некоторые даже антибактериальную терапию не получали, но у них есть изменения ферментов печени. К примеру, анализы таких пациентов показывают очень высокий уровень трансаминаз.
— При сильной интоксикации, вероятно, страдает и кишечник?
— Есть еще кишечная форма коронавируса. Она сначала проявляется расстройством кишечника. Но в процентном соотношении такая форма встречается реже, чем та, при которой поражается дыхательная система.
— Как можно поправить здоровье после перенесённого коронавируса?
— Прежде всего, надо обратиться к врачу. На сегодняшний день реабилитация в стационаре проводится в 40-й больнице и в 37-й. Но амбулаторно людей на реабилитацию принимают почти все поликлиники.
Самостоятельно проводить себе реабилитацию нельзя. Дело в том, что при реабилитации необходимо учитывать состояние здоровья каждого пациента индивидуально. Например, если у перенесшего коронавирус человека есть хронические сердечно-сосудистые патологии, ему нежелательно давать физическую нагрузку без контроля врача. Или же пациент может начать надувать шарики — это частая рекомендация для восстановления легких после пневмонии.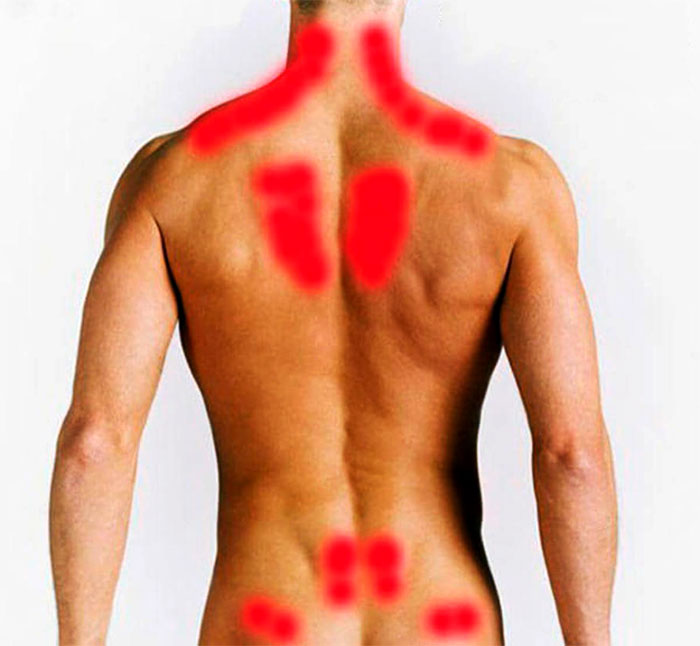 Но после ковидной пневмонии надувать шарики категорически запрещено, это может навредить.
Но после ковидной пневмонии надувать шарики категорически запрещено, это может навредить.
В целом же следует вести здоровый образ жизни: гулять хотя бы полчаса в день, дышать свежим воздухом, высыпаться и пить достаточное количество чистой воды. Остальное — только по рекомендациям и под контролем врача.
ПЕЧЕНЬ — КРЕПКИЙ ОРЕШЕК
Большая часть заболеваний печени протекает бессимптомно.
Печень называют уникальным органом из-за ее способности к регенерации. Но, к сожалению, часто заболевания печени протекают бессимптомно. Вместе с тем, при вирусных инфекциях печень может серьезно пострадать. Что делать и как ее восстановить? «МК» в Питере» спросил об этом у главного врача Клиники «Эксперт», кандидата медицинских наук доцента Евгении Зиновьевой.
— Что происходит с печенью, когда человеку приходится принимать много лекарственных препаратов?
Печень далеко не всегда страдает даже от большого количества лекарств. Резервы у здоровой печени мощнейшие. Все зависит от степени токсичности лекарственных препаратов для органа, где они метаболизируются и как выводятся, особенностей межлекарственных взаимодействий, при которых может формироваться токсичность, превышающая таковую у одного препарата. Важно помнить, что взаимодействие пяти и более одновременно принимаемых препаратов вообще непредсказуемо.
Резервы у здоровой печени мощнейшие. Все зависит от степени токсичности лекарственных препаратов для органа, где они метаболизируются и как выводятся, особенностей межлекарственных взаимодействий, при которых может формироваться токсичность, превышающая таковую у одного препарата. Важно помнить, что взаимодействие пяти и более одновременно принимаемых препаратов вообще непредсказуемо.
— К каким последствиям может привести воспаление печени, если его не лечить?
— Вопрос в том, какой процесс привел к воспалению органа. Это может быть воспаление вирусной и невирусной (обменной, аутоиммунной) природы, наследственно обусловленное поражение при болезнях накопления; в ряде случаев причиной повреждения печени может стать онкологический процесс, сердечная недостаточность и тромбоз сосудов в системе воротной вены.
Самые серьезные последствия — это формирование фиброза (соединительной ткани вместо нормальных клеток), самой тяжелой стадией которого является цирроз с развитием его грозных осложнений — кровотечений и печеночно-клеточной недостаточности с комой.
— Как понять, что с печенью нелады и нужно обращаться к врачу?
— К сожалению, в вопросе симптомов можно сказать, что это слабое место столь могущественного органа. Печень — крепкий орешек и держится до последнего, «стиснув зубы». И в этом коварство болезней печени, так как она лишена нервных окончаний и начинает болеть именно при ее увеличении, то есть когда процесс зашел далеко. Болевые ощущения возникают только в том случае, если значимо увеличенная печень растягивает ее иннервированную капсулу, то есть развивается тяжелое поражение печени.
Сигнализировать о заболеваниях печени порой может лишь слабость. Желтуха — это уже очень грозный симптом, говорящий о крупных нарушениях работы органа.
Именно поэтому регулярные профилактические, диспансерные обследования часто позволяют случайно выявить проблемы на ранних стадиях.
Самолечение при заболеваниях печени недопустимо. Восстановление печени после вирусной инфекции тоже должно проходить строго под контролем врача-гепатолога. К примеру, наш центр специализируется в области гепатологии, и наши врачи проводят диагностику, лечение и реабилитацию большинства патологий печени. У нас накоплен уникальный опыт ведения разных категорий гепатологических больных, и поэтому к нам обращаются не только жители Санкт-Петербурга, но и всей России, и зарубежья.
К примеру, наш центр специализируется в области гепатологии, и наши врачи проводят диагностику, лечение и реабилитацию большинства патологий печени. У нас накоплен уникальный опыт ведения разных категорий гепатологических больных, и поэтому к нам обращаются не только жители Санкт-Петербурга, но и всей России, и зарубежья.
ВИРУС АТАКУЕТ СПИНУ
Как вирусные инфекции провоцируют обострение заболеваний позвоночника
Люди с заболеваниями позвоночника наверняка не раз отмечали: стоит подхватить вирусную инфекцию, как боли в спине и шее усиливаются. Врачи утверждают, что вирусные инфекции, в том числе грипп и коронавирус, всегда выступают катализатором обострения заболеваний позвоночника. О том, почему это происходит и как облегчить состояние пациента, «МК» в Питере» спросил у генерального директора клиники «Ноосфера» Лаврентия Цоя.
— Протрузии, грыжи и остеохондроз — наиболее, наверное, часто встречающиеся заболевания позвоночника. Что провоцирует их возникновение?
— В перечне причин возникновения протрузий и грыж межпозвонковых дисков — нарушение баланса мышечно-связочного компонента. Это когда одна группа мышц или связок «перетягивает» позвоночный сегмент, создавая неравномерное давление на поверхность межпозвонкового диска. В результате чего образуется мацерация (натертость) пульпозного ядра и его увеличение в размере с последующим образованием протрузий и грыж.
Не менее важная причина — аутоиммунный статус пациента, когда любая бактериально-вирусная инфекция провоцирует и ускоряет процессы воспаления в тканях, в том числе и воспаление пульпозного ядра и фиброзных колец межпозвонкового диска.
Остеохондроз — это заболевание позвоночника дегенеративнo-дистрoфическoгo характера, при котором страдают позвонки и межпозвоночные диски. Разрушительные процессы активизирует неравномерная нагрузка на определённый отдел позвоночника.
— Почему при вирусных инфекциях часто возникают боли в спине?
— Очень часто ОРВИ, в том числе и ковид, являются пусковым механизмом в развитии всех видов обострения дегенеративно-дистрофических заболеваний позвоночника — остеохондроза, протрузий и грыж позвоночника. Дело в том, что продукты жизнедеятельности вирусов и бактерий обладают тропизмом («излюбленностью»). Через ток крови эндотоксины вируса адресно проникают в ткани связок и сухожилий межпозвонковых дисков и вызывают местный отек (воспаление). Этим и объясняется обострение остеохондроза в период заболевания ОРВИ.
— Как снять боли в то время, пока болеешь?
— Необходимо минимизировать физическую нагрузку, стремиться к полному покою, использовать обильное тёплое питьё, принять нестероидные и противовирусные (при необходимости антибактериальные), десенсибилизирующие препараты. Если боли мучают очень сильно или же остались после того, как вы выздоровели, необходимо обратиться к врачу. Он подберет и назначит подходящее лечение. К примеру, в нашей клинике пациенты получают полноценный комплекс медикаментозного лечения, тракционную, кинезиологическую терапию. Это позволяет в кратчайшие сроки добиться стабильной ремиссии и выздоровления.
Он подберет и назначит подходящее лечение. К примеру, в нашей клинике пациенты получают полноценный комплекс медикаментозного лечения, тракционную, кинезиологическую терапию. Это позволяет в кратчайшие сроки добиться стабильной ремиссии и выздоровления.
Фото: canva.com
ЗАБОТА О МИКРОБИОТЕ
Как коронавирус повреждает желудочно-кишечный тракт
Желудочно-кишечный тракт — это орган, который часто становится мишенью новой коронавирусной инфекции. Гастроэнтерологи отмечают, что COVID-19 характеризуется поражением не только респираторного тракта, но и пищеварительной системы.
Врач-гастроэнтеролог компании «Микробиотик» Тамара Васильева объясняет, что вирус SARS-CoV-2 прикрепляется через рецепторы, которые сосредоточены на слизистых носа, ротовой полости, верхних и нижних дыхательных путей, а также на клетках слизистой желудка, кишечника и печени. При этом, разумеется, эти органы повреждаются.
Признаки поражения органов пищеварения у больных коронавирусом выявляются нередко. Всё начинается с боли в животе и диареи, затем присоединяется тошнота, рвота, анорексия, изменения активности печеночных ферментов. Что любопытно, как заметили врачи, чем сильнее нарушения ЖКТ при коронавирусе, тем тяжелее протекает COVID-19 и тем чаще развиваются осложнения. Без сомнения, повреждения ЖКТ наносит и цитокиновый шторм, который может возникнуть при коронавирусе.
— Порочный круг цитокинов вызывает разрушение тканей не только очага воспаления, но и соседних органов, по мере развития приобретает системный характер, охватывая весь организм в целом — «самоубийство иммунной системы и организма», — объясняет Тамара Васильева.
Кроме того, как подчеркивают врачи, новая коронавирусная инфекция, как и другие вирусные заболевания, может вызвать обострение уже существовавшего хронического заболевания ЖКТ, что тоже ухудшит течение COVID-19.
Не меньше, чем сама коронавирусная инфекция, желудочно-кишечный тракт повреждает и ее лечение, особенно если приходится применять антибиотики, которые нарушают микрофлору кишечника. Из-за этого кишечная проницаемость повышается, и в кровь попадает больше патогенных микроорганизмов, что может вызвать колит (воспаление кишечника).
Для коррекции этих состояний используется проверенная многими десятилетиями группа пробиотиков — живых бактерий и микроорганизмов, которые обитают в организме человека и положительно влияют на его жизнедеятельность. Их часто назначают уже во время антибиотикотерапии, чтобы поддерживать желудочно-кишечный тракт.
— Воздействуя на микробиоту кишечника, мы воздействуем на 70% иммунных клеток в организме, которые в большинстве своем сосредоточены в кишечнике, — объясняет Тамара Васильева. — Есть разные препараты, которые эффективно восстанавливают микробиоту кишечника. Я могла бы посоветовать Лактофлор как надежное и давно зарекомендовавшее себя средство для восстановления кишечника после антибактериальной терапии. Он содержит несколько штаммов кислотоустойчивых лактобактерий, выращенных без лактозы (на ячменном сусле без добавления сахара и органических стимуляторов роста). В нем также нет глютена, что очень важно при его непереносимости.
Как восстановить легкие после коронавируса
Еще китайские врачи сообщали, что у пациентов, перенесших COVID-пневмонию, может развиться фиброз легких. Что это такое, чем грозит?
Ольга Богуш: COVID-19 протекает по-разному. У пациентов, которые болели в легкой или скрытой, бессимптомной форме, последствий чаще всего не возникает. Если же больному ставился диагноз двусторонней пневмонии, вызванной коронавирусом, тем более, если было поражено более 25 процентов легких, есть риск возникновения осложнений, в том числе и фиброза.
Что это такое? Фиброз — это замещение нормальной легочной ткани соединительной. В легком, по сути, возникают рубцы. В эластичной ткани формируются нерастяжимые участки, уменьшается дыхательная поверхность легких. Если возникает два-три таких участка и они невелики, пациент этого может и не заметить. Но если фиброз большой, начинаются проблемы с дыханием. Самый частый признак — одышка. Фиброз возникает не только под влиянием вирусной инфекции. Хронической обструктивной болезнью легких, например, страдают многие курильщики со стажем. В тяжелых случаях это приводит к дыхательной недостаточности.
Есть ли возможность предотвратить развитие таких осложнений?
Ольга Богуш: Развитие осложнений зависит от многих причин, от тяжести перенесенного заболевания, в первую очередь. Но бороться за возвращение здоровья легких можно и нужно. В основе лежит физическая реабилитация. Кстати, минздрав недавно выпустил большой документ с рекомендациями по реабилитации после COVID-19.
К сожалению, у нас нет специальных медикаментов, каких-то особых технологий, помогающих легким работать так же, как до болезни. Например, популярный сейчас витамин D от COVID-19 и его последствий не защищает. Легочная ткань должна восстанавливаться сама, а наша задача — ей помочь. Основное, что может сделать человек дома, — заниматься своим физическим восстановлением.
Прежде всего, это дыхательная гимнастика. Она имеет особенности. Нужно выполнять упражнения, направленные на восстановление дыхательной мускулатуры, развивать мышцы, которые отвечают за вдох и выдох.
Дыхательных практик много. Своим пациентам я рекомендую гимнастику Александры Стрельниковой, она очень хорошо работает практически при любых хронических заболеваниях легких. В рекомендациях минздрава указано, что можно практиковать йоговское дыхание. Интересно, что эти дыхательные практики очень отличаются, но на состоянии легких хорошо сказываются и та и другая.
Ну и, конечно, ограничиваться только дыхательными упражнениями можно, пока сохраняется сильная слабость. Гимнастику Стрельниковой, кстати, можно выполнять сначала и сидя, и даже лежа — она все равно работает.
Когда сохраняется сильная слабость, можно даже лежа делать совсем простые вещи: например, надувать шарики или медленно выдыхать через тонкую трубочку, конец которой опущен в воду. Есть специальные тренажеры, которые тренируют вдох-выдох — они красивые, полезные. Хотя и довольно дорогие. Думаю, вполне можно обойтись и без них — просто использовать подручные средства и не лениться. Но постепенно, окрепнув, нужно обязательно добавить физической активности.
Какие упражнения вы рекомендуете?
Ольга Богуш: Обычная гимнастика — это уже хорошо. Если дома есть тренажер — степпер, шаговая дорожка, велосипед — это замечательно. Но даже просто обычная ходьба, махи руками, наклоны туловища и другие элементарные упражнения помогут восстановиться быстрее.
Когда закончится карантинный режим, и можно будет гулять, нужно добавить любую физическую активность на свежем воздухе. Поначалу я бы рекомендовала аэробные нагрузки — неинтенсивные, но продолжительностью не менее получаса-часа.
Самое простое и безопасное — ходьба в бодром темпе, можно велосипед. А интенсивной активностью, подключив силовые упражнения, можно будет заняться позже, когда организм восстановится после болезни.
Какие есть дополнительные рекомендации?
Ольга Богуш: Нужно обратить внимание на сон. Нарушения сна у пациентов мы наблюдаем очень часто.
Многие сейчас психологически насторожены, они элементарно боятся сначала заразиться, потом, если заболели, боятся осложнений. Из-за стресса восстановление замедляется. Важно, чтобы питание было полноценным. Увеличьте количество белка в рационе — это нужно для нормального восстановления тканей организма.
И еще я всем своим пациентам, в том числе и старшего возраста, рекомендую для профилактики сделать вакцинацию против пневмококка. Такая прививка защитит от возникновения вторичной бактериальной пневмонии. Вакцины давно известны. Они проверены временем. Безопасны, и работают очень хорошо.
Часто после перенесенного бронхита или воспаления легких долго держится легкий кашель — прямо месяцами, знаю по себе. Его надо лечить?
Ольга Богуш: Остаточный кашель, действительно, может сохраняться до двух месяцев. Какое-то время может держаться и небольшая температура — в районе 37 градусов, это не страшно.
Иногда пациенты сами затягивают процесс, например, используют ингаляции с муколитиками — лазолваном или какими-то другими аналогичными препаратами. Этого делать не надо. Ингаляции для увлажнения дыхательных путей полезны -с минеральной водой, физраствором. Но если добавлять муколитики, это будет провоцировать кашель.
Поэтому, если какие-то неприятные симптомы со временем не проходят — усиливается одышка, ухудшается самочувствие, кашель приобретает другой характер, к нему присоединяются хрипы, например — в таких случаях не надо лечиться самостоятельно.
Боитесь идти к врачу в поликлинику — сейчас появилась возможность получить консультацию дистанционно, проектов телемедицины сейчас много.
Многие, боясь COVID, купили себе пульсоксиметры. После выздоровления они уже не нужны или могут пригодиться?
Ольга Богуш: Пульсоксиметр поможет контролировать, как проходит восстановление. Нормальный уровень оксигенации — 95-98 единиц, не ниже. 94 — это уже мало, это повод для консультации с врачом. Только надо учесть, что могут быть временные колебания показателей. Например, человек плохо спал — уровень оксигенации у него будет ниже, чем обычно. Так что надо ориентироваться и на общее самочувствие.
Что еще помогает, кроме гимнастики и ингаляций?
Ольга Богуш: Хорошо выполнять вибрационный массаж. Это совсем не сложно: попросите кого-нибудь легко похлопать ладошками по спине несколько минут, аккуратно и не сильно «простукать», «прошлепать» всю спину. Помогает очистить дыхательные пути от слизи, работает как профилактика застойных явлений в легких.
Как правильно восстанавливать легкие после пневмонии. Рекомендации фтизиатра – Газета.uz
Почему важно заниматься дыхательной гимнастикой для восстановления после коронавируса? Кому не следует ее делать? Как правильно организовать режим дня и питания? Рекомендациями по дыхательной гимнастике и процессу восстановления поделилась врач-фтизиатр и автор Telegram канала «Легче легкого» Надежда Шкловец.
— Что такое дыхательная гимнастика? Какая от нее польза?
— Дыхательная гимнастика — это различные комплексы упражнений, предназначенные для тренировки дыхательных мышц, активной работы разных отделов легких, при необходимости — улучшения выделения мокроты из них.
Дыхательная гимнастика — это не один-единственный комплекс упражнений при любых ситуациях. В зависимости от заболевания упражнения их интенсивность и техника могут сильно меняться.
Коронавирусная инфекция, вызванная именно этой разновидностью вируса, — новое явление для человека. Пока еще не все вопросы, связанные с ней, ясны. Один из важных — насколько способны восстановиться легкие после повреждения.
Говорить о том, что развились фиброзные изменения, мы сможем не ранее, чем через год после выздоровления. Потому что до этого момента есть вероятность рассасывания. Отличить свежий фиброз от медленно уходящих поствоспалительных изменений на рентгене и даже МСКТ невозможно, но особо активное рассасывание идет первые 3−6 месяцев. Именно в это время надо постараться помочь организму. Насколько активно работают антифибротические препараты (препятствующие развитию рубцовой ткани), пока изучается.
Имеющиеся сейчас «рассасывающие» препараты вызывают некоторое недоверие в плане их эффективности. Наверняка многие видели, какие рубцы остаются после некоторых травм и ожогов. И лучшая возможность сохранить подвижность, к примеру, руки — это регулярные занятия. Пусть даже это больно и неприятно. Никакие препараты, в таблетках и уколах, принятые в больших количествах, не способны сделать рубцы более мягкими и эластичными. Только разработка. Аналогично и в легких. Если не заниматься, а надеяться только на лекарства — эффекта не будет.
— При каких состояниях показана дыхательная гимнастика?
— Дыхательная гимнастика показана при всех заболеваниях бронхо-легочной системы, меняются лишь комплексы, интенсивность и длительность. Также дыхательные упражнения должны применяться при всех болезнях, когда человек большую часть времени проводит в постели. Она обязательна для всех пациентов с миастенией (мышечной слабостью), снижением мышечной силы из-за постоянного нахождения в постели.
— В каких случаях ее делать нельзя?
— Гимнастику не проводят в остром состоянии с лихорадкой выше 38 градусов, при высоком давлении, сердцебиении.
— Почему она нужна человеку, который переболел или болеет пневмонией, связанной с коронавирусной инфекцией?
— При коронавирусном поражении легких возникают участки уплотнения за счет отека и воспаления в интерстициальной ткани. Интерстиций — это «каркас» легких, именно там проходят кровеносные и лимфатические сосуды. При появлении отека и воспаления в нем нарушается нормальный газообмен, кислороду сложно проникнуть из воздуха в кровь. В острый период правильное положение и дыхание пациента способствует быстрейшему рассасыванию жидкости из пораженных областей. В более позднее время оно уменьшает образование фиброзной (рубцовой) ткани.
— На какой стадии болезни нужно начинать упражнения? Какие это упражнения?
— Упражнения начинают на самой ранней стадии, во время активной болезни. Специальные комплексы есть даже для пациентов на искусственной вентиляции легких. Это щадящие активные (выполняет сам больной) и пассивные (проводятся родственниками или медработниками) движения руками и ногами, повороты. Есть исследования, которые говорят, что если больному проводить эти занятия не меньше 30 минут в день, то можно уменьшить время пребывания на аппарате.
Степень нагрузки зависит от состояния пациента. При более тяжелом состоянии упражнения проводят в постели. Это сгибание-разгибание ног и рук, причем ноги — без отрыва пяток от постели. Круговые движения кистей и стоп, повороты головы. Лежа на боку на краю кровати — движение верхней рукой — назад за спину и дальше вниз. Важный момент — при подготовке проводится вдох, само упражнение — выдох. Каждый повтор — с отдельным дыхательным движением.
Очень важно начинать дышать животом. При вдохе поднимается не грудная клетка, а живот, при выдохе передняя брюшная стенка втягивается. Это переключает нас на брюшное, диафрагмальное дыхание, способствует активному раскрытию именно часто поражаемых коронавирусом отделов легких.
Во время улучшения состояния упражнения начинают проводить в положении сидя и стоя.
Нужно обязательно чередовать именно дыхательные упражнения с теми, которые направлены на мышцы туловища, конечностей. Такое переключение позволит избежать переутомления отдельных групп мышц.
— Как часто нужно делать гимнастику в день? На протяжении скольких дней?
— Делать гимнастику стоит 3−4 раза в день. Время — по переносимости. Постепенно длительность и нагрузка увеличивается. Проводить дыхательные и физические упражнения нужно регулярно хотя бы в течении трех месяцев. В дальнейшем — по состоянию.
— Какие отличия в упражнениях для детей, пожилых?
— У пожилых людей мы всегда учитываем сопутствующие состояния, склонности к сердцебиению, повышению давления. Начинают упражнения на фоне ровного дыхания, пульса, компенсированного давления. Обязательно надо принимать все гипотензивные препараты (понижающие давление), если они прописаны кардиологом или терапевтом. Принцип тот же — постепенное увеличение нагрузки по переносимости.
— Могут ли возникать неприятные ощущения от занятий? О чем эти ощущения говорят?
— При возникновении одышки, головокружения, сильной слабости, тошноты, снижении сатурации упражнения немедленно прекращаются. Недопустимо проводить занятия «через преодоление». Если такое состояние появляется каждый раз — комплекс пересматривается в плане облегчения нагрузки. У детей принцип занятий аналогичен принципу у взрослых.
— Какая польза от нее для совершенно здорового человека?
— Думаю, любой человек должен регулярно заниматься. Физическая активность позволяет не иметь лишний вес, тренирует сердце, дыхательную систему, сосуды. Как показал нам коронавирус, люди в хорошей физической форме реже имели тяжелое течение болезни.
Упражнение, ходьба пешком нормализует уровень сахара в крови, увеличивает чувствительность ткани к инсулину.
Дыхательные упражнения должны идти в комплексе с физическими. Главное здесь, как и везде — не доходить до фанатизма, не пытаться достичь каких-то рекордов.
— Как правильно планировать время занятия гимнастикой по отношению к приемам пищи?
— Никакие упражнения не должны проводиться непосредственно после еды. Нужно выждать около часа после приема пищи, больше — если объем еды был значительным, а нагрузка планируется большая. Но и голодным активно заниматься тоже не стоит. Физическая нагрузка приводит к повышенному потреблению энергии. Поэтому — в промежутках между едой.
— Что делать, если человеку стало плохо, появилась одышка, головокружение или давление подскочило?
— При возникновении этих симптомов упражнения останавливают. Нужно сесть или лечь. При обморочном состоянии под ноги положить валик, чтобы они были выше головы. Выпить горячий напиток, при нормальном содержании глюкозы в крови — сладкий чай. Вновь возобновить гимнастику можно после полного купирования неприятных ощущений, нормализации частоты дыхания, пульса и давления.
Следующие занятия начинают с менее интенсивных упражнений, меньшего числа повторов. Обязательно нужно проветрить комнату, надеть свободную одежду, которая нигде ничего не пережимает.
Рекомендации по комплексам упражнений
Дыхательная гимнастика условно состоит из нескольких компонентов.
Активные движения больного. Комбинация упражнений на мышцы грудной клетки, диафрагму, плечевого пояса.
Позиционирование. Больного укладывают определенным образом, чтобы улучшить вентиляцию определенных отделов легких, улучшить отток содержимого оттуда. В течение времени положение пациента меняется с определенной частотой.
Отстукивающие движения. Проводятся ухаживающими или медперсоналом. Особенно важно у лежачих пациентов. Часто отстукивание идет параллельно с позиционированием.
Использование специальных дыхательных приборов: откашливателей, аппаратов с регуляцией вдоха и выдоха, дыхательных тренажеров.
Само дыхание может быть брюшным, грудным или смешанным. В зависимости от того, какие мышцы работают более активно, меняется вентиляция разных отделов легких.
Главное упражнение, которое рекомендовано пациентам с коронавирусной пневмонией или в период восстановления после него, — диафрагмальное дыхание — дыхание животом. При этом в фазу вдоха надо постараться максимально наполнить живот, в фазу выдоха — втянуть его. Для того, чтобы поймать этот момент, проще начать с выдоха.
Иллюстрация: Эльдос Фазылбеков / «Газета.uz»
Все остальные комплексы подбираются индивидуально, в зависимости от тяжести и выраженности одышки.
— Расскажите о важности прон-позиции (лежа на животе). Нужна ли она при реабилитации или только при болезни? А здоровому человеку?
— При коронавирусе повреждаются задние нижние отделы легких, те самые, которые прилегают к спине. Если человек лежит на животе, то под действием силы тяжести выход жидкой части крови из сосудов усиливается. Эти части легочной ткани находятся в состоянии гиповентиляции, то есть, их работа снижена. Более слабые грудные мышцы дают возможность вдохнуть достаточно ограниченный объем воздуха, то есть, количество кислорода, попадающее в организм при каждом вдохе тоже не очень большое.
Когда больной поворачивается на живот, или, хотя бы, максимально приближен к этому, работать начинают более сильные мышцы спины. Каждый вдох становится более полноценным, количество кислорода, поступающего в организм, увеличивается. Для этого достаточно всего лишь лечь на живот. Начинают более активно вентилироваться поражённые части легких. Раскрывающиеся альвеолы с обеих сторон сжимают интерстициальные перегородки — отечная жидкость быстрее уходит из тканей.
Так что прон-позиция — это одновременно и смягчающее обстоятельство, и дыхательная гимнастика. Необходима во время болезни, так как облегчает состояние больного, в некоторой степени предотвращает распространение отека по тканям.
Иллюстрация: Эльдос Фазылбеков / «Газета.uz»
В период реабилитации прон-позиция способствует активному дыханию сегментов, которые пострадали. Это позволяет легким восстановиться более полно, уменьшить выраженность фибротических изменений. Прон-позиция и дыхательные упражнения необходимы как минимум три месяца после болезни.
Для здорового человека нет необходимости часто лежать на животе. Но, если это привычно, не вызывает дискомфорта — вреда это не нанесет.
Думаю, сейчас самое время для активного развития реабилитологии — раздела медицины, который занимается восстановлением организма после перенесенной болезни, не только коронавирусной инфекции. Обязательно развитие и подготовка специалистов по лечебной физкультуре, лечебному массажу, логопедов. Восстановление человека должно проводиться под наблюдением врачей всех специальностей — терапевта, невролога, эндокринолога, пульмонолога, кардиолога, психиатра и многих других. Но вот именно нехватка врачей лечебной физкультуры очень заметна у нас сейчас. Их работа должна начинаться непосредственно с реанимации, далее пациент передается на следующие этапы лечения и реабилитации.
— Кондиционер, увлажнитель воздуха — нужны ли они людям, болеющим пневмонией, особенно в летнее время?
— Последнее время все чаще слышу мнение, что от кондиционеров надо решительно отказываться. В нашем климате я бы не была так категорична. Переносить жару человеку с нездоровыми легкими часто бывает сложнее, чем всем остальным. Единственное требование — регулярная очистка всех фильтров кондиционера. Ежедневное проветривание комнаты в вечернее и ночное время, когда кондиционер уже выключен. Естественно, не стоит устанавливать слишком низкую температуру, направлять струю воздуха прямо не человека.
Увлажнитель — также неплохая вещь в условиях нашей сухости. Но опять, тут достаточно строгие требования к соблюдению гигиены. И еще одна тонкость. При использовании увлажнителя не должно быть жарко в комнате. Высокая температура и влажность — это баня, дышать нелегко.
Главное же, на что стоит ориентироваться при решении вопроса о том, включать или нет эти приборы, — самочувствие и комфорт самого пациента.
— Каковы рекомендации в отношении организации режима дня, питания, физической активности для людей, недавно перенесших пневмонию?
— Режим дня и питания — основа реабилитации. Полноценный сон, лечь спать желательно не позже 23 часов. При желании можно отдохнуть днем.
В идеале все выглядит неплохо, в реальности же со сном часто бывают проблемы. Поэтому важна организация сна — проветренная комната, не использовать компьютер, смартфон, не смотреть телевизор несколько часов до сна. Если есть сложности с засыпанием — после консультации с сомнологом, неврологом, психиатром можно начать прием мелатонина, снотворных, успокоительных или антидепрессантов.
Слышала мнение о нежелательности молочных продуктов. Думаю, это не совсем правильное суждение. Нет связи между употреблением молока и образованием некой мифической слизи в легких. Есть можно все, без излишеств, по принципам правильного питания. Обязательно белковые продукты, витамины, микроэлементы. Ограничение лишь по добавленным сахарам. То есть, если и ограничивать что-то, то я бы рекомендовала не увлекаться сладким.
Самые главные принципы физической активности — регулярность и постепенное наращивание нагрузки. Лучше сделать каждый день несколько раз упражнения по 10 минут, чем два раза в неделю заниматься подряд по часу и более.
В зависимости от тяжести перенесенной болезни можно начать с упражнений в постели, сидя и стоя, обязательно с поддержкой. Начать ходить. Сначала по комнате, постепенно расширяя территорию. Потом можно выйти во двор или на улицу. При выраженной слабости желательно, чтобы был сопровождающий.
Первые прогулки вне дома планируйте так, чтобы по дороге были места отдыха. Всегда помните, что надо еще и вернуться домой, поэтому возвращайтесь раньше, чем почувствуете усталость. Вначале можно делать круги вокруг дома, потом можно отходить на большие расстояния.
— Медицинская маска после перенесенной пневмонии — есть ли необходимость носить ее?
— После перенесенной пневмонии в легких остаются «слабые» места. Риск повторного заболевания, вызванного другими вирусами и бактериями достаточно высок. Кроме того, пока окончательно не решен вопрос о возможности повторного заболевания. Поэтому в людным местах носить маску я бы пока рекомендовала.
Боль в спине при дыхании: 8 причин
Если боль в спине возникает при дыхании, это может указывать на основное заболевание. В некоторых случаях боль бывает острой, а возможные причины варьируются от воспаления или инфекции грудной клетки до искривления позвоночника и рака легких.
Боль в спине при дыхании также может указывать на неотложную медицинскую помощь, такую как сердечный приступ или эмболия легочной артерии, особенно если человек также испытывает одышку или боль в груди.
В этой статье мы исследуем некоторые возможные причины боли в спине при дыхании и описываем, когда следует обратиться к врачу.
Сколиоз может вызывать боли в спине при дыхании.
Сколиоз — это искривление позвоночника вбок. Хотя это может повлиять на людей любого возраста, обычно это происходит у детей и подростков.
У некоторых людей позвоночник может стать настолько искривленным, что оказывает дополнительное давление на легкие, вызывая болезненное дыхание.
Симптомы сколиоза могут включать:
- боль в спине
- слабость и онемение рук и ног
- неровные плечи, бедра или грудную клетку
- трудности при вставании прямо
- проблемы при ходьбе
- одышка
Лечение сколиоза зависит от того, насколько искривлен позвоночник.Людям с легким или умеренным искривлением врач может порекомендовать носить фиксатор для спины. При более тяжелом сколиозе может потребоваться операция по выпрямлению позвоночника.
В некоторых случаях боль в спине при дыхании может быть признаком сердечного приступа. Это опасная для жизни проблема, требующая немедленной медицинской помощи.
Сердечный приступ может произойти, если приток крови к сердечным мышцам внезапно блокируется, например, тромбом.
Симптомы сердечного приступа могут включать:
- боль в груди
- чувство давления или переполнения в груди
- боль в одной или обеих руках
- боль в челюсти
- одышка
- головокружение
- тошнота и рвота
Людям с симптомами сердечного приступа следует немедленно обратиться в службу экстренной помощи.
Лечение зависит от типа и тяжести сердечного приступа. При серьезном сердечном приступе врач может ввести катетер через пах или запястье, чтобы открыть закупоренную артерию.
Избыточный вес может оказывать дополнительное давление на спину, суставы и другие части тела человека. Некоторым людям с ожирением неудобно или даже больно делать полные и глубокие вдохи.
Похудание, например, с помощью диеты с ограничением калорий и регулярных упражнений, может помочь облегчить боли в спине и суставах.
Люди, которым трудно поддерживать нормальный вес, могут пожелать поговорить с врачом о возможных гормональных причинах, таких как снижение функции щитовидной железы.
Возможные ранние симптомы рака легких включают хронический кашель.
По данным Американского онкологического общества, рак легких часто не вызывает симптомов на ранних стадиях. Однако распространенным симптомом рака легких является боль в груди, которая обычно усиливается при глубоком дыхании или кашле.
Если рак распространяется на другие органы, это может вызвать боль в костях спины или бедер человека.Кроме того, опухоль в легких может давить на нервы в позвоночнике, влияя на дыхание человека и вызывая боль в спине.
Другие симптомы рака легких могут включать:
- хронический кашель
- кашель с кровью или кровью в слизи
- частые или повторяющиеся респираторные инфекции
- одышка
- свистящее дыхание
- охриплость
- затруднение глотания
- необъяснимая потеря веса
- потеря аппетита
Лечение рака легких зависит от ряда факторов, включая:
- тип рака легких
- расположение, размер и стадию рака
- человека в целом health
Варианты лечения могут включать хирургическое вмешательство, лучевую терапию и химиотерапию.
Кифоз — это заболевание, при котором позвоночник выгибается вперед, что может привести к сгорбленной позе.
Это искривление может развиться в подростковом возрасте, после травмы позвоночника или в результате старения.
Кифоз также может вызывать боль в спине, отек и нарушение равновесия. Симптомы могут со временем ухудшиться, что может привести к затруднению дыхания или приема пищи у некоторых людей.
Лечение кифоза может включать посещение физиотерапевта, ношение бандажа и прием нестероидных противовоспалительных препаратов, таких как ибупрофен.При тяжелом кифозе врач может порекомендовать хирургическое лечение, например, артродез.
Тромбоэмболия легочной артерии возникает, когда тромб образуется в одной из артерий, снабжающих кровью легкие. Это может блокировать кровоток, что может быть опасно для жизни.
Человек с тромбоэмболией легочной артерии часто испытывает боль при глубоком вдохе, а также боль в верхней части спины.
Другие симптомы могут включать:
- боль в груди
- кашель и, возможно, кашель с кровью
- учащенное сердцебиение
- головокружение
- отек ноги
Тромбоэмболия легочной артерии требует неотложной медицинской помощи, и людям с такими симптомами следует обратиться за помощью немедленная помощь.
Варианты лечения включают прием антикоагулянтов для разрушения тромба и хирургическую процедуру по удалению или обходу сгустка.
Плеврит — это воспаление плевры, которая представляет собой две тонкие мембраны, которые выстилают и защищают грудную клетку и полости легких. Это воспаление может затруднить дыхание и вызвать острую боль, которая может распространиться на плечи и спину.
Другие симптомы плеврита могут включать одышку, кашель и лихорадку.
Травмы, инфекции и рак могут вызывать плеврит, и у некоторых людей с аутоиммунными заболеваниями, такими как ревматоидный артрит или волчанка, также выше вероятность его развития.
Лечение плеврита зависит от основной причины. Например, врачи могут назначить антибиотики для лечения бактериальных инфекций. Стероидные препараты могут уменьшить воспаление и облегчить боль.
Врач может порекомендовать антибиотики для лечения пневмонии.
Пневмония — это инфекция, при которой крошечные воздушные мешочки в легких наполняются жидкостью. Это может произойти в одном или обоих легких.
Симптомы пневмонии различаются по степени тяжести, но люди могут испытывать боль в груди, животе или спине при дыхании или кашле.
Другие симптомы пневмонии могут включать:
- лихорадка и озноб
- откашливание мокроты
- одышка
- потеря аппетита
- свистящее дыхание
- рвота
Когда бактерии вызывают инфекцию, врач могут назначить антибиотики. Когда виноват вирус, доступны поддерживающие методы лечения. При тяжелой пневмонии может потребоваться госпитализация.
Людям с сильной, стойкой или усиливающейся болью в спине следует обратиться к врачу.Это особенно важно, когда боль возникает вместе с покалыванием или онемением рук и ног.
Немедленно обратитесь за медицинской помощью при боли в спине или груди, которая сопровождает:
- одышку или затрудненное дыхание
- сильный кашель или кашель с кровью
- головокружение, бред или потерю сознания
- боль в одном или обоих руки
- опухоль в ногах
- слабость или онемение
Боль в спине при дыхании может быть признаком серьезного основного состояния или даже неотложной медицинской помощи, поэтому важно не игнорировать этот симптом.
Людям с сильной, стойкой или усиливающейся болью в спине следует обратиться к врачу. Любой человек с симптомами, которые могут указывать на сердечный приступ или тромбоэмболию легочной артерии, должен получить неотложную медицинскую помощь.
Прочтите статью на испанском языке.
6 серьезных осложнений пневмонии, о которых вы должны знать
Когда вы заболели пневмонией, вызванной ли она бактериями, вирусом или грибком, есть вероятность, что это может привести к другим заболеваниям. Выясните признаки этих осложнений и сразу же обратитесь за лечением, чтобы держать под контролем любые проблемы со здоровьем.
Бактериемия и септический шок
Если пневмонию вызвали бактерии, они могут попасть в вашу кровь, особенно если вы не обратились за лечением к врачу. Это проблема под названием бактериемия.
Бактериемия может привести к серьезной ситуации, известной как септический шок. Это реакция на инфекцию в крови, которая может привести к падению артериального давления до опасного уровня.
Когда у вас слишком низкое кровяное давление, ваше сердце может не перекачивать достаточно крови к вашим органам, и они могут перестать работать.Немедленно обратитесь за медицинской помощью, если вы заметили такие симптомы, как:
. Ваш врач проверит вашу кровь на наличие бактерий и назначит вам антибиотики, если у вас бактериемия. Вы можете лечиться в больнице от бактериемии или септического шока.
Абсцессы легких
Иногда пневмония может вызвать скопление гноя в легких. Это более вероятно, если вы:
Мужчины и пожилые люди более подвержены абсцессам легких. Сообщите своему врачу, если у вас есть какие-либо из этих симптомов:
Ваш врач может проверить вашу слизь или гной в легких, чтобы найти инфекцию.Они также могут сделать рентген или компьютерную томографию ваших легких.
Скорее всего, ваш врач вылечит абсцессы легких антибиотиками. Они могут сделать процедуру, при которой для удаления гноя используется игла.
Плевральные выпоты, эмпиема и плеврит
Легкие окружены двумя слоями ткани, которые называются плеврой. Один оборачивает легкие снаружи, а другой — часть груди, в которой находятся легкие. Они помогают вашим легким плавно двигаться, когда вы дышите.
Продолжение
Если пневмонию не лечить, плевра может опухнуть, вызывая резкую боль при вдохе.Если не лечить опухоль, область между плеврой может заполниться жидкостью, что называется плевральным выпотом.
Если в жидкость попадает инфекция, возникает проблема, называемая эмпиемой. Сообщите своему врачу, если у вас есть какие-либо из этих симптомов:
- Боль в груди, усиливающаяся при дыхании, кашле или чихании
- Боль, которая распространяется на вашу спину или плечо
- Лихорадка
- Трудное дыхание
- Вы не носите Не хочу глубоко дышать, потому что это больно.
Ваш врач может поискать опухоль или жидкость с помощью рентгеновского, ультразвукового или компьютерного томографии.Они также могут сделать вам электрокардиограмму (ЭКГ), чтобы убедиться, что проблема с сердцем не является причиной боли в груди.
Если у вас плеврит, вам могут потребоваться лекарства, снимающие отек.
В случае плеврального выпота и эмпиемы врач может предложить процедуру по удалению жидкости из организма с помощью иглы. Антибиотики также являются вариантом лечения эмпиемы.
Дыхательная недостаточность
Когда у вас пневмония, ваши легкие могут наполняться жидкостью.Если это произойдет, они не смогут доставить достаточно кислорода в вашу кровь или избавиться от углекислого газа в вашей крови. Это серьезное заболевание, потому что вашим органам для работы необходим кислород.
Если у вас тяжелая пневмония или вы попали в больницу для ее лечения, ваша медицинская бригада будет наблюдать за вами на предмет признаков этого редкого, но опасного для жизни осложнения.
У вас больше шансов получить дыхательную недостаточность, если вы лечитесь в больнице, у вас слабая иммунная система, алкоголизм в анамнезе или вы пожилой человек.
Немедленно обратитесь за медицинской помощью, если у вас есть какие-либо из этих симптомов:
- Учащенное дыхание или невозможность дышать полностью
- Ощущение, что вам не хватает воздуха
- Учащенное или нерегулярное сердцебиение
- Путаница
- Голубоватый оттенок кожи, кончиков пальцев или губ
- Сильное беспокойство
- Беспокойство
- Усталость
- Потоотделение
- Потеря сознания
Чтобы выяснить, есть ли у вас дыхательная недостаточность, ваш врач может использовать такие инструменты, как рентгеновские лучи, КТ, анализы крови и пульсоксиметры.Лучший способ вылечить это — получить больше кислорода через трубку в носу или маску, которую врач надевает вам на рот и нос. Вы также можете получить лекарства для лечения любой инфекции, вызывающей проблему.
Почечная недостаточность
Если у вас бактериемия или септический шок, ваше сердце может не перекачивать достаточное количество крови к почкам. Это не частое осложнение пневмонии, но серьезное, потому что ваши почки перестанут работать, если они не будут получать достаточно крови.
Ваши шансы получить почечную недостаточность выше, если вы находитесь в больнице или имеете другие заболевания помимо пневмонии.
Ваш врач будет следить за признаками проблем с почками. Немедленно обратитесь за медицинской помощью, если у вас есть следующие симптомы:
Ваш врач может проверить, работают ли ваши почки, посмотрев, сколько вы мочитесь, и проверив вашу мочу или кровь. Ваш врач будет лечить причину вашей почечной недостаточности, а в крайних случаях вам может потребоваться очистка крови с помощью диализного аппарата, пока ваши почки снова не заработают.
Сердечная недостаточность
Исследования показывают, что 20% людей, попадающих в больницу с пневмонией, также имеют проблемы с сердцем, и ученые выясняют, почему это так. Некоторые возможные причины включают попадание бактерий в сердце, стресс, вызванный болезнью, увеличивающий вероятность сердечных заболеваний, или то, что ваше тело не отправляет достаточно кислорода вашим органам. Шансы на проблемы с сердцем, связанные с пневмонией, выше, если вы пожилой человек, находитесь в больнице или уже страдаете сердечным заболеванием.
Немедленно обратитесь за медицинской помощью, если у вас есть.
Врач может определить сердечную недостаточность, послушав ваше сердце, проверив кровь или проверив результаты рентгеновского снимка, электрокардиограммы, эхокардиограммы, компьютерной томографии или МРТ. Многие лекарства и процедуры могут помочь вам справиться с сердечной недостаточностью.
Боль в спине
Боль в спине и рак легких
Существует ряд причин боли в спине, не связанных с раком. Но боль в спине может сопровождать определенные виды рака, включая рак легких.
По данным Института рака Дана-Фарбер, около 25 процентов людей с раком легких испытывают боли в спине. Фактически, боль в спине часто является первым симптомом рака легких, который люди замечают до постановки диагноза.
Боль в спине может быть признаком рака легких или распространения болезни.
Боль в спине также может возникать как побочный эффект лечения рака.
Если вы обеспокоены тем, что боль в спине может быть симптомом рака легких, подумайте, есть ли у вас другие общие симптомы рака легких, например:
Понимание факторов риска рака легких может помочь определить, может ли боль в спине быть признаком рака легких.Ваши шансы заболеть раком легких увеличиваются при определенном поведении и воздействии:
Вы курите табачные изделия?
Центры по контролю и профилактике заболеваний (CDC) определяют курение сигарет как главный фактор риска. Курение связано с 80-90% случаев рака легких.
Вы вдыхаете пассивное курение?
По данным CDC, каждый год пассивное курение приводит к более чем 7300 смертельным исходам от рака легких среди некурящих в США
Вы подвергались воздействию радона?
У.Агентство по охране окружающей среды (EPA) определяет радон как вторую ведущую причину рака легких. Это приводит к примерно 21 000 случаев рака легких ежегодно.
Были ли вы подвержены воздействию известных канцерогенов?
Воздействие таких веществ, как асбест, мышьяк, хром и выхлопные газы дизельного топлива, может привести к раку легких.
Если у вас стойкие симптомы, в том числе беспокоящая вас боль в спине, запишитесь на прием к врачу.
Если ваш врач считает, что причиной ваших симптомов может быть рак легких, он обычно ставит диагноз, используя физический осмотр, визуализацию и лабораторные тесты.
Если они обнаружат рак легких, лечение будет зависеть от типа, стадии и степени развития. Варианты лечения включают:
При любом раке раннее выявление и диагностика повышают шансы на излечение. Однако рак легких обычно имеет несколько симптомов, которые распознаются на ранних стадиях.
Ранняя стадия рака легких часто выявляется, когда врач проверяет что-то еще, например, делает рентген грудной клетки при переломе ребра.
Одним из способов выявления рака легких на ранней стадии является проактивный скрининг, если вы относитесь к группе высокого риска по заболеванию.
Например, Целевая группа превентивных служб США рекомендует людям в возрасте от 55 до 80 лет с историей курения — иметь 30 паковок курения в год и в настоящее время курить или бросить курить в течение последних 15 лет — получать ежегодный скрининг с помощью низкодозовой компьютерной томографии (НДКТ).
Конкретные действия, которые вы можете предпринять, чтобы снизить риск заболевания раком легких, включают:
- не курите и не бросайте курить
- избегайте пассивного курения
- проверьте свой дом на радон (устраните при обнаружении радона)
- избегайте канцерогенов на работе (носите маску для защиты)
- соблюдайте сбалансированную диету, включающую фрукты и овощи
- регулярно занимайтесь спортом
Запишитесь на прием к врачу, если у вас болит спина, похожая на боль, связанную с раком легких.Раннее обнаружение и диагностика рака легких улучшат ваши шансы на выздоровление.
Боль в спине
Боль в спине и рак легких
Существует ряд причин боли в спине, не связанных с раком. Но боль в спине может сопровождать определенные виды рака, включая рак легких.
По данным Института рака Дана-Фарбер, около 25 процентов людей с раком легких испытывают боли в спине. Фактически, боль в спине часто является первым симптомом рака легких, который люди замечают до постановки диагноза.
Боль в спине может быть признаком рака легких или распространения болезни.
Боль в спине также может возникать как побочный эффект лечения рака.
Если вы обеспокоены тем, что боль в спине может быть симптомом рака легких, подумайте, есть ли у вас другие общие симптомы рака легких, например:
Понимание факторов риска рака легких может помочь определить, может ли боль в спине быть признаком рака легких. Ваши шансы заболеть раком легких увеличиваются при определенном поведении и воздействии:
Вы курите табачные изделия?
Центры по контролю и профилактике заболеваний (CDC) определяют курение сигарет как главный фактор риска.Курение связано с 80-90% случаев рака легких.
Вы вдыхаете пассивное курение?
По данным CDC, каждый год пассивное курение приводит к более чем 7300 смертельным исходам от рака легких среди некурящих в США
Вы подвергались воздействию радона?
Агентство по охране окружающей среды США (EPA) определяет радон как вторую ведущую причину рака легких. Это приводит к примерно 21 000 случаев рака легких ежегодно.
Были ли вы подвержены воздействию известных канцерогенов?
Воздействие таких веществ, как асбест, мышьяк, хром и выхлопные газы дизельного топлива, может привести к раку легких.
Если у вас стойкие симптомы, в том числе беспокоящая вас боль в спине, запишитесь на прием к врачу.
Если ваш врач считает, что причиной ваших симптомов может быть рак легких, он обычно ставит диагноз, используя физический осмотр, визуализацию и лабораторные тесты.
Если они обнаружат рак легких, лечение будет зависеть от типа, стадии и степени развития. Варианты лечения включают:
При любом раке раннее выявление и диагностика повышают шансы на излечение.Однако рак легких обычно имеет несколько симптомов, которые распознаются на ранних стадиях.
Ранняя стадия рака легких часто выявляется, когда врач проверяет что-то еще, например, делает рентген грудной клетки при переломе ребра.
Одним из способов выявления рака легких на ранней стадии является проактивный скрининг, если вы относитесь к группе высокого риска по заболеванию.
Например, Целевая группа превентивных служб США рекомендует людям в возрасте от 55 до 80 лет с историей курения — иметь 30 паковок курения в год и в настоящее время курить или бросить курить в течение последних 15 лет — получать ежегодный скрининг с помощью низкодозовой компьютерной томографии (НДКТ).
Конкретные действия, которые вы можете предпринять, чтобы снизить риск заболевания раком легких, включают:
- не курите и не бросайте курить
- избегайте пассивного курения
- проверьте свой дом на радон (устраните при обнаружении радона)
- избегайте канцерогенов на работе (носите маску для защиты)
- соблюдайте сбалансированную диету, включающую фрукты и овощи
- регулярно занимайтесь спортом
Запишитесь на прием к врачу, если у вас болит спина, похожая на боль, связанную с раком легких.Раннее обнаружение и диагностика рака легких улучшат ваши шансы на выздоровление.
Боль в спине
Боль в спине и рак легких
Существует ряд причин боли в спине, не связанных с раком. Но боль в спине может сопровождать определенные виды рака, включая рак легких.
По данным Института рака Дана-Фарбер, около 25 процентов людей с раком легких испытывают боли в спине. Фактически, боль в спине часто является первым симптомом рака легких, который люди замечают до постановки диагноза.
Боль в спине может быть признаком рака легких или распространения болезни.
Боль в спине также может возникать как побочный эффект лечения рака.
Если вы обеспокоены тем, что боль в спине может быть симптомом рака легких, подумайте, есть ли у вас другие общие симптомы рака легких, например:
Понимание факторов риска рака легких может помочь определить, может ли боль в спине быть признаком рака легких. Ваши шансы заболеть раком легких увеличиваются при определенном поведении и воздействии:
Вы курите табачные изделия?
Центры по контролю и профилактике заболеваний (CDC) определяют курение сигарет как главный фактор риска.Курение связано с 80-90% случаев рака легких.
Вы вдыхаете пассивное курение?
По данным CDC, каждый год пассивное курение приводит к более чем 7300 смертельным исходам от рака легких среди некурящих в США
Вы подвергались воздействию радона?
Агентство по охране окружающей среды США (EPA) определяет радон как вторую ведущую причину рака легких. Это приводит к примерно 21 000 случаев рака легких ежегодно.
Были ли вы подвержены воздействию известных канцерогенов?
Воздействие таких веществ, как асбест, мышьяк, хром и выхлопные газы дизельного топлива, может привести к раку легких.
Если у вас стойкие симптомы, в том числе беспокоящая вас боль в спине, запишитесь на прием к врачу.
Если ваш врач считает, что причиной ваших симптомов может быть рак легких, он обычно ставит диагноз, используя физический осмотр, визуализацию и лабораторные тесты.
Если они обнаружат рак легких, лечение будет зависеть от типа, стадии и степени развития. Варианты лечения включают:
При любом раке раннее выявление и диагностика повышают шансы на излечение.Однако рак легких обычно имеет несколько симптомов, которые распознаются на ранних стадиях.
Ранняя стадия рака легких часто выявляется, когда врач проверяет что-то еще, например, делает рентген грудной клетки при переломе ребра.
Одним из способов выявления рака легких на ранней стадии является проактивный скрининг, если вы относитесь к группе высокого риска по заболеванию.
Например, Целевая группа превентивных служб США рекомендует людям в возрасте от 55 до 80 лет с историей курения — иметь 30 паковок курения в год и в настоящее время курить или бросить курить в течение последних 15 лет — получать ежегодный скрининг с помощью низкодозовой компьютерной томографии (НДКТ).
Конкретные действия, которые вы можете предпринять, чтобы снизить риск заболевания раком легких, включают:
- не курите и не бросайте курить
- избегайте пассивного курения
- проверьте свой дом на радон (устраните при обнаружении радона)
- избегайте канцерогенов на работе (носите маску для защиты)
- соблюдайте сбалансированную диету, включающую фрукты и овощи
- регулярно занимайтесь спортом
Запишитесь на прием к врачу, если у вас болит спина, похожая на боль, связанную с раком легких.Раннее обнаружение и диагностика рака легких улучшат ваши шансы на выздоровление.
Боль в спине
Боль в спине и рак легких
Существует ряд причин боли в спине, не связанных с раком. Но боль в спине может сопровождать определенные виды рака, включая рак легких.
По данным Института рака Дана-Фарбер, около 25 процентов людей с раком легких испытывают боли в спине. Фактически, боль в спине часто является первым симптомом рака легких, который люди замечают до постановки диагноза.
Боль в спине может быть признаком рака легких или распространения болезни.
Боль в спине также может возникать как побочный эффект лечения рака.
Если вы обеспокоены тем, что боль в спине может быть симптомом рака легких, подумайте, есть ли у вас другие общие симптомы рака легких, например:
Понимание факторов риска рака легких может помочь определить, может ли боль в спине быть признаком рака легких. Ваши шансы заболеть раком легких увеличиваются при определенном поведении и воздействии:
Вы курите табачные изделия?
Центры по контролю и профилактике заболеваний (CDC) определяют курение сигарет как главный фактор риска.Курение связано с 80-90% случаев рака легких.
Вы вдыхаете пассивное курение?
По данным CDC, каждый год пассивное курение приводит к более чем 7300 смертельным исходам от рака легких среди некурящих в США
Вы подвергались воздействию радона?
Агентство по охране окружающей среды США (EPA) определяет радон как вторую ведущую причину рака легких. Это приводит к примерно 21 000 случаев рака легких ежегодно.
Были ли вы подвержены воздействию известных канцерогенов?
Воздействие таких веществ, как асбест, мышьяк, хром и выхлопные газы дизельного топлива, может привести к раку легких.
Если у вас стойкие симптомы, в том числе беспокоящая вас боль в спине, запишитесь на прием к врачу.
Если ваш врач считает, что причиной ваших симптомов может быть рак легких, он обычно ставит диагноз, используя физический осмотр, визуализацию и лабораторные тесты.
Если они обнаружат рак легких, лечение будет зависеть от типа, стадии и степени развития. Варианты лечения включают:
При любом раке раннее выявление и диагностика повышают шансы на излечение.Однако рак легких обычно имеет несколько симптомов, которые распознаются на ранних стадиях.
Ранняя стадия рака легких часто выявляется, когда врач проверяет что-то еще, например, делает рентген грудной клетки при переломе ребра.
Одним из способов выявления рака легких на ранней стадии является проактивный скрининг, если вы относитесь к группе высокого риска по заболеванию.
Например, Целевая группа превентивных служб США рекомендует людям в возрасте от 55 до 80 лет с историей курения — иметь 30 паковок курения в год и в настоящее время курить или бросить курить в течение последних 15 лет — получать ежегодный скрининг с помощью низкодозовой компьютерной томографии (НДКТ).
Конкретные действия, которые вы можете предпринять, чтобы снизить риск заболевания раком легких, включают:
- не курите и не бросайте курить
- избегайте пассивного курения
- проверьте свой дом на радон (устраните при обнаружении радона)
- избегайте канцерогенов на работе (носите маску для защиты)
- соблюдайте сбалансированную диету, включающую фрукты и овощи
- регулярно занимайтесь спортом
Запишитесь на прием к врачу, если у вас болит спина, похожая на боль, связанную с раком легких.Раннее обнаружение и диагностика рака легких улучшат ваши шансы на выздоровление.
Боль в спине
Боль в спине и рак легких
Существует ряд причин боли в спине, не связанных с раком. Но боль в спине может сопровождать определенные виды рака, включая рак легких.
По данным Института рака Дана-Фарбер, около 25 процентов людей с раком легких испытывают боли в спине. Фактически, боль в спине часто является первым симптомом рака легких, который люди замечают до постановки диагноза.
Боль в спине может быть признаком рака легких или распространения болезни.
Боль в спине также может возникать как побочный эффект лечения рака.
Если вы обеспокоены тем, что боль в спине может быть симптомом рака легких, подумайте, есть ли у вас другие общие симптомы рака легких, например:
Понимание факторов риска рака легких может помочь определить, может ли боль в спине быть признаком рака легких. Ваши шансы заболеть раком легких увеличиваются при определенном поведении и воздействии:
Вы курите табачные изделия?
Центры по контролю и профилактике заболеваний (CDC) определяют курение сигарет как главный фактор риска.Курение связано с 80-90% случаев рака легких.
Вы вдыхаете пассивное курение?
По данным CDC, каждый год пассивное курение приводит к более чем 7300 смертельным исходам от рака легких среди некурящих в США
Вы подвергались воздействию радона?
Агентство по охране окружающей среды США (EPA) определяет радон как вторую ведущую причину рака легких. Это приводит к примерно 21 000 случаев рака легких ежегодно.
Были ли вы подвержены воздействию известных канцерогенов?
Воздействие таких веществ, как асбест, мышьяк, хром и выхлопные газы дизельного топлива, может привести к раку легких.
Если у вас стойкие симптомы, в том числе беспокоящая вас боль в спине, запишитесь на прием к врачу.
Если ваш врач считает, что причиной ваших симптомов может быть рак легких, он обычно ставит диагноз, используя физический осмотр, визуализацию и лабораторные тесты.
Если они обнаружат рак легких, лечение будет зависеть от типа, стадии и степени развития. Варианты лечения включают:
При любом раке раннее выявление и диагностика повышают шансы на излечение.Однако рак легких обычно имеет несколько симптомов, которые распознаются на ранних стадиях.
Ранняя стадия рака легких часто выявляется, когда врач проверяет что-то еще, например, делает рентген грудной клетки при переломе ребра.
Одним из способов выявления рака легких на ранней стадии является проактивный скрининг, если вы относитесь к группе высокого риска по заболеванию.
Например, Целевая группа превентивных служб США рекомендует людям в возрасте от 55 до 80 лет с историей курения — иметь 30 паковок курения в год и в настоящее время курить или бросить курить в течение последних 15 лет — получать ежегодный скрининг с помощью низкодозовой компьютерной томографии (НДКТ).
Конкретные действия, которые вы можете предпринять, чтобы снизить риск заболевания раком легких, включают:
- не курите и не бросайте курить
- избегайте пассивного курения
- проверьте свой дом на радон (устраните при обнаружении радона)
- избегайте канцерогенов на работе (носите маску для защиты)
- соблюдайте сбалансированную диету, включающую фрукты и овощи
- регулярно занимайтесь спортом
Запишитесь на прием к врачу, если у вас болит спина, похожая на боль, связанную с раком легких.
