Об операции по удалению желчного пузыря
Это руководство поможет вам подготовиться к операции по удалению желчного пузыря в центре Memorial Sloan Kettering (MSK). Они также помогут вам понять, чего ожидать в процессе выздоровления.
Прочтите это руководство хотя бы один раз до операции и используйте его для справки во время подготовки к дню операции.
Берите это руководство с собой на все визиты в центр MSK, включая день операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения.
Вернуться к началу
Информация об операции
Желчный пузырь
Желчный пузырь — это небольшой орган в форме капли, расположенный под печенью (см. рисунок 1). Его основная функция состоит в хранении желчи. Желчь — это вещество, которое вырабатывается в печени и помогает организму переваривать жиры. Желчный пузырь выделяет желчь, когда пища, особенно жирная, поступает в пищеварительный тракт. После удаления желчного пузыря эту функцию начнет выполнять печень.
Рисунок 1. Желчный пузырь
Операция по удалению желчного пузыря
Холецистэктомия — это операция по удалению желчного пузыря. Желчный пузырь можно удалить одним из двух способов — методом лапароскопии или через открытый разрез (хирургический надрез). Ваш хирург обсудит с вами наиболее подходящий для вас вариант.
Операция лапароскопии
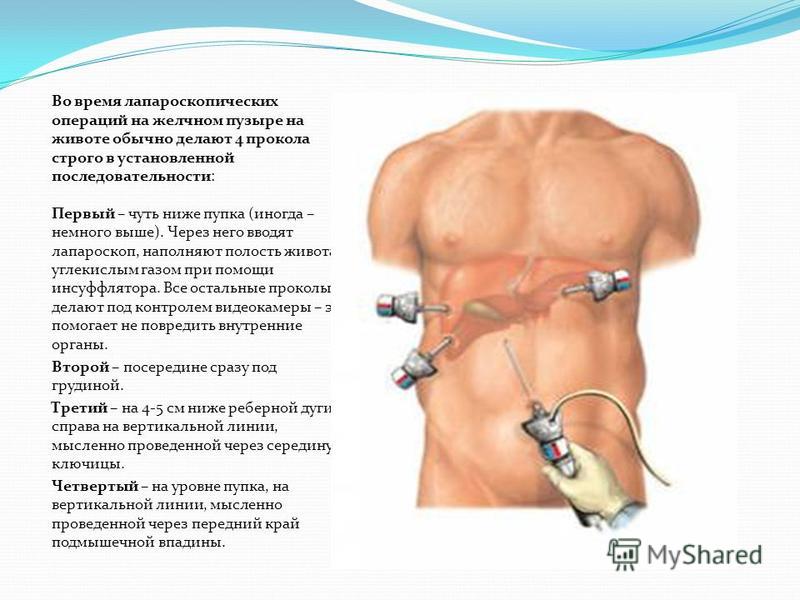
При удалении желчного пузыря методом лапароскопии ваш хирург сделает 4 очень маленьких разреза (см. рисунок 2). Каждый из них будет примерно длиной ½ дюйма (1,27 см).
Рисунок 2. Разрезы при лапароскопической холецистэктомии
Один из разрезов выполняется в пупке или возле него. Ваш хирург введет через этот разрез инструмент, который называется лапароскоп. Лапароскоп — это тонкая трубка с видеокамерой на конце. В брюшную полость (живот) нагнетается углекислый газ, чтобы она расширилась. В результате создается пространство, позволяющее хирургу свободно видеть ваши органы и ткани. Через остальные отверстия вводятся другие инструменты для удаления желчного пузыря. Затем желчный пузырь извлекается через разрез в пупке.
В результате создается пространство, позволяющее хирургу свободно видеть ваши органы и ткани. Через остальные отверстия вводятся другие инструменты для удаления желчного пузыря. Затем желчный пузырь извлекается через разрез в пупке.
Лапароскопическая операция по удалению желчного пузыря занимает около 1–2 часов. В некоторых случаях пациенты в состоянии вернуться домой в день проведения операции.
Открытая операция
Примерно в 10 % случаев желчный пузырь требуется удалить через больший разрез, который выполняется сверху вниз по центру брюшной полости. Такая операция занимает около 2 часов.
Вернуться к началу
До операции
Информация в этом разделе поможет вам подготовиться к операции. Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции.
Запишите имеющиеся у вас вопросы и не забудьте задать их своему медицинскому сотруднику.
Подготовка к операции
Вы и ваша медицинская бригада будете готовиться к операции вместе. Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведенных ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.
- Я принимаю лекарство, разжижающее кровь. К таким лекарствам относятся aspirin, heparin, warfarin (Coumadin®), clopidogrel (Plavix®), enoxaparin (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®) и rivaroxaban (Xarelto®). Существуют и другие подобные лекарства, поэтому обязательно сообщите своему медицинскому сотруднику обо всех принимаемых вами лекарствах.
- Я принимаю лекарства, выдаваемые по рецепту (прописанные медицинским сотрудником), включая пластыри и мази.
- Я принимаю безрецептурные лекарства (которые покупаю без рецепта), включая пластыри и мази.
- Я принимаю пищевые добавки, например травы, витамины, минералы, а также натуральные или домашние лечебные средства.

- У меня есть кардиостимулятор, автоматический имплантируемый кардиовертер-дефибриллятор (AICD) или другой прибор для стимуляции работы сердца.
- У меня случаются приступы апноэ во сне.
- Раньше у меня возникали проблемы при анестезии (при введении лекарства, под действием которого пациент засыпает во время операции).
- У меня аллергия на некоторые лекарства или материалы, например латекс.
- Я не хочу, чтобы мне делали переливание крови.
- Я употребляю алкоголь.
- Я курю.
- Я принимаю легкие наркотики.
Об употреблении алкоголя
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
- Если вы резко прекратите употреблять алкоголь, это может спровоцировать судорожные припадки, алкогольный делирий и привести к смерти.
Если мы будем знать, что вы подвержены риску таких осложнений, мы сможем назначить вам лекарства, позволяющие их избежать.
- Если вы употребляете алкоголь регулярно, существует риск возникновения других осложнений во время и после проведения операции. Они включают кровотечение, инфекции, проблемы с сердцем и более длительное стационарное лечение.
Чтобы предотвратить возможные проблемы, до операции вы можете:
- Честно сообщите медицинским сотрудникам, в каком количестве вы употребляете алкоголь.
- После назначения операции попытаться прекратить употребление алкогольных напитков. Если после прекращения употребления алкогольных напитков вы испытываете головные боли, тошноту (ощущение подступающей рвоты), повышенное беспокойство, или у вас появились проблемы со сном, немедленно сообщите об этом своему медицинскому сотруднику. Это ранние признаки, связанные с отказом от алкоголя, которые можно вылечить.
- Сообщите медицинскому сотруднику, если вы не в силах прекратить употребление алкоголя.
- Задайте медицинскому сотруднику вопросы о том, как может повлиять употребление алкоголя на ваш организм в связи с операцией.
 Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
О курении
Во время проведения операции у курящих могут возникнуть проблемы, связанные с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, ваш медицинский сотрудник направит вас к специалистам нашей программы лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Информация о приступах апноэ во сне
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек на короткий период перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы.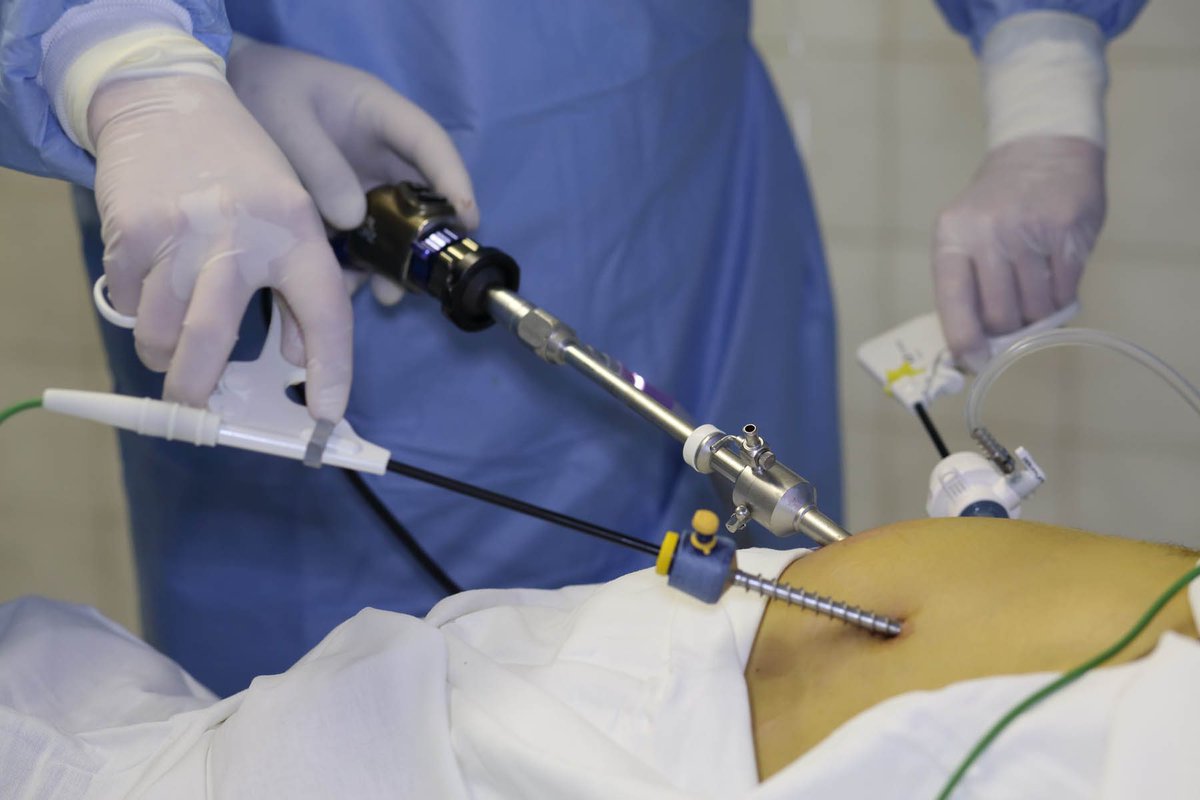 Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
В течение 30 дней до операции
Дооперационное исследование
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Дата, время и место проведения дооперационного исследования будут указаны в напоминании, которое вы получите в офисе хирурга.
В день назначенного дооперационного исследования вы можете принимать пищу и лекарства как обычно.
В ходе визита вы познакомитесь с медсестрой/медбратом высшей квалификации, работающей(-им) с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения.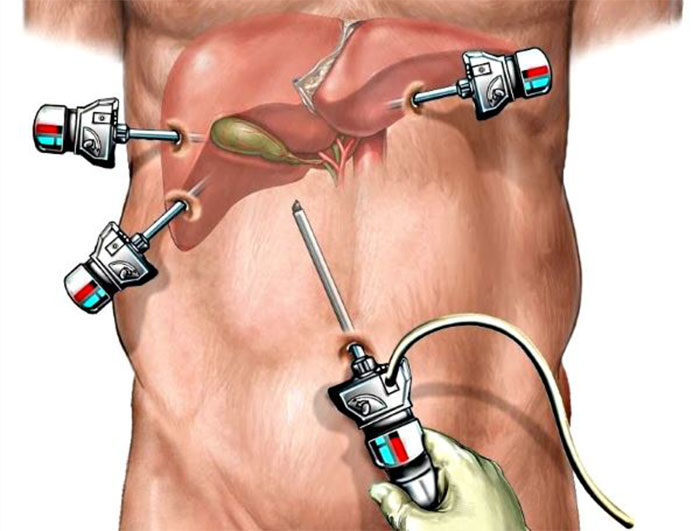 Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Вы очень поможете нам, если на дооперационное исследование возьмете с собой:
- список всех лекарств, которые вы принимаете, включая рецептурные и безрецептурные лекарства, пластыри и кремы;
- результаты всех исследований, которые вы проходили вне центра MSK, например кардиограммы с нагрузкой, эхокардиограммы или допплерографии сонной артерии;
- имена и телефоны лечащих вас медицинских сотрудников.
Определите, кто будет ухаживать за вами
Важная роль в процессе вашего лечения отводится лицу, осуществляющему уход. Медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Ухаживающему за вами лицу необходимо прийти после операции и получить инструкции на период после выписки, чтобы обеспечить вам правильный уход в домашних условиях.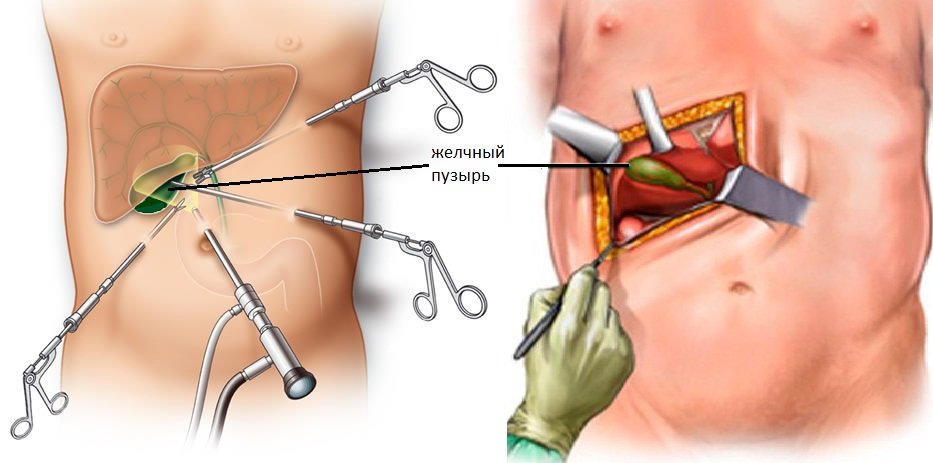 Кроме того, после выписки из больницы этому человеку будет нужно отвезти вас домой.
Кроме того, после выписки из больницы этому человеку будет нужно отвезти вас домой.
Информация для ухаживающих за пациентами лиц
Существующие материалы и оказываемая поддержка помогают справиться с многочисленными обязанностями, возникающими в связи с уходом за человеком, который проходит лечение рака. Чтобы узнать о ресурсах поддержки и получить информацию, посетите веб-сайт www.mskcc.org/caregivers или ознакомьтесь с материалом Руководство для лиц, ухаживающих за больными
.
Заполните бланк доверенности на принятие решений о медицинской помощи
Если вы еще не заполнили бланк доверенности на принятие решений о медицинской помощи (Health Care Proxy), мы рекомендуем сделать это прямо сейчас. Если вы уже заполнили эту форму, или у вас есть иные предварительные распоряжения, возьмите их с собой на следующий визит.
Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Поговорите с медицинским сотрудником, если вы заинтересованы в заполнении доверенности на принятие решений о медицинской помощи. Вы также можете прочитать материалы Заблаговременное планирование ухода и Как быть представителем по медицинской помощи, чтобы получить информацию о доверенностях на принятие решений о медицинской помощи, других предварительных распоряжениях и исполнении обязанностей представителя по медицинской помощи.
Выполняйте дыхательную гимнастику и упражнения, стимулирующие откашливание
До операции выполняйте глубокие вдохи и прокашливайтесь. Ваш медицинский сотрудник выдаст вам стимулирующий спирометр, который поможет расширить легкие. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром. Если у вас возникли вопросы, обратитесь к своему медицинскому сотруднику.
Придерживайтесь принципов здорового питания
До операции старайтесь получать хорошо сбалансированное здоровое питание.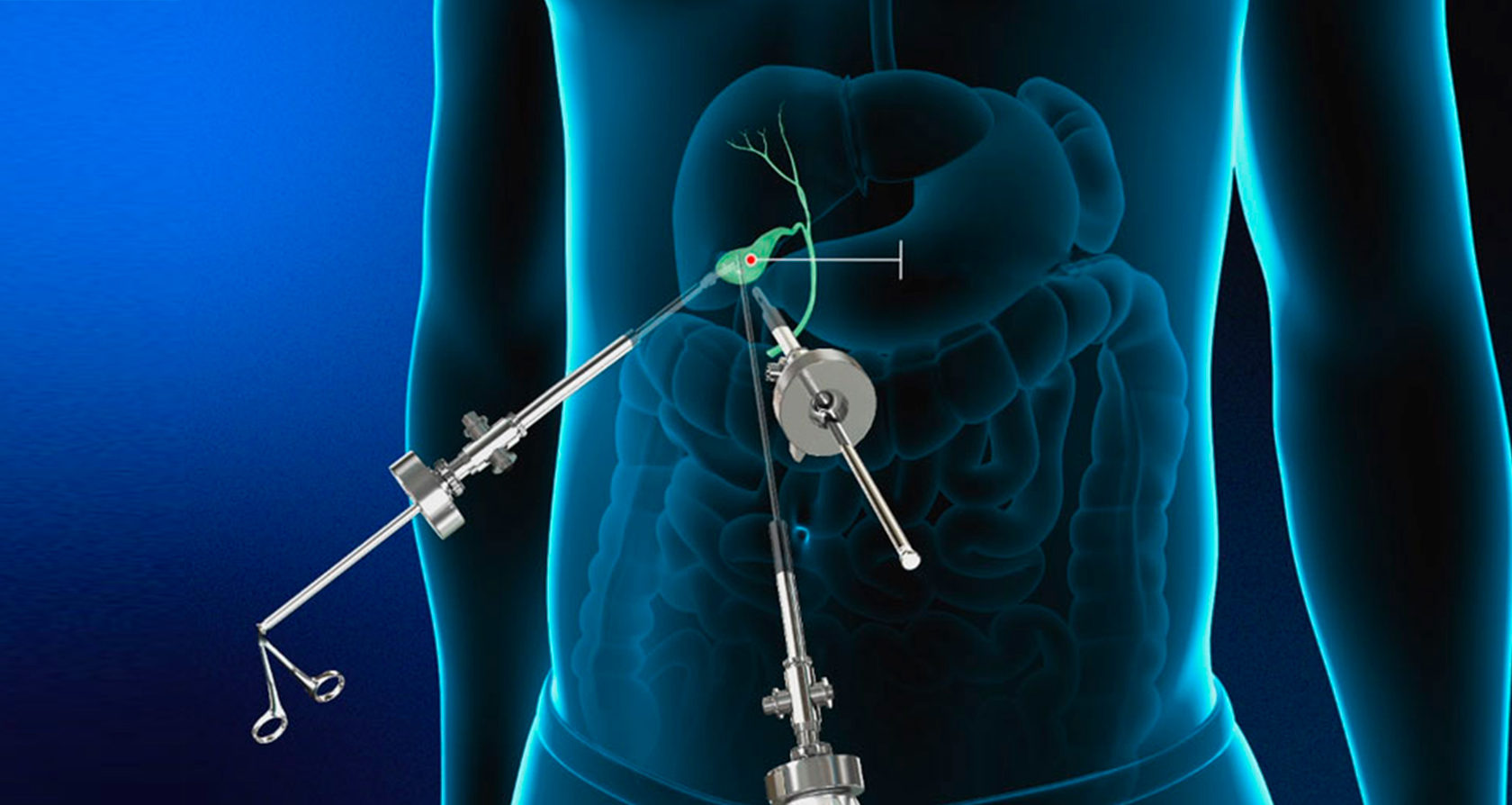 Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
Купите антисептическое средство для очищения кожи на основе 4 % раствора chlorhexidine gluconate (CHG) (например Hibiclens®).
4 % раствор CHG — это средство для очищения кожи, которое убивает различные микроорганизмы и предотвращает их появление в течение суток после использования. Приняв душ с этим раствором перед операцией, вы снизите риск инфицирования после операции. Вы можете приобрести антисептическое средство для очищения кожи на основе 4 % раствора CHG в ближайшей аптеке без рецепта.
За 7 дней до операции
Соблюдайте указания медицинского сотрудника при приеме аспирина
Если вы принимаете aspirin и любые лекарства, содержащие aspirin, возможно, вам придется изменить дозу или не принимать их в течение 7 дней до операции. Аспирин может вызвать кровотечение.
Выполняйте инструкции своего медицинского сотрудника. Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin и другие нестероидные противовоспалительные препараты (НПВП)
Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin и другие нестероидные противовоспалительные препараты (НПВП)
.
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки за 7 дней до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Лечебные средства из трав и лечение рака.
За 2 дня до операции
Прекратите принимать нестероидные противовоспалительные препараты (nonsteroidal anti-inflammatory drugs [NSAIDs]).
Прекратите принимать NSAIDs, такие как ibuprofen (Advil®, Motrin®) и naproxen (Aleve®), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin и другие нестероидные противовоспалительные препараты (НПВП)
.
За 1 день до операции
Запишите время, на которое назначена операция
Сотрудник приемного отделения позвонит вам после 14:00 накануне дня операции. Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Операция будет проводиться по одному из следующих адресов:
Центр дооперационной подготовки (Presurgical Center),
который находится по адресу: 1275 York Avenue (между East 67th Street и East 68th Street),
New York, NY 10065
2-й этаж, лифт М
Центр дооперационной подготовки (Presurgical Center),
который находится по адресу: 1275 York Avenue (между East 67th Street и East 68th Street)
New York, NY 10065
6-й этаж, лифт B
Примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG (например Hibiclens®)
Вечером накануне дня операции примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG.
- Вымойте волосы обычным шампунем. Тщательно ополосните волосы.
- Вымойте лицо и область половых органов своим обычным мылом. Тщательно ополосните тело теплой водой.
- Откройте флакон с 4% раствором CHG. Налейте небольшое количество средства в руку или на чистую махровую салфетку.
- Отойдите от струи воды. Легкими движениями вотрите 4% раствор CHG в тело от шеи до ступней. Не наносите его на лицо и на область половых органов.
- Вернитесь под струю воды и смойте 4 % раствор CHG. Используйте теплую воду.
- После душа вытритесь чистым полотенцем.
- Не наносите после душа какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
Сон
Ложитесь спать пораньше и постарайтесь хорошо выспаться.
Инструкции по употреблению пищи перед операцией
Не принимайте пищу после полуночи перед вашей операцией. Это также касается леденцов и жевательной резинки.
Утро перед операцией
Инструкции по употреблению напитков перед операцией
Выпейте напиток ClearFast preop®, который вам назначил медицинский сотрудник, за два часа до запланированного времени прибытия в больницу. Не пейте больше ничего, даже воду.
Не пейте больше ничего, даже воду.
Не пейте какие-либо жидкости за два часа до запланированного времени прибытия в больницу. Это также касается воды.
Примите лекарства в соответствии с инструкциями
Если ваш медицинский сотрудник сказал вам принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их маленьким глотком воды. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
Примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG (например Hibiclens®)
Примите душ с антисептическим очищающим средством для кожи на основе 4 % раствора CHG перед выпиской из больницы. Используйте то же средство, что и накануне вечером.
Не наносите после душа какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
Что необходимо запомнить
- Наденьте удобную свободную одежду.

- Если вы носите контактные линзы, снимите их и наденьте очки. Во время операции контактные линзы могут травмировать глаза.
- Не надевайте металлические предметы. Снимите все ювелирные украшения, включая пирсинг на теле. Используемое во время операции оборудование при соприкосновении с металлом может вызвать ожоги.
- Не наносите какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
- Оставьте дома ценные вещи (например кредитные карты, ювелирные украшения и чековую книжку).
- Если у вас началась менструация (месячные), воспользуйтесь гигиенической прокладкой, а не тампоном. Вам выдадут одноразовое белье, а также прокладку, если это необходимо.
Что взять с собой
- Свободные брюки, например тренировочные.
- Кроссовки со шнуровкой. Возможно, ваши ноги отекут. Кроссовки со шнуровкой можно надеть даже на отекшие ноги.
- Свой дыхательный аппарат для профилактики приступов апноэ во сне (например, аппарат СИПАП [CPAP]) при наличии.

- Стимулирующий спирометр, если он у вас есть.
- Бланк доверенности на принятие решений о медицинской помощи, если вы его заполнили.
- Мобильный телефон и зарядное устройство.
- Небольшую сумму денег, которая может вам понадобиться для небольших покупок (например для приобретения газеты).
- Сумку для хранения личных вещей (например очков, слухового аппарата, зубных и других протезов, парика и религиозных атрибутов), если они у вас есть.
- Эти рекомендации. С помощью этих рекомендаций представители лечащей команды объяснят вам, как ухаживать за собой после операции.
Где припарковаться
Гараж MSK находится на East 66th Street между York Avenue и First Avenue. О ценах на парковку можно узнать по номеру телефона 212-639-2338.
Для въезда в гараж необходимо повернуть на East 66th Street с York Avenue. Гараж расположен приблизительно в четверти квартала от York Avenue, по правой (северной) стороне улицы.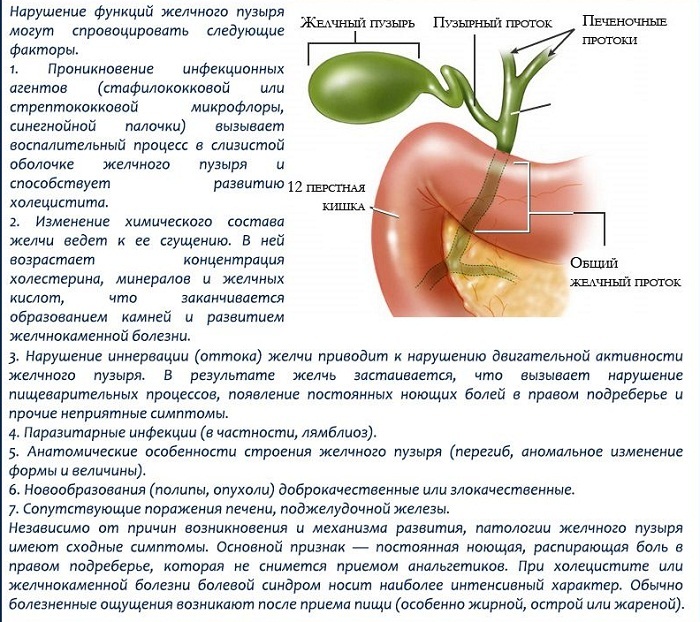 Из гаража в больницу ведет пешеходный туннель.
Из гаража в больницу ведет пешеходный туннель.
Есть и другие гаражи, расположенные на East 69th Street между First Avenue и Second Avenue, East 67th Street между York Avenue и First Avenue, а также на East 65th Street между First Avenue и Second Avenue.
По прибытии в больницу
Вас попросят несколько раз назвать и продиктовать по буквам свои имя и фамилию, а также указать дату рождения. Это необходимо для вашей безопасности. В один день могут оперировать людей с одинаковыми или похожими именами.
Переоденьтесь для операции
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Встреча с медсестрой/медбратом
Вы встретитесь с медсестрой/медбратом перед операцией. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема (в том числе не забудьте упомянуть все рецептурные и безрецептурные лекарства, пластыри, кремы и мази).
Медсестра/медбрат может поставить внутривенную (ВВ) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в операционной.
Встреча с анестезиологом
Перед операцией вы также встретитесь со своим анестезиологом. Этот специалист:
- просмотрит медицинскую карту вместе с вами;
- спросит, были ли у вас проблемы при анестезии в прошлом, включая тошноту или боль;
- расскажет о вашем комфорте и безопасности во время операции;
- расскажет о типе анестезии, которую вы получите;
- ответит на ваши вопросы, касающиеся анестезии.
Подготовка к операции
По завершении визита медсестры/медбрата 1–2 посетителя смогут побыть с вами, пока вы ждете начала операции. Перед операцией вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты (если у вас есть что-либо из перечисленного).
Вы пройдете в операционную самостоятельно, или вас отвезут туда на каталке.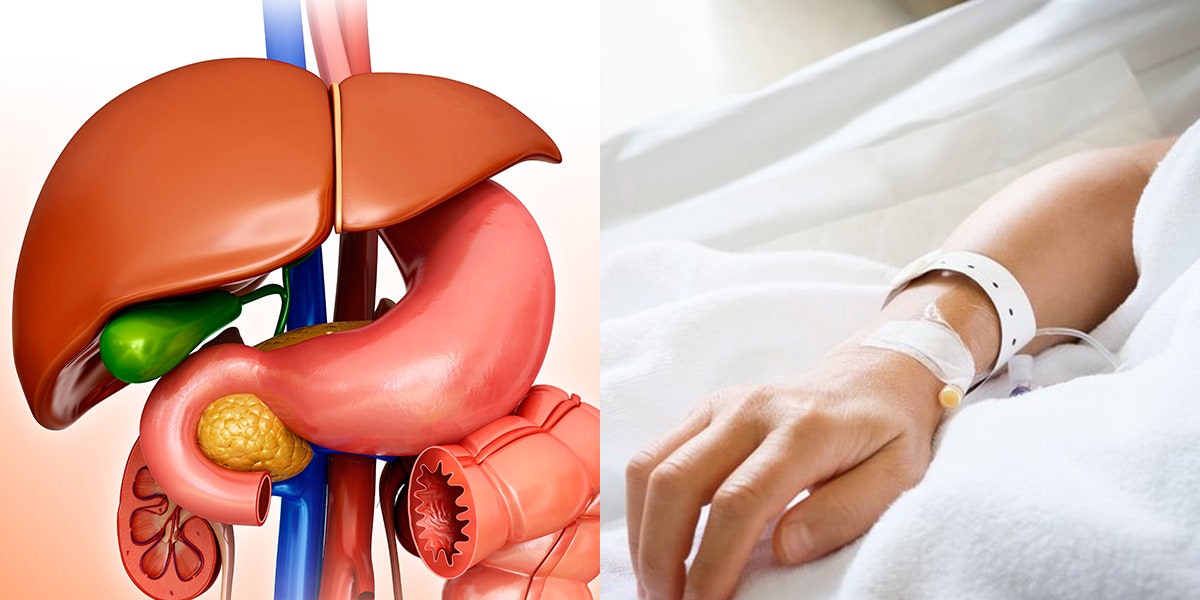 Представитель операционной бригады поможет вам лечь на операционный стол. На нижнюю часть ваших ног будут надеты специальные компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Представитель операционной бригады поможет вам лечь на операционный стол. На нижнюю часть ваших ног будут надеты специальные компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через ВВ-капельницу вам также будут вводить жидкости во время и после операции.
Информация для ухаживающих за пациентами лиц
Перед началом операции у близкого вам человека вы пойдете в зону ожидания. Вам будет периодически звонить сотрудник и сообщать, как проходит операция. Вам также сообщат, когда операция будет окончена.
Для получения дополнительной информации о том, чего можно ожидать, ознакомьтесь с нашим материаломИнформация для членов семьи и друзей в день операции .
Во время операции
Когда вы уснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь дышать. Вам также установят мочевой катетер (Foley) для отведения мочи из мочевого пузыря.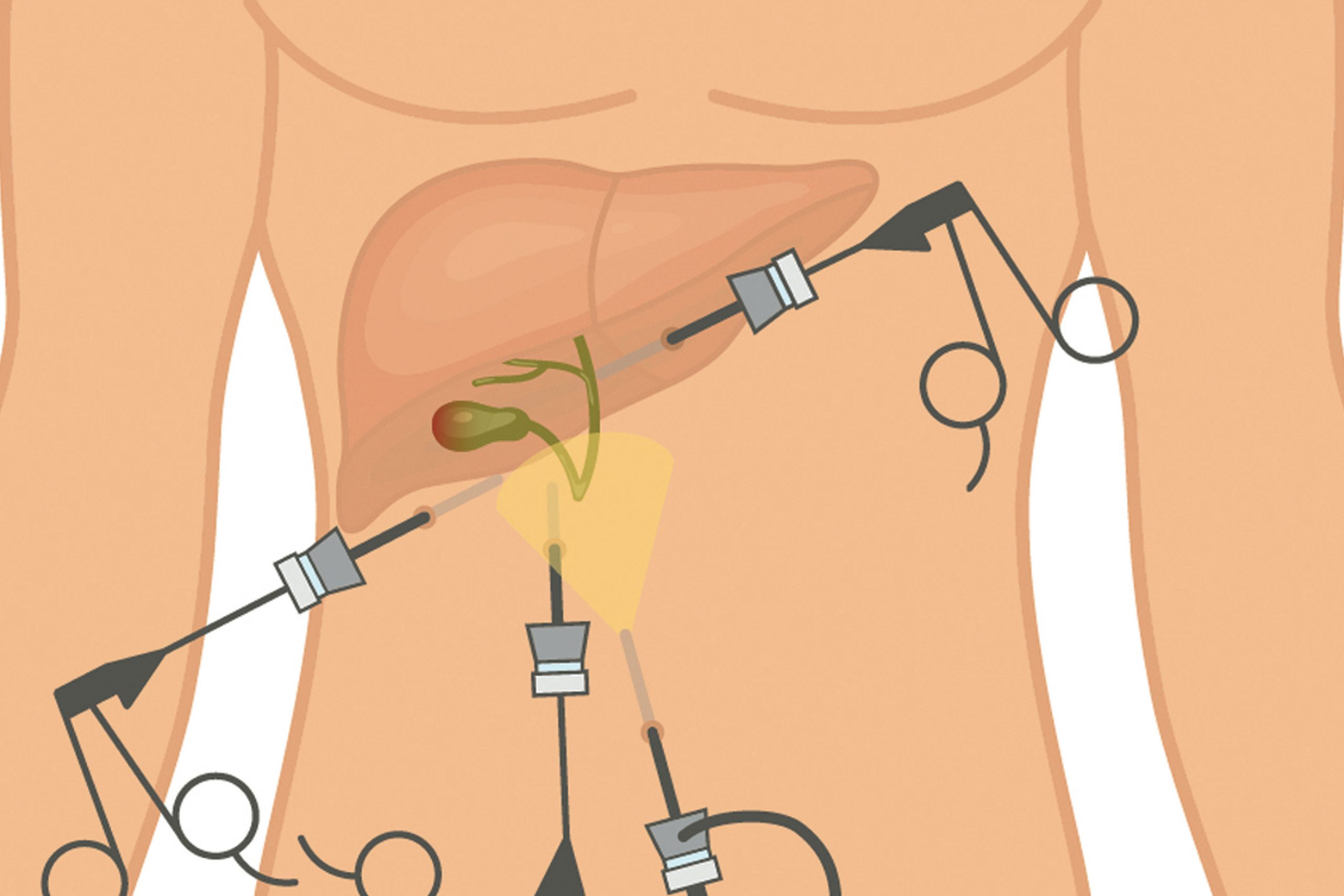
После завершения операции на ваш разрез будут наложены хирургические скобки или швы. Кроме того, на разрезы вам наложат Steri-Strips™ (тонкие полоски хирургического пластыря) или Dermabond® (хирургический клей). Место разрезов может покрываться повязкой. Дыхательная трубка обычно извлекается, пока вы еще находитесь в операционной.
Вернуться к началу
После операции
Информация в этом разделе позволит вам узнать, что стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции.
Запишите имеющиеся у вас вопросы и не забудьте задать их своему медицинскому сотруднику.
Чего стоит ожидать
После операции вы проснетесь в послеоперационной палате (Post Anesthesia Care Unit, PACU).
Вы будете получать кислород через тонкую трубочку, которая располагается под носом и называется носовой канюлей. Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода.
Вам могут ввести катетер в мочевой пузырь для отслеживания количества вырабатываемой мочи. Кроме того, вам наденут компрессионные ботинки для улучшения кровообращения.
Вам могут установить обезболивающую помпу, которую называют аппаратом для аналгезии, управляемой пациентом (patient-controlled analgesia, PCA). Для получения дополнительной информации ознакомьтесь с материалом Управляемая пациентом аналгезия (УПА) (Patient-Controlled Analgesia (PCA)). Обезболивающее лекарство будет вводиться через IV-капельницу.
Как правило, приблизительно через 90 минут после того, как вы будете переведены в послеоперационную палату, к вам смогут приходить посетители. Кто-то из медсестер/медбратьев объяснит им правила поведения.
После пребывания в послеоперационной палате вас переведут в больничную палату. Вскоре после того, как вас привезут в палату, вам помогут встать с кровати и пересесть в кресло.
Медсестра/медбрат расскажет вам, как восстановиться после операции. Ниже описаны некоторые рекомендации, которые помогут сделать этот процесс более безопасным.
Ниже описаны некоторые рекомендации, которые помогут сделать этот процесс более безопасным.
- Вам рекомендуется ходить при поддержке медсестры/медбрата или физиотерапевта. Мы дадим вам лекарство, чтобы снять боль. Ходьба помогает снизить риск образования сгустков крови и развития пневмонии. Она также помогает стимулировать кишечник и возобновить его работу.
- Используйте стимулирующий спирометр. Это поможет расширить легкие, что предотвратит развитие пневмонии. Во время бодрствования каждые 1–2 часа выполняйте дыхательную гимнастику и упражнения, стимулирующие откашливание. Медсестра/медбрат научит вас фиксировать разрез. Это нужно, чтобы мышцы желудка меньше двигались и уменьшилась боль при выполнении упражнений, стимулирующих откашливание. Для получения дополнительной информации ознакомьтесь с материалом Как пользоваться стимулирующим спирометром.
Часто задаваемые вопросы: пребывание в больнице
Буду ли я испытывать боль после операции?
Врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать лекарство по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Перед отъездом из больницы домой вам назначат обезболивающее лекарство.
Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Перед отъездом из больницы домой вам назначат обезболивающее лекарство.
Обезболивающие лекарства могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно).
Почему так важно ходить?
Ходьба поможет предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например пневмонии.
Смогу ли я принимать пищу?
Ваш врач сообщит вам, когда вы сможете начать принимать пищу и пить. Это будет зависеть от времени вашей операции и вашего самочувствия после нее. Некоторые пациенты могут понемногу пить уже вечером после проведения операции. Большинство людей могут начать есть на следующий день после операции. Когда вы будете в состоянии принимать пищу, следует делать это, постепенно возвращаясь к обычному рациону питания с учетом переносимости тех или иных продуктов.
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки. Чтобы ознакомиться с дополнительными советами по увеличению количества калорий и белка в вашем рационе питания, попросите у медсестры/медбрата материал Правильное питание во время лечения рака. Если у вас есть вопросы по рациону питания, попросите направить вас к диетологу.
Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки. Чтобы ознакомиться с дополнительными советами по увеличению количества калорий и белка в вашем рационе питания, попросите у медсестры/медбрата материал Правильное питание во время лечения рака. Если у вас есть вопросы по рациону питания, попросите направить вас к диетологу.
Как долго я буду находиться в больнице?
Если вы перенесли лапароскопическую операцию по удалению желчного пузыря, вас скорее всего выпишут через 24 часа. Если вы перенесли открытую операцию по удалению желчного пузыря, ваше пребывание в больнице продлится 2–3 дня.
Часто задаваемые вопросы: после выписки
Буду ли я чувствовать боль, когда вернусь домой?
Длительность присутствия боли и дискомфорта у каждого человека разная. Болевые ощущения могут остаться у вас и в момент возвращения домой, и, возможно, вы будете принимать обезболивающее лекарство. Следуйте приведенным ниже рекомендациям.
- Принимайте лекарства в соответствии с полученными указаниями и по мере необходимости.
- Позвоните вашему врачу, если назначенное лекарство не снимает боль.
- Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство.
- По мере заживления разреза боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, такие как acetaminophen (Tylenol®) или ibuprofen (Advil®). Однако прием acetaminophen в больших количествах может нанести вред печени. Не принимайте acetaminophen в количестве, превышающем указанное на флаконе, или же принимайте его в соответствии с указаниями вашего врача или медсестры/медбрата.
- Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения.
 Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема.
Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. - Следите за временем приема обезболивающих лекарств. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Могу ли я принимать душ?
Да. Теплый душ расслабляет и помогает уменьшить мышечную боль. Принимая душ, используйте мыло и осторожно вымойте разрез. После душа насухо промокните эти зоны полотенцем и не накладывайте повязку на разрез (при отсутствии выделений). Позвоните своему врачу, если вы заметили покраснение или выделения из разреза.
Не принимайте ванну, пока не обсудите это со своим врачом во время первого визита после операции.
Нормально ли не чувствовать голода после операции?
Да, отсутствие чувства голода после операции — обычное явление, также известное как пониженный аппетит.
Старайтесь есть по нескольку раз меньшими порциями, употребляя в пищу продукты каждой группы (фрукты/овощи, мясо/птица/рыба, хлеб/злаки, молочные продукты). Это ускорит процесс заживления.
Это ускорит процесс заживления.
Как я могу предотвратить запоры?
- Ходите в туалет в одно и то же время каждый день. Ваш организм привыкнет опорожнять кишечник в это время.
- Если вам захотелось в туалет, не откладывайте это на потом. Попробуйте ходить в туалет через 5–15 минут после приемов пищи.
- Рекомендуем опорожнять кишечник после завтрака. В это время рефлексы в толстом кишечнике наиболее сильны.
- Если можете, выполняйте физические упражнения. Пешие прогулки — отличная физическая нагрузка.
- Если можете, пейте по 8 стаканов (емкостью 8 унций (240 мл) каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и газированная вода, выводят жидкость из организма.
- Постепенно увеличивайте содержание клетчатки в пище до 25-35 граммов в день. Клетчатка содержится во фруктах, овощах, цельных злаках и хлопьях из злаков. Если у вас установлена стома или в недавнее время был прооперирован кишечник, проконсультируйтесь с вашим врачом или медсестрой/медбратом перед внесением изменений в рацион питания.

- Для лечения от запоров применяются лекарства, которые продаются по рецепту и без него. Начните с одного из следующих безрецептурных лекарств:
- Docusate sodium (Colace®) 100 мг. Принимайте по _____ капсулы _____ раза в день. Это средство размягчает стул и вызывает мало побочных эффектов. Не принимайте его с минеральным маслом.
- Polyethylene glycol (MiraLAX®) 17 граммов ежедневно.
- Senna (Senokot®), 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
- Если вы не опорожняли кишечник в течение 2 дней, позвоните врачу или медсестре/медбрату.
Могу ли я употреблять алкоголь после операции?
Не пейте спиртные напитки, если вы принимаете обезболивающие лекарства.
Как мне ухаживать за разрезом?
Расположение разреза будет зависеть от типа перенесенной операции. Если кожа под разрезом онемела, это нормально, ведь часть нервных окончаний была отсечена при операции.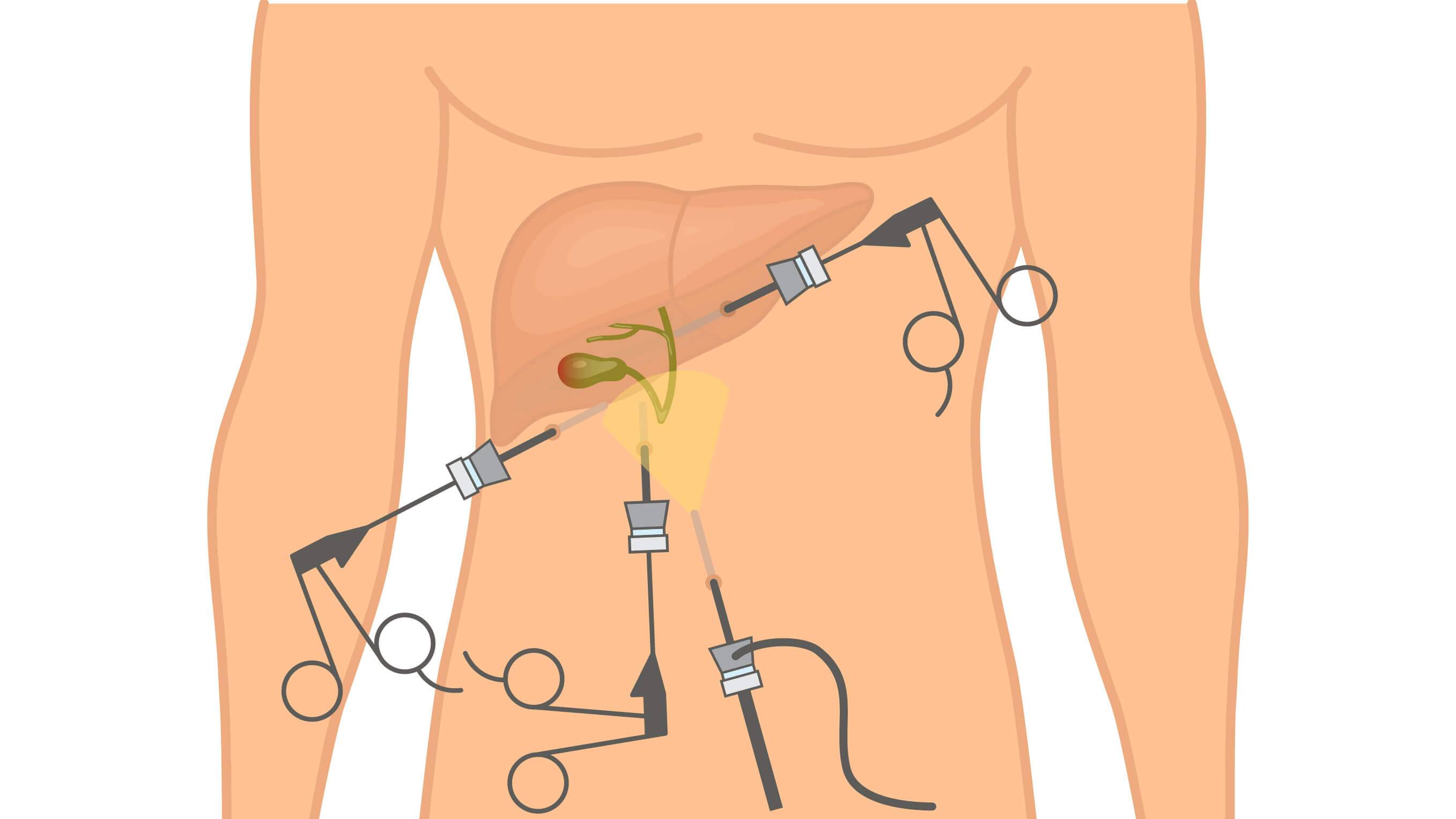 Через некоторое время онемение пройдет.
Через некоторое время онемение пройдет.
- Ко времени выписки из больницы ваш разрез, сделанный при проведении операции, начнет заживать.
- Вы и ухаживающее за вами лицо должны вместе с медсестрой/медбратом осмотреть ваш разрез перед выпиской, чтобы знать, как он выглядит.
- При наличии выделений из разреза следует записать их количество и цвет. Позвоните в офис своего врача и поговорите с медсестрой/медбратом по поводу выделений из разреза.
Меняйте повязку не менее одного раза в сутки и чаще, если она намокает от выделений. Если выделения из разреза прекратились, можно оставить его открытым.
Если при выписке на разрез наложены полоски пластыря Steri-Strips, они отойдут и отпадут сами. Если они не отпадут через 10 дней, вы можете снять их.
Если вы поедете домой с клеем на шве, он также отойдет и слезет самостоятельно, подобно пластырю Steri-Strips.
Нормально ли чувствовать усталость после операции?
Да, чувство усталости (слабость) — это ожидаемый побочный эффект. Обычно на полное восстановление сил уходит 3 недели.
Обычно на полное восстановление сил уходит 3 недели.
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам.
Распределите их выполнение на весь день. Вы можете выполнять легкую работу по дому. По мере сил старайтесь мыть посуду, готовить легкие блюда и выполнять другие дела.
Вы можете вернуться к привычной сексуальной жизни, как только заживут разрезы, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Когда для меня будет безопасно водить машину?
Вы можете снова водить машину через 3 недели после операции, если вы не принимаете обезболивающие лекарства — они могут вызвать сонливость.
Когда я могу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. В большинстве случаев пациенты могут вернуться на работу через 1–2 недели после лапароскопической операции и через 3–4 недели — после открытой.
В большинстве случаев пациенты могут вернуться на работу через 1–2 недели после лапароскопической операции и через 3–4 недели — после открытой.
Какие упражнения я могу выполнять?
Физические упражнения помогут вам набраться сил и улучшить свое самочувствие. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой.
Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости.
Прежде чем переходить к более интенсивным физическим упражнениям, проконсультируйтесь со своим врачом или медсестрой/медбратом.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. В большинстве случаев вам не следует поднимать ничего тяжелее 5 фунтов (2,3 кг) в течение как минимум 6 недель. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей.
Как я могу справиться со своими чувствами?
После операции в связи с тяжелым заболеванием, вы можете испытать новое для вас чувство подавленности.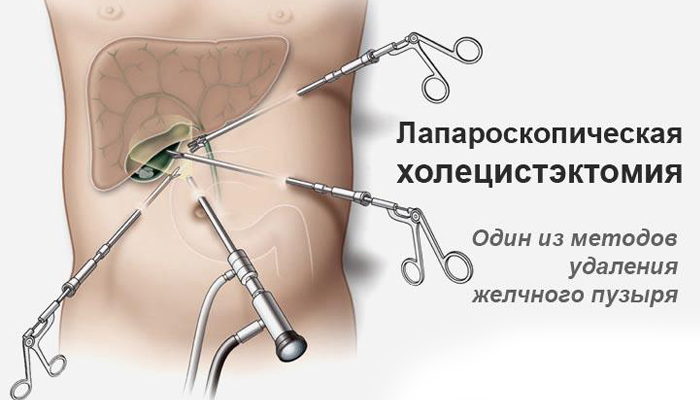 Многие люди говорят, что в некоторые моменты им хотелось плакать, приходилось испытывать печаль, обеспокоенность, нервозность, раздражение и злость. Вы можете обнаружить, что не в состоянии сдерживать некоторые из этих чувств. Если это случится, постарайтесь найти эмоциональную поддержку.
Многие люди говорят, что в некоторые моменты им хотелось плакать, приходилось испытывать печаль, обеспокоенность, нервозность, раздражение и злость. Вы можете обнаружить, что не в состоянии сдерживать некоторые из этих чувств. Если это случится, постарайтесь найти эмоциональную поддержку.
Первый шаг на этом пути — рассказать о своих чувствах. Друзья и близкие могут помочь вам. Медсестра/медбрат, врач и социальный работник могут успокоить и поддержать вас и дать совет. Всегда рассказывайте этим специалистам о вашем собственном эмоциональном состоянии и об эмоциональном состоянии ваших друзей и близких. Для пациентов и членов их семьи доступны многочисленные материалы. Где бы вы ни находились — в больнице или дома, медсестры/медбратья, врачи и социальные работники готовы помочь вам, вашим друзьям и близким справиться с эмоциональными аспектами вашей болезни.
Когда состоится мой первый визит к врачу после операции?
Ваш первый визит после операции состоится через 1–3 недели после выписки из больницы.
Медсестра/медбрат дадут вам указания, как записаться на прием, в том числе сообщат номер телефона, по которому следует позвонить. В ходе этого визита ваш врач подробно обсудит с вами результаты лабораторных исследований.
Что если у меня возникнут другие вопросы?
Если у вас возникли вопросы или опасения, обратитесь к своему врачу или медсестре/медбрату. Вы можете связаться с ними с понедельника по пятницу, с 9:00 до 17:00.
После 17:00, а также в выходные и праздничные дни позвоните по телефону 212-639-2000 и спросите врача, который дежурит вместо вашего.
Когда следует обращаться к своему медицинскому сотруднику
Сообщите своему медицинскому сотруднику, если у вас появились:
- температура 101 °F (38,3 °C) или выше;
- боль, которая не проходит после приема обезболивающего лекарства;
наблюдаются выделения из разреза, которые имеют неприятный запах или похожи на гной;
усилилось покраснение вокруг разреза;
появился или усилился отек вокруг разреза.

появились новые симптомы или физические изменения.
возникли какие-либо вопросы или опасения.
Вернуться к началу
Вспомогательные службы
В этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Запишите имеющиеся у вас вопросы и не забудьте задать их своему медицинскому сотруднику.
Вспомогательные службы MSK
Приемное отделение (Admitting Office)
212-639-7606
Позвоните, если у вас есть вопросы по госпитализации, включая подачу запроса на одноместную палату.
Отделение анестезии (Anesthesia)
212-639-6840
Позвоните, если у вас есть вопросы об анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения дополнительной информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Бобст (Bobst International Center)
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Услуги капеллана (Chaplaincy Service)
212-639-5982
В центре MSK капелланы готовы выслушать, поддержать членов семьи, помолиться, обратиться к местному духовенству или религиозным группам, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня расположена рядом с основным вестибюлем Memorial Hospital и открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните оператору больницы и попросите соединить вас с дежурным капелланом.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
646-888-0800
Служба интегративной медицины (Integrative Medicine Service) предлагает различные услуги в дополнение к традиционному медицинскому уходу. В эти услуги входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.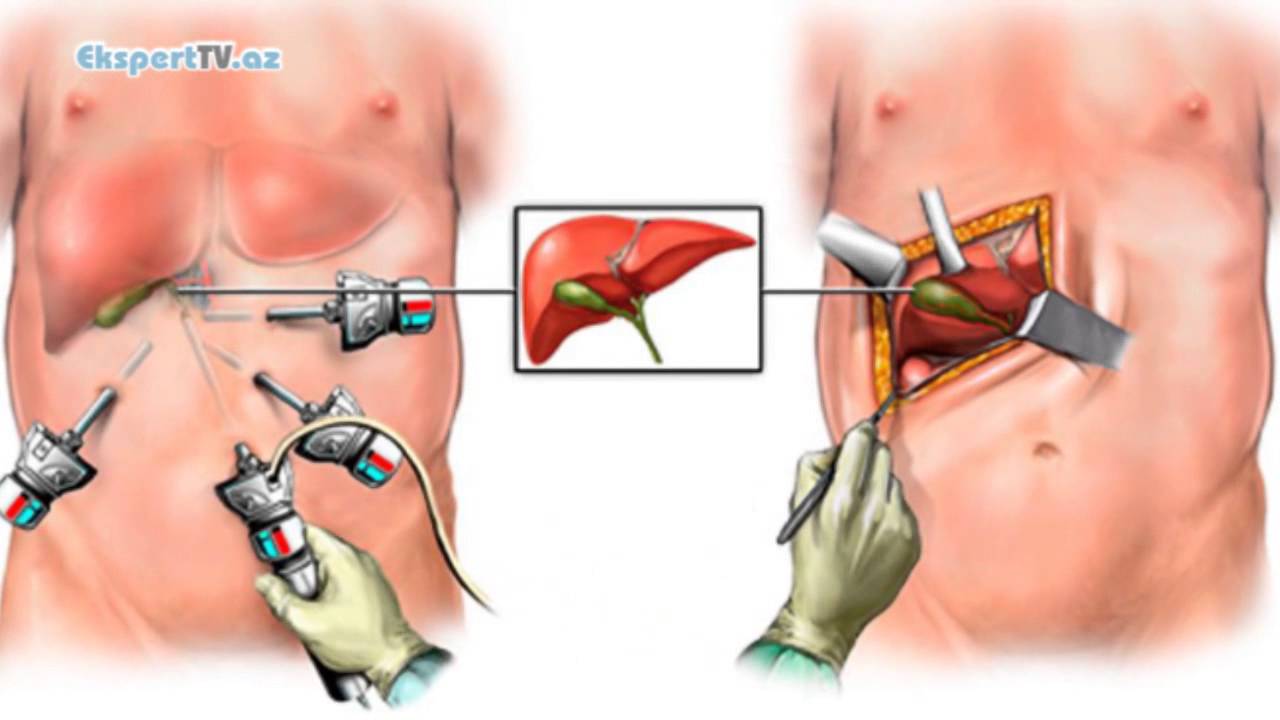
Библиотека MSK
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org.
Обучение пациентов и ухаживающих за ними лиц
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил лечение, подобное вашему. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Позвоните, если у вас есть вопросы по предварительному согласованию (preauthorization) с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов (Patient Representative Office)
212-639-7202
Позвоните, если у вас есть вопросы в связи с бланком доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время операции.
Офис персональных медсестер/медбратьев (Private Duty Nursing Office)
212-639-6892
Вы можете запросить помощь персональной(-ого) медсестры/медбрата или сопровождающих.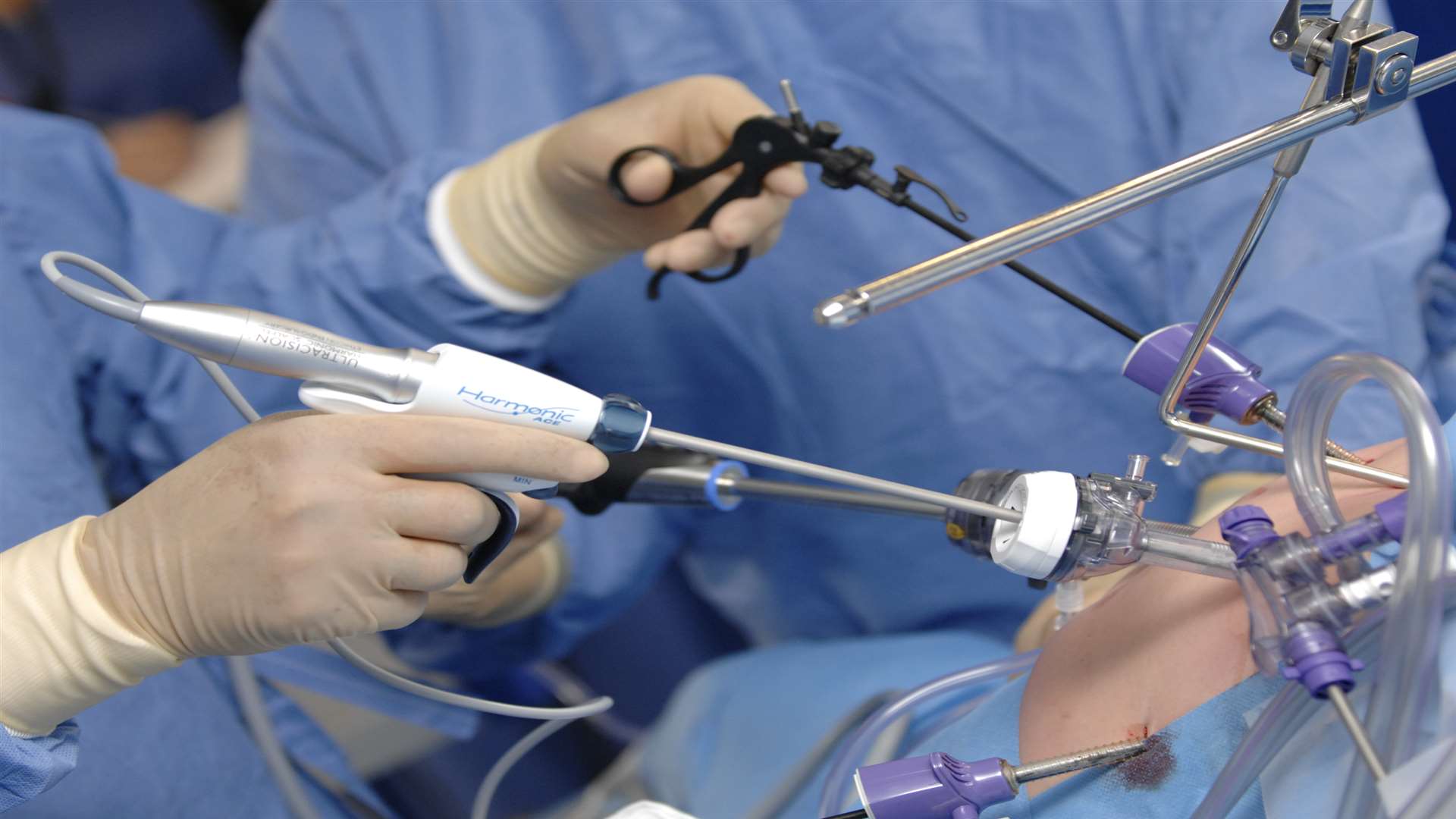 Позвоните для получения дополнительной информации.
Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Программы сексуального здоровья (Sexual Health Programs)
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Программа сексуального здоровья при MSK может помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
- Наша программа сексуальной и репродуктивной медицины для женщин помогает женщинам, которых беспокоят связанные с раком проблемы сексуального здоровья, включая преждевременную менопаузу и снижение фертильности.
 Для получения более подробной информации и для записи на прием позвоните по номеру телефона 646-888-5076.
Для получения более подробной информации и для записи на прием позвоните по номеру телефона 646-888-5076. - Наша программа сексуальной и репродуктивной медицины для мужчин помогает мужчинам, которых беспокоят связанные с раком проблемы сексуального здоровья, включая эректильную дисфункцию. Для получения более подробной информации и для записи на прием позвоните по номеру телефона 646-888-6024.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Программа лечения табакозависимости (Tobacco Treatment Program)
212-610-0507
Если вы хотите бросить курить, в центре MSK есть специалисты, которые могут помочь. Позвоните для получения дополнительной информации.
Позвоните для получения дополнительной информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, ухаживающих за ними, даже если вы не можете прийти в MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Для получения дополнительной информации онлайн, ознакомьтесь с разделом «Виды рака» (Cancer Types) на веб-сайте www.mskcc.org.
Внешние вспомогательные службы
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www.cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www.caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.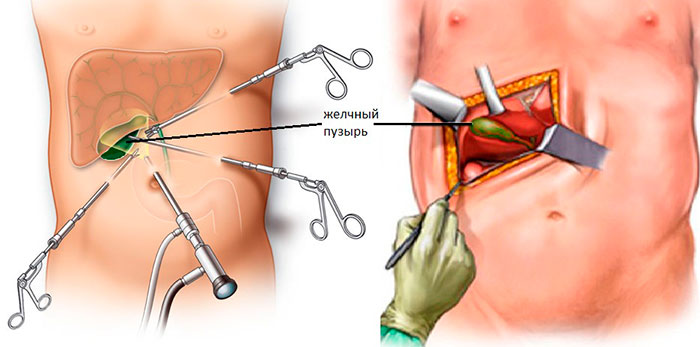 org
org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www. livestrong.org/we-can-help/fertility-services
livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.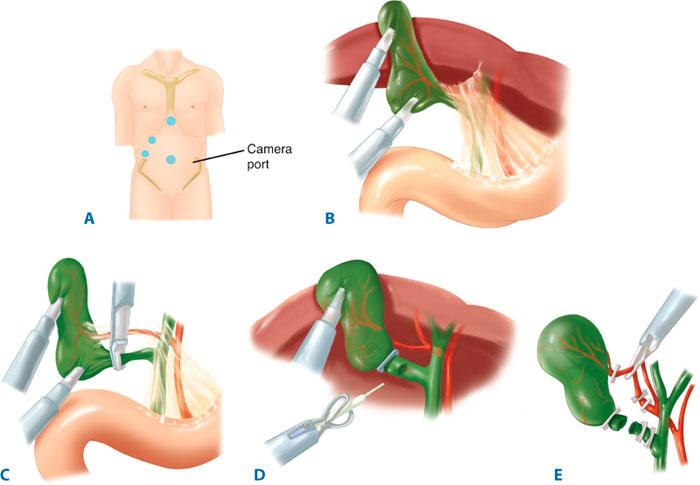 cancer-network.org
cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www.nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.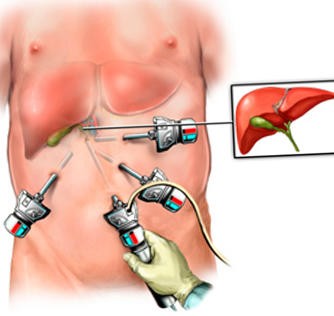
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
Вернуться к началу
Образовательные ресурсы
В этом разделе приводится перечень обучающих материалов, которые упоминались в настоящем руководстве. Эти ресурсы помогут вам подготовиться к операции и безопасно восстановиться после нее.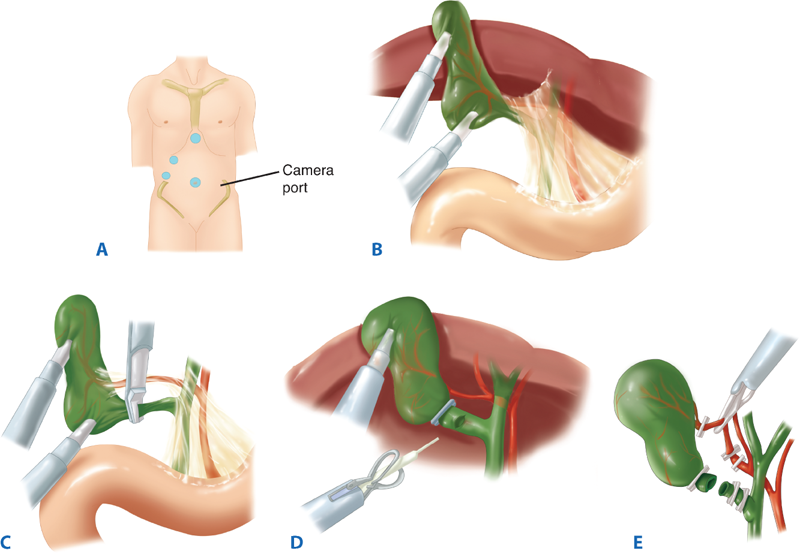
Запишите имеющиеся у вас вопросы и не забудьте задать их своему медицинскому сотруднику.
Вернуться к началу
Операция по удалению желчного пузыря методом лапароскопии: удаление камней из желчного
Об услуге
Преимущества лапароскопической холецистэктомии
- минимальное повреждение передней стенки живота: 3-4 разреза размером 5-10 мм,
- точное выполнение операции благодаря использованию видеоэндоскопической системы,
- отличный косметический результат: следы от разрезов становятся практически незаметными спустя несколько месяцев,
- практически отсутствует болевой синдрм в послеоперационном периоде,
- быстрое восстановление после операции, выписываем из стационара через 1-2 дня.
Когда выполняют лапароскопическую холецистэктомию — показания
- При хроническом воспалении желчного пузыря, обусловленном наличием в нём желчных камней, — калькулёзном холецистите.

- При хроническом воспалении желчного пузыря без камней, плохо поддающемся лечению препаратами, — некалькулёзном холецистите.
- При наличии полипов в желчном пузыре.
- При наличии крупных и мелких камней в желчном пузыре без симптомов его воспаления – бессимптомном холелитиазе.
Если не делать операцию
Если вовремя не выполнить удаление желчного пузыря, последствия для организма бывают неблагоприятными. Заболевание может осложниться гнойным воспалением желчного пузыря, воспалением поджелудочной железы или механической желтухой. Сложность операций при этих заболеваниях возрастает во много раз и часто требует длительного стационарного лечения. Часть симптомов этих заболеваний сохраняется даже после операции. Поэтому важно своевременно сделать операцию по удалению желчного пузыря, не откладывать её.
Подготовка к лапароскопической холецистэктомии
- Консультация хирурга, записаться на которую онлайн можно на нашем сайте в любое время суток.

- Осмотр терапевта (1 месяц).
- Рентгенография ОГК или флюорография (не позднее 12 месяцев).
- Электрокардиограмма (10 дней).
- ФГДС (1 месяц).
- Перечень исследований:
- Общий анализ крови с лейкоцитарной формулой (10 дней).
- Общий анализ мочи (10 дней).
- Биохимический анализ крови (белок, АСТ, АЛТ, креатинин, мочевина, глюкоза, билирубин, K, Na, Cl) (10 дней).
- Коагулограмма (10 дней).
- Анализ на группу крови и резус-фактор (3 месяца).
- Анализ на ВИЧ, гепатит В, гепатит С, RW (3 месяца).
В день операции пациент приезжает в хирургический стационар, расположенный по адресу ул. Бехтерева, д.7. Обязательно быть натощак.
С собой – сменная обувь, паспорт.
Как проводится операция по удалению желчного пузыря
Операция проводится под общей анестезией.
Накануне лапароскопического удаления желчного пузыря пациента консультирует анестезиолог.
После введения пациента в наркоз начинается лапароскопическая операция по удалению желчного пузыря. В брюшную полость вводится игла, через которую нагнетают газ. В образовавшейся среде врачи-хирурги могут чётко осмотреть органы брюшной полости, сосуды, желчные протоки. На передней брюшной стенке выполняют четыре небольших разреза, диаметром от 5 до 10 мм. Через сформированные отверстия вводятся лапароскоп и инструменты для выполнения операции.
Лапароскоп – это металлическая трубка с источником света, оборудованная видеокамерой. Весь ход операции врачи контролируют по экрану, размещенному в операционной. Применяемое лапароскопическое оборудование позволяет получить устойчивое изображение с чётким и ясным рисунком, насыщенными цветовыми оттенками.
В ходе операции хирурги отделяют желчный пузырь от расположенных рядом органов, кровеносных сосудов, протоков и сквозь одно из отверстий в брюшной стенке извлекают его наружу. Послеоперационные раны ушивают.
Сколько длится операция по удалению желчного пузыря? Продолжительность лапароскопической холецистэктомии составляет от 40 минут до часа.
Почему наши пациенты предпочитают лапароскопическую холецистэктомию
1. После лапароскопической холецистэктомии на коже не остается следов от операции – четыре маленьких шрама размером от 5 до 10 миллиметров со временем полностью исчезают.
Шрам от рубца при полостной операции проходит под правой рёберной дугой или от пупка до грудины, и остается на всю жизнь.
2. Послеоперационные раны, образовавшиеся после введения лапароскопических инструментов в брюшную полость, не болят, размер их минимален.
При полостной операции разрез длиной от 15 до 25 сантиметров проходит через кожу, подкожную жировую клетчатку, подлежащие ткани. Ушивают каждый слой тканей отдельно. Поэтому заживление тканей после операции длительное и болезненное.
3. Маленькие размеры операционных разрезов практически исключают кровопотерю во время операции, поэтому общее состояние прооперированного пациента не страдает.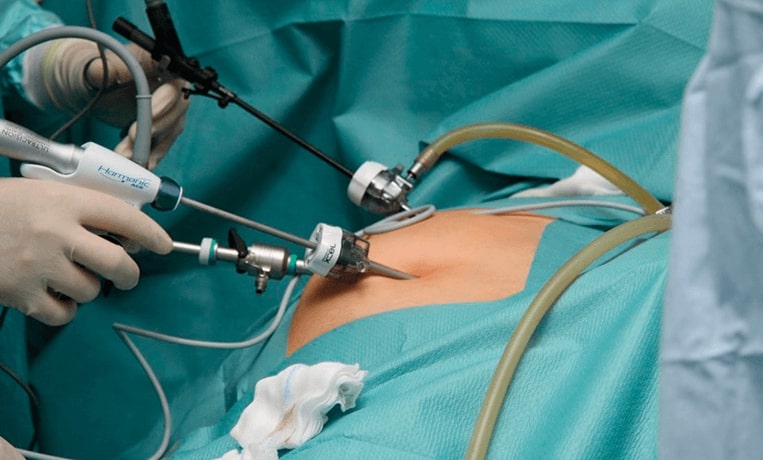
Восстановление после лапароскопической операции занимает два-три дня, а после полостной – недели.
4. Риск послеоперационных осложнений минимален, в области послеоперационной раны не образуются грыжи передней брюшной стенки.
После традиционной холецистэктомии нередко возникают гнойные осложнения и грыжевые выпячивания передней стенки живота.
Что делать после удаления желчного пузыря
- Спустя 4-6 часов после операции пациенту разрешается садится в кровати, вставать.
- Первый прием пищи рекомендован на следующий день после операции, до этого позволяются небольшие количества чистой негазированной воды.
- Обязательно наблюдение хирурга в течение 1-2 дней, после чего пациента выписывают из хирургического стационара «Нордин». После выписки пациенты должны соблюдать диету и придерживаться всех рекомендаций врача.
Когда проводится осмотр пациента после удаления желчного пузыря
- При выписке из хирургического стационара «Нордин» пациенту выдается больничный лист.

- Осмотр пациента хирургом после удаления желчного пузыря проводится в день выписки из стационара.
- Повторный визит проводится спустя 10 дней после операции для снятия швов.
Восстановление и физическая активность после удаления желчного пузыря
- Восстановление после лапароскопической холецистэктомии занимает одну-две недели.
- Спустя 2-3 дня после операции пациенту можно садиться за руль, поднимать тяжести до 3 килограмм, спускаться и подниматься по лестнице.
- Возобновить тренировки в тренажерном зале разрешается через 2 недели после операции.
Диета после удаления желчного пузыря
На следующий день после операции разрешается жидкая пища – кефир, овсяная каша, диетический суп. В дальнейшем пациенту рекомендованы кисломолочные продукты, каши на воде, отварное нежирное мясо, печеные яблоки.
В течение недели после операции нельзя есть шоколад, жареную пищу, пить кофе, крепкий чай и алкогольные напитки.
Ограничения в питании в течение месяца после операции:
- исключить алкоголь,
- исключить легкоусвояемые углеводы,
- исключить острую, жирную пищу,
- питаться регулярно от 4 до 6 раз в день.

Постхолецистэктомический синдром — диагностика и лечение в СПб, цена
Желчнокаменная болезнь (ЖКБ) — одно из наиболее распространенных заболеваний современного человека. Оно занимает третье место после сердечно-сосудистых заболеваний и сахарного диабета. В развитых странах ЖКБ встречается у 10-15% взрослого населения.
На территории России по поводу желчнокаменной болезни каждый год в медицинские учреждения обращаются примерно 1 млн. человек. Число ежегодно выполняемых холецистэктомий в целом по России занимает второе место, уступая лишь числу аппендэктомий. В Москве и других крупных городах проводится около 7000 операций на 100 000 населения в год.
Большинство этих операций в последние годы выполняются с помощью малоинвазивных технологий (хирургия малых доступов, эндовидеохирургия, транслюминальная хирургия). Так как количество операций по поводу ЖКБ постоянно растет, соответственно увеличивается и число больных с различными послеоперационными проблемами. По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином «постхолецистэктомический синдром» (ПХЭС). Появление рецидива болей в половине случаев наступает в течение первого года после операции, однако может появляться и в отдаленные сроки.
По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином «постхолецистэктомический синдром» (ПХЭС). Появление рецидива болей в половине случаев наступает в течение первого года после операции, однако может появляться и в отдаленные сроки.
Терминология и классификация
Термин ПХЭС был введен в 30-е годы ХХ века американскими хирургами и используется до настоящего времени. Он объединяет большую группу патологических состояний в гепатопанкреатодуоденальной зоне, которые существовали до холецистэктомии, сопутствовали холециститу, осложнили его или возникли после операции. Во многом это объединение связано с тем, что при повторном обращении больного с жалобами после перенесенной холецистэктомии редко удается правильно поставить диагноз без многокомпонентного, комплексного обследования. При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко./blobid1523535419956.png) Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.

К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Причины «постхолецистэктомического синдрома»
1. Наиболее частой причиной ПХЭС являются камни желчевыводящих протоков (холедохолитиаз). Здесь важно отличить истинные рецидивы желчнокаменной болезни, когда конкременты в желчных протоках вновь образуются после выполненной холецистэктомии, и ложные, когда имеются резидуальные (оставшиеся, сохранившиеся) конкременты.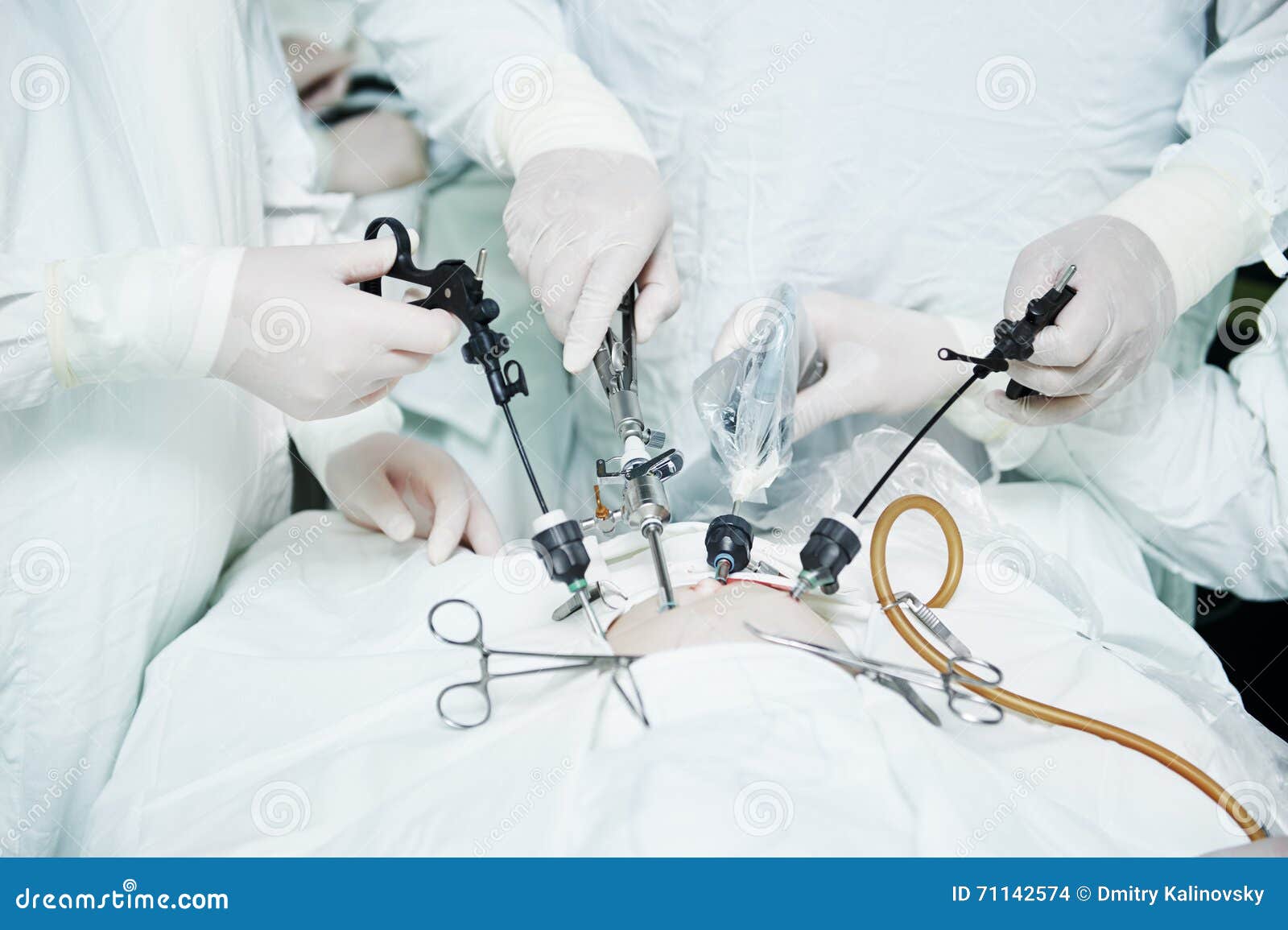 Подавляющее большинство камней желчных протоков — это камни, не удаленные во время первой операции. “Забытые” камни составляют от 4 до 12% всех выполняемых холецистэктомий. В последние годы, после широкого внедрения в практическую медицину лапароскопических и эндоскопических технологий, стала изменяться хирургическая тактика лечения пациентов с желчнокаменной болезнью. В наше время холедохолитиаз не является противопоказанием к лапароскопической холецистэктомии и в отношении этой категории больных стандартным подходом считается двухэтапное лечение: эндоскопическая папиллосфинктеротомия и удаление конкремента из холедоха с последующей лапароскопической холецистэктомией. Возможна и обратная последовательность этапов, когда в холедохе выявляется одиночный конкремент небольших размеров, оставляемый для удаления эндоскопическим методом в послеоперационном периоде.
Подавляющее большинство камней желчных протоков — это камни, не удаленные во время первой операции. “Забытые” камни составляют от 4 до 12% всех выполняемых холецистэктомий. В последние годы, после широкого внедрения в практическую медицину лапароскопических и эндоскопических технологий, стала изменяться хирургическая тактика лечения пациентов с желчнокаменной болезнью. В наше время холедохолитиаз не является противопоказанием к лапароскопической холецистэктомии и в отношении этой категории больных стандартным подходом считается двухэтапное лечение: эндоскопическая папиллосфинктеротомия и удаление конкремента из холедоха с последующей лапароскопической холецистэктомией. Возможна и обратная последовательность этапов, когда в холедохе выявляется одиночный конкремент небольших размеров, оставляемый для удаления эндоскопическим методом в послеоперационном периоде.
2. Изменения большого дуоденального сосочка (БДС) как органического, так и функционального характера. Именно с этим нередко связано появление рецидивов болей после операции, температуры или желтухи, хотя желчный пузырь уже удален.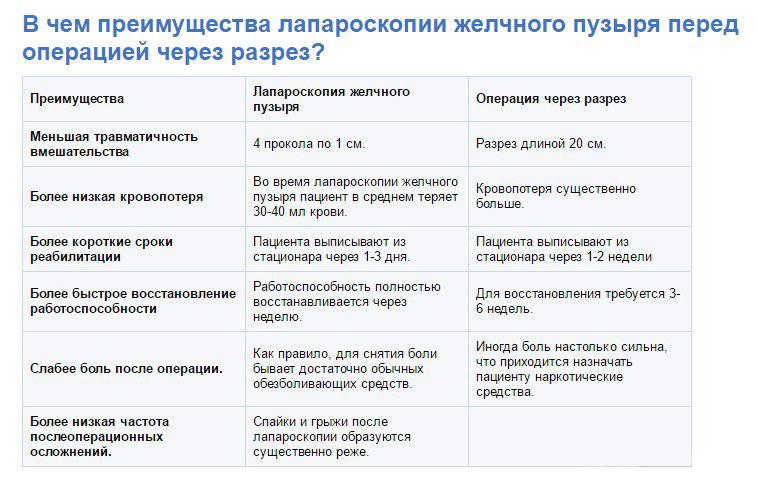
Причины функциональные. Выполненная холецистэктомия приводит к временному (до 6 месяцев) усилению тонуса сфинктера БДС у 85% больных. Подобное состояние чаще всего связано с одномоментным исчезновением рефлекторного влияния со стороны желчного пузыря на сфинктер. В дальнейшем, при отсутствии патологических изменений в органах гепатодуоденопанкреатической системы, тонус сфинктера нормализуется, восстанавливается нормальный пассаж желчи.
Органическое поражение БДС (стеноз) можно обнаружить почти у четверти больных, оперированных на желчных путях. Чаще он развивается в результате травматических повреждений при прохождении камней или расположении их в ампуле. Сначала появляется отек БДС, а при длительном воздействии и травматизации рубцовые изменения, приводящие к его сужению. Методом выбора для лечения стеноза БДС рубцового характера является эндоскопическая папиллосфинктеротомия.
У 5% пациентов, перенесших удаление желчного пузыря, причиной ПХЭС является недостаточность БДС, приводящая к нарушению запирательной функции и зиянию устья.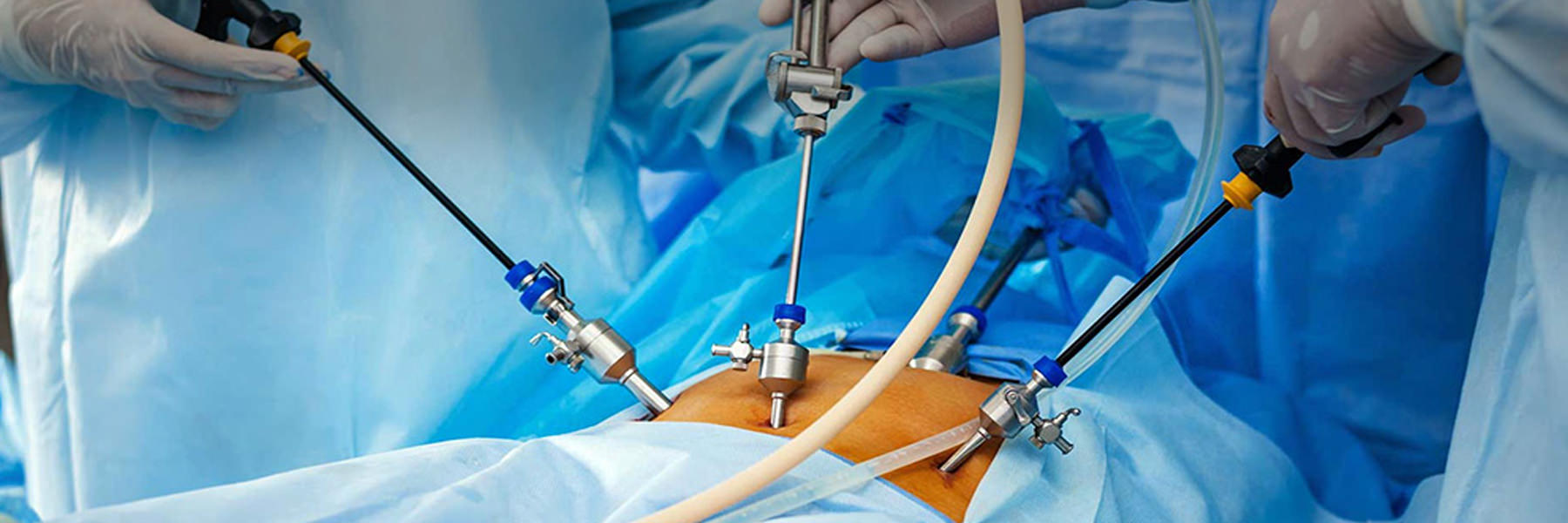 В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
При выявлении данной патологии лечение начинают с консервативного устранения воспалительных изменений в 12-перстной кишке. Обнаружение органических причин, обуславливающих дуоденостаз и дуоденобилиарный рефлюкс, является показанием к хирургическому лечению.
3. Стриктуры и повреждения желчных протоков. Послеоперационные стриктуры желчных протоков осложняют 1-2%оперативных вмешательств, выполняемых на желчевыводящих путях.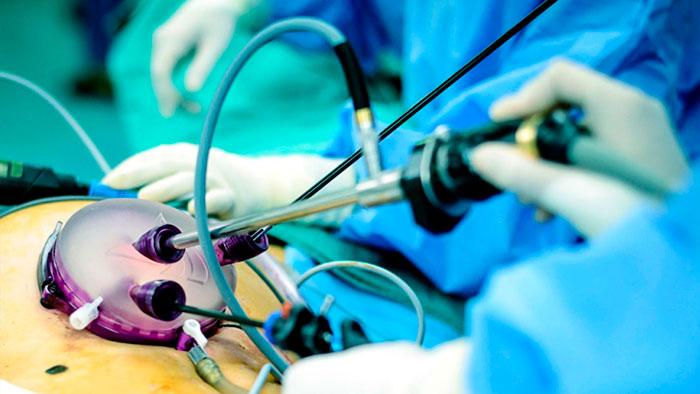 Сужение протока возникает либо в результате воспалительных изменений его стенки, либо является следствием находящегося в нем камня. Но иногда оно возникает из-за внешних причин: в результате вовлечения их в рубцовую ткань при язвенной болезни 12-перстной кишки, перихоледохеальном лимфадените или других воспалительных явлениях в этой области. Существует еще одна причина, приводящая к сужению протоков — первичный склерозирующий холангит.
Сужение протока возникает либо в результате воспалительных изменений его стенки, либо является следствием находящегося в нем камня. Но иногда оно возникает из-за внешних причин: в результате вовлечения их в рубцовую ткань при язвенной болезни 12-перстной кишки, перихоледохеальном лимфадените или других воспалительных явлениях в этой области. Существует еще одна причина, приводящая к сужению протоков — первичный склерозирующий холангит.
Основными проявлениями рубцовой непроходимости желчевыводящих протоков являются желтуха, холангит, наружный желчный свищ и жалобы, обусловленные развитием вторичного билиарного цирроза печени и портальной гипертензии.
Лечение стриктур протоков может быть только хирургическим. Выбор способа оперативного вмешательства, главным образом, зависит от локализации рубцовой стриктуры, ее протяженности и степени обструкции, выраженности воспалительных изменений. Операция должна обеспечивать полноценную декомпрессию желчевыделительной системы, быть, по возможности, физиологичной, малотравматичной и исключать рецидив заболевания.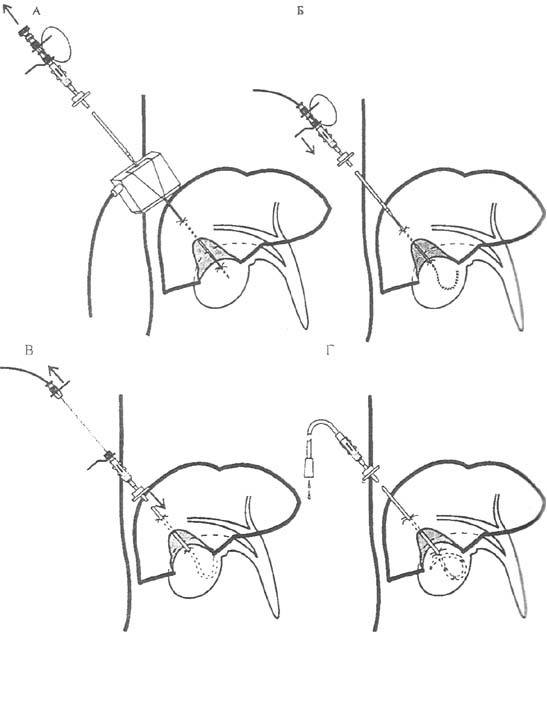
4. Холангит является одним из самых серьезных осложнений желчнокаменной болезни. Если желчь плохо выводится, возникает ее застой, и повышается давление в желчевыводящих путях. Это создает условия для восходящего распространения инфекции. В таком случае холецистэктомия удалит лишь один очаг инфекции, а протоки останутся инфицированными.
5. Следующая группа причин ПХЭС — оставленная хирургом «избыточная культя» пузырного протока и “остаточный” желчный пузырь. Специфической симптоматики для этого варианта осложнений нет. Также характерны боль в правом подреберье, повышение температуры, бывает желтуха. Как правило, рецидив болей возникает только тогда, когда оставленная часть желчного пузыря или избыточная культя содержат камни или замазку из сгущенной желчи.
Обнаружить подобные дефекты операции возможно с помощью ультразвукового исследования (УЗИ) органов брюшной полости. Более эффективно и детально представление о проблеме даст выполнение МР-холангиографии. Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
6. Опухоли желчных протоков как причина ПХЭС составляют 2,3-4,7%. Они могут быть не обнаружены при проведении первой операции или появиться позднее. Их отличает медленный рост, не резкое нарастание болевой симптоматики. Наиболее информативным для правильной постановки диагноза является МР- холангиография и МСКТ брюшной полости с болюсным контрастированием.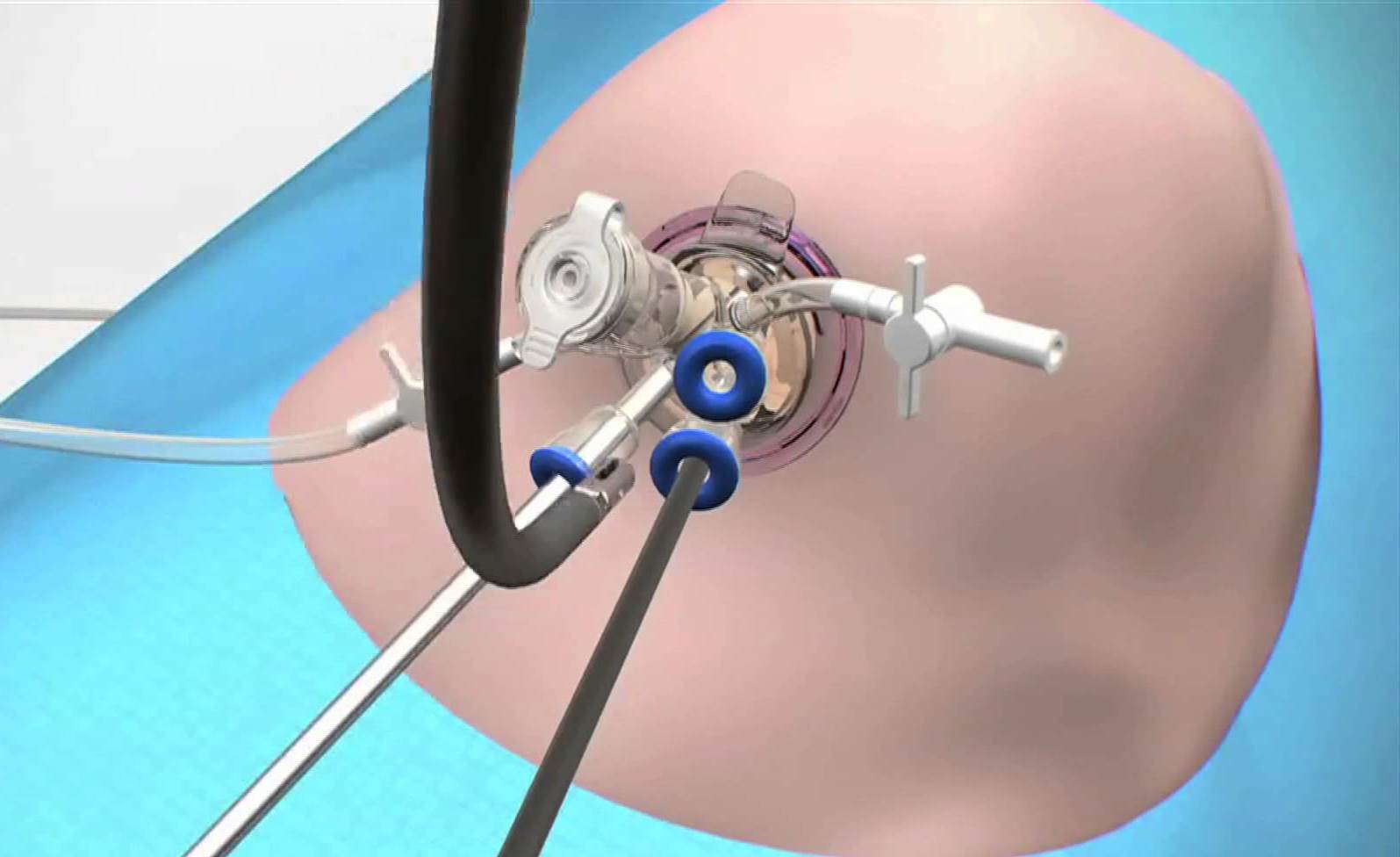
7. Заболевания 12-перстной кишки. Почти всегда у больных с заболеваниями желчевыводящих путей, поджелудочной железы и печени (в 72,5-98,5% случаев) обнаруживают изменения со стороны 12-перстной кишки в виде отека и гиперемии слизистой оболочки, ее атрофии или нарушения моторной функции кишки. После устранения источника воспаления эти расстройства могут уменьшаться, однако в большинстве случаев без адекватного лечения хронический гастрит и дуоденит прогрессируют и создают условия для диагностирования ПХЭС. Клинические проявления заключаются в чувстве тяжести и болях в эпигастральной области, диспептических явлениях.
При рентгенологическом обследовании определяется нарушенная перистальтика с замедлением пассажа бариевой взвеси по кишке или, наоборот, ускоренная эвакуация со спастическими перистальтическими волнами и дуоденогастральным рефлюксом. При фиброгастродуоденоскопии выявляются признаки выраженного гастродуоденита.
Хроническое нарушение дуоденальной проходимости (ХНДП) встречается в 0,45-5,7 % случаев.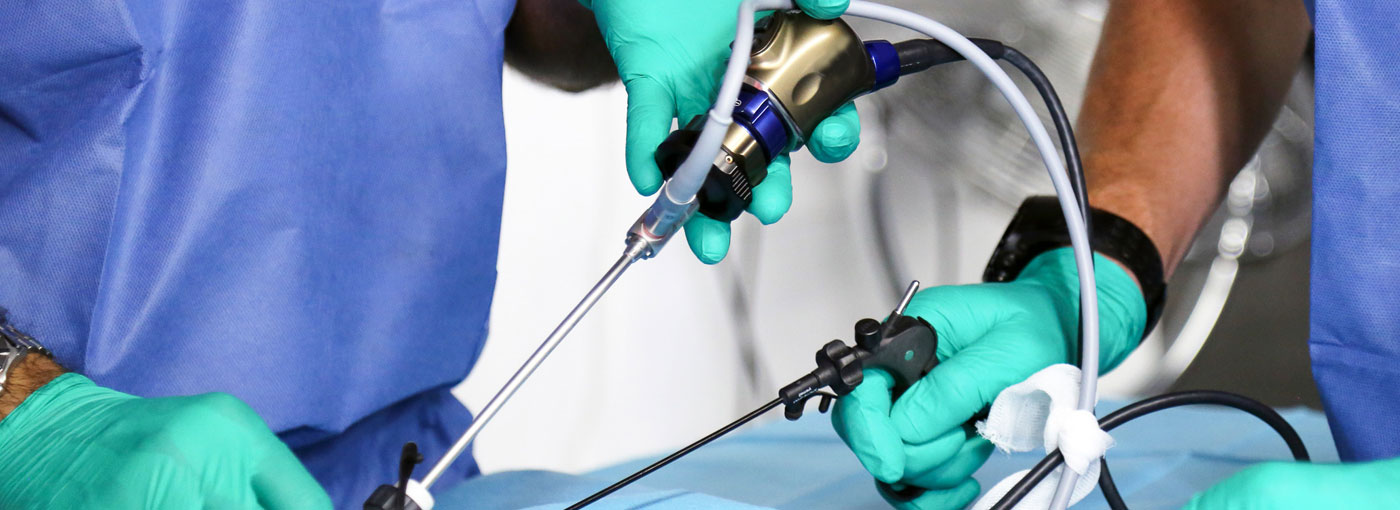 Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
Дивертикулы 12-перстной кишки встречаются в 2-3% случаев. Обычно они располагаются на внутренней стенке кишки в средней трети нисходящей части, где мышечный каркас стенки ослаблен в результате проходящих в этой области сосудов и протоков. Клинические симптомы проявляются в виде болей, реже — рвоты. Иногда присоединяется желтуха с явлениями холангита. В диагностике ведущее значение имеет рентгенологическое исследование (дуоденография).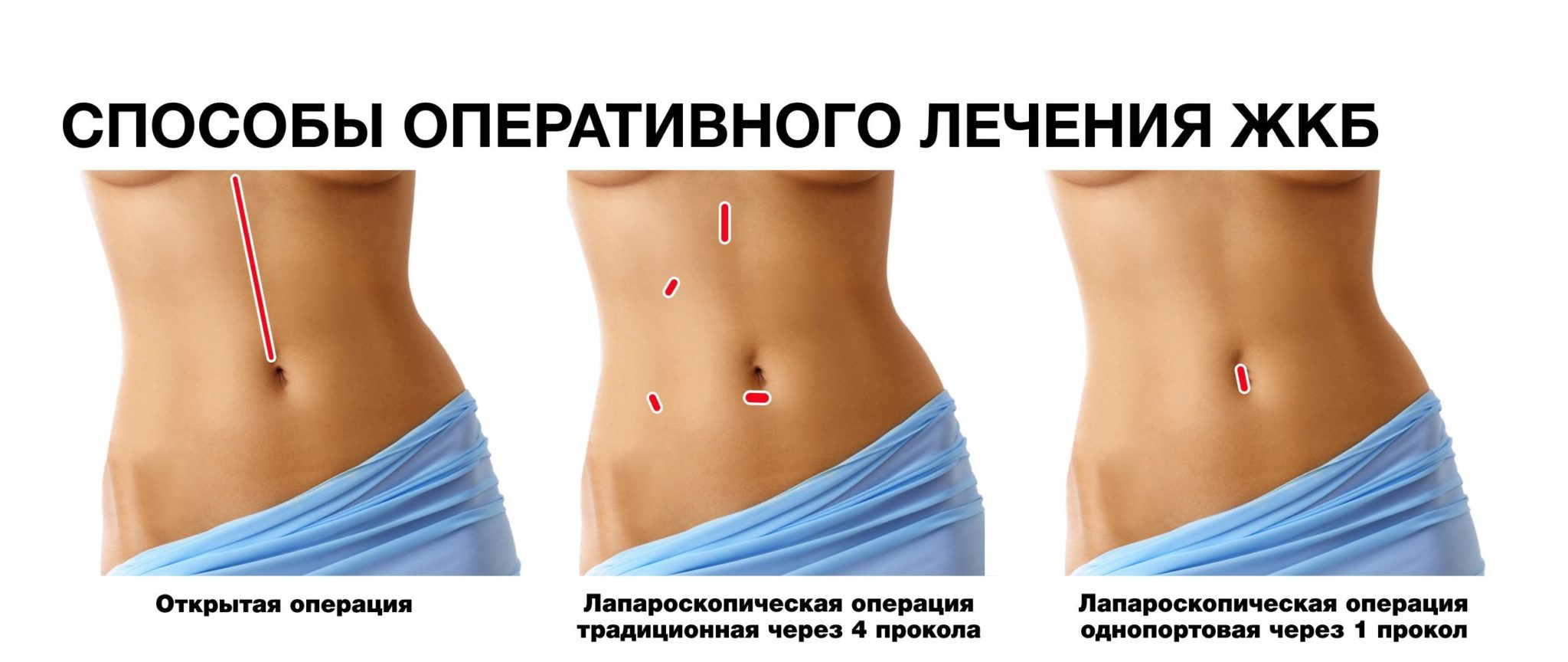 При ФГДС уточняют размеры дивертикула, состояние слизистой оболочки и место расположения БДС. Лечение данного заболевания хирургическое.
При ФГДС уточняют размеры дивертикула, состояние слизистой оболочки и место расположения БДС. Лечение данного заболевания хирургическое.
8. Хронический панкреатит. Хронический панкреатит у больных, перенесших холецистэктомию, встречается довольно часто. Именно при ЖКБ имеется большое количество факторов, приводящих к поражению не только желчевыводящих путей, но и близлежащих органов. У большинства больных снижается внешнесекреторная функция поджелудочной железы, возникает ферментативная недостаточность.
Во всех случаях технически правильно выполненная холецистэктомия способствует улучшению оттока панкреатического сока и частичному восстановлению внешнесекреторной функции железы. В первую очередь восстанавливается секреция трипсина (к 6-му месяцу), тогда как нормализацию показателей активности амилазы можно ожидать только через 2 года. Однако, при далеко зашедшей стадии фиброзных изменений хронический панкреатит начинает проявляться после операции как самостоятельное заболевание с обострениями и ремиссиями.
Обычно боли характеризуются как опоясывающие, сопровождаются расстройствами пищеварения, потому что нарушается внешнесекреторная функция поджелудочной железы, снижается ее ферментативная активность. Позже, в связи с фиброзом ткани железы, могут присоединиться нарушения внутрисекреторной функции инсулярного аппарата. Поэтому при обследовании таких больных, помимо общепринятых биохимических показателей с определением амилазы и липазы, необходимо изучение ферментативной активности панкреатического сока, сахарной кривой и теста на толерантность к глюкозе, а также рентгенологическое исследование желудочно-кишечного тракта и желчных протоков.
9. Прочие причины. Нарушение кишечного всасывания, дисбактериоз и колит могут симулировать рецидив болей после операции. Надо помнить и о гемолитической болезни, протекающей с анемией, желтухой и спленомегалией, о заболеваниях правой половины толстой кишки, правой почки и пояснично-крестцового отдела позвоночника, вызывающих у 15-63% пациентов болевой синдром, не связанный с патологическими изменениями желчевыводящей системы.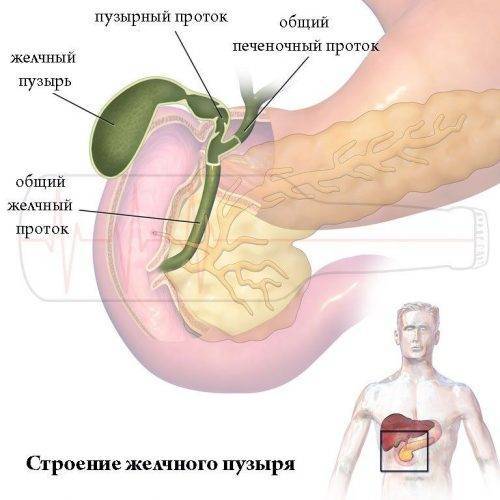
Таким образом, необходимо тщательное обследование больных с ПХЭС, включающее помимо общеклинических и биохимических анализов, ультразвукового исследования органов гепатопанкреатодуоденальной зоны, фиброгастродуоденоскопии и рентгеноконтрастного исследования органов желудочно-кишечного тракта, рентгеноконтрастные исследования желчевыводящих путей (КТ, РХПГ или ЧЧХГ) для выяснения истинной причины рецидива болей и выбора адекватной тактики лечения.
Принципы обследования больного с постхолецистэктомическим синдромом
Прежде всего, необходима преемственнность и рациональное взаимодействие амбулаторно-поликлинического, общехирургического и специализированного звеньев оказания медицинской помощи. Все больные после холецистэктомии подлежат диспансерному наблюдению у гастроэнтеролога как для раннего выявления неблагоприятных результатов, так и для проведения профилактических мероприятий: лечебное питание, физкультура, диета растительного характера с ограничением белков и жиров животного происхождения, использование желчегонных средств, снижающих литогенность желчи.
Другим положением является обязательная консультация оперирующего хирурга после завершения реабилитации. При этом оперирующий хирург получает важную информацию о непосредственных и отдаленных результатах хирургического лечения. Для больного это ценно тем, что именно в руках хирурга находится ценная информация о преморбидном статусе, особенностях и деталях самой операции, данных вспомогательных до- и интраоперационных методов исследований.
Еще одним важным условием при обследовании больных с ПХЭС является принцип поиска патологии от наиболее частых причин, к более редким и выполнение исследований от простого к сложному, от неинвазивных, но часто менее информативных методов к более травматичным, но дающим более важную информацию о заболевании.
Вместе с тем, на фоне планируемой программы обследования, включающей многочисленные методы и занимающей, по понятным причинам, длительный период времени, необходимо выделять ситуации, требующие срочного направления больного в стационар. Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Обследование больного с предполагаемым диагнозом постхолецистэктомического синдрома, безусловно следует начинать с УЗИ брюшной полости. Результат исследования позволит исключить выраженные анатомические изменения органов гепатопанкреатобилиарной системы и сделать дальнейшие исследования более целенаправленными.
Что касается КТ, то ее применение в целях выявления холедохолитиаза при отсутствии патологических изменений печени и поджелудочной железы — нерационально и менее информативно. В то же время, возможности КТ трудно переоценить при органических изменениях органов гепатопанкреатодуоденальной зоны. МРТ, особенно выполненная в режиме МР-холангиографии, может дать достаточно важную информацию относительно состояния желчевыводящих путей, а также протоковой системы поджелудочной железы. И все же, несмотря на большие возможности современных диагностических методов, существует группа больных, у которых не удается выявить причину жалоб после перенесенной холецистэктомии.
И все же, несмотря на большие возможности современных диагностических методов, существует группа больных, у которых не удается выявить причину жалоб после перенесенной холецистэктомии.
Лечение
Лечение больных с ПХЭС должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей, желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания и явились поводом для обращения к врачу. Образ жизни и питание играют существенную роль в развитии ЖКБ. Поэтому диета, режим приема пищи, двигательный режим являются важнейшими условиями реабилитации после операции холецистэктомии.
Назначается диета, которая:
-
1) не должна провоцировать печеночную колику и оказывать вредное влияние на поджелудочную железу; -
2) должна положительно влиять на желчевыделение и на внешнесекреторную функцию поджелудочной железы; -
3) способствует снижению литогенных свойств желчи; -
4) улучшает обменные процессы печени.
Медикаментозная терапия также обычно включает сочетание лекарственных средств разных классов. Основа лечения — это нормализация пассажа желчи по общему печеночному, общему желчному протокам и панкреатического сока по главному панкреатическому протоку. Для устранения имеющей место у большинства больных относительной ферментативной недостаточности, улучшения переваривания жиров обосновано адекватное ферментное сопровождение курса лечения.
Выявление эрозивно-язвенных поражений слизистой оболочки верхних отделов желудочно-кишечного тракта подразумевает проведение антисекреторной терапии, а при диагностике хеликобактериоза — эрадикационной терапии.
Купирование метеоризма может достигаться назначением пеногасителей, комбинированных препаратов, сорбентов, препаратов микрокристаллической целлюлозы. Нередко ЖКБ сопровождается нарушением кишечного биоценоза, приводящего к кишечной диспепсии. В этих случаях целесообразно проведение деконтаминационной терапии. Затем проводится лечение пробиотиками и пребиотиками.
Затем проводится лечение пробиотиками и пребиотиками.
Безусловно, подобное комплексное обследование и лечение правильнее всего проводить в одном учреждении. Наша клиника располагает всеми необходимыми диагностическим возможностями для полноценного обследования, лечения и проведения реабилитационных и профилактических мероприятий.
Удаление желчного пузыря (холецистэктомия) — Клиника Здоровье 365 г. Екатеринбург
Холецистэктомия — хирургическая операция по удалению желчного пузыря, который представляет собой грушеобразный орган, расположенный непосредственно под печенью в правой части брюшной полости. В желчном пузыре накапливается желчь — образующаяся в печени жидкость, которая принимает участие в процессе пищеварения.
Различают экстренную холецистэктомию и холецистэктомию выполняемую в плановом порядке (в период ремиссии, при отсутствии симптомов).
Показания к удалению желчного пузыря
Холецистэктомия проводится при холецистите и желчнокаменной болезни для удаления желчных камней и борьбы с осложнениями, которые они вызывают. Лечащий врач может рекомендовать операцию в следующих случаях:
Лечащий врач может рекомендовать операцию в следующих случаях:
— Хронический калькулезный холецистит (камни в желчном пузыре, желчнокаменная болезнь)
— Полипы и холестероз желчного пузыря;
— Камни в желчном протоке (холедохолитиаз)
— Воспаление желчного пузыря (бескаменный холецистит)
— Бессимптомный холецистолитиаз (отсутствие симптомов при наличии камней в желчном пузыре)
Холецистэктомия выполняемая в плановом порядке — достаточно простая операция, которая редко влечет за собой осложнения. В большинстве случаев, пациент может отправиться домой через 1-2 дня после проведения операции.
Удаление желного пузыря в экстренном порядке проводится при непосредственной угрозе жизни пациента, когда возникшие осложнения холецистита делают попытки добиться стойкой стабилизации общего состояния пациента бесперспективными:
— при перитоните;
— гангренозном холецистите;
— перфорации стенки желчного пузыря
Методы удаления желчного пузыря
В настоящее время существует 3 основных технологии выполнения холецистэктомии:
1. Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия
2. Открытая холецистэктомия из минидоступа
3. Традиционная открытая холецистэктомия
Принципиальным отличием во всех указанных методах является только доступ к желчному пузырю.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия выполняется наиболее часто, проводится под общим наркозом с интубацией трахеи (введение тонкой эластичной трубки в трахею во время наркоза, которую пациент не чувствует), что позволяет минимизировать риск регургитации (заброса желудочного содержимого в ротоглотку) и аспирации (попадания желудочного содержимого в легкие) во время операции.
После наступления анестезии, хирург, через специальную тонкую иглу в брюшную полость нагнетат углекислый газ. Цель нагнетания углекислого газа — приподнять брюшную стенку и одновременно поджать внутренние органы, образно говоря «надуть живот». Углекислый газ абсолютно безвреден для организма и его нагнетание позволяет создать в брюшной полости пространство для работы хирурга.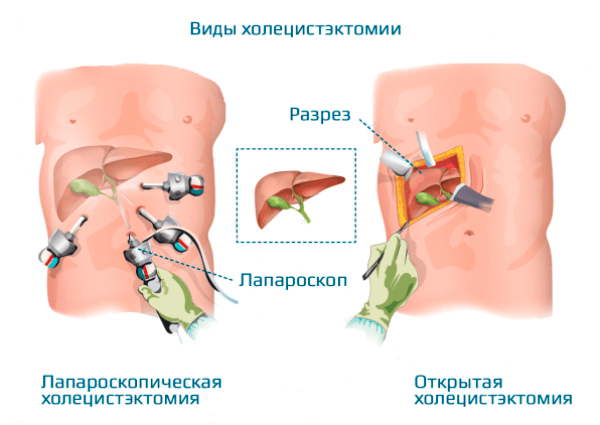 После этого производиться прокол в области пупка, через который вводится лапароскоп, оснащенный видеокамерой, для осмотра органов брюшной полости, а также с целью визуального контроля дальнейшего хода операции. Изображение с видеокамеры лапароскопа передается на монитор в операционной и позволяет хирургам контролировать свои действия.
После этого производиться прокол в области пупка, через который вводится лапароскоп, оснащенный видеокамерой, для осмотра органов брюшной полости, а также с целью визуального контроля дальнейшего хода операции. Изображение с видеокамеры лапароскопа передается на монитор в операционной и позволяет хирургам контролировать свои действия.
На следующем этапе проводятся проколы брюшной стенки (от 1 до 3) для введения инструментов — манипуляторов необходимых для удаления желчного пузыря. После диагностических манипуляций, если требуется, приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости (через один из проколов).
После извлечения желчного пузыря проводится холангиография — специальное рентгеновское исследование желчного протока на наличие отклонений. Если хирург обнаруживает камни или другие патологии в желчном протоке, также может быть проведено медицинское вмешательство, направленное на их устранение.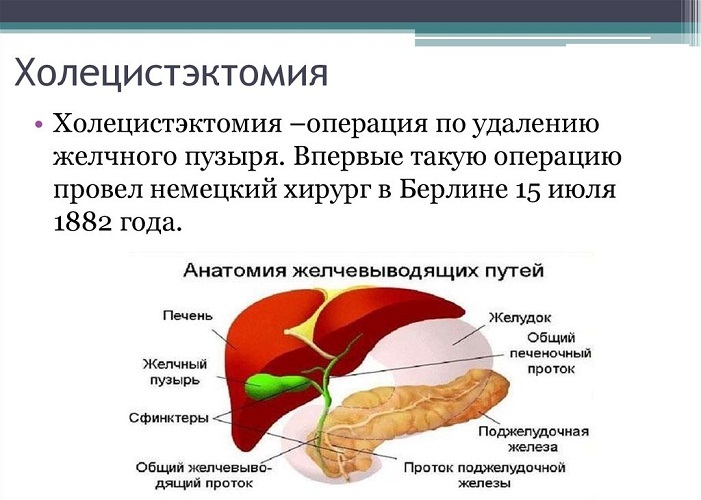
По окончании операции, углекислый газ удаляется из брюшной полости, накладываются швы и стерильная повязка. После полного пробуждения пациент переводится в послеоперационное отделение. Лапароскопическая холецистэктомия длится от 30 минут до 2 часов, в среднем — 40 минут.
Лапароскопическая холецистэктомия назначается не всем пациентам. В некоторых случаях хирург может начать проведение лапароскопической холецистэктомии и решить сделать более широкий разрез из-за наличия рубцовой ткани от предыдущих операций или осложнений.
Как правило, уже через 2-3 часа после лапароскопии пациент может вставать. Выписка из стационара происходит обычно на следующий день после проведения операции, однако некоторым требуется остаться в больнице дольше. Пациент сможет отправиться домой после того как сможет есть, пить и самостоятельно передвигаться без болезненных ощущений. Для полного восстановления требуется примерно неделя.
Преимущества лапароскопической холецистэктомии
— Отсутствие разрезов передней брюшной стенки и, как следствие меньше боли, меньшая вероятность инфицирования, меньшие риски возникновения послеоперационной грыжи, быстрый восстановительный период;
— Уже через 2-3 часа после лапароскопии пациент может вставать. Обычно к вечеру или утру следующего дня состояние уже позволяет вернуться к обычной физической активности, а через несколько дней вернуться на работу. Следы на коже от проколов заживают достаточно быстро, через несколько месяцев их с трудом можно обнаружить;
Обычно к вечеру или утру следующего дня состояние уже позволяет вернуться к обычной физической активности, а через несколько дней вернуться на работу. Следы на коже от проколов заживают достаточно быстро, через несколько месяцев их с трудом можно обнаружить;
— Большая информативность. Технология проведения лапароскопии, при которой изображение из брюшной полости выводится на экран монитора, позволяет выявлять мельчайшую патологию, которая не видна при классической операции. Это возможно из-за того, что на мониторе можно увеличивать изображение органов до 10 раз.
— Щадящее оперативное воздействие. Учитывая многократное увеличение и специальные хирругические инструменты, очаги патологии удаляют, не затрагивая здоровые ткани
Открытая холецистэктомия из минидоступа
Не всем пациентам возможно выполнить лапароскопическое удаление желчного пузыря. Анатомические аномалии, выраженный воспалительный или спаечный процесс в брюшной полости, сопутствующие заболевания, препятствующие наложению пневмоперитонеума (нагнетания брюшной полости углекислым газом) являются поводом для проведения открытой малоинвазивной холецистэктомии.
При этом методе доступ к желчному пузырю осуществляется через разрез (от 3 до 7 см) в области правого подреберья. Мышцы и ткани приподнимаются для освобождения печени и желчного пузыря. Далее приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости.
Затем проводится контрольная холангиография. Накладываются швы и стерильная повязка. После полного пробуждения пациент переводится в послеоперационное отделение. Открытая холецистэктомия из минидоступа длится 30 минут до 2 часов, в среднем — 40 минут.
Сроки пребывания больных в стационаре немного длиннее, чем при лапароскопии, и составляют 1 — 3 дней. Срок послеоперационной реабилитации тоже более длительный.
Традиционная открытая холецистэктомия
В настоящее время этот метод холецистэктомии применяется либо в экстренных случаях, например, при остром холецистите осложненном разлитым перитонитом, либо при сложных формах патологии желчных протоков.
Традиционная открытая холецистэктомия выполняется через большие разрезы брюшной стенки, что сопровождается её значительной травмой и как следствие, развитием нередких послеоперационных осложнений, например, послеоперационных вентральных грыж или инфекционных осложнений. Кроме того, в раннем послеоперационном периоде может развиться парез кишечника, нарушения функции внешнего дыхания.
Безусловно, ранняя послеоперационная активность пациента ограничена, период реабилитации и нетрудоспособности более длительный. Для восстановления потребуется провести в больнице 3 — 7 дней. После этого требуется от четырех до шести недель для полного восстановления.
Осложнения холецистэктомии
Существует очень малая вероятность возникновения следующих осложнений:
— Подтекание желчи
— Кровотечение
— Образование тромбов
— Смерть
— Воздушная эмболия
— Возникновение проблем с сердцем
— Инфицирование послеоперационной раны
— Повреждение ближайших органов: желчного протока, печени и тонкого кишечника
— Панкреатит
— Пневмония
Риск возникновения осложнений зависит от общего состояния здоровья и причин возникновения холецистита. Риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке.
Риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке.
После холецистэктомии
Следует заранее подготовиться к послеоперационному восстановлению. Большинство людей отправляется домой на следующий день после проведения холецистэктомии, но возникновение осложнений может увеличить срок пребывания в больнице. В некоторых случаях для удаления желчного пузыря хирургу приходится сделать разрез брюшной стенки. Больному в таком случае придется остаться в больнице на более длительный срок. Не всегда можно точно сказать, как будет проходить операция. В случае если придется остаться в больнице дольше, стоит сразу взять с собой личные вещи, например, зубную щетку, удобную одежду, книги или журналы, чтобы не было скучно.
Договоритесь с кем-нибудь, кто бы мог отвезти Вас домой после выписки и присмотреть за Вами. Попросите друга или члена семьи отвезти Вас домой и остаться с Вами в первую ночь после операции.
Благодаря проведению холецистэктомии боль и дискомфорт, которые доставляют желчные камни, пройдут. Консервативное лечение как, например, изменение режима питания не предотвращает появление желчных камней. Холецистэктомия — единственный способ предотвратить образование желчных камней.
После проведения холецистэктомии у некоторых пациентов возникает диарея в легкой степени, которая затем проходит. Большинство пациентов не сталкиваются с проблемами пищеварения после холецистэктомии. Желчный пузырь не является органом необходимым для здорового пищеварения.
То, насколько быстро пациент сможет вернуться к своей обычной деятельности после холецистэктомии, зависит от метода оперативного вмешательства и общего состояния здоровья. Пациенты, перенесшие лапароскопическую холецистэктомию, могут вернуться к работе через несколько дней. Пациентам, перенесшим открытую холецистэктомию, требуется несколько недель, чтобы восстановиться и вернуться к работе.
Подготовка к холецистэктомии
Перед плановой операцией проводится ряд исследований для оценки состояния внутренних органов и выявления сопутствующих заболеваний:
Общий анализ крови и мочи
Биохимический анализ крови (АЛТ, АСТ, альбумин, амилаза, глюкоза, билирубин, креатинин, электролиты и др.)
Коагулограмма (протромбин, МНО, фибриноген, АЧТВ, ВСК)
Определение группы крови, резус фактора
Реакция микропреципитации с кардиолипиновым антигеном
Определение антител к вирусу иммунодефицита ВИЧ 1 / 2 (anti-HIV)
Определение антител к вирусу гепатита С (Anti-HCV-total)
Определение антигена вируса гепатита В (HBsAg)
Электрокардиограмма
Рентгенография грудной клетки
Видеоэзофагогастродуоденоскопия (ФГС)
МР — холангиография
Осмотр терапевта
Осмотр анестезиолога
Этот список может быть расширен, при необходимости
Перед проведением плановой холецистэктомии хирург может рекомендовать:
— Выпить специальный медицинский препарат (по назначению врача, например, фортранс) для того чтобы промыть кишечник. За несколько часов до операции больному могут назначить раствор, который выведет кал из кишечника.
За несколько часов до операции больному могут назначить раствор, который выведет кал из кишечника.
— Воздержаться от еды за ночь до операции. Можно запить лекарства небольшим количеством воды, однако за четыре часа до операции следует воздержаться от еды и питья.
— Прекратить приём некоторых лекарств и добавок. Необходимо сообщить врачу названия всех принимаемых лекарств и добавок и продолжить принимать лишь те, которые скажет врач. Врач может запретить приём некоторых лекарств и добавок, так как они могут повысить вероятность возникновения кровотечения.
— Принять душ или ванну используя специальное мыло. Врач может рекомендовать специальное антибактериальное мыло.
Более подробную информацию о холецистэктомии Вы можете получить у хирурга клиники «Здоровье 365» г. Екатеринбурга.
Связанные статьи:
Боль в животе
Боль внизу живота
Аппендицит
УЗИ брюшной полости
Видеоэзофагогастродуоденоскопия (ФГС)
МР — холангиография (см.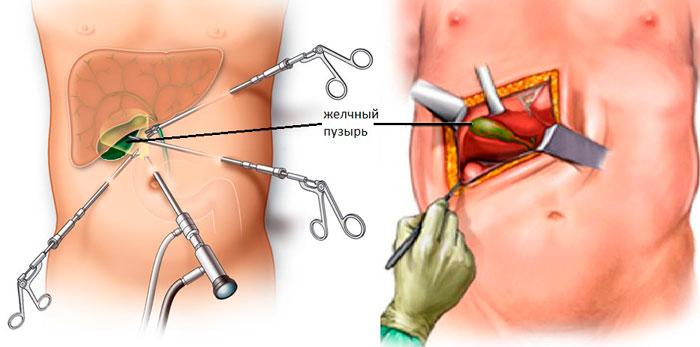 МРТ брюшной полости)
МРТ брюшной полости)
Желчный пузырь
Язва желудка
Гастрит
Панкреатит
Поджелудочная железа
Синдром раздраженного кишечника (СРК)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Неспецифический язвенный колит
Болезнь Крона.
Гастроэнтерит
показания, анализы и ход операции, цена – ЦКБ РАН, Москва
Здоровый желчный пузырь – важный и необходимый орган, участвующий в пищеварении, но при патологических изменениях нормальная его работа невозможна. Наоборот, измененный желчный пузырь становится источником проблем – это потенциальный очаг боли и развития инфекций. Поэтому его удаление не оказывает серьезного влияния на физиологические процессы, облегчая состояние человека.
Виды холецистэктомии
Если терапевтическое лечение желчного не приносит результатов или есть явные показания к оперативному вмешательству, врачи клиники ЦКБ РАН в Москве дадут рекомендации по выбору метода операции. Это может быть классическая открытая холецистэктомия, операция на желчном пузыре эндоскопическим способом или хирургическое вмешательство из минидоступа.
Это может быть классическая открытая холецистэктомия, операция на желчном пузыре эндоскопическим способом или хирургическое вмешательство из минидоступа.
- Лапароскопическая холецистэктомия – вмешательство, которое отличается малой операционной травмой, быстрым и достаточно легким восстановлением. Через проколы в брюшной стенке вводятся инструменты и видеокамера. В результате нагнетания воздуха обеспечивается обзор для проведения необходимых операций. В некоторых случаях по завершении операции врач обеспечивает дренирование жидкости из подпеченочного пространства. Через 2-3 дня пациент самостоятельно покидает отделение и восстанавливается в домашних условиях.
- Операция из мини доступа (разрез 3-7 см) – объективным желанием большинства пациентов является проведения лапароскопической операции холецистэктомии желчного пузыря. Однако не для всех клинических случаев такой вид хирургического лечения подходит. С целью снижения степени травматизма в ходе удаления желчного пузыря может быть принято решение о проведении операции из минидоступа под правой реберной дугой – это компромиссный вариант между традиционной полостной операцией и лапароскопической.

Если вам показана плановая операция (лапароскопическая холецистэктомия), обращайтесь к специалистам ЦКБ РАН. В условиях современного стационара мы проводим на высоком уровне любые операции по удалению желчного – однопортовые, ретроградные (от шейки), антеградные (от дна). Уточнить стоимость операции можно в прайсе на сайте клиники. Однако лучше получить всю информацию оцене и рекомендации по виду непосредственно на консультации специалистов ЦКБ.
Лапароскопическая холецистэктомия – это малоинвазивная операция удаления желчного пузыря с использованием лапароскопической технологии – через сантиметровый разрез. Сегодня это единственный способ планового лечения хронического холецистита.
Операция считается наиболее часто выполняемой из всех проводимых на внутренних органах.
Преимущества использования методики
- Уменьшение болезненности после операции.
- Короткий период пребывания в стационаре (менее суток).
- Быстрое возвращение пациента к привычной организации быта.

- Хороший косметический эффект.
- Улучшение качества жизни.
- Практически исключена вероятность развития вентральной грыжи.
- Минимальное травмирование брюшной стенки.
Показания к проведению лапароскопической операции
Сначала принимается решение о необходимости проведения операции, а затем уже выбирается методика. В настоящее время использование лапароскопической методики считается оправданным при любом возрасте пациентов, даже при наличии избыточного веса.
Лапароскопическая холецистэктомия показана при следующих заболеваниях:
- Холецистит, не поддающийся лечению консервативными методами;
- Холестероз желчного пузыря;
- Холецистит в острой стадии;
- Холецистолитиаз, проходящий бессимптомно;
- Опухоли желчного пузыря (в том числе папилломы).
Если заболевание сопровождается болями, пациенты не удивляются назначенной операции.
Когда заболевание проходит бессимптомно, и выявляется случайно, также рекомендовано оперативное лечение. В этом случае операция переносится легче.
При данном диагнозе возможно развитие папиллом – доброкачественных опухолей, поэтому операция начинается с подробного осмотра полости на предмет разрастания опухолевого образования. Если имеют сомнения в доброкачественности образования, выполняется переход от лапаротомии к открытому типу хирургического вмешательства – полостной операции.
Когда лапаротомная холецистэктомия недопустима?
Абсолютные противопоказания:
- Плохая свертываемость крови;
- Патология жизненно важных функций в стадии декомпенсации;
- Критическое состояние пациента.
Относительные противопоказания определяются, как правило, укомплектованностью клиники современным оборудованием, индивидуальными особенностями больного и опытом хирурга. Вопрос применения методики – совместное решение хирурга и анестезиолога.
Существуют ситуации, когда выполнить операцию не представляется возможным из-за анатомических отклонений или воспалительного процесса. В этих случаях производится открытая операция.
Подготовительный период
Проводится обследование для оценки состояния организма и выявления сопутствующих заболеваний:
- Физикальное обследование:
- Анализы крови и мочи;
- УЗИ внутренних органов;
- ЭКГ;
- Рентген или флюорография грудной клетки;
- Осмотр врачей;
- Эзофагогастродуоденоскопия.
Этот список может быть расширен за счет колоноскопии, МРТ и эндоскопической ретроградной холангиопанкреатографии.
Кроме этого необходимо:
- Заблаговременно ввести в меню только легкую пищу;
- Поставить очистительную клизму дважды перед операцией – вечером и утром;
- При необходимости может быть назначенэспумизан;
- Принять душ.
Все лекарства принимаются только по согласованию с врачом.
Ход операции
Лапаротомная холецистэктомия проводится под общим наркозом и длится примерно 40 минут. Этапы процедуры следующие:
- В брюшную полость вводят углекислый газ.
- Вводятся трубки с клапанами, чтобы можно было вставить инструменты, не выпуская газ, и трубка с видеокамерой – лапароскоп. На мониторах отражается ход операции с многократным увеличением.
- Устанавливают троакары.
- Специальными инструментами удерживают желчный пузырь, пережимают клипсами проток и артерию.
- Желчный пузырь отделяют и удаляют.
- Проводят дренирование брюшной полости.
Реабилитация
Первые послеоперационные часы пациент проводит в реанимации, затем его переводят в палату. Через несколько часов можно вставать. Дренаж удаляется на следующий день. Восстановление поводится в течение месяца после операции:
- Нужно соблюдать режим дня;
- Принимать назначенные лекарства.
- Постепенно вводить физической нагрузки.

Необходимость в соблюдении диеты существует только в первые месяцы после операции, пока проходит адаптация организма к новым условиям. Уже через полгода ограничения снимаются.
Говоря о результатах лапаротомной холецистэктомии, стоит отметить, что операция считается стандартным методом лечения. Главное преимущество – быстрое выздоровление. Методика безопасна, частота конверсий в открытую операцию – минимальна.
Осложнения
Возможны следующие негативные последствия:
- Истекание желчи в брюшную полость, если плохо ушит пузырный проток;
- Перитонит;
- Воспалительный процесс;
- Грыжа.
Отзывы
Практически все отзывы наших пациентов положительные – операцию считают эффективной, быстрой и малотравматичной. Неприятные моменты, на которые обращают внимание пациенты:
- Боль в животе из-за вздутия;
- Трудности с дыханием, так как легкие были сдавлены;
- Приходится голодать в первое время.

Все эти ощущения быстро проходят. Прооперированные пациенты сходятся во мнении, что эти симптомы можно перетерпеть, они несравнимы с пользой от операции.
Где лучше сделать лапаратомию?
Цена лапороскопической операции несколько выше, чем операции открытого типа, когда пересекаются мышцы брюшной стенки. Однако учитывая сокращение времени нахождения в стационаре, суммарные затраты на лечение получаются ниже, чем при полостной операции.
Узнать стоимость оперативного лечения можно на консультации специалиста ЦКБ РАН в Москве или по телефону клиники.
Холецистэктомия в сети клиник «Поликлиника.ру», сделать холецистэктомию в Москве
Холецистэктомия — это хирургическое вмешательство, в ходе которого проводят удаление желчного пузыря. Операция назначается в случае нарушения функционирования органа, при котором консервативные методы лечения не приводят к положительной динамике.
Показания
Желчный пузырь — это полый орган, в котором находится желчь. Желчь участвует в процессе пищеварения. Однако в некоторых случаях требуется удаление желчного пузыря – это делается, когда наличие желчного пузыря создает больший риск для здоровья, чем угроза от его отсутствия.
Желчь участвует в процессе пищеварения. Однако в некоторых случаях требуется удаление желчного пузыря – это делается, когда наличие желчного пузыря создает больший риск для здоровья, чем угроза от его отсутствия.
Рассмотрим, в каких случаях врач может назначить удаление желчного пузыря:
- Наличие камней в желчных протоках.
- Острый холецистит, который сопровождается сильными болями.
- Холестероз – диагноз, который подразумевает насыщение стенок органа холестерином.
- Наличие крупных полипов на слизистой оболочке желчного пузыря.
- Новообразования в области желчного пузыря.
- Обструкция желчных путей – воспаление пузыря из-за инфекции.
- Желчнокаменный панкреатит.
- Приступы острой колики в результате движения камней, их выхода из пузыря.
- Нарушение функционирования желчного пузыря.
К таким радикальным мерам, как холицисэктомия, прибегают не сразу.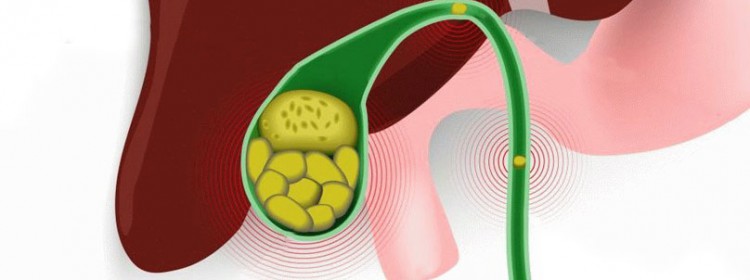 Сначала пациенту назначают консервативные виды терапии, физиопроцедуры, лечебную диету и т.д. При отсутствии эффекта решается вопрос об оперативном вмешательстве. После удаления желчного пузыря жизнь пациента практически не изменится – однако требуется придерживаться определенной диеты и поддерживать организм медикаментозно.
Сначала пациенту назначают консервативные виды терапии, физиопроцедуры, лечебную диету и т.д. При отсутствии эффекта решается вопрос об оперативном вмешательстве. После удаления желчного пузыря жизнь пациента практически не изменится – однако требуется придерживаться определенной диеты и поддерживать организм медикаментозно.
Возможные противопоказания
Холицестэктомия имеет определённые противопоказания. Рассмотрим, в каких случаях не проводят операцию:
- Наличие серьёзных заболеваний сердечно-сосудистой системы.
- Наличие беременности.
- Инфекционные заболевания в острой стадии.
- Нарушение свертываемости крови.
- Заболевания крови.
Необходимая подготовка
При подготовке к операции следует убедиться, что у пациента отсутствуют какие-либо противопоказания. Для этого врач может назначить различные методы лабораторной или инструментальной диагностики:
- Общий и развернутый анализ крови.

- Общий анализ мочи.
- Анализ крови на свертываемость.
- Анализ крови на возможные инфекции, ВИЧ, гепатит, сифилис.
- Ультразвуковое исследование органов желудочно-кишечного тракта.
- В некоторых случаях может потребоваться проведение магнитно-резонансной томографии желчного пузыря.
- В обязательном порядке нужно будет пройти ЭКГ, флюорографию и взять у терапевта справку об отсутствии противопоказаний к хирургическому вмешательству.
Кроме того, пациенту перед операций следует ознакомиться со следующими рекомендациями:
- Процедура проводится на голодный желудок. Врач рекомендуют исключить пищу за 18 часов до хирургического вмешательства.
- Минимум за трое суток необходимо соблюдать диету без жирных, жареных, копченых, калорийных продуктов и т.д. Рекомендуется употреблять кисломолочную продукцию, постное мясо и рыбу.
- За 10 суток до исследования требуется исключить алкогольные напитки.

- Обязательно сообщите врачу о медикаментозных препаратах, которые вы принимаете. Некоторые медикаментозные средства врач может отменить за несколько суток до операции.
- Накануне вечером или утром перед операцией нужно будет сделать очистительную клизму или принять специальные слабительные препараты для очистки кишечника – оптимальный способ вам поможет подобрать лечащий врач.
Как проходит операция
В большинстве случаев удаление желчного пузыря осуществляется под общим наркозом. Доступ к органу может проводиться различными способами: открытый способ с обширным разрезом или же лапароскопический метод (без масштабных разрезов, через небольшие проколы). В обоих случаях желчный пузырь удаляют, предварительно зажав пузырный проток и кровеносные сосуды.
Желчные протоки проверяют на проходимость. При наличии камней их извлекают, восстанавливая просвет для свободного прохождения желчи. Швы накладывают с помощью специальных саморассасывающихся нитей. Длительность хирургического вмешательства обычно составляет от 1 до 2 часов.
Длительность хирургического вмешательства обычно составляет от 1 до 2 часов.
Послеоперационный период
В течение первых суток после удаления желчного пузыря не рекомендуется есть и пить. Только на второй день можно пить воду в небольших количествах. Затем постепенно вводятся кисломолочные напитки, например, кефир, травяные чаи, кисель. На третьи сутки в рацион вводят лёгкие блюда, например, каши на воде, куриный бульон, овощное пюре и т.д.
После хирургического вмешательства врач назначает необходимые медикаментозные препараты: обезболивающие для снятия боли после операции, спазмолитики, антибактериальные препараты и т.д. Перечень лекарств определяется индивидуально для каждого пациента.
Разумеется, после хирургического вмешательства до полного восстановления рекомендуется ограничить повышенные физические нагрузки, отказаться от приема горячих ванн, бань и саун, запрещено принимать алкоголь.
Жизнь после операции
После удаления желчного пузыря организму требуется время, чтобы восстановиться и приспособиться к изменениям. Чтобы избежать негативных последствий операции, организму требуется поддержка в нормализации желчеоттока и процессе пищеварения. С этой целью врач назначает некоторые медикаментозные препараты. Пропивать их нужно курсами, пожизненно. После полного восстановления пациент может вернуться к привычному образу жизни, не забывая про ограничения в пище.
Чтобы избежать негативных последствий операции, организму требуется поддержка в нормализации желчеоттока и процессе пищеварения. С этой целью врач назначает некоторые медикаментозные препараты. Пропивать их нужно курсами, пожизненно. После полного восстановления пациент может вернуться к привычному образу жизни, не забывая про ограничения в пище.
Пациенты с удаленным желчным пузырем должны соблюдать лечебную диету, основанную на дробном питании (5-6 приёмов пищи) небольшими порциями.
Желательно отдать предпочтение трем видам термической обработки продуктов: приготовление на пару, варка и запекание. Пациенту потребуется отказаться от жареных, острых и жирных блюд, минимизировать употребление пряностей и специй. Если соблюдать все рекомендации врача — реабилитация пройдёт быстрее, а привычный образ жизни практически не изменится.
Узнать подробную информацию о холецистэктомии можно на очном приёме у специалиста. Будьте здоровы!
Лапароскопическая операция по удалению желчного пузыря
Что такое лапароскопическая холецистэктомия?
Лапароскопическая холецистэктомия – это операция по удалению желчного пузыря. Лапаропической, или малоинвазивной, хирургией называют хирургические вмешательства с использованием видеокамеры и нескольких тонких инструментов.
Лапаропической, или малоинвазивной, хирургией называют хирургические вмешательства с использованием видеокамеры и нескольких тонких инструментов.
Во время лапараскопической операции хирург делает небольшие разрезы (не более 1,27 см) и вводит через них пластиковые трубочки: порты. Затем через порты в брюшную полость вводят камеру и инструменты. Камера передает изображение органов брюшной полости на монитор. Поскольку при минимальном разрезе хирург не имеет возможности самостоятельно осмотреть внутренние органы пациента, камера становится его «глазами». Таким образом, хирург может проводить операцию, получая изображения с камеры, которая находится в теле пациента.
Лапароскопическая или малоинвазийная операция имеет ряд преимуществ по сравнению с обычной операцией: пациент испытывает меньше дискомфорта после операции, поскольку разрезы небольшие; быстрее отходит от наркоза; меньше находится в больнице; быстрее восстанавливается и возвращается к обычной жизни; послеоперационные шрамы почти незаметны.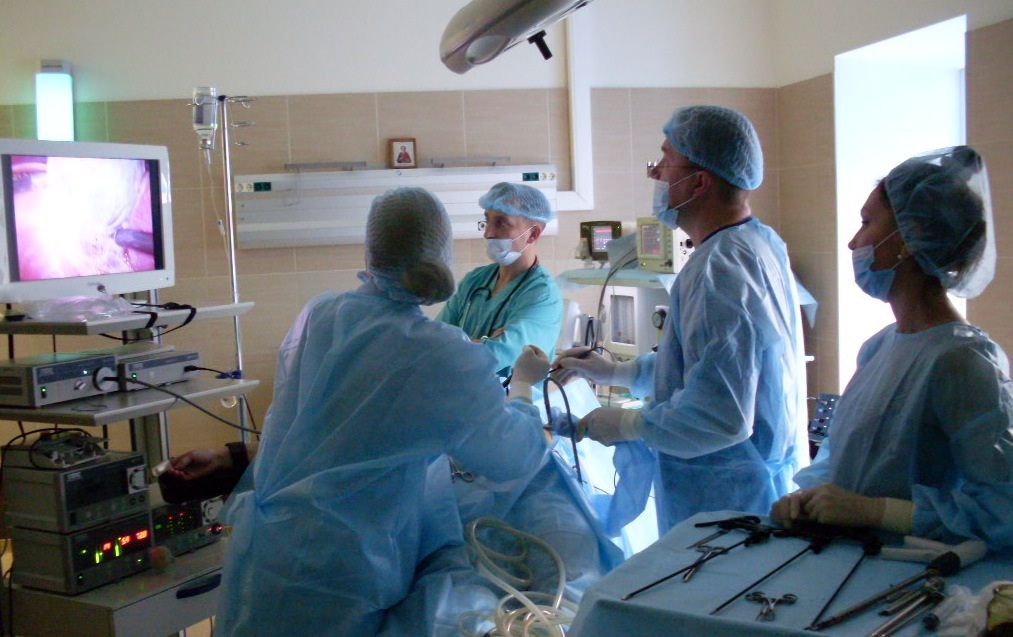 Кроме того, в отличие от открытой операции, после лапараскопической операции остается меньше рубцов на внутренних органах и тканях.
Кроме того, в отличие от открытой операции, после лапараскопической операции остается меньше рубцов на внутренних органах и тканях.
Цена
Стоимость лечения 168$
Как проходит лапароскопическая холецистэктомия?
Наши врачи провели не одну тысячу лапароскопических операций по удалению желчного пузыря. Лапароскопическая холецистэктомия состоит из следующих основных этапов:
- пациенту дают общий наркоз;
- хирург делает четыре разреза: один разрез в области пупка (длиной не более 1,27 см) и еще три разреза длиной от 0,625 см до 1,27 см. Затем через разрезы вводят четыре лапароскопические порта . Они предназначены для камеры и инструментов;
- лапараскоп (тонкий инструмент с линзой на конце) вводится через порт около пупка и подсоединяется к специальной камере. Лапараскоп передает на экран увеличенное изображение внутренних органов пациента;
- хирург вводит специальные длинные хирургические инструменты через три порта и аккуратно отделяет желчный пузырь от тканей, соединяющих его с печенью и желчным протоком.
 Затем хирург вытягивает желчный пузырь из брюшной полости через один из портов;
Затем хирург вытягивает желчный пузырь из брюшной полости через один из портов; - при необходимости хирург может сделать рентген (холангиографию), чтобы определить, есть ли камни в желчных протоках;
- после удаления желчного пузыря из брюшной полости, хирург зашивает разрезы.
В каком случае хирург может принять решение заменить лапараскопическую операцию на операцию открытого типа?
В редких случаях пациентам проводят открытую операцию вместо лапароскопической. Хирург может принять такое решение, если во время операции выясняется, что у пациента имеется значительное количество рубцовой ткани, или анатомическая структура органов недостаточно ясна. Такое происходит не чаще, чем в 5% случаев.
Хирург может принять решение о замене лапароскопической операции на открытую, если есть угроза здоровью и жизни пациента. Факторы, которые могут повлиять на выбор типа операции: ожирение, наличие плотной рубцовой ткани, которая образовалась после предыдущих полостных операций, острый холецистит или кровотечение во время операции.
Каков риск послеоперационных осложнений при лапароскопической холецистэктомии?
Лапароскопическая холецистэктомия – одна из самых безопасных операций. Коэффициент возникновения осложнений не превышает 2%. Подавляющее большинство пациентов быстро восстанавливаются и возвращаются к обычной жизни. После лапароскопической холецистэктомии могут возникнуть такие осложнения, как кровотечение, инфицирование, вытекание желчи в брюшную полость, пневмония, образование тромбов и проблемы с сердцем.
В редких случаях при операции могут повредить соседние с желчным пузырем органы: общий желчный проток, двенадцатиперстную кишку или тонкую кишку. Для устранения повреждений может потребоваться еще одна операция. Если во время операции случайно или преднамеренно вскрывают желчный пузырь, камни могут попасть в брюшную полость и в дальнейшем привести к появлению рубцов.
Как быстро пациент восстановится и сможет выйти на работу?
Обычно восстановление занимает около недели. По прошествии семи дней пациенты могут снова садиться за руль, подниматься по лестнице, поднимать тяжести и работать. Все зависит от самочувствия пациента. Ходить можно и нужно. На следующий день после операции пациентам можно снимать повязку и принимать душ. Как правило, после возвращения домой состояние пациентов с каждым днем улучшается.
По прошествии семи дней пациенты могут снова садиться за руль, подниматься по лестнице, поднимать тяжести и работать. Все зависит от самочувствия пациента. Ходить можно и нужно. На следующий день после операции пациентам можно снимать повязку и принимать душ. Как правило, после возвращения домой состояние пациентов с каждым днем улучшается.
Большинство пациентов полностью восстанавливаются и выходят на работу спустя 7-10 дней после операции. В целом, все индивидуально и зависит от того, кем работает пациент. Тем, кто занят ручным трудом или работой, связанной с поднятием тяжестей, лучше повременить 2-4 недели.
Операция на желчном пузыре: восстановление
Время восстановления после операции на желчном пузыре может варьироваться в зависимости от типа операции, которую вы проводите. Хотя существуют некоторые общие послеоперационные рекомендации, применимые к большинству хирургических процедур, количество дней в больнице, время, необходимое для возвращения к нормальной деятельности, и другие факторы восстановления будут отличаться.
Например, после минимально инвазивной / лапароскопической операции (при отсутствии осложнений) человека часто выписывают в тот же или на следующий день.Пребывание в больнице после открытой операции (традиционная операция с большим разрезом) увеличивается на два-четыре дня, и общее восстановление также занимает больше времени.
Время выздоровления человека также может зависеть от того, какой тип холецистэктомии (удаление желчного пузыря) выполняется.
wanessa-p / Getty Images
Последующее наблюдение за операцией
После операции на желчном пузыре важно проконсультироваться с хирургом через две-три недели после выписки. В некоторых ситуациях вам следует обратиться к семейному врачу или хирургу раньше, чем через две недели.
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу:
- Лихорадка выше 101 градуса F
- Сильная боль
- Вздутие живота
- Желтуха (желтоватый оттенок кожи или белков глаз)
- Тошнота или рвота
- Неспособность есть или пить
- Кровотечение или гной вокруг операционного поля
- Покраснение вокруг операционного поля (которое усиливается или распространяется)
- Боль, не купируемая обезболивающими
- Проблемы с дыханием
- Кашель, не улучшающийся
- Серый стул
График восстановления
Время восстановления зависит от типа проведенной операции. Например, при простой холецистэктомии (удаление только желчного пузыря) выздоровление происходит намного быстрее, чем при радикальной холецистэктомии (процедура удаления желчного пузыря, часто выполняемая для лечения рака, включающая удаление желчного пузыря, части печени и прилегающих лимфатических узлов) .
Например, при простой холецистэктомии (удаление только желчного пузыря) выздоровление происходит намного быстрее, чем при радикальной холецистэктомии (процедура удаления желчного пузыря, часто выполняемая для лечения рака, включающая удаление желчного пузыря, части печени и прилегающих лимфатических узлов) .
Вы можете подниматься и спускаться по лестнице в день операции. На следующий день вы можете снять повязку и принять душ.
Вы можете чувствовать себя немного лучше каждый день после возвращения домой.Если нет, проконсультируйтесь со своим врачом.
Первые несколько дней после возвращения домой:
- Вы, вероятно, почувствуете слабость и усталость.
- У вас может появиться вздутие живота.
- Если вам сделали лапароскопическую операцию, у вас может быть боль в правом плече в течение примерно 24 часов. Это связано с углекислым газом, который вводится в брюшную полость (во время процедуры), чтобы хирург мог провести процедуру и осмотреть место операции.
От 24 до 48 часов после операции:
- Вы можете снять повязку и принять душ, если ваш лечащий врач разрешит вам это сделать. Обязательно осторожно промокните разрез насухо (не трите его).
- Не принимайте ванну в течение первых двух недель или до одобрения врача.
Через одну-две недели после операции:
Вы можете получить разрешение от своего хирурга вернуться к работе и вернуться к нормальной деятельности, если вам была сделана лапароскопическая операция, в зависимости от того, какой тип работы вы выполняете.Но важно следовать инструкциям хирурга или семейного врача, прежде чем вернуться к обычному графику.
Первые две-четыре недели после операции:
- У вас может быть частая отрыжка
- У вас может быть диарея (может длиться от двух до четырех недель или дольше)
Через четыре-шесть недель после операции:
Вам может быть разрешено вернуться к работе и возобновить нормальную деятельность, если вам сделали открытую операцию. Но не забудьте проконсультироваться со своим врачом, прежде чем вернуться к нормальной деятельности.
Хронология открытой хирургии
Если операция по удалению желчного пузыря проводилась открытым способом, вам нужно будет остаться в больнице через несколько дней после операции. Ожидайте, что вы вернетесь к нормальной деятельности примерно через четыре-шесть недель после процедуры.
Время восстановления будет медленнее и по другим причинам, например, боль может длиться дольше. Ваш лечащий врач объяснит, чего вам следует ожидать в отношении нормального времени восстановления.Взаимодействие с другими людьми
Копинг
Восстановление после холецистэктомии может быть трудным. Уровень сложности выживания часто связан с причиной операции на желчном пузыре (например, удалили ли вам желчный пузырь из-за рака или желчных камней) и времени, необходимого для восстановления.
Если вам сделали операцию из-за камней в желчном пузыре, процесс восстановления сил и возвращения к нормальной диете может оказаться сложной задачей. Но если вам сделали операцию на желчном пузыре из-за рака или других хронических заболеваний, выздоровление может быть довольно долгим.
Боль
После операции вы почувствуете боль. Сила вашей боли будет зависеть от нескольких факторов, включая вашу терпимость к боли, тип процедуры и т. Д. После лапароскопической операции боль в плече обычно сохраняется в течение первых 24–48 часов.
Ваш хирург может посоветовать вам принимать безрецептурные болеутоляющие, такие как парацетамол (тайленол), ибупрофен (адвил или мотрин) или напроксен (алев). Использование льда на месте разреза может помочь облегчить боль, но не забудьте обсудить с врачом, как лучше всего использовать лед.
Ваш хирург может назначить наркотические обезболивающие в течение первых нескольких дней после операции. Если у вас есть какие-либо вопросы о приеме обезболивающих, побочных эффектах или другие вопросы, обязательно обсудите свои вопросы с врачом.
Часто бывает тошнота и рвота от анестезии; эти симптомы должны исчезнуть через день или два. Наркотические обезболивающие могут усилить тошноту и рвоту.
Попробуйте принять обезболивающее после еды (если только врач не посоветует этого).Обязательно обратитесь к врачу, если вы не можете принимать обезболивающее или если тошнота не проходит через день или два после операции.
Лекарства
Ваш лечащий врач посоветует вам, когда снова начинать принимать обычные лекарства после операции. Если вы принимаете антикоагулянты (или другие лекарства) и прекратили их прием перед операцией, обязательно проконсультируйтесь со своим хирургом или семейным врачом о том, когда возобновить их прием.
Если вам прописали антибиотики, после операции обязательно пройдите полный курс, как предписано; не прекращайте прием антибиотиков, когда почувствуете себя лучше.
Если у вас запор после операции, проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта. Смена диеты, ежедневная ходьба в соответствии с переносимостью и увеличение потребления воды могут помочь облегчить запор.
Действия
Общие рекомендации после холецистэктомии включают:
- Обязательно отдыхайте, когда чувствуете усталость; хороший сон будет способствовать заживлению и поможет вам выздороветь.
- Пытаться гулять каждый день после операции.Сначала идите небольшое расстояние, затем каждый день увеличивайте его (немного дальше) и постепенно увеличивайте расстояние, которое вы идете. Ходьба улучшает кровообращение, помогает предотвратить пневмонию и способствует нормальной работе кишечника.
- Избегайте любого типа подъема в течение как минимум двух-четырех недель после операции (включая подъем ребенка, ношение таких предметов, как продукты, портфель, рюкзак, мешок с кормом для собак, наполнитель для кошачьего туалета, пылесос и т. Д.). Опять же, обязательно следуйте инструкциям хирурга о том, когда вы можете возобновить подъем тяжелых предметов.
- Избегайте любых видов напряженной деятельности, включая упражнения, такие как езда на велосипеде, бег, поднятие тяжестей, аэробика или другие виды упражнений, пока вы не получите одобрение от вашего лечащего врача.
- После того, как вы перестанете принимать обезболивающие, вы сможете комфортно сидеть в течение относительно длительного периода времени и можете быстро переставить ногу с педали газа на тормоз. Обычно водить машину можно, но убедитесь, что ваш лечащий врач дал вам ОК перед возобновлением вождения
- Не занимайтесь сексом, пока не получите разрешение от врача.
Диета
После операции на желчном пузыре вы постепенно переходите с жидкой диеты на диету BRAT (включая хлеб, белый рис, яблочное пюре, тосты и крекеры с содовой). Затем постепенно вводите обычную твердую пищу (если стул не жидкий).
По мере того, как вы переходите с диеты BRAT на обычную пищу, обязательно обращайте внимание на этикетки. Выбирайте продукты с содержанием жира не более 3 граммов на порцию, когда вы снова начнете вводить жиры в свой рацион.Взаимодействие с другими людьми
Обычно люди возвращаются к нормальной диете в течение месяца после операции на желчном пузыре.
Когда звонить врачу
Есть некоторые симптомы, на которые следует обратить внимание при обращении к врачу по мере того, как вы постепенно возвращаетесь к нормальной диете, к ним относятся:
- Сильная тошнота или рвота
- Ухудшение или сильная боль в животе
- Желтуха (желтоватый оттенок кожи или белки глаз)
- Отсутствие дефекации или невозможность отхождения газов в течение более трех дней после операции
- Диарея, которая продолжается более трех дней после операции
Исследование 2017 года показало, что постхолецистэктомический синдром (СПХ) (симптомы, включая боль в верхней части живота и несварение желудка после холецистэктомии) был связан с употреблением холестерина, животного белка и яиц.Исследование показало, что употребление овощей не вызывает негативных симптомов.
Человек может жить нормальной жизнью без желчного пузыря, но желчный пузырь действительно помогает в переваривании жирной пищи. Функция желчного пузыря — хранить и выделять желчь (зеленовато-желтое вещество, которое помогает расщеплять и поглощать жиры).
После удаления желчного пузыря могут наблюдаться некоторые изменения в пищеварении и некоторые симптомы, на которые следует обратить внимание. Ваша печень по-прежнему будет вырабатывать и выделять желчь, но важно внимательно следить за своим питанием.
Общие советы по диете после холецистэктомии включают:
- Ешьте чаще небольшими порциями (вместо больших).
- Избегайте жирной пищи примерно четыре недели.
- Попробуйте есть мягкую пищу (например, простой белый рис, жареный цыпленок, тосты и йогурт), если у вас расстройство желудка.
- Пейте много жидкости (если это не противопоказано врачом).
- Избегайте острой пищи, жирной пищи и алкоголя, если у вас диарея.
- Если диарея продолжается более двух недель после операции, проконсультируйтесь с лечащим врачом.
- Избегайте запоров и перенапряжения при дефекации. Поговорите со своим врачом о том, что принимать при запоре. Если у вас не было опорожнения кишечника в течение двух или более дней после операции, ваш врач может назначить легкое слабительное. Не принимайте какие-либо слабительные или другие отпускаемые без рецепта лекарства без разрешения врача.
Прогресс диеты при выздоровлении
Есть определенные типы продуктов, которые следует есть (и те, которых следует избегать) во время восстановления после холецистэктомии:
- Ешьте небольшими порциями и часто.
- Избегайте жареной пищи после операции и ограничьте потребление продуктов с высоким содержанием жира.
- Избегайте продуктов, которые, как известно, вызывают сильное газообразование (например, бобы, капуста и спаржа).
- В первые несколько дней после операции придерживайтесь чистой жидкой диеты (состоящей из бульона, желатина и других жидкостей.
- Постепенно возвращайте твердую пищу в свой рацион.
Жирная и жирная пища может вызвать боль, вздутие живота и диарею после операции на желчном пузыре; Избегайте продуктов с высоким содержанием жиров, в том числе:
- Все, что обжарено в масле, например картофель фри, жареный цыпленок, жареная рыба, яичница, луковые кольца, пончики и все остальное, что жарят
- Мясо с высоким содержанием жира (например, колбаса, бекон или говяжий фарш с высоким содержанием жира )
- Цельное молоко и молочные продукты с высоким содержанием жира (включая мороженое, сыр, творог, сливки и др.)
- Пицца
- Сало
- Масло
- Супы на основе сливок
- Подлив из мясных капель
- Кожа из курицы или индейки
- Шоколад
- Масла (кокосовое масло, пальмовое масло и другие виды масел)
Полуфабрикаты обычно содержат нездоровые жирные кислоты омега-6 (например, из соевых бобов, канолы и подсолнечного масла) и не рекомендуются после удаления желчного пузыря.Обработанные (полуфабрикаты) продукты включают такие продукты, как:
- Пироги
- Печенье
- Картофельные чипсы (и другие виды чипсов, например, чипсы из тортильи)
- Крекеры
- Расфасованные в магазине хлебобулочные изделия или закуски (особенно из белой муки и / или сахара)
Острая пища также может нанести ущерб вашей пищеварительной системе после операции на желчном пузыре; исключите острое из своего рациона, чтобы избежать дискомфорта в желудочно-кишечном тракте (ЖКТ).
Постепенно переходите с жидкой диеты на диету BRAT (включая хлеб, белый рис, яблочное пюре, тосты и крекеры с содовой). Затем постепенно вводите обычную твердую пищу (если стул не жидкий).
По мере того, как вы переходите с диеты BRAT на обычную пищу, обязательно обращайте внимание на этикетки. Выбирайте продукты с содержанием жира не более 3 граммов на порцию, когда вы снова начнете вводить жиры в свой рацион.
Нездоровые жиры и здоровые жиры
После удаления желчного пузыря усвоение жира организмом нарушается; поэтому важно ограничить потребление продуктов с высоким содержанием омега-6 жирных кислот (тип жира, которого большинство людей, придерживающихся западной диеты, получает слишком много), и сосредоточиться на потреблении большего количества продуктов, богатых омега-3 жирными кислотами.
Продукты с жирными кислотами омега-6, которых следует избегать, включают растительные масла, такие как:
- Масло канолы
- Подсолнечное или сафлоровое масло
- Кукурузное масло
- Виноградное масло
- Сало или шортенинг
- Соевое масло
Растительные масла с высоким содержанием омега-6 жирных кислот также содержатся в обработанных пищевых продуктах. Скрытые источники растительных масел в продуктах питания, которых следует избегать, включают:
- Майонез
- Заправки для салатов (покупные)
Омега-3 жирные кислоты (здоровые жиры)
После операции на желчном пузыре следует уделять первоочередное внимание здоровым жирным кислотам омега-3, их можно найти в следующих продуктах:
- Рыба (выловленные в дикой природе сардины, устрицы, лосось, треска, сельдь, сардины и анчоусы)
- Орехи (например, грецкие орехи и миндаль)
- Добавки (включая добавки рыбьего жира, жир печени трески, масло криля)
- Другие источники (например, семена льна, семена чиа и авокадо)
Слишком быстрое повторное введение в рацион новых продуктов может вызвать газы, вздутие живота и спазмы в животе; постепенно возвращайте в рацион продукты с высоким содержанием клетчатки, такие как:
- Цельнозерновые (включая цельнозерновой хлеб, киноа, коричневый рис, овес и др.)
- Бобовые
- Орехи и семена
- Фасоль
- Овощи (например, цветная капуста, брокколи, капуста и брюссельская капуста)
Ведите продовольственный журнал
Записывайте продукты, которые вы едите.Ведение дневника питания поможет вам вспомнить, какие продукты вы недавно снова употребляли, какие вызывают расстройство желудочно-кишечного тракта, а какие не вызывают проблем с пищеварением.
эмоциональный
Важно научиться заботиться о себе. Обращайтесь, когда вам нужна помощь (как физическая, так и эмоциональная). Стремитесь применять техники ухода за собой каждый день (такие как внимательность, практика медитации или техники глубокого дыхания / расслабления).
Oncolink, веб-сайт, нацеленный на информирование пациентов и практикующих врачей о раке, рекомендует упражнения по глубокому дыханию после операции на желчном пузыре; глубокое дыхание может принести много пользы для здоровья, в том числе:
- Помощь при обезболивании
- Сохранение здоровья легких после анестезии
- Обеспечение хорошего дренажа лимфатической жидкости
- Расслабление и снятие стресса и напряжения.
Oncolink предлагает закрыть глаза, сидя в удобном положении, сделать от пяти до 10 медленных глубоких вдохов, расслабить мышцы, медленно покачивая головой и плечами. Это упражнение на глубокое дыхание следует выполнять несколько раз в день и каждый раз, когда вы чувствуете напряжение, особенно в первую неделю после операции.
% PDF-1.5
%
108 0 объект
>
endobj
xref
108 68
0000000016 00000 н.
0000002422 00000 н.
0000002538 00000 н.
0000002574 00000 н.
0000003064 00000 н.
0000003179 00000 п.
0000003318 00000 н.
0000003457 00000 н.
0000003596 00000 н.
0000003735 00000 н.
0000003874 00000 н.
0000004013 00000 н.
0000004152 00000 п.
0000004291 00000 н.
0000004430 00000 н.
0000004569 00000 н.
0000004708 00000 п.
0000004847 00000 н.
0000005404 00000 п.
0000005678 00000 н.
0000006299 00000 н.
0000006326 00000 н.
0000006440 00000 н.
0000006477 00000 н.
0000006774 00000 н.
0000007302 00000 н.
0000007446 00000 н.
0000007584 00000 н.
0000010622 00000 п.
0000014196 00000 п.
0000018550 00000 п.
0000022695 00000 п.
0000026836 00000 п.
0000031136 00000 п.
0000035231 00000 п.
0000039494 00000 п.
0000042143 00000 п.
0000042213 00000 п.
0000042316 00000 п.
0000054349 00000 п.
0000054627 00000 п.
0000055102 00000 п.
0000075281 00000 п.
0000075393 00000 п.
0000075463 00000 п.
0000075559 00000 п.
0000084484 00000 п.
0000084768 00000 п.
0000085114 00000 п.
0000085141 00000 п.
0000085626 00000 п.
0000097017 00000 п.
0000097287 00000 п.
0000097621 00000 п.
0000127367 00000 н.
0000127406 00000 н.
0000127479 00000 н.
0000127552 00000 н.
0000127625 00000 н.
0000127698 00000 п.
0000127771 00000 н.
0000127844 00000 н.
0000127917 00000 п.
0000127990 00000 н.
0000128063 00000 н.
0000128136 00000 н.
0000128209 00000 н.
0000001656 00000 н.
трейлер
] / Назад 288153 >>
startxref
0
%% EOF
175 0 объект
> поток
hb«`b« {$ # @ (& tSvKLDcXqz169, j«RHpPhj \ 6+
1cCe’eGg.% vxnI ~ 1v
| 2
EOO0OrD? Q0N`lpaPH _ $% $ fVg2, O2; BB # 㙈 3W8; N` ľ
tD.s0; H \ yt2.
3 $ = $ a, ll @ oi, L̴t6Kca @
Чего ожидать, WakeMed Health & Hospitals, Raleigh & Wake County, NC
- Поговорите со своим врачом о любых лекарствах / витаминах / травах, которые вы принимаете, поскольку вам может потребоваться отменить некоторые из них перед операцией.
- Прекратите принимать аспирин, ибупрофен (Адвил, Мотрин), напроксен (Алев, Напросин), Клопидогрель (Плавикс), варфарин (Кумадин) и другие антикоагулянты за неделю до операции.
- Некоторые диетические препараты или зверобой нельзя использовать в течение двух недель до операции.
- Обсудите любые возможные нарушения свертываемости крови или другие заболевания, которые могут у вас быть
- За день до операции нельзя ничего есть и пить после полуночи накануне операции.
- Хирург может попросить вас опорожнить толстую кишку и очистить кишечник перед операцией, выпивая только прозрачные жидкости в течение одного или нескольких дней до операции. К ним относятся: вода, прозрачные куриные или говяжьи бульоны, яблочный, виноградный или клюквенный сок, Tang, гавайский пунш, лимонад, Kool Aid, Gatorade, чай (сладкий или несладкий), черный или подслащенный кофе, прозрачное желе, фруктовое мороженое без фруктов и сливок. и итальянские льды.
- У вас будут взяты образцы крови на случай, если вам понадобится переливание крови.
- Не курите. Это поможет вам быстрее восстановиться.
В день операции
- Ничего не ешьте и не пейте после полуночи накануне операции.
- Принимайте лекарства, которые вам сказал врач, запивая небольшим глотком воды.
- Ваш врач или медсестра сообщат вам, когда следует прибыть в больницу.
После операции
- Вы пробудете в больнице до одного дня в зависимости от указаний хирурга.
- После операции вы можете испытать тошноту и рвоту, поскольку процедура проводилась в брюшной полости. Вам будет рекомендовано пить жидкости, чтобы уменьшить эти ощущения.
- Ходьба приветствуется в зависимости от вашего уровня энергии.
- Через 1-2 дня после операции вы сможете снять повязку и принять душ.
Восстановление: чего ожидать в ближайшие несколько недель
- Большинство пациентов чувствуют себя лучше в течение семи дней после операции и могут вернуться к нормальной деятельности, например, к вождению, ходьбе и выполнению некоторых обязанностей на работе; однако не поднимайте, не толкайте и не тяните какие-либо тяжелые предметы до тех пор, пока хирург не освободит вас.
- Для внутреннего заживления требуется от четырех до шести недель полного восстановления.
Альтернативные названия
Удаление желчного пузыря; хирургия желчнокаменной болезни; лапароскопическая хирургия желчного пузыря.
Вопросы и ответы по хирургии желчного пузыря
Что включает в себя процедура?
Четыре разреза сделаны под общей анестезией. Для визуализации и увеличения органов вставлена крошечная камера. Рентген может быть выполнен, чтобы показать хирургу, где расположены камни, чтобы убедиться, что все они удалены.Камни могут быть удалены из желчного протока до удаления желчного пузыря.
Сколько надрезов сделано?
На брюшной полости делаются четыре крошечных разреза.
Как долго мне оставаться в больнице?
В большинстве случаев пациенты остаются не более суток. В некоторых случаях пациенты могут быть выписаны в тот же день.
Какое время восстановления?
Большинство пациентов выздоравливают в течение недели, но полное выздоровление занимает от четырех до шести недель.Пациенты могут работать (только легкие) и водить машину через неделю, но их просят не поднимать, не толкать и не тянуть тяжелые предметы.
По каким причинам хирург должен будет выполнить открытую операцию вместо минимально инвазивной процедуры?
Хирург может порекомендовать открытую процедуру из-за веса пациента или истории предшествующих операций на брюшной полости, в результате которых оставалась рубцовая ткань, что затрудняет визуализацию органов с помощью камеры.
WakeMed имеет множество сертифицированных хирургов общего профиля, которые выполняют лапароскопическое удаление желчного пузыря.Найдите хирурга WakeMed.
упражнений после удаления желчного пузыря | Livestrong.com
Желчный пузырь — это мешочек от трех до четырех дюймов под печенью. В желчном пузыре хранится вещество, называемое желчью, которое выделяется печенью. Желчь используется для всасывания жиров. Некоторые люди страдают желчными камнями, состоящими в основном из холестерина. Это может вызвать болезненные симптомы и потребовать удаления желчного пузыря.
Варианты удаления
Есть два варианта удаления желчного пузыря; хирургическая процедура, называемая холецистэктомией или менее инвазивной лапароскопической операцией.Обычная холецистэктомия — это серьезная операция на брюшной полости, предполагающая разрез. В то время как лапароскопическая операция выполняется путем пробивания небольших отверстий, обычно четырех, а желчный пузырь удаляется с помощью трубок и инструментов через эти отверстия. Восстановление после удаления желчного пузыря зависит от хирургической операции. Восстановление после лапароскопической операции происходит намного быстрее, чем после традиционной холецистэктомии.
Физические упражнения после операции
Удаление желчного пузыря, как и любая операция, требует времени на восстановление.Типичное время отдыха после обширной абдоминальной операции составляет шесть недель, в течение которых следует избегать интенсивных упражнений. Проконсультируйтесь с врачом, прежде чем начинать какие-либо упражнения после операции на желчном пузыре. Каждый человек выздоравливает по-разному, и то, что подходит для одного, не рекомендуется для другого. Продолжайте выполнять упражнения, которые вы делали до операции; сейчас не время пробовать новые упражнения. Главное — прислушиваться к своему телу. Делайте то, что вам нравится и не причиняет боли.
Физические упражнения после холецистэктомии
Начните медленно, ходите несколько раз в день в низком темпе.Это может быть двор, квартал или даже ваш дом. Увеличивайте продолжительность и темп каждый день в зависимости от вашего тела. Избегайте физических нагрузок, таких как перемещение, перенос или подъем тяжелых предметов в течение 10–14 дней или в соответствии с указаниями врача. Постепенно увеличивайте активность и начинайте выполнять более длительные упражнения с большим сопротивлением. Ваш врач проконсультируется с вами по поводу вашего шестинедельного последующего наблюдения, после чего вы обычно можете приступить к своим обычным упражнениям.
Физические упражнения после лапароскопической операции
Восстановление после лапароскопической операции происходит намного быстрее, и упражнения можно продолжить раньше.Избегайте большой активности в течение первых 24-48 часов. Однако ходьба в это время очень важна, и вы должны вставать и ходить как можно больше. Начните медленно и увеличивайте активность в соответствии с вашим телом. Обычно вам следует избегать физических нагрузок в течение трех-пяти дней, но это зависит от человека и его физической формы. Подождите, пока не проведете контрольный осмотр, который должен произойти через 7–14 дней после операции, прежде чем вернуться к своей обычной предоперационной деятельности.
Вылеченные состояния, польза и риски
Знание того, чего ожидать после лапароскопической холецистэктомии, поможет вам как можно скорее вернуться к повседневной жизни.
Сколько времени потребуется на восстановление?
После операции вы будете оставаться в палате для восстановления, пока не придете в состояние бодрости, не начнете дышать эффективно и пока ваши жизненно важные показатели не стабилизируются. Обычно это занимает час или два.
У вас может возникнуть боль в горле, если во время операции в дыхательное горло вставили трубку. Обычно это временно, но, если вам неудобно, сообщите об этом своей бригаде.
Если вы прошли амбулаторную процедуру, вы проведете в больнице большую часть дня и пойдете домой, когда сможете переносить прием пищи и контролировать боль.Лапароскопическая холецистэктомия может потребовать ночевки, в зависимости от причин операции и общего состояния здоровья.
Полное восстановление — это постепенный процесс. Время восстановления зависит от процедуры, типа анестезии, вашего общего состояния здоровья, возраста и других факторов.
Вы можете вернуться в школу или на работу примерно через 10–14 дней. Вам нужно будет избегать подъема тяжестей, физических упражнений и контактных видов спорта в течение месяца.
Чувствую ли я боль?
Обезболивание важно для заживления и плавного выздоровления.После лапароскопической холецистэктомии возникнет дискомфорт. Ваш врач лечит вашу боль, чтобы вы чувствовали себя комфортно и могли полноценно отдыхать. Позвоните своему врачу, если ваша боль усиливается или меняется, потому что это может быть признаком осложнения.
Вы можете чувствовать себя немного сонным, если принимаете наркотические обезболивающие. Вы не должны садиться за руль, пока принимаете наркотики. Общая анестезия также может вызвать сонливость на день или около того. У вас также может быть тошнота. Сообщите члену бригады по уходу, если вас тошнит, чтобы ее можно было вылечить.
Когда мне следует позвонить своему врачу?
Важно регулярно посещать врача после лапароскопической холецистэктомии. По вопросам и опасениям обращайтесь к врачу в перерывах между приемами. Немедленно позвоните своему врачу или обратитесь за неотложной медицинской помощью, если у вас есть:
Кровотечение
Проблемы с дыханием, такие как одышка, затрудненное дыхание, затрудненное дыхание или хрипы
Измените настороженность, например, прохождение отсутствие реакции, отсутствие реакции или спутанность сознания
Боль в груди, стеснение в груди, давление в груди или учащенное сердцебиение
Лихорадка.Незначительная лихорадка (ниже 101 градуса по Фаренгейту) является обычным явлением в течение нескольких дней после обширной лапароскопической операции и не обязательно является признаком хирургической инфекции. Однако вы должны следовать конкретным инструкциям врача о том, когда следует вызывать лихорадку.
Неспособность мочиться, выделять газы или опорожнять кишечник
Боль, покраснение или припухлость в ноге, особенно в икре, что может указывать на сгусток крови
Тошнота и рвота или диарея
Боль, которая не контролируется обезболивающим или усиливающаяся боль в животе
Боль в горле или охриплость, длящаяся дольше, чем ожидалось
Неожиданный дренаж, гной, покраснение или припухлость из разреза
Пожелтение кожи или глаза (желтуха)
Как лапароскопическая холецистэктомия может повлиять на мою повседневную жизнь?
Лапароскопическая холецистэктомия, иногда в сочетании с процедурой по удалению камней из желчных протоков, может полностью вылечить проблемы, связанные с желчными камнями.Это также предотвращает образование новых камней в желчном пузыре.
Будьте уверены, что вы сможете придерживаться нормальной диеты и вести здоровый образ жизни без желчного пузыря. Иногда после холецистэктомии у некоторых людей стул может быть более мягким и частым. Обычно это проходит примерно через месяц после операции, когда ваша печень привыкает к тому, что желчный пузырь не хранит вырабатываемую желчь.
Хирургия желчного пузыря — побочные эффекты и восстановление
Желчный пузырь — это небольшой мешочек, расположенный на правой стороне живота.Работа желчного пузыря заключается в хранении желчного сока, производимого печенью, пищеварительного сока, который помогает переваривать жиры.
Слишком высокий уровень холестерина или билирубина вызывает некоторые частые заболевания желчного пузыря, такие как:
- камни в желчном пузыре
- острое или хроническое воспаление, вызванное камнями в желчном пузыре
- камни желчных протоков
В случае, если проблема усложняется или боль становится невыносимой для пациента, врачи могут предложить вам пройти курс лечения желчного пузыря Операция по удалению .
После операции
Послеоперационный период
жизнь пациента здорова, как хирургическая процедура по удалению желчи
Операция на мочевом пузыре — относительно простой вид операции. Желчный сок после
удаление желчного пузыря может быть легко перенесено в кишечник
печень, чтобы помочь перевариванию жиров.
А как это
подходит для каждой операции, есть несколько осложнений и побочных эффектов, которые
связанных с операцией по удалению желчного пузыря, которая должна быть
обсуждали.
Сторона операции на желчном пузыре
эффекты
После
удаление желчного пузыря, телу пациента потребуется время, чтобы
приспособьтесь с новым методом переваривания жиров. Хотя, ситуация
временный в редких случаях может стать постоянным, и состояние широко известно
as Подтекание желчи после операции на желчном пузыре . В котором просачивается желчь
в другие органы или желчные камни, оставшиеся в желчных протоках.
Подтекание желчи
после операции на желчном пузыре может привести к
неправильное переваривание жиров, что в дальнейшем приводит к диарее.
Анестезия
и хирургическое вмешательство может привести к кратковременному запору, хотя
удаление желчного пузыря уменьшает запоры. Обезвоживание — еще один фактор
что может вызвать запор.
Любые
При хирургическом удалении желчного пузыря возможно повреждение кишечника. В
вероятность повреждения кишечника очень низкая, но все же возможно, поэтому
предварительно обсудите все осложнения, связанные с вашей операцией, с
врач или хирург. Если боль после операции продолжается длительное время,
немедленно обратитесь за медицинской помощью.Возможно, вам удастся разработать Incisional
грыжа после операции на желчном пузыре.
Осталось
камни после операции на желчном пузыре могут вызвать закупорку желчных протоков, вызывающую
сильная боль или желтуха.
Хирургия желчного пузыря
восстановление
Послеоперационный период
восстановление идет довольно плавно, будет некая инструкция, которая может вам понадобиться
следовать во время восстановления. Если вы пошли на минимальную
инвазивный хирургический процесс, широко известный как лапароскопия, вы можете пойти домой
в день операции.Пациент может чувствовать себя после операции на желчном пузыре
тошнота , которая может быть результатом анестезии, используемой во время операции.
Постарайтесь не
заниматься любой физически напряженной деятельностью, включая поднятие тяжестей для
минимум две недели. Вам необходимо очистить Scar и позаботиться о нем.
ткань после операции на желчном пузыре , чтобы избежать риска инфицирования . Вы
Можно также воспользоваться помощью члена семьи для очистки ткани Scar
после операции на желчном пузыре .
Диета после операции
Диета после операции на желчном пузыре — еще одна важная часть, которой вы должны следовать для скорейшего выздоровления. Желательно включать в рацион легкоусвояемую пищу, содержащую клетчатку. Вы можете включать в свой рацион:
- орехи
- семена
- цельнозерновые
- брюссельская капуста
- брокколи
- цветная капуста
- капуста
- злаки с высоким содержанием клетчатки
Чего ожидать после удаления желчного пузыря?
Операция по удалению желчного пузыря, также известная как холецистэктомия — это очень распространенная хирургическая процедура для решения проблемы камней в желчном пузыре.Это небольшие камни, обычно состоящие из холестерина, которые образуются в желчном пузыре из-за несбалансированного питания.
Операция по удалению желчного пузыря несет небольшой риск для вашего здоровья, но проведение исследования и консультации с врачом имеют важное значение для подготовки к этому процессу.
Восстановление после операции на желчном пузыре
Сколько времени нужно для восстановления после операции на желчном пузыре? Это зависит от того, была ли у вас лапароскопическая или открытая холецистэктомия .
Самая распространенная операция — лапароскопическая . Ваш врач сделает небольшие разрезы в брюшной полости с помощью лапароскопа, а затем удалит желчный пузырь через эти небольшие разрезы. Вы можете выписаться из больницы в день операции, и вам понадобится всего одна или две недели, чтобы вернуться к своему обычному распорядку дня.
Открытая холецистэктомия включает удаление желчного пузыря за один большой разрез брюшной полости. Это более инвазивная операция, и вам может потребоваться около недели.Время восстановления больше, и вы можете вернуться к своей обычной деятельности примерно через месяц.
Возможные побочные эффекты
Вы можете временно испытать некоторые побочные эффекты во время выздоровления, который включает следующий список:
- Опухшие и болезненные раны. После операции ваш врач может посоветовать вам принять обезболивающие, например парацетамол, чтобы обезболить и уменьшить дискомфорт. В конечном итоге это улучшится в ближайшие пару дней.
- Чувство недомогания, усталость и раздражительность. Это нормально — чувствовать раздражение и усталость сразу после операции, но они просто пройдут, когда вы медленно выздоровеете. Вы также можете почувствовать тошноту из-за анестезии или обезболивающих.
- Болезненный живот и плечи. Газ, используемый для наполнения желудка, может вызывать дискомфорт, но это можно легко исправить с помощью обезболивающих.
- Запор и диарея. Принимаемые вами лекарства и обезболивающие могут вызвать запор. Вы можете есть продукты с высоким содержанием клетчатки, такие как фрукты, овощи, бобы и цельнозерновые продукты, чтобы помочь себе. Ваш врач может также назначить смягчитель стула.
Поскольку желчный пузырь больше не регулирует отток желчи, она будет постоянно поступать в тонкий кишечник. Это может привести к диарее в течение нескольких дней.Вам не нужно никакого лечения, потому что оно постепенно прекратится, но если оно длится более трех дней, вы можете позвонить своему врачу.
Эти побочные эффекты операции на желчном пузыре совершенно нормальны, и беспокоиться не о чем. Если они стойкие и тяжелые, вы можете проконсультироваться с врачом.
Ищите лучшего хирурга
В Лонг-Айленде, штат Нью-Йорк, может быть несколько сертифицированных хирургов, но лишь немногие из них могут выполнять различные операции. Д-р Ариф Ахмад — признанный ведущий хирург в Америке. Он специализируется на минимально инвазивной хирургии. Благодаря этой передовой операции, которая проводится с небольшими разрезами, у пациентов будет минимальная боль и меньше рубцов.
У него безупречный послужной список в Нью-Йорке, и он продолжает обеспечивать отличный сервис и успех каждой своей операции. Доктор Ахмад и его команда врачей обязательно помогут и проведут вас через этот процесс. Он лично сядет с вами и расскажет, какие процедуры вам подходят.Вы также пройдете полную оценку и предоперационное обследование, чтобы убедиться, что ваше тело готово к операции по удалению желчного пузыря.
Если вы готовы к консультации, вы можете связаться с нами сегодня и записаться на прием!
.



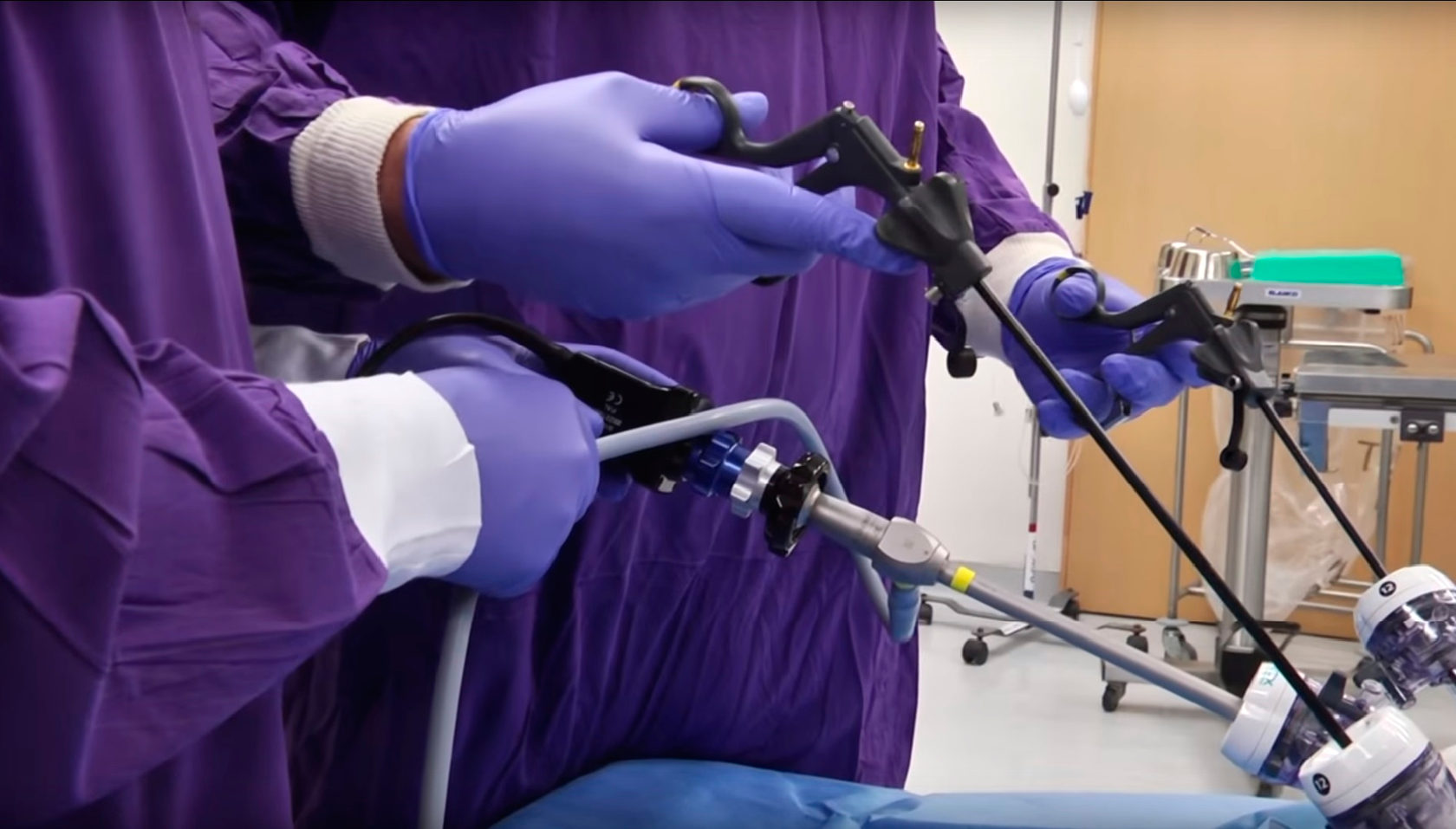 Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
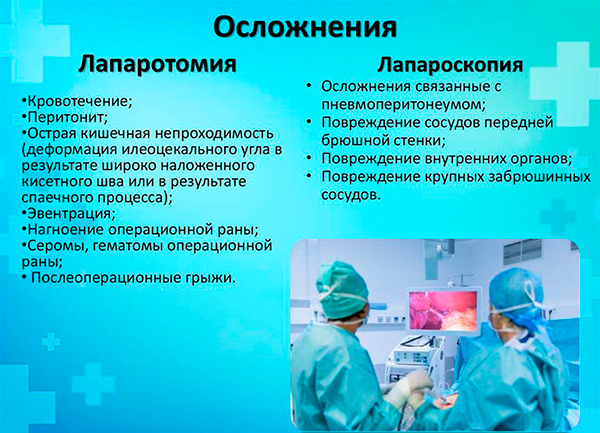 Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема.
Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема.

 Для получения более подробной информации и для записи на прием позвоните по номеру телефона 646-888-5076.
Для получения более подробной информации и для записи на прием позвоните по номеру телефона 646-888-5076.
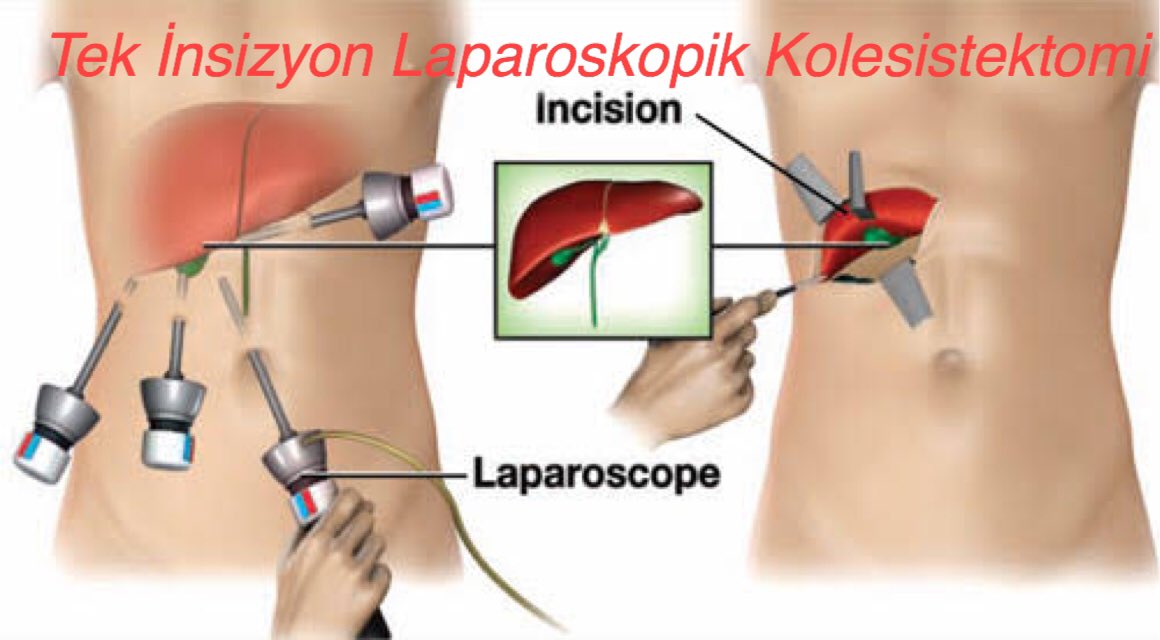

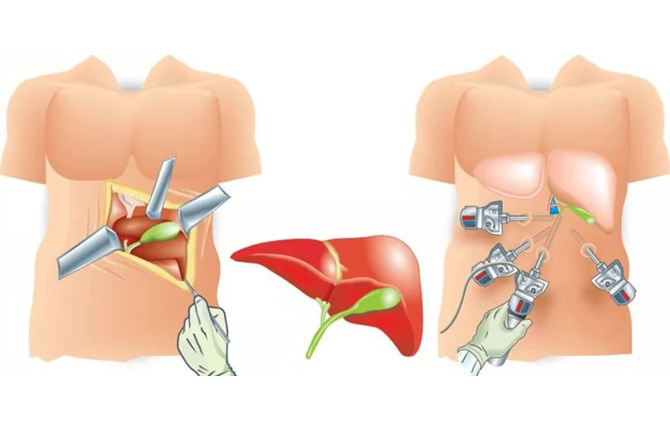


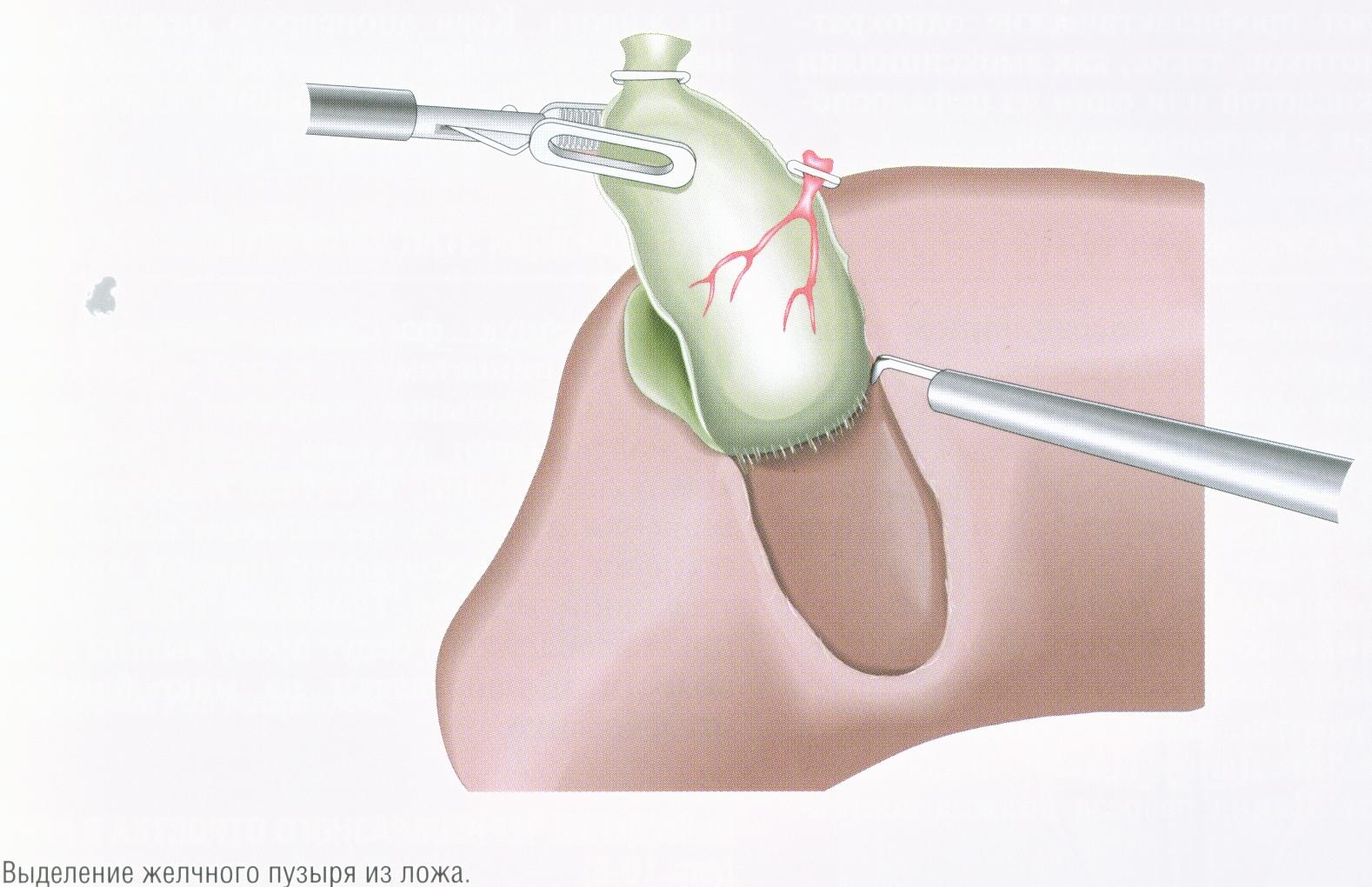
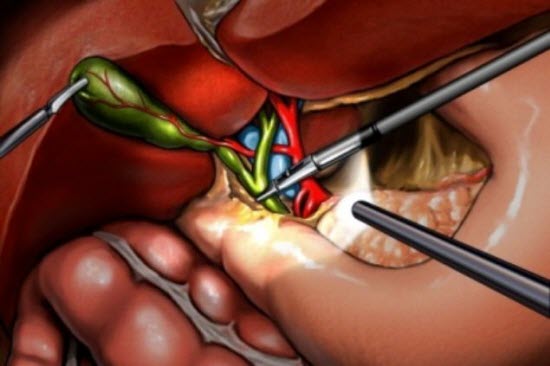

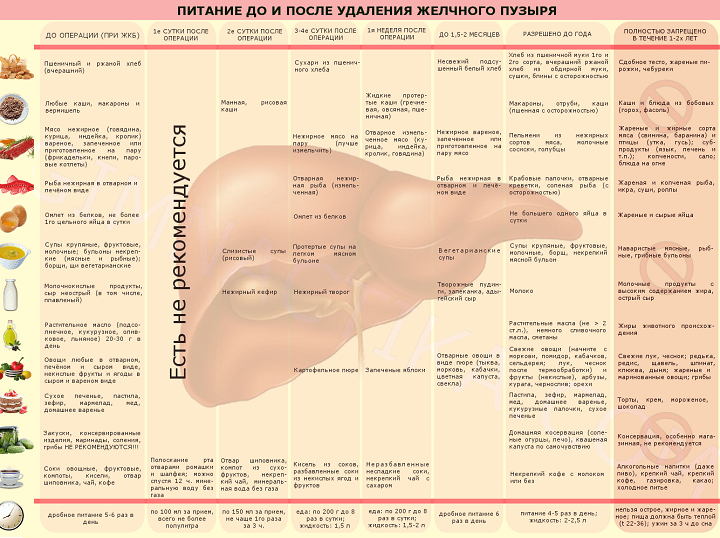
 Затем хирург вытягивает желчный пузырь из брюшной полости через один из портов;
Затем хирург вытягивает желчный пузырь из брюшной полости через один из портов;