| 1721 | Консультация флеболога Консультация флеболога | 450 грн. | ул. М. Максимовича 10 |
| 296 | УЗИ периферических артерий верхних конечностей (дуплексное сканирование) УЗИ периферических артерий верхних конечностей (дуплексное сканирование) | 450 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 295 | УЗИ периферических вен верхних конечностей (дуплексное сканирование) УЗИ периферических вен верхних конечностей (дуплексное сканирование) | 450 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 550 | УЗИ периферических артерий и вен верхних конечностей (дуплексное сканирование) УЗИ периферических артерий и вен верхних конечностей (дуплексное сканирование) | 650 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 297 | УЗИ периферических артерий нижних конечностей (дуплексное сканирование) УЗИ периферических артерий нижних конечностей (дуплексное сканирование) | 450 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 298 | УЗИ периферических вен нижних конечностей (дуплексное сканирование) УЗИ периферических вен нижних конечностей (дуплексное сканирование) | 450 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 299 | УЗИ периферических артерий и вен нижних конечностей УЗИ периферических артерий и вен нижних конечностей (дуплексное сканирование) | 700 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 64 | Общий развернутый анализ крови (22 параметра анализатора, СОЭ, лейкоцитарная формула) 1 Общий развернутый анализ крови (22 параметра анализатора, СОЭ, лейкоцитарная формула) | 140 грн. | ул. Владимирская 81-А ул. М. Максимовича 10 пр-т В. Маяковского 70 ул. |
| 62 | Анализ мочи общий (13 параметров и микроскопия) 1 Анализ мочи общий (13 параметров и микроскопия) | 110 грн. | ул. Владимирская 81-А ул. М. Максимовича 10 пр-т В. Маяковского 70 ул. А. Малышко 39 |
| 1713 | Микросклеротерапия (1 зона) Микросклеротерапия (1 зона) В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 800 грн. | ул. М. Максимовича 10 |
| 1714 | Эндовенозная лазерная абляция одной конечности I категории сложности Эндовенозная лазерная абляция одной конечности I категории сложности В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 10000 грн. | ул. М. Максимовича 10 |
| 1715 | Эндовенозная лазерная абляция одной конечности II категории сложности Эндовенозная лазерная абляция одной конечности II категории сложности В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 12000 грн. | ул. М. Максимовича 10 |
| 1716 | Эндовенозная лазерная абляция одной конечности III категории сложности Эндовенозная лазерная абляция одной конечности III категории сложности В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 14000 грн. | ул. М. Максимовича 10 |
| 1755 | Эндовенозная лазерная абляция одной конечности в сочетании со склеротерапией I категории сложности Эндовенозная лазерная абляция одной конечности в сочетании со склеротерапией I категории сложности В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 12000 грн. | ул. М. Максимовича 10 |
| 1756 | Эндовенозная лазерная абляция одной конечности в сочетании со склеротерапией II категории сложности Эндовенозная лазерная абляция одной конечности в сочетании со склеротерапией II категории сложности В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 14000 грн. | ул. М. Максимовича 10 |
| 1757 | Эндовенозная лазерная абляция одной конечности в сочетании со склеротерапией III категории сложности Эндовенозная лазерная абляция одной конечности в сочетании со склеротерапией III категории сложности В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 16000 грн. | ул. М. Максимовича 10 |
| 1758 | Эндовенозная лазерная абляция одной конечности в сочетании с минифлебектомией I категории сложности (по методу Варади) Эндовенозная лазерная абляция одной конечности в сочетании с минифлебектомией I категории сложности (по методу Варади) В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 14000 грн. | ул. М. Максимовича 10 |
| 1759 | Эндовенозная лазерная абляция одной конечности в сочетании с минифлебектомией II категории сложности (по методу Варади) Эндовенозная лазерная абляция одной конечности в сочетании с минифлебектомией II категории сложности (по методу Варади) В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 16000 грн. | ул. М. Максимовича 10 |
| 1760 | Эндовенозная лазерная абляция одной конечности в сочетании с минифлебектомией III категории сложности (по методу Варади) Эндовенозная лазерная абляция одной конечности в сочетании с минифлебектомией III категории сложности (по методу Варади) В стоимость оперативного вмешательства входит: консультация хирурга-флеболога, оперативное вмешательство, медикаментозное обеспечение операции. | 18000 грн. | ул. М. Максимовича 10 |
| 83 | УЗИ сосудов шеи (дуплексное сканирование) УЗИ сосудов шеи (дуплексное сканирование) | 400 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 84 | УЗИ сосудов шеи и сосудов головы (дуплексное сканирование) УЗИ сосудов шеи и сосудов головы (дуплексное сканирование) | 550 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 57 | Допплерография сосудов головы и шеи с ротационными пробами Допплерография сосудов головы и шеи с ротационными пробами (поворотные пробы) | 650 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 1150 | КТ ангиография сосудов головного мозга КТ ангиография сосудов головного мозга | 2300 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 1173 | КТ ангиография сосудов шеи КТ ангиография сосудов шеи | 2500 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 1174 | КТ ангиография сосудов шеи и головы КТ ангиография сосудов шеи и головы | 3000 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 1145 | КТ сердца для подсчета кальция в коронарных сосудах (Ca-scoring) КТ сердца для подсчета кальция в коронарных сосудах (Ca-scoring) | 1500 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| 1176 | КТ ангиография сосудов почек; мезентериальных сосудов; сосудов печени КТ ангиография сосудов почек; мезентериальных сосудов; сосудов печени | 2600 грн. | ул. М. Максимовича 10 ул. А. Малышко 39 |
| Показать весь список услуг | |||
Что такое венозный застой в лёгких и как его лечить pulmono.ru
Венозный застой в лёгких – это патологический процесс, при котором орган наполняется чрезмерным количеством крови из-за нарушения её оттока. Данное явление может быть только в лёгких или распространиться и на другие внутренние органы.
Причины венозного застоя
Лёгкие – это парный орган, является главным в дыхательной системе. Во время дыхания они попеременно увеличиваются и уменьшаются, в зависимости от дыхательной фазы.
Причин застоя крови в них может быть несколько:
- Малоподвижный образ жизни человека. Это может привести к проблемам не только с лёгкими, но и с другими органами.
- Сердечная недостаточность и заболевания сердца. Из-за этого кровь плохо перекачивается сердцем. Поэтому отходящая от левых желудочков и предсердий кровь проникает в лёгкие, где может застаиваться.
- Повышенное давление в кровеносных сосудах. Из-за него в альвеолы попадает чрезмерное количество крови. Нарушается процесс дыхания, уменьшается газообмен. У человека может появиться одышка.
Гипертония может быть хронической из-за патологии сосудов, а может возникать из-за приёма некоторых лекарственных средств и продуктов.
- Травмы грудной клетки. Они могут привести к кровоизлиянию в лёгкие и задержки в них крови.
- Пребывание на большой высоте. Например, частые полёты, прыжки с парашютом. На высоте давление выше, поэтому органы начинают работать в непривычном режиме. От этого могут появиться различные проблемы, в том числе и застой крови в лёгких.
Как правило, для успешного лечения требуется устранить причины появившегося заболевания. Поэтому перед подбором оптимальной терапевтической схемы доктор изучает возможные факторы развития патологического процесса.
Признаки заболевания
При слабом иммунитете заболевание может дать о себе знать уже на 2-3 сутки. Если иммунитет крепкий, то признаки патологии могут не возникать в течение недели. Если у человека застаивается кровь в лёгких, он может отметить у себя следующие симптомы:
- Человек начинает быстро дышать, жалуется на тупые боли в области лёгких.
- Он говорит очень медленно, иногда останавливается, чтобы перевести дыхание.
- Появляется холодный пот во время сна и при бодрствовании.

- Может быть несильный кашель, выделяется мокрота с кровяными прожилками.
Иногда появляется кровавая пена. В таком случае кашель очень выраженный, больной никак не может откашляться, в лёгких ему что-то мешает.
- Появляется чрезмерная слабость, человек быстро устаёт, даже если он не выполняет трудную деятельность.
- При положении лёжа начинается одышка. Чтобы она прошла, человек должен занять сидячее положение тела. Подушка также должна быть высокой – на низкой ему неудобно, также начинается одышка.
- Кожа бледнеет, над губой появляется некая синюшность, на ногах появляются отёки, из-за которых больному тяжело передвигаться.
- Может развиться плеврит (воспаление плевральных листков) из-за гипоксии. Сопровождается болями за грудиной, сухим кашлем, поверхностным дыханием. При аускультации врач может услышать шум трения плевры.
При возникновении вышеперечисленных признаков необходимо незамедлительно обратиться к врачу. Иначе могут развиться серьёзные осложнения, в том числе есть опасность летального исхода.
Диагностика заболевания
Диагностика венозного застоя в лёгких заключается в визуальном осмотре пациента, выслушивании лёгких с целью обнаружения шумов, а также в пальпации. Во время этого доктор может выявить ненормальные звуки сердца и лёгких, тахикардию, частое дыхание. Также возможно изменение окраски кожи – её синюшность или побледнение.
Дополнительно для подтверждения диагноза врач может назначить другие диагностические процедуры. Необходимо сдать общий и биохимический анализ крови, а также анализ на содержание в ней кислорода. Обычно при венозном застое его уровень значительно повышается. Также врач может порекомендовать пройти рентген клетки, ЭКГ и УЗИ сердца.
Как лечить венозный застой в лёгких
Лечение застойных явлений в лёгких консервативное. Врачи рекомендуют соблюдать определённый двигательный режим, выполняя специальную гимнастику. Также необходимо отказаться от пагубных привычек – курение негативное влияет на заболевшие лёгкие. А отказ от алкоголя и правильное питание улучшают состояние кровеносных сосудов, поэтому кровь из лёгких начинает рассасываться.
Также необходимо отказаться от пагубных привычек – курение негативное влияет на заболевшие лёгкие. А отказ от алкоголя и правильное питание улучшают состояние кровеносных сосудов, поэтому кровь из лёгких начинает рассасываться.
Для улучшения реологических свойств крови необходимо включить в рацион свежие овощи, фрукты и зелень.
Медикаментозная терапия
Венозный застой в лёгких – это опасное состояние, и лечить его необходимо в больничных условиях. Обязательно должна быть определена причина заболевания. Если это произошло из-за сердечного приступа, он должен быть купирован обязательно.
Заболевание лечится с применение венотоников. Эти препараты положительно влияют на организм:
- Повышают эластичность сосудов, за счёт чего улучшается циркуляция крови по ним.
- Снимают воспалительные процессы и препятствуют их возникновению.
- Укрепляют иммунитет, улучшают состояние больного.
К венотоникам относят такие препараты: крем Эскузан, Венен гель, доктор Тайсс с конским каштаном, гель Антистакс и другие. Их наносят на область груди.
Также необходимо использовать антикоагулянты. Универсальным средством данной группы является Гепарин. Он положительно воздействует при тромбозах, уменьшает выраженность венозного застоя.
Назначаются мочегонные препараты, выводящие из организма чрезмерное количество жидкости. Также необходимы лекарства, которые укрепляют сердечную мышцу.
Если пациент не может самостоятельно дышать, в его лёгкие подаётся кислород. Для этого используется кислородная маска или специальные пластиковые трубочки, которые подводят к носу. Если пациента подключают к ИВЛ, то в трахею вводится трубка, через которую осуществляется дыхание.
Применение народных средств
Лечить народными средствами венозный застой нельзя. Применять их можно только для укрепления иммунитета, но уже после возвращения домой из стационарных условий. Ускорить реабилитационный период могут следующие препараты народной медицины:
- Головку чеснока почистить и мелко порубить или натереть на тёрке.
 Добавить мёд, чтобы его было столько же, сколько и чеснока. Хорошо размешать и оставить на несколько часов. Принимать по 1 ст. л. трижды в сутки.
Добавить мёд, чтобы его было столько же, сколько и чеснока. Хорошо размешать и оставить на несколько часов. Принимать по 1 ст. л. трижды в сутки. - Натереть хрен. Наполнить им стакан на ¾. Затем залить его водкой до самого верха. Настаивать сутки, после чего процедить средство и залить его в эмалированный сосуд. Добавить по 200 г свекольного и морковного сока, а также 2 измельчённых вместе с мякотью лимона. Проварить 10-15 минут, а затем перелить в пол литровые банки. Препарат повышает гемоглобин и очищает лёгкие от скопившейся крови и мокроты.
- Измельчить 50 г красной щётки, залить 500 мл водки. Настаивать в течение месяца в тёмном месте. Принимать по 1 ч. л., разбавленной пол стаканом воды перед каждым приёмом пищи. Длительность одного курса – 3 месяца, затем перерыв на 14 дней. Повторяют курсы три раза.
Но вылечить венозный застой только с применением народных средств не получится. Самолечение может быть опасным для здоровья.
Чем быстрее начать лечение, тем меньше шансов получиться осложнение. Поэтому терапия должна быть начата после возникновения первых же симптомов патологического процесса.
Сердечная недостаточность — Дорожная клиническая больница на ст. Горький
Далеко не всем известно — сердечная недостаточность, что это такое. Это заболевание представляет собой состояние, к которому приводит уменьшение сократительной способности сердечной мышцы. Другая причина — застой кровообращения малого или большого круга. Проявления недуга могут быть самыми разнообразными. Беспокойство должна вызвать одышка, проявляющаяся даже при незначительной физической нагрузке либо когда человек находится в состоянии покоя. Симптомами является быстрая утомляемость, синюшный оттенок ногтей, кончика носа.
Что такое сердечная недостаточность
Существует острая и хроническая форма недуга. Острая очень опасна тем, что может развиться отек легких, и также кардиогенный шок. Хроническая приводит к тому, что со временем развивается гипоксия различных органов. От сердечной недостаточности ежегодно умирает много людей, она считается одной из наиболее частых причин смерти.
От сердечной недостаточности ежегодно умирает много людей, она считается одной из наиболее частых причин смерти.
После того, как в случае сердечной недостаточности снижается насосная функция сердца, появляется разница между потребностями организма в снабжении его кровью и тем, что сердце не может его обеспечить. Такая разница выражается в тем, что венозный приток увеличивается. Сопротивления, которое следует преодолеть сердечной мышце для того, чтобы направить кровь в сосудистое русло, повышается.
Сердечная недостаточность не считается самостоятельной болезнью. Она является следствием разных поражений сердца и сосудов. Среди них ишемия, артериальная гипертензия, пороки клапанов и т.д.
Есть болезни, среди которых, в частности, артериальная гипертония, при которых признаки сердечной недостаточности у женщин и мужчин нарастают постепенно. Это может происходить на протяжении нескольких лет. При других заболеваниях, к примеру, остром инфаркте, при котором гибнет часть работающих клеток, это случается довольно быстро. Этот период составляет от нескольких дней до нескольких часов. Если сердечная недостаточность развивается очень быстро, присутствует ее острая форма, если медленно — хроническая.
Что такое сердечная недостаточность в хронической форме на своем опыте знают 0,5-2 процента всех людей. После 75 лет число случаев возрастает до 10 процентов. Проблема профилактики и лечения этого заболевания очень важна, ведь количество пациентов постоянно увеличивается. К тому же болезнь часто приводит к инвалидности и смерти людей.
Причины возникновения заболевания
У двух третьих частей всех людей, больных сердечной недостаточностью, причиной появления этого заболевания является инфаркт миокарда и ишемия. 14 процентов случаев вызваны пороками сердца, 11 — дилатационной кардиомиопатией.
Среди людей, чей возраст превысил 60 лет, четыре процента случаев вызваны гипертонией. У больных преклонного возраста нередкая причина — сахарный диабет второго типа, особенно если одновременно с этим присутствует артериальная гипертония. От конкретной причины зависит как лечить сердечную недостаточность.
От конкретной причины зависит как лечить сердечную недостаточность.
Существует несколько факторов, которые способствуют формированию болезни. Обычно она проявляется, если происходит уменьшение компенсационных механизмов сердца. От причин эти факторы отличаются своей обратимостью. В случае, если они будут ликвидированы или даже уменьшены, развитие болезни можно приостановить. Бывают случаи, что это приводит к спасению жизни больного.
К подобным факторам относится сильный физические нагрузки, стрессовые ситуации. Среди них тромбоэмболия легочной артерии, аритмия, прогрессирующая ишемическая болезнь. К факторам относится воспаление легких, ОРВИ, почечная недостаточность. Негативные последствия вызывает прием кардиотоксических средств, а также лекарственный препаратов, которые задерживают жидкость в организме, повышают артериальное давление. Отрицательно сказывается склонность к алкоголю, резкое увеличение веса. Предрасполагающими факторами становятся миокардиты, ревматизм, а также пренебрежение рекомендациями специалиста по лечению.
Как развивается сердечная недостаточность
Острая форма сердечной недостаточности нередко формируется на основе инфаркта. К ее появлению приводит острый миокардит, серьезные аритмии. При этих заболеваниях довольно резко сокращается минутный выброс, в результате чего крови в артерии поступает значительно меньше. Данная форма по своим клиническим проявлениям напоминает острую сосудистую недостаточность. Поэтому в некоторых случаях такие явления носят обозначение острого коллапса сердца.
В случае хронической формы сердечной недостаточности патологические процессы, которые формируются в сердце, достаточно долгое время уравновешиваются его усиленной работой. Одновременно с тем действуют приспособительные механизмы сердечно-сосудистой системы. Ритм становится чаще, сила сокращений увеличивается. Вследствие расширения сосудов уменьшается давление в диастолу.
При последующем развитии проявлений сердечной недостаточности происходит снижение объема сердечного выброса.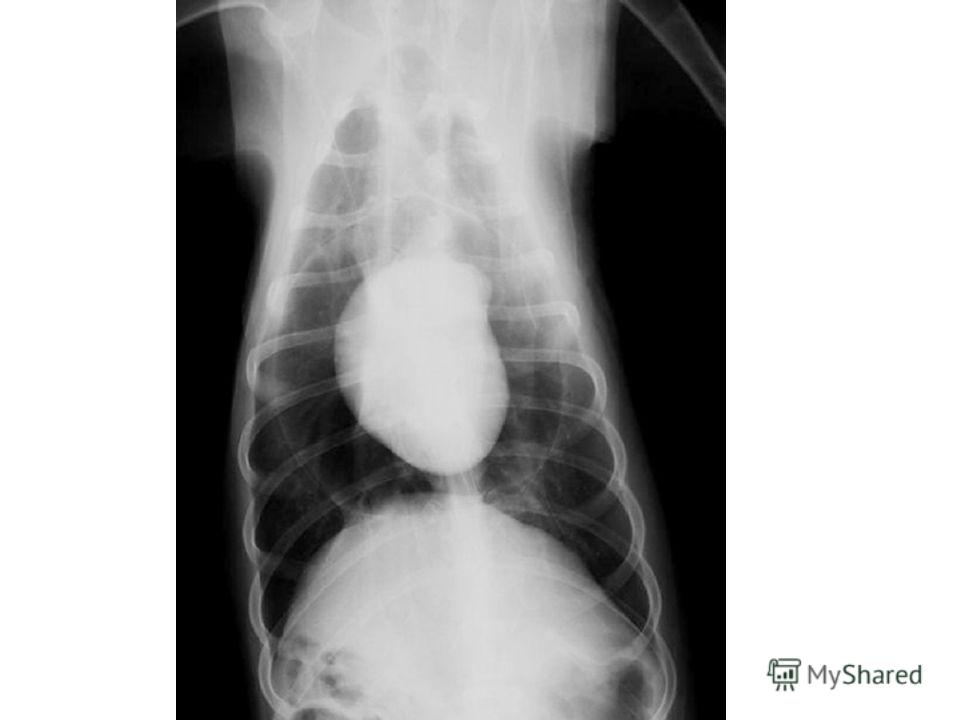 В желудочках становится больше крови. При расслаблении сердечной мышцы они переполняются. Миокард постоянно находится в напряженном состоянии, так как стремится поддержать нормальную циркуляцию крови и направить ее в сосудистое русло. В результате происходит компенсаторная гипертрофия этой сердечной мышцы. Но приходит время и миокард ослабляется, что приводит к возникновению декомпенсации. В результате в сердечной мышце развивается процесс дистрофии, она сама начинает испытывать нехватку снабжения кровью и энергии.
В желудочках становится больше крови. При расслаблении сердечной мышцы они переполняются. Миокард постоянно находится в напряженном состоянии, так как стремится поддержать нормальную циркуляцию крови и направить ее в сосудистое русло. В результате происходит компенсаторная гипертрофия этой сердечной мышцы. Но приходит время и миокард ослабляется, что приводит к возникновению декомпенсации. В результате в сердечной мышце развивается процесс дистрофии, она сама начинает испытывать нехватку снабжения кровью и энергии.
На данном этапе в этом процессе оказываются задействованными нейрогуморальная регуляция. Это явление приводит к сужению периферических сосудов. В результате объем сердечного выброса становится меньше, артериальное давление в большом круге остается на одном и том же уровне. A почках происходит сужение просвета сосудов, что, в свою очередь, вызывает ишемию этого органа. В результате задерживается жидкость внутри тканей.
Гипофиз вырабатывает большее количество антидиуретического гормона. Следствием этого является повышение всасывания жидкости. В результате количество циркулирующей крови становится больше, возрастает давление в венах и капиллярах. Транссудация увеличивается.
Таким образом, сердечная недостаточность становится причиной серьезных гемодинамических поражений организма:
Нарушение обмена газов.
Когда циркуляции крови замедляется, ткань начинает больше поглощать воздуха из капилляров. Если обычно этот показатель составляет 30 процентов, то в данном случае он возрастает до 70. В результате формируется ацидоз. Вследствие того, что система дыхания начинает функционировать более сильно, активизируется основной обмен. В результате происходит движение по замкнутому кругу. Человеческому организму требуется все большее количество кислорода, а система кровообращения не может его предоставить.
Такое явление носит название кислородной задолженности. Ее развитие приводит к возникновению одышки и цианоза. Последний бывает двух видов: центральным или периферическим.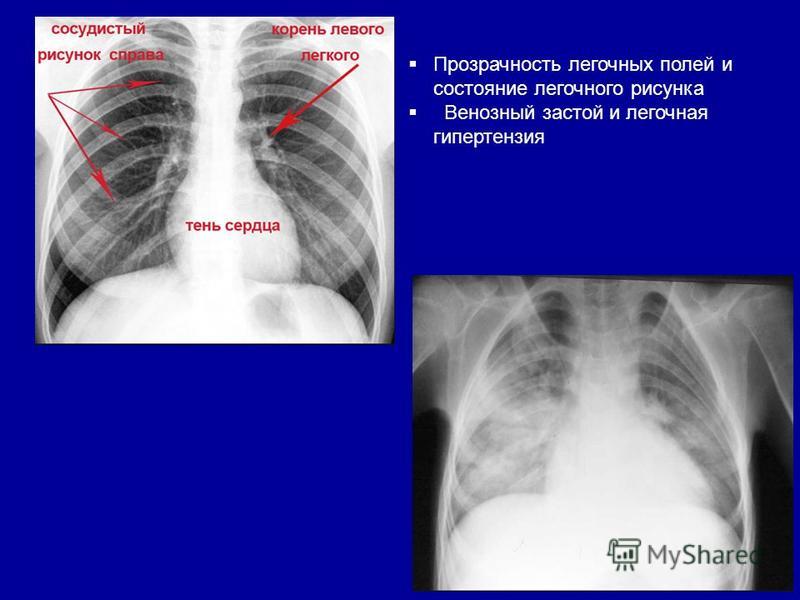 Центральный образуется при застойных явлениях в малом круге. Периферический — следствие замедления циркуляции крови. Из-за того, что недостаток кровообращения более заметен в периферийных местах, у больных появляется посинение рук и ног, кончика носа, ушей.
Центральный образуется при застойных явлениях в малом круге. Периферический — следствие замедления циркуляции крови. Из-за того, что недостаток кровообращения более заметен в периферийных местах, у больных появляется посинение рук и ног, кончика носа, ушей.
Отеки.
Такое явление как отек появляется вследствие действия нескольких обстоятельств. Среди них увеличение капиллярного давления, замедление циркуляции крови. Если есть расстройство водно-солевого баланса, задерживается жидкость и натрий. При неправильном обмене белков нарушается давление кровяной плазмы. Если понижена функция печени, наблюдается потеря активности некоторых гормонов, в частности, альдостерона.
В первое время отечность протекает скрытно. О ее наличии можно догадаться по увеличению веса, одновременно с тем мочи выделяется меньше. Сначала становится заметным, что отекают ноги, если человек ходит. Если он находится в горизонтальном положении, отекает крестец. Болезнь прогрессирует, через некоторое время появляется полостная водянка. Жидкость скапливается в брюшной, плевральной, перикардиальной полости.
Застой в органах.
Это явление в легких вызвано нарушением движения крови по сосудам малого круга. При этом повышается мышечный тонус, уменьшается разница между объемом грудной клетки на максимальном вдохе и таком же выдохе. Подвижность краев легких становится ниже. Проявления заболевания у пациентов — харканье кровью, застойный бронхит, пневмосклероз.
Застой в большом круге приводит к сильному увеличению объема печени. Это выражается в том, что человек испытывает тяжесть и боль под правым ребром. После этого возникает сердечный фиброз этого органа, в нем формируется соединительная ткань.
Если при сердечной недостаточности полости отделов сердца расширяются, последствием этого могут стать поражения предсердно-желудочковых клапанов. У пациента происходит набухание шейных вен, тахикардия и т.д.
Если наблюдается застойный гастрит, человек страдает от того, что его начинает тошнить, рвать, у него пропадает аппетит, он начинает худеть. В случае, когда недостаточность прогрессирует, пациент сильно истощается. Это состояние носит название сердечной кахексии.
В случае, когда недостаточность прогрессирует, пациент сильно истощается. Это состояние носит название сердечной кахексии.
Застой в почках приводит к тому, что они начинают отделять очень мало мочи, плотность последней повышается, в ней появляется белок, кровь. Поражение ЦНС при недостаточности выражается в том, что больной быстро утомляется, у него снижается активность, как физическая, так и умственная, он плохо спит, у него развивается депрессия.
Классификация заболевания
По длительности развития симптомов поражения сердечная недостаточность делится на острую и хроническую. Первая из них может развиваться по одному из двух типов:
- Левому — левожелудочковая или левопредсердная.
- Правому — правожелудочковая.
Сердечно сосудистая недостаточность классифицируется, согласно Василенко-Стражеско на три стадии:
- Первая. Это начальная стадия, характеризующаяся тем, что скрытые симптомы становятся заметными только, если человек физически активен. У него появляется одышка, учащенное сердцебиение. Больной быстро утомляется. При отсутствии физических нагрузок эти признаки отсутствуют.
- Вторая. Симптомы долгой недостаточности кровообращения и застоя всей сердечно-сосудистой системы проявляются и тогда, когда человек находится в состоянии покоя. Пациент считается нетрудоспособным. У этой стадии есть два периода. 2-й А характеризуется умеренными гемодинамическими поражениями в одном из разделов органа. Это левый или правый желудочек. Проявления одышки наблюдается даже при нормальной физической нагрузке. Работоспособность у пациента падает. Другие проявления — цианотичный цвет кожи, отечность ног, тяжелое дыхание. 2-й Б А характеризуется серьезными нарушениями. В этот процесс втянуты вся сердечно-сосудистая система. Внешние проявления — человек ощущает одышку даже находясь в состоянии покоя. Появляются отеки, цианоз. Пациент полностью нетрудоспособен.
- Третья. Эта конечная стадия характеризуется значительным ухудшением циркуляции крови и обмена веществ.
 Структура многих органов, в частности, печени, легких, безвозвратно нарушается. У пациента наблюдается истощение.
Структура многих органов, в частности, печени, легких, безвозвратно нарушается. У пациента наблюдается истощение.
Признаки, свидетельствующие о наличии сердечной недостаточности
В случае, если у больного наблюдается острая сердечная недостаточность, у него ослаблена деятельность какого-либо отдела сердца. Это может быть левое предсердие, один из желудочков. Недостаточность левого желудочка появляется при наличии болезни, оказывающей нагрузку на этот отдел. Это может быть гипертония, инфаркт.
При этом наблюдается повышение давления в некоторых кровеносных сосудах, увеличение их проницаемости. Следствием этого является отек интерстициальный, переходящий в альвеолярный. Проявляется подобный вид недостаточности в виде сердечной астмы. Наблюдается также альвеолярный отек легких.
Обострение астмы, как правило, побуждает чрезмерная физическая активности либо большое эмоциональное напряжение. Чаще всего человек ощущает сильное и внезапное удушье ночью, во время сна. В результате больной в ужасе просыпается.
Проявляется подобный вид астмы ощущением недостатки кислорода, повышенным сердцебиением, мокрым кашлем, сильной слабостью. Пациент во время приступа покрывается холодным потом, в положении лежа у него появляется сильная одышка. Специалист, проводящий осмотр, отмечает, что поверхность кожи посерела, становится синюшной, у человека одышка, холодный пот. Пульс становится слабым, аритмичным. Границы сердца расширяются влево. Артериальное давление уменьшается. При прослушивании легких наблюдается жесткое дыхание.
Происходит увеличения застоя в малом круге кровообращения. В результате развивается отек легких. Больной испытывает состояние удушья, при этом выделяется мокрота. Она пенистая, имеет розоватый оттенок, очень обильная. Это происходит из-за того, что в ней присутствует кровь. Даже посторонние люди слышат тяжелое хриплое дыхание с клокотанием. Пациент вынужден находиться в вертикальном положении, так как в горизонтальном у него усиливается одышка.
Лицо приобретает синюшный оттенок, вены на шее набухают, пациент покрывается холодным потом. Пульс учащенный, нитевидный, давление понижено, при дыхании раздаются хрипы. Если появляется отек легких, требующий неотложного вмешательства, необходимо принимать меры интенсивной терапии. Иначе все может кончиться очень печально.
Острая сердечная недостаточность левого предсердия наблюдается в случае митрального стеноза. Проявление заболевания аналогичны тем, что встречаются при заболевании левого желудочка.
Поражение правого желудочка обычно является следствием тромбоэмболии сосудов легочной артерии. В большом круге кровообращения появляются застойные явления. В результате начинают отекать ноги, набухать вены шеи, появляется одышка, кожа приобретает синюшный оттенок, в области сердца давит и болит. Происходит резкое снижение артериального давления, расширение сердца вправо.
Если у пациента болезнь, приводящая к неправильному функционированию правого желудочка, проявление сердечной недостаточности появляется раньше, чем, если то же самое происходит с левым желудочком. Ведь этот отдел сердца считается самым мощным. Но, если наблюдается снижение его функций, развитие сердечной недостаточности идет очень быстро.
Хроническая сердечная недостаточность характеризуется тем, что на в самом начале ее развитие может осуществляться по любому типу — право- и левопредсердному, право- и леаожелудочковому. Если есть порок аорты, артериальная гипертензия, некоторые другие недуги, в сосудах малого круга кровообращения отмечаются застойные явления, приводящая к недостаточности левого желудочка. При этом в легких происходят изменения сосудов. У человека появляется одышка, удушье (обычно в ночное время), синюшный цвет кожи. Отмечается повышенной сердцебиение, сухой кашель, пациент очень быстро утомляется.
При проблемах с левым предсердием появляется сильный застой малого круга. Это случается у людей, имеющим стеноз митрального клапана. У пациента наблюдается одышка, он постоянно кашляет, начинает харкать кровью.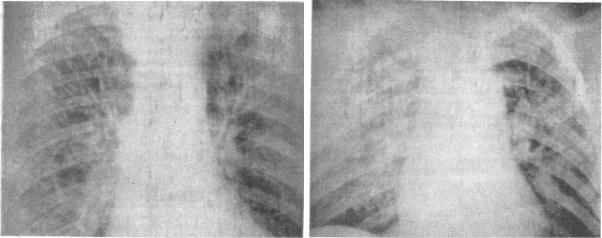 Если застой в венах продолжается долгое время, в сосудах и легких отмечается склероз. Циркуляция крови в малом круге ухудшается, так как появляется дополнительное препятствие. Нагрузка на правый желудочек возрастает, именно этим обстоятельством объясняется возникновение недостаточности.
Если застой в венах продолжается долгое время, в сосудах и легких отмечается склероз. Циркуляция крови в малом круге ухудшается, так как появляется дополнительное препятствие. Нагрузка на правый желудочек возрастает, именно этим обстоятельством объясняется возникновение недостаточности.
Если в основном поражению подвергся правый желудочек, застой охватывает большой круг. Заболевание такого типа может явиться следствием митральных сердечных пороков, пневмосклероза, других недугов. Пациент начинает жаловаться на то, что под правым ребром у него болит, чувствуется тяжесть. У него появляются отеки, увеличивается живот, при даже небольшой физической активности возникает одышка. Снижается диурез, кожа приобретает цианотичный оттенок. Наблюдается набухание вен шеи, увеличение печени.
Поражение, которое касается лишь одного отдела сердца, через некоторое время распространяется и на другие. Так возникает тотальная хроническая сердечная недостаточность, симптомы и лечение которой проводить должен специалист кардиолог. Застой в венах наблюдается как в малом, так и в большом кругах. Подобная проблема возникает в следующих случаях: при поражении мышцы сердца, миокардитах, ишемической болезни, некоторых других.
Диагностика заболевания
Так как подобный недуг считается вторичным и его развитие происходит при наличии других заболеваний, которые уже известны специалистам, цель диагностики — определить его на ранней стадии, даже если при этом нет явных симптомов.
Первые симптомы сердечной недостаточности у женщин и мужчин —утомляемость и одышка. Поэтому, в первую очередь следует обратить внимание на них. Нужно следить за пациентами с гипертензией, ишемической болезнью. В группе риска находятся люди, пережившие инфаркт, ревматические атаки. Специфическими симптомами болезни считаются отеки голеней, скопление жидкости в рюшной полости. Насторожиться нужно при появлении 3-го тона сердца, смещения его границ.
Если появились опасения, что у пациента развивается сердечная недостаточность, анализируют газовый и электролитный состав крови. Проводятся исследования кислотно-щелочного равновесия, берутся другие анализы.
Проводятся исследования кислотно-щелочного равновесия, берутся другие анализы.
Наличие ишемической болезни сердца, аритмии, миокарда позволяет определить электрокардиограмма. Помимо этого, часто используются разнообразные тесты с нагрузкой. Для этого прибегают к помощи бегущих дорожек и велотренажеров. Подобное тестирование, при котором нагрузка постепенно увеличивается, свидетельствуют о резервах работы сердца.
Применение ультразвуковой эхокардиографии помогает определить причину возникновения сердечной недостаточности. Кроме того, таким образом производится оценка насосной деятельности миокарда. Проводимое на этом органе МРТ помогает выявить ишемию, различные сердечные пороки и т.д.
С помощью рентгеновского исследования легких, других органов можно установить наличие застоя крови в малом круге кровообращения. Радиоизотопная вентрикулография, проводимая у больных, имеющих признаки сердечной недостаточности, дает возможность достаточно точно определить сократительную способность миокарда. Помимо этого, с помощью этого способа можно установить из вместимость.
Если присутствует серьезная форма заболевания, для оценки состояния внутренних органов проводят ультразвуковое исследование печени, поджелудочной железы, других важных органов.
Способы лечения болезни
Основная цель лечения пациентов — исключение факторов, ставших причиной сердечной недостаточности. Среди них ревматизм, ишемия, гипертония и т.д. В некоторых случаях требуется хирургическая операция, это бывает при пороках сердца, аневрезме, других проблемах, из-за которых появляется механический барьер при функционировании органа.
Если у больного тяжелая или острая сердечно сосудистая недостаточность, специалист прописывает ему придерживаться постельного режима. Кроме того, ему рекомендуется полный покой. Если состояние не так серьезно, нагрузки могут быть, но умеренными, не влияющими на самочувствие.
Пациенту нежелательно употреблять более 600 мл жидкости в день, соль нужно или совсем исключить из рациона или ограничить ее до 1-2 грамм. Еда должна быть легкоусвояемой, с большим количеством витаминов.
Еда должна быть легкоусвояемой, с большим количеством витаминов.
Хороший результат приносит фармакотерапия, она дает возможность заметно улучшить состояние больных, повысить качество их жизни. Лечение сердечной недостаточности предполагает прием нескольких групп медикаментозных средств:
- Сердечные гликозиды. Они нужны для улучшения сократимость миокарда. В результате повышается его насосная функция, диурез. Средства помогают нормально переносить физические нагрузки. Среди препаратов — строфантин, дигоксин и т. д.
- Ингибиторы, вазодилататоры АПФ. Их действие — понижение тонуса сосудов. Препараты приводят к расширению кровеносных сосудов. Таким образом, при сокращениях сердца уменьшается их сопротивление, следовательно, сердечный выброс становится больше.
- Нитраты. Предназначение средств — улучшение наполнения кровью желудочков. Их применение позволяет увеличить сердечный выброс, сделать коронарные артерии шире. Среди них сустак, нитроглицерин и т.д.
- Диуретики. Препятствуют задержке излишней воды в организме. Это фуросемид и т.д.
- Бета-адреноблокаторы. Их использование приводит к уменьшению биений сердца, улучшению его наполнения кровью, повышению сердечного выброса.
- Антикоагулянты. Противодействуют образованию тромбов в сосудах. Это, в частности, аспирин.
- Средства, приводящие к улучшению метаболизма миокарда. Это витамины В, С, рибоксин.
Если у больного появляется отек легких, он должен быть помещен в стационар, где ему будет оказано неотложное лечение. Он нужно будет принимать диуретики, нитраты. Пациенту вводят средства, которые повышают сердечный выброс. Помимо этого, ему назначаются кислородные ингаляции.
При скоплении воды в брюшной полости ее выводят с помощью пункций. Если образуется пневмоторакс, необходима плевральная пункция. Если у больного наблюдается пониженное содержание кислорода в тканях, ему рекомендуется кислородная терапия. То есть, если присутствует сердечная недостаточность с симптомами, лечение — таблетки, другие препараты, должен назначать специалист.
Что ожидает больных
Половина всех больных, которым поставлен диагноз сердечная недостаточность, живут более пяти лет. Говорить о максимально продолжительности жизни трудно, этот показатель обусловлен многими факторами. Среди них тяжесть заболевания, сопутствующий фон, эффективность назначенного лечения. Большое значение имеет то, какой образ жизни ведет пациент, многое другое.
Если болезнь выявлена в начальной стадии, с помощью терапии состояние больного может быть полностью скомпенсировано. На 3-й стадии заболевания специалисты говорят о более плохом прогнозе.
Профилактические меры
В профилактических целях для предупреждения появления подобного недуга необходимо не допускать развития болезней, приводящих к нему. Среди них ишемия, гипертония, сердечные пороки. Помимо того, нужно максимально препятствовать возникновению факторов, которые благоприятствуют из появлению.
Если есть сердечная недостаточность, симптомы которой уже проявились, нужно, прежде всего, стараться предотвратить ее прогрессирование. Для этого следует не превышать рекомендованных физических нагрузок, принимать все назначенные врачом средства, регулярно проходить обследование у кардиолога. Помогут вам следить за здоровьем врачи “Клинической больницы “РЖД-Медицина” г. Нижний Новгород”
методика обследования,клиническое прогностическое значение ультразвукового исследования легких – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
о о
о_
<
Оценка легочного застоя при сердечной недостаточности: методика обследования,
клиническое прогностическое значение ультразвукового исследования легких
Ф. Э.Кабельо, А.Е.Соловьева, А.Ф.Сафарова,
Э.Кабельо, А.Е.Соловьева, А.Ф.Сафарова,
Ж.Д.Кобалава Российский университет дружбы народов,
Москва
Отек легких — состояние, часто наблюдаемое у пациентов кардиологического отделения и отделения реанимации и интенсивной терапии. Ультразвуковое исследование является высокочувствительным методом выявления внесосудистой жидкости в легких, визуализируемой в виде В-линий и образующейся вследствие кардиогенного или не-кардиогенного отека легких. В работе уделено внимание методике обследования, дифференциальной диагностике, разработке тактики лечения пациентов с отеком легких и прогностическому значению В-линий.
Ключевые слова: отек легких, ультразвуковое исследование легких, В-линии.
Evaluation of Pulmonary Congestion in Heart Failure: Methodology for Survey, Clinical Prognostic Values
of Lung Ultrasound
F.E.Cabello, A.E.Soloveva, A.F.Safarova,
Zh.D.Kobalava RUDN University, Moscow
Pulmonary edema is a condition often found in patients in cardiology department and intensive care units. Ultrasonography is a highly sensitive method for detecting extravascular fluid in the lungs, visualized as B-lines resulting from cardiogenic or non-car-diogenic pulmonary edema. The paper focuses on the technique of examination, differential diagnostics, and tactics for the treatment of patients with pulmonary edema, as well as on prognostic value of B-lines.
Keywords: pulmonary edema, lung ultrasound, ultrasound B lines.
Несмотря на наблюдаемые в течение последних десятилетий значительные улучшения фармакотерапии и инструментальных методов лечения, число пациентов с сердечной недостаточностью (СН), а также частота обращений с острой декомпенсацией СН постоянно растут [1]. концевой фрагмент прогормона мозгового натрийуретического пептида, прогормон предсердного натрийуретического пептида) коррелирует с напряжением стенки левого желудочка и возрастает с увеличением давления наполнения левого желудочка, и заметное его повышение наблюдается при явной СН. Однако данный показатель используется преимущественно для исключения СН и не может применяться как основной аргумент для постановки диагноза [2]. Это связано с тем, что уровень натрийуретических пептидов может повышаться и при других патологиях сердца, а также при иных заболеваниях, например, при почечной недостаточности. Эхо-КГ с оценкой фракции выброса и диастолической функции левого желудочка является основным методом диагностики СН. Однако систолическая и диастолическая дисфункция левого желудочка часто встречаются у пожилых пациентов без каких-либо симптомов [3], в связи с чем только повышение давления наполнения, протекающее с классическими симптомами, может являться показателем СН. Следовательно, использование всех доступных данных и объединение их для создания единой картины в клиническом контексте имеют основополагающее значение для правильной диагностики как СН с низкой фракцией выброса (СНнФВ), так и СН с сохраненной фракцией выброса (СНсФВ).
концевой фрагмент прогормона мозгового натрийуретического пептида, прогормон предсердного натрийуретического пептида) коррелирует с напряжением стенки левого желудочка и возрастает с увеличением давления наполнения левого желудочка, и заметное его повышение наблюдается при явной СН. Однако данный показатель используется преимущественно для исключения СН и не может применяться как основной аргумент для постановки диагноза [2]. Это связано с тем, что уровень натрийуретических пептидов может повышаться и при других патологиях сердца, а также при иных заболеваниях, например, при почечной недостаточности. Эхо-КГ с оценкой фракции выброса и диастолической функции левого желудочка является основным методом диагностики СН. Однако систолическая и диастолическая дисфункция левого желудочка часто встречаются у пожилых пациентов без каких-либо симптомов [3], в связи с чем только повышение давления наполнения, протекающее с классическими симптомами, может являться показателем СН. Следовательно, использование всех доступных данных и объединение их для создания единой картины в клиническом контексте имеют основополагающее значение для правильной диагностики как СН с низкой фракцией выброса (СНнФВ), так и СН с сохраненной фракцией выброса (СНсФВ).
Застой является основным фактором ухудшения симптоматики СН и причиной госпитализации пациентов с хронической сердечной недостаточностью (ХСН). Он может выражаться как венозный (системный) застой, затрагивающий такие органы, как почка, печень и кишечник, так и как легочный застой, являющийся основной причиной одышки у больных СН. Застой в легких при СН является следствием, прежде всего, повышения давления наполнения левого желудочка и часто сочетается с венозным застоем и задержкой жидкости в организме.
Выявление легочного застоя даже в субклинической фазе имеет исключительно важное значение для своевременного предотвращения декомпенсации сердечной деятельности путем оптимизации методов лечения [4]. Тем не менее, клинические симптомы легочного застоя при физическом обследовании, как правило, проявляются на поздних стадиях и не обязательно выявляются у абсолютного числа пациентов с ХСН; кроме того, при наличии заболеваний легких они не являются специфическими [5]. В то время как регулярный физический осмотр амбулаторных больных остается основой для оценки тяжести и лечения пациентов с ХСН, другие средства диагностики (например, рентгенография грудной клетки) могут представлять определенные трудности, связанные с вредным воздействием рентгеновских лучей и сложностью проведения исследования у тяжелых больных, кроме того, они не всегда являются достаточно точными и информативными [6]. Безусловно, рентгенография грудной клетки является традиционным исследованием первой линии
о
J
го
-О
о
I
ю
го
-О
g
.CP
Таблица 1. Полуколичественная оценка В-линий (Picano E., 2016)
Степень Количество В-линий Количество внесосудистой жидкости в легких
0 «5 Нет
1 6-15 Небольшое
2 16-30 Умеренное
3 »30 Выраженное
Рис. 1. Сканирование четырех зон с обеих сторон для оценки наличия интерстициального синдрома. 1 и 2 — верхне-передняя и нижне-передняя торакальные области; 3 и 4 — верхне-боковая и базально-боковая торакальные области; PSL — парастернальная линия, AAL — передняя подмышечная линия, PAL — задняя подмышечная линия
Рис. 2. Ультразвуковое исследование легких. А, В — R-R-гипер-эхогенная тонкая плевральная линия; S-S — А-линии, артефакты, находящиеся на одинаковом расстоянии от датчика (объяснение в тексте)
Рис. 3. Диффузный альвеолярно-интерстициальный синдром.
Слева ВЗ-линии; справа В7-линии (см. текст)
для оценки застоя легких, но интерпретация рентгенологических признаков, таких как понижение прозрачности легочных полей, нечеткость легочного рисунка и интерстициальный отек, часто сомнительна и субъективна, в то же время выявляется высокая вариабельность данных между экспертами разного уровня [7].
Ультразвуковое исследование (УЗИ) легких — не-инвазивный метод полуколичественной оценки застоя и содержания внесосудистой воды в легких [8]. При легочном застое В-линии (ранее известные как «кометы легких» или «хвосты кометы») могут быть
визуализированы с помощью ультразвука, в то время как, за редкими исключениями, они не обнаруживаются у пациентов без застоя [9]. Рекомендации ESC включают в себя возможность использования трансторакального УЗИ в качестве метода диагностики для выявления плевральный жидкости и застоя в легких (рекомендация класса IIb, уровень доказательности C) [2, 10] и рассматриваются как часть трансторакальной эхокардиографии и могут быть дополнением к оценке давления заполнения.
Согласно консенсусному соглашению [11], полное обследование легких включает сканирование четырех зон в каждой половине грудной клетки. В общей сложности проводится сканирование восьми зон (рис. 1).
Обычно при продольном трансторакальном сканировании тени ребер выглядят как круглые гипер-эхогенные структуры с акустической тенью сзади. Плевральная линия выявляется за ребрами и между ребрами в виде подвижной гиперэхогенной линии. В норме плевральная линия гиперэхогенная, тонкая и непрерывная, совершает движения назад-вперед, которые соответствуют скольжению висцерального и париетального листков плевры при дыхательных движениях (рис. 2).
Наряду с плевральной линией обычно наблюдается несколько артефактов, получивших название А-линий, которые образуются между ультразвуковым лучом и плевральной линией. Каждая А-линия находится на одинаковом расстоянии от датчика до плевральной линии (рис. 2). Следует отметить, что A-линии могут выявляться как в норме, так и у пациентов с пневмотораксом [12].
Наличие отека легких, выявляемое с помощью УЗИ легких, носит название интерстициально-аль-веолярного синдрома. Его признаками является появление B-линий — эхогенных артефактов, по форме напоминающих хвост кометы, которые возникают от плевральной линии и распространяются по ультразвуковому лучу без затухания сигнала (рис. 3). B-линии выявляются у 20% здоровых пациентов в положении лежа в зонах, расположенных выше диафрагмы. Выявление пяти и более В-линий в передних и латеральных зонах всегда указывает на отклонение от нормы. При выявлении отека легких B-ли-нии указывают на избыток внесосудистой жидкости, которая содержится за пределами легочной сосудистой сети. Это артефакты, образующиеся вследствие появления ревербераций при прохождении ультразвукового луча через утолщенные межальвеолярные перегородки, а также через заполненные жидкостью альвеолы. Выделяют два типа B-ли-ний: ВЗ-линии и В7-линии (рис. 3, 4). Было показано, что появление множественных B-линий, расстояние между которыми составляет 7 мм, вызвано утолщением междольковых перегородок, которое наблюдается при интерстициальном отеке (коррелирует с линиями Керли типа В на рентгенограмме). Напротив, В-линии, расположенные на расстоянии 3 мм друг от друга, вызваны затемнениями по типу «матового стекла», которые являются отличительной чертой альвеолярного отека [13]. В наиболее тяжелых случаях на снимках наблюдается «белое легкое». В основе объяснения этого явления лежит анатомическое строение легких: междольковые перегородки расположены на расстоянии 7 мм друг от друга, в то время расстояние между внутридолько-выми структурами (включая альвеолы) составляет 3 мм (рис. 4). Очевидно, что при увеличении толщины B-линий и их числа можно ожидать большее количество внесосудистой жидкости и, как следствие, более тяжелый отек.
Таблица 2. Критерии для дифференциальной диагностики кардиогенного и некардиогенного отека легких
Показатель Кардиогенный отек легких Некардиогенный отек легких
Количество В- линий Большое Незначительное
Наибольшее количество В-линий По правой передней подмышечной линии в третьем межреберье Вариабельно
Распределение В-линий Диффузное Неоднородное
Плевральная линия Не утолщена Утолщена, фрагментирована, прерывистая
Субплевральная консолидация Отсутствует Наличие
Скольжение легкого Нормальное Отсутствует или снижено
Плевральный выпот Обычно от умеренного до значительного Вариабельно
Ответ на лечение (диуретики, нитраты, CPAP) Уменьшение выраженности интерстициального синдрома в течение нескольких часов Медленное или ухудшение
Эхо-КГ Снижение ФВ Повышение давления в ЛП Расширение НПВ с уменьшением коллабирования Нормальная ФВ или гиперкинез Нормальное или сниженное ИОЛП и ТР<2,8 м/с Нормальный диаметр НПВ, коллабирование на вдохе >50% (искл. ИВЛ)
Уровень NT-proBNP Повышен Нормальный или сниженный
Примечание. CPAP (Continuous Positive Airway Pressure) — лечение методом создания постоянного положительного давления в дыхательных путях; Эхо-КГ — эхокардиография, НПВ — нижняя полая вена, ФВ ЛЖ — фракция выброса левого желудочка, ИОЛП- индекс объема левого предсердия, ТР -трикуспидальная регургитация, NT-proBNP — мозговой натрийуретический пептид, ИВЛ — искусственная вентиляция легких.
Общая сумма В-линий составляет число, которое может использоваться для определения количества внесосудистой жидкости легких (табл. 1) [8]. Подсчет числа В-линий может быть осуществлен менее чем за 3 мин, при этом вариабельность результатов у одного и разных исследователей, по данным литературы, составляет, соответственно, 5 и 7% [14].
Ложноотрицательный результат выявления внесосудистой жидкости легких с помощью трансторакального УЗИ легких наблюдается при пневмотораксе, который характеризуется отсутствием В-ли-ний, поскольку между листками плевры образуется пространство, заполненное воздухом. Отсутствие В-линий в передних зонах также описано у пациентов с кардиогенным отеком и хронической обструктив-ной болезнью легких. Это объясняется морфологическими изменениями легочной паренхимы [15], что подчеркивает необходимость обследования латеральных зон грудной клетки даже в случаях, когда передние зоны на УЗИ выглядят нормальными, для исключения отека легких.
Дифференциальная диагностика B-линий
Разработаны критерии трансторакального УЗИ легких для установления различия между кардиогенным и некардиогенным отеком легких, хотя иногда у больных могут наблюдаться отеки обоих типов. Неравномерность, прерывистость плевральной линии, наличие субплевральных уплотнений, неоднородное распределение В-линий и уменьшение движения плевральной поверхности являются признаками отека легких некардиогенного происхождения (табл. Z
ОС ш _ 1-1
S 1—
S о
s 1—
s Z
1— ш
1 1 1
ОС
1—
LL.
О
z
о
1—1
1—
<
N
1—1
1—1
1—
О.
о
о
J
го
-О
Рис. 5. Алгоритм исследования и тактики лечения пациентов с отеком легких [18]
Двусторонние В-линии
УЗИ легких: плевральная линия измененная субплевральная консолидация, диффузные В-линии
Оценка размеров и систолической/диастолической функции ЛЖ клапанного аппарата
Е/Еа£8 1
Некардиогенный отек
Контроль водного баланса
нег ИОЛПгИ илМ2 _Л
СДЛАУО мм рг. ст. ДДГА212мм рг. сг. ГЛЖ
ФВЛХЙ45%. НГС Клапанный а лпарат Ум/тяж. MP, МС.АР.АС При наличии двух и боли критериев
Кардиогенный отек
Уменьшение преднагрузии Уменьшение пастнагрузки Ограничение жидкости +инотропная терапия
обходима стратегия лечения, направленная на точный контроль водного баланса у таких больных. Алгоритм совместной оценки давления в левом предсердии и результатов УЗИ легких приведен на рис. 5 [18]. Использование УЗИ легких должно давать дополнительную информацию помимо стандартной оценки, которая включает клинические данные и результаты Эхо-КГ, а также измерения уровней натрийуретических пептидов. Важно подчеркнуть, что УЗИ легких никогда не следует использовать в качестве основного критерия диагностики СН.
Прогностическое значение трансторакального ультразвукового исследования легких
Помимо применения в диагностике и тактике лечения пациентов с одышкой, трансторакальное УЗИ легких может иметь и прогностическую ценность [19]. Согласно результатам исследования M.H.Miglioranza и соавт. [17], у амбулаторных больных с умеренной или тяжелой систолической СН оценка B-линий, полученных при УЗИ легких, позволяет предсказать развитие острой декомпенсации СН в течение последующих 4 мес. Авторы оценили прогностическое значение В-линий у 132 пациентов, проведя полное сравнение результатов ультразвукового сканирования 28 межреберных промежутков с широко используемыми клиническими (клиническая оценка застоя в легких (CCS), функциональный класс СН по NYHA, проба с шестиминутной ходьбой и визуальная аналоговая шкала одышки), биохимическими (уровень NT-proBNP) и визуальными (УЗИ легких, Эхо-КГ и рентгенография грудной клетки) показателями. Оценка числа B-линий производилась путем подсчета общего количество B-линий в сканированных участках. При числе В-линий более 15 диагностировали выраженный застой в легких, который был выявлен у двух третей пациентов. У того же числа пациентов наблюдалась декомпенсиро-ванная СН в соответствии с результатами анализа на уровень NT-proBNP, клинической оценки застоя в легких, рентгенографии грудной клетки и Эхо-КГ. Лечение было скорректировано только на основании клинической оценки, тогда как полученные результаты УЗИ легких не учитывались. Последующие данные были собраны через 4 мес после оценки первичных (развитие отека легких) и вторичных (сердечно-сосудистые события) результатов. Исследователи обнаружили, что степень выраженности легочного застоя, количественно определяемая с помощью УЗИ легких сразу при поступлении пациента, может точно предсказать его последующее обращение в течение 120 дней с СН и всеми связанными с ней событиями (C-ин-декс 0,82, 95% ДИ 0,74-0,90; р<0,001). Даже в многопараметрических моделях Кокса УЗИ легких с числом B-линий 30 показало высокое прогностическое значение для развития отека легких в течение 120 дней, что делает этот метод более ценным по сравнению с дру-
гими, часто используемыми диагностическими параметрами. Кроме того, сочетание числа В-линий >30 и >45, полученного после прохождения стандартизированной анкеты «Опросника Миннесотского Университета для больных с СН» максимизировала прогностическое значение для последующего обращения больного с отеком легких в течение 120 дней. Напротив, пациенты, у которых не было выявлено выраженного легочного застоя (число В-линий <15), имели высокую выживаемость на протяжении 120 дней без учета иных параметров.
Метаанализ, проведенный E.Platz и др. [9], показал тесную связь между В-линиями и неблагоприятным прогнозом, а именно с госпитализацией с острой де-компенсированной СН и смертью у амбулаторных пациентов с ХСН [20]. Прогностическая информация, которую дает выявление В-линий при СН, вероятнее всего, указывает на тяжесть застоя или на наличие остаточного застоя после лечения [21,22]. Ключевой вывод заключается в том, что снижение тяжести застоя действительно улучшает состояние пациентов и что это снижение может быть установлено с помощью УЗИ легких. Этот подход также должен быть применен в случае ХСН, при которой лечение, направленное на снижение уровней NT-proBNP, не оправдало ожиданий. В работе E.Platz и др. [9] приведен обзор и метаанализ двух аспектов исследований в области применения УЗИ легких при СН. Во-первых, проанализированы временные изменения и, во-вторых, прогностическая ценность В-линий, выявляемых при УЗИ легких, в диагностике СН. Этот метаанализ включает 13 исследований, в половине из которых принимало участие менее 100 человек. У пациентов, поступивших в отделение реанимации и интенсивной терапии и/или госпитализированных по причине СН, динамические изменения выявлялись с помощью УЗИ легких, и уменьшение количества В-линий наблюдалось уже спустя 3 ч после начала лечения. В-ли-нии также были связаны с повышенным риском смерти и/или госпитализации по причине СН среди пациентов как с острой, так и с хронической СН. Необходимость быстрой оценки состояния пациента и принятия неотложных мер в отделении реанимации и интенсивной терапии делает УЗИ легких перспективным диагностическим методом для пациентов с одышкой и подозрением на СН. УЗИ легких может выполняться у постели больного, не является трудоемким методом диагностики, дает достоверные и воспроизводимые результаты и требует сравнительно короткого времени для подготовки и обучения персонала [8]. Эти особенности вместе с результатами, представленными в исследовании E.Platz [9] и других публикациях [23-27], могут послужить толчком для использования УЗИ легких в клинической практике. Однако данный метаанализ также указывает на некоторые предосторожности, которые должны быть взяты во внимание перед широким применением этого метода. Для сравнения результатов, полученных в различных исследованиях, необходимо, чтобы используемое оборудование и методы визуализации были стандартизованы. В частности, установление степени легочного застоя и определение того, является ли результат УЗИ легких положительным или отрицательным, должны выполняться установленным образом. Какое количество зон необходимо исследовать? Каково минимальное число В-линий в каждой зоне и суммарное их количество, необходимое для выявления застоя в легких? Являются ли сопоставимыми значимость и точность результатов, полученных с помощью портативных ультразвуковых сканеров и более совершенных систем ультразвуковой диагности-
о о
о_
<
ки? Необходимо установить клиническую ценность УЗИ легких при различных состояниях, когда важно подтверждение диагноза СН (СНнФВ, СНсФВ, острая и хроническая СН). В-линии часто неверно интерпретируются как соответствующие повышенным уровням натрийуретических пептидов и/или давлению наполнения [8]. На самом деле, E.Platz и др. ранее показали, что в смешанной выборке с катетеризацией правого сердца не было обнаружено корреляции между количеством В-линий и измеренным заклинивающим давлением [28]. Так как на застой в легких кроме давления наполнения левого желудочка (т.е. гидростатического давления) оказывает влияние целый ряд факторов (воспаление, проницаемость сосудистой стенки, лимфатический отток, онкотическое давление), УЗИ легких может использоваться в дополнение к определению уровней натрийуретических пептидов и Эхо-КГ (т.е. оценке давлений наполнения левого и правого желудочков).
Таким образом, необходимы дальнейшие исследования с целью определения, может ли УЗИ легких применяться как дополнение к физическому обследованию для оптимизации лечения больных СН с целью снижения заболеваемости и смертности и повлиять на прогноз в этой группе пациентов.
Литература
1. Lichtenstein D.A. Lung ultrasound in the critically ill. Ann Intensive Care 2014; 4: 1.
2. Ponikowski P., Voors A.A., Anker S.D., Bueno H., Cleland J.G., Coats A.J., Falk V., Gonzalez-Juanatey J.R., Harjola V.P., Jankowska E.A., Jessup M., Linde C., Ni-hoy-annopoulos P., Parissis J.T., Pieske B., Riley J.P., Rosano G.M., Ruilope L.M., Ruschitzka F., Rutten F.H., van der Meer P. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Car-diolo-gy (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur J Heart Fail 2016; 18: 891-975.
3. van Riet E.E., Hoes A.W., Wagenaar K.P., Limburg A., Landman M.A., Rutten F.H. Epidemiology of heart failure: the prevalence of heart failure and ventricular dysfunction in older adults over time. A systematic review. Eur J Heart Fail 2016;18:242 — 252.
4. Gargani L., Volpicelli G. How I do it: Lung ultrasound. Cardiovasc Ultrasound 2014; 12: 25.
5. Volpicelli G., Elbarbary M., Blaivas M., et al: International evidence-based recommendations for point-of-care lung ultrasound. Intensive Care Med 2012; 38: 577-591.
6. Bouhemad B., Zhang M., Lu Q. et al. Clinical review: Bed-side lung ultrasound in critical care practice. Crit Care 2007; 11: 205.
7. Luciano Cardinale, Adriano Massimiliano Priola, Federica Moretti, Giovanni Volpi-celli Effectiveness of chest radiography, lung ultrasound and thoracic computed tomography in the diagnosis of congestive heart failure . World J Radiol. Jun 28, 2014; 6 (6): 230-237.
8. Picano E., Pellikka P.A. Ultrasound of extravascular lung water: a new standard for pulmonary congestion. Eur Heart J 2016; 37: 2097-2104.
9. Platz E., Merz A.A., Jhund P.S., Vazir A., Campbell R., McMurray JJ. Dynamic changes and prognostic value of pulmonary congestion by lung ultrasound in acute and chronic heart failure: a systematic review. Eur J Heart Fail 2017. doi:10.1002/ejhf.839
10. Mebazaa A., Yilmaz M.B., Levy P., Ponikowski P, Peacock W.F., Laribi S., Ristic A.D., Lambrinou E., Masip J., Riley J.P., McDonagh T., Mueller C., deFilippi C., Harjola V.P., Thiele H., Piepoli M.F., Metra M., Maggioni A., McMurray J., Dickstein K., Dam-man K., Seferovic P.M., Ruschitzka F., Leite-Moreira A.F., Bellou A., Anker S.D., Filip-patos G. Recommendations on pre-hospital and early hospital management of acute heart failure: a consensus paper from the Heart Failure Association of the European Society of Cardiology, the European Society of Emergency Medicine and the Society of Academic Emergency Medicine. Eur J Heart Fail 2015; 17: 544 — 558.
11. Damy T., Kallvikbacka-Bennett A., Zhang J., Goode K., Buga L., Hobkirk J., Yassin A., Dubois-Rande J.L., Hittinger L., Cleland J.G., Clark A.L. Does the physical examination still have a role in patients with suspected heart failure? Eur. J. Heart Fail. 2011;13: 1340-1348.
12. Heidenreich P.A., Albert N.M., Allen L.A., et al., Forecasting the impact of heart failure in the United States, Circ. Heart Fail. 2013; 6 (3): 606-19.
13. Lange N.R., Schuster D.P., The measurement of lung water. Crit. Care. 1999; 3: R19-R24.
14. Agricola E., Bove T., Oppizzi M., Marino G., Zangrillo A., Margonato A., Picano E., «Ultrasound comet-tail images»: a marker of pulmonary edema: a comparative study with wedge pressure and extravascular lung water, Chest 2005; 127 (5): 1690-1695.
15. Agricola E., Picano E., Oppizzi M., Pisani M., Meris A., Fragasso G., Margonato A., As-sessment of stress-induced pulmonary interstitial edema by chest ultrasound dur-ing exercise echocardiography and its correlation with left ventricular function, J. Am. Soc. Echocardiogr. 2006; 19 (4): 457-463.
16. Platz E., Lewis E.F., Uno H., Peck J., Pivetta E., Merz A.A., Hempel D., Wilson C., Frasure S.E., Jhund P.S., Cheng S., Solomon S.D. Detection and prognostic value of pul-monary congestion by lung ultrasound in ambulatory heart failure patients. Eur. Heart J. 2016; 37: 1244-1251.
17. Miglioranza M.H., Picano E., Badano L.P., Sant’Anna R., Rover M., Zaffaroni F., Si-cari R., Kalil R.K., Leiria T.L., Gargani L. Pulmonary congestion evaluated by lung ultrasound predicts decompensation in heart failure outpatients. Int. J. Cardiol. 2017; 240: 271-278.
18. Blanco P.A., Tomas F. Cianciulli, M.D.,Pulmonary Edema Assessed by Ultrasound: Impact in Cardiology and Intensive Care Practice. Echocardiography. 2016 May; 33 (5): 778-87.
19. Hasan A.A., Makhlouf H.A. B-lines: Transthoracic chest ultrasound signs useful in assessment of interstitial lung diseases. Ann Thorac Med 2014; 9: 99-103.
20. Sperandeo M., De Cata A., Molinaro F., et al: Ultrasound signs of pulmonary fibro-sis in systemic sclerosis as timely indicators for chest computed tomography. Scand J Rheumatol 2015; 44: 389-398.
21. Coiro S., Rossignol P., Ambrosio G., Carluccio E., Alunni G., Murrone A., Tritto I., Zannad F., Girerd N. Prognostic value of residual pulmonary congestion at discharge assessed by lung ultrasound imaging in heart failure. Eur J Heart Fail 2015; 17: 1172-1181.
22. Melenovsky V., Andersen M.J., Andress K., Reddy Y.N., Borlaug B.A. Lung congestion in chronic heart failure: haemodynamic, clinical, and prognostic implications. Eur J Heart Fail 2015; 17: 1161-1171.
23. Pivetta E., Goffi A., Lupia E., Tizzani M., Porrino G., Ferreri E., Volpicelli G., Balza-retti P., Banderali A., Iacobucci A., Locatelli S., Casoli G., Stone M.B., Maule M.M., Baldi I., Merletti F., Cibinel G.A. Lung ultrasound-implemented diagnosis of acute decompensated heart failure in the ED: a SIMEU multicenter study. Chest 2015; 148: 202-210.
24. Martindale J.L., Wakai A., Collins S.P., Levy P.D., Diercks D., Hiestand B.C., Fer-mann G.J., deSouza I., Sinert R. Diagnosing acute heart failure in the emergency depart-ment: a systematic review and meta-analysis. Acad Emerg Med 2016; 23: 223-242.
25. Coiro S., Rossignol P., Ambrosio G., Carluccio E., Alunni G., Murrone A., Tritto I., Zannad F., Girerd N. Prognostic value of residual pulmonary congestion at discharge assessed by lung ultrasound imaging in heart failure. Eur J Heart Fail 2015; 17: 1172-1181.
26. Алехин М.Н. Ультразвуковое исследование легких для диагностики внесосу-дистой жидкости. Креативная кардиология. 2015; 1: 27-37. / Alekhin M.N. Ul’-trazvukovoe issledovanie legkikh dlja diagnostiki vnesosudistoj zhidkosti. Kreativnaja kardiologija. 2015; 1: 27-37. [in Russian]
27. Гришин А.М. Ультразвуковое исследование для выявления внесосудистой жидкости в легких у больных с сердечной недостаточностью: Автореф. ди-сертации канд. мед. наук. М.: 2011. / Grishin A.M. Ul’trazvukovoe issledovanie dlja vyjavlenija vnesosudistoj zhidkosti v legkikh u bol’nykh s serdechnoj nedosta-tochnost’ju: Avtoref. disertacii kand. med. nauk. M.: 2011. [in Russian]
28. Platz E., Lattanzi A.M., Agbo C., Takeuchi M., Resnic F.S., Solomon S.D., Desai A.S. Utility of lung ultrasound in predicting pulmonary and cardiac pressures. Eur JHeart Fail 2012; 14: 1276-1284.
О OU
X
<v
TO
Сведения об авторах:
Кабельо Ф.Э. — аспирант кафедры внутренних болезней с курсом кардиологии и функциональной диагностики РУДН, Москва Соловьева А.Е. — ассистент кафедры внутренних болезней с курсом кардиологии и функциональной диагностики РУДН, Москва Сафарова А.Ф. — д.м.н., профессор кафедры внутренних болезней с курсом кардиологии и функциональной диагностики РУДН, Москва Кобалава Ж.Д. — д.м.н., профессор, заведующая кафедрой внутренних болезней с курсом кардиологии и функциональной диагностики РУДН, Москва
_q х
Легочный застой по данным ультразвукового исследования у пациентов с декомпенсацией сердечной недостаточности | Кобалава
1. Мареев В. Ю., Фомин И. В., Агеев Ф. Т., Беграмбекова Ю. Л., Васюк Ю. А., Гарганеева А. А. и др. Клинические рекомендации ОССН -РКО — РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58(S6):8-164. DOI: 10.18087/cardio.2475
2. Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJ S et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. European Journal of Heart Failure. 2016;18(8):891-975. DOI: 10.1002/ejhf.592
3. Maggioni AP, Dahlstrom U, Filippatos G, Chioncel O, Crespo Leiro M, Drozdz J et al. EURObservational Research Programme: regional differences and 1 -year follow-up results of the Heart Failure Pilot Survey (ESC-HF Pilot). European Journal of Heart Failure. 2013;15(7):808-17. DOI: 10.1093/eurjhf/hft050
4. Nagueh SF, Smiseth OA, Appleton CP, Byrd BF, Dokainish H, Edvardsen T et al. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. European Heart Journal -Cardiovascular Imaging. 2016;17(12):1321-60. DOI: 10.1093/ehjci/jew082
5. Gheorghiade M, Follath F, Ponikowski P, Barsuk JH, Blair JEA, Cleland JG et al. Assessing and grading congestion in acute heart failure: a scientific statement from the Acute Heart Failure Committee of the Heart Failure Association of the European Society of Cardiology and endorsed by the European Society of Intensive Care Medicine. European Journal of Heart Failure. 2010;12(5):423-33. DOI: 10.1093/eurjhf/hfq045
6. Mullens W, Damman K, Harjola V-P, Mebazaa A, Brunner-La Rocca H-P, Martens P et al. The use of diuretics in heart failure with congestion — a position statement from the Heart Failure Association of the European Society of Cardiology: Diuretics in heart failure. European Journal of Heart Failure. 2019;21(2):137-55. DOI: 10.1002/ejhf.1369
7. Collins SP, Lindsell CJ, Storrow AB, Abraham WT. Prevalence of Negative Chest Radiography Results in the Emergency Department Patient With Decompensated Heart Failure. Annals of Emergency Medicine. 2006;47(1):13-8. DOI: 10.1016/j.annemergmed.2005.04.003
8. Kleiner Shochat M, Fudim M, Shotan A, Blondheim DS, Kazatsker M, Dahan I et al. Prediction of readmissions and mortality in patients with heart failure: lessons from the IMPEDANCE-HF extended trial: Readmissions and mortality in patients with heart failure. ESC Heart Failure. 2018;5(5):788-99. DOI: 10.1002/ehf2.12330
9. Peacock WF, M. Albert N, D. White R, L. Emerman C. Bioimpedance Monitoring: Better Than Chest X-Ray for Predicting Abnormal Pulmonary Fluid? Congestive Heart Failure. 2000;6(2):86-9. DOI: 10.1111/j.1527-5299.2000.80141.x
10. Ricci F, Aquilani R, Radico F, Bianco F, Dipace GG, Miniero E et al. Role and importance of ultrasound lung comets in acute cardiac care. European Heart Journal: Acute Cardiovascular Care. 2015;4(2):103-12. DOI: 10.1177/2048872614553166
11. Picano E, Pellikka PA. Ultrasound of extravascular lung water: a new standard for pulmonary congestion. European Heart Journal. 2016;37(27):2097-104. DOI: 10.1093/eurheartj/ehw164
12. Picano E, Scali MC, Ciampi Q, Lichtenstein D. Lung Ultrasound for the Cardiologist. JACC: Cardiovascular Imaging. 2018;11(11):1692-705. DOI: 10.1016/j.jcmg.2018.06.023
13. Platz E, Merz AA, Jhund PS, Vazir A, Campbell R, McMurray JJ. Dynamic changes and prognostic value of pulmonary congestion by lung ultrasound in acute and chronic heart failure: a systematic review: Lung ultrasound in acute and chronic heart failure. European Journal of Heart Failure. 2017;19(9):1154-63. DOI: 10.1002/ejhf.839
14. Curbelo J, Rodriguez-Cortes P, Aguilera M, Gil-Martinez P, Martin D, Suarez Fernandez C. Comparison between inferior vena cava ultrasound, lung ultrasound, bioelectric impedance analysis, and natriuretic peptides in chronic heart failure. Current Medical Research and Opinion. 2019;35(4):705-13. DOI: 10.1080/03007995.2018.1519502
15. Алехин М.Н. Ультразвуковое исследование легких для диагностики внесосудистой жидкости. Креативная кардиология. 2015;1:27-37
16. Скородумова Е.Г., Костенко В.А., Скородумова Е.А., Сиверина А.В. Оценка интерстициального отека у пациентов с промежуточной функцией левого желудочка после купирования острой декомпенсации сердечной недостаточности. Трансляционная медицина. 2018;5(3):23-7. DOI: 10.18705/2311-4495-2018-5-3-23-27
17. Coiro S, Porot G, Rossignol P, Ambrosio G, Carluccio E, Tritto I et al. Prognostic value of pulmonary congestion assessed by lung ultrasound imaging during heart failure hospitalisation: A two-centre cohort study. Scientific Reports. 2016;6(1):39426. DOI: 10.1038/srep39426
18. Gargani L, Pang PS, Frassi F, Miglioranza MH, Dini FL, Landi P et al. Persistent pulmonary congestion before discharge predicts rehospitalization in heart failure: a lung ultrasound study. Cardiovascular Ultrasound. 2015;13(1):40. DOI: 10.1186/s12947-015-0033-4
19. Cogliati C, Casazza G, Ceriani E, Torzillo D, Furlotti S, Bossi I et al. Lung ultrasound and short-term prognosis in heart failure patients. International Journal of Cardiology. 2016;218:104-8. DOI: 10.1016/j.ijcard.2016.05.010
20. Tojo Villanueva M del C, Fernandez Lopez M, Canora Lebrato J, Satue Bartolome JA, San Martin Prado A, Zapatero Gaviria A. Utilidad pronostica de la ecografia pulmonar en el seguimiento ambulatorio de pacientes con insuficiencia cardiaca. Medicina Clinica. 2016;147(1):13-5. DOI: 10.1016/j.medcli.2016.02.026
21. Pellicori P, Shah P, Cuthbert J, Urbinati A, Zhang J, Kallvikbacka-Bennett A et al. Prevalence, pattern and clinical relevance of ultrasound indices of congestion in outpatients with heart failure: Congestion by ultrasound in heart failure. European Journal of Heart Failure. 2019; [Epub ahead of print]. DOI: 10.1002/ejhf.1383
22. Fudim M, Hernandez AF, Felker GM. Role of Volume Redistribution in the Congestion of Heart Failure. Journal of the American Heart Association. 2017;6(8):e006817. DOI: 10.1161/JAHA.117.006817
23. Ambrosy AP, Pang PS, Khan S, Konstam MA, Fonarow GC, Traver B et al. Clinical course and predictive value of congestion during hospitalization in patients admitted for worsening signs and symptoms of heart failure with reduced ejection fraction: findings from the EVEREST trial. European Heart Journal. 2013;34(11):835-43. DOI: 10.1093/eurheartj/ehs444
24. Lala A, McNulty SE, Mentz RJ, Dunlay SM, Vader JM, AbouEzzeddine OF et al. Relief and Recurrence of Congestion During and After Hospitalization for Acute Heart Failure: Insights From Diuretic Optimization Strategy Evaluation in Acute Decompensated Heart Failure (DOSE-AHF) and Cardiorenal Rescue Study in Acute Decompensated Heart Failure (CARESS-HF). Circulation: Heart Failure. 2015;8(4):741-8. DOI: 10.1161/CIRCHEARTFAILURE.114.001957
25. Chakko S, Woska D, Martinez H, de Marchena E, Futterman L, Kessler KM et al. Clinical, radiographic, and hemodynamic correlations in chronic congestive heart failure: conflicting results may lead to inappropriate care. The American Journal of Medicine. 1991;90(3):353-9
26. Pivetta E, Goffi A, Nazerian P, Castagno D, Tozzetti C, Tizzani P et al. Lung ultrasound integrated with clinical assessment for the diagnosis of acute decompensated heart failure in the emergency department: a randomized controlled trial. European Journal of Heart Failure. 2019; [Epub ahead of print]. DOI: 10.1002/ejhf.1379
27. Maw AM, Hassanin A, Ho PM, McInnes MDF, Moss A, Juarez-Colunga E et al. Diagnostic Accuracy of Point-of-Care Lung Ultrasonography and Chest Radiography in Adults With Symptoms Suggestive of Acute Decompensated Heart Failure: A Systematic Review and Meta-analysis. JAMA Network Open. 2019;2(3):e190703. DOI: 10.1001/jamanetworkopen.2019.0703
28. Martindale JL, Secko M, Kilpatrick JF, deSouza IS, Paladino L, Aherne A et al. Serial Sonographic Assessment of Pulmonary Edema in Patients With Hypertensive Acute Heart Failure: Serial Lung Sonography in Acute Heart Failure. Journal of Ultrasound in Medicine. 2018;37(2):337-45. DOI: 10.1002/jum.14336
29. Donadio C, Bozzoli L, Colombini E, Pisanu G, Ricchiuti G, Picano E et al. Effective and Timely Evaluation of Pulmonary Congestion: Qualitative Comparison Between Lung Ultrasound and Thoracic Bioelectrical Impedance in Maintenance Hemodialysis Patients. Medicine. 2015;94(6):e473. DOI: 10.1097/MD.0000000000000473
30. Mozzini C, Di Dio Perna M, Pesce G, Garbin U, Fratta Pasini AM, Ticinesi A et al. Lung ultrasound in internal medicine efficiently drives the management of patients with heart failure and speeds up the discharge time. Internal and Emergency Medicine. 2018;13(1):27-33. DOI: 10.1007/s11739-017-1738-1
Page Not Found | European Lung Foundation
Sorry about that! Something went a little wrong there and we’ve encountered some kind of problem.
You can either click «Back» in your browser and try again, choose something else from the menu, or drop us a line to let us know there’s a problem.
Alternatively, we’ve had a look around the site for what you seem to be looking for and have found the following results:
По вашему запросу ничего не найдено. Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.
Our projects
AirPROM
AirPROM (Airway Disease Predicting Outcomes through Patient Specific Computational Modelling) brings together experts and current research to build a computational model of the lung as a new way of characterising asthma and COPD. (Website in English)
DRAGON
DRAGON will use artificial intelligence (AI) and machine learning to deliver a decision support system for precise coronavirus diagnosis using CT scanning.
A full project website will be available in early 2021. See below for information about the work packages, project partners and how to get involved.EARIP
Bringing together experts to define how to reduce asthma deaths and hospitalisations across Europe. A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.
Healthy Lungs for Life
Healthy Lungs for Life is one of the largest ever lung health campaigns, raising awareness of the importance of healthy lungs through a full range of events, projects and promotional activities.
Four themes are highlighted as part of the campaign: breathing clean air, quitting smoking, vaccination and being active.SmokeHaz
SmokeHaz is a collaboration between the European Respiratory Society (ERS), European Lung Foundation (ELF) and the UKCTAS. The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
U-BIOPRED
A large scale public-private research initiative. Information and samples from more than 1,000 adults and children are being used to learn more about different types of asthma to ensure better diagnosis and treatment for each person. (Website in English)
Lung cancer patient priorities
FRESH AIR
FRESH AIR is an EU Horizon 2020 project which aims to improve the health of people at risk of or suffering from chronic lung conditions in countries where resources are limited, such as Uganda, Vietnam, the Kyrgyz Republic and Greece. By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.
3TR
3TR is the largest IMI project yet, focussing on diseases autoimmune, inflammatory and allergic diseases including COPD and asthma. The project aims to provide insights into mechanisms of response and non-response to treatment across different diseases.
Венозная и лимфатическая недостаточность | Сосудистая хирургия
Лечение венозной и лимфатической недостаточности в Липецке
Венозная недостаточность патологическое состояние, связанное с нарушением функции венозной системы, проявляющееся отеками, болью, наличием варикозно расширенных вен и изменениями на коже, включая красную или бурую пигментацию, дерматит, сухость, скарификацию и изъязвление. Венозная недостаточность обусловлена неспособностью венозной системы выполнять основную функцию – доносить кровь от органов и тканей до сердца и легких. Это приводит к застою или обратному току крови по венам, росту в них давления, что вызывает «продавливание» жидкости обратно в ткани с формированием отеков. Застой крови в варикозно расширенных венах приводит к развитию тромбов, тромбофлебиту, развитию изъязвления кожи вследствие трофических расстройств, присоединение бактериальной инфекции.
Лимфатическая недостаточность – патологическое состояние, связанное с нарушенной функцией лимфатической системы. Лимфатическая система человека состоит из лимфатических сосудов, лимфатических узлов и лимфатических протоков. Она тесно связана с венозной системой и также обеспечивает дренажную функцию – отведение жидкости от органов и тканей, перевод ее в венозное русло и возврат к сердцу. Поэтому при развитии недостаточности лимфатической системы происходит формирование отеков (лимфедема, слоновость) тех органов и конечностей тела, где произошла блокада или повреждение лимфатических сосудов и узлов. Как и при венозной недостаточности могут образовываться язвы на коже с присоединением инфекции и воспаления.
В связи со схожестью симптомов диагностика венозной и лимфатической недостаточности требуется тщательный диагностический поиск, проводимый сосудистым хирургом. Проводятся специализированн
-
УЗИ –сосудов в различных режимах -
Магнитно-резонансная ангиография с контрастирование и построение трехмерной модели системы сосудов
Лимфатическая недостаточность может быть первичной – вызвана патологией лимфатической системы (лимфангит, воспаление лимфатических узлов) и вторичной – вызвана травмой, операциями с удалением лимфоузлов и сосудов, поражением лимфоузлов опухолевым процессом. Лечение венозной и лимфатической недостаточности и их осложнений связано с необходимостью тщательного диагностического поиска и правильным подбором терапии, которые могут быть осуществлены в Клинике «АНДРОМЕДА» опытными сосудистыми хирургами.
Симптомы, причины, тесты и лечение
Заболевание легочных сосудов — это медицинский термин, обозначающий заболевание, поражающее кровеносные сосуды, ведущие в легкие или из легких. Большинство форм легочно-сосудистых заболеваний вызывают одышку.
Что такое болезнь легких?
Определение легочного сосудистого заболевания простое: любое заболевание, которое влияет на кровеносные сосуды на пути между сердцем и легкими.
Кровь проходит от сердца к легким и обратно к сердцу.Этот процесс постоянно наполняет кровь кислородом и позволяет выдыхать углекислый газ. Вот как работает этот процесс:
- Бедная кислородом кровь возвращается из тканей тела по венам обратно в правую часть сердца.
- Правое сердце перекачивает бедную кислородом кровь по легочным артериям в легкие. Эта кровь наполняется кислородом.
- Богатая кислородом кровь возвращается из легких обратно в левую часть сердца. Левое сердце перекачивает богатую кислородом кровь в тело через аорту и многие другие артерии.
Любая часть кровообращения сердце-легкие может быть повреждена или заблокирована, что приведет к заболеванию легочных сосудов.
Причины легочного сосудистого заболевания
Причины легочного сосудистого заболевания различаются в зависимости от того, какой из кровеносных сосудов легких поражен. Заболевания легочных сосудов делятся на несколько категорий:
Легочная артериальная гипертензия: Повышенное кровяное давление в легочных артериях (перенос крови от сердца к легким).Легочная артериальная гипертензия может быть вызвана заболеванием легких, аутоиммунным заболеванием или сердечной недостаточностью. Когда нет очевидной причины, это называется идиопатической легочной артериальной гипертензией.
Легочная венозная гипертензия: Повышенное кровяное давление в легочных венах (перенос крови от легких к сердцу). Легочная венозная гипертензия чаще всего вызвана застойной сердечной недостаточностью. Повреждение митрального клапана в сердце (митральный стеноз или митральная регургитация) может способствовать развитию легочной венозной гипертензии.
Легочная эмболия: Сгусток крови отрывается от глубокой вены (обычно в ноге), попадает в правое сердце и перекачивается в легкие. В редких случаях эмболия может представлять собой большой пузырь воздуха или комок жира, а не сгусток крови.
Продолжение
Хроническая тромбоэмболия: В редких случаях сгусток крови в легких (тромбоэмболия легочной артерии) никогда не абсорбируется организмом. Вместо этого возникает реакция, при которой из множества мелких кровеносных сосудов в легких также образуются тромбы.Процесс протекает медленно и постепенно поражает большую часть системы легочной артерии.
Симптомы легочного сосудистого заболевания
Симптомы легочного сосудистого заболевания различаются в зависимости от нескольких факторов:
- Внезапность процесса, затрагивающего легочные кровеносные сосуды
- Какие легочные кровеносные сосуды поражены (где легочные сосудистые заболевания is)
- Степень поражения легочной сосудистой системы
Например, внезапная крупная тромбоэмболия легочной артерии, блокирующая большую легочную артерию, может вызвать сильную одышку и боль в груди.Но очень небольшая тромбоэмболия легочной артерии (блокировка только небольшого кровеносного сосуда) может не вызывать заметных симптомов.
Хотя симптомы легочного сосудистого заболевания могут широко варьироваться, каждая из причин легочного сосудистого заболевания имеет ряд обычных симптомов:
Продолжение
Легочная артериальная гипертензия : Чаще всего это вызывает медленно прогрессирующую одышку. По мере ухудшения состояния может возникнуть боль в груди или обморок (обморок) при физической нагрузке.
Тромбоэмболия легочной артерии: Сгусток крови в легких обычно возникает внезапно.Распространенными симптомами являются одышка, боль в груди (часто усиливающаяся при глубоком вдохе) и учащенное сердцебиение. Симптомы тромбоэмболии легочной артерии варьируются от едва заметных до тяжелых, в зависимости от размера сгустка (ов).
Легочная венозная гипертензия: Эта форма легочного сосудистого заболевания также вызывает одышку из-за обычно присутствующей застойной сердечной недостаточности. Одышка может усиливаться в лежачем положении, когда артериальное давление не контролируется или когда присутствует избыточная жидкость (отек).
Анализы на легочные сосудистые заболевания
На основании симптомов, признаков и истории болезни у человека врач может начать подозревать наличие легочного сосудистого заболевания. Диагноз легочного сосудистого заболевания обычно ставится с помощью одного или нескольких из следующих тестов:
Компьютерная томография (КТ): КТ-сканер делает несколько рентгеновских снимков, а компьютер создает подробные изображения легких и грудной клетки. КТ-сканирование обычно позволяет обнаружить тромбоэмболию легочной артерии.КТ также может выявить проблемы, влияющие на сами легкие.
Сканирование вентиляции / перфузии (V / Q сканирование): Этот тест ядерной медицины позволяет получить изображения того, насколько хорошо легкие наполняются воздухом. Эти изображения сравниваются с изображениями того, насколько хорошо кровь течет по легочным кровеносным сосудам. Несовпадающие области могут указывать на наличие тромбоэмболии легочной артерии (тромба).
Продолжение
Эхокардиография (эхокардиограмма): Видео УЗИ бьющегося сердца.Застойная сердечная недостаточность, заболевание сердечного клапана и другие состояния, способствующие заболеванию легочных сосудов, могут быть обнаружены с помощью эхокардиограммы.
Катетеризация правых отделов сердца: Датчик давления вводится через иглу в вену на шее или паху. Врач вводит датчик по венам в правое сердце, а затем в легочную артерию. Катетеризация правых отделов сердца — лучший тест для диагностики легочной артериальной гипертензии.
Рентгенограмма грудной клетки: Простая рентгенография грудной клетки не может диагностировать легочные сосудистые заболевания.Тем не менее, он может выявить способствующее заболеванию легких или показать увеличенные легочные артерии, что указывает на легочную артериальную гипертензию.
Легочная ангиография (ангиограмма): Контрастный краситель вводится в кровь, а рентгеновские снимки грудной клетки показывают подробные изображения системы легочной артерии. Ангиография очень хороша для диагностики тромбоэмболии легочной артерии, но в настоящее время ее проводят редко, потому что компьютерная томография проще, менее инвазивна и имеет меньший риск.
Лечение заболеваний легочных сосудов
Существует множество различных методов лечения заболеваний сосудов легких.Заболевание легочных сосудов лечится в зависимости от его причины.
Продолжение
Тромбоэмболия легочной артерии: Сгустки крови в легких обрабатываются антикоагулянтами. Лечение включает такие лекарства, как бетриксабан (BEVYXXA), эноксапарин (Lovenox), гепарин и варфарин (Coumadin).
Хроническая тромбоэмболическая болезнь: В серьезных случаях тромбоэмболической болезни можно провести хирургическое вмешательство по удалению легочных артерий (тромбоэндартерэктомия).Также используются разжижители крови. Риоцигуат (Адемпас) — это лекарство, одобренное для использования после операции или у тех, кто не может ее перенести, для улучшения способности выполнять упражнения.
Легочная артериальная гипертензия: Некоторые лекарства могут снижать артериальное давление в легочных артериях:
Эти лекарства лучше всего показали свою эффективность в лечении идиопатической легочной артериальной гипертензии.
Легочная венозная гипертензия: Поскольку эта форма легочного сосудистого заболевания обычно вызывается застойной сердечной недостаточностью, обычно подходят следующие методы лечения сердечной недостаточности:
- Диуретики, такие как фуросемид (Лазикс) и спиронолактон (Альдактон)
- Ангиотензин ингибиторы превращающего фермента (АПФ), такие как лизиноприл
- Бета-блокаторы, такие как карведилол (Coreg) и метопролол (Lopressor)
- Сосудорасширяющие средства, снижающие кровяное давление, такие как амлодипин (Norvasc), гидралазин (Apresoline) и мононитрат изосорбида (Imdur)
Продолжение
Если легочное сосудистое заболевание вызвано другим заболеванием, лечение этого состояния может улучшить легочное сосудистое заболевание:
Заложенность легких — обзор
Масса легких и отек легких
Значительная гиперемия и отек легких частая, но неспецифическая находка при вскрытии при передозировке наркотиками d eaths.Этот отек легких может заполнять бронхиальные дыхательные пути и выходить изо рта и носа (как описано в разделе «Пенный конус»).
Пеллетье и Томас [55] изучили результаты вскрытия трупов при отравлении опиоидами со смертельным исходом, чтобы определить, можно ли предсказать эти типы случаев. Они специально оценивали отек мозга, отек легких и вздутие мочевого пузыря (см. Раздел о вздутии мочевого пузыря), используя умерших от сердечных заболеваний, судорожных расстройств или позиционной асфиксии в качестве контрольной группы.Авторы обнаружили отек легких у 96% умерших от фентанила и 94% умерших от опиоидов, отличных от фентанила, по сравнению с 30% в контрольной группе с отеком легких. Они обнаружили отек мозга у 54% тех, кто умер от опиоидов, отличных от фентанила, и у 8% тех, кто умер от одного фентанила, по сравнению с 2% в контрольной группе, у которых был отек мозга.
Эти «влажные и тяжелые» легкие обычно имеют общий вес более 1000 г у взрослых.Молина и ДиМайо сообщили, что средний комбинированный вес легких у мужчин составляет 840 г [56] и 639 г у женщин [57].
Левин и Граймс [58] обнаружили, что средний общий вес легких у американских солдат, найденных мертвыми в результате передозировки героина во Вьетнаме, составляет 1498 г. Грин и др. [59] сообщили о весе легких у смертей, связанных с опиатами, по сравнению со смертельными случаями в результате убийств. Авторы обнаружили, что средний комбинированный вес легких составил 1293,1 г в случаях смерти от опиатов (героин или метадон или их комбинация) по сравнению с их контрольной группой жертв убийств, у которых общий средний вес легких составлял 914.4 г.
Чен и деДжонг [60] провели ретроспективное исследование людей, умерших от токсического действия лекарств. Она обнаружила у этих умерших ( n = 133) совокупный средний вес легких составил 1313 г. Это было примерно двукратное увеличение веса легких по сравнению с ранее сообщенным нормальным комбинированным весом легких у мужчин и женщин. Автор не обнаружил какой-либо существенной разницы в весе легких между случайной передозировкой наркотиков и суицидальной передозировкой. Она отметила, что средний вес легких у этих умерших был выше в случаях, когда была выявлена пневмония и / или была предпринята попытка реанимации.
Отек легких возникает, когда альвеолы легких заполняются чрезмерным количеством жидкости из сосудистой сети. Это нарушит газообмен (кислород и углекислый газ), что приведет к затруднению дыхания и плохому насыщению крови кислородом. Это обычно называют «водой в легких». Хотя влажные и тяжелые легкие могут быть связаны с отравлением лекарствами, особенно теми, которые относятся к классу депрессантов центральной нервной системы, тяжелый отек легких может быть вызван другими факторами. Кардиогенные причины, такие как застойная сердечная недостаточность из-за плохой насосной работы сердца, приведут к высокому давлению в сосудистой сети легких, вытесняющему кровь в пространство альвеол.Некардиогенные причины могут быть связаны с почечной недостаточностью [61], вызывающей повышенное накопление жидкости, травмой головного мозга или судорогами (нейрогенный отек легких) [62,63], или пациентами, которым требуется СЛР [64], искусственная вентиляция легких [65], и послеоперационными пациентами [66]. ] подвержены риску развития отека легких. Тяжелые легкие также связаны с утоплением [67].
Заболевания легочных сосудов | Лаборатория прикладной визуализации грудной клетки
Заболевания сосудов легких — это категория заболеваний. Все влияют на кровообращение в легких.Основная информация об основных типах заболеваний сосудов легких:
Легочная эмболия
Тромбоэмболия легочной артерии возникает, когда кровоток через легочную артерию внезапно блокируется. Это вызвано сгустком крови, который прибыл откуда-то из других частей тела — обычно из ноги или таза — и не распался в кровотоке. Симптомы включали затрудненное дыхание, боль в груди, обмороки и учащенное сердцебиение. Тромбоэмболия легочной артерии может привести к повреждению сердца и, если ее не лечить немедленно, может привести к смерти.
Легочную эмболию можно предотвратить с помощью лекарств, разрушающих тромбы до того, как они достигнут легкого, физической активности, компрессионных носков, улучшающих кровообращение в ногах, и пневматического сжатия (массаж или сжатие ног с помощью электронной манжеты) .
Хроническая тромбоэмболическая болезнь
Это состояние, при котором старые сгустки крови остаются в артериях легких. Это может вызвать осложнения, включая легочную артериальную гипертензию.
Легочная артериальная гипертензия: Это заболевание, вызывающее нагрузку на сердце, когда кровяное давление в легочных артериях человека становится опасно высоким.
Легочная веноокклюзионная болезнь
Это чрезвычайно редкая форма повышенного артериального давления в области легких; в большинстве случаев причина неизвестна. Это может быть вызвано вирусной инфекцией или возникать как осложнение некоторых заболеваний, включая волчанку, лейкоз, лимфому, химиотерапию или трансплантацию костного мозга.Симптомы могут включать одышку, усталость, обморок, кашель с кровью и затрудненное дыхание, когда вы лежите на земле.
По мере обострения веноокклюзионного заболевания легких оно вызывает сужение легочных вен, легочную гипертензию, застойные явления и отек легких. Лекарства от легочной веноокклюзионной болезни нет, но для лечения болезни используются лекарства, контролирующие реакцию иммунной системы на болезнь, и лекарства, расширяющие кровеносные сосуды.
Артериовенозные мальформации
Артериовенозные мальформации (АВМС) — это врожденные клубки внутри кровеносной системы.Кровеносная система переносит кровь к сердцу и от него, включая артерии, вены и капилляры. Сплетения артерий и вен мешают кровообращению в органе. Чаще всего они возникают в голове, но также встречаются во внутренних органах (включая легкие), конечностях и туловище.
Причина неизвестна. Наибольшую опасность АВМ представляет кровотечение, которое можно предотвратить хирургическим вмешательством или лучевой терапией.
Отек легких
Отек легких возникает при скоплении жидкости в воздушных мешочках (альвеолах) легких.Обычно это вызвано сердечной недостаточностью с повышением кровяного давления в венах, проходящих через легкие. Когда давление в кровеносных сосудах увеличивается, жидкость выталкивается в легкие и вызывает одышку.
Отек легких может быть вызван упражнениями на очень большой высоте (отек легких на большой высоте), прямым повреждением легких (ядовитым газом или тяжелой инфекцией), побочным действием лекарств или серьезной травмой. Отек легких также может быть осложнением любого сердечного заболевания, которое вызывает ослабление или жесткость сердечной мышцы.
Взято из Американской ассоциации легких
Влияние системной венозной застойности на сердечную недостаточность
Lindenfeld J, Albert NM, Boehmer JP, et al. Краткое содержание: Комплексное практическое руководство HFSA 2010 по сердечной недостаточности. J Card Fail. 2010. 16: 475–539.
Артикул
Google Scholar
Джессап М., Абрахам В.Т., Кейси Д.Е. и др. Специальное обновление 2009 года: Рекомендации ACCF / AHA по диагностике и лечению сердечной недостаточности у взрослых: отчет Фонда Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям: разработан в сотрудничестве с Международным обществом трансплантации сердца и легких .Тираж. 2009; 119: 1977–2016.
PubMed
Статья
Google Scholar
Krumholz HM, Parent EM, Tu N, et al. Повторная госпитализация после госпитализации по поводу застойной сердечной недостаточности среди участников программы Medicare. Arch Intern Med. 1997. 157: 99–104.
PubMed
Статья
CAS
Google Scholar
Адамс-младший К.Ф., Фонаров Г.К., Эмерман К.Л. и др. Характеристики и исходы пациентов, госпитализированных по поводу сердечной недостаточности в США: обоснование, дизайн и предварительные наблюдения первых 100 000 случаев в Национальном регистре острой декомпенсированной сердечной недостаточности (ADHERE).Am Heart J. 2005; 149: 209–16.
PubMed
Статья
Google Scholar
Yu C-M, Wang L, Chau E, et al. Мониторинг внутригрудного импеданса у пациентов с сердечной недостаточностью: корреляция с жидкостным статусом и возможность раннего предупреждения перед госпитализацией. Тираж. 2005; 112: 841–8.
PubMed
Статья
Google Scholar
Futcher PH, Schroeder HA.Исследования застойной сердечной недостаточности, II: нарушение выведения хлорида натрия почками. Am J Med Sci. 1942; 204: 52–62.
Артикул
CAS
Google Scholar
Браунвальд Э, Плаут-младший WH, Морроу АГ. Метод обнаружения и количественной оценки нарушенной экскреции натрия: результаты перорального теста на толерантность к натрию у здоровых субъектов и пациентов с сердечными заболеваниями. Тираж. 1965; 32: 223–31.
PubMed
CAS
Google Scholar
Schrier RW. Патогенез задержки натрия и воды при сердечной недостаточности с высоким и низким выбросом, нефротическом синдроме, циррозе печени и беременности (1). N Engl J Med. 1988; 319: 1065–72.
PubMed
Статья
CAS
Google Scholar
Пакер М. Нейрогормональная гипотеза: теория, объясняющая механизм прогрессирования болезни при сердечной недостаточности. J Am Coll Cardiol. 1992; 20: 248–54.
PubMed
Статья
CAS
Google Scholar
Schrier RW, Абрахам W.T. Гормоны и гемодинамика при сердечной недостаточности. N Engl J Med. 1999; 341: 577–85.
PubMed
Статья
CAS
Google Scholar
Фрэнсис Г.С., Бенедикт К., Джонстон Д.Е., et al. Сравнение нейроэндокринной активации у пациентов с дисфункцией левого желудочка с застойной сердечной недостаточностью и без нее: подисследование исследований дисфункции левого желудочка (SOLVD). Тираж. 1990; 82: 1724–9.
PubMed
Статья
CAS
Google Scholar
Китцман Д.В., Литтл У.С., Брубейкер PH и др. Патофизиологическая характеристика изолированной диастолической сердечной недостаточности по сравнению с систолической сердечной недостаточностью. ДЖАМА. 2002; 288: 2144–50.
PubMed
Статья
Google Scholar
Янси К.В., Лопатин М., Стивенсон Л.В. и др. Клиническая картина, ведение и результаты госпитализации пациентов, поступивших с острой декомпенсированной сердечной недостаточностью с сохраненной систолической функцией.Отчет из базы данных Национального реестра острой декомпенсированной сердечной недостаточности (ADHERE). J Am Coll Cardiol. 2006. 47: 76–84.
PubMed
Статья
Google Scholar
Hogg K, McMurray J. Нейрогуморальные пути при сердечной недостаточности с сохраненной систолической функцией. Prog Cardiovas Dis. 2005. 47: 357–66.
Артикул
CAS
Google Scholar
Damman K, Voors AA, Hillege HL, et al.Застой при хронической систолической сердечной недостаточности связан с нарушением функции почек и повышенной смертностью. Eur J Heart Fail. 2010; 12: 974–82.
PubMed
Статья
Google Scholar
Лукас С., Джонсон В., Гамильтон М.А. и др. Отсутствие заложенности носа обеспечивает хорошую выживаемость, несмотря на предыдущие симптомы сердечной недостаточности IV класса. Am Heart J. 2000; 140: 840–7.
PubMed
Статья
CAS
Google Scholar
Дразнер М.Х., Рэйм Дж. Э., Стивенсон Л. В. и др. Прогностическое значение повышенного яремного венозного давления и третьего тона сердца у пациентов с сердечной недостаточностью. N Engl J Med. 2001; 345: 574–81.
PubMed
Статья
CAS
Google Scholar
Клеланд Дж. Г., Сведберг К., Фоллат Ф. и др. Программа обследования EuroHeart Failure — исследование качества медицинской помощи пациентам с сердечной недостаточностью в Европе. Часть 1: характеристики пациента и диагноз.Eur Heart J. 2003; 24: 442–63.
PubMed
Статья
CAS
Google Scholar
Fonarow GC, Abraham W.T., Albert NM, et al. Организованная программа по началу жизненно необходимого лечения госпитализированных пациентов с сердечной недостаточностью (OPTIMIZE-HF): обоснование и дизайн. Am Heart J. 2004; 148: 43–51.
PubMed
Статья
Google Scholar
Кон Дж., Арчибальд Д. Г., Зиеше С. и др.Влияние сосудорасширяющей терапии на смертность при хронической застойной сердечной недостаточности. N Engl J Med. 1986; 314: 1547–52.
PubMed
Статья
CAS
Google Scholar
Mullens W., Abrahams Z, Francis GS, et al. Полезность изосорбида динитрата и гидралазина в качестве дополнительной терапии у пациентов, выписанных по поводу тяжелой декомпенсированной сердечной недостаточности. Am J Cardiol. 2009. 103 (8): 1113–9.
PubMed
Статья
CAS
Google Scholar
Тейлор А.Л., Зиеше С., Янси С. и др. Комбинация изосорбида динитрата и гидралазина у чернокожих с сердечной недостаточностью. N Engl J Med. 2004. 351 (20): 2049–57.
PubMed
Статья
CAS
Google Scholar
Cleland JG, Daubert JC, Erdmann E, et al. Влияние сердечной ресинхронизации на заболеваемость и смертность при сердечной недостаточности. N Engl J Med. 2005; 352: 1539–49.
PubMed
Статья
CAS
Google Scholar
Розарио Л. Б., Стивенсон Л. В., Соломон С. Д. и др. Механизм уменьшения динамической митральной регургитации во время лечения сердечной недостаточности: важность уменьшения размера отверстия регургитации. J Am Coll Cardiol. 1998. 32: 1819–24.
PubMed
Статья
CAS
Google Scholar
Colombo PC, Banchs JE, Celaj S, et al. Активация эндотелиальных клеток у пациентов с декомпенсированной сердечной недостаточностью. Тираж. 2005. 111 (1): 58–62.
PubMed
Статья
CAS
Google Scholar
• Ганда А., Онат Д., Деммер Р.Т. и др. Венозный застой и активация эндотелиальных клеток при острой декомпенсированной сердечной недостаточности. Curr Heart Fail Rep. 2010; 7: 66–74. В этом обзоре освещаются современные доказательства и патофизиологические механизмы активации эндотелиальных клеток как следствия венозного застоя.
PubMed
Статья
CAS
Google Scholar
Hillege HL, Nitsch D, Pfeffer MA и др. Функция почек как предиктор исхода у широкого спектра пациентов с сердечной недостаточностью. Тираж. 2006. 113: 671–8.
PubMed
Статья
Google Scholar
Forman DE, Butler J, Wang Y, et al. Заболеваемость, предикторы при поступлении и влияние ухудшения функции почек среди пациентов, госпитализированных с сердечной недостаточностью. J Am Coll Cardiol. 2004; 43: 61–7.
PubMed
Статья
Google Scholar
Винтон FR. Влияние венозного давления на изолированную почку млекопитающего. J Physiol. 1931; 72: 49–61.
PubMed
CAS
Google Scholar
•• Дамман К., Ван Дерсен В.М., Навис Г. и др. Повышенное центральное венозное давление связано с нарушением функции почек и смертностью у широкого спектра пациентов с сердечно-сосудистыми заболеваниями. J Am Coll Cardiol. 2009. 53: 582–588. Вместе со ссылкой 31 в этой статье внимание было обращено с низкого сердечного выброса на венозный застой как наиболее важную гемодинамическую причину почечной дисфункции при сердечной недостаточности.В этой статье показана корреляция между повышенным ЦВД и нарушением функции почек у широкого спектра пациентов с сердечно-сосудистыми заболеваниями.
PubMed
Статья
Google Scholar
•• Mullens W., Abrahams Z, Francis GS, et al. Важность венозного застоя для ухудшения функции почек при запущенной декомпенсированной сердечной недостаточности. J Am Coll Cardiol. 2009. 53: 589–596. Вместе со ссылкой 30 в этой статье внимание было обращено с низкого сердечного выброса на венозный застой как наиболее важную гемодинамическую причину почечной дисфункции при сердечной недостаточности.В этой статье указывается, что ЦВД является наиболее важной гемодинамической переменной, связанной с ухудшением функции почек.
PubMed
Статья
Google Scholar
Testani JM, Khera AV, St John Sutton MG, et al. Влияние функции правого желудочка и венозного застоя на кардиоренальные взаимодействия во время лечения декомпенсированной сердечной недостаточности. Am J Cardiol. 2010. 105 (4): 511–6.
PubMed
Статья
Google Scholar
• Mullens W., Abrahams Z, Skouri H, et al. Повышенное внутрибрюшное давление при острой декомпенсированной сердечной недостаточности: потенциальный фактор ухудшения функции почек? J Am Coll Cardiol. 2008. 51: 300–306. Это исследование продемонстрировало корреляцию между повышенным внутрибрюшным давлением и ухудшением функции почек. Это новая концепция, по крайней мере, для пациентов с сердечной недостаточностью.
PubMed
Статья
Google Scholar
Mullens W., Abrahams Z, Francis GS, et al. Своевременное снижение внутрибрюшного давления после механического удаления большого объема жидкости улучшает почечную недостаточность при рефрактерной декомпенсированной сердечной недостаточности. J Card Fail. 2008. 14 (6): 508–14.
PubMed
Статья
Google Scholar
Massie BM, O’Connor CM, Metra M, et al. Ролофиллин, антагонист аденозиновых А1-рецепторов, при острой сердечной недостаточности. N Engl J Med. 2010. 363 (15): 1419–28.
PubMed
Статья
Google Scholar
Seeto RK, Fenn B, Rockey DC. Ишемический гепатит: клиника и патогенез. Am J Med. 2000; 109: 109–13.
PubMed
Статья
CAS
Google Scholar
Аллен Л.А., Фелкер Г.М., Покок С. и др. Нарушения функции печени и исходы у пациентов с хронической сердечной недостаточностью: данные программы «Кандесартан при сердечной недостаточности: оценка снижения смертности и заболеваемости» (CHARM).Eur J Heart Fail. 2009; 11: 170–7.
PubMed
Статья
Google Scholar
Lau GT, Tan HC, Kritharides L. Тип дисфункции печени при сердечной недостаточности и его связь с тяжестью трикуспидальной регургитации. Am J Cardiol. 2002; 90: 1405–9.
PubMed
Статья
Google Scholar
Westenbrink BD, Visser FW, Voors AA, et al. Анемия при хронической сердечной недостаточности связана не только с нарушением перфузии почек и снижением выработки эритропоэтина, но и с задержкой жидкости.Eur Heart J. 2005; 26: 2232–7.
Артикул
Google Scholar
Стивенсон Л.В., Перлофф Дж. Ограниченная надежность физических признаков для оценки гемодинамики при хронической сердечной недостаточности. ДЖАМА. 1989; 261: 884–8.
PubMed
Статья
CAS
Google Scholar
• Чаудри С.И., Маттера Дж. А., Кертис Дж. П. и др. Телемониторинг у больных с сердечной недостаточностью.N Engl J Med. 2010; 363: 2301–2309. Это испытание и сопутствующая редакционная статья хорошо указывают на текущие ограничения и требования для оптимального дистанционного мониторинга.
PubMed
Статья
CAS
Google Scholar
• Абрахам В.Т., Адамсон П.Б., Бурж Р.К. и др. Беспроводной мониторинг гемодинамики легочной артерии при хронической сердечной недостаточности: рандомизированное контролируемое исследование. Ланцет. 2011; 377: 658–666. Это недавнее исследование служит доказательством концепции, что раннее вмешательство, основанное на данных гемодинамики, может избежать госпитализации из-за ADHF.
PubMed
Статья
Google Scholar
Бурж Р.К., Абрахам В.Т., Адамсон П.Б. и др. Рандомизированное контролируемое исследование имплантируемого непрерывного гемодинамического монитора у пациентов с тяжелой сердечной недостаточностью: исследование COMPASS-HF. J Am Coll Cardiol.2008; 51: 1073–9.
PubMed
Статья
Google Scholar
Francis GS, Siegel RM, Goldsmith SR, et al. Острый сосудосуживающий ответ на внутривенное введение фуросемида у пациентов с хронической застойной сердечной недостаточностью — активация нейрогуморальной оси. Ann Intern Med. 1985; 103: 1–6.
PubMed
CAS
Google Scholar
Gottlieb SS, Brater DC, Thomas I, et al.BG9719 (CVT-124), антагонист рецептора аденозина A (1), защищает от снижения функции почек, наблюдаемого при терапии диуретиками. Тираж. 2002; 105: 1348–53.
PubMed
Статья
CAS
Google Scholar
Eshaghian S, Horwich TB, Fonarow GC. Связь дозы петлевых диуретиков со смертностью при сердечной недостаточности на поздних стадиях. Am J Cardiol. 2006; 97: 1759–64.
PubMed
Статья
CAS
Google Scholar
Агостони П., Марензи Г., Лаури Г. и др. A Устойчивое улучшение функциональных возможностей после удаления жидкости из организма с помощью изолированной ультрафильтрации при хронической сердечной недостаточности: неэффективность фуросемида для достижения такого же результата. Am J Med. 1994. 96 (3): 191–9.
PubMed
Статья
CAS
Google Scholar
Костанцо М.Р., Гуглин М.Э., Зальцберг М.Т. и др. Ультрафильтрация по сравнению с внутривенными диуретиками у пациентов, госпитализированных по поводу острой декомпенсированной сердечной недостаточности.J Am Coll Cardiol. 2007; 49: 675–83.
PubMed
Статья
CAS
Google Scholar
Вандерхейден М., Хубен Р., Верстрекен С. и др. Непрерывный мониторинг внутригрудного импеданса и давления в правом желудочке у пациентов с сердечной недостаточностью. Circ Heart Fail. 2010. 3 (3): 370–377.
PubMed
Статья
Google Scholar
Mullens W, Abrahams Z, Francis GS, et al.Нитропруссид натрия при тяжелой сердечной недостаточности с низким выбросом. J Am Coll Cardiol. 2008. 52 (3): 200–7.
PubMed
Статья
CAS
Google Scholar
Комитет по публикациям для исследователей VMAC. Внутривенное введение несеритида в сравнении с нитроглицерином для лечения декомпенсированной застойной сердечной недостаточности: исследование VMAC. ДЖАМА. 2002; 287: 1531–40.
Артикул
Google Scholar
Бинаней С., Калифф Р.М., Хассельблад В. и др. Оценочное исследование застойной сердечной недостаточности и эффективности катетеризации легочной артерии: исследование ESCAPE. ДЖАМА. 2005. 294 (13): 1625–33.
PubMed
Статья
Google Scholar
Testani JM, Chen J, McCauley BD, et al. Потенциальные эффекты агрессивной декомпенсации во время лечения декомпенсированной сердечной недостаточности на функцию почек и выживаемость. Тираж. 2010. 122 (3): 265–72.
PubMed
Статья
Google Scholar
Q1: Опишите характерные патологические особенности сердца и легких при застойной сердечной недостаточности.
| Пенистая жидкость, сочащаяся с поверхности разреза легкого, вызвана движением воздуха через воду в дыхательном дереве. |
Q2: Ожидаемые результаты рентгена грудной клетки у пациента с застойной сердечной недостаточностью. Следующие изображения иллюстрируют данные о застойной сердечной недостаточности при рентгенографии. | |
Кардиомегалия: | |
Сосудистая фаза:
| |
Веселая полнота с помутнением: | |
Промежуточная фаза:
| |
Альвеолярная фаза:
| |
Плевральный выпот:На этом рентгеновском снимке показано:
| |
Быстрые изменения CXR : CXR может резко измениться при ХСН, как в этом случае, за один день, в отличие от других хронических заболеваний. | |
Q4: Как отличить отек легких от ОРДС при рентгенографии?
| |
Q5: Что вы понимаете под терминами «застойная сердечная недостаточность» и «отек легких»? При хронической сердечной недостаточности легкие проходят три фазы: сосудистую (цефализацию), интерстициальную фазу (линии Керли) и альвеолярную фазу (застой в легких). При острой левожелудочковой недостаточности наблюдается отек легких. Вы не видите сосудистую и интерстициальную фазы. При ХСН вы видите базальный застой (зависимая часть), тогда как при отеке легких вы видите диффузный белый цвет из легких. | |
| Этапы считывания рентгеновского снимка при подозрении на наличие CHF
Острая сердечная недостаточность
Как отличить от других острых альвеолярных болезней
| |
Каковы характеристики левостороннего венозного застоя при сердечной недостаточности?
Хо К.К., Пинский Ю.Л., Каннел В.Б., Леви Д.Эпидемиология сердечной недостаточности: исследование Фрамингема. Дж. Ам Колл Кардиол . 1993, 22 октября (4 приложения A): 6A-13A. [Медлайн]. [Полный текст].
Американская кардиологическая ассоциация. Классы сердечной недостаточности. Доступно по адресу http://www.heart.org/HEARTORG/Conditions/HeartFailure/AboutHeartFailure/Classes-of-Heart-Failure_UCM_306328_Article.jsp#.WUcGf-vyuHs. Обновлено: 8 мая 2017 г .; Доступ: 18 июня 2017 г.
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др., Фонд Американского колледжа кардиологов / Целевая группа Американской кардиологической ассоциации по практическим рекомендациям.Руководство ACCF / AHA по лечению сердечной недостаточности, 2013: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации о практических рекомендациях. Тираж . 2013 15 октября 128 (16): e240-327. [Медлайн]. [Полный текст].
[Рекомендации] Пониковски П., Вурс А.А., Анкер С.Д. и др. Для авторов / членов рабочей группы. Рекомендации ESC по диагностике и лечению острой и хронической сердечной недостаточности, 2016: рабочая группа Европейского общества кардиологов (ESC) по диагностике и лечению острой и хронической сердечной недостаточности.Разработано при особом участии Ассоциации сердечной недостаточности (HFA) ESC. Eur Heart J . 2016 14 июля. 37 (27): 2129-200. [Медлайн]. [Полный текст].
[Рекомендации] Линденфельд Дж., Альберт Н.М., Бёмер Дж. П. и др., Для Американского общества сердечной недостаточности. Комплексное практическое руководство HFSA 2010 по сердечной недостаточности. J Card Fail . 2010 июня 16 (6): e1-194. [Медлайн]. [Полный текст].
Stiles S. FDA одобрило средство визуализации сердечной симпатической активности для оценки сердечной недостаточности.Новости Medscape от WebMD. 22 марта 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/781309. Доступ: 5 апреля 2013 г.
Браунвальд Э. Патогенез застойной сердечной недостаточности: тогда и сейчас. Медицина . 1991, январь 70 (1): 68-79. [Полный текст].
Браунвальд Э., Росс-младший, Зонненблик Э. Механизмы сокращения нормального и больного сердца . 2-е изд. Бостон: Little Brown & Co; 1976.
Грейсон CR.Патофизиология правожелудочковой недостаточности. Crit Care Med . 2008 г., 36 января (1 доп.): С57-65. [Медлайн].
Хаддад Ф, Дойл Р., Мерфи Ди-джей, Хант С.А. Функция правого желудочка при сердечно-сосудистых заболеваниях, часть II: патофизиология, клиническое значение и лечение правожелудочковой недостаточности. Тираж . 2008 г. 1. 117 (13): 1717-31. [Медлайн].
Онвуани А., Тейлор М. Острая декомпенсированная сердечная недостаточность: патофизиология и лечение. Ам Дж. Кардиол . 2007 26 марта, 99 (6B): 25D-30D. [Медлайн].
Росс-младший, Браунвальд Э. Исследования закона сердца Старлинга. IX. Влияние замедления венозного возврата на работу нормального и поврежденного левого желудочка человека. Тираж . 1964, 30 ноября: 719-27. [Медлайн]. [Полный текст].
Gheorghiade M, Pang PS. Синдромы острой сердечной недостаточности. Дж. Ам Колл Кардиол . 2009 17 февраля. 53 (7): 557-73. [Медлайн].
Kajstura J, Leri A, Finato N, Di Loreto C, Beltrami CA, Anversa P. Разрастание миоцитов при терминальной стадии сердечной недостаточности у людей. Proc Natl Acad Sci U S A . 1998 21 июля. 95 (15): 8801-5. [Медлайн]. [Полный текст].
Cohn JN. Структурная основа сердечной недостаточности. Ремоделирование желудочков и его фармакологическое торможение. Тираж . 1995 15 мая. 91 (10): 2504-7. [Медлайн].
Коди Р.Дж.Гормональные изменения при сердечной недостаточности. В: Hosenpud JB, Greenberg BH, eds. Застойная сердечная недостаточность: патофизиология, диагностика и комплексный подход к лечению . Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2000. 199-212.
Anversa P, Nadal-Ginard B. Обновление миоцитов и ремоделирование желудочков. Природа . 2002, 10 января. 415 (6868): 240-3. [Медлайн].
Лери А., Клаудио П.П., Ли Кью и др. Опосредованное растяжением высвобождение ангиотензина II вызывает апоптоз миоцитов за счет активации р53, который усиливает локальную систему ренин-ангиотензин и снижает соотношение белков Bcl-2 и Bax в клетке. Дж. Клин Инвест . 1998 г. 1. 101 (7): 1326-42. [Медлайн]. [Полный текст].
Кайстура Дж., Лери А., Кастальдо С., Надаль-Жинар Б., Анверса П. Рост миоцитов в больном сердце. Surg Clin North Am . 2004 Февраль 84 (1): 161-77. [Медлайн].
Хенес Дж, Розенбергер П. Систолическая сердечная недостаточность: диагностика и терапия. Curr Opin Anaesthesiol . 2016 29 февраля (1): 55-60. [Медлайн].
Никоара А., Джонс-Хейвуд М.Диастолическая сердечная недостаточность: диагностика и терапия. Curr Opin Anaesthesiol . 2016 29 февраля (1): 61-7. [Медлайн].
Feldman AM, Combes A, Wagner D, et al. Роль фактора некроза опухолей в патофизиологии сердечной недостаточности. Дж. Ам Колл Кардиол . 2000 г. 1. 35 (3): 537-44. [Медлайн].
Гэри Р., Дэвис Л. Диастолическая сердечная недостаточность. Сердце легкое . 2008 ноябрь-декабрь. 37 (6): 405-16. [Медлайн].
Моррис Д.А., Гайлани М., Ваз Перес А. и др.Систолическая и диастолическая дисфункция миокарда правого желудочка при сердечной недостаточности с нормальной фракцией выброса левого желудочка. J Am Soc Echocardiogr . 2011 24 августа (8): 886-97. [Медлайн].
Джусилахти П., Харальд К., Юла А. и др., Национальный институт здравоохранения и социального обеспечения-THL — Хельсинки — Финляндия. Потребление соли и риск сердечной недостаточности [аннотация 1192]. Представлено на: Конгрессе Европейского общества кардиологов 2017; 27 августа 2017 г .; Барселона, Испания. Eur Heart J . Август 2017. 38 (приложение 1): 240. [Полный текст].
Давенпорт Л. Высокое потребление соли связано с повышенным риском сердечной недостаточности. Новости Medscape от WebMD. 28 августа 2017 г. Доступно по адресу http://www.medscape.com/viewarticle/884824. Доступ: 1 сентября 2017 г.
Lam CS, Lyass A, Kraigher-Krainer E, et al. Сердечная дисфункция и несердечная дисфункция как предвестники сердечной недостаточности со сниженной и сохраненной фракцией выброса в сообществе. Тираж . 2011 июл 5. 124 (1): 24-30. [Медлайн].
Хо К.К., Андерсон К.М., Каннел В.Б., Гроссман В., Леви Д. Выживание после начала застойной сердечной недостаточности у субъектов Фрамингемского исследования сердца. Тираж . 1993 июл.88 (1): 107-15. [Медлайн].
Halley CM, Houghtaling PL, Khalil MK, Thomas JD, Jaber WA. Смертность у пациентов с диастолической дисфункцией и нормальной систолической функцией. Arch Intern Med .2011, 27 июня. 171 (12): 1082-7. [Медлайн].
Мерфи РТ, Старлинг РЦ. Генетика и кардиомиопатия: где мы сейчас ?. Клив Клин Дж. Мед . 2005 июн.72 (6): 465-6, 469-70, 472-3 пасс. [Медлайн].
Benjamin EJ, Blaha MJ, Chiuve SE и др., Для Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсультов. Обновление статистики сердечных заболеваний и инсульта-2017: отчет Американской кардиологической ассоциации. Тираж . 2017 7 марта. 135 (10): e146-e603. [Медлайн]. [Полный текст].
Ni H, Xu J. Последние тенденции смертности от сердечной недостаточности: США, 2000–2014 гг. Центры по контролю и профилактике заболеваний. 31 декабря 2015 г. Доступно по адресу http://www.cdc.gov/nchs/data/databriefs/db231.htm. Доступ: 5 января 2016 г.
Brauser D. CDC: Уровень смертности от сердечной недостаточности растет после десятилетнего снижения. Heartwire от Medscape.4 января 2016 г. Доступно по адресу http://www.medscape.com/viewarticle/856704. Доступ: 5 января 2016 г.
Chen J, Normand SL, Wang Y, Krumholz HM. Национальные и региональные тенденции госпитализации и смертности от сердечной недостаточности среди получателей медицинской помощи, 1998-2008 гг. ЯМА . 19 октября 2011 г. 306 (15): 1669-78. [Медлайн].
Kolte D, Abbott JD, Aronow HD. Интервенционные методы лечения сердечной недостаточности у пожилых людей. Клиника сердечной недостаточности .2017 июл.13 (3): 535-70. [Медлайн].
Dharmarajan K, Rich MW. Эпидемиология, патофизиология и прогноз сердечной недостаточности у пожилых людей. Клиника сердечной недостаточности . 2017 июл.13 (3): 417-26. [Медлайн].
Дженкс С.Ф., Уильямс М.В., Коулман Е.А. Повторные госпитализации среди пациентов, участвующих в программе оплаты медицинских услуг Medicare. N Engl J Med . 2009 апр. 2. 360 (14): 1418-28. [Медлайн].
Стюарт С., Уилкинсон Д., Хансен С. и др.Преобладание сердечной недостаточности в когорте исследования Heart of Soweto: новые проблемы для городских африканских сообществ. Тираж . 2008 декабрь 2. 118 (23): 2360-7. [Медлайн].
Damasceno A, Cotter G, Dzudie A, Sliwa K, Mayosi BM. Сердечная недостаточность в Африке к югу от Сахары: время действовать. Дж. Ам Колл Кардиол . 2007 октября 23.50 (17): 1688-93. [Медлайн].
Mbewu A, Mbanya JC. Сердечно-сосудистые заболевания. В: Джеймисон Д.Т., Фичем Р.Г., Макгоба М.В. и др., Ред. Болезни и смертность в Африке к югу от Сахары . 2-е изд. Вашингтон, округ Колумбия: публикации Всемирного банка; 2006. 305-28.
Dries DL, Exner DV, Domanski MJ, Greenberg B, Stevenson LW. Прогностические последствия почечной недостаточности у бессимптомных и симптоматических пациентов с систолической дисфункцией левого желудочка. Дж. Ам Колл Кардиол . 2000 г. 1. 35 (3): 681-9. [Медлайн].
Fonarow GC, Adams KF Jr, Abraham W.T., Yancy CW, Boscardin WJ, Научно-консультативный комитет ADHERE и др.Стратификация риска госпитальной смертности при острой декомпенсированной сердечной недостаточности: классификация и анализ дерева регрессии. ЯМА . 2005 2 февраля. 293 (5): 572-80. [Медлайн].
Леви Д., Кенчайа С., Ларсон М.Г. и др. Долгосрочные тенденции частоты сердечной недостаточности и выживаемости с ней. N Engl J Med . 2002, 31 октября. 347 (18): 1397-402. [Медлайн].
Лукас С., Джонсон В., Гамильтон Массачусетс и др. Отсутствие заложенности носа обеспечивает хорошую выживаемость, несмотря на предыдущие симптомы сердечной недостаточности IV класса. Сердце Дж. . 2000 декабрь 140 (6): 840-7. [Медлайн].
Макинтайр К., Кейпвелл С., Стюарт С. и др. Доказательства улучшения прогноза при сердечной недостаточности: тенденции летальности у 66 547 пациентов, госпитализированных в период с 1986 по 1995 год. Тираж . 2000 Сен 5. 102 (10): 1126-31. [Медлайн].
Ketchum ES, Леви WC. Установление прогноза при сердечной недостаточности: многомаркерный подход. Программа Cardiovasc Dis . 2011 сен-окт.54 (2): 86-96. [Медлайн].
van Diepen S, Bakal JA, McAlister FA, Ezekowitz JA. Смертность и повторная госпитализация пациентов с сердечной недостаточностью, фибрилляцией предсердий или ишемической болезнью сердца, перенесших некардиологические операции: анализ 38 047 пациентов. Тираж . 2011 июля 19, 124 (3): 289-96. [Медлайн].
Бурси Ф., МакНаллан С.М., Редфилд М.М. и др. Легочное давление и смерть при сердечной недостаточности: исследование сообщества. Дж. Ам Колл Кардиол .2012 17 января. 59 (3): 222-31. [Медлайн]. [Полный текст].
Ho JE, Liu C, Lyass A, et al. Галектин-3, маркер сердечного фиброза, позволяет прогнозировать сердечную недостаточность у населения. Дж. Ам Колл Кардиол . 2012 окт. 2. 60 (14): 1249-56. [Медлайн].
Nayar P, Yu F, Chandak A, Kan GL, Lowes B, Apenteng BA. Факторы риска госпитальной смертности у пациентов с сердечной недостаточностью: имеет ли значение местность, плательщик или источник госпитализации? J Здоровье в сельской местности .2018 декабрь 34 (1): 103-8. [Медлайн].
Dunlay SM, Eveleth JM, Shah ND, McNallan SM, Roger VL. Приверженность к лечению среди местных пациентов с сердечной недостаточностью. Mayo Clin Proc . 2011 Апрель, 86 (4): 273-81. [Медлайн]. [Полный текст].
DeWalt DA, Schillinger D, Ruo B, et al. Мультисайтовое рандомизированное исследование одноразового и многосессионного вмешательства по самопомощи с учетом грамотности пациентов с сердечной недостаточностью. Тираж .2012, 12 июня. 125 (23): 2854-62. [Медлайн].
Lainscak M, Cleland JG, Lenzen MJ, Follath F, Komajda M, Swedberg K. Международные вариации лечения и сопутствующие заболевания систолической дисфункции левого желудочка: данные EuroHeart Failure Survey. Eur J Heart Fail . 2007 марта 9 (3): 292-9. [Медлайн].
Панджрат Г., Ахмед А. Диагностика и лечение сердечной недостаточности у пожилых людей. Клиника сердечной недостаточности .2017 июл.13 (3): 427-44. [Медлайн].
Стивенсон Л. В., Перлофф Дж. К. Ограниченная надежность физических признаков для оценки гемодинамики при хронической сердечной недостаточности. ЯМА . 1989, 10 февраля. 261 (6): 884-8. [Медлайн].
Steinhart B, Thorpe KE, Bayoumi AM, Moe G, Januzzi JL Jr, Mazer CD. Улучшение диагностики острой сердечной недостаточности с помощью проверенной модели прогнозирования. Дж. Ам Колл Кардиол . 2009 Октябрь 13, 54 (16): 1515-21.[Медлайн].
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др. Обновление рекомендаций ACC / AHA / HFSA по лечению сердечной недостаточности от 2013 г., посвященное ACC / AHA / HFSA: Отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Американского общества сердечной недостаточности. Тираж . 2017 8 августа. 136 (6): e137-e161. [Медлайн]. [Полный текст].
Рич М.В., МакШерри Ф., Уиллифорд В.О., Юсуф С., для исследовательской группы Digitalis.Влияние возраста на смертность, госпитализацию и реакцию на дигоксин у пациентов с сердечной недостаточностью: исследование DIG. Дж. Ам Колл Кардиол . 2001 Сентябрь 38 (3): 806-13. [Медлайн].
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др. Для членов Писательского комитета. ACC / AHA / HFSA 2016 сосредоточили внимание на обновленной информации о новой фармакологической терапии сердечной недостаточности: обновленное руководство ACCF / AHA по лечению сердечной недостаточности 2013 года: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Американское общество сердечной недостаточности. Тираж . 2016 27 сентября. 134 (13): e282-93. [Медлайн]. [Полный текст].
Бадве С.В., Робертс М.А., Хоули С.М. и др. Эффекты антагонистов бета-адренорецепторов у пациентов с хронической болезнью почек: систематический обзор и метаанализ. Дж. Ам Колл Кардиол . 2011 сентябрь 6. 58 (11): 1152-61. [Медлайн].
Майзел А.С., Кришнасвами П., Новак Р.М. и др., Для исследователей многонационального исследования «Неправильное дыхание». Быстрое определение натрийуретического пептида B-типа в экстренной диагностике сердечной недостаточности. N Engl J Med . 2002 18 июля. 347 (3): 161-7. [Медлайн].
Januzzi JL Jr, Камарго Калифорния, Анваруддин С. и др. N-терминальное исследование одышки с про-BNP в исследовании отделения неотложной помощи (PRIDE). Ам Дж. Кардиол . 2005, 15 апреля. 95 (8): 948-54. [Медлайн].
Ван К.С., Фитцджеральд Дж. М., Шульцер М., Мак Э., Аяс Н. Т.. У этого пациента с одышкой в отделении неотложной помощи застойная сердечная недостаточность? ЯМА .2005 Октябрь 19, 294 (15): 1944-56. [Медлайн].
Groenveld HF, Januzzi JL, Damman K и др. Анемия и смертность у пациентов с сердечной недостаточностью — систематический обзор и метаанализ. Дж. Ам Колл Кардиол . 2008 сентябрь 2. 52 (10): 818-27. [Медлайн].
Grote Beverborg N, van Veldhuisen DJ, van der Meer P. Анемия при сердечной недостаточности: все еще актуально ?. JACC Heart Fail . 8 ноября 2017 г. [Medline].
Beedkar A, Parikh R, Deshmukh P.Сердечная недостаточность и дефицит железа. Дж. Ассошиэйтед врачей Индия . 2017 Ноябрь 65 (11): 79-80. [Медлайн].
Hoes MF, Grote Beverborg N, Kijlstra JD, et al. Дефицит железа снижает сократимость кардиомиоцитов человека из-за снижения функции митохондрий. Eur J Heart Fail . 2018 27 февраля. [Medline].
Rocha BML, Cunha GJL, Menezes Falcao LF. Бремя дефицита железа при сердечной недостаточности: терапевтический подход. Дж. Ам Колл Кардиол . 2018 20 февраля. 71 (7): 782-93. [Медлайн].
Майзел А.С., МакКорд Дж., Новак Р.М. и др., Для исследователей многонационального исследования «Дыхание не должным образом». Прикроватный натрийуретический пептид B-типа в неотложной диагностике сердечной недостаточности со сниженной или сохраненной фракцией выброса. Результаты многонационального исследования «Неправильное дыхание». Дж. Ам Колл Кардиол . 4 июня 2003 г. 41 (11): 2010-7. [Медлайн].
Januzzi JL, van Kimmenade R, Lainchbury J, et al.Тестирование NT-proBNP для диагностики и краткосрочного прогноза острой дестабилизированной сердечной недостаточности: международный объединенный анализ 1256 пациентов: Международное совместное исследование NT-proBNP. Eur Heart J . 2006 27 февраля (3): 330-7. [Медлайн].
Маеда К., Цутамото Т., Вада А., Хисанага Т., Киношита М. Натрийуретический пептид плазмы мозга как биохимический маркер высокого конечного диастолического давления левого желудочка у пациентов с симптоматической дисфункцией левого желудочка. Сердце Дж. . 1998 Май. 135 (5 Пет 1): 825-32. [Медлайн].
Fisher C, Berry C, Blue L, Morton JJ, McMurray J. N-концевой натрийуретический пептид про B типа, но не новый предполагаемый сердечный гормон релаксин, предсказывает прогноз у пациентов с хронической сердечной недостаточностью. Сердце . 2003 августа 89 (8): 879-81. [Медлайн]. [Полный текст].
Hall C, Rouleau JL, Moye L, et al. N-концевой предсердный натрийуретический фактор. Независимый предиктор отдаленного прогноза инфаркта миокарда. Тираж . 1994 Май. 89 (5): 1934-42. [Медлайн].
Андерссон Б., Холл С. N-концевой предсердный натрийуретический пептид и прогноз у пациентов с сердечной недостаточностью и сохраненной систолической функцией. J Card Fail . 2000 Сентябрь 6 (3): 208-13. [Медлайн].
Chen HH, Burnett JC. Натрийуретические пептиды в патофизиологии застойной сердечной недостаточности. Curr Cardiol Rep . 2000 Май. 2 (3): 198-205. [Медлайн].
Ченг В., Казанагра Р., Гарсия А. и др.Быстрый прикроватный тест на пептид B-типа позволяет прогнозировать результаты лечения пациентов, госпитализированных по поводу декомпенсированной сердечной недостаточности: пилотное исследование. Дж. Ам Колл Кардиол . 2001 г., 37 (2): 386-91. [Медлайн].
Cowie MR, Struthers AD, Wood DA, et al. Значение натрийуретических пептидов в оценке пациентов с возможной новой сердечной недостаточностью в первичной медико-санитарной помощи. Ланцет . 1997, 8 ноября. 350 (9088): 1349-53. [Медлайн].
Дао К., Кришнасвами П., Казанегра Р. и др.Применение натрийуретического пептида B-типа в диагностике застойной сердечной недостаточности в условиях неотложной помощи. Дж. Ам Колл Кардиол . 2001 Февраль 37 (2): 379-85. [Медлайн].
Маеда К., Цутамото Т., Вада А., Хисанага Т., Киношита М. Натрийуретический пептид плазмы мозга как биохимический маркер высокого конечного диастолического давления левого желудочка у пациентов с симптоматической дисфункцией левого желудочка. Сердце Дж. . 1998 Май. 135 (5 пт 1): 825-32. [Медлайн].
Майзел А.С., Кун Дж., Хоуп Дж. И др. Быстрый прикроватный тест на натрийуретический пептид мозга точно предсказывает сердечную функцию у пациентов, направленных на эхокардиографию. Сердце Дж. . 2001. 141: 374-9.
Masson S, Vago T, Baldi G и др. Сравнительное измерение N-концевого натрийуретического пептида мозга и натрийуретического пептида головного мозга у амбулаторных пациентов с сердечной недостаточностью. Clin Chem Lab Med . 2002 г., 40 (8): 761-3.[Медлайн].
Song BG, Jeon ES, Kim YH и др. Корреляция между уровнями N-концевого натрийуретического пептида про-B-типа и степенью сердечной недостаточности. Korean J Intern Med . 2005 20 марта (1): 26-32. [Медлайн].
Хоббс Ф.Д., Дэвис Р.К., Роальф А.К., Заяц Р., Дэвис М.К., Кенкре Дж. Э.. Надежность анализа N-концевого про-мозгового натрийуретического пептида в диагностике сердечной недостаточности: когортное исследование в репрезентативных популяциях и группах высокого риска. BMJ . 2002, 22 июня. 324 (7352): 1498. [Медлайн]. [Полный текст].
Redfield MM, Rodeheffer RJ, Jacobsen SJ, Mahoney DW, Bailey KR, Burnett JC Jr. Концентрация натрийуретического пептида в плазме мозга: влияние возраста и пола. Дж. Ам Колл Кардиол . 2002, 4 сентября. 40 (5): 976-82. [Медлайн].
Сент-Питер СП, Хартли Г.Г., Мураками М.М., Apple FS. Натрийуретический пептид B-типа (BNP) и N-концевой про-BNP у пациентов с ожирением без сердечной недостаточности: взаимосвязь с индексом массы тела и операцией обходного желудочного анастомоза. Clin Chem . 2006 апр. 52 (4): 680-5. [Медлайн].
Ривера М., Кортес Р., Сальвадор А. и др. Субъекты с ожирением и сердечной недостаточностью имеют более низкие уровни N-концевого про-мозгового натрийуретического пептида в плазме независимо от этиологии. Eur J Heart Fail . 2005 Декабрь 7 (7): 1168-70. [Медлайн].
Hermann-Arnhof KM, Hanusch-Enserer U, Kaestenbauer T, et al. N-терминальный натрийуретический пептид про-B-типа как индикатор возможного сердечно-сосудистого заболевания у лиц с тяжелым ожирением: сравнение с пациентами на разных стадиях сердечной недостаточности. Clin Chem . 2005, январь, 51 (1): 138-43. [Медлайн].
Seino Y, Ogawa A, Yamashita T, et al. Применение измерений NT-proBNP и BNP в кардиологической помощи: более точный маркер для обнаружения и оценки сердечной недостаточности. Eur J Heart Fail . 2004 15 марта. 6 (3): 295-300. [Медлайн].
Colucci WS, Elkayam U, Horton DP, et al. Внутривенное введение натрийуретического пептида несиритида при лечении декомпенсированной застойной сердечной недостаточности.Группа изучения несиритида. N Engl J Med . 2000 27 июля. 343 (4): 246-53. [Медлайн].
Ezekowitz JA, Hernandez AF, Starling RC, et al. Стандартизация помощи при острой декомпенсированной сердечной недостаточности в большом мегатриале: подход к острым исследованиям клинической эффективности несиритида у субъектов с декомпенсированной сердечной недостаточностью (ASCEND-HF). Сердце Дж. . 2009 Февраль 157 (2): 219-28. [Медлайн].
Mills RM, LeJemtel TH, Horton DP, et al.Устойчивые гемодинамические эффекты инфузии несиритида (человеческого натрийуретического пептида b-типа) при сердечной недостаточности: рандомизированное двойное слепое плацебо-контролируемое клиническое испытание. Исследовательская группа Natrecor. Дж. Ам Колл Кардиол . 1999 Июль 34 (1): 155-62. [Медлайн].
Silver MA, Horton DP, Ghali JK, Elkayam U. Влияние несиритида по сравнению с добутамином на краткосрочные результаты лечения пациентов с острой декомпенсированной сердечной недостаточностью. Дж. Ам Колл Кардиол .2002 6 марта. 39 (5): 798-803. [Медлайн].
Миллер В.Л., Хартман К.А., Бурритт М.Ф., Борхесон Д.Д., Бернетт Дж.С. младший, Джаффе А.С. Биомаркеры во время и после лечения инфузией несиритида у пациентов с декомпенсированной хронической сердечной недостаточностью. Clin Chem . 2005 Март 51 (3): 569-77. [Медлайн].
Фитцджеральд Р.Л., Кремо Р., Гардетто Н. и др. Влияние несиритида в сочетании со стандартной терапией на сывороточные концентрации натрийуретических пептидов у пациентов, госпитализированных по поводу декомпенсированной застойной сердечной недостаточности. Сердце Дж. . 2005 Сентябрь 150 (3): 471-7. [Медлайн].
Михельс В.В., Молл П.П., Миллер Ф.А. и др. Частота семейной дилатационной кардиомиопатии у ряда пациентов с идиопатической дилатационной кардиомиопатией. N Engl J Med . 1992, 9 января. 326 (2): 77-82. [Медлайн].
Бейг М.К., Голдман Дж. Х., Кафорио А. Л., Кунар А. С., Килинг П. Дж., Маккенна В. Дж.. Семейная дилатационная кардиомиопатия: сердечные аномалии часто встречаются у бессимптомных родственников и могут указывать на раннее заболевание. Дж. Ам Колл Кардиол . 1998 31 января (1): 195-201. [Медлайн].
Grunig E, Tasman JA, Kucherer H, Franz W., Kubler W., Katus HA. Частота и фенотипы семейной дилатационной кардиомиопатии. Дж. Ам Колл Кардиол . 1998 31 января (1): 186-94. [Медлайн].
McNally E, MacLeod H, Dellefave-Castillo L, et al. Аритмогенная кардиомиопатия правого желудочка. Джин Ревьюз . 1993. [Medline]. [Полный текст].
Cheitlin MD, Alpert JS, Armstrong WF, et al.Рекомендации ACC / AHA по клиническому применению эхокардиографии. Отчет рабочей группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по клиническому применению эхокардиографии). Разработан в сотрудничестве с Американским обществом эхокардиографии. Тираж . 1997 18 марта. 95 (6): 1686-744. [Медлайн].
Patel AR, Alsheikh-Ali AA, Mukherjee J, et al. 3D-эхокардиография для оценки корреляции давления в правом предсердии при острой декомпенсированной сердечной недостаточности с инвазивной гемодинамикой. JACC Cardiovasc Imaging . 2011 Сентябрь 4 (9): 938-45. [Медлайн].
Prior D, Coller J. Эхокардиография при сердечной недостаточности — руководство для общей практики. Врач Aust Fam . 2010 декабрь 39 (12): 904-9. [Медлайн].
Киркпатрик Дж. Н., Вигерс SE, Ланг, РМ. Вспомогательные устройства для левого желудочка и другие устройства для терминальной стадии сердечной недостаточности: полезность эхокардиографии. Curr Cardiol Rep . 2010 май. 12 (3): 257-64.[Медлайн].
Abraham J, Abraham TP. Роль эхокардиографии в оценке гемодинамики при сердечной недостаточности. Клиника сердечной недостаточности . 2009 Апрель 5 (2): 191-208. [Медлайн].
Гупта В.А., Нанда Северная Каролина, Соррелл В.Л. Роль эхокардиографии в диагностической оценке и этиологии сердечной недостаточности у пожилых людей: затемнение, количественная оценка и исправление. Клиника сердечной недостаточности . 2017 июл.13 (3): 445-66. [Медлайн].
Meersch M, Schmidt C, Zarbock A.Эхофизиология: чреспищеводный эхо-зонд в качестве неинвазивного катетера Свана-Ганца. Curr Opin Anaesthesiol . 2016 29 февраля (1): 36-45. [Медлайн].
Ким Р.Дж., Ву Э., Рафаэль А. и др. Использование магнитно-резонансной томографии с контрастным усилением для выявления обратимой дисфункции миокарда. N Engl J Med . 2000 16 ноября. 343 (20): 1445-53. [Медлайн].
[Рекомендации] Ричи Дж. Л., Бейтман Т. М., Боноу Р. О. и др. Руководство по клиническому использованию радионуклидной визуализации сердца.Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации по оценке диагностических и терапевтических сердечно-сосудистых процедур (Комитет по радионуклидной визуализации), разработанный в сотрудничестве с Американским обществом ядерной кардиологии. Дж. Ам Колл Кардиол . 1995 25 февраля (2): 521-47. [Медлайн].
Taillefer R, DePuey EG, Udelson JE, Beller GA, Latour Y, Reeves F. Сравнительная диагностическая точность изображений Tl-201 и Tc-99m sestamibi SPECT (перфузия и ECG-gated SPECT) при обнаружении ишемической болезни сердца у женщин. Дж. Ам Колл Кардиол . 1997, 29 января (1): 69-77. [Медлайн].
Боноу Р.О., Маурер Г., Ли К.Л. и др., Для исследователей исследования STICH. Жизнеспособность миокарда и выживаемость при ишемической дисфункции левого желудочка. N Engl J Med . 2011 28 апреля. 364 (17): 1617-25. [Медлайн].
Binanay C, Califf RM, Hasselblad V, et al, для исследователей ESCAPE и координаторов исследований ESCAPE. Оценочное исследование застойной сердечной недостаточности и эффективности катетеризации легочной артерии: исследование ESCAPE. ЯМА . 2005 Октябрь 5. 294 (13): 1625-33. [Медлайн].
[Рекомендации] Дикштейн К., Вардас П.Е., Ауриккио А. и др. Для Целевой группы по острой сердечной недостаточности Европейского общества кардиологов. Специальное обновление рекомендаций ESC по аппаратной терапии при сердечной недостаточности, 2010 г.: обновление Рекомендаций ESC 2008 г. по диагностике и лечению острой и хронической сердечной недостаточности, а также рекомендаций ESC 2007 г. по сердечной и ресинхронизирующей терапии. Разработано при особом участии Ассоциации сердечной недостаточности и Европейской ассоциации сердечного ритма. Eur Heart J . 2010 31 ноября (21): 2677-87. [Медлайн]. [Полный текст].
Горький Т., Вестерхайд Н, Принц С. и др. Дыхание Чейна-Стокса и обструктивное апноэ во сне являются независимыми факторами риска злокачественных желудочковых аритмий, требующих соответствующей терапии кардиовертер-дефибриллятор у пациентов с застойной сердечной недостаточностью. Eur Heart J . 2011 января, 32 (1): 61-74. [Медлайн].
Ronco C, Haapio M, House AA, Anavekar N, Bellomo R.Кардиоренальный синдром. Дж. Ам Колл Кардиол . 2008, 4 ноября. 52 (19): 1527-39. [Медлайн].
House AA, Haapio M, Lassus J, Bellomo R, Ronco C. Терапевтические стратегии сердечной недостаточности при кардиоренальных синдромах. Am J Kidney Dis . 2010 Октябрь 56 (4): 759-73. [Медлайн].
Джамузис Дж., Батлер Дж., Старлинг Р.К. и др. Влияние инфузии дофамина на функцию почек у госпитализированных пациентов с сердечной недостаточностью: результаты исследования допамина при острой декомпенсированной сердечной недостаточности (DAD-HF). J Card Fail . 2010 16 (12): 922-30. [Медлайн].
Pleister AP, Baliga RR, Haas GJ. Острое исследование клинической эффективности несиритида при декомпенсированной сердечной недостаточности: несиритид редукс. Curr Heart Fail Rep . 2011 Сентябрь 8 (3): 226-32. [Медлайн].
O’Connor CM, Starling RC, Hernandez AF, et al. Эффект несиритида у пациентов с острой декомпенсированной сердечной недостаточностью. N Engl J Med . 2011 июл 7. 365 (1): 32-43.[Медлайн].
Konstam MA, Gheorghiade M, Burnett JC Jr и др., За эффективность антагонизма вазопрессина в исследовании исходов сердечной недостаточности с участием исследователей толваптана (EVEREST). Эффекты перорального толваптана у пациентов, госпитализированных по поводу обострения сердечной недостаточности: испытание результатов ЭВЕРЕСТ. ЯМА . 2007 28 марта, 297 (12): 1319-31. [Медлайн].
Мэсси Б.М., О’Коннор К.М., Метра М. и др., Для исследователей и комитетов PROTECT.Ролофиллин, антагонист аденозиновых А1-рецепторов, при острой сердечной недостаточности. N Engl J Med . 2010 октябрь 7. 363 (15): 1419-28. [Медлайн].
Бадве С.В., Робертс М.А., Хоули С.М. и др. Эффекты антагонистов бета-адренорецепторов у пациентов с хронической болезнью почек: систематический обзор и метаанализ. Дж. Ам Колл Кардиол . 2011 сентябрь 6. 58 (11): 1152-61. [Медлайн].
Рой Д., Таладжич М., Наттель С. и др., Исследователи фибрилляции предсердий и застойной сердечной недостаточности.Контроль ритма по сравнению с контролем частоты при фибрилляции предсердий и сердечной недостаточности. N Engl J Med . 19 июня 2008 г. 358 (25): 2667-77. [Медлайн].
Wilton SB, Fundytus A, Ghali WA, et al. Метаанализ эффективности и безопасности катетерной аблации фибрилляции предсердий у пациентов с систолической дисфункцией левого желудочка и без нее. Ам Дж. Кардиол . 2010 г. 1. 106 (9): 1284-91. [Медлайн].
Макдональд М.Р., Коннелли Д.Т., Хокинс Н.М. и др.Радиочастотная абляция при стойкой фибрилляции предсердий у пациентов с тяжелой сердечной недостаточностью и тяжелой систолической дисфункцией левого желудочка: рандомизированное контролируемое исследование. Сердце . 2011 Май. 97 (9): 740-7. [Медлайн].
Чен Ю.М., Ли З.Б., Чжу М., Цао Ю.М. Влияние тренировок на ремоделирование левого желудочка у пациентов с сердечной недостаточностью: обновленный метаанализ рандомизированных контролируемых исследований. Int J Clin Pract . 2012 августа 66 (8): 782-91.[Медлайн].
Mozaffarian D, Lemaitre RN, King IB, et al. Циркулирующие длинноцепочечные жирные кислоты омега-3 и частота застойной сердечной недостаточности у пожилых людей: исследование сердечно-сосудистой системы: когортное исследование. Энн Интерн Мед. . 2011, 2 августа. 155 (3): 160-70. [Медлайн].
Марчиоли Р., Левантеси Дж., Силлетта М.Г. и др. Для исследователей GISSI-HF. Эффект n-3 полиненасыщенных жирных кислот и розувастатина у пациентов с сердечной недостаточностью: результаты исследования GISSI-HF. Эксперт Rev Cardiovasc Ther . 2009 июл.7 (7): 735-48. [Медлайн].
Armstrong PW, Pieske B, Anstrom KJ, et al, для исследовательской группы VICTORIA. Верицигуат у пациентов с сердечной недостаточностью и сниженной фракцией выброса. N Engl J Med . 2020 14 мая. 382 (20): 1883-93. [Медлайн]. [Полный текст].
Сведберг К., Комайда М., Бем М. и др., Для исследователей SHIFT. Ивабрадин и исходы при хронической сердечной недостаточности (SHIFT): рандомизированное плацебо-контролируемое исследование. Ланцет . 11 сентября 2010 г. 376 (9744): 875-85. [Медлайн]. [Полный текст].
Borer JS, Bohm M, Ford I, et al, для исследователей SHIFT. Влияние ивабрадина на повторную госпитализацию по поводу обострения сердечной недостаточности у пациентов с хронической систолической сердечной недостаточностью: исследование SHIFT. Eur Heart J . 2012 ноябрь 33 (22): 2813-20. [Медлайн]. [Полный текст].
McMurray JJ, Packer M, Desai AS и др., Исследователи и комитеты PARADIGM-HF.Ингибирование ангиотензин-неприлизина по сравнению с эналаприлом при сердечной недостаточности. N Engl J Med . 2014 11 сентября. 371 (11): 993-1004. [Медлайн]. [Полный текст].
Соломон С.Д., МакМюррей Дж.П., Ананд И.С. и др. Для исследователей и комитетов PARAGON-HF. Подавление ангиотензин-неприлизина при сердечной недостаточности с сохраненной фракцией выброса. N Engl J Med . 2019 24 октября. 381 (17): 1609-20. [Медлайн]. [Полный текст].
Solomon SD, Zile M, Pieske B и др., За проспективное сравнение ARNI с ARB при лечении сердечной недостаточности с сохраненной фракцией выброса (PARAMOUNT).Ингибитор рецептора ангиотензина неприлизина LCZ696 при сердечной недостаточности с сохраненной фракцией выброса: двойное слепое рандомизированное контролируемое исследование фазы 2. Ланцет . 20 октября 2012 г. 380 (9851): 1387-95. [Медлайн].
Энтресто (сакубитрил / валсартан) [вкладыш в упаковке]. Восточный Ганновер, Нью-Джерси: Novartis Pharmaceuticals Corp., октябрь 2019 г. Доступно на [Полный текст].
Мэсси Б.М., Коллинз Дж.Ф., Аммон С.Е. и др., Для исследователей судебного процесса WATCH.Рандомизированное исследование варфарина, аспирина и клопидогрела у пациентов с хронической сердечной недостаточностью: исследование варфарина и антитромбоцитарной терапии при хронической сердечной недостаточности (WATCH). Тираж . 2009 31 марта, 119 (12): 1616-24. [Медлайн].
Freeman JV, Ян Дж., Сунг Ш., Хлатки Массачусетс, Go AS. Эффективность и безопасность дигоксина у современных взрослых с систолической сердечной недостаточностью. Результаты Circ Cardiovasc Qual . 2013 г. 1. 6 (5): 525-33. [Медлайн].
Konstantinou DM, Karvounis H, Giannakoulas G. Дигоксин при сердечной недостаточности с пониженной фракцией выброса: фактор риска или маркер риска. Кардиология . 2016. 134 (3): 311-9. [Медлайн].
Owan TE, Hodge DO, Herges RM, Jacobsen SJ, Roger VL, Redfield MM. Тенденции распространенности и исходов сердечной недостаточности с сохраненной фракцией выброса. N Engl J Med . 20 июля 2006 г. 355 (3): 251-9. [Медлайн].
Хогг К., Сведберг К., МакМюррей Дж.Сердечная недостаточность с сохраненной систолической функцией левого желудочка; эпидемиология, клинические характеристики и прогноз. Дж. Ам Колл Кардиол . 2004 г., 4 февраля. 43 (3): 317-27. [Медлайн].
Георгиад М., Абрахам В.Т., Альберт Н.М. и др. Для исследователей и координаторов OPTIMIZE-HF. Систолическое артериальное давление при поступлении, клинические характеристики и исходы у пациентов, госпитализированных с острой сердечной недостаточностью. ЯМА . 2006 8 ноября. 296 (18): 2217-26.[Медлайн].
Masip J, Roque M, Sanchez B, Fernandez R, Subirana M, Exposito JA. Неинвазивная вентиляция при остром кардиогенном отеке легких: систематический обзор и метаанализ. ЯМА . 2005 28 декабря. 294 (24): 3124-30. [Медлайн].
Питер СП, Моран Дж. Л., Филлипс-Хьюз Дж., Грэм П., Берстен А. Д.. Влияние неинвазивной вентиляции с положительным давлением (NIPPV) на смертность пациентов с острым кардиогенным отеком легких: метаанализ. Ланцет . 2006 г., 8 апреля. 367 (9517): 1155-63. [Медлайн].
Winck JC, Azevedo LF, Costa-Pereira A, Antonelli M, Wyatt JC. Эффективность и безопасность неинвазивной вентиляции в лечении острого кардиогенного отека легких — систематический обзор и метаанализ. Crit Care . 2006. 10 (2): R69. [Медлайн]. [Полный текст].
Vital FM, Saconato H, Ladeira MT и др. Неинвазивная вентиляция с положительным давлением (CPAP или двухуровневая NPPV) при кардиогенном отеке легких. Кокрановская база данных Syst Rev . 2008 16 июля. CD005351. [Медлайн].
Maeder MT, Kaye DM. Сердечная недостаточность с нормальной фракцией выброса левого желудочка. Дж. Ам Колл Кардиол . 2009 17 марта. 53 (11): 905-18. [Медлайн].
Gray A, Goodacre S, Newby DE и др., Для исследователей 3CPO. Неинвазивная вентиляция при остром кардиогенном отеке легких. N Engl J Med . 2008 г. 10 июля. 359 (2): 142-51. [Медлайн].
CONSENSUS Trial Study Group.Влияние эналаприла на смертность при тяжелой застойной сердечной недостаточности. Результаты совместного исследования выживания эналаприла в Северной Скандинавии (CONSENSUS). N Engl J Med . 4 июня 1987 г.. 316 (23): 1429-35. [Медлайн].
Юсуф С., Питт Б., Дэвис К.Э., Худ В.Б., Кон Дж.Н., для следователей СОЛВД. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. N Engl J Med . 1 августа 1991 г. 325 (5): 293-302.[Медлайн].
Zannad F, Alla F, Dousset B, Perez A, Pitt B. Ограничение чрезмерного оборота внеклеточного матрикса может способствовать повышению выживаемости от терапии спиронолактоном у пациентов с застойной сердечной недостаточностью: выводы из рандомизированного исследования по оценке альдактона (RALES). Рейлс следователи. Тираж . 2000, 28 ноября. 102 (22): 2700-6. [Медлайн].
Sodhi N, Lasala JM. Механическая поддержка кровообращения при острой декомпенсированной сердечной недостаточности и шоке. Интерв Кардиол Клин . 2017 Июль 6 (3): 387-405. [Медлайн].
Веласкес Э.Дж., Ли К.Л., Джонс Р.Х. и др. Для исследователей STICHES. Аортокоронарное шунтирование у пациентов с ишемической кардиомиопатией. N Engl J Med . 2016 21 апреля 374 (16): 1511-20. [Медлайн].
Буско М. Клевидипин перспективен при острой сердечной недостаточности с высоким АД. Медицинские новости Medscape от WebMD. 10 февраля 2014 г. Доступно на http://www.medscape.com / viewarticle / 820377. Доступ: 18 февраля 2014 г.
Felker GM, Lee KL, Bull DA и др., Для сети клинических исследований сердечной недостаточности NHLBI. Диуретические стратегии у пациентов с острой декомпенсированной сердечной недостаточностью. N Engl J Med . 2011 г., 3 марта. 364 (9): 797-805. [Медлайн].
Лю ПП. Кардиоренальный синдром при сердечной недостаточности: взгляд кардиолога. Банка J Cardiol . 24 июля 2008 г., приложение B: 25B-9B. [Медлайн]. [Полный текст].
Kramer BK, Schweda F, Riegger GA. Лечение диуретиками и резистентность к диуретикам при сердечной недостаточности. Am J Med . 1999 Январь 106 (1): 90-6. [Медлайн].
Neuberg GW, Miller AB, O’Connor CM, et al, для PRAISE Investigators. Проспективная рандомизированная оценка выживаемости с применением амлодипина. Устойчивость к диуретикам позволяет прогнозировать смертность у пациентов с тяжелой сердечной недостаточностью. Сердце Дж. . 2002 Июль 144 (1): 31-8. [Медлайн].
Costanzo MR, Saltzberg M, O’Sullivan J, Sobotka P.Ранняя ультрафильтрация у пациентов с декомпенсированной сердечной недостаточностью и резистентностью к диуретикам. Дж. Ам Колл Кардиол . 2005 декабрь 6. 46 (11): 2047-51. [Медлайн].
Янг Дж. Б., Абрахам В. Т., Стивенсон Л. В. и др. Результаты исследования VMAC: расширение сосудов в лечении острой застойной сердечной недостаточности. Цирк . 2000 28 ноября. 102 (22): a2794. [Полный текст].
Комитет по публикациям исследователей VMAC (Расширение сосудов в лечении острой ЗСН).Внутривенное введение несиритида в сравнении с нитроглицерином для лечения декомпенсированной застойной сердечной недостаточности: рандомизированное контролируемое исследование. ЯМА . 2002, 27 марта. 287 (12): 1531-40. [Медлайн].
Костанцо М.Р., Джессап М. Лечение застойных явлений при сердечной недостаточности с помощью диуретиков и экстракорпоральной терапии: влияние на симптомы, функцию почек и прогноз. Heart Fail Ред. . 2012 марта 17 (2): 313-24. [Медлайн].
Костанцо М.Р., Гуглин М.Э., Зальцберг М.Т. и др., Для исследователей UNLOAD Trial.Ультрафильтрация по сравнению с внутривенными диуретиками у пациентов, госпитализированных по поводу острой декомпенсированной сердечной недостаточности. Дж. Ам Колл Кардиол . 2007 13 февраля. 49 (6): 675-83. [Медлайн].
Следователи и комитеты CIBIS. Рандомизированное исследование бета-блокады при сердечной недостаточности. Исследование сердечной недостаточности бисопролола (CIBIS). Исследователи и комитеты CIBIS. Тираж . 1994 Октябрь 90 (4): 1765-73. [Медлайн].
Чаудри С.И., Маттера Дж. А., Кертис Дж. П. и др.Телемониторинг у больных с сердечной недостаточностью. N Engl J Med . 2010 декабрь 9. 363 (24): 2301-9. [Медлайн].
Кёлер Ф., Винклер С., Шибер М. и др., Телемедицинский интервенционный мониторинг у исследователей сердечной недостаточности. Влияние удаленного телемедицинского управления на смертность и госпитализацию амбулаторных пациентов с хронической сердечной недостаточностью: телемедицинский интервенционный мониторинг в исследовании сердечной недостаточности. Тираж . 2011 3 мая. 123 (17): 1873-80.[Медлайн].
Сообщество P&T. FDA одобрило первое имплантируемое беспроводное устройство с дистанционным мониторингом для измерения давления в легочной артерии у некоторых пациентов с сердечной недостаточностью (пресс-релиз). Доступно по адресу https://www.ptcommunity.com/news/20170422/fda-approves-first-implantable-device-remote-monitoring-measure-pa-pressure-heart. 28 мая 2014 г .; Доступ: 2 июня 2014 г.
O’Riordan M. FDA одобрило первое имплантируемое устройство для дистанционного наблюдения за пациентами с сердечной недостаточностью.Heartwire. Доступно на http://www.medscape.com/viewarticle/825805. 28 мая 2014 г .; Доступ: 2 июня 2014 г.
Abraham W.T., Adamson PB, Bourge RC и др. Для группы экспериментальных исследований CHAMPION. Беспроводной мониторинг гемодинамики легочной артерии при хронической сердечной недостаточности: рандомизированное контролируемое исследование. Ланцет . 19 февраля 2011 г. 377 (9766): 658-66. [Медлайн].
Eisen HJ, Kobashigawa J, Keogh A, et al, для исследователей кардиологического исследования микофенолата мофетила.Трехлетние результаты рандомизированного двойного слепого контролируемого исследования микофенолата мофетила по сравнению с азатиоприном у реципиентов сердечного трансплантата. J Пересадка легкого сердца . 2005 Май. 24 (5): 517-25. [Медлайн].
Янси К.В., Лопатин М., Стивенсон Л.В., Де Марко Т., Фонаров Г.К., для Научного консультативного комитета и исследователей ADHERE. Клиническая картина, ведение и результаты госпитализации пациентов, поступивших с острой декомпенсированной сердечной недостаточностью с сохраненной систолической функцией: отчет из базы данных Национального реестра острой декомпенсированной сердечной недостаточности (ADHERE). Дж. Ам Колл Кардиол . 2006 г. 3. 47 (1): 76-84. [Медлайн].
Новости сердечного ритма. FDA одобряет расширенные показания для определенных кардиостимуляторов и дефибрилляторов, используемых для лечения сердечной недостаточности. Доступно на https://cardiacrhythmnews.com/fda-approves-expanded-indication-for- sure-pacemakers-and-defibrillators-used-to-treat-heart-failure/. 15 апреля 2014 г .; Доступ: 15 апреля 2014 г.
Stiles S. FDA одобряет услуги Medtronic CRT для лечения легкой сердечной недостаточности с атриовентрикулярной блокадой.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/823485. 10 апреля 2014 г .; Доступ: 15 апреля 2014 г.
Леви В.К., Ли К.Л., Хеллкамп А.С. и др. Увеличение выживаемости с помощью имплантируемого кардиовертера-дефибриллятора для первичной профилактики у пациентов с сердечной недостаточностью. Тираж . 2009 8 сентября. 120 (10): 835-42. [Медлайн].
Santangelo G, Bursi F, Negroni MS и др. Прогнозирование аритмических событий у пациентов с сердечной недостаточностью и сниженной фракцией выброса. Дж. Кардиоваск Мед (Хагерстаун) . 2021, 1 февраля. 22 (2): 110-7. [Медлайн].
Оджо А., Тарик С., Харикришнан П., Иваи С., Джейкобсон Дж. Т.. Сердечная ресинхронизирующая терапия при сердечной недостаточности. Интерв Кардиол Клин . 2017 июл.6 (3): 417-26. [Медлайн].
Rosanio S, Schwarz ER, Ahmad M, et al. Преимущества, нерешенные вопросы и технические вопросы сердечной ресинхронизирующей терапии при сердечной недостаточности. Ам Дж. Кардиол .2005 Сентябрь 1. 96 (5): 710-7. [Медлайн].
Tang AS, Wells GA, Talajic M, et al, за повторную синхронизацию-дефибрилляцию для исследователей амбулаторных исследований сердечной недостаточности. Сердечная ресинхронизирующая терапия при сердечной недостаточности легкой и средней степени тяжести. N Engl J Med . 2010 16 декабря. 363 (25): 2385-95. [Медлайн].
Giraldi F, Cattadori G, Roberto M, et al. Долгосрочная эффективность сердечной ресинхронизирующей терапии у пациентов с сердечной недостаточностью с неблагоприятной анатомией сердечных вен Сравнение хирургической и гемодинамической процедуры. Дж. Ам Колл Кардиол . 2011 26 июля. 58 (5): 483-90. [Медлайн].
Абрахам В.Т., Фишер В.Г., Смит А.Л. и др. Для исследовательской группы MIRACLE. Многоцентровая рандомизированная клиническая оценка InSync. Ресинхронизация сердца при хронической сердечной недостаточности. N Engl J Med . 2002, 13 июня. 346 (24): 1845-53. [Медлайн].
Мосс А.Дж., Холл В.Дж., Кэнном Д.С. и др. Для исследователей испытаний MADIT-CRT. Сердечная ресинхронизирующая терапия для профилактики сердечной недостаточности. N Engl J Med . 2009 Октябрь 1. 361 (14): 1329-38. [Медлайн].
Аршад А., Мосс А.Дж., Фостер Э. и др. От Исполнительного комитета MADIT-CRT. Сердечная ресинхронизирующая терапия более эффективна у женщин, чем у мужчин: исследование MADIT-CRT (Испытание по имплантации многоцентрового автоматического дефибриллятора с сердечной ресинхронизирующей терапией). Дж. Ам Колл Кардиол . 2011 15 февраля. 57 (7): 813-20. [Медлайн].
Ruwald MH, Ruwald AC, Jons C и др.Влияние метопролола по сравнению с карведилолом на результаты MADIT-CRT (испытание многоцентровой автоматической имплантации дефибриллятора с сердечной ресинхронизирующей терапией). Дж. Ам Колл Кардиол . 2013, 9 апреля. 61 (14): 1518-26. [Медлайн].
Cleland JG, Daubert JC, Erdmann E, et al, для исследователей исследования сердечной ресинхронизации-сердечной недостаточности (CARE-HF). Влияние сердечной ресинхронизации на заболеваемость и смертность при сердечной недостаточности. N Engl J Med .2005, 14 апреля. 352 (15): 1539-49. [Медлайн].
Bristow MR, Saxon LA, Boehmer J, et al., Для сравнения медицинской терапии, Pacing, et al. Сердечная ресинхронизирующая терапия с имплантируемым дефибриллятором или без него при запущенной хронической сердечной недостаточности. N Engl J Med . 2004 20 мая. 350 (21): 2140-50. [Медлайн].
Curtis AB, Worley SJ, Adamson PB, et al., Для исследователей испытания бивентрикулярной и правожелудочковой стимуляции у пациентов с сердечной недостаточностью и атриовентрикулярной блокадой (BLOCK HF).Бивентрикулярная стимуляция при атриовентрикулярной блокаде и систолической дисфункции. N Engl J Med . 2013 25 апреля. 368 (17): 1585-93. [Медлайн].
Кооперативная исследовательская группа по хирургическому шунтированию коронарной артерии администрации ветеранов. Одиннадцатилетняя выживаемость в рандомизированном исследовании Администрации ветеранов по поводу операции коронарного шунтирования при стабильной стенокардии. N Engl J Med . 1984, 22 ноября. 311 (21): 1333-9. [Медлайн].
VA Совместная исследовательская группа по хирургии коронарного шунтирования.Восемнадцатилетнее наблюдение в Совместном исследовании по делам ветеранов хирургического шунтирования коронарной артерии при стабильной стенокардии. Тираж . 1992 июл. 86 (1): 121-30. [Медлайн].
Караччоло Е.А., Дэвис КБ, Сопко Г. и др. Сравнение выживаемости хирургической и медицинской групп у пациентов с эквивалентной болезнью левой основной коронарной артерии. Многолетний опыт работы в CASS. Тираж . 1995 May 1. 91 (9): 2335-44. [Медлайн].
Робинсон Т.Н., Моррелл Т.Д., Померанц Б.Дж., Хаймбах Дж.К., Кэрнс CB, Харкен А.Х.Терапевтически доступные клинические сердечные состояния. Дж. Ам Колл Сург . 2000 Октябрь 191 (4): 452-63. [Медлайн].
Senior R, Lahiri A, Kaul S. Влияние реваскуляризации на ремоделирование левого желудочка у пациентов с сердечной недостаточностью от тяжелой хронической ишемической дисфункции левого желудочка. Ам Дж. Кардиол . 2001 15 сентября. 88 (6): 624-9. [Медлайн].
Веласкес Э.Дж., Ли К.Л., Дежа М.А. и др. Для исследователей STICH.Аортокоронарное шунтирование у пациентов с дисфункцией левого желудочка. N Engl J Med . 2011 28 апреля. 364 (17): 1607-16. [Медлайн]. [Полный текст].
Elefteriades JA, Morales DL, Gradel C, Tollis G Jr, Levi E, Zaret BL. Результаты коронарного шунтирования одним хирургом у пациентов с фракцией выброса левого желудочка <или = 30%. Ам Дж. Кардиол . 1997 15 июня. 79 (12): 1573-8. [Медлайн].
Крон Иллинойс, Фланаган ТЛ, Блэкборн ЛХ, Шредер Р.А., Нолан СП.Коронарная реваскуляризация, а не трансплантация сердца при хронической ишемической кардиомиопатии. Энн Сург . 1989, сентябрь 210 (3): 348-52; обсуждение 352-4. [Медлайн]. [Полный текст].
Доенст Т., Веласкес Э.Дж., Бейерсдорф Ф. и др. Для исследователей STICH. STICH или нет: мы знаем ответ, но понимаем ли мы вопрос? J Thorac Cardiovasc Surg . 2005 Февраль 129 (2): 246-9. [Медлайн].
Джойс Д., Лёбе М., Нун Г.П. и др.Реваскуляризация и восстановление желудочков у пациентов с ишемической сердечной недостаточностью: исследование STICH. Curr Opin Cardiol . 2003 ноября 18 (6): 454-7. [Медлайн].
Sharoni E, Song HK, Peterson RJ, Guyton RA, Puskas JD. Операция шунтирования коронарной артерии без помпы при значительной дисфункции левого желудочка: безопасность, осуществимость и тенденции в методологии с течением времени — первый опыт. Сердце . 2006 апр. 92 (4): 499-502. [Медлайн]. [Полный текст].
Calafiore AM, Di Giammarco G, Teodori G, et al.Поздние результаты первой реваскуляризации миокарда при множественном поражении сосудов: одиночная или двусторонняя внутренняя артерия молочной железы с трансплантатами подкожной вены или без них. Eur J Cardiothorac Surg . 2004 Сентябрь 26 (3): 542-8. [Медлайн].
Nishimura RA, Grantham JA, Connolly HM, Schaff HV, Higano ST, Holmes DR Jr. Стеноз аорты с низким выходом и низким градиентом у пациентов со сниженной систолической функцией левого желудочка: клиническая польза провокации добутамином в лаборатории катетеризации . Тираж . 2002 13 августа. 106 (7): 809-13. [Медлайн].
Carabello BA. Клиническая практика. Стеноз аорты. N Engl J Med . 2002 28 февраля. 346 (9): 677-82. [Медлайн].
Lindblom D, Lindblom U, Qvist J, Lundström H. Долгосрочные относительные показатели выживаемости после замены сердечного клапана. Дж. Ам Колл Кардиол . 1990, 1. 15 (3): 566-73. [Медлайн].
Connolly HM, Oh JK, Schaff HV, et al.Тяжелый стеноз аорты с низким трансклапанным градиентом и тяжелой дисфункцией левого желудочка: результат замены аортального клапана у 52 пациентов. Тираж . 2000 25 апреля. 101 (16): 1940-6. [Медлайн].
deFilippi CR, Willett DL, Brickner ME, et al. Полезность добутаминовой эхокардиографии для дифференциации тяжелого клапанного стеноза аорты от нетяжелого у пациентов с пониженной функцией левого желудочка и низкими трансклапанными градиентами. Ам Дж. Кардиол .1995 15 января. 75 (2): 191-4. [Медлайн].
Vaquette B, Corbineau H, Laurent M и др. Замена клапана у пациентов с критическим стенозом аорты и сниженной функцией левого желудочка: предикторы операционного риска, восстановления функции левого желудочка и отдаленные результаты. Сердце . 2005 октябрь 91 (10): 1324-9. [Медлайн]. [Полный текст].
Dujardin KS, Enriquez-Sarano M, Schaff HV, Bailey KR, Seward JB, Таджикский AJ. Смертность и заболеваемость аортальной регургитацией в клинической практике.Долгосрочное последующее исследование. Тираж . 1999 г., 13 апреля 99 (14): 1851-7. [Медлайн].
Chaliki HP, Mohty D, Avierinos JF и др. Результаты после замены аортального клапана у пациентов с тяжелой аортальной регургитацией и значительным снижением функции левого желудочка. Тираж . 2002 19 ноября. 106 (21): 2687-93. [Медлайн].
Энрикес-Сарано М., Таджикский АД. Клиническая практика. Аортальная регургитация. N Engl J Med .2004, 7 октября. 351 (15): 1539-46. [Медлайн].
Lancellotti P, Gerard PL, Pierard LA. Отдаленные результаты пациентов с сердечной недостаточностью и динамической функциональной митральной регургитацией. Eur Heart J . 2005 26 августа (15): 1528-32. [Медлайн].
Patel JB, Borgeson DD, Barnes ME, Rihal CS, Daly RC, Redfield MM. Митральная регургитация у пациентов с тяжелой систолической сердечной недостаточностью. J Card Fail . 2004 10 августа (4): 285-91. [Медлайн].
Боллинг С.Ф., Пагани Ф.Д., Диб Г.М., Бах Д.С. Промежуточный результат митральной реконструкции при кардиомиопатии. J Thorac Cardiovasc Surg . 1998, февраль, 115 (2): 381-6; обсуждение 387-8. [Медлайн].
Акасака Т., Йошида К., Ходзуми Т. и др. Ограниченный резерв коронарного кровотока у пациентов с митральной регургитацией улучшается после митральной реконструктивной хирургии. Дж. Ам Колл Кардиол . 1998 Декабрь 32 (7): 1923-30. [Медлайн].
Wu AH, Aaronson KD, Bolling SF, Pagani FD, Welch K, Koelling TM. Влияние аннулопластики митрального клапана на риск смерти у пациентов с митральной регургитацией и систолической дисфункцией левого желудочка. Дж. Ам Колл Кардиол . 2005 г. 1. 45 (3): 381-7. [Медлайн].
McGee EC, Gillinov AM, Blackstone EH, et al. Рецидивирующая митральная регургитация после аннулопластики по поводу функциональной ишемической митральной регургитации. J Thorac Cardiovasc Surg .2004 декабрь 128 (6): 916-24. [Медлайн].
Srichai MB, Grimm RA, Stillman AE, et al. Ишемическая митральная регургитация: влияние левого желудочка и митрального клапана у пациентов с систолической дисфункцией левого желудочка. Энн Торак Хирург . 2005 июл. 80 (1): 170-8. [Медлайн].
Моришита А., Шимакура Т., Нонояма М., Такасаки Т. Замена митрального клапана при ишемической митральной регургитации. Сохранение как передних, так и задних митральных створок. J Cardiovasc Surg (Турин) . 2002 апр. 43 (2): 147-52. [Медлайн].
Юн К.Л., Синтек С.Ф., Миллер Д.К. и др. Рандомизированное исследование, сравнивающее частичное и полное протезирование митрального клапана с сохранением хорды: влияние на объем и функцию левого желудочка. J Thorac Cardiovasc Surg . 2002 Апрель 123 (4): 707-14. [Медлайн].
Гиллинов А.М., Виеруп П.Н., Блэкстоун Э.Х. и др. Предпочтительнее ли восстановление или замена ишемической митральной регургитации? J Thorac Cardiovasc Surg . 2001 декабрь 122 (6): 1125-41. [Медлайн].
Миллер округ Колумбия. Редукция ишемической митральной регургитации — исправить или заменить ?. J Thorac Cardiovasc Surg . 2001 декабрь 122 (6): 1059-62. [Медлайн].
Орбан М., Хауслейтер Дж. Ремонт митрального клапана от края до края: надежные данные и благополучное будущее. Сердце . 2017 5 августа [Medline].
Vahanian A, Urena M, Ince H, Nickenig G.Митральный клапан: ремонт / зажимы / затягивание / хорды. ЕвроВмешательство . 2017 24 сентября. 13 (AA): AA22-30. [Медлайн].
Фельдман Т., Кар С., Ринальди М. и др., Для исследователей ЭВЕРЕСТ. Чрескожное восстановление митрального клапана с помощью системы MitraClip: безопасность и долговечность в исходной когорте EVEREST (исследование Endovascular Valve Edge-to-Edge REpair). Дж. Ам Колл Кардиол . 2009 18 августа. 54 (8): 686-94. [Медлайн].
Chiarito M, Pagnesi M, Martino EA и др.Результат после чрескожной пластики митрального клапана от края до края при функциональной и дегенеративной митральной регургитации: систематический обзор и метаанализ. Сердце . 29 июня 2017 г. [Medline].
Geis NA, Puls M, Lubos E, et al. Безопасность и эффективность терапии MitraClip у пациентов с тяжелыми нарушениями фракции выброса левого желудочка: результаты немецкого реестра транскатетерных вмешательств на митральном клапане (TRAMI). Eur J Heart Fail . 2017 18 августа.[Медлайн].
Buckberg GD. Восстановление желудочков — хирургический подход к обратному ремоделированию желудочков. Heart Fail Ред. . 2004 октября, 9 (4): 233-9; обсуждение 347-51. [Медлайн].
Ямагути А., Ино Т., Адачи Х. и др. Объем левого желудочка позволяет прогнозировать послеоперационное течение у пациентов с ишемической кардиомиопатией. Энн Торак Хирург . 1998 Февраль 65 (2): 434-8. [Медлайн].
Миклборо Л.Л., Карсон С., Иванов Дж.Восстановление дискинетической или акинетической аневризмы левого желудочка: результаты, полученные с помощью модифицированного линейного закрытия. J Thorac Cardiovasc Surg . 2001 апр. 121 (4): 675-82. [Медлайн].
Отт Д.А., Парравачини Р., Кули Д.А. и др. Улучшение сердечной функции после резекции аневризмы левого желудочка: пред- и послеоперационные исследования эффективности у 150 пациентов. Tex Heart Inst J . 1982 сентября, 9 (3): 267-73. [Медлайн]. [Полный текст].
Athanasuleas CL, Buckberg GD, Stanley AW и др. Для группы RESTORE.Хирургическое восстановление желудочков в лечении застойной сердечной недостаточности вследствие расширения желудочков после инфаркта миокарда. Дж. Ам Колл Кардиол . 2004 Октябрь 6. 44 (7): 1439-45. [Медлайн].
Джонс Р.Х., Веласкес Э.Дж., Михлер Р.Э. и др. Для исследователей гипотезы STICH 2. Коронарное шунтирование с хирургической реконструкцией желудочка или без нее. N Engl J Med . 2009, 23 апреля. 360 (17): 1705-17. [Медлайн]. [Полный текст].
Имамура Т., Чунг Б., Нгуен А., Сайер Г., Уриэль Н.Клинические последствия гемодинамической оценки во время терапии вспомогательным устройством левого желудочка. Дж Кардиол . 2018 Апрель 71 (4): 352-8. [Медлайн].
Timms D. Обзор клинических вспомогательных устройств для желудочков. Med Eng Phys . 2011 ноябрь 33 (9): 1041-7. [Медлайн].
Pamboukian SV, Tallaj JA, Brown RN, et al. Повышение 2-летней выживаемости пациентов с вспомогательными устройствами для желудочков после внедрения протокола интенсивного наблюдения. J Пересадка легкого сердца . 2011 30 августа (8): 879-87. [Медлайн].
Lietz K, Long JW, Kfoury AG и др. Результаты имплантации вспомогательного устройства левого желудочка в качестве целевой терапии в эпоху после REMATCH: значение для отбора пациентов. Тираж . 31 июля 2007 г., 116 (5): 497-505. [Медлайн].
Данешманд М.А., Раджагопал К., Лима Б. и др. Целевое назначение устройства вспомогательного левого желудочка в сравнении с трансплантацией сердца с расширенными критериями. Энн Торак Хирург . 2010 апр. 89 (4): 1205-9; обсуждение 1210. [Medline].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Недавно одобренные устройства: HeartWare HVAD — P100047 / S090. Доступно по адресу https://www.fda.gov/MedicalDevices/ProductsandMedicalProcedures/DeviceApprovalsandClearances/Recently-ApprovedDevices/ucm581473.htm. 27 сентября 2017 г. [Обновлено 31 октября 2017 г.]; Доступ: 31 октября 2017 г.
Национальная медицинская библиотека США. Оценка вспомогательной системы левого желудочка Jarvik 2000 с постурикулярным соединителем — исследование целевой терапии.ClinicalTrials.gov. Доступно на https://clinicaltrials.gov/ct2/show/NCT01627821. Обновлено: 16 октября 2017 г .; Доступ: 31 октября 2017 г.
Rose EA, Gelijns AC, Moskowitz AJ, et al, за рандомизированную оценку механической помощи при лечении застойной сердечной недостаточности (REMATCH). Длительное использование вспомогательного аппарата для левого желудочка при терминальной стадии сердечной недостаточности. N Engl J Med . 2001 15 ноября. 345 (20): 1435-43. [Медлайн].
Park SJ, Tector A, Piccioni W. и др.Вспомогательные устройства для левого желудочка в качестве целевой терапии: новый взгляд на выживание. J Thorac Cardiovasc Surg . 2005 Январь 129 (1): 9-17. [Медлайн].
Starling RC, Naka Y, Boyle AJ и др. Результаты пост-США. Одобренное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов исследование с вспомогательным устройством для левого желудочка с непрерывным потоком в качестве моста к трансплантации сердца: проспективное исследование с использованием INTERMACS (Межведомственного реестра для поддержки кровообращения с механической поддержкой). Дж. Ам Колл Кардиол .2011 10 мая. 57 (19): 1890-8. [Медлайн].
Ventura PA, Alharethi R, Budge D, et al. Различное влияние на исходы после трансплантации вспомогательных устройств для левого желудочка с пульсирующим и непрерывным потоком. Клиническая трансплантация . 2011 июл-авг. 25 (4): E390-5. [Медлайн].
Slaughter MS, Pagani FD, Rogers JG и др., Для клинических исследователей HeartMate II. Клиническое ведение вспомогательных устройств для левого желудочка с непрерывным потоком на поздних стадиях сердечной недостаточности. J Пересадка легкого сердца . 2010 г., 29 апреля (4 доп.): S1-39. [Медлайн].
Кирклин Дж. К., Нафтел, округ Колумбия, Кормос Р. Л. и др. Третий годовой отчет INTERMACS: эволюция целевой терапии в США. J Пересадка легкого сердца . 2011 30 февраля (2): 115-23. [Медлайн].
Тейлор Д.О., Эдвардс Л.Б., Боучек М.М. и др. Реестр Международного общества трансплантации сердца и легких: двадцать второй официальный отчет о трансплантации сердца взрослым — 2005 г. J Пересадка легкого сердца . 2005 24 августа (8): 945-55. [Медлайн].
Boucek MM, Edwards LB, Keck BM, Trulock EP, Taylor DO, Hertz MI. Реестр Международного общества трансплантации сердца и легких: восьмой официальный педиатрический отчет — 2005 г. J Пересадка легкого сердца . 2005 24 августа (8): 968-82. [Медлайн].
Объединенная сеть обмена органами (США). Национальные данные. UNOS. Доступно на https://unos.org/data/. 24 октября 2017 г .; Доступ: 1 ноября 2017 г.
Стивенсон Л.В., Кормос Р.Л., Бурж Р.К. и др. Механическая поддержка сердца 2000: текущие применения и дизайн будущих исследований. 15-16 июня 2000 г., Бетесда, Мэриленд. Дж. Ам Колл Кардиол . 2001, январь, 37 (1): 340-70. [Медлайн].
Gray NA Jr, Selzman CH. Текущее состояние тотального искусственного сердца. Сердце Дж. . 2006 июль 152 (1): 4-10. [Медлайн].
Кули Д.А., Лиотта Д., Холлман Г.Л., Бладуэлл Р.Д., Личман Р.Д., Милам Д.Д.Ортотопический протез сердца для двухэтапной замены сердца. Ам Дж. Кардиол . 1969 24 ноября (5): 723-30. [Медлайн].
Platis A, Larson DF. Временное тотальное искусственное сердце CardioWest. Перфузия . 2009 Сентябрь 24 (5): 341-6. [Медлайн].
Roussel JC, Senage T, Baron O, et al. Тотальное искусственное сердце CardioWest (Jarvik): опыт одного центра с 42 пациентами. Энн Торак Хирург . 2009 г., 87 (1): 124–9; Обсуждение 130.[Медлайн].
Anderson E, Jaroszewski D, Pierce C, DeValeria P, Arabia F. Параллельное применение экстракорпоральной мембранной оксигенации и тотального искусственного сердца CardioWest в качестве моста к трансплантации. Энн Торак Хирург . 2009 ноябрь 88 (5): 1676-8. [Медлайн].
Моррис Р.Дж. Тотальное искусственное сердце — концепции и клиническое применение. Semin Thorac Cardiovasc Surg . Осень 2008 г. 20 (3): 247-54. [Медлайн].
Мейер А., Слотер М.Тотальное искусственное сердце. Panminerva Med . 2011 Сентябрь 53 (3): 141-54. [Медлайн].
Национальная медицинская библиотека США. Европейская клиническая оценка общего искусственного сердца Carmat (предварительная HF). ClinicalTrials.gov. Доступно на https://clinicaltrials.gov/ct2/show/NCT02962973. Обновлено: 25 ноября 2016 г .; Доступ: 1 ноября 2017 г.
[Рекомендации] Акерман М.Дж., Приори С.Г., Виллемс С. и др., Общество сердечного ритма (HRS), Европейская ассоциация сердечного ритма (EHRA).Консенсусное заявление экспертов HRS / EHRA о состоянии генетического тестирования каннелопатий и кардиомиопатий: этот документ был разработан в рамках партнерства между Обществом сердечного ритма (HRS) и Европейской ассоциацией сердечного ритма (EHRA). Europace . 2011 августа 13 (8): 1077-109. [Медлайн]. [Полный текст].
Маркус Ф.И., Маккенна В.Дж., Шерилл Д. и др. Диагностика аритмогенной кардиомиопатии / дисплазии правого желудочка: предлагаемая модификация критериев рабочей группы. Eur Heart J . 2010 г. 31 (7): 806-14. [Медлайн]. [Полный текст].
[Рекомендации] О’Мира Э., Макдональд М., Чан М. и др. Рекомендации CCS / CHFS по сердечной недостаточности: обновленная информация о клинических испытаниях функциональной митральной регургитации, ингибиторов SGLT2, ARNI при HFpEF и тафамидисе при амилоидозе. Банка J Cardiol . 2020 Февраль 36 (2): 159-69. [Медлайн]. [Полный текст].
[Рекомендации] Трейси С.М., Эпштейн А.Е., Дарбар Д. и др. 2012 г. ACCF / AHA / HRS, посвященное обновлению рекомендаций 2008 г. по аппаратной терапии нарушений сердечного ритма: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям и Общества сердечного ритма.[исправлено]. Тираж . 2 октября 2012 г. 126 (14): 1784-800. [Медлайн]. [Полный текст].
[Рекомендации] Priori SG, Blomstrom-Lundqvist C, Mazzanti A, et al. Руководство ESC 2015 г. по ведению пациентов с желудочковыми аритмиями и предотвращению внезапной сердечной смерти: Целевая группа по ведению пациентов с желудочковыми аритмиями и профилактике внезапной сердечной смерти Европейского общества кардиологов (ESC). Принято: Ассоциация европейской детской и врожденной кардиологии (AEPC). Eur Heart J . 2015 г., 1. 36 (41): 2793-867. [Медлайн]. [Полный текст].
[Рекомендации] Рихал С.С., Найду С.С., Живертц М.М. и др., Общество сердечно-сосудистой ангиографии и вмешательств (SCAI), Американское общество сердечной недостаточности (HFSA) и др. Консенсусное заявление клинических экспертов SCAI / ACC / HFSA / STS от 2015 года об использовании устройств для чрескожной механической поддержки кровообращения при лечении сердечно-сосудистых заболеваний: одобрено Американской кардиологической ассоциацией, Кардиологическим обществом Индии и Sociedad Latino Americana de Cardiologia Intervencion; подтверждение ценности Канадской ассоциацией интервенционной кардиологии-Association Canadienne de Cardiologie d’intervention. Дж. Ам Колл Кардиол . 2015 19 мая. 65 (19): e7-e26. [Медлайн]. [Полный текст].
[Рекомендации] Фельдман Д., Памбукян С.В., Тойтеберг Дж. Дж. И др., Международное общество трансплантации сердца и легких. Рекомендации Международного общества по трансплантации сердца и легких по механической поддержке кровообращения, 2013 г.: краткое содержание. J Пересадка легкого сердца . 2013 Февраль 32 (2): 157-87. [Медлайн]. [Полный текст].
[Рекомендации] Пеура Дж. Л., Колвин-Адамс М., Фрэнсис Г. С. и др.Рекомендации по использованию механической поддержки кровообращения: стратегии устройств и выбор пациентов: научное заявление Американской кардиологической ассоциации. Тираж . 2012 27 ноября, 126 (22): 2648-67. [Медлайн]. [Полный текст].
Masini M, Elia E, Vianello PF и др. Частота, предикторы и прогностическое влияние разрядов имплантируемого кардиовертера-дефибриллятора в популяции первичной профилактики сердечной недостаточности и сниженной фракции выброса. Дж. Кардиоваск Мед (Хагерстаун) .2021, 1 февраля. 22 (2): 118-25. [Медлайн].
Ллойд-Джонс Д., Адамс Р. Дж., Браун TM и др. Для Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсультов. Резюме: статистика сердечных заболеваний и инсульта — обновление 2010 г .: отчет Американской кардиологической ассоциации. Тираж . 2010 г. 23 февраля. 121 (7): 948-54. [Медлайн].
Temporelli PL, Scapellato F, Eleuteri E, Imparato A, Giannuzzi P. Допплеровская эхокардиография при тяжелой систолической сердечной недостаточности: неинвазивная альтернатива катетеру Свана-Ганца. Циркулярная сердечная недостаточность . 2010 май. 3 (3): 387-94. [Медлайн].
Miller R. AHA издает руководство по механической поддержке кровообращения для справочных документов. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/773806. 1 ноября 2012 г .; Доступ: 7 ноября 2012 г.
[Рекомендации] Бангалор С., Кумар С., Мессерли Ф. Х. Когда обычной терапии сердечной недостаточности недостаточно: блокатор рецепторов ангиотензина, прямой ингибитор ренина или антагонист альдостерона? Застойная сердечная недостаточность . 2013 май-июнь. 19 (3): 107-15. [Медлайн].
Cleland JG, Teerlink JR, Senior R и др. Эффекты сердечного активатора миозина, омекамтива мекарбила, на сердечную функцию при систолической сердечной недостаточности: двойное слепое плацебо-контролируемое перекрестное исследование фазы 2 с ранжированием доз. Ланцет . 2011 20 августа. 378 (9792): 676-83. [Медлайн].
Эклинд-Червенка М., Бенсон Л., Дальстрем Ю., Эднер М., Розенквист М., Лунд Л.Связь кандесартана и лозартана со смертностью от всех причин у пациентов с сердечной недостаточностью. ЯМА . 2011 12 января 305 (2): 175-82. [Медлайн].
Фумото Х., Хорват Д. Д., Рао С. и др. Саморегулирующееся искусственное сердце с непрерывным потоком в клинике Кливленда для острых ощущений in vivo. J Пересадка легкого сердца . 2010 29 января (1): 21-6. [Медлайн]. [Полный текст].
Дженнингс Д.Л., Чемберс Р.М., Шиллиг Дж. М.. Фармакотерапия HeartMate II, вспомогательного устройства для левого желудочка с непрерывным потоком, у пациентов с тяжелой сердечной недостаточностью: интеграция заболевания, устройства и лекарства. Энн Фармакотер . 2010 Октябрь 44 (10): 1647-50. [Медлайн].
Opie LH. Digitalis вчера и сегодня, но не навсегда. Результаты Circ Cardiovasc Qual . 2013 г. 1. 6 (5): 511-3. [Медлайн].
Plank B, Kutyifa V, Moss AJ, et al. Курение связано с повышенным риском возникновения первой и рецидивирующей желудочковой тахиаритмии у ишемических и неишемических пациентов с легкой сердечной недостаточностью: субисследование MADIT-CRT. Ритм сердца .2014 май. 11 (5): 822-7. [Медлайн].
Стайлз С. Удвоение блокады РААС при ВЧ? По данным метаанализа, антагонисты альдостерона, а не БРА. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/776725. 26 декабря 2012 г .; Доступ: 31 декабря 2012 г.
Топильский Ю., О Дж. К., Атчисон Ф. В. и др. Эхокардиографические данные у стабильных амбулаторных пациентов с правильно функционирующими вспомогательными устройствами для левого желудочка HeartMate II. J Am Soc Echocardiogr .2011 24 февраля (2): 157-69. [Медлайн].
Haddad F, Elmi-Sarabi M, Fadel E, Mercier O, Denault AY. Жемчужины и подводные камни в лечении правожелудочковой недостаточности в кардиохирургии. Curr Opin Anaesthesiol . 2016 29 февраля (1): 68-79. [Медлайн].
Bois JP, Chareonthaitawee P. Радионуклидная визуализация при застойной сердечной недостаточности: оценка жизнеспособности, саркоидоз и амилоидоз. Кардиол Клин . 2016 Февраль 34 (1): 119-32. [Медлайн].
Hanzel GS, Dixon S, Goldstein JA. Определение приоритетов и сочетание методов лечения сердечной недостаточности в эпоху механических поддерживающих устройств. Интерв Кардиол Клин . 2017 Июль 6 (3): 465-80. [Медлайн].
Geis N, Raake P, Mereles D, et al. Чрескожное восстановление тяжелой регургитации митрального клапана, вторичной по отношению к разрыву хорд, у восьмидесятилетних детей с использованием MitraClip. J Интервал Кардиол . 12 октября 2017 г. [Medline].
Faletra FF, Berrebi A, Pedrazzini G, et al.Трехмерная чреспищеводная эхокардиография: новый инструмент визуализации для оценки митральной регургитации и управления чрескожной пластикой митрального клапана от края до края. Программа Cardiovasc Dis . 19 октября 2017 г. [Medline].
Легочная венозная гипертензия
Легочная венозная гипертензия (ЛВГ) связана с высоким кровяным давлением в легочных артериях (легочных артериях) из-за того, что сердце не может эффективно отводить кровь от легких. Этот тип является частью легочной гипертензии 2-й группы ВОЗ, а также может быть назван изолированной посткапиллярной легочной гипертензией.
Причины возникновения ПВХ
PVH является одной из наиболее распространенных форм легочной гипертензии и обычно вызывается состояниями, поражающими левую часть сердца. Обычно деоксигенированная кровь перекачивается из правой части сердца через легкие, чтобы забрать кислород, и транспортируется обратно через левую часть сердца, где она может рассеиваться по всему телу. Когда есть проблема с левой стороной сердца, кровь не может эффективно отводиться от легких.
ПВГ может возникать как частое осложнение любого типа порока левых отделов сердца. Одним из примеров является осложнение болезни митрального клапана. Митральный клапан контролирует кровоток между двумя камерами левой стороны сердца, а также предотвращает обратный ток крови, также известный как митральная регургитация. Когда митральный клапан не функционирует должным образом, насыщенная кислородом кровь может двигаться назад в левое предсердие (верхнюю камеру сердца) вместо того, чтобы покинуть сердце, чтобы доставлять кислород к остальному телу.Это приводит к увеличению объема крови, что может повысить кровяное давление в левой части сердца и в кровеносных сосудах, ведущих от легких к сердцу. В конечном итоге это также приводит к тому, что сердце перекачивает менее насыщенную кислородом кровь по телу.
ПВГ может возникать в результате левосторонней сердечной недостаточности, и это одна из наиболее частых причин легочной гипертензии.
Симптомы ПВХ
Симптомы ПВГ аналогичны симптомам других типов легочной гипертензии.Основные симптомы включают одышку, усталость и отек ног и лодыжек. Пациенты с ПВГ часто страдают апноэ во сне или ограничением дыхания во время сна или в полулежашем положении.
Диагностика ПВХ
Первоначальный диагноз ПВГ включает те же тесты, которые используются при других формах легочной гипертензии. К ним относятся сканирование изображений для подтверждения любых аномалий в легочных артериях и сердечные тесты для измерения функции легких и оценки давления и кровотока в легочных артериях.
История болезни пациента также будет учитываться при постановке диагноза, например, есть ли у него в анамнезе левожелудочковая сердечная недостаточность или болезнь левого сердца. Это может быть совмещено с физическим осмотром, чтобы проверить известные симптомы ЛВГ, такие как выслушивание левосторонних шумов в сердце, которые могут указывать на обратный ток крови через неэффективный клапан.
Одним из основных диагностических факторов ПВГ является повышение давления заклинивания легочных капилляров (PCWP), которое можно использовать для оценки давления в левом предсердии сердца (повышенного при ПВГ из-за аномалий в левой части сердца).Это измеряется с помощью теста, называемого катетеризацией правых отделов сердца. Однако бывает очень сложно отличить диагноз ЛВГ от легочной гипертензии 1-й группы ВОЗ или легочной артериальной гипертензии (ЛАГ), поскольку давление в легочной артерии может повышаться вследствие проблем с левой стороной сердца.
Обработка ПВХ
Лечение ПВГ направлено на устранение основной причины заболевания. Например, одним из вариантов может быть операция по ремонту или замене неисправного митрального клапана.Лекарства, такие как бета-блокаторы и ингибиторы ангиотензинпревращающего фермента (АПФ), могут использоваться для предотвращения застойной сердечной недостаточности.

 А. Малышко 39
А. Малышко 39
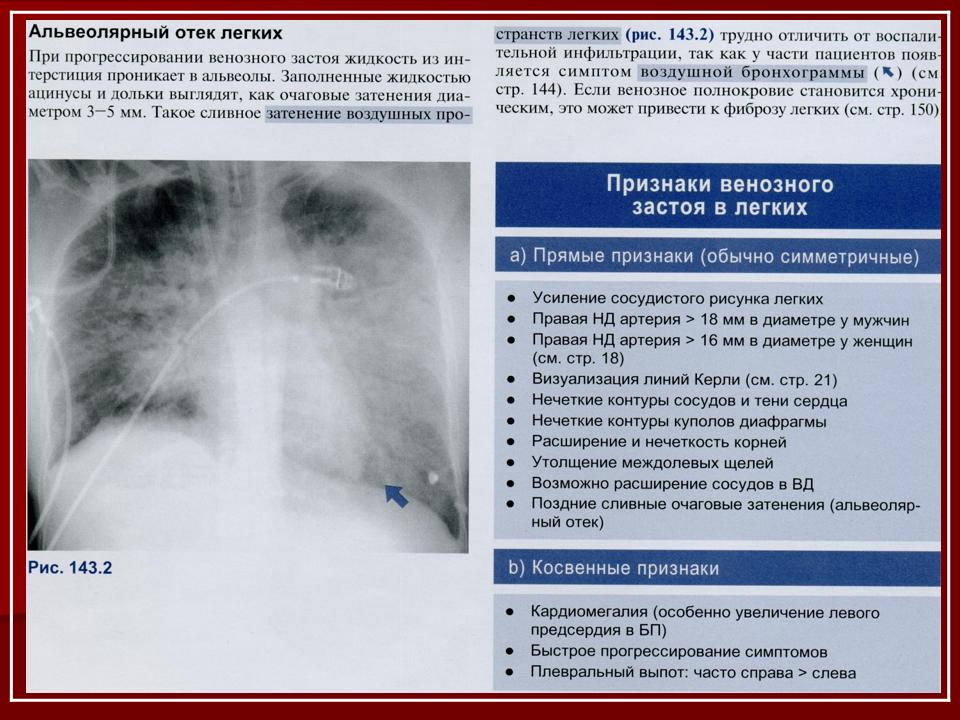



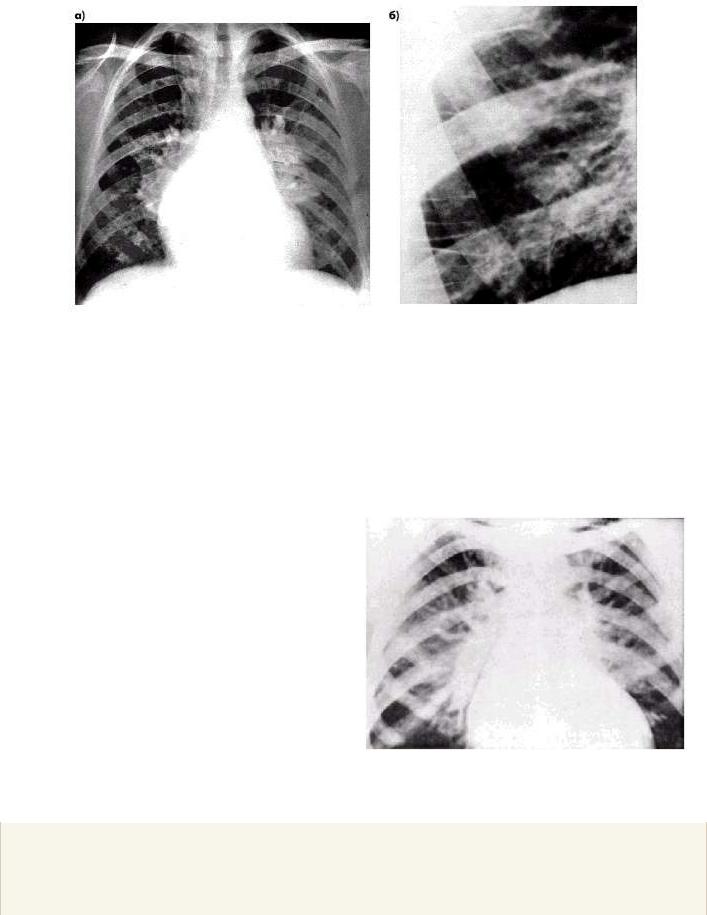
 Добавить мёд, чтобы его было столько же, сколько и чеснока. Хорошо размешать и оставить на несколько часов. Принимать по 1 ст. л. трижды в сутки.
Добавить мёд, чтобы его было столько же, сколько и чеснока. Хорошо размешать и оставить на несколько часов. Принимать по 1 ст. л. трижды в сутки. Структура многих органов, в частности, печени, легких, безвозвратно нарушается. У пациента наблюдается истощение.
Структура многих органов, в частности, печени, легких, безвозвратно нарушается. У пациента наблюдается истощение.