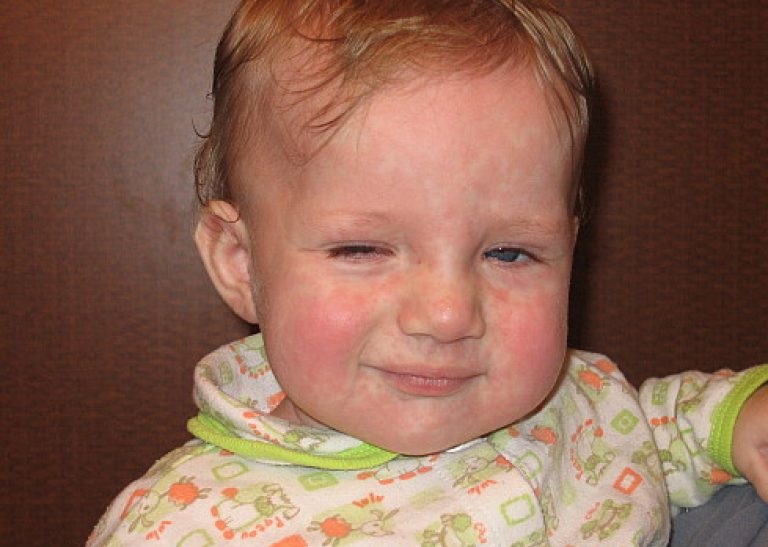
Аллергия лекарственная у детей: Симптомы, диагностика, лечение
Иногда аллергия может быть вызвана применением лекарственных препаратов. Лекарственная аллергия бывает острого типа, возникающая иногда мгновенно или в течение часа после попадания лекарств в организм (анафилактический шок, острая крапивница, отек Квинке, приступы бронхиальной астмы, острая гемолитическая анемия).
Также различают аллергию подострого типа (возникает в первые сутки после введения лекарства) и затяжную (развиваются в течение нескольких суток после введения медикамента).
Причины и симптомы лекарственной аллергии
К особенностям лекарственной аллергии относится, прежде всего, внезапное приступообразное начало, часто с тяжелыми общими симптомами; в отдельных случаях отмечается лихорадочная реакция.
Особенностью кожных проявлений при лекарственной аллергии является полиморфизм, то есть высыпания могут быть пятнистыми, пузырчатыми, узелковыми и др. Кожные проявления могут осложниться развитием гнойных процессов.
Острая крапивница и отек Квинке — наиболее часто встречающиеся проявления лекарственной аллергии, которые, кстати, могут быть как единственными симптомами лекарственной аллергии, так и сочетаться с другими аллергическими реакциями.
Причиной лекарственной крапивницы чаще всего бывает пенициллин. При первом курсе пенициллинотерапии крапивница может возникнуть через 5-6 дней, а может и через 20-50 дней после начала лечения антибиотиком. А вот при повторном курсе пенициллинотерапии высыпания обычно проявляются сразу же после введения препарата. При этом острая лекарственная крапивница может принимать хроническое течение даже после отказа от дальнейшего использования пенициллина. Причиной ее развития может стать и употребление в пищу продуктов, содержащих в своем составе даже минимальное количество антибиотика.
Также в результате приема препаратов может возникнуть узловатая эритема. Она появляется в толще кожи разгибательных поверхностей голеней, реже на бедрах и предплечьях. Представляет собой симметрично расположенные болезненные при ощупывании, плотные узлы полушаровидной формы размером до нескольких сантиметров в диаметре. Цвет кожи над узлами вначале ярко-красный, позже сменяется на синюшный или зеленовато-желтый. Причиной развития узловатой эритемы чаще всего бывают сульфаниламидные препараты. Заболевание развивается обычно на 1-2-й неделе лечения данными препаратами. При повторном приеме сульфаниламидов узловатая эритема рецидивирует.
Представляет собой симметрично расположенные болезненные при ощупывании, плотные узлы полушаровидной формы размером до нескольких сантиметров в диаметре. Цвет кожи над узлами вначале ярко-красный, позже сменяется на синюшный или зеленовато-желтый. Причиной развития узловатой эритемы чаще всего бывают сульфаниламидные препараты. Заболевание развивается обычно на 1-2-й неделе лечения данными препаратами. При повторном приеме сульфаниламидов узловатая эритема рецидивирует.
Диагностика и лечение лекарственной аллергии
Диагноз тех или иных заболеваний, вызванных лекарственными препаратами, устанавливает только врач. При необходимости он проводит и дифференциальную диагностику (путем постановки кожных проб, лабораторных и микроскопических исследований и т. д.). Врач также назначает лечение, исходя из индивидуальных особенностей больного и его болезни.
В первую очередь при лечении аллергии на лекарства необходимо облегчить симптомы больного. Такие симптомы, как сыпь, крапивница, зуд практически всегда можно снять с помощью антигистаминных препаратов, а иногда и с помощью кортикостероидов.
Для лечения легкого кашля обычно выписывают бронхолитики, которые расширяют дыхательные пути. Для борьбы с более серьезными анафилактическими симптомами, таких как: затруднение дыхания или потеря сознания, зачастую используют адреналин.
Если у человека серьезная аллергия на определенные антибиотики, врач может выписать альтернативные антибиотики.
Если у вас есть аллергия на лекарства, вы всегда должны консультироваться с врачом-аллергологом, приступая к любому лечению, даже перед походом к стоматологу.
Пищевая аллергия у грудничка: симптомы и лечение
Опасности пищевой аллергии у малышей, пищевые аллергены, как уберечь малыша от аллергенных продуктов
Пищевая аллергия – один из самых главных врагов хорошего самочувствия малыша, это особенно касается тех деток, которым еще не исполнился год. Ведь именно в этот период закладываются основы здоровья крохи на всю жизнь. А пищевая аллергия у грудничков оказывает очень сильное влияние на формирование и последующее развитие других аллергических заболеваний.
А пищевая аллергия у грудничков оказывает очень сильное влияние на формирование и последующее развитие других аллергических заболеваний.
Пищевая аллергия – это состояние повышенной чувствительности организма к пищевым продуктам, развивающееся при участии иммунной системы. К настоящему моменту известно более 160 пищевых аллергенов, вызывающих у детей различные реакции. «Так много! Как же уберечь малыша от всех?», – наверняка подумали Вы. Не удивляйтесь, но в большинстве случаев пищевой аллергии «виноваты» восемь из них. В эту «большую восьмерку» входят: коровье молоко, яйцо, рыба, пшеница, арахис, соя, ракообразные (креветки, крабы, лобстеры и другие), орехи (лесные, миндаль, грецкие). Такие продукты как кофе, какао и шоколад, цитрусовые, клубника, земляника, мед могут являться причиной аллергических реакций, а также усиливать имеющиеся проявления ПА за счет реакций не иммунного характера. Для малышей первого года жизни наиболее аллергенным продуктом является белок коровьего молока. Реакции на него встречаются у 0,5-1,5% детей на грудном вскармливании и у 2-5% детей, получающих детские молочные смеси. Однако к пяти годам у большинства малышей эта аллергия может пройти, что не может не радовать.
Реакции на него встречаются у 0,5-1,5% детей на грудном вскармливании и у 2-5% детей, получающих детские молочные смеси. Однако к пяти годам у большинства малышей эта аллергия может пройти, что не может не радовать.
Чтобы не пропустить проявления пищевой аллергии у малыша, важно знать о самых характерных симптомах, которые бывают у детей раннего возраста. В первую очередь, это различные кожные высыпания – самые распространенные проявления аллергии, так хорошо знакомые большинству мам. Хотя далеко не все случаи сыпи связаны с аллергией. Также у крохи могут быть реакции со стороны органов дыхания (ринит, бронхиальная астма), и даже пищеварительной системы. Да-да, не удивляйтесь, но обильные срыгивания, запоры и колики, тоже могут появиться из-за аллергии.
Самые распространенные симптомы пищевой аллергии, наблюдающиеся примерно у 2/3 грудничков, – это различные кожные реакции. Бывает и так, что у одного малыша аллергия на пищевые продукты может проявляться симптомами со стороны сразу нескольких органов, например, кожные высыпания в сочетании с пищеварительными расстройствами или кожные высыпания с симптомами со стороны дыхательной системы.
В случае если Ваш малыш находится на грудном вскармливании, и у него была выявлена пищевая аллергия, ни в коем случае не прекращайте кормить его грудью! Сохраните свое молоко в питании ребенка в максимально возможном объеме, а сами строго строго соблюдайте диету с исключением того продукта (группы продуктов) к которым выявлена аллергия. Но это не значит, что Вы должны питаться однообразно. Рацион кормящей мамы в любом случае должен оставаться максимально полезным, ведь это необходимо для поддержания лактации. Только необходимо помнить о том, что при аллергии на белки коровьего молока из питания матери полностью исключаются все продукты, содержащие БКМ (молоко, кисломолочные продукты, сметана, сыр, творог и т.д.), говядина (а также телятина).
Что делать, если у малыша на искусственном или смешанном вскармливании реакция на самый распространенный аллерген – белок коровьего молока? Для питания таких детей разработаны специальные лечебные смеси, молочный белок в них представлен не цельными молекулами, а расщеплены на мелкие фрагменты, вероятность аллергии на которые очень низкая. Примером такой смеси может быть Similac Alimentum. В некоторых случаях (тяжелые проявления аллергии, неэффективность высокогидролизованных смесей) врач может назначить аминокислотную смесь, например Similac EleCare.
Примером такой смеси может быть Similac Alimentum. В некоторых случаях (тяжелые проявления аллергии, неэффективность высокогидролизованных смесей) врач может назначить аминокислотную смесь, например Similac EleCare.
Иногда таким малышам назначают смеси, произведенные на основе соевого белка, ведь он довольно сильно отличается от белка коровьего молока. Еще одно преимущество этих смесей – невысокая, по сравнению со смесями, содержащими расщепленный белок, цена, а также приятный вкус. Однако их не следует применять при аллергическом колите, эзофагите, в периоды обострения аллергии, при чувствительности к сое и в возрасте младше шести месяцев. А вот заменять смесь, произведенную на основе коровьего молока, смесью на основе козьего молока в случае наличия у малыша аллергии к белку коровьего молока не рекомендуется! Эти белки во многом похожи, а значит, такая замена может привести к возникновению перекрестной аллергической реакции.
В случае если Вашему ребенку назначили смесь на основе белка сои, подходящим вариантом может быть Similac Изомил. Она произведена на основе изолята соевого белка и содержит все ингредиенты, необходимые для роста и развития малышей, у которых диагностирована аллергия к белкам коровьего молока. У смеси приятный вкус, который поможет с легкостью ввести ее в рацион крохи.
Она произведена на основе изолята соевого белка и содержит все ингредиенты, необходимые для роста и развития малышей, у которых диагностирована аллергия к белкам коровьего молока. У смеси приятный вкус, который поможет с легкостью ввести ее в рацион крохи.
Чтобы красные щечки, сыпь по всему телу и другие неприятные сюрпризы от внезапно появившейся аллергии не коснулись Вашего малыша, заботьтесь о профилактике с самого его рождения. Для этого нужно соблюдать определенные условия:
- Познакомьтесь с основными причинами формирования пищевой аллергии у детей и не забывайте о них.
- Обязательно узнайте, попадает ли Ваш малыш в группу высокого риска развития аллергии. Такое случается, когда существует наследственная предрасположенность и от любого аллергического заболевания страдают ближайшие родственники малыша (мама или папа, старшие братья и сестры). Наибольший риск имеют те дети, у которых сразу и папа, и мама страдают тем или иным аллергическим заболеванием.

- Расширяйте рацион Вашего малыша – вводите продукты прикорма, следуя определенным правилам.
- Устраните контакты с неблагоприятными факторами окружающей среды, прежде всего с табачным дымом.
Кормите малыша грудью! Ведь нет ничего лучше для профилактики аллергии у ребенка, чем естественное вскармливание. Доказано, что его сохранение до шести месяцев жизни существенно уменьшает риск возникновения у малыша аллергических заболеваний. Мало того, состав грудного молока настолько уникален, что оно укрепляет иммунную систему ребенка, защищая его не только от пищевой аллергии, но и от инфекций дыхательного и желудочно-кишечного тракта.
Если по каким-то причинам грудное вскармливание все-таки невозможно или грудного молока недостаточно, то для профилактики пищевой аллергии нужно максимально отсрочить контакт малыша с цельными белками коровьего молока. Поэтому для докорма малыша при смешанном вскармливании и для искусственного вскармливания обычно используют специализированные гипоаллергенные смеси, созданные на основе частично расщепленного молочного белка.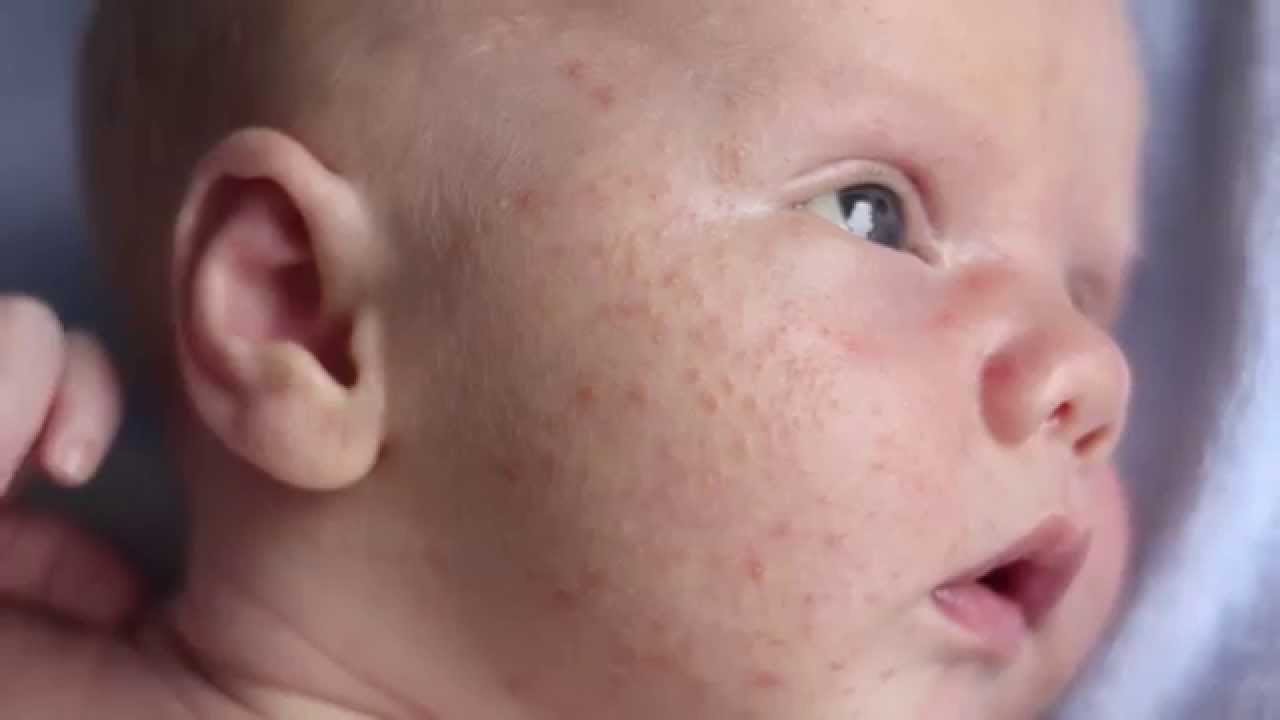 Белковые молекулы, расщепленные на крупные фрагменты, вызывают аллергию значительно реже, поэтому такие продукты подходят для вскармливания детей из группы высокого риска. Например, смесь Similac Гипоаллергенный, произведенная на основе частично расщепленного белка. Она не только помогает предотвратить развитие аллергии, но и помогает наладить пищеварение малыша благодаря пребиотикам, а также низкому содержанию лактозы, которое способствует уменьшению газообразования.
Белковые молекулы, расщепленные на крупные фрагменты, вызывают аллергию значительно реже, поэтому такие продукты подходят для вскармливания детей из группы высокого риска. Например, смесь Similac Гипоаллергенный, произведенная на основе частично расщепленного белка. Она не только помогает предотвратить развитие аллергии, но и помогает наладить пищеварение малыша благодаря пребиотикам, а также низкому содержанию лактозы, которое способствует уменьшению газообразования.
Гипоаллергенные смеси нельзя использовать при подозрении или подтвержденной АБКМ.
Материал подготовлен на основании:
1. «Программы оптимизации вскармливания детей первого года жизни в Российской Федерации», М.: Союз педиатров России, 2019.
2. Питание здорового и больного ребенка. Пособие для врачей под редакцией Тутельяна В.А., Коня И.Я., Каганова Б.С. Москва, 2013. — 264 с.
3. Клиническая диетология детского возраста: руководство для врачей. Под редакцией Боровик Т. Э., Ладодо К.С. Москва, 2015. — 720 с.
Э., Ладодо К.С. Москва, 2015. — 720 с.
Почему мы страдаем от аллергии: новое объяснение
- Карл Зиммер
- BBC Future
Автор фото, SPL
Аллергические реакции на все — от пыльцы растений до арахиса — отравляют жизнь миллионов людей. Но почему же наш организм так болезненно реагирует на такие, казалось бы, безобидные раздражители? В этом попытался разобраться корреспондент
BBC Future.
В моем случае это были шершни.
Как-то летним днем, когда мне было 12 лет, я оказался на заросшем высокой травой поле недалеко от дома одного из моих друзей и пнул ногой гнездо шершней размером с футбольный мяч. Эскадрилья разъяренных насекомых впилась в мою ногу. Их жала вонзались в меня, как раскаленные иглы. Я попытался смахнуть шершней с себя и бросился бежать, но спустя считанные минуты я ощутил, что с мной происходит что-то не то. Вокруг укусов образовалось целое созвездие розовых точек. Они начали распухать, сыпь поползла выше по ногам. У меня началась аллергическая реакция.
Вокруг укусов образовалось целое созвездие розовых точек. Они начали распухать, сыпь поползла выше по ногам. У меня началась аллергическая реакция.
Мама друга дала мне какой-то антигистаминный препарат и погрузила меня в свой фургон. Пока мы ехали больницу графства, мне становилось все страшнее. Я очень смутно представлял себе, какие ужасы творятся, когда аллергия срывается с цепи. Я вообразил себе, как сыпь доползает до моего горла и запечатывает его.
Но я выжил и теперь могу рассказать эту историю. В больнице сыпь постепенно спала, но остался постоянный страх перед шершнями. Тест на аллергические реакции показал, что я восприимчив к насекомым. Причем не к медоносным пчелам или различным осам, а именно к конкретной разновидности шершней, которые меня жалили. Доктор из приемного покоя отделения скорой помощи предупредила, что в следующий раз, когда я наткнусь на их гнездо, мне может повезти меньше. Она дала мне инжектор EpiPen и сказала, что я должен тут же всадить иглу инжектора себе в бедро, если меня снова ужалит шершень. Содержащийся в инъекции противоаллергический препарат эпинефрин понизит давление крови, освободит дыхательные пути и, возможно, спасет мне жизнь.
Содержащийся в инъекции противоаллергический препарат эпинефрин понизит давление крови, освободит дыхательные пути и, возможно, спасет мне жизнь.
В общем, мне повезло. С того дня прошло 35 лет, и за все это время я ни разу не натыкался на гнездо шершней.
Такая разная аллергия
У каждого человека, страдающего от аллергии, есть своя история ее возникновения. Это рассказ о том, как он обнаружил, что его иммунная система идет вразнос, когда некая произвольная, но вполне конкретная молекула попадает в организм. Таких историй – сотни миллионов. В одних только Соединенных Штатах насчитывается 18 млн человек, страдающих от сенной лихорадки. Пищевая аллергия наблюдается у миллионов американских детей. Различные виды аллергии все сильнее распространяются во многих других странах. Далеко не полный список аллергенов включает латекс, золото, пыльцу растений (пыльца амброзии, плевела и амаранта особенно опасны), пенициллин, яд насекомых, арахис, папайя, ожоги от щупалец медуз, духи, яйца, фекалии домашних пылевых клещей, орехи пекан, семгу, говядину и никель.
Автор фото, Thinkstock
Подпись к фото,
Аллергия на насекомых может принимать самые страшные формы
Как только эти вещества вызывают аллергию, она может проявляться в целой гамме симптомов – от раздражающих до смертельных. Появляется сыпь, распухают губы. Сенная лихорадка сопровождается насморком и воспалением глаз. Аллергия на еду может проявляться в рвоте и поносе. У несчастного меньшинства различные виды аллергии могут почти мгновенно вызывать потенциально смертельную реакцию всего организма, известную как анафилактический шок.
Совокупное бремя всех этих напастей колоссально, тогда как набор средств лечения ограничен. EpiPen (известен и в России как ЭпиПен – Ред.) способен спасти жизнь, однако имеющиеся в распоряжении врачей средства длительного лечения предлагают неоднозначные результаты людям, измученным аллергией на плесень или ежегодное появление пыльцы растений. Антигистаминные препараты зачастую облегчают симптомы аллергии у страдальца, но эти лекарства вызывают сонливость.
В нашем распоряжении могло бы оказаться более эффективное средство лечения, если бы ученые сумели понять природу аллергии. Однако хитросплетение различных причин, вызывающих аллергические реакции, таково, что может свести с ума. Возбуждаются клетки, высвобождаются химические вещества, передаются сигналы. Ученым пока удалось лишь частично описать этот процесс. Но за всей этой биохимической паутиной скрывается еще более интригующая загадка: почему вообще у нас возникают аллергии?
Защита дает осечку
«Это именно та проблема, которую я люблю,- сказал мне недавно Руслан Меджитов.– Она очень велика, она фундаментальна и абсолютно неизучена».
Меджитов и я неспешно прохаживались по его лаборатории, которая располагается на верхнем этаже Центра медицинских исследований и образования имени Уильяма Анлияна в Йельской школе медицины. Члены его команды, состоящей из постдокторантов и студентов выпускных курсов, едва протискиваются между достигающими размеров человека емкостями с кислородом и инкубаторами, наполненными иммунными клетками. «Здесь у нас беспорядок, но это продуктивный беспорядок», — говорит он, пожимая плечами. У Меджитова лицо боксера – массивное, круглое, с широким плоским носом. Однако речь его отличается изяществом выражений.
«Здесь у нас беспорядок, но это продуктивный беспорядок», — говорит он, пожимая плечами. У Меджитова лицо боксера – массивное, круглое, с широким плоским носом. Однако речь его отличается изяществом выражений.
Автор фото, Thinkstock
Подпись к фото,
У каждого свои симптомы аллергии
Действительно, беспорядок, царящий в лаборатории Меджитова, исключительно продуктивен. За последние 20 лет он совершил немало фундаментальных открытий в области иммунологии и получил целый ряд самых престижных премий. В прошлом он стал первым лауреатом только что учрежденной Премии имени Эльзе Кренер Фрезениус в размере 4 млн евро (из которых 3,5 млн идут на научные исследования, а полмиллиона – лично ученому). Хотя Мелжитов не получил Нобелевскую премию по медицине, многие из его коллег-ученых считают, что он более чем достоин этой награды. В 2011 году 26 ведущих иммунологов опубликовали в журнале Nature письмо с протестом против того, что Нобелевский комитет не выбрал его.
Сейчас внимание Меджитова сосредоточено на вопросе, ответ на который может совершить еще один переворот в иммунологии: почему мы подвержены аллергии? Твердого ответа нет ни у кого. Однако теория, которая сейчас считается ведущей, утверждает, что аллергии – это своего рода осечки при срабатывании защиты организма от червей-паразитов. В индустриальном мире, где такие инфекции стали редкостью, система непропорционально срабатывает на совершенно безобидные объекты, что заставляет нас страдать в процессе такой защитной реакции.
По мнению Меджитова, это неверно. Аллергии – это не просто биологические ошибки. На самом деле, они – действенный способ защиты против вредных химических веществ. Эти средства защиты служили нашим предкам десятки миллионов лет и продолжают служить нам поныне. Меджитов признает, что эта теория противоречива. Но вместе с тем он уверен, что история докажет его правоту. «Я думаю, что ситуация поменяется на 180 градусов по сравнению с тем этапом, когда сама идея вызывает ожесточенное сопротивление, — сказал он мне. – Настанет момент, когда все будут говорить: «Ну, да, это же очевидно. Конечно, все происходит именно так».
– Настанет момент, когда все будут говорить: «Ну, да, это же очевидно. Конечно, все происходит именно так».
Иммунные реакции
Врачи древнего мира знали об аллергиях. Три тысячи лет назад китайские доктора описывали «растительную лихорадку», вызывавшую течь из носов осенью. Есть свидетельство, что египетский фараон Менес, основатель Первой династии, умер от укуса осы в 2641 году до Рождества Христова, хотя по другой версии его убил во время охоты гиппопотам. Спустя две с половиной тысячи лет римский философ Лукреций писал: «Что для одного еда, то для другого – яд».
Автор фото, Thinkstock
Подпись к фото,
Иногда аллергия с возрастом проходит
Но только чуть более века назад ученые поняли, что все эти многообразные симптомы – это разные головы одной и той же гидры. К тому времени исследователи уже установили, что причиной многих болезней служат бактерии и другие патогены, а мы отражаем нападения этих врагов с помощью нашей иммунной системы – армии клеток, способной выпускать смертельные химические вещества, точно поражающие антитела.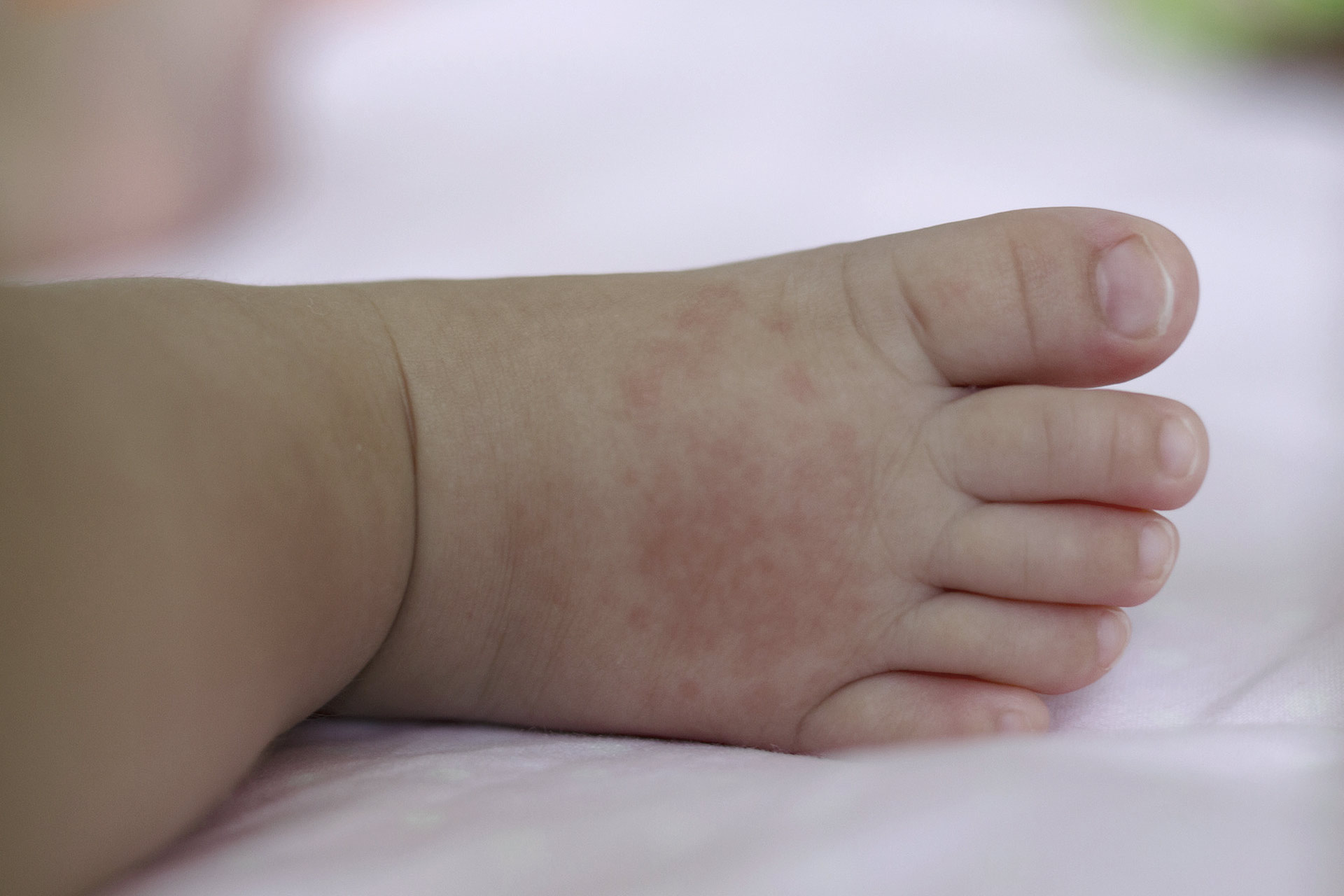 Далее они выяснили, что иммунная система может причинять и вред.
Далее они выяснили, что иммунная система может причинять и вред.
В начале 1900-х гг. французские ученые Шарль Рише и Поль Портье изучали воздействие токсинов на организм. Они вводили малые дозы яда морской анемоны собакам, а спустя неделю, если собака выживала, вводили ей еще меньшую дозу. В течение нескольких минут у собаки наступал шок, и она погибала. Вместо того чтобы защищать животное от вреда, иммунная система делала его еще более восприимчивым к токсину. (За открытие этого явления, которому он дал название анафилаксия, Рише в 1913 году получил Нобелевскую премию – Ред.)
Другие ученые установили, что некоторые медицинские препараты вызывают сыпь и иные симптомы. Чувствительность увеличивается по мере воздействия в противоположность защите от инфекционных заболеваний, которую дают антитела. Австрийский врач-педиатр и диагност туберкулеза Клеменс фон Пирке задумался над тем, как вещества, проникающие в организм, способны менять характер его реакции. Чтобы описать этот процесс, он ввел в 1906 году термин «аллергия», составленный из греческих слов ἄλλος (другой) и ἔργον (работа, воздействие).
Чтобы описать этот процесс, он ввел в 1906 году термин «аллергия», составленный из греческих слов ἄλλος (другой) и ἔργον (работа, воздействие).
В последующие десятилетия ученые открыли, что молекулярные стадии таких реакций поразительно похожи. Процесс начинается тогда, когда аллерген попадает на одну из поверхностей тела – кожу, глаз, носоглотку, рот, дыхательные пути, кишечник. Эти поверхности изобилуют иммунными клетками, выполняющими функции пограничной стражи. Когда стражник сталкивается с аллергеном, он поглощает и уничтожает нарушителя, а затем украшает внешнюю поверхность фрагментами этого вещества. Затем клетка находит некую лимфатическую ткань. Там она передает фрагменты другой иммунной клетке, которая производит антитела, имеющие форму вилки, известные как иммуноглобулин E или IgE.
Странная избирательность
Эти антитела активируют ответную реакцию, когда они снова встречают аллерген. Реакция начинается тогда, когда антитело активирует компонент иммунной системы, известный как мастоцит или тучная клетка, которая взрывается и выбрасывает целый рой химических веществ. Некоторые из этих химикатов цепляются к нервным окончаниям и вызывают зуд и кашель. Иногда появляется слизь. Мышцы гортани сжимаются, и становится трудно дышать.
Некоторые из этих химикатов цепляются к нервным окончаниям и вызывают зуд и кашель. Иногда появляется слизь. Мышцы гортани сжимаются, и становится трудно дышать.
Автор фото, Thinkstock
Подпись к фото,
Люди по-разному спасаются от аллергии — кто-то пробует носить маску…
Эта картина, воссозданная в лабораториях на протяжении истекшего столетия, раскрывает часть тайны аллергии, обозначенную вопросом «как?». Без ответа остается вопрос «почему?» Это удивительно, потому что на данный вопрос есть вполне ясный ответ, который по большей части дает иммунная система. Наши предки постоянно подвергались атакам патогенов. Естественный отбор отдавал предпочтение тем мутациям, которые помогали им отражать эти атаки; и эти мутации накапливались, чтобы в итоге создать ту изощренную систему защиты, которой мы обладаем сегодня.
Труднее было понять, как естественный отбор мог привести к возникновению аллергий. Мощный иммунный ответ на безобидные вещи вряд ли мог способствовать выживанию наших предков. Кроме того, аллергии отличаются странной избирательностью. Лишь некоторые люди подвержены аллергии, и только некоторые вещества являются аллергенами. У некоторых людей аллергия начинает проявляться далеко не в юном возрасте, порой исчезает аллергия, от которой они страдали в детстве. А еще в течение десятилетий никто не мог понять, что такое иммуноглобулин IgE и каковы его свойства. Он не проявлял способности останавливать какие-либо вирусы или бактерии. Дело выглядело так, словно наш организм вырабатывает какой-то особый вид антител — просто для того, чтобы испортить нам жизнь.
Кроме того, аллергии отличаются странной избирательностью. Лишь некоторые люди подвержены аллергии, и только некоторые вещества являются аллергенами. У некоторых людей аллергия начинает проявляться далеко не в юном возрасте, порой исчезает аллергия, от которой они страдали в детстве. А еще в течение десятилетий никто не мог понять, что такое иммуноглобулин IgE и каковы его свойства. Он не проявлял способности останавливать какие-либо вирусы или бактерии. Дело выглядело так, словно наш организм вырабатывает какой-то особый вид антител — просто для того, чтобы испортить нам жизнь.
Одна из первых подсказок появилась в 1964 году. Паразитолог Бриджит Огилви исследовала, как иммунная система противостоит паразитическим круглым червям — нематодам. Она обнаружила, что крысы, инфицированные этими паразитами, вырабатывают большие объемы вещества, которое позже получало название IgE. Дальнейшие исследования показали, что эти антитела дают иммунной системе сигнал начать сокрушительную контратаку против глистов.
Протеиновое звено
Черви-паразиты представляют серьезную угрозу не только для крыс, но и для людей. Глисты анкилостомы поражают, в частности, кишечник и высасывают кровь. Печеночные двуустки могут разрушить ткани печени и вызвать рак. Ленточные черви могут проникать в мозг и образовывать в нем кисты. Более 20% людей на Земле являются носителями глистных инвазий, большинство из них живет в странах с низкими доходами. До появления современных систем здравоохранения и контроля безопасности продуктов питания наши предки на протяжении всей своей жизни были вынуждены вести борьбу с глистами, а также клещами и другими паразитами.
Автор фото, Thinkstock
Подпись к фото,
Аллергия на домашних животных довольно распространена
В 1980-е гг. несколько ученых настойчиво доказывали взаимосвязь между паразитами и аллергиями. Вероятно, у наших предков в процессе эволюции развилась способность распознавать белки (протеины) на поверхности червей и реагировать выработкой антител IgE. Антитела «воспламеняют» клетки иммунной системы на коже и в кишечнике, чтобы как можно скорее пресечь попытку паразита проникнуть в организм. «В нашем распоряжении есть примерно час времени, чтобы решительно отреагировать и понизить шансы паразитов на выживание», — говорит профессор Дэвид Данн, паразитолог и иммунолог и Кембриджского университета.
Антитела «воспламеняют» клетки иммунной системы на коже и в кишечнике, чтобы как можно скорее пресечь попытку паразита проникнуть в организм. «В нашем распоряжении есть примерно час времени, чтобы решительно отреагировать и понизить шансы паразитов на выживание», — говорит профессор Дэвид Данн, паразитолог и иммунолог и Кембриджского университета.
Согласно паразитарной теории, белки глистов имеют ту же форму, что и другие молекулы, с которыми мы постоянно сталкиваемся в жизни. Если мы встречаем такие молекулы, мы переходим к бессмысленной обороне. «Аллергия – это ничто иное как злополучный побочный эффект защиты от червей-паразитов», — говорит Данн.
Когда Меджитов только начинал изучать иммунологию, ему преподавали паразитарное учение о происхождении аллергии. Однако 10 лет назад у него начали возникать сомнения на этот счет. «Я видел, что это ничего не объясняет», — говорит он. Поэтому Меджитов задумался над своей собственной теорией на этот счет.
Размышления составляют немалую часть научной работы Меджитова. Это наследие, доставшееся ему от лет учебы в Советском Союзе в 1980-1990-е гг., когда в университетах страны было мало оборудования и еще меньше заинтересованности в подготовке хороших ученых. Студенческие годы Меджитова прошли в Ташкентском государственном университете в Узбекистане. Каждую осень профессора (по разнарядке коммунистических партийных органов – Ред.) отправляли студентов в поле на помощь колхозникам в уборке урожая хлопка. Работали ежедневно от рассвета до заката. «Это было ужасно, — говорит Меджитов. – Если ты не работал, тебя исключали из университета». Он вспоминает, как тайком брал с собой в поле учебники по биохимии, за что и подвергся взысканию.
Это наследие, доставшееся ему от лет учебы в Советском Союзе в 1980-1990-е гг., когда в университетах страны было мало оборудования и еще меньше заинтересованности в подготовке хороших ученых. Студенческие годы Меджитова прошли в Ташкентском государственном университете в Узбекистане. Каждую осень профессора (по разнарядке коммунистических партийных органов – Ред.) отправляли студентов в поле на помощь колхозникам в уборке урожая хлопка. Работали ежедневно от рассвета до заката. «Это было ужасно, — говорит Меджитов. – Если ты не работал, тебя исключали из университета». Он вспоминает, как тайком брал с собой в поле учебники по биохимии, за что и подвергся взысканию.
Автор фото, Thinkstock
Подпись к фото,
Цветение растений, пыльца — мощнейшие аллергены
В аспирантуре было не лучше. Он приехал на учебу в Московский государственный университет сразу после краха советского режима. Университет оказался банкротом, у Меджитова не было оборудования, необходимого для проведения экспериментов. «Практически все свое время я читал и думал», — сказал мне Меджитов.
«Практически все свое время я читал и думал», — сказал мне Меджитов.
Главным образом он думал о том, как наш организм воспринимает внешний мир. Мы распознаем «паттерны» фотонов с помощью глаз, а «паттерны» вибраций воздуха – ушами. По мнению Меджитова, иммунная система – одна из систем распознания «паттернов»: она засекает молекулярные подписи вместо света и звуков.
В поисках научных статей по своей дисциплине Меджитов наткнулся на реферат эссе, написанного в 1989 году Чарльзом Дженуэем, иммунологом из Йельского университета, и озаглавленного «Приближение к асимптоте? Эволюция и революция в иммунологии». (Асимптота – в математике прямая линия, к которой бесконечно приближается кривая. – Ред.)
Меджитов был заинтригован и потратил свою стипендию за несколько месяцев, чтобы купить репринт этой работы. Его ожидания оказались полностью оправданными, поскольку эта работа открыла ему учение Дженуэя о «врожденном иммунитете», а этому учению было суждено изменить его жизнь.
Новый датчик
В то время Дженуэй утверждал, что антитела обладают одним существенным недостатком: иммунной системе требуется несколько дней, чтобы выработать эффективное антитело для противодействия новой инвазии. Он предположил, что у иммунной системы может быть еще одна линия обороны, которая обеспечивает более оперативную защиту. Возможно, она использует систему распознания «паттернов», позволяющую быстро засекать бактерии и вирусы и немедленно запускать ответную реакцию.
Меджитов рассуждал примерно так же, поэтому он немедленно написал Дженуэю. Дженуэй ответил, и между ними завязалась переписка, которая, в итоге, привела Меджитова в Нью-Хейвен, штат Коннектикут. В 1994 году он стал исследователем-постдокторантом в лаборатории Дженуэя. Чарльз Дженуэй умер в 2003 году.
Автор фото, Thinkstock
Подпись к фото,
Люди отказываются от многих продуктов, лишь бы не страдать от аллергии
Меджитов до сих пор диву дается, как это Дженуэй согласился с ним работать.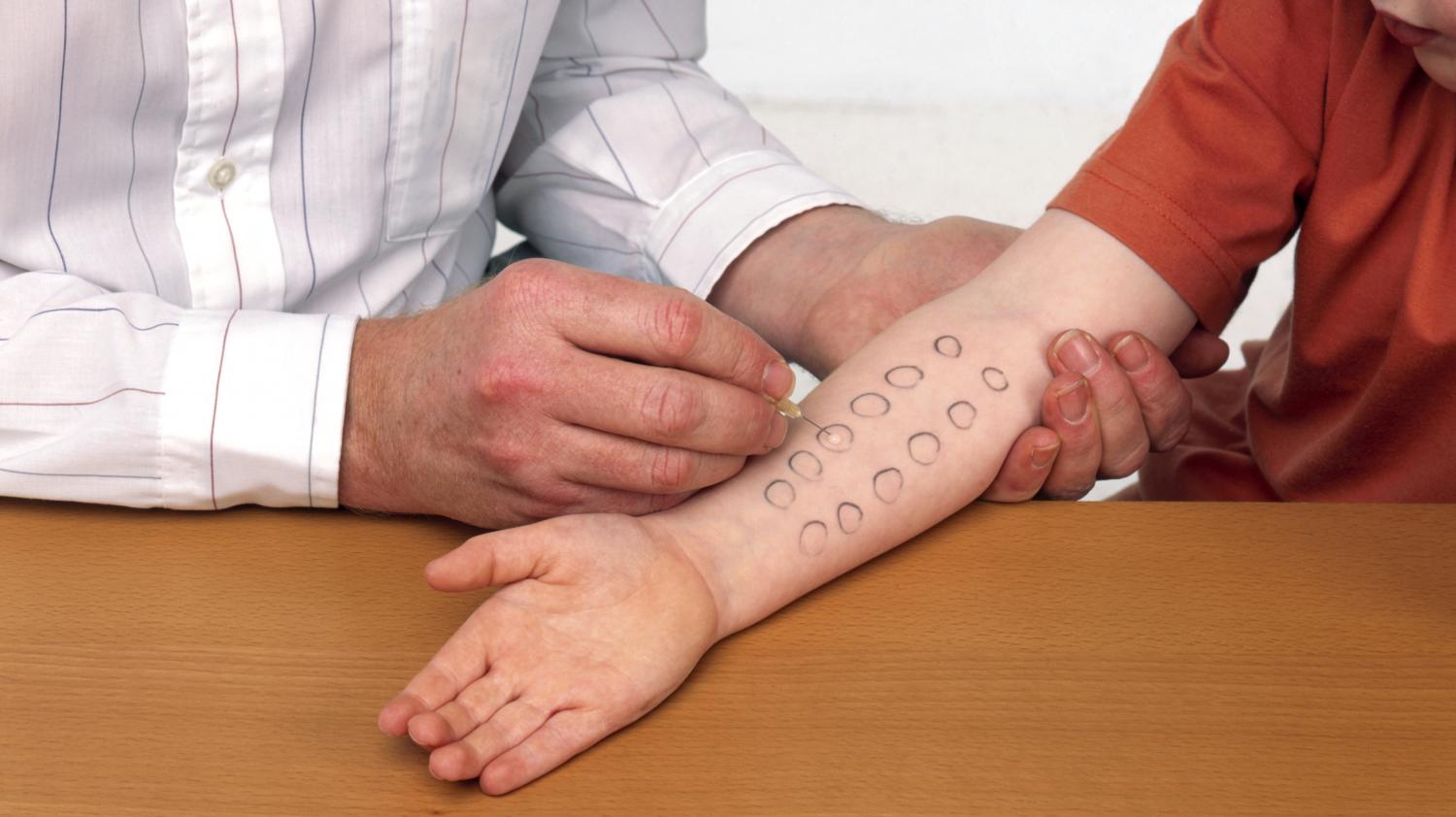 «Я думаю, что единственная причина, почему он меня взял в свою лабораторию, заключается в том, что никто больше не хотел заниматься этой идеей», — вспоминает он.
«Я думаю, что единственная причина, почему он меня взял в свою лабораторию, заключается в том, что никто больше не хотел заниматься этой идеей», — вспоминает он.
Ощущая поддержку со стороны коллег Дженуэя, Дерека Сант’Анджело и других сотрудников лаборатории, Меджитов учился очень быстро. Вскоре он и Дженуэй обнаружили новый класс сенсоров на поверхности определенного вида иммунных клеток. Столкнувшись с вторжением в организм чужеродного тела, такой датчик прикрепляется к чужаку и включает систему химической тревоги, которая отправляет другие иммунные клетки на поиск патогенов, чтобы обнаружить их и уничтожить. Это быстрый и точный способ обнаружения и устранения чужеродных бактерий.
Открытие Меджитовым и Дженуэем этих датчиков, ныне известных как толл-подобные рецепторы (TLR-4) у млекопитающих, выявило новое измерение, присущее нашей иммунной защите, и было признано фундаментальным принципом иммунологии.
Меджитов продолжал размышлять и после того, как они с Дженуэем открыли толл-подобные рецепторы.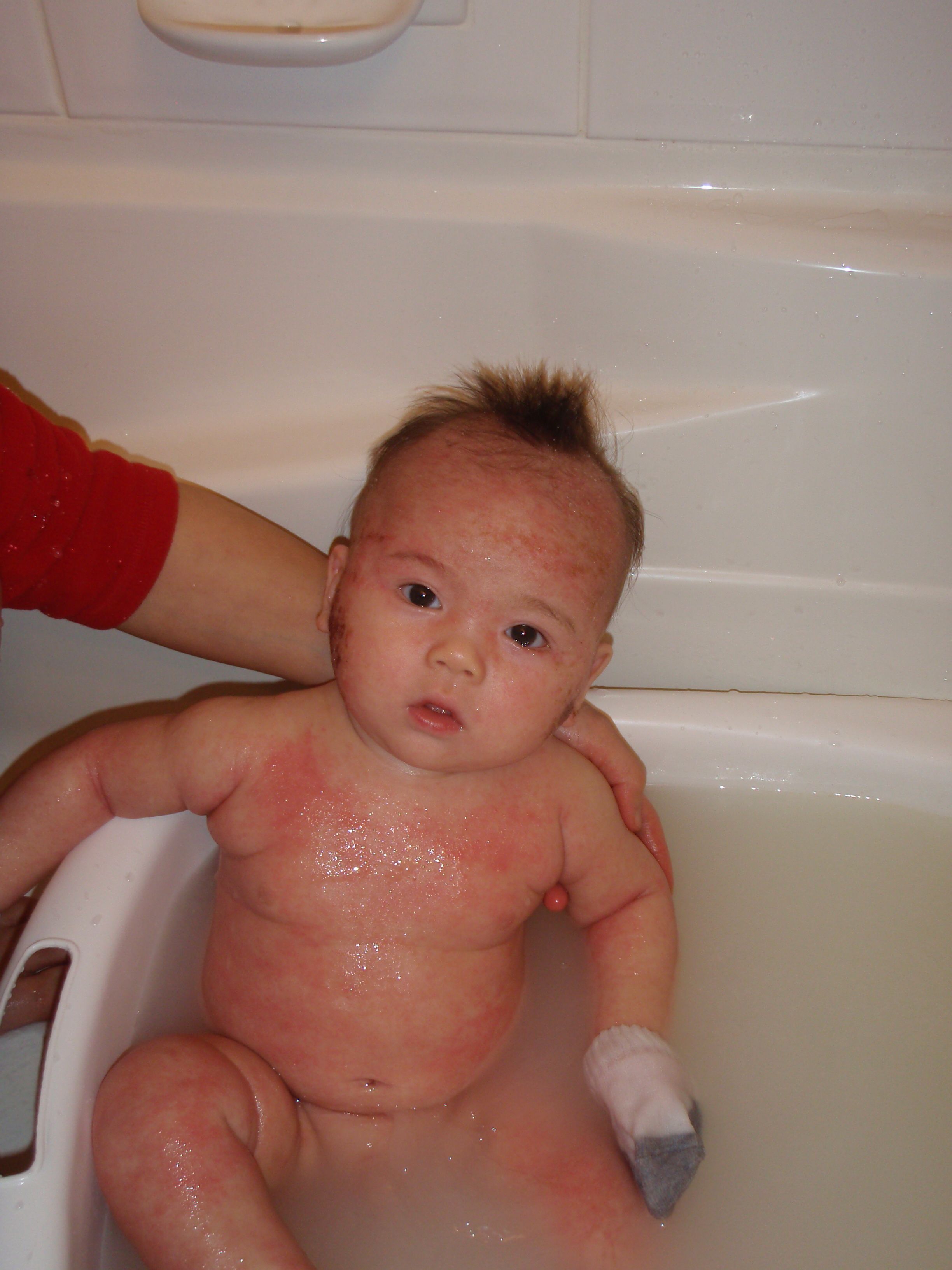 Если иммунная система обладает специальными сенсорами для бактерий и других инородных тел, возможно, у нее есть не открытые еще датчики для обнаружения других врагов. Именно тогда он задумался о паразитических червях, иммуноглобулинах E (IgE) и аллергиях. Но поначалу, когда он думал об этом, картина не складывалась.
Если иммунная система обладает специальными сенсорами для бактерий и других инородных тел, возможно, у нее есть не открытые еще датчики для обнаружения других врагов. Именно тогда он задумался о паразитических червях, иммуноглобулинах E (IgE) и аллергиях. Но поначалу, когда он думал об этом, картина не складывалась.
Верно то, что когда иммунная система обнаруживает червей-паразитов, она вырабатывает IgE. Однако IgE не играет такой уж существенной роли в борьбе с инородными организмами. Так, например, ученые с помощью генной инженерии вывели мышей, не способных производить IgE, и обнаружили, что такие животные по-прежнему были способны защищаться от червей-паразитов. Меджитов скептически относился к идее, что аллергены имитируют белки-паразиты. У множества аллергенов, таких как никель или пенициллин, нет возможных аналогов в молекулярном строении паразита.
Чем больше Меджитов думал об аллергенах, тем менее важной представлялась ему их структура. Возможно, аллергены связаны друг с другом не формой, а тем, что они делают.
Борцы с токсинами
Мы знаем, что аллергены часто наносят физический ущерб. Они вскрывают клетки, раздражают мембраны, разрушают белки. Может быть, думал Меджитов, аллергены приносят такой серьезный вред, что нам нужна защита от них. «Если задуматься обо всех основных симптомах аллергических реакций – насморк, слезы, чихание, кашель, зуд, рвота, диарея, — у них у всех есть нечто общее, — говорит Меджитов. – Все они имеют отношение к изгнанию чего-либо». Внезапно тайна аллергии начала представляться по-иному. Аллергии не являются признаком возникновения неполадок в организме. Они представляют собой стратегию организма, направленную на избавление от аллергенов.
Автор фото, Thinkstock
Подпись к фото,
Определить точно, на что аллергия, как правило, трудно — не помогают и специальные тесты
Изучая такую возможность, Меджитов выяснил, что идея уже всплывала на поверхность время от времени, но затем вновь оказывалась погребена. Например, в 1991 году эволюционный биолог Марджи Профет высказывала предположение, что аллергии борются с токсинами. Иммунологи отвергли эту идею, видимо, на том основании, что Профет была для них чужаком. Меджитов счел эволюционную теорию токсинов, предложенную Профет, весьма полезной. «Она словно развязала нам руки», — сказал ученый.
Например, в 1991 году эволюционный биолог Марджи Профет высказывала предположение, что аллергии борются с токсинами. Иммунологи отвергли эту идею, видимо, на том основании, что Профет была для них чужаком. Меджитов счел эволюционную теорию токсинов, предложенную Профет, весьма полезной. «Она словно развязала нам руки», — сказал ученый.
В соавторстве с двумя своими учениками, Ноем Палмом и Рэйчел Розенстайн, Меджитов опубликовал статью с изложением своей теории в журнале Nature в 2012 году. Затем он стал проверять ее опытным путем. Сначала он проверил наличие связи между ущербом и аллергиями. Он и его коллеги делали мышам инъекции, содержащие PLA2, аллергический фермент фосфолипаза А2, который находится в пчелином яде и разрушает мембраны клеток.
Как и предсказывал Меджитов, иммунная система животных не реагировала собственно на PLA2 как таковой. Только тогда, когда фермент PLA2 вскрывал мембранные оболочки клеток, иммунная система вырабатывала антитела IgE.
Другое предсказание, содержавшееся в теории Меджитова, гласило, что эти антитела будут защищать мышей вместо того, чтобы стать для них причиной болезни. Чтобы проверить эту гипотезу, Меджитов и его коллеги вслед за первой инъекцией PLA2 ввели мышам вторую, более сильную дозу препарата. Если бы животные не подверглись ранее воздействию PLA2, температура тела у них должна была резко подскочить, что могло бы даже привести к гибели подопытных. Однако мыши, подвергшиеся воздействию, отреагировали на это аллергической реакцией, которая, по не ясным пока причинам, ослабила действие PLA2.
Клеточный щит
Меджитов не знал, что на другом краю США еще один ученый проводил эксперимент, результаты которого могли еще основательнее подкрепить его теорию. Стивен Галли, заведующий кафедрой патологии в Медицинской школе Стэнфордского университета, в течение многих лет изучал тучные клетки, загадочные иммунные клетки, способные убивать людей во время аллергических реакций. У него возникло подозрение, что на самом деле тучные клетки должны оказывать помощь организму. Так, в 2006 году Галли и его коллеги выяснили, что тучные клетки уничтожают токсины, содержащиеся в яде гадюки. Это открытие навело Галли на ту же мысль, к которой склонялся и Меджитов: а не могут ли аллергии выполнять защитную функцию.
У него возникло подозрение, что на самом деле тучные клетки должны оказывать помощь организму. Так, в 2006 году Галли и его коллеги выяснили, что тучные клетки уничтожают токсины, содержащиеся в яде гадюки. Это открытие навело Галли на ту же мысль, к которой склонялся и Меджитов: а не могут ли аллергии выполнять защитную функцию.
Автор фото, SPL
Подпись к фото,
Те самые тучные клетки, основные агенты аллергических реакций
Что получить ответ на этот вопрос, Галли и его коллеги вводили мышам инъекции, содержащие от одной до двух доз яда, соответствующих одному укусу пчелы, вызывая тем самым аллергические реакции у животных. Затем они вводили подопытным потенциально смертельные дозы, чтобы понаблюдать, повысит ли ответная реакция шансы мышей на выживание. Так и произошло. Более того, когда Галли его команда ввели антитела IgE мышам, которые раньше не подвергались воздействию яда, эти животные также оказались защищенными от потенциально опасной дозы.
Меджитов был в восторге, когда обнаружил работу Галли в том же номере журнала Immunity («Иммунитет»), в котором была опубликована его собственная статья. «Приятно было узнать, что кто-то пришел к тем же результатам, используя совершенно другую модель. Это обнадеживало», — сказал мне Меджитов.
И все же после всех экспериментов многие вопросы оставались без ответов. Каким именно образом вред, наносимый организму пчелиным ядом, ведет к выделению IgE? И как IgE защищает мышей? Именно на эти вопросы ищет сейчас ответы команда Меджитова. Он продемонстрировал мне некоторые эксперименты, когда я снова побывал у него в марте. Мы с трудом протиснулись мимо новой морозильной камеры, перегораживающей коридор, чтобы проникнуть в комнату, где его сотрудница Джейми Каллен проводит большую часть своего времени. Она поместила под микроскоп емкость с розовым сиропом и пригласила меня взглянуть. Я увидел целое сонмище тел, имевших форму дыни.
«Это именно те клетки, которые и создают все проблемы», — сказал Меджитов.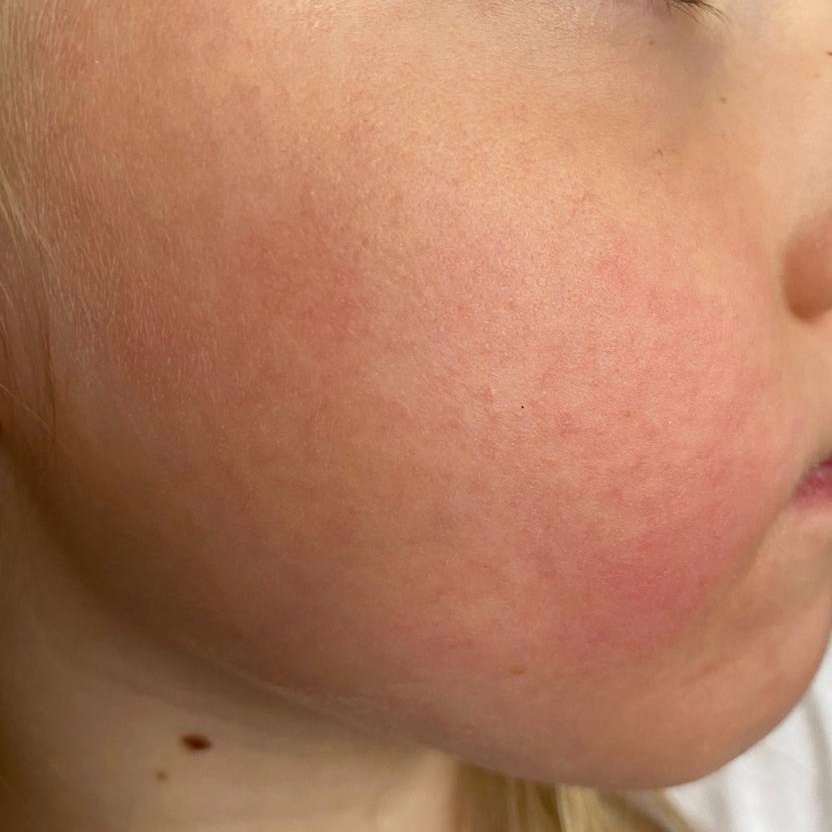 Я смотрел на тучные клетки, основные агенты аллергических реакций. Каллен занимается изучением того, как антитела IgE вступают в столкновение с тучными клетками, побуждая их становиться восприимчивыми, а в некоторых случаях и сверхвосприимчивыми к аллергенам.
Я смотрел на тучные клетки, основные агенты аллергических реакций. Каллен занимается изучением того, как антитела IgE вступают в столкновение с тучными клетками, побуждая их становиться восприимчивыми, а в некоторых случаях и сверхвосприимчивыми к аллергенам.
Сигнал тревоги для организма
Как предсказывает Меджитов, такие эксперименты покажут, что обнаружение аллергенов действует так же, как домашняя система охранной сигнализации: «Вы можете засечь грабителя не потому, что узнали его в лицо, а по разбитому окну», — объясняет он. Вред, причиненный аллергеном, возбуждает иммунную систему, которая собирает молекулы, находящиеся поблизости, и создает к ним антитела. Таким образом, преступник установлен и его можно будет скрутить, как только он попробует проникнуть в дом в следующий раз.
Аллергии становятся более понятными с точки зрения эволюции, если рассматривать их как своего рода домашнюю систему охранной сигнализации. Токсичные химические вещества, те же яды растений и животных, издавна угрожают здоровью человека. Аллергии обеспечивали защиту нашим предкам, вымывая эти вещества из организма. А тот дискомфорт, который наши предки испытывали, подвергаясь воздействию этих аллергенов, мог заставить их перебираться в более безопасные уголки среды их обитания.
Аллергии обеспечивали защиту нашим предкам, вымывая эти вещества из организма. А тот дискомфорт, который наши предки испытывали, подвергаясь воздействию этих аллергенов, мог заставить их перебираться в более безопасные уголки среды их обитания.
В лаборатории Джейми Каллен стоит пластиковый ящик, в котором обитает пара мышей. В подвале здания хранятся дюжины других подобных ящиков. Некоторые из мышей – самые обыкновенные, другие – нет. Ученые из команды Меджитова с помощью методов генной инженерии лишили животных возможности производить IgE.
Меджитов и Каллен будут вести наблюдения за этими избавленными от аллергии мышами в течение следующей пары лет. Животные могут быть избавлены от страданий, связанных с сенной лихорадкой, вызванной пыльцой амброзии, которая неизбежно попадет в их ящики с потоками воздуха. Но, как предсказывает Меджитов, им придется хуже. Неспособные противостоять пыльце растений и другим аллергенам, они позволят токсичным молекулам беспрепятственно проникнуть в свой организм, где будет нанесен вред органам и тканям.
«Этого еще никто никогда не делал, поэтому мы не знаем, какими окажутся последствия», — говорит Меджитов. Но если его теория верна, эксперимент продемонстрирует, что аллергии оснащают нас невидимым щитом.
Как повезет…
Даже если эксперимент пройдет так, как ожидается, Меджитов не уверен, что его гипотезы по поводу аллергий так же быстро заслужат признание, как идеи, относящиеся к толл-подобным рецепторам. Представление о вреде аллергий слишком прочно укоренилась в умах врачей. «Приходится считаться с инерцией мышления», — говорит он.
Однако понимание целей, которым служат аллергии, может привести к кардинальным изменениям в подходах к их лечению. «Один из выводов из наших взглядов состоит в том, что любая попытка полностью блокировать аллергическую защиту – это плохая идея», — говорит Меджитов. Вместо этого аллергологам следовало бы выяснить, почему у меньшинства людей защитные реакции приводят к сверхчувствительности. «Это так же, как с болью, — продолжает Меджитов. – Нормальная боль – это благо. Избыточная боль – беда».
«Это так же, как с болью, — продолжает Меджитов. – Нормальная боль – это благо. Избыточная боль – беда».
Пока же Меджитов был бы доволен, если бы удалось убедить людей не относиться к аллергиям, как к болезни, несмотря на все страдания, которые они причиняют. «Вы чихаете, чтобы защитить себя. А то, что вам не нравится чихать, это уж простое невезение, — говорит он, слегка пожимая плечами. – Эволюции нет дела до ваших чувств».
Комплексное лечение аллергии — Лечение аллергии и астмы в Аллергомед
Идеологией клиники Аллергомед является комплексное лечение аллергии и других заболеваний.
У каждого организма есть свои «тонкие» места. В медицине они называются биологическими дефектами — это сбой в работе систем и органов, который влечет за собой болезнь. Кроме того, как правило, у человека, страдающего каким–то заболеванием, возникают нарушения со стороны других органов и систем. В организме взаимосвязано все. Поэтому человеческая мечта об одной большой таблетке, которая вылечит все — утопична. Лекарства, кроме антибиотиков , действуют на клеточном и субклеточном уровне. Поэтому лекарство поможет справиться с одним элементом цепочки нарушений в организме. Если добавить еще несколько лекарств, то мы починим еще несколько поломок. Но бывает так, что лечить нужно очень много. Например, у человека аллергическая реакция сразу на много аллергенов – пыль, клещи, пыльца, домашние животные и т.д. А, кроме того, этот пациент очень часто болеет простудными заболеваниями. Это очень часто касается детей. Лечение включает в себя огромное количество медикаментов, которые негативно действуют на печень, желудок и кишечник. А тут нам говорят «позаботьтесь о печени» и предлагают следующее лекарство. Очень часто лекарства перестают действовать, если их принимать долго. Часто слышим от своих пациентов, что все антигистаминные перестали работать. Особенно часто это случается с больными поллинозами, когда сезон цветения продолжается с марта до сентября. В настоящее время существует современный и достаточно эффективный метод лечения – АСИТ (аллерген специфическая иммунная терапия).
Лекарства, кроме антибиотиков , действуют на клеточном и субклеточном уровне. Поэтому лекарство поможет справиться с одним элементом цепочки нарушений в организме. Если добавить еще несколько лекарств, то мы починим еще несколько поломок. Но бывает так, что лечить нужно очень много. Например, у человека аллергическая реакция сразу на много аллергенов – пыль, клещи, пыльца, домашние животные и т.д. А, кроме того, этот пациент очень часто болеет простудными заболеваниями. Это очень часто касается детей. Лечение включает в себя огромное количество медикаментов, которые негативно действуют на печень, желудок и кишечник. А тут нам говорят «позаботьтесь о печени» и предлагают следующее лекарство. Очень часто лекарства перестают действовать, если их принимать долго. Часто слышим от своих пациентов, что все антигистаминные перестали работать. Особенно часто это случается с больными поллинозами, когда сезон цветения продолжается с марта до сентября. В настоящее время существует современный и достаточно эффективный метод лечения – АСИТ (аллерген специфическая иммунная терапия). Аллергены вводят малыми дозами с нарастанием концентрации, и организм перестает реагировать на аллерген. Но этот метод работает на один или одну группу аллергенов. Лечиться им нужно от года до трех. А в результате через несколько лет аллергия все равно может вернуться.
Аллергены вводят малыми дозами с нарастанием концентрации, и организм перестает реагировать на аллерген. Но этот метод работает на один или одну группу аллергенов. Лечиться им нужно от года до трех. А в результате через несколько лет аллергия все равно может вернуться.
Наша клиника тринадцать лет разрабатывала концепцию комплексного лечения. Это лечение включает в себя лекарственные препараты в острый период болезни и нелекарственные методы лечения, которые подключаются сразу в острый период и продолжают работать по мере отхода от медикаментов. Эти нелекарственные методы помогают справиться с теми биологическими дефектами (тонкими местами), которые могут провоцировать рецидивы заболевания и сделать более быстрое выздоровление. К нелекарственным методам лечения относятся остеопатия, гомеопатия, иглотерапия и китайская классическая медицина, психотерапия, дыхательная гимнастика по Бутейко. Для каждой патологии есть показания применения различных методов лечения. Например, для аллергического ринита важно одновременное применение иглотерапии и остеопатии ( кранио -сакральных техник). У детей аллергический ринит в сочетании с аденоидитом прекрасно поддается лечению остеопатией и гомеопатией, примененной одновременно. Для обострения атопичесого дерматита необходимо сочетание иглотерапии и психотерапии. Лечение аллергии на животных дает положительный результат в 70% случаев при сочетании иглотерапии и специальных психотерапевтических методик. К нашей гордости только наша клиника эффективно лечит аллергию на животных. При этом вначале терапии мы всегда назначаем лекарства. Затем пытаемся отойти от них полностью или оставить маленькую поддерживающую дозу.
Механизм действия нелекарственных методов очень сложен. Его трудно описать в нескольких абзацах. Например, иглотерапия в сочетании с баночной терапией, прогреваниями полынными сигарами или специальными китайскими лампами приводит в соответствие нарушенные связи между внутренними органами, одновременно воздействуя на множество причин, вызывающих болезнь . Аллергия — это сложное заболевание, в которое включается иммунная система, дыхательная система(верхние дыхательные пути, бронхи, легкие) , пищеварительная система ( печень, желчный пузырь, поджелудочная железа), нервная система ( вегетативная и центральна). Иглотерапия может на одном сеансе внести улучшение по всем этим системам. Перед началом лечения врач иглотерапевт проводит диагностику ( по жалобам, по пульсу и языку) для выявления тех нарушений, которые привели к заболеванию. У каждого пациента это свои причины, хотя болезнь одна. Например, в Китайской медицине выделяются 8 типов бронхиальных астм, которые лечить нужно совершенно по-разному. Различные точки и комбинации точек обладают разными функциями. Есть точки противоболевые, убирающие отеки и зуд, уменьшающие секрецию мокроты, снижающие чувствительность к аллергенам, успокаивающие нервную систему, мочегонные, снижающие или повышающие артериальное давление, убирающие противовоспалительные спазмы и т.д. Приведем пример – обострение атопического дерматита у пациента. Как правило, возникает высыпание с зудом на коже. Это связано с проблемами, возникшими в желудочно-кишечном тракте ( застоя желчи, воспалительные заболевания желудка, двенадцатиперстной кишки, нарушение функции кишечника и т.д. ). При этом часто возникает повышенная нервозность, раздражительность, плохой сон. Часто причиной обострений являются хронические инфекции, которые связаны с пониженной функцией иммунной системы. Можно себе представить какое количество препаратов необходимо принять, чтобы полечить каждую из причин болезни. Иглотерапия воздействует на весь организм в целом. Только на одном сеансе врач может уменьшить воспаление в желудочно-кишечном тракте, увеличить отток желчи, воздействовать успокаивающе на нервную систему, снять кожный зуд, улучшить сон, стимулировать иммунитет и т.д. Иглотерапия обладает возможностью стимулировать надпочечники, выделяющие противовоспалительные гормоны, которых в лекарствах так боятся наши пациенты.
Остеопатия – это метод, работающий с мышцами, связками, фасциями, внутренними органами. Кроме того, метод работает на жидкостых средах. Внешне он похож на что-то среднее между мягкой мануальной терапией и массажем. В нашей клинике он применяется широко при лечении ЛОР патологии ( аллергические риниты, отиты, гаймориты), бронхо-легочной патологии ( астма, бронхиты), при лечении опрно-дигательной системы и нервной системы ( депрессии, гиперактивность и задержка психомоторного развития у детей, неврозы).
Гомеопатия — это метод широко распространенный в нашей стране и за рубежом. Это лечение сверх малыми концентрациями натуральных веществ — минералов, растений, насекомых и т.д. Каждый человек соответствует по своей конституции ( телосложение, внешность, поведение, пристрастия, привычки, болезни и их течение) какому-то гомеопатическому препарату. Этот препарат ( конституциональный препарат) является самым важным корректором для организма данного человека. Врач может выбрать и симптоматические препараты, которые купируют определенные симптомы. Наши гомеопаты, приверженцы Ленинградской школы гомеопатии, которая лечит одним – тремя препаратами. Гомеопатия — совершенно безвредный метод, не имеющий побочных действий. Это метод лечения беременных и детей.
Психотерапия — метод, корректирующий, уже имеющиеся нарушения со стороны нервной системы. Врач психотерапевт назначает лекарственное лечение и применяет психотерапевтические техники. Техники подбираются специально для каждого пациента (гештальт — терапия, NLP, позитивная психотерапия, гипноз, системные семейные расстановки, поведенческая терапия и т.д.). Показанием для психотерапии является наличие психосоматического заболевания, наличие невроза, сопутствующего основному заболеванию, наличие хронической или острой психотравмирующей ситуации, провоцирующей возникновение эмоциональных нарушений, которые еще не оформились в невроз. Именно в нашей клинике мы работаем с техниками десенсибилизации на определенный аллерген. Это особенно важно для пациентов, страдающих аллергией на собственных животных, когда нет возможности избавится от питомца.
В нашей клинике разработаны рекомендательные схемы сочетания различных немедикаментозных методов, которые особенно эффективны для различных патологий. Методы подбирают врачи аллергологи, неврологи, гастроэнтерологи, терапевты и другие специалисты. Последовательность применения методов выбирают узкие специалисты. Количество сеансов также определяет врач, проводящий курс лечения.
Рекомендованные сочетания методов:
1. Бронхиальная астма – ИРТ+ Остеопатия+ Психотерапия ( при нервно-психическом механизме)
2. Аллергический ринит хронический круглогодичный ИРТ + Остеопатия ( при аллергии на животных или на пыль — три сеанса психотерапии )
3. Поллиноз – ИРТ, АСИТ
4. Атопический дерматит, экзема – иглотерпаия, психотерапия
5. Отеки Квинке, крапивница- ИРТ + гомеопатия + психотерапия
При комплексном лечении эффективность терапии составляет 90%, т.е. только у 10 процентов пациентов достигается слабоположительный результат или нет эффекта от терапии.
Аллергия в раннем детском возрасте — Лечение аллергии и астмы в Аллергомед
Чаще всего аллергия в раннем детском возрасте проявляется в форме атопического дерматита. АД начинается, обычно, в первые месяцы жизни, принимая затем рецидивирующее течение. Распространенность АД среди детей в разных странах составляет 12-37%. С возрастом при правильном лечении частота обострений уменьшается, а у половины пациентов проходит к 15 годам жизни. В ряде случаев заболевание переходит в тяжелую форму и приводит к инвалидизации. В 47% случаев АД появляется сразу после рождения или в первые 2 месяца жизни ребенка. Часто АД является первым заболеванием в «аллергическом марше», который в дальнейшем проявляется бронхиальной астмой, аллергическим ринитом и поллинозом, т.к. аллергическая реакция на иммунном уровне сопровождается не только локальным воспалением кожи, но и системными иммунными реакциями с вовлечением в процесс различных отделов дыхательного тракта.
Огромную роль в развитии заболевания играет наследственность. Проведенные генетические исследования показали, что АД развивается у 82% детей, если оба родителя страдают аллергией, при этом АД развивается на первом году жизни. От 59 до 54% если один родитель имеет болезнь аллергического круга.42 % — если родственники первой линии имеют проявления аллергии. Факторами провокации появления АД является употребление в пищу беременной или кормящей матерью пищи, содержащей большое количество аллергенов, нахождение беременной женщины в помещениях, содержащих табачный дым и поллютанты, быстрый переход на искусственное вскармливание ребенка.
У 30-40% детей раннего возраста одним из основных факторов, реализующих предрасположенность к АД, являются пищевые аллергены. Это в первую очередь белки молока, куриного яйца и рыбы. Чуть реже — это аллергены злаков (пшеница, рожь, кукуруза, ячмень, рис, гречиха). Велика роль желудочно-кишечного тракта в развитии и течении АД, проявляющаяся ферментопатиями, дискинезиями, дисбиозом кишечника и нарушением мембранного пищеварения. Так же наличие в организме ребенка золотистого стрептококка, гемолитических штаммов и другой условно-патогенной флоры серьезно аллергизирует организм.
Обычно манифестация АД происходит у детей на первом году жизни (младенческая форма). Болезнь характеризуется острым воспалением с высыпанием на коже узелков или пузырьков, которые наполнены серозной жидкостью и могут вскрываться, вызывая мокнутие. При этом возникает кожный зуд, ощущение жжения. Ребенок расчесывает кожу, вследствие чего очаги покрываются серозно-кровянистыми корочками. При ограниченной форме высыпания локализуются в области лица, при распространенной форме – на теле и на разгибательных поверхностях конечностей. У 30% детей наблюдается покраснение кожи с шелушением и небольшой отечностью. В таких случаях красные пятна и узелки появляются чаще всего на голове и на лице в вечерние часы, при этом в утреннее время высыпания пропадают или становятся менее яркими.
Основным диагностическим критерием для младенческой формы АД является оценка анамнеза и клинической картины заболевания: наблюдение за высыпаниями. Кроме того, детям проводится обследование желудочно-кишечного тракта для выявления дисбактериоза, наличия условно-патогенной флоры кишечника, ферментопатий. Определяется уровень общего иммуноглобулина Е. и эозинофилия крови. После года возможно определение аллергенспецифических иммуноглобулинов Е в сыворотке крови. Однако часто уровень специфических иммуноглобулинов Е и клинических проявлений (высыпания на коже) не соответствуют друг другу. Примером может служить появление кожного высыпания на продукт питания при нормальном показателе уровня иммуноглобулина крови. Важно подчеркнуть, что опираться на одну лабораторную диагностику в постановке диагноза АД невозможно.
Лечение АД происходит в нескольких направлениях – диета, назначение антигистаминных препаратов, местное лечение кожи, а также лечение проблем, выявленных при обследовании желудочно-кишечного тракта.
Основой лечения АД является диетотерапия, принципы которой состоят из исключения из диеты причинно-значимых аллергенов и продуктов питания, являющихся облигатными аллергенами, т.е. способствующих при употреблении выделению гистамина. При грудном вскармливании диеты должна придерживаться мать ребенка. При переходе на искусственное вскармливание это касается питания самого ребенка. Длительность исключения определенного продукта определяется индивидуально и составляет в среднем от 6 до 12 месяцев. Практически любой продукт может вызвать появление кожных высыпаний.
Местное лечение кожи состоит из лечебных средств, снимающих аллергическое воспаление и подбора средств ухода за кожей. Этим может заниматься как врач аллерголог, так и дерматолог. Правильно подобранное лечение способствует профилактике осложнений и хронизации заболевания.
Противоаллергические средства должны назначаться в остром периоде заболевания. Их применение должно быть строго ограниченным и контролироваться по срокам аллергологом. Также назначение антигистаминных препаратов должно быть строго по возрасту ребенка.
Очень важным компонентом лечения является коррекция проблем дисбиоза и ферментопатий. Если не вылечить проблемы данного характера, то кожные высыпания будут непрерывно рецидивировать вне зависимости от диеты и правильного ухода за кожей. После проведенного курса лечения через две недели делаются повторные анализы для контроля, проведенного лечения.
Лечащим врачом ребенка, страдающим, АД является аллерголог. В независимости от интенсивности кожных проявлений именно аллерголог назначает диету матери, будет контролировать введение прикорма, решает вопрос об объеме обследования, о необходимости назначения консультаций врачей дерматолога и гастроэнтеролога.
Полезно знать об АЛЛЕРГИИ (allergi)
Что такое аллергия?
Слово «аллергия» заимствовано из греческого языка и означает «другое действие». Таким образом, аллергия – это изменения реакции организма на воздействие обычных веществ, имеющихся в окружающей среде, которые сами по себе являются безопасными. Такие вещества называются аллергенами, и самые обычные из них происходят от домовых клещей, плесневых грибков, шерстистых животных, продуктов питания, лекарств, металлов и пыльцы трав и деревьев.
При контакте больного с аллергеном в его организме начинают вырабатываться особые антитела (IgE). Эти антитела абсорбируются на поверхности различных воспалительных клеток, таких, как тучные клетки и базофильные гранулоциты. Такие клетки находятся, например, в слизистой оболочке дыхательных путей, крови и коже. При возобновлении контакта с тем же самым аллергеном может возникнуть реакция между антителом и аллергеном. В процессе такой реакции образуются химические субстанции, вызывающие такие расстройства, как зуд, заложение носа, кашель и одышка. Наиболее важной химической субстанцией, образующейся в этом процессе, является гистамин. Иногда аллергия на определённое вещество может развиться быстро, а иногда это происходит в течение продолжительного времени.
Кто может страдать аллергией?
Наследственный фактор играет большую роль в развитии аллергии. Если ни один из родителей не страдает сверхчувствительностью или аллергией, то вероятность того, что их ребенок заболеет аллергией, составляет 15%. Если один из родителей является аллергиком, то тогда этот показатель составит 40%. При наличии аллергии у обоих родителей, вероятность заболевания ребенка составит 60-80%. Часто пищевая аллергия у детей проходит с возрастом, но и у взрослых могут развиться новые виды аллергии, поражающие дыхательные пути. Аллергия дыхательных путей редко исчезает полностью, но её интенсивность и симптомы могут заметно варьироваться и, в некоторых случаях, почти не наблюдаться. Кое-кто, тем не менее, и в зрелом возрасте может сильно реагировать как на пыльцу, так и на животных.
Каковы симптомы аллергии?
Пыльцевая аллергия, прежде всего, ведет к раздражению носа и глаз, но может также являться причиной головной боли, слабости, усталости и снижения концентрации внимания. Многие пыльцевые аллергики жалуются на неприятные ощущения во рту и гортани во время принятия в пищу сырых фруктов и овощей, особенно в пыльцевой сезон. Это происходит потому, что пыльцевые аллергены похожи на протеины, содержащиеся в пище, что ведёт к возникновению перекрёстной реакции.
При острой аллергической реакции может наступить анафилактический шок, то есть опасное для жизни резкое падение кровяного давления. Это может случиться при введении инъекции (вакцины или контрастной жидкости для рентгеноскопии), укусе насекомого (например, осы), принятии медикаментов или продуктов питания. См. также информационные листки об аллергии на металлы и контактной аллергии.
Распространённость
Более чем у 40% населения наблюдаются аллергические реакции в течение жизни. В большинстве случаев речь идёт о слабых симптомах. Более серьёзные аллергические реакции наблюдаются у 10-20% населения. Чаще всего аллергические симптомы появляются уже в детском возрасте, хотя кое-кто получает первые аллергические реакции уже будучи взрослым.
Специалисты на международном уровне сходятся во мнении о том, что в последние десятилетия наблюдался рост случаев заболевания аллергией. Многое говорит о том, что такие факторы стиля жизни, как изменённый рацион питания и нездоровый внутренний климат помещений, могут играть свою роль. В дополнение к этому, следует отметить ослабление микробиологической стимуляции (гигиеническая гипотеза) и изменение состава окружающей нас бактериальной флоры.
Лечение аллергии
Если Вам кажется, что у Вас аллергия, то, несмотря на достаточность профилактических мероприятий при слабых и умеренных симптомах, следует обратиться к врачу. Наибольший эффект будет иметь полное исключение контакта с аллергеном. В случае с продуктами питания это не просто, а при аллергии на пыльцу почти невозможно. Многие вынуждены пользоваться лекарствами против аллергических симптомов.
Важным является выбор подходящего метода лечения с правильным применением необходимых медикаментов. Первой помощью при аллергических симптомах в носу является применение так называемых местных стероидов, имеющихся в продаже в виде порошка или в ингаляторах. Антигистамины, имеющиеся в виде таблеток, глазных капель и назальных ингаляторов, также являются действенным лекарством с редкими и безопасными побочными эффектами. Как правило, при симптомах, возникающих в нижних дыхательных путях, необходимо применение ингаляционных лекарств. Здесь также центральное место отводится местным стероидам, часто в комбинации с одним или несколькими другими ингаляционными лекарствами. Следует как можно дольше воздерживаться от инъекций кортизона, которые, однако, могут быть актуальны в особых случаях (например, перед сдачей экзамена) или при недостаточной эффективности других видов лечения. Действие кортизоновой инъекции продолжается в течение нескольких недель.
Анафилактический шок может наступать постепенно или внезапно и представлять опасность для жизни. Те немногие больные с настолько ярко выраженной аллергией, что существует опасность анафилактического шока, должны всегда иметь при себе шприц с адреналином. При наступлении шока необходимо тут же произвести инъекцию адреналина и незамедлительно обратиться к врачу.
(Информацию о противоаллергической вакцинации Вы найдёте в отдельном информационном листке).
Как поставить диагноз?
При проведении обследования в период острых аллергических реакций, как, например, при аллергическом рините, результаты будут достаточно типичными для аллергии. Тем не менее, клиническое обследование обычно не даёт ответа на вопрос, является ли реакция результатом аллергии, гиперактивности дыхательных путей, повышенной чувствительности к химическим веществам или чего-то другого. В этом случае необходимы специальные анализы на аллергию, такие, как анализ крови и проба Пирке. За 7 дней до проведения пробы Пирке нельзя принимать антигистамины, так как они могут снизить степень реагирования. Важно, чтобы врачи, работающие с анализами крови на аллергию, могли правильно толковать их результаты.
Ни один из анализов на аллергию является надёжным на 100%. Вполне возможно наличие аллергии при отрицательных результатах анализов и наоборот. Поэтому история болезни пациента имеет наиболее важное значение в диагностике аллергии. Не существует возрастных границ для проведения анализов на аллергию.
Как сдать анализ
При подозрении о наличии аллергии обращайтесь к лечащему врачу. Некоторые врачи сами проводят анализ. В противном случае, Вам будет дано направление к специалисту, в поликлинику или больницу. Принцип свободного выбора больницы в Норвегии даёт возможность выбора на основании полученной информации. На нижеуказанном сайте в Интернете и по бесплатному телефону 800 41 004 Вы можете получить информацию об имеющихся местах лечения аллергии. На сайте www.sykehusvalg.net Вы найдёте также информацию о Ваших правах относительно выбора больницы.
Профилактика аллергии
Предполагается, что можно предупредить аллергию, если давать ребенку грудное молоко в течение первых четырёх-шести месяцев жизни. В период беременности не следует курить, а также нельзя подвергать детей воздействию табачного дыма. Следует создать максимально благоприятный внутренний климат помещения.
СЕЗОННАЯ АЛЛЕРГИЯ: СИМПТОМЫ И ЛЕЧЕНИЕ
Аллергия у детей — явление частое. Так же часто, поставив диагноз самостоятельно, родители начинают давать ребенку лекарства от простуды. Но причиной кашля или чихания может быть сезонная аллергия, поэтому необходимо научиться отличать простудные болезни от аллергических проявлений.
Начиная с периода цветения в воздух выделяется большое количество пыльцы различных растений и деревьев.
Для аллергиков весна становится настоящим испытанием.
Они не могут свободно гулять, спать, а маленькие пациенты капризничают, становятся беспокойными, плохо едят, что еще больше настораживает родителей.
Наибольшую опасность представляет цветение таких деревьев, как береза, ольха, клен, осина, ясень, дуб. Есть ряд продуктов, на которые аллергики реагируют так же, как и на пыльцу. Это яблоки, груши, косточковые (вишня, слива, персики и т.п.). Нередко аллергия начинается с реакции на эти фрукты — возникает дискомфорт при глотании, зуд неба.
Стоит помнить, что детский поллиноз может протекать необычно — в смысле отсутствия явных признаков аллергии: немного краснеет конъюнктива, немного закладывает уши. Могут появляться и симптомы со стороны желудочно-кишечного тракта, напоминающие признаки пищевого отравления: тошнота, рвота, боли в животе в сочетании с крапивницей. Педиатры советуют обращать пристальное внимание на жалобы ребенка и в случае малейших подозрений на аллергию незамедлительно обращаться к врачу.
У ДЕТЕЙ СЕЗОННАЯ АЛЛЕРГИЯ ТАКЖЕ НЕРЕДКО СОЧЕТАЕТСЯ С БЫТОВОЙ — НА КЛЕЩЕЙ ДОМАШНЕЙ ПЫЛИ. ЕСЛИ У РЕБЕНКА ЧАСТЫЙ НАСМОРК БЕЗ ТЕМПЕРАТУРЫ, ТО ЗДЕСЬ ТАКЖЕ МОЖНО ЗАПОДОЗРИТЬ АЛЛЕРГИЧЕСКОЕ ЗАБОЛЕВАНИЕ.
Наиболее достоверным методом выявления чувствительности к конкретным аллергенам специалисты считают проведение кожных аллергопроб. Они делаются осенью, когда все уже отцветает, начиная ориентировочно с октября. Во время цветения кожные пробы не проводятся, но в этот период можно сдавать кровь на специфические иммуноглобулины.
СИМПТОМЫ АЛЛЕРГИИ (ПОЛЛИНОЗА)
• Аллергический ринит (обильные прозрачные выделения из носа, слезотечение, ощущение дискомфорта в носовой полости).
• Аллергический конъюнктивит (воспаление слизистой оболочки глаз).
• Одышка, удушье.
• Сухой кашель, першение в горле, частое чихание.
• Появление высыпаний на коже, зуд, жжение на пораженных участках.
ЛЕЧЕНИЕ АЛЛЕРГИИ
Для устранения симптомов поллиноза и облегчения состояния ребенка рекомендуется применять антигистаминные средства третьего поколения. Они позволяют добиться положительных результатов в короткие сроки и практически без побочных проявлений. Среди таких препаратов стоит обратить внимание на Эриус, Кларитин, Блогир-3 — они выпускаются также и в виде сиропов. Не менее эффективны капли и растворы для приема внутрь — Супрастинекс, Дезал, Фенистил, Зиртек.
К сожалению, полностью избавиться от поллиноза невозможно, но можно свести к минимуму его проявления.
Наиболее эффективное лечение — это гипосенсибилизация, т. е. введение аллергена в организм по особой схеме. Организм как бы «привыкает» к наличию аллергена, и постепенно, с годами, иммунная реакция на цветение или уменьшается, или вовсе исчезает. Такая терапия имеет ряд противопоказаний, проводится только в период ремиссии и только под контролем врача.
АНТИГИСТАМИННЫЕ СРЕДСТВА КАТЕГОРИЧЕСКИ ПРОТИВОПОКАЗАНЫ ПРИ БРОНХИАЛЬНОЙ АСТМЕ, ПРИСТУПАХ СВИСТЯЩЕГО ДЫХАНИЯ, ЗАТРУДНЕНИИ ДЫХАНИЯ, БРОНХИТЕ. СГУЩАЯ И БЕЗ ТОГО ГУСТУЮ МОКРОТУ, ТАКИЕ ПРЕПАРАТЫ СУШАТ СЛИЗИСТУЮ И «ЗАКУПОРИВАЮТ» ПРОСВЕТ БРОНХОВ. В ЭТИХ СЛУЧАЯХ ПОКАЗАНЫ СРЕДСТВА ПРОТИВОПОЛОЖНОГО ДЕЙСТВИЯ, РАЗЖИЖАЮЩИЕ МОКРОТУ.
Как помочь малышу при аллергии?
Лучшее решение — полное исключение контакта с аллергеном, например переезд на сезон цветения в другой регион. Понятно, что это не всегда возможно, тогда:
• сократить до минимума пребывание ребенка на улице в ветреную и сухую погоду, особенно утром, ограничить пребывание в парках, в лесу, на даче;
• надевать ребенку на прогулку одежду, оставляющую минимум открытых участков тела;
• использовать во время прогулок солнцезащитные очки, после прогулки промывать глаза, нос, прополоскать горло;
• применять дома очистители воздуха и ежедневно делать влажную уборку помещений;
• проветривание проводить в вечернее время, оконные проемы закрыть густой сеткой или марлей и постоянно ее увлажнять
Состояние лекарственной сыпи (педиатрическое), методы лечения и фотографии для родителей — Обзор
53978
33
Информация для
Ребенок младенец
подпись идет сюда …
Изображения извержения лекарств (педиатрические)
Обзор
Лекарственная сыпь, также известная как лекарственная реакция или лекарственная сыпь, — это кожное заболевание, вызванное приемом лекарства. Лекарственная сыпь может появиться по-разному, и любое лекарство может вызвать лекарственную сыпь.
Кто в опасности?
Лекарственная сыпь может появляться у людей любого возраста, всех рас и обоих полов. Среди взрослых у женщин чаще, чем у мужчин, развиваются лекарственные высыпания, и они, как правило, чаще возникают у пожилых людей.
У людей может быть больше шансов получить лекарственную сыпь, если они:
- Имеете ослабленную иммунную систему из-за болезни или приема лекарств
- У вас инфекция
- Принимаете более 3 лекарств в день
Хотя любое лекарство может вызвать сыпь, к наиболее распространенным типам лекарств, вызывающих лекарственную сыпь, относятся:
- Антибиотики, такие как пенициллин или сульфаниламидные препараты
- Противовоспалительные препараты, такие как ибупрофен, напроксен или индометацин
- Обезболивающие, такие как кодеин или морфин
- Противосудорожные препараты (противосудорожные), такие как фенитоин или карбамазепин
- Лекарства от психических заболеваний (психотропные препараты)
- Диуретики
- Йод, особенно содержащийся в рентгеноконтрастном красителе
15 Химиотерапевтические препараты
15
Признаки и симптомы
Высыпания от лекарств могут проявляться в виде кожных высыпаний различных типов, в том числе в виде розово-красных шишек, крапивницы, волдырей, красных пятен, гнойных шишек (пустул) или в виде чувствительности к солнечному свету.Лекарственная сыпь может поражать всю поверхность кожи или ограничиваться одной или несколькими частями тела.
Зуд часто встречается при высыпаниях от лекарств. Однако, если у вашего ребенка высокая температура, если его или ее кожа нежная, или если поражены внутренняя часть рта или гениталии, может присутствовать более серьезное кожное заболевание.
Рекомендации по уходу за собой
При широко распространенных или тяжелых высыпаниях от лекарств самолечение не рекомендуется. Позвоните своему детскому врачу или 911, в зависимости от того, насколько серьезны симптомы у вашего ребенка.
При легких или ограниченных кожных реакциях вы можете родить ребенка:
- Примите прохладный душ или сделайте прохладный компресс.
- Нанесите лосьон с каламином.
- Примите антигистаминное средство, например дифенгидрамин.
Когда обращаться за медицинской помощью
Каждый раз, когда ваш ребенок начинает принимать новое лекарство и у него появляется сыпь, вы должны немедленно уведомить врача, который прописал это лекарство.Если у вашего ребенка затрудненное дыхание, учащенное сердцебиение или отек языка, губ, горла или лица, немедленно обратитесь за медицинской помощью.
Подготовьте для врача список всех лекарств вашего ребенка, включая рецептурные и безрецептурные таблетки или сиропы, а также кремы для местного применения, витамины, травяные или гомеопатические средства. Обязательно укажите лекарства, которые ваш ребенок может принимать только от случая к случаю. Если возможно, постарайтесь задокументировать, когда ваш ребенок начал принимать каждое лекарство. Также убедитесь, что вы знаете о любых предыдущих реакциях вашего ребенка на лекарства или пищу.
Процедуры, которые может назначить ваш врач
Если ваш врач подозревает лекарственную сыпь, он или она может установить правильный диагноз, выполнив биопсию поражения. В процедуре участвуют:
- Онемение кожи инъекционным анестетиком.
- Взятие пробы с небольшого кусочка кожи с помощью гибкого лезвия бритвы, скальпеля или крошечной формочки для печенья (так называемая «пробойная биопсия»). Если берется пункционная биопсия, может быть наложен один или два шва (шва), которые необходимо будет снять через 6–14 дней.
- Исследование образца кожи под микроскопом специально обученным врачом (дерматопатологом).
Кроме того, врач может сделать анализ крови и поискать признаки аллергической реакции.
Лучшее лечение лекарственной сыпи — отменить лекарство, которое ее вызывает. После того, как ваш ребенок перестанет принимать лекарство, может пройти 5–10 дней, чтобы увидеть улучшение состояния кожи, и до 3 недель, чтобы сыпь полностью исчезла.
Примечание: Не разрешайте ребенку прекращать прием рецептурных лекарств до тех пор, пока врач не посоветует вам это сделать.
Другие методы лечения, которые могут быть полезны, включают:
- Пероральные антигистаминные таблетки или сиропы, такие как дифенгидрамин, гидроксизин, лоратадин, цетиризин, фексофенадин или дезлоратадин от зуда
- Кремы или лосьоны с кортикостероидами (кортизоном) для местного применения для красной воспаленной кожи
- Мази с антибиотиками для местного применения
- Имеете ослабленную иммунную систему из-за болезни или приема лекарств
- У вас инфекция
- Принимаете более 3 лекарств в день
- Антибиотики, такие как пенициллин или сульфаниламидные препараты
- Противовоспалительные препараты, такие как ибупрофен, напроксен или индометацин
- Обезболивающие, такие как кодеин или морфин
- Противосудорожные препараты (противосудорожные), такие как фенитоин или карбамазепин
- Лекарства от психических заболеваний (психотропные препараты)
- Диуретики
- Йод, особенно содержащийся в рентгеноконтрастном красителе
- Примите прохладный душ или сделайте прохладный компресс.
- Нанесите лосьон с каламином.
- Примите антигистаминное средство, например дифенгидрамин.
- Онемение кожи инъекционным анестетиком.
- Взятие пробы с небольшого кусочка кожи с помощью гибкого лезвия бритвы, скальпеля или крошечной формочки для печенья (так называемая «пробойная биопсия»). Если берется пункционная биопсия, может быть наложен один или два шва (шва), которые необходимо будет снять через 6–14 дней.
- Исследование образца кожи под микроскопом специально обученным врачом (дерматопатологом).
- Пероральные антигистаминные таблетки или сиропы, такие как дифенгидрамин, гидроксизин, лоратадин, цетиризин, фексофенадин или дезлоратадин от зуда
- Кремы или лосьоны с кортикостероидами (кортизоном) для местного применения для красной воспаленной кожи
- Мази с антибиотиками для местного применения
- Имеете ослабленную иммунную систему из-за болезни или приема лекарств
- У вас инфекция
- Принимаете более 3 лекарств в день
- Антибиотики, такие как пенициллин или сульфаниламидные препараты
- Противовоспалительные препараты, такие как ибупрофен, напроксен или индометацин
- Обезболивающие, такие как кодеин или морфин
- Противосудорожные препараты (противосудорожные), такие как фенитоин или карбамазепин
- Лекарства от психических заболеваний (психотропные препараты)
- Диуретики
- Йод, особенно содержащийся в рентгеноконтрастном красителе
- Примите прохладный душ или сделайте прохладный компресс.
- Нанесите лосьон с каламином.
- Примите антигистаминное средство, например дифенгидрамин.
- Онемение кожи инъекционным анестетиком.
- Взятие пробы с небольшого кусочка кожи с помощью гибкого лезвия бритвы, скальпеля или крошечной формочки для печенья (так называемая «пробойная биопсия»). Если берется пункционная биопсия, может быть наложен один или два шва (шва), которые необходимо будет снять через 6–14 дней.
- Исследование образца кожи под микроскопом специально обученным врачом (дерматопатологом).
- Пероральные антигистаминные таблетки или сиропы, такие как дифенгидрамин, гидроксизин, лоратадин, цетиризин, фексофенадин или дезлоратадин от зуда
- Кремы или лосьоны с кортикостероидами (кортизоном) для местного применения для красной воспаленной кожи
- Мази с антибиотиками для местного применения
- Крапивница или рубцы, сыпь или волдыри. Это наиболее частые симптомы лекарственной аллергии. Посмотрите картину кожных реакций, вызванных лекарственной аллергией.
- Кашель, хрипы, насморк и затрудненное дыхание.
- Лихорадка.
- Серьезные кожные заболевания, при которых на коже появляются волдыри и шелушение. К ним относятся токсический эпидермальный некролиз и синдром Стивенса-Джонсона.
- Анафилаксия — самая опасная реакция. Это может быть смертельно опасным, и вам потребуется неотложная помощь. Симптомы включают крапивницу по всему телу, затрудненное дыхание, отек горла или рта и / или чувство сильного головокружения.Обычно они появляются в течение 1 часа после приема лекарства. Без неотложной помощи вы можете умереть.
- Знайте, на какие лекарства у вас аллергия, и избегайте их приема.
- Ведите список всех лекарств, которые вы принимаете.
- Поговорите со своим врачом или фармацевтом о любых новых лекарствах, которые вам прописывают. Убедитесь, что они не похожи на те, которые могут вызвать реакцию.
- Не принимайте чужие лекарства и не делитесь своими.
- Красная сыпь
- Расчесывание, которое повреждает кожу и приводит к еще большему зуду
- Сухая кожа
- Толстые кожистые пятна, которые со временем появляются от царапин и трения; общие области включают щеки, складки рук или ног, затылок, спину, грудь или живот.
- Повторные кожные инфекции, которые могут быть вызваны расчесыванием
- Сухой воздух
- Потоотделение
- Грубые ткани
- Определенное мыло и моющие средства
- Продукты, такие как яйца, орехи, коровы молоко, пшеница, соя и морепродукты, но только иногда.
- Сильный зуд
- Покраснение кожи или сыпь
- Толстые, чешуйчатые, кожистые пятна на коже, которые развиваются с течением времени
- Никель, металл в некоторые серьги, кнопки и пуговицы
- Ядовитый плющ, дуб и сумах
- Ингредиенты в жидкости для полоскания рта и зубной пасте
- Химические вещества и красители в обуви
- Косметика
- Лекарства, применяемые на коже, такие как неомицин (антибиотик), антигистаминные препараты и анестетики (обезболивающие)
- Убедитесь, что все ваши врачи знают о вашей аллергии и о симптомах, которые у вас возникли.
- Спросите о родственных лекарствах, которых вам следует избегать.
- Спросите об альтернативах препарату, вызвавшему у вас аллергическую реакцию.
- Носите браслет или цепочку для оповещения о неотложной медицинской помощи, которые указывают на вашу аллергию.
- Антигистаминное средство для противодействия аллергической реакции
- Нестероидный противовоспалительный препарат, такой как ибупрофен или аспирин, или кортикостероид для уменьшения воспаления
- Крапивница (приподнятые, чрезвычайно зудящие пятна, которые появляются и исчезают в течение нескольких часов)
- Набухание тканей под кожей, обычно вокруг лица (также известное как ангионевротический отек)
- Герметичность
- Свистящее дыхание
- Кашель
- Проблемы с дыханием
- Стеснение в груди и затрудненное дыхание
- Отек языка, горла, носа и губ
- Головокружение и обморок или потеря сознания, которые могут привести к шоку и сердечной недостаточности
Надежных ссылок
MedlinePlus: лекарственные реакции
MedlinePlus: Rashes
Клиническая информация и дифференциальная диагностика лекарственной сыпи (детская)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр. 333, 337. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.1330, 1336. New York: McGraw-Hill, 2003.
.
Состояние лекарственной сыпи (педиатрическое), методы лечения и фотографии для родителей — Обзор
53978
33
Информация для
Ребенок младенец
подпись идет сюда …
Изображения извержения лекарств (педиатрические)
Обзор
Лекарственная сыпь, также известная как лекарственная реакция или лекарственная сыпь, — это кожное заболевание, вызванное приемом лекарства.Лекарственная сыпь может появиться по-разному, и любое лекарство может вызвать лекарственную сыпь.
Кто в опасности?
Лекарственная сыпь может появляться у людей любого возраста, всех рас и обоих полов. Среди взрослых у женщин чаще, чем у мужчин, развиваются лекарственные высыпания, и они, как правило, чаще возникают у пожилых людей.
У людей может быть больше шансов получить лекарственную сыпь, если они:
Хотя любое лекарство может вызвать сыпь, к наиболее распространенным типам лекарств, вызывающих лекарственную сыпь, относятся:
15 Химиотерапевтические препараты
15
Признаки и симптомы
Высыпания от лекарств могут проявляться в виде кожных высыпаний различных типов, в том числе в виде розово-красных шишек, крапивницы, волдырей, красных пятен, гнойных шишек (пустул) или в виде чувствительности к солнечному свету.Лекарственная сыпь может поражать всю поверхность кожи или ограничиваться одной или несколькими частями тела.
Зуд часто встречается при высыпаниях от лекарств. Однако, если у вашего ребенка высокая температура, если его или ее кожа нежная, или если поражены внутренняя часть рта или гениталии, может присутствовать более серьезное кожное заболевание.
Рекомендации по уходу за собой
При широко распространенных или тяжелых высыпаниях от лекарств самолечение не рекомендуется. Позвоните своему детскому врачу или 911, в зависимости от того, насколько серьезны симптомы у вашего ребенка.
При легких или ограниченных кожных реакциях вы можете родить ребенка:
Когда обращаться за медицинской помощью
Каждый раз, когда ваш ребенок начинает принимать новое лекарство и у него появляется сыпь, вы должны немедленно уведомить врача, который прописал это лекарство.Если у вашего ребенка затрудненное дыхание, учащенное сердцебиение или отек языка, губ, горла или лица, немедленно обратитесь за медицинской помощью.
Подготовьте для врача список всех лекарств вашего ребенка, включая рецептурные и безрецептурные таблетки или сиропы, а также кремы для местного применения, витамины, травяные или гомеопатические средства. Обязательно укажите лекарства, которые ваш ребенок может принимать только от случая к случаю. Если возможно, постарайтесь задокументировать, когда ваш ребенок начал принимать каждое лекарство. Также убедитесь, что вы знаете о любых предыдущих реакциях вашего ребенка на лекарства или пищу.
Процедуры, которые может назначить ваш врач
Если ваш врач подозревает лекарственную сыпь, он или она может установить правильный диагноз, выполнив биопсию поражения. В процедуре участвуют:
Кроме того, врач может сделать анализ крови и поискать признаки аллергической реакции.
Лучшее лечение лекарственной сыпи — отменить лекарство, которое ее вызывает. После того, как ваш ребенок перестанет принимать лекарство, может пройти 5–10 дней, чтобы увидеть улучшение состояния кожи, и до 3 недель, чтобы сыпь полностью исчезла.
Примечание: Не разрешайте ребенку прекращать прием рецептурных лекарств до тех пор, пока врач не посоветует вам это сделать.
Другие методы лечения, которые могут быть полезны, включают:
Надежных ссылок
MedlinePlus: лекарственные реакции
MedlinePlus: Rashes
Клиническая информация и дифференциальная диагностика лекарственной сыпи (детская)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр. 333, 337. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.1330, 1336. New York: McGraw-Hill, 2003.
.
Состояние лекарственной сыпи (педиатрическое), методы лечения и фотографии для родителей — Обзор
53978
33
Информация для
Ребенок младенец
подпись идет сюда …
Изображения извержения лекарств (педиатрические)
Обзор
Лекарственная сыпь, также известная как лекарственная реакция или лекарственная сыпь, — это кожное заболевание, вызванное приемом лекарства.Лекарственная сыпь может появиться по-разному, и любое лекарство может вызвать лекарственную сыпь.
Кто в опасности?
Лекарственная сыпь может появляться у людей любого возраста, всех рас и обоих полов. Среди взрослых у женщин чаще, чем у мужчин, развиваются лекарственные высыпания, и они, как правило, чаще возникают у пожилых людей.
У людей может быть больше шансов получить лекарственную сыпь, если они:
Хотя любое лекарство может вызвать сыпь, к наиболее распространенным типам лекарств, вызывающих лекарственную сыпь, относятся:
15 Химиотерапевтические препараты
15
Признаки и симптомы
Высыпания от лекарств могут проявляться в виде кожных высыпаний различных типов, в том числе в виде розово-красных шишек, крапивницы, волдырей, красных пятен, гнойных шишек (пустул) или в виде чувствительности к солнечному свету.Лекарственная сыпь может поражать всю поверхность кожи или ограничиваться одной или несколькими частями тела.
Зуд часто встречается при высыпаниях от лекарств. Однако, если у вашего ребенка высокая температура, если его или ее кожа нежная, или если поражены внутренняя часть рта или гениталии, может присутствовать более серьезное кожное заболевание.
Рекомендации по уходу за собой
При широко распространенных или тяжелых высыпаниях от лекарств самолечение не рекомендуется. Позвоните своему детскому врачу или 911, в зависимости от того, насколько серьезны симптомы у вашего ребенка.
При легких или ограниченных кожных реакциях вы можете родить ребенка:
Когда обращаться за медицинской помощью
Каждый раз, когда ваш ребенок начинает принимать новое лекарство и у него появляется сыпь, вы должны немедленно уведомить врача, который прописал это лекарство.Если у вашего ребенка затрудненное дыхание, учащенное сердцебиение или отек языка, губ, горла или лица, немедленно обратитесь за медицинской помощью.
Подготовьте для врача список всех лекарств вашего ребенка, включая рецептурные и безрецептурные таблетки или сиропы, а также кремы для местного применения, витамины, травяные или гомеопатические средства. Обязательно укажите лекарства, которые ваш ребенок может принимать только от случая к случаю. Если возможно, постарайтесь задокументировать, когда ваш ребенок начал принимать каждое лекарство. Также убедитесь, что вы знаете о любых предыдущих реакциях вашего ребенка на лекарства или пищу.
Процедуры, которые может назначить ваш врач
Если ваш врач подозревает лекарственную сыпь, он или она может установить правильный диагноз, выполнив биопсию поражения. В процедуре участвуют:
Кроме того, врач может сделать анализ крови и поискать признаки аллергической реакции.
Лучшее лечение лекарственной сыпи — отменить лекарство, которое ее вызывает. После того, как ваш ребенок перестанет принимать лекарство, может пройти 5–10 дней, чтобы увидеть улучшение состояния кожи, и до 3 недель, чтобы сыпь полностью исчезла.
Примечание: Не разрешайте ребенку прекращать прием рецептурных лекарств до тех пор, пока врач не посоветует вам это сделать.
Другие методы лечения, которые могут быть полезны, включают:
Надежных ссылок
MedlinePlus: лекарственные реакции
MedlinePlus: Rashes
Клиническая информация и дифференциальная диагностика лекарственной сыпи (детская)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр. 333, 337. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.1330, 1336. New York: McGraw-Hill, 2003.
.
аллергий на лекарства | Детская больница CS Mott
Обзор темы
Что такое лекарственная аллергия?
Лекарственная аллергия возникает, когда у вас есть вредная реакция на лекарство, которое вы принимаете. Иммунная система вашего тела сопротивляется, вызывая аллергическую реакцию.Большинство аллергий на лекарства протекает в легкой форме, и симптомы проходят в течение нескольких дней после прекращения приема лекарства. Но некоторые лекарственные аллергии могут быть очень серьезными.
Некоторые лекарственные аллергии со временем проходят. Но после того, как у вас возникнет аллергическая реакция на лекарство, у вас, вероятно, всегда будет аллергия на это лекарство. У вас также может быть аллергия на другие подобные лекарства.
Лекарственная аллергия — это один из видов вредных или побочных реакций на лекарства. Есть и другие виды побочных реакций на лекарства. Симптомы и методы лечения различных побочных реакций различаются.Таким образом, ваш врач захочет выяснить, действительно ли у вас аллергия на лекарства или у вас другой тип плохой реакции, которая не столь серьезна.
Каковы симптомы?
Симптомы лекарственной аллергии могут варьироваться от легких до очень серьезных. В большинстве случаев они появляются в течение от 1 до 72 часов. В их число входят:
Какие лекарства обычно вызывают аллергическую реакцию?
Любое лекарство может вызвать аллергическую реакцию. Вот несколько наиболее распространенных из них:
Если у вас аллергия на одно лекарство, у вас может быть аллергия и на другие, похожие на него. Например, если у вас аллергия на пенициллин, есть вероятность, что у вас также может быть аллергия на аналогичные лекарства, такие как амоксициллин.
Как диагностировать лекарственную аллергию?
Ваш врач диагностирует лекарственную аллергию, задав вам вопросы о лекарствах, которые вы принимаете, и о любых лекарствах, которые вы принимали в недавнем прошлом. Ваш врач также спросит о вашем прошлом здоровье и симптомах. Он или она проведет медицинский осмотр.
Если это не говорит вашему врачу, есть ли у вас аллергия на лекарства, он может провести кожные пробы. Или ваш врач может попросить вас принять небольшие дозы лекарства, чтобы увидеть, есть ли у вас реакция.
Как лечится?
Если у вас реакция
Введите адреналин в мышцу бедра, если у вас есть признаки серьезной аллергической реакции, например затрудненное дыхание, крапивница по всему телу или чувство обморока. Немедленно позвоните в службу 911.
В отделении неотложной помощи вы также можете получить лекарства, например, антигистаминные и стероидные препараты.
Немедленно позвоните своему врачу, если после приема лекарства у вас появились крапивница, зуд, отек, боль в животе, тошнота или рвота.
Если у вас легкая аллергическая реакция, безрецептурные антигистаминные препараты могут облегчить симптомы. Легкие симптомы включают чихание, зуд или насморк; зуд во рту; несколько крапивниц или легкий зуд; и легкая тошнота или дискомфорт в желудке. Вам могут потребоваться рецептурные лекарства, если антигистаминные препараты, отпускаемые без рецепта, не помогают или если у вас есть проблемы с побочными эффектами, такими как сонливость. Не все антигистаминные препараты, отпускаемые без рецепта, вызывают сонливость.
Другое лечение
Лучшее, что вы можете сделать при лекарственной аллергии, — это прекратить прием лекарства, которое ее вызывает.Поговорите со своим врачом, чтобы узнать, можно ли вам принимать другое лекарство.
Если вы не можете изменить лекарство, ваш врач может попробовать метод, называемый десенсибилизацией. Это означает, что вы начнете принимать небольшое количество лекарства, вызвавшего вашу реакцию. Затем под наблюдением врача вы будете постепенно увеличивать дозу. Это позволяет вашей иммунной системе «привыкнуть» к лекарству. После этого у вас может исчезнуть аллергическая реакция.
Безопасность
Если у вас тяжелая лекарственная аллергия, ваш врач может назначить вам автоинжектор адреналина в рамках Плана действий по анафилаксии.Ваш врач научит вас, как его использовать. Если у вас серьезная аллергическая реакция, возможно, вам придется сделать укол и обратиться за неотложной медицинской помощью.
Обязательно наденьте браслет с медицинским предупреждением или другие украшения, в которых указана ваша аллергия на лекарства. Если вы попали в чрезвычайную ситуацию, это может спасти вам жизнь.
Как можно позаботиться о себе дома?
Чтобы позаботиться о себе дома:
Если у вас легкая реакция, примите меры для облегчения таких симптомов, как зуд. Примите прохладный душ или приложите прохладные компрессы. Носите легкую одежду, которая не раздражает кожу.Держитесь подальше от сильного мыла и моющих средств, которые могут усилить зуд.
Лекарственная аллергия у детей: что мы должны знать?
Clin Exp Pediatr. 2020 июн; 63 (6): 203–210.
Джи Су Парк
Кафедра педиатрии, Медицинский колледж Сеульского национального университета, Сеул, Корея
Dong In Suh
Кафедра педиатрии, Медицинский колледж Сеульского национального университета, Сеул, Корея
Кафедра педиатрии, Медицинский колледж Сеульского национального университета, Сеул, Корея
Автор, ответственный за переписку: Донг Ин Сух, доктор медицины, доктор философии.Кафедра педиатрии, Госпиталь Сеульского национального университета, Медицинский колледж Сеульского национального университета, 101 Тэхакро, Чонногу, Сеул 03080, Корея Эл. Почта: rk.ca.uns@0snignod
Поступила 15 июня 2019 г .; Пересмотрено 8 ноября 2019 г .; Принято 12 ноября 2019 г.
Авторские права © 2020 Корейское педиатрическое общество который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Эта статья цитировалась в других статьях в PMC.
Реферат
«Ярлык» лекарственной аллергии может иметь последствия на всю жизнь для ребенка. Доказано, что многие дети с предполагаемой лекарственной аллергией толерантны к лекарству-виновнику. Сфера гиперчувствительности к лекарствам — это недавно развивающаяся область исследований, но исследования ее эпидемиологии и диагностических инструментов у детей отсутствуют. Клинический анамнез играет важную роль в диагностике и классификации лекарственной гиперчувствительности у детей.Диагностические инструменты были оценены у ограниченного числа детей; поэтому рекомендации в основном соответствуют рекомендациям для взрослых. Здесь мы рассматриваем клинические характеристики, основные лекарственные препараты, факторы риска и диагностику лекарственной гиперчувствительности, чтобы помочь в ее точном диагнозе у детей.
Ключевые слова: Побочные реакции на лекарства, Лекарственная аллергия, гиперчувствительность к лекарствам, Тест на провокацию лекарств
Введение
О реакциях хотя бы на одно лекарство сообщалось в 2 случаях.9–16,8% педиатрических больных [1–4]. Однако подтвержденной гиперчувствительностью к лекарственным средствам (DHs) являются лишь несколько реакций на лекарства, о которых сообщают сами пациенты [5,6]. «Маркировка» лекарственной аллергии (ЛА) у детей, предполагаемый диагноз ЛА с надлежащей оценкой или без нее, может привести к использованию меньшего количества альтернативных методов лечения, увеличению риска устойчивости к антибиотикам и увеличению медицинских расходов на протяжении всей жизни [7]. Следовательно, если у педиатрических пациентов отмечается DA, врачи должны установить соответствующий диагноз и лечение или направить их к педиатрическому специалисту по аллергии.Здесь мы рассмотрим терминологию, эпидемиологию, клинические проявления, основные возбудители, диагностику и факторы риска DA у детей.
Определение и классификации
Побочная реакция на лекарство (ADR) определяется Всемирной организацией здравоохранения как «реакция на лекарство, которое является ядовитым и непреднамеренным, которое происходит в дозах, обычно используемых человеком для профилактики, диагностики или лечения заболеваний. , или для модификации физиологической функции ». [8] Как показано в, ADR традиционно делятся на реакции типа A и типа B.Реакции типа А — это дозозависимые предсказуемые последствия известного фармакологического действия препарата, на которые приходится 80% случаев нежелательной реакции. Реакции типа B менее распространены, не зависят от дозы, непредсказуемы и не связаны с фармакологическим действием препарата [9]. DHs, часть реакций типа B, являются побочными эффектами лекарств, которые клинически напоминают аллергические реакции. DA — это DH, для которых продемонстрирован определенный иммунологический механизм (). При подозрении на DA предпочтительным термином является DH [10].Клинически DHs классифицируются как немедленные DH, которые возникают в течение 1-6 часов после последнего введения лекарства, и не немедленные DH, которые возникают в любое время через 1 час после первоначального введения лекарства [11]. ДА классифицируются в соответствии с системой гиперчувствительности Гелла и Кумбса на тип I (специфические антитела к иммуноглобулину E), тип II (цитотоксические реакции, опосредованные специфическими антителами иммуноглобулина G к лекарству), тип III (иммунные комплексные реакции) и тип IV. реакции (реакции гиперчувствительности замедленного типа, опосредованные клеточным иммунитетом) [12].
Побочные реакции на лекарства, гиперчувствительность к лекарствам и лекарственная аллергия.
Эпидемиология
Точные данные по эпидемиологии ADR, DH и DA у детей редки, при этом большинство эпидемиологических данных включает реакции как типа A, так и B [1,3,13]. Распространенность НЛР у детей ниже, чем у взрослых, в диапазоне от 2,9% до 16,8%, согласно различным отчетам () [1,3-5,13,14]. Однако среди зарегистрированных побочных эффектов доля подтвержденных ДА составляет всего 4% после диагностической оценки [5,6,15].Согласно общенациональному корейскому опросу, распространенность симптомов ДА у школьников составляла 4,4%, а распространенность диагностированного ДА — лишь 1,1% [4]. В турецком исследовании частота случаев DH немедленного типа, о которых сообщили родители, составила 7,87%; однако после диагностического обследования истинная частота составила 0,11% [6]. В отличие от DH у взрослых пациентов, процесс сбора и регистрации DH во многом зависит от восприятия родителей, и неясно, выше ли процент пропуска у детей.Обычными лекарствами, вызывающими ДГ у детей, являются антибиотики, нестероидные противовоспалительные препараты (НПВП), противоэпилептические препараты (ПЭП) и вакцины [16–18]. Однако характеристики исследуемой группы могут во многом влиять на частоту и тип побочных реакций.
Таблица 1.
Исследования эпидемиологии побочных реакций на лекарства, гиперчувствительности к лекарствам и лекарственной аллергии у детей
| Исследование | Тип исследования | Население | Определение случая | Результаты | Основной класс лекарств |
|---|---|---|---|---|---|
| Impicciatore et al., 2001 [1] | Систематический обзор | Все педиатрические | ADR | Госпитализированы: 9,53% | Н / Д |
| Амбулаторно: 1,46% | |||||
| Smyth et al., | Все педиатрические | ADR | Госпитализированные: 0,6% –16,8% | Антибиотики, противоэпилептические препараты, НПВП | |
| Амбулаторно: 0% –11,01% | |||||
| Lee et al., 2001 [4], | Поперечное исследование | Дети школьного возраста в Корее | DA | Симптомы ДГ, когда-либо: 4.4% | Н / Д |
| Диагноз DA, когда-либо: 1,1% | |||||
| Lange et al., 2008 [14] | Поперечное исследование | Педиатрические пациенты, госпитализированные или посещающие реанимацию в Германии | DA | Самооценка DA 7,5% | Антибиотики, противовоспалительные препараты, респираторные препараты |
| Клинический анамнез, свидетельствующий о DH: 4,2% | |||||
| Cohen et al., 2008 [13] | Наблюдение за общественным здоровьем | Педиатрических пациентов, посещающих ED в США | ADR | Всего: 2/1000 человек, посещающих ED | Противомикробные препараты, анальгетики, респираторные препараты, психотропные препараты |
| Аллергические реакции: 35% ADR | |||||
| Вакцины .9% ADR | |||||
| Rebelo Gomes et al., 2007 [5] | Поперечное исследование | Дети, посещающие поликлинику | ADR, DA | ADR, сообщаемые родителями: 10,2% | Beta-lactams, НПВП, другие антибиотики |
| DA, подозреваемый родителями: 6,0% | |||||
| Диагностические тесты | Предыдущий диагноз DA: 3,9% | ||||
| DA положительный при тестировании: 3/34 | |||||
| Erkoçoğlu et al., 2013 [6] | Поперечное исследование | Школьники 6–8 классов в Анкаре, Турция | Непосредственный тип DA | DA по заявлению родителей: 7,87% | Антибиотики, НПВП |
| Предыдущий диагноз DA : 2,73% | |||||
| Диагностические тесты | Клинический анамнез, свидетельствующий о немедленном типе DH: 1,16% | ||||
| DA положительный при тестировании: 7/101 |
Клинические проявления
У детей кожные симптомы, особенно макулопапулезные высыпания (MPE) — наиболее частые реакции, за которыми следуют желудочно-кишечные симптомы [5,6,14,17-20].Кожные симптомы включают крапивницу, ангионевротический отек, а для некоторых лекарств, таких как сульфаниламиды, фиксированные высыпания от лекарств [16,18,21]. Желудочно-кишечные симптомы включали тошноту, рвоту, диарею или запор (). Изолированные респираторные реакции в основном ограничиваются приемом НПВП, но также могут проявляться как часть анафилаксии. Частота лекарственной анафилаксии составляет 5–25% от всех случаев анафилаксии согласно различным отчетам [22], включая многоцентровый ретроспективный обзор анафилаксии в Корее, показывающий, что 10% триггеров анафилаксии являются лекарственными средствами [23].Частота лекарственно-индуцированной анафилаксии растет: ретроспективный анализ в США показал увеличение на 212% случаев лекарственной анафилаксии (479%, возраст 0–4 года; 140%, возраст 5–17 лет) с 2005 по 2014 год [24 ]. Другие симптомы включают головную боль, вялость, кашель, сердцебиение и проблемы с глазами.
Таблица 2.
Клинические проявления и причина гиперчувствительности к лекарствам у детей
| Клинические проявления | Примеры лекарств, являющихся виновниками | ||
|---|---|---|---|
| Дерматологические проявления | Дерматологические экзогенные препараты | ||
| Крапивница, зуд, эритема | Бета-лактамные антибиотики, НПВП, ацетаминофен, вакцины, NMBAs | ||
| Ангионевротический отек | |||
| SCARs | |||
| AGEP | Бета-лактамные антибиотики | ||
| ПЛАТЬЕ | Противоэпилептические препараты, бета-лактамные препараты | Антиэпилептические препараты, бета-лактамные препараты | |
| Анафилаксия | Бета-лактамные антибиотики, НПВП, вакцины, NMBAs | ||
| Реакции, похожие на сывороточную болезнь | Цефаклор |