причины, симптомы и лечение в статье проктолога Резницкий П. А.
Дата публикации 2 марта 2021Обновлено 2 марта 2021
Определение болезни. Причины заболевания
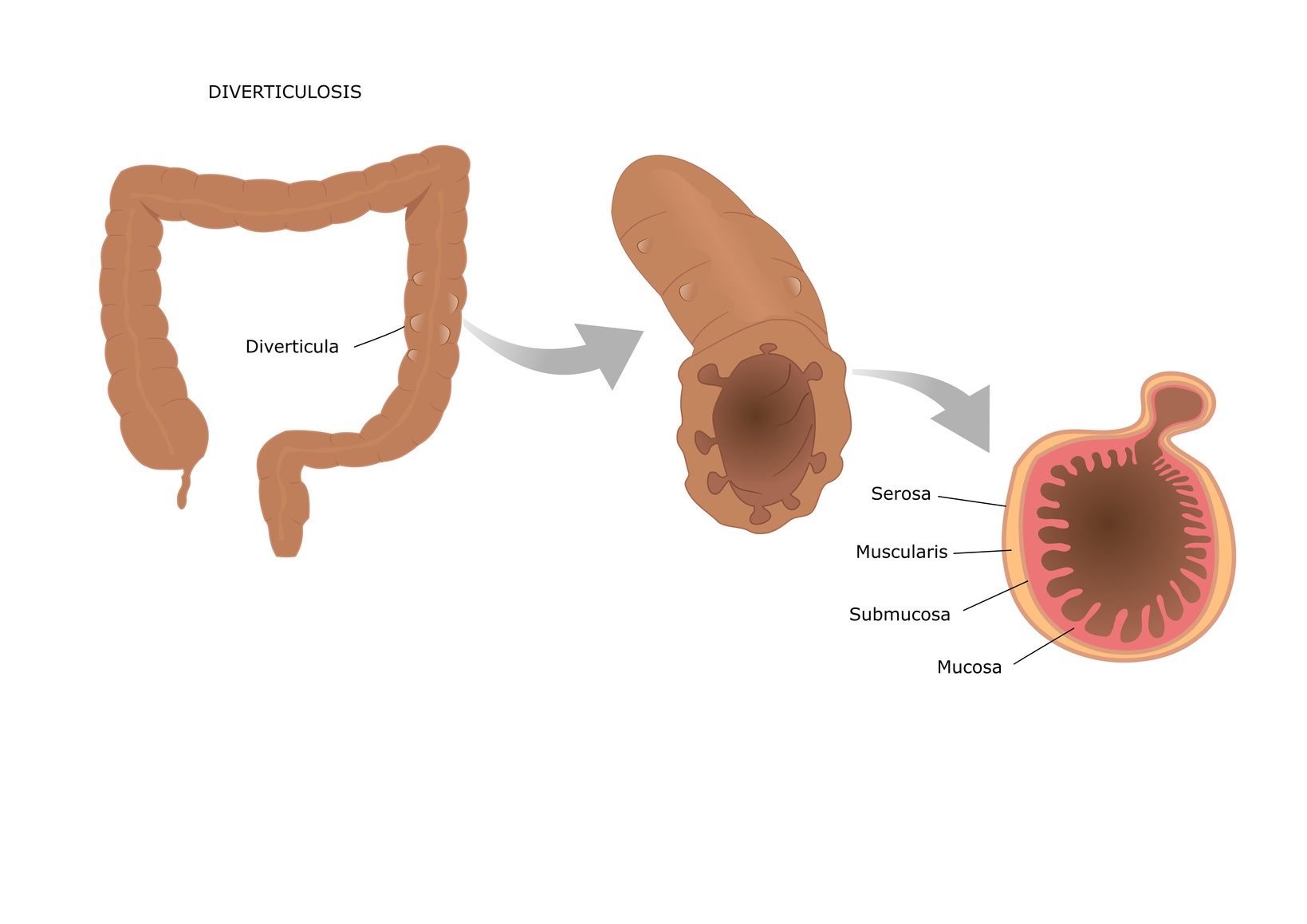
Дивертикул — это грыжеподобное выпячивание, которое может образоваться в стенке любого полого органа пищеварения, начиная с пищевода и заканчивая тонким и толстым кишечником [1]. В этой статье речь пойдёт о дивертикулах толстой кишки, так как они чаще приводят пациентов к хирургу и колопроктологу.
Дивертикулы толстой кишки бывают как единичными, так и множественными.
Состояние, при котором в толстой кишке есть множество невоспалённых дивертикулов, называют дивертикулёзом [9][19]. Обычно пациентов с этим нарушением ничего не беспокоит. Они узнают о своём заболевании только после колоноскопии, проведённой по поводу другой болезни [1][9]. Иногда дивертикулёз сопровождается болью и вздутием живота, изменением стула и другими симптомами.
Когда дивертикулы начинают воспаляться, речь уже идёт о дивертикулярной болезни кишки. Она развивается у 20 % людей с дивертикулёзом. У 75 % из них возникает острый дивертикулит, который сопровождается болью в левой нижней части живота, запором и повышением температуры, а у 25 % развиваются осложнения, такие как перфорация дивертикула, абсцесс брюшной полости, перитонит, стеноз кишки, внутренние и наружные свищи или кровотечение из дивертикула [8].
Раньше основной причиной появления дивертикулов толстой кишки считался дефицит растительной клетчатки, потому что регулярная нехватка овощей и фруктов в рационе приводит к развитию запора и повышает давление в просвете кишки [1][7][9][10]. Но благодаря исследованиям стало известно, что реальными причинами образования дивертикулов являются нарушения в генах, которые кодируют развитие нервно-мышечной и соединительной ткани. Эти генетические изменения нарушают строение и сократительную активность стенки кишечника. Фактически образуются «слабые» места, в которых появляются дивертикулы [1][2][12]. А дефицит клетчатки является одним из главных факторов риска развития дивертикулёза.
Фактически образуются «слабые» места, в которых появляются дивертикулы [1][2][12]. А дефицит клетчатки является одним из главных факторов риска развития дивертикулёза.
К другим факторам риска относят курение и злоупотребление алкоголем. Избегая этих факторов, употребляя не меньше 25-30 г овощей и фруктов в сутки, мы снижаем риск заболеть дивертикулярной болезнью [3].
Дивертикулёз могут диагностировать в любом возрасте:
- доля пациентов младше 40 лет составляет 5 %;
- 40-50 лет — 5-10 %;
- 50-60 лет — 14 %;
- 60-80 лет — 30 %;
- старше 80 лет — 60-65 % [1][2][7][9][19].
Как показывает статистика, чаще дивертикулы обнаруживают у пожилых людей. Но это не значит, что болезнь появляется с возрастом. Просто пожилым людям чаще проводят экстренные операции по поводу перитонита, назначают УЗИ брюшной полости или колоноскопию, например при развитии запора.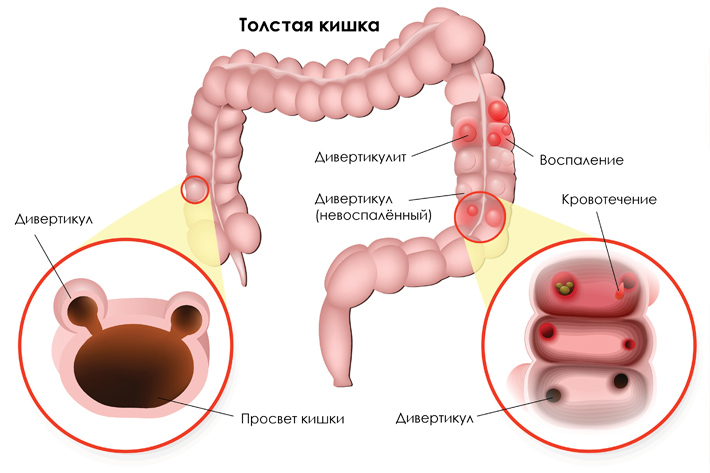 Не исключено, что у этих же людей дивертикулы могли появиться ещё в молодости.
Не исключено, что у этих же людей дивертикулы могли появиться ещё в молодости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дивертикулярной болезни кишки
Дивертикулёз толстой кишки часто протекает бессимптомно. Выпячивания в стенке, как правило, обнаруживают случайно во время обследования брюшной полости по поводу других заболеваний [9].
Иногда развивается клинически выраженный дивертикулёз. Для него характерно множество симптомов, например вздутие, временная боль в левой нижней части живота, периодические запоры и поносы [19].
Классическая триада симптомов дивертикулярной болезни включает похожие проявления:
- боль в левой нижней части живота;
- лихорадку — 37,5-39 °С;
- запор [7].
Но далеко не всегда болезнь проявляет себя именно так. Всё зависит от расположения воспалённых дивертикулов по отношению к другим внутренним органам. Например, при воспалении дивертикулов вблизи мочевого пузыря пациента будет беспокоить боль в нижних отделах живота, частое болезненное мочеиспускание и чувство неполного опорожнения мочевого пузыря.
Например, при воспалении дивертикулов вблизи мочевого пузыря пациента будет беспокоить боль в нижних отделах живота, частое болезненное мочеиспускание и чувство неполного опорожнения мочевого пузыря.
Иногда образуется дополнительная удлинённая петля толстой кишки с воспалёнными дивертикулами. При нетипичном расположении такая петля может симулировать боль, характерную для других заболеваний, например:
Все перечисленные симптомы относятся к лёгкому течению дивертикулярной болезни. Проявления более острой формы связаны с осложнениями: у пациента возникает сильная, острая боль в животе, тошнота, рвота, запор, вздутие и лихорадка — выше 38,0 °С. При развитии толстокишечного кровотечения в стуле появляется неизменённая кровь. Появление этих симптомов говорит о необходимости срочного хирургического лечения.
При распространении воспаления возникает инфильтрат — скопление плотных отёкших тканей вокруг кишки с воспалённым дивертикулом. На фоне такого скопления может развиться острая кишечная непроходимость. В этом случае пациент будет жаловаться на задержку стула и газов, тошноту, рвоту и повышение температуры. Такое течение болезни иногда расценивается как признак опухоли толстой кишки, и только после операции удаётся диагностировать, что скопление тканей является инфильтратом, а не колоректальным раком.
В этом случае пациент будет жаловаться на задержку стула и газов, тошноту, рвоту и повышение температуры. Такое течение болезни иногда расценивается как признак опухоли толстой кишки, и только после операции удаётся диагностировать, что скопление тканей является инфильтратом, а не колоректальным раком.
Патогенез дивертикулярной болезни кишки
В основе развития дивертикулов лежит предрасположенность к нарушению строения соединительной, мышечной и нервной ткани. Эти генетические нарушения приводят к образованию «слабых» мест в стенке кишки.
Помимо «генетически» слабых мест есть ещё и другие, физиологически «слабые» места. Они находятся в той части стенки, где проходят сосуды, питающие кишку [1][19].
Когда в рационе мало растительной клетчатки, в кишечнике нарушается пассаж каловых масс и возникают запоры. Давление в просвете кишки повышается и выдавливает слабые участки стенки наружу в виде дивертикулов.
У образовавшихся дивертикулов нет мышечного слоя, они не могут сокращаться [1][19]. Поэтому попавшие каловые массы и остатки пищи задерживаются внутри дивертикула.
Поэтому попавшие каловые массы и остатки пищи задерживаются внутри дивертикула.
Со временем каловые массы твердеют и превращаются в каловый камень — копролит, или фекалит. Этот камень давит на стенку дивертикула, тем самым нарушая её кровоснабжение. В итоге развивается воспаление — острый дивертикулит [1][19].
Развитие воспаления иногда связано с особенностями кишечной флоры. Нередко у пациентов с дивертикулярной болезнью наблюдается рост протеолитических бактерий.
При продолжающемся воспалении в стенке дивертикула возникает микроперфорация. Через это отверстие бактерии распространяются и поражают ткани, окружающие кишку — развивается так называемый острый околокишечный инфильтрат. При этом другие органы (тонкая кишка, придатки матки, мочевой пузырь) фактически «приклеиваются» к инфильтрату, образуя плотную трудноразделимую массу [1][19].
При серьёзном повреждении стенки дивертикула развивается макроперфорация. Она способствует образованию более тяжёлых осложнений — абсцесса и перитонита [19].
Кишечное кровотечение при дивертикулёзе вызывают скопившиеся каловые камни. Копролиты сдавливают стенку дивертикула, запуская процесс её разрушения и повреждая мелкие сосуды, расположенные рядом [16].
Классификация и стадии развития дивертикулярной болезни кишки
Есть множество классификаций дивертикулярной болезни. Основная и наиболее понятная — клиническая классификация. Она подразделяет патологию на три формы:
- бессимптомный дивертикулёз — наличие бессимптомных дивертикулов;
- клинически выраженный дивертикулёз — появление симптомов дивертикулёза, таких как запор, понос, вздутие и боль в левой нижней части живота, признаки воспаления или кровотечения отсутствуют;
- дивертикулярная болезнь — воспаление стенки дивертикулов с развитием осложнений [19].
Осложнения дивертикулярной болезни разделяют на острые и хронические. К острым осложнениям относят:
- острый дивертикулит;
- острый околокишечный инфильтрат;
- перфоративный дивертикулит с развитием абсцесса, гнойного или калового перитонита;
- острое толстокишечное кровотечение [19].

К хроническим осложнениям относят:
- хронический дивертикулит;
- стеноз кишки;
- свищи толстой кишки;
- рецидивирующее кровотечение из дивертикулов [19].
У дивертикулярной болезни нет чёткой стадийности. Человек может жить с дивертикулами много лет и не подозревать о них, как вдруг у него возникает перфорация дивертикула с перитонитом, которая требует экстренной операции.
Обычно в основе развития осложнений лежит дисбаланс микрофлоры. Но иногда дивертикулярная болезнь развивается при попадании инородного тела в просвет дивертикула, например рыбной кости. Попадая в дивертикул, кость перфорирует стенку и приводит к развитию воспаления.
Осложнения дивертикулярной болезни кишки
К осложнениям дивертикулярной болезни толстой кишки относят:
- острый, хронический и перфоративный дивертикулит;
- околокишечный инфильтрат;
- абсцесс;
- перитонит;
- стеноз кишки;
- свищи.
Острый дивертикулит толстой кишки — это воспаление в самом дивертикуле.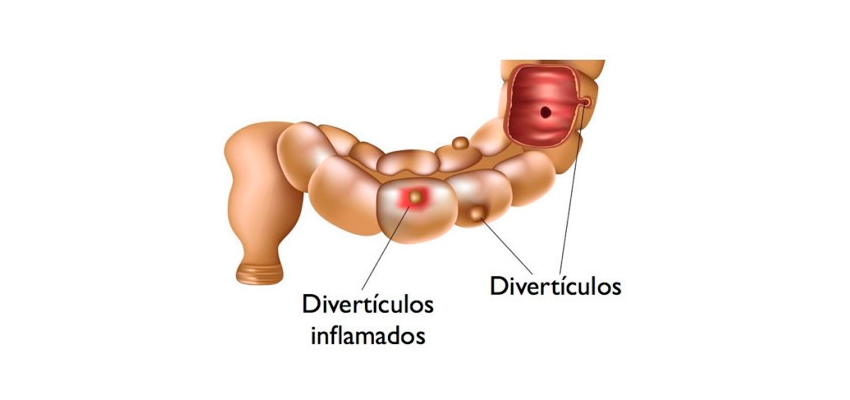 Может сопровождаться болью в левой нижней части живота, лихорадкой и запором. Чаще развивается в левой половине толстой кишки: прямой, сигмовидной, нисходящей и поперечной ободочной кишке.
Может сопровождаться болью в левой нижней части живота, лихорадкой и запором. Чаще развивается в левой половине толстой кишки: прямой, сигмовидной, нисходящей и поперечной ободочной кишке.
Острый околокишечный инфильтрат — это скопление воспалённых тканей в области перфорации, похожее на опухоль. Образуется при распространении воспаления за пределы дивертикула на близлежащие ткани. По клинической картине похож на острый дивертикулит. Со временем перерастает в хронический инфильтрат.
Перфоративный дивертикулит — это разрушение дивертикула с формированием отверстия в его стенке. Возникает на фоне воспаления. Через образовавшееся отверстие микрофлора и прочее содержимое из просвета кишки проникают в окружающие ткани, что приводит к формированию абсцесса или перитонита.
Абсцесс — это скопление гноя в ограниченной полости. Сопровождается теми же симптомами, что и острый дивертикулит. Отличается более интенсивной болью в животе, температура всегда выше 38°С.
Перитонит — это распространение кишечного или гнойного содержимого в брюшной полости. Приводит к воспалению тканей, покрывающих брюшную полость изнутри. Сопровождается острой болью в животе, резкой общей слабостью, лихорадкой, тошнотой и рвотой.
Хронический дивертикулит — это воспаление дивертикулов, которое сохраняется долгое время или возникает после успешного лечения острой фазы болезни.
По течению хронический дивертикулит, как и другие осложнения, можно разделить на три формы:
- Непрерывный — дивертикулит, симптомы которого сохраняются в течение 6-ти недель, несмотря на проводимое лечение, или возникают в течение 6-ти недель после успешной терапии.
- Рецидивирующий — возвращение симптомов дивертикулита больше чем через 6 недель после успешного лечения.
- Латентный — бессимптомное течение воспалительного процесса. При этом пациент не предъявляет жалоб, но у него может остаться инфильтрат, на фоне которого просвет кишки продолжает сужаться.
 Из-за этого постепенно учащаются эпизоды запора, и в итоге возникает острая кишечная непроходимость. Тогда пациенту требуется срочная госпитализация.
Из-за этого постепенно учащаются эпизоды запора, и в итоге возникает острая кишечная непроходимость. Тогда пациенту требуется срочная госпитализация.
Стеноз кишки — это сужение просвета кишки либо за счёт сдавления инфильтратом, либо из-за изменения её стенки на фоне воспаления. При таком осложнении запоры возникают всё чаще, каловые массы уменьшаются в диаметре и становятся тонкими, как «верёвки».
Свищи — это неестественные ходы между просветом дивертикула и кожей. Через них наружу выходит гной или кал.
Свищи могут возникать между просветом дивертикула и другими внутренними органами, например тонкой кишкой, мочевым пузырём и женскими половыми органами. Свищ в мочевом пузыре будет проявляться резями при мочеиспускании, мутной неприятно пахнущей мочой с примесью кала и гноя. При свищах с женскими половыми органами каловые или гнойные массы будут выделяться из влагалища [19].
Диагностика дивертикулярной болезни кишки
Диагностика дивертикулярной болезни бывает экстренной и плановой.
Экстренная диагностика проводится при развитии острых осложнений. Её цель — обнаружить дивертикулы, которые стали источником «катастрофы» в животе, и решить вопрос о необходимости экстренной операции [7][8][14].
Основные методы экстренной диагностики — КТ и УЗИ органов брюшной полости [7][19].
КТ брюшной полости и малого таза — оптимальный метод диагностики. За счёт своей высокой чувствительности он может выявить любую форму течения дивертикулярной болезни. По данным КТ обнаруживают как сами дивертикулы, так и разрушение их стенок, кишечную непроходимость, абсцессы брюшной полости и перитонит [7][19].
УЗИ брюшной полости — менее чувствительный и специфичный метод. Его эффективность зависит от опыта врача, который проводит исследование. Преимущество методики — в её мобильности и доступности.
Чтобы исключить признаки перфорации дивертикула, помимо УЗИ проводится обзорная рентгенография брюшной полости. На перфорацию будет указывать кишечная непроходимость и наличие свободного газа в животе [7][19].
На перфорацию будет указывать кишечная непроходимость и наличие свободного газа в животе [7][19].
По данным КТ и УЗИ врачи определяют дальнейшую тактику лечения: нужна ли пациенту экстренная операция, может ли он лечиться консервативно в отделении или необходимо дренировать образовавшийся абсцесс.
Колоноскопию в острую фазу болезни не проводят, так как при нагнетании воздуха во время процедуры есть риск перфорации дивертикула с развитием перитонита. Колоноскопию выполняют только после купирования острого периода для исключения колоректального рака [14][19].
Плановая диагностика проводится в три этапа:
- Для начала выполняют КТ или УЗИ органов брюшной полости.
- При отсутствии признаков перфорации дивертикула выполняется колоноскопия.
- При наличии свищей проводится фистулография — рентгеновский снимок с введением контрастного вещества в свищевой ход. Это позволяет увидеть, куда конкретно ведёт свищевой ход, с какими органами он связан [19].

При толстокишечном кровотечении колоноскопия выполняется в экстренном порядке. Она позволяет найти устье кровоточащего дивертикула. Но диагностировать такой тип кровотечения сложно, так как вся слизистая толстой кишки ниже кровоточащего дивертикула покрыта кровью. Это затрудняет визуализацию.
Если установить источник кровотечения не удаётся, проводится дополнительное обследование: КТ-ангиография или сцинтиграфия с меченными эритроцитами [15][16][19].
Лечение дивертикулярной болезни кишки
Лечить дивертикулит нужно при развитии клинических или лабораторных симптомов, указывающих на воспаление дивертикула.
Большинство форм дивертикулярной болезни поддаются консервативному лечению. Оно предполагает:
- приём антибиотиков широкого спектра действия;
- назначение препаратов 5-аминосалициловой кислоты, снижающих активность воспаления в кишечнике;
- соблюдение диеты: исключение растительной клетчатки в остром периоде и увеличение её объёма во время ремиссии;
- приём препаратов с растительными волокнами [17][18][19].

Пациенты с острым дивертикулитом лёгкого течения, без лихорадки и признаков воспаления в клиническом анализе крови могут лечиться в амбулаторных условиях [17].
Пациенты с острым дивертикулитом среднетяжёлого и тяжёлого течения, а также с другими осложнениями госпитализируются в обязательном порядке.
Если обнаружен абсцесс меньше 3 см в диаметре, консервативное лечение проводится в условиях стационара: пациенту внутривенно вводят антибиотики широкого спектра. Чтобы следить за изменением размера абсцесса, периодически выполняют УЗИ брюшной полости. Если абсцесс увеличился, проводится дренирование [8][13]. Оно также показано, если абсцесс изначально был больше 3 см.
Дренирование предполагает удаление гноя из полости абсцесса с помощью специальной трубки. Процедура проводится под контролем УЗИ или КТ [8][13]. После дренирования полость абсцесса промывают растворами антисептиков через установленный дренаж.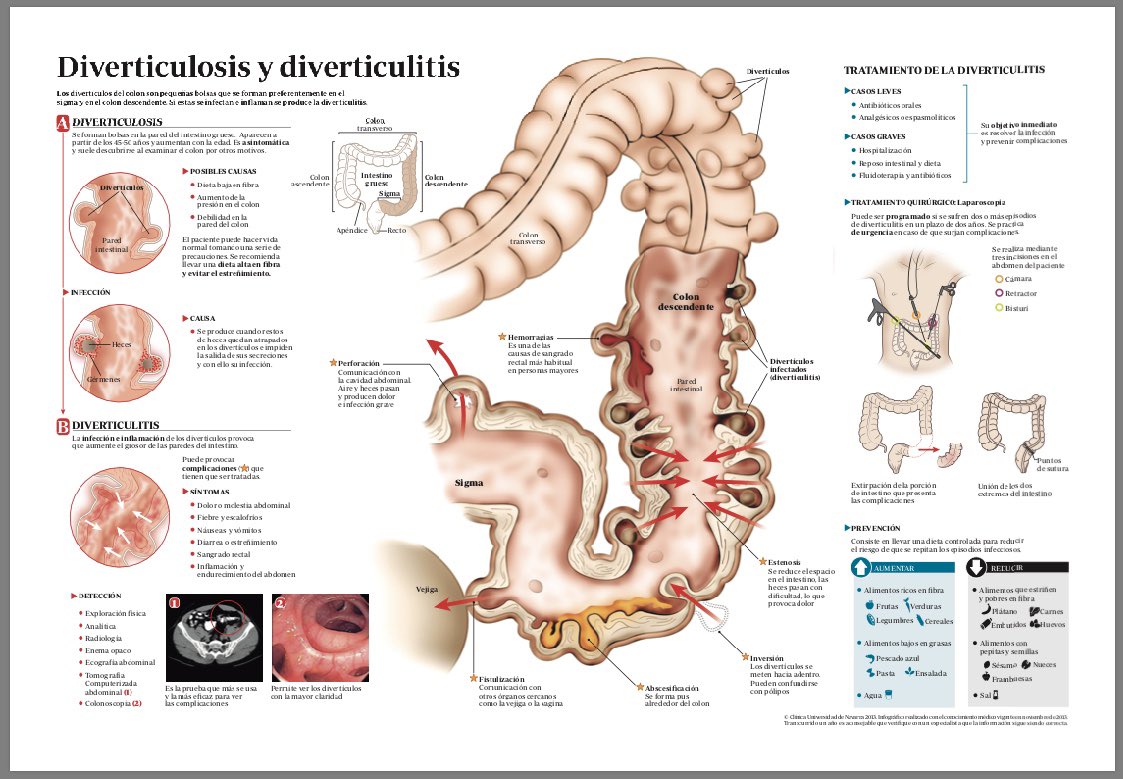
Если дренировать абсцесс через катетер не получается, проводится операция: либо через несколько проколов в брюшной стенке, либо через открытый доступ в брюшную полость [8][13].
При развитии перитонита показана экстренная операция. В ходе вмешательсва удаляют поражённую часть толстой кишки и формируют стому — выводят просвет толстой кишки на переднюю брюшную стенку [5][8][13][19].
При перитоните в брюшную полость проникает много патогенной микрофлоры из поражённой кишки. Если отказаться от стомы и просто объединить здоровые концы кишки, то соединение воспалится и окажется несостоятельным.
Через несколько месяцев после купирования воспаления, как правило, проводят восстановительную операцию: стому удаляют, а части толстой кишки соединяют.
В случае толстокишечного кровотечения, причиной которого стали дивертикулы, госпитализация обязательна. Пациенту показана интенсивная терапия препаратами, которые останавливают кровотечение. При неэффективности консервативного лечения кровотечение останавливают либо во время колоноскопии, либо экстренной операции, в ходе которой удаляют участок поражённой кишки [15][16].
При неэффективности консервативного лечения кровотечение останавливают либо во время колоноскопии, либо экстренной операции, в ходе которой удаляют участок поражённой кишки [15][16].
Прогноз. Профилактика
Из-за отсутствия крупных рандомизированных исследований пока сложно сказать, какова вероятность рецидива острого дивертикулита после первичной атаки. По этой же причине нет чётких показаний к проведению операции после приступов острого или рецидивирующего дивертикулита.
Основные меры профилактики повторного появления дивертикулита:
- соблюдать высокошлаковую диету, которая должна включать не менее 25 г растительной клетчатки в день;
- контролировать качество и частоту дефекации;
- не допускать развитие запоров: пить 2-3 литра воды в день, есть продукты с растительной клетчаткой, принимать слабительные на растительной основе.
Программы скрининга населения по поводу дивертикулёза пока не разработаны [6][19].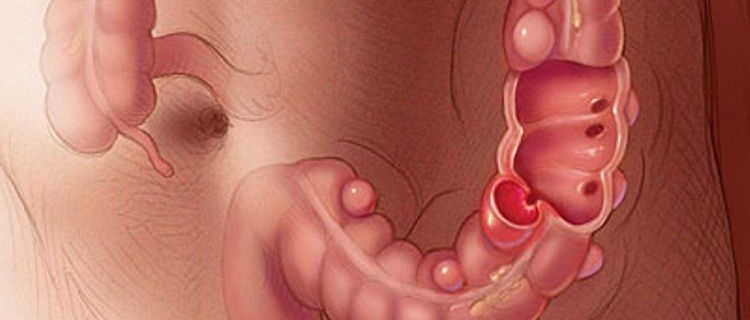 Медикаментозной профилактики болезни не существует. Иногда врачи назначают рифаксимин и месалазин, но эффективность этих препаратов как способа профилактики дивертикулёза пока не доказана [20].
Медикаментозной профилактики болезни не существует. Иногда врачи назначают рифаксимин и месалазин, но эффективность этих препаратов как способа профилактики дивертикулёза пока не доказана [20].
Актуальные вопросы лечения и профилактики дивертикулярной болезни uMEDp
В статье представлен обзор литературы по актуальным вопросам лечения симптоматической неосложненной дивертикулярной болезни и профилактики рецидивов. Согласно результатам последних исследований, количество пациентов с дивертикулярной болезнью ежегодно увеличивается, пропорционально этому возрастает число осложнений данного заболевания. Несмотря на множество проведенных клинических исследований и опубликованных рекомендаций, вопросы выбора лекарственных препаратов, их дозировок и длительности приема остаются открытыми. Основополагающими принципами лечения больных с симптоматической неосложненной дивертикулярной болезнью в настоящее время считаются употребление достаточного количества пищевых волокон, циклическое применение противовоспалительных препаратов и рифаксимина-α.
Дивертикулы толстой кишки относятся к наиболее частому анатомическому образованию, которое выявляют при выполнении рутинной колоноскопии [1]. Различают несколько понятий, связанных с дивертикулярной болезнью (ДБ):
- бессимптомную форму ДБ (дивертикулез) – наличие дивертикулов толстой кишки без каких-либо клинических проявлений заболевания;
- неосложненную форму с клиническими проявлениями (клинически выраженный дивертикулез), обусловленными висцеральной гиперчувствительностью ободочной кишки, играющей одну из ведущих ролей в развитии клинических симптомов заболевания [2];
- осложненную форму ДБ ободочной кишки с воспалением и другими осложнениями, связанными с наличием дивертикулов.
Неосложненная форма ДБ с клиническими проявлениями (symptomatic uncomplicated diverticular disease, SUDD) характеризуется абдоминальным болевым синдромом у пациентов с дивертикулами ободочной кишки в отсутствие макроскопических признаков колита или дивертикулита.
Дивертикулит диагностируется при макроскопическом воспалении слизистой оболочки дивертикулов и может приводить к развитию осложнений. При неосложненном дивертикулите наблюдается утолщение стенки ободочной кишки, по данным ультразвукового исследования (УЗИ) толстой кишки, магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ). При осложненном течении имеют место признаки абсцесса, перитонита, обструкции, свищи или кровотечение.
Сегментарный колит, связанный с ДБ, – еще одна форма заболевания, которая, по мнению ряда исследователей, относится к предвестникам воспалительных заболеваний кишечника (ВЗК) в силу эндоскопических и гистологических характеристик [3].
В настоящее время показатель истинной распространенности ДБ неизвестен. Результаты последних исследований указывают на рост числа вновь выявляемых больных в мире. Ранее считалось, что распространенность ДБ в высокоразвитых странах Европы и Америки, где отмечается дефицит в рационе пищевых волокон, существенно выше, чем в странах Азии и Африки [4, 5]. Кроме того, в странах с преобладанием представителей европеоидной расы чаще регистрируется левостороннее расположение дивертикулов в ободочной кишке [6], в азиатских странах – правостороннее.
Кроме того, в странах с преобладанием представителей европеоидной расы чаще регистрируется левостороннее расположение дивертикулов в ободочной кишке [6], в азиатских странах – правостороннее.
Как известно, распространенность ДБ увеличивается с возрастом. В США около 70% больных – лица в возрасте 80 лет и старше, в европейских странах около 50–60% пациентов данной возрастной группы имеют ДБ [1]. Ежегодно число госпитализаций по поводу ДБ превышает 300 000, что требует затрат в размере 2,4 млрд долларов [1].
По данным исследований, проведенных в США с 1998 по 2005 г., общее число госпитализаций по поводу острого дивертикулита увеличилось с 120 500 в 1998 г. до 151 900 в 2005 г. (на 26%). При этом частота госпитализаций среди лиц в возрасте от 18 до 44 лет возросла на 82%, среди лиц в возрасте 45–74 лет – на 36%. Число операций, проведенных по поводу осложнений дивертикулита, увеличилось с 16 100 до 22 500, причем также за счет лиц более молодого возраста (от 18 до 44 лет – 73%) [7].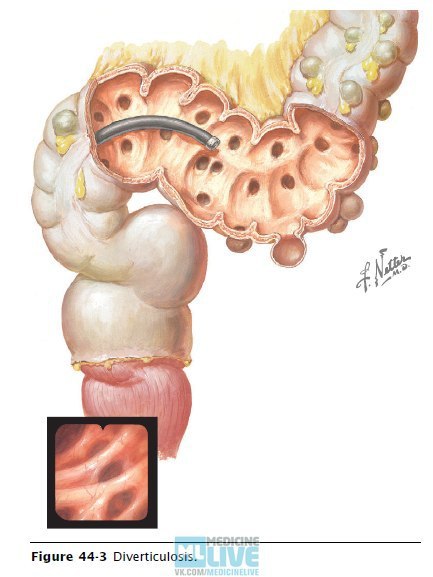 В европейских странах ежегодно регистрируется около 13 000 летальных исходов от осложненной ДБ [8].
В европейских странах ежегодно регистрируется около 13 000 летальных исходов от осложненной ДБ [8].
Примерно у 80% пациентов с дивертикулами толстой кишки симптоматика отсутствует. В то же время почти у 20% не исключено развитие клинических симптомов – симптоматической неосложненной ДБ. У 15% из них в конечном итоге заболевание может протекать с осложнениями [9].
Симптоматическая неосложненная ДБ клинически проявляется периодической болью в животе, вздутием живота, нарушением частоты и формы стула. Эти симптомы схожи с таковыми синдрома раздраженного кишечника (СРК), что в ряде случаев затрудняет постановку правильного диагноза. Вместе с тем для больных СРК характерна боль в животе без четкой локализации. При ДБ боль чаще локализуется в одном месте, чаще в левой подвздошной области. Имеются также различия в длительности болевого синдрома: при СРК боль кратковременна, при ДБ она сохраняется более суток [10].
Диагностика ДБ основана на физическом осмотре, результатах лабораторных и инструментальных исследований (колоноскопия, УЗИ толстой кишки, КТ и/или МРТ).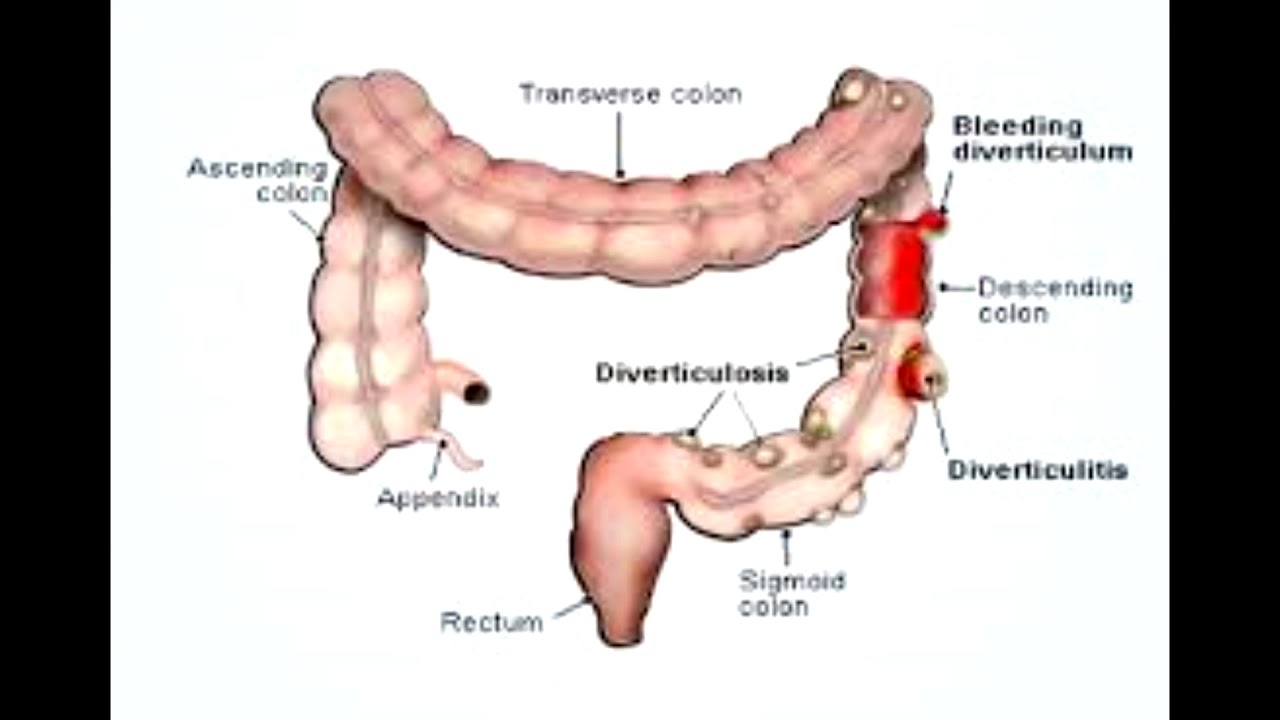 При подозрении на дивертикулит и его осложнения предпочтение отдается менее инвазивным инструментальным методам. Чувствительность и специфичность абдоминального УЗИ толстой кишки и КТ практически сопоставимы. Тем не менее КТ считается золотым стандартом диагностики дивертикулита и его осложнений. Применение КТ и МРТ в качестве скрининговых методов диагностики ДБ ограничено в силу недоступности и высоких финансовых затрат [11].
При подозрении на дивертикулит и его осложнения предпочтение отдается менее инвазивным инструментальным методам. Чувствительность и специфичность абдоминального УЗИ толстой кишки и КТ практически сопоставимы. Тем не менее КТ считается золотым стандартом диагностики дивертикулита и его осложнений. Применение КТ и МРТ в качестве скрининговых методов диагностики ДБ ограничено в силу недоступности и высоких финансовых затрат [11].
Причины развития ДБ остаются не до конца изученными. Традиционно считается, что ограниченное употребление пищевых волокон служит предрасполагающим фактором развития ДБ. Дефицит растительной клетчатки приводит к уменьшению объема и повышению плотности каловых масс, что на фоне нарушения моторики повышает внутрипросветное давление. В участках, испытывающих повышенную нагрузку, возникают пролапсы слизистой оболочки. Впоследствии формируются дивертикулы. При скудном употреблении клетчатки в стенке кишки существенно увеличиваются доля коллагена 3-го типа и концентрация эластина, что снижает растяжимость и вязкоупругие свойства соединительной ткани. Она становится более плотной и хрупкой. Одновременно в стенке кишки снижается число клеток Кахаля (основных пейсмейкеров моторики) и количество нейронов в интрамуральных ганглиях, что усугубляет выраженность двигательных нарушений и формирует порочный круг. Как правило, развитие дивертикулита связывают с обструкцией шейки дивертикула частицей плотного кала, в результате чего возникают ишемические изменения в шейке дивертикула и воспаление в его стенке.
Она становится более плотной и хрупкой. Одновременно в стенке кишки снижается число клеток Кахаля (основных пейсмейкеров моторики) и количество нейронов в интрамуральных ганглиях, что усугубляет выраженность двигательных нарушений и формирует порочный круг. Как правило, развитие дивертикулита связывают с обструкцией шейки дивертикула частицей плотного кала, в результате чего возникают ишемические изменения в шейке дивертикула и воспаление в его стенке.
В то же время некоторые исследователи полагают, что в развитии ДБ и ее осложнений ведущую роль играют изменения состава микробиоты кишечника [12, 13]. Считается, что нарушения состава микробиоты способны приводить к развитию дивертикулита даже в отсутствие уплотненных фекальных масс. Наличие дефектов в иммунной системе и нарушение барьерной функции слизистой оболочки являются причинами повышенной адгезии бактерий к слизистой оболочке, способствуют их транслокации и развитию воспалительной реакции с высвобождением провоспалительных цитокинов. Нарушение соотношения анаэробных и аэробных бактерий в составе микробиоты кишечника при дефиците пищевых волокон также индуцирует иммунные реакции, связанные с накоплением коллагена в тканях, и приводит к структурным изменениям слизистой оболочки толстой кишки. Кроме того, рацион с низким содержанием пищевых волокон служит причиной избыточного бактериального роста, что также способствует повышению кишечного внутрипросветного давления и провоцирует развитие клинических симптомов и осложнений у больных ДБ.
Нарушение соотношения анаэробных и аэробных бактерий в составе микробиоты кишечника при дефиците пищевых волокон также индуцирует иммунные реакции, связанные с накоплением коллагена в тканях, и приводит к структурным изменениям слизистой оболочки толстой кишки. Кроме того, рацион с низким содержанием пищевых волокон служит причиной избыточного бактериального роста, что также способствует повышению кишечного внутрипросветного давления и провоцирует развитие клинических симптомов и осложнений у больных ДБ.
Таким образом, патогенез ДБ – сложный процесс взаимодействий микробиоты кишечника и других этиопатогенетических факторов. Считается, что совокупность всех факторов риска (курение, ожирение, возраст, дефицит клетчатки в рационе и др.) на фоне изменения состава микробиоты кишечника увеличивает вероятность развития дивертикулита и его осложнений у пациентов с симптоматической неосложненной ДБ.
Дискутабельным остается вопрос лечения симптоматической неосложненной ДБ, профилактики ее рецидивов и предотвращения развития дивертикулита. В рекомендациях и руководствах многих стран основные методы лечения ДБ сводятся к облегчению болевого синдрома, коррекции состава кишечной микрофлоры и изменению рациона питания с увеличением количества пищевых волокон.
В рекомендациях и руководствах многих стран основные методы лечения ДБ сводятся к облегчению болевого синдрома, коррекции состава кишечной микрофлоры и изменению рациона питания с увеличением количества пищевых волокон.
На протяжении нескольких лет одной из основных рекомендаций по лечению неосложненной ДБ остается диетическая коррекция рациона с его обогащением продуктами, содержащими клетчатку, или дополнительное применение специальных добавок в виде пищевых волокон. Как показывают данные ряда исследований, пищевые волокна положительно влияют на уменьшение клинических симптомов при неосложненной ДБ. У пациентов с ДБ в составе кишечной микробиоты снижается доля таких бактерий, как Clostridium cluster IV, Clostridium cluster IX, Fusobacterium и Lactobacillaceae, обладающих противовоспалительными свойствами, что влияет на иммунную защиту слизистой оболочки [13]. Результаты других исследований показывают, что микробиота кишечника подвержена быстрым положительным изменениям при добавлении в рацион пищевых волокон.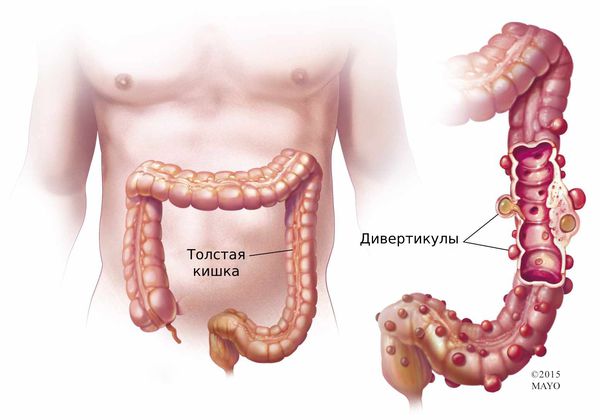 Именно поэтому употребление пищи с высоким содержанием клетчатки – перспективный вариант лечения пациентов с ДБ [14].
Именно поэтому употребление пищи с высоким содержанием клетчатки – перспективный вариант лечения пациентов с ДБ [14].
Аналогичные выводы опубликованы в одном из последних метаанализов [15]. Метаанализ включал все рандомизированные (открытые, слепые и/или плацебоконтролируемые) и нерандомизированные исследования, в том числе все работы на немецком, французском, итальянском и испанском языках, опубликованные до октября 2016 г. На основании анализа данных ученые пришли к выводу, что отобранные исследования гетерогенны по количеству и качеству используемых волокон (несмотря на отдельную оценку пищевых волокон, входящих в пищевой рацион и используемых в качестве пищевой добавки) и характеризуются недостаточно высоким качеством. Поэтому исходя из имеющихся данных сделать однозначные выводы не представляется возможным. Однако авторы подчеркивают, что на основании результатов проведенных исследований можно рекомендовать добавление к рациону пищевых волокон для лечения симптоматической неосложненной ДБ. Не случайно во многих странах пищевые волокна включены в клинические рекомендации по лечению симптоматической неосложненной ДБ [16–19].
Не случайно во многих странах пищевые волокна включены в клинические рекомендации по лечению симптоматической неосложненной ДБ [16–19].
Еще одним из вариантов лечения симптоматической неосложненной ДБ является применение пробиотиков. Как известно, пробиотики способны изменять микробный баланс и предотвращать избыточный бактериальный рост в ободочной кишке. В одном из последних систематических обзоров проанализированы данные 11 исследований (два двойных слепых рандомизированных плацебоконтролируемых, пять открытых рандомизированных и четыре нерандомизированных открытых). Авторы обзора подчеркивают, что в данных исследованиях пробиотики продемонстрировали положительный клинический эффект [20]. Однако часть исследователей расценивают полученные данные лишь как положительную тенденцию, не позволяющую сделать однозначных выводов [9, 21].
К лекарственным препаратам, которые в течение длительного периода используются для лечения пациентов с ДБ и хорошо зарекомендовали себя, относятся месалазин и рифаксимин.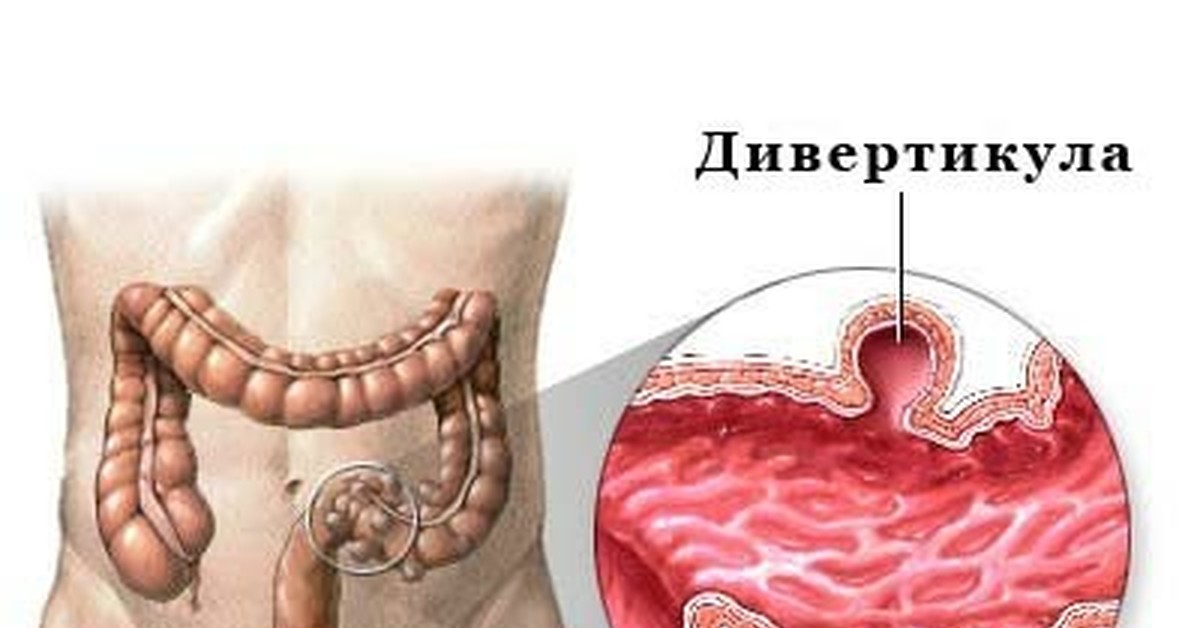
Месалазин (5-аминосалициловая кислота) – лекарственный препарат, который используется у пациентов с ВЗК в терапии первой линии. Однако благодаря противовоспалительному эффекту его успешно применяют при симптоматической неосложненной ДБ. Об этом свидетельствуют данные многочисленных исследований оценки эффективности месалазина у пациентов с данным заболеванием. Вместе с тем не все результаты проведенных исследований трактуются однозначно. Так, W. Kruis и соавт. в двойном слепом плацебоконтролируемом многоцентровом шестинедельном исследовании с участием пациентов с симптоматической неосложненной ДБ анализировали эффективность гранул месалазина 3 г/сут. По сравнению с плацебо положительный эффект был достигнут в группе пациентов «без отклонений от протокола» (per-protocol, PP) (p = 0,053), в то время как эффект в группе «всех рандомизированных пациентов согласно назначенному лечению» (intent-to-treat, ITT) не отличался от эффекта плацебо (p = 0,374). Последующая корректировка данных привела к значительным положительным изменениям в группе РР (р = 0,005) и позволила авторам сделать вывод об эффективности препарата [22].
В итальянском многоцентровом двойном слепом плацебоконтролируемом исследовании показана эффективность месалазина в комбинации с пробиотиком Lactobacillus casei. Исследователи оценивали клиническую ремиссию и предотвращение рецидивов. Положительный эффект был достигнут при циклическом применении месалазина 1,6 г/сут (десять дней в месяц в течение года) в комбинации с указанным пробиотиком [23].
Кроме того, эффективность месалазина при неосложненном течении ДБ анализировали в нескольких открытых рандомизированных исследованиях, результаты которых обобщены в одном из последних обзоров [9]. Однако анализ исследований проводился с использованием разных конечных точек, доз и продолжительности лечения, что не позволяет сделать однозначное заключение об эффективности препарата у пациентов с симптоматической неосложненной ДБ.
Итогом неоднозначной трактовки результатов проведенных исследований стали противоречивые рекомендации по применению месалазина у пациентов с неосложненной ДБ. Например, в итальянских руководствах утверждается: четких доказательств, что монотерапия месалазином способствует уменьшению клинических симптомов при симптоматической неосложненной ДБ, нет [18]. Между тем немецкие руководства рекомендуют при ДБ использовать данный препарат [24]. В российских рекомендациях по диагностике и лечению взрослых больных с ДБ ободочной кишки предусмотрен прием месалазина в виде циклической терапии ежемесячно по десять дней в течение года в дозе 400 мг два раза в сутки при неосложненной форме с целью уменьшения клинической симптоматики [19].
Например, в итальянских руководствах утверждается: четких доказательств, что монотерапия месалазином способствует уменьшению клинических симптомов при симптоматической неосложненной ДБ, нет [18]. Между тем немецкие руководства рекомендуют при ДБ использовать данный препарат [24]. В российских рекомендациях по диагностике и лечению взрослых больных с ДБ ободочной кишки предусмотрен прием месалазина в виде циклической терапии ежемесячно по десять дней в течение года в дозе 400 мг два раза в сутки при неосложненной форме с целью уменьшения клинической симптоматики [19].
Еще одним лекарственным средством, широко и успешно применяемым у российских пациентов с ДБ, является рифаксимин-α – антибиотик с минимальным всасыванием. Твердотельное рентгенографическое исследование показало, что формула рифаксимина-α имеет два противоположно заряженных атома азота, обеспечивающих разность потенциалов ко всем значениям рН желудочно-кишечного тракта (ЖКТ), что предотвращает всасывание препарата путем пассивной диффузии. Вследствие минимального системного всасывания рифаксимин-α достигает высоких концентраций в тканях (8000 мкг/г в образцах кала) после трех дней приема в суточной дозе 800 мг [25].
Вследствие минимального системного всасывания рифаксимин-α достигает высоких концентраций в тканях (8000 мкг/г в образцах кала) после трех дней приема в суточной дозе 800 мг [25].
Рифаксимин-α – препарат широкого спектра действия, влияющий на грамположительные и грамотрицательные аэробные и анаэробные бактерии. Он также воздействует на вирулентность бактерий за счет ингибирования адгезии и транслокации [26, 27]. Помимо бактерицидного действия в отношении патогенов и противовоспалительных свойств рифаксимин-α характеризуется положительным влиянием на состав кишечной микрофлоры [28]. В недавно проведенном метагеномном исследовании микробиома кишечника пациентов с различными заболеваниями ЖКТ и печени (СРК, ВЗК, цирроз и ДБ) на фоне применения рифаксимина-α увеличивалась численность полезных бактерий тонкого кишечника при сохранении общего состава кишечного микробиома. Рифаксимин-α назначали в дозе 1200 мг/сут десять дней. Сбор образцов стула выполняли до начала терапии, по ее завершении и через месяц после курса лечения рифаксимином-α.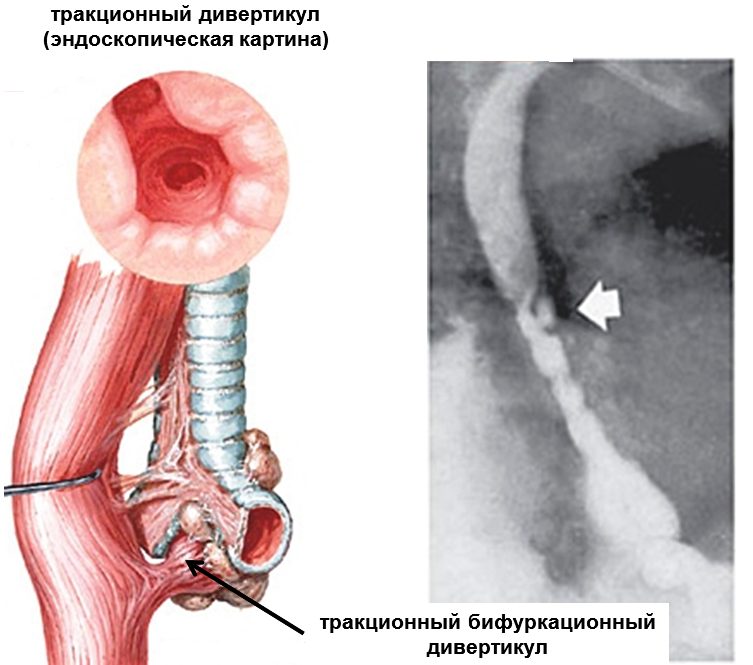 По окончании курса лечения рифаксимином-α и через месяц отмечалось увеличение численности рода Lactobacillus при отсутствии изменений общего состава микробиома, даже после стратификации пациентов в соответствии с временными точками и типом заболевания [29].
По окончании курса лечения рифаксимином-α и через месяц отмечалось увеличение численности рода Lactobacillus при отсутствии изменений общего состава микробиома, даже после стратификации пациентов в соответствии с временными точками и типом заболевания [29].
Кроме того, в ряде исследований зафиксирован рост Bifidobacterium и Faecalibacterium prausnitzii у пациентов, принимавших рифаксимин-α [30–32].
Использование рифаксимина-α при ДБ обобщено в двух систематических обзорах [33, 34]. Один из них [33], объединивший четыре проспективных рандомизированных исследования, показал, что 64% пациентов, получавших комплексное лечение «рифаксимин-α + пищевые волокна (клетчатка)», имели безрецидивное течение заболевания и меньшее число осложнений в течение года по сравнению с 34,9% пациентов, получавших только клетчатку. Еще несколько клинических исследований подтвердили положительный эффект рифаксимина-α и профиль его безопасности при циклическом применении (семь – десять дней ежемесячно в течение трех месяцев) [35, 36].
Таким образом, широкий спектр антимикробной активности в совокупности с эубиотическим эффектом послужил основой для включения рифаксимина-α в рекомендации многих европейских стран [16–18, 37] по лечению пациентов с симптоматической неосложненной ДБ, а также для профилактики острого дивертикулита. В российских рекомендациях по лечению ДБ сказано, что применение рифаксимина-α 400 мг два раза в день в течение недели один раз в месяц в течение года в дополнение к высокошлаковой диете повышает результативность терапии в два раза [19].
Профилактика острого дивертикулита у больных с симптоматической неосложненной ДБ предполагает снижение влияния факторов риска, увеличение в рационе пищевых волокон, применение лекарственных средств с противовоспалительной активностью (месалазин) и рифаксимина-α. Рекомендуется также ограничить прием препаратов, характеризующихся высоким риском развития кровотечения и перфорации, в частности нестероидных противовоспалительных средств, глюкокортикоидов и опиатов.
По мнению диетологов, количество клетчатки, необходимое для профилактики развития ДБ и ее осложнений, в среднем составляет 14 г на 1000 ккал, или 25 г для взрослых женщин и 38 г для взрослых мужчин [38]. В случае увеличения количества клетчатки только за счет пищевых продуктов (фруктов, овощей и злаков) рекомендуется поддерживать высокошлаковую диету за счет введения в рацион адекватного количества клетчатки в виде пищевых добавок.
Исследования эффективности месалазина в предотвращении рецидива дивертикулита после первого эпизода обострения продолжаются. Так, N. Stollman и соавт. оценивали эффективность месалазина или его комбинации с Bifidobacterium infantis 35624 в годичном двойном слепом рандомизированном плацебоконтролируемом исследовании. Достоверных различий в группах не выявлено [39].
В двух других исследованиях с участием 590 и 592 пациентов соответственно оценивали эффективность месалазина (в дозах 1,2, 2,4 или 4,8 г) в предотвращении рецидива дивертикулита.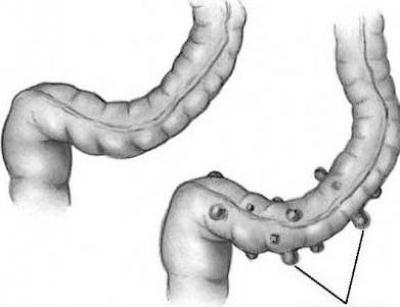 Результаты показали высокий процент безрецидивного течения (от 53 до 69%) в обеих группах. Однако эти показатели не отличались от показателей группы плацебо [40].
Результаты показали высокий процент безрецидивного течения (от 53 до 69%) в обеих группах. Однако эти показатели не отличались от показателей группы плацебо [40].
В недавно опубликованном Кокрейновском обзоре говорится, что эффективность месалазина в профилактике рецидива дивертикулита до конца не изучена в силу небольшого числа доступных гетерогенных исследований [41].
В немецких [24], польских [17], итальянских [21] и американских [39] руководствах использовать месалазин в качестве вторичной профилактики острого дивертикулита не рекомендуется.
На эффективность рифаксимина в профилактике осложнений, а именно развитии острого дивертикулита указывали ранее M. Bianchi и соавт. [33]. Метаанализ, основанный на результатах четырех исследований, показал эффективность рифаксимина-α в комбинации с клетчаткой в целях предотвращения острого дивертикулита у пациентов с ДБ толстой кишки. G. Maconi и соавт. в плацебоконтролируемом исследовании также подтвердили эффективность рифаксимина-α в комбинации с клетчаткой для профилактики развития острого дивертикулита у пациентов с ДБ (p = 0,012) [34].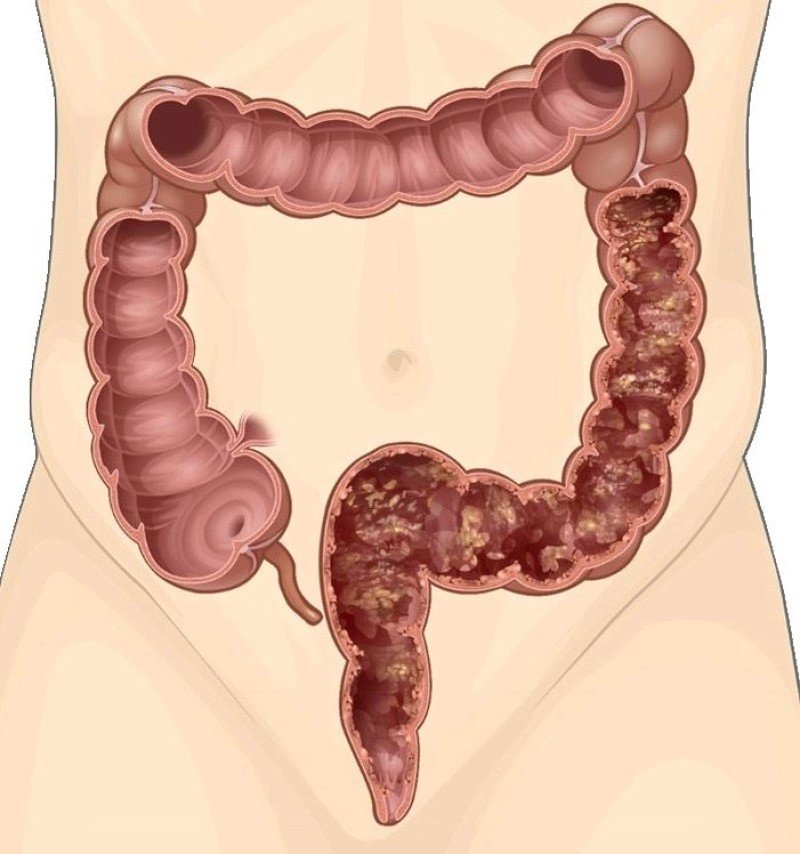
Интерес представляет одно из последних ретроспективных исследований, подтвердивших эффективность циклического приема рифаксимина-α 400 мг два раза в сутки в течение семи дней в месяц каждые три месяца в течение года для предотвращения развития острого дивертикулита. Минимальное число рецидивов авторы отмечали между шестым и 12-м месяцами приема рифаксимина-α, что положительно сказывалось на качестве жизни пациентов [42]. Эффективность циклического применения рифаксимина-α для профилактики острого дивертикулита у больных с симптоматической неосложненной ДБ нашла отражение в резолюции Итальянского общества гастроэнтерологов [37].
Согласно российским рекомендациям по диагностике и лечению взрослых больных ДБ ободочной кишки [19], профилактика рецидивов ДБ и ее осложнений предполагает коррекцию диеты (употребление растительной клетчатки в количестве не менее 25 г/сут), контроль частоты и консистенции стула, профилактику ожирения.
Таким образом, международные практические руководства могут принципиально различаться подходами к лечению ДБ. Тем не менее основополагающие принципы общие – профилактика развития осложнений ДБ за счет употребления адекватного количества пищевых волокон и циклического применения противовоспалительных препаратов и рифаксимина-α в качестве лечения и профилактики рецидивов у больных с симптоматической неосложненной ДБ. В то же время в зависимости от индивидуальных особенностей возможно применение симптоматической терапии – спазмолитиков, пробиотиков и слабительных.
Приходится констатировать, что, несмотря на большое количество опубликованных данных, касающихся лечения и профилактики ДБ, хорошо спланированных многоцентровых плацебоконтролируемых клинических исследований, которые в дальнейшем помогут оптимизировать терапевтический подход к лечению данной патологии, недостаточно.
Кишечные дивертикулы и их побочные эффекты
Зигберт Россол, гастроэнтеролог, специалист по внутренним болезням
С 2006 года занимает пост главного врача Медицинской клиники Нордвест.
Подробнее о специалисте →
Проблемы с пищеварением, боль в животе и регулярное нарушение стула после еды – все это может указывать на симптомы наличия дивертикула или дивертикулеза кишечника.
Дивертикулы обычно возникают в области толстой кишки, в данном случае речь идет о небольших выступах в стенках кишечника, которые безвредны сами по себе, однако, могут быть причиной периодических расстройств желудочно-кишечного тракта. Воспаление дивертикула может привести к серьезным осложнениям.
Не стоит недооценивать дивертикулез. Профессор З. Россол, специалист Клиники Нордвест (г. Франкфурт) по кишечным заболеваниям советует обратить серьезное внимание на данные симптомы и не откладывать визит к врачу, т.к. воспалительный процесс может распространиться на окружающие ткани, став причиной гнойного воспаления, либо вызвать перфорацию (травматизацию) кишечника.
При дивертикулезе внутренняя сторона кишечника выглядит пористой. Собственно, это не так страшно, практически каждый третий кишечник выглядит таким образом.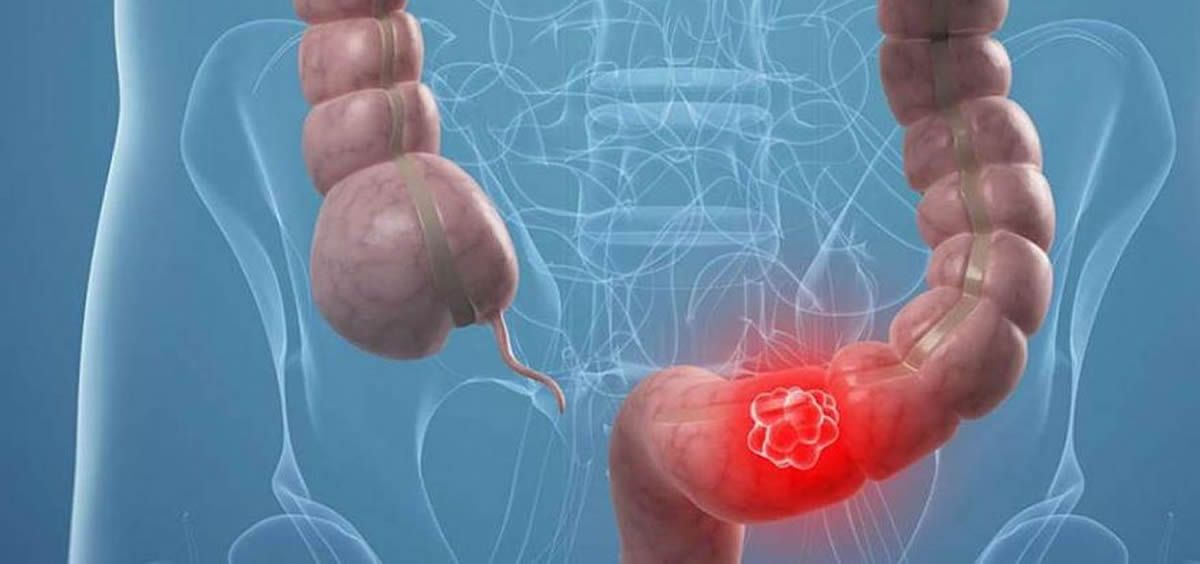 Однако, остатки пищи, попадающие в такие выпуклости ведут к тяжелому и даже опасному для жизни воспалению.
Однако, остатки пищи, попадающие в такие выпуклости ведут к тяжелому и даже опасному для жизни воспалению.
Симптомы дивертикулеза в легкой форме, такие как вздутие живота, нерегулярное опорожнение кишечника, встречаются довольно часто, особенно у людей старшего возраста и как правило, не вызывает особого дискомфорта.
Если во время проведения колоноскопии обнаружены дивертикулы, проф. Россол советует следующее:
— употреблять еду с высоким содержанием балластных веществ – фрукты и сырые овощи, пшеничные отруби, измельченные семена льна.
— во избежание запоров необходимо с помощью диеты наладить регулярный стул и систематически следить за работой кишечника;
— отказаться от цельнозерновых продуктов, т.к. непереваренные зерна могут застрять и остаться в дивертикуле. Вместо цельнозернового хлеба лучше употреблять хлеб из муки крупного помола. Нужно также быть внимательным с фруктами, содержащими мелкие зерна, такие как киви и виноград.
— пить достаточное количество жидкости: 1,5- 2 литра в день.
О лечении дивертикулеза в клинике Нордвест
Симптомы, Диагностика и лечение> Информационные бюллетени> Йельская медицина
Как бы мы ни старались, мы не можем избежать некоторых естественных побочных эффектов старения. Один из них — годы износа нашего кишечника из-за приема, усвоения и обработки пищи. Чтобы продвигать переваренную пищу, мышцы стенки толстой кишки сокращаются, оказывая давление волнообразным движением по всей длине толстой кишки. Это помогает перемещать отходы в прямую кишку — наш сигнал о том, что нам нужно найти ванную комнату.
Со временем повторяющееся, а иногда и неравномерное давление — например, из-за запора — ослабляет слизистую оболочку толстой кишки.Без сильной эластичности подкладка может выпирать через стенку толстой кишки, образуя мешочек или мешочек — состояние, называемое дивертикулезом.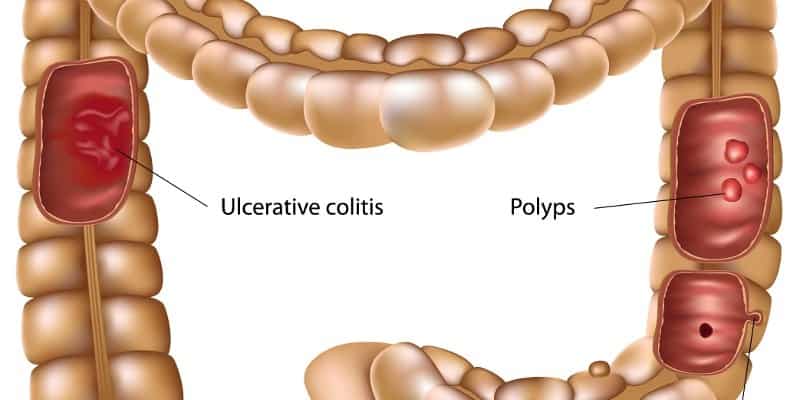 (Технический термин для этих маленьких мешочков — дивертикулы.) У большинства взрослых старше 60 лет есть такие мешочки, которые обычно не вызывают проблем. Однако, если проблема развивается в одном из этих мешочков, результатом может быть болезненное и опасное состояние, называемое дивертикулитом.
(Технический термин для этих маленьких мешочков — дивертикулы.) У большинства взрослых старше 60 лет есть такие мешочки, которые обычно не вызывают проблем. Однако, если проблема развивается в одном из этих мешочков, результатом может быть болезненное и опасное состояние, называемое дивертикулитом.
Дивертикулит, помимо других симптомов, может вызывать боль в животе, лихорадку и тошноту. Обычно дивертикулит можно разрешить с помощью мягких методов лечения, включая временные изменения в диете, а иногда и антибиотики.Большинство людей с дивертикулитом полностью выздоравливают. Но в самом тяжелом случае мешок может разорваться, и фекалии попадут прямо в кровоток человека. Это приводит к непосредственному риску развития инфекции крови, называемой сепсисом, которая может быть опасной для жизни. Иногда требуется хирургическое вмешательство, чтобы восстановить часть толстой кишки с разрывом мешка или исправить фистулу — ненормальное соединение, — которое мешочек мог образоваться с соседним органом.
Группа экспертов Yale Medicine, состоящая из врачей и хирургов, занимающихся заболеваниями пищеварительной системы, может помочь выбрать лучший курс лечения для пациентов с дивертикулитом.Наши гастроэнтерологи полагаются на последние данные при выборе оптимального курса лечения для каждого пациента. «Теперь мы понимаем, что антибиотики могут не понадобиться для лечения легких эпизодов дивертикулита, а хирургическое вмешательство может потребоваться только у небольшой части пациентов со сложным дивертикулитом», — говорит гастроэнтеролог Yale Medicine Анил Нагар, доктор медицины.
Дивертикулит | Мичиган Медицина
Обзор темы
Что такое дивертикулит?
Дивертикулез возникает, когда в стенке толстой кишки образуются мешочки (дивертикулы).Если эти мешочки воспаляются или инфицированы, это называется дивертикулитом. Дивертикулит может быть очень болезненным.
Что вызывает дивертикулит?
Врачи не уверены, что вызывает дивертикулы толстой кишки (дивертикулез).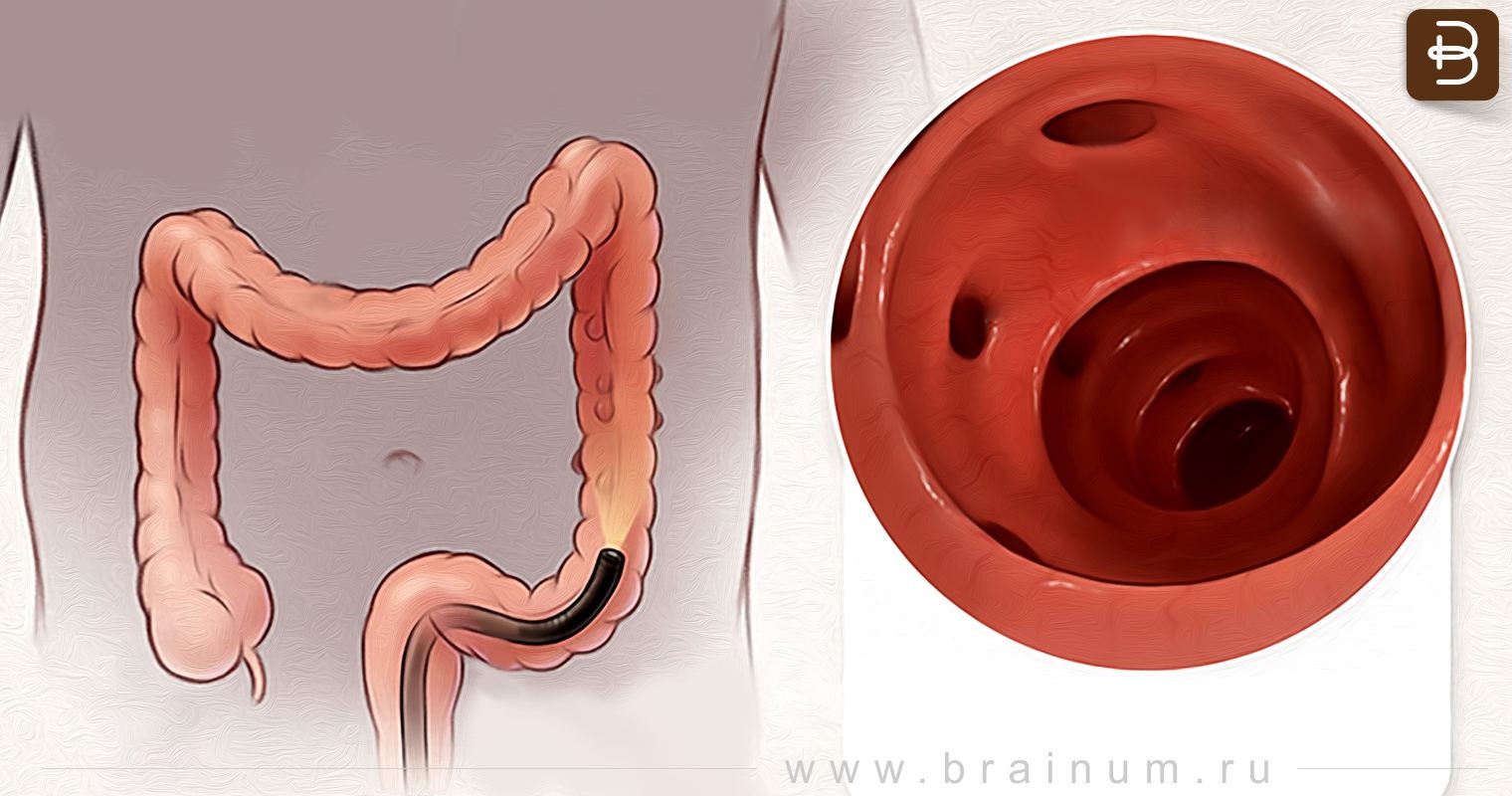 Но они думают, что диета с низким содержанием клетчатки может сыграть свою роль. Без клетчатки, увеличивающей объем стула, толстой кишке приходится работать больше, чем обычно, чтобы вытолкнуть стул вперед. Это может привести к образованию мешков в слабых местах вдоль толстой кишки.
Но они думают, что диета с низким содержанием клетчатки может сыграть свою роль. Без клетчатки, увеличивающей объем стула, толстой кишке приходится работать больше, чем обычно, чтобы вытолкнуть стул вперед. Это может привести к образованию мешков в слабых местах вдоль толстой кишки.
Доктора не знают, что вызывает дивертикулит.В мешочках растут бактерии, и это может привести к воспалению или инфекции.
Каковы симптомы?
Симптомы дивертикулита могут длиться от нескольких часов до недели и более. Симптомы включают:
- Боль в животе, обычно в левом нижнем углу, которая иногда усиливается при движении. Это самый частый симптом.
- Лихорадка и озноб.
- Вздутие живота и газы.
- Понос или запор.
- Тошнота, иногда рвота.
- Не хочется есть.
Как диагностируется дивертикулит?
Ваш врач спросит о ваших симптомах и осмотрит вас. Он или она могут сделать тесты, чтобы определить, есть ли у вас инфекция, или убедиться, что у вас нет других проблем. Тесты могут включать:
Тесты могут включать:
Как лечится?
Необходимое вам лечение зависит от того, насколько серьезны ваши симптомы. Возможно, сначала вам нужно будет пить только жидкость, а затем вернуться к твердой пище, когда почувствуете себя лучше.Ваш врач пропишет вам обезболивающие и антибиотики. Принимайте антибиотики в соответствии с указаниями. Не прекращайте их принимать только потому, что почувствуете себя лучше.
Для легких спазмов и боли в животе:
- Используйте грелку, расположенную низко на животе.
- Расслабьтесь. Например, попробуйте медитацию или медленное глубокое дыхание в тихой комнате.
- Примите лекарство, например, ацетаминофен (например, тайленол). Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Операция может потребоваться только в том случае, если дивертикулит не проходит с помощью другого лечения или если у вас есть такие проблемы, как длительная (хроническая) боль, непроходимость кишечника, свищ или очаг инфекции (абсцесс).
Как предотвратить дивертикулит?
Вы можете предотвратить дивертикулит, если будете пить много воды, регулярно заниматься спортом и придерживаться диеты с высоким содержанием клетчатки. Диета с высоким содержанием клетчатки включает цельнозерновые, свежие фрукты и овощи.
Причина
Врачи не уверены, что вызывает дивертикулит.В мешочках (дивертикулах) растут бактерии, и это может привести к воспалению или инфекции. Давление может вызвать небольшую перфорацию или разрыв стенки кишечника. Перитонит, инфекция слизистой оболочки брюшной стенки, может развиться, если инфекция попадает в брюшную (брюшную) полость.
Причина образования дивертикулов в стенке толстой кишки (ободочной кишки) до конца не выяснена. Врачи считают, что дивертикулы образуются, когда высокое давление внутри толстой кишки оказывает давление на слабые места в стенке толстой кишки.Несогласованные движения толстой кишки также могут способствовать развитию дивертикулов.
Обычно при диете с достаточным количеством клетчатки (также называемой грубыми кормами) стул становится объемным и может легко перемещаться по толстой кишке. Если диета бедна клетчаткой, толстая кишка должна оказывать большее давление, чем обычно, чтобы стул был маленьким и твердым. Диета с низким содержанием клетчатки также может увеличить время, в течение которого стул остается в кишечнике. Это добавляет к высокому давлению. Мешки могут образовываться, когда высокое давление давит на слабые места в толстой кишке, где кровеносные сосуды проходят через мышечный слой стенки кишечника, снабжая кровью внутреннюю стенку.
Если диета бедна клетчаткой, толстая кишка должна оказывать большее давление, чем обычно, чтобы стул был маленьким и твердым. Диета с низким содержанием клетчатки также может увеличить время, в течение которого стул остается в кишечнике. Это добавляет к высокому давлению. Мешки могут образовываться, когда высокое давление давит на слабые места в толстой кишке, где кровеносные сосуды проходят через мышечный слой стенки кишечника, снабжая кровью внутреннюю стенку.
Неизвестно, почему у некоторых людей с этими дивертикулами (состояние, называемое дивертикулезом) развивается дивертикулит, а у других — нет.
Симптомы
Симптомы дивертикулита могут длиться от нескольких часов до нескольких дней. Эти симптомы могут включать:
- Болезненность, спазмы или боль в животе (обычно в левом нижнем углу, но может возникать и справа), которые иногда усиливаются при движении.
- Лихорадка и озноб.
- Ощущение вздутия живота, вздутие живота или газ.
- Понос или запор.
- Тошнота, иногда рвота.
- Потеря аппетита.
Осложнения также могут вызывать симптомы. Если между толстой кишкой и влагалищем или толстой кишкой и уретрой образуется патологическое отверстие (фистула), вы можете выходить воздухом или калом из влагалища или уретры.
Другие состояния, такие как синдром раздраженного кишечника (СРК) или инфекция мочевыводящих путей, могут вызывать симптомы, похожие на дивертикулит.
What Happens
Дивертикулит возникает, когда мешочки (дивертикулы), образовавшиеся в стенке толстой кишки (толстой кишки), воспаляются или инфицированы.Непонятно, почему у 20 из 100 человек, у которых есть эти мешочки — состояние, называемое дивертикулезом, — развивается дивертикулит, а у остальных — нет.
В западных странах (Северная Америка и Европа) дивертикулит обычно поражает левую часть ободочной кишки (сигмовидную кишку).
Легкие приступы дивертикулита с небольшими симптомами или признаками инфекции или воспаления, иногда проходят без лечения. В большинстве случаев врач рекомендует пероральные антибиотики для лечения инфекции и жидкую диету для отдыха кишечника до тех пор, пока не пройдет воспаление.
Если инфекция и симптомы тяжелые, дивертикулит лечат в больнице. Лечение включает введение антибиотиков в вену (внутривенно или внутривенно) и отдых кишечника с внутривенным введением жидкости. Если не лечить тяжелый дивертикулит, могут развиться такие осложнения, как абсцесс или свищ. Для лечения осложнений часто требуется хирургическое вмешательство.
Боль внизу живота часто возникает после выздоровления после приступа дивертикулита. Но эта боль не всегда является возвращением дивертикулита.Менее чем у половины людей случается повторный приступ дивертикулита. Из тех, у кого есть еще один приступ, примерно у половины второй приступ происходит в течение 1 года после первого. сноска 1
Что увеличивает ваш риск
Вероятность развития дивертикулита увеличивается с возрастом.
Вероятность развития дивертикулита выше, если вы:
Когда вам следует позвонить своему врачу?
Позвонить
911
или другие службы экстренной помощи немедленно , если у человека кровотечение из заднего прохода и признаки шока, что может означать кровотечение из дивертикулярного мешка (дивертикулярное кровотечение).Признаки шока включают потерю сознания, сильное головокружение, слабость или снижение активности.
Немедленно позвоните своему врачу. , если у вас болит живот в одной точке (в отличие от общей боли в животе), особенно если у вас также есть:
- Лихорадка или озноб.
- Тошнота и рвота.
- Необычные изменения в дефекации или вздутие живота.
- Кровь в стуле.
- Боль усиливается при движении.
- Жгучая боль при мочеиспускании.
- Аномальные выделения из влагалища.
Немедленно позвоните своему врачу. , если у вас:
- Сильная боль в животе, которая усиливается.
- Боль в животе, усиливающаяся при движении или кашле.
- Стул, в основном состоящий из крови (более чем несколько полосок крови на стуле). Кровь в стуле может выглядеть как жидкость или сгустки красноватого или бордового цвета или может образовывать черный стул, похожий на смолу.
- Из уретры вышел газ или стул во время мочеиспускания. Вероятно, это означает, что у вас есть отверстие (свищ) между кишечником и мочевыводящими путями.
Позвоните своему врачу, если вы:
- У вас схваткообразная боль, которая не проходит при дефекации или отхождении газов.
- У вас ректальное кровотечение, изменение привычки кишечника, и вы худеете, не пытаясь.
Позвоните своему врачу, если вы лечите легкий дивертикулит дома и:
- У вас жар.
- Ваша боль усиливается.
- Жидкости нельзя сдерживать.
- Через 3 дня Вам не стало лучше.
Бдительное ожидание
Нередко бывает вздутие живота, давление газов или легкая боль в животе. Это может быть вызвано употреблением определенных продуктов или стрессом. Домашнее лечение обычно помогает избавиться от этих симптомов. Если домашнее лечение не помогает или симптомы ухудшаются, обратитесь к врачу.
К кому обратиться
К специалистам здравоохранения, которые могут диагностировать и назначить лечение дивертикулита, относятся:
Если необходимы дополнительные анализы, если ваши симптомы не поддаются лечению или вам может потребоваться операция, ваш врач может направить вас к :
Обследования и анализы
Ваш врач изучит анамнез и проведет медицинский осмотр при подозрении на дивертикулит.В зависимости от ваших симптомов вам может потребоваться один или несколько тестов, чтобы исключить другие медицинские проблемы, которые могут вызывать ваши симптомы. Объем тестирования будет зависеть от того, насколько серьезны ваши симптомы и как долго они продолжаются.
Стандартные анализы
Эти анализы можно проводить каждый раз, когда вы обращаетесь к врачу по поводу боли в животе или других симптомов.
Тесты, проводимые по мере необходимости.
В зависимости от ваших симптомов ваш врач может захотеть провести один или несколько из этих тестов.
- Компьютерная томография (КТ) может быть сделана, если симптомы указывают на то, что у вас есть инфекционный карман (абсцесс) в брюшной полости или что мешок (дивертикул) лопнул.Сканирование также может выявить другие возможные причины ваших симптомов.
- Рентген бариевой клизмы может использоваться для выявления дивертикулов или других возможных причин ваших симптомов. Но рентген бариевой клизмы обычно не делают во время приступа дивертикулита из-за риска попадания бария в брюшину (слизистую оболочку брюшной полости) при перфорации. Вместо этого можно использовать материал, который выполняет функцию, аналогичную барию, но может растворяться в воде (водорастворимый контраст).
- Гибкая ректороманоскопия и колоноскопия могут использоваться, если вашим основным симптомом является кровотечение из кишечника. Эти тесты также могут быть выполнены для поиска узких мест или новообразований в кишечнике и для исключения язвенного колита или рака. Но ректороманоскопия и колоноскопия обычно не выполняются во время приступа дивертикулита из-за риска того, что прицел может разорвать слизистую оболочку толстой кишки (перфорация). В этом случае инфекция может попасть в брюшину (слизистую оболочку брюшной полости).Это вызовет более серьезную инфекцию.
Обзор лечения
У вас может быть кратковременный (острый) приступ дивертикулита, который проходит после лечения антибиотиками и жидкой диеты. Но в некоторых случаях состояние возникает периодически (периодически) в течение длительного времени (хроническое). Лечение одинаковое в обоих случаях, если не возникают осложнения.
Первичное лечение
Лечение дивертикулита зависит от того, насколько серьезны ваши симптомы.Если боль легкая, вы можете пить жидкость и у вас нет признаков осложнений, лечение может включать:
- Лекарства, такие как антибиотики и болеутоляющие.
- Изменения в диете, начиная с прозрачной жидкости или мягкой диеты с низким содержанием клетчатки до тех пор, пока не пройдет боль, а затем увеличивают количество клетчатки.
Если боль сильная, вы не можете пить жидкость или у вас есть осложнения дивертикулита, необходимо пребывание в больнице. Лечение будет включать:
- Антибиотики, вводимые в вену (внутривенно или внутривенно).
- Внутривенные жидкости и только питание (без еды и питья через рот) в течение недели, чтобы дать кишечнику отдохнуть.
Лечение может также включать:
- Сохранение желудка пустым путем высасывания содержимого через трубку, проходящую вверх по носу и вниз по горлу в желудок (назогастральный зонд или зонд NG). Это может понадобиться, если у вас рвота или вздутие живота.
- Операция по поводу осложнений дивертикулита или повторных приступов, которым не помогает изменение диеты.В целом менее 6 человек из 100, страдающих дивертикулитом, нуждаются в операции. сноска 3
В большинстве случаев своевременное лечение дивертикулита проходит через 2–3 дня. Если врач прописал антибиотики, принимайте их в соответствии с указаниями. Не прекращайте их принимать только потому, что почувствуете себя лучше.
Текущее лечение
Лечение после выздоровления от приступа дивертикулита направлено на предотвращение нового приступа. Лечение может включать:
- Постепенное увеличение количества клетчатки в рационе за счет фруктов, овощей, пшеничных отрубей и, возможно, регулярное употребление пищевых добавок.
- Пить много жидкости ежедневно.
- Регулярные посещения врача для контроля вашего состояния. Если у вас дивертикулит, врач может осмотреть вас примерно через 2 дня после начала лечения, чтобы убедиться, что ваше состояние улучшается. Колоноскопия или рентген бариевой клизмы, вероятно, будут сделаны примерно через 6 недель, после того, как симптомы будут купированы, чтобы найти любые другие проблемы, такие как воспалительное заболевание кишечника или рак толстой кишки.
Лечение при ухудшении состояния
В некоторых случаях могут возникнуть осложнения дивертикулита, такие как абсцесс, перфорация или непроходимость кишечника.Для лечения этих состояний обычно требуется операция по удалению пораженной части кишечника.
Неоперативная (плановая) операция также может быть сделана при дивертикулите, если у вас было два или более тяжелых приступа, вы моложе 40 лет или у вас ослаблена иммунная система.
Профилактика
Чтобы предотвратить дивертикулит:
- Придерживайтесь диеты с высоким содержанием клетчатки, низким содержанием жира и красного мяса.
- Пейте много воды.
- Регулярно выполняйте упражнения.
Домашнее лечение
Домашнее лечение может помочь вам контролировать симптомы дивертикулита или снизить вероятность возникновения дополнительных приступов дивертикулита.
Чтобы уменьшить боль в животе, вызванную дивертикулитом легкой степени:
- Приложите грелку к животу, чтобы уменьшить легкие спазмы и боль.
- Попробуйте расслабляющие техники (например, медленное глубокое дыхание в тихой комнате или медитацию), чтобы уменьшить легкую боль.
- Используйте безрецептурное обезболивающее, такое как парацетамол (например, тайленол).Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Если эти методы не помогают и ваша боль усиливается, позвоните своему врачу, чтобы узнать, нужны ли рецептурные обезболивающие.
Когда вы почувствуете себя лучше, вы можете кое-что сделать, чтобы предотвратить повторное нападение. Вы можете:
- Придерживаться диеты с высоким содержанием клетчатки. Цельнозерновой хлеб и крупы, коричневый рис, свежие фрукты и овощи могут быть частью диеты с высоким содержанием клетчатки.
- Придерживайтесь здоровых привычек кишечника, например, регулярно ешьте, не напрягайтесь во время дефекации и ежедневно пейте много жидкости.
Не используйте слабительные или клизмы, если их не прописал врач. Если вы слишком часто используете слабительные, вы можете стать зависимым от них при дефекации. Если у вас внезапный (острый) приступ дивертикулита, слабительные средства или клизмы могут усилить боль.
Лекарства
Лекарства, останавливающие инфекцию и контролирующие симптомы, часто используются для лечения приступов дивертикулита.
Выбор лекарств
- Антибиотики назначаются для лечения инфекции, вызвавшей приступ.
- Обезболивающие, отпускаемые по рецепту, иногда необходимы, если безрецептурные обезболивающие не могут справиться с болью.
Что думать
Лекарства не используются для предотвращения будущих приступов дивертикулита. Профилактика зависит от увеличения количества клетчатки в вашем рационе и здорового кишечника.
Хирургия
Операция по поводу дивертикулита заключается в удалении пораженной части толстой кишки. Вы можете решиться на операцию по поводу дивертикулита, если у вас есть:
- Повторные приступы дивертикулита.Операция по удалению пораженной части толстой кишки часто рекомендуется, если у вас два или более серьезных приступа.
- Высокий риск повторных атак (например, у людей моложе 40 лет или людей с ослабленной иммунной системой).
- Аномальное отверстие (свищ), образовавшееся между толстой кишкой и соседним органом, чаще всего мочевым пузырем, маткой или влагалищем.
Операция по поводу дивертикулита, при которой инфицированная часть толстой кишки удаляется, может потребоваться, если у вас есть осложнения, в том числе:
- Инфицированный мешок (дивертикул), прорвавшийся в брюшную полость, особенно если карман образовалась инфекция (абсцесс).В некоторых случаях абсцесс можно дренировать без хирургического вмешательства. (См. Другое лечение.)
- Инфекция, распространившаяся в брюшную полость (перитонит).
- Закупорка толстой кишки (непроходимость кишечника) или узкое место в толстой кишке (стриктура).
- Инфекция, распространившаяся через кровь на другие части тела (сепсис).
- Повторяющиеся проблемы с кровотечением или сильное кровотечение, которое не останавливается другими методами лечения.
В целом менее 6 человек из 100, страдающих дивертикулитом, нуждаются в хирургическом вмешательстве. сноска 3
Хирургическое лечение включает удаление пораженной части толстой кишки (частичная колэктомия) и повторное соединение оставшихся частей. В зависимости от тяжести и характера симптомов для устранения проблемы может потребоваться более одной операции. Когда требуется несколько операций, человеку обычно делают колостому в промежутке между операциями. Колостомия — это хирургическая процедура, при которой верхняя часть кишечника пришивается к отверстию в коже живота.Через это отверстие стул выходит из тела в одноразовый мешок. Обычно колостому удаляют позже, а кишечник восстанавливают.
Выбор операции
Хирургическое лечение дивертикулита, называемое резекцией кишечника, включает удаление пораженной части толстой кишки.
Что думать о
Люди, у которых случаются легкие кратковременные приступы и которые хотят попробовать долгосрочные изменения в питании, могут избежать хирургического вмешательства. Дополнительную информацию о диете см. В разделе «Профилактика» этого раздела.
Если у вас несколько приступов дивертикулита, может потребоваться операция.
Другое лечение
Осушение абсцесса
В некоторых случаях дивертикулита инфекционный карман (абсцесс) в брюшной полости заживает сам по себе. В других случаях его можно опорожнить без хирургического вмешательства. Через кожу в абсцесс вводится игла, и жидкость, содержащая инфекцию, сливается. Компьютерная томография (КТ) помогает врачу ввести иглу в абсцесс.Иногда в брюшную полость временно помещают пластиковый дренаж для дренирования абсцесса.
Покой кишечника
При закупорке толстой кишки иногда можно лечить покой кишечника. Вам не дают ничего есть, вместо этого вы получаете жидкости и питательные вещества через трубку, соединенную с веной. Может потребоваться отсасывание через трубку, помещенную в нос и вниз в желудок, для того, чтобы желудок не содержал пищеварительных соков.
После 2-3 дней отдыха кишечника вам дают что-нибудь поесть.Если препятствие исчезло, хирургическое вмешательство не требуется. Если непроходимость сохраняется, можно продолжить покой кишечника. Если повторные периоды покоя кишечника не помогают устранить обструкцию, можно рассмотреть возможность операции по удалению пораженной части толстой кишки.
Список литературы
Цитаты
- Хьюмз Д., Спиллер RC (2016). Дивертикулярная болезнь толстой кишки: лечение острого дивертикулита. Клинические данные BMJ . http://clinicalevidence.bmj.com/x/systematic-review/0405/overview.html. По состоянию на 14 апреля 2016 г.
- Strate LL, et al. (2011). Использование аспирина или нестероидных противовоспалительных препаратов увеличивает риск дивертикулита и дивертикулярного кровотечения. Гастроэнтерология , 140 (5): 1427–1433.
- Харфорд WV (2010). Дивертикулез, дивертикулит и аппендицит. В EG Nabel, ed., ACP Medicine , раздел 4, гл.12. Гамильтон, Онтарио: BC Decker.
Консультации по другим работам
- Фокс Дж. М., Столлман Н.Х. (2010). Дивертикулярная болезнь толстой кишки. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease, 9th ed., Vol. 2. С. 2073–2089. Филадельфия: Сондерс.
- Трэвис AC, Блумберг RS (2012). Дивертикулярная болезнь толстой кишки. В NJ Greenberger et al., Под ред., Current Diagnosis and Treatment: Gastroenterology, Hepatology, and Endoscopy, 2nd ed.С. 259–272. Нью-Йорк: Макгроу-Хилл.
Кредиты
Текущий по состоянию на:
15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Адам Хусни, доктор медицины, семейная медицина,
, Э. Грегори Томпсон, врач, внутренняя медицина,
Джером Б. Саймон, доктор медицины, FRCPC, FACP — гастроэнтерология
Дивертикулит — диагностика, оценка и лечение
Дивертикул — это небольшой мешочек, образующийся в стенке толстой кишки.Дивертикулит возникает, когда этот мешок инфицирован и / или воспаляется. Симптомы включают боль, жар и озноб. Если не лечить, это может ухудшиться и привести к абсцессу или непроходимости кишечника. Он также может создать отверстие в толстой кишке, которое соединяется с другими структурами, такими как мочевой пузырь или другие части кишечника. Это соединение называется свищом, и для его устранения может потребоваться хирургическое вмешательство.
Врачи часто диагностируют дивертикулит с помощью компьютерной томографии (КТ) брюшной полости и таза.По возможности лучше выполнять сканирование с внутривенным (в / в) контрастированием. Многие центры также попросят вас выпить какой-нибудь пероральный контраст. Оба контрастных вещества делают кишечник более заметным. Легкие случаи можно лечить покоем, пероральными антибиотиками и жидкой диетой. В более тяжелых случаях может потребоваться внутривенное введение антибиотиков или хирургическое вмешательство, если возникнут осложнения.
Что такое дивертикулит?
Небольшие выпячивания в толстой кишке очень часто встречаются у пациентов старше 50 лет — это состояние, известное как дивертикулез.Обычно это не вызывает никаких симптомов. Дивертикулит возникает, когда один из этих мешочков воспаляется и / или заражается. Чаще всего поражается нижняя часть кишечника, называемая сигмовидной кишкой.
Когда мешок воспаляется, это обычно вызывает боль и болезненность в левой нижней части живота. Если не лечить, это может ухудшиться и привести к абсцессу или непроходимости кишечника. Он также может создать отверстие в толстой кишке, которое соединяется с другими структурами, такими как мочевой пузырь или другие части кишечника.Это соединение называется свищем. Иногда воспаление раздражает близлежащие кровеносные сосуды и вызывает кровотечение в толстую кишку. Это случается редко и обычно сопровождается большим количеством стула красного или бордового цвета. Повторяющиеся эпизоды дивертикулита могут вызвать рубцевание, которое может сузить толстую кишку и вызвать непроходимость.
Врачи не знают точную причину дивертикулита. Исследования связывают это с ожирением, недостатком физических упражнений, курением и некоторыми лекарствами. Эти лекарства включают стероиды и нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен.Заболевание чаще встречается у мужчин, чем у женщин. Ваш риск заболевания увеличивается после 50 лет.
начало страницы
Как диагностируют и оценивают дивертикулит?
Симптомы дивертикулита могут быть аналогичны симптомам колита (более крупный сегмент воспаления толстой кишки). Дивертикулит обычно вызывает боль в левой нижней части живота, тогда как аппендицит обычно вызывает боль в правой нижней части живота. Своевременный и точный диагноз очень важен, поскольку методы лечения этих состояний различаются.Ваш врач может диагностировать ваше состояние с помощью:
- КТ брюшной полости и таза : КТ — лучший тест для диагностики дивертикулита. Это также может помочь определить серьезность состояния и направить лечение. Вам могут сделать внутривенную (IV) инъекцию контрастного вещества. Вы также можете выпить пероральный контрастный материал за час до сканирования. Оба материала помогают рентгенологу лучше видеть ваш кишечник и органы брюшной полости.
- Колоноскопия: небольшая камера просматривает внутреннюю часть толстой кишки, чтобы увидеть воспаленные инфицированные мешочки.
- Ультразвук-таз : Ультразвук создает изображения органов брюшной полости без использования ионизирующего излучения. Однако на ультразвуковых изображениях отсутствует детализация изображений КТ, и они не могут оценить кишечник так же, как КТ.
- Рентген — нижние отделы желудочно-кишечного тракта : Ваш врач может использовать рентген для оценки осложнений дивертикулита.
- Анализы крови и мочи: Анализы крови позволяют выявить признаки инфекции и / или воспаления. Эти признаки могут включать высокое количество лейкоцитов.
- Тест на беременность: Если вы детородного возраста, ваш врач может попросить вас пройти тест на беременность. Это поможет исключить беременность как причину боли в животе.
начало страницы
Как лечится дивертикулит?
Лечение зависит от того, насколько серьезны ваши симптомы и есть ли у вас какие-либо осложнения. У вас может быть легкий случай без осложнений. В таком случае врач может назначить покой, пероральные антибиотики и жидкую диету. Если через несколько дней симптомы уменьшатся, вы постепенно вернетесь к твердой пище.
Если ваш случай более тяжелый, ваш врач может порекомендовать госпитализацию для внутривенного введения антибиотиков. Врач также может попросить вас поститься в течение нескольких дней, прежде чем вернуться к обычному питанию.
Вам может потребоваться операция на толстой кишке, если у вас развиваются такие осложнения, как перфорация кишечника, абсцесс, свищ или кишечная непроходимость. Интервенционный радиолог может дренировать абсцесс с помощью минимально инвазивной процедуры. Ваш врач может лечить любое активное кровотечение, сделав ангиограмму и заблокировав кровоточащий кровеносный сосуд.Пациентам с рецидивирующим дивертикулитом или тем, у кого наблюдается сужение толстой кишки из-за повторяющихся эпизодов воспаления, также может потребоваться операция.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была проверена 07 октября 2019 г.
Дивертикулярная болезнь толстой кишки
Что такое дивертикулярная болезнь?
Дивертикулярная болезнь включает дивертикулез и дивертикулит.
Дивертикулы — это небольшие грыжи в стенке толстой кишки. Они вызваны ослабленными участками толстой кишки. Естественно ослабленные области приводят к развитию мешочков размером с мрамор, которые раздуваются наружу.
Развивающиеся дивертикулы называют дивертикулезом и обычно не представляют опасности. Симптомы дивертикулеза часто остаются незамеченными. Первым признаком дивертикулеза может быть наблюдение, которое врач делает за стенкой толстой кишки во время обычной колоноскопии.
Когда дивертикулы воспаляются, это состояние называется дивертикулитом. Осложнения дивертикулита могут включать повторные инфекции и развитие перфораций в стенке толстой кишки.
Симптомы
Обычно дивертикулез протекает бессимптомно и может остаться незамеченным.
Симптомы дивертикулита могут варьироваться от легких до тяжелых. Они могут появиться внезапно или постепенно в течение нескольких дней.
В их числе:
- Нежность и / или боль в животе
- Лихорадка
- Тошнота или рвота
- Запор
- Диарея (реже)
- Симптомы инфекции мочевыводящих путей
- Повышенные позывы к мочеиспусканию
- Жжение при мочеиспускании
Что вызывает дивертикулярную болезнь?
Возраст является самым большим фактором риска заболевания. Чем старше вы становитесь, тем выше риск развития дивертикулов.Дивертикулярная болезнь — распространенное заболевание у пожилых людей, так как большинство людей старше 70 лет страдают этим заболеванием. Дивертикулярная болезнь также является наследственной.
Нет одной конкретной причины, но возможны следующие:
- Ожирение
- Диета с низким содержанием клетчатки
- Недостаток упражнений
Дивертикулярная болезнь чаще встречается у мужчин моложе 50 лет. У женщин старше 50 лет дивертикулярная болезнь чаще встречается у женщин.
Профилактика дивертикулярной болезни
- Ешьте много клетчатки.Рекомендуемая суточная доза составляет 25 граммов для женщин, 20 граммов для людей старше 50 и 30-38 граммов для мужчин.
- Пейте много жидкости. Вы должны потреблять не менее 64 унций жидкости в день. Повышенное потребление клетчатки должно сочетаться с повышенным потреблением жидкости, чтобы воспользоваться преимуществами диеты с высоким содержанием клетчатки и избежать дискомфорта.
- Регулярно занимайтесь спортом. Ежедневные 30-минутные упражнения способствуют нормальной работе кишечника.
Диагностика
Часто мешочки на стенке толстой кишки можно заметить во время обычной колоноскопии или таких тестов, как рентген.Если вы испытываете симптомы дивертикулита, ваш врач может использовать визуализационное обследование, такое как рентген или компьютерная томография, для выявления аномалий в желудочно-кишечном тракте.
Лечение
Если у вас дивертикулез, лечение будет направлено на предотвращение его перерастания в дивертикулит. Лечение дивертикулеза, скорее всего, будет включать диету с высоким содержанием клетчатки. К продуктам с высоким содержанием клетчатки относятся цельнозерновые, фрукты и овощи.
При неосложненном дивертикулите бороться с этим заболеванием могут антибиотики и жидкие диеты.
В более сложных случаях может потребоваться операция, включающая удаление пораженной части толстой кишки.
Дивертикулит — длинное слово для небольших мешков в толстой кишке
Медицинское освидетельствование Терри Л. Джаггерс, доктор медицины
С возрастом у большинства людей в стенке толстой кишки появляются небольшие мешочки, называемые дивертикулами. Многие люди проводят свою жизнь, не замечая проблем, но когда дивертикулы заражаются, возникают проблемы. Маклеод, гастроэнтеролог Терри Джаггерс, доктор медицины, переводит нас от просто болезненных состояний к тяжелым септическим состояниям, которые может принести дивертикулит.
Вот краткое изложение комментариев доктора Джаггерса:
Люди путают дивертикулит и дивертикулез. Дивертикулез — это мешки в толстой кишке. Они не вызывают симптомов, и у большинства из нас они появляются с возрастом. Но дивертикулит — это когда эти маленькие дивертикулы инфицируются.
Маленькие мешочки могут забиться инфекцией, стулом или чем-то еще, что происходит через толстую кишку. И когда это происходит, возникает дивертикулит и боль.Боль при дивертикулите обычно возникает в левой, нижней части живота, потому что чаще всего дивертикулы находятся в левой части толстой кишки. Другие симптомы включают жар и озноб. У некоторых людей бывает кровь в стуле или даже запор или диарея.
Как и любая инфекция, дивертикультит может проникать в кровоток, вызывая сепсис из-за бактерий в крови. Еще одно ужасное осложнение — это то, что мы называем перфорацией. Вот когда инфекция становится настолько серьезной, что вызывает отверстие в толстой кишке, и содержимое кишечника выливается в брюшную полость.Это очень и очень серьезная ситуация. Еще одним долгосрочным осложнением может быть стриктура, при которой толстая кишка сужается из-за рубцовой ткани и может вызывать симптомы даже спустя годы после приступа дивертикулита.
Люди в некоторых частях мира, например в Азии и Африке, не страдают серьезной проблемой дивертикулов. Мы думаем, что это потому, что западная диета изобилует обработанными продуктами. Нам не хватает клетчатки. Кроме того, это часть старения с небольшим генетическим компонентом.
Дивертикулит, как и любую инфекцию, лечат антибиотиками, обычно пероральными. Если он тяжелый, с абсцессом или перфорацией, пациент должен быть в больнице и получить внутривенно антибиотики.
Одна очень важная вещь в отношении дивертикулита: мы хотим убедиться, что он не диагностирован неправильно. Иногда на компьютерной томографии в левой ободочной кишке появляется область воспаления. Предполагается, что это дивертикулит.
Если вы недавно не проходили колоноскопию, после лечения дивертикулита вам следует пройти ее, чтобы убедиться, что новообразование не является раком толстой кишки.Это несчастье случилось с моей свекровью. У нее был дивертикулит. Лечился. Ей стало лучше, симптомы остались. В конце концов, ей сделали колоноскопию, и выяснилось, что у нее рак толстой кишки. Итак, это очень важно помнить о дивертикулите.
Найдите ближайшего к вам гастроэнтеролога.
Дивертикулярная болезнь — Консультант по онкологической терапии
Как я могу быть уверен, что у пациента дивертикулярная болезнь?
Обычно обнаруживаемые признаки и симптомы
Самый частый симптом острого дивертикулита — боль в левом нижнем квадранте.Другие общие симптомы включают субфебрильную температуру, тошноту, рвоту, запор и диарею.
Обычная совокупность клинических признаков
Клиническая картина острого дивертикулита зависит от тяжести основного воспаления и наличия или отсутствия осложнений. При неосложненном заболевании клинические признаки могут варьироваться от легких спазмов в животе или вздутия живота до значительной боли в животе или изменений в работе кишечника. При осложнении у пациентов часто наблюдается значительная боль в левом нижнем квадранте, лихорадка, лейкоцитоз и пальпируемое образование.
Список признаков, признаков и симптомов в виде таблицы или диаграммы
Есть ли патогномоничные или характерные признаки?
Боль в левом нижнем квадранте, которая предшествует обращению в больницу за несколько дней, является одним из наиболее характерных признаков острого дивертикулита. Кроме того, несколько пациентов могут сообщать о подобных эпизодах в анамнезе. У большинства пациентов также наблюдается субфебрильная температура, легкий лейкоцитоз и повышенный уровень СРБ; однако отсутствие этих симптомов не отменяет диагноз.
Некоторые менее распространенные клинические проявления
Некоторые из менее распространенных симптомов включают дизурию, спазмы или вздутие живота, тошноту, рвоту, вздутие живота, запор, диарею, метеоризм или боль в правом нижнем квадранте. Если присутствуют тошнота, рвота и вздутие живота, это указывает на механическую непроходимость или паралитическую непроходимость кишечника.
Другие заболевания и состояния могут имитировать признаки, симптомы или клинические особенности дивертикулярной болезни
Некоторые другие заболевания и состояния могут имитировать дивертикулярную болезнь.Например, многие пациенты с легкой неосложненной дивертикулярной болезнью сообщают о симптомах вздутия живота или спазмов, которые трудно отличить от синдрома раздраженного кишечника (СРК). Эти два заболевания можно отличить по тому факту, что симптомы дивертикулеза обычно не проходят при дефекации. Непереносимость лактозы и избыточный бактериальный рост в тонком кишечнике также часто ошибочно принимают за неосложненный дивертикулез.
Пациенты с острым дивертикулитом могут испытывать сильную боль в животе и лихорадку, которые можно спутать с воспалительным заболеванием кишечника или язвенной болезнью.Кроме того, рентгенологические данные острого дивертикулита, показывающие очаговое утолщение стенки кишечника, могут имитировать колоректальную карциному и не отличаться от нее. Отличительные признаки при визуализации включают нагрубание брыжеечных сосудов или связанной с ними жидкости в основании брыжейки. Кроме того, было высказано предположение, что воспаление дивертикула и воспалительное заболевание кишечника могут иметь некоторое клиническое совпадение.
Как я могу подтвердить диагноз?
Какие тесты следует заказывать в первую очередь?
Диагноз острого дивертикулита часто можно поставить только на основании анамнеза, демографических данных и физического осмотра.Компьютерная томография (КТ) брюшной полости / таза часто проводится для подтверждения диагноза острого дивертикулита при подозрении на нее и должна быть первым диагностическим тестом выбора. КТ также является самым безопасным и экономичным методом диагностики. Кроме того, у пациентов с подозрением на дивертикулит КТ с внутривенным контрастированием имеет 97% чувствительность и 100% специфичность. Прогнозирующая ценность положительного результата составляет 100%, а прогностическая ценность отрицательного результата — 98%. Чаще всего дивертикулит на КТ проявляется утолщением короткого сегмента или периферической кишки с прилегающей инфильтрацией периколонического жира.
Результаты КТ острого дивертикулита включают:
1. Повышенная плотность мягких тканей периколического жира, 98%
2. Дивертикулы толстой кишки, 84%
3. Утолщение стенки кишечника, 70%
4. Образования мягких тканей (представляющие абсцессы, флегмоны и скопления периколической жидкости), 35%
Примерно у 30% пациентов можно определить воспаленный дивертикул.
Какие дополнительные тесты могут помочь в диагностике?
В случаях, когда КТ недоступна, в качестве альтернативного диагностического теста можно использовать клизму с водорастворимым контрастом.
Также можно использовать компрессионную ультрасонографию высокого разрешения; однако этот метод визуализации редко используется в Соединенных Штатах, поскольку чувствительность и специфичность значительно ниже, чем при компьютерной томографии. Рентген грудной клетки также может быть получен, чтобы исключить свободный воздух, который может быть осложнением перфорированного дивертикула.
После эпизода острого дивертикулита необходимо по выбору провести колоноскопию для оценки всей толстой кишки.
Перечень лабораторных тестов, рентгенографических исследований и эндоскопических исследований с описанием ожидаемых результатов, согласованных результатов и неубедительных результатов
Лабораторные исследования
1.Легкий лейкоцитоз
2. Повышенный BUN / Cr
Результаты рентгенографии
1. Повышенная плотность мягких тканей периколического жира, 98%
2. Дивертикулы толстой кишки, 84%
3. Утолщение стенки кишечника, 70%
4. Образования мягких тканей (представляющие абсцессы, флегмоны и скопления периколической жидкости), 35%
CT также может использоваться для выявления осложнений дивертикулита, включая перитонит, свищ, непроходимость и скопление жидкости.
Результаты эндоскопии
При неосложненной дивертикулярной болезни у бессимптомных лиц часто может быть значительный дивертикулез, выявленный во время скрининговой колоноскопии. В западных обществах большинство дивертикулов, как правило, левостороннее. Во время колоноскопии также может быть выявлено легкое воспаление дивертикула, которое отличается эритемой, отеком или грануляционной тканью, обнаруженной в отверстии дивертикула. Также может просто наблюдаться рыхлая слизистая оболочка в области дивертикулов.При патологии выявляется очаговый хронический колит без гранулем в области междивертикулярной слизистой оболочки толстой кишки. Хотя эти данные могут быть ошибочно приняты за язвенный колит или болезнь Крона, отсутствие афтозных язв и очаговый хронический колит без гранулем делают эти две формы заболевания различимыми.
Как правило, при подозрении на острый дивертикулит колоноскопию проводить не следует, поскольку у таких пациентов высок риск перфорации; однако это беспокойство недавно было оспорено.
Какие еще заболевания, состояния или осложнения мне следует искать у пациентов с дивертикулярной болезнью?
Развитие дивертикулов происходит в слабых местах стенки кишечника и считается результатом повышенного внутрипросветного давления в толстой кишке. Сигмовидная кишка имеет самый узкий диаметр по сравнению с толстой кишкой и поэтому считается наиболее чувствительной к повышенному внутрипросветному давлению. Высокое внутрипросветное давление обычно возникает, когда сигмовидная кишка подвергается сокращению гладких мышц.В условиях стула с небольшим объемом / не большого объема этот процесс становится более значительным, впоследствии вызывая заметно повышенное давление, которое передается на стенку толстой кишки. Считается, что малый объем стула возникает в результате недостаточного потребления пищевых волокон и считается одним из самых больших факторов риска этого заболевания. Наблюдение за тем, что американцы азиатского происхождения, которые придерживаются западной диеты, чаще страдают дивертикулезом по сравнению с азиатским населением, проживающим в Азии, еще раз подтверждает, что недостаток пищевых волокон в образовании дивертикулов толстой кишки.
Связь между ожирением, гиподинамией, запорами, курением и использованием нестероидных противовоспалительных препаратов также была связана с повышенным риском развития дивертикулярной болезни. Следовательно, эти факторы риска следует оценивать у любого пациента с дивертикулярной болезнью.
Наконец, наличие СРК также связано с повышенными шансами на развитие дивертикулеза, но не дивертикулита. Эта взаимосвязь наиболее заметна у пациентов с СРК с преобладанием диареи.
Традиционно считалось, что острый дивертикулит толстой кишки возникает, когда дивертикулы закупориваются фекалиями или фекалиями, что приводит к бактериальному застою, чрезмерному росту и выделению токсинов и газов. Более поздние теории подчеркивают хроническое воспаление, изменения комменсальной кишечной микробиоты и аномальную моторику толстой кишки, вероятно, имеют взаимосвязанные роли в патофизиологических причинах дивертикулярной болезни. Кроме того, считалось, что до 30% пациентов с дивертикулезом заболевают острым дивертикулитом, но более поздние популяционные когортные исследования показывают, что частота дивертикулита у пациентов с дивертикулезом может составлять <5%.
Основные факторы риска для пациентов с этим заболеванием
Диета с низким содержанием клетчатки и развитие дивертикулов являются основными факторами риска развития дивертикулита. Наиболее широко распространенной теорией патогенеза дивертикулита является обструкция дивертикула, вызванная фекалитом или повышенным давлением дивертикула. Повышенное внутридивертикулярное давление также может быть связано с перфорацией.
Часто встречающиеся осложнения дивертикулярной болезни
Хотя острый дивертикулит может протекать без осложнений, до 25% пациентов поступают с осложненным дивертикулитом при первой постановке диагноза.Осложнения могут быть как немедленными, так и долгосрочными и включать образование абсцесса, перфорацию, непроходимость, кровотечение, перитонит и образование свищей. Наиболее распространенным типом свищей является коловезикальный свищ, частота которого достигает 26%.
Осложнения дивертикулярной болезни
Абсцесс. Встречается у ~ 16% пациентов без перитонита.
Препятствие. Очень редко и обычно неполно.
Перфорация. Также очень редко, со смертностью до 20-30%.
Перитонит
Как правильно лечить пациента с дивертикулярной болезнью?
Какие варианты лечения эффективны?
Основа терапии у пациентов с первым приступом острого неосложненного дивертикулита включает консервативное лечение с покоем кишечника, антибиотиками и обезболивающим. Схемы антибиотиков, которые считаются эффективными, включают те, которые охватывают грамотрицательные организмы и анаэробы, и должны продолжаться не менее 7-10 дней.Типичные схемы приема антибиотиков включают хинолон, такой как ципрофлоксацин, наряду с метронидазолом или амоксициллин-клавуланатом.
Пациентам с неосложненным заболеванием, требующим госпитализации, или пациентам с такими осложнениями, как перитонит, рекомендуются внутривенные антибиотики широкого спектра действия. Типичные схемы лечения включают:
Имипенем / циластатин (500 мг внутривенно каждые 6 часов)
Пиперациллин-тазобактам (3,375 г внутривенно каждые 6 часов)
Цефтриаксон (1 г внутривенно каждые 24 часа) плюс метронидазол (500 мг внутривенно каждые 8 часов)
A Фторхиолон плюс метронидазол
После разрешения острого приступа у пациентов с дивертикулярной болезнью рекомендуются определенные профилактические меры для предотвращения рецидива заболевания.Пациентам с дивертикулярной болезнью рекомендуется начать длительную диету с высоким содержанием клетчатки. Кроме того, многие врачи исторически рекомендовали пациентам избегать семян и орехов, потому что эти неперевариваемые фрагменты потенциально могут попасть в дивертикул; однако существует мало доказательств, подтверждающих эту практику.
Появляется все больше доказательств того, что использование 5-АСК (месаламин), антибиотиков (рифаксимин) и пробиотиков может играть роль в предотвращении повторных эпизодов дивертикулита и управлении симптомами хронической дивертикулярной болезни.
Решение о госпитализации принимается в зависимости от тяжести заболевания и от того, является ли заболевание сложным или неосложненным. Принято считать, что всех пациентов с осложненным заболеванием следует госпитализировать с внутривенным введением антибиотиков. Кроме того, пациентам с осложненным заболеванием часто требуются инвазивные методы лечения, включая чрескожный дренаж и / или хирургическое вмешательство.
Какая начальная терапия является наиболее эффективной?
Наиболее эффективная начальная терапия включает пероральные антибиотики и покой кишечника.Общие схемы включают монотерапию ингибитором бета-лактама / бета-лактамазы или цефалоспорином третьего поколения плюс метронидазол.
Для тех пациентов, которые не реагируют на пероральные препараты или страдают непереносимостью бета-лактама, также может использоваться терапия фторхинолоном вместе с метронидазолом. В случаях, когда все эти схемы не действуют, можно также использовать внутривенную терапию карбапенемом.
Перечень обычных начальных терапевтических вариантов, включая рекомендации по применению, а также ожидаемый результат терапии.
Какая терапия лучше всего, если начальная терапия не дает результатов, включая определение неудачи?
В дополнение к пероральным антибиотикам амбулаторным пациентам также следует рекомендовать вначале употреблять только прозрачные жидкости в течение 1-2 дней. Если по прошествии этого времени клинического улучшения не наблюдается, пациентов следует госпитализировать для внутривенного введения жидкости и антибиотиков вместе с отдыхом кишечника.
Отсутствие реакции очевидно у пациентов с продолжающейся болью в животе и лихорадкой, а также постоянной тошнотой, рвотой и / или диареей.Отсутствие реакции на внутривенные антибиотики и покой кишечника могут указывать на осложненный дивертикулит, и в настоящее время необходимы дальнейшие исследования. При наличии осложненного заболевания этим пациентам может потребоваться чрескожное дренирование или хирургическое вмешательство вместе с внутривенной антибактериальной терапией широкого спектра действия.
Перечень подмножества терапии второй линии, включая рекомендации по выбору и использованию этих методов лечения спасения
Для тех, кто не отвечает на терапию бета-лактамом или у кого есть непереносимость бета-лактама, также может использоваться терапия фторхинолоном вместе с метронидазолом.В случаях, когда не удается отреагировать на все эти схемы приема антибиотиков, можно также использовать внутривенную терапию карбапенемом.
У тех, у кого рецидивирующий неосложненный дивертикулит, многие последующие приступы имеют более высокую вероятность безуспешного лечения. У таких пациентов следует рассмотреть возможность планового хирургического вмешательства на ранней стадии. Некоторые специалисты рекомендуют плановую резекцию сигмовидной кишки только после двух эпизодов дивертикулита.
Список их, включая любые рекомендации по мониторингу побочных эффектов.
НЕТ
Как мне следует наблюдать за пациентом с дивертикулярной болезнью?
В целом, примерно 25% пациентов с первым эпизодом неосложненного дивертикулита будут страдать от повторного приступа. Пациентам, которые находятся под амбулаторным лечением, следует посоветовать позвонить своему врачу, если у них постоянная лихорадка, боль в животе, тошнота / рвота или непереносимость жидкости. Все это может быть признаком неэффективности консервативного лечения или прогрессирования заболевания до осложнения.В целом, любой пациент, у которого не наблюдается значительного улучшения симптомов в течение 2-3 дней, должен пройти дальнейшее обследование, включая визуализацию (например, повторную КТ) или рутинные лаборатории (например, общий анализ крови) для оценки осложнений заболевания.
Рекомендации по мониторингу и дальнейшие методы лечения
У тех, кто отвечает на лечение, всем этим пациентам следует пройти колоноскопию через 6-8 недель с момента постановки диагноза. Колоноскопия важна не только для оценки степени дивертикулеза, но также необходима для исключения новообразования толстой кишки.У тех пациентов, которые отказываются от полной колоноскопии, в качестве альтернативы мониторингу можно использовать гибкую ректороманоскопию вместе с бариевой клизмой. Пациентам с рецидивирующим заболеванием следует рассмотреть возможность хирургического вмешательства.
Операция не должна откладываться любому пациенту, у которого оказывается неэффективное лечение или если их симптомы (например, боль в животе) ухудшаются. Предпочтительной хирургической процедурой является резекция пораженного сегмента толстой кишки и первичный анастомоз с проксимальным отведением кала или без него.
До недавнего времени большинство экспертов рекомендовали плановую резекцию сигмовидной кишки после двух или более эпизодов дивертикулита, основываясь на знаменательном исследовании, демонстрирующем, что последующие приступы дивертикулита с большей вероятностью не пройдут медикаментозную терапию и потребуют неотложной хирургической помощи. Эта рекомендация была предпринята с целью предотвратить развитие серьезных осложнений.
Однако в нескольких более новых исследованиях не сообщалось об увеличении риска осложненного дивертикулита или более высокой смертности при консервативном лечении повторных приступов.
Какие доказательства?
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Дивертикулез и дивертикулит: в чем разница?
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Скорее всего, вы мало думаете о своем пищеварительном тракте — если только это не доставляет вам неприятностей.
Состояние, называемое дивертикулезом, которое нередко встречается у женщин старше 50 лет (хотя мужчины подвергаются большему риску), может привести к неприятностям. При этом состоянии в стенке толстой кишки (или кишечника) образуются небольшие мешочки — дивертикулы.И это может увеличить риск болезненного приступа дивертикулита — инфекции или воспаления мешочков.
Хорошие новости? «Лишь небольшое количество людей с дивертикулезом страдают дивертикулитом», — говорит Файез Аббуд, доктор медицины, гастроэнтеролог с ведущими специалистами по гастроэнтерологии.
Доктор Файез Аббуд рассказывает о дивертикулите.
Нажмите кнопку воспроизведения, чтобы посмотреть видео или прочитать его стенограмму.
Дивертикулит — это когда у некоторых людей с дивертикулезом развиваются инфекции или воспаление в этих выступающих мешочках.Лишь небольшое количество людей с дивертикулезом страдают дивертикулитом.
Симптомами дивертикулита обычно являются боли в животе. Обычно в левой, нижней части живота. Боль, иногда может быть жар и нежность; Это означает, что если вы надавите на живот, у вас возникнет боль при надавливании на него. Это самые частые симптомы.
Если болезнь становится очень тяжелой, пациента нужно лечить в больнице. Дивертикулит может стать перфорированным, что есть… Лишь у небольшого числа людей с дивертикулитом есть перфорация, которая является серьезным заболеванием, когда в одном из этих мешочков есть небольшое отверстие или разрыв, из которого содержимое кишечника вытекает в брюшную полость. Это серьезное заболевание, которое обычно требует хирургического вмешательства.
Дивертикулит, в большинстве случаев дивертикулит протекает остро. Это внезапный приступ, пациенты об этом знают. Но у небольшого числа пациентов наблюдается рецидивирующий острый дивертикулит. У них бывают повторяющиеся эпизоды этих приступов.У небольшого числа из них может развиться хроническая дивертикулярная болезнь, которая представляет собой дивертикулит легкой степени с легким и хроническим дискомфортом легкой степени. Таким образом, дивертикулит в какой-то степени может перейти в хроническую форму.
Узнайте больше о связи между ними и о том, что вы можете сделать, когда симптомы указывают на то, что что-то не так.
Что вызывает дивертикулит и дивертикулез?
Эксперты не знают наверняка, что вызывает эти состояния, но несколько факторов могут иметь значение:
- Высокое давление в толстой кишке : Мышечные спазмы в толстой кишке или напряжение, связанное с дефекацией, могут вызвать образование выпуклостей в слабых местах.
- Семейный анамнез : Гены, которые вы унаследовали, могут повысить вероятность развития дивертикулеза и дивертикулита.
- Лекарства : Исследования выявили связь между этими пищеварительными заболеваниями и некоторыми лекарствами, включая нестероидные противовоспалительные препараты (НПВП), такие как аспирин.
- Образ жизни : Отсутствие физических упражнений, ожирение и курение также могут способствовать.
Доктор Файез Аббуд рассказывает о причинах дивертикулита.
Нажмите кнопку воспроизведения, чтобы просмотреть видео или прочитать его стенограмму.
Что вызывает дивертикулит? Не совсем понятно, но это инфекция и / или воспаление в одном из карманов. Распространенное заблуждение, что людям говорят избегать семян или что людям говорят избегать семян, орехов и попкорна. На самом деле исследования показывают, что нет четких доказательств того, что их предотвращение приводит к дивертикулиту.
Каковы симптомы?
Дивертикулез : Большинство людей, страдающих дивертикулезом, даже не подозревают, что у них он есть.Но если у вас есть симптомы, они могут включать:
- Вздутие живота
- Запор
Спазмы или боль внизу живота
Дивертикулит : При дивертикулите воспаленные мешочки обычно вызывают боль в нижней левой части живота. Боль часто бывает сильной и возникает внезапно. Другие симптомы включают:
- Запор или диарея
- Лихорадка и озноб
- Тошнота или рвота
Немедленно обратитесь к врачу, если вас беспокоит любой из этих симптомов.
При дивертикулите воспаленные мешочки обычно вызывают боль в нижней левой части живота. Боль часто бывает сильной и возникает внезапно.
Как диагностируют дивертикулит и дивертикулез?
Если ваш лечащий врач считает, что у вас одно или оба состояния на основании ваших симптомов, он может поставить свой диагноз, используя следующее:
- История болезни : Ваш врач спросит о вашей частоте дефекации, диете, общем состоянии здоровья, о том, какие лекарства вы принимаете и какие симптомы у вас возникают.
- Физический осмотр : Ваш врач проведет осмотр, который может включать пальцевое ректальное исследование, когда он вводит смазанный в перчатке палец в ваш задний проход, чтобы проверить наличие боли, кровотечения, геморроя или других проблем.
Ваш врач может также использовать один из следующих тестов:
- Компьютерная томография: используется компьютерная технология для объединения нескольких рентгеновских снимков в подробное изображение желудочно-кишечного тракта (ЖКТ).
- Бариевая клизма: Меловой жидкий раствор сульфата бария, вводимый с помощью клизмы, покрывает толстую кишку, чтобы обеспечить четкие рентгеновские изображения толстой кишки.Эта процедура также называется серией нижнего GI.
- Колоноскопия: этот тест позволяет заглянуть внутрь прямой и толстой кишки с помощью тонкой гибкой трубки с крошечной камерой на конце.
Доктор Файез Аббуд рассказывает о диагностике и лечении дивертикулита.
Нажмите кнопку воспроизведения, чтобы просмотреть видео или прочитать его стенограмму.
Дивертикулит обычно диагностируют на основании клинической картины. Люди, у которых есть симптомы, указывают на это.Обследование, когда мы прощупываем живот и болезненны там, где обычно присутствует дивертикулез. КТ брюшной полости обычно подтверждает этот диагноз.
Если раз в два-три года кто-то заболевает острым дивертикулитом, его можно лечить антибиотиками. Частые приступы дивертикулита могут привести к осложнениям, спаечному процессу. Вещи слипаются в брюшной полости, и тогда у вас может возникнуть нечто, называемое «фистулой», когда вы разовьете ненормальное соединение между толстой кишкой и мочевым пузырем или другими органами.
Как лечат дивертикулит и дивертикулез?
Дивертикулез : С целью предотвращения надоедливых симптомов или более серьезных проблем, таких как дивертикулит, они могут помочь:
- Диета с высоким содержанием клетчатки: продукты, богатые клетчаткой, могут помочь вам избежать симптомов, если у вас уже есть это заболевание. Медленно увеличивайте количество клетчатки в своем рационе, чтобы снизить вероятность возникновения газов в животе и боли.
- Лекарства : Месалазин (Асакол) и антибиотик рифаксимин (Ксифаксан) могут помочь уменьшить симптомы.
- Пробиотики: Пробиотики — это здоровые бактерии, подобные тем, которые естественным образом обитают в желудке и кишечнике. Вы можете найти их в пищевых добавках и в таких продуктах, как йогурт. Сначала поговорите со своим врачом или поставщиком медицинских услуг об использовании этих или любых альтернативных лекарств.
Дивертикулит : Лечение будет зависеть от ваших симптомов.
- Легкие симптомы : Вас могут посадить на жидкую диету на короткое время. Часто назначают антибиотики.Если это поможет, ваш врач может посадить вас на диету с высоким содержанием клетчатки.
- Тяжелые симптомы : Вас могут поместить в больницу, где вам могут ввести внутривенные (IV) антибиотики и жидкости. Вам также будет предложена диета с низким содержанием клетчатки или жидкая диета. В редких случаях может потребоваться операция.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Национальные институты здравоохранения; Американский колледж гастроэнтерологии; Международный фонд функциональных предписаний желудочно-кишечного тракта; Файез Аббуд, доктор медицины, ведущие специалисты по гастроэнтерологии
.

 Из-за этого постепенно учащаются эпизоды запора, и в итоге возникает острая кишечная непроходимость. Тогда пациенту требуется срочная госпитализация.
Из-за этого постепенно учащаются эпизоды запора, и в итоге возникает острая кишечная непроходимость. Тогда пациенту требуется срочная госпитализация.