Многоформная экссудативная эритема — Симптомы, диагностика и лечение
Мультиформная эритема – самоограничивающееся потенциально рецидивирующее кожно-слизистое воспалительное заболевание легкой степени.
Характеризуется поражениями-мишенями, напоминающими глаз быка. Как правило, они проявляются в течение 24–48 часов и длятся 1–2 недели.
Как правило, представляет собой симметрическое распределение поражений на дорсальных поверхностях разгибателей конечностей с минимальным поражением слизистой оболочки.
Обычно эритема связана с инфекционным заболеванием, а не воздействием препарата. Наиболее частыми связанными инфекциями выступают вирус простого герпеса и Mycoplasma pneumoniae. К другим менее распространенным связанным инфекциям относят гепатит В, вирус Эпштейна–Барр, цитомегаловирус, гистоплазмоз (с сопутствующей узловой эритемой), контагиозный пустулезный дерматит (Парапоксвирус, который может передаваться от овец или коз к людям), кокцидиоидомикоз, болезнь Кавасаки, опоясывающий лишай и гарднереллу.
К ассоциированным препаратам относят аминопенициллины, доцетаксел, ингибиторы факторы некроза опухоли-альфа, противомалярийные средства, противосудорожные препараты и инъекции лидокаина. Фенилбутазон, триклокарбан, паклитаксел и статины ассоциируются с фотоиндуцированными поражениями. Вакцины, среди которых вакцины против гепатита В, натуральной оспы, ветряной оспы, менингококковой инфекции, папилломавируса человека, хантавируса и аллергический ответ на контактные аллергены также стимулируют возникновение заболевания.
Поддерживающее лечение и лечение причинной инфекции остается важнейшим элементом терапии.
Мультиформная эритема (МЭ) – как правило, острое, самоограничивающееся, часто рецидивирующее кожно-слизистое воспалительное заболевание. Это реакция гиперчувствительности, которая ассоциируется с определенными инфекциями, вакцинацией и, реже, с лекарственными средствами. Заболевание клинически характеризуется наличием мишеневидных поражений, которые можно охарактеризовать как круглые эритематозные кольца с наружной эритематозной каемкой и центральным волдырем, между которыми находится зона нормального тона кожи. Они совсем не похожи на мишеневидные поражения, которые также могут наблюдаться, однако характеризуются меньшей частотой и отсутствием волдырей в центральной части. В целом поражения покрывают <10% общей площади поверхности тела. Слабо выраженные симптомы инфекции верхних дыхательных путей, в том числе субфебрильная лихорадка, могут иногда отмечаться до или в начале эпизода. Оролабиальные поражения отмечают у двух третей пациентов; в 40,9% случаев отмечают только поражения слизистой губ. Эрозии, волдыри и корки могут наблюдаться на любой их слизистых оболочек и, как правило, болезненны. Это может привести к затрудненному приему пищи и мочеиспусканию, что требует госпитализации.[1]Lerch M, Mainetti C, Terziroli Beretta-Piccoli B, Harr T. Current perspectives on erythema multiforme. Clin Rev Allergy Immunol. 2018 Feb;54(1):177-84.
Они совсем не похожи на мишеневидные поражения, которые также могут наблюдаться, однако характеризуются меньшей частотой и отсутствием волдырей в центральной части. В целом поражения покрывают <10% общей площади поверхности тела. Слабо выраженные симптомы инфекции верхних дыхательных путей, в том числе субфебрильная лихорадка, могут иногда отмечаться до или в начале эпизода. Оролабиальные поражения отмечают у двух третей пациентов; в 40,9% случаев отмечают только поражения слизистой губ. Эрозии, волдыри и корки могут наблюдаться на любой их слизистых оболочек и, как правило, болезненны. Это может привести к затрудненному приему пищи и мочеиспусканию, что требует госпитализации.[1]Lerch M, Mainetti C, Terziroli Beretta-Piccoli B, Harr T. Current perspectives on erythema multiforme. Clin Rev Allergy Immunol. 2018 Feb;54(1):177-84.
http://www.ncbi.nlm.nih.gov/pubmed/29352387?tool=bestpractice.com
[2]Sokumbi O, Wetter DA. Clinical features, diagnosis, and treatment of erythema multiforme: a review for the practicing dermatologist. Int J Dermatol. 2012 Aug;51(8):889-902.
Int J Dermatol. 2012 Aug;51(8):889-902.
http://onlinelibrary.wiley.com/doi/10.1111/j.1365-4632.2011.05348.x/full
http://www.ncbi.nlm.nih.gov/pubmed/22788803?tool=bestpractice.com
[3]Grünwald P, Mockenhaupt M, Panzer R, et al. Erythema multiforme, Stevens-Johnson syndrome/toxic epidermal necrolysis — diagnosis and treatment. J Dtsch Dermatol Ges. 2020 Jun;18(6):547-53.
http://www.ncbi.nlm.nih.gov/pubmed/32469468?tool=bestpractice.com
[4]Trayes KP, Love G, Studdiford JS. Erythema multiforme: recognition and management. Am Fam Physician. 2019 Jul 15;100(2):82-8.
https://www.aafp.org/afp/2019/0715/p82.html
http://www.ncbi.nlm.nih.gov/pubmed/31305041?tool=bestpractice.com
Многоформная экссудативная эритема, клинические, иммунологические и терапевтические особенности | #09/03
Многоформная экссудативная эритема (МЭЭ) — острое, нередко рецидивирующее заболевание кожи и слизистых (О. Л. Иванов, 1997). Этиологические факторы МЭЭ разнообразны. У пациентов с этим диагнозом имеется пусковой фактор, «включающий» механизм иммунной реакции гиперчувствительности. Пусковые факторы делят на две группы: аллергены медикаментозной, пищевой и т. д. природы, вызывающие токсико-аллергическую разновидность дерматоза, и инфекционные — вирусы, бактерии, простейшие, которые становятся причиной инфекционно-аллергической формы МЭЭ.
Л. Иванов, 1997). Этиологические факторы МЭЭ разнообразны. У пациентов с этим диагнозом имеется пусковой фактор, «включающий» механизм иммунной реакции гиперчувствительности. Пусковые факторы делят на две группы: аллергены медикаментозной, пищевой и т. д. природы, вызывающие токсико-аллергическую разновидность дерматоза, и инфекционные — вирусы, бактерии, простейшие, которые становятся причиной инфекционно-аллергической формы МЭЭ.
Клинические проявления заболевания
Картина заболевания включает характерную, чаще папулезную сыпь, приобретающую в процессе эволюции за счет центробежного увеличения элементов и разрешения с центра вид «мишеней» или «двухцветных пятен». При появлении элементы имеют в диаметре 2-3 мм и за один-два дня (иногда быстрее или медленнее), увеличиваются до 1—3 см, реже до большего размера. Название «многоформная» оправдано тем, что у пациентов в том или ином количестве могут присутствовать пятна, пустулы, пузыри, реже встречаются элементы по типу «пальпируемой пурпуры» (в нашей практике мы наблюдали двух таких пациентов, у них геморрагии присутствовали наряду с типичными элементами).
В случае мономорфной пузырной сыпи, при отсутствии или малом количестве типичных «мишеней», диагноз МЭЭ может вызывать затруднения. У 54-летней пациентки мы наблюдали мономорфную пузырную сыпь, представленную шестью крупными (до 7 см в диаметре) слабонапряженными пузырями на боковых поверхностях туловища. Общее состояние не было нарушено, акантолиза и эозинофилии в местах высыпаний не отмечалось. В анамнезе было уже несколько таких обострений, появлению пузырей предшествовали боли на месте давнего рубца в поясничной области, оставшегося после опоясывающего герпеса. МЭЭ диагностировалась на фоне реактивации вируса варицелла-зостер. Прием ацикловира позволил купировать проявления заболевания. В дальнейшем пациентка сообщила, что постоянно принимает ацикловир, и сыпь ее больше не беспокоит.
Локализация сыпи при МЭЭ — лицо, слизистые, разгибательная поверхность конечностей, тыльные стороны кистей и стоп, ладони, подошвы, туловище. В ряде работ указывается, что МЭЭ не поражает волосистую часть головы, однако мы наблюдали у одной из пациенток наряду с типичной папулезной сыпью пузыри, локализовавшиеся в том числе и на волосистой части головы. В теменной и затылочной области имелись четыре элемента, на момент осмотра покрытых корочками. В дальнейшем при снятии корок были видны эпителизировавшиеся правильной формы круглые эрозии диаметром 0,8-1,5 см. Расположение сыпи всегда симметричное.
В теменной и затылочной области имелись четыре элемента, на момент осмотра покрытых корочками. В дальнейшем при снятии корок были видны эпителизировавшиеся правильной формы круглые эрозии диаметром 0,8-1,5 см. Расположение сыпи всегда симметричное.
При разнообразии «палитры» цвета элементов у разных больных почти всегда наблюдается розовый или фиолетовый оттенок, вероятно, связанный с преобладанием лимфоцитов. В качестве аналога можно привести красный плоский лишай, для которого характерен сиреневый цвет высыпаний и в гистологической картине в основном лимфоидный инфильтрат в дерме, вплотную примыкающий к эпидермису. Мы консультировали пациентку с периодически рецидивирующей и не исчезающей в течение двух-трех недель мономорфной папулезной сыпью в области локтей, элементы не сливались, имели розоватый оттенок, правильную уплощенную форму. Типичные «мишени» отсутствовали, однако розовый оттенок элементов, а также тип протекания дерматоза позволили поставить диагноз МЭЭ. При опросе выяснилось, что рецидивы развиваются через одну неделю после лабиального герпеса. Соответственно пациенткам поставили диагноз герпес-ассоциированной экссудативной эритемы.
При опросе выяснилось, что рецидивы развиваются через одну неделю после лабиального герпеса. Соответственно пациенткам поставили диагноз герпес-ассоциированной экссудативной эритемы.
Течение МЭЭ острое, наблюдается склонность к рецидивированию с той или иной частотой. Редко рецидивирующие формы проходят без лечения или после лечебных мероприятий, проводящихся в минимальном объеме. Мы консультировали пациента, у которого обострения МЭЭ имели сезонный характер и были приурочены к весенней и осенней институтской сессии. При сборе анамнеза пациент рассказал, что сыпь появляется в полном объеме в течение нескольких дней, потом начинает постепенно регрессировать. Время от времени он применял топические стероиды, что несколько ускоряло регресс сыпи. У большинства же наших пациентов МЭЭ рецидивировала часто или перманентно существовала в виде небольшого количества (до 5% поверхности тела без поражения слизистых) не доставляющих субъективных ощущений высыпаний; старые элементы регрессировали и постоянно появлялись новые. Например, у 60-летней пациентки постоянно присутствовали пять-шесть элементов по типу «мишени» в области тыла кистей и предплечий, старые регрессировали, оставляя стойкую гиперпигментацию, появлялись медленно увеличивающиеся новые. Никаких субъективных ощущений не было, однако локализация на открытых участках тела вызывала постоянный психологический дискомфорт. В другом случае у 30-летнего мужчины частота обострений постоянно нарастала и увеличивался объем высыпаний. В среднем через месяц после терапии в стационаре развивалось новое обострение. У этих, а также у других пациентов с частым рецидивированием дерматоза спонтанного регресса сыпи не отмечалось.
Например, у 60-летней пациентки постоянно присутствовали пять-шесть элементов по типу «мишени» в области тыла кистей и предплечий, старые регрессировали, оставляя стойкую гиперпигментацию, появлялись медленно увеличивающиеся новые. Никаких субъективных ощущений не было, однако локализация на открытых участках тела вызывала постоянный психологический дискомфорт. В другом случае у 30-летнего мужчины частота обострений постоянно нарастала и увеличивался объем высыпаний. В среднем через месяц после терапии в стационаре развивалось новое обострение. У этих, а также у других пациентов с частым рецидивированием дерматоза спонтанного регресса сыпи не отмечалось.
Патогенетические и иммунологические аспекты
Многоформная экссудативная эритема относится к заболеваниям, которые имеют характерные клинические проявления, но при этом вызываются разными причинами (об их составе речь пойдет ниже). Постоянная симптоматика, характерная для этого дерматоза, является естественным следствием единства патогенетических механизмов, которые на определенном этапе протекают одинаково при всех формах МЭЭ. Каков их морфологический субстрат? Он описывается в основном как лимфоцитарный инфильтрат вокруг сосудов, с небольшой примесью эозинофилов или нейтрофилов. Этот быстро накапливающийся инфильтрат имеет вид сине-розовых папул. В базальном слое наблюдается внутри- и внеклеточный отек, эпидермис может отслоиться с образованием пузыря, покрышку которого образуют все слои эпидермиса; соответственно, покрышка может сохраняться один-два дня неповрежденной, даже под одеждой или при большом диаметре пузыря. Могут встречаться экстравазаты, внешне проявляющиеся геморрагическими элементами. В целом, так как клиника МЭЭ достаточно типична, потребность в биопсии возникает редко. Патогистологическое исследование может оказаться серьезным подспорьем в диагностике, если клиническая картина МЭЭ представлена в основном пузырями. Мазки-отпечатки позволяют исключить акантолиз и, соответственно, пузырчатку, а малое число эозинофилов в пузырной жидкости снижает вероятность наличия герпетиформного дерматита и буллезного пемфигоида.
Каков их морфологический субстрат? Он описывается в основном как лимфоцитарный инфильтрат вокруг сосудов, с небольшой примесью эозинофилов или нейтрофилов. Этот быстро накапливающийся инфильтрат имеет вид сине-розовых папул. В базальном слое наблюдается внутри- и внеклеточный отек, эпидермис может отслоиться с образованием пузыря, покрышку которого образуют все слои эпидермиса; соответственно, покрышка может сохраняться один-два дня неповрежденной, даже под одеждой или при большом диаметре пузыря. Могут встречаться экстравазаты, внешне проявляющиеся геморрагическими элементами. В целом, так как клиника МЭЭ достаточно типична, потребность в биопсии возникает редко. Патогистологическое исследование может оказаться серьезным подспорьем в диагностике, если клиническая картина МЭЭ представлена в основном пузырями. Мазки-отпечатки позволяют исключить акантолиз и, соответственно, пузырчатку, а малое число эозинофилов в пузырной жидкости снижает вероятность наличия герпетиформного дерматита и буллезного пемфигоида.
С позиции аллергологии МЭЭ представляет собой смешанную реакцию, имеющую черты гиперчувствительности как немедленного (ГНТ), так и замедленного (ГЗТ) типа. Черты ГНТ при МЭЭ: повышение общего IgE (реагиновые антитела) практически у всех пациентов и преобладание среди Т-хелперов клеток Th3 типа (19), наличие в инфильтрате CD8+ цитотоксических лимфоцитов (3,9), что роднит ее с аллергическим контактным дерматитом. Симптомы иммунокомплексной патологии при МЭЭ: отложение IgM и С3-компонента комплемента в местах высыпаний МЭЭ и обнаружение в крови ИК с вирусом простого герпеса, одного из триггеров МЭЭ [12, 17]. Тот факт, что МЭЭ не удается уложить в «прокрустово ложе» одной из классических аллергических реакций, классификация которых создана еще в 1969 г., во многом объясняется постоянным появлением новых данных, позволяющих разделить аллергию на все большее число типов. Механизм развития МЭЭ заслуживает детального изучения, мы рассмотрим его ниже на примере герпесассоциированной экссудативной эритемы.
В заключение вышеуказанного можно отметить, что в любом случае МЭЭ — это проявление сдвига адаптивных механизмов иммунного ответа в сторону гиперчувствительности, т. е. представляет собой аллергическую реакцию — вне зависимости от причинного фактора.
Предрасположенность и триггерные факторы развития МЭЭ
Для развития экссудативной эритемы у пациента должна иметь место гиперчувствительность, что объективно находит выражение в практически тотальном повышении у пациентов IgЕ. В случае МЭЭ, развившейся в результате введения медикаментов, процесс идет по типу токсидермии, соответственно строгое разграничение диагноза «токсидермия» и «токсико-аллергическая форма МЭЭ» не имеет смысла и не влияет на объем и состав проводимой терапии, которая определяется в основном тяжестью клинических проявлений. Выявить аллергию на медикаменты легче, чем другие типы аллергических реакций. Но при общей атопической предрасположенности организма реакция может возникать на пищевые или пыльцевые аллергены, тут взаимосвязь выявить труднее, поскольку она далеко не всегда осознается самим пациентом. Однако попытаться определить эту взаимосвязь стоит, поскольку это позволит сузить круг лечебных мероприятий (например, исключить антибиотики, которые, как правило, назначаются, если причины МЭЭ не установлены). В качестве примера можно привести такой случай. К врачу обратился молодой человек с множественными высыпаниями по типу «мишеней». Диагноз не вызвал затруднений, однако причина развития заболевания оставалась неясной. При сборе анамнеза выяснилось, что пациент имеет выраженный атопический фон, страдает бронхиальной астмой, в детстве дважды перенес отек Квинке, имеет место также пыльцевая и пищевая аллергия. В частности, после приема острой пищи всегда наблюдается кратковременное разжижение стула. Накануне появления сыпи пациент в ресторане попробовал новое очень острое блюдо. Соответственно в этом случае МЭЭ имеет токсико-аллергическую форму и требует мероприятий, направленных на элиминацию антигена. В целом токсико-аллергическая разновидность МЭЭ характеризуется клиническими и диагностическими особенностями, о которых будет сказано ниже.
Однако попытаться определить эту взаимосвязь стоит, поскольку это позволит сузить круг лечебных мероприятий (например, исключить антибиотики, которые, как правило, назначаются, если причины МЭЭ не установлены). В качестве примера можно привести такой случай. К врачу обратился молодой человек с множественными высыпаниями по типу «мишеней». Диагноз не вызвал затруднений, однако причина развития заболевания оставалась неясной. При сборе анамнеза выяснилось, что пациент имеет выраженный атопический фон, страдает бронхиальной астмой, в детстве дважды перенес отек Квинке, имеет место также пыльцевая и пищевая аллергия. В частности, после приема острой пищи всегда наблюдается кратковременное разжижение стула. Накануне появления сыпи пациент в ресторане попробовал новое очень острое блюдо. Соответственно в этом случае МЭЭ имеет токсико-аллергическую форму и требует мероприятий, направленных на элиминацию антигена. В целом токсико-аллергическая разновидность МЭЭ характеризуется клиническими и диагностическими особенностями, о которых будет сказано ниже. Удельный вес токсико-аллергической формы МЭЭ невелик, по разным данным, не превышает 20%. Не исключено, что такая низкая частота развития этой формы МЭЭ связана с тем, что подобный диагноз ставится, только если выявлен факт приема лекарств, в то время как, например, пищевая аллергия у взрослых часто проявляется в виде поражения кожи. Это еще раз свидетельствует о важности сбора анамнеза. При частом рецидивировании МЭЭ и невозможности выявления триггера, особенно при аллергических реакциях в анамнезе, можно рекомендовать ведение пищевого дневника с целью выявления пищевой аллергии.
Удельный вес токсико-аллергической формы МЭЭ невелик, по разным данным, не превышает 20%. Не исключено, что такая низкая частота развития этой формы МЭЭ связана с тем, что подобный диагноз ставится, только если выявлен факт приема лекарств, в то время как, например, пищевая аллергия у взрослых часто проявляется в виде поражения кожи. Это еще раз свидетельствует о важности сбора анамнеза. При частом рецидивировании МЭЭ и невозможности выявления триггера, особенно при аллергических реакциях в анамнезе, можно рекомендовать ведение пищевого дневника с целью выявления пищевой аллергии.
Инфекционно-аллергическая форма дерматоза встречается чаще и создает больше терапевтических затруднений. Известно много бактериальных и вирусных агентов, которые провоцируют развитие МЭЭ. Как правило, это возбудители, которые формируют в организме очаг хронической персистенции с периодическими обострениями, что способствует сенсибилизации к инфекту. Роль бактериальной аллергии неоднократно находила объективные подтверждения в разного рода исследованиях [2, 13, 14, 15]. Локализация очага может быть любая. Наличие хронической инфекции в организме, уже являющееся следствием тех или иных дефектов иммунной системы, усугубляет их и может вызывать повреждение защитной противоинфекционной реакции, в том числе способствуя выработке медиаторов иммунного ответа, среди эффекторов которых есть клоны клеток, формирующих реакции гиперчувствительности. У наблюдавшихся у нас пациентов мы находили очаги инфекции чаще в области носоглотки, придаточных пазух и дыхательной системы, реже она имела урогенитальную локализацию. Как правило, очаг инфекции не удается определить при первой беседе с пациентом, в большинстве случаев поиск инфекта требует осмотра смежными специалистами, а также лабораторно-инструментального обследования. Впервые развившаяся острая инфекция также может провоцировать МЭЭ, однако в этом случае это происходит спустя одну-две недели. В то же время МЭЭ на обострение хронического очага может проявляться в первые дни его активации.
Локализация очага может быть любая. Наличие хронической инфекции в организме, уже являющееся следствием тех или иных дефектов иммунной системы, усугубляет их и может вызывать повреждение защитной противоинфекционной реакции, в том числе способствуя выработке медиаторов иммунного ответа, среди эффекторов которых есть клоны клеток, формирующих реакции гиперчувствительности. У наблюдавшихся у нас пациентов мы находили очаги инфекции чаще в области носоглотки, придаточных пазух и дыхательной системы, реже она имела урогенитальную локализацию. Как правило, очаг инфекции не удается определить при первой беседе с пациентом, в большинстве случаев поиск инфекта требует осмотра смежными специалистами, а также лабораторно-инструментального обследования. Впервые развившаяся острая инфекция также может провоцировать МЭЭ, однако в этом случае это происходит спустя одну-две недели. В то же время МЭЭ на обострение хронического очага может проявляться в первые дни его активации.
Патология пищеварительного тракта, которую принято считать одной из причин развития МЭЭ, также не носила явного характера, у всех пациентов при опросе и обследовании выявлялись минимальные симптомы хронического колита, дискинезии желчевыводящих путей, чаще по гипомоторному типу, признаки хронического гастрита, дисбиоз кишечной микрофлоры первой-второй степени. Однако у всех пациентов был снижен уровень IgА, конечный этап синтеза которого происходит в кишечной стенке.
Однако у всех пациентов был снижен уровень IgА, конечный этап синтеза которого происходит в кишечной стенке.
Толчком к развитию МЭЭ может служить стресс в широком смысле слова. У наблюдаемых нами пациентов в качестве «толчкового» фактора чаще выступало психологическое напряжение и переутомление на работе или учебе (различного рода проверки, сессия), реже — переохлаждение. У одной пациентки МЭЭ дебютировала после эмоционального стресса (смерть отца), еще у трех человек после гиперинсоляции. У обратившейся к нам молодой женщины МЭЭ развивалась после ортостатической нагрузки (длительная ходьба или стояние). Явное доминирование психологического напряжения в качестве триггера подчеркивает актуальность соблюдения у пациентов с рецидивирующей МЭЭ рационального режима труда и отдыха, как компонента профилактики обострений.
Таким образом, фоном для развития МЭЭ являются атопия, выражающаяся в повышении общего IgE, персистенция хронической инфекции в организме, снижение IgA, являющегося одним из представителей «первой линии обороны» кожи и, в большей степени, слизистых оболочек. Толчком к рецидиву МЭЭ часто служит стресс или переутомление.
Толчком к рецидиву МЭЭ часто служит стресс или переутомление.
Клинические особенности МЭЭ в зависимости от этиологического агента
При общих закономерностях локализации сыпи и характеристики элементов МЭЭ этиология заболевания обусловливает некоторые его особенности. Мы наблюдали 14 пациентов с инфекционно-аллергической формой МЭЭ (невирусного происхождения) и шестерых — с токсико-аллергической. Токсидермический вариант характеризовался большей распространенностью сыпи, поражением туловища и проксимальных отделов конечностей, вовлечением слизистых. Высыпания были представлены очагами отечной гиперемии, имели ярко-красный оттенок, диаметр до 10 см, тенденцию к группировке в крупные очаги неправильной формы. При этом по периферии крупных очагов обнаруживались мелкие, имеющие характерный для МЭЭ вид «мишени». Крупные фигуры, образующиеся в результате слияния, также начинали разрешаться с центра (см. рисунок 1). Иногда на фоне крупных пятен образуются мелкие внутриэпидермальные пузырьки, возникающие вследствие спонгиоза (см. рисунок 2). Если же высыпания токсико-аллергической МЭЭ имели ограниченный характер, то они были связаны с пероральным поступлением антигена и тяготели к локализации на слизистой рта и гениталий, что обусловлено путем поступления и элиминации антигена (см. рисунки 3, 4). Если поражались кисти рук, то в процесс чаще вовлекалась поверхность ладоней (см. рисунок 5), в то время как для инфекционно-аллергической МЭЭ в большей степени было характерно поражение тыльной стороны кистей (см. рисунок 6). (При рассмотрении типичного элемента, расположенного на тыле кисти, видно, что по периферии «мишени» расположены две мелкие папулы, которые в процессе центробежного распространения могут приобрести характерный вид.) В случае токсико-аллергической формы с сыпью по типу «мишеней» в центре элементов чаще развивались пузыри, т. е. «мишеневидность» была вызвана не разрешением с центра, а формированием в центре пузырей с прозрачным содержимым и плотноватой покрышкой. Наблюдалась изоморфная реакция в местах трения одежды или обуви, элементы тяготели к слиянию с формированием псевдооднокамерных пузырей неправильной формы.
рисунок 2). Если же высыпания токсико-аллергической МЭЭ имели ограниченный характер, то они были связаны с пероральным поступлением антигена и тяготели к локализации на слизистой рта и гениталий, что обусловлено путем поступления и элиминации антигена (см. рисунки 3, 4). Если поражались кисти рук, то в процесс чаще вовлекалась поверхность ладоней (см. рисунок 5), в то время как для инфекционно-аллергической МЭЭ в большей степени было характерно поражение тыльной стороны кистей (см. рисунок 6). (При рассмотрении типичного элемента, расположенного на тыле кисти, видно, что по периферии «мишени» расположены две мелкие папулы, которые в процессе центробежного распространения могут приобрести характерный вид.) В случае токсико-аллергической формы с сыпью по типу «мишеней» в центре элементов чаще развивались пузыри, т. е. «мишеневидность» была вызвана не разрешением с центра, а формированием в центре пузырей с прозрачным содержимым и плотноватой покрышкой. Наблюдалась изоморфная реакция в местах трения одежды или обуви, элементы тяготели к слиянию с формированием псевдооднокамерных пузырей неправильной формы. Однако общее состояние пациентов при этом сильно не страдало.
Однако общее состояние пациентов при этом сильно не страдало.
Инфекционно-аллергическая форма заболевания характеризовалась всеми возможными вариантами клинических проявлений МЭЭ. Тяжесть проявления зависела от степени сенсибилизации организма на антиген и фонового состояния противоинфекционного иммунитета. В целом можно отметить, что инфекционная форма МЭЭ характеризовалась меньшим диаметром очагов (до 2 см), более «застойным», синюшным оттенком высыпаний и стремлением к локализации на конечностях. Тенденции к слиянию мы не наблюдали. Кроме того, при инфекционно-аллергической форме реже поражалась слизистая гениталий, в отличие от токсико-аллергической формы.
Токсико-аллергическая форма МЭЭ характеризуется более яркой гиперемией, тенденцией к слиянию очагов, частым поражением слизистых, в том числе гениталий, более выраженным эпидермолитическим компонентом (пузыри), изоморфной реакцией. Инфекционно-аллергическая форма чаще проявляется небольшими элементами, более «застойного» оттенка, не имеющими тенденции к слиянию, тяготеющими к локализации на конечностях и реже поражающими слизистые.
Герпесассоциированная многоформная экссудативная эритема
По данным статистики, до 80% МЭЭ вызывается вирусом простого герпеса (ВПГ) [16], поэтому мы провели работу по оценке клинических и иммунологических параметров именно этой формы, как наиболее часто встречающейся в практике. Среди обратившихся к нам пациентов с МЭЭ 73% составила герпесассоциированная экссудативная эритема (ГАМЭЭ).
Следует отметить, что диагноз ГАМЭЭ мы ставили на базе клинических данных. Это были типичные проявления МЭЭ, развившиеся в сроки от 12 ч до 12 дней от начала рецидива простого герпеса (ПГ), имевшего клинически очевидную форму — сгруппированные везикулы на отечно-эритематозном фоне. Проявления ГАМЭЭ характеризовались в основном очагами небольшого размера — до 2,5 см в диаметре, и представлены были всем спектром возможных при МЭЭ элементов. Мономорфную сыпь мы наблюдали всего несколько раз: у двух человек папулезную сыпь, представленную одинаковыми розовыми уплощенными папулами диаметром 1-1,3 см, группировавшимися в локтевых областях у одной пациентки и на всей разгибательной поверхности рук, в небольшом количестве на ногах и туловище у второго пациента. У 54-летней женщины была выявлена буллезная форма — крупные пузыри диаметром от 2 до 7 см, располагавшиеся на боковой поверхности туловища. В основном сыпь при ГАМЭЭ была представлена уплощенными сине-розовыми папулами до 3 см в диаметре, которые разрешались с центра, в центре очагов в ряде случаев формировались пузыри с плотной покрышкой, встречались мелкие пустулы и единичные геморрагические очаги. Особенностью ГАМЭЭ явилось редкое вовлечение в патологический процесс области гениталий. Эволюционная динамика сыпи в целом не имела отличий от МЭЭ. Частота рецидивирования ГАМЭЭ была высокой, 5—12 раз в год, что, вероятно, обусловлено особенностями этиологического фактора — ПГ, при нарушениях противовирусного звена иммунитета, склонного к частому рецидивированию.
У 54-летней женщины была выявлена буллезная форма — крупные пузыри диаметром от 2 до 7 см, располагавшиеся на боковой поверхности туловища. В основном сыпь при ГАМЭЭ была представлена уплощенными сине-розовыми папулами до 3 см в диаметре, которые разрешались с центра, в центре очагов в ряде случаев формировались пузыри с плотной покрышкой, встречались мелкие пустулы и единичные геморрагические очаги. Особенностью ГАМЭЭ явилось редкое вовлечение в патологический процесс области гениталий. Эволюционная динамика сыпи в целом не имела отличий от МЭЭ. Частота рецидивирования ГАМЭЭ была высокой, 5—12 раз в год, что, вероятно, обусловлено особенностями этиологического фактора — ПГ, при нарушениях противовирусного звена иммунитета, склонного к частому рецидивированию.
ГАМЭЭ склонна к частому рецидивированию, 5—12 раз в год, представлена, чаще всего, солитарными небольшими папулезными элементами по типу «мишени», распространенность сыпи варьирует. Гениталии редко вовлекаются в патологический процесс.
Иммунологические параметры ГАМЭЭ
Наряду с клиническими особенностями ГАМЭЭ, интерес представляют ее иммунологические параметры. Выявляемая иммунологически предрасположенность к ГАМЭЭ может в некоторой степени свидетельствовать о предрасположенности к развитию у пациентов с ПГ герпесассоциированных заболеваний. Ведь вирусная репликация может изменять генный аппарат как резидентных клеток, например эпидермоцитов (в этом случае это ведет к ограниченным эпидермисом поражениям), так и иммунокомпетентных клеток, тогда могут наблюдаться системные заболевания, например СКВ. Данное предположение свидетельствует о пользе активной терапии пациентов с соответствующими изменениями. Согласно этой же гипотезе меняться может как рецепторный аппарат клеток, так и ферментный или иммуномедиаторный (цитокиновый) профиль [7].
Для ГАМЭЭ характерны повышение IgE, снижение IgА, понижение числа NK-клеток и g-интерферона, резкое повышение спонтанной выработки ИЛ-4 и ИЛ-6 над индуцированной продукцией, которая истощена, снижение рецепторов к ИЛ-2.
ГАМЭЭ представляет собой смешанную реакцию гиперчувствительности с иммунокомплексным компонентом той или иной степени выраженности.
Терапия многоформной экссудативной эритемы
Лечение данного заболевания включает как купирование рецидива, так и профилактику дальнейших обострений. Следует учитывать, что экссудативная эритема представляет собой аллергическую реакцию, независимо от этиологического фактора. При выявлении триггера добавляются соответствующие мероприятия.
При купировании рецидива мы брали за основу тип протекания дерматоза. Если при первичном обращении пациент сообщает, что у него наблюдаются частые рецидивы и (или) обильные высыпания, имеются участки некроза в центре элементов, поражены слизистые, выражен эпидермолитический компонент, мы применяем однократную инъекцию 2 мл дипроспана (раствор для инъекций, включающий β-метазон в форме динатрия фосфата и диприпионата).
К назначению антибиотиков, на наш взгляд, следует прибегать только при присоединении вторичной инфекции в местах высыпаний или в том случае, если имеется явное указание на активный очаг инфекции. В большинстве случаев действия дипроспана вполне достаточно для купирования рецидива МЭЭ. Параллельно следует выявить триггер, если имеется подозрение на наличие очага хронической инфекции. Больной направляется на консультацию к отоларингологу, терапевту, урологу; у пациента берутся мазки для выявления ИППП. При сборе анамнеза у таких пациентов выявляются положительный эффект от приема антибиотиков без применения дипроспана, частые простудные заболевания. Если же клиника соответствует токсико-аллергическому варианту, в анамнезе есть указания на другие аллергические реакции, пищевую, пыльцевую аллергию. В этом случае следует дополнительно проводить мероприятия, направленные на скорейшую элиминацию антигена: энтеросорбенты в случае пищевой аллергии и т. д. В некоторых случаях можно обойтись без применения дипроспана. Речь идет о пациентах, у которых данное обострение не первое, проходит самостоятельно или с применением только местных средств — топических стероидов, различного рода полосканий для полости рта (ротокан, настой ромашки, облепиховое или шиповниковое масло и т.
В большинстве случаев действия дипроспана вполне достаточно для купирования рецидива МЭЭ. Параллельно следует выявить триггер, если имеется подозрение на наличие очага хронической инфекции. Больной направляется на консультацию к отоларингологу, терапевту, урологу; у пациента берутся мазки для выявления ИППП. При сборе анамнеза у таких пациентов выявляются положительный эффект от приема антибиотиков без применения дипроспана, частые простудные заболевания. Если же клиника соответствует токсико-аллергическому варианту, в анамнезе есть указания на другие аллергические реакции, пищевую, пыльцевую аллергию. В этом случае следует дополнительно проводить мероприятия, направленные на скорейшую элиминацию антигена: энтеросорбенты в случае пищевой аллергии и т. д. В некоторых случаях можно обойтись без применения дипроспана. Речь идет о пациентах, у которых данное обострение не первое, проходит самостоятельно или с применением только местных средств — топических стероидов, различного рода полосканий для полости рта (ротокан, настой ромашки, облепиховое или шиповниковое масло и т. д.). В этом случае основной акцент следует сделать на выявлении триггера, а при невозможности его обнаружения и редком рецидивировании (один-два раза в год) можно ограничиться только купированием рецидивов с применением минимального объема терапевтических мероприятий. Необоснованное применение разных иммуномодуляторов при редком рецидивировании дерматоза также может нарушить «шаткое равновесие» и спровоцировать учащение обострений.
д.). В этом случае основной акцент следует сделать на выявлении триггера, а при невозможности его обнаружения и редком рецидивировании (один-два раза в год) можно ограничиться только купированием рецидивов с применением минимального объема терапевтических мероприятий. Необоснованное применение разных иммуномодуляторов при редком рецидивировании дерматоза также может нарушить «шаткое равновесие» и спровоцировать учащение обострений.
В целом, следует отметить, что дипроспан является оптимальным средством при необходимости купировать обострение. Недостаточность терапии глюкокортикостероидами на ранних этапах лекарственной аллергии может служить основной причиной развития в дальнейшем тяжелых токсидермий и синдрома Лайелла [6]; существуют указания на развитие синдрома Лайелла после абортивных атак МЭЭ [1]. Учитывая, что МЭЭ представляет собой аллергическую реакцию вне зависимости от триггера, очевидно, данное высказывание в некоторой степени справедливо и по отношению к другим ее формам. Мы не использовали дипроспан при наличии прямых противопоказаний к применению системных стероидов, а также при «мягком», самолимитирующемся течении дерматоза и в ряде случаев по индивидуальным показаниям. В частности, мы наблюдали пациента с распространенным поражением кожи (около 25% от всей поверхности) и слизистой рта, выраженным эпидермолитическим компонентом — в центре всех элементов сформированы пузыри. В анамнезе присутствовал атопический фон, в том числе бронхиальная астма, приступы которой пациент с успехом купировал инталом или фенотеролом. Токсико-аллергическая МЭЭ (на определенный вид пищи) развилась впервые, однако различные аллергические реакции, также купируемые с помощью интала, наблюдались и ранее. Общее состояние пациентов страдало в очень небольшой степени. Несмотря на показания к применению дипроспана, мы не стали его использовать, чтобы повлиять на течение бронхиальной астмы, не требующей на момент обращения использования стероидов. Терапия включала стабилизаторы мембран тучных клеток per os, энтеросорбцию и топические стероиды.
Мы не использовали дипроспан при наличии прямых противопоказаний к применению системных стероидов, а также при «мягком», самолимитирующемся течении дерматоза и в ряде случаев по индивидуальным показаниям. В частности, мы наблюдали пациента с распространенным поражением кожи (около 25% от всей поверхности) и слизистой рта, выраженным эпидермолитическим компонентом — в центре всех элементов сформированы пузыри. В анамнезе присутствовал атопический фон, в том числе бронхиальная астма, приступы которой пациент с успехом купировал инталом или фенотеролом. Токсико-аллергическая МЭЭ (на определенный вид пищи) развилась впервые, однако различные аллергические реакции, также купируемые с помощью интала, наблюдались и ранее. Общее состояние пациентов страдало в очень небольшой степени. Несмотря на показания к применению дипроспана, мы не стали его использовать, чтобы повлиять на течение бронхиальной астмы, не требующей на момент обращения использования стероидов. Терапия включала стабилизаторы мембран тучных клеток per os, энтеросорбцию и топические стероиды. В течение недели высыпания разрешились, прием интала был рекомендован в дальнейшем в качестве профилактических курсов, также больным назначалась гипоаллергенная диета, консультация аллерголога.
В течение недели высыпания разрешились, прием интала был рекомендован в дальнейшем в качестве профилактических курсов, также больным назначалась гипоаллергенная диета, консультация аллерголога.
Лечение МЭЭ включает купирование рецидива, чаще с использованием дипроспана, без которого можно обойтись при самолимитирующемся течении дерматоза и воздействии на триггер, которое варьирует в зависимости от его природы.
Терапия ГАМЭЭ
Под нашим наблюдением находились 45 больных с ГАМЭЭ. Сначала мы назначали всем пациентам синтетические нуклеозиды, однако эффект наблюдался только у небольшого числа пациентов. У большинства же рано или поздно приходилось прибегать к назначению дипроспана. Проанализировав ситуацию, мы пришли к выводу, что нуклеозиды эффективны у тех пациентов, у которых простой герпес имеет на момент развития ГАМЭЭ активные проявления, т. е. находится в везикулезной стадии. Видимо, гиперчувствительность у этих пациентов развивается на высоте реплицирования вируса, и интерлейкины еще не успевают повлиять на весь спектр патологического действия. Соответственно, прервав репликацию вируса, мы блокируем дальнейшее развитие процесса, кроме того, активный вирусный процесс является противопоказанием для применения дипроспана (хотя появляется все больше сообщений о параллельном применении системных стероидов и нуклеозидов при ГАМЭЭ). У тех пациентов, организм которых восстановил контроль над ВПГ (крустозная стадия ПГ определяется клинически), адаптивный механизм уже выполнил свою функцию и перешел в фазу неконтролируемой гиперчувствительности. Этим пациентам показан дипроспан, а синтетические нуклеозиды целесообразно применять после купирования обострения, в целях профилактики. В целом ГАМЭЭ легче предупредить, чем лечить, неоднократно публиковались сообщения о том, что пролонгированный прием нуклеозидов эффективен для ее предупреждения. Остается добавить, что эти препараты нужно принимать именно по непрерывной схеме, поскольку срыв латентности вируса возвращает иммунную систему к исходному уровню.
Соответственно, прервав репликацию вируса, мы блокируем дальнейшее развитие процесса, кроме того, активный вирусный процесс является противопоказанием для применения дипроспана (хотя появляется все больше сообщений о параллельном применении системных стероидов и нуклеозидов при ГАМЭЭ). У тех пациентов, организм которых восстановил контроль над ВПГ (крустозная стадия ПГ определяется клинически), адаптивный механизм уже выполнил свою функцию и перешел в фазу неконтролируемой гиперчувствительности. Этим пациентам показан дипроспан, а синтетические нуклеозиды целесообразно применять после купирования обострения, в целях профилактики. В целом ГАМЭЭ легче предупредить, чем лечить, неоднократно публиковались сообщения о том, что пролонгированный прием нуклеозидов эффективен для ее предупреждения. Остается добавить, что эти препараты нужно принимать именно по непрерывной схеме, поскольку срыв латентности вируса возвращает иммунную систему к исходному уровню.
В дальнейшем для профилактики ГАМЭЭ мы применяли герпетическую поливакцину: два курса по пять инъекций в дозе 0,1-0,2-0,3-0,3-0,3 с двухнедельным перерывом между курсами; ревакцинация проводилась через шесть месяцев, и через год — для закрепления результата. Ревакцинацию целесообразно осуществлять в случае, если первый курс оказался эффективным. Если же первая инъекция вызывает обострение процесса, вероятнее всего, она назначена слишком рано. Важно определить момент, когда целесообразно начинать вакцинацию. Мы рассматривали в качестве критерия нормализацию уровней спонтанной и индуцированной выработки ИЛ-4 и ИЛ-6. В ходе этого процесса, который может оказаться довольно длительным, мы назначали фамцикловир по 250 мг два раза в сутки, или валацикловир 500 мг два раза в сутки, либо ацикловир 200 мг четыре раза в сутки. Если при исходном тестировании иммунного статуса повышены уровни других цитокинов, участвующих в формировании воспалительной реакции, например ИЛ-1 или ФНО, для начала вакцинации необходима нормализация уровня их выработки, поскольку повышение данных показателей увеличивает риск поствакцинальных осложнений.
Ревакцинацию целесообразно осуществлять в случае, если первый курс оказался эффективным. Если же первая инъекция вызывает обострение процесса, вероятнее всего, она назначена слишком рано. Важно определить момент, когда целесообразно начинать вакцинацию. Мы рассматривали в качестве критерия нормализацию уровней спонтанной и индуцированной выработки ИЛ-4 и ИЛ-6. В ходе этого процесса, который может оказаться довольно длительным, мы назначали фамцикловир по 250 мг два раза в сутки, или валацикловир 500 мг два раза в сутки, либо ацикловир 200 мг четыре раза в сутки. Если при исходном тестировании иммунного статуса повышены уровни других цитокинов, участвующих в формировании воспалительной реакции, например ИЛ-1 или ФНО, для начала вакцинации необходима нормализация уровня их выработки, поскольку повышение данных показателей увеличивает риск поствакцинальных осложнений.
Эффективность вакцинации составила 71%, что заключалось в сокращении числа рецидивов ПГ и, соответственно, уменьшении ГАМЭЭ в два—четыре раза. У нескольких пациентов рецидивы отсутствовали в течение всего периода наблюдения (один год). В целом чем мягче протекает ГАМЭЭ, тем лучше прогноз при вакцинации, поскольку выраженное поражение кожи наблюдается при максимальном компоненте гиперчувствительности, и тем больше времени занимает нормализация цитокинового профиля. В заключение можно напомнить, что применение дипроспана и вакцинация имеют свои противопоказания, такие, как сахарный диабет, язвенная болезнь или глаукома (для дипроспана), поэтому необходим тщательный сбор анамнеза для их выявления. Вакцинация также должна проводиться с учетом всех требований безопасности лечения и при наличии средств для купирования поствакцинальных осложнений, сведения о которых можно найти в соответствующих руководствах по медицинской вакцинологии.
У нескольких пациентов рецидивы отсутствовали в течение всего периода наблюдения (один год). В целом чем мягче протекает ГАМЭЭ, тем лучше прогноз при вакцинации, поскольку выраженное поражение кожи наблюдается при максимальном компоненте гиперчувствительности, и тем больше времени занимает нормализация цитокинового профиля. В заключение можно напомнить, что применение дипроспана и вакцинация имеют свои противопоказания, такие, как сахарный диабет, язвенная болезнь или глаукома (для дипроспана), поэтому необходим тщательный сбор анамнеза для их выявления. Вакцинация также должна проводиться с учетом всех требований безопасности лечения и при наличии средств для купирования поствакцинальных осложнений, сведения о которых можно найти в соответствующих руководствах по медицинской вакцинологии.
Литература
- Гусаренко Л. А. Случай синдрома Лайелла, развившийся вслед за абортивной атакой экссудативной эритемы. — Российский журнал кожных и венерических болезней, 1998.
 — №3. — С. 63-67.
— №3. — С. 63-67. - Байкова Р. А. Особенности клиники и лечения многоформной экссудативной эритемы // Дис. канд. — М., 1969.
- Белкин Б. Г., Санян Э. Ш. Вестник дерматологии, 1973. — №6. С. 61.
- Демьянов А. В., Котов А. Ю., Симбирцев А. С. Диагностическая ценность исследования уровней цитокинов в клинической практике. Цитокины и воспаление. — 2003. — Т. 2. — №3. — С. 20-35.
- Новиков Д. К., Сергеев Ю. В., Новиков П. Д. Лекарственная аллергия. — М., 2001.
- Новиков Д. К., Сергеев Ю. В., Новиков П. Д., Сергеев А. Ю. Побочные аллергические реакции на лекарства и медикаменты в дерматологии. Иммунопатология, аллергология, инфектология. — 2003. — №3. — С. 45-67.
- Новиков Д. К. Медицинская иммунология // Учебное пособие. — Витебск, 2002.
- Самгин М. Ф., Халдин А. А. Простой герпес. — Москва, 2002. — С. 160.
- Сигал Е. Я., Банах В. Р., Широкова Т. А. Акушерство и гинекология, 1975, №3.
 -С. 73-74.
-С. 73-74. - Соколов Е. И., Глан П. В., Гришина Т. И., Кузьменко Л. Г. и др. Клиническая иммунология // Руководство для врачей. — М.: Медицина, 1998.
- Ярилин А. А. Основы иммунологии //Учебник. М.: Медицина. 1999.
- Bushkell et all. J. invest. Derm. vol.74 p.372-374.
- Coltoin A., Mateescu D., Popescu S.et al. Derm-Vener. 1974. v.19, p.99-108.
- Eliaa P. M., Fritsh P., Mittermayer H. J.Invest. Derm.1976, v. 66, p.80-89.
- Epstein E., Flynn P., Davis R., J.A.M.A. 1974, v.229, p.425-427.
- Hwang Y.S., Spruance S.L. The epidemiologggy of uncommon herpes simplex virus type 1 infections. Herpes Journal,1999,vol.6(1),p.16-19.
- Leigh I.m. et al. Clin.exp. Derm.1985, vol. 10, p.58-67.
- Kats J., Livneh A., Shemer J., Danon Y. Herpes-simplex-virus-assotiated erythema multiforme-a clinical therapeutic dilemma.Pediatr-Dent .1999, 21(6)p.359-362
- Kokuba H., Imafuku S.
 , Burnett J., Aurelian L., Longitudinal study of a patient with herpes-simplex-virus-assotiated erythema multiforme. Dermatology, 1999,198(3), р. 33-242.
, Burnett J., Aurelian L., Longitudinal study of a patient with herpes-simplex-virus-assotiated erythema multiforme. Dermatology, 1999,198(3), р. 33-242.
О. Л. Иванов, доктор медицинских наук, профессор
М. В. Халдина
ММА им. И. М. Сеченова, Москва
«Многоформная экссудативная эритема. Клиника, диагноз, лечение». Врачебная конференция
«Многоформная экссудативная эритема. Клиника, диагноз, лечение». Врачебная конференция
В поликлинике состоялась врачебная конференция «Многоформная экссудативная эритема. Клиника, диагноз, лечение», в которой выступил с докладом Игорь Иванович Антонов, врач-стоматолог-терапевт терапевтического отделения.
Он отметил, что многоформная экссудативная эритема является заболеванием с хроническим течением, для которого характерным признаком является наличие высыпаний, как на слизистой оболочке ротовой полости, так и на коже.
Данная патология носит инфекционный и аллергический характер. Обострения чаще всего наблюдаются весной, летом и осенью. Если взять симптоматику, данное заболевание подразделяется на инфекционно- и токсико-аллергическую формы.
При инфекционно-аллергической форме перед появлением элементов поражения на слизистой и коже ухудшается самочувствие пациента. Это проявляется повышенной до 38, 5-39С температурой тела, головной болью, слабостью и недомоганием. И только через несколько дней возникают поражения поверхности кожи и слизистой (чаще всего высыпания обнаруживаются на слизистой полости рта).
Типичная локализация поражений кожи – стопы, кисти, поверхности разгибателей (предплечий и голеней). Основные элементы сыпи – пятна и папулы розового цвета, увеличивающиеся с течением времени. Далее происходит их трансформация в пузыри, внутри которых находится геморрагическая и серозная жидкость.
Наиболее часто поражаются следующие отделы слизистой оболочки полости рта: небо, щеки и губы, слизистая дна ротовой полости.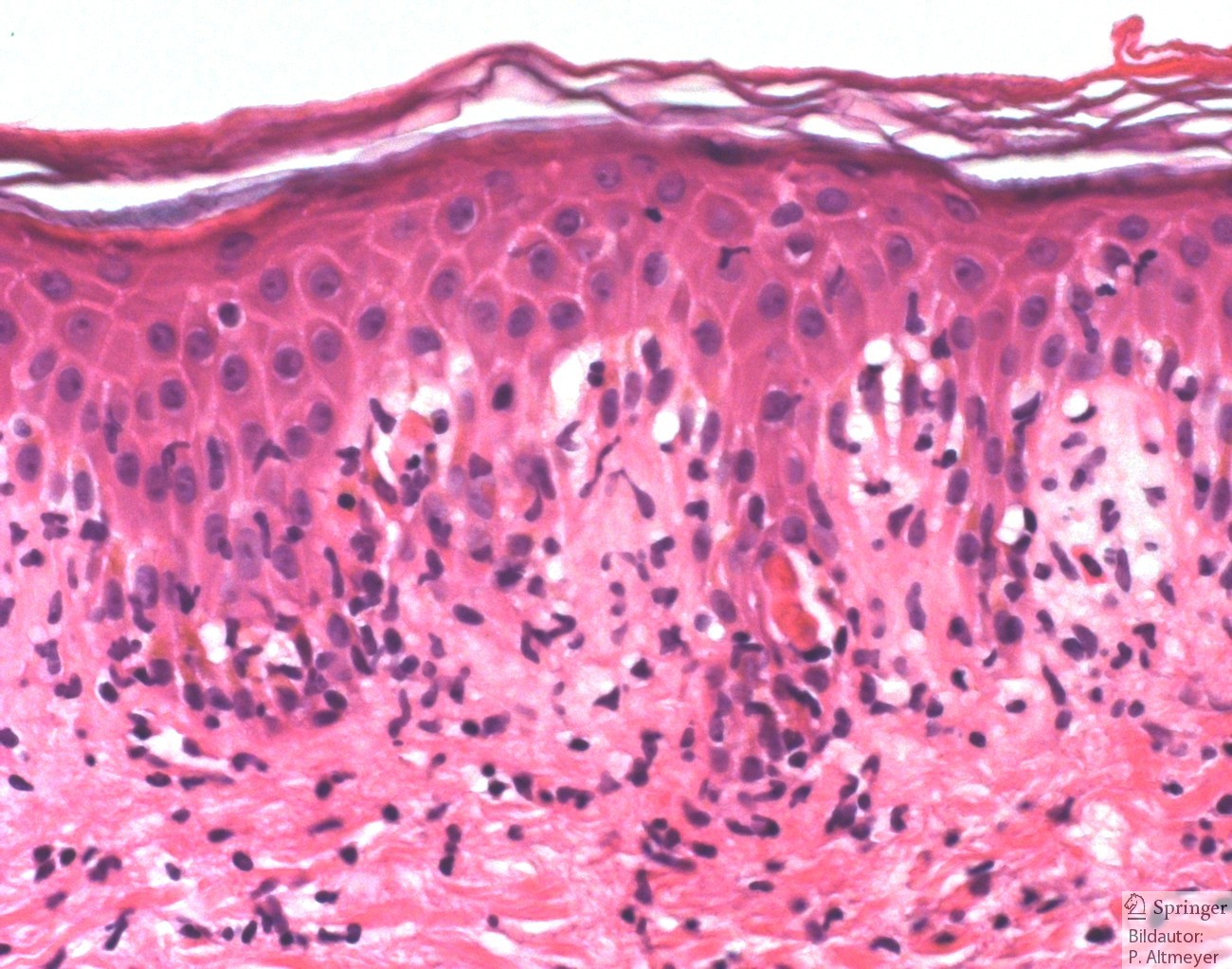 Не поражена десна.
Не поражена десна.
Пациенты жалуются на сильное жжение и боль в области поражения. У больного наблюдается нарушение функции жевания и речи.
Элементы поражения представлены сначала ограниченной эритемой и пузырями. Через некоторое время пузыри вскрываются, на их месте развиваются эрозии, болезненные при прикосновении.
Также у больного наблюдается гиперсаливация (увеличение слюноотделения), на процесс реагируют подчелюстные лимфоузлы. Вследствие сильных болевых ощущений пациент не может проводить все манипуляции для поддержания гигиены полости рта на должном уровне.
Токсико-аллергическая экссудативная эритема развивается после поступления в организм каких-либо лекарственных препаратов (наиболее часто — антибиотиков), или вакцин. По клинической картине сходна с инфекционно-аллергической формой, только для нее не характерна сезонность обострений. Характерно нарушение общего состояния больного.
При данной форме почти всегда поражается слизистая оболочка полости рта, характерные элементы поражения – пузыри, после вскрытия которых обнажается эрозивная поверхность.
Игорь Иванович также описал похожие на многоформную экссудативную эритему заболевания, как пузырчатка, герпетический стоматит, сифилитические папулы, синдром Лайелла, привел в пример клинические случаи из практики.
Многоформная эритема — Медичний центр «Ліко-Мед»
Дата публикации
3 октября 2018
Что такое?
Многоформная (мультиформная, полиформная) эритема является редким и потенциально опасным заболеванием кожи, проявляющимся возникновением сыпи и волдырей. Существует два типа заболевания. Вирусы, наподобие герпеса, являются причиной легкой малой многоформной эритемы. Аллергическая реакция на препараты обычно вызывают тяжелую большую многоформную эритему, которая может создавать угрозу для жизни. Такую патологию называют синдромом Стивенса-Джонсона. Вызвать подобный синдром могут многие лекарственные препараты, например, некоторые антибиотики, седативные и нестероидные противовоспалительные средства.
Чего ожидать?
Малая форма обычно проходит в течение 2 ‑ 6 недель, хотя может рецидивировать. Лечение заболевания направлено на облегчение зуда и боли. Большая форма эритемы гораздо серьезнее. Она обычно начинается с гриппоподобных симптомов, таких как лихорадка и боли, с последующим появлением сыпи на теле, язв во рту и на половых органах. В большинстве случаев подобное состояние требует стационарного лечения из-за риска жизнеугрожающих повреждений органов и инфекций. Если препарат вызвал мультиформную эритему, повторные его прием может вызвать рецидив болезни.
Лечение заболевания направлено на облегчение зуда и боли. Большая форма эритемы гораздо серьезнее. Она обычно начинается с гриппоподобных симптомов, таких как лихорадка и боли, с последующим появлением сыпи на теле, язв во рту и на половых органах. В большинстве случаев подобное состояние требует стационарного лечения из-за риска жизнеугрожающих повреждений органов и инфекций. Если препарат вызвал мультиформную эритему, повторные его прием может вызвать рецидив болезни.
Распространенность
Многоформная эритема довольно редкая патология, хотя точная оценка количества больных не определена, диапазон варьируется от 0,01% до 1% ежегодно.
Лечение
Если симптомы эритемы были вызваны приемом лекарства, врач порекомендует его отмену. Лечение эритемы включает:
- антигистаминные препараты;
- препараты для лечения основной патологии;
- безрецептурные средства против боли и лихорадки;
- гели для уменьшения боли во рту;
- антибиотики при инфекции;
- кортикостероиды;
- пересадку кожи;
- госпитализацию в некоторых случаях.

Что можно предпринять самому?
При выявлении симптомов многоформной эритемы следует показаться врачу. Для уменьшения зуда и дискомфорта применяются холодные компрессы. В легких случаях и по рекомендации врача можно использовать безрецептурные антигистаминные и обезболивающие препараты.
Когда обратиться к врачу?
При появлении волдырей или язв, которые распространяются или ухудшаются, следует вызвать врача. Волдыри на больших участках тела являются чрезвычайной ситуацией, требующей срочной медицинской помощи.
О чем спросить врача?
- Какой это тип многоформной эритемы?
- Вызвана ли эритема приемом лекарственного препарата или причина в каком-то заболевании?
- Какое лечение требуется?
- Какие побочные эффекты у предлагаемых методов лечения?
Постановка диагноза
Врач осматривает и опрашивает больного. Также может понадобиться биопсия кожи.
Факторы риска
Многоформная эритема наиболее распространена среди детей, подростков и молодых людей.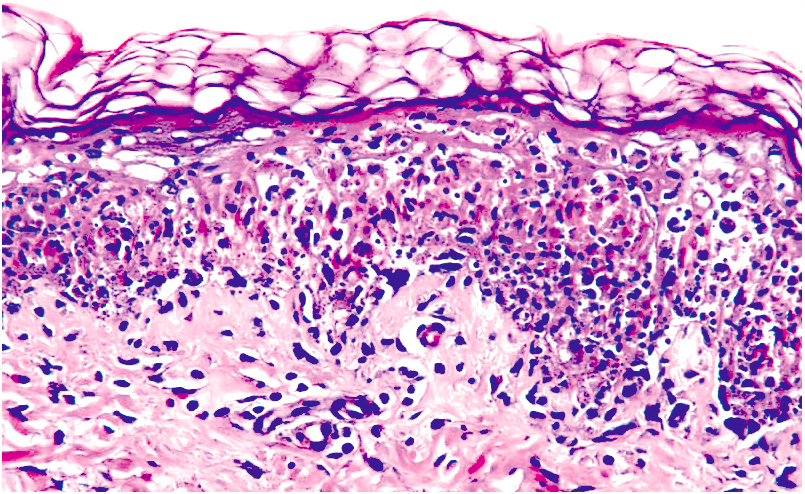 Мужчины более склонны к ее развитию, чем женщины. Распространенные лекарства, такие как некоторые седативные средства, антибиотики и противосудорожные препараты, могут вызывать эритему. Также она может провоцироваться, такими заболеваниями как герпес или микоплазменная пневмония. Чаще всего, патология встречается у людей со СПИДом и другими состояниями, при которых подавляется иммунная система.
Мужчины более склонны к ее развитию, чем женщины. Распространенные лекарства, такие как некоторые седативные средства, антибиотики и противосудорожные препараты, могут вызывать эритему. Также она может провоцироваться, такими заболеваниями как герпес или микоплазменная пневмония. Чаще всего, патология встречается у людей со СПИДом и другими состояниями, при которых подавляется иммунная система.
Эритема многоформная экссудативная
Эритема многоформная экссудативная
Многоформная экссудативная эритема (мультиформная эритема) — остро развивающееся заболевание, характеризующееся появлением эритематозных пятен, буллёзным поражением кожи, слизистых оболочек, циклическим рецидивирующим течением.
Статистические данные. Заболеваемость — 0,3–0,5:100 000 населения, тяжёлые формы отмечают в 2–3 раза чаще у мужчин.
Классификация • Инфекционно-аллергическая (идиопатическая) форма связана с гиперреактивностью к аллергенам и инфекционным агентам • Токсико-аллергическая (симптоматическая) форма связана с гиперчувствительностью к ЛС • Экссудативная злокачественная форма (см. Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Клинические проявления • Местные симптомы •• На коже разгибательных поверхностей предплечий, голеней, тыла кистей и стоп, лице, половых органах, на слизистых оболочках остро возникают симметричные высыпания. Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) •• На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы •• Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов •• Лихорадка •• Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–Джонсона • При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Методы исследования • Проводят лабораторные исследования для исключения сифилиса — серологические реакции, исследования на бледную трепонему • Симптомы Никольского, Асбо–Хансена отрицательны, в мазках-отпечатках нет акантолитических клеток • При гистопатологическом исследовании в эпидермисе отмечают внутри- и межклеточный отёк, гидропическую дегенерацию базальных клеток, в дерме — отёк сосочкового слоя, периваскулярные инфильтраты.
Дифференциальная диагностика • Ветряная оспа • Буллёзный пемфигоид • Герпетиформный дерматит Дюринга • Опоясывающий герпес • Сифилитические папулёзные высыпания.
Лечение • При лёгком течении — антигистаминные и десенсибилизирующие средства • При пузырях и эрозиях на коже — мази с ГК и антибиотиками (например, окситетрациклин+гидрокортизон) • При поражении слизистой оболочки рта — тёплые полоскания 10% р-ром натрия гидрокарбоната, местными анестетиками (2% р-р лидокаина), а также ГК: дексаметазон (эликсир, 0,5 мг на 5 мл воды) 4 р/сут с последующим проглатыванием • В более тяжёлых случаях и при распространённых буллёзных формах — антибиотики (внутрь или парентерально), ГК (например, преднизолон 1–2 мг/кг/сут с последующим снижением дозы), ингибиторы протеолитических ферментов (апротинин). При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
Прогноз. Исход заболевания в неосложнённых случаях благоприятный. При синдроме Стивенса–Джонсона летальность — 10–30%.
МКБ-10 • L51 Эритема многоформная
Публикации в СМИ
Многоформная экссудативная эритема (мультиформная эритема) — остро развивающееся заболевание, характеризующееся появлением эритематозных пятен, буллёзным поражением кожи, слизистых оболочек, циклическим рецидивирующим течением.
Статистические данные. Заболеваемость — 0,3–0,5:100 000 населения, тяжёлые формы отмечают в 2–3 раза чаще у мужчин.
Классификация • Инфекционно-аллергическая (идиопатическая) форма связана с гиперреактивностью к аллергенам и инфекционным агентам • Токсико-аллергическая (симптоматическая) форма связана с гиперчувствительностью к ЛС • Экссудативная злокачественная форма (см. Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Клинические проявления • Местные симптомы •• На коже разгибательных поверхностей предплечий, голеней, тыла кистей и стоп, лице, половых органах, на слизистых оболочках остро возникают симметричные высыпания. Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) •• На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы •• Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов •• Лихорадка •• Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–Джонсона • При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Методы исследования • Проводят лабораторные исследования для исключения сифилиса — серологические реакции, исследования на бледную трепонему • Симптомы Никольского, Асбо–Хансена отрицательны, в мазках-отпечатках нет акантолитических клеток • При гистопатологическом исследовании в эпидермисе отмечают внутри- и межклеточный отёк, гидропическую дегенерацию базальных клеток, в дерме — отёк сосочкового слоя, периваскулярные инфильтраты.
Дифференциальная диагностика • Ветряная оспа • Буллёзный пемфигоид • Герпетиформный дерматит Дюринга • Опоясывающий герпес • Сифилитические папулёзные высыпания.
Лечение • При лёгком течении — антигистаминные и десенсибилизирующие средства • При пузырях и эрозиях на коже — мази с ГК и антибиотиками (например, окситетрациклин+гидрокортизон) • При поражении слизистой оболочки рта — тёплые полоскания 10% р-ром натрия гидрокарбоната, местными анестетиками (2% р-р лидокаина), а также ГК: дексаметазон (эликсир, 0,5 мг на 5 мл воды) 4 р/сут с последующим проглатыванием • В более тяжёлых случаях и при распространённых буллёзных формах — антибиотики (внутрь или парентерально), ГК (например, преднизолон 1–2 мг/кг/сут с последующим снижением дозы), ингибиторы протеолитических ферментов (апротинин). При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
Прогноз. Исход заболевания в неосложнённых случаях благоприятный. При синдроме Стивенса–Джонсона летальность — 10–30%.
МКБ-10 • L51 Эритема многоформная
Эффективность применения комбинированной терапии фигурных и параинфекционных эритем с использованием иммуномодуляторов различного происхождения и MNRI | Сорокина
1. Егорова Н.Б., Курбатова Е.А. Иммунотерапевтическая концепция использования микробных антигенов при атопии и патологии, ассоциированной с условнопатогенной микрофлорой (на примере поликомпонентной вакцины Иммуновак ВП-4) //. Медицинская иммунология. 2008, 10 (1):13-20.
2. Коренберг Э.И. Инфекции, передающиеся иксодовыми клещами в лесной зоне, и стратегии их профилактики: изменение приоритетов. Эпидемиология и вакцинопрофилактика. 2013, 5:717.
Эпидемиология и вакцинопрофилактика. 2013, 5:717.
3. Akhmatova N., Akhmatova E. Influence of MNRI on the Immune Status of Children with Down Syndrome. J. Clin. Cell Immunol. 2017, 8:483. doi: 10.4172/2155-9899.1000483. https://www.omicsonline.org/peer-reviewed/influence-of-mnri-on-the-immune-status-of-children-with-down-syndromep-85149.html https://sciforschenonline.org/journals/neurology/JNNB-2-130.php.
4. Kim K.J., Chang S.E., Choi J.H. et al. Clinicopathologic analysis of 66 cases of erythema annulare centrifugum. J. Dermatol. 2002, 29 (2):61-67.
5. Koberda J.L., Akhmatova N., Akhmatova E. et al. Masgutova Neurosensorimotor Reflex Integration (MNRI) Neuromodulation Technique induces Positive Brain Maps (QEEG) Changes. J. Neurol Neurobiol. 2016, 2(4): doi http://dx. doi.org/10.16966/2379-7150.130.
doi.org/10.16966/2379-7150.130.
6. Masgutova S.K., Akhmatova N.K., Sadowska L. et al. Neurosensorimotor Reflex Integration for Autism: a New Therapy Modality Paradigm. J. Pediatr. Neurol. Disord. 2016, 2:107. doi: 10.4172/2572-5203.1000107. https://www.omicsonline.org/open-access/neurosensorimotor-reflex-integration-for-autism-a-new-therapymodality-paradigm-php?aid=81336.
7. Pilar Garcia Muret M., Ramon M.P., Gimenez-Arnau A.M. et al. Annually recurring erythema annulare centrifugum: A distinct entity? J. Am. Acad. Dermatol. 2006, 54:1091-1095.
8. Wetter D.A., Davis M.D. Recurrent erythema multiforme: Clinical characteristics, etiologic associations, and treatment in a series of 48 patients at Mayo Clinic, 2000 to 2007. J. Am. Acad. Dermatol. 2010, 62(1):45-53.
Многоформная эритема | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1997 г. Обновлено д-ром Делвин Дайалл-Смит, 2009 г. Дальнейшее обновление д-р Аманда Окли, октябрь 2015 г.
Что такое мультиформная эритема?
Многоформная эритема — это реакция гиперчувствительности, обычно вызываемая инфекциями, чаще всего вирусом простого герпеса (ВПГ). Он представляет собой кожную сыпь, характеризующуюся типичным целевым поражением. Возможно поражение слизистой оболочки.Это острое и самоограничивающееся заболевание, которое обычно проходит без осложнений.
Многоформная эритема подразделяется на большую и малую формы и в настоящее время считается отличной от синдрома Стивенса – Джонсона (SJS) и токсического эпидермального некролиза (TEN).
У кого возникает многоформная эритема?
Многоформная эритема чаще всего поражает молодых людей (20–40 лет), однако могут быть затронуты все возрастные группы и расы. Есть мужское преобладание.
Есть мужское преобладание.
Имеется генетическая склонность к многоформной эритеме.Определенные типы тканей чаще встречаются у людей с мультиформной эритемой, связанной с герпесом (HLA-DQw3), и рецидивирующей мультиформной эритемой (HLA-B15, -B35, -A33, -DR53, -DQB1 * 0301).
Что вызывает многоформную эритему?
Инфекции
Инфекции, вероятно, связаны как минимум с 90% случаев мультиформной эритемы.
Самым частым триггером развития мультиформной эритемы является инфекция, вызванная вирусом простого герпеса (ВПГ), обычно лабиальным герпесом (герпес на губе) и реже генитальным герпесом.ВПГ 1-го типа чаще встречается, чем 2-го типа. Герпетическая инфекция обычно предшествует кожной сыпи на 3–14 дней.
Mycoplasma pneumonia (легочная инфекция, вызываемая бактериями Mycoplasma pneumoniae ) является следующим по распространенности триггером.
Сообщалось о многих различных вирусных инфекциях, вызывающих мультиформную эритему, в том числе:
Сообщалось также о грибковых инфекциях, вызванных дерматофитами (опоясывающий лишай), в сочетании с мультиформной эритемой.
Лекарства
Лекарства, вероятно, являются редкой причиной (<10%) мультиформной эритемы.Если этот диагноз серьезно рассматривается, то следует исключить альтернативные лекарственные высыпания, такие как SJS / TEN, генерализованная фиксированная лекарственная сыпь, полиморфная экзантематозная лекарственная сыпь и крапивница.
Сообщалось о том, что многие лекарства вызывают мультиформную эритему, включая барбитураты, нестероидные противовоспалительные препараты, пенициллины, сульфаниламиды, нитрофурантоин, фенотиазины и противосудорожные средства.
Клинические признаки мультиформной эритемы
Общие симптомы
При малой многоформной эритеме продромальные симптомы обычно отсутствуют.Однако большой многоформной эритеме могут предшествовать легкие симптомы, такие как лихорадка или озноб, слабость или болезненность суставов.
Поражения кожи
Обычно при многоформной эритеме в течение 24 часов прорезываются от нескольких до сотен кожных повреждений. Поражения сначала видны на тыльной стороне рук и / или на верхушках стоп, а затем распространяются вниз по конечностям в сторону туловища. Чаще поражаются верхние конечности, чем нижние. Могут быть задействованы ладони и подошвы. Часто встречаются лицо, шея и туловище.Поражения кожи часто группируются на локтях и коленях. Может возникнуть связанный с ним легкий зуд или жжение.
Поражения сначала видны на тыльной стороне рук и / или на верхушках стоп, а затем распространяются вниз по конечностям в сторону туловища. Чаще поражаются верхние конечности, чем нижние. Могут быть задействованы ладони и подошвы. Часто встречаются лицо, шея и туловище.Поражения кожи часто группируются на локтях и коленях. Может возникнуть связанный с ним легкий зуд или жжение.
Первоначальные поражения резко разграничены, круглые, красные / розовые и плоские (пятна), которые становятся приподнятыми (папулы / пальпируются) и постепенно увеличиваются, образуя бляшки (плоские приподнятые пятна) до нескольких сантиметров в диаметре. Центр папулы / бляшки темнеет, и на ней появляются поверхностные (эпидермальные) изменения, такие как образование пузырей или корок. Поражения обычно развиваются в течение 72 часов.
Типичное целевое поражение (также называемое поражением радужной оболочки) мультиформной эритемы имеет резкий край, правильную круглую форму и три концентрические цветовые зоны:
- Центр темно-красный или темно-красный с волдырем или коркой
- Следующее кольцо бледно-розового цвета и приподнято из-за отека (набухания жидкости)
- Наружное кольцо ярко-красного цвета.

На атипичных поражениях-мишенях видны только две зоны и / или нечеткая граница.
Извержение является полиморфным (много форм), отсюда и «многоформность» в названии.Поражения могут находиться на разных стадиях развития с одновременным присутствием как типичных, так и атипичных мишеней. Для поиска типичных целей может потребоваться полное обследование кожи, так как их может быть немного.
Поражения проявляют феномен Кебнера (изоморфизм), что означает, что они могут развиваться на участках предшествующей (но не одновременной или последующей) травмы кожи.
Нет сопутствующего отека лица, рук или ног, несмотря на то, что это частые места распространения сыпи. Однако губы часто опухают, особенно при большой многоформной эритеме.
Многоформная эритема
См. Другие изображения мультиформной эритемы.
Поражение слизистой оболочки
Поражения слизистой оболочки, если они есть, обычно развиваются через несколько дней после появления кожной сыпи.
При малой многоформной эритеме поражение слизистой оболочки отсутствует или незначительно. Изменения слизистой оболочки, если они присутствуют, первоначально заключаются в покраснении губ и внутренней части щеки. Иногда волдыри образуются и быстро разрушаются, образуя эрозии и язвы.
При большой многоформной эритеме обычно поражаются одна или несколько слизистых оболочек, чаще всего слизистая оболочка рта:
- Чаще всего губы, внутри щек, язык
- Реже дно рта, неба, десен.
Другие пораженные участки слизистой оболочки могут включать:
- Глаз
- Анус и гениталии
- Трахея / бронхи
- Желудочно-кишечный тракт.
Поражения слизистой оболочки в виде припухлости и покраснения с образованием пузырей. Волдыри быстро лопаются, оставляя большие неглубокие болезненные язвы неправильной формы, покрытые беловатой псевдомембраной. Обычно на губах появляются геморрагические корочки. Пациенту может быть трудно говорить или глотать из-за боли.
При микоплазменной пневмонии слизистые оболочки могут быть единственными пораженными участками (мукозит). Это может быть серьезным заболеванием и потребовать госпитализации из-за трудностей с едой и питьем. Является ли это ограниченной формой многоформной эритемы, не установлено. Он также известен как синдром Фукса, а мультиформная эритема слизистой оболочки иногда может быть вызвана рецидивирующим простым герпесом.
Многоформная эритема: поражение слизистых оболочек
Рецидивирующая многоформная эритема
Многоформная эритема может быть рецидивирующей, с множественными эпизодами в год в течение многих лет.Считается, что это почти всегда связано с инфекцией ВПГ-1.
Как ставится диагноз мультиформной эритемы?
Многоформная эритема — это клинический диагноз, хотя для исключения других состояний может потребоваться биопсия кожи. Гистология мультиформной эритемы характерна, но не является диагностической. Это зависит от возраста поражения, его внешнего вида и того, в какой части проводится биопсия.
Другие анализы могут быть выполнены для выявления инфекций, обычно связанных с мультиформной эритемой, таких как микоплазма.
Подробнее см. Многоформная эритема: гистология и механизмы.
Лечение мультиформной эритемы
В большинстве случаев лечение не требуется, поскольку сыпь проходит сама по себе в течение нескольких недель без осложнений.
Может потребоваться лечение, направленное на любую возможную причину, например пероральный ацикловир (не местный) для HSV или антибиотики (например, эритромицин) для Mycoplasma pneumoniae . Если есть подозрение на лекарственную причину, необходимо прекратить прием лекарственного средства, которое может вызвать нарушение.
Может потребоваться поддерживающее / симптоматическое лечение.
- Зуд — могут помочь пероральные антигистаминные препараты и / или местные кортикостероиды.
- Боль во рту — жидкости для полоскания рта, содержащие местный анестетик и антисептик, уменьшают боль и вторичную инфекцию.

- Поражение глаза должно быть осмотрено и лечиться у офтальмолога.
- Большая многоформная эритема может потребовать госпитализации для поддерживающей терапии, особенно если тяжелое поражение полости рта ограничивает употребление алкоголя.
Роль оральных кортикостероидов остается спорным, так как никаких контролируемых исследований не показали никакой пользы. Однако при тяжелом течении заболевания преднизон или преднизолон в дозе 0,5–1 мг / кг / сут часто используются на ранних стадиях заболевания.
Рецидивирующую многоформную эритему обычно лечат сначала непрерывным пероральным приемом ацикловира в течение 6 месяцев в дозе 10 мг / кг / день в разделенных дозах (например, 400 мг два раза в день), даже если HSV не был очевидным триггером для пациента многоформная эритема.Это было показано в плацебо-контролируемых двойных слепых исследованиях. Однако многоформная эритема может возобновиться после прекращения приема ацикловира. Если ацикловир не помог, следует попробовать другие противовирусные препараты, такие как валацикловир (500–1000 мг / сут) и фамцикловир (250 мг два раза в сутки); эти препараты недоступны в Новой Зеландии.
Другие методы лечения (используемые постоянно), которые, как сообщается, помогают подавить рецидивирующую многоформную эритему, включают:
Каковы перспективы многоформной эритемы?
Малая многоформная эритема обычно проходит спонтанно без образования рубцов в течение 2–3 недель.Для исчезновения многоформной эритемы может потребоваться до 6 недель. Многоформная эритема не прогрессирует до SJS / TEN.
На коже могут быть остаточные пятна. Значительное поражение глаз при большой многоформной эритеме редко может приводить к серьезным проблемам, включая слепоту.
Многоформная эритема: гистологические особенности и механизмы.
Автор: Д-р Делвин Дьялл-Смит, дерматолог, 2009 г.
Гистология мультиформной эритемы
Биопсия кожи при мультиформной эритеме (EM) может выявлять эпидермис / эпителий:
- Апоптотические отдельные кератиноциты (саморазрушение клеток, самое раннее гистологическое изменение)
- Гидропическая дегенерация базальных кератиноцитов (набухшие дегенерирующие клетки у основания эпидермиса)
- Межклеточный отек (спонгиоз)
- Пузыри внутри и под эпидермисом / эпителием
- Эпителиальный / эпидермальный некроз без больших пластов эпидермального некроза, как при синдроме Стивенса-Джонсона / токсическом эпидермальном некролизе (SJS / TEN).

Кожные изменения могут включать:
- Умеренный / плотный периваскулярный лимфоцитарный инфильтрат в сосочковом слое дермы и вдоль дермо-эпидермального соединения (DEJ)
- Поверхностный отек кожи
- Эозинофильные инфильтраты.
Прямая иммунофлуоресценция мультиформной эритемы
Прямая иммунофлуоресценция неспецифична. Это может показать отложение иммунных белков C3 и фибрина вдоль DEJ и IgM, C3 и фибрина вокруг кровеносных сосудов.
Предлагаемые механизмы
ЭМ, ассоциированная с вирусом простого герпеса (ВПГ), представляет собой реакцию гиперчувствительности замедленного типа (ГЗТ), которая развивается в ответ на инфекцию у предрасположенных лиц. Процесс хорошо изучен и состоит из нескольких этапов.
- Инфекция кератиноцитов, вызванная вирусом простого герпеса, которая может приводить или не приводить к признакам клинической инфекции.
- CD34 + (клетки-предшественники Лангерганса) транспортируют фрагменты ДНК ВПГ к отдаленным кератиноцитам.

- фрагментов гена HSV.ДНК ВПГ и белки, кодируемые ВПГ, могут быть обнаружены в эпидермисе, пораженном ЭМ. Однако вирус ВПГ нельзя культивировать.
- HSV-кодируемые белки привлекают HSV-специфические CD4 + Т-хелперные клетки.
- CD4 + Т-клетки реагируют на антигены ВПГ, продуцируя гамма-интерферон.
- Гамма-интерферон инициирует воспалительный каскад, приводящий к кожному высыпанию ЭМ.
Клетки
В этих отдаленных кератиноцитах экспрессируется
Лекарственная ЭМ включает другой механизм с повышенным фактором некроза опухоли альфа, а не гамма-интерферон и клетки CD8 +, а не клетки-помощники CD4 + Т.
Почему EM-мажор теперь отличается от SJS / TEN?
Мажор EM обычно можно отличить от SJS / TEN по ряду клинических критериев.
- Тип поражения кожи — преобладающее поражение кожи при ЭМ — это типичные и атипичные целевые папулы и бляшки, а не пятна, которые развиваются в листы отслоения кожи, как показано в SJS / TEN. Отслоение кожи более чем на 1% площади поверхности тела часто встречается при SJS / TEN, но редко при EM.

- Распространение кожных поражений — при ЭМ поражения преимущественно акрально распределены, т.е.е., начните с рук и ног. В SJS / TEN высыпание начинается на стволе.
- Поражение слизистой оболочки — хотя при большой ЭМ может быть поражено более двух слизистых оболочек, при ЭМ это менее распространено и менее выражено (меньшая тяжесть и степень) по сравнению с SJS / TEN.
- Системные симптомы, такие как лихорадка и недомогание, отсутствуют или слабы при EM, но заметны при SJS / TEN, особенно в продромальный период. Лихорадка, если она присутствует в EM, умеренная (<38,5 C) по сравнению с высокой лихорадкой при SJS / TEN.Пациенты с SJS / TEN являются системными больными.
- Исход и прогноз — практически все пациенты с ЭМ выздоравливают без последствий. SJS / TEN имеет значительную заболеваемость и смертность.
- Рецидивы — EM может часто повторяться, тогда как рецидивы редки при SJS / TEN. Кроме того, EM преимущественно является заболеванием молодых людей (средний возраст 24 года), особенно мужчин, тогда как SJS / TEN обычно поражает пожилое население (средний возраст 45 лет).
 ).
).
EM — это преимущественно болезнь молодых людей (средний возраст 24 года), особенно мужчин, тогда как SJS / TEN обычно поражает пожилое население (средний возраст 45 лет).
Другие отличия.
- Гистология биопсии кожи — при EM наблюдается большее кожное воспаление и индивидуальный некроз кератиноцитов по сравнению с SJS / TEN, который показывает минимальное воспаление и слои эпидермального некроза.
- Триггеры — EM вызывается инфекцией в большинстве случаев по сравнению с SJS / TEN, который преимущественно вызывается лекарствами.
- Ассоциации — EM не связан с ВИЧ, раком и заболеванием соединительной ткани, как сообщается в SJS / TEN.Ассоциации маркеров тканевого типа различны.
- Механизмы — EM включает CD4 + Т-клетки и гамма-интерферон, тогда как SJS / TEN включает лиганд Fas, фактор некроза опухоли альфа и клетки CD8 +.
В большинстве случаев ЭМ можно диагностировать как отдельную сущность от SJS / TEN, хотя остаются некоторые пациенты, у которых различие не столь четкое.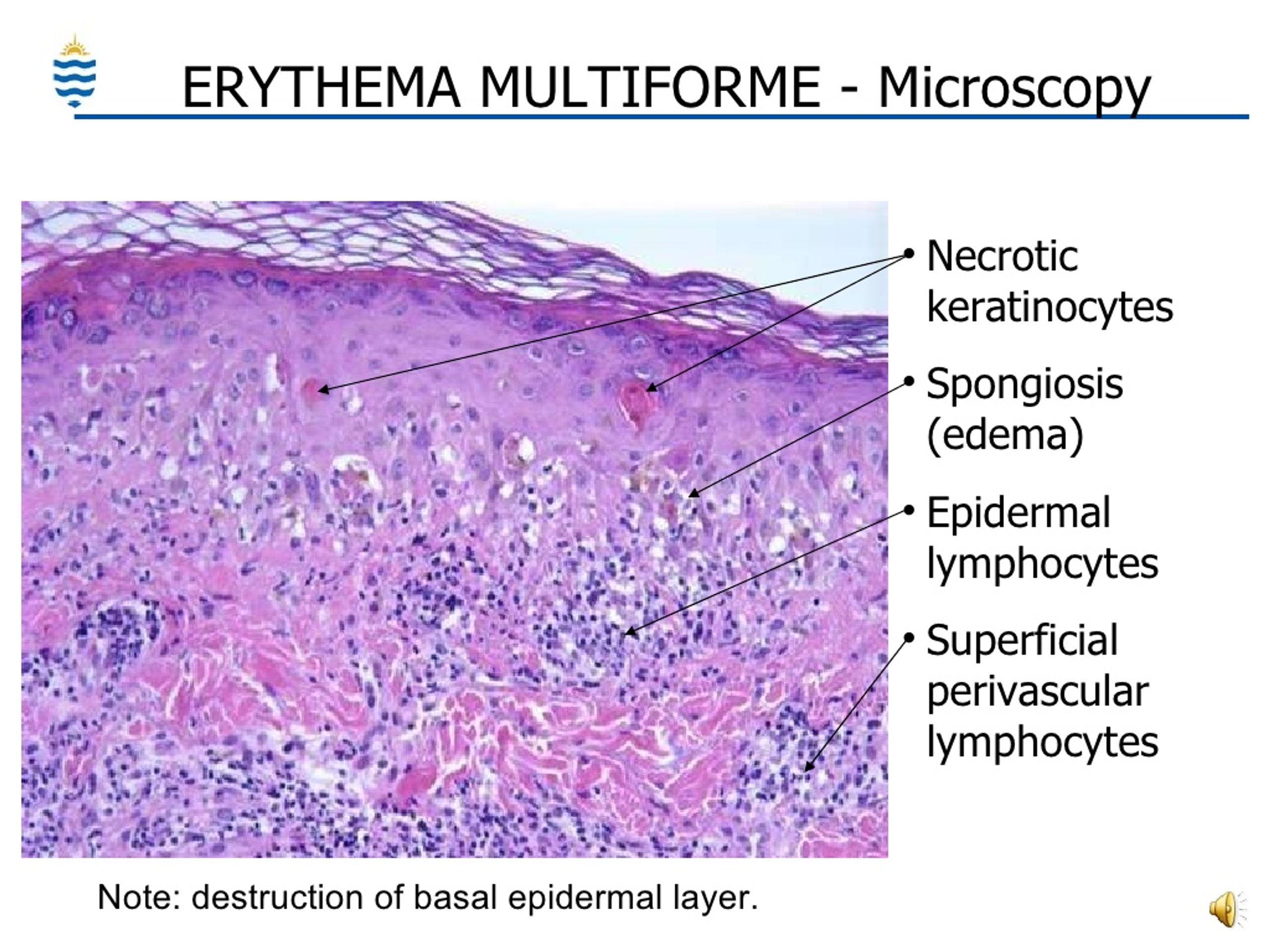
изображений мультиформной эритемы | DermNet NZ
Многоформные изображения эритемы — коды и концепции
открыто
Синонимов:
Многоформная кожно-слизистая эритема: изображения
Категории:
Изображений,
Реакция на внешний агент
МКБ-10:
L51
МКБ-11:
EB12. Z, EB12.1, EB12.0, DA01.13
Z, EB12.1, EB12.0, DA01.13
СНОМЕД CT:
36715001, 403441003, 403212009
> Перейти в библиотеку изображений
Многоформная эритема
См. Приложения для смартфонов, чтобы проверить свою кожу .
[Рекламный контент]
Связанная информация
Многоформная эритема — Американский семейный врач
1. Ayangco L,
Роджерс RS III.
Оральные проявления многоформной эритемы. Дерматол Клин .
2003; 21: 195–205 . …
…
2. Волчек GW.Клиническая оценка и лечение гиперчувствительности к лекарствам. Immunol Allergy Clin North Am .
2004. 24: 357–71.
3. Аврелиан Л,
Оно Ф,
Бернетт Дж.
Мультиформная эритема, ассоциированная с вирусом простого герпеса (HSV) (HAEM): вирусное заболевание с аутоиммунным компонентом. Dermatol Online J .
2003; 9: 1.
4. Уильямс П.М.,
Конклин Р.Дж.
Многоформная эритема: обзор и контраст от синдрома Стивенса-Джонсона / токсического эпидермального некролиза. Дент Клин Норт Ам .
2005; 49: 67–76.
5. Бастуджи-Гарин С,
Ржаны Б,
Кормовой RS,
Shear NH,
Нальди Л,
Roujeau JC.
Клиническая классификация случаев токсического эпидермального некролиза, синдрома Стивенса-Джонсона и многоформной эритемы. Арка Дерматол .
1993; 129: 92–6.
6. Хабиф ТП. Синдромы гиперчувствительности и васкулиты. В: Клиническая дерматология: Цветное руководство по диагностике и терапии. 4-е изд. Нью-Йорк, Н.И .: Мосби, 2004: 626–34.
4-е изд. Нью-Йорк, Н.И .: Мосби, 2004: 626–34.
7. Окье-Дюнан А,
Mockenhaupt M,
Нальди Л,
Коррейя О,
Шредер В,
Roujeau JC,
для исследовательской группы СКАР.
Тяжелые кожные побочные реакции. Корреляции между клиническими паттернами и причинами многоформной эритемы, синдрома Стивенса-Джонсона и токсического эпидермального некролиза: результаты международного проспективного исследования. Арка Дерматол .
2002; 138: 1019–24.
8. Шин ХТ,
Чанг М.В.Лекарственные высыпания у детей. Курр Пробл Педиатр .
2001; 31: 207–34.
9. Leaute-Labreze C,
Ламиро Т,
Чавки Д,
Maleville J,
Тайеб А.
Диагностика, классификация и лечение мультиформной эритемы и синдрома Стивенса-Джонсона. Арч Дис Детский .
2000; 83: 347–52.
10. Хафф JC.
Многоформная эритема и латентная инфекция простого герпеса. Семин дерматол .
1992; 11: 207–10.
11. Лам Н.С.,
Ян YH,
Ван LC,
Лин Ю.Т.,
Chiang BL.
Клинические характеристики мультиформной эритемы у детей, синдрома Стивенса-Джонсона и токсического эпидермального некролиза у детей Тайваня. J Microbiol Immunol Infect .
2004; 37: 366–70.
12. Виллигер Р.М.,
фон Вижье РО,
Рамелли ГП,
Хассинк Р.И.,
Bianchetti MG.
Преципитенты в 42 случаях мультиформной эритемы. Eur J Pediatr .1999; 158: 929–32.
13. Фредериксен М.С.,
Бреное Е,
Триер Дж.
Незначительная многоформная эритема после вакцинации педиатрическими вакцинами. Scand J Infect Dis .
2004; 36: 154–5.
14. Loche F,
Шварце HP,
Теденат B,
Carriere M,
Базекс Дж.
Многоформная эритема, связанная с иммунизацией против гепатита В. Клин Экспер Дерматол .
2000. 25: 167–8.
15. Cono J,
Кейси К. Г.,
Г.,
Bell DM.для Центров по контролю и профилактике заболеваний. Вакцинация против оспы и побочные реакции. Руководство для врачей. MMWR Recomm Rep .
2003. 52 (RR-4): 1–28.
16. Prais D,
Грисуру-Соен Г,
Барзилай А,
Амир Дж.
Инфекция, вызванная вирусом ветряной оспы, ассоциированная с мультиформной эритемой у детей. Инфекция .
2001; 29: 37–9.
17. Дюма В.,
Thieulent N,
Суийе AL,
Жюльен Д,
Фор М,
Клоди А.Рецидивирующая мультиформная эритема и хронический гепатит С: эффективность интерферона альфа. Br J Дерматол .
2000; 142: 1248–9.
18. Сейшима М,
Ояма З,
Ямамура М.
Многоформная эритема, связанная с цитомегаловирусной инфекцией у пациентов с иммуносупрессией. Дерматология .
2001; 203: 299–302.
19. Нг ПП,
Вс YJ,
Tan HH,
Tan SH.
Обнаружение геномной ДНК вируса простого герпеса в различных подгруппах мультиформной эритемы с помощью полимеразной цепной реакции. Дерматология .
Дерматология .
2003. 207: 349–53.
20. Шехнер А.Дж.,
Pinson AG.
Острая инфекция, вызванная вирусом иммунодефицита человека, проявляющаяся многоформной эритемой. Am J Emerg Med .
2004; 22: 330–1.
21. Эджаз А.А.,
Уолш Дж. С.,
Василюк А.
Многоформная эритема, связанная с кандесартаном цилексетилом. Саут Мед Дж. .
2004; 97: 614–5.
22. Саркар Р.,
Каур С,
Канвар AJ.
Многоформная эритема, вызванная рофекоксибом. Дерматология .
2002; 204: 304–5.
23. Burger DE,
Гоял С.
Многоформная эритема от метформина. Энн Фармакотер .
2004; 38: 1537.
24. Beuthien W,
Mellinghoff HU,
фон Кемпис Дж.
Кожная реакция на адалимумаб. Rheum артрита .
2004; 50: 1690–2.
25. Lineberry TW,
Питерс Г.Е. Младший,
Bostwick JM.
Мультиформная эритема, индуцированная бупропионом. Mayo Clin Proc .2001. 76: 664–6.
Mayo Clin Proc .2001. 76: 664–6.
26. Халльгрен Дж.,
Тенгвалл-Линдер М,
Перссон М,
Wahlgren CF.
Синдром Стивенса-Джонсона, связанный с ципрофлоксацином: обзор нежелательных кожных явлений, связанных с этим препаратом, о которых сообщалось в Швеции. J Am Acad Dermatol .
2003; 49 (5 доп.): S267–9.
27. Вс Y,
Чан РК,
Тан Ш,
Ng PP.
Обнаружение и генотипирование вирусов простого герпеса человека в кожных поражениях мультиформной эритемы с помощью вложенной ПЦР. J Med Virol .
2003. 71: 423–8.
28. Сюй Ф,
Шиллингер Я.,
Штернберг М.Р.,
Джонсон RE,
Ли Ф.К.,
Нахмиас А.Дж.,
и другие.
Распространенность серотипа и коинфекция вирусом простого герпеса типа 1 и типа 2 в США, 1988–1994 гг. J Заразить Dis .
2002; 185: 1019–24.
29. Schofield JK,
Татналл FM,
Ли И.М.
Рецидивирующая мультиформная эритема: особенности клиники и лечение большой группы пациентов. Br J Дерматол .
Br J Дерматол .
1993; 128: 542–5.
30. Кокуба Н,
Аврелиан Л,
Бернетт Дж.
Многоформная эритема, связанная с вирусом простого герпеса (HAEM), механически отличается от мультиформной эритемы, вызванной лекарственными средствами: гамма-интерферон экспрессируется в поражениях HAEM, а фактор некроза опухоли альфа — в многоформных поражениях, вызванных лекарственными средствами. Дж Инвест Дерматол .
1999; 113: 808–15.
31. Эритема и крапивница. В: Одом Р. Б., Джеймс В. Д., Бергер Т. Г., ред.Кожные заболевания Эндрюса: клиническая дерматология. 9 изд. Филадельфия, Пенсильвания: Saunders, 2000: 146–51.
32. Фридберг И.М., Эйзен А.З., Вольф К., Остин К.Ф., Голдсмит Л.А., Кац С.И., ред. Дерматология Фитцпатрика в общей медицине. 6-е изд. Нью-Йорк, Нью-Йорк: Макгроу-Хилл, 2003: 585–96.
33. Хафф Дж. К.,
Уэстон WL,
Tonnesen MG.
Многоформная эритема: критический обзор характеристик, диагностических критериев и причин. J Am Acad Dermatol .
J Am Acad Dermatol .
1983; 8: 763–75.
34. Лемак М.А.,
Duvic M,
Бин SF.
Ацикловир внутрь для профилактики мультиформной герпес-ассоциированной эритемы. J Am Acad Dermatol .
1986; 15: 50–4.
35. Татнал FM,
Шофилд Дж. К.,
Ли И.М.
Двойное слепое плацебо-контролируемое исследование непрерывной терапии ацикловиром при рецидивирующей мультиформной эритеме. Br J Дерматол .
1995; 132: 267–70.
36. Кероб Д,
Ассье-Бонне H,
Эсно-Желли П.,
Blanc F,
Сайаг П.Рецидивирующая мультиформная эритема, не поддающаяся профилактике ацикловиром и не поддающаяся непрерывной терапии валацикловиром. Арка Дерматол .
1998. 134: 876–7.
37. Bakis S,
Загарелла С.
Прерывистый пероральный циклоспорин при рецидивирующей мультиформной эритеме, связанной с простым герпесом. Австралас Дж. Дерматол .
2005; 46: 18–20.
38. ООО «Конеджо-Мир»,
ООО «Конеджо-Мир»,
дель Канто S,
Муньос М.А.,
Родригес-Фрейре Л,
Серрано А,
Эрнандес С,
и другие.Талидомид в качестве планового лечения стойкой многоформной эритемы; отчет о двух случаях. J Препараты Дерматол .
2003; 2: 40–4.
Многоформная эритема: симптомы, изображения, причины, лечение
Многоформная эритема — это кожная иммунная реакция, которую может вызвать инфекция или лекарство. Его название сочетает в себе латинские слова «erythema» (покраснение), «multi» (много) и «forme» (формы) и описывает главный симптом — сыпь на теле, где каждая отметина напоминает яблочко.
Многоформная эритема может поражать людей любого возраста, причем дети составляют 20 процентов случаев. Однако чаще всего это происходит у молодых людей в возрасте от 20 до 30 лет. Это чаще встречается у мужчин, поражая пять мужчин на каждую женщину.
Многоформная эритема может быть незначительной или большой. Незначительная многоформная эритема — это обычно легкое заболевание, вызывающее кожную сыпь. Большая многоформная эритема может быть более серьезной и обычно требует более обширного лечения.
Большая многоформная эритема может быть более серьезной и обычно требует более обширного лечения.
Многоформная эритема — это кожная иммунная реакция, которая развивается в ответ на инфекцию, но иногда может возникать в результате приема лекарств.
Как это выглядит?
Малая многоформная эритема проявляется в виде выпуклого, похожего на сыпь поражения красного, розового, пурпурного или коричневого цвета.
Обычно оно круглой формы, размером менее 3 сантиметров и похоже на яблочко по внешнему виду. Крайний круг имеет четко очерченную границу, а центр может быть волдырем.
Люди могут думать, что многоформная большая эритема похожа на малую многоформную эритему. Однако наиболее существенная разница между основным типом — это количество слизи и размер пораженных участков.
Сыпь по-прежнему имеет форму яблока у основного типа, но она может быть немного больше, а круги могут переходить друг в друга. Повреждения более склонны к образованию пузырей и разрывов, а эти участки кожи могут болеть и сочиться.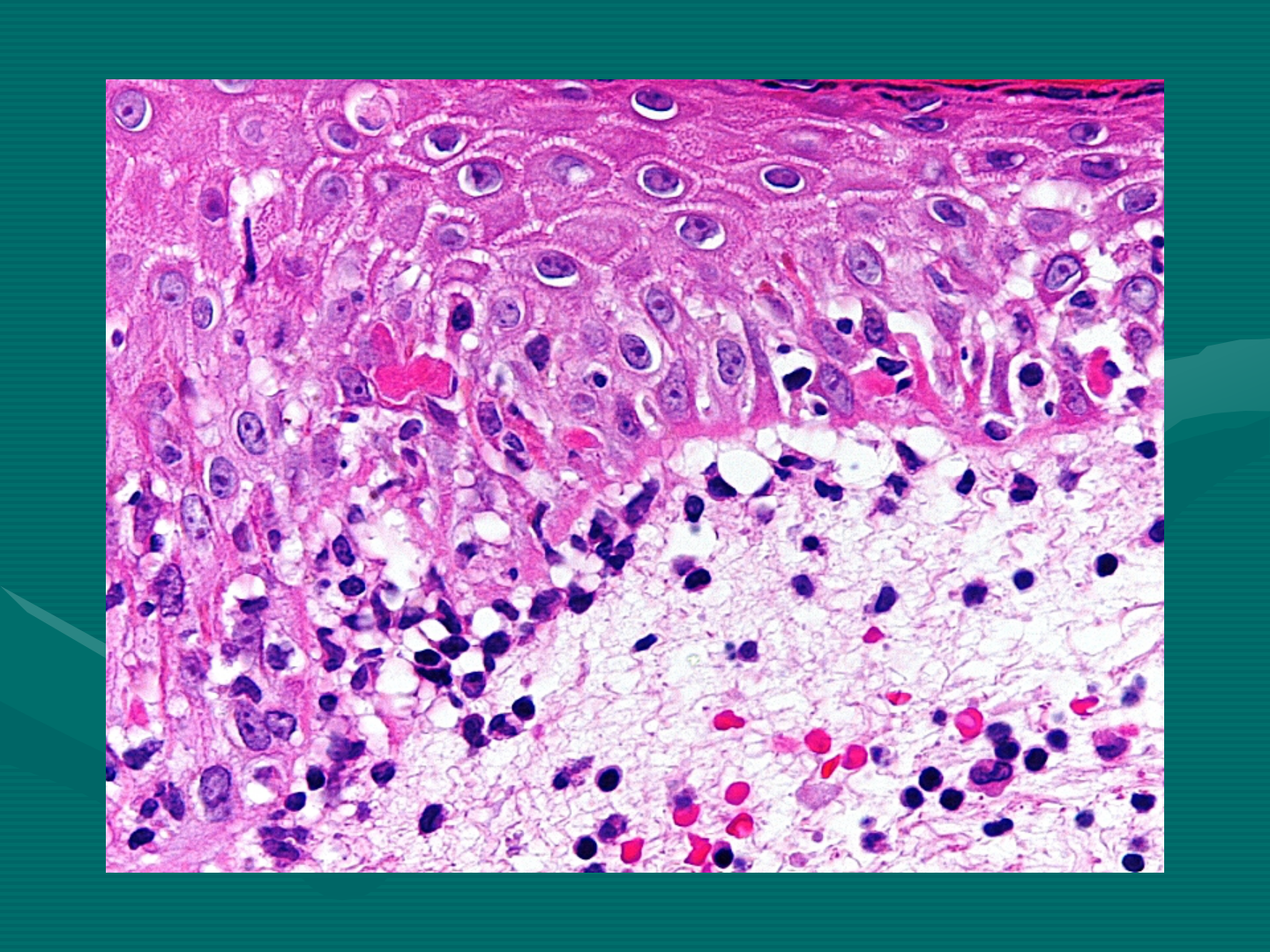 В зависимости от места расположения поражения могут также выделять слизь.
В зависимости от места расположения поражения могут также выделять слизь.
При большой многоформной эритеме, по крайней мере, на двух участках тела обычно появляются поражения со слизью. Одной из этих областей часто является рот.
Где это появляется?
Незначительная многоформная эритема может поражать ступни, лицо, уши, ладони и тыльную сторону кистей рук.Часто он сначала появляется на руках или ногах, а затем переходит к туловищу.
Большая многоформная эритема может возникать в тех же областях, но также может поражать ротовую полость, губы, горло, глаза и гениталии. Поражения в этих областях обычно содержат слизь.
Другие симптомы
Человек с мультиформной эритемой может также испытывать следующие симптомы:
- кашель и затрудненное дыхание, которые являются признаками инфекции, вызывающей состояние
- лихорадка или температура тела 38 ° C или выше
- общее недомогание, иногда до появления сыпи
- Боль в суставах и отек
- болезненные очаги поражения при наличии слизи
Большинство многоформных очагов эритемы безболезненны, хотя некоторые люди могут испытывать чувство жжения. Однако поражения слизью, например, во рту, горле, гениталиях или глазах, могут быть болезненными.
Однако поражения слизью, например, во рту, горле, гениталиях или глазах, могут быть болезненными.
В большинстве случаев инфекция вызывает многоформную эритему. В очень редких случаях эту иммунную реакцию могут вызывать лекарства.
Вирус простого герпеса
Простой герпес является основной причиной многоформной эритемы, и вирус присутствует в 70 процентах случаев рецидивирующей многоформной эритемы.
Оба типа вируса простого герпеса (ВПГ) могут вызывать это состояние, но ВПГ-1, который также вызывает герпес, является причиной большинства случаев.
Вспышки герпеса обычно происходят за 7–10 дней до развития многоформной эритемы. Однако возможно развитие мультиформной эритемы без каких-либо симптомов герпеса.
Mycoplasma pneumonia
Другой причиной мультиформной эритемы является микоплазменная пневмония, инфекционная респираторная инфекция, вызываемая бактериями Mycoplasma pneumoniae . У детей мультиформная эритема является осложнением от 2 до 10 процентов случаев микоплазменной пневмонии.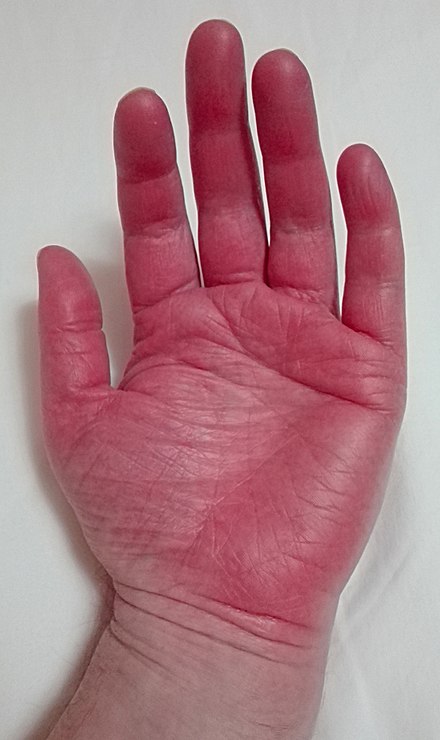
Если врачи подозревают, что микоплазменная пневмония является причиной мультиформной эритемы, они, скорее всего, немедленно приступят к ее лечению.
Другие инфекционные причины
Другие причины мультиформной эритемы включают вирусные инфекции, такие как:
- аденовирусы
- грипп или грипп
- Эпштейна-Барра, вызывающий моно
- гепатит
- Коксаки, который может привести к поражению, ящур
- парвовирус
- ВИЧ
К другим бактериальным инфекциям, которые могут вызывать многоформную эритему, относятся:
Лекарства
В очень редких случаях лекарственные препараты могут вызвать многоформную эритему.
Лекарства, которые связаны с мультиформной эритемой, включают:
- силденафил (Виагра)
- барбитураты, иногда назначаемые при тревоге или расстройствах сна
- гидантоины, используемые для лечения некоторых случаев эпилепсии
- нестероидные противовоспалительные препараты, часто болеутоляющие облегчители
- пенициллины
- фенотиазины, для лечения психических и эмоциональных расстройств
- сульфаниламиды, антибактериальные препараты, которые врачи могут использовать для лечения язвенного колита
Анализы крови не нужны для диагностики многоформной эритемы, которую врачи обычно могут определить, глядя на сыпь.
Иногда может потребоваться биопсия кожи, чтобы исключить другие заболевания. Для этого врач возьмет небольшой образец кожи с пораженного участка и отправит его в лабораторию для анализа.
Врачи могут сделать рентген грудной клетки, если подозревают, что причиной является микоплазменная пневмония.
Люди иногда путают мультиформную эритему с синдромом Стивенса-Джонсона или токсическим эпидермальным некролизом, поскольку кожные реакции этого типа имеют схожие симптомы.
Малая многоформная эритема обычно проходит сама по себе, но иногда необходимо лечение.Врач может назначить местные стероиды, если симптомы не исчезнут.
Большая многоформная эритема требует более длительного лечения. Людям с мокнущими поражениями потребуются повязки и обезболивающие. Если они теряют много жидкости из волдырей, им также может потребоваться внутривенное введение жидкости через капельницу, возможно, в условиях больницы, если поражения обширные.
Если ВПГ вызывает кожную реакцию, некоторые врачи предлагают использовать пероральный противовирусный препарат ацикловир.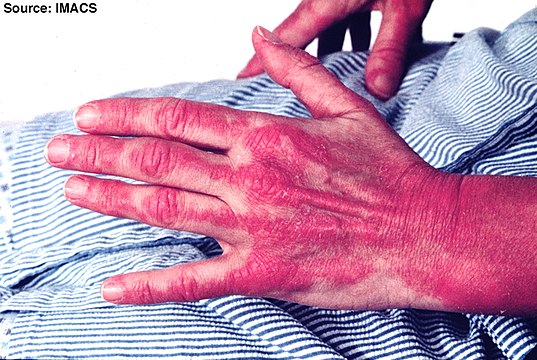 Ацикловир может быть особенно полезным в качестве метода профилактики рецидивирующих случаев мультиформной эритемы, вызванной ВПГ.
Ацикловир может быть особенно полезным в качестве метода профилактики рецидивирующих случаев мультиформной эритемы, вызванной ВПГ.
Если сыпь вызвана микоплазменной пневмонией, врачи могут назначить антибиотики, такие как макролид, тетрациклин или азитромицин.
Многоформная эритема — это кожное заболевание, которое развивается в ответ на инфекцию или, в редких случаях, прием некоторых лекарств. В своей незначительной форме мультиформная эритема обычно проходит через 2–4 недели. Врачи попытаются выявить и устранить причину многоформной эритемы, но могут также назначить местные методы лечения сыпи.
Большая многоформная эритема требует более обширного лечения, которое может включать лечение ран, прием обезболивающих и, возможно, госпитализацию.
Многоформная эритема: симптомы, изображения, причины, лечение
Многоформная эритема — это кожная иммунная реакция, которую может вызвать инфекция или лекарство. Его название сочетает в себе латинские слова «erythema» (покраснение), «multi» (много) и «forme» (формы) и описывает главный симптом — сыпь на теле, где каждая отметина напоминает яблочко.
Многоформная эритема может поражать людей любого возраста, причем дети составляют 20 процентов случаев. Однако чаще всего это происходит у молодых людей в возрасте от 20 до 30 лет. Это чаще встречается у мужчин, поражая пять мужчин на каждую женщину.
Многоформная эритема может быть незначительной или большой. Незначительная многоформная эритема — это обычно легкое заболевание, вызывающее кожную сыпь. Большая многоформная эритема может быть более серьезной и обычно требует более обширного лечения.
Многоформная эритема — это кожная иммунная реакция, которая развивается в ответ на инфекцию, но иногда может возникать в результате приема лекарств.
Как это выглядит?
Малая многоформная эритема проявляется в виде выпуклого, похожего на сыпь поражения красного, розового, пурпурного или коричневого цвета.
Обычно оно круглой формы, размером менее 3 сантиметров и похоже на яблочко по внешнему виду. Крайний круг имеет четко очерченную границу, а центр может быть волдырем.
Люди могут думать, что многоформная большая эритема похожа на малую многоформную эритему. Однако наиболее существенная разница между основным типом — это количество слизи и размер пораженных участков.
Сыпь по-прежнему имеет форму яблока у основного типа, но она может быть немного больше, а круги могут переходить друг в друга. Повреждения более склонны к образованию пузырей и разрывов, а эти участки кожи могут болеть и сочиться. В зависимости от места расположения поражения могут также выделять слизь.
При большой многоформной эритеме, по крайней мере, на двух участках тела обычно появляются поражения со слизью. Одной из этих областей часто является рот.
Где это появляется?
Незначительная многоформная эритема может поражать ступни, лицо, уши, ладони и тыльную сторону кистей рук.Часто он сначала появляется на руках или ногах, а затем переходит к туловищу.
Большая многоформная эритема может возникать в тех же областях, но также может поражать ротовую полость, губы, горло, глаза и гениталии. Поражения в этих областях обычно содержат слизь.
Другие симптомы
Человек с мультиформной эритемой может также испытывать следующие симптомы:
- кашель и затрудненное дыхание, которые являются признаками инфекции, вызывающей состояние
- лихорадка или температура тела 38 ° C или выше
- общее недомогание, иногда до появления сыпи
- Боль в суставах и отек
- болезненные очаги поражения при наличии слизи
Большинство многоформных очагов эритемы безболезненны, хотя некоторые люди могут испытывать чувство жжения.Однако поражения слизью, например, во рту, горле, гениталиях или глазах, могут быть болезненными.
В большинстве случаев инфекция вызывает многоформную эритему. Очень редко лекарства могут вызвать эту иммунную реакцию.
Вирус простого герпеса
Простой герпес является основной причиной многоформной эритемы, и вирус присутствует в 70 процентах случаев рецидивирующей многоформной эритемы.
Оба типа вируса простого герпеса (ВПГ) могут вызывать это состояние, но ВПГ-1, который также вызывает герпес, является причиной большинства случаев.
Вспышки герпеса обычно происходят за 7–10 дней до развития многоформной эритемы. Однако возможно развитие мультиформной эритемы без каких-либо симптомов герпеса.
Mycoplasma pneumonia
Другой причиной мультиформной эритемы является микоплазменная пневмония, инфекционная респираторная инфекция, вызываемая бактериями Mycoplasma pneumoniae . У детей мультиформная эритема является осложнением от 2 до 10 процентов случаев микоплазменной пневмонии.
Если врачи подозревают, что микоплазменная пневмония является причиной мультиформной эритемы, они, скорее всего, немедленно приступят к ее лечению.
Другие инфекционные причины
Другие причины мультиформной эритемы включают вирусные инфекции, такие как:
- аденовирусы
- грипп или грипп
- Эпштейна-Барра, вызывающий моно
- гепатит
- Коксаки, который может привести к поражению, ящур
- парвовирус
- ВИЧ
К другим бактериальным инфекциям, которые могут вызывать многоформную эритему, относятся:
Лекарства
В очень редких случаях лекарственные препараты могут вызвать многоформную эритему.
Лекарства, которые связаны с мультиформной эритемой, включают:
- силденафил (Виагра)
- барбитураты, иногда назначаемые при тревоге или расстройствах сна
- гидантоины, используемые для лечения некоторых случаев эпилепсии
- нестероидные противовоспалительные препараты, часто болеутоляющие облегчители
- пенициллины
- фенотиазины, для лечения психических и эмоциональных расстройств
- сульфаниламиды, антибактериальные препараты, которые врачи могут использовать для лечения язвенного колита
Анализы крови не нужны для диагностики многоформной эритемы, которую врачи обычно могут определить, глядя на сыпь.
Иногда может потребоваться биопсия кожи, чтобы исключить другие заболевания. Для этого врач возьмет небольшой образец кожи с пораженного участка и отправит его в лабораторию для анализа.
Врачи могут сделать рентген грудной клетки, если подозревают, что причиной является микоплазменная пневмония.
Люди иногда путают мультиформную эритему с синдромом Стивенса-Джонсона или токсическим эпидермальным некролизом, поскольку кожные реакции этого типа имеют схожие симптомы.
Малая многоформная эритема обычно проходит сама по себе, но иногда необходимо лечение.Врач может назначить местные стероиды, если симптомы не исчезнут.
Большая многоформная эритема требует более длительного лечения. Людям с мокнущими поражениями потребуются повязки и обезболивающие. Если они теряют много жидкости из волдырей, им также может потребоваться внутривенное введение жидкости через капельницу, возможно, в условиях больницы, если поражения обширные.
Если ВПГ вызывает кожную реакцию, некоторые врачи предлагают использовать пероральный противовирусный препарат ацикловир.Ацикловир может быть особенно полезным в качестве метода профилактики рецидивирующих случаев мультиформной эритемы, вызванной ВПГ.
Если сыпь вызвана микоплазменной пневмонией, врачи могут назначить антибиотики, такие как макролид, тетрациклин или азитромицин.
Многоформная эритема — это кожное заболевание, которое развивается в ответ на инфекцию или, в редких случаях, прием некоторых лекарств. В своей незначительной форме мультиформная эритема обычно проходит через 2–4 недели. Врачи попытаются выявить и устранить причину многоформной эритемы, но могут также назначить местные методы лечения сыпи.
Большая многоформная эритема требует более обширного лечения, которое может включать лечение ран, прием обезболивающих и, возможно, госпитализацию.
Многоформная эритема: симптомы, изображения, причины, лечение
Многоформная эритема — это кожная иммунная реакция, которую может вызвать инфекция или лекарство. Его название сочетает в себе латинские слова «erythema» (покраснение), «multi» (много) и «forme» (формы) и описывает главный симптом — сыпь на теле, где каждая отметина напоминает яблочко.
Многоформная эритема может поражать людей любого возраста, причем дети составляют 20 процентов случаев. Однако чаще всего это происходит у молодых людей в возрасте от 20 до 30 лет. Это чаще встречается у мужчин, поражая пять мужчин на каждую женщину.
Многоформная эритема может быть незначительной или большой. Незначительная многоформная эритема — это обычно легкое заболевание, вызывающее кожную сыпь. Большая многоформная эритема может быть более серьезной и обычно требует более обширного лечения.
Многоформная эритема — это кожная иммунная реакция, которая развивается в ответ на инфекцию, но иногда может возникать в результате приема лекарств.
Как это выглядит?
Малая многоформная эритема проявляется в виде выпуклого, похожего на сыпь поражения красного, розового, пурпурного или коричневого цвета.
Обычно оно круглой формы, размером менее 3 сантиметров и похоже на яблочко по внешнему виду. Крайний круг имеет четко очерченную границу, а центр может быть волдырем.
Люди могут думать, что многоформная большая эритема похожа на малую многоформную эритему. Однако наиболее существенная разница между основным типом — это количество слизи и размер пораженных участков.
Сыпь по-прежнему имеет форму яблока у основного типа, но она может быть немного больше, а круги могут переходить друг в друга. Повреждения более склонны к образованию пузырей и разрывов, а эти участки кожи могут болеть и сочиться. В зависимости от места расположения поражения могут также выделять слизь.
При большой многоформной эритеме, по крайней мере, на двух участках тела обычно появляются поражения со слизью. Одной из этих областей часто является рот.
Где это появляется?
Незначительная многоформная эритема может поражать ступни, лицо, уши, ладони и тыльную сторону кистей рук.Часто он сначала появляется на руках или ногах, а затем переходит к туловищу.
Большая многоформная эритема может возникать в тех же областях, но также может поражать ротовую полость, губы, горло, глаза и гениталии. Поражения в этих областях обычно содержат слизь.
Другие симптомы
Человек с мультиформной эритемой может также испытывать следующие симптомы:
- кашель и затрудненное дыхание, которые являются признаками инфекции, вызывающей состояние
- лихорадка или температура тела 38 ° C или выше
- общее недомогание, иногда до появления сыпи
- Боль в суставах и отек
- болезненные очаги поражения при наличии слизи
Большинство многоформных очагов эритемы безболезненны, хотя некоторые люди могут испытывать чувство жжения.Однако поражения слизью, например, во рту, горле, гениталиях или глазах, могут быть болезненными.
В большинстве случаев инфекция вызывает многоформную эритему. В очень редких случаях эту иммунную реакцию могут вызывать лекарства.
Вирус простого герпеса
Простой герпес является основной причиной многоформной эритемы, и вирус присутствует в 70 процентах случаев рецидивирующей многоформной эритемы.
Оба типа вируса простого герпеса (ВПГ) могут вызывать это состояние, но ВПГ-1, который также вызывает герпес, является причиной большинства случаев.
Вспышки герпеса обычно происходят за 7–10 дней до развития многоформной эритемы. Однако возможно развитие мультиформной эритемы без каких-либо симптомов герпеса.
Mycoplasma pneumonia
Другой причиной мультиформной эритемы является микоплазменная пневмония, инфекционная респираторная инфекция, вызываемая бактериями Mycoplasma pneumoniae . У детей мультиформная эритема является осложнением от 2 до 10 процентов случаев микоплазменной пневмонии.
Если врачи подозревают, что микоплазменная пневмония является причиной мультиформной эритемы, они, скорее всего, немедленно приступят к ее лечению.
Другие инфекционные причины
К другим причинам мультиформной эритемы относятся вирусные инфекции, такие как:
- аденовирусы
- грипп или грипп
- Эпштейна-Барра, вызывающий моно
- гепатит
- Коксаки, который может привести к поражению, ящур
- парвовирус
- ВИЧ
К другим бактериальным инфекциям, которые могут вызывать многоформную эритему, относятся:
Лекарства
В очень редких случаях лекарственные препараты могут вызвать многоформную эритему.
Лекарства, которые связаны с мультиформной эритемой, включают:
- силденафил (Виагра)
- барбитураты, иногда назначаемые при тревоге или расстройствах сна
- гидантоины, используемые для лечения некоторых случаев эпилепсии
- нестероидные противовоспалительные препараты, часто болеутоляющие облегчители
- пенициллины
- фенотиазины, для лечения психических и эмоциональных расстройств
- сульфаниламиды, антибактериальные препараты, которые врачи могут использовать для лечения язвенного колита
Анализы крови не нужны для диагностики многоформной эритемы, которую врачи обычно могут определить, глядя на сыпь.
Иногда может потребоваться биопсия кожи, чтобы исключить другие заболевания. Для этого врач возьмет небольшой образец кожи с пораженного участка и отправит его в лабораторию для анализа.
Врачи могут сделать рентген грудной клетки, если подозревают, что причиной является микоплазменная пневмония.
Люди иногда путают мультиформную эритему с синдромом Стивенса-Джонсона или токсическим эпидермальным некролизом, поскольку кожные реакции этого типа имеют схожие симптомы.
Малая многоформная эритема обычно проходит сама по себе, но иногда необходимо лечение.Врач может назначить местные стероиды, если симптомы не исчезнут.
Большая многоформная эритема требует более длительного лечения. Людям с мокнущими поражениями потребуются повязки и обезболивающие. Если они теряют много жидкости из волдырей, им также может потребоваться внутривенное введение жидкости через капельницу, возможно, в условиях больницы, если поражения обширные.
Если ВПГ вызывает кожную реакцию, некоторые врачи предлагают использовать пероральный противовирусный препарат ацикловир.

 — №3. — С. 63-67.
— №3. — С. 63-67. -С. 73-74.
-С. 73-74. , Burnett J., Aurelian L., Longitudinal study of a patient with herpes-simplex-virus-assotiated erythema multiforme. Dermatology, 1999,198(3), р. 33-242.
, Burnett J., Aurelian L., Longitudinal study of a patient with herpes-simplex-virus-assotiated erythema multiforme. Dermatology, 1999,198(3), р. 33-242.




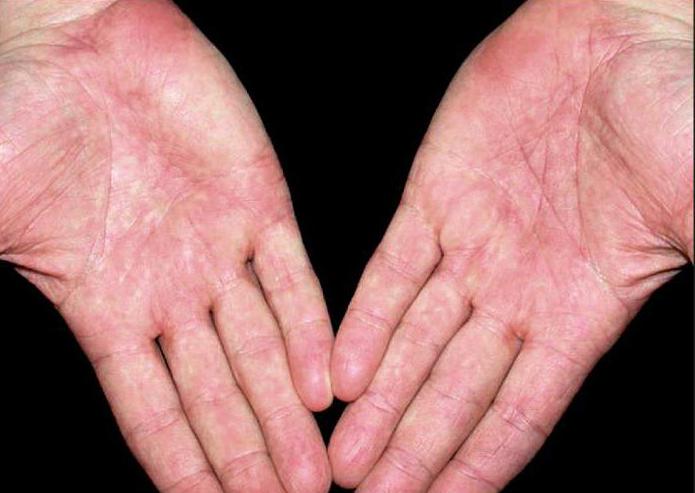
 ).
).