Рак слепой кишки: признаки и симптомы, опухоль слепой кишки прогноз на выздоровление, лечение рака слепой кишки на ранней стадии
Рак слепой кишки среди всех злокачественных новообразований толстого кишечника составляет очень небольшую долю в 8%.
Слепая кишка анатомически относится к ободочной части, вернее, к самому началу толстого кишечника, оттого онкологическая статистика не выделяет её злокачественное перерождение из общей группы колоректального рака (КРР). Видоизменённая часть слепой кишки — червеобразный отросток считается отдельной анатомической структурой с собственными злокачественными процессами, морфологически несхожими с новообразованиями кишечника.
Причины формирования рака
Реальное число заболевших этим видом карциномы можно только предполагать — примерно 2600 взрослых россиян ежегодно, преимущественно перешагнувших во вторую половину своей жизни. Считается, что представители обоих полов имеют одинаковую вероятность развития злокачественного процесса в слепой кишке, к примеру, раком прямой кишки и ануса чаще болеют мужчины.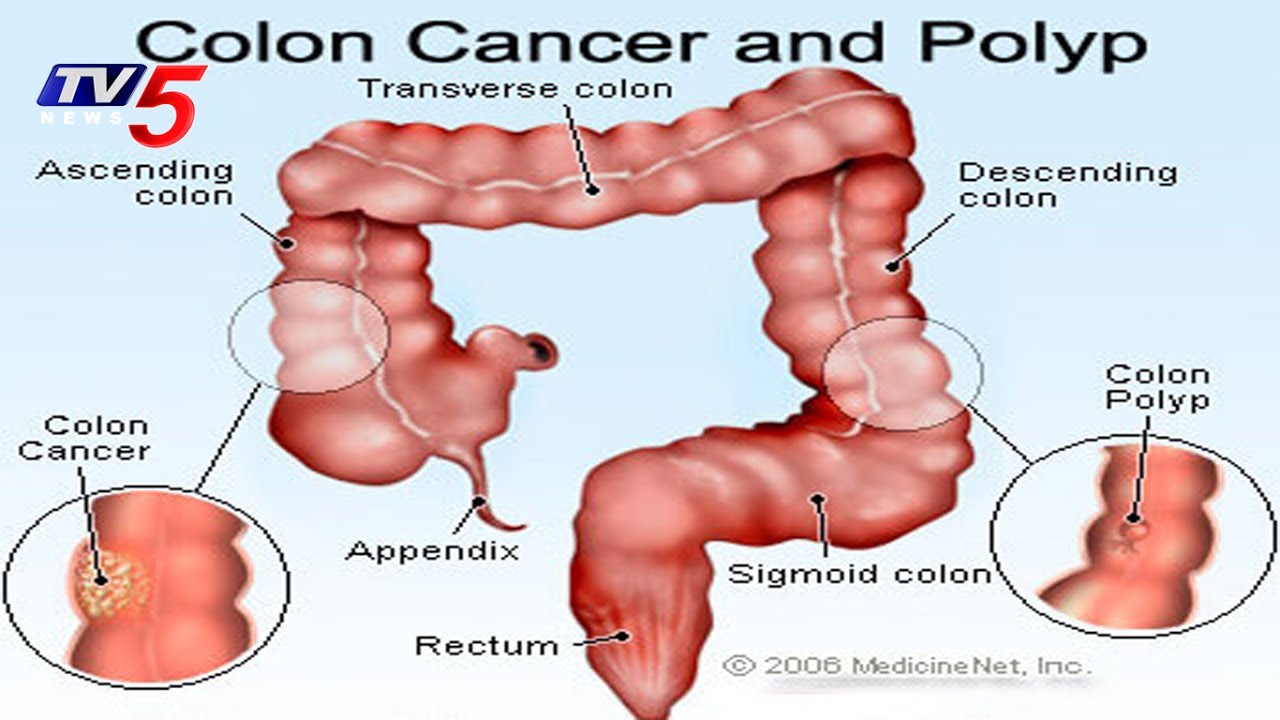
Доказана значимая роль наследственности в формировании колоректального рака и слепая часть ободочной кишки не исключение, правда, наследственное заболевание встречается только у 5% из всех страдающих КРР. Пациенты с наследственными злокачественными процессами должны активно выявляться ещё в детстве, но как происходит в реальной жизни — тайна.
Толстокишечные карциномы считаются предотвратимыми, поскольку доступно своевременное выявление и лечение предраковых процессов, к которым относятся обладающие высокой потенцией к малигнизации ворсинчатые и аденоматозные полипы. Доказана прямая зависимость между вероятностью рака и размером полипа.
На частоте злокачественного процесса сказывается характер питания, точнее соотношение в диете клетчатки и белковых продуктов, поскольку именно клетчатка ускоряет продвижение каловых масс по толстому кишечнику и уменьшает длительность контакта слизистой с потенциальными канцерогенами белковых продуктов. Таким механизмом объясняют низкую заболеваемость питающихся растительной едой африканцев и жителей азиатских регионов.
Могут подвигнуть развитие злокачественного процесса длительное курение и малая физическая активность, избыточный вес и диабет, как по отдельности, так и в совокупности.
Разновидности рака слепой кишки
Самая частая злокачественная опухоль — аденокарцинома, которая в зависимости от степени агрессивности подразделяется на высокодифференцированную, умеренно и низкодифференцированную. Опухоли с высокой дифференцировкой протекают благоприятнее.
Самый агрессивный рак — недифференцированный, составляющие его клетки практически полностью утрачивают схожесть с нормальными и злобно ведут себя в организме.
Высоко злокачественными считаются нечасто встречающиеся муцинозная аденокарцинома и перстневидно-клеточный, ещё реже в этом отделе кишечника находят не менее агрессивные мелкоклеточный, плоскоклеточный и медуллярный рак.
В современной онкологической практике почти не используется классификация по форме роста злокачественного кишечного новообразования, поскольку не влияет ни на тактику лечения, ни на прогноз заболевания, а имеет исключительно «историческое значение».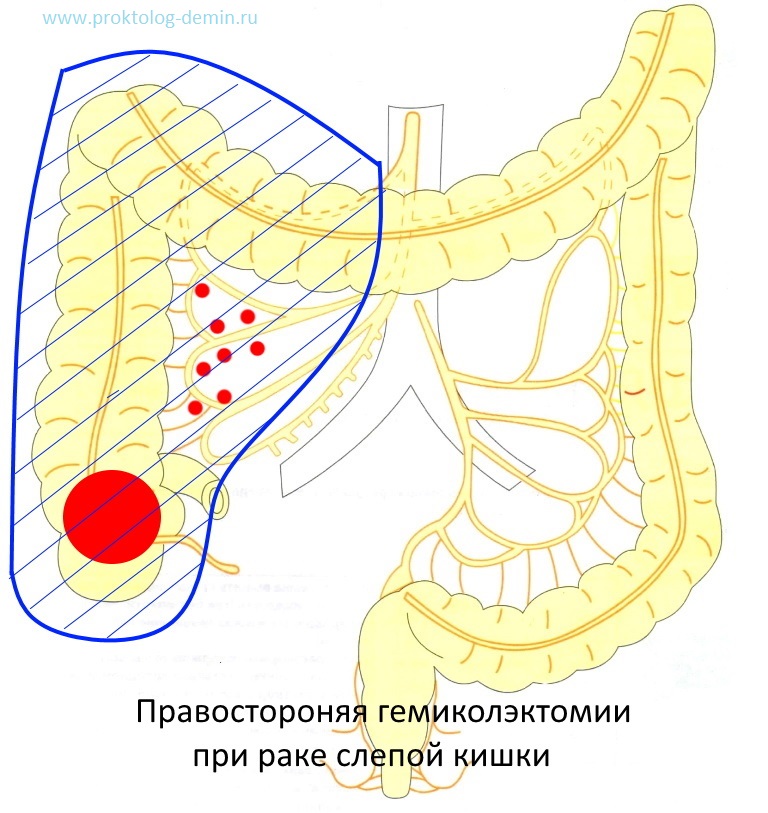
Признаки заболевания
В начале развития все болезни толстой кишки похожи своими симптомами, поэтому диагностика базируется не на жалобах пациента, а на обследовании — оптимально эндоскопическом.
Для онкологической патологии слепой кишки более, чем для других КРР, в ранней стадии характерны боли — они отмечаются у восьми из десяти пациентов. Правда, болевой синдром «плавает» по животу, похож на проявления дуоденальной язвы и холецистит, с течением времени и прогрессированием процесса локализуется внизу живота справа.
Близкое к брюшной стенке анатомическое расположение у 70% больных позволяет прощупать локальное уплотнение в животе.
Следующий по частоте встречаемости симптом — быстрое снижение веса почти у половины больных. Механизм негативного явления не удаётся объяснить, предполагается сочетанное влияние кишечного дискомфорта и нарушений аппетита. Как предполагают, возникающая при карциноме анорексия позволяет организму мобилизовать энергетические ресурсы для борьбы с болезнью, а кахексия — следствие повышения метаболизма в результате синтеза раковыми и нормальными клетками специфических белковых продуктов.
У каждого второго заболевание манифестирует функциональными нарушениями дефекации в виде запоров и поносов, нередко с болезненными позывами.
Каждый третий жалуется на частую тошноту, поскольку в кишечной слизистой расположены специальные рецепторы, связанные с рвотным центром головного мозга.
Очень характерно для слепокишечной карциномы редкое развитие кишечной непроходимости — всего 5%. Объяснения просты — предохраняет от фатального осложнения широкий просвет и отличная растяжимость этого отдела и мягкая консистенция кишечного содержимого. Первым симптомом болезни может выступать анемия, обусловленная кровоточивостью опухоли.
Все клинические признаки неспецифичны для рака слепой кишки и возможны при дюжине нераковых болезней.
Можно обращаться к врачу, дождавшись симптомов болезни, но для сохранения своего здоровья выгоднее регулярное обследование на рак — скрининг. Для рака толстой кишки скрининг — колоноскопия, которую в нашей Клинике выполняют только отличные специалисты, «набившие» руку и глаз на тысячах эндоскопий. Колоноскопия под наркозом не оставит пациенту неприятных воспоминаний.
Колоноскопия под наркозом не оставит пациенту неприятных воспоминаний.
Стадии рака и прогнозы
Стадирование рака слепой кишки аналогично злокачественным процессам других отделов толстого кишечника:
- 1 стадия — карцинома поразила только слизистую оболочку;
- 2 стадия — опухоль захватила всю толщину кишечной стенки, но не распространилась дальше кишки;
- 3 стадия — любой протяженности новообразование с метастатическими отсевами в лимфатических узлах;
- 4 стадия — метастазы в других органах при любом раковом поражении слепой кишки.
Прогноз определяется распространением злокачественного процесса на начало активного лечения и его морфологической принадлежностью, в первую очередь, степенью агрессивности, за которую отвечает дифференцировка клеток.
Однозначно худшие перспективы обеспечивает большое число пораженных метастазами лимфатических узлов и проникновение злокачественных клеток в глубокие слои кишечной стенки, а также выявление при микроскопическом исследовании удаленной части кишечника обсемененности раковыми клетками сосудов и каналов, в которых проходят сосудисто-нервные пучки — периневральная инвазия.
Прогноз при 1 стадии благоприятнее процесса, обнаруженного в 3 стадии, тем не менее, небольшого размера низкодифференцированные карциномы часто дают ранние метастазы в лимфоузлы и печень, но быстрее отвечают на химиотерапию, правда, клетки активно борются с цитостатиками, вырабатывая сложные механизмы устойчивости к лекарствам.
Прогноз очень индивидуален и, зачастую, онкологи не готовы рассчитать его для пациента даже опираясь на данные научной литературы, но в каждом клиническом случае при планировании лечения обязательно учитываются неблагоприятные гистологические признаки.
Заболевания, с которыми путают рак слепой кишки
Первым пунктом в дифференциальной диагностике ставят крупные полипы и локальные специфические поражение кишечной стенки при туберкулезе и сифилисе, а также редкие формы грибковой патологии — актиномикоз.
В кишечной стенке могут развиваться доброкачественные опухоли из жировой и мышечной ткани, порой достигающие внушительных размеров.
За первичный рак при эндоскопическом обследовании принимаются соединительнотканные капсулированные разрастания вокруг инородных тел — рыбных костей, семечек и прочего случайно проглоченного.
Со слепокишечной карциномой можно спутать опухолевые поражения аппендикса, длительно существующие воспалительные осложнения после удаления аппендицита.
При злокачественных процессах брюшной полости в конгломерат может вовлекаться толстая кишка, особенно при раке яичников и поджелудочной железы.
Во всех ситуациях поставить правильный диагноз может только исследование кусочка патологической ткани под микроскопом, лечение тоже базируется на результатах гистологии.
Диагностика рака слепой кишки
Ведущий метод диагностики — эндоскопическое обследование или колоноскопия и обязательно с биопсией найденной патологии.
При невозможности эндоскопии выполняется рентгенологическое обследование с заполнением кишечника бариевым контрастом — ирригоскопия, но лучше сделать КТ-колонографию.
Выявить метастазы и определиться с вовлечением в раковый конгломерат соседних органов помогает КТ или МРТ брюшной полости. Высокотехнологичная визуализация не всегда способна обнаружить метастатическое обсеменение брюшины, но канцероматоз не укроется от диагностической лапароскопии.
Для выбора оптимальной лекарственной терапии потребуется определиться с генетическими мутациями внутри раковых клеток и микросателлитной нестабильностью, что выполняется параллельно гистологическому исследованию кусочка опухоли, полученного при биопсии или операции.
Раковые маркеры РЕА и Са 19.9 в плазме крови в будущем помогут контролировать течение злокачественного процесса и оценивать результаты лечения. При первичном обследовании не высока вероятность их обнаружения, что не исключает их появление при прогрессировании болезни.
Для планирования хирургического вмешательства потребуется дополнительное обследование, выявляющие ограничения для проведения общей анестезии.
Методы лечения
Онкология постепенно отходит от операций с удалением больших массивов органов и тканей, потому что сохраняющие органы хирургические вмешательства дают такие же результаты, но последствия и отрицательное влияние на жизнь больного несоизмеримо меньше.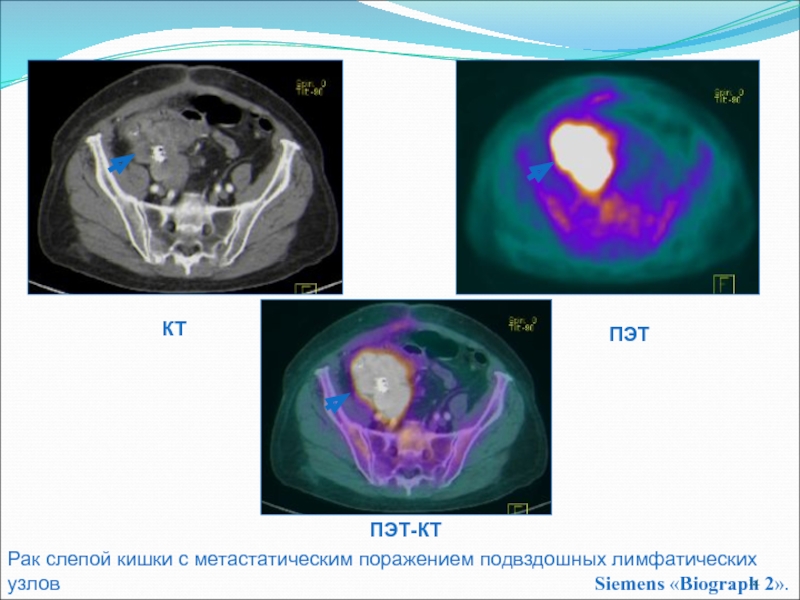
При раннем раке, когда опухоль не покинула пределов слизистой оболочки, предпочтительно эндоскопическое вмешательство с удалением поражения без рассечения всей кишечной стенки — это эндоскопическая резекция слизистой.
При 1-3 стадии выполняется либо резекция большого участка, либо удаление всей правой половины — правосторонняя гемиколэктомия, разумеется, убираются все пораженные метастазами лимфатические узлы. При 2-3 стадиях полгода проводится профилактическая химиотерапия, которую начинают не позже 4 недель после хирургии.
Если при 4 стадии опухоль и метастазы в печени или легких можно удалить, то сразу делают двухэтапную операцию. Хирургическое вмешательство дополняется полугодовой химиотерапией.
При неоперабельном процессе формируют обходной путь, для налаживания бесперебойной эвакуации кишечного содержимого во избежание непроходимости. Дальше пациент проходит длительную химиотерапию, если удаётся существенно уменьшить опухолевое поражение, повторно рассматривается возможность и целесообразность хирургического вмешательства.
При генетических мутациях в раковых клетках к химиотерапии добавляют таргетные лекарства. Лучевая терапия не входит в стандарт лечения, но в некоторых клинических ситуациях возможна и полезна.
Самое сложное при лечении рака слепой кишки — не только найти виртуозного хирурга, отлично владеющего скальпелем и прекрасно знающего все особенности заболевания, но и работающего в одной команде с классными химиотерапевтами. Если это случиться, можно быть уверенным, что пациент получит всё необходимое и его не оставят один на один с болезнью под предлогом «невозможности операции». Если вы ещё не нашли таких врачей, обратитесь в «Евроонко».
Список литературы
- Состояние онкологической помощи населению России в 2018 году под ред. Каприна А.Д., Старинского В.В., Петровой Г.В. /М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии»; Минздрава России, 2019.
- Bayraktar B., Ozemir I.A., Kefeli U., et al. /Colorectal stenting for palliation and as a bridge to surgery: A 5-year follow-up study// World J Gastroenterol.
 ; 2015 Aug 21.
; 2015 Aug 21. - Brandi G., De Lorenzo S., Nannini M., et al /Adjuvant chemotherapy for resected colorectal cancer metastases: Literature review and meta-analysis// World journal of gastroenterology; 2016 Jan 14.
- Huxley R.R., Ansary-Moghaddam A., Clifton P., et al/The impact of dietary and lifestyle risk factors on risk of colorectal cancer: A quantitative overview of the epidemiological evidence// Int. J. Cancer; 2009.
- Seymour M.T., Maughan T.S., Ledermann J.A. et al./ Different strategies of sequential and combination chemotherapy for patients with poor prognosis advanced colorectal cancer (MRC FOCUS): a randomised controlled trial// Lancet 2007.
- Tenesa A., Dunlop M.G. /New insights into the aetiology of colorectal cancer from genome-wide association studies// Nat. Rev. Genet.; 2009, 10.
Рак слепой кишки | Цены и отзывы в Ихилов
Каковы преимущества лечения в израильской клинике Ихилов Комплекс?
- Узконаправленная лучевая терапия.
 Благодаря современному оборудованию, которым располагает клиника установка TrueBeam «Новалис»), здесь проводятся безопасные и эффективные сеансы лучевой терапии. Современные линейные ускорители дают возможность воздействовать на опухоль прицельно, уничтожая раковые клетки;
Благодаря современному оборудованию, которым располагает клиника установка TrueBeam «Новалис»), здесь проводятся безопасные и эффективные сеансы лучевой терапии. Современные линейные ускорители дают возможность воздействовать на опухоль прицельно, уничтожая раковые клетки; - Эффективное обезболивание. Когда пациенты обращается в клинику на поздних стадиях болезни, нередко им приходится терпеть сильные и мучительные боли. В клинике Ихилов Комплекс пациенты сразу же получают надежные препараты, которые избавляют их даже от очень сильной боли;
- Малоинвазивная хирургия. Хирурги проводят операции по удалению рака слепой кишки максимально бережно. Иногда после вмешательства даже не требуется формировать колостому – выход на брюшине для опорожнения кишечника.
Лечение рака слепой кишки в клинике Ихилов Комплекс: весь потенциал израильской медицины
- Химиотерапия применяется для того, чтобы подавить рост злокачественных клеток.
 Пациенту назначают сочетание нескольких препаратов, которые неплохо переносятся и эффективно справляются со своей задачей. На раннем этапе болезни может заменить ослабленным пациентам хирургическое вмешательство;
Пациенту назначают сочетание нескольких препаратов, которые неплохо переносятся и эффективно справляются со своей задачей. На раннем этапе болезни может заменить ослабленным пациентам хирургическое вмешательство; - Лучевая терапия применяется до и после операции: сначала для сдерживания роста опухоли, а затем — для уничтожения остаточных раковых клеток. Лучевая терапия с новейшими линейными ускорителями требует не более 15 минут в день и не оказывает негативного влияния на здоровые органы и ткани;
- Хирургическое лечение является основным видом борьбы с раком слепой кишки. На ранних стадиях болезни доктора могут провести лапароскопическое удаление опухоли без образования колостомы – выхода для каловых масс на брюшной стенке. Доктора иссекают поврежденный участок кишечника налаживая анастомоз – обходной путь для содержимого кишечника.
При более серьезных поражениях удаляется не только слепая кишка, но и части тонкого и толстого кишечника, создается колостома.
Получить цены в клинике
Диагностика рака слепой кишки в клинике Ихилов Комплекс: главное не упустить время
На ранних стадиях рак слепой кишки имеет крайне яркий симптом – кровь в кале. Из-за потери крови у человека может развиться анемия, а растущая опухоль приведет к болям в нижней части живота, общей интоксикации, метастазам. При этом для диагностики рака слепой кишки в клинике Ихилов Комплекс нужно всего несколько дней.
Первый день. Визит в клинику
Пациент, который прибывает в Израиль, прежде всего проходит первичный осмотр. Доктор опрашивает больного, отдает на перевод медицинские документы и стекла биопсии (если проба была взята на родине) на проверку. В этот же день пациент получает список диагностических процедур, которые нужны для постановки диагноза.
Второй день. Полное обследование
При подозрении на рак слепой кишки чаще всего назначаются некоторые из следующих исследований:
- Ультразвуковое исследование. Помогает отличить рак слепой кишки от других возможных патологий, а также дает возможность выяснить локализацию новообразования;
- Колоноскопия.
 Исследование кишечника при помощи специального гибкого прибора с камерой на конце. Колоноскопия проводится под обезболиванием и может сопровождаться биопсией или удалением доброкачественных новообразований;
Исследование кишечника при помощи специального гибкого прибора с камерой на конце. Колоноскопия проводится под обезболиванием и может сопровождаться биопсией или удалением доброкачественных новообразований; - Ирригоскопия. Рентгенологический метод исследования кишечника, перед которым пациент выпивает рентгеноконтрастное вещество. Жидкость обволакивает кишечник и дает возможность рассмотреть на снимке все структурные изменения слизистой;
- МРТ или КТ. Подобные современные исследования дают возможность оценить общее состояние организма, а также выявить все возможные патологии, в том числе метастазы;
- ПЭТ КТ. Этот современный метод сканирования тела позволяет обнаружить малейшие изменения в нормальной структуре органов и тканей. Подобное исследование незаменимо при поиске метастазов.
Третий день. Подбор методов лечения
Предлагая пациенту терапию, доктора всегда оценивают общее состояние больного, стадию его болезни, сопутствующие хронические заболевания. Если необходимо, пациента может проконсультировать любой узкий специалист, а решение о лучшем способе лечения всегда принимается коллегиально.
Если необходимо, пациента может проконсультировать любой узкий специалист, а решение о лучшем способе лечения всегда принимается коллегиально.
Цены на лечение рака слепой кишки
Полная стоимость лечения рака слепой кишки определяется по результатам диагностики. Ведь только после обследования можно сказать, какие потребуются методы лечения, насколько объемной будет хирургическая операция и вообще потребуется ли она.
Вполне определенным является лишь тот факт, что стоимость медицинских услуг в израильских клиниках традиционно ниже, чем в больницах США и Европы. Иногда разница в стоимости лечения может достигать 50%.
Получить цены
- 5
- 4
- 3
- 2
- 1
(6 голосов, в среднем: 4.8 из 5)
АКТГ-продуцирующая опухоль слепой кишки. Клинический случай |
1. Gustafsson B.I., Kidd M., Chan A., Malfertheiner M.V., Mod lin I.M. Bronchopulmonary Neuroendocrine Tumors. Саncer. 2008; 113 (1): 5–21.
Саncer. 2008; 113 (1): 5–21.
2. Kulke H.M., Mayer R.J. Carcinoid tumors. N. Engl. J. Med. 1999; 340: 858–868.
3. Modlin I.M., Sandor A. An analysis of 8305 cases of carcinoid tumors. Cancer. 1997; 79: 813–829.
4. Wallace S., Ajani J.A., Charnsangavej C. et al. Carcinoid tumors: imaging procedures and interventional radiology. Wld
5. J. Surg. 1996; 20: 147–156.
6. Modlin I.M., Lye K.D.A., Kidd M. A 5decade analysis of 13,715 carcinoid tumours. Cancer. 2003; 97: 934–959.
7. Kirshbom P.M., Kherani A.R., Onaitis M.W. et al.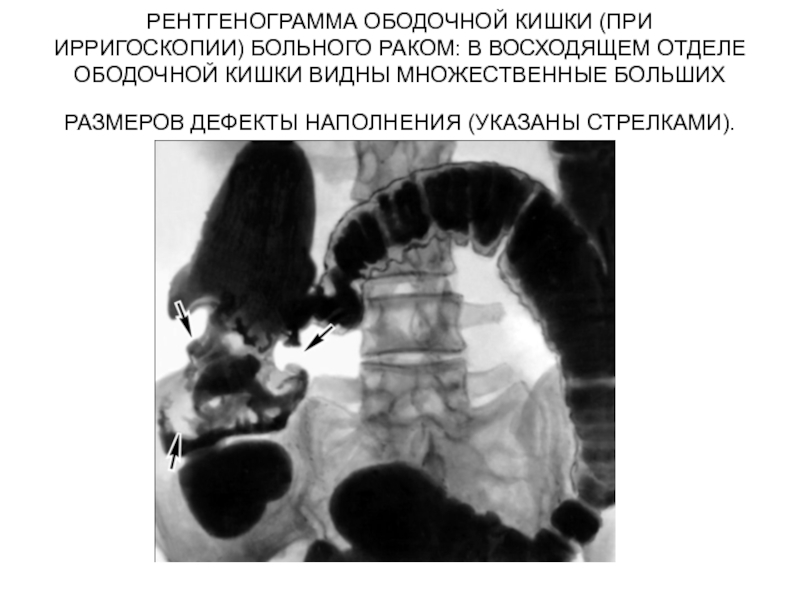 Carcinoids of unknown origin: comparative analysis with foregut, midgut, and hindgut carcinoids. Surgery. 1998; 124: 1063–1070.
Carcinoids of unknown origin: comparative analysis with foregut, midgut, and hindgut carcinoids. Surgery. 1998; 124: 1063–1070.
8. Yao J.C., Hassan M., Phan A. et al. One Hundred Years after «Carcinoid»: Epidemiology of and Prognostic Factors for Neuroendocrine Tumors in 35,825 Cases in the United States. J. Clin. Oncol. 2008; 26: 3063–3072.
9. Ross R.J.M., Trainer P.J. Endocrine investigation: Cushing’s syndrome. Clin. Endocrinol. 1998; 49: 153–155.
10. Jung S.N., Kim H.S., Yu C.S. et al. Clinicopathologic charac teristics of colorectal neuroendocrine tumor. Korean J. Gastroenterol. 2006; 48 (2): 97103.
11. Trainer P.J., Grossman A. The diagnosis and differential diag nosis of Cushing’s syndrome.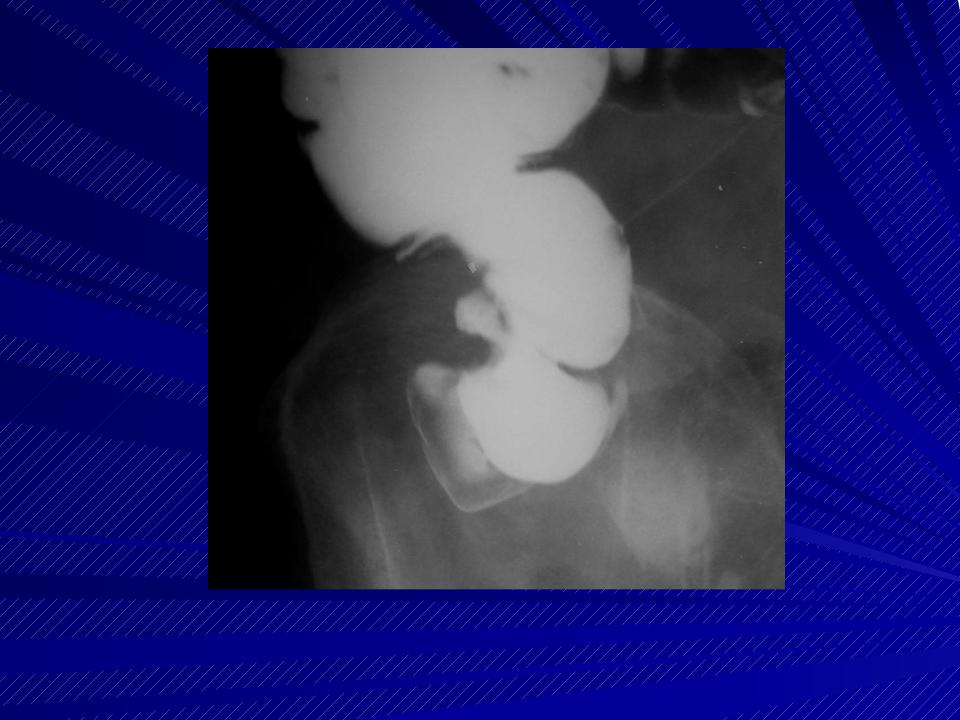 Clin. Endocrinol. 1991; 34: 317–330.
Clin. Endocrinol. 1991; 34: 317–330.
12. Perakakis N., Laubner K., Keck T. et al. Ectopic ACTHsyn drome due to a neuroendocrine tumour of the appendix. Exp. Clin. Endocrinol. Diabetes. 2011; 119: 525–529.
13. Dobnig H., Stepan V., Leb G. et al. Recovery from severe osteoporosis following cure from ectopic ACTH syndrome caused by an appendix carcinoid. J. Internal Med. 1996; 239: 365–369.
14. Davies C.J., Joplin J.F., Welbourn R.B. Surgical management of the ectopic ACTH syndrome. Ann. Surg. 1982; 196: 246–258.
15. Воронкова И.А., Арапова С.Д., Кузнецов Н.С.и др. Высо кодифференцированная нейроэндокринная карцинома червеобразного отростка с клиническими признаками циклического АКТГэктопического синдрома (клиничес кий случай). Клиническая морфология новообразований щитовидных желез: сб. научных трудов III Конференции. М., 2010; 22–23
Клиническая морфология новообразований щитовидных желез: сб. научных трудов III Конференции. М., 2010; 22–23
16. Sehgal R., Mchayleh W., Reider J.A. et al. Adenocarcinoma of colon presenting as cushing’s syndrome. J. Clin. Oncol. 2010; 8: e126–е127.
17. Oberg K., Astrup L., Eriksson B. et al. Guidelines for the Management of Gastroenteropancreatic Neuroendocrine Tumours (Including Bronchopulmonary and Thymic Neoplasms). Part II – Specific NE Tumour Types. Acta Oncologica. 2004; 43: 626–636.
18. Valo I., Rohmer V., Guyetant S. et al. Cushing’s syndrome caused by a welldifferentiated ileal neuroendocrine carcino ma. Endocrine Pathology. 2000; 11: 359–364.
19. Vilar L., Naves L. A., Freitas Mda C. et al. Endogenous Cushing’s syndrome: clinical and laboratorial features in 73 cases. Arq. Bras. Endocrinol. Metab. 2007; 51: 566–574.
A., Freitas Mda C. et al. Endogenous Cushing’s syndrome: clinical and laboratorial features in 73 cases. Arq. Bras. Endocrinol. Metab. 2007; 51: 566–574.
20. Lindsay J.R., Nieman L.K. Differential diagnosis and imaging in Cushing’s syndrome. Endocrinol. Metab. Clin. N. Am. 2005; 34: 403–421.
21. Ремизов О.В. Рентгеновская томография надпочечников у больных при гиперкортицизме. Нейроэндокринология. В кн. Болезнь Иценко–Кушинга, под ред. акад. Дедова И.И. и чл.корр. Мельниченко Г.А. М., 2011; 128–136.
22. Mullen J.T., Savarese D.M. Carcinoid tumors of the appendix: A populationbased study. J. Surg. Oncol. 2011; 104: 41–44.
23. Capella C., Heitz P.U., Hofler H. et al. Revised classification of neuroendocrine tumors of the lung, pancreas and gut. Digestion. 1994; 55: 11–23.
Digestion. 1994; 55: 11–23.
24. Horton K.M., Kamel I., Hofmann L., Fishman E.K. Carcinoid tumors of the small bowel: A multitechnique imaging approach. Am. J. Roentgenol. 2004; 182; 559–567.
25. Manning P.J., Evans M.C., Reid I.R. Normal bone mineral densit following cure of Cushing’s syndrome. Clin. Endocrinol. 1992; 36: 229–234.
26. Beuschlein F., Hammer G.D. Ectopic proopiomelanocortin syndrome. Endocrinol. Metab. Clin. N. Am. 2002; 31: 191–234.
27. Tabarin A., Valli N., Chanson P. et al. Usefulness of somato statin receptor scintigraphy in patients with occult ectopic adrenocorticotropin syndrome. J. Clin. Endocrinol. Metab. 1999; 84: 1193–1202.
28. Boudreaux J.P., Klimstra D.S., Hassan M.M. et al. The NANETS consensus guideline for the diagnosis and management of neuroendocrine tumors: welldiff erentiated neuroendocrine tumors of the Jejunum, Ileum, Appendix, and Cecum. Pancreas. 2010; 39: 753–766.
Boudreaux J.P., Klimstra D.S., Hassan M.M. et al. The NANETS consensus guideline for the diagnosis and management of neuroendocrine tumors: welldiff erentiated neuroendocrine tumors of the Jejunum, Ileum, Appendix, and Cecum. Pancreas. 2010; 39: 753–766.
К кому обращаться при опухоли слепой кишки
Гастроэнтерологи Москвы — последние отзывы
Все прошло замечательно. Доктор показал проблему, удалил буквально за 15 минут, сделал дренаж, перевязку, все отлично. Эдуард Андреевич профессионал с большой буквы. Все четко, быстро, прекрасно. Мне понравилось. Общался отлично. Повторно обратился бы.
Руслан,
31 августа 2021
На приёме доктор меня проконсультировала и сразу же прооперировала. Она решила мою проблему. Единственное, что мне не понравилось — сразу же предлагается операция, не спрашивая, смогу я её оплатить или нет. Врач внимательный, напористый, всё понятно и доступно объясняет, профессионал своего дела. Могу рекомендовать данного специалиста своим знакомым, если потребуется. Качеством приёма я осталась довольна.
Она решила мою проблему. Единственное, что мне не понравилось — сразу же предлагается операция, не спрашивая, смогу я её оплатить или нет. Врач внимательный, напористый, всё понятно и доступно объясняет, профессионал своего дела. Могу рекомендовать данного специалиста своим знакомым, если потребуется. Качеством приёма я осталась довольна.
Юлия,
30 августа 2021
Я очень довольна. Приём прошёл хорошо. Грамотный, вежливый, внимательный, обходительный специалист. Доктор толково мне все объяснила и рассказала. И по итогу выписала назначения. Мне все понравилось. Повторно при необходимости обращусь.
Мне все понравилось. Повторно при необходимости обращусь.
На модерации,
15 сентября 2021
Ирина Эдуардовна очень хороший врач, можно советовать знакомым. Я пришла раньше на прием, доктор меня приняла и занималась со мной не 30 минут, а намного дольше. Инна Эдуардовна меня внимательно осмотрела, тщательно опросила, ознакомилась с результатами моих анализов. Все мне подробно и понятно рассказала по моей проблеме, дала назначения. Душевный доктор, я считаю, что не зря потратила деньги и время.
На модерации,
15 сентября 2021
На приёме доктор провёл осмотр, просмотрел все результаты моих обследований, успокоил меня, сказал, что у меня всё в порядке и дал свои рекомендации. После данного приёма я успокоилась. Врач внимательный, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется и в случае необходимости могу обратиться повторно. Качеством приёма я осталась довольна.
После данного приёма я успокоилась. Врач внимательный, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется и в случае необходимости могу обратиться повторно. Качеством приёма я осталась довольна.
На модерации,
15 сентября 2021
Очень приятный и внимательный врач. Он меня осмотрел и направил на анализы. Доктор также рассказал мне какие могут быть варианты лечения. Мне все понравилось! В случае необходимости, я бы обратилась к нему повторно.
Ирина,
14 сентября 2021
Сама клиника мне понравилась, но вот сам прием у врача закончился тем, что я пожаловалась директору.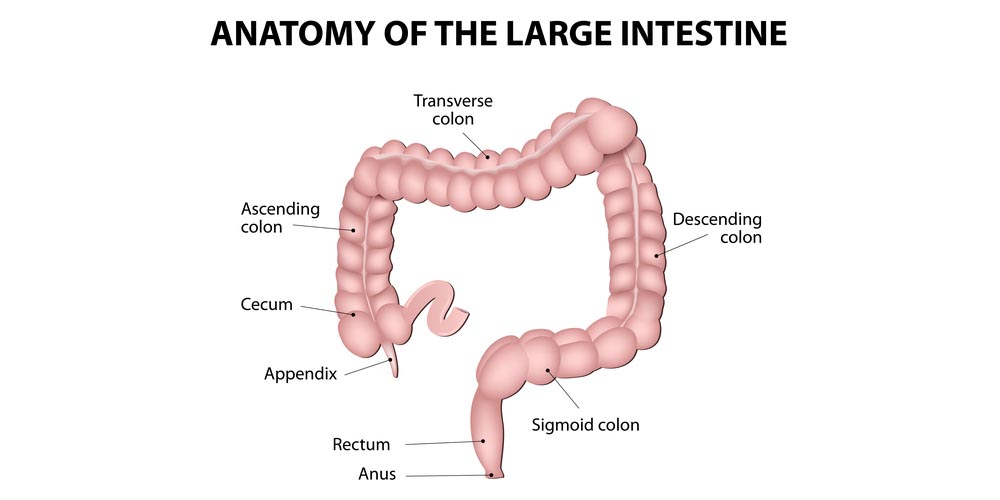 Ирэна Юрьевна мне назначила анализы, при том, что у меня они были. Врач явно был не в настроении, такое чувство, что я пришла и мне делают огромное одолжение. Вопросов особо не задавал, и было даже не комфортно что-то спросить. Повторно однозначно не обратилась бы. По итогу мне назначено лечение, но я не знаю могу ли доверять. Нужно пойти к более квалифицированному доктору который, как минимум осмотрит, а не так.
Ирэна Юрьевна мне назначила анализы, при том, что у меня они были. Врач явно был не в настроении, такое чувство, что я пришла и мне делают огромное одолжение. Вопросов особо не задавал, и было даже не комфортно что-то спросить. Повторно однозначно не обратилась бы. По итогу мне назначено лечение, но я не знаю могу ли доверять. Нужно пойти к более квалифицированному доктору который, как минимум осмотрит, а не так.
Светлана,
14 сентября 2021
Наталия Львовна замечательный доктор, квалифицированный, профессионал настоящий, просто отличный. Все делает очень четко, дает рекомендации, проводит процедуры сама. Когда обследует все, проговаривает, что не в порядке. Очень достоверная информация, правдивая, открытая. Врач сразу успокаивает пациента. Очень благодарна специалисту, что он так открыто мне все сказал, что нужно полечиться. Пойду повторно. И всем буду рекомендовать. Меня устроило все.
Все делает очень четко, дает рекомендации, проводит процедуры сама. Когда обследует все, проговаривает, что не в порядке. Очень достоверная информация, правдивая, открытая. Врач сразу успокаивает пациента. Очень благодарна специалисту, что он так открыто мне все сказал, что нужно полечиться. Пойду повторно. И всем буду рекомендовать. Меня устроило все.
Нина,
14 сентября 2021
Все хорошо. Ни каких замечаний нет. На приеме Людмила Васильевна выслушала, поставила предварительный диагноз, назначила анализы. Жду результаты. Доктор знает свое дело, доброжелательный, тактичный, вежливый. Повторно обратилась бы. Врач уделил достаточно времени.
Повторно обратилась бы. Врач уделил достаточно времени.
Татьяна,
14 сентября 2021
Врач подробно расспросил обо всем. Диагноз поставил верный. Назначил диету. НО! Сказал почитать в интернете о ней! ЧТО?! А ни чего что в интернете куча разной информации по одной и той же диете?! И список разрешённых продуктов на каждом сайте разный!!!
Аноним,
14 сентября 2021
Показать 10 отзывов из 13341
Лечение рака слепой кишки в Израиле
Методы лечения рака слепой кишки в Израиле
Приоритетным способом терапии данного вида рака считается хирургическое удаление опухоли. Лечение рака слепой кишки без операции в Израиле проводится в случае невозможности проведения хирургического вмешательства. Как правило, рак слепой кишки лечат, комбинируя различные виды терапии. Методы лечения рака слепой кишки в Израиле включают в себя применение новейшего оборудования и фармакологических препаратов последнего поколения.
Лечение рака слепой кишки без операции в Израиле проводится в случае невозможности проведения хирургического вмешательства. Как правило, рак слепой кишки лечат, комбинируя различные виды терапии. Методы лечения рака слепой кишки в Израиле включают в себя применение новейшего оборудования и фармакологических препаратов последнего поколения.
- Химиотерапия. Воздействие цитостатических препаратов позволяет уменьшить размер опухоли для повышения шансов успешности ее хирургического удаления. Системная химиотерапия уничтожает даже малейшие раковые очаги и предотвращает развитие рецидива после операции. В зависимости от гистологической природы опухоли, реакции на те или иные химиотерапевтические лекарства, может быть использована:
Монохимиотерапия: назначение одного вида цитостатического препарата, который эффективно поражает данный вид раковых клеток.
Полихимиотерапия: комбинация нескольких различных видов лекарств, деструктивно влияющих на опухоль.
В клинике Топ Ассута используются препараты химиотерапии новейшего поколения. Они уничтожают раковые очаги, но при этом имеют меньше побочных эффектов.
- Лучевые методы. При подготовке к операции может использоваться как способ уменьшения массы опухоли. В клинике Топ Ассута радиотерапия проводится на современном оборудовании – линейных ускорителях TrueBeam STx. Они генерируют облучение, с предельной точностью поражая только мутированные ткани, не задевая здоровых. Мощность оборудования позволяет сократить время проведения сеанса, тем самым, осуществляется более щадящее воздействие на весь организм.
Радиохирургия. Лечение рака слепой кишки без операции в Израиле может включать проведение радиохирургических методов, в частности, использование кибер-ножа (CyberKnife). Установка позволяет сфокусировать в одной точке 150-300 тонких лучей. Лучи попадают в нужную цель под разными углами, следовательно, не оказывают губительного воздействия на здоровые ткани, но там, где они пересекаются, а именно, — в опухоли, создается высокий уровень радиации. Благодаря высокодозному точному облучению количество сеансов может быть сокращено до 2-5.
Благодаря высокодозному точному облучению количество сеансов может быть сокращено до 2-5.
Другие виды лучевой терапии. В некоторых случаях применяются специализированные методы лучевой терапии, такие как интраоперационная лучевая терапия и/или брахитерапия, эти виды лучевого лечения помогают избавиться от небольших опухолей, которые невозможно удалить хирургическим путем.
Интраоперационная лучевая терапия. Выполняется во время операции, в данном случае используется высокая однократная доза лучевой терапии для уничтожения труднодоступной опухоли.
Брахитерапия. Крошечные SIR-сферы с радиоактивным веществом под названием иттрий-90 используют при вторичном раке печени, возникшем на фоне колоректального рака, который распространился на печень, когда операция не является вариантом выбора. Метод позволяет замедлить рост раковых клеток.
- Хирургическая операция. В задачи хирурга входит полное удаление ракового образования в слепой кишке.
 Если болезнь находится на первой стадии развития, нет прорастания раковых клеток в соседние органы и отсутствуют метастазы, в клинике Топ Ассута проводят лапароскопическую операцию. Этот малоинвазивный способ является наиболее щадящим для пациента: не требуется делать обширных разрезов, оперативное вмешательство осуществляется через несколько проколов в брюшине.
Если болезнь находится на первой стадии развития, нет прорастания раковых клеток в соседние органы и отсутствуют метастазы, в клинике Топ Ассута проводят лапароскопическую операцию. Этот малоинвазивный способ является наиболее щадящим для пациента: не требуется делать обширных разрезов, оперативное вмешательство осуществляется через несколько проколов в брюшине.
Резекция кишки и анастомоз. При более серьезных поражениях хирурги иссекают поврежденный участок кишки с прилегающими тканями и проводят анастомоз – восстанавливают целостность кишечника и создают обходной путь для пищи, сшивая два участка кишки.
Абластика лимфоузлов. В некоторых случаях, чтобы избежать распространения рака на соседние органы, производят резекцию региональных лимфатических сосудов и узлов вместе с опухолью, единым блоком.
Проктэктомия и колостомия. Если стадия заболевания такова, что сохранить орган не представляется возможным, хирурги выполняют удаление не только слепой кишки, но и участок тонкой или толстой, с последующим формированием колостомы (отверстия для вывода содержимого кишечника), через которые обеспечивается путь для отходов, которые собираются в калоприемнике, который носит пациент. Иногда колостомия используется временно, чтобы оптимизировать процесс лечения кишечника, но она может быть постоянной. При современных хирургических методах и использовании лучевой терапии и химиотерапии до операции, большинству людей, получающих лечение колоректального рака, не требуется постоянная колостомия.
Грамотное применение хирургами приемов антибластики, очищения места удаления опухоли от малейших оставшихся опухолевых клеток, значительно снижает риски появления рецидива у пациентов клиники Топ Ассута.
Диагностика рака слепой кишки в Израиле
Качественная диагностика позволяет врачам клиники Топ Ассута выбрать наиболее оптимальную схему лечения и повысить результативность терапии. Весь комплекс диагностических процедур проходит в максимально сжатые сроки, что позволяет пациенту сэкономить время и приступить к лечению как можно раньше.
Первый день
Как только пациент приезжает в Израиль, его встречает представитель клиники, кейс-менеджер. Он провожает больного на первичную консультацию к лечащему врачу и помогает решать организационные вопросы, в частности, назначает консультации, очередь на процедуры, ведет сопровождение пациента на русском языке. В первый день проходит первичный осмотр и назначение диагностических исследований.
Второй день
Диагностика рака слепой кишки в Израиле предполагает проведение таких исследований:
- Анализ крови на онкомаркеры
- Анализ кала
- Колоноскопия с забором биопсии для гистологического анализа опухоли
- Рентгенография
- Сигмоидоскопия: исследование внутренней части прямой кишки
- КТ, ПЭТ-КТ
Оснащенность клиники высокотехнологичным медицинским оборудованием для проведения диагностики позволяет со 100% точностью установить диагноз.
Третий день
Результаты обследования изучаются консилиумом профильных врачей, которые совместно разрабатывают наиболее результативную тактику лечения. Коллективное обсуждение и анализ помогает избежать назначения тех процедур, которые могут быть неэффективными в случае данного конкретного пациента.
Лечение рака слепой кишки в Израиле: стоимость
Немаловажный вопрос, который волнует всех, кто собирается провести лечение рака слепой кишки в Израиле, – цены на терапию. Стоит понимать, что окончательная стоимость лечения будет известна после постановки точного диагноза и выбора тактики лечения, когда возникнет понимание, сколько обойдутся лекарства и каков срок противораковой терапии. Однако все, кто лечился в клинике Ассута, отмечают, что цены здесь на 30-50% ниже, чем в клиниках Европы и Америки.
Лечение рака слепой кишки в Израиле
В своей работе израильские врачи опираются на огромный опыт, накопленный в области хирургической онкологии, лучевой терапии и химиотерапевтического лечения. Это помогает им разрабатывать самые новые и наиболее эффективные протоколы лечения рака слепой кишки.
Лечением каждого пациента занимается команда врачей различных специальностей, включающая в себя гастроэнтеролога, хирургического онколога, химиотерапевта, радиолога и опытных медсестер, прошедших специализацию по уходу за пациентами с раком кишечника. Лечение рака слепой кишки в Израиле – это четко скоординированный, многоэтапный процесс. На каждой стадии лечения врачи подробно информируют пациента о преимуществах и возможных рисках того или иного терапевтического метода. Тесное сотрудничество врача и пациента позволяет больному принимать непосредственное участие в процессе лечения, это помогает настроиться на позитивный лад и успешнее справляться с болезнью.
Израильские хирурги – одни из лучших в мире в области лечения опухолей кишечника. Если это возможно, операция проводится минимально инвазивным путем. Чтобы облегчить удаление крупных опухолей и сохранить как можно больше здоровых тканей, перед хирургическими вмешательствами проводится неоадъювантная химио- или лучевая терапия.
Получить цены
Лучшие клиники Израиля
Методы лечения рака слепой кишки в Израиле
Израильские онкологи имеют в своем арсенале широкий спектр эффективных противоопухолевых методик. Их выбор индивидуализирован и основывается на характеристиках опухоли и личных предпочтениях каждого пациента.
- Химиотерапия. Цитотоксические препараты убивают или замедляют рост и распространение раковых клеток. В клиниках Израиля разрабатываются персонализированные химиотерапевтические протоколы с учетом молекулярного профиля опухоли. Химиотерапия может быть назначена как до, так и после операции.
- Внутрибрюшинная гипертермическая химиотерапия. Это метод лечения определенных типов рака, распространяющихся на выстилку брюшной полости, таких как рак слепой кишки. Целью процедуры является уничтожение раковых клеток, которые могли остаться в теле после хирургического удаления опухоли.
- Лучевая терапия. Назначается в качестве неоадъювантной терапии, чтобы уменьшить опухоль в размерах и облегчить ее оперативное удаление. Также радиотерапия применяется для уничтожения остаточных опухолевых клеток после хирургического вмешательства. Иногда пациентам рекомендуется комбинированное лечение: определенные химиотерапевтические препараты повышают эффективность облучения. Химиолучевая терапия в Израиле часто используется для того, чтобы избежать формирования колостомы и снизить вероятность рецидива рака.
- Таргетная терапия. Это вид лечения, предусматривающий применение фармацевтических агентов, обладающих избирательным действием. Они атакуют раковые клетки, не нанося ущерба здоровым тканям. В Израиле для лечения рака слепой кишки применяют моноклональные антитела и ингибиторы ангиогенеза. Перед назначением терапии израильские врачи проводят генетическое тестирование, чтобы определить молекулярный портрет опухоли и подобрать наиболее эффективные лекарства.
- Иммунотерапия. Это перспективная область лечения для пациентов с раком кишечника. Она предполагает прием определенных лекарств, которые помогают иммунной системе больного идентифицировать и атаковать опухолевые клетки. В Израиле иммунотерапия назначается пациентам с раком кишечника, имеющим определенный патологический признак – микросателлитную нестабильность. Это прогрессивное лечение рака слепой кишки в Израиле, отзывы о котором доказывают его эффективность.
- Хирургия. Чаще всего в израильских клиниках применяется операция, называющаяся гемиколэктомия. Она предусматривает удаление правой части толстой кишки, включая слепую кишку, восходящую ободочную кишку и часть поперечной ободочной кишки. На завершающем этапе проводится илеотрансверзостомия – операция наложения анастомоза между подвздошной и поперечной ободочной кишкой. При распространившемся раке иногда требуется формирование колостомы (выведение конца кишки на стенку брюшной полости. Израильские хирурги знают, что эта операция существенно снижает качество жизни пациента, поэтому делают все возможное, чтобы ее избежать.
Диагностика рака слепой кишки в Израиле
Клиники Израиля постоянно вводят новые услуги, повышающие комфорт их пациентов. Если вы сомневаетесь в правильности поставленного диагноза или хотите узнать альтернативные методы лечения (например, возможность избежать операции), вы можете получить второе мнение у израильского врача. Помимо этого, теперь проконсультироваться с врачами из Израиля можно, не тратя лишних денег на покупку авиабилетов и аренду жилья. Используя услугу «видеоконсультация», вы можете побеседовать с врачом в удобной для вас обстановке. К тому же, после видеоконсультации первый очный прием врача проводится бесплатно.
Одно из несомненных преимуществ израильской медицины – это оперативная диагностика. Пройти комплексное обследование здесь можно всего за три дня.
1 день: консультативный
После прибытия в страну, ваш личный помощник сопроводит вас на заранее запланированную встречу с врачом. Он осмотрит вас, изучит результаты анализов (если они выполнялись ранее) и назначит дополнительные тесты.
2 день: диагностический
Колоноскоппия – это самый точный и информативный тест для обнаружения рака слепой кишки. В ходе исследования врач продвигает колоноскоп по кишечнику, пока он не достигнет слепой кишки. В это время он ищет полипы и другие подозрительные новообразования. При обнаружении полипов, они сразу же удаляются. Так как большая часть видов рака толстой кишки начинается как предраковые полипы, колоноскопия помогает не только выявить рак, но и путем удаления этих полипов, предотвратить его развитие.
Пациентам, которым противопоказана стандартная колоноскопия, может быть проведено виртуальное исследование. Оно проводится с применением бариевой клизмы, чтобы более четко рассмотреть стенки кишечника.
Другие тесты, такие как КТ и МРТ брюшной полости иногда выполняются для того, чтобы выявить и оценить степень распространения злокачественного процесса.
3 день: диагноз и лечение
Постановка диагноза в Израильских клиниках выполняется коллегиально. На консилиум собираются профильные врачи, которые тщательно изучают результаты обследования, ставят диагноз и выбирают тактику терапии.
Лечение рака слепой кишки в Израиле: цены
Сложность и длительность лечения во многом зависит от стадии рака. Небольшие опухоли могут быть удалены во время колоноскопии, в то время как распространившийся рак может потребовать более серьезной операции, а также дополнительного химиолучевого лечения. От этого зависит и стоимость лечения рака слепой кишки в Израиле. Но в целом, вы заплатите на 30%, а иногда и 50% меньше, чем в онкологических клиниках США и Европы.
Получить цены
Почему стоит выбирать израильские клиники
- Применение современных прогрессивных противоопухолевых методов
- Возможность проведения минимально инвазивных операций
- Персональный помощник для решения всех возникающих проблем
- Комфортные условия госпитализации, вежливый персонал
- Конкурентоспособные цены
- 5
- 4
- 3
- 2
- 1
(2 голоса, в среднем: 5 из 5)
Обратитесь к нашим консультантам, чтобы узнать, как записаться на лечение.
Клинический случай удаления опухоли Абрикосова слепой кишки методом диссекции в подслизистом слое | Мтвралашвили
1. LeBoit F. E., Burg G., weedon D., Sarasin A. (eds.). World Health Organization Classification of Tumors: Pathology and Genetics of Skin Tumors. Lyon, France: IARC Press; 2006, pp. 274-275.
2. Rejas R.A., Campos M.S., Cortes A.R., Pinto D.D., de Sousa S.C. The neural histogenetic origin of the oral granular cell tumor: an immunohistochemical evidence. Med Oral Patol Oral Cir Bucal. 2011;1618(1):e6-10. doi: 10.4317/medoral.16.e6
3. Le B.h., Boyer P.J., Lewis J.E., kapadia S.B. Granular cell tumor: immunohistochemical assessment of inhibin-alpha, protein gene product 9.5, S100 protein, CD68, and ki-67 proliferative index with clinical correlation. Arch Pathol Lab Med. 2004;128(7):771–775. doi: 10.1043/1543-2165(2004)128<771:GCTIAO>2.0.CO;2.
4. Pareja F., Brandes A.h., Basili T., Selenica P., Geyer F.C., Fan D. et al. Loss-of-function mutations in ATP6AP1 and ATP6AP2 in granular cell tumors. Nat Commun. 2018;918(1):3533. doi: 10.1038/s41467-018-05886-y.
5. Rajagopal M.D., Gochhait D., Shanmugan D., Barwad A.w. Granular cell tumor of cecum: a common tumor in a rare site with diagnostic challenge. Rare Tumors. 2017;9(2):6420. doi: 10.4081/rt.2017.6420.
6. Lack E.E., worsham G.F., Callihan M.D., Crawford B.E., klappenbach S., Rowden G., Chun B. Granular cell tumor: a clinicopathologic study of 110 patients. J Surg Oncol. 1980;13(4):301–316. doi: 10.1002/jso.2930130405.
7. Singhi A.D., Montgomery E.A. Colorectal granular cell tumor: a clinicopathologic study of 26 cases. Am J Surg Pathol. 2010;34(8):1186–1192. doi: 10.1097/PAS.0b013e3181e5af9d.
8. Barakat M., kar A.A., Pourshahid S., Ainechi S., Lee h.J., Othman M., Tadros M. Gastrointestinal and biliary granular cell tumor: diagnosis and management. Ann gastroenterol. 2018;31(4):439–447. doi: 10.20524/aog.2018.0275.
9. kulaylat M.N., king B. Granular cell tumor of the colon. Dis Colon Rectum. 1996;39(6):711. doi: 10.1007/BF02056957.
10. Yasuda I., Tomita E., Nagura k., Nishigaki Y., Yamada O., kachi h. Endoscopic removal of granular cell tumors. Gastrointest Endosc. 1995;41(2):163–167. doi: 10.1016/s0016-5107(05)80604-2.
11. Melo C.R., Melo I.S., Schmitt F.C., Fagundes R., Amendola D. Multicentric granular cell tumor of the colon: report of a patient with 52 tumors. Am J Gastroenterol. 1993;88(10):1785–1787. Available at: https://pubmed.ncbi.nlm.nih.gov/8213726/.
12. Parfitt J.R.., McLean C. A., Joseph M.G., Streutker C.J., Al-haddad S., Driman D.k. Granular cell tumours of the gastrointestinal tract: expression of nestin and clinicopathological evaluation of 11 patients. Histopathology. 2006;48(4):424–430. doi: 10.1111/j.1365-2559.2006.02352.x.
13. Take I., Shi Q., Qi Z.P., Cai S.L., Yao L.Q., Zhou P.h., Zhong Y.S. Endoscopic resection of colorectal granular cell tumors. World J Gastroenterol. 2015;21(48):13542–13547. doi: 10.3748/wjg.v21.i48.13542.
14. Cha J.M., Lee J.I., Joo k.R., Choe J.w., Jung S.w., Shin h.P., Lim S.J. Granular cell tumor of the descending colon treated by endoscopic mucosal resection: a case report and review of the literature. J Korean Med Sci. 2009;24(2):337–341. doi: 10.3346/jkms.2009.24.2.337.
15. Znati k., harmouch T., Benlemlih A., Elfatemi h., Chbani L., Amarti A. Solitary granular cell tumor of cecum: a case report. ISRN Gastroenterology. 2011;2011:943804. doi: 10.5402/2011/943804.
16. Abrikossoff A. Über myome – ausgehend von der quergestreiften willkürlichen muskulatur. Virchows Archiv. 1926;26018(1):215–233. doi: 10.1007/BF02078314.
17. Schrader k.A., Nelson T.N., De Luca A., huntsman D.G., McGillivray B.C. Multiple granular cell tumors are an associated feature of LEOPARD syndrome caused by mutation in PTPN11. Clin Genet. 2009;75(2):185–189. doi: 10.1111/j.1399-0004.2008.01100.x.
18. Vered M., Carpenter w.M., Buchner A. Granular cell tumor of the oral cavity: updated immunohistochemical profile. J Oral Pathol Med. 2009;3818(1):150–159. doi: 10.1111/j.1600-0714.2008.00725.x.
19. hong R., Lim S.C. Granular cell tumor of the cecum with extensive hyalinization and calcification: a case report. World J Gastroenterol. 2009;15(26):3315–3318. doi: 10.3748/wjg.15.3315.
20. Fanburg-Smith J.C., Meis-kindblom J.M., Fante R., kindblom L.G. Malignant granular cell tumor of soft tissue: diagnostic criteria and clinicopathologic correlation. Am J Surg Pathol. 1998;22(7):779–794. doi: 10.1097/00000478-199807000-00001.
Рак слепой кишки: обзор и многое другое
Рак слепой кишки — это особый тип рака, который может развиваться в самом начале толстой кишки. Признаки и симптомы иногда неуловимы, но исторические исследования показывают, что до 20% случаев рака прямой кишки возникает в слепой кишке (в некоторых исследованиях это встречается гораздо реже).
В этой статье будут обсуждаться признаки и симптомы рака слепой кишки, а также способы его диагностики и лечения.
Verywell / Брианна Гилмартин
Анатомия и функции слепой кишки
Чтобы лучше понять симптомы, которые можно ожидать от рака слепой кишки, полезно изучить анатомию и функцию толстой кишки в процессе пищеварения.
После того, как пища расщепляется желудком на жидкость, она попадает в тонкий кишечник, где большинство питательных веществ всасывается в кровоток. Затем пищеварительный материал перемещается в толстую кишку, включая толстую кишку. Функция толстой кишки — поглощать оставшиеся питательные вещества из переваренного материала и реабсорбировать воду для образования стула (фекалий).
Ваш толстый кишечник разделен на пять частей:
- Слепая кишка : Слепая кишка является первой частью толстой кишки и расположена в правой нижней части живота, рядом с аппендиксом, и является первой остановкой для пищеварительной жидкости из тонкой кишки.Слепая кишка и восходящая ободочная кишка составляют так называемую «правую кишку».
- Восходящая ободочная кишка: Восходящая ободочная кишка идет вверх по правой стороне живота к поперечной ободочной кишке.
- Поперечная ободочная кишка : Эта часть толстой кишки проходит горизонтально через верхнюю часть живота справа налево.
- Нисходящая ободочная кишка : Нисходящая ободочная кишка проходит по левой стороне живота от верхней к нижней части.
- Сигмовидная кишка : сигмовидная кишка соединяет нисходящую ободочную кишку с прямой кишкой и анусом.
Расположение слепой кишки может затруднить обнаружение рака, чем в других областях толстой кишки.
Симптомы рака слепой кишки
Общие симптомы колоректального рака включают изменение дефекации, ректальное кровотечение и частые позывы к дефекации, которые не проходят при дефекации. Скорее всего, у вас не будет этих явных симптомов рака слепой кишки. Симптомы рака слепой кишки могут быть неспецифическими и часто отличаются от традиционных симптомов рака толстой кишки.
Поскольку отходы, проходящие через слепую кишку, являются слякотными и могут легко обходить массы в этой части толстой кишки, воспаление в слепой кишке не вызовет у вас позывов к дефекации или нарушения привычки кишечника (хотя иногда это связано с диареей).
К сожалению, большинство симптомов рака слепой кишки незаметны до тех пор, пока болезнь уже не продвинулась. Возможные симптомы могут включать:
- Анемия : Кровотечение из этой области толстой кишки часто бывает микроскопическим и не распознается до тех пор, пока поставщик медицинских услуг не обнаружит железодефицитную анемию в общем анализе крови (CBC).Могут наблюдаться симптомы, сопровождающие анемию, такие как усталость, одышка, слабость и учащенное сердцебиение. Всегда следует исследовать анемию, особенно у мужчин и женщин в постменопаузе.
- Темный дегтеобразный стул (мелена) : Когда кровотечение происходит в слепой и восходящей ободочной кишке, оно обычно вызывает черный стул, который может казаться смолистым, а не ярко-красный стул, наблюдаемый при дальнейшем кровотечении в пищеварительном тракте.
- Газы и вздутие живота : Газы и вздутие живота могут возникать, но часто неспецифические, то есть они могут иметь множество возможных причин и часто сначала связаны с другой причиной.
- Боль в животе : Когда боль присутствует, она может быть отмечена в области, известной как боль при аппендиците, точка Макберни. Эту точку можно найти, проведя линию от правой бедренной кости до пупка и определив ее середину. Боль в животе может быть диффузной, и ее трудно определить.
- Тошнота и рвота : Большие опухоли в правой части толстой кишки могут привести к тому, что пища «попадает обратно» в тонкий кишечник и желудок, вызывая рвоту.Рвота часто бывает желчной (желтого цвета).
- Потеря веса : Непреднамеренная потеря веса часто наблюдается при запущенных опухолях и всегда должна быть исследована. Непреднамеренная потеря веса определяется как потеря 5% веса тела или более без попыток в течение периода от шести до 12 месяцев. Это было бы равносильно тому, что человек весом 150 фунтов потеряет 7,5 фунтов, не предприняв никаких шагов для этого.
Диагностика
Колоноскопия — лучший способ визуального определения рака слепой кишки.При колоноскопии медицинский работник продвигает колоноскоп через всю толстую кишку, вплоть до слепой кишки, в поисках полипов или подозрительных новообразований, которые могут быть злокачественными. При обнаружении полипов их можно удалить во время процедуры.
Поскольку большинство видов рака толстой кишки начинается с предраковых полипов , колоноскопия не только может обнаружить рак, но и предотвратить его, удалив эти полипы.
Во время колоноскопии примерно в 10% случаев колоноскоп не может быть введен полностью до слепой кишки и, следовательно, пропускает эту область.Это может произойти из-за спаек или других проблем, которые делают толстую кишку извилистой или затрудняют навигацию.
Бариевые клизмы можно делать, но они могут быть неточными. В этом случае виртуальная колоноскопия может обнаружить рак слепой кишки, когда другие тесты не дали результатов.
Другие тесты, такие как компьютерная томография (компьютерная томография) брюшной полости, также могут быть выполнены для исследования области слепой кишки и поиска доказательств любого распространения рака.
К сожалению, гибкая ректороманоскопия, тест, который иногда используется для выявления рака толстой кишки, оценивает только левую часть толстой кишки и не позволяет выявить рак слепой и правой толстой кишки.
Дифференциальная диагностика
Наличие перечисленных выше симптомов не означает, что у вас рак слепой кишки. Есть несколько разных состояний, которые могут иметь похожие признаки. Некоторые из них включают:
Заворот слепой кишки
Необычное заболевание — заворот слепой кишки возникает, когда слепая кишка и восходящая ободочная кишка скручиваются, вызывая закупорку, которая блокирует прохождение стула через кишечник. Этот перекрут может вызвать боль в животе, отек, судороги, тошноту и рвоту.
Это может быть вызвано беременностью, тяжелыми приступами кашля или спаечным процессом в брюшной полости (рубцовая ткань в брюшной полости, часто вызванная предыдущей операцией). Чаще всего он поражает людей в возрасте от 30 до 60 лет.
Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК), включая такие расстройства, как болезнь Крона и язвенный колит, может, помимо других симптомов, вызывать боль в животе, отек и нерегулярную дефекацию. ВЗК не только может имитировать симптомы рака толстой кишки, но также является фактором риска развития рака толстой кишки.
Острый аппендицит
Поскольку аппендикс связан с слепой кишкой, симптомы аппендицита отражают симптомы рака слепой кишки, включая тошноту, рвоту и боль в животе, которые сильнее всего проявляются в правой нижней части живота. Однако рак слепой кишки может привести к воспалению аппендикса, что может привести к диагностике рака слепой кишки раньше, чем это было бы в противном случае.
Лечение
Во время колоноскопии ваш лечащий врач может выполнить процедуру полипэктомии.Однако, если рак слишком велик для удаления во время полипэктомии, вам может потребоваться дополнительная операция для его удаления. Наиболее распространенный вид операции при раке слепой кишки — это правосторонняя гемиколэктомия . Эта операция удаляет правую часть толстой кишки и повторно прикрепляет оставшуюся часть к тонкой кишке.
В зависимости от стадии и степени вашего рака ваш лечащий врач может также посоветовать адъювантное лечение, включая химиотерапию и лучевую терапию.
Прогноз
Прогноз для рака слепой кишки несколько хуже, чем для других видов рака толстой кишки, что, скорее всего, связано с большей трудностью диагностики заболевания на ранних стадиях.
Диагностика рака слепой кишки может быть более сложной, потому что симптомы отличаются от симптомов рака толстой кишки, расположенного дальше по толстой кишке, и потому, что эту область сложнее визуализировать с помощью скрининговых тестов. По сравнению с левосторонним раком толстой кишки, правосторонний рак толстой кишки, например, слепой кишки, имеет несколько более низкую выживаемость.
Несмотря на этот прогноз, рак правой толстой кишки с меньшей вероятностью распространится (метастазирует) в печень и легкие, чем рак левой толстой кишки.
Часто задаваемые вопросы
Являются ли полипы толстой кишки злокачественными?
Большинство полипов не являются злокачественными, но если их не удалить, они могут стать злокачественными. Таким образом, ваш риск рака увеличивается, если у вас полипы толстой кишки, и чем они больше и больше, тем больше вероятность того, что у вас разовьется рак.
Куда распространяется рак слепой кишки?
Лимфатические узлы и брюшная стенка — это области, где может распространяться рак слепой кишки, рак правой толстой кишки.В редких случаях он может также метастазировать в яичники или кости. Рак правой части толстой кишки с меньшей вероятностью распространится на легкие и печень, чем рак левой части толстой кишки.
Излечим ли рак слепой кишки?
да. Если рак слепой кишки (злокачественный полип толстой кишки) обнаружен достаточно рано и полностью удален с помощью полипэктомии, рак можно вылечить.
Слово от Verywell
Если у вас есть какие-либо признаки или симптомы, указывающие на рак слепой кишки, поговорите со своим врачом.Некоторые из этих симптомов могут вызывать опасения и по поводу других серьезных заболеваний.
К счастью, скрининговые колоноскопии на рак толстой кишки спасают жизни и, надеюсь, улучшат показатели выживаемости в будущем.
отчет о 4 случаях
Реферат
Дивертикул слепой кишки — редкое доброкачественное, обычно бессимптомное поражение, которое проявляется только после воспалительных или геморрагических осложнений. Большинство пациентов с воспалением единственного дивертикула слепой кишки испытывают боль в животе, неотличимую от острого аппендицита.Оптимальное лечение этого состояния все еще остается спорным: от консервативного лечения антибиотиками до агрессивной резекции. Мы описываем четыре случая, у которых были симптомы, указывающие на аппендицит, но при операции было обнаружено воспаление единственного дивертикула.
Введение
Слепая кишка и восходящая ободочная кишка нечасто поражаются дивертикулезом кишечной палочки. Сообщенная частота составляет около 1 из 300 аппендэктомий [1,2]. Этиология дивертикулита слепой кишки остается неясной.Еще более редким явлением является настоящий одиночный дивертикулум, который содержит все слои стенки кишечника и считается врожденным по происхождению. Предоперационная диагностика затруднена, потому что симптомы и признаки дивертикулита слепой кишки могут имитировать острый аппендицит. Диагноз дивертикулита слепой кишки сложно поставить до операции, поэтому в большинстве случаев это делается во время операции. Оперативное лечение дивертикулита слепой кишки значительно различается в литературе. Здесь мы сообщаем о четырех случаях истинного солитарного дивертикулита слепой кишки, купленного с помощью дивертикулэктомии и аппендэктомии, и обсуждаем заболевание с учетом литературы.
Случай 1
В наше отделение неотложной помощи направлен 32-летний мужчина с болью в правом нижнем квадранте живота, рвотой и тошнотой, которые начались за два дня до госпитализации. Температура его тела была 37,8 ° C. Физикальное обследование показало болезненность отскока в правом нижнем квадранте живота. Лабораторные анализы были нормальными, за исключением высокого уровня лейкоцитов. КТ показала опухоль в слепой кишке, окруженную воспалительной пластиной. Во время хирургического обследования была замечена увеличенная заднебоковая стенка слепой кишки с нормальным отростком.Были выполнены дивертикулэктомия и случайная аппендэктомия (рисунок). При патологическом исследовании установлено наличие солитарного дивертикула слепой кишки при остром дивертикулите.
A: Интраоперационный вид. B: Послеоперационный вид.
Случай 2
В нашу больницу поступила 26-летняя женщина после четырех дней болей в животе. Постепенно нарастающая боль начиналась из левой подъязычной области и распространялась в нижние квадранты. У нее была легкая тошнота, но рвоты и изменений в работе кишечника не наблюдалось.При физикальном обследовании шумы кишечника уменьшились. При пальпации — мышечная защита в нижних квадрантах, переполнение в эпигастрии. Все биохимические тесты были в пределах нормы, рентгеновские снимки брюшной полости не выявили никаких отклонений от нормы. Таким образом, на основании клинических данных у пациента был диагностирован острый аппендицит, и ему была выполнена экстренная лапаротомия. Во время операции аппендикс был обнаружен в нормальном месте с нормальным внешним видом, а на передней стенке слепой кишки было обнаружено воспаленное образование размером 2 × 3 см, расположенное между tenia libera и plica ileo-cecalis (рисунок).Были выполнены дивертикулэктомия и случайная аппендэктомия.
A: Случай 2. B: Случай 3. C: Случай 4.
Случай 3
30-летняя женщина поступила в отделение неотложной помощи с болью в правой нижней части живота накануне. Боль носила непрерывный характер. В анамнезе не было рвоты, лихорадки и изменений в работе кишечника. В анамнезе отмечалось снижение аппетита и тошнота. При осмотре ориентировалась хорошо, пульс 90 / мин, АД 120/70 мм рт.Живот мягкий и не вздутый. Была болезненность в правой подвздошной ямке с положительным отскоком в правой подвздошной ямке. Шумы кишечника и ректальное исследование были нормальными. Лабораторные исследования показали Hb 10,4 г% и общее количество лейкоцитов 14000. Ультразвуковое исследование брюшной полости было отрицательным, за исключением чувствительности зонда в правой подвздошной ямке. На основании анамнеза и медицинского осмотра у пациентки был диагностирован острый аппендицит, и она была переведена в операционную для аппендэктомии.Червеобразный отросток был абсолютно нормальным, дивертикул обнаружен на задней стенке слепой кишки (рисунок). Пациенту выполнена аппендэктомия с иссечением дивертикула слепой кишки.
Случай 4
В больницу поступила женщина 22 лет с болью в правом животе, тошнотой и рвотой. Она упомянула, что боль в животе переместилась в правую нижнюю часть живота через 12 часов после появления околопупочной боли. При физикальном обследовании у нее был субфебрилитет (37,5 ° C), болезненность правой нижней части живота с физическими признаками перитонита.Шумы кишечника и ректальное исследование были нормальными. Показатель лейкоцитов 14200 / мм3. Рентгенография брюшной полости и результаты УЗИ были нормальными. Был поставлен предоперационный диагноз «острый аппендицит» и выполнена лапаротомия через поперечный разрез правого нижнего квадранта. Пациент был доставлен в театр, где была начата стандартная открытая аппендэктомия. Во время операции обнаружено подозрительное образование в нижнем отделе восходящей кишки (рисунок). Аппендикс был визуализирован и был признан нормальным.Выполнена дивертикулэктомия.
Обсуждение
Дивертикулез чрезвычайно распространен в США и Европе. Подсчитано, что половина населения старше 50 лет имеет дивертикулы толстой кишки. Истинную распространенность
дивертикулеза толстой кишки установить трудно, однако, похоже, что около 8,5% людей в западных странах страдают от этого заболевания [1]. Сигмовидная кишка — наиболее частая локализация дивертикулеза. Правосторонние дивертикулы чаще встречаются у молодых пациентов, чем левосторонние дивертикулы, и чаще встречаются у лиц азиатского происхождения, чем в других популяциях.Большинство дивертикулов толстой кишки представляют собой ложные дивертикулы, при которых слизистая оболочка и мышечная оболочка имеют грыжу через стенку толстой кишки [2]. Одиночный дивертикул слепой кишки считается врожденным поражением, возникающим в виде сакулярной проекции на шестой неделе эмбрионального развития [2,3].
Большинство пациентов с правыми дивертикулами протекает бессимптомно. Однако иногда дивертикулит возникает. Поскольку пациенты молоды и имеют боль в правом нижнем квадранте, часто считается, что они страдают острым аппендицитом, и впоследствии диагноз правостороннего дивертикулита ставится в операционной.Дивертикулит слепой кишки сложно отличить от острого аппендицита. Более 70% пациентов с дивертикулитом слепой кишки были прооперированы с предоперационным диагнозом острого аппендицита [3]. Согласно отчету Wagner и Zollinger [4], правильный предоперационный диагноз был поставлен только у 5,3% из 318 пациентов. В ряде обзоров сообщается, что частота постановки правильного интраоперационного диагноза колеблется от 65 до 85% [4]. Во всех наших случаях, кроме одного, дооперационный диагноз — острый аппендицит.
Ультразвук и компьютерная томография (КТ) были оценены при диагностике правостороннего дивертикулита. Chou et al [5] обследовали 934 пациента с клинически неопределенной болью в животе справа, которым было проведено ультразвуковое исследование брюшной полости. Они сообщили, что ультразвуковое исследование продемонстрировало чувствительность 91,3%, специфичность 99,8% и общую точность 99,5% в диагностике дивертикулита слепой кишки [5]. КТ-сканирование имеет чувствительность и специфичность 98% при диагностике острого аппендицита и очень рентабельно; поэтому некоторые авторы предлагают его рутинное использование при болях в животе в правом нижнем квадранте, что, вероятно, уменьшит количество операций и пребывание в больнице [5,6].Распознавание конкретных результатов визуализации позволяет рентгенологу поставить правильный диагноз и помочь в назначении соответствующей хирургической или медикаментозной терапии, что позволяет избежать ненужного исследования или хирургического вмешательства при некоторых из этих нехирургических состояний, имитирующих острый аппендицит. Если предоперационное обследование предполагает дивертикулит слепой кишки, наиболее важным диагностическим инструментом является компьютерная томография. Результаты КТ были аналогичны результатам левостороннего дивертикулита, включая очаговое периколоническое воспаление, дивертикулы, утолщение стенки толстой кишки, утолщение прилегающей фасции и эффект внепросветной массы.
Пациентам с предоперационным диагнозом дивертикулит слепой кишки без признаков перитонита может быть достаточно медикаментозного лечения антибиотиками [6,7]. В наших случаях почти все наши пациенты не имели в анамнезе аппендэктомии, поэтому аппендицит был основным клиническим подозрением в этих случаях, что привело к оперативному исследованию брюшной полости. Интраоперационная диагностика затруднена при первоначальном обследовании. Кроме того, когда диагноз ставится во время операции, хирургическое лечение заболевания является спорным.При диагностированном во время операции дивертикулите слепой кишки было предложено консервативное лечение с помощью антибиотиков, но большинство хирургов рекомендуют резекцию [8,9]. При наличии воспалительного образования дивертикулэктомия обычно невозможна и требуется колэктомия. Обзор литературы, посвященный 279 случаям хирургического лечения дивертикулита слепой кишки, не выявил летальности после илеоцекальной резекции, но уровень смертности составил 1,8% после правой гемиколэктомии [10,11]. Fang et al. рекомендуют широкую резекцию, так как у 29% пациентов, перенесших только аппендэктомию в их исследовании, были рецидивы правого дивертикулита, из 12.5% из них потребовали более поздней правой гемиколэктомии [11]. Всем нашим пациентам были выполнены дивертикулэктомия и случайная аппендэктомия, послеоперационные периоды прошли без осложнений.
В заключение, предоперационная диагностика дивертикулита слепой кишки важна для того, чтобы решить, как справиться с этим состоянием. Если во время хирургической процедуры диагноз острого аппендицита вызывает сомнения, следует провести дополнительное обследование. Мы рекомендуем дивертикулэктомию как безопасное и адекватное лечение дивертикулита слепой кишки.Однако, если гистопатологическое исследование образца выявляет рак толстой кишки, всегда можно выполнить правую гемиколэктомию.
отчет о 4 случаях
Реферат
Дивертикул слепой кишки — редкое доброкачественное, обычно бессимптомное поражение, которое проявляется только после воспалительных или геморрагических осложнений. Большинство пациентов с воспалением единственного дивертикула слепой кишки испытывают боль в животе, неотличимую от острого аппендицита.Оптимальное лечение этого состояния все еще остается спорным: от консервативного лечения антибиотиками до агрессивной резекции. Мы описываем четыре случая, у которых были симптомы, указывающие на аппендицит, но при операции было обнаружено воспаление единственного дивертикула.
Введение
Слепая кишка и восходящая ободочная кишка нечасто поражаются дивертикулезом кишечной палочки. Сообщенная частота составляет около 1 из 300 аппендэктомий [1,2]. Этиология дивертикулита слепой кишки остается неясной.Еще более редким явлением является настоящий одиночный дивертикулум, который содержит все слои стенки кишечника и считается врожденным по происхождению. Предоперационная диагностика затруднена, потому что симптомы и признаки дивертикулита слепой кишки могут имитировать острый аппендицит. Диагноз дивертикулита слепой кишки сложно поставить до операции, поэтому в большинстве случаев это делается во время операции. Оперативное лечение дивертикулита слепой кишки значительно различается в литературе. Здесь мы сообщаем о четырех случаях истинного солитарного дивертикулита слепой кишки, купленного с помощью дивертикулэктомии и аппендэктомии, и обсуждаем заболевание с учетом литературы.
Случай 1
В наше отделение неотложной помощи направлен 32-летний мужчина с болью в правом нижнем квадранте живота, рвотой и тошнотой, которые начались за два дня до госпитализации. Температура его тела была 37,8 ° C. Физикальное обследование показало болезненность отскока в правом нижнем квадранте живота. Лабораторные анализы были нормальными, за исключением высокого уровня лейкоцитов. КТ показала опухоль в слепой кишке, окруженную воспалительной пластиной. Во время хирургического обследования была замечена увеличенная заднебоковая стенка слепой кишки с нормальным отростком.Были выполнены дивертикулэктомия и случайная аппендэктомия (рисунок). При патологическом исследовании установлено наличие солитарного дивертикула слепой кишки при остром дивертикулите.
A: Интраоперационный вид. B: Послеоперационный вид.
Случай 2
В нашу больницу поступила 26-летняя женщина после четырех дней болей в животе. Постепенно нарастающая боль начиналась из левой подъязычной области и распространялась в нижние квадранты. У нее была легкая тошнота, но рвоты и изменений в работе кишечника не наблюдалось.При физикальном обследовании шумы кишечника уменьшились. При пальпации — мышечная защита в нижних квадрантах, переполнение в эпигастрии. Все биохимические тесты были в пределах нормы, рентгеновские снимки брюшной полости не выявили никаких отклонений от нормы. Таким образом, на основании клинических данных у пациента был диагностирован острый аппендицит, и ему была выполнена экстренная лапаротомия. Во время операции аппендикс был обнаружен в нормальном месте с нормальным внешним видом, а на передней стенке слепой кишки было обнаружено воспаленное образование размером 2 × 3 см, расположенное между tenia libera и plica ileo-cecalis (рисунок).Были выполнены дивертикулэктомия и случайная аппендэктомия.
A: Случай 2. B: Случай 3. C: Случай 4.
Случай 3
30-летняя женщина поступила в отделение неотложной помощи с болью в правой нижней части живота накануне. Боль носила непрерывный характер. В анамнезе не было рвоты, лихорадки и изменений в работе кишечника. В анамнезе отмечалось снижение аппетита и тошнота. При осмотре ориентировалась хорошо, пульс 90 / мин, АД 120/70 мм рт.Живот мягкий и не вздутый. Была болезненность в правой подвздошной ямке с положительным отскоком в правой подвздошной ямке. Шумы кишечника и ректальное исследование были нормальными. Лабораторные исследования показали Hb 10,4 г% и общее количество лейкоцитов 14000. Ультразвуковое исследование брюшной полости было отрицательным, за исключением чувствительности зонда в правой подвздошной ямке. На основании анамнеза и медицинского осмотра у пациентки был диагностирован острый аппендицит, и она была переведена в операционную для аппендэктомии.Червеобразный отросток был абсолютно нормальным, дивертикул обнаружен на задней стенке слепой кишки (рисунок). Пациенту выполнена аппендэктомия с иссечением дивертикула слепой кишки.
Случай 4
В больницу поступила женщина 22 лет с болью в правом животе, тошнотой и рвотой. Она упомянула, что боль в животе переместилась в правую нижнюю часть живота через 12 часов после появления околопупочной боли. При физикальном обследовании у нее был субфебрилитет (37,5 ° C), болезненность правой нижней части живота с физическими признаками перитонита.Шумы кишечника и ректальное исследование были нормальными. Показатель лейкоцитов 14200 / мм3. Рентгенография брюшной полости и результаты УЗИ были нормальными. Был поставлен предоперационный диагноз «острый аппендицит» и выполнена лапаротомия через поперечный разрез правого нижнего квадранта. Пациент был доставлен в театр, где была начата стандартная открытая аппендэктомия. Во время операции обнаружено подозрительное образование в нижнем отделе восходящей кишки (рисунок). Аппендикс был визуализирован и был признан нормальным.Выполнена дивертикулэктомия.
Обсуждение
Дивертикулез чрезвычайно распространен в США и Европе. Подсчитано, что половина населения старше 50 лет имеет дивертикулы толстой кишки. Истинную распространенность
дивертикулеза толстой кишки установить трудно, однако, похоже, что около 8,5% людей в западных странах страдают от этого заболевания [1]. Сигмовидная кишка — наиболее частая локализация дивертикулеза. Правосторонние дивертикулы чаще встречаются у молодых пациентов, чем левосторонние дивертикулы, и чаще встречаются у лиц азиатского происхождения, чем в других популяциях.Большинство дивертикулов толстой кишки представляют собой ложные дивертикулы, при которых слизистая оболочка и мышечная оболочка имеют грыжу через стенку толстой кишки [2]. Одиночный дивертикул слепой кишки считается врожденным поражением, возникающим в виде сакулярной проекции на шестой неделе эмбрионального развития [2,3].
Большинство пациентов с правыми дивертикулами протекает бессимптомно. Однако иногда дивертикулит возникает. Поскольку пациенты молоды и имеют боль в правом нижнем квадранте, часто считается, что они страдают острым аппендицитом, и впоследствии диагноз правостороннего дивертикулита ставится в операционной.Дивертикулит слепой кишки сложно отличить от острого аппендицита. Более 70% пациентов с дивертикулитом слепой кишки были прооперированы с предоперационным диагнозом острого аппендицита [3]. Согласно отчету Wagner и Zollinger [4], правильный предоперационный диагноз был поставлен только у 5,3% из 318 пациентов. В ряде обзоров сообщается, что частота постановки правильного интраоперационного диагноза колеблется от 65 до 85% [4]. Во всех наших случаях, кроме одного, дооперационный диагноз — острый аппендицит.
Ультразвук и компьютерная томография (КТ) были оценены при диагностике правостороннего дивертикулита. Chou et al [5] обследовали 934 пациента с клинически неопределенной болью в животе справа, которым было проведено ультразвуковое исследование брюшной полости. Они сообщили, что ультразвуковое исследование продемонстрировало чувствительность 91,3%, специфичность 99,8% и общую точность 99,5% в диагностике дивертикулита слепой кишки [5]. КТ-сканирование имеет чувствительность и специфичность 98% при диагностике острого аппендицита и очень рентабельно; поэтому некоторые авторы предлагают его рутинное использование при болях в животе в правом нижнем квадранте, что, вероятно, уменьшит количество операций и пребывание в больнице [5,6].Распознавание конкретных результатов визуализации позволяет рентгенологу поставить правильный диагноз и помочь в назначении соответствующей хирургической или медикаментозной терапии, что позволяет избежать ненужного исследования или хирургического вмешательства при некоторых из этих нехирургических состояний, имитирующих острый аппендицит. Если предоперационное обследование предполагает дивертикулит слепой кишки, наиболее важным диагностическим инструментом является компьютерная томография. Результаты КТ были аналогичны результатам левостороннего дивертикулита, включая очаговое периколоническое воспаление, дивертикулы, утолщение стенки толстой кишки, утолщение прилегающей фасции и эффект внепросветной массы.
Пациентам с предоперационным диагнозом дивертикулит слепой кишки без признаков перитонита может быть достаточно медикаментозного лечения антибиотиками [6,7]. В наших случаях почти все наши пациенты не имели в анамнезе аппендэктомии, поэтому аппендицит был основным клиническим подозрением в этих случаях, что привело к оперативному исследованию брюшной полости. Интраоперационная диагностика затруднена при первоначальном обследовании. Кроме того, когда диагноз ставится во время операции, хирургическое лечение заболевания является спорным.При диагностированном во время операции дивертикулите слепой кишки было предложено консервативное лечение с помощью антибиотиков, но большинство хирургов рекомендуют резекцию [8,9]. При наличии воспалительного образования дивертикулэктомия обычно невозможна и требуется колэктомия. Обзор литературы, посвященный 279 случаям хирургического лечения дивертикулита слепой кишки, не выявил летальности после илеоцекальной резекции, но уровень смертности составил 1,8% после правой гемиколэктомии [10,11]. Fang et al. рекомендуют широкую резекцию, так как у 29% пациентов, перенесших только аппендэктомию в их исследовании, были рецидивы правого дивертикулита, из 12.5% из них потребовали более поздней правой гемиколэктомии [11]. Всем нашим пациентам были выполнены дивертикулэктомия и случайная аппендэктомия, послеоперационные периоды прошли без осложнений.
В заключение, предоперационная диагностика дивертикулита слепой кишки важна для того, чтобы решить, как справиться с этим состоянием. Если во время хирургической процедуры диагноз острого аппендицита вызывает сомнения, следует провести дополнительное обследование. Мы рекомендуем дивертикулэктомию как безопасное и адекватное лечение дивертикулита слепой кишки.Однако, если гистопатологическое исследование образца выявляет рак толстой кишки, всегда можно выполнить правую гемиколэктомию.
Необычная причина боли в правом нижнем квадранте: дивертикулит слепой кишки
Цель . В представленном исследовании, предоперационные обследования и хирургические методы обсуждались вместе с литературой в отношении двух случаев, которые были прооперированы с предиагностикой острого аппендицита и у которых был определен дивертикулит слепой кишки. Дело 1 . Больной 21 года, обратившийся в клинику с жалобами на боли в животе, прооперирован с предварительным диагнозом острого аппендицита. Проведена правосторонняя гемиколэктомия с периоперационным определением массы слепой кишки. Гистопатологическое исследование выявило некроз и воспаление стенки дивертикула. Дело 2 . Пациентка 36 лет обратилась в отделение неотложной помощи с болями в животе и перенесла операцию с предварительным диагнозом острого аппендицита.Были выполнены аппендэктомия и дивертикулэктомия, у которых в периоперационном периоде определялось воспаление дивертикулов слепой кишки. При гистопатологическом исследовании выявлено острое воспаление стенки дивертикула. Заключение . Хотя солитарный дивертикулит слепой кишки встречается редко, его необходимо учитывать при дифференциальной диагностике боли в правой нижней части живота.
1. Введение
Одиночный дивертикулит слепой кишки, описанный в основном Потье в 1912 году, чаще встречается в азиатских обществах, чем в западных [1].Хотя этиология дивертикулита слепой кишки до конца не выяснена, обычно он считается врожденным и включает все слои стенки толстой кишки [2, 3]. Поскольку симптомы и клинические данные дивертикулита слепой кишки сходны с острым аппендицитом, его диагноз до операции затруднен, и поэтому его фактическая распространенность неизвестна. Однако в случаях, оперированных с диагнозом острый аппендицит, дивертикулит слепой кишки определялся в соотношении 1/300 [4].Оптимальное лечение дивертикулита слепой кишки остается спорным. Хотя некоторые авторы соглашаются с хирургическим лечением из-за высокой частоты рецидивов и осложнений; некоторые утверждают, что медикаментозное лечение является активным и безопасным из-за низкой частоты рецидивов [3, 5].
Процессы диагностики и методы лечения двух случаев острого аппендицита, оперированных во время операции и у которых во время операции был выявлен дивертикулит слепой кишки, были представлены вместе с литературой в этом исследовании.
2. Дело 1
Больной 21 года обратился в отделение неотложной помощи с жалобами на боли в животе, тошноту, рвоту, начавшуюся 2 дня назад.Специальности в личном и семейном анамнезе пациента не было. Артериальное давление, пульс и подмышечная температура были соответственно определены как 120/80 мм рт. Ст., 96 / мин и 38,2 ° C. При обследовании брюшной полости в правом нижнем квадранте определялись сенсибилизация, защита и отскок. При лабораторном обследовании пациента биохимический и полный анализ мочи были в пределах нормы, количество лейкоцитов составляло 12100 К / мкл (нормальный диапазон: 4600–10200). При рентгенологическом обследовании пациента рентгенография живота в вертикальном положении не показала специальности.При УЗИ брюшной полости (УЗИ) определялась свободная жидкость между петлями кишечника в правом нижнем квадранте и мезенхимальная лимфаденопатия. Пациент был взят на операцию с предварительным диагнозом острый аппендицит, в брюшную полость введен разрез Мак-Берни. 15–20 см3 жидкости серозного качества было обнаружено в ложе аппендикса при разведке. Внешний вид аппендикса нормальный. При продолжении исследования в проксимальном отделе илеоцекального клапана была определена воспаленная масса длиной 7 см (рис. 1).Кроме того, пациенту был сделан субумбиликальный средний разрез. Поскольку отличить доброкачественное / злокачественное новообразование невозможно, пациенту были выполнены правосторонняя гемиколэктомия и илеотрансверсостомия. Пациент выписан из стационара на 7-е сутки после операции без проблем. Дивертикулит, связанный с фекаломой, контролировали в дивертикуле слепой кишки при макроскопическом исследовании изделия (рис. 2), а интенсивное воспаление и некроз в стенке дивертикула при гистопатологическом исследовании изделия (рис. 3).
3. Случай 2
Артериальное давление, пульс и подмышечная лихорадка у пациентки 36 лет, которая обратилась в отделение неотложной помощи с болью, которая началась примерно за день до этого в районе живота и локализовалась в правой нижней части квадрант соответственно 110/70 мм рт. ст., 102 / мин, 38,0 ° C. При обследовании брюшной полости в правом нижнем квадранте определялись сенсибилизация, защита и отскок. При лабораторном исследовании биохимический анализ и полный анализ мочи были в пределах нормы, а количество лейкоцитов составило 17000 К / мкл (нормальный диапазон: 4600–10200).
При рентгенологическом обследовании пациента рентгенография живота в вертикальном положении не показала специальности. При УЗИ определялась свободная жидкость между петлями кишечника в правом нижнем квадранте. Пациент был взят на операцию с предварительным диагнозом острого аппендицита, брюшная полость была введена разрезом Мак-Берни. Локализованный ретроцекальный аппендикс контролировался нормально, а минимальная свободная перицекальная жидкость серозного качества наблюдалась при исследовании. Воспаленный дивертикулит слепой кишки с диаметром корня 1 см, длиной 1,5 см и диаметром 1 см определялся при продолжении исследования на передней стенке слепой кишки на расстоянии 1 см проксимальнее илеоцекального клапана, под воспаленным отростком сальника.Выполнены аппендэктомия и дивертикулэктомия. Пациент, у которого пероральный прием пищи был начат через 12 часов, был выписан из стационара на 2-е сутки с полным хирургическим заживлением. При гистопатологическом исследовании резекционной пластины на стенке дивертикула были выявлены признаки отчетливого острого воспаления.
4. Обсуждение
Примерно 80% дивертикулитов слепой кишки анатомически расположены на расстоянии 1-2 см от илеоцекального клапана, и примерно 60% из них видны на передней стороне слепой кишки [2].При воспалении дивертикулов, локализованных на передней стороне слепой кишки, образуется перфорированный и генерализованный перитонит; Задние локализованные случаи могут скорее имитировать клинически перфорированный рак толстой кишки в виде образования [2]. Предоперационная диагностика дивертикулита слепой кишки затруднена, поскольку симптомы сходны с острым аппендицитом. Большинство авторов заявляют, что провести различие между острым аппендицитом и дивертикулитом слепой кишки до операции очень сложно из-за сходства симптомов, но некоторые авторы отмечают, что отличительными признаками являются более длительная продолжительность заболевания, чем у аппендицита, отсутствие тошноты и рвоты, менее токсичные характеристики. особенности дивертикулита.Однако отличить эти две сущности очень сложно, и не существует каких-либо клинических данных или диагностических тестов для точной диагностики дивертикулита слепой кишки. Несмотря на клинические, лабораторные и все радиологические исследования, более 70% этих случаев были прооперированы по поводу острого аппендицита [4, 5]. Только 9% случаев дивертикулита слепой кишки диагностируются точно до операции, и в большинстве этих случаев выполняется аппендэктомия [2].
Дивертикулит правой толстой кишки можно диагностировать до операции с помощью колоноскопии и колонографии с контрастным усилением.Однако в случае дивертикулита из-за вероятности перфорации или выхода бария из просвета эти исследования противопоказаны в экстренных случаях [6]. В предоперационной правильной диагностике дивертикулита слепой кишки полезны УЗИ и компьютерная томография с контрастным усилением [4–6]. УЗИ может дать прямую или косвенную информацию об остром дивертикулите слепой кишки. Круглая или эллиптическая гипоэхогенная или безэхогенная область на стенке толстой кишки, сегментарно утолщенная, является важным ультразвуковым обнаружением [7].Chou et al. [7] сообщили, что они смогли различить острый аппендицит и дивертикулит правой ободочной кишки со 100% точностью с помощью УЗИ брюшной полости у 934 пациентов, применявших боль в правом нижнем квадранте. Но это исследование, в котором утверждается, что УЗИ можно использовать с точностью 91,3% и селективностью 99,8% при диагностике дивертикулита слепой кишки, не подтверждается другими исследованиями [8]. Эта разница может быть связана с опытом человека, выполняющего УЗИ. Следовательно, хотя УЗИ проводилось в обоих случаях, представленных в нашем исследовании, никаких результатов, связанных с дивертикулитом, не было установлено.
Jang et al. заявили в своем исследовании, что дифференциацию между дивертикулитом и карциномой можно провести с помощью КТ с тонкими срезами с точностью 92,5% [9]. А в другом исследовании они заявили, что КТ была 85% точной, 68% избирательной, 28% прогнозирующей положительной, 97% отрицательной прогнозирующей и 70% диагностической точной для дивертикулита правой толстой кишки [8]. Утолщение стенки кишечника на уровне правой ободочной кишки, периколоническая жировая инфильтрация, периколонический абсцесс и экстралиминальный воздух — признаки дивертикулита правой ободочной кишки при КТ.Однако они неспецифичны и могут наблюдаться при раке илеоцекальной области [6].
Поскольку в большинстве случаев дивертикулит слепой кишки сопровождается острой болью в животе, решение об операции принимается на основании клинического обследования и лабораторных данных без использования методов визуализации [10]. Когда была изучена литература, посвященная лечению дивертикулита слепой кишки, было обнаружено, что существует широкий спектр от консервативного лечения до правой гемиколэктомии [1–6, 10, 11]. Хотя нет единого мнения о лечении дивертикулита слепой кишки, консервативное лечение обычно рекомендуется в тех случаях, когда установлен предоперационный диагноз и которые не являются сложными, а хирургическое лечение рекомендуется в случаях таких осложнений, как перфорация и формы абсцесса [3, 12 , 13].Указаны альтернативы хирургического лечения, такие как дивертикулэктомия, илеоколическая резекция или правосторонняя гемиколэктомия, но выполняемый хирургический метод должен определяться на основании результатов операции [14]. Ян и др. [12] заявили в своем исследовании, что в случае подозрения на периоперационное злокачественное новообразование указывается на колэктомию, Fang et al. [5] рекомендовали правую гемиколэктомию в качестве окончательного лечения, Папазиогас и др. [10] заявил, что дивертикулэктомии было достаточно. В представленном исследовании в одном из случаев была выполнена правая гемиколэктомия, поскольку во время операции было обнаружено образование, и нельзя было исключить подозрение на рак; Другой случай лечили дивертикулэктомией, предложенной в литературе, которая представляла собой ограниченный хирургический метод вместе с процедурой аппендэктомии, поскольку не было никаких сомнений в отношении карциномы.
В заключение, когда считается, что дивертикулит слепой кишки чаще встречается в азиатских обществах, его необходимо учитывать при дифференциальной диагностике, особенно у пациентов с аппендэктомией, атипичными симптомами и болью в правом нижнем квадранте, связанной с острым аппендицитом. Поскольку диагноз перед операцией полностью изменит метод лечения, в этих случаях необходимо установить дифференциальный диагноз с использованием радиологических методов. Если диагноз установлен во время операции, когда нет сомнений в перфорации, новообразовании или карциноме, необходимо выполнить ограниченную резекцию, такую как дивертикулэктомия.
Неотложная гемиколэктомия справа при воспалительных новообразованиях слепой кишки, имитирующих острый аппендицит | World Journal of Emergency Surgery
Ретроспективно оценивалась серия из 3032 пациентов из пригородов, перенесших экстренную операцию по поводу клинического диагноза острого аппендицита в учебно-исследовательской больнице Багджылар и учебно-исследовательской больнице Окмейдани в период с января 2009 года по июнь 2011 года. В наше исследование были включены 48 пациентов, которым была выполнена правосторонняя гемиколэктомия или илеоцекальная резекция по поводу воспалительных образований слепой кишки неясной этиологии.Правая гемиколэктомия была выполнена как формальная резекция правой толстой кишки, включая лимфатический дренаж вдоль подвздошно-ободочной и правой колических артерий. Соответствующие истории болезни были впоследствии извлечены из медицинских записей, и для каждого пациента были получены следующие данные: возраст, пол, продолжительность времени между появлением симптомов и поступлением в больницу, история болезни и симптомы пациента, признаки при обращении, результаты методов визуализации, тип операции, результаты патологии, продолжительность пребывания в больнице и исходы.Настоящее исследование было одобрено Комитетом по этике учебно-исследовательской больницы Окмейдани.
28 мужчин и 20 женщин в возрасте от 16 до 73 лет (средний возраст 43,1 года) обратились с жалобой на боль в правой подвздошной ямке (таблица 1). У всех пациентов была локализованная болезненность, что привело к предоперационной диагностике острого аппендицита. Ни один из пациентов не обратился в хирургическое отделение при появлении симптомов заболевания. Обычно они предпочитали самолечение и первичную консультацию с шарлатанами. Основываясь на нашем опыте в этом сообществе, мы не удивились, узнав, что между появлением симптомов и поступлением в больницу прошло не менее 4 дней (таблица 2).
Таблица 1
Возраст пациентов (средний 43,1 года)
Таблица 2
Время между появлением симптомов и поступлением в больницу
Основными симптомами были боль в правой подвздошной ямке у 48 (100%), анорексия у 42 (87,5%), тошнота и рвота у 30 (62,5%), лихорадка у 26 пациентов (54,2%). %) (Таблица 3). Когда мы опрашивали пациентов ретроспективно; тошнота и рвота были основными начавшимися симптомами; но пациенты обычно переносили эти симптомы.При медицинском осмотре; все пациенты предпочитают лежать на спине, подтянув бедра, особенно правое бедро; когда их просят двигаться, они делают это медленно и осторожно. Болезненность находится на уровне или около точки Мак-Бёрни у 44 (91,6%) пациентов. Непосредственная болезненность рикошета присутствовала при поступлении у 42 пациентов (87,5%). Кроме того, у 42 (87,5%) пациентов наблюдалась направленная или непрямая болезненность отскока. Твердое пальпируемое образование в правой подвздошной ямке обнаружено у 28 (58,3%) пациентов (таблица 4).
Таблица 3
Основные симптомы при поступлении
Таблица 4
Знаки при предъявлении
Лейкоциты явно различались для каждого пациента. Уровни лейкоцитов колебались от 8000 до 24000, а средний уровень составлял 16000 (Таблица 5). Не было корреляции между появлением симптомов или временем поступления в больницу и уровнем лейкоцитов. Перед операцией хирургическая бригада предпочла УЗИ брюшной полости и КТ брюшной полости для всех пациентов.Методы сканирования показали воспалительные образования слепой кишки у всех пациентов, но команда радиологов не могла решить, были ли эти образования воспалительными или злокачественными (рисунки 1, 2 и 3). Как результат; до операции у 48 пациентов (100%) были диагностированы аппендикулярные образования, ни у одного из пациентов не было аппендикулярного абсцесса.
Рисунок 1
Дивертикулит слепой кишки: Осевое преконтрастное изображение КТ показывает воспаление брыжейки, прилегающее к дистальному отделу подвздошной и слепой кишки, минимальное количество свободной жидкости в брюшной полости и утолщение свободной воздушной стенки, а также множественные небольшие дивертикулы в дистальном отделе подвздошной кишки.
Рисунок 2
Туберкулез тонкой кишки и слепой кишки: КТ с контрастированием показывает утолщение стенок в нескольких дистальных отделах петель тонкой кишки и слепой кишки.
Рисунок 3
Неспецифический гранулематоз: небольшой сегмент в терминальной стенке подвздошной кишки, утолщение и воспаление в прилегающей жировой ткани и реактивных лимфатических узлах.
Таблица 5
Уровни лейкоцитов
После первичного лапароскопического обследования была выполнена илеоцекальная резекция или правосторонняя гемиколэктомия посредством лапаратомии.Во время операции у 12 из этих пациентов заподозрили перфорированный дивертикулит слепой кишки и им была выполнена илеоцекальная резекция. У 16 пациентов была аппендикулярная масса, и была выполнена илеоцекальная резекция из-за неопределенности диагноза и технических трудностей (рис. 4). У 4 пациентов был разрыв аппендикуляра, а также разрыв слепой кишки при первоначальном обследовании и выполненной илеоцекальной резекции. У 16 пациентов заподозрено злокачественное новообразование; у 4 из них правая гемиколэктомия была выполнена в связи с подозрением на опухоль слепой кишки, у 12 из них диагноз оставался неопределенным, но правая гемиколэктомия была выполнена в связи с подозрением на злокачественное новообразование.В общей сложности 32 пациентам была выполнена илеоцекальная резекция, 16 — правая гемиколэктомия. Илеоцекальная резекция была выполнена путем удлинения разреза Мак-Берни у 28 пациентов, но 4 пациентам потребовался отдельный разрез по средней линии из-за сложности воздействия. Правосторонняя гемиколэктомия была выполнена через разрез по средней линии у всех 16 пациентов. Первичный илеоколичественный анастомоз конец в бок выполнен во всех случаях.
Рисунок 4
Неожиданная илеоцекальная масса (красная стрелка). Конечной патологией препарата является злокачественная мезенхимальная опухоль.
Во время операции хирурги изучили образцы макроскопически и у 16 пациентов заподозрили злокачественное новообразование. Гистопатологические диагнозы этих пациентов: туберкулез у 4, флегмона придатка у 4, неспецифическая гранулематозная болезнь у 2, аппендекулярный эндометриоз у 2 и злокачественное мезенхимальное новообразование у 4 пациентов. В целом гистопатологические диагнозы были следующими: флегмона аппендикса у 18, перфорированный дивертикулит слепой кишки у 12, туберкулез у 6, разрыв аппендикулярной и слепой кишки у 4 пациентов, злокачественное мезенхимальное новообразование у 4 пациентов, неспецифическая гранулематозная болезнь у 2 и аппендекулярный эндометриоз у 2 пациентов. (Таблица 6) (Рисунок 5).
Рисунок 5
Илеоцекальный туберкулез. Туберкулезные гранулематозные образования с казеозным некрозом в центре и заметной манжетой лимфоцитов и плазматических клеток на периферии.
Таблица 6
Патология финальная
Смертности не было, все пациенты выписаны в хорошем состоянии. Было только одно осложнение раневой инфекции. Продолжительность послеоперационного пребывания в больнице составляла от 1 до 7 дней, особенно в зависимости от сопутствующих заболеваний.
Слизистая оболочка слепой кишки — обзор
3.1 Структура и функция рецептора PPARγ
PPARγ (NR1C3), клонированный и охарактеризованный у Xenopus laevis в 1992 г. (Dreyer et al., 1992), широко экспрессируется в жировой ткани и иммунной системе. / воспалительные клетки (например, моноциты, макрофаги), слизистую оболочку толстой и слепой кишки и плаценту (Berger & Moller, 2002; Michalik et al., 2006). По сравнению с другими PPAR уровни экспрессии PPARγ ниже в скелетных мышцах и печени и наиболее ограничены в головном мозге (базальные ганглии, грушевидная кора, гиппокамп, гипоталамус) (Berger & Moller, 2002; Michalik et al., 2006).
PPARγ играет важную роль в дифференцировке и функционировании коричневых и белых адипоцитов и способствует накоплению липидов в адипоцитах (Tontonoz & Spiegelman, 2008). PPARγ представляет собой молекулярную связь между метаболизмом липидов и углеводов, так как он также участвует в гомеостазе глюкозы и играет роль в улучшении чувствительности к инсулину (Tontonoz & Spiegelman, 2008). По этой причине синтетические агонисты PPARγ (тиазолидиндионы, т.е. пиоглитазон) клинически используются в качестве сенсибилизаторов инсулина для лечения пациентов с диабетом 2 типа.PPARγ также оказывает противовоспалительное действие в различных тканях, включая нервную систему (Pistis & Melis, 2010).
Белок PPARγ имеет два N-концевых варианта, образованных альтернативными промоторами и первыми экзонами (Fajas et al., 1997). PPARγ1 содержит дополнительно 30 аминокислот в N-концевой области, участвующих в лиганд-независимой активации, но эта функция очень слабая во всем семействе PPAR по сравнению с другими ядерными рецепторами, поскольку для активации транскрипции генов требуется связывание лиганда с PPAR, с небольшой конститутивной активностью или без нее в отсутствие лигандов.Экспрессия двух вариантов PPARγ зависит от ткани: PPARγ1 обнаруживается в широком диапазоне тканей; тогда как PPARγ2 более ограничен жировой тканью. Белок также содержит ДНК-связывающий домен и С-концевой лиганд-связывающий домен (Tontonoz & Spiegelman, 2008).
Подобно PPARα, связывание агонистов с PPARγ приводит к трансактивации за счет образования гетеродимеров с RXR и связывания со специфическими последовательностями PPRE в ДНК, обнаруженными на промоторах генов-мишеней PPARγ.Некоторые из этих генов-мишеней участвуют в метаболическом гомеостазе. Кроме того, PPARγ индуцирует трансрепрессию генов воспалительного ответа. В отличие от трансактивации, трансрепрессия не включает связывание ядерного рецептора с PPRE, но PPARγ противодействует сигнально-зависимой активации своих генов-мишеней другими классами факторов транскрипции, включая белки NF-κB, AP-1, STAT и NFAT, тем самым подавляя воспалительные сигнальные пути (Straus & Glass, 2007). Агонисты PPARγ оказывают дополнительные положительные эффекты на воспаление, такие как снижение продукции провоспалительных молекул в Т-лимфоцитах, усиление экспрессии противовоспалительных медиаторов в иммунной системе и снижение уровней цитокинов (TNF-α, IL-1 и IL -6) (Цзян, Тинг и Сид, 1998).
Идентичность эндогенных лигандов PPARγ in vivo остается неясной. Однако было показано, что несколько молекул активируют PPARγ, такие как полиненасыщенные жирные кислоты, простаноиды (например, 15-дезокси-D12,14 простагландин J2), окисленные жирные кислоты (например, 9-HODE, 13-HODE), нитрованные жирные кислоты. и лизофосфатидная кислота, хотя и в очень высоких и, возможно, супрафизиологических концентрациях.
Слепая кишка — положение — сосудистая сеть
Слепая кишка является наиболее проксимальной частью толстой кишки и расположена между подвздошной кишкой (дистальным отделом тонкой кишки) и восходящей ободочной кишкой.
Слепая кишка, служившая местом для переваривания целлюлозы у наших предков, теперь просто служит резервуаром для химуса, который она получает из подвздошной кишки.
В этой статье мы рассмотрим анатомию слепой кишки — ее анатомическое строение, сосудисто-нервное кровоснабжение и лимфодренаж.
Анатомическое строение и взаимосвязи
Слепая кишка является наиболее проксимальной частью толстой кишки и находится в правой подвздошной ямке брюшной полости.Он расположен ниже илеоцекального перехода, и его можно пальпировать, если он увеличен из-за фекалий, воспаления или злокачественного новообразования.
Слепая кишка получила свое название от нижнего слепого конца («слепая кишка» происходит от латинского слова « caecus », что означает «слепой»). Сверху слепая кишка переходит в восходящую ободочную кишку. В отличие от восходящей ободочной кишки, слепая кишка является внутрибрюшинной и имеет изменчивую брыжейку.
Между слепой кишкой и подвздошной кишкой находится илеоцекальный клапан .Эта структура предотвращает рефлюкс содержимого толстой кишки в подвздошную кишку во время перистальтики и, как считается, действует пассивно, в отличие от определенного мышечного сфинктера.
Примечание. В случаях непроходимости толстой кишки некомпетентный илеоцекальный клапан является парадоксальным преимуществом, поскольку он позволяет ретроградному прохождению содержимого кишечника обратно в подвздошную кишку. Это помогает декомпрессировать слепую кишку и предотвратить обструкцию и перфорацию «замкнутого контура».
Рис. 1. Слепая кишка.Обратите внимание на слепой конец снизу и его непрерывность с восходящей ободочной кишкой сверху. [/ Caption]
Нейроваскулярное снабжение
Слепая кишка происходит из средней кишки эмбриона. Следовательно, кровоснабжение сосудов осуществляется через ветви верхних брыжеечных сосудов .
Артериальное кровоснабжение идет от подвздошно-ободочной артерии , ветви верхней брыжеечной артерии. Впоследствии он разделяется на переднюю и заднюю слепые артерии, которые напрямую снабжают слепую кишку.Венозный отток обеспечивается соответствующей подвздошно-ободочной веной и впадает в верхнюю брыжеечную вену.
Симпатическая и парасимпатическая ветви вегетативной нервной системы иннервируют слепую кишку и аппендикс. Это достигается за счет подвздошно-ободочной ветви верхнего брыжеечного сплетения , которая проходит по тому же пути, что и подвздошно-ободочная артерия, и несет волокна блуждающего нерва и симпатические нервные волокна.
Лимфодренаж
Лимфа из слепой кишки оттекает в подвздошно-ободочные лимфатические узлы (которые окружают подвздошно-ободочную артерию).
Рис. 2. Лимфодренаж слепой кишки и аппендикса. [/ caption]
[старт-клиника]
Клиническая значимость: Заворот слепой кишки
Заворот возникает, когда часть кишечника «скручивается» сама по себе, вызывая закупорку просвета. Заворот слепой кишки составляет примерно 10% всех заворотов кишечника (наиболее частым местом является сигмовидная кишка).
Общие клинические признаки включают колики в животе, вздутие живота и абсолютный запор.

 ; 2015 Aug 21.
; 2015 Aug 21. Благодаря современному оборудованию, которым располагает клиника установка TrueBeam «Новалис»), здесь проводятся безопасные и эффективные сеансы лучевой терапии. Современные линейные ускорители дают возможность воздействовать на опухоль прицельно, уничтожая раковые клетки;
Благодаря современному оборудованию, которым располагает клиника установка TrueBeam «Новалис»), здесь проводятся безопасные и эффективные сеансы лучевой терапии. Современные линейные ускорители дают возможность воздействовать на опухоль прицельно, уничтожая раковые клетки; Пациенту назначают сочетание нескольких препаратов, которые неплохо переносятся и эффективно справляются со своей задачей. На раннем этапе болезни может заменить ослабленным пациентам хирургическое вмешательство;
Пациенту назначают сочетание нескольких препаратов, которые неплохо переносятся и эффективно справляются со своей задачей. На раннем этапе болезни может заменить ослабленным пациентам хирургическое вмешательство; Исследование кишечника при помощи специального гибкого прибора с камерой на конце. Колоноскопия проводится под обезболиванием и может сопровождаться биопсией или удалением доброкачественных новообразований;
Исследование кишечника при помощи специального гибкого прибора с камерой на конце. Колоноскопия проводится под обезболиванием и может сопровождаться биопсией или удалением доброкачественных новообразований; Если болезнь находится на первой стадии развития, нет прорастания раковых клеток в соседние органы и отсутствуют метастазы, в клинике Топ Ассута проводят лапароскопическую операцию. Этот малоинвазивный способ является наиболее щадящим для пациента: не требуется делать обширных разрезов, оперативное вмешательство осуществляется через несколько проколов в брюшине.
Если болезнь находится на первой стадии развития, нет прорастания раковых клеток в соседние органы и отсутствуют метастазы, в клинике Топ Ассута проводят лапароскопическую операцию. Этот малоинвазивный способ является наиболее щадящим для пациента: не требуется делать обширных разрезов, оперативное вмешательство осуществляется через несколько проколов в брюшине.