Ожирение печени — Лечение народными средствами — ЗДОРОВЬЕ — Блог и новости
Ожирение печени — Лечение народными средствами
Ожирение печени, также называемая стеатозом печени, является результатом избыточного жира в клетках печени. Из-за некоторых вредных привычек в нашей повседневной жизни, таких как нездоровая диета, употребление алкоголя, в печени накапливается жировая ткань и вызывает функциональные и структурные нарушения. Ожирение печени может закончиться раком печени или циррозом. Несмотря на то, что в настоящее время не существуют проверенные точные решения для избежания жира в печени, с небольшим предосторожением, изменив наш образ жизни, похудев и придав большую физическую активность нашей жизни, мы можем уменьшить количество жировой ткани в печени.
Что вызывает ожирение печени?
· Сахарные напитки и продукты питания: Если у вас в холодильнике упакованные продукты и газированные напитки вместо свежих фруктов, овощей и воды, то в вашем теле увеличится количество глюкозы, фруктозы и кукурузного сиропа.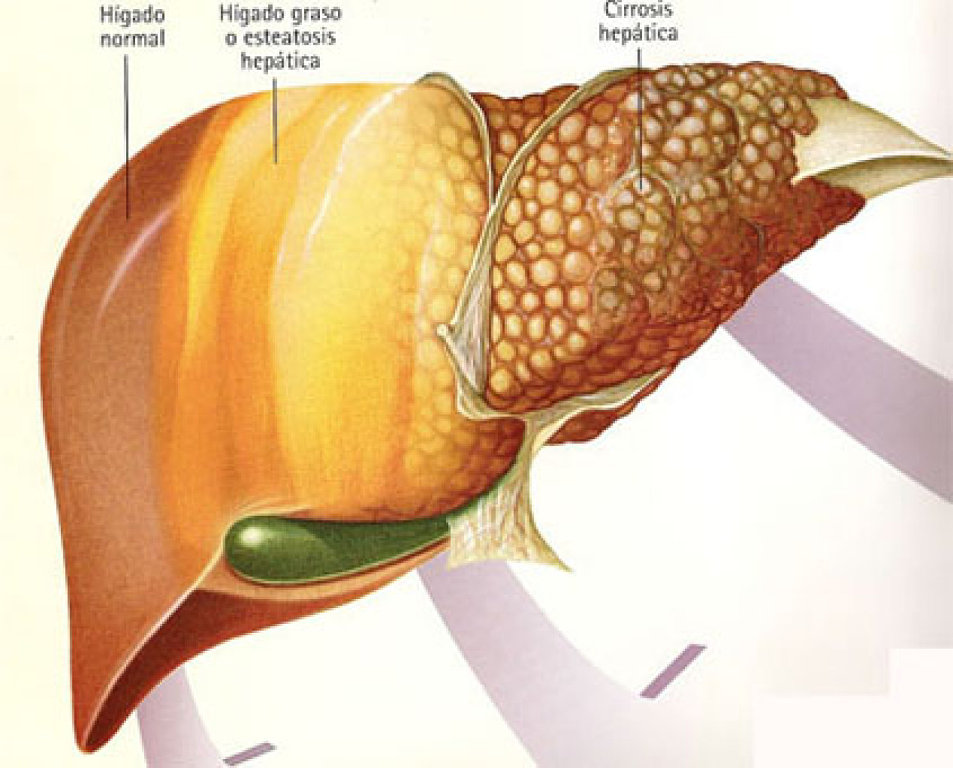 Исследования показывают, что наличие большего количества упакованных продуктов питания и газированных напитков вызывает ожирение и создает резистентность к инсулину и приводит к накоплению жировой ткани в печени. Чтобы этого избежать, вы должны держаться подальше от продуктов, содержащих консерванты и добавки. Вы должны заменить газированные напитки водой, кофе и чаем, гамбургеры с рыбой и картофель-фри с салатом. Вместо простых углеводов (например, белого хлеба, картофеля, кукурузы, пиццы, макаронных изделий, чипсов, злаков, газированных напитков) вы должны питаться сложными углеводами (например, хлеб из цельного зерна, свежие фрукты и зеленый овощ).
Исследования показывают, что наличие большего количества упакованных продуктов питания и газированных напитков вызывает ожирение и создает резистентность к инсулину и приводит к накоплению жировой ткани в печени. Чтобы этого избежать, вы должны держаться подальше от продуктов, содержащих консерванты и добавки. Вы должны заменить газированные напитки водой, кофе и чаем, гамбургеры с рыбой и картофель-фри с салатом. Вместо простых углеводов (например, белого хлеба, картофеля, кукурузы, пиццы, макаронных изделий, чипсов, злаков, газированных напитков) вы должны питаться сложными углеводами (например, хлеб из цельного зерна, свежие фрукты и зеленый овощ).
· Сидячий образ жизни: Если у вас сидячий образ жизни и вы работаете по 7-8 часов в день сидя, то вы рискуете. Постарайтесь двигаться и делать физические упражнения, насколько это возможно. Прогулки по 45 минут в день помогают замедлить рост жира в печени. Физическая активность снижает резистентность к инсулину, которая играет существенную роль в жировой болезни печени.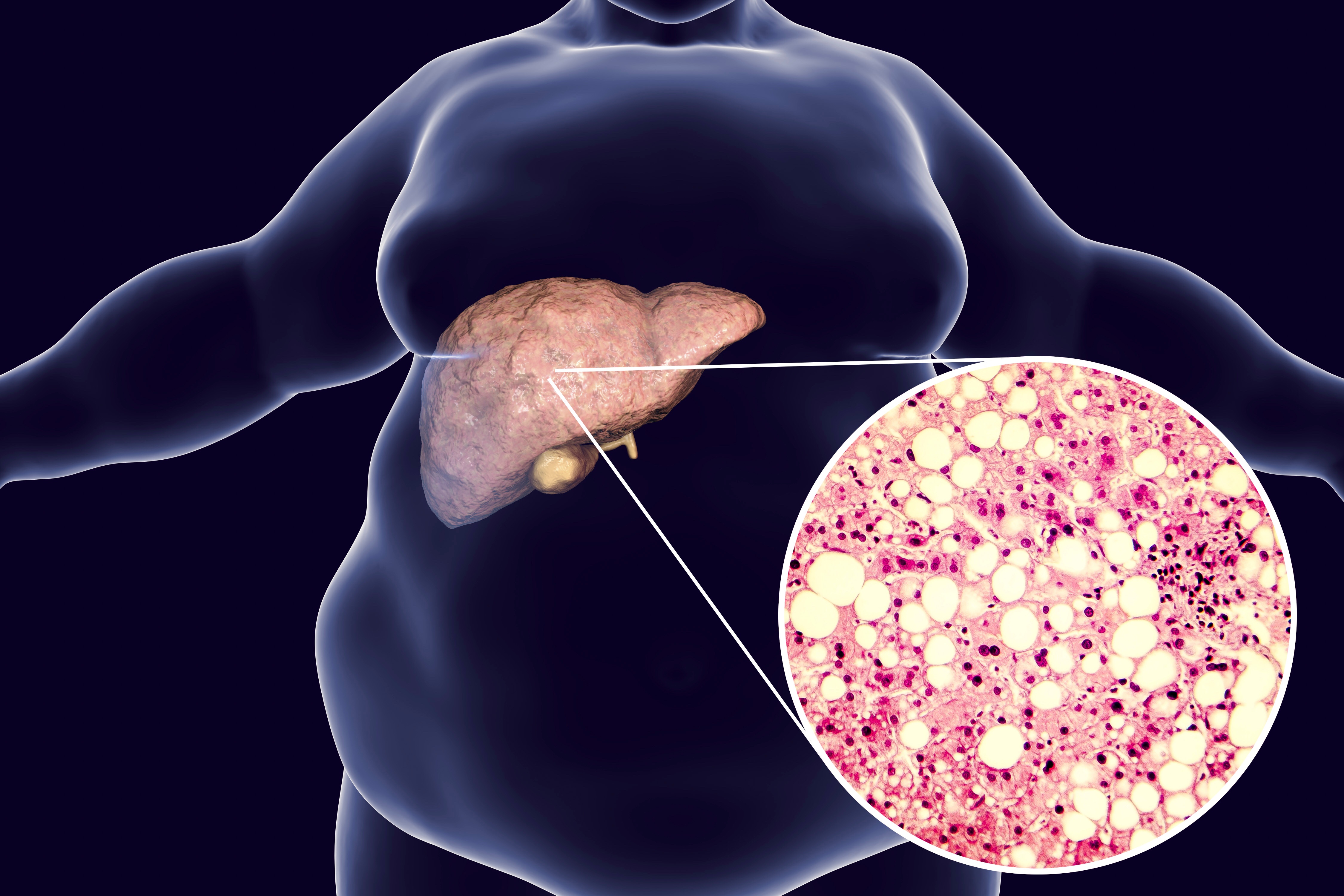 Если у вас есть возможность делать пилатес, плавать или заниматься какой-либо физической деятельностью, вы снижаете риск развития жира в печени.
Если у вас есть возможность делать пилатес, плавать или заниматься какой-либо физической деятельностью, вы снижаете риск развития жира в печени.
· Алкоголь: Если вы регулярно пьёте, вам может угрожать ожирение печени. Если вы будете держаться подальше от алкоголя в течение примерно шести недель, то жировая ткань в печени начнёт исчезать. Так же, чрезмерное употребление алкоголя может привести к циррозу. Чтобы предотвратить всё это, вы должны придерживаться здоровых пределов. Запомните, вы не должны напиваться, чтобы избежать проблем.
Список домашних средств от ожирения печени.
· Лимон: Лимоны известны своим высоким содержанием витамина С. Лимоны также имеют глутатион, эриоцитрин и нарингинин. Эти три мушкетера являются мощными антиоксидантами, которые помогают предотвратить ожирение и детоксикацию в печени и облегчить воспаление печени. Именно по этой причине большинство людей начинают свой день с большого стакана воды, приправленного лимоном. Рецепт прост: сожмите половину лимона в стакан воды и пейте его 2 или 3 раза в день.
Рецепт прост: сожмите половину лимона в стакан воды и пейте его 2 или 3 раза в день.
· Зелёный чай: В настоящее время зеленый чай является одним из наилучших напитков, поскольку у него целебные свойства. Зеленый чай также полезен против ожирения печени, так как он блокирует количество жира, хранящегося в печени, и улучшает её функцию. Если вы регулярно пьёте 2 или 3 чашки зеленого чая в день, то это снижет риск развития ожирения печени.
· Яблочный уксус: Яблочный уксус является естественным средством, которое помогает избавиться от жировой ткани, которая накапливается в печени и вредит здоровью печени. Все, что вам нужно сделать, это добавить ложку яблочного уксуса в стакан теплой воды и пить его два раза в день до еды. Если хотите, вы также можете добавить чайную ложку меда. Вы должны продолжать использовать этот метод регулярно в течение 1-2 месяцев.
Ожирение печени — причины, симптомы, лечение в СПб / Гастро-гепатоцентр ЭКСПЕРТ
Когда жир накапливается в печени,а вы не знаете? Неочевидные факторы риска
Мало кто идет к врачу, чувствуя себя здоровым. Многие не идут, даже если есть симптомы. Поэтому ожирение печени выявляется чаще всего случайно, во время обследования по поводу других заболеваний.
Многие не идут, даже если есть симптомы. Поэтому ожирение печени выявляется чаще всего случайно, во время обследования по поводу других заболеваний.
Кому стоит поберечься? В группе риска по ожирению печени те,кто:
- Придерживаются строгих диет или резко и быстро похудели. Пациент теряет вес, радуясь достижениям и отражению в зеркале, а печень накапливает жир.
- Питаются пищей с высоким содержанием быстрых углеводов и вредных жиров — а организм нуждается в большем количестве инсулина, поджелудочная железа вырабатывает его с избытком, а инсулин усиливает накопление жира в печени.
- Болеют сахарным диабетом 2 типа — опять же из-за того, что инсулина при этом заболевании много, он заставляет печень накапливать жир. И другие гормональные расстройства, например, недостаток гормонов щитовидной железы, тоже отражаются на печени.
- Принимают лекарства по другим поводам — например, многие контрацептивы вызывают ожирение печени.
 В «черном списке» — некоторые антибиотики, лекарства от аритмии, противоопухолевые и многие другие препараты.
В «черном списке» — некоторые антибиотики, лекарства от аритмии, противоопухолевые и многие другие препараты.
От ожирения печени к диабету — один шаг
И все же, «чемпионы» по риску для печени — те, кто страдают ожирением. При этом состоянии в печень поступает больше свободных жирных кислот, и они откладываются в клетках печени в виде жира. Клетки теряют чувствительность к инсулину, которого становится все больше, происходит срыв, и развивается диабет.
Любите расслабиться с бокалом спиртного? Ожирение печени на горизонте
Алкоголь в процессе обмена превращается в жир, который накапливают клетки печени. Потом клетки переполняются жиром, не получают должного питания и гибнут. Это есть и причина цирроза у тех, кто «употребляет».
Что делать, если печень ожирела? Разъясняет врач-эндокринолог
Исследования здоровых людей показывают, что у трети из них — жирная печень. Почему так происходит и как этого избежать? Об этом наш разговор с врачом-эндокринологом областного эндокринологического диспансера Светланой Галушко.
– У людей с жирной печенью (это официальный медицинский термин) – артериальное давление не только повышено, но имеет «неправильный» суточный ритм: ночью оно не снижается, как у обычного человека. Беда в том, что жирная печень себя никак не проявляет, – подчеркнула Светлана Иосифовна. – Это патологическое состояние, которое в медицинских диагнозах может звучать по-разному: жировая дистрофия, жировой гепатоз, стеатоз печени. Все эти названия описывают одно и то же состояние, которое характеризуется избыточным отложением жира (липидов) в клетках печени.
– Но ведь известно, что какое-то количество жира в этом органе необходимо.
– Совершенно верно. Это свое-образный стратегический запас энергии, в том числе и для работы самих клеток печени. Но избыток жира может привести к достаточно тяжелым последствиям. Если в норме в клетках печени содержание липидов около 5%, то при жировой инфильтрации оно может достигать более 50% массы печени. Правда, хочу особо подчеркнуть: жировая дистрофия печени – состояние обратимое. Если причины заболевания устранены, то можно либо полностью восстановить нормальную структуру органа, либо сохранить ту стадию, когда он еще способен полноценно выполнять свои функции.
Правда, хочу особо подчеркнуть: жировая дистрофия печени – состояние обратимое. Если причины заболевания устранены, то можно либо полностью восстановить нормальную структуру органа, либо сохранить ту стадию, когда он еще способен полноценно выполнять свои функции.
– Как выявляется ожирение печени?
– При проведении ультразвукового исследования или при выявлении изменения печеночных показателей. Большинство пациентов не имеют симптомов. Накопление жира в гепатоцитах происходит не вдруг, этот процесс довольно долгий. Обычно при длительной жировой или токсической нагрузке на орган жировой гепатоз формируется к 40 – 45 годам. Избыточный жир, скапливающийся в печеночных клетках, под влиянием, например, алкоголя, лекарств, большого количества нитратов в пище, воздействия экологических, токсических факторов может окисляться с образованием высокоактивных соединений, дополнительно повреждающих гепатоцит. Развивается гепатит, то есть воспаление печени. В этом аспекте ожирение печени уместно сравнить со складом легковоспламеняющихся жировых материалов, так как бывает достаточно одной искры для возникновения пожара. Прогрессирование воспаления ведет к гибели клеток печени, замещению их пустой соединительной тканью, а в итоге – к циррозу печени и развитию недостаточности.
Прогрессирование воспаления ведет к гибели клеток печени, замещению их пустой соединительной тканью, а в итоге – к циррозу печени и развитию недостаточности.
– У людей какого возраста чаще всего выявляют ожирение печени?
– Жировая дистрофия этого органа встречается во всех возрастных группах, но ее частота растет с возрастом, особенно после 45 лет. У женщин основная причина заболевания – избыточная масса тела.
У 75% людей с повышенной массой тела развивается жировая дистрофия печени, у 20% – стеатогепатит (ожирение с воспалительной реакцией по типу гепатита) и у 2% – цирроз печени. Наиболее опасен так называемый абдоминальный тип ожирения, когда жир преимущественно откладывается в области живота. Простым маркером абдоминального ожирения является увеличение окружности талии у мужчин более 102 см, у женщин – более 88 см.
– Что делать, если человек худой, а печень ожирела? Почему так происходит?
– Такая ситуация возможна при несбалансированном питании, например, при уменьшении белка в рационе, чрезмерном увлечении ограничительными диетами, при резком похудении. Дело в том, что в нормальных условиях жиры в печени используются в первую очередь как источник энергии и стройматериалов для синтеза важнейших для организма веществ – холестерина, гормонов, ферментов. Не получат печеночные клетки жирные кислоты – и серьезно пострадают многие важные функции организма. Когда человек голодает, печень начинает энергично запасать липиды на черный день. У мужчин среди развития жирового гепатоза на первом месте стоит воздействие алкоголя. Установлена прямая зависимость между увлечением спиртным и риском развития хронического заболевания печени. Любители не только выпить, но и закусить пищей, богатой жирами, специями, рискуют еще больше. Не случайно жировой гепатоз встречается у людей обеспеченных гораздо чаще, чем у менее состоятельных, не балующих себя деликатесами. Умеренно выраженный жировой гепатоз сопутствует многим заболеваниям.
Дело в том, что в нормальных условиях жиры в печени используются в первую очередь как источник энергии и стройматериалов для синтеза важнейших для организма веществ – холестерина, гормонов, ферментов. Не получат печеночные клетки жирные кислоты – и серьезно пострадают многие важные функции организма. Когда человек голодает, печень начинает энергично запасать липиды на черный день. У мужчин среди развития жирового гепатоза на первом месте стоит воздействие алкоголя. Установлена прямая зависимость между увлечением спиртным и риском развития хронического заболевания печени. Любители не только выпить, но и закусить пищей, богатой жирами, специями, рискуют еще больше. Не случайно жировой гепатоз встречается у людей обеспеченных гораздо чаще, чем у менее состоятельных, не балующих себя деликатесами. Умеренно выраженный жировой гепатоз сопутствует многим заболеваниям.
– Каким?
– Практически у всех больных сахарным диабетом 2-го типа отмечается избыточное отложение жира в печеночных клетках. Повышение уровня холестерина и триглицеридов в крови также является индикатором нарушения жирового обмена в печеночных клетках. Хронические вирусные гепатиты, особенно гепатит С, практически всегда сопровождаются жировой дистрофией печени. Примерно треть больных, страдающих хроническим панкреатитом, в качестве сопутствующей болезни имеют жировой гепатоз. Иногда жировая болезнь печени развивается под воздействием токсических химических веществ, независимо от пути их проникновения в организм – с пищей, водой или воздухом. Главные факторы риска повреждения печени: продукты бытовой химии, пестициды в овощах, выбросы промышленных предприятий, то есть токсические вещества.
Повышение уровня холестерина и триглицеридов в крови также является индикатором нарушения жирового обмена в печеночных клетках. Хронические вирусные гепатиты, особенно гепатит С, практически всегда сопровождаются жировой дистрофией печени. Примерно треть больных, страдающих хроническим панкреатитом, в качестве сопутствующей болезни имеют жировой гепатоз. Иногда жировая болезнь печени развивается под воздействием токсических химических веществ, независимо от пути их проникновения в организм – с пищей, водой или воздухом. Главные факторы риска повреждения печени: продукты бытовой химии, пестициды в овощах, выбросы промышленных предприятий, то есть токсические вещества.
– В этом ряду, видимо, бесконтрольный прием лекарств.
– Абсолютно верно. Все чаще заболевания печени возникают в результате нерационального приема лекарств. Почувствовав недомогание, мы спешим не к врачу, а бежим в аптеку, начинаем глотать лекарства горстями на свой страх и риск в надежде, что хоть одно из них поможет. Между тем, самые обычные лекарства, наподобие витамина А, парацетамола, аспирина, противовоспалительных средств, противозачаточных таблеток и даже безобидного чая с мелиссой при нерациональном употреблении могут стать причиной развития жировой дистрофии печени! Сенека в свое время сказал: «Иные лекарства опасней самих болезней», об этом нужно помнить. К гепатозу также может привести кислородная недостаточность при заболеваниях легких, бронхов, сердечно-сосудистой системы.
Между тем, самые обычные лекарства, наподобие витамина А, парацетамола, аспирина, противовоспалительных средств, противозачаточных таблеток и даже безобидного чая с мелиссой при нерациональном употреблении могут стать причиной развития жировой дистрофии печени! Сенека в свое время сказал: «Иные лекарства опасней самих болезней», об этом нужно помнить. К гепатозу также может привести кислородная недостаточность при заболеваниях легких, бронхов, сердечно-сосудистой системы.
– Говорят: все болячки молодеют. Касается ли это утверждение гепатоза?
– Касается. И связана наметившаяся в последние годы тенденция к омоложению жировой болезни с употреблением подростками алкоголя, наркотических средств (кокаин, опиаты, экстези, кофеин и т. д.) и энергетических напитков. Алкоголь – это самая распространенная причина жирной печени. В последнее время все чаще диагностируют жирную печень у политиков, бизнесменов, офисных менеджеров, для которых рюмочка хорошего коньяка – непременный атрибут фуршетов и презентаций либо средство для снятия стресса после рабочего дня, а иногда и во время.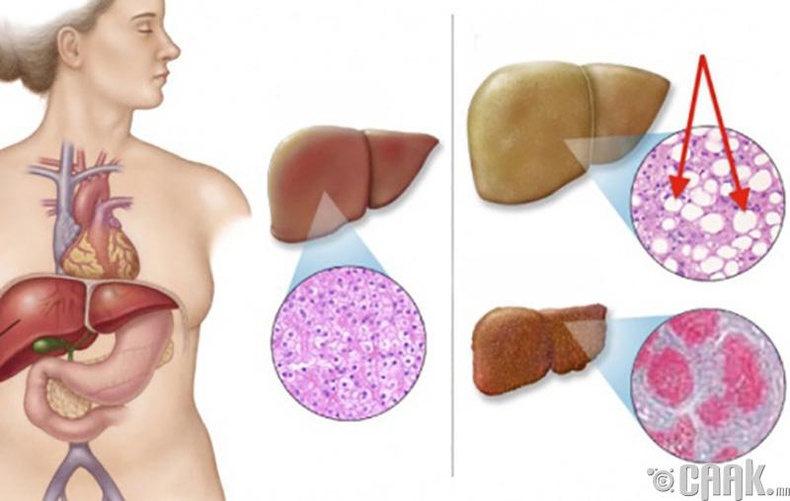 Когда обнаруживаются патологические изменения печени, то пациенты бывают очень удивлены. Они же не считают себя пьющими! У женщин алкогольная жировая дистрофия печени развивается при употреблении меньшего количества алкоголя за более короткий период, и заболевание протекает тяжелее, чем у мужчин. Надо твердо знать, что безопасных доз алкоголя не существует ни для кого.
Когда обнаруживаются патологические изменения печени, то пациенты бывают очень удивлены. Они же не считают себя пьющими! У женщин алкогольная жировая дистрофия печени развивается при употреблении меньшего количества алкоголя за более короткий период, и заболевание протекает тяжелее, чем у мужчин. Надо твердо знать, что безопасных доз алкоголя не существует ни для кого.
К слову, жировой гепатоз является потенциальной причиной развития гепатита, цирроза и рака печени. Чрезмерное накопление жира в печени сопровождается жировыми отложениями и в поджелудочной железе с нарушением ее пищеварительной функции.
– Что делать, если уже прозвучали звоночки?
– Первичная профилактика жирового гепатоза проста. Как это ни банально, но нужно вести здоровый образ жизни. Не переедать, не есть на ночь, не увлекаться жирами и углеводами, алкоголем (особенно людям, страдающим сахарным диабетом и сердечно-сосудистыми заболеваниями), не заниматься самолечением. Следует употреблять больше растительной пищи, рыбы, молочных продуктов, больше двигаться. Что касается профилактики развития более серьезных нарушений – гепатита и цирроза, то здесь следует вести речь об обязательном наблюдении у врача-специалиста, который, во-первых, назначит полное адекватное обследование, во-вторых, при выявлении причин ожирения печени порекомендует соответствующее лечение и даст конкретные указания по изменению образа жизни и диеты.
Что касается профилактики развития более серьезных нарушений – гепатита и цирроза, то здесь следует вести речь об обязательном наблюдении у врача-специалиста, который, во-первых, назначит полное адекватное обследование, во-вторых, при выявлении причин ожирения печени порекомендует соответствующее лечение и даст конкретные указания по изменению образа жизни и диеты.
– Скажите, что с больной печенью противопоказано в плане еды?
– Не любит печень маринованное, копченое, продукты, содержащие различные консерванты и стабилизаторы, острые блюда и приправы. Пагубное действие на этот орган оказывают редька, редис, чеснок, сало.
Печень страдает от жирного мяса, особенно свинины и баранины, мяса гуся и утки, наваристых бульонов, любых маргаринов и майонезов, спиртных напитков.
– А что печень любит?
– Свежеприготовленную пищу без консервантов, все нежирные, приготовленные на пару блюда. Каждый день нужно есть морковь, капусту, свеклу, кукурузу, помидоры, огурцы, кабачки, тыкву, петрушку, укроп. Моркови необходимо съедать не менее 150 г с добавлением растительного масла. Из фруктов и ягод особенно целебны бананы, яблоки, финики, чернослив. Из белковых продуктов предпочтительнее нежирная рыба – треска, камбала, хек. Воду следует пить только очищенную через фильтр. Из минеральных вод предпочтительнее «Ессентуки №4» и «Ессентуки №17», «Славянская», «Нарзан».
Моркови необходимо съедать не менее 150 г с добавлением растительного масла. Из фруктов и ягод особенно целебны бананы, яблоки, финики, чернослив. Из белковых продуктов предпочтительнее нежирная рыба – треска, камбала, хек. Воду следует пить только очищенную через фильтр. Из минеральных вод предпочтительнее «Ессентуки №4» и «Ессентуки №17», «Славянская», «Нарзан».
Что делать, если у вас жировой гепатоз?
1. Берегите печень от токсинов, в первую очередь – от алкоголя.
2. Избавляйтесь от лишнего веса, если он повышенный, делайте это постепенно, худейте примерно на 400 – 500 г в неделю.
3. Ешьте здоровую пищу, богатую растительной клетчаткой.
4. Занимайтесь физкультурой. Упражняйтесь по 30 минут 5 – 7 раз в неделю.
5. Не занимайтесь самолечением, не принимайте всевозможные БАДы и растительные настои для «очистки» печени.
6. При сахарном диабете строго контролируйте уровень глюкозы (лучше приобрести глюкометр).
7. Контролируйте уровень холестерина (не реже одного раза в полгода).
8. Когда указанных мер недостаточно, обращайтесь к врачу, который назначит специальные лекарственные препараты, влияющие на обмен жиров в печени.
Фото из открытых источников.
При использовании материалов vitvesti.by указание источника и размещение активной ссылки на публикацию обязательны
Ожирение и жирная печень — Американский фонд печени
Месяц, посвященный важности осведомленности о печени, дает вам возможность сосредоточиться на той важной роли, которую играет печень. Вы также можете узнать о различных формах заболеваний печени, в том числе об угрозе, которую представляют ожирение и жирная печень.
И для начала, почему бы не пройти быструю викторину, чтобы проверить свои знания о заболеваниях печени? Это определенно быстро — всего четыре вопроса!
Что вы знаете о заболеваниях печени? Как раз к Месяцу осведомленности о печени 2013, вот небольшая викторина с ответами:
- Q: Сколько людей в Америке страдают той или иной формой заболевания печени?
A: 30 млн - Q: Сколько существует видов болезней?
A: Более 100 - Q: Можно ли иметь заболевание печени и не знать об этом?
A: Да, шокирующим фактом является то, что около 75 процентов населения, инфицированного гепатитом B и гепатитом C, даже не подозревают, что они инфицированы.
- Q: Правда ли, что болезнь печени в первую очередь вызвана злоупотреблением алкоголем и наркотиками?
A: Нет, хотя заболевание печени продолжает оставаться одной из причин, правда в том, что заболевание печени может возникать по многим другим причинам, включая растущий уровень ожирения в Соединенных Штатах.
Важная роль печени
Как показывает краткая викторина, Американскому фонду печени в течение всего года, но особенно в течение месяца осведомленности о печени, крайне необходимо информировать широкую общественность о важной роли, которую играет печень, и о том, как поддерживать здоровье печени.
Повышенное внимание к жирной печени
В октябре Фонд по-прежнему уделяет большое внимание причинам и лечению заболеваний печени, таких как гепатит A, B и C; цирроз, атрезия желчных путей и рак печени.
Но Фонд также использует повышенную осведомленность во время Месяца осведомленности о печени, чтобы привлечь внимание к тревожному росту заболеваемости неалкогольной жировой болезнью печени (НАЖБП), которая поразительно поражает до 25 процентов людей в Соединенных Штатах. .
.
Как следует из названия, НАЖБП — это накопление лишнего жира в печени, которое не вызвано алкоголем. Жир в печени — это нормально. Но если от 5 до 10 процентов веса печени составляет жир, это называется «жирной печенью».
Чаще всего НАЖБП развивается у людей с избыточным весом, ожирением или диабетом, высоким уровнем холестерина или триглицеридов. Сидячий образ жизни — еще один важный фактор, способствующий возникновению НАЖБП.
По этим причинам беспокойство продолжает расти, поскольку, по оценкам, каждый десятый ребенок — а это семь миллионов детей в Соединенных Штатах — имеет жирную печень.
НАЛФО может стать еще серьезнее. Он может прогрессировать до безалкогольного стеатогепатита (НАСГ), что означает, что наряду с жиром возникает воспаление и повреждение печени. Опухшая печень со временем может вызвать рубцевание (цирроз) и даже привести к раку печени или печеночной недостаточности.
Ссылки по теме
Учитывая широкий спектр вопросов, касающихся здоровья печени, Американский фонд печени предлагает общественности: «13 способов сохранить здоровье печени в 2013 году».
Если «Месяц осведомленности о печени» отчасти предназначен для иллюстрации различных типов и стадий заболевания печени и лечения, Дэвид Ронкари — прекрасный пример человека, прошедшего через многие из этих этапов. Прочтите его рассказ.
Ожирение печени: симптомы, лечение и профилактика
Ожирение печени (жировой гепатоз) – заболевание, при котором происходит перерождение печеночной ткани в жировую. Жировым гепатозом одинаково часто страдают и мужчины и женщины. Причин, которые могут привести к этому состоянию очень много, но самой распространенной является злоупотребление жирной пищей и алкоголем. Ожирение печени также может развиться и в результате нарушения обмена веществ, белкового и витаминного голодания, хронического отравления некоторыми токсическими соединениями. Повышен риск заболевания у людей, страдающих сахарным диабетом и тиреотоксикозом.
Симптомы ожирения печени
Первые симптомы ожирения печения неспецифичны — тошнота, дискомфорт в животе, тяжесть в правом подреберье.
На ранних стадиях заболевания и в случаях, когда причиной жирового гепатоза являются эндокринные патологии, признаки заболевания могут длительное время не проявляться или маскироваться за симптомами основной болезни.
Обычно больных беспокоит расстройство пищеварения, тошнота, иногда рвота, чувство тяжести в правом подреберье. При прогрессировании заболевания может произойти общее ухудшение самочувствия, больные жалуются на слабость, повышенную утомляемость, снижение работоспособности. В ряде случаев может развиться желтуха, сопровождаемая зудом кожи. Очень часто у больных увеличивается печень, люди с астеничным телосложением могут самостоятельно прощупать ее край. Поверхность его будет ровная, гладкая, но при надавливании на край печени пациенты будет испытывать боль.
Похожие жалобы могут наблюдаться и при других заболеваниях печени и желудочно-кишечного тракта, поэтому при появлении вышеописанных симптомов следует обратиться к врачу, а не заниматься самодиагностикой и самолечением. Для уточнения диагноза врач назначит ряд лабораторных (биохимический анализ крови) и инструментальных исследования (ультразвуковое исследование органов брюшной полости). Если после проведенного обследования врач сомневается в диагнозе, то больному выполняется биопсия тканей печени.
Лечение жирового гепатоза
Пациент с ожирением печени должен быть готов к тому, что лечение будет длительным и потребует от него терпения и дисциплины, а в ряде случаев, отказа от вредных привычек или ухода с вредного производства.
В первую очередь необходимо устранение фактора, ставшего причиной развития жирового гепатоза, а также лечение сопутствующих заболеваний.
Больным необходимо соблюдение строгой диеты, причем особого рациона питания следует придерживаться не только во время курса лечения, но и после его окончания. Пациентам, страдающим жировым гепатозом, назначается лечебная диета №5, соблюдать которую можно 1,5–2 года, расширяя список разрешенных продуктов по согласованию с врачом. Диета исключает употребление любых жирных продуктов, будь то мясо, рыба или молочные продукты. Исключаются также консервы, копчености, острые, маринованные, жареные блюда, сдобные и кондитерские изделия с жирными кремами. Больным ожирением печени абсолютно противопоказано употребление любых спиртных напитков.
Полезно включение в рацион нежирных сортов мяса и рыбы в отварном виде, либо в виде паровых фрикаделек, тефтелей и суфле. На столе всегда должны присутствовать свежие овощи и фрукты. Рекомендуется употреблять в пищу черный хлеб, растительные масла, кисломолочные продукты с пониженным содержанием жира. Количество яиц ограничивается до одного в день, причем готовить его лучше в виде омлета.
Помимо диетотерапии больным показано медикаментозное лечение. Терапия направлена на нормализацию работы печени и желчевыводящих путей. Очень эффективны при лечении жирового гепатоза гепатопротекторы (Эссеницале, Резолют, Урсосан). Курс приема этих препаратов обычно составляет не менее 2 месяцев. Пациенты должны быть готовы к тому, что в течение жизни им придется принимать препараты этой группы с профилактической целью.
Витаминотерапия также важна в комплексном лечении заболевания. Обычно достаточно курсового приема витаминных комплексов (Биомакс, Алфавит, Компливит) 2 раза в год. Особенно полезны витамин Е, никотиновая, аскорбиновая и фолиевая кислоты, рибофлавин.
Особое внимание врачи уделяют состоянию жирового обмена у больных. В большинстве случае требует коррекция показателей липидного обмена, для чего назначаются противохолистериновые препараты (Аторис, Крестор, Вазилип).
Из народных средств борьбы с ожирением печени применяются настои и отвары шиповника, бессмертника и расторопши. Следует отметить, что принимать их следует только с разрешения лечащего врача.
Не последнее место в лечении заболевания отводится физическим нагрузкам. Это необходимо для профилактики ожирения и борьбы с избыточным весом, а также для общего укрепления организма. Очень полезны пешие прогулки на свежем воздухе, легкий бег, плаванье.
Жировой гепатоз – заболевание с благоприятным прогнозом для пациентов. Чем раньше будет начато лечение этого заболевания, тем у больного больше шансов на полное выздоровление. А при несвоевременном или неправильном лечении ожирение печени может перейти в форму хронического гепатита, а самых тяжелых случаях – цирроза печени.
Профилактика ожирения печени
При отсутствии лечения ожирение печени может трансформироваться в гепатит и даже цирроз.
Профилактика жирового гепатоза заключается в исключении факторов, повышающих риск развития заболевания. Основой ее является здоровый образ жизни, исключающий курение и употребление алкоголя. Регулярные занятия спортом, утренняя зарядка, прогулки на свежем воздухе должны войти в привычку каждого человека. Людям, страдающим заболеваниями сердечно-сосудистой и эндокринной систем и другими сопутствующими болезнями, необходимо регулярно контролировать и при необходимости корректировать уровень глюкозы и холестерина крови. Кратко эти способы можно изложить так:
- здоровое сбалансированное питание;
- снижение употребления алкоголя или полный отказ от него;
- регулярные занятия спортом;
- контроль уровня холестерина в крови для людей старше 45 лет.
myfamilydoctor.ru
Как лечить печень: 4 эффективных способа
Весна часто приходит вместе с болезнями, особенно нарушающими работу печени. Про ожирение печени можно говорить, когда жир составляет 10-15 % от ее общей массы. Данная патология во многих случаях приводит к очень серьезным последствиям.
Больные с диагнозом «жировой гепатоз» обязательно должны обратить внимание на лечение этого недуга народными средствами.
Симптомы ожирения печени
Итак, жировой гепатоз или, как его еще называют, жировая дистрофия печени иногда развивается совершенно незаметно, без особо выраженных симптомов. Но в остальных случаях об ожирении печени свидетельствуют такие симптомы:
Нарушение пищеварения;
Повышенная температура тела;
Кожный зуд;
Тяжесть и боли в правом боку;
Утренняя тошнота;
Желтушность кожи и белков глаз.
При наличии данных признаков нужно немедленно обращаться к врачу для установления точного диагноза и выявления степени ожирения.
Как лечить ожирение печени народными средствами
Лечение народными средствами в большинстве случаев приносит быстрые и эффективные результаты. Вообще существует большое количество рецептов, которые полностью избавляют от данной болезни. Вот несколько проверенных методов, как лечить ожирение печени дома:
1. Смешайте по две столовые ложки плодов расторопши и корней одуванчика. Лучше всего, если данные растения будут предварительно измельчены. В эту же смесь добавьте 1 столовую ложку измельченных листиков крапивы, березы и золотарника. Приготовленный травяной сбор залейте стаканом кипятка и настаивайте в течение 15 минут. Выпить два стакана такого настоя нужно на протяжении суток. Курс лечения составляет 1 месяц.
2. Вымойте небольшую тыкву и срежьте с нее верхушку. Семена плода аккуратно вытащите ложкой. Затем налейте в приготовленную тыкву светлый мед и закройте ее срезанной верхушкой. На две недели уберите тыкву в темное и прохладное место, после чего слейте в банку лечебный мед. Его рекомендуют принимать как лекарство от ожирения печени три раза в день (утро, обед, вечер).
3. Смешайте свежевыжатый морковный сок с парным (желательно) молоком (1:1). Температура молока должна быть не ниже 70°C. Каждый день в течение месяца на голодный желудок нужно выпивать по стакану такого молока.
4. Смешайте в равных количествах тмин, тысячелистник, фенхель, горькую полынь и мяту. Одну столовую ложку данного сбора залейте стаканом кипятка и выдержите на водяной бане около 15 минут. После чего отвар остудите, процедите и принимайте перед едой 3 раза в день по полстакана.
Вообще, нужно сказать, что при лечении ожирения печени как медикаментозно, так и народными методами, еще нужно правильно питаться и соблюдать специальную диету.
Лечебная диета: как питаться при ожирении печени
В первую очередь отметим, что диета при ожирении печени должна обязательно быть сбалансированной и насыщенной белками. Основу питания при ожирении печени, а также для профилактики данного заболевания, составляют:
Легкие супы, которые могут быть приготовлены как на молоке, так на овощном и крупяном бульоне. В общем, любой вегетарианский суп отлично подходит для лечения больных жировым гепатозом; В рационе питания обязательно должно быть отварное, но нежирное мясо;
Можно есть также и нежирную рыбу, но желательно морскую и в отварном или пропаренном виде; Употреблять в пищу не более 1 яйца в день; Ежедневно принимать такие кисломолочные продукты, как кефир, простокваша, творог и др.;
Хлеба белого и черного есть совсем немного и полностью отказаться от сдобы!
Естественно, причины ожирения печени достаточно разнообразны, именно поэтому рекомендуется перед началом лечения данного заболевания, а также для составления правильной диеты, обращаться за помощью к профессиональным специалистам!
Читайте также:
3 способа лечения женских болезней
Как правильно принимать лекарства: 5 важных правил
Ожирение печени: симптомы, причины и кето-диета
Врач-эндокринолог Олеся Бруслик @dr.bruslik и спец по LCHF Олена ИСЛАМКИНА @cilantro.ru рассказывают, а иллюстратор Полина СОСНИНА-СЕМЕРНИКОВА показывает, как жирная пища влияет на здоровье печени.
UPD: Ожирение печени встречается сегодня чуть ли не у каждого третьего*. Однако виной тому не всегда чрезмерный алкоголь и уж точно не жирная пища, если вы не едите ее вприкуску с углеводами. Доктор Джейсон Фанг, нефролог из Scarborough Health Network в Торонто, и автор книги “Дикий гормон”, на днях дал порталу Global News назвал ожирение печени “преимущественно пищевым заболеванием, вызванным высоким уровнем инсулина”.
«Когда мы едим сахар и рафинированные углеводы, вырабатывается гормон инсулин, который заставляет организм запасать энергию (или калории) из пищи, – пояснил он. – Если мы едим в основном сахар и углеводы, то печень превратит эти углеводы в жир. Если углеводов в рационе много, то жира в печени тоже становится слишком много, он накапливается и провоцирует ожирение печени». А теперь поясним, к чему мы об этом заговорили.
Одна из главных страшилок про кето-рацион – от жира страдает печень. Ожирение печени (в медицинском мире – неалкогольная жировая болезнь печени, еще можно встретить название “жировой гепатоз”) – то, чем с удовольствием стращают неискушенных граждан диетологи. Разбираемся, что действительно травмирует печень и как защитить ее на LCHF-рационе.
Что такое НЖБП?
Как следует из названия, неалкогольная жировая болезнь печени случается с людьми непьющими или малопьющими, в то время как алкогольная болезнь печени – от злоупотребления спиртным.
Ожирение означает, что в клетках печени начинает откладываться слишком много жира. Обычно это заболевание идет рука об руку с инсулинорезистентностью, преддиабетом или с диабетом 2 типа и лишним весом. Ожирение печени может вызвать воспаление – стеатогепатит, что порой приводит к циррозу, необратимым изменениям органа.
При этом симптомы заболевания распознать довольно сложно. Ну усталость – а кто не устает? Увеличенная печень – часто ли вы проверяете ее размеры? Боль в правом боку – но не такая, что ложись и помирай. Мало кто идет именно с этой жалобой к врачу.
Как возникает ожирение печени?
Обычно, когда ставится диагноз “неалкогольная жировая болезнь печени”, врачи дают два совета – бросить пить и перестать есть жирное.
Однако все ровно наоборот. Алкоголь действительно не имеет никакого отношения к этому заболеванию, а главный враг печени не жир, а углеводы, и в первую очередь – фруктоза.
Например, в работе с говорящим названием “Употребление углеводов и НЖБП: фруктоза как оружие массового поражения”, один из ключевых выводов звучит так: “употребляемые углеводы – основной стимул для печеночного DNL (De novo lipogenesis – процесс преобразования углеводов из съеденной пищи в жиры) и с наибольшей вероятность напрямую влияют на развитие НЖБП в отличие от потребления жиров”.
При этом, если вам кажется, что в рационе обычного человека мало фруктозы, то это только кажется. Обычный столовый сахар (сукроза) – это комбинация фруктозы и глюкозы в соотношении примерно 50 на 50. Все ткани нашего организма могут использовать глюкозу в качестве источника энергии. И только печень имеет дело с фруктозой. Когда вы съедаете пирожное, с половиной углеводов приходится иметь дело всей вашей тушке, а со второй половиной будет разбираться в одиночку полуторакилограммовая печень.
Печень превращает поступившую фруктозу в глюкозу, лактозу и гликоген. Последний может запасаться в мышцах, но не бесконечно. Когда запасы полны, печень, чтобы занять себя делом, включает тот самый de novo lipogenesis – начинает превращать углеводы в жир.
Как кето-рацион влияет на печень?
Но есть и хорошие новости. НЖБП – обратимое заболевание. Научные данные говорят, что с неалкогольной жировой болезнью печени человек может справиться с помощью кето-питания.
Например, в рамках одного исследования, 69 пациентов в течение 18 месяцев следовали низкоуглеводному питанию. Сахара и крахмал им было предложено заменить зелеными овощами, здоровыми жирами из сливочного и оливкового масла, яйцами и ягодами (набор звучит знакомо, да?). При этом оценивали уровень гликированного гемоглобина (этот показатель говорит о состоянии метаболизма углеводов) и ГГТП, фермента, рост которого отмечается при болезни печени.
Выяснилось, что новые адепты жирного рациона не только потеряли вес (в среднем 9 кг), отметили улучшение общего самочувствия, а анализы показали снижение гликированного гемоглобина в среднем на единицу, но и «подлатали» печень – показатель ГГТП снизился в среднем на 30%.
А вот исследование, позволяющее понять, как собственно это работает, за счет чего происходит чудесное излечение.
Пациентов с неалкогольной жировой болезнью печени разделили на группы – одна следовала низкоуглеводному питанию, другая – низкокалорийному. В ходе исследования глубоко изучали пути метаболизма в печени.
Адепты пп утверждают, что без глюкозы мы не выживем. Это на самом деле так. Но это не значит, что глюкоза должна поступать в организм с крупами и фруктиками. Организм может синтезировать ее сам. Этот процесс называется глюконеогенезом. В ходе исследования было показано, что при ограничении углеводов для синтеза глюкозы организм берет жиры из печени. То есть при низкоуглеводном рационе метаболизм перестраивался таким образом, что одно только питание было способно избавить печень от жировой болезни.
Правда ли, что на кето-диете надо съедать 7-10 порций зелени, чтобы защитить печень?
О том, что без огромного количества зелени печень будет страдать от жиров много пишет доктор Эрик Берг. Никаких подтверждений этому он не приводит. И хотя Берг один из проповедников высокожирового низкоуглеводного рациона, осторожно заметим, что он немножечко не настоящий доктор, а хиропрактик. А еще он выпускает различные добавки и программы для очистки и защиты печени, концентраты зелени и проч.
Доктор Марк Хайман (настоящий доктор медицины) считает, что печени достаточно и 1-2 порций овощей в день. Питер Аттиа, еще один обладатель диплома врача и продвинутый лоукарбер, в 2011 рассказывал, что ест овощи преимущественно потому, что с их помощью легко употреблять много жира, а в 2014 поделился, что стал есть больше овощей и зелени, потому что испытывал в этом потребность (а не чтобы защитить печень). А главный LCHF-доктор (снова дипломированный) Андреас Энфельдт считает, что получать 12-15 граммов углеводов в день из овощей вполне достаточно для поддержания здоровья. Больше – исключительно по желанию и исходя из ваших личных нужд.
Овощи, растущие над поверхностью земли, и зелень на кето-рационе, как и любом другом, есть нужно – для поддержания здоровья микробиоты (о ее важности для организма рассказывала микробиолог Карина Покусаева). Однако тут важно не количество зелени, а ее разнообразие.
Поэтому смело ешьте здоровые жиры – сливочное и оливковое масло, натуральные жирные молочные продукты, сало, баранину, жирные части мяса, курицы и жирных птиц (утка, гусь), яйца, субпродукты – заедайте все это любимой зеленью и овощами, а не теми, которые надо запихивать в себя по необходимости, и не переживайте за печень. За другие органы, кстати, тоже не переживайте. Они прекрасно себя чувствуют на кето (почитать можно тут).
Больше полезной информации о кето-рационе, витаминах и минералах – в профиле @dr.bruslik
Иллюстрации: Полина Соснина-Семерникова (ищите работы Полины на страницах @8tochkaflowers и @unololina)
Научные публикации, использованные в статье:
- https://www.journal-of-hepatology.eu/article/S0168-8278(18)32517-0/fulltext
- https://www.researchgate.net/publication/269698627_Carbohydrate_intake_and_NAFLD_fructose_as_a_weapon_of_mass_destruction
- http://www.diabesityinpractice.co.uk/media/content/_master/4311/files/pdf/dip4-3-102-8.pdf
Поделиться записью:
Жировая болезнь печени: что такое жирная болезнь печени?, Центр ожирения и метаболического здоровья (COMET) — UCLA
Что такое жировая болезнь печени?
Жировая болезнь печени также известна как неалкогольная жировая болезнь печени (НАЖБП) и неалкогольный стеатогепатит (НАСГ). Как люди толстеют, так и печень. Простой жир в печени называется стеатозом. Когда есть жир и воспаление, мы добавляем термин «гепатит» и получаем стеатогепатит.
Следовательно, жировая болезнь печени существует в диапазоне от простой жировой болезни печени (НАЖБП) до воспаленной жировой болезни печени (НАСГ). Стандартные функциональные тесты печени (LFT) не могут различить эти два состояния.
- НАЖБП / НАСГ — наиболее распространенное заболевание печени в промышленно развитых странах. В Соединенных Штатах распространенность жировой болезни печени колеблется от 10 до 46%, а исследования, основанные на биопсии печени, сообщают о распространенности НАСГ от 1 до 17%. Систематические обзоры показывают, что распространенность НАЖБП у взрослых, вероятно, составляет 25–33%, в то время как распространенность НАСГ составляет 2–5%.Таким образом, естественная история остается плохо изученной, а влияние генетического состава человека еще предстоит определить.
- В целом, пациенты с более запущенными поражениями НАСГ подвержены риску развития рубцовой ткани в печени (фиброза), которая может прогрессировать до цирроза и терминальной стадии заболевания печени.
- Цирроз печени предвещает сокращение продолжительности жизни и подвергает пациентов риску развития ряда опасных для жизни осложнений и значительного ухудшения качества жизни.
- Единственное средство лечения цирроза — пересадка печени. Но количество подходящих донорских органов для трансплантации печени ничтожно по сравнению с количеством нуждающихся пациентов. Пациенты с ожирением и циррозом имеют более высокий хирургический риск трансплантации печени. Что еще хуже, эпидемия ожирения только сократила число потенциальных доноров печени — мы не хотим давать жирную печень людям, нуждающимся в трансплантации печени.
- Хотя 20 лет назад это было редким показанием для трансплантации печени, сейчас НПВГ является частой причиной, по которой люди делают трансплантацию печени.Вероятно, что НАСГ скоро станет причиной номер один для трансплантации печени из-за эпидемии ожирения.
- Давняя НАЖБП / НАСГ может создавать риск развития рака печени даже при отсутствии цирроза. По этой причине мы особенно внимательно относимся к выявлению и стратификации пациентов с жировой болезнью печени.
Представление о жировой болезни печени
- У большинства пациентов с НАЖБП / НАСГ симптомы отсутствуют, но некоторые могут жаловаться на усталость, недомогание и периодически возникающий дискомфорт или боль в правом верхнем отделе живота.
- Пациентам обычно ставят диагноз НАЖБП в возрасте 40 лет или позже, но, учитывая масштабы эпидемии ожирения, мы знаем, что есть много более молодых пациентов, которые еще не прошли обследование и, вероятно, имеют жировую болезнь печени.
- Пациенты обычно обращаются за медицинской помощью, когда лабораторные исследования выявляют повышенные показатели печени или когда жир случайно обнаруживается при визуализации брюшной полости (например, УЗИ, КТ или МРТ).
- Типичный пациент с ожирением печени имеет печеночные тесты, которые часто лишь незначительно повышаются, в два-три раза превышающие верхний предел нормы.Поскольку это очень распространенный результат, работники первичной медико-санитарной помощи легко не обращают на это внимания и не проводят дополнительных обследований. Все пациенты со стойкими отклонениями в тестах печени заслуживают консультации гепатолога.
- Степень повышения печеночной пробы не позволяет точно предсказать, насколько присутствует рубцевание (фиброз) печени.
Ведение жировой болезни печени
- Во время консультации по вопросам печени в COMET наши пациенты получают подробный анамнез, физическое обследование и соответствующие лабораторные визуализационные тесты.Обычно мы используем новейшие медицинские методы визуализации (МРТ, КТ или УЗИ) и настроены использовать расширенные протоколы МРТ в соответствующем контексте, чтобы попытаться оценить степень рубцевания печени. В некоторых случаях ваш врач может порекомендовать биопсию печени, чтобы определить степень повреждения вашей печени или выяснить, присутствует ли более одного типа травм.
- Хотя не существует хороших долгосрочных медицинских методов лечения НАЖБП / НАСГ, вы будете работать в тесной консультации со своим гепатологом COMET, чтобы разработать комплексный подход к лечению жировой болезни печени.Лучшим долгосрочным вариантом лечения ожирения и жировой дистрофии печени остается бариатрическая операция (то есть потеря веса). Плюсы и минусы медикаментозного и хирургического подходов полностью обсуждаются с каждым пациентом, план действий определяется на индивидуальной основе с учетом потребностей конкретного пациента.
Записаться на прием к гепатологу
Запрос о встрече
Безалкогольная жирная болезнь печени | Маршалл Здоровье
Что такое неалкогольная жировая болезнь печени?
Жировая болезнь печени означает, что в вашей печени имеется лишний жир.Этот лишний жир не дает вашей печени эффективно выводить токсины из крови. Люди, которые пьют слишком много алкоголя, могут иметь жир в печени. Когда ожирение печени не возникает из-за чрезмерного употребления алкоголя, это называется неалкогольной жировой болезнью печени.
Есть 2 типа:
Неалкогольная жировая болезнь печени (НАЖБП). Это тип, когда у вас жир в печени. Но ваша печень не повреждена.
Неалкогольный стеатогепатит (НАСГ). Это тип, когда у вас жир в печени. У вас также есть признаки воспаления и повреждения клеток печени.
Что вызывает неалкогольную жировую болезнь печени?
Медицинские работники не знают точную причину неалкогольной жировой болезни печени. Определенные состояния здоровья тесно связаны с НАЖБП. К ним относятся ожирение, инсулинорезистентность, метаболический синдром, диабет 2 типа, высокий уровень холестерина и высокий уровень триглицеридов. Эти состояния могут способствовать накоплению лишнего жира в печени или ожирению печени.
Кто подвержен риску неалкогольной жировой болезни печени?
Этим заболеванием могут заболеть дети и молодые люди. Но чаще всего встречается в среднем возрасте. Факторы риска для него:
Избыточный вес или ожирение, особенно жир на животе (центральное ожирение)
Наличие высокого уровня жира в крови (триглицеридов или холестерина ЛПНП)
Пациенты с диабетом 2 типа или предиабетом
Повышенное артериальное давление
Когда эти факторы риска встречаются вместе, они вызывают проблему со здоровьем, называемую метаболическим синдромом.Люди с метаболическим синдромом часто страдают ожирением печени. Кроме того, они чаще болеют сердечно-сосудистыми заболеваниями. Другие состояния, которые могут повысить ваш риск, включают синдром поликистозных яичников, апноэ во сне и гипотиреоз.
Каковы симптомы неалкогольной жировой болезни печени?
Неалкогольную жировую болезнь печени иногда называют тихой болезнью печени. Это потому, что это может произойти без каких-либо симптомов. Большинство людей с НАЖБП живут с жиром в печени, не повреждая печень.У некоторых людей с жиром в печени развивается неалкогольный стеатогепатит (НАСГ).
Если у вас НАСГ, у вас могут быть симптомы. Но на то, чтобы они появились, могут потребоваться годы. Иногда повреждение печени в результате НАСГ вызывает долговременное рубцевание и уплотнение печени. Это называется циррозом печени. Это также увеличивает риск рака печени. Симптомы НАСГ могут включать:
Сильная усталость (утомляемость)
Боль в правом верхнем отделе живота (живота)
Слабость
Похудание
Пожелтение кожи или глаз (желтуха)
Паукообразные кровеносные сосуды на коже
Продолжительный зуд
НАСГ, переходящий в цирроз, может вызывать следующие симптомы:
Эти симптомы могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется неалкогольная жировая болезнь печени?
Неалкогольная жировая болезнь печени может протекать без каких-либо симптомов. Это часто диагностируется, когда у вас сдают обычные анализы крови для проверки вашей печени. Ваш лечащий врач может подумать, что он у вас, если результаты ваших анализов отклоняются от нормы. Это особенно верно, если вы страдаете ожирением или диабетом.
Ваш лечащий врач может использовать эти тесты для постановки диагноза:
Визуальные тесты. Ультразвук, компьютерная томография или МРТ могут выявить жировые отложения в печени.
Анализ крови. С помощью специального анализа крови можно определить степень заболевания печени.
- Биопсия печени. Врач вводит длинную иглу через кожу в печень. Иглой удаляется небольшой кусочек ткани печени. Ткань можно посмотреть под микроскопом.
На основании результатов обследования ваш лечащий врач поставит следующий диагноз:
У вас НАЖБП, если у вас есть жир, но нет воспаления или повреждения тканей.
У вас НАСГ, если у вас жир, воспаление и повреждение печени.
У вас может развиться цирроз, если в вашей печени есть рубцовая ткань, называемая фиброзом.
Как лечится неалкогольная жировая болезнь печени?
Если у вас НАЖБП без каких-либо других проблем со здоровьем, вам не требуется никакого специального лечения. Но внесение некоторых изменений в образ жизни может контролировать или обращать вспять накопление жира в печени. Сюда могут входить:
Похудание
Снижение уровня холестерина и триглицеридов
Контроль диабета, при необходимости
Не употребляет алкоголь
Если у вас НАСГ, никакое лекарство не может полностью обратить вспять накопление жира в вашей печени.Иногда повреждение печени прекращается или даже прекращается. Но для других болезнь продолжает ухудшаться. Если у вас НАСГ, важно контролировать любые состояния, которые могут вызвать заболевание. Лечение и изменение образа жизни могут включать:
Похудание
Тренировка более
Прием лекарств для снижения холестерина или триглицеридов
Прием лекарств для снижения артериального давления
Прием лекарств от диабета
Ограничение лекарств, отпускаемых без рецепта
Не употребляет алкоголь.Как известно, никакое количество алкоголя не является полностью безопасным, если у вас НАСГ.
Диета с низким содержанием жиров и простых углеводов
Приём к печеночнику
Ваш поставщик медицинских услуг может порекомендовать определенные лекарства, если у вас НАСГ. К ним относится витамин Е у людей без диабета или сердечных заболеваний. И они включают пиоглитазон, лекарство от диабета для людей с диабетом или без него. Но у них есть побочные эффекты, поэтому поговорите о них со своим врачом.Другие лекарства, в том числе определенные травяные добавки, изучаются. Лечение основных заболеваний — это самое важное и более эффективное, чем любое лекарство.
Какие возможные осложнения неалкогольной жировой болезни печени?
Основным осложнением является то, что НАСГ может перейти в цирроз печени. Цирроз означает длительное (постоянное) рубцевание и уплотнение печени. У людей с циррозом может развиться печеночная недостаточность, и им потребуется пересадка печени.НАСГ может также прогрессировать до рака печени. Поговорите со своим врачом о любых проблемах, которые могут у вас возникнуть.
Как лечить неалкогольную жировую болезнь печени?
Если у вас неалкогольная жировая болезнь печени, узнайте как можно больше о своем заболевании. Работайте в тесном сотрудничестве со своим лечащим врачом. Многие лекарства могут нанести вред вашей печени. Поэтому всегда сообщайте всем своим поставщикам медицинских услуг о любых лекарствах, которые вы принимаете. К ним относятся лекарства, отпускаемые без рецепта, диетические добавки, травы и витамины.
Обязательно узнайте у своего лечащего врача о рекомендуемых вакцинах. К ним относятся вакцины от вирусов, которые могут вызывать заболевание печени.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас есть симптомы, указывающие на ухудшение неалкогольной жировой болезни печени. Это:
Потенциальное средство для предотвращения повреждения печени, связанного с ожирением
Один из особо опасных рисков для здоровья, связанный с избыточным весом, возникает, когда у тучного человека начинает накапливаться жир в печени.
Это состояние — неалкогольная жировая болезнь печени (НАЖБП) — является наиболее распространенным хроническим заболеванием печени в мире и основной причиной трансплантации печени у детей и взрослых. Без таких трансплантатов, которые доступны лишь небольшому проценту пациентов, НАЖБП со временем может привести к летальному исходу. Фактически (исключая поражение печени, связанное с алкоголем) более 30 000 человек ежегодно умирают от НАЖБП.
В течение многих лет основным способом лечения НАЖБП было использование различных методов контроля веса: диетических программ, режимов физических упражнений, лекарств с ограниченной эффективностью, бариатрической хирургии и т. Д.Но если у людей развивается прогрессирующая НАЖБП, просто похудеть недостаточно.
Теперь, после многих лет изучения многочисленных механизмов, связанных с ожирением и НАЖБП, команда из 20 ученых из Cincinnati Children’s сообщает о значительном шаге вперед. Их результаты были опубликованы в Интернете 17 мая 2021 года в журнале Cell Metabolism .
Представляем клетки ihTh27
Исследовательская группа сообщает, что чрезмерное отложение жира в печени из-за ожирения может изменить микросреду печени таким образом, что привлечение в печень высокоспецифичной популяции иммунных Т-клеток.Эти «воспалительные печеночные клетки CXCR3 + Th27» или «ihTh27» клетки вызывают чрезмерное воспаление и опасное для жизни повреждение печени.
Проведя серию экспериментов с использованием человеческих тканей и клеток и нескольких линий генетически модифицированных мышей, команда обнаружила, что ожирение само по себе запускает активность по молекулярному «пути», который начинается с избыточной экспрессии генов CXCL10 и CXCR3.
Эта аномальная активность привлекает все больше и больше клеток ihTh27 в печень. Следствием этого является воспалительная петля обратной связи выжженной земли, которая привлекает дополнительные иммунные клетки и постепенно нарушает функцию печени.
Проследив путь набора клеток печени ihTh27, команда решила найти способ разорвать нездоровый цикл воспаления. Они обнаружили успех у мышей, выведенных с отсутствием экспрессии гена Pkm2 в их Т-клетках, что, по-видимому, имеет решающее значение для продолжения активности по пути CXCR3.
Когда этим модифицированным мышам давали диету, вызывающую ожирение, они все равно толстели. Но у них было заметно меньше повреждений печени, чем у немодифицированных мышей.
Затем исследователи протестировали ткани человека, собранные у людей с НАЖБП.Они подтвердили, что многие ключевые гены и молекулярные активности, происходящие у мышей, также могут быть обнаружены в клетках печени человека.
«Наши результаты впервые демонстрируют, что клетки ihTh27 представляют собой важный компонент сложного мира патогенеза НАЖБП», — говорит автор-корреспондент Сенад Диванович, доктор философии, член Отделения иммунобиологии в Цинциннати и первый автор Мария Морено-Фернандес. PhD, докторант лаборатории Дивановича.
Получение дополнительных сведений о том, как регулировать функцию клеток ihTh27 и их взаимодействие с клетками печени и иммунной системой, может привести к новым методам лечения, снижающим вред, наносимый НАЖБП.
Следующие шаги
Но поможет ли лечение мышей людям? Редактирование человеческого гена вряд ли станет приемлемым вариантом для этого состояния в ближайшее время. Однако известно, что некоторые препараты способны блокировать активность Pkm2, говорит Диванович.
Эти препараты все еще нуждаются в более тщательной лабораторной оценке. В конце концов, многообещающее соединение также необходимо будет протестировать в многолетних клинических испытаниях. Но теперь, впервые за много лет, у команды есть многообещающий задел для исследования.
Если мы сможем целенаправленно модулировать нежелательные воспалительные реакции, связанные с НАЖБП, мы сможем уменьшить повреждение печени и улучшить выживаемость и здоровье людей с НАЖБП ».
Сенад Диванович, доктор философии, автор-корреспондент и член отделения иммунобиологии, Цинциннати
Источник:
Медицинский центр детской больницы Цинциннати
Ссылка на журнал:
Морено-Фернандес, М.E., и др., . (2021) PKM2-зависимый метаболический перекос печеночных клеток Th27 регулирует патогенез неалкогольной жировой болезни печени. Клеточный метаболизм . doi.org/10.1016/j.cmet.2021.04.018.
Ожирение и неалкогольная жировая болезнь печени: от патофизиологии к терапии
Основные моменты
- •
Ожирение связано с растущей распространенностью и серьезностью НАЖБП.
- •
Таргетинг на ожирение — рациональный вариант лечения НАЖБП.
- •
Изменение образа жизни — краеугольный камень ведения НАЖБП.
- •
Орлистат и лираглутид являются одобренными препаратами против ожирения, полезными при НАЖБП.
- •
Бариатрическая хирургия может быть рассмотрена у отдельных пациентов с НАЖБП с патологическим ожирением.
Abstract
Эпидемия ожирения тесно связана с ростом распространенности и тяжести неалкогольной жировой болезни печени (НАЖБП): ожирение связано не только с простым стеатозом (SS), но и с запущенными заболеваниями, т.е.е., неалкогольный стеатогепатит (НАСГ), цирроз печени, связанный с НАСГ, и гепатоцеллюлярная карцинома. Как следствие, помимо увеличения смертности от всех причин, ожирение, по-видимому, увеличивает специфическую для печени смертность у пациентов с НАЖБП. Учитывая отсутствие одобренных фармакологических вмешательств при НАЖБП, борьба с ожирением является рациональным вариантом ее лечения. В качестве первого шага рекомендуется изменение образа жизни (диета и упражнения), хотя этого трудно добиться и поддерживать. При неудачном первом этапе рекомендуется добавить фармакотерапию.Несколько препаратов от ожирения были исследованы при НАЖБП (например, орлистат, аналоги глюкагоноподобного пептида-1), другие препараты от ожирения не исследовались (например, лорказерин, фентермин солянокислый, фентермин / топирамат и налтрексон / бупропион), тогда как некоторые лекарства с эффективностью снижения веса не были одобрены для лечения ожирения (например, ингибиторы натрий-глюкозного котранспортера-2, лиганды фарнезоидных рецепторов X). Если сочетание изменения образа жизни и фармакотерапии также не дает результата, следует рассмотреть возможность бариатрической хирургии у отдельных лиц с патологическим ожирением.В этом обзоре обобщены лучшие доказательства связи ожирения с НАЖБП и представлены соответствующие терапевтические возможности.
Сокращения
AASLP
Американская ассоциация по изучению заболеваний печени
AGB
регулируемое бандажирование желудка
AISF
Итальянская ассоциация по изучению печени
APWP
Азиатско-Тихоокеанская рабочая группа
CVD
сердечно-сосудистые заболевания
Европейская ассоциация
EASD Исследование диабета
EASL
Европейская ассоциация по изучению печени
EASO
Европейская ассоциация по изучению ожирения
HCC
гепатоцеллюлярная карцинома
HSC
звездчатые клетки печени
NHANES
Национальное исследование здоровья и питания
MHO здоровое метаболизм ожирение
MONW
метаболическое ожирение нормальный вес
MUHO
метаболически нездоровое ожирение
МРТ
магнитно-резонансная томография
MRS
магнитно-резонансная спектроскопия
NAFLD
неалкогольная жировая болезнь печени
NASH
пероральный стеатогепатит
неалкогольный стеатогепатит
активированный рецептор
RBP
ретинол-связывающий белок
РКИ
рандомизированное контролируемое исследование
RYGB
Roux-en-Y обходной желудочный анастомоз
SGLT
натрий-глюкозный котранспортер
SPPARMs Ключевые слова
селективные модуляторы PPAR-γ
T2DM
82 тип 2
Жировая ткань
Неалкогольная жировая болезнь печени
Неалкогольный стеатогепатит
Ожирение
Метаболический синдром
Лечение
Рекомендуемые статьи Цитирующие статьи (0)
Полный текст
© 2018 Elsevier Inc.Все права защищены.
Рекомендуемые статьи
Ссылки на статьи
Отделение хирургии — Жировая болезнь печени (неалкогольный стеатогепатит)
Неалкогольный стеатогепатит или НАСГ является распространенным, часто «тихим» заболеванием печени. Это похоже на алкогольную болезнь печени, но встречается у людей, которые мало пьют или совсем не употребляют алкоголь. Основным признаком НАСГ является жир в печени, а также воспаление и повреждение. Большинство людей с НАСГ чувствуют себя хорошо и не знают, что у них проблемы с печенью.Тем не менее, НАСГ может быть тяжелым и привести к циррозу, при котором печень необратимо повреждена, покрыта рубцами и больше не может нормально работать.
НАСГ поражает от 2 до 5 процентов американцев. Еще от 10 до 20 процентов американцев имеют жир в печени, но не имеют воспалений или повреждений печени — состояния, называемого «ожирением печени». Хотя наличие жира в печени — это ненормально, само по себе оно, вероятно, не причинит большого вреда или не вызовет необратимого вреда. Если на основании результатов анализа крови или сканирования печени подозревается наличие жира, эта проблема называется неалкогольной жировой болезнью печени (НАЖБП).Если в этом случае будет проведена биопсия печени, она покажет, что у некоторых людей НАСГ, а у других — просто жирная печень.
И НАСГ, и НАЖБП становятся все более распространенными, возможно, из-за большего числа американцев с ожирением. За последние 10 лет уровень ожирения у взрослых увеличился вдвое, а у детей — в три раза. Ожирение также способствует развитию диабета и повышенного холестерина в крови, что может еще больше осложнить здоровье человека с НАСГ. Диабет и повышенный уровень холестерина в крови также становятся все более распространенными среди американцев.
[Вверх]
Диагностика
НАСГ обычно сначала подозревается у человека, у которого обнаружено повышение показателей печеночных тестов, включенных в стандартные анализы крови, таких как аланинаминотрансфераза (АЛТ) или аспартатаминотрансфераза (АСТ). Когда дальнейшая оценка не показывает очевидной причины заболевания печени (например, прием лекарств, вирусный гепатит или чрезмерное употребление алкоголя) и когда рентгеновские снимки или визуализирующие исследования печени показывают жир, подозревается НАСГ.Единственный способ подтвердить диагноз НАСГ и отделить его от простого ожирения печени — это биопсия печени. Для биопсии печени через кожу вводится игла, чтобы удалить небольшой кусочек печени. НАСГ диагностируется, когда исследование ткани под микроскопом показывает жир вместе с воспалением и повреждением клеток печени. Если на ткани виден жир без воспаления и повреждений, диагностируется простая жировая дистрофия печени или НАЖБП. Важная информация, полученная при биопсии, заключается в том, образовалась ли рубцовая ткань в печени.В настоящее время никакие анализы крови или сканирование не могут достоверно предоставить эту информацию.
[Вверх]
Симптомы
НАСГ обычно протекает бессимптомно или протекает бессимптомно. Пациенты обычно чувствуют себя хорошо на ранних стадиях и начинают проявлять симптомы, такие как утомляемость, потеря веса и слабость, только тогда, когда болезнь прогрессирует или развивается цирроз. Развитие НАСГ может длиться годами и даже десятилетиями. Процесс может остановиться и, в некоторых случаях, повернуться вспять самостоятельно без специальной терапии.Или НАСГ может медленно ухудшаться, вызывая рубцевание или «фиброз», которые накапливаются в печени. По мере ухудшения фиброза развивается цирроз; печень серьезно покрывается рубцами, становится твердой и не может нормально функционировать. Не у каждого человека с НАСГ развивается цирроз, но при наличии серьезных рубцов или цирроза лишь немногие методы лечения могут остановить прогрессирование.
У человека с циррозом наблюдается задержка жидкости, мышечное истощение, кишечное кровотечение и печеночная недостаточность. Трансплантация печени — единственное средство лечения запущенного цирроза печени с печеночной недостаточностью, и трансплантация все чаще выполняется людям с НАСГ. НАСГ считается одной из основных причин цирроза в Америке после гепатита С и алкогольной болезни печени.
Автор: BruceBlaus (собственная работа) [CC BY-SA 4.0], через Wikimedia Commons
Причины
Хотя НАСГ стал более распространенным явлением, его основная причина все еще не ясна. Чаще всего встречается у людей среднего возраста с избыточным весом или ожирением. Многие пациенты с НАСГ имеют повышенные липиды крови, такие как холестерин и триглицериды, и многие страдают диабетом или преддиабетом, но не каждый человек с ожирением или каждый пациент с диабетом имеет НАСГ.Кроме того, некоторые пациенты с НАСГ не страдают ожирением, не страдают диабетом и имеют нормальный уровень холестерина и липидов в крови. НАСГ может возникать без каких-либо явных факторов риска и даже может возникать у детей. Таким образом, НАСГ — это не просто ожирение, поражающее печень.
Хотя основная причина поражения печени, вызывающего НАСГ, неизвестна, возможными кандидатами являются несколько факторов:
- инсулинорезистентность
- Высвобождение токсичных воспалительных белков жировыми клетками (цитокинами)
- Окислительный стресс (разрушение клеток) внутри клеток печени
[Вверх]
Лечение
В настоящее время не существует специальных методов лечения НАСГ.Наиболее важные рекомендации для людей с этим заболеванием:
.
- уменьшить свой вес (при ожирении или избыточном весе)
- соблюдайте сбалансированную и здоровую диету
- повышение физической активности
- избегать употребления алкоголя
- Избегайте ненужных лекарств
Это стандартные рекомендации, но они могут иметь значение. Они также полезны при других состояниях, таких как болезни сердца, диабет и высокий уровень холестерина.
Следует предпринять серьезные попытки снизить массу тела до нормального уровня. Снижение веса может улучшить печеночные тесты у пациентов с НАСГ и в некоторой степени обратить болезнь вспять. В настоящее время исследования сосредоточены на том, насколько потеря веса улучшает работу печени у пациентов с НАСГ и длится ли это улучшение в течение определенного периода времени.
Люди с НАСГ часто имеют другие заболевания, такие как диабет, высокое кровяное давление или повышенный уровень холестерина. Эти состояния следует лечить с помощью лекарств и надлежащим образом контролировать; НАСГ или повышенный уровень ферментов печени не должны побуждать людей избегать лечения этих других состояний.
Экспериментальные подходы, которые изучаются у пациентов с НАСГ, включают антиоксиданты, такие как витамин Е, селен и бетаин. Эти лекарства действуют, уменьшая окислительный стресс, который усиливается в печени у пациентов с НАСГ. Неизвестно, действительно ли эти вещества помогают лечить болезнь, но результаты клинических испытаний должны появиться в ближайшие несколько лет.
Еще один экспериментальный подход к лечению НАСГ — это использование новых противодиабетических препаратов даже для людей без диабета.Большинство пациентов с НАСГ имеют инсулинорезистентность, а это означает, что инсулин, обычно присутствующий в кровотоке, менее эффективен для контроля уровня глюкозы в крови и жирных кислот в крови, чем для людей без НАСГ. Новые противодиабетические препараты делают организм более чувствительным к инсулину и могут помочь уменьшить повреждение печени у пациентов с НАСГ. Исследования этих лекарств, включая метформин, розиглитазон и пиоглитазон, спонсируются Национальными институтами здравоохранения и должны дать ответ на вопрос, полезны ли эти лекарства при НАСГ.
[Вверх]
Что следует помнить
- Неалкогольный стеатогепатит (НАСГ) — это жир в печени с воспалением и повреждением.
- НАСГ возникает у людей, которые мало или совсем не употребляют алкоголь, и поражает от 2 до 5 процентов американцев, особенно людей среднего возраста с избыточным весом или ожирением.
- НАСГ может развиться у детей.
- Люди с НАСГ могут чувствовать себя хорошо и могут не знать, что у них заболевание печени.
- НАСГ может привести к циррозу — состоянию, при котором печень необратимо повреждена и не может работать должным образом.
- Утомляемость может возникнуть на любой стадии НАСГ.
- Похудание и слабость могут начаться при прогрессировании заболевания или циррозе печени.
- НАСГ можно заподозрить, если анализы крови показывают высокий уровень ферментов печени или если сканирование показывает жирную печень.
- НАСГ диагностируется путем исследования небольшого кусочка печени, взятого через иглу. Эта процедура называется биопсией.
- Людям с НАСГ следует снизить вес, соблюдать сбалансированную диету, заниматься физической активностью и избегать употребления алкоголя и ненужных лекарств.
- Специфических методов лечения НАСГ не существует. Изучаемые экспериментальные методы лечения включают антиоксиданты и противодиабетические препараты.
[Вверх]
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины.Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов лечения, таких как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания External NIH Link.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.govExternal Link. Заявление об отказе от ответственности.
Эта информация может содержать информацию о лекарствах и, если они принимаются в соответствии с предписаниями, об условиях, которые они лечат.При подготовке этот контент включал самую свежую доступную информацию. Для получения обновлений или вопросов о каких-либо лекарствах свяжитесь с Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США по бесплатному телефону 1-888-INFO-FDA (1-888-463-6332) или посетите сайт www.fda.govExternal Link Disclaimer. Проконсультируйтесь с вашим лечащим врачом для получения дополнительной информации.
[Вверх]
Этот контент предоставляется Национальным институтом диабета, болезней органов пищеварения и почек (NIDDK), входящим в состав Национальных институтов здравоохранения.NIDDK переводит и распространяет результаты исследований через свои информационные центры и образовательные программы, чтобы повысить уровень знаний и понимания о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Анну Мэй Дил, доктор медицинских наук, Университет Джона Хопкинса; Брент Тетре, доктор медицины, Университет Сент-Луиса,
Эта информация не защищена авторским правом.NIDDK призывает людей свободно делиться этим контентом.
[Вверх]
Май 2014 г.
Жировая болезнь печени — Канадский фонд печени: НАЖБП, НАСГ, НАЖБП у детей, профилактика, симптомы и лечение
Неалкогольная жировая болезнь печени (НАЖБП) — это заболевание печени, поражающее людей, мало употребляющих алкоголь или не употребляющих его. Как следует из названия, основная характеристика НАЖБП — это слишком много жира, хранящегося в клетках печени. НАЖБП — наиболее распространенное заболевание печени в Канаде, которым страдают около 20% канадцев.
Он имеет тенденцию развиваться у людей с избыточным весом или ожирением, особенно если у них много жира в средней части тела (талии). Он также может развиться у человека, масса тела которого находится в диапазоне здорового веса, но который обычно ест много сладкой и жирной пищи и имеет лишний жир вокруг талии. Было показано, что НАЖБП тесно связана с метаболическим синдромом — нарушением здоровья, характеризующимся группой факторов риска (большая окружность талии, высокое кровяное давление, высокий уровень сахара в крови, высокий холестерин и аномальное количество липидов в крови), которые значительно увеличиваются. риск многих хронических заболеваний.
Причины
Наиболее частой причиной жировой болезни печени в Канаде является ожирение. В 2018 году почти 30% канадцев в возрасте 18 лет и старше (примерно 7,3 миллиона взрослых) сообщили о росте и весе, которые классифицировали их как избыточный вес или ожирение.
Помимо ожирения, причиной жировой болезни печени являются следующие:
- Голодание и белковая недостаточность
- Длительное использование полного парентерального питания (процедура кормления, которая включает введение питательных веществ непосредственно в кровоток)
- Хирургическое шунтирование кишечника при ожирении
- Быстрая потеря веса
Определенные состояния часто сопровождают и могут способствовать развитию жировой болезни печени:
- Сахарный диабет
- Гиперлипидемия (повышенный уровень липидов в крови)
- Резистентность к инсулину и высокое кровяное давление
К другим причинам относятся:
- Генетические факторы
- Лекарства и химические вещества
Как мы определяем «избыточный вес» и «ожирение»?
Хотя многие люди считают, что они могут немного похудеть, немногие считают себя страдающими ожирением.Широко используемым показателем для определения «избыточного веса» и «ожирения» является индекс массы тела (ИМТ). ИМТ — это расчет, основанный на вашем росте и весе, который дает число, которое отражает здоровый или нездоровый вес.
Вы можете использовать следующую формулу для расчета своего ИМТ:
| ИМТ: | Вес в кг ________________
(высота 2 ) |
Пример: Для кого-то 1.Рост 70 метров и вес 80 килограммов…
ИМТ = 80 ÷ (1,70 x 1,70) = 27,7
Щелкните здесь, чтобы получить доступ к калькулятору ИМТ.
Примечание: разные этнические группы могут незначительно отличаться. Например, в азиатских популяциях здоровый ИМТ ниже и колеблется от 18 до 23.
Имеет ли значение размер вашей талии?
Избыточный абдоминальный жир связан с жировой болезнью печени и другими рисками для здоровья, такими как диабет.Измерения талии, которые различаются в зависимости от пола, используются для определения рисков для здоровья, связанных с избыточным абдоминальным жиром.
- Для мужчин риски для здоровья возрастают, если окружность талии на больше 102 см (40 дюймов)
- Для женщин риски для здоровья возрастают, если окружность талии на больше 88 см (35 дюймов)
Важно постоянно измерять окружность талии. Лучший способ сделать это:
- Оберните вокруг себя измерительную ленту на уровне 2 см выше пупка.
- Лента должна плотно прилегать, но не давить на кожу.
- Расслабьтесь, выдохните и прочитайте результат измерения.
Как жир попадает в печень?
Жиры и сахара из рациона человека обычно расщепляются печенью и другими тканями. Если количество потребляемого жира или простого сахара превышает то, что требуется организму, жир откладывается в жировой ткани. Другими причинами накопления жира в печени может быть перенос жира из других частей тела или неспособность печени преобразовать его в форму, которую можно устранить.
Симптомы
Как правило, у людей с жировой болезнью печени симптомов отсутствуют. Однако некоторые люди сообщают о дискомфорте в области живота на уровне печени, утомляемости, общем недомогании и неопределенном дискомфорте.
Диагноз
Жировая болезнь печени обычно подозревается у людей с избыточным весом и ожирением (особенно с большой окружностью талии), у которых имеются признаки дислипидемии (высокий уровень холестерина и липидов в крови), инсулинорезистентность и / или аномалии печеночные пробы.
Ультразвук или Fibroscan® печени могут показать наличие жировой ткани в печени. В некоторых случаях ваш врач может порекомендовать биопсию печени — процедуру, при которой врач вводит иглу в печень и извлекает образец ткани, который затем исследуется под микроскопом.
Что родители должны знать о детях и ожирении печени
Неалкогольная жировая болезнь печени, состояние, часто связанное с ожирением, поражает примерно 80 миллионов человек в Соединенных Штатах и является наиболее распространенным хроническим заболеванием печени у детей и подростков.Мы поговорили с детским гастроэнтерологом Дженнифер Ву Байдал, доктором медицины, магистром здравоохранения, о причинах этой тенденции, потенциальных последствиях для здоровья и способах предотвращения или обращения вспять состояния у детей.
Что такое жировая болезнь печени и что о ней нужно знать родителям?
Жировая болезнь печени возникает, когда в печени накапливается слишком много жира и запускается воспалительный процесс, повреждающий клетки печени. Обычно это бессимптомно, но по мере прогрессирования жировая болезнь печени может нарушать важные функции печени.
С ростом детского ожирения все больше детей заболевают этим заболеванием, и мы видим все больше в нашей практике. Многие родители знают, что ожирение может привести к диабету 2 типа и другим серьезным нарушениям обмена веществ, но гораздо меньше осведомленности о связи между ожирением и заболеванием печени.
Есть также некоторые генетические мутации, которые могут повышать риск ожирения или без него.
Сколько детей страдают жировой болезнью печени и каковы ее последствия для здоровья?
Мы диагностируем это, измеряя в крови уровень фермента под названием ALT, который является маркером повреждения печени.Но без биопсии печени сложно диагностировать воспалительный компонент, поэтому оценки распространенности неточны. Исследования аутопсии показывают, что примерно у 1 из 10 детей и подростков наблюдается ожирение печени с воспалением или без него.
У взрослых это заболевание все чаще становится причиной трансплантации печени и, в некоторых случаях, рака печени.
Цирроз — рубцевание печени из-за хронического воспаления — редко встречается у детей, но это опасное долгосрочное последствие, которое может привести к терминальной стадии заболевания печени.Я видела шестилетнего ребенка с воспалением и подростка с циррозом печени.
Печень производит бесчисленные белки, поддерживает обмен веществ в организме и отфильтровывает токсины из нашей крови. Если он перестанет работать, единственным лечением будет трансплантация печени.
В каком возрасте ожирение печени становится проблемой?
Предыдущие исследования были сосредоточены на ожирении печени у подростков и молодых людей, поэтому недавно мы изучили детей младшего возраста. Мы обнаружили, что у трехлетних детей с увеличенной окружностью талии к 8 годам уровень АЛТ — маркера поражения печени — повышался.Те, у кого больше увеличилась окружность талии и другие показатели ожирения, также имели более высокий уровень АЛТ в среднем детстве. Это показывает, что нам нужно действовать в раннем детстве, чтобы предотвратить увеличение веса и последующее воспаление печени.
Может ли что-нибудь еще предотвратить или обратить вспять неалкогольную жировую болезнь печени, кроме похудения?
Поддержание здорового веса за счет употребления меньшего количества обработанных пищевых продуктов и регулярных тренировок — основной способ для детей и взрослых предотвратить неалкогольную жировую болезнь печени.
Также может быть роль витамина Е. Мы изучали тип витамина Е, D-альфа-токоферол, который используется для уменьшения воспаления и травм печени у детей и взрослых с жировой болезнью печени.
Мы хотели бы знать, может ли витамин Е предотвратить воспаление у детей, которые подвержены риску жировой болезни печени.
Недавно мы обнаружили корреляцию между альфа-токоферолом и АЛТ у маленьких детей всех весовых категорий: у детей с низким потреблением альфа-токоферола — хорошего витамина Е — уровень АЛТ был выше в среднем детстве.Это говорит о том, что употребление рекомендованного количества витамина Е — антиоксиданта — может предотвратить воспаление печени. Продукты, богатые витамином Е, включают шпинат, помидоры, авокадо, некоторые виды рыбы, а также орехи и семена.
Витамин Е из добавок усваивается иначе, чем из пищевых продуктов, поэтому неясно, могут ли добавки предотвратить воспаление печени. Это исследование, которое мы хотим начать, но сначала нам нужен неинвазивный маркер, более специфичный, чем АЛТ, и менее инвазивный, чем биопсия печени, для выявления детей из группы риска.
Следует ли проверять детей на жировую болезнь печени?
Усилия по скринингу неоднозначны, отчасти потому, что нет другого лечения, кроме снижения веса, и у нас нет идеального неинвазивного инструмента для скрининга. Некоторые врачи измеряют уровень АЛТ у всех детей с ожирением, начиная примерно с 10 лет. Но, как показывает наше исследование, нам срочно нужны более эффективные способы скрининга, диагностики и лечения ожирения печени, начиная с детства.
.

 В «черном списке» — некоторые антибиотики, лекарства от аритмии, противоопухолевые и многие другие препараты.
В «черном списке» — некоторые антибиотики, лекарства от аритмии, противоопухолевые и многие другие препараты.