Введение дополнительной жидкости новорожденным младенцам с серьезной желтухой, получающим фототерапию
Вопрос обзора: Приводит ли введение дополнительной жидкости к улучшению исходов у новорожденных младенцев с желтухой, которым требуется фототерапия?
Актуальность: Желтуха у новорожденных младенцев является распространенным состоянием, поскольку их печень не способна в полной мере переработать билирубин, который образуется в результате разрушения красных кровяных клеток. У некоторых младенцев развивается серьезная желтуха, и хотя это встречается редко, у небольшого числа младенцев возникают серьезные осложнения в результате избыточного проникновения билирубина из крови в головной мозг. Эти осложнения включают острые (краткосрочные или с внезапным началом) повреждения головного мозга и долгосрочные инвалидизирующие состояния в виде церебрального паралича (который влияет на движения и координацию). Степень желтухи обычно оценивают при визуальном осмотре кожи и глаз младенцев и подтверждают проверкой уровня билирубина в крови. Фототерапия (светолечение) является основным методом лечения, и если после проведения фототерапии уровень билирубина в крови остается очень высоким, рекомендуют проведение обменного переливания крови (переливание новой крови и удаление крови, содержащей высокие концентрации билирубина). Было изучено и несколько других видов лечения. Среди них практикуется дополнительное внутривенное (в вену) введение жидкости (растворов) младенцам для разведения крови и увеличение объема питания с целью повышения выведения билирубина кишечником. Мы изучили, дает ли дополнительное введение жидкости какую-либо дополнительную пользу на фоне проведения фототерапии у младенцев с серьезной желтухой.
Фототерапия (светолечение) является основным методом лечения, и если после проведения фототерапии уровень билирубина в крови остается очень высоким, рекомендуют проведение обменного переливания крови (переливание новой крови и удаление крови, содержащей высокие концентрации билирубина). Было изучено и несколько других видов лечения. Среди них практикуется дополнительное внутривенное (в вену) введение жидкости (растворов) младенцам для разведения крови и увеличение объема питания с целью повышения выведения билирубина кишечником. Мы изучили, дает ли дополнительное введение жидкости какую-либо дополнительную пользу на фоне проведения фототерапии у младенцев с серьезной желтухой.
Дата поиска: Мы провели поиск в медицинских базах данных в феврале 2016 года.
Характеристика исследований: Мы включили семь исследований (всего 494 участника). Все исследования включали доношенных здоровых младенцев, которые полностью или частично находились на грудном вскармливании.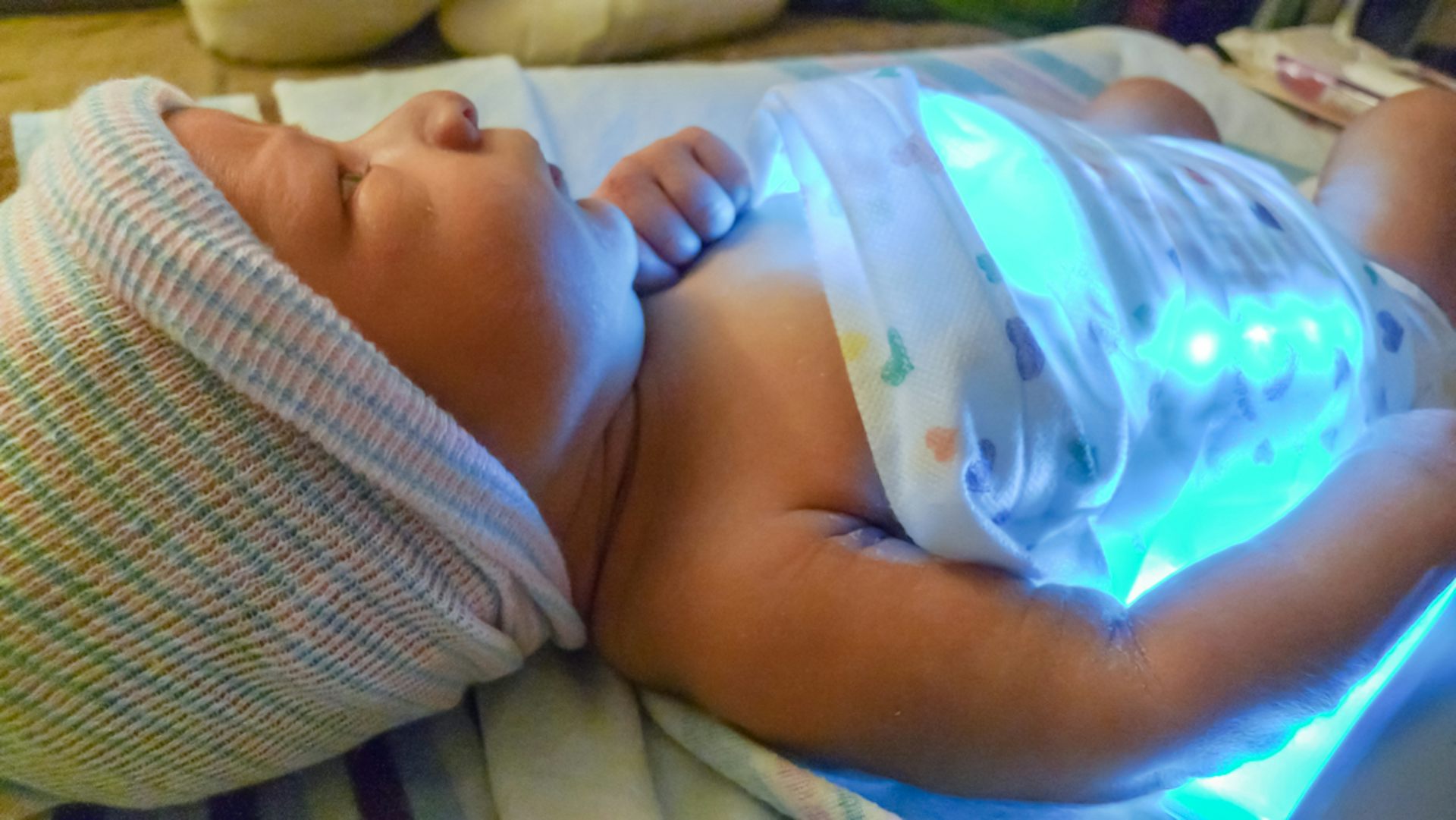 Было два основных сравнения: дополнительное введение жидкости внутривенно в сравнении с отсутствием дополнительного введения жидкости, и дополнительное введение жидкости внутривенно в сравнении с пероральным введением жидкости (увеличивая объем кормления через рот). В большинстве исследований не представили достаточной информации по некоторым ключевым аспектам используемых методов. Следует отметить, что во всех исследованиях персонал, осуществляющий уход, мог знать, получают или не получают младенцы дополнительные жидкости, и если получают, то каким способом, и это могло повлиять на интерпретацию результатов, особенно в тех случаях, когда от персонала требовалось принятий решений.
Было два основных сравнения: дополнительное введение жидкости внутривенно в сравнении с отсутствием дополнительного введения жидкости, и дополнительное введение жидкости внутривенно в сравнении с пероральным введением жидкости (увеличивая объем кормления через рот). В большинстве исследований не представили достаточной информации по некоторым ключевым аспектам используемых методов. Следует отметить, что во всех исследованиях персонал, осуществляющий уход, мог знать, получают или не получают младенцы дополнительные жидкости, и если получают, то каким способом, и это могло повлиять на интерпретацию результатов, особенно в тех случаях, когда от персонала требовалось принятий решений.
Источники финансирования исследований: ни в одном из включенных исследований не сообщали о финансировании.
Основные результаты: ни у одного из детей из группы с дополнительным введением жидкости и группы без дополнительного введения жидкости не возникли клинические осложнения, связанные с повышенным билирубином. Уровень сывороточного билирубина был немного ниже через четыре и восемь часов после лечения у детей, которым дополнительно вводили жидкости. Позднее восьми часов после лечения уровень билирубина был схожим в обеих группах (получающих и не получающих дополнительные жидкости). У младенцев, получающих дополнительную жидкость, была более короткая продолжительность фототерапии (в среднем на 10,70 часов короче, 218 участников, три исследования) и более низкая вероятность возникновения потребности в обменном переливании крови (в среднем на 1% ниже, 462 участника, шесть исследований), но несогласующиеся результаты анализа в обоих случаях снизили нашу уверенность в общих оценках. Не было различий в частоте грудных кормлений в течение первых трех дней между детьми, получавшими дополнительные жидкости и теми, кто их не получал.
Уровень сывороточного билирубина был немного ниже через четыре и восемь часов после лечения у детей, которым дополнительно вводили жидкости. Позднее восьми часов после лечения уровень билирубина был схожим в обеих группах (получающих и не получающих дополнительные жидкости). У младенцев, получающих дополнительную жидкость, была более короткая продолжительность фототерапии (в среднем на 10,70 часов короче, 218 участников, три исследования) и более низкая вероятность возникновения потребности в обменном переливании крови (в среднем на 1% ниже, 462 участника, шесть исследований), но несогласующиеся результаты анализа в обоих случаях снизили нашу уверенность в общих оценках. Не было различий в частоте грудных кормлений в течение первых трех дней между детьми, получавшими дополнительные жидкости и теми, кто их не получал.
В другом сравнении, в одном исследовании было показано отсутствие четких различий между детьми, которым вводили дополнительную жидкость внутривенно или перорально, во всех измерениях (называемых исходами), в том числе в уровне билирубина в крови и скорости изменения уровня билирубина через четыре часа от начала исследования, а также в числе детей, которым потребовалось обменное переливание крови.
Качество доказательств: не было обнаружено доказательств по основным клиническим исходам, включающим проблемы со стороны головного мозга, связанные с билирубином, поскольку ни у одного из детей в обеих группах не возникли такие проблемы. Качество доказательств по всем основным исходам было от низкого до среднего. Три основных фактора повлияли на качество данных: во-первых, использование в качестве основного исхода лабораторного показателя — уровня билирубина, а не прямых клинических исходов, представляющих проблему для пациентов; во-вторых, несогласующиеся результаты исследований; и в-третьих, неопубликованные исследования, которые могли бы изменить результаты обзора по соответствующим исходам.
Выводы: нет доказательств, что внутривенное дополнительное введение жидкости влияет на основные клинические исходы, такие как острые или долгосрочные проблемы со стороны головного мозга, связанные с повышенным билирубином у здоровых доношенных новорожденных, в основном потому, что исходный риск развития этих проблем был очень низким в этой группе младенцев. Внутривенное дополнительное введение жидкости может привести к снижению уровня билирубина в сыворотке крови через определенные интервалы времени, но не ясно, приводит ли это к клинически значимой пользе. Будущие исследования должны быть сосредоточены на группах повышенного риска, таких как недоношенные младенцы или младенцы с гемолизом (повышенным распадом красных кровяных клеток, который приводит к быстрому росту билирубина).
Внутривенное дополнительное введение жидкости может привести к снижению уровня билирубина в сыворотке крови через определенные интервалы времени, но не ясно, приводит ли это к клинически значимой пользе. Будущие исследования должны быть сосредоточены на группах повышенного риска, таких как недоношенные младенцы или младенцы с гемолизом (повышенным распадом красных кровяных клеток, который приводит к быстрому росту билирубина).
Лечение желтухи в Саратове | 1ДМЦ
Психиатрия
Вакцинация
Ортопедия
Первый детский медицинский центр осуществляет диагностику и лечение заболеваний опорно-двигательного…
Эндоскопия
Обращаем Ваше внимание на то, что это общие советы по подготовке к эндоскопическому исследованию зависят…
Неврология
При обнаружение любых отклонений не стоит впадать в панику. Однако, откладывать поход к детскому неврологу…
Массаж
Рентген
Гематология
Заикание: причины и формы
Заикание у детей — речевое нарушение, характерной чертой которого является частое повторение или растяжение…
Общее недоразвитие речи
Общее недоразвитие речи (ОНР) – нарушения, касающиеся формирования речи у детей. Данное речевое недоразвитие…
Данное речевое недоразвитие…
Нарушение голоса
Нарушение голоса — группа речевых расстройств, проявляющаяся в полном или частичном отсутствии фонации,…
Логопедия
Детский логопед – это специалист, который корректирует нарушения речи, вызванные как физическими, так…
Алалия
Алалия у детей — расстройство речи, для которого характерно отсутствие развития речевых навыков (или…
Брадилалия
Брадилалия – патология речи, проявляющаяся в форме нарушения темпа и ритма речи. Человеку с таким речевым…
Дизартрия
Дизартрия – патология речи, при которой наблюдается неправильное (искаженное или затрудненное) произношение…
Дислалия
Дислалия — нарушение звукопроизношения у детей с нормальным слухом и сохранной иннервацией артикуляционного…
Задержка речевого развития
Задержка речевого развития (ЗРР) – речевая патология, выражающаяся в более медленных темпах освоения…
Ринолалия
Ринолалия — нарушение речи, проявляющееся выраженным искажением речи и неправильным произношением отдельных…
Лазерное лечение кожных патологий
Здоровье вашего ребёнка нужно доверить профессионалам. При возникновении первых же симптомов обратитесь…
При возникновении первых же симптомов обратитесь…
Комплексное обследование многофакторных заболеваний
Многофакторные заболевания — это заболевания, причиной которых являются разные факторы, требующие консультации…
Детская косметология
Галотерапия
Значимый лечебный эффект достигается при курсовом применении галокамеры в сочетании с традиционными терапевтическими…
Выдача справок и заключений
В различных ситуациях для детей необходимо оформление медицинских справок. Первый детский медицинский…
Пульмонология
Обструктивный синдром у детей
Нужно понимать, что без квалифицированного и правильного лечения бронхит…
Лечебная физкультура
Физическая активность — одно из важных условий жизни и развития человека. Это биологический раздражитель,…
Хирургия
Выбор детского хирурга
Немаловажным в детской хирургии является выбор квалифицированного врача. Медицинская…
Лаборатория
Мы предлагаем полный спектр традиционных методик общеклинических и биохимических анализов. Лаборатория…
Лаборатория…
Дневной стационар
На условиях дневного стационара в нашем Центре мы проводим все виды инфузионной терапии, сложные…
Программа годового наблюдения
Здоровье детей – спокойствие родителей!
Действительно, когда дети растут здоровыми и крепкими, в семье…
Функциональная диагностика
Вся аппаратура в кабинете функциональной диагностики нашего Центра является цифровой (то есть, работающей…
Физиотерапия
Физиотерапия назначается курсами. Продолжительность курса лечения составляет для одних заболеваний 5-7,…
УЗИ
Офтальмология
Детский врач офтальмолог в Саратове
Развитие многих глазных заболеваний можно предупредить и приостановить…
Оториноларингология
Лечение ЛОР-заболеваний
ЛОР Первого детского медицинского центра занимается диагностикой и лечением…
Нефрология
Дерматология
Лечение кожных заболеваний
Кожа — это самый видимый орган человеческого тела. Опытный и внимательный…
Опытный и внимательный…
Гинекология
Важно помочь пациенткам и их родителям своевременно выявить и адекватно справиться с проблемами женской…
Анестезиология
Детский анестезиолог в Саратове
Детский анестезиолог проводит беседу с родителями, а также с самим ребенком…
Эндокринология
Все это позволяет провести своевременное и адекватное лечение. Если ребенок будет соблюдать необходимые…
Кардиология
После сбора анамнеза и проведения диагностических мероприятий, детский кардиолог Центра составит индивидуальную…
Урология
При появлении тянущих болей внизу живота у ребенка не нужно заниматься самолечением, а уж тем более надеяться,…
Гастроэнтерология
Дети в меньшей степени защищены от заболеваний желудочно-кишечного тракта, чем взрослые. Несбалансированное…
Педиатрия
Если ваш ребенок часто болеет острыми респираторными заболеваниями, педиатр составит индивидуальный план…
Аллергология-иммунология
Основной задачей специалистов аллергологов-иммунологов нашего Центра является предоставление пациентам…
Желтуха новорожденных | Ida-Tallinna Keskhaigla
Цель данного информационного листа — предоставить родителям информацию о причинах неонатальной желтухи (желтуха новорожденных, гипербилирубинемия) и связанных с ней обследованиях, анализах и вариантах лечения.
Видимый желтый оттенок кожи, или желтуха — наиболее частый признак желтухи в неонатальном периоде (0–28 дни жизни). Физиологическая, или естественная желтуха может возникать в возрасте от 24 часов до 14 дней после рождения.
Причины возникновения
До рождения у плода больше красных кровяных телец (эритроцитов), чем в более поздние периоды жизни, а продолжительность их (эритроцитов) жизни в первые дни несколько короче, чем обычно. После рождения ребенка красные кровяные тельца начинают разрушаться, и в крови образуется желчный пигмент — билирубин. Печени новорожденного приходится выдерживать в 2-3 раза большую чем в предродовой период нагрузку, чтобы вывести из организма билирубин, выделяющийся при распаде эритроцитов. Тот факт, что у некоторых здоровых новорожденных развивается так называемая физиологическая желтуха, а у других нет, в основном связан с разной способностью их печени выводить билирубин.
Признак физиологической желтухи — пожелтение кожных покровов. Пик желтухи обычно наблюдается у детей на 3-6 день жизни, у недоношенных детей — на 6-10 день жизни. Для предотвращения физиологической желтухи важно достаточное питание новорожденного, предпочтительно грудным молоком, которое ускоряет работу кишечника и, таким образом, ускоряет выведение билирубина из организма.
Нефизиологическая желтуха может быть вызвана преждевременными родами, чрезмерной потерей веса новорожденным в первые дни жизни, воспалением (способствует разрушению красных кровяных телец), гиперемией или полицитемией, а также некоторыми редкими заболеваниями. Если желтуха возникла в течение первого дня жизни, это может быть связано с резус-конфликтом (то есть, резус-несовместимостью) или конфликтом по AB0-группе крови. Желтуха также может быть вызвана грудным молоком, такая желтуха называется желтухой грудного молока.
Желтуха также может быть вызвана грудным молоком, такая желтуха называется желтухой грудного молока.
Желтуха не является естественной, если она:
- возникает до 24-го часа жизни;
- длится у новорожденного более 14 дней;
- длится у недоношенного ребенка более 21 дня;
- протекает волнами;
- наблюдаются темная моча и светлый кал.
Исследования
Фото 1. Чрезкожное определение билирубина
Для раннего обнаружения желтухи и при появлении перечисленных выше симптомов можно провести кожный экспресс-тест. Для этого используется соответствующее устройство, которым измеряют желтизну кожи в верхней части уха ребенка. Измерение желтизны кожи проходит для ребенка безболезненно и быстро. Если результаты измерений билирубина находятся в диапазоне 200-350 мкмоль/л, в дальнейшем проводят дополнительные анализы крови. Измерение уровня билирубина в крови важно для оценки состояния ребенка и принятия решения о лечении.
Если результаты измерений билирубина находятся в диапазоне 200-350 мкмоль/л, в дальнейшем проводят дополнительные анализы крови. Измерение уровня билирубина в крови важно для оценки состояния ребенка и принятия решения о лечении.
Анализ крови определяет уровень билирубина и гемоглобина в крови, которые являются основанием для выбора метода лечения. Кроме того, определяются группа крови как матери, так и ребенка, и наличие антител в крови ребенка. При необходимости проводят дополнительные исследования.
Возможности лечения
Фото 2. Интенсивная фототерапия с верхними и нижними лампами
Первый и эффективный метод лечения — это фототерапия, или светолечение. Под действием синего света в коже образуется такая форма билирубина, которая легко выводится через кишечник и почки и не токсична. В фототерапии используются различные лампы (верхний или нижний свет, оптоволокно или так называемая лампа-кокон и т. д.). В зависимости от типа лампы для фототерапии для защиты глаз ребенка от света используются маски, или бумажные очки. Во время фототерапии ребенка раздевают, поэтому на нем могут быть только подгузник и очки. На ноги можно надеть носочки, а на руки — рукавички. Эффект фототерапии проявляется через кожу. Фототерапия проводится до тех пор, пока уровень билирубина в крови не будет оставаться постоянно низким.
В фототерапии используются различные лампы (верхний или нижний свет, оптоволокно или так называемая лампа-кокон и т. д.). В зависимости от типа лампы для фототерапии для защиты глаз ребенка от света используются маски, или бумажные очки. Во время фототерапии ребенка раздевают, поэтому на нем могут быть только подгузник и очки. На ноги можно надеть носочки, а на руки — рукавички. Эффект фототерапии проявляется через кожу. Фототерапия проводится до тех пор, пока уровень билирубина в крови не будет оставаться постоянно низким.
Во время лечения фототерапией важно кормить ребенка. Предпочтительным является кормление грудью восемь-десять раз в день. Следует позаботиться о том, чтобы ребенок активно ел, при необходимости будить ребенка, поддерживать его в бодром состоянии во время кормления; если нужно, давать в конце кормления сцеженное молоко, чтобы стимулировать мочеиспускание и дефекацию. При своевременном лечении желтуха обычно проходит без проблем.
Если уровень билирубина у ребенка очень высок или очень быстро повышается, одной фототерапии будет недостаточно. В этом случае для лечения используют обменное переливание крови, которое снижает как количество материнских антител, так и количество билирубина в крови ребенка.
В этом случае для лечения используют обменное переливание крови, которое снижает как количество материнских антител, так и количество билирубина в крови ребенка.
Прогноз выздоровления зависит от уровня билирубина. Без лечения уровень билирубина поднимается выше допустимого уровня, и билирубин начинает накапливаться в тканях. Билирубин токсичен для мозга и может вызвать повреждение мозга, называемое ядерной желтухой, или билирубиновой энцефалопатией.
ITK1018
Информационный материал утвержден комиссией по качеству медицинских услуг Восточно-Таллиннской центральной больницы 10.02.2021 (протокол № 3-21).
Желтухи у новорожденных | #10/06
Желтуха, или визуальное проявление гипербилирубинемии, включает синдромы различного происхождения, общей чертой которых является желтушное прокрашивание кожи и слизистых оболочек. Всего насчитывается около 50 заболеваний, которые сопровождаются появлением желтушности кожных покровов. У взрослых прокрашивание кожи происходит при повышении уровня билирубина более 34 мкмоль/л, у новорожденных — при уровне билирубина от 70 до 120 мкмоль/л.
Всего насчитывается около 50 заболеваний, которые сопровождаются появлением желтушности кожных покровов. У взрослых прокрашивание кожи происходит при повышении уровня билирубина более 34 мкмоль/л, у новорожденных — при уровне билирубина от 70 до 120 мкмоль/л.
Желтухи периода новорожденности, обусловленные накоплением в крови избыточного количества билирубина, встречаются часто и иногда требуют проведения неотложных лечебных мероприятий. Непрямой билирубин является нейротоксическим ядом и при определенных условиях (недоношенность, гипоксия, гипогликемия, длительная экспозиция и т. д.) вызывает специфическое поражение подкорковых ядер и коры головного мозга — так называемую билирубиновую энцефалопатию. По различным данным, на первой неделе жизни желтуха встречается у 25–50% доношенных и у 70–90% недоношенных новорожденных.
Билирубин является конечным продуктом катаболизма гема и образуется преимущественно вследствие распада гемоглобина (около 75%) с участием гемоксигеназы, биливердинредуктазы, а также неферментных восстанавливающих веществ в клетках ретикулоэндотелиальной системы (РЭС). Другими источниками билирубина являются миоглобин и гемсодержащие ферменты печени (около 25%).
Естественный изомер билирубина — непрямой свободный билирубин — хорошо растворим в липидах, но плохо растворим в воде. В крови он легко вступает в химическую связь с альбумином, образуя билирубин-альбуминовый комплекс, благодаря чему в ткани поступает только менее 1% образующегося билирубина. Теоретически одна молекула альбумина может связать две молекулы билирубина. В комплексе с альбумином билирубин попадает в печень, где он путем активного транспорта проникает в цитоплазму, связывается с Y- и Z-протеинами и транспортируется в эндоплазматический ретикулум. Там под влиянием уридиндифосфатглюкуронилтрансферазы (УДФГТ) происходит соединение молекул билирубина с глюкуроновой кислотой и образуется моноглюкуронидбилирубин (МГБ). При транспортировке МГБ через цитоплазматическую мембрану в желчные капилляры происходит присоединение второй молекулы билирубина и образуется диглюкуронидбилирубин (ДГБ). Конъюгированный билирубин является водорастворимым, нетоксичным и выводится из организма с желчью и мочой. Далее билирубин в виде ДГБ экскретируется в желчные капилляры и выводится вместе с желчью в просвет кишечника. В кишечнике под влиянием кишечной микрофлоры происходит дальнейшая трансформация молекул билирубина, в результате которой образуется стеркобилин, выводящийся с калом.
Практически все этапы билирубинового обмена у новорожденных характеризуются рядом особенностей: относительно большее количество гемоглобина на единицу массы тела, умеренный гемолиз эритроцитов даже в нормальных условиях, даже у здорового доношенного новорожденного ребенка содержание Y- и Z-протеинов, а также активность УДФГТ резко снижены в первые сутки жизни и составляют 5% от активности таковых систем у взрослых. Повышение концентрации билирубина приводит к повышению активности ферментных систем печени в течение 3–4 дней жизни. Полное становление ферментных систем печени происходит к 1,5–3,5 мес жизни. Морфофункциональная незрелость, эндокринные расстройства (гипотиреоз, повышение в женском молоке прогестерона), нарушения углеводного обмена (гипогликемия), наличие сопутствующей инфекционной патологии существенно удлиняют сроки становления ферментных систем печени. Процессы выведения билирубина из организма также несовершенны, с чем связана повышенная кишечная реабсорбция билирубина. Заселение кишечника новорожденного нормальной кишечной микрофлорой резко сокращает количество билирубина, всасываемого из кишечника, и способствует нормализации процессов его выведения из организма.
Все желтухи принято делить по уровню блока билирубинового обмена:
- на надпеченочные (гемолитические), связанные с повышенным распадом эритроцитов, когда клетки печени не способны утилизировать лавинообразно образующиеся большие количества билирубина;
- печеночные (паренхиматозные), связанные с наличием воспалительного процесса, нарушающего функции клеток печени;
- подпеченочные (механические), связанные с нарушением оттока желчи.
В практике неонатолога используется патогенетическая классификация желтух новорожденных (по Н. П. Шабалову, 1996), согласно которой выделяют:
- Желтухи, обусловленные повышенной продукцией билирубина (гемолитические): гемолитическая болезнь новорожденных, полицитемический синдром, синдром заглоченной крови, кровоизлияния, лекарственный гемолиз (передозировка витамина К, окситоцина, применение сульфаниламидов и др.), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии.
- Желтухи, обусловленные пониженным клиренсом билирубина гепатоцитами (конъюгационные): наследственно обусловленные синдромы Жильбера, Криглера–Найяра I и II типов, Ариаса, нарушения обмена веществ (галактоземия, фруктоземия, тирозиноз, гиперметионинемия и др.), нарушение конъюгации билирубина при пилоростенозе, высокой кишечной непроходимости, применении некоторых лекарственных средств.
- Желтухи, обусловленные нарушением эвакуации конъюгированного билирубина с желчью по желчным путям и кишечнику (механические): аномалии развития желчевыводящих путей в сочетании с другими пороками развития (синдром Эдвардса, Аладжилля), семейные холестазы Байлера, Мак-Элфреша, синдромы Ротора и Дубина–Джонсона, муковисцидоз, α-1-антитрипсиновая недостаточность, синдром сгущения желчи, сдавление желчевыводящих путей опухолью, инфильтратами и др.
- Смешанного генеза: сепсис, внутриутробные инфекции.
На патологический характер желтухи всегда указывают следующие признаки: появление желтухи в первые сутки жизни, уровень билирубина более 220 мкмоль/л, почасовой прирост билирубина более 5 мкмоль/л в час (более 85 мкмоль/л в сутки), длительность ее более 14 дней, волнообразное течение заболевания, появление желтухи после 14-го дня жизни.
Наиболее частой причиной конъюгационных гипербилирубинемий у новорожденных является несоответствие между нормальной продукцией билирубина и несовершенной системой его выведения из организма вследствие незрелости ферментных систем печени. Для конъюгационной желтухи характерно появление ее на 3-и сутки жизни, отсутствие увеличения печени и селезенки, изменений в окраске стула и мочи, анемического симптомокомплекса.
Для транзиторной гипербилирубинемии новорожденных характерно появление желтухи в возрасте более 36 ч жизни. Почасовой прирост билирубина не должен превышать 3,4 мкмоль/л ч (85,5 мкмоль в сутки). Наибольшая интенсивность желтушного прокрашивания кожи приходится на 3–4-е сутки, при этом максимальный уровень билирубина не поднимается выше 204 мкмоль/л. Для транзиторной гипербилирубинемии характерно прогрессирующее снижение уровня билирубина и интенсивности желтухи после 4 сут и угасание ее к 8–10-м суткам. Общее состояние ребенка при этом не нарушается. Лечение не требуется.
Для желтухи недоношенных новорожденных характерно более раннее начало (1–2-е сутки жизни), что создает трудности при дифференциации ее с гемолитической болезнью новорожденных. Однако данные анамнеза (группа крови матери и ребенка, отсутствие сенсибилизации) и лабораторных исследований (нормальный уровень гемоглобина, эритроцитов, отсутствие ретикулоцитоза) помогают поставить правильный диагноз. Длительность конъюгационной желтухи у недоношенных — до 3 нед.
В 1963 г. И. М. Ариасом была описана «желтуха от материнского молока» (прегнановая желтуха) у детей, находящихся на грудном вскармливании. Патогенез этого вида желтухи до конца не выяснен. Однако считается, что ее причиной является низкая конъюгация билирубина, являющаяся следствием тормозящего влияния прегнандиола, который содержится в избыточном количестве в крови некоторых женщин в послеродовом периоде, а также пониженная экскреция билирубина. Длительность желтухи составляет от 3 до 6 нед. Диагностическим тестом является отмена грудного вскармливания на 2–3-и сутки, на фоне чего желтуха начинает быстро разрешаться. При возобновлении вскармливания грудью уровень билирубина снова начинает расти.
Синдром Жильбера (конституциональная печеночная дисфункция) — наследственное заболевание, наследуемое по аутосомно-доминантному типу. Частота в популяции составляет 2–6%. Причиной является наследственное нарушение конъюгации непрямого билирубина вследствие нарушения захвата последнего печеночной клеткой. У новорожденных заболевание имеет сходство с транзиторной желтухой. Случаев ядерной желтухи не описано. Прогноз благоприятный. Диагноз ставится на основании семейного анамнеза, длительно сохраняющейся гипербилирубинемии при отсутствии других патологических изменений. Назначение фенобарбитала приводит к резкому уменьшению желтушности, что также свидетельствует о наличии данного заболевания.
Наследуемое нарушение пигментного обмена при синдроме Криглера–Найяра обусловлено отсутствием (I тип) или очень низкой активностью (II тип) глюкуронилтрансферазы в клетках печени.
При синдроме Криглера–Найяра I типа заболевание наследуется по аутосомно-рецессивному типу. Характерна интенсивная желтуха с первых дней жизни с повышением уровня непрямого билирубина сыворотки крови в 15–50 раз выше нормы, полным отсутствием прямой фракции билирубина. При естественном течении заболевания в большинстве случаев происходит прокрашивание ядер мозга, может отмечаться летальный исход. Назначение фенобарбитала неэффективно. Единственным способом лечения являются проведение фототерапии и трансплантация печени.
При II типе заболевания, которое наследуется по аутосомно-доминантному типу, наряду с менее интенсивной желтухой и уровнем непрямого билирубина в 15–20 раз больше нормы, в крови определяется прямая фракция билирубина. Отличительной чертой является положительный ответ на назначение фенобарбитала. Прогностически синдром Криглера–Найяра II типа более благоприятный. Развитие билирубиновой энцефалопатии наблюдается крайне редко.
Первым симптомом наследственно обусловленных нарушений обмена веществ, таких, как галактоземия, фруктоземия, тирозинемия и др., также может быть желтуха, имеющая конъюгационный характер. В первую очередь врача должно насторожить сочетание затяжной желтухи с такими симптомами, как рвота, диарея, гепатомегалия, прогрессирующая гипотрофия, тяжелая неврологическая симптоматика в виде судорог, мышечной гипотонии, парезов, параличей, атаксии, развитие катаракты, задержки нервно-психического развития. Диагноз подтверждается наличием галактозы в моче, позитивными пробами на сахар и другими специальными методами выявления нарушения обмена веществ в каждом отдельном случае.
Желтуха при гипотиреозе отмечается у новорожденных в зависимости от степени недостаточности функции щитовидной железы и сочетается с другими симптомами заболевания, такими, как крупный вес при рождении, выраженный отечный синдром, низкий тембр голоса новорожденного, ранние и упорные запоры и др. В биохимическом анализе крови наряду с непрямой гипербилирубинемией отмечается повышение холестерина. Скрининг-тест на гипотиреоз положительный, в крови повышен уровень тиреотропного гормона при снижении Т4. Длительная (от 3 до 12 нед) желтуха при гипотиреозе обусловлена замедлением всех метаболических процессов, в том числе и созревания глюкуронилтрансферазных систем печени. Своевременная постановка диагноза (в течение первого месяца жизни) и назначение заместительной терапии тиреоидином или L-тироксином приводят к нормализации билирубинового обмена.
Желтуха при полицитемии (диабетической фетопатии) обусловлена задержкой созревания ферментных систем печени на фоне гипогликемии при повышенном гемолизе. Контроль и коррекция гипогликемии, назначение индукторов микросомальных ферментов печени способствуют нормализации обмена билирубина.
Желтуха при пилоростенозе и высокой кишечной непроходимости обусловлена как нарушением конъюгирующих систем печени вследствие обезвоживания и гипогликемии, так и повышенным обратным всасыванием билирубина из кишечника. В данной ситуации лишь устранение пилоростеноза и обструкции кишечника приводят к нормализации пигментного обмена.
Применение лекарственных средств (глюкокортикоиды, некоторые виды антибиотиков и др.) может приводить к резкому нарушению процессов конъюгации в печени вследствие конкурентного вида метаболизма вышеуказанных препаратов. В каждом конкретном случае необходим анализ терапевтических мероприятий, а также знание метаболических особенностей препаратов, назначаемых новорожденному.
Для всех гемолитических желтух характерно наличие симптомокомплекса, включающего желтуху на бледном фоне (лимонная желтуха), увеличение печени и селезенки, повышение в сыворотке крови уровня непрямого билирубина, разной степени тяжести нормохромную анемию с ретикулоцитозом. Тяжесть состояния ребенка всегда обусловлена не только билирубиновой интоксикацией, но и выраженностью анемии.
Гемолитическая болезнь новорожденных возникает в результате несовместимости крови матери и ребенка по резус-фактору, его подтипам или группам крови. Заболевание протекает в виде отечной, желтушной и анемической форм. Отечная форма наиболее тяжелая и проявляется врожденной анасаркой, выраженной анемией, гепатоспленомегалией. Как правило, такие дети нежизнеспособны. Желтушная и анемическая формы заболевания более благоприятны, но также могут представлять угрозу здоровью ребенка. При легком течении уровень гемоглобина в пуповинной крови составляет более 140 г/л, уровень непрямого билирубина в сыворотке крови менее 60 мкмоль/л. В этом случае достаточно проведения консервативной терапии. При гемолитической болезни новорожденных средней степени тяжести и тяжелом течении может потребоваться проведение операции заменного переливания крови. В клинической картине желтуха либо врожденная, либо появляется в течение первых суток жизни, имеет бледно-желтый (лимонный) оттенок, неуклонно прогрессирует, на фоне чего может появляться неврологическая симптоматика билирубиновой интоксикации. Всегда отмечается гепатоспленомегалия. Изменения цвета кала и мочи нехарактерно.
Поражение структур центральной нервной системы (ЦНС) происходит при повышении уровня непрямого билирубина в сыворотке крови у доношенных новорожденных выше 342 мкмоль/л.
Для недоношенных детей этот уровень колеблется от 220 до 270 мкмоль/л, для глубоконедоношенных — от 170 до 205 мкмоль/л. Однако необходимо помнить, что глубина поражения ЦНС зависит не только от уровня непрямого билирубина, но и от времени его экспозиции в тканях головного мозга и сопутствующей патологии, усугубляющей тяжелое состояние ребенка.
Профилактические мероприятия для предупреждения развития гемолитической болезни новорожденных, которые должны проводиться уже в женской консультации, заключаются в постановке на учет всех женщин с резус-отрицательной и с 0(I) группой крови, выяснении данных анамнеза в плане наличия фактора сенсибилизации, определении уровня резус-антител и при необходимости проведении досрочного родоразрешения. Всем женщинам с резус-отрицательной кровью в первый день после родов показано введение анти-D-глобулина.
При развитии гемолитической болезни новорожденному проводится заменное переливание крови, в дооперационном периоде применяют фото- и инфузионную терапию.
Наследственные гемолитические анемии отличаются большим разнообразием. Самая распространенная из них — микросфероцитарная гемолитическая анемия Минковского–Шоффара. Дефектный ген локализован в 8-й паре хромосом. Результатом мутации является продукция аномальных эритроцитов, имеющих сферическую форму и меньшие (менее 7 нм) размеры, подвергающихся избыточному разрушению в криптах селезенки. Для анамнеза характерно наличие в семье родственников с аналогичным заболеванием. Диагноз подтверждается обнаружением микросфероцитарных эритроцитов, сдвигом кривой Прайс–Джонса влево, снижением осмотической стойкости эритроцитов, изменением индекса сферичности и средней концентрации гемоглобина в эритроцитах. Заболевание протекает волнообразно, гемолитические кризы сопровождаются повышением температуры тела, снижением аппетита и рвотами. Кризы провоцируются, как правило, острыми вирусными заболеваниями, переохлаждением, назначением сульфаниламидов и т. д. Основным методом лечения считается спленэктомия.
В период новорожденности может выявляться еще один вид наследственной гемолитической анемии, характеризующийся изменением формы эритроцитов — так называемый инфантильный пикноцитоз. Первые признаки заболевания появляются на первой неделе жизни и чаще у недоношенных детей. Эритроциты в окрашенном мазке крови имеют шиповидные отростки. Помимо анемии выявляются также отеки и тромбоцитоз. Назначение витамина Е в дозе 10 мг/кг в сутки приводит в большинстве случаев к клинико-лабораторной ремиссии.
При исследовании мазка крови у новорожденных могут быть выявлены и мишеневидные эритроциты, что характерно для гемоглобинопатий (талассемия, серповидно-клеточная анемия). Серповидно-клеточная анемия встречается чаще у жителей Средней Азии, Азербайджана и Армении и проявляется в неонатальном периоде только у гомозиготных носителей s-гемоглобина.
Диагноз наследственных энзимопенических анемий (дефицит глюкозо-6-фосфатдегидрогеназы, пируваткиназы, гексогеназы, 2,3-дифосфоглицеромутазы, фосфогексоизомеразы) новорожденным ставится крайне редко, так как требует проведения высокодифференцированных исследований. В клинической картине у новорожденных с этой патологией выявляются гемолитическая анемия с ретикулоцитозом, увеличение печени и селезенки. Характерен семейный анамнез.
Большие гематомы в периоде новорожденности также могут стать причиной выраженной непрямой гипербилирубинемии и анемии. Наличие у ребенка больших размеров кефалогематом, внутрижелудочковых кровоизлияний, субкапсулярных гематом паренхиматозных органов, массивных кровоизлияний в мягкие ткани сопровождается характерной клинической картиной.
Механические желтухи характеризуются накоплением в крови прямого (связанного) билирубина, что сопровождается желтухой, имеющей зеленоватый оттенок, увеличением размеров печени, изменением окраски стула (обесцвечивание) и мочи (нарастание интенсивности окраски).
Синдром сгущения желчи у новорожденных развивается как осложнение гемолитической болезни новорожденных, имеющих обширные кефалогематомы, а также перенесших асфиксию в родах. При этом нарастание интенсивности желтухи отмечается с конца первой недели жизни, сопровождается увеличением размеров печени, иногда значительным, и частичным обесцвечиванием стула. Лечение заключается в применении холеретиков и холекинетиков.
Кроме того, синдром сгущения желчи может являться одним из наиболее ранних клинических проявлений муковисцидоза, особенно если он сочетается с мекониальным илеусом или поражением бронхолегочной системы. Постановке правильного диагноза в данном случае способствуют определение содержания альбумина в меконии, ультразвуковое исследование (УЗИ) поджелудочной железы, проведение потовой пробы.
Причиной механической желтухи в периоде новорожденности могут быть пороки развития желчевыводящих путей: внутри- и внепеченочная атрезия желчных ходов, поликистоз, перекруты и перегибы желчного пузыря, артериопеченочная дисплазия, синдром Аладжилля, синдромальное уменьшение количества междольковых желчных протоков.
При атрезии желчевыводящих путей первым признаком порока развития служит желтуха, которая носит упорно нарастающий характер, сопровождается зудом кожных покровов, из-за чего дети бывают очень беспокойны и раздражительны. Постепенно нарастают размеры и плотность печени, изменяется характер стула: он становится частично или полностью обесцвеченным. Явления холестаза приводят к мальабсорбции жиров и жирорастворимых витаминов, нарастают гипотрофия и гиповитаминоз. В возрасте 4–6 мес появляются признаки портальной гипертензии, геморрагического синдрома. Без оперативного вмешательства такие пациенты погибают в возрасте до 1–2 лет жизни. Биохимический анализ крови выявляет наличие гипопротеинемии, гипоальбуминемии, повышение прямого билирубина, щелочной фосфатазы.
При синдроме канальцевой гипоплазии желчных путей (синдром Аладжилля), наследуемом по аутосомно-рецессивному типу, определяются и другие пороки развития: гипоплазия или стеноз легочной артерии, аномалии позвоночных дуг, почек. Характерны стигмы дизэмбриогенеза: гипертелоризм, выступающий лоб, глубоко посаженные глаза, микрогнатия.
Известны семейные формы холестаза, проявляющиеся в периоде новорожденности. При синдроме Мак-Элфреша отмечается наличие обесцвеченного стула в течение длительного периода времени, вплоть до нескольких месяцев. В дальнейшем отклонений в состоянии ребенка не отмечается. При синдроме Байлера, напротив, после эпизода холестаза в первые месяцы жизни развивается билиарный цирроз печени.
Механические желтухи могут быть обусловлены сдавлением желчных протоков извне опухолью, инфильтратами и другими образованиями брюшной полости. Нередко отмечается обтурация общего желчного протока при врожденной желчнокаменной болезни.
Выделяют группу наследственно обусловленных дефектов экскреции связанного билирубина. К ним относятся синдром Дубина–Джонсона, обусловленный «поломкой» каналикулярной транспортной системы. Синдром наследуется по аутосомно-рецессивному типу, сопровождается умеренным повышением уровня прямого билирубина, небольшим увеличением размеров печени, массивным выделением с мочой копропорфиринов. В биоптатах в клетках печени наблюдается отложение коричнево-черного пигмента, напоминающего меланин. Синдром Ротора также наследуется по аутосомно-рецессивному типу, но в основе этого синдрома лежит дефект захвата и накопления клетками печени органических анионов. Клиническая картина аналогична таковой при синдроме Дубина–Джонсона. Отложения пигмента в клетках печени нет.
Постановке правильного диагноза при синдроме холестаза в период новорожденности помогают УЗИ печени, радиоизотопное сканирование, чрескожная биопсия печени, холангиография и т. д.
Паренхиматозные желтухи обусловлены поражением паренхимы печени воспалительного характера. Причиной поражения могут являться вирусы, бактерии и простейшие: вирус гепатита В и С, цитомегаловирус, Коксаки, краснухи, Эпстайна–Барр, вирус простого герпеса, бледная трепонема, токсоплазма и др. Септический процесс у новорожденного может сопровождаться прямым бактериальным поражением печени.
Клиническая картина паренхиматозной желтухи включает в себя ряд общих и строго специфических признаков: дети часто рождаются недоношенными или незрелыми, с задержкой внутриутробного развития, маловесными к сроку гестации, имеют признаки поражения нескольких органов и систем, вследствие чего состояние их при рождении расценивается как крайне тяжелое. Желтуха имеется уже при рождении и носит сероватый, «грязный» оттенок, на фоне выраженных нарушений микроциркуляции, часто с проявлениями кожного геморрагического синдрома. Характерна гепатоспленомегалия. При исследовании биохимического анализа сыворотки крови выявляются как прямая, так и непрямая фракции билирубина, повышенная активность (в 10-100 раз) трансаминаз печени, увеличение щелочной фосфатазы, глутаматдегидрогеназы. Метод Эберлейна свидетельствует о серьезных нарушениях в конъюгационных механизмах печеночной клетки — подавляющее количество прямого билирубина представлено фракцией моноглюкуронидбилирубина. Общий анализ крови нередко выявляет анемию, ретикулоцитоз, тромбоцитопению, лейкоцитоз или лейкопению. В коагулограмме — дефицит плазменного звена гемостаза, фибриногена. Для установления возбудителя инфекционного процесса проводятся его идентификация путем полимеразной цепной реакции (ПЦР), определение титров специфических иммуноглобулина М и иммуноглобулина G. Лечение заключается в назначении специфической антибактериальной, противовирусной и иммунокорригирующей терапии.
Обобщая вышесказанное, отметим, что диагностические мероприятия при неонатальных желтухах должны учитывать ряд положений.
- При сборе анамнеза необходимо обратить внимание на возможный семейный характер заболевания: имеют значение случаи затяжной желтухи, анемии, спленэктомии у родителей или родственников.
- Анамнез со стороны матери должен обязательно содержать сведения о группе крови и резус-факторе у нее и отца ребенка, наличии предыдущих беременностей и родов, операций, травм, переливаний крови без учета резус-фактора. У женщины во время беременности могут быть выявлены нарушение толерантности к глюкозе, сахарный диабет, инфекционный процесс. Необходимо также выяснить, не принимала ли женщина препараты, оказывающие влияние на билирубиновый обмен.
- Анамнез новорожденного включает определение срока гестации, масса-ростовых показателей, оценки по шкале Апгар при рождении, выяснение характера вскармливания (искусственного или естественного), времени появления желтушного прокрашивания кожи.
- Физикальное обследование помогает определить оттенок желтухи, установить ориентировочный уровень билирубина при помощи иктерометра. Определяется наличие кефалогематом или обширных экхимозов, геморрагических проявлений, отечного синдрома, гепатоспленомегалии. Следует обращать внимание на характер окраски мочи и стула. Важным диагностическим моментом является правильная трактовка неврологического статуса ребенка.
- Лабораторные методы включают клинический анализ крови с определением гематокрита, мазок периферической крови (необходимы для диагностики нарушений формы и размеров эритроцитов), определение группы крови и резус-фактора у матери и ребенка (позволяет установить причину гемолитической болезни новорожденных).
Кроме того, проведение прямой и непрямой пробы Кумбса позволит предположить, имеет ли место несовместимость крови матери и ребенка по редким факторам.
Биохимический анализ крови (определение общего билирубина и его фракций, уровня трансаминаз печени, щелочной фосфатазы, концентрации общего белка, альбумина, глюкозы, мочевины и креатинина, холестерина и триглицеридов, С-реактивного белка, тимоловой пробы и т. д.) позволяет не только диагностировать вид желтухи, но и собрать данные о состоянии других органов и систем, имеющие большое значение при назначении радикальных способов лечения (например, об изначальной функции почек очень важно иметь представление до проведения заменного переливания крови, так как одним из осложнений этой операции является острая почечная недостаточность).
Метод Эберлейна (определение фракций прямого билирубина — моно- и диглюкуронидбилирубина) имеет значение при дифференциальной диагностике механических и паренхиматозных желтух.
Необходимо также проведение тестов на выявление инфекционного агента в крови, стадии заболевания (ПЦР, иммуноферментный анализ, определение количества и вида иммуноглобулинов, определение авидности и аффинности антител, реакция Вассермана и др.).
Определение профиля гормонов щитовидной железы проводится при подозрении на гипотиреоз.
Осмотическая резистентность эритроцитов, электрофорез гемоглобина, скрининг-тесты на определение глюкозо-6-фосфатдегидрогеназы проводятся с целью уточнения причины наследственных гемолитических анемий.
Потовая проба при подозрении на муковисцидоз проводится у детей старше 1 мес жизни; в раннем неонатальном периоде можно практиковать определение содержания альбумина в меконии.
Анализы включают также определение содержания a-1-антитрипсина в сыворотке крови, УЗИ головного мозга, внутренних органов брюшной полости.
Рентгенологический метод, компьютерная томография проводятся при подозрении на кишечную непроходимость, внутричерепные кровоизлияния, фиброэзофагогастродуоденоскопия — при подозрении на пилоростеноз. Чрескожная биопсия печени проводится в спорных случаях с целью верификации диагноза.
До начала проведения лечебных мероприятий необходимо определить способ кормления новорожденного: грудное вскармливание не допускается при гемолитической болезни новорожденных, галактоземии, тирозинемии.
Лечение гипербилирубинемий
Рассмотрим сновные методы лечения гипербилирубинемий.
- Фототерапия на современном этапе — самый эффективный метод лечения непрямой гипербилирубинемии. Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка». К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного.
- Инфузионная терапия применяется для предотвращения нарушений водного баланса при проведении фототерапии с использованием ламп с недифференцированным светом; при этом физиологическая потребность в жидкости увеличивается на 0,5–1,0 мл/кг/ч. Основой инфузионной терапии являются растворы глюкозы, к которым добавляются мембраностабилизаторы (с целью уменьшения процессов перекисного окисления), электролиты, сода (при необходимости их коррекции), кардиотрофики и препараты, улучшающие микроциркуляцию. Для ускорения выведения билирубина из организма иногда применяют методику форсированного диуреза. Возможно введение в схему инфузионной терапии растворов альбумина в дозе 1 г/кг в сутки.
- Целесообразность применения индукторов микросомальных ферментов печени (фенобарбитал, зиксорин, бензонал) объясняется способностью последних повышать содержание лигандина в клетках печени и активность глюкуронилтрансферазы. Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.
- Энтеросорбенты (смекта, полифепан, энтеросгель, холестирамин, агар-агар и др.) включаются в терапию с целью прервать печеночно-кишечную циркуляцию билирубина. Однако они не оказывают существенного влияния на уровень сывороточного билирубина. Тем не менее, учитывая отсутствие токсического влияния этих препаратов, их можно применять при лечении гипербилирубинемий, но только как вспомогательный метод.
- Синтетические металлопорфирины ранее широко использовались при лечении непрямых гипербилирубинемий. Механизм их действия основан на конкурентном ингибировании гемоксигеназы, приводящем к снижению продукции билирубина. В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
- Заменное переливание крови проводится при неэффективности консервативных методов терапии, прогрессирующем нарастании уровня билирубина, при наличии абсолютных показаний, т. е. когда есть угроза развития ядерной желтухи. Заменное переливание крови выполняется в объеме двух объемов циркулирующей крови, что позволяет заменить до 85% циркулирующих эритроцитов и снизить уровень билирубина в 2 раза. Показаниями к проведению данной процедуры в настоящее время являются: отечно-анемическая форма гемолитической болезни новорожденных, когда переливание проводится в первые 2 ч жизни; уровень непрямого билирубина пуповинной крови выше 60 мкмоль/л; уровень гемоглобина пуповинной крови ниже 140 г/л; почасовой прирост билирубина выше 6 мкмоль/л; почасовой прирост билирубина выше 8,5 мкмоль/л при падении гемоглобина ниже 130 г/л; наличие прогрессирующей анемии; превышение билирубина в последующие сутки выше 340 мкмоль/л.
- Из холеретиков и холекинетиков — при явлениях холестаза (за исключением атрезии внепеченочных желчных протоков и нарушения синтеза желчных кислот вследствие ферментопатии) могут использоваться магния сульфат, аллохол, однако в настоящее время предпочтение отдается препарату урсодезоксихолевой кислоты — урсофальк, который выпускается в виде суспензии, отличается легкостью дозирования для новорожденных, характеризуется быстрым и отчетливым терапевтическим эффектом. Начальная лечебная доза составляет 15–20 мг/кг в сутки. При недостаточной эффективности доза может быть увеличена до 30–40 мг/кг в сутки. При проведении длительного лечения используют поддерживающую дозу 10 мг/кг в сутки.
- Коррекция жирорастворимых витаминов проводится при гипоплазиях и атрезиях желчевыводящих путей и длительно существующих явлениях холестаза в дооперационном периоде. Витамин Д3 — 30 000 МЕ внутримышечно 1 раз в месяц или по 5000-8000 МЕ внутрь ежедневно. Витамин А — 25 000–50 000 МЕ внутримышечно 1 раз в месяц или 5000-20000 МЕ внутрь 1 раз в сутки. Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.
- Коррекция микроэлементов: кальций — 50 мг/кг в сутки внутрь, фосфор — 25 мг/кг в сутки внутрь, цинка сульфат — 1 мг/кг внутрь в сутки.
- Увеличение белковой и калорийной нагрузки у таких детей необходимо для обеспечения нормального роста и развития, кроме того в питании должны присутствовать среднецепочечные триглицериды. Потребность у таких новорожденных в белках — 2,5–3 г/кг, жирах — 8 г/кг, углеводах — 15–20 г/кг, калориях — 150 ккал/кг (60% — углеводы, 40% — жиры).
- При синдроме Аладжилля, несиндромальной форме гипоплазии внутрипеченочных желчных протоков, перинатальном склерозирующем холангите методы этиопатогенетического лечения отсутствуют. Формирование цирроза печени при этих процессах служит показанием к трансплантации печени.
- Внепеченочные причины развития синдрома холестаза являются показанием к удалению причины холестаза или проведению операции по Касаи, с последующей профилактикой развития инфекционных процессов и склеротических изменений желчных протоков. Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
- При гипербилирубинемии, вызванной метаболическими нарушениями, чаще всего прибегают к консервативным методам лечения. При галактоземии применяется диета, не содержащая галактозу и лактозу. На первом году жизни используются лечебные смеси: NAN безлактозный, Нутрамиген, Прегистимил и другие смеси, не содержащие лактозу. При тирозинемии назначается диета, не содержащая тирозин, метионин и фенилаланил (лофенолак, ХР Аналог, ХР Аналог LCP, Афенилак, Фенил-Фри, Тетрафен 40 и др.). в последние годы также используется ингибитор фермента 4-гидроксифенилпируват-диоксигеназы — нитисинон, который назначают из расчета 1 мг/кг/сут, перорально. При фруктоземии необходимо исключить из питания продукты, содержащие фруктозу, сукрозу и мальтозу. Назначаются препараты, компенсирующие недостаток желчных кислот — холевой и дезоксихолевой из расчета 10 мг/кг/сут.
- При заместительной энзимотерапии чаще всего используется креон 10 000, доза препарата подбирается соответственно недостаточности функции поджелудочной железы, панкреатин — по 1000 ЕД липазы/кг/сут.
Литература
- Абрамченко В. В., Шабалов Н. П. Клиническая перинатология. Петрозаводск: ООО «Издательство Интел Тех», 2004. 424 с.
- Болезни плода и новорожденного, врожденные нарушения обмена веществ/под ред. Р. Е. Бермана, В. К. Вогана. М.: Медицина, 1991. 527 с.
- Дегтярев Д. Н., Иванова А. В., Сигова Ю. А. Синдром Криглера-Найяра//Российский вестник перинатологии и педиатрии. 1998. № 4. С. 44–48.
- Комаров Ф. И., Коровкин Б. Ф., Меньшиков В. В. Биохимические исследования в клинике. М.: АПП «Джангар», 2001.
- Неонатология/под ред. Т. Л. Гомеллы, М. Д. Каннигам. М.: Медицина, 1998. 640 с.
- Папаян А. В., Жукова Л. Ю. Анемии у детей. СПб.: Питер, 2001.
- Руководство по фармакотерапии в педиатрии и детской хирургии. Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
- Таболин В. А. Билирубиновый обмен у новорожденных. М.: Медицина, 1967.
- Шабалов Н. П. Неонатология: пособие для врачей. СПб., 1996. Т. 1, 2.
- Шерлок Ш., Дули Д. Заболевания печени и желчных путей: практическое руководство/под ред. З. Г. Апросиной, Н. А. Мухина: пер. с англ. М.: ГЭОТАР Медицина, 1999. 864 с.
- Подымова С. Д. Болезни печени. М., Медицина. 1993.
- Balistreri W. F. Nontransplant options for the treatment of metabolic liver disease: saving livers while saving lives//Hepatology. 1994; 9: 782–787.
- Bernard O. Early diagnosis of neonatal cholestatic jaundice//Arch. Pediatr. 1998; 5: 1031–1035.
- Nedim Hadzie, Giorgina Mieli-Vergani. Chronic liver disease in childhood. Int. Semin. Paediatr. Gastroenterol. Nutr. 1998; 7: 1–9.
Л. А. Анастасевич, кандидат медицинских наук
Л. В. Симонова, кандидат медицинских наук
РГМУ, Москва
Физиологическая желтуха новорожденных/Врач-педиатр д/п №6 Лоев О.Н./статья от 19.11.19
Желтуха — это состояние, при котором в крови повышается уровень билирубина, который откладываясь в тканях, придает коже, слизистым и белкам глазных яблок оттенок от лимонного до апельсинового цвета.
Билирубин – это пигментное вещество, которое образуется при распаде красных кровяных телец (эритроцитов) в крови и выводится из организма при участии специальных ферментов вырабатываемых печенью. Этот процесс идет постоянно в организме каждого человека. Но у новорожденного ребенка, в силу ряда его физиологических особенностей, билирубин образуется в повышенном количестве и выводится более медленно. Существует множество причин приводящих к увеличению уровня билирубина, но основными из них можно считать:
- повышенное число особенных эритроцитов, необходимых для полноценного функционирования плода внутриутробно в условиях пониженного содержания кислорода и их быстрое разрушение при рождении ребенка, с избыточным освобождением пигмента билирубина;
- функциональную незрелость печени малыша, в силу чего наблюдается дефицит специального белка, обеспечивающего перенос билирубина через мембраны печеночных клеток и его выведение из организма.
Поэтому в норме у многих новорожденных детей может быть желтуха, называемая физиологической. Появляется физиологическая желтуха обычно на третий-четвертый день после рождения ребенка. Желтушность кожных покровов сохраняется приблизительно 2–3 недели, потом интенсивность желтухи постепенно уменьшается. У недоношенных детей желтуха может сохраняться до месяца, иногда на более долгий срок. Физиологическая желтуха новорожденных не заразна, общее состояние детей не страдает. Физиологическая желтуха новорожденных, как правило, не нуждается в каком-либо лечении и проходит без постороннего вмешательства.
Способствует более интенсивному нарастанию уровня билирубина позднее (позже суток) отхождение мекония (первородного кала), голодание или переохлаждение ребенка. Поэтому лучшей профилактикой и лечением физиологической желтухи новорожденных являются ранние и частые кормления грудью. Молозиво, или «раннее молоко» первых нескольких дней, действуя как слабительное, помогает быстрее выйти меконию и, как следствие, способствует более быстрому выведению из организма билирубина.
Следуя названию, физиологическая желтуха не является заболеванием и в лечении не нуждается, за исключением редких случаев, когда желтуха протекает в тяжелой форме.
Физиологическая желтуха новорожденных — роддом «Лелека»
Еще в роддоме, на второй-третий жизни новорожденного, кожа ребенка может стать желтоватой. Это проявление физиологической желтухи новорожденных. Сразу спешим успокоить молодых мам: это не заболевание, а симптом, который не имеет ничего общего с желтухой при заболеваниях печени у взрослых.
Что такое физиологическая желтуха и откуда она берется
Как известно, в состав крови человека входят эритроциты — красные кровяные тельца, которые переносят кислород между тканями и органами. Живут они сравнительно недолго, а затем распадаются на компоненты, которые выводятся из организма печенью и почками. Один из компонентов — билирубин, пигментирующее вещество. При массовом распаде эритроцитов билирубин накапливается в тканях и придает коже и белкам глаз желтоватый оттенок. По желтушному цвету кожи у взрослых диагностируют дисфункцию печени.
В организме новорожденного тоже происходит массовый распад эритроцитов. Внутри утробы, когда младенец не дышит легкими, ему необходимо больше эритроцитов для полноценного снабжения кислородом. Когда ребенок рождается, кислорода в кровь поступает больше, часть эритроцитов высвобождается и быстро разрушается. При этом образуется билирубин. А печень новорожденного еще не может вывести одновременно большое количество билирубина, он накапливается в коже, и младенец становится желтоватым.
Как лечить физиологическую желтуху новорожденных
Физиологическая желтуха — нормальное состояние для новорожденного младенца, оно не заразно, проходит само по себе через несколько дней, и на общее состояние организма не влияет. Но можно помочь организму малыша быстрее справиться с выводом билирубина. Есть несколько факторов, которые стимулируют желтушку:
- Задержка в организме мекония;
- Голодание;
- Переохлаждение.
Меконий — это первородный кал, он образуется в кишечнике младенца из переваренных околоплодных вод, которые малыш глотает в утробе. Выход мекония — свидетельство того, что пищеварительная система малыша запустилась и начинает нормально работать. Чтоб меконий вышел быстрее, надо прикладывать новорожденного к груди с самого момента рождения. Даже капли молозива благотворно скажутся на иммунитете ребенка и запустят перистальтику кишечника, после чего выйдет меконий.
Раннее прикладывание к груди также не дает ребенку голодать. В первые дни жизни нет необходимости в прикорме ребенка. Даже если молока у матери мало, прикладывать малыша к груди надо чаще. Так ребенок будет по капельке питаться молоком матери, а грудь — переходить в режим нормальной выработки молока.
Переохлаждение — еще одна возможная причина интенсивной желтушки. Но в наше время младенцев чаще одевают слишком тепло, чем оставляют раздетыми. Так что оставлять ребенка голеньким на свежем воздухе надолго нельзя, но и кутать его в одеяльце тоже нет нужды. Хорошее правило — на ребенке должно быть на один слой одежды больше, чем на маме. Если на маме летний сарафан, ребенку достаточно распашонки и ползунков, легкого конверта или одеяльца.
Патологическая желтуха новорожденных
Меньше чем у 1% детей желтуха новорожденного имеет патологический характер. Вот причины, по которым она развивается чаще всего:
- Преждевременные роды;
- Медикаментозная стимуляция родового процесса, введение окситоцина;
- Врожденные заболевания желчных путей;
- Резус-конфликт матери и ребенка;
- Сахарный диабет у матери;
- Инфекционные заболевания;
- Внутренние кровоизлияния у ребенка;
- Трещины сосков у матери и кровь в пищеварительном тракте малыша;
- Другие причины.
Чтобы отличить нормальную желтуху новорожденных от патологической, в первые двое-трое суток за малышом устанавливают тщательное наблюдение. При затяжной интенсивной желтухе возможны негативные последствия для центральной нервной системы. Поэтому младенцу могут назначить фотолечение. Когда на тело малыша падают солнечные лучи, билирубин распадается на составляющие, которые выводятся из организма куда быстрее.
Самое простое фотолечение — солнечные ванны. Малыша раздевают и на 10-15 укладывают на открытом солнце, в крайнем случае — на подоконнике. Важно: малыш не должен замерзнуть, от этого желтушка только усилится. Если в роддоме нежарко, лучше полностью ребенка не раздевать, оголить только ручки и ножки. И конечно же, нельзя помещать младенца под палящие лучи солнца летом, особенно на юге. Лучше проводить солнечные ванны утром и вечером.
В современных роддомах часто предлагают солнечные ванны при фотолампах. В этих специальных приборах длина световой волны подобрана так, чтобы максимально расщеплять билирубин на безопасные составляющие. В сочетании с грудным вскармливанием, фототерапия может оказаться довольно эффективной. Но в самых тяжелых случаях могут понадобиться инфузионная терапия и переливание крови.
Желтухи новорожденных
Список сокращений и условных обозначений
Введение
Обмен билирубина у здоровых новорожденных
Источники и механизм образования билирубина
Транспорт и конъюгация билирубина
Экскреция конъюгированного билирубина
Общепринятые термины и классификация желтух
Методы раннего выявления и прогнозирования развития патологических желтух у новорожденных
Чрескожное измерение уровня билирубина у новорожденных
Роль лабораторных методов измерения концентрации билирубина в крови у новорожденных
Особенности лабораторного определения билирубина в крови
Клинико-лабораторная характеристика патологических желтух новорожденных с преобладанием непрямой гипербилирубинемии
Гипербилирубинемия, обусловленная патологическим гемолизом
Гемолитическая болезнь плода и новорожденного
Эпидемиология
Этиология и патогенез
Диагностика резус-сенсибилизации беременной
Диагностика и принципы лечения гемолитической болезни плода
Классификация гемолитической болезни новорожденных
Методы диагностики
Анализ клинико-анамнестических данных
Физикальное обследование
Лабораторная диагностика
Инструментальная диагностика
Лечение
Стабилизация состояния и интенсивная терапия при отечной форме гемолитической болезни новорожденных
Профилактика
Диспансерное наблюдение
Другие причины гемолитической анемии
Полицитемия
Клинические признаки
Лечение
Конъюгационные желтухи
Наиболее часто встречаемые конъюгационные желтухи
Наследственные формы конъюгационных желтух
Ядерная желтуха (билирубиновая энцефалопатия)
Факторы риска
Клинические проявления
Принципы профилактики билирубиновой энцефалопатии
Лечебно-профилактические мероприятия, направленные на уменьшение концентрации непрямого билирубина в сыворотке крови
Фототерапия
Операция заменного переливания крови
Этапы подготовки и проведения операции
Техника проведения операции заменного переливания крови
Ведение ребенка в послеоперационном периоде
Показания к фототерапии и ОПЗК у недоношенных детей
Неэффективные и потенциально опасные методы лечения, которые следует исключить из клинической практики
Условия выписки из стационара доношенных новорожденных с непрямой гипербилирубинемией
Особенности наблюдения на амбулаторном этапе за новорожденным с непрямой гипербилирубинемией
Холестатические желтухи
Неонатальный (транзиторный) холестаз
Заболевания печени и желчных протоков, проявляющиеся синдромом холестаза
Внепеченочный холестаз
Атрезия внепеченочных желчных протоков
Киста общего желчного протока
Желчные пробки и желчные камни
Внутрипеченочный холестаз
Внутрипеченочный холестаз с низким уровнем ГГТ
Прогрессирующий семейный внутрипеченочный холестаз
Врожденное нарушение синтеза желчных кислот вследствие дефицита ферментов
Пероксисомальные нарушения
Внутрипеченочный холестаз с высоким уровнем ГГТ
Инфекционные заболевания
Токсическое поражение печени
Врожденные метаболические нарушения
Заболевания с преимущественным поражением внутрипеченочных желчных протоков
Принципы симптоматического лечения синдрома холестаза
Список литературы
Желтуха у младенцев | Беременность, роды и ребенок
Желтуха — частое заболевание новорожденных, вызывающее пожелтение кожи и белков глаз. Легкая желтуха встречается примерно у 60% доношенных новорожденных и почти у 80% недоношенных детей. Скорее всего, вы заметите это с третьего дня после рождения. Желтуха обычно безвредна и проходит через 1-2 недели.
Распространенные причины желтухи у новорожденных
При разрушении эритроцитов выделяется химическое вещество под названием «билирубин», от которого кожа становится желтой.Новорожденные дети рождаются с большим количеством эритроцитов (и нуждаются в их расщеплении), но их печень недостаточно развита, чтобы избавиться от билирубина. Это приводит к перегрузке билирубином, что приводит к желтухе. Примерно к 2 неделям печень ребенка более развита и лучше удаляет билирубин из крови.
У большинства новорожденных с желтухой будет «желтуха грудного молока». Это когда химическое вещество в грудном молоке матери препятствует выведению билирубина. Этот тип желтухи обычно проходит без лечения через несколько недель.
Редкие причины желтухи у новорожденных
Один редкий тип желтухи возникает, когда группы крови матери и ребенка несовместимы (обычно несовместимость по ABO или резус-фактору). Обычно это не проблема во время первой беременности, потому что кровоток матери и ребенка не смешивается. Но во время родов часть крови ребенка может смешаться с кровью матери.
Затем у матери вырабатываются антитела, которые становятся активными во время следующей беременности и проникают через плаценту, чтобы атаковать эритроциты второго ребенка.Разрушение эритроцитов вызывает выброс большего количества билирубина в кровоток второго ребенка, что приводит к желтухе. Этот тип желтухи обычно наблюдается в первые 24 часа после рождения.
Атрезия желчных путей — еще одна редкая причина желтухи у младенцев. Это случается, когда крошечные трубочки, по которым желчь из печени в кишечник покрываются рубцами. Младенцы с этим заболеванием обычно растут нормально и сначала хорошо выглядят, но они сильно заболеют серьезным заболеванием печени, если им не диагностировать и не лечить на ранней стадии.Их желтуха обычно продолжается после двухнедельного возраста, и у них также может быть бледный фекалий.
Симптомы желтухи
Желтуха у новорожденного вызывает желтый цвет кожи и белков глаз. Обычно он начинается на лице и голове. Если уровень билирубина увеличивается, цвет распространяется на все тело. Младенцы также могут быть сонливыми и испытывать трудности с кормлением.
Когда обратиться к врачу
Желтуха обычно безвредна, но медсестра или врач должны проверять и контролировать все случаи желтухи у новорожденных.Некоторые дети страдают тяжелой желтухой, которая в очень редких случаях может привести к глухоте и даже повреждению головного мозга, если не лечить вовремя.
Вам следует отвести ребенка к врачу, если:
- Ваш ребенок плохо себя чувствует, плохо ест и не набирает достаточно веса
- какашки вашего ребенка становятся бледными или их моча темнеет
- желтуха у вашего ребенка развивается в первые 48 часов после рождения
- желтуха становится более заметной через неделю
- желтуха не прошла через 2 недели
Тесты на желтуху
Если желтуха у вашего ребенка длится более 2 недель, особенно если его кал бледный или водоросли темные, ему потребуется анализ крови, чтобы проверить уровень «конъюгированного билирубина» в крови.Затем им могут потребоваться дополнительные тесты на их печень.
Лечение нормальной желтухи
Лечение желтухи у новорожденных зависит от ее степени тяжести и ее причины.
Младенцам, у которых через несколько дней после рождения появляется желтуха, обычно требуется только тщательное наблюдение, иногда с помощью анализов крови из пятки, чтобы проверить уровень билирубина в крови. Лечение простое — достаточно жидкости. Если у вашего ребенка легкая желтуха, убедитесь, что он регулярно кормится грудью или смесью.
Если уровень билирубина высок, ребенок может пройти курс фототерапии в течение нескольких дней. В этом лечении используется ультрафиолетовый свет, который помогает избавиться от перегрузки билирубином. Он заключается в размещении ребенка голым в кроватке под синей лампой для фототерапии на 2–3 дня. Глаза ребенка будут закрыты для защиты.
Фототерапия имеет минимальные побочные эффекты, хотя у ребенка в течение нескольких дней может быть легкая сыпь и жидкий стул. У некоторых младенцев во время фототерапии наблюдается небольшая потеря жидкости, поэтому в это время им может потребоваться дополнительное кормление.Большинство младенцев хорошо переносят лечение фототерапией.
Если у вашего ребенка желтуха грудного молока, вам не нужно прекращать грудное вскармливание. Этот тип желтухи обычно протекает в легкой форме и со временем должен исчезнуть. Поговорите со своим ребенком и семейной медсестрой или врачом, если вы беспокоитесь о том, что делать.
Лечение серьезной желтухи
Тяжелая желтуха, при которой очень высок уровень билирубина, может потребовать лечения с помощью обменного переливания крови. Это когда собственная кровь ребенка заменяется совместимой свежей кровью.Это не обычное дело.
Профилактика
Предотвратить можно только желтуху несовместимой группы крови. Если есть подозрение на этот тип желтухи, мать получит инъекцию анти-D после родов. Это может предотвратить осложнения при последующих беременностях.
Желтуха новорожденных: что нужно знать родителям
Большинство новорожденных хоть немного желтеют. Это состояние, известное как желтуха, является очень распространенным и обычно нормальным явлением в период новорожденности.Но в очень редких случаях это может привести (или быть признаком) более серьезной проблемы. Вот почему родители должны знать об этом.
Что вызывает желтуху?
Желтый цвет желтухи новорожденных вызван высоким уровнем в крови вещества, называемого билирубином. Билирубин в основном возникает при расщеплении красных кровяных телец. Он перерабатывается в печени, чтобы организму было легче избавиться от него с мочой и калом.
Новорожденной печени нужно время, чтобы начать работать, когда дело доходит до избавления от билирубина.У новорожденных также больше эритроцитов, чем у детей старшего возраста и взрослых, и эти совершенно новые эритроциты не живут так долго, как те, которые вырабатываются по мере взросления младенцев. Комбинация этих двух факторов делает желтуху настолько распространенной.
Желтуха обычно достигает пика в первые два-пять дней жизни и длится примерно одну-две недели. У младенцев, находящихся на грудном вскармливании, это может длиться дольше; мы не знаем точно, почему это происходит, но беспокоиться не о чем.
Желтуха может защищать младенцев, потому что билирубин является антиоксидантом, который помогает бороться с инфекциями у новорожденных.Это еще одна причина, по которой родители не должны слишком беспокоиться о желтизне: это не только временно, но также может помочь их ребенку, когда он или она покидает безопасность матки.
В редких случаях желтуха может сигнализировать о проблеме
Иногда, однако, желтуха может быть признаком другой проблемы, и когда уровень билирубина становится очень высоким, это может повлиять на мозг, иногда необратимо. Это очень, очень редко и поражает менее 1% младенцев.
Существует множество условий, повышающих вероятность повышения уровня билирубина, в том числе:
- Обезвоживание или недостаточное количество калорий. Чаще всего это происходит, когда младенцы находятся на исключительно грудном вскармливании, и проблема с грудным вскармливанием остается незамеченной.
- Системы, которые работают для избавления от билирубина, возможно, еще не готовы.
- Инфекция или непроходимость кишечника. Желтуха обычно не единственный симптом этого заболевания.
- Несовместимость по ABO или Rh. Когда у матери и ребенка разные группы крови, это может привести к большему разложению эритроцитов, чем обычно.Это то, о чем хорошо осведомлены акушеры, и тестирование проводится всякий раз, когда возникает проблема.
- Ушиб или кефалогематома (шишка или синяк на голове). И то, и другое может случиться во время тяжелых родов. Это приводит к разрушению большего количества эритроцитов.
- Заболевания печени. Существует ряд различных проблем с печенью, из-за которых организму ребенка становится труднее избавиться от билирубина.
- Заболевания, поражающие важный фермент. Некоторые заболевания, такие как синдром Жильбера или синдром Криглера-Наджара, приводят к проблемам с ферментом, который важен для избавления от билирубина.
- Генетические факторы. Не все эти факторы хорошо изучены. Если у одного ребенка в семье желтуха, у будущих детей также может быть более высокий риск. Например, у детей восточноазиатского происхождения более высокий уровень билирубина.
Младенцы находятся под тщательным наблюдением на предмет желтухи в период новорожденности.Очень часто педиатры используют анализ крови или прибор, который измеряет уровень билирубина через кожу. Основываясь на результате и любых факторах риска, они решают, нужно ли дополнительное наблюдение или тесты, и нужна ли ребенку терапия.
Как лечится желтуха новорожденных?
Самая распространенная терапия, используемая для подавляющего большинства детей, у которых уровень билирубина вызывает беспокойство, — это фототерапия. Младенца помещают под специальный свет (или укутывают в специальное одеяло со светом внутри), который помогает организму избавиться от билирубина.Это безопасно и эффективно. Когда уровни чрезвычайно высоки и есть опасения по поводу возможности повреждения головного мозга, необходимы такие методы лечения, как обменное переливание крови, при котором кровь берется и снова вводится новая кровь. Однако это крайне редко, редкость.
Кормление также является важной частью терапии, поскольку оно помогает организму избавляться от билирубина через кровь и мочу. Частое кормление новорожденного также может помочь предотвратить проблемы с желтухой. Младенцы должны намочить не менее шести подгузников в течение 24 часов и регулярно испражняться.Стул для новорожденных должен измениться с обычного черного дегтеобразного стула новорожденного на стул более светлого цвета, более рыхлый и «потрепанный».
Что нужно знать родителям о желтухе новорожденных?
Родителям важно следить за желтухой своего ребенка, когда он идет домой из больницы. Желтуху труднее увидеть у темнокожих детей. Хороший способ найти это — прижать на мгновение кожу ребенка в том месте, где кость находится близко (для этого подходят лоб, нос, грудь или голень).Это ненадолго вытеснит кровь и сделает кожу бледнее на несколько секунд. Если он выглядит желтым, а не бледным, может быть желтуха.
Желтуха имеет тенденцию распространяться от лица вниз по мере повышения уровня билирубина. По этой причине врачи гораздо меньше беспокоятся о ребенке с желтым цветом лица и верхней части груди, чем о ребенке с желтым цветом ниже колен.
Позвоните врачу, если ваш ребенок
- выглядит более желтым, особенно если распространяется ниже колен
- плохо кормит и / или не смачивает как минимум шесть подгузников за 24 часа и имеет регулярный стул
- очень сонный, особенно если они не просыпаются, чтобы покормить
- очень привередлив и сложно утешить
- выгибает голову или спину, или ведет себя как-то странно
- высокая температура или частая рвота.
У
Помните: желтуха — обычное дело, а серьезные проблемы — редкость! Но если вы беспокоитесь, позвоните своему врачу; всегда лучше перестраховаться, чем сожалеть.
Следуй за мной в Twitter @drClaire
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.
Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты,
никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Желтуха у новорожденных | Предпочтительная медицинская группа
Шилпа Вернекар, доктор медицины
Гипербилирубин или повышенный уровень билирубина / желтуха — это желтое изменение цвета кожи и конъюнктивы (белая часть глаза). Желтуха у новорожденных встречается довольно часто.
У большинства здоровых новорожденных в течение первых нескольких дней жизни появляется желтуха, которая проходит сама по себе без какого-либо специального вмешательства.
Распространенными причинами желтухи у новорожденных могут быть несовместимость группы крови или резус-фактора, травма и кровотечение кожи головы во время родов, инфекция, плохое питание, дефекты ферментов, структурные дефекты эритроцитов, состояния желчевыводящих путей или печени, метаболические состояния, такие как гипотиреоз, младенцы от матери с диабетом и т. Д. на…
Новорожденные имеют относительно большее количество эритроцитов (эритроцитов) с короткой продолжительностью жизни этих эритроцитов. При расщеплении эритроцитов в качестве побочного продукта образуется билирубин. Именно этот билирубин придает желтый цвет коже и глазам или желтуху у новорожденных.
- Физиологическая желтуха у новорожденных. Этот тип желтухи встречается у большинства новорожденных. Начинается после первого дня жизни, достигает пика через 3-5 дней у доношенных детей и через 5-7 дней у недоношенных детей и проходит через 7-10 дней.
a.) Желтуха грудного вскармливания у новорожденных — еще одна форма физиологической желтухи. Уменьшение потребления молока может усугубить или усугубить желтуху. Желтуха грудного вскармливания обычно улучшается при более частом кормлении ребенка.
г.Желтуха грудного молока у новорожденных — это еще один тип физиологической желтухи, при котором определенные вещества в грудном молоке подавляют ферменты, ответственные за распад билирубина в печени.
Эта желтуха обычно возникает на второй-третьей неделе жизни и иногда может сохраняться в течение месяца.
При физиологической желтухе новорожденных лечение или вмешательство не требуется.
- Патологическая желтуха — этот тип желтухи у новорожденных может представлять проблему.Желтуха, которая возникает в первые 24 часа жизни, или желтуха, которая превышает ожидаемую для ребенка этого возраста (в часах), нуждающегося в медицинской помощи.
Уровень желтухи можно проверить с помощью прибора на коже, который является быстрым методом скрининга. Окончательный способ — взять образец крови / пяточной палочки у ребенка и проанализировать его на уровень билирубина. В большинстве случаев физиологической желтухи улучшение кормления помогает вывести билирубин.
При желтухе грудного молока рекомендуется прекратить грудное вскармливание на 48 часов, а в это время добавить смесь (сцеживание грудного молока для поддержания кормления).Этот метод помогает уменьшить желтуху, после чего грудное вскармливание можно возобновить, не беспокоясь о возвращении желтухи.
Другой вид лечения — фототерапия, при которой синий флуоресцентный свет используется для расщепления билирубина, который затем выводится с мочой.
В тяжелых случаях может потребоваться обменное переливание крови. Это включает в себя взятие небольшого количества крови ребенка и его замену аналогичной донорской кровью для снижения уровня билирубина.
Если высокие показатели желтухи не лечить, может развиться состояние, называемое Kernicterus.
Это приводит к долгосрочному необратимому повреждению мозга. Поэтому врачи агрессивно лечат желтуху новорожденных.
Важно убедиться, что после выписки из больницы домой вы соблюдаете приём для последующего наблюдения за новорожденным в течение 3-5 дней, поскольку уровень желтухи у доношенных детей достигает пика к 3-4 дням.
Также, если вы начинаете замечать, что цвет кожи становится все более желтым или желтушным, который сохраняется более одной недели, важно, чтобы ребенок осмотрел врача.
Наконец, важно продолжать кормить ребенка (грудным молоком или дополнительными смесями, в зависимости от указаний врача) и не пытаться держать ребенка под прямыми солнечными лучами, так как это может привести к обезвоживанию, солнечным ожогам и более серьезным осложнениям. ребенок. Пожалуйста, не волнуйтесь, так как при правильном обследовании и лечении желтуха у новорожденных часто легко разрешается.
Для получения дополнительной информации проконсультируйтесь с педиатром вашего ребенка. Эта статья предназначена для использования в качестве руководства по желтухе у новорожденных и ни в коем случае не является исчерпывающим планом лечения вашего ребенка.
Шилпа Вернекар, доктор медицины, F.A.A.P. является сертифицированным педиатром, который работает в Preferred Medical Group, отделения которой расположены в Детской клинике Феникс-Сити и клинике Форт-Митчелл. Ее особые интересы включают контроль веса и питание. Следите за сообщениями доктора В. в Twitter: http://twitter.com/shilpavernekar.
Желтуха у младенцев | KidsHealth NZ
Ключевые моменты, которые следует помнить о желтухе у младенцев
- желтуха — желтый цвет кожи и белков глаз
- Легкая желтуха часто встречается у новорожденных — она начинается на второй или третий день и проходит через 7-10 дней
- Есть много причин желтухи
- некоторые виды желтухи тяжелые
- Желтуха, появившаяся в первые 24 часа после родов, не является нормальным явлением — требуется немедленная проверка у врача
- Желтуха в любом возрасте с бледным пометом и темной костью требует проверки с помощью анализа крови
- Желтуха, остающаяся после 2-недельного возраста, требует проверки у врача
- тяжелая желтуха может быть серьезной — при правильном раннем лечении долгосрочные проблемы возникают редко
Что такое желтуха?
Желтуха — это медицинское название, обозначающее пожелтение кожи и белков глаз.
Почему у детей появляется желтуха?
Желтуха очень распространена — она есть у более половины всех младенцев.
На низком или среднем уровне желтуха не вызывает проблем. Но билирубин, вещество, вызывающее желтуху, в больших количествах может быть вредным. Это может привести к глухоте или повреждению мозга. Младенцам с высоким уровнем требуется немедленное лечение.
У большинства младенцев желтуха является нормальной и естественной, она проходит по мере созревания и адаптации органов ребенка после рождения.
Медицинский термин для обозначения этого типа желтухи у новорожденных — физиологическая желтуха.Этот тип желтухи обычно не вредит младенцам.
У некоторых детей, находящихся на грудном вскармливании, желтуха может сохраняться дольше, чем у детей, вскармливаемых смесью. Это происходит из-за нормального и естественного воздействия грудного молока на младенцев. Этот тип желтухи называется желтухой грудного молока. Это не вредно.
Есть много других причин желтухи, и если вы обеспокоены, вам следует поговорить со своей акушеркой или семейным врачом.
Каждый год в Новой Зеландии рождается небольшое количество детей с заболеванием печени, которое также вызывает желтуху.Это ненормально, и ваш врач или акушерка должны это увидеть.
Как узнать, нормальна ли желтуха моего ребенка?
Желтуха, скорее всего, протекает нормально, если у вашего ребенка:
- желтуха после первые 24 часа после рождения
- просыпается по собственному желанию, чтобы потребовать корма
- хорошо выглядит и хорошо кормит
- имеет грязные подгузники (какашку) желтого или зеленого цвета ( не бледный, белый или светло-бежевый) цвета
- имеет прозрачный или соломенный цвет, а не желтый или темный.
По мере повышения уровня билирубина ваш ребенок:
- станет более желтым по всему телу
- может быть сонным и медленно просыпаться для кормления
- может питаться хуже
Если вы обеспокоены или у вас есть вопросы, попросите акушерку или врача осмотреть вашего ребенка.
Как долго продлится желтуха моего ребенка?
Нормальная (физиологическая) желтуха обычно проходит через 1-2 недели. Иногда нормальная желтуха может длиться дольше.
Когда мне следует обращаться за помощью при желтухе моего ребенка?
В зависимости от того, что из следующего относится к вашему ребенку, проверьте соответствующий раздел ниже:
- желтуха, начавшаяся в первые 24 часа после рождения
- желтуха длительностью более 2 недель
- У вашего ребенка желтуха и бледный фекалий
- ваш ребенок плохо себя чувствует или желтеет все больше
Что делать, если у моего ребенка желтуха в первые 24 часа после рождения?
Желтуха в первые 24 часа после рождения никогда не бывает нормальной и требует неотложной медицинской помощи.Немедленно обратитесь к акушерке или врачу.
Что делать, если желтуха у моего ребенка все еще сохраняется в возрасте 2 недель?
Если желтуха у вашего ребенка сохраняется через 2 недели после рождения, ваш врач или акушерка должны будут осмотреть их. Вашему ребенку потребуется анализ крови и, возможно, потребуется посещение педиатра (врача, специализирующегося на младенцах и детях).
Важно не пропустить ни одну из редких причин желтухи, требующих специального лечения. Атрезия желчных путей — одно из таких важных состояний.
Что делать, если у моего ребенка желтуха и бледный помет или темная рожа?
Если у вашего ребенка желтуха и фекалии бледного, белого или светло-бежевого цвета, обратитесь к семейному врачу. Ваш врач может организовать срочную встречу с педиатром.
См. Плакат «Осторожно, желтый» (PDF, 259 КБ). Плакат также доступен на китайском языке (PDF, 1,22 МБ); Маори (PDF, 921 КБ); Самоанский (PDF, 877 КБ) и тонганский (PDF, 821 КБ).
Что делать, если у моего ребенка желтуха и он нездоров?
Вам следует срочно позвонить своей акушерке или семейному врачу, если у вашего ребенка желтуха, и:
- выглядит больным
- дрожит (дрожит)
- необычный крик
- становится все более желтым по всему телу
- сонный и медленно просыпается для кормления
- плохо питается
- обезвоживается (высыхает) — признаки включают отсутствие смачивания подгузников
Вам также следует поговорить с акушеркой или врачом, если ваш ребенок:
- не вышел меконий (первая черная дефекация) на вторые сутки
- имеет повышенный риск тяжелой желтухи
Что подвергает мой ребенок риску серьезной желтухи?
Существует ряд условий, повышающих вероятность желтухи у вашего ребенка.К ним относятся:
- Несовместимость вашей группы крови с группой крови вашего ребенка (резус-болезнь и несовместимость по системе ABO)
- Некоторые наследственные состояния (дефицит G6PD, наследственный сфероцитоз и др.)
- недоношенность (ваш ребенок родился рано)
- Инфекция, начавшаяся до или после рождения
- многие другие необычные заболевания, такие как муковисцидоз и заболевания щитовидной железы
См. Дополнительную информацию о резус-болезни, несовместимости по системе ABO и дефиците G6PD.
Как врачи диагностируют желтуху?
Если кожа вашего ребенка желтая, а белые части его глаз желтые, значит, у вашего ребенка желтуха. У большинства новорожденных желтуха является нормальным и естественным явлением.
Анализ крови дает больше информации об уровне желтухи.
Врачи назначат анализ крови, если:
- желтуха появляется до 24 часов
- Ваш малыш очень желтый
- желтуха длится более 2 недель
- у вашего ребенка бледный или темный помет
- есть другие проблемы
Какие существуют методы лечения желтухи?
Вашему ребенку не потребуется никакого специального лечения, если у него нормальная (физиологическая) желтуха.Вы можете лечить легкую желтуху в первую неделю, просто убедившись, что у вашего ребенка достаточно жидкости, и вы можете сделать это путем грудного вскармливания. Грудное вскармливание дает вашему ребенку необходимое питание и необходимое количество воды. Младенцы обычно не нуждаются в дополнительной воде. Регулярное кормление для увеличения количества грудного молока очень важно.
Если уровень билирубина высокий, наиболее часто используемым лечением является фототерапия (терапия ярким светом). Он не содержит лучей, которые могут навредить вашему ребенку. Фототерапия очень безопасна и эффективна и может проводиться только в больнице.См. Фототерапия.
У небольшого числа детей с тяжелой желтухой может быть заболевание печени. Вашему ребенку могут потребоваться анализы крови или его отправка в больницу для сдачи анализов, особенно если желтуха не проходит к 2-недельному возрасту или у вашего ребенка бледный кашель или темная моча.
Возможны ли осложнения от желтухи?
При правильном лечении осложнения желтухи возникают редко. Тяжелая желтуха может привести к глухоте или повреждению головного мозга без диагностики и быстрого лечения.
Что следует помнить о желтухе у новорожденных:
- Желтуха может быть вызвана множеством причин
- некоторые виды желтухи тяжелые
- Желтуха, появившаяся в первые 24 часа после родов, не является нормальным явлением — требуется немедленная проверка у врача
- Желтуха в любом возрасте с бледным фекалиями и тёмным мочеиспусканием требует немедленного анализа крови
- Желтуха, остающаяся после 2-недельного возраста, требует проверки у врача
- тяжелая желтуха может быть серьезной — при правильном раннем лечении долгосрочные проблемы возникают редко
Желтуха новорожденных | Герцог Здоровье
Патологическая желтуха, однако, связана с более высоким уровнем билирубина и требует лечения для ускорения удаления билирубина.Это может произойти у любого новорожденного с тяжелой формой физиологической (нормальной) желтухи. Существуют также факторы риска, которые могут помочь врачам выбрать, за какими детьми следует следить более внимательно.
Одним из факторов риска является недоношенность: у детей, рожденных более чем за две недели до срока родов, повышен уровень билирубина. Чем более недоношенным ребенок, тем менее зрелая его печень на момент рождения и тем труднее ему начать выведение билирубина.
Несовместимость группы крови матери и ребенка также является поводом для более тщательного отслеживания желтухи новорожденного. Это происходит, когда мать имеет группу крови O (и, следовательно, имеет антитела против клеток A и B), а ее новорожденный имеет группу крови A или B. Этот может вызвать более быстрое разрушение эритроцитов новорожденного из-за материнского антитела, попавшие в кровоток ребенка.
Несовместимость по группе крови также существует, если у матери группа крови с отрицательным резус-фактором (резус-фактор), а у новорожденного — положительный резус-фактор.Это была частая причина тяжелой неонатальной желтухи, но сейчас это очень редко, потому что резус-иммуноглобулин (Rhoham) назначают матерям из группы риска перед родами.
Хотя грудное вскармливание также считается фактором риска, на самом деле отсутствие эффективного грудного вскармливания является фактором риска. Вероятность проблем с грудным вскармливанием сводится к минимуму, если кормить новорожденного грудью как можно скорее после рождения и продолжать кормить грудью 8–12 раз в день в течение первых нескольких дней.Грудное молоко — идеальная пища для младенцев, и желтуха обычно не является поводом для добавления смеси в рацион.
Другие факторы риска патологической желтухи включают чрезмерное образование синяков у новорожденного, наличие брата или сестры, которому требовалось лечение от желтухи, и принадлежность к восточноазиатской расе.
Желтуха в первые 24 часа жизни никогда не бывает физиологической и всегда требует обследования.
Желтуха | Бостонская детская больница
Что такое желтуха?
У детей с желтухой часто бывает желтоватый оттенок глаз и кожи, который обычно начинается на лице и спускается вниз по телу.
Желтуха — признак состояния, называемого гипербилирубинемией. У младенцев и детей гипербилирубинемия развивается, когда в их крови накапливается продукт жизнедеятельности, называемый билирубином. У новорожденных гипербилирубинемия часто является временным состоянием, хотя может быть симптомом более серьезного заболевания. Раннее распознавание и лечение важны для предотвращения повышения билирубина до опасного уровня.
Желтуха часто встречается у новорожденных, печень которых все еще развивается. Более чем у половины доношенных детей желтуха возникает в первую неделю жизни.До 80 процентов детей, рожденных недоношенными, страдают желтухой.
У детей старшего возраста желтуха может быть более серьезным симптомом заболевания печени.
Что вызывает желтуху у новорожденных?
Билирубин — это коричневатое, желтоватое вещество, образующееся при расщеплении красных кровяных телец. Во время беременности плацента выделяет билирубин. После рождения ребенка эту функцию должна взять на себя печень ребенка. Из-за окраски билирубина глаза и кожа ребенка становятся желтыми.
Есть несколько причин, по которым у новорожденных может развиться желтуха, в том числе:
- Физиологическая желтуха — это нормальная реакция на ограниченную способность ребенка выводить билирубин в первые дни жизни.
- Желтуха грудного вскармливания возникает у некоторых детей в первую неделю из-за низкого потребления молока или обезвоживания.
- Желтуха грудного молока возникает у некоторых детей на второй неделе жизни или позже по неизвестным причинам. Это может быть связано с веществом в грудном молоке, которое облегчает повторную абсорбцию билирубина кишечником, или из-за незрелой обработки билирубина печенью.
- Желтуха в результате гемолиза — это состояние, которое возникает в результате избыточного разложения эритроцитов в результате гемолитической болезни новорожденного (HDN), полицитемии или кровоизлияния.
- Неадекватная функция печени из-за инфекции или других факторов.
В большинстве случаев желтухи грудного вскармливания и желтухи грудного молока врачи рекомендуют матери продолжать грудное вскармливание.
В небольшом количестве случаев желтуха у новорожденных может быть признаком:
- холестаз, редкое заболевание, вызванное проблемами с выделением или выделением желчи
- атрезия желчных путей, редкое заболевание, при котором канал, по которому желчь от печени до тонкого кишечника, заблокирован или поврежден
Что вызывает желтуху у детей старшего возраста?
Желтуха у детей старшего возраста может быть признаком непроходимости желчных протоков.Или это может быть связано с заболеванием печени, которое не позволяет печени должным образом обрабатывать билирубин.
Следующие условия также могут вызывать желтуху у детей старшего возраста:
- камни в желчном пузыре (холелитиаз), кристаллы, которые накапливаются в желчном пузыре и закупоривают желчные протоки
- Инфекция вирусами, вызывающими повреждение клеток печени, такими как вирус гепатита B или гепатита C
- аутоиммунный гепатит, заболевание иммунной системы, при котором иммунные клетки атакуют клетки печени, как если бы они были инфекцией
- Болезнь Вильсона, генетическое заболевание, при котором медь из пищи накапливается в печени
- Цирроз, поздняя стадия хронического заболевания печени, при котором рубцовая ткань заменяет мягкую здоровую ткань печени
Как мы лечим желтуху и гипербилирубинемию
Центр детских болезней печени при детской больнице Бостона специализируется на лечении младенцев, детей, подростков и молодых людей с различными заболеваниями печени, желчного пузыря и желчных протоков (также известными как гепатобилиарные).Врачи со всего мира направляют в нашу программу детей с заболеваниями печени.
Новорожденный с желтухой
Это симптом вашего ребенка?
- Желтуха (желтая кожа) у ребенка в течение первых 3 месяцев жизни (90 дней)
- Кожа приобретает желтый цвет из-за высокого уровня билирубина в крови
Желтуха и билирубин
- Желтуха означает кожу пожелтела.
- Билирубин — это пигмент, который окрашивает кожу в желтый цвет.
- Билирубин возникает в результате нормального разложения старых красных кровяных телец.
- В норме печень избавляется от билирубина. Но при рождении печень может быть незрелой.
- Половина младенцев страдает желтухой. Обычно это легкое.
- Уровень вредного билирубина составляет около 20. Достигать такого высокого уровня редко.
- Высокие уровни нужно лечить с помощью били-фары. Вот почему ваш врач проверяет уровень билирубина вашего ребенка, пока он не станет низким.
Причины желтухи у новорожденных
Физиологическая желтуха (50% новорожденных)
- Начало от 2 до 3 дней
- Пик на 4-5 день, затем улучшение
- Исчезает в возрасте 1-2 недель
Грудное вскармливание или недостаточность питания Желтуха (
от 5 до 10% новорожденных)
- Из-за недостаточного потребления грудного молока
- Модель начала, аналогичная физиологическому типу
- Кроме того, вызывает плохую прибавку в весе
- Требует тщательного наблюдения и проверки веса
Желтуха грудного молока (10% новорожденных)
- Из-за вещества в грудном молоке, которое блокирует удаление билирубина
- Потребление грудного молока и увеличение веса в норме
- Начало от 4 до 7 дней в возрасте
- Длится от 3 до 12 недель
- Безвредно
Несовместимость по резус-фактору и группе крови ABO (серьезная, но редкая)
- Начало в течение первых 24 часов жизни
- Может повторяться h вредные уровни
Заболевание печени (серьезное, но редкое)
- Главный признак — светло-серый или бледно-желтый стул
- Желтуха не проходит
- Причины включают инфекцию печени (гепатит) и закупорку печени (желчных путей). atresia)
Когда вызывать новорожденного с желтухой
Позвоните в службу 911 сейчас
- Не могу проснуться
- Не двигается или очень слаб
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Возраст менее 1 месяца и выглядит или ведет себя ненормально
- Подозрение на обезвоживание.Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Лихорадка. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Низкая температура ниже 96,8 ° F (36,0 ° C) ректально, которая не повышается при нагревании
- Желтуха началась в течение первых 24 часов жизни
- Кожа выглядит темно-желтой или оранжевой
- Желтуха достигла ног
- Желтуха хуже, чем при последнем осмотре
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Ребенок из группы высокого риска тяжелой желтухи.Факторами риска являются: недоношенный ребенок, родившийся в возрасте 36 недель или меньше, проблема с группой крови по системе ABO или резус-фактора, потребность в били-легких, кровотечение в коже черепа, азиатская раса, проблемы с грудным вскармливанием.
- Белки глаз пожелтели
- Желтуха распространяется на живот (живот)
- Вы беспокоитесь о степени желтухи
- Вы беспокоитесь, что ваш ребенок не получает достаточно грудного молока
- Желтый, потрепанный стул меньше 3 в день. Исключение: на грудном вскармливании и до 5 дней жизни.
- День 2-4 жизни, отсутствие стула более 24 часов и грудное вскармливание
- Мокрые подгузники — менее 6 в день. Исключение: 3 влажных подгузника в день могут быть нормой до 5 дней жизни при грудном вскармливании.
- Возраст 4 или более дней и не проверялся с момента выписки
- Вы считаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Через 7 дней цвет становится более темно-желтым
- Желтуха не исчезла после 14 дней жизни
- Желтуха началась или возвращается после 7 дней жизни
- Стул белый, бледно-желтый или серый
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при легкой желтухе
- Что следует знать о желтухе новорожденных:
- Некоторая желтуха присутствует у 50% новорожденных.
- Это длится недолго и пройдет. Чаще всего это безвредно.
- В первую очередь желтуха начинается с лица.
- Желтуха только лица всегда безвредна.
- Вот несколько советов по уходу, которые должны помочь.
- Кормите ребенка из бутылочки чаще:
- Если вы кормите ребенка из бутылочки, увеличьте частоту кормления ребенка.
- Старайтесь кормить каждые 2–3 часа в течение дня.
- Не позволяйте ребенку спать более 4 часов ночью без кормления.
- Грудное вскармливание чаще:
- Если вы кормите ребенка грудью, увеличьте частоту кормления ребенка.
- Кормите ребенка грудью каждые 1,5–2 часа в течение дня.
- Не позволяйте ребенку спать более 4 часов ночью без кормления.
- Цель: не менее 10 кормлений каждые 24 часа.
- Редкий стул означает, что вашему ребенку нужно больше молока:
- Грудное молоко и смесь помогают вывести билирубин из организма. Следовательно, хорошее кормление важно для снижения уровня билирубина.
- В первый месяц следите за количеством дефекаций ежедневно. Количество стула отражает, сколько молока получает ваш ребенок.
- Если вашему ребенку 5 дней и старше, у него должно быть не менее 3 стула в день.Если стул меньше указанного, это обычно означает, что вашему ребенку нужно больше еды.
- Постарайтесь увеличить количество и количество кормлений в день.
- Если у вас возникли проблемы с грудным вскармливанием, проконсультируйтесь со специалистом по грудному вскармливанию. Также запланируйте проверку веса.
- Чего ожидать:
- Пик физиологической желтухи приходится на 4 или 5 день.
- Она медленно проходит в течение 1-2 недель.
- Оценка желтухи:
- Желтуха начинается на лице и движется вниз.Попробуйте определить, где он останавливается.
- Посмотрите на своего ребенка без одежды при естественном освещении возле окна.
- Нажмите на кожу пальцем, чтобы убрать нормальный оттенок кожи.
- Затем попробуйте посмотреть, не желтеет ли кожа, прежде чем снова станет розовым.
- Двигайтесь вниз по корпусу, проделывая то же самое. Попробуйте посмотреть, где останавливается желтый цвет.
- Желтуха, поражающая только лицо, безвредна. Поскольку это касается сундука, уровень повышается. Если это касается глаз, живота, рук или ног, необходимо проверить уровень билирубина.
- Позвоните своему врачу, если:
- Желтуха ухудшится
- Белки глаз пожелтеют
- Желтение живота или ног
- Плохое питание или слабое сосание
- Ребенок начинает выглядеть или вести себя ненормально
- Желтуха длится более 14 дней
- Вы считаете, что вашему ребенку нужно осмотр
