Клинические и морфологические особенности лимфаденопатии средостения при гранулематозных заболеваниях легких | Семенова
1. Струков А.И., Кауфман О.Я. Гранулематозное воспаление и гранулематозные болезни. М.: Медицина; 1989.
2. Демихова О.В., Карпина Н.Л., Лепеха Л.Н. и др. Пути оптимизации диагностики и дифференциальной диагностики диссеминированного туберкулеза легких. Вестник Российской академии наук. 2012; 67 (11): 15–21. Доступно на: https://cyberleninka.ru/article/n/puti-optimizatsii-diagnostiki-i-differentsialnoy-diagnostiki-disseminirovannogo-tuberkuleza-legkih/viewer
3. Lescoat A., Lederlin M., Ballerie A. et al. Interstitial lung disease and mediastinal lymph nodes: a computed tomography-based biomarker beyond nosological and etiological borders? Am. J. Respir. Crit. Care Med. 2019; 199 (8): 1038–1040. DOI: 10.1164/rccm.201811-2123LE.
J. Respir. Crit. Care Med. 2019; 199 (8): 1038–1040. DOI: 10.1164/rccm.201811-2123LE.
4. Илькович М.М., Новикова Л.Н., Орлова Г.П. Экзогенный аллергический альвеолит. В кн.: Илькович М.М., ред. Диссеминированные заболевания легких. М.: ГЭОТАР-Медиа; 2011: 84–112.
5. Шмелев Е.И. Дифференциальная диагностика интерстициальных болезней легких. Consilium Medicum. 2003; 5 (4): 176–181.
6. Визель А.А., ред. Саркоидоз: от гипотезы к практике. Казань: ФЭН, Академия наук Республики Татарстан; 2004.
7. Miller B.H., Rosado-de-Christenson M.L., Mc Adams H.P., Fishback N.F. Thoracic sarcoidosis: radiologic-pathologic correlation. Radiographics. 1995; 15 (2): 421–437. DOI: 10.1148/radiographics. 15.2.7761646.
15.2.7761646.
8. Мотус И.Я., Баженов А.В., Раевская Н.В. и др. Хирургическая диагностика диффузных поражений легких и внутригрудных лимфаденопатий: состояние вопроса. Русский медицинский журнал. 2017; 25 (3): 214–217. Доступно на: https://www.rmj.ru/articles/bolezni_dykhatelnykh_putey/Hirurgicheskaya_diagnostika_diffuznyh_poragheniy_legkih_i_vnutrigrudnyh_limfadenopatiy_Sostoyanie_voprosa/
9. Erbay M., Özsu S., Ayaydın Mürtezaoğlu E.S. et al. [Causes of mediastinal/hilar granulomatous lymphadenitis]. Tuberk. Toraks. 2018; 66 (3): 212–216. (in Turkish).
10. Потанин А.В., Визель И.Ю., Потанин В.П., Визель А.А. Инвазивная диагностика при синдромах внутригрудной лимфаденопатии и диссеминации. Вестник современной клинической медицины. 2011; 4 (3): 56–60. Доступно на: https://cyberleninka. ru/article/n/invazivnaya-diagnostika-pri-sindromah-vnutrigrudnoy-limfadenopatii-i-disseminatsii/viewer
ru/article/n/invazivnaya-diagnostika-pri-sindromah-vnutrigrudnoy-limfadenopatii-i-disseminatsii/viewer
11. Двораковская И.В., Майская М.Ю., Насыров Р.А. и др. Морфологическое исследование в дифференциальной диагностике туберкулеза и саркоидоза. Архив патологии. 2014; 76 (1): 27–31. Доступно на: https://www.mediasphera.ru/issues/arkhiv-patologii/2014/1/030004-1955201415
12. Борисов С.Е. Дифференциальная диагностика саркоидоза. Вестник Научно-исследовательского института фтизиопульмонологии. 1999; (1): 34–45.
13. Терпигорев С.А., Сташук Г.А., Дуброва С.Э. Рентгенологическая семиотика саркоидоза. Клиническая медицина. 2008; 86 (12): 13–18.
14. Амосов В.И. Современные компьютерно-томографические признаки саркоидоза органов дыхания и их прогностическое значение. В кн.: Амосов В.И., Сперанская А.А. Лучевая диагностика интерстициальных заболеваний легких. СПб: ЭЛБИ-СПб; 2015: 78–80.
В кн.: Амосов В.И., Сперанская А.А. Лучевая диагностика интерстициальных заболеваний легких. СПб: ЭЛБИ-СПб; 2015: 78–80.
15. Амансахедов Р.Б, Демихова О.В., Лепеха Л.Н. и др. Лучевая семиотика диссеминированного туберкулеза легких. Уральский медицинский журнал. 2018; 8 (163): 10–14.
16. Амансахедов Р.Б, Лимарова И.В., Перфильев А.В. и др. Сравнительный анализ семиотики диссеминированного туберкулеза легких и экзогенного аллергического альвеолита по данным компьютерной томографии. Вестник рентгенологии и радиологии. 2016; 97 (2): 79–84. DOI: 10.20862/0042-4676-2016-97-2-79-84.
17. Дмитриева Л.И., Шмелев Е.И., Степанян И.Э., Сигаев А.Т. Принципы лучевой диагностики интерстициальных заболеваний легких. Пульмонология. 1999; (4): 11–17.
18. Антипова А.В., Лепеха Л.Н., Макарьянц Н.Н. и др. Дифференциальная диагностика диссеминированного туберкулеза легких и экзогенного альвеолита различной природы (по данным морфологического исследования). Туберкулез и болезни легких. 2011; 88 (4): 36–37.
Антипова А.В., Лепеха Л.Н., Макарьянц Н.Н. и др. Дифференциальная диагностика диссеминированного туберкулеза легких и экзогенного альвеолита различной природы (по данным морфологического исследования). Туберкулез и болезни легких. 2011; 88 (4): 36–37.
19. Макарьянц Н.Н., Лепеха Л.Н., Шмелев Е.И. и др. Дифференциальная диагностика и лечение различных вариантов экзогенного аллергического альвеолита. Врач. 2013; (2): 7–12.
ключевые моменты диагностики — клиника «Добробут»
Лимфаденопатия у детей: ключевые моменты диагностики
Пересада Лариса Анатолиевна, детский гематолог, кандидат медицинских наук ведет прием в:
Детская клиника, Киев, ул. Татарская, 2-Е
Детская клиника на Левом берегу, Киев, ул. Драгоманова, 21-А
Лимфаденопатия – это состояние гиперплазии (увеличения) лимфоузлов. Этот термин является предварительным диагнозом, требующим дальнейшего уточнения при клинико-лабораторном обследовании и наблюдении в динамике.
Этот термин является предварительным диагнозом, требующим дальнейшего уточнения при клинико-лабораторном обследовании и наблюдении в динамике.
Основные причины гиперплазии лимфоузлов у детей можно объединить в следующие группы:
- инфекционные, которые в свою очередь бывают вирусной, бактериальной, грибковой, паразитарной природы,
- ассоциированные со злокачественным заболеванием (лейкемия, лимфома, метастазы солидной опухоли),
- в рамках иммунологических нарушений: гемофагоцитарный лимфогистиоцитоз, гистиоцитоз из клеток Лангерганса, синдром Кавасаки, а также при аутоиммунных заболеваниях: аутоиммунный лимфопролиферативный синдром, системная красная волчанка, ювенильный идиопатический артрит, саркоидоз, врожденные иммунологические дефекты,
- врожденные заболевания обмена веществ – болезни накопления (например, болезнь Нимана-Пика, болезнь Гоше),
- ассоциированные с приемом определенных медикаментов (фенитоин, гидралазин, прокаинамид, изониазид, аллопуринол, дапсон).

В процессе дифференциальной диагностики принципиально важным является для врача ответить на ряд вопросов. Являются ли лимфоузлы реально увеличенными? Идет речь о локализованной или генерализованной гиперплазии лимфоузлов? Прогрессирует ли процесс с течением времени? Есть ли данные в пользу инфекционной этиологии? Есть ли подозрение на злокачественный процесс? Например, по локализации лимфоузлов – надключичные всегда дают основания для подозрения злокачественной этиологии. Наиболее частой задачей в педиатрической практике является необходимость отличить инфекционную от злокачественной природы гиперплазии лимфоузлов. Для этого существует определенный ступенчатый алгоритм, так как отличить возрастную норму постинфекционного состояния лимфоузлов клинически не во всех случаях возможно.
Итак, признаки типичных физиологичексих лимфоузлов в возрасте до 10 лет: пальпаторно определяемы в шейной, подчелюстной, паховой областях, размер менее 1 см (подчелюстные менее 2 см), консистенция мягко-эластичная, подвижные, безболезненные.
У детей инфекционная этиология лимфаденопатии обнаруживается в большинстве случаев. При этом как локальная инфекция, так и системный инфекционный процесс могут приводить к увеличению лимфоузлов.
Признаки, указывающие на инфекционную природу состояния:
- видимые локальные входные ворота инфекции (зубы, миндалины, афты на слизистой ротовой полости, следы расчесов при аллергическом дерматите, другие повреждения кожи),
- локальные боль/гиперемия (покраснение),
- есть указание на системную детскую инфекцию (например, краснуха, скарлатина).
Первичной оценке, как уже упоминалось, подлежит выявление локализации увеличенных лимфоузлов. Важно определить, гиперплазированы лимфоузлы одной группы или процесс распространенный. У детей наиболее часто вовлечена зона шеи. При этом билатеральное (двухстороннее) поражение лимфоузлов шеи характерно преимущественно для вирусной этиологии (аденовирус, цитомегаловирус, Эпштейн-Барр вирус, герпес-вирус 6 типа, ВИЧ), а также подобная картина может возникать при стрептококковой ангине. Острое одностороннее поражение лимфоузлов в области шеи преимущественно характерно для стафилококковой природы заболевания, при этом входные ворота инфекции – миндалины.
Острое одностороннее поражение лимфоузлов в области шеи преимущественно характерно для стафилококковой природы заболевания, при этом входные ворота инфекции – миндалины.
Подострое (хроническое) течение болезни встречается, например, при болезни кошачей царапины, атипичных микобактериях, туляремии (о которой редко, кто вспоминает, однако факты регистрации данного заболевания в настоящее время в Европе есть).
Вспомогательными для диагностики являются гемограмма (общий анализ крови) + СОЭ, определение С-реактивного белка, а также УЗИ лимфоузлов. Как анализы крови, так и УЗИ-картина, имеют свои особенности при воспалительном процессе.
Одной из ступеней алгоритма дифференциальной диагностики является назначение антибактериальной терапии, обоснованное и целесообразное при гиперплазии шейной группы лимфоузлов. При инфекционной этиологии несомненный эффект наступает в течение 10-14 дней. Эта ситуация трактуется как лимфаденит.
Средний период наблюдения, как правило, длится 2 недели. Этого времени достаточно, чтобы определить, имеет ли место регрессия, остается ли состояние без изменений либо заболевание прогрессирует.
Этого времени достаточно, чтобы определить, имеет ли место регрессия, остается ли состояние без изменений либо заболевание прогрессирует.
Если самостоятельной или после антибактериальной терапии положительной динамики не наступает либо изначально трудно объяснить гиперплазию лимфоузлов чѐткой инфекционной причиной, алгоритм предусматривает расширение диагностических мероприятий. Сюда относятся:
- определение уровня ЛДГ (лактатдегидрогеназы), ферритина, мочевой кислоты в крови, т.к. повышение этих параметров могут являться косвенными маркерами неопроцесса;
- углубленный поиск инфекционных агентов, вызывающих порой подострое/хроническое состояние гиперплазии лимфоузлов (при соответствующем анамнезе и клинической картине!) – обследование на Эпштейн-Барр вирус, цитомегаловирус, герпес-вирус 6 типа, а также бактерии, вызывающие болезнь кошачей царапины, бруцеллез;
- обследование на ВИЧ — при сохранении лимфаденопатии более 1 месяца;
- реакция Манту;
- УЗИ + доплерография вовлеченной группы лимфоузлов;
- УЗИ органов брюшной полости;
- рентгенография органов грудной клетки.

Здесь представлена ориентировочная схема диагностики, которая подлежит коррекции в каждом конкретном случае.
Особое внимание вызывают лимфоузлы более 1,5 см в диаметре, плотные при пальпации, особенно, если им сопутствует так называемая В-симптоматика. Здесь следует пояснить, что к В-симптомам относятся: а) профузный ночной пот, б) повышение температуры более 38°C, в) снижение массы тела на 10% и более в течение 6 мес. Такие симптомы могут регистрироваться при туберкулѐзе, СПИДе, инвазивных кишечных заболеваниях (амѐбиаз, например), лимфоме Ходжкина. Как правило, в таких ситуациях для наблюдения нет времени, а целесообразно проведение открытой биопсии лимфоузла с диагностической целью.
Кроме этого, есть случаи, когда гиперплазии лимфоузлов сопутствуют изменения в анализе крови – анемия и тромбоцитопения. Если аутоиммунные заболевания и врожденные иммунные дефекты исключены, необходимо проведение пункции костного мозга с диагностической целью.
В обзоре приведены далеко не все, но наиболее частые причины лимфаденопатии. Важно также помнить, что знания и клинический опыт врача порой важнее педантичного выполнения схем, и диагностика у каждого пациента может иметь индивидуальные особенности.
Важно также помнить, что знания и клинический опыт врача порой важнее педантичного выполнения схем, и диагностика у каждого пациента может иметь индивидуальные особенности.
По материалам немецкого общества педиатрической онкологии и гематологии:
Минисимпозиума по инфекционным болезням у детей (Университетская клиника Берн, Швейцария, 2012)
Management der Lymphadenitis Minisymposium Infektiologie 25. Oktober 2012.
Медиастинальная лимфаденопатия при немелкоклеточном раке легких: прогностическая ценность ПЭТ/КТ | Огнерубов
1. Состояние онкологической помощи населению России в 2016 году. Под ред. А. Д. Каприна, В. В. Старинского, Г. В. Петровой — М.: МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИРЦ» Минздрава России, 2017. — илл. — 236 с.
2. Methods for Staging Non-small Cell Lung Cancer: Diagnosis and Management of Lung Cancer, 3rd ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines
3. Quint LE, Francis IR, Wahl RL, Gross BH, Glazer GM. Preoperative staging of non-small cell carcinoma of the lung: imaging methods. AJR Am J Roentgenol. 1995;164:1349–59.
Quint LE, Francis IR, Wahl RL, Gross BH, Glazer GM. Preoperative staging of non-small cell carcinoma of the lung: imaging methods. AJR Am J Roentgenol. 1995;164:1349–59.
4. Kyoichi Kaira et al. Biological significance of 18F-FDG uptake on PET in patients with non-small-cell lung cancer
5. Cuaron J, Dunphy M, Rimner A. Role of FDG-PET scans in staging, response assessment, and follow-up care for non-small cell lung cancer. Front Oncol. 2013;2:208.
6. Chansky K, Sculier JP, Crowley JJ, Giroux D, Van Meerbeeck J, Goldstraw P, et al. The International Association for the Study of Lung Cancer Staging Project: prognostic factors and pathologic TNM stage in surgically managed non-small cell lung cancer. J Thorac Oncol 2009;4(7):792–801
7. Hellwig D, Baum RP, Kirsch C. FDG-PET, PET/CT and conventional nuclear medicine procedures in the evaluation of lung cancer: a systematic review. Nuklearmedizin. 2009;48(2):59–69
Hellwig D, Baum RP, Kirsch C. FDG-PET, PET/CT and conventional nuclear medicine procedures in the evaluation of lung cancer: a systematic review. Nuklearmedizin. 2009;48(2):59–69
8. Taus Á, Aguiló R, Curull V, Suárez-Piñera M, Rodríguez-Fuster A, Rodríguez de Dios N, et al. Impact of 18F-FDG PET/CT in the treatment of patients with non-small cell lung cancer. Arch Bronconeumol. 2014;50(3):99–104.
9. Shiraki N, Hara M, Ogino H et al. False-positive and true-negative hilar and mediastinal lymph nodes on FDG-PET — radiological-pathological correlation. Ann Nucl Med 2004; 18: 23–8
10. Chao F, Zhang H. PET/CT in the Staging of the Non-Small-Cell Lung Cancer. J Biomed Biotechnol. 2012;2012:783739.
11. Goldstraw P, Crowley J, Chansky K, Giroux DJ, Groome PA, Rami-Porta R, et al. The IASLC Lung Cancer Staging Project: Proposals for the revision of the TNM stage groupings in the forthcoming (seventh) edition of the TNM Classification of malignant tumours. J Thorac Oncol. 2007;2:706–14.
Goldstraw P, Crowley J, Chansky K, Giroux DJ, Groome PA, Rami-Porta R, et al. The IASLC Lung Cancer Staging Project: Proposals for the revision of the TNM stage groupings in the forthcoming (seventh) edition of the TNM Classification of malignant tumours. J Thorac Oncol. 2007;2:706–14.
12. Li X, Zhang H, Xing L, Ma H, Xie P, Zhang L, et al. Mediastinal lymph nodes staging by (18) F-FDG PET/CT for early stage non-small cell lung cancer: A multicenter study. Radiother Oncol. 2012;102:246–50.
13. Lv YL, Yuan DM, Wang K, Miao XH, Qian Q, Wei SZ, et al. Diagnostic performance of integrated positron emission tomography/computed tomography for mediastinal lymph node staging in non-small cell lung cancer: A bivariate systematic review and meta-analysis. J Thorac Oncol. 2011;6:1350–8.
14. Hu M, Han A, Xing L, Yang W, Fu Z, Huang C, et al. Value of dual-time-point FDG PET/CT for mediastinal nodal staging in non-small-cell lung cancer patients with lung comorbidity. Clin Nucl Med. 2011;36:429–33.
Hu M, Han A, Xing L, Yang W, Fu Z, Huang C, et al. Value of dual-time-point FDG PET/CT for mediastinal nodal staging in non-small-cell lung cancer patients with lung comorbidity. Clin Nucl Med. 2011;36:429–33.
15. Eschmann SM, Friedel G, Paulsen F, et al. For staging of advanced non-small cell lung cancer prior to neoadjuvant radiochemotherapy. Eur J Nucl Med Mol Imaging. 2002;29:804–8.
16. Seltzer MA, Yap CS, Silverman DH, Meta J, Schiepers C, Phelps ME, et al. The impact of PET on the management of lung cancer: The referring physician’s perspective. J Nucl Med. 2002;43:752–6
17. Cerfolio RJ, Ojha B, Bryant AS, Raghuveer V, Mountz JM, Bartolucci AA. The accuracy of integrated PET-CT compared with dedicated PET alone for the staging of patients with nonsmall cell lung cancer.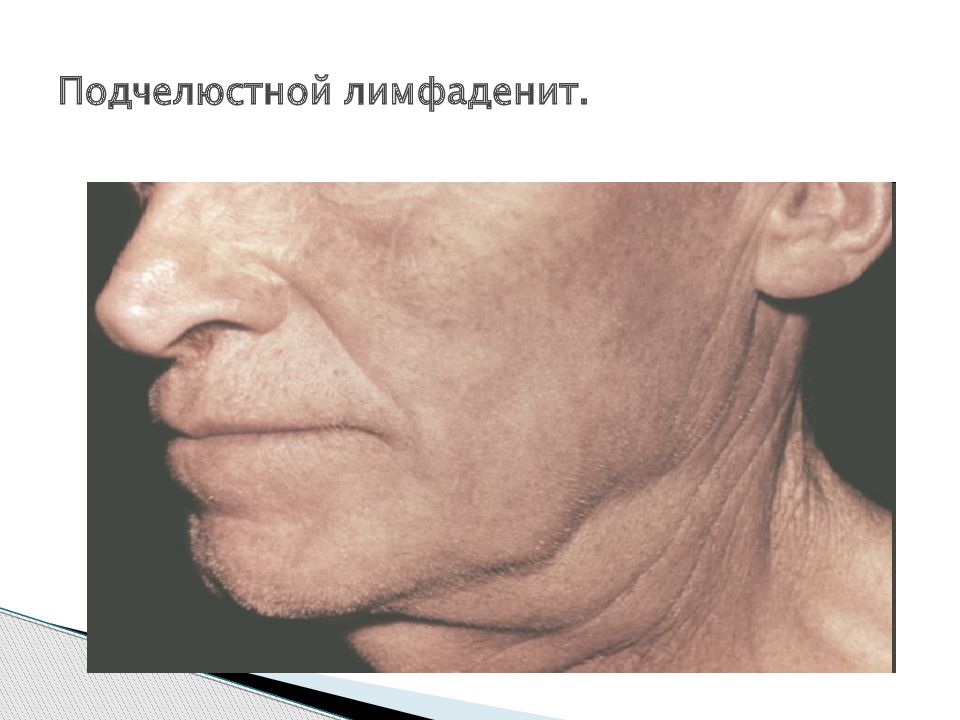 Ann Thorac Surg 2004; 78: 1017–23
Ann Thorac Surg 2004; 78: 1017–23
18. Bryant AS, Cerfolio RJ, Klemm KM, Ojha B. Maximum standard uptake value of mediastinal lymph nodes on integrated FDG-PET-CT predicts pathology in patients with non-small cell lung cancer. Ann Thorac Surg 2006; 82: 413–22.
19. Nambu A, Kato S, Sato Y et al. Relationship between maximum standardized uptake value (SUVmax) of lung cancer and lymph node metastasis on FDG-PET. Ann Nucl Med 2009; 23: 269–75.
20. Клинические возможности позитронно-эмиссионной томографии: монография/Н.А. Огнерубов, Т. С. Антипова. — Воронеж: Издательскополиграфический центр «Научная книга», 2018. — 117 с.
Метастазы в лимфоузлах | Прогноз, лечение
Метастазы в лимфоузлах при раке свидетельствуют о развитии злокачественного процесса до III или IV стадии. В процессе роста первичной опухоли от нее отделяются патологические клетки и попадают в лимфоток и кровеносные сосуды. В зависимости от того, лимфа или кровь стала путем распространения, это называется лимфогенным или гематогенным метастазированием. Сначала поражаются регионарные лимфоузлы — расположенные вблизи от опухоли. Позже раковые клетки могут мигрировать в отдаленные органы и, оставаясь там, провоцировать появление вторичных очагов.
В процессе роста первичной опухоли от нее отделяются патологические клетки и попадают в лимфоток и кровеносные сосуды. В зависимости от того, лимфа или кровь стала путем распространения, это называется лимфогенным или гематогенным метастазированием. Сначала поражаются регионарные лимфоузлы — расположенные вблизи от опухоли. Позже раковые клетки могут мигрировать в отдаленные органы и, оставаясь там, провоцировать появление вторичных очагов.
Госпитализация онкологических больных. Ежедневно. Круглосуточно
Нам доверяют 9500 пациентов ежегодно.
До сих пор однозначно не выявлено, что служит спусковым крючком для агрессивного роста новообразования и его распространения на другие органы, но после появления метастазов в лимфоузлах прогноз по выживаемости заметно снижается. На скорость роста метастатических опухолей влияют такие факторы, как разновидность, размеры, расположение первичного новообразования, возраст и состояние иммунитета больного, анамнез.

Поскольку первичные злокачественные опухоли на ранних стадиях не дают выраженной симптоматики, во многих случаях сначала диагностируется именно метастатическое поражение лимфатической системы, а уже потом определяется основной диагноз. По степени тяжести выделяют 3 стадии:
- легкая — 1–3 узла;
- средняя — 4–9;
- тяжелая — 10 и более.
Симптомы болезни:
- снижение иммунитета, частые простуды и т. д.;
- повышенная утомляемость, слабость;
- температура выше нормальной, на которую не влияют жаропонижающие средства;
- мигрени и невротические расстройства;
- увеличение лимфатических узлов в размерах, их болезненность.
Наш эксперт в этой сфере:
Иванов Антон Александрович
Медицинский директор, врач онколог-хирург, к. м.н
м.н
Связь лимфотока и локализации вторичных новообразований
На метастазирование влияет ход тока лимфы. Например, метастазы в лимфоузлах от опухолей легких и молочной железы — это в основном зона над ключицей, от крестца, ног и наружных половых органов — в паховой области. При опухолях языка, глотки, гортани, щитовидной железы обычно развиваются метастазы в лимфоузлах шеи. Однако на IV стадии это правило не работает, поскольку раковые клетки уже распространились по всему организму — новые раковые образования могут разрастаться в любом органе.
Учитывая интенсивность лимфотока в различных органах, метастазы в лимфоузлах чаще всего приводят к поражениям печени, легких, надпочечников. Подобные локализации свидетельствуют о терминальной стадии рака, в том время как регионарные лимфатические узлы могут поражаться и на третьей, когда шансы на восстановление выше.
Метастазы в лимфоузлах — лечение и прогнозы
Для диагностики используют МРТ, КТ, биопсию и гистологические исследования лимфы. Делать это необходимо при первых же подозрениях на диагноз, чтобы при необходимости начать лечение как можно раньше.
Отправьте документы на почту [email protected]. Возможность проведения лечения рассмотрит главный врач клиники Антон Александрович Иванов, онколог-хирург, кмн
Одновременно с хирургическим удалением первичной опухоли обычно удаляют пораженные узлы. При этом делается все необходимое, чтобы раковые клетки не мигрировали в кровь. Как правило, используется и химиотерапия — препараты эффективно уничтожают агрессивные клетки или препятствуют их дальнейшему делению. Радиотерапия применяется реже, но позволяет уничтожить фрагменты опухолей, локализация которых хорошо определяется.
В каждом случае используемые методы определяются индивидуально. Клиника НАКФФ обладает всеми ресурсами, чтобы по возможности быстро и эффективно провести диагностические и лечебные мероприятия, организовать реабилитацию после лечения или оказать паллиативную помощь.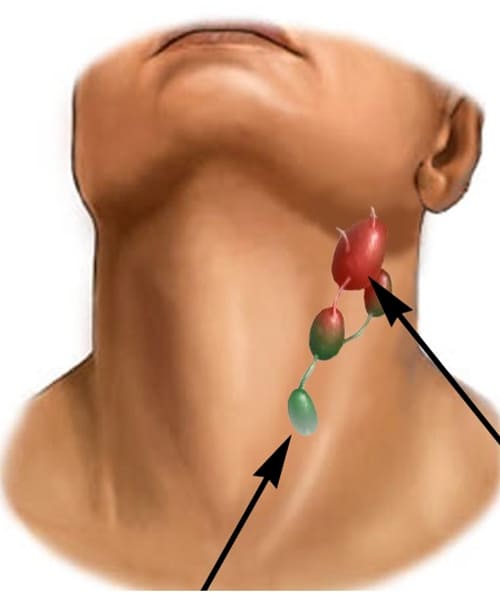 Запишитесь на первичную консультацию по телефону +7 (495) 259-44-44.
Запишитесь на первичную консультацию по телефону +7 (495) 259-44-44.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ В КОМПЛЕКСНОЙ ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ У БОЛЬНЫХ С РЕЦИДИВОМ РАКА ГОРТАНИ
Частота рецидивирования рака гортани (РГ) остается на высоком уровне, несмотря на использование современных диагностических методов и проведение адекватных лечебных мероприятий. В течение 1 года после лечения первичного РГрегистрируютболее 50% случаев рецидивирования процесса, 2 лет — 25%[1, 2]. Регионарноеметастазировани епри РГотмечаютчаще (60%), чем рецидив в ложе первичной опухоли (32%). Данные литературы [1, 2, 6] свидетельствуют о высокой частоте регионарного метастазирования (до 42%) убольных, которым проведено хирургическое лечение в виде резекции гортани. Нередко метастазы в лимфатических узлах шеи, не выявляемые намомент клинического осмотра, диагностируют пригистологическом исследовании материала после хирургического лечения. 3летняя выживаемость больных с РГ, пролеченных по радикальной программе, не превышает 60%, 5летняя составляет 36–45% [1, 5, 6, 8].
Проблема ранней диагностики рецидива заболе
вания не решена и остается актуальной. В настоящее время в диагностике как первичного РГ, так и его рецидива и регионарных метастазов используют широкий спектр диагностических методов: рентгенотомографию, компьютерную томографию (КТ), магнитнорезонансную томографию (МРТ), спиральную рентгенокомпьютерную томографию гортани, ультразвуковое сканирование, ультразвуковую допплерографию, инфракрасную термографию, радиоизотопную сцинтиграфию. Эффективность этих методов не одинакова: так при КТ распознаются лишь регионарные метастазы размером больше 2 см. КТ у больных с РГ, получавших рентгенотерапию, часто малоинформативна иззалучевых повреждений, особенно в течение первых 3 мес после облучения. Лучевая терапия влияет и на информативность радиоизотопной сцинтиграфии; при использовании этого метода отмечают накопление радиофармпрепаратов в слюнных железах, что приводит к недостоверным (ложноположительным) результатам исследования; метод не дает информации о размерах лимфатических узлов, их консистенции, а также о реакции магистральных сосудов (утолще
ние стенки и снижение просвета сосуда), поэтому его используют только для первичной ориетировочной диагностики регионарных метастазов [1].
Среди методов диагностики регионарных метастазов РГ особое место занимает ультразвуковое исследование (УЗИ), эхография. Лучевые повреждения тканей после рентгентерапии не влияют на информативность УЗИ. Главное преимущество метода заключается в доступности и эффективности; УЗИ может выявить метастазы размером меньше 2 см, которые необходимо дифференцировать от шейного лимфаденита с перифокальным воспалением, сопровождающим РГ [1, 4, 8].
УЗИ в комплексной диагностике рецидива РГ
имеет ограниченные возможности определения границ инвазии в ложе первичной опухоли, позволяет только заподозрить наличие рецидивной опухоли в гортани (воздушная полость) и ориентировочно судить о ее форме и размерах [4, 8]. В дифференцировке различных лимфаденопатий шеи УЗИ высоко информативно. К доброкачественным лимфаденопатиям относят реактивные и воспалительные состояния (при вирусных, бактериальных, грибковых, микоплазменных, хламидийных, спирохетных инфекциях, паразитарных инвазиях, после травмы) или доброкачественные опухоли шеи [1, 4, 8].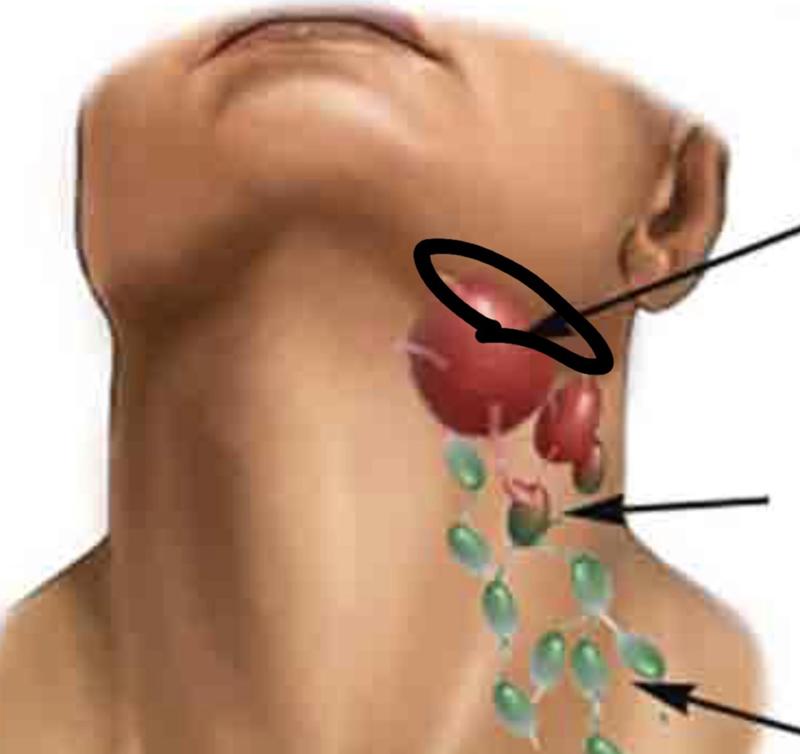 Злокачественные лимфаденопатии — это проявления гемобластозов и метастазы опухолей. В клинической практике необходимо учитывать диагностические трудности определения образований на шее. Лимфаденопатию могут имитировать асимметрия больших слюнных желез, щитовидной железы, щитовидного хряща и рожков подъязычной кости; измененный тонус мышц шеи; деформация мягких тканей шеи после комбинированного лечения РГ; поперечные отростки шейных позвонков. Точность УЗИдиагностики поражений шеи различна: при боковых кистах шеи — 45–50% [4, 8, 12], заболеваниях слюнных желез — 27–40% [4], лимфаденопатиях шеи — 56–86% [8]. Тем не менее УЗИ позволяет визуализировать все образования не шее [1]; в 86% случаев возможно отдифференцировать лимфаденопатии от других образований. Определяющими критериями оценки эхограмм лимфатических узлов являются: размеры, контуры, форма и эхоструктура [1, 4, 12].
Злокачественные лимфаденопатии — это проявления гемобластозов и метастазы опухолей. В клинической практике необходимо учитывать диагностические трудности определения образований на шее. Лимфаденопатию могут имитировать асимметрия больших слюнных желез, щитовидной железы, щитовидного хряща и рожков подъязычной кости; измененный тонус мышц шеи; деформация мягких тканей шеи после комбинированного лечения РГ; поперечные отростки шейных позвонков. Точность УЗИдиагностики поражений шеи различна: при боковых кистах шеи — 45–50% [4, 8, 12], заболеваниях слюнных желез — 27–40% [4], лимфаденопатиях шеи — 56–86% [8]. Тем не менее УЗИ позволяет визуализировать все образования не шее [1]; в 86% случаев возможно отдифференцировать лимфаденопатии от других образований. Определяющими критериями оценки эхограмм лимфатических узлов являются: размеры, контуры, форма и эхоструктура [1, 4, 12].
Известно, что РГ Т 3–4 стадии и его рецидивы сопровождаются выраженным симптомокомплексом смешанной интоксикации организма [3, 5]. Исходя из этого, для динамического наблюдения пациентов с РГ после лечения целесообразно проведение комплексного мониторинга. Цель работы — определение эффективности такого мониторинга, включающего УЗИ шеи и определение биохимических показателей, отражающих уровень интоксикации организма в сыворотке крови и слюне.
Исходя из этого, для динамического наблюдения пациентов с РГ после лечения целесообразно проведение комплексного мониторинга. Цель работы — определение эффективности такого мониторинга, включающего УЗИ шеи и определение биохимических показателей, отражающих уровень интоксикации организма в сыворотке крови и слюне.
В течение 5 лет произведено обследование 65 больных (1я группа) в безрецидивный период с целью выявления начальных признаков рецидивирования процесса. Возраст обследуемых колебался от 45 до 70 лет, все пациенты мужского пола. Все больные получили химиолучевое лечение по поводу рака срединного отдела гортани, результат которого — полная регрессия первичной опухоли. Начиная с 4го месяца после лечения, каждому пациенту проводили УЗИ шеи и клиниколабораторное исследование показателей интоксикации. Комбинированную диагностику проводили 1 раз в 2 мес.
УЗИ проводили на аппарате « в аксиальной проекции (плоскости) при горизонтальном положении больного на спине. Зона обследования — от линии нижней челюсти, зачелюстных ямок вниз до ключиц, включая все треугольники шеи.
Использовали известный комплекс эхографических характеристик для дифференциальной диагностики лимфаденопатий (таблица). Помимо изучения состояния лимфатического аппарата уделяли особое внимание дополнительному диагностическому ориентиру: деформации магистральных сосудов в виде увеличения или сужения просвета сосуда на 1–4 мм. Оценка этого параметра позволила планировать объем хирургического вмешательства с учетом прорастания метастатической опухоли в адвентицию сонной артерии. Так, например, сужение просвета сонной артерии более чем на 3–4 мм подтверждало глубокое прорастание в адвентицию сосуда: хирургическое вмешательство заключалось при этом в резекции пораженного участка сонной артерии с наложением анастамоза. Оценка эффективности УЗИ в диагностике лимфаденопатии проводилась с определением чувствительности, специфичности и точности метода. Эти критерии вычисляли по общепринятым формулам.
Второй компонент мониторинга — изучение активности эндогенного церулоплазмина (ЦП), основного антиоксиданта в слюне и сыворотке крови; активности ферментов печени в сыворотке крови: аргиназы (показатель детоксикационной функции печени) и орнитиндекарбоксилазы (показатель белковосинтетической функции печени) [3, 5, 11]. Изучение этих показателей рекомендовано при оценке дезинтоксикации функции печени и токсического состояния организма. Они являются индикатором активности опухолевого процесса, в том числе и у больных с РГ [3]. Нарушения активности названных ферментов в сыворотке крови должны настораживать клиницистов, указывая на необходимости более тщательного УЗИ органов шеи во время динамического наблюдения.
Изучение этих показателей рекомендовано при оценке дезинтоксикации функции печени и токсического состояния организма. Они являются индикатором активности опухолевого процесса, в том числе и у больных с РГ [3]. Нарушения активности названных ферментов в сыворотке крови должны настораживать клиницистов, указывая на необходимости более тщательного УЗИ органов шеи во время динамического наблюдения.
Таблица
Комплекс эхографических характеристик для дифференциальной диагностики лимфаденопатий
| Характеристика | Критерии | |
| доброкачественности | злокачественности | |
| Лимфоузлы минимальный размер объем отношение размеров (продольный/ поперечный) форма контуры структура эхогенность | до 8 мм до 500 мм3 свыше 1,7
удлиненная, овоидная сглажены, четкие гомогенная гиперэхогенность | свыше 8 мм свыше 500 мм3 менее 1,7
округлая, неправильная не четкие гетерогенная гипоэхогенность |
| Сосуды | интактные | компрессия, деформа- ция, прорастание |
| Состояние паренхимы | равномерное утолщение | очаговое утолщение |
Результаты исследований показали возможность высокой выявляемости регионарных метастазов на ранних стадиях. Основные УЗИдиагностические признаки (критерии) метастазов: увеличение размера, изменение формы, контура и неоднородность эхоструктуры узла. Лимфатические узлы при воспалительных процессах имели овальную форму. Метастазы размером < 20 мм имели округлую форму с четкими контурами и не деформировали прилежащие мягкие ткани. Метастазы > 20 мм и конгломераты лимфатических узлов визуализировались на эхограммах в виде опухоли с нечеткими контурами, неправильной формы, с гетерогенной структурой, сдавливающей магистральные сосуды шеи и прилегающие ткани.
Основные УЗИдиагностические признаки (критерии) метастазов: увеличение размера, изменение формы, контура и неоднородность эхоструктуры узла. Лимфатические узлы при воспалительных процессах имели овальную форму. Метастазы размером < 20 мм имели округлую форму с четкими контурами и не деформировали прилежащие мягкие ткани. Метастазы > 20 мм и конгломераты лимфатических узлов визуализировались на эхограммах в виде опухоли с нечеткими контурами, неправильной формы, с гетерогенной структурой, сдавливающей магистральные сосуды шеи и прилегающие ткани.
У 24 (36,9%) больных через 5,5 мес после лечения при втором УЗИ выявлено увеличение лимфатических узлов глубокой яремной цепи на стороне поражения (клинически не определялись). Характерные эхографические ориентиры: минимальный размер обычно 6–8 мм (критерий доброкачественности, см. таблицу), однако округлой или неправильной формы (критерий злокачественности). Показатели интоксикации (активность ЦП в слюне и сыворотке) в 1,5–1,6 раза выше таковых у практически здоровых лиц, а показатели аргиназы и орнитиндекарбоксилазы снижены в 1,6 раза.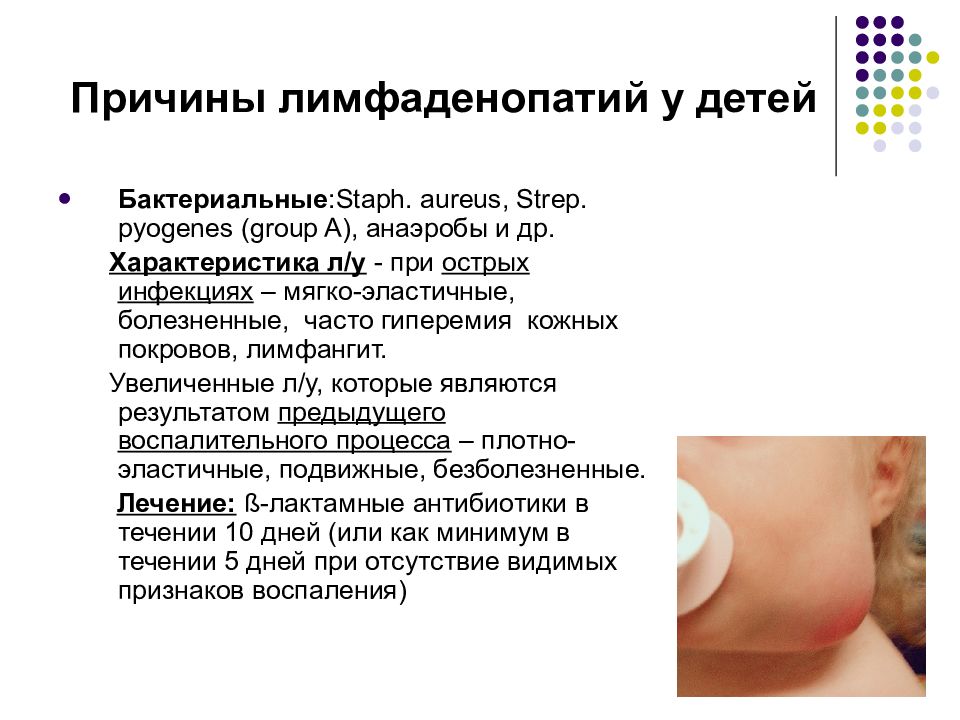 Такой комплекс характеристик указывал на наличие метастаза. Этим пациентам проводили футлярнофасциальную лимфаденэктомию. Гистологическое исследование подтвердило наличие рецидива заболевания в виде регионарного метастазирования РГ. Мониторинг в течение последующих 3 лет показал отсутствие повторного рецидива, показатели активности белковых ферментов приблизились к таковым у здоровых лиц.Во 2й группе больных ( = 31, 47,7%) через 11 мес при проведении УЗИ диагностировано увеличение лимфатических узлов шеи с обеих сторон и рецидив РГ в ложе первичной опухоли. Увеличение лимфатических узлов уже с абсолютными признаками злокачественности: размер узлов 10–20 мм, неправильной, округлой формы, эхоструктура узлов неоднородна, отмечено наличие деформации магистральных сосудов у 12 больных; показатели интоксикации выражены (активность ЦП повышена в 1,6–2,3 раза, аргиназы и орнитиндекарбоксилазы достоверно снижены, р = 0,05). Хирургическому лечению подверглись 12 больных, 19 отказались от хирургического лечения и получили химиолучевую терапию повторно.
Такой комплекс характеристик указывал на наличие метастаза. Этим пациентам проводили футлярнофасциальную лимфаденэктомию. Гистологическое исследование подтвердило наличие рецидива заболевания в виде регионарного метастазирования РГ. Мониторинг в течение последующих 3 лет показал отсутствие повторного рецидива, показатели активности белковых ферментов приблизились к таковым у здоровых лиц.Во 2й группе больных ( = 31, 47,7%) через 11 мес при проведении УЗИ диагностировано увеличение лимфатических узлов шеи с обеих сторон и рецидив РГ в ложе первичной опухоли. Увеличение лимфатических узлов уже с абсолютными признаками злокачественности: размер узлов 10–20 мм, неправильной, округлой формы, эхоструктура узлов неоднородна, отмечено наличие деформации магистральных сосудов у 12 больных; показатели интоксикации выражены (активность ЦП повышена в 1,6–2,3 раза, аргиназы и орнитиндекарбоксилазы достоверно снижены, р = 0,05). Хирургическому лечению подверглись 12 больных, 19 отказались от хирургического лечения и получили химиолучевую терапию повторно.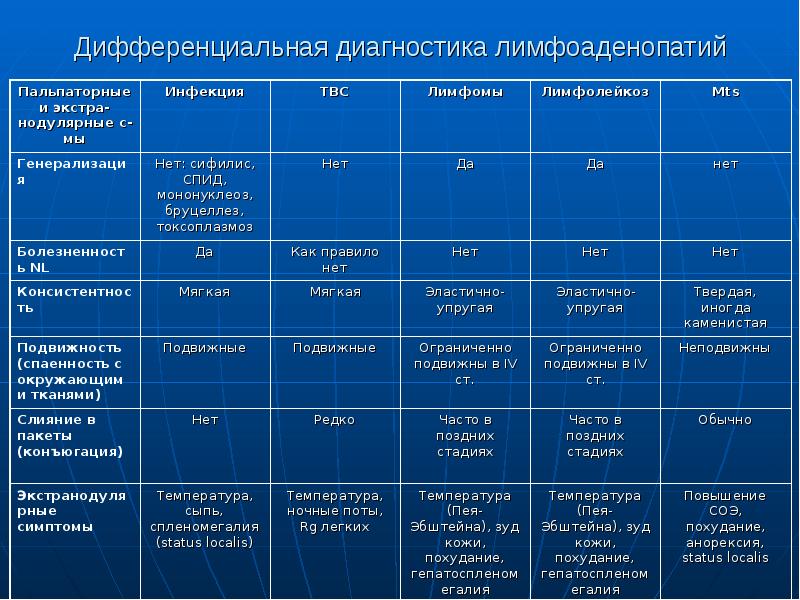
По данным исследования чувствительность УЗИ составила 86,2, специфичность — 80,0, точность — 84,6%, что соответствует аналогичным данным других авторов (соответственно 74,1–86,7; 80,0–87,0;
85,3%) [1, 7].
ВЫВОДЫ
- Использование комплексного обследования повышает точность диагностики, позволяет выявлять клинически не определяемые лимфатические узлы в области шеи у больных, которым проводили лечение по поводу РГ, и таким образом способствует ранней диагностике прогрессирования заболевания.
- На основании использования комплекса диагностических критериев, точность диагностики лимфаденопатий шеи у пациентов с РГ составила 84,6%, наличие деформации магистральных сосудов и окружающих мягких тканей позволило определить объем хирургического вмешательства.
- Диагностический комплекс (УЗИ + определение показателей интоксикации) целесообразно ис
пользовать в процессе динамического наблюдения
больных, леченных по поводу РГ.
Базарнова МА, Гетте ЗП и др.
 Руководство по клинической лабораторной диагностике. 2е изд, перераб и доп. К: Высшая школа 1990. 319 с.
Руководство по клинической лабораторной диагностике. 2е изд, перераб и доп. К: Высшая школа 1990. 319 с.Гребенюк Ю. Метод динамічного ультразвукового дослідження запальних ускладнень шийного відділу стравоходу при сторонніх тілах Ліки України 2004; (5): 121–4.
Євчев ФД. Діагностичне і прогностичне значення виявлення пухлинних мікрометастазів у лімфатичних вузлах шиї та щитоподібної залози у хворих на рак гортані. Одес мед журн 2004; (3): 53–4.
Лукач ЭВ. Проблемы и перспективы современной лоронкологии в Украине. Онкология 2000; 2 (1–2): 51–3.
Матякин ЕГ. Диагностика, лечение и профилактика метастазов в регионарные лимфоузлы шеи при раке гортани. Журн ушных, носовых и горловых болезней 1987; (1): 9–13.
Матякин ЕГ, Ольховская ИГ. Зависимость выживаемости больных раком гортани от некоторых клинических и морфологических признаков, характеризующих регионарные метастазы. Вест отоларингологии 1989; (5): 57–9.

Митьков ВВ, Медведев МВ. Клиническое руководство по ультразвуковой диагностике. 1997: 271–4.
Пачес АИ. Опухоли головы и шеи. М: Медицина, 1983. 416 с.
Atanasi RI, Stea D, Mateescu MA,
et al. Drct vdc
f crup txdt p[rprt. M C Bch 1998;
189: 127–35.
Esser D, Merk H, Basse HI. D hchufd r t — grph dr Dffrt — dg v Tur d H. HNO Rrx 1998$ (1): 33–8.
ЛИТЕРАТУРА
Абизов РА. Онколарингологія. Лекції. К: Книга плюс, 2001. 276 с.
Акопян РГ, Романова ТП. Метастазирование рака гортани после резекции гортани. Вестн отоларингологии 1991; (3): 46–51.
ВСЯ ИНФОРМАЦИЯ О ВИЧ/СПИД – Управа муниципального района «Барятинский район»
ВСЯ ИНФОРМАЦИЯ О ВИЧ/СПИД
Что такое ВИЧ-инфекция?
ВИЧ-инфекция – болезнь, вызванная вирусом иммунодефицита человека (ВИЧ).
Это антропонозное* инфекционное хроническое (т. е. пожизненное) заболевание, характеризующееся специфическим поражением иммунной** системы организма, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (т.е. СПИДа – это последняя стадия ВИЧ-инфекции).
е. пожизненное) заболевание, характеризующееся специфическим поражением иммунной** системы организма, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (т.е. СПИДа – это последняя стадия ВИЧ-инфекции).
ВИЧ-инфекция сопровождается развитием оппортунистических заболеваний*** и вторичных злокачественных новообразований (т.е. опухолей).
Антропонозное* – передается только от человека к человеку.
Иммунная система** – защитная система организма.
Оппортунистические заболевания*** – это инфекции, вызванные возбудителями, которые находятся в организме человека, могут быть смертельно опасны для больных с резко сниженным иммунитетом, например, при ВИЧ-инфекции. Эти возбудители не опасны при нормальном иммунитете.
СПИД – синдром приобретенного иммунодефицита, является последней стадией ВИЧ-инфекции, это состояние, развивающееся на фоне ВИЧ-инфекции и характеризующееся появлением одного или нескольких заболеваний, отнесенных к СПИД-индикаторным (например, ряд опухолей или оппортунистических заболеваний).
Механизмы и факторы передачи ВИЧ
- Любые виды половых контактов (как гомо-, так и гетеросексуальные) – незащищенные (т.е. без презерватива), случайные и беспорядочные половые связи.
- Контакт слизистой или раневой поверхности с инфицированной кровью.
- Вертикальный путь передачи ВИЧ (инфицирование ребенка от ВИЧ-инфицированной матери: во время беременности, в родах и при грудном вскармливании).
- Немедицинские инвазивные процедуры: нанесение татуировок, маникюр и педикюр нестерильным инструментарием.
- Приготовление и внутривенное введение наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов).
- Переливание ВИЧ-инфицированной крови или ее компонентов.
- Пересадка инфицированных ВИЧ органов и тканей.
- Использование донорской спермы или донорского грудного молока от ВИЧ-инфицированных доноров.
- Через медицинский инструментарий для парентеральных вмешательств, эндоскопических процедур, через иные изделия медицинского назначения, контаминированные (т.
 е. зараженные) ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
е. зараженные) ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов. - Употребление любых наркотиков (в том числе таблетки, спайсы, «соли») приводит к изменению поведения человека – совершаются необдуманные поступки, возможны случайные половые контакты и, как следствие, – заражение ВИЧ/СПИД половым путем.
Как защитить себя от ВИЧ/СПИД:
- Храните верность своему половому партнеру.
- Избегайте случайных и беспорядочных половых связей.
- При каждом половом контакте используйте презерватив.
- Скажите «нет!» наркотикам.
Внутривенное введение наркотика – один из способов заражения ВИЧ/СПИД, употребление наркотика иным путем (спайс, соль, таблетки и др.) или алкоголя способствует неадекватному восприятию действительности, растормаживает поведение, снижает самоконтроль, что нередко приводит к случайным половым связям и заражению ВИЧ уже половым путем. - Используйте только индивидуальные бритвенные и маникюрные принадлежности, зубные щетки.

- Ежегодно проходите обследование на инфекции, передающиеся половым путем, ВИЧ-инфекцию, вирусные гепатиты В и С, особенно перед вступлением в брак и планируемым рождением ребенка.
- При появлении первых признаков нездоровья (сыпь на коже, выделения из половых органов, повышение температуры, увеличение лимфоузлов и др.) проконсультируйтесь с терапевтом, урологом, дерматовенерологом.
- Женщины, посещайте гинеколога ежегодно!
ВИЧ/СПИД НЕ ПЕРЕДАЕТСЯ:
Клиническое течение ВИЧ-инфекции без применения антиретровирусной терапии
1. Инкубационный период
Инкубационный (скрытый) период при ВИЧ-инфекции – это период от момента заражения до ответа организма на внедрение вируса (появление клинической симптоматики или выработки антител* к вирусу) составляет, как правило, 2–3 недели, но может затягиваться до 3–8 месяцев, иногда до 12 месяцев.
В данном периоде у инфицированного в крови антитела к ВИЧ не обнаруживаются, в связи с чем, возрастает риск передачи от него инфекции, в том числе во внутрибольничных очагах и при переливании крови и ее компонентов.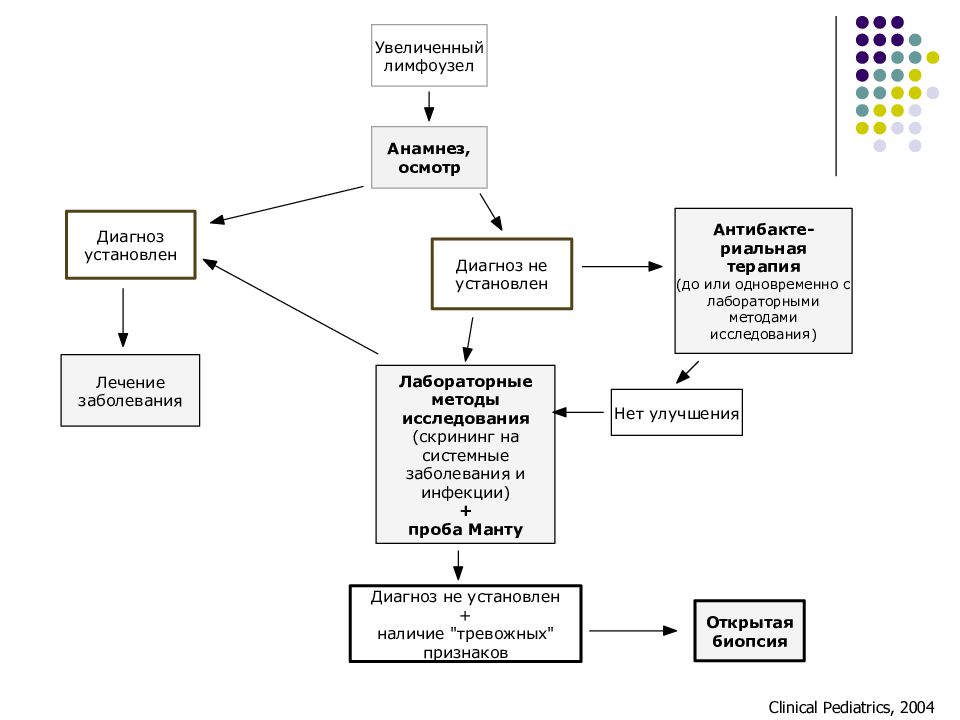
Антитела*- белковые соединения плазмы крови, препятствующие размножению микроорганизмов и нейтрализующие выделяемые ими токсические вещества.
2. Острая ВИЧ-инфекция.
У 30–50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями: лихорадка, лимфаденопатия*, эритематозно-макулопапулезная сыпь на лице, туловище, иногда на конечностях, миалгии или артралгии**, диарея (понос), головная боль, тошнота и рвота, увеличение печени и селезенки, неврологические симптомы.
Все эти симптомы проявляются на фоне высокой вирусной нагрузки (т.е. когда много вируса-ВИЧ в крови) в разных сочетаниях и имеют разную степень выраженности.
В редких случаях уже на этой стадии могут развиваться тяжелые вторичные заболевания (см. ниже), приводящие к гибели пациентов.
В данном периоде возрастает частота обращаемости ВИЧ-инфицированных в медицинские организации; риск передачи ВИЧ-инфекции – очень высокий в связи с большим количеством вируса в крови.
Лимфаденопатия* – увеличенные лимфоузлы при ВИЧ/СПИД, чаще 2- 3 группы: на шее, надключичные и подмышечные лимфоузлы, лимфаденопатия держится обычно при ВИЧ-инфекции более 3-х месяцев.
Миалгии и артралгии** – мышечные и суставные боли.
3. Субклиническая стадия ВИЧ-инфекции.
Продолжительность субклинической стадии в среднем составляет 5–7 лет (от 1 до 8 лет, иногда более, это зависит от исходного уровня здоровья человека до заражения ВИЧ-инфекцией и от того, какой образ жизни он ведет), клинические проявления, кроме лимфаденопатии, обычно отсутствуют.
В этой стадии при отсутствии ярких проявлений заболевания ВИЧ-инфицированный длительно является источником заражения для окружающих.
Во время субклинического периода продолжается размножение ВИЧ в организме человека и снижается количество CD4 лимфоцитов* в крови, развивается иммунодефицит (снижение защитных сил организма).
CD4 клетки* – это вид лимфоцитов крови (белых кровяных телец). Они являются важной частью иммунной системы – первыми атакуют разных возбудителей болезней.
Они являются важной частью иммунной системы – первыми атакуют разных возбудителей болезней.
Именно эти клетки распознают ВИЧ, проникший в организм человека, ВИЧ размножается в клетках крови CD4, уничтожая их, человек становится беззащитен для многих инфекций (состояние тяжелого иммунодефицита).
4. Стадия вторичных заболеваний.
На фоне нарастающего иммунодефицита появляются вторичные заболевания (инфекционные и онкологические), человек страдает от инфекций вирусной, бактериальной, грибковой природы. Эти вторичные заболевания сначала протекают довольно благоприятно и купируются обычными терапевтическими средствами. Первоначально – это преимущественно поражения кожи и слизистых, затем появляются органные и генерализованные (страдают разные органы) поражения, приводящие к смерти пациента (например, пневмонии).
Почему так важно человеку знать, инфицирован он
вирусом иммунодефицита или нет?
Чем раньше установлен диагноз «ВИЧ-инфекция», тем более
своевременно можно предотвратить дальнейшее
распространение этого социально-опасного заболевания и
начать проведение противовирусной (антиретровирусной)
терапии (см. ниже).
ниже).
Антиретровирусная терапия (АРТ) – это этиотропная терапия ВИЧ-инфекции.
Этиотропная терапия – значит направленная на причину заболевания, на сам вирус иммунодефицита человека (ВИЧ).
На современном этапе АРТ не позволяет полностью элиминировать ВИЧ из организма больного (т.е. не может уничтожить вирус), но останавливает размножение вируса, что приводит к восстановлению иммунитета человека, предотвращению развития и регрессу вторичных заболеваний, сохранению или восстановлению трудоспособности пациента и предотвращению его гибели, улучшается качество жизни ВИЧ-инфицированного.
Эффективная противовирусная (антиретровирусная = АРТ) терапия одновременно является и профилактической мерой, снижающей опасность пациента как источника инфекции, уменьшает риск передачи заболевания другим лицам!
АРТ предотвращает передачу ВИЧ от беременной женщины к плоду и позволяет родить здоровых детей ВИЧ-инфицированным родителям!
Как узнать, есть ВИЧ в организме или нет?
Порядок освидетельствования (обследования) на ВИЧ-инфекцию
- Определить, есть ВИЧ в организме или нет, можно, только если сдать анализ крови на ВИЧ-инфекцию!
- Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ/СПИД и вирусных антигенов (ИФА – иммуноферментный анализ и ПЦР – полимеразная цепная реакция).
- Освидетельствование на ВИЧ-инфекцию (т.е. анализ крови на ВИЧ/СПИД) проводится добровольно, за исключением случаев, когда такое освидетельствование является обязательным, например, для работников лабораторий, СПИД-центров, военнослужащих и т.д. (СП 3.1.5. 2826-10).
- По желанию освидетельствуемого лица добровольное тестирование на ВИЧ может быть анонимным, то есть, не нужен паспорт (ФИО освидетельствуемого не указываются).
- Освидетельствование на ВИЧ-инфекцию (в том числе и анонимное) осуществляется в медицинских учреждениях всех форм собственности с письменного информированного согласия пациента в условиях строгой конфиденциальности, а в случае обследования несовершеннолетних в возрасте до 14 лет – с согласия его законного представителя.
- Освидетельствование проводится с обязательным дотестовым консультированием (включает основные положения, касающиеся обследования на ВИЧ, определение индивидуальных факторов риска инфицирования) и послетестовым консультированием (сообщается результат тестирования, даются рекомендации по дальнейшей тактике тестирования, предоставляется информация о путях передачи ВИЧ и способах защиты от заражения ВИЧ, о видах помощи, доступных для инфицированного ВИЧ). Консультирование проводит медицинский работник.
- Результаты исследования по телефону никогда не сообщаются!
- Выдача официального документа о наличии или об отсутствии ВИЧ-инфекции у освидетельствуемого лица осуществляется только учреждениями государственной системы здравоохранения.
ВИЧ-статус – что это?
Это реакция у людей на лабораторные тесты к вирусу иммунодефицита (ВИЧ).
Определить свой ВИЧ-статус (т.е. узнать – есть ВИЧ в организме или нет) очень просто – сдать анализ крови на ВИЧ. Кровь забирается из вены, независимо от приема пищи, стерильным одноразовым инструментарием, в соответствии с законодательством РФ строго конфиденциально, добровольно, возможно анонимно и бесплатно с обязательным дотестовым консультированием врачом. В рамках консультирования врач объясняет суть анализа на ВИЧ, отвечает на вопросы гражданина. Длительность всей процедуры – 3-5 минут.
ВИЧ-Статус может быть отрицательным и положительным.
У одного человека есть вирус иммунодефицита в организме – это положительный ВИЧ-статус, у другого – отсутствует, следовательно, это – отрицательный ВИЧ-статус.
При установлении ВИЧ-отрицательного статуса рекомендуется повторять обследование с периодичностью – не менее 1 раза в год, а при наличии факторов риска – даже чаще.
Если выявляется ВИЧ-положительный статус, человек обязательно должен приехать в СПИД-центр, чтобы получить консультацию врача и пройти дообследование.
Диагноз ВИЧ-инфекции, установленный на основании комплекса эпидемиологических данных, результатов клинического обследования и лабораторных исследований, сообщается пациенту врачом СПИД-центра, пациент письменно уведомляется о выявлении ВИЧ-инфекции, дальнейшую тактику ведения пациента определяет врач СПИД-центра.
В случае выявления ВИЧ у несовершеннолетних в возрасте до 18 лет уведомляются их родители или законные представители.
Если у человека выявлена ВИЧ-инфекция…
С каждым пациентом при выявлении ВИЧ-инфекции работает бригада специалистов СПИД-центра.
Врачи-эпидемиологи выясняют, где и при каких обстоятельствах могло произойти заражение, выявляют всех контактных лиц, обследуют их.
Психологи помогают человеку пережить этот сложный момент, так как узнать об инфицировании ВИЧ-инфекции – крайне стрессовая ситуация и человеческие реакции бывают разные; в СПИД-центре работает «равный консультант», т.е. человек, у которого ВИЧ-инфекция, он помогает принять этот диагноз другим, объясняет, как дальше с этим жить.
Каждого вновь выявленного ВИЧ-инфицированного консультирует юрист. Пациенту объясняются его права и ответственность, в том числе уголовная, например при постановке другого лица в угрозу заражения ВИЧ-инфекцией.
ВИЧ-инфицированные имеют право на труд, как любые другие граждане РФ, в соответствии с Конституцией.
В СПИД-центре осуществляется добровольная пожизненная диспансеризация ВИЧ-инфицированных.
Каждый пациент наблюдается врачом-инфекционистом, регулярно, не менее 2-х раз в год и по показаниям обследуется, в том числе исследуется вирусная нагрузка (т.е. сколько вируса иммунодефицита – ВИЧ – в крови), состояние иммунитета, обязательно проводится обследование на туберкулез (это заболевание очень часто сопровождает ВИЧ-инфекцию), у женщин – гинеколог. Все это – бесплатно в соответствии с законодательством РФ.
Так же, если необходимо, ВИЧ-инфицированные получают бесплатное противовирусное лечение под наблюдением своего врача-инфекциониста, проводится контроль за эффективностью лечения (анализы).
Все больше женщин репродуктивного возраста вовлекается в эпидемию ВИЧ, все больше рождается детей у ВИЧ-инфицированных родителей.
При выявлении ВИЧ у беременной, она наблюдается у гинеколога не только женской консультации, но и СПИД-центра, получая бесплатно специальные препараты для профилактики передачи ВИЧ ее ребенку, затем женщина в родах так же получает профилактические препараты, потом их дают новорожденным. Только так можно защитить ребенка от ВИЧ-инфекции.
Для исключения внутриутробного заражения ВИЧ-инфекцией каждого новорожденного обследуют на ВИЧ (полимеразная цепная реакция, ПЦР-исследование) в первые 72 часа после родов.
Новорожденный должен находиться на искусственном вскармливании, так как через грудное молоко происходит заражение ВИЧ.
В течение 1,5 лет детей наблюдает педиатр СПИД-центра, если все хорошо, ребенок здоров, то его снимают с учета.
Из более 500 детей, появившихся на свет в нашей области у ВИЧ-инфицированных матерей, только 4% инфицированы ВИЧ.
Как произошло заражение детей от матерей с ВИЧ?
- необоснованные отказы матерей от проведения профилактического лечения
- беременные не принимали уже выданные врачом лекарственные препараты…
- некоторые будущие мамы отрицали наличие у себя ВИЧ-инфекции и тоже не принимали лекарственные препараты
- отдельные беременные поздно встали на диспансерный учет к гинекологу в консультацию, следовательно, несвоевременно узнали, что инфицированы ВИЧ
- некоторые беременные вообще не наблюдались в женских консультациях…
Что делать, чтобы заражение ребенка не произошло?
- обследование пары (муж и жена) на ВИЧ/СПИД перед планируемым зачатием,
- ранняя явка беременной в женскую консультацию, постановка на диспансерный учет к гинекологу и обследование на ВИЧ (проводится всем беременным дважды – в первом и третьем триместре),
- обследование на ВИЧ полового партнера беременной,
- при выявлении ВИЧ у беременной – ее диспансерное наблюдение в СПИД-центре гинекологом и проведение полного курса химиопрофилактики передачи ВИЧ/СПИД от матери ребенку,
- отказ от кормления грудью новорожденного (возможно только искусственное вскармливание!).
Очень важно обследоваться на ВИЧ парам, решившим вступить в брак и тем, кто планирует рождение ребенка (будущим мама и папам), а во время беременности – следовать рекомендациям врача!
Контактная информация по вопросам, касающимся ВИЧ-инфекции, вирусных гепатитов В и С, других инфекционных заболеваний:
Федеральный научно-методический Центр по профилактике и борьбе со СПИД
- Москва, 105275, Семеновский пассаж, 8-я Соколиной Горы ул., д. 15,
- адрес сайта: http://www.hivrussia.org;
- тел.: 8(495) 366-05-18, 365-30-09
- телефон горячей линии: 8 (495) 366-62-38
Нормативно-правовые акты по ВИЧ/СПИД
- Закон РФ от 30.03.95 № 38-ФЗ «О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)»;
- Закон РФ от 30.03.1999г. № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения»;
- Постановление Правительства РФ от 01.12.04 № 715 «Об утверждении перечня социально значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих»;
- Постановление Главного государственного санитарного врача Российской Федерации Онищенко Г.Г от 11.01.2011 № 1 Санитарно-эпидемиологические правила СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции»;
- Закон Калужской области от 08.12.2005 № 309 «О мерах социальной поддержке медицинских и фармацевтических работников организаций здравоохранения, находящихся в ведении Калужской области».
- Постановление Губернатора Калужской области от 29.12.2008 № 387 «Об основных направлениях деятельности по противодействию распространению ВИЧ-инфекции на территории Калужской области».
- Постановление Губернатора Калужской области от 12.08.2009 № 261 «О поддержке подростково-молодежного волонтерского движения по профилактике наркомании и ВИЧ/СПИДа на территории Калужской области».
- Приказ Министерства здравоохранения Калужской области от 28.08.2009 № 641 «О порядке проведения освидетельствования на ВИЧ-инфекцию в Калужской области».
- Методические рекомендации «До- и послетестовое консультирование как профилактика передачи ВИЧ-инфекции» МР 3.1.5.0076/1-13, утвержденными Главным государственным санитарным врачом РФ 20.08.2013г.
ВИЧ/СПИД. Ситуация в мире, в стране и в Калужской области.
ЭПИДЕМИОЛОГИЧЕСКАЯ СИТУАЦИЯ В МИРЕ, в России и в Калужской области.
Подчелюстной лимфаденит 🌟 Поликлиника №1 РАН
Лимфаденит представляет собой воспалительные изменения одного или группы лимфатических узлов. Поражаться могут лимфатические образования всех областей организма. Наиболее часто в медицинской практике наблюдаются лимфаденопатии шейной и подчелюстной области. Это заболевание обычно имеет вторичный генез. Если воспаление приобретает гнойный характер, то возможен прорыв инфекции с развитием абсцессов и флегмон. Из поднижнечелюстной области воспаление может перемещаться вдоль анатомических образований в различные отделы. Такие ситуации могут угрожать жизни.
Огромное количество заболеваний косвенно или напрямую может приводить к воспалению лимфатических узлов, особенно инфекционные заболевания. Лимфатическая система человека относится к иммунной системе организма и представлена лимфатическими сосудами и лимфатическими узлами. В этой системе циркулируют иммунные клетки. Лимфа (жидкость, которая оттекает от органов и тканей по лимфатическим сосудам к лимфатическим узлам) несет частицы патогенных микроорганизмов для распознавания иммунными клетками. В лимфатических узлах происходит подготовка и активация иммунных клеток (в основном лимфоцитов), которые мигрируют в патологический очаг, уничтожают бактерии и другие патогены, в результате наступает выздоровление. Возможны и другие причины лимфаденопатий: опухоли иммунной системы, системные заболевания, глистные инвазии, метастазы опухолей и другие, но встречаются они гораздо реже и их основные симптомы доминируют над увеличением лимфатических узлов (которое, кстати, не всегда имеет воспалительный характер). Чаще всего воспаление регионарных лимфоузлов подчелюстной области имеет одонтогенный характер. Это значит, что основным очагом инфекции служит воспалительный процесс в ротовой полости. Это чаще всего стоматологические проблемы — периостит, периодонтит, пародонтит, пульпит. Воспалительные заболевания органов дыхания приводят к увеличению лимфоузлов в шейной области – околоушных, тонзиллярных, затылочных и других. Выделяют катаральные формы воспаления и гнойные. В зависимости от вида процесса будет меняться тактика лечения.
Обнаружив такие изменения, пациенты обычно в первую очередь обращаются к терапевту. Однако, как было сказано ранее, если воспаление локализуется именно в подчелюстных узлах – следует предположить одонтогенный характер и обратиться к врачу-стоматологу.
Клиническая картина может отличаться в зависимости от локализации первичного очага. Собственно лимфаденит сопровождается пальпируемыми образованиями в подчелюстной области. Они будут иметь эластическую консистенцию, при пальпации возникают болезненные ощущения. Может отмечаться дискомфорт во время приема пищи, общее состояние обычно не изменяется. Такие симптомы свойственны катаральному (серозному) процессу. Если воспаление прогрессирует, лимфатический узел может полностью разрушаться гнойным процессом. В этом случае кожа над узлом становится горячей на ощупь, краснеет, температура тела повышается в зависимости от вида воспаления (развивается абсцесс или флегмона). сильные болевые ощущения дергающего или пульсирующего характера возникают уже в покое.
Диагностировать лимфаденит позволяет осмотр и пальпация пораженной области. В зависимости от того, что предполагает врач в качестве причины воспаления, будут назначены соответствующие методы диагностики. Обязательно проводят осмотр ротовой полости: можно констатировать воспалительные изменения зубов, слизистой ротовой полости, миндалин, глотки, гортани и других органов. Врач-стоматолог может назначить выполнение панорамного рентгенологического снимка, рентгенологическое исследование пазух носа. Всем пациентам показан общий анализ крови. При отсутствии патологии со стороны зубо-челюстного аппарата показана консультация терапевта, оториноларинголога. В некоторых ситуация требуется консультация онколога.
Из дополнительных методов используют мазки из ротоглотки для определения возбудители инфекционного процесса, биохимический анализ крови, УЗИ регионарных областей (позволит выявить увеличение недоступных пальпации узлов), различные методы визуализации органов головы и шеи (на наличие онкологической патологии), пункционная биопсия пораженного лимфатического узла с проведением цитологического и гистологического исследования и другие методы.
Лечение зависит от вида воспаления. В случае гнойного процесса показано хирургическое лечение – вскрытие и дренирование очага. Если воспаление катаральное, то в таком случае врач-стоматолог или отоларинголог проводит терапию основного заболевания (фарингита, тонзиллита, ларингита, периодонтита, периостита, пульпита и других). Лимфатические узлы в такой ситуации не в коем случае не вскрывают, а проводят консервативную терапию: УВЧ-терапия, мазевые повязки, нагревание с использованием источника сухого тепла.
Что такое лимфаденопатия?
Лимфаденопатия — это увеличение одного или нескольких лимфатических узлов, бобовидных желез на шее, подмышечных впадинах, груди, паху и животе. Лимфаденопатия может возникать только в одной части тела, и в этом случае она называется «локализованной», или она может присутствовать в двух или более частях тела, и в этом случае она называется «генерализованной». Чаще всего поражаются шейные лимфоузлы (шейные лимфатические узлы).
Патофизиология
Вещества, присутствующие в интерстициальном месте, включая инфекционные микроорганизмы, антигены и раковые клетки, попадают в лимфатические сосуды с образованием лимфатической жидкости.Эта жидкость фильтруется лимфатическими узлами, которые удаляют эти материалы, когда жидкость течет к центральному венозному кровообращению. Этот процесс фильтрации представляет антигены лимфоцитам, находящимся внутри узлов. Реакция лимфоцитов на эту презентацию антигена включает клеточную пролиферацию, которая может привести к увеличению лимфатических узлов. Это называется реактивной лимфаденопатией.
Микроорганизмы могут напрямую инфицировать узлы и вызывать состояние, называемое лимфаденитом, которое описывает лимфаденопатию, сопровождающуюся болью и другими признаками воспаления, такими как покраснение и болезненность.Лимфаденопатия также может быть вызвана наличием раковых клеток в узлах и их пролиферации, в результате чего узлы становятся больше.
Причины
Инфекция — наиболее частая причина лимфаденопатии. Лимфатическая система — это компонент иммунной системы, который предназначен для борьбы с инфекциями. Поскольку клетки и жидкость накапливаются в лимфатических узлах при наличии инфекции и вызывают их увеличение, расположение лимфатических узлов может быть использовано для определения причины инфекции. Например, если у пациента инфекция кожи головы, лимфатические узлы в задней части шеи могут увеличиваться.Если инфекция присутствует во рту или зубах, лимфатические узлы вокруг челюсти могут увеличиваться. Однако лимфаденопатия может возникать по всему телу, что часто бывает при некоторых вирусных инфекциях, таких как ветряная оспа. Лимфаденопатия, возникающая в результате вирусной инфекции, обычно проходит в течение одной-двух недель.
Более серьезные причины лимфаденопатии включают некоторые виды рака, которые могут возникать в лимфатических узлах или распространяться на них из других частей тела. Лимфаденопатия как результат рака встречается редко: одно исследование показало, что из более чем 2500 пациентов с лимфаденопатией рак был причиной только в 1%.
Симптомы
Это нормально — чувствовать лимфатические узлы в виде небольших шишек под кожей, но если присутствует инфекция или другая проблема, узлы могут увеличиваться и вызывать боль, болезненность, покраснение и тепло. В зависимости от причины состояния могут присутствовать другие симптомы, в том числе:
- Боли в теле
- лихорадка
- Потеря аппетита
- Респираторные симптомы, такие как кашель или заложенность носа
- Усталость
- Головная боль
Лечение
Лимфаденопатия часто безвредна и разрешается самостоятельно, без необходимости лечения.Если используется лечение, оно нацелено на причину лимфаденопатии, а не на саму лимфаденопатию.
Дополнительная литература
Увеличение лимфатических узлов (лимфаденопатия)
Обзор
Увеличение лимфатических узлов может происходить в подмышечных впадинах, шее и паху.
Что такое увеличенные лимфатические узлы?
Когда вы чувствуете себя не так хорошо, как будто вас что-то обрушивает, вы можете заметить припухлость по бокам шеи. Эти комочки, вероятно, кажутся мягкими и нежными на ощупь — и могут даже немного болеть.
Увеличение лимфатических узлов (или то, что врачи называют лимфаденопатией) — обычное дело, и это действительно хорошо. Увеличение лимфатических узлов размером с горошину или фасоль — одна из естественных реакций вашего организма на болезнь или инфекцию. Это говорит врачам, что здоровая и крепкая иммунная система вашего тела работает над устранением инфекции и / или вторжением вирусов или бактерий.
Многие называют их опухшими железами, хотя на самом деле это не железы, а часть вашей лимфатической системы.Одна из малоизвестных систем вашего тела, она отвечает за балансировку уровня жидкости.
Ваши опухшие железы действуют как фильтры, которые помогают вашему телу избавляться от микробов, клеток или других посторонних веществ, которые проходят через вашу лимфатическую жидкость (прозрачную или слегка желтоватую жидкость, состоящую из лейкоцитов, белков и жиров).
И когда вы думаете о опухших железах, вы, скорее всего, думаете об опухоли на шее. Но лимфатические узлы в паху, под подбородком и подмышками тоже могут опухать.Вы даже можете слегка двигать их пальцами.
У вас также есть лимфатические узлы по всему телу, которые вы не чувствуете. В вашей сети около 600 из них (точное количество зависит от человека):
- Губка.
- Сундук.
- Оружие.
- Живот.
- Ноги.
Симптомы и причины
Что вызывает увеличение лимфатических узлов?
Наиболее частой причиной отека лимфатических узлов на шее является инфекция верхних дыхательных путей, полное исчезновение которой может занять от 10 до 14 дней.Как только вы почувствуете себя лучше, отек тоже должен спасть, хотя для полного исчезновения может потребоваться несколько недель.
Другие бактерии и вирусы, которые могут вызвать увеличение лимфатических узлов, включают:
Ваши лимфатические узлы становятся больше, когда больше клеток крови прибывает, чтобы бороться с вторгшейся инфекцией. Все они по существу накапливаются, вызывая давление и отек.
Часто увеличивающиеся лимфатические узлы находятся рядом с местом заражения. (Это означает, что у человека, страдающего стрептококковой ангиной, могут увеличиться лимфатические узлы на шее.)
Диагностика и тесты
Как диагностировать увеличение лимфатических узлов?
Увеличение лимфатических узлов — это не болезнь, а симптом. Обычно их диагностика означает определение того, что вызывает отек.
Помимо регулярного медицинского осмотра и истории болезни, ваш врач оценит ваши увеличенные лимфатические узлы на предмет:
- Размер.
- Боль или нежность при прикосновении.
- Консистенция (твердая или эластичная).
- Матирование (ощущается ли они соединенными или движутся вместе).
- Местоположение (определенные заболевания могут быть связаны с тем, где в вашем теле находятся увеличенные лимфатические узлы).
Ваш врач убедится, что ваши увеличенные лимфатические узлы не вызваны какими-либо из ваших лекарств. Некоторые препараты, например противосудорожный препарат фенитоин (Дилантин®), могут вызывать увеличение лимфатических узлов.
Врачи беспокоятся об увеличении лимфатических узлов только тогда, когда они увеличиваются без видимой причины. Поэтому, если у вас большая опухшая область, но вы не чувствуете себя плохо и недавно не болели простудой, гриппом, инфекцией верхних дыхательных путей или кожной инфекцией, вам потребуются дополнительные анализы, такие как анализ крови, сканирование изображений или биопсия.
В редких случаях увеличение лимфатических узлов может даже указывать на рак, в частности, на лимфому (рак лимфатической системы). К другим менее распространенным причинам увеличения лимфатических узлов относятся травмы, СПИД и рак, которые распространяются из лимфатических узлов в другую часть вашего тела.
Ведение и лечение
Как лечить увеличение лимфатических узлов?
Если увеличенные лимфатические узлы обнаруживаются только в одной части вашего тела, это называется локализованными увеличенными лимфатическими узлами.И в большинстве случаев у вас есть вирус, поэтому в лечении действительно не требуется, и он просто идет своим чередом. Узлы постепенно уменьшатся до нормального размера.
При некоторых инфекциях (например, розовых глазах или опоясывающем лишая) ваш врач может прописать противовирусные препараты или антибиотики, чтобы избавиться от них.
Когда увеличенные лимфатические узлы обнаруживаются в двух или более областях (общее увеличение лимфатических узлов), это обычно указывает на более серьезное системное (то есть поражающее все тело) заболевание. Они разнообразны и включают:
Эти состояния потребуют более агрессивного лечения в течение более длительного периода времени.Ваши увеличенные лимфатические узлы могут не вернуться к своему нормальному размеру до окончания лечения.
Как облегчить боль при увеличении лимфатических узлов
Вы можете чувствовать себя немного болезненно и болезненно. Попробуйте использовать теплый компресс (например, рисовый носок для микроволновой печи или аналогичную грелку) и безрецептурные обезболивающие, такие как ибупрофен (Advil®, Motrin®) и ацетаминофен (Tylenol®). Эти методы лечения не уменьшают узлы, но они помогут временно облегчить вашу боль, пока ваше тело не справится с инфекцией или болезнью успешно.
Увеличенные лимфатические узлы заразны?
Нет, увеличенные лимфатические узлы сами по себе не заразны. Их нельзя просто поймать. Но если они были вызваны заразным вирусом (например, простудой или гриппом), вы можете передать их своей семье и окружающим.
Профилактика
Можно ли предотвратить увеличение лимфатических узлов?
Вы бы не хотели предотвратить увеличение лимфатических узлов. Они являются признаком того, что ваше тело борется с инфекцией или болезнью.Если вы ненавидите дискомфорт от увеличения лимфатических узлов, лучше всего принять дополнительные меры, чтобы не заразиться распространенными вирусами через:
- Правильное мытье рук.
- Не прикасаться к глазам и носу.
- Держаться подальше от больных.
- Дезинфекция поверхностей дома или на рабочем месте.
- Высыпайтесь, правильно питайтесь и занимайтесь спортом.
Перспективы / Прогноз
Когда мне следует беспокоиться о увеличении лимфатических узлов?
Большинство опухших лимфатических узлов не являются поводом для беспокойства и исчезнут, когда ваша инфекция исчезнет.
Обратитесь к врачу, если у вас есть какие-либо из следующих симптомов, которые могут указывать на то, что происходит что-то более серьезное:
- Лимфатические узлы диаметром более 1 дюйма.
- Узлы, которые очень болезненны, твердые, прикреплены к коже или быстро растут.
- Узлы, истекающие гноем или другими веществами.
- Симптомы, такие как потеря веса, ночная потливость, продолжительный жар, утомляемость, затрудненное дыхание.
- Опухшие узлы рядом с ключицей или нижней частью шеи (часто это указывает на рак).
- Красная или воспаленная кожа над увеличенными лимфатическими узлами.
Увеличиваются ли лимфатические узлы когда-либо со смертельным исходом?
Нет, увеличение лимфатических узлов не смертельно. По отдельности они просто знак того, что ваша иммунная система борется с инфекцией или болезнью. Однако в редких случаях увеличение лимфатических узлов может указывать на серьезные заболевания, такие как рак лимфатической системы (лимфома), который потенциально может быть смертельным.
Увеличение лимфатических узлов (лимфаденопатия)
Обзор
Увеличение лимфатических узлов может происходить в подмышечных впадинах, шее и паху.
Что такое увеличенные лимфатические узлы?
Когда вы чувствуете себя не так хорошо, как будто вас что-то обрушивает, вы можете заметить припухлость по бокам шеи. Эти комочки, вероятно, кажутся мягкими и нежными на ощупь — и могут даже немного болеть.
Увеличение лимфатических узлов (или то, что врачи называют лимфаденопатией) — обычное дело, и это действительно хорошо. Увеличение лимфатических узлов размером с горошину или фасоль — одна из естественных реакций вашего организма на болезнь или инфекцию.Это говорит врачам, что здоровая и крепкая иммунная система вашего тела работает над устранением инфекции и / или вторжением вирусов или бактерий.
Многие называют их опухшими железами, хотя на самом деле это не железы, а часть вашей лимфатической системы. Одна из малоизвестных систем вашего тела, она отвечает за балансировку уровня жидкости.
Ваши опухшие железы действуют как фильтры, которые помогают вашему телу избавляться от микробов, клеток или других посторонних веществ, которые проходят через вашу лимфатическую жидкость (прозрачную или слегка желтоватую жидкость, состоящую из лейкоцитов, белков и жиров).
И когда вы думаете о опухших железах, вы, скорее всего, думаете об опухоли на шее. Но лимфатические узлы в паху, под подбородком и подмышками тоже могут опухать. Вы даже можете слегка двигать их пальцами.
У вас также есть лимфатические узлы по всему телу, которые вы не чувствуете. В вашей сети около 600 из них (точное количество зависит от человека):
- Губка.
- Сундук.
- Оружие.
- Живот.
- Ноги.
Симптомы и причины
Что вызывает увеличение лимфатических узлов?
Наиболее частой причиной отека лимфатических узлов на шее является инфекция верхних дыхательных путей, полное исчезновение которой может занять от 10 до 14 дней. Как только вы почувствуете себя лучше, отек тоже должен спасть, хотя для полного исчезновения может потребоваться несколько недель.
Другие бактерии и вирусы, которые могут вызвать увеличение лимфатических узлов, включают:
Ваши лимфатические узлы становятся больше, когда больше клеток крови прибывает, чтобы бороться с вторгшейся инфекцией.Все они по существу накапливаются, вызывая давление и отек.
Часто увеличивающиеся лимфатические узлы находятся рядом с местом заражения. (Это означает, что у человека, страдающего стрептококковой ангиной, могут увеличиться лимфатические узлы на шее.)
Диагностика и тесты
Как диагностировать увеличение лимфатических узлов?
Увеличение лимфатических узлов — это не болезнь, а симптом. Обычно их диагностика означает определение того, что вызывает отек.
Помимо регулярного медицинского осмотра и истории болезни, ваш врач оценит ваши увеличенные лимфатические узлы на предмет:
- Размер.
- Боль или нежность при прикосновении.
- Консистенция (твердая или эластичная).
- Матирование (ощущается ли они соединенными или движутся вместе).
- Местоположение (определенные заболевания могут быть связаны с тем, где в вашем теле находятся увеличенные лимфатические узлы).
Ваш врач убедится, что ваши увеличенные лимфатические узлы не вызваны какими-либо из ваших лекарств. Некоторые препараты, например противосудорожный препарат фенитоин (Дилантин®), могут вызывать увеличение лимфатических узлов.
Врачи беспокоятся об увеличении лимфатических узлов только тогда, когда они увеличиваются без видимой причины.Поэтому, если у вас большая опухшая область, но вы не чувствуете себя плохо и недавно не болели простудой, гриппом, инфекцией верхних дыхательных путей или кожной инфекцией, вам потребуются дополнительные анализы, такие как анализ крови, сканирование изображений или биопсия.
В редких случаях увеличение лимфатических узлов может даже указывать на рак, в частности, на лимфому (рак лимфатической системы). К другим менее распространенным причинам увеличения лимфатических узлов относятся травмы, СПИД и рак, которые распространяются из лимфатических узлов в другую часть вашего тела.
Ведение и лечение
Как лечить увеличение лимфатических узлов?
Если увеличенные лимфатические узлы обнаруживаются только в одной части вашего тела, это называется локализованными увеличенными лимфатическими узлами. И в большинстве случаев у вас есть вирус, поэтому в лечении действительно не требуется, и он просто идет своим чередом. Узлы постепенно уменьшатся до нормального размера.
При некоторых инфекциях (например, розовых глазах или опоясывающем лишая) ваш врач может прописать противовирусные препараты или антибиотики, чтобы избавиться от них.
Когда увеличенные лимфатические узлы обнаруживаются в двух или более областях (общее увеличение лимфатических узлов), это обычно указывает на более серьезное системное (то есть поражающее все тело) заболевание. Они разнообразны и включают:
Эти состояния потребуют более агрессивного лечения в течение более длительного периода времени. Ваши увеличенные лимфатические узлы могут не вернуться к своему нормальному размеру до окончания лечения.
Как облегчить боль при увеличении лимфатических узлов
Вы можете чувствовать себя немного болезненно и болезненно.Попробуйте использовать теплый компресс (например, рисовый носок для микроволновой печи или аналогичную грелку) и безрецептурные обезболивающие, такие как ибупрофен (Advil®, Motrin®) и ацетаминофен (Tylenol®). Эти методы лечения не уменьшают узлы, но они помогут временно облегчить вашу боль, пока ваше тело не справится с инфекцией или болезнью успешно.
Увеличенные лимфатические узлы заразны?
Нет, увеличенные лимфатические узлы сами по себе не заразны. Их нельзя просто поймать. Но если они были вызваны заразным вирусом (например, простудой или гриппом), вы можете передать их своей семье и окружающим.
Профилактика
Можно ли предотвратить увеличение лимфатических узлов?
Вы бы не хотели предотвратить увеличение лимфатических узлов. Они являются признаком того, что ваше тело борется с инфекцией или болезнью. Если вы ненавидите дискомфорт от увеличения лимфатических узлов, лучше всего принять дополнительные меры, чтобы не заразиться распространенными вирусами через:
- Правильное мытье рук.
- Не прикасаться к глазам и носу.
- Держаться подальше от больных.
- Дезинфекция поверхностей дома или на рабочем месте.
- Высыпайтесь, правильно питайтесь и занимайтесь спортом.
Перспективы / Прогноз
Когда мне следует беспокоиться о увеличении лимфатических узлов?
Большинство опухших лимфатических узлов не являются поводом для беспокойства и исчезнут, когда ваша инфекция исчезнет.
Обратитесь к врачу, если у вас есть какие-либо из следующих симптомов, которые могут указывать на то, что происходит что-то более серьезное:
- Лимфатические узлы диаметром более 1 дюйма.
- Узлы, которые очень болезненны, твердые, прикреплены к коже или быстро растут.
- Узлы, истекающие гноем или другими веществами.
- Симптомы, такие как потеря веса, ночная потливость, продолжительный жар, утомляемость, затрудненное дыхание.
- Опухшие узлы рядом с ключицей или нижней частью шеи (часто это указывает на рак).
- Красная или воспаленная кожа над увеличенными лимфатическими узлами.
Увеличиваются ли лимфатические узлы когда-либо со смертельным исходом?
Нет, увеличение лимфатических узлов не смертельно.По отдельности они просто знак того, что ваша иммунная система борется с инфекцией или болезнью. Однако в редких случаях увеличение лимфатических узлов может указывать на серьезные заболевания, такие как рак лимфатической системы (лимфома), который потенциально может быть смертельным.
Увеличение лимфатических узлов (лимфаденопатия)
Обзор
Увеличение лимфатических узлов может происходить в подмышечных впадинах, шее и паху.
Что такое увеличенные лимфатические узлы?
Когда вы чувствуете себя не так хорошо, как будто вас что-то обрушивает, вы можете заметить припухлость по бокам шеи.Эти комочки, вероятно, кажутся мягкими и нежными на ощупь — и могут даже немного болеть.
Увеличение лимфатических узлов (или то, что врачи называют лимфаденопатией) — обычное дело, и это действительно хорошо. Увеличение лимфатических узлов размером с горошину или фасоль — одна из естественных реакций вашего организма на болезнь или инфекцию. Это говорит врачам, что здоровая и крепкая иммунная система вашего тела работает над устранением инфекции и / или вторжением вирусов или бактерий.
Многие называют их опухшими железами, хотя на самом деле это не железы, а часть вашей лимфатической системы.Одна из малоизвестных систем вашего тела, она отвечает за балансировку уровня жидкости.
Ваши опухшие железы действуют как фильтры, которые помогают вашему телу избавляться от микробов, клеток или других посторонних веществ, которые проходят через вашу лимфатическую жидкость (прозрачную или слегка желтоватую жидкость, состоящую из лейкоцитов, белков и жиров).
И когда вы думаете о опухших железах, вы, скорее всего, думаете об опухоли на шее. Но лимфатические узлы в паху, под подбородком и подмышками тоже могут опухать.Вы даже можете слегка двигать их пальцами.
У вас также есть лимфатические узлы по всему телу, которые вы не чувствуете. В вашей сети около 600 из них (точное количество зависит от человека):
- Губка.
- Сундук.
- Оружие.
- Живот.
- Ноги.
Симптомы и причины
Что вызывает увеличение лимфатических узлов?
Наиболее частой причиной отека лимфатических узлов на шее является инфекция верхних дыхательных путей, полное исчезновение которой может занять от 10 до 14 дней.Как только вы почувствуете себя лучше, отек тоже должен спасть, хотя для полного исчезновения может потребоваться несколько недель.
Другие бактерии и вирусы, которые могут вызвать увеличение лимфатических узлов, включают:
Ваши лимфатические узлы становятся больше, когда больше клеток крови прибывает, чтобы бороться с вторгшейся инфекцией. Все они по существу накапливаются, вызывая давление и отек.
Часто увеличивающиеся лимфатические узлы находятся рядом с местом заражения. (Это означает, что у человека, страдающего стрептококковой ангиной, могут увеличиться лимфатические узлы на шее.)
Диагностика и тесты
Как диагностировать увеличение лимфатических узлов?
Увеличение лимфатических узлов — это не болезнь, а симптом. Обычно их диагностика означает определение того, что вызывает отек.
Помимо регулярного медицинского осмотра и истории болезни, ваш врач оценит ваши увеличенные лимфатические узлы на предмет:
- Размер.
- Боль или нежность при прикосновении.
- Консистенция (твердая или эластичная).
- Матирование (ощущается ли они соединенными или движутся вместе).
- Местоположение (определенные заболевания могут быть связаны с тем, где в вашем теле находятся увеличенные лимфатические узлы).
Ваш врач убедится, что ваши увеличенные лимфатические узлы не вызваны какими-либо из ваших лекарств. Некоторые препараты, например противосудорожный препарат фенитоин (Дилантин®), могут вызывать увеличение лимфатических узлов.
Врачи беспокоятся об увеличении лимфатических узлов только тогда, когда они увеличиваются без видимой причины. Поэтому, если у вас большая опухшая область, но вы не чувствуете себя плохо и недавно не болели простудой, гриппом, инфекцией верхних дыхательных путей или кожной инфекцией, вам потребуются дополнительные анализы, такие как анализ крови, сканирование изображений или биопсия.
В редких случаях увеличение лимфатических узлов может даже указывать на рак, в частности, на лимфому (рак лимфатической системы). К другим менее распространенным причинам увеличения лимфатических узлов относятся травмы, СПИД и рак, которые распространяются из лимфатических узлов в другую часть вашего тела.
Ведение и лечение
Как лечить увеличение лимфатических узлов?
Если увеличенные лимфатические узлы обнаруживаются только в одной части вашего тела, это называется локализованными увеличенными лимфатическими узлами.И в большинстве случаев у вас есть вирус, поэтому в лечении действительно не требуется, и он просто идет своим чередом. Узлы постепенно уменьшатся до нормального размера.
При некоторых инфекциях (например, розовых глазах или опоясывающем лишая) ваш врач может прописать противовирусные препараты или антибиотики, чтобы избавиться от них.
Когда увеличенные лимфатические узлы обнаруживаются в двух или более областях (общее увеличение лимфатических узлов), это обычно указывает на более серьезное системное (то есть поражающее все тело) заболевание. Они разнообразны и включают:
Эти состояния потребуют более агрессивного лечения в течение более длительного периода времени.Ваши увеличенные лимфатические узлы могут не вернуться к своему нормальному размеру до окончания лечения.
Как облегчить боль при увеличении лимфатических узлов
Вы можете чувствовать себя немного болезненно и болезненно. Попробуйте использовать теплый компресс (например, рисовый носок для микроволновой печи или аналогичную грелку) и безрецептурные обезболивающие, такие как ибупрофен (Advil®, Motrin®) и ацетаминофен (Tylenol®). Эти методы лечения не уменьшают узлы, но они помогут временно облегчить вашу боль, пока ваше тело не справится с инфекцией или болезнью успешно.
Увеличенные лимфатические узлы заразны?
Нет, увеличенные лимфатические узлы сами по себе не заразны. Их нельзя просто поймать. Но если они были вызваны заразным вирусом (например, простудой или гриппом), вы можете передать их своей семье и окружающим.
Профилактика
Можно ли предотвратить увеличение лимфатических узлов?
Вы бы не хотели предотвратить увеличение лимфатических узлов. Они являются признаком того, что ваше тело борется с инфекцией или болезнью.Если вы ненавидите дискомфорт от увеличения лимфатических узлов, лучше всего принять дополнительные меры, чтобы не заразиться распространенными вирусами через:
- Правильное мытье рук.
- Не прикасаться к глазам и носу.
- Держаться подальше от больных.
- Дезинфекция поверхностей дома или на рабочем месте.
- Высыпайтесь, правильно питайтесь и занимайтесь спортом.
Перспективы / Прогноз
Когда мне следует беспокоиться о увеличении лимфатических узлов?
Большинство опухших лимфатических узлов не являются поводом для беспокойства и исчезнут, когда ваша инфекция исчезнет.
Обратитесь к врачу, если у вас есть какие-либо из следующих симптомов, которые могут указывать на то, что происходит что-то более серьезное:
- Лимфатические узлы диаметром более 1 дюйма.
- Узлы, которые очень болезненны, твердые, прикреплены к коже или быстро растут.
- Узлы, истекающие гноем или другими веществами.
- Симптомы, такие как потеря веса, ночная потливость, продолжительный жар, утомляемость, затрудненное дыхание.
- Опухшие узлы рядом с ключицей или нижней частью шеи (часто это указывает на рак).
- Красная или воспаленная кожа над увеличенными лимфатическими узлами.
Увеличиваются ли лимфатические узлы когда-либо со смертельным исходом?
Нет, увеличение лимфатических узлов не смертельно. По отдельности они просто знак того, что ваша иммунная система борется с инфекцией или болезнью. Однако в редких случаях увеличение лимфатических узлов может указывать на серьезные заболевания, такие как рак лимфатической системы (лимфома), который потенциально может быть смертельным.
лимфатических узлов и лимфаденопатии при раке | Аллергия и клиническая иммунология | JAMA Онкология
Лимфатические узлы и лимфатическая система обеспечивают критически важный процесс фильтрации для организма, который важен для определения стадии и лечения рака.
Что такое лимфатическая система и лимфатические узлы?
Лимфатические узлы — это органы в форме фасоли, которые расположены группами вокруг тела, сосредоточены вокруг шеи, подмышек, паха, а также вверх и вниз по средней части груди и живота.Лимфатические узлы связаны друг с другом лимфатическими каналами. Лимфатическая жидкость стекает из всех тканей тела по лимфатическим каналам в близлежащие лимфатические узлы, которые служат своего рода фильтром. Когда иммунная система активирована, например, при инфекциях или раке, иммунные клетки лимфатической системы, известные как лимфоцитов , могут размножаться. Это приводит к увеличению одного или нескольких лимфатических узлов, что называется лимфаденопатией.
Лимфатические узлы и лимфаденопатия в диагностике и стадировании рака
У человека, больного раком, лимфаденопатия может возникнуть, когда раковые клетки проходят через систему фильтрации лимфатических сосудов к лимфатическим узлам.Раковые клетки могут перемещаться по лимфатической системе к новому месту рака, помимо того, где впервые развился первичный рак . Путь оттока рака в организме следует предсказуемой схеме.
Лимфаденопатия может быть обнаружена либо по ощущениям во время физического осмотра, либо с помощью визуализационных исследований, таких как компьютерная томография (КТ). Увеличенные лимфатические узлы могут быть подвергнуты биопсии, чтобы найти в них раковые клетки под микроскопом.
Определение стадии рака — это процесс определения размера и степени распространения рака от его первоначального местоположения.В некоторых случаях лимфатические узлы из областей, которые расположены рядом с основным раком, могут быть удалены и тщательно исследованы под микроскопом для поиска раковых клеток. Обнаружение раковых клеток в лимфатических узлах означает, что есть более высокая вероятность того, что раковые клетки также могли ускользнуть в кровоток, что означает, что они с большей вероятностью приведут к распространению отдаленных метастазов на другие части тела.
Хотя рекомендации зависят от конкретного типа рака, в целом, когда поражены лимфатические узлы, часто рекомендуется дополнительное лечение с помощью лучевой терапии и / или химиотерапии.
Осложнения рака, связанные с лимфаденопатией
Увеличение лимфатических узлов может привести к нескольким осложнениям:
Боль
Охриплость или кашель при лимфаденопатии в грудной клетке
Онемение и покалывание при лимфаденопатии, поражающей спинной мозг или выходящие из него нервы
Сдавление кровеносных сосудов, приводящее к повышенному риску сгусток крови
Сдавление дыхательных путей, приводящее к затруднению дыхания
Обструкция лимфатического дренажа части тела, приводящая к отеку этой области
Хотя системная терапия может уменьшить увеличенные лимфатические узлы вместе с другими областями рака, лучевая терапия области объемной лимфаденопатии часто приводит к более надежному и значительному уменьшению и улучшению связанных симптомов.
Идентификационный номер прямоугольного сечения
Опубликовано онлайн: 19 мая 2016 г. doi: 10.1001 / jamaoncol.2015.3509.
Раскрытие информации о конфликте интересов: Не сообщалось.
Увеличение лимфатических узлов — Диагностика и лечение
Диагностика
Для диагностики того, что может быть причиной увеличения лимфатических узлов, вашему врачу может потребоваться:
- Ваша история болезни. Ваш врач захочет узнать, когда и как развились ваши увеличенные лимфатические узлы, а также есть ли у вас какие-либо другие признаки или симптомы.
- Физический осмотр. Ваш врач также захочет проверить лимфатические узлы у поверхности вашей кожи на предмет размера, нежности, тепла и текстуры. Местоположение ваших опухших лимфатических узлов и другие признаки и симптомы помогут понять основную причину.
- Анализы крови. Определенные анализы крови могут помочь подтвердить или исключить любые подозреваемые основные заболевания.Конкретные тесты будут зависеть от предполагаемой причины, но, скорее всего, будут включать полный анализ крови (CBC). Этот тест помогает оценить ваше общее состояние здоровья и выявить ряд заболеваний, включая инфекции и лейкемию.
- Визуальные исследования. Рентген грудной клетки или компьютерная томография (КТ) пораженного участка могут помочь определить потенциальные источники инфекции или обнаружить опухоли.
- Биопсия лимфатического узла. Ваш врач может назначить вам биопсию для подтверждения диагноза.Он или она возьмет образец из лимфатического узла или даже целого лимфатического узла для микроскопического исследования.
Дополнительная информация
Показать дополнительную информацию
Лечение
Увеличение лимфатических узлов, вызванное вирусом, обычно нормализуется после того, как вирусная инфекция проходит. Антибиотики бесполезны для лечения вирусных инфекций. Лечение опухших лимфатических узлов, вызванных другими причинами, зависит от причины:
- Заражение. Наиболее распространенное лечение опухших лимфатических узлов, вызванных бактериальной инфекцией, — это антибиотики. Если ваши увеличенные лимфатические узлы вызваны ВИЧ-инфекцией, вы получите специальное лечение для этого состояния.
- Иммунное расстройство. Если ваши увеличенные лимфатические узлы являются результатом определенных состояний, таких как волчанка или ревматоидный артрит, лечение направлено на основное заболевание.
- Рак. Опухшие узлы, вызванные раком, требуют лечения от рака.В зависимости от типа рака лечение может включать хирургическое вмешательство, лучевую или химиотерапию.
Образ жизни и домашние средства
Если ваши увеличенные лимфатические узлы чувствительны или болезненны, вы можете получить некоторое облегчение, выполнив следующие действия:
- Приложите теплый компресс. Приложите теплый влажный компресс, например тряпку для мытья посуды, смоченную в горячей воде и выжатую, на пораженный участок.
- Примите безрецептурное обезболивающее. К ним относятся аспирин, ибупрофен (Адвил, Мотрин и др.), Напроксен (Алив) или ацетаминофен (Тайленол и др.). Соблюдайте осторожность, давая аспирин детям или подросткам. Хотя аспирин одобрен для использования у детей старше 2 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин. Если у вас есть опасения, поговорите со своим врачом.
- Достаточно отдыхать. Вам часто нужен отдых, чтобы помочь вылечиться от основного заболевания.
Подготовка к приему
Если у вас увеличились лимфатические узлы, вы, скорее всего, сначала обратитесь к семейному врачу. Когда вы звоните, чтобы записаться на прием, вас могут попросить немедленно обратиться за медицинской помощью, если вы испытываете серьезные симптомы, такие как затрудненное дыхание или глотание.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием спросите, нужно ли вам что-нибудь сделать заранее.
- Перечислите любые симптомы, которые вы испытываете, и как долго. Помимо других симптомов, ваш врач захочет узнать, были ли у вас симптомы гриппа, такие как лихорадка или боль в горле, и может спросить, заметили ли вы изменения в своем весе. Включите в свой список все симптомы, от легких до тяжелых, которые вы заметили с тех пор, как ваши лимфатические узлы начали увеличиваться.
- Составьте список всех недавних контактов с возможными источниками инфекции. Сюда могут входить поездки за границу, походы в районы, где обитают клещи, поедание недоваренного мяса, почесывание кошки или участие в рискованном сексуальном поведении или сексе с новым партнером.
- Составьте список вашей ключевой медицинской информации, , включая другие состояния, от которых вы лечитесь, и названия лекарств, которые вы принимаете. Включите все рецептурные и безрецептурные препараты, которые вы принимаете, а также все витамины и добавки.
- Список вопросов, которые нужно задать своему врачу.
При увеличении лимфатических узлов врачу следует задать несколько основных вопросов:
- Что вызывает мои симптомы?
- Каковы другие возможные причины моих симптомов?
- Какие тесты мне нужны?
- Какое лечение вы рекомендуете?
- Как быстро я почувствую себя лучше?
- Я заразен? Как я могу снизить риск заражения других?
- Как я могу предотвратить это в будущем?
- У меня другие проблемы со здоровьем.Нужно ли мне менять методы лечения, которые я использую?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли у вас какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Каковы ваши симптомы?
- Когда у вас впервые появились симптомы?
- Увеличились ли ваши пораженные лимфатические узлы со временем?
- Болезненные ли пораженные лимфатические узлы?
- Были ли у вас жар или ночная потливость?
- Вы похудели без всяких попыток?
- У вас болит горло или затруднено глотание?
- Испытывали ли вы затрудненное дыхание?
- Изменились ли ваши привычки к кишечнику?
- Какие лекарства вы принимаете в настоящее время?
- Вы недавно были в другой стране или в районах, населенных клещами? Заболел ли кто-нибудь, кто путешествовал с вами?
- Были ли вы недавно знакомы с новыми животными? Вас укусили или поцарапали?
- Были ли у вас недавно половые контакты с новым партнером?
- Практикуете ли вы безопасный секс? Делали ли вы это с тех пор, как стали вести половую жизнь?
- Вы курите? На сколько долго?
Что вы можете сделать тем временем
Если вы ждете приема, если ваши опухшие узлы вызывают боль, попробуйте облегчить дискомфорт с помощью теплых компрессов и обезболивающего средства OTC , такого как ибупрофен (Advil, Motrin IB, другие) или ацетаминофен (Тайленол, другие).
09 октября 2019 г.
Показать артикулы
- Fletcher RH. Оценка периферической лимфаденопатии у взрослых. https://www.uptodate.com/contents/search. Доступ 3 сентября 2019 г.
- Jameson JL, et al., Eds. Увеличение лимфатических узлов и селезенки. В: Принципы внутренней медицины Харрисона. 20-е изд. Компании Макгроу-Хилл; 2018. https://accessmedicine.mhmedical.com. Доступ 3 сентября 2019 г.
- Лимфаденопатия.Руководство Merck Professional Version. https://www.merckmanuals.com/professional/cardiovascular-disorders/lymphatic-disorders/lymphadenopathy#. Доступ 3 сентября 2019 г.
- Пападакис М.А. и др., Ред. Лимфангит и лимфаденит. В: Текущая медицинская диагностика и лечение, 2019. 58-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 3 сентября 2019 г.
- Американское онкологическое общество. Лимфатические узлы и рак. https://www.cancer.org/cancer/cancer-basics/lymph-nodes-and-cancer.html. Доступ 3 сентября 2019 г.
Связанные
Связанные процедуры
Показать другие связанные процедуры
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic
Когда увеличенные лимфатические узлы означают рак?
Когда у вас увеличиваются лимфатические узлы, ваша первая мысль не должна быть такой: «У меня рак.«Они гораздо более вероятно вызваны инфекциями или заболеванием, которое влияет на вашу иммунную систему, и они часто проходят по мере заживления вашего тела.
Но иногда раковые клетки проходят через ваш кровоток и в конечном итоге попадают в вашу лимфу.
Ваш врач может помочь вам выяснить, что вызывает изменения в вашем теле.
Почему увеличиваются лимфатические узлы
В вашем теле более 600 маленьких лимфатических узлов в форме фасоли. — под шеей, в подмышках и паху, а также в середине груди и живота.Они хранят иммунные клетки и действуют как фильтры для удаления микробов, мертвых и поврежденных клеток и других отходов из вашего тела.
Увеличенные лимфатические узлы — признак того, что они много работают. Там может собираться больше иммунных клеток и накапливаться больше отходов. Отек обычно сигнализирует о какой-либо инфекции, но также может быть вызван таким заболеванием, как ревматоидный артрит или волчанка, или, в редких случаях, раком.
Часто опухшие лимфатические узлы находятся рядом с тем местом, где возникла проблема. Когда у вас ангина, лимфатические узлы на шее могут увеличиваться.У женщин с раком груди могут увеличиваться лимфатические узлы в подмышечной впадине.
Если несколько областей лимфатических узлов опухли, это говорит о том, что проблема во всем теле. Это может быть что-то вроде ветряной оспы, ВИЧ или рака, например лейкемии или лимфомы.
Когда обращаться к врачу
Вы часто будете хорошо понимать, почему увеличился лимфатический узел — у вас простуда, зуб инфицирован или у вас плохо заживает порез. Если вы не можете придумать объяснения, возможно, пора выписаться.
Лимфатические узлы размером около 1/2 дюйма или больше не являются нормальными. Они не должны казаться твердыми или эластичными, и вы должны иметь возможность их двигать. Кожа над ними не должна быть красной, раздраженной или теплой. И опухоль должна пройти в течение пары недель. Вам следует обратиться к врачу, если ваши лимфатические узлы выглядят ненормально ».
Другие симптомы также являются поводом для записи на прием:
Получение диагноза
Ваш врач, вероятно, сначала попытается исключить причины, отличные от рака.Они проведут медицинский осмотр и спросят о том, что произошло, например, если вы:
- Поцарапал кошку
- Укусил клещ
- Съел недоваренное мясо
- Занимался рискованным сексом или вводил уличные наркотики
- Побывал в определенных местах или районах
Они захотят узнать, какие лекарства вы принимаете и какие у вас есть симптомы.
Опухшие узлы, расположенные рядом с ключицей или нижней частью шеи, когда вам больше 40 лет, с большей вероятностью могут быть раком.На правой стороне, относящейся к легким и пищеводу; слева — органы в животе. Также подозревают увеличение лимфатических узлов в подмышечной впадине, когда на руке нет сыпи или язв.
Если ваш врач считает, что ваши увеличенные лимфатические узлы могут быть раком, тесты и изображения могут подтвердить диагноз или указать на что-то еще. В зависимости от того, где может быть рак, вы можете пройти рентген грудной клетки, УЗИ, компьютерную томографию или МРТ. Сканирование под названием FDG-PET (фтордезоксиглюкоза с позитронно-эмиссионной томографией) может помочь обнаружить лимфому и другие виды рака.И вам, вероятно, сделают биопсию. Они будут брать образец клеток из узла, обычно с помощью иглы, или удалять весь узел. Образец отправляется в лабораторию, где специалист может проверить его с помощью микроскопа на предмет рака.
В противном случае вы обычно начинаете с полного анализа крови (CBC), чтобы получить представление об общем состоянии вашего здоровья, а также получить более подробную информацию о ваших лейкоцитах, которые борются с инфекцией. В зависимости от других ваших симптомов и вашего анамнеза врач может также назначить дополнительные анализы крови или рентген.
Если эти тесты не покажут другую причину и опухшие узлы не исчезнут в течение 3-4 недель, ваш врач, вероятно, сделает биопсию. Поскольку отек часто проходит или будет найдена другая причина, пока вы ждете биопсии, задержка не позволяет людям пройти процедуры, в которых они не нуждаются. И даже если это рак, вы все равно сможете эффективно его лечить.
Если у вас увеличились лимфатические узлы по всему телу, ваш врач попросит сделать общий анализ крови, рентген грудной клетки и тест на ВИЧ.

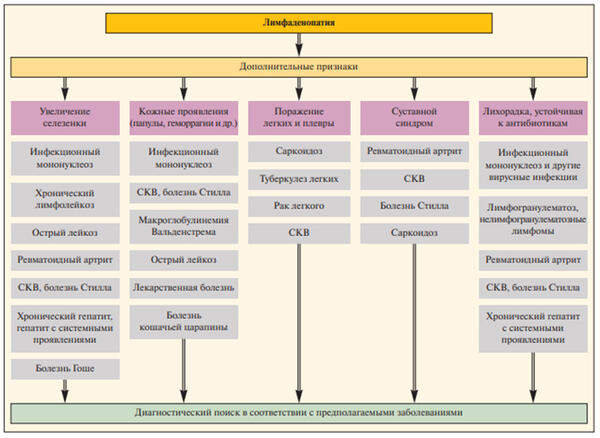


 Руководство по клинической лабораторной диагностике. 2е изд, перераб и доп. К: Высшая школа 1990. 319 с.
Руководство по клинической лабораторной диагностике. 2е изд, перераб и доп. К: Высшая школа 1990. 319 с.
 е. зараженные) ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
е. зараженные) ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.