Страница не найдена |
Страница не найдена |
404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
78910111213
14151617181920
21222324252627
282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Крупозная пневмония (долевая, фибринозная, плевропневмония)
Известна
еще со времен Гиппократа. В типичных
В типичных
случаях заболевание характеризуется
быстрым,
внезапным началом, тяжелым течением,
критическим разрешением и определенной
последовательностью
патологоанатомических изменений.
Инфекция
проникает в организм аэрогенным путем
и быстро распространяется по легочной
ткани, поражая долю, а иногда и все
легкое.
Патологоанатомически
выделяют 4 стадии развития:
Стадия
прилива
(гиперемии). Капилляры расширены и
переполнены кровью, в альвеолах начинает
скапливаться серозная жидкость с
небольшим количеством эритроцитов и
лейкоцитов.
На
2-3 сутки болезнь переходит в стадию
красного опеченения.
В этой стадии альвеолы заполнены фибрином
со значительной примесью эритроцитов.
Пораженная доля увеличена в объеме,
плотная, безвоздушная. На плевре,
окружающей пораженную долю, имеются
фиброзные
наложения. Эта стадия длится 2-3 суток и
переходит в стадию
серого опеченения.
Доля
по-прежнему плотная.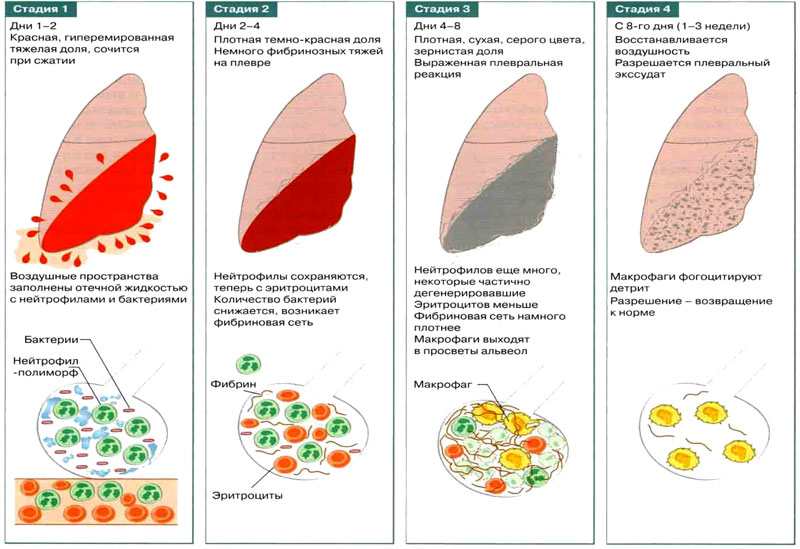 В альвеолах — фибрин
В альвеолах — фибрин
с примесью лейкоцитов.
На
7-9 сутки наступает кризис в развитии
заболевания и начинается стадия
разрешения.
Протеолитические
ферменты разжижают фибрин, лейкоциты
и альвеолярные клетки подвергаются
распаду. Разжиженный экссудат отхаркивается
и рассасывается по лимфатическим путям.
Рентгенологическая
картина долевой пневмонии характерна
и соответствует патологоанатомическим
изменениям.
В
стадии прилива — усиление легочного
рисунка в пораженной доле вследствие
гиперемии.
Прозрачность легкого обычная или
незначительно равномерно понижена.
Корень легкого
на стороне поражения несколько
расширяется, структура его становится
менее отчетливой. При поражении нижней
доли уменьшается подвижность
соответствующего купола диафрагмы.
В
стадии красного опеченения — интенсивное
однородное затемнение, которое по
локализации
соответствует пораженной доле. Затемнение
при долевой пневмонии отличается от
долевого ателектаза тем, что при пневмонии
нет уменьшения объема доли. Доля имеет
Доля имеет
обычные размеры или даже несколько
больше. По направлению к периферии
интенсивность тени увеличивается,
однородность повышается. На фоне
затемнения в медиальных отделах видны
светлые полоски бронхов крупного и
среднего калибра, просвет которых при
крупозной пневмонии в большинстве
случаев остается свободным (симптом
Флейшнера, симптом воздушной бронхографии
по Власову).
Корень
легкого на стороне поражения расширен
и становится неструктурным. Прилежащая
плевра уплотняется. В части случаев в
плевральной полости отмечается выпот,
который
лучше выявляется в латеропозиции.
Срединная
тень (средостения) при крупозной пневмонии
расположена обычно. Рентгенологических
различий между стадиями красного и
серого опеченения нет. В стадии разрешения
— постепенно, но довольно быстро
уменьшается интенсивность тени,
происходит ее фрагментация и уменьшение
в размерах. Воспалительная инфильтрация
рассасывается по направлению от корня
к периферии. Корень легкого может еще
долго оставаться
расширенным и неструктурным.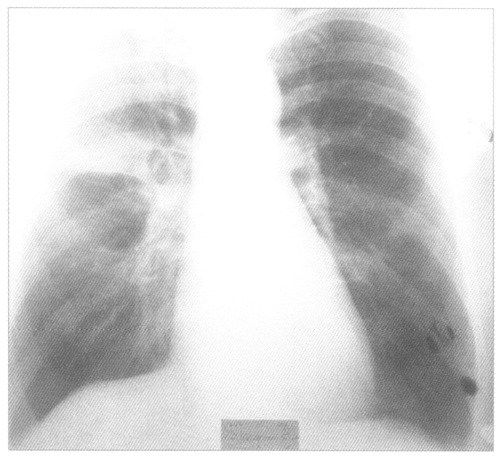 Легочный
Легочный
рисунок остается усиленным еще на
протяжении
2-3 недель после клинического выздоровления.
Плевра, окаймляющая долю, уплотнена еще
дольше. Реакция плевры выражается в
виде плевральных наслоений. В 15% случаев
экссудат в плевральной полости. Жидкость
хорошо определяется на латерограммах.
Еще
лучше экссудат выявляется при УЗИ (может
выявить даже 10 мл жидкости).
Иногда
изменения в легких при крупозной
пневмонии двухсторонние, чаще они не
бывают синхронными.
Полное
разрешение крупозной пневмонии наступает
в течение 3-4 недель. Но иногда
рентгенологически можно
наблюдать в течение 2 месяцев периваскулярную
и перибронхиальную инфильтрацию и
запоздалое восстановление структуры
легочной ткани.
Массивная
пневмония — это разновидность
крупозной пневмонии. При этой пневмонии
в отличие от обычной пневмонии просветы
долевых и сегментарных бронхов
перекрываются фибриновой пробкой.
Поэтому в стадии опеченения не
видны светлые полоски бронхов, тень
однородна на всём протяжении.
В
последние годы крупозная пневмония в
большинстве случаев протекает не по
долевому типу, а начинается
с сегментарного поражения. Если лечение
начинают рано, то до поражения доли
может
не дойти. В этих случаях все стадии
развития пневмонии определяются в 1-2
сегментах —
сегментарные и полисегментарные
пневмонии.
Другими
словами, крупозная
пневмония
не обязательно долевая. При раннем
лечении (с 1 дня болезни) процесс иногда
развивается в пределах даже части
сегмента, обычно на участках доли,
прилежащих
к междолевой щели. Это перисциссуриты.
Они характеризуются скудными
физикальными данными, т.к. воспалительный
процесс лежит глубоко. Раньше их называли
центральными пневмониями. В диагностике
«центральных пневмоний»
рентгенологический метод является
решающим (особенно боковые снимки).
Дифференциальный
диагноз крупозной пневмонии проводят
с ателектазом, инфарктом легкого,
туберкулезной
пневмонией.
Исходы
крупозной пневмонии в настоящее время,
как правило, благоприятны. В большинстве
В большинстве
случаев пневмония полностью рассасывается,
структура легких восстанавливается.
Неблагоприятные
исходы:
—
нагноение инфильтрата с развитием
абсцедирующей пневмонии, иногда с
прорывом в плевральную полость и
образованием пневмоторакса;
—
переход в хроническую форму с последующим
развитием бронхоэктазов, цирроза, иногда
карнификации.
Примером перехода в хроническую форму
является среднедолевой синдром.
Несколько
слов о карнификации. В некоторых случаях
в период серого опеченения лейкоцитарная
реакция выражена слабо, поэтому
рассасывание экссудата альвеол
задерживается. Происходит организация
фибринозного экссудата, замещение его
соединительной тканью (карнификация).
Рентгенологически при этом наблюдается
сморщивание
пораженной доли. На жестких снимках
определяется неоднородное затемнение,
морфологическую
основу которого составляют участки
неравномерного фиброза, чередующиеся
с участками просветления (дистрофические
кисты и бронхоэктазы).
Осложнения
крупозной
пневмонии:
плевриты, реже перикардиты и медиастиниты.
Долевая пневмония (плевропневмония) — 24Radiology.ru
Плевропневмония характеризуется появлением в легком участка инфильтрации однородной структуры, который занимает один или несколько бронхолегочных сегментов, реже распространяется на большую часть доли или на все легкое.
Синонимы
- Долевая пневмония
- Плевропневмония
- Казеозная пневмония
Эпидемиология
Заболеваемость в США составляет 11,6 человек на 1000 населения.
Патология
Даже при тотальном поражении доли легкого небольшая её часть, обычно передняя или внутренняя, остается воздушной, что, помимо других признаков, отличает пневмонию от ателектаза. В основе данного типа изменений лежит феномен “растекания” воспалительного экссудата в легочной ткани через поры Кона и альвеолярные ходы.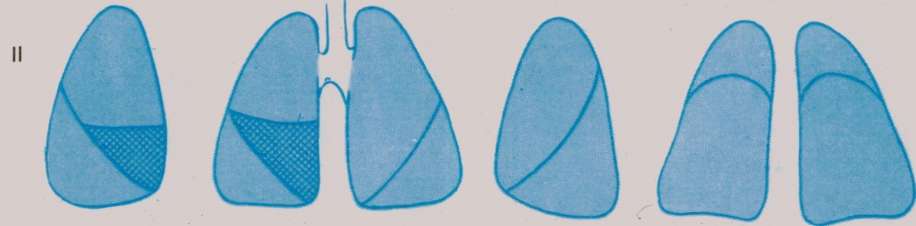
Наиболее частые возбудители:
- Klebsiella pneumoniae
- Legionella pneumophila
- Haemophilus influenzae
- Mycobacterium tuberculosis
Объем воспалительной инфильтрации при плевропневмониях может существенно различаться. В эру до появления антибиотиков экссудат беспрепятственно растекался на несколько сегментов или большую часть доли легкого, что и привело к появлению термина долевая (лобарная) пневмония. Начиная с 1950 х годов наблюдается отчетливая тенденция к ограничению объема инфильтрации и преобладанию сегментарных и даже субсегментарных пневмонии. Однако в последние годы объем пневмонических инфильтратов вновь увеличился, что сопровождается более тяжелым течением заболевания и ростом частоты осложнений.
Гистологические изменения.
По существующим уже более 100 лет классическим представлениям, крупозная пневмония, которую следует рассматривать как паренхиматозную, в своем развитии проходит 4 стадии (все стадии занимают 9-11 дней).
- прилива
- красного опеченения
- серого опеченения
- разрешения.
Клиническая картина
Клиническая картина зависит от:
- Объема поражения
- Возбудителя
- Возраста пациента
- Наличие сопутствующих заболеваний
- И других факторов.
Наиболее частые симптомы:
- Слабость
- Одышка
- Кашель
- Повышение температуры
- Боль в области грудной клетки
Пневмония: описание, симптомы, лечение Статьи
Пневмония – это самая распространённая болезнь лёгких на сегодняшний день. Чаще всего возникает как осложнение иных болезней. Есть множество типов пневмонии, но основными всё же считаются: Очаговая и Крупозная.
Очаговая пневмония (или бронхопневмония) захватывает небольшие кусочки лёгких в одной или множестве долях. Симптомы не так ярко выражены: кашель, субфебрильная температура, отхождение слизисто-гнойной мокроты. Болезнь может то стихать, то усугубляться, улучшение состояния наступает постепенно. Хроническая форма пневмонии проявляется если участки воспаления не рассасываются.
Болезнь может то стихать, то усугубляться, улучшение состояния наступает постепенно. Хроническая форма пневмонии проявляется если участки воспаления не рассасываются.
Из всех разновидностей очаговых пневмоний чаще всего встречается гриппозная бронхопневмония, возникающая вследствие осложнения гриппа. Начинается при перемещении воспалительного процесса на ткань лёгких.
Крупозная пневмония (или как её ещё называют долевая) возникает при нахождении пневмококков в человеческом организме. Но учитывая что данные микробы находятся в верхних дыхательных путях и во рту даже у здоровых людей, то для развития пневмонии необходимо снижение иммунитета у человека. В результате способствовать развитию пневмонии может обычная простуда, из-за этого крупозная пневмония чаще встречается зимой.
Долевая пневмония отличается от бронхопневмонии тем, что при долевой воспалительный процесс захватывает целую долю лёгкого, а иногда и больше. В поражённой доле увеличивается приток крови, лёгочные пузырьки (альвеолы) наполняются экссудатом (жидкостью), после экссудат свёртывается, воздух из лёгочных пузырьков выходит, и поражённый участок лёгкого становится плотным и воздух через него уже не проходит. При выздоровлении экссудат вновь разжижается и выходит в виде мокроты. Восстанавливается способность проходимости воздуха!
При выздоровлении экссудат вновь разжижается и выходит в виде мокроты. Восстанавливается способность проходимости воздуха!
Крупозная пневмония в основном начинается с подъема температуры до 40 градусов и сильного озноба. Возникает сухой, учащенный кашель, одышка, подреберные боли увеличивающиеся при чихании, кашле, вдохе. По истечении 2-3 дней активизируется процесс выделения вязкой мокроты, в моче обнаруживается высокое содержание белка, она темного цвета и выводится её небольшое количество. Рентгеновское исследование обнаруживает существенное затемнение доли лёгкого. В запущенных случаях наступает отёк лёгких. Пропадает аппетит, на языке коричнево-белый налёт, в крови происходит рост числа лейкоцитов. При хорошем течении на 8-9 день приходит резкое улучшение, падение температуры.
Осложнения пневмонии: отёк лёгких, септический шок, менингит, гепатит, плеврит, миокардит, перикардит, эндокардит, эмпиема плевры, анемии, абсцесс и гангрена лёгкого.
Лечение, как правило, проводится в стационаре. Палата пациента должна быть хорошо проветриваемой, больной должен чаще пить тёплый бульон, воду, отхаркивать мокроту и соблюдать постельный режим. Из лекарственных препаратов применяются антибиотики и сульфаниламидные препараты.
Палата пациента должна быть хорошо проветриваемой, больной должен чаще пить тёплый бульон, воду, отхаркивать мокроту и соблюдать постельный режим. Из лекарственных препаратов применяются антибиотики и сульфаниламидные препараты.
Долевая пневмония — презентация онлайн
Долевая пневмония
Подготовил:
Сыздыков А.А.
5-049 гр.
Этиология
Крупозная пневмония чаще всего вызывается пневмококками , реже диплобациллами
Фридлендера, стафилококками и другими микроорганизмами. Предрасполагающими к развитию
заболевания факторами могут служить врожденные и приобретенные изменения, препятствующие
своевременному удалению инфекционных агентов: нарушение мукоцилиарного клиренса,
дефекты сурфактантной системы легких, недостаточная фагоцитарная активность нейтрофилов и
альвеолярных макрофагов, изменения общего и местного иммунитета, а также переохлаждение
организма, раздражение дыхательных путей газами и пылью, опьянение и т. д. В респираторные
отделы легких микроорганизмы поступают в основном бронхогенным путем. Пневмококки,
Пневмококки,
попадая непосредственно в альвеолы, вызывают серозный отек, который служит им хорошей
средой для размножения и быстрого последующего проникновения в соседние альвеолы.
Типичными бактериальными возбудителями ВП являются [11]:
• Streptococcus pneumoniae (пневмококк) – грамположительные кокки, самые частые возбудители
пневмоний во всех возрастных группах (30% и более).
• Haemophilus influenze – грамотрицательные палочки, ответственные за развитие пневмоний у 518% взрослых, чаще у курильщиков и больных хронической обструктивной болезнью легких
(ХОБЛ).
• Morazella (Branhamella cataralis) – грамотрицательные коккобациллы (у 1-6% больных), как
правило у пациентов с хроническим бронхитом (ХБ) и ХОБЛ.
• Mycoplasma pneumoniae – «атипичный» микроорганизм, лишенный внешней мембраны, что
обусловливает его природную устойчивость к беталактамным антибиотикам – вызывает
внебольничную пневмонию у 20-30% лиц моложе 35 лет; этиологический «вклад» этого
возбудителя в старших возрастных группах более скромный (1-9%).
• Staphylococcus aureus – менее 5% случаев, как правило, у больных с факторами риска (пожилой
возраст, переносимый грипп, наркомания, хронический гемодиализ и пр.).
3. Патогенез
• Стадия прилива продолжается сутки и
характеризуется резкой гиперемией и
микробным отеком пораженной доли; в
отечной жидкости находят большое число
возбудителей. Отмечается повышение
проницаемости капилляров, начало
диапедеза эритроцитов в просвет альвеол.
Легкое несколько уплотнено, резко
полнокровно.
• Стадия красного опеченения возникает на 2-й
день болезни. На фоне полнокровия и
микробного отека усиливается диапедез
эритроцитов, которые накапливаются в
просвете альвеол. К ним примешиваются
нейтрофилы, между клетками выпадают нити
фибрина. В экссудате альвеол обнаруживается
большое число пневмококков, отмечается
фагоцитоз их нейтрофилами. Лимфатические
сосуды, расположенные в межуточной ткани
легкого, расширены, переполнены лимфой.
Ткань легкого становится темно-красной,
приобретает плотность печени (красное
опеченение легкого).
• Стадия серого опеченения возникает на 4-6-й день
болезни. В просвете альвеол накапливаются
фибрин и нейтрофилы, которые вместе с
макрофагами фагоцитируют распадающиеся
пневмококки. Число эритроцитов, подвергающихся
гемолизу, уменьшается, снижается и интенсивность
гиперемии. Происходит фибринолитическое
воздействие нейтрофилов на выпавший фибрин,
которое, начавшись в стадии серого опеченения, в
дальнейшем усиливается. Доля легкого в стадии
серого опеченения увеличена, плотная, на плевре
значительные фибринозные наложения
• Стадия разрешения наступает на 9- 11-й
день болезни. Фибринозный экссудат под
влиянием протеолитических ферментов
нейтрофилов и макрофагов подвергается
расплавлению и рассасыванию. Происходит
очищение легкого от фибрина и
пневмококков: экссудат элиминируется по
лимфатическим дренажам легкого и с
мокротой. Фибринозные наложения на
Фибринозные наложения на
плевре рассасываются.
• Критерии тяжести течения пневмонии:
1. Лѐгкое течение – невыраженные симптомы интоксикации,
температура тела субфебрильная, отсутствуют дыхательная
недостаточность и нарушения гемодинамики, легочная
инфильтрация в пределах 1 сегмента, лейкоциты 9,0-10,0 х
109/л, нет сопутствующих заболеваний.
• 2. Средняя степень тяжесть течения: умеренно выраженные
симптомы интоксикации, повышение температуры тела до
38°С, легочный инфильтрат в пределах 1-2 сегментов, ЧДД до
22/мин, ЧСС до 100 уд/мин, осложнения отсутствуют.
• 3. Тяжелое течение пневмонии: тяжелое состояние больного,
выраженные симптомы интоксикации, температура тела >
38,0°С, дыхательная недостаточность II- III ст, нарушения
гемодинамики (АД10,7ммоль/л, ДВС- синдром, сепсис,
недостаточность других органов и систем, нарушения сознания,
обострение сопутствующих заболеваний).
Клиническая картина
В течении крупозной пневмонии можно выделить три стадии.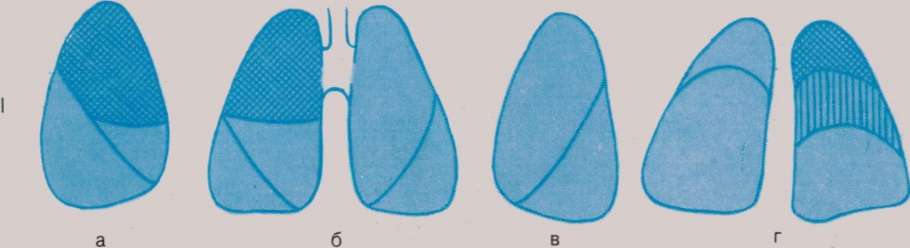
• Стадия начала болезни обычно бывает выражена очень отчетливо.
Заболевание возникает остро. Среди полного здоровья внезапно
появляется озноб, отмечается повышение температуры тела до 39—
40°С. Быстро присоединяются колющие боли в грудной клетке,
головная боль, небольшой сухой кашель, общая слабость. При
поражении диафрагмальной плевры боли могут иррадиировать в
различные области живота, имитируя картину острого аппендицита,
острого холецистита, прободной язвы желудка или острого
панкреатита («торакоабдоминальный синдром»).
• К концу первых суток болезни или на второй день кашель
усиливается, появляется мокрота с примесью крови («ржавая»).
Общее состояние больных становится тяжелым. При осмотре часто
обнаруживается румянец на щеках, больше выраженный на стороне
поражения, отмечаются герпетические высыпания на губах и в
области носа, участие в дыхании крыльев носа, цианоз носогубного
треугольника.
Дыхание становится поверхностным, его частота достигает 30—40в минуту,
определяется тахикардия до100—120в минуту.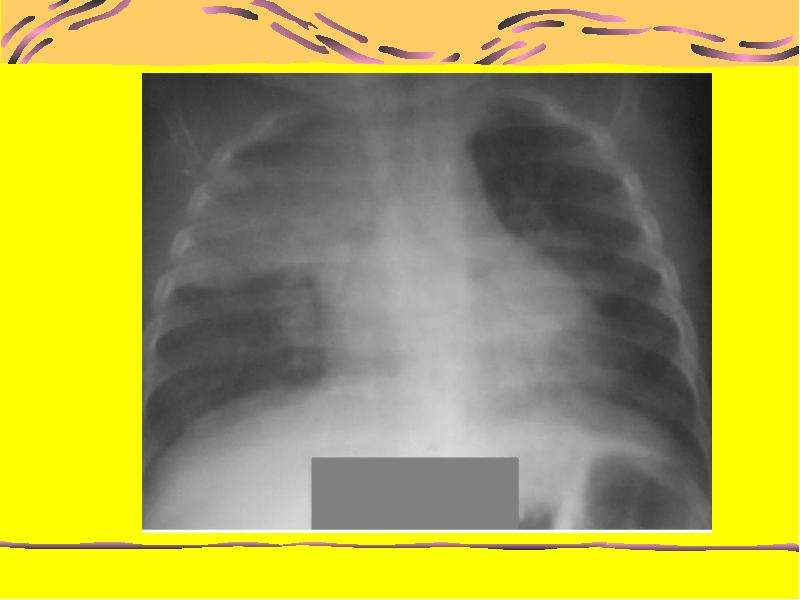 Отмечаются отставание при
Отмечаются отставание при
дыхании соответствующей половины грудной клетки, усиление голосового
дрожания и появление притупленно перкуторного звука над пораженными
долей или сегментом. При аускультации над зоной воспаления
выслушивается ослабленное везикулярное дыхание (часто с бронхиальным
оттенком), обнаруживаются начальная крепитация (crepitatio indux), а также
шум трения плевры.
В стадии разгара болезни в связи с уплотнением легочной ткани и
исчезновением воздуха в альвеолах (фаза гепатизации) перкуторно над
пораженной долей определяется тупой звук, пальпаторно выявляется резкое
усиление голосового дрожания, при аускультации наблюдается
исчезновение крепитации, выслушиваются бронхиальное дыхание,
сохраняется шум трения плевры.
Наконец, в стадии разрешения, когда происходит постепенное рассасывание
экссудата и воздух опять начинает поступать в альвеолы, над пораженной
долей вновь появляется притупленно-тимпанический звук
приперкуссии, менее отчетливым становится усиление голосового дрожания
и бронхофонии,аускулыпативно обнаруживается крепитация разрешения
(crepitatio redux). При отхождении достаточного количества жидкой мокроты
При отхождении достаточного количества жидкой мокроты
выслушиваются влажные звучные хрипы.
Диагностика
В анализах крови при крупозной пневмонии определяют лейкоцитоз в
пределах15—30• 109/л (15000—30000 в 1 мкл) со сдвигом лейкоцитарной
формулы влево (т. е. с увеличением относительного содержания
палочкоядерных нейтрофилов до6—30%и появлением юных форм),
эозинофилия, повышение СОЭ до40—50мм/ч. В анализах мочи отмечаются
протеинурия, иногда микрогематурия.
Мокрота при крупозной пневмонии бывает различной в зависимости от
стадии заболевания. В стадии красного опеченения в ней выявляется много
эритроцитов, отмечается высокое содержание фибрина. В стадии серого
опеченения мокрота становится слизисто-гнойной,в ней появляется много
лейкоцитов. В стадии разрешения в мокроте обнаруживается детрит,
представленный разрушенными лейкоцитами, и определяется большое
количество макрофагов. В мокроте часто выявляются различные
микроорганизмы, в первую очередь пневмококки.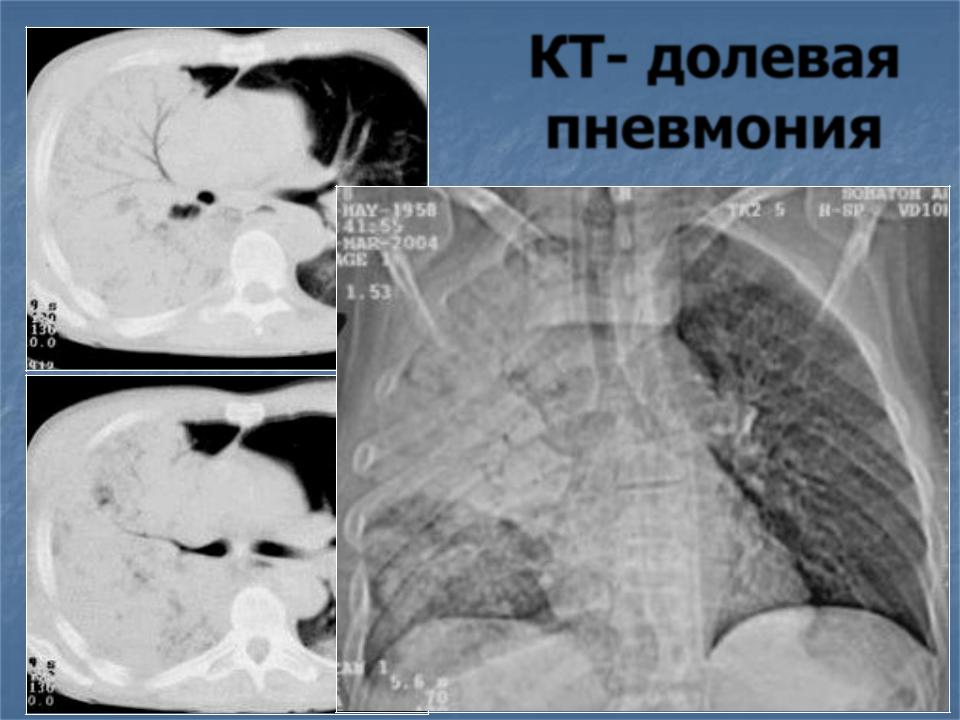
Рентгенологическая картина крупозной пневмонии зависит от стадии
течения заболевания. В первый день рентгенологически можно нередко
выявить лишь усиление легочного рисунка. Затем появляются участки
затемнения, постепенно целиком охватывающие сегмент или долю легкого,
что соответствует стадии инфильтративных изменений. В дальнейшем,
спустя2-3нед, по мере рассасывания пневмонии происходит восстановление
прозрачности легочной ткани.
ОСЛОЖНЕНИЯ долевой ПНЕВМОНИИ
ЛЕГОЧНЫЕ
ВНЕЛЕГОЧНЫЕ
Карнификация легкого
Гнойный медиастинит
Абсцесс легкого
Перикардит
Влажная гангрена легкого
Эндокардит
Эмпиема плевры
Менингит
Абсцессы мозга, почек, селезенки и др.
12. Лечение пневмонии
Список использованной литературы
• Пропедевтика внутренних болезней.
Гребенев А.Л
• Пневмония у взрослых. Клинический
протокол.
• Патологическая анатомия. Струков А. И.,
Серов В. В.
Пневмония – симптомы и признаки у взрослых и детей
Классификация пневмоний, клинические проявления и современные методы терапии
В преддверии зимы вспомним самое важное о внебольничных пневмониях (ВП), чтобы вовремя заподозрить и распознать это серьезное заболевание. Оно возникает во внебольничных условиях (вне стационара, либо в первые 48 часов пребывания в стационаре, либо у пациентов, не находившихся в домах сестринского ухода/отделениях длительного медицинского наблюдения 14 суток и более).
Современная классификация внебольничных пневмоний:
-
По патогенезу:
a. Первичная — пневмония, развившаяся как самостоятельное заболевание
b. Вторичная — пневмония, развившаяся на фоне другого заболевания, например гриппа -
По локализации:
a. Односторонняя (левосторонняя и правосторонняя пневмония)
b. Двусторонняя -
По объему вовлеченных в воспаление тканей выделяют следующие виды пневмонии легких у взрослых и детей:
a. Очаговая — очаг воспаления небольшой (бронхопневмония — с поражением бронхов и респираторных отделов)
b. Сегментарная — с вовлечением одного или нескольких сегментов легкого
c. Долевая — с поражением доли легкого (крупозная пневмония — с поражением альвеол и части плевры)
d. Сливная — при слиянии очагов в более крупные
e. Тотальная — поражение всего легкого -
В зависимости от этиологии и особенностей пациента:
a. Типичная (у пациентов в отсутствие выраженных нарушений иммунитета):- Бактериальная
- Вирусная пневмония
- Грибковая
- Микобактериальная
- Паразитарная
b. У пациентов с выраженным нарушением иммунитета:- У пациентов с синдромом приобретенного иммунодефицита
- У пациентов с прочими заболеваниями и патологическими состояниями
c. Аспирационная пневмония/абсцесс легкого/воспаление легких (одного легкого)
Особенности внебольничной пневмонии
Определение возбудителя зачастую является затруднительной задачей вследствие сложностей получении субстрата для проведения диагностики и часто отсутствия достаточного времени на дополнительную диагностику. Кроме того, у пациентов часто развивается смешанная инфекция.
Наиболее частым возбудителем бактериальной инфекции (30–50 % случаев) является пневмококк Streptococcus pneumoniae. На долю так называемых атипичных штаммов, не определяемых при бактериоскопии и посеве на обычные питательные среды, приходится до 30 % случаев заболевания (Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila). 3–5 % случаев бактериальной пневмонии связано с редкими возбудителями (Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, другие энтеробактерии). Чрезвычайно редко внебольничная пневмония может быть вызвана Pseudomonas aeruginosa (при наличии бронхоэктазов или у пациентов с муковисцидозом).
Вирусные формы ВП вызываются респираторными вирусами: вирус гриппа, коронавирусы, риносинцитиальный вирус, метапневмовирус человека, бокавирус человека. В большинстве случаев респираторные вирусы, вызывают пневмонию легкого течения с самоограничивающимся характером, однако у лиц пожилого и старческого возраста, при наличии сопутствующих бронхолегочных, сердечно-сосудистых заболеваний или вторичного иммунодефицита, возможно развитие тяжелых, угрожающих жизни осложнений.
Вторичная бактериальная пневмония может быть осложнением первичного вирусного поражения легких или самостоятельным поздним осложнением гриппа.
Клиника
Основные симптомы пневмонии, которые проявляются как у взрослых, так и у детей.
- Лихорадка: возникает остро, быстро достигает фебрильных значений
- Кашель с обильным отделением гнойной мокроты, также в мокроте могут быть включения крови (особенно в случае крупозной пневмонии)
- Боль в грудной клетке, связанная с дыханием
- Одышка, ощущение нехватки воздуха
- Проявления интоксикации: выраженная слабость, утомляемость, потливость, тошнота, рвота
- В случае «атипичных» пневмоний (Mycoplasma pneumoniae, Legionella pneumophila, Chlamydia pneumoniae, Pneumocystis jirovecii) может отмечаться постепенное начало с сухим малопродуктивным кашлем, не обходится без общих симптомов — боль и першение в горле, слабость, недомогание, миалгия, головные боли, боли в животе — при минимальных изменениях на рентгенограмме
- У пациентов пожилого возраста зачастую более выражены симптомы общего характера: сонливость, спутанность сознания, беспокойство, нарушения сна, ухудшение аппетита, тошнота, рвота, признаки обострения/декомпенсации хронических заболеваний
Данные физикального обследования:
- Может отмечаться асимметричная экскурсия грудной клетки
- Укорочение (тупость) перкуторного звука над очагом воспаления
- Локально выслушиваемое бронхиальное дыхание
- Фокус звучных мелкопузырчатых хрипов или крепитации
- Усиление бронхофонии и голосового дрожания
Лабораторно-инструментальная диагностика
Лейкопения ниже 3х109/л или лейкоцитоз выше 25х109/л считается неблагоприятным прогностическим признаком септических осложнений.
В анализе крови пациента возможны следующие изменения:
- Лейкоцитоз или лейкопения
- Нейтрофильный сдвиг лейкоцитарной формулы
- Повышение СОЭ
- Повышение острофазовых реактантов (СРБ, фибриноген, прокальцитониновый тест). Прочие изменения в биохимическом анализе крови могут свидетельствовать о декомпенсации со стороны других органов и систем
Определение газов артериальной крови/пульсоксиметрия проводится пациентам с признаками дыхательной недостаточности, массивным выпотом, развитием ВП на фоне хронической обструктивной болезни легких (ХОБЛ). Снижение PaO2 ниже 60 мм рт. ст. является неблагоприятным прогностическим признаком и указывает на необходимость помещения пациента в отделение интенсивной терапии (ОИТ).
Проводят бактериоскопию мокроты пациента для выявления возбудителя, посев мокроты на питательные среды с определением чувствительности к антибиотикам. Для тяжелых пациентов рекомендован забор венозной крови для посева гемокультур (2 образца крови из 2 разных вен, объем образцов — не менее 10 мл), ПЦР-исследование, серологическая диагностика для выявления респираторных вирусов, атипичных возбудителей бактериальной пневмонии.
При рентгенологическом исследовании легких обычно выявляют очагово-инфильтративные изменения и плевральный выпот. КТ органов грудной клетки может быть целесообразной альтернативой рентгенографии в ряде ситуаций:
- При наличии очевидной клинической симптоматики пневомнии и отсутствии изменений на рентгенограмме
- В случаях, когда при обследовании больного с предполагаемой пневмонией выявлены нетипичные изменения (обтурационный ателектаз, инфаркт легкого при ТЭЛА, абсцесс легкого и пр.)
- Рецидивирующая пневмония, при которой инфильтративные изменения возникают в одной и той же доле (сегменте), или затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает 4 недели
Фиброоптическую бронхоскопию с количественной оценкой микробной обсемененности полученного материала или другую инвазивную диагностику (транстрахеальная аспирация, трансторакальная биопсия) проводят при подозрении на туберкулез легких при отсутствии продуктивного кашля, а также при обструкции бронха бронхогенной карциномой или инородным телом
Если у пациента имеется плевральный выпот и есть условия для безопасного проведения плевральной пункции, необходимо проводить исследование плевральной жидкости: подсчет лейкоцитов с лейкоцитарной формулой; определение рН, активности лактатдегидрогеназы, содержания белка; окрашивание мазков по Граму; посев с целью выявления аэробов, анаэробов и микобактерий.
Лечение
Принципиально важно определить тактику ведения пациента — должен ли он быть госпитализирован или возможно проведение лечения в амбулаторных условиях. Для этих целей можно использовать шкалу CURB-65/CRB-65, предполагающую оценку ряда показателей (наличие — 1 балл, отсутствие — 0):
C — нарушение сознания
U — азот мочевины крови более 7 ммоль/л (не учитывается в CRB-65)
R — ЧДД ≥ 30 в мин.
B — систолическое АД < 90 мм рт ст или диастолическое АД < 60 мм рт. ст.
65 — возраст 65 лет и старше
Расшифровка:
0 баллов — пациент относится к I группе (летальность 1,2 %) и ведется амбулаторно.
1–2 балла соответствуют группе II (летальность 8,15 %), пациенты этой группы подлежат госпитализации с наблюдением и динамической оценкой состояния.
3 балла и выше — пациенты подлежат неотложной госпитализации, летальность в этой группе может достигать 31 %.
Ведение пациентов с ВП в амбулаторных условиях
При нетяжелой пневмонии антибактериальное лечение взрослых и детей может быть завершено при стойкой нормализации температуры тела на протяжении 3–4 дней (общая длительность курса 7–10 дней). При клинических/эпидемиологических данных о микоплазменной или хламидийной инфекции продолжительность терапии должна составлять 14 дней. Первоначальную оценку эффективности терапии следует проводить через 48–72 ч после окончания курса лечения (повторный осмотр). При сохранении или прогрессировании симптоматики необходимо пересмотреть тактику антибактериальной терапии и повторно оценить целесообразность госпитализации.
Согласно рекомендациям Российского респираторного общества, среди амбулаторных пациентов выделяют 2 группы, различающиеся по этиологической структуре и тактике антибактериальной терапии (см. таблицу 1. Антибактериальная терапия ВП у амбулаторных пациентов):
Таблица 1.
Антибактериальная терапия ВП у амбулаторных пациентов
|
Группа |
Наиболее частые возбудители |
Препараты выбора |
Альтернативные препараты |
Характеристика пациентов |
|
Нетяжелая ВП у пациентов до 60 лет без сопутствующей патологии |
S. pneumoniae M. pneumoniae C. pneumoniae H. influenzae |
Амоксициллин внутрь или макролиды (азитромицин, кларитромицин) внутрь |
Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) внутрь |
|
|
Нетяжелая ВП у пациентов старше 60 лет и/или с признаками сопутствующей патологии |
S. pneumoniae C. pneumoniae H. influenzae S. aureus Enterobacteriaceae |
Амоксициллин + клавулановая кислота или Амоксициллин + сульбактам внутрь |
Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) внутрь |
Сопутствующие заболевания, влияющие на этиологию и прогноз: ХОБЛ, СД, застойная сердечная недостаточность, цирроз печени, злоупотребление алкоголем, наркомания, истощение |
Ведение пациентов с ВП в условиях стационара
Терапию при пневмонии у госпитализированных пациентов целесообразно начинать с парентеральных антибиотиков. Через 3–4 дня при условии нормализации температуры, уменьшении интоксикации и прочей симптоматики возможен переход на пероральные формы антибиотиков до завершения курса лечения (step-down therapy). Антибактериальные препараты могут применяться как в составе комбинированной терапии, так и в качестве монотерапии. Подробнее режимы терапии ВП представлены в таблице № 2.
Таблица 2.
Режимы терапии ВП в зависимости от течения
|
Группа |
Наиболее частые возбудители |
Рекомендуемые режимы терапии | |
|
Препараты выбора |
Альтернативные препараты | ||
|
ВП нетяжелого течения |
S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae |
Бензилпенициллин в/в, в/м ± макролид (кларитромицин, азитромицин) внутрь, или Ампициллин в/в, в/м ± макролид внутрь, или Амоксициллин + клавулановая кислота в/в ± макролид внутрь, или Цефуроксим в/в, в/м ± макролид внутрь, или Цефотаксим в/в, в/м ± макролид внутрь, или Цефтриаксон в/в, в/м± макролид внутрь |
Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) в/в Азитромицин в/в |
|
ВП тяжелого течения |
S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae |
Амоксициллин + клавулановая кислота в/в + макролид в/в, или Цефотаксим в/в + макролид в/в, или Цефтриаксон в/в + макролид в/в |
Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) в/в + цефалоспорины III поколения в/в |
Примечание:
- При подозрении на наличие «атипичной» пневмонии показано использование макролидов.
- При наличии риска инфицирования P. aeruginosa (бронхоэктазы, прием ГКС, терапия антибиотиками широкого спектра действия более 7 дней в течение последнего месяца, истощение) препаратами выбора являются цефтазидим, цефепим, цефоперазон + сульбактам, меропенем, имипенем, пиперациллин/тазобактам, ципрофлоксацин, в монотерапии или в комбинации с аминогликозидами II–III поколения.
- При подозрении на аспирацию показаны следующие варианты терапии: цефоперазон + сульбактам, тикарциллин + клавулановая кислота, карбапенемы, пиперациллин/тазобактам.
Первоначальная оценка эффективности антибактериальной терапии должна проводиться через 24–48 часов после начала лечения. При сохранении признаков пневмонии у взрослых или детей следует пересмотреть тактику терапии.
При нетяжелой ВП курс антибактериальной терапии составляет около 7–10 дней. При тяжелой ВП неуточненной этиологии рекомендуется 10‑дневный курс антибактериальной терапии. При наличии данных о микоплазменной или хламидийной этиологии терапия должна длиться 14 дней; в случае ВП, вызванной стафилококками, грамотрицательными энтеробактериями, легионеллой, длительность терапии составляет 14–21 день.
Кроме антибиотиков в терапии ВП используют:
- Противовирусную терапию: ингибиторы нейраминидазы (озельтамивир, занамивир), активные в отношении вируса гриппа А и В. Длительность применения 5–10 дней.
- Муколитики и отхаркивающие препараты — таблетированные или ингаляционные формы.
- Глюкокортикостероиды: применяются при развившемся септическом шоке (гидрокортизон 200–300 мг/сут не более 7 дней).
- Оксигенотерапию при РаО2 < 55 мм рт. ст. или SpO2 < 88 % (при дыхании воздухом). Оптимальным является поддержание SpO2 в пределах 88–95 % или PaO2 — в пределах 55–80 мм рт. ст.
- Инфузионную терапию — для коррекции гиповолемии.
- Низкомолекулярные гепарины для профилактики тромбоэмболизма у тяжелых пациентов.
- Физиотерапию и ЛФК для уменьшения воспаления и улучшения отхождения мокроты.
Прогноз
У большинства больных через 3–5 дней эффективной антибактериальной терапии нормализуется температура тела и регрессирует клиническая симптоматика. Рентгенологическое выздоровление при этом отстает от клинического. В случае когда на фоне улучшения клинической картины к исходу 4‑й недели от начала заболевания не удается достичь полного рентгенологического разрешения очагово-инфильтративных изменений в легких, следует говорить о зятяжной или неразрешающейся (медленно разрешающейся) ВП.
Нелеченая ВП может осложниться следующими состояниями:
- Абсцесс легкого, гангрена легкого
- Плеврит
- Эмпиема плевры
- Острая дыхательная недостаточность
- Эндокардит, перикардит
- Менингит
- Отек легких
- Сепсис
При неадекватной терапии или в ее отсутствие, при наличии тяжелых осложнений, при выраженных иммунодефицитах возможен летальный исход.
Источники
- Lim W. S. et al. Committee of the BTS Standards of Care Committee. BTS guidelines for the management of community acquired pneumonia in adults: update 2009. Thorax, 2009. — V. 64. — Suppl 3.
- Mandell L. A. et al. Infectious Diseases Society of America; American Thoracic Society. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis, 2007. — N. 44. — Suppl 2. — S. 27–72.
- NICE. National Institute for Health and Care Excellence. Pneumonia in adults: diagnosis and management. 2014. http://www.nice.org.uk/guidance/cg191
- Watkins R. R., Lemonovich T. L. Diagnosis and management of community-acquired pneumonia in adults. Am Fam Physician, 2011. — V. 83. — N. 11. — P. 1299–1306.
- Ноников В. Е. Диагностика и лечение внебольничных пневмоний. Лечащий врач, 2001. — № 08/01.
- Пульмонология: национальное руководство/под ред. А. Г. Чучалина. — М.: ГЭОТАР-Медиа, 2009.
- Чучалин А. Г. и др. Пульмонология. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Российское респираторное общество Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии (МАКМАХ). Инфекционные болезни, 2013 — № 2.
симптомы, причины появления, диагностика, лечение
Пневмония – острое заболевание легких инфекционной этиологии с поражением альвеол. К этой группе заболеваний относится множество патологий, у каждой из которых свой возбудитель, патогенез, клиническая картина и, соответственно, своя терапия.
Пневмония является одной из самых распространенных болезней в мире: ежегодно ей болеют до полумиллиарда человек, 1,5% случаев заканчиваются летальным исходом. Кроме того, часто пневмония может давать осложнения на другие органы и их системы, например, воспалительные поражения оболочек сердца или мозга.
Существует классификация пневмонии, основанная на локализации и протяженности процесса. Она включает в себя следующие виды:
1. Односторонняя – поражено одно легкое;
2. Двухстороняя – соответственно, поражены оба легких.
Также при указании этих видов пневмонии в диагнозе необходимо отметить их протяженность, обозначив номера пораженных сегментов.
Прикорневая пневмония – вид пневмонии, при которой в процесс вовлекаются структуры корня легкого: бронх, артерия, вена. Чаще бывает правосторонним, так как правый бронх короче и шире левого, соответственно, бактериям легче внедриться в его слизистую. Однако, из-за тех же анатомических особенностей левосторонняя прикорневая пневмония протекает несколько тяжелее по причине нарушения дренажа левого главного бронха.
Бронхопневмония – острый воспалительный процесс, преимущественно односторонний, локализующийся в стенках бронхиол. Страдают данным заболеванием, в основном, дети до года и люди пожилого возраста. Наиболее типичными возбудителями бронхопневмонии являются золотистый стафилококк, гемофильная палочка и различные анаэробы.
Госпитальная пневмония (она же внутрибольничная) – пневмония, которая развилась через 48-72 часа после поступления пациента в стационар. Таким образом, для того, чтобы считаться госпитальной, возбудитель должен проникнуть в легкие уже в стационаре. Является одним из самых распространенных внутрибольничных заболеваний (до 20%). Чаще всего возникает у пациентов с ИВЛ, больных иммунодефицитами, а также после полостных операций на груди и животе. Есть множество факторов риска, которые могут привести к развитию данного вида пневмонии:
1. Длительность госпитализации.
2. Бесконтрольное применение антибактериальных препаратов.
3. Общая тяжесть состояния пациента.
4. Гиподинамия.
5. Пожилой возраст.
6. Хронические заболевания легких.
7. Несанированные очаги инфекции в организме.
8. Иммуносупрессия.
Способствовать развитию внутрибольничной пневмонии могут и некоторые медицинские манипуляции, например, интубация трахеи, трахеостомия или бронхоскопия. Внутрибольничная пневмония считается одной из наиболее опасных, так как госпитальные штаммы бактерий устойчивы к большинству антибиотиков. Особое значение в структуре заболеваемости имеет синегнойная палочка.
Долевая пневмония – самый распространенный вид пневмонии. При нем поражается одна или несколько долей одного легкого, довольно часто в процесс вовлекаются прилегающие участки плевры. Возбудителем чаще всего являются пневмококки, попадающие в легкие преимущественно бронхогенно. Для данной патологии характерна четкая стадийность: гиперемия -> красная гепатизация -> серая гепатизация -> стадия разрешения.
Крупозная пневмония – характерной особенностью данного вида является накопление экссудата в альвеолах с дальнейшим уплотнением легочной ткани. Могут поражаться как целые доли, так и отдельные сегменты. Следует отличать от очаговой пневмонии, при которой поражаются дольки – составная часть долей.
Симптомы
Симптоматика пневмоний достаточно характерна и, при должном опыте, ее тяжело с чем-то перепутать. Для удобства симптомы можно сгруппировать в следующие синдромы:
- Синдром интоксикации. Связан с выделением продуктов жизнедеятельности бактерий. Сюда можно отнести общую слабость, боли в голове и мышцах неясного происхождения, учащенное дыхание, тахикардия, бледность, потерю аппетита.
- Синдром общевоспалительных изменений. К нему относятся жар, лихорадка, повышение уровней воспалительных маркеров в БАК – С-реактивный белок, фибриноген, a2-глобулин. Также характерно увеличение уровня лейкоцитов и ускорение СОЭ.
- Синдром воспаления непосредственно паренхимы легких. Кашель(часто с мокротой), притупление перкуторного звука, усиление голосового дрожания, аускультативно – влажные хрипы в проекции поражения. Также наблюдаются рентгенологические изменения – очаги инфильтрации, которые могут иметь самые разнообразные форму, размер и локализацию. До выявления возбудителя именно рентгенологическая картина определяет тактику лечения.
- Синдром поражения других органов и систем. Так, к примеру, пневмония может вызывать тяжелую сердечно-сосудистую недостаточность. Также в процесс могут вовлекаться почки, пищеварительный тракт, нервная система.
Возможно развитие атипичной пневмонии, при которой симптомы стерты либо отсутствуют. В таком случае определяющим исследованием будет являться рентгенография или компьютерная томография.
Первые признаки
Первые признаки пневмонии достаточно неспецифичны, вследствие чего заболевание легко можно спутать с гриппом или даже банальной простудой. В любом случае сразу необходимо задуматься о возможной пневмонии. Первые симптомы будут отличаться в зависимости от этиологии заболевания. Так, при бактериальной пневмонии ведущими признаками будут лихорадка, обильное потоотделение, боли в груди, густая зеленовато-ржавая мокрота. Вирусная пневмония отличается сухим кашлем, одышкой и сильной общей слабостью. Крайне похожа на них микоплазменная пневмония, но ее начало протекает более стерто.
Хоть пневмония и является достаточно тяжелым заболеванием, в наше время она вполне успешно поддается лечению. В настоящий момент самым эффективным способом лечения является этиотропная терапия – для бактериальных пневмоний таковой являются антибиотики. И все же, несмотря на изученность заболевания, обратиться к врачу и начать лечение необходимо как можно раньше, во избежание возможных осложнений.
Получить консультацию
врача-терапевта
Какие 4 стадии крупозной пневмонии?
Автор
Мухаммад Васим, MS, MBBS, FAAP, FACEP, FAHA Профессор экстренной медицины и клинической педиатрии, Медицинский колледж Weill Cornell; Лечащий врач отделения неотложной медицины и педиатрии, Линкольнский медицинский и психиатрический центр; Адъюнкт-профессор экстренной медицины, адъюнкт-профессор педиатрии, Медицинский факультет Университета Святого Георгия, Гренада
Мухаммад Васим, магистр медицины, MBBS, FAAP, FACEP, FAHA является членом следующих медицинских обществ: Американской академии педиатрии, Американской академии наук Медицина неотложной помощи, Американский колледж врачей неотложной помощи, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Ассоциация специалистов в области клинических исследований, Общественная ответственность в медицине и исследованиях, Общество академической неотложной медицины, Общество моделирования в здравоохранении
Раскрытие: нечего раскрывать.
Соавтор (ы)
Мари-Мишлен Ломини, доктор медицины Лечащий врач, Медицинский центр Линкольна; Врач детской подростковой медицины, Бостонские врачи по детскому здоровью
Мари-Мишлен Ломини, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии педиатрии, Гаитянской медицинской ассоциации за рубежом, Общества Красного Креста Гаити
Раскрытие: Ничего не разглашать.
Главный редактор
Рассел Стил, доктор медицины Профессор-клиницист, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Джозеф Домачовске, доктор медицины Профессор педиатрии, микробиологии и иммунологии, кафедра педиатрии, отделение инфекционных заболеваний, Медицинский университет штата Нью-Йорк
Джозеф Домачовске, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha , Американская академия педиатрии, Американское общество микробиологии, Общество инфекционных заболеваний Америки, Общество педиатрических инфекционных заболеваний, Phi Beta Kappa
Раскрытие: Получен грант на исследования от: Pfizer; GlaxoSmithKline; AstraZeneca; Merck; Американской академии педиатрии, Novavax, Regeneron , Diassess, Actelion
Полученный доход в размере 250 долларов США или более от: Sanofi Pasteur.
Николас Джон Беннет, MBBCh, PhD, MA (Cantab), FAAP Доцент педиатрии, содиректор отдела управления противомикробными препаратами, медицинский директор, Отделение детских инфекционных заболеваний и иммунологии Детского медицинского центра Коннектикута
Николас Джон Беннетт, MBBCh, PhD, MA (Cantab), FAAP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии
Раскрытие информации: Получен исследовательский грант от: Cubist
Полученный доход в размере не менее чем 250 долларов от: Horizon Pharmaceuticals, Shire
Юридические консультации по вопросам Medico: Разн.
Благодарности
Лесли Л. Бартон, доктор медицины Почетный профессор педиатрии, Медицинский колледж Университета Аризоны
Лесли Л. Бартон, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Ассоциации директоров детских программ, Американского общества инфекционных болезней и Общества педиатрических инфекционных болезней
Раскрытие: Ничего не раскрывать.
Хайди Коннолли, доктор медицины Адъюнкт-профессор педиатрии и психиатрии, Школа медицины и стоматологии Рочестерского университета; Директор, Служба детской медицины сна, Центр сильных расстройств сна
Раскрытие: Ничего не раскрывать.
Брент Р. Кинг , MD, MMM Клайв Нэнси и Пирс Раннеллс Заслуженный профессор экстренной медицины; Профессор педиатрии Центра медицинских наук Техасского университета в Хьюстоне; Заведующий отделением неотложной медицины, начальник отделения неотложной помощи больницы Мемориал Германн и больницы LBJ
Раскрытие: Ничего не раскрывать.
Джефф Л. Майерс, доктор медицинских наук Заведующий отделением детской и врожденной кардиохирургии, хирургическое отделение, Массачусетская больница общего профиля; Доцент хирургии Гарвардской медицинской школы
Раскрытие: Ничего не раскрывать.
Марк И. Нойман, доктор медицины, магистр здравоохранения Доцент педиатрии Гарвардской медицинской школы; Лечащий врач отделения неотложной медицинской помощи, Детская больница Бостон
Mark I Neuman, MD, MPH является членом следующих медицинских обществ: Society for Pediatric Research
Раскрытие: Ничего не раскрывать.
Хосе Рафаэль Ромеро, доктор медицины Директор программы стипендий по педиатрическим инфекционным заболеваниям, доцент кафедры педиатрии Объединенного отделения детских инфекционных болезней, Университет Крейтон / Медицинский центр Университета Небраски
Хосе Рафаэль Ромеро, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американского общества микробиологов, Общества инфекционных болезней Америки, Нью-Йоркской академии наук и Общества педиатрических инфекционных болезней
Раскрытие: Ничего не раскрывать.
Маника Сурядевара, доктор медицины , научный сотрудник педиатрических инфекционных болезней, педиатрический факультет, Медицинский университет штата Нью-Йорк, штат Нью-Йорк,
Раскрытие: Ничего не раскрывать.
Isabel Virella-Lowell, MD Отделение педиатрии, отделение легочных заболеваний, детской пульмонологии, аллергии и иммунологии
Раскрытие: Ничего не раскрывать.
Гарри Уилкс, MBBS, FACEM Директор отделения неотложной медицины, Госпиталь на Голгофе, Канберра, АКТ; Адъюнкт-профессор, Университет Эдит Коуэн, Западная Австралия,
Раскрытие: Ничего не раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не раскрывать.
Грейс М. Янг, доктор медицины Доцент кафедры педиатрии, Медицинский центр Университета Мэриленда
Раскрытие: Ничего не раскрывать.
Круповая пневмония — обзор
Острая респираторная инфекция у взрослых
Острая пневмония часто встречается у взрослых в тропических странах, и, как и в развитых странах, наиболее частой причиной является Streptococcus pneumoniae .Более высокая заболеваемость пневмонией в тропических странах в первую очередь связана с иммунодефицитом из-за ВИЧ-инфекции, но также из-за увеличения носительства пневмококков детьми и взрослыми, большого размера семьи, скопления людей в небольших домах, воздействия домашнего и табачного дыма и ослабленного иммунитета. из-за неправильного питания и паразитарных заболеваний. Лица с повышенной предрасположенностью к пневмонии включают лиц со сниженной функцией селезенки (серповидноклеточная анемия, постспленэктомия), беременных женщин, пациентов с сахарным диабетом и лиц с избыточным потреблением алкоголя.Бактериальной пневмонии может предшествовать вирусная инфекция, такая как грипп, которая нарушает защитные механизмы слизистой оболочки.
Симптомы и признаки крупозной пневмонии могут сбивать с толку. При ранней пневмонии диагноз может быть поставлен у пациента с симптомами, лихорадкой и неглубоким тахипноэ при отсутствии каких-либо аускультативных признаков. Пациент часто указывает на место, где возникает боль, когда его просят кашлять. Когда плеврит диафрагмальный, у пациента может быть подозрение на заболевание брюшной полости.В некоторых популяциях у значительной части пациентов с крупозной пневмонией развивается желтуха.
Этиологическую причину пневмонии обычно невозможно определить у постели больного, но клиническая оценка степени тяжести более важна, поскольку ее можно использовать для руководства. В частности, молодых пациентов с неосложненной крупозной пневмонией можно лечить дома с помощью пероральной терапии. Пациенты с показателями тяжести (возраст, сопутствующее заболевание, многодолевое заболевание, шок, гипоксия) должны находиться в больнице с покрытием антибиотиками широкого спектра действия, включая вероятные ( Streptococcus pneumoniae , Haemophilus influenzae ) и атипичные организмы. .
Mycoplasma pneumoniae , Chlamydia pneumoniae и Legionella pneumophila также вызывает пневмонию у взрослых, но редко встречается в Африке. В Юго-Восточной Азии и северной Австралии мелиоидоз следует рассматривать как возможную причину как острой, так и неизлечимой пневмонии, особенно у ослабленных или ослабленных иммунитетов. Соответствующие среды необходимы для культивирования организма Burkholderia pseudomallei . Паракокцидиоидомикоз распространен в Латинской Америке и может проявляться заболеванием легких.Гистоплазмоз и бластомикоз также являются эндемическими для Америки. Важно помнить, что ПТБ может иметь клинический синдром, неотличимый от острой бактериальной пневмонии. Уильям Ослер осознал это, работая в Бостоне в 1900 году, и PTB была второй по частоте причиной пневмонии, описанной у взрослых в Кении в 2000 году. 7
Helicobacter pylori [38] |
|
| |||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Legionella pneumophila |
| 90bacpy Jejuni |
| ||||||||||||||||||||||||||||||
Pseudomonas aeruginosa [41] [42] |
| ||||||||||||||||||||||||||||||||
| Burkholderia cepacia | |||||||||||||||||||||||||||||||||
| Vibrio vulnificus [46] |
| ||||||||||||||||||||||||||||||||
Vibrio parahaemolyticus
Fusobacteriaceae [48] | Бактероиды (например, Bacteroides fragilis) Bartonella henselae [50] Bartonella quintana [51] [54] | |
Helicobacter pylori [38] 03 |
| ||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Legionella pneumophila |
| 90bacpy Jejuni |
| ||||||||||||||||||||||||||||||
Pseudomonas aeruginosa [41] [42] |
| ||||||||||||||||||||||||||||||||
| Burkholderia cepacia | |||||||||||||||||||||||||||||||||
| Vibrio vulnificus [46] |
| ||||||||||||||||||||||||||||||||
Vibrio parahaemolyticus
Fusobacteriaceae [48] | Бактероиды (например, Bacteroides fragilis) Bartonella henselae [50] Bartonella quintana [51] [54] | |
Helicobacter pylori [38] 03 |
| ||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Legionella pneumophila |
| 90bacpy Jejuni |
| ||||||||||||||||||||||||||||||
Pseudomonas aeruginosa [41] [42] |
| ||||||||||||||||||||||||||||||||
| Burkholderia cepacia | |||||||||||||||||||||||||||||||||
| Vibrio vulnificus [46] |
| ||||||||||||||||||||||||||||||||
Vibrio parahaemolyticus
Fusobacteriaceae [48] | Бактероиды (например, Bacteroides fragilis) Bartonella henselae [50] Bartonella quintana [51] [54] | |
Общая бактериология — AMBOSS
Резюме
Бактерии составляют домен одноклеточных прокариот, который, в отличие от эукариотического домена (.g., животные и растения), не имеют ядра. Их можно классифицировать как патогены или комменсалы. Микроскопия (с окрашиванием) и посев — наиболее важные методы идентификации бактерий. Таблицу бактерий с наибольшей клинической значимостью см. В «Обзоре бактерий».
Встречаемость у людей
Комменсалы человеческого тела
[1] [2]
Комменсалы — это микроорганизмы (например, бактерии, грибы), живущие на человеке или внутри него, которые не причиняют вред хозяину при нормальных обстоятельствах и могут даже быть полезным (например,g., подавляя рост патогенов или помогая пищеварению)
- Резидентная флора: постоянно присутствующие микроорганизмы
- Временная флора: временно присутствующие микроорганизмы (например, E. coli или S. aureus на руках)
Патогены
[1] [2]
Среди огромного разнообразия бактерий лишь очень немногие считаются патогенными. и вызывают заболевание у людей. Их можно разделить на:
- Факультативные возбудители
- Облигатные патогены
- Могут реплицироваться только внутри клеток хозяина и, следовательно, должны кого-то заразить, чтобы выжить: e.g., Salmonella, Treponema pallidum, Mycobacterium tuberculosis
- При проглатывании достаточного количества бактерий (например, пероральной или зараженной пищи) заболевание также возникает у иммунокомпетентных людей.
Иммунокомпромисс (например, из-за СПИДа, трансплантации органов), нарушение баланса резидентной флоры (например, из-за антибиотиков) или распространение резидентной флоры на стерильные участки (например, попадание кишечной палочки желудочно-кишечного тракта в уретру) может способствовать чрезмерному размножению и / или распространению организмов, вызывающих инфекцию.
Бактериальная структура
См. «Прокариоты против эукариот».
Отличительные характеристики
Форма
- Бациллы: палочковидные бактерии
- Кокки: сферические бактерии, которые под микроскопом имеют различное расположение и классифицируются соответственно
- Коккобациллы: очень короткие палочки, почти напоминающие кокки
- Спирохеты
Окрашивание по Граму
- Описание: стандартный микробиологический лабораторный метод, используемый для дифференциации бактерий на основе структуры их клеточной стенки.
- Метод
- Нанесение кристаллического фиолетового на предварительно закрепленный нагреванием мазок бактериальной культуры.
- Добавление йода для улавливания красителя
- Промывка красителя ацетоном или этанолом
- Контрасте с сафранином (или в некоторых случаях карбол-фуксином)
- Результат
- Грамположительные бактерии имеют толстую клеточную стенку пептидогликана, которая удерживает кристаллический фиолетовый цвет → от фиолетового до синего.
- Грамотрицательные бактерии имеют тонкую клеточную стенку пептидогликана, которая не улавливает кристаллический фиолетовый, но сохраняет контрастное окрашивание (например,г., сафранин) → розовый внешний вид
- Атипичные бактерии — это бактерии, которые плохо окрашиваются по Граму (остаются бесцветными и поэтому часто считаются грамотрицательными). Причины включают:
- Отсутствие клеточной стенки (например, Mycoplasma, Ureaplasma)
- Атипичный состав клеточной стенки (например, высокий процент липидов у микобактерий, недостаток пептидогликана у хламидий, недостаток липополисахаридов у трепонем)
- Очень тонкая клеточная стенка (например, Leptospira)
- Бактерии внутриклеточные (например, Leptospira).g., Chlamydia, Legionella, Rickettsia, Bartonella, Ehrlichia, Anaplasma)
- Атипичные бактерии — это бактерии, которые плохо окрашиваются по Граму (остаются бесцветными и поэтому часто считаются грамотрицательными). Причины включают:
Кислотно-быстрое окрашивание
«Эти атипичные микробы обычно не имеют цветовой стенки. Истощенные (тонкие) и остаются внутри: «Трепонема, анаплазма, микобактерии, уреаплазма, лептоспира, хламидиоз, боррелия, микоплазма, бартонелла, эрлихия и риккетсия плохо окрашивают по Граму.
Капсула
- Описание: полисахаридная структура, расположенная за пределами клеточных мембран определенных бактерий
- Функция
- Антифагоцит, препятствуя опсонизации
- Облегчает прилипание к поверхностям
- Обеспечивает защиту от свободных радикалов и тяжелых металлов
- Наиболее важные инкапсулированные бактерии
- Клиническая значимость
Внутриклеточные бактерии
Выживаемость в насыщенной кислородом среде
Уровень кислорода используется для различения следующего:
- Микроаэрофильные бактерии: растут при уровне кислорода ниже атмосферного (например,g., Helicobacter pylori)
- Анаэробные бактерии
- Облигатный анаэроб: растет только при отсутствии кислорода (например, Clostridium, Actinomyces israelii, Bacteroides, Fusobacterium)
- Встречается во флоре кишечника (патогенен в других местах)
- Восприимчив к окислительному повреждению из-за отсутствия ферментов, которые могут выводить токсины кислородные радикалы (например, каталаза, супероксиддисмутаза
- ) Часто вызывают неприятный запах (из-за короткоцепочечных жирных кислот) и газов (CO 2 и H 2 ) в тканях
- Трудно культивировать
- Факультативный анаэроб: может использовать кислород для выработки АТФ, но может переключиться на анаэробный метаболизм (например,ж., ферментация) при необходимости (например, стафилококки, стрептококки и грамотрицательные бактерии в кишечнике)
- Облигатный анаэроб: растет только при отсутствии кислорода (например, Clostridium, Actinomyces israelii, Bacteroides, Fusobacterium)
- Аэробные бактерии
«Грязные анаэробы не могут дышать»: Fusobacterium, Actinomyces israelii, Clostridium и Bacteroides являются облигатно анаэробными.
Гемолиз служит для дифференциации стрептококков на основе различных типов деградации гемоглобина
- Альфа-гемолиз
- Бета-гемолиз
- Гамма-гемолиз: нет индукции гемолиза (агар вокруг колоний остается без изменений)
- Другое: рост на желчно-эскулиновом агаре, а также на 6.5% NaCl присутствует только у стрептококков группы D (энтерококков).
Ферментативное тестирование
- Индоловый тест: диагностический тест для дифференциации различных членов семейства Enterobacteriaceae
Тестирование устойчивости
- Выполняется с антибиотиками для получения антибиотикограммы: микробиологический тест, который оценивает чувствительность бактериального патогена к различным антибиотикам.
- Сообщает о чувствительности патогена как «восприимчивый», «промежуточный» или «устойчивый» (например,g., энтерококки устойчивы к цефалоспоринам).
- Используются в качестве руководства при выборе антибактериальной терапии
Рост в культуре (бактериальная культура)
- Описание
- Для размножения бактерий для микробиологического анализа у пациента берут образец ткани или жидкости и культивируют в культуральной среде.
- Различные свойства, наблюдаемые в культуре, позволяют идентифицировать разные типы бактерий.
- Вещества в средах (например,g., компоненты крови для роста Haemophilus influenzae)
- Температура окружающей среды (например, холодовое обогащение для Yersinia)
- Типы питательных сред
- Питательные среды для обогащения: обеспечивают оптимальные условия для общего роста бактерий
- Селективная питательная среда
- Используется для выращивания только избранных бактерий и, таким образом, для выделения определенных патогенов
- Содержит вещества (например, антибиотики), которые предотвращают рост других организмов
- Пример: агар Тайера-Мартина
- Индикаторная среда (дифференциальная среда)
- Содержит индикаторные вещества, которые меняют цвет при контакте с продуктами метаболизма определенных организмов
- Пример: агар МакКонки
| Наиболее распространенные бактериальные культуры | ||||||
|---|---|---|---|---|---|---|
| Тип культуры | Состав | Выделенный патоген | Морфология колонии | |||
| Агар Тайера-Мартина |
| |||||
| Агар МакКонки | ||||||
| Среда Регана-Лоу |
| |||||
| Шоколадный агар |
| |||||
| Агар Итона |
9 Tell157 |
| ||||
| Среда Леффлера |
| |||||
| Агар с эозином и метиленовым синим |
| |||||
|
| |||||
|
| |||||
| Агар Миддлбрука |
| |||||
Ферменты
Некоторые бактерии вырабатывают ферменты или соединения, которые помогают выживанию в определенных условиях или позволяют колонизировать определенные системы органов.
- Каталаза: фермент, который заметно расщепляет перекись водорода на воду и кислород, предотвращая ее расщепление на микробиоцидные вещества (например, ROS) с помощью миелопероксидазы
- Каталаза-положительные организмы включают: стафилококки, E. coli, Nocardia, Serratia, Listeria, Pseudomonas, Burkholderia cepacia, H.pylori, Bordetella pertussis, Candida, Aspergillus
- Рецидивирующие инфекции каталазоположительными организмами часто встречаются у лиц с хронической гранулематозной болезнью (из-за дефицита НАДФН-оксидазы).
- Коагулаза: фермент, превращающий фибриноген в фибрин
- Оксидаза (цитохром с оксидаза): фермент, катализирующий передачу атомов водорода кислороду с образованием воды или перекиси водорода
- Уреаза: фермент, гидролизующий мочевину до аммиака и диоксида углерода, повышающий pH.
- Пенициллин-связывающие белки (PBP): участвуют в синтезе клеточной стенки
«ТАКИЕ ПУНКИ!» — С.epidermidis, Ureaplasma, Cryptococcus, H. pylori, Proteus, Nocardia, Klebsiella и S. Saprophyticus являются уреаз-положительными организмами.
«Кошке нужна возможность отрыгнуть комочки шерсти»: Nocardia, Pseudomonas, Listeria, Candida, Escherichia coli, Staphylococci, Serratia, Burkholderia cepacia и Helicobacter pylori являются каталазоположительными организмами.
Пигменты, продуцируемые бактериями
Чтобы помнить, что синегнойная палочка производит зеленый пигмент, подумайте о цвете морщинки (е).
Чтобы помнить, что Serratia Marcescens производит красный пигмент, подумайте: «раскаленный маринад Serloin (вырезка)».
Чтобы помнить, что Actinomyces israelli производит желтые гранулы, подумайте о «желтых песках Израиля».
Чтобы помнить, что Staphylococcus aureus производит золотисто-желтый пигмент, подумайте о слове «aurum», означающем золото на латыни.
Молекулярная биология и серология
- Молекулярно-биологические методы используются (например, ПЦР, FISH) для патогенов, которые трудно культивировать.
- Косвенные серологические методы обычно используются при длительных инфекциях.
- Бактериальные токсины можно обнаружить в экспериментах на животных.
Бактериальная генетика
Бактериальные структуры ДНК
- Плазмиды: бактериальные нехромосомные фрагменты ДНК, которые реплицируются независимо от хромосомной репликации
- Интегроны: бактериальная нехромосомная ДНК, которая не может реплицироваться независимо (эти последовательности интегрируются в хромосомную бактериальную ДНК через интегразу)
- Островки патогенности: группа генов, связанных с факторами вирулентности, такими как адгезины и токсины (содержат гены транспозазы и интегразы)
Генетическая изменчивость бактерий
Генетическая изменчивость бактерий объясняется внутриклеточными и межклеточными механизмами.Репликация бактерий происходит исключительно за счет бинарного деления (деления клеток).
Внутриклеточные механизмы
- Высокая частота мутаций
- Обмен более крупными сегментами генов между бактериями, имеющими сходную последовательность генов, посредством гомологичной рекомбинации
Межклеточные механизмы
- Бактериальная трансформация
- Поглощение свободных сегментов обнаженной бактериальной ДНК (высвобожденной в результате бактериального лизиса) из окружающей среды через клеточную мембрану (только компетентные бактерии) → комбинация нового материала ДНК с ранее существовавшей бактериальной ДНК → деградация неиспользованной ДНК → экспрессия новые гены → процесс трансформации
- Бактерии, которые могут подвергаться трансформации, включают:
- Дезоксирибонуклеазы расщепляют свободную ДНК и предотвращают трансформацию.
- Бактериальная конъюгация: перенос плазмид (генетического материала) посредством мостиковой связи между двумя бактериями
- Фактор фертильности (фактор F): бактериальная плазмида, которая обеспечивает передачу генетического материала между бактериями.
- F + бактерии (доноры) имеют фактор F, который содержит гены половых пилусов (для прикрепления к клетке-реципиенту).
- F — (реципиенты) не имеют фактора F
- Бактерии F + соединяются с бактериями F — через половые пилусы → одиночная цепь плазмидной ДНК (без хромосомной ДНК) переносится из F + бактерий к F — бактерии (мостик спаривания)
- Результат: 2 F + бактерии
- Конъюгация, опосредованная клетками Hfr
- Клетки Hfr (клетки высокочастотной рекомбинации): бактерии с конъюгативной плазмидой (например,g., фактор F) интегрированы в их хромосомную ДНК
- Бактерии Hfr соединяются с бактериями F — через половые пилусы → перенос и репликация ДНК-материала на бактериях-реципиентах F — (переносятся только ведущая часть плазмиды и некоторые смежные гены) → бактерии F — имеют новые гены
- Результат: рекомбинантная клетка F — с новым генетическим материалом и бактериями HFr
- Фактор фертильности (фактор F): бактериальная плазмида, которая обеспечивает передачу генетического материала между бактериями.
- Бактериальная трансдукция
- Процесс переноса генов между бактериями через бактериофаги
- Бактериофаги — это вирусы, поражающие только бактерии.
- Инфекция приводит либо к образованию нового вируса с разрушением бактерии (литический фаг), либо к интеграции ДНК фага в бактериальный геном (профаг).
- Интеграция фаговой ДНК может привести к приобретению факторов патогенности.
- Обобщенная трансдукция
- Специализированная трансдукция (через иссечение)
- Процесс переноса генов между бактериями через бактериофаги
- Бактериальная транспозиция: обмен генетической информацией через транспозоны внутри генома или между геномами различных бактерий
SHIN: Streptococcus pneumonia, Haemophilus Influenzae и Neisseria способны к бактериальной трансформации.
«ОНА УМЕРЛА ИЗ-ЗА токсина»: токсин SHiga, токсин дифтерии, токсин ботулина, эритрогенный токсин и токсин холеры передаются посредством бактериальной трансдукции.
Механизм бактериальной инфекции и болезни
Общие механизмы
Бактерии используют различные механизмы для колонизации, вторжения и заражения хозяина, чтобы выжить (факторы вирулентности). У некоторых видов эти механизмы могут привести к болезни. Вирулентность — это мера тяжести заболевания, вызванного патогеном.Рассчитывается путем деления количества людей, которые серьезно заболели или умерли в результате инфекции, на общее количество людей, заразившихся этим заболеванием.
| Обзор наиболее распространенных факторов вирулентности | ||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Механизм | Факторы вирулентности | Функция | ||||||||||||||||||||||||||||||||||||||||||||||
| Колонизация |
|
| ||||||||||||||||||||||||||||||||||||||||||||||
| Избегание иммунной системы |
Бактериальные токсиныБактериальные токсины также являются факторами вирулентности и играют роль в:
| |||||||||||||||||||||||||||||||||||||||||||||||
