УЗИ брюшной полости | Детский медицинский центр «ЧудоДети»
Ультразвуковая диагностика (сонография) состояния органов брюшной полости у детей – безопасное и информативное исследование, которое использует звуковые волны для получения четкой компьютерной картины внутренних органов Вашего ребенка и помогает врачам точно диагностировать и лечить различные заболевания. Ультразвук особенно ценен для неотложной диагностики причин болей в животе, пояснице, в тазу или мошонке у ребенка.
Что такое ультразвуковое сканирование брюшной полости?
Получение изображения внутренних органов брюшной полости с помощью ультразвуковых волн (еще этот метод можно назвать ультразвуковым сканированием или сонографией) является безопасной и безболезненной диагностической процедурой. При ультразвуковом исследовании органов брюшной полости врач может оценить состояние печени, желчного пузыря, почек, мочевого пузыря, селезенки, поджелудочной железы, кишечника (в том числе аппендикса) половых органов, состояние самой брюшной полости и сосудов, питающих внутренние органы.
Получение ультразвукового изображения основано на тех же принципах, что и в гидролокаторе, используемом рыбаками, дельфинами и летучими мышками. Когда звуковая волна достигает объекта, он она эхом отражается назад. Измеряя эти звуковые эхо-волны, можно определить, насколько далеко находится объект, а также каковы его размеры, форма и структура.
Ультразвуковые аппараты не используют ионизирующее излучение (как в рентгеновских аппаратах), поэтому при исследовании не происходит радиационного облучения ребенка. Для получения изображения внутренних органов брюшной полости доктор осуществляет сканирование с помощью мягкого и теплого наконечника, скользящего по коже ребенка, покрытой специальным нейтральным по цвету и запаху акустического геля. Звуковые волны высокой частоты передаются от наконечника аппарата УЗИ через гель и кожу в тело ребенка. Отраженные от внутренних органов звуковые волны собираются через наконечник и анализируются компьютером, чтобы построить изображение внутренних органов брюшной полости в реальном времени.
При использовании эффекта Допплера (изменение длины волны отраженного от движущегося объекта звука) компьютер аппарата УЗИ, оснащенного системой допплерографии сможет не только показать врачу структуру внутренних органов и сосудов, но и оценить объем и скорость кровотока по артериям и венам, в том числе во внутренних органах, таких, как печень и почки. Один или несколько кадров движущихся изображений сохраняются как фотоснимки. Также, при необходимости, врач может записать короткие видеоролики со звуком.
Преимущества метода ультразвуковой диагностики:
- при ультразвуковом сканировании брюшной полости датчик не проникает в тело ребенка и никак не воздействует на его кожные покровы
- ультразвуковое изображение безопасно и не использует ионизирующее излучение
- ультразвуковое сканирование дает четкое представление о мягких тканях, которые невозможно увидеть на рентгеновских снимках
- исследование безболезненно и безопасно для Вашего ребенка
- ультразвук обеспечивает визуализацию в реальном времени, что делает его хорошим инструментом в сочетании с другими диагностическими или лечебными процедурами
Противопоказания к проведению УЗИ брюшной полости:
Для стандартного диагностического сканирования брюшной полости не существует противопоказаний.
Каковы ограничения этого метода диагностики?
Ультразвуковые волны разрушаются воздухом или газом, поэтому УЗИ не будет информативным при исследовании наполненного газом кишечника, и органов, скрытых за ним.
В каких случаях используется абдоминальное ультразвуковое исследование?
- прежде всего, ультразвуковое сканирование органов брюшной полости выполняется в качестве профилактического исследования в послеродовый период. Это необходимо для оценки состояния внутренних органов малыша, включая их расположение, размеры, структуру, для исключения врожденных заболеваний и аномалий развития
- профилактическое УЗИ исследование брюшной полости новорожденного в обязательном порядке показано детям, у которых был риск получения родовой травмы, после сложных родов, кесарева сечения
- УЗИ брюшной полости по показаниям проводится для диагностики причины болей или колик в животике ребенка, причиной которых могут быть грыжа, кишечная непроходимость, панкреатит, камни в желчном пузыре или почках, абсцессы или аппендицит
- процедура может помочь установить причины срыгивания у детей
- с помощью УЗИ диагностики можно также определить увеличение размеров органов брюшной полости, обнаружить скопление жидкости в животике, задержку газов в кишечнике
- УЗИ помогает контролировать другие виды исследований, когда медицинский инструмент необходимо точно расположить в исследуемой части тела (например, при взятии образца ткани)
- ультразвуковая допплерография – метод исследования, который применяется в основном для диагностики патологии сосудов органов брюшной полости.
 Она помогает доктору увидеть и оценить
Она помогает доктору увидеть и оценить
- блокирование кровотока (например, сгустки крови),
- сужение сосудов,
- врожденные пороки развития сосудов,
- снижение или отсутствие кровотока в различных органах,
- увеличенный приток крови в определенные области при воспалительных заболеваниях,
- перекрут яичка, приводящий к снижению кровотока.
Как подготовить ребенка к ультразвуковому исследованию брюшной полости?
Ваш ребенок должен быть одет в удобную, свободную одежду для проведения ультразвукового обследования, которую можно будет легко снять.
УЗИ диагностика проводится утром строго натощак
Грудничков в возрасте до 1 года рекомендовано не кормить за 2-4 часа и не поить за 1 час до исследования. Также рекомендуется непосредственно перед исследованием сменить малышу памаперс. Детям в возрасте от 1 до 3 лет придется воздержаться от еды на 4 часа и не пить 1 час до проведения УЗИ. Детям старше 3 лет нельзя кушать за 6-8 часов до диагностики и пить жидкость за 1 час.
Детям старше 3 лет нельзя кушать за 6-8 часов до диагностики и пить жидкость за 1 час.
Детям старше 4-х лет и подросткам не рекомендуется утром чистить зубы, жевать жевательную резинку. Также за 1-2 дня до исследования рекомендуется исключить из рациона продукты, вызывающие вздутие кишечника – сырые овощи, фрукты, зелень, черный хлеб, молочные продукты. В день предшествующий исследованию рекомендуется легкий ужин не позднее 19 часов, так чтобы пауза в приеме пищи до УЗИ исследования составила не менее 10-12 часов.
Пациентам, страдающим вздутием кишечника, рекомендуется прием энтеросорбентов (Энтеросгель, Лактофильтрум) и средство для уменьшения газообразования (Эспумизан), в течение 1-2 дней предшествующих исследованию под контролем лечащего врача. При склонности к запорам необходимо днем накануне принять слабительное средство, рекомендованное врачом.
Врач также может попросить Вас дать ребенку выпить определенное количество воды и избегать мочеиспускания, чтобы мочевой пузырь был наполнен перед исследованием.
Детали подготовки необходимо уточнить при записи на УЗИ исследование или у своего лечащего врача.
Как будет располагаться ребенок во время выполнения процедуры, и что он будет чувствовать?
При проведении абдоминального сканирования ребенок будет комфортно лежать на кушетке, лицом вверх рядом с аппаратом УЗИ. Врач может попросить повернуть ребенка на бок, если необходимо проверить орган, прилегающий к боку (печень, селезенка, желудок, почки).
Ультразвуковые исследования безболезненны и легко переносятся большинством младенцев и детей. Ребенок будет ощущать тепло и небольшое давление от перемещаемого по смазанной гелем коже датчика аппарата. Также он будет слышать импульсные звуки, испускаемые датчиком. Как только исследование будет завершено, гель будет мягко удален с поверхности кожи обычными салфетками. Ультразвуковое обследование обычно длиться порядка 30 минут.
Процедура никак не нарушает повседневный режим ребенка..jpg) Если врач не выявил никаких патологий и не дал специальных рекомендаций, то после УЗИ можно заниматься обычными делами, гулять, посещать кружки, школу, заниматься спортом, принимать пищу и др.
Если врач не выявил никаких патологий и не дал специальных рекомендаций, то после УЗИ можно заниматься обычными делами, гулять, посещать кружки, школу, заниматься спортом, принимать пищу и др.
Кто интерпретирует результаты исследования и как их получить?
Анализировать и интерпретировать полученные при исследовании изображения будет врач-специалист по ультразвуковой диагностике. Он подготовит медицинское заключение для того детского врача-специалиста, который давал Вам направление на УЗИ. В некоторых случаях может потребоваться проведение дополнительных исследований и консультаций других специалистов. Ваш врач объяснит точную причину такой необходимости, если она возникнет. Также вам могут порекомендовать повторные ультразвуковые исследования, чтобы определить эффективность лечения или вести наблюдение за состоянием ребенка.
УЗИ брюшной полости (ультразвуковая диагностика)
| Ультразвуковое исследование легких и плевральной полости детям | 1 500 р. |
| УЗИ пилорического отдела желудка | 900 р. |
| УЗИ пилорического отдела желудка в выходной и праздничный день | 1 200 р. |
| УЗИ выходного отдела желудка | 2 450 р. |
| УЗИ органов брюшной полости (печень, желчный пузырь,селезенка) | 2 000 р. |
| УЗИ органов брюшной полости (печень, желчный пузырь,селезенка) в выходной и праздничный день | 2 300 р. |
| УЗИ печени и желчного пузыря (с желчегонным завтраком) | 2 000 р. |
| УЗИ печени и желчного пузыря (с желчегонным завтраком) в выходной и праздничный день | 2 200 р. |
| УЗИ органов брюшной полости и почек | 2 450 р. |
| УЗИ органов брюшной полости и почек в выходной и праздничный день | 2 600 р. |
| УЗИ органов малого таза (трансабдоминально) | 1 850 р. |
| УЗИ органов малого таза (трансабдоминально) в выходной и праздничный день | 2 000 р. |
| УЗИ почек и мочевого пузыря | 1 800 р. |
| УЗИ почек и мочевого пузыря в выходной и праздничный день | 2 000 р. |
| УЗИ органов мошонки | 1 450 р. |
| УЗИ органов мошонки в выходной и праздничный день | 1 600 р. |
Ультразвуковая диагностика является одним из самых доступных, безопасных и быстрых методов исследования органов брюшной полости ребенка, которое позволит точно установить диагноз и провести требуемое лечение с максимальной эффективностью, либо избавиться от тревог и сомнений по поводу состояния здоровья Вашего малыша.
Получить дополнительную информацию об УЗИ брюшной полости и записаться на диагностику в медицинском центре «ЧудоДети» можно по телефону +7 (812) 331-24-22.
УЗИ детям — цена, сделать ультразвуковое исследование ребенку в клинике «Мать и дитя» в Москве
УЗИ – один из самых безопасных, доступных и информативных методов диагностики, который применяется в современной педиатрии. Данный метод основан на свойствах ультразвука отражаться при прохождении границ между различными средами. На основании данных, полученных с помощью отраженных волн, создается изображение внутренних органов ребенка, по которому врач может судить об их состоянии.
Данный метод основан на свойствах ультразвука отражаться при прохождении границ между различными средами. На основании данных, полученных с помощью отраженных волн, создается изображение внутренних органов ребенка, по которому врач может судить об их состоянии.
УЗИ детям проводится при помощи специального датчика, которым водят по коже пациента. Такой метод обследования является абсолютно безболезненным и безопасным. В отличие от рентгена, который негативно влияет на растущие ткани и может применяться только по строгим показаниям, ультразвуковое исследование можно проводить даже несколько раз в день без риска для здоровья малыша.
Показания к проведению УЗИ детям
УЗИ может проводиться с первых дней жизни ребенка. Этот метод исследования может использоваться с целью скринингового обследования или уточняющей диагностики.
Ультразвуковой скрининг новорожденных позволяет выявить врожденные патологии, а также диагностировать возможные пороки развития. С этой целью всем без исключения детям рекомендуется пройти в возрасте 1-1,5 месяца УЗИ брюшной полости и почек, УЗИ тазобедренных суставов и нейросонографию, ЭХО кардиографию. Кроме того, часто проводятся комплексные УЗИ детям в возрасте до 1 года, включающие в себя также УЗИ сердца.
Кроме того, часто проводятся комплексные УЗИ детям в возрасте до 1 года, включающие в себя также УЗИ сердца.
Нейросонография (УЗИ головного мозга) в первый год жизни ребенка проводится через родничок. Это процедура сопоставима по своей информативности с такими сложными и дорогостоящими методами диагностики как МРТ и КТ. Нейросонография позволяет выявить врожденные патологии и аномалии развития мозга, что особенно важно для недоношенных детей и детей с родовыми травмами или гипоксией.
УЗИ тазобедренных суставов в ряде случаев назначается для диагностики дисплазии и врожденного вывиха бедра. Особенно важно пройти эту процедуру детям с тазовым предлежанием, осложнениями в родах или большой массой тела при рождении. Данный вид УЗИ также часто рекомендует сделать ортопед, если возникают сомнения в диагнозе.
УЗИ сердца иногда назначается детским кардиологом. Как правило, это делается, чтобы исключить различные пороки развития при выявлении шумов или наличии изменений на ЭКГ. Нередко УЗИ сердца проводят и здоровым детям, занимающимся в спортивных секциях для определения допустимого уровня нагрузок.
Нередко УЗИ сердца проводят и здоровым детям, занимающимся в спортивных секциях для определения допустимого уровня нагрузок.
УЗИ шейного отдела позвоночника обычно назначают детям с кривошеей, нарушением мышечного тонуса, родовыми травмами или обвитием пуповиной.
При нарушениях пищеварения или же вероятности заболеваний отдельных внутренних органов, детям производят УЗИ брюшной полости, включающее в себя УЗИ желудка, печени, селезенки, желчного пузыря, поджелудочной железы.
УЗИ также является наиболее доступным и безопасным методом выявления заболеваний органов мочеполовой системы.
Проведение УЗИ детям
Ультразвуковое исследование – один из наиболее эффективных методов диагностики. Однако на его успех влияют такие факторы, как качество аппаратуры и квалификация специалиста, который его проводит. Немаловажен также и психологический настрой ребенка, поскольку при повышенной тревожности проведение УЗИ может быть достаточно затруднительным.
Именно поэтому при проведении УЗИ детям очень важно правильно выбрать диагностический центр. В наших клиниках обследование проводят высококвалифицированные специалисты на высокотехнологичном и современном оборудовании. Наш персонал умеет находить подход к детям любого возраста, делая УЗИ не только информативной, но и комфортной процедурой.
В наших клиниках обследование проводят высококвалифицированные специалисты на высокотехнологичном и современном оборудовании. Наш персонал умеет находить подход к детям любого возраста, делая УЗИ не только информативной, но и комфортной процедурой.
УЗИ детям в «Мать и Дитя» — это:
УЗИ сердца и сосудов:
- Допплерография сосудов брюшной полости;
- Допплерография сосудов верхних/нижних конечностей ребенку;
- Допплерография сосудов почек;
- Допплерография сосудов шеи;
- Дуплексное сканирование артерий головы;
- УЗИ сердца.
УЗИ органов брюшной полости:
- УЗИ брюшной полости;
- УЗИ желудка ребенку;
- УЗИ желчного пузыря;
- УЗИ мочевого пузыря;
- УЗИ мошонки;
- УЗИ органов малого таза девочкам;
- УЗИ органов мочеполовой системы;
- УЗИ печени;
- УЗИ поджелудочной железы;
- УЗИ почек;
- УЗИ селезенки.

А также:
- УЗИ-скрининг ребенку 1-го года жизни;
- Нейросонография;
- УЗИ вилочковой железы;
- УЗИ лимфатических узлов;
- УЗИ мягких тканей;
- УЗИ надпочечников;
- УЗИ пазух носа;
- УЗИ слюнных желез;
- УЗИ сустава;
- УЗИ тазобедренных суставов;
- УЗИ щитовидной железы;
- Эхоэнцефалография.
УЗИ детям — Детский медицинский центр Поллианна
УЗИ детям
УЗИ – метод диагностики, основанный на применении ультразвуковых волн. Изображения внутренних органов, получаемые при использовании УЗИ, позволяют диагностировать различные заболевания. Отличительной особенностью такой диагностики является её простота и отсутствие побочных эффектов.
Стоит отметить и то, что проведения процедуры не причиняет пациенту болезненных, или, неприятных ощущений. Это делает проведение процедуры оптимальным при диагностировании заболеваний у детей.
Это делает проведение процедуры оптимальным при диагностировании заболеваний у детей.
Показания к проведению УЗИ
УЗИ позволяет диагностировать заболевание еще до того, как оно проявило себя. Такой подход к лечению позволяет избежать многочисленных осложнений и ускорить выздоровление. Вылечить болезнь в начальной стадии значительно проще, нежели бороться с уже набравшимся сил недугом.
Показания к УЗИ:
- Подозрение на наличие заболеваний внутренних органов.
- Оценка результатов лечения, с целью коррекции списка применяемых препаратов и методов.
- Плановый осмотр. Рекомендуется проводить детям до года, и по мере взросления ребёнка. Благодаря абсолютной безвредности процедуры никогда не будет лишним пройти диагностику внутренних органов и взрослым.
При ультразвуковом исследовании получается изображение внутренних органов в реальном времени. У медиков появляется возможность следить за происходящими в организме процессами, такой подход гарантирует качественное лечение и диагностирование заболеваний на ранних сроках.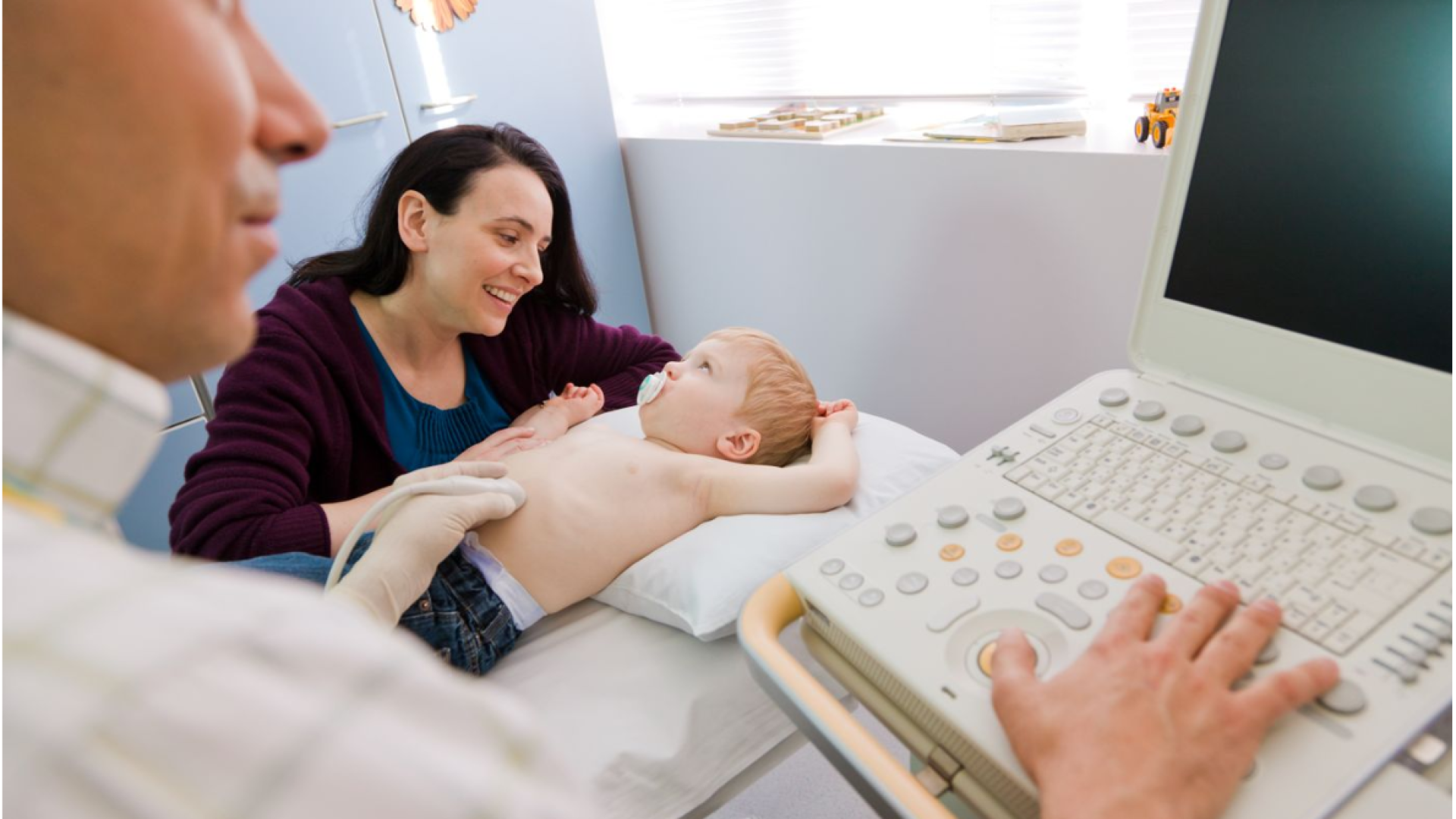
УЗИ детям до года
В первые несколько месяцев проведение процедуры обязательно. Ребёнок постоянно растёт и возможно появление патологий, избавиться от которых будет максимально просто, если оперативно их обнаружить.
Плановое обследование позволяет получать наиболее точную информацию о процессе роста организма.
Отдельно стоит упомянуть нейросонографию – процедура проведения УЗИ головного мозга. Первое знакомство с процедурой происходит еще в роддоме, при наличии показаний. Причиной проведения процедуры могут служить тяжелые роды, или, рождение ребёнка раньше назначенного срока. Время, требуемое на подобный вид УЗИ – 10 минут, зато полученная информация об организме новорожденного просто бесценна.
Нейросонография проводится в обязательном порядке, в случаях, когда:
- Есть риск развития патологий.
- Замечен быстрый рост головы.
- Ребёнок получил травму при родах.
- Присутствуют судороги.
Также довольно часто проводится УЗИ брюшной полости, если есть подозрения на воспаление, или, ребёнок ведёт себя слишком беспокойно и необходимо выяснить причину постоянного недовольства. Процедура проводится при наличии заболеваний почек, и нарушениях в работе желчевыводящих путей.
Процедура проводится при наличии заболеваний почек, и нарушениях в работе желчевыводящих путей.
Еще один тип обследования, являющийся наиболее важным для новорожденного – диагностика тазобедренных суставов. Процент заболеваний связанных с суставами у новорожденных составляет около 30%, при раннем обнаружении патологий лечение проходит безболезненно и быстро.
Возможно и проведение ультразвукового обследования сердца у ребёнка. Но применяется оно довольно редко. В большинстве случаев нет необходимости проводить процедуру, потому что заболевания сердца у детей до года встречаются довольно редко.
Показаниями к УЗИ сердца служат:
- Подозрение заболеваний сердца.
- Наличие у ребёнка шумов.
В результате получается довольно точная картина, отражающее состояние сердца на данный момент. Благодаря полученной информации врачи могут диагностировать различные заболевания, например, порок сердца, или же, успокоить родителей новорожденного тем, что патологии отсутствуют..jpg)
Как правильно подготовиться к УЗИ?
Чтобы получить наиболее точную информацию следует подготовиться к проведению процедуры. Например, УЗИ брюшной полости проводится на голодный желудок, важно исключить из рациона все газообразующие продукты за 15-20 часов до процедуры. Точно по таким же правилам проводится обследование поджелудочной железы.
УЗИ грудничкам проводится перед кормлением, и через 3-4 часа после него.
Обследование мочевого пузыря и органов малого таза проводится строго на полный мочевой пузырь.
Более подробную информацию о проведении процедуры УЗИ вы можете узнать по телефону или непосредственно в наших центрах в г.Мытищи и Королеве.
УЗИ грудничков
Одним из самых эффективных, безболезненных и безопасных способов диагностики сегодня является УЗИ. С помощью специального оборудования, врач может изучить структуру тканей, расположение органов, наличие патологии и т. д.
д.
Особенности развития и функционирования органов у ребенка отличаются от взрослого, поэтому для точной диагностики, лечения необходимо обращаться к узкопрофильному специалисту, который занимается лечением заболеваний именно детей.
Первое ультразвуковое обследование делается ребенку в 1-1,5 месяца. Процедура включает нейросонографию. Специалист проводит осмотр структуры головного мозга через большой родничок. Продолжительность процедуры занимает не более 15-20 минут и не доставляет беспокойства малышу.
Также детям специалистам нашей клиники выполняется ультразвуковое обследование тканей, органов малого таза, сердца, почек, желудка.
Стоимость ультразвуковых исследований
*Из-за большого объёма информации иногда цены на сайте могут не соответствовать, обратитесь к администратору для уточнения.
Не знаете, где сделать платное УЗИ?
Для того чтобы пройти полное ультразвуковое обследование сердца, рекомендуем посетить семейную клинику «Доктор АННА» на Миклухо-Маклая и Детскую клинику на Ленинском проспекте..jpg) Прием ведется по предварительной записи, что гарантирует комфорт и экономию времени. Клиника располагает всем необходимым оборудованием для сдачи анализов и современной диагностики.
Прием ведется по предварительной записи, что гарантирует комфорт и экономию времени. Клиника располагает всем необходимым оборудованием для сдачи анализов и современной диагностики.
Такая диагностика позволяет обнаружить патологию на самых ранних стадиях развития, поэтому часто подобный тест проводят в целях профилактики. Чем раньше это произойдет, тем лучший эффект вы получаете от проводимого лечения, вплоть до полного выздоровления.
Детский медицинский центр в Москве приглашает сделать платно УЗИ. Это современная и безопасная процедура для детей любого возраста, используется в диагностике многих заболеваний, помогает врачу распознать болезнь при отсутствии ее проявлений. Дополнительно, врач может назначить сделать ЭХО КГ ребенку, чтобы картина диагностики была полной. С маленькими пациентами работают специалисты с большим практическим опытом.
Это обследование работы сердца. Исследование позволяет выявить или уточнить патологию органа. Такой анализ необходимо пройти при наличии подозрения на патологию, а также перед записью в спортивные секции, при выраженной психологической нагрузке на организм. Опытный врач по результатам теста сможет дать оценку возможностей сердца переносить повышенные нагрузки. При необходимости будет разработана индивидуальная программа лечения, восстановления и укрепления органа.
Такой анализ необходимо пройти при наличии подозрения на патологию, а также перед записью в спортивные секции, при выраженной психологической нагрузке на организм. Опытный врач по результатам теста сможет дать оценку возможностей сердца переносить повышенные нагрузки. При необходимости будет разработана индивидуальная программа лечения, восстановления и укрепления органа.
Обследование грудничков
Многих родителей пугает прохождение подобных тестов в новорожденном возрасте. Вместе с тем, обследование признано абсолютно безопасным, поэтому может быть проведено с самых первых дней жизни крохи.
Первый тест сердца ребенку проводят еще в стенах родильного дома. Процедура позволяет исключить врожденный порок органа. В возрасте месяца повторяют обязательное обследование. Следующее проводят в год, если патологии не обнаружены.
Родителям необходимо знать особенности сердечной мышцы грудничков и иметь представления об обнаружении тревожных симптомов, например, выслушивании шумов.
Сердце новорожденного довольно крупное. На мышцу приходится 0,8 процентов от массы тела грудничка. В то время как у взрослого — всего 0,4 процента.
Планируете сделать узи? Цена обследования зависит от комплекса услуг.
С возрастом масса нарастает: к восьми месяцам удваивается, к трем годам — утраивается, к шести увеличивается уже в 11 раз. Детская сердечно-сосудистая система отличается по физиологии и анатомии от взрослой и требует внимательного контроля на каждой стадии развития.
Скрининговое обследование грудничкам важно сделать в 1-1,5 месяца.
Оно включает изучение:
- структур головного мозга через большой родничок (нейросонографию),
- органов брюшной полости, почек и малого таза,
- тазобедренных суставов.
Тест помогает вовремя увидеть отклонения в развитии ребенка и начать лечебно-профилактические действия. Чем раньше врачи приступают к лечению, тем лучше эффект получают от терапии, вплоть до полного выздоровления.
Почему важно сделать УЗИ сердца подростку?
Пубертатный возраст — период активного роста, в котором могут наблюдаться отклонения в развитии сердечно-сосудистой системы. Поэтому наблюдение ребенка должно осуществляться постоянно.
С помощью ультразвука, специалист определяет, закрылось ли овальное окно. Это отверстие в межпредсердной перегородке. В норме оно должно закрыться после рождения, но бывают случаи, когда перегородка на протяжении 10-12 лет остается открытой. Особенно подобные тесты важны для тех подростков, которые ведут активный образ жизни с повышенной физической нагрузкой: посещают спортивные секции, тренируются.
Физические перегрузки повышают риск появления аритмий и увеличения размеров овального окна. Поэтому любые физические и умственные нагрузки требуют консультации со специалистом.
Детский врач кардиолог начинает прием с общего осмотра и по результатам выдает заключение.
Исследование перед армией
Поступление на военную службу — стрессовая ситуация, в которой молодой человек сталкивается с новыми условиями жизни, большими физическими нагрузками. Все в совокупности отрицательно действует на здоровье.
Все в совокупности отрицательно действует на здоровье.
Важно пройти обследование кардиолога. Если специалист пропустит серьезное заболевание, то в армии физические нагрузки могут привести к осложнениям. Допризывнику нужно сделать необходимые тесты, чтобы исключить врожденные пороки.
Подготовка к УЗИ
В зависимости от проведения обследования, врач выдает рекомендации относительно подготовки. Для обследования сердца, головного мозга, щитовидной железы и тимуса, никакой подготовки не требуется.
А вот для исследования верхних отделов живота (печени, желчного пузыря, поджелудочной железы, селезенки), нужно придерживаться других рекомендаций.
Такую процедуру проводят строго натощак, за 2 дня из рациона исключают продукты, вызывающие газообразование, например, хлеб, фрукты. Условия необходимо строго соблюдать, иначе невозможно точно сделать ультразвук и получить достоверную информацию о состоянии желчного пузыря, желудочных стенок.
Вздувшийся кишечник не дает увидеть часть органов. Если предстоит исследовать грудничков, их кормить нельзя в течение минимум 4-5 часов. При обследовании желчного пузыря с собой нужно взять один из продуктов: сметану 20% жирности, яичный желток, темный шоколад.
Подготовка к исследованию почек и мочевого пузыря заключается в следующем. Для четкой картины необходимо наполнение мочевого пузыря. За 1,5 — 2 часа ребенок должен помочиться и выпить негазированной воды. Приблизительное количество жидкости — 1-2 стакана, для грудничков — сколько смогут выпить. С собой нужно взять 300-500 мл негазированной воды. Накануне можно кормить ребенка.
Если вы хотите сделать УЗИ в Москве по доступной цене, запишитесь по телефону + 7 (495) 735-88-99. Менеджер подробно ответит на все вопросы и запишет к специалисту.
Записаться на прием
Введите пожалуйста свои данные
УЗИ внутренних органов детям в Ростове-на-Дону
Записей не найдено.
«Профилактика болезни есть самое разумное лечение». Силован Рамишвили.
О БУДУЩЕМ РЕБЕНКА ДУМАТЬ НАДО С ПЕЛЕНОК
Малыш часто плачет и тянется к животику? Что его беспокоит? Ответить на этот вопрос поможет ультразвуковое исследование органов брюшной полости, репродуктивной сферы, а также почек. Сегодня медицина не представляет себя без УЗИ-диагностики: она безопасна и информативна. В клинике «Авиценна» УЗИ органов брюшной полости и почек ребенку можно сделать на сверхточном аппарате нового поколения.
Советы по подготовке малыша к исследованию дает врач ультразвуковой диагностики, которая более тридцати лет посвятила своей профессии, Малеева Марина Викторовна.
Марина Викторовна, не навредит ли малышу воздействие ультразвука?
УЗИ совершенно безболезненно и абсолютно безвредно, процедура длится недолго, поэтому ребенок не успевает устать или заскучать. Во время обследования врач наблюдает работу внутренних органов брюшной полости в режиме реального времени, что позволяет оценить размер и состояние структур.
Почему моему ребенку надо пройти УЗИ органов брюшной полости или почек?
К сожалению, онкологические заболевания чрезвычайно помолодели, поэтому УЗИ является незаменимым и безопасным инструментом для раннего выявления и предотвращения этой грозной патологии у новорожденных. В профилактических целях детям УЗИ органов брюшной полости и почек проводят, чтобы определить размер и структуру печени, поджелудочной железы, селезенки, диаметр и проходимость желчных протоков, форму и функции желчного пузыря. Кроме того, с первых дней жизни важно проверить работу органов репродуктивной системы мальчиков и девочек.
Не рано думать о таких вещах?
Глядя на своих новорожденных детей, мало кто из родителей задумываются, станут ли они в будущем бабушками и дедушками. А между тем, сколько страшных состояний, в том числе и онкозаболеваний, связанных с патологиями женских и мужских органов, можно выявить и предотвратить, своевременно выполнив УЗИ этих органов.
В каких случаях назначают такие виды УЗ-исследования?
Как правило, на ультразвуковую диагностику ребенка направляет врач-педиатр после первичного осмотра. УЗИ можно выполнять и по инициативе родителей без особых показаний для выявления и предупреждения многих патологических процессов.
УЗИ можно выполнять и по инициативе родителей без особых показаний для выявления и предупреждения многих патологических процессов.
С какого возраста можно делать ребенку УЗИ?
В медицинском центре «Авиценна» УЗИ органов брюшной полости проводится даже детям грудного возраста, несмотря на сложность процедуры. Профессионализм врачей позволяет качественно и безопасно осуществить исследование младенцам, не доставляя лишних хлопот родителям.
Как проходит процедура обследования?
Живот мажут специальным гелем и водят по нему датчиком. Детям постарше обследование проводится натощак, а за два-три дня до процедуры желательно исключить продукты, вызывающие газообразование.
При наличии направления из поликлиники по месту жительства УЗИ ребенку сделают бесплатно по системе обязательного медицинского страхования (при себе иметь полис, свидетельство о рождении или паспорт, а также само направление). По инициативе родителей все виды медицинских услуг можно получить на платной основе, направление для этого не требуется.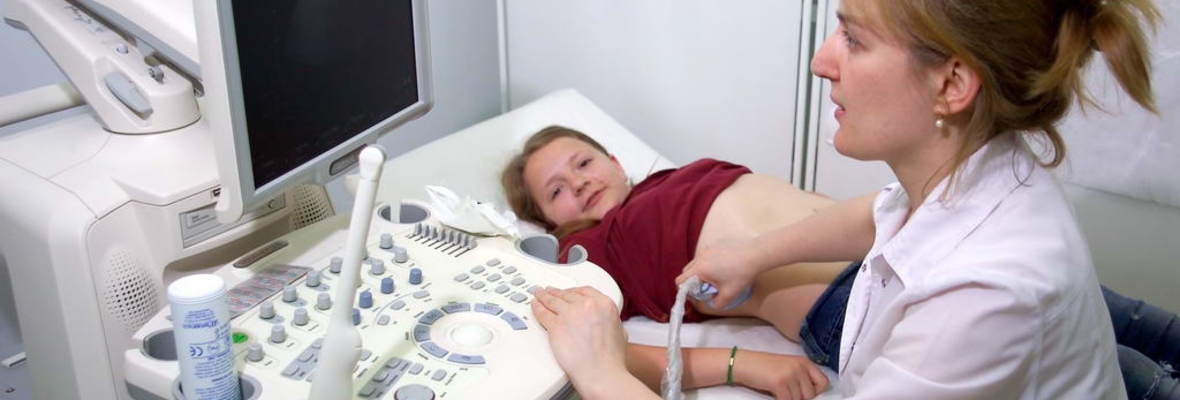
Услуги УЗИ ребёнка и новорождённых в Коврове.
Комплексное ультразвуковое исследование вашего ребёнка
Врачи УЗИ диагностики сети семейных клиник «Медлайн» обладают большим клиническим опытом и располагают современным оборудованием.
Кроме того, они любят детей и умеют проводить все процедуры максимально комфортно и внимательно.
Так же у нас можно пройти комплексное обследование новорожденного в которого входит полный скрининг здоровья ребенка состоящий из 5 исследований — нейросонография ( исследование головного мозга при помощи ультразвука), УЗИ брюшной полости, УЗИ мочевого пузыря и почек, УЗИ сердца, УЗИ тазобедренных суставов.
Все эти исследования можно пройти единовременно. Время исследования около 20 — 30 минут.
Подготовка ребенка к УЗИ
Перед УЗИ расскажите ребенку, как оно будет проходить: доктор намажет его животик теплым гелем и будет водить по нему специальным датчиком. Возможно, потребуется перевернуться с боку на бок, вдохнуть, выдохнуть. Ребенок легче и позитивнее воспринимает происходящее, если точно знает, к чему готовиться.
Возможно, потребуется перевернуться с боку на бок, вдохнуть, выдохнуть. Ребенок легче и позитивнее воспринимает происходящее, если точно знает, к чему готовиться.
УЗИ брюшной полости
Проводится на голодный желудок (не менее 4-5 часов до исследования ребёнка не следует кормить).
Грудному ребенку УЗИ проводится незадолго до кормления. Желательно не поить малыша, но если ребёнок очень хочет, можно дать немного воды.
УЗИ брюшной полости и почек
Проводится на голодный желудок, также как УЗИ брюшной полости. За 4-5 часов желательно не мочиться, если ребёнок может терпеть.
Перед УЗИ брюшной полости не давайте ребенку накануне продукты, богатые клетчаткой (сырые овощи и фрукты, капусту, бобовые, черный хлеб), не поите газировкой. Лучше всего делать УЗИ с утра, когда ребенок ещё не ел, а за час до исследования нужно исключить и воду. Если ребенку меньше года, ему можно поесть за 2-3 часа до обследования.
УЗИ почек и мочевого пузыря, УЗИ малого таза
Если предстоит УЗИ почек и мочевого пузыря возьмите с собой бутылочку с водой, чтобы ребенок выпил ее за 30-45 минут до исследования.
Важно, чтобы во время УЗИ мочевой пузырь был наполнен.
К остальным видам УЗИ специальной подготовки не требуется.
Ультразвуковое исследование длится не более 15-20 минут.
УЗИ скрининг новорожденных. Где сделать УЗИ новорожденному в Москве?
УЗИ-скрининг новорожденных
Скрининг – это массовое обследование новорожденных с целью раннего выявления возможных патологий. В идеале каждый родившийся малыш должен пройти через ряд исследований, одним из которых является комплексное ультразвуковое обследование. УЗИ скрининг новорожденного включает в себя обследование органов брюшной полости, почек, мочевыделительной системы, головного мозга. Также УЗ обследование помогает выявить врожденные вывихи бедра и дисплазию тазобедренных суставов.
Желательно, чтобы ультразвуковое обследование малыша было проведено в первые три месяца его жизни. Нарушения, выявленные в самом начале жизни, легче поддаются коррекции, а знание серьёзных проблем со здоровьем поможет избежать трагических ошибок и снизить риск усугубления ситуации.
Если Вы ищете, где сделать УЗИ новорожденному в Москве, обратитесь в АО «Семейный доктор». Ультразвуковое обследование новорожденных проводят лучшие врачи УЗ-диагностики Сети. Ниже вы можете уточнить цены на услугу, а также записаться на обследование, выбрав поликлинику, которая находится в наиболее удобном для Вас районе Москвы.
Уважаемые пациенты!
Обращаем Ваше внимание, что стоимость визита к врачу не всегда совпадает с указанной ценой приёма.
Окончательная стоимость приема может включать стоимость дополнительных услуг.
Необходимость оказания таких услуг определяется врачом в зависимости от медицинских показаний непосредственно во время приёма.
ВсеГоспитальный центр — БауманскаяПоликлиника №1 — ТаганскаяПоликлиника №2 — Октябрьское полеПоликлиника №3 — ДомодедовскаяПоликлиника №6 — КрымскаяПоликлиника №7 — БабушкинскаяПоликлиника №9 — РаменкиПоликлиника №15 — БауманскаяПоликлиника №16 — Улица академика ЯнгеляВсе
Выберите поликлинику
Детское УЗИ брюшной полости — Скрининг трансплантата печени
Что такое УЗИ брюшной полости?
Ультразвук — это использование высокочастотных звуковых волн для создания изображений.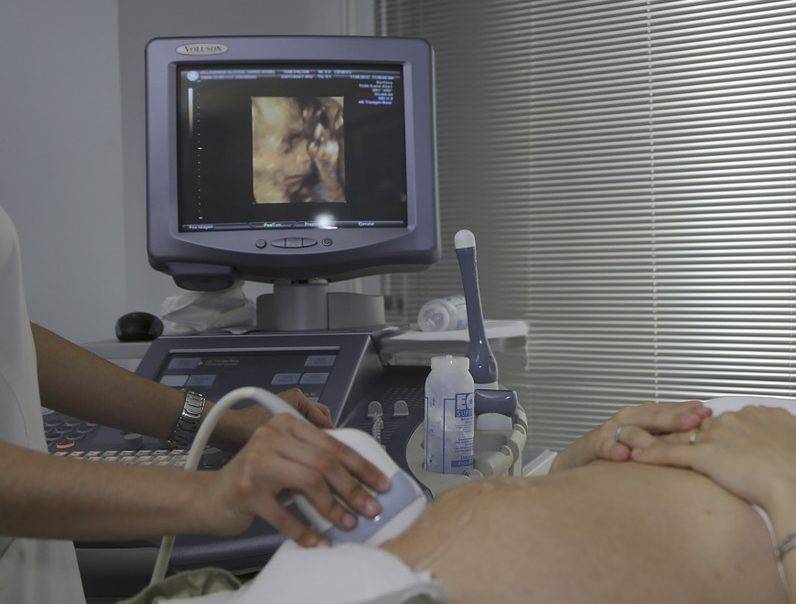 Во многих случаях это позволяет врачам обследовать тело изнутри без хирургического вмешательства. Если сделать ультразвуковую допплерографию, врач сможет увидеть кровоток в основных кровеносных сосудах.
Во многих случаях это позволяет врачам обследовать тело изнутри без хирургического вмешательства. Если сделать ультразвуковую допплерографию, врач сможет увидеть кровоток в основных кровеносных сосудах.
Вовлеченные части тела
УЗИ брюшной полости может исследовать следующее:
- Живот
- Печень
- Селезенка
- Поджелудочная железа
- Желчный пузырь
- Почки
- Яичники и матка (включая беременную матку и плод внутри)
- Аорта и другие брюшные артерии (с помощью ультразвуковой допплерографии)
Почему моему ребенку требуется УЗИ брюшной полости?
УЗИ брюшной полости позволяет получать изображения мягких тканей в реальном времени и фиксировать движение внутренних органов.Поэтому его используют для визуализации и диагностики проблем внутри брюшной полости. Если вашему ребенку предстоит пересадка, ему или ей могут пройти УЗИ брюшной полости.
Как можно провести ультразвуковое исследование брюшной полости при заболевании печени?
Диагностическое УЗИ чаще всего проводят по следующим причинам:
- Для диагностики повреждения или заболевания печени, желчного пузыря, селезенки, поджелудочной железы, почек или других органов брюшной полости
- Помочь определить причину боли в животе
- Для выявления камней в желчном пузыре или почках
- Для диагностики опухолей, кист, абсцессов или других образований в брюшной полости
- Чтобы помочь определить, почему увеличен внутренний орган
- Для исследования беременной матки и плода в пределах
- Для оценки аорты на наличие аневризмы
- Для оценки сужения артерий в брюшной полости
- Для оценки травмы селезенки
- Для оценки заболевания печени или панкреатита
- Для обнаружения постороннего предмета в брюшной полости, например пули
Есть ли что-нибудь, что может затруднить получение результатов?
- Ожирение и обезвоживание могут затруднить идентификацию органов во время теста.

- Воздух в кишечнике может закрывать обзор внутренних органов.
- Присутствие бария или других контрастных веществ в кишечнике может закрывать обзор внутренних органов. Вот почему УЗИ брюшной полости обычно проводится перед другими диагностическими методами визуализации, требующими контрастного вещества.
Процедура УЗИ брюшной полости: чего ожидать
Подготовка к УЗИ брюшной полости
Врач вашего ребенка, скорее всего, проведет медицинский осмотр.Иногда могут потребоваться анализы крови и другие анализы.
При записи на прием спросите инструкции по питанию. Вас могут попросить голодать ребенка в течение восьми-двенадцати часов перед тестом, чтобы уменьшить количество газов в его или ее кишечнике. При некоторых видах детского ультразвукового исследования полный мочевой пузырь помогает визуализировать. В этих случаях вашего ребенка попросят выпить шесть или более стаканов воды и не мочиться перед сканированием.
Ваш ребенок должен носить удобную свободную одежду.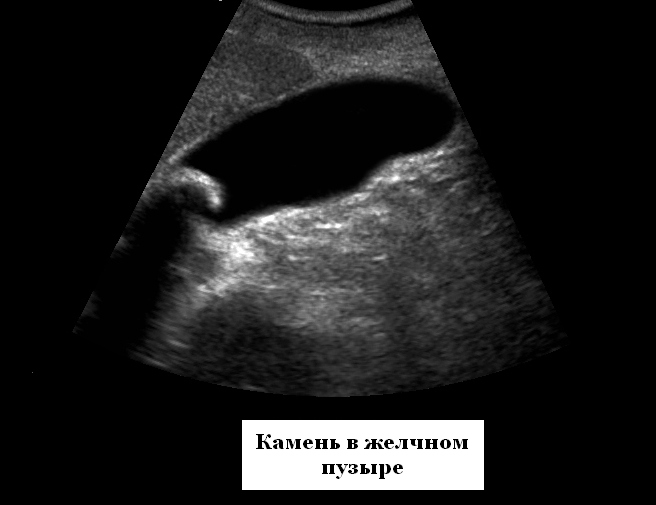
Во время процедуры УЗИ брюшной полости
Ваш ребенок будет лежать на плоском столе в затемненной комнате. Дети младшего возраста могут захотеть, чтобы рядом с ними был родитель. Темнота комнаты помогает технику видеть изображения на экране.
Техник нанесет гель на грудь вашего ребенка. Гель помогает передавать звуковые волны между кожей и датчиком, поскольку эти волны не могут проходить через воздух. Затем техник прижимает небольшое ручное устройство, называемое преобразователем (инструмент, преобразующий энергию из одной формы в другую), к коже, на которую был нанесен гель.
Преобразователь посылает высокочастотные звуковые волны к внутренним органам, которые отражают звуковые волны обратно на кожу. Преобразователь принимает эти звуковые волны и преобразует их в электрические импульсы, которые становятся видимым изображением на машине.
Техник наблюдает за изображениями, которые появляются на экране машины. Техник может захватывать неподвижное изображение или записывать движущиеся изображения на видеокассету для последующего просмотра. Для получения более четких и полных изображений техник может перемещать датчик в разные места живота.Во время экзамена вашего ребенка могут попросить изменить положение или задержать дыхание.
Для получения более четких и полных изображений техник может перемещать датчик в разные места живота.Во время экзамена вашего ребенка могут попросить изменить положение или задержать дыхание.
УЗИ брюшной полости не является инвазивным или болезненным. Во время этого теста анестезия не проводится. Ваш ребенок может сообщить, что при первом нанесении гель кажется холодным. Плотно прижимая датчик к коже, возникает легкое ощущение давления. Давление может вызывать дискомфорт, например, при полном мочевом пузыре. Вся процедура занимает около тридцати минут.
После процедуры УЗИ брюшной полости
Когда УЗИ брюшной полости закончено, вы можете удалить гель с груди вашего ребенка и вернуться к нормальной деятельности.Если ваш ребенок не находится в стационаре в больнице по другой причине, пребывание в больнице не предполагается. О каких-либо осложнениях в результате этой процедуры не сообщалось.
Результаты УЗИ брюшной полости
Радиолог анализирует и интерпретирует изображения, полученные с помощью ультразвука. Затем он или она направит отчет врачу вашего ребенка. На основании этого отчета врач даст рекомендации по лечению. Вы должны получить результаты вашего ребенка через один-несколько дней после теста.
Затем он или она направит отчет врачу вашего ребенка. На основании этого отчета врач даст рекомендации по лечению. Вы должны получить результаты вашего ребенка через один-несколько дней после теста.
Пройдите процедуру ультразвукового исследования у детей.
Диагностика и лечение гастрошизиса | Детский Питтсбург
Что такое гастрошизис?
Гастрошизис — это заболевание при рождении, которое возникает, когда плод все еще находится на ранних стадиях развития. Небольшое отверстие в брюшной стенке позволяет желудку, тонкому и толстому кишечнику выступать за пределы тела. Вместо того, чтобы следовать нормальному ходу развития, происходит разрыв брюшной стенки, как правило, в правой части пупка.Затем кишечник выходит через отверстие. Незащищенный брюшной стенкой кишечник подвергается воздействию околоплодных вод в утробе матери. Он раздражается, отекает и укорачивается. Чем дольше происходит контакт с околоплодными водами, тем серьезнее может быть повреждение кишечника.
Симптомы и осложнения гастрошизиса
По мере роста плода плотное отверстие может сжимать кровоснабжение кишечника и / или кишечник может закручиваться вокруг себя. Одна или обе эти проблемы могут привести к нарушению функции кишечника и долгосрочным проблемам с кормлением после рождения ребенка.
Кто подвержен риску гастрошизиса?
Гастрошизис встречается относительно редко и встречается только у одного из 5000 родов. Около 10 процентов младенцев с гастрошизисом также имеют атрезию кишечника, при которой часть кишечника не развивается, но гастрошизис почти никогда не связан с другими заболеваниями.
Диагностика гастрошизиса
Гастрошизис можно увидеть уже на 14 неделе беременности; это часто диагностируется задолго до рождения ребенка.Мать может быть проверена на повышенный уровень альфа-фетопротеина (AFP). Это вещество, вырабатываемое плодом, содержится в сыворотке плода, околоплодных водах и кровотоке матери. Когда уровень матери повышен, это может означать, что ребенок теряет часть из своего тела..jpg) Акушер ищет дефекты с помощью высокоточного ультразвукового исследования; На ультразвуковом изображении плода с гастрошизисом видны петли кишечника, свободно плавающие в околоплодных водах. Затем для наблюдения за плодом используются более частые ультразвуковые исследования.
Акушер ищет дефекты с помощью высокоточного ультразвукового исследования; На ультразвуковом изображении плода с гастрошизисом видны петли кишечника, свободно плавающие в околоплодных водах. Затем для наблюдения за плодом используются более частые ультразвуковые исследования.
Лечение гастрошизиса
После постановки диагноза большинство родителей планируют родить ребенка в больнице с отделением интенсивной терапии новорожденных, где ему или ей будет оказана особая помощь. Кесарево сечение может быть рекомендовано примерно на 36 неделе беременности, если легкие ребенка достаточно зрелые. (Зрелость легких также подтверждается результатами ультразвукового исследования.) Ранние роды помогают предотвратить дальнейшее раздражение кишечника. Операция по поводу гастрошизиса будет сделана, как только состояние ребенка стабилизируется, обычно в течение 12-24 часов после родов.
Хирургия гастрошизиса
Когда у младенцев за пределами брюшной стенки остается лишь небольшой участок кишечника, проблема часто может быть решена одной операцией. Около двух третей пациентов с гастрошизом попадают в эту категорию. Хирурги просто возвращают кишечник в брюшную полость и закрывают отверстие.
Около двух третей пациентов с гастрошизом попадают в эту категорию. Хирурги просто возвращают кишечник в брюшную полость и закрывают отверстие.
Если объем кишечника за пределами брюшной полости большой или если состояние ребенка нестабильно, операция по поводу гастрошизиса может потребоваться поэтапно (в несколько этапов) в течение трех-десяти дней.Мешочек из силикона (силиконового пластика) сначала накладывается на открытый кишечник ребенка и прикрепляется к окружающим мышцам. Каждый день мешок сжимают, чтобы кишечник снова попал в брюшную полость. Когда кишечник возвращается на свое место в брюшной полости, мешок удаляется, а отверстие закрывается хирургическим путем. Некоторым младенцам в это время может потребоваться помощь аппарата искусственной вентиляции легких (ИВЛ).
Прогноз гастрошизиса
У большинства младенцев долгосрочный прогноз очень хороший.Однако у некоторых детей может развиться заболевание, известное как короткий кишечник. Эти младенцы обычно получают травмы кишечника из-за прямого контакта кишечника с околоплодными водами или из-за того, что кишечник каким-либо образом перекручен или поврежден во время развития плода или родов. Это состояние характеризуется диареей, медленным набором веса и недостатком необходимых витаминов и минералов. Младенцам с коротким кишечником может потребоваться длительный курс внутривенного питания (полное перентеральное питание или ППП) в больнице или дома, и они должны будут находиться под тщательным наблюдением детского хирурга, детского гастроэнтеролога и терапевта.
Это состояние характеризуется диареей, медленным набором веса и недостатком необходимых витаминов и минералов. Младенцам с коротким кишечником может потребоваться длительный курс внутривенного питания (полное перентеральное питание или ППП) в больнице или дома, и они должны будут находиться под тщательным наблюдением детского хирурга, детского гастроэнтеролога и терапевта.
Узнайте больше о заболеваниях при трансплантации кишечника.
Новорожденный с болью в животе
История болезни
Д-р Рихам Алван (научный сотрудник педиатрической неотложной медицинской помощи) и д-р Мередит Дрейк (педиатрический ординатор):
Трехнедельный мальчик был направлен в отделение неотложной помощи (ED) из своей больницы. кабинет педиатра с раздражительностью, плохим кормлением, болезненностью и вздутием живота. В кабинете педиатра он был раздражителен, и у него был отмечен несколько жесткий, вздутый и слегка обесцвеченный живот в дополнение к двустороннему дренажу глаз. Он родился на сроке 37 недель и 6 дней от матери беременной 2, пара 2, в результате нормальных самопроизвольных вагинальных родов. Цефазолин был назначен его матери перед родами при положительном статусе стрептококка группы B . В остальном дородовой, родовой и послеродовой периоды не были примечательными. Примерно в 2:30 утра в день презентации его родители сообщили, что он был суетливым, с криком, описанным как «болезненный». Его было труднее утешить, и он отказывался от кормления грудью или из бутылочки.У него был 1 эпизод сильной рвоты за 2 дня до обращения, в остальном у него была минимальная срыгивание, которое всегда было без желчи и крови после кормления. Его стул был мягким и потрепанным, без крови и слизи. Он выделил меконий в течение первых 24 часов жизни. Он правильно набирал вес.
Он родился на сроке 37 недель и 6 дней от матери беременной 2, пара 2, в результате нормальных самопроизвольных вагинальных родов. Цефазолин был назначен его матери перед родами при положительном статусе стрептококка группы B . В остальном дородовой, родовой и послеродовой периоды не были примечательными. Примерно в 2:30 утра в день презентации его родители сообщили, что он был суетливым, с криком, описанным как «болезненный». Его было труднее утешить, и он отказывался от кормления грудью или из бутылочки.У него был 1 эпизод сильной рвоты за 2 дня до обращения, в остальном у него была минимальная срыгивание, которое всегда было без желчи и крови после кормления. Его стул был мягким и потрепанным, без крови и слизи. Он выделил меконий в течение первых 24 часов жизни. Он правильно набирал вес.
При осмотре в отделении неотложной помощи он был настороже, но чувствовал себя неуютно. Температура 37,5 ° C, пульс 184 удара в минуту, частота дыхания 40 вдохов в минуту, артериальное давление 107/68 мм рт..jpg) Обследование сердца и легких в норме. У него был нормальный пульс и время наполнения капилляров 3 секунды. Кожных высыпаний не было. У него был хороший тон. У него был дренаж слизистой из обоих глаз без инъекции конъюнктивы. Его живот издавал положительные звуки кишечника, но при пальпации он был умеренно растянутым с диффузной болезненностью. Явного изменения цвета живота не было. Образований или органегалии не было. При обследовании гениталий были выявлены двусторонние опущенные семенники с нормальным обрезанным пенисом.Перианальная область в норме.
Обследование сердца и легких в норме. У него был нормальный пульс и время наполнения капилляров 3 секунды. Кожных высыпаний не было. У него был хороший тон. У него был дренаж слизистой из обоих глаз без инъекции конъюнктивы. Его живот издавал положительные звуки кишечника, но при пальпации он был умеренно растянутым с диффузной болезненностью. Явного изменения цвета живота не было. Образований или органегалии не было. При обследовании гениталий были выявлены двусторонние опущенные семенники с нормальным обрезанным пенисом.Перианальная область в норме.
Д-р Матени, как врач, который первоначально осматривал этого пациента в клинике, расскажите, пожалуйста, о его первичном обращении и обследовании. Что было включено в ваш дифференциальный диагноз? Почему вы решили отправить его в реанимацию?
Д-р Кали Матени (главный педиатр):
Некоторые из характерных признаков этого младенца отличали его от других младенцев, у которых была суетливость и плохое питание. Его симптомы появились внезапно.Он был раздражительным, и его трудно было утешить. Его живот был несколько жестким, слегка вздутым и имел мягкий фиалковый оттенок. Я разделил свой первоначальный дифференциальный диагноз на обструктивные и инфекционные процессы и полагал, что обструктивный процесс более вероятен, учитывая его отказ от еды и заметное уменьшение его обычного стула. Меня беспокоили мальротация с заворотом, инвагинация, некротический энтероколит (НЭК) и болезнь Гиршпрунга с короткими сегментами. Я считал, что запор маловероятен, учитывая, что его кормили исключительно грудью.Возможные инфекционные процессы включают серьезную бактериальную инфекцию (например, инфекцию мочевыводящих путей). Его обследование брюшной полости также заставило меня задуматься о NEC. Учитывая эту разницу, я направил его в отделение неотложной помощи для дальнейшего обследования и лечения, включая рентгенографические исследования, которых не было в моем офисе.
Его симптомы появились внезапно.Он был раздражительным, и его трудно было утешить. Его живот был несколько жестким, слегка вздутым и имел мягкий фиалковый оттенок. Я разделил свой первоначальный дифференциальный диагноз на обструктивные и инфекционные процессы и полагал, что обструктивный процесс более вероятен, учитывая его отказ от еды и заметное уменьшение его обычного стула. Меня беспокоили мальротация с заворотом, инвагинация, некротический энтероколит (НЭК) и болезнь Гиршпрунга с короткими сегментами. Я считал, что запор маловероятен, учитывая, что его кормили исключительно грудью.Возможные инфекционные процессы включают серьезную бактериальную инфекцию (например, инфекцию мочевыводящих путей). Его обследование брюшной полости также заставило меня задуматься о NEC. Учитывая эту разницу, я направил его в отделение неотложной помощи для дальнейшего обследования и лечения, включая рентгенографические исследования, которых не было в моем офисе.
Д-р Алван и Дрейк:
Д-р Соболевски, как педиатр скорой помощи, поделитесь, пожалуйста, своими мыслями о первоначальном дифференциальном диагнозе этого пациента, учитывая главную жалобу и симптомы беспокойства, боли в животе и вздутие живота? Какими будут первые шаги в процессе диагностики?
Д-р Брэд Соболевски (педиатрическая неотложная медицина):
Мой первоначальный дифференциальный диагноз совпал с диагнозом доктора Матени и включал непроходимость кишечника (тонкая или дистальная кишка [например, болезнь Гиршпрунга]), мальротация заворота, сепсис новорожденных, NEC, мочевыводящие пути инфекция, запор, гипертрофический пилорический стеноз, детская колика, гастроэзофагеальный рефлюкс, неслучайная травма и гастроэнтерит. Учитывая, что он был спокойным, без лихорадки и его нервозность, казалось, локализовалась в области живота, мы посчитали разумным отказаться от традиционного лечения сепсиса и сосредоточиться в первую очередь на животе. Поэтому первоначальная оценка началась с рентгенограммы брюшной полости, которая может продемонстрировать признаки непроходимости кишечника.
Учитывая, что он был спокойным, без лихорадки и его нервозность, казалось, локализовалась в области живота, мы посчитали разумным отказаться от традиционного лечения сепсиса и сосредоточиться в первую очередь на животе. Поэтому первоначальная оценка началась с рентгенограммы брюшной полости, которая может продемонстрировать признаки непроходимости кишечника.
Рентгенограмма брюшной полости показала диффузное газообразное расширение кишечника с нехваткой газа в тазу (рис. 1).
РИСУНОК 1
Рентгенограммы брюшной полости, показывающие легкое неспецифическое газовое вздутие без пневмоперитонеума.
Д-р Алван и Дрейк:
Д-р Эмери, как рентгенолог, читавший этот брюшной снимок, что эти открытия говорят вам? Какие заболевания могут проявиться у новорожденного при этих результатах визуализации? Есть ли другие изображения, которые можно было бы получить изначально?
Доктор Кэтлин Эмери (детская радиология):
Результаты рентгенограммы брюшной полости этого пациента весьма неспецифичны..jpg) Недостаток газа в тазу может указывать на дистальную обструкцию или зависимое положение ректосигмоида.Лежа на спине и пролежень — два наиболее полезных вида для поначалу. Я не рекомендую смотреть на живот, если нет серьезных клинических опасений по поводу дистальной обструкции. В этом случае я бы порекомендовал положить новорожденного на живот на несколько минут и обследовать его на животе на предмет стойкой нехватки газов.
Недостаток газа в тазу может указывать на дистальную обструкцию или зависимое положение ректосигмоида.Лежа на спине и пролежень — два наиболее полезных вида для поначалу. Я не рекомендую смотреть на живот, если нет серьезных клинических опасений по поводу дистальной обструкции. В этом случае я бы порекомендовал положить новорожденного на живот на несколько минут и обследовать его на животе на предмет стойкой нехватки газов.
Учитывая анамнез, этот пациент мог страдать ранним НЭК, инвагинацией, мальротацией заворота, болезнью Гиршпрунга или, чаще, гастроэнтеритом.Если бы у пациента была желчная рвота, я бы предложил исследование верхних отделов желудочно-кишечного тракта. В конечном итоге анамнез был таким же неспецифическим, как рентгенограмма брюшной полости.
Д-р Алван и Дрейк:
После просмотра рентгенограммы мы выполнили ректальное обследование, так как на этой рентгенограмме можно предположить болезнь Хиршпрунга. После введения пальца в прямую кишку отошел обильный водянистый стул зеленого цвета. Его беспокойство уменьшилось только на время, и он продолжал отказываться от приема внутрь.Поскольку ректальное обследование касалось дистальной обструкции, а именно болезни Гиршпрунга, потребовалась хирургическая помощь.
Его беспокойство уменьшилось только на время, и он продолжал отказываться от приема внутрь.Поскольку ректальное обследование касалось дистальной обструкции, а именно болезни Гиршпрунга, потребовалась хирургическая помощь.
Д-р Шаабан и Гуррия Хуарес, какие результаты первичного анамнеза и медицинского осмотра вас беспокоят? Какие другие исторические элементы больше соответствуют болезни Гиршпрунга и другим причинам непроходимости кишечника у новорожденных? Что конкретно у этого пациента заставило вас усомниться в возможном диагнозе болезни Гиршпрунга? Каков был ваш план после оценки пациента?
Д-р Эймен Шаабан (лечащий врач детской хирургии) и д-р Хуан Гурриа Хуарес (научный сотрудник детской хирургии):
При первоначальном обследовании в отделении неотложной помощи этот пациент был клинически стабильным, но раздражительным.У него был вздутый, но мягкий, слегка болезненный живот с нормоактивными звуками кишечника. Стимуляция прямой кишки выполнялась с помощью питающего катетера с немедленным возвращением газа и стула. История настоящего заболевания подтолкнула нашу дискуссию с родителями к возможности гастроэнтерита. Мы чувствовали, что болезнь Гиршпрунга менее вероятна, потому что он был здоровым и бессимптомным в течение первых недель жизни, с историей выделения мекония в течение первого дня жизни и без затруднений со стулом.Таким образом, его резкое ухудшение здоровья уменьшило опасения по поводу болезни Гиршпрунга. Спектр болезни Гиршпрунга включает различные клинические проявления, которые могут варьироваться от легкого запора до фульминантного токсического энтероколита. 1 Обычно проявляется неспособностью вывести меконий в течение первых 24 часов жизни и прогрессирует до повторяющихся эпизодов запора. 2 В случаях прогрессирования энтероколита у младенцев обычно развивается напряженное вздутие живота в течение нескольких часов и обильная рвота, а также большое количество дурно пахнущего газа и стула. 1 , 2 Хотя у нашего пациента наблюдалось вздутие живота, остальная часть его клинической картины и истории болезни не соответствовала диагнозу.
История настоящего заболевания подтолкнула нашу дискуссию с родителями к возможности гастроэнтерита. Мы чувствовали, что болезнь Гиршпрунга менее вероятна, потому что он был здоровым и бессимптомным в течение первых недель жизни, с историей выделения мекония в течение первого дня жизни и без затруднений со стулом.Таким образом, его резкое ухудшение здоровья уменьшило опасения по поводу болезни Гиршпрунга. Спектр болезни Гиршпрунга включает различные клинические проявления, которые могут варьироваться от легкого запора до фульминантного токсического энтероколита. 1 Обычно проявляется неспособностью вывести меконий в течение первых 24 часов жизни и прогрессирует до повторяющихся эпизодов запора. 2 В случаях прогрессирования энтероколита у младенцев обычно развивается напряженное вздутие живота в течение нескольких часов и обильная рвота, а также большое количество дурно пахнущего газа и стула. 1 , 2 Хотя у нашего пациента наблюдалось вздутие живота, остальная часть его клинической картины и истории болезни не соответствовала диагнозу.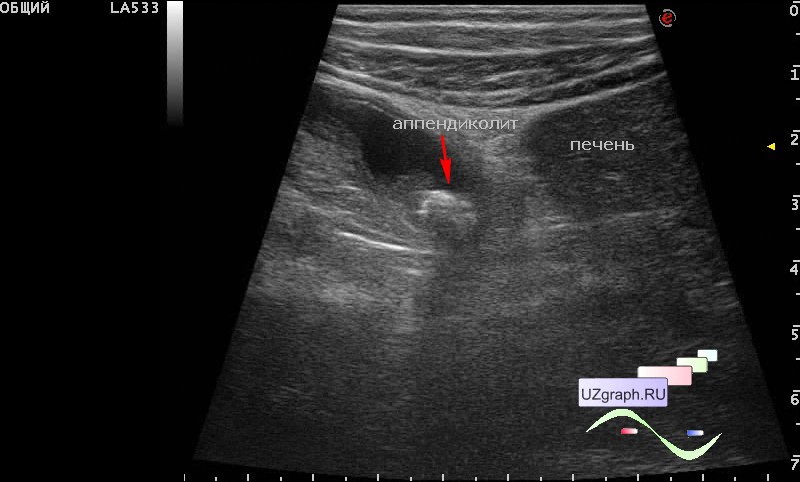 Рентгенологические данные нашего пациента были довольно неспецифичными, и наряду с его физическим обследованием было принято решение лечить его без операции. Если симптомы не исчезнут, несмотря на лечение, мы проведем оценку болезни Гиршпрунга.
Рентгенологические данные нашего пациента были довольно неспецифичными, и наряду с его физическим обследованием было принято решение лечить его без операции. Если симптомы не исчезнут, несмотря на лечение, мы проведем оценку болезни Гиршпрунга.
Дифференциальная диагностика непроходимости кишечника у новорожденных широка и разнообразна в зависимости от возраста пациента.Он включает анатомию от рта до ануса, включая перепонки пищевода, атрезию, стеноз привратника, дуоденальную сеть и / или атрезию двенадцатиперстной кишки, кольцевую поджелудочную железу, мальротацию, атрезию тощей кишки, дупликации, мекониевую непроходимость кишечника, микроколонку, запор, синдром Гиршпрунга атрезия и неперфорированный задний проход, среди прочего.
Д-р Алван и Дрейк:
После обсуждения пациентки с нашими коллегами-хирургами мама пациентки попыталась кормить ее грудью. Он хватался за грудь всего на несколько секунд, а затем отстранился.Он также отказался от бутылки. На этом этапе мы заказали полный анализ крови (ОАК) и посев крови, катетерный анализ мочи и посев мочи, базовую метаболическую панель и болюс физиологического раствора 20 мл / кг. Если результаты клинического анализа крови вызывали беспокойство, мы обсуждали необходимость люмбальной пункции для выявления менингита.
Если результаты клинического анализа крови вызывали беспокойство, мы обсуждали необходимость люмбальной пункции для выявления менингита.
В конечном итоге результаты общего анализа крови, электролитов и анализа мочи были без особенностей. Это поставило нас в затруднительное положение при диагностике, и мы были готовы перейти к общей педиатрии.
Dr Sobolewski:
Что меня расстроило, так это то, что, хотя пациент заснул после лабораторных исследований, его абдоминальное обследование продолжало впечатлять на локализованную болезненность в нижней части живота при повторном осмотре через 2 часа после прибытия. Фактически, я чувствовал, что у него прямой перитонит с непроизвольным наблюдением, и что его острый живот лучше всего оценивать с помощью ультразвукового исследования.
Д-р Шаабан и Гуррия Хуарес, что вы можете рассказать нам о доношенном ребенке с перитонитом? Что он предлагает с точки зрения дифференциального диагноза и как вы его лучше всего оцениваете?
Доктора Шаабан и Гурриа Хуарес:
Причиной перитонита в этой популяции часто является острая непроходимость или перфорация как осложнение НЭК или инвагинации. НЭК обычно поражает недоношенных детей и проявляется вздутием живота и рвотой. По мере увеличения вздутия живота у них может появиться оккультно-позитивный стул или сильно кровянистый стул. Стенка брюшной полости может покраснеть. Рентгенография брюшной полости используется для постановки диагноза и выявления кишечного пневматоза или интрамурального газа. 1 Хотя первичное обследование лечащим врачом включало обесцвечивание и вздутие живота, наш пациент родился почти доношенным, у него не было крови в стуле и не было никаких результатов на рентгенограмме, соответствующих NEC.
НЭК обычно поражает недоношенных детей и проявляется вздутием живота и рвотой. По мере увеличения вздутия живота у них может появиться оккультно-позитивный стул или сильно кровянистый стул. Стенка брюшной полости может покраснеть. Рентгенография брюшной полости используется для постановки диагноза и выявления кишечного пневматоза или интрамурального газа. 1 Хотя первичное обследование лечащим врачом включало обесцвечивание и вздутие живота, наш пациент родился почти доношенным, у него не было крови в стуле и не было никаких результатов на рентгенограмме, соответствующих NEC.
Оценка обычно начинается с анализа газов крови, общего анализа крови с дифференциалом, С-реактивного белка и / или скорости оседания эритроцитов, уровня лактата, электролитов и посева крови, а также дополнений к физическому обследованию, таких как простая рентгенограмма и УЗИ. 3 Тем не менее, срочное хирургическое обследование следует рассматривать на ранней стадии обследования ребенка с перитонитом, поскольку катастрофические заболевания, такие как заворот средней кишки, лучше всего диагностировать в операционной во время лапаротомии, так что временной интервал до лечения минимален. К сожалению, для этого нужно действовать на основе ограниченного количества данных. Ожидание лабораторий могло отложить дальнейшее лечение и не было бы диагностическим. Отсутствие желчной рвоты в этом случае уменьшило вероятность заворота средней кишки, а более ленивое проявление способствовало ограниченному обследованию. К счастью, нам удалось быстро получить УЗИ, и результаты УЗИ сделали ненужными дополнительные лабораторные исследования.
К сожалению, для этого нужно действовать на основе ограниченного количества данных. Ожидание лабораторий могло отложить дальнейшее лечение и не было бы диагностическим. Отсутствие желчной рвоты в этом случае уменьшило вероятность заворота средней кишки, а более ленивое проявление способствовало ограниченному обследованию. К счастью, нам удалось быстро получить УЗИ, и результаты УЗИ сделали ненужными дополнительные лабораторные исследования.
Д-р Соболевски:
Д-р Эмери, есть ли что-то уникальное в чтении УЗИ новорожденного? Какие ограничения у ультразвука в этой возрастной группе? Почему это лучший выбор, чем компьютерная томография?
Dr Emery:
Соответственно, вы сняли трубку и позвонили мне, сказав: «В этом ребенке есть что-то забавное.У него болезненность живота какой-то этиологии ». Это говорит мне о многом. Если вы обеспокоены, сообщите о своих опасениях непосредственно рентгенологу. У младенцев может быть значительное количество кишечных газов, что может ограничивать пользу от ультразвука. Их анатомия небольшая, но обычно ультразвуковое исследование является отличным дополнением к физическому обследованию, если рентгенограмма брюшной полости не выявляет.
Их анатомия небольшая, но обычно ультразвуковое исследование является отличным дополнением к физическому обследованию, если рентгенограмма брюшной полости не выявляет.
После разговора с клинической командой мой дифференциальный диагноз по-прежнему включал НЭК и инвагинацию.Я определенно видел обоих у доношенных детей. Часто встречается гастроэнтерит. Анатомические аномалии, такие как спектр мальротации, также могут проявляться таким же образом. Я думаю, что у ребенка такого раннего возраста без толстых плоскостей коммутируемая томография брюшной полости без орального контраста значительно ограничена. Ультразвук — лучший способ визуализации. В некоторой литературе предполагается, что УЗИ может быть полезным для выявления пневмоперитонеума, но многие радиологи по-прежнему рекомендуют первоначальные рентгенограммы брюшной полости для оценки НЭК. 4 Согласно Schwartz et al, 3 у младенца с признаками абдоминального сепсиса следующим шагом после получения рентгеновского снимка брюшной полости, отрицательного на признаки НЭК, является ультразвуковое исследование кишечника..jpg) 5
5
На УЗИ аппендикс обычно обнаруживается после первой локализации слепой кишки. Этот случай был трудным, потому что аппендикс располагался в правом верхнем квадранте рядом с нижним краем печени, рядом с нижним полюсом почки (рис. 2).Одним из преимуществ ультразвука является динамический элемент во время визуализации, который повышает его полезность в возрастной группе, которая в противном случае ненадежна при физикальном обследовании. 3 Этот ребенок, например, сразу же заплакал, пытаясь сжать аппендикс. Ультразвук выявил аппендикс, который был увеличен и заполнен жидкостью. Внутри стенки отростка оказался воздух, и надвигающаяся перфорация была серьезной проблемой (рис. 2). За свои 27 лет я никогда не видел подобного случая.Я гораздо чаще вижу признаки ишемии или локализованного НЭК. Воздух в аппендикулярной стенке встречается крайне редко.
РИСУНОК 2
Поперечное УЗИ показывает расширенный отросток (стрелки) диаметром 6 мм, расположенный рядом с нижним краем печени. Продольное изображение, демонстрирующее трубчатую структуру (сплошные стрелки) с гипоэхогенной жидкостью в просвете около правой доли печени и правой почки. Точечные эхогенные очаги на стене (штриховые стрелки) соответствуют воздуху (звездочки).
Продольное изображение, демонстрирующее трубчатую структуру (сплошные стрелки) с гипоэхогенной жидкостью в просвете около правой доли печени и правой почки. Точечные эхогенные очаги на стене (штриховые стрелки) соответствуют воздуху (звездочки).
Доктора Алван, Дрейк и Соболевски:
Поскольку ультразвуковое исследование было диагностическим для острого аппендицита, мы попросили хирурга срочно пересмотреть состояние пациента.
Обсуждение
Окончательный диагноз: острый аппендицит
Доктор Матени:
Я думаю, что важный вывод из этого случая заключается в том, что к призывам родителей относиться к суетливым младенцам в возрасте до 2–3 месяцев следует серьезно относиться. Как правило, младенцев с беспокойством следует осматривать в тот же день.Если офис закрыт, этих пациентов следует направлять в отделение неотложной помощи, а не в неотложную помощь. Хотя у большинства этих младенцев будут общие диагнозы, такие как типичный для развития плач или колики, у некоторых будут более серьезные заболевания, например инфекции мочевыводящих путей. Freedman et al., , 6, , проанализировали 237 детей младше 1 года с туберкулезом, обратившихся в педиатрическую клинику с плачем или нервозностью, и обнаружили, что около 5% из них имели серьезные заболевания. Если ребенок болен, и особенно если у него острый живот, его следует незамедлительно направить в отделение неотложной помощи, если в кабинете доступны диагностические тесты, такие как рентгенограммы и анализ мочи.
Freedman et al., , 6, , проанализировали 237 детей младше 1 года с туберкулезом, обратившихся в педиатрическую клинику с плачем или нервозностью, и обнаружили, что около 5% из них имели серьезные заболевания. Если ребенок болен, и особенно если у него острый живот, его следует незамедлительно направить в отделение неотложной помощи, если в кабинете доступны диагностические тесты, такие как рентгенограммы и анализ мочи.
Доктора Алван, Дрейк и Соболевски:
Доктора Шабаан и Гуррия Хуарес, насколько редко встречается аппендицит у новорожденных? Чем его изложение отличается от такового у старшего ребенка? Что беспокоит вас при оперировании новорожденного с этим диагнозом? Испытывали ли вы какие-либо непредвиденные проблемы во время операции? Соответствовали ли результаты УЗИ во время операции интраоперационным данным? Как это было похоже на НЭК или другие внутрибрюшные расстройства в период новорожденности?
Доктора Шаабан и Гурриа Хуарес:
Аппендицит в младенчестве встречается крайне редко, но может возникнуть в любом возрасте, даже у недоношенных. 7 — 9 Следовательно, мудрость хирургического изречения: «аппендицит никогда не должен быть ниже цифры 3 в списке дифференциальных диагнозов острого живота». Клинические проявления аппендицита у новорожденных неспецифичны и универсально отражают перитонит, вызванный перфорацией. Высокий индекс подозрения маловероятен, учитывая редкость этого заболевания, но хирургическая предвзятость в отношении вмешательства у младенца с клиническим обследованием, предполагающим перитонит, обеспечивает критическую подстраховку для предотвращения пропуска такого редкого диагноза.
7 — 9 Следовательно, мудрость хирургического изречения: «аппендицит никогда не должен быть ниже цифры 3 в списке дифференциальных диагнозов острого живота». Клинические проявления аппендицита у новорожденных неспецифичны и универсально отражают перитонит, вызванный перфорацией. Высокий индекс подозрения маловероятен, учитывая редкость этого заболевания, но хирургическая предвзятость в отношении вмешательства у младенца с клиническим обследованием, предполагающим перитонит, обеспечивает критическую подстраховку для предотвращения пропуска такого редкого диагноза.
Учитывая огромную озабоченность по поводу хирургически значимой внутрибрюшной патологии, решение о проведении диагностической лапароскопии было простым. В этих случаях переход на открытую лапаротомию часто необходим как по диагностическим, так и по терапевтическим соображениям. 7 Технический подход к аппендэктомии у новорожденных аналогичен методам лечения детей старшего возраста, за исключением того, что меньший размер исключает использование хирургических степлеров.
У нашего пациента аппендикс был визуализирован через пупочный лапароскопический порт, расположенный в правом верхнем квадранте.К счастью, аппендикс был свободен от прикрепления к забрюшинному пространству, что делало его доступным для экстернализации через разрез для второго лапароскопического порта, расположенного в правом верхнем квадранте (рис. 3). После экстернализации аппендэктомия была легко завершена с использованием обычных методов. В целом УЗИ точно предсказало интраоперационные результаты. Однако мы обнаружили также признаки перфорации гнойной жидкостью по всей брюшной полости. Таким образом, перед закрытием было выполнено обильное промывание брюшной полости.Других важных находок в ходе разведки не было.
РИСУНОК 3
Аппендикс, вид во время операции.
Drs Alwan and Drake:
При обзоре литературы детский аппендицит хорошо описан, но неонатальный аппендицит встречается гораздо реже, с частотой от 0,04% до 0,2%. 3 — 5 , 9 — 12 За последние 30 лет было зарегистрировано около 50 случаев, чаще всего с недоношенными мальчиками. 7 , 9 , 11 Возможно, учитывая коварное начало этого заболевания и сложность неонатального обследования, уровень смертности составляет от 20% до 25%. 1 , 3 , 7 — 10 Некоторые предполагают, что широта аппендикса или его коническая форма в сочетании с отсутствием фекалитов у новорожденных способствует редкости этого диагноза. . 7 , 9 , 12 — 14 Анатомически стенка отростка у новорожденного тоньше и, возможно, легче перфорируется. 7 , 9 , 15 , 16 Высокий уровень заболеваемости и смертности можно объяснить более быстрым прогрессированием перфорации, перитонита и последующего септического шока. 3 Важно оценивать каждого младенца на основе его уникального состояния и учитывать неонатальный аппендицит в зависимости от вздутия живота и затруднений с кормлением.
7 , 9 , 11 Возможно, учитывая коварное начало этого заболевания и сложность неонатального обследования, уровень смертности составляет от 20% до 25%. 1 , 3 , 7 — 10 Некоторые предполагают, что широта аппендикса или его коническая форма в сочетании с отсутствием фекалитов у новорожденных способствует редкости этого диагноза. . 7 , 9 , 12 — 14 Анатомически стенка отростка у новорожденного тоньше и, возможно, легче перфорируется. 7 , 9 , 15 , 16 Высокий уровень заболеваемости и смертности можно объяснить более быстрым прогрессированием перфорации, перитонита и последующего септического шока. 3 Важно оценивать каждого младенца на основе его уникального состояния и учитывать неонатальный аппендицит в зависимости от вздутия живота и затруднений с кормлением. Следует отметить, что болезнь Гиршпрунга и НЭК всегда следует учитывать при рассмотрении аппендицита новорожденных.Schwartz et al 3 представляют предлагаемый визуальный алгоритм для новорожденных с абдоминальным сепсисом в качестве полезной помощи.
Следует отметить, что болезнь Гиршпрунга и НЭК всегда следует учитывать при рассмотрении аппендицита новорожденных.Schwartz et al 3 представляют предлагаемый визуальный алгоритм для новорожденных с абдоминальным сепсисом в качестве полезной помощи.
Д-р Сабо, соответствует ли ваш анализ образца из аппендикулярного отдела диагнозу, или это может быть редкая форма локализованной НЭК? Отличалась ли гистология от аппендицита у детей старшего возраста?
Dr Sara Szabo (Патология):
Это не совсем классический метод лечения острого аппендицита, но вот то, что я могу сказать вам, основываясь исключительно на гистологии.Это диагностика запущенного случая аппендицита. По-видимому, это не соответствовало более обширному заболеванию кишечника, наблюдаемому при NEC. Отчет о патологии подтверждает интраоперационные данные, соответствующие острому гангренозному аппендициту. Срезы аппендикса показали обширное и почти полное стирание с разрушением слизистой оболочки и собственной мышечной ткани активным хроническим воспалительным инфильтратом, содержащим нейтрофилы с лимфоцитами, редкими плазматическими клетками и эозинофилами (рис. 4).Он по существу уничтожен тем, что выглядит как ишемический коагуляционный некроз. Фибрино-гнойного серозита не было, если бы воспаление возникло в результате соседнего внутрибрюшного процесса, например, абсцесса. Если бы этот ребенок был младше, вы могли бы намекнуть, что меконий закупоривает просвет, подобно тому, как фекалит закрывает просвет у более старшего ребенка. Однако его кишечник кажется колонизированным, а просвет лишь слегка расширен. Хотя обструкция, вторичная по отношению к бандажу Лэдда, мальротация кишечника или ущемление из-за грыжи, учитывались при дифференциации, эти причины были исключены на основании интраоперационных данных хирурга.
4).Он по существу уничтожен тем, что выглядит как ишемический коагуляционный некроз. Фибрино-гнойного серозита не было, если бы воспаление возникло в результате соседнего внутрибрюшного процесса, например, абсцесса. Если бы этот ребенок был младше, вы могли бы намекнуть, что меконий закупоривает просвет, подобно тому, как фекалит закрывает просвет у более старшего ребенка. Однако его кишечник кажется колонизированным, а просвет лишь слегка расширен. Хотя обструкция, вторичная по отношению к бандажу Лэдда, мальротация кишечника или ущемление из-за грыжи, учитывались при дифференциации, эти причины были исключены на основании интраоперационных данных хирурга.
РИСУНОК 4
Патологический образец, показывающий острый некротический аппендицит. Сверху вниз. Бактерии видны по всему просвету образца. Слизистая оболочка полностью омертвела (зеленая стрелка), колонии бактерий растут на обломках просвета (звездочка). Подслизистая основа в значительной степени ишемизирована, с остатками сосудов (красная стрелка). Тяжелый активный воспалительный инфильтрат (синие стрелки) захватил всю мышечную стенку и суброзозу с остаточными ишемическими и реактивными гладкими мышечными волокнами.
Тяжелый активный воспалительный инфильтрат (синие стрелки) захватил всю мышечную стенку и суброзозу с остаточными ишемическими и реактивными гладкими мышечными волокнами.
Доктора Алван, Дрейк и Соболевски:
Доктора Шабаан и Гурриа Хуарес, было ли его послеоперационное течение продолжительным или сложным? Чем неонатальный послеоперационный курс отличается от курса лечения детей старшего возраста?
Доктора Шаабан и Гуррия Хуарес:
Основные различия, существующие между младенцами и детьми старшего возраста или взрослыми, связаны с хорошо задокументированными более высокими показателями перфорации и сепсиса. 7 У младенца или малыша часто бывает перфорация (или микроперфорация, или гангреноз) во время обращения. 5 , 7 , 9 Это связано с задержкой в диагностике и лечении, а также с тем фактом, что стенка аппендикса у новорожденных тоньше, а слепая кишка относительно нерастяжима. Как следствие, послеоперационное течение осложняется аппендицитом. Кроме того, у младенца обычно не образуется локализованный или содержащийся абсцесс, а чаще наблюдается свободная перфорация с явным сепсисом. Сальника практически нет, поэтому заражение разойдется быстрее.Это объясняет более высокие показатели перитонита и смертности новорожденных по сравнению с детьми старшего возраста и взрослыми. Хотя у пациента были признаки перфорации в операционной, послеоперационное течение прошло без осложнений. Он получил полноценное питание на 2-й день после операции и был выписан из больницы на 3-й день после операции. Во время повторного посещения клиники у него была обнаружена небольшая послеоперационная серома, которая со временем разрешилась.
Как следствие, послеоперационное течение осложняется аппендицитом. Кроме того, у младенца обычно не образуется локализованный или содержащийся абсцесс, а чаще наблюдается свободная перфорация с явным сепсисом. Сальника практически нет, поэтому заражение разойдется быстрее.Это объясняет более высокие показатели перитонита и смертности новорожденных по сравнению с детьми старшего возраста и взрослыми. Хотя у пациента были признаки перфорации в операционной, послеоперационное течение прошло без осложнений. Он получил полноценное питание на 2-й день после операции и был выписан из больницы на 3-й день после операции. Во время повторного посещения клиники у него была обнаружена небольшая послеоперационная серома, которая со временем разрешилась.
Доктор Матени, как сейчас пациент?
Dr Matheny:
Вскоре после выписки у него развился пеленочный дерматит, который, вероятно, был вторичным по отношению к диарее от использования Аугментина.С тех пор у него было несколько посещений здорового ребенка, он продолжал развиваться и нормально расти, и у него не было проблем после операции.
Омфалоцеле | Детская больница Пейтон Мэннинг
Для информации звоните 317-338-8857
Что такое омфалоцеле?
Омфалоцеле — это врожденный (присутствующий при рождении) порок развития брюшной стенки, при котором содержимое брюшной полости выступает в тонкостенный мешок за пределы брюшной полости.Выпячивание происходит у основания пуповины.
По мере развития плода между 6 и 10 неделями беременности кишечник удлиняется и расширяется или выталкивается из брюшной полости в пуповину. К 11 неделе развития кишечник в норме возвращается в брюшную полость. Если этого не происходит, возникает омфалоцеле.
Омфалоцеле может быть маленьким, только часть кишечника выступает за пределы брюшной полости, или может быть большим, когда большинство органов брюшной полости (кишечник, печень и селезенка) находится за пределами брюшной полости.
Поскольку некоторые или все органы брюшной полости находятся вне тела, брюшная полость не достигает своего нормального размера, поэтому она может быть слишком маленькой, чтобы удерживать органы брюшной полости..jpg) Открытые органы легче повредить.
Открытые органы легче повредить.
Причина омфалоцеле неизвестна, но она не связана ни с чем, что мать могла сделать во время беременности. Более двух третей младенцев с омфалоцеле имеют аномалии других органов или частей тела, чаще всего позвоночника, пищеварительной системы, сердца, мочевыделительной системы и конечностей.У 30% имеется хромосомная (генетическая) аномалия, чаще всего трисомия 13, трисомия 18, трисомия 21, синдром Тернера или триплоидия.
Как выглядит омфалоцеле?
Омфалоцеле покрыто прозрачным мешком или мембраной, прикрепленной к пуповине. Мешочек может содержать только небольшую петлю кишечника или большую часть кишечника и других органов брюшной полости.
Если мешок разрывается, содержимое брюшной полости перемещается через отверстие в брюшной стенке.У многих детей живот меньше обычного, что затрудняет размещение содержимого брюшной полости обратно в брюшную полость.
Кто подвержен риску развития омфалоцеле?
При отсутствии других врожденных дефектов риск возникновения омфалоцеле во время будущей беременности составляет 1%. У некоторых младенцев с омфалоцеле есть синдром, известный как синдром Беквита-Видемана. Для этого синдрома характерен большой вес при рождении и увеличенные печень, селезенка и язык.
У некоторых младенцев с омфалоцеле есть синдром, известный как синдром Беквита-Видемана. Для этого синдрома характерен большой вес при рождении и увеличенные печень, селезенка и язык.
Другие характеристики включают низкий уровень сахара в крови в период новорожденности, пороки развития вокруг уха, асимметричный рост тела, а также опухоли печени и надпочечников. Считается, что синдром вызван сверхактивным онкогеном IGF2. Онкогены контролируют рост клеток; в случае мутации может произойти неконтролируемый рост клеток.
Как часто возникает омфалоцеле?
Небольшое омфалоцеле, при котором выпячивается только небольшая часть кишечника, встречается у 1 из каждых 5000 живорождений.Большое омфалоцеле, при котором наблюдается выпячивание кишечника, печени и других органов, встречается у 1 из каждых 10 000 живорождений.
Как диагностируется омфалоцеле?
Омфалоцеле часто выявляется при ультразвуковом исследовании плода во втором и третьем триместрах беременности. Эхокардиограмма плода (УЗИ сердца) также может быть сделана для проверки сердечных аномалий до рождения ребенка.
Эхокардиограмма плода (УЗИ сердца) также может быть сделана для проверки сердечных аномалий до рождения ребенка.
После рождения при физикальном осмотре обнаруживается омфалоцеле.Затем необходимо выполнить другие диагностические тесты (эхокардиограмму, рентген грудной клетки и УЗИ брюшной полости), чтобы определить наличие других отклонений.
Как лечить омфалоцеле?
Ряд факторов играет роль в определении курса лечения. Эти факторы следует обсудить, и родители и врачи должны принять совместное решение относительно оптимального лечения для каждого отдельного ребенка. К значимым факторам относятся:
- История болезни ребенка, недоношенность и наличие других пороков развития и хромосомных аномалий
- Переносимость ребенком определенных лекарств, процедур или методов лечения
Операция по лечению омфалоцеле
- При разрыве омфалоцеле проводится срочная операция.
- При небольших омфалоцеле хирургическое вмешательство обычно выполняется вскоре после рождения, чтобы вернуть органы в брюшную полость и закрыть отверстие в брюшной стенке.

- Более крупные омфалоцеле часто требуют постепенного уменьшения за счет увеличения брюшной полости для размещения содержимого кишечника. Таким образом, ремонт выполняется поэтапно и чаще всего требует установки пластикового силоса или заплатки.
Пластиковый бункер помещается над органами брюшной полости, защищая кишечник и позволяя сокращаться до тех пор, пока не будет выполнено хирургическое закрытие брюшной стенки.
Поскольку брюшная полость обычно небольшая и недоразвита, может оказаться невозможным вернуть все органы в брюшную полость сразу. Путем ежедневного легкого надавливания на бункер органы постепенно возвращаются в брюшную полость в течение нескольких дней или недель.
Если органы могут быть возвращены в брюшную полость без ущерба для дыхания или кровообращения ребенка, брюшная стенка закрывается хирургическим путем с использованием мышц брюшной стенки или пластикового пластыря из гортекса.
Поскольку в некоторых случаях чрезвычайно больших омфалоцеле невозможно закрыть мышцу брюшной стенки, используется большой пластиковый участок гортекса, покрытый кожей. В течение следующих 12–36 месяцев выполняется частичное удаление пластыря и лишней кожи. После того, как брюшная полость вырастет достаточно, чтобы разместить в ней органы брюшной полости, пластиковая повязка полностью удаляется, мышцы брюшной стенки закрываются и кожный разрез восстанавливается. Таким образом, временно может потребоваться помощь аппарата искусственной вентиляции легких (дыхательного аппарата), пока уменьшается отек и увеличивается размер брюшной полости.
В течение следующих 12–36 месяцев выполняется частичное удаление пластыря и лишней кожи. После того, как брюшная полость вырастет достаточно, чтобы разместить в ней органы брюшной полости, пластиковая повязка полностью удаляется, мышцы брюшной стенки закрываются и кожный разрез восстанавливается. Таким образом, временно может потребоваться помощь аппарата искусственной вентиляции легких (дыхательного аппарата), пока уменьшается отек и увеличивается размер брюшной полости.
Безоперационное лечение
У нестабильных младенцев, которые не переносят хирургическое вмешательство, наносят крем с антибиотиком, чтобы уплотнить мешок. В течение нескольких месяцев кожа ребенка постепенно растет и заменяет омфалоцелевая сумка. Операция откладывается на 6–12 месяцев, чтобы позволить брюшной полости увеличиться по мере роста ребенка.
Каковы долгосрочные перспективы у ребенка с омфалоцеле?
Возможные проблемы зависят от размера омфалоцеле и степени других аномалий. При отсутствии других осложняющих аномалий выживает более 90% младенцев. Когда другие аномалии серьезны, выживаемость составляет примерно 70%.
При отсутствии других осложняющих аномалий выживает более 90% младенцев. Когда другие аномалии серьезны, выживаемость составляет примерно 70%.
Источник: Медицинский центр детской больницы Цинциннати
Роль рутинного послеродового УЗИ брюшной полости у новорожденных в условиях ограниченных ресурсов: продольное исследование | BMC Pediatrics
Bucher HS, Schmidt JG: Улучшает ли стандартное ультразвуковое сканирование исход беременности? Мета-анализ различных показателей результатов.BMJ. 1993, 307: 13-17. 10.1136 / bmj.307.6895.13.
CAS
Статья
PubMed
PubMed Central
Google ученый
Lys F, DeWals P, Borlee-Grimee I, Billiet A, Vincotte-Mols M, Levi S: Оценка обычного ультразвукового исследования для пренатальной диагностики пороков развития. Eur J Obstet Gynecol Reprod Biol. 1989, 30: 101-109. 10.1016 / 0028-2243 (89)
Eur J Obstet Gynecol Reprod Biol. 1989, 30: 101-109. 10.1016 / 0028-2243 (89)
CAS
Статья
PubMed
Google ученый
Levi S, Crouzet P, Schaaps JP, Defoort P, Coulon R, Buekens P, de Brier M: Ультразвуковой скрининг пороков развития плода (письмо). Ланцет. 1989, 1: 678-
CAS
Статья
PubMed
Google ученый
Li Tm, Greenes RA, Weisburg M, Millan D, Flatley M, Goldman L: данные, оценивающие полезность скринингового акушерского ультразвукового исследования для выявления аномалий плода и плаценты при неосложненной беременности: эффекты скрининга g a low -риск населения.Принятие решений в медицине. 1988, 8: 48-54. 10.1177 / 0272989X8800800107.
CAS
Статья
PubMed
Google ученый
Rosendahl H, Kivinen S: Антенатальное выявление врожденных пороков развития с помощью стандартной сонографии. Obstet Gynecol. 1989, 3: 947-950.
Google ученый
Ширли И.М., Боттомли Ф., Робинсон В.П. Рутинный рентгенологический скрининг на аномалии плода с помощью УЗИ в невыбранной популяции с низким риском.Br J Radiol. 1992, 65: 564-569. 10.1259 / 0007-1285-65-775-564.
CAS
Статья
PubMed
Google ученый
Удача C: ценность обычного ультразвукового сканирования в 19 недель. Четырехлетнее исследование 8849 родов. BMJ. 1992, 304: 1474-1478. 10.1136 / bmj.304.6840.1474.
CAS
Статья
PubMed
PubMed Central
Google ученый
Читти Л.С., Хунг Г.Х., Мур Дж., Лобб М.О.: Эффективность рутинной сонографии в обнаружении структурных аномалий плода в популяции с низким риском.BMJ. 1991, 303: 1165-1169. 10.1136 / bmj.303.6811.1165.
CAS
Статья
PubMed
PubMed Central
Google ученый
Леви С., Черногория N: Eurofetus: Оценка стандартного ультразвукового скрининга для выявления дефектов плода: цели и метод. Ann NY Acad Sci. 1998, 847: 103-117. 10.1111 / j.1749-6632.1998.tb08931.x.
CAS
Статья
PubMed
Google ученый
Woodward M, Frank D: Постнатальное ведение антенатального гидронефроза. BJU Int. 2002, 89: 149-156. 10.1046 / j.1464-4096.2001.woodward.2578.x.
CAS
Статья
PubMed
Google ученый
Докимо С.Г., Сильвер Р.И.: Ультрасонография почек у новорожденных с пренатально обнаруженным гидронефрозом: зачем ждать. Журнал урологии. 1997, 157 (4): 1387-1389. 10.1016 / S0022-5347 (01) 64996-6.
CAS
Статья
PubMed
Google ученый
Wiener JS, Yang BK, Gaca A: Обструкция лоханочно-мочеточникового перехода, врожденная. Emedicine. 2008, Medscape.com> Радиология> Педиатрия, Обновлено
Google ученый
Лян СС, Ченг П.Дж., Линь С.Дж., Чен Х.В., Чао А.С., Чанг С.Д.: Результат пренатально диагностированного гидронефроза плода. J Reprod Med. 2002, 47: 27-32.
PubMed
Google ученый
Дадли Дж. А., Хаворт Дж. М., Макгроу М. Э., Фрэнк Дж. Д., Тизард Э. Дж .: Клиническая значимость и последствия антенатального гидронефроза.Архивы болезней в детстве. 1997, 76: F31-F34. 10.1136 / adc.76.1.31.
CAS
Статья
PubMed
PubMed Central
Google ученый
Харрисон М.Р., Фили Р.А., Парер Дж. Т., Фаер М. Дж., Джейкобсон Дж. Б., деЛоримье А. А.: Ведение плода с пороком развития мочевыводящих путей. JAMA. 1981, 246: 635-639. 10.1001 / jama.246.6.635.
CAS
Статья
PubMed
Google ученый
Маллик М., Уотсон АР: Антенатально обнаруженные аномалии мочевыводящих путей: больше обнаружения, но меньше действий. Детский нефрол. 2008, 23: 897-904. 10.1007 / s00467-008-0746-9.
10.1007 / s00467-008-0746-9.
Артикул
Google ученый
Белармино Ю.М., Коган Б.А.: Ведение гидронефроза новорожденных. Раннее человеческое развитие. 2006, 82: 9-14. 10.1016 / j.earlhumdev.2005.11.004.
Артикул
PubMed
Google ученый
Zerin JM, Ritchey ML, Chang AC: Случайный пузырно-мочеточниковый рефлюкс у новорожденных с антенатально обнаруженным гидронефрозом и другими почечными аномалиями. Радиология. 1993, 187: 157-160.
CAS
Статья
PubMed
Google ученый
Marra G, Barbieri G, Moioli C, Assael BM, Caccamo ML: умеренный гидронефроз плода, указывающий на пузырно-мочеточниковый рефлюкс. Arch Dis Child. 1994, 70: F147-150. 10.1136 / adc.70.2.147.
Arch Dis Child. 1994, 70: F147-150. 10.1136 / adc.70.2.147.
CAS
Статья
Google ученый
Кофф С.А., Кэмпбелл К. Безоперационное ведение одностороннего неонатального гидронефроза. J Urol. 1992, 148: 525-531.
CAS
PubMed
Google ученый
Кофф С.А., Кэмпбелл К.Д. Неоперативное лечение одностороннего неонатального гидронефроза: естественная история плохо функционирующих почек. J Urol. 1994, 152: 593-595.
CAS
PubMed
Google ученый
Ismaili K, Hall M, Piepsz A, Alexander M, Schulman C, Avni FE: Взгляд на патогенез и естественное течение плодов с дилатацией почечной лоханки.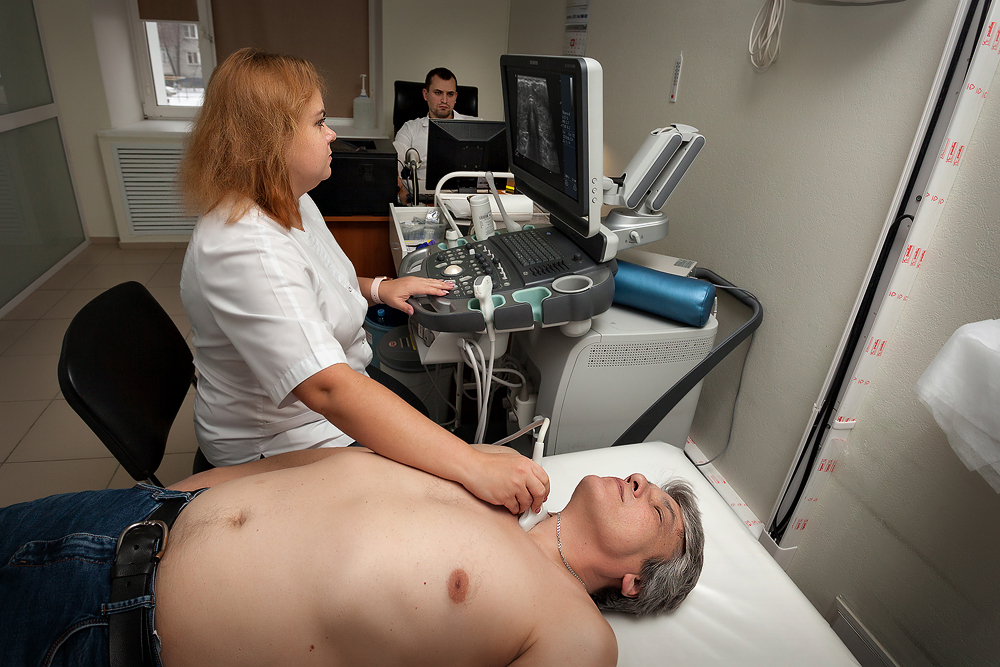 Европейская урология. 2005, 48: 207-214. 10.1016 / j.eururo.2005.02.014.
Европейская урология. 2005, 48: 207-214. 10.1016 / j.eururo.2005.02.014.
Артикул
PubMed
Google ученый
Исмаили К., Авни Ф. Е., Виссинг К. М., Холл М.: Долгосрочные клинические исходы у младенцев с легкой и умеренной пиелоэктазией плода: Валидация неонатального ультразвука как инструмента скрининга для выявления значительных нефроуропатий.Журнал педиатрии. 2004, 144: 759-765.
PubMed
Google ученый
Исмаили К., Авни Ф. Е., Холл М.: Результаты систематической цистоуретрографии с опорожнением у младенцев с диагнозом дилатации почечной лоханки, диагностированной антенатально. Журнал педиатрии. 2003, 141: 21-24.
Артикул
Google ученый
Ульман И., Джаянти В.Р., Кофф С.А.: Долгосрочное наблюдение за новорожденными с тяжелым односторонним гидронефрозом, первоначально лечившимися без операции.J Urol. 2000, 164: 1101-1105. 10.1016 / S0022-5347 (05) 67262-Х.
CAS
Статья
PubMed
Google ученый
Stocks A, Richards D, Frentzen B, Richard G: Корреляция пренатального почечного переднезаднего диаметра лоханки с исходом в младенчестве. Детская урология. 1996, 155: 1050-1052.
CAS
Статья
Google ученый
Клаус Д.Е. Урорадиология у плода и новорожденного: диагностика и последующее наблюдение врожденной непроходимости мочевыводящих путей.Pediatr Radiol. 1998, 28: 630-635. 10.1007 / s002470050434.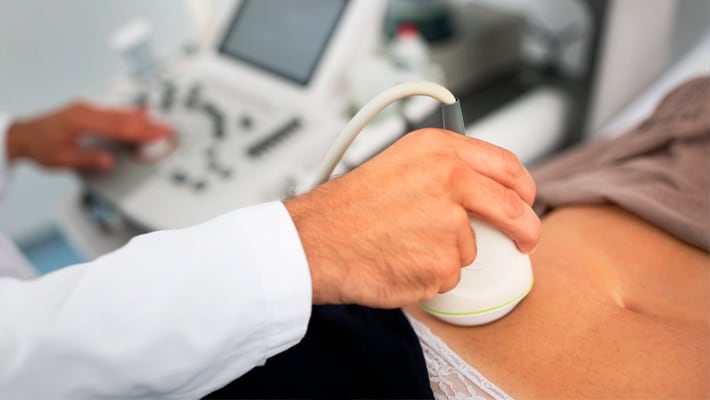
Артикул
Google ученый
Becker AM: Постнатальная оценка младенцев с аномальной антенатальной сонограммой почек. Текущее мнение в педиатрии. 2009, 21: 207-213. 10.1097 / MOP.0b013e32832772a8.
Артикул
PubMed
PubMed Central
Google ученый
Уильямс Б., Тарин Б., Резник М.И.: Патофизиология и лечение обструкции лоханочно-мочеточникового перехода.Curr Urol Rep. 2007, 8: 111-117. 10.1007 / s11934-007-0059-8.
Артикул
PubMed
Google ученый
Curriano G: мочеполовые пути. Детская рентгенологическая диагностика Каффи. Отредактировано: Silvermann FN. 1985, Медицинское издательство Year Book, Чикаго, 1624–1670. 8
1985, Медицинское издательство Year Book, Чикаго, 1624–1670. 8
Google ученый
Pedicelli G, Jequier S, Bowen AD, Boisvert J: Мультикистозные диспластические почки: спонтанная регрессия продемонстрирована с помощью ультразвука.Радиология. 1986, 161: 23-26.
CAS
Статья
PubMed
Google ученый
Bluth EL, Arger PH, Benson CB (ред.): Образования в брюшной полости у детей. Ультрасонография в урологии, практический подход к клиническим проблемам. 2001, Thiem Medical Publishers, Италия, 130–
Google ученый
Thurston W, Wilson SR: Мочевыводящие пути. Диагностическое УЗИ.Под редакцией: Румак К.М., Уилсон С.Р., Шарбоно Дж. У. 2005 г., Эльзевьер Мосби, Китай, 321–393. 3
Диагностическое УЗИ.Под редакцией: Румак К.М., Уилсон С.Р., Шарбоно Дж. У. 2005 г., Эльзевьер Мосби, Китай, 321–393. 3
Google ученый
Меркадо-Дин М.Г., Бисон Дж. Э., Джон С. Д.: Ультразвук почечной недостаточности у новорожденных. Рентгенография. 2002, 22: 1429-1438. 10.1148 / rg.226025047.
Артикул
Google ученый
Шокейр А.А., Ниджман Р.Дж.: Антенатальный гидронефроз: изменение концепций диагностики и последующего лечения.BJU Int. 2000, 85: 987-994.
CAS
Статья
PubMed
Google ученый
Биссет Г.С., Страйф Дж.Л., Киркс Д.Р. : Мочеполовой тракт. Практическая детская визуально-диагностическая радиология младенцев и детей. Под редакцией: Киркс Д.Р. 1991, Little Brown and Co., Бостон, 942-948. 2
: Мочеполовой тракт. Практическая детская визуально-диагностическая радиология младенцев и детей. Под редакцией: Киркс Д.Р. 1991, Little Brown and Co., Бостон, 942-948. 2
Google ученый
Рикардс Д, Джонс С: Почки. Учебник радиологии и визуализации.Под редакцией: Саттон Д. 1998, Черчилль Ливингстон, 1131-1133. 6
Google ученый
Шей К.П., Лю М.Б., Хунг С.С., Ян К.Х., Чен В.Й., Линь С.Ю.: Почечные аномалии у школьников. Педиатрия. 1989, 84: 1086-1090.
CAS
PubMed
Google ученый
Глисон П.Е., Келалис П.П., Хусманн Д.А., Крамер С.А.: Гидронефроз при почечной эктопии: частота, этиология и значение. J Urol. 1994, 151: 1660-1661.
J Urol. 1994, 151: 1660-1661.
CAS
PubMed
Google ученый
Гуарино Н., Тадини Б., Камарди П., Сильвестро Л., Лас Р., Бьянки М.: Частота связанных урологических аномалий у детей с почечной эктопией. J Urol. 2004, 172: 1757-1759. 10.1097 / 01.ju.0000138376.93343.74.
Артикул
PubMed
Google ученый
Gheissari A: Место ультразвука в почечной медицине.Saudi J Kidney Dis Transpl. 2006, 17: 540-548.
PubMed
Google ученый
Люш А., Коэн М., Беккер Т., Энгельгардт П.Ф., Риккабона М. Тазовая почка в детстве. Особенности, сопутствующие патологии и полезные диагностические исследования..jpg) Уролог А. 2007, 46: 132-136. 10.1007 / s00120-006-1245-х.
Уролог А. 2007, 46: 132-136. 10.1007 / s00120-006-1245-х.
CAS
Статья
PubMed
Google ученый
Бэбкок Д.С., Патрикин HB: педиатрические почки и надпочечники. Диагностическое УЗИ. Под редакцией: Румак К.М., Уилсон С.Р., Шарбоно Дж. У. 2005 г., Эльзевьер Мосби, Китай, 1908-1938 гг. 3
Google ученый
Тошимичи Х., Акио К., Такаши К., Масахиро И., Синсуке Х., Кенджи I, Сёдзу Х., Кендзи С., Тосихито К., Нориюки С.: Дивертикул чашечек у новорожденных, связанный с гидронефрозом. Pediatr Surg Int. 1993, 8: 162-164.
Google ученый
Рикардс Д., Джонс С: Почки. Учебник радиологии и визуализации. Отредактировано: Саттон Д. 1998, Черчилль Ливингстон, 1137-6
Учебник радиологии и визуализации. Отредактировано: Саттон Д. 1998, Черчилль Ливингстон, 1137-6
Google ученый
Арнольд Д.Т., Рид Дж. Б., Берт К.: Оценка и лечение побочного образования надпочечников. BUMC разбирательства. 2003, 16: 7-12.
PubMed
PubMed Central
Google ученый
Moppett J, Haddadin I, Foot ABM: Neonatal Neuroblastoma.Arch Dis Child Fetal Neonatal. 1999, 81: F134-137. 10.1136 / fn.81.2.F134.
CAS
Статья
Google ученый
Felc Z: Ультразвук в скрининге неонатального кровоизлияния в надпочечники. Am J Perinatol..jpg) 1995, 12 (5): 363-366. 10.1055 / с-2007-994497.
1995, 12 (5): 363-366. 10.1055 / с-2007-994497.
CAS
Статья
PubMed
Google ученый
Батлер Х, Бик Р., Моррисон С.: Не подозреваемые образования надпочечников у новорожденных: карцинома коры надпочечников и нейробластома — отчет о двух случаях.Pediatr Radiol. 1988, 18: 237-239. 10.1007 / BF023.
CAS
Статья
PubMed
Google ученый
Саймон Д.Р., Палезе М.А.: Обновленная клиническая информация о лечении кровоизлияния в надпочечники. Curr Urol Rep. 2009, 10: 78-83. 10.1007 / s11934-009-0014-г.
Артикул
PubMed
Google ученый
.jpg)
Dawn Light: Надпочечниковое кровотечение. 2009, emedicine.medscape.ru> Радиология> Мочеполовая, Обновлено
Google ученый
Velaphi SC, Perlman JM: Кровоизлияние в надпочечники у новорожденных: клинические и ультразвуковые данные брюшной полости. Клиническая педиатрия. 2001, 40 (10): 545-548. 10.1177 / 000992280104001002.
CAS
Статья
PubMed
Google ученый
Педиатрия по случаям болезни Глава
Новорожденный мальчик мужского пола родился у 21-летней матери G2P1 на 36 неделе беременности посредством кесарева сечения.Соответствующий дородовой уход и наблюдение происходили на протяжении всей беременности. Пренатальное ультразвуковое исследование было проведено на 32 неделе беременности, выявив то, что выглядело как свободный кишечник, плавающий в околоплодных водах, исходящий от передней брюшной стенки. Мать, выбранная для кесарева сечения после созревания легких плода, была гарантирована (в данном случае на 36 неделе беременности). При рождении ребенок выглядит нормально, за исключением спутанных петель кишечника, проходящих через дефект передней брюшной стенки справа от пуповины.Петли очень отечны и не похожи на нормальный кишечник. Лечение в родильном зале включает оценку ABC, затем кишечник оборачивают стерильной марлей, пропитанной физиологическим раствором (с хорошей прокладкой без давления), а затем накладывают сухие стерильные повязки для минимизации потерь тепла. Затем проводится установка назогастрального зонда для декомпрессии желудка и нагревание для поддержания нормальной температуры. Не предпринимается никаких попыток принудительно вернуть наружу выведенный кишечник в брюшную полость.Пациента транспортируют в отделение интенсивной терапии, где неонатологи в первую очередь заботятся о его медицинских потребностях, а также консультируют детского хирурга.
Мать, выбранная для кесарева сечения после созревания легких плода, была гарантирована (в данном случае на 36 неделе беременности). При рождении ребенок выглядит нормально, за исключением спутанных петель кишечника, проходящих через дефект передней брюшной стенки справа от пуповины.Петли очень отечны и не похожи на нормальный кишечник. Лечение в родильном зале включает оценку ABC, затем кишечник оборачивают стерильной марлей, пропитанной физиологическим раствором (с хорошей прокладкой без давления), а затем накладывают сухие стерильные повязки для минимизации потерь тепла. Затем проводится установка назогастрального зонда для декомпрессии желудка и нагревание для поддержания нормальной температуры. Не предпринимается никаких попыток принудительно вернуть наружу выведенный кишечник в брюшную полость.Пациента транспортируют в отделение интенсивной терапии, где неонатологи в первую очередь заботятся о его медицинских потребностях, а также консультируют детского хирурга.
Омфалоцеле (ОК) и гастрошизис (GS) — врожденные дефекты передней брюшной стенки..jpg) Обычно они связаны с аномалиями кишечника, включая аномальное вращение и фиксацию. Хотя средняя кишка обычно не вращается, вторичные осложнения, включая заворот, возникают нечасто, а дуоденальная непроходимость связками Лэдда встречается редко.Оба эти состояния (ОК и GS) очевидны при рождении.
Обычно они связаны с аномалиями кишечника, включая аномальное вращение и фиксацию. Хотя средняя кишка обычно не вращается, вторичные осложнения, включая заворот, возникают нечасто, а дуоденальная непроходимость связками Лэдда встречается редко.Оба эти состояния (ОК и GS) очевидны при рождении.
Омфалоцеле возникает на пупочном кольце как центральный дефект, вторичный по отношению к задержке развития слоев брюшной стенки. Эмбриологически различный, гастрошизис затрагивает основание пупочной ножки, при этом дефект брюшной стенки всегда возникает латеральнее основания пупка, через который выходит часть кишечника (обычно с правой стороны). Первоначально его путали с типом омфалоцеле, но теперь он выделен как отдельный объект.Этот дефект может представлять собой изолированный врожденный дефект брюшной стенки или быть результатом закрытия брюшной полости, в то время как часть кишечного тракта оставалась заблокированной вне брюшной полости, у основания пуповины. Кишечник свободно плавает в околоплодных водах.
Диагностика обоих типов дефектов передней брюшной стенки часто проводится антенатально с помощью ультразвука уже на 12 неделе беременности. Диагноз ставится полностью на основании осмотра и становится очевидным после родов.Разительные различия между ними очевидны. Омфалоцеле обычно покрыто полупрозрачной мембраной, покрывающей кишечник и твердые внутренние органы. Размер варьируется от небольшой грыжи пуповины (от 1 до 2 см в диаметре) до огромной массы, содержащей практически все внутренние органы брюшной полости. Обычно мешок остается неповрежденным, но иногда он разрывается во время родов. Дефект всегда находится в пределах пупочного кольца. Мешочек может содержать кишечник, желудок и печень. Омфалоцеле часто ассоциируется с другими врожденными пороками развития и аномальным кариотипом.Иногда к мешочку прикрепляется кишечник.
Альтернативно, дефект гастрошизиса расположен латеральнее пупка. Это позволило выйти из кишечника в амниотическую полость на разных этапах внутриутробного развития. Поэтому внешний вид кишечника непостоянен. Некоторые из них выглядят отечными и спутанными, которые подвергались воздействию околоплодных вод в течение многих недель, тогда как другие кишечники блестят и выглядят нормально, поскольку они «вырвались» непосредственно перед рождением.Мешка нет, печень не выступает.
Поэтому внешний вид кишечника непостоянен. Некоторые из них выглядят отечными и спутанными, которые подвергались воздействию околоплодных вод в течение многих недель, тогда как другие кишечники блестят и выглядят нормально, поскольку они «вырвались» непосредственно перед рождением.Мешка нет, печень не выступает.
Немедленное лечение в родильном зале одинаково для обоих состояний. Брюшную полость (омфалоцеле) или наружный кишечник (гастрошизис) оборачивают стерильной марлей, пропитанной физиологическим раствором (с хорошей прокладкой без давления), а затем накладывают сухие стерильные повязки, чтобы минимизировать потерю тепла. Важно установить назогастральный зонд для декомпрессии желудка и поддержания нормальной температуры. На омфалоцеле не оказывается давления, и не следует предпринимать попыток его уменьшить.Этот маневр может разорвать мешок, помешать венозному оттоку и / или затруднить дыхательное усилие младенца. Точно так же не следует предпринимать попыток принудить экстериоризированный кишечник с гастрошизисом обратно в брюшную полость..jpg)
Хотя определенным лечением является хирургическое вмешательство, отсрочка закрытия не имеет неблагоприятных последствий. Поэтому важно, чтобы оптимальная реанимация была проведена до операции. Общий консенсус в отношении оперативного лечения дефекта брюшной стенки заключается в том, чтобы обеспечить первичное закрытие, если оно может быть достигнуто без нарушения гемодинамики или дыхания.Пациенты с первичным закрытием имеют лучшую выживаемость, меньший риск сепсиса и в целом более короткое пребывание в больнице.
Хотя более мелкие омфалоцеле обычно подвергаются первичному закрытию, гигантское омфалоцеле у новорожденного представляет собой сложную хирургическую операцию, требующую индивидуального подхода к оперативному восстановлению. Как правило, омфалоцеле диаметром более 6 см требуют восстановления силоса с помощью силикона, переплетенного с Marlex. Сначала создается силос, помещая кишечник в нечто, похожее на пластиковый пакет, перевернутый вверх дном, причем края пакета пришиваются к краям отверстия в брюшной полости. По сути, это создает «искусственный живот». Содержимое пакета выжимается ежедневно сверху вниз, медленно выталкивая кишечник обратно в брюшную полость. В течение нескольких дней или недель кишечник выталкивается обратно в брюшную полость, и брюшная стенка окончательно закрывается.
По сути, это создает «искусственный живот». Содержимое пакета выжимается ежедневно сверху вниз, медленно выталкивая кишечник обратно в брюшную полость. В течение нескольких дней или недель кишечник выталкивается обратно в брюшную полость, и брюшная стенка окончательно закрывается.
Недавно были описаны интересные методы, использующие непрерывное контролируемое давление для достижения плавного, быстрого и безопасного уменьшения дефекта передней брюшной стенки. Один из примеров включает в себя металлическую трубку с большими колесами на каждом конце, которая подвешена на направляющих и противовесах, чтобы медленно катить силос и выдавливать содержимое в брюшную полость.
Совсем недавно силосный силос с подпружиненным силосом (SLS) стал регулярно использоваться (в одном центре) для младенцев с гастрошизисом. Эти хирурги обнаружили, что SLS с последующим плановым восстановлением позволяет мягко, постепенно сокращать внутренние органы. SLS был связан с более низким давлением в дыхательных путях, более ранней экстубацией, меньшим количеством осложнений, а также уменьшением продолжительности пребывания в стационаре и расходов в больнице.
Независимо от методов, принципы техники силоса основаны на постоянном давлении на протез и уменьшении его размера в течение нескольких дней, чтобы вызвать постепенное сокращение кишечника.Наконец, после уменьшения можно выполнить хирургическое закрытие. Орошение раствором повидон-йода (Бетадин) или покрытие слоем крема с сульфадиазином серебра (Сильваден) эффективно снижает поверхностное загрязнение в течение всего времени, в течение которого требуется протез.
Хотя выживаемость пациентов с дефектами брюшной стенки постепенно улучшалась с развитием методов диагностики и лечения, результат во многом зависит от сосуществующих аномалий.Омфалоцеле часто ассоциируется с аномальным кариотипом (трисомия 13, 18 и 21) или врожденными пороками развития. В недавнем обзоре были диагностированы 10 из 31 случая омфалоцеле (ОК) и 4 из 11 случаев гастрошизиса (GS), множественные врожденные аномалии. Вес при рождении был ниже 10-го перцентиля в 23% случаев ОК и 36% случаев GS. Аномальный пренатальный кариотип был установлен в 5 из 25 случаев ОК по сравнению с отсутствием в группе GS. В 36 случаях было проведено выжидательное акушерское лечение, а в шести случаях ОК беременность была прервана из-за тяжелых множественных аномалий (3 случая) или аномального пренатального кариотипа (3 случая).Частота преждевременных родов (исключая прерывание) составила 12 из 25 в группе ОК по сравнению с 8 из 11 в группе GS. Частота кесарева сечения была почти одинаковой (19% против 18%) в обеих подгруппах, большинство из которых выполнялось для защиты дефекта брюшной стенки. Общая выживаемость составила 39% в группе ОК по сравнению с 72% в группе GS.
В 36 случаях было проведено выжидательное акушерское лечение, а в шести случаях ОК беременность была прервана из-за тяжелых множественных аномалий (3 случая) или аномального пренатального кариотипа (3 случая).Частота преждевременных родов (исключая прерывание) составила 12 из 25 в группе ОК по сравнению с 8 из 11 в группе GS. Частота кесарева сечения была почти одинаковой (19% против 18%) в обеих подгруппах, большинство из которых выполнялось для защиты дефекта брюшной стенки. Общая выживаемость составила 39% в группе ОК по сравнению с 72% в группе GS.
Хирург должен знать о других связанных дефектах. Врожденная мальротация толстой кишки обычно возникает у пациентов с омфалоцеле.Хотя это и не является серьезным дефектом, аномалия может привести к завороту средней кишки и кишечной непроходимости у ребенка, который ранее выздоровел после лечения омфалоцеле, и поэтому требует коррекции во время первоначальной операции.
Другой дефект, атрезия кишечника, встречается примерно у 10% пациентов с ГС. У этих младенцев клиническое течение представляет собой раннюю полную непроходимость, которая требует обследования брюшной полости, если поражение было случайно не замечено во время первоначального восстановления гастрошизиса.Редко бывает короткая кишка от антенатального заворота.
У этих младенцев клиническое течение представляет собой раннюю полную непроходимость, которая требует обследования брюшной полости, если поражение было случайно не замечено во время первоначального восстановления гастрошизиса.Редко бывает короткая кишка от антенатального заворота.
Даже после успешного сокращения кишечника и закрытия дефекта нормальная моторная функция кишечника может быть отложена на несколько недель или месяцев в случае гастрошизиса. Хотя долгосрочные результаты у этих пациентов в целом хорошие, у них высокая частота гастроэзофагеального рефлюкса (ГЭР) (40-50%), за которым следует тщательно наблюдать. Парентеральное питание и интенсивная терапия заметно улучшили выживаемость.
Недавнее контрольное исследование было проведено с участием пациентов, перенесших операцию за 1-28 лет до этого.Первичное закрытие было возможно при 25 омфалоцеле (ОК) и 20 гастрошизисе (GS). Восемнадцать детей с ОК и 8 детей с ГС страдали дополнительными отклонениями, которые лечили одновременно..jpg) 20% новорожденных с ОК умерли в основном из-за тяжелых врожденных аномалий, а 12,9% — из-за инфекционных осложнений в сочетании с другими заболеваниями. За последнее десятилетие было меньше неонатальных смертей, связанных с улучшением оперативного и периоперационного лечения, а также абортов после улучшения ультразвуковой диагностики (уже на 12 неделе беременности).
20% новорожденных с ОК умерли в основном из-за тяжелых врожденных аномалий, а 12,9% — из-за инфекционных осложнений в сочетании с другими заболеваниями. За последнее десятилетие было меньше неонатальных смертей, связанных с улучшением оперативного и периоперационного лечения, а также абортов после улучшения ультразвуковой диагностики (уже на 12 неделе беременности).
Длительное наблюдение показало нормальный рост и развитие, за исключением пациентов с тяжелыми врожденными аномалиями. Поздние хирургические проблемы также недавно изучались. Анкета относительно поздних хирургических проблем была роздана родителям 47 выживших детей. Среднее время наблюдения составило 5,4 года. Не было упоминания об остающихся проблемах в отношении 16 из 28 пациентов с омфалоцеле и 10 из 16 пациентов с гастрошизисом. Послеоперационная грыжа брюшной стенки отмечена в 7 случаях ОК и 6 случаях GS.Послеоперационная кишечная непроходимость возникла в 4 случаях ОК и 1 случае GS. Другие осложнения были связаны с болями в животе, крипторхизмом, запорами и трудностями при уходе за кишечной стомой. Все оставшиеся проблемы можно было исправить, и отдаленные результаты в обоих условиях были хорошими.
Все оставшиеся проблемы можно было исправить, и отдаленные результаты в обоих условиях были хорошими.
Таким образом, омфалоцеле или гастрошизис — это врожденные дефекты передней брюшной стенки. Омфалоцеле возникает внутри пупочного кольца как центральный дефект, тогда как гастрошизис затрагивает основание пупочной ножки, при этом дефект брюшной стенки всегда располагается латеральнее пупка.Хотя диагноз обоих типов часто ставится антенатально с помощью УЗИ, в случае его пропуска они легко обнаруживаются после родов в родильном зале, где очевидны разительные различия между ними. Хотя выживаемость пациентов с дефектами брюшной стенки постепенно улучшалась, исход во многом зависит от сосуществующих аномалий. Хотя выжившие дети без серьезных врожденных аномалий имеют хорошее качество жизни, обнаруживаются поздние хирургические проблемы, и для хорошего результата необходимо тщательное наблюдение.
Вопросы
1. Самый ранний способ диагностики дефекта передней брюшной стенки:
..jpg) . . . . а. физическим осмотром
. . . . а. физическим осмотром
. . . . . б. по истории
. . . . . c. с помощью УЗИ плода
. . . . . d. с помощью компьютерной томографии плода
2. Следующие данные верны в отношении омфалоцеле, за исключением:
. . . . . а. обычно покрывается полупрозрачной мембраной
. . . . . б. часто ассоциируется с другими врожденными пороками развития
.. . . . c. латеральнее пуповины
. . . . . d. находится внутри пупочного кольца
3. Следующие данные относятся к гастрошизису:
. . . . . а. возникает латеральнее пупочной культи
. . . . . б. можно диагностировать антенатально
. . . . . c. при рождении часто возникают отечные спутанные петли кишечника
. . . . . d. все вышеперечисленное
4. Лечение дефектов брюшной стенки включает:
.. . . . а. немедленное хирургическое вмешательство
. . . . . б. толкать кишечник обратно в брюшную полость, пока он еще находится в родильном зале
. . . . . c. обеспечить немедленную оптимальную реанимацию и стабилизацию сначала, а затем операцию
. . . . c. обеспечить немедленную оптимальную реанимацию и стабилизацию сначала, а затем операцию
. . . . . d. всегда делайте первичное закрытие обоих поражений
5. Правильное утверждение ниже:
. . . . . а. Хирургу не нужно беспокоиться о других сопутствующих дефектах, так как неонатолог уже вылечил их.
. . . . . б. После ремонта практически не возникает поздних хирургических проблем.
. . . . . c. Благодаря улучшенной ультразвуковой диагностике некоторые женщины обращаются за прерыванием беременности уже на 12 неделе беременности.
. . . . . d. Долгосрочный исход выживших свидетельствует о плохом росте и развитии.
Источники
1. Ларссон Л.Т., Куллендорф К.М. Поздние хирургические проблемы у детей, рожденных с дефектами брюшной стенки. Энн Чир Гинекол 1990; 79 (1): 23-25.
2. Kaiser MM, Kahl F, von Schwabe C., Halsband H. Омфалоцеле и гастрошизис. Исход-осложнения-последующее наблюдение-качество жизни. Chirurg 2000; 71 (10): 1256-1262.
3. Гейнс Б.А., Холкомб Г.В. III, Неблетт. Мировая война III. Гастрошизис и омфалоцеле. В: Ashcraft KW, Murphy JP, Sharp RJ (ред.). Детская хирургия, третье издание. 2000, Филадельфия: W.B. Saunders Company, стр. 639-649.
4. Пури А., Баджпай М. Гастрошизис и омфалоцеле. Индийский J Pediatr 1999; 66 (5): 773-789.
5. Минкес Р.К., Лангер Дж.С., Мацциотти М.В., Скиннер М.А., Фолья Р.П. Обычная установка силосного силоса с подпружиненным силосом для младенцев с гастрошизисом. J Pediatr Surg 2000; 35 (6): 843-846.
6. Мид П.Г., Рудольф К., Хуанг Ю.С. Анурия после уменьшения гигантского омфалоцеле у новорожденного: необычное осложнение. Милит Мед 1991; 156 (11): 629-630.
7. Ваномо К. Силосное уменьшение гигантских омфалоцеле и гастрошизиса с использованием постоянного контролируемого давления.Pediatr Surg Int 2000; 16 (7): 536-7.
8. Драйвер С.П., Боуэн Дж., Дойг К.М., Бьянки А., Диксон А.П., Брюс Дж. Влияние задержки закрытия брюшной стенки на исход при гастрошизисе.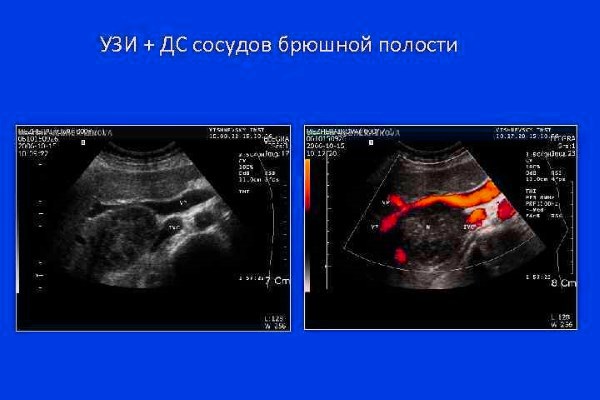 Pediatr Surg Int 2001; 17 (1): 32-34.
Pediatr Surg Int 2001; 17 (1): 32-34.
9. Heydanus R, Raats MA, Tibboel D, Los FJ, Wladimiroff JW. Пренатальная диагностика дефектов брюшной стенки плода: ретроспективный анализ 44 случаев. Prenat Diagn 1996 May; 16 (5): 411-417.
10. Трейси Т.Ф. Дефекты брюшной стенки.В: Oldham KT, Colombani PM, Foglia RP (ред.). Хирургия младенцев и детей: научные принципы и практика. 1997, Филадельфия: Липпинкотт-Рэйвен, стр 1083-1093.
Ответы на вопросы
1. c
2. в
3. д.
4. в
5. в
Вернуться к содержанию
Домашняя страница факультета педиатрии Гавайского университета
Неонатальная радиология желудочно-кишечного тракта | Ключ радиологии
Клинические результаты
Заднебоковая грыжа или грыжа Бохдалека встречается примерно у 1 из 3000 живорожденных.Некоторые диафрагмальные грыжи могут быть приобретены после травмы или инфекции. В неонатальном периоде диафрагмальные грыжи могут развиваться в связи со стрептококковой инфекцией группы B. Описано также позднее проявление или обнаружение бессимптомной диафрагмальной грыжи.
В неонатальном периоде диафрагмальные грыжи могут развиваться в связи со стрептококковой инфекцией группы B. Описано также позднее проявление или обнаружение бессимптомной диафрагмальной грыжи.
Врожденная диафрагмальная грыжа слева возникает в шесть-девять раз чаще, предположительно из-за того, что плевроперитонеальный канал закрывается раньше справа; около 3% детей имеют двустороннюю диафрагмальную грыжу.Левосторонние грыжи обычно затрагивают участки желудочно-кишечного тракта. Печень может распространяться в грудную клетку при левой или правой диафрагмальной грыже. Независимо от стороны, на которой возникает грыжа, ипсилатеральные и контралатеральные легкие сдавлены, и наиболее важным фактором в определении исхода новорожденного является степень гипоплазии легких.
Диафрагмальную грыжу следует заподозрить клинически, если у новорожденного с тяжелой респираторной недостаточностью имеется ладьевидная брюшная полость.Поскольку содержимое кишечника находится в грудной клетке, брюшная полость не имеет нормального выпуклого вида. Большинство новорожденных с диафрагмальной грыжей быстро интубируются и реанимируются; когда они стабильны, они подвергаются хирургическому лечению. Всех детей тщательно обследуют на предмет дефектов средней линии (т. Е. Расщелины губы и неба, расщелины позвоночника и омфалоцеле) и сердечных поражений (т. Е. Дефекта межжелудочковой перегородки и тетралогии Фалло), поскольку связанные с ними аномалии также определяют исход.
Большинство новорожденных с диафрагмальной грыжей быстро интубируются и реанимируются; когда они стабильны, они подвергаются хирургическому лечению. Всех детей тщательно обследуют на предмет дефектов средней линии (т. Е. Расщелины губы и неба, расщелины позвоночника и омфалоцеле) и сердечных поражений (т. Е. Дефекта межжелудочковой перегородки и тетралогии Фалло), поскольку связанные с ними аномалии также определяют исход.
Несмотря на искусственную вентиляцию легких и фармакологические манипуляции, включая вдыхание оксида азота для коррекции легочной гипертензии, распространенного осложнения диафрагмальных грыж, ранняя дооперационная смертность колеблется от 20% до 80%.Для улучшения выживаемости у младенцев, у которых наблюдается выраженная дыхательная недостаточность в результате гипоплазии легких, используется экстракорпоральная мембранная оксигенация (ЭКМО). ЭКМО можно проводить до, во время или после операции. Эта система обходного легочного анастомоза включает в себя установку канюли с большим отверстием в дугу аорты через правую общую сонную артерию и правое предсердие (веноартериальный доступ) или одиночный двухпросветный катетер в правое предсердие (вено-венозный доступ) через правую внутреннюю яремную вену. .Гепаринизация — обычное дело. Легкие минимально вентилируются и дают возможность созреть и расти. ЭКМО увеличила послеоперационную выживаемость более чем на 80%, но не обошлось без осложнений: кровотечение из ран шеи, внутримозговое и плевральное кровоизлияние, а также трудности с последующим размещением центральной линии. У детей, которым требуется ЭКМО, неврологический исход хуже, чем у детей, которым не требуется. Поскольку эти дети болеют с момента рождения, неврологический дефицит имеет многофакторную причину, в том числе ЭКМО.
.Гепаринизация — обычное дело. Легкие минимально вентилируются и дают возможность созреть и расти. ЭКМО увеличила послеоперационную выживаемость более чем на 80%, но не обошлось без осложнений: кровотечение из ран шеи, внутримозговое и плевральное кровоизлияние, а также трудности с последующим размещением центральной линии. У детей, которым требуется ЭКМО, неврологический исход хуже, чем у детей, которым не требуется. Поскольку эти дети болеют с момента рождения, неврологический дефицит имеет многофакторную причину, в том числе ЭКМО.
Тот факт, что многие младенцы с диафрагмальными грыжами все еще умирали, прежде чем подверглись восстановлению, стимулировал исследования в области пренатального хирургического вмешательства на протяжении 1990-х годов. Сообщается, что наблюдаемый и ожидаемый объем легких плода, измеренный с помощью магнитно-резонансной томографии (МРТ), является предиктором выживаемости. У плодов с очень низким наблюдаемым и ожидаемым объемом легких плода один из используемых хирургических методов включает окклюзию трахеи плода; это заставляет жидкость заполнять легкие и способствует их расширению, несмотря на внешнее давление, создаваемое грыжей брюшного содержимого. Зажим или баллон, закрывающий трахею, удаляется во время родов, обеспечивая нормальное дыхание. Результаты с этой техникой, используемой только у тех, чье пренатальное ультразвуковое исследование указывает на серьезное нарушение паренхимы легких, были многообещающими.
Зажим или баллон, закрывающий трахею, удаляется во время родов, обеспечивая нормальное дыхание. Результаты с этой техникой, используемой только у тех, чье пренатальное ультразвуковое исследование указывает на серьезное нарушение паренхимы легких, были многообещающими.
Результаты рентгенологического исследования
Пренатальный сонографический диагноз диафрагмальной грыжи ставится, когда сердце и другое содержимое средостения смещены от средней линии и в грудной клетке присутствует «масса» (то есть печень или кишечник).Согласно некоторым исследованиям, окружность живота плода ниже пятого перцентиля коррелирует с плохим пренатальным и послеродовым течением. Асцит плода, плевральный выпот и многоводие связаны с диафрагмальной грыжей.
Пренатальное ультразвуковое исследование и МРТ подтвердили наличие части или всей печени при многих диафрагмальных грыжах. Если пренатальный диагноз не установлен, у пораженного ребенка вскоре после рождения появляется респираторный дистресс.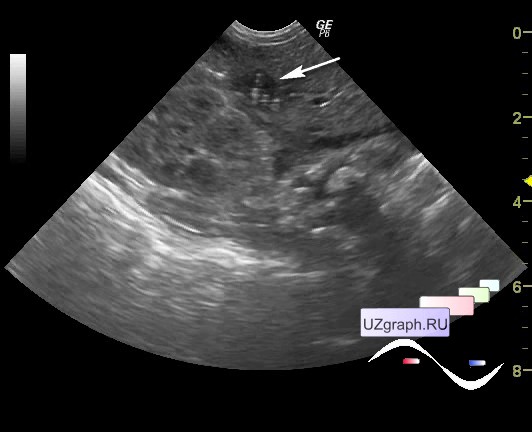 Рентгенограммы брюшной полости могут определить объем кишечника в брюшной полости.Рентгенограммы грудной клетки могут исключить другие причины респираторного дистресса у новорожденных: незрелость легких, врожденный порок развития дыхательных путей легких и пневмонию. Следует искать осложнения реанимации и другие врожденные аномалии, которые могут повлиять на лечение. Пневмоторакс распространен и требует немедленного лечения.
Рентгенограммы брюшной полости могут определить объем кишечника в брюшной полости.Рентгенограммы грудной клетки могут исключить другие причины респираторного дистресса у новорожденных: незрелость легких, врожденный порок развития дыхательных путей легких и пневмонию. Следует искать осложнения реанимации и другие врожденные аномалии, которые могут повлиять на лечение. Пневмоторакс распространен и требует немедленного лечения.
На ранних рентгенограммах петли грыжи кишечника могут выглядеть как образование мягких тканей. Со временем и при глотании воздуха рентгенограммы грудной клетки имеют более типичный вид пузырей (рис.114-7). Диафрагмальные грыжи, содержащие печень, могут казаться более твердыми и могут сопровождаться плевральным скоплением. Иногда легкие диафрагмальные грыжи диагностируются только в более позднем детстве.
Рисунок 114-7
Левая грыжа Бохдалека.
Множественные, заполненные воздухом петли кишечника заполняют левую грудную клетку и правую верхушку. Средостение смещено вправо, а мягкие ткани сердца и гипоплазированного правого легкого сливаются.
Средостение смещено вправо, а мягкие ткани сердца и гипоплазированного правого легкого сливаются.
Если природа содержимого грудной клетки неясна, следует ввести назогастральный зонд, чтобы ограничить желудок и ввести воздух в кишечник.Для визуализации верхних или нижних отделов желудочно-кишечного тракта перед операцией исследования с контрастированием необходимы редко (рис. 114-8).
Рисунок 114-8
Правая грыжа Бохдалека.
Фронтальная ( A ) и боковая ( B ) рентгенограммы показывают плотность мягких тканей заднего отдела с фокальным сбором воздуха. Это имитирует врожденную аномалию легочных дыхательных путей или пневматоцеле. C. Исследование верхних отделов желудочно-кишечного тракта показывает, что грыжа желудка перешла в правую грудную клетку.Тонкая кишка, наполненная воздухом, также находится в грыже ( стрелки, ).
Средостение остается смещенным в сторону, противоположную грыже, на рентгенограммах грудной клетки сразу после операции. Ипсилатеральное легкое выглядит как плотная мягкая ткань, очерченная воздухом рядом с средостением. Ожидается ипсилатеральный пневмоторакс, который может имитировать напряженный пневмоторакс из-за длительного сдвига средостения. Попытки эвакуировать этот пневмоторакс могут привести к чрезмерному расширению гипоплазированного контралатерального легкого и вызвать контралатеральный пневмоторакс.В течение первых нескольких послеоперационных дней, когда ипсилатеральное легкое расширяется, жидкость может занимать часть плевральной полости и создавать помутнение на этой стороне грудной клетки.
Ипсилатеральное легкое выглядит как плотная мягкая ткань, очерченная воздухом рядом с средостением. Ожидается ипсилатеральный пневмоторакс, который может имитировать напряженный пневмоторакс из-за длительного сдвига средостения. Попытки эвакуировать этот пневмоторакс могут привести к чрезмерному расширению гипоплазированного контралатерального легкого и вызвать контралатеральный пневмоторакс.В течение первых нескольких послеоперационных дней, когда ипсилатеральное легкое расширяется, жидкость может занимать часть плевральной полости и создавать помутнение на этой стороне грудной клетки.
Перед помещением ребенка на ЭКМО проводится ультразвуковое исследование сердца, черепа и брюшной полости, чтобы определить тех, кто может безопасно пройти это лечение. Новорожденные с внутричерепным кровоизлиянием или с летальной аномалией исключаются из ЭКМО.
Новорожденным, получавшим ЭКМО, ежедневно делают рентгенограмму грудной клетки. Необходима оценка размещения линии; может произойти перегиб и смещение опорных линий, что затруднит лечение. Помутнение легких часто диффузно увеличивается из-за запланированной недостаточной вентиляции, увеличения жидкости в легких и, в редких случаях, кровотечения. Плевральное кровотечение развивается примерно у 30% детей, получающих ЭКМО, и может проявляться как типичное плевральное скопление или, когда оно связано с пневмотораксом, неожиданный сдвиг средостения. Пищевод может выглядеть как воздух или жидкость средостения по средней линии, потому что он часто расширяется из-за гастроэзофагеального рефлюкса. Хотя замещение петель кишечника в брюшную полость обычно хорошо переносится, около 20% выживших длительное время испытывают кишечную непроходимость, а около 13% нуждаются в хирургическом вмешательстве для снятия непроходимости.
Помутнение легких часто диффузно увеличивается из-за запланированной недостаточной вентиляции, увеличения жидкости в легких и, в редких случаях, кровотечения. Плевральное кровотечение развивается примерно у 30% детей, получающих ЭКМО, и может проявляться как типичное плевральное скопление или, когда оно связано с пневмотораксом, неожиданный сдвиг средостения. Пищевод может выглядеть как воздух или жидкость средостения по средней линии, потому что он часто расширяется из-за гастроэзофагеального рефлюкса. Хотя замещение петель кишечника в брюшную полость обычно хорошо переносится, около 20% выживших длительное время испытывают кишечную непроходимость, а около 13% нуждаются в хирургическом вмешательстве для снятия непроходимости.
Самая поразительная находка на рентгенограммах грудной клетки многих выживших долгое время — это степень, в которой гипоплазированные легкие могут расти и развиваться. У многих детей рентгенограмма грудной клетки в возрасте 2 или 3 лет имеет почти нормальный вид.

 Она помогает доктору увидеть и оценить
Она помогает доктору увидеть и оценить
.jpg)
