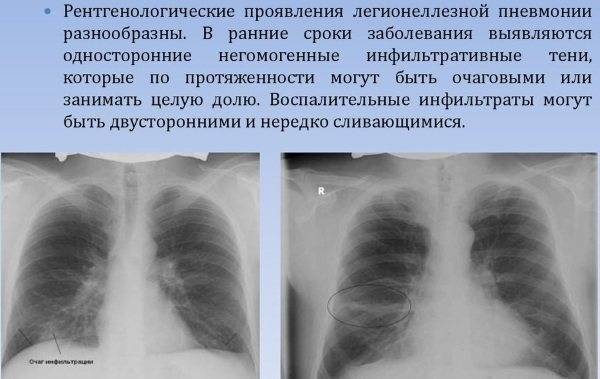
«Я лично столкнулась с двумя подтвержденными случаями повторного заражения» | Статьи
В ковидные стационары стало больше попадать больных в тяжелом и среднетяжелом состоянии. Это связано с изменением в критериях госпитализации. А среди пациентов чаще встречаются пожилые и люди с несколькими заболеваниями. И этот фактор уже чисто человеческий — люди стали меньше беречься, предполагает начальник Центра инфекционных болезней ЦКБ Екатерина Трифонова. В интервью «Известиям» она также рассказала, какие препараты вышли на первый план в лечении коронавируса, от каких схем отказались и почему повторно заболеть вполне реально — даже в ее практике было уже два таких случая.
Тяжелые пациенты
— К вам сейчас больше поступает пациентов в тяжелом состоянии, чем весной?
— Изменились критерии госпитализации. В стационары сейчас поступают пациенты среднетяжелые и тяжелые. То есть ситуация изменилась в сторону более тяжелых пациентов.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— Что значит «тяжелый пациент»? В каком он состоянии?
— У него большой процент поражения легких по КТ, есть люди с дыхательной недостаточностью, чего мы не видели в первую волну или видели таких гораздо меньше. Очень много пожилых, у которых COVID протекает тяжелее на фоне сопутствующих патологий. Немало коморбидных пациентов (у которых одновременно протекают два или более заболеваний. — «Известия»). Полагаю, весной такие люди придерживались жесткой самоизоляции, а сейчас, видимо, расслабились, стали больше контактировать с друзьями и родственниками и чаще заболевают.
— По сравнению со схемами лечения, которые применялись в начале эпидемии, на какие сейчас делаете упор?
— Весной мы использовали антималярийные, антиретровирусные препараты. Сейчас мы их почти не применяем. Упор делаем на схемы, в которых есть препараты фавипиравира под различными торговыми названиями — это единственное средство, которое официально зарегистрировано для лечения коронавирусной инфекции на территории России.
— Вы назначаете эти препараты практически всем пациентам?
— Да.
Фото: ИЗВЕСТИЯ/Павел Бедняков
— Как вы оцениваете их эффект?
— У всех пациентов по-разному. Это зависит от того, на каких сроках человек к нам обращается. У пациентов, которые начинают принимать препарат в более ранние сроки, эффект достигается быстрее, и процент осложнений меньше. Назначение препарата на поздних сроках не дает оснований полагать, что заболевание будет протекать легко и не будет осложнений даже на фоне противовирусной терапии. Здесь вопрос больше не в эффективности препарата, а в том, что вирус уже запустил патологический механизм в организме человека, и препарат на него уже просто не действует.
— Можно сравнить, как действует на организм коронавирус и грипп? При гриппе самое тяжелое — это осложнения, а при коронавирусе?
— При коронавирусе то же самое. О каких осложнениях при гриппе мы говорим — о бактериальных инфекциях или о вирусной пневмонии? У них разный механизм повреждающего действия на легкие, но в целом и тот и другой вирусы в своем патогенезе несут одно грозное осложнение — это пневмония, воспалительные изменения в легких, которые при COVID носят еще и аутоиммунный характер. Это цитокиновый шторм, образование большого количества цитокинов в легких. При гриппе мы этого не видим.
Это цитокиновый шторм, образование большого количества цитокинов в легких. При гриппе мы этого не видим.
Там, как правило, смешанная вирусно-бактериальная инфекция. А вот при COVID бактериальная инфекция случается гораздо реже.
— Вы наблюдаете какие-либо новые симптомы коронавируса?
— Нет. Каких-то жалоб или симптоматики, которая была бы характерна сугубо для COVID, не существует, это могут быть обычные респираторные жалобы: повышение температуры, кашель, насморк, снижение обоняния, которое бывает и при ряде других вирусных инфекций.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— Описывали появление сыпи на ногах.
— Кожные проявления COVID бывают крайне редко.
— Как часто сейчас пациенты попадают на ИВЛ?
— Гораздо реже, чем весной. Изменилась тактика ведения таких больных, ее пересмотрели. Она стала менее агрессивной, в большей степени наблюдательной. Если раньше при большом проценте поражения легких пациента переводили на ИВЛ, то сейчас этого нет. Их наблюдают, ведут на высокопоточной или на неинвазивной вентиляции легких.
Если раньше при большом проценте поражения легких пациента переводили на ИВЛ, то сейчас этого нет. Их наблюдают, ведут на высокопоточной или на неинвазивной вентиляции легких.
— Сейчас готовится массовая вакцинация населения. Тем не менее многие боятся делать прививку от коронавируса. С чем это может быть связано?
— Думаю, что страх населения перед вакцинацией — это страх перед неизвестным. Те две прививки, которые разработаны сейчас в России, абсолютно безопасны. Об их эффективности говорить пока рано, потому что у нас нет длительного опыта наблюдения за пациентами, прививать стали совсем недавно. Профилактировать коронавирусную инфекцию будет гораздо проще, чем лечить ее.
— Вы сами сделали прививку, своих родственников привили от коронавирусной инфекции?
— Пока нет. Мои родственники живут в Белоруссии, у них нет такой возможности. Я буду делать обязательно, когда вакцина станет общедоступной.
Не дождетесь
— Расскажите о случаях из вашей практики. Что врезалось в память, какие пациенты?
Что врезалось в память, какие пациенты?
— Заболевание очень коварное. Состояние пациентов, которые приезжают к нам на первой стадии, буквально при проявлении первых симптомов, в ряде случаев может ухудшаться вопреки ожиданиям — их самих в первую очередь. Есть группы пациентов, которые могут быть резистентны к лечению, особенно коморбидные, тяжелые, пожилые, с сахарным диабетом, с сопутствующими патологиями. Они должны наблюдаться в стационарах, если у них уже диагностирована пневмония. Есть несколько пациентов, которые у нас очень тяжело болели: КТ-3, КТ-4 (высокие степени поражения легких. — «Известия»), но выздоровели — это всегда очень приятно.
Мы боремся буквально за каждого — это правда. В семь вечера я еще на работе и собираюсь оставаться, чтобы смотреть пациентов. Конечно, многое зависит не только от нас, врачей, но и от самих людей, от их веры в медперсонал, в положительный исход заболевания. Недавно был 75-летний пациент с КТ-4, он мне сказал: «Не дождетесь». Сегодня он выписался, ушел на своих ногах.
Сегодня он выписался, ушел на своих ногах.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— А потери запомнились?
— Конечно. Запоминаются все пациенты: и те, кто выздоравливает, и те, кто погибает.
— Встречались ли в вашей практике случаи повторного заражения коронавирусом? Сколько было таких пациентов?
— Такие ситуации тоже у нас встречались. Я лично столкнулась с двумя подтвержденными случаями повторного заражения.
— Всё-таки верно, что нестойкий иммунитет?
— Уже доказано, что антитела сохраняются недолго, не на всю жизнь. Пациенты, которые поступали к нам повторно, заразились примерно через три месяца.
— Как протекало второй раз заболевание?
— В целом так же, как и первый раз, ненамного отличалось, но нельзя сказать, что более агрессивно или легче.
— Известно, был ли это примерно один и тот же штамм?
— Мы не типируем вирусы, мы не вирусологическая лаборатория, поэтому я не могу сказать.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— Бывали ли у вас пациенты с ОРВИ или гриппом и коронавирусом одновременно?
— Пока таких пациентов не было. Но мы были готовы с самого начала второй волны, что одновременное течение гриппа и коронавирусной инфекции, возможно, будет протекать довольно тяжело.
— Что вы делаете, чтобы избежать ситуаций перекрестного заражения в стационаре?
— Пациенты, которые приезжают с коронавирусной инфекцией, проходят тестирование на грипп.
Адекватная терапия
— Были ли в вашей практике случаи, когда люди очень долго занимались самолечением и попали к вам уже в запущенном состоянии?
— Такие пациенты у нас были, есть, и думаю, что еще будут. Более того, есть пациенты, которые дома принимают один за другим антибиотики, пытаясь вылечить вирусную инфекцию, получают отрицательную динамику и приезжают в стационар. На фоне лечения у них сохраняется или нарастает температура, интоксикация, появляется дыхательная недостаточность.
— Чем еще люди пытаются лечиться дома?
— Большим количеством противовирусных препаратов, эффективность которых в отношении коронавируса не доказана, иммуномодуляторами, поливитаминными комплексами или монотерапией витаминами B и C, цинком, витамином D. Это может быть дополнением, но это не должно быть ведущим в лечении коронавирусной инфекции.
Фото: ИЗВЕСТИЯ/Сергей Коньков
— Они нисколько не облегчают себе состояние этим?
— Мы не знаем, как протекало бы заболевание у этих пациентов без этих препаратов, но совершенно очевидно, что это не должно быть единственным лечением у таких больных. Должна быть адекватная противовирусная, жаропонижающая терапия, антибиотики по показаниям.
— Не получается ли, что таких пациентов потом труднее лечить?
— Может быть, только в силу того, что они длительное время находились дома, несколько дольше надеясь на то, что всё пройдет, всё как-то вылечится. Чем раньше пациенты обращаются к нам, тем проще их лечить. Когда большой процент поражения легких, людей очень трудно восстанавливать.
Чем раньше пациенты обращаются к нам, тем проще их лечить. Когда большой процент поражения легких, людей очень трудно восстанавливать.
Фото: ИЗВЕСТИЯ/Павел Бедняков
— Мы в целом справляемся с COVID, или до этого еще далеко?
— Я считаю, что перспективы у нас очень хорошие даже по сравнению с тем, что было весной. Наши представления в целом изменились, у нас появились эффективные препараты, в лучшую сторону изменилась тактика в отношении реанимационных больных. Я считаю, что мы идем в правильном направлении.
— Сколько он еще будет с нами? Вы не готовитесь к скорому завершению этой истории?
— Мы готовы бороться до последнего пациента, сколько бы времени это ни заняло.
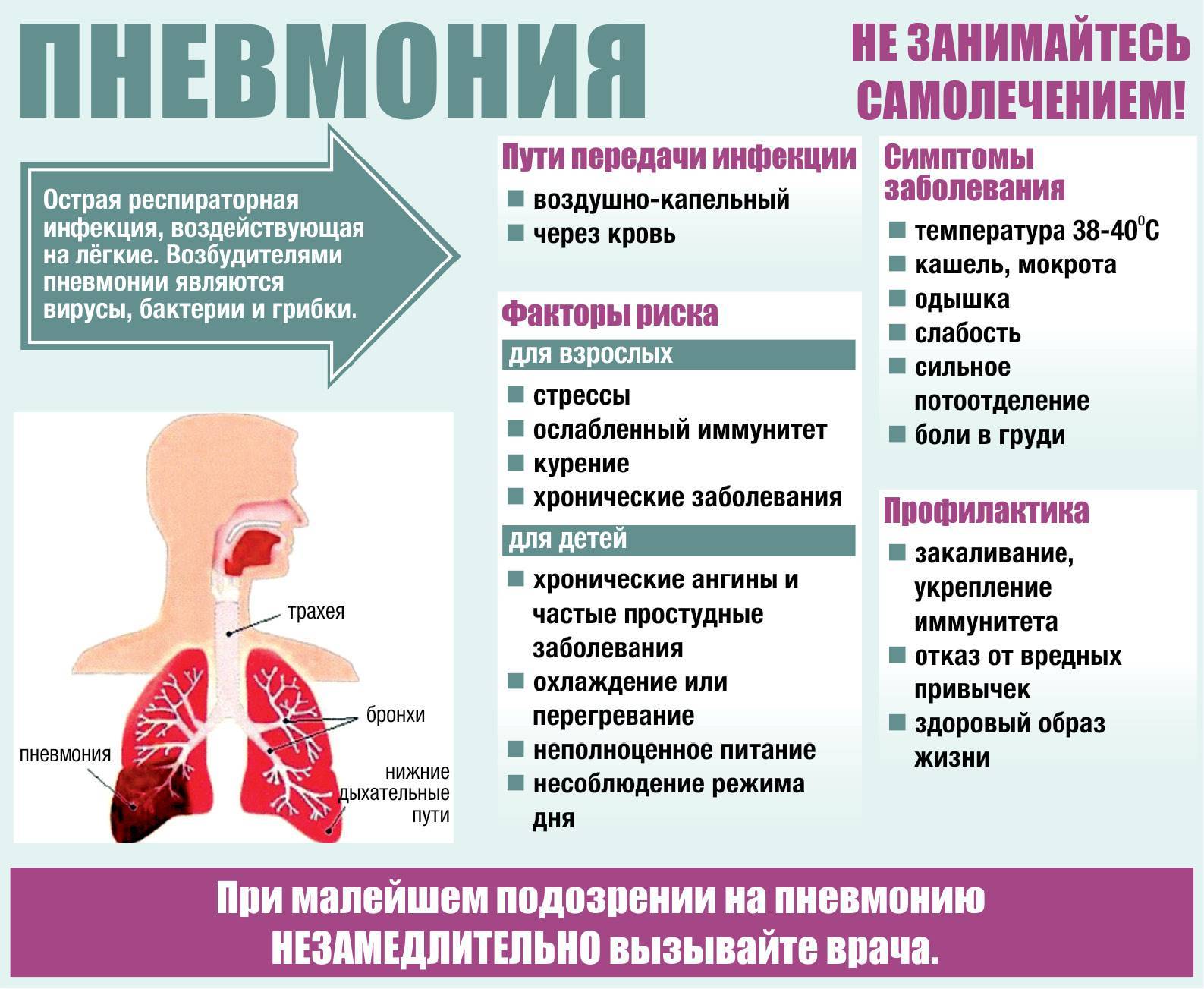
Пневмония. 10 простых правил профилактики опасного заболевания
Внебольничная пневмония является достаточно распространенным заболеванием в России.
Фото: proinfekcii.ru
Основные рекомендации по профилактике пневмонии читателям «КН» дает главный внештатный пульмонолог министерства здравоохранения Краснодарского края Виктор Брисин
Внебольничной пневмонией (воспалением легких) называют инфекционное заболевание, при котором в воспалительный процесс вовлекаются легкие.
Виктор Брисин
Внебольничная пневмония является достаточно распространенным заболеванием в нашей стране. Обычно она развиваются в период подъема заболеваемости ОРВИ и гриппом, но может регистрироваться в любое время года, даже летом.
Источником инфекции является больной человек с признаками инфекции дыхательных путей, а также люди с бессимптомным течением инфекции, без клинических симптомов заболевания.
Основной путь передачи – воздушно-капельный (при чихании, кашле, разговоре, дыхании).
В типичных случаях острая пневмония проявляется следующими симптомами: повышение температуры тела, озноб, кашель, который сначала может быть сухим, а потом стать влажным с отделением мокроты, одышка – ощущение затруднения при дыхании, боли в грудной клетке.
Также больного могут беспокоить общие симптомы, особенно при тяжелых случаях: резкая слабость, отсутствие аппетита.
Правила чистого дыхания
-
Соблюдайте гигиену рук. Мойте руки водой с мылом как можно чаще, особенно после кашля или чихания. Также эффективными являются средства для обработки рук на основе спирта. -
Ведите здоровый образ жизни: занимайтесь физкультурой и спортом, часто прогуливайтесь на свежем воздухе. -
Не курите и избегайте помещений, в которых курят: пассивное курение пагубно сказывается на функции бронхов и иммунитете. -
Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов. Ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты.
Ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты.
-
До наступления холодов и подъема заболеваемости респираторными инфекциями следует сделать прививку против гриппа, поскольку пневмония часто является осложнением гриппа. Несмотря на то, что привитые люди тоже могут болеть пневмонией, заболевание у них протекает легче, чем у не привитых. -
В холодное время года надо одеваться по погоде, избегать переохлаждений, а в летнее – сквозняков. -
Следует соблюдать режимы проветривания и влажной уборки в помещениях. -
В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей. -
Если заболели вы или ваш ребенок, надо не вести ребенка в сад или школу, а обратиться к врачу.
-
При тяжелом состоянии необходимо вызвать врача на дом и ни в коем случае не заниматься самолечением.
Пневмония может быть бессимптомной. Именно ее иногда вызывает коронавирусная инфекция
Коронавирусная пневмония, как и любая другая, может протекать и тяжело, и легко. Проблема в том, что врачи пока многое о ней не знают. Правда ли, что такие пневмонии могут быть бессимптомными? Какие осложнения может дать это заболевание и как от них уберечься? Почему даже при вирусной пневмонии назначают антибиотик? И как распознать стремительно развивающуюся пневмонию? Об этом и другом нам рассказала заместитель главного врача по медицинской части 31-й городской поликлиники Минска Алла Москалева.
— Алла Владимировна, расскажите, какие симптомы у пневмонии.
— Пневмония — это острое заболевание легких. Основными симптомами воспаления легких являются кашель, одышка, высокая температура. Что касается пневмонии, ассоциированной с новой инфекцией COVID-19, установлено, что иногда она протекает нетипично, и некоторые пациенты могут переносить ее бессимптомно. В таком случае она сопровождается легким кашлем, недомоганием, слабостью, и только при рентгенологическом или КТ-исследовании обнаруживается, что легкие повреждены.
— Нужно ли лечить бессимптомную пневмонию или она пройдет сама?
— Она, конечно, может пройти без лечения. Но последствия ее до конца пока не изучены. И как она отразится на здоровье человека и состоянии его легких, сложно спрогнозировать. Если люди на ногах переносят острое заболевание, так как у них нет повышенной температуры, а только легкое недомогание, они все равно являются распространителями инфекции, причем с возможными опасными последствиями для собственного здоровья.
— Чем отличаются бактериальная и вирусная пневмонии и какая из них более опасна?
— Опасна и та, и другая. Другое дело, что вирусная пневмония редко протекает самостоятельно. Она снижает иммунитет, и на фоне этого подключается бактериальная флора, развивается вирусно-бактериальная пневмония, а она более тяжелая. Вирус является пусковым механизмом развития и заселения в ткани легких патогенных микобактерий.
— Пневмония развивается из-за того, что респираторная болезнь запущена?
— Не всегда. Например, новый коронавирус ведет себя не совсем типично. Обычно стандартная вирусная пневмония развивается сверху вниз: поражается носоглотка, трахея, бронхи, и инфекция спускается к нижним дыхательным путям. Нынешняя инфекция проявила себя по-другому: сразу поражаются легкие. Бывают случаи, когда нет кашля, чихания, никаких других проявлений острой респираторной инфекции, а при прицельном обследовании выясняется, что повреждены легкие. Причем легкие при коронавирусной инфекции поражаются по периферии. Механизм здесь таков: воспалительный экссудат (жидкость, выделяемая из мелких кровеносных сосудов при воспалении) протекает в альвеолы, из которых состоят респираторные отделы легких. Альвеолы, попросту говоря, это своеобразные колбочки, которые осуществляют газообмен с легочными капиллярами, и когда в них попадает воспалительный экссудат, он накапливается и препятствует газообмену.
Следует отметить еще одну особенность «ковидной» пневмонии. Это двустороннее поражение легких, тогда как при обычной вирусной или бактериальной пневмонии воспаление протекает с одной стороны. Причем при COVID-19 на снимке поражение выглядит как матовое стекло.
— Это значит, что при коронавирусной инфекции пневмония может развиваться стремительно?
— Да. Поэтому мы предупреждаем пациентов, находящихся под наблюдением дома, особенно с COVID-инфекцией, что если чувствуете слабость, одышку, усиливается кашель, поднимается температура выше 37–38 градусов и плохо поддается снижению, необходимо немедленно сообщить врачу, что состояние ухудшилось. В таком случае больного нужно госпитализировать. Во время телефонного разговора нужно обязательно сказать, что наблюдаетесь дома с коронавирусной инфекцией, чтобы медики выехали в средствах индивидуальной защиты.
По этой причине с пациентами с коронавирусной инфекцией, лечащимися дома, ежедневно связываются медицинские работники и интересуются состоянием — температурой, наличием обоняния, одышки. При выезде контактной группы у больного измеряется сатурация (насыщение крови кислородом). Если она 95% и выше — значит, состояние удовлетворительное, можно продолжать лечиться дома. Если вдруг сатурация ниже, имеются одышка, кашель, температура, стоит вопрос о неотложной госпитализации. На медицинском транспорте пациент направляется на обследование на компьютерном томографе. Если диагноз подтверждается, его госпитализируют.
— Сейчас мы часто слышим о так называемом «хвосте» пневмоний, который появляется после сезонного подъема заболеваемости, в частности, весной. Отчего это происходит?
— В обычной эпидситуации период воспалительных болезней легких приходится на зиму и раннюю весну, когда иммунитет ослаблен. Наш организм потерял силы, чтобы пережить холодное пору года, поэтому мы начинаем болеть, в том числе и вирусно-бактериальными пневмониями. Нынешняя ситуация не совсем типичная. Сезон заболеваемости сместился на позднюю весну и прихватил лето. Новый коронавирус, его течение, вирулентность пока не изучены, и прогнозировать, как дальше будут развиваться события, достаточно сложно.
— Для чего при вирусной пневмонии назначают антибиотик, если известно, что на вирус он не действует?
— Пока нет препарата, к которому был бы чувствителен возбудитель SARS-CoV-2. Как я уже говорила, вирус является своеобразным провокатором, который запускает механизмы воспаления, подключается вторичная микрофлора — бактерии, что ухудшает состояние пациента, поэтому в комплексной терапии назначается и антибиотик. Если вылечить бактериальную инфекцию, иммунитет восстанавливается, и есть все шансы одолеть вирус.
— Когда мы болеем, стоит ли сбивать температуру и какую?
— Это зависит от того, как человек переносит повышенную температуру, некоторые, например, очень плохо себя чувствуют уже при 37,5. Но все же желательно температуру до 38 градусов не сбивать. Считается, что так наш иммунитет стремится побороть инфекцию, «вскипятив» вирус в организме. Если же температура 38–38,5 и не сбивается с помощью обычного противовоспалительного жаропонижающего средства, желательно вызвать бригаду скорой медицинской помощи. Многие уже сейчас знают, что в таком случае применяются именно таблетки парацетамола, потому что другие нестероидные противовоспалительные средства могут провоцировать поражение вирусом легочной ткани.
— Сейчас все мы узнали о таком медицинском термине, как сатурация, который свидетельствует о насыщении крови кислородом. Он измеряется при любых пневмониях?
— Да, и при бактериальных в том числе. Ведь здесь тоже происходит поражение альвеол и нарушается газообмен. Сатурация показывает, насколько дыхательная недостаточность прогрессирует. Показатель в 95 % и выше — это норма, ниже свидетельствует о том, что пациент нуждается в медицинской помощи, госпитализации, и не исключено, что ему понадобится кислород и искусственная вентиляция легких.
— Можно ли вылечить пневмонию без последствий? И какие бывают последствия?
— Однозначного ответа нет. Все зависит от состояния здоровья человека, пластичности, эластичности его легких. Важен и возраст: чем моложе пациент, тем меньше последствий останется от перенесенной болезни. Чем старше человек, тем плотнее его легкие, и конечно, воспалительный процесс бесследно не пройдет. Останутся поствоспалительные изменения. Это может быть склероз или фиброз. Склероз — предварительный этап развития фиброза, когда соединительная ткань начинает замещать легочную. И, естественно, газообмен в этом участке нарушается. При фиброзе эта ткань становится еще более плотной, что достаточно опасно. Фиброз — необратимый процесс.
— Что делать, чтобы не развились эти осложнения?
— Своевременно обращаться к врачу, проходить лечение, выполнять все рекомендации доктора, в том числе, дыхательную гимнастику и все, что способствует улучшению вентиляции легких.
—Пожилые люди больше склонны к пневмониям?
— Да. Они вообще более восприимчивы, поскольку с возрастом накапливаются заболевания, в том числе и хронические, способствующие этому. А у людей с сахарным диабетом, сердечно-сосудистыми болезнями, ожирением более тяжелое течение болезней легких.
— Есть ли генетическая предрасположенность к пневмониям?
— Такая закономерность есть. Все генетические заболевания легких проявляются с молодого возраста, даже в детстве. И могут прогрессировать.
— Больные с бронхиальной астмой — в группе риска?
— Да, но в меньшей степени, ведь, как правило, это заболевание аллергического характера. И если его течение контролируемое, пациент в состоянии ремиссии, то его лечить проще. С тяжелым неконтролируемым течением и инфекция присоединяется быстрее, и лечить сложнее.
— Курильщики более склонны к заболеваниям пневмонией?
— Согласно исследованиям — да. Бронхиальное дерево изнутри выстлано эпителием, там есть так называемые разнички, предназначенные для того, чтобы выталкивать наружу пыль, частички газа. А у курильщиков эти раснички, которые являются защитным барьером, атрофированы. Поэтому и инфекция, и вредные вещества из воздуха легко попадают в нижние дыхательные пути. Кроме того, у любого курильщика хронический бронхит, что является дополнительным заболеванием.
— Есть ли меры профилактики пневмонии?
— Они стандартные: дистанцироваться от больного с респираторными симптомами. Любая вирусная респираторная инфекция опасна. Если у одного человека она может протекать в легкой форме с поражением горла, носа, верхних дыхательных путей, то у другого вследствие того, что его рецепторы более чувствительны к этому вирусу или бактерии, может вызвать воспаление легких. Также мыть руки, во время эпидемии избегать мест массового скопления людей пнеўманія, Каранавірус и меньше контактировать.
Елена КРАВЕЦ
как распознать опасность?. Новости. Первый канал
Кирилл Клейменов
Очередная зараза поселилась посреди нас. Нет, нет. Я сейчас не имею в виду ничего гуманитарного. Никаких гуманитарных фондов. Иностранных агентов. Отечественных агентов. И даже двойных агентов я не имею в виду.
Я сейчас про пневмонию. Воспаление легких. Опасная штука. Если не лечиться — можно перейти в мир иной за неделю. А если лечиться — как будет, знает Юлия Онищенко.
Ольга чувствовала одышку и слабость, но продолжала ходить на работу. Ее состояние с каждым днем ухудшалось. Дышать становилось труднее. Женщину срочно госпитализировали. Оказалось — тяжелейшая пневмония.
«Я теперь понимаю, насколько опасно такое поведение, которое я допустила. И насколько важно, чтобы тобой занимались специалисты, потому что надо и правильно определить антибиотики, и правильно дозировки», — говорит Ольга Антипова.
Часто воспаление легких развивается как осложнение после гриппа или ОРВИ. Но не только вирусы причина болезни. В холодное время года наши легкие становятся восприимчивей, и мы буквально на лету хватаем любую инфекцию, которая вызывает воспаление легких. Часто заболевание протекает бессимптомно. И таких случаев все больше. Человек ощущает лишь легкое недомогание, даже не подозревая о том, что в организме развивается катастрофа.
«Бывают у нас пациенты по три недели, по четыре недели летают по всему миру в командировки и потом, когда уже все коллеги вокруг говорят, что сколько же ты уже будешь кашлять, иди проверься, человек идет, мы делаем КТ и говорим «поздравляем, у вас пневмония», — рассказывает врач общей практики Даниил Попов.
В запущенных случаях болезнь остановить сложнее. Функция легких молниеносно нарушается и ткань превращается в один сплошной рубец. Человек дышит, но кровь не насыщается кислородом.
«Это пациент с тяжелой пневмонией, уже шестую неделю болеет, его перевели сюда, тут же была подключена система ЭКМО», — поясняет зам. главного врача ГКБ 52 по анестезиологии и реаниматологии Сергей Царенко.
Проще говоря — «искусственное легкое». Для этого специальные трубки вставляют в крупные сосуды пациента, по ним кровь поступает в резервуар, где насыщается кислородом. Затем обратно возвращается в организм. Легкие в это время восстанавливаются. Такое лечение может длиться месяцами. Избежать опасных последствий можно, если вовремя обратиться за помощью к врачу.
«Если продолжается температура, развивается кашель, потливость, слабость, это весь симптомокомплекс, который кричит вам о том, что нужно обратиться к врачу», — подчеркивает зам. главного врача по медицинской части 52 ГКБ Инна Самсонова.
Часто мы испытываем организм на прочность. Недосыпание, стресс, курение подрывают наш иммунитет. Инфекция с легкостью проникает в организм. И единственный шанс ее остановить — это прививка от пеневмоккока, который вызывает воспаление легких.
Защитить себя от пневмонии может любой человек независимо от возраста. Но в первую очередь специалисты рекомендуют вакцинировать детей, они находятся в группе риска. Обязательно в такой защите нуждаются и пациенты с ослабленным иммунитетом, хроническими заболеваниями, а также люди старше 65 лет.
Некоторые прививкам не доверяют, а при первом чихе бегут в аптеку за антибиотиками. Но глотать таблетки наугад опасно для здоровья. Болезнь не уйдет, а устойчивость к лекарствам появится. Мы и так уже воспитали супербактерии, которые не поддаются лечению, в том числе и те, что вызывают пневмонию. Медики говорят: лучше не рисковать! Антибиотики покупать только по рецепту врача, а если уже пьете — не прерывать курс лечения.
Статьи
Пневмония у ребёнка — как заподозрить?
ПНЕВМОНИЯ (Воспаление лёгких)– одна из наиболее тяжёлых болезней органов дыхания у детей. В отличие от других ОРВИ и, так называемых, «простудных» заболеваний, при ПНЕВМОНИИ самочувствие ребёнка резко ухудшается.
Появляются такие неприятные симптомы, как вялость, недомогание, раздражительность, отказ от еды и питья, неприятный сухой кашель, повышение температуры выше 38 градусов более 3-х дней. Хотя в последние годы большое распространение получили ПНЕВМОНИИ, вызванные, так называемыми, «атипичными» возбудителями (Микоплазма пневмония, Хламидия пневмония, Хламидия трахоматис). Такие ПНЕВМОНИИ могут протекать без повышения температуры тела.
ВОЗБУДИТЕЛИ ПНЕВМОНИИ
Существует несколько основных возбудителей ПНЕВМОНИИ. Здесь колоссальную роль играет возраст ребёнка. Этим «детские» ПНЕВМОНИИ разительно отличаются от «взрослых».
В возрасте от 1 до 6 месяцев ПНЕВМОНИИ чаще всего вызваны таким микробом – Хламидия трахоматис. Они протекают без повышения температуры с сухим надсадным кашлем и одышкой. Очень характерный симптом – наличие у таких детей конъюнктивита на первом месяце жизни, а у мамы – выделений из влагалища до или после родов.
Кроме того, в этом возрасте ПНЕВМОНИИ могут быть вызваны и кишечной микрофлорой – Кишечной палочкой, Протеем, Клебсиеллой и Синегнойной палочкой. Такие ПНЕВМОНИИ протекают с повышенной температурой тела.
В возрасте с 6 месяцев до 5 лет большинство ПНЕВМОНИЙ вызываются Пневмококками и Гемофильной палочкой. Такие ПНЕВМОНИИ обычно протекают с бурным началом, высокой температурой, токсикозом, сильным кашлем, появлением крупных очагов в лёгких и могут осложняться ПЛЕВРИТОМ.
У детей с Хроническим тонзиллитом патогенный Гемолитический Стрептококк (БСГА) из миндалин по лимфатическим сосудам может перемещаться в лёгкие с развитием ПНЕВМОНИИ. Клиническая картина также будет очень бурной, а очаги в лёгких могут быть с двух сторон при такой ПНЕВМОНИИ.
Дети с 6 до 18 лет болеют как Пневмококковыми ПНЕВМОНИЯМИ (55%), так и ПНЕВМОНИЯМИ, вызванными атипичными микробами – Микоплазмами и Хламидиями (45%). Такие ПНЕВМОНИИ протекают с нормальной температурой, конъюнктивитом, покраснением в горле (фарингитом) и увеличением шейных лимфоузлов. Состояние ребёнка обычно не очень тяжёлое, что приводит к позднему обращению к врачу.
Почему для нас, врачей-педиатров, так важно понимать, каким микробом вызвана ПНЕВМОНИЯ? От вида возбудителя напрямую зависит выбор антибактериального препарата. Мы должны понимать, что ПНЕВМОНИЯ не лечится противовирусными препаратами и сиропами от кашля.
КАКИЕ СИМПТОМЫ ДОЛЖНЫ НАСТОРОЖИТЬ РОДИТЕЛЕЙ И ЗАПОДОЗРИТЬ ПНЕВМОНИЮ?
1. Высокая температура, вялость, отказ от еды и питья, бледность кожи.
2. Появление кашля у грудного ребёнка после срыгиваний и попёрхиваний (надо исключить, так называемую, аспирационную ПНЕВМОНИЮ)
3. У ребёнка с ОРВИ на фоне улучшения самочувствия на 5-7-ой день болезни резкое ухудшение самочувствия – усиление кашля, повышение температуры, появление одышки.
4. Попросите ребёнка с кашлем подышать глубоко. При ПНЕВМОНИИ он начнёт «закашливаться».
МЕТОДЫ ДИАГНОСТИКИ ПНЕВМОНИИ
1. Врач услышит асимметричные мелкопузырчатые хрипы в лёгких (так называемую, крепитацию – звук, похожий на похрустывание снега при ходьбе).
2. Рентгенография (участки затемнения в лёгочной ткани)
3. Анализ крови (Лейкоцитоз, СОЭ, лейкоцитарная формула)
ПРОФИЛАКТИКА ПНЕВМОНИИ
1. Укрепление иммунитета, закаливание
2.Вакцинация против Пневмококка — ПНЕВМО-23, ПРЕВЕНАР. Против Гемофильной палочки — АКТ- ХИБ, ХИБЕРИКС.
ВНИМАНИЕ!!! После перенесённой ПНЕВМОНИИ ребёнку необходим курс восстановления – Витамины, Пробиотики, Галокамера, Кислородотерапия.
Будьте здоровы!!!
Атипичная пневмония (ходьба): лечение и ведение
Обзор
Что такое «ходячая» пневмония?
«Ходячая» пневмония — легкая форма пневмонии (инфекция легких). Этот немедицинский термин стал популярным описанием, потому что вы можете чувствовать себя достаточно хорошо, чтобы гулять, выполнять свои повседневные дела и даже не осознавать, что у вас пневмония.
В большинстве случаев пневмония при ходьбе вызывается атипичными бактериями под названием Mycoplasma pneumoniae , которые могут жить и расти в носу, горле, дыхательном горле (трахее) и легких (дыхательных путях).Лечится антибиотиками.
Ученые называют ходячую пневмонию, вызванную микоплазмой, «атипичной» из-за уникальных свойств самих бактерий. Несколько факторов, которые делают его нетипичным, включают:
- Легкие симптомы
- Естественная резистентность к лекарствам, которые обычно используются для лечения бактериальных инфекций
- Часто ошибочно принимают за вирус из-за отсутствия типичной клеточной структуры других бактерий
Существуют ли другие типы атипичных пневмоний?
Да.Другие типы атипичной пневмонии включают:
Чем пешеходная пневмония отличается от «обычной» пневмонии?
Ходячая пневмония отличается от типичной пневмонии несколькими способами, в том числе:
- Пневмония при ходьбе — более легкая форма пневмонии.
- Пневмония при ходьбе обычно не требует постельного режима или госпитализации.
- Пневмония при ходьбе обычно вызывается Mycoplasma pneumoniae . Типичная пневмония чаще всего вызывается стрептококковой пневмонией, вирусом гриппа (гриппа) или риновирусом.
Насколько распространена пневмония при ходьбе?
На Mycoplasma pneumoniae приходится от 10 до 40 процентов случаев внебольничной пневмонии (пневмония, полученная вне медицинских учреждений).
Пневмония при ходьбе может возникнуть в любое время года, но чаще всего она возникает осенью и зимой.
Заразна ли пневмония при ходьбе? Если да, то как он распространяется и кто подвергается наибольшему риску?
Да, ходячая пневмония, вызванная Mycoplasma pneumoniae , заразна (передается от человека к человеку).Когда инфицированный человек кашляет или чихает, крошечные капельки, содержащие бактерии, переносятся по воздуху и могут быть вдохнуты другими людьми, находящимися поблизости.
Инфекция может легко распространяться в людных или общих жилых помещениях, таких как дома, школы, общежития и дома престарелых. Как правило, он чаще поражает молодых людей и детей школьного возраста, чем пожилых людей.
Риск развития тяжелой пневмонии еще выше среди тех, у кого есть респираторные заболевания, такие как:
Как долго я заразен ходячей пневмонией?
Если у вас ходячая пневмония, вызванная вирусом Mycoplasma pneumoniae , вы можете считаться заразным от двух до четырех недель до появления симптомов (так называемый инкубационный период).В течение этого времени вы не заметите, что вы заразны и распространяете пневмонию. Как только симптомы начнутся, вы остаетесь заразным до тех пор, пока симптомы не исчезнут.
Симптомы и причины
Что вызывает ходячую пневмонию?
Пневмония при ходьбе чаще всего вызывается бактериями Mycoplasma pneumoniae .
Каковы симптомы ходячей пневмонии?
Симптомы ходячей пневмонии включают:
- Ангина (фарингит)
- Чувство усталости (утомляемость)
- Боль в груди
- Легкий озноб
- Субфебрильная температура
- Постоянный кашель, который может быть сухим или с выделением слизи
- Чихание
- Головная боль
Симптомы ходячей пневмонии могут проявляться медленно, через одну-четыре недели после заражения.На более поздних стадиях болезни симптомы могут ухудшиться, температура может повыситься, а при кашле может появиться обесцвеченная мокрота (слизь).
Диагностика и тесты
Как диагностируется ходячая пневмония?
Ваш врач спросит вас о ваших симптомах, о том, как долго они у вас есть, и есть ли у других членов семьи или людей, с которыми вы регулярно общаетесь, похожие симптомы. Он или она послушает ваши легкие с помощью стетоскопа, чтобы проверить, нет ли аномальных звуков дыхания.Ваш врач может назначить рентген грудной клетки, чтобы определить, есть ли у вас инфекция в легких. Ваша кровь или слизь могут быть проверены, чтобы определить, вызвана ли ваша пневмония Mycoplasma pneumoniae , другими бактериями, вирусом или грибком.
Ведение и лечение
Как лечится ходячая пневмония?
Пневмония при ходьбе обычно протекает в легкой форме, не требует госпитализации и лечится антибиотиками (если ваш врач считает, что ваши симптомы вызывают бактерии).Эффективны несколько типов антибиотиков. Антибиотики, которые используются для лечения ходячей пневмонии, вызванной M ycoplasma pneumoniae , включают:
- Макролидные антибиотики: Макролидные препараты являются предпочтительным лечением для детей и взрослых. Макролиды включают азитромицин (Zithromax®) и кларитромицин (Biaxin®). За последнее десятилетие некоторые штаммы Mycoplasma pneumoniae стали устойчивыми к макролидным антибиотикам, возможно, из-за широкого использования азитромицина для лечения различных заболеваний.
- Фторхинолоны: Эти препараты включают ципрофлоксацин (Cipro®) и левофлоксацин (Levaquin®). Фторхинолоны не рекомендуются детям младшего возраста.
- Тетрациклины: В эту группу входят доксициклин и тетрациклин. Они подходят взрослым и детям постарше.
Часто можно также принимать безрецептурные лекарства, чтобы облегчить симптомы заложенности носа, кашля и разжижения слизи в груди. Если у вас жар:
- Пейте больше жидкости
- Остальное
- Принять лекарство
Профилактика
Как предотвратить ходячую пневмонию?
К сожалению, вакцины для предотвращения пешеходной пневмонии, вызываемой Mycoplasma pneumoniae, отсутствуют. Даже если вы вылечились от ходячей пневмонии, вы не приобретете иммунитет, поэтому в будущем можно снова заразиться.
Советы по профилактике пневмонии при ходьбе включают:
- Прикрывайте нос и рот салфеткой, когда чихаете или кашляете. Если салфетки нет, чихните или кашляйте на внутреннюю сторону локтя или рукава. Никогда не чихайте и не кашляйте руками. Поместите использованные салфетки в корзину для мусора.
- Часто мойте руки теплой водой с мылом в течение не менее 20 секунд.Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе.
- Носите маску рядом с больными людьми, если у вас респираторные заболевания (например, астма, бронхит, эмфизема) или другие хронические заболевания (болезни сердца, печени или почек, или диабет), которые могут сделать пневмонию еще более опасной для вас.
- Сделайте ежегодную прививку от гриппа. Бактериальная пневмония может развиться после перенесенного гриппа.
- Спросите своего врача о пневмококковой вакцине.Доступны два типа вакцин: Prevnar 13® и Pneumovax 23®. Каждая вакцина рекомендована людям в разном возрасте или людям с повышенным риском пневмококковой инфекции, включая пневмонию.
Перспективы / Прогноз
Когда я почувствую себя лучше, если у меня ходячая пневмония?
Большинство людей с ходячей пневмонией чувствуют себя лучше после нескольких дней приема антибиотиков. Ваш кашель может продолжаться несколько недель.
Кашель и пневмония во время коронавируса
Стоя в очереди возле продуктового магазина в Сиэтле, почти перед ним, на расстоянии шести футов от человека передо мной, я начинаю немного паниковать.Из-под маски я пытаюсь сдержать кашель. Густая пыльца в воздухе, и я убежден, что действительно могу видеть крошечные уворачивающиеся шарики пыльцы, приближающиеся ко мне.
Мои выделения из носа и зуд пазух сговорились против меня. Чем больше я стараюсь не кашлять, тем сильнее сжимаюсь в горле и расширяюсь в легких, поскольку я предвкушаю неизбежное и надеюсь, что одного кашля хватит, пароксизмы не настигнут меня, и меня не вынудят выйти из строя после того, как я уже ждал минут 20.
Кашель — чрезвычайно эффективный способ передачи SARS-CoV-2, штамма коронавируса, вызывающего Covid-19. Выбрасывая капли со скоростью около 50 миль в час, кашель является спонтанным рефлексом, который помогает защитить дыхательные пути и легкие от нежелательных раздражителей и патогенов. Это также эффективный способ распространения болезней, что является преимуществом для респираторных вирусов, которым для размножения необходимы клетки-хозяева.
объявление
Во всем мире кашель является наиболее частой причиной посещения первичной медико-санитарной помощи и имеет широкий дифференциальный диагноз, который включает, помимо прочего, инфекции верхних дыхательных путей, астму, аллергию, гастроэзофагеальный рефлюкс, постназальную капельницу и нижние дыхательные пути. инфекции тракта, такие как пневмония.А теперь, конечно же, Covid-19.
Кашель также является ключевым компонентом диагностики пневмонии у детей в условиях ограниченных ресурсов в странах с низким и средним уровнем доходов. Если ребенок кашляет или испытывает затрудненное дыхание, в соответствии с рекомендациями Всемирной организации здравоохранения рекомендуется подсчитывать количество дыхательных движений ребенка, и, если показатель превышает пороговые значения, установленные для возраста, у ребенка должна быть диагностирована пневмония.
объявление
«Подсчитать частоту дыхания сложно, и никто этого не делает», — сообщает коллега из Лесото.Это правда. Как известно, это не только сложно сделать, но и может быть неточно, как писали мы с несколькими коллегами в American Journal of Respiratory and Critical Care Medicine.
«А что на самом деле говорит вам счет дыхания?» — размышляет коллега-педиатр-анестезиолог, который зарабатывает себе на жизнь дыханием своих пациентов. Единичное измерение частоты дыхания вряд ли даст четкий диагноз пневмонии. Есть много причин, по которым ребенок может дышать быстрее, чем обычно, которые не имеют ничего общего с пневмонией, включая другие инфекции, физическое напряжение, беспокойство, стресс и этот список можно продолжить.Даже здоровые дети могут соответствовать установленному Всемирной организацией здравоохранения порогу учащенного дыхания для пневмонии. Тем не менее, когда мы спрашиваем о кашле или затрудненном дыхании и пытаемся подсчитать количество вдохов, мы сталкиваемся с диагнозом пневмония в условиях ограниченных ресурсов.
Пневмония является ведущей инфекционной причиной смерти детей и взрослых во всем мире. Каждый год он убивает больше детей, чем ВИЧ, туберкулез и малярия вместе взятые. Несмотря на глобальное бремя пневмонии, медицинское сообщество все еще не может точно и эффективно диагностировать ее.По-прежнему вызывает недоумение, почему в наши дни — составив карту человеческого генома, размышляя о колонизации Марса и ожидая разработки вакцины против SARS-CoV-2 — мы не можем придумать более эффективных способов диагностики пневмонии, чем подсчет дыханий у детей.
Во время разговора с коллегой, который работает в педиатрическом отделении неотложной помощи в Чикаго, я спрашиваю, изменила ли пандемия Covid-19 то, как он диагностирует пневмонию. Он говорит, что ничего не изменилось, кроме того, что сейчас он проходит тестирование на Covid-19.Коллеги из Лесото (последней страны Африки, зарегистрировавшей свой первый случай Covid-19 13 мая) и Малави (первые случаи зарегистрированы 2 апреля) также отмечают, что в их странах мало что изменилось.
Не следует недооценивать проблемы диагностики пневмонии, отчасти потому, что эта инфекция может быть вызвана различными видами бактерий, вирусов, простейших, грибов и их комбинаций. В отличие от малярии или ВИЧ, для которых существуют быстрые диагностические тесты, нацеленные на обнаружение определенного патогена, нет быстрых диагностических тестов на пневмонию.Выявление патогенов в мазках из носа, рта и горла может выявить инфекции, ограниченные верхними дыхательными путями. Получение адекватного образца ткани или жидкости из нижних дыхательных путей у ребенка не всегда возможно, учитывая, что процедура является инвазивной, и даже после получения образца нет гарантии, что болезнетворный патоген будет восстановлен.
Рентген грудной клетки и другие виды визуализации не идеальны. Даже когда получаются высококачественные изображения и обученные рецензенты могут прийти к единому мнению о том, что они видят, в характеристиках различных заболеваний легких имеется существенное совпадение, что может привести к ошибочной классификации.Более того, визуализация не может определить патоген, вызывающий проблему.
Таким образом, когда у ребенка кашель или другие респираторные симптомы, медицинским работникам часто остается только предположить, есть ли у ребенка пневмония и, если да, то какой патоген является наиболее вероятным с учетом клинических проявлений и местной эпидемиологии. . Неизбежно, пневмонию пропускают, неправильно диагностируют и плохо лечат.
Даже в Соединенных Штатах, где пневмония является основной причиной госпитализации детей, а медицинские расходы оцениваются почти в 1 миллиард долларов (и превышают 10 миллиардов долларов для взрослых), существует потребность в новых диагностических инструментах.Несмотря на использование современных комплексных диагностических методов в проекте Центров по контролю и профилактике заболеваний по этиологии пневмонии в сообществе, крупном популяционном исследовании внебольничной пневмонии в США, патоген не был обнаружен у большинства взрослых пациентов с пневмонией. У детей были выявлены множественные патогены (хотя в основном в верхних дыхательных путях, а не в легких). Эти результаты подчеркивают необходимость в чувствительной, недорогой и быстрой диагностике для точного обнаружения и различения возбудителей пневмонии.
В странах с ограниченными ресурсами , неадекватное снабжение или отсутствие лабораторных и клинических возможностей визуализации и, что еще более важно, обученных медицинских работников затрудняют диагностику пневмонии. Из-за этого ребенок с учащенным дыханием на фоне кашля или затрудненного дыхания считается больным пневмонией и эмпирически лечится антибиотиками.
Это могло бы сработать, если бы большинство инфекций были бактериальными, но эпидемиология пневмонии меняется, и респираторные вирусы все чаще становятся наиболее часто обнаруживаемой причиной пневмонии.Антибиотики не могут лечить вирусные инфекции и при неправильном применении могут способствовать возникновению устойчивости к противомикробным препаратам. Однако отказ от лечения бактериальной пневмонии антибиотиками может привести к смерти.
Нам нужна более качественная диагностика пневмонии у детей и взрослых. Несколько групп работают над новыми, включая панели биомаркеров, мультимодальные устройства и УЗИ легких с помощью искусственного интеллекта, но необходимы дополнительные инновации. Смертность от пневмонии не снижается такими же темпами, как смертность от других инфекционных заболеваний, в основном из-за десятилетий недостаточного инвестирования, особенно в улучшение диагностики и лечения.
Этот раз Covid-19, когда кашель похож на извращенно ненадежную канарейку в угольной шахте, должен стать для нас возможностью повысить осведомленность о пневмонии в целом. Ускоряя инвестиции в диагностику пневмонии следующего поколения, Covid-19 может открыть двери для новых способов лечения и профилактики пневмонии.
Эми Сара Гинзбург — врач и эпидемиолог из Сиэтла, которая проводит клинические исследования в условиях ограниченных ресурсов.
Инфекции грудной клетки — Better Health Channel
Инфекция грудной клетки — это инфекция, поражающая ваши легкие либо в более крупных дыхательных путях (бронхит), либо в меньших воздушных мешочках (пневмония).Наблюдается скопление гноя и жидкости (слизи), а дыхательные пути опухают, что затрудняет дыхание.
Инфекции грудной клетки могут поражать людей любого возраста. Наибольшему риску подвержены маленькие дети и пожилые люди, а также больные и курильщики. Инфекция грудной клетки может быть серьезной для этих людей.
Симптомы инфекций грудной клетки
Пневмония чаще встречается зимой и весной. Это может произойти внезапно или медленно в течение нескольких дней. Симптомы будут зависеть от вашего возраста, причины и серьезности инфекции, а также любых других медицинских проблем, которые могут у вас возникнуть.Симптомы включают:
- Учащенное или затрудненное дыхание
- Кашель с мокротой коричневого или зеленого цвета
- Лихорадка (потливость, дрожь, озноб)
- Плохое самочувствие
- Синий цвет вокруг губ (цианоз)
- Боль в желудке
- Боль в груди
- Головные боли
- Общие боли
- Потеря аппетита
- У ребенка может быть рвота, диарея, раздражительность или сонливость.
Причины инфекций грудной клетки
Основные причины включают:
- Вирус A
- Бактерии
- Микоплазма (особый вид бактерий).
Диагностика инфекций органов дыхания
Ваш врач может назначить несколько анализов, которые могут включать:
- Рентген грудной клетки
- Образец вашей мокроты
- Анализы крови.
Лечение инфекций грудной клетки
Большинство людей с бронхитом можно лечить дома и полностью выздороветь. Оценка степени тяжести пневмонии сложна. Некоторых пациентов можно лечить дома с помощью простых антибиотиков. Пациентам с тяжелой формой заболевания может потребоваться госпитализация в отделение интенсивной терапии, и их болезнь может быть опасной для жизни.
Варианты лечения включают:
- Ваш врач посоветует вам, какие лекарства вам понадобятся, чтобы справиться с этим приступом.
- Некоторых людей необходимо госпитализировать для дальнейшего лечения, особенно детей раннего возраста и пожилых людей, которые подвергаются большему риску серьезных осложнений.
- Обратитесь к местному врачу в течение 48 часов, особенно если вы не улучшаете состояние, и еще раз через шесть недель, чтобы убедиться, что вы полностью выздоровели.В это время может потребоваться рентген грудной клетки.
Забота о себе дома
Если у вас бактериальная инфекция грудной клетки, вы должны почувствовать себя лучше через 24–48 часов после начала приема антибиотиков. Вы можете кашлять несколько дней или недель. При других типах инфекций грудной клетки выздоровление более постепенное. Некоторое время вы можете чувствовать слабость и вам потребуется более длительный постельный режим.
Руководствуйтесь своим врачом, но общие рекомендации по уходу за собой включают:
- Принимайте лекарства в соответствии с указаниями.Даже если почувствуете себя лучше, закончите курс антибиотиков.
- Пейте много жидкости.
- Отдохнуть несколько дней.
- Устройтесь на ночь на пару подушек — так вам будет легче заснуть.
- Бросьте курить, по крайней мере, пока вы не почувствуете себя лучше, если вы не можете бросить курить на этом этапе.
- Обратитесь к местному врачу, если у вас есть какие-либо проблемы или вопросы.
- Обратитесь к местному врачу или в отделение неотложной помощи ближайшей больницы, если у вас (или вашего ребенка) проблемы с дыханием, высокая температура или ухудшение самочувствия.
Доступна вакцина
Имеются вакцины для снижения риска некоторых типов инфекций грудной клетки. Некоторым группам людей, таким как пожилые люди и люди с хроническими заболеваниями, можно сделать прививку от одного из наиболее распространенных типов бактериальной пневмонии. Для детей используется другая вакцина. Пожилым людям и людям с хроническими заболеваниями рекомендуется делать прививку от гриппа каждый год до наступления зимы, поскольку грипп может осложниться пневмонией. Обратитесь к врачу за дополнительной информацией.
Где получить помощь
- Ваш врач
- МЕДСЕСТРА по вызову Тел. 1300 60 60 24 — для получения экспертной медицинской информации и совета (24 часа, 7 дней)
- Отделение неотложной помощи ближайшей больницы
- В экстренных случаях всегда звоните по телефону Triple Zero (000)
- Австралийский фонд легких тел. 1800 654 301
- Quitline Тел. 13 7848 (13 ВЫЙТИ)
Инфекции грудной клетки | Asthma UK
Как инфекции грудной клетки влияют на симптомы астмы?
Как отличить симптомы астмы от инфекции грудной клетки?
Как мне позаботиться о моей астме, если у меня инфекция грудной клетки?
Диагностика инфекции грудной клетки
Лечение инфекции грудной клетки
Я прошел курс лечения инфекции грудной клетки, но симптомы не исчезли.Что мне теперь делать?
Как я могу предотвратить еще одну инфекцию грудной клетки?
Как инфекции грудной клетки влияют на симптомы астмы?
Если у вас астма, у вас может быть повышенный риск заражения грудной инфекцией. Инфекции грудной клетки также могут усугубить симптомы астмы, поскольку вызывают воспаление дыхательных путей.
Астма вызывает воспаление дыхательных путей. Если у вас инфекция грудной клетки, такая как пневмония или бронхит, это может усугубить воспаление, а также вызвать:
- кашляет
- хрипит
- одышка.
Как определить разницу между симптомами астмы и инфекцией грудной клетки?
Некоторые симптомы инфекции грудной клетки могут быть похожи на симптомы астмы. Это может затруднить определение того, есть ли у вас инфекция грудной клетки или симптомы астмы ухудшаются.
Если у вас есть некоторые или все из этих симптомов, возможно, у вас инфекция грудной клетки:
- Кашель влажный с желтой или зеленой мокротой
- Свистящее дыхание или одышка
- Боль или дискомфорт в груди
- Высокая температура 38 градусов и выше
- Боль в мышцах
- Усталость
- Головная боль
Высокая температура также может быть признаком COVID-19, поэтому важно как можно скорее пройти тест, если у вас есть какие-либо из основных симптомов.Для получения дополнительных советов посетите веб-сайт NHS.
Как мне лечить астму, если у меня инфекция грудной клетки?
Если вы заразились инфекцией грудной клетки, самое важное, что вам следует сделать, это:
Это снизит вероятность приступа астмы, вызванного инфекцией грудной клетки.
Очень важно правильно использовать превентивный ингалятор, чтобы лекарство попало прямо в легкие. Посмотрите видео о том, как правильно пользоваться ингалятором.
Если симптомы астмы вас действительно беспокоят, вы также можете принять ингалятор с облегчением при появлении симптомов астмы. Если у вас инфекция грудной клетки, возможно, вам придется использовать ингалятор с облегчением чаще, чем обычно.
Это должно помочь в краткосрочной перспективе, но если вам нужно использовать ингалятор чаще, чем обычно, обратитесь за неотложной медицинской помощью. Вам также следует проконсультироваться с врачом, если ваш ингалятор для облегчения не действует в течение четырех часов.
Диагностика инфекции грудной клетки
Если у вас астма и вы подозреваете, что у вас инфекция грудной клетки, обязательно сообщите своему врачу:
- о симптомах астмы
- насколько хорошо работают ваши ингаляторы
- что показывают ваши показания пикового расхода
- , если ваша пиковая скорость потока улучшилась после приема ингалятора.
Если у вас не диагностировали астму и вы кашляли более трех недель, возможно, у вас астма или другое заболевание легких, а не инфекция грудной клетки. Чтобы получить правильное лечение, важно поставить правильный диагноз.
Видео: Инфекции грудной клетки и астма
Медсестра из Великобритании по астме Сюзанна объясняет, как оставаться здоровым, если у вас астма и у вас инфекция грудной клетки
0:00
Инфекции грудной клетки могут быть настоящей болью, заставляя вас чувствовать себя ужасно …
… И мешать работе и социальной жизни.Если у вас астма, они также могут усугубить симптомы астмы.
… И мешать работе и социальной жизни. Если у вас астма, они также могут усугубить симптомы астмы.
Вот почему лучшее, что вы можете сделать, — это принять превентивный ингалятор, поскольку он успокаивает воспаление в дыхательных путях. Ежедневный прием в соответствии с предписаниями уменьшит симптомы астмы и сделает инфекцию грудной клетки более терпимой.
Инфекции грудной клетки имеют симптомы, похожие на симптомы астмы, такие как кашель, хрипы и одышка.Это может затруднить определение того, есть ли у вас инфекция грудной клетки или ухудшаются ли симптомы астмы.
Самый большой показатель инфекции грудной клетки — высокая температура — 38 градусов и выше.
Если у вас есть некоторые или все из этих симптомов, это может быть инфекция грудной клетки:
Температура 38 градусов и выше
Сильный влажный кашель
Множество густой желтой или зеленой мокроты, которая может иметь неприятный запах »
Боль или дискомфорт в груди
Головная боль
Боль в мышцах
Или усталость
Если инфекция грудной клетки усугубляет симптомы астмы.Иногда ваш врач может назначить вам курс стероидов для лечения обострения.
Если ваше успокаивающее лекарство не действует в течение четырех часов
Если астма будит вас по ночам
Если вы чувствуете, что инфекция грудной клетки прошла, но симптомы астмы, такие как сухой кашель или одышка, по-прежнему сохраняются.
Лечение инфекции грудной клетки
Если инфекция грудной клетки усугубляет симптомы астмы, врач может назначить вам курс стероидных таблеток или внести изменения в принимаемые вами ингаляционные лекарства для лечения обострения.
Ваш врач, вероятно, сможет сказать, нужны ли вам антибиотики, хотя он может отправить образец вашей мокроты для анализа.
Если они не уверены, они могут дать вам «отсроченный рецепт» антибиотиков, то есть принимать их следует только в том случае, если через несколько дней вы не почувствуете себя лучше. Большинство инфекций грудной клетки вызываются вирусами, которые нельзя вылечить антибиотиками.
Вирусные инфекции грудной клетки не поддаются лечению антибиотиками. Может возникнуть соблазн попросить антибиотики «на всякий случай», потому что вы хотите избавиться от симптомов.Но важно, чтобы вы принимали антибиотики только в том случае, если они вам действительно нужны.
Я лечился от инфекции грудной клетки, но симптомы не исчезли. Что мне теперь делать?
Кашель от инфекции грудной клетки обычно является последним симптомом, который проходит и может длиться до трех недель, даже после лечения. Если после того, как инфекция в грудной клетке прошла, вы обнаружите, что у вас все еще кашель, это может быть признаком воспаления дыхательных путей, поэтому стоит обратиться к врачу.
Вам также следует обратиться к врачу, если:
- ваша астма будит вас ночью
- вы чувствуете, что инфекция в грудной клетке прошла, но симптомы астмы сохраняются три или более раз в неделю
- Ваша инфекция грудной клетки не проходит полностью после курса лечения.
Вам следует позвонить по телефону 111 или 999, если вы:
- Вы чувствуете, что симптомы инфекции грудной клетки ухудшаются в любой момент
- поднялась температура
- задыхается еще больше
- Развиваются боли в груди
- начинает кашлять кровью.
Как я могу предотвратить еще одну инфекцию грудной клетки?
Невозможно полностью избежать инфекций грудной клетки, но есть несколько вещей, которые вы можете сделать, чтобы снизить риск их заражения.
Принимайте меры для сохранения здоровья
Вы можете сделать это, изменив свой образ жизни, например:
Избегайте простуды и гриппа
Постарайтесь защитить себя от других инфекций, таких как простуда и грипп, так как это снизит вероятность заражения грудной клетки.На нашей странице о простуде и гриппе есть множество практических идей, которым вы можете следовать, чтобы защитить себя от них.
Последнее обновление: ноябрь 2020 г.
Следующее рассмотрение должно быть выполнено в ноябре 2023 г.
Сделайте пожертвование сегодня и помогите сделать 3 замечательные вещи для людей с астмой
Миссия
Asthma UK — остановить приступы астмы и вылечить астму. Мы делаем это, финансируя ведущие мировые исследования, проводя кампании по улучшению медицинского обслуживания и поддерживая людей, чтобы снизить риск потенциально опасного для жизни приступа астмы.Вы поможете нам сделать все это и даже больше?
Да, давай
Бронхит или пневмония: в чем разница?
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Ваш кашель не проходит, и вы чувствуете себя несчастным.У тебя бронхит? Это пневмония? Как вы можете сказать?
Бронхит — это воспаление бронхиального дерева, которое представляет собой серию трубок в виде дерева, по которым воздух попадает в легкие. Эти трубки набухают и наполняются слизью при заражении, что затрудняет дыхание.
Бронхит обычно вызывается вирусом, но также может быть вызван бактериями.
Если у вас бронхит, ваши симптомы могут включать кашель с выделением слизи, хрипы, боль в груди, одышку и низкую температуру.
Пневмония — это инфекция, которая может поселиться в одном или обоих легких. Хотя пневмония может быть вызвана бактериями, вирусами и грибками, бактерии являются наиболее частой причиной.
Пневмония заставляет воздушные мешочки в легких наполняться жидкостью. Симптомы, сопровождающие болезнь, включают кашель, жар, озноб и затрудненное дыхание.
Бактериальная пневмония может очень быстро вызвать серьезное заболевание, поэтому очень важно быстро получить медицинскую помощь и лечиться антибиотиками.Однако, по данным Американской ассоциации легких, около трети случаев пневмонии в США ежегодно вызываются вирусами. Вирусная пневмония не лечится антибиотиками.
«Обычно нет отдельных симптомов, по которым можно отличить пневмонию от бронхита, потому что они обычно совпадают с кашлем, лихорадкой, а иногда и затрудненным дыханием», — говорит помощник врача Брианна Вел, штат Пенсильвания.
К счастью, рентген грудной клетки может показать видимую разницу между тем, как выглядят легкие при бронхите и пневмонии.Посмотрите, как Телятина рассказывает о том, как отличить эти две болезни.
Нажмите кнопку воспроизведения, чтобы посмотреть видео или прочитать его стенограмму.
Обычно нет четких симптомов, по которым можно отличить пневмонию от бронхита, потому что они обычно совпадают с кашлем, лихорадкой, а иногда и с затрудненным дыханием.
Для того, чтобы отличить бронхит от пневмонии, обычно требуется рентгеновский снимок, рентгенограмма грудной клетки, чтобы определить, есть ли на рентгенограмме грудной клетки признаки уплотнения или инфильтрата.Если это обнаружено, обычно это больше соответствует пневмонии. На рентгенограмме грудной клетки бронхит действительно не показывает никаких конкретных результатов. Так что это определенно один из способов отличить бронхит от пневмонии. Есть еще несколько вещей; иногда, когда частота дыхания более учащена, это обычно бывает при пневмонии, а также при лихорадке, хотя вы можете найти это в обоих случаях, обычно чаще бывает и с пневмонией, но, опять же, это может быть также и бронхит.
Она отмечает, что очень легко спутать бронхит и пневмонию, потому что симптомы часто одинаковы.Основное различие между ними заключается в том, что бронхит чаще всего вызывается вирусом, а пневмония чаще всего вызывается бактериями. Это важно не только для постановки диагноза, но и для лечения.
Watch Veal расскажет о том, как легко спутать бронхит и пневмонию.
Нажмите кнопку воспроизведения, чтобы посмотреть видео или прочитать его стенограмму.
Очень легко спутать бронхит и пневмонию, ведь у них такое сходство. Когда вы начинаете говорить о кашле, иногда бывает затрудненное дыхание, иногда жар, поэтому бывает очень сложно отличить бронхит от пневмонии.
«Пневмонию нужно лечить антибиотиками, поэтому вам следует обращаться за лечением, когда у вас беспокоит кашель, или у вас одышка, или если у вас жар», — заключает Вел.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Breanna Veal, PA-C, Associated Specialists of Internal Medicine; Американская академия семейных врачей; Американская ассоциация легких; Национальные институты здравоохранения
бессимптомных случаев COVID-19 могут иметь временное повреждение легких: козы и газировка: NPR
Компьютерная томография грудной клетки 66-летнего мужчины выявила пятнистые округлые туманные пятна в легких.У него был положительный результат на коронавирус, и у него возникла одышка.
Стивен Ниделл / Science Source
Даже если кто-то инфицирован новым коронавирусом и остается бессимптомным — без кашля, лихорадки, усталости и других общих признаков инфекции, это не означает, что коронавирус не приносит вреда. Вирус все еще может причинять легкий, хотя и обратимый, вред легким.
Новая статья в журнале Nature Medicine, опубликованная 18 июня, документирует клиническую картину бессимптомных инфекций. Было обнаружено, что у многих из исследованных людей развились признаки незначительного воспаления легких — сродни ходячей пневмонии — при отсутствии других симптомов коронавируса.
Исследование показывает, что отсутствие симптомов не всегда означает отсутствие повреждений в чьем-то теле; последующие исследования помогут исследователям оценить потенциальные долгосрочные воздействия.Это также демонстрирует, что тщательное изучение новых коронавирусных инфекций может пролить свет на то, как действуют другие респираторные заболевания: бессимптомные носители вируса гриппа или простуды мало изучены, поэтому неясно, является ли задокументированное воспаление типичным иммунным ответом или специфическим для новый коронавирус.
Процент людей с бессимптомными инфекциями неясен. «По оценкам, от 6% до 41% населения могут быть инфицированы, но не иметь симптомов», — заявила 9 июня Мария Ван Керхове, высокопоставленный чиновник Всемирной организации здравоохранения.
Бессимптомных носителей коронавируса трудно найти и изучить, потому что люди обычно проходят тестирование на коронавирус, только если они думают, что он может быть у них. И у некоторых людей, которые сначала кажутся бессимптомными, позже развиваются классические симптомы, такие как высокая температура, усталость и затрудненное дыхание.
Газета Nature Medicine анализирует 37 бессимптомных случаев, выявленных в результате усилий по отслеживанию и тестированию контактов районных центров по контролю и профилактике заболеваний Ваньчжоу в центральном Китае, которые с февраля по ранний апрель.
Больные без симптомов заболевания госпитализированы для наблюдения. Пятьдесят семь процентов показали аномалии легких на компьютерной томографии, методе чувствительной визуализации, позволяющем получить трехмерное изображение легких. У некоторых были «полосатые тени», а у других — «матовое помутнение» — явные признаки воспаления в легких.
«Обнаружение такого количества бессимптомных пациентов с такими значительными изменениями на компьютерной томографии довольно удивительно, — говорит доктор Элвин Инг, профессор респираторной медицины в Университете Маккуори, который не принимал участия в исследовании.Это показывает, что даже люди без внешних признаков инфекции могут испытывать временное повреждение легких. Это согласуется с закономерностью, которую он наблюдал при лечении пациентов с COVID-19: «Симптомы недооценивают тяжесть заболевания». Другими словами, коронавирус часто воздействует на организм человека более серьезно, чем предполагают его симптомы — или их отсутствие.
Результаты согласуются с результатами нескольких исследований с участием бессимптомных пациентов в Китае, которые показали, что у многих из них могут развиваться поражения легких, несмотря на отсутствие внешних симптомов, — говорит д-р.Дженнифер Тейлор-Кузар, пульмонолог из Национального еврейского здравоохранения в Денвере, не связана с газетой. «Вероятно, по крайней мере при этой болезни, это довольно распространено», — говорит она.
Врачи в Нью-Йорке наблюдали похожие модели. Доктор Хорхе Меркадо, пульмонолог и врач интенсивной терапии в больнице Лангоне Нью-Йоркского университета в Бруклине, не имеющий отношения к исследованию, говорит, что он видел много случаев, когда пациент приходил в больницу по поводу проблемы, не связанной с COVID-19, и давал положительный результат. для коронавируса.«Эти пациенты превратились в то, что иллюстрирует эта статья, а именно [их коронавирусные инфекции] вызывают пневмонию, вызывая воспалительные изменения», — говорит он.
Тем не менее, Тейлор-Кузар предупреждает, что исследователи изучают новый коронавирус более интенсивно, чем другие респираторные заболевания. «Обычно, если у кого-то нет симптомов [с вирусом простуды или гриппа], мы даже никогда не увидим его», — говорит она, — «и мы никогда не подумаем о том, чтобы сделать ему компьютерную томографию». Таким образом, нет сопоставимых данных, чтобы сказать, являются ли аномалии легких специфичными для бессимптомных носителей коронавируса или распространены среди респираторных вирусов.
Паттерны заболевания легких, наблюдаемые на компьютерной томографии, могут быть вызваны несколькими факторами. «Это может быть небольшое количество жидкости в легких, иногда немного крови в легком, а иногда просто небольшой участок воспаления в легком», — говорит д-р Нил Шлюгер, руководитель отделения легочной медицины, аллергии и реанимации в больнице. Медицинский центр Колумбийского университета. «Когда я смотрю на эти изображения, я вижу то, что мне кажется небольшими участками воспаления, которые мы наблюдаем при многих видах легочных инфекций».
В бессимптомных случаях с легким воспалением легких и отсутствием других признаков заболевания пульмонологи говорят, что они, скорее всего, быстро избавятся от инфекции и не увидят длительного повреждения легких.
«Я подозреваю, что если вы проследите за этими бессимптомными людьми в течение нескольких месяцев, большинство их компьютерных томографов будет совершенно нормальным, если только у них не появятся симптомы позже», — говорит Тейлор-Кузар.
Однако в разгар инфекции врачи не могут предсказать, как будет прогрессировать заболевание. «Невозможно узнать, кто собирается прекратить бессимптомную инфекцию и, вероятно, полностью выздороветь, а кто может перейти в более тяжелую инфекцию», — говорит Шлюгер.
Исследование Nature Medicine также обнаружило частицы коронавируса в образцах мазков от бессимптомных пациентов в течение в среднем 19 дней — на пять дней дольше, чем в контрольной группе пациентов с легкими симптомами. Хотя это не обязательно означает, что бессимптомные люди заразны все время, это говорит о том, что они способны передавать вирус другим в какой-то момент своей инфекции, говорит Шлюгер. «По мере того, как мы вновь открываем общество, поэтому так важно, чтобы люди, выходящие на улицу, носили маски», — говорит он.
Кашель — HSE.ie
Кашель — часть вашей естественной системы иммунной защиты. Лучше откашлять мокротой. В противном случае мокрота может скапливаться ниже в легких, где может вызвать серьезные инфекции, такие как пневмония.
Кашель обычно проходит сам по себе в течение 3 недель.
Симптомы и причины кашля
Большинство случаев кашля вызваны простудой, гриппом или бронхитом. Кашель часто сопровождается такими симптомами, как насморк, лихорадка, боль в горле, боль в ушах, а также общие боли.
Курение может вызвать кашель. Другие причины включают изжогу, аллергию, такую как сенная лихорадка, и слизь, стекающая в горло из задней части носа.
Если у вас астма, кашель может быть вызван пылью, пыльцой, травами, холодным воздухом или физическими упражнениями.
Лечение
Если ваш кашель возник в результате простуды или гриппа, вам не нужно обращаться к врачу. Антибиотики не излечивают простуду или грипп.
Быстрого способа избавиться от кашля не существует. Обычно он проходит после того, как ваша иммунная система победит вызвавшую его ошибку.
Самый простой и дешевый способ облегчить щекочущий или грудной кашель — использовать любое из распространенных безрецептурных средств.
Вы должны отдыхать, пить много жидкости. Горячий лимон с медом действует так же, как и лекарства от кашля. Этот горячий напиток не подходит младенцам.
Люди с астмой
Если у вас астма, вы, вероятно, уже принимаете ингаляторы и, возможно, таблетки для контроля астмы. Когда ваши симптомы обостряются, вам необходимо следовать плану лечения, который вы согласовали с врачом.Это будет зависеть от характера и тяжести астмы. Обычно это означает прием ингалятора с облегчением от 4 до 5 раз в день. Во время кашля вам, возможно, придется увеличить дозу превентивного ингалятора.
Курильщики
Курильщики обычно получают два типа кашля.

 Ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты.
Ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты.