Моторная алалия — причины, симптомы, диагностика и лечение
Моторная алалия – это первичная несформированность экспрессивной речи, вызванная поражением мозговых центров во внутриутробном или доречевом периоде. Характеризуется отсутствием или дефицитарностью устного высказывания. Из неречевых симптомов типичны неразвитость моторики, заторможенность (реже – гиперактивность), нарушения ВПФ. Интеллект, физический слух, строение периферических речевых органов и понимание речи не нарушены. Обследование включает сбор анамнеза, исследование праксиса и артикуляционной моторики, речевого статуса. Логопедическая коррекция ведется поэтапно: запуск речи, наращивание словаря, формирование связного высказывания и грамматики, усовершенствование звуко-слоговой структуры.
Общие сведения
Моторная алалия – нейропсихологический синдром, при котором нарушаются процессы производства речевого высказывания. В МКБ-10 ему соответствует «расстройство экспрессивной речи». Нарушение встречается с частотой 2,7 случая на 1000 детей до 7 лет; большинство моторных алаликов составляют мальчики. Алалия может проявляться различными уровнями общего недоразвития речи: от полного отсутствия вербальной коммуникации до незначительных фонетических и грамматических погрешностей.
В МКБ-10 ему соответствует «расстройство экспрессивной речи». Нарушение встречается с частотой 2,7 случая на 1000 детей до 7 лет; большинство моторных алаликов составляют мальчики. Алалия может проявляться различными уровнями общего недоразвития речи: от полного отсутствия вербальной коммуникации до незначительных фонетических и грамматических погрешностей.
Синдром может протекать в изолированной моторной форме, но нередко, при диффузном поражении речевых центров, возникает сенсомоторный (или мотосенсорный – в зависимости от преобладающего компонента) вариант. Учитывая полисиндромный характер алалии, ее изучение ведется в различных аспектах: с точки зрения практической логопедии, патопсихологии, неврологии, лингвистики.
Моторная алалия
Причины
Происхождение патологии связано с очаговыми экзогенно-органическими повреждениями головного мозга, а именно – моторных центров речи, расположенных в задней трети нижней лобной извилины и постцентральных отделах коры доминантного полушария. На ранних этапах онтогенеза формирующиеся мозговые структуры крайне уязвимы к различным воздействиям, поэтому их повреждение сопровождается нарушением речевых и неречевых процессов. С учетом срока влияния повреждающего фактора различают:
На ранних этапах онтогенеза формирующиеся мозговые структуры крайне уязвимы к различным воздействиям, поэтому их повреждение сопровождается нарушением речевых и неречевых процессов. С учетом срока влияния повреждающего фактора различают:
- Пренатальные вредности. Это группа физических, биологических, химических, метаболических факторов, воздействующих на ЦНС плода. К ним относятся вирусные инфекции беременной, вызывающие церебральные нарушения у ребенка (краснуха, токсоплазмоз, цитомегалия и пр.), эндокринные болезни матери (диабет), тяжелые токсикозы беременности, гипоксия плода, иммунологический конфликт по Rh-фактору. Неблагоприятно на последующем речевом развитии ребенка могут сказаться физические и психические травмы беременной, бесконтрольный прием женщиной лекарственных препаратов, курение и употребление алкоголя, воздействие радиации и пр.
- Интранатальные причины. Действуют в течение всего периода родов. Среди них наиболее опасны внутричерепные родовые травмы и асфиксия новорожденного, приводящие к поражению центров моторной реализации речи и гибели нейронов.
 Мелкоточечные кровоизлияния в лобные доли могут вызывать стремительные роды, медикаментозная стимуляция, родоразрешение с помощью акушерских щипцов. Причиной кислородного голодания плода в родах чаще всего становится преждевременное излитие вод, обвитие пуповиной, кесарево сечение.
Мелкоточечные кровоизлияния в лобные доли могут вызывать стремительные роды, медикаментозная стимуляция, родоразрешение с помощью акушерских щипцов. Причиной кислородного голодания плода в родах чаще всего становится преждевременное излитие вод, обвитие пуповиной, кесарево сечение. - Ранние постнатальные патологии. В их числе — перенесенные в возрасте до одного года ЧМТ, менингиты и энцефалиты, опухоли с локализацией в зоне Брока, соматические заболевания (рахит, гипотрофия), частые инфекционные заболевания, вызывающие истощение ЦНС. Свою лепту в этиологию алалии вносят социально-психологические условия, в которых находится ребенок: недостаток вербального общения, эмоциональная депривация, госпитализм.
Тяжесть алалии напрямую коррелирует со временем повреждения головного мозга: наиболее грубые речевые нарушения возникают при влиянии вредоносных факторов в I триместре гестации, менее выраженные и избирательные – после рождения. Роль семейного анамнеза в этиологии алалии спорна и поддерживается не всеми логопедами. В большинстве случаев при внимательном изучении истории развития ребенка можно проследить воздействие не одного, а целой группы патологических факторов.
Роль семейного анамнеза в этиологии алалии спорна и поддерживается не всеми логопедами. В большинстве случаев при внимательном изучении истории развития ребенка можно проследить воздействие не одного, а целой группы патологических факторов.
Патогенез
Понимание механизмов моторной алалии неоднозначно у различных исследователей. Все существующие теории делятся на психофизиологические, психологические и психолингвистические.
- Сторонники психофизиологической (сенсомоторной) концепции объясняют речевую недостаточность несформированностью моторного звена речи. Ведущим дефектом они называют нарушение двигательной программы реализации речевого высказывания — кинестетическую или кинетическую апраксию.
- Психологическая концепция первоосновой считает недоразвитие неречевых процессов: внимания, памяти, восприятия, из-за чего возникает диссоциация между отдельными этапами речевой деятельности ‒ при переходе от программирования высказывания к его моторной реализации.

- Наиболее обоснованной с позиций сегодняшних представлений считается психолингвистический подход и входящие в него языковые концепции. Согласно им, основу патогенеза алалии составляет неразвитость операций внутреннего планирования, выбора фонетических и лексико-грамматических средств, речевого оформления высказывания.
Классификация
Различные аспекты изучения моторной алалии, как системного нарушения речи, нашли отражение в ее классификациях. В основу клинического подхода к систематизации положен топический аспект – локализация поражения головного мозга. С учетом этого критерия выделяют два вида экспрессивной алалии:
- Моторная афферентная. Возникает при поражении патологическим процессом постцентрального участка коры, расположенного в нижне-теменном отделе левого полушария. Эта зона отвечает за кинестетический контроль речевой программы. При ее повреждении наступает афферентная орально-артикуляторная апраксия, при которой ребенок испытывает сложности с нахождением артикуляционных поз, воспроизведением слов и фраз.

- Моторная эфферентная. Обусловлена повреждением центра Брока — премоторных участков коры заднелобных отделов мозга. В норме здесь осуществляется контроль за переключением артикуляторных актов. При эфферентной форме возникает кинетическая апраксия, проявляющаяся трудностями выполнения серии последовательных речевых движений, искажением слогового состава слова.
Лингвистическая классификация алалии базируется на выделении ведущего типа нарушения языковой системы – первичного или вторичного. Согласно ей, встречается четыре формы экспрессивной алалии:
- с ведущим расстройством по типу артикуляторной апраксии;
- с недоразвитием фонематической системы;
- с нарушением фонематического анализа;
- с преобладающим нарушением функции повторения.
Симптомы моторной алалии
Тяжесть речевого недоразвития может варьировать от незначительных вербальных трудностей до отсутствия разговорной речи. В последнем случае моторных алаликов иногда называют «неговорящими» или «безречевыми» детьми. Нарушения охватывают как фонетико-фонематическую, так и лексико-грамматическую стороны.
В последнем случае моторных алаликов иногда называют «неговорящими» или «безречевыми» детьми. Нарушения охватывают как фонетико-фонематическую, так и лексико-грамматическую стороны.
Ранний этап развития протекает с бедными речевыми реакциями, иногда у ребенка совсем отсутствует лепет. Первые слова появляются к 3-4 годам или позднее. В процессе коммуникации дети пользуются звукоподражанием, жестами и примитивными лепетными словами. Речь изобилует литеральными парафазиями (звуковыми заменами), элизиями (пропусками фонем), персеверациями (повторением звуков или слогов), контаминациями (соединением слогов из разных слов).
Активный словарь беден, фразы редуцированы, аграмматичны. В речи преобладают имена существительные, отсутствуют предлоги и союзы, практически не используются глаголы, наречия и прилагательные. Члены предложения не согласуются по числу, падежу, роду и времени. Затруднено повторение отдельных звуков, звуковых цепей, слов и целой фразы по просьбе взрослого. Страдают операции отбора и правильного употребления слов соответственно ситуации. Все это делает речь малопонятной для окружающих. Понимание обращенной речи в основном сохранено, ребенок может выполнить команду или инструкцию.
Страдают операции отбора и правильного употребления слов соответственно ситуации. Все это делает речь малопонятной для окружающих. Понимание обращенной речи в основном сохранено, ребенок может выполнить команду или инструкцию.
Кроме речевых проблем, определяется целый ряд нарушений в неврологическом и психологическом статусе. Обычно моторные алалики малоактивны, реже – импульсивны или уравновешенны. К своему речевому недостатку некритичны. Их отличает неуклюжесть и неловкость движений, дискоординация. Грубо нарушена моторика пальцев рук, мелкие точные действия трудновыполнимы. В познавательной сфере выявляется инертность мышления, малый объем памяти, расстройства восприятия, неустойчивость внимания. Дети плаксивы, страдают частой сменой настроения, нарушениями сна и аппетита.
Осложнения
Отсутствие экспрессивной речи, ограниченность круга общения, неразвитость ВПФ резко сдерживают полноценное развитие ребенка. У некоторых алаликов выражен речевой негативизм, боязнь вступать в контакт с новыми людьми, неумение коммуницировать со сверстниками.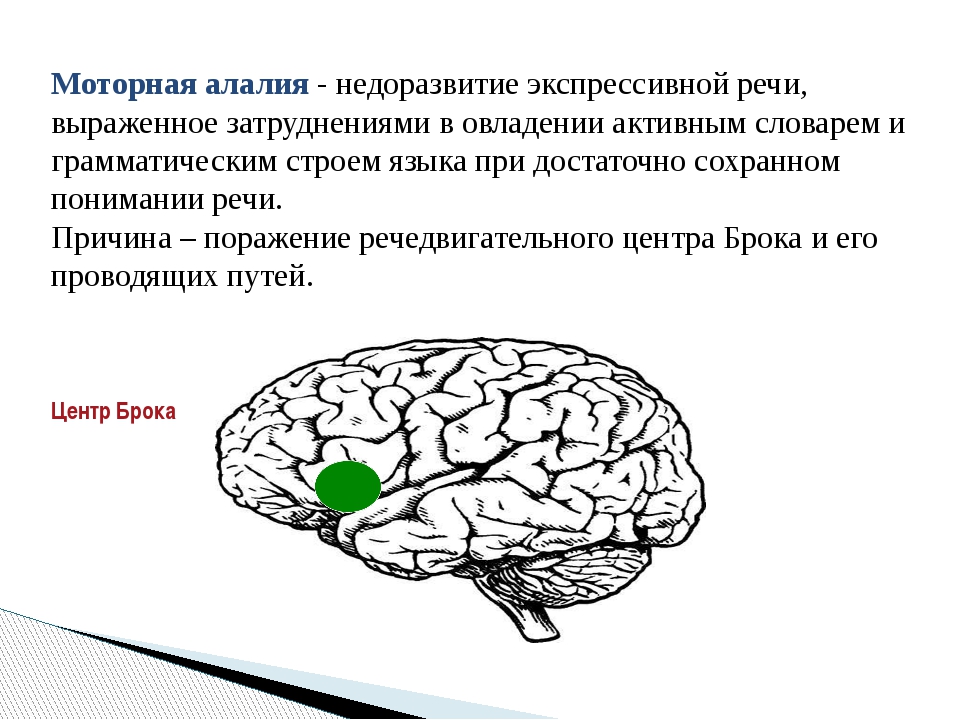 На фоне несформированности экспрессивной речи может развиваться интеллектуальная недостаточность, носящая вторичный характер. В массовой школе дети с алалией с трудом осваивают навыки письма, на этой почве у них часто возникают различные формы дисграфии и дислексии. На выходе из моторной алалии возможно появление речевых запинок – заикания.
На фоне несформированности экспрессивной речи может развиваться интеллектуальная недостаточность, носящая вторичный характер. В массовой школе дети с алалией с трудом осваивают навыки письма, на этой почве у них часто возникают различные формы дисграфии и дислексии. На выходе из моторной алалии возможно появление речевых запинок – заикания.
Диагностика
Обследование неговорящих детей проводится специалистами медицинского звена (педиатром, детским неврологом, детским отоларингологом) и психолого-педагогической службы (логопедом, детским психологом). Цель комплексной диагностики – разграничение алалии и иных форм безречья. Диагностическая тактика включает:
- Медицинское обследование. При сборе анамнестических данных уточняются особенности протекания беременности и родов у матери, история раннего развития ребенка, перенесенные заболевания. Физикальный осмотр выявляет моторную апраксию, нарушение координации, асимметрию рефлексов, гипер- или гипокинезию.
 Уже на данном этапе могут быть определены причины алалии и намечены необходимые инструментальные исследования (ЭЭГ, УЗДС церебральных сосудов, МРТ головного мозга).
Уже на данном этапе могут быть определены причины алалии и намечены необходимые инструментальные исследования (ЭЭГ, УЗДС церебральных сосудов, МРТ головного мозга). - Логопедическая диагностика. Предполагает оценку различных сторон речи и уровня речевого развития. С целью обследования речевого статуса используются тестовые задания, позволяющие судить об объеме словаря, сформированности грамматического строя, слоговой структуры, фонетико-фонематических процессов. Обязательно исследуется артикуляционный праксис, определяется точность выполнения движений губ и языка, артикуляционных переключений.
- Психодиагностика. В рамках этого блока осуществляется изучение эмоционально-волевой и когнитивной сферы ребенка. Диагностика строится в игровой форме, позволяющей провести активное наблюдение и оценить поведение ребенка в различных ситуациях. Обычно у детей-алаликов выявляются черты психического инфантилизма.
Дифференциальная диагностика
Сделать вывод о наличии у неговорящего ребенка моторной алалии можно только в процессе динамического наблюдения, при исключении других форм психоречевого дизонтогенеза. Алалию дифференцируют с отсутствием речи при олигофрении, ЗРР, аутизме, анартрии, детской афазии, псевдоалалическом синдроме, глухонемоте, мутизме и др.
Алалию дифференцируют с отсутствием речи при олигофрении, ЗРР, аутизме, анартрии, детской афазии, псевдоалалическом синдроме, глухонемоте, мутизме и др.
Коррекция моторной алалии
Лечебно-коррекционный процесс носит разностороннюю направленность. Медицинский аспект включает проведение курсов фармакотерапии, физиопроцедур, направленных на компенсацию мозговых нарушений. Психологическая помощь заключается в коррекция нарушенных ВПФ, эмоциональной и поведенческой сферы. Оптимально, чтобы педагогическая работа была начата в раннем возрасте (до 3-4-х лет), проводилась систематически и поэтапно в условиях специализированного ДОУ. Содержание логопедического воздействия включает:
- Стимулирование речевой активности. Основные задачи начального периода – развитие мотивационного компонента, вызов речевых реакций на основе подражания, обогащение словарного запаса. Одновременно ведется работа над навыками ведения диалога. Эти задачи решаются с помощью различных игровых ситуаций.
 Важно поощрять любую речевую активность ребенка.
Важно поощрять любую речевую активность ребенка. - Формирование фразовой речи. На фоне наращивания словаря и развития диалоговой формы общения возникают предпосылки для появления простого предложения. Постепенно структура фразы усложняется, проводится работа над слоговым составом слова, преодолением речевых аграмматизмов. В качестве упражнений используются приемы отраженного повторения, заучивание двустиший, составление предложений по картинкам, отгадывание загадок.
- Развитие связной речи. На следующем этапе переходят к формированию монологической речи, развитию навыков внутреннего программирования и формулирования высказывания. Ребенка учат пересказу, составлению текстов по серии картинок, сочинению рассказов на заданную тему. Большое внимание уделяется уточнению грамматических структур, развитию коммуникативных умений.
- Коррекция фонетико-фонематических нарушений. Проводится по традиционным логопедическим методикам.
 При моторной алалии обязательным является уточнение произношения всех фонем, включая гласные и звуки раннего онтогенеза. В процессе работы требуется постоянная фиксация внимания ребенка на положении органов артикуляции и кинестетических ощущениях, более длительная и тщательная автоматизация и дифференциация звуков.
При моторной алалии обязательным является уточнение произношения всех фонем, включая гласные и звуки раннего онтогенеза. В процессе работы требуется постоянная фиксация внимания ребенка на положении органов артикуляции и кинестетических ощущениях, более длительная и тщательная автоматизация и дифференциация звуков.
Прогноз и профилактика
Эффективность преодоления моторной алалии зависит от сроков начала занятий, их регулярности, профессиональных компетенций логопеда. В случае учета всех аспектов коррекционной работы и раннего комплексного воздействия прогноз для речевого и психического развития благоприятный: дети догоняют сверстников, могут успешно обучаться в обычной школе. При поздней диагностике синдрома и развитии вторичной умственной отсталости полной компенсации достичь не удается.
Профилактика речевой недостаточности включает предупреждение вредных воздействий на развивающийся плод, родовых травм и ранних постнатальных повреждений головного мозга. Успешность коррекции любых речевых недостатков во многом зависит от атмосферы в семье, родительской настойчивости в достижении положительных результатов.
Успешность коррекции любых речевых недостатков во многом зависит от атмосферы в семье, родительской настойчивости в достижении положительных результатов.
симптомы, причины, виды и лечение. Блог Лого-Эксперт
Симптоматика зависит от того, какая именно форма диагностирована у ребенка.
Имеются данные о том, что среди детей дошкольного возраста алалия встречается приблизительно у 1%, а среди детей школьного возраста от 0,6 до 0,2%. В среднем можно считать, что алалия встречается у 0,1% населения. У мальчиков это нарушение речи встречается в 2 раза чаще, чем у девочек.
Для моторной алалии характерны следующие симптомы:
- Понимание речи сохранено, но собственная речь ребенка имеет грубые отклонения или вовсе не развита (зависит от степени тяжести патологии).
- Ребенок заменяет слова жестами или мимикой, либо несвязным лепетанием.
- Неправильная замена звуков в слове.
- Выпадение предлогов из фраз.
- Словарный запас сильно ограничен.
 Новые слова с трудом усваиваются, при этом в активном словаре присутствуют преимущественно обиходные термины.
Новые слова с трудом усваиваются, при этом в активном словаре присутствуют преимущественно обиходные термины. - Грубое нарушение формирования связной речи. Алалик не может последовательно изложить события, определить причину и следствие, передать смысл и т.д.
- Нарушение внимания, памяти и восприятия.
- Проблемы с координацией.
- Недостаточное развитие крупной и мелкой моторики.
- Проблемы с самообслуживанием (зашнуровыванием обуви и т.д.).
- Повышенная утомляемость.
- Индивидуальные особенности поведения – ребенок может быть либо гиперактивным, либо пассивным и заторможенным.
Для сенсорной алалии характерны следующие признаки:
- Нарушение восприятия и понимания смысла речи окружающих. Данное расстройство может протекать в легкой или тяжелой стадии. В некоторых случаях ребенку будет понятен смысл отдельных слов, обращенных к нему, и ситуативной речи (но если меняется интонация или порядок слов, то он теряется и перестает понимать даже знакомые слова и фразы).
 В более тяжелой форме сенсорный алалик вообще не воспринимает звуки, не реагируя даже на собственное имя.
В более тяжелой форме сенсорный алалик вообще не воспринимает звуки, не реагируя даже на собственное имя. - Повышенная речевая активность, при этом речь состоит из обрывков слов и бессвязных звукосочетаний. В большинстве случаев речь ребенка с алалией непонятна для окружающих.
- Нарушение фонематического слуха.
- Эхолалии – неосознанное повторение отдельных слов, словосочетаний.
- У многих сенсорных алаликов присутствует гиперакузия, т.е. повышенная чувствительность к звукам, которые для большинства людей безразличны.
- Активное использование мимики и жестов в общении.
- Сложности при соотношении произносимого или слышимого слова с определенным предметом или явлением.
- Резкие перепады настроения, т.е. активность ребенка может резко смениться инертностью.
- Выраженная задержка интеллектуального развития.
- Повышенная возбудимость, хаотичность поведения.
- Проблемы с концентрацией внимания. Непонимание обращенной к ребенку речи приводит к тому, что он быстро теряет интерес к какому-либо занятию.

Необходимо отметить, что в чистом виде сенсорная алалия встречается достаточно редко. Как правило, речь идет о смешанной форме – сенсомоторной алалии.
Алалия у детей: что это такое? Симптомы, диагностика, лечение
Статья:
Алалия представляет собой расстройство речи, при котором наблюдается полная либо частичная неспособность ребенка говорить. Проблемы с речью в детском возрасте при таком заболевании могут развиваться в результате травм в первые годы жизни, а также при поражении головного мозга различными видами инфекций. У ребенка алалия не вызывает нарушения его интеллекта и слуха, то есть он может спокойно познать мир и обучаться. Алалия относится к той речевой патологии, при которой страдает только речь, то есть она может отсутствовать полностью либо частично.
Причины алалии
Головной мозг ребенка является довольно уязвимым к воздействию различных трав и патологических процессов, которые могут возникать как во время внутриутробного развития плода, так и в первые годы жизни малыша. Во время вынашивания ребенка значительное воздействие на его развивающийся мозг могут оказать следующие факторы:
Во время вынашивания ребенка значительное воздействие на его развивающийся мозг могут оказать следующие факторы:
- употребление матерью алкоголя;
- изменение гормонального фона организма;
- прогрессирование в женском организме различных видов инфекций, которые вызывают патологии у плода;
- падения во время беременности;
- травмы различного характера;
- отслоение плаценты;
- постоянное нахождение матери в состоянии стресса, депрессии.
Воздействие таких факторов на организм беременной женщины приводит к тому, что новорожденный начинает страдать гипоксией хронического характера.
Во время родовой деятельности спровоцировать поражение мозга у ребенка могут:
- нахождение в течение длительного времени головки плода в тазу женщины;
- слабые схватки;
- сильное переохлаждение новорожденного малыша;
- проблемы с дыханием сразу после рождения.
Все это может оказать отрицательное воздействие на организм ребенка и даже провести к летальному исходу.
Алалия у детей после рождения может быть вызвана следующими заболеваниями:
- краснуха;
- соматические патологии;
- менингоэнцефалит;
- травмы и ушибы головы.
Виды алалии
В медицинской практике встречаются две формы алалии у детей:
- Моторная алалия сопровождается органическим поражением коркового отдела речедвигательного анализатора. При таком диагнозе у ребенка возникают проблемы с развитием собственной речи, но понимать разговор чужих людей ребенок в состоянии. Поражение мозгового центра Брока приводит к тому, что моторная алалия может проходить несколько уровней:
- первый уровень характеризуется полным отсутствием понимания обращенной речи;
- на втором уровне у ребенка наблюдаются некоторые особенности речи;
- для третьего уровня свойственна речь с большим количеством грамматических ошибок.
- При сенсорной алалии у ребенка происходит недоразвитие импрессивной речи, то есть происходит разрыв между звуковой оболочкой слова и его смыслом.
 При таком виде патологии возникает нарушение понимания обращенной к ребенку речи, однако, при этом наблюдается сохранный слух и способности к развитию активной речи. Основной причиной развития сенсорной алалии является поражение коркового конца центра Вернике и его проводящих путей.
При таком виде патологии возникает нарушение понимания обращенной к ребенку речи, однако, при этом наблюдается сохранный слух и способности к развитию активной речи. Основной причиной развития сенсорной алалии является поражение коркового конца центра Вернике и его проводящих путей.
Заметить появление симптоматики сенсорной алалии можно уже с двух лет, когда отделы головного мозга ребенка становятся более-менее развитыми и ребенок пытается сказать первые слова. Можно выделить некоторые наиболее яркие симптомы сенсорной алалии:
- появление проблем с движением;
- несформированность навыков самообслуживания;
- сильная раздражительность;
- заметное отставание в умственном развитии от сверстников;
- общение с взрослым в основном проходит на уровне жестов;
- возникают проблемы в проведении речевых операций.
Особенности речи ребенка — алалика
Особенности детей с алалией можно представить следующим образом:
- малыш использует громкий голос;
- возникают проблемы с письменной речью;
- ребенок тяжело воспринимает обращенный к нему вопрос и затрудняется с ответом;
- возникают проблемы с правильным произношением слов и предложений;
- наблюдается правильное произношение звонких и мягких согласных;
- слова напоминают лепет.

При изучении ребенка с психолого-педагогической точки зрения можно отметить у него присутствие следующих особенностей:
- быстрая утомляемость;
- повышенная активность;
- сильная заторможенность либо, наоборот, расторможенность.
Дети — алалики отрицательно относятся к речи, не понимают ее значения и не участвуют в произношении слов. Кроме этого, наблюдаются значительные проблемы в таких психических процессах ребенка, как память, внимание и восприятие.
Лечение алалии
Лечение алалии должно проводиться комплексно, и вся работа обычно строится с учетом формы патологии, степени ее тяжести и общего состояния ребенка. При алалии часто специалисты ставят неправильный диагноз, поскольку такое заболевание схоже с глухотой. В таком случае ребенок направляется к сурдологу для подтверждения поставленного диагноза. При подтверждении алалии и отсутствии глухоты ребенка направляют на консультацию к логопеду и психотерапевту, которые после тщательного изучения анамнеза ребенка определяют наиболее эффективное для него лечение.
Диагностические мероприятия по выявлению алалии у ребенка можно разделить на следующие виды:
- изучение анамнеза пациента;
- проведение обследования на состояние слуха;
- определение уровня интеллекта;
- назначение электроэнцефалограммы.
В том случае, если диагноз подтвердится, то ребенок нуждается в обязательном лечении. Сегодня помощь таким детям с нарушением речи может оказываться:
- в специализированных дошкольных учреждениях;
- в стационарных условиях лечебных учреждений;
- в санаториях;
- в коррекционных центрах.
При алалии развитие речи проводится с использованием следующих методов:
- Назначение медикаментозной терапии, основной целью которой является активизация процесса созревания структур мозга;
- Применение физиотерапевтических процедур, среди многообразия которых хороший эффект дает:
- Лазеротерапия;
- Электрофорез;
- Водолечение
- Магнитотерапия;
- Ведется работа по развитию общей и ручной моторики;
- Важное внимание уделяется нормализации функций психических процессов.
Моторная алалия является такой речевой патологией, при которой нарушаются все стороны речи. Именно по этой причине коррекционная работа строится на следующих принципах:
- стимулирование речевой активности;
- формирование и расширение активного и пассивного словаря;
- развитие фразовой и связной речи;
- применение грамматических правил для оформления речи;
- коррекция звукопроизношения.
При диагностировании сенсорной алалии работа с ребенком проводится по следующим направлениям:
- обучение ребенка различать речевые и неречевые звуки;
- дифференциация слов;
- соотнесение произносимого слова с конкретным предметом и действием;
- обучение пониманию произносимых фраз и речевых конструкций различной сложности;
- развитие грамматического строя речи.
Для успешного преодоления алалии важную роль играет комплексный подход к ее лечению, а также системное воздействие на все речевые компоненты. Чаще всего при выявлении моторной алалии у ребенка есть все шансы на полное ее устранение, чего нельзя сказать при сенсорной и сенсомоторной форме патологии. Прогноз алалии и шансы на ее излечение определяются степенью поражения головного мозга.
Вся информация взята из открытых источников.
Если вы считаете, что ваши авторские права нарушены, пожалуйста,
напишите в чате на этом сайте, приложив скан документа подтверждающего ваше право.
Мы убедимся в этом и сразу снимем публикацию.
Алалия у детей: симптомы, прогнозы и лечение
Нарушения речи у детей носят различный характер и проявляются схожими клиническими симптомами. Алалия − это выраженное недоразвитие речевой функции у ребенка, связанное с органическими изменениями головного мозга. Повреждение структур ЦНС может происходить во внутриутробном периоде либо после рождения до 3 лет. При алалии у ребенка отмечается неграмотность речи, нарушения произношения звуков и их комбинаций, а также бедность лексикона. После логопедического и неврологического обследования подбираются мероприятия по коррекции речевой функции: занятия с логопедом, лекарственные препараты и пр.
СодержаниеСвернуть
О болезни
Алалия у детей выявляется у 1% дошкольников и 0,5% школьников. Подобное понятие является медицинским диагнозом. В логопедии используется обозначение «общее недоразвитие речи». В медицине основная причина алалии − нарушение развития корковых центров головного мозга, обеспечивающих речевую функцию. Важной чертой патологии является дефект всех ее компонентов: фонетики, грамматики и словарного запаса. Родителям важно различать алалию и афазию. Последняя характеризуется тем, что дисфункция речи возникает уже после ее развития, в то время как при общем недоразвитии речи имеет место первичное нарушение импрессивного и экспрессивного речевого компонента.
Диагноз алалия выставляется в тех случаях, если изменения в коре больших полушарий произошли внутриутробно, в процессе родов или в детском возрасте до 3 лет. В этих случаях дефекты речи отмечаются у ребенка в процессе ее формирования и без коррекции имеют тенденцию к усилению.
Развитие патологии
Возникновение болезни у детей может происходить в различные возрастные периоды. В зависимости от этого, этиология, то есть причины расстройства речи различны. Если повреждение коры головного мозга происходит в процессе внутриутробного развития, то это может быть последствием воздействия на ЦНС следующих факторов:
TORCH-инфекции: краснуха, токсоплазмоз, цитомегаловирус, герпес-вирусы и ряд других возбудителей способны проникать через плаценту в организм плода, вызывая у него различные нарушения, в том числе связанные с неврологической и психической сферой:
- длительная гипоксия плода;
- токсикозы и эклампсия;
- наличие у матери заболеваний внутренних органов, например, гипертонической болезни, сахарного диабета и др.
Повреждение нервной системы может быть связано с процессом родов. Подобный патогенез заболевания характерен для родовой травмы, асфиксии в процессе родоразрешения или его длительном течении.
В первые годы жизни малыша алалия может возникать в результате органических поражений: черепно-мозговая травма, нейроинфекция (менингиты и энцефалиты) и общая гипотрофия. Современные исследования показывают, что недоразвитие коры больших полушарий может быть связано с наследственной предрасположенностью и системным истощением на фоне гипотрофии. Помимо непосредственного действия указанных причин, важен фон здоровья, на котором они развиваются. Дети, часто страдающие ОРВИ, с рахитом, эндокринопатиями и другими патологиями внутренних органов, чаще страдают алалией. Кроме того, для развития головного мозга грудничка важен психологический климат в семье, в том числе активное общение с родителями, другими детьми и пр.
Разновидности патологии
Алалию, возникновение которой всегда приходится на детский возраст, принято разделять на несколько типов, в зависимости от пораженной структуры головного мозга. В логопедии наиболее часто используется следующая классификация:
- моторная, или экспрессивная алалия;
- сенсорная, или импрессивная патология;
- смешанная форма, сочетающая в себе механизмы развития и характеристики двух предыдущих типов.
Патогенез моторной алалии связан с первичным поражением корковых отделов больших полушарий, ответственных за речевую артикуляцию. Как правило, страдают прецентральная или постцентральная извилины. Состояние сопровождается нарушением собственной речи при сохранении способности к пониманию других людей. Афферентный вид алалии в этом случае будет связан с поражением постцентральной извилины и характеризуется сопутствующей апраксией. Эфферентное нарушение речи возникает при поражении прецентральной извилины, располагающейся в лобной доле больших полушарий.
При развитии патологического процесса в зоне Вернике (задний отдел верхней височной извилины) страдает не только речь ребенка, но и его способность воспринимать и понимать разговор окружающих людей. Во время консультации с неврологом и ЛОР-врачом органических проблем со структурами внутреннего уха не выявляется.
Моторная форма
Моторная алалия характеризуется наличием двух типов симптоматики: речевой и неречевой. Характерные неречевые проявления связаны с неврологической и психологической дисфункцией. У детей помимо алалии выявляются двигательные нарушения в виде неловкости, снижении мелкой моторики рук, нарушения координации движений. Ребенок испытывает трудности с застегиванием пуговиц, при использовании столовых приборов, игр с мозаиками и пазлами.
В связи с изменениями во фронтальной коре больших полушарий отмечаются психологические симптомы. Дети чаще гиперактивны, не способны длительное время заниматься одной деятельностью. В связи с этим уровень их работоспособности снижается, они быстро становятся вялыми и предпочитают смену рода занятия. Из-за расстройства речи нарушается процесс интеллектуального развития, однако, постепенно данный признак исчезает.
Дифференциальная диагностика с сенсорной афазией проводится при исследовании экспрессивной и импрессивной речи. Дети при моторном типе патологии хорошо понимают разговоры окружающих, однако самостоятельно плохо выражают свои мысли. При разговоре отмечается аграмматизм, нарушения фонетики и скудность словарного запаса. Этапы речевого развития (гуление, лепет, появление слов и фраз) проходит с задержкой по сравнению со сверстниками.
Внимание! Очень важно, как родители будут относиться к выявленному дефекту. Мама и папа должны принимать активное участие в коррекционных мероприятиях и заниматься с ребенком дома.
Ребенок способен воспроизводить любые звуки, так как строение самого артикуляционного аппарата не нарушено. Это отличает патологию от дизартрий. Процесс звукопроизношения нарушен в результате дисфункции корковых отделов. Фонематические нарушения приводят к тому, что ребенок начинает заменять труднопроизносимые звуки на более простые варианты. При отсутствии своевременного логопедического лечения возможно развитие заикания.
У детей наблюдается отставание словарного запаса от нормы для данного возраста. Связанно это с тем, что усвоение новых слов происходит с большим трудом. В связи с этим лексикон преимущественно состоит из обиходных терминов. Слова плохо усваиваются из-за недостаточного понимания их значений, а также неправильного употребления в предложениях, так как часто происходит замена терминов на сходные по звучанию или семантике. Ребенок с алалией преимущественно использует существительные, не склоняя их, и редко прибегает к другим частям речи. Это обусловлено трудностями в образовании и разделении различных грамматических конструкций.
При общении фразами, дети с заболеванием предпочитают использовать простые предложения, состоящие из 2-3 слов. Это характерное проявление моторной афазии, связанное с ограничением артикуляционной функции. В результате преобладания одно- или двусоставных предложений ребенок испытывает трудности при рассказе о событиях, плохо выделяет главные и второстепенные вещи, не всегда может разобраться в причинно-следственных и временных связях.
Выраженное повреждение коры больших полушарий может стать причиной моторной алалии тяжелой степени тяжести. В этом случае ребенок может только подражать звукам взрослых и лепетать. Выраженная жестикуляция и активная мимика сопровождают попытки говорить.
Сенсорная алалия и ее проявления
Сенсорная алалия характеризуется нарушениями восприятия и понимания речи, обращенной к ребенку. Физические структуры, ответственные за слух сохранены. Однако при проведении аудиометрии может выявляться гиперакузия, характеризующаяся повышенной громкостью воспринимаемых звуков.
В связи с неспособностью воспринимать речь, дети начинают проявлять высокую речевую активность. При этом она часто состоит из набора бессмысленных звуков и слогов, повторения отдельных слов. Родители и другие дети не понимают их речь, так как она не имеет смысла и бессвязна. Для сенсорной афазии характерны следующие феномены:
- большое число персевераций, характеризующихся навязчивым повторением отдельных слогов и звуков;
- пропуски слогов;
- замена звуков на схожие;
- хаотичное объединение различных слогов в слова;
- отсутствие критики по отношению к собственной речи;
- выраженные жесты и мимика в процессе разговора.
Если речевое нарушение носит грубую форму, то дети могут полностью не понимать речь. На фоне этого ребенок не способен к обучению и часто имеет выраженную отсталость по навыкам в сравнении с возрастными нормами. При частичном сохранении понимания сказанного, небольшое изменение словоформ, расположения слов в речи или ее темпа, приводит к потере речевого восприятия. Важное значение при этом имеет возможность зрительного контакта ребенка с говорящим, так как он может интерпретировать движения губ человека.
В нейропсихологии отмечают, что выраженная сенсорная афазия может стать причиной нарушений личности, поведения ребенка, а также привести к общему отставанию в интеллектуальном развитии. Дети с подобным нарушением плохо удерживают внимание и часто отвлекаются в процессе любой деятельности. В ряде случаев им может быть ошибочно выставлен диагноз «аутизм», так как помимо гиперактивности, они могут быть замкнутыми и инертными к происходящим событиям и окружающим.
Сенсорный вариант алалии без сопутствующей недостаточности моторной функции встречается редко. Наиболее часто врачи диагностируют смешанную сенсомоторную алалию.
Диагностические мероприятия
Каждый ребенок с признаками алалии должен пройти комплексное обследование у логопеда, оториноларинголога и невролога. Детский невролог должен оценить степень и характер повреждения ЦНС, так как это определяет прогноз на выздоровление. Головной мозг исследуется с помощью следующих методов:
- Электроэнцефалография (ЭЭГ), позволяющая изучить электрическую активность отдельных участков коры головного мозга и выявить патологические изменения в ней. Аппараты для проведения ЭЭГ имеются во всех поликлиниках и неврологических отделениях, что позволяет применять данный вид диагностики для всех детей.
- Эхоэнцефалография, заключающаяся в ультразвуковом исследовании структур головного мозга. Процедура позволяет оценить расположение основных отделов ЦНС и выявить их смещение.
- Прицельная рентгенография черепа. Используется для изучения состояния костных структур. При гидроцефалии на рентгене отмечаются характерные изменения в виде появления вдавлений в результате повышения внутричерепного давления.
- Компьютерная или магнитно-резонансная томография необходима для структурной оценки головного мозга. Наибольшей точностью обладает МРТ, позволяющая получать изображения с высоким уровнем детализации.
- Аудиометрия и отоскопия используются для дифференциальной диагностики с тугоухостью.
Логопед обязательно исследует у ребенка слухоречевую память. Кроме этого, уделяется внимание анамнезу родов, наличию у матери соматических заболеваний, а также особенностям развития в первые годы психических и моторных навыков. Исследования речевой деятельности включают в себя анализ словарного запаса, фонетико-фонематической правильности, грамматики и импрессивной речи. Интерпретировать данные должен только специалист, так как постановка неправильного диагноза может привести к неэффективному лечению.
Негативные последствия
Позднее выявление любой формы алалии или длительные попытки самостоятельной коррекции могут стать причиной развития осложнений патологии. В связи с выраженным нарушением речевых функций, освоение основных психических навыков замедляется. Важное значение при этом имеет отсутствие полноценного общения с родителями и детьми, необходимого для развития личности и психики ребенка.
При отсутствии коррекции алалия приводит к дисграфии и дислексии. Ребенок испытывает трудности с освоением навыков чтения и письма, которые тесно связаны с речевыми центрам головного мозга. Это затрудняет процесс обучения и может стать причиной низкой успеваемости детей при обучении в дошкольных и школьных учреждениях.
При прогрессировании патологии, у ребенка может появляться заикание, которое дополнительно затрудняет речевой контакт. Кроме того, ребенок воспринимает данное нарушение негативно, стремясь избегать контактов с окружающими людьми.
Методы коррекции
Алалия может лечиться только при комплексном медико-психолого-педагогическом подходе. Дети с данным диагнозом должны посещать специализированные дошкольные учреждения, коррекционные центры и санатории, где им может быть проведена подобная терапия.
Запомните! Использовать средства народной медицины или гомеопатические препараты запрещено. Он не имеют доказанной эффективности и безопасности при использовании у детей и могут привести к прогрессированию основного заболевания или стать причиной развития побочных эффектов.
Основной метод лечения − воздействие на организм факторов, которые стимулируют созревание корковых центров речи. С этой целью используют лекарственные препараты следующих групп:
- Ноотропы, улучшающие обменные процессы в головном мозге и повышающие устойчивость нервных клеток к негативным воздействиям. Часто используется Пирацетам, Глицин, Фенотропил и др.
- Антиоксидантные препараты (Токоферол, Дигидрокверцетин) улучшают состояние нервной ткани и стимулируют ее созревание при мозговой активности.
- Средства, улучшающие метаболизм и кровообращение в головном мозге, − Актовегин, Церебролизин и др. Повышают приток крови к структурам ЦНС и улучшают обменные процессы в них.
Помимо медикаментозных средств, хороший эффект наблюдается от комплексной физиотерапии. Врачи рекомендуют использовать лазерное воздействие, лекарственный электрофорез, методы водолечения, электропунктуру и пр. Большой популярностью пользуется транскраниальная электростимуляция, например, микрополяризация, стимулирующая развитие нервной ткани за счет действия слабого электрического тока.
В связи с системным характером нарушений, занятия с логопедом должны носить общий характер и влиять на все аспекты речевой функции. Если у ребенка выявлена моторная афазия, важно, чтобы он начал активно говорить. Проводятся упражнения для формирования пассивного и активного лексикона, улучшения речи, произношения звуков и развития связной речи. Дополнительно рекомендуют логопедический массаж и логоритмику, улучшающие состояние артикуляционного аппарата. Высокая речевая активность − важная часть лечения. Ее должен поддерживать не только логопед на своих занятия, но и родители в домашних условиях.
Логопеды отмечают, что лечить сенсорную алалию следует другим образом. В отличие от моторного типа патологии, основной уклон в коррекции уделяют способности ребенка различать речевые и неречевые звуки, отдельные слова и предложения, а также понимать интонацию и смысл услышанной речи. После того как ребенок освоит указанные навыки, приступают к работе с моторным компонентом речи. Используются аналогичные для моторной алалии упражнения, направленные на формирование лексикона, грамматики и фонетики.
В современной психологии и логопедии считают, что дети с легкими формами алалии нуждаются в раннем обучении письму и чтению. Связано это с тем, что через эти навыки ускоряется созревание различных отделов головного мозга, а также ребенок учится отличать слова и предложения друг от друга с использованием зрительного анализатора. В большинстве случаев это позволяет быстро скорректировать имеющийся речевой дефект.
Прогноз для ребенка
Основной фактор, определяющий прогноз − степень органического поражения головного мозга. Если повреждения носят транзиторный характер и представлены небольшим очагом, то благодаря пластичности нервной ткани, здоровые отделы ЦНС могут взять на себя функции пораженного участка. При массивном поражении методы лечения имеют низкую эффективность.
Благоприятный прогноз для ребенка определяется временем начала коррекционных мероприятий, а также их комплексностью. Считается, что если алалию начали лечить в 3-4 года у логопеда, который использует упражнения для развития всех компонентов речи, то речевая функция быстро восстанавливается до нормального уровня. Для детей с моторным вариантом алалии прогноз лучше по сравнению с сенсорным и смешанным типом, так как коррекция последних занимает значительно больше времени.
При начале лечения в возрасте 4-6 лет количество возможных неблагоприятных последствий для ребенка увеличивается. Дети, которые длительное время не посещали логопедические занятия, испытывают трудности с обучением, так как плохо понимают устную речь. Кроме того, у них возможно развитие дислексии и дисграфии, также отрицательно сказывающихся на процессе получения знаний.
Профилактические мероприятия
Предупредить развитие алалии у ребенка можно благодаря комплексу профилактических мер:
- родители ребенка должны отказаться от вредных привычек − табакокурения, употребления спиртных напитков, наркомании;
- перед беременностью следует пройти прегравидарную подготовку, направленную на выявление у женщины заболеваний, в том числе инфекционного характера, которые могут негативно сказаться на внутриутробном развитии плода;
- в период беременности следует избегать острых инфекционных заболеваний, а также обострений их хронических вариантов;
- при приеме медикаментозных препаратов беременная женщина должна проконсультироваться с врачом акушером-гинекологом по поводу их использования во время вынашивания ребенка;
- необходимо своевременно проходить все обследования, в том числе, направленные на выявление состояния плода;
- после рождения необходимо регулярно разговаривать и заниматься с ребенком с первых дней его жизни;
- при задержке психического и моторного развития необходимо сразу же обратиться к лечащему врачу.
Подобные профилактические рекомендации позволяют обеспечить нормальное развитие нервной системы ребенка, а также своевременность освоения им моторных и речевых навыков.
Алалия − речевая патология, характеризующаяся недостаточным развитием моторного либо сенсорного компонента речи. Она характеризуется комплексным нарушением речевой функции: страдает грамматика, фонетика и словарный запас. Своевременное обращение к специалистам позволяет выявить причину алалии и подобрать комплексные меры для ее устранения.
Сенсорная алалия у детей: признаки, причины и лечение
Артикуляционная диспраксия, или алалия, – это термин, обозначающий, что ребенок не говорит совсем или недостаточно хорошо. Это стойкое специфическое недоразвитие речевой функции. Отличием нарушения является то, что слух и интеллект сохранен. Сенсорная алалия − это определенная форма недоразвития речи, причиной которой является патологический процесс в речевом центре коры головного мозга. Симптомы заболевания могут отличаться в зависимости от степени тяжести его повреждения (она может отсутствовать совсем или частично). В целом, алалия классифицирована на три типа, каждый из которых имеет отличительные признаки.
СодержаниеСвернуть
Описание патологической дисфункции речи
Характеристика нарушения заключается в затруднении сопоставления визуальной картинки и звукового обозначения. То есть, ребенок все слышит, но не понимает.
Механизм алалии заключается в поражении зоны Вернике, Брока, расположенных в левом полушарии головного мозга. Взаимодействуя между собой, в норме они отвечают за воспроизведение речи и понимание информации. Если под воздействием каких-либо причин нарушается их работа, возникает речевая дисфункция.
Сенсорная алалия возникает при поражении височной доли. Но часто отмечается смешанная симптоматика заболевания, что существенно затрудняет диагностику и составление плана лечения.
По каким признакам можно охарактеризовать данный вид речевого расстройства? Основные симптомы сенсорной алалии:
- расторможенная речь – ребенок много и часто говорит, но невнятно; его сложно остановить, он не понимает, что ему говорят;
- значительное отставание в интеллектуальном плане от сверстников;
- малыш трудно воспринимает информацию на слух;
- слабая координация движений, плохая мелкая моторика;
- замена фонем на похожие;
- слияние нескольких слов в одно;
- резкие перепады настроения: такие дети импульсивны, чересчур активны или, наоборот, замкнуты и безынициативны;
- трудности при связывании названия предмета с образом.
На приеме у логопеда дети-алалики не могут назвать предмет, изображенный на картинке. В лучшем случае, это будет произношение ударного слога. Но, если сказать ребенку: «Покажи мне автобус», он это сделает. Так происходит, потому что у него ограниченный запас пассивных слов. Отличие сенсорной алалии от моторной в том, что во втором случае дети понимают, что говорят им родители и взрослые.
Любая из форм патологии требует лечения, так как может привести к умственному недоразвитию, инвалидности. Наиболее тяжелым является смешанный тип болезни, прогноз при которой редко положительный. Он будет проявляться разнообразными симптомами.
Сенсорная алалия у детей может сохраняться без лечения до 10 лет и старше, со временем будет нарушать другие сферы жизни, ухудшая ее качество. При дисфункции синтаксической стороны речи вам может казаться, что ребенок вас слышит, но на самом деле во время обращения к нему он будет заниматься посторонними делами. Так происходит, потому что он нечетко слышит, что именно ему говорят и не понимает, что от него хотят. В таких случаях невролог может сделать заключение, о том, что ребенок-аутист или имеет умственную отсталость. Но это на самом деле не так. В сравнении с другими формами речевой патологии, у таких детей хорошие умственные способности, память, понимание происходящего вокруг.
Развитие речи у детей проходит в индивидуальном порядке и зависит не только от внутренних функциональных причин, но и внешних. До полутора лет, как правило, врачи не говорят о ЗРР. Но если отставание от возрастной нормы сохраняется в 3-4 года, это повод обратиться к специалистам. Чем раньше диагностирована алалия и начата терапия, тем больше шансы ребенка на полноценное развитие.
У сенсорных алаликов также могут присутствовать моторные нарушения. Метод лечения подбирается ситуативно, логопед не может спрогнозировать динамику терапии.
Этиология возникновения
Алалия может быть диагностирована в раннем младенческом возрасте. В таком случае она возникла еще в период внутриутробного развития. Факторами риска считаются инфекции матери при вынашивании плода, кислородное голодание, тяжелый токсикоз, не до конца вылеченные хронические заболевания. Также причиной речевой дисфункции могут стать механические травмы во время родовой деятельности. В то же время, при нормальном течении беременности алалия возникает, как следствие обвития пуповиной, асфиксии плода, интоксикации в перинатальном периоде, в результате преждевременных родов, из-за внутричерепных повреждений во время операции кесарева сечения.
Однако, чаще всего это расстройство речи диагностируется в период от 1 до 3 лет. Оно может быть спровоцировано такими состояниями:
- воспалительными заболеваниями головного мозга;
- тяжелыми соматическими нарушениями;
- черепно-мозговыми травмами;
- тяжело протекающими вирусными заболеваниями;
- рахитом.
Как и в случае с рядом других нарушений речи, отмечается влияние генетического фактора. Поэтому, если у одного из родителей диагностирован подобный недуг, малыш нуждается в наблюдении специалистов. У некоторых детей с алалией имеется врожденная предрасположенность к этой патологии. Если один из родителей в детстве страдал от такого недуга, в семье значительно увеличиваются шансы рождения малыша с диспраксией. Чтобы предотвратить развитие дефекта, родители должны обеспечить ему правильный уход и окружить вниманием. Нельзя пропускать плановое медицинское обследование.
Способы диагностики алалии
Комплексное обследование ребенка состоит из осмотра педиатра, логопеда, психолога, невролога, отоларинголога. При необходимости оценивают состояние здоровья матери в период беременности.
Для оценки состояния головного мозга применяют МРТ, ЭЭГ, эхоэнцефалографию. Методы безболезненны и не представляют опасности для ребенка. Обязательной является дифференциация сенсорной алалии с тугоухостью. Для этого проводят аудиометрию, отоскопию.
Задача диагностики состоит в определении характера и степени тяжести нарушений. Психолого-педагогическая экспертиза предоставляет заключение о познавательной сфере.
Лечение патологии
Терапия заболевания комплексная и включает прием медикаментов, воздействие на головной мозг электрических токов, развивающие методики логопедии. Лекарства должен прописывать врач, схема будет отличаться для каждого пациента. Обязательно назначают ноотропы для улучшения работы головного мозга (Кортексин, Пирацетам), седативные медикаментозные средства при необходимости.
Параллельно начинают логопедические занятия, цель которых – улучшение связной речи ребенка, обучение пониманию простых фраз, увеличение словарного запаса. Особенно трудно это дается детям, не посещающим детский сад. Тренировка речи должна проходить без перерыва, под наблюдением специалиста и на дому.
В процессе сеанса микротоковой терапии с помощью электрических импульсов стимулируют работу пораженной зоны коры головного мозга. Процедуру проводят детям, начиная с 6-месячного возраста. Величина сверхмалых импульсов по силе соответствует токам, протекающим в центральной нервной системе. Воздействие происходит на рецепторы кожи, по которым дальше распространяется по нервам. Итогом коррекции становится восстановление рефлекторной деятельности головного мозга.
Массаж органов артикуляционного аппарата не только улучшает тонус мышц, устраняет спазм, но и положительно влияет на мимику лица, снимает напряжение общего характера, улучшает эмоциональный настрой. Хороших результатов добиваются, применяя лазерную и магнитную терапию, электростимуляцию. Решающую роль играют логопедические занятия, без них положительной динамики не будет. Большая работа предстоит маме ребенка, ведь она будет побуждать кроху к разговору, стимулировать его речь.
Сроки лечения алалии и окончательного выздоровления индивидуальны, результатом регулярной терапии является развитие логоритмики и связной речи. Занимаясь на дому с ребенком, необходимо подбирать упражнения и занятия, чтобы стимулировать его к общению. Как правило, малыш с интересом реагирует на подачу материала в форме игры. Наибольших успехов добиваются, используя комбинированное лечение. Каждое занятие с логопедом улучшает память, внимание, постепенно происходит соединение звуков в слоги.
Например, для обучения восприятия информации на слух необходимо назвать предмет и попросить малыша указать на него. Не расстраивайтесь, если он будет делать ошибки, просто покажите правильный вариант и снова повторите задание. За один раз не изучайте больше двух предметов, их количество нужно увеличивать постепенно. Когда вы достаточно расширите словарный запас, приступайте к отработке правильного произношения слов. При этом обращайте внимание на темп своей речи, интонация должна быть выразительной. При сенсорной алалии введение новых слов сопровождают показом соответствующих картинок.
Изучение алфавита также должно осуществляться в подобной манере: сначала покажите крохе звук, затем придумайте слова, которые с него начинаются. Чтобы развить интерес к чтению, покупайте яркие детские книги с красочными иллюстрациями. По ним можно не только учиться читать, но и описывать персонажей, учить цвета и т. д. Всегда закрепляйте новую информацию повторением. Заниматься можно до трех раз в день по 5-7 минут.
Меры по предупреждению патологии
Профилактика диспраксии начинается с момента беременности, в течение которого необходимо выполнять все рекомендации, данные врачами. Также будущая мама должна избегать травматизации, чтобы не навредить малышу.
Обязательные рекомендации для профилактики возникновения дефекта речи:
- диспансерное наблюдение беременной, своевременная сдача анализов;
- бережное отношение к собственному здоровью, правильный образ жизни с полноценным режимом питания и отдыха;
- соблюдение всех предписаний врача, прием витаминов при необходимости;
- создание оптимальных условий для развития малыша, благоприятный микроклимат.
На первых этапах развитие речевой функции основывается на подражании взрослым, наблюдая за вашей артикуляцией, малыш учится говорить. Включенные по телевизору мультфильмы или детские передачи этому не способствуют. В лучшем случае его словарный запас пополнится фразами героев.
Прогноз сенсорной алалии при ранней диагностике положительный. Уделяйте время развитию крохи, не усаживайте его перед гаджетом. Чтобы не столкнуться с дефектами речи, необходимо общаться с ним, полезным будет общение со сверстниками. При отсутствии коррекционных мероприятий задержка речевого развития отражается на адаптации в детском коллективе, у ребенка могут возникнуть нарушения психологического характера.
Без постороннего вмешательства речь спонтанно не будет развиваться. Ни в коем случае не занимайтесь самолечением, схему терапии определяет только квалифицированный специалист. Коррекционная методика при алалии подбирается с учетом специфики речевого расстройства, особенностей характера крохи, его интересов и компенсаторных возможностей организма. Успех лечения зависит также от ликвидации неврологического заболевания у ребенка.
Симптомы алалии у детей в 3-4 года
Алалия – тяжелое нарушение речи, вызванное поражением центров головного мозга, которые отвечают за восприятие и воспроизведение речи. Как быстро у ребенка появится нормальная речь, зависит от формы и степени нарушения и своевременности начала коррекции. Например, при моторной алалии прогноз благоприятный, если заболевание распознали вовремя. При сенсорномоторной и сенсорной формах сложно дать какой-то определенный прогноз. Все зависит, насколько рано родители обратились за помощью к неврологу и логопеду.
Окончательный диагноз ставится в 3-4 года, в карте ребенка обычно пишут: общее недоразвитие речи. Однако формируется болезнь еще в период внутриутробного развития и раннем детстве, поэтому очень важно с младенчества внимательно наблюдать за развитием ребенка.
Признаки моторной и сенсорномоторной алалии
Моторная форма вызвана поражением центра Брока, который отвечает за способность формулирования и воспроизведения завершенной мысли устно или письменно. Дети с моторной алалией обычно понимают, что им говорят, но не могут выразить свои желания и мысли.
При легкой степени поражения речь представлена отдельными словами, которые стоят в начальной форме и не связаны во фразу. Ребенок не может изменить слово по числам, родам, падежам, не использует предлоги и союзы. При тяжелой форме речь отсутствует, и он заменяет ее мимикой, интонацией и жестами.
Симптомы:
- Речь формируется в 4-5 лет
- Ребенок не может построить простейшую фразу.
- Скудный словарный запас.
- Плохое произношение. Ребенок меняет местами слоги, путает схожие звуки.
- Заторможено умственное развитие.
- Низкое развитие мелкой моторики: ребенок с трудом удерживает мелкие предметы, медленно застегивает пуговицы, завязывает шнурки, плохо управляется с ложкой и вилкой.
- Плохо развита и координация движений. Малыш часто спотыкается, не умеет прыгать на одной ноге, проходить по ровной линии. У него нет чувства ритма.
При моторной алалии ребенку сложно сконцентрироваться на каком-либо определенном занятии, он устает, отвлекается, капризничает.
Читайте также: Признаки и лечение ЗПР в 2-3-4 года
С моторной формой алалии часто сочетается сенсорная алалия – наиболее тяжелое проявление заболевания, поскольку страдает не только воспроизведение речи, но и ее восприятие. Добавляются еще и такие признаки:
- вялость или, наоборот, гиперактивность;
- медленная реакция;
- непонимание речи.
Сенсомоторная алалия часто сопровождается заиканием, нарушениями слухоречевой памяти, отсутствием связи между произнесенным словом и его значением.
Симптомы, указывающие на сенсорную алалию
Наблюдается тяжелые поражения участка головного мозга (центра Вернике), отвечающего за анализ речевых сигналов. Ребенок прекрасно слышит то, что ему говорят, но не понимает 90% и более слов, поскольку не связывает конкретный предмет или действие со звуковым образом слова.
Такие дети «разговаривают» на собственном языке, однако их речь абсолютно неразборчива – несколько слов произносятся как единое целое, путаются отдельные слоги и звуки. Невозможно выделить слова и их смысл, поэтому для окружающих ничего не непонятно. Для выражения своих чувств, желаний, потребностей он использует мимику, интонацию, жесты.
При тяжелых формах алалии ребенок слышит звучащую вокруг речь как бессмысленный шум. Если нарушение носит легкий характер, то он может правильно воспринимать некоторые слова и даже их произносить, но внутри фразы они «теряются», и малыш их не слышит.
Поскольку ребенок не пользуется речью, то и контакты с окружающими сведены к минимуму. Постепенно он замыкается в собственном мире, поэтому сенсорную алалию часто ошибочно диагностируют как аутизм, также ее могут спутать с тугоухостью. С возрастом визуальное восприятие ребенка искажается, он заметно отстает в умственном развитии от нормально говорящих сверстников. В поведении прослеживаются серьезные нарушения.
Для сенсорной алалии характерны следующие симптомы:
- ребенок с трудом сосредотачивается на конкретном предмете или занятии;
- реакция на звуки очень слабая или отсутствует совсем;
- настроение у малыша чаще всего подавленное, он держится как бы отстраненно, хотя может быть очень активным и руководствуется при своих действиях мгновенным импульсом;
- в первой половине дня ребенок понимает обращенную к нему речь с большим процентом вероятности, чем вечером;
- на резкие громкие звуки он не реагирует, а вот к словам, сказанным тихим спокойным голосом, он прислушивается охотнее;
- на обыденные звуки, которые нормально говорящим человеком воспринимаются как фоновый шум, например, льющаяся вода, порывы ветра, звон посуды, ребенок реагирует очень болезненно;
- малыш приходит в восторг от звучания собственного голоса и с удовольствием изучает его возможности.
Читайте также: Признаки и лечение ЗПРР у детей
Если ребенок страдает легкой формой сенсорной алалии, то даже те слова, которые он хорошо знает, он произносит неправильно, заменяя один звук другим, и не может связать их во фразу. Малыш может постоянно болтать, повторяя все известные ему слова, часто повторяет за взрослыми услышанное, но ничего не понимает и не запоминает.
Что делать, если вы заметили тревожные симптомы?
Если у ребенка в 3-4 года наблюдаются некоторые признаки алалии, то необходимо как можно раньше показать его специалистам – неврологу, логопеду и психологу. Это очень сложное и тяжелое нарушение, поэтому коррекция ведется одновременно в нескольких направлениях:
- медикаментозная терапия – для полноценного питания и насыщения кислородом мозговых клеток, стимуляции их работы, улучшения концентрации внимания, памяти и восприятию информации;
- логопедический массаж – для развития мышц и подготовки артикуляционного аппарата к постановке правильного произношения;
- физиотерапия и рефлексотерапия – для образования недостающих нейронных связей, улучшения кровоснабжения головного мозга;
- занятия с логопедом-дефектологом, направленные на развитие речевых навыков и высших психических функций.
Что касается прогноза, то можно сказать с уверенностью только одно: чем раньше вы начнете, тем выше шансы сформировать нормальную речь. Будьте готовы к тому, что на это может уйти несколько лет.
Алалия это какая? Алалия: исправительная работа
Алалия — полное отсутствие речи или ее недоразвитие у детей с нормальным интеллектом и слухом. Это расстройство является результатом повреждения речевых областей мозга в процессе родов. Также он может появиться из-за нервной системы или тяжелой травмы черепа, перенесенной ребенком во внутриутробном периоде жизни. Изначально Алалия называлась аномалией слуха и вообще не лечилась.
Алалия может быть разной степени — от самой тяжелой, когда ребенок не разговаривает до 12 лет, до легкой, более напоминающей общее недоразвитие речи.
Алалия — нарушение, связанное с поражением головного мозга, которое проявляется в отсутствии у ребенка способности говорить. Таких пациентов важно отличать от людей с нарушениями слуха и интеллекта — с умственной отсталостью. Дети с алалией могут реагировать на звуки и воспринимать информацию. Нарушение умственного развития у ребенка может происходить только из-за отчужденности, педагогической пренебрежения, неумения усваивать учебный план и слабой памяти.
Классификация
Существует два основных типа алалии — сенсорная и двигательная.Оба нарушения поддаются исправлению комплексно. В большинстве случаев при своевременной диагностике и соблюдении всех рекомендаций дети могут поступать в общеобразовательную школу.
Сенсорная Алалия
Эта проблема характеризуется начальным нарушением восприятия речи при нормальном слухе. Сенсорная алалия появляется из-за поражения височных отделов головного мозга, расположенных в левом полушарии, которые получили название центра Вернике.
Дети с сенсорной алалией вообще не понимают речь или понимают ее ограниченно.Они способны адекватно реагировать на звуковые сигналы, различать шумы различного характера (шорох, стук, скрип и т. Д.). В речи детей с сенсорной алалией встречаются эхолалии — это автоматическое бессмысленное повторение чужих слов. Поэтому вместо ответа на вопрос такой ребенок может повторить сам вопрос.
К сенсорной алалии ведет нарушение фонематического слуха, которое проявляется в различной степени. То есть это может быть абсолютная неразличимость звуков речи или их сложное восприятие, проявляющееся в трудностях различения близких по звучанию, но различающихся по написанию звуков (дочка-бочка, рак-лак).
Ребенка с сенсорной алалией важно своевременно отправить на консультацию к специалистам: отоларингологу для исследования слуха, психоневрологу и логопеду.
На практике случаи сенсорной алалии — явление довольно редкое, чаще встречается более простая форма недуга — двигательная.
Второй тип
Моторная алалия — это комплекс симптомов, как речевых, так и невербальных, при котором осуществляется овладение языком. Моторная алалия у детей возникает в несколько раз чаще, чем сенсорная.Насколько серьезна эта проблема?
Алалия. Диагностика и речевые признаки
Нарушение речи при моторной алалии охватывает все ее составляющие: лексико-грамматический и фонетико-фонематический аспекты. Предполагается, что первая проблема возникает из-за повреждения передних отделов двигательной области в коре головного мозга, а вторая — нарушение функционирования нижних отделов центральной двигательной области в коре головного мозга доминирующего полушария, где сосредоточены все раздражители от мышц и связок, возникающие при артикуляционных движениях.
У ребенка с алалией затруднена тонкая моторная координация речевого аппарата. Эти расстройства имеют различную природу, начиная от оральной апраксии (паралича), заканчивая нарушением последовательности или переключаемости. Также отсутствует способность выполнять определенные артикуляционные движения.
Часто дети с двигательной алалией из-за отсутствия звуковосприятия улавливают только отдельные элементы фразы и не могут связать их в общую смысловую структуру. Это ограниченное понимание — вторичное проявление неразвитости собственной речи.Дети с моторной алалией обычно имеют ограниченный словарный запас, но пассивный словарь очень объемен.
При моторной алалии могут нарушаться следующие аспекты речи:
- фонематическая реализация высказываний;
- языковое оформление речи;
- Ритмическая организация словесно-распевной речи.
А теперь рассмотрим, какие симптомы моторной алалии. Словарный запас у детей с подобным расстройством развивается очень медленно и неправильно используется в речи.В результате бедности запаса лексических и семантических средств появляются замены по сходству или контрасту, например, стирания — стирки, стаканчик, топор. Набор прилагательных и наречий невелик.
На начальных этапах развития речи у такого ребенка не требуется общение с использованием связной речи, что связано с недоразвитием как общей, так и речевой деятельности. Поэтому малыш при общении со взрослым чаще использует мимику, жесты и односложные слова.
Непервичные признаки недуга
У детей с двигательной алалией может наблюдаться недоразвитие не только речи, но и некоторых психических и двигательных функций. Обычно наблюдается неврологическая симптоматика, разная по степени выраженности: от минимальных проявлений церебральной дисфункции до тяжелых нарушений. Часто отмечается также физический недостаток и общее соматическое ослабление организма.
Дети с двигательной алалией обычно неуклюжи, у них нет координации движений, их движения замедлены или расторможены.Двигательная активность снижена, ритм
Лечение инфекции мочевого пузыря у детей
Как медицинские работники лечат инфекции мочевого пузыря у детей?
Инфекции мочевого пузыря у детей лечат антибиотиками — лекарством, которое борется с бактериями.
Лекарства
Какой антибиотик принимает ваш ребенок, зависит от возраста, наличия аллергии на антибиотики и типа бактерий, вызывающих ИМП. Дети старше 2 месяцев обычно принимают антибиотик внутрь — в виде жидкости или жевательной таблетки.
Ваш ребенок может пойти в больницу для внутривенного (IV) введения антибиотиков, если ребенку меньше 2 месяцев или у него рвота. Лекарства внутривенно вводятся через вену.
Ваш ребенок должен начать чувствовать себя лучше в течение дня или двух, но важно принимать каждую дозу антибиотика вовремя и допивать все лекарства. Инфекция может вернуться, если ваш ребенок перестанет принимать антибиотик слишком рано.
Продолжительность лечения зависит от
- насколько серьезна инфекция
- исчезнут ли у ребенка симптомы и инфекция
- Были ли у ребенка повторные инфекции мочевого пузыря
- , есть ли у ребенка пузырно-мочеточниковый рефлюкс или другая проблема с мочевыводящими путями
Домашние процедуры
Детям следует пить много жидкости и часто мочиться, чтобы ускорить заживление.Лучше всего пить воду. Спросите своего лечащего врача, сколько жидкости следует пить ребенку.
Грелка на спине или животе ребенка может облегчить боль, вызванную инфекцией почек или мочевого пузыря.
Как я могу помочь своему ребенку предотвратить инфекцию мочевого пузыря?
Употребление достаточного количества жидкости, правильная ванная комната и привычки пользоваться подгузниками, носить свободную одежду и лечиться от связанных с этим проблем со здоровьем могут помочь предотвратить ИМП у ребенка или подростка.
Убедитесь, что ваш ребенок пьет достаточно жидкости
Употребление большего количества жидкости может помочь вывести бактерии из мочевыводящих путей.Поговорите с врачом о том, сколько жидкости следует пить ребенку и какие напитки лучше всего предотвратить повторение ИМП.
Обильное питье может помочь облегчить или предотвратить инфекции мочевого пузыря у детей. Лучше всего вода.
Соблюдайте правила гигиены и пеленания
Некоторые дети просто недостаточно часто мочатся. Детям следует часто мочиться и тогда, когда они впервые почувствуют потребность в мочеиспускании. Бактерии могут размножаться и вызывать инфекцию, если моча слишком долго остается в мочевом пузыре.Воспитатели должны часто менять подгузники для младенцев и малышей и должны хорошо очищать область гениталий. Лучше всего подойдут мягкие очищающие средства, не раздражающие кожу.
Ваш ребенок должен всегда вытираться спереди назад после мочеиспускания или дефекации. Этот шаг наиболее важен после дефекации, чтобы предотвратить попадание бактерий в уретру и мочевой пузырь.
Избегайте запоров
Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям размножаться.Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Носить свободную одежду
Попросите детей носить хлопковое нижнее белье и свободную одежду, чтобы воздух оставался сухой в области уретры.
Лечение проблем со здоровьем
Когда мочевой пузырь у ребенка не работает должным образом — это называется дисфункциональным мочеиспусканием — лечение может помочь мочевому пузырю работать лучше и предотвратить повторные инфекции. Мышцы, контролирующие мочеиспускание, могут не синхронизироваться.Или мочевой пузырь вашего ребенка может быть гиперактивным или малоактивным.
Медицинские работники могут лечить эти типы проблем с мочевым пузырем с помощью лекарств, изменения поведения или и того, и другого. Дети часто со временем вырастают из этих проблем с мочевым пузырем естественным путем.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, закупорка мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие состояния здоровья могут увеличить риск инфекции мочевого пузыря.Спросите у медицинского работника вашего ребенка, как снизить риск развития инфекции мочевого пузыря.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, создаваемый NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Сола П. Гринфилда, доктора медицины, FAAP, FACS, Государственный университет Нью-Йорка в Медицинской школе Буффало; Джеффри М. Саланд, доктор медицины, MSCR, Медицинская школа Икана в Mt. Синай
Лечение почечной недостаточности у детей
Что такое почки и что они делают?
Почки — это два органа в форме бобов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одному с каждой стороны позвоночника.Каждый день две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости. Дети производят меньше мочи, чем взрослые, и количество мочи зависит от их возраста. Почки работают круглосуточно; человек не контролирует то, что он делает. Мочеточники — это тонкие мышечные трубки, по одной с каждой стороны мочевого пузыря, которые переносят мочу от каждой почки к мочевому пузырю. Мочевой пузырь накапливает мочу до тех пор, пока человек не найдет подходящее время и место для мочеиспускания.Подробнее о мочевыводящих путях.
Почки работают на микроскопическом уровне. Почки — это не один большой фильтр. Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови. Нефрон включает фильтр, называемый клубочком, и канальец. Нефроны работают в два этапа. Клубочки пропускают через себя жидкости и продукты жизнедеятельности; однако он предотвращает прохождение клеток крови и крупных молекул, в основном белков.Отфильтрованная жидкость затем проходит через канальцы, которые отправляют необходимые минералы обратно в кровоток и удаляют отходы. Конечным продуктом становится моча.
Почки также контролируют уровень минералов, таких как натрий, фосфор и калий, в организме и вырабатывают важный гормон, предотвращающий анемию. Анемия — это состояние, при котором количество красных кровяных телец меньше нормы, в результате чего меньше кислорода переносится в клетки организма.
Две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости.
Что такое почечная недостаточность и как ее лечить у детей?
Почечная недостаточность, описываемая как терминальная стадия заболевания почек или ТПН при лечении трансплантацией почки или процедурой фильтрации крови, называемой диализом, означает, что почки больше не работают достаточно хорошо, чтобы выполнять свою работу. В большинстве случаев почечная недостаточность у детей лечится трансплантацией почки. Хотя некоторым детям делают трансплантацию почки до того, как их почки полностью откажутся, многие дети начинают диализ, чтобы оставаться здоровыми, пока они не смогут сделать пересадку.
Диализ — это процесс фильтрации шлаков и лишней жидкости из организма не через почки. Иногда пересаженная почка может перестать работать, и ребенку может потребоваться вернуться на диализ. Трансплантация может быть отложена, если подходящая почка недоступна, или если у ребенка есть инфекционное заболевание или активное заболевание почек, которое быстро прогрессирует.
Какие бывают виды диализа?
Гемодиализ и перитонеальный диализ — это два типа диализа.
Гемодиализ
Гемодиализ использует специальный фильтр, называемый диализатором, для удаления отходов и лишней жидкости из крови. Диализатор подключен к аппарату для гемодиализа. Кровь закачивается через трубку в диализатор, чтобы отфильтровать отходы и лишнюю жидкость. Затем отфильтрованная кровь течет по другой трубке обратно в тело. Аппарат для гемодиализа контролирует процесс, чтобы кровь двигалась в безопасном темпе. Гемодиализ помогает контролировать кровяное давление и помогает организму поддерживать правильный баланс важных минералов, таких как калий, натрий, кальций и бикарбонат.
Гемодиализ использует специальный фильтр, называемый диализатором, для удаления шлаков и лишней жидкости из крови.
Гемодиализ обычно проводится в центре диализа три раза в неделю; однако врач может порекомендовать более частый диализ маленьким детям. Каждая процедура обычно длится от 3 до 5 часов. Во время лечения ребенок может делать домашнее задание, читать, писать, спать, говорить или смотреть телевизор.
Некоторые диализные центры обучают родителей или опекунов, как проводить гемодиализ их детям в домашних условиях.Домашнее лечение позволяет проводить более длительный или более частый диализ, что приближается к замене постоянной работы, которую выполняют здоровые почки.
- Ежедневный домашний гемодиализ проводится 5–7 дней в неделю по 2–3 часа за раз.
- Другой вариант — проводить гемодиализ дома от 3 до 6 ночей в неделю, пока ребенок спит.
- Хотя домашний гемодиализ дает больше гибкости в планировании и может дать лучшие результаты, обучение выполнению процедуры часто занимает от 3 до 8 недель.
Для гемодиализа хирург создает доступ к кровотоку, называемый сосудистым доступом, за несколько месяцев до первой процедуры. Хирург может создать сосудистый доступ в амбулаторном центре, или ребенку может потребоваться переночевать в больнице. При лечении гемодиализом у ребенка могут возникнуть проблемы с сосудистым доступом, например,
- заражение
- плохой кровоток
- закупорка тромбом
Эти проблемы могут помешать лечению, и ребенку может потребоваться несколько операций для правильного доступа.
Быстрые изменения баланса жидкости и минералов в организме во время лечения могут вызвать другие проблемы с лечением гемодиализом. Мышечные судороги и гипотония (внезапное падение артериального давления) — два распространенных побочных эффекта. Гипотония может вызвать у ребенка слабость, головокружение или тошноту. Врач может решить эти проблемы, изменив рецепт диализного раствора и скорость, с которой кровь течет через диализатор.
Большинству детей требуется несколько месяцев, чтобы приспособиться к гемодиализу.Медицинский работник часто может быстро и легко лечить побочные эффекты, поэтому родитель или опекун всегда должны сообщать о побочных эффектах члену медицинской бригады. Родитель или опекун могут помочь ребенку предотвратить многие побочные эффекты, убедившись, что ребенок соблюдает правильную диету, ограничивает потребление жидкости и принимает все лекарства в соответствии с указаниями. Прочтите о том, как правильный выбор продуктов питания может помочь человеку, находящемуся на гемодиализе.
Перитонеальный диализ
При перитонеальном диализе для фильтрации крови используется слизистая оболочка брюшной полости — пространство в теле, в котором находятся такие органы, как желудок, кишечник и печень.Подкладка называется брюшиной. Своеобразная соленая вода, называемая диализным раствором, сливается из пластикового пакета через катетер — тонкую гибкую трубку — в брюшную полость. Пока он находится внутри, диализный раствор всасывает отходы и лишнюю жидкость из организма. Через несколько часов использованный диализный раствор сливают в другой мешок, удаляя отходы и лишнюю жидкость из организма. Брюшная полость наполнена жидкостью весь день и всю ночь, поэтому процесс фильтрации никогда не прекращается. Процесс слива и заправки, называемый обменом, занимает около 30 минут.
Перед началом перитонеального диализа хирург вводит катетер в брюшную полость ребенка. Введение катетера может быть выполнено в амбулаторных условиях, или ребенку может потребоваться переночевать в больнице. Катетер, как правило, работает лучше, если место введения, также известное как место выхода, имеет достаточно времени для заживления — обычно от 10 до 20 дней. Катетер может иметь одну или две манжеты, вокруг которых ткань брюшной полости разрастается, чтобы закрепить его на месте.
Перитонеальный диализ использует подкладку брюшной полости для фильтрации крови.
Для детей доступны два типа перитонеального диализа:
- Непрерывный амбулаторный перитонеальный диализ (CAPD). CAPD не требует оборудования и может выполняться в любом чистом, хорошо освещенном месте. При CAPD кровь всегда фильтруется. Раствор для диализа остается в брюшной полости от 4 до 6 часов или более между заменами, что называется временем пребывания. Большинство детей меняют диализный раствор не менее четырех раз в день и ночью спят с раствором в брюшной полости.При CAPD нет необходимости просыпаться и выполнять диализ в ночное время.
- Перитонеальный диализ с непрерывным циклом (CCPD). CCPD использует машину, называемую циклером, для наполнения и опорожнения брюшной полости от трех до пяти раз в течение ночи, пока ребенок спит. Утром брюшную полость заполняют диализным раствором на время, которое длится весь день. Иногда дополнительный обмен может быть произведен в середине дня без циклера, чтобы увеличить количество удаляемых отходов и уменьшить количество жидкости, оставшейся в организме.
Оба типа перитонеального диализа обычно выполняются дома после короткого периода обучения. Родители или опекуны и ребенок работают с медсестрой по диализу в течение 1-2 недель, изучая, как выполнять ручную замену для CAPD, не допуская попадания бактерий в катетер. Те, кто делает CCPD, узнают, как подготовить циклер, подключить пакеты с диализным раствором и установить дренажную трубку. Маленьким детям потребуется помощь с заменой или настройкой велотренажера. Дети постарше могут сделать это сами.
Самая частая проблема при перитонеальном диализе — развитие перитонита, серьезной инфекции брюшины. Эта инфекция может возникнуть, если место выхода инфицировано или если происходит заражение, когда катетер подсоединяется к пакетам с диализным раствором или отсоединяется от них. Перитонит лечится с помощью антибиотиков, которые борются с бактериями.
Чтобы предотвратить перитонит, те, кто выполняет задачи перитонеального диализа, должны носить хирургическую маску, точно соблюдать процедуры и научиться распознавать ранние признаки перитонита, в том числе
- лихорадка
- тошнота или рвота
- покраснение или боль вокруг места введения катетера
- Необычный цвет или непрозрачность использованного диализного раствора
- манжета катетера, выдвинутая из тела
Об этих признаках следует немедленно сообщать лечащему врачу ребенка, чтобы лечение можно было начать незамедлительно.
Что такое трансплантация почки?
Трансплантация почки — это операция, при которой здоровая почка только что умершего человека или живого донора, обычно члена семьи, помещается в тело человека, чтобы взять на себя работу поврежденной почки. После отказа почек из-за хронического заболевания почек (ХБП) функция не может быть восстановлена, поэтому трансплантация — это самое близкое к излечению. Детям с трансплантатом нужно будет принимать лекарства каждый день, чтобы их организм не отвергал новую почку, и проходить регулярные осмотры, чтобы убедиться, что новая почка принята и функционирует должным образом.
Чтобы получить донорскую почку, ребенок сначала проходит тщательное медицинское обследование в центре трансплантологии.
Трансплантация почки — это операция по помещению здоровой почки от умершего человека или от живого донора, обычно члена семьи, в тело человека, чтобы взять на себя работу поврежденной почки.
Почки умершего донора
Если медицинское обследование показывает, что у ребенка нет состояния, которое могло бы помешать успешной трансплантации, координатор по трансплантации помещает ребенка в список ожидания.
Координаторы трансплантологии регистрируют тех, кому нужен умерший донорский орган, в Объединенной сети обмена органами (UNOS), которая поддерживает централизованную компьютерную сеть, связывающую все региональные организации по закупке органов (OPO) и центры трансплантации. Ребенок может быть зарегистрирован в нескольких центрах трансплантологии; в большинстве центров требуется отдельное медицинское обследование.
Продолжительность ожидания трансплантата ребенку зависит от многих факторов; однако это определяется в первую очередь тем, насколько хорошо сочетаются ребенок и донор.Место ребенка в списке зависит от следующего:
- Типирование ткани — анализ крови, который проверяет шесть антигенов или белков, которые делают каждого человека уникальным. Типирование ткани позволяет хирургу-трансплантологу узнать, сколько антигенов разделяет донор с реципиентом.
- группа крови.
- длительность ожидания в листе ожидания.
- возраст детского ожидания.
- уровней антител в крови, которые показывают, насколько активна иммунная система в настоящее время, фактор, который может увеличить риск отторжения.Иммунная система обычно защищает людей от инфекции, выявляя и уничтожая бактерии, вирусы и другие потенциально опасные инородные вещества.
Когда почка становится доступной, OPO сообщает UNOS, и центральный компьютер формирует ранжированный список совместимых получателей. Центр трансплантации хранит обновленную контактную информацию и информацию о состоянии здоровья каждого ребенка, поэтому ребенка можно будет найти сразу же, как только появится почка.
Почки живого донора
Около половины почек, пересаженных детям, поступают от живых доноров, часто от родителей, членов семьи или друга семьи. 1 Потенциальные доноры должны пройти тестирование на соответствие факторам и убедиться, что донорство почки не подвергнет опасности их здоровье.
Почка от живого донора часто имеет преимущества перед почкой от умершего донора, потому что
- почка от родителя, скорее всего, будет лучше соответствовать ткани, чем почка от кого-то, кто не связан с ребенком
- живых доноров позволяет лучше подготовиться; например, операцию можно запланировать заранее
- почку не нужно транспортировать с одного места на другое, поэтому она может быть в лучшем состоянии
Превентивная трансплантация
Превентивная трансплантация — это когда ребенок получает донорскую почку до необходимости диализа.Некоторые исследования показывают, что превентивная трансплантация снижает вероятность отторжения организмом новой почки и увеличивает шансы на то, что новая почка будет функционировать в течение длительного времени. Другие исследования показывают незначительное или нулевое преимущество превентивной трансплантации, хотя некоторые семьи могут посчитать, что отказ от диализа является преимуществом.
Каковы возможные осложнения у детей после трансплантации почки?
Дети с трансплантацией почки подвержены риску таких осложнений, как отторжение органов, инфекция и некоторые виды рака.Им также может потребоваться лечение, чтобы увеличить скорость их роста.
Отторжение органов
Иммунная система организма может атаковать пересаженные органы. Эта реакция известна как отказ. Детям с трансплантацией почки необходимо принимать иммунодепрессанты, чтобы предотвратить выработку антител в организме и отторжение почки. Многим детям сложно соблюдать режим лечения. Поставщики медицинских услуг используют термин «несоблюдение режима лечения» для описания отказа или отказа принимать прописанные лекарства или следовать указаниям поставщика медицинских услуг.Приверженность лечению можно улучшить с помощью комбинации санитарного просвещения, мотивационных методов и методов поведенческих навыков. Стратегии должны быть адаптированы к каждому ребенку и его семье. Поставщик медицинских услуг должен
- Обучить ребенка состоянию и схеме лечения
- поговорить с ребенком, чтобы узнать о его желаниях, убеждениях и чувствах, чтобы найти способы повысить мотивацию.
- предлагает способы запоминания приема лекарств, такие как календарь, дот или напоминания в виде текстовых сообщений.
Инфекция
Иммуносупрессивные препараты могут сделать детей уязвимыми к инфекциям, а также могут препятствовать реакции организма на вакцины.Хотя дети должны получить стандартные вакцины, а также вакцины против гриппа и пневмонии до трансплантации, им может потребоваться подождать несколько месяцев после трансплантации, прежде чем они получат какие-либо дополнительные вакцины. Дети, принимающие иммунодепрессанты, не должны получать вакцины, содержащие живые вирусы, такие как вакцина
.
- оральная вакцина против полиомиелита
- Вакцина против кори, паротита и краснухи (MMR)
- Вакцина против ветряной оспы или ветряной оспы
Предотвращение инфекций важно для сохранения здоровья детей после трансплантации.Для предотвращения инфекций родители или опекуны должны иметь своих детей
- избегать контакта с больными людьми
- мыли руки часто
- Избегайте сырого или недоваренного мяса
- носить перчатки при работе в саду или на открытом воздухе
- Избегайте ухода за домашними животными
- немедленно сообщайте о любых признаках или симптомах бригаде здравоохранения
Рак
В течение длительного периода времени у детей, принимающих иммунодепрессанты, могут развиться некоторые формы рака.Рак чаще всего развивается в коже или лимфатических клетках, являющихся частью иммунной системы организма. Заболеваемость раком у детей-реципиентов трансплантата ниже, чем у взрослых, при этом риск составляет около 17 процентов в течение 25 лет после трансплантации. 2
Скорость роста
В зависимости от возраста на момент трансплантации, того, насколько хорошо пересаженная почка работает, и дозировки лекарств, у детей может наблюдаться увеличение роста после трансплантации, хотя обычно они ниже среднего роста.Дети младше 4 лет имеют лучший рост после трансплантации. 2 Однако высокие дозы иммунодепрессантов могут замедлить рост и развитие ребенка после трансплантации. Уменьшение дозировки иммунодепрессантов и введение гормона роста ребенку может улучшить скорость роста.
Каковы осложнения почечной недостаточности и как их лечить?
Детям с почечной недостаточностью также может потребоваться лечение таких осложнений, как анемия, проблемы с костями и нарушение роста, а также инфекции.Эти осложнения вызваны неспособностью поврежденных почек вырабатывать красные кровяные тельца, балансировать питательные вещества, необходимые для укрепления костей и роста, или фильтровать отходы и лишнюю жидкость из крови.
Анемия
Поврежденные почки не вырабатывают достаточного количества гормона эритропоэтина (ЭПО), который стимулирует костный мозг производить эритроциты. Анемия часто встречается у детей с заболеванием почек и приводит к быстрой утомляемости и бледности. Анемия также может способствовать проблемам с сердцем.Синтетическая форма ЭПО, вводимая под кожу один или несколько раз в неделю, может лечить анемию, вызванную повреждением почек.
Проблемы с костями и задержка роста
Почки помогают костям оставаться здоровыми, балансируя уровни фосфора и кальция в крови. Когда почки перестают работать, уровень фосфора в крови может повышаться и мешать формированию костей и нормальному росту. Когда уровень фосфора становится слишком высоким, врач может прописать лекарства для снижения уровня фосфора в крови и повышения уровня кальция в крови.
Медицинский работник может порекомендовать изменение диеты и пищевые добавки или инъекции гормона роста для лечения задержки роста у детей.
Инфекция
Отходы и токсины, которые накапливаются в кровотоке детей с заболеванием почек, могут ослабить иммунную систему, делая детей уязвимыми для определенных инфекций и болезней. Прививки могут помочь предотвратить определенные инфекции, что особенно важно для детей с ослабленной иммунной системой. Дети с почечной недостаточностью должны получить стандартные прививки, рекомендованные для всех детей, а также вакцинацию для профилактики гриппа и пневмонии.
Каковы проблемы почечной недостаточности для детей и их семей?
Проблемы почечной недостаточности для детей включают физические последствия потери функции почек и эмоциональные последствия их болезни. Физические эффекты почечной недостаточности могут включать
- крайняя усталость
- слабые кости
- повреждение нерва
- проблемы со сном
- сбой роста
Накопление шлаков в организме может замедлить работу нервов и мозга, что приведет к проблемам с концентрацией внимания и замедлению развития речи и моторных навыков, что часто приводит к отставанию детей в школе.
Эмоциональные последствия почечной недостаточности могут включать депрессию и чувство изоляции, что особенно актуально для детей, которые придают большое значение тому, чтобы заводить друзей и адаптироваться. Детям с почечной недостаточностью могут потребоваться индивидуальные планы, которые помогут им стать активными, продуктивными и здоровыми. -регулированы взрослые.
Проблемы, с которыми сталкиваются семьи, ухаживающие за ребенком с почечной недостаточностью, могут включать понимание вариантов лечения, планирование и проведение диализа, а также изучение того, как сохранить здоровье ребенка, насколько это возможно.Члены семьи должны чувствовать себя комфортно, разговаривая с любым членом медицинской бригады своего ребенка о своих проблемах и вопросах. Тесное сотрудничество с медицинским персоналом может облегчить жизнь детям с почечной недостаточностью и их семьям.
Кто входит в медицинскую бригаду для детей с почечной недостаточностью?
В бригаде по уходу за ребенком могут быть следующие квалифицированные специалисты:
- врач-педиатр
- нефролог
- медсестра диализа
- координатор трансплантологии
- хирург-трансплантолог
- социальный работник
- специалист в области психического здоровья
- финансовый советник
- диетолог
Родители или опекуны, однако, являются наиболее важными членами команды ребенка.Им может потребоваться поговорить от имени ребенка или задать вопросы, если инструкции нечеткие. Знание ролей разных членов команды может помочь родителям или опекунам задавать правильные вопросы и вносить свой вклад в заботу о ребенке.
Педиатр
Педиатр — врач, лечащий детей. Детский педиатр, вероятно, первым распознает проблему с почками — либо во время обычного медицинского осмотра, либо во время посещения больного. В зависимости от того, насколько хорошо работают почки, педиатр может принять решение наблюдать за ребенком или направить ребенка к специалисту.Педиатр должен поговорить с любыми привлеченными специалистами. Консультация специалиста должна состояться вскоре после постановки диагноза ХБП, даже если до диализа и трансплантации еще далеко.
Нефролог
Нефролог — это врач, занимающийся лечением заболеваний почек и почечной недостаточности. Если возможно, ребенку следует обратиться к детскому нефрологу, потому что он специально обучен лечить проблемы с почками у детей. Во многих частях страны не хватает детских нефрологов, поэтому ребенку, возможно, придется путешествовать.Если путешествие невозможно, некоторые нефрологи, лечащие взрослых, также могут лечить детей после консультации с детским нефрологом.
Нефролог может назначить лечение для замедления прогрессирования заболевания и определит, когда уместно направление в клинику диализа или центр трансплантологии.
Медсестра по диализу
Если ребенку требуется диализ, медсестра со специальной подготовкой проследит за тем, чтобы все процедуры были тщательно соблюдены:
- Что касается перитонеального диализа, медсестра по диализу обучит родителей или опекунов, чтобы они чувствовали себя комфортно, выполняя обмены дома.
- Во время гемодиализа в клинике медсестра по диализу проследит за правильностью установки всех игл и будет следить за любыми проблемами.
- Медсестра диализа может обсудить преимущества и недостатки различных типов диализа и объяснить, насколько эффективно лечение.
Координатор трансплантологии
При подготовке к трансплантации дети и их семьи работают с координатором в центре трансплантологии, который является их основным контактным лицом.Координатор
- расписывает все необходимые экзамены и процедуры
- обеспечивает полноту медицинской информации о ребенке
- помещает ребенка в национальный список ожидания UNOS
- гарантирует, что каждый член бригады по уходу за ребенком имеет всю необходимую информацию и документы.
Хирург-трансплантолог
Хирург-трансплантолог выполняет операцию по пересадке почки и следит за здоровьем ребенка перед операцией.Дети, ожидающие пересадки, должны оставаться максимально здоровыми. После операции хирург-трансплантолог убедится, что новая почка работает нормально.
Социальный работник
В каждой диализной клинике и центре трансплантологии есть социальный работник, который может помочь семьям найти такие услуги, как транспорт и семейные консультации. Социальный работник может предоставить информацию о
- поиск групп поддержки в сообществе
- помогает ребенку с хроническим заболеванием вернуться в школу
- снижение стресса при уходе за ребенком с хроническим заболеванием
Социальный работник также может помочь семьям подать заявления на программы Medicare и Medicaid.Medicare — это программа, которая помогает людям старше 65 лет и людям с ограниченными возможностями, включая людей любого возраста с почечной недостаточностью, оплачивать медицинское обслуживание. Medicaid — это программа медицинского обслуживания для определенных лиц и семей с низкими доходами, которые входят в группу правомочности, признанную федеральным законодательством и законодательством штата.
Специалист в области психического здоровья
Специалист в области психического здоровья, например психолог, может помочь детям с ХБП найти полезные способы справиться с эмоциональным потрясением, вызванным хроническим заболеванием.Некоторые детские психологи специализируются на том, чтобы помочь детям с ограниченными возможностями и проблемами со здоровьем вернуться в школу. Они могут предложить идеи, которые укрепят приверженность лечению и выполнению инструкций врача.
Члены семьи также могут обнаружить, что консультирование помогает им справляться с конфликтами и стрессами, с которыми они сталкиваются. Многие пары сообщают о повышенном напряжении в браке, когда их ребенок страдает серьезным заболеванием, например, ХБП. Братья и сестры могут возмущаться тем количеством внимания, которое уделяется их брату или сестре с ХБП, и чувствовать себя виноватыми из-за плохих мыслей о своем брате или сестре.
Финансовый советник
Финансовый консультант может помочь семьям выполнить финансовые обязательства, связанные с хроническим заболеванием. Медицинские счета могут обременить семейные финансы; в некоторых случаях родителю или опекуну может потребоваться прекратить работу, чтобы обеспечить постоянный уход за ребенком. Узнайте больше о финансовой помощи для лечения почечной недостаточности.
Диетолог
Правильное питание чрезвычайно важно для детей с ХБП. В каждой диализной клинике есть диетолог, который помогает людям понять, как еда, которую они едят, влияет на их здоровье.Диетолог
- помогает разработать план питания, соответствующий ограниченному рациону ребенка
- предоставляет информацию о возможном дефиците питательных веществ, вызванном заболеванием почек.
- рекомендует специальные диетические добавки или смеси для улучшения питания ребенка.
- предоставляет рецепты и рекомендует кулинарные книги, подходящие для людей с заболеваниями почек
Поначалу соблюдать ограничения, связанные с диетой при заболеваниях почек, может быть сложно; однако приготовить вкусные и сытные блюда можно, проявив немного творчества.
Еда, диета и питание
Информация о питании для детей с ХБП имеет жизненно важное значение, поскольку их диета может повлиять на работу почек. Родители или опекуны всегда должны проконсультироваться с лечащим врачом своего ребенка, прежде чем вносить какие-либо изменения в рацион. Чтобы оставаться здоровым при ХБП, необходимо уделять пристальное внимание следующим элементам диеты:
- Белок. Дети с ХБП должны есть достаточно белка для роста, ограничивая при этом высокое потребление белка.Слишком много белка может стать дополнительной нагрузкой на почки и привести к более быстрому ухудшению функции почек. Потребности в белке возрастают, когда ребенок находится на диализе, потому что процесс диализа удаляет белок из крови ребенка. Медицинская бригада рекомендует количество белка, необходимое ребенку. Продукты с белком включают:
- яйца
- молоко
- сыр
- курица
- рыб
- красное мясо
- фасоль
- йогурт
- творог
- Натрий. Количество натрия, необходимое детям, зависит от стадии заболевания почек, возраста и иногда других факторов. Медицинская бригада может порекомендовать ограничить или добавить в рацион натрий и соль. Продукты с высоким содержанием натрия включают:
- консервы
- замороженные продукты
- самые обработанные продукты
- некоторые закуски, такие как чипсы и крекеры
- Калий. Уровень калия должен оставаться в пределах нормы для детей с ХБП, потому что слишком мало или слишком много калия может вызвать проблемы с сердцем и мышцами.Детям может потребоваться воздержаться от некоторых фруктов и овощей или уменьшить количество порций и размер порций, чтобы убедиться, что они не потребляют слишком много калия. Медицинская бригада рекомендует количество калия, необходимое ребенку. К фруктам и овощам с низким содержанием калия относятся:
- яблок
- клюква
- клубника
- черника
- малина
- ананас
- капуста
- капуста цветная вареная
- зелень горчицы
- сырая брокколи
Фрукты и овощи с высоким содержанием калия включают - апельсины
- дыни
- абрикосы
- бананов
- картофель
- помидоры
- сладкий картофель
- вареный шпинат
- приготовленная брокколи
- Фосфор. Детям с ХБП необходимо контролировать уровень фосфора в крови, потому что слишком много фосфора вытягивает кальций из костей, делая их слабее и с большей вероятностью сломаться. Слишком много фосфора также может вызвать зуд кожи и покраснение глаз. По мере прогрессирования ХБП ребенку может потребоваться принимать во время еды связывающие фосфаты, чтобы снизить концентрацию фосфора в крови. Фосфор содержится в продуктах с высоким содержанием белка. Продукты с низким уровнем фосфора включают:
- сливки жидкие немолочные
- стручковая фасоль
- попкорн
- необработанное мясо у мясника
- лимонно-лаймовая сода
- корневое пиво
- сухие смеси чая со льдом и лимонада
- рис и кукуруза
- яичный белок
- сорбет
- Жидкости. На ранней стадии ХБП поврежденные почки ребенка могут вырабатывать слишком много или слишком мало мочи, что может привести к отеку или обезвоживанию. По мере прогрессирования ХБП детям может потребоваться ограничить потребление жидкости. Поставщик медицинских услуг сообщит ребенку и родителям или опекунам цель приема жидкости.
Ресурсы
Национальный фонд почек
Дети с хронической болезнью почек: советы родителям
Справочник работодателя
Сайт Nemours KidsHealth
Когда у вашего ребенка хроническая болезнь почек
Что такое диализ?
Нефкиды
Группа киберподдержки
Объединенная сеть обмена органами
Трансплантация органов: что нужно знать каждому ребенку (PDF, 1.67 МБ)
Министерство здравоохранения и социальных служб США, Центры услуг Medicare и Medicaid
Покрытие Medicare услуг диализа и трансплантации почки (PDF, 743 КБ)
Управление социального обеспечения США
Льготы для детей с ограниченными возможностями (PDF, 413 КБ)
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национальных институтов здравоохранения (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и какую роль в исследованиях играют дети?
Клинические испытания — это исследования с участием людей всех возрастов. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания, чтобы изучить другие аспекты лечения, такие как улучшение качества жизни. Исследования с участием детей помогают ученым
- определить уход, который лучше всего подходит для ребенка
- найди лучшую дозу лекарств
- найти лечение состояний, которые затрагивают только детей
- лечат состояния, которые ведут себя иначе у детей
- понять, как лечение влияет на организм растущего ребенка
Узнайте больше о клинических испытаниях и детях.
Какие клинические испытания открыты?
Клинические испытания
, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Трансплантация по типу донора, трансплантация в США выполнена: 1 января 1988 г. — 31 декабря 2012 г., орган = почка, формат = портрет, на основе данных OPTN, обновленных по состоянию на 8 марта 2013 г. Веб-сайт сети по закупкам и трансплантации органов . https://optn.transplant.hrsa.gov/. По состоянию на 18 октября 2013 г.
[2] Van Heurn E., de Vries EE.Трансплантация и донорство почки у детей. Международная организация детской хирургии . 2009. 25: 385–393.
Малярия у детей — Сайт по малярии
Большинство из 1–3 миллионов человек, ежегодно умирающих от малярии, — это дети, главным образом в Африке, которая является гиперэндемичной для малярии. У детей старшего возраста малярия протекает так же, как и у взрослых. Однако у детей в возрасте до 5 лет, особенно у младенцев, болезнь имеет тенденцию быть атипичной и более тяжелой.
В первые два месяца жизни дети могут не заразиться малярией или проявления могут быть умеренными с паразитемией низкой степени из-за пассивного иммунитета, обеспечиваемого материнскими антителами.
В эндемичных и гиперэндемичных районах количество паразитов увеличивается с возрастом от 0 до 10% в течение первых трех месяцев жизни до 80-90% к одному году жизни, и этот показатель сохраняется на высоком уровне в раннем детстве. Самый высокий уровень смертности приходится на первые два года жизни. К школьному возрасту у детей младшего школьного возраста должен развиться значительный иммунитет, и бессимптомная паразитемия может достигать 75%. В Африке в среднем около 1 из 20 детей умирает от малярии, а в наиболее пострадавших районах даже 1 из 5 или 6 умирает от малярии и связанных с ней заболеваний (например,г., анемия).
В районах с низкой эндемичностью и низким иммунитетом тяжелая форма инфекции встречается у всех возрастных групп, включая взрослых. Заболеваемость и смертность детей от малярии в этих районах, как правило, очень высоки.
Недоедание не увеличивает восприимчивость к тяжелой малярии, вызванной falciparum. Фактически, было замечено, что у детей с хорошим питанием больше шансов заболеть тяжелыми заболеваниями, чем у детей с недоеданием. Однако в случае серьезной малярии у недоедающих детей выше заболеваемость и смертность.
Типы гемоглобина у новорожденных и предрасположенность к малярии: было замечено, что врожденная малярия и малярийная паразитемия у новорожденных очень редки, несмотря на значительную материнскую паразитемию и секвестрацию паразитов в плаценте. Причины этого до конца не изучены. Причинами могут быть пассивный иммунитет из-за материнских антител, замедленный рост паразитов в эритроцитах, содержащих гемоглобин F, и устойчивость к росту паразитов в старых эритроцитах с HbF.
Дети с гетерозиготным серповидно-клеточным признаком имеют более низкую частоту паразитов и менее смертельные инфекции по сравнению с нормальными детьми (однако гомозиготная серповидно-клеточная анемия не защищает от смертельной инфекции). Талассемия также может обеспечивать некоторую защиту, возможно, из-за более высоких уровней HbF. В некоторых исследованиях было обнаружено, что дефицит глюкозо-6-фосфатдегидрогеназы оказывает защитное действие против малярии.
Тяжелая форма малярии falciparum у детей
Тяжелая форма малярии falciparum является наиболее частой причиной смерти младенцев и детей в эндемичных и гиперэндемичных для малярии районах.Недостаточный иммунитет приводит к быстрому увеличению количества паразитов и развитию осложнений. Задержка с диагностикой и лечением также способствует летальности.
Клиническим характеристикам тяжелого заболевания следует уделять первостепенное внимание. Историю поездок в малярийную зону, историю предшествующей противомалярийной терапии, историю рвоты, диареи, потребления жидкости, диуреза, судорог и т. Д. Следует получить от родителей. Физикальное обследование должно включать оценку гидратации и осложнений малярии, вызванной falciparum.У младенцев и маленьких детей следует измерять ректальную температуру. При поступлении необходимо взвесить всех детей.
Толстые и тонкие пленки на малярию, гематокрит и гемоглобин, глюкозу крови (укол пальцем) следует делать во всех случаях. Если сообщение будет отложено, следует начать предполагаемое противомалярийное лечение. Подсчет паразитов следует проводить во всех положительных случаях малярии falciparum, количество паразитов> 2% указывает на надвигающиеся проблемы, а> 5% следует рассматривать как тяжелую инфекцию.Все случаи тяжелой формы малярии, вызванной falciparum, требуют неотложной медицинской помощи.
Церебральная малярия:
Проявления ЦНС часто встречаются у детей и могут быть вызваны следующими причинами:
- Тяжелая инфекция и церебральная малярия.
- Тяжелая инфекция и гипогликемия.
- Гипогликемия, вызванная хинином.
- Тяжелая анемия.
- Высокая температура.
- Изменения поведения, вызванные лекарствами.
Следовательно, дисфункция ЦНС не всегда может указывать на церебральную малярию, и очень важно различать различные причины.
Клинические особенности церебральной малярии:
Самые ранние симптомы церебральной малярии у детей включают высокую температуру (37,5-41 0 ° C) и отказ от еды и питья. Часто наблюдаются рвота и кашель. Фебрильные судороги часто встречаются у детей в возрасте от 6 месяцев до пяти лет, и их трудно отличить от церебральной малярии. Если у ребенка с малярией falciparum кома сохраняется более 30 минут после судорог, следует заподозрить церебральную малярию.Судороги могут продолжаться после наступления комы и связаны с более высокой заболеваемостью и последствиями.
У некоторых детей может быть шумное и затрудненное дыхание. У некоторых может наблюдаться глубокое дыхание из-за ацидоза. Может быть видна холодная липкая кожа с разницей температур между ядром и кожей> 10 0 ° C. У некоторых детей может быть сопутствующий шок с систолическим давлением ниже 50 мм рт. Некоторые дети могут проявлять крайнюю опистотонусную осанку («согнувшись как лук»), имитирующую столбняк или менингит.
Неврологические признаки включают признаки симметричных нарушений верхних мотонейронов и ствола головного мозга, включая расстраивание взгляда, децеребрационные и декортикальные позы. У детей в глубокой коме может отсутствовать роговичный рефлекс и движения «кукольного глаза». Кровоизлияния в сетчатку и экссудаты встречаются реже, чем у взрослых.
Всем детям в коме необходимо провести исследование спинномозговой жидкости, чтобы исключить другие заболевания. Исследование спинномозговой жидкости при церебральной малярии обычно нормально; однако в некоторых случаях может наблюдаться повышение давления, уровня белка и количества клеток (в основном лимфоцитов, 50 клеток / мл).
Лейкоцитоз может присутствовать при тяжелом течении болезни и не обязательно указывать на бактериальную инфекцию.
Лечение: Лечение церебральной малярии у детей такое же, как и у взрослых.
Однократная внутримышечная инъекция фенобарбитона натрия в дозе 10–15 мг / кг массы тела может применяться с профилактической целью для предотвращения судорог во всех случаях тяжелой формы малярии, вызванной falciparum. Когда возникают судороги, их можно немедленно контролировать с помощью диазепама или паральдегида.
Бронхопневмония — частое осложнение церебральной малярии у детей. Детей в коматозном состоянии следует кормить грудью либо в боковом, либо в полулежавшем положении и часто переворачивать, чтобы предотвратить аспирацию и образование пролежней.
При эффективной противомалярийной химиотерапии дети обычно приходят в сознание через 2-3 дня; однако иногда кома может длиться до одной недели, несмотря на снижение лихорадки и паразитемии. Продолжительная кома может потребовать кормления через назогастральный тракт. Около 10% выживших детей могут иметь неврологические последствия в виде гемипареза, мозжечковой атаксии, корковой слепоты, гипотонии, спастичности или афазии.
Тяжелая анемия: Анемия — наиболее частое осложнение малярии у детей. Скорость развития и степень анемии зависят от тяжести и продолжительности паразитемии. У некоторых детей повторяющиеся нелеченые эпизоды малярии могут привести к нормоцитарной анемии. В этих случаях в костном мозге обнаруживаются изменения дизеритропоэза, а в периферической крови — паразитемия слабой степени, иногда с пигментированными моноцитами. У пациентов с высокой степенью паразитемии анемия может быстро развиваться из-за гемолиза паразитированных эритроцитов, и это может ухудшиться даже после завершения противомалярийной терапии.Это может вызвать серьезные проблемы у детей с уже существующей анемией.
У детей с тяжелой анемией могут наблюдаться симптомы и признаки сердечной недостаточности — одышка, тахикардия, ритм галопа, базальные потрескивания, гепатомегалия, повышенное давление в яремной железе и т. Д. Тяжелая анемия также может вызывать спутанность сознания, беспокойство, кровоизлияния в сетчатку и даже кому.
Лечение: детям с признаками сердечной недостаточности можно назначать фуросцемид в дозе 1-2 мг / кг до максимальной дозы 20 мг. Детям с гематокритом менее 15% (гемоглобин менее 5 г%) следует делать переливание крови.10 мл / кг упакованных клеток или 20 мл / кг цельной крови можно вводить путем медленного переливания. По возможности следует поощрять родителей сдавать кровь, чтобы минимизировать риск других инфекций, передающихся через кровь. В идеале концентрацию гемоглобина следует поддерживать выше 7 г / дл (гематокрит выше 20%).
Почечная недостаточность: Почечная недостаточность редко встречается у детей. Небольшое повышение уровня мочевины и креатинина может иногда происходить из-за обезвоживания, и нормализуется при регидратации.
Лечение: У детей старшего возраста с нарушением функции почек лечение состоит из тщательной оценки и мониторинга, начального консервативного лечения и, при необходимости, диализа.
Самой частой причиной олигурии у детей с малярией является обезвоживание. У таких пациентов есть признаки обезвоживания, более низкое кровяное давление, высокий удельный вес мочи с низким содержанием натрия в моче и нормальная микроскопия мочи. Таким пациентам следует тщательно проводить регидратацию. Если диурез не улучшается примерно до 4 мл / кг в течение первых восьми часов, несмотря на адекватную регидратацию, можно назначить фуросцемид, начиная с 2 мг / кг, а затем удваивать его с часовыми интервалами до максимум 8 мг / кг. Если это не помогает улучшить диурез, можно вводить инъекционный дофамин в дозе 2-5 мг / кг / мин через центральный венозный катетер или периферическую вену со свободным током.Если по истечении 16 часов у ребенка не выделяется больше 4 мл мочи / кг массы тела, следует прекратить дальнейшую нагрузку жидкостью. Если консервативные меры не помогут, следует рассмотреть возможность диализа.
Нарушения свертываемости крови: При малярии falciparum могут возникать тенденции к кровотечению с увеличенным временем свертывания, тромбоцитопения и снижение факторов свертывания крови. Может возникнуть спонтанное кровотечение из различных участков, в том числе из верхних отделов желудочно-кишечного тракта.
Отек легких: У детей с церебральной малярией, тяжелой анемией и высокой паразитемией может развиться острый отек легких.Это также может быть связано с перегрузкой жидкости. Тахипноэ — самый ранний признак надвигающегося отека легких.
Лечение: отек легких контролируется строгим контролем жидкости, опорой, ингаляцией кислорода, мочегонными препаратами, венесекцией и спусканием крови. При необходимости пациента следует начать на ИВЛ с положительным давлением в конце выдоха.
Гипогликемия: Это также реже у детей по сравнению со взрослыми. Это может быть связано с лактоацидозом при тяжелых инфекциях falciparum.Это может проявляться судорогами или снижением уровня сознания.
Лечение: следует вводить внутривенно 50% декстрозу, 1 мл / кг, а затем внутривенно вводить 10% декстрозу. Рецидив гипогликемии может возникнуть даже при приеме 10% раствора декстрозы. Дальнейшие эпизоды гиперинсулинемической гипогликемии, вызванной лекарственными средствами, можно предотвратить путем введения аналога соматостатина октреотида. Однако это очень дорого.
Лихорадка: У детей сильная лихорадка сама по себе может вызывать различные проблемы, поэтому с ней нужно бороться энергично.Следует регулярно использовать обмахивание веером и теплой губкой. Парацетамол для инъекций можно применять при гиперпирексии.
Противомалярийные препараты: В случае тяжелой формы малярии, вызванной falciparum, ребенок должен быть госпитализирован. Следует избегать пероральных противомалярийных препаратов. В зависимости от чувствительности следует использовать инъекции хлорохина или хинина. Хлорохин можно вводить внутривенно, внутримышечно или подкожно, тогда как хинин можно вводить внутривенными или внутримышечными инъекциями. Все внутривенные инфузии следует тщательно титровать с помощью инфузионных насосов.
| Доза противомалярийных средств при тяжелой малярии у детей | |
| Лекарство | Доза |
| Хлорохин | Внутривенно: 5 мг основания / кг, разведенного физиологическим раствором или 5% декстрозой 10 мл / кг, настаивается в течение 4 часов. Дозу можно повторять каждые 12 часов для получения общей дозы 25 мг / кг. Rapid I.V. болюс может вызвать смертельную гипотензию. Подкожно: 2.5 мг / кг, а затем еще 2,5 мг / кг через час; повторять каждые 12 часов для достижения дозы 25 мг / кг. |
| Хинин | Внутривенно: 24 мг соли / кг или 20 мг основания / кг в физиологическом растворе или 5% декстрозе, вводится болюсно в течение 4 часов с последующей инфузией 12 мг соли / кг или 10 мг основания / кг каждые восемь часов. (Болюсную дозу следует пропустить детям, которые уже получали хинин в предыдущие два дня). Обратите внимание, что у детей доза немного выше (24 мг соли на кг против 20 мг соли на кг у взрослых). Внутримышечно: 10 мг основы / кг каждые восемь часов путем глубоких внутримышечных инъекций в переднюю часть бедра. Общая продолжительность лечения составляет 7-10 дней. У детей с затяжной тяжелой малярией доза хинина может быть уменьшена на одну треть или половину после третьего дня до улучшения клинического состояния, чтобы избежать кумулятивной токсичности. |
| Arteether | 3 мг / кг в / м в течение 3 дней |
| Артеметер | 3.2 мг / кг внутримышечно, затем 1,6 мг / кг в течение 5 дней или 9,6 мг / кг макс. |
| Артесунат | 2,4 мг / кг через 0, 12, 24, 48 и один раз в день, если необходимо |
| Тяжелая малярия: различия между взрослыми и детьми | ||
| Клиническое проявление | Взрослые | Детский |
| Продолжительность болезни до осложнений | 5-7 дней | 1-2 дня |
| Судороги | Обычный | Очень часто; может быть вызвано тяжелой инфекцией, гипогликемией, фебрильными судорогами, тяжелой анемией и т. д. |
| Аномальные рефлексы ствола головного мозга (окуловестибулярные, окулоцервикальные) | Редкий | Более распространенный |
| C.S.F. давление | Обычно нормальный | Переменная, часто повышается |
| Разрешение комы | 2-4 дня | 1-2 дня |
| Неврологические последствия | <5% | > 10% |
| Кашель | Необычный | Обычный |
| Анемия | Обычный | Более частый и более серьезный; может быть особенностью презентации |
| Желтуха | Обычный | Необычный |
| Гипогликемия перед лечением | Необычный | Обычный |
| Отек легких | Обычный | Редкий |
| Почечная недостаточность | Обычный | Редкий |
| Нарушения кровотечения / свертывания | До 10% | Редкий |
© малариазит.com © BS Kakkilaya | Последнее обновление: 11 марта 2015 г.
Связанные
5 признаков непереносимости лактозы у вашего ребенка — Основы здоровья от клиники Кливленда
Детским гастроэнтерологом Кадаккал Радхакришнан, MD
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.Политика
Если
мороженое или стакан молока заставляет ребенка жаловаться на расстройство
желудка, вы можете задаться вопросом, виновата ли непереносимость лактозы.
Дети
люди с непереносимостью лактозы не производят достаточно лактазы, естественного фермента в
пищеварительный тракт, расщепляющий лактозу. Чтобы точно определить, есть ли у вас
У ребенка есть эта проблема, важно знать признаки и симптомы.
Как работает непереносимость лактозы
Лактоза
сахар содержится в продуктах, которые нравятся многим детям, включая молоко, мороженое.
и мягкие сыры.Он также присутствует в некоторых хлебобулочных изделиях, заправках для салатов,
соусы, конфеты и другие продукты, которых вы не ожидали. Грудное молоко и младенец
формулы также содержат лактозу.
Лактоза
состоит из двух простых молекул сахара — глюкозы и галактозы. Для того чтобы
чтобы организм усвоил лактозу, нужно разделить ее на два компонента.
ферментом под названием лактаза, который находится в слизистой оболочке
тонкий кишечник.
Но для людей с непереносимостью лактозы активность лактазы неэффективна, и она не может переваривать и абсорбировать лактозу в тонком кишечнике.Затем лактоза попадает в толстый кишечник, где ферментируется кишечными бактериями. В результате этого процесса выделяются углекислый газ и водород, а также некоторые побочные продукты, обладающие слабительным действием.
Признаки непереносимости лактозы у вашего ребенка
Если
у вашего ребенка непереносимость, чем больше он потребляет лактозы, тем больше
симптомы, которые он или она испытают.
Вот некоторые симптомы, на которые следует обращать внимание, особенно после того, как ваш ребенок ест молочные продукты:
- Свободный стул и газы, особенно когда ребенок ест молочные продукты.
- Водянистый понос с газами.
- Вздутие живота, газы и тошнота.
- Кожная сыпь и частые простуды.
- Общая боль в животе и спазмы.
Родители иногда путают непереносимость лактозы с аллергией на молоко. Хотя у этих двоих схожие симптомы, это очень разные состояния. Аллергия на молоко — серьезная реакция иммунной системы, которая обычно проявляется на первом году жизни. Непереносимость лактозы — это проблема с пищеварением, которая редко встречается у младенцев и детей ясельного возраста.
Симптомы непереносимости лактозы могут проявляться в позднем детстве или подростковом возрасте и могут стать более заметными в зрелом возрасте.
Помимо дискомфорта, связанного с этими симптомами, непереносимость лактозы — это неопасное заболевание, не имеющее долгосрочных осложнений. Симптомов можно избежать, ограничив определенные продукты в рационе ребенка.
Как развивается непереносимость лактозы
Лактоза
непереносимость может развиваться тремя разными способами:
Приобретенная непереносимость лактозы
Активность лактазы в тонком кишечнике естественным образом снижается после младенчества.По оценкам Национального института здоровья, две трети людей не могут полностью переваривать лактозу после детства.
Первичная лактазная недостаточность
В редких случаях дети рождаются с полным отсутствием фермента лактазы. У этих детей развивается сильная диарея, когда они питаются грудным молоком, что вынуждает их нуждаться в специальных смесях. Это рецессивный признак, поэтому для появления симптомов ребенок должен получить по одному аномальному гену от каждого родителя.
Вторичная непереносимость лактозы
У кого-то может развиться временная непереносимость после инфекции, вызывающей раздражение пищеварительного тракта, такой как ротавирус или лямблиоз.Пациенты часто сначала испытывают тошноту, рвоту и диарею, а затем продолжают испытывать диарею при употреблении продуктов, содержащих лактозу, в течение некоторого времени после исчезновения инфекции.
Целиакия, расстройство пищеварения, которое вызывает повреждение тонкого кишечника при попадании в организм глютена, также может быть связано с временной непереносимостью лактозы. Люди с глютеновой болезнью могут переносить продукты, содержащие лактозу, после заживления слизистой оболочки кишечника после соблюдения строгой безглютеновой диеты. Болезнь Крона, воспалительное заболевание кишечника, также может быть связано с непереносимостью лактозы.Это часто улучшается после адекватного лечения.
Диагностика и диетические изменения
Это
довольно легко проверить на непереносимость лактозы. Это делается с помощью дыхания с лактозой
тест, который измеряет уровень водорода в выдыхаемом воздухе после употребления лактозы.
Обычно,
в дыхании обнаруживается очень мало водорода. Повышенный уровень водорода в дыхании
указывают на неправильное переваривание лактозы, что может указывать на лактозу
нетерпимость. У маленьких детей и тех, кто не может дышать
тест, строгий отказ от продуктов, содержащих лактозу, в течение двух-четырех недель.
другой вариант.
Хотя
от этой проблемы с пищеварением нет лекарства, некоторые диетические изменения могут
огромная разница для вашего ребенка. Я также рекомендую детям с лактозой
непереносимость, примите безрецептурные добавки с ферментом лактазы, если они
собираетесь есть любые продукты, содержащие лактозу, чтобы облегчить симптомы. Однако,
это может не помочь, если употреблять в пищу большое количество продуктов, содержащих лактозу.
Больше
время, вы и ваш ребенок узнаете, сколько молочных продуктов и напитков он или
она может справиться.Пациентам со значительными симптомами может помочь диетолог.
определить продукты, содержащие лактозу.
Также важно убедиться, что ваш ребенок по-прежнему получает достаточно кальция и витамина D, поскольку молочные продукты обычно являются хорошим источником этих питательных веществ.

 Мелкоточечные кровоизлияния в лобные доли могут вызывать стремительные роды, медикаментозная стимуляция, родоразрешение с помощью акушерских щипцов. Причиной кислородного голодания плода в родах чаще всего становится преждевременное излитие вод, обвитие пуповиной, кесарево сечение.
Мелкоточечные кровоизлияния в лобные доли могут вызывать стремительные роды, медикаментозная стимуляция, родоразрешение с помощью акушерских щипцов. Причиной кислородного голодания плода в родах чаще всего становится преждевременное излитие вод, обвитие пуповиной, кесарево сечение.

 Уже на данном этапе могут быть определены причины алалии и намечены необходимые инструментальные исследования (ЭЭГ, УЗДС церебральных сосудов, МРТ головного мозга).
Уже на данном этапе могут быть определены причины алалии и намечены необходимые инструментальные исследования (ЭЭГ, УЗДС церебральных сосудов, МРТ головного мозга). Важно поощрять любую речевую активность ребенка.
Важно поощрять любую речевую активность ребенка. При моторной алалии обязательным является уточнение произношения всех фонем, включая гласные и звуки раннего онтогенеза. В процессе работы требуется постоянная фиксация внимания ребенка на положении органов артикуляции и кинестетических ощущениях, более длительная и тщательная автоматизация и дифференциация звуков.
При моторной алалии обязательным является уточнение произношения всех фонем, включая гласные и звуки раннего онтогенеза. В процессе работы требуется постоянная фиксация внимания ребенка на положении органов артикуляции и кинестетических ощущениях, более длительная и тщательная автоматизация и дифференциация звуков. Новые слова с трудом усваиваются, при этом в активном словаре присутствуют преимущественно обиходные термины.
Новые слова с трудом усваиваются, при этом в активном словаре присутствуют преимущественно обиходные термины. В более тяжелой форме сенсорный алалик вообще не воспринимает звуки, не реагируя даже на собственное имя.
В более тяжелой форме сенсорный алалик вообще не воспринимает звуки, не реагируя даже на собственное имя.
 При таком виде патологии возникает нарушение понимания обращенной к ребенку речи, однако, при этом наблюдается сохранный слух и способности к развитию активной речи. Основной причиной развития сенсорной алалии является поражение коркового конца центра Вернике и его проводящих путей.
При таком виде патологии возникает нарушение понимания обращенной к ребенку речи, однако, при этом наблюдается сохранный слух и способности к развитию активной речи. Основной причиной развития сенсорной алалии является поражение коркового конца центра Вернике и его проводящих путей.