Ангина: причины, лечение и симптомы | Блог о здоровье
Мы часто не обращаем внимание на температуру, слабость и боль в горле, считая это лёгкой простудой. Но не стоит думать, что подобные симптомы всегда безопасны и проходят сами собой. Ангина и её осложнения часто несут угрозу здоровью и даже жизни.
Что вызывает ангину?
Причина ангины — инфекции и воспаления в миндалинах и лимфоузлах носоглотки. Инфекция легко переходит в ротовую полость из полипов носа, глубокого кариеса и воспалений дёсен. Часто ангина является сопутствующим заболеванием при общих бактериальных, грибковых или вирусных заражениях: гриппе, сифилисе, тифе.
Кроме того, ангину могут вызвать обычно безопасные стрептококки, находящиеся в горле. При ухудшении условий — пониженной температуре, высокой влажности, несбалансированной пище — они активизируются и начинают атаковать организм.
При каких симптомах стоит бить тревогу
Общие симптомы ангины похожи на обычное ОРЗ: высокая температура, слабость, головная боль и озноб. Но есть три признака, по которым можно отличить ангину от других болезней:
Но есть три признака, по которым можно отличить ангину от других болезней:
- Незатруднённое дыхание. Простуду обычно сопровождает заложенность носа, но при ангине дискомфорт сосредоточен только в области горла;
- Боль при глотании, вызванная воспалением миндалин;
- Участки на нёбе и миндалинах, покрытые пузырьками с гноем, светлым или ярко-жёлтым налётом, а в запущенных случаях — серыми участками некроза.
Из-за обширного воспаления уменьшается просвет горла, глотать становится всё труднее, а под нижней челюстью можно нащупать увеличенные плотные лимфоузлы.
Внимание!
Важно не пропустить первые тревожные признаки — при отсутствии лечения ангина может привести к заражению крови, абсцессу и отёку гортани. Могут воспалиться сердечные клапаны, среднее ухо, начнут разрушаться почки и суставы.
Виды ангин
У болезни несколько классификаций: по типу инфекции, тяжести заболевания и причине заражения.
По причине ангину делят на две формы:
- Наружная — если инфекция попала из внешней среды;
- Внутренняя — если заражение распространилось по своему организму или началось из-за снижения иммунитета.

Наружную ангину провоцирует контакт с больным человеком, а внутренняя может начаться как при уже имеющихся инфекционных болезнях (грипп, хламидии, дифтерия), так и из-за ослабления организма.
По типу возбудителя выделяют три формы:
- Бактериальная ангина — самый распространённый тип у взрослых больных. Его можно отличить по беловатому налёту на миндалинах. Обычно её вызывают стрептококки, пневмококки и энтеробактерии. При грамотном лечении она длится не больше недели, но без вмешательства может спровоцировать поражение суставов, почек и сердечных клапанов.
- Вирусная ангина — обычно ей болеют дети до 3 лет, взрослых больных практически не встречается. На миндалинах появляются маленькие язвочки, по которым легко определить тип болезни. Помимо обычных симптомов, из-за возраста прибавляются проблемы с желудочно-кишечным трактом.
- Грибковая ангина — самая редкая форма. Возникает из-за заражения патогенными грибами и нарушения микрофлоры.
 На миндалинах появляется светлый творожистый налёт, распространяющийся на нёбо и язык.
На миндалинах появляется светлый творожистый налёт, распространяющийся на нёбо и язык.
По клинической картине ангину делят на:
- Катаральную — поражена только слизистая оболочка миндалин;
- Фолликулярную — помимо слизистой оболочки, поражаются и гноятся фолликулы;
- Лакунарную — заражение проникает глубоко в миндалины, начинается более выраженное заражение всего организма.
Как диагностировать ангину?
Поможет в этом только врач-отоларинголог. Помимо визуального осмотра глотки, фарингоскопии и пальпации лимфоузлов, он может отправить вас на следующие анализы:
- общий анализ крови,
- мазок зева,
- мазок полости носа.
Анализ крови покажет наличие инфекции и общее состояние организма, а бактериоскопическое исследование мазков поможет определить тип возбудителя инфекции.
Фарингоскопия — метод осмотра носоглотки и гортани при помощи специального шпателя (и, иногда, носоглоточного зеркала). При необходимости применяется местный анестетик для уменьшения рвотного рефлекса, затем язык прижимается шпателем.
При необходимости применяется местный анестетик для уменьшения рвотного рефлекса, затем язык прижимается шпателем.
Ангину должен лечить только специалист
Главной сложностью в подборе лечения является определение причины болезни. Так, антибиотики помогут при бактериальной форме, но при вирусной будут не только бесполезны, но и нанесут вред организму. Кроме того, можно не заметить начавшегося некроза или абсцесса.
Под каждый тип ангины подбирается специфическое лечение, направленное на уничтожение очага инфекции и устранение симптомов. Сначала определяют тип инфекции, затем вид возбудителя. После — назначают препарат, направленный именно на этот микроорганизм. Помимо этого, вам пропишут антигистаминные препараты, чтобы исключить негативную реакцию на терапию, а также порекомендуют промывать горло антисептиком. Остальные назначения зависят от симптомов. Например, если нет острых болей и температуры, анальгетики или жаропонижающие препараты вам не пропишут.
Лечение ангины длится до двух недель. Однако, при острой форме, вам могут назначить лечение в стационаре инфекционной больницы. Если лечитесь дома, не забудьте изолироваться от контактов с домочадцами: используйте отдельное полотенце и посуду, тщательно мойте руки.
Поможет ли профилактика?
Можно существенно снизить шансы заразиться внешней формой ангины, если следовать простым правилам:
- Избегать переохлаждения, не употреблять очень холодные напитки и пищу;
- Следить за рационом — очень пряная и солёная еда раздражает слизистую горла;
- Регулярно наблюдаться у стоматолога и отоларинголога, чтобы вовремя заметить начало инфекционных процессов;
- Постараться избегать контактов с больным человеком.
Не помешает также следить за общим состоянием организма, ведь к ангине может привести множество вирусных заболеваний. Главное, что нужно помнить — при малейших признаках ангины не следует заниматься самолечением. Тогда любую её форму можно будет быстро победить и избежать последствий.
Гнойная ангина – не показатель для антибиотиков
- рус
- кыр
- eng
- tr
- 中文
- العربية
-
84.2 -
102.08 -
1.14 - ₸
0. 2
2
- 12 февраль 2021
- 02:22
- КАБАР
- COVID-19
Ангина лечение спб
Ангина — это инфекционно — аллергическое заболевание, которое сопровождается воспалением миндалин. Заражение, как правило, происходит воздушно — капельным путем. Болезнь бывает одно — и двухсторонней. При подозрении на ангину — обращайтесь в Американскую Медицинскую Клинику. Наши квалифицированные врачи проведут комплексную диагностику, незамедлительно приступят к лечению и не допустят опасных осложнений.
Заражение, как правило, происходит воздушно — капельным путем. Болезнь бывает одно — и двухсторонней. При подозрении на ангину — обращайтесь в Американскую Медицинскую Клинику. Наши квалифицированные врачи проведут комплексную диагностику, незамедлительно приступят к лечению и не допустят опасных осложнений.
Симптомы ангины
Основным симптомом ангины является боль в горле, которая усиливается при глотании. Другие симптомы зависят от вида возбудителя заболевания.
Общая симптоматика:
-
жар и озноб; -
сильное повышение температуры тела — у взрослых до 39 градусов и до 41 градуса у детей; -
головные боли; -
боли в мышцах и суставах; -
боли в горле; -
увеличение лимфатических узлов и небных миндалин; -
общее недомогание и слабость, снижение аппетита.
Помимо этого, при возникновении гнойной ангины могут развиться заболевания дёсен и кариес, а также любые другие гнойно — воспалительные заболевания — головного мозга, легких, брюшной полости и т. д. Поэтому при первых признаках ангины — незамедлительно обращайтесь в Американскую Медицинскую Клинику! Помните, что затягивание лечение чревато серьезными осложнениями для Вашего организма!
д. Поэтому при первых признаках ангины — незамедлительно обращайтесь в Американскую Медицинскую Клинику! Помните, что затягивание лечение чревато серьезными осложнениями для Вашего организма!
Диагностика ангины
Основным методом диагностики ангины является осмотр глотки, а также сбор анамнеза. Для большей точности производят мазки из носа и зева на дифтерию, а также лабораторные тесты на гемолитический стафилококк.
Помимо этого, в ходе лечение необходимо регулярно брать анализ периферической крови.
Лечение ангины
Как лечить ангину? В случае возникновения описанных выше симптомов, Вам необходимо незамедлительно обратиться за врачебной помощью.
Помните, что только специалист способен подобрать для Вас комплексную и эффективную терапию:
-
Антибиотики при ангине — назначают при стрептококковой и гнойной ангине и в отсутствии насморка, кашля и сыпи на теле. -
Антигистаминные и противовоспалительные препараты — с целью снятия болезнетворных симптомов.
-
Местное воздействие на миндалины — полоскание и обработка горла различными антисептиками и спреями. -
Инфузионно — детоксационная терапия — в случае возникновения осложнений и интоксикации. -
Бициллинопрофилактика — назначают по окончанию обострения процесса с целью предотвратить повторное возникновение заболевания.
При подозрении на ангину — обращайтесь в Американскую Медицинскую Клинику. Наши квалифицированные врачи проведут комплексную диагностику, незамедлительно приступят к лечению и не допустят опасных осложнений.
Смотрите также:
Применение антибиотиков при ангине
Антибиотики
При развитии ангины страдают миндалины и область глотки. Это микробное поражение, приводящее не только к местной симптоматике, но и общему страданию организма. При ангине одним из основных препаратов для лечения являются антибиотики. Они позволяют полностью устранить инфекцию, а также предотвращают развитие серьезных осложнений со стороны внутренних органов. Однако, многие пациенты опасаются принимать антибиотики при ангине, боясь нарушений микробной флоры, развития различных аллергических реакций и негативных последствий такого лечения. Но и сама ангина, наличие гнойного воспаления в полсти рта очень опасна. Если не подавлять инфекцию, она может распространяться за границы глотки, приводя к осложнениям со стороны почек, суставов или клапанов сердца.
Однако, многие пациенты опасаются принимать антибиотики при ангине, боясь нарушений микробной флоры, развития различных аллергических реакций и негативных последствий такого лечения. Но и сама ангина, наличие гнойного воспаления в полсти рта очень опасна. Если не подавлять инфекцию, она может распространяться за границы глотки, приводя к осложнениям со стороны почек, суставов или клапанов сердца.
Антибиотики при ангине
Антибиотики при наличии инфекции назначают строго по показаниям, выбор препарат осуществляется врачом. При этом, поводом для их назначения будут повышение температуры на протяжении нескольких суток до 38.0 и выше, наличие гнойных налетов на миндалинах и реакции со стороны лимфоузлов, а также отсутствие при наличии болезненных симптомов насморка и кашля. Курс антибиотиков подбирается индивидуально, чтобы они могли подавить опасные микробы, при этом нанося минимальный ущерб собственному организму. При легких проявлениях это будут местные препараты с антибиотиками, при более тяжелых – прием препаратов внутрь. В идеале, средство побирается по результатам посева и определения чувствительности к антибиотикам, но зачастую в тяжелых случаях их назначают эмпирически (по наиболее возможному возбудителю), по мере получения анализов корректируя терапию.
В идеале, средство побирается по результатам посева и определения чувствительности к антибиотикам, но зачастую в тяжелых случаях их назначают эмпирически (по наиболее возможному возбудителю), по мере получения анализов корректируя терапию.
Действие антибиотиков
Антибиотики могут действовать в двух направлениях – подавление роста и размножения микробов (так называемый бактериостатический эффект) и уничтожение микробов (бактерицидный эффект). При ангине эффективнее будет применение антибиотиков, полностью уничтожающих возбудителя. Однако, действие антибиотиков оценивают е сразу после приема препарата, а спустя как минимум 1-2 суток. Это оправдано тем, что эффект от препарата может развиваться по мере накопления определенной его концентрации в пораженных тканях. Пенициллины могут улучшать состояние пациента уже на следующие сутки, в то время как эритромицины – только через 2-3 суток. Иногда действие антибиотиков может быть неэффективным, при нечувствительности возбудителя к ним, тогда после оценки состояния проводится их замена на более активные и действенные. Так, пенициллины заменяют цефалопоринами, макролидами или другими препаратами в зависимости от возраста пациента и клинической ситуации. Менять один антибиотик на другой может только врач, исходя из симптомов, состояния пациента и результатов анализов.
Так, пенициллины заменяют цефалопоринами, макролидами или другими препаратами в зависимости от возраста пациента и клинической ситуации. Менять один антибиотик на другой может только врач, исходя из симптомов, состояния пациента и результатов анализов.
Особенности лечения антибиотиками у взрослых
Если назначаются антибиотики при ангине, курс лечения дожжен быть проведен полностью, даже если через пару дней наступает выраженное улучшение состояния. Это необходимо для полного подавления активности микробной флоры и уничтожения воспалительного очага. В противном случае есть риск того, что ангина будет не долечена, и образуются микробы, устойчивые к воздействию антибиотиков, что затруднит терапию в дальнейшем. В среднем, курс лечения длится 6-7 дней, необходимо строго соблюдать дозировки и кратность применения препаратов, а также следить за общим состоянием. При развитии негативных реакций, которые возможны при приеме антибиотиков, стоит сообщить об этом врачу. К ним можно отнести высыпания на коже, расстройства стула, что будет требовать замены препарата на другой. Оценку эффективности лечения антибиотиками при ангине проводит врач на основании осмотра и результатов анализов.
Оценку эффективности лечения антибиотиками при ангине проводит врач на основании осмотра и результатов анализов.
Всё об антибиотиках Вы можете прочитать на сайте MedAboutMe.
Ангина в разной форме. Как ее вылечить быстро и эффективно?
Раздраженное горло, затрудненное глотание, головная боль, озноб…. Ангина способна уложить нас в кровать! Эта болезнь, частая у детей и подростков, вызывается разными возбудителями. Как ее правильно лечить, как предупредить боль в горле?
Вирусная и бактериальная ангины: их важно различать
Ангина – это воспаление миндалин. Миндалины защищают организм человека от вредных микроорганизмов, вырабатывая антитела. Миндалины начинают формироваться у детей с 2 лет, окончательное формирование завершается в подростковом возрасте. Именно дети данной возрастной категории часто болеют ангиной.
Следует различать вирусную и бактериальную форму болезни. Они вызываются разными микробами:
- Вирусом
- Бактериями
и не должны лечиться одним способом, даже если симптомы одинаковы. Врачи используют специальный быстрый тест для определения типа ангины.
Врачи используют специальный быстрый тест для определения типа ангины.
Вирусная ангина
является более распространенной. Ее возбудителем является вирус, который передается:
- При кашле и чихании больного
- Через телефон, игрушки, посуду больного
Антибиотиками лечить вирусную ангину бесполезно. Нужно потерпеть несколько дней, лечиться полосканиями, обильным питьем. Боль снимается анальгетиками.
Бактериальная ангина
Этот тип ангины вызывается стрептококком. У взрослых встречается реже – 10-15% заболеваний и довольно часто у детей – 25 – 40% заболеваний. В этом случае эффективен прием антибиотиков. Они позволяют быстро выздороветь при соблюдении правил лечения.
Симптомы
Оба типа ангины имеют общие признаки:
- Температура
- Затрудненное глотание
- Сильная боль в горле
- Увеличенные красные миндалины
- Белый налет на миндалинах
- Иногда боль в животе
- У детей бывает понос
Отличие двух типов ангин
- Вирусная ангина сопровождается сухим кашлем, который появляется вслед за насморком.
 Происходит частичная потеря голоса.
Происходит частичная потеря голоса. - При бактериальной ангине увеличиваются лимфатические узлы на шее. Это важный признак для лора. Данный вид заболевания проходит без кашля.
Для точного диагноза отоларинголог проводит быстрый тест, простой и безболезненный. Мазок с миндалин соединяется с реактивом. Через несколько минут становится ясен тип болезни. Тест необходим для взрослых и детей с трехлетнего возраста.
Лечение ангины
Самолечение может быть опасным. Нельзя самостоятельно покупать в аптеке антибиотики, которые назначались раньше. Только лор врач выписывает необходимые лекарства.
Если температура повышается выше 38,5° и продолжается более суток, необходима консультация отоларинголога. Если у вас сильный насморк, болят суставы, необходимо обратиться за медицинской помощью.
Полезно знать:
- Разные типы ангины требуют разного лечения.
 При вирусной форме достаточно принимать болеутоляющие лекарства; при бактериальной необходимы антибиотики.
При вирусной форме достаточно принимать болеутоляющие лекарства; при бактериальной необходимы антибиотики. - При высокой температуре более суток врачебная консультация необходима.
Ангина у детей…. Понадобилось…. — 1 ответов на Babyblog
Ангина у детей — лечение, симптомы, признаки,
Источник:http://zdravotvet.ru/angina-u-detej-lechenie-simptomy-priznaki-foto/
Статья в которой мне показалось, все разжевали….
Ангина — острое инфекционное заболевание, когда происходит воспаление небных миндалин в ротовой полости. Банальные микроорганизмы — стрептококки, стафилококки, реже прочие патогенные бактерии и вирусы (пневмококки, аденовирусы, спирохеты, грибковая флора) при возникновении благоприятных условий для размножения — переохлаждение, вирусные инфекции, плохое питание, переутомление, являются возбудителями ангины у ребенка, лечение которой зависит от вида инфекционного агента, степени тяжести воспалительного процесса, а также возраста ребенка. О том, как лечить ангину у ребенка — эта статья.
О том, как лечить ангину у ребенка — эта статья.
Причины ангины у детей
Одним из частых заболеваний у детей в период осеннее-зимнего сезона — это ангина. Если ребенок плохо кушает, или питается не совсем полезными продуктами, редко бывает на свежем воздухе вне города, не увлекается активными физическими тренировками, для такого ребенка холод является серьезным стрессом для иммунной системы и любое переохлаждение, замерзшие ноги на морозе, мороженное или холодный напиток — провоцируют размножение патогенных микроорганизмов в ротовой полости, точнее в лакунах миндалин. Итак, провоцирующими факторами в этом случае являются: ослабление иммунитета ребенка от переутомления, нерационального, недостаточного питания перенесенные вирусные инфекции — ОРВИ, грипп, парагрипп, а также еще одним вариантом развития ангины, может служить очаг воспаления в другом органе, например если у ребенка синусит или гайморит, отит, кариес или аденоиды. общее или местное переохлаждение, то есть нахождение ребенка длительное время при низкой температуре или потребление холодных напитков и продуктов. Кроме того, при тесном контакте с больным человеком, ребенок может заразиться воздушно-капельным путем, то есть болезнетворные бактерии проникают извне при кашле и чиханье ,через общую посуду или зараженные продукты питания (см. симптомы пищевого отравления у ребенка). Родители часто не могут самостоятельно выявить начало ангины у ребенка, поскольку дети не всегда жалуются на боль в горле, и все признаки ангины — высокая температура, насморк, красное горло — воспринимаются за признаки гриппа или ОРВИ. Ангина хотя и считается весьма распространенным заболеванием у детей, но к ней нельзя относиться как к обычной простуде. Неправильное лечение может привести к хроническому тонзиллиту, который в свою очередь провоцирует возникновение более 100 прочих опасных болезней таких, как аллергия, ревматоидный артрит, болезни почек, сосудов, сердца. Как только у ребенка появляются тревожные симптомы, следует сразу же обратиться к врачу и не надеяться на только народные средства лечения красного горла.
Кроме того, при тесном контакте с больным человеком, ребенок может заразиться воздушно-капельным путем, то есть болезнетворные бактерии проникают извне при кашле и чиханье ,через общую посуду или зараженные продукты питания (см. симптомы пищевого отравления у ребенка). Родители часто не могут самостоятельно выявить начало ангины у ребенка, поскольку дети не всегда жалуются на боль в горле, и все признаки ангины — высокая температура, насморк, красное горло — воспринимаются за признаки гриппа или ОРВИ. Ангина хотя и считается весьма распространенным заболеванием у детей, но к ней нельзя относиться как к обычной простуде. Неправильное лечение может привести к хроническому тонзиллиту, который в свою очередь провоцирует возникновение более 100 прочих опасных болезней таких, как аллергия, ревматоидный артрит, болезни почек, сосудов, сердца. Как только у ребенка появляются тревожные симптомы, следует сразу же обратиться к врачу и не надеяться на только народные средства лечения красного горла.
Когда требуется госпитализация ребенка?
Сопутствующие заболевания — почечная недостаточность, сахарный диабет, нарушение свертываемости крови и пр. Осложненные ангины — флегмона шеи, абсцессы, ревмокардит. Выраженная интоксикация у ребенка — спутанность сознания, нарушение дыхания, не сбиваемая жаропонижающими средствами температура, рвота и тошнота, судороги. При ангине детей до года многие врачи настоятельно рекомендуют лечить в стационаре, однако неосложненную ангину лучше лечить в домашних условиях (ребенок находится дома, в спокойной обстановке, нет вероятности присоединения госпитальной инфекции).
Виды и симптомы ангины у детей
В зависимости от того, насколько глубоко воспаляются миндалины у ребенка в медицине существует несколько видов ангины: катаральная ангина лакунарная ангина фолликулярная ангина язвенно-пленчатая Также классифицируется на: Первичная ангина — простая ангина с общей интоксикацией и признаками поражения тканей глоточного кольца Вторичная ангина — возникает на фоне некоторых острых инфекционных заболеваний — скарлатины, дифтерии, инфекционного мононуклеоза у детей и пр. , а также при заболеваниях крови — агранулоцитоз, лейкоз и пр.
, а также при заболеваниях крови — агранулоцитоз, лейкоз и пр.
Специфическая ангина — грибковые поражения, спирохета. В зависимости от возбудителя воспалительного процесса классифицируют на: бактериальную, гнойную ангину грибковую дифтерийную вирусную (энтеровирусную, герпетическую, аденовирусную)
Но во всех случаях самый основной симптом — это боль в горле при глотании, высокая температура тела, она может повышаться от 38 до 40С, при этом ребенок резко слабеет, капризничает, у него болит голова, возможно появление рвоты и поноса от сильной интоксикации. При осмотре во время ангины у ребенка врач видит увеличенные миндалины, они становятся рыхлыми, ярко красного цвета, в углублениях миндалин на слизистой появляется налет, который можно снять ватным тампоном. Кроме боли, температуры при ангине у детей увеличиваются и становятся болезненными шейные и подчелюстные лимфатические узлы (прогревать компрессами и прочими процедурами их ни в коем случае нельзя). Воспалительный процесс при ангине всегда отражается на голосовых связках, поэтому появление сиплого голоса у ребенка также является симптомом ангины. Обычно это заболевание не длиться более недели или 10 дней, успешное лечение зависит от правильной диагностики и своевременного адекватного лечения. Поэтому врач в первую очередь определяет какая ангина у ребенка и только затем назначает лечение. Обязательно следует обращаться к педиатру, поскольку самостоятельно не возможно отличить налеты на миндалинах от стоматита, грибкового заболевания, дифтерии и пр., а соответственно и лечение вирусной, бактериальной или грибковой ангины будет различным, кроме того врач назначает анализы и определяет тяжесть состояния ребенка, необходимость в госпитализации.
Обычно это заболевание не длиться более недели или 10 дней, успешное лечение зависит от правильной диагностики и своевременного адекватного лечения. Поэтому врач в первую очередь определяет какая ангина у ребенка и только затем назначает лечение. Обязательно следует обращаться к педиатру, поскольку самостоятельно не возможно отличить налеты на миндалинах от стоматита, грибкового заболевания, дифтерии и пр., а соответственно и лечение вирусной, бактериальной или грибковой ангины будет различным, кроме того врач назначает анализы и определяет тяжесть состояния ребенка, необходимость в госпитализации.
Лечение катаральной ангины у детей
При катальной ангине у ребенка обычно невысокая температура, ребенок становится апатичным, вялым, ощущает боль во время глотания, тошноту. Воспалительный процесс, болезненность лимфатических узлов при таком виде ангины не интенсивные и чаще всего такая ангина бывает после ОРВИ или гриппа. Поэтому применение антибиотиков при такой ангине зависит от анамнеза ребенка, клинической картины и результат экспресс-теста, который определит возбудителя воспаления. Решение о приеме антибиотиков принимает лечащий педиатр. При катаральной ангине, лечение пероральными антибиотиками у детей можно заменить или дополнить местным спреем, например, Биопароксом. Еще несколько десятков лет назад при незначительном воспалении горла, лечение проводилось только народными средствами, полосканием горла, если ребенок крепкий, хорошо питается, его иммунная система сама справлялась с болезнью. Но времена изменились, сейчас дети настолько ослаблены, что без антибиотиков не обойтись. Главное условие в терапии катаральной ангины у детей — постельный режим, обильное теплое питье, частое полоскание или обработка горла различными спреями у маленьких детей. При адекватном лечении эта форма острого тонзиллита проходит за 5-7 дней.
Решение о приеме антибиотиков принимает лечащий педиатр. При катаральной ангине, лечение пероральными антибиотиками у детей можно заменить или дополнить местным спреем, например, Биопароксом. Еще несколько десятков лет назад при незначительном воспалении горла, лечение проводилось только народными средствами, полосканием горла, если ребенок крепкий, хорошо питается, его иммунная система сама справлялась с болезнью. Но времена изменились, сейчас дети настолько ослаблены, что без антибиотиков не обойтись. Главное условие в терапии катаральной ангины у детей — постельный режим, обильное теплое питье, частое полоскание или обработка горла различными спреями у маленьких детей. При адекватном лечении эта форма острого тонзиллита проходит за 5-7 дней.
Лечение фолликулярной и лакунарной ангины у детей
Эти формы ангины у детей протекают достаточно тяжело, поскольку сопровождаются лихорадкой, температура тела может быть выше 40С. Отличительной особенностью фолликулярной ангины является то, что миндалины покрываются желтыми гнойничками (фолликулами до 3 мм) как бы создавая «звездное небо», а при лакунарной ангине — бело-желтым гнойным налетом в лакунах, которые находятся между долями миндалин. Лечение и той, и другой ангины идентично. Главное, выбрать антибиотик, который безошибочно поможет справиться с возбудителем ангины. Оптимальный вариант — сдать мазок на бактериальный посев, который позволит определить чувствительность бактерий к конкретному антибиотику. Либо врач назначит антимикробное средство широкого спектра действия эмпирически. Обычно, если ангина у ребенка 1-3 лет, лечение рекомендуется проводить в условиях стационара, под наблюдением педиатра. Но сегодня это не обязательно — внимательные, заботливые родители могут обеспечить лучший уход за малышом дома, а контроль врача определяется финансовым состоянием семьи — всегда можно вызвать на дом платного педиатра, а при назначении и необходимости проведения инъекций — мед.сестру. Однако при тяжелом состоянии ребенка и наличии сопутствующих заболеваний решение принимается врачом и родителями в пользу стационара. Дети постарше могут проводить лечение в домашних условиях, амбулаторно, при условии изоляции больного ребенка от других детей, поскольку гнойная ангина является заразным заболеванием.
Лечение и той, и другой ангины идентично. Главное, выбрать антибиотик, который безошибочно поможет справиться с возбудителем ангины. Оптимальный вариант — сдать мазок на бактериальный посев, который позволит определить чувствительность бактерий к конкретному антибиотику. Либо врач назначит антимикробное средство широкого спектра действия эмпирически. Обычно, если ангина у ребенка 1-3 лет, лечение рекомендуется проводить в условиях стационара, под наблюдением педиатра. Но сегодня это не обязательно — внимательные, заботливые родители могут обеспечить лучший уход за малышом дома, а контроль врача определяется финансовым состоянием семьи — всегда можно вызвать на дом платного педиатра, а при назначении и необходимости проведения инъекций — мед.сестру. Однако при тяжелом состоянии ребенка и наличии сопутствующих заболеваний решение принимается врачом и родителями в пользу стационара. Дети постарше могут проводить лечение в домашних условиях, амбулаторно, при условии изоляции больного ребенка от других детей, поскольку гнойная ангина является заразным заболеванием.
Как отличить вирусную ангину от бактериальной и чем ее лечить?
При вирусных ангинах не бывает гнойных налетов на миндалинах, горло лишь отекшее и ярко красное. Перед началом вирусной ангины ребенок ощущает признаки вирусной инфекции — насморк, сухой кашель, высокая температура, слезотечение, боль в горле, затем нарастает ухудшение состояния глотки. При бактериальной — только местные проявления (отек, налеты на миндалинах, боль) и резкий подъем температуры с симптомами интоксикации. Герпетическая ангина отличается наличием пузырьков на слизистой рта и на миндалинах, когда пузырьки вскрываются, в них обнаруживается прозрачное содержимое, на месте пузырьков затем образуются язвочки.
Лечение герпетической ангины производится противовирусными средствами как для местного лечения, так и пероральный прием — это Валацикловир (Валтрекс, Валвир, Вирдел, Вайрова), Ацикловир, Фамцикловир. Что касается использования прочих противовирусных средств и иммуностимуляторов, к их применению у детей следует относится очень осторожно (см. противовирусные препараты при орви и гриппе), наиболее безопасные и активно назначаемые их них — это Гиппферон, Виферон, Генферон-лайт.
противовирусные препараты при орви и гриппе), наиболее безопасные и активно назначаемые их них — это Гиппферон, Виферон, Генферон-лайт.
Как лечить ангину у ребенка?
Для скорейшего выздоровления ребенка следует четко вып
Осложнения после ангины — МУ «Поликлиника ФНПР»
Острый тонзиллит или иначе ангина – воспалительно-инфекционное заболевание, часто возникающее в холодное время года. Не все люди при появлении симптомов патологии обращаются к врачу и проходят соответствующий курс лечения. Последствия этого могут быть весьма печальными – осложнения после ангины могут отразиться на функционировании жизненно важных органов, что в итоге иногда даже становится причиной инвалидности.
Виды наиболее вероятных осложнений
Тонзиллит развивается вследствие проникновения в ротоглотку бактерий и вирусов, которые и вызывают болезненные ощущения и симптомы интоксикации. Своевременный прием антибактериальных средств и соблюдение всех рекомендаций врача позволяет уничтожить возбудителя болезни в первичном очаге развития микробов. Если этого не происходит, велика вероятность того, что бактерии с током крови или лимфы распространятся по организму, что приводит к воспалению внутренних органов.
Если этого не происходит, велика вероятность того, что бактерии с током крови или лимфы распространятся по организму, что приводит к воспалению внутренних органов.
Все возможные осложнения любого типа тонзиллита подразделяются на местные и системные (общие). Местные переносятся легче, хотя и удлиняют время выздоровления и значительно ослабляют иммунную систему. Общие осложнения встречаются реже, но они гораздо опаснее для больного.
Осложнения местного характера
На развитие местных осложнений тонзиллита, охватывающих ЛОР-органы и дыхательную систему, указывает присоединение новых симптомов, ухудшение самочувствия на фоне начавшегося выздоровления.
Наиболее вероятные последствия ангины это:
-
Паратонзиллярный абсцесс. Это формирование гнойника в клетчатке глотки. Проявляется появлением нарастающей боли с одной стороны горла, вторичным повышением температуры, напряжением мышц шеи, затруднением глотания. Больной не может нормально повернуть шею и полностью открыть рот.
Больной не может нормально повернуть шею и полностью открыть рот.
-
Отит – воспаление среднего уха. Возникает как параллельно с ангиной, так и через несколько дней после завершения острой стадии тонзиллита. -
Отек гортани. Возникает вследствие воспаления голосовых связок. Проявляется осиплостью голоса, затрудненным глотанием и ухудшением дыхания. -
Воспаление лимфоузлов. Чаще поражаются подчелюстные, реже ключичные и надключичные, шейные. -
При отсутствии лечения ангина также может стать причиной бронхита, пневмонии, трахеита.
Системные осложнения
При развитии ангины взрослый человек всегда должен помнить о том, что несоблюдение лечение может привести к поражению:
-
Сердца. Ангина нередко становится причиной миокардита и ревматического поражения сердечной мышцы. Симптомы осложнения могут появиться через 2-3 недели. Основные признаки – это аритмия, появление усиливающейся одышки, отечность конечностей, слабость, боли в сердце, повышенная потливость.
Симптомы осложнения могут появиться через 2-3 недели. Основные признаки – это аритмия, появление усиливающейся одышки, отечность конечностей, слабость, боли в сердце, повышенная потливость.
-
Почек. Наиболее вероятные осложнения ангины со стороны почек – пиелонефрит и гломерулонефрит. На почечные патологии указывают боли в поясничной области, учащение мочеиспускания, отечность лица и ног, вялость, раздражительность. -
Суставов. После ангины возможное развитие ревматоидного артрита. Симптомы – опухание и болезненность суставов, покраснение кожи в местах сгибания конечностей.
Наиболее грозные осложнения ангины — это сепсис и токсический шок. Развиваются при распространении бактерий практически по всему организму. Заболевания проявляются выраженными симптомами интоксикации, одышкой, затруднением дыхания, выраженной слабостью. Лечение проводится в условиях реанимации.
Профилактика осложнений после ангины
Чтобы не допустить развития угрожающих жизни осложнений больной при возникновении ангины должен:
-
Начинать медикаментозную терапию как можно раньше от начала болезни.
-
Использовать для лечения препараты, подобранные врачом. Антибиотики каждому больному назначаются индивидуально с учетом чувствительности патогенных микроорганизмов к антибактериальным средствам. -
В период повышения температуры строго соблюдать постельный режим. -
Как можно больше пить. Употребление большого количества воды, несладких компотов ускоряет выведение микробов и их токсинов из организма.
При осложнениях после ангины за назначением лечения можно обратиться в нашу клинику. Квалифицированные врачи не только проведут тщательную диагностику и выявят малейшие нежелательные изменения, но и грамотно подберут препараты с учетом вида патогенных микробов, возраста больного и сопутствующих заболеваний.
Врачи клиники своим пациентам после основной терапии выдают и список рекомендаций, соблюдение которых позволит свести к минимуму отрицательное влияние на организм перенесенного тонзиллита.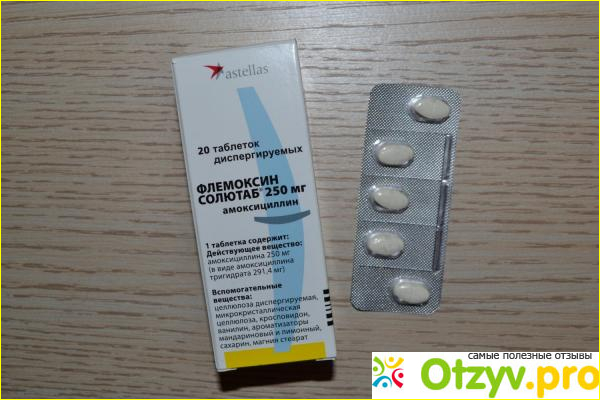
Антибиотиков для лечения респираторных заболеваний у детей
Когда они нужны детям, а когда нет
Если у вашего ребенка болит горло, кашель или насморк, вы можете ожидать, что врач пропишет ему антибиотики. Но в большинстве случаев детям не нужны антибиотики для лечения респираторного заболевания. На самом деле антибиотики могут принести больше вреда, чем пользы. Вот почему:
Антибиотики борются с бактериями, а не с вирусами.
Если у вашего ребенка бактериальная инфекция, могут помочь антибиотики. Но если у вашего ребенка вирус, антибиотики не помогут вашему ребенку почувствовать себя лучше и не убережут других от болезни.
- Простуда и грипп — оба вируса.
- Простуда в груди также обычно вызывается вирусами.
- Бронхиолит — это особый тип грудной простуды, который часто вызывает хрипы и может привести к тяжелому заболеванию младенцев.
 Это также вызвано вирусом.
Это также вызвано вирусом. - Большинство инфекций носовых пазух (синусит) вызываются вирусами.Симптомы — большое количество слизи в носу и носовые выделения.
- Окрашенная слизь не обязательно означает, что у вашего ребенка бактериальная инфекция.
Антибиотики не помогают лечить вирусы и некоторые инфекции.
Грипп всегда вызывается вирусом. В этих случаях могут потребоваться антибиотики. Существуют специальные лекарства, которые в некоторых случаях можно использовать для борьбы с вирусом гриппа. Иногда младенцы и дети заражаются не только гриппом, но и бактериальными инфекциями.Когда у ребенка Грипп и бактериальная инфекция, могут потребоваться антибиотики.
Иногда бактерии могут вызывать инфекцию носовых пазух, но даже в этом случае инфекция проходит сама по себе в течение недели или около того. Многие распространенные инфекции уха проходят сами по себе без антибиотиков.
Большинство болей в горле вызываются вирусами. Но некоторые виды ангины, например, ангины, являются бактериальными инфекциями. Симптомы включают жар, покраснение и проблемы с глотанием. Ваш врач решит, нужен ли вашему ребенку тест на стрептококк.Если анализ покажет, что это стрептококк, врач назначит антибиотики.
Но некоторые виды ангины, например, ангины, являются бактериальными инфекциями. Симптомы включают жар, покраснение и проблемы с глотанием. Ваш врач решит, нужен ли вашему ребенку тест на стрептококк.Если анализ покажет, что это стрептококк, врач назначит антибиотики.
Когда вашему ребенку нужны антибиотики?
В этих случаях у вашего ребенка МОЖЕТ быть бактериальная инфекция, и если это произойдет, вам следует проконсультироваться с врачом:
- Кашель не проходит через 14 дней.
- Симптомы инфекции носовых пазух не проходят в течение 10 дней или проходят, а затем снова ухудшаются.
- У вашего ребенка выделения из носа и температура не ниже 102 ° F в течение нескольких дней подряд или выделения из носа и головная боль, которая не проходит.
Вашему ребенку будут нужны антибиотики в следующих случаях:
- Если у ребенка бактериальная форма пневмонии.
- Диагноз коклюш.
- У вашего ребенка ангина, по результатам экспресс-теста или посева из горла.

ПОМНИТЕ: Для младенцев младше 3 месяцев позвоните своему педиатру при любой температуре выше 100,4 ° F. Очень маленькие дети могут иметь серьезные инфекции, которые могут нуждаться в антибиотиках и даже могут быть помещены в больницу.
Антибиотики связаны с риском.
Побочные эффекты антибиотиков — частая причина обращения детей в отделение неотложной помощи. Лекарства могут вызывать диарею или рвоту, и примерно у 5 из 100 детей есть на них аллергия. Некоторые из этих аллергических реакций могут быть серьезными и опасными для жизни.
Неправильное и чрезмерное употребление антибиотиков стимулирует изменение бактерий, поэтому лекарства не помогают избавиться от них. Это называется «устойчивость к антибиотикам». Когда бактерии устойчивы к лекарствам, используемым для их лечения, инфекции легче передаются от человека к человеку.Инфекции, устойчивые к антибиотикам, также дороже лечить и труднее лечить.
При неправильном применении антибиотики тратят деньги.
Большинство антибиотиков недорого стоят. Но деньги, потраченные на ненужные лекарства, — деньги потрачены зря. В тяжелых случаях лечение инфекций, устойчивых к антибиотикам, может стоить тысячи долларов.
Этот отчет предназначен для использования при разговоре со своим врачом.Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск.
© 2018 ABIM Foundation. Разработан в сотрудничестве с Американской академией педиатрии.
02/2013
emDOCs.net — Обучение неотложной медицине Имитация горла: жемчуг и ловушки — emDOCs.net
Авторы: Маргарет Кребс, доктор медицины (врач-резидент, медицинский центр Векснера государственного университета Огайо) и Марк Дж. Конрой, доктор медицины (доцент кафедры неотложной медицины, медицинский центр Векснера государственного университета Огайо) // Под редакцией: Алекс Койфман, Доктор медицины (@EMHighAK, врач-терапевт, Юго-западный медицинский центр Юго-Западного университета / Мемориальная больница Паркленда) и Брит Лонг, доктор медицины (@long_brit, врач-терапевт в САУШЕК)
Клинический случай
19-летний студент местного колледжа обратился в отделение неотложной помощи с жалобами на боль в горле и несколько связанных с этим жалоб через неделю после возвращения с каникул. Начало было 4 или 5 дней назад, и с каждым днем он чувствовал себя все хуже. Дополнительные симптомы включают анорексию, миалгию, легкую головную боль и субъективную лихорадку. Он сообщает о легком, непостоянном кашле, и он не чувствует одышки. Он попробовал избавиться от симптомов ибупрофена и ацетаминофена, но без особого облегчения. Он не знает никого из окружающих, кто был болен и перенес в прошлом один или два случая ангины, которые, по его мнению, лечили антибиотиками. У него все еще есть миндалины, и он убежден, что это похоже на его последний случай ангины 2 года назад.Его экспресс-тест на антиген стрептококка POC дал отрицательный результат при сортировке.
Начало было 4 или 5 дней назад, и с каждым днем он чувствовал себя все хуже. Дополнительные симптомы включают анорексию, миалгию, легкую головную боль и субъективную лихорадку. Он сообщает о легком, непостоянном кашле, и он не чувствует одышки. Он попробовал избавиться от симптомов ибупрофена и ацетаминофена, но без особого облегчения. Он не знает никого из окружающих, кто был болен и перенес в прошлом один или два случая ангины, которые, по его мнению, лечили антибиотиками. У него все еще есть миндалины, и он убежден, что это похоже на его последний случай ангины 2 года назад.Его экспресс-тест на антиген стрептококка POC дал отрицательный результат при сортировке.
Фон
Мы все раньше видели пациента, похожего на описанного выше, возможно, несколько человек за смену, иногда в зависимости от времени года. Хотя пациент подозревает бактериальный фарингит и может ожидать, а может и не ожидать назначения антибиотиков, существует несколько других ключевых диагнозов, которые следует учитывать при обследовании этих пациентов.
Фарингит, острое воспаление слизистых оболочек ротоглотки, является причиной большого количества обращений в отделения неотложной помощи и неотложной помощи каждый год.Хотя большинство случаев фарингита имеют вирусную этиологию, наиболее частым возбудителем бактериального фарингита является гемолитический стрептококк группы A (GABHS) или стрептококковая ангина. Немаловажно, что БГСА является причиной 15-30% случаев фарингита у детей. 1
H&P
Бактериальный фарингит обычно встречается у пациентов в возрасте 5-15 лет и редко встречается у пациентов младше 2 лет. Характеризуется болью в горле, лихорадкой более 100.4 ° F (38 ° C) и шейная лимфаденопатия. 2 Могут присутствовать головная боль, тошнота, рвота и боль в животе. При осмотре у пациентов обычно наблюдается тонзилло-глоточная эритема с миндалинным экссудатом или без него. Также часто наблюдается эритема язычка. 1 Небные петехии и скарлатинообразная сыпь специфичны для бактериального фарингита, но встречаются редко. 2
2
Дифференциация бактериального и вирусного фарингита важна для каждого врача скорой помощи, чтобы быть хорошими антибиотиками.Модифицированная шкала Centor — это одна из систем, которую врачи могут использовать для диагностики бактериального фарингита. Пациенты получают по одному баллу за каждое из следующих состояний:
(1) возраст 3-14 лет
(2) миндалин экссудаты или отек
(3) болезненная передняя шейная аденопатия
(4) отсутствие кашель
(5) лихорадка в анамнезе
При оценке 0-1 риск стрептококковой ангины ≤10% и дальнейшее тестирование не показано.Показано 2 или более баллов, показано быстрое тестирование на антиген или посев. 2 В прошлом пациентам с высоким показателем Centor рекомендовалось эмпирическое лечение антибиотиками, но согласно обновленной версии 2012 г., опубликованной Обществом инфекционных болезней, эмпирические антибиотики больше не рекомендуются пациентам без положительного экспресс-теста на антиген или посева из горла. 3 Посев из горла рекомендуется только в случае отрицательного экспресс-теста на антиген. Пероральный пенициллин V по 500 мг два раза в день в течение 10 дней остается препаратом первой линии для лечения ангины. 2
3 Посев из горла рекомендуется только в случае отрицательного экспресс-теста на антиген. Пероральный пенициллин V по 500 мг два раза в день в течение 10 дней остается препаратом первой линии для лечения ангины. 2
Мимика
Несмотря на то, что большое внимание уделяется диагностике и лечению стрептококкового фарингита, некоторые другие патологические процессы могут проявляться аналогичным образом и их важно распознать врачу неотложной помощи. Мы надеемся, что своевременное и надлежащее распознавание может предотвратить пропущенный диагноз, угрожающий жизни, свести к минимуму тестирование, сократить время посещения и уменьшить использование антибиотиков.
Вирусный фарингит
Большинство случаев острого фарингита вызвано вирусными заболеваниями.Три наиболее распространенных вирусных агента — это риновирус, коронавирус и аденовирус, но есть несколько других, которые обсуждаются ниже. 4 Симптомы кашля, конъюнктивита, ринита и диареи чаще встречаются при вирусном фарингите, чем при бактериальном фарингите. 2 Такие симптомы, как тризм, приглушенный голос, ограниченный диапазон движений шеи и трудности с выделением секрета, должны побуждать к рассмотрению альтернативных диагнозов. При физикальном осмотре небные петехии и пузырьки часто встречаются при вирусных заболеваниях, тогда как миндалин и аденопатия шейки матки чаще встречаются при стрептококковом фарингите.Как и при всех вирусных инфекциях, лечение обычно является поддерживающим. 2
4 Симптомы кашля, конъюнктивита, ринита и диареи чаще встречаются при вирусном фарингите, чем при бактериальном фарингите. 2 Такие симптомы, как тризм, приглушенный голос, ограниченный диапазон движений шеи и трудности с выделением секрета, должны побуждать к рассмотрению альтернативных диагнозов. При физикальном осмотре небные петехии и пузырьки часто встречаются при вирусных заболеваниях, тогда как миндалин и аденопатия шейки матки чаще встречаются при стрептококковом фарингите.Как и при всех вирусных инфекциях, лечение обычно является поддерживающим. 2
Инфекционный мононуклеоз
Хотя мононуклеоз является вирусной инфекцией, он заслуживает отдельной категории из-за некоторых уникальных особенностей его диагностики. Симптомы вызваны инфекцией вируса Эпштейна-Барра. Симптомы часто начинаются с недомогания, головной боли и лихорадки до развития экссудативного фарингита . Лимфаденопатия задней шейки матки также типична. Пациентов следует тщательно обследовать на предмет гепато- или спленомегалии, но это не требует каких-либо расширенных визуализаций, если только пациент не жалуется на боль в животе и не имеет подтвержденного диагноза. У пациентов, ошибочно пролеченных по поводу бактериального фарингита амоксициллином или ампициллином, может развиться характерная зудящая макулопапулезная сыпь. 5 Тест «Моноспот» (гетерофильные антитела) обычно не дает положительных результатов, пока симптомы не проявятся в течение одной недели или более. Цитомегаловирусная (ЦМВ) инфекция часто клинически идентична, и пациенты с отрицательным моноспотом со схожим набором симптомов часто инфицированы ЦМВ. 6
Пациентов следует тщательно обследовать на предмет гепато- или спленомегалии, но это не требует каких-либо расширенных визуализаций, если только пациент не жалуется на боль в животе и не имеет подтвержденного диагноза. У пациентов, ошибочно пролеченных по поводу бактериального фарингита амоксициллином или ампициллином, может развиться характерная зудящая макулопапулезная сыпь. 5 Тест «Моноспот» (гетерофильные антитела) обычно не дает положительных результатов, пока симптомы не проявятся в течение одной недели или более. Цитомегаловирусная (ЦМВ) инфекция часто клинически идентична, и пациенты с отрицательным моноспотом со схожим набором симптомов часто инфицированы ЦМВ. 6
Болезнь Кавасаки
Хотя мы ориентировались на взрослых, у педиатрических пациентов могут быть симптомы фарингита, о которых важно помнить. Болезнь Кавасаки — это острый васкулит неизвестной этиологии, который чаще всего поражает детей в возрасте до 5 лет. Хотя фарингит не является одним из основных признаков заболевания, такие симптомы, как конъюнктивит и шейная лимфаденопатия, можно принять за простую вирусную инфекцию. Распознавание жизненно важно для этих пациентов, поскольку у 15-25% нелеченных детей развиваются аневризмы коронарных артерий, которые могут привести к ишемической болезни сердца или внезапной смерти.Заболевание характеризуется лихорадкой продолжительностью не менее 5 дней плюс следующих основных клинических признаков:
Распознавание жизненно важно для этих пациентов, поскольку у 15-25% нелеченных детей развиваются аневризмы коронарных артерий, которые могут привести к ишемической болезни сердца или внезапной смерти.Заболевание характеризуется лихорадкой продолжительностью не менее 5 дней плюс следующих основных клинических признаков:
- конъюнктивит
- шейная лимфаденопатия
- эритема губ и слизистой оболочки полости рта
- кожные изменения конечностей
- сыпь
Как и следовало ожидать, эти дети часто очень привередливы. 7,8 При подозрении на наличие болезни Кавасаки пациент должен быть госпитализирован для лечения с применением высоких доз аспирина и ВВИГ . 6 Из-за потенциальных разрушительных последствий важно, чтобы врач отделения неотложной помощи поддерживал высокий индекс подозрения на болезнь Кавасаки у ребенка младше 5 лет с лихорадкой в течение 5 дней или более.
Перитонзиллярный абсцесс
Перитонзиллярные абсцессы — это полимикробные инфекции, вызывающие скопление гнойного материала между капсулой миндалины и мышцами задней части глотки. Чаще всего они возникают у молодых людей, а факторы риска включают плохое прорезывание зубов и курение.Признаки включают приглушенный голос и тризм. Физическое обследование покажет нижнее смещение пораженной миндалины и контралатеральное отклонение язычка. 6 Ультразвуковое исследование в месте оказания помощи сканирований может помочь отличить перитонзиллярный абсцесс от простого тонзиллита. 9 Варианты лечения включают пункционную аспирацию, разрез и дренирование, а иногда и тонзиллэктомию.
Заглоточный абсцесс
Заглоточные абсцессы (РПА) возникают в пространстве между задней стенкой глотки и предвертебральной фасцией. 6 Они возникают гораздо чаще у детей, чем у взрослых, обычно после легкой инфекции верхних дыхательных путей, но также могут быть вторичными по отношению к случайной травме задней стенки глотки. Подобно перитонзиллярным абсцессам, пациенты часто отмечают одинофагию, приглушенный голос и тризм. Физический осмотр может выявить отек задней стенки глотки, но это часто трудно оценить, особенно у педиатрических пациентов с тяжелым тризмом. Чтобы не пропустить диагноз, важно поддерживать высокий уровень подозрительности у пациентов с осложненной болью в горле.Традиционно боковые рентгенограммы шеи использовались для поиска расширения ткани перед шейными позвонками для оценки RPA, но в настоящее время предпочтение отдается компьютерной томографии шеи. 10
Подобно перитонзиллярным абсцессам, пациенты часто отмечают одинофагию, приглушенный голос и тризм. Физический осмотр может выявить отек задней стенки глотки, но это часто трудно оценить, особенно у педиатрических пациентов с тяжелым тризмом. Чтобы не пропустить диагноз, важно поддерживать высокий уровень подозрительности у пациентов с осложненной болью в горле.Традиционно боковые рентгенограммы шеи использовались для поиска расширения ткани перед шейными позвонками для оценки RPA, но в настоящее время предпочтение отдается компьютерной томографии шеи. 10
Ангина Людвига
Ангина Людвига — это быстро распространяющаяся некротическая инфекция мягких тканей поднижнечелюстного пространства. Наиболее частой причиной ангины Людвига является заболевание зубов. 10 Пациенты обычно жалуются на боль во рту и шее, боль в горле и одинофагию.Также может наблюдаться неспособность глотать выделения. 6 При физикальном обследовании часто выявляется токсичный и тревожный пациент. Поднижнечелюстная область опухла и напряжена, кожа под подбородком и слизистая оболочка дна ротовой полости эритематозная и болезненная, а сам язык может опух . КТ-сканирование может быть полезным с диагностической точки зрения для определения степени инфекции, но расширенные изображения следует получать с осторожностью у пациента без окончательного установления проходимости дыхательных путей из-за возможности быстрого нарушения проходимости дыхательных путей.Пациента с подозрением на стенокардию Людвига должен осмотреть отоларинголог, поместить в отделение интенсивной терапии для тщательного наблюдения и лечить антибиотиками широкого спектра действия, направленными на грамположительные, грамотрицательные и анаэробные бактерии. 11
Поднижнечелюстная область опухла и напряжена, кожа под подбородком и слизистая оболочка дна ротовой полости эритематозная и болезненная, а сам язык может опух . КТ-сканирование может быть полезным с диагностической точки зрения для определения степени инфекции, но расширенные изображения следует получать с осторожностью у пациента без окончательного установления проходимости дыхательных путей из-за возможности быстрого нарушения проходимости дыхательных путей.Пациента с подозрением на стенокардию Людвига должен осмотреть отоларинголог, поместить в отделение интенсивной терапии для тщательного наблюдения и лечить антибиотиками широкого спектра действия, направленными на грамположительные, грамотрицательные и анаэробные бактерии. 11
Синдром Лемьера
Синдром Лемьера — редкое заболевание, которое начинается как бактериальная инфекция ротоглотки (чаще всего фарингит или тонзиллит), которая затем распространяется в заглоточное пространство, вызывая тромбофлебит внутренней яремной вены , приводящий к бактериемии и септическим эмболам . Пораженные люди чаще молодые, здоровые и мужчины. Наиболее распространенным возбудителем является Fusobacterium necrophorum , анаэробные грамотрицательные бактерии, обычно встречающиеся во рту. Первоначально поступающие пациенты обычно сообщают о симптомах, типичных для тонзиллита или фарингита, но по мере вовлечения внутренней яремной вены будет развиваться усиливающаяся боль и односторонний отек угла челюсти и грудино-ключично-сосцевидной мышцы. Тризм также распространен. При подозрении на синдром Лемьера следует провести КТ с внутривенным контрастированием для оценки признаков тромбоза внутренней яремной вены.Рекомендуемые варианты лечения антибиотиками включают пенициллин в сочетании с метронидазолом или монотерапию клиндамицином. 12
Пораженные люди чаще молодые, здоровые и мужчины. Наиболее распространенным возбудителем является Fusobacterium necrophorum , анаэробные грамотрицательные бактерии, обычно встречающиеся во рту. Первоначально поступающие пациенты обычно сообщают о симптомах, типичных для тонзиллита или фарингита, но по мере вовлечения внутренней яремной вены будет развиваться усиливающаяся боль и односторонний отек угла челюсти и грудино-ключично-сосцевидной мышцы. Тризм также распространен. При подозрении на синдром Лемьера следует провести КТ с внутривенным контрастированием для оценки признаков тромбоза внутренней яремной вены.Рекомендуемые варианты лечения антибиотиками включают пенициллин в сочетании с метронидазолом или монотерапию клиндамицином. 12
Эпиглоттит
Эпиглоттит — это целлюлит надгортанника, включая надгортанник и язычок. Несмотря на то, что повсеместная иммунизация против Haemophilus influenza снизила заболеваемость эпиглоттитом, случаи заболевания все же встречаются, в настоящее время чаще вызываемые стрептококками группы А. Могут быть затронуты как дети, так и взрослые, при этом у детей обычно протекает более быстрое течение и повышается риск нарушения дыхательных путей.У пораженных пациентов наблюдается высокая температура и сильная одинофагия. Классически больные пациенты находятся в положении «тренога» с высунутым языком и текут слюной. Также может наблюдаться приглушенный голос и инспираторный стридор. Взрослые люди, страдающие этим заболеванием, одобряют сильную боль в горле и приглушенный голос, но реже проявляются стридор и респираторный дистресс. Диагноз в основном клинический, но на боковой рентгенограмме шеи может быть обнаружен классический «отпечаток большого пальца» — отек надгортанника. 13 Обструкция дыхательных путей может произойти быстро, и оборудование для эндотрахеальной интубации и крикотиротомии должно быть доступно немедленно.Больные пациенты должны быть госпитализированы для тщательного наблюдения за их дыхательными путями. Лечение включает антибиотики, стероиды и распыленный адреналин.
Могут быть затронуты как дети, так и взрослые, при этом у детей обычно протекает более быстрое течение и повышается риск нарушения дыхательных путей.У пораженных пациентов наблюдается высокая температура и сильная одинофагия. Классически больные пациенты находятся в положении «тренога» с высунутым языком и текут слюной. Также может наблюдаться приглушенный голос и инспираторный стридор. Взрослые люди, страдающие этим заболеванием, одобряют сильную боль в горле и приглушенный голос, но реже проявляются стридор и респираторный дистресс. Диагноз в основном клинический, но на боковой рентгенограмме шеи может быть обнаружен классический «отпечаток большого пальца» — отек надгортанника. 13 Обструкция дыхательных путей может произойти быстро, и оборудование для эндотрахеальной интубации и крикотиротомии должно быть доступно немедленно.Больные пациенты должны быть госпитализированы для тщательного наблюдения за их дыхательными путями. Лечение включает антибиотики, стероиды и распыленный адреналин. 10
10
Жемчуг
- Руководства Общества по инфекционным заболеваниям больше не рекомендуют эмпирические антибиотики для лечения стрептококка у пациентов без положительного экспресс-теста на антиген или посева из горла .
- Симптомы кашля, конъюнктивита, ринита и диареи чаще встречаются при вирусном фарингите, чем при бактериальном фарингите.
- Лимфаденопатия задней шейной цепи типична для мононуклеоза.
- Из-за потенциальных разрушительных последствий важно, чтобы врач отделения неотложной помощи сохранял высокий индекс подозрения на болезнь Кавасаки у ребенка младше 5 лет с 5 днями или более лихорадкой .
- Ультразвуковое исследование в пункте оказания помощи сканирований может помочь отличить перитонзиллярный абсцесс от простого тонзиллита.
- Тризм, приглушенный голос, уменьшенная амплитуда движений шеи следует учитывать при инфекциях глубокого шейного пространства (перитонзиллярный абсцесс, заглоточный абсцесс, стенокардия Людвига и синдром Лемьера) и следует рассмотреть возможность проведения компьютерной томографии.

- Токсичный ребенок в положении штатива должен побуждать к рассмотрению эпиглоттита.
Ссылки / Дополнительная литература
- Гербер М. Диагностика и лечение фарингита у детей. Pediatr Clin N Am. 2005; 52: 729-747.
- Чоби Б. Диагностика и лечение стрептококкового фарингита. Я семейный врач. 2009; 79 (5): 383-390.
- Sulman S, Bisno A, Clegg H et al. Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: Обновление 2012 г., подготовленное Американским обществом инфекционных болезней.Clin Infect Dis. 2012; 55 (10): e91.
- Neumar J, Hamel M, Phillips R, Bona K и Aronson M. Диагностика и лечение взрослых с фарингитом: анализ экономической эффективности. Ann Intern Med. 2003; 139 (2): 113-127.
- Dunmire S, Hogquist K и Balfour H. Инфекционный мононуклеоз. Curr Top Microbiol Immunol. 2015; 390: 211-240.
- Tintinalli J, et al.
 Неотложная медицина Тинтиналли: Комплексное учебное пособие, 8 th Edition. Макгроу-Хилл, 2015.
Неотложная медицина Тинтиналли: Комплексное учебное пособие, 8 th Edition. Макгроу-Хилл, 2015. - Ньюбургер Дж., Такахаши М., Гербер М. и др.Диагностика, лечение и долгосрочное ведение болезни Кавасаки. Педиатрия. 2004: 114 (6): 1708-1733.
- Uehara R, Belay E. Эпидемиология болезни Кавасаки в Азии, Европе и США. J Epidemiol. 2012; 22 (7): 79-85.
- Secko M, Sivitz A. Сначала подумайте об УЗИ при отеке перитонзилляра. Am J Emerg Med. 2015; 33: 569-572.
- Стюарт, К. «Убийственная» боль в горле: быстрое обнаружение и лечение серьезных и потенциально опасных для жизни причин боли в глотке.Отчеты Emerg Med. 2001; 22 (10): 103-118.
- Ангина Костейна Н. Людвига. Am J Med. 2011; 124 (2): 115-117.
- Риджуэй Дж., Парих Д., Райт Р. и др. Синдром Лемьера: серия случаев в педиатрии и обзор литературы. Am J Otolaryngol Head Neck Med Surg. 2010; 31: 38-45.
- Lichtor J, Rodriguez M, Aaronson N и др. Эпиглоттит: он не исчез.
 Анестезиология. 2016; 124: 1404-1407.
Анестезиология. 2016; 124: 1404-1407.
Проспективное исследование соответствия и осложнений
Предпосылки .Существует неопределенность относительно необходимости 10-дневного лечения антибиотиками фарингита бета-гемолитического стрептококка группы А (GABHS). Цель . Оценить частоту рецидивов БГСА, гнойных и негнойных осложнений в отношении соблюдения режима лечения. Методы . (Дизайн). Проспективное когортное наблюдательное исследование. (Предметы). 2000 детей в возрасте от 6 месяцев до 18 лет с болью в горле и положительным результатом посева на БГСА. (Основные итоговые показатели). Рецидив симптоматического бактериального фарингита с положительным посевом, частота гнойных и отдаленных региональных негнойных осложнений фарингита GABHS в течение 10 лет. Результатов . 213 (11%) детей не получали лечения. Большинство детей получали антибиотики всего 4–6 дней (в зависимости от продолжительности лихорадки, которая в большинстве случаев длилась до 3 дней). Триста шесть (15,3%) детей имели клинически диагностированный рецидив тонзиллофарингита; 236 (12,3%) имели положительный результат БГСА в течение 10–14 дней и тридцать четыре (1,7%) в течение 21–30 дней после получения положительного индекса культуры БГСА. Остальные 1,3% не имели положительного посева, несмотря на клинические данные.Почти все рецидивы [236 (11,6%)] произошли в течение 14 дней, а 156 (7,6%) — в группе, получавшей полное лечение. Наличие лихорадки в течение первых 3 дней заболевания было наиболее значимым предиктором рецидива. Другими предикторами были возраст младше 6 лет и наличие шейного лимфаденита. В течение 10-летнего периода наблюдения не было отмечено увеличения частоты негнойных или гнойных осложнений по сравнению с прошлой частотой этих осложнений в Израиле. Выводы .Наши данные показывают, что большинство детей прекращают прием антибиотиков при тонзиллофарингите, вызванном GABHS, через день или два после того, как спадет температура. Это плохое соблюдение режима лечения не повлияло на частоту осложнений в нашем исследовании.
Триста шесть (15,3%) детей имели клинически диагностированный рецидив тонзиллофарингита; 236 (12,3%) имели положительный результат БГСА в течение 10–14 дней и тридцать четыре (1,7%) в течение 21–30 дней после получения положительного индекса культуры БГСА. Остальные 1,3% не имели положительного посева, несмотря на клинические данные.Почти все рецидивы [236 (11,6%)] произошли в течение 14 дней, а 156 (7,6%) — в группе, получавшей полное лечение. Наличие лихорадки в течение первых 3 дней заболевания было наиболее значимым предиктором рецидива. Другими предикторами были возраст младше 6 лет и наличие шейного лимфаденита. В течение 10-летнего периода наблюдения не было отмечено увеличения частоты негнойных или гнойных осложнений по сравнению с прошлой частотой этих осложнений в Израиле. Выводы .Наши данные показывают, что большинство детей прекращают прием антибиотиков при тонзиллофарингите, вызванном GABHS, через день или два после того, как спадет температура. Это плохое соблюдение режима лечения не повлияло на частоту осложнений в нашем исследовании.
1. Введение
Острый фарингит — одна из наиболее распространенных инфекций, с которыми сталкиваются в клиниках первичной медико-санитарной помощи. Только у 20–30% пациентов с фарингитом бета-гемолитического стрептококка группы А (БГСА) проявляются классические симптомы заболевания [1]. Использование одного лишь клинического суждения имеет низкую прогностическую ценность и приводит к переоценке болезни на 80–95% [2, 3].Таким образом, стратегии диагностики острого фарингита, вызванного БГСА, основаны на эпидемиологических факторах, признаках и симптомах, а также на результатах посева из горла (ОК) [4]. Несколько исследований показали, что использование посева из горла приводит к более разумному использованию антибиотиков [5–7].
Врачи прописывают антибиотики при остром фарингите, так как они обеспокоены тем, что пациенты с этой жалобой могут страдать от БГСА, и при отсутствии лечения у них могут развиться гнойные осложнения, такие как абсцесс миндалин или негнойные осложнения, такие как ревматическая лихорадка [6, 8 ]. Однако антибиотики; дают лишь незначительные симптоматические преимущества при ангине, вызванной БГСА. Они сокращают продолжительность симптомов в среднем всего на полдня [8, 9].
Однако антибиотики; дают лишь незначительные симптоматические преимущества при ангине, вызванной БГСА. Они сокращают продолжительность симптомов в среднем всего на полдня [8, 9].
Более ранние исследования показали, что лечение пенициллином снижает частоту ревматической лихорадки. Более поздние исследования показали, что использование антибиотиков снижает заболеваемость ревматической лихорадкой всего лишь на 0,5 случая на 100 000 [8]. Важность профилактики ревматической лихорадки уменьшилась, поскольку заболеваемость ревматической лихорадкой и ревматической болезнью сердца значительно снизилась за последние 20 лет со среднегодовой заболеваемости 13.От 4 на 100 000 до 5 на 100 000. Распространенность также снизилась с 5,7 на 1000 в восьмидесятые годы до 0,5 на 1000 в 2000 году [8, 10, 11].
Неэффективность лечения, определяемая как рецидив стрептококкового фарингита, довольно распространена. Эта неудача, вероятно, связана с тем, что около 20% детей с БГСА инфицированы бактериями, которые содержат М-белок, фактор вирулентности, расположенный на поверхности бактериальной стенки, который придает устойчивость к обычно используемым антибиотикам [12]. Новые антибиотики, устойчивые к бета-лактамазам, не предотвратили неудачу лечения [13, 14].
Новые антибиотики, устойчивые к бета-лактамазам, не предотвратили неудачу лечения [13, 14].
Обзор литературы с 1945 по 1999 год, который включает 10 484 случая БГСА ангины, показал, что лечение антибиотиками снижает частоту возникновения острого среднего отита, распространенного осложнения этого заболевания, всего на 25% по сравнению с группой плацебо. и синусит только на 50% [13]. Ревматическая лихорадка, негнойное осложнение, снизилась менее чем на 33% по сравнению с плацебо [8, 10, 11, 15].
В дополнение к неопределенности в научной литературе, родители, кажется, не уверены в преимуществах лечения антибиотиками острого фарингита, вызванного БГСА, и склонны прекращать лечение раньше, чем предписано [16].В пилотном исследовании мы случайным образом наблюдали за 75 детьми с фарингитом GABHS в течение 6 месяцев и обнаружили, что более 75% из них не завершили десятидневный курс антибиотиков. Это открытие побудило нас провести проспективное когортное наблюдательное исследование с несколькими участками, результаты которого представлены здесь. Целью этого исследования было определить, влияет ли несоблюдение режима лечения антибиотиками на краткосрочные или долгосрочные осложнения.
Целью этого исследования было определить, влияет ли несоблюдение режима лечения антибиотиками на краткосрочные или долгосрочные осложнения.
2. Методы
2.1. Дизайн исследования
Когорта из 2000 детей прослеживалась проспективно в течение 10 лет.
2.2. Место исследования
Два центральных, преимущественно сельских, сельскохозяйственных региона крупнейшей организации по поддержанию здоровья (HMO) в Израиле, в которых проживает около миллиона пациентов.
2.3. Отбор пациентов
Используя стандартный протокол, мы нашли из нашей компьютеризированной базы данных 107 840 пациентов в возрасте от 6 месяцев до 18 лет, которые были обследованы лечащим врачом на инфекцию верхних дыхательных путей, тонзиллит, фарингит, боль в горле, тонзиллофарингит, шею. боль, шейная лимфаденопатия, ЧТА, РПА, с 1 января 1999 г. по 31 декабря 2000 г.Затем мы получили доступ к картам 78 473 из этих детей, у которых было диагностировано инфицированное горло или один из дифференциальных вариантов, за исключением всех детей с диагнозом вирусные инфекции верхних дыхательных путей. 47 000 из этих пациентов были официально диагностированы острый фарингит или острый тонзиллит и получили рецепт на антибиотики, что указывает на то, что их врач подозревал бактериальное заболевание. Во время индексного визита у 35000 из этих детей было по крайней мере четыре из пяти симптомов в модифицированных критериях Centor, используемых в этом исследовании, и в модифицированной эпидемиологической и клинической оценочной карте Бриза (ECSC), которая имеет 91% чувствительность и 98% специфичность, когда оценка был выше 15 (от 4 до 36) для диагноза GABHS [17–19].Карты этих детей были проверены, чтобы увидеть, были ли взяты мазки из горла. Эти мазки культивировали на стандартных чашках с кровяным агаром. Колонии, дающие бета-гемолиз, были сгруппированы для оценки поверхностных углеводов с помощью теста агглютинации латексных шариков (рис. 1).
47 000 из этих пациентов были официально диагностированы острый фарингит или острый тонзиллит и получили рецепт на антибиотики, что указывает на то, что их врач подозревал бактериальное заболевание. Во время индексного визита у 35000 из этих детей было по крайней мере четыре из пяти симптомов в модифицированных критериях Centor, используемых в этом исследовании, и в модифицированной эпидемиологической и клинической оценочной карте Бриза (ECSC), которая имеет 91% чувствительность и 98% специфичность, когда оценка был выше 15 (от 4 до 36) для диагноза GABHS [17–19].Карты этих детей были проверены, чтобы увидеть, были ли взяты мазки из горла. Эти мазки культивировали на стандартных чашках с кровяным агаром. Колонии, дающие бета-гемолиз, были сгруппированы для оценки поверхностных углеводов с помощью теста агглютинации латексных шариков (рис. 1).
Из 6336 детей (с положительной культурой с 4 или более критериями Centor и 15 или более высокими критериями ECSC) 4775 родителей дали согласие на включение своих детей в исследование (рис. 1). Из исследования были исключены дети, которым был поставлен диагноз хронического носителя БГСА или которые страдали пост-БГС осложнениями; имели какое-либо хроническое заболевание, например, почечную или печеночную недостаточность; имел нарушение свертываемости крови; имели врожденный или приобретенный иммунодефицит или злокачественные новообразования.
1). Из исследования были исключены дети, которым был поставлен диагноз хронического носителя БГСА или которые страдали пост-БГС осложнениями; имели какое-либо хроническое заболевание, например, почечную или печеночную недостаточность; имел нарушение свертываемости крови; имели врожденный или приобретенный иммунодефицит или злокачественные новообразования.
Две тысячи из 4775 согласившихся семей были случайным образом выбраны как подходящие для последующего наблюдения. Первоначальный контакт между пациентом и родителями был установлен одним из авторов (М. Саррелл) в течение 3-5 дней после первоначального положительного посева из горла. В то время первичная информация о болезни и о том, выписал ли врач первичной медико-санитарной помощи рецепт на антибиотики.
2.4. Дополнительная информация
2.4.1. Врачи
С лечащими врачами двух тысяч пациентов, участвовавших в исследовании, в течение 48 часов с момента регистрации связался по электронной почте один автор (М. Саррелл). Врачей просили проинформировать авторов о любых дополнительных посевах, взятых во время терапии, и попросить их получить два дополнительных посева из горла и принять участие в стратегии улучшения приверженности путем предоставления информации, консультирования, напоминаний, подкрепления и, если необходимо, личного внимания или наблюдения. Хотя повторные посевы обычно не рекомендуются для бессимптомных пациентов, которые завершили курс противомикробной терапии, в свете плохого соблюдения режима лечения в пилотном исследовании, выполнение таких последующих посевов считалось важным для целей исследования.Первый контрольный посев был проведен в течение 10–14 дней после получения первоначального положительного посева независимо от статуса лечения. Целью этого посева была проверка неэффективности лечения антибиотиками или сохранения GABHS в ротоглотке у нелеченных пациентов. Второй дополнительный посев из горла был взят между 21 и 30 днями после первоначального положительного посева, независимо от статуса лечения, чтобы установить наличие остаточного GABHS или рецидивов.
Саррелл). Врачей просили проинформировать авторов о любых дополнительных посевах, взятых во время терапии, и попросить их получить два дополнительных посева из горла и принять участие в стратегии улучшения приверженности путем предоставления информации, консультирования, напоминаний, подкрепления и, если необходимо, личного внимания или наблюдения. Хотя повторные посевы обычно не рекомендуются для бессимптомных пациентов, которые завершили курс противомикробной терапии, в свете плохого соблюдения режима лечения в пилотном исследовании, выполнение таких последующих посевов считалось важным для целей исследования.Первый контрольный посев был проведен в течение 10–14 дней после получения первоначального положительного посева независимо от статуса лечения. Целью этого посева была проверка неэффективности лечения антибиотиками или сохранения GABHS в ротоглотке у нелеченных пациентов. Второй дополнительный посев из горла был взят между 21 и 30 днями после первоначального положительного посева, независимо от статуса лечения, чтобы установить наличие остаточного GABHS или рецидивов. Лечащим врачам также было предложено получить кровь на ферменты печени, тесты функции почек и анализ мочи у всех участников, а затем провести ежегодную последующую оценку.
Лечащим врачам также было предложено получить кровь на ферменты печени, тесты функции почек и анализ мочи у всех участников, а затем провести ежегодную последующую оценку.
2.4.2. Пациенты
Второй контакт между пациентом и родителем был установлен нашим координатором исследования в течение 10–14 дней после начала лечения антибиотиками. Она собрала информацию о демографических характеристиках, анамнезе, лихорадочном статусе, необходимости повторного посева из горла в течение периода лечения (это не было частью протокола исследования) и типе прописанных лекарств. Во время этого контакта она получила информацию о количестве дней фактического лечения, упущениях и осложнениях, которые пациенты / родители воспринимали как результат лечения (или его отсутствие).Кроме того, мы установили сбор оставшихся бутылочек или таблеток антибиотиков.
В компьютеризированных картах участников был проведен поиск в течение 2-4 недель после второго контакта пациента / родителя для получения дополнительной информации, включая демографические характеристики, медицинский и экологический анамнез, исходные клинические данные, такие как оценка температуры в офисе, результаты обследования. медицинский осмотр, дополнительный посев, тип использованных антибиотиков и распоряжение полученным рецептом.Второй поиск компьютеризированных медицинских карт был выполнен нашим научным сотрудником между 30 и 90 днями начала лечения, чтобы убедиться, что были получены 2 запрошенных посева из горла. Также оценивались рецидив или рецидив клинического или бактериального фарингита, гнойного или негнойного осложнения, а также то, жаловались ли участники на боль в горле в течение 30 дней после завершения лечения. Чтобы убедиться, что все возможные краткосрочные осложнения, которые произошли в течение 90 дней после индексного случая, были получены, в течение 120 дней после второго компьютерного поиска был проведен дополнительный всесторонний поиск в базе данных больничной кассы.Мы установили, что результаты, которые либо не были представлены в исходной компьютеризированной карте, либо были просмотрены другим врачом (например, отделения неотложной помощи, пациенты, которые переехали), не были упущены из виду.
медицинский осмотр, дополнительный посев, тип использованных антибиотиков и распоряжение полученным рецептом.Второй поиск компьютеризированных медицинских карт был выполнен нашим научным сотрудником между 30 и 90 днями начала лечения, чтобы убедиться, что были получены 2 запрошенных посева из горла. Также оценивались рецидив или рецидив клинического или бактериального фарингита, гнойного или негнойного осложнения, а также то, жаловались ли участники на боль в горле в течение 30 дней после завершения лечения. Чтобы убедиться, что все возможные краткосрочные осложнения, которые произошли в течение 90 дней после индексного случая, были получены, в течение 120 дней после второго компьютерного поиска был проведен дополнительный всесторонний поиск в базе данных больничной кассы.Мы установили, что результаты, которые либо не были представлены в исходной компьютеризированной карте, либо были просмотрены другим врачом (например, отделения неотложной помощи, пациенты, которые переехали), не были упущены из виду.
После этого один из авторов ежегодно, с января 2000 г. по январь 2010 г., просматривал графики участников, отмечая возможные поздние негнойные осложнения инфекции БГСА. Ни один из пациентов не был потерян для последующего наблюдения, даже если бы они сменили врача, благодаря нашей способности отслеживать их через централизованную базу данных до их нового врача или другой больничной кассы.С детьми, которые были зачислены в армию (и, следовательно, не являлись членами какой-либо больничной кассы во время военной службы), связались либо через их бывшего лечащего врача, либо через военного врача.
2,5. Показатели результата
Незначительная неудача лечения определялась как любой клинический или бактериальный рецидив фарингита в течение краткосрочного периода наблюдения и его корреляция с соблюдением режима лечения.
Серьезная неудача лечения была определена как заглоточный или перитонзиллярный абсцесс или отдаленные осложнения, такие как ревматическая лихорадка.
2.6. Объем выборки
Гнойные осложнения были выбраны в качестве модели, поскольку негнойные осложнения (ревматический порок сердца, артрит, кардит) практически искоренены в нашем регионе. Это когортное исследование было разработано для анализа редких событий (согласно классификации CIOMS 1–10 событий на 10 000 детей лет). Особый интерес вызвали нежелательные явления, вызванные PTA и RPA. Ежегодная заболеваемость перитонзиллярным абсцессом (ПТА) в нашем регионе составляет 2–4 случая на 100 000, а заболеваемость заглоточным абсцессом (РПА) составляет 5–7 случаев на 100 000 человек.
Расчеты мощности показали, что потребуется от 6 500 до 7 000 человеко-лет вмешательства, чтобы выявить 22% -ную разницу в PTA и RPA между полностью леченными (FT) и частично леченными (PT) группами исследуемой популяции. Кроме того, односторонняя альфа 0,025, статистическая мощность 95% и частота PTA / RPA, приведенная выше, показали, что потребуется примерно 19 000 детей-лет, чтобы показать не меньшую эффективность FT по сравнению с PT.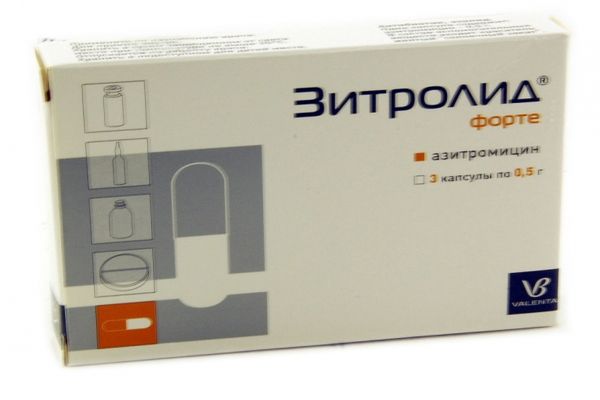 Поскольку первичный интересующий результат — это отношение рисков PTA / RPA между FT и PT.Нулевая гипотеза, которая должна быть проверена, — HR PTA / RPA> 2 (то есть отношение рисков PTA / RPA для FT по сравнению с PT больше или равно 2). Альтернативная гипотеза: HR PTA / RFA <2. В субанализе соотношение рисков PTA / RPA было рассчитано для FT по сравнению с PT.
Поскольку первичный интересующий результат — это отношение рисков PTA / RPA между FT и PT.Нулевая гипотеза, которая должна быть проверена, — HR PTA / RPA> 2 (то есть отношение рисков PTA / RPA для FT по сравнению с PT больше или равно 2). Альтернативная гипотеза: HR PTA / RFA <2. В субанализе соотношение рисков PTA / RPA было рассчитано для FT по сравнению с PT.
2.7. Анализ
В целях анализа участники были разделены на четыре подгруппы в зависимости от продолжительности лечения: 1-я подгруппа (без лечения), те, кто не получал никакого лечения, 2-я подгруппа (частично лечился), дети, получавшие антибиотики от 1 до 3 дней. , 3-я подгруппа (в основном получавшие лечение), дети, получавшие лечение в течение 4-6 дней, и 4-я подгруппа (полностью пролеченные) дети, получавшие лечение в течение 7-10 дней.
Ответы на опросы были проанализированы с помощью SPSSWIN, версия 18.0. Данные представлены в виде пропорций (с доверительными интервалами 99% [ДИ]), средних значений (с SD) или медиан (с межквартильными размахами) с использованием тестов Пирсона х 2 , тестов Стьюдента или точного критерия Фишера. Сравнение продолжительности лечения в зависимости от времени и лечения оценивали с помощью повторных измерений и дисперсионного анализа и парного 𝑡 теста. Двустороннее значение 0,05 использовалось для определения статистической значимости различий, наблюдаемых между группами, и для вычисления доверительных интервалов вокруг различий в средних выборках и отношениях шансов.Мы использовали тест Макнамара для измерения различий между группами и их подгруппами в отношении продолжительности лечения антибиотиками.
Сравнение продолжительности лечения в зависимости от времени и лечения оценивали с помощью повторных измерений и дисперсионного анализа и парного 𝑡 теста. Двустороннее значение 0,05 использовалось для определения статистической значимости различий, наблюдаемых между группами, и для вычисления доверительных интервалов вокруг различий в средних выборках и отношениях шансов.Мы использовали тест Макнамара для измерения различий между группами и их подгруппами в отношении продолжительности лечения антибиотиками.
3. Результаты
Более половины их детей (1023, 51%) были в возрасте от 6 месяцев до 6,9 лет, а более половины 1 039 (52%) были девочки. Большинство (1524, 76%) проживало в семье с двумя родителями. Большинству детей (1821, 91%) назначали пенициллин или амоксициллин, аллергию или непереносимость пенициллина лечили цефалоспорином 25 (1.5%), эритромицин 109 (5,5%) и азитромицин 45 (2,5%), все лекарства назначались дважды в день в течение 10 дней, за исключением азитромицина один раз в день в течение 5 дней. Не было обнаружено статистической корреляции между типом антибиотиков, полученными детьми или демографическими характеристиками и осложнениями, обнаруженными при последующих медицинских обследованиях.
Не было обнаружено статистической корреляции между типом антибиотиков, полученными детьми или демографическими характеристиками и осложнениями, обнаруженными при последующих медицинских обследованиях.
Только 196 детей (9,8%) фактически завершили 10-дневный курс лечения антибиотиками. Несмотря на то, что врач выписал им рецепт, двести тринадцать участников (11%) вообще не начали принимать какое-либо лечение, включая тех, кто даже не покупал антибиотики.Как показано в Таблице 1, не было обнаружено никакой статистической корреляции в отношении частоты и продолжительности лечения, вкусовых качеств, количества дневных доз лечения, но между всеми подгруппами была обнаружена статистически значимая разница в отношении продолжительности лечения антибиотиками (<0,0001).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Большинство детей (1192, 59.6%) имели лихорадку в течение 3 дней или меньше, определяемую как любая ректальная температура ниже 38,5 ° C или температура в полости рта ниже 37,8 ° C. Большинство детей (1591, 80%) получали лекарства в течение максимум четырех-шести дней (частично пролеченная подгруппа). Как показано в таблице 1, связь между продолжительностью лихорадки и количеством дней лечения была статистически значимой (<0,0001).
Как показано в таблице 1, связь между продолжительностью лихорадки и количеством дней лечения была статистически значимой (<0,0001).
Из 306 (15,3%) детей с клинически диагностированным рецидивирующим тонзиллофарингитом только 236 (12.3%) имели положительные результаты GABHS на культуре из горла, взятой в течение 10–14 дней после завершения первичной инфекции. Еще тридцать четыре (1,7%) имели положительный результат второй исследуемой культуры (взятой через 21-30 дней после положительной по индексу культуры БГСА). У остальных 46 (1,3%) посев был отрицательным, несмотря на клинические данные. Следует отметить тот факт, что большинство (156, 66%) положительной исследуемой культуры через 10–14 дней было обнаружено в подгруппе, получавшей лечение в течение 7–10 дней. Таких положительных результатов не было обнаружено в подгруппе, получавшей от 1 до 3 дней.Кроме того, не было обнаружено никаких положительных культур из горла GABHS во второй исследуемой культуре в необработанной группе. Большинство (26, 76%) положительных культур GABHS приходилось на подгруппы, получавшие наибольшее количество лечения. Как показано в Таблице 2, оба этих вывода были статистически значимыми (<0,0001) (Таблица 2).
Большинство (26, 76%) положительных культур GABHS приходилось на подгруппы, получавшие наибольшее количество лечения. Как показано в Таблице 2, оба этих вывода были статистически значимыми (<0,0001) (Таблица 2).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
9000hadenités были отмечены только гнойные осложнения. Шейный лимфаденит был наиболее частым краткосрочным осложнением. У 110 (5,5%) детей развился шейный лимфаденит, больше всего (52, 47%) в подгруппе лечения от 6 до 7 дней и у 33 (33%) в подгруппе лечения от 4 до 5 дней, значительная разница между подгруппами лечения (< .0001). Ни у одного из детей, участвовавших в этом исследовании, не развилось других гнойных осложнений. Кроме того, ни у одного из детей не развились негнойные осложнения в течение 10 лет наблюдения, и ни у одного из детей не развилась нефропатия IgA в течение периода наблюдения. Более того, они не были связаны между пятью модифицированными критериями Центора и развитием осложнений, даже если они стратифицированы по типу антибиотиков или времени года.
Более того, они не были связаны между пятью модифицированными критериями Центора и развитием осложнений, даже если они стратифицированы по типу антибиотиков или времени года.
В общей сложности 304 (15%) новых случая острого среднего отита (ОСО) были диагностированы в течение 30 дней после постановки диагноза.Однако только 31 (10%) из них относились к подгруппе лечения, не получавшей лечения, по сравнению со 141 (46%) в подгруппе лечения от 7 до 10 дней, 98 (38%) в подгруппе лечения от 4 до 6 дней и 98 (33%) в подгруппе лечения. %) в подгруппе от 1 до 3 дней, статистически значимая разница между всеми подгруппами лечения (<0,0001).
Пытаясь выяснить возможные причины различий между рецидивом БГСА и продолжительностью лечения антибиотиками или клинической оценкой при регистрации или тяжести заболевания, был проведен многомерный пошаговый логистический анализ.Продолжительность лихорадки была наиболее значимым предиктором такого рецидива, возраст до 6 лет был менее значимым, в то время как лечение в течение 7–10 дней не оказало значимого влияния на рецидив БГСА.
Следует отметить, что вклад продолжительности лихорадки был очевиден даже после учета сопутствующего влияния возраста, пола, истории болезни, дома с одним или двумя родителями, типа антибиотиков или времени года, а также сопутствующих факторов. заболевания, такие как конъюнктивит, средний отит, инфекция верхних дыхательных путей, гастроэнтерит или лимфаденит, которые иначе могли бы объяснить влияние продолжительности лечения на эти заболевания (Таблица 3).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| * Статистически значимый. Примечания: (1) Переменные отклонены из модели из-за недостаточной значимости (<.05). (2) Зависимая переменная в соответствии с двумя определениями (i) разница в днях лечения антибиотиками (ii) переменная, влияющая на рецидив стрептококкового фарингита.  (3) Первая группа (фиктивная переменная): положительный посев из горла до 14 дней = 1 день лечения, возраст, пол, семейное положение, неонатальные осложнения, сопутствующие заболевания и лихорадка = 0. (4) Вторая группа (фиктивная переменная) ): положительный посев из горла за 14 дней = 1, дни лечения, возраст, пол, семейное положение, неонатальные осложнения, сопутствующие заболевания и лихорадка = 0. (5) Дни лечения (фиктивная переменная): вверх без лечения = 1, 1 до 3 дней, от 4 до 6 дней и от 7 до 10 дней лечения = 0. (6) Возраст (фиктивная переменная): до 5.9 лет = 1, от 6 до 9,9 лет, 10–13,9 лет и 14–18 лет = 0. (7) Пол (фиктивная переменная): мужской = 1 женщина = 0. (8) Семейный статус (фиктивная переменная) : домохозяйство с одним родителем = 1, домохозяйство с двумя родителями = 0. (9) Период новорожденности (фиктивная переменная): без осложнений = 1, осложнение = 0. (10) Сопутствующие медицинские признаки и заболевание (фиктивная переменная): шейка матки лимфаденит = 1, конъюнктивит, AOM, URI, гастроэнтерит = 0.  (8) дней с лихорадкой (фиктивная переменная): без лихорадки = 1, от 1 до 3 дней и от 4 до 6 дней = 0. (9) Клиническая оценочная карта (фиктивная переменная): CSC ниже 15 = 0 CSC выше 15 = 1. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4. Обсуждение
Это исследование показало очень низкую приверженность родителей / детей к лечению антибиотиками, назначенным для симптоматический тонзиллофарингит с положительным посевом на БГСА. 11% детей вообще не начали лечение, и только 10% прошли полный курс лечения. Причина такого низкого уровня соблюдения неясна, но она совпадает с данными других опубликованных исследований [14, 16].Мы предполагаем, что большая часть несоблюдения режима лечения связана с ощущением родителей, что антибиотики потенциально опасны [17] и прописаны им слишком часто [18, 19]. Несмотря на это плохое соблюдение режима лечения, в нашем исследовании, как и в других [20], частота гнойных осложнений была очень низкой.
Кроме того, несмотря на плохое соблюдение режима лечения, мы не обнаружили у наших пациентов увеличения заболеваемости острой ревматической лихорадкой, наиболее опасным осложнением БГСА. Фактически, с 2000 года заболеваемость РФ в нашем регионе снизилась с 2.По данным эпидемиологического департамента Министерства здравоохранения Израиля, от 2 на 100 000 до 0,2 на 100 000 в 2008 г. Это согласуется с другими развитыми странами, в том числе с США, где была сформулирована первоначальная рекомендация в отношении 10-дневного лечения БГСА антибиотиками. В этой стране заболеваемость РФ неуклонно снижалась с 1950-х годов. В настоящее время наблюдается только 10 случаев РФ на 100 000 пациентов с GABHS-фарингитом, и только 1 случай на 10 000 пациентов с острой ревматической лихорадкой заболевает ревматической болезнью сердца [20–22].Фактически, одновременно с увеличением использования антибиотиков, рецидивы БГСА в США выросли с 9% и 10,7% в 1975-1979 годах, соответственно, до 25,9% и 37,5% в период с 1995 по 1996 год, несмотря на снижение заболеваемости. острая ревматическая лихорадка [22].
Фактически, с 2000 года заболеваемость РФ в нашем регионе снизилась с 2.По данным эпидемиологического департамента Министерства здравоохранения Израиля, от 2 на 100 000 до 0,2 на 100 000 в 2008 г. Это согласуется с другими развитыми странами, в том числе с США, где была сформулирована первоначальная рекомендация в отношении 10-дневного лечения БГСА антибиотиками. В этой стране заболеваемость РФ неуклонно снижалась с 1950-х годов. В настоящее время наблюдается только 10 случаев РФ на 100 000 пациентов с GABHS-фарингитом, и только 1 случай на 10 000 пациентов с острой ревматической лихорадкой заболевает ревматической болезнью сердца [20–22].Фактически, одновременно с увеличением использования антибиотиков, рецидивы БГСА в США выросли с 9% и 10,7% в 1975-1979 годах, соответственно, до 25,9% и 37,5% в период с 1995 по 1996 год, несмотря на снижение заболеваемости. острая ревматическая лихорадка [22].
14% пациентов в нашем исследовании имели рецидивирующую инфекцию, что подтверждено GABHS-положительными культурами из горла. Этот процент аналогичен другим исследованиям, в которых было обнаружено, что пенициллин не смог уничтожить GABHS из горла примерно у 13–26% обследованных пациентов [23, 24].
Этот процент аналогичен другим исследованиям, в которых было обнаружено, что пенициллин не смог уничтожить GABHS из горла примерно у 13–26% обследованных пациентов [23, 24].
Большинство рецидивов в нашем исследовании приходилось на младшую группу (средний возраст 10,2 года, 60% из них моложе 9,9 лет). Это согласуется с другими опубликованными исследованиями, в которых такие рецидивы чаще встречались у детей в возрасте от 1 до 8 лет, чем у детей в возрасте от 13 до 19 лет [24, 25].
Исторически назначать 10-дневный пероральный пенициллин начали в 1950-х годах, заменив внутримышечные инъекции парентерального пенициллина пролонгированного действия на основе суррогатных маркеров эрадикации GABHS из тонзиллофаринкса.Однако ни одно исследование не доказало убедительно, что такая практика однозначно предотвращает острую ревматическую лихорадку [26, 27]. Несмотря на то, что пероральный пенициллин оказался одинаково эффективным для клинического и лабораторного устранения признаков и симптомов, его трудно применять и он стоит дорого, учитывая ошеломляющее финансовое бремя примерно 140 посещений кабинета в год на 1000 детей младше 15 лет [28, 29]. Было обнаружено, что замена пенициллина азитромицином или цефалоспоринами дает лучшие бактериологические и клинические результаты, а также требует более короткого курса лечения [30, 31].
Было обнаружено, что замена пенициллина азитромицином или цефалоспоринами дает лучшие бактериологические и клинические результаты, а также требует более короткого курса лечения [30, 31].
4.1. Ограничения исследования
В этом исследовании участвовали здоровые дети. Наши результаты могут не относиться к взрослым, больным или хроническим носителям БГСА. В нем не рассматривается оптимальная продолжительность лечения, необходимая для достижения надлежащей ликвидации микроба, или вопрос о том, требуется ли вообще полная ликвидация. Метод подсчета таблеток / доз не является хорошим показателем приверженности, но из-за его простоты и эмпирического характера он был признан подходящим для этого исследования. Мы не смогли оценить истинные вариации заболеваемости острой ревматической лихорадкой из-за того, что это заболевание практически искоренено в нашей популяции.
5. Заключение
По нашим данным, подавляющее большинство родителей / пациентов прекращают назначать антибиотики своим детям, страдающим БГСА, до завершения рекомендованного курса. Похоже, что они прекращаются, как только исчезают симптомы. Такое «неправильное» использование не имеет очевидных отрицательных последствий.
Похоже, что они прекращаются, как только исчезают симптомы. Такое «неправильное» использование не имеет очевидных отрицательных последствий.
Мы считаем, что частоту и продолжительность лечения антибиотиками можно сократить. Более разумное использование антибиотиков способствовало бы улучшению соблюдения режима лечения, снижению затрат и оказалось бы более удобным как для родителей, так и для детей.
Аббревиатуры
| GABHS: | бета-гемолитический стрептококк группы A | |
| TC: | посев из горла | |
| PTA: | 9044 9044 9044 9044 абсцесс | Организация по поддержанию здоровья. |
Благодарность
Авторы хотели бы поблагодарить доктора Дину Циммерман за помощь в завершении финальной статьи.
Информация о фарингите | Гора Синай
Аламими С. , Халил А., Халаиви К.А., Шахтер Р., Пусик М.В., Аль Осман М.А. Короткая по сравнению со стандартной продолжительностью антибактериальная терапия острого стрептококкового фарингита у детей. Кокрановская база данных Syst Rev . 2009; 1.
, Халил А., Халаиви К.А., Шахтер Р., Пусик М.В., Аль Осман М.А. Короткая по сравнению со стандартной продолжительностью антибактериальная терапия острого стрептококкового фарингита у детей. Кокрановская база данных Syst Rev . 2009; 1.
Аламими С., Халил А., Халаиви К.А., Майнер Р., Пусик М.В., Аль Осман М.А. Краткосрочные антибиотики позднего поколения по сравнению с более длительным приемом пенициллина при остром стрептококковом фарингите у детей. Кокрановская база данных Sys Rev . 2012; 8: CD004872.
Audera C, Patulny RV, Sander BH, Douglas RM. Мегадозы витамина С в лечении простуды: рандомизированное контролируемое исследование. Med J Aust . 2001; 175 (7): 359-62.
Барретт Б.П., Браун Р.Л., Локен К., Маберри Р., Бобула Дж. А., Д’Алессио Д. Лечение простуды нерафинированной эхинацеей: рандомизированное двойное слепое плацебо-контролируемое исследование. Энн Интерн Мед. . 2002; 137: 936-46.
Belongia EA, Berg R, Liu K. Рандомизированное испытание цинкового назального спрея для лечения заболеваний верхних дыхательных путей у взрослых. Am J Med . 2001; 111 (2): 103-8.
Рандомизированное испытание цинкового назального спрея для лечения заболеваний верхних дыхательных путей у взрослых. Am J Med . 2001; 111 (2): 103-8.
Blakley BW, Magit AE. Роль тонзиллэктомии в уменьшении рецидивирующего фарингита: систематический обзор. Отоларингол Хирургия головы и шеи . 2009; 140 (3): 291-7.
Brinckmann J, Sigwart H, van Houten Taylor L. Безопасность и эффективность традиционного фитотерапевтического средства (Throat Coat) в симптоматическом временном облегчении боли у пациентов с острым фарингитом: многоцентровое, проспективное, рандомизированное, двойное слепое, плацебо контролируемое исследование. Дж. Альтернативная медицина . 2003 апр; 9 (2): 285-98.
Чоби Б.А. Диагностика и лечение стрептококкового фарингита. Ам Фам Врач . 2009; 79 (5): 383-90.
Дуглас Р.М., Чалкер Э.Б., Трейси Б. Витамин С для профилактики и лечения простуды. Кокрановская база данных Syst Rev . 2000; (2): CD000980.
Ферри: Клинический консультант Ферри 2016 . 1-й. изд. Филадельфия, Пенсильвания: Эльзевьер; 2016.
Хирт М., Нобель Сион, Бэррон Э.Цинковый назальный гель для лечения симптомов простуды: двойное слепое плацебо-контролируемое исследование. ENT J . 2000; 79 (10): 778-80, 782.
Huang Y, Wu T, Zeng L, Li S. Китайские лекарственные травы от боли в горле. Кокрановская база данных Syst Rev . 2012; 3; CD004877.
Джексон Дж. Л., Лешо Э., Петерсон К. Цинк и простуда: новый взгляд на метаанализ. Дж Нутрь . 2000; 130 (5S Доп.): 1512S-15S.
Джослинг П. Профилактика простуды с помощью добавок чеснока: двойное слепое плацебо-контролируемое исследование. Adv Ther . 2001; 18 (4): 189-93.
Клиглер Б. Эхинацея. Ам Фам Врач . 2003; 67 (1): 77-80.
Коскенкорва Т., Койвунен П., Лаара Э, Алхо ОП. Факторы прогнозирования качества жизни после тонзиллэктомии среди взрослых с рецидивирующим фарингитом: проспективное когортное исследование. Клин Отоларингол . 2014; 39 (4): 216-23.
Lindenmuth GF, Lindenmuth EB. Эффективность приготовления травяного чая с эхинацеей на тяжесть и продолжительность симптомов верхних дыхательных путей и гриппа: рандомизированное двойное слепое плацебо-контролируемое исследование. Дж. Альтернативная медицина . 2000; 6 (4): 327-34.
Длинный. Принципы и практика детских инфекционных болезней . 4-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2012.
Mahady GB. Эхинацея: рекомендации по применению для профилактики и лечения инфекций верхних дыхательных путей. Nutr Clin Care . 2001; 4 (4): 199-208.
Мэлони С.Р., Алмаринес Д., Гулкасиан П. Уровни витамина D и тесты на моноспотный у военнослужащих с острым фарингитом: обзор ретроспективной диаграммы. PLoS Один . 2014; 9 (7): e101180.
McElroy BH, Miller SP. Эффективность лепешек с глюконатом и глицином цинка против простуды у школьников: обзор ретроспективной диаграммы. Am J Ther . 2002; 9 (6): 472-5.
Melchart D, Linde K, Fischer P, Kaesmayr J. Echinacea для профилактики и лечения простуды. [Рассмотрение]. Кокрановская база данных Syst Rev . 2000; (2): CD000530.
Марголис Д. Д., Фанелли М., Купперман Э. Ассоциация фарингита с использованием пероральных антибиотиков для лечения акне: кросс-секционное и проспективное когортное исследование. Арка Дерматол . 2012; 148 (3): 326-32.
Mullarkey C. Успокоение боли в горле: эффективность и безопасность стероидов при остром фарингите. Ир Дж. Медицина . 2011; 180 (4): 837-40.
Пол И.М., Бейлер Дж., МакМонагл А., Шаффер М.Л., Дуда Л., Берлин К.М. Влияние меда, декстрометорфана и отсутствия лечения на ночной кашель и качество сна кашляющих детей и их родителей. Арк Педиатр Адолеск Мед . 2007; 161 (12): 1140-6.
Прасад А.С., Фицджеральд Дж. Т., Бао Б., Бек Ф. В., Чандрасекар PH.Продолжительность симптомов и уровни цитокинов в плазме у пациентов с простудой, получавших ацетат цинка. Рандомизированное двойное слепое плацебо-контролируемое исследование. Энн Интерн Мед. . 2000; 133 (4): 245-52.
Рохас М., Юренка Дж. Простуда и грипп: обзор диагностики и традиционных, ботанических и пищевых соображений. Альтернативная медицина Версия . 2007 Март; 12 (1): 25-48. Рассмотрение.
Schams SC, Goldman RD. Стероиды как адъювантное лечение ангины при остром бактериальном фарингите. Врач Джан Фам . 2012; 58 (1): 52-4.
Шах С.А., Сандер С., Белый С.М., Ринальди М., Коулман К.И. Оценка эхинацеи для профилактики и лечения простуды: метаанализ. Ланцет Инфекция Дис . 2007 июл; 7 (7): 473-80. Рассмотрение. Ошибка в: Lancet Infect Dis . 2007 сентябрь; 7 (9): 580.
Симасек М., Бландино Д.А. Лечение насморка. Ам Фам Врач . 2007 15 февраля; 75 (4): 515-20. Рассмотрение.
Takkouche B, Regueira-Mendez C, Garcia-Closas R, Figueiras A, Gestal-Otero JJ.Потребление витамина С и цинка и риск простуды: когортное исследование. Эпидемиология . 2002; 13 (1): 38-44.
Тернер РБ. Неэффективность интраназального введения глюконата цинка для профилактики экспериментальных риновирусных простуд. Клин Инфекция Дис . 2001; 33 (11): 1865-70.
Тернер РБ, Райкер ДК, Гангеми Дж.Д. Неэффективность эхинацеи для профилактики экспериментальных риновирусных простуд. Антимикробные агенты Chemother . 2000; 44: 1708-9.
Van Brusselen D, Blieghe E, Schelstraete, et al.Стрептококковый фарингит у детей: лечить или не лечить? евро J Педиатр . 2014; 173 (10): 1275-83.
Ван Стратен М., Джослинг П. Профилактика простуды с помощью добавок витамина С: двойное слепое плацебо-контролируемое исследование. Adv Ther . 2002; 19 (3): 151-9.
Винсент М., Селестин Н., Хуссейн А. Фарингит. Am Family Phys . 2004; 69 (6).
Вебер Р. Бопе и Келлерман: Текущая терапия Конна 2013 . 1-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2012 г.
Исследование эволюции стрептококкового фарингита группы А
Острый фарингит, воспаление глотки и / или миндалин, — распространенное заболевание, вызываемое многими микроорганизмами. Хотя вирусы являются основными этиологическими агентами, Streptococcus pyogenes, широко известный как стрептококк группы А (ГАЗ), является основной бактериальной причиной фарингита у 5–15% взрослых и 20–30% детей во всем мире (1). .
ГАЗ-фарингит в основном поражает детей в возрасте от 3 до 15 лет и может приводить к гнойным и негнойным осложнениям, последние чаще встречаются в развивающихся странах.Гнойные осложнения включают абсцессы полости рта или перитонзилляра, шейный лимфаденит и, в редких случаях, сепсис.
Негнойные последствия включают острую ревматическую лихорадку (ОПН) и острый гломерулонефрит. Наряду с ГАЗ, бета-гемолитические стрептококки группы C (GCS) и стрептококки группы G (GGS) также являются причинами самоограничивающегося острого фарингита как у детей, так и у взрослых (2). GCS и GGS очень похожи на GAS по своим общим признакам вирулентности (гемолизины, М-белок и внеклеточные ферменты) и их способности вызывать аналогичный спектр инфекций, хотя GCS и GGS еще не были связаны с ARF.
Клинический диагноз: кого тестировать?
Точная диагностика и своевременная противомикробная терапия стрептококкового фарингита важны для предотвращения гнойных и негнойных последствий инфекции и уменьшения продолжительности симптомов и передачи возбудителя. Но поставить диагноз, основанный только на клинических признаках, сложно, потому что симптомы ГАЗ совпадают с симптомами вирусного фарингита.
Клиницисты используют один из двух методов, Centor Score и McIsaac Score, для дифференциации бактериальных симптомов (лихорадка, наличие миндалинного экссудата, увеличение передних шейных лимфатических узлов и отсутствие кашля) от типичных вирусных признаков (кашель, ринорея, оральный язвы, конъюнктивит и охриплость голоса) (1,3).Руководства США рекомендуют проводить своевременное микробиологическое обследование при подозрении на фарингит и назначать антибиотики для лечения и профилактики постстрептококковых осложнений (1) (таблица 1 ниже).
Проблемой в диагностике и лечении истинной ГАЗ-инфекции является наличие носительства, которое преобладает у 12–15% населения. Носителем ГАЗ может быть бессимптомный пациент или человек с рецидивирующей вирусной инфекцией, у которого положительный результат теста на ГАЗ либо с помощью экспресс-теста на определение антигена (RADT), либо посева из горла.
В обоих случаях врачи могут назначать противомикробную терапию на основании результатов анализов, которые в противном случае не показаны, поскольку носители имеют низкий риск передачи бактерий или развития постстрептококковых осложнений (1). Таким образом, важно быть избирательным в отношении населения, которому рекомендуются диагностические тесты, чтобы избежать выявления и лечения носителей ГАЗ.
Роль экспресс-тестов
Золотым стандартом обнаружения ГАЗ в педиатрической популяции является культивирование мазка из зева на кровяном агаре.Однако относительно долгое время между сбором образца и окончательной микробиологической диагностикой — около 48 часов — ограничивает полезность этого метода для рутинного использования в амбулаторных условиях.
С момента своего создания в начале 1980-х годов RADT для ГАЗ предложили более быструю и простую альтернативу для амбулаторных условий и помогли в надлежащем и раннем внедрении антибактериальной терапии. Со временем несколько поколений RADT (некоторые из которых перечислены в таблице 2 ниже) стали привлекательными вариантами, начиная с латексной агглютинации, затем цветных иммунохроматографических и латеральных анализов потока (иммуноферментные анализы или EIA) и оптических иммуноанализов.
В этих анализах есть встроенный в устройство механизм экстракции антигена, который извлекает углеводный антиген из образца и связывает его с высокоспецифичным антистрептококковым антителом, конъюгированным с репортерными молекулами, что приводит к сигналу, указывающему на положительный результат теста.
Хотя некоторые исследования выявили вариабельность точности RADT, особенно низкую чувствительность, большинство из этих анализов сообщают о высокой специфичности, что исключает необходимость в резервной культуре при положительном результате RADT (таблица 4 ниже).В подробном обзоре и метаанализе 48 исследований Lean et al. сравнили и оценили эффективность обычно используемых RADT (3). Суммарная оценка чувствительности RADT среди всех исследований составила 86% (95% доверительный интервал [ДИ] 0,83–0,88), тогда как специфичность составила 96% (95% ДИ 0,94–0,97) (3).
На эффективность RADT влияют несколько факторов, таких как продолжительность симптомов, серьезность заболевания, адекватность и качество образца, а также оператор теста. В исследовании, в котором медперсонал и лаборанты выполнили одну и ту же RADT, диагностические показатели лаборантов были значительно более точными, с разницей в чувствительности от 56% до 90% между группами (4).
Это открытие может быть связано с разными уровнями соответствия методу при выполнении теста, разным уровнем опыта оператора в выполнении и чтении RADT или другими неустановленными причинами.
Цифровые иммуноанализы (DIAs), которые включают инструмент для анализа частиц детектора, конъюгированных с комплексом антиген-антитело, устранили то, что было ограничением EIA: субъективную вариабельность визуальной интерпретации этих результатов. Эти системы основаны на принципе использования микрочастиц, меченных флуоресценцией (например, Quidel Sofia) или других меченных детекторной молекулой (например, BD Veritor), которые захватываются комплексом антиген-антитело.
Кассеты с образцами могут быть помещены либо в соответствующие инструменты для автоматического определения времени (режим ухода), либо на стол для ручного хронометрирования разработки теста (режим чтения). Анализаторы сканируют, измеряют и интерпретируют сигнал, используя определенные алгоритмы, а затем сообщают результаты теста пользователю.
DIA также устраняют субъективную систематическую ошибку считывания благодаря своей чувствительности при обнаружении слабых положительных результатов, которые в противном случае были бы пропущены невооруженным глазом.О повышении эффективности Quidel Sofia и BD Veritor по сравнению с обычным RADT сообщалось ранее в исследованиях, посвященных оценке тестов на грипп (5).
Подобные исследования, сравнивающие цифровые системы с традиционными RADT для анализа S. pyogenes, еще не опубликованы. Еще неизвестно, справедливо ли утверждение о превосходных характеристиках DIA и для теста на антиген GAS.
Молекулярные анализы
Постоянная потребность в высокочувствительных и быстрых анализах для конкуренции с методами культивирования проложила путь для развития молекулярных анализов.Первым тестом, который был разработан для этой цели, был тест GAS Direct от Gen-Probe, теперь входящего в состав Hologic. Этот тест идентифицировал специфические последовательности рРНК S. pyogenes в образцах глотки с помощью одноцепочечного хемилюминесцентного зонда нуклеиновой кислоты.
GAS Direct показал хорошие результаты по сравнению со стандартными методами культивирования стрептококков, демонстрируя чувствительность и специфичность 94,8% и 100% соответственно (6). Результаты также показали, что зондовый тест можно использовать в качестве единственного первичного теста и что он дает возможность сообщить об объективном результате в тот же день сбора образца.
Другой коммерческий анализ изотермической амплификации ДНК, анализ Illumigene от Meridian Bio-science, продемонстрировал превосходную чувствительность (93,1%) и специфичность (91,4%) для прямого обнаружения S. pyogenes и стал подходящей альтернативой культивированию (7 ). Этот тест основан на технологии петлевой изотермической амплификации (LAMP) с праймерами, специфичными для S. pyogenes, для получения результатов в течение 60 минут на приборе illumipro-10.
Несколько других эффективных анализов амплификации нуклеиновых кислот, тесты CLIA средней сложности с правильным рабочим процессом от образца до ответа и результатами в течение 2 часов в зависимости от платформы, сведены в Таблицу 3.Помимо документов, опубликованных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, очень мало научных публикаций оценивает эффективность этих тестов для обнаружения S. pyogenes.
Дополнительные исследования, сравнивающие рабочие характеристики этих анализов, были бы очень полезны для выбора и применения теста в клинических лабораториях. Также важно провести тщательно разработанные клинические исследования, чтобы понять плюсы и минусы молекулярного тестирования GAS POC (Таблица 5 ниже).
Тестирование решения на месте?
Первым тестом POC для обнаружения ГАЗА на рынке был Alere i Strep A от Abbott, за ним последовал анализ Cobas Strep A Assay от Roche, Xpert Xpress Strep A от Cepheid и, совсем недавно, модифицированная версия Alere i Strep A Abbott. 2 проба (11–12).
За исключением тестов Alere i (изотермические тесты амплификации ДНК), все остальные тесты POC представляют собой платформы для полимеразной цепной реакции в реальном времени для обнаружения ГАЗА. Все они также обладают высокой чувствительностью и специфичностью с диапазоном ТАТ от 6 до 24 минут и подходят для первичного диагностического тестирования. Эти молекулярные анализы POC могут заменить RADT для обнаружения ГАЗА и устранить необходимость в культуре, как сообщается в сравнительном исследовании с Alere i Strep Assay (11) (таблица 5 ниже).
В тестах Alere i используется принцип реакции амплификации с помощью никелирующего фермента, чтобы получить результаты в течение 8 минут.Модификации праймеров для амплификации, реакционных смесей и внутреннего контроля (последовательность и концентрация) в версии Alere i Strep A 2 улучшили переносимость продуктов реакции в клинической матрице. Магнитное перемешивание реакций амплификации также повышает эффективность этого анализа.
Кроме того, отказ от начального этапа нагревания реагентов снизил ТАТ с 8 до 6 минут, что сделало его самой быстрой платформой для обнаружения ГАЗА.
Две стороны одной монеты
В исследовании 2017 года пациенты с жалобами на фарингит, прошедшие тест на ГАЗ, оценивались на наличие вирусных симптомов (13). Результаты показали, что почти две трети пациентов в исследовании имели вирусные особенности, что указывает на ненужное тестирование для многих пациентов, которые вряд ли будут иметь ГАЗ-фарингит (13). Аналогичным образом, Norton et al. продемонстрировали важность улучшения GAS-тестирования на основе руководящих принципов, когда они сократили ненужное тестирование пациентов с вирусными симптомами с 64% до вмешательства до 40.5% в период вмешательства (14).
Продолжая исследования, производители создают более точные и чувствительные молекулярные анализы, которые могут устранить необходимость в подтверждающей культуре для обнаружения ГАЗ. Данные недавнего исследования сообщили о значительном увеличении положительных результатов теста GAS после того, как лаборатория заменила метод культивирования на Illumigene, высокочувствительный и специфический молекулярный анализ (15).
Но, как и другие молекулярные анализы, эта чувствительность создает свои проблемы.Молекулярные тесты могут повысить производительность с точки зрения точности и ТАТ. Тем не менее, повышенное выявление ГАЗ у пациентов с вирусным фарингитом или у носителей ГАЗ может быть связано с увеличением назначения антибиотиков.
Будущие исследования, направленные на определение пороговых значений для молекулярных тестов GAS, чтобы дифференцировать инфекцию от носительства, могут быть полезны. Например, молекулярные платформы, которые сообщают о пороговом значении цикла (Ct) для целевой амплификации, могут быть дополнительно проверены путем оценки значений Ct при ПЦР с образцами с положительными и отрицательными культурами.Такой подход может позволить клиническим лабораториям установить пороговое значение для истинно положительного результата и игнорировать ложноположительные результаты.
Более низкие и более высокие значения Ct также могут помочь отличить соответствующую истинную инфекцию от колонизации, соответственно, как было продемонстрировано ранее для норовируса (16), что делает молекулярные анализы идеальными для тестирования GAS.
Наконец, можно было бы также предпринять усилия по усилению биомаркера, специфичного для бактериальной инфекции, в сочетании с ГАЗ, чтобы установить его роль в качестве патогена либо отдельно, либо при смешанной инфекции.Этот подход может быть выгоден в будущем, если для тестирования фарингита будут разработаны мультиплексные ПЦР. Усилия лаборатории, направленные на правильный выбор пациентов и соответствующий метод тестирования, несомненно, останутся ключевыми факторами для точного тестирования ГАЗ-фарингита.
Дити Банерджи, доктор наук, научный сотрудник отделения патологии и лабораторной медицины детской больницы Милосердия в Канзас-Сити, штат Миссури. Электронная почта: dbanerjee [at] cmh.edu
Рангарадж Селваранган, BVSc, PhD, D (ABMM), FIDSA, является директором лаборатории клинической микробиологии, вирусологии и молекулярных инфекционных болезней в Children’s Mercy Hospital и профессором кафедры патологии и лабораторной медицины Университета Миссури. -Школа медицины в Канзас-Сити, штат Миссури.Электронная почта: rselvarangan [at] cmh.edu
Список литературы
- Chiappini E, Regoli M, Bonsignori F и др. Анализ различных рекомендаций из международных руководств по лечению острого фарингита у взрослых и детей. Clin Ther 2011; 33: 48–58.
- Заутис Т., Аттиа М, Гросс Р. и др. Роль стрептококков группы С и группы G в развитии острого фарингита у детей. Clin Microbiol Infect 2004; 10: 37-40.
- Lean WL, Arnup S, Danchin M и др.Экспресс-тесты на стрептококковый фарингит группы А: метаанализ. Педиатрия 2014; 134: 771–81.
- Fox JW, Cohen DM, Marcon MJ и др. Проведение персоналом экспресс-тестов на стрептококковые антигены. J Clin Microbiol 2006; 44: 3918–22.
- Ryu SW, Lee JH, Kim J и др. Сравнение двух тестов быстрой диагностики гриппа нового поколения с инструментальными цифровыми считывающими системами для обнаружения вируса гриппа. Br J Biomed Sci 2016; 73: 115–20.
- Чапин KC, Блейк П., Уилсон CD.Рабочие характеристики и использование экспресс-теста на антиген, ДНК-зонда и культуры для обнаружения стрептококков группы А в клинике неотложной помощи. J Clin Microbiol 2002; 40: 4207–10.
- Felsenstein S, Faddoul D, Sposto R, et al. Молекулярно-клиническая диагностика стрептококкового фарингита группы А у детей. J Clin Microbiol 2014; 52: 3884–9.
- Uphoff TS, Buchan BW, Ledeboer NA и др. Многоцентровая оценка анализа на стрептококки группы A Solana: сравнение с культурой.J Clin Microbiol 2016; 54: 2388–90.
- Черч DL, Ллойд Т., Лариос О. и др. Оценка симплекса группы стрептококка прямого набора по сравнению с Hologic группы стрептококкового прямого анализа для обнаружения стрептококка группы А в мазках из горла. J Clin Microbiol 2018; 56: e01666-17.
- Boyanton BL, Jr., Darnell EM, Prada AE, et al. Оценка прямого теста на стрептококк Lyra для выявления группы стрептококков и бета-гемолитических стрептококков групп C и G в образцах из глотки. J Clin Microbiol 2016; 54: 175–7.
- Берри Г.Дж., Миллер С.Р., Пратс М.М. и др. Сравнение теста Alere i Strep A Test и системы BD Veritor при обнаружении группы стрептококков и гипотетического влияния результатов на использование антибиотиков. J Clin Microbiol 2018; 56: e01310-17.
- Wang F, Tian Y, Valcour Y, et al. Оценка эффективности анализа Cobas Strep A Assay для диагностики стрептококкового фарингита в местах оказания медицинской помощи в учреждениях первичной медико-санитарной помощи, не требующих применения CLIA. Открытый форум по инфекционным болезням 2015; 2 (suppl_1): 1004.
- Shapiro DJ, Lindgren CE, Neuman MI, et al. Вирусные свойства и тестирование на стрептококковый фарингит. Педиатрия 2017; 139: e20163403.
- Нортон Л.Е., Ли Б.Р., Харт Л. и др. Улучшение тестирования на стрептококковый фарингит на основе рекомендаций: инициатива по повышению качества. Педиатрия 2018; 142: e20172033.
- Tanz RR, Zheng XT, Carter DM и др. Требуется осторожность: молекулярный диагноз педиатрической группы стрептококкового фарингита. J Pediatric Infect Dis Soc 2018.16. Kabue JP, Meader E, Hunter PR, et al. Распространенность норовируса и оценочная вирусная нагрузка у детей с симптомами и бессимптомными заболеваниями из сельских общин района Вембе, Южная Африка. J Clin Virol 2016; 84: 12–18.


 На миндалинах появляется светлый творожистый налёт, распространяющийся на нёбо и язык.
На миндалинах появляется светлый творожистый налёт, распространяющийся на нёбо и язык. 2
2
 При вирусной форме достаточно принимать болеутоляющие лекарства; при бактериальной необходимы антибиотики.
При вирусной форме достаточно принимать болеутоляющие лекарства; при бактериальной необходимы антибиотики. Больной не может нормально повернуть шею и полностью открыть рот.
Больной не может нормально повернуть шею и полностью открыть рот.
 Симптомы осложнения могут появиться через 2-3 недели. Основные признаки – это аритмия, появление усиливающейся одышки, отечность конечностей, слабость, боли в сердце, повышенная потливость.
Симптомы осложнения могут появиться через 2-3 недели. Основные признаки – это аритмия, появление усиливающейся одышки, отечность конечностей, слабость, боли в сердце, повышенная потливость.
 Это также вызвано вирусом.
Это также вызвано вирусом.
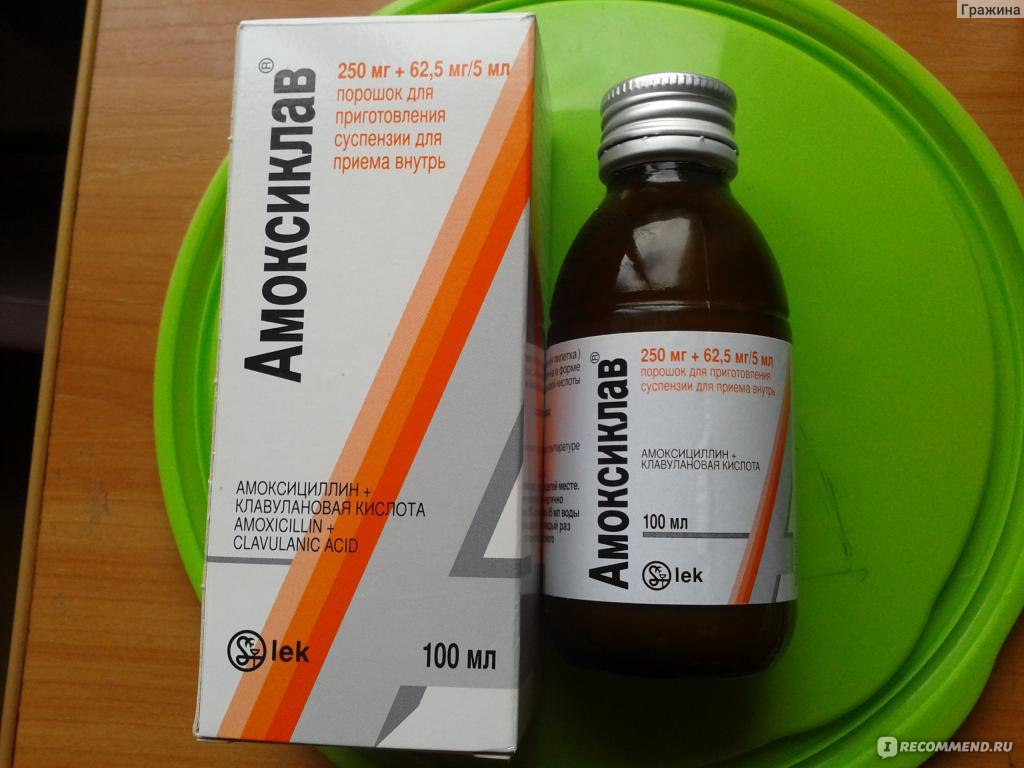
 Неотложная медицина Тинтиналли: Комплексное учебное пособие, 8 th Edition. Макгроу-Хилл, 2015.
Неотложная медицина Тинтиналли: Комплексное учебное пособие, 8 th Edition. Макгроу-Хилл, 2015. Анестезиология. 2016; 124: 1404-1407.
Анестезиология. 2016; 124: 1404-1407. 0001
0001 5)
5) 0001
0001 0001
0001 0001
0001 0001
0001
 515
515 009
009 32
32 000
000