Асцит при циррозе печени: сколько с ним живут, диета, лечение
Под влиянием агрессивных факторов (алкоголя, токсинов, вируса гепатита) ткани печени разрушаются. Клетки постепенно отмирают, происходит их замещение соединительной тканью. Прекращение выполнения органом своих функций вызывает тяжелые последствия, которые не зависят от причин развития заболевания. Асцит при циррозе печени – это накопление жидкости в брюшной полости, тяжелое осложнение заболевания, серьезно ухудшающее прогноз жизни больного. Могут быть поражены сердце, почки. Наиболее часто скопления жидкости вызывает рост живота.
Что такое асцит
Асцит — это скопление жидкости в животе, возникающее из-за цирроза печени. Происходит это из-за увеличения венозного давления, застоя крови. При уменьшении количества здоровых клеток печени, кровь хуже очищается, накапливаются вредные вещества, вызванные недостаточной выработкой белка и ферментов. Сосудистые стенки снижают пропускную способность. Нарушается баланс жидкости, которая постепенно и накапливается в брюшине.
Нарушается баланс жидкости, которая постепенно и накапливается в брюшине.
Диагностируют патологию у 50-60% больных циррозом в течение 10 лет после выявления основного недуга. Осложнение значительно ухудшает течение болезни. Эффективность лечения этого заболевания зависит от того, насколько рано было обнаружено изменение структуры тканей, и в большей мере от стараний больного по борьбе с заболеванием.
Медицинская статистика предоставляет такие данные о продолжительности жизни с асцитом:
- с компенсированной формой цирроза – от 10 лет, так как печень продолжает функционировать;
- декомпенсационный этап без трансплантации – 80% случаев смертности в первые 5 лет;
- при склонности к рецидивам, устойчивости к терапии – до года.
Причины
Большинство случаев скопления жидкости провоцирует недостаточная выработка белка. Через стенки кровеносных сосудов жидкость поступает в брюшину. Невозможность поврежденной циррозом печени нейтрализовать токсины вызывает увеличение уровня натрия, что еще больше задерживает влагу в организме.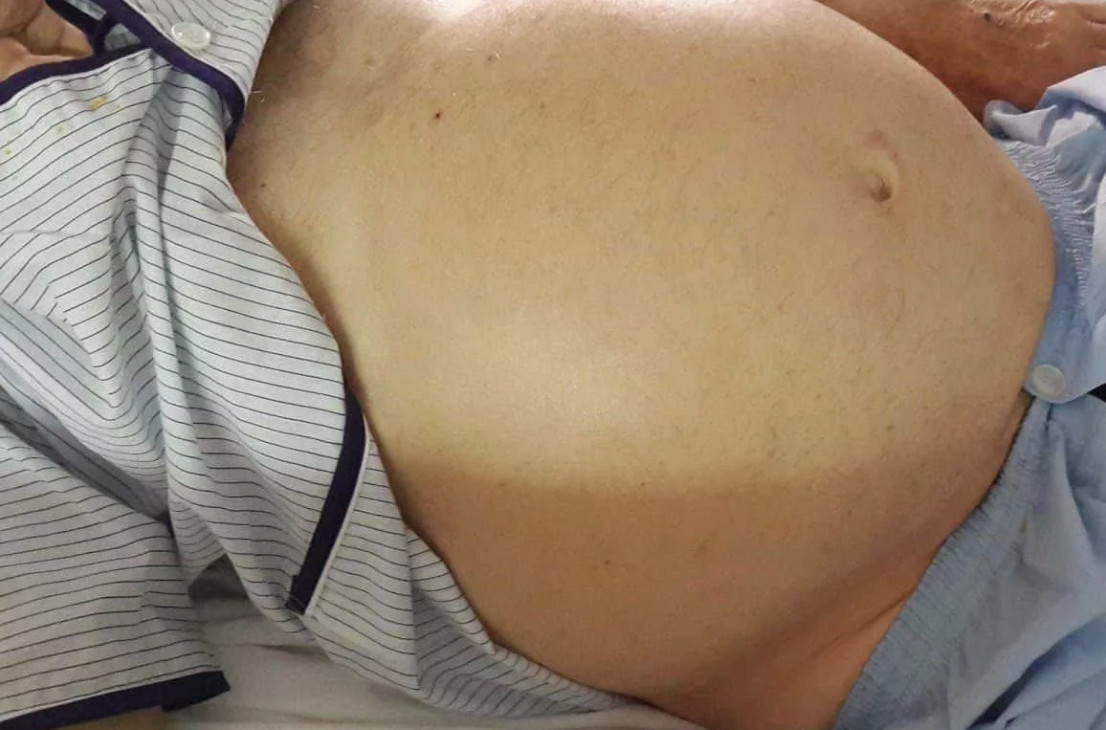
Другие причины асцита при циррозе:
- недостаточность лимфатической системы;
- повышение проницаемости печеночных сосудов;
- нарушение функций почек.
Все эти факторы замедляют кровоток, повышая давление. Междольковые печеночные перегородки содержат множество вен и артерий. Разрастание патогенной ткани сдавливает их, нарушая всю систему кровообращения. Нарушение лимфооттока провоцирует накопление лимфы в печени, откуда она проникает в полость малого таза.
У здорового человека в желудке содержится до 200 мл воды. При асците объем составляет до нескольких литров.
Стадии осложнения
Асцит определяется даже на начальных этапах при циррозе ультразвуковым исследованием или лапароскопией. Выделяют такие стадии скопления жидкости:
Классификация асцита | Виды | Характеристика |
|---|---|---|
По количеству жидкости | Малый | До 3-х литров, небольшое увеличение живота. |
Средний | Нарастание объема до 10 л, нет растяжения мышц стенок живота, искривления диафрагмы | |
Большой | Более 10 литров. Затруднение дыхания, ограничение двигательной активности, нарушение сердечного ритма, отеки. | |
Реакция на лечение | Транзиторный | Излечивается после терапии. |
Стационарный | Состояние больного стабилизируется. Излишки жидкости остаются. | |
Прогрессирующий | Жидкость накапливается. Живот растет. |
Своевременная диагностика цирроза позволяет замедлить прогрессирование асцита, облегчить состояние больного терапевтическими мерами.
Симптоматика
Скопление до 1 литра жидкости не вызывают у пациента физического дискомфорта. По мере увеличения объема появляются такие признаки:
- значительный рост живота;
- набор веса;
- ощущение колебаний в брюшине;
- боли;
- глухой звук при простукивании;
- быстрое насыщение, сопровождаемое изжогой, отрыжкой, чувством тяжести;
- проблемы с кишечником – запор, диарея, рвота;
- нарушение дыхания – одышка, нехватка воздуха, посинение губ, учащенные вдохи, кашель;
- выпячивание пупка, иногда – пупочная грыжа;
- отечность ног.
Максимальное скопление жидкости при асците – до 25 литров. Это зависит от эластичности тканей, кожи, лишнего веса, крупный человек или нет. Если живот больше не может увеличиваться, происходят разрывы тканей — это требует немедленного оперативного вмешательства. К серьезным осложнениям асцита относится перитонит при инфицировании. На него укажут повышенная температура тела, ухудшение кишечных шумов, лейкоцитоз, озноб. Внутрибрюшное давление провоцирует геморрой, попадание в пищевод пищи из желудка, смещение внутренних органов.
Внутрибрюшное давление провоцирует геморрой, попадание в пищевод пищи из желудка, смещение внутренних органов.
Как вылечить асцит?
Лечение асцита при циррозе печени результативно на начальных стадиях. Терапия направлена на улучшение течения основного заболевания. Без лечения цирроза борьба с асцитом будет безрезультатна. Терапия включает:
- прием медикаментов;
- диетическое питание;
- операция.
При медикаментозном лечении асцита назначают такие препараты:
Группа | Действие | Наименование |
|---|---|---|
Гепатопротекторы | Останавливают разрушение тканей, понижают уровень холестерина. | Урсодезоксихолевая кислота. |
Противовирусные | Подавляют вирус гепатита В или С. | Адефовир, Рибавирин. |
Противовоспалительные | Восстановление количества белка при аутоиммунной причине недуга. | Преднизолон, Альбумин. |
Диуретики | Для профилактики. | Спирикс, Альдактон. |
Эссенциальные фосфолипиды | Восстанавливают жировые, углеводные молекулы. | Фосфоглив , Эссенциале. |
Аминокислоты гепатопротекторные | Стимулируют обмен веществ. | Метионин, Орнитин. |
Действие принимаемых препаратов направлено на улучшение метаболизма, разжижение желчи. Мочегонные лекарства пьются под контролем суточного мочеиспускания: оно должно быть не более 200 мл, иначе организм теряет электролиты и больной чувствует слабость.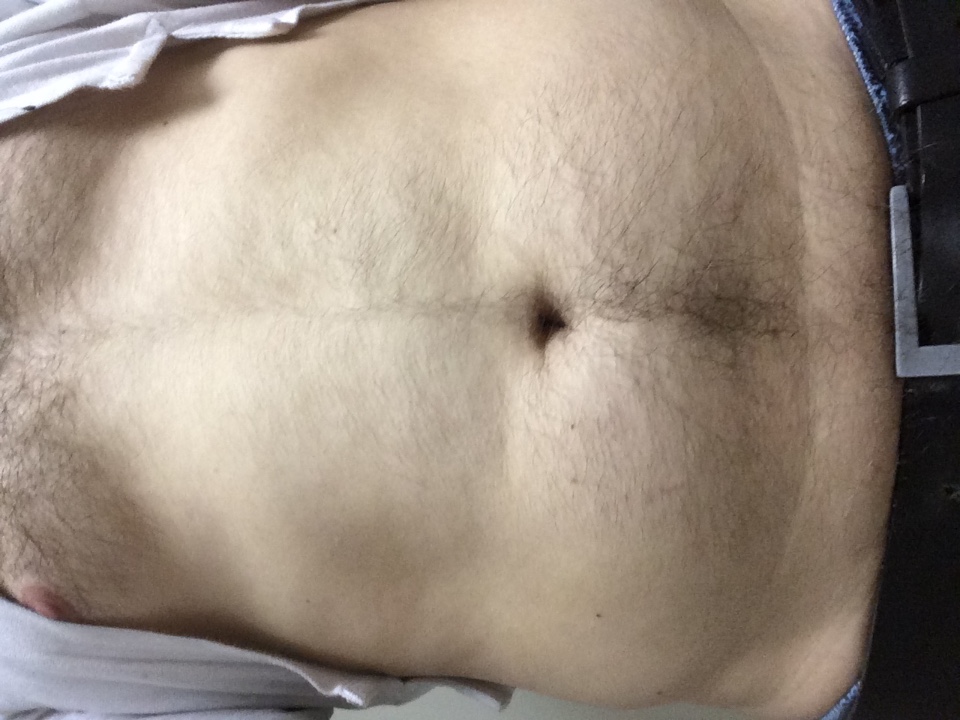
Стадия декомпенсации црроза делает пациента восприимчивым к любой инфекции. При подозрении на перитонит назначаются антибиотики.
Диетическое питание
Диагноз асцит при циррозе печени требует специального питания. Обычно назначается диетический стол № 5. Основные принципы диеты:
- калорийность 2500-2900 ккал;
- ограничение жареной, жирной, соленой, острой еды;
- ограничение пищи, стимулирующей активность пищеварительных ферментов;
- 4-5 приемов пищи в день;
- больше овощной клетчатки;
- можно мясо с жировыми прожилками;
- запрет алкоголя;
- исключить свежую выпечку, маринады, консервы;
- объем потребляемой воды – до 1,5 л.
Продукты следует употреблять теплой температуры.
Оперативное вмешательство
Если вылечить асцит медицинскими препаратами не получается, осуществляется хирургическая пункция – лапароцентез. Проводится она при отсутствии реакции на прием мочегонных средств. Вывод жидкости из брюшной полости делается специальной иглой в стерильных условиях. Предварительно пациент освобождает мочевой пузырь. Операция проходит под местным обезболиванием сидя, если состояние больного циррозом тяжелое – лежа на боку. Через прокол ниже пупка удаляется накопленная жидкость.
Вывод жидкости из брюшной полости делается специальной иглой в стерильных условиях. Предварительно пациент освобождает мочевой пузырь. Операция проходит под местным обезболиванием сидя, если состояние больного циррозом тяжелое – лежа на боку. Через прокол ниже пупка удаляется накопленная жидкость.
Один сеанс лапароцентеза убирает до 5 литров, так как больший объем может вызвать резкое падение давления. Многократное проведение пункции не рекомендовано, это может привести к воспалительным процессам в брюшине, спайкам кишечных петель, перитониту. Пациенту следует придерживаться постельного режима. Так почки усиленно работают, улучшая фильтрацию крови.
В случае уменьшения альбумина показано переливание крови. В декомпенсированной стадии цирроза спасением станет трансплантация печени, однако это достаточно сложная и дорогостоящая операция. К тому же у больного не всегда есть шанс дождаться подходящего донора.
Прогноз терапии асцита брюшной полости при циррозе печени благоприятен на начальных стадиях со специальным режимом питания и постоянном приеме медикаментов.
Народные методы
Комплексное лечение асцита при циррозе печени с применением народных средств может значительно облегчить состояние больного. Использовать их следует осторожно, с разрешения врача. В терапии цирроза печени и асцита применяют:
- фасолевые стручки;
- мочегонные, витаминные чаи с шиповником, малиной, смородиной, брусникой;
- отвар петрушки, абрикоса;
- потогонные напитки;
- почечные настои с можжевельником, бузиной, цветками липы.
Получение инвалидности
Для документального подтверждения нетрудоспособности при асците и циррозе потребуется медико-социальная экспертиза на основании медицинских выписок. От степени нарушения функций печени зависит, какую группу инвалидности может получить больной. Оценивается тяжесть основного заболевания – цирроза и наличие осложнений.
Стадия декомпенсации цирроза, сопровождаемая асцитом, приводит к значительному ограничению физических возможностей, потере трудоспособности и способности к самообслуживанию. Наиболее эффективно лечение на ранних стадиях заболевания.
сколько живут, симптомы и лечение
Асцит также называют водянкой живота, при котором наблюдается скопление выпота в области брюшины. Его часто наблюдают при циррозе печени, когда происходит замещение гепатоцитов на клетки соединительной ткани. Если обнаружить болезнь на ранней стадии, тогда продолжительность жизни в целом увеличится на 10 лет благодаря правильно подобранному лечению. При диагностике врачи могут выявить асцит при циррозе печени. Сколько живут с ним – сложно однозначно сказать. Всё зависит от индивидуальных особенностей человека, а также от того, будет ли осуществляться терапия.
Характеристика патологии
Асцит при циррозе печени может возникнуть по разным причинам. При этом скопление жидкости может возникнуть и из-за других патологий, к примеру, сердечной недостаточности или опухолей. Водянка наблюдается по разным причинам, и их полезно будет рассмотреть.
Водянка наблюдается по разным причинам, и их полезно будет рассмотреть.
В частности скопиться жидкость в брюшной полости может по следующим причинам:
- Нарушение выделительной функции почек.
- Снижение сосудистого тонуса в печеночных венах.
- Кровяной застой в пищеварительной железе.
- Снижение концентрации альбумина в крови.
- Замещение альдостерона на ионы натрия.
- Проблемы с обменными процессами.
- Развитие портальной гипертензии.
- Дисфункция печени в процессах кроветворения.
Жидкость, которая наблюдает в брюшине, по своему составу соответствует кровяной плазме. Если у человека имеется цирроз, тогда с большой вероятностью может появиться водянка. При этом существуют конкретные факторы, которые повышают вероятность развития патологии.
К ним можно отнести:
- Игнорирование диеты, которую назначил врач для улучшения состояния печени.
- Малоподвижный образ жизни.
- Наличие болезней сердца.

- Почечная недостаточность.
- Плохо подобранная терапия, которая не является эффективной.
- Поздняя диагностика цирроза.
- Портальная гипертензия.
Асцит при циррозе печени достаточно сложно выявить на начальных стадиях. Связано это с тем, что явные симптомы появляются только при большом скоплении жидкости – около 500-600 мл экссудата. При этом после возникновения негативных симптомов пациент обязательно должен обратиться к врачу для того, чтобы пройти диагностику. Чем раньше выявить асцит, тем дольше удастся прожить человеку.
Признаки
При появлении асцита при циррозе следует обязательно посетить больницу. Сделать это необходимо сразу после того, как возникнут первые тревожные признаки заболевания. Стоит отметить, что симптоматика во многом зависит от того, на каком этапе развития находится заболевание. Полезно будет рассмотреть наиболее распространённые признаки патологии.
Симптомы:
- Начальная стадия, при которой объём накопившейся жидкости составляет от 1 до 1,5 литров.
 Живот начинает медленно расти, при этом он увеличивается не больше, чем на 25% от нормального размера талии. Человек может ощущать ноющую боль, которая слабо проявляется. Присутствует расширение вен, возникновение венозной сетки. Дыхание пациента становится труднее, происходят расстройства желудочно-кишечного тракта. Может расстроиться мочеиспускательная способность. Нередко наблюдается выпирание пупка, а также появление пупочной грыжи. Стоит отметить, что отёчность с каждым днём увеличивается.
Живот начинает медленно расти, при этом он увеличивается не больше, чем на 25% от нормального размера талии. Человек может ощущать ноющую боль, которая слабо проявляется. Присутствует расширение вен, возникновение венозной сетки. Дыхание пациента становится труднее, происходят расстройства желудочно-кишечного тракта. Может расстроиться мочеиспускательная способность. Нередко наблюдается выпирание пупка, а также появление пупочной грыжи. Стоит отметить, что отёчность с каждым днём увеличивается. - Умеренный. В этой ситуации объём жидкости составляет 2 – 4,5 литров. Помимо роста брюшины, возникает отёчность ног, а также деформация грудной клетки. Нередко пациенты страдают от дисфункции пищеварительной системы. Может произойти расстройство естественного процесса испражнения.
- Массивный. В брюшине накапливается больше 5 литров жидкости. В этом случае живот резко увеличивается в размерах, а давление достигает своего пика. Человек страдает от сильного воспалительного процесса, угрожающего жизни.

При этом могут присутствовать и дополнительные признаки асцита при циррозе печени. Среди них можно выделить перитонит, внутренние кровотечения, а также отёк спинного мозга. Максимальное количество накопленной жидкости доходит до 23-25 литров. Конкретный показатель во многом зависит от того, насколько крупным является человек, а также присутствует ли у него ожирение.
В тех ситуациях, когда организм больше не может увеличивать живот, начинаются внутренние разрывы тканей. В этом случае потребуется незамедлительное хирургическое вмешательство, без которого может наступить летальный исход. Не стоит рисковать своим здоровьем и игнорировать тревожные симптомы. Ещё на начальной стадии важно выявить асцит при циррозе печени и начать с ним борьбу.
Продолжительность жизни
При циррозе печени с асцитом значительно ухудшается состояние здоровья человека. Врачи могут дать неутешительный прогноз в такой ситуации. При этом сложно однозначно сказать, сколько сможет прожить человек.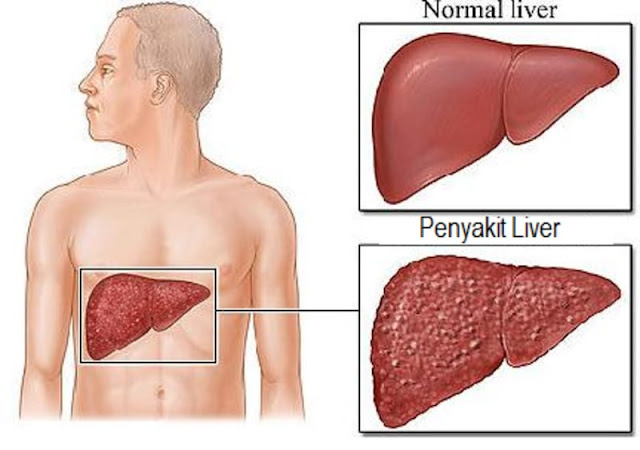 На конкретный показатель влияют различные факторы.
На конкретный показатель влияют различные факторы.
Среди них можно выделить:
- Качество и эффективность лечения цирроза печени. Если схема терапии была правильно подобрана, тогда будет больше шансов выжить.
- Течение патологии, а также её стадия. Естественно, на начальных этапах у пациентов есть все шансы прожить приличный срок.
- Присутствие других осложнений. Они крайне негативно влияют на состояние здоровья. По этой причине срок жизни может значительно сократиться.
- Общее состояние организма. Если человек сам по себе является слабым, тогда ему будет значительно сложнее переносить асцит.
- Возраст. Молодые люди с водянкой живота могут прожить дольше, чем престарелые граждане.
Можно только примерно сказать, сколько человеку удастся прожить, если у него имеется асцит и цирроз печени. Ориентироваться потребуется на определённые факторы. Если болезнь находится в стадии субкомпенсации и компенсации, тогда в среднем удастся прожить около 10 лет и даже больше.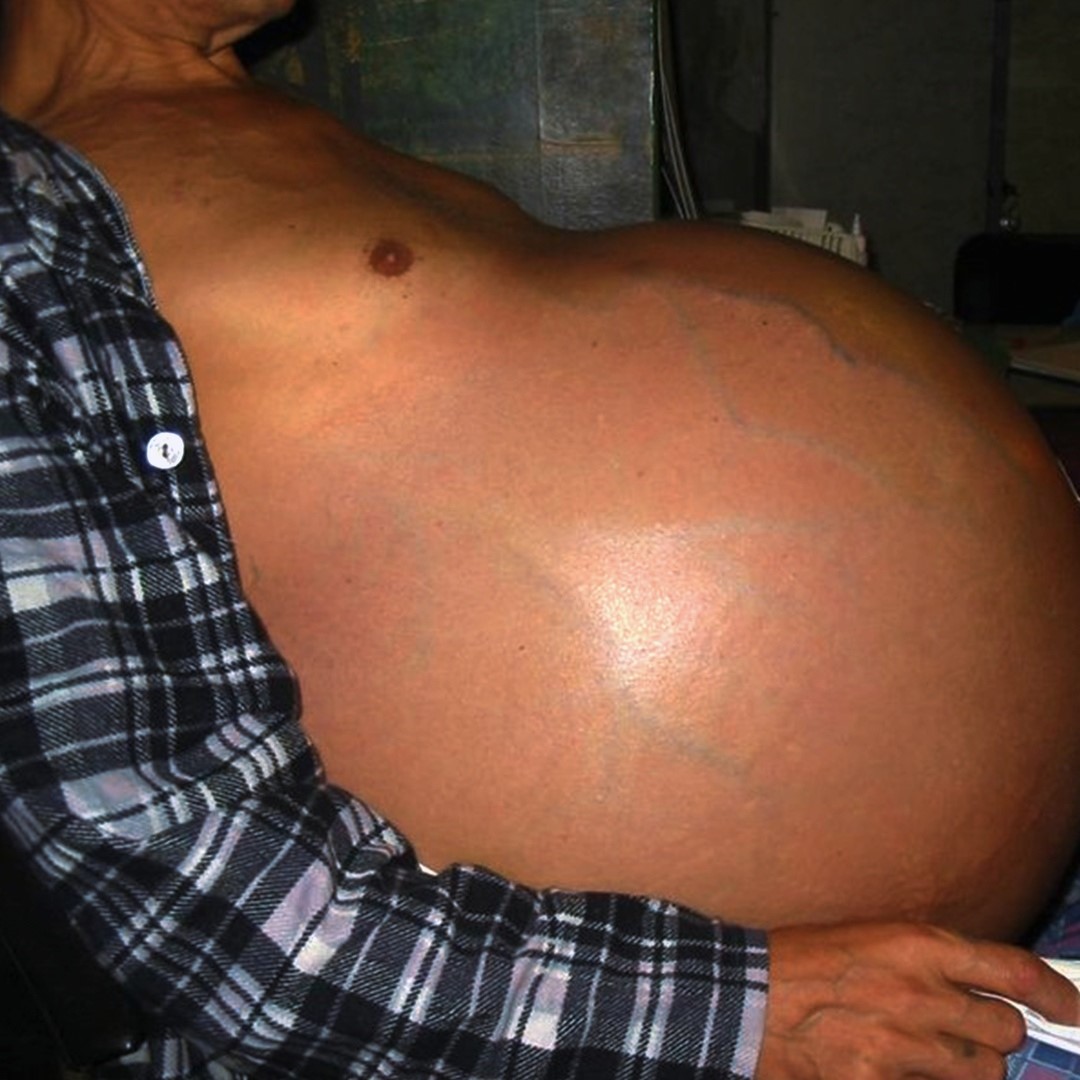
Когда патология находится на стадии декомпенсации, тогда печень уже не может выполнять свои функции. Следовательно, общее состояние здоровья человека значительно ухудшается. Если верить статистике, то удастся прожить не больше 5 лет.
Стоит отметить, что водянка имеет свойство рецидивировать. Если подобное наблюдается постоянно, тогда срок жизни значительно меньше. В среднем он будет от полугода до года.
Естественно, все показатели примерные, поэтому нельзя однозначно сказать, какой срок жизни будет у человека. В любом случае потребуется лечиться для того, чтобы сохранять самочувствие в нормальном состоянии.
Способы диагностики
Если человек подозревает у себя асцит при циррозе печени, тогда обязательно следует незамедлительно обратиться к врачу. В домашних условиях не удастся поставить диагноз, потому как для этого необходимо специальное оборудование. Именно поэтому обязательно понадобится посетить медицинского специалиста. Человек обязан сдать лабораторные анализы, при этом изменения в моче и крове насторожат врача. Они говорят о том, что имеются проблемы с работой печени.
Они говорят о том, что имеются проблемы с работой печени.
Для начала доктор проведёт осмотр человека, а также опросит по поводу тревожных симптомов. На данном этапе удастся выявить возможные провоцирующие факторы, которые привели к развитию патологии. Также понадобится понять, где именно локализуется болевой синдром. Дополнительно необходимо обратить внимание на то, входит ли человек в группу риска. В частности с циррозом могут часто столкнуться люди с алкогольной зависимостью, с плохой наследственностью, а также те, кто перенёс определённые заболевания, влияющие на состояние печени.
Можно только примерно сказать, сколько человеку удастся прожить, если у него имеется асцит и цирроз печени. Ориентироваться потребуется на определённые факторы. Если болезнь находится в стадии субкомпенсации и компенсации, тогда в среднем удастся прожить около 10 лет и даже больше.
Также понадобится пройти инструментальную диагностику, которая позволит окончательно подтвердить диагноз. В частности необходимо выполнить УЗИ брюшной полости. Данное исследование позволяет, что именно происходит с человеком. Также нужно пройти рентгенографию, если нет к ней противопоказания. Дополнительно пациента могут направить на КТ и МРТ, чтобы сделать окончательный вывод по поводу самочувствия.
В частности необходимо выполнить УЗИ брюшной полости. Данное исследование позволяет, что именно происходит с человеком. Также нужно пройти рентгенографию, если нет к ней противопоказания. Дополнительно пациента могут направить на КТ и МРТ, чтобы сделать окончательный вывод по поводу самочувствия.
Если будет обнаружено скопление жидкости, тогда в обязательном порядке потребуется выполнить пункцию. Это требуется для того, чтобы определить её состав. Следует отметить, что нередко при асците возникают другие осложнения, которые связаны с попаданием болезнетворных микроорганизмов в организм, непосредственно в брюшную полость. В такой ситуации инфекция будет быстро распространяться по телу, провоцируя при этом заражение других систем и органов.
Когда будет поставлен диагноз, можно будет начать лечение. Оно хоть и не избавит полностью от проблемы, но будет поддерживать печень. Конкретные методы терапии будут подбираться в зависимости от ситуации.
Лечение
Нельзя однозначно сказать, насколько эффективной окажется терапия. Это зависит от скорости прогрессирования основной болезни. При этом врачи часто назначают конкретные медикаменты, которые требуются для поддержания печени при циррозе.
Это зависит от скорости прогрессирования основной болезни. При этом врачи часто назначают конкретные медикаменты, которые требуются для поддержания печени при циррозе.
Какие препараты может прописать доктор:
- Альбумин. В этом случае удаётся восстановить естественный объём белка в крови, а также привести в норму давление.
- Фосфолипиды. Эти препараты активируют рост гепатоцитов, а также избавляют от признаков интоксикации и принимают участие в регулировке жирового и водного обмена.
- Стероидные противовоспалительные средства. Их применяют в тех случаях, когда цирроз имеет аутоиммунную природу происхождения. С их помощью понадобится бороться с воспалительным процессом.
- Аминокислоты. Они хорошо поддерживают организм во время проведения терапии.
- Гепатопротекторы. Они могут растительного и синтетического происхождения. Подобные средства оберегают здоровые печёночные клетки и позволяют улучшить кровоток в поражённом органе. Помимо этого, они обладают желчегонным эффектом и значительно улучшают пищеварительную функцию.

- Диуретики. Благодаря им можно устранить лишнюю жидкость из тела. При этом можно использовать не только аптечные препараты, но и специальные травяные сборы. При этом даже по поводу народных средств обязательно нужно консультироваться с врачом.
- Антибиотики. Их применяют в той ситуации, когда есть вероятность, что скопление жидкости приведёт к инфицированию внутренних органов.
- Противовирусные средства. Их рекомендуется использовать в той ситуации, когда требуется лечение гепатитов и иных сопутствующих отклонений.
Дозировка должна назначаться врачом, также он подскажет, какие именно препараты необходимы в конкретной ситуации. Конкретная схема терапии напрямую зависит от диагноза, а также от тяжести состояния человека. На текущий момент полностью избавиться от цирроза не получится, но при этом можно замедлить развитие патологии.
Стоит отметить, что для поддержания нормального самочувствия понадобится соблюдать диету. Она назначается в том случае, когда имеется асцит при циррозе печени. Людям понадобится придерживаться определённых правил, которые положительно скажутся на состоянии внутренних органов. В первую очередь стоит отметить, что приём пищи должен быть поделён на 5-6 раз. При этом есть нужно небольшими порциями, полностью отказавшись от соли. Также под запретом будут спиртные напитки и газировка.
Людям понадобится придерживаться определённых правил, которые положительно скажутся на состоянии внутренних органов. В первую очередь стоит отметить, что приём пищи должен быть поделён на 5-6 раз. При этом есть нужно небольшими порциями, полностью отказавшись от соли. Также под запретом будут спиртные напитки и газировка.
Не стоит употреблять копчёности, консервы, а также жирные и жареные блюда. Лучше всего употреблять нежирное мясо и рыбу, овощи в свежем и варёном виде, а также готовить лёгкие супы. В день понадобится употреблять около 1,5 литра жидкости. В этот объём включается порция супа.
Если лечиться и соблюдать диету, тогда удастся жить дольше. При этом асцит при циррозе печени является неизлечимым, как и его первопричина. Человек нуждается в постоянном наблюдении врача, потому как он должен следить за эффективностью лечения. Возможно, придётся назначить другие препараты, если применяемые средства не помогают. Самостоятельно не стоит подбирать способы терапии, потому как это может делать только врач.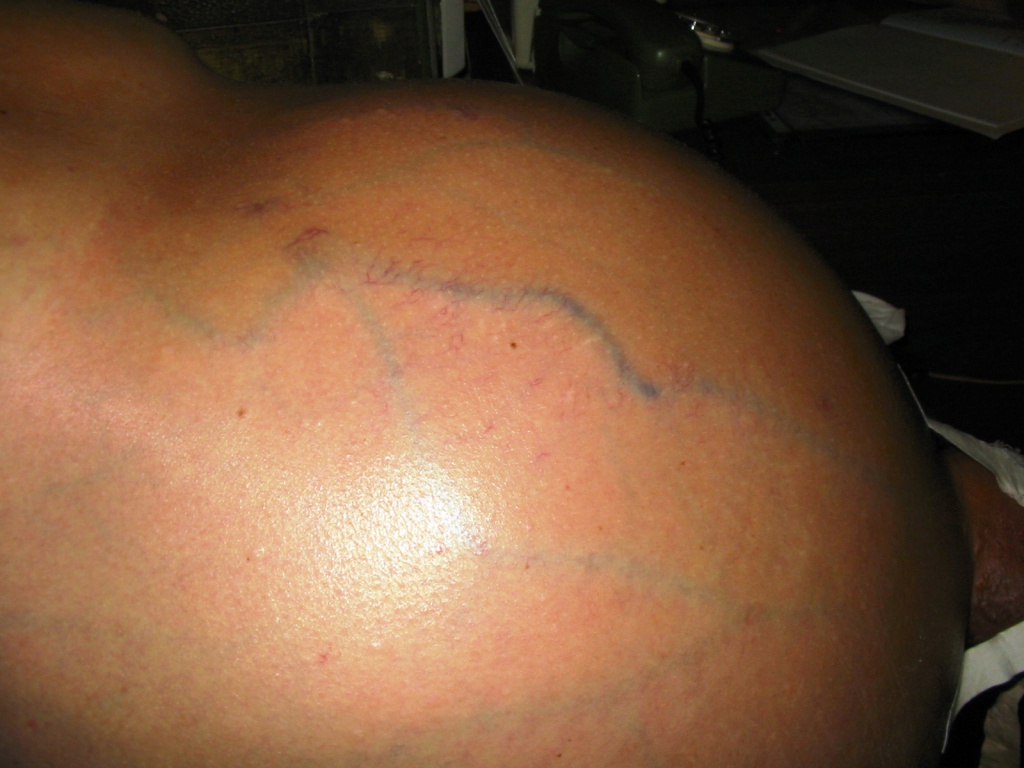
Асцит при циррозе печени: лечение, прогноз, симптомы
Возникает асцит при циррозе печени в результате повышения кровяного давления в портальной вене и выраженного фиброза тканей с последующим нарушением синтеза альбуминов. Недостаток белка провоцирует выход жидкости за пределы кровяного русла. При этом у пациента появляется варикозное расширение вен на передней брюшной стенке, возникает сильная интоксикация организма и сердечная недостаточность из-за перикардита. Поэтому прогноз для длительной жизни у таких больных неблагоприятный.
Асцит может возникать при онкологии в случае пережатия сосудов, нарушения оттока крови и гепатоцитов.
Что представляет собой асцит?
Такое патологическое состояние обусловлено скоплением жидкости в брюшной полости. В результате на поверхности живота обнаруживается сеть варикозно расширенных вен, имеющих вид головы медузы. Асцит развивается при имеющемся у человека цирроза печени и не является самостоятельной патологией. Возникновение заболевания обусловлено нарушением оттока крови от воротной вены печени, из-за этого возникает водянка паренхимы органа с последующим накоплением экссудата в полости брюшины.
Асцит развивается при имеющемся у человека цирроза печени и не является самостоятельной патологией. Возникновение заболевания обусловлено нарушением оттока крови от воротной вены печени, из-за этого возникает водянка паренхимы органа с последующим накоплением экссудата в полости брюшины.
Вернуться к оглавлению
Причины и механизмы развития при циррозе печени
Отсутствие физической активности и плохое питание ускоряют развитие болезни.
Вызвать асцит брюшной полости, а также отечность нижних конечностей может воздействие на организм человека таких факторов:
- неправильный рацион;
- отягощенная наследственность;
- избыточное употребление алкогольных напитков;
- курение;
- малоподвижный образ жизни;
- прием токсических медикаментов;
- контакт с ядами и токсинами;
- частые стрессы;
- сердечная недостаточность;
- нарушение сократительной функции сосудов.
Увеличение размеров живота и накопление экссудата в брюшной полости обусловлено такими факторами:
- повышение венозного давления в воротной вене с развитием портальной гипертензии;
- печеночно-клеточная недостаточность из-за замещения здоровой ткани фибриновыми волокнами;
- сердечная недостаточность;
- дефицит плазмы в кровяном русле.
Вирус гепатита провоцирует острые воспалительные процессы.
Асцит при циррозе печени возникает в результате высокого давления в воротной вене, что обусловлено длительно текущим воспалительным процессом в органе при гепатите. При этом печень перестает нормально функционировать из-за выраженного фиброза тканей. Нарушается основная белково-синтетическая функция печени, что приводит к снижению осмотического давления в плазме. Жидкость начинает скапливаться во всех полостях, в том числе, и в перикарде. Это вызывает снижение работоспособности сердца и приводит к еще большему отеку. В результате значительно снижается количество плазмы в кровеносном русле.
Вернуться к оглавлению
Основные симптомы
Асцит при циррозе вызывает у пациента такие клинические признаки, как:
- большой асцитический живот;
- варикозно расширенная сосудистая сетка в виде головы медузы;
- боль в правом подреберье;
- ощущение передвижения жидкости в животе во время ходьбы;
- нарушение процессов пищеварения;
- диспепсия и метеоризм;
- отеки рук и ног;
- выпирание пупка с образованием грыжи.
Температура при циррозе печени немного поднимается или остается нормальной.
Вернуться к оглавлению
Методы диагностики
Аппаратные исследования установят степень повреждения органа.
Заподозрить гидроторакс печени вследствие скопления внутри брюшной полости жидкости, можно при внешнем осмотре и расспросе пациента о беспокоящих его симптомах. Для подтверждения диагноза используют метод ультразвуковой диагностики, который позволяет визуализировать паренхиму и определить количество скопившейся жидкости. Как дополнительные методы можно использовать магнитно-резонансную и компьютерную томографию. Рекомендуется также ангиография или допплерография сосудов печени. Проводится сдача общего и биохимического анализа крови, что помогает оценить активность основных функций печени.
Вернуться к оглавлению
Особенности терапии
Вылечить асцит можно только при комплексном подходе и устранении причины, которая спровоцировала цирроз. С этой целью используются различные медикаментозные средства, которые оказывают гепатопротекторный эффект. Устранить отек помогут мочегонные препараты, а избавиться от водянки можно, если вливать внутривенно растворы альбумина. Лечить асцит можно, используя народные средства, но такая терапия должна сочетаться с традиционной. Рекомендуется также щадящая диета при циррозе печени.
Вернуться к оглавлению
Лечение народными средствами
Народные способы лечения используют как вспомогательную терапию.
При увеличении размеров живота рекомендуется использовать такие специальные печеночные сборы трав, как:
- отвар из толокнянки и грыжника;
- сушеная кожура фасоли;
- березовые почки для приготовления ванны.
Народное лечение является легкодоступным и полностью безвредным, однако его необходимо сочетать с основной терапией. Это обусловлено недостаточной эффективностью проводимых мероприятий. Народные методы лечения часто включает в себя фитотерапию, гирудотерапию и другие методики. Лечение народными средствами можно проводить в домашних условиях, но предварительно нужно проконсультироваться с доктором.
Вернуться к оглавлению
Препараты
При увеличении живота в размерах назначаются противовоспалительные средства от асцита. Они помогают уменьшить выраженность фиброза. С этой целью также показаны гепатопротекторы, а при вирусном поражении используются интерфероны. Полезными будут эссенциальные фосфолипиды. Устранить жидкость в печени можно хирургическим путем, сделав прокол передней брюшной стенки с помощью специальной длинной иглы. Это мероприятие не дает благоприятного прогноза на жизнь пациенту, а помогает только на определенное время, и процедуру нужно повторять. Несколько уменьшить симптомы при этом заболевании помогут мочегонные препараты.
Лечение асцита народными средствами возможно только при сочетании с традиционными методами.
Вернуться к оглавлению
Диетическое питание
Изменение рациона питания поможет остановить прогрессирование болезни.
Диета при асците брюшной полости должна быть щадящей и заключается в ограничении жирной, жареной и острой пищи. Рекомендуется стол номер 5. Основные блюда в нем состоят из бобовых, творога, кефира, нежирной сметаны и низкокалорийной рыбы. Есть при циррозе печени нужно небольшими порциями по 300—400 грамм, но не менее чем 5—7 раз в день. Расчет калорий производят в зависимости от исходной массы тела человека до болезни. Люди, которые правильно питаются, могут избежать развития опасных для жизни осложнений и живут намного дольше.
Вернуться к оглавлению
Профилактика и прогноз
Патогенез асцита при циррозе печени обусловлен воздействием факторов внешней среды, курения, употребления алкогольных напитков и неправильного питания. Поэтому устранить заболевание можно, если избегать этих патологических воздействий. Осложненный асцит имеет неблагоприятный прогноз для жизни и трудовой деятельности. При нем живот растет очень быстро, что приводит к декомпенсации асцита.
Асцит при циррозе печени: лечение, сколько с ним живут
Что такое асцит
Асцит (или брюшная водянка) – это патология, в результате которой наблюдается сосредоточение асцитической жидкости в брюшной полости без возможности ее вывода из организма.
Асцит развивается не как самостоятельное заболевание, а как осложнение:
- цирроза печени,
- заболеваний брюшины,
- сердечной недостаточности,
- общей отечности при заболеваниях почек.
При асците количество удерживаемой в животе жидкости может разниться. По этому основанию выделяется асцит:
- малый – жидкость в животе составляет до 3 литров,
- средний – сосредоточение в животе более 3 литров свободной жидкости, что провоцирует его увеличение, но пока еще не влечет за собой сдавливание диафрагмы и не затрудняет дыхание,
- большой – до 20-25 литров жидкости сосредотачивается в животе, не выводясь, устанавливается патологическое вздутие живота, сопровождающееся значительными затруднениями движений и дыхания.
По наличию убывания жидкости из брюшной полости различают асцит:
- транзисторный – в процессе лечения жидкость в животе убывает,
- стационарный – несмотря на лечение, жидкость остается в брюшной полости в неизмененном количестве,
- напряженный – невзирая на грамотно назначенную терапию и выполнение больным всех врачебных предписаний, вздутие живота увеличивается постольку, поскольку увеличивается объем жидкости в нем.
Асцит может развиваться как медленно, в течение нескольких месяцев, так и очень быстро. Являясь следствием серьезных заболеваний, асцит представляет собой настолько опасное осложнение, что говорить о благоприятном исходе болезни и о дальнейшей жизни пациента во многих случаях просто невозможно.
Это связано как с опасностью нахождения в брюшной полости невыводящейся жидкости, так и с тем, что наполненность живота влияет на функционирование органов, которые оказываются пережатыми или смещенными.
При развитии водянки прежде всего затрудняется работа органов брюшной полости: невозможно правильное функционирование желудка, вероятен паралич толстого или тонкого кишечника. Скопившаяся жидкость пережимает мочеточники и затрудняет движение по ним мочи, а также провоцирует развитие острой почечной недостаточности. Асцит также отрицательно влияет на работу других систем дыхательной и сердечной.
Увеличение, из-за вздутия, брюшной полости приводит к смещению положения сердца относительно легкого.
Признаки асцита
Асцит при циррозе опасен тем, что не всегда распознается сразу же (что возможно при медленном асците) и ухудшает и без того тяжелое состояние больного. А ведь именно лечение на начальной стадии вовремя «схваченного» заболевания позволяет сделать наиболее оптимистичный прогноз.
Обычно же люди начинают понимать, что не все в порядке, когда обнаруживают, что у них неожиданно начинает расти живот. При этом симптомы основного заболевания (например, цирроза печени), до поры до времени могут упускаться людьми, которые ошибочно списывают их на некие общие недомогания и усталость.
УЗИ-диагностика тоже далеко не всегда позволяет вовремя распознать асцит: даже аппарат экспертного класса способен выявить сосредоточение серозной жидкости в брюшной полости только в количестве 1 литра и более. То же можно сказать и о компьютерной томографии.
Как правило, к врачу люди обращаются в том случае, когда наблюдают у себя следующие явные признаки брюшной водянки:
- увеличение живота при явном уменьшении общего веса тела,
- «лягушачий живот», то есть вздутие боковых частей живота при лежачем положении,
- отвисание живота в положении стоя,
- выпячивание пупка, сопровождающее рост живота,
- специфичный рисунок, складывающийся вокруг пупка из набухших кровеносных сосудов и их ответвлений (в медицине он носит название «голова Медузы»),
- флюктуация жидкости: если постучать пальцами по правой боковой части живота, ладонью, приложенной к левой части живота, будут ощущаться толчки.
Чем раньше обнаруживается асцит, тем больше вероятность эффективного лечения. Но, к сожалению, асцит – это очень тревожное осложнение болезни, и исключений данный факт не имеет.
Асцит как осложнение при циррозе печени
Асцит при циррозе – частое явление: приблизительно у 70% больных циррозом печени возникает асцит.
Различаются три стадии развития цирроза печени, и асцит в принципе способен проявиться в любой из них.
- Компенсированная стадия цирроза печени – стадия заболевания, при которой функция печени пока не нарушена, хотя поражение ее клеток уже началось.
- Декомпенсированная стадия сопряжена с нарушениями функционирования печени, уже не способной в полной мере выполнять роль фильтра в организме.
- Рефрактерная стадия – финальная, самая опасная стадия заболевания, характеризующаяся необратимыми процессами в органе.
На любой из этих стадий асцит – это усугубление основной болезни, следствием чего вполне может оказаться смерть. Вот почему при обнаружении признаков брюшной водянки требуется срочная врачебная помощь.
Лечение
Лечение асцита при циррозе печени предполагает принятие следующих мер:
- лечение медикаментами,
- парацентез – проведение процедуры по удалению асцитической жидкости из брюшной полости,
- диета, сопровождающаяся ограничением приема жидкости.
Разумеется, помимо лечения асцита назначается и лечение заболевания, его спровоцировавшего. Поэтому при ответе на вопрос, как избавиться от асцита, следует сказать, что главное – это лечение цирроза печени.
Медикаментозная терапия
Лечение асцита подразумевает прием лекарственных средств, способствующих выводу жидкости из брюшной полости и уменьшению его вздутия. Кроме того, препараты должны бороться с интоксикацией организма, вызванной циррозом, и повышать иммунитет. В соответствии с этим комплекс лекарств против асцита включает в себя:
- диуретики (мочегонные препараты),
- гепатопротекторы,
- альбумин,
- противовоспалительные препараты на базе стероидных гормонов,
- аминокислоты с гепатопротекторным эффектом.
Сложность заключается в том, что принимать лекарства постоянно больному циррозом печени нельзя. Поэтому при лечении и поддерживающей терапии комплекс лекарств применяется не непрерывно, а курсами.
Разумеется, никаких попыток лечения в домашних условиях у людей возникать не должно. Это тот случай, когда необходим постоянный контроль над ходом заболевания со стороны медработников в условиях стационара. Более того: бездумный прием лекарств приводит к ухудшению состояния страдающего циррозом печени человека.
Больному категорически запрещено самовольно принимать какие-либо препараты (например, диуретики) и ждать, когда асцит «сам пройдет». Не пройдет: без квалифицированной врачебной помощи это невозможно.
Лечение асцита народными средствами производиться может, но оно носит симптоматический характер. Некоторые средства можно применять на начальной стадии развития брюшной водянки, но только в качестве вспомогательного лечения и профилактики. В основном, это отвары лекарственных трав – природных диуретиков. Несколько рецептов предлагается ниже.
- Взятые в равных количествах плоды шиповника, листья черной смородины и малины заливаются кипятком (3 столовых ложки на 1 стакан воды) и ставятся на огонь на 20 минут. Отвар остужают, процеживают и делят на две порции, принимают средство утром и вечером.
- 1 стакан кураги промывается, заливается 1 л воды и варится 20 минут после кипения. Принимается в течение дня.
- 200 г листьев свежей петрушки заливаются 1 л воды. После кипения оставляются на огне на 20 минут. Отвар следует остудить, процедить и принимать равными порциями в период с завтрака до обеда. Средство является хорошим диуретиком.
- Взятые в равных долях засушенные толокнянка и грыжник перемешиваются. 4 столовых ложки сырья заливается 1 стаканом кипятка. Отвар кипит 15-20 минут, после чего остужается и процеживается. Принимается с утра, за час до завтрака, сразу весь.
Но не стоит верить тем, кто на вопрос, как избавиться от асцита, предлагает только такие, или им подобные, народные средства. Использование диуретика – природного или из аптеки – это только одна из составляющих эффективного лечения асцита.
Парацентез
Парацентез – распространенная процедура по выводу свободной жидкости из брюшной полости путем пункций. Требуется, если терапия к видимым результатам не привела.
Пункция брюшной полости с последующим выводом из нее жидкости делается под местной анестезией (больной сидит или, как вариант, лежит на боку). За один раз обычно выпускается не больше 5-6 литров жидкости.
Злоупотреблять процедурой нельзя: при ее многократном повторении в брюшной полости может начаться воспаление.
Диета
Диета является важной частью комплекса средств, направленных на лечение асцита.
- Диетическое питание при асците должно строиться на принципе «трех минимумов»: минимум жидкости, соли, жиров.
- Нужно употреблять продукты, содержащие белки (растительного и животного происхождения), поскольку отсутствие достаточного количества белков приводит к отекам. Поэтому нельзя, например, есть жирное мясо, но можно постное.
- Не надо есть блюда под майонезом, но вполне можно позволить себе нежирные кисломолочные продукты.
- Конечно, никакой обработки продуктов жаркой: только вареные, печеные, приготовленные на пару блюда.
Если больной теряет 2 кг веса, то лечение медикаментами асцита может и не понадобиться.
Сколько живут с этим заболеванием
Срок жизни у больных циррозом печени, осложненным асцитом, – это очень острый и болезненный вопрос.
Благоприятный или неблагоприятный прогноз учитывает в совокупности разные факторы: стадия развития и специфика протекания цирроза печени, степень усложненности его асцитом, эффективность проведенного лечения. Поэтому дать четкий и единственно верный ответ на вопрос, сколько живут с асцитом при циррозе печени, невозможно. Врачи говорят лишь о примерных временны х рамках.
Врачебная практика указывает на следующие варианты развития событий.
- При несоблюдении лечения асцита при циррозе печени 50% больных людей умирают в пределах 1 года.
- Декомпенсированный асцит, подвергшийся лечению, позволяет 20% больных продлить жизнь приблизительно на 5 лет.
- При асците в компенсированной стадии (при условии лечения и жесткого самоконтроля) больной вполне способен жить еще 10 лет или несколько больше.
Итак, асцит – опасное осложнение цирроза печени. Даже своевременно диагностированный и контролируемый врачами, он меняет жизнь людей, но дает им шанс жить дальше. Однако это возможно лишь при адекватном лечении и соблюдении больным условий питания и режима.
Загрузка…
Асцит при циррозе печени: лечение и продолжительность жизни
Асцит (брюшная водянка) — это патологическое скопление жидкости в брюшной полости, которое может возникать внезапно либо развиваться в течение нескольких месяцев. У 81% госпитализированных пациентов диагностируется асцит при циррозе печени, вызванном вирусным гепатитом или тяжелой алкогольной зависимостью. В редких случаях жидкость скапливается из-за опухолей, тяжелой сердечной недостаточности и туберкулезного перитонита. Асцит поддается лечению, но сигнализирует о запущенной стадии цирроза, при которой общий прогноз неблагоприятный.
Читайте в статье
Как развивается асцит?
Чаще всего накопление асцитической жидкости в брюшной полости происходит постепенно. По мере поражения печени гепатоциты отмирают, и на их месте возникают регенераторные узлы — новые печеночные клетки, имеющие схожую, но отличную от здоровых клеток структуру. Параллельно с этим области с омертвевшими тканями заполняются фиброзными соединениями. Эти механические преграды препятствуют нормальному кровотоку, что приводит к повышению внутрибрюшного давления.
Фиброзные структуры закрывают просветы внутрипеченочных сосудов, из-за чего в них скапливается плазма крови. С ростом давления она начинает просачиваться через тонкие сосудистые стенки и проникает в брюшную полость, растягивая ее. Дисбаланс уровня плазмы в крови сопровождается выбросом гормона альдостерона, который задерживает в организме жидкость, усугубляя асцит при циррозе.
При остром и быстром развитии асцита кожа на животе напряженная, блестящая и болезненная при пальпации. При постепенном накоплении жидкости у пациента наблюдается расширение грудной клетки.
По статистике, асцит развивается у каждого второго пациента с диагнозом «цирроз печени» в течение нескольких лет. Вероятность такого осложнения повышается при позднем диагностировании заболевания, несоблюдении врачебных рекомендаций, неэффективной терапии, развитии портальной гипертензии, сопутствующих сердечных и почечных патологиях. Неблагоприятными факторами также являются преклонный возраст, наличие у пациента онкологии или сахарного диабета.
Наибольшую опасность представляют последствия асцита. Это размозжение кишечника из-за высокого давления, внутренние кровотечения в брюшной полости и, как следствие, бактериальный перитонит. Скапливающая жидкость — это отличная среда для распространения болезнетворных бактерий. Поэтому при разрыве брюшных слоев смертность достигает 77% даже при условии своевременного оказания врачебной помощи.
Довольно часто асцит приводит к развитию пахово-мошоночной или пупочной грыжи.
Стадии и типы
По составу скопившейся жидкости асцит разделяют на стерильный (неосложненный), когда концентрация патогенных микроорганизмов мала, и инфицированный (осложненный), при котором определяется весомый болезнетворный потенциал экссудата. Степень выраженности асцитического синдрома характеризуется тремя стадиями:
- минимальный (транзиторный) — количество скопившегося экссудата менее 3 л, поэтому установить осложнение можно только посредством инструментальной диагностики: УЗИ, КТ, МРТ, лапароскопия. При своевременной помощи консервативная терапия достаточно эффективна, а вероятность выздоровления высока;
- умеренный (стационарный) — живот увеличивается, поскольку в нем скопилось 3–10 л экссудата, что можно определить в процессе физикального осмотра. Патологическое состояние часто сопровождается развивающейся почечной недостаточностью и печеночной энцефалопатией — нарушение умственной деятельности вследствие отложения токсинов в клетках мозга. На такой стадии консервативная терапия редко дает результат, поэтому назначается пункционное удаление скопившейся жидкости для предотвращения перитонита;
- выраженный (напряженный) — в животе скапливается более 10 л жидкости, что значительно угнетает функциональную деятельность сердечной и легочной систем. У человека отекает все тело, ему тяжело ходить и дышать. В условиях стационара состояние пациента можно облегчить, но прогноз чаще неутешительный.
Выделяют нерефрактерный асцит, который поддается лечению, и рефрактерный, характеризующийся отсутствием ответа на терапию либо невозможностью предотвратить развитие раннего рецидива.
Признаки
Визуально заподозрить развивающийся асцит можно при скоплении минимум 1 л жидкости, для тучных людей — 2–3 л. Но помимо увеличения живота при циррозе печени и характерных симптомов диспепсии, у человека наблюдаются такие признаки:
- в положении стоя живот напряжен, но выглядит обвисшим, а в положении лежа выпячиваются его фланки;
- возможно выпячивание брюшных вен (обычно при запущенном асците) — так называемый признак «головы медузы»;
- выпячивание пупка, что является признаком развивающейся грыжи;
- набор веса;
- тяжесть и дискомфорт в области живота;
- нарушение дыхания из-за давления на диафрагму; человек не может «надышаться», что особенно сильно проявляется во сне и в положении лежа; при дальнейшей гипоксии синеют губы;
- расстройство пищеварения: отсутствие аппетита, отрыжка, изжога, тошнота, рвота, диарея или запор;
- обострение заболеваний мочевыводящей системы (пиелонефрит, цистит), характеризующееся частым мочеиспусканием;
- затруднение оттока лимфы, приводящее к выраженным отекам нижних конечностей.
Резкие боли в животе и повышенная температура тела свидетельствуют о перитоните. Такому больному необходима срочная хирургическая помощь.
Лечение
При своевременной диагностике асцита целесообразной считается консервативная терапия, под которой подразумевается бессолевая диета и употребление диуретиков для быстрого выведения жидкости из организма. Такое лечение считается эффективным, если пациент теряет в день минимум 400 г веса, то есть 2,5–3 кг в неделю. Базисное лечение асцита при циррозе печени включает такие этапы:
- назначенная этиологическая терапия: гепатопротекторы, фосфолипиды, аминокислоты, противовоспалительные, противовирусные, антибактериальные и другие препараты;
- постельный режим в течение 4–7 дней. Он необходим для ускорения выведения лишней жидкости, поскольку в положении стоя натрий дольше задерживается в организме;
- полный отказ от соли и медикаментозная замена электролитов. Каждый лишний грамм натрия в организме — это задержка 300 мл жидкости, поэтому пациенту показана строгая бессолевая диета;
- ограничение суточного приема жидкости до 0,7–1 л. Исключение составляют лишь пациенты с выраженной лихорадкой;
- прием диуретиков — эти препараты снижают концентрацию плазмы в кровотоке, в результате чего жидкость из периферических отеков (конечности) и брюшной полости возвращается в кровоток;
- прием антибактериальных препаратов для повышения стерильности экссудата.
Мочегонная терапия должна быть постепенной, поскольку интенсивный прием диуретиков чреват развитием электролитных нарушений и печеночной энцефалопатии.
Если в течение 4 дней масса пациента уменьшилась всего на 800 г и меньше, то консервативное лечение цирроза печени с асцитом считается неэффективным и ставится диагноз «рефрактерный асцит». В этом случае, а также при напряженном нерефрактерном синдроме, проводится лечебный лапароцентез. Посредством пункции сразу удаляется 4–6 л экссудата, после чего вводится альбумин для предотвращения развития тяжелой почечной недостаточности. Разовая эвакуация большого объема жидкости из брюшной полости у многих пациентов сопровождается усилением печеночной энцефалопатии.
Лечение народными средствами
Народная терапия асцита предусматривает употребление соков и отваров, обладающих выраженными мочегонными свойствами. Довольно часто можно встретить рекомендации по употреблению отвара толокнянки, шиповника, ромашки, крапивы и березовых почек. Однако для эффективного лечения необходимо выпивать минимум 500 мл таких настоев в сутки, тогда как общая рекомендация при асците — это максимальное ограничение потребляемой жидкости.
Поэтому следует обратить внимание на более «сухие» народные средства лечения асцита при циррозе печени:
- употреблять побольше фруктов и ягод — клубника, вишня, черешня, малина, абрикосы, яблоки, калина, манго, дыня — все они способствуют выведению из организма лишней жидкости;
- употреблять больше сырых овощей — лучше всего снимают отечность огурцы, морковь, свекла и тыква;
- настоять в термосе залитые кипятком плоды клюквы и брусники — пить по 3 столовые ложки настоя перед основными приемами пищи;
- трижды в день употреблять по 50 мл смеси свекольного и клюквенного сока;
- растереть с сахаром ягоды черноплодной рябины и съедать по 2 столовые ложки трижды в день;
- вскипятить 1 л молока, бросить в него 100 г мелко нарезанной петрушки и варить, пока не выкипит половина объема молока — принимать по 1 столовой ложке смеси трижды в день.
Сколько живут с асцитом при циррозе печени?
Средняя выживаемость пациентов с циррозом при развитии асцита составляет 1–5 лет. Однако индивидуальный прогноз может разниться в зависимости от общего состояния пациента, своевременности диагностики и эффективности терапии. Выживаемость после установления диагноза оценивается так:
- стадия компенсации с минимальным асцитом (до 1,5 л) — от 10 лет;
- стадия субкомпенсации с умеренным синдромом (до 4,5 л) — до 6 лет;
- стадия декомпенсации с выраженной водянкой (больше 5 л) — до 3 лет.
У большинства пациентов брюшной отек развивается уже при тяжелом поражении печени, когда единственным эффективным лечением становится трансплантация донорского органа. Практика показывает, что при ранней диагностике цирроза и четком выполнении врачебных рекомендаций человек может избежать тяжелых осложнений и существенно увеличить продолжительность жизни.
Асцит при циррозе печени: сколько живут, последствия, лечение
Асцит при циррозе печени начинает проявляться на декомпенсированной стадии развития этого заболевания. Данное осложнение характеризуется скоплением выпота в брюшной полости. На фоне асцита велика вероятность присоединения вторичной инфекции и развития перитонита. При таком неблагоприятном течении летальный исход наблюдается почти в 100% случаев.
Особенности развития асцита
Асцит брюшной полости является распространенным осложнением течения цирроза печени, а не обязательным симптомом этого заболевания. Механизм появления такого нарушения, как асцит, при критическом циррозном поражении печени уже хорошо изучен. В этом случае наблюдается появление обширных очагов некроза и замещение отмерших участков фиброзом. Это приводит к нарастанию деформации органа и нарушению работы здоровых тканей.
Происходит формирование множества мелких сосудов, по которым кровоток пускается в обход поврежденных участков. Это ведет не только к более стремительному нарастанию циррозных изменений в печени, но и способствует появлению синдрома портальной гипертензии.
Данный эффект является одним из главных в процессе появления асцита. Кроме того, по мере поражения тканей печени наблюдается снижение выработки этим органов белков, что приводит к повышению проницаемости кровеносных сосудов. Еще одним фактором, повышающим риск появления асцита, является увеличение продукции гормонов на фоне поражения печени и застой лимфы, наблюдающиеся почти у всех больных циррозом.
Постепенно снижаются фильтрационные возможности печени, пораженной циррозом, и в крови повышается уровень токсинов. Данные вещества оказывают неблагоприятное воздействие на стенки сосудов, становясь причиной снижения их проницаемости.
Таким образом, асцит появляется, когда из-за воздействия сразу ряда неблагоприятных факторов, вызванных критическим поражением печени, из сосудов и лимфатической системы начинает пропотевать экссудат, скапливающийся в дальнейшем в животе. В тяжелых случаях в животе пациента может сохраняться до 20 л и выпота, который оказывает компрессионное воздействие на окружающие органы и ткани.
Причины
Появление асцита при циррозном поражении печени диагностируется не у всех людей, страдающих циррозным поражением печени. Выделяется ряд факторов, которые могут поспособствовать появлению подобной проблемы. Наиболее часто скопление экссудата выявляется у пациентов, у которых разрушение тканей печени произошло на фоне систематического употребления алкоголя.
Выше риск развития асцита, если даже после выявления циррозных изменений печени, пациент не может отказаться от приема спиртного и других вредных привычек. Кроме того, повышает вероятность скопления жидкости в брюшной полости при циррозных изменениях печени при несоблюдении пациентом прописанной ему диеты и водного режима. К факторам, способствующим появлению цирроза и асцита, относятся и вирусные гепатиты. Кроме того, способствуют быстрому развитию асцита следующие состояния:
- прием некоторых лекарственных средств;
- отравление;
- хронические или острые инфекционные процессы;
- присутствующие у пациента аутоиммунные заболевания.
Крайне высок риск патологического накопления выпота в животе у пациентов, имеющих, помимо цирроза, заболевания сердечно-сосудистой системы. Кроме того, чаще диагностируется подобная проблема и у тех, кто имеет хронические заболевания эндокринной системы.
Основные симптомы
Асцит отличается характерной клинической картиной, поэтому определить данное нарушение можно на основе имеющих симптомов. Первые клинические проявления могут быть отмечены у пациента уже после накопления хотя бы 1 л жидкости. Даже при таком незначительном объеме жидкости у пациентов нередко наблюдается вздутие живота, метеоризм и ухудшение работы органов ЖКТ.
Асцит сопровождается постепенным увеличением объема живота. Несмотря что мышечная ткань у пациентов стремительного атрофируется из-за прогрессирования цирроза, окружность живота и вес неуклонно растут. При этом все более отчетливым становится непропорциональность размеров живота относительно других частей тела.
Нередки случаи, когда окружность живота всего за сутки сильно увеличивается. Кожа на животе постепенно натягивается и становится гладкой и сильно натянутой. Нередко на ней появляются розовые растяжки. У большинства пациентов под кожей хорошо видны расширенные кровеносные сосуды. Появляются множественные сосудистые звездочки.
По мере усугубления асцита у больных появляются жалобы на сильнейший дискомфорт и боли в животе. Наблюдается симптом флюктуации, т. е. при легком толчке в бок пациента ощущается колебание жидкости внутри живота.
При асците возрастает давление в брюшной полости. Из-за этого сдавливается диафрагма и происходит уменьшение объема легких. Данный эффект приводит к появлению сильнейшей одышки и учащения дыхания. В горизонтальном положении ситуация усугубляется. Кроме того, на дыхательную недостаточность может указывать бледность кожных покровов, кашель и посинение губ.
Из-за постоянно сохраняющегося давления жидкости на желудок возникает чувство тяжести после каждого приема. Пациент насыщается меньшим количеством пищи. Частыми становятся случаи отрыжки и изжоги. Возможны приступы рвоты непереваренной пищей. Данный симптом возникает из-за компрессии области перехода из желудка в кишечник.
При асците кишечник по всей своей протяженности подвергается повышенному давлению со стороны скопившейся в животе экссудата, что приводит к появлению диареи или запоров. В тяжелых случаях возможна кишечная непроходимость. У некоторых пациентов отмечаются приступы рвоты с желчью.
Постоянное давление на мочевой пузырь приводит к появлению частых позывов к мочеиспусканию. Создаются условия для развития пиелонефрита и цистита. При асците нередко нарастают нарушения оттока лимфы, из-за чего почти у всех пациентов возникают сильнейшие отеки ног.
У большинства пациентов по мере прогрессирования данного осложнения наблюдается появление признаков нарушения работы сердечно-сосудистой системы. Возможны скачки АД, тахикардия, брадикардия и т. д. По мере накопления жидкости наблюдается выпячивание вперед пупка. Возможно формирование пупочной грыжи. При заражении экссудата бактериями происходит быстрое инфицирование органов. Данное состояние всего за сутки может стать причиной летального исхода.
Возможные стадии
В зависимости от степени запущенности выделяется 3 стадии асцита, развивающегося на фоне циррозного поражения тканей печени. При 1 стадии патологии объем скапливающегося в животе выпота не превышает 3 л. В этом случае клинические проявления заболевания выражены слабо. Выявить патологию можно при выполнении диагностических исследований.
При 2 стадии асцита объем выпота, скапливающегося в животе у пациента, колеблется в пределах от 3 до 10 л. При этом наблюдается постепенно нарастающее изменение окружности и формы живота. Мышцы еще не растягиваются. Объем легких не снижается, поэтому не наблюдается появления признаков легочной недостаточности. При этой форме асцита поражение печени уже настолько интенсивно, что у пациента появляются симптомы печеночной энцефалопатии.
При 3 стадии асцита в животе скапливаются от 10 до 20 л жидкости. Из-за этого меняется форма живота. Происходит постепенно нарастающее растяжение мышц передней стенки живота. Наблюдается сдавливание диафрагмы. Нарушается работа сердца и нарастает отечность мягких тканей тела.
Асцит может быть транзиторным, стационарным и напряженным в зависимости от того, как он поддается терапии. При транзиторном варианте течения асцита использования консервативных методов достаточно для устранения всех симптоматических проявлений данного осложнения.
При стационарной форме медикаментозного лечения и соблюдения диеты недостаточно. Пациенту требуется госпитализация и проведение хирургического вмешательства для устранения лишней жидкости. Такие процедуры помогают быстро улучшить состояние. При напряженной форме асцита, несмотря на все лечебные мероприятия, наблюдается прогрессирование накопления выпота. При таком течении патологии спасти пациента почти невозможно.
Способы диагностики
При появлении малейшего признака асцита пациентам с циррозом печени необходимо обратиться к лечащему гепатологу. Возможно потребуется консультация у ряда других узконаправленных специалистов. Сначала врач осматривает пациента и уточняет характер жалоб. Обязательно выполняется пальпация живота и измерение его окружности. После этого назначается ряд исследований. Они позволяют получить больше данных о нарастающих в организме пациента процессах.
При проведении общего анализа крови на развитие асцита может указывать увеличение количества лейкоцитов и ускорение СОЭ. Показательной является и анемия. При проведении общего анализа мочи выявляется повышенный белок, указывающий на нарушение работы печени. При выполнении биохимии крови особое внимание уделяется показателям АЛТ и АСТ, а также билирубина.
К методам инструментальной диагностики, применяющимся для уточнения стадии запущенности асцита, относится рентгенография и УЗИ. Кроме того, нередко назначается проведение КТ или МРТ. В ряде случаев выполняется пункция выпота для определения его составных компонентов. Данное исследование позволяет исключить заражение экссудата патогенной микрофлорой. После проведения комплексной диагностики может быть назначено лечение этого патологического состояния.
Лечение асцита при циррозе
Эффективность терапии асцита зависит от стадии его запущенности. На 1 и 2 стадиях патологического процесса применяются консервативные методы. В схему лечения для улучшения функционирования печени включаются гепатопротекторы. Это препараты растительного и синтетического происхождения, которые защищают оставшиеся здоровые ткани и способствуют улучшению отведения желчи из протоков и мягкому понижению холестерина. К таким медикаментам относятся:
- Гепабене.
- Аллохол.
- Карсил.
Для восстановления баланса углеводного и жирового обмена, а также устранения признаков интоксикации применяются эссенциальные фосфолипиды. Данные медикаменты защищают печень и способствуют появлению новых клеток. К таким медикаментам относится Фосфоглив и Эссенциале. Эти препараты при циррозе можно использовать длительными курсами.
Часто при асците назначаются гепатопротекторные аминокислоты. Они стимулируют обменные процессы в тканях и помогают сохранить функциональные клетки органа. К таким медикаментам относятся Метионин и Орнитин. При наличии у пациента гепатита вирусной этиологии назначаются противовирусные лекарства. Наиболее часто используются Рибавирин, Пегасис и Адефовир. Ограниченно могут применяться обезболивающие средства.
Для восполнения дефицита белков и восстановления нормального коллоидного давления назначается введение Альбумина. Если цирроз, а затем и асцит были вызваны аутоиммунными нарушениями, назначается использование стероидных противовоспалительных препаратов. К таким лекарственным средствам относится Преднизолон. Часто в схему лечения вводятся поливитамины.
При асците в схему терапии нередко включаются мочегонные средства. Данные медикаменты способствуют быстрому выведению жидкости из организма и препятствуют повышению ее объема в брюшной полости. К часто назначающимся при асците диуретикам относятся:
- Диакарб.
- Лазикс.
- Спирикс.
- Альдактон и т. д.
Для повышения эффекта от лечения пациенту рекомендуется придерживаться постельного режима, так как в горизонтальном положении усиливается деятельность почек и повышается их фильтрационная способность. Это способствует очищению крови от скапливающихся токсинов. При наличии риска заражения скопившегося экссудата назначаются антибиотики для недопущения развития перитонита. Препараты подбираются с учетом имеющейся у пациента симптоматики. Большинство медикаментов назначаются короткими курсами, чтобы избежать их гепатотоксического действия.
При неэффективности консервативного подхода к терапии назначается лапароцентез. Это малоинвазивное хирургическое вмешательство. Данная манипуляция предполагает откачивание жидкости из брюшной полости. При проведении процедуры может быть отобрано не более 5 л жидкости. При одноразовом заборе большего количества жидкости повышен риск развития осложнений и шокового состояния.
Подобные манипуляции позволяют уменьшить объем живота, улучшить общее состояние и устранить болевой синдром. При проведении лапароцентеза имеется риск занесения инфекции и развития перитонита, поэтому к данной процедуре врачи прибегают при крайней необходимости. Кроме того, лапароцентез не рекомендуется проводить более 2–3 раз в год из-за высокого риска развития спаечной болезни.
Единственным способом устранить полностью асцит является трансплантация печени. Однако пересадка органа при циррозе также сопряжена с высоким риском развития осложнений.
Рацион питания
Чтобы снизить риск асцита, пациентам, страдающим циррозом печени, нужно соблюдать специальную диету и правильный питьевой режим. Количество потребляемой в сутки воды не должно превышать 1,5 л. Пищу нужно принимать небольшими порциями не менее 5–6 раз в сутки. Следует по возможности полностью исключить прием поваренной соли. Калорийность суточного рациона должна составлять около 2000–2500 ккал. К продуктам, рекомендованным при асците, развившемся на фоне цирроза, относятся:
- свежие овощи;
- гречневая каша;
- рисовая каша;
- овсянка;
- нежирные творог и кефир;
- подсушенный ржаной хлеб;
- яичный белок;
- нежирные рыба и мясо;
- нежирное молоко;
- мед;
- зеленый чай;
- компот;
- домашние кисели.
Из рациона необходимо исключить жирные сорта мяса и рыбы, копчености, алкоголь и газированные напитки, кофе, жареные блюда, сдобу, маргарин, грибы, консервацию.
Особое внимание нужно уделять способу приготовления блюд. В рацион можно вводить блюда, приготовленные на пару, тушеные или отварные продукты. Допускается употребление свежих овощей. Примерное меню на сутки для пациента, страдающего асцитом на фоне цирроза, выглядит следующим образом:
- Завтрак: овсяная каша на молоке с 1 ч. л. меда, нежирный творог, зеленый чай.
- Ланч: белковый омлет на пару, компот, запеченное яблоко.
- Обед: овощной суп, отварная куриная грудка, гречневая каша, запеченные овощи, кисель.
- Полдник: овсяное печенье, нежирный сыр, компот.
- Ужин: легкий овощной суп, голубцы с куриным фаршем, отвар шиповника.
Дальнейший прогноз
Учитывая, что цирроз печени отличается стойко прогрессирующим течением, у пациентов наблюдается нарастание признаков асцита. При этом ухудшается и общее состояние больного. Накопление жидкости не является опасным осложнением, но риски для жизни пациента создают нарушения, которые развиваются на его фоне. Присоединение вторичной инфекции часто становится причиной гибели больного.
Раннее начало лечения цирроза печени и асцита позволяет отсрочить наступление неблагоприятного исхода. Асцит указывает на выраженное поражение тканей печени, поэтому при появлении данного осложнения состояние пациента требует комплексной терапии. В среднем больные с асцитом, развившемся на фоне цирроза, живут не более 5 лет. Единственным шансом продлить жизнь пациента является пересадка органа.
Асцит: причины, диагностика и лечение
1. Введение
Асцит определяется как патологическое скопление избыточной жидкости в брюшной полости. Обычно в брюшной полости содержится 25–50 мл асцитической жидкости, которая позволяет петлям кишечника перемещаться друг за другом и помогает гидратировать серозные поверхности. При асците эта жидкость не статична в брюшной полости, а, скорее, находится в постоянном обмене с циркуляцией через большое капиллярное русло под висцеральной брюшиной, при этом примерно половина объема входит и выходит в брюшную полость каждый час.Более того, компоненты жидкости находятся в динамическом равновесии с компонентами плазмы. Однако ежедневное всасывание жидкости из брюшной полости обратно в кровоток ограничено, а максимальное всасывание жидкости из брюшины составляет примерно 850 мл / день. Таким образом, развитие клинически значимого асцита происходит, когда скорость образования асцита превышает скорость его реабсорбции. С другой стороны, при легко контролируемом асците объем жидкости, разливающейся в брюшную полость, может быть уменьшен ниже этого порога абсорбции.Это имеет место на ранних стадиях декомпенсации функции печени, когда асцит реагирует на снижение потребления натрия с пищей и умеренные дозы диуретиков.
Цирроз — наиболее частая причина асцита, составляющая 85% всех случаев асцита [1]. У пациентов с циррозом печени асцит из-за портальной гипертензии (PHT) в первую очередь связан с неспособностью выводить достаточное количество натрия с мочой, что приводит к положительному балансу натрия. Другие причины асцита включают злокачественные новообразования, сердечную недостаточность, туберкулез, алкогольный гепатит, синдром Бадда-Киари и нефрогенный асцит [2].Более чем одна причина может быть причиной развития асцита (многофакторного), такого как развитие туберкулеза, сердечной недостаточности или перитонеального карциноматоза у пациентов с циррозом и асцитом [1]. Асцит — наиболее частое осложнение цирроза, так как примерно у 50% пациентов с «компенсированным» циррозом асцит развивается в течение 10 лет наблюдения [3]. Развитие асцита является плохим прогностическим событием при естественном течении цирроза: примерно 15% пациентов умирают в течение 1 года и 44% умирают в течение 5 лет [4].Таким образом, этих пациентов необходимо направлять на трансплантацию печени. Пациенты с циррозом печени
Симптомы, причины, диагностика и лечение
- 24/7 Телефон доверия
+91 40 4567 4567
- Международный
+91 40 6600 0066
- Главная
- О нас
- Лидерская команда
- Награды и признание
- Достижения
- Новости и СМИ
- Галерея
- Новости
- События
- Медицинские обновления
- Галерея новостей
- Расположение
- Секундерабад
- Somajiguda
- Malakpet
- Hitech City
- Outreach Clinics
- Special Clinics
- Specialities
- Arthroscopy & Sports Medicine
- General Medicine
- Management
- Bariatric Surgery
- Gyne
- Bariatric Surgery
- Пересадка сердца
- Физиотерапия
- Кардиология
- Гематология и BMT
- Пластическая хирургия
- Реанимационная помощь
- Интервенционная радиология
- Пульмонология 90 014
- КТ-хирургия
- Пересадка почки
- Радиология
- Дерматология
- Пересадка печени
- Ревматология
- Служба неотложной помощи
- Пересадка легкого
- Робототехника
- Эндокринология 11
- Мультиорганная трансплантат
- Хирургия позвоночника
- Хирургическая гастроэнтерология
- Фертильность
- Неврология
- Торакальная хирургия
- Гастроэнтерология
- Ядерная медицина
- Урология
- Ортопедия
- Офтальмология
- Сосудистая хирургия
Gyne Рак (онкология)
- Во время и после посещения
- Стоимость процедур
- Заболевания и лечение
- Видео с информацией о здоровье
- Инфографика здравоохранения
- Услуги
- Руководство для пациентов
- Карта расположения
- Отзывы
- Для пациентов
- Для врачей
0 Предметы
- Специальности
- Кардиология
- Хирургическая гастроэнтерология
- Экстренная служба
- КТ-хирургия
- Почечная
- Ревматология
- Мультиорганный трансплантат
- Робототехника
- Эндокринология
- Печень
- Сосудистая хирургия
- Офтальмология
- Рак (онкология)
- Пульмонология
- Дерматология
- Гематология и BMT
- Лечебное дело
- Обезболивание
- Неврология
- ЛОР
- Физиотерапия
- Ортопедия
- Гинекология
- Радиология
- Хирургия позвоночника
- Плодородие
- Пластическая хирургия
- Гастроэнтерология
- Центр интенсивной терапии
- Педиатрия
- Информация о пациенте
- Удобства
- Руководство пациента
- Подготовка к посещению больницы
- Руководство для посетителей
- Страховые компании
- Права и обязанности пациентов
- Безопасность пациентов
- Карта местности
- Отзывы пациентов
- Информация для иностранных пациентов
- О Яшоде
- Преимущество Яшода
- Международная служба помощи пациентам
- Руководство пациента
- Помощь до, во время и после визита
- Удобства
- Подготовка к посещению больницы
- Руководство для посетителей
- Страховые компании
- Права и обязанности пациентов
- Безопасность пациентов
- Отзывы пациентов
- О городе Хайдарабад
- Запросить бесплатное предложение
- FAQ
- Блог о здоровье
% 1 $ s
- Первая помощь
- Медицинские осмотры
- 914045674567 — 24/7 Телефон доверия
- 04066000066 — Международный
- Домашняя страница
- Специальности
- Артроскопия и спортивная медицина
- Бариатрическая хирургия
- Онкология (онкология)
- Кардиология
- Реанимация
- КТ-хирургия
- Дерматология
- Служба неотложной помощи
- Эндокринология
- ЛОР
- Фертильность
- Гастроэнтерология
- Общая медицина
- Гинакология
- Трансплантация сердца
- Пересадка почки
- Пересадка печени
- Пересадка легких
- Пересадка нескольких органов
- Нефрология
- Неврология
- Ядерная медицина
- Офтальмология
- Ортопедия
- Обезболивание ement
- Педиатрия
- Физиотерапия
- Пластическая хирургия
- Пульмонология
- Радиология
- Ревматология
- Робототехника
- Хирургия позвоночника
- Хирургическая гастроэнтерология
- Торакальная хирургия
- Урология
- Лечение сосудов
- Сосудистая хирургия
- Урология
- Процедуры
- Информация для иностранных пациентов
- Помощь до, во время и после визита
- Помещения
- Подготовка перед визитом в больницу
- Рекомендации для посетителей
- Страховые компании
- Права и обязанности пациентов
- Безопасность пациентов
- Свидетельства пациентов
- О городе Хайдарабад
- Запросить бесплатное предложение
- FAQ
- Записаться на прием
- Расположение
Гематология и ВТК
Цирроз NCLEX Review 90 001
В этом обзоре NCLEX будет обсуждаться цирроз .
Как студент-медсестра, вы должны быть знакомы с циррозом печени, а также с тем, как ухаживать за пациентом, страдающим этим заболеванием.
Вопросы такого типа можно найти на NCLEX и определенно на экзаменах по лекциям для медсестер.
Не забудьте пройти тест на цирроз.
Из этого обзора NCLEX вы узнаете следующее:
- Определение цирроза печени
- Типы
- Признаки и симптомы
- Осложнения
- Сестринское вмешательство
- Лечение
Лекция по сестринскому делу при циррозе
Цирроз NCLEX Обзор
Цирроз: Это заболевание печени, при котором клетки печени сильно повреждаются из-за длительного / тяжелого повреждения.Это приводит к замене поврежденных клеток фиброзной тканью, следовательно, рубцевание печени .
Что вызывает цирроз?
- Вирусная инфекция: гепатит C *, B
- Потребление алкоголя: большое количество *
- Слишком много жира в печени (безалкогольный): ожирение, гиперлипидемия, диабетики
- Проблемы с желчным протоком (переносит желчь из печени в тонкий кишечник): желчь остается в печени и повреждает клетки
- Аутоиммунный
* наиболее частые причины в США.С.
Роль печени (помогает разобраться в осложнениях и вмешательствах):
Короче говоря, печень принимает вещества из нашей крови, метаболизирует и детоксифицирует их, а также накапливает и производит вещества, которые помогают пищеварению, свертыванию и укреплению иммунитета. Другими словами, это ТАК ОЧЕНЬ важно для нашего выживания. Когда он перестает работать, борется каждая система нашего тела!
Как печень получает кровоснабжение, чтобы выполнять свою работу?
Печень получает кровь из из двух источников :
- Первый источник: Большая часть кровотока в печень идет от воротной вены печени (помните эту структуру для осложнений, наблюдаемых при портальной гипертензии).
- Это венозная сеть, которая доставляет кровь с высоким содержанием питательных веществ (липиды, белки, углеводы, ГЛЮКОЗА и т. Д.) Из органов, которые помогают в переваривании пищи, но эта кровь очень бедна кислородом . Органы, связанные с воротной веной печени:
- тонкий / толстый кишечник, поджелудочная железа, селезенка, желудок
- Второй источник: Печеночная артерия : она доставляет кровь, богатую кислородом , которая только что поступила из сердца в печень, но она бедна питательными веществами .
- Это венозная сеть, которая доставляет кровь с высоким содержанием питательных веществ (липиды, белки, углеводы, ГЛЮКОЗА и т. Д.) Из органов, которые помогают в переваривании пищи, но эта кровь очень бедна кислородом . Органы, связанные с воротной веной печени:
—– эти два источника крови смешиваются вместе, когда они входят в функциональные единицы печени, называемые долями печени (их в печени тысячи). Эти дольки содержат гепатоциты, которые выполняют большую часть функции печени, и клетки Купфера (макрофаги, которые очищают кровь, поступающую из воротной вены и артерии печени), и кровь будет выходить через печеночную вену, чтобы вернуться в сердце для восстановления. насыщенный кислородом.
По мере того, как кровь течет через дольки, возникают два типа клеток, выполняющих особую работу (как указано выше):
- Клетки Купфера: удаление бактерий, мусора, паразитов, старых эритроцитов (помните, что это играет роль с билирубином)
- Гепатоциты: выполняет большую часть работы печени, выполняя выработку желчи, метаболизм, хранение, конъюгирование билирубина и детоксикацию.
Основные функции печени
(необходимо понимать эти функции, чтобы помочь понять осложнения и признаки / симптомы):
- Метаболизирует:
- Вся свежая богатая питательными веществами кровь, попадающая в печеночную дольку, проходит через гепатоциты, которые МЕТАБОЛИЗИРУЕТСЯ :
- Глюкоза : избыточное количество будет синтезироваться и храниться как гликоген (контролировать уровень глюкозы в крови… при циррозе печень не может правильно синтезировать гликоген и хранить его, поэтому в крови остается больше , что приводит к гипергликемии ) И преобразует гликоген в глюкозу, когда уровень глюкозы в крови низкий, чтобы повысить уровень сахара (при циррозе, если пациент болен или не ест, печень не может преобразовать гликоген в глюкозу, поэтому у пациента может быть эпизод гипогликемия )
- Липиды и Белки .Печень превращает аммиак , который является побочным продуктом распада белка, в мочевину , которая затем выводится с мочой. Мочевина гораздо менее токсична для мозга, чем аммиак. Этого не происходит при циррозе печени, поэтому у пациента будут нейро-изменения, астериксис, ГЕПАТИЧЕСКАЯ ЭНЦЕФАЛОПАТИЯ и т. Д.
- Хранение:
- Хранит витамины (витамин B12, A, E, D и K) и минералы вместе с железом и гликогеном.Помните, что желчь необходима для усвоения жирорастворимых витаминов. При циррозе нарушается выработка желчи, что приводит к снижению всасывания и накопления жирорастворимых витаминов (витаминов A, D, E и K)
- Пищеварение :
- гепатоциты вырабатывают желчь, помогающую усвоению жиров (желчь хранится в желчном пузыре) и жирорастворимых витаминов .
- В желчи и стуле находится вещество, называемое БИЛИРУБИН.Как туда попадает билирубин?
- Помните, что эритроциты удаляются клетками Купфера, а компоненты эритроцитов перерабатываются. Клетки Купфера расщепляют гемоглобин на гемовые и глобиновые группы.
- Затем гепатоциты метаболизируют гем в железо и билирубин. Билирубин попадает в желчь и уходит через стул (вот почему стул коричневый, потому что билирубин — это вещество желто-коричневого цвета).
- При циррозе гепатоциты повреждены и НЕ МОГУТ этого сделать, поэтому гепатоциты выделяют билирубин в кровь (вместо того, чтобы попадать в желчь, чтобы покинуть тело с калом), а его уровни повышаются в крови и присутствуют в моче.Вот почему у пациента будет пожелтение кожи, склер, слизистых оболочек, темная моча и стул глиняного цвета… ЖЕЛТЫЙ!
- В желчи и стуле находится вещество, называемое БИЛИРУБИН.Как туда попадает билирубин?
- гепатоциты вырабатывают желчь, помогающую усвоению жиров (желчь хранится в желчном пузыре) и жирорастворимых витаминов .
- Вся свежая богатая питательными веществами кровь, попадающая в печеночную дольку, проходит через гепатоциты, которые МЕТАБОЛИЗИРУЕТСЯ :
Производство белков плазмы крови : альбумин (поддерживает онкотическое давление и водную регуляцию в интерстициальной ткани), фибриноген, протромбин (способствует свертыванию).
Детоксифицирует : делает лекарства менее вредными для организма.При циррозе печени пациент очень чувствителен к лекарствам, потому что печень не может защитить пациента от их вредного воздействия. Он также выводит из организма токсины (алкоголь) и гормоны, вырабатываемые нашими железами. Например, эстроген метаболизируется в печени. Однако при циррозе он не может метаболизировать эстроген, что оставляет больше гормона в организме. Это может привести к увеличению ткани груди у мужчин (гинекомастия).
Осложнения цирроза:
Портальная гипертензия : воротная вена сужается из-за рубцовой ткани в печени.Это ограничивает приток крови к печени и увеличивает давление в воротной вене. Это повлияет на органы, связанные с воротной веной… .. например, на селезенку, на сосуды структуры желудочно-кишечного тракта (варикозное расширение вен).
Увеличенная селезенка : «спленомегалия» Что делает селезенка? Хранит тромбоциты и лейкоциты. При портальной АГ тромбоциты и лейкоциты остаются в селезенке. Они не могут уйти, и это приводит к снижению количества тромбоцитов и лейкоцитов.
Варикозное расширение вен пищевода (а также варикозное расширение вен желудка): из-за повышенного давления через воротную вену.Это повышенное давление приводит к тому, что вены становятся слабыми, и они могут ПРОРЫВАТЬСЯ!
- Опасно для жизни при разрыве варикозного расширения вен: ПОЧЕМУ? Помните, что количество тромбоцитов будет низким наряду с доступными факторами свертывания и уровнями витамина К… они подвержены риску полного кровотечения.
Перегрузка жидкостью в ногах и животе : Асцит (жидкость в брюшной полости). Если у пациента асцит, он подвержен риску заражения бактериями желудочно-кишечного тракта. Помните, что иммунная система ослаблена из-за низкого производства лейкоцитов.Отеки в ногах и асцит возникают из-за венозного застоя от воротной HTN и низкого уровня альбумина (вода не регулируется в организме и проникает в интерстициальную ткань).
Желтуха: пожелтение склер глаз, слизистых оболочек и кожи. Это происходит из-за того, что гепатоциты выделяют билирубин в кровь, а не с желчью.
Печеночная энцефалопатия: печень неспособна к детоксикации. Аммиак накапливается вместе с другими токсинами, которые накапливаются в мозге.Это приводит к изменению психической системы, коме, нервно-мышечным проблемам, астериксису (непроизвольное хлопанье руками), печеночному плоду «fetor hepaticus» (поздний признак).
- Что такое печеночный фетор? Острый, затхлый, сладкий запах изо рта (подробнее об этом ниже)
Почечная недостаточность : В тяжелых случаях, известных как гепаторенальный синдром.
Прочие: рак печени, переломы костей (низкий уровень витамина D), диабет
Признаки и симптомы цирроза:
Ранние стадии: пациенты могут протекать бессимптомно, но на поздних стадиях:
Помните мнемонику: «Печень в шрамах»
T остатки рук (звездочка: хлопанье руками из-за повышенного содержания токсинов в крови)
H epatic foetor или «fetor hepaticus»: очень поздно в заболевании и имеет резкий, сладкий, затхлый запах.Это из-за накопления в крови токсинов (меркаптанов). Почему в дыхании? Портальная гипертензия отводит эти токсины туда, где они проходят через легкие, позволяя почувствовать запах.
E желтый цвет и пожелтение кожи (желтуха)
L Отсутствие аппетита (селезенка давит на живот… ощущение сытости)
I Повышенный билирубин (кожа и моча…. Желтуха) и аммиак
V артерии (пищевод и желудок … с риском кровотечения … наблюдение за действиями, которые могут усилить разрыв: кашель, рвота, питье ETOH, запор)
E отек в ногах (низкий альбумин и застой в печеночных венах)
R выделенные тромбоциты и лейкоциты (риск кровотечения и инфекции)
I tchy кожа (токсины крови)
S ангиома пайдера (грудная клетка) (повышение эстрогена в крови)
S полномегалия (низкий уровень тромбоцитов и лейкоцитов), стул глиняного цвета (в кале нет билирубина… не должно быть в моче или крови)
C инфузия или кома (высокий уровень токсинов и аммиака)
A scites (низкий альбумин и венозный застой)
R Ощущение на ладонях (повышение эстрогена в крови)
R энальная недостаточность (гепаторенальный синдром)
E Увеличение груди у мужчин (снижение метаболизма эстрогенов, поэтому в крови больше)
D эффективен в отношении витаминов (B12, A, C, D, E, K и железа) (больше не может накапливать и иметь желчь, чтобы помочь усвоить эти жирорастворимые витамины)
Диагностировано:
- Биопсия печени
- Лаборатории: ферменты печени (альбумин), уровни тромбоцитов, PT / INR, гепатит B или C, уровни билирубина
Сестринские вмешательства при циррозе:
Монитор кровотечения (PT и INR)
- ограничение инвазивных процедур и удержание давления в местах инъекций в течение 5 минут и более, мягкие зубные щетки, безопасность, оценка стула, мочи, петехии
Монитор варикозного расширения вен пищевода
- Внимательно следите за кровотечением, темным дегтеобразным стулом, рвотой с кровью (кровотечение — неотложная ситуация !!) Следите за действиями , которые могут усилить разрыв: кашель, рвота, употребление ЕТОН, запор
Проверить рефлексы , очень внимательно проверить психическое состояние (изменение психического статуса, раздражительность, спутанность сознания), печеночная энцефалопатия и «астериксис» на махание руками
Диета:
- Если нервная система нарушена: диета с низким содержанием белка: белок расщепляется на аммиак
- Если нервная система НЕ нарушена : белок с высоким содержанием постного жира (рыба, птица) БЕЗ ETOH или сырые морепродукты (устрицы….содержат бактерии, с которыми иммунная система слишком слаба, чтобы бороться с ними и выводить токсины из организма), ограничение жидкости, потребность в витаминах (вводите витамины PO согласно приказу MD)
Монитор уровня глюкозы в крови (гипергликемия и гипогликемия)
Оценка цвета склеры и кожи на предмет желтухи вместе с цветом мочи: очень темный
Очень внимательно контролировать I и O, ежедневный вес, измерять обхват живота (контролировать асцит) и отек конечностей
Непереносимость физической активности, затрудненное дыхание (нельзя лежать на спине), существует риск разрушения кожи (переворачивание каждые 2 часа), подъем ног
Введение лактулозы по заказу врача: снижает уровень аммиака
Лечение:
- Пересадка печени
- Шунтирующая хирургия (помогает облегчить асцит)
- Диуретики
- бета-адреноблокаторы (замедляет частоту сердечных сокращений.. уменьшает силу сокращения, а также помогает при лечении варикозного расширения вен пищевода) и нитратов (расширяет сосуды) для лечения портальной гипертензии
- Вводить препараты крови и витамин К для улучшения свертывания крови
- Лактулоза (для снижения уровня аммиака)
- Парацентез (для удаления жидкости из брюшной полости)
Артикул:
1. Цирроз | НИДДК . (2017). Национальный институт диабета, болезней органов пищеварения и почек .Получено 16 октября 2017 г. с сайта https://www.niddk.nih.gov/health-information/liver-disease/cirrhosis
.
2. FastStats . (2017). Cdc.gov . Получено 16 октября 2017 г. с сайта https://www.cdc.gov/nchs/fastats/liver-disease.htm
.
Патофизиология и классификация цирроза печени и портальной гипертензии
Глава 1: Патофизиология и классификация цирроза печени и портальной гипертензии
Фейсал М. Санаи, Мона Х. Исмаил и Абдулла М.S. Al-Osaimi
Введение
Цирроз печени и портальная гипертензия (ПГТ) являются частыми клиническими проявлениями. По данным Центров по контролю и профилактике заболеваний (CDC), хроническое заболевание печени и цирроз — 12-я ведущая причина смерти в США. Смертность, связанная с хроническим заболеванием печени и циррозом, увеличилась на 3,3% в период с 2009 по 2010 год. 1,2 Заболевания печени по-прежнему составляют значительную часть использования медицинских услуг в Соединенных Штатах и во всем мире и являются важной причиной заболеваемости. 3 Понимание патофизиологии цирроза печени и ПГТ необходимо для выявления пациентов с самым высоким риском осложнений. Такие знания позволят осуществить раннее вмешательство и потенциально изменить клиническое течение пациентов с хроническим заболеванием печени в сторону благоприятного исхода. В этой главе обсуждаются определение, патофизиология и классификация цирроза печени и PHT.
Анатомия и функции печени
Печень — это клиновидный орган, расположенный в верхнем правом квадранте брюшной полости, расположенный прямо под диафрагмой.Это самый большой орган в организме, он весит около 1400 г у женщин и 1800 г у мужчин. Печень прикрепляется к диафрагме и передней брюшной стенке с помощью ряда связок. Его задняя и нижняя поверхности лежат над почками, надпочечниками, желудком, желчным пузырем и толстой кишкой. Волокнистая оболочка, известная как капсула Глиссона, покрывает весь орган. 4,5
Воображаемая линия «Кантли», идущая от ямки желчного пузыря до нижней полой вены (НПВ), грубо разделяет печень на правую и левую доли.Правая доля составляет около 70% массы печени, а левая доля составляет остальную часть. В 1950-х годах французский хирург по имени Куинар разделил печень на восемь независимо функционирующих сегментов на основе паттернов ветвления портальных триад и печеночных вен. Доктор Куинар пронумеровал сегменты по часовой стрелке, начиная с хвостатой доли, обозначенной как сегмент I (рис. 1.1). 4 Левая доля содержит левый боковой сегмент (сегменты II и III) и левый медиальный сегмент (сегмент IV) в дополнение к сегменту I.Четыре других сегмента составляют правую долю, сегменты V и VIII составляют правую переднюю долю, а сегменты VI и VII — правую заднюю долю. Сегмент IV далее подразделяется на IVA и IVB. Сегмент IVA находится в цефале и расположен чуть ниже диафрагмы, в то время как IVB расположен каудально и рядом с ямкой желчного пузыря.
Печень является связующим звеном между пищеварительной системой и кровью. Это место, где питательные вещества, лекарства и другие вещества, поступающие в желудочно-кишечный тракт, проходят первый этап обработки.В этом смысле печень действует как привратник, позволяя проходить полезным веществам и устраняя другие. 6 Кровь поступает в печень через систему двойного кровоснабжения, которая включает печеночную артерию и воротную вену (PV). ПВ доставляет большую часть печеночной крови (75–80%) и обеспечивает основной путь поступления всех материалов, абсорбируемых кишечником, за исключением хиломикронов (рис. 1.1; рис. 1.2).
ПВ берет начало в желудке, кишечнике и селезенке и заканчивается в воротах печени, где разделяется на правую и левую ветви, несущие с собой богатую питательными веществами, но бедную кислородом кровь в печень. 7 Печеночная артерия выходит из чревного ствола и снабжает оставшиеся 25% объема крови объемом 1500 мл, поступающей в печень каждую минуту, что в отличие от портальной крови с высоким содержанием кислорода (рис. 1.1). Из-за двойного кровоснабжения большинство пациентов могут переносить некоторую обструкцию ЛВ или печеночной артерии. В редких случаях тромбоз или какой-либо другой тип окклюзии, вызванный, например, синдромом Банти или гепатоцеллюлярной карциномой (ГЦК), может вызвать потенциально летальные осложнения. 6
Селезеночная и верхняя брыжеечные вены объединяются, образуя ЛВ у второго поясничного позвонка, откуда она проходит на 6–9 см, прежде чем достигнет ворот печени, а затем разветвляется на левую и правую ветви.От чревной оси общая печеночная артерия поднимается к печеночно-дуоденальной связке и дает начало желудочной, гастродуоденальной и собственно печеночной артерии, которая затем разделяется на левую и правую артериальные ветви в воротах печени. 5,6 Внутрипеченочные ответвления от ЛВ, печеночной артерии и желчного протока идут вместе в портальном тракте и заканчиваются на углах долек печени. Внутри долек соединенные между собой пластинки гепатоцитов довольно свободно разветвляются и соединяются вместе, образуя губчатую структуру.Пространства между этими пластинами содержат синусоиды, выстланные эндотелиальными клетками и клетками Купфера. 7 Клетки Купфера разрушают старые эритроциты и перерабатывают их, удаляют нежелательный материал, попадающий из портальной системы, и действуют как антиген-презентирующие клетки в адаптивном иммунитете. Другие накапливающие жир клетки, называемые звездчатыми, находятся в перисинусоидальном пространстве и помогают поддерживать внеклеточный матрикс (ВКМ) этого компартмента, который состоит из коллагенов (типы I, II и IV) среди других молекул. 8 Звездчатые клетки хранят большую часть витамина А в организме и помогают поддерживать местный иммунитет. После повреждения клеток они активируются и вызывают выработку коллагена, что приводит к фиброзу печени.
Рис. 1.1 Иллюстрации различных сегментов печени. НПВ: нижняя полая вена.
Кровь течет от периферии к центру каждой дольки, неся с собой необходимый кислород и питательные вещества. Распространяющиеся венулы, проходящие внутри долек, ведут в синусоиды и сходятся в вены в центре долек, а затем в конечном итоге сливаются в печеночные вены, которые впадают в НПВ (рис.1.1). Гепатоциты, расположенные вблизи периферии дольки и близко к ее кровоснабжению, выполняют более аэробные задачи, такие как синтез белка; те, кто менее подвержен воздействию кислорода и питательных веществ в лобулярном центре, играют большую роль в детоксикации и метаболизме гликогена. В отличие от кровотока, желчь оттекает от центра дольки к ее периферии через канальцы канальцев, расположенные на границе соседних гепатоцитов. 5 На периферии желчь попадает в специальные протоки, состоящие из холангиоцитов, и в конечном итоге достигает внутрипеченочных желчных протоков в портальных пространствах.Эти протоки впоследствии увеличиваются и объединяются, образуя правый и левый печеночные протоки для отвода желчи от печени (рис. 1.1).
Печень выполняет множество функций. 9 Он играет важную роль в углеводном обмене, накапливая гликоген, превращая фруктозу и галактозу в глюкозу, осуществляя глюконеогенез и удаляя избыток глюкозы из крови по мере необходимости. Из-за буферного действия глюкозы, обеспечиваемого печенью, гипогликемия обычно возникает у людей с печеночной недостаточностью.Печень также поддерживает метаболизм жиров, вырабатывает липопротеины и все основные белки плазмы, за исключением иммуноглобулинов, и сохраняет гомеостаз холестерина. Кровь, поступающая из кишечника или других частей тела, в основном детоксифицируется печенью. Клетки Купфера улавливают и разрушают бактерии и другие частицы, а ферменты цитохрома p450 биохимически преобразуют лекарства и другие чужеродные химические вещества в метаболиты, которые затем выводятся с желчью для выведения через пищеварительный тракт.Желчь, выделяемая печенью, способствует всасыванию липидов и жирорастворимых витаминов (A, D, E и K) и служит средством удаления билирубина.
Цирроз печени: определение, классификация и эпидемиология
Определение цирроза
Цирроз печени является конечным результатом общего гистологического пути множества хронических заболеваний печени. Термин цирроз печени был впервые введен Лаеннеком в 1826 году и произошел от греческого термина scirrhus. Его использовали для описания оранжевой или желтовато-коричневой поверхности печени, наблюдаемой при вскрытии.
Фиброз печени определяется как избыточное отложение компонентов внеклеточного матрикса (т. Е. Коллагенов, гликопротеинов, протеогликанов) в печени. Фиброз — это ранозаживляющая реакция систем органов, которая в печени может прогрессировать до различных стадий фиброза печени и, в конечном итоге, цирроза. Для накопления значительного фиброза необходимы устойчивые сигналы воспаления, связанного с хроническим заболеванием печени.Воспаление действует как движущая сила для постоянно увеличивающегося накопления компонентов внеклеточного матрикса, что в конечном итоге приводит к циррозу и печеночной недостаточности. 8 Множество факторов, включая инфекцию, лекарства, метаболические нарушения и иммуноопосредованное повреждение печени, могут стимулировать фиброгенный процесс, в свою очередь, отмеченный чрезмерным синтезом и отложением коллагена в ECM. Миофибробласты управляют производством матрикса в ответ на цитокины и факторы роста, высвобождаемые активированными клетками Купфера.На ранней стадии фиброгенеза определенные протеолитические ферменты, такие как матриксные металлопротеиназы, обычно могут удалять избыток матриксного материала, тем самым обращая процесс вспять. 8
Фиброз печени — это динамический процесс, возникающий в результате равновесия между фиброгенезом и измененной деградацией матрикса, и может быть обратимым до того, как в печени появятся серьезные архитектурные изменения. Избыточное отложение белков ЕСМ нарушает нормальную архитектуру печени, что нарушает нормальное функционирование органа, что в конечном итоге приводит к PHT.Эта результирующая PHT является самым ранним и наиболее важным последствием цирроза и лежит в основе большинства клинических осложнений болезни. Гистологически цирроз определяется как диффузное изменение архитектуры печени с сопутствующим развитием регенеративных узелков. Клиницисты рассматривают цирроз печени как конечную стадию хронического состояния, которое становится необратимым на поздних стадиях. Трансплантация печени представляет собой единственное лекарство для пациентов, достигших этой стадии заболевания, при этом ожидаемая выживаемость в течение 1 и 8 лет составляет 83% и 61% соответственно. 10 Достижение обратимости цирроза зависит от стадии заболевания и уровня, на котором клетки Купфера и макрофаги могут замедлить прогрессирование. Обратить фиброз терапевтически можно двумя способами. Один из подходов включает лечение основного заболевания, такого как аутоиммунный гепатит, вирус гепатита B или C, или отказ от алкоголя. Второй подход требует разработки антифибротических агентов, которые на сегодняшний день показали успех только на животных моделях. 8,11 Существуют проблемы с определением подтвержденных конечных точек, набором достаточного количества пациентов и преодолением высокого риска неудачи, поскольку клинические испытания с участием этих агентов препятствовали разработке антифибротических препаратов.
Этиология цирроза печени (таблица 1.1) варьируется в зависимости от региона: гепатит С и алкоголизм преобладают в западных странах, а гепатит В — в некоторых частях Восточной Азии и Африки. Хотя точная распространенность цирроза в мире неизвестна, показатели смертности от этого заболевания демонстрируют благоприятные тенденции в большинстве регионов мира, особенно в Северной Америке, Австралии и части Южной Европы, вероятно, из-за снижения потребления алкоголя в этих регионах. 12,13
Таблица 1.1 Наиболее частые этиологии цирроза печени 8,13
% PDF-1.7
%
2 0 obj
>
>>
>>
endobj
5 0 obj
>
ручей
2016-08-26T11: 47: 46 + 05: 002016-08-26T05: 08: 42 + 03: 002016-08-26T05: 09 + 03: 00Adobe InDesign CS5.5 (7.5.3) приложение / pdfuuid: 0ba26bb7- Библиотека Adobe PDF 9.9 3ba1-481c-8a9f-ee7340e802f2uuid: 0c29c74b-12ea-4cea-8863-f4924c251ab1
конечный поток
endobj
44 0 объект
>
ручей
H | VKo @ + sVY? \
A = Z E ױ = nW (Ǐ ؞ w.




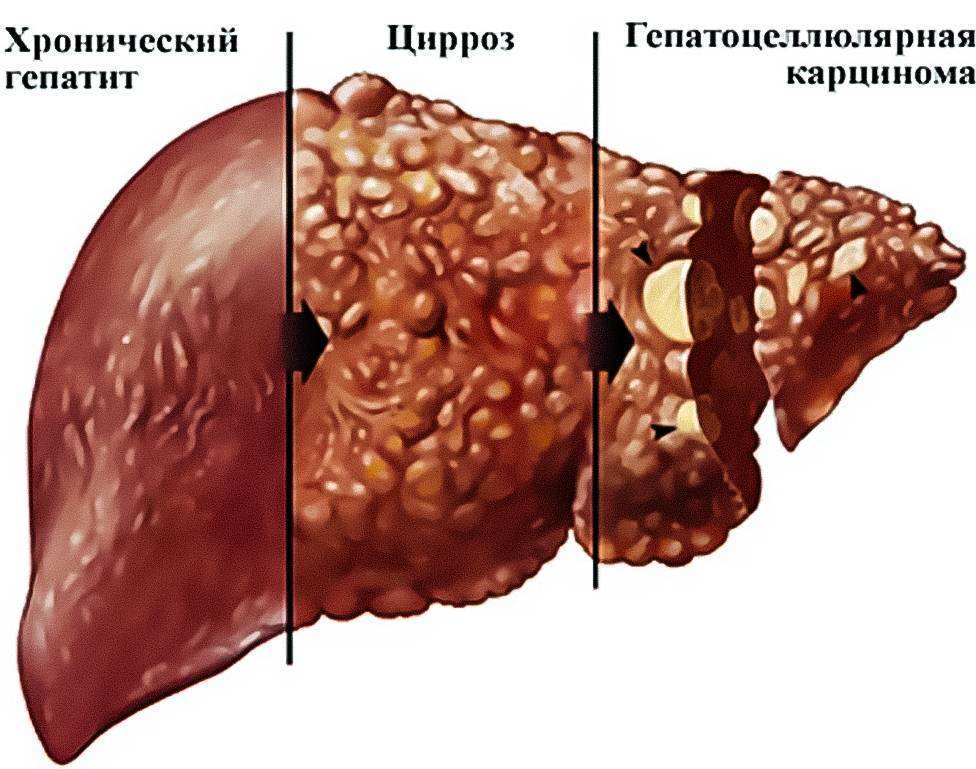 Живот начинает медленно расти, при этом он увеличивается не больше, чем на 25% от нормального размера талии. Человек может ощущать ноющую боль, которая слабо проявляется. Присутствует расширение вен, возникновение венозной сетки. Дыхание пациента становится труднее, происходят расстройства желудочно-кишечного тракта. Может расстроиться мочеиспускательная способность. Нередко наблюдается выпирание пупка, а также появление пупочной грыжи. Стоит отметить, что отёчность с каждым днём увеличивается.
Живот начинает медленно расти, при этом он увеличивается не больше, чем на 25% от нормального размера талии. Человек может ощущать ноющую боль, которая слабо проявляется. Присутствует расширение вен, возникновение венозной сетки. Дыхание пациента становится труднее, происходят расстройства желудочно-кишечного тракта. Может расстроиться мочеиспускательная способность. Нередко наблюдается выпирание пупка, а также появление пупочной грыжи. Стоит отметить, что отёчность с каждым днём увеличивается.
