Симптомы холецистита у мужчин, зависимость проявления болезни от её вида и этиологии
Холецистит представляет собой воспалительные процессы, возникающие на фоне нарушенного оттока желчи. Симптомы холецистита у мужчин ярко выражены, а их характер зависит от первопричин заболевания.
Нередко холецистит является спутником других заболеваний и клиническая картина дополняется характерными для них симптомами. Существуют разные виды холецистита, для каждого которых свойственен свой патогенез.
Чаще всего от холецистита страдают женщины в возрасте от тридцати лет и старше, у которых заболевание диагностируется в разы чаще. Но немало и случаев, когда холецистит диагностируют у мужчин. Им также нужно обращать внимание на возникающие признаки, чтобы вовремя начать лечение и избежать осложнений, а не только беспокоиться о том, как убрать горечь во рту.
Также симптомы холецистита могут проявляться у мужчин, страдающих инфекциями, ЖКБ, нарушением кровообращения внутренних органов.
Что нужно знать о желчи
Желчный пузырь играет очень важную роль в функционировании организма человека. Вырабатывается желчь печенью непрерывно, общим объемом от полутора до двух литров ежесуточно. Часть ее поступает в кишечник, а остальная попадает в желчный пузырь, который играет роль своеобразного резервуара, накапливая желчь и расходуя по мере потребности организма.
Потребность в желчи возникает для:
- кишечного пищеварения, куда пища поступает после воздействия желудочных соков,
- стимуляции работы кишечника,
- активизации пищеварительных ферментов,
- выработки слизи, защищающей кишечник от механических повреждений,
- нейтрализации вредного холестерина.
Нарушение любого из перечисленных пунктов приводит к появлению характерных признаков холецистита.
Основные симптомы холецистита у мужчин
Главным проявлением холецистита является болевой синдром. Боль возникает резко, ее очаг локализуется чуть ниже ребер. В первое время приступы боли достаточно быстро проходят сами по себе и легко снимаются обезболивающими препаратами.
В первое время приступы боли достаточно быстро проходят сами по себе и легко снимаются обезболивающими препаратами.
Но по мере развития заболевания состояние резко ухудшается, повышается температура, возникает тошнота, больного рвет, нарушается стул, учащается пульс, порой доходя до 120-130 ударов минуту, и появляются другие явления, характерные для воспалительных процессов. Боль из периодической становится постоянной.
Из-за того, что нормальный отток желчи нарушен, кожа пациента, белки глаз и слизистые оболочки приобретают характерный желтушный оттенок.
Если холецистит принимает хроническую форму, то симптомы становятся не такими выраженными до тех пор, пока не произойдет следующее обострение.
Симптомы холецистита играют важную роль при составлении клинической картины, осмотре и обследовании пациента.
Выявление симптомов включает следующие методики:
- сбор анамнеза. Происходит исходя из опроса пациента. Врач изучает те заболевания, которыми ранее болел человек, их характер и влияние на печень и желудочно-кишечный тракт,
- внешний осмотр.
 Признаки патологии дают о себе знать обложенным языком, усилением боли при пальпации (симптом Кера). Обследуется точка проекции желчного пузыря,
Признаки патологии дают о себе знать обложенным языком, усилением боли при пальпации (симптом Кера). Обследуется точка проекции желчного пузыря, - лабораторные анализы,
- инструментальное исследование. Чаще всего это УЗИ.
Тошнота при холецистите
Тошнота является неизменным спутником холецистита. Однако данный симптом встречается очень часто при других болезнях и интоксикации организма. Поэтому говорить об однозначной связи между тошнотой и холециститом нельзя.
При проведении опроса пациента, обратившегося с жалобой на тошноту, врач выясняет следующие ключевые моменты:
- в какое время дня или ночи тошнота проявляется сильнее всего,
- связана ли она с приемом пищи и спустя какое время после него пациента тошнит наиболее сильно,
- стал ли запах изо рта неприятным, каков характер пахнущих отложений на слизистых,
- как долго продолжается тошнота при холецистите и есть ли рвотные позывы,
- если присутствует рвота, то чувствует ли пациент облегчение после нее,
- важен и сам состав рвотной массы, состояние переваренности пищи, сгустки крови, слизь и т.
 д.
д. - какой характер носит стул пациента.
Понос при холецистите
Еще один симптом, проявляющийся у абсолютного большинства пациентов.
Возникает понос при холецистите вследствие нарушения работы желудочно-кишечного трата, дисбактериоза кишечника. При остром течении заболевания его приступы наступают внезапно.
Запор и вздутие живота
Более характерны при форме болезни с парезами и воспалением жёлчного пузыря. Также данный симптом проявляется у больных, соблюдающих постельный режим и испытывающих недостаток двигательной активности.
Симптомы острого холецистита
Есть ряд признаков, по которым, с высокой долей вероятности, определить холецистит в острой форме может любой человек, даже без специального медицинского образования.
Так, характерной реакцией является сильная боль и тошнота, позывы рвать, которые наступают спустя непродолжительное время после трапезы с большим количеством жирной пищи. Фармакологическая промышленность выпускает ряд препаратов, некоторые из которых ежедневно рекламируются по ТВ. Они помогают снять такие симптомы достаточно хорошо, но вот только на первопричины заболевания никак не влияют и оно продолжает прогрессировать.
Они помогают снять такие симптомы достаточно хорошо, но вот только на первопричины заболевания никак не влияют и оно продолжает прогрессировать.
Боль возникает из-за того, что закупориваются желчные протоки.
Среди других симптомов острого холецистита можно выделить:
- высокую температуру, больного лихорадит,
- потеря веса,
- печень увеличивается в размерах, что хорошо ощущается при пальпации правого подреберья,
- неприятный запах изо рта.
Боль при холецистите
Характер боли и ее локализация одинаковы у всех пациентов.
Дискомфорт и болевой синдром проявляются:
- с правой стороны живота у нижнего ребра,
- области желудка у мечевидного отростка,
- районе пупка.
Боль при холецистите носит может носить разнообразный характер и быть острой, жгучей, колющей и т.д. Она значительно усиливается при пальпации и постукиваниях по правому нижнему ребру (точка проекции желчного пузыря — симптом Кера).
Симптомы хронической формы
Носит вялотекущий характер. Его основные симптомы могут не носить выраженного характера.
Симптомы хронического холецистита такие:
- дискомфорт и тяжесть в животе,
- слабая точка проекции желчного пузыря,
- кожа желтоватого оттенка,
- при холецистите запор частое проявление,
- волнообразные приступы тошноты,
- вздутие живота,
- во рту возникает чувство горечи,
- температура немного повышена,
- увеличенные размеры печени.
- неприятный запах изо рта.
Боль не сильная, либо вообще не проявляется.
Симптомы калькулёзного холецистита
Калькулезный холецистит, часто его называют каменным, возникает вследствие раздражения оболочки желчного пузыря и его растяжения. Фото, точнее рентгеновский снимок, способны показать расположение и размер камней, уменьшение просвета желчевыводящих путей. Этиопатогенез образования камней хорошо изучен.
Симптомы данного заболевания напрямую связаны с ЖКБ (холелитиазом) и травмированием слизистых оболочек с их последующим воспалением и отёками.
Характерны следующие периоды:
- обострение. Выраженные симптомы с острой болью, проявлениями инфекционного поражения организма,
- ремиссия. Часто ее называют периодом успокоения, когда дискомфорт, боль и другие симптомы отступают, а желчь начинает поступать в кишечник до следующего обострения желчекаменной болезни.
К общим симптомам калькулезного холецистита относятся:
- ощущение тяжести под ребрами,
- симптом Кера,
- симптомы воспаления желчного пузыря,
- негативная реакция организма на жирную пищу,
- ощущение горечи во рту,
- горький привкус в ротовой полости,
- желтый налет на языке и слизистых рта,
- неприятный запах изо рта,
- изжога,
- диарея,
- запор.
Симптомы холецистита по формам желчнокаменной болезни
Латентная форма. Отсутствие симптомов при желчнокаменной болезни в латентной форме объясняется тем, что камни имеют небольшой диаметр (до нескольких миллиметров) и до определенного времени не травмируют стенки желчного пузыря и не закупоривают протоки.
Отсутствие симптомов при желчнокаменной болезни в латентной форме объясняется тем, что камни имеют небольшой диаметр (до нескольких миллиметров) и до определенного времени не травмируют стенки желчного пузыря и не закупоривают протоки.
Диспепсическая форма. Патогенез точно не изучен. Характерна боль тупого и ноющего характера под ребрами справа и эпигастральной области. Симптомы проявляются из-за того, что желчь перестает поступать в тонкий отдел кишечника.
Торпидная. Данная форма обычно наступает после серии сильных приступов холецистита и характеризуется резким притуплением чувствительности из-за того, что нервная система пациента полностью истощена.
Шоковая форма характерна при полной непроходимости протоков и печёночных коликах. Пациент ощущает сильную боль и озноб, значительно учащается сердцебиение.
Симптомы некалькулёзного холецистита
Некалькулезный холецистит проявляется при нарушениях кровообращения и нервных окончаний (иннервации).
Он является обычным спутником при гепатите и характеризуется поражением жёлчного пузыря инфекциями, разъеданием его слизистых оболочек.
Характерные симптомы зависят от синдрома:
- Кардиологический. Боль носит тупой и монотонный характер. Появляется спустя час или полтора после жирной еды, физических нагрузках, тряске при езде по бездорожью и т.д. После еды возникает тупая боль в области сердца, проявляется аритмия. Если принять положение лежа, то симптомы стихают.
- Эзофагический. Характерна изжога и ощущение тяжести в груди. Возможны затруднения при глотании пищи и воды. Характерный запах изо рта.
- Кишечный. Вздутие живота и запор.
Симптомы деструктивного холецистита
Заболевание протекает в флегмонозной форме, а её продолжением являет гангренозная, имеющая неблагоприятный исход для пациента.
Характерны следующие признаки холецистита:
- тахикардия, пульс может значительно превышать 100 ударов в минуту даже в состоянии полного покоя,
- визуально хорошо заметно, что при дыхании левая и правая часть туловища пациента двигаются несимметрично.
 Само дыхание поверхностное, глубокий вдох сделать очень тяжело или невозможно, появляется кашель,
Само дыхание поверхностное, глубокий вдох сделать очень тяжело или невозможно, появляется кашель, - сознание угнетено.
Симптомы катарального холецистита
Форма холецистита, проявляющая себя приступами с сильной болью (симптом Кера) под ребрами с правой стороны, рвотные массы с содержанием не только кишечника, но и желудка, проявляется неприятный запах изо рта. Дыхание затрагивает все стенки брюшины.
Симптомы гнойного холецистита
Характеризируется скоплением гноя, который растворяет стенки желчного пузыря и является причиной перитонита. Происходит общее заражение организма и сепсис.
Что делать при проявлении симптомов
Порядок действий должен быть неотложным и состоять их:
- вызова скорой помощи,
- выпить обезболивающее
- приложить к животу пакет со льдом,
- при тошноте попытаться вырвать,
- пить только негазированную воду комнатной температуры.
Для того чтобы свести к минимуму вероятность болезни и проявление симптомов необходима профилактика холецистита и знание его этиологии.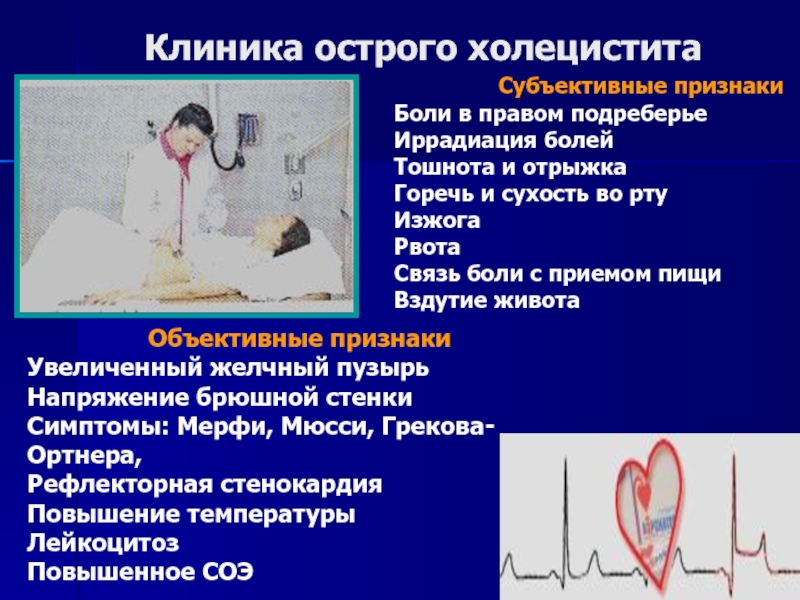
Видео
Первые симптомы проблем с желчным пузырем, которые не стоит игнорировать.
Загрузка…
Холецистит острый › Болезни › ДокторПитер.ру
Острый холецистит — воспаление желчного пузыря, развивающееся очень быстро — в течение нескольких часов или дней. Ему подвержены люди всех возрастов, но чаще всего страдают в пожилом и старческом возрасте (40-50 % от общего числа заболевших). По количеству операций острый холецистит уступает только аппендициту.
Признаки
Острый холецистит может возникнуть абсолютно внезапно, обычно ночью, хотя днем человек прекрасно себя чувствовал, а может несколько дней готовить к своему появлению горечью и металлическим вкусом во рту, тяжестью в правом подреберье или в подложечной области, подташниванием.
Часто болевой приступ возникает либо после употребления жирной, жареной еды, гораздо реже он случается после неадекватной физической нагрузки. Боль обычно приступообразная, схваткообразная, резкая, отдает в правую половину — под лопатку, в ключицу, шею справа. Боль может возникнуть не только в правом подреберье, но и в левом. Если же воспалительный процесс распространился на поджелудочную железу, боль — опоясывающая.
Боль обычно приступообразная, схваткообразная, резкая, отдает в правую половину — под лопатку, в ключицу, шею справа. Боль может возникнуть не только в правом подреберье, но и в левом. Если же воспалительный процесс распространился на поджелудочную железу, боль — опоясывающая.
По силе и характеру боли приступ напоминает желчную колику, но может длиться больше 6 часов, и боль при этом гораздо острее. На ее пике нередко возникают тошнота и рвота, которая не приносит никакого облегчения. Приступ может длиться от нескольких часов и дней до полутора-двух недель. Уже в первые часы приступа повышается температура. Может появиться желтуха.
Частота пульса колеблется от 80 до 120 ударов в минуту и выше. Частый пульс – это очень серьезный признак, который свидетельствует о глубокой интоксикации и тяжелых морфологических изменениях в брюшной полости.
Живот при пальпации очень болезнен в правом подреберье и часто в эпигастральной области.
Описание
Самая распространенная причина острого холецистита — желчекаменная болезнь. Она развивается в желчном пузыре, потерявшем сократительную способность, в результате чего желчь кристаллизуется, а со временем образуются камни. То есть камень появляется в нездоровом желчном пузыре, как жемчужина, которая, как известно, растет только в больном моллюске.
Она развивается в желчном пузыре, потерявшем сократительную способность, в результате чего желчь кристаллизуется, а со временем образуются камни. То есть камень появляется в нездоровом желчном пузыре, как жемчужина, которая, как известно, растет только в больном моллюске.
На нарушение моторики желчного пузыря влияют много факторов:
-
желчекаменная болезнь. Острый холецистит, возникающий на ее почве, составляет 85-90%. Также имеет значение хроническое изменение желчного пузыря в виде склероза и атрофии элементов стенок желчного пузыря -
проникновение инфекции. При попадании инфекции воспаление в желчном пузыре возникает, если нарушена его дренажная функция и возникает задержка желчи -
нарушение оттока желчи из пузыря: камни, перегибы удлиненного или извитого пузырного протока, его сужение -
микробы (стафилококки, стрептококки и др.) -
затекание панкреатического сока в желчный пузырь и повреждающее действие панкреатических ферментов на ткань пузыря. Как правило, эта патология желчного пузыря сочетается с явлениями острого панкреатита
Как правило, эта патология желчного пузыря сочетается с явлениями острого панкреатита -
сосудистые изменения в стенке желчного пузыря. У пожилых людей сосудистые нарушения, связанные с возрастными изменениями, могут вызывать развитие деструктивных форм острого холецистита (первичная гангрена желчного пузыря).
Диагностика
При диагностике острого холецистита в 12–17 % случаев возникают ошибки, которые приводят к неправильному выбору метода лечения и запоздалому оперативному вмешательству.
Но в типичных случаях диагностика не представляет проблем при выявлении неспецифических симптомов воспалительного процесса: гипертермия, лейкоцитоз, увеличение СОЭ. Повышение в крови сахара, амилазы или других панкреатических ферментов свидетельствуют о тяжести интоксикации. Основным методом диагностики является контрастная холецистохолангиография.
Наиболее четкое изображение желчного пузыря и желчевыводящих протоков может быть получено при инфузионной холеграфии.
Сегодня очень эффективным считается ультразвуковой способ исследования. При механической желтухе, обусловленной холедохолитиазом, стенозом большого дуоденального сосочка показано выполнение ретроградной панкреатохолангиографии (РПХГ). При невозможности выполнения РПХГ может быть использована чрезкожная чрезпеченочная холангиография.
Лечение
Если заболевание протекает без осложнений, то за время от 2-3 недель до 2-3 месяцев состояние может нормализоваться. Но может привести к воспалению поджелудочной железы (панкреатиту), воспалению желчевыводящих путей (холангиту), эмпиеме желчного пузыря, его прободению с развитием желчного перитонита. Это очень серьезные осложнения, требующие неотложной хирургической помощи, поэтому заниматься самолечением острого холецистита опасно для жизни! При возникновении признаков, схожих с симптомами острого холецистита, тем более, если вы перенесли в прошлом желчную колику, следует немедленно вызвать скорую. Самолечение острого холецистита не допустимо! Ни в коем случае не применяйте грелки, не промывайте желудок и не принимайте слабительные средства.
Самолечение острого холецистита не допустимо! Ни в коем случае не применяйте грелки, не промывайте желудок и не принимайте слабительные средства.
Лечение, начатое в ранние сроки заболевания и проведенное в полном объеме, останавливает воспалительный процесс в желчном пузыре, а, значит, позволяет избежать операции.
Лечение, как правило, проводится, чтобы улучшить отток желчи в кишечник, нормализовать нарушенные процессы обмена веществ и восстановить нормальную деятельность других систем организма.
Комплекс лечебных мероприятий выглядит так:
-
голод в течение 2-3 дней; -
холод на область правого подреберья; -
промывание желудка, если наблюдается тошнота и рвота; -
назначение в инъекциях спазмолитиков 3 раза в день.
Назначение обезболивающих препаратов при остром холецистите запрещено, поскольку снятие болей нередко сглаживает картину заболевания и приводит к тому, что момент прободения желчного пузыря врачи могут не заметить.
При остром холецистите делается правосторонняя паранефральная блокада 0,25 % раствором новокаина в количестве 80-100 мл., которая снимает болевые ощущения и улучшает отток инфицированной желчи из желчного пузыря и желчных протоков благодаря усилению сократительной способности пузыря и снятию спазма сфинктера Одди (сфинктер печеночно-поджелудочной ампулы). При необходимости назначают гликозиды, кокарбоксилазу, панангин, эуфиллин и гипотензивные средства.
Основной метод лечения острого холецистита – антибиотики, но только те, которые в достаточной концентрации накапливаются в пузырной желчи и к которым чувствительна вызвавшая острый холецистит микробная флора.
При лечении заболевания рекомендуются утренняя гимнастика и лечебная физкультура, способствующие нормализации оттока желчи.
Вопрос о хирургическом лечении и его объеме решается по общему состоянию больного, тяжести основного заболевания и наличии сопутствующих изменений во внепеченочных желчных протоках. Чаще всего проводится холецистэктомия — удаление желчного пузыря. Это основная операция при остром холецистите, которая обычно ведет к полному выздоровлению больного.
Чаще всего проводится холецистэктомия — удаление желчного пузыря. Это основная операция при остром холецистите, которая обычно ведет к полному выздоровлению больного.
Без лечения болезнь может закончиться гангреной желчного пузыря и перфорацией, что приводит к сепсису, шоку и перитониту. Такое развитие острого холецистита сопряжено с высокой смертностью (до 65%).
Образ жизни
Частью лечения является строгая диета: в первые двое суток – голод, в последующие сутки – пюре из овощей и фруктов, нежирные сорта мяса, каши, молочнокислые продукты низкой жирности, минеральная негазированная вода, компот.
Если вы уже однажды перенесли приступ острого холецистита и решили забыть об этом, нарушив диету, то не сомневайтесь — приступ повторится, и возникнет вероятность развития хронического холецистита.
Очень важно, чтобы диета соблюдалась постоянно, а не курсами, потому что стоит съесть что-нибудь вкусное, но вредное, как часто случается в праздничные дни, это приведет к началу нового приступа, который потребует госпитализации больного и даже оперативного вмешательства.
Профилактика
Избежать желчнокаменной болезни трудно, если у человека есть к ней предрасположенность. Но все же можно, если соблюдать простое правило – питаться сбалансировано и регулярно, не наедаться на ночь, следить за своим весом. Самое важное для профилактики осложнений острого холецистита — своевременное оперативное лечение желчнокаменной болезни. Кроме того, важно предупреждать нарушения обмена веществ (в том числе ожирения), лечить запоры, а также устранять очаги инфекции в организме (лечение кариозных зубов, тонзиллита).
© Доктор Питер
FAQ: — Чем опасен острый холецистит во время беременности?
— Развитие острого холецистита во время беременности связано с тем, что во время беременности весь пищеварительный тракт сдавливается беременной маткой. На уровне желчного пузыря это способствует застою желчи и образованию камней, что является основными причинами развития острого холецистита.
Опасность острого холецистита во время беременности связана с двумя проблемами. Во-первых, во время беременности ограничены возможности использования антибиотиков, во-вторых, при беременности крайне нежелательно и затруднительно проведение операции по удалению воспаленного желчного пузыря. Кроме того, боли при остром холецистите могут быть спутаны с болями при начинающихся схватках.
Поэтому при возникновении симптомов, описанных выше, следует немедленно обратиться к врачу и придерживаться его рекомендаций.
FAQ: — Какие осложнения бывают при остром холецистите?
— Это осложнения, непосредственно связанные с воспалением желчного пузыря и с выходом инфекции за его пределы. К этим осложнениям относятся околопузырный инфильтрат и абсцесс, прободение желчного пузыря, перитонит различной распространенности, желчные свищи, острый панкреатит, и наиболее частые осложнения – механическая желтуха и холангит. Осложненные формы встречаются в 15–20 % случаев. Осложнения острого холецистита, как правило, развиваются у больных не получавших лечение или начавших лечение слишком поздно.
Осложнения острого холецистита, как правило, развиваются у больных не получавших лечение или начавших лечение слишком поздно.
Признаки осложненного течения острого холецистита это усиление боли в животе, повышение температуры, резкое ухудшение состояния больного.
Холецистит симптомы и лечение | Азбука здоровья
Холецистит — это воспаление одного их внутренних органов организма — желчного пузыря, он бывает острым и хроническим. Среди заболеваний внутренних органов холецистит является одним из самых опасных, поскольку вызывает не только сильные болевые ощущения, но и воспалительные процессы и образование конкрементов, при движении которых человек нуждается в экстренной хирургической помощи, а при несвоевременной ее оказании, может наступить летальный исход.
Хронический и острый холецистит, симптомы и лечение которых мы опишем в нашей статье тесно связаны с желчнокаменной болезнью и практически 95% случаев диагностируются одновременно, при этом определение первичности того или иного заболевания значительно затруднено. С каждым годом число этих заболеваний увеличивается на 15%, а возникновение камней ежегодно растет на 20% среди взрослого населения. Замечено, что мужчины менее подвержены холециститу, нежели женщины после 50 лет.
С каждым годом число этих заболеваний увеличивается на 15%, а возникновение камней ежегодно растет на 20% среди взрослого населения. Замечено, что мужчины менее подвержены холециститу, нежели женщины после 50 лет.
Как проявляется холецистит — причины?
Холецистит бывает катаральный, гнойный, флегмонозный, перфоративный, гангренозный.
- Острый холецистит — причины возникновения
Наиболее опасной считается острая форма холецистита, которая сопровождается образованием камней, как в самом пузыре, так и в его протоках. Именно камнеобразование и является самым опасным при этом недуге, это заболевание также носит название калькулезный холецистит. Сначала скопление билирубина, холестерина, солей кальция на стенках желчного пузыря образуют кальцинаты, но далее при продолжительном их накоплении размеры отложений увеличиваются и могут представлять серьезные осложнения в виде воспалений желчного пузыря. Часто бывают случаи, когда конкременты попадают в желчные протоки и образуют серьезные препятствия для оттока из желчного пузыря желчи. Это может приводить к воспалению и перитониту, если вовремя не оказать больному медицинскую помощь.
Это может приводить к воспалению и перитониту, если вовремя не оказать больному медицинскую помощь.
- Хронический холецистит — причины
Хронический холецистит – более длительно текущая форма болезни. Для нее характерны периоды ремиссии и обострений. В основе развития патологии лежит повреждение стенок пузыря на фоне нарушенной эвакуации из него желчи (гипо или гипермоторная дискинезия, патологии сфинктера Одди). Вторично на эти факторы накладывается неспецифическая бактериальная инфекция, поддерживающая воспаление или превращающая его в гнойное.
Хронический холецистит может быть калькулезным и некалькулезным. В первом случае именно песок и камни травмируют слизистую пузыря, закупоривают желчные протоки или шейку пузыря, препятствуя оттоку желчи.
Бескаменные формы возникают из-за аномалий развития пузыря и протоков, их перегибов, ишемии (при сахарном диабете), опухолей и стриктур общего пузырного протока и пузыря, раздражения ферментами поджелудочной железы, обтурации протоков глистами, сладжирования желчи у беременных, быстро похудевших или получающих полное парентеральное питание.
Наиболее частыми микроорганизмами, вызывающими воспаление, бывают — стрептококки и стафилококки, а также эшхерии, энтерококки, синегнойная палочка, протеи. Эмфизематозные формы связывают с клостридиями. Реже хронические холециститы могут быть вирусного происхождения, или быть вызваны сальмонеллезом, протозной инфекцией. Все виды инфекций проникают в желчный пузырь контактным (через кишечник), лимфогенным или гематогенным путем.
При различных видах глистных инвазий, каких как — аскариды у взрослых и детей, лямблиоз у детей, лямблиоз у взрослых, при описторхозе, стронгилоидозе, фасциолезе, может происходить частичная обструкция желчного протока (при аскаридозе), возникать симптомы холангита (от фасциолеза), стойкая дисфункция желчных путей наблюдается при лямблиозе.
Общие причины возникновения холецистита:
- Врожденные аномалии развития желчного пузыря, беременность, опущение органов брюшной полости
- Дискинезия желчевыводящих путей
- Желчнокаменная болезнь
- Наличие глистной инвазии — аскаридоз, лямблиоз, стронгилоидоз, описторхоз
- Алкоголизм, ожирение, обилие жирной, острой пищи в рационе, нарушение диеты
При любом из видов холецистита развитие воспаления стенок желчного пузыря приводит к сужению просвета протоков, его обструкции, к застою желчи, которая постепенно загустевает. Возникает порочный круг, в котором рано или поздно появляется компонент аутоиммунного или аллергического воспаления.
Возникает порочный круг, в котором рано или поздно появляется компонент аутоиммунного или аллергического воспаления.
При формулировке диагноза хронического холецистита указывается:
- стадия (обострение, стихающее обострение, ремиссия)
- степень тяжести (легкая, среднетяжелая, тяжелая)
- характер течения (монотонный, рецидивирующий часто)
- состояние функции желчного пузыря (сохранена, нефункционирующи
й пузырь) - характер дискинезии желчевыводящих путей
- осложнения.
Симптомы острого холецистита
Провоцирующим фактором, дающим точек развитию острого приступа холецистита, является мощный стресс, переедание острой, жирной пищей, злоупотребление алкоголем. При этом человек испытывает следующие симптомы острого холецистита:
- Острые приступообразные боли в верхней части живота, в правом подреберье, иррадиирующие в правую лопатку, реже может иррадиировать боль в левое подреберье.
- Повышенная утомляемость, резкая слабость
- Небольшое повышение температуры тела до субфебрильных цифр 37,2 -37,8С
- Появляется интенсивный привкус горечи во рту
- Рвота без облегчения, постоянная тошнота, иногда рвота с желчью
- Пустая отрыжка
- Появление желтоватого оттенка кожи — желтухи
Длительность острого холецистита зависят от тяжести заболевания, может варьироваться от 5-10 дней до месяца. В не тяжелых случаях, когда нет камней и не развивается гнойный процесс, человек выздоравливает достаточно быстро. Но при ослабленном иммунитете, наличии сопутствующих заболеваний, при перфорации стенки желчного пузыря (ее разрыве) возможны тяжелые осложнения и летальный исход.
В не тяжелых случаях, когда нет камней и не развивается гнойный процесс, человек выздоравливает достаточно быстро. Но при ослабленном иммунитете, наличии сопутствующих заболеваний, при перфорации стенки желчного пузыря (ее разрыве) возможны тяжелые осложнения и летальный исход.
Симптомы хронического холецистита
Хронический холецистит не возникает внезапно, он образуется в течение продолжительного времени, и после обострений, на фоне лечения и соблюдения диеты наступают периоды ремиссии, чем тщательнее соблюдать диету и поддерживающую терапию, тем длительнее период отсутствия симптомов.
Главным признаком при холецистите, является тупая боль в правом подреберье, которая может длиться несколько недель, она может отдавать в правое плечо, и правую поясничную область, быть ноющей. Усиление болевых ощущений происходит после приема жирной, острой пищи, газированных напитков или алкоголя, переохлаждения или стресса, у женщин обострение может быть связано с ПМС (предменструальным синдромом).
Основные симптомы хронического холецистита:
- Расстройство пищеварения, рвота, тошнота, отсутствие аппетита
- Тупые болевые ощущения справа под ребрами, отдающие в спину, лопатку
- Горечь во рту, отрыжка горечью
- Тяжесть в правом подреберье
- Субфебрильная температура
- Возможно пожелтение кожных покровов
- Очень редко возникают нетипичные симптомы заболевания, такие как боли в сердце, расстройство глотания, вздутие живота, запор
Для диагностики как острого, так и хронического холецистита наиболее информативными методами являются следующие:
- холеграфия
- дуоденальное зондирование
- холецистография
- УЗИ органов брюшной полости
- сцинтиграфия
- Биохимический анализ крови показывает высокие показатели печеночных ферментов — ГГТП, щелочная фосфатаза, АсТ, АлТ.
- Диагностическая лапароскопия и бактериологическое исследование являются самыми современными и доступными методами диагностики.

Конечно, любое заболевание легче предупредить, чем лечить и заблаговременное исследование, может выявить ранние нарушения, отклонения химического состава желчи. И при соблюдении строгой диеты, будет достаточно на долгое время продлить период ремиссии этого заболевания и не допустить серьезных осложнений.
Лечение хронического холецистита
Лечение хронического процесса без образования камней всегда осуществляется консервативными методами, главный из которых диетическое питание (диета 5 — дробное питание с достаточным объемом жидкости, минеральная вода). При наличии желчных камней — ограничение тяжелого труда, физических перегрузок, тряской езды.
Применяются следующие лекарственные средства:
- Антибиотики, чаще всего широкого спектра действия или цефалоспорины
- Ферментные препараты — Панкреатин, Мезим, Креон
- Дезинтоксикация — внутривенные инфузии хлорида натрия, растворов глюкозы
- НПВС — иногда их применяют для снятия воспаления и болевых ощущений
Желчегонные препараты принято разделять на:
- Холеретики — препараты, усиливающие образование желчи.
 Препараты, содержащие желчь и желчные кислоты: аллохол, лиобил, вигератин, холензим, дигидрохолевая кислота – хологон, натриевая соль дегидрохолевой кислоты – дехолин. Растительные препараты увеличивают секрецию желчи: флакумин, кукурузные рыльца, берберин, конвафлавин. Синтетические препараты: осалмид (оксафенамид), гидроксиметилник
Препараты, содержащие желчь и желчные кислоты: аллохол, лиобил, вигератин, холензим, дигидрохолевая кислота – хологон, натриевая соль дегидрохолевой кислоты – дехолин. Растительные препараты увеличивают секрецию желчи: флакумин, кукурузные рыльца, берберин, конвафлавин. Синтетические препараты: осалмид (оксафенамид), гидроксиметилникотинамид (никодин), циквалон, гимекромон (одестон, холонертон, холестил). - Холекинетики подразделяются на: способствующие выделению желчи и повышающие тонус желчного пузыря (сульфат магния, питуитрин, холеретин, холецистокинин, сорбитол, маннитол, ксилит) и холеспазмалитик
и, снижающие тонус желчевыводящих путей и сфинктера Одди: дротаверина гидрохлорид, но-шпа, олиметин, атропин, платифиллин, эуфиллин, мебеверин (дюспаталин).
В периоды обострения очень широко применяется фитотерапия, при отсутствии на нее аллергии — отвары ромашки, одуванчика, мяты перечной, валерианы, календулы. А в периоды ремиссии возможно назначение гомеопатического лечения или фитотерапии, но другими травами — тысячелистника, алтея, пижмы, крушины.
Очень важно соблюдать строгую диету после обострения холецистита, тогда симптомы постепенно затихают. Кроме диеты при камнях в желчном пузыре и при холецистите также рекомендуется периодически проводить тюбажи с ксилитом, минеральной водой или магнезией, эффективна физиотерапия — электрофорез, рефлексотерапия, СМТ-терапия.
При калькулёзном хроническом холецистите с ярковыраженными симптомами, рекомендовано удаление желчного пузыря, источника роста камней, которые могут представлять угрозу жизни при их движении. Преимуществом хронического холецистита с камнями от острого калькулезного холецистита, является то, что эту операцию планируют, она не является экстренной мерой и к ней можно спокойно подготовиться. Используются при этом и лапароскопическая операция, и холецистэктомия из минидоступа.
Когда противопоказано оперативное вмешательство, иногда при хроническом холецистите, лечение может заключаться в методике дробления камней ударно-волновой литотрипсии, эта экстракорпоральная процедура не извлекает камни, а просто раздробляет, разрушает их, и часто происходит их повторному росту. Также есть и методика разрушения камней с помощью солей урсодезоксихолевой и хенодезоксихолевой кислоты, кроме того, что эта терапия не приводит к полному излечению, оно еще и достаточно продолжительно по времени и длиться до 2 лет.
Также есть и методика разрушения камней с помощью солей урсодезоксихолевой и хенодезоксихолевой кислоты, кроме того, что эта терапия не приводит к полному излечению, оно еще и достаточно продолжительно по времени и длиться до 2 лет.
Лечение острого холецистита
Если регистрируется впервые острый холецистит, не обнаруживают камни и тяжелую клиническую картину, нет гнойных осложнений, то достаточно проведение стандартной медикаментозной консервативной терапии — антибиотики, спазмолитики, НПВС, дезинтоксикационная и ферментная терапия, желчегонные средства.
При тяжелых формах деструктивного холецистита в обязательном порядке показана холецистотомия или удаление желчного пузыря (см. лапароскопия желчного пузыря). Чаще всего производят холецистэктомию из минидоступа. Если пациент отказывается от операции, можно снять острый приступ и медикаментозными средствами, но следует помнить, что крупные камни обязательно приводят к рецидивам и переходом в хронический холецистит, лечение которого может все равно закончиться оперативным путем или же вызвать осложнения.
На сегодняшний день применяется 3 вида хирургических вмешательств для лечения холецистита — открытая холецистотомия, лапароскопическая холецистотомия, для ослабленных людей — чрескожная холецистостомия.
Всем без исключения пациентам с острым холециститом показана строгая диета — в первые 2 дня можно пить только чай, затем разрешено переходить на диету стол 5А, где пища готовиться только на пару или вариться, используется минимум жира, исключаются жаренные, копченые, приправы, газированные и спиртосодержащие напитки. Подробнее о том, что можно есть при холецистите в нашей статье.
Острый живот — AMBOSS
Последнее обновление: 25 сентября 2020 г.
Резюме
Острый живот — это сильная боль в животе, продолжающаяся ≤ 5 дней. Основная патология может быть внутрибрюшной, грудной или системной и может потребовать срочного хирургического вмешательства. Первоначальный подход к лечению острого живота должен заключаться в оценке непосредственно угрожающих жизни причин (например, разрыва аневризмы брюшной аорты, перфорации кишечника) путем проверки основных показателей жизнедеятельности, быстрого физического обследования и немедленного проведения соответствующих целенаправленных диагностических тестов (например,г., УЗИ брюшной полости, рентген брюшной полости). После исключения неотложных причин следует провести тщательный сбор анамнеза и физикальное обследование, чтобы сузить дифференциальные диагнозы и направить дальнейшие диагностические исследования и терапию. Травматические причины боли в животе, травмы живота и хронические боли в животе здесь не рассматриваются.
Подход
Подход к управлению [1]
- Исследование ABCDE
- Доступ для внутривенного вливания с двумя периферийными капельницами большого диаметра
- Внутривенная инфузионная реанимация (см. Инфузионная терапия)
- Гемодинамическая и респираторная поддержка
- Статус НКО
- Выполните целенаправленный сбор анамнеза и физический осмотр.
- Выполните целевую диагностику (см. «Диагностика» ниже) и дальнейшие тесты по мере необходимости.
- Ранняя консультация хирурга
- При необходимости назначьте поддерживающую терапию.
- Выявить и лечить основную причину.
Тревожные симптомы боли в животе
Сразу угрожающие жизни диагнозы
Диагностика
При диагностике следует руководствоваться предварительной вероятностью рассматриваемых диагнозов. В следующий список включены некоторые часто используемые диагностические инструменты, которые могут помочь диагностировать или исключить возможную этиологию у пациента с острой болью в животе.
Тест на беременность в моче должен выполняться каждой женщине репродуктивного возраста, независимо от того, какие средства контрацепции используются в настоящее время.
Пациентам с явными признаками разлитого перитонита не требуется дальнейшая диагностическая визуализация и следует сразу перейти к хирургическому лечению.
Визуализация [2] [3] [4] [5] [6] [7] [8]
Подход
- Исходная модальность визуализации должна быть руководствуясь рабочим диагнозом, основанным на анамнезе пациента, показателях жизненно важных функций и обследовании.
- Следующие рекомендации относятся к небеременным взрослым.
- У беременных женщин с острой абдоминальной болью предпочтительными методами начальной визуализации являются УЗИ и / или МРТ брюшной полости и / или таза без контраста.
По подозрению на диагноз [5]
По локализации боли
Рассмотрите возможность проведения диагностической лапароскопии у гемодинамически стабильных пациентов, у которых после полного физического обследования и визуализации диагноз все еще не ясен.Пациентам с нестабильностью гемодинамики или сильным вздутием живота проводят диагностическую лапаротомию. [16]
У беременных пациенток, независимо от места боли, УЗИ и МРТ являются предпочтительными методами начальной визуализации.
Сердечно-сосудистые причины
Типы боли в седалищном нерве
Боль, вызванная ишиасом, обычно описывается по самым разным характеристикам. Эта боль со временем может усилиться и ослабить здоровье.Боль может приходить и уходить или сохраняться в течение более длительного периода времени, и ее можно облегчить с помощью определенных поз, упражнений и / или лекарств.
Видео о причинах и симптомах радикулита
Сохранить
Боль обычно является первым признаком ишиаса и обычно указывает на раздражение или воспаление нерва. Когда происходит сдавление нерва, могут развиться неврологические симптомы.
Смотреть: Ишиас, причины и симптомы, видео
8 основных фактов о ишиасе
(увеличенное изображение)
Ишиас — это радикулопатия
Радикулопатия — это боль, вызванная сдавлением корешка (ов) спинномозгового нерва.Ишиас возникает, когда один или несколько нервных корешков от L4 до S3 раздражены или сдавлены из-за таких состояний, как грыжа межпозвоночного диска, стеноз или дегенерация. Радикулярная боль от корешка седалищного нерва обычно ощущается в бедре, икре и / или стопе — вдали от фактического источника проблемы.
См. Поясничная радикулопатия
Боль при ишиасе может сопровождаться другими симптомами и обычно поражает одну или несколько областей поясницы, бедра, ноги и ступни. Если боль длится менее 8 недель, это называется острым ишиасом.Продолжительность боли более 8 недель описывается как хронический ишиас. 1
См. Симптомы ишиаса
Некоторые типичные характеристики и возможные варианты боли при ишиасе обсуждаются ниже.
объявление
Характер боли при радикулите
Боль обычно является первым симптомом ишиаса и обычно указывает на раздражение или воспаление нерва. Чаще всего может ощущаться острая, жгучая или жгучая боль, которая затрагивает только одну ногу.
Просмотреть слайд-шоу: 5 состояний, которые часто вызывают ишиас
Несколько примеров других типов боли, которые могут ощущаться, включают:
- Поражение электрическим током, стреляющая боль
- Пульсирующая или пульсирующая боль
- Постоянная тупая боль
- Дискомфорт, который приходит и уходит
Узнайте, что нужно знать о ишиасе
В редких случаях ишиас может поражать обе ноги вместе. Также возможны боли, чередующиеся между правой и левой ногой.
В этой статье:
Зоны, пораженные радикулитом
Ишиас возникает по ходу седалищного нерва и / или его ветвей. Обычно поражаются задняя и внешняя часть бедра и / или ноги.
Другими потенциальными регионами, которые могут быть затронуты болью при ишиасе, являются:
- Низ спины
- Передняя часть бедра и / или ноги
- Верх и внешняя сторона стопы
- Подошва
- Паутина между первым и вторым пальцами ноги
При ишиасе боль в ногах обычно более сильная, чем боль в спине.
Неврологические симптомы, которые могут сопровождать боль при ишиасе
Когда седалищный нерв сдавлен, боль может сопровождаться одним или несколькими неврологическими симптомами.
Вот несколько примеров сопутствующих симптомов:
- Слабость в мышцах бедра . Когда поражены мышцы бедра, может возникнуть слабость при попытке свести бедра вместе.
- Слабость в мышцах ног и стопы . Когда поражены мышцы ног, может наблюдаться слабость при попытке согнуть колено или при направлении стопы и / или пальцев ног вверх и / или вниз.Эти проблемы могут привести к опусканию стопы — затруднению подъема передней части стопы во время ходьбы. Также могут возникнуть трудности при вставании из положения сидя или при попытке ходить на цыпочках.
См. Симптомы опускания стопы, шаговой походки и другие предупреждающие знаки
- Онемение . Потеря чувствительности может произойти, когда нервные импульсы не могут проходить через седалищный нерв. Обычно онемение оказывает на икры и / или пятку, подошву и / или верхнюю часть стопы.
Смотреть: Спинальные причины боли в ногах, видео
- Парестезия . Ненормальное ощущение на коже из-за неправильной нервной проводимости. Это ощущение может включать покалывание, ощущение стеснения, уколов иглами и / или ощущение ползания по задней поверхности бедра и / или ноги
См. Боль в ногах и онемение: что могут означать эти симптомы?
Неврологические симптомы могут приводить к снижению функции пораженной ноги и чаще возникают при сдавливании седалищного нерва.
См. Диагностика причины ишиаса
объявление
Когда ишиас требует неотложной медицинской помощи
Хотя это довольно редко, бывают случаи, когда симптомы ишиаса могут указывать на потенциально серьезное повреждение седалищного нерва. Неотложная медицинская помощь указывается, когда:
- Сильная боль при ишиасе или внезапное усиление боли
- Потеря контроля над кишечником и / или мочевым пузырем
- Боль при ишиасе сопровождается лихорадкой, тошнотой и / или потерей веса
Узнать, когда боль при ишиасе требует неотложной медицинской помощи
Эти симптомы могут указывать на серьезные основные заболевания, такие как синдром конского хвоста, инфекции или опухоли позвоночника.
Как правило, для постановки точного диагноза лучше проконсультироваться с врачом, так как широкий спектр проблем может повлиять на седалищный нерв, вызывая симптомы. Лечение, направленное на первопричину симптомов ишиаса, а не паллиативные подходы, которые только облегчают симптомы, будут наиболее эффективными для долгосрочного разрешения боли.
Смотреть: Видео о лечении радикулита
Список литературы
- 1.Кумар М. Эпидемиология, патофизиология и симптоматическое лечение ишиаса: обзор.nt. J. Pharm. Bio. Arch. 2011, 2.
Стоковые видеоролики Острая боль и видеозаписи
Острая боль и видеозаписи | Сердечный приступ, мужчина с болью в груди на черном фоне с красной точкой Женщина на кровати с болью в спине Неузнаваемый мужчина держит его горло, боль в горле. Крупным планом портрет молодой женщины, держащей ее болезненное запястье, сидя у окна. Массаж в помещении У женщины болит шея. Измученный рыжий подросток чувствует последствия стресса, когда головная боль натирает ей виски. Боль в мышцах.Молодая женщина страдает от боли в плече, синий студийный фон, медленное движение. Вид сбоку больной плюс-размер кавказской женщины, принимающей таблетку в блистерной упаковке из руки до неузнаваемости. Грустная молодая пациентка с симптомами острого респираторного заболевания. Медицинская концепция. Старший мужчина, массируя колено, воспаления суставов, ревматические заболевания, здоровье. Женщина чувствовала боль в спине, вставая с постели. Пожилой мужчина массирует локоть, воспаления суставов, артрит, травмы здравоохранения. Студия выстрел молодой женщины, страдающей от боли в плече, синий фон Крупным планом усталый молодой человек, массируя локоть, страдая от боли в суставах, травмы, артрита или синдрома подагры, сидя на кровати у себя дома.Медицинские, болезнь проблемы со здоровьем концепция. Девушка держит живот на синем фоне, концепция острой боли. Женщина страдает от болезненных ощущений в локте, воспаление суставов, судороги. Пожилая женщина стоит назад, потирая шею и плечи, жесткие мышцы. Женщина с сильной болью в шее. Кожа Боль в локте, воспаление суставов, студийный снимок с красной точкой на черном фоне У молодой случайной женщины болит живот. Женщина страдает от боли в аппендиксе. Острый аппендицит, болезнь Крона или воспалительное заболевание кишечника.Осмотр хирурга и подготовка к лапароскопической аппендэктомииЖенщина с сухой кожейКрасивый мужчина корчится от боли Девушка держит живот на синем фоне, концепция острой боли Больной пенсионер, страдающий от острой боли в животе, вызванной желудочной болезнью, сидя на диване дома, Боль во время менструации или боли в животеНепознаваемый мужчина страдает от боли в руках и массирует болезненные руки, изолированные на желтом фоне. Причины травм включают синдром запястного канала, переломы, артрит или спусковой крючок. У женщины сухая кожа. У женщины болит спина дома. Женщина с болью в спине на кровати. У женщины сухая кожа. Острая боль в животе у женщины, пользующейся смартфоном.Сердечные проблемы. Переутомленная женщина в панике от боли в груди, испуганная сердечного приступа. Крупным планом — красивая кавказская женщина с сильной головной болью. Красивая девушка держит храмы руками, ушибив выражение лица. Здравоохранение, здоровье, мигрень. У женщины сухая кожа. Домохозяйка среднего возраста трет живот, чувствуя недомогание из-за приступа холецистита и сильных спазмов Менструальная боль или боль в животе. Крупный план тела: штатив HDA Мужчина средних лет сидит на диване и держит руки над головой, страдая от головной боли .Рядом с диваном большой туристический рюкзак. Боль в спине, пожилой мужчина после просмотра телевизора пытается встать с дивана и испытывает острую боль в пояснице, плохое самочувствие. Терапевт осматривает пациента, который жалуется на боли в почках. Врач проведет пальпацию, чтобы выяснить причину боли. Студентка, страдающая от ежемесячных болей в яичниках, и симптомы менструального цикла. Женщина с болью в шее. Проблемы со здоровьем во время беременности. Беременная женщина страдает от головной боли. Крупным планом вид пожилой женщины в 70-х с ужасной головной болью и массирующей головой.Зрелая дама с макияжем выглядит усталым и натирает виски. Концепция людей и проблемы со здоровьем. Молодая женщина страдает от острой зубной боли, касаясь ее больной челюсти и хмурится, синий студийный фон. Женщина имеет сухую кожу. Острая боль в пояснице заставила женщину сесть, ревматоидный артрит, инфекция почек. Девушка с усталыми глазами сидит напротив онк. Он болен и сморкается. Симптом Орви, коронавирусный грипп, ОРЗ, аллергия, синусит. Женщина, страдающая ушной болью, воспалением или инфекцией уха, отитом, шаблоном. Молодая рыжеволосая девушка в синей рубашке сильно кашляет.Крупным планом — резкая боль в животе у женщины Блондинка с короткими волосами сидит в полный рост, завернувшись в одеяло, болеет и чихает одноразовым полотенцем. Симптом Орви, короновирус, грипп, ОРЗ, аллергия, синусит. Крупным планом — уставшая несчастная молодая женщина в рубашке, стоящая у окна с травмированным локтем, делает массаж для снятия боли в суставах. Концепция здравоохранения и боли в руке. Селективный фокус Боль при менструации или боль в животе Крупный план мужчины, массирующего запястье на белом фоне Женщина-менеджер почувствовала боль при работе за столом в офисе Боль при менструации или боль в животе, вид четверть века
Одновременное лечение острого холецистита и острого аппендицита с помощью одной лапароскопической операции
При острой аппендицит и острый холецистит — обычное явление, они редко наблюдаются одновременно.Представлены клиническая картина и курс лечения 45-летней женщины с сочетанным острым аппендицитом и острым холециститом. Лапароскопический доступ идеально подходит для лечения множественных одновременных патологий брюшной полости.
1. Введение
Острый аппендицит и острый холецистит являются одними из самых распространенных диагнозов, которые оперируют хирурги общей практики. Однако они редко описываются одновременно.
2. Описание клинического случая
Женщина 45 лет, поступившая в отделение неотложной помощи, с однодневным анамнезом новой боли в животе.Боль в животе описывалась как сильная и резкая. Он локализуется в эпигастрии, правом верхнем и правом нижнем квадрантах, а также распространяется кзади. У нее была тошнота, а также неоднократные приступы не желчной рвоты. Прошлый анамнез имел большое значение для рака груди, а прошлый хирургический анамнез имел значение для кесарева сечения, двусторонней мастэктомии и двусторонней перевязки маточных труб.
При поступлении ее температура была 97,8 ° F и гемодинамически стабильна. Ее осмотр был важен для выявления болезненности в эпигастрии, а также положительного знака Мерфи и нежности по сравнению с точкой Макберни.У нее не было перитонеальных признаков, отрицательная поясничная мышца, запирательный орган и симптом Ровсинга. Клинически ее общий вид не соответствовал сепсису или бактериемии. Количество лейкоцитов было 8 K / мк л с гематокритом 37,8%. Химический анализ при поступлении был нормальным, но в ее печеночном профиле был выявлен повышенный общий билирубин на 1,4 мг / дл, прямой билирубин на 0,5 мг / дл и нормальные трансаминазы и щелочная фосфатаза. В анализе мочи обнаружена скрытая кровь 3+.
КТ брюшной полости и таза с контрастированием выявила желчнокаменную болезнь с вероятностью холецистита, а также расширенный (9 мм) аппендикс, заполненный жидкостью, что указывает на возможность раннего аппендицита (рис. 1).Была проведена сонограмма брюшной полости, которая подтвердила острый холецистит с желчнокаменной болезнью с размером общего желчного протока 4 мм, но не визуализировала аппендикс.
Пациент был доставлен в операционную, где была проведена лапароскопическая холецистэктомия и аппендэктомия. Аппендикс во время операции оказался ранним аппендицитом, без перфорации. Доступ к брюшной полости осуществлялся через один 12-миллиметровый порт и пять дополнительных 5-миллиметровых портов (рис. 2). Время операции 2 часа 3 минуты.По окончательной патологии выявлены как острый, так и хронический холецистит с желчнокаменной болезнью, а также острый неперфорированный аппендицит с периаппендицитом. Пациент был выписан домой на 2-й день после операции и полностью выздоровел без осложнений.
3. Обсуждение
Важным принципом медицинского диагноза является острое начало симптомов, совокупность данных должна соответствовать единственному наилучшему диагнозу. Однако у этой пациентки с болью в животе, выраженной в нескольких областях без диффузного перитонита, рано возникло клиническое подозрение на возможность более чем одного патологического процесса.Лапароскопический доступ был идеальным для этого пациента, поскольку он обеспечивал доступ как к аппендиксу, так и к желчному пузырю, избегая множественных открытых разрезов или осложнений, связанных с полной исследовательской лапаротомией.
Об одновременном применении аппендицита и холецистита у одного пациента ранее сообщалось редко. Он был описан при бескаменном холецистите и аппендиците [1], а также во время беременности [2]. Согласно обзору литературы, в английской литературе можно найти всего три случая одновременного острого аппендицита и острого холецистита [3].В представленном случае возникновение двух одновременных патологий было случайным, и они не были связаны друг с другом.
Хотя подавляющее большинство пациентов с болью в животе имеют один диагноз, клиницисты должны знать, что несколько диагнозов редко могут сосуществовать. В таких случаях лапароскопический доступ может быть идеальным подходом, позволяющим хирургический доступ ко всей брюшной полости.
Раскрытие информации
Автор не раскрывает финансовую информацию. Эта статья не публиковалась в другой публикации и не отправляется одновременно в другой журнал.Дж. П. ДеМуро, доктор медицины, не имеет конфликта интересов.
Авторские права
Авторские права © 2012 Йонас П. ДеМуро. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Острая боль в животе: другие причины
Боль в животе у взрослых
1 Боль в животе у взрослых Боль в животе — самая частая жалоба в отделениях неотложной помощи в США и одна из 10 самых распространенных жалоб в амбулаторных условиях семейной медицины.
Подробнее
Боль в животе. Боль в животе
Боль в животе Мелисса Керг, доктор медицины Говард Верман, доктор медицины, Боль в животе Может быть проблемой для диагностики Личные предубеждения Предположительный диагноз поставлен наспех Неэффективное использование времени и тестов Задержка в создании
Подробнее
АВАРИЙНЫЕ СИТУАЦИИ У ПОЖИЛЫХ ПОЖИЛЫХ Сельские семинары ECI 2012 ПОЖИЛЫЕ — ВОЗРАСТ Молодые 65-75 лет Среднего возраста 75-85 лет Старые> 85 ПОЖИЛЫЕ ДЕМОГРАФИЯ 13% населения Австралии> 65 лет Прогноз 25%
Подробнее
Академия продвинутого провайдера
(+) Дин Т.Харрисон, MPAS, PA C, директор DFAAPA практикующих специалистов среднего уровня; Помощник медицинского директора Отделения клинической оценки, Отделение неотложной медицины, Отделение хирургии, Медицинский университет Дьюка
Подробнее
Хроническая боль в животе детского возраста
Хроническая боль в животе в детстве Сандра И. Эскалера, доктор медицинских наук, доцент кафедры педиатрии Медицинский факультет Йельского университета Цели Краткий обзор подхода
Подробнее
Абдоминальная анатомия и физиология
ГЛАВА 18 Неотложные состояния брюшной полости Анатомия и физиология брюшной полости A и P 1 A и P брюшной полости Большинство органов, содержащихся в брюшине Висцеральная брюшина, покрывает органы Теменная брюшина Прикреплена
Подробнее
Тесты на амилазу и липазу
Тесты на амилазу и липазу Также известна как: Эми Формальное имя: Тесты на амилазу: Тест на липазу Тест на амилазу крови назначается, часто вместе с тестом на липазу, чтобы помочь диагностировать и контролировать острую или
Подробнее
КЛИНИЧЕСКОЕ РУКОВОДСТВО POAC
КЛИНИЧЕСКИЕ УКАЗАНИЯ POAC Острый пилонефрит СЛОЖНЫЙ ДИАГНОЗ КРИТЕРИИ ИСКЛЮЧЕНИЯ ПИЕЛОНЕФРИТА: Мужской Известное или предполагаемое нарушение функции почек (egfr <60) Нарушение функции почек Известное или подозреваемое нарушение функции почек
Подробнее
NR 23 Оценка живота
Брюшная полость NR 23 Оценка брюшной полости Брюшная полость Системы организма в брюшной полости Желудочно-кишечный тракт Моча Репродуктивная сосудистая система Желудочно-кишечная система Пищеварительный канал Рот Глотка Язык
Подробнее
CBT / OTEP 435 Боль в животе
Отделение неотложной медицинской помощи округа Сиэтл-Кинг Общественное здравоохранение — Сиэтл / округ Кинг 999 3-я авеню, Suite 700 Сиэтл, Вашингтон 98104 (206) 296-4863 Январь 2007 CBT / OTEP 435 Abdominal Pain
Подробнее
Боль в животе — обычное дело
СТАТЬЯ НА ОБЛОЖКЕ Острая боль в животе у детей АЛЕКСАНДР К.К. ЛЕЙНГ, MB.B.S., и ДЭВИД Л. СИГАЛЕТ, доктор медицины, доктор философии. Медицинский факультет Университета Калгари, Калгари, Альберта Острая боль в животе у детей
Подробнее
Инфекция мочеиспускательного канала
1 Инфекции мочевыводящих путей встречаются относительно часто. Эти инфекции часто называют инфекциями мочевого пузыря. Они также известны как инфекции мочевыводящих путей или инфекции мочевыводящих путей. Когда инфекция ограничена
Подробнее
Академия продвинутого провайдера
(+) Дин Т.Харрисон, MPAS, PA C, директор DFAAPA практикующих специалистов среднего уровня; Помощник медицинского директора Отделения клинической оценки, Отделение неотложной медицины, Отделение хирургии, Медицинский университет Дьюка
Подробнее
Желудочно-кишечное кровотечение
Желудочно-кишечное кровотечение Введение Желудочно-кишечное кровотечение является симптомом многих заболеваний, а не самой болезнью. Ряд различных состояний может вызвать желудочно-кишечное кровотечение.Некоторые причины
Подробнее
СПРАВОЧНЫЙ КОД МРТ ЭКЗАМЕНА
СПРАВОЧНИК ПО ЭКЗАМЕНАМ Используйте этот справочник, чтобы быстро определить правильный экзамен для ваших пациентов на основе показаний, описанных в данном документе, и для заказа. Уровень креатина должен быть получен до
.
Подробнее
Боль в верхней части живота
Год ПЕРВЫЙ ИСТОРИЯ Боли в животе Как пациент демонстрирует боль: — движение открытой ладони — раскрытая ладонь по области — сжатый кулак по области — указывает на конкретную область Как долго сохраняется боль?
Подробнее
Открытая пластика вентральной грыжи
Вентральные грыжи Открытое лечение вентральной грыжи Последипломный курс UCSF по общей хирургии Мауи, Гавайи 21 марта 2011 г. Хобарт В.Harris, MD, MPH Вентральные грыжи: национальный опыт, возникают после 11-23% лапаротомий,
Подробнее
Профилактика медицинских ошибок
Профилактика медицинских ошибок FS 456.013 (7) Флоридское отделение Американского колледжа врачей Санкт-Петербург-Бич, Флорида 5 октября 2013 г. Клифф Рапп, региональный вице-президент LHRM Курс по безопасности пациентов
Подробнее
Боль в животе при беременности
Боль в животе при беременности MBBCh IV ЛЕКЦИЯ Д-р БРОН МУР Консультант отделения акушерства и гинекологии Больница Йоханнесбурга 1 Введение. Боль в животе во время беременности является частой жалобой.
Подробнее
Боль в животе у пожилых людей
ГЛАВА 30 Боль в животе у пожилых людей S. S. Mehta Боль в животе — обычное проявление у пожилых людей. Примерно от 5% до 10% всех обращений в отделения неотложной помощи приходится на боли в животе, а
Подробнее
Коды МКБ-9-СМ / МКБ-10-СМ для MNT
/ Коды для MNT Коды МКБ (Международной классификации болезней) используются врачами и медицинскими кодировщиками для присвоения медицинских диагнозов отдельным пациентам.Это не входит в сферу практики
Подробнее
ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ ЗАБОЛЕВАНИЯ ПОЛОСТИ РТА, ЖЕЛЕЗНЫХ ЖЕЛЕЗ И Челюстей (520-529,9) 520 НАРУШЕНИЯ РАЗВИТИЯ ЗУБОВ И ИЗРЫВОВ 520,0 АНОДОНТИЯ 520,1 ВНЕШНИЕ ЗУБЫ 520,2 АНОМАЛИИ
Подробнее
Пищеварительная система
Школа социальной работы Исследователь пищеварительной системы: Нэнси Д.Бергерсон (2010). 1 Пищеварительная система разрушается и поглощает пищу. Когда еду едят, она не в том виде, в котором ее можно
Подробнее
ХИРУРГИЯ ГРЫЖИ НА КЛЮЧЕВОЙ ДЫРЕ
Заявление об ограничении ответственности Этот фильм является только образовательным ресурсом и не должен использоваться для лечения грыжи или болей в животе. Все решения о лечении грыжи должны приниматься совместно с вашим врачом
.
Подробнее
A912: почки, почечно-клеточная карцинома.
A912: Почки, почечно-клеточная карцинома Общие сведения о раке почки Почечно-клеточная карцинома, форма рака почки, которая включает раковые изменения в клетках почечных канальцев, является наиболее распространенным типом
Подробнее
Симптомы панкреатита: боль и другие осложнения
Панкреатит ассоциируется с болью и рядом других симптомов, некоторые из которых могут быть серьезными.Есть два типа панкреатита: острый и хронический.
Желчные камни и алкоголь — две основные причины острого панкреатита. По оценкам, до 55 процентов случаев хронического панкреатита в Соединенных Штатах вызваны пьянством или алкоголизмом. (1)
Где ощущается боль при панкреатите?
Наиболее частым симптомом острого и хронического панкреатита является боль в верхней части живота, обычно под ребрами. Эта боль:
- Сначала может быть легкой и ухудшаться после еды или питья
- Может стать постоянной, сильной и продолжаться в течение нескольких дней
- Имеет тенденцию к усилению в положении лежа на спине и уменьшению при наклоне вперед в положении сидя положение
- Часто излучает всю спину
- Не усугубляется движением
- Не тупит и не находится в нижней части живота
Боль в животе также может различаться в зависимости от причины панкреатита.
Боль при желчнокаменном панкреатите, например, обычно внезапная, колющая и может отдавать в спину.
Боль при алкогольном панкреатите, с другой стороны, может развиваться медленнее и быть менее локализованной.
Другие симптомы острого панкреатита
Характерными симптомами острого панкреатита, помимо боли в животе, являются тошнота и рвота. Из-за нагрузки на различные системы люди с этим заболеванием также могут выглядеть такими же больными, как и они. Они могут выглядеть бледными, вспотевшими и расстроенными.
К другим симптомам относятся:
Поскольку панкреатит вызывает снижение поступления пищеварительных ферментов, вы не можете в достаточной степени расщеплять пищу. Когда вы не можете в достаточной степени расщеплять пищу, она не усваивается должным образом, и это приводит к изменению характера стула. Эта сложность усвоения пищи и содержащихся в ней питательных веществ также может привести к потере веса.
СВЯЗАННЫЙ: Вот что может вызывать у вас боль от газов в пищеварительном тракте
Симптомы хронического панкреатита
Симптомы хронического панкреатита часто проявляются только при возникновении осложнений или ухудшении состояния.
Боль при хроническом панкреатите бывает двух форм. При первом виде боль может приходить и уходить, усиливаясь в течение нескольких часов или недель, без дискомфорта между обострениями. Во втором — боль постоянная и изнуряющая.
В некоторых случаях люди с этой формой поджелудочной железы могут чувствовать боль в других частях тела, кроме живота. Иногда может совсем не быть боли.
Некоторые из определяющих симптомов хронического панкреатита включают:
- Диарея
- Тошнота
- Рвота
- Потеря веса
- Жирный стул
Что такое тяжелый панкреатит?
Острый панкреатит бывает легкой, средней или тяжелой степени.
Если панкреатит легкой или средней степени тяжести длится несколько дней, то тяжелый панкреатит может длиться несколько недель.
Тяжелый панкреатит, который встречается в 15–20 процентах случаев острого панкреатита, может привести к множественным осложнениям. (2)
Первая стадия тяжелого панкреатита характеризуется органной недостаточностью, которая не проходит сама по себе в течение 48 часов.
Ученые до сих пор не уверены, как именно возникает эта органная недостаточность, но они считают, что панкреатит, будучи воспалительным заболеванием, запускает цепную реакцию воспаления, которая повреждает и ставит под угрозу системы, связанные с поджелудочной железой или рядом с ней.
В первую очередь поражаются легкие. Воспаление заставляет окружающие кровеносные сосуды просачиваться в воздушные мешочки, а жидкость в легких затрудняет дыхание.
Проблемы с дыханием, вызванные органной недостаточностью, являются наиболее частыми осложнениями острого панкреатита. (3)
Если органная недостаточность лечится в течение нескольких дней, риск смерти невелик. Было подсчитано, что если органная недостаточность сохраняется в течение недели или более, вероятность смерти составляет 1 из 3. (4)
При тяжелом панкреатите ткани поджелудочной железы отмирают — это называется панкреонекрозом — и часто инфицируются.Это осложнение возникает после обнаружения органной недостаточности. Чтобы предотвратить дальнейшее распространение инфекции, часто удаляют мертвые ткани.
Возможен тяжелый панкреатит с некрозом, но без органной недостаточности.
Другие осложнения тяжелого панкреатита включают:
- Кровоизлияние (кровотечение)
- Обструкция общего желчного протока
- Перитонит, воспаление ткани, выстилающей внутреннюю стенку брюшной полости (брюшину)
- Разрыв брюшины проток поджелудочной железы
- Острый респираторный дистресс-синдром (ARDS)
- Острое повреждение легких
СВЯЗАННЫЕ: Внешнесекреторная недостаточность поджелудочной железы: осложнение панкреатита, о котором вы должны знать
Какие другие осложнения связаны с панкреатитом?
Вот некоторые из других осложнений, которые могут развиться в результате острого, тяжелого или хронического панкреатита:
- Низкое кровяное давление
- Обезвоживание
- Проблемы с дыханием из-за гормональных изменений, влияющих на функцию легких
- Недоедание из-за неэффективное расщепление и всасывание пищи
- Псевдокисты поджелудочной железы или мешочки, заполненные жидкостью и мусором, которые могут вызвать кровотечение и инфекцию, если они разорвутся
- Инфекции вне поджелудочной железы (вне поджелудочной железы), включая пневмонию, инфекции кровотока и мочевыводящие пути инфекции трактов
- Диабет
Поскольку ваше тело использует жидкости для борьбы с травмами поджелудочной железы, вы можете обезвоживаться.Рвота и невозможность принимать пищу также могут способствовать обезвоживанию и понижению артериального давления.
Как диагностируется панкреатит?
Как и большинство заболеваний, диагностика панкреатита часто начинается с изучения истории болезни и физического осмотра.
Ваш врач также назначит анализ крови и, возможно, один или несколько визуальных тестов, таких как:
- Магнитно-резонансная томография (МРТ), в частности магнитно-резонансная холангиопанкреатография, которая визуализирует желчные протоки и протоки поджелудочной железы
- Компьютерная томография (КТ) сканирование
- УЗИ брюшной полости
- Эндоскопическое УЗИ, которое включает в себя длинную тонкую трубку, вводимую в тонкую кишку через горло
- Эндоскопическая ретроградная холангиопанкреатография (ERCP), процедура, при которой используется эндоскоп для рентгенографии желчные протоки и протоки поджелудочной железы
- Магнитно-резонансная холангиопанкреатография (MRCP)
Чтобы быть диагностированным панкреатит, вам необходимо иметь как минимум два из следующих симптомов:
- Боль в животе, связанная с панкреатитом
- Результаты анализа крови, показывающие уровень ферментов поджелудочной железы амилазы или липазы, которые как минимум в три раза превышают t нормальное количество
- Снимки брюшной полости, показывающие изменения, характерные для панкреатита
Дополнительный отчет Карлин Бауэр.

 Признаки патологии дают о себе знать обложенным языком, усилением боли при пальпации (симптом Кера). Обследуется точка проекции желчного пузыря,
Признаки патологии дают о себе знать обложенным языком, усилением боли при пальпации (симптом Кера). Обследуется точка проекции желчного пузыря, д.
д.
 Он является обычным спутником при гепатите и характеризуется поражением жёлчного пузыря инфекциями, разъеданием его слизистых оболочек.
Он является обычным спутником при гепатите и характеризуется поражением жёлчного пузыря инфекциями, разъеданием его слизистых оболочек. Само дыхание поверхностное, глубокий вдох сделать очень тяжело или невозможно, появляется кашель,
Само дыхание поверхностное, глубокий вдох сделать очень тяжело или невозможно, появляется кашель, Как правило, эта патология желчного пузыря сочетается с явлениями острого панкреатита
Как правило, эта патология желчного пузыря сочетается с явлениями острого панкреатита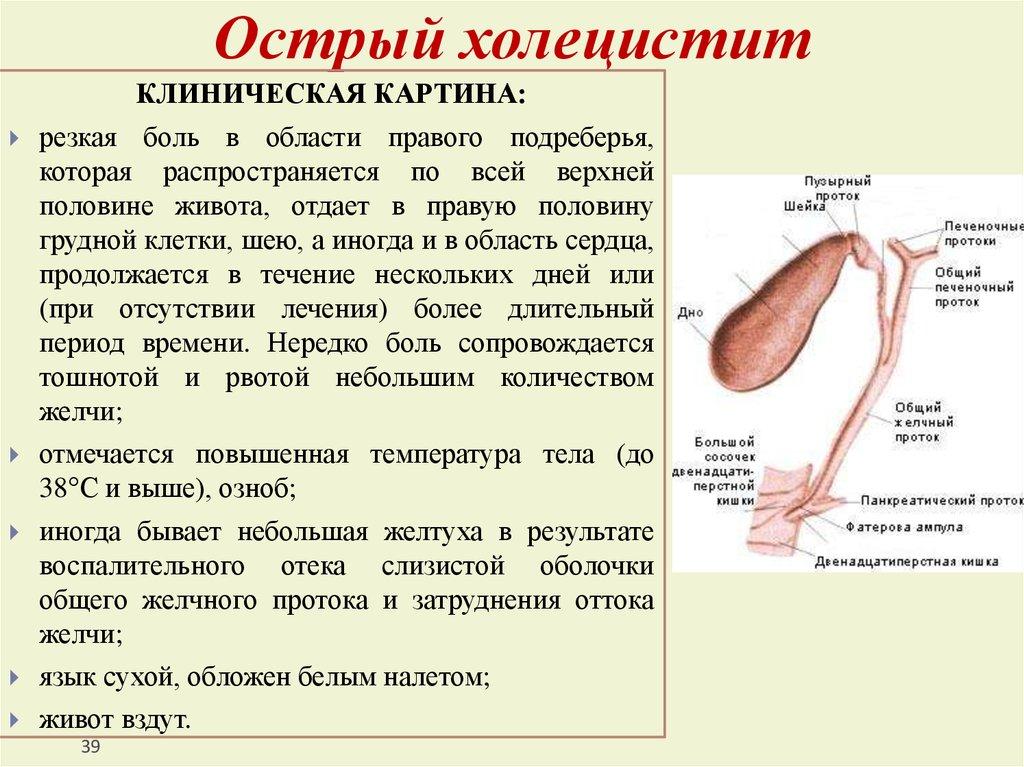
 Препараты, содержащие желчь и желчные кислоты: аллохол, лиобил, вигератин, холензим, дигидрохолевая кислота – хологон, натриевая соль дегидрохолевой кислоты – дехолин. Растительные препараты увеличивают секрецию желчи: флакумин, кукурузные рыльца, берберин, конвафлавин. Синтетические препараты: осалмид (оксафенамид), гидроксиметилник
Препараты, содержащие желчь и желчные кислоты: аллохол, лиобил, вигератин, холензим, дигидрохолевая кислота – хологон, натриевая соль дегидрохолевой кислоты – дехолин. Растительные препараты увеличивают секрецию желчи: флакумин, кукурузные рыльца, берберин, конвафлавин. Синтетические препараты: осалмид (оксафенамид), гидроксиметилник