Острые респираторные вирусные инфекции
Дата публикации: . Категория: Советы врача.
Четыре лика простуды
Для опытных врачей давно не секрет: даже в период эпидемии гриппа на долю ближайших его соратников — респираторно-вирусных инфекций — приходится львиная доля заболевших. Таких провокаторов, заставляющих нас чихать и кашлять, насчитывается более 300 видов.
На первый взгляд большого различия между ними нет. И все же некоторые отличительные особенности в поведении «простудных» вирусов существуют.
Провокатор № 1 -парагрипп
Его особые приметы — осипший до неузнаваемости у заболевшего им человека голос, «лающий» кашель. Но в целом парагрипп протекает мягче, чем грипп, с невысокой температурой, которая если и поднимается, то постепенно. Правда, если вовремя не принять адекватных мер, парагрипп может перейти в ларингит, бронхит и даже в воспаление легких. Особенно опасен парагрипп для малышни, у которой этот вирус может вызвать ложный круп, чреватый развитием острого стеноза (отека) гортани. Поэтому так важно в лечении парагриппа к традиционной лекарственной терапии подключать увлажняющие дыхательные пути ингаляции. Длится парагрипп недели полторы.
Особенно опасен парагрипп для малышни, у которой этот вирус может вызвать ложный круп, чреватый развитием острого стеноза (отека) гортани. Поэтому так важно в лечении парагриппа к традиционной лекарственной терапии подключать увлажняющие дыхательные пути ингаляции. Длится парагрипп недели полторы.
Провокатор № 2 -респираторно-синцитиальная инфекция
В отличие от парагриппа проявляет себя уже тогда, когда поражает мелкие бронхи и бронхиолы. И в этом самое большое коварство респираторно-синцитиальной инфекции, которая может затянуться на две недели и более. При этом состояние подхватившего ее человека часто напоминает астматическое: бедолага страдает от удушья (особенно на выдохе), его легкие свистят на все лады.
В группе риска — пожилые люди, маленькие дети (до трех лет) и обладатели хронических недугов.
Особенно опасна респираторно-синцитиальная инфекция для сердечников, аллергиков и лиц с легочной патологией. Они переносят этот вирус тяжелее всего. Спасение — в своевременной диагностике, которую в этом случае лучше всего начать с рентгена грудной клетки.
Спасение — в своевременной диагностике, которую в этом случае лучше всего начать с рентгена грудной клетки.
Провокатор № 3 -аденовирусная инфекция
У вас несколько дней высокая температура, тело налилось свинцом, а на шее и под мышками прощупываются увеличившиеся в размере лимфоузлы? Скорее всего, в вашем организме «поселился» аденовирус.
Помимо, перечисленных выше симптомов отличительной особенностью этой инфекции является так называемая «фарингоконъюнктивальная лихорадка», проявляющаяся чувством рези в глазах (сперва — в одном, затем — в другом), таким сильным, что через пару дней начинают рекой течь слезы, а под веками и в уголках глаз появляются заметные белые или сероватые пленочки. В отличие от гриппа и парагриппа кашель при аденовирусной инфекции, как правило, мокрый. У маленьких детей болезнь довольно часто сопровождается еще и диареей (поносом).
Провокатор № 4-риноинфекция
Самостоятельно особой опасности для подхватившего ее человека не представляет, но, присоединившись к гриппу или парагриппу, например, становится чемпионом по производству соплей. Одно из самых неприятных осложнений риноинфекции — гайморит. Чтобы до этого состояния себя не доводить, важно как можно раньше начать лечение насморка.
Одно из самых неприятных осложнений риноинфекции — гайморит. Чтобы до этого состояния себя не доводить, важно как можно раньше начать лечение насморка.
Борьба по правилам
Учитывая сложность в диагностике острых респираторно-вирусных заболеваний, лучше всего доверить ее врачу. А, начав выполнять его предписания, придерживаться десяти простых и эффективных правил борьбы с респираторно-вирусными инфекциями.
- Одно из самых главных условий — постельный режим. Хотя бы неделю отлежитесь дома. И болезнь пройдет быстрее, и окружающих ею не «наградите».
- Пейте не меньше 2 литров жидкости в день. Что это будет — чай, горячее молоко или минералка, особой роли не играет. С жидкостью из организма выводятся продукты интоксикации.
- На время болезни перейдите на растительно-молочную диету. Такая пища не потребует от вашего организма больших энергетических затрат на ее переваривание и сэкономит силы для борьбы с напастью.
- Если у вас температура, не спешите ее сбивать.
 Сам по себе подъем температуры — явление естественное, защитная реакция на внедрение чужеродных вирусов и микробов в наш организм (такое же, как боль, рвота, понос). С началом микробной атаки в нашей голове раздражаются особые мозговые центры, отвечающие за терморегуляцию. Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках.
Сам по себе подъем температуры — явление естественное, защитная реакция на внедрение чужеродных вирусов и микробов в наш организм (такое же, как боль, рвота, понос). С началом микробной атаки в нашей голове раздражаются особые мозговые центры, отвечающие за терморегуляцию. Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках. - Не стоит забывать и о витаминах. Особенно о витамине С. Он повышает выработку интерферона, стимулируя деятельность иммунной системы. Кстати, больше всего этого витамина содержится в грейпфрутах. Один грейп в день — и ваша физиологическая норма жизненно важного витамина обеспечена.

- Регулярно увлажняйте и проветривайте комнату. В сухой атмосфере дыхательным путям труднее противостоять инфекции.
- Чтобы не плодить инфекцию и дальше, откажитесь от традиционных носовых платков из ткани, заменив их одноразовыми бумажными платками или салфетками, а также чаще меняйте полотенца и мойте руки. Особенно после того как высморкались.
- Не злоупотребляйте сосудосуживающими каплями. Заливая в нос все, что может облегчить их муки, многие становятся настоящими лекарственными наркоманами, не подозревая, какой тем самым наносят себе вред. Сосуды очень быстро к ним привыкают и требуют все большей «дозы», нарушается функция ресничек эпителия слизистой оболочки носа, которая удаляет слизь.
- То же с кашлем. В первые дни болезни, когда из-за раздражения дыхательных путей кашель сухой, помогают питье и ингаляции из смягчающих и противовоспалительных отваров из ромашки, подорожника, шалфея, корня алтея, липового цвета. В стакан готового отвара можно добавить чайную ложку пищевой соды.
 Когда кашель «повлажнеет», лучше использовать отвар трав с подсушивающим и отхаркивающим эффектом — горца змеиного, листа брусники и эвкалипта, корня солодки и алтея, травы багульника и тысячелистника.
Когда кашель «повлажнеет», лучше использовать отвар трав с подсушивающим и отхаркивающим эффектом — горца змеиного, листа брусники и эвкалипта, корня солодки и алтея, травы багульника и тысячелистника. - Не принимайте лекарства, не посоветовавшись с врачом. Особенно если речь идет об антибиотиках. На вирусы они не действуют, а при бесконтрольном применении быстро вырабатывают лекарственную устойчивость у болезнетворных бактерий.
Не бывает детей без соплей
И дети и взрослые болеют простудами одинаково: тот же насморк, тот же кашель. Но в лечении детей есть некоторые особенности.
Время знакомства
В первые три года дети переносят в среднем по 6–8 респираторных заболеваний в год. До 10 раз в год болеют дети в крупных городах. В яслях и детских садах малыши болеют особенно часто. Это и понятно — они встречаются с массой новых инфекций, принесенных из разных семей. Но, так как респираторные заболевания оставляют после себя иммунитет, длящийся несколько лет, к школе детсадовцы начинают болеть реже. А домашние дети в первые 7 лет жизни болеют меньше, чем «организованные», зато в первых классах — гораздо чаще.
А домашние дети в первые 7 лет жизни болеют меньше, чем «организованные», зато в первых классах — гораздо чаще.
Ой, температура
Родителей простудившегося ребенка обычно больше всего волнует повышенная температура. Они во что бы то ни стало хотят ее сбить.
Снижать температуру, если она не достигла отметки 39 °С, не стоит.
Во-первых, большинство микробов и вирусов перестает размножаться при температуре выше 38°. Раньше некоторые инфекции даже лечили, искусственно вызывая жар.
Во-вторых, температура — ценный свидетель: при большинстве вирусных инфекций, вызывающих простуду, она держится всего 2–3 дня, а то и меньше, тогда как при бактериальных инфекциях, например при отите или пневмонии, высокая температура не будет спадать и 4, и 5 дней. А этот симптом — сигнал для врача, что ребенку необходимо назначить антибиотики. Если температуру вы будете постоянно сбивать, врач не сможет правильно поставить диагноз.
Но из этого правила есть исключения. Снижать температуру, начиная с 38°, надо:
Снижать температуру, начиная с 38°, надо:
- младенцам первых двух месяцев;
- детям, у которых ранее при высокой температуре наблюдались судороги.
Домашними средствами
Если температуру все-таки надо снизить:
- Дайте ребенку потогонное питье: чай с медом или малиной, с липовым цветом. Пить предлагайте часто, но понемногу. Большое количество жидкости за один прием может вызвать рвоту.
- Оботрите его тело теплым влажным полотенцем. Вода, испаряясь, увеличивает отдачу тепла. Не используйте для обтирания уксус или водку. После такой процедуры ребенок начнет дрожать, дрожь снова повысит температуру тела.
- Школьника можно поставить под теплый душ. Но не рассчитывайте, что температура сразу же станет нормальной. И обтирание, и душ снизят ее на 1–1,5 градуса.
- С младенца надо снять памперс и подержать его голеньким пару минут.
Процедуры для трусишки
Лечить маленького больного — сущее наказание. То он не дает себе в нос закапать, то лекарство не хочет проглотить. А можно сделать так:
То он не дает себе в нос закапать, то лекарство не хочет проглотить. А можно сделать так:
Пропитайте каплями от насморка или физиологическим раствором ватные фитильки и вставьте их себе в ноздри. Какие у вас получились бивни, просто загляденье.
Никто не хочет пободаться с вами? Хочет малыш? Тогда сделаем ему такие же.
Горчичники — непереносимая пытка для детей: тонкая кожа обжигается, прежде чем грудь успевает прогреться. Сварите картошку в мундире, заверните в полиэтилен, а потом в полотенце. Одна картофелина — на грудку, одна — на спинку, малыш сидит в объятиях мамы и слушает сказки — какое приятное лечение. При кашле и першении в горле помогут ингаляции. Дышите над паром свежесваренной картошки, накрывшись полотенцем, конечно, вместе, голова к голове, представляя, что вы прячетесь в теплом домике от злого волка.
Простуды детей — явление неизбежное, делать из них трагедию не надо, не подверженных простудам детей еще не изобрели.
Важно
Детям до 15 лет при острых вирусных инфекциях противопоказан аспирин. Давать его им для снижения температуры нельзя ни в коем случае. Аспирин может вызвать синдром Рея — тяжелейшее поражение печени и мозга. Летальный исход при этом заболевании превышает 50%.
Давать его им для снижения температуры нельзя ни в коем случае. Аспирин может вызвать синдром Рея — тяжелейшее поражение печени и мозга. Летальный исход при этом заболевании превышает 50%.
Осторожность не повредит
Одни из наиболее популярных на сегодня лекарств — это средства для повышения иммунитета.
Большинство людей относятся к ним, как к обычным витаминам, полагая, что эти препараты абсолютно безопасны и полезны всем без исключения. Но так ли это?
А иммунитет-то в порядке
Многие знающие медики уверены: прежде чем назначать больному иммуномодуляторы, врач обязательно должен:
- иметь на руках исследования иммунного статуса больного;
- обладать обоснованием для рекомендации препарата, подтвержденным клиническими и лабораторными данными;
- быть знакомым с критериями эффективности и безопасности таких препаратов.
Кстати, недавно после проведения подробного обследования у группы часто болеющих детей выяснилось, что только у половины из них есть нарушения иммунитета.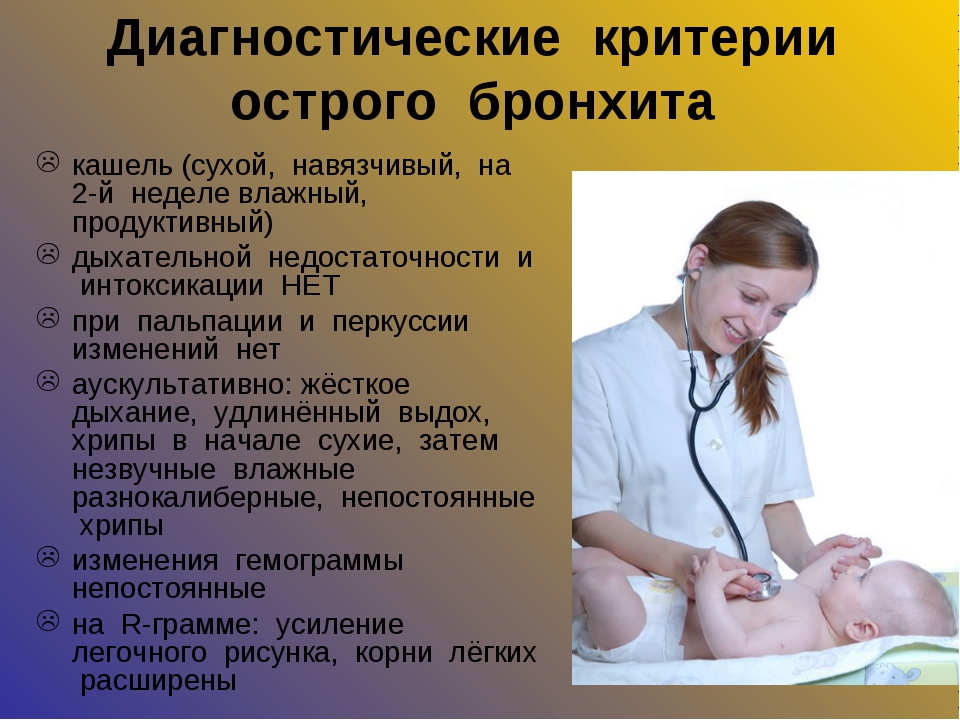 У 40% была найдена бронхиальная астма, а у 10% болезни были связаны с особенностями строения дыхательной системы.
У 40% была найдена бронхиальная астма, а у 10% болезни были связаны с особенностями строения дыхательной системы.
Кстати
Большинству препаратов, применяемых в иммунологии, от роду всего 10–15 лет, поэтому отдаленных исследований по их безопасности еще не было проведено. Но зато известно, что за рубежом сегодня уже закрыли производство нескольких иммуномодуляторов, поскольку было обнаружено, что те провоцируют развитие аутоиммунных заболеваний. Поэтому применять иммуностимулирующие препараты следует с осмотрительностью и ни в коем случае не назначать их самостоятельно.
Антибиотики: польза или вред?
Перед вирусами антибиотики совершенно бессильны. Именно поэтому эти препараты противопоказаны при ОРВИ или гриппе, гепатитах и некоторых других острых инфекционных заболеваниях.
Но, если к ОРВИ присоединяется вторичная инфекция, если возникает опасность бактериальной пневмонии, антибиотики необходимы, чтобы защитить больного от осложнений.
Однако для этого у врача должны быть серьезные основания. Антибиотики могут быть назначены, если вдруг вернулась высокая температура, после того как она несколько дней была нормальной.
Или усилился кашель, появилась одышка-то есть налицо симптомы, которые говорят о бактериальной инфекции.
Что назначить?
При инфекционном заболевании чаще всего врач, установив диагноз, назначает один из препаратов, которые используются для лечения именно этой болезни. Но, чтобы сделать «прицельный выбор», врач должен знать: нет ли у вас аллергии (и на что именно), хронических заболеваний, какими антибиотиками вас лечили прежде и когда.
Дело в том, что бактерии довольно быстро вырабатывают устойчивость к препарату, и при вторичном использовании он не в состоянии с ними справиться. Поэтому в таких ситуациях сразу назначают антибиотик второго поколения, который имеет более широкий спектр действия. Эффективность препарата оценивают в течение трех суток с начала лечения, если сдвигов в лучшую сторону не произошло, антибиотик отменяют и назначают другой.
Важно
Антибиотики нельзя запивать молоком — из-за этого нарушается процесс всасывания лекарства в кишечнике. Чтобы снизить возможные побочные реакции, перед приемом лекарства можно выпить полстакана киселя, он обволакивает слизистую кишечника, защищает его полезную микрофлору, но не мешает всасыванию препарата.
Осень без простуд
Если застать простуду в самом начале, вполне можно справиться с болезнью при помощи народных средств.
Чтобы горло не болело
- При начинающемся дискомфорте в горле помогает медленное жевание сырого лимона, особенно цедры. Чтобы эфирные масла и лимонная кислота успели подействовать на воспаленные слизистые оболочки, после того как пожевали лимон, не ешьте ничего в течение часа. Процедуру повторяйте два-три раза в день.
- Фиалка душистая — прекрасное средство при ангине, фарингите и других воспалениях слизистой оболочки верхних дыхательных путей. Применяется в виде отвара или спиртовой настойки.
 Отвар: 1 ч. ложку цветков залить стаканом кипятка. Полоскать и принимать внутрь по 2 ст. ложки 4–5 раз в день. Настойка: 1 ст. ложку цветков залить 100 мл спирта. Принимать по 1 ст. ложке настойки 3 раза в день перед едой. Для приготовления полоскания 10 мл настойки разведите стаканом теплой воды.
Отвар: 1 ч. ложку цветков залить стаканом кипятка. Полоскать и принимать внутрь по 2 ст. ложки 4–5 раз в день. Настойка: 1 ст. ложку цветков залить 100 мл спирта. Принимать по 1 ст. ложке настойки 3 раза в день перед едой. Для приготовления полоскания 10 мл настойки разведите стаканом теплой воды. - Любителям специй понравится такой согревающий коктейль: 4; стакана тмина залить 1,5 стакана горячей воды и довести до кипения. Процедить, добавить 1 ст. ложку коньяка или водки. Пить по 1 ст. ложке смеси 3–4 раза в день.
- Чесночные ингаляции. Раздавите несколько зубчиков чеснока в кружке, наклонитесь над ней и подышите в течение пяти минут. Сначала ртом, потом носом.
- Справиться с воспалением слизистой оболочки горла поможет полоскание свежевыжатым свекольным соком.
- Если сел голос, попробуйте настой аниса. 1 ч. ложку семян аниса заварите стаканом кипятка и дайте настояться в течение 20 минут. Пейте теплый настой по ¼ стакана 3 раза в день за 30 минут до еды.

Дышите глубже
- Едва начавшийся насморк лечат паровыми ингаляциями. Заварите кипятком сухие листья мяты или эвкалипта и подышите над паром несколько минут. Эти растения обладают противовес палительным эффектом и не дают болезни развиваться.
- Когда заложен нос, а под рукой нет капель, можно сделать лекарство из того, что есть в любом доме, а именно — из обычного зеленого чая.
Настой приготовить несложно: заливаем 1 ч. ложку сухого чая стаканом кипятка. Ждем, пока заварка настоится и остынет. Закапываем в ноздри так, чтобы слизистая обильно промывалась раствором. Процедуру следует повторять 6–8 раз в день.
Средства от кашля
- Отвар из листьев мать-и-мачехи: 1 ст. ложку листьев мать-и-мачехи заварите стаканом кипятка, дайте настояться в течение 30 минут и принимайте по 1 ст. ложке каждый час.
- Яблочный чай: 2 ст. ложки измельченных сушеных яблок залейте стаканом воды и кипятите в течение 10–15 минут.
 Пейте теплым.
Пейте теплым. - Алоэ с медом: Срежьте несколько листьев алоэ, измельчите и отожмите сок. Смешайте сок с медом в пропорции 1:1. Принимайте смесь по 1 ч. ложке 3 раза в день.
Это средство обладает отхаркивающим эффектом, снимает воспаление верхних дыхательных путей.
- Настой шалфея: 2 ст. ложки сухой травы шалфея залейте стаканом кипятка и настаивайте в течение часа. Теплый настой принимайте по ½ стакана 2–3 раза в день.
- Лимонное масло: Ошпарьте лимон в горячей воде, затем пропустите вместе с цедрой через мясорубку, смешайте со 100 г сливочного масла и 1 ст. ложкой меда. Лимонное масло — замечательное профилактическое средство, которое убережет вас от простуды.
- Молоко с маком: Если кашель не дает заснуть, выпейте перед сном стакан теплого молока, в которое добавьте 2 ч. ложки мака.
- Сок редьки: Возьмите крупную редьку, очистите ее, натрите на терке и отожмите сок. Смешайте сок с 1 ст. ложкой меда и принимайте по 2 ст. ложки 2 -3 раза в день.
Повышаем защиту
В сезон простуд все силы нужно направить на усиление защитных сил организма, которые помогут не заболеть. Эти средства просты. Среди них:
- Витамины
- Утром выпивайте натощак стакан апельсинового или грейпфрутового сока, а вечером съешьте салат с луком. Это поможет вам усилить иммунитет и расправиться с вирусами, которые проникли в ваш организм. Но такой способ профилактики не подходит людям с рядом хронических заболеваний желудочно-кишечного тракта.
- Добавочный сон
- Недостаток сна снижает иммунную защиту в несколько раз. Поэтому, чтобы уменьшить риск заражения, увеличьте время сна на 1–2 часа. Иногда это трудно, но лучше отказаться от просмотра любимого сериала или похода в театр, где высока вероятность подхватить инфекцию.
- Точечный массаж
- Массирование активных точек в направлении по часовой стрелке обеспечивает тонизирование организма, в то время как массирование в противоположном направлении — релаксацию. Найдите точку на пересечении линий, проведенных от большого и указательного пальца, в углублении кисти. При надавливании на нее должна ощущаться небольшая боль. Сделайте 50–100 массирующих движений: утром по часовой стрелке, вечером, чтобы быстро уснуть, — против часовой стрелки.
- Травы
- Американские ученые в течение последних десяти лет исследовали несколько десятков растений, которые могут влиять на иммунитет и обеспечивать защиту от ОРВИ. Оказалось, что максимальной и проверенной эффективностью обладает только одно: эхинацея пурпурная. Прием водной настойки этого растения в течение двух недель снижает вероятность заболевания гриппом на 30%, а употребление ее во время заболевания сокращает продолжительность болезни вдвое. Чтобы обеспечить себе защиту, принимайте эхинацею с профилактической целью — по 20 капель утром и вечером. Дает результат и массированный прием эхинацеи в ситуации «скорой помощи» — по 40 капель с интервалом в 1–2 часа.
- Чесночная терапия
- В разгар простудного сезона никак не обойтись без чеснока. Любите ли вы его в натуральном виде или предпочитаете обходиться капсулами с чесночным маслом, не важно. Аллицин, содержащийся в чесноке, действует эффективно в любой фирме и великолепно расправляется с микробами.
- Гомеопатия и адаптогены
- Прекрасное средство профилактики гриппа — гомеопатические комплексы. Хорошо действует также прием элеутерококка, женьшеня, пантокрина и других адаптогенов, повышающих тонус защитных сил организма.
- Правильная еда
- Идею похудеть отложите до весны. Если в холодное время года вы лишаете свой организм необходимых жировых отложений, страдает прежде всего иммунитет. Особенно вредны обезжиренные диеты, поскольку стенки лимфоцитов и макрофагов — наших защитных клеток — состоят из липидов. В том числе — из холестерина, которого так панически боятся многие сторонники здорового образа жизни.
Помните: в зимнем рационе должно быть достаточно белка как растительного, так и животного происхождения. Ведь иммуноглобулины, обеспечивающие устойчивость организма к заболеваниям — это белки, для синтеза которых требуется весь набор незаменимых аминокислот.
Но и переедать не стоит. Избыток жиров подавляет иммунитет. Большое количество белков перегружает желудочно-кишечный тракт и почки. Излишки сахаров — прямой путь к ожирению, которое является еще большим врагом иммунитета, чем чрезмерная худоба.
Вернуться
Симптомы коронавируса у детей или как лечат COVID-19 в больнице в Петербурге — Общество — Новости Санкт-Петербурга
автор фото Вероника ГалкинаПоделиться
«Дети не болеют коронавирусом» — это миф, который опровергает мама двух малышей из Петербурга, которая уже месяц пытается их вылечить. Она по дням расписала, как развивается опасная инфекция, с симптомами и рекомендациями для тех, кому только предстоит это пройти. Главное — не проморгать начало.
В семье многодетной мамы и петербургского фотографа Вероники Галкиной заболели трое из пяти её членов. Уже месяц она с пятилетними близнецами — дочкой Ариной и младшим сыном Артемом — борется с коронавирусной заразой. Неделю из этого срока — в детской больнице им. Филатова под наблюдением врачей. Дома в изоляции сидят 16-летний сын Рома и муж Андрей. С самого начала она ведет подробный дневник. С разрешения автора «Фонтанка» его публикует.
12 октября
Заболели в воскресенье, 11 октября, вечером. Оба. У Арины температура была 39,6 (!), у Темы чуть меньше, 38,7. Температурили всю ночь. Она легко сбивалась, но через некоторое время поднималась снова. Про ковид, конечно, сразу были подозрения, ибо такой высокой температуры раньше не было. Заразиться могли предположительно в садике, так как позже выяснилось, что в группу ходили контактные дети.
В тот же вечер воскресенья я позвонила в неотложку, так как очень испугалась такой температуры, особенно у Арины. Мне посоветовали сбивать её жаропонижающим, а утром вызвать участкового врача. Если не будет сбиваться или начнутся судороги — вызывать скорую. У нас температура сбивалась, но быстро поднималась снова. Не спали всю ночь с мужем, караулили детей. У Артема еще рвота была — у него всегда такая реакция на высокую температуру. Утром позвонили в поликлинику, вызвали участкового. Пришел в тот же день, никаких проблем с вызовом.
Врач осмотрел и взял тесты на ковид. Сразу, без вопросов, волокиты и проблем. Это в компетенции и в обязанностях участковых педиатров, поэтому мне удивительно, когда слышу, что отказывают в тестах. У нас проблем не возникло.
16 октября
Всю неделю температура около 37+. Больше никаких симптомов, кроме небольшого насморка. Дыхание чистое. Самочувствие прекрасное, аппетит хороший. Все это время наш врач был на связи по телефону, а сегодня пришел сам без вызова. Сказал, что у Артема тест положительный, спросил, поедем ли в больницу. Мы отказались, объективных причин нет.
Далее все вытекающие: строгая самоизоляция на 2 недели, у нас тесты возьмут на следующей неделе, сообщат в школу и в сад, личное наблюдение врача — будет заходить каждые два дня. Как-то так пока.
Мы все из дома не выходили с воскресенья, только Рома в школу ходил до сегодняшнего дня. У нас у всех шанс заразиться очень большой. А у Арины, скорее всего, ложноотрицательный тест, потому как заболели одновременно и одинаково. Надеюсь, все и всё перенесем в легкой форме?
25 октября
Сегодня две недели, как мы болеем и лечимся дома. В прошлую пятницу пришел положительный тест на Артема. Затем у него с разницей в два дня взяли еще два теста, результаты пока не пришли.
Так же взяли тесты у Арины, Ромы и у нас с Андреем. У Арины позавчера пришел положительный результат (первый был отрицательный), у Ромы отрицательный. Наши с мужем еще не пришли.
Как переносим? У детей, кроме температуры 37,2, которая поднимается к вечеру эти две недели, больше никаких симптомов. Изредка чихнут или кашлянут. Дыхание чистое, аппетит и самочувствие хорошее, бегают, как кони, тьфу-тьфу. КТ или рентген при положительном тесте можно сделать только при госпитализации, но мы отказались, пока веских оснований нет. Однако 2 дня назад прописали антибиотики, перестраховка из-за наличия температуры, пока легкие не посмотреть.
Меня тоже поколбасило. Слабость, сопли ручьем, головная боль и все те же пресловутые 37+. Притупились вкус и обоняние, но не полностью пропали, небольшой кашель и болит горло. Дыхание жестковатое, поэтому тоже на антибиотиках. Сейчас уже лучше. В общем-то, все терпимо.
У Ромы тоже 37+ и так же на антибиотиках. Муж держится пока, или бессимптомно переносит, или не заразился еще.
А что же врачи? Наши оба участковых и детский, и взрослый постоянно на связи по вотсапу и телефону. Детский приходит через день, слушает детей. Тесты приходят брать медсестры. В выходные звонят из поликлиники и интересуются самочувствием детей и прислать ли врача. С тестами тоже никаких задержек, дефицита и проблем. После положительного теста должно быть 2 отрицательных, пока получаем все в полном объеме. Ничего не могу сказать плохого вообще, напротив, приятно удивлена.
Поделиться
28 октября
В общем, мы с козявками в больнице. Без паники, пока все в порядке. Просто температура 37,3 держится уже третью неделю плюс врачу нашему послышалось что-то подозрительное при прослушивании, и он посоветовал поехать. Здесь все обследования и анализы и под круглосуточным наблюдением. Может, быстрее выздоровление пойдет.
Кроме температуры, состояние у детей хорошее. Сатурация 100%. Условия приличные, лежим в Филатовской больнице в изолированном боксе.
У меня вчера тоже пришел положительный тест, так что у нас трое из пятерых. А вот еще плюс больницы — может, Андрея и Ромку без нас пронесет, хотя у них уже похожие симптомы, но вдруг. Пока у них были отрицательные тесты. Муж работает на удаленке с самого начала пандемии, и ее продлили у него до конца года. Так что ему не привыкать. Ромка тоже никуда не ходит пока.
У меня сегодня сильно болела голова, в остальном все по-прежнему — температура 37+, легкий кашель. А еще мне должны были дать направление на КТ, но тут такие дела. Через несколько дней ДР, в этом году он будет, чувствую, незабываемый. Так что это миф, что дети не болеют короной.
Детей в больницу привозят действительно много — но она одна из немногих детских в городе, перепрофилированных в красную зону. Много подростков. Стояли с парнем лет 15 на КТ — ему стало тяжело дышать, как по улице прошелся (КТ в другом корпусе).
Берегите себя и своих близких.
30 октября
Сегодня 4-й день, как мы лежим в Филатовской детской больнице с диагностированным коронавирусом. Что сделано за эти 3,5 дня?
Проведены всевозможные анализы и исследования: кал, моча, общий анализ крови, биохимический анализ крови, ректальный мазок, тесты на ковид всем троим, компьютерная томография грудной клетки, электрокардиограмма. Ежедневные осмотры врачей. Горло, легкие, сатурация, пальпирование лимфоузлов и живота. Держат в курсе всего, результаты всех анализов очень быстро. Если они поступают после осмотра, звонят и рассказывают. Получаем лечение антибиотиками и противовирусными препаратами.
Пневмонии у нас нет, легкие чистые. Сегодняшний биохимический анализ крови тоже хороший. Расшифровки ЭКГ пока нет, но уверена, что там тоже все в шоколаде. Повторные тесты на ковид у нас с Артёмом отрицательные. Завтра придет Аришин результат. Затем еще один тест до отрицательного результата и, собственно, нас, скорее всего, выпишут в начале следующей недели здоровыми и не заразными. Очень на это надеюсь.
Температура, правда, так и поднимается. Но с ковидом это обычное дело, этот шлейф может тянуться еще долго. Главное, что серьезных для нее причин нет, это как раз то, что нас беспокоило. Отдельно хочется отметить очень чуткое отношение всего персонала больницы. С детьми разговаривают, уговаривают, шутят, ободряют. В общем, ведут себя, как и подобает детским врачам.
Бокс у нас отдельный и комфортный, с современным, хоть и немного ушатанным ремонтом. Серьёзных недостатков всего два: для меня кровати нет, бокс рассчитан на двоих детей, или ребенка и родителя. Но подушку выдали, сплю валетом с одним из козявок. Конечно не удобно, но я и не на курорте. И второе — взрослых не кормят, и микроволновок/холодильников в доступе нет, за пределы бокса не выйти. Но и эта проблема решаема, хоть и нетривиально.
Резюмируя: очень обидно слышать, что у кого-то и где-то по другому. Другой уход, условия, недополучение услуг. Не нужно об этом молчать, государство старается. Отдельные личности на отдельных местах не очень.
Что же касается меня — тоже температура держится в течение дня и небольшой кашель. И голова болит, довольно сильно, но после таблетки проходит. Лечения я здесь не получаю, но меня также осматривают, меряют сатурацию и, в случае чего, мне обеспечена транспортировка во взрослый стационар. На связи со своим участковым врачом. Надеюсь, что у меня так же все в порядке, но КТ сделаю, направление наш терапевт мне выдал.
3 ноября
ЭКГ, клинический анализ крови, биохимия, КТ от прошлой недели — все анализы и обследования хорошие. Следы вируса в крови еще присутствуют, но динамика положительная. Все наши повторные тесты на ковид (берутся два на 10-й день после положительного теста и еще один на 12-й) у всех троих отрицательные. То есть мы уже не заразные.
Но позавчера, 1 ноября, у Артема неожиданно скакнула температура до 38. Через полчаса была уже 37,2. Еще через полчаса 36,6. Вчера было так же. Но максимальная уже меньше была — 37,5. Она может повыситься в середине дня, а к вечеру, наоборот, опуститься. Абсолютно нетипичная картина.
Нам назначили снова клинический анализ крови — все ок. Моча — ок. Взяли мазки на респираторные вирусы — отрицательный. Сегодня взяли кровь на вирусы герпесного типа две пробирки. Результаты будут в четверг. Самочувствие у детей хорошее. Аппетит тоже. Если не мерить температуру, и не поймешь, что что-то не так. Поэтому сегодня еще меряю температуру каждые 3 часа (в том числе во сне) и будем завтра принимать решение. Скорее всего выписка, а анализы оставшиеся будем ждать уже дома и досиживать до отсутствия температуры.
У меня сегодня первый день температуры пока нет. Андрей с Ромой тоже в норме, у Ромы незначительно повышается температура, но его за время нашего отсутствия дважды пришел проведал и послушал участковый врач (и написал мне в вотсап о результатах). У Андрея взяли повторный тест. Результата пока нет. Выдали нам обоим направление на КТ — записались на воскресенье.
Рекомендации, или Чему меня научила ситуация
1. Взять тесты у детей на ковид в компетенции детских участковых. Они у них с собой. Настаивайте на тесте, если есть объективные причины (высокая температура, контакт с заболевшим). Если где-то не так, соглашайтесь сдать тест в боксе поликлиники (в каждой есть красная зона со входом с улицы) У взрослых берут только в боксе по направлению, добивайтесь направления.
2. Если вы болеете не бессимптомно, то точно будет хотя бы один из симптомов или все вместе, указывающие на ковид: очень высокая температура под 40, потеря вкуса и обоняния полная или частичная, сильная головная боль, слабость, трудности с дыханием, волнообразные скачки температуры. Не медлите, срочно вызывайте врача. Чем раньше начнете наблюдение и лечение, тем в более легкой форме все пройдет.
3. Пить больше воды — хорошо помогает при интоксикации.
4. Витамин С и D — ваши лучшие друзья. Начинайте прямо сейчас, иммунитет скажет спасибо.
5. Течение болезни непредсказуемо. Внимательно наблюдайте за детьми и прислушивайтесь к себе. Хорошо, если наладите постоянный контакт с участковыми врачами и будете на связи. Они сейчас охотно идут навстречу.
Рассказы короноавирусных пациентов из других больниц Северной столицы читайте в подборке «Фонтанки». Там петербуржцы рассказывают о кроватях в коридорах и нехватке медперсонала.
Илья Казаков, «Фонтанка.ру»
автор фото Вероника Галкина
Как отличить ГРИПП от простуды
Простуду нередко путают с гриппом, ошибочно принимая одно за другое. Учитесь различать, чтобы недопустить осложнений.
Острые инфекции дыхательных путей (ОРВИ), которые в простонародье называют одним словом «простуда», вызываются огромным количеством вирусов и составляют примерно три четверти всех инфекционных заболеваний на планете.
Как передается ОРВИ?
Они передаются преимущественно воздушно-капельным путем, то есть по воздуху вместе с мокротой больного человека, когда он чихает или кашляет.
Эпидемия гриппа
Вирусы вызывают воспаление слизистой оболочки полости носа, носоглотки, горла, трахеи и бронхов.
ОРВИ – это не грипп
Простуду нередко путают с гриппом, ошибочно принимая одно за другое. Следует помнить, что ОРВИ – более безобидное заболевание, которое обычно быстро проходит, легко излечивается и редко дает осложнения.
Болезнь, вызванная вирусом гриппа, протекает тяжелее и может привести к таким осложнениям, как воспаление легких.
Наиболее важные симптомы гриппа
Срочно вызывайте врача, если у вас или ваших родных наблюдаются эти симптомы:
— резкое повышение температуры до 39–40 градусов,
— выраженные мышечные боли («ломота в теле»),
— сухой и болезненный кашель при отсутствии насморка,
— сильная слабость.
Если все-таки ОРВИ?
Температура повышена незначительно, болит горло и течет из носа? Это типичные симптомы ОРВИ. Лечится это заболевание достаточно просто.
К сожалению, простуду принято либо «перехаживать» на ногах, либо забивать набором из принимаемых одновременно таблеток от кашля, антибиотиков и капель от насморка. Не вызывая при этом врача.
Важно! Антибиотиками не лечат ни ОРВИ, ни грипп! Их используют только по указанию врача в том случае, если заболевания вызывают осложнения.
Не торопитесь с лекарствами
Назначать себе препараты самостоятельно – опасно. Кашель, насморк и боли в горле – явления совершенно разного порядка. Даже средства от кашля могут быть двух видов: останавливающие кашлевой рефлекс (при сухом кашле) и облегчающие выведение мокроты (при влажном кашле).
Выбрать капли для носа ничуть не проще. Практически во все предлагаемые на рынке препараты входят сосудосуживающие средства, которые позволяют снять отек слизистой и избавить человека от «забитого» носа.
Эти препараты противопоказаны детям до шести лет, беременным и кормящим женщинам, а также людям старшего возраста, поскольку сосудосуживающие компоненты могут вызвать повышение давления и учащение сердцебиения.
Именно поэтому даже при «банальном» насморке лекарственные препараты должен подбирать врач. Он может профессионально оценить индивидуальные показания и противопоказания.
Надо ли сбивать температуру?
Рекомендации Всемирной организации здравоохранения говорят о том, что температуру ниже 38,5 градусов сбивать не стоит.
Такая температура – защитная реакция организма на вторжение инфекции. Ведь бактерии и вирусы одинаково плохо размножаются как на холоде, так и при повышенной температуре.
Кроме того, высокая температура – признак того, что инфекция в организме все еще есть и с ней требуется бороться.
Кому надо сбивать температуру?
Сбивать температуру необходимо:
— детям и взрослым с заболеванием сердца (стенокардия, ишемическая болезнь сердца, пороки сердца),
— страдающим хроническим бронхитом, обструктивной болезнью легких, астмой,
— людям с заболеваниями центральной нервной системы, например, страдающим эпилепсией.
Важно! Температура – это всегда повод для обращения к врачу.
Помоги себе сам
— Не геройствуйте. При первых признаках ОРВИ откажитесь от похода на работу и останьтесь дома. Больше лежите, старайтесь не читать и не смотреть телевизор. Отложите решение рабочих вопросов по телефону. Позвольте себе поболеть, а иммунной системе – не отвлекаться на другие задачи, кроме излечения.
— Больше пейте. Здоровому организму требуется не менее полутора литров воды в день. При болезни потребность в жидкости растет. Старайтесь пить теплые напитки и избегайте алкоголя. Спиртное простуду не лечит, а, наоборот, понижает защитные силы организма. Попытка вылечиться «водкой с перцем» может привести к затягиванию процесса выздоровления.
— Не переедайте. Аппетит при ОРВИ, как правило, понижен, но родные и близкие порой пытаются порадовать больного разными деликатесами. Переваривание большого количества жирной или сладкой пищи – дополнительная нагрузка на организм.
«Думал, что помру». Рассказы переболевших COVID-19
«НИКОГДА НЕ ВИДЕЛ, ЧТОБЫ БЫЛО СТОЛЬКО ТЯЖЕЛОБОЛЬНЫХ»
Куаныш Есназаров, хирург, 44 года:
— Я работаю в городской больнице № 7 города Алматы, с марта — в приемном покое, поскольку наше хозрасчетное отделение закрыли. Пациентами с коронавирусом я не занимался, но в приемный покой поступают разные люди — неясно, болеют они или нет. Были случаи, мы госпитализировали, а пациенты оказывались с коронавирусом. Я принимал больного после травмы, у него выявили коронавирусную инфекцию.
Заболел в начале июля. Заразился на работе. А где еще? В гости мы не ходили, родственников не видели несколько месяцев, общаемся с ними только по телефону.
Первые признаки — дискомфорт, слабость, озноб. Через несколько дней пропали вкус и запах. Понял, что «попал». Сначала пошел в поликлинику и зашел к врачу после трех часов ожидания, он сказал: «У вас ничего нет, всё хорошо». «Сделайте хотя бы рентген, температура — 38, я не чувствую ни запахов, ни вкуса», — просил я. Он ответил: «У вас бронхит, идите домой». Даже больничный лист не открыли. После нескольких дней лечения на дому кашель усилился, была мокрота с кровью. Сделал КТ-снимок (компьютерная томография. — Ред.). Двусторонняя пневмония, поражение 40 процентов легких. Меня госпитализировали. ПЦР-тест сдал в больнице, пришел положительный результат. У меня диабет и инсулиновая зависимость, это осложняет состояние. Почти две недели находился в больнице. Была одышка, упала сатурация (содержание кислорода в крови. — Ред.). Неделю был на кислороде, по два часа в день.
Знаете, у нас люди до сих пор не верят в существование вируса, думают, что это какой-то заговор, ходят без масок, собираются. Не задумываются, пока сами не столкнутся. Я 20 лет работаю в медицине, но никогда не видел такой повальной заболеваемости, никогда не видел, чтобы было столько тяжелобольных. Больные гибнут.
Мы стараемся никуда не ходить с начала карантина в марте. Выходил только я — на работу и за продуктами. Жена и четверо детей были дома. Но члены моей семьи переболели в одно время со мной, но все перенесли легко.
Коронавирус: истории переболевших и потерявших родственников
«НЕЛЬЗЯ СДАВАТЬСЯ»
Роза (имя изменено по ее просьбе), жительница Актобе, 56 лет:
— 15 июня меня в очень тяжелом состоянии доставили в Актюбинскую областную инфекционную больницу на машине скорой помощи. Сразу положили в реанимационное отделение, подкючили к аппарату ИВЛ, под которым пролежала семь дней. Затем меня перевели в палату, где я каждый день дышала через аппарат с кислородом.
Скончалась невестка мужа, и я ходила на ее похороны. Через несколько дней у меня начался сухой кашель, появилась одышка. Позвонила знакомому врачу, он сказал срочно сделать рентген-снимок. Я работаю в медицинском центре, мы каждые три месяца проходим рентген. Поэтому я была уверена, что мои легкие чистые. Но рентген показал двустороннюю пневмонию.
Большое спасибо сотрудникам Актюбинской областной инфекционной больницы. Они спасли меня от смерти. Я не могла ни есть, ни ходить в туалет. Санитары отделения реанимации ухаживали как за родной, кормили через трубочку. Врачи не оставляли нас ни днем, ни ночью. Некоторые пациенты умирали.
Я так поняла, что надо приложить все усилия для предотвращения заражения. Но если заболел, то нельзя сдаваться психологически. Я сама себя успокаивала и говорила: «Всё будет хорошо, дома тебя ждет семья». Думаю, нужно мыслить здраво, думать о хорошем и только так можно победить болезнь.
После этого опыта я пересмотрела свои жизненные ценности и поняла важность семьи и здоровья. Спешила увидеться с сыном и мужем. Теперь мы никуда не выходим без маски, не ходим в людные места. Я тренируюсь каждый день, начала бегать в 5 часов утра, пока на улицах никого нет.
«НЕ ПРИСЛУШАЛИСЬ К СОВЕТУ ИМАМА НЕ ХОДИТЬ НА ПОХОРОНЫ»
Марат Койбагаров, житель села Тартогай Шиелийского района Кызылординской области, 49 лет:
— Я только что выписался из провизорного центра Шиелийского района. У меня была двусторонняя пневмония. Только что встретился с семьей. Прошел рентген, снимок показал, что легкие чистые.
2 июля я похоронил свою 83-летнюю мать, которая была прикована к постели в течение нескольких лет. Много людей пришло, они не прислушались к совету имама не ходить на похороны. Было много соболезнований до семидневных поминок. Некоторые из приходивших говорили: «Совестно не прийти, она скончалась в таком возрасте, пришел, хоть и болею». Три дня спустя у меня начались боли в груди, появились жар и одышка. Не хватало воздуха, еле добрался до больницы.
Ситуация в сельской местности сложная. Многие умирают. Болеют дети, родственники. У всех высокая температура, кашель. Все они по совету невестки, работающей врачом, лечатся дома.
Кажется, люди не извлекут урок, пока сами лично с этим не столкнутся. В эти дни в нашем селе люди продолжают собираться на небольшие свадьбы и поминки. Считаю, что необходимо строго контролировать, пусть даже полиция охраняет дом, где проходят похороны. Как еще объяснить людям?
Молодой человек у здания больницы в Алматы. Июль 2020 года.
«ГЛАВНОЕ — НЕ ВПАДАТЬ В УНЫНИЕ»
Айгерим Аскарбаева, жительница Алматы:
— В конце мая, когда вирус начал активно распространяться, я заболела пневмонией. В то время, по-моему, не было ни методики лечения, ни определенных лекарств. Поэтому по указанию врачей мне пришлось принимать тяжелые препараты с побочными эффектами. Через десять дней после выписки я проболела еще три дня.
После лечения поняла, что все должны быть психологически готовы к этому заболеванию. Теперь любой может заболеть. Вы даже не сразу поймете, когда заболеете, и не узнаете, откуда эта болезнь пришла. В таких случаях лучше начать лечение незамедлительно. Главное — не впадать в уныние, как и при любой другой болезни.
Врачи предупредили, что мне потребуется еще пять-шесть месяцев ухода. Сказали не пить холодную воду, не выходить в прохладную погоду на улицу, пить витамины для повышения иммунитета, хорошо питаться. Теперь я тренируюсь несколько раз по 10 минут.
«Я ЛЕЖАЛА, ПЕРИОДИЧЕСКИ «ОТКЛЮЧАЛАСЬ»»
Елена Вогонова, жительница Алматы:
— Где и как заразилась — не знаю. 25 июня у меня поднялась температура, почувствовала сильную слабость, началась диарея, постоянно клонило в сон, кашляла. Вызвала врача из поликлиники, спросила: «Это коронавирус?» Он ответил, что «нет». Это было на той неделе, когда тестов в поликлинике не было. Пять дней спустя, когда температура спала, подумала, что это было обычное ОРВИ. Потом пропали запахи, усилился кашель.
У меня двое детей, воспитываю их одна, поэтому мне нужно было закрыть больничный и идти на работу. Пошла в поликлинику, а когда выходила оттуда, мне стало плохо. Вызвали скорую, меня увезли в 7-ю больницу.
По состоянию здоровья я часто бываю в больницах. Нас, неходячих, которые на каталках, обычно не так много. Но в этот раз на каталках было много — не все ковидные, были беременные, были дедушки и бабушки. То есть больница была реально перегружена и пациентов было очень много. Взяли ПЦР-тест. На следующий день, 8-го [июля], пришли и сказали, что у меня COVID. Первые эмоции — шок и испуг. Но я не могла даже сильно проявить эмоции, была не в состоянии, даже сидеть не могла. Несмотря на это, мне 9-го сказали, что будут выписывать. Я сказала, что у меня инвалидность и я в группе риска. Потом меня перевели в модульный стационар. В первые дни я была в неплохом состоянии, потом начала ослабевать, сатурация упала до 75, и меня подключили к кислороду.
В стационаре был медбрат по имени Бахадур, очень ему благодарна. Когда у меня была слабость, он меня в туалет носил, когда упал сахар, он дал глюкозу, побежал, принес малину, ежемалину и творог. Есть люди, которые хотят помочь, — это радует.
Мне нужен был препарат «Фраксипарин». В первый день нашли каким-то чудом шесть уколов, мне хватило на три дня. Потом препарата не было. Я лежала, периодически «отключалась». Когда была в сознании, переписывалась с какими-то перекупщиками. Они писали «перешлите деньги, я вам через такси передам». Они просили за пачку 60 тысяч тенге, тогда, как обычно, он стоил около 15 тысяч. Потом кто-то написал, что купил препарат в одной аптеке, я позвонила, мне отложили. Друзья купили за 30 тысяч, привезли и денег с меня не взяли. Это было трогательно.
Меня выписали, но у меня всё еще есть слабость. Я не могу нормально жить. Мне сказали, что восстановление будет длиться месяцы. У меня нет родственников в Алматы, мне помогали друзья, знакомые и социальные сети. Кто-то просто писал слова поддержки. Меня это спасло. Если бы я осталась дома, меня бы уже не было.
«КАЖДЫЙ САМ НЕСЕТ ОТВЕТСТВЕННОСТЬ ЗА СВОЮ ЖИЗНЬ»
Шах Мелис, врач, 25 лет:
— В апреле эпидемиологи выявляли инфицированных, и мы изолировали подъезды. Я трижды ездил на такие вызовы. В это время я и заразился. Моя жена была беременна, подошло время для скрининга. Гинеколог направил ее на COVID-тест. У нее выявили вирус. Коронавирус также обнаружили у наших двух родственников, которые жили с нами. Когда появилась первая информация об эпидемии, я начал читать и изучать зарубежные публикации.
Поэтому я не боялся заразиться. Тем не менее, после того как моя жена первой прошла тест и у нее подтвердился вирус, я был очень напуган. Потому что не знаешь, как даже обычный грипп может повлиять на ребенка, а это совершенно неизвестный вирус. Мою жену доставили в больницу для беременных в Калкамане, а меня отвезли в военный госпиталь в нижней части Алматы. У меня поднялась температура до 39,6, ломило всё тело, обострилась ангина, напомнили о себе хронический гайморит и фарингит.
В больнице старался не лежать, много двигался, ходил туда-сюда. Рентген показал, что мои легкие чистые, но у меня было затруднено дыхание. Раньше я пять лет проработал медбратом в отделении интенсивной терапии. Там мы заставляли послеоперационных больных надувать воздушные шары, чтобы у них раскрывались легкие. Я использовал этот метод и для себя. В больнице нет воздушных шаров, их никто не мог принести, поэтому я приклеил скотчем шприц к обычным медицинским перчаткам и надувал их.
Принимал противовирусные препараты и витамины. В общей сложности провел в больнице 28 дней, а затем не выходил из дома еще 14 дней. После выздоровления у меня было желание помочь другим больным. Я обратился в четыре провизорных центра. Хотел быть на передовой борьбы с вирусом, но меня не приняли. Сейчас я участковый врач в поликлинике. Работы много. Раньше было по одному-два вызова в день, а теперь по десять. Мы работаем как скорая помощь. Много людей, обращаются за консультацией и днем и ночью. На одном участке зарегистрировано 1 700 человек, в нашей поликлинике около 20 таких участков. Теперь у нас есть мобильные группы, они ходят к людям с симптомами COVID.
На мой взгляд, эта эпидемия показала, что каждый несет ответственность за свою жизнь. Главное — не паниковать. Необходимо максимально соблюдать меры предосторожности, при первых признаках болезни лучше сразу обращаться к врачам, чтобы не упустить время. Конечно, сейчас не хватает врачей, в больницах нет мест. Тем не менее необходимо постоянно находиться на связи с участковым врачом.
Пункт тестирования на COVID-19 в Алматы. 13 июля 2020 года.
«В БОЛЬНИЦУ ДОСТАВИЛИ ПОСЛЕ ШУМА И КРИКА»
Айнур Абильбек, жительница Алматы:
— 14 дней назад меня выписали из больницы. Я болела около десяти дней. Мне было трудно дышать, и я прошла кислородную терапию. Сначала заболел мой брат, потом мама и тетя. Я бегала ко всем, в итоге сама угодила в больницу. Скорая помощь не хотела меня забирать, несмотря на температуру 39,6. Мы начали искать знакомых, и меня после шума и криков с трудом положили в больницу. ПЦР-тест сдала в больнице, он подтвердил наличие вируса. Благодаря противовирусным препаратам и антибиотикам я пришла в себя на шестые сутки.
Я не знаю точно, от кого и как я заразилась. Мы все были на карантине. Но мой брат искал работу. Как скажешь, чтобы он не выходил на работу? У нас есть родители, есть мы. Кроме того, к нам приезжали родственники. Невозможно быть полностью изолированным и не выходить из дома. Мы ходили в магазин, в аптеку, на работу. Там каждый второй ходит без маски, не соблюдает дистанцию. У нас заболевшие не идут в больницу, пока не упадут.
Всё, чего я хочу сейчас, — чтобы выздоровел отец. Я бегала целый день, чтобы положить отца в больницу. Мы искали знакомых и еле госпитализировали его. У отца тоже COVID…
«ДВА УРОКА»
Джохар Утебеков, адвокат:
— Я заболел 9 мая. Первые симптомы: боль в горле, насморк, кашель и недомогание. На третий день температура подскочила до 40 градусов. Ночью была страшная лихорадка, озноб, бред и галлюцинации. Думал, что помру. Ломило кости. Через четыре дня заметил, что у меня на 90 процентов пропало обоняние. Это специфический признак COVID-19. Горло стало болеть всё сильнее. Почти через неделю пришел положительный тест на COVID.
Ума не приложу, где мог заразиться. Мы переболели всей семьей. С начала карантина мы соблюдали все меры предосторожности. Жена и двое сыновей перенесли болезнь в легкой форме, я в среднетяжелой.
Я извлек два урока. Прежде всего надо следить за своим здоровьем, не запускать хронические заболевания, лечить их системно. У меня нормальное здоровье, но был хронический тонзиллит, из-за этого у меня была сильная боль в горле. Ровесники с диабетом и заболеваниями почек тяжело перенесли. Хронические заболевания нельзя запускать. Второе — нужно вести здоровый образ жизни. Сейчас я взял в привычку каждое утро делать растяжку. Это реабилитация и общее укрепление здоровья.
Как бы странно это ни звучало, но благодаря всему этому — болезни и лечению — наша семья стала сплоченнее.
Лечение Бронхита
Бронхит – воспалительное поражение слизистой оболочки бронхов в результате воздействия на организм различных вирусов, бактерий, внутриклеточных паразитов и вредных веществ (пыль, токсины, табачный дым и другое).
Бронхит может быть острым или хроническим.
Продолжительность симптомов острого бронхита обычно составляет от нескольких дней до нескольких недель. Тем не менее, симптомы продолжительностью до 90 дней, как правило, все еще классифицируют как острый бронхит. Бронхит, продолжающийся более длительное время, иногда месяцы или годы, обычно классифицируют как хронический бронхит. Когда люди говорят «бронхит», они обычно имеют в виду острый бронхит.
Симптомы острого бронхита:
кашель;
повышение температуры тела до 38-39 градусов;
озноб;
повышенная потливость;
общая слабость;
быстрая утомляемость;
снижение работоспособности;
хрипы и жесткое дыхание при прослушивании;
одышка и боли в груди – при тяжелой форме болезни.
Для диагностики бронхита, врач проводит очный осмотр больного, собирает анамнез. При необходимости, может быть проведено рентгенологическое исследование грудной клетки, а также бактериологический посев выделенной мокроты.
При появлении кашля и других признаков бронхита обращайтесь к специалисту, так как данное заболевание требует тщательного обследования и своевременного лечения.
Если не проводится своевременное и эффективное лечение, острый бронхит может перейти в зятяжную или хроническую форму, а в особо запущенных случаях и при воздействии сопутствующих факторов может привести к развитию еще более опасного заболевания — хронического бронхита с явлениями обструкции или бронхиальной астмы.
В «ЕвроМед клинике» проводится комплексное лечение различных по этиологии бронхитов, которое при использовании правильно подобранных медикаментов позволяет эффективно справляться с проблемой и в короткие сроки восстановить бронхиальную проходимость. Очень важно пройти полный курс лечения, чтобы избежать перехода в хроническую форму. Последний требует гораздо более длительного курса терапии и контроля.
В клинике, помимо назначения эффективных медикаментов, успешно проводится лечение при помощи назначения дыхательной гимнастики, ряда физиотерапевтических процедур, мероприятий по укреплению состояния иммунной системы. Мы лечим как бронхит у взрослых, так и бронхит у детей.
Лечение детей (с 12 лет) требует особенно тщательного подхода, особенно при назначении антибиотикотерапии. Лечение бронхита сопряжено с принятием достаточного количества жидкости, ограничительным режимом, применением противовоспалительных и жаропонижающих препаратов. Индивидуально проводится подбор противокашлевых или отхаркивающих средств.
Бронхит у детей, лечение которого проводится своевременно и дает возможность предотвратить развитие опасных осложнений.
В качестве профилактики можно порекомендовать:
- Отказ от курения.
- Регулярные прогулки на свежем воздухе.
- Избегать переохлаждений.
- Занятия физкультурой, ведение здорового образа жизни.
- Своевременно лечить заболевания лор-органов (отит, ринит, гайморит, аденоиды, полипы).
- Закаливание.
- Полноценный отдых, питание.
Лечение бронхита, которое проводится квалифицированным специалистом, значительно повышает эффективность решения проблемы, а профилактика позволит Вам быть здоровым и работоспособным.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ!
«Не слушайте советов». Главный воронежский пульмонолог – об опасности самолечения. Последние свежие новости Воронежа и области
В Воронежской области продолжает
расти число заболевших коронавирусом. В чем отличие первой и второй, осенней,
волн пандемии, каким пациентам необходима срочная медицинская помощь и почему
опасно лечиться антибиотиками без назначения врача, рассказала главный
внештатный пульмонолог департамента здравоохранения Воронежской области Наталья
Костина.
– Наталья Эдуардовна, чем отличается вторая волна
коронавируса от первой?
– Вирус стал более контагиозным,
легче распространяется по популяции. Несколько сократился промежуток от первых
клинических проявлений заболевания до момента, когда у пациентов наступает
утяжеление симптомов. Это в среднем один-два дня. С человеческой точки зрения
промежуток незначительный, но с медицинской – очень существенный. В остальном
вирус ведет себя так же, как и в первую волну: изначально он дает катаральные
проявления – легкое першение в горле, заложенность носа. Затем в течение
двух-трех дней поднимается температура до достаточно высоких цифр – от 37 до 39
градусов, что стандартно для всех вирусных инфекций. Это малоприятный, но естественный
процесс борьбы организма с вирусом. У большинства пациентов после этого вирус
из организма уходит, а дальше все течет достаточно благополучно.
– А как переносят заболевание те, у кого оно протекает
в более тяжелой форме?
– Для части пациентов на седьмые-восьмые
сутки от начала заболевание начинает переходить в так называемую легочную фазу.
Это именно те пациенты, у которых при рентгенологических обследованиях грудной
клетки выявляются поражения легочной ткани. Но для большинства таких больных
сам факт наличия этих изменений в легочной ткани не опасен: они не дают ни ухудшения
качества жизни, ни значимых нарушений со стороны дыхания, ни снижения
содержания кислорода в крови. Максимум, чем проявляется такое поражение легких,
– это непродуктивный, сухой кашель. Он неприятный, приступообразный, но тем не
менее это просто маркер того, что вирус попал на слизистую бронхиального дерева.
Таким образом, большинство пациентов, даже когда присутствует эта легочная
фаза, все равно благополучно выздоравливают. Изменения в легких в течение
месяца, как правило, самопроизвольно регрессируют. Не следует употреблять
огромное количество антибиотиков, принимать какие-то препараты по советам
друзей и знакомых. Вообще, такое течение заболевания – не показание для
антибиотиков.
Еще около 30% пациентов
переносят ковид тяжелее. Для них опасен не сам вирус, а реакция организма на
него – по типу формирования так называемого гипервоспаления. Организм настолько
серьезно борется с вирусом, что начинает побеждать сам себя. Таким пациентам
требуются госпитализация и совсем иные методы лечения. Для них принципиально
важно погасить этот шторм.
– Как узнать, что пациент в опасности и ему пора
вызывать «скорую»?
– Критерии госпитализации: температура
выше 37,5 градуса более пяти дней или одышка – более 22 дыхательных движений в
минуту. Конечно, не каждый человек может объективно посчитать дыхание в минуту
или померить сатурацию, которая также является критерием. Мы госпитализируем пациентов,
когда уровень кислорода в крови у них опускается ниже 95%. Притом такой уровень
кислорода еще не считается критическим показателем: в Москве госпитализируют
при сатурации ниже 92%, но мы в этой ситуации страхуемся.
«Шторм» наиболее вероятен у пациентов
старше 65 лет, так как с возрастом иммунная система меняется и чаще случаются
гипервоспалительные реакции. Поэтому, если температура держится у людей старше
65 лет, нужно однозначно вызывать «скорую».
Второй контингент – пациенты,
имеющие серьезные сопутствующие заболевания. В первую очередь это диабет,
который очень плохо компенсируется. Если пациент знает, что у него уровень сахара
10–12 и плохо компенсируется, лучше тоже вызывать скорую помощь. С другой
стороны, когда температура сохраняется на протяжении нескольких дней, это не
обязательно «шторм». Есть много других причин, которые поддерживают такую
температуру. Если держится высокая температура у молодого пациента без
хронических заболеваний, ему лучше вызвать на дом врача общей практики, чтобы
разобраться, чем она вызвана.
– Вы говорите, что антибиотиками коронавирус не лечат…
– В Воронежской области
сложилась тенденция поедания громадного количества антибиотиков на амбулаторном
этапе. Антибиотики вообще никакого влияния не оказывают на процесс лечения
коронавируса. Более того, они отягощают ситуацию сразу в нескольких
направлениях. Первое – они способствуют развитию грибковых суперинфекций,
которые сами по себе поддерживают температуру, особенно у людей с ожирением. Их
приходится потом лечить от кандидоза.
Второй момент – от большого
количества антибиотиков возникает антибиотикоассоциированная диарея с большим
количеством водянистых выделений. И это состояние тоже поддерживает
температуру, таким пациентам нередко требуется лечение в стационаре.
Кроме того, сами по себе
антибиотики очень токсичны. Даже один антибиотик. А если более одного, то они угнетают кроветворные ростки костного
мозга и могут сами по себе вызывать лейкопению – резкое падение лейкоцитов в
крови. То есть, поглощая антибиотики, мы делаем то же, что делает коронавирус:
он давит на ростки, на нашу иммунную защиту, и антибиотики давят на нее же. В конечном итоге мы получаем действительно тяжелый случай.
– Но врачи в
поликлиниках выписывают антибиотики…
–
Показания для антибиотиков при коронавирусе существуют. Ряд пациентов имеют
собственную бактериальную флору, которая при иммуносупрессиях – например, в случае
вируса – способна активизироваться. Это, к примеру, пациенты с хронической
обструктивной болезнью легких. У них в дыхательных путях находится синегнойная
палочка. При угнетении иммунитета вирусом она активизируется, развиваются
тяжелые процессы. Против синегнойной палочки действует определенный набор
антибиотиков, которые и выписывает врач.
У
пациентов с тяжелым сахарным диабетом есть трофические нарушения нижних
конечностей, с тенденцией к нагноению. У них, как правило, есть собственный
стафилококк, против которого требуются антибиотики уже другого класса. И таких
заболеваний, которые могут потребовать антибактериальной терапии, достаточно
много. Врач общей практики их может дифференцировать и назначать необходимые
препараты. Но у нас сами пациенты, наслушавшись и начитавшись разной информации,
пьют антибиотики горстями. Причем не простые, а из разряда высших классов, то
есть очень токсичные, включая неврологическую токсичность, кардиотоксичность,
гепатотоксичность.
То
же самое можно сказать о кроверазжижающих препаратах: они отнюдь не безобидны.
Принимать их можно строго по показаниям – и только определенные классы этих
препаратов.
– Если больному стало лучше, опасность уже миновала
или возможны осложнения?
– Существуют две критические
точки в развитии заболевания: первая – с седьмого по девятый день от начала
болезни, вторая – с 11-го по 14-й. Это очень условно, так как сроки для разных
категорий пациентов могут сдвигаться. Но когда в эти периоды возникает
возвратная температура – фебрильная лихорадка выше 38 градусов, – это тоже
повод вызвать врача на дом. Это может быть косвенным признаком отсроченной
реакции гипервоспаления.
Что же касается температуры
не выше 37 градусов, она может держаться до месяца в процессе восстановления. Осложнения
при этом маловероятны.
– Многие из тех, кто переболел коронавирусом, очень
долго восстанавливаются, жалуются на сильную слабость.
– Да, коронавирус тем плох,
что в период выздоровления дает выраженные симптомы астенизации: слабость,
потливость, повышенную утомляемость, головную боль, которые сохраняются
длительное время – до месяца. Нужно в этот период давать себе умеренную
нагрузку, пытаться не погружаться в болезнь, а каким-то образом от нее
отвлечься, переключить внимание. Очень полезно делать дыхательную гимнастику,
существует много ее вариантов. Самое простое – десять раз поднять руки на глубоком
вдохе и опустить их с глубоким выдохом, при этом живот должен участвовать в
дыхании. Если вам лень делать даже такие упражнения, возьмите аппарат Фролова –
простой дыхательный тренажер. Но все это нужно делать уже после болезни, когда
нет лихорадки и интоксикации.
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
Высокая температура — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Высокая температура — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Повышение температуры служит защитной реакцией организма и может происходить под влиянием разных факторов. Обязательно следует разделять такие состояния, как гипертермия (перегревание) и лихорадка, которая тоже сопровождается повышением температуры тела, однако ее механизм отличается от перегревания и требует иных мер воздействия на организм.
Возможные причины
Лихорадку запускают внешние (или экзогенные) пирогены – чужеродные для организма вещества, попавшие в кровь. К ним относятся инфекционные пирогены: токсины вирусов и продукты метаболизма микроорганизмов. Также в группу первичных входят неинфекционные пирогены: определенные липиды, белки и белоксодержащие вещества, поступающие в организм из внешней среды или возникающие в организме при воспалительных процессах, аллергических реакциях или распаде опухолевых тканей. Первичные пирогены, взаимодействуя с клетками иммунной системы, инициируют выработку внутренних, или эндогенных (вторичных) пирогенов – цитокинов. Именно они, воздействуя на центр терморегуляции в мозге, вызывают повышение температуры тела.
Лихорадочное состояние имеет свою динамику и включает несколько стадий.
Если за критерий течения лихорадки принять температуру тела, то можно выделить три стадии:
1 стадия – период подъема температуры;
2 стадия – период сохранения, или стояния температуры;
3 стадия – период снижения температуры до нормальных значений..
Стадия подъема температуры
Скорость подъема температуры зависит от концентрации пирогенов в крови и может служить диагностическим признаком.
Быстрое повышение температуры до высоких значений наблюдается при гриппе, крупозной пневмонии,
а также возможно при попадании в кровь чужеродного белка (например, при переливании компонентов крови). В этом случае возникает сильный озноб, отмечается похолодание кожных покровов, что обусловлено спазмом поверхностных кровеносных сосудов.
Медленное повышение температуры характерно для аденовирусной инфекции, брюшного тифа, бруцеллеза. В этих случаях выраженный озноб может отсутствовать, а первыми ощущениями заболевания будут жар, сухость глаз, головная боль, недомогание. Возможно побледнение кожных покровов, похолодание стоп и ладоней.
Что следует делать?
В первую очередь необходимо согреть больного, укутав его одеялом. Хороший эффект дает грелка, приложенная к ногам и рукам.
Стадия стояния температуры
После достижения верхнего значения температура некоторое время держится на этом уровне. Данный период называется стадией стояния температуры, когда устанавливается баланс между теплопродукцией и теплоотдачей. На этой стадии болезни пациент ощущает жар, сонливость. Возможно отсутствие аппетита, жажда. В зависимости от уровня повышения температуры различают слабую, или субфебрильную температуру – 37-38° C; умеренную, или фебрильную – 38-39° C; высокую – 39-41° C и чрезмерную – выше 41° C.
Сбивание температуры не всегда уместно.
Лихорадка – это защитно-приспособительная реакция организма, возникающая в ответ на действие пирогенов.
При температуре 37,5-38° C организм активно борется с инфекцией. Однако каждый человек по-разному реагирует на повышенную температуру. Поэтому принимая решение о медикаментозном снижении температуры, следует ориентироваться на самочувствие и сопутствующие симптомы. Особенно это касается детей. Условно пороговой температурой, при которой необходимо усилить наблюдение за состоянием здоровья и внешними проявлениями, считается температура от 38° C и выше.
Период сохранения температуры на высоком уровне зависит от инфекционного агента, состояния иммунитета и проводимого лечения.
В обычных случаях это время может варьировать от одного до пяти дней, но при тяжелом течении болезни растягиваться на несколько недель.
Колебания температуры у лихорадящего больного имеют определенный ритм: максимальные значения отмечаются в 5-6 часов вечера, минимальные – около 4-5 часов утра и вариабельность. При воспалении легких, например, температура может долго держаться на высоком уровне. Для бронхита, туберкулеза легких характерны значительные суточные колебания температуры (1-2° C). Очень опасна так называемая изнуряющая лихорадка, которая характеризуется резкими скачками температуры (с быстрым подъемом и снижением), иногда повторяющимися два или три раза в течение суток. Встречается такая лихорадка при сепсисе, наличии каверн при туберкулезе легких и распаде легочной ткани.
Что следует делать?
При высокой температуре необходимо по возможности освободить пациента от лишней одежды и обеспечить доступ свежего воздуха, исключив сквозняки. На лоб и области крупных сосудов (локтевые и коленные сгибы) можно положить холодный компресс. Можно обтирать тело смоченным прохладной водой полотенцем.
Вопрос о медикаментозном снижении температуры решается в каждом случае индивидуально.
Человек труднее переносит не высокую температуру, а интоксикацию организма. Поэтому основные меры должны быть направлены на удаление из организма токсичных продуктов обмена. Это достигается обильным питьем, при необходимости – очистительными клизмами.
При назначении жаропонижающих препаратов детям учитывают следующие нюансы:
— возраст ребенка менее трех месяцев, а температура поднялась выше 38° C;
— у ранее здорового ребенка в возрасте от трех месяцев до шести лет температура поднялась выше 39° C;
— у ребенка с заболеваниями сердца или легких температура превышает 38° C;
— ребенку любого возраста (до 18 лет) с судорожным синдромом, заболеваниями центральной нервной системы, при наличии таких внешних признаков, как бледность, синюшность кожных покровов и похолодание конечностей, общая вялость и заторможенность, необходимо снижать температуру, если она достигла отметки 38° C. В противном случае возможно возникновение судорожного синдрома, который крайне опасен и может привести к удушью.
При высокой температуре изменяется функционирование всех систем органов.
Частота сердечных сокращений увеличивается на 8-10 ударов в минуту на каждый градус повышения температуры. Нередко возникают аритмия, чаще экстрасистолия (внеочередные сокращения), спазм кровеносных сосудов и повышение кровяного давления.
Секреторная и моторная функции желудочно-кишечного тракта снижаются, что приводит к задержке пищи в кишечнике, а недостаток жидкости вызывает запоры. Учитывая эти факторы, необходимо корректировать питание лихорадящего больного. Предпочтение следует отдавать жидкой легкоусвояемой пище, уменьшив размер порции, но увеличив число приемов пищи.
Существует особенность, которую следует учесть больным сахарным диабетом. Нужно помнить, что лихорадка сопровождается повышением уровня глюкозы в крови, что требует принятия соответствующих мер.
Лечение
К основным жаропонижающим средствам относятся нестероидные противовоспалительные препараты – парацетамол, ибупрофен, диклофенак. Эти лекарства быстро действуют и быстро выводятся из организма.
Хотя широко распространена практика приема жаропонижающих в виде таблеток, опыт показывает, что побочные эффекты в таком случае более выражены.
Предпочтительнее использовать ректальные суппозитории.
При этом способе введения лекарств действующее вещество через кровеносные сосуды прямой кишки попадает непосредственно в кровь. Отсутствует раздражающее воздействие медикаментов на слизистую оболочку желудка. Появляется возможность введения лекарственного средства независимо от приема пищи.
Стадия снижения температуры
Снижение температуры при инфекционных заболеваниях происходит либо быстро и сопровождается обильным потоотделением, а иногда и падением артериального давления, либо медленно, в течение одного-двух дней.
Что следует делать?
Помочь больному при резком падении температуры можно, быстро сменив влажное белье на сухое и напоив горячим чаем.
Важно помнить, что снижение температуры не является показателем выздоровления.
В организме еще присутствуют микроорганизмы или вирусы, способные вызвать вторую волну болезни. Особенно опасны в этом отношении стрептококковые инфекции, которые часто дают осложнения на сердце, почки и суставы. Поэтому следует соблюдать постельный режим не только при высокой температуре, но и сразу после ее снижения. По выздоровлении рекомендуется выполнить клинические анализы крови и мочи.
Причины, диагностика и обращение к врачу
Боль в груди и жар могут быть поводом для беспокойства, если возникают по отдельности. Однако, если они присутствуют одновременно, человеку следует как можно скорее обратиться за медицинской помощью.
В этой статье мы рассмотрим несколько состояний, которые могут одновременно вызывать боль в груди и жар. Мы также выясняем, когда человеку следует обращаться за помощью, если лихорадка или боль в груди возникают без других симптомов.
Грипп или грипп — это заразное респираторное заболевание, вызываемое вирусами гриппа.Эти вирусы поражают нос, горло, а иногда и легкие, вызывая легкое или тяжелое заболевание. По данным Центров по контролю и профилактике заболеваний (CDC), в редких случаях грипп может привести к тяжелым симптомам и даже смерти.
Симптомы
Люди, заболевшие гриппом, часто испытывают некоторые или все из следующих симптомов:
Лечение
Во многих случаях человек может лечить грипп следующими способами:
- как можно больше отдыхать
- пить много жидкости
- прием противовирусных препаратов
Узнайте больше об уходе за больным гриппом здесь.
Бронхит — это состояние, при котором дыхательные пути или бронхи в легких воспаляются. Это воспаление может привести к кашлю, часто со слизью.
Врачи классифицируют бронхит как хронический или острый. Хронический бронхит включает хроническое воспаление дыхательных путей, которое приводит к постоянному кашлю, который может длиться несколько месяцев и ежегодно повторяться.
Однако большинство людей с острым бронхитом выздоравливают через несколько дней или недель. Вирусные инфекции обычно вызывают острый бронхит, хотя иногда его может вызвать бактериальная инфекция.
Симптомы
Симптомы бронхита включают:
- кашель
- с выделением слизи
- хрипы или одышку
- лихорадка
- боль в груди, часто описываемая как ощущение жжения или стеснения
Лечение
Согласно Национальному В Институте сердца, крови и легких (NHLBI) острый бронхит обычно проходит самостоятельно, без лечения. Однако лечение может включать:
Узнайте больше о домашних средствах и лечении бронхита здесь.
Пневмония — это распространенная легочная инфекция, которая может возникнуть из-за бактерий, вирусов или грибков. Инфекция вызывает воспаление альвеол или воздушных мешков в легких, в результате чего они наполняются жидкостью.
Симптомы
Симптомы пневмонии включают:
- резкую или колющую боль в груди, усиливающуюся при глубоком дыхании
- стеснение в груди
- потеря аппетита
- усталость
- лихорадка
- кашель желтой или зеленой слизью
- неглубокий дыхание
- тошнота и рвота
- одышка
Лечение
Лечение пневмонии включает:
- Безрецептурные препараты, такие как аспирин, парацетамол или НПВП, в том числе ибупрофен или напроксен
- методы ведения домашнего хозяйства, включая обильное питье жидкости, используя увлажнитель и отдыхая
- прием антибиотиков от бактериальных инфекций
- тяжелая пневмония, требующая госпитализации, может потребовать внутривенного введения жидкости, антибиотиков и кислородной терапии
Домашние средства не помогут от пневмонии.Узнайте больше здесь.
Миокардит — это заболевание, вызывающее воспаление сердечной мышцы, которое часто связано с вирусным или аутоиммунным заболеванием. Он увеличивает и ослабляет сердце, заставляя его работать тяжелее, чтобы циркулировать кровь и кислород по всему телу.
Симптомы
Симптомы включают:
- одышку
- усталость
- обморок
- учащенное сердцебиение
- боль или давление в груди
- головокружение
- внезапный отек рук, ног, лодыжек и ступней
- внезапный потеря сознания
Лечение
Лечение направлено на поддерживающую терапию и лечение основной причины.Лекарства для лечения миокардита включают:
Тяжелые случаи миокардита могут привести к серьезной сердечной недостаточности. Некоторым людям может потребоваться использование аппарата искусственной вентиляции легких или, в некоторых экстремальных ситуациях, пересадка сердца.
Сердце имеет мешочек, заполненный защитной жидкостью, который называется перикардом.
Перикардит вызывает воспаление перикарда. Иногда в него могла попасть кровь или жидкость. По данным Американской кардиологической ассоциации, перикардит часто возникает после вирусной инфекции, такой как боль в горле или простуда.
Симптомы
Симптомы перикардита могут включать:
- постоянная резкая, колющая или ноющая боль в груди
- лихорадка
- затрудненное дыхание
- кашель
- сердцебиение
- слабость
Лечение
Лечение перикарда включает:
- противовоспалительные обезболивающие
- колхицин, если противовоспалительные обезболивающие не работают или человек не может их принимать
- стероиды, такие как преднизон, если колхицин не работает
- антибиотики, если перикардит возник в результате бактериальной инфекции
- перикардиоцентез , который включает удаление жидкости, которая просочилась в перикардиальный мешок.
Пищевод — это мышечная трубка, соединяющая горло и желудок.Инфекционный эзофагит возникает, когда слизистая оболочка пищевода (трубка, соединяющая горло и желудок) раздражается и воспаляется из-за грибковой, вирусной или бактериальной инфекции.
Симптомы
Симптомы инфекционного эзофагита включают:
- боль при глотании
- проблемы с глотанием
- боль во рту
- боль в груди или изжога
- тошнота или рвота
- озноб или лихорадка
Лечение
esophagitis
из-за грибка Candida .Врачи часто лечат этот тип эзофагита противогрибковыми препаратами, такими как флуконазол.
Вирусный эзофагит поддается лечению противовирусными препаратами, такими как ацикловир.
Врачи могут лечить бактериальный эзофагит антибиотиками широкого спектра действия, убивающими многие виды бактерий.
Лихорадка
Лихорадка сама по себе не обязательно является поводом для беспокойства. Многие вещи могут вызвать жар, но обычно они возникают, когда организм борется с инфекцией.
Основной характеристикой лихорадки является температура тела 100 ° C.4 ° F (38 ° C) или выше. Врачи считают, что температура выше 103,1 ° F (39,5 ° C) является высокой лихорадкой, а очень высокой лихорадкой считается любая температура выше 105,8 ° F (41 ° C).
Взрослые должны немедленно обратиться к врачу, если у них наблюдается жар, сопровождающийся:
- болью в груди
- сильной головной болью
- болью в горле
- светочувствительностью
- спутанностью сознания
- ригидностью шеи
- постоянной рвотой
- вялостью или раздражительность
- боль в животе
Боль в груди
Возможные причины боли в груди варьируются от боли в мышцах до сердечного приступа.
Люди должны относиться к любой внезапной и необъяснимой боли в груди как к неотложной помощи.
Центр контроля заболеваний заявляет, что основные симптомы сердечного приступа включают:
- ощущение слабости, головокружения или обморока
- ощущение боли или дискомфорта в челюсти, шее или спине
- ощущение боли или дискомфорта в одной или обеих руках или плечи
- одышка
Если человек подозревает сердечный приступ, немедленно вызовите скорую помощь.Раннее лечение увеличивает шансы на выживание после сердечного приступа.
Лихорадка
Родители или опекуны должны как можно скорее обратиться за медицинской помощью, если у ребенка лихорадка наряду с одним из следующих симптомов:
- ригидность шеи
- необычно холодные руки и ноги
- выпуклость родничка ( мягкое пятно на голове ребенка)
- бледная, пятнистая, синяя или серая кожа
- чувствительность к свету
- затрудненное дыхание
- судороги
- затруднение глотания
Лихорадка продолжительностью более 3 дней (72 часов) также основание для беспокойства.
Родители и опекуны должны доставить любого ребенка младше 3 месяцев с лихорадкой в ближайшее отделение неотложной помощи.
Боль в груди
Немедленно обратитесь за медицинской помощью, если у ребенка боли в груди сопровождаются одним из следующих симптомов:
- тяжелое затруднение дыхания
- синеватые губы или лицо
- неспособность двигаться или слишком слабый, чтобы стоять
- потеря сознания или обморока
Диагностика причины лихорадки и боли в груди зависит от предполагаемой причины.
Врачи обычно используют сканирование изображений, например эхокардиограмму, электрокардиограмму (ЭКГ) или рентген. Врач также может провести анализы крови, чтобы исключить определенные условия.
Лихорадка и боль в груди сами по себе не всегда являются поводом для беспокойства, но вместе они могут указывать на тяжелое состояние.
Большинство состояний, которые приводят к лихорадке и боли в груди, легко поддаются лечению, но для достижения наилучшего результата необходимо немедленно обратиться за медицинской помощью.
Пневмония — Аптека Health Park
W что это пневмония?
Пневмония — это инфекция одного или обоих легких, вызываемая более чем 30 различными источниками, включая бактерии, вирусы, грибки и мелкие микробы.Поэтому важно определить источник инфекции, чтобы выбрать правильное лечение.
Наиболее частой причиной вирусной пневмонии у взрослых является вирус гриппа. Вы можете заразиться пневмонией, когда ваша иммунная система ослабевает, или если в ваше тело попадает большое количество микробов, или когда ваше тело не может фильтровать микробы из дыхательных путей, или по сочетанию предыдущих причин. Когда микробы проникают в воздушные мешочки легких (альвеолы), альвеолы воспаляются и наполняются жидкостью, что вызывает симптомы пневмонии.
Симптомы
- Кашель (новый или усиленный)
- Увеличение выработки или изменение цвета слизи
- Температура тела ниже или выше нормы
- Лихорадка (> 100,9F или 38,3C)
- Низкая температура тела (<96,1F или 35,6C)
- Одышка
- Боль усиливается при дыхании, кашле или чихании
- Изменение психического статуса
- Гипервентиляция
Фактор риска пневмонии
- Курение сигарет
- Недавняя респираторная вирусная инфекция (т.е. грипп) из-за ослабленной иммунной системы, которая может привести к осложнению респираторной инфекции, пневмонии
- Хроническая болезнь легких (например, ХОБЛ, бронциэктазы или муковисцидоз)
- Постоялец в учреждении сестринского ухода — обстановка аналогична больнице, где присутствует много инфекций, и инфекции легко распространяются
- Алкоголизм
- Затруднение при глотании — может вызвать аспирацию, при которой посторонние предметы могут попасть через дыхательные пути вместо пищевода, что приведет к инфекции и воспалению легкого (ов)
Стоит ли мне беспокоиться?
Хотя многие люди полностью выздоравливают от пневмонии, она также может быть смертельной.По данным CDC, пневмония и грипп вместе являются причиной смерти номер 9 в США
.
Факторы риска осложнений?
- Дети <1 года или взрослые ≥65 лет
- Хронические заболевания (например, диабет, цирроз печени и т. Д.)
- Другие болезни или факторы, ослабляющие иммунную систему (например, СПИД, трансплантация, рак, аспленик и т. Д.)
Какие есть сложности?
- Острый респираторный дистресс-синдром (ОРДС) — тяжелая форма дыхательной недостаточности
- требуется вентилятор (дыхательный аппарат)
- Абсцессы легких
- Нечастое, но серьезное осложнение пневмонии
- Карманы гноя внутри или вокруг легкого, которые могут потребовать хирургического дренирования
- Сепсис
- неконтролируемое воспаление тела, которое может прогрессировать до широко распространенной органной недостаточности
Как диагностируется?
- Симптомы + рентген грудной клетки
- Симптомы + необходимые лабораторные исследования
Как я могу почувствовать себя лучше?
- Сначала обратитесь за медицинской помощью
- Поддерживайте водный баланс и придерживайтесь хорошо сбалансированной диеты
- Анальгетики или жаропонижающие средства
- парацетамол или НПВП (т.е. Ибупрофен, напроксен)
- Подставка для кровати
Лечение внебольничной пневмонии
- Курс лечения полностью зависит от источника инфекции и степени тяжести
- Типичные методы лечения включают:
- Азитромицин минимум 5 дней
- Пациенты с высоким риском (с диабетом, хроническими заболеваниями сердца, легких, печени или почек, алкоголизмом, раком, аспленией и т. Д.)
- Левакин (Левофлоксацин) не менее 5 дней
- Избегать детей (может вызвать повреждение хряща), кроме аллергии на пенициллин и людей с сердечными заболеваниями
- Augmentin + Z-Pak минимум на 5 дней
Профилактика
- Вакцины, вакцины, вакцины!
- Не болейте гриппом! Сделайте прививку от гриппа
- Защититесь от пневмококковых бактерий
- Бросьте курить в любой момент жизни.Поговорите с фармацевтами HP о прекращении курения сегодня
- Следите за чистотой дыхательных путей, прикрывайте рот при кашле и чихании и мойте руки
Чем может помочь HPP?
- Вакцины
- Прививки от пневмонии доступны круглый год всем от 18 лет!
- Знайте свою историю прививок. Будет полезно определить, какую вакцину вы должны получить.
- Прививки от пневмонии доступны круглый год всем от 18 лет!
- Кому подойдет Prevnar?
- Если вам ≥65 лет и вы не получали Prevnar в возрасте от 19 до 64 лет или история прививок неизвестна
- Prevnar → 6 — 12 мес → Pneumovax
- Pneumovax → 1 год → Prevnar
- Две вакцины работают вместе, чтобы обеспечить оптимальную активность антител против клопов пневмонии 4,5
- Если вам ≥65 лет и вы не получали Prevnar в возрасте от 19 до 64 лет или история прививок неизвестна
- Сезон гриппа в США начинается уже в октябре и продлится до мая, НО для выработки достаточного количества антител после вакцинации требуется 2 недели.
- Прививки от гриппа доступны для возраста ≥14 лет
- Сделайте прививку от гриппа уже в середине сентября, она защитит вас на год
Что произойдет в тяжелом случае пневмонии?
- Вам следует лечиться в больнице, если у вас есть серьезные признаки и симптомы пневмонии, или если вам стало хуже, когда вы лечитесь дома.(См. Риски и примеры осложнений)
Нужна помощь, чтобы вернуться к нормальной жизни?
- ГЭС участвует в уникальном проекте передачи ухода (Project Harmony). Когда пациента направляет больница, мы гарантируем, что
- Пациент получит нужные лекарства в нужное время (мы упаковываем лекарства в контейнер для таблеток)
- Лекарство доставлено (по запросу пациента)
- Пациент должен быть осмотрен лечащим врачом в течение 30 дней для последующего визита в больницу и для проверки его благополучия
- Свяжите пациента с ведущим, чтобы помочь ему / ей дома
Артикул:
- Американская ассоциация легких
www.Lung.org/lung-disease/pneumonia
2. Руководство IDSA
https://www.thoracic.org/statements/resources/mtpi/idsaats-cap.pd
3. 2013 Смертность
http://www.cdc.gov/nchs/data/nvsr/nvsr64/nvsr64_02.pdf
4. Еженедельный отчет о заболеваемости и смертности в 2014 г.
http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6337a4.htm
5. График вакцинации CDC
http://www.cdc.gov/vaccines/schedules/hcp/imz/adult.html
Простуда, грипп и другие респираторные заболевания: не спешите с антибиотиками
Простуда, грипп и другие респираторные заболевания: не спешите с антибиотиками
Эта брошюра доступна на:
Французский | Арабский | Пенджаби | Упрощенный китайский | Испанский | Тагальский |
Если у вас болит горло, кашель или боль в носовых пазухах, вы можете ожидать приема антибиотиков.В конце концов, тебе плохо, и тебе хочется поскорее поправиться. Но антибиотики не помогают при большинстве респираторных инфекций и даже могут быть опасны.
Антибиотики убивают бактерии, а не вирусы.
Антибиотики борются с инфекциями, вызванными бактериями. Но большинство респираторных инфекций вызываются вирусами. Антибиотики не вылечивают вирус.
Вирусы вызывают:
- Все от простуды и гриппа.
- Почти все инфекции носовых пазух.
- Большинство бронхитов (простуды грудной клетки).
- Большинство болей в горле, особенно при кашле, насморке, хриплом голосе или язвах во рту.
Антибиотики сопряжены с риском.
Антибиотики могут нарушить естественный баланс полезных и вредных бактерий в организме.
Антибиотики могут вызывать:
- Тошнота, рвота и сильный понос.
- Вагинальные инфекции.
- Повреждение нерва.
- Обрыв сухожилия.
- Аллергические реакции, опасные для жизни
Многие взрослые обращаются в отделения неотложной помощи из-за побочных эффектов антибиотиков.Чрезмерное употребление антибиотиков — серьезная проблема.
Широкое применение антибиотиков порождает «супербактерий». Это бактерии, которые становятся устойчивыми к антибиотикам. Они могут вызвать лекарственно-устойчивые инфекции, даже инвалидность или смерть. Устойчивые бактерии — супербактерии — также могут передаваться членам семьи и другим людям.
Вам может потребоваться антибиотик, если у вас респираторная инфекция. Вот несколько примеров:
У вас инфекция носовых пазух, которая не проходит через 7 дней. Или становится лучше, а потом вдруг становится хуже.
У вас температура 39 ° C или температура выше 38 ° C в течение 3 или более дней, зеленая или желтая слизь или боль в лице в течение трех или более дней подряд.
Бактериальная пневмония.
- Симптомы могут включать кашель с окрашенной слизью, лихорадку не менее 38 ° C, озноб, одышку и боль в груди при глубоком вдохе.
- Диагноз устанавливается на основании медицинского осмотра и рентгена грудной клетки.
Коклюш (коклюш).
- Основные симптомы — приступы сильного, быстрого кашля.Они могут закончиться звуком «крик». Диагноз следует проверять с помощью мазка из горла.
- Вашей семье также могут потребоваться антибиотики.
Стрептококковая ангина.
- Симптомы включают внезапную боль в горле, боль при глотании, температуру не ниже 38 ° C и опухшие железы.
- Диагноз должен быть поставлен с помощью экспресс-теста на стрептококк, при котором используется мазок из горла.
Если ваш лечащий врач прописал антибиотики, внимательно следуйте инструкциям и примите все свои таблетки.Это помогает предотвратить рост супербактерий.
Как лечить респираторные инфекции
Старайтесь их избегать.
Часто и хорошо мойте руки водой с мылом. И получите эти вакцины:
- Вакцина против гриппа. Получайте это один раз в год. Октябрь или ноябрь лучше всего.
- Вакцина против пневмонии. Когда тебе исполнится 65, сделай два снимка с разницей в год. Если вы моложе и у вас заболевания сердца, легких или печени, диабет, проблемы с алкоголем или вы курите, спросите своего врача, следует ли вам сделать прививки.
- Вакцина Tdap от столбняка, дифтерии и коклюша (коклюша). Все взрослые должны получить это один раз. Затем каждые 10 лет делайте прививку от столбняка и дифтерии. Беременным женщинам следует сделать прививку Tdap в третьем триместре.
Облегчить симптомы.
- Больше отдыхайте и пейте много жидкости.
- Используйте увлажнитель воздуха и очищайте его ежедневно.
- Облегчить боль и снизить температуру с помощью:
- Ацетаминофен (Тайленол® и дженерик) или ибупрофен (Адвил® и дженерик)
- При дискомфорте в носу используйте солевой раствор (соленую воду) в каплях или спрей.
- Чтобы облегчить боль в горле, полощите горло соленой водой, пейте теплые напитки или ешьте или пейте что-нибудь прохладное.
- Чтобы облегчить кашель, выдохните пар из чайника или душа. Для легкого кратковременного облегчения попробуйте отпускаемое без рецепта лекарство от кашля с декстрометорфаном.
Думаете, это может быть бронхит? Когда идти к врачу — Основы здоровья от клиники Кливленда
Вы кашляете несколько дней (а ночей — столько
бессонные ночи).
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Это просто простуда, бронхит или что-то еще хуже? И вам следует выписаться или подождать?
Семейный врач Дональд Форд, доктор медицины, рассказывает о бронхите.
Симптомы бронхита
Кашель, утомляемость, ощущение сильного стеснения в груди.Это может быть бронхит, пневмония или просто простуда. Итак, как узнать, что есть что? «Одна вещь, которая отличает бронхит, — это его стойкость», — говорит доктор Форд. «При бронхите кашель сохраняется еще долго после того, как вы почувствуете себя лучше».
Чтобы понять, что такое бронхит, он предлагает небольшой урок анатомии.
Бронхиолы — это большие дыхательные пути, которые спускаются в грудную клетку, где
они закрыты легкими. Острый бронхит поражает, когда бронхиолы
заразиться (чаще всего вирусом).Дыхательные пути выделяют слизь при попытке
избавиться от вирусных захватчиков. Эта слизь заставляет вас откашляться.
Но даже после того, как вирус ушел, слизистая оболочка бронхиол остается раздраженной и воспаленной. Вы больше не заразны, даже если ваш лающий кашель заставляет коллег вас избегать.
«Вы не больны, но у вас есть эти сырые, обнаженные ткани в дыхательных путях, которые действительно реагируют», — объясняет д-р Форд. «Холодный воздух или даже просто глубокий вдох могут вызвать приступ кашля.”
Бронхит или пневмония?
К сожалению, поскольку бронхит почти всегда вирусный, антибиотики не помогут вам поправиться. Но это не значит, что вам следует отказываться от посещения врача. Врачи могут назначить средства от кашля или другие лекарства, которые помогут вам справиться с симптомами.
Также они могут исключить более серьезные заболевания, например, пневмонию. Доктор Форд объясняет, что пневмония — это инфекция, которая возникает глубоко в легких, а не в бронхиолах.
Как узнать, пора ли обратиться к врачу? Спроси себя
этих вопросов:
- У меня высокая температура? Бронхит может повысить вашу температуру на один или два градуса, но трехзначная лихорадка, скорее всего, будет пневмонией. Если у вас поднялась температура, не откладывайте визит к врачу.
- У меня проблемы с дыханием? Это может указывать на пневмонию, с которой нечего возиться. Если вам кажется, что вы не можете дышать, вам следует пройти медицинское обследование.
- Как давно я болею? «Большинство простуд проходят в течение 7–10 дней», — говорит доктор Форд. Если у вас нет температуры или проблем с дыханием, можно подождать и посмотреть, пройдет ли кашель сам по себе. Но если через 10 дней вы все еще взламываете? Пусть взглянут профессионалы.
- Как я себя чувствую? Если у вас проблемы со сном, вы чувствуете, что вам просто не становится лучше, или беспокоитесь о своем кашле, проверьте его, говорит доктор Форд. Лучше перестраховаться, чем сожалеть.
«Обычно мы можем довольно легко сказать, слушая ваш
легкие, если это бронхит или пневмония », — добавляет д-р Форд. Но эта часть прослушивания
важно, так что это тот случай, когда лучше обратиться к врачу IRL, а не
виртуальный онлайн-визит.
Нет, тащить больного к врачу — это не весело
офис, но это того стоит. «Нам никогда не мешает взять
слушай, — добавляет он. «Не бойтесь приходить к нам, потому что всегда
лучше узнать, что с тобой все в порядке, чем пропустить что-то серьезное.”
Бронхиолит: основы практики, история вопроса, патофизиология
Edelson PJ. Респираторно-синцитиальная вирусная пневмония. Педиатрическая история болезни . Нью-Йорк: World Health Communications Inc .; 1985. 1-15.
Njoku DB, Клигман РМ. Атипичные внелегочные проявления тяжелой респираторно-синцитиальной вирусной инфекции, требующие интенсивной терапии. Clin Pediatr (Phila) . 1993 32 августа (8): 455-60. [Медлайн].
[Рекомендации] Диагностика и лечение бронхиолита. Педиатрия . 2006 Октябрь 118 (4): 1774-93. [Медлайн].
Wegner S, Vann JJ, Liu G, Byrns P, Cypra C, Campbell W. Анализ прямых затрат на лечение паливизумабом в группе детей из группы риска: данные программы Medicaid в Северной Каролине. Педиатрия . 2004 декабрь 114 (6): 1612-9. [Медлайн].
Каунихан М.Э., Шей Д.К., Холман Р.С., Лоутер С.А., Андерсон Л.Дж. Связанные с вирусом парагриппа госпитализации среди детей младше пяти лет в США. Pediatr Infect Dis J . 2001 20 июля (7): 646-53. [Медлайн].
Bada C, Carreazo NY, Chalco JP, Huicho L. Соглашение между наблюдателями в интерпретации рентгеновских снимков грудной клетки у детей с острыми инфекциями нижних дыхательных путей и сопутствующим хрипом. Сан-Паулу Мед. J . 2007 3 мая. 125 (3): 150-4. [Медлайн].
Unger S, Cunningham S. Влияние кислородных добавок на продолжительность пребывания младенцев, госпитализированных с острым вирусным бронхиолитом. Педиатрия . Март 2008 г., 121 (3): 470-5. [Медлайн].
Публикация AHRQ, номер 03-E009, январь 2003 г. Агентство медицинских исследований и качества, Роквилл, Мэриленд. Лечение бронхиолита у младенцев и детей. Резюме, отчет о фактических данных / оценка технологий: номер 69. Министерство здравоохранения и социальных служб США. Доступно на http://www.ahrq.gov/clinic/epcsums/broncsum.htm. Доступ: 28 февраля 2010 г.
Эплер GR, Colby TV, McLoud TC, Carrington CB, Gaensler EA.Облитерирующий бронхиолит с развитием пневмонии. N Engl J Med . 1985, 17 января. 312 (3): 152-8. [Медлайн].
Дорнеллес, Коннектикут, Пива, JP, Маростика, PJ. Состояние питания, грудное вскармливание и эволюция младенцев с острым вирусным бронхиолитом. J Health Popul Nutr . 2007 Сентябрь 25 (3): 336-43. [Медлайн].
Даунхэм Массачусетс, Скотт Р., Симс Д.Г., Уэбб Дж. К., Гарднер ПС. Кормление грудью защищает от респираторно-синцитиальных вирусных инфекций. Br Med J . 1976, 31 июля, 2 (6030): 274-6. [Медлайн].
Тристрам DA, Велливер RC. Бронхиолит. Лонг СС, Пикеринг Л.К., Пробер К.Г. Принципы и практика лечения детских инфекционных болезней . 2-й. Нью-Йорк: Черчилль Ливингстон; 2003. 213.
McNamara PS, Flanagan BF, Baldwin LM, et al. Продукция интерлейкина 9 в легких у младенцев с тяжелым респираторно-синцитиальным вирусным бронхиолитом. Ланцет .2004 27 марта. 363 (9414): 1031-7. [Медлайн].
McNamara PS, Flanagan BF, Hart CA, Smyth RL. Продукция хемокинов в легких младенцев с тяжелым респираторно-синцитиальным вирусным бронхиолитом. J Заразить Dis . 2005 15 апреля. 191 (8): 1225-32. [Медлайн].
Джонсон Дж. Э., Гонсалес Р. А., Олсон С. Дж., Райт П. Ф., Грэм Б. С.. Гистопатология летальной нелеченой респираторно-синцитиальной вирусной инфекции человека. Мод Патол . 2007 Янв.20 (1): 108-19. [Медлайн].
Marguet C, Bocquel N, Benichou J, et al. Нейтрофильное, но не эозинофильное воспаление связано с тяжестью первого острого эпидемического бронхиолита у детей раннего возраста. Педиатр Аллергии Иммунол . 2008 марта 19 (2): 157-65. [Медлайн].
Хендерсон Ф.В., Кольер А.М., Клайд В.А. младший, Денни Ф.В. Респираторно-синцитиальные вирусные инфекции, повторные инфекции и иммунитет. Проспективное продольное исследование у детей младшего возраста. N Engl J Med . 1979 8 марта. 300 (10): 530-4. [Медлайн].
Fodha I, Vabret A, Ghedira L, et al. Респираторно-синцитиальные вирусные инфекции у госпитализированных младенцев: связь между вирусной нагрузкой, подгруппой вируса и тяжестью заболевания. J Med Virol . 2007 декабрь 79 (12): 1951-8. [Медлайн].
Hall CB, Walsh EE, Schnabel KC, et al. Распространенность респираторно-синцитиального вируса группы A и B в течение 15 лет: связанные эпидемиологические и клинические характеристики у детей, находящихся в стационаре и амбулаторно. J Заразить Dis . 1990 декабрь 162 (6): 1283-90. [Медлайн].
McConnochie KM, Hall CB, Walsh EE, Roghmann KJ. Различия в степени тяжести респираторно-синцитиальных вирусных инфекций в зависимости от подтипа. Дж. Педиатр . 1990 июл.117 (1, часть 1): 52-62. [Медлайн].
Пападопулос Н.Г., Гурджотис Д., Джавадян А. и др. Влияет ли подтип респираторно-синцитиального вируса на тяжесть острого бронхиолита у госпитализированных младенцев? Респир Мед .2004 сентябрь 98 (9): 879-82. [Медлайн].
Hall CB, Douglas RG Jr, Geiman JM. Респираторно-синцитиальные вирусные инфекции у младенцев: количественное определение и продолжительность выделения. Дж. Педиатр . 1976 июль 89 (1): 11-5. [Медлайн].
Mansbach JM, Piedra PA, Teach SJ, et al. Проспективное многоцентровое исследование вирусной этиологии и длительности госпитализации детей с тяжелым бронхиолитом. Arch Pediatr Adolesc Med . 2012. 166: 700-706.[Медлайн].
van den Hoogen BG, de Jong JC, Groen J, et al. Недавно обнаруженный пневмовирус человека, выделенный у детей раннего возраста с заболеваниями дыхательных путей. Нат Мед . 2001 июн. 7 (6): 719-24. [Медлайн].
Williams JV, Harris PA, Tollefson SJ, Halburnt-Rush LL, Pingsterhaus JM, Edwards KM. Метапневмовирус человека и заболевания нижних дыхательных путей у здоровых младенцев и детей. N Engl J Med . 2004 29 января.350 (5): 443-50. [Медлайн].
Bosis S, Esposito S, Niesters HG, Crovari P, Osterhaus AD, Principi N. Воздействие метапневмовируса человека в детстве: сравнение с респираторно-синцитиальным вирусом и вирусами гриппа. J Med Virol . 2005 Январь 75 (1): 101-4. [Медлайн].
Caracciolo S, Minini C, Colombrita D, Rossi D, Miglietti N, Vettore E. Человеческая метапневмовирусная инфекция у детей раннего возраста, госпитализированных с острым заболеванием дыхательных путей: вирусологические и клинические особенности. Pediatr Infect Dis J . 2008 май. 27 (5): 406-12. [Медлайн].
Risnes KR, Radtke A, Nordbø SA, Grammeltvedt AT, Døllner H. [Метапневмовирус человека — возникновение и клиническое значение]. Тидсскр Нор Лаэгефорен . 2005 20 октября. 125 (20): 2769-72. [Медлайн].
Werno AM, Anderson TP, Jennings LC, Jackson PM, Murdoch DR. Метапневмовирус человека у детей с бронхиолитом или пневмонией в Новой Зеландии. J Детский педиатр .2004 сентябрь-октябрь. 40 (9-10): 549-51. [Медлайн].
van den Hoogen BG, Osterhaus DM, Fouchier RA. Клиническое воздействие и диагностика метапневмовирусной инфекции человека. Pediatr Infect Dis J . 2004, 23 января (1 приложение): S25-32. [Медлайн].
Гарсия-Гарсия М.Л., Кальво С., Касас I и др. Метапневмовирусный бронхиолит человека в младенчестве является важным фактором риска астмы в возрасте 5 лет. Pediatr Pulmonol . 2007 май. 42 (5): 458-64. [Медлайн].
Dollner H, Risnes K, Radtke A, Nordbo SA. Вспышка метапневмовирусной инфекции человека среди норвежских детей. Pediatr Infect Dis J . 2004 Май. 23 (5): 436-40. [Медлайн].
Гарсия Гарсия М.Л., Кальво Рей С., Мартин дель Валле Ф. и др. [Респираторные инфекции, вызванные метапневмовирусом у госпитализированных младенцев]. Педиатр (Barc) . 2004 Сентябрь 61 (3): 213-8. [Медлайн].
McNamara PS, Flanagan BF, Smyth RL, Hart CA.Влияние коинфекции метапневмовируса человека и респираторно-синцитиального вируса на тяжелый бронхиолит. Пульмонол Педиатр . 2007 августа 42 (8): 740-3. [Медлайн].
Семпл М.Г., Коуэлл А., Дав В. и др. Двойное инфицирование младенцев метапневмовирусом человека и респираторно-синцитиальным вирусом человека тесно связано с тяжелым бронхиолитом. J Заразить Dis . 2005 г. 1. 191 (3): 382-6. [Медлайн].
Serafino RL, Gurgel RQ, Dove W, Hart CA, Cuevas LE.Респираторно-синцитиальный вирус и метапневмовирус у детей старше двух сезонов с высокой частотой респираторных инфекций в Бразилии. Энн Троп Педиатр . 2004 Сентябрь 24 (3): 213-7. [Медлайн].
Арнольд Дж. К., Сингх К. К., Спектор С. А., Сойер М. Х. Бокавирус человека: распространенность и клинический спектр в детской больнице. Clin Infect Dis . 2006 г. 1. 43 (3): 283-8. [Медлайн].
Шоу К.Н., Белл Л.М., Шерман Н.Х. Амбулаторное обследование новорожденных с бронхиолитом. Ам Дж. Дис Детский . 1991. 145: 151-5. [Медлайн].
Meissner HC. Отдельные группы населения с повышенным риском респираторно-синцитиальной вирусной инфекции. Детские инфекционные болезни . 2003. 22: S40.
Wang EE, Law BJ, Stephens D. Проспективное исследование факторов риска и исходов совместной сети педиатрических исследователей по инфекциям в Канаде (PICNIC) у пациентов, госпитализированных с инфекциями нижних дыхательных путей, вызванными респираторно-синцитиальным вирусом. J Педиатрия . 1995. 126: 212-19.
Блумеры BL. Синдром Дауна: новый фактор риска респираторно-синцитиального вирусного бронхиолита — проспективное когортное исследование. Педиатр . Октябрь 2007 г. 120: e1076-81.
Звуковой сигнал SD, Smout RJ. Влияние недоношенности на использование ресурсов больницы и результаты лечения респираторно-синцитиальным вирусом. Дж. Педиатр . 143 ноября 2003 г. (5 доп.): S133-41. [Медлайн].
Глезен В.П., Паредес А., Эллисон Дж. Э. и др.Риск заражения респираторно-синцитиальным вирусом для младенцев из малообеспеченных семей в зависимости от возраста, пола, этнической группы и уровня материнских антител. Дж. Педиатр . 1981 Май. 98 (5): 708-15. [Медлайн].
Кэрролл К.Н., Гебрецадик Т., Гриффин М.Р. и др. Материнская астма и материнское курение связаны с повышенным риском бронхиолита в младенчестве. Педиатрия . 2007 июн.119 (6): 1104-12. [Медлайн].
Feltes TF, Cabalka AK, Meissner HC, et al.Профилактика паливизумабом сокращает количество госпитализаций из-за респираторно-синцитиального вируса у маленьких детей с гемодинамически значимым врожденным пороком сердца. Дж. Педиатр . 2003 Октябрь 143 (4): 532-40. [Медлайн].
Папофф П., Моретти С., Кангиано Дж. И др. Заболеваемость и предрасполагающие факторы к тяжелому заболеванию у ранее здоровых доношенных детей, перенесших первый эпизод бронхиолита. Acta Paediatr . 2011 июл.100 (7): e17-23. [Медлайн].
Чоудхури Дж. А., Огден Л. Г., Руттенбер А. Дж. И др. Влияние высоты на госпитализацию по поводу респираторно-синцитиальной вирусной инфекции. Педиатрия . 2006. 117: 349-356. [Медлайн].
Карлсен К.Х., Орставик И., Халворсен К. Вирусные инфекции дыхательных путей у госпитализированных детей. Acta Pediatr Scand . 1983. 72: 53-54.
Хендерсон Ф.В., Клайд В.А. младший, Коллиер А.М., Денни Ф.В., старший помощник врача, Шеффер К.И.Этиологический и эпидемиологический спектр бронхиолитов в педиатрической практике. Дж. Педиатр . 1979 августа 95 (2): 183-90. [Медлайн].
Денни Ф.В., Клайд, Вашингтон. Acuet Инфекции нижних дыхательных путей у детей, не госпитализированных. Дж. Педиатр . 1986. 108: 635-646.
La Via WV, Marks MI, Stutman HR. Загадка респираторно-синцитиального вируса: клинические особенности, патофизиология, лечение и профилактика. Дж. Педиатр .1992 Октябрь 121 (4): 503-10. [Медлайн].
Шей Д.К., Холман Р.К., Ньюман Р.Д., Лю Л.Л., Стаут Д.В., Андерсон Л.Дж. Госпитализации, связанные с бронхиолитом, среди детей в США, 1980–1996 гг. ЯМА . 1999 20 октября. 282 (15): 1440-6. [Медлайн].
Stockman LJ, Curns AT, Anderson LJ, Fischer-Langley G. Госпитализации младенцев и детей раннего возраста, связанные с респираторно-синцитиальным вирусом, в США, 1997-2006 гг. Pediatr Infect Dis J .2012 31 января (1): 5-9. [Медлайн].
Hall CB, Weinberg GA, Blumkin AK, et al. Госпитализации, связанные с респираторно-синцитиальным вирусом, среди детей младше 24 месяцев. Педиатрия . 2013. 132: e341-e348. [Медлайн].
Hasegawa K, Tsugawa Y, Brown DFM и др. Тенденции госпитализаций при бронхиолите в США, 2000-2009 гг. Педиатрия . 2013. 132: 28-36. [Медлайн].
Byington CL, Wilkes J, Korgenski K и др.Смертность, связанная с респираторно-синцитиальным вирусом, у госпитализированных младенцев и детей раннего возраста. Педиатрия . 2015. 135: e24-e31. [Медлайн].
Краткий отчет: активность респираторно-синцитиального вируса — США, 2005-2006 гг. MMWR Morb Mortal Wkly Rep . 2006 декабрь 1. 55 (47): 1277-9. [Медлайн].
Холстед, округ Колумбия, Дженкинс С.Г. Непрерывная несезонная эпидемия респираторно-синцитиальной вирусной инфекции на юго-востоке США. South Med J . 1998 Май. 91 (5): 433-6. [Медлайн].
Panozzo CA, Fowlkes AL, Anderson LJ. Изменение сроков вспышек респираторно-синцитиального вируса: уроки национального эпиднадзора. Pediatr Infect Dis J . 2007 26 ноября (11 приложение): S41-5. [Медлайн].
Холл CB, Гейман Дж. М., Биггар Р., Коток Д. И., Хоган П. М., Дуглас Г. Р. Младший. Инфекции респираторно-синцитиальным вирусом в семьях. N Engl J Med . 1976 19 февраля.294 (8): 414-9. [Медлайн].
Hall CB, Douglas RG Jr, Geiman JM, Messner MK. Нозокомиальные респираторно-синцитиальные вирусные инфекции. N Engl J Med . 1975 25 декабря. 293 (26): 1343-6. [Медлайн].
Леклер Дж. М., Фриман Дж., Салливан Б. Ф., Кроули К. М., Гольдманн Д. А. Профилактика внутрибольничных респираторно-синцитиальных вирусных инфекций путем соблюдения мер предосторожности при изоляции перчаток и халатов. N Engl J Med . 6 августа 1987 г. 317 (6): 329-34.[Медлайн].
Исаакс Д., Диксон Х., О’Каллаган С., Шивз Р., Уинтер А., Moxon ER. Мытье рук и когортация в профилактике внутрибольничных инфекций респираторно-синцитиальным вирусом. Арч Дис Детский . 1991 Февраль 66 (2): 227-31. [Медлайн].
Рудан И., Томаскович Л., Боски-Пинто С., Кэмпбелл Х. Глобальная оценка заболеваемости клинической пневмонией среди детей в возрасте до пяти лет. Bull World Health Organ .2004 декабрь 82 (12): 895-903. [Медлайн]. [Полный текст].
Weber MW, Малхолланд EK, Гринвуд BM. Инфекция респираторно-синцитиальным вирусом в тропических и развивающихся странах. Троп Мед Инт Здоровье . 1998 апр. 3 (4): 268-80. [Медлайн].
Наир Х., Ноукс Д. Д., Гесснер Б. Д. и др. Глобальное бремя острых респираторных инфекций нижних дыхательных путей, вызванных респираторно-синцитиальным вирусом у детей раннего возраста: систематический обзор и метаанализ. Ланцет .2010. 375: 1545-1555. [Медлайн].
Haynes AK, Mananagan AP, Iwane MK, et al. Циркуляция респираторно-синцитиального вируса в семи странах с региональными центрами глобального обнаружения заболеваний. J Заразить Dis . 2013. 208: S246-S254. [Медлайн].
Koehoorn M, Karr CJ, Demers PA, Lencar C, Tamburic L, Brauer M. Описательные эпидемиологические особенности бронхиолита в популяционной когорте. Педиатрия . 2008 декабрь 122 (6): 1196-203.[Медлайн].
Terrosi C, Di Genova G, Martorelli B, Valentini M, Cusi MG. Гуморальный иммунитет к респираторно-синцитиальному вирусу у молодых и пожилых людей. Эпидемиологическая инфекция . 2009 декабрь 137 (12): 1684-6. [Медлайн].
Falsey AR, Hennessey PA, Formica MA, Cox C, Walsh EE. Инфекция респираторно-синцитиальным вирусом у пожилых людей и взрослых из групп высокого риска. N Engl J Med . 2005, 28 апреля. 352 (17): 1749-59. [Медлайн].
Эбберт Дж. О., Лимпер А. Х.Респираторно-синцитиальный вирусный пневмонит у взрослых с ослабленным иммунитетом: клинические особенности и исход. Дыхание . 2005 май-июнь. 72 (3): 263-9. [Медлайн].
Iwane MK, Edwards KM, Szilagyi PG, Walker FJ, Griffin MR, Weinberg GA. Популяционный эпиднадзор за госпитализациями детей раннего возраста, связанными с респираторно-синцитиальным вирусом, вирусом гриппа и вирусами парагриппа. Педиатрия . 2004 июн.113 (6): 1758-64. [Медлайн].
Маг Д.Т., Доннер Э.М.Пятидесятипроцентное превышение детской респираторной смертности среди мужчин. Acta Paediatr . 2004 сентябрь 93 (9): 1210-5. [Медлайн].
Iwane MK, Chaves SS, Szilagyi PG, et al. Различия между черными и белыми детьми в госпитализации, связанной с острым респираторным заболеванием, лабораторно подтвержденным гриппом и респираторно-синцитиальным вирусом в 3 округах США — 2002-2009 гг. Am J Epidemiol . 2013. 177: 656-665. [Медлайн].
La Via WV, Grant SW, Stutman HR, Marks MI.Клинический профиль педиатрических пациентов, госпитализированных с респираторно-синцитиальной вирусной инфекцией. Clin Pediatr (Phila) . 1993 г., 32 (8): 450-4. [Медлайн].
Всемирная организация здравоохранения. Здоровье в 2015 г. Данные Глобальной обсерватории здравоохранения. Доступно по адресу http://www.who.int/gho/database/en/. Декабрь 2015 г .; Доступ: 8 июля 2016 г.
Hall CB, Weinberg GA, Iwane MK, et al. Бремя респираторно-синцитиальной вирусной инфекции у детей раннего возраста. N Engl J Med . 2009 5 февраля. 360 (6): 588-98. [Медлайн].
Холман Р.К., Шей Д.К., Кернс А.Т., Лингаппа Дж.Р., Андерсон Л.Дж. Факторы риска смерти младенцев, связанных с бронхиолитом, в США. Pediatr Infect Dis J . 22 июня 2003 г. (6): 483-90. [Медлайн].
Thorburn K. Существовавшее ранее заболевание связано со значительно более высоким риском смерти при тяжелой респираторно-синцитиальной вирусной инфекции. Арч Дис Детский .2009 Февраль 94 (2): 99-103. [Медлайн].
Goetghebuer T, Isles K, Moore C, Thomson A, Kwiatkowski D, Hull J. Генетическая предрасположенность к хрипу после респираторно-синцитиального вирусного бронхиолита. Clin Exp Allergy . 2004 Май. 34 (5): 801-3. [Медлайн].
Stein RT, Sherrill D, Morgan WJ и др. Респираторно-синцитиальный вирус в молодом возрасте и риск возникновения хрипов и аллергии к 13 годам. Ланцет . 1999, 14 августа. 354 (9178): 541-5.[Медлайн].
Крылов Л.Р., Мандель Ф.С., Бароне С.Р., Фэгин Дж. Наблюдение за детьми с респираторно-синцитиальным вирусным бронхиолитом в 1986 и 1987 годах: потенциальное влияние рибавирина на функцию легких в долгосрочной перспективе. Группа изучения бронхиолита. Pediatr Infect Dis J . 1997 16 марта (3): 273-6. [Медлайн].
Kuppermann N, Bank DE, Walton EA, Senac MO Jr, McCaslin I. Риски бактериемии и инфекций мочевыводящих путей у маленьких детей с лихорадкой и бронхиолитом. Arch Pediatr Adolesc Med . 1997 Декабрь 151 (12): 1207-14. [Медлайн].
Titus MO, Wright SW. Распространенность серьезных бактериальных инфекций у младенцев с лихорадкой и респираторно-синцитиальной вирусной инфекцией. Педиатрия . 2003 августа 112 (2): 282-4. [Медлайн].
Левин Д.А., Платт С.Л., Даян П.С., Масиас К.Г., Зорк Дж. Дж., Криф В. и др. Риск серьезной бактериальной инфекции у младенцев с лихорадкой и респираторно-синцитиальными вирусными инфекциями. Педиатрия . 2004 июн.113 (6): 1728-34. [Медлайн].
Purcell K, Fergie J. Сопутствующие серьезные бактериальные инфекции у 2396 младенцев и детей, госпитализированных с инфекциями нижних дыхательных путей, вызванными респираторно-синцитиальным вирусом. Arch Pediatr Adolesc Med . 2002 Апрель 156 (4): 322-4. [Медлайн].
Гринес ДС, Харпер МБ. Низкий риск бактериемии у детей с лихорадкой и узнаваемыми вирусными синдромами. Pediatr Infect Dis J .1999 марта 18 (3): 258-61. [Медлайн].
Becker S, Soukup J, Yankaskas JR. Респираторно-синцитиальная вирусная инфекция первичных носовых и бронхиальных эпителиальных клеток человека и бронхоальвеолярных макрофагов. Am J Respir Cell Mol Biol . 1992 г., 6 (4): 369-74. [Медлайн].
Ральстон С., Хилл В. Заболеваемость апноэ у младенцев, госпитализированных с респираторно-синцитиальным вирусным бронхиолитом: систематический обзор. Дж. Педиатр .2009 ноябрь 155 (5): 728-33. [Медлайн].
Willwerth BM, Harper MB, Greenes DS. Выявление госпитализированных младенцев с бронхиолитом и высоким риском апноэ. Энн Эмерг Мед . 2006 Октябрь 48 (4): 441-7. [Медлайн].
Abreu e Silva FA, Брезинова В., Симпсон Х. Апноэ во сне при остром бронхиолите. Арч Дис Детский . 1982 июн 57 (6): 467-72. [Медлайн].
Аль-балхи А., Клонин Х., Маринаки К., Саутхолл Д.П., Томас Д.А., Джонс П.Обзор лечения апноэ, связанного с бронхиолитом, в двух центрах. Арч Дис Детский . 2005 Март 90 (3): 288-91. [Медлайн].
Bruhn FW, Mokrohisky ST, McIntosh K. Апноэ, связанное с респираторно-синцитиальной вирусной инфекцией у младенцев. Дж. Педиатр . 1977 г., 90 (3): 382-6. [Медлайн].
Церковь NR, Anas NG, Hall CB, Brooks JG. Апноэ, связанное с респираторно-синцитиальным вирусом, у младенцев. Демография и результат. Ам Дж. Дис Детский .1984 Март 138 (3): 247-50. [Медлайн].
Schroeder AR, Masbach JM, Stevenson M, et al. Апноэ у детей, госпитализированных с бронхиолитами. Педиатрия . 2013. 132: e1194-e1201. [Медлайн].
Kneyber MC, Brandenburg AH, de Groot R, Joosten KF, Rothbarth PH, Ott A. Факторы риска апноэ, ассоциированного с респираторно-синцитиальным вирусом. Eur J Pediatr . 1998 Апрель 157 (4): 331-5. [Медлайн].
Thomas JA, Raroque S, Scott WA, Toro-Figueroa LO, Levin DL.Успешное лечение тяжелых аритмий у младенцев с респираторно-синцитиальными вирусными инфекциями: два случая и обзор литературы. Crit Care Med . 1997 Май. 25 (5): 880-6. [Медлайн].
Риверс РП, Форслинг М.Л., Олвер РП. Несоответствующая секреция антидиуретического гормона у младенцев с респираторными инфекциями. Арч Дис Детский . 1981 Май. 56 (5): 358-63. [Медлайн].
Stretton M, Ajizian SJ, Mitchell I, Newth CJ.Курс интенсивной терапии и исходы больных, инфицированных респираторно-синцитиальным вирусом. Пульмонол Педиатр . 1992 июл.13 (3): 143-50. [Медлайн].
Piastra M, Caresta E, Tempera A, Langer A, Zorzi G, Pulitano S. Общие черты необычных респираторно-синцитиальных вирусных осложнений у младенцев. Скорая помощь педиатру . 2006 22 августа (8): 574-8. [Медлайн].
Hyvarinen MK, Kotaniemi-Syrjanen A, Reijonen TM, Korhonen K, Korppi MO.Функция легких и гиперчувствительность бронхов через 11 лет после госпитализации по поводу бронхиолита. Acta Paediatr . 2007 Октябрь 96 (10): 1464-9. [Медлайн].
Fjaerli HO, Farstad T, Rod G, Ufert GK, Gulbrandsen P, Nakstad B. Острый бронхиолит в младенчестве как фактор риска хрипов и снижения легочной функции на семь лет в округе Акерсхус, Норвегия. BMC Педиатр . 2005. 5:31. [Медлайн].
Пийппо-Саволайнен Э, Корппи М.Хрипящие дети — хрипящие взрослые? Обзор отдаленных результатов до взрослого возраста после хрипов в раннем детстве. Acta Paediatr . 2008 Январь 97 (1): 5-11. [Медлайн].
Openshaw PJ, Dean GS, Culley FJ. Связь между респираторно-синцитиальным вирусным бронхиолитом и детской астмой: клинические и исследовательские подходы. Pediatr Infect Dis J . 2003, 22 февраля (2 доп.): S58-64; обсуждение S64-5. [Медлайн].
Bucasas KL, Mian AI, Demmler-Harrison GL, et al.Глобальный профиль экспрессии генов у младенцев с острым респираторно-синцитиальным вирусным бронхолитом демонстрирует системную активацию сигнальных сетей интерферона. Pediatr Infect Dis J . 2013. 32: e68-e76. [Медлайн].
Thomsen SF, van der Sluis S, Stensballe LG, et al. Изучение связи между тяжелой респираторно-синцитиальной вирусной инфекцией и астмой: исследование близнецов на основе реестра. Am J Resp Crit Care Med . 2009. 179: 1091-1097. [Медлайн].
Sweetman LL, Ng YT, Butler IJ, Bodensteiner JB. Неврологические осложнения, связанные с респираторно-синцитиальным вирусом. Педиатр Нейрол . 2005 Май. 32 (5): 307-10. [Медлайн].
Сайджо М., Исии Т., Кокубо М., Муроно К., Такимото М., Фудзита К. Количество лейкоцитов, С-реактивный белок и скорость оседания эритроцитов при респираторно-синцитиальной вирусной инфекции нижних дыхательных путей. Acta Paediatr Jpn . 1996 декабрь.38 (6): 596-600. [Медлайн].
Vieira RA, Diniz EM, Vaz FA. Клинико-лабораторное исследование новорожденных с инфекцией нижних дыхательных путей, вызванной респираторными вирусами. J Matern Fetal Neonatal Med . 2003 май. 13 (5): 341-50. [Медлайн].
[Рекомендации] Ралстон С.Л., Либерталь А.С., Мейснер Х.С., Алверсон Б.К., Бейли Дж. Э., Гадомски А.М. и др. Руководство по клинической практике: диагностика, лечение и профилактика бронхиолита. Педиатрия .2014 27 октября. [Medline].
Либельт Э.Л., Ци К., Харви К. Диагностическое тестирование серьезных бактериальных инфекций у младенцев в возрасте 90 дней и младше с бронхиолитом. Arch Pediatr Adolesc Med . 1999 Май. 153 (5): 525-30. [Медлайн].
Antonow JA, Hansen K, McKinstry CA, Byington CL. Оценка сепсиса у госпитализированных младенцев с бронхиолитом. Pediatr Infect Dis J . 1998 марта 17 (3): 231-6. [Медлайн].
Блумфилд П., Далтон Д., Карлека А., Кессон А., Дункан Г., Исаакс Д.Бактериемия и использование антибиотиков при респираторно-синцитиальных вирусных инфекциях. Арч Дис Детский . 2004 апр. 89 (4): 363-7. [Медлайн]. [Полный текст].
Macfarlane P, Denham J, Assous J, Hughes C. Тестирование RSV при бронхиолите: какой метод взятия пробы из носа лучше всего ?. Арч Дис Детский . 2005 июнь 90 (6): 634-5. [Медлайн].
Casiano-Colon AE, Hulbert BB, Mayer TK, Walsh EE, Falsey AR. Отсутствие чувствительности экспресс-тестов на антигены для диагностики респираторно-синцитиальной вирусной инфекции у взрослых. Дж. Клин Вирол . 2003 октября, 28 (2): 169-74. [Медлайн].
Falsey AR, McCann RM, Hall WJ, Criddle MM. Оценка четырех методов диагностики респираторно-синцитиальной вирусной инфекции у пожилых людей. Дж. Ам Гериатр Соц . 1996, январь, 44 (1): 71-3. [Медлайн].
Huguenin A, Moutte L, Renois F, et al. Обнаружение респираторных вирусов у младенцев, госпитализированных по поводу бронхиолита, с использованием системы множественных ДНК-микрочипов ОТ-ПЦР. J Med Virol . 2012 июн. 84 (6): 979-85. [Медлайн].
Quinonez RA, Coon ER, Schroeder AR, Moyer VA. Когда технологии создают неопределенность: пульсоксиметрия и гипердиагностика гипоксемии при бронхиолите. BMJ . 2017 16 августа. 358: j3850. [Медлайн].
Мэллори, доктор медицины, Шей, Д.К., Гарретт, Дж., Бордли, туалет. Предпочтения в лечении бронхиолита и влияние пульсоксиметрии и частоты дыхания на решение о госпитализации. Педиатрия .2003, январь 111 (1): e45-51. [Медлайн].
McCulloh R, Koster M, Ralston S, Johnson M, Hill V, Koehn K и др. Использование периодической и непрерывной пульсовой оксиметрии у негипоксемических младенцев и детей раннего возраста, госпитализированных по поводу бронхиолита: рандомизированное клиническое испытание. Педиатр JAMA . 2015 31 августа. [Medline].
Браун Т. Детский бронхиолит: интермиттирующая пульсоксиметрия ОК. Медицинские новости Medscape. Доступно на http: //www.medscape.com / viewarticle / 850335. 01 сентября 2015 г .; Доступ: 2 сентября 2015 г.
Principi T, Coates AL, Parkin PC, Stephens D, DaSilva Z, Schuh S. Влияние десатурации кислорода на последующие медицинские посещения младенцев, выписанных из отделения неотложной помощи с бронхиолитом. Педиатр JAMA . 2016 29 февраля. [Medline].
Хендерсон Д. Оксиметрия не может предсказать будущее лечение бронхиолита. Оксиметрия не может предсказать будущее лечение бронхиолита.Доступно на http://www.medscape.com/viewarticle/860282. 11 марта 2016 г .; Дата обращения: 16 мая 2016 г.
Доусон К.П., Лонг А., Кеннеди Дж., Могридж Н. Рентгенограмма грудной клетки при остром бронхиолите. J Детский педиатр . 1990 26 августа (4): 209-11. [Медлайн].
Schuh S, Lalani A, Allen U, Manson D, Babyn P, Stephens D. Оценка эффективности рентгенографии при остром бронхиолите. Дж. Педиатр . 2007 апр. 150 (4): 429-33.[Медлайн].
Леер Дж. А. Младший, Грин Дж. Л., Хеймлих Е. М., Хайд Дж. С., Моффет Г. Л., Янг Г. А.. Кортикостероидное лечение при бронхиолите. Контролируемое совместное исследование с участием 297 младенцев и детей. Ам Дж. Дис Детский . 1969 Май. 117 (5): 495-503. [Медлайн].
Kellner JD, Ohlsson A, Gadomski AM, Wang EE. Эффективность бронхолитической терапии при бронхиолите. Метаанализ. Arch Pediatr Adolesc Med . 1996 ноябрь 150 (11): 1166-72.[Медлайн].
Флорес Г., Хорвиц, Род-Айленд. Эффективность бета2-агонистов при бронхиолите: переоценка и метаанализ. Педиатрия . 1997, август 100 (2, часть 1): 233-9. [Медлайн].
Dobson JV, Stephens-Groff SM, McMahon SR, Stemmler MM, Brallier SL, Bay C. Использование альбутерола у госпитализированных младенцев с бронхиолитом. Педиатрия . 1998, март 101 (3, часть 1): 361-8. [Медлайн].
Prendiville A, Зеленый S, Сильверман М.Бромид ипратропия и функции дыхательных путей у младенцев с хрипом. Арч Дис Детский . 1987 апр. 62 (4): 397-400. [Медлайн].
Everard ML, Bara A, Kurian M, Elliott TM, Ducharme F, Mayowe V. Антихолинергические препараты от хрипов у детей в возрасте до двух лет. Кокрановская база данных Syst Rev . 2005 20 июля. CD001279. [Медлайн].
Ralston S, Roohi M. Рандомизированное контролируемое испытание назального фенилэфрина у младенцев, госпитализированных по поводу бронхиолита. Дж. Педиатр . 2008 декабрь 153 (6): 795-8. [Медлайн].
Boogaard R, Hulsmann AR, van Veen L, Vaessen-Verberne AA, Yap YN, Sprij AJ. Рекомбинантная дезоксирибонуклеаза человека у младенцев с респираторно-синцитиальным вирусным бронхиолитом. Сундук . 2007 Март 131 (3): 788-95. [Медлайн].
Чапман Дж, Эбботт Э, Альбер Д.Г., Бакстер Р.С., Бителл СК, Хендерсон Э.А. RSV604, новый ингибитор репликации респираторно-синцитиального вируса. Противомикробные агенты Chemother .2007 сентябрь 51 (9): 3346-53. [Медлайн].
Чавес-Буэно С., Мехиас А., Джафри Х.С., Рамило О. Респираторно-синцитиальный вирус: старые проблемы и новые подходы. Педиатр Энн . 2005, январь, 34 (1): 62-8. [Медлайн].
Davis IC, Lazarowski ER, Chen FP, Hickman-Davis JM, Sullender WM, Matalon S. Постинфекция A77-1726 блокирует патофизиологические последствия респираторно-синцитиальной вирусной инфекции. Am J Respir Cell Mol Biol . 2007 окт.37 (4): 379-86. [Медлайн].
Маггон К., Барик С. Новые лекарства и лечение респираторно-синцитиального вируса. Рев Мед Вирол . 2004 май-июнь. 14 (3): 149-68. [Медлайн].
Эллиотт С.А., Годе Л.А., Фернандес Р.М. и др. Сравнительная эффективность вмешательств при бронхиолите в неотложной помощи: сетевой метаанализ. Педиатрия . 2021 Май. 147 (5): [Medline].
Свифт Д. Детский бронхиолит: меньше значит больше.Медицинские новости Medscape. Доступно на https://www.medscape.com/viewarticle/950087. 2021, 28 апреля; Дата обращения: 3 мая 2021 г.
Lipshaw MJ, Флорин Т.А. «Не просто делай что-нибудь, стой там»: исчерпание возможностей лечения бронхиолита. Педиатрия . 2021 Май. 147 (5): [Medline].
Johnson DW, Adair C, Brant R, Holmwood J, Mitchell I. Различия в частоте поступления детей с бронхиолитом в педиатрические отделения и отделения неотложной помощи. Педиатрия . 2002 Октябрь 110 (4): e49. [Медлайн].
Leclerc F, Riou Y, Martinot A, Storme L, Hue V, Flurin V. Вдыхание оксида азота при тяжелой респираторно-синцитиальной вирусной инфекции у младенца с бронхолегочной дисплазией. Intensive Care Med . 1994 20 августа (7): 511-2. [Медлайн].
Langley JM, LeBlanc JC, Wang EE, Law BJ, MacDonald NE, Mitchell I. Нозокомиальная респираторно-синцитиальная вирусная инфекция в канадских педиатрических больницах: совместная сеть педиатрических исследователей по инфекциям в исследовании Канады. Педиатрия . 1997 декабрь 100 (6): 943-6. [Медлайн].
Christakis DA, Cowan CA, Garrison MM, Molteni R, Marcuse E, Zerr DM. Варианты стационарного диагностического тестирования и лечения бронхиолита. Педиатрия . 2005 апр. 115 (4): 878-84. [Медлайн].
Бошерт С. Лечение бронхиолита улучшается с помощью партнерских сетей. Новости педиатрии . 2012. 46 (май): 11.
Медицинский центр детской больницы Цинциннати.Основанное на фактических данных клиническое руководство по медикаментозному лечению бронхиолита у младенцев в возрасте до 1 года, поступивших с первым эпизодом. Национальный информационный центр руководящих принципов. Доступно по адресу http://guideline.gov/summary/summary.aspx?doc_id=9528. Доступ: 28 февраля 2010 г.
Perlstein PH, Kotagal UR, Bolling C и др. Оценка научно обоснованного руководства по бронхиолиту. Педиатрия . 1999 декабрь 104 (6): 1334-41. [Медлайн].
Perlstein PH, Kotagal UR, Schoettker PJ, Atherton HD, Farrell MK, Gerhardt WE.Поддержка внедрения научно обоснованных рекомендаций по бронхиолиту. Arch Pediatr Adolesc Med . 2000 Октябрь 154 (10): 1001-7. [Медлайн].
Voets S, van Berlaer G, Hachimi-Idrissi S. Клинические предикторы тяжести бронхиолита. Eur J Emerg Med . 2006 июн. 13 (3): 134-8. [Медлайн].
McKiernan C, Chua LC, Visintainer PF, Allen H. Терапия носовыми канюлями с высоким потоком у младенцев с бронхиолитом. Дж. Педиатр . 2010 апр. 156 (4): 634-8. [Медлайн].
Франклин Д., Бабл Ф. Э., Шлапбах Л. Дж., Окли Е., Крейг С., Нойц Дж. И др. Рандомизированное испытание высокопоточной кислородной терапии у младенцев с бронхиолитом. N Engl J Med . 2018 22 марта. 378 (12): 1121-1131. [Медлайн].
Tie SW, Hall GL, Peter S, Vine J, Verheggen M, Pascoe EM, et al. Домашний кислород для детей с острым бронхиолитом. Арч Дис Детский . 2009 Август.94 (8): 641-3. [Медлайн].
Kepreotes E, Whitehead B, Attia J, Oldmeadow C, Collison A, Searles A и др. Высокопроизводительный теплый увлажненный кислород по сравнению со стандартной низкой скоростью потока кислорода через носовую канюлю при умеренном бронхиолите (РКИ HFWHO): открытое рандомизированное контролируемое исследование фазы 4. Ланцет . 2017 г. 4. 389 (10072): 930-939. [Медлайн].
Арнольд Дж. Х., Хансон Дж. Х., Торо-Фигеро Л. О., Гутьеррес Дж., Беренс Р. Дж., Энглин Д. Л.. Проспективное рандомизированное сравнение высокочастотной осцилляторной вентиляции и традиционной механической вентиляции легких при дыхательной недостаточности у детей. Crit Care Med . 1994 22 октября (10): 1530-9. [Медлайн].
Аренсман Р.М., Статтер МБ, Баставрус А.Л., Мадонна МБ. Современные методы лечения дыхательной недостаточности новорожденных и детей. Am J Surg . 1996 июль 172 (1): 41-7. [Медлайн].
Бисли Дж. М., Джонс SE. Постоянное положительное давление в дыхательных путях при бронхиолите. Br Med J (Clin Res Ed) . 1981, 5 декабря. 283 (6305): 1506-8. [Медлайн].
Гэвин Р., Андерсон Б., Персиваль Т.Ведение тяжелого бронхиолита: показания для искусственной вентиляции легких. N Z Med J . 1996 26 апреля, 109 (1020): 137-9. [Медлайн].
Хан JY, Kerr SJ, Tometzki A, Tyszczuk L, West J, Sosnowski A. Роль ЭКМО в лечении респираторно-синцитиального вирусного бронхиолита: совместный отчет. Arch Dis Child Fetal Neonatal Ed . 1995 Сентябрь 73 (2): F91-4. [Медлайн]. [Полный текст].
Möller JC, Schaible TF, Reiss I, Artlich A, Gortner L.Лечение тяжелого неонатального ОРДС у детей сурфактантом и оксидом азота в ситуации «до ЭКМО». Int J Artif Organs . 1995 18 октября (10): 598-602. [Медлайн].
Ventre K, Haroon M, Davison C. Поверхностно-активная терапия бронхиолита у тяжелобольных младенцев. Кокрановская база данных Syst Rev . 2006. 3: CD005150. [Медлайн].
Джат К.Р., Чавла Д. Сурфактантная терапия бронхиолита у тяжелобольных младенцев. Кокрановская база данных Syst Rev . 2015 24 августа 8: CD009194. [Медлайн].
Cambonie G, Milesi C, Fournier-Favre S, Counil F, Jaber S, Picaud JC. Клинические эффекты применения гелиокса при остром бронхиолите у младенцев. Сундук . 2006 Март 129 (3): 676-82. [Медлайн].
Hollman G, Shen G, Zeng L, Yngsdal-Krenz R, Perloff W, Zimmerman J. Гелий-кислород улучшает клинические показатели астмы у детей с острым бронхиолитом. Crit Care Med . 1998 26 октября (10): 1731-6. [Медлайн].
Liet JM, Millotte B, Tucci M, Laflammme S, Hutchison J, Creery D. Неинвазивная терапия гелий-кислородом при тяжелом бронхиолите. Дж. Педиатр . 2005 декабрь 147 (6): 812-7. [Медлайн].
Martinon-Torres F, Rodriguez-Nunez A, Martinon-Sanchez JM. Гелиоксотерапия у младенцев с острым бронхиолитом. Педиатрия . 2002, январь 109 (1): 68-73. [Медлайн].
Martinon-Torres F, Rodriguez-Nunez A, Martinon-Sanchez JM.Носовое постоянное положительное давление в дыхательных путях с гелиоксом у младенцев с острым бронхиолитом. Респир Мед . 2006 август 100 (8): 1458-62. [Медлайн].
Martinon-Torres F, Rodriguez-Nunez A, Martinon-Sanchez JM. Носовое постоянное положительное давление в дыхательных путях с гелиоксом по сравнению с кислородом воздуха у младенцев с острым бронхиолитом: перекрестное исследование. Педиатрия . 2008 май. 121 (5): e1190-5. [Медлайн].
Парет Г., Декель Б., Варди А., Зейнберг А., Лотан Д., Барзилай З.Гелиокс при дыхательной недостаточности, вторичной по отношению к бронхиолиту: новая терапия. Пульмонол Педиатр . 1996 22 ноября (5): 322-3. [Медлайн].
Kellner JD, Ohlsson A, Gadomski AM, Wang EE. Бронходилататоры при бронхиолите. Кокрановская база данных Syst Rev . 2000. CD001266. [Медлайн].
Гадомский А.М., Брауэр М. Бронходилататоры при бронхиолите. Кокрановская база данных Syst Rev . 2010 8 декабря. CD001266. [Медлайн].
Шу С., Джонсон Д., Кэнни Дж., Райзман Дж., Шилдс М., Ковеси Т.Эффективность добавления распыленного ипратропия бромида к небулайзерной терапии альбутерола при остром бронхиолите. Педиатрия . 1992 Декабрь 90 (6): 920-3. [Медлайн].
Hammer J, Numa A, Newth CJ. Чувствительность к альбутеролу у младенцев с дыхательной недостаточностью, вызванной респираторно-синцитиальной вирусной инфекцией. Дж. Педиатр . 1995 сентябрь 127 (3): 485-90. [Медлайн].
Дериш М., Ходж Г., Данн С., Арианьо Р. Аэрозольный альбутерол улучшает реактивность дыхательных путей у младенцев с острой дыхательной недостаточностью, вызванной респираторно-синцитиальным вирусом. Пульмонол Педиатр . 1998 Июль 26 (1): 12-20. [Медлайн].
Langley JM, Smith MB, LeBlanc JC, Joudrey H, Ojah CR, Pianosi P. Рацемический адреналин по сравнению с сальбутамолом у госпитализированных маленьких детей с бронхиолитом; рандомизированное контролируемое клиническое исследование [ISRCTN46561076]. BMC Педиатр . 2005. 5 (1): 7. [Медлайн].
Menon K, Sutcliffe T, Klassen TP. Рандомизированное исследование, сравнивающее эффективность адреналина и сальбутамола при лечении острого бронхиолита. Дж. Педиатр . 1995 июн. 126 (6): 1004-7. [Медлайн].
Wainwright C, Altamirano L, Cheney M, Cheney J, Barber S, Price D. Многоцентровое рандомизированное двойное слепое контролируемое испытание распыленного адреналина у младенцев с острым бронхиолитом. N Engl J Med . 2003 г. 3 июля. 349 (1): 27-35. [Медлайн].
Lowell DI, Lister G, Von Koss H, McCarthy P. Свистящее дыхание у младенцев: ответ на адреналин. Педиатрия .1987 июн.79 (6): 939-45. [Медлайн].
Хендерсон А.Дж., Арнотт Дж., Янг С., Варшавски Т., Ландау Л.И., ЛеСуеф П.Н. Влияние вдыхаемого адреналина на функцию легких у младенцев с рецидивирующей хрипой в возрасте до 18 месяцев. Пульмонол Педиатр . 1995 июл.20 (1): 9-15. [Медлайн].
Кристьянссон S, Лодруп Карлсен KC, Веннергрен G, Страннегард Иллинойс, Карлсен KH. Распыленный рацемический адреналин в лечении острого бронхиолита у младенцев и детей ясельного возраста. Арч Дис Детский . 1993 декабрь 69 (6): 650-4. [Медлайн].
Ралстон С., Хартенбергер С., Анайя Т., Куоллс С., Келли Х.В. Рандомизированное плацебо-контролируемое исследование альбутерола и адреналина в равных дозах бета-2-агонистов при остром бронхиолите. Пульмонол Педиатр . 2005 Октябрь 40 (4): 292-9. [Медлайн].
Sanchez I, De Koster J, Powell RE, Wolstein R, Chernick V. Влияние рацемического адреналина и сальбутамола на клиническую оценку и легочную механику у младенцев с бронхиолитом. Дж. Педиатр . 1993, январь, 122 (1): 145-51. [Медлайн].
Воль М.Е., Черник В. Лечение острого бронхиолита. N Engl J Med . 2003 г. 3 июля. 349 (1): 82-3. [Медлайн].
Хартлинг Л., Фернандес Р.М., Биали Л., Милн А., Джонсон Д., Плинт А. и др. Стероиды и бронходилататоры при остром бронхиолите в первые два года жизни: систематический обзор и метаанализ. BMJ . 2011 6 апреля. 342: d1714. [Медлайн].
Plint AC, Johnson DW, Patel H, Wiebe N, Correll R, Brant R и др.Адреналин и дексаметазон у детей с бронхиолитами. N Engl J Med . 2009 14 мая. 360 (20): 2079-89. [Медлайн].
Ливни Г., Рахмель А., Маром Д., Яари А., Тирош Н., Ашкенази С. Рандомизированное двойное слепое исследование, посвященное сравнительной эффективности и безопасности вдыхаемого адреналина и назального деконгестанта у госпитализированных младенцев с острым бронхиолитом. Pediatr Infect Dis J . 2010 29 января (1): 71-3. [Медлайн].
Переоценка показаний к терапии рибавирином при респираторно-синцитиальных вирусных инфекциях.Комитет Американской академии педиатрии по инфекционным заболеваниям. Педиатрия . 1996 Январь 97 (1): 137-40. [Медлайн].
Ventre K, Randolph AG. Рибавирин при респираторно-синцитиальной вирусной инфекции нижних дыхательных путей у детей грудного и раннего возраста. Кокрановская база данных Syst Rev . 2007 24 января. CD000181. [Медлайн].
Randolph AG, Ван Э. Рибавирин при респираторно-синцитиальной вирусной инфекции нижних дыхательных путей.Систематический обзор. Arch Pediatr Adolesc Med . 1996 Сентябрь 150 (9): 942-7. [Медлайн].
Corneli HM, Zorc JJ, Mahajan P, et al. Многоцентровое рандомизированное контролируемое исследование дексаметазона при бронхиолите. N Engl J Med . 26 июля 2007 г. 357 (4): 331-9. [Медлайн].
Daugbjerg P, Brenøe E, Forchhammer H, Frederiksen B, Glazowski MJ, Ibsen KK. Сравнение распыленного тербуталина, распыленного кортикостероида и системного кортикостероида при остром свистящем дыхании у детей в возрасте до 18 месяцев. Acta Paediatr . 1993 июн-июль. 82 (6-7): 547-51. [Медлайн].
Дэвисон С., Вентре К.М., Лучетти М., Рэндольф АГ. Эффективность вмешательств при бронхиолите у детей в критическом состоянии: систематический обзор и метаанализ. Pediatr Crit Care Med . 2004 Сентябрь 5 (5): 482-9. [Медлайн].
Де Бок К., Ван дер Аа Н., Ван Лирде С., Корбил Л., Эккельс Р. Респираторно-синцитиальный вирусный бронхиолит: двойное слепое исследование эффективности дексаметазона. Дж. Педиатр . 1997 декабрь 131 (6): 919-21. [Медлайн].
Springer C, Bar-Yishay E, Uwayyed K, Avital A, Vilozni D, Godfrey S. Кортикостероиды не влияют на клинический или физиологический статус младенцев с бронхиолитом. Пульмонол Педиатр . 1990. 9 (3): 181-5. [Медлайн].
Tal A, Bavilski C, Yohai D, Bearman JE, Gorodischer R, Moses SW. Дексаметазон и сальбутамол в лечении острого свистящего дыхания у младенцев. Педиатрия . 1983, январь 71 (1): 13-8. [Медлайн].
Звердлинг Р.Г., О’Салливан Б.П. Лечение бронхиолита. N Engl J Med . 2 октября 2003 г. 349 (14): 1384-5; ответ автора 1384-5. [Медлайн].
Patel H, Platt R, Lozano JM. ВЫПИСАНО: глюкокортикоиды при остром вирусном бронхиолите у младенцев и детей младшего возраста. Кокрановская база данных Syst Rev . 2008. (1): CD004878. [Медлайн].
Weinberger MM.Системные кортикостероиды в высоких дозах могут быть эффективными на ранних стадиях бронхиолита. Педиатрия . 2007 апр. 119 (4): 864-5; обсуждение 865-6. [Медлайн].
Самнер А., Койл Д., Миттон С., Джонсон Д. В., Патель Х, Классен Т. П. и др. Экономическая эффективность адреналина и дексаметазона у детей с бронхиолитами. Педиатрия . 2010 Октябрь 126 (4): 623-31. [Медлайн].
Troe JW, Versteegh FG, Mooi-Kokenberg EA, Van den Broeck J.Отсутствие эффекта от лечения кромогликатами у госпитализированных младенцев с респираторно-синцитиальным вирусным бронхиолитом. Пульмонол Педиатр . 2003 ноябрь 36 (5): 455. [Медлайн].
Bisgaard H. Рандомизированное исследование монтелукаста при респираторно-синцитиальном вирусном постбронхиолите. Am J Respir Crit Care Med . 2003 г., 1. 167 (3): 379-83. [Медлайн].
Sarrell EM, Tal G, Witzling M, Someck E, Houri S, Cohen HA. Лечение небулайзерным 3% -ным гипертоническим солевым раствором у амбулаторных детей с вирусным бронхиолитом уменьшает симптомы. Сундук . 2002 декабрь 122 (6): 2015-20. [Медлайн].
Mandelberg A, Tal G, Witzling M, et al. Лечение небулайзированным 3% гипертоническим солевым раствором у госпитализированных младенцев с вирусным бронхиолитом. Сундук . 2003 Февраль 123 (2): 481-7. [Медлайн].
Brooks CG, Харрисон WN, Ralston SL. Связь между гипертоническим раствором и длительностью госпитализации при остром вирусном бронхиолите: повторный анализ 2 метаанализов. Педиатр JAMA .2016 18 апреля. [Medline].
Frellick M. Повторный анализ бронхиолита: гипертонический раствор не снижает LOS. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/862250. 20 апреля 2016 г .; Дата обращения: 16 мая 2016 г.
Кузик Б.А., Аль-Кадхи С.А., Кент С. и др. Распыленный гипертонический раствор в лечении вирусного бронхиолита у младенцев. Дж. Педиатр . 2007 Сентябрь 151 (3): 266-70, 270.e1. [Медлайн].
Аль-Ансари К., Сакран М., Дэвидсон Б.Л., Эль-Сайед Р., Махджуб Х., Ибрагим К.Распыленный 5% или 3% гипертонический или 0,9% физиологический раствор для лечения острого бронхиолита у младенцев. Дж. Педиатр . 2010 Октябрь 157 (4): 630-4, 634.e1. [Медлайн].
Perrotta C, Ortiz Z, Roque M. Физиотерапия грудной клетки при остром бронхиолите у детей в возрасте от 0 до 24 месяцев. Кокрановская база данных Syst Rev . 2005 18 апреля. CD004873. [Медлайн].
Roqué I Figuls M, Giné-Garriga M, Granados Rugeles C, Perrotta C. Физиотерапия грудной клетки при остром бронхиолите у детей в возрасте от 0 до 24 месяцев. Кокрановская база данных Syst Rev . 2012 15 февраля. 2: CD004873. [Медлайн].
Weiss J, Annamalai VR. Критерии выписки больных бронхиолитом. Педиатрия . 2003 г., 111 (2): 445; ответ автора 445. [Medline].
Mansbach JM, Clark S, Christopher NC, LoVecchio F, Kunz S, Acholonu U. Проспективное многоцентровое исследование бронхиолита: прогнозирование безопасных выписок из отделения неотложной помощи. Педиатрия . 2008 апр.121 (4): 680-8. [Медлайн].
Norwood A, Mansbach JM, Clark S, Waseem M, Camargo CA Jr. Проспективное многоцентровое исследование бронхиолита: предикторы внепланового посещения после выписки из отделения неотложной помощи. Acad Emerg Med . 2010 апр. 17 (4): 376-82. [Медлайн].
Зал CB. Респираторно-синцитиальный вирус. Фейгин Р.Д., Вишня Ю.Д. Учебник детских инфекционных болезней . Филадельфия, Пенсильвания: У. Б. Сондерс; 1992 г.1653-75.
Hall CB, Douglas RG Jr. Способы передачи респираторно-синцитиального вируса. Дж. Педиатр . 1981 июль 99 (1): 100-3. [Медлайн].
Холл CB, Гейман Дж. М., Дуглас Р. Дж. Младший, Мегер депутат. Контроль нозокомиальных респираторно-синцитиальных вирусных инфекций. Педиатрия . 1978 ноябрь 62 (5): 728-32. [Медлайн].
Энглунд Дж. В поисках вакцины от респираторно-синцитиального вируса: сага продолжается. J Заразить Dis . 2005 г., 1. 191 (7): 1036-9. [Медлайн].
Remot A, Roux X, Dubuquoy C, Fix J, Bouet S, Moudjou M и др. Наноструктуры нуклеопротеидов в сочетании с адъювантами, адаптированными к неонатальному иммунному контексту: кандидатная вакцина против RSV слизистой оболочки. PLoS One . 2012. 7 (5): e37722. [Медлайн]. [Полный текст].
Glenn GM, Fries LF, Thomas DN, et al. Рандомизированное слепое контролируемое исследование диапазона доз вакцины с наночастицами рекомбинантного слияния (F) респираторно-синцитиального вируса у здоровых женщин детородного возраста. J Заразить Dis . 2016. 213: 411-422. [Медлайн].
Groothuis JR, Simoes EA, Levin MJ, et al. Профилактическое введение иммуноглобулина респираторно-синцитиального вируса младенцам и детям из группы высокого риска. Группа по изучению иммунных глобулинов респираторно-синцитиального вируса. N Engl J Med . 1993 18 ноября. 329 (21): 1524-30. [Медлайн].
[Рекомендации] Комитет по инфекционным заболеваниям Американской академии педиатрии; Комитет по рекомендациям Американской академии педиатрии по бронхиолиту.Обновленное руководство по профилактике паливизумабом среди младенцев и детей раннего возраста с повышенным риском госпитализации по поводу респираторно-синцитиальной вирусной инфекции. Педиатрия . 2014. 134: 415-420. [Медлайн].
Паливизумаб, гуманизированное моноклональное антитело к респираторно-синцитиальному вирусу, снижает количество госпитализаций в связи с инфекцией респираторно-синцитиального вируса у младенцев из группы высокого риска. Педиатрия . 1998 Сентябрь 102 (3): 531-7. [Медлайн].
Romero JR.Профилактика респираторно-синцитиального вируса паливизумабом с 1998 по 2002 год: результат четырех лет применения паливизумаба. Pediatr Infect Dis J . 2003 22 февраля (2 доп.): S46-54. [Медлайн].
Прайс Д., Данино Д., Шонфельд Т., Амир Дж. Влияние паливизумаба на поступление в отделение интенсивной терапии по поводу респираторно-синцитиального вирусного бронхиолита: национальное исследование. Сундук . 2005 Октябрь 128 (4): 2765-71. [Медлайн].
Стивенс TP, Холл CB.Разногласия по поводу использования паливизумаба. Pediatr Infect Dis J . 2004 23 ноября (11): 1051-2. [Медлайн].
Simoes EA, Groothuis JR, Carbonell-Estrany X, Rieger CH, Mitchell I, Fredrick LM. Профилактика паливизумабом, респираторно-синцитиальный вирус и последующие повторяющиеся хрипы. Дж. Педиатр . 2007 июл. 151 (1): 34-42, 42.e1. [Медлайн].
Meissner HC, длинная SS. Инфекция, вызванная респираторно-синцитиальным вирусом, и повторяющиеся одышки: сложная взаимосвязь. Дж. Педиатр . 2007 июль 151 (1): 6-7. [Медлайн].
Resch B, Gusenleitner W, Nuijten MJ, Lebmeier M, Wittenberg W. Экономическая эффективность паливизумаба против респираторно-синцитиальной вирусной инфекции у детей из группы высокого риска в Австрии. Клин Тер . 2008 30 апреля (4): 749-60. [Медлайн].
Эльхассан NO, Sorbero ME, Hall CB, Stevens TP, Dick AW. Анализ экономической эффективности паливизумаба у недоношенных детей без хронических заболеваний легких. Arch Pediatr Adolesc Med . 2006 Октябрь 160 (10): 1070-6. [Медлайн].
Carbonell-Estrany X, Simões EA, Dagan R, Hall CB, Harris B, Hultquist M. Motavizumab для профилактики респираторно-синцитиального вируса у детей из группы высокого риска: испытание не меньшей эффективности. Педиатрия . 2010 января 125 (1): e35-51. [Медлайн].
Ozkan H, Atlihan F, Genel F, Targan S, Gunvar T. Дефицит подкласса IgA и / или IgG у детей с рецидивирующими респираторными инфекциями и его связь с хроническим поражением легких. J Исследование Allergol Clin Immunol . 2005. 15 (1): 69-74. [Медлайн].
Barclay L. AAP обновляет руководство по бронхиолиту у детей раннего возраста. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/833884 .. Дата обращения: 8 июля 2016 г.
[Рекомендации] Коричневый KK. Хронический кашель, вызванный небронхоэктатическим гнойным заболеванием дыхательных путей (бронхиолит): клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006 Янв.129 (1 приложение): 132S-137S. [Медлайн].
Бронхиолит: когда успокаивать и контролировать, а когда обращаться
Руководство в значительной степени поддерживает
Нет лекарств или вмешательств, которые можно было бы применять в первичной медико-санитарной помощи, которые эффективны для уменьшения симптомов.
или вероятность ухудшения. Сюда входят бронходилататоры, ингаляционные или пероральные кортикостероиды, небулайзерный физиологический раствор или
адреналин, монтелукаст или физиотерапия грудной клетки; они были изучены в клинических испытаниях и признаны неэффективными. 4, г.
10–12
Антибиотики не показаны
Сообщается, что у младенцев с вирусным синдромом, таким как бронхиолит, вероятность одновременного бактериального заражения составляет менее 1%.
инфекционное заболевание. 13 Применение антибиотиков у младенцев с бронхиолитом не снижает частоту осложнений
или продолжительность болезни. 3, 5
Обеспечивает «страховочную сетку» от неопределенности диагностики и успокаивает лиц, осуществляющих уход
Чтобы гарантировать, что младенцы, состояние которых ухудшается, получали соответствующую медицинскую помощь, обсудите с опекунами:
- Рекомендации по уходу за младенцем и предполагаемому течению болезни
- Признаки обострения болезни, требующие принятия дальнейших мер
- Последующие действия и дополнительные контакты
1.Консультации по управлению и ожидаемый временной курс
Некоторые родители или опекуны могут выразить обеспокоенность тем, что их «отправляют домой» с больным ребенком без достаточного клинического
вмешательство или расследование. Убедите опекунов, что антибиотики не подходят для лечения вируса, что
нет лекарств, которые можно прописать, чтобы ускорить исчезновение симптомов, и что лабораторные анализы или грудная клетка
Рентген не рекомендуется. 3, 4, 6
Менее частые кормления или кормления молоком могут помочь младенцам с легкими заболеваниями поддерживать адекватную гидратацию и питание.
потребление.Спросите, есть ли в доме курильщики, и подчеркните, что курение увеличивает риск для младенца.
развития тяжелых симптомов; используйте эту возможность, чтобы побудить вас бросить курить. 3
Сообщите воспитателям, что симптомы обычно длятся от одной до двух недель, и у младенца может быть кашель, который продолжается в течение
до трех недель. 3 Парацетамол или ибупрофен при необходимости можно использовать для младенцев с лихорадкой и дискомфортом.
См. Руководство по дозированию в NZFC:
Бронхиолит очень заразен.Держать руки в чистоте — это самый важный шаг, который могут предпринять лица, осуществляющие уход, чтобы уменьшить
риск передачи другим людям в доме. Втирание на спиртовой основе является предпочтительным методом (можно использовать мыло и воду.
альтернативный вариант), и его следует использовать часто, например, до и после обращения с младенцем или контакта с такими предметами, как
как игрушки. 13
Информация для лиц, ухаживающих за младенцами с бронхиолитом, доступна по адресу:
www.healthnavigator.org.nz/health-a-z/b/bronchiolitis
2.Убедитесь, что лица, осуществляющие уход, осведомлены о признаках ухудшения или тяжелого заболевания
Обсудите признаки ухудшения или тяжелого заболевания с опекунами (Таблица 1). Им следует обратиться за неотложной помощью, если младенец
имеет: 3, 6, 14
- Запрещается намочить подгузник или потреблять менее половины от нормы за 12 часов
- Периоды нерегулярного дыхания или паузы в дыхании
- Расширение носа, кряхтение или заметная рецессия грудной клетки во время дыхания
- Признаки цианоза, например посинение губ или языка
- Трудно просыпаться или нормально не реагирует на сигналы
Поощряйте лиц, осуществляющих уход, обращаться к врачу общей практики, если они обеспокоены ухудшением симптомов или симптомов, которые
не улучшаются в ожидаемые сроки.
3. Организовать последующие действия и дополнительный контакт для подтверждения
Организация обзора или ответа по телефону, например в течение одного-двух дней — полезная стратегия для уменьшения клинической неопределенности.
о том, ухудшится ли состояние младенца, а также успокоить тех, кто за ним ухаживает. 6
Инфекция носовых пазух и бронхит — Медицина внутренних органов Южного округа
САМООБСЛУЖИВАНИЕ
Попробуйте следующие шаги, чтобы уменьшить заложенность носовых пазух:
- Несколько раз в день прикладывайте к лицу теплую влажную тряпку для мытья посуды.
- Пейте много жидкости, чтобы разжижить слизь.
- Вдыхайте пар 2–4 раза в день (например, сидя в ванной с включенным душем).
- Спрей с физиологическим раствором для носа несколько раз в день.
- Используйте увлажнитель.
- Используйте нети-горшок, чтобы промыть носовые пазухи.
Будьте осторожны при использовании противоотечных назальных спреев, отпускаемых без рецепта. Сначала они могут помочь, но их использование более 3–5 дней может усилить заложенность носа.
Чтобы облегчить боль или давление в носовых пазухах:
- Избегайте полетов в условиях загруженности.
- Избегайте резких перепадов температур, резких перепадов температуры и наклонов вперед с опущенной головой.
- Попробуйте ацетаминофен или ибупрофен.
МЕДИЦИНА И ПРОЧИЕ ЛЕЧЕНИЯ
В большинстве случаев антибиотики НЕ нужны при остром синусите . Большинство этих инфекций проходят сами по себе. Даже когда антибиотики действительно помогают, они могут лишь немного сократить время, необходимое для того, чтобы инфекция исчезла.Антибиотики могут быть назначены раньше:
- Дети с выделениями из носа, возможно, с кашлем, который не проходит через 2–3 недели
- Температура выше 102,2 ° F (39 ° C)
- Головная боль или боль в лице
- Сильная опухоль вокруг глаз
Острый синусит лечить 10 — 14 дней. Хронический синусит следует лечить в течение 3-4 недель. Некоторым людям с хроническим синуситом могут потребоваться специальные лекарства для лечения грибковых инфекций.
В какой-то момент ваш врач примет во внимание:
- Прочие лекарства, отпускаемые по рецепту
- Дополнительные испытания
- Направление к специалисту по лечению ушей, горла и носа (ЛОР) или к аллергологу
Другие методы лечения синусита включают:
- Прививки от аллергии (иммунотерапия), чтобы предотвратить повторение болезни
- Как избежать аллергии
- Назальные кортикостероидные спреи и антигистаминные препараты для уменьшения отека, особенно при полипах в носу или аллергии
Также может потребоваться операция по увеличению отверстия пазухи и дренированию пазух.Вы можете не рассматривать эту процедуру, если:
- Ваши симптомы не проходят после 3 месяцев лечения.
- У вас более двух или трех эпизодов острого синусита в год.
Большинство грибковых инфекций носовых пазух требуют хирургического вмешательства. Операция по восстановлению искривленной перегородки или полипов носа может предотвратить повторение состояния.
Бронхит
Источник: Национальная медицинская библиотека США
.
Бронхит — это воспаление бронхов, дыхательных путей, по которым воздух попадает в легкие.Это вызывает кашель, часто с выделением слизи. Это также может вызвать одышку, хрипы, слабую температуру и стеснение в груди. Есть два основных типа бронхита: острый и хронический.
В большинстве случаев острый бронхит проходит в течение нескольких дней. Но ваш кашель может длиться несколько недель после того, как инфекция исчезнет.
Те же вирусы, которые вызывают простуду и грипп, часто вызывают острый бронхит. Эти вирусы распространяются по воздуху при кашле или при физическом контакте (например, через немытые руки).Воздействие табачного дыма, загрязненного воздуха, пыли, паров и паров также может вызвать острый бронхит. Реже бактерии также могут вызывать острый бронхит.
Чтобы диагностировать острый бронхит, ваш лечащий врач спросит о ваших симптомах и выслушает ваше дыхание. Вы также можете пройти другие тесты.
Лечение включает отдых, жидкости и аспирин (для взрослых) или ацетаминофен для лечения лихорадки. Увлажнитель или пар также могут помочь. Если вы хрипите, вам может потребоваться ингаляционное лекарство, чтобы открыть дыхательные пути. Антибиотики не помогут, если причина вирусная. Вы можете получать антибиотики, если причина бактериальная.
.

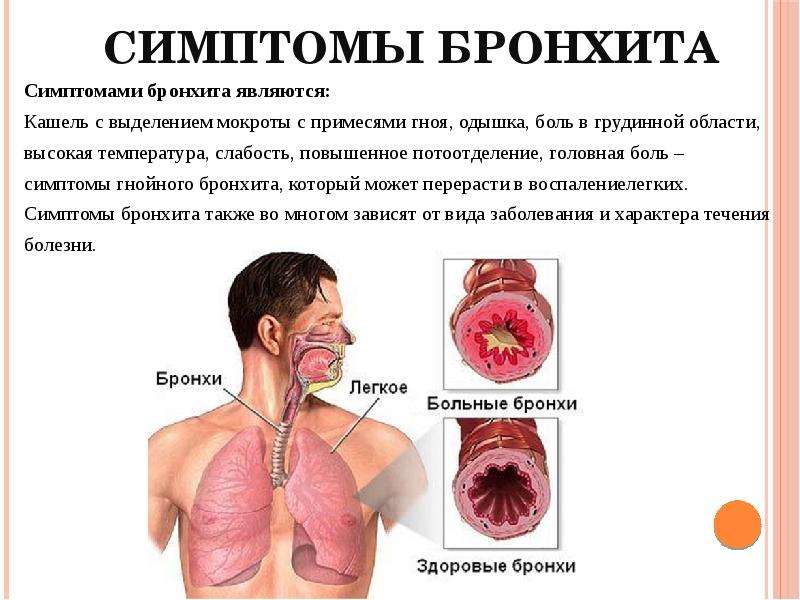 Сам по себе подъем температуры — явление естественное, защитная реакция на внедрение чужеродных вирусов и микробов в наш организм (такое же, как боль, рвота, понос). С началом микробной атаки в нашей голове раздражаются особые мозговые центры, отвечающие за терморегуляцию. Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках.
Сам по себе подъем температуры — явление естественное, защитная реакция на внедрение чужеродных вирусов и микробов в наш организм (такое же, как боль, рвота, понос). С началом микробной атаки в нашей голове раздражаются особые мозговые центры, отвечающие за терморегуляцию. Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках.
 Отвар: 1 ч. ложку цветков залить стаканом кипятка. Полоскать и принимать внутрь по 2 ст. ложки 4–5 раз в день. Настойка: 1 ст. ложку цветков залить 100 мл спирта. Принимать по 1 ст. ложке настойки 3 раза в день перед едой. Для приготовления полоскания 10 мл настойки разведите стаканом теплой воды.
Отвар: 1 ч. ложку цветков залить стаканом кипятка. Полоскать и принимать внутрь по 2 ст. ложки 4–5 раз в день. Настойка: 1 ст. ложку цветков залить 100 мл спирта. Принимать по 1 ст. ложке настойки 3 раза в день перед едой. Для приготовления полоскания 10 мл настойки разведите стаканом теплой воды.
 Пейте теплым.
Пейте теплым.