Отит уха у ребенка — симптомы и лечение отита 2019.
Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых). Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе. Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
- Раздражительность, капризность
- «вынужденное» положение (если боль с одной стороны, ребенок может прикладывать руку к уху или стараться лечь на больное ухо)
- Вялость, слабость
- нарушения сна
- лихорадка
- снижение или отсутствие аппетита
- рвота
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.
Остались вопросы?
Получите онлайн-консультацию у ведущих ЛОР-врачей Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Диагностика отита
Если у ребенка болит ухо больше 2-х дней или если вашему ребенку менее 2-х лет и вы подозреваете, что у него болит ухо, необходимо срочно обратиться за помощью к отоларингологу, педиатру или врачу общей практики. Промедление может грозить тем, что ребенок потеряет слух или совсем оглохнет.
Врач осмотрит уши и барабанные перепонки ребенка с помощью инструмента, который называется отоскоп. При остром среднем отите барабанная перепонка будет воспаленной и выпуклой из-за скопления жидкости в среднем ухе. Врач измерит температуру и осмотрит ребенка на предмет наличия других инфекций (например, бронхита). Специальных анализов для диагностики отита не существует. Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Лечение отита
Лечение ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, у которых отит протекает в легкой форме, сначала получают только противовоспалительные препараты. Если симптомы сохраняются в течение более 48 часов или если они ухудшаются, то могут понадобиться антибиотики широкого спектра действия, Детям с острым средним отитом младше 6 месяцев обычно сразу назначают антибиотики т.к. крайне важно любым способом не допустить осложнений заболевания. Первым антибиотиком выбора для лечения острого среднего отита у детей является амоксициллин. Альтернативный антибиотик будет назначен, если у ребенка аллергия на пенициллин.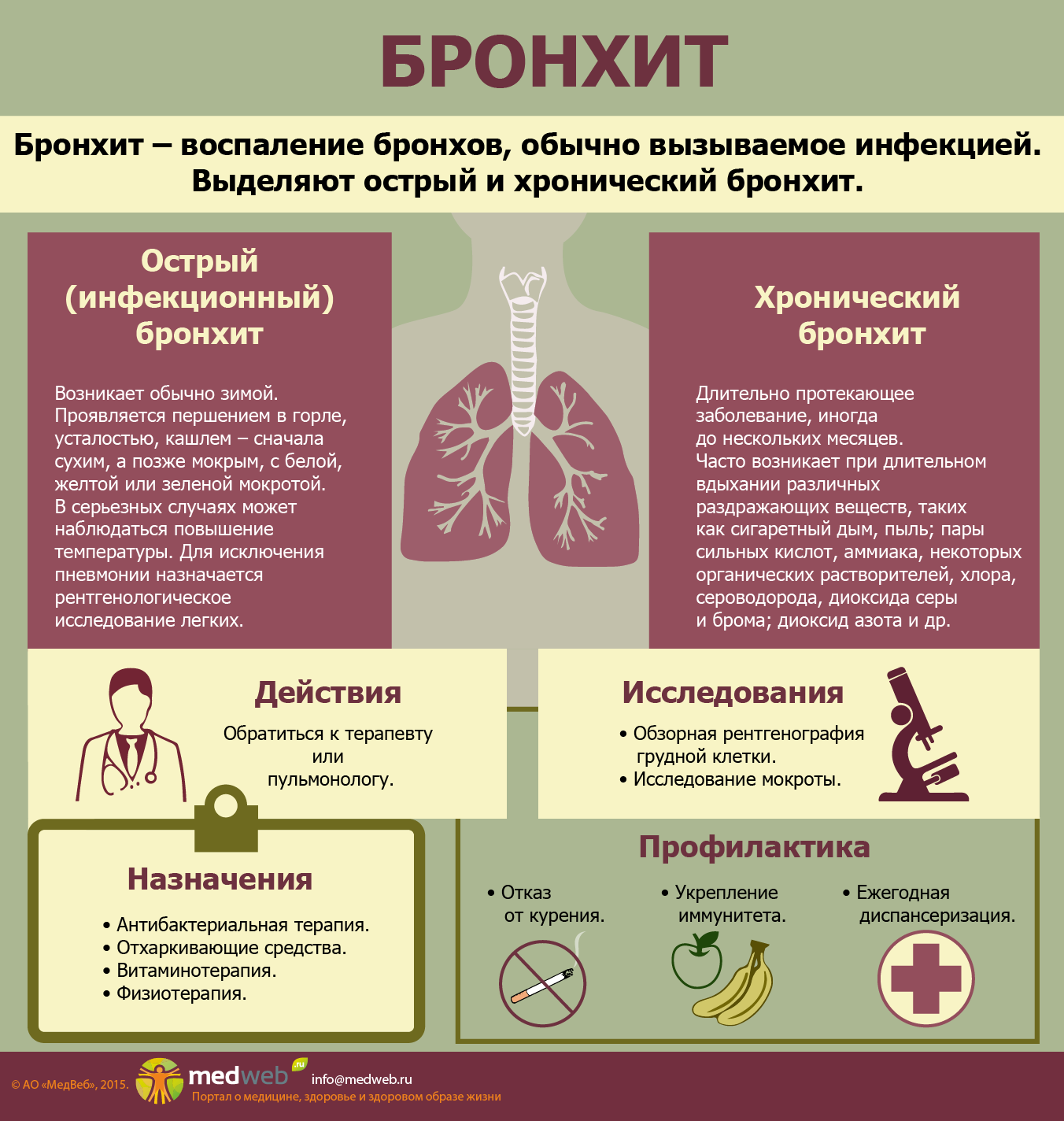 Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей. Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал в этом случае необходимо санировать несколько раз в день, а в ухо капать антибиотик (например – препарат «отипакс»). Также может быть необходимо принимать антибиотики внутрь.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение. Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Читайте также:
Почему болят уши у ребенка?
Как лечить COVID-19 у детей — Российская газета
Минздрав разработал рекомендации по лечению COVID-19 у детей. Сейчас не менее четверти детей болеют коронавирусом бессимптомно. При этом диагностируется COVID-19 у несовершеннолетних не более, чем в 5% случаев. Чаще всего инфекция проявляется повышенной температурой, кашлем, заложенностью носа, диареей. Выздоровление обычно наступает в течение 1-2 недель. Тяжелое течение болезни отмечается в среднем в 1% случаев, чаще всего осложненные формы болезни развиваются у пациентов с тяжелыми сопутствующими заболеваниями.
У детей болезнь протекает более гладко, развитие вирусной пневмонии менее характерно, симптомы обычно нетяжелые, а летальные исходы чрезвычайно редки. Однако дети играют огромную роль в распространении вируса.
Несовершеннолетние со среднетяжелым и тяжелым течением болезни госпитализируются,с легкой или бессимптомной формой — остаются на изоляции дома. Лечение в амбулаторных условиях проходит по аналогии с ОРВИ и бронхитом. Больным назначается постельный режим, обильное питье, при высокой температуре — парацетомол или ибупрофен (чередовать препараты не рекомендуется в связи с частотой побочных эффектов). В качестве иммуностимулятора прописывается рекомбинантный интерферон-альфа, который, как считается, помогает снизить вирусную нагрузку на начальных стадиях болезни, облегчить симптомы и уменьшить длительность болезни.
Лечение в амбулаторных условиях проходит по аналогии с ОРВИ и бронхитом. Больным назначается постельный режим, обильное питье, при высокой температуре — парацетомол или ибупрофен (чередовать препараты не рекомендуется в связи с частотой побочных эффектов). В качестве иммуностимулятора прописывается рекомбинантный интерферон-альфа, который, как считается, помогает снизить вирусную нагрузку на начальных стадиях болезни, облегчить симптомы и уменьшить длительность болезни.
Минздрав обращает внимание, что ни один из препаратов сегодня не зарегистрирован для применения у детей с инфекцией COVID-19, поэтому важно, чтобы лечение скорректировал врач. «При назначении и выборе лекарств у детей следует руководствоваться возрастом ребенка, наличием или отсутствием сопутствующей патологии, удобством и доступностью лекарственной формы. Следует также учитывать возможные лекарственные взаимодействия и противопоказания», — говорится в рекомендациях.
Для профилактики заражения COVID-19, Минздравом рекомендуется часто мыть ребенку руки, научить его не дотрагиваться до рта, носа, глаз в общественных местах, обрабатывать детские игрушки нагреванием до 56 градусов в течение 30 минут, с применением 70% спирта или хлорсодержащих дезинфектантов или УФ-излучения. А также по возможности, отказаться от общественного транспорта, использовать маски, особенно в плохо вентилируемых помещениях, избегать контактов с дикими животными и походов на рынки, где их могут продавать. Детям необходимо поддерживать иммунитет, а для этого нужно обеспечить сбалансированное питание и адекватную физическую нагрузку.
А также по возможности, отказаться от общественного транспорта, использовать маски, особенно в плохо вентилируемых помещениях, избегать контактов с дикими животными и походов на рынки, где их могут продавать. Детям необходимо поддерживать иммунитет, а для этого нужно обеспечить сбалансированное питание и адекватную физическую нагрузку.
Полезно знать об АЛЛЕРГИИ НА ЖИВОТНЫХ (dyreallergi)
АЛЛЕРГИЯ НА ЖИВОТНЫХ (dyreallergi)
Полезная информация об аллергии на животных – Информационный лист Норвежского союза астматиков и аллергиков
Большинство покрытых шерстью животных, то есть наиболее распространённыx домашниx животныx, могут стать причиной аллергической реакции. Аллергию могут вызвать не только шерсть и перхоть, но и аллергены (протеины), вырабатываемые сальными и слюнными железами, а также моча. Речь идет о микрочастицах, переносимых воздушным путем, и смешивающихся с остальной пылью в воздухе. При вдыхании данного воздуха могут возникнуть аллергические реакции. Пыль от лошади, собаки и кошки содержит 10-20 различных аллергенов.
Пыль от лошади, собаки и кошки содержит 10-20 различных аллергенов.
Кто страдает аллергией на животных?
Чаще всего аллергия на животных развивается в детстве. Этот вид аллергии распространён у астматиков и часто сопровождается аллергией на клещей. Если ребёнок, до достижения возраста 12-14 лет, не имел аллергических симптомов, то вероятность развития аллергии на животных снижается. Аллергия, однако, может развиться и у взрослых.
Предсказать на каких животных у человека может развиться аллергическая реакция сложно. Развитие аллергии начинается с контакта с определённым аллергеном, и до появления симптомов может пройти много времени.
На каких животных может развиться аллергия?
Как указано выше, подавляющее большинство домашних животных, включая мини-свинок, бесшерстных мышей, шиншилл и короткошерстных китайских пуделей, могут вызывать аллергию. Такие насекомые, как домовые клещи, личинки комара и тараканы, также способны стать причиной аллергии.
Лошадь и кошка являются распространителями наиболее сильных аллергенов. Из-за своей величины лошадь распространяет больше аллергенов, чем маленькие животные, а кошки разносят аллергены на большем пространстве благодаря своей подвижности. Собаки живут наиболее близко к человеку и поэтому являются источником самой распространенной формы аллергии на животных. Все без исключения породы собак, независимо от размера и количества шерсти, вырабатывают аллергены, но в разном количестве и разного типа.
Единственными домашними живыми существами, не вызывающими аллергии, являются аквариумные рыбки (некоторые, однако, могут реагировать на корм для рыб) и рептилии, например, черепахи. Ввоз рептилий в Норвегию зашрещён, но Инспекция по контролю за продуктами питания может дать разрешение на импорт отдельных видов черепах, если такая необходимость вызвана наличием аллергии.
Диагностика
Установить аллергию на животных можно по анализу крови или пробе Пирке. При наличии аллергии к определенному виду животных, анализ будет положительным. Существует также вероятность того, что у человека, позитивно отреагировавшего на тест не будет симптомов аллергии.
Существует также вероятность того, что у человека, позитивно отреагировавшего на тест не будет симптомов аллергии.
Путём анализов невозможно заранее предсказать у ребенка возможную аллергию на какое-то конкретное животное . Отрицательный результат пробы Пирке не может являтся основанием для предсказания будущих реакций организма.
Симптомы и лечение
Обычными симптомами являются насморк и заложенность носа, слезоточение и резь в глазах, а также астма. У некоторых может возникать экзема или крапивница. Опыт показывает, что особый риск острого приступа астмы связан с воздействием кошачьих аллергенов.
Удаление животного-носителя аллергена из окружения аллергика является важнейшим и наиболее эффективным методом борьбы с аллергией. Предупреждение аллергии путем применения таких медикаментов, как кортизоносодержащие аэрозоли для носа и/или антигистамины в виде таблеток, ингаляторных аэрозолей, носовых аэрозолей или глазных капель, не является оптимальным решением, но может быть необходимым в случае неизбежного контакта с животным-носителем аллергена.
Иммунотерапия илитак называемая противоаллергическая вакцинация, при которой собачий или кошачий аллерген инъецируется под кожу, со временем может дать положительный эффект. Это метод, однако, подразумевает удаление животного-носителя аллергена из окружения аллергетика.
Профилактика/защита
В данном вопросе следует различать между так называемов вторичной и первичной профилактикой.
Вторичная профилактика: при проявлении симптомов аллергии на шерсть животных, первым советом по профилактике является отказ от приобретения домашних животных. Полностью избежать животных аллергенов, однако, очень сложно, так как шерсть животных садится на одежду людей, и, таким образом, может находиться в школах, детских садах и в общественном транспорте.
Если кто-то из детей страдает аллергией на животных, то персоналу детских садов и учителям следует обратиться к остальным родителям с просьбой о том, чтобы их дети приходили в одежде, которая не была в контакте с домашними животными. Важно также оставлять уличную одежду в прихожей, а не заносить её в класс. Следует ввести полный запрет на содержание кошек и собак в детских садах и школах.
Важно также оставлять уличную одежду в прихожей, а не заносить её в класс. Следует ввести полный запрет на содержание кошек и собак в детских садах и школах.
В настоящее время предлагается обработка животных, особенно кошек, различными моющими средствами (PetalCleanse) в качестве способа борьбы с аллергией. Количество аллергенов в шерсти кошки уменьшается также при обычном купании, но это не рекомендуется в качестве способа борьбы с аллергией. В лучшем случае, моющие средства могут дать временный эффект и их применение актуально лишь при слабых формах аллергии на животных. Даже моя кошку, невозможно избавиться от кошачьих аллергенов в домашней пыли. Кроме того, частое мытьё животного может граничить с издевательством над ним.
Первичная профилактика: На сегодняшний день отсутствуют основания рекомендовать не заводить собаку или кота с целью профилактики астмы или аллергии даже в тех случаях, если аллергиков в семье нет. Исследование, основанное на анализе 20 000 европейских детей в процессе их развития от рождения до младшего школьного возраста показало, что наличие домашних животных не приводит как к повышению, так и снижению риска развития астмы и аллергии. Недавно опубликованные результаты проведённого в Дании исследования наоборот показывают, что наличие домашних животных на ферме или дома действует как защита от развития аллергии у детей. Именно поэтому больше не считается правильным советовать семьям с детьми не заводить домашних животных.
Недавно опубликованные результаты проведённого в Дании исследования наоборот показывают, что наличие домашних животных на ферме или дома действует как защита от развития аллергии у детей. Именно поэтому больше не считается правильным советовать семьям с детьми не заводить домашних животных.
Наличие домашних животных приносит много радости во многие семьи. Проведение анализов крови и реакционных тестов до того, как семья заведёт животное, не имеет особой ценности для вывода будет ли у ребёнка развиваться аллергия, или нет. Решение о том, стоит ли заводить животное в семье аллергиков, или нет, должно приниматься непосредственно взрослыми членами семьи. Избавиться от домашнего животного, к которому человек уже привязался, и от которого у человека возникла аллергическая реакция, может быть весьма непросто. Именно поэтому родители должны сделать вывод, готовы ли они взять на себя такой риск, в том случае если у ребёнка будет развиваться аллергия на животных. При необходимости можно связаться с обществом по перепоселению животных.
Могут ли животные защитить от астмы и аллергии?
Результаты последних исследований, как указано выше, дают основания предполагать, что контакт с домашними животными в ранней стадии жизни, до 18-месячного возраста, может защитить от развития астмы и аллергии. Частично это объясняется тем, что у человека развивается переносимость аллергенов животных, а также тем, что, имеющиеся на животном различные виды бактерий, помогают укреплению иммунной системы. Необходимо продолжать исследования в этом направлении, однако полученные на сегодняшний день результаты показывают, что контакт с животными может иметь защитный эффект. Тем не менее, это является достаточно сложной темой, в которой нелегко давать однозначные советы. На сегодняшний день ещё не совсем верно рекомендовать приобретение домашних животных в целях профилактики аллергии, однако также не верно рекомендовать не приобретать животных.
Факты об аллергии на животных разработаны совместно с врачебный советом Норвежского союза астматиков и аллергиков.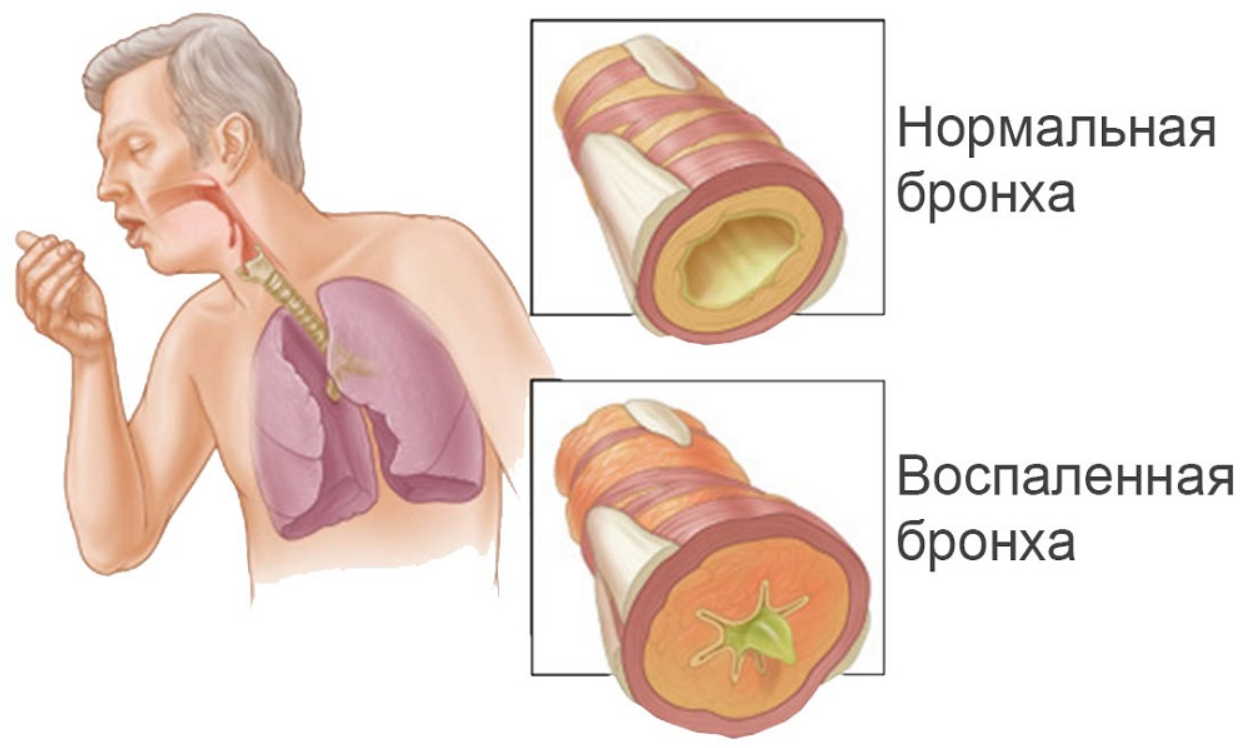
Кашель у младенцев: как лечить | Pampers RU
Кашель у малыша является одним из симптомов, который чаще всего побуждает родителей обращаться к врачу. В большинстве случаев кашель можно вылечить в домашних условиях, не прибегая к сильнодействующим средствам, но иногда проблема бывает очень серьезной и требует немедленного медицинского вмешательства.
Что вызывает кашель?
Когда нервные окончания в горле, трахее или легких испытывают раздражение, мы рефлекторно выдуваем воздух обратно через дыхательные пути.
Самым распространенным раздражителем является слизь. Когда организм выделяет много слизи (например, при простуде) она скапливается на задней стенке глотки и вызывает кашель. Обычно кашель связывают с респираторными заболеваниями, такими как простуда, бронхит и грипп, но он также может быть вызван аллергией и попаданием в горло посторонних предметов.
Почему кашель не всегда звучит одинаково?
Чаще всего звук кашля зависит от того, где находится инфекция. Например, при раздражении трахеи или бронхов кашель обычно более глубокий, чем при раздражении гортани. Самые распространенные виды простуды сопровождаются сухим или влажным кашлем, который может оставаться даже после исчезновения остальных симптомов.
Когда стоит обращаться по поводу кашля к врачу?
Немедленно обратиться за медицинской помощью необходимо в следующих случаях:
если кашель ребенка младше трех месяцев сопровождается температурой выше 38,3 градусов Цельсия или прерывистым дыханием;
если у ребенка старше трех месяцев температура выше 38,3 градусов Цельсия держится больше 48 часов;
если кашель мешает ребенку дышать;
если ребенок дышит слишком часто (40–50 вдохов в минуту) и «втягивает» живот под ребра при каждом вдохе; если кашель вызывает боль, является постоянным или сопровождается «свистящим» звуком;
если ребенок кашляет так сильно, что у него синеют или бледнеют губы; кашель появляется внезапно и сопровождается температурой;
если кашель был вызван тем, что ребенок подавился едой или другим предметом.
Лечение кашля
Поскольку большинство видов кашля вызваны вирусными инфекциями, использовать антибиотики для лечения обычно не рекомендуется. Желательно, чтобы организм справился сам. Чаще всего вирусная инфекция длится от трех до десяти дней. Многие врачи настоятельно советуют не давать детям лекарства от простуды и кашля, отпускаемые без рецепта. Эффективность применения этих средств для лечения детей не доказана, поэтому не стоит использовать их, если они не были специально назначены врачом.
Как облегчить состояние ребенка когда он кашляет?
В большинстве случаев кашель пройдет сам собой, но пока он сохраняется, вы можете помочь малышу следующими способами:
Давайте ребенку больше питья, чтобы увлажнять дыхательные пути и избежать обезвоживания.
Включите увлажнитель воздуха или испаритель, особенно если дома очень сухо.
Посидите с малышом в ванной комнате при закрытой двери и включенном горячем душе — это поможет смягчить и облегчить кашель, особенно перед сном.
Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента. В составлении руководства по лечению участвовали как представители семейных врачей и врачей-пульмонологов, которые каждый день занимаются диагностикой астмы, консультированием больных астмой и их лечением, так и представители больных астмой, которые внесли в руководства поправки с точки зрения пациентов.
Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в дыхательных путях
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа. Из альвеол кислород всасывается в кровь, а углекислый газ, образующийся в организме, переходит из крови в альвеолы. При выходе воздух вместе с углекислым газом выводится из легких. В норме при дыхании все дыхательные пути открыты и воздух движется по ним свободно и беспрепятственно.
Что происходит в дыхательных путях при астме?
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
Главными симптомами астмы являются:
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).
Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
Каковы причины астмы?
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).
- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.
- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.
- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Что показывают результаты спирографии?
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.
- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами. Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.
Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.
- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
Запишите все отмеченные проявления, так как врачу понадобятся Ваши точные описания. Для отслеживания состояния астмы, вы можете заполнить и тест для контроля над астмой. Это простой опросник, сумма пунктов которого дает информацию о состоянии астмы (Jia et al 2013), и его распечатанную копию Вы можете попросить для себя у семейной медсестры (см. Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Немедикаментозное лечение
При лечении астмы дополнительно к приему лекарств важен и образ жизни. Постарайтесь избегать раздражителей верхних дыхательных путей и известных аллергенов.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012). Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором. Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
Как использовать ингалятор с дозатором?
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.
- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
2. Порошковые ингаляторы
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством. Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.
- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Лечение сопутствующих заболеваний
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать. Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство. Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.
Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей. У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты. Не держите мусор в открытом виде.
• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
| …………………….. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. | Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. | Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой. |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
Бронхиолит — Лечение — NHS
В большинстве случаев бронхиолит протекает в легкой форме и проходит через 2–3 недели без лечения.
У небольшого количества детей через 4 недели все еще будут проявляться некоторые симптомы.
В некоторых случаях инфекция настолько серьезна, что требует госпитализации.
Лечение на дому
Если вы присматриваете за своим ребенком дома, проверяйте его регулярно, в том числе в течение ночи.
Обратитесь к терапевту или в нерабочее время, если их состояние ухудшится.
Узнайте, когда вам следует вызвать скорую помощь
Не существует лекарства, которое могло бы убить вирус, вызывающий бронхиолит, но вы сможете облегчить легкие симптомы и сделать вашего ребенка более комфортным.
Чтобы инфекция не передалась другим детям, выведите ребенка из яслей или дневного сада и держите его дома, пока его симптомы не улучшатся.
Следующий совет поможет вашему ребенку почувствовать себя более комфортно, пока он выздоравливает.
Держите ребенка прямо
Если держать ребенка в вертикальном положении, ему будет легче дышать, что может помочь, когда он пытается кормить.
Убедитесь, что ваш ребенок пьет много жидкости
Если ваш ребенок находится на грудном вскармливании или кормлении из бутылочки, попробуйте чаще давать ему меньшие порции пищи.
Немного дополнительной воды или фруктового сока может предотвратить их обезвоживание.
Не курить дома
Вдыхание дыма от сигарет или других табачных изделий может усугубить симптомы у вашего ребенка.Не курите рядом с ребенком.
Пассивное курение может повлиять на слизистую оболочку дыхательных путей вашего ребенка, делая их менее устойчивыми к инфекциям.
Держите ребенка подальше от дыма, чтобы предотвратить будущие эпизоды бронхиолита.
Снятие температуры
Если у вашего ребенка высокая температура (жар), которая его беспокоит, вы можете использовать парацетамол или ибупрофен, в зависимости от его возраста.
Их можно приобрести в аптеке без рецепта.
Младенцам и детям можно давать парацетамол для снятия боли или лихорадки, если они старше 2 месяцев.
Ибупрофен можно давать младенцам в возрасте 3 месяцев и старше, весящим не менее 5 кг (11 фунтов).
Всегда следуйте инструкциям производителя, давая ребенку лекарства.
Не давайте аспирин детям младше 16 лет.
Не пытайтесь снизить температуру вашего ребенка, обтирая его холодной водой или одевая нижнее белье.
Капли назальные физиологические
Капли для носа с солевым раствором (соленая вода) можно приобрести в аптеке без рецепта.
Закапывание ребенку пары капель физиологического раствора в нос перед кормлением может помочь облегчить заложенность носа.
Всегда следуйте инструкциям производителя или проконсультируйтесь с фармацевтом перед использованием солевых капель для носа.
Лечение в больнице
Некоторым детям с бронхиолитом необходимо госпитализировать.
Обычно это необходимо, если они не получают достаточного количества кислорода в кровь из-за затрудненного дыхания или если они недостаточно едят или пьют.
Дети более подвержены риску госпитализации, если они родились преждевременно (до 37 недели беременности) или имеют проблемы со здоровьем.
Попав в больницу, ваш ребенок будет находиться под тщательным наблюдением и, в зависимости от тяжести его состояния, ему может быть назначено несколько различных методов лечения.
Дополнительный кислород
Уровень кислорода в крови вашего ребенка будет измеряться пульсоксиметром.
Это небольшой зажим или крючок, который прикрепляется к пальцу или пальцу ноги вашего ребенка.Он пропускает свет через кожу вашего ребенка, который датчик использует для определения количества кислорода в его крови.
Если вашему ребенку нужно больше кислорода, его можно вводить через тонкие трубки в носу или через маску, закрывающую лицо.
Если это еще не было проверено, образец слизи вашего ребенка может быть собран и исследован, чтобы выяснить, какой вирус вызывает бронхиолит.
Это подтвердит, является ли респираторно-синцитиальный вирус (RSV) причиной инфекции.
Если у вашего ребенка RSV, его нужно держать подальше от других детей в больнице, которые не инфицированы вирусом, чтобы остановить его распространение.
Кормление
Если у вашего ребенка проблемы с кормлением, ему могут давать жидкость или молоко через зонд для кормления (назогастральный зонд).
Это тонкая пластиковая трубка, которая входит в рот или нос ребенка и опускается в желудок.
Если ваш ребенок не может употреблять назогастральные жидкости или у него высокий риск дыхательной недостаточности, ему могут вводить жидкости непосредственно в вену (внутривенно).
Отсасывание носовое
Носовое отсасывание обычно не используется у детей с бронхиолитом. Но это может быть рекомендовано, если у вашего ребенка заложен нос и у него проблемы с дыханием.
В ноздри вашего ребенка вставят небольшую пластиковую трубку для откачивания слизи.
Выписка из больницы
Большинству детей с бронхиолитом, которые поступают в больницу, необходимо оставаться там в течение нескольких дней.
Ваш ребенок сможет выписаться из больницы и вернуться домой, когда его состояние стабилизируется.
Это произойдет, когда у них будет достаточно кислорода в крови без необходимости в дальнейшей медицинской помощи, и они смогут принимать и съедать большую часть своего обычного питания.
Исследования других методов лечения
Ряд лекарств был протестирован, чтобы выяснить, приносят ли они пользу детям с бронхиолитом, но было показано, что большинство из них имеют незначительный эффект или не оказывают никакого эффекта.
Например, антибиотики и кортикостероиды не рекомендуются для лечения бронхиолита.
Исследования также показывают, что физиотерапия грудной клетки, при которой для облегчения симптомов используются физические движения или дыхательные техники, не приносит пользы.
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
Бронхит у детей: причины, симптомы и средства правовой защиты
Изображение: Shutterstock
Идите по адресу:
Это может начаться как обычная простуда и длиться неделю или две. Но иногда это может закончиться воспалением бронхов и привести к бронхиту, который длится дольше.
Бронхит — распространенная инфекция у детей и младенцев, и ее можно вылечить дома с определенной осторожностью, хотя в некоторых случаях может потребоваться госпитализация. Итак, бронхит — серьезное заболевание, о котором вам следует беспокоиться?
MomJunction расскажет вам о бронхите, его причинах и вариантах лечения бронхита у детей.
Что такое бронхит?
Бронхит — это инфекция легких, вызывающая воспаление слизистой оболочки бронхов.Бронхи позволяют воздуху проходить из легких и в легкие. Бронхит может быть острым или хроническим, при этом острый бронхит длится от двух до трех недель, а хронический бронхит длится не менее четырех недель и более.
Бронхит против бронхиолита:
Бронхит часто путают с другим заболеванием, называемым бронхиолитом (1). Бронхит поражает бронхи, а бронхиолит — это специфическое заболевание, которое поражает более мелкие дыхательные пути, которые отходят от бронхов.
- В то время как бронхит приводит к постоянному кашлю и образованию слизи, которая блокирует большие дыхательные пути, проходящие в и из меньших дыхательных путей и альвеол легких, вызывает воспаление узких дыхательных путей, затрудняющее дыхание.
- Бронхиолит обычно вызывается вирусами, из которых респираторно-синцитиальный вирус является одним из наиболее серьезных. Однако причиной этого может быть ряд вирусов, например аденовирус и риновирус (2).
- Бронхит вызывается различными респираторными инфекциями и обычно возникает после того, как ребенок переболел гриппом или простудой.
Далее мы посмотрим, что вызывает бронхит.
[Читать: Вирусная инфекция у детей ]
Причины бронхита у детей?
Часто бронхит развивается, когда вирус простуды или гриппа распространяется на бронхи. У детей острый бронхит обычно является результатом вирусной инфекции, такой как простуда или грипп. Иногда бронхит развивается из-за бактериальных инфекций и аллергенов, таких как дым, пыльца и пыль.
Поскольку грипп и простуда заразны, дети также могут заразиться от кого-то, кто уже болен.Другими факторами, повышающими риск бронхита у детей, являются (3):
- Ослабленная иммунная система
- Проживание с людьми, которые курят сигареты или рядом с ними
- Загрязнители воздуха, такие как автомобильный дым, химический дым и ядовитые газы с заводов
- Аллергия
- Астма
- Хронический синусит
- Аденоиды и увеличенные миндалины
Поскольку бронхит возникает после гриппа или простуды, заболевание часто диагностируется неправильно.Чтобы этого избежать, вам следует остерегаться симптомов, которые обсуждаются далее.
Вернуться к началу
[Читать: Астма у детей ]
Признаки и симптомы бронхита у детей
У ребенка с бронхитом могут наблюдаться следующие симптомы.
- Сухой или влажный (наполненный слизью) кашель, который может вызывать желтую, зеленую или белую мокроту
- Заложенность грудной клетки, в некоторых случаях боль в груди
- Озноб
- Рвота или рвота
- Обычно насморк перед кашлем
- Свистящее дыхание
- Боль в горле
- Легкая лихорадка
В некоторых случаях у ребенка может также возникнуть одышка.Отведите ребенка к врачу, если:
- Симптомы длятся более трех недель
- Ребенок плохо спит
- Слизь может быть окрашена кровью
- Температура тела превышает 100 ° F (39 градусов Цельсия)
- Обесцвечена слизь
- У ребенка одышка
Правильная диагностика бронхита имеет решающее значение для правильного лечения ребенка.
Вернуться к началу
[Прочитать: Свистящее дыхание у детей ]
Диагностика бронхита у детей
Диагностика обычно включает тщательное физическое обследование и вопросы о симптомах.Врач захочет узнать, как долго у ребенка наблюдаются симптомы и цвет слизи. Врач также проверит дыхание ребенка на предмет каких-либо признаков хрипов или нарушений. В некоторых случаях врач может порекомендовать несколько диагностических тестов, упомянутых здесь:
- Рентген грудной клетки для проверки признаков пневмонии
- Тест функции легких для выявления астмы или других причин нарушения функции легких
- Тест для проверки уровня кислорода в крови, а также другие анализы крови
- Диагностические тесты слизи с целью выявления возбудителя.
- Иногда клиническая картина может потребовать проведения анализов на признаки коклюша, также известного как коклюш
На основании диагноза врач пропишет лекарства и лечение острого или хронического бронхита.
Вернуться к началу
Лечение бронхита у детей
Обычно острый бронхит проходит самостоятельно в течение двух или трех недель. Если бронхит вызван бактериальной инфекцией, врач может назначить антибиотики.Если у ребенка астма или аллергия, врач также может порекомендовать использовать ингалятор. Обычно лечение бронхита у детей включает:
- Ибупрофен при дискомфорте или лихорадке. При необходимости также может быть назначен ацетаминофен
- Сироп от кашля, если ребенку больше четырех лет
- Легочная реабилитация может потребоваться, если у ребенка хронический бронхит
Однако тяжелый бронхит может вызвать такие осложнения, как :
- Посинение кожи или губ, называемое цианозом, возникает из-за недостатка кислорода в крови.Низкий уровень кислорода может привести к дыхательной недостаточности, если не принять меры немедленно.
- Апноэ, то есть пауза в дыхании, которая обычно возникает у недоношенных детей.
В таких случаях ребенку потребуется госпитализация и постоянная медицинская помощь до тех пор, пока симптомы не исчезнут. Помимо вариантов лечения, назначенных врачом, соблюдение плана домашнего ухода также может помочь вылечить бронхит быстрее.
Вернуться к началу
[Читать: Ибупрофен для детей ]
Советы по уходу на дому при бронхите
Лекарства и любые другие варианты лечения, такие как терапия, будут эффективны, если вы будете следовать этим советам по уходу на дому для облегчения симптомов бронхита (4).
- Дайте ребенку как можно больше отдохнуть и держите его подальше от пыли, холода и дыма. Это облегчит общее ощущение нездоровья.
- Давайте ребенку много воды — не менее семи-восьми стаканов воды — каждый день.
- Держите в детской комнате увлажнитель с прохладным туманом.
- Используйте физиологические капли для носа, чтобы облегчить заложенность в груди. Но перед этим посоветуйтесь с врачом.
- Позвольте ребенку сидеть или спать в вертикальном положении, чтобы облегчить любые проблемы с дыханием.
Домашний уход в сочетании с некоторыми натуральными средствами может помочь облегчить симптомы бронхита. Далее мы рассмотрим несколько домашних средств, которые вы можете попробовать от бронхита у детей.
Природные домашние средства от бронхита
Эти домашние средства облегчают дискомфорт, но не излечивают его. Поговорите со своим врачом, прежде чем пробовать эти домашние средства от бронхита для вашего ребенка.
- Имбирь , отличное натуральное средство от простуды, также может помочь при бронхите.Вы можете приготовить травяной имбирный чай, отварив молотый имбирь в воде в течение 15 минут. Добавьте немного меда и дайте ребенку.
- Чеснок обладает противовирусными свойствами, что делает его хорошим средством для борьбы с вирусом, поражающим бронхи. Чеснок очистить и нарезать, отварить в стакане молока. Дайте ребенку перед сном.
- Куркума — это естественное противовоспалительное средство, которое может минимизировать отек бронхов, а также выводить излишки слизи.Добавьте одну чайную ложку куркумы в стакан молока и вскипятите. Давайте ребенку два-три раза в день для лучших результатов.
- Паровая терапия с использованием эвкалиптового масла может помочь уменьшить заложенность носа и груди.
- Полоскание горла соленой водой также может облегчить заложенность носа, выводя слизь наружу и очищая дыхательные пути.
- Кашель — один из самых неприятных симптомов бронхита. Мед — одно из лучших растительных средств от кашля и боли в горле.Добавьте мед и щепотку лимона в теплую воду и давайте ее пить ребенку два раза в день.
- Сырой лук может помочь растворить слизь и мокроту, затрудняющую дыхание. Добавьте в пищу сырой лук или дайте ребенку утром чайную ложку сока сырого лука, если он может ее выпить.
Эти средства можно попробовать, даже если ребенок заболел гриппом или простудой, чтобы предотвратить распространение инфекции на бронхи. Хотя вы не можете полностью остановить развитие бронхита у ребенка, вы можете свести к минимуму его вероятность заражения, соблюдая несколько мер предосторожности.
Вернуться к началу
[Читать: Домашние средства от детского кашля ]
Профилактика бронхита у детей
У ребенка может развиться бронхит по ряду причин, что затрудняет его полную профилактику. Однако эти советы могут минимизировать риск.
- Избегайте общения с людьми, которые могут болеть простудой или вирусной инфекцией, например гриппом.
- Не делитесь мисками с едой или стаканами для питья.
- Всегда следите за тем, чтобы ребенок вымыл руки перед едой или прикосновением к еде.
- Всегда прикрывайте чихание или кашель носовым платком или салфеткой.
- Очистите и продезинфицируйте поверхности вокруг ребенка, чтобы предотвратить распространение инфекции.
Вернуться к началу
Бронхит можно вылечить, если он обнаружен на ранней стадии. Убедитесь, что вы лечите ребенка от гриппа или простуды раньше, так как это может предотвратить распространение вируса в бронхи. Несмотря на то, что не существует специальных прививок от бронхита, ежегодная вакцинация ребенка от гриппа может минимизировать риск заражения.
Есть ли у вас какие-либо советы по уходу на дому или предложения по лечению и профилактике бронхита у детей? Сообщите нам об этом в разделе комментариев.
Рекомендуемые статьи:
Симптомы бронхита у детей
Бронхиальные трубки переносят воздух в легкие и из них, и иногда во время болезни они могут воспаляться. Когда слизистая оболочка бронхов воспаляется, это приводит к так называемому бронхиту.
Первым потенциальным признаком бронхита будет симптом кашля.По мере того как кашель не проходит, он может даже перейти в лающий кашель.
Боль в горле обычно не сопровождается кашлем. Просто глотать просто больно, в то время как у простуды и гриппа есть другие симптомы, которые обычно не способствуют развитию бронхита.
Симптомы бронхита
- Кашель — Может быть непродуктивный кашель или также может выделяться слизь
- Слизь — Она может быть прозрачной, белой, желтовато-серой или зеленой
- Вялость или усталость — Слабость или частая усталость
- Одышка дыхание
- Легкая лихорадка — Обычно около 100.4
- Озноб — Периодический озноб, который приходит и уходит
- Дискомфорт в груди — Легкое стеснение в груди. Иногда из-за перенапряжения грудных мышц из-за непрекращающегося кашля
Типы бронхита
Важно знать, что существует 2 типа бронхита: острый бронхит и хронический бронхит . Оба являются инфекциями верхних дыхательных путей и могут быть вызваны вирусом или бактериями.
Острый бронхит также обычно называют простудой грудной клетки и обычно проходит через неделю или 10 дней.Тем не менее, кашель может сохраняться в течение нескольких недель. Острый бронхит также может вызывать головные боли и ломоту в теле. Острый бронхит очень распространен, особенно у детей, но если кашель очень затрудненный или болезненный, вам следует записаться на прием к педиатру.
Хронический бронхит является более серьезным заболеванием и не так часто встречается у детей. Хронический бронхит очень часто встречается у курильщиков, потому что бронхи постоянно раздражаются дымом.Дети обычно не болеют хроническим бронхитом, но если они продолжают испытывать симптомы бронхита, это может указывать на что-то более серьезное, например, , хроническую обструктивную болезнь легких или то, что обычно называют ХОБЛ . Опять же, это редко встречается у детей, но если вы беспокоитесь о дыхании вашего ребенка, вам всегда следует проконсультироваться с педиатром.
Как узнать, есть ли у моего ребенка бронхит?
Бронхит чаще всего встречается в горле и дыхании вашего ребенка, поэтому основной источник дискомфорта находится именно там.«Лающий» кашель очень указывает на бронхит, но трудно определить, связаны ли с бронхитом другие симптомы.
Когда мне следует обращаться к педиатру, если у моего ребенка бронхит?
Если ваш ребенок испытывает какие-либо из перечисленных ниже симптомов, вам следует обратиться к педиатру:
- Если у ребенка сильно обостряется горло, и вашему ребенку становится трудно глотать, вам необходимо обратиться за медицинской помощью
- Симптомы бронхита длятся более 3 недель
- У ребенка продолжаются проблемы со сном
- При наличии также лихорадка около 100.4 градуса (по Фаренгейту)
- Образующаяся слизь очень часто обесцвечивается или с прожилками крови
Бронхит у детей: симптомы и диагностика
Никто не любит слышать слова «дети» и «бронхит» вместе. Хорошая новость заключается в том, что в большинстве случаев бронхит у детей протекает в легкой форме.
Бронхит — это воспаление слизистой оболочки больших дыхательных трубок в легких. При бронхите воздуху труднее попадать в легкие и выходить из них, а также наблюдается заметное увеличение выработки слизи.
Бронхит бывает острым (возникает внезапно и недолго) или хроническим (постоянное, длительное состояние). Хронический бронхит чаще встречается у взрослых, чем у детей. Бронхит у детей чаще всего бывает острым.
Острый бронхит у детей
Вирусная инфекция — обычная причина острого бронхита у детей. Бронхит обычно развивается после простуды или инфекции верхних дыхательных путей, которая прогрессирует до поражения грудной клетки.Дети, страдающие гайморитом и аллергией, более склонны к развитию бронхита.
Хотя симптомы острого бронхита могут варьироваться от ребенка к ребенку, наиболее частыми из них являются:
- Насморк
- Боль в горле
- Боли в теле
- Лихорадка и озноб
- Свистящее дыхание
На ранних стадиях острого бронхита у детей обычно возникает сухой кашель, который переходит в кашель, наполненный слизью. У детей младшего возраста, которые не умеют откашливаться, может возникнуть рвота или рвота.
Симптомы острого бронхита обычно проходят всего за одну неделю. Однако не позволяйте бронхиту вашего ребенка оставаться незамеченным. Только врач может точно знать — при правильном диагнозе — что у вашего ребенка острый бронхит, а не какие-либо другие заболевания. Кроме того, бронхит может вызвать серьезные осложнения (например, пневмонию), поэтому важно показать ребенка врачу.
Диагностика острого бронхита у детей
Бронхит диагностируется путем физического осмотра и обсуждения симптомов вашего ребенка.В некоторых случаях ваш педиатр может попросить вашего ребенка пройти рентген грудной клетки. Дальнейшие тесты могут включать в себя те, которые измеряют уровень кислорода в крови (например, анализ газов артериальной крови или пульсоксиметрия), или те, которые измеряют, насколько хорошо работают ваши легкие (тесты функции легких). Кроме того, характеристики кашляющей слизи и выделений из носа могут указывать на возможную причину инфекции.
Детская клиника неотложной помощи в Сан-Антонио, Техас
Если вы подозреваете, что у вашего ребенка острый бронхит или он или она простужены, мы приветствуем вас в нашей клинике неотложной детской помощи Tots ‘N’ Teens в Сан-Антонио, штат Техас.Для вашего удобства мы принимаем посетителей без предварительной записи!
Мы — это учреждение, работающее в нерабочее время, в котором работают любящие детей врачи и медсестры, готовые оказать неотложную педиатрическую помощь вашему ребенку. Мы относимся к детям с состраданием и спроектировали наше учреждение так, чтобы сделать его веселым и менее стрессовым для детей. Наша цель — изменить восприятие детьми посещения кабинета врача.
В нашей клинике неотложной педиатрической помощи Tots ‘N’ Teens используются новейшие технологии и оборудование для быстрой и точной диагностики состояния вашего ребенка.Если у вас есть вопросы о наших услугах, позвоните нам по телефону (210) 267-5411 .
Бронхит у детей: причины, симптомы и лечение
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.
Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей.Напишите нам по адресу [email protected]
.
Последнее обновление
Респираторные заболевания, такие как бронхит, могут измениться с острых на хронические, если их не выявить на ранней стадии. Умение определять бронхит помогает родителям вовремя обратиться за медицинской помощью и спасти легкие ребенка от инфекции и воспаления. В этой статье рассматриваются методы диагностики бронхита у детей.
Видео: Бронхит у младенцев — причины, симптомы, риски и лечение
Что такое бронхит?
Бронхит, как правило, относится к инфекции или, чаще, воспалению слизистой оболочки бронхов ребенка.
Бронхи — это большие воздушные каналы, соединяющие дыхательное горло с легкими. Выстилка бронхов очень нежная и выделяет слизь, обладающую антибактериальным действием. Слизь защищает дыхательную систему вашего ребенка, защищая ее от инфекций. Воспаление трубок вызывает чрезмерное выделение слизи, затрудняя дыхание и вызывая бронхит.
Когда у вашего ребенка простуда, боль в горле, грипп или инфекция носовых пазух, вирус, вызывающий ее, может распространиться на бронхи.Как только микробы попадают туда, дыхательные пути опухают, воспаляются и частично забиваются слизью. Важно следить за признаками бронхита у младенцев на ранней стадии, чтобы предотвратить его дальнейшее распространение.
Аллергический бронхит у детей может быть вызван бактериями, вирусами, аллергенами или раздражителями. У младенцев бронхит называется бронхиолитом и обозначает воспаление дыхательных путей, называемое бронхиолами. Симптомы и лечение бронхита и бронхиолита почти одинаковы.Процесс лечения бронхита у младенцев направлен на облегчение респираторного процесса и уменьшение инфекции в легких.
Бронхит можно разделить на два типа:
1. Острый бронхит
Острый бронхит возникает в основном у детей младше двух лет и детей в возрасте от девяти до пятнадцати лет.
Было замечено, что, хотя это в основном вызвано вирусной инфекцией, бактериальная инфекция также может иметь такой же эффект.Острый бронхит у детей развивается довольно быстро и приводит к тяжелым симптомам.
2. Хронический бронхит
Хронический бронхит часто встречается у людей старше 45 лет, но также может поражать детей, подростков и молодых людей.
Если у вашего ребенка хронический бронхит, ему потребуется больше времени, чем обычно, чтобы вылечиться от простуды или любой другой респираторной инфекции.
Хронический бронхит может быть длительным заболеванием. В этом случае также воспаляется и раздражается слизистая оболочка бронхов, выделяется чрезмерное количество слизи.Однако воспаление длится от нескольких месяцев до лет. У детей, подвергающихся пассивному курению и пыли, это заболевание может развиться и закончиться тяжелыми осложнениями, такими как пневмония.
Причины бронхита
Исследование показывает, что 90% случаев острого бронхита возникают из-за вирусной инфекции, а остальные 10% — бактериальных инфекций. У вашего ребенка также могут возникать повторные приступы острого бронхита, которые могут остаться невыявленными и нелеченными. Промышленное загрязнение и сигаретный дым могут привести к хроническому бронхиту.
К вирусным инфекциям, которые могут привести к острому бронхиту, относятся:
- Грипп
- Аденовирус
- Риновирус
- Респираторно-синцитиальный вирус
- Вирус простого герпеса
- Бокавирус человека
Часто вторичная бактериальная инфекция может привести к бронхиту. В основном это может происходить у детей с иммунодефицитом или муковисцидозом. Бактерии, которые могут вызвать инфекцию, включают Mycoplasma, Chlamydia pneumonia, H.influenza, M. catarrhal и S. pneumonia.
Другие причины бронхита у детей:
Если вы видите симптомы бронхита у своего ребенка, важно обратиться к врачу, который сможет определить первопричину приступа и вылечить ее. Вот несколько симптомов, на которые следует обратить внимание, если у вашего ребенка простуда или жар.
Симптомы бронхита у детей
Первоначально бронхит можно принять за простуду, но если простуда и лихорадка не проходят, вам, возможно, придется обратить внимание на определенные симптомы.
Симптомы острого бронхита
- Вам нужно внимательно прислушиваться к кашлю вашего ребенка, так как это поможет вам определить, есть ли у вашего ребенка бронхит или нет. Обычно дети, инфицированные бронхитом, при кашле издают хриплый звук.
- На ранних стадиях у вашего ребенка могут проявляться симптомы простуды, такие как боль в горле, заложенность носа, вялость, насморк, озноб, боль в груди, легкое свистящее дыхание и небольшая температура, которые в конечном итоге переходят в сухой кашель с зеленоватым или желтоватым оттенком. слизь.
- Иногда у ребенка могут возникать серьезные респираторные проблемы, которые могут включать затрудненное дыхание, раздувание ноздрей, усталость, потерю сна и аппетита, а также учащенное сердцебиение.
Симптомы хронического бронхита
При преобладании следующих симптомов требуется немедленная медицинская помощь:
- Непрерывный кашель более недели
- Повышение температуры или озноб
- Цианоз (кожа становится синей и бледной из-за недостаточного поступления кислорода в легкие)
- Густая слизь с прожилками крови в очень тяжелых случаях
- Одышка и затрудненное дыхание даже при легкой физической нагрузке
- Плотность и болезненность всей груди и сильная боль при каждом кашле
- Сильное свистящее дыхание
- Усталость и вялость
- Головные боли
Если вы подозреваете, что у вашего ребенка бронхит, немедленно обратитесь к педиатру для подтверждения диагноза.
Как диагностировать бронхит у младенцев
Бронхит можно диагностировать у младенца с помощью нескольких простых тестов.
1. Осмотр
Обычно дети с бронхитом издают хрипящий, хрипящий звук, который исходит из их легких, когда они дышат и кашляют.
2. История болезни
Практикующий врач может узнать о состоянии здоровья вашей семьи, чтобы увидеть в анамнезе астму и проверить, курит ли кто-либо, контактирующий с вашим ребенком.
3. Рентген грудной клетки
Врач сделает рентгеновский снимок, чтобы убедиться, что у вашего ребенка нет проблем с легкими из-за пассивного курения, и чтобы узнать степень заложенности носа.
4. Анализ мокроты
В этом тесте у ребенка берутся слизь, чтобы проверить, инфицирован ли он и страдает ли он другими заболеваниями, такими как дифтерия или коклюш. Это также покажет, есть ли у вашего ребенка аллергия на такие вещества, как пыль.
5. Тест на функцию легких
В этом тесте на дыхание используется прибор, известный как спирометр. Помогает врачам выявлять астму у детей
6. Пульсоксиметрия
Иногда дети с бронхитом страдают цианозом и недостатком кислорода в крови, в результате чего кожа становится синей. Для выявления цианоза проводится тест, называемый пульсоксиметрией.
Заразен ли бронхит младенцам?
Патогены, вызывающие бронхит, заразны и могут передаваться через крошечные капли жидкости, выделяемые инфицированным ребенком, и переноситься по воздуху через чихание, кашель или смех.
Если ваш ребенок контактирует с другим инфицированным ребенком, существует высокий риск контакта с патогенами. Младенцы в детских учреждениях могут легко заразиться, если не принять профилактических мер.
Как долго длится бронхит?
Вирусный бронхит у младенцев обычно длится от 7 до 10 дней. Однако у некоторых могут наблюдаться такие симптомы, как кашель, который может длиться от 3 до 4 недель.
Бронхит обычно проходит через 1-2 недели и обычно не вызывает никаких осложнений.Если кашель и хрипы у вашего ребенка не проходят, рекомендуется принимать краткосрочные противоастматические препараты. Вирус обычно вызывает бронхит, а антибиотики не помогают, поскольку не борются с вирусами.
Однако помните, что от хронического бронхита нет лекарства. Лечение в значительной степени помогает минимизировать симптомы, но они никогда не исчезают полностью. Они продолжают возвращаться, и вашему ребенку может потребоваться регулярное и долгосрочное лечение.
Лечение бронхита
Лечение определяется для каждого ребенка на основании нескольких факторов, включая возраст, историю болезни и тяжесть состояния.Лечение бронхита у детей ясельного возраста также будет зависеть от того, страдает ли ребенок острым бронхитом или хроническим бронхитом.
Лечение острого бронхита
Не все случаи острого бронхита требуют назначения антибиотиков. Необходимо проявлять особую осторожность, чтобы обеспечить гигиену вокруг ребенка, включая частое мытье рук и избегание пыли и вторичного табачного дыма. Лечение недуга может включать:
- Анальгетики для снятия дискомфорта и лихорадки
- Лекарства от кашля
- Повышенное потребление жидкости для разжижения слизи
- Остальное
Лечение хронического бронхита
Симптомы хронического бронхита требуют лечения антибиотиками.Лечение может включать следующее:
- Повышенное потребление жидкости : От восьми до десяти стаканов воды каждый день помогает разжижать слизь.
- Постельный режим: Отдых помогает ребенку чувствовать себя лучше и дает возможность бронхам заживать.
- Антибиотики: Не только последствия хронического бронхита, но и другие инфекции пневмонии также влияют на вашего ребенка из-за более низкого уровня иммунитета. Ваш педиатр может назначить курс антибиотиков для борьбы с инфекциями.
- Бронходилататоры: Иногда рекомендуются бронходилататоры для расширения суженных дыхательных путей, чтобы ребенок мог дышать без боли и дискомфорта. Это лекарства, увеличивающие длину бронхов. Периодические обострения таких симптомов, как хрипы и невосприимчивость к бронходилататорам, могут заставить врача прописать кортикостероиды для облегчения хрипов и воспаления.
- Противозастойное средство: Удаляет слизь из раздраженных и воспаленных дыхательных путей, облегчая ребенку беспрепятственное дыхание.
- Кислородная терапия: Результат пульсоксиметрии может показать, что уровень кислорода в крови вашего ребенка ниже номинального, и в этом случае он получит кислородную терапию. При этой терапии ткани и клетки получают дополнительный кислород, чтобы они получали необходимые питательные вещества.
Эта терапия гарантирует, что ваш ребенок будет расти и развиваться. Это подразумевает ношение маски для лица или введение назальной канюли или трубки в трахею. Маска, канюля или трубка остаются подключенными к баллону, содержащему кислород.Эта терапия обычно проводится в больнице, но ваш ребенок может пройти ее и дома.
Как я могу позаботиться о своем ребенке?
Большинство случаев бронхита легкие и не требуют специального профессионального лечения. Некоторые простые средства от бронхита могут облегчить симптомы инфекции. Однако это следует делать только после получения зеленого сигнала от врача.
Домашние средства от бронхита
- Много воды: Лучшее лечение для большинства детей — это время для восстановления и много жидкости.Убедитесь, что ваш ребенок выпивает восемь-десять стаканов воды в день. Это поможет уменьшить заложенность носа и предотвратить обезвоживание.
- Увлажнитель Cool-Mist : Распылите в доме увлажнитель, чтобы ваш малыш был защищен от воздействия пыли. Это помогает ребенку легче дышать, делая воздух менее сухим. Увлажнитель с прохладным туманом в спальне вашего ребенка или в игровой зоне в течение дня снизит вероятность воздействия на него очень большого запаса, особенно если вы живете в сухом климате.Даже увлажнение воздуха поможет ему лучше дышать.
- Витамин C : Клюква и лимонный сок содержат большое количество витамина C, который повышает иммунитет и помогает вашему ребенку победить в борьбе с болезнетворными микроорганизмами.
- Мед : Мед обладает не только противовоспалительными, но и антибактериальными свойствами. Было бы легче облегчить воспаление слизистой оболочки дыхательных путей и свести к минимуму кашель. Кроме того, несколько ложек меда в теплой воде также очень помогут уменьшить заложенность носа.
- Средство для растирания груди : Растирание груди ментолом, эвкалиптом или камфорой согревает кожу. Растирание помогает увеличить приток крови к грудной клетке. Это расширяет бронхи и позволяет вашему ребенку дышать лучше.
- Куркума : обладает антисептическими и противовоспалительными свойствами, которые могут помочь вашему ребенку. Смешайте чайную ложку свежемолотого корня куркумы с теплым молоком и давайте его ребенку в качестве ежедневной добавки.
- Английская соль : Английская соль в воде для ванны может облегчить сужение бронхов и вывести токсины из организма.Вдыхание пара английской соли также помогает очистить дыхательные пути.
- Солевые капли для носа: С помощью шприца с грушей и солевых капель для носа можно очистить заложенность носа. Это может быть особенно полезно непосредственно перед кормлением и сном. Если вы можете держать ребенка в слегка вертикальном положении, это поможет уменьшить усилие, связанное с дыханием.
- Ацетаминофен : Это может быть дано для снижения температуры и повышения комфорта вашего ребенка.Обязательно давайте соответствующую дозу в зависимости от веса вашего ребенка и после консультации с практикующим врачом.
Осложнения и риски
Если ваш ребенок испытывает какие-либо из перечисленных ниже симптомов, он подвергается высокому риску бронхита:
- Кашель более трех недель
- Кашляет так сильно, что не может спать по ночам
- Свистящее дыхание
- Затруднение дыхания
- Высокая температура 100,4 градуса по Фаренгейту (38 градусов Цельсия)
- Слизь с кровью
Если не диагностировать бронхит, у ребенка может развиться пневмония.А если бронхит хронический, он также может страдать хронической обструктивной болезнью легких (ХОБЛ).
1. Пневмония
По статистике, у 5% детей, больных бронхитом, развивается пневмония. Хронический бронхит приводит к бактериальной инфекции в виде пневмонии. Эти бактерии поражают крошечные воздушные мешочки (альвеолы) в легких.
Из-за низкого уровня иммунитета бактерии, вызывающие инфекцию, могут очень легко вызвать пневмонию у ребенка. Дети становятся восприимчивыми к пневмонии, если у них слабая иммунная система.
Симптомы пневмонии:
- Высокая температура
- Одышка, даже если физически не активен
- Быстрое и поверхностное дыхание
- Учащенное сердцебиение
- Потеря аппетита и сна
- Боль в груди (из-за инфекции грудной клетки у младенцев)
- Упорный кашель
- Потоотделение и озноб
- Летаргия
2. Хроническая обструктивная болезнь легких
Это заболевание ограничивает способность легких нормально функционировать и вызывает затруднения дыхания.Это также делает вашего ребенка более восприимчивым к другим легочным инфекциям. Поскольку легкие получают необратимые повреждения, лечение и изменение образа жизни — единственный способ замедлить развитие болезни и позволить вашему ребенку вести более активный образ жизни.
Никогда не игнорируйте кашель вашего ребенка и обеспечьте ранний диагноз и правильное лечение. Следовательно, бронхит не должен быть поводом для беспокойства.
Как уберечь моего ребенка от бронхита
Чтобы защитить ребенка от бронхита, необходимо регулярно соблюдать правила гигиены, которые включают частую дезинфекцию рук, хорошее питание, полноценный сон и дистанцирование от больных.Дополнительно к этому:
- Научите ребенка придерживаться здорового образа жизни, например, тщательно мыть руки водой с мылом перед едой.
- Давайте питательную и здоровую пищу для развития сильной иммунной системы.
- Не подпускайте ребенка к источнику инфекции.
- Периодически вводите ребенку необходимые вакцины.
- Курение может вызвать хронический бронхит.
- Следите за чистотой окружающей среды от болезнетворных микроорганизмов.
Когда мне следует обращаться к врачу?
Если бронхит протекает остро или часто возникает, велика вероятность того, что у ребенка астма.Наиболее восприимчивы дети, у которых астма недиагностирована в течение нескольких лет. Обратитесь к врачу, как только заметите симптомы. Лучше подавить инфекцию в зародыше, чем продлевать ее и столкнуться с проблемами позже.
Также читайте: Бронхиолит у младенцев
Пластический бронхит | Детская больница Филадельфии
Пластический бронхит — это нарушение лимфатического кровотока, вызывающее серьезные респираторные заболевания. У детей с пластическим бронхитом лимфатическая жидкость скапливается в дыхательных путях и образует резиновые или герметизирующие пробки (известные как слепки).Эти слепки блокируют дыхательные пути, затрудняя дыхание.
Нарушения лимфотока относятся к группе заболеваний, характеризующихся нарушением циркуляции лимфатической жидкости. Лимфатические сосуды переносят лимфатическую жидкость в вены, где она возвращается в кровоток, играя решающую роль в иммунной функции и транспорте жиров и белков.
Травма грудного протока (главного лимфатического сосуда), врожденные аномалии или чрезмерно высокое венозное давление могут привести к проблемам с лимфатическим потоком и утечке лимфатической жидкости в грудную клетку, брюшную полость или другие полости тела.При пластическом бронхите нарушение кровообращения приводит к просачиванию лимфы в дыхательные пути.
Пластический бронхит чаще всего встречается у пациентов с определенными формами врожденного порока сердца, перенесших операцию Фонтана, и у пациентов с лимфатическими аномалиями. Это также может быть связано с некоторыми заболеваниями легких, инфекциями и (очень редко) аллергией.
Накопление материала в дыхательных путях приводит к обструкции дыхательных путей и респираторным симптомам, таким как кашель и кислородная недостаточность (гипоксия).Во многих случаях ранние симптомы неспецифичны и могут напоминать астму.
Пациенты с пластическим бронхитом имеют затрудненное дыхание и склонны к неприятным приступам кашля. Во время этих припадков они могут откашливать гипсовые повязки. Цилиндры часто возвращаются в течение нескольких дней, поскольку в дыхательные пути попадает больше лимфатической жидкости. В тяжелых случаях пластический бронхит может привести к асфиксии (удушью).
Исторически пластический бронхит диагностировали, когда пациенты кашляли отливкой, или отливка была обнаружена во время бронхоскопии, процедуры, используемой для осмотра дыхательных путей и легких.Другие тесты, такие как рентген грудной клетки, могут показать, что пораженное легкое не расширяется нормально, но это не является диагностическим признаком сам по себе.
В детской больнице Филадельфии пластический бронхит диагностируют с помощью специального типа МРТ-лимфатической томографии, называемого динамической контрастной магнитно-резонансной лимфангиографией, которая позволяет визуализировать лимфатические аномалии.
Пластический бронхит лечит команда экспертов, специализирующихся на лимфатической визуализации и вмешательствах.В Детской больнице Филадельфии пациенты имеют доступ к специализированному центру лимфатических заболеваний имени Джилл и Марка Фишман. Лечение зависит от точной причины и анатомии пациента.
У всех пациентов первый шаг включает тщательное картирование анатомии и лимфатической системы. Это делается с помощью специальной техники МРТ, называемой динамической контрастной МР-лимфангиографии. Во время этой процедуры контрастное вещество для МРТ вводится непосредственно в лимфатическую систему.
После процедуры МРТ в главный лимфатический канал, называемый грудным протоком, вводится небольшой катетер, чтобы дополнительно обозначить патологические протоки, окружающие дыхательные пути.
После выявления патологических протоков их герметизируют с помощью процедуры, называемой селективной эмболизацией лимфатических протоков. Ваш врач или врач вашего ребенка будет использовать масло, спирали, частицы, клей или другие связующие вещества, введенные через крошечную трубку (катетер), чтобы запечатать протоки.
При этой процедуре они стараются не заблокировать главный грудной проток, если это возможно, подход, который, по мнению экспертов CHOP, важен для успеха этой процедуры.Поскольку лимфангиография позволяет врачам точно определить место утечки, они могут нацелить свое вмешательство на пораженный участок, сохраняя грудной проток.
Лечение пластического бронхита у пациентов с сердечными заболеваниями может также включать кардиологические интервенционные процедуры, такие как баллонное расширение, расширение стента узкого сосуда или эмболизация аномального кровеносного сосуда спиралями.
Вам или вашему ребенку могут также назначить лекарства, которые уменьшают воспаление, снижают венозное давление или растворяют цилиндры.
Новые варианты лечения дают многообещающие результаты. Было показано, что лимфангиография и эмболизация лимфатических протоков устраняют гипсовые повязки, кашель и респираторные симптомы.
Эксперты сотрудничают в исследованиях, направленных на лучшее понимание лимфатической системы, разработку новых интервенционных лимфатических процедур и улучшение методов визуализации лимфатической системы.
Причина пластического бронхита была обнаружена здесь лимфатическими экспертами. Эти эксперты также разработали селективную лимфатическую эмболизацию и МР-лимфангиографию с динамическим контрастом, минимально инвазивную процедуру, используемую для лечения этого состояния.В настоящее время мы являемся единственным центром в мире, предлагающим это новое лечение.
Что нужно знать
Острый бронхит — это заболевание, поражающее бронхи или дыхательные пути. Узнайте об остром бронхите и его симптомах.
Что такое острый бронхит?
Острый бронхит или просто бронхит — это состояние, при котором бронхи (дыхательные пути) опухают и воспаляются. Отек и воспаление затрудняют дыхание. Это называется острым бронхитом, потому что болезнь длится всего несколько недель.
Что вызывает острый бронхит?
Вирусы (определенный тип микробов) являются наиболее частой причиной острого бронхита. Другие причины включают:
- Бактерии
- Грибковые (грибковые) инфекции
- Проводите время вокруг вещей, которые могут беспокоить дыхательные пути, например пыли, химикатов или дыма
В чем разница между вирусами и бактериями?
Бактерии могут жить в самых разных средах. Есть хорошие бактерии и плохие бактерии.Инфекции, вызванные вредными бактериями, часто проходят с помощью антибиотиков.
Вирусы — это микробы, которые размножаются, когда небольшое количество вирусных микробов попадает в ваш организм. инфекции, вызванные вирусами, обычно не проходят с антибиотиками.
Каковы симптомы острого бронхита?
Симптомы острого бронхита обычно длятся около 2–3 недель. Симптомы также могут быть похожи на симптомы других болезней, например, простуды или гриппа.
Общие симптомы включают:
- Кашель с желтой или зеленой мокротой (слизью)
- Одышка или хрипы (свистящий звук при вдохе)
- Лихорадка или озноб
- Боли в теле или мышцах
- Боль в горле
Как врачи проверяют острый бронхит?
Врач может использовать один или несколько из следующих тестов для диагностики острого бронхита
- Физический осмотр
- Изучение истории болезни вашего ребенка
- Рентген грудной клетки
- Пульсоксиметрия (тест, который измеряет количество осигена в крови вашего ребенка)
- Анализ слизи из легких или носа
Как врачи лечат острый бронхит?
Лечение зависит от симптомов и возраста вашего ребенка.Если острый бронхит у вашего ребенка вызван вирусом, ему следует вылечиться самостоятельно с отдыхом и питьем. Врач обсудит с вами, какие методы лечения подходят вашему ребенку.
В большинстве случаев антибиотики не помогут вашему ребенку почувствовать себя лучше. Острый бронхит обычно вызывается вирусом. Антибиотики убивают бактерии, но не вирусы.
Когда мне позвонить врачу?
Обратитесь к врачу, если симптомы вашего ребенка не улучшатся через 2-3 недели или если его симптомы ухудшатся.
Ред. 3/2018. Проверено Семейным консультативным советом MGHfC. Эта веб-страница предназначена для предоставления медицинской информации, чтобы вы могли быть лучше информированы. Он не заменяет рекомендации врача и не должен использоваться для лечения каких-либо заболеваний.
.
