Запущенный бронхит симптомы, питание и лечение
Запущенный бронхит – затяжная форма заболевания. Причина возникновения в большинстве случаев связана с отсутствием своевременного и правильного лечения острой формы бронхита. Интенсивность симптоматической картины умеренная; проявление признаков скачкообразное.
Запущенный бронхит – затяжная форма заболевания.
Лечение медикаментозное, комплексное, допускается применение средств народной медицины.
Симптомы
Хроническое течение бронхита характеризуется следующей симптоматической картиной:
- тяжелый кашель, не прекращающийся от 2 недель и более;
- постоянное чувство першения и дискомфорта, возникающее в горле после кашля;
- одышка;
- быстрая утомляемость даже после небольшой физической нагрузки;
- повышенное потоотделение во время ночного сна;
- постоянная усталость и сонливость.
Кашель при затяжном бронхите сначала сухой. По мере развития патологических процессов в бронхах кашель меняет свой характер, появляется мокрота, из-за которой в горле после кашлевого приступа остается неприятное чувство першения и сухости.
Помимо тяжелого дыхания, особенно, когда человек лежит на боку, сдавливая бронхи, повышается температура тела. Она может находиться в диапазоне +37,5… +38,5°С. Температура у детей может быть и выше, поднимается преимущественно к ночи, а днем немного спадает.
Из-за температуры и того, что слизь наполняет бронхи, возникает постепенная интоксикация организма. Основные признаки:
- слабость и вялость;
- апатия;
- отсутствие аппетита;
- сонливость и частые головные боли;
- ломота в мышцах и суставах.
Причины развития
По мнению врачей, бронхит можно вылечить за 10 дней, но если запустить острый процесс, то затяжную форму заболевания придется лечить долго.
Курение – причина возникновения бронхита у человека.
У взрослых причинами возникновения являются:
- Незавершенный курс лечения.
 Как только лекарственные средства, назначенные врачом, купируют симптоматику острого бронхита, человек думает, что вылечился и перестает принимать медикаменты.
Как только лекарственные средства, назначенные врачом, купируют симптоматику острого бронхита, человек думает, что вылечился и перестает принимать медикаменты. - Самолечение. Часто пациент сам виноват в том, что острый бронхит перешел в затяжную форму, принимая медицинские препараты, не назначенные врачом. Такое лечение не дает никакого эффекта, а может только временно купировать неприятные признаки болезни.
Незавершенное лечение, неправильный выбор медикаментов приводят к тому, что патогенная микрофлора постепенно поражает бронхи, приводит к снижению защитных функций организма, присоединению дополнительной инфекции.
Усугубляет состояние и провоцирует развитие затяжной формы бронхита наличие такой вредной привычки, как курение.
Также подвержены заболеванию люди, которые живут в неблагоприятной экологической обстановке, работают на вредных производствах с тяжелой химической промышленностью.
Диагностика
Для постановки точного диагноза врач проводит осмотр пациента, прослушивает его легкие и бронхи, анализирует основные жалобы. Наиболее эффективным методом исследования является рентгенография, в ходе которой визуализируются патологические изменения в бронхах.
Бронхография направлена на изучение состояния и функционирования кровеносных сосудов бронхов.
При необходимости проводятся дополнительные инструментальные методы обследования: бронхоскопия и бронхография. При проведении бронхоскопии можно выявить стадию развития патологического процесса и степень поражения мягких тканей бронхов.
Бронхография направлена на изучение состояния и функционирования кровеносных сосудов бронхов. Чем интенсивней протекает воспалительный процесс, тем более суженными будут стенки кровеносных сосудов.
Лечение
Терапия затяжного типа заболевания должна быть только комплексной. Она включает прием лекарственных средств, проведение ингаляций, соблюдение диетического питания и постельного режима или же максимального ограничения физической нагрузки.
Терапия включает также лечебный массаж, который должен выполнять только специалист. Рекомендована пациентам дыхательная гимнастика; маленьким детям можно выполнять простое, но действенное упражнение – надувать воздушный шар.
Дыхательная гимнастика при лечении бронхита.
При отсутствии осложнений (при условии, что назначенное медикаментозное лечение дает положительный результат) терапия затяжного бронхита проводится в домашних условиях и амбулаторно. В случае, когда терапия не помогает, состояние пациента ухудшается, есть риски развития осложнений, лечение проводится строго в условиях больничного стационара.
Препараты
Основа терапии затяжного бронхита – прием антибактериальных лекарственных средств. Назначаются антибиотики индивидуально, по результатам бактериологического посева мокроты из бронхов.
Для разжижения мокроты и ее быстрейшего выведения из бронхов назначаются следующие лекарства от кашля: Мукодин, АЦЦ, Бромгексин.
Ингаляции
Наиболее действенным методом лечения заболеваний органов дыхательной системы являются ингаляции. Применение специального устройства небулайзера, через который вдыхаются лекарственные препараты в состоянии пара, имеет одно большое преимущество: все полезные вещества попадают сразу непосредственно в мягкие ткани бронхов, что позволяет достичь более быстрого и эффективнейшего результата.
Наиболее действенным методом лечения заболеваний органов дыхательной системы являются ингаляции.
Ингаляции можно проводить только с одной минеральной водой (Боржоми) или с добавлением таких лекарственных препаратов, как Аминокапроновая кислота (АКК) и Декасан, которые борются с патогенной микрофлорой и оказывают антисептическое действие.
Народные средства
Использование методов народной медицины в терапии затяжной стадии допускается с разрешения лечащего врача и только в качестве дополнительного метода лечения.
Рекомендованные рецепты:
- Молоко вскипятить и остудить, добавить в равных частях (по 1 ч.
 л.) мед, настойку прополиса и сливочное масло, половину сырого желтка. Тщательно перемешать, выпить перед сном, после чего закутаться в одеяло. Длительность применения – 7 дней.
л.) мед, настойку прополиса и сливочное масло, половину сырого желтка. Тщательно перемешать, выпить перед сном, после чего закутаться в одеяло. Длительность применения – 7 дней. - Очистить большую луковицу от кожуры, засыпать ее 2 ст.л. сахара и оставить на всю ночь настаиваться. Полученный сок выпить небольшими порциями в течение следующего дня, лук съесть.
- Вырезать из большой черной редьки середину, залить туда жидкий мед до середины овоща. Поставить редьку в емкость с водой и оставить настаиваться на 4 часа. Сок, которым наполнится овощ, нужно выпить. Повторить процедуру с одним и тем же овощем можно несколько раз, пока он не перестанет выделять сок.
- 1 ст.л. сахара поджарить на сковороде до приобретения им коричневого цвета, высыпать его в стакан молока. Полученную сладость после застывания употреблять в виде рассасывающей конфеты, что способствует снижению интенсивности и частоты приступов кашля.
Такие рецепты помогут за считанные дни избавиться от кашля или снизить его интенсивность.
Важную роль играет укрепление и поддержание иммунитета.
Черная редька – полезна при лечении бронхита.
Чтобы восстановить защитные функции организма, рекомендуется каждый день употреблять экстракт эхинацеи.
Общепринятая дозировка составляет по 10-20 капель 2-3 раз в день.
Профилактические меры
- Чтобы не столкнуться с таким неприятным заболеванием, как бронхит в затяжной стадии, необходимо своевременно лечить острую стадию болезни и другие патологии органов дыхательной системы.
- Внимание стоит уделять иммунной системе, укрепляя ее путем правильного питания, ведения здорового образа жизни с регулярным спортом и сезонным приемом витаминных комплексов.
- Если у человека был диагностирован бронхит, предупредить его перерождение в затяжную форму можно путем отказа от такой вредной привычки, как курение.
Внимание стоит уделять иммунной системе, укрепляя ее путем правильного питания.
Последствия
Затяжной бронхит при отсутствии своевременного лечения быстро переходит в хроническую форму и может стать причиной развития тяжелых осложнений: атипичной пневмонии или бронхиальной астмы. Особенности атипичной пневмонии в том, что она тяжело поддается лечению и впоследствии будет постоянно рецидивировать с обостренной симптоматической картиной.
Другие опасные для здоровья осложнения, к которым может привести не вылеченная патология, – развитие пневмосклероза, эмфиземы, бронхоэктазии. При наличии сопутствующих заболеваний, например, легочной и сердечной недостаточности, такие осложнения могут стать причиной летального исхода.
Затяжной бронхит при отсутствии своевременного лечения быстро переходит в хроническую форму и может стать причиной развития тяжелых осложнений.
Отзывы
Сергей, 41 год, Краснодон: «Для меня очень эффективное средство для лечения затяжного бронхита – это ингаляции.
Я их делаю с Боржоми, как только замечаю, что кашель не пропадает в течение недели и больше. Достаточно проводить ингаляции 3-4 дня, как кашель полностью пропадает.
Ну и лечение добавляю другими препаратами от кашля. Если вовремя начать терапию, можно избежать приема антибиотиков».
Елена, 32 года, Мурманск: «Когда заболела бронхитом, лечилась сама. Принимала отхаркивающие лекарства, помогло быстро. Через несколько дней кашель стал намного меньше, и я думала, что полностью вылечилась.
Но через недели 2 недели снова появился постоянный бронхиальный кашель, сначала без мокроты, потом сильно першило в горле. Начала подниматься периодически температура. В результате пошла к врачу, оказалось, что бронхит перешел в затяжную форму.
Пришлось лечиться антибиотиками. Дополнительно проводила ингаляции и делала массаж».
Евгения, 29 лет, Севастополь: «Лечила бронхит, его затяжную форму, народными средствами – сок редьки, лук в сахаре. Очень помогало от кашля, но анализы показывали, что все равно в мокроте есть бактерии.
Пришлось дополнительно подключать антибиотики и различные сиропы от кашля.
Поняла, что народные методы помогут только убрать симптомы, но медикаментозного лечения все равно не избежать, чтобы не запускать болезнь».
Источник: https://bronhitoff.ru/vidy/zapushhennyj
Запущенный бронхит
09.08.2017
Бронхит – заболевание органов дыхания, которое лучше не запускать, это чревато серьезными осложнениями со здоровьем. Учитывая современные возможности медицины, выявить и вылечить острый бронхит можно за неделю, после чего еще около 10 дней могут выкашливать остатки мокроты и почувствовать себя бодрым и здоровым.
Но кто обращает внимание на симптомы бронхита вовремя? Несвоевременное обращение к врачу, попытки самолечения или пренебрежение собственным здоровьем – все эти факторы приводят к тому, что болезнь из острой стадии трансформируется в запущенный бронхит.
Признаки запущенного бронхита будут такие:
- кашель дольше двух недель;
- одышка;
- дискомфорт при кашле;
- быстрая утомляемость от привычных дел.
Главный симптом бронхита – кашель. Сначала он будет сухим, со временем становится влажным, появляется мокрота. Повышенная температура говорит об интоксикации организма.
Если не начать лечить бронхит у взрослых, кашель долго не будет проходить, станет изматывающим.
Воспаление слизистой в бронхах приведет к скоплению большого количества мокроты, просвет бронхов сузится, дыхание станет проблематичным.
Как лечат запущенный бронхит?
Больному назначают разные препараты, дыхательную гимнастику, растирания, горчичникиВылечить запущенную болезнь, о чем бы ни шла речь, сложно. Понадобится больше времени, средств и сил, чем в случае лечения. Важно соблюдать рекомендации врача, выполняя комплекс процедур:
- прием отхаркивающих средств;
- ингаляции;
- ЛФК;
- физиотерапия и массаж;
- горчичники, согревающие мази, растирания.

Что касается антибиотиков, они назначаются в начале терапии, если температура повышена, и речь идет о бактериальной инфекции. Доктор решает, чем лечить болезнь в каждом конкретном случае.
Лечение включает препараты, способные устранить кашель – не симптом, а его причину, т.е. мокроту в бронхах. Это приведет к снижению воспаления, устранению кашлевого рефлекса. Хорошо выводят мокроту такие растения, как алтей, чабрец, подорожник, корень солодки, цветки бузины. Перед тем, как лечить запущенный бронхит растениями, нужно убедиться, что на них нет аллергии.
При бронхите обязательно назначаются средства, способные сделать слизь в бронхах менее густой. Это Мукодин, Бромгексин, АЦЦ. Когда выявлен запущенный бронхит лечение дополняют вдыханием эфирных масел хвойных пород, камфоры, запаха лука и чеснока. Фитонциды благотворно будут влиять на здоровье, губительно действуют на патогенные микроорганизмы.
Врач рекомендует физиотерапевтические процедуры, которые помогают выводить мокроту. С этой целью показан массаж грудины, ЛФК, дыхательная гимнастика по Бутейко, Стрельниковой.
Среди действенных упражнений лечебной физкультуры отмечают приседания и наклоны вперед. Это стимулирует циркуляцию крови, улучшает работу органов дыхания. Бронхи работают, очищаются и быстрее выздоравливают. Отстраниться от факторов, способных ухудшать состояние:
- Курение (активное и пассивное). Привычка не зря вредная, можно от нее избавиться и уговорить близких держаться подальше от никотиновой зависимости.
- Вредное производство. По возможности сменить место работы, условия губительны для здоровья. Никакие деньги не смогут компенсировать здоровье.
Диета при лечении запущенного бронхита
Также нужно соблюдать диету, употреблять больше овощей и фруктов, пить много жидкостиКроме медикаментов, массажа и лечебных процедур нужно скорректировать рацион. Врачи рекомендуют придерживаться правил:
- пища калорийная и легко усваиваемая;
- на время лечения исключить жареную и копченую пищу;
- цитрусовыми не злоупотреблять, а овощей и фруктов потреблять больше.
 Полезны яблоки – они выводят токсины;
Полезны яблоки – они выводят токсины; - температура готовых блюд должна теплой, холодная и горячая пища не лучшим образом скажется на самочувствии;
- увеличить количество жидкости, потребляемой ежедневно (если нет противопоказаний). Это может быть теплый чай с лимоном и медом, травяные отвары, морсы и молоко, напитки.
Нужно работать над повышением иммунных сил организма. По рекомендации врача приобрести комплекс витаминов, иммуномодуляторов. Популярны: Арбидол, Иммунал.
Народная медицина от бронхита
Лучше узнать у врача, какие народные рецепты можно использоватьСобираясь использовать любое из народных средств, нужно проконсультироваться у врача, они не безобидны, имеют противопоказания и побочные действия. Врачу известны свойства отваров, компрессов и растираний, он может сказать, чем лечиться можно, а какие рецепты рискованные.
Ниже перечислены рецепты от бронхита:
- Вскипятить чашку молока, остудить и добавить 1 ч.л. меда, столько же сливочного масла, половину сырого желтка из куриного яйца и пару капель аптечной настойки прополиса. Компоненты смешивают, принимают теплым, закутываются и ложатся спать. Курс длится одну неделю.
- Нужно измельчить в блендере одну головку чеснока и 10 луковиц, затем вскипятить литр молока и добавить в него полученную кашицу. Варят смесь около часа, пока лук не станет мягким, затем процеживают. Когда молоко остынет, добавляют 3 ст.л. натурального меда. Употребляют снадобье по 1 ст.л. через каждые 2 часа, запивая чаем.
- Измельчить 500 г репчатого лука, поместить в кастрюлю с 1 л воды, добавить 400 г сахарного песка и варить на малом огне 3 часа. Далее отвар остужают, добавляют 50 г натурального меда. Переливают полученное снадобье в емкость с крышкой, употребляют по 4 ст.л. после каждого приема пищи.
- Черная редька — проверенный временем продукт от кашля при заболеваниях дыхательных путей. Нужно взять редьку, срезать «шапку» и отложить в сторону. На срезе сделать углубление, в которое будет помещаться мед.
 Сквозь углубление делается отверстие насквозь. Редька помещается над стаканом или чашкой, в углубление добавляется мед, сверху накрывают «шапкой». Спустя пару часов в емкости начнет скапливаться сладкое лекарство – сок редьки с медом. В течение дня выпивать полученное средство, оно облегчает отхождение мокроты, улучшает дыхание.
Сквозь углубление делается отверстие насквозь. Редька помещается над стаканом или чашкой, в углубление добавляется мед, сверху накрывают «шапкой». Спустя пару часов в емкости начнет скапливаться сладкое лекарство – сок редьки с медом. В течение дня выпивать полученное средство, оно облегчает отхождение мокроты, улучшает дыхание. - Два спелых банана растереть с помощью сита, смешать с 1 стаканом сахара и нагреть на водяной бане. До употребления смесь греют, после принимают по 1 столовой ложке три раза в день.
- Большая луковица мелко нарезается, поверх засыпается две ст.л. сахара-песка. Смесь остается на ночь пускать сок. Полученный сок нужно выпить, можно съесть сладкий лук, повторять процедуру пару дней, можно заметить, как кашель исчезает.
- Сахар в количестве 1 ст.л. нужно нагреть в кастрюле до карамели темного цвета, затем вылить жженый сахар в емкость с молоком. Там лечебные конфеты застынут, после их рассасывать от сухого кашля при бронхите.
Подытоживая вышесказанное, можно сказать – пренебрежительное отношение к лечению запущенного бронхита чревато трансформацией болезни в хроническую стадию. В таком варианте вылечить бронхит невозможно.
Хронический бронхит вызывает пневмонию, астму, эмфизему легких, пневмосклероз и дыхательную недостаточность. У пациентов с болезнями сердца и сосудов запущенный бронхит может вызывать состояния, опасные для жизни.
Семейный врач
Источник: https://telemedicina.one/organy-dyhaniya/zapushhennyj-bronhit.html
Как избавиться от запущенного бронхита? | Астманиа
Довольно часто многие из нас бронхит воспринимают как обычную простуду. Это происходит из-за того, что симптомы иногда можно спутать. Именно потому бронхит нередко перетекает в запущенную форму. Это опасно, поскольку в дальнейшем может вызвать осложнения в организме. Чтобы этого не допустить, важно вовремя распознать болезнь, а также знать, как лечить запущенный бронхит.
Причины и симптомы
Запущенный бронхит возникает в основном из-за того, что больной несвоевременно обращается к врачу. Если вовремя выявить и вылечить бронхит, он проходит за неделю. В некоторых случаях кашель может продолжаться до 10 дней, но это нормально, поскольку бронхи очищаются.
Если вовремя выявить и вылечить бронхит, он проходит за неделю. В некоторых случаях кашель может продолжаться до 10 дней, но это нормально, поскольку бронхи очищаются.
Но если не начать лечение, то бронхи сильно заполняются слизью, что приводит к ослаблению организма. При запущенном бронхите происходит воспаление слизистой оболочки бронхов.
В результате этого выделяется большое количество мокроты, которая тяжело выводится из организма, возникает одышка, постоянный кашель и общая слабость.
Симптомы:
- Сильный кашель, который продолжается на протяжении двух недель.
- Боли в грудной клетке (которые усиливаются во время кашлевого приступа).
- Интенсивное отделение мокроты.
- Полное отсутствие слизи (в некоторых случаях).
Также симптомами запущенного бронхита является общая слабость и повышенная утомляемость. Это происходит из-за сильной интоксикации в организме (особенно если болезнь бактериальной этиологии).
Медикаментозная терапия
Эффективную терапию может назначить только ваш лечащий врач
Лечение запущенного бронхита важно вовремя начать, поскольку организм и так уже ослаблен из-за интоксикации. Поскольку болезнь уже продолжительное время «бушевала» в организме, лечение запущенной формы бронхита может быть довольно долгим и сложным. Особенно опасна эта болезнь при беременности.
- В первую очередь, доктор должен исключить другие заболевания дыхательной системы. Для этого проводится аускультация легких и оценка функции дыхания. Также необходим рентген грудной клетки и общий анализ крови (для выяснения возбудителя бронхита).
- Медикаментозная терапия предусматривает лечение отхаркивающими препаратами для выведения мокроты и очищения бронхов (Мукалтин, сироп из корня алтея лекарственного, Термопсол, Коделак, сироп Подорожника, Пертуссин, Бромгексин, АЦЦ, Амброксол).
- В первые дни запущенного бронхита лечение может проводиться антибиотиком для устранения инфекции из организма, в дальнейшем лечение проводится только противокашлевыми препаратами.

- Не менее важным при затяжном бронхите является и применение ингаляций. Для этого используют препараты, которые выписал доктор. Также можно вдыхать минеральную воду (через небулайзер), поскольку она стимулирует очищение бронхов.
- В некоторых случаях назначается курс физиотерапии (массаж, электрофорез, УВЧ-терапия, ингаляции).
Особенности симптоматики воспаления легких у подростков
- Больной может самостоятельно дома заниматься лечебной гимнастикой, которая направлена на очищение бронхов от слизи.
Также при запущенной форме заболевания могут назначать горчичники или согревающие мази. Они ускоряют кровоток в области бронхов, что способствует более легкому откашливанию.
Народные средства
Использование народных рецептов, поможет ускорить выздоровление и облегчит состояние
Совместно с медикаментозными препаратами можно использовать лекарственные травы и средства народной медицины. Так, в домашних условиях можно воспользоваться некоторыми способами:
- Заваривать грудной сбор – в его составе травы, которые наилучшим образом помогают откашливать мокроту. В зависимости от номера, он содержит подорожник, мать-и-мачеху, шалфей, солодку, душицу багульник, мяту и ромашку. Каждое из этих растений обладает определенным действием, поэтому перед применением грудного сбора лучше посоветоваться с врачом.
- Хорошо помогает при кашле редька с медом. Необходимо взять один такой черный овощ, очистить от мякоти на 1/3 часть (лучше всего проделать отверстие ножом). В полученную выемку налить мед, всю эту конструкцию установить в пол-литровую банку. Через некоторое время туда натечет достаточно сока редьки с медом. Принимать по чайной ложке три раза в день (после еды).
- Подогреть стакан молока, смешать со столовой ложкой сливочного масла и соды. Принимать на ночь.
- Заваривать чай из лекарственных трав: чабрец, липа (дополнительно выводит токсины), шалфей, подорожник.

- Несколько раз в день вдыхать мятное или эвкалиптовое эфирное масло. Для этого нанести несколько капель на ватный тампон и сделать 2-3 вдоха.
- Очень эффективное средство – проверенный рецепт, которым пользовались еще наши бабушки. Необходимо взять стакан молока и довести до кипения. Снять с огня и сразу добавить по столовой ложке настойки прополиса, меда и сливочного масла. Дать смеси немного остыть и добавить один яичный желток. Все тщательно перемешать, выпить перед сном, хорошо укутаться и ложиться спать.
Какой кашель при певмонии
Способы народной медицины – хорошие помощники в борьбе с бронхитом, однако не стоит забывать, что лечение народными средствами нужно проводить, предварительно посоветовавшись с доктором. Это необходимо потому, что некоторые травы обладают свойством снижать эффективность лекарств.
Соблюдение режима
Особенно важным во время лечения является устранение ухудшающих факторов. К примеру, если больной курит, то необходимо хотя бы на время болезни бросить. Также не стоит контактировать с другими больными, и стараться делать все, чтобы лечение прошло как можно скорее:
- Соблюдать постельный режим.
- Пить много жидкости.
- Не заканчивать прием лекарств даже после того, как прошел кашель.
- Не изменять дозировку медикаментов.
- Питаться легкими супами и белковой пищей, избегать копченого, жареного и острого.
При необходимости можно дополнительно принимать витамины, чтобы помочь организму быстрее восстановиться.
Запущенный бронхит у взрослого (как и у ребенка) – само по себе опасное заболевание, поскольку часто он обнаруживается на поздних стадиях болезни.
Если своевременно не начать лечение, болезнь может стать хронической, спровоцировать бронхиальную астму или болезни легких. Чтобы этого не случилось, нужно при первых симптомах отправляться в поликлинику к доктору.
Если же бронхит запущенный, важно его вылечить, поэтому необходимо выполнять все назначения доктора и отказаться от вредных привычек.
Автор публикации: Ирина Ананченко
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту! Пожалуйста, оцените этот материал! Загрузка… И поделитесь интересной информацией с друзьями!
Источник: https://astmania.ru/zabolevaniya/zapushhennyiy-bronhit.html
Запущенный бронхит: особенности диагностики и лечения заболевания
Подробная информация о бронхите находится здесь.
Причины развития болезни
Затяжной бронхит является следствием несвоевременного или же поверхностного лечения простудных недугов. Механизм его возникновения как у взрослых, так и у детей практически одинаков.
В следствия микробной интоксикации на фоне приема лекарств наблюдается снижение иммунной защиты и ухудшение аппетита.
При длительном пребывании в горизонтально положении происходит нарушение циркуляции кислорода в легких.
Вредные привычки, а в частности курение, также способствуют более тяжелому течению болезни. Не исключено, что по вине курения назначенное врачом лечение не окажет ожидаемого терапевтического эффекта.
Бактериальная инфекция может быть первопричиной развития острого бронхита. А вот к затянувшемуся лечению приводит неверно выбранный антибактериальный препарат. Стоит отметить, что присоединение бактериальной инфекции наблюдается при существенном ослаблении иммунной защиты.
Развитие активного воспалительного процесса в бронхах и скопление в них мокроты затрудняет дальнейшее лечение. Затяжное течение болезни дыхательной системы провоцирует возникновение различных осложнений: бронхит переходит из острой в хроническую форму, развивается пневмония, плеврит, малокровие или же неврастения.
Симптомы
Запущенный бронхит требует более длительного лечения, чем, к примеру, острый, поэтому стоит обращать внимание на такие тревожные симптомы данного недуга:
- Длительный кашель (дольше 2 недель)
- Дискомфорт во время приступа сильного кашля
- Одышка
- Вялость, сильная утомляемость.

При бронхите наблюдается нарушение проходимости бронхов, которое провоцирует сухой кашель. Далее во время приступов кашля начинает выделять незначительное количество бронхиальной слизи. На фоне описанных выше симптомов растет температура тела, возникают симптомы интоксикации организма.
Диагностика
Если острый бронхит не удается лечить в домашних условиях на протяжении 3 недель, есть необходимость проведения более тщательного обследования.
Бронхоскопия
Такой вид диагностики позволяет оценить масштабы воспалительного процесса, а также его интенсивность. Во время затяжного бронхита обычно наблюдается диффузная патология бронхов (в воспалительный процесс вовлечены все отделы бронхов). При частичном воспалении не затрагиваются верхние доли, в то время как в остальных активно протекает воспалительный процесс с характерными изменениями.
Воспаление бронхов можно разделить на три стадии:
- Незначительные изменение структуры слизистой
- Покраснение и существенное уплотнение слизистой оболочки, возможны такие симптомы как кровоточивость, нагноение
- Слизистая приобретает синюшный оттенок, наблюдается ее кровоточивость, а также значительное выделение гнойного секрета.
Бронхография
Рентгенография
Характерные изменения при таком методе диагностики отмечаются только при продолжительном течении заболевания: деформация легочного рисунка, активный процесс расширения корней, а также повышение прозрачности тканей легкого.
Лечение
Перед тем как приступить к медикаментозному лечению стоит выявить причину возникновения заболевания. Только после исключения провоцирующих факторов удастся повести эффективное лечение.
Первоочередно необходимо санировать очаги хронического воспаления, это касается как стоматологических, так и ЛОР-патологий.
Стационарное лечение
Проведение терапии в условиях стационара показано в таких случаях:
- Нарастание дыхательной недостаточности на фоне амбулаторного лечения
- Выявлены тяжелые осложнения (пневмоторакс или пневмония)
- Имеются симптомы сердечной недостаточности и сильной интоксикации
- Необходимо срочное оперативное вмешательство.

Обычно врачом назначается антибактериальная терапия на протяжении 2 недель, которая поможет снять острые симптомы болезни. Наряду с антибиотиками могут быть рекомендованы препараты из группы антисептиков, нитрофуранов, а также сульфаниламидов.
Антибактериальные средства назначаются только после получения результатов посева мокроты (подтверждение наличия бактериальной инфекции), а также чувствительности к антибиотикам.
Лечение запущенного бронхита обычно подразумевает пероральный прием лекарств. Также врач может назначить использование специальных аэрозолей.
Соблюдение диеты
Во время лечения больному следует обеспечить сбалансированное питание и усиленный питьевой режим. Необходимость соблюдения специальной белковой диеты связана с утратой значительного количества белка и ряда витаминов при активном выделении мокроты. Если же затяжной бронхит осложнен сердечной недостаточностью, нужно ограничить употребление жидкости и соли.
Профилактические меры
Основой профилактики затяжного бронхита является полный отказ от вредных привычек, ведение здорового образа жизни и своевременное проведение санация очагов инфекции.
Лечение в специализированных санаториях позволит ускорить восстановление организма, а также укрепить иммунитет. Особый климат будет способствовать окончательному затиханию воспалительного процесса и полной ликвидации кашля.
Несмотря на благотворное влияние природных факторов на организм больного, лечить запущенный бронхит в таких условиях следует неоднократно.
Источник: http://lekhar.ru/bolesni/pulmonologija/zapushhennyj-bronhit/
Хронический бронхит
Представляет собой достаточно распространенную патологию. Среди болезней органов дыхания нетуберкулезной природы, хронические бронхиты занимают более 30%. ХБ более подвержены жители больших промышленных городов и курильщики.
Бронхит приобретает хроническую форму, если в течение года не менее 3-х месяцев больного беспокоит кашель. Длительный воспалительный процесс в бронхах приводит к необратимым изменениям тканей бронхов.
Длительный воспалительный процесс в бронхах приводит к необратимым изменениям тканей бронхов.
Это заболевание может беспокоить пациента годами, полностью вылечить хроническую форму крайне сложно.
При этом больные часто даже не подозревают о наличии у них хронической формы бронхита и вовремя не обращаются к врачу.
Бронхит хронической этиологии может быть двtух типов:
- 1 первичный – самостоятельная патология, при которой происходит диффузное поражение бронхиального дерева;
- 2 вторичный — является спутником других заболеваний как легочной, так и не легочной природы.
Причины возникновения хронического бронхита
Хронический бронхит могут спровоцировать такие факторы:
- химические соединения: дым, пары бензина, щелочи или кислот;
- инфекционные и вирусные заболевания, грибы, некоторые виды бактерий;
- физические: холодный, горячий или слишком сухой воздух.
Также существует ряд предрасполагающих причин, которые могут быть причиной развития хронического бронхита:
- частые простудные заболевания, сопровождающиеся кашлем;
- чрезмерное употребление алкогольных напитков;
- курение, в том числе пассивное;
- загрязненная атмосфера;
- патологии строения органов дыхания;
- длительное пребывание во влажной и холодной среде;
- полипы в носу, частые фарингиты, синуситы;
- переохлаждение;
- сердечная недостаточность;
- аллергические реакции.
Симптомы хронического бронхита
Бронхиальная слизь здорового человека представляет собой смесь, состоящую на 95% из воды и на 5% из секрета. Слизь в бронхах защищает их от проникновения бактерий и инфекций. При развитии воспалительного процесса клеточный состав содержимого бронхов меняется, секрет становится более вязким и мокрота откашливается с трудом.
Необструктивный хронический бронхит всегда сопровождается кашлем, обостряется в межсезонье или после перенесенных простудных заболеваний. Для него характерны приступы утреннего кашля с незначительным отделением мокроты.
Для него характерны приступы утреннего кашля с незначительным отделением мокроты.
На протяжение дня кашель у больного появляется периодически, при прослушивании характерны сухие хрипы. При выходе из теплого помещения на холодный воздух пациента беспокоит затрудненное дыхание.
В период ремиссии больного необструктивным хроническим бронхитом беспокоит только утренний кашель.
При хроническом обструктивном бронхите характерен кашель с отделением слизистой мокроты, одышка, общая слабость, ночная потливость. Хроническим бронхитом часто страдают курильщики со стажем.
Хронический бронхит развивается постепенно, начинается он с утреннего кашля, который со временем начинает беспокоить днем и ночью, на улице обычно он усиливается. Характерно отделение прозрачной слизистой мокроты, которая в период обострения становится желтоватого цвета с неприятного запахом из-за содержания в ней гноя.
Больного начинает беспокоить одышка не только во время ходьбы и физических нагрузок, но и в период покоя. Незначительно повышается температура, приступы изнуряющего кашля сопровождаются бронхоспазмом, дыхание больного становится свистящим, может появиться астматический компонент и болевой синдром в области грудной клетки.
Осложнения при хроническом бронхите
Представленная патология может осложниться пневмонией, бронхоэктазами – расширением бронхов, кровохарканьем – появление прожилок крови в мокроте. При неадекватной терапии у больных хроническим бронхитом может развиться бронхиолит – воспаление бронхиол, которое сопровождается дыхательной недостаточностью.
Запущенный хронический бронхит может осложниться цианозом – посинением кожных покровов.
Профилактика хронического бронхита
Предупреждение данного заболевания заключается в профилактике и своевременной терапии простудных и вирусных болезней. К ним относятся:
- 1 регулярная вакцинация против гриппа;
- 2 полный отказ от курения[4];
- 3 закаливание;
- 4 медикаментозная профилактика в период эпидемии простудных заболеваний;
- 5 поддержание чистоты воздуха на работе и дома;
- 6 укрепление иммунитета[3], витаминотрепия;
- 7 регулярные прогулки на свежем воздухе;
- 8 умеренные занятия спортом;
- 9 лечение патологий носоглотки;
- 10 посещение соляных пещер;
- 11 соблюдение правил гигиены.

Лечение хронического бронхита в официальной медицине
При хроническом бронхите следует полностью отказаться от курения. Больным следует употреблять достаточное количество жидкости для разжижения мокроты, необходимо регулярно проветривать помещение.
Медикаментозное лечение хронического бронхита не требует использования сложных препаратов или процедур. Медикаментозная терапия включает:
- противовирусные средства – если обострение хронического бронхита спровоцировано ОРВИ или гриппом[3];
- антибиотики, если хронический бронхит вызван бактериальной инфекцией или если в мокроте есть гнойное содержимое;
- муколитические и отхаркивающие препараты применяют для разжижения мокроты и для стимуляции отхаркивания;
- препараты с парацетамолом используют при повышении температуры тела выше 38 градусов;
- при выраженном спазме бронхов применяют бронходилаторы.
При терапии хронического бронхита показаны физиотерапевтические процедуры:
- 1 ингаляции с растворами соды или морской соли, эфирными маслами эвкалипта, чайного дерева, розмарина, отхаркивающих медицинских препаратов. Противопоказаниями к ингаляциям служит высокая температура тела и тахикардия;
- 2 дыхательная гимнастика – представляет собой комплекс упражнений, направленных на увеличение резервов органов дыхания;
- 3 массаж спины и грудной клетки для улучшения отделения мокроты;
- 4 галотерапия – посещение соляных шахт, комнат или пещер;
- 5 электрофорез, УВЧ;
- 6 санаторно-курортное лечение.
При лечении хронического бронхита важно полноценное питание. Принимать пищу следует небольшими порциями 5-6 раз в день. В пищевом рационе должно быть преобладание белковой пищи, так как во время кашля вместе с мокротой больной теряет много белка. Также необходимо достаточное количество углеводов, жиров и витаминов. Поэтому полноценный рацион больного должен включать:
Поэтому полноценный рацион больного должен включать:
- бурый рис и крупы из цельного зерна;
- хлебобулочные изделия, бублики, булочки;
- сезонные ягоды и фрукты, зимой цитрусовые и яблоки;
- морковь, чечевицу, фасоль и горох;
- свежий лук способствует разжижению мокроты;
- рыбу жирных сортов и печень трески;
- молочнокислые обезжиренные продукты;
- первые блюда на курином бульоне;
- мед, который улучшает работу органов дыхательной системы;
- все сорта капусты;
- кедровые орехи, миндаль;
- зеленые листовые овощи;
- тыкву.
Народные средства при лечении хронического бронхита
- 1 бананы богаты крахмалом, поэтому следует пюрировать 2 банана, добавить 50 ми кипятка, 1 ч.л. сахара, перемешать и съесть;
- 2 250 г семян аниса залить 800 мл и кипятить в течение 3-х минут, добавить 1 ч.л. меда и 1 ч.л. масла эвкалипта. Принимать смесь по 1 ст.
ложке каждые 2-3 часа[1];
- 3 хорошим отхаркивающим свойством обладает смесь из свежих листьев подорожника и меда, взятых в равных пропорциях;
- 4 летом приготовить сироп из цветов одуванчика. Для этого следует взять 400 цветков одуванчика, залить 1,8 л воды и 1 кг сахара, довести до кипения и дать отстояться. Добавлять сироп в чай по 2-3 ст.л.
;
- 5 смешать измельченный корень хрена с меда в пропорции 4:5, принимать по 1 ч.л. после приема пищи;
- 6 1.5 кг черной редьки измельчить и отжать сок через марлю или чистую сухую ткань, в сок добавить 2 стакана меда. Полученную смесь употреблять перед сном по 2 ст.л.
[2];
- 7 вытопить свиное внутреннее сало, добавлять по 1 десертной ложке в стакан горячего молока и пить в течение дня.
Этим же салом можно растирать грудную клетку и спину больного;
- 8 очистить 4 листа алоэ, залить 12 л красного вина, настаивать в течение 4-5 дней в темном месте, пить по 1 столовой ложке 3 раза в сутки;
- 9 ежедневно натощак выпивать 1 стакан теплой воды с добавлением 12 ч.
 л.
л.соды и соли;
- 10 заваривать сушеные ветки вишни и пить в течение дня как чай;
- 11 паровые ингаляции на основе измельченных листьев или масла эвкалипта;
- 12 в дни обострения пить в качестве чая отвар из плодов шиповника, черной рябины и ягод малины;
- 13 на область грудной клетки делать компрессы из тертого хрена, во избежание ожогов кожи детям его нужно накладывать на марлю;
- 14 пить как можно больше чая с малиной или имбирем.
Во время лечения хронического бронхита следует свести к минимуму употребление следующих продуктов:
- сахар – так как он создает благоприятную среду для развития воспалительного процесса в бронхах;
- соль – содержит ионы Na, которые ухудшают бронхиальную проходимость;
- продукты, содержащие аллергены: шоколад, какао, крепкий чай и кофе, крепкие бульоны на основе мяса и рыбы;
- простые углеводы: сахар, сдобу, картофель, конфеты, варенье.
Источники информации
- Травник: золотые рецепты народной медицины/Сост. А.Маркова. — М.: Эксмо; Форум, 2007. – 928 с.
- Попов А.П. Траволечебник. Лечение лекарственными травами.— ООО «У-Фактория». Екатеринбург: 1999.— 560 с., илл.
- What is immunotherapy? источник
- Chronic bronchitis, источник
Перепечатка материалов
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Правила безопасности
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Редактор раздела «Питание при болезнях» Наталья Штефан, © Еда+
Источник: https://edaplus.info/feeding-in-sickness/chronical-bronchitis.html
Неотвязный бронхит. Как победить затянувшийся кашель | Здоровая жизнь | Здоровье
Что происходит с бронхами
Если у человека здоровые бронхи, кашель проходит через две-три недели, потому что воспалительный процесс, из-за которого образуется мокрота, затихает. Если же бронхит перешел в хронический, это означает, что работа бронхов нарушена. Начинается все со спазма мелких бронхиальных ответвлений. Они не могут расслабиться, из-за чего в них остается небольшая часть мокроты, несмотря на откашливание и прием лекарств. Больше всего мокроты накапливается за ночь, поэтому человек кашляет в основном по утрам.
Если же бронхит перешел в хронический, это означает, что работа бронхов нарушена. Начинается все со спазма мелких бронхиальных ответвлений. Они не могут расслабиться, из-за чего в них остается небольшая часть мокроты, несмотря на откашливание и прием лекарств. Больше всего мокроты накапливается за ночь, поэтому человек кашляет в основном по утрам.
Если болезнь прогрессирует, откашливаться удается с трудом. Позднее может появиться одышка. Она свидетельствует, что спазмируются уже более крупные бронхи и воздух с трудом проходит в легкие.
Ингаляции плюс корица
Важно позаботиться о том, чтобы хорошо отходила мокрота. Если она слишком плотная, нужно принимать лекарства, которые ее разжижают, 2–3 раза в день устраивать домашние ингаляции теплым паром. Для улучшения откашливания в воду для ингаляций полезно добавить несколько капель анисового масла, для уменьшения воспаления – 5–6 капель пихтового. Если же мокрота обильная, вязкая, поможет ингаляция с заваренными листом эвкалипта и сосновыми почками.
Когда мокрота начала обильно отделяться, нужны отхаркивающие средства. Это анис и корица, чабрец и тимьян: заварите 1 стаканом кипятка количество пряности, уместившееся на кончике чайной ложки.
Полстакана подогретого пива с горячим молоком – старинное средство, обеспечивающее легкое откашливание мокроты. Но оно пригодно только для людей с крепким желудком. Можно попробовать и такой рецепт: в 3/4 стакана горячего молока влейте 1/4 стакана щелочной минеральной воды и выпейте маленькими глотками.
Кроме средств, улучшающих отхождение мокроты, при кашле понадобятся бронхорасширяющие лекарства. Их принимают в небольших дозах, в вечернее время или при ночном кашле.
Разминка для дыхания
Чтобы на время дать бронхам отдохнуть, применяйте дыхательную гимнастику. Совсем простая – по Кузнецову: обычные физические упражнения с поднятием и опусканием рук выполняются в более частом ритме, с глубоким вдохом и усиленным выдохом.
Если бронхит не запущенный, стоит освоить методику Стрельниковой. В ней акцент делается на дыхание с помощью мышц живота. Полезна и гимнастика йогов, но только под руководством инструктора.
Простое упражнение, чтобы остановить кашель и улучшить отхождение мокроты: завести руки за спину, сделать глубокий вдох, задержать дыхание и, медленно наклоняясь вперед, с силой выдувать воздух через сложенные трубочкой губы.
Когда нужен визит к врачу
Затяжной кашель, продолжающийся более трех недель, плохое отхождение мокроты – опасный признак, свидетельствующий о том, что бронхи не справляются со своей работой. В этом случае нужно обратиться к пульмонологу. При обструктивном бронхите должны быть проведены дыхательные пробы, которые позволяют не только оценить состояние бронхов, но и спрогнозировать развитие заболевания и отличить его от бронхиальной астмы.
Доктор может предложить следующие методы лечения.
Прием антибиотиков. К нему прибегают лишь после бактериального анализа мокроты. Он покажет спектр именно «вашей флоры», иначе прием этих препаратов только усилит микробы, которые вырабатывают формы, устойчивые к лекарствам.
Массаж. Очень эффективны вибрационные методики массажа грудной клетки – они позволяют очистить бронхи от скоплений мокроты.
Постуральный дренаж. Под наблюдением медсестры пациент по 20 минут два раза в день лежит в положении, когда верхняя половина туловища наклонена вниз, при этом нужно поворачиваться со спины на живот и с боку на бок. Этот метод помогает освободить бронхи от мокроты.
Соляная пещера. Этот метод применяется в некоторых крупных больницах реабилитационного профиля: больным проводят лечебные сеансы в комнате, стены которой покрыты кристаллами соли. Насыщенные соляные испарения уничтожают инфекцию и благотворно действуют на раздраженные бронхи.
Курортное лечение. Для страдающих хроническим бронхитом нет ничего лучше, чем длительное пребывание в сухом и теплом климате, например на Средиземноморском побережье или в Крыму. Воздух, насыщенный отрицательными ионами, йодом и ароматами эфирных растений, является чудесным целительным средством.
Воздух, насыщенный отрицательными ионами, йодом и ароматами эфирных растений, является чудесным целительным средством.
как лечить, причины, симптомы, профилактика, лечение – Dr.Hug
СОДЕРЖАНИЕ:
- Чем опасен кальцивироз
- Причины заболевания
- Основные симптомы кошачьего кальцивироза
- Течение заболевания
- Диагностика кальцивироза в ветеринарном центре и методы лечения
- Хронический кальцивироз
- Профилактика заболевания
Кальцивироз – это вирусное высококонтагиозное заболевание, которое поражает верхние дыхательные пути, ротовую полость и глаза кошек. Поражения респираторного тракта встречаются не только при данном инфекционном заболевании, но самой частой причиной является кальцивироз.
Чем опасен кальцивироз?
Кошачий кальцивироз в ранней стадии имеет схожую симптоматику с рядом вирусных заболеваний, например, с ринотрахеитом. Поэтому важно сразу обратиться за помощью к ветеринарному врачу. Если сразу не назначить правильное лечение, то опасный вирус может вызвать серьезные последствия: бронхит, отек легких, артрит, судороги, нарушение координации, агрессия и т.д. Дело в том, что запущенное заболевание может проявляться в тяжелой системной форме, затрагивая другие органы. Калицивирус кошек лечится довольно сложно, особенно если иммунитет животного ослаблен или когда присоединяется другая инфекция. Снизить риск заражения, облегчить симптоматику и повысить шансы на полное выздоровление можно с помощью вакцинации. Прививка не дает полной защиты от заражения, но почти полностью исключает развитие осложнений и переход заболевания в хроническую форму.
Причины заболевания
Возбудитель – Felinecalicivirus (FCV). После заражения проходит инкубационный период, который длится от 2 до 6 дней, после чего начинает проявляться симптоматика. Выделяется вирус около 30 дней, но некоторые кошки становятся носителями вируса пожизненно. После выздоровления и исчезновения клинической картины вирус еще будет выделяться в течение 14-21 дня.
После выздоровления и исчезновения клинической картины вирус еще будет выделяться в течение 14-21 дня.
Вирус кальцивироза специфичен, то есть у каждого вида свой тип вируса: кошка может заразить только кошку, собака собаку, человек человека и т.д. У каждого вида свои клинические проявления данной болезни.
Высокий уровень заболеваемость встречается в местах, где содержится много кошек (приюты, передержки). Основной путь передачи – контакт здорового животного с выделениями из респираторного тракта и глаз больного. Еще заразиться питомец может через предметы ухода, миски, клетки, человека – бесконтактный путь заражения.
Воздушно-капельным путем заражение происходит через слизистую рта, носа, конъюнктивы, преимущественно ротоглотку.
Основные симптомы кошачьего кальцивироза
У здоровых активных кошек с сильным иммунитетом болезнь может протекать в латентной форме, без видимых симптомов, при этом животное является носителем, опасным для сородичей. Но даже небольшой стресс может спровоцировать переход заболевания в острую форму. Тогда появляются симптомы:
- Повышение температуры тела до 40,5 С, такое состояние может длиться несколько дней
- Выделения из носа и глаз, сначала прозрачные, затем серозные с неприятным запахом
- Повышение слюноотделения
- Появление язвочек на слизистых (в носу, на губах, на нёбе, языке)
- Снижение аппетита и апатия
- Понос, сменяющийся запором, рвота
- Чихание и кашель
При системном кальцивирозе у кошек поражаются не только дыхательные пути и глаза. Вирус попадает во внутренние органы и даже в мозг, поэтому могут наблюдаться и такие признаки заболевания:
- Изъязвления на коже
- Подкожные отеки
- Пневмония
- Нарушения структуры внутренних органов
- Лимфоцитарно-плазмоцитарный стоматит
- Судороги
- Повышение агрессии.
Течение заболевания
Кальцивироз кошек чаще всего протекает с сохранением основных симптомов. Наиболее ярко выраженные – появление язв в ротовой полости (на деснах и языке), гипертермия, ринит. Период заживления 2-3 недели. Своевременное лечение дает высокие шансы на полное выздоровление большинству взрослых кошек. Однако многие котята могут погибнуть от этого заболевания, поэтому лучше всего сделать прививку от кальцивироза, которая поможет питомцу победить заразное заболевание в случае заражения.
Наиболее ярко выраженные – появление язв в ротовой полости (на деснах и языке), гипертермия, ринит. Период заживления 2-3 недели. Своевременное лечение дает высокие шансы на полное выздоровление большинству взрослых кошек. Однако многие котята могут погибнуть от этого заболевания, поэтому лучше всего сделать прививку от кальцивироза, которая поможет питомцу победить заразное заболевание в случае заражения.
Диагностика кальцивироза в ветеринарном центре Dr.Hug и методы лечения
Диагноз ставится на основе анамнеза, клинических признаков и лабораторной диагностики. В лабораторию отправляют смывы с конъюнктивы, ротоглотки, носа. Проводят исследование методом ПЦР. Необходимо учитывать, что может быть положительный результат, если взятие анализа провели после вакцинации живой вакциной. Чтобы убедиться, что животное не выделяет вирус нужно сдавать смывы три раза, с интервалом в неделю и все три раза результат должен быть отрицательным.
Как лечить кальцивироз у кошек?
Основной задачей лечения кальцивироза кошек является симптоматическая терапия, то есть:
- Местные обработки ротовой полости
- Обезболивание
- При длительном отказе от еды и обезвоживании – капельница
- Промывание носовой полости, глаз
- При отказе от еды постановка эзофагостомы
Также в большинстве случаев в терапию вводят антибактериальные препараты, чтобы избежать вторичных бактериальных инфекций.
Хронический кальцивироз у кошек
Некоторые кошки с сильным иммунитетом могут являться носителями данного вируса, заражать других сородичей, но при этом не иметь клинической симптоматики. У некоторых кошек после проведенного лечения исчезают симптомы заболевания, но вирус остается внутри организма. Чаще всего это зрелые особи. Почти все они становятся носителями вируса пожизненно, иногда встречается повторное заболевание кальцивироза. Животное может заразить себя. Выявить наличие вируса кальцивироза можно только с помощью лабораторных исследований крови. Поэтому рекомендуется через несколько месяцев после выздоровления питомца сделать повторные анализы, чтобы исключить носительство кальцивироза.
Поэтому рекомендуется через несколько месяцев после выздоровления питомца сделать повторные анализы, чтобы исключить носительство кальцивироза.
Профилактика заболевания
Кальцивироз кошек иногда сравнивают с человеческим гриппом, потому что вирус имеет множество штаммов, способных к мутации. Именно по этой причине вакцинации против вируса не защищает на 100%. Однако, это самый действенный способ профилактики заболевания. Первая прививка от кальцивироза делается молодым котятам в возрасте 10-12 недель, второй раз через 2-4 недели. После чего проводится ежегодная ревакцинация. Прививка помогает легче переносить заболевание и значительно увеличивает шансы на полное выздоровление.
Кроме этого, защитить кота от опасного вируса поможет правильных уход. Сбалансированный рацион, проветривание помещения, проведение обязательных гигиенических процедур, прием витаминов сильно укрепляют иммунитет. А сильный иммунитет – это главный и естественный помощник в борьбе с любым заболеванием!
Чем лечить запущенный бронхит народными средствами
Лечение бронхита народными средствами
Бронхит представляет собой воспалительное поражение слизистой оболочки бронхов. Лечение бронхита должно быть комплексным. Как показывает практика, хорошим подспорьем в деле терапии может стать применение некоторых народных средств.
Эффективное лечение бронхита
Этим простым и доступным способом лечения бронхита одна женщина спасла свою племянницу от острого бронхита и множества уколов, причем результат наступил уже через несколько процедур! Обязательно прочитайте всё до конца! Этот рецепт она вычитала как-то в газете, и ей он очень понравился, поэтому она не могла не записать его. Теперь мы можем и с вами поделиться этим самым рецептом. Как известно, острый бронхит очень опасен, особенно на первом году жизни ребёнка. Женщина узнала об этом,когда лежала в больнице со своей дочерью, от соседки по палате. А применить этот рецепт удалось только, когда заболела её племянница, тогда ей было всего полтора года.
Рецепт заключается в следующем: масло растительное нерафинированное – четверть стакана – прокипятить на водной бане. Найдите полотенце, желательно шерстяное, такой длины, чтобы его хватило обвязать ребёнка вокруг. Пропитать полотенце тёплым маслом (не горячим и не холодным!) и обернуть малыша. (Кстати, если полотенце сразу же после окончания процедуры постирать, то следов не останется) Поверх полотенца надо положить целлофан и укутать ребёнка теплым одеялом.
Когда вечером женщина вернулась с работы, чтобы посмотреть, как дела у племянницы, то в тот момент она уже спокойно спала. Дышала легко, щечки порозовели. А сестра женщины улыбается, говорит, “ты бы видела, какая была реакция у медсестры, увидевшей малышку. Только медсестру вызвали, чтобы уколы делать, а маленькая пациентка уже почти здорова.
Женщина сказала, что отработала медсестрой уже более тридцати лет, а таких случаев в её практике еще не было. Подобный же компресс можно делать и взрослому человеку. Главное – не застудить после компресса. Но так как организм очень быстро привыкает к маслу, то «масляную баню» делают только раз. Повторить данную процедуру можно немного позже.
Источник: газета ЗОЖ
Лечение бронхита лимоном, медом и глицерином — лучшее средство от бронхита
Данный рецепт прост в исполнении: ингредиенты можно найти без проблем, готовится препарат быстро, но при этом эффективность его доказана на практике. Тем более уже доказано, что мёд сам по себе уже также эффективен, как и лекарства для подавления кашля. [1]
Каким образом можно приготовить это средство:
Следует взять лимон среднего размера, тщательно промыть его в воде (можно использовать щетку).
Сделать на фрукте несколько проколов (в разных местах).
Лимон помещается в кастрюлю с водой, доведенной до кипения.
Варить лимон в течение пяти минут, после чего фрукт извлекают и оставляют остывать.
Следующий шаг — выжать из наполовину проваренного лимона сок. Сделать это можно вручную, также для этих целей подойдет бытовая соковыжималка (или соковыжималка для цитрусовых).
Сделать это можно вручную, также для этих целей подойдет бытовая соковыжималка (или соковыжималка для цитрусовых).
Получившийся сок необходимо слить в граненый стакан (или другую емкость общим объемом примерно в 250 мл).
К соку добавить глицерин (примерно 2 ст./л.). В расчете на объем, это около 25 мл
Получившийся состав тщательно перемешивают. После этого нужно добавить мед, чтобы заполнить оставшийся объем емкости (мед должен быть жидким, подойдет и отстоявшийся, засахаренный мед, но в таком случае его придется подогреть, чтобы он приобрел необходимую консистенцию).
Почти готовое средство вновь следует перемешать.
Отправить емкость с препаратом в прохладное место. Там смесь должна настояться в течение нескольких часов (от 120 до 240 минут).
Как применять?
Ограничений по возрасту не существует, средство одинаково подходит как для взрослых, так и для детей. Разница в дозировке. Разовая доза для взрослых составляет 1 ст./л. Для детей это 0.5 ст./л. (уменьшенная ровно наполовину доза).
Средство рекомендуется принимать натощак, за полчаса до приема пищи. Однако можно употреблять препарат и после еды, но в таком случае с момента приема пищи должно пройти не менее двух часов. Количество приемом в день зависит от тяжести протекающего патологического процесса. Если больного беспокоит сильный кашель, рекомендуется принимать препарат по столовой ложке 4-7 раз в день. В остальных случаях рекомендуемая дозировка — столовая ложка 2-3 р./д.
При сильном кашле, если нет возможности ждать, когда средство настоится, можно приготовить его другим способом. Для этого достаточно обдать лимон крутым кипятком, после чего измельчить до кашицеобразного состояния в комбайне или блендере. Затем кашицу из лимона смешать с медом и глицерином.
Указанный рецепт оказывает благотворное влияние на организм пациента сразу по трем направлениям:
Способствует повышению сопротивляемости организма (витамин C стимулирует работу иммунной системы).
Ослабляет кашель (глицерин помогает успокоить и увлажнить раздраженное горло).
Помогает в борьбе с возбудителем инфекции (мед — натуральное антибактериальное средство).
Противопоказания: рекомендуется проявлять осторожность лицам, страдающим заболеваниями ЖКТ: подобный состав может усугубить течение болезни или вызвать обострение. Недопустим прием этого народного средства и тем, у кого есть аллергия на любой из ингредиентов.
Луковый отвар от кашля при бронхите
Для приготовления средства понадобятся следующие ингредиенты:
Лук — 2-3 луковицы небольшого размера.
Луковицы необходимо очистить и мелко порезать. Очищенный лук поместить в посуду (подойдет не слишком глубокая кастрюля). Измельченные луковицы заливаются молоком. Смесь нужно прокипятить (варить до тех пор, пока лук не приобретет мягкость). По готовности в отвар добавляется мед. Количество меда рассчитывается, исходя из общего количества отвара (на каждый стакан смеси — 1 чайная ложка меда). Курс лечения бронхита составляет несколько дней (1-3). Принимать средство следует по столовой ложке раз в час.
Луковый мёд
Один стакан сахара развести с одним литром воды. Положить в раствор две средние луковицы целиком. Уваривать, пока не получится половина. Уберите луковицы, теперь готов так сказать луковый мёд. Принимать по полстакана. Этот отвар также можно применять и при ОРЗ или гриппе.
Застарелый бронхит с легкостью пройдет, если вы станете использовать луковый мед. Выпейте его за два дня. Если улучшений все-таки не будет, повторите курс лечения.
Лечение бронхита черной редькой с медом
Для приготовления средства нужно найти небольшую редьку. Используется только черная редька. Плод необходимо тщательно вымыть (лучше со щеткой). Затем с помощью ножа следует удалить сердцевину из редьки (делается глубокий круговой надрез). Плод должен приобрести чашевидную форму (должно образоваться углубление).
В образовавшееся углубление добавить одну ложку меда (в зависимости от размера редьки добавляют чайную или столовую ложку).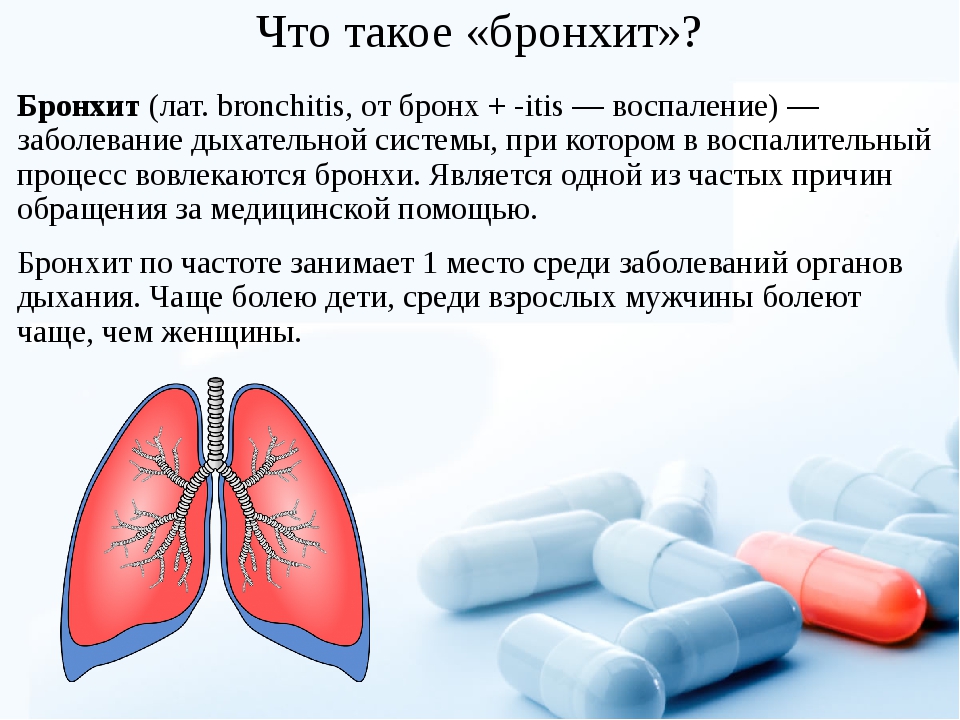 Заполнять отверстие до краев не рекомендуется: во время приготовления образовавшийся сок будет выливаться через край. Далее следует поместить редьку в посуду: в зависимости от размеров плода подойдет обычный стакан или банка на 0.5 л.
Заполнять отверстие до краев не рекомендуется: во время приготовления образовавшийся сок будет выливаться через край. Далее следует поместить редьку в посуду: в зависимости от размеров плода подойдет обычный стакан или банка на 0.5 л.
Подготовленную таким образом редьку оставляют при комнатной температуре на несколько часов. На это время вырезанную сердцевину со «шляпкой» можно вернуть на место. Спустя, примерно, 4-5 часов плод выпустит сок. Еще лучше, если плод «настоится» в течение ночи. Полученный сок используется в качестве лекарственного средства. Один и тот же плод можно использовать на протяжении нескольких дней (главное периодически добавлять мед).
Правила приема данного средства просты: взрослые могут принимать по столовой ложке до 4-х раз в день. Для детей дозировка уменьшается вдвое (принимается по чайной ложке до 4-х раз в день).
Длительность: от 7 до 14 дней. Срок приема средства можно и увеличить, в зависимости от характера и тяжести заболевания. Это простое и эффективное средство применяется не только для лечения бронхита: редька с медом помогает при простудных заболеваниях, заболеваниях горла и верхних дыхательных путей, коклюше и других патологиях, которые сопровождаются кашлем, а также в качестве общетонизирующего средства.
Важно иметь в виду, что при наличии аллергии на редьку или на мёд такое лекарственное средство использовать нельзя.
Альтернативный рецепт редьки с медом
Приготовить редьку с медом можно и другим способом. Для приготовления средства понадобится 2 редьки среднего размера и мёд (редька только черная). Редьку следует очистить от кожуры. Далее плоды можно порезать кубиками, соломкой или натереть в терку (большого значения не имеет). Небольшое количество редьки поместить в банку (для этих целей подойдет банка объемом в 0.5-1 литр). Затем к выложенной редьке добавить 1-2 столовых ложки меда. Так следует слой за слоем чередовать редьку с медом до тех пор, пока банка не заполнится до конца.
Банку отправляют в холодильник на несколько дней (за это время редька пустит сок). Образуется своего рода сироп, который нужно слить в чистую посуду. Взрослым рекомендуется принимать средство 2-4 раза в день по столовой ложке, детям — 2 раза в день по чайной ложке. Хранить в холодильнике.
Образуется своего рода сироп, который нужно слить в чистую посуду. Взрослым рекомендуется принимать средство 2-4 раза в день по столовой ложке, детям — 2 раза в день по чайной ложке. Хранить в холодильнике.
Лечение бронхита и кашля молоком с кедровыми шишками
Для приготовления такого лечебного средства понадобится кедровая шишка среднего размера и литр молока. Шишку следует промыть водой. Поместить сырье в кастрюлю и залить молоком. Средство довести до состояния кипения на сильном огне, после чего огонь уменьшить. Шишку проварить в молоке на протяжении 1-2 часов. Лекарственным эффектом обладает само молоко. Его нужно слить в чистую посуду.
Принимать средство нужно по 6-7 столовых ложек каждые два часа. Длительность лечения — несколько дней.
Молоко, проваренное с кедровой шишкой, становится горьким и неприятным. Чтобы улучшить вкусовые качества можно добавить несколько ложек меда.
Лечение бронхита прополисом
Продукты пчеловодства обладают доказанным целебным эффектом. Однако применять их можно, как и в остальных случаях, только если нет аллергии.
Для приготовления средства понадобится прополис, сливочное масло, а также мёд. Пропорции: на 10 граммов прополиса сухого 100 граммов меда и 100 граммов сливочного масла. Прополис измельчается ножом или протирается в терку. Далее нужно растопить сливочное масло. Измельченный прополис добавить в растопленное сливочное масло, тщательно перемешать. После этого в смесь добавляют мёд. Вновь тщательно перемешивают.
Такое молоко быстро портится, поэтому хранить его нужно в холодильнике. Принимать в разведенном виде (чайную ложку средства разводят в 0.5 стакана воды).
Лечение бронхита аджикой с хреном и чесноком
Это простой в приготовлении, но эффективный рецепт, позволяющий бороться не только с бронхитом, но и с другими простудными заболеваниями. Для приготовления понадобится 3-5 средних зубчика чеснока, 1-2 корня хрена. Часто в качестве дополнительного ингредиента используют томаты (2-3 помидора). Чеснок, хрен и помидоры измельчаются до пастообразного состояния на мясорубке и все перемешивается.
Чеснок, хрен и помидоры измельчаются до пастообразного состояния на мясорубке и все перемешивается.
Принимать средство следует по столовой ложке до еды.
Лепешка от бронхита из горчицы с медом
Рецепт 1. Для приготовления средства понадобятся следующие ингредиенты: горчица зерновая (измельченная), мёд, подсолнечное масло (по столовой ложке каждого ингредиента), а также уксус столовый и муку пшеничную по 2 столовых ложки. Все составляющие выкладываются в посуду (можно использовать тарелку). Муку на данном этапе выкладывать не нужно. Остальные ингредиенты тщательно перемешиваются. Посуда помещается на водяную баню. Смесь следует выдержать на пару до тех пор, пока температура не достигнет 40-50 °C. По окончании тарелку нужно снять с бани. В полученный состав добавить муку. Теперь следует замешать тесто.
Получившаяся лепешка используется местно в качестве компресса. На место наложения компресса (спина, грудь) накладывается марля, сложенная в несколько раз (по размерам она должна быть на 3-7 мм больше области наложения). Прежде марлю надо смочить в воде и отжать. Затем на марлю накладывается пищевая пленка или целлофан (по размерам пленка должна быть на 1-3 см больше марли).
Сверху выкладывается полученное средство. Лепешка обкалывается слоем ваты (можно использовать толстую ткань). К телу подобная «конструкция» приматывается шарфом. Держать компресс рекомендуется не менее 6-и часов (еще лучше оставить компресс на ночь). По окончании процедуры тело в области наложения компресса протирают сухим полотенцем.
Лечебный эффект достигается через 3-5 повторных сеанса. Горчица может оказывать раздражающее действие на кожу, поэтому важно следить за состоянием кожного покрова. При возникновении покраснения и раздражения кожу рекомендуется присыпать детской присыпкой, а время наложения компресса уменьшить до комфортного уровня.
Рецепт 2. Возьмите по 3 столовые ложки подсолнечного масла, жира козиного твердого, горчичного порошка, мёда, водки или спирта, и 3 столовые ложки уксуса.
Все перемешать и сделать 3 лепешки, 2 из которых нужно поставить вертикально на спину в область легких и одну на грудь. Закрепить бинтом, чтобы согревало всю ночь. Если кашель сильный, то только на 5 день он пройдет.
Данный рецепт нам прислал врач-педиатр, поэтому он разрешен для использования даже для детей.
Рецепт 3. Возьмите по 1 столовой ложке сухой горчицы, муки, водки, любого нутряного жира, сока алоэ, меда. Негде взять жир – замените его нерафинированным подсолнечным маслом. Перемешайте и подогрейте на водяной бане. На больного положить в область легких марлю, затем мазь, затем снова марлю и сверху полиэтиленовую пленку. Укройте чем-то теплым.
Хорошо также перебинтовать эластичным бинтом, для того, чтобы повязка не сдвигалась с места. Оставьте так на ночь компресс. Не нужно бояться, что появится ожог, кожа только слегка порозовеет. Эту повязку можно делать и на грудь, но только не там, где область сердца. Это средство помогает очень быстро избавиться от бронхита. Нужно сделать всего пару таких процедур и даже самый – застарелый кашель пройдет.
Другие народные средства от бронхита
Нутряное свиное сало – хорошее народное средство. Надо смешать растопленное и процеженное через ситечко свиное нутряное сало, сливочное несоленое масло, мёд (желательно гречишный) и сахарный песок (всё по 100 г). Кипятить на огне в течение пяти минут. Хотя если мёд кипятить, то его лечебные свойства сильно снизятся, поэтому вы можете добавить мёд уже после, когда смесь немного остынет. После чего всыпаем 2 чайные ложки какао-порошка – и ставим на огонь еще на 7 минут (мёд добавляется в самом конце, когда лекарство немного остынет). Всё, лекарство готово. Лечиться им следует, принимая только по утрам на голодный желудок по одной столовой ложке, запивая молоком.
Сливочное масло. Взять две чайные ложки, в одной из которых будет мёд натуральный, а в другой – сливочное масло. Всё это вылить в эмалированную посуду и поставить на газ. Мешать, пока не получится однородная масса. Пускай остынет, и мазаться этим на ночь, но не втирать. Поверх положите марлю или же вату, можно целлофан. Лечение бронхита продолжать в течение месяца, но улучшение наступит уже через неделю.
Мешать, пока не получится однородная масса. Пускай остынет, и мазаться этим на ночь, но не втирать. Поверх положите марлю или же вату, можно целлофан. Лечение бронхита продолжать в течение месяца, но улучшение наступит уже через неделю.
Волшебная смесь. Нужно взять один стакан измельченного воска, один стакан мёда цветочного, один стакан масла подсолнечного, один стакан сосновой смолы. Всё это вылить в кастрюлю и поставить на плиту, варить, перемешивая, пока всё тщательно не перемешается, но не доводить до кипения. Получилась литровая банка смеси. Нужно поставить её в холодильник. Принимать по одной чайной ложке за полчаса до еды, запивая 0,5 стакана горячего молока. Курс лечение продолжать, пока не закончится литр приготовленной смеси.
Вкусный рецепт от бронхита. Пол-литра сока алоэ смешать с одним килограммом мёда и полу-литром свиного жира. Добавить шоколад и перемешать. Массу употреблять до еды. Хранить в холодильнике.
Бег и закаливание при бронхите
В деле терапии хронических заболеваний легких, физическая нагрузка и повышение адаптивных возможностей организма имеют ключевое значение. Однако заниматься закаливанием нужно с осторожностью и по определенным правилам. Кроме того, в идеале закаливание должно быть соединено с бегом, поскольку в комплексе эти мероприятия не только повышают защитные возможности организма, но и тренируют ослабленную дыхательную систему.
Одним из наиболее популярных и доступных способов закаливания является закаливание холодом. Холодовые процедуры помогают повысить адаптивные возможности организма, тем самым снизить риск развития простудных заболеваний. Чаще всего практикуется закаливание водой.
Обливания водой способствуют тренировке нервной системы. В результате воздействия холодной воды на кожный покров вырабатывается рефлекс: происходит интенсификация работы щитовидной железы и надпочечников, в кровь выбрасывается адреналин, температура тела временно повышается, усиливается теплообразование. Кровоснабжение отдельных частей тела и органов усиливается. В один момент защитные способности организма резко возрастают (в результате стресса).
Кровоснабжение отдельных частей тела и органов усиливается. В один момент защитные способности организма резко возрастают (в результате стресса).
Классический способ закаливания заключается в постепенном снижении температуры воды (максимум, с которого начинается закаливание — 23 градуса). Однако этот способ признан недостаточно эффективным.
В современной практике применяются следующие методики:
Обтирание мокрым полотенцем (можно применять воду более низкой температуры).
Прием контрастного душа.
Прием ванн с прохладной водой (длительность таких ванн не должна превышать полторы минуты).
В зависимости от индивидуальных особенностей организма начинать можно с того или иного вида холодовых процедур. Наиболее щадящим признано обтирание полотенцем. Процедуры закаливание проводятся ежедневно 1-2 раза в день.
При проведении закаливающих процедур необходимо соблюдать ряд правил:
Не рекомендуется проводить процедуры, если человек ощущает холод или вспотел. Это приведет к нарушению терморегуляции.
После холодовых процедур запрещено находиться в холодном помещении или на сквозняке.
Во время обострения хронических заболеваний или при простудах закаливание не практикуется. Это усугубит течение болезни.
Само по себе закаливание — всего лишь элемент. Оздоровительные процедуры должны быть комплексными. Так, для борьбы с бронхитом помимо закаливания нужно заниматься бегом и дыхательными упражнениями.
Перед тем, как начинать закаливание рекомендуется проконсультироваться с врачом. С осторожностью закаливаться рекомендуется лицам, страдающим патологиями почек и сердечнососудистой системы.
Сокотерапия
Соки применяются не только для лечения заболеваний легких, но и в качестве общеоздоровительного средства.
Сок капусты. Отличается горьковатым вкусом. Для улучшения вкусовых качеств можно добавить сахар. Является отличным отхаркивающим средством, кроме того, благотворно влияет на желудок.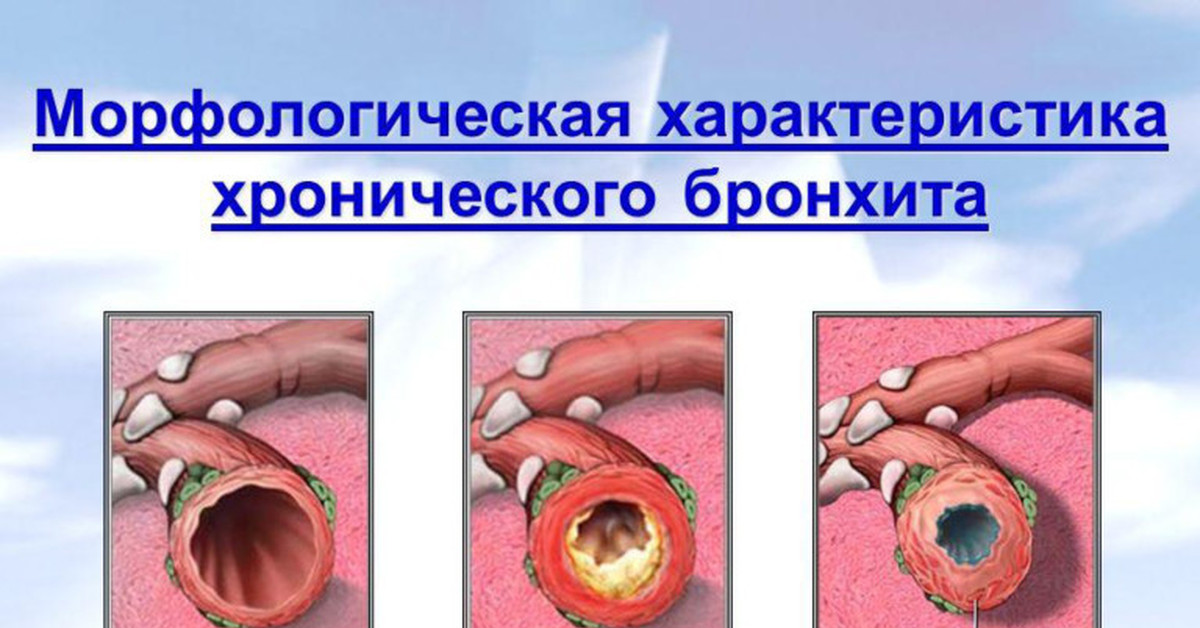
Сок свекольный. Свежевыжатый свекольный сок пить не рекомендуется. Следует настоять его в холодильнике в течение 3-4 часов. Способствует быстрой дезинтоксикации организма, повышает свертываемость крови. Обладает мочегонным эффектом.
Сок брусники. Как и капуста, брусника обладает отхаркивающим эффектом. Благодаря брусничному соку мокрота не будет застаиваться в бронхах.
Морковный сок обладает бактерицидным и противовоспалительным эффектом. Поскольку много свекольного сока пить нельзя (не более половины стакана), рекомендуется разбавлять его свежевыжатым морковным соком.
Соляная лампа и галотерапия при бронхите
Галотерапия представляет собой относительно новый безмедикаментозный способ лечения множества заболеваний (в том числе и патологий дыхательной системы). Суть его заключается в создании искусственного микроклимата, благотворно влияющего на пораженные бронхо-легочные структуры (устанавливается строго определенный уровень влажности воздуха, его температура и т. д.). По своему характеру такое лечение близко к спелеолечению, когда пациент длительное время пребывает в особом микроклимате естественных геологических структур: пещер, гротов и т. д.
В бытовых условиях у пациентов также есть возможность имитировать благоприятное воздействия соляных пещер и галотерапевтических комнат с помощью так называемых соляных ламп. Соляные лампы изготавливаются из соли, добытой в пещерах. При нагревании ионы соли выделяются в воздух, оказывая терапевтический эффект на организм пациента.
В отличие от галотерапии, соляные лампы это, как было сказано, лишь имитация (или вернее сказать ее неполная замена) Однако доказано, что соляные лампы обладают терапевтическим эффектом.Проблема лишь в том, что с помощью соляной лампы невозможно в полной мере влиять на все факторы микроклимата: влажность, температуру воздуха и т. д.
Польза соляных ламп
Было неоднократно научно доказано, что польза соляной лампы — не очередной миф.
Эти нехитрые приспособления обладают массой положительных эффектов:
В широком радиусе обеззараживают воздух. Бактерицидное действие особенно важно во время инфекционных заболеваний.
Соляные лампы способствуют укреплению иммунитета.
Лампы снижают вредное воздействие электромагнитного излучения.
Помогают нормализовать сон.
Кроме того, практика показала, что подобные светильники помогают при целом ряде заболеваний:
Хроническом обструктивном бронхите (также эта болезнь называется хронической обструктивной болезнью легких или ХОБЛ, бронхитом курильщика).
Бронхите (остром и хроническом).
Рините аллергического происхождения.
Можно без опасений размещать соляные лампы возле электрических приборов (более того, они снижают вредное воздействие техники на организм). Также лампы из соли выступают в качестве естественного ионизатора воздуха, а это значит, что в квартире не будет места плесени и грибку.
Соляная лампа обладает целой массой достоинств:
Как было сказано, она выступает естественным ионизатором, уничтожая болезнетворные микроорганизмы.
Лампа снижает неблагоприятное воздействие электромагнитного излучения на человеческий организм. С таким излучением человек встречается ежедневно при работе с офисной и бытовой техникой.
Регулирует уровень влажности воздуха в помещении.
Кроме практической ценности, соляная лампа обладает прекрасными эстетическими качествами и применяется как элемент интерьера.
Лампа помогает бороться с неприятными запахами.
Как выбрать солевую лампу?
При выборе солевой лампы важно учесть несколько моментов:
Площадь помещения. Положительный эффект будет достигаться только в том случае, если одна лампа весом 2-3 кг будет «обслуживать» помещение не более 15 кв. м. площадью. В противном случае нужно приобретать лампу большего размера или устанавливать несколько ламп.
Характеристики кристалла. Кристалл должен быть ровным, без сколов, трещин и других дефектов.
Кристалл должен быть ровным, без сколов, трещин и других дефектов.
Подставка. Подставка должна быть достаточных размеров. В противном случае лампу будет невозможно устойчиво разместить. Высок риск, что светильник упадет и расколется.
Ухаживать за лампой несложно, все же есть ряд нехитрых правил:
Не следует размещать лампу возле окна, аквариума и т. д. Это изделие не переносит влаги.
Если лампа намокла, следует ее высушить, прежде протерев насухо тряпкой или полотенцем.
При впитывании влаги на поверхности лампы образуется беловатый налет. Удалить его можно с помощью напильника (осторожно).
Специального ухода за светильником не требуется, достаточно по мере необходимости менять лампу.
Другие методы лечения бронхита
К другим методам лечения бронхита относят:
Источник
Кошки Пневмония у кошки (Воспаление лёгких)
Всеобщие домашние любимицы кошки, так же как и люди не застрахованы от различных заболеваний. Одним из недугов, способных поразить вашего питомца, может стать пневмония, болезнь довольно грозная и требующая незамедлительного лечения.
Что это такое
Пневмония – это воспалительный процесс, протекающий в легких. Вдыхая с воздухом болезнетворные бактерии или грибки, кошка заносит в организм инфекцию. Начинается воспаление дыхательных путей. Если его не лечить вовремя, то патология распространяется по дыхательным путям ниже, проникает в ячейки легочной ткани и вызывает скопление жидкости, гноя и отмерших клеток в легких. Так начинается пневмония, доставляющая животному проблемы с дыханием.
Причины болезни
Вызвать развитие пневмонии способны вирусные бактерии, грибок. Иногда, в запущенных случаях, присоединяется вторичная вирусная инфекция. Это сильно усложняет течение патологического процесса и требует лечения в комплексе.
Кроме того, пневмония может начаться из-за попадания в легочную ткань частиц еды или жидкости, например, если животное каким-то образом вдохнет рвотный продукт.
Еще одним поводом развития заболевания может стать онкология легких.
К наиболее распространенным причинам болезни относятся:
— инфекция (бактерии, вирусы, грибок) – микоплазмоз, ринотрахеит, криптококкоз и т.д.;
— первичные легочные заболевания – бронхит, ушибы легкого, тромбоэмболия и т.д.;
— инфекции носа и зубов – синусит, кариес;
— кошачий вирусный перитонит;
— попадание инородного предмета в трахею или бронхи;
— сепсис;
— отек легкого вследствие сердечной недостаточности;
— легочные отеки некардиогенной этимологии – удар током, шоковое состояние;
— раковое заболевание.
Симптоматика болезни
От путей, вызвавших пневмонию, имеющихся сопутствующих инфекций или других болезней у животного, поражение занимает либо всю поверхность легкого, либо какую-то его часть.
Диагностировать заболевание может только квалифицированный ветеринар в специализированном учреждении. Не нужно пытаться делать это самостоятельно. Признаками пневмонии, а значит поводом для немедленного обращения к врачу, станут следующие симптомы:
— дыхание, оно будет учащенным или затрудненным;
— звуки вдоха-выдоха громкие, «лающие»;
— из ноздрей выделяется слизь;
— животное вялое, апатичное, быстро утомляется;
— аппетит понижен;
— состояние лихорадки;
— кашель и обильное выделение слюны;
— резкое повышение температуры тела;
— слизистые синюшного оттенка;
— постоянная рвота.
Диагностика пневмонии
Врач ветклиники делает полный осмотр физического состояния кошки, опрашивает владельца, при подозрении на пневмонию проводят ряд специальных диагностических процедур.
1. Рентген легких.
2. Бронхоскопия.
3. Анализ взятой мокроты.
4. Анализы крови.
5. ЭКГ (кардиограмма сердца).
Лечение болезни
Очень часто кошка попадает в клинику с уже запущенной пневмонией, в крайне тяжелом состоянии, поэтому ей рекомендуется стационарное лечение для профессионального ухода и постоянного наблюдения. Но и лечение в домашних условиях требует строго соблюдения всех назначений лечащего врача.
Но и лечение в домашних условиях требует строго соблюдения всех назначений лечащего врача.
Животному необходим теплый и влажный климат, обильное частое питье для исключения обезвоживания.
Первые три недели лечения проводятся антибиотиками. По истечении этого срока делают рентгеновский снимок и решают, продлять антибактериальную терапию или приступать к более щадящему лечению.
При скоплении гноя в легких (пиотораксе) животному ставят дренажную трубку для его вывода.
Если пневмонии сопутствует грибковая вторичная инфекция, глисты и другие заболевания, то в комплексе с легочной терапией проводят противоглистную инвазию, антигрибковую терапию и прочие лечебные мероприятия.
Течение пневмонии и ее последствия
Легочная ткань восстанавливается до шести недель, в зависимости от степени поражения. Поэтому на протяжении всего срока лечения необходимо будет делать рентген грудной клетки, регулярные посещения врача для контроля над процессом выздоровления.
На время лечения из рациона исключается сухой корм, необходимо стимулировать аппетит вкусными и полезными для животного продуктами.
Отсутствие лечения или ненадлежащее выполнение рекомендаций специалиста может привести к критическим последствиям, вплоть до летального исхода. Запрещается самостоятельно прерывать лечение, особенно курс антибиотических препаратов.
Ставить диагноз «Здорова» может только ветеринарный врач.
Лучшая реабилитация для животного, перенесшего пневмонию – это сочетание домашней заботы с профессиональной медикаментозной терапией
ОСОБЕННОСТИ БРОНХИТА, ПНЕВМОНИИ И ТУБЕРКУЛЮЗА
ОСОБЕННОСТИ БРОНХИТА, ПНЕВМОНИИ И ТУБЕРКУЛЮЗА
Терапевт Клиники Ибн Сино,
доктор Дилором Ахмедова.
Каждый год миллионы людей по всему миру страдают от бронхита, пневмонии и туберкулёза. Эти респираторные инфекции имеют общие черты и различия. К сожалению, количество больных туберкулезом в нашем обществе достаточно велико.
Кто-то поздно обращается к врачу, кто-то занимается самолечением, кто-то считает, что у него пневмония и начинает принимать неконтролируемо антибактериальные препараты. Чтобы проводить необходимое рациональное лечение, исключить дальнейшее заражение, улучшить качество жизни больных и прогноз, необходимо четко знать, чем отличаются эти заболевания. Отличить туберкулез от бронхита и пневмонии клинически очень трудно. Это — инфекции, только возбудитель у них разный. Бронхит и пневмония вызываются, в основном кокковой флорой, но есть и вирусные, микоплазматические варианты, а туберкулез является результатом атак палочки Коха. Локализуются все заболевания в структурах бронхолегочной системы: бронхит — в бронхиальном дереве, пневмония поражает ткань легких, а туберкулез — и то и другое. Но симптоматика их во многом схожа, поэтому поставить диагноз без рентгенологического и других видов обследования невозможно.
Пневмония — воспалительное заболевание нижних дыхательных путей, преимущественно бактериальной природы. Эта серьезная инфекция или воспаление легких с экссудацией (скоплением жидкости) и консолидацией (уплотнением), может быть двух типов: долевой пневмонией или бронхопневмонией. Долевая пневмония поражает одну дольку легкого, а во время бронхопневмонии затрагиваются области, наиболее близкие к бронхам. Есть более 30 причин пневмонии, но выделяют 4 основных: бактериальная; вирусная; грибковая; и микоплазма.
Бактериальная пневмония атакует всех, от мала до велика. Алкоголики, послеоперационные больные, люди с респираторными заболеваниями или вирусными инфекциями, ослабленной иммунной системой подвергаются большему риску. Бактериальную пневмонию вызывает бактерия Pneumococcusis, классифицирующиеся как пневмококк. Она может быть предотвращена с помощью вакцины. В 20-30% случаев инфекция распространяется в кровоток, что приводит к вторичным инфекциям.
Вирусные пневмонии составляют половину всех случаев заболеваемости воспалением легких. К сожалению, при вирусной пневмонии, не существует эффективного лечения, потому что антибиотики не влияют на вирусы. Многие вирусные случаи — результат гриппа и обычно воздействуют на детей. Вирус, проникая в легкие, размножается, но практически отсутствуют физические признаки — легочная ткань не наполняется жидкостью. Болезнь находит жертв среди тех, у кого уже существуют заболевания сердца, легких, а также беременных женщин.
Грибковая пневмония вызывается грибком, порождающим пневмоцистную пневмонию (PCP) Она успешно лечится в большинстве случаях. Пневмония также, часто является осложнением вовремя не диагностированного или неправильно леченого бронхита, инфекций верхних дыхательных путей. Первичное поражение легочной ткани зависит от вирулентности микроба и состояния иммунитета человека. Болезнь опасна развитием отека легких и летальным исходом. Течет с манифестной симптоматикой: температура, кашель, одышка. Иногда пациент может точно показать болевую точку, где локализован процесс. Пневмония требует обращения к врачу и диагностируется прежде всего, при помощи рентгенологически. Основной патохимический (гистологический) процесс — очаговая инфильтрация легких. Носительство при пневмонии — казуистика. Хронизация процесса — не редкость. пневмония не контагиозна.
Туберкулез же — инфекция, которая вызывается микобактерией Коха. Обнаружен 100 лет назад, но до сих пор убивает до трёх миллионов человек в год. Поражает не только дыхательную систему, но и другие органы (печень, почки). Возрождение так называемой «грудной болезни»(туберкулёза лёгких) произошло из-за целого ряда факторов: эпидемия ВИЧ\СПИДа; увеличение числа иммигрантов; бедность, употребление инъекционных наркотиков, рост беспризорности; несоблюдение лечения; невозможность диагностики при большом росте населения. Бактерия туберкулёза распространяется через воздух, но заражение происходит только после длительного контакта. Например, шанс заразиться в 50%, если провести восемь часов в день в течение 6 месяцев с кем-то, кто имеет активную форму туберкулёза. Бактерии попадают в воздух, когда туберкулёзный больной кашляет или чихает. Инфекция сможет находиться в состоянии покоя в организме человека в течение многих лет, не причиняя ему никаких проблем, но когда иммунная система ослаблена это даёт заразной болезни толчок «вырваться на свободу». Распознать заболевание на ранних этапах бывает не просто из-за отсутствующей или смазанной симптоматики. Диагноз ставится с помощью рентгена при поддержке туберкулиновых проб. Локализация туберкулеза в легких — верхние доли, часто с двух сторон. Патохимическая основа — бронхолегочная инфильтрация. Носительство при туберкулезе — норма. Хронизация — частое явление. Контагиозность — отличительная черта болезни. Еще одна особенность — выход на инвалидность в запущенных, тяжелых случаях.
Бронхит — воспаление бронхов вирусной или бактериальной природы. Эта патология, на первый взгляд, самая «легкая» из перечисленных, поскольку в данном случае патологический процесс локализуется только в бронхиальном дереве, но вся суть бронхита — в опасности развития тяжелых осложнений при отсутствии своевременной диагностики и адекватной терапии (астма, бронхоэктазы, рак). Бронхит — не контагиозен. Переход в хроническую форму не редкость и является почвой для развития пневмонии.
Клиника и характер течения туберкулеза и пневмонии зачастую очень схожи. Чтобы их отличить, нужно знать анамнез, клинику, лабораторные и рентгенологические данные. Итак:
1.Различия в анамнезе.
Воспаление легких начинается остро, развивается быстро, возможно наличие провоцирующих факторов таких как;
— переохлаждение;
— предшествующие заболевания гриппом, бронхитом, другими вирусными инфекциями;
Как правило, пневмония возникает как осложнение после некачественно пролеченного бронхита, тонзиллита, насморка, гриппа.
— также причинами заболевания могут стать: любые другие инфекции;
— ослабление иммунитета; длительные и повторяющиеся курсы химиотерапии; лучевая болезнь;
— застой в легких при любых состояниях, приводящих к неподвижности, например, паралич или кома;
— социально-бытовые условия заболевшего чаще всего благополучные.
Туберкулез тоже в ряде случаев имеет острое начало. При опросе больной может отмечать наличие родственников или соседей, имеющих данное заболевание. Так же он может быть из группы риска: ранее находился в местах заключения, либо лицо БОМЖ. К группе риска относятся и многодетные семьи, лица, работающие в противотуберкулезных диспансерах. Туберкулез же часто провоцируется длительным пребыванием в темных, сырых помещениях, тяжелой работой в неблагоприятных условиях, недостаточным питанием и другими бытовыми факторами. Между тем, условия и социальный статус человека могут быть нормальными.
2. Отличия в симптомах трех заболеваний.
Проявления воспалительного процесса при пневмонии имеют более выраженный характер, чем при туберкулезе. Клиническая картина воспаления легких;
— начинается остро, с подъема температуры до высоких цифр, присоединения интоксикации, вялости. Резкое повышение температуры сменяется резким (критическим) ее падением, что вызывает потливость, резкую слабость, вялость, полное отсутствие аппетита;
— отмечается боль в груди, которая усиливается при вдохе (затронута плевра) и одышка;
— беспокоит кашель с мокротой: прозрачной, так называемой «стекловидной» или «ржавой».
— одышка даже в состоянии покоя, на вдохе.
Наличие высокой температуры, кашля, общей слабости отмечается с первых суток. И в этом одно из главных отличий клинической картины и течения заболеваний.
Туберкулез долгое время может вообще никак не проявляться. В инкубационный период его не всегда можно выявить даже с помощью анализов крови. А на начальной стадии — только посредством рентгенограммы. Заражение микобактерией может протекать бессимптомно, характеризуясь только повышенной утомляемостью и потерей аппетита. Хотя в некоторых случаях, если у человека очень сильно ослаблен иммунитет, туберкулезная инфекция проявляется выражено спустя 1-2 недели после инфицирования. Стремительное прогрессирование отмечается у маленьких детей с еще не сформировавшимся иммунитетом.
Характерные симптомы туберкулезного поражения;
— мучительный сухой кашель в течение 3-4 месяцев с мокротой слизистого или слизисто-гнойного характера, кровохарканье;
— характерна существенная потеря веса, снижение аппетита, интоксикация есть, выражена умеренно; Хотя это не обязательно, в половине случаев аппетит у туберкулезных больных сохраняется;
— ночная потливость;
— увеличение лимфоузлов;
— сам за себя говорит внешний вид больного в начальной стадии болезни: румяные щеки, блестящие глаза;
— особенность в том, что проявления туберкулеза носят циклический характер. Они то проявляются ярко, то исчезают сами по себе. Температура остается субфебрильной и очень редко на начальной стадии поднимается выше 37,5 градусов, преимущественно в вечернее время. До 38-39 градусов температура тела повышается, только, если к туберкулезной инфекции присоединяется вирусная инфекция, когда, например, человек простужается. Или же начинает развиваться:
-туберкулезная пневмония;
— одышка и боли в груди;
— Но иногда туберкулез начинается остро, с высокой температуры, кашля. И тут нужно прибегать к дополнительным методам исследования, чтобы отличить его от пневмонии. Различия в симптомах поражения бронхов и легких минимальны, кроме того, одно может переходить в другое. В первом случае чаще наблюдается сухой кашель с першением в горле, сочетание с симптомами простуды, ОРЗ, ОРВИ. С уверенностью определить вид заболевания позволяет комплекс диагностических мероприятий. Основное отличие при сопоставлении симптомов у пневмонии и туберкулеза в скорости их появления у больного и исчезновения при надлежащем лечении.
3. Разграничение заболеваний при физикальной диагностике.
Помимо сбора анамнеза заболевания, врачу помогают следующие методы диагностики. На пульмонолога возлагается ответственность за правильную оценку объективных признаков болезни. Основной метод — аускультация или прослушивание органов дыхания. При аускультации пневмония дает бронхиальное дыхание, влажные мелкопузырчатые хрипы, крепитацию. При перкуссии — укорочение перкуторного звука над очагом. При туберкулезе дыхание почти всегда соответствует норме — это так называемое везикулярное дыхание. Влажные хрипы могут тоже присутствовать, но они едва различимы и слышны не всегда. При перкуссии тоже может быть укорочение звука. Есть так называемое «золотое правило», помогающее отличить туберкулез и пневмонию, о котором говорили еще врачи начала ХХ века: при туберкулезе характерны скудные аускультативные данные, которые сочетаются с обширным поражением легких, видимым при рентгеновской диагностике. При воспалении легких и умеренных изменениях ткани, видимых на рентгене, аускультативная картина очень разнообразна — хрипы, крепитация. В обоих случаях также отмечается кашель с мокротой. Но кашель при туберкулезной инфекции носит постоянный характер, сухой, надрывный. При пневмонии наблюдается смена характера кашля с сухого на влажный по мере прогрессирования заболевания. При пневмонии изменения происходят чаще в обоих легких. Микобактерии поражают одно легкое. При опросе больной может отмечать наличие родственников, больных туберкулезом, так как шанс заболеть туберкулезом при тесном контакте выше. При пневмонии такой закономерности нет.
4. Диагноз всегда подтверждается рентгенологически.
Основной метод выявления туберкулеза — это флюорография. Но в некоторых случаях проводится и рентген легких, желательно в двух проекциях. При пневмонии врачи предпочитают рентгеноскопию. На снимке можно четко определить, в какой степени поражены легкие и бронхиальные лимфатические узлы при туберкулезе и пневмонии, где локализуются очаги. Этот инструментальный метод диагностики подходит не только для взрослого пациента, но и для детей, которым до 15 лет делать флюорографию не рекомендуется. Признаки на рентгене: При воспалении легких чаще поражается нижняя часть обоих легких. Тени, показывающие наличие очага при туберкулезе, расположены, как правило, в одном легком в верхнем или среднем сегменте. Очертания очагов поражений. Для пневмонии характерны размытые тени, пораженные легкие словно задымлены на определенных участках. При туберкулезе границы очагов очерчены, они имеют четкий контур на рентгеновских снимках. На основании полученных результатов всех исследований врач определяет, чем же болен пациент, на какой стадии находится болезнь, с какой формой приходится иметь дело, и только тогда подбирает соответствующие препараты и лечебные процедуры. Возможные осложнения туберкулеза и пневмонии . Плеврит, пневмоторакс – наиболее распространенное осложнение, вызванное туберкулезом или пневмонией. В первом случае воспаляется пленка, покрывающая внутренние полости грудной клетки и легкие — плевра. Под ней скапливаются жидкость, гной и кровь. Во втором случае происходит разрыв полостей в легких и кровоизлияние. Если пациенту немедленно не оказать помощь, может наступить смерть от удушья. Абсцессы легких возможны как при пневмонии, так и при кавернозной форме туберкулеза. В легких образуются полости с гноем, требующие оперативного лечения.
Хотя процесс при обоих заболеваниях локализуется в первую очередь в легких, подход к диагностике и лечению требуется разный. Диагноз всегда призван выявить возбудителя. И так отличить пневмонию или бронхит от туберкулеза позволит:
— посев мокроты с определением чувствительности возбудителя к антибиотикам;
— диаскин — тест (специфическая реакция на антитела к палочке Коха) или другие туберкулиновые пробы;
— серологическое тестирование на патогенные антигены.
Все три инфекции лечатся антибиотиками, только группы этих антибактериальных препаратов — разные. Специфической будет медикаментозная терапия, для лечения микобактериальной патологии легких: противотуберкулезные препараты, не менее двух сразу и принимаются курсом от 6 до 12 месяцев. При лечении пневмонии и бронхита применяют антибиотики широкого спектра действия последнего поколения со сменой лекарства через 5 дней. Симптоматическое лечение также несколько различается: туберкулез требует иногда цитостатиков и гормонов, что исключено для лечения кокковых инфекций. Витамины и минералы показаны всем. Иммуномодуляторы и иммуностимуляторы — составляющая комплексной терапии. Дополнительные методы лечения при пневмонии: средства, расширяющие бронхи; лекарства для разжижения и выведения мокроты; ингаляции; вибромассаж; лечебная физкультура, в частности, дыхательная гимнастика. При туберкулезе часто требуется и хирургическая операция. Длительность лечения — тоже разная; микобактерии ликвидируют в течение 2-6 месяцев, с последующей реабилитацией и профилактическими противорецидивными курсами. Пневмонию и бронхит — не более месяца, полтора. Специальной реабилитации не требуется.
Профилактика.
Поскольку пневмонию или туберкулез вызывают постоянно меняющиеся во внешней среде бактерии и вирусы, защититься от них полностью только с помощью прививок невозможно. Но можно укрепить иммунитет, чтобы при встрече с опасной инфекцией организм смог сам себя обезопасить. Основные меры профилактики такие: отказ от вредных привычек; закаливание, занятия спортом; нормальные условия жизни и труда; полноценное питание и регулярный отдых в ночное время и в выходные.
Теоретически пневмония превратиться в туберкулез не может, так как возбудители патологий разные. Но, если воспаление легких не лечится или лечится неправильно, иммунитет пациента обязательно снижается. А это — провоцирующий туберкулез фактор, поэтому чаще пневмония становится осложнением туберкулезной инфекции, особенно, если развивается плеврит. Только на фоне резкого снижения иммунитета возникает почва для микс-инфекций.
Таким образом, мы имеем три схожих болезни, которые имеют минимальные различия в симптоматике, но анамнез и этиология, а также скорость развития различны. Независимо от того, пневмония развивается или туберкулез, такие состояния больного крайне опасны и при отсутствии лечения могут привести к летальному исходу. Потому необходимо четко дифференцировать эти заболевания и определить максимально эффективную схему лечения. А с уверенностью дифференцировать их можно только с помощью полного клинико-лабораторного обследования.
Острый бронхит у детей. Как проявляется и как его вылечить?
Запущенный бронхит у малышей может перейти в тяжёлую форму, при которой могут, возникнут спазмы, и мокрота не сможет выйти из бронх самостоятельно, так как происходит её скопление в бронхах. Острый бронхит у деток может сопровождаться сухим затяжным кашлем с болью в груди. Таких осложнений допустить нельзя.
Первый и главный признак острого бронхита у ребёнка – это кашель. На истоке болезни он сухой, далее – продуктивный с большим количеством мокроты. Если ребёнок не может хорошо откашляться, то могут возникнуть сильные приступы. При остром бронхите, на фоне ОРЗ, гриппа и другой инфекции, уже не обойтись без антибиотиков. Причём их назначают только после исследования посева мокроты и определения чувствительности к препаратам.
Как помочь ребёнку
Так как острый бронхит у деток сопровождается блуждающими хрипами, то ему необходимо помочь разжижить мокроту для облегчения её вывода из бронхов. Для этого назначаются отхаркивающие препараты. С этой задачей отлично справляется ингалятор небулайзер. Именно эти ингаляторы доставляют лекарственное средство в бронхи, и путать их с ингаляциями над кастрюлями нельзя. Хорошо помогают ингаляторы с Амбробеном или Винтолином.
Посмотреть ингаляторы можно на официальном сайте https://netdiabet.com/, магазин специализируется на продаже медицинского оборудования.
Не стоит забывать о носоглотке. В нос ребёнка надо капать солевой раствор или физраствор. Это поможет увлажнить дыхательные пути и вымыть всю инфекцию.
Как надо лечить тот самый острый бронхит у деток
Если болезнь сопровождается высокой температурой, то важен обязательно постельный распорядок, изобильное питье чистой воды. Если температура выше 38,6 градусов, то надо прибегнуть к жаропонижающим средствам типа Панадол, детский парацетамол, Нурофен.
Можно делать компресс из одной ампулы но-шпы, глюконата кальция, димедрола, эуфиллина, ложки димексида и трёх ложек воды. В этом растворе следует смочить марлю и приложить к груди, не трогая область сердца. Сверху приложить бумагу для компресса и тёплую шерстяную вещь. Такой компресс можно делать пять дней по два часа.
Острый (тяжёлый) бронхит у малышей лечится долго, и родителям необходимо набраться терпения. Если появились первые улучшения состояния малыша, не стоит прекращать лечение. Бронхит надо вылечить до конца, чтобы избежать его перехода в астму.
Лечебный массаж хорошо помогает выйти остаткам слизи из организма. Выполняется он легко, в виде лёгкого постукивания по спинке ребёнка
Но в случае появления свиста во время дыхания или отдышки, надо вызвать врача.
Якщо ви знайшли помилку, будь ласка, виділіть фрагмент тексту та натисніть Ctrl+Enter.
Поділитися новиною
Институт здоровья легких | Ожидаемая продолжительность жизни при хроническом бронхите
Хронический бронхит — это прогрессирующее заболевание, которое развивается в легких, из-за чего становится очень трудно дышать или выполнять какие-либо физические упражнения. По мере обострения болезни возможности человека, страдающего от ее симптомов, значительно снижаются. Простые задачи, такие как прогулка к почтовому ящику или принятие душа, в лучшем случае трудны и отнимают много времени. Целых 12 миллионов человек в Америке страдают хроническим бронхитом, и это заболевание является четвертой ведущей причиной смерти по данным Healthline.
Хронический бронхит — одно из основных состояний, способствующих хронической обструктивной болезни легких (ХОБЛ). Бронхит — это состояние, при котором воспаляются дыхательные пути легких. Воспаление возникает в трахее (или дыхательном горле), а также в больших и малых бронхах (или древовидных дыхательных путях в легких). Бронхит является результатом раздражения или инфекции и может быть кратковременным (острым) или рецидивирующим (хроническим). При раздражении легких или инфекции тонкие слизистые оболочки, защищающие легкие, воспаляются.Подкладки дыхательных путей начинают выделять жидкость в результате воспаления. Кашель — это естественный рефлекс организма, направленный на очищение дыхательных путей в легких. В результате у больных бронхитом часто наблюдается влажный болезненный кашель.
Ожидаемая продолжительность жизни при хроническом бронхите
Из-за прогрессирующего характера хронического бронхита и отсутствия известного лечения диагноз хронического бронхита может заставить людей, страдающих этим заболеванием, чувствовать себя безнадежно. Есть много способов замедлить или остановить прогрессирование хронического бронхита.Упражнения, здоровая диета, лекарства по рецепту и клеточная терапия могут быть полезны. Несмотря на все, что известно об этой болезни, в настоящее время не существует модели, позволяющей прогнозировать продолжительность жизни тех, кто ею болеет.
Лечение прогрессирующего хронического бронхита
Клеточная терапия при заболеваниях легких в последние несколько лет становится все более востребованной в качестве метода лечения. В Институте здоровья легких, клинике прогрессивной клеточной терапии, ставшей лидером в мировом сообществе стволовых клеток, клетки собственного тела пациента повторно используются для лечения заболеваний легких.
В случае хронического бронхита используются аутологичные клетки, то есть клетки поступают из собственного тела пациента. Их можно найти в костном мозге и крови (венозной ткани) пациента. Клетки, полученные из венозной ткани, обладают способностью образовывать многие типы дифференцированных клеток. Во время процедуры взрослые клетки извлекаются из костного мозга или крови, что требует специальных лабораторных методик.
После экстракции клетки выделяют. Наконец, они возвращаются пациенту внутривенно.Лечение минимально инвазивное и обычно проводится в амбулаторных условиях. Процедура должна выполняться в клинических условиях под наблюдением профессионала. Для адекватного и безопасного проведения клеточной терапии требуется врач, прошедший специальную подготовку. Если вы хотите узнать больше о наших доступных вариантах лечения, свяжитесь с одним из наших координаторов по уходу за пациентами сегодня по телефону 888-745-6697 , чтобы назначить бесплатную консультацию.
новых методов лечения ХОБЛ: что нужно знать терапевтам
RT знают ХОБЛ как заболевание, которое в основном лечится с помощью ингаляционных и системных лекарств, изменения образа жизни и, в идеале, легочной реабилитации.Но вскоре появятся и несколько новых методов лечения. Вот что вам нужно знать о них —
Целевая денервация легких
При целевой денервации легких (TLD) специальный катетер вводится через бронхоскоп в легкие, чтобы можно было применить лучевую терапию для прерывания передачи нервов за пределы главных бронхов. Целью терапии является постоянное расширение бронхов, уменьшение выработки слизи и уменьшение воспаления дыхательных путей в результате снижения высвобождения ацетилхолина, нейромедиатора, который, как известно, влияет на мышечный тонус дыхательных путей, секрецию слизи и воспаление.
В многоцентровом исследовании, опубликованном прошлым летом , международная группа исследователей выполнила процедуру у 15 пациентов с умеренной и тяжелой ХОБЛ, а затем наблюдала за ними в течение трех лет. ХОБЛ не обострилась ни у одного из пациентов, частота обострений ХОБЛ была низкой. Тесты функции легких и физической работоспособности показали, что TLD без бронходилататоров дает преимущества, аналогичные тем, которые наблюдались при длительной ингаляционной антихолинергической терапии в течение всего периода наблюдения, и никаких побочных эффектов, связанных с TLD, отмечено не было.Однако качество жизни, связанное со здоровьем, не улучшилось.
Роботизированная хирургия для уменьшения объема легких
Традиционная операция по уменьшению объема легких (LVRS) требует большого разреза на груди для доступа к легким и удаления пораженных участков. Ранее в этом году Северо-Западный университет стал первой больницей в стране , которая выполнила новую версию LVRS с использованием роботизированного устройства, которое требует всего трех небольших разрезов на правой стороне груди.
Хирург управляет роботизированным устройством с помощью монитора высокой четкости, который позволяет ему или ей получить более подробный трехмерный вид на операционную зону, чем можно увидеть только человеческим глазом. Система состоит из трех роботизированных манипуляторов, удерживающих хирургические инструменты, и четвертой, на которой установлены 3D-камеры. Хирург точно контролирует руки во время выполнения процедуры.
Преимущества роботизированной LVRS: снижение пугающих факторов, минимальный риск инфицирования и потенциально более короткое пребывание в больнице.
Бронхоскопическая термическая абляция паром
Одна из нескольких эндоскопических техник уменьшения объема легких, бронхоскопическая паровая абляция (BTVA), разработана для уменьшения гиперинфляции у пациентов с запущенной эмфиземой, улучшая, таким образом, респираторную механику.
Программное обеспечение используется для идентификации целевых сегментов в легких, и процедура может выполняться под глубокой седацией или под общей анестезией. После того, как катетер BTVA расположен и достигается окклюзия целевого сегмента окклюзионным баллоном, подается нагретый водяной пар, что приводит к воспалительной реакции, которая приводит к уменьшению объема.
Согласно недавнему обзору метода , BTVA был оценен в нескольких исследованиях с одной группой вместе с одним многонациональным рандомизированным контролируемым исследованием, но, учитывая ограниченные данные, его следует проводить только в клинических исследованиях или в областях, где используется продукт легко доступны.
Эндобронхиальные спирали, эндобронхиальные клапаны и интрабронхиальные клапаны
Эндобронхиальные спирали, эндобронхиальные клапаны (EBV) и внутрибронхиальные клапаны (IBV) — это методы бронхоскопического уменьшения объема легких, направленные на введение спиралей или клапанов в легкие для лечения тяжелой эмфиземы.
Метаанализ рандомизированных контролируемых испытаний с участием катушек, EBV и IBV, который был опубликован китайскими исследователями в декабре прошлого года, показал, что катушки и EBV улучшили легочную функцию, работоспособность и качество жизни людей с эмфиземой по сравнению с обычная терапия. Однако лечение также было связано с серьезными побочными эффектами. Никаких улучшений в результатах между ИБК и традиционной терапией не наблюдалось.
Бронхиальная реопластика
Новый бронхоскопический метод лечения хронического бронхита путем уменьшения количества клеток, продуцирующих слизь в легких, сейчас проходит испытания в рамках исследования, проводимого в избранных центрах .
При минимально инвазивной процедуре, получившей название бронхиальной реопластики, врач вводит бронхоскоп в легкие, и исследуемое устройство затем используется для доставки коротких импульсов электрической энергии к внутренним стенкам бронхов. Электрические всплески заставляют клетки, которые производят избыточную слизь, разрушаться и погибать, открывая путь для роста новых клеток, которые производят меньше слизи.
Производитель устройства объявил, что первый пациент прошел лечение в Центре легких Темпл в Филадельфии в январе.
По электронной почте [email protected] с вопросами или комментариями мы будем рады получить от вас ответ.
Хизер Уилден — менеджер по связям с общественностью в AARC, где она разрабатывает стратегический контент для ассоциаций и респираторных терапевтов во всем мире. Свяжитесь с ней по поводу связей с общественностью и историй в Twitter или LinkedIn . Когда она не работает, вы можете найти ее подкастинг с мужем, исследовать новые пешеходные тропы, фотографировать и проводить время с семьей.
Кашель | Cancer.Net
Кашель — это способ вашего организма очистить дыхательные пути от раздражителей и защитить легкие от инфекции. Рак и его лечение могут вызвать этот естественный рефлекс.
Существует 2 основных типа кашля:
Острый кашель. Кашель, который начинается внезапно и продолжается менее 3 недель. Его еще называют кратковременным кашлем.
Постоянный кашель. Кашель, продолжающийся более 8 недель.Его еще называют хроническим кашлем.
Кашель с выделением слизи или других выделений называется продуктивным или влажным кашлем. Тот, который не проходит, называется сухим кашлем.
Сильный или постоянный кашель может повлиять на качество жизни человека, нарушая сон и вызывая такие проблемы, как рвота, головокружение, головные боли, потеря контроля над мочевым пузырем и растяжение мышц. Сильный кашель также может вызвать переломы ребер, особенно у людей с раком, распространившимся на кости.
Устранение побочных эффектов, таких как кашель, является важной частью лечения и лечения рака. Это называется паллиативной или поддерживающей терапией.
Причины кашля
Кашель может вызывать множество факторов. Иногда может быть более одной причины. Они могут включать:
Рак. Некоторые виды рака чаще вызывают постоянный кашель:
Лечение рака. Следующие виды лечения могут вызвать кашель, который обычно прекращается, когда прекращается лечение:
Некоторые виды химиотерапии, включая блеомицин (доступен как генерический препарат) и метотрексат (Rheumatrex, Trexall, Xatmep)
Лучевая терапия грудной клетки
Гормональные препараты, такие как фулвестрант (Фаслодекс) и летрозол (Фемара)
Лекарства прочие. Некоторые лекарства, используемые для лечения симптомов рака или других состояний, могут вызывать кашель во время приема:
Нестероидные противовоспалительные препараты (НПВП), используемые для уменьшения воспаления и боли
Ингибиторы ангиотензинпревращающего фермента (АПФ), используемые для лечения болезней сердца
Мидазолам (Versed), используемый для расслабления пациентов перед медицинскими процедурами
Побочные эффекты, связанные с раком. Симптомы или побочные эффекты, связанные с раком или его лечением, также могут вызывать стойкий кашель:
Инфекции, такие как пневмония и бронхит, которые у онкологических больных чаще развиваются из-за ослабленной иммунной системы
Плевральный выпот — скопление лишней жидкости в пространстве между легкими и грудной стенкой. Он развивается примерно у половины больных раком.
Тромбоэмболия легочной артерии, тромб в легких, который может быть побочным эффектом химиотерапии
Синдром верхней полой вены, который может возникнуть, когда опухоль блокирует верхнюю полую вену, главную вену в организме
Прочие состояния здоровья. Некоторые проблемы со здоровьем, которые могут быть у вас помимо рака, могут вызывать постоянный кашель:
Хронические заболевания легких, такие как бронхоэктазы или интерстициальные заболевания легких
Астма
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Постназальный капельница
Хроническая обструктивная болезнь легких (ХОБЛ), включая эмфизему и хронический бронхит
Сердечная недостаточность
Другие общие факторы. Распространенные причины кашля также включают курение сигарет, вдыхание пассивного курения и аллергены, такие как пыльца, плесень и пыль.
Диагностика кашля
Периодический кашель — это не повод для беспокойства. Но если у вас появляется стойкий или сильный кашель после постановки диагноза рака или во время лечения, или если существующий кашель усиливается, поговорите со своим врачом.
Особенно важно сообщить своему врачу, если вы:
Отхаркивайте кровью. Это может быть признаком того, что рак распространился на легкие. Лучевая терапия грудной клетки может вызвать откашливание выделений с кровью в течение нескольких дней. Это нормальный побочный эффект лучевой терапии, но вы все равно должны сообщить об этом своему врачу.
Отхаркивает окрашенную слизь. Если слизь желтая, зеленая или имеет неприятный запах, это может означать, что у вас инфекция, которую нужно лечить.
Испытайте другие симптомы кашля. Сообщите своему врачу о любых новых или ухудшающихся симптомах кашля, таких как одышка, боль в груди, лихорадка, изжога, рвота, грубость голоса, проблемы с глотанием или боль в горле.
Чтобы выяснить причину кашля, врач может задать вам несколько из следующих вопросов:
Когда начался кашель?
Как долго у вас этот кашель?
Как часто и насколько сильно вы кашляете?
Когда возникает кашель?
Что делает ваш кашель лучше или хуже?
Ваш врач может также порекомендовать определенные тесты, например:
Рентген грудной клетки. Делает снимок внутренней части сундука.
Компьютерная томография (КТ или CAT). Делает снимки внутренней части тела с помощью рентгеновских лучей, а затем объединяет эти изображения в подробное трехмерное изображение.
Функциональные пробы легких. Разнообразные тесты, которые проверяют, насколько хорошо работают ваши легкие.
Анализы крови. Они могут показать, есть ли в вашем теле инфекция.
Сердечные пробы. Может включать электрокардиограмму или эхокардиограмму.
Лечение и устранение кашля
Необходимо решить проблемы со здоровьем, вызывающие кашель, не связанные с раком или его лечением. Например, ГЭРБ можно лечить антацидами, а астму лечить стероидами.
К другим лекарствам, используемым для лечения кашля или борьбы с ним, относятся:
Отхаркивающие средства, разжижающие слизь, такие как гвайфенезин (несколько торговых марок)
Средства для подавления кашля, такие как бензонатат (Тессалон, Зонатусс), кодеин (несколько торговых марок) и декстрометорфан (несколько торговых марок)
Противоотечные средства
Антигистаминные препараты
Лечение рака, направленное на опухоль, вызывающую кашель, например химиотерапия, лучевая терапия и хирургия
Поговорите со своим лечащим врачом о том, какое лекарство лучше всего подходит для вас.
Другие советы по борьбе с кашлем
Эти советы и методы также могут помочь вам справиться с кашлем:
Избегайте курения и пассивного курения
Примите горячий душ, чтобы удалить слизь
Сохраняйте водный баланс, разжижает слизь в горле
Легкие упражнения могут помочь открыть дыхательные пути, но старайтесь избегать упражнений, которые являются очень трудными
Избегайте всего, на что у вас аллергия
Избегайте раздражающих горло аэрозольных спреев, таких как лак для волос, дезодорант и чистящие средства
Отсасывать капли от кашля
Попробуйте техники релаксации, например, глубокое дыхание.
Связанные ресурсы
Обезвоживание
Когда рак — не единственная проблема вашего здоровья
Преимущества отказа от табака
Риск для здоровья от пассивного курения
Дополнительная информация
Американская ассоциация легких: кашель
5 Симптомы и осложнения ХОБЛ, которые необходимо знать СМП
Эта статья была первоначально опубликована янв.27, 2017. Добавлена новая информация.
Примерно 16 миллионам американцев был поставлен диагноз хронической обструктивной болезни легких, и еще миллионы страдают от этого заболевания, не зная об этом и не проходя лечения. ХОБЛ — третья по значимости причина смерти в США. ХОБЛ включает группу дегенеративных состояний, при которых нарушается прохождение воздуха через легкие. Курение сигарет — самая частая причина ХОБЛ, а двумя основными типами являются хронический бронхит и эмфизема [1].
Хроническая обструктивная болезнь легких — третья по значимости причина смерти в США (фото / Pixabay)
Обострения ХОБЛ часто встречаются у поставщиков скорой медицинской помощи, и надлежащее обследование и лечение могут значительно улучшить респираторный статус пациента. Вот пять фактов, которые необходимо знать поставщикам скорой помощи о респираторной недостаточности при ХОБЛ:
1.Исходный респираторный статус нарушен и продолжает снижаться при обострениях ХОБЛ
Повреждение легких в результате ХОБЛ необратимо, и у людей, живущих с ХОБЛ, есть предписанный план лечения, позволяющий контролировать свои симптомы. В план могут входить пероральные и ингаляционные препараты для уменьшения бронхоспазма и воспаления, а также домашний кислород для лечения хронической гипоксии. Помимо респираторного нарушения, вызванного ХОБЛ, пациенты с ХОБЛ подвержены более высокому риску пневмонии и правосторонней сердечной недостаточности.
Хронический бронхит вызывает секрецию избыточной слизи в терминальных бронхах и препятствует их очищению ресничками, выстилающими терминальные бронхи. Бронхи также сверхчувствительны к воспалениям, что увеличивает частоту внезапных бронхоспазмов. Пациенты с хроническим бронхитом часто имеют избыточный вес, синюшную кожу и частый продуктивный кашель.
Эмфизема приводит к потере эластичности альвеол.Это уменьшает площадь поверхности, доступную для диффузии кислорода при вдохе, и предотвращает выход воздуха, наполненного CO2, из альвеол при выдохе. Захваченный воздух вызывает расширение ослабленных альвеол, что в конечном итоге разрушает стенки альвеол. После разрушения несколько крошечных альвеолярных мешочков объединяются в один большой мешок, или пузырек, что еще больше уменьшает площадь поверхности, доступную для газообмена. Пациенты с эмфиземой часто бывают худыми, имеют бочкообразную грудь, розовую и сухую кожу и сухой кашель.
Скорая помощь часто вызывается при обострениях ХОБЛ, которые возникают при ухудшении исходных симптомов пациента.Обострения ХОБЛ могут быть спровоцированы несоблюдением плана лечения, воздействием аллергена, такого как сигаретный дым, или респираторной инфекцией. Начало обострения ХОБЛ может быть внезапным или постепенным, и пациенты могут попытаться справиться с симптомами самостоятельно в течение длительного периода, прежде чем позвонить в службу 911.
2. Поймите, как можно использовать результаты обследования и инструменты мониторинга места оказания медицинской помощи
Понаблюдайте за уровнем сознания и положением пациента, чтобы оценить его работу дыхания.Пациенты с тяжелым респираторным дистресс-синдромом могут стоять в вертикальном положении на штативе, а пациенты с дыхательной недостаточностью могут казаться сонными или бессознательными. Надключичные и межреберные ретракции указывают на то, что пациент использует добавочные мышцы для дыхания. Пациенты с ХОБЛ также могут выдыхать через сжатые губы, что помогает держать ослабленные альвеолы открытыми.
Аускультация легких может выявить высокие хрипы от движения воздуха через суженные нижние дыхательные пути, а низкие звучные хрипы могут быть услышаны от движения воздуха через выделения слизи.Снижение или отсутствие звуков дыхания указывает на плохое движение воздуха через легкие и является зловещим признаком.
Попытка определить, как текущий респираторный статус пациента соотносится с их исходным уровнем. Пациенты с тяжелым респираторным дистресс-синдромом могут говорить только короткими фразами или кивать головой в ответ на вопросы. Спросите, какое лечение они использовали до вашего приезда, если их респираторный дистресс сегодня хуже, чем когда-либо прежде, и были ли они когда-либо интубированы по поводу респираторного дистресс-синдрома.Это помогает определить начальные этапы лечения и предвидеть клинический курс пациента.
Измерьте пульсоксиметрию и оцените цвет кожи, чтобы оценить оксигенацию. Оба могут быть аномальными на исходном уровне для пациентов с ХОБЛ, и многие пациенты с ХОБЛ знают, каковы обычно их показания пульсоксиметрии. У пациентов, получающих кислород дома, спросите, сколько литров в минуту они обычно используют, и приходилось ли им в последнее время увеличивать его.
Нарушение выдоха при ХОБЛ может вызвать задержку CO2 или гиперкарбию.Это признак того, что респираторные усилия не работают и что они подвержены риску дыхательной недостаточности из-за усталости. Волновая капнография обеспечивает непрерывную обратную связь по количеству выдыхаемого CO2 при каждом вдохе (CO2 в конце выдоха или ETCO2), которое обычно составляет от 35 до 45 мм рт. Пациенты с гиперкарбией могут иметь дыхательную недостаточность, даже если пациенты достаточно оксигенированы и имеют нормальную пульсоксиметрию.
Форма волны капнографии также определяет бронхоспазм, который может помочь отличить обострение ХОБЛ от других причин респираторного дистресса, например, сердечной недостаточности.Во время бронхоспазма обычно прямоугольная форма волны капнографии будет иметь невнятный ход вверх или вид «акульего плавника». Чем более выражена невнятность, тем сильнее бронхоспазм. При эмфиземе плато формы волны может наклоняться вниз, если воздух остается в альвеолах.
3. Дайте кислород, бронходилататоры, кортикостероиды и CPAP
Тактика лечения обострений хронического бронхита и эмфиземы одинакова.Дополнительное введение кислорода жизненно важно для пациентов с гипоксической ХОБЛ, но слишком большое количество кислорода может ухудшить удержание СО2 и быть вредным [2]. Австралийское исследование показало, что пациенты с ХОБЛ, которые получали кислород с высокой скоростью потока, имели более высокий уровень смертности, чем пациенты, которые получали только достаточно кислорода, чтобы поддерживать SpO2 от 88 до 92%. Рассмотрите возможность использования назальной канюли или маски Вентури для первоначальной подачи кислорода и используйте пульсоксиметрию в качестве ориентира для титрования [2].
Назначьте небулайзерные бронходилататоры, подключенные к кислороду со скоростью 6-8 л / мин, для открытия нижних дыхательных путей и улучшения вентиляции.Альбутерол стимулирует участки рецепторов бета-2, вызывая быстрое расширение бронхов. Ипратропия бромид (Атровент) подавляет вагусную реакцию, что вызывает расширение бронхов и снижает секрецию слизи, и имеет начало действия через двадцать минут. Альбутерол и ипратропия бромид можно смешивать вместе в небулайзере и вводить до улучшения респираторного статуса пациента [1].
Кортикостероиды уменьшают воспаление при обострении ХОБЛ, что также улучшает воздушный поток через легкие.Метилпреднизолон (Solu-Medrol) можно вводить внутривенно или внутримышечно, а преднизон можно вводить перорально. Начало действия обоих препаратов составляет от четырех до шести часов, поэтому не следует откладывать прибытие на место происшествия для введения кортикостероидов [1]. Хотя во время контакта с СМП польза может и не быть очевидной, введение кортикостероидов во время транспортировки может значительно помочь пациенту пройти курс лечения в больнице.
Для пациентов с одышкой от умеренной до тяжелой, которые бдительны и имеют открытые дыхательные пути, CPAP помогает улучшить оксигенацию, сокращает работу дыхания.CPAP работает, заставляя конечные бронхиолы и альвеолы открываться, что увеличивает площадь поверхности, доступную для газообмена, и позволяет захваченному воздуху выходить [3]. CPAP также доставляет распыленные лекарства глубже в нижние дыхательные пути. Рассмотрите возможность применения CPAP на ранней стадии для пациентов с повышенным уровнем ETCO2 или у которых не было облегчения от домашних дыхательных процедур, прежде чем вызывать скорую помощь.
4. С осторожностью поддерживайте искусственную вентиляцию легких у пациентов с дыхательной недостаточностью
Дыхательная недостаточность возникает, когда дыхательное усилие пациента больше не может компенсировать нарушение оксигенации и вентиляции.Утомляемость, измененное психическое состояние и обострение гиперкапноэ наряду со снижением частоты дыхания являются признаками дыхательной недостаточности. Пациентам с дыхательной недостаточностью требуется вспомогательная вентиляция с использованием маски с клапаном мешка и, возможно, установка расширенных дыхательных путей.
Вентиляция с положительным давлением может спасти жизнь во время обострения ХОБЛ, но она имеет ряд рисков и побочных эффектов. Пациенты с ХОБЛ подвержены высокому риску баротравмы из-за чрезмерной скорости вентиляции и дыхательного объема.Цель вспомогательной вентиляции легких — обеспечить как можно меньший дыхательный объем, необходимый для достижения насыщения кислородом 90%. Осторожно сожмите BVM в течение одной секунды и прекратите сжимать, как только грудь станет видимой. Используйте капнографию формы волны в качестве ориентира, чтобы поддерживать частоту вентиляции 10-12 вдохов в минуту и гарантировать, что пациент полностью выдохнул перед тем, как сделать следующий вдох.
5. Капнография формы волны дает объективные данные об ответе на лечение
Тенденции изменения ETCO2 и формы волны капнографии являются надежным индикатором улучшения состояния пациента или его ухудшения.Уменьшение частоты дыхания, уменьшение ETCO2 и сдвиг формы волны акульего плавника в сторону прямоугольной формы указывают на улучшение вентиляции пациента. Однако повышение ETCO2 при снижении частоты дыхания указывает на то, что у пациента наблюдается снижение активности и дыхательная недостаточность. Для пациентов, получающих вспомогательную вентиляцию легких, резкое падение ETCO2 может указывать на пневмоторакс или сердечно-сосудистый коллапс. Используйте эту информацию для титрования введения небулайзерного бронходилататора и для выявления пациентов, нуждающихся в CPAP или вспомогательной вентиляции легких.
Своевременное обследование и уход могут значительно улучшить респираторный статус пациентов с обострениями ХОБЛ. Используйте информацию физического осмотра, пульсоксиметрии и капнографии, чтобы определить тяжесть обострения ХОБЛ, выбрать наиболее подходящие варианты лечения и оценить реакцию пациента на лечение.
Узнайте больше: Диагностика и лечение ХОБЛ на догоспитальном этапе
Список литературы
1.Кляйншмидт П. (2016, 27 января) Хроническая обструктивная болезнь легких и эмфизема в лечении и ведении неотложной медицины. Медскап . Получено с: http://emedicine.medscape.com/article/807143-treatment#d9
2. Остин М., Уиллс К., Близзард Л., Уолтерс Х. и Вуд-Бейкер В. (2010). Влияние высокого потока кислорода на смертность пациентов с хронической обструктивной болезнью легких на догоспитальном этапе: рандомизированное контролируемое исследование. Британский медицинский журнал, 341 , c5462. DOI: 10.1136 / bmj.c5462
3. Се А. (24 октября 2016 г.). EMS использование CPAP для неотложных респираторных заболеваний EMS 1 . Источник: https://www.ems1.com/ems-products/medical-equipment/airway-management/articles/1349608-EMS-use-of-CPAP-for-respiratory-emergencies/
4. Макэвой М. Ручная вентиляция в СМП: учебник.(21 июля 2013 г.) EMS 1 . Получено с: https://www.ems1.com/airway-management/articles/1477900-Manual-ventilation-in-EMS-A-primer/
.
Krames Online — Острый бронхит
Ваш лечащий врач сообщил вам, что у вас острый бронхит. Бронхит — это инфекция или воспаление дыхательных путей в легких (бронхах). Обычно воздух легко входит и выходит из дыхательных путей. Бронхит сужает дыхательные пути.Это затрудняет попадание воздуха в легкие и выход из них. Это вызывает такие симптомы, как одышка, кашель желтой или зеленой слизью и хрипы.
Бронхит бывает острым или хроническим. Острый означает, что он возникает быстро и быстро проходит. Хронический означает, что состояние длится долго и часто возвращается. Большинство людей с острым бронхитом поправляются через 1-2 недели.
Что вызывает острый бронхит?
Острый бронхит часто вызывается вирусом, например, простудой или гриппом.В некоторых случаях это может быть вызвано бактериями. Некоторые факторы повышают вероятность перехода простуды или гриппа в бронхит. К ним относятся очень молодость, пожилой возраст, проблемы с сердцем или легкими или слабая иммунная система. Курение сигарет также увеличивает вероятность бронхита.
При развитии бронхита дыхательные пути опухают. Дыхательные пути также могут быть инфицированы бактериями. Это называется вторичной инфекцией.
Симптомы острого бронхита
Симптомы могут включать:
Кашель со слизью
Свистящее дыхание
Чувство одышки
Боль в груди
Лихорадка
Диагностика острого бронхита
Ваш лечащий врач спросит вас о ваших симптомах и истории болезни.Он или она проведет вам медицинский осмотр. Это будет включать в себя прислушивание к своим легким во время дыхания. Если у вас поднялась температура, вам могут сделать рентген грудной клетки для выявления инфекции в легких (пневмонии). Вы также можете сдать анализ крови на наличие инфекции.
Лечение острого бронхита
Бронхит обычно проходит через 1-2 недели без лечения. Вы можете помочь почувствовать себя лучше:
Принимать лекарство по назначению. Поговорите со своим врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта (OTC).Некоторые безрецептурные лекарства помогают снять воспаление в бронхах. Они также могут разжижать слизь. Это облегчает откашливание. Ваш лечащий врач может назначить ингалятор, чтобы помочь открыть бронхи. В большинстве случаев причиной острого бронхита является вирусная инфекция. Антибиотики обычно не назначают при вирусных инфекциях.
Обильное питье, например, вода, сок или теплый суп. Жидкости разжижают слизь, и вы можете ее откашлять.Это поможет вам легче дышать. Жидкости также предотвращают обезвоживание.
Использование увлажнителя. Это поможет уменьшить кашель.
Много отдыхать
Не курить. Кроме того, не позволяйте никому курить в вашем доме. В общественных местах избегайте пассивного курения.
Восстановление и наблюдение
Проконсультируйтесь с врачом.Скорее всего, вы почувствуете себя лучше через 1-2 недели. Но у вас может продолжаться сухой кашель. Сообщите своему врачу, если через 2 недели у вас все еще есть симптомы, кроме сухого кашля. Сообщите ему или ей, если вы часто болеете бронхиальными инфекциями.
Советы по уходу за собой
Чтобы облегчить симптомы и предотвратить бронхит:
Бросьте курить. Отказ от курения — самый важный шаг, который вы можете предпринять для лечения бронхита. Если вам нужна помощь в отказе от курения, поговорите со своим врачом.
Держитесь подальше от пассивного курения и других раздражителей. Старайтесь держаться подальше от дыма, химикатов, дыма и пыли. Не позволяйте никому курить в вашем доме. В дни, когда туман, оставайтесь дома.
Профилактика инфекций легких. Спросите своего лечащего врача о вакцинах от гриппа и пневмонии. Примите меры для предотвращения простуды и других инфекций легких.
Хорошо вымойте руки. Часто мойте руки водой с мылом. Если вы не можете мыть руки, используйте дезинфицирующее средство для рук. Держитесь подальше от толпы во время сезона простуды и гриппа.
Когда звонить своему врачу
Позвоните поставщику медицинских услуг, если у вас есть что-либо из этого:
Температура 100,4 ° F (38,0 ° C) или выше, или по указанию врача
Ухудшение симптомов или новые симптомы
Дыхание не улучшается после лечения
Симптомы, которые не проходят через 1 неделю
Состояние HTTP 500 — внутренняя ошибка сервера
Состояние HTTP 500 — внутренняя ошибка сервера
Тип Отчет об исключении
Сообщение Ошибка обработки запроса; вложенное исключение — java.lang.NullPointerException
Описание Сервер обнаружил непредвиденное условие, которое помешало ему выполнить запрос.
Исключение
org.springframework.web.util.NestedServletException: Ошибка обработки запроса; вложенное исключение - java.lang.NullPointerException org.springframework.web.servlet.FrameworkServlet.processRequest (FrameworkServlet.java:982) org.springframework.web.servlet.FrameworkServlet.doGet (FrameworkServlet.java: 861) javax.servlet.http.HttpServlet.service (HttpServlet.java:626) org.springframework.web.servlet.FrameworkServlet.service (FrameworkServlet.java:846) javax.servlet.http.HttpServlet.service (HttpServlet.java:733) org.apache.tomcat.websocket.server.WsFilter.doFilter (WsFilter.java:52) com.wolterskluwer.mrce.web.filter.MRCEUserFilter.doFilter (MRCEUserFilter.java:73) org.springframework.web.filter.DelegatingFilterProxy.invokeDelegate (DelegatingFilterProxy.java:346) org.springframework.web.filter.DelegatingFilterProxy.doFilter (DelegatingFilterProxy.java:262) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:330) org.springframework.security.web.access.intercept.FilterSecurityInterceptor.invoke (FilterSecurityInterceptor.java:118) org.springframework.security.web.access.intercept.FilterSecurityInterceptor.doFilter (FilterSecurityInterceptor.java:84) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java: 342) org.springframework.security.web.access.ExceptionTranslationFilter.doFilter (ExceptionTranslationFilter.java:113) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.session.SessionManagementFilter.doFilter (SessionManagementFilter.java:103) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.authentication.AnonymousAuthenticationFilter.doFilter (AnonymousAuthenticationFilter.java:113) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.authentication.rememberme.RememberMeAuthenticationFilter.doFilter (RememberMeAuthenticationFilter.java:139) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.servletapi.SecurityContextHolderAwareRequestFilter.doFilter (SecurityContextHolderAwareRequestFilter.java: 154) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.savedrequest.RequestCacheAwareFilter.doFilter (RequestCacheAwareFilter.java:45) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.authentication.rememberme.RememberMeAuthenticationFilter.doFilter (RememberMeAuthenticationFilter.java:139) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.authentication.AbstractAuthenticationProcessingFilter.doFilter (AbstractAuthenticationProcessingFilter.java:199) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.web.filter.CompositeFilter $ VirtualFilterChain.doFilter (CompositeFilter.java:107) org.springframework.security.web.authentication.preauth.AbstractPreAuthenticatedProcessingFilter.doFilter (AbstractPreAuthenticatedProcessingFilter.java:107) com.wolterskluwer.mrce.security.EJPPreAuthenticationProcessingFilter.doFilter (EJPPreAuthenticationProcessingFilter.java:88) org.springframework.web.filter.CompositeFilter $ VirtualFilterChain.doFilter (CompositeFilter.java:112) org.springframework.security.web.authentication.preauth.AbstractPreAuthenticatedProcessingFilter.doFilter (AbstractPreAuthenticatedProcessingFilter.java:107) org.springframework.web.filter.CompositeFilter $ VirtualFilterChain.doFilter (CompositeFilter.java:112) org.springframework.web.filter.CompositeFilter.doFilter (CompositeFilter.java:73) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.authentication.logout.LogoutFilter.doFilter (LogoutFilter.java:110) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.authentication.logout.LogoutFilter.doFilter (LogoutFilter.java: 110) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.context.request.async.WebAsyncManagerIntegrationFilter.doFilterInternal (WebAsyncManagerIntegrationFilter.java:50) org.springframework.web.filter.OncePerRequestFilter.doFilter (OncePerRequestFilter.java:107) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.context.SecurityContextPersistenceFilter.doFilter (SecurityContextPersistenceFilter.java:87) org.springframework.security.web.FilterChainProxy $ VirtualFilterChain.doFilter (FilterChainProxy.java:342) org.springframework.security.web.FilterChainProxy.doFilterInternal (FilterChainProxy.java:192) org.springframework.security.web.FilterChainProxy.doFilter (FilterChainProxy.java:160) org.springframework.web.filter.DelegatingFilterProxy.invokeDelegate (DelegatingFilterProxy.java:346) org.springframework.web.filter.DelegatingFilterProxy.doFilter (DelegatingFilterProxy.java:262)
Основная причина
java.lang.NullPointerException
Примечание Полная трассировка стека основной причины доступна в журналах сервера.
Apache Tomcat / 9.0.39
Что такое бронхоитаз? Симптомы и лечение NY Pulmonology
Что такое бронхоэктазия?
Бронхоэктазия — это заболевание, которое определяется как ослабление стенок бронхов (структур, которые переносят воздух из дыхательного горла в воздушные мешочки (альвеолы)).Следствием повреждения стенок бронхов является нарушение нормальной функции ресничек (небольших волосовидных структур, обеспечивающих правильный слизистый ток в бронхах). Слабость стенок приводит к воспалению и повреждению бронхов, нарушая способность организма очищать слизь и бактерии.
Причины бронхоэктазов
Перенесенная инфекция, например пневмония или бронхит.
Муковисцидоз, воспалительные заболевания кишечника и различные иммунодефицитные состояния
Нарушения функции пищевода, включая кислотный рефлюкс (ГЭРБ), грыжу пищеводного отверстия диафрагмы и нарушения глотания
Иммунная реакция или аллергия на плесень или грибок (аллергический бронхолегочный аспергиллез)
Инфекция деформированного бронха, вызванная нетуберкулезными микобактериями (НТМ), ухудшает уже существующие бронхоэктазы
На кого влияет бронхоэктаз?
Бронхоэктазия поражает как молодых, так и пожилых людей.Как отмечают Национальные институты здравоохранения, распространенность клинически очевидных бронхоэктазов увеличивается с возрастом, особенно каждые десять лет после 55 лет. Распространенность увеличивается почти на 9% в год среди пациентов возраста Medicare, затрагивая почти 300 на 100 000 пожилых людей. Это чаще встречается у женщин, чем у мужчин.
Симптомы бронхоэктаза
Больные могут испытывать хронический кашель, выделение слизи, частые простуды или пневмонию, хрипы или одышку при физической нагрузке.Некоторые пациенты могут плевать кровью при кашле.
Важность ранней диагностики бронхоэктазов
При отсутствии лечения бронхоэктазы могут ухудшиться из-за постоянного накопления бактерий и воспаления, что приведет к еще большему ущербу. Ранняя диагностика бронхоэктатической болезни обеспечит хорошее здоровье дыхательных путей, сохраняя искаженные дыхательные пути чистыми и свободными от бактерий, воспалений и инфекций. Этот «порочный круг» ухудшает структуру и функцию легких.Поскольку нет никаких симптомов, уникальных для этого состояния, раннее рассмотрение его диагноза должно происходить у пациентов с частыми инфекциями грудной клетки. Бронхоэктазия лучше всего диагностируется с помощью компьютерной томографии грудной клетки с низкой дозой без введения контрастного вещества. Конкретный диагноз, степень заболевания и подсказки относительно конкретной причины бронхоэктаза можно узнать с помощью компьютерной томографии, которая занимает несколько минут.
Лечение и терапия бронхоэктазов
Основное внимание при лечении уделяется предотвращению скопления слизи в тех областях бронхов, которые не могут эффективно очищаться.Правильная гидратация, безрецептурные средства для разжижения слизи и ингаляции солевым раствором эффективны для достижения этих целей. Дыхательные упражнения, которым помогают ручные устройства, которые буквально встряхивают слизистую, способствуют эффективному очищению поврежденных дыхательных путей. Такие маневры, которые занимают всего несколько минут каждый день, выполняются самостоятельно и проверяются временем. Некоторые пациенты получают пользу от более продвинутых форм терапии под наблюдением физиотерапевта грудной клетки.
Безусловно, защита от респираторных инфекций обеспечивается ежегодной вакцинацией против гриппа и периодической вакцинацией против пневмококка (Pneumovax).
Старая практика «смены антибиотиков» для предотвращения клинической инфекции в большинстве случаев стала ненужной.
Регулярно планируемые визиты к врачу включают тщательный анализ анамнеза, физикальное обследование и измерение функции дыхания с тестированием функции легких. Это хороший способ убедиться, что вышеуказанные меры эффективны и что бронхоэктазия не прогрессирует. Повторные компьютерные томограммы не входят в повседневную практику.
Если вы подозреваете, что испытываете симптомы бронхоэктазии, позвоните в Kamelhar-Teller Pulmonology сегодня.

 Как только лекарственные средства, назначенные врачом, купируют симптоматику острого бронхита, человек думает, что вылечился и перестает принимать медикаменты.
Как только лекарственные средства, назначенные врачом, купируют симптоматику острого бронхита, человек думает, что вылечился и перестает принимать медикаменты. л.) мед, настойку прополиса и сливочное масло, половину сырого желтка. Тщательно перемешать, выпить перед сном, после чего закутаться в одеяло. Длительность применения – 7 дней.
л.) мед, настойку прополиса и сливочное масло, половину сырого желтка. Тщательно перемешать, выпить перед сном, после чего закутаться в одеяло. Длительность применения – 7 дней.
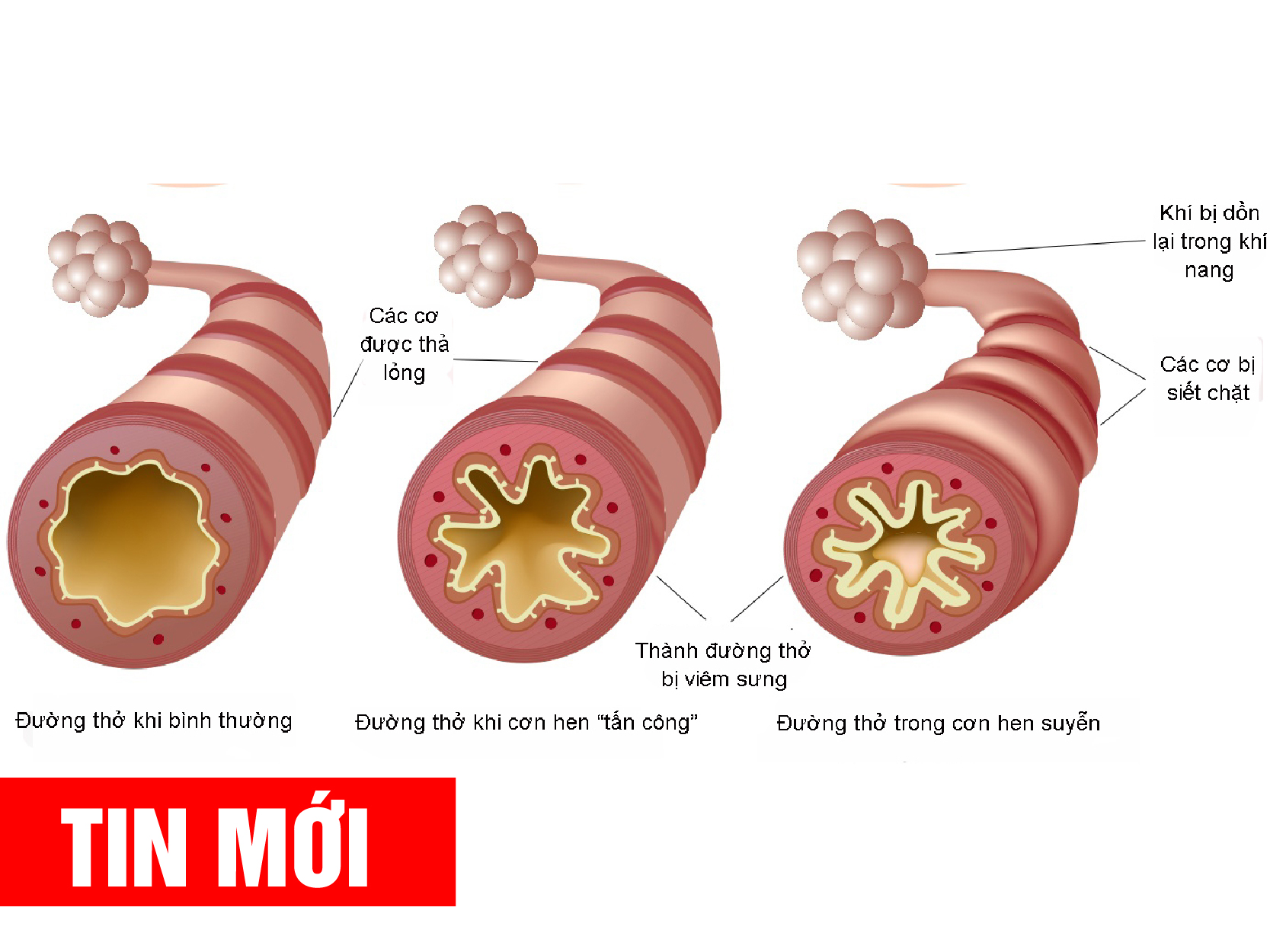 Полезны яблоки – они выводят токсины;
Полезны яблоки – они выводят токсины; Сквозь углубление делается отверстие насквозь. Редька помещается над стаканом или чашкой, в углубление добавляется мед, сверху накрывают «шапкой». Спустя пару часов в емкости начнет скапливаться сладкое лекарство – сок редьки с медом. В течение дня выпивать полученное средство, оно облегчает отхождение мокроты, улучшает дыхание.
Сквозь углубление делается отверстие насквозь. Редька помещается над стаканом или чашкой, в углубление добавляется мед, сверху накрывают «шапкой». Спустя пару часов в емкости начнет скапливаться сладкое лекарство – сок редьки с медом. В течение дня выпивать полученное средство, оно облегчает отхождение мокроты, улучшает дыхание.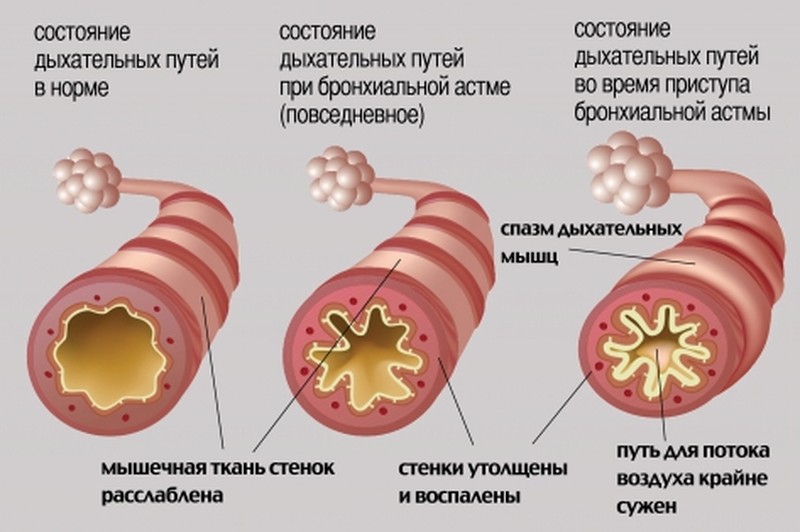

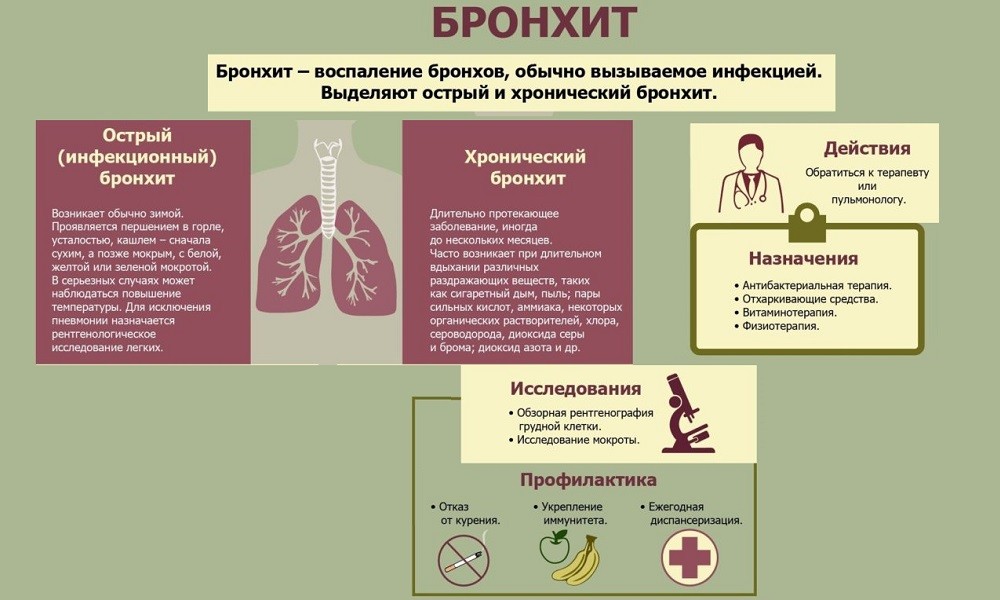

 л.
л.