Как лечить бронхит у детей? Острый, хронический.4 совета по уходу
Каждый год около 10% детей заболевают бронхитом. Чаще всего страдают самые маленькие – малыши трех-пяти лет. Обычно болезнь развивается как осложнение после простуды или гриппа. Однако не все родители знают, какое лечение бронхита – правильное.
В этой статье мы расскажем, как предотвратить эту болезнь, а столкнувшись, не довести до серьезных последствий.
Что такое бронхит?
Бронхит – это воспаление слизистой оболочки бронхов. Бронхи – это один из элементов дыхательной системы человека. Наряду с гортанью, трахеями и легкими, бронхи относятся к нижним дыхательным путям. Рассмотреть невооруженном глазом бронхи нельзя — они спрятаны в грудной клетке, примерно на уровне 5-6 грудного позвонка.
Бронхи переносят кислород до альвеол от трахеи. Причем, очищают его от бактерий, частичек пыли и даже некоторых ядовитых примесей. Благодаря бронхам, организм получает уже теплый и влажный воздух – поэтому так важно следить за их состоянием. Особенно у самых маленьких – детский иммунитет еще очень слаб, и мускулатура дыхательных путей недостаточно крепкая.
Особенно у самых маленьких – детский иммунитет еще очень слаб, и мускулатура дыхательных путей недостаточно крепкая.
Каким бывает детский бронхит?
Чтобы родителям понять, как вылечить бронхит у детей, стоит сначала выяснить, с каким именно недугом вы столкнулись. Педиатры выделяют три типа бронхита у детей.
- Инфекционный.
- Аллергический.
- Механический.
Инфекционный бронхит – самый распространенный. 99% детских бронхитов имеют инфекционную природу. Здесь виноваты микробы, попадающие в организм ребенка через нос или горло. Слизистую оболочку бронхов очень «любит» вирус гриппа, поэтому именно грипп чаще всего и вызывает бронхит.
Аллергический бронхит возникает как реакция детского организма на аллергены – вещества-раздражители. Это могут быть пары бензина, угарный газ, пыль, бытовая химия или шерсть животных.
Механический бронхит диагностируют, когда в бронхи попадают инородные тела, например, крошки. Они начинают разлагаться и могут вызвать воспаление.
Они начинают разлагаться и могут вызвать воспаление.
Воспалительный процесс в бронхах может развиваться и протекать по-разному. В зависимости от его продолжительности и цикличности, детский бронхит бывает острым или хроническим. О симптомах и способах лечения каждого из них расскажем далее.
Острый и хронический бронхит у детей – какой опаснее?
В большинстве случаев дети страдают от острого бронхита. Его симптомы очень похожи на ОРВИ. Малыш кашляет, хлюпает носом, жалуется на больное горло. «Грудной» кашель, температура, слабость и недомогание дополняются мокротой — своеобразным «спутником» бронхита.
Как правило, острым бронхитом дети болеют не больше двух-трех недель. При правильном и своевременном лечении малыши переносят болезнь легко и не страдают потом от осложнений. О способах лечения детского острого бронхита поговорим далее.
Повышенного внимания со стороны родителей требует хронический бронхит. Он относится к числу самых трудноизлечимых заболеваний. Кашель наблюдается длительное время, мокрота отделяется плохо, она гнойная. У детей такой бронхит диагностируется заметно реже, чем у взрослых.
Кашель наблюдается длительное время, мокрота отделяется плохо, она гнойная. У детей такой бронхит диагностируется заметно реже, чем у взрослых.
Как лечить бронхит у детей?
Детские врачи утверждают: бронхит и антибиотики в 99% случаях не имеют друг к другу никакого отношения. Острый бронхит — следствие вирусной инфекции, а здесь антибиотики не требуются. Врач может их назначить,если обнаружит признаки бактериальной инфекции.
Родители должны понять раз и навсегда: назначение антибиотиков при остром бронхите не уменьшит, а увеличит вероятность осложнений у вашего чада. Поэтому не требуйте с педиатра рецепта с антибиотиками.
Тогда чем помочь ребенку? Не смотреть же, как он мучается, «откашливая» грудную клетку? – скажут родители. Как отмечают сами врачи, поставить ребенка на ноги в данном случае смогут только мамы и папы, обеспечив крохе комфортный уход. Вот четыре рекомендации:
№1. Давайте ребенку много жидкости, чтобы улучшить отхождение мокроты.
№2. Следите за воздухом – в комнате должно умеренно влажно и прохладно.
№3. Регулярно проветривайте помещения.
№4. Делайте ребенку массаж, чтобы мокрота быстрее выводилась из бронхов. Важно: если у малыша повышенная температура, процедуру лучше отложить.
С острым бронхитом разобрались. А «поддается» ли лечению хронический бронхит?
Основная причина развития хронического бронхита – склонность малыша к частым инфекционным заболеваниям и критично низкий уровень иммунитета. Лечить бронхит у детей возможно только комплексным методом. Врач, осмотрев ребенка, вместе с медицинскими препаратами назначит дополнительные лечебные процедуры.
Галотерапия (соляные комнаты), физиотерапия, лечебный массаж, дыхательная гимнастика – эти методики повышают защитные функции детского организма и благоприятно воздействуют на органы дыхания. Комплексно такие программы можно встретить в санаториях.
Специальная оздоровительная программа лечения органов дыхания разработана в санатории «Машук Аква-Терм».
В уникальных природных условиях – чистейший воздух кавказских гор, минеральные воды, сосновый бор – лечение хронического детского бронхита – наиболее эффективно.
Для каждого ребенка курс лечения в санатории определяется строго индивидуально.
Здоровья вам и вашим детям!
Повторный бронхит у ребенка | Санаторно-курортный комплекс «ДиЛУЧ»
Бронхит представляет собой воспалительное заболевание нижних дыхательных путей. Эта болезнь бывает острой и хронической. Что такое рецидивирующий бронхит? По каким признакам можно распознать этот диагноз, и возможно ли его избежать?
Симптомы появления бронхита у ребенка
Наиболее распространенный признак бронхита у детей – это затяжной кашель. Достаточно часто он остается единственным симптомом заболевания. Приступы кашля начинаются где-то в глубине грудной клетки, доставляют значительный дискомфорт и вызывают массу переживаний у взрослых. Как уже упоминалось выше, кашель может как сопровождаться отделением мокроты, так и протекать совершенно без нее.
Кроме приступов кашля, к симптомам бронхита можно отнести:
- Незначительное повышение температуры тела
- Апатия и общая слабость ребенка
- Потеря аппетита
- Вялость, раздражительность и беспокойство.
При наблюдении вышеперечисленных признаков патологии необходимо обратиться за консультацией к специалистам, чтобы не допустить развития заболевания и избежать негативных последствий. Одним из таких последствий является воспаление легких (пневмония). Кроме нее, запущенный повторных бронхит может стать причиной воспалительных процессов верхних дыхательных путей и ЛОР-органов, таких как тонзиллит, отит и прочие.
Рецидивирующий бронхит у детей
В первую очередь, нужно разобраться, при каких обстоятельствах бронхит можно считать рецидивирующим? Если ребенок переносит заболевание не менее двух-трех раз в год, и при этом наблюдаются сопутствующие симптомы ОРВИ, можно говорить о рецидивирующем бронхите.
К сожалению, заболевание часто приобретает хроническую форму, если имеют место такие факторы, как:
- Родовые травмы или сложное протекание беременности матери
- Хронические заболевания ЛОР-органов такие, как синусит, тонзиллит и прочие
- Наследственные бронхолегочные заболевания
- Иммунодефицит
- Наличие аллергии
- Неблагоприятные условия окружающей среды: частая задымленность, загрязненный воздух, слишком высокая или низкая влажность воздуха.

Рецидивирующий бронхит у детей может иметь одну из двух разновидностей:
- рецидивирующий обструктивный
- рецидивирующий необструктивный.
В зависимости от формы заболевание имеет несколько различные симптомы, и способы лечения тоже могут отличаться друг от друга.
Рецидивирующий обструктивный бронхит у детей
Хронический обструктивный бронхит у детей имеет ряд ярких признаков, которые достаточно просто заметить. При появлении этих сигналов необходимо обязательно обратиться к врачу, чтобы провести обследование малыша и назначить грамотное лечение.
Обструктивный бронхит у детей симптомы:
- Кашель. Особенно усиливается ночью или утром, может сопровождаться свистом. Болезнь начинается с сухого кашля, но постепенно появляется мокрота.
- Повышенная температура тела. Однако, поднимается она не выше, чем до 37,5, так как иммунная система может давать слабую реакцию.
- Одышка.
 На ранних стадиях болезни она проявляется при физических нагрузках, но по мере развития болезни, возникает и в состоянии покоя.
На ранних стадиях болезни она проявляется при физических нагрузках, но по мере развития болезни, возникает и в состоянии покоя. - Тревожность и повышенная утомляемость, потеря аппетита и капризность.
- У малышей до года может появиться рвота, посинение кончика носа и ушей.
Самый большой дискомфорт, который вызывает бронхит – это затруднения дыхания. Оно может привести ко многим негативным последствиям, в том числе потеря сознания и даже летальному исходу. Поэтому ни в коем случае признаки бронхита нельзя игнорировать, особенно если речь идет о маленьких детях, иммунная система которых еще недостаточно развита.
Острый бронхит у ребенка
Острый бронхит у ребенка – это очень распространенное заболевание. Особенно часто оно возникает в периоды межсезонья, когда из-за обильных дождей сильно повышается влажность воздуха. Кроме того, факторами, на фоне которых хорошо развивается заболевание, могут стать резкие перепады температуры воздуха, особенно похолодание.
Обычно течение болезни происходит примерно по одному сценарию:
- Ребенок жалуется на слабость и становится апатичным и тревожным. Пропадает аппетит.
- Появляется головная боль и сухой кашель. Постепенно могут появиться хрипы в области груди. Небольшое и сильное повышение температуры тела.
- Примерно через 6-7 дней кашель становится влажным. И это является хорошим признаком, так как мокрота свидетельствует о том, что организму удается бороться с инфекцией.
При правильном лечении острый бронхит длится от одной недели до трех. Однако, сроки болезни очень индивидуальны и зависят от множества факторов. Невылеченный, запущенный бронхит может привести к серьезным осложнениям.
Последствия бронхита у детей
Как и в случае любого другого заболевания, последствия всегда гораздо более сложные и хуже поддаются лечению, нежели сама болезнь. Поэтому в случае рецидивирующего бронхита, особенно важно начать правильное лечение с применением антибиотиков вовремя, не допуская развития болезни.
Самые распространенные причины развития осложнений при бронхите у детей:
- Неправильное или несвоевременное лечение
- Генетические заболевания
- Воспалительные процессы других систем организма ребенка
- Неблагоприятные условия жизни: загрязнения воздуха, высокая влажность, стрессы и плохая экология
Что касается возможных последствий болезни, то в юном возрасте остаточные явления после бронхита особенно опасны. Нарушение функции дыхания может привести даже к самым негативным итогам.
Среди возможных последствий бронхита можно выделить:
- Нарушения работы сердца. Они могут быть вызваны нехваткой кислорода.
- Бронхиальная астма. Это заболевание часто бывает вызвано осложнением обструктивного бронхита, и среди детей очень распространено.
- Бронхообструкция. Характеризуется отдышкой, затрудненным дыханием и отеком в груди.
- Пневмония. Часто возникает вследствие попадания инфекции из бронхов в легкие.

- Эмфизема. Хроническое заболевание, которое приводит к потере эластичности легких. Оно достаточно редко встречается у детей, однако, вероятность все же существует.
- Синуситы и отиты. Инфекция легко может распространиться на соседние ЛОР-органы.
Специалисты медицинского центра санатория «ДиЛУЧ» рекомендуют внимательно относиться к здоровью – своему и своих близких! Мы рады прийти Вам на помощь в любое время года.
АНТИБИОТИКИ в лечении острых бронхитов у детей | #01/01
Какова основная этиологическая причина острых и рецидивирующих бронхитов?
Какова тактика выбора антибактериальных препаратов?
Бронхит является одним из самых распространенных инфекционных заболеваний респираторного тракта у детей и, казалось бы, не представляет особой проблемы для врача-педиатра. Однако это весьма обманчивое впечатление. Существует множество нерешенных вопросов, связанных с терминологией, этиологией и патогенезом этого заболевания, а также влиянием экологических, аллергических и иных агрессивных факторов. Все это создает ряд объективных трудностей и в интерпретации клинических данных, и в выборе тактики терапии.
Все это создает ряд объективных трудностей и в интерпретации клинических данных, и в выборе тактики терапии.
Прежде всего остановимся на определении понятий. В настоящее время принято выделять три клинические формы бронхита: острый, рецидивирующий и хронический [5]. Острый бронхит встречается в любом возрастном периоде жизни человека и представляет собой острое самокупирующееся (т. е. самоизлечивающееся) воспаление слизистой оболочки трахеобронхиального дерева, обычно завершающееся полным излечением и восстановлением функций [6]. Чаще всего острый бронхит является одним из проявлений острого респираторного заболевания различной этиологии — вирусной, бактериальной, грибковой, паразитарной, смешанной. Существует также острый ирритативный бронхит химической, аллергической и другой неинфекционной природы.
Острый бронхит, если он не сопровождается клинически выраженными признаками обструкции, принято обозначать как острый простой бронхит, или просто острый бронхит.
В отличие от него острый обструктивный бронхит характеризуется тем, что воспаление слизистой оболочки бронхов сопровождается сужением и/или закупоркой дыхательных путей за счет отека и гиперплазии слизистой оболочки, гиперсекреции слизи или развития бронхоспазма. Возможен сочетанный характер бронхообструкции. Обструктивный бронхит несколько чаще регистрируется у детей раннего возраста, т. е. у детей до 3 лет. Причем в этом возрасте обструктивный синдром преимущественно обусловлен гиперсекрецией вязкой и густой слизи и гиперплазией слизистой оболочки. Бронхоспазм более характерен для детей старше 4 лет [1].
Одной из клинических форм острого воспаления слизистой оболочки бронхов является бронхиолит. Он, по сути, представляет собой клинический вариант острого обструктивного бронхита, но в отличие от последнего характеризуется воспалением слизистых оболочек мелких бронхов и бронхиол. Этим определяются клинические особенности заболевания, его тяжесть и прогноз. Бронхиолит встречается преимущественно у детей раннего возраста, причем чаще в грудном возрасте, т. е. до года [1, 5].
Бронхиолит встречается преимущественно у детей раннего возраста, причем чаще в грудном возрасте, т. е. до года [1, 5].
Под рецидивирующим бронхитом понимают такую форму заболевания, когда в течение года отмечается не менее трех эпизодов острого бронхита. Как правило, подобная склонность к развитию повторного воспаления слизистой бронхов не случайна, и в основе ее лежит снижение мукоцилиарного клиренса вследствие поражения мерцательного эпителия: повышенной вязкости слизи; изменения диаметра бронхов; увеличения резистентности респираторных путей; нарушения местной или общей противоинфекционной защиты.
Рецидивирующий бронхит клинически протекает в виде острого простого или обструктивного бронхитов, реже в виде эпизодов повторного бронхиолита. У детей рецидивирующий бронхит встречается в любом возрастном периоде детства, но наиболее часто регистрируется после 3 лет.
Терапия любого инфекционного заболевания и, в частности, выбор антибактериальной терапии, как известно, определяются этиологией процесса.
Причинами острого и рецидивирующего бронхитов в подавляющем большинстве случаев являются инфекционные агенты: вирусы, вирусно-бактериальные ассоциации и бактерии. Значительно менее распространены неинфекционные факторы: химические, физические, аллергические. Последние могут выступать как самостоятельные причинные факторы либо обуславливать предрасположение к развитию инфекционного воспалительного процесса или отягощать его течение.
Среди вирусов ведущее место занимают 1 и 3-й типы парагриппа, РС-вирус, аденовирусы. Реже в качестве причины бронхитов выступают риновирусы, вирусы гриппа, энтеровирусы, вирус кори, цитомегаловирус и др. Однако забывать об их этиологической значимости не следует.
Возрастной и эпидемиологический аспекты играют в развитии бронхита немаловажную роль. Такие вирусы, как парагрипп, аденовирус, риновирус, вирус гриппа практически с одинаковой частотой вызывают бронхит в любом возрасте. Здесь наибольшую значимость имеет эпидемиологическая ситуация: время года (преимущественно холодный период), «скученность» (проживание в общежитии, частое использование общественного транспорта, пребывание в детском коллективе и т. д.), эпидемия и т. д.
д.), эпидемия и т. д.
Риносинтициальный вирус как причина бронхита чаще встречается у детей раннего возраста, в основном от 6 месяцев до 3 лет, что, видимо, связано с определенным тропизмом этого возбудителя. При этом сезонность и «скученность» играют в развитии заболевания значительно меньшую роль.
Вид вирусной инфекции оказывает существенное влияние на характер поражения слизистой. Так, для парагриппа, гриппа, цитомегаловирусной инфекции характерны дистрофия и деструкция эпителия с отторжением целых слоев. Для РС-вирусной инфекции — гиперплазия эпителия мельчайших бронхов и бронхиол, подушкообразное разрастание эпителия с нарушением бронхиальной проводимости. Именно с этим связывают тот факт, что при РС-вирусной инфекции чаще развивается бронхиолит или острый обструктивный бронхит. Аденовирусная инфекция сопровождается выраженным экссудативным компонентом, нередко наблюдаются слизистые наложения, разрыхление и отторжение эпителия, имеет место образование в стенке бронха крупноклеточных инфильтратов.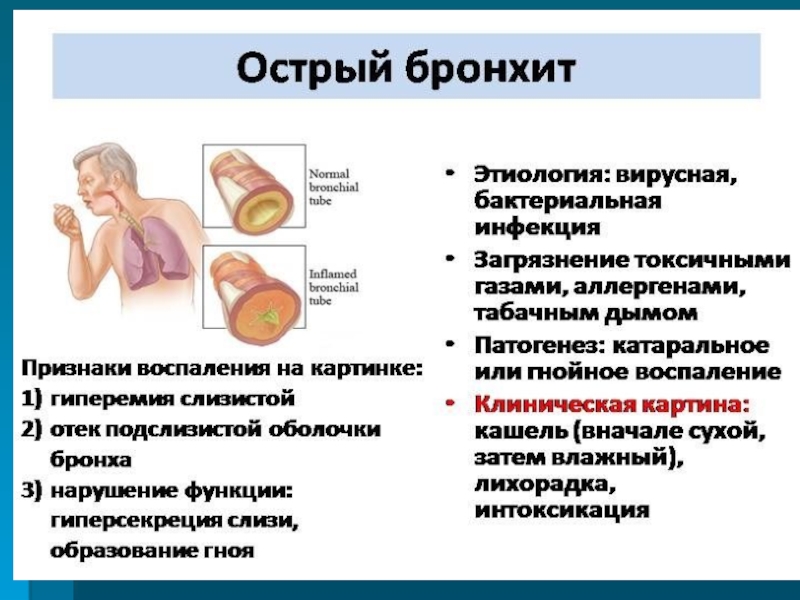 Это способствует формированию ателектазов и обструкции дыхательных путей.
Это способствует формированию ателектазов и обструкции дыхательных путей.
Как отмечалось выше, вирусы могут быть самостоятельной причиной болезни. По нашим данным, у детей старше 4 лет вирусные бронхиты регистрируются примерно в 20% случаев, но у детей от 14 дней до 4 лет менее чем в 10% случаев. Роль вирусов в целом в этиологии инфекций трахеобронхиального дерева в этой возрастной группе оказалась невысока — до 15%. Как правило, они встречались в ассоциациях, чаще — с бактериями, реже — с другими представителями микробного мира: грибами, простейшими [7, 8].
Бактерии, способные становиться причиной острого бронхита, также весьма разнообразны. Причем этиологическая структура острых внебольничных и внутрибольничных заболеваний существенно различается. В этиологии внебольничных бронхитов, т. е. бронхитов, развившихся в обычных условиях жизни ребенка, принимает участие довольно большой спектр возбудителей.
В настоящее время в зависимости от характера клинических проявлений внебольничные бронхиты, так же как и пневмонии, принято делить на типичные и атипичные.
Для типичных бронхитов характерно острое начало с выраженной лихорадочной реакцией, интоксикацией, кашлем и довольно выраженными физикальными проявлениями. Типичные бронхиты обычно обусловлены пневмококком, моракселлой катарралис и гемофильной палочкой.
Для атипичных заболеваний трахеобронхиального дерева характерно малосимптомное подострое начало, с нормальной или субфебрильной температурой, отсутствием интоксикации. Самым типичным симптомом является сухой непродуктивный навязчивый кашель. Причинами атипичных внебольничных бронхитов являются хламидия пневмонии и микоплазма пневмонии [6, 7, 8]. При микоплазменной этиологии заболевания в его дебюте может отмечаться респираторный синдром при нормальной или субфебрильной температуре. При хламидийной, особенно у детей первых месяцев жизни, в половине случаев встречается конъюнктивит, а кашель носит коклюшеподобный характер.
Наблюдения зарубежных авторов и наши исследования, проведенные в 1996-1999 гг. , свидетельствуют, что этиологическая значимость хламидий и микоплазм, являющихся внутриклеточными возбудителями инфекций, значительно выше, чем предполагалось ранее. Микоплазменная и хламидийная этиология бронхита и пневмонии у детей в настоящее время может составлять от 25 до 40%, причем она наиболее высока в первый год жизни и после 10 лет [7, 8].
, свидетельствуют, что этиологическая значимость хламидий и микоплазм, являющихся внутриклеточными возбудителями инфекций, значительно выше, чем предполагалось ранее. Микоплазменная и хламидийная этиология бронхита и пневмонии у детей в настоящее время может составлять от 25 до 40%, причем она наиболее высока в первый год жизни и после 10 лет [7, 8].
Особенностью внутриклеточных возбудителей является их нечувствительность к традиционной антибактериальной терапии, что наряду с недостаточностью макрофагального звена защиты, характерной для этой инфекции, способствует затяжному и рецидивирующему течению воспалительного процесса в бронхах. Определенную роль играет и тот факт, что в окружении ребенка, как правило, имеются носители данного инфекционного агента, и это создает условия для реинфицирования. Поэтому микоплазменные и хламидийные бронхиты нередко приобретают затяжное (до 4–8 недель) или рецидивирующее течение.
Лечение острого бронхита в лихорадочный период болезни включает постельный режим, обильное питье, назначение жаропонижающих и противовоспалительных средств. Отдельным направлением является выбор противокашлевой терапии.
Отдельным направлением является выбор противокашлевой терапии.
Но наиболее сложным следует признать вопрос о назначении и выборе антибактериальной терапии.
Большая значимость вирусов в этиологии болезни, преобладание легких форм, самокупирующийся характер заболевания ставят вопрос о целесообразности использования антибиотиков в терапии острых бронхитов. И вопрос этот широко обсуждается. Ряд исследований, проведенных на взрослых больных, свидетельствуют о том, что использование антибактериальной терапии не оказывает существенного влияния на исходы бронхита [4]. Это ставит под сомнение необходимость ее применения.
С другой стороны, по данным, приведенным в Государственном докладе о состоянии здоровья населения России [2], заболевания органов дыхания остаются ведущей причиной смерти детей первого года жизни (21,8 на 10000 родившихся) и детей от 1 года до 4 лет (55,6 на 100 000 детей этого возраста по сравнению с 2,6 на 100000 детей в возрасте от 5 до 9 лет). Наиболее распространенной причиной смерти является пневмония — основное осложнение бронхита в раннем детском возрасте. Проведенный нами анализ причин госпитализации детей раннего возраста в стационар показал, что почти в 50% случаев поводом является острая респираторная патология. Причем непосредственными поводами для госпитализации явились тяжелое состояние ребенка, обусловленное инфекционным токсикозом или выраженным бронхообструктивным синдромом, а также наличие неблагоприятного преморбидного фона (врожденные пороки развития, наследственные заболевания, энцефалопатия).
Наиболее распространенной причиной смерти является пневмония — основное осложнение бронхита в раннем детском возрасте. Проведенный нами анализ причин госпитализации детей раннего возраста в стационар показал, что почти в 50% случаев поводом является острая респираторная патология. Причем непосредственными поводами для госпитализации явились тяжелое состояние ребенка, обусловленное инфекционным токсикозом или выраженным бронхообструктивным синдромом, а также наличие неблагоприятного преморбидного фона (врожденные пороки развития, наследственные заболевания, энцефалопатия).
Таким образом, следует признать, что показанием к назначению антибактериальной терапии острых бронхитов в педиатрии является наличие выраженных симптомов интоксикации и длительной гипертермии (более 3 дней), особенно в группе детей раннего возраста, а также у детей всех возрастных групп с неблагоприятным преморбидным фоном, способным создать реальную угрозу развития пневмонического процесса.
Показанием к назначению антибиотиков следует считать клинические признаки, указывающие на бактериальную природу воспалительного процесса (слизисто-гнойный и гнойный характер мокроты) в совокупности с выраженной интоксикацией.
Затяжное течение заболевания, особенно при подозрении на внутриклеточную природу возбудителя, также является показанием к проведению антибактериальной терапии.
Бронхиолит, летальность от которого составляет 1–3%, также рассматривается как показание к назначению антибиотиков.
Наиболее широко при лечении бронхитов в настоящее время используются три группы препаратов — пенициллин и его производные из группы аминопенициллинов, оральные цефалоспорины второго поколения и макролиды [3].
Пенициллин и аминопенициллины (ампициллин, амоксициллин) оказывают бактерицидное действие на стрептококки, включая пневмококк, некоторые виды стафилококков и некоторые виды грамотрицательных бактерий, включая гемофильную палочку и моракселлу катарралис, — но легко разрушаются бета-лактамазами пневмококка, гемофильной палочки и моракселлы. Так называемые ингибитор-защищенные пенициллины (ампициллин сульбактам и амоксициллин клавуланат) за счет введения в их формулу ингибиторов бета-лактамаз сульбактама и клавулановой кислоты обладают намного более высокой эффективностью по отношению к таким возбудителям, как гемофильная палочка и моракселла катарралис. Да и по отношению к пневмококку они также более активны. Но все препараты пенициллинов не оказывают воздействия на внутриклеточных возбудителей. Кроме того, они существенно влияют на биоценоз кишечника и нередко вызывают аллергические реакции.
Да и по отношению к пневмококку они также более активны. Но все препараты пенициллинов не оказывают воздействия на внутриклеточных возбудителей. Кроме того, они существенно влияют на биоценоз кишечника и нередко вызывают аллергические реакции.
Цефалоспорины для орального применения (в основном 1 и 2 поколений) — цефалексин, цефаклор, цефоруксим аксетил — имеют те же сильные и слабые стороны, что и пенициллиновые производные. Цефалексин разрушается b-лактамазами бактерий, цефаклор и цефуроксим аксетил обладают довольно высокой устойчивостью к ферментам бактерий и эффективны по отношению к гемофильной палочке и моракселле катарралис. Но как и производные пенициллина, они не действуют на микоплазмы и хламидии, а кроме того, нередко вызывают выраженный кишечный дисбактериоз и аллергические реакции. Однако следует отметить, что цефалоспорины высокоэффективны при стрептококковой (в т. ч. и пневмококковой), стафилококковой и грамотрицательной (кишечная палочка и др.) этиологии заболевания.
Макролиды, особенно 2 и 3 поколений, существенно отличаются от антибиотиков двух предшествующих групп. Эритромицин воздействует как на стрептококки и некоторые виды стафилококка, так и на микоплазмы и хламидии. Но этот препарат требует четырехкратного приема, что резко снижает т. н. комплаентность лечения, т. е. реальное выполнение лечебных мероприятий. Особые трудности такой частый прием препаратов представляет у детей раннего возраста. Сам же эритромицин обладает крайне неприятным вкусом и характеризуется высокой частотой (до 20-23%) побочных проявлений со стороны желудочно-кишечного тракта в виде тошноты, рвоты, диареи, болевого синдрома. Но в отличие от пенициллинов и цефалоспоринов побочные эффекты макролидов, и эритромицина в частности, обусловлены не нарушением биоценоза кишечника, а прокинетическим, мотилиумподобным действием препаратов.
Макролиды 2 (спирамицин) и 3 поколений (рокситромицин, кларитромицин, азитромицин, джозамицин) лишены недостатков, присущих эритромицину. Их следует принимать 2-3 , а азитромицин — 1 раз в сутки. Они обладают удовлетворительными вкусовыми характеристиками, особенно детские лекарственные формы (суспензии и саше). Частота побочных проявлений не превышает 4-6% случаев. Кроме того, макролиды обладают антибактериальной активностью против ряда актуальных для педиатрии грамотрицательных бактерий: палочки дифтерии, коклюша, кампилобактера.
Их следует принимать 2-3 , а азитромицин — 1 раз в сутки. Они обладают удовлетворительными вкусовыми характеристиками, особенно детские лекарственные формы (суспензии и саше). Частота побочных проявлений не превышает 4-6% случаев. Кроме того, макролиды обладают антибактериальной активностью против ряда актуальных для педиатрии грамотрицательных бактерий: палочки дифтерии, коклюша, кампилобактера.
Слабой стороной этих препаратов является их оральное применение, что ограничивает возможность использования макролидов в тяжелых случаях, и низкая эффективность при гемофильной и энтеробактериальной этиологии заболевания. Исключение составляет азитромицин, обладающий высокой антигемофильной активностью.
Поскольку антибиотики при бронхите во всех случаях назначаются эмпирически, при их выборе необходимо учитывать ряд факторов: возраст ребенка, индивидуальную переносимость, внебольничный или внутрибольничный характер заражения, особенности клинической картины болезни (типичная, атипичная), характер течения (затяжное, рецидивирующее), эффективность предшествующей терапии.
Наиболее принятой практикой [6] является назначение при типичной картине острого бронхита (высокая температура, интоксикация, кашель, выраженные физикальные изменения в легких) в качестве препарата выбора амоксициллина или, лучше, амоксициллина клавуланата. Альтернативными препаратами (при неэффективности в течение 48 — 72 ч терапии, непереносимости) могут стать цефалоспорины и макролиды.
При атипичных бронхитах (нормальная или субфебрильная температура, отсутствие отчетливой интоксикации и одышки, невыразительность физикальных данных при наличии упорного, сухого или непродуктивного коклюшеподобного навязчивого кашля), при затяжном течении бронхита препаратами выбора являются макролиды.
Литература
1. Артамонов Р. Г. Состояние бронхов при затяжных и хронических сегментарных и долевых пневмониях у детей первых лет жизни. Автореф. дис… канд. мед. наук. М., 1958.
2. Белая книга. Здоровье матери и ребенка // Медицинский курьер. 1998. № 1 (8). С. 14-16.
1998. № 1 (8). С. 14-16.
3. Белоусов Ю. Б., Омельяновский В. В. Клиническая фармакология болезней органов дыхания. Справочное рук-во. М., 1996. С. 144-147.
4. Международный журнал медицинской практики. 1997. № 4. С. 29.
5. Рачинский С. В. и соавт. Бронхиты у детей. Л.: Медицина, 1978. 211 с.
6. Руководство по медицине. Диагностика и терапия. Под ред. Р. Беркоу. М., 1997, т. 1. С. 449-450.
7. Самсыгина Г. А., Зайцева О. В., Брашнина Н. П., Казюкова Т. В. // Педиатрия. 1998, № 3. С. 50-53.
8. Самсыгина Г. А., Охлопкова К. А., Суслова О. В. Болезни органов дыхания у детей. Матер. конф. М. 21-22.09.99, стр. 112.
Обратите внимание!
- В настоящее время выделяют три клинические формы бронхита: острый, рецидивирующий и хронический
- Причинами острого и рецидивирующего бронхитов в подавляющем большинстве случаев являются инфекционные агенты: вирусы, бактерии, вирусно-бактериальные ассоциации
- Лечение бронхита в лихорадочный период болезни включает постельный режим, обильное питье, жаропонижающие и противовоспалительные средства
- Показанием к антибактериальной терапии является бактериальная природа воспалительного процесса (по клиническим признакам) в совокупности с выраженной интоксикацией
Острый и хронический бронхит.
 Лечение
Лечение
Бронхит — заболевание органов дыхания, характеризующееся развитием воспалительного процесса в бронхах.
Причины
Чаше всего в основе развития бронхита лежит проникновение в бронхи инфекции: бактериальной, вирусной, грибковой. Острый или хронический бронхит может быть смешанной этиологии, лечение назначается с учетом причины заболевания. Инфекция может распространяться нисходящим путем при острых воспалительных заболеваниях верхних дыхательных путей (ОРВИ, трахеит). Развитию бронхита способствует снижение иммунитета на фоне длительных хронических заболеваний, переохлаждение, вдыхание табачного дыма или пыли.
Классификация
- По этиологии:
- Инфекционный (бактериальный, вирусный, микоплазменный, грибковый и т.д.). Чаще всего встречается острый вирусный бронхит. Лечение противовирусными препаратами эффективно в первые двое суток от начала заболевания. При присоединении бактериальной флоры развивается острый бактериальный бронхит, при котором показано лечение антибиотиками.

- В результате воздействия химических и физических факторов. Заболевание часто связано с профессиональной деятельностью (вдыхание раздражающих веществ, пыли). Лечение хронического бронхита в этом случае нужно начинать с устранения причины раздражения бронхов. В лечении хронического бронхита курильщика решающую роль играет отказ от курения.
- Аллергический бронхит. Лечение острого или хронического аллергического бронхита включает назначение антигистаминных препаратов.
- Бронхит смешанной этиологии.
- Инфекционный (бактериальный, вирусный, микоплазменный, грибковый и т.д.). Чаще всего встречается острый вирусный бронхит. Лечение противовирусными препаратами эффективно в первые двое суток от начала заболевания. При присоединении бактериальной флоры развивается острый бактериальный бронхит, при котором показано лечение антибиотиками.
- По патогенезу:
- Первичный бронхит — воспалительный процесс начинается с бронхов.
- Вторичный бронхит — является осложнением другого заболевания, например, ОРВИ, грипп, туберкулез. В этом случае развивается вторичный острый или хронический бронхит, лечение которого, в первую очередь, направлено на борьбу с основным заболеванием.
- По течению:
- Острый бронхит. Симптомы проявляются обычно не более 3 недель. Несвоевременное лечение острого бронхита способствует переходу его в хроническую форму.

- Хронический бронхит. Характерно проявление симптомов бронхита не менее 3 месяцев в году на протяжении двух и более лет. Лечение хронического бронхита нужно начинать только после исключения других заболеваний, сопровождающихся кашлем — туберкулез, рак легких.
- Острый бронхит. Симптомы проявляются обычно не более 3 недель. Несвоевременное лечение острого бронхита способствует переходу его в хроническую форму.
- По характеру воспаления:
- Катаральный.
- Гнойный.
- Катарально-гнойный.
- Геморрагический.
- По нарушению функции дыхания:
- Обструктивный. Лечение хронического бронхита при выраженном обструктивном синдроме проводится в стационаре.
- Необструктивный.
Симптомы
Основным симптомом острого или хронического бронхита является кашель. При остром воспалительном процессе отмечаются общие симптомы интоксикации — повышение температуры, слабость, потливость, головная боль, боли в мышцах. Кашель в начале заболевания обычно бывает сухим, через несколько дней становится влажным, начинает отделяться мокрота. Обструктивный бронхит характеризуется упорным кашлем, удлиненным выдохом, шумным, свистящим дыханием.
Диагностика
Диагноз устанавливается на основании клинической картины, данных осмотра, данных инструментальных методов обследования (рентген легких, исследование функции внешнего дыхания — ФВД, цитологическое и бактериологическое исследование мокроты, компьютерная томография). Лечение хронического и острого бронхитов должно назначаться с учетом результатов посева мокроты и определения чувствительности микрофлоры к антибиотикам.
Лечение острого и хронического бронхита
- Острый бронхит. Лечение зависит от причины заболевания. При остром бактериальном бронхите в лечение необходимо включать антибиотики или сульфаниламидные препараты. Назначают отхаркивающие, муколитические препараты, а также бронхолитики.
- Хронический бронхит. В лечении хронического бронхита особое значение имеет устранение этиологического фактора (например, отказ от курения). Для восстановления дренажной функции бронхов назначают отхаркивающие препараты и бронхолитики.
 В ряде случаев положительный эффект в лечении хронического бронхита дает санационная бронхоскопия. При хроническом бронхите в фазе обострения показано лечение антибактериальными препаратами.
В ряде случаев положительный эффект в лечении хронического бронхита дает санационная бронхоскопия. При хроническом бронхите в фазе обострения показано лечение антибактериальными препаратами.
Если вас длительное время беспокоит кашель — необходимо срочно обратиться к врачу. Специалисты нашей клиники в кратчайшие сроки выявят причину заболевания и назначат эффективное лечение с применением самых современных методик.
Запись по круглосуточному многоканальному телефону:
+7 (499) 266-98-98
Острый бронхит — причины появления, диагностика и лечение
Каждый из нас хотя бы раз в год болеет простудными заболеваниями, нередко сопровождающимися кашлем. И бывает, что на осмотре у доктора больному ставят диагноз острого бронхита. Это зачастую пугает пациента. Давайте разберемся с этим «коварным» недугом.
Бронхит — это воспалительное заболевание слизистой оболочки бронхов, дыхательных «трубочек», ведущих к альвеолам (концевым газообменным отделам легких). Немного статистики. По данным Всемирной Организации Здравоохранения, заболеваемость острым бронхитом составляет примерно 30% в год. Болезнь входит в десятку самых частых причин обращаемости за врачебной помощью. Однако в России нет четких стандартов диагностики острого бронхита, который к тому же часто протекает под маской ОРВИ. Все это делает проблему данного заболевания очень актуальной.
Немного статистики. По данным Всемирной Организации Здравоохранения, заболеваемость острым бронхитом составляет примерно 30% в год. Болезнь входит в десятку самых частых причин обращаемости за врачебной помощью. Однако в России нет четких стандартов диагностики острого бронхита, который к тому же часто протекает под маской ОРВИ. Все это делает проблему данного заболевания очень актуальной.
Причины появления
Наиболее часто воспаление бронхов вызывают вирусы (вирусы гриппа, парагриппа, риновирусы, коронавирусы). В последние годы участились случаи бронхитов, вызываемых хламидией, микоплазмой, коклюшем. В 10% случаев бронхи поражаются бактериальной инфекцией. Как правило, в эту группу входят дети до 2-х лет и взрослые старше 60 лет. Нередко имеет место совместное действие различных возбудителей. Однако не стоит забывать и о неинфекционных агентах острого бронхита (высокие и низкие температуры воздуха, химические соединения, аллергены).
Диагностика заболевания
Какова же клиническая картина острого бронхита? Основной симптом – это кашель, чаще сухой, хотя может быть и с отделением как слизистой, так и слизисто-гнойной мокроты. Температура тела может быть в пределах нормы или повыситься до 37,5*—38,0*. Одышка, чувство заложенности в грудной клетке, «свистящее» дыхание появляются при поражении мелких бронхов или бронхиол и свидетельствуют о присоединении бронхообструкции. Следует учитывать тот факт, что кашель может появиться как продолжение течения ОРВИ или в качестве самостоятельного и нередко единственного симптома. При осмотре больного доктор выслушивает в легких сухие хрипы различного тембра. Рентгенография органов грудной клетки не выявляет изменений в легочной ткани. В клиническом анализе крови может и не быть изменений, либо обнаруживается умеренное повышение уровня лейкоцитов, нейтрофилов, моноцитов. Таким образом, скудность симптоматики и маскировка болезни под ОРВИ диктует необходимость обязательного врачебного осмотра опытным специалистом для эффективного противодействия болезни.
Температура тела может быть в пределах нормы или повыситься до 37,5*—38,0*. Одышка, чувство заложенности в грудной клетке, «свистящее» дыхание появляются при поражении мелких бронхов или бронхиол и свидетельствуют о присоединении бронхообструкции. Следует учитывать тот факт, что кашель может появиться как продолжение течения ОРВИ или в качестве самостоятельного и нередко единственного симптома. При осмотре больного доктор выслушивает в легких сухие хрипы различного тембра. Рентгенография органов грудной клетки не выявляет изменений в легочной ткани. В клиническом анализе крови может и не быть изменений, либо обнаруживается умеренное повышение уровня лейкоцитов, нейтрофилов, моноцитов. Таким образом, скудность симптоматики и маскировка болезни под ОРВИ диктует необходимость обязательного врачебного осмотра опытным специалистом для эффективного противодействия болезни.
Особенности лечения
В разгар заболевания больному необходим домашний режим, обильное щелочное питье, противокашлевые препараты при сухом кашле, муколитики — при влажном, при присоединении бронхообструкции – бронхолитики, чаще в виде ингаляций. Вполне оправдано применение антибиотиков при ОРВИ у лиц старше 55лет при частом кашле, гнойной мокроте и выраженной интоксикации.
Вполне оправдано применение антибиотиков при ОРВИ у лиц старше 55лет при частом кашле, гнойной мокроте и выраженной интоксикации.
Острый бронхит, в среднем, протекает 7-10 дней. Пациенты не нуждаются в госпитализации. Исключение составляют больные с обструктивным бронхитом и острым бронхиолитом. Вне зависимости от особенностей течения, острый бронхит должен закончиться в пределах 21 дня, в противном случае, его течение будет носить затяжной характер. Несмотря на кажущуюся простоту и легкость течения, острый бронхит обязательно нуждается во врачебном осмотре и лечении, так как могут возникнуть осложнения в виде пневмонии, хронического бронхита, бронхиальной астмы и других серьезных нарушений.
Совет от доктора
Самый лучший способ избежать острого бронхита – это заниматься его профилактикой. В своих знаменитых «Наставлениях» основоположник научной медицины Гиппократ требует от врача «хорошо заботиться о здоровых ради того, чтобы они не болели».
В целях профилактики острого бронхита рекомендации специалиста следующие:
- избегайте переохлаждения;
- своевременно лечите ОРВИ;
- занимайтесь закаливанием;
- не курите.
Будьте здоровы!
Информацию для Вас подготовила:
Сергеева Елена Викторовна, врач терапевт, ведущий специалист, кандидат медицинских наук, ведет прием в корпусе клиники на Новослободской.
Бронхит у детей. Симптомы и Лечение
В большинстве случаев бронхит возникает из-за респираторных вирусных инфекций. Вирус, попадая в нос, образует ринит, в гортань – ларингит. Если вирус останавливается ниже уровня гортани – трахеит. Попадая ниже уровня трахеи и вызывая воспаление бронхов – бронхит. Таким образом, бронхит это одна из возможных форм воспаления органов дыхания.
Таким образом, бронхит это одна из возможных форм воспаления органов дыхания.
Бронихит симптомы
Часто у больного из-за воспаления, заложен нос, и он дышит ртом. В результате слизь в бронхах высыхает, и возникают хрипы и кашель. Тогда бронхит возникает из-за плохой вентиляции лёгких. При нарушении вентиляции лёгких, на них оседают микробы, и возникает воспаление.
Бронхит лечение
Важно при лечении бронхита не допустить высыхания слизи.
Для этого в помещении, где находится больной, необходимо сделать так, чтобы воздух был влажным и прохладным.
При остром бронхите не стоит применять антибиотики
поскольку он возникает из-за воздействия на человека вирусной инфекции. Применение антибиотиков не принесёт лечебного эффекта и повысит вероятность возникновения осложнений. Лечение бронхита антибиотиками показано больным с хроническим бронхитом.
Хронический бронхит связан с продолжительным пагубным воздействием на бронхи связанным с курением, плохой экологией и другими причинами. Спровоцировать развитие хронического бронхита могут и такие вирусы как пневмококки или палочка Пфейффера. Он опасен возможными осложнениями, поскольку во время длительного кашля альвеолы больного разрушаются, что может привести к эмфиземе лёгких. Организм больного хроническим бронхитом очень чувствителен к продуктам жизнедеятельности бактерий, которые есть в мокроте. Изменения в работе дыхательной системы не проходят без последствий для сердца: правый желудочек усиленно работает, что приводит к возникновению так называемого «лёгочного сердца».
Спровоцировать развитие хронического бронхита могут и такие вирусы как пневмококки или палочка Пфейффера. Он опасен возможными осложнениями, поскольку во время длительного кашля альвеолы больного разрушаются, что может привести к эмфиземе лёгких. Организм больного хроническим бронхитом очень чувствителен к продуктам жизнедеятельности бактерий, которые есть в мокроте. Изменения в работе дыхательной системы не проходят без последствий для сердца: правый желудочек усиленно работает, что приводит к возникновению так называемого «лёгочного сердца».
Хронический бронхит опасен рецидивами, которые может распознать только опытный врач — Пульмонолог.
Предупредить рецидив можно, если следить за состоянием своего организма.
Категорически противопоказаны больному бронхитом и табачные изделия. Пациенты, которые бросили курить, скорее идут на поправку. Кроме того снижается вероятность появления рецидивов. Необходимо уделить внимание и рациону.
Пища должна быть богата белками, витаминами, а также разнообразна и калорийна.
При бронхите следует избегать перепадов температуры и переохлаждения. Для этого достаточно одеваться по погоде и чаще бывать на свежем воздухе.
лечение и диагностика симптомов бронхита в Москве
Общее описание
Бронхит — воспаление слизистой оболочки бронхов, по которым воздух поступает в легкие. Разлит острую и хроническую форму. Зачастую причиной острого бронхита являются бактериальные (пневмококки, стрептококки и тд.) или вирусные инфекции (грипп, аденовирусы, риновирусы и тд.). При отсутствии надлежащего и своевременного лечения или наличии дополнительных отягчающих факторов (например, курение) высок риск перехода острого бронхита в хроническую форму.
В некоторых случаях встречается развитие бронхита из-за продолжительного воздействия неинфекционных раздражителей, например, пыли (аллергический бронхит).
Факторы, влияющие на развитие бронхита у детей и взрослых
- Сырой и холодный климат, перепад температур, радиация, пыль, дым и тд.

- Регулярное воздействие токсичных веществ: оксида углерода, аммиака, сероводорода, паров хлора, щелочей, кислот, табачного дыма и т.д.
- Вредные привычки: курение, алкоголизм
- Сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса
- Наличие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоиды, фарингиты
- Наследственная предрасположенность
Основные симптомы бронхита
Симптомы острого бронхита:
- Кашель, в первый период развития болезни – сухой, в последствии переходит во влажный и мягкий с легко отделяемой мокротой
- Боль в грудной клетке при кашле
- Незначительная температура, озноб
- Общая слабость, недомогание
Основной симптом хронического бронхита – это длительный кашель на протяжении нескольких месяцев, при этом выделяются периоды обострения и ремиссии. Кашель, как правило, влажный и мягкий, он усиливается при сырой и холодной погоде, а в сухую и теплую наступает облегчение. Хронический бронхит со временем прогрессирует, и кашель приобретает характер приступов, при этом проявляется общее ухудшение самочувствия: появляется слабость, общее недомогание.
Хронический бронхит со временем прогрессирует, и кашель приобретает характер приступов, при этом проявляется общее ухудшение самочувствия: появляется слабость, общее недомогание.
Диагностика
Помимо изучения общеклинической картины течения заболевания для диагностики бронхита используют следующие виды инструментальных и лабораторных исследований:
Исходы у детей, лечившихся от стойкого бактериального бронхита
Мы пишем по поводу ретроспективного обзора карт Доннелли, опубликованного недавно в Thorax . 1 Обзор охватывает пятилетний период и представляет собой перекрестное исследование их личной практики детей с хроническим бактериальным бронхитом. Мы не уверены, как часто пациентов осматривали во время обзора, и он не рассматривает результаты в долгосрочном плане.
Мы согласны с отсутствием ясности в отношении определения хронического бронхита. Однако, как и любой диагноз исключения, поставить этот диагноз сложно. Определение хронического бронхита у взрослых более конкретное: «наличие хронического продуктивного кашля в течение 3 месяцев в каждом из двух последующих лет и у пациента, у которого были исключены другие причины хронического кашля». 2 Комментарии относительно диагноза из двух недавно опубликованных учебников по педиатрическим респираторным заболеваниям проливают свет.В первых 3 дано определение хронического бронхита для взрослых, но «остается неясным, можно ли применить это определение к детскому хроническому бронхиту» и «оно может отвлечь педиатра от выявления более специфического респираторного заболевания». Авторы главы предлагают следующее: «Диагностика хронического бронхита должна проходить в два этапа. Первый — это рассмотрение и идентификация нескольких четко определенных респираторных заболеваний в соответствии с протоколом поэтапного лечения.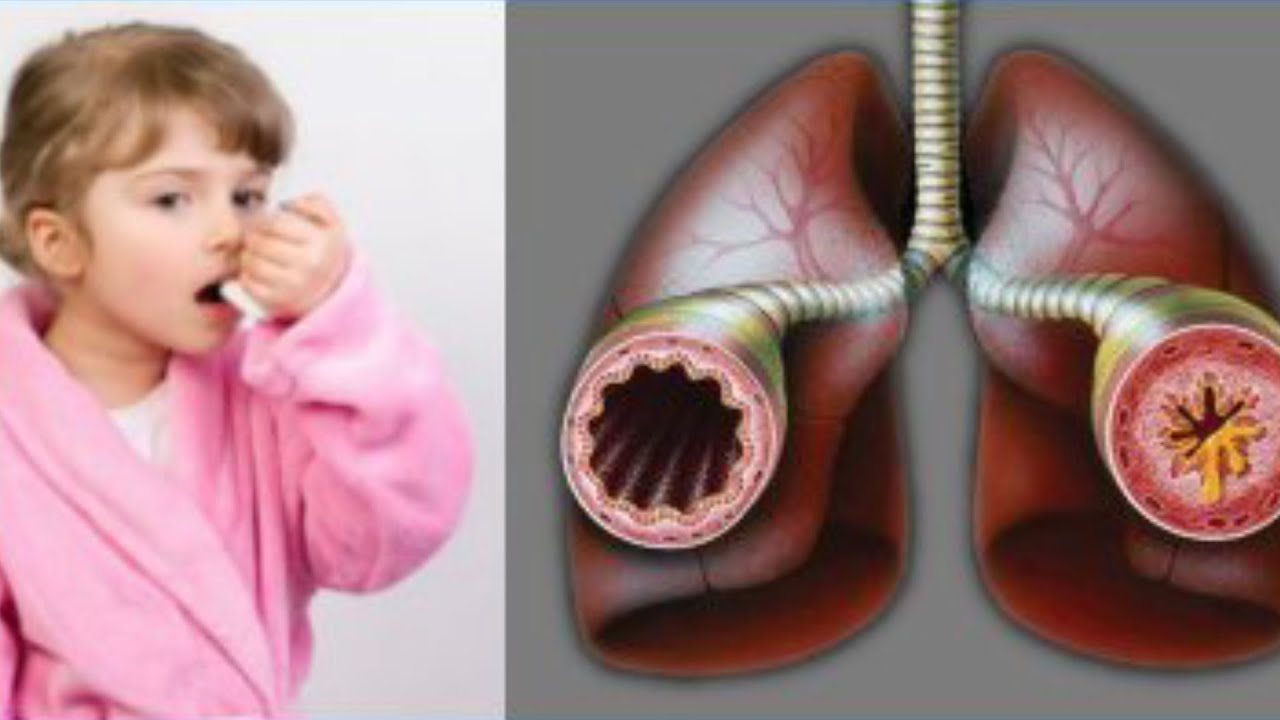 Вторая, но одновременная фаза — устранение или изменение экзогенных факторов, вызывающих или поддерживающих болезнь ребенка ». Во втором тексте по педиатрии 4 также отмечается, что «определение хронического бронхита у детей менее однозначно…».
Вторая, но одновременная фаза — устранение или изменение экзогенных факторов, вызывающих или поддерживающих болезнь ребенка ». Во втором тексте по педиатрии 4 также отмечается, что «определение хронического бронхита у детей менее однозначно…».
Наша озабоченность в связи с этой статьей, основанная на нашем собственном опыте, заключается в том, что ярлык «хронический бронхит» присваивается детям без адекватного исключения других диагнозов. Мы признаем, что наши центры могут отличаться из-за схемы направлений, при этом большинство пациентов в этом обзоре получают первичную, а не вторичную помощь.Определение в этой статье очень зависит от стойкого «влажного кашля» без каких-либо других аномалий. Однако в этой группе из 81 ребенка 68% имели ненормальные рентгенограммы грудной клетки (из 98%, которым они были сделаны), но только 17% прошли КТ грудной клетки и 23% прошли бронхоскопическое обследование. В другой статье 5 , с которой авторы согласились, было 15 пациентов с диагнозом хронический бронхит, но у всех из них была отрицательная КТ грудной клетки, и у всех была положительная бронхоскопия, поэтому более точный диагноз вероятен. Одним из диагностических критериев, использованных в этой статье, был ответ на антибиотики — аналогичный ответ на лечение астмы. Однако, хотя только астма поддается лечению, многие состояния могут поддаваться лечению антибиотиками, и только время может привести к некоторому разрешению симптомов, поэтому это не является отличительной диагностической характеристикой. Мы согласны с тем, что стойкий бактериальный бронхит часто ошибочно принимают за астму, хотя эти два состояния могут сосуществовать, и, хотя 30% семей курили, не обсуждалось, какое влияние это могло иметь.
Одним из диагностических критериев, использованных в этой статье, был ответ на антибиотики — аналогичный ответ на лечение астмы. Однако, хотя только астма поддается лечению, многие состояния могут поддаваться лечению антибиотиками, и только время может привести к некоторому разрешению симптомов, поэтому это не является отличительной диагностической характеристикой. Мы согласны с тем, что стойкий бактериальный бронхит часто ошибочно принимают за астму, хотя эти два состояния могут сосуществовать, и, хотя 30% семей курили, не обсуждалось, какое влияние это могло иметь.
Мы согласны с тем, что хронический бронхит — это реальное явление, и что в настоящее время он может недооцениваться. Без лечения это состояние может прогрессировать до бронхоэктазов у (неизвестного) процента детей, и для подтверждения этого необходима проспективная работа в этой области. Однако действовать нужно осторожно, чтобы не пропустить уже установленную бронхоэктазию или другие заболевания без надлежащего обследования. Трудно назвать всех этих детей хроническим бронхитом, если у 59% симптомы наблюдались более 1 года, 13% потребовалось шесть курсов антибиотиков по 4–6 недель до улучшения, и очень немногие прошли компьютерную томографию грудной клетки или бронхоскопическое обследование.Те, у кого улучшилось состояние после двух курсов антибиотиков без рентгенологических изменений грудной клетки, можно было бы назвать более склонными к хроническому бронхиту. В этой статье, однако, это 51% пациентов.
Трудно назвать всех этих детей хроническим бронхитом, если у 59% симптомы наблюдались более 1 года, 13% потребовалось шесть курсов антибиотиков по 4–6 недель до улучшения, и очень немногие прошли компьютерную томографию грудной клетки или бронхоскопическое обследование.Те, у кого улучшилось состояние после двух курсов антибиотиков без рентгенологических изменений грудной клетки, можно было бы назвать более склонными к хроническому бронхиту. В этой статье, однако, это 51% пациентов.
Кроме того, мы не согласны с тем, что у детей с основным иммунодефицитом часто возникают бронхоэктазы, которые проходят. Единственные группы, в которых это происходит регулярно, — это группы с бронхоэктазами, вызванными вдыханием инородного тела, или группы, диагностированные во время иммуносупрессивного лечения онкологического заболевания; приводятся другие примеры сообщенных обстоятельств. 6, 7
Авторы заявляют, что большинство публикаций (без ссылок), касающихся идиопатических бронхоэктазов, сосредоточены на диагностике и лечении и игнорируют предшествующие стадии заболевания; это неправда. 10, 8, 9 Интересно, что хотя в обоих педиатрических текстах приводится ряд дифференциальных диагнозов, требующих исключения перед использованием термина «хронический бронхит», ни в одном из них конкретно не упоминается бронхоэктазия, хотя в обоих упоминается муковисцидоз, но в первом из них упоминается гораздо чаще встречается по нашему опыту и в других группах населения. 8, 9, 10, 11
10, 8, 9 Интересно, что хотя в обоих педиатрических текстах приводится ряд дифференциальных диагнозов, требующих исключения перед использованием термина «хронический бронхит», ни в одном из них конкретно не упоминается бронхоэктазия, хотя в обоих упоминается муковисцидоз, но в первом из них упоминается гораздо чаще встречается по нашему опыту и в других группах населения. 8, 9, 10, 11
Диагноз хронического бронхита по-прежнему требует осторожности. Хотя мы считаем, что это истинная и часто недооцененная сущность, все же существует риск неверного исключения других основных проблем, которые вполне могут привести к повторному обращению ребенка с большим повреждением легких на более поздней стадии. Мы понимаем, что остается трудным выбор между предположением о хроническом бронхите или облучением ребенка компьютерной томографией высокого разрешения и возможными осложнениями, связанными с бронхоскопией. У ребенка с постоянным влажным кашлем в течение более 4 недель признаки, которые, по нашему мнению, должны указывать на более агрессивное установление окончательного диагноза, будут следующими:
У ребенка с постоянным влажным кашлем в течение более 4 недель признаки, которые, по нашему мнению, должны указывать на более агрессивное установление окончательного диагноза, будут следующими:
повторных курса антибиотиков (> 3 в 1 год) только с частичным или временным исчезновением симптомов;
сохраняющиеся рентгенологические изменения грудной клетки;
— окончательный эпизод двух или более пневмоний, требующий госпитализации;
направления от педиатров больницы или по месту жительства, а не от первичной медико-санитарной помощи.
Мы согласны с тем, что необходимо продолжить исследования и обсуждения в этой области в отношении развития болезней, диагностики и номенклатуры.
Мы благодарим докторов Бирнса и Эдвардса за их комментарии относительно нашей статьи 1 и, безусловно, согласны с тем, что диагноз стойкого бактериального бронхита / стойкой бактериальной эндобронхиальной инфекции может быть трудным. Однако без признания наличия этого состояния диагноз не может быть поставлен. В нашем предыдущем письме ( см. Стр. 921 ) мы подчеркиваем трудности в постановке правильного диагноза у ребенка с хроническим кашлем из-за ограниченного репертуара реакций легких при воспалении. 2 Неспособность идентифицировать детей с хронической эндобронхиальной инфекцией приводит к огромному бремени ненужной заболеваемости из-за болезни и из-за ненадлежащего лечения.В значительной степени это, вероятно, приводит к бронхоэктазу, хотя на это могут потребоваться десятилетия. Наш опыт показывает, что стойкая эндобронхиальная инфекция у детей излечима, независимо от внешнего вида КТ, при условии, что не существует серьезной постоянной основной проблемы, такой как кистозный фиброз или тяжелый иммунодефицит. Бронхоэктазия — это не диагноз; скорее, это радиологический результат на одном конце спектра от нормального до незначительного утолщения перибронхиальной стенки и неоднородных неспецифических изменений.
Однако без признания наличия этого состояния диагноз не может быть поставлен. В нашем предыдущем письме ( см. Стр. 921 ) мы подчеркиваем трудности в постановке правильного диагноза у ребенка с хроническим кашлем из-за ограниченного репертуара реакций легких при воспалении. 2 Неспособность идентифицировать детей с хронической эндобронхиальной инфекцией приводит к огромному бремени ненужной заболеваемости из-за болезни и из-за ненадлежащего лечения.В значительной степени это, вероятно, приводит к бронхоэктазу, хотя на это могут потребоваться десятилетия. Наш опыт показывает, что стойкая эндобронхиальная инфекция у детей излечима, независимо от внешнего вида КТ, при условии, что не существует серьезной постоянной основной проблемы, такой как кистозный фиброз или тяжелый иммунодефицит. Бронхоэктазия — это не диагноз; скорее, это радиологический результат на одном конце спектра от нормального до незначительного утолщения перибронхиальной стенки и неоднородных неспецифических изменений. У нас есть серьезные опасения по поводу использования компьютерной томографии теми, кто не понимает естественной истории болезни. Мы наблюдали ряд пациентов, у которых при бронхоскопии было отмечено значительное количество секретов и сильный рост одного или двух организмов в жидкости лаважа, которых затем не лечили, потому что компьютерная томография не показала бронхоэктазы.
У нас есть серьезные опасения по поводу использования компьютерной томографии теми, кто не понимает естественной истории болезни. Мы наблюдали ряд пациентов, у которых при бронхоскопии было отмечено значительное количество секретов и сильный рост одного или двух организмов в жидкости лаважа, которых затем не лечили, потому что компьютерная томография не показала бронхоэктазы.
В письме докторов Бирнса и Эдвардса подчеркивается проблема использования неспецифического термина, такого как «хронический бронхит».Вот почему мы и группа Анны Чанг 3 намеренно приняли термины «стойкий бактериальный бронхит / стойкая бактериальная эндобронхиальная инфекция», которые подчеркивают тот факт, что это стойкая эндобронхиальная бактериальная инфекция, которая сильно отличается от «хронического бронхита» взрослых, связанного с сигаретой дым. Многие взрослые пациенты с хронической обструктивной болезнью легких (ХОБЛ) страдают от рецидивирующей / стойкой бактериальной эндобронхиальной инфекции, вызванной теми же микроорганизмами, которые мы наблюдаем у детей, но это, как и у детей, вторичное явление, являющееся результатом нарушения слизистого клиренса. У этих пациентов есть две продолжающиеся патологии — одна (ХОБЛ), предрасполагающая к приобретению второй (стойкая эндобронхиальная бактериальная инфекция). Мы могли бы пойти дальше и предположить, что продолжающиеся симптомы и снижение функции легких у значительной части бывших курильщиков связаны с продолжающимся воспалением, вторичным по отношению к стойкой эндобронхиальной бактериальной инфекции.
У этих пациентов есть две продолжающиеся патологии — одна (ХОБЛ), предрасполагающая к приобретению второй (стойкая эндобронхиальная бактериальная инфекция). Мы могли бы пойти дальше и предположить, что продолжающиеся симптомы и снижение функции легких у значительной части бывших курильщиков связаны с продолжающимся воспалением, вторичным по отношению к стойкой эндобронхиальной бактериальной инфекции.
Как отмечалось выше, мы считаем, что стойкая эндобронхиальная бактериальная инфекция не является первичным диагнозом, а представляет собой колонизацию, вторичную по отношению к нарушенному очищению дыхательных путей.Это может быть связано с муковисцидозом или иммунодефицитом, но, как правило, является вторичным по отношению к инсульту типа «наезд и бегство», например, серьезной вирусной инфекции нижних дыхательных путей или, что гораздо реже в наши дни, коклюша. Другие причины нарушения клиренса, такие как закупорка слизью при астме, трахеомаляция или даже закупорка легочных сосудов при врожденном пороке сердца, могут позволить Haemophilus influenzae , в частности, колонизировать нижние дыхательные пути.
Наконец, мы хотели бы прояснить некоторые заблуждения в письме доктора Бирнса и Эдвардса.Мы не говорили, что бронхоэктазы часто проходят у людей с иммунодефицитом, но упомянули, что об этом сообщалось. Пациенты не принимали до шести курсов длительных антибиотиков для улучшения. Это было время, необходимое для излечения, а некоторые могут занять больше времени. Как отмечалось ранее, в подавляющем большинстве случаев кашель проходит в течение 10–14 дней после приема высоких доз антибиотиков, а отсутствие резкого ответа ставит диагноз под сомнение. Однако небольшое меньшинство действительно занимает больше времени и иногда не очищается даже после 2 недель внутривенного введения антибиотиков, но впоследствии вылечивается распыленным колистином, который активен против Haemophilus .Наш подход основан на убеждении, что отсутствие кашля говорит об отсутствии активного воспаления и что в этих условиях дыхательные пути заживают сами. Когда типичный кашель возвращается, мы стремимся лечить его агрессивно и как можно раньше, пока состояние не исчезнет. Мы считаем, что основное внимание в исследованиях должно быть уделено тому, как выявить заболевание на ранней стадии, чтобы предотвратить необходимость в длительных и, в некоторых случаях, повторных курсах антибиотиков после того, как инфекция присутствует в течение нескольких месяцев или лет.
Мы считаем, что основное внимание в исследованиях должно быть уделено тому, как выявить заболевание на ранней стадии, чтобы предотвратить необходимость в длительных и, в некоторых случаях, повторных курсах антибиотиков после того, как инфекция присутствует в течение нескольких месяцев или лет.
Артикулы
- ↵
Доннелли Д. , Кричлоу А., Эверард М. Л. Результаты лечения детей от стойкого бактериального бронхита. Thorax2007; 61: 80–4.
- ↵
Доннелли Д. , Кричлоу А., Эверард М. Л. Ответ авторов. Торакс2007; 62: 000.
- ↵
Марчант Дж. М. , Мастерс И. Б., Тейлор С. М., и др. Оценка и исходы у маленьких детей с хроническим кашлем. Chest 2006; 129: 1132–41.
Бронхиолит — NHS
Бронхиолит — это распространенная инфекция нижних дыхательных путей, поражающая младенцев и детей младше 2 лет.
В большинстве случаев заболевание протекает в легкой форме и проходит в течение 2–3 недель без необходимости лечения, хотя у некоторых детей наблюдаются тяжелые симптомы и требуется стационарное лечение.
Ранние симптомы бронхиолита аналогичны симптомам простуды, например, насморк и кашель.
В течение следующих нескольких дней обычно развиваются другие симптомы, в том числе:
- небольшая высокая температура (лихорадка)
- сухой и стойкий кашель
- сложность кормления
- учащенное или шумное дыхание (хрипы)
Когда обращаться за медицинской помощью
Большинство случаев бронхиолита не являются серьезными, но обратитесь к своему терапевту или позвоните в NHS 111, если:
- вы беспокоитесь о своем ребенке
- ваш ребенок съел меньше половины своего обычного количества во время последних 2 или 3 кормлений, или у него был сухой подгузник в течение 12 часов или более
- У вашего ребенка постоянно высокая температура 38C и выше
- Ваш ребенок выглядит очень уставшим или раздражительным
Диагноз бронхиолита ставится на основании симптомов вашего ребенка и исследования его дыхания.
Наберите 999, чтобы вызвать скорую помощь, если:
- У вашего ребенка затрудненное дыхание
- язык или губы вашего ребенка синие
- В дыхании ребенка длительные паузы
Что вызывает бронхиолит?
Бронхиолит вызывается вирусом, известным как респираторно-синцитиальный вирус (RSV), который распространяется через крошечные капельки жидкости при кашле или чихании инфицированного человека.
Инфекция вызывает инфицирование и воспаление мельчайших дыхательных путей в легких (бронхиолы).
Воспаление уменьшает количество воздуха, попадающего в легкие, что затрудняет дыхание.
Кто пострадал?
Примерно у каждого третьего ребенка в Великобритании в течение первого года жизни разовьется бронхиолит. Чаще всего он поражает детей в возрасте от 3 до 6 месяцев.
К 2 годам почти все младенцы будут инфицированы RSV, и почти половина из них заболеет бронхиолитом.
Бронхиолит наиболее распространен зимой (с ноября по март).Заболевание бронхиолитом возможно более одного раза в течение одного сезона.
Лечение бронхиолита
Не существует лекарств, убивающих вирус, вызывающий бронхиолит, но инфекция обычно проходит в течение 2 недель без необходимости лечения.
За большинством детей можно ухаживать дома так же, как за лечением простуды.
Убедитесь, что ваш ребенок получает достаточно жидкости, чтобы избежать обезвоживания. Вы можете дать младенцам парацетамол или ибупрофен, чтобы снизить температуру, если их беспокоит лихорадка.
Около 2–3% детей, у которых в течение первого года жизни развивается бронхиолит, необходимо будет госпитализировать, поскольку у них развиваются более серьезные симптомы, такие как затрудненное дыхание.
Это чаще встречается у недоношенных детей (родившихся до 37 недели беременности) и у детей, рожденных с заболеваниями сердца или легких.
Профилактика бронхиолита
Бронхиолит очень сложно предотвратить, но есть шаги, которые вы можете предпринять, чтобы снизить риск заражения вашего ребенка и предотвратить распространение вируса.
Вам следует:
- Часто мойте руки и руки ребенка
- Регулярно мыть или протирать игрушки и поверхности
- держать инфицированных детей дома, пока их симптомы не улучшатся
- Держите новорожденных подальше от людей, больных простудой или гриппом
- Не курите рядом с ребенком и не позволяйте другим курить рядом с ним
Некоторым детям с высоким риском развития тяжелого бронхиолита могут делать ежемесячные инъекции антител, которые помогают снизить тяжесть инфекции.
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
Хронический кашель — Детские пульмонологи
Хронический кашель у детей определяется как кашель, который длится более четырех недель. Периодический кашель — это нормальная биологическая реакция на предотвращение инфекции путем удаления выделений или посторонних веществ из легких.
Периодический кашель — это нормальная биологическая реакция на предотвращение инфекции путем удаления выделений или посторонних веществ из легких.
Признаки и симптомы хронического кашля у детей
- Заложенность носа или насморк (ринорея)
- Пост назальный капельный (PND)
- Хрипы
- Одышка (SOB)
- Частое очищение горла
- Больное горло
- Охриплость
- Осложнения хронического кашля
Хронический кашель может раздражать, но он также может сказаться на организме, особенно у детей.Постоянный кашель может привести к прерыванию сна или невозможности засыпать, головной боли, головокружению и, в тяжелых случаях, к рвоте, головокружению или переломам ребер. Если кашель сохраняется в течение 4 недель, вашему ребенку важно обратиться к врачу, чтобы установить причину его возникновения.
Распространенные причины хронического кашля
Когда кашель не проходит или длится дольше, чем обычно, обычно есть одна или несколько основных причин.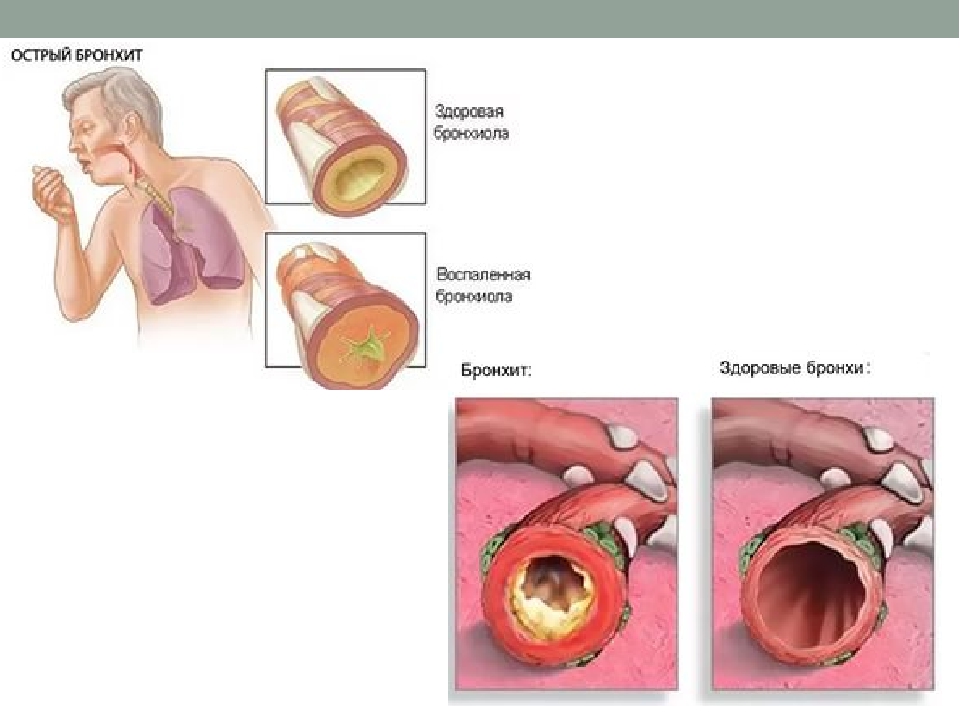 Определение точной причины может иметь важное значение для эффективного лечения.Подавляющее большинство случаев хронического кашля вызваны астмой, постназальным выделением жидкости или рефлюксом или комбинацией этих трех факторов.
Определение точной причины может иметь важное значение для эффективного лечения.Подавляющее большинство случаев хронического кашля вызваны астмой, постназальным выделением жидкости или рефлюксом или комбинацией этих трех факторов.
- Астма : Кашель — частый симптом астмы, особенно после инфекции верхних дыхательных путей или воздействия триггеров или раздражителей.
- Кашель-вариантная астма : При этом конкретном типе астмы кашель является основным симптомом.
- Постназальный капель : Слизь из носовых пазух или носовых ходов стекает по задней стенке глотки, вызывая кашлевой рефлекс.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : это состояние заставляет желудочную кислоту возвращаться в пищевод и горло. Раздражение может привести к хроническому кашлю, и кашель может усугубить его.
Другие причины хронического кашля
- Инфекции : Иногда кашель может длиться долгое время после появления других симптомов инфекции верхних дыхательных путей, простуды или гриппа.

- Хронический бронхит : Хроническое воспаление бронхов, которое может сопровождаться кашлем, хрипом или одышкой.
- Бронхиолит : Обычно вызывается вирусными инфекциями, такими как респираторно-синцитиальный вирус (RSV)
Менее распространенные причины хронического кашля:
- Аспирация инородного тела : Обычно наблюдается только у маленьких детей
- Хронический бронхит инфекционное заболевание
- Кистозный фиброз
- Ларингофарингеальный рефлюкс или тихий рефлюкс
- Бронхоэктаз
- Доброкачественный моторный тик
- Привычный кашель, развивающийся после приступа острого кашля
- Раздражитель дыхательных путей, например, пассивное курение
Диагностика хронического кашля у детей
Когда лечение наиболее распространенных причин хронического кашля не помогает улучшить симптомы, проводится дальнейшее обследование. Доктор Шохет, доктор Ли и их команда будут использовать подробную историю болезни и анализ симптомов, чтобы определить, какой тест провести. Некоторые вещи, которые будут оцениваться, включают:
Доктор Шохет, доктор Ли и их команда будут использовать подробную историю болезни и анализ симптомов, чтобы определить, какой тест провести. Некоторые вещи, которые будут оцениваться, включают:
- Продолжительность кашля
- Интенсивность кашля
- Характер и звук кашля
- События, приводящие к кашлю
- Вещи, которые ухудшают или улучшают кашель
- Здоровье перед кашлем
- Факторы и влияния окружающей среды
Тест на астму
Целью тестирования будет определение основной причины хронического кашля и хрипов у вашего ребенка.Наиболее распространенными тестами для детей с хроническим кашлем являются рентгеновские снимки и спирометрические тесты, но можно заказать любую комбинацию следующих тестов.
- Визуальный тест: Рентген и компьютерная томография могут использоваться для проверки на пневмонию, некоторые заболевания легких или инфекции носовых пазух.
- Тесты функции легких (PFT): Обычный тест функции легких, такой как спирометрия, используется для диагностики астмы и оценки функции легких.

- Лабораторный тест: Иногда проводится для выявления бактерий в слизи при кашле.
- Бронхоскопия — это эндоскопический метод визуализации внутренней части дыхательных путей путем введения оптоволоконного эндоскопа с камерой. Этот метод визуализации внутренней части дыхательных путей предназначен для диагностических и терапевтических целей.
Лечение хронического кашля у детей
Определение причины может повлиять на тип лечения и его эффективность. Медикаменты, как правило, являются наиболее эффективным способом лечения хронического кашля, но также поможет ряд вещей, которые вы можете делать дома.
- Лекарства
- Некоторые из распространенных лекарств, которые могут использоваться для лечения и контроля хронического кашля, включают:
- Антигистаминные препараты для лечения аллергии
- Противоотечные средства для лечения постназального подтекания
- Антибиотики для лечения инфекций
- Блокаторы кислоты для лечения рефлюкса
- Лекарства, поддерживающие астму
Когда обращаться к врачу по поводу хронического кашля вашего ребенка
- Если ребенку меньше трех месяцев или он родился преждевременно
- Когда ребенок изо всех сил пытается дышать комфортно
- Когда ребенок не может отдышаться во время приступов кашля
- Кашляет так сильно, что возникает повторная рвота
- Когда кашель длится более двух недель
Узнайте больше о том, когда следует обратиться к детскому пульмонологу, доктору. Питер Шохет и доктор Хау Ли, специализирующиеся на заболеваниях легких у детей.
Питер Шохет и доктор Хау Ли, специализирующиеся на заболеваниях легких у детей.
Для получения дополнительной информации о хроническом кашле и респираторных заболеваниях у детей отправьте онлайн-заявку на прием или свяжитесь с офисом доктора Питера Н. Шохета по телефону 972-981-3251.
RSV-Бронхиолит
Это симптом вашего ребенка?
- У вашего ребенка диагностирован бронхиолит
- Это инфекция самых мелких дыхательных путей в легких
- Вызывается вирусом RSV
- Свистящее дыхание в течение первых 2 лет жизни часто вызывается бронхиолитом
- Вы задаетесь вопросом, а не Ваш ребенок нуждается в повторном осмотре
Симптомы бронхиолита
- Свистящее дыхание — это главный симптом, который помогает при постановке диагноза.Свистящее дыхание — это пронзительный мурлыкающий или свистящий звук.
- Лучше всего это слышно, когда ребенок дышит.
- Учащенное дыхание с частотой более 40 вдохов в минуту.

- Узкое дыхание (приходится тяжело работать, чтобы вытолкнуть воздух).
- Кашель (может откашливать очень липкую слизь).
- Лихорадка и насморк часто начинаются раньше, чем проблемы с дыханием.
- Средний возраст заболеть бронхиолитом составляет 6 месяцев (от рождения до 2 лет).
- Симптомы похожи на астму.
- Около 30% детей с бронхиолитом в дальнейшем действительно заболевают астмой. Это более вероятно, если у них есть близкие родственники, страдающие астмой. Также вероятно, если у них бронхиолит более 2 раз.
Причина бронхиолита
- Сужение мельчайших дыхательных путей в легких (бронхиол) вызывает хрипы. Это сужение является результатом отека, вызванного вирусом.
- Респираторно-синцитиальный вирус (RSV) вызывает большинство бронхиолитов. Эпидемии RSV случаются почти каждую зиму.
- У людей не развивается пожизненный иммунитет к вирусу RSV. Это означает, что они могут заразиться много раз.
Проблемы с дыханием: как определить
Проблемы с дыханием — это повод немедленно обратиться к врачу. Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых стоит беспокоиться:
Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых стоит беспокоиться:
- Схватка при каждом вдохе или одышка.
- Плотное дыхание, чтобы ребенок едва мог говорить или плакать.
- Ребра втягиваются с каждым вдохом (это называется втягиванием).
- Дыхание стало шумным (например, хрипы).
- Дыхание происходит намного быстрее, чем обычно.
- Губы или лицо становятся синими.
Диагностика бронхиолита
- Врач может диагностировать бронхиолит, выслушивая грудную клетку с помощью стетоскопа.
Предотвращение передачи инфекции другим людям
- Прикрывайте нос и рот салфеткой при кашле или чихании.
- Часто мойте руки. Важно время после кашля или чихания.
Когда звонить по поводу RSV-бронхиолита
Позвоните по номеру 911 сейчас
- Серьезное затруднение дыхания (с трудом при каждом вдохе, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что ваш ребенок опасен для жизни неотложная помощь
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не тяжелые
- Губы или лицо стали синюшными, но только во время кашля
- Новый резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (мурлыканье или свистящий звук) хуже, чем при осмотре
- Дыхание намного быстрее, чем при осмотре
- Подозрение на обезвоживание.
 Отсутствие мочи более 8 часов, моча темного цвета, очень сухость во рту, слезы нет.
Отсутствие мочи более 8 часов, моча темного цвета, очень сухость во рту, слезы нет. - Ребенок из группы высокого риска (например, хроническое заболевание легких), состояние которого ухудшается.
- Возраст менее 12 недель с лихорадкой. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Возраст менее 6 месяцев и хуже в любом случае
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Непрекращающийся кашель
- Проблемы с кормлением хуже, чем при осмотре
- Боль в ушах или дренаж уха
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как пропала более 24 часов
- думаю, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Слабые свистящие звуки продолжаются более 7 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Бронхиолит такой же или лучший, чем при последнем посещении
Отделение неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при бронхиолите
- Что следует знать о бронхиолите:
- Бронхиолит часто встречается в течение первых 2 лет жизни.
- У большинства детей просто кашель и учащенное дыхание.
- У некоторых появляются хрипы. Это означает, что нижние дыхательные пути становятся плотными.
- Если вам назначили повторный прием, обязательно сохраните его.
- Вот несколько советов по уходу, которые должны помочь.
- Лекарства от астмы:
- Некоторым детям с бронхиолитом помогают лекарства от астмы. Большинству детей эти лекарства не помогают.
- Если вашему ребенку прописали один препарат, дайте его в соответствии с инструкциями.
- Продолжайте давать лекарство, пока хрипы у вашего ребенка не исчезнут в течение 24 часов.
- Приступы или заклинания при кашле:
- Дышать теплым туманом (например, принимая душ в закрытой ванной комнате).

- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Сумма. В возрасте от 3 до 12 месяцев давайте каждый раз по 30 мл. Ограничьте до 4 раз в день. Если старше 1 года, давайте столько, сколько необходимо.
- Причина: расслабляют дыхательные пути и отводят мокроту.
- Дышать теплым туманом (например, принимая душ в закрытой ванной комнате).
- Домашнее лекарство от кашля:
- Не давайте детям с хрипом какие-либо лекарства от кашля, отпускаемые без рецепта. Вместо этого лечите кашель, используя следующие советы:
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля.Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: используйте мед от ½ до 1 чайной ложки (2–5 мл) по мере необходимости. Он работает как домашнее лекарство от кашля. Он может разжижать слизь и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп.

- Назальный физиологический раствор для открытия заложенного носа:
- Ваш ребенок не может кормить грудью или пить из бутылочки, если нос заблокирован.Одно лишь отсасывание не может удалить сухую или липкую слизь.
- Используйте физиологические (соленую воду) капли в нос или спрей, чтобы разжижить засохшую слизь. Если у вас нет физиологического раствора, вы можете использовать несколько капель бутилированной воды или чистой водопроводной воды. Если младше 1 года, используйте воду в бутылках или кипяченую воду из-под крана.
- Шаг 1: Капните по 3 капли в каждую ноздрю. (Если возраст до 1 года, используйте 1 каплю).
- Шаг 2: Вытяните каждую ноздрю, закрывая при этом другую ноздрю. Затем сделайте другую сторону.
- Шаг 3: Повторяйте капли в нос и отсасывайте, пока выделения не исчезнут.
- Как часто: принимайте физиологический раствор, если ребенок не может дышать через нос. Лимит: не более 4 раз в сутки.

- Физиологические капли для носа или спрей можно купить в любой аптеке. Рецепт не требуется.
- Другой вариант: принять теплый душ, чтобы удалить слизь. Вдохните влажный воздух, затем сделайте вдох.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Меньшие порции кормления:
- Используйте небольшие частые кормления, когда у вашего ребенка есть энергия, чтобы пить.
- Причина: Детям с хрипом не хватает энергии для длительного кормления.
- Предложите достаточно жидкости, чтобы предотвратить обезвоживание.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель и хрипы.
- Не позволяйте никому курить рядом с вашим ребенком.
- Чего ожидать:
- Хрипы и учащенное дыхание чаще всего проходят через 2 или 3 дня.

- Легкие хрипы могут длиться до 1 недели.
- Кашель может длиться 3 недели.
- Некоторым детям (2%) с бронхиолитами требуется госпитализация. Этим детям нужен кислород или жидкость, вводимая через вену.
- Хрипы и учащенное дыхание чаще всего проходят через 2 или 3 дня.
- Возврат в детский сад:
- Ваш ребенок может вернуться в детский сад после того, как хрипы и лихорадка исчезнут.
- Позвоните своему врачу, если:
- Возникли проблемы с дыханием
- Хрипы усиливаются (становятся затрудненными)
- Возникают проблемы с кормлением
- Повышенная температура длится более 3 дней
- Вы думаете, что вашего ребенка нужно осмотреть
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 27.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Бронхиолит: что нужно знать родителям младенцев — Harvard Health Blog
Следуйте за мной в Twitter @drClaire
Начинается с насморка и легкого кашля — и младенцы быстро становятся несчастными.
Бронхиолит — очень распространенное заболевание у младенцев осенью, зимой и ранней весной. В основном он поражает детей в возрасте до двух лет, но чаще всего встречается у детей в возрасте от трех до шести месяцев. Хотя большинство детей, у которых это заболевание, чувствуют себя хорошо, некоторые могут сильно заболеть. Поэтому важно, чтобы родители младенцев знали, что такое бронхиолит, на что обращать внимание и что делать.
В конечном счете, бронхиолит — это просто действительно сильная простуда. Есть несколько разных вирусов, которые могут его вызвать.Самый распространенный из них — респираторно-синцитиальный вирус или RSV. В отличие от большинства простуд, которые остаются в верхних отделах дыхательных путей (нос и горло), бронхиолит проникает в легкие. Он поражает небольшие дыхательные пути, называемые бронхиолами (отсюда и название бронхиолит), и может вызывать их раздражение и опухание. Когда это происходит, это может привести к хрипу и затрудненному дыханию.
Есть несколько разных вирусов, которые могут его вызвать.Самый распространенный из них — респираторно-синцитиальный вирус или RSV. В отличие от большинства простуд, которые остаются в верхних отделах дыхательных путей (нос и горло), бронхиолит проникает в легкие. Он поражает небольшие дыхательные пути, называемые бронхиолами (отсюда и название бронхиолит), и может вызывать их раздражение и опухание. Когда это происходит, это может привести к хрипу и затрудненному дыханию.
Для большинства младенцев это просто сильный кашель, который длится около недели, а затем проходит.Но некоторые дети могут серьезно заболеть из-за отека дыхательных путей, истощения от кашля или таких осложнений, как пневмония или обезвоживание. Вот почему родителям необходимо внимательно следить за любым из следующих событий и в случае их возникновения вызывать врача:
- лихорадка 102 ° F или выше (или лихорадка 100,4 ° F или более у ребенка в возрасте до трех месяцев) или низкая температура, которая длится более двух-трех дней
- быстрое или сильное дыхание (следить за втягиванием грудных мышц)
- хрюканье или раздувание ноздрей при дыхании
- Бледная или голубоватая кожа (или голубоватые губы)
- отказ или неспособность пить (или употребление намного меньше, чем обычно)
- Без мокрых подгузников в течение шести часов и более
- Сонливость или раздражительность гораздо более выраженные, чем обычно.

Лечение бронхиолита — это то, что мы называем «поддерживающим», то есть лечим симптомы. Нет хорошего лекарства для лечения самого вируса. Вот что может пригодиться:
- давать много жидкости (можно грудное молоко или смесь)
- работает увлажнитель холодного тумана
- с помощью шприца с грушей, чтобы прочистить нос (лучше использовать сначала физиологические капли в нос)
- , когда ваш ребенок бодрствует и находится под присмотром, может быть полезно держать его голову приподнятой; никогда не используйте подушку, но вы можете взять детское одеяло и положить его под изголовье матраса детской кроватки (не кладите одеяло в кроватку)
- сидит в душной ванной, чтобы выпустить выделения.
Иногда симптомы могут сохраняться неделями. Если ваш ребенок болеет более недели, на всякий случай стоит посоветоваться с врачом. Некоторые дети заболевают астмой, хотя неясно, является ли причиной астмы бронхиолит, или же детям, склонным к астме, тяжелее переносится бронхиолит.
Некоторым детям из группы очень высокого риска, например, с легочными или сердечными заболеваниями или проблемами с иммунной системой, мы делаем ежемесячные прививки, чтобы предотвратить инфекцию RSV.Проконсультируйтесь с врачом, если у вашего ребенка есть одна из этих проблем. Для большинства младенцев лучшая профилактика — самая простая: все время мыть руки и делать все возможное, чтобы держаться подальше от больных.
Для получения дополнительной информации посетите веб-сайты Национальной медицинской библиотеки и Центров по контролю и профилактике заболеваний.
Что такое стойкий бактериальный бронхит?
Д-р Марк Розенталь
Стойкий бактериальный бронхит — одна из возможных причин хронического кашля у детей.Если вашему ребенку был поставлен диагноз этого состояния, возможно, вы захотите узнать о нем немного больше.
Понимание терминов
Диагноз стойкого бактериального бронхита может сбить с толку, если вы не знаете, что означают эти термины. Это может помочь понять следующие определения.
Это может помочь понять следующие определения.
- Постоянно: состояние, которое длится долгое время. Кашель обычно считается хроническим, если он длится более 4 недель.
- Бактериальные: Инфекция вызывается скорее бактериями, чем вирусом.Это означает, что мы должны иметь возможность лечить это с помощью антибиотиков.
- Бронхит: Инфекция находится в бронхах или бронхах. Это трубки, соединяющие дыхательное горло с легкими. Попадая в легкие, они разветвляются на более мелкие трубки, называемые бронхиолами. Бронхит относится к любой инфекции, которая находится в бронхах, а не в других частях дыхательной системы.
Причины стойкого бактериального бронхита
Стойкий бактериальный бронхит возникает при росте вредных бактерий внутри бронхов.Не совсем понятно, почему это происходит, но это может быть связано с частым кашлем и простудой, которые раздражают дыхательные пути, делая их более уязвимыми для бактериальных инфекций..jpg) У детей, у которых есть другие проблемы со здоровьем дыхательных путей, также может развиться стойкий бактериальный бронхит.
У детей, у которых есть другие проблемы со здоровьем дыхательных путей, также может развиться стойкий бактериальный бронхит.
Симптомы стойкого бактериального бронхита
Основной симптом бронхита — влажный кашель. Звук возникает из-за избытка слизи в дыхательных путях.Некоторые дети могут выделять слизь при кашле. Вы также можете услышать хрипы или свистящие звуки, поэтому это может походить на астматический кашель. Однако бронхит вызывает более влажный кашель, и он поддается лечению. Дети с хроническим бактериальным бронхитом могут кашлять в любое время дня и ночи. Кашель без лечения продлится не менее четырех недель.
Диагностика и лечение
Если у вашего ребенка постоянный кашель, рекомендуется посетить врача, чтобы выяснить причину.Опытные специалисты по респираторным заболеваниям, такие как доктор Марк Розенталь, часто могут диагностировать проблему, задавая вопросы о симптомах и истории болезни вашего ребенка. Иногда могут потребоваться дополнительные тесты, чтобы исключить другие случаи, и может быть взят образец слизи. Слизь может быть проверена, чтобы подтвердить, что инфекция является бактериальной, или проверить, какие антибиотики будут эффективны против нее.
Иногда могут потребоваться дополнительные тесты, чтобы исключить другие случаи, и может быть взят образец слизи. Слизь может быть проверена, чтобы подтвердить, что инфекция является бактериальной, или проверить, какие антибиотики будут эффективны против нее.
В большинстве случаев стойкий бактериальный бронхит у детей улучшается после курса антибиотиков.Обычно вашему ребенку необходимо регулярно принимать лекарство в течение нескольких недель. Избавление от кашля и устранение вызвавших его бактерий должно помочь вашему ребенку почувствовать себя намного лучше. Однако важно знать, что около 40% детей, страдающих этим заболеванием, заболеют им снова в будущем. Вы можете вернуться к доктору Марку Розенталю, если заметите еще один постоянный кашель в будущем.
Бронхит с хрипом (ребенок)
Бронхит — это воспаление и опухоль слизистой оболочки легких.Часто это вызвано инфекцией. Симптомы включают сухой отрывистый кашель, усиливающийся ночью. При кашле может выделяться желто-зеленая слизь. Ваш ребенок может также дышать учащенно или казаться одышкой. У него может подняться температура. Другие симптомы могут включать усталость, дискомфорт в груди и озноб. Воспаление может ограничивать поток воздуха через дыхательные пути. Это может вызвать хрипы и затрудненное дыхание даже у детей, не страдающих астмой. Свистящее дыхание — это свистящий звук, вызываемый дыханием через суженные дыхательные пути.
При кашле может выделяться желто-зеленая слизь. Ваш ребенок может также дышать учащенно или казаться одышкой. У него может подняться температура. Другие симптомы могут включать усталость, дискомфорт в груди и озноб. Воспаление может ограничивать поток воздуха через дыхательные пути. Это может вызвать хрипы и затрудненное дыхание даже у детей, не страдающих астмой. Свистящее дыхание — это свистящий звук, вызываемый дыханием через суженные дыхательные пути.
Бронхит чаще всего вызывается вирусом верхних дыхательных путей. Симптомы могут длиться до 2 недель, хотя кашель может длиться намного дольше. Могут быть назначены лекарства для облегчения симптомов, включая свистящее дыхание. Антибиотики будут назначены только в том случае, если лечащий врач вашего ребенка считает, что у вашего ребенка бактериальная инфекция. Антибиотики не лечат вирусную инфекцию.
Уход на дому
При уходе за ребенком дома соблюдайте следующие правила:
Лечащий врач вашего ребенка может прописать лекарства от кашля, боли или лихорадки.
 Вам могут посоветовать использовать капли для носа с соленой водой (солевым раствором), чтобы облегчить дыхание. Используйте их перед тем, как ваш ребенок ест или спит. Вашему ребенку могут назначить бронходилататор. Это помогает дышать. Это может быть спрей, ингалятор или таблетка для приема внутрь. Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.
Вам могут посоветовать использовать капли для носа с соленой водой (солевым раствором), чтобы облегчить дыхание. Используйте их перед тем, как ваш ребенок ест или спит. Вашему ребенку могут назначить бронходилататор. Это помогает дышать. Это может быть спрей, ингалятор или таблетка для приема внутрь. Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.Поставщик медицинских услуг также может прописать вашему ребенку пероральный антибиотик. Это поможет остановить бактериальную инфекцию.Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Пусть ваш ребенок принимает лекарство каждый день, пока оно не исчезнет. У вас не должно быть ничего лишнего.
Вы можете принимать лекарства, отпускаемые без рецепта, в зависимости от возраста и веса при лихорадке или дискомфорте. Если у вашего ребенка хроническое заболевание печени или почек, проконсультируйтесь с лечащим врачом, прежде чем принимать эти лекарства.
 Также поговорите с врачом, если у вашего ребенка была язва желудка или пищеварительное кровотечение. Никогда не давайте аспирин лицам моложе 18 лет, страдающим вирусной инфекцией или лихорадкой.Это может вызвать серьезное повреждение печени или головного мозга. Не давайте ребенку какие-либо другие лекарства, не посоветовавшись предварительно с лечащим врачом.
Также поговорите с врачом, если у вашего ребенка была язва желудка или пищеварительное кровотечение. Никогда не давайте аспирин лицам моложе 18 лет, страдающим вирусной инфекцией или лихорадкой.Это может вызвать серьезное повреждение печени или головного мозга. Не давайте ребенку какие-либо другие лекарства, не посоветовавшись предварительно с лечащим врачом.Не давайте ребенку младше 6 лет лекарства от кашля или простуды, если об этом не скажет поставщик. Они не помогают маленьким детям и могут вызвать серьезные побочные эффекты.
Тщательно мойте руки теплой водой с мылом до и после ухода за ребенком. Это поможет предотвратить распространение инфекции.
Дайте ребенку достаточно времени для отдыха.При этой болезни часто возникают проблемы со сном.
Пусть ваш ребенок ясельного возраста (старше 1 года) спит в слегка вертикальном положении. Это поможет облегчить дыхание. По возможности слегка приподнимите изголовье кровати.
 Или приподнимите голову и верхнюю часть тела вашего старшего ребенка с помощью дополнительных подушек. Поговорите со своим врачом о том, как далеко можно поднять голову вашему ребенку.
Или приподнимите голову и верхнюю часть тела вашего старшего ребенка с помощью дополнительных подушек. Поговорите со своим врачом о том, как далеко можно поднять голову вашему ребенку.Никогда не используйте подушки с ребенком младше 12 месяцев .Также никогда не укладывайте ребенка младше 12 месяцев спать на живот или бок. Младенцы младше 12 месяцев должны спать на плоской поверхности на спине. Не используйте для сна автомобильные кресла, коляски, качели, детские переноски и детские слинг. Если ваш ребенок засыпает в одном из них, как можно скорее переместите его на плоскую твердую поверхность.
Помогите старшему ребенку правильно высморкаться. Лечащий врач вашего ребенка может порекомендовать солевые капли для носа, чтобы помочь разжижить и удалить выделения из носа.Солевые капли в нос отпускаются без рецепта. Вы также можете использовать 1/4 чайной ложки поваренной соли, хорошо перемешанной с 1 стаканом воды. Вы можете закапать по 2–3 капли физиологического раствора в каждую ноздрю, прежде чем дать ребенку высморкаться.
 Всегда мойте руки после прикосновения к использованным тканям.
Всегда мойте руки после прикосновения к использованным тканям.Для детей младшего возраста: отсасывание слизи из носа с помощью физиологических капель для носа и небольшого шприца с грушей. Если вы не знаете, как пользоваться шприцем с грушей, поговорите с лечащим врачом или фармацевтом.Всегда мойте руки после использования шприца с грушей или прикосновения к использованным тканям.
Чтобы предотвратить обезвоживание и помочь ослабить секрецию легких у детей ясельного и старшего возраста, попросите ребенка пить много жидкости. Дети могут предпочесть холодные напитки, замороженные десерты или ледяное мороженое. Также им может понравиться теплый суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.
Чтобы предотвратить обезвоживание и ослабить секрецию легких у младенцев до 1 года, попросите ребенка пить много жидкости.При необходимости используйте пипетку с лекарством, чтобы дать ребенку небольшое количество грудного молока, смеси или раствора для пероральной регидратации.
 Давайте 1-2 чайные ложки каждые 10-15 минут. Ребенок может кормиться только короткое время. Если вы кормите грудью, сцеживайте и храните молоко, чтобы использовать его позже. Давайте ребенку раствор для пероральной регидратации между кормлениями. Его можно приобрести в продуктовых магазинах и аптеках без рецепта.
Давайте 1-2 чайные ложки каждые 10-15 минут. Ребенок может кормиться только короткое время. Если вы кормите грудью, сцеживайте и храните молоко, чтобы использовать его позже. Давайте ребенку раствор для пероральной регидратации между кормлениями. Его можно приобрести в продуктовых магазинах и аптеках без рецепта.Чтобы облегчить дыхание во время сна, используйте увлажнитель с прохладным туманом в спальне ребенка.Ежедневно очищайте и сушите увлажнитель, чтобы предотвратить рост бактерий и плесени. Не используйте испаритель с горячей водой. Это может вызвать ожоги. Вашему ребенку может быть удобнее сидеть в душной до 10 минут.
Не подпускайте ребенка к сигаретному дыму. Табачный дым может ухудшить симптомы у вашего ребенка.
Последующее наблюдение
Наблюдайте за врачом вашего ребенка или в соответствии с рекомендациями.
Когда обращаться за медицинской помощью
Если ребенок обычно здоров, сразу же позвоните его лечащему врачу в случае возникновения любого из следующих событий:
Лихорадка (см.
 Раздел «Лихорадка и дети» ниже)
Раздел «Лихорадка и дети» ниже)лучше через 1-2 недели или станет хуже.
Дыхание не проходит через несколько дней.
Ваш ребенок теряет аппетит или плохо ест.
У вашего ребенка проявляются признаки обезвоживания, такие как сухость во рту, плач без слез или меньше мочеиспускания, чем обычно.
Лекарство не снимает хрипы.
Позвоните
911
Позвоните 911 в случае возникновения любого из этих событий:
Усиление затрудненного дыхания или усиление хрипов
Сильная сонливость или проблемы с пробуждением
Путаница или потеря сознания
потеря сознания
Лихорадка и дети
Всегда используйте цифровой термометр для измерения температуры вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по повышению температуры. Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Спросите у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височная артерия) составляет 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию врача
Ребенок в возрасте от 3 до 36 месяцев:
Ректальная, лобная (височная артерия) или температура уха 102 ° F (38,9 ° C) или выше, или по указанию поставщика
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию поставщика
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.

 В уникальных природных условиях – чистейший воздух кавказских гор, минеральные воды, сосновый бор – лечение хронического детского бронхита – наиболее эффективно.
В уникальных природных условиях – чистейший воздух кавказских гор, минеральные воды, сосновый бор – лечение хронического детского бронхита – наиболее эффективно.
 На ранних стадиях болезни она проявляется при физических нагрузках, но по мере развития болезни, возникает и в состоянии покоя.
На ранних стадиях болезни она проявляется при физических нагрузках, но по мере развития болезни, возникает и в состоянии покоя.
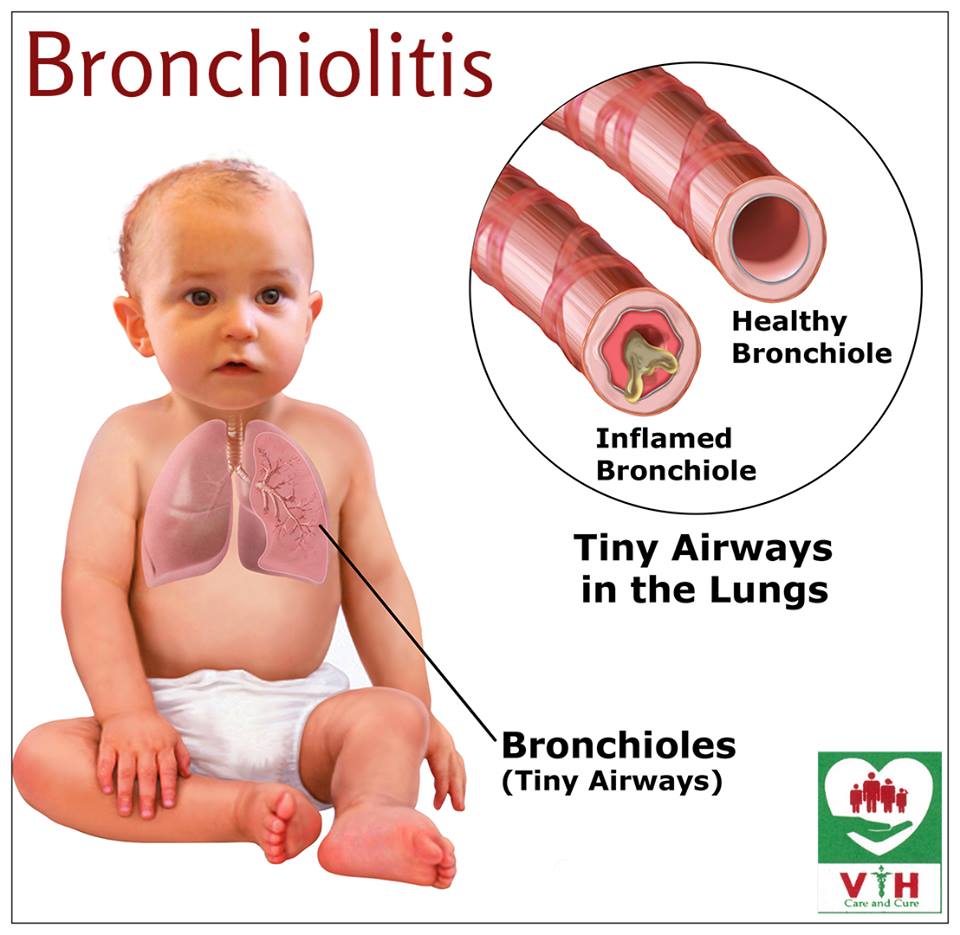

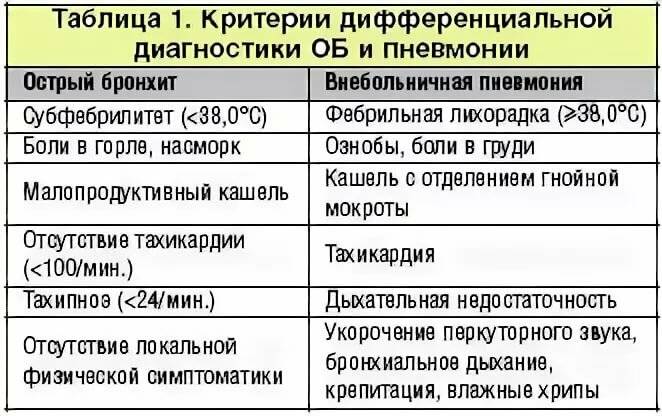 В ряде случаев положительный эффект в лечении хронического бронхита дает санационная бронхоскопия. При хроническом бронхите в фазе обострения показано лечение антибактериальными препаратами.
В ряде случаев положительный эффект в лечении хронического бронхита дает санационная бронхоскопия. При хроническом бронхите в фазе обострения показано лечение антибактериальными препаратами. При бронхите следует избегать перепадов температуры и переохлаждения. Для этого достаточно одеваться по погоде и чаще бывать на свежем воздухе.
При бронхите следует избегать перепадов температуры и переохлаждения. Для этого достаточно одеваться по погоде и чаще бывать на свежем воздухе.
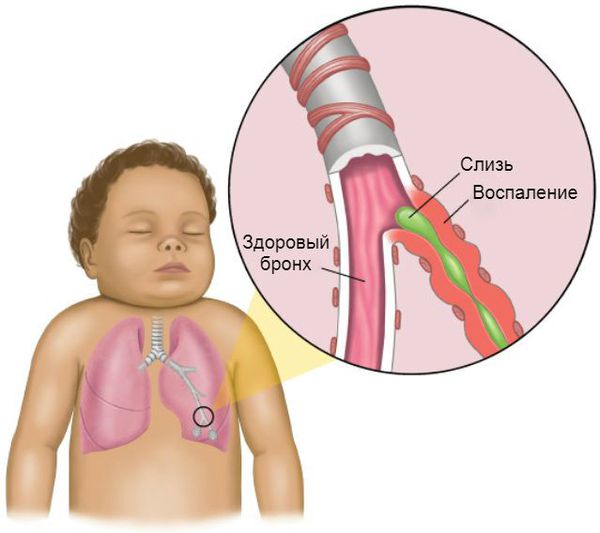
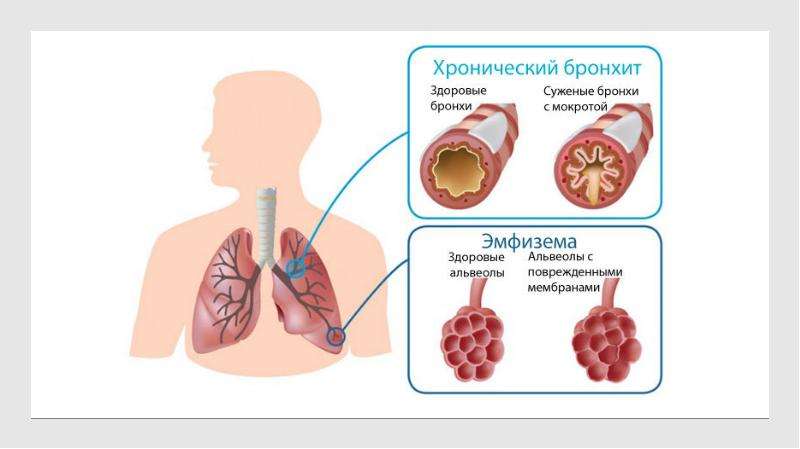
 Отсутствие мочи более 8 часов, моча темного цвета, очень сухость во рту, слезы нет.
Отсутствие мочи более 8 часов, моча темного цвета, очень сухость во рту, слезы нет.


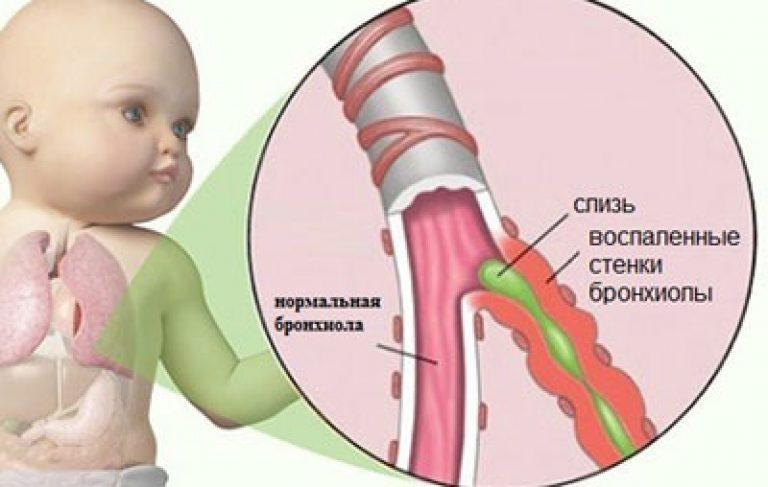

 Вам могут посоветовать использовать капли для носа с соленой водой (солевым раствором), чтобы облегчить дыхание. Используйте их перед тем, как ваш ребенок ест или спит. Вашему ребенку могут назначить бронходилататор. Это помогает дышать. Это может быть спрей, ингалятор или таблетка для приема внутрь. Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.
Вам могут посоветовать использовать капли для носа с соленой водой (солевым раствором), чтобы облегчить дыхание. Используйте их перед тем, как ваш ребенок ест или спит. Вашему ребенку могут назначить бронходилататор. Это помогает дышать. Это может быть спрей, ингалятор или таблетка для приема внутрь. Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку. Также поговорите с врачом, если у вашего ребенка была язва желудка или пищеварительное кровотечение. Никогда не давайте аспирин лицам моложе 18 лет, страдающим вирусной инфекцией или лихорадкой.Это может вызвать серьезное повреждение печени или головного мозга. Не давайте ребенку какие-либо другие лекарства, не посоветовавшись предварительно с лечащим врачом.
Также поговорите с врачом, если у вашего ребенка была язва желудка или пищеварительное кровотечение. Никогда не давайте аспирин лицам моложе 18 лет, страдающим вирусной инфекцией или лихорадкой.Это может вызвать серьезное повреждение печени или головного мозга. Не давайте ребенку какие-либо другие лекарства, не посоветовавшись предварительно с лечащим врачом.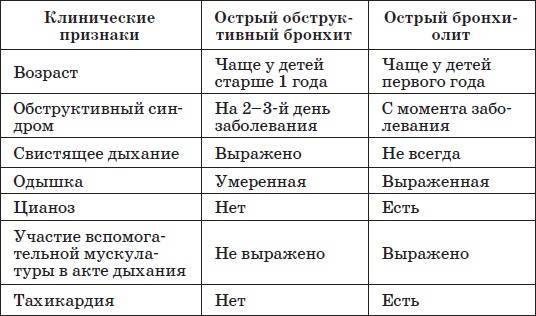 Или приподнимите голову и верхнюю часть тела вашего старшего ребенка с помощью дополнительных подушек. Поговорите со своим врачом о том, как далеко можно поднять голову вашему ребенку.
Или приподнимите голову и верхнюю часть тела вашего старшего ребенка с помощью дополнительных подушек. Поговорите со своим врачом о том, как далеко можно поднять голову вашему ребенку. Всегда мойте руки после прикосновения к использованным тканям.
Всегда мойте руки после прикосновения к использованным тканям. Давайте 1-2 чайные ложки каждые 10-15 минут. Ребенок может кормиться только короткое время. Если вы кормите грудью, сцеживайте и храните молоко, чтобы использовать его позже. Давайте ребенку раствор для пероральной регидратации между кормлениями. Его можно приобрести в продуктовых магазинах и аптеках без рецепта.
Давайте 1-2 чайные ложки каждые 10-15 минут. Ребенок может кормиться только короткое время. Если вы кормите грудью, сцеживайте и храните молоко, чтобы использовать его позже. Давайте ребенку раствор для пероральной регидратации между кормлениями. Его можно приобрести в продуктовых магазинах и аптеках без рецепта. Раздел «Лихорадка и дети» ниже)
Раздел «Лихорадка и дети» ниже)