Методы обследования кишечника без колоноскопии
Диагностика патологий (особенно выявление онко-процессов) кишечника может проводиться разными методами. Один из самых современных и информативных называется колоноскопией. Однако ее использование не всегда возможно по ряду причин (анатомического строения организма, отсутствия нужного оборудования, чрезмерной чувствительности пациента и т.д.). Тогда кишечник исследуется другими способами.
Плюсы и минусы колоноскопии
Колоноскопия относится к эндоскопическим способам для выявления рака, полипов и иных патологических процессов. Диагностика имеет ряд преимуществ:
- позволяет получить точную картину происходящего в кишечнике;
- полный обзор органа и его петель;
- возможность проведения биопсии;
- во время процедуры могут быть остановлены кровотечения, удалены полипы, небольшие опухоли;
- длительность диагностики – не больше получаса.
Однако у колоноскопии есть и недостатки. К обследованию необходимо тщательно готовиться, в противном случае результаты могут быть недостоверными, и потребуется вторичная диагностика.
К обследованию необходимо тщательно готовиться, в противном случае результаты могут быть недостоверными, и потребуется вторичная диагностика.
Колоноскопия – не безболезненная процедура. Она проводится под сильными седативными средствами или наркозом, который не все пациенты переносят. Данная диагностика противопоказана при сердечной, недостаточности (а также печеночной и легочной), колитах, перитоните, а также острых инфекциях и плохой свертываемости крови.
Инструментальные методы диагностики
Есть несколько инструментальных альтернативных методов, как проверить кишечник без колоноскопии. Основное отличие почти всех диагностик – невозможность проведения биопсии во время первичного исследования. Краткое описание альтернативных вариантов:
- Ирригоскопия (рентгеновский способ обследования) требует предварительного очищения кишечника клизмами или слабительными средствами. Затем в кишечник вводится контраст (обычно бариевый раствор), который заполняет все петли и отделы.
 Это позволяет выявить патологические участки и ряд заболеваний. При двойном контрастировании кишка может быть дополнительно раздута газом, что позволяет лучше рассмотреть внутренний рельеф органа, обнаружить опухоли, полипы, свищи. Во время процедуры выполняются обзорные и прицельные снимки. Для этого пациент должен менять положение тела.
Это позволяет выявить патологические участки и ряд заболеваний. При двойном контрастировании кишка может быть дополнительно раздута газом, что позволяет лучше рассмотреть внутренний рельеф органа, обнаружить опухоли, полипы, свищи. Во время процедуры выполняются обзорные и прицельные снимки. Для этого пациент должен менять положение тела. - КТ (иначе компьютерная томография) также основана на рентгеновском воздействии. Подготовка обычная – предупреждение метеоризма и полное очищение кишечника. Затем пациент укладывается на аппаратный стол, в тонкую кишку вводится тонкая трубка, которая подает воздух (для улучшения изображения). Кушетка томографа помещается под сканер. Рентген-аппарат включается и начинает спиральное вращение, что позволяет делать снимки в разных проекциях. Результаты выводятся на экран монитора в графическом изображении. По указанию диагноста пациент должен менять позу, задерживать дыхание. Длительность обследования – не более четверти часа.
- Капсульный метод.
 Требует стандартной подготовки. Пациент проглатывает капсулу, оборудованную мини-видеокамерой. Прибор продвигается по кишечнику с помощью сокращений стенок. На тело пациента крепится специальный аппарат, который фиксирует сигналы от капсулы. После обработки данные выводятся на монитор в графическом варианте. Капсула выходит из организма вместе с каловыми массами.
Требует стандартной подготовки. Пациент проглатывает капсулу, оборудованную мини-видеокамерой. Прибор продвигается по кишечнику с помощью сокращений стенок. На тело пациента крепится специальный аппарат, который фиксирует сигналы от капсулы. После обработки данные выводятся на монитор в графическом варианте. Капсула выходит из организма вместе с каловыми массами. - Ректороманоскопия позволяет исследовать до 30 см толстой кишки. Требуется стандартная подготовка по очищению кишечника. Во время процедуры в прямую кишку вставляется ректороманоскоп. Предварительно его кончик обрабатывается вазелином.
- Аноскопия позволяет исследовать тонкую кишку до 14 сантиметров от анального входа. Подготовка обычная. Во время обследования пациент встает на кушетку на коленях и локтях, либо исследование проходит на гинекологическом кресле. В ходе процедуры можно сделать забор тканей на анализ.
- МРТ относится к неинвазивным методам сканирования кишечника. Во время предварительной подготовки пациент соблюдает диету, направленную на предупреждение газообразования.
 Затем – очистить кишечник клизмой. Перед процедурой с тела снимаются все металлические предметы и имплантаты. Пациент укладывается на кушетку томографа. Затем стол задвигается в аппарат. Во время сканирования пациент должен соблюдать полную неподвижность, иначе снимки получатся смазанными, и процедуру придется повторять заново. Конечности фиксируются мягкими ремнями. Результаты выводятся на экран монитора в трехмерном изображении. Для более точной диагностики может использоваться контраст.
Затем – очистить кишечник клизмой. Перед процедурой с тела снимаются все металлические предметы и имплантаты. Пациент укладывается на кушетку томографа. Затем стол задвигается в аппарат. Во время сканирования пациент должен соблюдать полную неподвижность, иначе снимки получатся смазанными, и процедуру придется повторять заново. Конечности фиксируются мягкими ремнями. Результаты выводятся на экран монитора в трехмерном изображении. Для более точной диагностики может использоваться контраст. - УЗИ основано на использовании ультразвуковых волн. Они отражаются от тканей в зависимости от плотностей структур. В итоге на монитор выводится изображение. Живот пациента покрывается специальным проводящим ультразвук гелем. Затем по нему врач водит высокочувствительным датчиком. В иных вариантах он может вводиться во влагалище или ректально. Подготовка зависит от выбранного метода диагностики. При ректальном необходимо не только очищение кишечника, но и опорожнение мочевого пузыря. Если датчик вводится в анальное отверстие, то на кончик прибора надевается презерватив.

- Виртуальная колоноскопия состоит из МРТ и компьютерной томографии. В итоге получаются трехмерные изображения. Однако методика основана на рентгеновском облучении и имеет ряд запретов, не позволяет выявить раковые новообразования меньше 10 мм.
Все перечисленные методы требуют небольшой подготовки. Очищение кишечника начинается за 3 суток до обследования. Из рациона исключаются напитки и продукты, вызывающие метеоризм. Могут применяться слабительные средства. Накануне вечером кишечник очищается с помощью клизмы. После этого до обследования нельзя есть и пить. Если жидкость нужна для диагностики, это оговаривается с врачом заранее. Тогда вода или пища принимаются в определенных количествах по конкретной схеме.
Преимущества и недостатки альтернативных методов
| Способ обследования | Преимущества | Недостатки |
| Ирригоскопия | Безболезненна, не травмирует ткани, позволяет оценить труднодоступные области. Редко сопровождается осложнениями, не требует наркоза или седативных средств. Доза облучения минимальна. Редко сопровождается осложнениями, не требует наркоза или седативных средств. Доза облучения минимальна. | Ряд противопоказаний – перфорация, дивертикулез, непроходимость кишечника. Процедура не проводится для беременных, а плохая подготовка делает результаты недостоверными. |
| КТ | Отсутствие боли, травмирования стенок кишечника. Одновременно можно оценить соседние с ним органы и состояние слизистой. Определение брюшных аневризмов аорты и рака на ранних стадиях. | Радиационное облучение. Противопоказания – беременность, сильное ожирение, воспалительные процессы и острые боли. |
| Капсульная диагностика | Не требует наркоза, безболезненна, не доставляет неприятных ощущений. Дает возможность получить не только информацию о внутренних изменениях кишечника, но и о его сокращениях. | Оборудование имеется не во всех медучреждениях. Процедура – только платная. При застревании капсулы в желудке она удаляется хирургическим методом. |
| Ректороманоскопия, аноскопия | Во время процедуры можно заодно удалить полипы или осуществить забор тканей для анализа. Высокая точность результатов. | Процедура болезненная и неприятная, существует вероятность травмирования кишечных стенок, имеется ряд противопоказаний. При чрезмерной чувствительности пациента необходимо обезболивание. |
| МРТ | Диагностика безболезненна и не доставляет неприятных ощущений. Если используется контрастное вещество, это помогает выявить даже зарождающиеся патологические очаги, раковые образования. | Не проводится при наличии в организме имплантатов, которые невозможно временно снять (кардиостимуляторы, клипсы и т.д.). Обследование не проводится пациентам с весом свыше 150 кг (они могут просто не поместиться в тоннель томографа). Показан как вспомогательный метод, так как не позволяет детально рассмотреть все петли кишечника. |
| УЗИ | Безопасный метод, исключающий радиационное излучение. Отличается доступностью, в государственных медучреждениях проводится бесплатно. Болезненность отсутствует, дискомфорт почти не ощутим. | При приеме ряда медицинских препаратов диагностика оказывается неэффективной. |
Обследование кишечника без колоноскопии проводится с помощью ПЭТ-сканирования. Перед диагностикой пациенту внутривенно вводится радиоактивный сахар. Вещество поглощается в наибольших количествах именно раковыми клетками, что позволяет обнаружить не только патологические очаги, но и их локализацию, распространенность. После введения сахара пациент ложится на стол ПЭТ-аппарата и начинается сканирование. Оно длится полчаса.
Данный метод не подходит для обнаружения полипов и ранних форм онкологии, но помогает оценить степень поражений, затронуты ли раком другие органы и лимфосистема. Некоторые аппараты могут одновременно выполнять позитронно-эмиссионную и компьютерную томографию, что значительно улучшает качество исследования. К недостаткам метода можно отнести только высокую стоимость диагностики.
Не инструментальные методы обследования
К не инструментальным методам обследования относится пальпация, простукивание и прослушивание. Некоторые заболевания можно определить по впалости либо вздутию живота, его асимметрии, локализации боли и ее характера. Предварительный диагноз подтверждается или опровергается результатами анализов крови, урины, каловых масс.
При необходимости обследование проводит и проктолог, который проверяет кишку через анальное отверстие пальцевым методом. В ходе процедуры оценивается уровень подвижности прохода, эластичность т гибкость его стенок, слизистый слой. Для проверки состояния кишки пациента могут попросить поднатужиться или наоборот, полностью расслабиться. Процедура проводится с обезболивающим гелем или спреем.
Водородный тест
В течение трех часов с интервалом в 30 минут нужно выдыхать воздух в специальный прибор. Это позволяет установить уровень водорода и рост бактерий. Суть метода основывается на нарушении всасывания жидкости слизистой. Это происходит по вине патологических микроорганизмов. Тест делается на голодный желудок. После первого выдоха в аппарат пациент выпивает 30 мл лактулозы. Максимальная концентрация водорода при дисбактериозе приходится на первые 60 минут.
К преимуществам метода относится невысокая стоимость теста. Минусы – требуется подготовка, диагностика малоинформативна и долго длится.
Несмотря на большой выбор альтернативных методов для эндоскопической диагностики, у каждого из них есть отрицательные стороны и противопоказания. Следует учесть, что если во время обследования была выявлена опухоль, то для определения ее возможной злокачественности все равно приходится проводить забор тканей, что осуществляется с помощью колоноскопии.
Как проверить кишечник: обзор методов диагностики
Статистика утверждает, что заболевания желудочно-кишечной системы сегодня становятся всё более распространёнными. Выявление проблем на начальных стадиях даёт возможность успешно вылечить пациента, избежав осложнений. Поэтому так важно регулярно проверять органы пищеварения.
Методов диагностики существующих в ЖКТ (желудочно-кишечном тракте) нарушений сегодня немало. Благодаря им можно провести обследование всех его отделов, сделав это быстро, безболезненно.
Заметив у себя симптомы кишечных проблем (изжога, боли, нарушения стула, некоторые другие), следует сразу же обратиться к специалисту, который решит, какие способы обследования кишечника актуальны в том или ином случае.
Особенности обследования тонкого и толстого кишечника
Кишечный тракт состоит из двух основных сегментов – тонкой и толстой кишки. Осмотр каждой из них имеет определённые особенности.
Тонкая кишка отвечает за переработку еды, всасывание полезных веществ, а толстая – за формирование и выведение каловых масс. Очень важным в выявлении патологий обоих сегментов является исследование кала – анализ, с которого начинается сбор данных о характере болезни.
Эндоскопические методы подходят для обследования тонкого кишечника лучше других, хотя процедура не всегда бывает простой.
Кому и когда назначают обследование
Большая часть кишечных патологий проявляется симптомами, которые можно обнаружить в домашних условиях:
- боль в животе, заднем проходе;
- расстройства стула;
- метеоризм;
- чувство тошноты, иногда сопровождающееся рвотой.
Проверка кишечника потребуется, если врачу нужно найти причину постоянной усталости и неясного недомогания, снижения аппетита, потери веса при нормальном аппетите.
Регулярно проходить обследование нужно людям, которым оперативно удаляли опухоль в кишке.
Ежегодный осмотр нужен людям старше 40 лет и находящимся в возрасте около 26 лет, так как статистика отмечает рост кишечных воспалений именно в этом периоде.
Иногда болезнь может протекать бессимптомно. Это очень опасно, ведь, если не обнаружить её на ранней стадии, то лечить потом будет значительно труднее. Вот почему так важно проходить профилактическое обследование кишечника каждому человеку.
Какой врач занимается диагностикой
Заподозрив у себя проблемы пищеварения, сначала стоит отправиться к терапевту. Он даст направление на необходимое обследование.
Следующий специалист, который может помочь, – гастроэнтеролог. Его методы схожи с методами проктолога, визит к которому нужен при наличии боли и дискомфорта в прямой кишке.
Рекомендуется исключить проблемы половой системы. У мужчин это сделает уролог, у женщин – гинеколог.
Паразитолог – специалист, устанавливающий факт паразитарной инвазии и подбирающий подходящий метод терапии.
Если необходимо исследовать орган с помощью рентгена, то нужно посетить рентгенолога, при показании к эндоскопии – эндоскописта.
Как выбрать метод исследования
Поиск подходящего метода диагностики – дело медиков. Как правило, он базируется на предполагаемом диагнозе.
| Предполагаемый диагноз | Подходящий метод |
| Воспаление в тонком кишечнике | Рентгенография, УЗИ, эндоскопия |
| Непереносимость глютена | |
| Онкология | Рентген, УЗИ, ФГДС, капсульная эндоскопия |
| Язва двенадцатиперстной кишки | ФГДС с биопсией, МРТ, капсульная эндоскопия |
| Непроходимость кишечника | УЗИ, ФГДС |
| Дискинезия | Любое обследование |
| Дивертикулёз | |
| Болезнь Крона |
Как проверить кишечник на заболевания с помощью физикальных методик обследования
Диагностика заболеваний тонкого и толстого кишечника начинается со сбора анамнеза.
Затем специалист перейдёт к визуальному осмотру.
Осмотр больного
В ходе осмотра врач оценивает состояние кожи и языка пациента. Насторожить должны:
- бледная, шершавая, дряблая кожа;
- налёт и лакированность языка.
За этим последуют пальпация живота и ректальный осмотр.
Пальпация живота
Данная методика считается достоверным способом изучения органов брюшины. Провести её может не каждый, ведь такая техника довольно сложна.
Пальпация бывает двух видов:
- поверхностная;
- глубокая.
В процессе осмотра врач обращает внимание на наличие болей, напряжения мышц, увеличение органов брюшной полости, поверхностные опухоли.
Ректальное исследование
Врач начинает обследование, осматривая внешнюю часть анального отверстия и наружные половые органы. Если они не пигментированы, на них нет сыпи или других признаков патологии, необходимо ощупать прямую кишку изнутри. Врач надевает перчатку, вводит один или два пальца в задний проход и прощупывает кишечные стенки, пытаясь найти нарушения. Другой рукой он придавливает низ живота обследуемого, чтобы помочь себе. После такой проверки может быть назначено более конкретное исследование.
Какие анализы сдать, чтобы проверить кишечник
При подозрении на наличие воспаления в кишечной системе специалист даст направление на анализы крови, кала и мочи. По результатам можно судить о том, есть патология или нет.
Анализ крови
Общий анализ крови назначается, если врач заподозрил воспаление или инфекцию, кровотечение, паразитарную инвазию или рак. Материал для исследования берут у взрослых из пальца на руке, у детей – из большого пальца на стопе.
Показатели крови меняются при наличии болезни.
| Показатели | Изменения | Возможные патологии |
| Гемоглобин, эритроциты | Уменьшение | Внутреннее кровотечение |
| Лимфоциты | Повышение | Инфекция, онкология |
| Уменьшение | Лимфоцитопения | |
| Моноциты | Увеличение | Инфекция |
| Эозинофилы | Повышение | Глистная инвазия; Злокачественные новообразования |
| Снижение | Начальная стадия инфекции | |
| СОЭ | Увеличение | Воспалительные процессы, инфекция |
Копрограмма
В кале человека находятся микроорганизмы, непереваренные частицы пищи, эпителий, различные пигменты. Оценивая эти показатели, специалист определит, какие патологии могут существовать в разных участках кишечника.
Копрограмму могут назначить при:
- болезнях желудка и двенадцатиперстной кишки;
- поражениях толстого и тонкого кишечника;
- сбоях в работе печени, желчного пузыря или поджелудочной железы;
- инфекциях;
- заражении глистами.
Анализ нужен для оценки результатов лечения.
Чтобы подготовиться, важно соблюдать правила.
- Отменить медикаменты, влияющие на микрофлору.
- Не применять слабительные, клизму.
- После контрастной рентгенографии подождать не менее недели.
- Соблюдать диету.
- Женщина не должна собирать микробиоту во время менструации.
- Следить, чтобы в кал не попала моча.
- Доставить материал для анализа как можно скорее.
Дыхательный водородный тест
Метод основан на измерении концентрации водорода в воздухе, который выдыхает пациент. С его помощью оценивают количество и степень активности анаэробных бактерий ЖКТ, выявляя отклонения. Время повышения концентрации водорода укажет на отдел кишечника, где происходит брожение.
Как обследуют кишечник инструментальными методами
Инструментальная диагностика кишечника предполагает использование специальных технических приспособлений, позволяющих определить расположение и характер патологии и, при необходимости, взять биоматериал для последующего анализа или удалить уже проверенные новообразования.
Эндоскопия
Суть эндоскопических исследований – осмотр кишечника изнутри. Виды осмотров бывают разные.
Аноскопия
Особый прибор – аноскоп – вводят в анальное отверстие для изучения на предмет болезней прямой кишки. Такая методика обязательно предшествует колоноскопии и ректороманоскопии.
Пациент размещается на кушетке, лёжа на боку, или встав на четвереньки. Аноскоп вводится в задний проход на глубину 10 см. При обнаружении опасных изменений основная диагностика становится невозможной, тогда нужно искать ей альтернативу.
Колоноскопия
Для проведения осмотра данного типа необходимо прибегнуть к помощи особого аппарата – эндоскопа. Обследовать таким образом можно любой из отделов толстого кишечника, например, его часть – сигмовидную кишку.
Гибкая трубка эндоскопа оканчивается микрокамерой, которая транслирует на монитор состояние стенок внутри кишки, визуализируются опухоли, язвенные поражения, полипы и воспалённые участки. Некоторые аппараты снабжены специальными крючками для взятия частичек ткани или удаления образований.
Всё же существуют и состояния, при которых процедура противопоказана:
- инфаркт миокарда в остром течении;
- перфорация кишечника;
- перитонит;
- воспалительный процесс, протекающий в брюшине;
- ишемический колит молниеносного протекания;
- острая недостаточность сердца и сосудов;
- недостаточность дыхания.
Правила подготовки к колоноскопии включают в себя два важнейших аспекта – соблюдение диеты и очистка кишечника.
Процедура в большинстве случаев проходит безболезненно и без осложнений, однако не все могут перенести её легко. Некоторые медучреждения предлагают пациентам провести обследование под наркозом.
Ректороманоскопия
Процедура направлена на обследование толстой кишки. По сравнению с колоноскопией, она менее болезненная. Несомненным преимуществом данного метода является возможность удаления образований и наростов с помощью специального прибора.
Техника ректороманоскопии схожа с исследованием аноскопом. Различие в том, что ректороманоскоп вводят глубже – на 30 см.
ФГДС с биопсией
ФГДС – проверка верхних отделов пищеварительного тракта, с помощью которой можно выявить и кишечные болезни. Пациент глотает специальный зонд с камерой на конце, который передаёт изображение на монитор. Чтобы осуществить забор биоматериала, вместе с эндоскопом вводят специальный щуп. Ним берут кусочки ткани из «подозрительных» мест.
Капсульная диагностика
Данная процедура также является инвазивной, однако она не причиняет почти никакого дискомфорта и протекает без боли. Пациент должен проглотить особую мини-камеру в форме таблетки, которая, попадая в организм, проходит по органам ЖКТ, делая снимки, передающиеся на специальный датчик.
Конечно, есть вероятность, что капсула остановится в желудке, тогда извлечь её будет непросто. Подобное случается крайне редко, камера делает своё дело и выходит естественным образом.
УЗИ
Ультразвуковая диагностика – термин, который знает даже ребенок.
Перед УЗИ кишечника нужна специальная подготовка.
- Не есть за 12 часов до начала осмотра.
- Очистить кишечник клизмой или слабительным.
- За 2 часа не мочиться.
Для процедуры используют аппарат УЗИ и контраст, который вводят через анальное отверстие. Кишечник осматривают при полном мочевом пузыре, а затем – после мочеиспускания, чтобы оценить, как его стенки реагируют на растяжение и сжатие.
Эндоректальный ультразвук
Подобная процедура даёт меньше информации, чем колоноскопия. Проводится она так – в прямую кишку пациента вводят датчик, распространяющий ультразвук через стенки кишечника, что позволяет найти очаг повреждения.
КТ, виртуальная томография и МРТ
Подобные исследования носят диагностический характер. Их суть – в сканировании кишечника посредством пропускания рентгеновского излучения или воздействия магнитного поля. Различия в получаемых изображениях – они бывают плоскими или объёмными.
Любая из процедур безболезненна и даёт возможность увидеть кишечник с разных сторон. У них есть ряд недостатков – высокая цена, большие временные затраты и сложность проведения при клаустрофобии.
ПЭТ-сканирование
ПЭТ – так кратко называется позитронно-эмиссионная томография – это новейшая из методик. Обследование кишечника проходит так – в вену больного вводят радиоактивный элемент (ФДГ), который интенсивно поглощают раковые клетки, а здоровые, напротив, не воспринимают. На картинке можно явно увидеть пятна, являющиеся очагами рака.
Рентгенологическое обследование
Рентген проводится либо с контрастом, либо без него. Контрастное вещество усиливает картинку и способствует повышению информативности осмотра.
Ирригоскопия
Ирригоскопия – один из классических диагностических методов. Для её проведения потребуются бариевая клизма и рентген. Указанным способом можно проверить только толстую кишку. Для этого её заполняют барием и проводят рентген в положении лёжа на боку и животе.
Обследование ЖКТ: методы исследования желудочно-кишечного тракта, как проверить кишечник у взрослых
Различные заболевания ЖКТ встречаются сейчас практически у каждого второго взрослого человека. При этом беспокоит периодическая тошнота, расстройство кишечника, тяжесть в животе или нарушение пищеварения. Но не каждый человек по этому поводу обращается к врачу. Такое отношение может привести к серьезным последствиям, потому что любое заболевание легче вылечить на начальной стадии. Поэтому если периодически появляется дискомфорт в животе, необходимо проверить желудок и кишечник. Обследование поможет вовремя обнаружить патологии и предотвратить осложнения.
Когда нужно обратиться к врачу
Только врач может определить, правильно ли функционирует пищеварительная система. Поэтому при нарушении работы органов ЖКТ необходимо обратиться к гастроэнтерологу. Особенно важно вовремя обследовать детей, так как у них патологии могут быстро прогрессировать, что серьезно отражается на состоянии организма.
Рекомендуется обратиться к врачу для обследования при появлении таких симптомов:
- повышенное газообразование, вздутие живота;
- тошнота, периодическая рвота;
- запоры или поносы;
- появление болей в животе или в боку;
- ощущение тяжести после еды;
- частая отрыжка или изжога;
- наличие примесей слизи, крови или непереваренной пищи в кале;
- снижение аппетита.
Рекомендуется также периодически проводить обследование желудочно-кишечного тракта людям с хроническими патологиями органов пищеварения. Это может быть гастрит, язвенная болезнь, панкреатит, рефлюкс, колит, дуоденит, дискинезия желчевыводящих путей. Пожилым людям необходима регулярная проверка состояния кишечника, чтобы вовремя выявить наличие опухоли.
Диагностические процедуры
Даже опытный врач не всегда по внешним симптомам может определить причину недомогания. Тем более, не каждый человек может описать, что он чувствует. Поэтому диагностика заболеваний ЖКТ имеет свою последовательность и не обходится без инструментального и лабораторного обследования. Некоторые патологии на начальном этапе не проявляются специфическими симптомами, но постепенно прогрессируют. Поэтому обследование ЖКТ очень важно для своевременного выявления болезней и назначения правильного лечения. Рекомендуется периодически проходить его даже здоровым людям.
Перед постановкой предварительного диагноза и выбора методов обследования врач проводит беседу с пациентом. Необходимо подробно рассказать о своих ощущениях, чем они провоцируются, когда возникают. При этом врача интересуют не только жалобы больного. Специалист обязательно расспросит о привычках, рационе питания, наличии хронических заболеваний. Очень важно также, чем болеют родители и близкие родственники. После этого проводится осмотр больного. Врач делает это с помощью физикальных методов.
К ним относится пальпация, перкуссия и аускультация. На первый взгляд может показаться, что такой внешний осмотр бесполезен для определения состояния внутренних органов. Но для опытного специалиста даже такое обследование является информативным. Сначала проводится осмотр ротовой полости, в которой начинается процесс пищеварения. Важно состояние слизистой, зубов, цвет языка.
Начинается обследование с беседы и общего осмотра пациента
Потом врач ощупывает живот пациента, определяя, не увеличены ли органы пищеварительной системы, нет ли затвердений, рубцов, увеличенных вен. Пальпация позволяет также определить форму органов, их болезненность и местоположение. Аускультация или прослушивание позволяет услышать, какие звуки издает кишечник во время работы. Перкуссия – это простукивание, которое позволяет уточнить форму, расположение и состояние внутренних органов.
После этого врач определяет, какие еще нужны пациенту методы обследования ЖКТ. Их существует довольно много, но выбирается обычно 2-3 метода. Это могут быть:
Что показывает гастроскопия желудка
- PH-метрия;
- фиброгастродуоденоскопия;
- зондирование;
- рентгенологическое обследование;
- колоноскопия;
- УЗИ;
- сцинтиграфия;
- КТ или МРТ;
- анализы крови, мочи и кала.
Инструментальные методы обследования позволяют оценить состояние слизистой пищеварительного тракта, секреции желудочного сока, уровень кислотности, моторную функцию. С их помощью можно выявить наличие опухолей, кист, эрозий или язв. Обычно для диагностики заболеваний ЖКТ врач назначает ФГДС и анализы крови. Иногда еще требуется проверить состояние печени, желчных протоков и поджелудочной железы. Такое полное обследование пищеварительной системы необходимо, когда сложно поставить диагноз.
Если человек сомневается, нормально ли у него работают органы пищеварения и стоит ли ему идти к врачу, можно проверить желудок и кишечник самостоятельно. Для этого нужно выдавить из сырой свеклы половину стакана сока и настоять его пару часов. Потом выпить и наблюдать за опорожнением кишечника. Если оно произойдет быстро и кал будет свекольного цвета, значит, желудок и кишечник работают нормально. Если же окрасится моча, а стула не будет долго – стоит обратиться к врачу.
Гастроскопия
Для обследования состояния слизистой желудка и двенадцатиперстной кишки чаще всего применяется эндоскопическое обследование или фиброгастродуоденоскопия. Это самый точный метод для выявления заболеваний ЖКТ на начальном этапе. Гастроскопия представляет собой зондирование. Пациент глотает специальную гибкую трубку с камерой на конце. Врач с ее помощью может детально рассмотреть состояние слизистой пищевода, желудка и двенадцатиперстной кишки. Зондирование позволяет вовремя диагностировать язвенную болезнь, воспаление слизистой, взять на анализ желудочный сок для определения его кислотности.
Важно: такое обследование рекомендуется делать периодически при хронических патологиях желудка для контроля правильности лечения и предотвращения осложнений.
Эндоскопическое обследование может причинять дискомфорт пациенту, хотя современные приспособления для этого делают процедуру максимально комфортной. Но многие больные отказываются от него из-за страха боли или рвотных позывов. В этом случае, а также для обследования тонкого кишечника, может быть назначено капсульное зондирование. Это современный малоинвазивный метод диагностики. Пациенту предлагают проглотить специальную капсулу с видеокамерой. По мере продвижения ее по пищеварительному тракту, она будет передавать изображение на монитор. Потом капсула выходит естественным путем.
Гастроскопия – это самый информативный метод обследования верхних отделов пищеварительного тракта
Рентген
Рентгенодиагностика является самым доступным и дешевым методом обследования. Он позволяет оценить толщину стенок органов, их форму и размеры, увидеть наличие язв, эрозий и новообразований.
Одной из разновидностей рентгенологического обследования органов ЖКТ является ирригоскопия. Так называется обследование с применением контрастных веществ. При обследовании желудка пациенту дают выпить капсулу с барием, а для снимка кишечника это вещество вводится через задний проход. Барий является непрозрачным для рентгеновских лучей, что позволяет получить более точный снимок.
УЗИ
Современные аппараты для ультразвуковой диагностики позволяют четко увидеть размер, расположение и форму внутренних органов, наличие инородных тел и опухолей. Обычно именно с УЗИ начинается диагностика при обращении пациента к врачу с жалобами на дискомфорт в животе. Использоваться этот метод может с профилактическими целями, для своевременного выявления опухолей, снижения моторики кишечника, сужения просвета кишок, нарушения работы сфинктеров.
Применяют ультразвуковое исследование ЖКТ также для подтверждения диагноза и для контроля правильности лечения. Это необходимо при гастрите, гастродуодените, колите, синдроме раздраженного кишечника, наличии полипов или кист, желчнокаменной болезни, панкреатите. Информативно УЗИ для обследования кишечника. Перед процедурой необходима определенная подготовка. А перед самим сканированием в кишечник вводится жидкость. Так можно выявить наличие полипов, опухолей, сужения просвета кишок.
Томография
При возникновении трудностей в диагностике может быть назначена компьютерная томография. Она позволяет получить информацию о форме и размере органов пищеварения, состоянии костей и мышц, толщине брюшной стенки, наличии инородных тел. КТ более информативна, чем рентген, но лучевая нагрузка от такого обследования меньше.
Более точную информацию о состоянии органов ЖКТ можно получить с помощью МРТ. Так можно обследовать желудок, кишечник, печень, поджелудочную железу, желчный пузырь и протоки. Снимок, полученный с помощью МРТ, позволяет оценить состояние кровеносных сосудов и лимфатических узлов, наличие камней, кист, полипов или опухолей, структуру тканей органов.
Обследование кишечника
Из-за особенностей строения и расположения этого органа обследовать его сложно. Состояние двенадцатиперстной кишки можно определить при эндоскопии через пищевод. Но дальше зонд не проникает. Прямая кишка просматривается при колоноскопии. А вот тонкую кишку обследовать сложнее. Чтобы выявить ее патологии необходимо комплексное обследование с применением нескольких методов.
Чаще всего применяется колоноскопия – исследование прямой кишки с помощью зонда. Он вводится через анальное отверстие. С помощью специальной камеры на его конце можно рассмотреть состояние стенок кишки, наличие опухолей или застоя каловых масс. Во время процедуры можно взять образец слизистой для анализа или даже удалить небольшие полипы. А ретроманоскопия позволяет оценить также состояние толстого кишечника. При этом специальный зонд продвигается на расстояние более 30 см. Такое обследование рекомендуется обязательно пройти каждому человеку после 50 лет. Это позволяет обнаружить рак на начальной стадии.
Анализы
На этапе постановки предварительного диагноза обязательно применяются лабораторные методы диагностики. К ним относятся анализ биологических жидкостей организма: крови, мочи, а также кала. Они позволяют определить активность ферментов, наличие воспаления, инфекций, паразитов, состояние микрофлоры кишечника. Эти анализы самостоятельно не позволяют поставить диагноз, но обязательно входят в комплексное обследование ЖКТ:
- Начинается диагностика всегда с анализов крови. Ее берут натощак, желательно за день до этого отказаться от приема алкоголя и лекарственных препаратов. Кровь проверяется на СОЭ, чтобы выявить наличие воспалительного процесса, на ферменты поджелудочной железы, антитела к Helicobacter pylori или гельминтам.
- Общий анализ мочи необходим при сильном поносе и рвоте, а также при подозрении на онкологическое заболевание. Оценивается плотность мочи, ее цвет, состав.
- Для оценки состояния ЖКТ очень информативен анализ кала или копрограмма. Он позволяет выявить наличие кровотечений в пищеварительном тракте, наличие паразитов, инфекции. Непереваренные остатки пищи указывают на нарушение пищеварения. Так же можно оценить состояние микрофлоры кишечника.
По анализам крови можно выявить воспалительный процесс, нарушение ферментной активности, наличие паразитов
Подготовка
Любые методы исследования требуют определенной подготовки, без которой результат может быть искажен. Обычно рекомендуется готовиться к диагностике за 3-5 дней до процедуры. Существуют конкретные рекомендации для каждого метода, о них пациента должен предупредить врач. Но есть и общие рекомендации, которые связаны со спецификой расположения и функционирования органов пищеварения.
- Обязательно за несколько дней до обследования нужно соблюдать диету. Чтобы предотвратить газообразование, рекомендуется отказаться от бобовых, черного хлеба, большого количества клетчатки, тяжелой пищи. Примерно за 10-12 часов до процедуры есть совсем нельзя, иногда запрещено даже пить воду.
- Желательно исключить прием алкоголя и не курить, особенно за 12 часов до обследования.
- Иногда рекомендуется принимать определенные лекарства, которые помогут очистить ЖКТ, улучшить пищеварение. Это энтеросорбенты, ферменты, препараты против тошноты и метеоризма.
- При обследовании кишечника нужно несколько дней принимать слабительные или делать клизму, чтобы очистить его.
- Перед проведением зондирования можно принять обезболивающий препарат или спазмолитик. Некоторым рекомендуется также прием успокоительного.
Противопоказания
Чтобы проверить желудочно-кишечный тракт, сначала необходимо посетить врача. Он поможет определиться с тем, какие методы лучше использовать. Ведь не все из них одинаково информативны, кроме того, некоторые имеют противопоказания.
Не проводят инструментальное обследование, если у пациента инфекция, повышение температуры, острое воспаление. Противопоказано оно также при наличии болезней сердца или легких, нарушении свертываемости крови, аллергии на некоторые препараты.
Регулярное обследование желудочно-кишечного тракта поможет выявить различные патологии на начальном этапе. Благодаря этому их легче будет вылечить без осложнений.
Загрузка…
Как проверить кишечник на заболевания?
Инструментальное обследование кишки
Обследование кишечника выполняется по определенным показаниям.
Пациентами могут быть как взрослые, так и дети. Существуют эндоскопические и неэндоскопические методики. В первом случае слизистая осматривается изнутри при помощи камеры. Это наиболее информативный способ выявления различных заболеваний. Обследовать человека необходимо, если у него имеются следующие симптомы:
- постоянная или периодическая боль в животе;
- нарушение стула по типу запора или диареи;
- рвота калом;
- вздутие живота;
- наличие крови или других патологических примесей в каловых массах.
Наиболее часто организуются следующие исследования:
- фиброэзофагогастродуоденоскопия;
- колоноскопия;
- ректороманоскопия;
- аноскопия;
- ирригоскопия;
- компьютерная или магнитно-резонансная томография;
- капсульная колоноскопия;
- радионуклидное исследование;
- рентгенография.
Иногда проводится лапароскопия. Лечебно-диагностическая процедура, при которой снаружи осматриваются органы брюшной полости. В процессе обследования больных можно выявить следующие заболевания:
- доброкачественные и злокачественные опухоли;
- язвенный колит;
- болезнь Крона;
- дивертикулы;
- полипы;
- язву 12-перстной кишки;
- дуоденит;
- энтероколит;
- проктит;
- геморрой;
- анальные трещины;
- кондиломатоз;
- парапроктит.
У детей комплексное обследование позволяет обнаружить инвагинацию, мегаколон, стеноз кишечной трубки и болезнь Гиршпрунга. В ходе колоноскопии часто выявляются паразиты (цепни, аскариды, острицы). В процессе эндоскопического исследования можно взять фрагмент слизистой кишки для цитологического и гистологического анализа. Это необходимо в сомнительных случаях для исключения злокачественной патологии.
Эндоскопическое исследование ДПК
Проверить состояние 12-перстной кишки позволяет ФЭГДС. Это эндоскопический метод обследования пациентов. Он позволяет осмотреть лишь начальный отдел тонкой кишки. ФЭГДС часто проводится и с лечебной целью. В ходе исследования можно остановить кровотечение или удалить инородное тело. Различают плановую и срочную ФЭГДС.
Преимуществами этого исследования являются:
- быстрота;
- информативность;
- хорошая переносимость;
- безопасность;
- низкая инвазивность;
- безболезненность;
- возможность осуществления в стенах поликлиники;
- доступность.
К недостаткам можно отнести дискомфорт при введении зонда и неприятные ощущения во время отхождения анестезии. ФЭГДС проводится при подозрении на следующую патологию:
- язву;
- гастродуоденит;
- кровотечение;
- рак Фатерова сосочка;
- дуоденит;
- кишечно-желудочный рефлюкс.
Перед ФЭГДС требуется подготовка. Она включает в себя отказ от приема пищи непосредственно перед процедурой и соблюдение диеты на протяжении нескольких дней. За 2-3 дня до исследования нужно исключить из рациона острые блюда, орехи, семечки, шоколад, кофе и алкогольные напитки. Ужинать накануне нужно не позднее 18 часов вечера.
Утром нельзя завтракать и чистить зубы. Исследовать 12-перстную кишку и желудок нужно в положении лежа на левом боку с прижатыми к телу коленями. Через рот пациенту вводится тонкая трубка с камерой. Проводится местное обезболивание. Это обеспечивает безболезненность процедуры. Во время осмотра человек не должен разговаривать. Проглатывать слюну нужно только с разрешения врача. Есть можно только спустя 2 часа после исследования.
Противопоказаниями к проведению ФЭГДС являются:
- искривление позвоночного столба;
- зоб;
- атеросклероз;
- новообразования средостения;
- инсульт в анамнезе;
- гемофилия;
- цирроз;
- инфаркт миокарда;
- сужение просвета пищевода;
- бронхиальная астма в фазу обострения.
Относительные ограничения включают тяжелую форму гипертензии, стенокардию, лимфоаденопатию, острое воспаление миндалин, психические расстройства, воспаление глотки и гортани.
Проведение колоноскопии кишечника
Основным инструментальным методом диагностики заболеваний толстой кишки у женщин и мужчин является колоноскопия. Она бывает классической и капсульной. В первом случае используется фиброколоноскоп. Это гибкий зонд, который вводят в кишку через задний проход.
Возможностями колоноскопии являются:
- извлечение инородных предметов;
- восстановление проходимости кишечника;
- остановка кровотечения;
- биопсия;
- удаление опухолей.
Как можно подготовиться к этой процедуре, известно не каждому. Основная цель — очищение кишечника. Для этого используются клизмы или специальные слабительные. В случае запора дополнительно назначается касторовое масло. Клизма выполняется при задержке дефекации. Для ее проведения потребуются кружка Эсмарха и 1,5 л воды.
В течение 2-3 дней нужно придерживаться бесшлаковой диеты. Запрещено употреблять свежие овощи, фрукты, зелень, копчености, соления, маринады, ржаной хлеб, шоколад, арахис, чипсы, семечки, молоко и кофе. Вечером накануне процедуры требуется очистить кишечник. Применяются такие препараты, как Лавакол, Эндофальк и Фортранс.
Колоноскопия проводится под местной анестезией. Процедура менее приятная, нежели ФЭГДС. Зонд с камерой на конце вводится в прямую кишку. Врач осматривает все отделы толстого кишечника, начиная с прямого. Расширение кишечника происходит благодаря нагнетанию воздуха. Данное исследование длится 20-30 минут. При неправильно проведенной колоноскопии возможны следующие осложнения:
- кровотечение;
- прободение кишки;
- вздутие;
- лихорадка;
- боль.
При ухудшении общего состояния после процедуры нужно посетить врача. В норме у здорового человека слизистая толстого кишечника бледно-розового цвета. Она блестящая, без язвенных дефектов, выпячиваний и наростов, гладкая с легкой исчерченностью. Сосудистый рисунок равномерный. Уплотнения, гной, кровь, отложения фибрина и некротические массы не определяются. Абсолютными противопоказаниями к колоноскопии являются перитонит, тяжелая форма сердечной и дыхательной недостаточности, инфаркт, тяжелый ишемический инсульт и беременность.
Рентгенологическое исследование кишки
Способы обследования кишечника включают ирригоскопию. Это разновидность рентгенографии, при которой применяется красящее вещество. Данное исследование позволяет определить патологические изменения слизистой. Детально оценивается рельеф кишки. Контрастирование бывает простым и двойным. В первом случае применяется сульфат бария. Во втором — дополнительно вводится воздух.
Преимуществами ирригоскопии являются:
- безопасность;
- безболезненность;
- доступность;
- информативность;
- небольшая лучевая нагрузка.
Оценивается состояние ободочной (восходящей, поперечной и нисходящей), сигмовидной и прямой кишок. Рекомендуется вводить контраст не через рот, а через прямую кишку с помощью клизмы. Во время обследования пациент находится на боку с прижатой к животу верхней ногой. Устанавливается ректальная трубка, через которую вводят раствор бария.
Затем делается обзорный снимок. После этого обследуемый человек опорожняет кишечник. Далее делается повторный снимок. Имеются следующие показания к проведению ирригоскопии:
- подозрение на опухоль;
- кровь в кале;
- наличие стула с гноем;
- боль при дефекации;
- вздутие живота с задержкой стула;
- хронические запор и диарея.
Существует 3 основных метода подготовки к процедуре:
- очистительные клизмы;
- прием препарата Фортранс;
- проведение гидроколонотерапии.
По снимку делается заключение. При выявлении неравномерных складок-гаустр, участков сужения кишки в сочетании с неполным выведением контраста при дефекации можно заподозрить синдром раздраженного кишечника. Если в процессе обследования обнаружены неравномерный диаметр ободочной кишки, сужение просвета на фоне спазма и участки несимметричного сокращения, то это указывает на язвенный колит. Ирригоскопию нельзя проводить беременным, при перфорации кишки, дивертикулите, язвах и тяжелой форме сердечной недостаточности.
Проведение капсульного исследования
Современные методы обследования кишечника включают капсульную колоноскопию. Ее отличие в том, что в задний проход больного ничего не вводится. Достаточно приема одной капсулы, снабженной двумя камерами. Преимуществами данного исследования являются:
- безопасность;
- простота;
- отсутствие необходимости в анестезии;
- отсутствие лучевой нагрузки;
- малоинвазивность;
- возможность обследования кишки без очистительной клизмы.
К недостаткам можно отнести неудобство обработки полученных данных и трудность проглатывания. Запись картины кишечника с капсулой записывается на специальном приборе, который одевается на пояс. Данное исследование применяется ограниченно. Оно дорогостоящее. Капсульное исследование проводится при невозможности осуществления колоноскопии и ирригоскопии.
Осложнения включают задержку выведения капсулы. У некоторых пациентов развиваются аллергические реакции. Исследование проводится в амбулаторных условиях. Человеку не нужно находиться в больнице. После проглатывания капсулы можно заниматься повседневными делами. Подготовка включает применение слабительных.
Осмотр при помощи ректороманоскопа
Для осмотра конечных отделов кишечника часто организуется ректороманоскопия. Процедура проводится при помощи ректороманоскопа. Он представляет собой осветительный прибор с металлической трубкой. Толщина последней различна. При помощи ректороманоскопа можно осмотреть слизистую сигмовидной и прямой кишок на расстоянии до 35 см от заднего прохода.
Врачи рекомендуют проходить это исследование пожилым людям 1 раз в год с профилактической целью. Известны следующие показания к ректороманоскопии:
- боль в заднем проходе при дефекации и в покое;
- упорный запор;
- неустойчивый стул;
- кровотечение из прямой кишки;
- наличие в кале слизи или гноя;
- чувство инородного тела.
Исследование проводится при хроническом геморрое и воспалении толстой кишки. Ректороманоскопия противопоказана при острой анальной трещине, сужении кишки, массивном кровотечении, остром парапроктите, перитоните, сердечной и легочной недостаточности. Подготовка аналогична таковой при колоноскопии.
Непосредственно перед введением тубуса ректороманоскопа в задний проход его смазывают вазелином. Продвижение аппарата проводится во время потуг. Для расправления складок кишечника накачивают воздух. При наличии большого количества гноя или крови может использоваться электроотсос. При необходимости забирается материал для гистологического анализа.
Другие методы исследования
Современным методом диагностики заболеваний кишечника является магнитно-резонансная томография. Она может проводиться с двойным контрастированием. Красящее вещество вводится внутривенно и через рот. Этот метод не может заменить колоноскопию. Он является вспомогательным. Преимуществами МРТ являются безболезненность, информативность и отсутствие лучевой нагрузки.
Делаются послойные снимки органа. Врач получает трехмерное изображение на экране. Проведение томографии основано на применении магнитных полей. Последние отражаются от ядер ионов водорода тканей. Перед проведением МРТ требуется очистить кишку и соблюдать несколько дней диету. Процедура продолжается около 40 минут. Снимки делают при задержке пациентом дыхания.
Больного помещают на платформу и фиксируют тело ремнями. К методам обследования пациентов относится аноскопия. С помощью нее можно осмотреть конечный отдел кишечной трубки. Потребуется аноскоп. Это прибор, который состоит из обтуратора, тубуса и осветительной рукоятки.
Перед аноскопией часто требуется выполнение пальцевого ректального исследования. Делается это для того, что оценить проходимость кишки. При необходимости используется обезболивающая мазь. Таким образом, при подозрении на кишечную патологию обязательно проводится инструментальное исследование. Поставить диагноз на основании опроса, осмотра и пальпации невозможно.
способы диагностики и лабораторные анализы
Желудочно-кишечный тракт является неотъемлемой частью человеческого организма. Существует множество заболеваний способных приводить к проблемам с пищеварением, нарушать всасывание питательных веществ и вызывать диарею. При хронической патологии может существенно снизиться качество жизни, поэтому были разработаны специальные исследования, позволяющие выяснить и установить характер недуга. Как проверить кишечник, и к какому доктору обратиться?
Общий вид кишечника
Показания
Желудочно-кишечный тракт делится на несколько частей. Верхняя часть состоит из ротовой полости пищевода и желудка. Нижняя включает в себя кишечник, делящийся на несколько отделов. Тонкая кишка состоит из двенадцатиперстной, тощей и подвздошной кишки. В состав толстого отдела входит слепая, поперечная сигмовидная и прямая кишка. Какой врач проверяет кишечник? В зависимости от вовлеченных отделов и специфики заболевания кишечником могут заниматься разные врачи. Как правило, проверкой кишечника занимается врач-эндоскопист, проктолог или гастроэнтеролог.
Большинство заболеваний кишечника приводят к нарушению функции пищеварения, что может иметь различные проявления. Типичные симптомы, характерные для вовлеченного в патологический процесс кишечника:
- Вздутие, метеоризм;
- Диарея;
- Болезненность в абдоминальной области;
- Потеря в весе;
- Общая слабость;
- Повышение температуры;
- Кровь в кале;
- Побледнение кожных покровов.
При обнаружении у себя подобных симптомов необходимо немедленно обратиться за консультацией к доктору. В зависимости от предполагаемого заболевания подбираются способы обследования кишечника.
Лабораторные анализы
Как называется процедура проверки кишечника? Единого метода, позволяющего полностью проверить кишечник, на сегодняшний день не существует. Исходя из возможного патологического процесса, доктор подбирает определенный метод обследования, который может включать как лабораторные, так и инструментальные методики.
При поступлении больных в стационарное отделение проводится ряд стандартных лабораторных тестов, дающих общее представление о состоянии организма. Многие заболевания кишечника сопровождаются хронической кровопотерей. Даже небольшие, но длительные кровотечения способны значительно ухудшить самочувствие больных. Кровопотеря будет выражаться в виде снижения общего числа гемоглобина и эритроцитов.
Большинство воспалительных заболеваний кишечника сопровождается лейкоцитозом. Болезнь Крона и неспецифический язвенный колит проявляются повышением уровня лейкоцитов и снижением эритроцитов на фоне хронической кровопотери.
Особое значение в диагностике заболеваний кишечника имеет анализ кала. По консистенции, цвету и запаху испражнений можно предположить характер и вовлеченность определенных отделов пищеварительного тракта. Например, если фекалии имеют черный цвет и зловонный запах, то это говорит в пользу кровотечения из верхнего отдела кишечника. Светлые прожилки крови характерны для кровотечения из сигмовидной или прямой кишки. При инфекционных заболеваниях в кале наблюдаются дополнительные примеси по типу кровянистых выделений или слизи.
Инструментальные методы диагностики
С каждым годом разрабатываются новые технологии, позволяющие медикам успешнее проводить исследования и лечить заболевания кишечника. В медицине выделяют целый раздел, называющийся инструментальной диагностикой. В этот раздел входит ряд методик, приборов и аппаратов, используемых для обнаружения патологических процессов во многих органах.
Компьютерная томография
Виды обследования кишечника разнообразны и включают в себя различные исследования, имеющие определенные показания для каждого заболевания. Выбор диагностического метода должен осуществлять лечащий доктор.
Компьютерная томография (КТ) – это методика, использующая рентгеновское излучение для получения послойного изображения кишечника. В отличие от обычной рентгенографии, при КТ производится большое количество снимков, которые затем сопоставляются на компьютере. Для получения качественного изображения пациенту перед процедурой необходимо выпить контрастный раствор. Данная жидкость не пропускает рентгеновские лучи, благодаря чему удается лучше визуализировать особенности строения внутреннего слоя кишечника.
Если проблема связана не со структурными изменениями кишечника, а с сосудами, то контрастный раствор вводится инъекционно. По продолжительности КТ занимает большее количество времени сравнительно с рентгенографией. Исследование выполняется в положении больного лежа на спине. Его укладывают на специальный стол, который входит в аппарат. У некоторых людей возникают приступы панической атаки на фоне длительного пребывания в замкнутом пространстве. Необходимо упомянуть, что аппарат имеет определенные ограничения по весу, поэтому пациентам, с очень большой массой тела КТ может быть противопоказано.
Если сравнивать КТ с эндоскопическими методами проверки кишечника, то в плане обнаружения новообразований первое сильно проигрывает колоноскопии или ФГДС. Помимо того, во время использования оптического устройства можно произвести забор биологического материала для дальнейшего гистологического обследований. При проведении КТ этого сделать не удаётся.
Виртуальная колоноскопия
Методика является разновидностью КТ. На современных аппаратах помимо поперечных срезов можно получить трехмерное изображение кишечника. Специальная программа обрабатывает данные и исследователю предоставляется 3-D модель изучаемого органа. Благодаря виртуальной колоноскопии удается обнаружить новообразование размером более 1 см. Как и в предыдущем случае, методика биопсией не сопровождается. При обнаружении патологического образования рекомендуется провести колоноскопию для получения биологического материала и последующего исследования в лаборатории.
Ирригоскопия
В основе этой методики лежит использование рентгеновских лучей, только в отличие от компьютерной томографии изображение дополнительно не обрабатывается. Для проведения ирригоскопии необходимо ввести обследуемому в задний проход контрастный раствор. Как правило, применяют бариевую взвесь. Этот раствор не пропускает лучи, поэтому с его помощью удается лучше визуализировать контуры толстой кишки, оценить проходимость и обнаружить патологические новообразования.
Толстый кишечник подсвечен бариевой взвесью
После введения контрастного раствора нужно подождать несколько часов и дать бариевой взвеси равномерно растечься по внутренней поверхности толстой кишки. Раствор не всасывается слизистой оболочкой, поэтому пациентам не стоит беспокоиться об отравлении. Ирригоскопия назначается при подозрении на дивертикулез, при наличии болевых ощущений в области прямой кишки и при регулярных расстройствах стула неустановленного происхождения.
Ректороманоскопия
Метод диагностики заболеваний прямой и дистального отдела сигмовидной кишки. Для проведения процедуры пациента укладывают в положение с опорой на локти и колени. После этого в задний проход, вводя ректороманоскоп. Данный прибор представляет собой трубку, внутри которой находится осветительный прибор и элемент подающий воздух. При спадании стенок кишки подается поток воздуха для их расправления. Не рекомендуется выполнять ректороманоскопию пациентам, имеющим острую анальную трещину, острое воспаление околопрямокишечной клетчатки. Также запрещается проводить процедуру лицам, страдающим от психических заболеваний.
Принцип проведения ректороманоскопии
УЗИ
В диагностике заболеваний пищеварительной системы очень большую популярность снискало себе УЗ исследование. Это метод считается доступным, простым и весьма удобным, однако, в проведении УЗИ существуют некоторые особенности, которые необходимо знать пациентам. С помощью ультразвука лучше всего исследовать плотные органы (печень, селезенки почки). Поскольку кишечник имеет полую структуру, заполненную газами, уровень визуализации будет крайне мал. Понятное дело, что если опухоль будет крупного размера, то УЗИ ее зафиксирует, но на ранних стадиях этот метод не применяется.
Одной из разновидностей является эндоректальное УЗИ. Суть процедуры сводится к введению в прямую кишку ультразвукового датчика, позволяющего получить данные о прорастании опухоли в соседние органные структуры. Для первичной диагностики рака эндоректальное УЗИ не подходит.
Капсульная эндоскопия
Данный метод проверки кишечника основан на использовании беспроводной камеры, которую пациент заглатывает как таблетку. Попав в пищеварительный тракт, камера делает тысячи снимков, которые передаются на записывающее устройство, расположенное на поясе пациента. Камера имеет небольшие размеры, поэтому проглотить её не составляет большого труда. Благодаря капсульной эндоскопии удается получить изображение труднодоступных отделов кишки, до которых не добраться стандартными инструментальными методами диагностики.
Эндоскопическая капсула дает информацию о состоянии слизистых оболочек и венозной стенке органов ЖКТ. Данным методом исследования пользуется редко ввиду его новизны и отсутствия необходимого оборудования. Приборы импортные и дорогие, поэтому капсульная эндоскопия проводится только в крупных центрах. В плане диагностики процедура считается более удобной сравнительно с обычной эндоскопией, но биопсию выполнить не получается.
Капсула в кишечнике
Магнитно-резонансная томография
Напоминает КТ исследование, но при МРТ применяется не рентгенологическое излучение, а явление электромагнитного резонанса. В организм попадает определенное количество энергии, а затем она возвращается обратно и компьютер проводит анализ полученных данных. МРТ более подходит для мягких тканей, а КТ для диагностики заболеваний костной и хрящевой ткани.
Большинство тех, кто прошел процедуру отмечает, что МРТ весьма некомфортно. Длительность исследования занимает не менее часа, пациента помещают в узкую диагностическую трубу, где у него может возникнуть приступ клаустрофобии. МРТ в некотором роде психологически давит на пациента, ведь при проведении процедуры аппарат издает массу звуков, шумов и щелчков, пугающих обследуемого.
Колоноскопия
Данное исследование относится к эндоскопическим методам диагностики. Суть процедуры проста. Пациента укладывают на кушетку, а затем в задний проход вводят ему специальный оптический прибор, называемый колоноскопом. Он состоит их оптоволоконного кабеля, имеющего подвижную головку. Снаружи от кабеля находится защитный слой, который предотвращает повреждение оптоволоконных элементов. В защитном слое располагается кабель подсветки, трубка для подачи воздуха и два троса, обеспечивающие подвижность головки.
Современные колоноскопы снабжены специальными щипцами, благодаря которым удается взять образец живой ткани. Для проведения процедуры пациента просят раздеться, лечь на кушетку и занять положение на левом боку с подогнутыми в коленях ногами. Эндоскопическая трубка вводится через прямую кишку. Для раскрытия кишечника просвета доктор периодически подает поток воздуха. Двигая головку прибора, врач осматривает внутренний слой кишечной стенки, оценивает состояние слизистых оболочек и сосудистого рисунка. Продвигая эндоскопический кабель дальше, удается оценить состояние всего толстого отдела кишечника.
Необходимо сказать, что при проведении процедуры кишечник пациента должен быть полностью освобожден от каловых масс. Правильная подготовка к колоноскопии имеет огромное значение для получения достоверных данных. Продолжительность манипуляции напрямую зависит от анатомических особенностей кишечника пациента. Подготовка к колоноскопии включает в себя отказ от пищи на определенное время и проведение процедур, очищающих кишечник от содержимого. Для этой цели доктором назначается очистительная клизма или слабительные препараты.
Обычно колоноскопия не предусматривает использование общей анестезии, однако, ввиду повышенной чувствительности заднего прохода, для некоторых пациентов делают исключение. Особый дискомфорт больные испытывают при прохождении колоноскопа через анатомические изгибы кишечника. Выраженность болевых ощущений зависит от индивидуальных анатомических особенностей и патологических образований, мешающих прохождению эндоскопической трубки.
Фиброгастродуоденоскопия
Метод напоминает колоноскопию. Здесь также используются эндоскопические приборы, но в этом случае они вводятся со стороны ротовой полости. Чтобы не оказывать лишнего давления и не повредить зубы в рот вставляется специальный расширитель. Методика позволяет провести обследование слизистых оболочек пищевода, желудка и двенадцатиперстной кишки. При обследовании можно обнаружить утолщение стенки ДПК, эрозии и язвенные образования. Процедура назначается для обнаружения воспалительных процессов в верхних отделах пищеварительного тракта, а также с целью дифференциальной диагностики при внутренних кровотечениях.
Информация, изложенная в статье, может быть неполной. Для получения более точных сведений о своем заболевании необходимо обратиться за консультацией к специалисту.
Перед выполнением ФГДС ротовую полость и зев обрабатывают лидокаиновым спреем. Местная анестезия позволит снизить неприятные ощущения, возникающие при продвижении трубки. После этого пациенты дают зажать расширитель (нагубник) через который вводится эндоскоп. Головку прибора устанавливают на корень языка, затем просят обследуемого производить активные глотательные движения и продвигают трубку далее по пищевому тракту. Чтобы облегчить общее самочувствие и предупредить рвотные позывы пациента просят глубоко дышать. Изображение, получаемое от оптоволоконного кабеля, выводится на экран монитора.
Всё же существуют и состояния, при которых процедура противопоказана:
- инфаркт миокарда в остром течении;
- перфорация кишечника;
- перитонит;
- воспалительный процесс, протекающий в брюшине;
- ишемический колит молниеносного протекания;
- острая недостаточность сердца и сосудов;
- недостаточность дыхания.
Правила подготовки к колоноскопии включают в себя два важнейших аспекта – соблюдение диеты и очистка кишечника.
Процедура в большинстве случаев проходит безболезненно и без осложнений, однако не все могут перенести её легко. Некоторые медучреждения предлагают пациентам провести обследование под наркозом.
Ректороманоскопия
Процедура направлена на обследование толстой кишки. По сравнению с колоноскопией, она менее болезненная. Несомненным преимуществом данного метода является возможность удаления образований и наростов с помощью специального прибора.
Техника ректороманоскопии схожа с исследованием аноскопом. Различие в том, что ректороманоскоп вводят глубже – на 30 см.
ФГДС с биопсией
ФГДС – проверка верхних отделов пищеварительного тракта, с помощью которой можно выявить и кишечные болезни. Пациент глотает специальный зонд с камерой на конце, который передаёт изображение на монитор. Чтобы осуществить забор биоматериала, вместе с эндоскопом вводят специальный щуп. Ним берут кусочки ткани из «подозрительных» мест.
Капсульная диагностика
Данная процедура также является инвазивной, однако она не причиняет почти никакого дискомфорта и протекает без боли. Пациент должен проглотить особую мини-камеру в форме таблетки, которая, попадая в организм, проходит по органам ЖКТ, делая снимки, передающиеся на специальный датчик.
Конечно, есть вероятность, что капсула остановится в желудке, тогда извлечь её будет непросто. Подобное случается крайне редко, камера делает своё дело и выходит естественным образом.
УЗИ
Ультразвуковая диагностика – термин, который знает даже ребенок.
Перед УЗИ кишечника нужна специальная подготовка.
- Не есть за 12 часов до начала осмотра.
- Очистить кишечник клизмой или слабительным.
- За 2 часа не мочиться.
Для процедуры используют аппарат УЗИ и контраст, который вводят через анальное отверстие. Кишечник осматривают при полном мочевом пузыре, а затем – после мочеиспускания, чтобы оценить, как его стенки реагируют на растяжение и сжатие.
Эндоректальный ультразвук
Подобная процедура даёт меньше информации, чем колоноскопия. Проводится она так – в прямую кишку пациента вводят датчик, распространяющий ультразвук через стенки кишечника, что позволяет найти очаг повреждения.
КТ, виртуальная томография и МРТ
Подобные исследования носят диагностический характер. Их суть – в сканировании кишечника посредством пропускания рентгеновского излучения или воздействия магнитного поля. Различия в получаемых изображениях – они бывают плоскими или объёмными.
Любая из процедур безболезненна и даёт возможность увидеть кишечник с разных сторон. У них есть ряд недостатков – высокая цена, большие временные затраты и сложность проведения при клаустрофобии.
ПЭТ-сканирование
ПЭТ – так кратко называется позитронно-эмиссионная томография – это новейшая из методик. Обследование кишечника проходит так – в вену больного вводят радиоактивный элемент (ФДГ), который интенсивно поглощают раковые клетки, а здоровые, напротив, не воспринимают. На картинке можно явно увидеть пятна, являющиеся очагами рака.
Рентгенологическое обследование
Рентген проводится либо с контрастом, либо без него. Контрастное вещество усиливает картинку и способствует повышению информативности осмотра.
Ирригоскопия
Ирригоскопия – один из классических диагностических методов. Для её проведения потребуются бариевая клизма и рентген. Указанным способом можно проверить только толстую кишку. Для этого её заполняют барием и проводят рентген в положении лёжа на боку и животе.
Обследование ЖКТ: методы исследования желудочно-кишечного тракта, как проверить кишечник у взрослых
Различные заболевания ЖКТ встречаются сейчас практически у каждого второго взрослого человека. При этом беспокоит периодическая тошнота, расстройство кишечника, тяжесть в животе или нарушение пищеварения. Но не каждый человек по этому поводу обращается к врачу. Такое отношение может привести к серьезным последствиям, потому что любое заболевание легче вылечить на начальной стадии. Поэтому если периодически появляется дискомфорт в животе, необходимо проверить желудок и кишечник. Обследование поможет вовремя обнаружить патологии и предотвратить осложнения.
Когда нужно обратиться к врачу
Только врач может определить, правильно ли функционирует пищеварительная система. Поэтому при нарушении работы органов ЖКТ необходимо обратиться к гастроэнтерологу. Особенно важно вовремя обследовать детей, так как у них патологии могут быстро прогрессировать, что серьезно отражается на состоянии организма.
Рекомендуется обратиться к врачу для обследования при появлении таких симптомов:
- повышенное газообразование, вздутие живота;
- тошнота, периодическая рвота;
- запоры или поносы;
- появление болей в животе или в боку;
- ощущение тяжести после еды;
- частая отрыжка или изжога;
- наличие примесей слизи, крови или непереваренной пищи в кале;
- снижение аппетита.
Рекомендуется также периодически проводить обследование желудочно-кишечного тракта людям с хроническими патологиями органов пищеварения. Это может быть гастрит, язвенная болезнь, панкреатит, рефлюкс, колит, дуоденит, дискинезия желчевыводящих путей. Пожилым людям необходима регулярная проверка состояния кишечника, чтобы вовремя выявить наличие опухоли.
Диагностические процедуры
Даже опытный врач не всегда по внешним симптомам может определить причину недомогания. Тем более, не каждый человек может описать, что он чувствует. Поэтому диагностика заболеваний ЖКТ имеет свою последовательность и не обходится без инструментального и лабораторного обследования. Некоторые патологии на начальном этапе не проявляются специфическими симптомами, но постепенно прогрессируют. Поэтому обследование ЖКТ очень важно для своевременного выявления болезней и назначения правильного лечения. Рекомендуется периодически проходить его даже здоровым людям.
Перед постановкой предварительного диагноза и выбора методов обследования врач проводит беседу с пациентом. Необходимо подробно рассказать о своих ощущениях, чем они провоцируются, когда возникают. При этом врача интересуют не только жалобы больного. Специалист обязательно расспросит о привычках, рационе питания, наличии хронических заболеваний. Очень важно также, чем болеют родители и близкие родственники. После этого проводится осмотр больного. Врач делает это с помощью физикальных методов.
К ним относится пальпация, перкуссия и аускультация. На первый взгляд может показаться, что такой внешний осмотр бесполезен для определения состояния внутренних органов. Но для опытного специалиста даже такое обследование является информативным. Сначала проводится осмотр ротовой полости, в которой начинается процесс пищеварения. Важно состояние слизистой, зубов, цвет языка.
Начинается обследование с беседы и общего осмотра пациента
Потом врач ощупывает живот пациента, определяя, не увеличены ли органы пищеварительной системы, нет ли затвердений, рубцов, увеличенных вен. Пальпация позволяет также определить форму органов, их болезненность и местоположение. Аускультация или прослушивание позволяет услышать, какие звуки издает кишечник во время работы. Перкуссия – это простукивание, которое позволяет уточнить форму, расположение и состояние внутренних органов.
После этого врач определяет, какие еще нужны пациенту методы обследования ЖКТ. Их существует довольно много, но выбирается обычно 2-3 метода. Это могут быть:
Что показывает гастроскопия желудка
- PH-метрия;
- фиброгастродуоденоскопия;
- зондирование;
- рентгенологическое обследование;
- колоноскопия;
- УЗИ;
- сцинтиграфия;
- КТ или МРТ;
- анализы крови, мочи и кала.
Инструментальные методы обследования позволяют оценить состояние слизистой пищеварительного тракта, секреции желудочного сока, уровень кислотности, моторную функцию. С их помощью можно выявить наличие опухолей, кист, эрозий или язв. Обычно для диагностики заболеваний ЖКТ врач назначает ФГДС и анализы крови. Иногда еще требуется проверить состояние печени, желчных протоков и поджелудочной железы. Такое полное обследование пищеварительной системы необходимо, когда сложно поставить диагноз.
Если человек сомневается, нормально ли у него работают органы пищеварения и стоит ли ему идти к врачу, можно проверить желудок и кишечник самостоятельно. Для этого нужно выдавить из сырой свеклы половину стакана сока и настоять его пару часов. Потом выпить и наблюдать за опорожнением кишечника. Если оно произойдет быстро и кал будет свекольного цвета, значит, желудок и кишечник работают нормально. Если же окрасится моча, а стула не будет долго – стоит обратиться к врачу.
Гастроскопия
Для обследования состояния слизистой желудка и двенадцатиперстной кишки чаще всего применяется эндоскопическое обследование или фиброгастродуоденоскопия. Это самый точный метод для выявления заболеваний ЖКТ на начальном этапе. Гастроскопия представляет собой зондирование. Пациент глотает специальную гибкую трубку с камерой на конце. Врач с ее помощью может детально рассмотреть состояние слизистой пищевода, желудка и двенадцатиперстной кишки. Зондирование позволяет вовремя диагностировать язвенную болезнь, воспаление слизистой, взять на анализ желудочный сок для определения его кислотности.
Важно: такое обследование рекомендуется делать периодически при хронических патологиях желудка для контроля правильности лечения и предотвращения осложнений.
Эндоскопическое обследование может причинять дискомфорт пациенту, хотя современные приспособления для этого делают процедуру максимально комфортной. Но многие больные отказываются от него из-за страха боли или рвотных позывов. В этом случае, а также для обследования тонкого кишечника, может быть назначено капсульное зондирование. Это современный малоинвазивный метод диагностики. Пациенту предлагают проглотить специальную капсулу с видеокамерой. По мере продвижения ее по пищеварительному тракту, она будет передавать изображение на монитор. Потом капсула выходит естественным путем.
Гастроскопия – это самый информативный метод обследования верхних отделов пищеварительного тракта
Рентген
Рентгенодиагностика является самым доступным и дешевым методом обследования. Он позволяет оценить толщину стенок органов, их форму и размеры, увидеть наличие язв, эрозий и новообразований.
Одной из разновидностей рентгенологического обследования органов ЖКТ является ирригоскопия. Так называется обследование с применением контрастных веществ. При обследовании желудка пациенту дают выпить капсулу с барием, а для снимка кишечника это вещество вводится через задний проход. Барий является непрозрачным для рентгеновских лучей, что позволяет получить более точный снимок.
УЗИ
Современные аппараты для ультразвуковой диагностики позволяют четко увидеть размер, расположение и форму внутренних органов, наличие инородных тел и опухолей. Обычно именно с УЗИ начинается диагностика при обращении пациента к врачу с жалобами на дискомфорт в животе. Использоваться этот метод может с профилактическими целями, для своевременного выявления опухолей, снижения моторики кишечника, сужения просвета кишок, нарушения работы сфинктеров.
Применяют ультразвуковое исследование ЖКТ также для подтверждения диагноза и для контроля правильности лечения. Это необходимо при гастрите, гастродуодените, колите, синдроме раздраженного кишечника, наличии полипов или кист, желчнокаменной болезни, панкреатите. Информативно УЗИ для обследования кишечника. Перед процедурой необходима определенная подготовка. А перед самим сканированием в кишечник вводится жидкость. Так можно выявить наличие полипов, опухолей, сужения просвета кишок.
Томография
При возникновении трудностей в диагностике может быть назначена компьютерная томография. Она позволяет получить информацию о форме и размере органов пищеварения, состоянии костей и мышц, толщине брюшной стенки, наличии инородных тел. КТ более информативна, чем рентген, но лучевая нагрузка от такого обследования меньше.
Более точную информацию о состоянии органов ЖКТ можно получить с помощью МРТ. Так можно обследовать желудок, кишечник, печень, поджелудочную железу, желчный пузырь и протоки. Снимок, полученный с помощью МРТ, позволяет оценить состояние кровеносных сосудов и лимфатических узлов, наличие камней, кист, полипов или опухолей, структуру тканей органов.
Обследование кишечника
Из-за особенностей строения и расположения этого органа обследовать его сложно. Состояние двенадцатиперстной кишки можно определить при эндоскопии через пищевод. Но дальше зонд не проникает. Прямая кишка просматривается при колоноскопии. А вот тонкую кишку обследовать сложнее. Чтобы выявить ее патологии необходимо комплексное обследование с применением нескольких методов.
Чаще всего применяется колоноскопия – исследование прямой кишки с помощью зонда. Он вводится через анальное отверстие. С помощью специальной камеры на его конце можно рассмотреть состояние стенок кишки, наличие опухолей или застоя каловых масс. Во время процедуры можно взять образец слизистой для анализа или даже удалить небольшие полипы. А ретроманоскопия позволяет оценить также состояние толстого кишечника. При этом специальный зонд продвигается на расстояние более 30 см. Такое обследование рекомендуется обязательно пройти каждому человеку после 50 лет. Это позволяет обнаружить рак на начальной стадии.
Анализы
На этапе постановки предварительного диагноза обязательно применяются лабораторные методы диагностики. К ним относятся анализ биологических жидкостей организма: крови, мочи, а также кала. Они позволяют определить активность ферментов, наличие воспаления, инфекций, паразитов, состояние микрофлоры кишечника. Эти анализы самостоятельно не позволяют поставить диагноз, но обязательно входят в комплексное обследование ЖКТ:
- Начинается диагностика всегда с анализов крови. Ее берут натощак, желательно за день до этого отказаться от приема алкоголя и лекарственных препаратов. Кровь проверяется на СОЭ, чтобы выявить наличие воспалительного процесса, на ферменты поджелудочной железы, антитела к Helicobacter pylori или гельминтам.
- Общий анализ мочи необходим при сильном поносе и рвоте, а также при подозрении на онкологическое заболевание. Оценивается плотность мочи, ее цвет, состав.
- Для оценки состояния ЖКТ очень информативен анализ кала или копрограмма. Он позволяет выявить наличие кровотечений в пищеварительном тракте, наличие паразитов, инфекции. Непереваренные остатки пищи указывают на нарушение пищеварения. Так же можно оценить состояние микрофлоры кишечника.
По анализам крови можно выявить воспалительный процесс, нарушение ферментной активности, наличие паразитов
Подготовка
Любые методы исследования требуют определенной подготовки, без которой результат может быть искажен. Обычно рекомендуется готовиться к диагностике за 3-5 дней до процедуры. Существуют конкретные рекомендации для каждого метода, о них пациента должен предупредить врач. Но есть и общие рекомендации, которые связаны со спецификой расположения и функционирования органов пищеварения.
- Обязательно за несколько дней до обследования нужно соблюдать диету. Чтобы предотвратить газообразование, рекомендуется отказаться от бобовых, черного хлеба, большого количества клетчатки, тяжелой пищи. Примерно за 10-12 часов до процедуры есть совсем нельзя, иногда запрещено даже пить воду.
- Желательно исключить прием алкоголя и не курить, особенно за 12 часов до обследования.
- Иногда рекомендуется принимать определенные лекарства, которые помогут очистить ЖКТ, улучшить пищеварение. Это энтеросорбенты, ферменты, препараты против тошноты и метеоризма.
- При обследовании кишечника нужно несколько дней принимать слабительные или делать клизму, чтобы очистить его.
- Перед проведением зондирования можно принять обезболивающий препарат или спазмолитик. Некоторым рекомендуется также прием успокоительного.
Противопоказания
Чтобы проверить желудочно-кишечный тракт, сначала необходимо посетить врача. Он поможет определиться с тем, какие методы лучше использовать. Ведь не все из них одинаково информативны, кроме того, некоторые имеют противопоказания.
Не проводят инструментальное обследование, если у пациента инфекция, повышение температуры, острое воспаление. Противопоказано оно также при наличии болезней сердца или легких, нарушении свертываемости крови, аллергии на некоторые препараты.
Регулярное обследование желудочно-кишечного тракта поможет выявить различные патологии на начальном этапе. Благодаря этому их легче будет вылечить без осложнений.
Загрузка…
Как проверить кишечник на заболевания?
Инструментальное обследование кишки
Обследование кишечника выполняется по определенным показаниям.
Пациентами могут быть как взрослые, так и дети. Существуют эндоскопические и неэндоскопические методики. В первом случае слизистая осматривается изнутри при помощи камеры. Это наиболее информативный способ выявления различных заболеваний. Обследовать человека необходимо, если у него имеются следующие симптомы:
- постоянная или периодическая боль в животе;
- нарушение стула по типу запора или диареи;
- рвота калом;
- вздутие живота;
- наличие крови или других патологических примесей в каловых массах.
Наиболее часто организуются следующие исследования:
- фиброэзофагогастродуоденоскопия;
- колоноскопия;
- ректороманоскопия;
- аноскопия;
- ирригоскопия;
- компьютерная или магнитно-резонансная томография;
- капсульная колоноскопия;
- радионуклидное исследование;
- рентгенография.
Иногда проводится лапароскопия. Лечебно-диагностическая процедура, при которой снаружи осматриваются органы брюшной полости. В процессе обследования больных можно выявить следующие заболевания:
- доброкачественные и злокачественные опухоли;
- язвенный колит;
- болезнь Крона;
- дивертикулы;
- полипы;
- язву 12-перстной кишки;
- дуоденит;
- энтероколит;
- проктит;
- геморрой;
- анальные трещины;
- кондиломатоз;
- парапроктит.
У детей комплексное обследование позволяет обнаружить инвагинацию, мегаколон, стеноз кишечной трубки и болезнь Гиршпрунга. В ходе колоноскопии часто выявляются паразиты (цепни, аскариды, острицы). В процессе эндоскопического исследования можно взять фрагмент слизистой кишки для цитологического и гистологического анализа. Это необходимо в сомнительных случаях для исключения злокачественной патологии.
Эндоскопическое исследование ДПК
Проверить состояние 12-перстной кишки позволяет ФЭГДС. Это эндоскопический метод обследования пациентов. Он позволяет осмотреть лишь начальный отдел тонкой кишки. ФЭГДС часто проводится и с лечебной целью. В ходе исследования можно остановить кровотечение или удалить инородное тело. Различают плановую и срочную ФЭГДС.
Преимуществами этого исследования являются:
- быстрота;
- информативность;
- хорошая переносимость;
- безопасность;
- низкая инвазивность;
- безболезненность;
- возможность осуществления в стенах поликлиники;
- доступность.
К недостаткам можно отнести дискомфорт при введении зонда и неприятные ощущения во время отхождения анестезии. ФЭГДС проводится при подозрении на следующую патологию:
- язву;
- гастродуоденит;
- кровотечение;
- рак Фатерова сосочка;
- дуоденит;
- кишечно-желудочный рефлюкс.
Перед ФЭГДС требуется подготовка. Она включает в себя отказ от приема пищи непосредственно перед процедурой и соблюдение диеты на протяжении нескольких дней. За 2-3 дня до исследования нужно исключить из рациона острые блюда, орехи, семечки, шоколад, кофе и алкогольные напитки. Ужинать накануне нужно не позднее 18 часов вечера.
Утром нельзя завтракать и чистить зубы. Исследовать 12-перстную кишку и желудок нужно в положении лежа на левом боку с прижатыми к телу коленями. Через рот пациенту вводится тонкая трубка с камерой. Проводится местное обезболивание. Это обеспечивает безболезненность процедуры. Во время осмотра человек не должен разговаривать. Проглатывать слюну нужно только с разрешения врача. Есть можно только спустя 2 часа после исследования.
Противопоказаниями к проведению ФЭГДС являются:
- искривление позвоночного столба;
- зоб;
- атеросклероз;
- новообразования средостения;
- инсульт в анамнезе;
- гемофилия;
- цирроз;
- инфаркт миокарда;
- сужение просвета пищевода;
- бронхиальная астма в фазу обострения.
Относительные ограничения включают тяжелую форму гипертензии, стенокардию, лимфоаденопатию, острое воспаление миндалин, психические расстройства, воспаление глотки и гортани.
Проведение колоноскопии кишечника
Основным инструментальным методом диагностики заболеваний толстой кишки у женщин и мужчин является колоноскопия. Она бывает классической и капсульной. В первом случае используется фиброколоноскоп. Это гибкий зонд, который вводят в кишку через задний проход.
Возможностями колоноскопии являются:
- извлечение инородных предметов;
- восстановление проходимости кишечника;
- остановка кровотечения;
- биопсия;
- удаление опухолей.
Как можно подготовиться к этой процедуре, известно не каждому. Основная цель — очищение кишечника. Для этого используются клизмы или специальные слабительные. В случае запора дополнительно назначается касторовое масло. Клизма выполняется при задержке дефекации. Для ее проведения потребуются кружка Эсмарха и 1,5 л воды.
В течение 2-3 дней нужно придерживаться бесшлаковой диеты. Запрещено употреблять свежие овощи, фрукты, зелень, копчености, соления, маринады, ржаной хлеб, шоколад, арахис, чипсы, семечки, молоко и кофе. Вечером накануне процедуры требуется очистить кишечник. Применяются такие препараты, как Лавакол, Эндофальк и Фортранс.
Колоноскопия проводится под местной анестезией. Процедура менее приятная, нежели ФЭГДС. Зонд с камерой на конце вводится в прямую кишку. Врач осматривает все отделы толстого кишечника, начиная с прямого. Расширение кишечника происходит благодаря нагнетанию воздуха. Данное исследование длится 20-30 минут. При неправильно проведенной колоноскопии возможны следующие осложнения:
- кровотечение;
- прободение кишки;
- вздутие;
- лихорадка;
- боль.
При ухудшении общего состояния после процедуры нужно посетить врача. В норме у здорового человека слизистая толстого кишечника бледно-розового цвета. Она блестящая, без язвенных дефектов, выпячиваний и наростов, гладкая с легкой исчерченностью. Сосудистый рисунок равномерный. Уплотнения, гной, кровь, отложения фибрина и некротические массы не определяются. Абсолютными противопоказаниями к колоноскопии являются перитонит, тяжелая форма сердечной и дыхательной недостаточности, инфаркт, тяжелый ишемический инсульт и беременность.
Рентгенологическое исследование кишки
Способы обследования кишечника включают ирригоскопию. Это разновидность рентгенографии, при которой применяется красящее вещество. Данное исследование позволяет определить патологические изменения слизистой. Детально оценивается рельеф кишки. Контрастирование бывает простым и двойным. В первом случае применяется сульфат бария. Во втором — дополнительно вводится воздух.
Преимуществами ирригоскопии являются:
- безопасность;
- безболезненность;
- доступность;
- информативность;
- небольшая лучевая нагрузка.
Оценивается состояние ободочной (восходящей, поперечной и нисходящей), сигмовидной и прямой кишок. Рекомендуется вводить контраст не через рот, а через прямую кишку с помощью клизмы. Во время обследования пациент находится на боку с прижатой к животу верхней ногой. Устанавливается ректальная трубка, через которую вводят раствор бария.
Затем делается обзорный снимок. После этого обследуемый человек опорожняет кишечник. Далее делается повторный снимок. Имеются следующие показания к проведению ирригоскопии:
- подозрение на опухоль;
- кровь в кале;
- наличие стула с гноем;
- боль при дефекации;
- вздутие живота с задержкой стула;
- хронические запор и диарея.
Существует 3 основных метода подготовки к процедуре:
- очистительные клизмы;
- прием препарата Фортранс;
- проведение гидроколонотерапии.
По снимку делается заключение. При выявлении неравномерных складок-гаустр, участков сужения кишки в сочетании с неполным выведением контраста при дефекации можно заподозрить синдром раздраженного кишечника. Если в процессе обследования обнаружены неравномерный диаметр ободочной кишки, сужение просвета на фоне спазма и участки несимметричного сокращения, то это указывает на язвенный колит. Ирригоскопию нельзя проводить беременным, при перфорации кишки, дивертикулите, язвах и тяжелой форме сердечной недостаточности.
Проведение капсульного исследования
Современные методы обследования кишечника включают капсульную колоноскопию. Ее отличие в том, что в задний проход больного ничего не вводится. Достаточно приема одной капсулы, снабженной двумя камерами. Преимуществами данного исследования являются:
- безопасность;
- простота;
- отсутствие необходимости в анестезии;
- отсутствие лучевой нагрузки;
- малоинвазивность;
- возможность обследования кишки без очистительной клизмы.
К недостаткам можно отнести неудобство обработки полученных данных и трудность проглатывания. Запись картины кишечника с капсулой записывается на специальном приборе, который одевается на пояс. Данное исследование применяется ограниченно. Оно дорогостоящее. Капсульное исследование проводится при невозможности осуществления колоноскопии и ирригоскопии.
Осложнения включают задержку выведения капсулы. У некоторых пациентов развиваются аллергические реакции. Исследование проводится в амбулаторных условиях. Человеку не нужно находиться в больнице. После проглатывания капсулы можно заниматься повседневными делами. Подготовка включает применение слабительных.
Осмотр при помощи ректороманоскопа
Для осмотра конечных отделов кишечника часто организуется ректороманоскопия. Процедура проводится при помощи ректороманоскопа. Он представляет собой осветительный прибор с металлической трубкой. Толщина последней различна. При помощи ректороманоскопа можно осмотреть слизистую сигмовидной и прямой кишок на расстоянии до 35 см от заднего прохода.
Врачи рекомендуют проходить это исследование пожилым людям 1 раз в год с профилактической целью. Известны следующие показания к ректороманоскопии:
- боль в заднем проходе при дефекации и в покое;
- упорный запор;
- неустойчивый стул;
- кровотечение из прямой кишки;
- наличие в кале слизи или гноя;
- чувство инородного тела.
Исследование проводится при хроническом геморрое и воспалении толстой кишки. Ректороманоскопия противопоказана при острой анальной трещине, сужении кишки, массивном кровотечении, остром парапроктите, перитоните, сердечной и легочной недостаточности. Подготовка аналогична таковой при колоноскопии.
Непосредственно перед введением тубуса ректороманоскопа в задний проход его смазывают вазелином. Продвижение аппарата проводится во время потуг. Для расправления складок кишечника накачивают воздух. При наличии большого количества гноя или крови может использоваться электроотсос. При необходимости забирается материал для гистологического анализа.
Другие методы исследования
Современным методом диагностики заболеваний кишечника является магнитно-резонансная томография. Она может проводиться с двойным контрастированием. Красящее вещество вводится внутривенно и через рот. Этот метод не может заменить колоноскопию. Он является вспомогательным. Преимуществами МРТ являются безболезненность, информативность и отсутствие лучевой нагрузки.
Делаются послойные снимки органа. Врач получает трехмерное изображение на экране. Проведение томографии основано на применении магнитных полей. Последние отражаются от ядер ионов водорода тканей. Перед проведением МРТ требуется очистить кишку и соблюдать несколько дней диету. Процедура продолжается около 40 минут. Снимки делают при задержке пациентом дыхания.
Больного помещают на платформу и фиксируют тело ремнями. К методам обследования пациентов относится аноскопия. С помощью нее можно осмотреть конечный отдел кишечной трубки. Потребуется аноскоп. Это прибор, который состоит из обтуратора, тубуса и осветительной рукоятки.
Перед аноскопией часто требуется выполнение пальцевого ректального исследования. Делается это для того, что оценить проходимость кишки. При необходимости используется обезболивающая мазь. Таким образом, при подозрении на кишечную патологию обязательно проводится инструментальное исследование. Поставить диагноз на основании опроса, осмотра и пальпации невозможно.
способы диагностики и лабораторные анализы
Желудочно-кишечный тракт является неотъемлемой частью человеческого организма. Существует множество заболеваний способных приводить к проблемам с пищеварением, нарушать всасывание питательных веществ и вызывать диарею. При хронической патологии может существенно снизиться качество жизни, поэтому были разработаны специальные исследования, позволяющие выяснить и установить характер недуга. Как проверить кишечник, и к какому доктору обратиться?
Общий вид кишечника
Показания
Желудочно-кишечный тракт делится на несколько частей. Верхняя часть состоит из ротовой полости пищевода и желудка. Нижняя включает в себя кишечник, делящийся на несколько отделов. Тонкая кишка состоит из двенадцатиперстной, тощей и подвздошной кишки. В состав толстого отдела входит слепая, поперечная сигмовидная и прямая кишка. Какой врач проверяет кишечник? В зависимости от вовлеченных отделов и специфики заболевания кишечником могут заниматься разные врачи. Как правило, проверкой кишечника занимается врач-эндоскопист, проктолог или гастроэнтеролог.
Большинство заболеваний кишечника приводят к нарушению функции пищеварения, что может иметь различные проявления. Типичные симптомы, характерные для вовлеченного в патологический процесс кишечника:
- Вздутие, метеоризм;
- Диарея;
- Болезненность в абдоминальной области;
- Потеря в весе;
- Общая слабость;
- Повышение температуры;
- Кровь в кале;
- Побледнение кожных покровов.
При обнаружении у себя подобных симптомов необходимо немедленно обратиться за консультацией к доктору. В зависимости от предполагаемого заболевания подбираются способы обследования кишечника.
Лабораторные анализы
Как называется процедура проверки кишечника? Единого метода, позволяющего полностью проверить кишечник, на сегодняшний день не существует. Исходя из возможного патологического процесса, доктор подбирает определенный метод обследования, который может включать как лабораторные, так и инструментальные методики.
При поступлении больных в стационарное отделение проводится ряд стандартных лабораторных тестов, дающих общее представление о состоянии организма. Многие заболевания кишечника сопровождаются хронической кровопотерей. Даже небольшие, но длительные кровотечения способны значительно ухудшить самочувствие больных. Кровопотеря будет выражаться в виде снижения общего числа гемоглобина и эритроцитов.
Большинство воспалительных заболеваний кишечника сопровождается лейкоцитозом. Болезнь Крона и неспецифический язвенный колит проявляются повышением уровня лейкоцитов и снижением эритроцитов на фоне хронической кровопотери.
Особое значение в диагностике заболеваний кишечника имеет анализ кала. По консистенции, цвету и запаху испражнений можно предположить характер и вовлеченность определенных отделов пищеварительного тракта. Например, если фекалии имеют черный цвет и зловонный запах, то это говорит в пользу кровотечения из верхнего отдела кишечника. Светлые прожилки крови характерны для кровотечения из сигмовидной или прямой кишки. При инфекционных заболеваниях в кале наблюдаются дополнительные примеси по типу кровянистых выделений или слизи.
Инструментальные методы диагностики
С каждым годом разрабатываются новые технологии, позволяющие медикам успешнее проводить исследования и лечить заболевания кишечника. В медицине выделяют целый раздел, называющийся инструментальной диагностикой. В этот раздел входит ряд методик, приборов и аппаратов, используемых для обнаружения патологических процессов во многих органах.
Компьютерная томография
Виды обследования кишечника разнообразны и включают в себя различные исследования, имеющие определенные показания для каждого заболевания. Выбор диагностического метода должен осуществлять лечащий доктор.
Компьютерная томография (КТ) – это методика, использующая рентгеновское излучение для получения послойного изображения кишечника. В отличие от обычной рентгенографии, при КТ производится большое количество снимков, которые затем сопоставляются на компьютере. Для получения качественного изображения пациенту перед процедурой необходимо выпить контрастный раствор. Данная жидкость не пропускает рентгеновские лучи, благодаря чему удается лучше визуализировать особенности строения внутреннего слоя кишечника.
Если проблема связана не со структурными изменениями кишечника, а с сосудами, то контрастный раствор вводится инъекционно. По продолжительности КТ занимает большее количество времени сравнительно с рентгенографией. Исследование выполняется в положении больного лежа на спине. Его укладывают на специальный стол, который входит в аппарат. У некоторых людей возникают приступы панической атаки на фоне длительного пребывания в замкнутом пространстве. Необходимо упомянуть, что аппарат имеет определенные ограничения по весу, поэтому пациентам, с очень большой массой тела КТ может быть противопоказано.
Если сравнивать КТ с эндоскопическими методами проверки кишечника, то в плане обнаружения новообразований первое сильно проигрывает колоноскопии или ФГДС. Помимо того, во время использования оптического устройства можно произвести забор биологического материала для дальнейшего гистологического обследований. При проведении КТ этого сделать не удаётся.
Виртуальная колоноскопия
Методика является разновидностью КТ. На современных аппаратах помимо поперечных срезов можно получить трехмерное изображение кишечника. Специальная программа обрабатывает данные и исследователю предоставляется 3-D модель изучаемого органа. Благодаря виртуальной колоноскопии удается обнаружить новообразование размером более 1 см. Как и в предыдущем случае, методика биопсией не сопровождается. При обнаружении патологического образования рекомендуется провести колоноскопию для получения биологического материала и последующего исследования в лаборатории.
Ирригоскопия
В основе этой методики лежит использование рентгеновских лучей, только в отличие от компьютерной томографии изображение дополнительно не обрабатывается. Для проведения ирригоскопии необходимо ввести обследуемому в задний проход контрастный раствор. Как правило, применяют бариевую взвесь. Этот раствор не пропускает лучи, поэтому с его помощью удается лучше визуализировать контуры толстой кишки, оценить проходимость и обнаружить патологические новообразования.
Толстый кишечник подсвечен бариевой взвесью
После введения контрастного раствора нужно подождать несколько часов и дать бариевой взвеси равномерно растечься по внутренней поверхности толстой кишки. Раствор не всасывается слизистой оболочкой, поэтому пациентам не стоит беспокоиться об отравлении. Ирригоскопия назначается при подозрении на дивертикулез, при наличии болевых ощущений в области прямой кишки и при регулярных расстройствах стула неустановленного происхождения.
Ректороманоскопия
Метод диагностики заболеваний прямой и дистального отдела сигмовидной кишки. Для проведения процедуры пациента укладывают в положение с опорой на локти и колени. После этого в задний проход, вводя ректороманоскоп. Данный прибор представляет собой трубку, внутри которой находится осветительный прибор и элемент подающий воздух. При спадании стенок кишки подается поток воздуха для их расправления. Не рекомендуется выполнять ректороманоскопию пациентам, имеющим острую анальную трещину, острое воспаление околопрямокишечной клетчатки. Также запрещается проводить процедуру лицам, страдающим от психических заболеваний.
Принцип проведения ректороманоскопии
УЗИ
В диагностике заболеваний пищеварительной системы очень большую популярность снискало себе УЗ исследование. Это метод считается доступным, простым и весьма удобным, однако, в проведении УЗИ существуют некоторые особенности, которые необходимо знать пациентам. С помощью ультразвука лучше всего исследовать плотные органы (печень, селезенки почки). Поскольку кишечник имеет полую структуру, заполненную газами, уровень визуализации будет крайне мал. Понятное дело, что если опухоль будет крупного размера, то УЗИ ее зафиксирует, но на ранних стадиях этот метод не применяется.
Одной из разновидностей является эндоректальное УЗИ. Суть процедуры сводится к введению в прямую кишку ультразвукового датчика, позволяющего получить данные о прорастании опухоли в соседние органные структуры. Для первичной диагностики рака эндоректальное УЗИ не подходит.
Капсульная эндоскопия
Данный метод проверки кишечника основан на использовании беспроводной камеры, которую пациент заглатывает как таблетку. Попав в пищеварительный тракт, камера делает тысячи снимков, которые передаются на записывающее устройство, расположенное на поясе пациента. Камера имеет небольшие размеры, поэтому проглотить её не составляет большого труда. Благодаря капсульной эндоскопии удается получить изображение труднодоступных отделов кишки, до которых не добраться стандартными инструментальными методами диагностики.
Эндоскопическая капсула дает информацию о состоянии слизистых оболочек и венозной стенке органов ЖКТ. Данным методом исследования пользуется редко ввиду его новизны и отсутствия необходимого оборудования. Приборы импортные и дорогие, поэтому капсульная эндоскопия проводится только в крупных центрах. В плане диагностики процедура считается более удобной сравнительно с обычной эндоскопией, но биопсию выполнить не получается.
Капсула в кишечнике
Магнитно-резонансная томография
Напоминает КТ исследование, но при МРТ применяется не рентгенологическое излучение, а явление электромагнитного резонанса. В организм попадает определенное количество энергии, а затем она возвращается обратно и компьютер проводит анализ полученных данных. МРТ более подходит для мягких тканей, а КТ для диагностики заболеваний костной и хрящевой ткани.
Большинство тех, кто прошел процедуру отмечает, что МРТ весьма некомфортно. Длительность исследования занимает не менее часа, пациента помещают в узкую диагностическую трубу, где у него может возникнуть приступ клаустрофобии. МРТ в некотором роде психологически давит на пациента, ведь при проведении процедуры аппарат издает массу звуков, шумов и щелчков, пугающих обследуемого.
Колоноскопия
Данное исследование относится к эндоскопическим методам диагностики. Суть процедуры проста. Пациента укладывают на кушетку, а затем в задний проход вводят ему специальный оптический прибор, называемый колоноскопом. Он состоит их оптоволоконного кабеля, имеющего подвижную головку. Снаружи от кабеля находится защитный слой, который предотвращает повреждение оптоволоконных элементов. В защитном слое располагается кабель подсветки, трубка для подачи воздуха и два троса, обеспечивающие подвижность головки.
Современные колоноскопы снабжены специальными щипцами, благодаря которым удается взять образец живой ткани. Для проведения процедуры пациента просят раздеться, лечь на кушетку и занять положение на левом боку с подогнутыми в коленях ногами. Эндоскопическая трубка вводится через прямую кишку. Для раскрытия кишечника просвета доктор периодически подает поток воздуха. Двигая головку прибора, врач осматривает внутренний слой кишечной стенки, оценивает состояние слизистых оболочек и сосудистого рисунка. Продвигая эндоскопический кабель дальше, удается оценить состояние всего толстого отдела кишечника.
Необходимо сказать, что при проведении процедуры кишечник пациента должен быть полностью освобожден от каловых масс. Правильная подготовка к колоноскопии имеет огромное значение для получения достоверных данных. Продолжительность манипуляции напрямую зависит от анатомических особенностей кишечника пациента. Подготовка к колоноскопии включает в себя отказ от пищи на определенное время и проведение процедур, очищающих кишечник от содержимого. Для этой цели доктором назначается очистительная клизма или слабительные препараты.
Обычно колоноскопия не предусматривает использование общей анестезии, однако, ввиду повышенной чувствительности заднего прохода, для некоторых пациентов делают исключение. Особый дискомфорт больные испытывают при прохождении колоноскопа через анатомические изгибы кишечника. Выраженность болевых ощущений зависит от индивидуальных анатомических особенностей и патологических образований, мешающих прохождению эндоскопической трубки.
Фиброгастродуоденоскопия
Метод напоминает колоноскопию. Здесь также используются эндоскопические приборы, но в этом случае они вводятся со стороны ротовой полости. Чтобы не оказывать лишнего давления и не повредить зубы в рот вставляется специальный расширитель. Методика позволяет провести обследование слизистых оболочек пищевода, желудка и двенадцатиперстной кишки. При обследовании можно обнаружить утолщение стенки ДПК, эрозии и язвенные образования. Процедура назначается для обнаружения воспалительных процессов в верхних отделах пищеварительного тракта, а также с целью дифференциальной диагностики при внутренних кровотечениях.
Информация, изложенная в статье, может быть неполной. Для получения более точных сведений о своем заболевании необходимо обратиться за консультацией к специалисту.
Перед выполнением ФГДС ротовую полость и зев обрабатывают лидокаиновым спреем. Местная анестезия позволит снизить неприятные ощущения, возникающие при продвижении трубки. После этого пациенты дают зажать расширитель (нагубник) через который вводится эндоскоп. Головку прибора устанавливают на корень языка, затем просят обследуемого производить активные глотательные движения и продвигают трубку далее по пищевому тракту. Чтобы облегчить общее самочувствие и предупредить рвотные позывы пациента просят глубоко дышать. Изображение, получаемое от оптоволоконного кабеля, выводится на экран монитора.
Оценка статьи:
Загрузка…
Поделиться с друзьями:
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Как проверить кишечник? Способы диагностики
Кишечник человека выполняет не только функцию переваривания и всасывания пищи. В толстом и тонком отделах кишечника происходит выработка некоторых витаминов и биологически активных веществ, которые участвуют в эндокринном обмене и формируют иммунную защиту организма.
Заболевания кишечника затрудняют его работу и проявляются в виде различных симптомов – от нарушения стула и болей в животе, до снижения иммунитета, изменения цвета кожи и увеличения ломкости волос.
При наличии неприятных ощущений в животе или даже небольших проблем с пищеварением не стоит затягивать с визитом к специалисту, который в точности знает, как проверить кишечник.
Способы диагностики заболеваний кишечника
Врачебный осмотр и пальпация отделов кишечника
При пальпации живота доктор может выявить участки спазмированной кишки (при кишечных инфекциях), напряжение мышц пресса (при перитоните) или определить крупное опухолевое образование в брюшной полости.
Прямую кишку обследуют путем пальцевого исследования, которое позволяет обнаружить воспалительные процессы и опухоли в ректальной области.
Исследование кала под микроскопом
Анализ кала под микроскопом позволяет выявить воспалительные заболевания в кишечнике (к примеру, при мембранозном колите в стуле обнаруживается большое количество слизи) и подтвердить подозрение на рак (при распаде опухолей в каловых массах будет фиксироваться кровь).
По наличию определенных веществ в кале можно оценить функцию всасывания и переваривания пищи:
- при обнаружении большого количества крахмала можно подозревать проблемы с пищеварением в тонкой кишке;
- если много соединительной ткани – возможны проблемы с желудком.
Также микроскопическое исследование каловых масс способно определить наличие яиц гельминтов и их разновидность.
Анализ на дисбактериоз
Нарушение микрофлоры тонкого кишечника, что является основной причиной вздутия и метеоризма, может выявить так называемый «водородный» тест. По изменению концентрации водорода в выдыхаемом воздухе судят об уровне метаболической активности анаэробных бактерий в желудочно-кишечном тракте, выявляя, тем самым, отклонения от нормы.
При подозрении на наличие дисбактериоза толстой кишки можно сделать бактериологический посев кала с последующим подсчетом собственных бифидо-, лакто- и колибактерий.
Исследование на патологическую микрофлору
Рекомендовано всем лицам с признаками острых или хронических кишечных инфекций. Для этого специальной петлей отбирается мазок из прямой кишки, который в течение нескольких дней выращивается на бактериологической среде.
Затем под микроскопом определяется вид микроба, вызвавшего заболевание.
При анализе на инфекции всегда определяется чувствительность высеянной бактерии к антибиотикам, с целью назначения максимально эффективного лечения.
УЗИ кишечника
Ультразвуковое исследование проводится не так часто, поскольку петли кишечника плохо визуализируются под ультразвуковыми сигналами. Этот метод, в сочетании с эффектом Допплера, используют для оценки кровотока в крупных артериях брюшной полости, а также для выявления увеличенных лимфоузлов (например, при туберкулезе кишечника).
Рентген-исследование желудочно-кишечного тракта
Перед тем, как проверить кишечник при помощи рентген-контрастирования, врач должен предположить, в каких отделах желудочно-кишечного тракта локализуется патологический очаг.
В зависимости от месторасположения проблемной зоны будет принято соответствующее решение о способе введения контраста:
- для желудка, тонкого и начальных отделов толстого кишечника контрастное вещество (взвесь бария) принимают через рот;
- для нисходящего участка толстой и прямой кишки контраст вводят с помощью клизмы (такой вид рентгеновского исследования называется ирригоскопия).
После того, как контраст поступит в нужный участок кишки, выполняется рентгеновский снимок. По снимку делают выводы о размерах желудка и кишечника, особенностях их моторики, а также оценивается проходимость, наличие опухолей и их размер.
Эндоскопия
Данный метод исследования предполагает осмотр слизистой поверхности участков желудочно-кишечного тракта при помощи оптического прибора. Чтобы проверить желудок и кишечник в начальных отделах тонкой кишки, проводят фиброгастродуоденоскопию — когда эндоскоп через полость рта и пищевод опускают в указанные отделы.
Для изучения толстой кишки эндоскоп вводят через прямую кишку — этот метод называется колоноскопия. С помощью данного исследования можно осмотреть всю поверхность толстого кишечника, вплоть до аппендикса.
При необходимости с помощью эндоскопа удается взять кусочек измененной ткани кишки для изучения под микроскопом на онкологию или небольшой участок язвы (опухоли). Ранее подобные манипуляции можно было осуществить только путем оперативного вмешательства.
При обращении к семейному врачу или терапевту с жалобами на кишечник, совсем не обязательно, что обследование будет включать все указанные способы. В зависимости от характера заболевания пациента направляют на 2-3 наиболее информативных процедуры, с помощью которых можно проверить кишечник и поставить точный диагноз (иногда это возможно даже без колоноскопии).
В некоторых случаях после комплексного исследования может потребоваться консультация врача-гастроэнтеролога, хирурга, эндоскописта, онколога или эндокринолога. А если проблемы с кишечником возникли у ребенка – решение о дополнительном осмотре узконаправленными специалистами принимает исключительно врач-педиатр.
Своевременное обследование и лечение позволяют, в большинстве случаев, избежать более сложных патологий кишечника.
BBC Science & Nature — Человеческое тело и разум
Система: пищеварительная
Расположение: брюшная полость
Физическое описание: узкая трубка длиной пять метров, свисающая в виде колбасных катушек
Функция: химическое переваривание пищи и всасывание питательных веществ в организм человека. кровь
Самый длинный участок пищеварительного тракта
Длина тонкого кишечника составляет около пяти метров, что делает его самым длинным отделом пищеварительного тракта. Хотя он длиннее толстой кишки, но имеет меньший диаметр.Вот почему это называется тонкой кишкой.
Химическое пищеварение
После того, как пища перемешалась в желудке, мышца сфинктера в конце желудка открывается, чтобы разбрызгивать небольшое количество пищи в верхнюю часть тонкой кишки. Этот первый отдел тонкой кишки называется двенадцатиперстной кишкой.
Поджелудочная железа выделяет пищеварительный сок через проток в двенадцатиперстную кишку. Эта жидкость богата ферментами, расщепляющими жиры, белки и углеводы. Он также содержит бикарбонат натрия, который нейтрализует кислоту, вырабатываемую в желудке.
Желчный пузырь выдавливает желчь по протоку в двенадцатиперстную кишку. Желчь помогает расщеплять жиры в пище.
Перистальтика
Перевариваемая пища продвигается через тонкий кишечник за счет перистальтики. Перистальтика — это мышечное движение, при котором чередующиеся волны сокращения и расслабления мышц заставляют пищу вытесняться по пищеварительному тракту.
Поглощение питательных веществ
Большинство питательных веществ в пище, которую вы едите, проходят через слизистую оболочку тонкой кишки в кровь.Выстилка тонкой кишки покрыта крошечными микроворсинками. Это микроскопические выступы в виде пальцев, которые придают слизистой оболочке тонкой кишки большую площадь поверхности, через которую происходит всасывание питательных веществ. Микроворсинки придают кишечнику вид и ощущение бархата.
Каждая микроворсинка содержит мельчайший кровяной капилляр. Когда питательные вещества всасываются в микроворсинки, они попадают в ее кровеносные капилляры. Вот как питательные вещества из пищи попадают в вашу кровь.
Неперевариваемая пища попадает в толстую кишку
К тому времени, когда пища покинет тонкую кишку, все питательные вещества, содержащиеся в ней, попадут в кровоток. Все, что остается, — это неперевариваемая пища, которая переходит из тонкой кишки в толстую для дальнейшей обработки.
Вернуться к началу
У взрослого человека размер тонкой кишки составляет около 16 футов (в среднем), а диаметр составляет около 1-2 дюймов. |
Если бы тонкий кишечник представлял собой простую трубку, она имела бы площадь поверхности всего около ½ квадратных метра, или размером со стул. Однако тонкая кишка имеет очень сложную внутреннюю оболочку, которая состоит из миллионов мизинцев (называемых ворсинками), площадь которых увеличивается примерно до 200 квадратных метров, или примерно до размеров теннисного корта! |
Пища может задерживаться в тонком кишечнике от 1 до 4 часов.В это время происходит большая часть химического переваривания пищи (а также большая часть всасывания). |
В тонком и толстом кишечнике есть мышцы (называемые гладкими мышцами), которые перемещают пищу по кишечнику. Эти мышцы позволяют всей еде, которую вы едите, проходить через ваш организм, часто игнорируя при этом силу тяжести — это означает, что вы фактически можете есть в перевернутом виде! |
Толстая кишка на самом деле короче тонкой кишки: у взрослого человека ее длина составляет всего около 5 футов.Кишечник назван в честь его ширины, а не длины. |
За всю вашу жизнь пищеварительная система (рот, пищевод, желудок, кишечник, поджелудочная железа, печень) обработает более 50 тонн пищи и жидкости! |
Пища, всасываемая в кишечнике, поступает прямо в печень по большой вене, называемой воротной веной. |
Толстый кишечник образует перевернутую букву «U» в брюшной полости.Он идет от нижнего правого края до ребер, через левый бок и вниз к нижнему правому краю, в конечном итоге опускаясь к середине и соединяясь с прямой кишкой. |
Скопление газа в толстой кишке вызывает метеоризм. Большинство этих газов производятся дружественными бактериями, которые живут в толстой кишке и позволяют нам поглощать различные витамины и питательные вещества, которые мы не можем усвоить иначе. Этот газ обычно проходит через вашу систему примерно за 30-45 минут. |
В толстом кишечнике всасывается в основном вода. Пища может длиться в толстом кишечнике от 18 часов до 2 дней, иногда! |
Люди могут жить без толстой кишки, как люди, которым ее приходится удалять из-за того, что с ней что-то не так. Поскольку они не могут поглотить всю воду из своих фекалий, они становятся действительно жидкими, почти как при диарее. |
Большинство пищеварительных ферментов тонкого кишечника поступает из поджелудочной железы. |
Ваша пищеварительная система и как она работает
На этой странице:
Что такое пищеварительная система?
Пищеварительная система состоит из желудочно-кишечного тракта, также называемого желудочно-кишечным трактом или пищеварительным трактом, а также печени, поджелудочной железы и желчного пузыря. Желудочно-кишечный тракт — это серия полых органов, соединенных длинной извилистой трубкой от рта до ануса. Полые органы, составляющие желудочно-кишечный тракт, — это рот, пищевод, желудок, тонкий кишечник, толстый кишечник и задний проход.Печень, поджелудочная железа и желчный пузырь — твердые органы пищеварительной системы.
Тонкая кишка состоит из трех частей. Первая часть называется двенадцатиперстной кишкой. Тощая кишка находится посередине, а подвздошная кишка — в конце. Толстый кишечник включает аппендикс, слепую кишку, толстую и прямую кишку. Аппендикс представляет собой мешочек в форме пальца, прикрепленный к слепой кишке. Слепая кишка — это первая часть толстой кишки. Далее следует толстая кишка. Прямая кишка — это конец толстой кишки.
Пищеварительная система
Бактерии в желудочно-кишечном тракте, также называемые кишечной флорой или микробиомом, помогают пищеварению.Также помогают части вашей нервной и сердечно-сосудистой систем. Работая вместе, нервы, гормоны, бактерии, кровь и органы вашей пищеварительной системы переваривают продукты и жидкости, которые вы едите или пьете каждый день.
Почему важно пищеварение?
Пищеварение важно, потому что ваше тело нуждается в питательных веществах из пищи и напитков для правильной работы и сохранения здоровья. Белки, жиры, углеводы, витамины, минералы и вода являются питательными веществами. Ваша пищеварительная система расщепляет питательные вещества на части, достаточно маленькие, чтобы ваше тело могло их усвоить и использовать для получения энергии, роста и восстановления клеток.
- Белки распадаются на аминокислоты
- Жиры расщепляются на жирные кислоты и глицерин
- Углеводы распадаются на простые сахара
MyPlate предлагает идеи и советы, которые помогут вам удовлетворить ваши индивидуальные потребности в отношении здоровья.
Ваша пищеварительная система расщепляет питательные вещества на части, достаточно мелкие, чтобы ваше тело могло их усвоить.
Как работает моя пищеварительная система?
Каждая часть вашей пищеварительной системы помогает перемещать пищу и жидкость по желудочно-кишечному тракту, разбивать пищу и жидкость на более мелкие части или и то, и другое.После того, как пища будет разбита на достаточно мелкие части, ваше тело сможет поглощать питательные вещества и перемещать их туда, где они необходимы. Ваш толстый кишечник поглощает воду, а продукты пищеварения превращаются в стул. Нервы и гормоны помогают контролировать процесс пищеварения.
Процесс пищеварения
| Орган | Механизм | Добавлены пищеварительные соки | Разрушение частиц пищи |
|---|---|---|---|
| Горловина | Жевание | Слюна | Крахмалы, разновидность углеводов |
| Пищевод | Перистальтика | Нет | Нет |
| Желудок | Верхняя мышца желудка расслабляется, позволяя пище попасть, а нижняя мышца смешивает пищу с пищеварительным соком | Желудочная кислота и пищеварительные ферменты | Белки |
| Тонкая кишка | Перистальтика | Пищеварительный сок тонкой кишки | Крахмалы, белки и углеводы |
| Поджелудочная железа | Нет | Панкреатический сок | Углеводы, жиры и белки |
| Печень | Нет | Желчь | Жиры |
| Толстая кишка | Перистальтика | Нет | Бактерии в толстом кишечнике также могут расщеплять пищу. |
Как пища проходит через мой желудочно-кишечный тракт?
Пища проходит через ваш желудочно-кишечный тракт в результате процесса, называемого перистальтикой. Большие полые органы вашего желудочно-кишечного тракта содержат слой мышц, который позволяет их стенкам двигаться. Это движение проталкивает пищу и жидкость через желудочно-кишечный тракт и перемешивает содержимое каждого органа. Мышца, стоящая за пищей, сокращается и сжимает пищу вперед, в то время как мышца перед пищей расслабляется, позволяя пище двигаться.
Пищеварительный процесс начинается, когда вы кладете пищу в рот.
Устье. Пища начинает двигаться по желудочно-кишечному тракту, когда вы едите. Когда вы глотаете, ваш язык проталкивает пищу в горло. Небольшой лоскут ткани, называемый надгортанником, складывается над дыхательным горлом, чтобы предотвратить удушье, и пища попадает в пищевод.
Пищевод. Как только вы начинаете глотать, процесс становится автоматическим. Ваш мозг подает сигнал мышцам пищевода, и начинается перистальтика.
Нижний сфинктер пищевода. Когда пища достигает конца пищевода, кольцеобразная мышца, называемая нижним сфинктером пищевода, расслабляется и позволяет пище попасть в желудок. Этот сфинктер обычно остается закрытым, чтобы содержимое желудка не попало обратно в пищевод.
Желудок. После того, как пища попадает в желудок, мышцы желудка смешивают пищу и жидкость с пищеварительными соками. Желудок медленно выводит свое содержимое, называемое химусом, в тонкую кишку.
Тонкая кишка. Мышцы тонкой кишки смешивают пищу с пищеварительными соками поджелудочной железы, печени и кишечника и выталкивают смесь вперед для дальнейшего переваривания. Стенки тонкой кишки поглощают воду и переваренные питательные вещества в кровоток. По мере продолжения перистальтики продукты пищеварительного процесса перемещаются в толстую кишку.
Толстая кишка. Ненужные продукты процесса пищеварения включают непереваренные части пищи, жидкости и старые клетки слизистой оболочки желудочно-кишечного тракта.Толстый кишечник поглощает воду и превращает жидкие отходы в стул. Перистальтика способствует продвижению стула в прямую кишку.
Прямая кишка. Нижний конец толстой кишки, прямая кишка, накапливает стул до тех пор, пока он не вытолкнет стул из ануса во время дефекации.
Посмотрите это видео, чтобы увидеть, как пища движется по желудочно-кишечному тракту.
Как моя пищеварительная система разбивает пищу на мелкие части, которые мое тело может использовать?
Когда пища движется по желудочно-кишечному тракту, ваши пищеварительные органы разбивают ее на более мелкие части, используя:
- движение, такое как жевание, сжатие и перемешивание
- пищеварительные соки, такие как желудочная кислота, желчь и ферменты
Уст. Процесс пищеварения начинается у вас во рту, когда вы жуете. Ваши слюнные железы вырабатывают слюну, пищеварительный сок, который увлажняет пищу, поэтому она легче перемещается через пищевод в желудок. В слюне также есть фермент, который расщепляет крахмалы в пище.
Пищевод. После того, как вы проглотили, перистальтика выталкивает пищу по пищеводу в желудок.
Желудок. Железы в слизистой оболочке желудка вырабатывают желудочную кислоту и ферменты, расщепляющие пищу.Мышцы вашего желудка смешивают пищу с этими пищеварительными соками.
Поджелудочная железа. Ваша поджелудочная железа вырабатывает пищеварительный сок, содержащий ферменты, расщепляющие углеводы, жиры и белки. Поджелудочная железа доставляет пищеварительный сок в тонкий кишечник по тонким трубочкам, называемым протоками.
Печень. Ваша печень вырабатывает пищеварительный сок, называемый желчью, который помогает переваривать жиры и некоторые витамины. Желчные протоки переносят желчь из печени в желчный пузырь для хранения или в тонкий кишечник для использования.
Желчный пузырь. Желчный пузырь накапливает желчь между приемами пищи. Когда вы едите, желчный пузырь выдавливает желчь через желчные протоки в тонкий кишечник.
Тонкая кишка. Тонкая кишка вырабатывает пищеварительный сок, который смешивается с желчью и соком поджелудочной железы, чтобы завершить расщепление белков, углеводов и жиров. Бактерии в тонком кишечнике вырабатывают некоторые ферменты, необходимые для переваривания углеводов. Тонкая кишка перемещает воду из кровотока в желудочно-кишечный тракт, чтобы помочь расщепить пищу.Тонкий кишечник также поглощает воду вместе с другими питательными веществами.
Толстая кишка. В толстой кишке больше воды перемещается из желудочно-кишечного тракта в кровоток. Бактерии в толстой кишке помогают расщеплять оставшиеся питательные вещества и превращать витамин К. Отходы пищеварения, в том числе слишком большие части пищи, превращаются в стул.
Что происходит с переваренной пищей?
Тонкая кишка поглощает большую часть питательных веществ из пищи, а ваша система кровообращения передает их другим частям тела для хранения или использования.Специальные клетки помогают абсорбированным питательным веществам проникать через слизистую оболочку кишечника в кровоток. Ваша кровь переносит в печень простые сахара, аминокислоты, глицерин, а также некоторые витамины и соли. Ваша печень накапливает, перерабатывает и доставляет питательные вещества остальному телу, когда это необходимо.
Лимфатическая система, сеть сосудов, по которым переносятся лейкоциты и жидкость, называемая лимфой, по всему телу для борьбы с инфекциями, поглощает жирные кислоты и витамины.
Ваше тело использует сахар, аминокислоты, жирные кислоты и глицерин для создания веществ, необходимых для энергии, роста и восстановления клеток.
Как мое тело контролирует процесс пищеварения?
Ваши гормоны и нервы работают вместе, чтобы контролировать процесс пищеварения. Сигналы проходят по желудочно-кишечному тракту, а также взад и вперед от желудочно-кишечного тракта к мозгу.
Гормоны
Клетки, выстилающие ваш желудок и тонкий кишечник, производят и выделяют гормоны, которые контролируют работу вашей пищеварительной системы. Эти гормоны сообщают вашему телу, когда нужно производить пищеварительный сок, и посылают в мозг сигналы о том, что вы голодны или сыты.Поджелудочная железа также вырабатывает гормоны, важные для пищеварения.
Нервы
У вас есть нервы, которые соединяют вашу центральную нервную систему — головной и спинной мозг — с пищеварительной системой и контролируют некоторые пищеварительные функции. Например, когда вы видите или чувствуете запах еды, ваш мозг посылает сигнал, который заставляет ваши слюнные железы «наполнять ваш рот водой», чтобы вы приготовились к еде.
У вас также есть кишечная нервная система (ENS) — нервы в стенках желудочно-кишечного тракта.Когда пища растягивает стенки желудочно-кишечного тракта, нервы ENS выделяют множество различных веществ, которые ускоряют или замедляют движение пищи и производство пищеварительных соков. Нервы посылают сигналы для управления действиями кишечных мышц, сокращая и расслабляя их, чтобы протолкнуть пищу через кишечник.
Клинические испытания
Национальный институт диабета, болезней пищеварительной системы и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Посмотрите видео, в котором директор NIDDK д-р Гриффин П. Роджерс объясняет важность участия в клинических испытаниях.
Какие клинические испытания открыты?
Клинические испытания
, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Анатомия желудочно-кишечной системы | Блог HealthEngine
Введение в желудочно-кишечный тракт
Желудочно-кишечный тракт (ЖКТ) состоит из полой мышечной трубки, начинающейся от ротовой полости, где пища попадает в рот, продолжается через глотку, пищевод, желудок и кишечник в прямую кишку и задний проход, откуда пища выводится.Существуют различные вспомогательные органы , которые помогают тракту, выделяя ферменты, помогающие расщеплять пищу на составляющие ее питательные вещества. Таким образом, слюнные железы, печень, поджелудочная железа и желчный пузырь имеют важные функции в пищеварительной системе . Пища продвигается по желудочно-кишечному тракту за счет перистальтических движений мышечных стенок.
Информация о переиздании наших изображений
Основная цель желудочно-кишечного тракта — расщеплять пищу на питательные вещества, которые могут всасываться в организм для получения энергии.Сначала пищу необходимо проглотить в рот для механической обработки и увлажнения. Во-вторых, пищеварение происходит в основном в желудке и тонком кишечнике, где белки, жиры и углеводы химически расщепляются на их основные строительные блоки. Затем более мелкие молекулы абсорбируются через эпителий тонкой кишки и затем попадают в кровоток. Толстый кишечник играет ключевую роль в реабсорбции лишней воды. Наконец, непереваренный материал и секретированные отходы выводятся из организма через дефекацию (выделение фекалий).
В случае желудочно-кишечного заболевания или расстройства эти функции желудочно-кишечного тракта не достигаются успешно. У пациентов могут развиться симптомы тошноты, рвоты, диареи, мальабсорбции, запора или непроходимости. Проблемы с желудочно-кишечным трактом очень распространены, и большинство людей испытывают некоторые из вышеперечисленных симптомов несколько раз на протяжении своей жизни.
Базовая конструкция
Желудочно-кишечный тракт — это мышечная трубка, выстланная особым слоем клеток, называемым эпителием.Содержимое трубки считается внешним по отношению к телу и непрерывно с внешним миром у рта и ануса. Хотя каждый участок тракта выполняет специализированные функции, весь тракт имеет аналогичную базовую структуру с региональными вариациями.
Стена разделена на четыре слоя следующим образом:
Слизистая оболочка
Самый внутренний слой пищеварительного тракта имеет специализированные эпителиальные клетки, поддерживаемые нижележащим слоем соединительной ткани, называемым собственной пластинкой.Собственная пластинка содержит кровеносные сосуды, нервы, лимфоидную ткань и железы, поддерживающие слизистую оболочку. В зависимости от функции эпителий может быть простым (однослойный) или слоистым (многослойный).
Такие области, как рот и пищевод, покрыты многослойным плоским (плоским) эпителием, поэтому они могут выдерживать износ проходящей пищи. Простой столбчатый (высокий) или железистый эпителий выстилает желудок и кишечник, чтобы способствовать секреции и абсорбции. Внутренняя подкладка постоянно сбрасывается и заменяется, что делает ее одной из самых быстро делящихся частей тела! Под собственной пластинкой находится мышечная слизистая оболочка.Он состоит из слоев гладкой мускулатуры, которая может сокращаться, изменяя форму просвета.
Подслизистая основа
Подслизистая основа окружает мышечную слизистую оболочку и состоит из жира, волокнистой соединительной ткани и более крупных сосудов и нервов. На его внешнем крае находится специализированное нервное сплетение, называемое подслизистым сплетением или сплетением Мейснера. Это снабжает слизистую оболочку и подслизистую оболочку.
Muscularis externa
Этот гладкомышечный слой имеет внутренний круговой и внешний продольные слои мышечных волокон, разделенных мышечно-кишечным сплетением или сплетением Ауэрбаха.Нервная иннервация контролирует сокращение этих мышц и, следовательно, механическое разрушение и перистальтику пищи в просвете.
Сероза / брыжейка
Внешний слой ЖКТ образован жиром и другим слоем эпителиальных клеток, называемым мезотелием.
Отдельные компоненты желудочно-кишечного тракта
Полость рта
Полость рта или ротовая полость отвечает за прием пищи. Он выстлан многослойной плоской слизистой оболочкой рта с кератином, покрывающей те области, которые подвержены значительному истиранию, такие как язык, твердое небо и нёбо.Пережевывание относится к механическому разрушению пищи при жевании и измельчении зубов. Язык, сильный мышечный орган, управляет пищевым комком, чтобы он соприкасался с зубами. Он также является органом ротовой полости для осязания, температуры и вкуса с помощью специальных датчиков, известных как сосочки.
Инсаливация — это смешивание содержимого полости рта с секретом слюнных желез. Муцин (гликопротеин) в слюне действует как смазка. Ротовая полость также играет ограниченную роль в переваривании углеводов.Фермент амилаза сыворотки, компонент слюны, запускает процесс переваривания сложных углеводов. Конечная функция полости рта — абсорбция малых молекул, таких как глюкоза и вода, через слизистую оболочку. Изо рта пища проходит через глотку и пищевод посредством глотания.
Запишитесь на прием к врачу онлайн
Найдите и сразу же запишитесь на следующее посещение врача с HealthEngine
Найдите практикующих врачей
Слюнные железы
Три пары слюнных желез сообщаются с полостью рта.Каждая из них представляет собой сложную железу с многочисленными ацинусами, выстланными секреторным эпителием. Ацинусы выделяют свое содержимое в специализированные протоки. Каждая железа разделена на более мелкие сегменты, называемые долями. Слюноотделение возникает в ответ на вкус, запах или даже внешний вид пищи. Это происходит из-за нервных сигналов, которые говорят слюнным железам выделять слюну для подготовки и увлажнения рта. Каждая пара слюнных желез выделяет слюну немного разного состава.
околоушные железы
Околоушные железы — это большие железы неправильной формы, расположенные под кожей на боковой стороне лица.Они выделяют 25% слюны. Они расположены ниже скуловой дуги (скулы) и покрывают часть нижней челюсти (кость нижней челюсти). Увеличенную околоушную железу легче почувствовать, если сжать зубы. Околоушные железы производят водянистый секрет, который также богат белками. Выделяются иммуноглобины, которые помогают бороться с микроорганизмами, а белки -амилазы начинают расщеплять сложные углеводы.
Поднижнечелюстной
Поднижнечелюстные железы выделяют 70% слюны во рту.Они находятся на дне рта, в бороздке на внутренней поверхности нижней челюсти. Эти железы производят более вязкий (густой) секрет, богатый муцином и с меньшим количеством белка. Муцин — это гликопротеин, который действует как смазка.
Сублингвально
Подъязычные — это самые маленькие слюнные железы, покрытые тонким слоем ткани на дне рта. Они производят около 5% слюны, а их выделения очень липкие из-за высокой концентрации муцина.Основные функции — обеспечение буферов и смазки.
Пищевод
Пищевод представляет собой мышечную трубку длиной примерно 25 см и диаметром 2 см. Он распространяется от глотки до желудка после прохождения через отверстие в диафрагме. Стенка пищевода состоит из внутреннего кольцевого и наружного продольных слоев мышц, которые снабжены нервным сплетением пищевода. Это нервное сплетение окружает нижнюю часть пищевода. Пищевод функционирует в первую очередь как транспортная среда между компартментами.
Желудок
Желудок представляет собой расширенный мешок J-образной формы, расположенный слева от средней линии между пищеводом и тонкой кишкой. Он разделен на четыре основные области и имеет две границы, называемые большей и меньшей кривизной. Первый отдел — это кардия, которая окружает кардиальное отверстие в месте впадения пищевода в желудок. Дно — это верхняя расширенная часть желудка, которая контактирует с левым куполом диафрагмы. Тело — это самый большой участок между глазным дном и изогнутой частью J.
Здесь расположено большинство желудочных желез и происходит наибольшее перемешивание пищи. Наконец, привратник — это изогнутое основание желудка. Содержимое желудка выводится в проксимальный отдел двенадцатиперстной кишки через пилорический сфинктер. Внутренняя поверхность желудка сокращена в многочисленные продольные складки, называемые морщинами. Они позволяют животу растягиваться и расширяться при поступлении пищи. Желудок вмещает до 1,5 литров материала. Функции желудка включают:
- Кратковременное хранение проглоченной пищи.
- Механическое измельчение продуктов взбивания и перемешивания.
- Химическое расщепление белков кислотами и ферментами.
- Желудочная кислота убивает насекомых и микробы.
- Некоторое поглощение таких веществ, как алкоголь.
Большинство этих функций достигается за счет секреции желудочного сока желудочными железами тела и глазного дна. Некоторые клетки отвечают за секрецию кислоты, а другие выделяют ферменты для расщепления белков.
Тонкая кишка
Тонкая кишка состоит из двенадцатиперстной кишки, тощей кишки и подвздошной кишки.В среднем он составляет около 6 м в длину и простирается от пилорического сфинктера желудка до подвздошно-слепого клапана, отделяющего подвздошную кишку от слепой кишки. Тонкая кишка сжата в многочисленные складки и занимает большую часть брюшной полости.
Двенадцатиперстная кишка — это проксимальный С-образный участок, огибающий головку поджелудочной железы. Двенадцатиперстная кишка выполняет функцию перемешивания, поскольку она объединяет пищеварительные выделения из поджелудочной железы и печени с содержимым, выводимым из желудка.Начало тощей кишки отмечено резким изгибом, дуоденоеюнальным изгибом. Именно в тощей кишке происходит большая часть переваривания и всасывания. Последняя часть, подвздошная кишка, является самым длинным сегментом и впадает в слепую кишку в илеоцекальном соединении.
Тонкая кишка выполняет большую часть переваривания и всасывания питательных веществ. Частично переваренная пища из желудка дополнительно расщепляется ферментами поджелудочной железы и желчными солями из печени и желчного пузыря.Эти выделения попадают в двенадцатиперстную кишку через Ампуллу Фатера. После дальнейшего переваривания пищевые компоненты, такие как белки, жиры и углеводы, расщепляются на небольшие строительные блоки и всасываются в кровоток организма.
Выстилка тонкой кишки состоит из множества постоянных складок, называемых циркулярными складками. Каждая складка имеет множество ворсинок (складок слизистой оболочки), и каждая ворсинка покрыта эпителием с выступающими микроворсинками (щеточная кайма). Это увеличивает площадь поверхности для поглощения в несколько сотен раз.Слизистая оболочка тонкой кишки содержит несколько специализированных клеток. Некоторые из них отвечают за абсорбцию, в то время как другие выделяют пищеварительные ферменты и слизистые оболочки, чтобы защитить слизистую оболочку кишечника от действий пищеварения.
Толстая кишка
Толстая кишка имеет форму подковы и образует каркас вокруг тонкой кишки. Он состоит из аппендикса, слепой кишки, восходящей, поперечной, нисходящей и сигмовидной кишки, а также прямой кишки. Он имеет длину примерно 1,5 м и ширину 7.5см.
Слепая кишка — это расширенный мешок, который принимает материал из подвздошной кишки и начинает сдавливать пищевые продукты в фекальный материал. Затем пища перемещается по толстой кишке. Стенка толстой кишки состоит из нескольких мешочков (хаустра), которые удерживаются под напряжением тремя толстыми мышечными связками (taenia coli).
Прямая кишка — это последние 15 см толстой кишки. Он расширяется, удерживая фекалии, прежде чем пройти через аноректальный канал в задний проход. Толстые мышцы, известные как сфинктеры, контролируют отхождение фекалий.
На слизистой оболочке толстой кишки отсутствуют ворсинки, видимые в тонкой кишке. Поверхность слизистой оболочки плоская, с несколькими глубокими кишечными железами. Многочисленные бокаловидные клетки выстилают железы, выделяющие слизь для смазки фекалий по мере их затвердевания. Функции толстой кишки можно резюмировать следующим образом:
- Накопление неабсорбированного материала с образованием фекалий.
- Некоторое пищеварение бактериями. Бактерии ответственны за образование кишечного газа.
- Реабсорбция воды, солей, сахара и витаминов.
Печень
Печень — большой орган красновато-коричневого цвета, расположенный в правом верхнем квадранте живота. Он окружен мощной капсулой и разделен на четыре доли, а именно на правую, левую, хвостатую и квадратную доли. Печень выполняет несколько важных функций. Он действует как механический фильтр, фильтруя кровь, поступающую из кишечной системы. Он выводит токсины на несколько метаболитов, включая расщепление билирубина и эстрогена.Кроме того, печень выполняет синтетические функции, вырабатывая альбумин и факторы свертывания крови. Однако его основная роль в пищеварении заключается в выработке желчи и метаболизме питательных веществ. Все питательные вещества, усваиваемые кишечником, проходят через печень и перерабатываются, прежде чем попасть в остальной организм. Желчь, продуцируемая клетками печени, попадает в кишечник через двенадцатиперстную кишку. Здесь желчные соли расщепляют липиды на более мелкие частицы, поэтому пищеварительные ферменты могут действовать на большей площади.
Желчный пузырь
Желчный пузырь — это полый орган грушевидной формы, расположенный в углублении на задней поверхности правой доли печени. Он состоит из глазного дна, тела и шеи. Он попадает через пузырный проток в систему желчных протоков. Основные функции желчного пузыря — хранение и концентрация желчи. Желчь — это густая жидкость, содержащая ферменты, которые помогают растворять жир в кишечнике. Желчь вырабатывается печенью, но хранится в желчном пузыре до тех пор, пока она не понадобится.Желчь выделяется из желчного пузыря за счет сокращения его мускульных стенок в ответ на гормональные сигналы из двенадцатиперстной кишки в присутствии пищи.
Поджелудочная железа
Наконец, поджелудочная железа — это дольчатый орган розовато-серого цвета, расположенный за желудком. Его голова сообщается с двенадцатиперстной кишкой, а хвост доходит до селезенки. Орган примерно 15 см в длину с длинным тонким телом, соединяющим головной и хвостовой сегменты. Поджелудочная железа выполняет экзокринную и эндокринную функции.Под эндокринной системой подразумевается выработка гормонов на островках Лангерганса. Островки вырабатывают инсулин, глюкагон и другие вещества, и это области, поврежденные при сахарном диабете. Экзокринная (секреторная) часть составляет 80-85% поджелудочной железы и является областью, относящейся к желудочно-кишечному тракту.
Он состоит из множества ацинусов (маленьких желез), которые секретируют содержимое в протоки, которые в конечном итоге приводят к двенадцатиперстной кишке. Поджелудочная железа выделяет жидкость, богатую углеводами и неактивными ферментами.Секреция запускается гормонами, выделяемыми двенадцатиперстной кишкой во время еды. Ферменты поджелудочной железы включают карбогидразы, липазы, нуклеазы и протеолитические ферменты, которые могут расщеплять различные компоненты пищи. Они секретируются в неактивной форме, чтобы предотвратить переваривание самой поджелудочной железы. Ферменты становятся активными, когда достигают двенадцатиперстной кишки.
Дополнительная информация
| Информацию о питании, включая информацию о типах и составе продуктов, питании и людях, условиях, связанных с питанием, а также диетах и рецептах, а также некоторых полезных видео и инструментах, см. В разделе «Питание». |
| Для получения дополнительной информации о раке желудка, включая различные типы рака желудка, см. Рак желудка . |
Ссылки
- Котран, Кумар, Коллинз 6-е издание. Патологическая основа болезни Роббинса. Компания WB Saunders. 1999.
- Мартини 5-е издание. Основы анатомии и физиологии. Прентис Холл. 2001.
- Мур, Далли 4-е издание.Клинически ориентированная анатомия. Липпенкотт Уильямс и Уилкинс. 1999.
Питательные вещества и роль диетолога и диетолога
Питание — это изучение питательных веществ в пище, их использования в организме и взаимосвязи между диетой, здоровьем и болезнью.
Диетологи используют идеи молекулярной биологии, биохимии и генетики, чтобы понять, как питательные вещества влияют на организм человека.
Nutrition также фокусируется на том, как люди могут использовать диету для снижения риска заболеваний, что происходит, если у человека слишком много или слишком мало питательных веществ, и как действуют аллергии.
Питательные вещества обеспечивают питание. Белки, углеводы, жиры, витамины, минералы, клетчатка и вода — все это питательные вещества. Если люди не имеют правильного баланса питательных веществ в своем рационе, у них увеличивается риск развития определенных заболеваний.
Эта статья объяснит, какие питательные вещества нужны человеку и почему. Также будет рассмотрена роль диетолога и диетолога.
Поделиться на PinterestПотребление правильного баланса питательных веществ может помочь поддерживать здоровый образ жизни.
Макронутриенты — это питательные вещества, которые необходимы людям в относительно больших количествах.
Углеводы
Сахар, крахмал и клетчатка — это типы углеводов.
Сахар — простые углеводы. Организм быстро расщепляет и поглощает сахар и переработанный крахмал. Они могут дать быструю энергию, но не заставляют человека чувствовать сытость. Они также могут вызвать скачок уровня сахара в крови. Частые скачки сахара в крови увеличивают риск диабета 2 типа и его осложнений.
Клетчатка также является углеводом. Организм расщепляет некоторые виды волокон и использует их для получения энергии; другие метаболизируются кишечными бактериями, в то время как другие типы проходят через организм.
Клетчатка и необработанный крахмал представляют собой сложные углеводы. Организму нужно время, чтобы расщепить и усвоить сложные углеводы. После употребления клетчатки человек будет дольше чувствовать сытость. Клетчатка также может снизить риск диабета, сердечно-сосудистых заболеваний и колоректального рака. Сложные углеводы более полезны, чем сахар и рафинированные углеводы.
Узнайте больше о волокне.
Белки
Белки состоят из аминокислот, которые представляют собой органические соединения, встречающиеся в природе.
Всего 20 аминокислот. Некоторые из них необходимы, а это значит, что людям необходимо получать их из пищи. Тело может делать остальные.
Некоторые продукты содержат полноценный белок, что означает, что они содержат все незаменимые аминокислоты, в которых нуждается организм. Другие продукты содержат различные комбинации аминокислот.
Большинство продуктов на растительной основе не содержат полноценного белка, поэтому человек, придерживающийся веганской диеты, должен в течение дня употреблять в пищу ряд продуктов, которые содержат незаменимые аминокислоты.
Узнайте больше о белке.
Жиры
Жиры необходимы для:
- смазывания суставов
- помогает органам вырабатывать гормоны
- позволяет организму усваивать определенные витамины
- уменьшает воспаление
- сохраняет здоровье мозга
Слишком много жира может привести к ожирению высокий холестерин, заболевания печени и другие проблемы со здоровьем.
Однако тип жира, который ест человек, имеет значение. Ненасыщенные жиры, такие как оливковое масло, более полезны, чем насыщенные жиры, которые, как правило, получают от животных.
Из этой статьи вы узнаете больше о различных типах жиров и о том, где их найти.
Вода
Тело взрослого человека на 60% состоит из воды, и ему нужна вода для многих процессов. Вода не содержит калорий и не дает энергии.
Многие люди рекомендуют употреблять 2 литра или 8 стаканов воды в день, но она также может поступать из пищевых источников, таких как фрукты и овощи. Достаточное увлажнение приведет к получению бледно-желтой мочи.
Требования также будут зависеть от размера и возраста человека, факторов окружающей среды, уровня активности, состояния здоровья и т. Д.
Щелкните здесь, чтобы узнать, сколько воды нужно человеку каждый день, и здесь, чтобы узнать о преимуществах питьевой воды.
Микронутриенты необходимы в небольших количествах. В их состав входят витамины и минералы. Производители иногда добавляют их в продукты. Примеры включают обогащенные злаки и рис.
Минералы
Организму необходимы углерод, водород, кислород и азот.
Ему также необходимы диетические минералы, такие как железо, калий и т. Д.
В большинстве случаев разнообразная и сбалансированная диета обеспечит человека необходимыми минералами.При возникновении дефицита врач может порекомендовать добавки.
Вот некоторые из минералов, которые необходимы организму для хорошего функционирования.
Калий
Калий — электролит. Он обеспечивает правильную работу почек, сердца, мышц и нервов. Руководящие принципы питания для американцев на 2015–2020 годы рекомендуют взрослым потреблять 4700 миллиграммов (мг) калия каждый день.
Слишком мало может привести к высокому кровяному давлению, инсульту и камням в почках.
Слишком большое количество может быть вредным для людей с заболеванием почек.
Авокадо, кокосовая вода, бананы, сухофрукты, кабачки, фасоль и чечевица являются хорошими источниками.
Узнайте больше о калии.
Натрий
Натрий — это электролит, который помогает:
- поддерживать нервную и мышечную функции
- регулировать уровень жидкости в организме
Слишком мало может привести к гипонатриемии. Симптомы включают вялость, спутанность сознания и утомляемость.Узнайте больше здесь.
Слишком большое количество может привести к повышению артериального давления, что увеличивает риск сердечно-сосудистых заболеваний и инсульта.
Поваренная соль, состоящая из натрия и хлорида, является популярной приправой. Однако большинство людей потребляют слишком много натрия, поскольку он уже содержится в большинстве продуктов.
Специалисты призывают людей не добавлять поваренную соль в свой рацион. Текущие рекомендации рекомендуют употреблять не более 2300 мг натрия в день или около одной чайной ложки.
Эта рекомендация включает как природные источники, так и соль, которую человек добавляет в пищу.Людям с повышенным артериальным давлением или заболеванием почек следует меньше есть.
Сколько соли нужно человеку? Узнай здесь.
Кальций
Кальций необходим организму для формирования костей и зубов. Он также поддерживает нервную систему, сердечно-сосудистую систему и другие функции.
Слишком маленькое количество может ослабить кости и зубы. Симптомы тяжелой недостаточности включают покалывание в пальцах и изменения сердечного ритма, которые могут быть опасными для жизни.
Слишком большое количество может привести к запорам, камням в почках и снижению всасывания других минералов.
Текущие рекомендации для взрослых рекомендуют употреблять 1000 мг в день и 1200 мг женщинам в возрасте 51 года и старше.
Хорошие источники включают молочные продукты, тофу, бобовые и зеленые листовые овощи.
Узнайте больше о кальции.
Фосфор
Фосфор присутствует во всех клетках организма и способствует здоровью костей и зубов.
Недостаток фосфора может привести к заболеваниям костей, ухудшить аппетит, силу мышц и координацию.Это также может привести к анемии, более высокому риску инфицирования, ощущению жжения или покалывания на коже и спутанности сознания.
Слишком большое количество в диете вряд ли вызовет проблемы со здоровьем, хотя токсичность возможна из-за добавок, лекарств и проблем с метаболизмом фосфора.
Взрослые должны стремиться потреблять около 700 мг фосфора каждый день. Хорошие источники включают молочные продукты, лосось, чечевицу и кешью.
Зачем людям фосфор? Узнай здесь.
Магний
Магний способствует работе мышц и нервов.Он помогает регулировать кровяное давление и уровень сахара в крови, а также позволяет организму вырабатывать белки, кости и ДНК.
Недостаток магния в конечном итоге может привести к слабости, тошноте, усталости, беспокойным ногам, нарушениям сна и другим симптомам.
Слишком большое количество может привести к проблемам с пищеварением и, в конечном итоге, к проблемам с сердцем.
Орехи, шпинат и бобы — хорошие источники магния. Взрослым женщинам требуется 320 мг магния в день, а взрослым мужчинам — 420 мг.
Почему магний необходим? Кликните сюда, чтобы узнать больше.
Цинк
Цинк играет важную роль в здоровье клеток организма, иммунной системы, заживлении ран и создании белков.
Слишком маленькое количество может привести к выпадению волос, кожным язвам, изменению вкуса или запаха и диарее, но это редко.
Слишком много может привести к проблемам с пищеварением и головным болям. Кликните сюда, чтобы узнать больше.
Взрослым женщинам требуется 8 мг цинка в день, а взрослым мужчинам — 11 мг. Диетические источники включают устрицы, говядину, обогащенные хлопья для завтрака и печеные бобы.Чтобы узнать больше о пищевых источниках цинка, щелкните здесь.
Как цинк полезен для здоровья человека? Нажмите здесь, чтобы узнать.
Железо
Железо имеет решающее значение для образования красных кровяных телец, которые переносят кислород ко всем частям тела. Он также играет роль в формировании соединительной ткани и выработке гормонов.
Слишком мало может привести к анемии, включая проблемы с пищеварением, слабость и затруднения мышления. Узнайте больше о дефиците железа здесь.
Слишком большое количество может привести к проблемам с пищеварением, а очень высокие уровни могут быть фатальными.
Хорошие источники включают обогащенные злаки, говяжью печень, чечевицу, шпинат и тофу. Взрослым требуется 8 мг железа в день, а женщинам — 18 мг в репродуктивный период.
Почему важно железо? Узнай здесь.
Марганец
Организм использует марганец для производства энергии, он играет роль в свертывании крови и поддерживает иммунную систему.
Слишком маленькое количество может привести к ослаблению костей у детей, кожной сыпи у мужчин и изменению настроения у женщин.
Слишком большое количество может привести к тремору, мышечным спазмам и другим симптомам, но только в очень больших количествах.
Мидии, фундук, коричневый рис, нут и шпинат содержат марганец. Взрослым мужчинам необходимо 2,3 мг марганца в день, а женщинам — 1,8 мг.
Узнайте больше о марганце.
Медь
Медь помогает организму вырабатывать энергию и производить соединительные ткани и кровеносные сосуды.
Слишком мало меди может привести к усталости, появлению участков светлой кожи, высокому холестерину и нарушениям соединительной ткани.Это редко.
Слишком много меди может вызвать повреждение печени, боли в животе, тошноту и диарею. Слишком большое количество меди также снижает усвоение цинка.
Хорошие источники включают говяжью печень, устрицы, картофель, грибы, кунжут и семена подсолнечника. Взрослым необходимо 900 микрограммов (мкг) меди каждый день.
Почему важна медь? Нажмите здесь, чтобы узнать.
Селен
Селен состоит из более чем 24 селенопротеинов и играет решающую роль в репродуктивном здоровье и здоровье щитовидной железы.Как антиоксидант, он также может предотвратить повреждение клеток.
Избыток селена может вызвать чесночное дыхание, диарею, раздражительность, кожную сыпь, ломкость волос или ногтей и другие симптомы.
Слишком мало может привести к сердечным заболеваниям, бесплодию у мужчин и артриту.
Взрослым необходимо 55 мкг селена в день.
Бразильские орехи — отличный источник селена. Другие растительные источники включают шпинат, овсянку и печеные бобы. Тунец, ветчина и обогащенные макароны — отличные источники.
Узнайте больше о селене здесь.
Витамины
Поделиться на Pinterest Разнообразие здоровой пищи может обеспечить организм различными витаминами.
Людям нужно небольшое количество различных витаминов. Некоторые из них, например витамин С, также являются антиоксидантами. Это означает, что они помогают защитить клетки от повреждений, удаляя из организма токсичные молекулы, известные как свободные радикалы.
Витамины могут быть:
Водорастворимые : восемь витаминов B и витамин C
Жирорастворимые : витамины A, D, E и K
Подробнее о витаминах можно узнать здесь.
Водорастворимые витамины
Людям необходимо регулярно потреблять водорастворимые витамины, потому что организм выводит их быстрее и не может легко их хранить.
| Витамин | Эффект слишком малого | Эффект слишком большого количества | Источники |
| B-1 (тиамин) | Берибери Синдром Вернике-Корсакова41 | Обогащенные злаки и рис, свинина, форель, черная фасоль | |
| B-2 (рибофлавин) | Гормональные проблемы, кожные заболевания, отеки во рту и горле | Неясно, так как организм выводит его с мочой. | Говяжья печень, хлопья для завтрака, овес, йогурт, грибы, миндаль |
| B-3 (ниацин) | Пеллагра, включая изменения кожи, красный язык, пищеварительные и неврологические симптомы | Покраснение лица, жжение, зуд, головные боли , сыпь и головокружение | Говяжья печень, куриная грудка, коричневый рис, обогащенные злаки, арахис. |
| B-5 (пантотеновая кислота) | Онемение и жжение в руках и ногах, усталость, боли в животе | Проблемы с пищеварением при приеме высоких доз. | Сухие завтраки, говяжья печень, гриб шиитаке, семена подсолнечника |
| B-6 (пиридоксамин, пиридоксаль) | Анемия, зудящая сыпь, изменения кожи, опухший язык | Повреждение нервов, потеря мышечного контроля | Нут, говяжья печень, тунец, куриная грудка, обогащенные злаки, картофель |
| B-7 (биотин) | Выпадение волос, высыпания вокруг глаз и других отверстий тела, конъюнктивит | Неясно | Говяжья печень, яйцо, лосось, подсолнечник семена, сладкий картофель |
| B-9 (фолиевая кислота, фолиевая кислота) | Слабость, утомляемость, трудности с фокусировкой, учащенное сердцебиение, одышка | Может повысить риск рака | Говяжья печень, шпинат, черноглазый горох, обогащенные злаки, спаржа |
| B-12 (кобаламины) | Анемия, усталость, запор, потеря веса, неврологические изменения | Не сообщалось о побочных эффектах | Моллюски, говядина печень, обогащенные дрожжи, растительное молоко и сухие завтраки, немного жирной рыбы. |
| Витамин С (аскорбиновая кислота) | Цинга, включая усталость, кожную сыпь, воспаление десен, плохое заживление ран | Тошнота, диарея, спазмы желудка | Цитрусовые, ягоды, красный и зеленый перец, киви, брокколи , печеный картофель, витаминизированные соки. |
Жирорастворимые витамины
Организм абсорбирует жирорастворимые витамины через кишечник с помощью жиров (липидов). Тело может хранить их и не удаляет их быстро.Люди, соблюдающие диету с низким содержанием жиров, могут не усваивать достаточное количество этих витаминов. Если накопится слишком много, могут возникнуть проблемы.
| Витамин | Эффект слишком малого | Эффект слишком большого количества | Источники |
| Витамин А (ретиноиды) | Ночная слепота | Давление на мозг, тошнота , головокружение, раздражение кожи, боли в суставах и костях, оранжевый пигментированный цвет кожи | Сладкий картофель, говяжья печень, шпинат и другие темно-зеленые листовые овощи, морковь, зимние тыквы |
| Витамин D | Плохое формирование костей и слабость костей | Анорексия, потеря веса, изменения сердечного ритма, повреждение сердечно-сосудистой системы и почек | Воздействие солнечного света плюс пищевые источники: жир печени трески, жирная рыба, молочные продукты, обогащенные соки |
| Витамин E | Периферическая нейропатия, ретинопатия, снижение иммунного ответа | Может снизить способность крови к свертыванию | Ростки пшеницы, орехи, семена, подсолнечник и сафлоровое масло, шпинат |
| Витамин K | Кровотечение и кровотечение в тяжелых случаях | Нет побочных эффектов, но может взаимодействовать с антикоагулянтами и другими лекарствами | Листовые, зеленые овощи, соевые бобы, эдамаме, окра, натто |
Мультивитамины можно купить в магазинах или в Интернете, но люди должны поговорить со своим врачом, прежде чем принимать какие-либо добавки, чтобы проверить, подходят ли они для их использования.
Антиоксиданты
Некоторые питательные вещества также действуют как антиоксиданты. Это могут быть витамины, минералы, белки или другие типы молекул. Они помогают организму выводить токсичные вещества, известные как свободные радикалы или активные формы кислорода. Если в организме остается слишком много этих веществ, это может привести к повреждению клеток и болезням.
Узнайте больше об антиоксидантах.
Здесь вы узнаете, какие продукты являются хорошими источниками антиоксидантов.
Симптомы болезни Крона: первые признаки и осложнения
Болезнь Крона — хроническое воспалительное заболевание пищеварительного тракта, симптомы которого, как правило, связаны с кишечником и пищеварением.Эти симптомы часто появляются постепенно и со временем могут ухудшиться.
По оценкам, 565 000 человек в США страдают болезнью Крона. Заболевание сложно диагностировать, и его точная причина остается неизвестной. Эксперты считают, что аутоиммунная реакция, при которой иммунные клетки организма атакуют здоровые клетки, может быть основной причиной этого состояния.
В этой статье мы исследуем признаки и симптомы болезни Крона и объясняем, как эти симптомы могут различаться в зависимости от того, на какую часть кишечника влияет болезнь.Мы также рассмотрим возможные осложнения и другие состояния, которые могут вызывать симптомы, похожие на болезнь Крона.
Болезнь Крона чаще всего проявляется у людей в возрасте от 20 до 29 лет. Однако примерно у одной шестой части людей симптомы развиваются до 15 лет, и болезнь может поражать людей любого возраста.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), наиболее частыми симптомами болезни Крона являются:
- диарея
- необъяснимая потеря веса
- боль в животе или спазмы
Другие ранние признаки и симптомы болезни Крона включают:
- потеря аппетита
- лихорадка
- усталость
- тошнота
- боль или покраснение в глазах
- ноющие или болезненные суставы
- кровавый стул
- нежные красные бугорки на коже 9
- язвы, поражения и абсцессы в анальной области
- боль в суставах
- диарея
- кровянистый стул
- язвы
- абсцессы
- свищи
- закупорка пищеварительного тракта
- анемия
- проблемы с суставами
- проблемы с питанием
- a слезы в кишечнике 905 к врачу
- диарея, которая длится 7 дней или дольше
- частые боли в животе, спазмы и дискомфорт
- кровь в стуле
- необъяснимая потеря веса
- КТ или МРТ брюшной полости
- образец кала для проверки на наличие инфекции
- обычные анализы крови
- колоноскопия, чтобы проверить всю Ригмоидоскопия толстой кишки
- для исследования нижней части толстой кишки
- стероиды или другие лекарства, уменьшающие воспаление в пищеварительной системе
- биологические препараты, которые помогают иммунной системе организма система облегчает симптомы
- хирургическое вмешательство по удалению части желудка или кишечника
- антибиотики, уничтожающие определенные бактерии в кишечнике, вызывающие симптомы инфекции
- избегать газированных напитков
- избегать продуктов с высоким содержанием клетчатки
- пить больше жидкости
- есть небольшими частыми приемами пищи
Симптомы болезни Крона могут ухудшаться при стрессе или после употребления определенных продуктов.
Существует пять типов болезни Крона, которые различаются в зависимости от пораженной части пищеварительного тракта. У них также немного разные симптомы, что помогает врачам правильно их диагностировать.
Ниже приводится краткий обзор каждого из пяти типов болезни Крона и их симптомов:
Илеоколит
Это наиболее распространенная форма болезни Крона, поражающая как толстый, так и тонкий кишечник. Целых 40 процентов людей с болезнью Крона страдают илеоколитом.
Симптомы часто включают боль или спазмы в центральной или нижней правой части живота. Эта боль часто сопровождает диарею и внезапную необъяснимую потерю веса.
Илеит
Этот тип болезни Крона вызывает воспаление подвздошной кишки, которая является самым узким и последним отделом тонкой кишки.
Симптомы аналогичны симптомам илеоколита, но у некоторых людей могут развиваться осложнения, такие как фистулы или абсцессы в правом нижнем углу живота.Свищ в кишечнике — это ненормальное соединение между пищеварительным трактом и другой частью тела.
Колит Крона
Колит Крона, который врачи также называют гранулематозным колитом, поражает только толстую кишку. Техническое название толстой кишки — толстая кишка.
Общие симптомы включают:
гастродуоденальная болезнь Крона
Желудок и первая часть тонкой кишки становятся тяжелой частью тонкой кишки. воспаляется в результате этого типа болезни Крона.
По данным Johns Hopkins Medicine, примерно у трети молодых людей с болезнью Крона развиваются язвы в этой части пищеварительного тракта. Симптомы включают потерю аппетита, потерю веса, тошноту и рвоту.
Еюноилеит
Этот менее распространенный тип болезни Крона поражает верхнюю половину тонкой кишки, называемую тощей кишкой.
Симптомы обычно включают диарею и спазмы желудка или дискомфорт после еды. В тяжелых случаях также могут образовываться свищи.
Осложнения болезни Крона могут поражать части тела вне пищеварительного тракта. Например, из-за заболевания может возникнуть воспаление в глазах, суставах, коже и печени.
Другие осложнения могут включать:
если они испытывают какой-либо из следующих симптомов:
Наиболее частые симптомы болезни Крона болезнь также встречается с рядом других расстройств.В результате врачи должны провести комбинацию физических и лабораторных тестов, чтобы подтвердить, есть ли у кого-то болезнь Крона.
Врач может измерить температуру тела и артериальное давление, спросить о боли в животе и провести ректальное исследование.
Они также часто используют некоторые из следующих тестов для диагностики болезни Крона:
Колоноскопия или ректороманоскопия включает введение тонкой гибкой трубки в пищеварительный тракт через задний проход.На трубке есть лампа и камера, которые позволяют врачу заглянуть внутрь кишечника, чтобы увидеть, что может вызывать проблемы.
Люди часто могут ошибочно принимать ранние признаки и симптомы болезни Крона за симптомы других заболеваний, например:
Если симптомы сохраняются дольше пары недель, лучше всего обратиться к врачу, чтобы они могли порекомендовать лучшее. курс лечения. Лечение болезни Крона и перечисленных выше состояний совершенно разные.
Лекарства от болезни Крона пока нет, но люди могут внести определенные изменения в образ жизни и принимать лекарства для облегчения симптомов и лечения этого состояния.
В зависимости от типа болезни Крона и истории болезни человека врачи могут порекомендовать один или несколько из следующих вариантов лечения:
NIDDK предполагает, что некоторые диетические изменения могут помочь уменьшить симптомы болезни Крона.Их советы включают:
Поскольку эксперты не до конца понимают причину болезни Крона, нет гарантированного способа избавиться от нее. предотвратить это.
Однако курение и диета с высоким содержанием жиров могут повысить риск болезни Крона. В результате отказ от курения и умеренное потребление жиров могут помочь людям снизить риск заболевания.
Многие из ранних признаков и симптомов болезни Крона аналогичны тем, которые возникают при других заболеваниях. Людям, у которых есть эти симптомы, важно обратиться к врачу для постановки точного диагноза.
Хотя болезнь Крона неизлечима, лечение может помочь облегчить симптомы и уменьшить влияние болезни на качество жизни.
В большинстве случаев болезнь Крона требует пожизненного лечения. Важно поддерживать регулярный контакт с медицинской бригадой и принимать все прописанные лекарства в соответствии с указаниями.Людям с болезнью Крона может быть полезно поработать со своим врачом для разработки постоянного плана лечения.
Очень важно иметь систему поддержки, которая понимает опыт пациентов с болезнью Крона. IBD Healthline — бесплатное приложение для людей с диагнозом Крона.

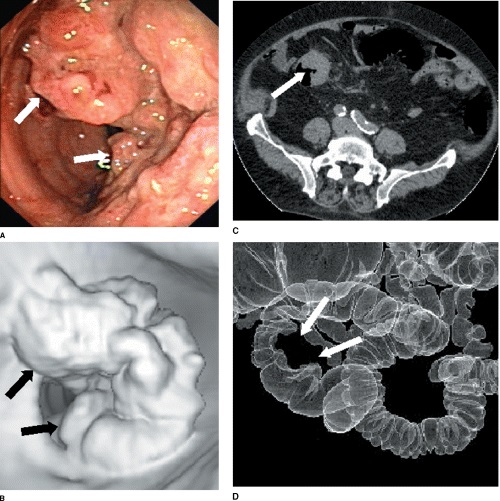 Это позволяет выявить патологические участки и ряд заболеваний. При двойном контрастировании кишка может быть дополнительно раздута газом, что позволяет лучше рассмотреть внутренний рельеф органа, обнаружить опухоли, полипы, свищи. Во время процедуры выполняются обзорные и прицельные снимки. Для этого пациент должен менять положение тела.
Это позволяет выявить патологические участки и ряд заболеваний. При двойном контрастировании кишка может быть дополнительно раздута газом, что позволяет лучше рассмотреть внутренний рельеф органа, обнаружить опухоли, полипы, свищи. Во время процедуры выполняются обзорные и прицельные снимки. Для этого пациент должен менять положение тела. Требует стандартной подготовки. Пациент проглатывает капсулу, оборудованную мини-видеокамерой. Прибор продвигается по кишечнику с помощью сокращений стенок. На тело пациента крепится специальный аппарат, который фиксирует сигналы от капсулы. После обработки данные выводятся на монитор в графическом варианте. Капсула выходит из организма вместе с каловыми массами.
Требует стандартной подготовки. Пациент проглатывает капсулу, оборудованную мини-видеокамерой. Прибор продвигается по кишечнику с помощью сокращений стенок. На тело пациента крепится специальный аппарат, который фиксирует сигналы от капсулы. После обработки данные выводятся на монитор в графическом варианте. Капсула выходит из организма вместе с каловыми массами. Затем – очистить кишечник клизмой. Перед процедурой с тела снимаются все металлические предметы и имплантаты. Пациент укладывается на кушетку томографа. Затем стол задвигается в аппарат. Во время сканирования пациент должен соблюдать полную неподвижность, иначе снимки получатся смазанными, и процедуру придется повторять заново. Конечности фиксируются мягкими ремнями. Результаты выводятся на экран монитора в трехмерном изображении. Для более точной диагностики может использоваться контраст.
Затем – очистить кишечник клизмой. Перед процедурой с тела снимаются все металлические предметы и имплантаты. Пациент укладывается на кушетку томографа. Затем стол задвигается в аппарат. Во время сканирования пациент должен соблюдать полную неподвижность, иначе снимки получатся смазанными, и процедуру придется повторять заново. Конечности фиксируются мягкими ремнями. Результаты выводятся на экран монитора в трехмерном изображении. Для более точной диагностики может использоваться контраст.