сколько держится и чем можно сбить
У каждого человека бронхит протекает по-разному. Одним из признаков воспалительного заболевания является повышенная температура тела. Таким образом организм реагирует на внедрение инфекционного возбудителя. Температура при бронхите может быть сигналом иммунной системы о помощи.
В чём причина появления высокой температуры?
Попадание вируса, бактерий, аллергена в дыхательные пути становится причиной воспаления слизистой бронхиол.
Наличие воспалительного процесса в бронхах приводит к нарушению теплового обмена в организме. Иммунная система начинает борьбу за выздоровление.
Повышение температуры свидетельствует о попытках лейкоцитов локализовать очаг поражения, не дать болезни распространиться на близлежащие органы.
В данном процессе задействован гипоталамус — одна из главных частей головного мозга. Иммунная система передает по нервным окончаниям данные о наличии воспаления, гипоталамус обрабатывает их и выдает реакцию — повышенная или высокая температура тела. Чем тяжелее заболевание, тем выше теплообмен. Анализ крови при этом показывает значительное увеличение количества лейкоцитов.
Гипертермия: вред или польза
Защитная реакция организма при воспалении начинается с повышения теплообмена во всех клетках. Происходит усиленная выработка антител для уничтожения болезнетворного процесса. Повышение температуры тела необходимо для ликвидации болезни собственными силами.
Теплоотдача, регулируемая головным мозгом, может быть доведена до предела, который способна выдержать сердечно-сосудистая система. Этот предел у каждого человека разный.
Известно, что вирусы гибнут при высоких показателях термометра. Поэтому не стоит беспокоиться, если температура тела взрослого человека повысится до 38.5 °C. Это считается нормой только в том случае, если шкала градусника держится на данной отметке не больше 3–4 дней. Лихорадка, длящаяся дольше этого срока, вызывает отрицательные процессы в сердечно-сосудистой и нервной системах.
ВАЖНО! При появлении признаков бронхита с температурой необходимо соблюдать постельный режим. Врача вызывайте на дом. Не стройте из себя героя! Похороны нынче дороги, а на работе о вас забудут уже через три дня!
Какая бывает температура во время бронхита?
Хронический бронхит нередко сопровождается субфебрильной температурой или ее нормальными показателями.
Отсутствие лихорадки при различном течении болезненного процесса говорит об отсутствии у человека иммунной защиты. На фоне нормальной температурной реакции наблюдается кашель, одышка, затрудненное выделение мокроты.
В таких случаях бронхиальный воспалительный процесс протекает тяжело, с осложнениями. Лечение длится долго.
Невысокие цифры на шкале термометра (37.1–37.3 °C) наблюдаются при хронической форме болезни.
Острое воспаление бронхов дает о себе знать резким повышением теплообмена до 39.5 °C. Озноб, резкая слабость, кашель, хрипы ухудшают и без того неважное состояние больного. Резкое начало, отсутствие одышки, слабый кашель говорят о нетяжелом течении болезни: повышенная температурная реакция продержится несколько дней и пойдет на спад.
В тяжелых случаях при отсутствии лечения ртутный столбик градусника может взлететь до 40–41 °C. Это является серьезной угрозой жизни пациенту. При таких цифрах происходит свертывание белка в крови, сердце может не выдержать нагрузки, что грозит летальным исходом.
Сколько дней держится температура?
Наличие лихорадки при бронхите говорит о попытке иммунной системы уничтожить болезнетворный очаг в организме.
При остром течении заболевания температура может держаться до 3 дней. Своевременное лечение способствует постепенному снижению цифр до нормальных показателей, состояние человека приходит в норму.
Длина интервала времени, в течение которого у больного держится повышенная температура, во многом зависит от формы бронхита, тяжести воспалительного процесса, наличия сопутствующих заболеваний, грамотного лечения, стойкости иммунитета.
При отсутствии лечения антибиотиками температурная реакция остается высокой на протяжении недели, состояние больного ухудшается. Бронхиальное воспаление может перейти в пневмонию.
Как и чем сбивать температуру?
При температуре 37.5 °C никаких лекарств принимать не надо. Не мешайте организму уничтожать вредоносные микроорганизмы. Достаточно соблюдать постельный режим, положить холодный компресс на лоб, пить много жидкости.
Если градусник показывает цифры выше 39 °C, необходимо принимать меры:
- Вызовите врача или свяжитесь с ним по скайпу.
- Дайте больному жаропонижающее средство: таблетку (ибупрофен, ибуклин, парацетамол), сироп (нурофен, панадол).
- Оботрите тело температурящего теплой водой пополам с уксусом.
- Положите на лоб полотенце, смоченное холодной водой.
- Если больного знобит, укройте теплым одеялом.
При высокой температуре существует риск обезвоживания организма. Поэтому старайтесь давать пациенту больше питья (клюквенный морс, чай с липой, малиной, отвар шиповника, простая вода).
ВАЖНО! При стабильно высокой температуре, если состояние человека ухудшается, незамедлительно обращайтесь в стационар, вызовите врача.
Эффективным жаропонижающим средством являются анальные суппозитории (цефекон, вольтарен, индометацин). Их введение простое, не требует особых усилий. Ставятся в задний проход как можно глубже. Действие наступает практически сразу. Эффект длится до 7 часов с момента введения.
Что предпринять, если температура не спадает?
Следует насторожиться, если лихорадочное состояние не проходит на протяжении нескольких дней — это сигнализирует о том, что иммунитет не справляется с воспалением, болезнь дала осложнение, жаропонижающие препараты неэффективны. У пациента возможно появление судорог, помрачение сознания, остановка сердца.
В данном случае необходима госпитализация, постановка внутримышечных инъекций лекарств, способных снизить критические температурные цифры. Уколы и капельницы помогут стабилизировать состояние пациента.
Уколы и капельницы помогут стабилизировать состояние пациента.
Для внутримышечного введения применяют метиндол, спазган, пирокам. Внутривенно капельно назначают физиологический раствор с витамином C, глюкозу, гормональные средства (дексаметазон).
Необходимо давать больному много жидкости. Это способствует выведению из организма токсинов, поддержке водного баланса.
Субфебрилитет после лечения
В некоторых случаях после лечения температура тела остается чуть повышенной (гипертермия). Это связано с различными факторами:
- болезнь протекала в тяжелой форме;
- иммунитет ослаблен, требуется время для его укрепления, восстановления;
- бронхит перешел в хроническую стадию;
- не до конца вылеченный недуг дал осложнения на организм;
Увеличение температуры до 37.2–37.4 °C после пройденного курса лечения считается нормальным явлением.
В течение дня температура человека может колебаться в пределах 1–2 °C, все зависит от физического, нервного напряжения. Не надо предпринимать никаких мер.
Достаточно соблюдать режим дня, не переутомляться. В течение короткого времени организм восстановит терморегуляцию до нормального состояния.
Необходимо насторожиться, если после пройденного курса лечения температура не спадает, держится на высоких отметках длительное время (неделю или месяц). Это говорит о невылеченной болезни либо появлении осложнения.
Температура при бронхите: сколько дней держится, как и чем ее сбить?
Инфекционные заболевания дыхательных путей могут сопровождаться лихорадкой. Это неприятное состояние, лишающее человека работоспособности и покоя. Пациенты часто интересуются, сколько дней держится температура при бронхите. Стойкое повышение температуры тела может быть признаком осложнения.
Что такое бронхит?
Бронхит – это заболевание дыхательных путей, характеризующееся воспалением слизистой оболочки бронхов
Бронхит относится к спектру инфекционных заболеваний дыхательных путей. Это воспаление воздухоносного тракта, расположенного между трахеей и альвеолами легких. Бронхит может быть самостоятельным заболеванием или осложнением простудной инфекции.
Это воспаление воздухоносного тракта, расположенного между трахеей и альвеолами легких. Бронхит может быть самостоятельным заболеванием или осложнением простудной инфекции.
Воспаление бронхов может иметь острое или хроническое течение. Острый бронхит отличается выраженной симптоматикой, но само заболевание обычно проходит в течение десяти суток.
Хроническая форма болезни характеризуется постоянным раздражением стенок бронхов, что может быть связано с курением или воздействием газообразных химических веществ.
При хронической форме симптомы болезни могут наблюдаться в течение многих лет.
У пациентов с бронхитов отмечается постоянный кашель с выделением мокроты. Иногда в мокроте обнаруживаются элементы гноя. Заболевание рекомендуется лечить под присмотром врача, поскольку при неправильном лечении могут формироваться опасные осложнения.
Этиология бронхита во многом зависит от формы болезни.
Острый бронхит чаще всего связан с вирусной инфекцией, тогда как хроническая форма возникает у заядлых курильщиков. При этом патология может иметь и другие причины развития.
- Больше информации о бронхите можно узнать из видео:
- Основные причины и факторы риска:
- Вирусная инфекция. Наиболее часто ткань бронхов поражают вирусы гриппа A и B, а также вирусы парагриппа, респираторно-синцитиальный вирус, аденовирус, риновирус и коронавирус.
- Бактериальная инфекция. Острый бронхит может быть вызван такими возбудителями, как хламидия и стрептококк. Бактериальная форма болезни характеризуется более выраженными симптомами.
- Воздействие табачного дыма. Это главная причина хронического бронхита и обструктивной болезни легких. При этом в дыхательных путях развивается хроническая воспалительная реакция, вызванная воздействием химических веществ. При длительном течении хронической формы болезни у пациента значительно ухудшаются дыхательные функции.

- Слабый иммунитет. Это частая причина развития болезни у пожилых людей и детей. Также бронхит может играть роль оппортунистической инфекции на фоне других вирусных и бактериальных заболеваний.
- Работа в условиях постоянного воздействия химикатов.
- Рефлюксная болезнь. Для этого заболевания характерен заброс содержимого желудка в пищевод и даже ротовую полость. При этом часть веществ может попасть в дыхательные пути и вызвать воспаление.
Таким образом, разные формы бронхита связаны с инфекциями, воспалительными и аллергическими реакциями.
Симптомы бронхита
Кашель, жесткое дыхание, слабость и температура – симптомы бронхита
Воздействие различных патогенных факторов на ткани бронхов вызывает острый иммунный ответ. При этом в полости бронхов образуется большое количество слизи или мокроты, в которой содержатся продукты распада тканей.
Для хронической формы болезни характерно постоянное образование мокроты, что значительно затрудняет нормальную жизнедеятельность человека.
Основные симптомы и признаки болезни:
- Постоянный кашель с отхаркиванием вязкой мокроты. Мокрота может быть прозрачной, желтой или зеленой. Иногда отмечается наличие крови.
- Охриплость голоса.
- Лихорадочное состояние, озноб.
- Повышение температуры тела.
- Ощущение дискомфорта в области груди.
- Боли в мышцах.
- Диспноэ – нарушение дыхания.
- Заложенность носа.
- Цианоз – важный признак хронической формы болезни.
- Головные боли.
- Тошнота, рвота и диарея.
- Общее недомогание и усталость.
Кашель является главным признаком болезни. Этот симптом может сохраняться даже через несколько недель после лечения бронхита.
Сколько дней держится высокая температура?
При правильном лечении температура держится 3-5 дней
Острый бронхит развивается в течение нескольких дней после воздействия патогенных факторов. В первые дни у пациента отмечается постоянный сухой кашель. Часто уже на этом этапе возникает общее недомогание. В дальнейшем кашель становится влажным, у пациента повышается температура тела, возникает лихорадка.
В первые дни у пациента отмечается постоянный сухой кашель. Часто уже на этом этапе возникает общее недомогание. В дальнейшем кашель становится влажным, у пациента повышается температура тела, возникает лихорадка.
Повышенная температура тела может сохраняться в течение 3-7 суток. Более длительное течение лихорадки может указывать на возникновение осложнений. Таким образом, если температура сохраняется в течение недели, необходимо обратиться за врачебной помощью.
Как и чем можно сбить температуру?
Для симптоматического лечения лихорадки врачи назначают нестероидные противовоспалительные препараты и жаропонижающие средства. Это может быть аспирин, ибупрофен, парацетамол или другое средство.
https://www.youtube.com/watch?v=_xUEax9JuX4
Домашние методы облегчения состояния и рекомендации:
- В первую очередь необходимо измерить температуру тела. На лихорадку указывает температура 38 градусов по Цельсию. Более низкая температура не требует назначения жаропонижающих препаратов.
- При лихорадке пациенту необходимо больше отдыхать и меньше двигаться.
- Важен питьевой режим. Рекомендуется минеральная вода, зеленый чай или разбавленный сок.
- Не нужно укрывать себя слишком теплым одеялом. Обычно достаточно небольшого покрывала.
- Холодный компресс является отличным решением для облегчения состояния. Небольшое полотенце окунают в холодную воду, отжимают и помещают на лоб пациента.
За пациентом, страдающим от лихорадки, требуется постоянный уход.
Диагностика заболевания
Диагностировать бронхит можно с помощью рентгена грудной клетки
Диагностика бронхита включает физическое исследование, а также применение инструментальных и лабораторных методов. На приеме у врача пациента расспрашивают о жалобах и проводят осмотр. Специалист использует фонендоскоп для выявления нарушений дыхания.
В дальнейшем могут быть назначены следующие процедуры:
- Анализ крови на концентрацию кислорода, содержание форменных элементов и возбудителей.

- Исследование функции легких. Для этого используется специальное устройство, спирометр.
- Рентгенография грудной клетки. Этот тест помогает дифференцировать бронхит от пневмонии и других заболеваний, вызывающих кашель.
- Забор и лабораторное исследование мокроты. Специалисты выявляют вид возбудителя для назначения специфического лечения.
- Бронхоскопия. Во время этой процедуры в дыхательные пути пациента вводят гибкое устройство с камерой. Тест помогает исключить аспирацию инородных тел, туберкулез, опухоль и другие заболевания.
Дифференциальная диагностика является важным методом, позволяющим исключить более серьезные заболевания.
Как правильно лечить заболевание?
Терапия направлена на применении препаратов, облегчающих кашель
Лечебные мероприятия должны быть направлены на источник болезни. При выявлении инфекционных возбудителей врач назначает медикаменты для их уничтожения. Для лечения воспалительной и аллергической формы бронхита существует иная терапевтическая тактика.
Основные назначения:
- Противокашлевые препараты и средства для разжижения мокроты. Важно удалить лишнюю слизь из бронхов путей для облегчения дыхания.
- Препараты, расширяющие бронхи. Эти медикаменты также помогают освободить дыхательные пути.
- Нестероидные противовоспалительные препараты и глюкокортикоидные стероиды.
- Кислородная терапия – помогает восполнить дефицит кислорода в тканях при затруднении дыхания.
- Антибиотики и противовирусные средства. Для назначения этих средств необходима предварительная лабораторная диагностика.
- Прекращение действие раздражителей, включая табачный дым.
- Во время лечения могут быть полезны дыхательные упражнения, улучшающие работу респираторной мускулатуры.
Таким образом, лечение бронхита должно быть направлено на избавление от патогенного фактора и восстановление дыхания.
Опасные симптомы и осложнения
Запущенный бронхит может стать причиной пневмонии
Несмотря на то, что бронхит является опасным заболеванием, не все пациенты предпочитают обращаться за врачебной помощью. Часто в ход идут народные рецепты, антибиотики (без объективных показаний) и прочие сомнительные способы лечения.
Часто в ход идут народные рецепты, антибиотики (без объективных показаний) и прочие сомнительные способы лечения.
Даже при самостоятельном лечении болезни любому пациенту важно уметь выявить опасные признаки. К таким признакам относят:
- Нарушение дыхания. Скопление мокроты может сильно препятствовать поступлению воздуха в альвеолы легких.
- Цианоз. Для состояния характерно изменение цвета кожных покровов. Кожа пациента может становиться бледной и синеватой. Это признак серьезного нарушения дыхания.
- Лихорадка, сохраняющаяся в течение недели.
- Сильная слабость и головокружение.
Важно учитывать, что при неправильном лечении болезни могут развиваться следующие осложнения:
- Воспаление легких. Состояние возникает из-за распространения инфекции в легочной ткани.
- Обструктивная болезнь легких. Эта патология во многом похожа на хроническую форму бронхита.
При появлении опасных симптомов дальнейшая терапия должна осуществляться под присмотром врача.
Температура при бронхите: что нужно знать и как бороться?
Основными признаками бронхита принято считать сильный кашель на фоне повышения температуры тела. При этом лихорадка может проходить со стабильно высокими показателями на протяжении нескольких дней, а могут наблюдаться перепады от 37 до 39-40°С. Отчего же возникает повышение температуры тела при бронхите, сколько она будет держаться и нужно ли ее сбивать во время лечения?
Почему поднимается температура?
Повышение температуры при бронхите – это проявление работы иммунной системы человека, которая пытается локализировать инфекцию или воспалительный процесс для того, чтобы быстрее с ним справиться.
Помимо иммунной системы в процесс устранения заболевания включается такая часть головного мозга как гипоталамус.
Бронхит начинает активно развиваться после попадания в организм определённых вирусов либо бактерий.
Патогенная флора обнаруживается иммунной системой практически сразу, после чего начинается синтез биологически активного вещества интерлейкин.
Он отвечает за инициацию иммунного ответа на возбудителя болезни.
После попадания этого вещества в гипоталамус, мозг реагирует и начинает торможение механизма теплоотдачи и повышает синтезирование энергии.
Вследствие этого температура тела превышает свои нормальные показатели, что обуславливается тем, что в таких условиях размножение, развитие вирусов и бактерий практически невозможно или же очень затруднено. На фоне этого также наблюдается повышение метаболизма, необходимое для улучшения сопротивляемости организма.
Повышенная температура является основным способом сдерживания распространения инфекции, поэтому она будет держаться, пока очаг воспаления не локализуется. Как долго будет проходить этот процесс, зависит от состояния иммунной системы человека и правильности терапии.
Лихорадку не стоит рассматривать как отрицательное явление, с которым необходимо справиться как можно быстрее. До показателей в 38.5-39°С, все процессы, отвечающие за выздоровление, полностью контролируются нервной системой. Но при превышении этих показателей есть необходимость начать прием жаропонижающих средств, так как температура может привести к такому состоянию как судороги.
Сколько может продержаться?
Увеличение температуры при бронхите зависит как от его типа, так и от состояния организма.
Заранее предусмотреть, сколько будет держаться лихорадка невозможно, но есть среднестатистические данные, которые можно брать за ориентир:
- При остром бронхите повышение на градуснике наблюдается с первых дней болезни, а ее показатели и сколько она продержится, зависит от состояния организма и подобранного лечения. Болезнь вирусного происхождения при острой форме протекает со среднестатистическими показателями в 38°С. Но нередко в первые дни отметка градусника может достигнуть критических 39°С.
При правильном лечении острого вирусного бронхита лихорадка спадает через 3-5 дней.
При остром бактериальном происхождении увеличение температуры может быть не таким значительным, но держится оно дольше.
При показателях в 37.5-38°С, лихорадка может продолжаться на протяжении 7-10 дней:
- При хронической стадии повышение температуры может наблюдаться во время обострения. Ее показатели в большинстве случаев не превышают отметки в 37.5°С, а продолжительность составляет 2-3 дня.
- Обструктивный бронхит, который возник вследствие проникновения инфекции, сопровождается лихорадкой, начинающейся через 2-3 дня после появления кашля. Она может быть незначительной, а может достигать фебрильных показателей.
Сколько держится лихорадка при бронхите, зависит от лечения и организма, но в среднем продолжительность температурной реакции составляет не менее 3-х суток.
Чем сбить температуру?
Прием жаропонижающих препаратов при бронхите следует начинать при показателях градусника не ниже 38.5°С. До этой отметки лихорадка никак не угрожает здоровью человека, а наоборот, стимулирует иммунную систему и помогает ей в борьбе с воспалением.
Если во время заболевания есть температура которая стабильно держится на отметке в 37°С, то сбивать ее не стоит, так как это только затянет процесс выздоровления.
Популярными и эффективными жаропонижающими средствами являются:
- Парацетамол, принимать который можно от 4-х до 6-ти раз в день. Взрослым назначается по 600-1000 мг за прием, а детям — 10-15 мг на 1 кг веса;
- Ибупрофен рекомендуется пить не более 4-х раз в сутки. Дозировка взрослого человека составляет 400-600 мг за один прием, а ребенка – 10 мг на 1 кг веса;
- Аспирин можно употреблять не более 4-х раз за сутки. При этом разовая доза для взрослого не должна превышать 500 мг, а детям до 12 лет данное фармацевтическое средство принимать противопоказано из-за его токсического действия на печень.
Если температура не спадает?
В редких случаях незначительное повышение температуры тела есть после вылеченного бронхита. Оно рассматривается как восстановительный процесс организма и не требует специального лечения.
В отдельных, редких случаях течение заболевания и период после выздоровления может сопровождаться пониженной температурой. Причинами данного явления можно назвать дисфункцию иммунной системы, анемию или же негативное воздействие лекарственных препаратов.
Если понижение температуры есть регулярно, то это повод для посещения врача для выяснения ее причин и поиска вариантов устранения. Но если понижение единоразовое, то это не должно беспокоить больного.
- Советуем прочесть о том, как справится с болью в груди, что появляется при бронхите.
- врач-инфекционист, Мемешев Шабан Юсуфович
Температура при бронхите: долго ли держится, признаки острого бронхита, лечение
Температура при бронхите вызывает много беспокойств, особенно если данный признак появляется у детей. Как правильно лечить гипотермию расскажет врач, проанализировав изменения температурных показателей. Необходимо разобраться, почему данный признак способствует выздоровлению, и в каких ситуациях представляет опасность для пациента.
Бронхит
Причины температуры при бронхите
Температура при бронхите появляется вследствие патологии. Данная реакция является абсолютно нормальной и помогает предотвратить распространение инфекции в организме. Низкая температура при заражении является проявлением плохого иммунитета.
При высокой температуре сдерживается размножение патогенной микрофлоры, но больной остается заразным. В идеале она должна продержаться несколько дней. Продукты жизнедеятельности микроорганизмов, благодаря гипертермии, выводятся вместе с потом, поэтому легкая температура способствует выздоровлению.
Показатель температуры зависит от микроорганизма, вызвавшего бронхит. При инфицировании вирусом она вырастает в пределах 39 градусов. Из других признаков бронхита у взрослого с температурой отмечают боль в мышцах, ломоту в теле, головную боль.
Температура зависит и от вида вируса:
ОРВИ
- При вирусе гриппа она достигает отметки 37,5 градусов и держится около 7 дней.
 Снизить такую температуру тяжело.
Снизить такую температуру тяжело. - При ОРВИ температура поднимается до 38 градусов и через 2 дня падает.
- При заражении аденовирусом наблюдается лихорадка, которая длится несколько дней. Температуру тяжело сбросить в течение недели. Состояние особо опасно для детей, поскольку долгая гипертермия ухудшает работу нервной системы.
При заражении бактериями температура высоко не поднимается, а остается в пределах 37,5 градусов, удерживаясь на таком уровне длительное время, даже несколько месяцев. После выздоровления у больного возможно повышение температуры, но держится она около суток. Данная реакция считается нормальной при бронхите.
Иногда при бронхите температуры может не быть. Это характерно для острой формы болезни и сигнализирует об осложнениях.
Если у больного сильный кашель и температура около 38 градусов отмечалась хотя бы один день, это может быть признаком пластического бронхита или воспаления легких.
Указанное заболевание протекает скрытно и характеризуется скоплением твердых сгустков в дыхательных путях. При отсутствии лечения возможен летальный исход.
При гипертермии рекомендуется наблюдать за симптоматикой у больного, чтобы исключить обструктивный кашель, бронхиальную астму, пневмонию и другие осложнения.
Как привести температуру в норму
Субфебрильную температуру сбивать не нужно, поскольку она помогает организму сопротивляться острой инфекции. Для снятия более высокой температуры, если она держится дольше 3 дней, пьют жаропонижающие медикаменты. При этом следует учитывать, что ребенку их разрешается давать, если показатель превышает 38 градусов.
Взрослым допускается принимать подобные лекарства при температуре свыше 38,5 градусов. Жаропонижающие медикаменты пожилым разрешаются и при более низких показателях, но желательно снизить им дозировку. Самыми распространенными ошибками при снятии температуры и других симптомов бронхита являются:
- закутывание в теплое одеяло;
- несоблюдение питьевого режима;
- прием жаропонижающих при температуре, немного превышающей 37 градусов.

Между приемами одного препарата должно пройти не менее 6 часов. Если у больного за это время сильно поднялась температура, следует принять другой медикамент, оказывающий аналогичное воздействие.
Самыми популярными жаропонижающими средствами, способствующими понижению температуры, являются Ибупрофен, Парацетамол, Аспирин.
Из них первый считается самым безопасным, а последний оставляет больше всего побочных эффектов.
Медикаментозная терапия
Если при приеме жаропонижающего лекарства температура долго не спадает, его нужно заменить, чтобы болезнь опять не обострилась и не перешла в хроническую форму. В таком случае рекомендуют также растирания и компрессы. Результат применения средств от гипертермии должен наблюдаться через 3–5 суток после начала лечения.
Частью терапии является прием антибиотиков, что помогает лечить причину гипертермии. Они эффективны в ситуациях, когда бронхит с высокой температурой вызван бактериями.
Среди таких препаратов хорошо зарекомендовали себя макролиды, пенициллины, цефалоспорины. Их пьют каждые сутки, на протяжении 5–7 дней. Признаками бактериальной инфекции являются остаточный кашель и выделения мокроты с вкраплениями гноя.
При гипертермии антибиотики применяют только по назначению врача.
Если гипертермия объясняется вирусным заражением, пациенту прописывают противовирусные лекарства, самыми популярными из которых считаются Интерферон и Озельтамивир. В антибиотиках в таком случае нет необходимости.
Для снижения температурного показателя можно воспользоваться средствами народной медицины. С этой целью пьют чай из ромашки, шиповника, липы, клюквы. Если температура держится на высоком уровне, рекомендуется приложить к голове холодный компресс.
Грудничку температуру не сбивают, а дают средства против обезвоживания. Растирания, ингаляции и купания могут только усугубить ситуацию, поэтому указанные процедуры им не делают. Не прописывают детям при бронхите и отхаркивающие медикаменты, ведь они провоцируют задержку слизи в бронхах.
Нужно следить, чтобы при гипертермии больной выпивал много воды, ведь у него остается риск обезвоживания. Пациенты должны уделять достаточно внимания отдыху, ведь организм для борьбы с инфекцией нуждается в большом количестве энергии. Медики подчеркивают, что для больного бронхитом с повышенной температурой важно оставаться в чистом сухом помещении.
Во время беременности опасна температура 38 градусов, если она держится дольше 3 дней. Такой показатель может стать причиной выкидыша. Вследствие нарушения синтеза белка у плода возможны мутации. Чтобы не допустить этого, при росте температуры принимают жаропонижающее согласно медицинским рекомендациям. Повторный курс лечения допускается только по усмотрению врача.
Профилактические меры
У детей показатели температуры растут быстро. Если не удается снизить ее в течение 3–5 дней, возможно повреждение нервной системы. Ингаляции категорически запрещены при повышении температуры.
Чтобы исключить гипертермию во время лечения бронхита, необходимо использовать увлажнитель воздуха. Это самый действенный способ терапии детей.
Улучшение при его использовании наблюдается через несколько дней.
Для предотвращения инфицирования, а также гипертермии, рекомендуется:
Закаливание
- закаливать организм;
- одеваться по времени года;
- проводить много времени на свежем воздухе;
- проветривать помещение;
- принимать контрастный душ.
Заразиться бронхитом можно и в жаркую погоду. Чтобы не допустить этого, пьют много жидкости и меньше времени остаются под открытым солнцем.
Курильщикам рекомендуется отказаться от столь пагубной привычки, поскольку у них часто регистрируются рецидивы бронхита.
Заключение
Повышенная температура при бронхите — признак нормальной работы иммунитета. Сбивать ее нужно только при превышении показателя 38 градусов, а также если симптом наблюдается длительное время.
Температура при бронхите
16. 08.2017
08.2017
Бронхит – воспалительный процесс дыхательных путей, при котором может быть не только кашель и слабость, но и температура. Важно знать, сколько дней держится температура, чтобы планировать тактику лечения и вовремя предпринимать меры, если состояние ухудшается.
Бронхит часто протекает с температурой, температура представляет естественную реакцию организма, направленную против распространения патогенных микроорганизмов.
Учитывая, что длительный жар вызывает слабость, дискомфорт и ломоту в мышцах, нужно иметь под рукой современные жаропонижающие препараты и знать, когда нужно их принимать. Главное – не переусердствовать и действовать последовательно.
Правильно организовать лечение сможет специалист. К нему нужно обратиться, если температура при бронхите у взрослых долго держится и не падает.
Температура при разных формах бронхита
Температура — естественная реакция организма на заболеваниеФорма бронхита влияет на то, сколько держится температура у заболевшего. Различают острую и хроническую форму. Острую форму можно разделить на 4 разновидности:
- простой бронхит. Лихорадка — нормальное состояние при такой форме. Длится острая фаза простого бронхита 10 дней, во время которых пациента мучает сухой кашель. Срок выздоровления зависит от своевременной диагностики и лечения;
- простой бронхиолит. И при этой форме бывает температура. Лихорадка может держаться дольше недели. Характерные признаки бронхита в такой форме – хрипы в дыхательных путях, учащенное дыхание, одышка при физической нагрузке, а порой и без нее. Чем грамотнее будет лечение, тем быстрее спадет жар;
- обструктивный бронхит. Высокая температура при бронхите такой формы встречается редко. Она не превышает 38 градусов, может держаться 5 дней. Неясные симптомы затрудняют диагностику, что может привести к переходу болезни в хроническую форму;
- облитерирующий бронхит. Это серьезная патология, в начале развития которой возможна лихорадка.

Хроническое течение болезни схожи с острой формой простого бронхита – без температуры не обходится. Спустя несколько дней от начала болезни жар спадет, но не ниже 37-38 градусов, держится температура при бронхите еще около недели. Есть ли необходимость ее снижать таблетками у взрослого – решает врач, поскольку температура помогает бороться с вирусом, сбивать ее нужно только по необходимости.
Почему повышается температура во время бронхита
Повышенная температура означает, что иммунная система борется с вирусамиПеречисляя симптомы бронхита у взрослых, нужно понимать, что повышенная температура – не болезнь, не требует отдельного лечения. Это реакция иммунной системы, которая пытается бороться с болезнью, не давая патогенным микроорганизмам распространяться. Учитывая, что повышенная температура при бронхите тормозит активное развитие и размножение бактерий, становится ясно, что сбивать ее нет необходимости.
При заболеваниях температура растет, но не всегда до критических показателей. Какая температура будет у пациента с бронхитом и как долго продержится, зависит от факторов, спровоцировавших воспаление в дыхательных путях. При вирусном бронхите температура всегда будет высокой, пациент ощущает ломоту в теле и головную боль. При бактериальном происхождении бронхита температура не всегда достигает высоких отметок, может меняться в течение дня.
Температура держится около 3 дней независимо от возраста пациента. При своевременно начатом лечении на четвертый день жар спадет, пациент начнет выздоравливать. Если по истечении контрольного срока состояние ухудшается нужно принимать антибиотики.
Чем сбивать температуру при бронхите?
Только врач может назначать жаропонижающие препаратыЖаропонижающие средства должны быть в каждой аптечке, но их наличие не обязывает принимать таблетки при каждом удобном случае. Врачи рекомендуют не трогать жаропонижающие, когда температура 37 градусов и выше, вплоть до 38 градусов. Если пытаться снизить температуру, это помешает иммунной системе бороться с воспалением. Если усиливается бронхит и температура выше 38, можно принять один из следующих препаратов:
Если усиливается бронхит и температура выше 38, можно принять один из следующих препаратов:
- Парацетамол – до 6 раз в день;
- Аспирин – до 4 раз в день;
- Ибупрофен – до 4 раз в день.
Нужно узнать у врача, при бронхите, сколько пить таблеток от температуры и в каком случае. Специалист рассчитает дозировку и подберет безопасное средство с учетом имеющихся хронических патологий. Детская дозировка подбирается аккуратно, это треть от нормы для взрослого. Лучше использовать для лечения детей специальные жаропонижающие средства, которые можно купить в аптеке в виде свечей или сиропов. О том, как сбивать температуру у ребенка при бронхите, можно узнать в другой статье.
Тем, кто натуральные лекарственные средства предпочитает аптечным медикаментам, можно рекомендовать рецепты органических снадобий от температуры. К примеру, чай из липы. Это противовоспалительное средство, которое стимулирует потовые железы, ускоряя избавление от жара.
Чай из липы при бронхите помогает выводить мокроту. Чтобы приготовить такой полезный напиток нужно взять горсть высушенных цветков липы и залить 500 мл кипятка.
Потом заваривать липовый чай в термосе, там же он дольше сохранит температуру. Через 15 минут можно пить целебный напиток вместо обычного чая, по желанию подслащивая медом (если нет аллергии на продукты пчеловодства).
Аналогичные напитки можно приготовить из клюквы или ромашки аптечной.
Что касается обычных жаропонижающих аптечных препаратов, то врач рассчитает дозировку с учетом массы тела и возраста больного. Режим приема таблеток нужно строго соблюдать по инструкции, хотя при высокой температуре допускается дополнительный прием жаропонижающего средства.
Если нет аппетита, что часто встречается при бронхите, кушать перед приемом таблеток нужно, большинство лекарств назначаются после еды.
Если через пару дней лечения состояние не нормализовалось и температура продолжает удерживаться или расти – нужно проконсультироваться с врачом, пройти дополнительное обследование.
В экстренном случае вызывают неотложку.
После консультации врач рассмотрит целесообразность госпитализации или назначения сильнодействующих препаратов.
Может ли быть температура после выздоровления?
После лечения температура может и не стабилизироваться, причиной тому слабый иммуннитетНе у всех людей температура снижается в первые 3 дня от начала лечения, бывает и так, что температура после бронхита остается слегка повышенной. Это может быть следствие другого заболевания или сигнал о том, что организм еще не полностью восстановился после болезни. Сбивать остаточную температуру не нужно, она должна стабилизироваться, как только организм окрепнет после перенесенного заболевания и воздействия медикаментов.
Лекарства, хоть и необходимы, но несут вред разным органам, поэтому после любого медикаментозного лечения необходима грамотная реабилитация. Это касается и питания, и режима дня, и посещения санатория раз в год для укрепления организма и восстановления сил.
После перенесенного бронхита температура может быть и пониженной. Такой вариант встречается довольно часто. Причины такого состояния следующие:
- анемия;
- сбой в работе иммунной системы;
- интоксикация медикаментами;
- перенапряжение.
Если температура тела длительное время не нормализуется, это повод посетить врача, вместе с ним выявить причину такого состояния и по необходимости пройти курс лечения. При любом отклонении здоровья от нормы не следует заниматься самолечением. Важно выбрать толкового специалиста и консультироваться с ним время от времени по вопросам поддержания здоровья на высоте.
Наличие температуры может сигнализировать о воспалительном процессе в организме, поэтому игнорировать ее или пытаться лечиться наобум не следует – вопросы лечения должны оставаться в компетенции специалиста.
Если температура однократно повысилась или упала – это не повод для беспокойства, обычно причина – в перегреве или переутомлении.
В любом случае, к своему организму нужно относиться бережно, внимательно прислушиваясь к его сигналам, вовремя реагируя на проблемы.
Как отличить COVID-19, ОРВИ и грипп?
По данным Роспотребнадзора, параллельно с ростом заболеваемости COVID-19 среди взрослого населения и детей от семи до 14 лет отмечается превышение недельных порогов заболеваемости ОРВИ. Специалисты дают рекомендации, как отличить эти инфекции и грипп друг от друга.
«Для гриппа характерна очень высокая температура – 39–40 градусов – и кашель с дискомфортом за грудиной. Есть риновирусы — льется из носа, пониженная температура, чихает человек. Есть аденовирусы — клиника ангины, боли в горле, отекание лимфоузлов. Для коронавирусов в принципе характеристика идет в виде температуры в коридоре 37–38, кашель, першение в горле и явление катарального синусита со снижением обоняния. Это характерно для всех вирусных инфекций, но коронавирусы почаще это, видимо, выдают», — отмечает терапевт Иван Скороходов.
По словам терапевта центра семейной медицины Варвары Веретюк, временная утрата обоняния случается лишь в трети случаев. Для коронавирусной инфекции обычно не характерны обильные выделения из носа, хотя заложенность присутствует. Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ.
«Можно выделить те симптомы, которые помогут заподозрить именно COVID-19: самый патогномоничный симптом — потеря обоняния и частично вкуса, длительный и навязчивый кашель, появление одышки, разнообразная сыпь, появляющаяся практически одновременно с респираторными симптомами. Кроме того, могут быть выраженные симптомы интоксикации, не проходящие более двух-трёх дней, боли в мышцах, суставах», — сказал инфекционист Андрей Поздняков.
Терапевт Иван Скороходов среди тревожных симптомов называет долго не проходящую температуру. По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
«Тут всё зависит от того, на каком уровне произошло поражение дыхательных путей. Если на уровне гортани — кашель будет грубый, лающий, будет боль в горле. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Знать основные симптомы заболеваний необходимо, но в то же время специалисты не рекомендуют заниматься самодиагностикой. При любом недомогании стоит обращаться к врачу. Далее он назначит дополнительные исследования: при подозрении на коронавирус – ПЦР-тесты, которые могут быть дополнены исследованием крови на ранние антитела и компьютерной томографией легких. После этого по необходимости подбирается специальное лечение.
Простуда и вирус — Как избежать осложнений — бронхита и пневмонии / НВ
11 сентября 2020, 12:30
Цей матеріал також доступний українською
Осложнения вирусных инфекций: чего следует бояться (Фото: depositphotos)
Ни взрослые, ни дети не могут избежать вирусных инфекций: они распространяются воздушно-капельным путем и довольно заразны. Особенно легко заразиться в ситуациях, когда мы меньше времени проводим на свежем воздухе, часто и подолгу бываем в плохо проветриваемых помещениях, вынуждены близко контактировать с заболевшими.
Вирусов, вызывающих инфекции дыхательных путей, множество — ежедневно нашему здоровью угрожают сотни из них, в том числе и очень опасные для детей и пожилых людей разновидности вирусов гриппа. Тем не менее, сами ОРЗ редко представляют опасность для жизни. Намного тяжелее организм переносит их осложнения. Мы поговорим о самых опасных осложнениях.
Кому и когда грозят осложнения простуды и гриппа
Осложнения могут развиться как во время острого периода респираторной инфекции, так и после видимого выздоровления. Если взрослый или ребенок с ОРЗ или гриппом явно пошел на поправку, снизилась температура тела до нормы, улучшилось общее самочувствие, а через несколько дней вдруг снова повысилась температура, усилился насморк или кашель, появились головные боли, боли в лице, одышка — это повод немедленно обратиться к врачу.
К группе риска развития осложнений респираторных инфекций относятся:
- пожилые люди,
- дети младшего возраста,
- беременные,
- люди с хроническими заболеваниями,
- люди, страдающие иммунодефицитами.
Чаще всего развиваются бактериальные осложнения ОРВИ и гриппа. Если активное размножение болезнетворных бактерий произошло в носовых пазухах, то развивается синусит, гайморит, фронтит. Если бактерии размножились в среднем ухе, врачи диагностируют отит (он часто встречается у маленьких детей, это связано со строением ЛОР-органов у малышей). Трахеиты, тонзиллиты, ларингиты — частые осложнения ОРВИ в любом возрасте, хотя дети страдают ими чаще, чем взрослые. При размножении болезнетворных бактерий в нижних дыхательных путях часто развиваются бронхиты, реже — воспаление легких (пневмонии). Но именно пневмонии — или, как часто говорят, воспаление легких — одно из самых опасных бактериальных осложнений респираторных вирусных инфекций.
Осложнениями простуд и гриппа также считаются обострение хронических болезней на фоне респираторной инфекции и воспалительные процессы в почках, лимфоузлах, сердечной и центральной нервной системе, что тоже, к сожалению, случается.
Бронхит и пневмония: профилактика самых опасных осложнений простуды
Бронхиты не представляют угрозы для жизни, но очень мучительны для пациента, независимо от возраста. При бронхите человека мучает тяжелый кашель, иногда повышается температура тела. Если после перенесенной вирусной инфекции вы продолжаете кашлять, кашель становится более интенсивным — обязательно обратитесь к врачу и не лечитесь самостоятельно! При бронхитах часто назначают антибактериальные препараты, но ни в коем случае не начинайте принимать их самостоятельно, без рекомендации врача.
Самое опасное осложнение респираторных вирусных инфекций — пневмонии. Они могут развиться очень быстро, буквально на 2−3 день заболевания, а могут возникнуть через неделю или позже после начала простуды или гриппа. Для пневмонии характерна очень высокая температура тела (выше 39°С), которая сбивается жаропонижающими препаратами с трудом и ненадолго. Кашель может быть очень сильным, но иногда он кажется пациентам вполне «обычным», то есть, без высокой температуры тела его посчитали бы обычным простудным кашлем.
Это одна из опасностей пневмонии: кажется, будто ничего опасного не происходит. Однако кашель с высокой температурой, одышка, сильная слабость — это повод немедленно обратиться к врачу. Что касается детей, любой кашель на фоне высокой температуры тела должен вызывать настороженность родителей. Пневмонии могут развиваться и как отдельное заболевание, не обязательно как осложнение простуды или гриппа, поэтому к сочетанию симптомов «кашель — лихорадка — слабость» нужно относиться с повышенным вниманием.
Профилактика осложнений ОРВИ и гриппа — это, прежде всего, правильное лечение вирусного заболевания:
- Не переносите простуду «на ногах»; если заболел ребенок, обеспечьте ему покой, не отправляйте в коллектив, даже если нет повышенной температуры тела.
- Не сбивайте повышенную температуру, если она ниже 38,6 °С. Желание сбить температуру как можно скорее мешает естественной работе иммунитета, который в первые дни болезни задействует все свои ресурсы, чтобы избавиться от вируса. Это касается и детей. Сбивать более низкую температуру можно только в случае, если ребенок очень тяжело ее переносит.
- Употребляйте много жидкости. Если заболел ребенок, давайте ему любые любимые напитки, кроме газированных — важно обеспечить организм питьем в достаточном количестве.
- Проветривайте помещение, следите за влажностью воздуха в комнате (в любое время года она должна составлять 55−60%), не увлекайтесь обогревом помещения — оптимальная температура воздуха в комнате, где находится простуженный ребенок или взрослый — 19−21 °С.
Еще одна возможность снизить вероятность развития осложнений респираторных вирусных инфекций — формирование местного иммунитета слизистой дыхательных путей к бактериям, которые вызывают пневмонии и бронхиты. Такую возможность дают иммуностимуляторы в виде бактериальных лизатов. Среди них — препарат Респиброн.
Он содержит фрагменты клеток бактерий, которые способны вызывать осложнения в нижних дыхательных путях — бронхиты и пневмонии. Путем механического лизиса из болезнетворных бактерий получают совершенно безвредные частицы, которые при попадании в дыхательные пути вызывают иммунную реакцию слизистой. Если принимать их в форме таблеток для рассасывания, постепенно защитные функции слизистых оболочек «обучаются» распознавать опасные бактерии, которые могут вызвать пневмонию или бронхит.
Через две недели приема Респиброна формируется местный иммунитет, а после полного профилактического курса он сохраняется на год. Респиброн «обучает» иммунитет слизистой давать отпор 13-ти самым распространенным возбудителям заболеваний нижних дыхательных путей. Кроме того, профилактический курс приема препарата способствует повышению общего иммунитета и снижает заболеваемость ОРВИ на 60%. Детям и взрослым, принимавшим Респиброн для профилактики, врачи назначают антибиотики на 81% реже, чем тем, кто не поддерживал свой иммунитет с помощью бактериального лизата.
Обратите внимание: для формирования стойкого иммунитета к бактериям, вызывающим ОРВИ, необходимо пройти полный курс приема препарата Респиброн. Таблетки для рассасывания принимают по одной в день в течение 10 дней, потом делают 20 дней перерыва, цикл повторяют трижды. Начинать прием препарата можно в любое время года, но лучше закончить полный профилактический курс перед началом вспышки заболеваемости, чтобы максимально защитить себя и своих детей от опасных осложнений вирусных инфекций — бронхитов и пневмоний.
Не забывайте, что отличить «на глаз» одну респираторную вирусную инфекцию от другой сложно без соответствующих анализов. При симптомах, напоминающих грипп, оставайтесь дома и обратитесь к врачу. Если врач порекомендует лечение дома, внимательно следите за своим состоянием: при появлении одышки, длительной лихорадке, усилении кашля обращайтесь к специалисту повторно и как можно скорее.
сколько держится, как и чем ее сбить?
Бронхит – инфекционное заболевание, вызванное воспалительным процессом в бронхах. Бронхи — связующая часть между трахеей и легкими в дыхательной системе человека, состоящая из двух главных связанных с трахеей бронх и их ответвлений. Воспаление этих органов может быть вызвано попаданием в организм вируса токсичных веществ, пыли или дыма, а также переохлаждением.
Бронхит разделяют на две формы – острую и хроническую, и в любом случае болезнь протекает тяжело и с множеством неприятных симптомов. Более всего воспалению подвержены дети до 12 лет, пожилые люди, пациенты, имеющие склонность к заболеваниям дыхательной системы, а также имеющие пристрастие к курению. Чаще всего вспышки бронхита в населении происходят с поздней осени до середины зимы, так как именно в этот период ослабляется иммунитет организма, а температура на улице резко снижается. Один из самых неприятных симптомов этого заболевания — это повышение температуры. Сколько держится температура при бронхите и как ее сбить? Этот вопрос волнует многих пациентов.
Причины недуга
Бронхит – инфекционное заболевание. Возбудителями могут стать бактерии (такие как стафилококки, стрептококки и пневмококки) и вирусы, например, аденовирус или вирус гриппа. Причиной, по которой возбудители попадают в организм, является ослабленное состояние иммунной системы. Поэтому заражению больше всего подвержены дети, иммунитет которых еще не развился в полной мере, и пожилые люди. Зависимость от алкоголя и никотина и прием ингаляционных препаратов также повышают вероятность заболеть бронхитом. Люди, имеющие патологию дыхательной системы, тоже попадают в зону риска. Так как это инфекционное заболевание, то оно передается воздушно-капельным путем, а значит, чтобы не заболеть, стоит избегать контакта с больными. В период вспышек и эпидемий бронхита и в сезоны повышенной заболеваемости (с ноября по декабрь, а также с февраля по апрель) профилактические меры могут оказаться полезными.
Симптомы недуга
Первым при бронхите появляется сухой или влажный кашель – его тип различается в зависимости от формы заболевания. Для вирусного недуга характерен сухой кашель, для острого и бронхиального – мокрый. Второй и главный симптом этого заболевания – высокая температура на протяжении нескольких дней. Но сколько держится температура при бронхите — зависит от формы заболевания. Как следствие, появляются слабость и приступы головной боли. Общие признаки бронхита можно описать так:
- сухой или мокрый кашель;
- повышение температуры тела до 38-39 °С;
- усталость и слабость;
- озноб;
- насморк;
- периодическая или постоянная головная боль;
- повышенная потливость;
- хрипы и «свистящее» дыхание;
- боли в грудной клетке;
- возможна одышка.
Формы и типы недуга
Как ранее отмечалось, существует две формы бронхита – острая и хроническая. Острую форму разделяют еще на несколько типов:
- По причине развития заболевания: инфекционный и смешанный.
- Разделение по типу развития недуга: первичный и вторичный бронхит.
- По месту поражения заболеванием: бронхиолит, трахеобронхит и бронхит, поражающий средние бронхи.
- Разделение по характеру воспаления: гнойный и катаральный.
- По степени нарушения вентиляции легких: обструктивный и необструктивный.
На то, сколько держится температура при бронхите, влияют форма и тип недуга, а также причина и механизм развития заболевания.
Температура во время болезни
Для всех форм бронхита характерно повышение температуры тела. Какая температура при бронхите и сколько держится гипертермия? Это зависит от характера заболевания, возраста и образа жизни больного. Главная причина, по которой во время бронхита поднимается высокая температура тела, – проникновение инфекции в дыхательные пути и, соответственно, начало воспалительного процесса. Повышение температуры, жар свидетельствуют о борьбе организма с вирусом. Этот процесс указывает на то, что в организм проник возбудитель инфекции, и одновременно позволяет сократить время заболевания. В теле человека в период гипертермии могут наблюдаться следующие реакции:
- В крови происходит выработка антител.
- Замедляется процесс распространения инфекции в организме.
- Ускоряется процесс обмена веществ.
Какое-либо положительное воздействие на организм повышение температуры несет только при 38-39 °С и только на протяжении трех суток. Поэтому стоит знать, сколько держится температура при бронхите, чтобы как можно скорее ее снизить.
Обструктивный
Обструктивный бронхит обычно проходит тяжело, но быстро, с небольшим периодом лихорадочного состояния. Так сколько дней держится температура при обструктивном бронхите? При этой форме температура тела у больного поднимается обычно только на второй-третий день до 37-38 градусов и при правильном лечении держится не больше пяти дней. Также зачастую температура начинает спадать до полного выздоровления, и важно понимать, что ее снижение в таком случае только признак эффективности лечения, которое не следует сразу прекращать после улучшения состояния. Бывает, что при обструктивной форме бронхита температура «скачет» — резко повышается и медленно понижается в течение двух-трех дней. Теперь понятно, сколько дней держится температура при обструктивном бронхите?
Острый
Острый бронхит на ранней стадии зачастую своими симптомами напоминает типичную простуду и может напоминать ринит или трахеит. Но потом болезнь переходит в область грудной клетки. Из-за слизи, которая скапливается в бронхах, кашель становится влажным, с выделением серо-желтой мокроты, появляется «свистящее» дыхание. Также спустя некоторое время повышается температура. Сколько держится температура при остром бронхите? Это зависит от того, как вовремя больной принялся за лечение. В целом, невысокая температура может держаться на протяжении двух-трех недель, но в начале развития заболевания возможно ее резкое повышение до 38-39 градусов на три-четыре дня.
Хронический
Хронический бронхит – последствие плохого лечения, то есть он является осложнением острого бронхита. Он проходит дольше и гораздо тяжелее. Состояние пациента во время этого заболевания приближено к состоянию во время пневмонии. К тому же, диагностировать такой недуг крайне сложно: необходим рентгеновский снимок, общий или биохимический анализ крови, бронхоскопия. Сколько держится температура при хроническом бронхите? Это зависит от степени заболевания, но невысокая температура может держаться на всей длительности лечения. Хронический бронхит лечится довольно долго – полное выздоровление наступает только через три-четыре месяца. При нормально протекающем лечении температура не поднимается выше 37,5 градусов, однако в период обострения показатели могут достигать 39-40 °С, но через два-три дня они обычно спадают.
Как понизить температуру?
Сколько держится высокая температура при бронхите — зависит от эффективности лечения. В первую очередь, необходимо обратиться к врачу-пульмонологу. Чаще всего при бронхите прописывают лечение антибиотиками, которые могут понизить температуру. Процесс понижения температуры неотрывно связан с остановкой воспалительного процесса, поэтому помогут все те средства, что вам пропишет врач (обычно это антибиотики, жаропонижающие и муколитические препараты). По показанию доктора стоит начать принимать жаропонижающие и болеутоляющие препараты.
Параллельно с лекарствами сбить температуру способны и «народные» средства – потогонные вещества, например мед или малиновое варенье, травяные настойки. Из трав больше всего подойдет болотный багульник – его отвары обладают отхаркивающими свойствами. Из-за повышения температуры ускоряется обмен веществ, поэтому обязательно нужно много и регулярно пить, например, горячий чай с лимоном и медом, молоко с малиновым вареньем. Следите за своим рационом – во время болезни необходимо правильно питаться. Полезным будет прием витаминов С и А. Часто при бронхите ставят горчичники или накладывают спиртовые компрессы, что тоже притормаживает воспаление, однако делать это следует при отсутствии температуры. Если вы подвержены пагубным привычкам вроде алкогольной и никотиновой зависимости, откажитесь от них на период заболевания. Но главное – соблюдать постельный режим и принимать прописанные вам препараты.
Бронхит у детей
Дети дошкольного и школьного возраста особенно предрасположены к вирусным заболеваниям и куда более тяжело, нежели взрослые, переносят их. Стандартным симптомом детского бронхита является кашель, и иногда он оказывается единственным сигналом заболевания. Однако, помимо него, может незначительно повыситься температура, ребенок может стать вялым, проявлять агрессию, потерять аппетит. Также характерно ухудшение общего состояния. Стоит отметить, что температура редко поднимается выше 37,5 градусов, однако при хроническом бронхите может подняться до 38-38,5 °С. Сколько держится температура при бронхите у детей — зависит от характера заболевания и эффективности выбранного лечения. Наивысшая продолжительность периода высокой температуры у ребенка происходит во время хронического бронхита. При обструктивной форме болезни, подобрав правильные лекарства, ее можно быстро сбить. Но часто она держится столько же, сколько держится температура при бронхите у взрослого, — дней пять-шесть.
Лечение бронхита у детей
Ребенку в первую очередь необходимо вызвать врача, чтобы определить тип заболевания и получить показания к лечению. Обычно используют такие лекарства, как противовирусные препараты и антибиотики, в зависимости от возраста ребенка. Применяются также жаропонижающие и муколитические средства. Также нужно обеспечить постельный режим, комнату рекомендуется несколько раз в день проветривать, но сохранять теплой. Следует следить за питанием ребенка: ему необходимо получать достаточное количество белка и витаминов для восстановления иммунной системы организма. При остром бронхите полное выздоровление происходит через одну-две недели, и при правильно подобранном лечении можно избежать осложнений.
После простуды / «Здоровье школьника»
Все помнят врачебную шутку: простуда, если ее лечить, проходит за семь дней. А если не лечить, то за неделю. Но если ребенок уже несколько недель шмыгает носом и кашляет, стоит забеспокоиться. Вирусы, вызывающие ОРЗ и ОРВИ, опасны тем, что оставляют в организме «метки», притягивающие болезнетворные микроорганизмы. Иммунитет ребенка, ослабленный перенесенной простудой, не в состоянии отражать все новые и новые инфекционные атаки — отсюда и осложнения. Что стоит за словами ОРЗ и ОРВИ? Оба заболевания вызываются вирусами, передающимися воздушно-капельным путем. Они сопровождаются повышением температуры (возможно даже до 40 градусов), головной и мышечной болью, ломотой в суставах, снижением активности, утомляемостью, насморком, кашлем и отсутствием аппетита. Если эти симптомы не исчезают в течение нескольких недель, врачи констатируют: болезнь дала осложнения.
Почему возникают осложнения?
Первая причина неприятностей — неправильный подход к лечению заболевания. Ребенок во время болезни не должен посещать школу, ему предписывается постельный режим.
Все лечебные мероприятия ему должен назначить врач. Родителям ни в коем случае не следует давать школьнику таблетки по своему усмотрению.
Вторая причина осложнений — ослабленный иммунитет. Организм ребенка становится уязвимым для разных групп бактерий и вирусов. Если в этот период школьник перенесет стресс, переохладится или слишком устанет, недомогание не заставит себя ждать.
Как понять, что болезнь не ушла, а засела надолго? Прежде всего, насторожить вас должна головная боль. Если ребенок жалуется на постоянное давление в области лба, срочно обратитесь к отоларингологу. Необходимо сделать рентген лобных и гайморовых пазух носа, чтобы исключить фронтит или гайморит.
Боль может появляться и при ярком освещении или при надавливании на глазные яблоки. Хочется зажмуриться, побыть в темноте. Температура держится на уровне 37,1-37,5 и не падает даже при приеме жаропонижающих. У ребенка появились судороги, заторможенность, галлюцинации, — значит, вирус проник в центральную нервную систему, и вам срочно нужно обратиться за помощью к невропатологу.
Самые частые осложнения после перенесенных ОРВИ — это пневмония, бронхит, трахеит, отит, пиелонефрит, субфебрилитет (высокая температура в течение долгого времени). О каждом из этих диагнозов надо сказать несколько слов.
Бронхит
Бронхит — это воспаление бронхов. Возбудителем заболевания являются респираторные вирусы, а также микоплазма и хламидии. Основной симптом бронхита — кашель. Сначала он бывает сухим и непродуктивным, затем появляется мокрота. Кашель возникает на фоне температуры 37,1-37,5.
Бронхит также может сопровождаться шейным лимфаденитом (воспалением лимфатических узлов). Маленькому пациенту показан постельный режим и ингаляции. При нормальной температуре и сильном продуктивном кашле необходим массаж грудной клетки для лучшего отхождения мокроты.
Пневмония
Воспаление легких (пневмония) может начаться внезапно. Во время ОРВИ на фоне высокой температуры у ребенка появляются боли в области грудной клетки, кашель с мокротой (мокрота может быть ржавого цвета с прожилками крови), одышка, боль на вдохе. При аускультации врач слышит хрипы в легких. Боль может возникать и в области живота при постоянном кашле, когда раздражаются мышцы брюшной стенки. Школьник жалуется на слабость, потерю аппетита, иногда возникает помутнение сознания. Необходимо сделать рентгенограмму органов грудной клетки ребенка и обратиться к пульмоно¬логу за назначением антибактериальной терапии. Школьнику также показаны дыхательная гимнасти¬ка и массаж грудной клетки.
Ларингит
Это воспаление голосовых связок и гортани. Отек слизистой гортани приводит к появлению лающего кашля (ложного крупа). Ребенок шумно и трудно дышит, страдает от гипоксического состояния, ког¬да в организм не поступает достаточно кислорода. У него кружится голова, появляется одышка.
При первых же признаках ложного крупа необходимо вызвать скорую. В домашних условиях приступ можно снять горячими щелочными ингаляциями и ножной ванной. Посоветуйте ребенку меньше разговаривать. Педиатр назначит пациенту физиопроцедуры и сухие горячие компрессы на шею.
Синусит
Первыми признаками синусита — воспаления пазух носа, кроме затрудненного дыхания, являются давящие головные боли, отечность век, щек, гнусавость, гнойные выделения. Возникновение этого осложнения возможно и через некоторое время после перенесенного респираторного заболевания.
Лечение можно проводить и в домашних условиях народными средствами: прикладывать к носу разогретую в мешочке соль, гречку или сваренное горячее яйцо. Если через три дня состояние не улучшится, обратитесь к педиатру. Возможно, без антибактериальной терапии обойтись не получится. В этом случае ее желательно комбинировать с физиопроцедурами.
Отит
Обычно воспаление среднего уха развивается через несколько дней после респираторной инфекции и проявляется стреляющей, пульсирующей болью. При отите у ребенка повышается температура, пропадает аппетит, а в некоторых случаях и слух. При прободении барабанной перепонки начинается гноетечение и нужно срочно обращаться к педиатру, потому что есть опасность возникновения менингита. Лечение антибиотиками в данном случае необходимо.
Субфебрилитет
Это состояние, при котором температура тела в течение нескольких дней или даже недель после перенесенной ОРВИ держится на отметке 37,1-37,5. Как правило, это происходит, если к ОРВИ присоединяются такие инфекции, как микоплазма или хламидии. Состояние ребенка может быть удовлетворительным, но также возможна и слабость, быстрая утомляемость, снижение аппетита. Обычно температура снижается к вечеру, то есть в спокойном состоянии, и поднимается при физических нагрузках. Такое состояние очень изматывает ребенка. Необходимо выяснить, действительно ли причиной субфебрилитета являются микоплазменная и хламидийная инфекции. Для этого надо сдать анализ крови на эти виды бактерий. Если диагноз подтвердится, ребенку придется пройти курс антибактериальной терапии. Если нет, педиатр должен будет найти в организме ребенка очаг хронической инфекции (синусит, тонзиллит, катаральный отит, лимфаденит), дающий такое осложнение.
Пиелонефрит
Это инфекционно-воспалительное заболевание почек может быть вызвано как бактериями, так и вирусами. Возможна и смешанная флора. Основными жалобами при пиелонефрите являются боли в пояснице, иногда в животе, головная боль, температура 37,0-37,9. Если при анализе в моче обнаруживается белок в цифрах боль¬ше 0,140 г/л (допустимое значение), ребенка необходимо госпитализировать в стационар. Школьнику назначат постельный режим и диету с ограничением соли. Детей с пиелонефритом ставят на учет в поликлинике и делают анализ мочи каждые две недели в течение трех месяцев.
Заботьтесь о ваших детях, не допускайте осложнений. Делайте все возможное, чтоб они перенесли простуду легко. Помните, за время болезни ребенка врач должен посетить его несколько раз, даже если у пациента всего лишь температура и ринит.
Татьяна Семенченя, врач Независимой лаборатории ИНВИТРО
что нужно знать и как бороться?
Основными признаками бронхита принято считать сильный кашель на фоне повышения температуры тела. При этом лихорадка может проходить со стабильно высокими показателями на протяжении нескольких дней, а могут наблюдаться перепады от 37 до 39-40°С. Отчего же возникает повышение температуры тела при бронхите, сколько она будет держаться и нужно ли ее сбивать во время лечения?
Почему поднимается температура?
Повышение температуры при бронхите – это проявление работы иммунной системы человека, которая пытается локализировать инфекцию или воспалительный процесс для того, чтобы быстрее с ним справиться.
Помимо иммунной системы в процесс устранения заболевания включается такая часть головного мозга как гипоталамус.
Бронхит начинает активно развиваться после попадания в организм определённых вирусов либо бактерий. Патогенная флора обнаруживается иммунной системой практически сразу, после чего начинается синтез биологически активного вещества интерлейкин. Он отвечает за инициацию иммунного ответа на возбудителя болезни. После попадания этого вещества в гипоталамус, мозг реагирует и начинает торможение механизма теплоотдачи и повышает синтезирование энергии.
Вследствие этого температура тела превышает свои нормальные показатели, что обуславливается тем, что в таких условиях размножение, развитие вирусов и бактерий практически невозможно или же очень затруднено. На фоне этого также наблюдается повышение метаболизма, необходимое для улучшения сопротивляемости организма.
Повышенная температура является основным способом сдерживания распространения инфекции, поэтому она будет держаться, пока очаг воспаления не локализуется. Как долго будет проходить этот процесс, зависит от состояния иммунной системы человека и правильности терапии.
Лихорадку не стоит рассматривать как отрицательное явление, с которым необходимо справиться как можно быстрее. До показателей в 38.5-39°С, все процессы, отвечающие за выздоровление, полностью контролируются нервной системой. Но при превышении этих показателей есть необходимость начать прием жаропонижающих средств, так как температура может привести к такому состоянию как судороги.
Сколько может продержаться?
Увеличение температуры при бронхите зависит как от его типа, так и от состояния организма.
Заранее предусмотреть, сколько будет держаться лихорадка невозможно, но есть среднестатистические данные, которые можно брать за ориентир:
- При остром бронхите повышение на градуснике наблюдается с первых дней болезни, а ее показатели и сколько она продержится, зависит от состояния организма и подобранного лечения. Болезнь вирусного происхождения при острой форме протекает со среднестатистическими показателями в 38°С. Но нередко в первые дни отметка градусника может достигнуть критических 39°С.
При правильном лечении острого вирусного бронхита лихорадка спадает через 3-5 дней.
При остром бактериальном происхождении увеличение температуры может быть не таким значительным, но держится оно дольше.
При показателях в 37.5-38°С, лихорадка может продолжаться на протяжении 7-10 дней:
- При хронической стадии повышение температуры может наблюдаться во время обострения. Ее показатели в большинстве случаев не превышают отметки в 37.5°С, а продолжительность составляет 2-3 дня.
- Обструктивный бронхит, который возник вследствие проникновения инфекции, сопровождается лихорадкой, начинающейся через 2-3 дня после появления кашля. Она может быть незначительной, а может достигать фебрильных показателей.
Сколько держится лихорадка при бронхите, зависит от лечения и организма, но в среднем продолжительность температурной реакции составляет не менее 3-х суток.
Чем сбить температуру?
Прием жаропонижающих препаратов при бронхите следует начинать при показателях градусника не ниже 38.5°С. До этой отметки лихорадка никак не угрожает здоровью человека, а наоборот, стимулирует иммунную систему и помогает ей в борьбе с воспалением.
Если во время заболевания есть температура которая стабильно держится на отметке в 37°С, то сбивать ее не стоит, так как это только затянет процесс выздоровления.
Популярными и эффективными жаропонижающими средствами являются:
- Парацетамол, принимать который можно от 4-х до 6-ти раз в день. Взрослым назначается по 600-1000 мг за прием, а детям — 10-15 мг на 1 кг веса;
- Ибупрофен рекомендуется пить не более 4-х раз в сутки. Дозировка взрослого человека составляет 400-600 мг за один прием, а ребенка – 10 мг на 1 кг веса;
- Аспирин можно употреблять не более 4-х раз за сутки. При этом разовая доза для взрослого не должна превышать 500 мг, а детям до 12 лет данное фармацевтическое средство принимать противопоказано из-за его токсического действия на печень.
Если температура не спадает?
В редких случаях незначительное повышение температуры тела есть после вылеченного бронхита. Оно рассматривается как восстановительный процесс организма и не требует специального лечения.
В отдельных, редких случаях течение заболевания и период после выздоровления может сопровождаться пониженной температурой. Причинами данного явления можно назвать дисфункцию иммунной системы, анемию или же негативное воздействие лекарственных препаратов.
Если понижение температуры есть регулярно, то это повод для посещения врача для выяснения ее причин и поиска вариантов устранения. Но если понижение единоразовое, то это не должно беспокоить больного.
Советуем прочесть о том, как справится с болью в груди, что появляется при бронхите.
Автор: врач-инфекционист, Мемешев Шабан Юсуфович
сколько держится и как сбить?
Температура при бронхите у взрослых считается нормальным явлением. В зависимости от такого, какая разновидность воспалительного процесса на слизистой оболочке бронхов прогрессирует, такие и будут показатели температурного режима. Температура может держаться как на субфебрильном уровне, так и повышаться до показателей 39°С.
Длительность лихорадочного периода у каждого пациента разная, так как это зависит от возраста больного, состояния его иммунной системы, правильно выбранной стратегии лечения и соответственно разновидности бронхита.
Механизм поднятия температуры и причины ее возникновения
Основной причиной, по которой начинает подниматься температура тела при бронхите считается момент, когда инфекционный агент проник в нижние отделы дыхательных путей. Повышение показателей температуры тела свидетельствует о том, что организм пострадавшего ведет активную борьбу с патогенным микроорганизмом.
Повышение температуры тела происходит из-за попадания в кровяное русло пирогенов, то есть веществ, которые приводят к развитию лихорадочного состояния. Пирогены в свою очередь бывают:
- Эндогенные, то есть внутренние. Организм пострадавшего самостоятельно вырабатывает пирогенные вещества, как результат взаимодействия с разнообразными патогенами. Эти вещества начинают активно влиять на область гипоталамуса, которая отвечает за процессы терморегуляции в организме, и как результат взаимодействия начинается поднятие температурных показателей. Температура будет сохраняться на определенном уровне до того времени, пока пирогены не покинут кровяное русло.
- Экзогенные, то есть внешние. Это вещества пирогенного характера, которые попадают в организм больного из окружающей среды. К ним относят патогенные микроорганизмы, продукты их жизнедеятельности и распада.
Поскольку повышение температуры тела представляет собой своеобразную защитную реакцию организма от возбудителей заболеваний, то, следовательно, и период болезни сокращается, так как в это время в теле человека происходят следующие реакции:
- повышается выработка антител по отношению к возбудителю бронхита;
- тормозится процесс распространения инфекционного процесса по организму;
- угнетается процесс размножения патогенных микроорганизмов;
- увеличивается количество выделяемой жидкости из организма, и именно с ней выходят продукты распада микроорганизмов и их токсины;
- в работу активно включается печень, которая способствует разрушению инфекционных агентов и их выведению из организма пострадавшего.
Все вышеперечисленные положительные эффекты от повышения температуры тела будут наблюдаться при показателях 38-39°С и если ее длительность будет составлять не больше трех суток. Если лихорадочный период более продолжителен и имеет показатели около 40-41°С, то могут начаться нарушения со стороны центральной нервной системы, сердечно-сосудистой системы и почек.
А повышение температуры тела свыше 42° может привести к свертываемости белковых компонентов крови, что грозит изменениям в организме несовместимых с жизнью.
Разновидности температурного подъема при бронхите
Разновидности температурного подъема при бронхите
Длительность лихорадочного периода при воспалительном процессе слизистой оболочки бронхов зависит от состояния иммунной защиты пациента и, соответственно, разновидности бронхита. При не запущенной форме и с легким течением повышение температуры может длиться до пяти суток, а если присутствуют какие-либо осложнения или сопутствующие патологии, то этот период может растянуться на четырнадцать дней, иногда и больше.
При острой форме воспалительного процесса у взрослых пациентов повышение температуры тела наблюдается уже с первых суток заражения и может достигать показателей до 39°С. Если бронхит начал развиваться из-за попадания в организм вирусного агента, то стойкое поднятие температуры может сохраняться до пяти суток. Воспалительный процесс в бронхах, который вызван бактериальный агентом повышает температуру тела до субфебрильных показателей и может сохраняться на период до двух недель.
Хроническая форма воспалительного процесса предусматривает поднятие температуры в фазу обострения патологии. В большинстве случаев температура останавливается на цифре 37°С, но иногда, возможно повышение до 38°С. Продолжительность периода лихорадка напрямую зависит от иммунного статуса пострадавшего, но обычно этот период растягивается на пять дней.
При обструктивной форме бронхита, совместно с инфекционным компонентом, повышение температуры тела наблюдается на вторые сутки после развития приступов сухого кашля. Лихорадка достигает небольших показателей, в среднем где-то до 37°С, иногда возможны исключения, и скачок до показателей 38-39°С. Длительность лихорадочного периода колеблется в пределах от трех до семи дней.
Аллергическая разновидность бронхиального воспаления характеризуется незначительным поднятием температурных показателей. В периоды обострения аллергии, возможно, незначительное лихорадочное состояние с подъемом до 37°С.
Бронхит без температуры у взрослых практически не протекает, поэтому при первых изменениях в состоянии здоровья стоит немедленно обратиться к врачу пульмонологу, иначе это может привести к необратимым последствиям.
Как сбивать температуру при воспалении слизистой оболочки бронхов
Лекарственные препараты, для снижения температуры тела следует принимать только при повышении температурных показателей свыше 38-39°С.
К самым популярным и часто используемым жаропонижающим медикаментам следует отнести:
- Ацетаминофен или парацетамол, выпускается в дозировке 200 мг, 325 мг и 500 мг. За один раз взрослому можно принять дозу от 400 мг до 1000 мг, но не больше чем четыре раза за сутки.
- Аспирин или ацетилсалициловая кислота, выпускается в дозировке по 500 мг. Одноразовая доза для взрослого человека составляет 500 мг, но не более четырех раз за сутки.
- Ибупрофен (Имет, Нурофен), выпускается в дозировке 200 мг и 400 мг. Относится к категории относительно безвредных лекарственных препаратов для органов человеческого организма, а в особенности для печени. Доза для одного приема колеблется в пределах от 400 мг до 600 мг, но не больше четырех раз за 24 часа.
А также можно использовать методы народной медицины: заваривать липовый цвет, употреблять внутрь настой из цветков ромашки, а также пить чай из плодов клюквы. Сборы лекарственных трав способны уменьшать интенсивность воспалительного процесса, способствовать выведению мокроты из организма и увеличивать работу потовых желез, таким образом, вместе с человеческим потом из тела больного будут выводиться токсины и продукты жизнедеятельности патогенных микроорганизмов.
Но любой из вышеперечисленных методов для уменьшения температурных показателей стоит использовать только после рекомендации лечащего врача и индивидуально подобранной дозы.
https://youtu.be/PEaSL6aArNQ
Симптомы бронхита — кашель, лихорадка и др.
Ваши бронхи, по которым воздух попадает в легкие, могут инфицироваться и опухать. Когда это происходит, это называется бронхитом. Симптомы этого состояния включают тянущий кашель, а также может выделяться слизь желтого или зеленого цвета.
На самом деле существует два типа бронхита:
- Острый бронхит: Это наиболее распространенный тип. Симптомы длятся несколько недель, но обычно не вызывают никаких проблем.
- Хронический бронхит: Повторяется или не проходит вовсе. Это более серьезное заболевание, и это одно из состояний, составляющих так называемую «хроническую обструктивную болезнь легких» или ХОБЛ. У вас больше шансов получить это, если вы курите.
Научитесь следить за признаками бронхита и когда вызывать врача.
Симптомы острого бронхита
Иногда трудно отличить бронхит от других состояний, влияющих на ваши легкие и дыхание.Часто это начинается с симптомов простуды: насморк, боль в горле, ощущение сильного истощения.
Одним из отличительных признаков бронхита является отрывистый кашель, который длится 5 дней и более. Вот некоторые другие симптомы:
- Прозрачная, желтая, белая или зеленая мокрота
- Нет лихорадки, хотя иногда у вас может быть низкая температура
- Нежность или болезненность в груди при кашле
- время
- Свист или хрип во время дыхания
- Чувство хрипов в груди
- Озноб
Симптомы хронического бронхита
Если у вас симптомы длятся более 3 месяцев, у вас может быть хронический случай.Некоторые признаки включают:
- Упорный кашель с прозрачной, желтой, белой или зеленой мокротой (в течение как минимум 3 месяцев в году и более 2 лет подряд)
- Свистящее дыхание
- Дискомфорт в груди
Когда обращаться к врачу
Вам следует обратиться к врачу, если у вас есть симптомы острого бронхита, а также если у вас продолжаются проблемы с легкими, сердцем или другими заболеваниями, или если вы инфицированы ВИЧ — вирусом, вызывающим СПИД.
В других случаях вам следует позвонить своему врачу:
- Ваш кашель настолько продолжительный или сильный, что вы не можете нормально спать или заниматься повседневными делами.
- Ваш кашель не дает вам уснуть по ночам.
- Вы кашляете кровью или слизью.
- Ваш кашель длится дольше недели. У здоровых людей кашель от острого бронхита может длиться 3 недели.
- Ваша слизь становится темнее, гуще или увеличивается в объеме.
- Ваш кашель имеет лающий звук, из-за которого вам трудно говорить.
- Это сопровождается необъяснимой потерей веса.
Продолжение
Если у вас температура выше 100,4 F, потеря аппетита, хрипы или одышка, а также общая боль, немедленно обратитесь к врачу.Пневмония может быть причиной ваших симптомов.
Позвоните 911, если у вас боль в груди или затрудненное дыхание.
Бронхит или пневмония?
Почему зимой так много болезней?
Одно из объяснений состоит в том, что мы все заперты внутри. Люди более восприимчивы к микробам, потому что они не проводят время на открытом воздухе, как в теплую погоду.
Другая причина в том, что некоторые вирусы размножаются при низких температурах. Зимний воздух свежий и сухой, он сушит носовые ходы и пазухи.Некоторые врачи считают, что эти самозванцы рециркулируют в вашей системе отопления. Когда вы вдыхаете их через сухой нос, они попадают в ваше тело.
Обычно ваше тело выделяет слизь, которая выстилает носовые ходы и пазухи. Эта слизь задерживает микробы и не дает вам заболеть.
Некоторые из типичных зимних болезней включают не только простуду и грипп, но также бронхит и пневмонию. Стрептококковая ангина, круп и «насекомые» также распространены в холодные месяцы.
Некоторые из этих заболеваний, например инфекции носовых пазух и грипп, трудно различить.Бронхит и пневмония — схожие заболевания, которые возникают в результате инфекции, обычно вызванной вирусом. Самостоятельно отличить их может быть сложно. Но несколько небольших отличий могут прояснить, какое у вас заболевание.
Бронхит
Физически разница между бронхитом и пневмонией заключается в том, что бронхит находится в ваших бронхах, а пневмония — в альвеолах. Это крошечные воздушные мешочки на концах бронхов, которые заполняются слизью. Таким образом, инфекция глубже проникает в легкие.
Острый бронхит и хронический бронхит показывают, что ваши легкие раздражены, инфицированы и опухли. Острый бронхит длится несколько недель и обычно лечится дома. Хотя хронический бронхит характеризуется постоянным кашлем и длится до 3 месяцев и более.
Симптомы бронхита включают:
- Затрудненное дыхание
- Насморк
- Боль в горле
- Кашель (может вызывать прозрачную зеленую или желтую мокроту)
- Низкое потребление энергии
- Свистящее дыхание
- Боли в теле
- Усталость
- Заложенность грудной клетки
- Субфебрильная температура
- Озноб
- Заложенный нос
- Головная боль
Пневмония
Вирусы — не единственные микробы, вызывающие пневмонию, бактерии и грибки тоже.
Название вида пневмонии говорит о том, как вы заболели. Наиболее частая форма пневмонии — бактериальная пневмония. К другим типам пневмонии относятся микоплазменная пневмония, грибковая пневмония и вирусная пневмония, которые могут развиться от чего-то вроде гриппа.
Симптомы пневмонии включают:
- Затрудненное дыхание
- Путаница
- Диарея
- Истощение или слабость
- Головная боль
- Липкая потная кожа
- Боль в груди (особенно при кашле или глубоком вдохе)
- Тошнота или рвота
- Лихорадка (может доходить до 105˚)
- Низкое потребление энергии
- Озноб
- Одышка
- Кашель (может вызывать прозрачную зеленую или желтую мокроту)
Если вы пока не хотите идти к врачу, вот несколько вопросов, которые помогут вам определить, есть ли у вас бронхит или пневмония.
Вы чувствуете тошноту? — Тошнота и рвота связаны только с пневмонией.
Какие ощущения в груди при дыхании? Испытываете ли вы боль при кашле или глубоком вдохе? — Если ваша грудь кажется «тяжелой», как будто на ней кто-то сидит, это, вероятно, бронхит. Кроме того, если вы испытываете колющие боли при кашле или глубоком вдохе, скорее всего, у вас пневмония.
Как часто вы бегаете в туалет? У тебя понос? — Обычно при диарее вы часто бегаете в ванную.Если это так, возможно, у вас пневмония.
Какая у вас температура? — При бронхите часто встречается субфебрильная температура до 100,5. Но если у вас температура выше, вы боретесь с более тяжелым заболеванием — пневмонией.
Вы легко сбиваетесь с пути, забываете или сбиваете с толку? — Хотя вы можете чувствовать себя «измотанным», когда у вас бронхит, вы не запутаетесь. Путаница довольно часто встречается у людей с пневмонией.
У вас болит горло? — Боль в горле является симптомом бронхита, возможно, потому, что инфекция находится близко к горлу, так как она находится в бронхиолах, а не в альвеолах.Кашель со слизью также может способствовать боли в горле.
Есть много общего между бронхитом и пневмонией. Различия не столь очевидны, но эти вопросы помогут вам и вашему врачу диагностировать болезнь и определить наилучшие варианты лечения.
Знаете ли вы, что бронхит и пневмония так похожи? Вы когда-нибудь имели дело с одним или даже с обоими этими заболеваниями? Сообщите нам об этом в комментариях или через Facebook и Twitter.
Написано для Паспорта здоровья Сабриной Кортес.Сабрина — писатель-фрилансер со степенью бакалавра Грузинского судебного университета. В настоящее время она живет в Смоки-Маунтинс на западе Северной Каролины.
Бронхиолит (для родителей) — Nemours KidsHealth
[Перейти к содержанию]
Открыть поиск
- для родителей
- Родительский сайт
- Sitio para padres
- Здравоохранение
- Рост и развитие
- Инфекции
- Заболевания и состояния
- Беременность и младенец
- Питание и фитнес
- Эмоции и поведение
- Школа и семейная жизнь
- Первая помощь и безопасность
- Врачи и больницы
- Видео
- Рецепты
- Закрыть для родителей навиг
- для детей
- Детский сайт
- Sitio para niños
- Как устроен организм
- Половое созревание и взросление
- Сохранение здоровья
- В безопасности
- Рецепты и кулинария
- Проблемы со здоровьем
- Болезни и травмы
- Расслабься и расслабься
- Люди, места и вещи, которые помогают
- Чувства
- Ответы экспертов Q&A
- Фильмы и другое
- Закрыть детское навигатор
- для подростков
- Подростковая площадка
- Место для подростков
- Кузов
- Разум
- Сексуальное здоровье
- Еда и фитнес
- Заболевания и состояния
- Инфекции
- Наркотики и алкоголь
- Школа и работа
- Спорт
- Ответы экспертов (вопросы и ответы)
- В безопасности
- Видео
- Закрыть для подростков nav
Бронхит | Атланта | Семейная медицина Johns Creek
Если вы считаете, что у вас бронхит, не пытайтесь и не ждите, пока симптомы не исчезнут сами по себе, обратитесь за помощью сегодня в отдел дерматологии и семейной медицины Johns Creek.
Бронхит — это воспаление дыхательных путей, называемых бронхами, которые переносят кислород в легкие. Под состоянием понимается раздражение или инфекция бронхов, вызывающая их опухание. Эти трубки представляют собой небольшие ответвления трахеи пациента. Образование слизи вызывает застой в груди больного.
Пациенты иногда спрашивают о схожести симптомов бронхита и астмы. При появлении этих симптомов важно проконсультироваться с врачом, поскольку и то, и другое требует его диагностики и лечения.Дерматология и семейная медицина Johns Creek предоставляет пациентам и их семьям оценку, диагностику и лечение.
Acute Vs. Хронические формы
Острая форма болезни может появиться после бактериальной, вирусной или грибковой инфекции или когда пациент подвергается воздействию таких раздражителей, как пары химических веществ или сигаретный дым. Дыхательные пути детей могут быть особенно чувствительны к этим триггерам, когда они заживают после первой болезни. По данным Национального института здоровья (NIH), приступ бронхита по-прежнему считается острым, если он длится менее девяноста дней.
Человек болеет хроническим бронхитом, если его болезнь длится три месяца и более. Хроническая форма бронхита часто проявляется другими заболеваниями, такими как эмфизема. Если у пациента одновременно хронический бронхит и эмфизема, у него хроническая обструктивная болезнь легких или ХОБЛ.
Если у пациента хронический бронхит, врач может назначить бронходилататор для открытия дыхательных путей. Если у пациента возникают серьезные затруднения с дыханием, ему могут назначить пероральное лекарство.В некоторых случаях врач может назначить стероиды, если симптомы пациента не реагируют на другие методы лечения. Хотя пациенты с астмой также используют некоторые из этих методов лечения, эти два заболевания возникают по разным причинам. Обе болезни являются серьезными заболеваниями и требуют лечения.
Симптомы и сравнение
Симптомы бронхита могут сначала проявляться как симптомы простуды. У пациента часто бывает боль в горле, умеренная температура, мышечные боли, субфебрильная температура (от ста до ста одного градуса по Фаренгейту) и насморк.Важно позвонить врачу, если температура у пациента поднимается выше этого уровня или если субфебрильная температура сохраняется в течение трех и более дней. Немедленно обратитесь к врачу, если пациент младенец или маленький ребенок. Johns Creek Dermatology and Family Medicine предлагает медицинские услуги, ориентированные на семью, пациентам всех возрастов.
Кашель обычно появляется через несколько дней. Также пациент может жаловаться на одышку. Хотя кашель может начаться как «непродуктивный кашель» (пациент не выделяет жидкости во время кашля), окружающие вскоре могут услышать влажный кашель или хрипы.Кашель, продолжающийся более нескольких дней, является поводом для обращения к врачу, поскольку при наличии бронхита бронхи пациента могут инфицироваться в течение нескольких дней или недель. Ему или ей могут потребоваться лекарства, чтобы избавиться от инфекции.
Пациенты с бронхитом могут кашлять в течение нескольких недель после того, как состояние исчезнет. Чтобы разрыхлить слизь, важно пить много прозрачных жидкостей каждый день и использовать увлажнитель воздуха рядом со стулом или кроватью. Пациенту следует избегать использования средств от кашля, потому что пациент должен выводить жидкость и слизь из своих бронхов.Врач может назначить на ночь подавляющее или снотворное средство, чтобы пациент мог отдохнуть.
Для сравнения, у пациента, страдающего приступом астмы, сначала вряд ли появятся симптомы простуды. Он или она, вероятно, будут чаще хрипеть и кашлять, поскольку сужение дыхательных путей чаще случается у пациента, страдающего астмой. У пациента с бронхитом появляется влажный кашель, а у больного астмой кашель сухой.
Соображения
Людям с бронхитом нельзя курить или вдыхать другие вещества в легкие.Профессиональные химикаты или постоянное вдыхание частиц или пыли могут усугубить симптомы пациента. Скорее всего, врач порекомендует пациенту специальную защитную маску для использования на рабочем месте. Если факторы окружающей среды являются причиной хронического бронхита пациента, он или она должны учитывать долгосрочное воздействие окружающей среды на здоровье.
Неотложные состояния могут возникнуть, если пациент не получает достаточного количества кислорода в легкие. Синеватая кожа или губы и / или сильная стеснение в груди указывают на неотложное состояние.Пациенту следует немедленно обратиться в отделение неотложной помощи больницы для лечения.
Чтобы диагностировать хроническую форму заболевания, врач оценивает такие симптомы, как продуктивный кашель, стеснение в груди или затрудненное дыхание. Функциональные тесты легких могут использоваться для определения того, насколько хорошо и эффективно работают легкие пациента. Врач также может назначить анализы крови, рентген грудной клетки или другие анализы. Если пациент не получает достаточного количества кислорода в легкие, может потребоваться дополнительная кислородная терапия.
Заключение
Бронхит — серьезное заболевание, требующее лечения. Если пациент или его семья задаются вопросом: «Заразен ли бронхит?» ответ определить просто. Если причина бронхита у пациента бактериальная или вирусная, он может передать болезнь другим людям. Пациентам не следует ждать, пока симптомы этого заболевания исчезнут сами по себе. Если у пациента острый или хронический бронхит, требуются рецептурные лекарства и медицинская помощь.Свяжитесь с доктором Заком Чаркави по поводу бронхита по телефону 770-771-6591. Пациенты в Северной Атланте и ее окрестностях, включая Розуэлл, Джонс-Крик, Доусонвилл, Камминг и Альфаретту, должны записаться на прием сегодня.
Бронхит против пневмонии — Диапазон неотложной помощи Asheville
И бронхит, и пневмония могут быть очень опасными!
Хотя у бронхита и пневмонии схожие симптомы, эти болезни требуют разных планов лечения, и правильный диагноз является ключом к тому, чтобы вы почувствовали себя лучше.Узнайте, как отличить их друг от друга.
Острый бронхит
Острый бронхит обычно носит вирусный характер и часто развивается после заболевания верхних дыхательных путей, например, простуды или гриппа. Состояние представляет собой воспаление бронхов (дыхательных путей легких), которое приводит к избыточному выделению слизи и кашлю. Симптомы включают:
- Кашель со слизью или без нее
- Болезненность или дискомфорт в груди
- Одышка
- Усталость
- Легкая лихорадка и озноб
- Головная боль и ломота в теле
Острый бронхит обычно проходит сам по себе, и антибиотики не рекомендуются для лечения .Чтобы чувствовать себя лучше, много отдыхайте и пейте много жидкости. Большинство симптомов проходят в течение недели, хотя кашель может сохраняться в течение нескольких недель.
Пневмония
Пневмония похожа на бронхит, но — гораздо более серьезное заболевание . Это инфекция альвеол — воздушных мешков в легких, которые переносят кислород в кровоток. Альвеолы воспаляются и могут заполняться жидкостью или гноем. Поскольку это состояние влияет на снабжение кислородом, оно может серьезно повредить органы и ткани вашего тела.
Симптомы различаются в зависимости от вашего возраста, общего состояния здоровья и причины инфекции, но обычно включают:
- Кашель со слизью или без нее
- Острая боль в груди
- Одышка
- Усталость
- Лихорадка, потливость и озноб
- Тошнота, рвота или диарея
Взрослые в возрасте 65 лет и старше могут также испытать:
- Замешательство или изменения в умственном сознании
- Температура тела ниже нормы
Лечение пневмонии зависит от вашего возраста, общего состояния здоровья, а также от типа и степени тяжести вашего заболевания.Варианты включают антибиотики, лекарства от кашля, отпускаемые без рецепта, и жаропонижающие / обезболивающие.
Если вы испытываете симптомы, указывающие на пневмонию, обратитесь в нашу клинику сегодня же. Наша медицинская команда может помочь диагностировать ваше заболевание и определить лучший план лечения как можно скорее, прежде чем начнутся дальнейшие осложнения!
Каковы признаки и симптомы бронхита?
Автор
Джазила Файяз, DO Лечащий врач, отделение легочной медицины и медицины сна, медицинский директор лаборатории сна, больница Юнити
Джазила Файяз, DO является членом следующих медицинских обществ: Американская академия медицины сна, Американский колледж грудной клетки Врачи, Американское торакальное общество
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Роджер Б. Оладе, доктор медицины, магистр здравоохранения Медицинский директор, Genesis Health Group
Роджер Б. Оладе, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американский колледж профессиональной и экологической медицины, Американский колледж врачей
Раскрытие информации: Нечего раскрывать.
Клаус-Дитер Лесснау, доктор медицины, FCCP Бывший клинический адъюнкт-профессор медицины Школы медицины Нью-Йоркского университета; Медицинский директор лаборатории легочной физиологии, директор по исследованиям в области легочной медицины, медицинское отделение, отделение легочной медицины, больница Ленокс Хилл
Клаус-Дитер Лесснау, доктор медицины, FCCP является членом следующих медицинских обществ: Американский колледж грудных врачей , Американский колледж врачей, Американская медицинская ассоциация, Американское торакальное общество, Общество интенсивной терапии
Раскрытие информации: нечего раскрывать.
Главный редактор
Заб Мосенифар, доктор медицины, FACP, FCCP Джери и Ричард Браверман, заведующий кафедрой легочной медицины и реанимации, профессор и исполнительный заместитель председателя медицинского факультета, медицинский директор Института легких женской гильдии, Медицинский центр Сидарс-Синай, Калифорнийский университет, Лос-Анджелес, Медицинская школа Дэвида Геффена
Заб Мосенифар, доктор медицины, FACP, FCCP является членом следующих медицинских обществ: Американский колледж грудных врачей, Американский колледж врачей, Американская федерация медицинских исследований, Американское торакальное общество
Раскрытие информации : Нечего раскрывать.
Благодарности
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, отделение неотложной медицины, Медицинский центр Maricopa
Пол Блэкберн, DO, FACOEP, FACEP, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии, Американской медицинской ассоциации и Медицинской ассоциации Аризоны
Раскрытие: Ничего не нужно раскрывать.
Дэвид Ф.М. Браун, доктор медицины Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя отделения неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф.М. Браун, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие информации: роялти за учебники Липпинкотта; Учебник Wiley: роялти
Али Хмиди, MD Врач-резидент, отделение внутренней медицины, Бруклинский больничный центр, Медицинский колледж Вейл Корнелл
Раскрытие: Ничего не нужно раскрывать.
Джеффри Насименто, DO, MS Сотрудник, Отделение легочной медицины, Госпиталь Ленокс Хилл
Джеффри Насименто, DO, MS, является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американской медицинской ассоциации, Американской остеопатической ассоциации, Американского торакального общества, Медицинского общества округа Нью-Йорк и Общества интенсивной терапии
Раскрытие: Ничего не нужно раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской кардиологической ассоциации, Американской медицинской ассоциации, Медицинского общества штата Делавэр. , Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины и Общество медицины дикой природы
Раскрытие: Ничего не нужно раскрывать.
Самуэль Онг, MD Приглашенный доцент, отделение неотложной медицины, Olive View-UCLA Medical Center
Раскрытие: Ничего не нужно раскрывать.
Самер Кара, доктор медицинских наук Консультант по реанимации, отделение внутренней медицины, отделение легочной и интенсивной терапии, Бруклинский госпитальный центр и Корнельский университет
Самер Кара, доктор медицины, является членом следующих медицинских обществ: Американский колледж реанимации
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Связь лихорадки с тяжелым течением бронхиолита
Бронхиолит является основной причиной инфекций нижних дыхательных путей в младенчестве. Большинство детей переболели респираторно-синцитиальным вирусом (РСВ) в возрасте до 2 лет.1
2 Существовавшие ранее хронические заболевания легких, врожденные пороки сердца, иммунодефицит, недоношенность, курение родителей и инфекция в очень раннем младенчестве предрасполагают к тяжелым заболеваниям и случайной смерти. 3-5 Апноэ или остановка дыхания до госпитализации и легочная консолидация на груди x луча были связаны с повышенной заболеваемостью.6 Сообщалось о большей тяжести заболевания в группе А RSV, чем в группе B.
Имеется немного сообщений о частоте лихорадки при бронхиолите или ее связи с тяжестью заболевания или рентгенологическими данными; более того, любые такие отчеты дали противоречивые результаты.По разным источникам, лихорадка очень часто встречается на начальной стадии болезни, но в значительной степени исчезает к моменту госпитализации8; как характерный признак заболевания9; как прерывистый и редко превышающий 38–39 ° C10; или как признак, редко превышающий 38 ° C.11 Эти исследования просто указали на частоту лихорадки, но нам не известны доказательства, лежащие в основе этих выводов. В тех немногих исследованиях, в которых изучалась частота возникновения лихорадки при бронхиолите, участвовало небольшое количество детей.Шведское исследование12, в котором участвовали 15 младенцев с RSV-инфекцией, сообщило о лихорадке у 14. Другое исследование13 показало, что частота лихорадки составляет всего 12% среди 25 младенцев в возрасте до 3 месяцев с RSV-инфекцией. Кроме того, это исследование показало, что все шесть детей с бронхиолитом, вызванным вирусом парагриппа, были афебрильными.
Информация о связи между лихорадкой и клинической тяжестью еще более ограничена. Единственный отчет14 о клинических данных и тяжести бронхиолита показал, что частота дыхания при поступлении, втягивание грудной стенки, температура, частота сердечных сокращений и смещение печени не предсказывали тяжесть инфекции.Однако из шести клинических признаков, изученных для прогнозирования потребности в кислороде, лихорадка не была включена. Требуется дополнительная информация, чтобы определить, существует ли связь между тяжестью бронхиолита и лихорадкой.
Наше исследование было проведено для оценки степени лихорадки при бронхиолите, различается ли клиническое течение у младенцев с лихорадкой и афебрильным бронхиолитом, а также полезно или вредно лихорадка при бронхиолите.
Пациенты и методы
Проспективно были изучены все младенцы в возрасте старше 1 месяца, госпитализированные в больницу Королевы Марии, Сидкап, Великобритания в течение одного сезона с диагнозом острый бронхиолит.Пациенты были госпитализированы в период с ноября 1997 года по февраль 1998 года. В нашу больницу каждую зиму поступают от 80 до 120 младенцев с этим заболеванием. Диагноз бронхиолита ставился при наличии в анамнезе инфекции верхних дыхательных путей с последующим острым началом респираторного дистресс-синдрома с кашлем, одышкой и хрипом, а также клинических признаков чрезмерного вздувания грудной клетки, тахипноэ, хрипов или крепитации, возникающих во время зимней эпидемии. бронхиолита.15 Были включены только дети с первым эпизодом бронхолита.
Время выписки было основано на установлении нормального режима кормления без потребности в кислороде и отсутствии лихорадки в соответствии с нашей обычной практикой.
Тяжесть инфекции оценивалась с использованием простого индекса тяжести, как описано McIntosh et al .16. Этот индекс принимает потребность в кислороде как лучший единичный начальный показатель тяжести заболевания при бронхиолите. Младенцы, которым требовалась искусственная вентиляция легких, были классифицированы как очень тяжелые, те, которым требовалась кислородная добавка, как тяжелые, а те, которым требовалась госпитализация для наблюдения без потребности в кислороде, как легкие.
Подмышечная температура регистрировалась при поступлении и контролировалась не реже четырех раз в час. Лихорадка определялась как одна запись температуры> 38 ° C или две последовательные записи температуры> 37,8 ° C, сделанные с интервалом в четыре часа в течение первых 24 часов госпитализации.
Все дети прошли обследование носоглоточного аспирата на RSV и имели грудную клетку x лучей. RSV был обнаружен с использованием наборов Directigen RSV (Becton Dickinson, Oxford, UK). Результаты были положительными, отрицательными или не интерпретируемыми, и в последнем случае было проведено повторное измерение с использованием соответствующего разведения.Антиген RSV был единственным протестированным вирусом.
Грудная клетка x лучей была сделана либо при поступлении, либо в течение первых 24 часов после госпитализации, и некоторые x лучей были повторены в случаях клинического ухудшения. Все лучи x были зарегистрированы радиологом для проверки после выписки младенцев. Радиолог не знал о тяжести заболевания или температуре тела, но знал о клиническом диагнозе. Пленки исследовали на предмет наличия гиперинфляции и ее степени, перибронхиальной полосатой инфильтрации и сегментарного / долевого коллапса с консолидацией или без нее.
Всех детей лечили в соответствии с обычным протоколом, который включал изоляцию в боксах, постоянный мониторинг насыщения кислородом с помощью пульсоксиметрии и предоставление дополнительного кислорода, если необходимо, для поддержания сатурации кислорода> 92%. При хорошей переносимости предлагалось грудное молоко или молочная смесь в объеме, соответствующем возрасту. Дети, не переносящие пероральное питание из-за одышки, или дети с тяжелым бронхиолитом на момент обращения, получали жидкость и / или молоко внутривенно через назогастральный зонд.Распыленный ипратропия бромид часто назначали в качестве пробного препарата и продолжали тем, кто ответил. Антибиотики назначались при рентгенологических признаках коллапса / консолидации, а также тем детям, у которых был токсический эффект.
Для статистического анализа использовались тест t (не связанный) и тест χ 2 .
Результаты
Было обследовано 90 младенцев (59 мальчиков, 31 девочка) со средним возрастом 4,4 месяца (стандартное отклонение 2,7; диапазон 1–11,75). Продолжительность болезни от появления симптомов насморка до госпитализации составляла от одного до 13 дней.Продолжительность их пребывания в больнице составляла от 1 до 10 дней, в среднем 3,1 дня (SD, 1,9). У 25 детей в анамнезе была лихорадка, и эта информация была получена от родителей. RSV был идентифицирован из носоглоточного аспирата у 55 из 90 протестированных детей.
По температуре тела дети были разделены на две группы: лихорадочная и афебрильная. В таблице 1 представлены клинические данные и результаты радиологических отклонений. Средний возраст в группе с лихорадкой был значительно выше, чем в группе с лихорадкой (p = 0.033; 95% доверительный интервал (ДИ) от 0,1 до 2,5). Средняя продолжительность пребывания в больнице была значительно выше в группе с лихорадкой (4,2 против 2,7 дня; p <0,005; 95% ДИ от 0,7 до 2,3). Значительно более высокая тяжесть заболевания наблюдалась в группе с лихорадкой (71,0%) по сравнению с группой, получавшей афебрильную группу (29,0%; p <0,005). Один ребенок был отнесен к группе с очень тяжелым заболеванием. Смертей не было. Тринадцать младенцев родились преждевременно, четыре - в группе с лихорадкой и девять - в группе без лихорадки.Аналогичные пропорциональные результаты были получены при тестировании RSV в лихорадочной и афебрильной группах. Случаев основного сердечного или легочного заболевания или иммунодефицита не было.
Таблица 1
Клинические данные 90 детей с бронхиолитом
Было 28 детей с лихорадкой, с большинством измерений температуры тела от 38 ° C до 39 ° C (таблица 2). У 18 детей до госпитализации в анамнезе была лихорадка, связанная с инфекцией верхних дыхательных путей.Дети с температурой тела> 39 ° C (n = 17), как правило, были старше, имели аналогичную среднюю продолжительность пребывания в больнице и имели аналогичную клиническую тяжесть, хотя у них была более высокая вероятность радиологических аномалий по сравнению с детьми с телом. температура <39 ° C (p = 0,066). Средняя продолжительность лихорадки составляла 2,2 дня (диапазон 0,5–5; стандартное отклонение 1,3).
Таблица 2
Диапазоны температуры тела у 28 детей с лихорадкой
В целом, 20 из 28 детей с лихорадкой имели тяжелую клиническую оценку.
Остальные 62 ребенка не имели лихорадки при поступлении и оставались таковыми на протяжении всего пребывания в больнице. Перед госпитализацией у семи из этих младенцев была выявлена лихорадка. Только у одного ребенка было очень тяжелое клиническое течение, и ему требовалась вентиляция в течение двух дней. Он полностью выздоровел.
Поскольку радиологические изменения коллапса и консолидации практически неразличимы, 11 оба были сгруппированы вместе (таблица 1). Частота сегментарного / долевого коллапса / консолидации была значительно выше в группе с лихорадкой, чем в группе без лихорадки.
Обсуждение
Средний возраст исследуемой популяции составлял 4,4 месяца, что аналогично тому, о котором сообщалось в других источниках, что указывает на то, что бронхиолит в основном поражает младенцев в возрасте 2–5 месяцев.17 Средняя продолжительность госпитализации, составляющая 3,3 дня, однако, значительно короче, чем сообщалось. из нескольких больниц в Канаде (8,6–11,8 дней) 18, но ближе к данным, полученным в Манчестере, Великобритания (4,5 дня) .19 Сообщалось о местной вариабельности, влияющей на характер и тяжесть инфекции RSV и, следовательно, на продолжительность госпитализации. .20
Одним из ограничений нашего исследования было вирусологическое тестирование только на RSV. Было бы интересно изучить различия в частоте лихорадки и тяжести заболевания среди других вирусов, вызывающих бронхиолит, таких как вирусы гриппа и парагриппа, аденовирусы и риновирусы. Как отмечалось ранее, одно исследование13 показало, что у всех шести детей с бронхиолитом, вызванным вирусом парагриппа, была лихорадка.
Двойное инфицирование другими вирусами, такими как аденовирусы, или такими организмами, как Chlamydia trachomatis или Mycoplasma pneumoniae , является обычным явлением и обнаруживается по крайней мере в 5–10% случаев инфекции нижних дыхательных путей, инфицированных RSV.21 год
22
Основной целью нашего отчета было изучение клинических признаков лихорадки у детей с бронхиолитами. Лихорадка — самый частый признак инфекционных заболеваний. Необходимы исследования, чтобы определить при конкретных детских заболеваниях, приносит ли только лихорадка пользу, вред или нет. При некоторых заболеваниях, например, при сальмонеллезном гастроэнтерите, наличие лихорадки было связано с более короткой продолжительностью выздоравливающих фекальных бактериальных выделений, чем у афебрильных детей.23 У детей с высокой температурой в начале начальной фебрильной судороги частота рецидивов была значительно ниже, чем у детей с более низкой температурой.24 Следовательно, лихорадка, по-видимому, имеет благоприятное прогностическое значение при некоторых заболеваниях. Результаты нашего исследования показывают, что большинство младенцев с бронхиолитом афебрильны (69%) и что лихорадка связана с более тяжелым бронхиолитом.
При респираторных заболеваниях, особенно у младенцев, таких как бронхиолит, гипоксия является обычным явлением и может быть тяжелым.В нашей серии исследований 38 из 90 детей страдали тяжелым бронхиолитом, которому требовался дополнительный кислород для поддержания адекватного насыщения кислородом. Повышение температуры тела приводит к увеличению расхода энергии примерно на 10% на каждый 1 ° C повышения температуры. Эти изменения сопровождаются увеличением потребления кислорода на 10–12% на каждый 1 ° C повышения температуры.25 Это может объяснить, почему большая часть детей с лихорадкой (20 из 28) имели тяжелое клиническое течение бронхиолита, нуждающегося в кислороде. добавка.Необходимость дополнительного кислорода была одним из основных факторов, способствовавших длительной госпитализации. Возможно, что снижение температуры тела путем частого использования жаропонижающих средств может снизить потребность в кислороде и, возможно, степень гипоксии.
Лихорадка при респираторных заболеваниях может увеличить частоту ранее существовавших тахикардии и тахипноэ, которые вызваны самим заболеванием. 26 Следовательно, тахикардия и тахипноэ не могут быть надежными признаками тяжести заболевания у младенцев с лихорадкой.Следовательно, насыщение кислородом и потребность в добавке кислорода были приняты в качестве критериев тяжести заболевания. Кроме того, некоторые младенцы с менее тяжелым бронхиолитом, которым изначально не требовалось кислородное добавление, могут сделать это позже из-за дополнительной тахикардии и тахипноэ в результате лихорадки.
Наличие сегментарного / долевого коллапса с консолидацией у большинства детей с лихорадкой могло также вызвать как лихорадочную реакцию, так и тяжелое клиническое течение, требующее увеличения потребления кислорода.Поскольку у многих детей с тяжелым клиническим течением была лихорадка (29%) и нормальная грудная клетка x лучей, лихорадка и рентгенологические отклонения, по-видимому, не являются единственными факторами, влияющими на клиническую тяжесть. Хотя некоторые отчеты6
17
27 предположили корреляцию между радиологическими отклонениями на луче x грудной клетки и тяжестью заболевания, другие28 не смогли подтвердить такую корреляцию. Однако в этих отчетах лихорадка не изучалась. Наше исследование предполагает, что существует корреляция между тяжестью заболевания и радиологическими изменениями у детей с лихорадкой и без лихорадки.Поскольку у детей с лихорадкой наблюдалась более высокая частота такой степени тяжести, в этой группе ожидалось больше радиологических отклонений.
В отличие от других исследований, 2
26 год
29, в которых сообщается, что у детей с бронхиолитом в возрасте до 3 месяцев более тяжелое клиническое течение, в нашем исследовании средний возраст детей с более тяжелым заболеванием был выше, чем у детей с более легким течением болезни. Однако лихорадка в эти исследования не включалась. В нашем исследовании дети с тяжелым предлежанием в одной и той же группе лихорадки или афебрилитета были на самом деле моложе детей с легким предлежанием (данные не показаны).
Причина, по которой у большинства из 90 детей была лихорадка, не совсем ясна.



 Он отвечает за инициацию иммунного ответа на возбудителя болезни.
Он отвечает за инициацию иммунного ответа на возбудителя болезни.___________________________2009/ss/ss_3_2.jpg) Снизить такую температуру тяжело.
Снизить такую температуру тяжело.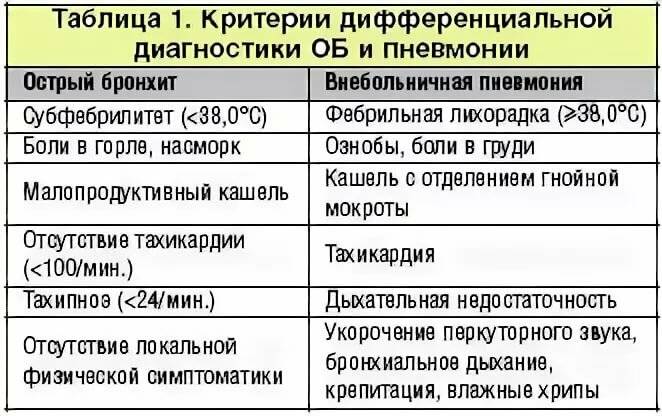
 Нужно следить, чтобы при гипертермии больной выпивал много воды, ведь у него остается риск обезвоживания. Пациенты должны уделять достаточно внимания отдыху, ведь организм для борьбы с инфекцией нуждается в большом количестве энергии. Медики подчеркивают, что для больного бронхитом с повышенной температурой важно оставаться в чистом сухом помещении.
Нужно следить, чтобы при гипертермии больной выпивал много воды, ведь у него остается риск обезвоживания. Пациенты должны уделять достаточно внимания отдыху, ведь организм для борьбы с инфекцией нуждается в большом количестве энергии. Медики подчеркивают, что для больного бронхитом с повышенной температурой важно оставаться в чистом сухом помещении.
 В экстренном случае вызывают неотложку.
В экстренном случае вызывают неотложку.