причины, симптомы, лечение * Клиника Диана в Санкт-Петербурге
Термин остроконечные кондиломы применяется для определения вирусного заболевания, которое поражает кожные и слизистые покровы тела человека и характеризуется усиленным делением клеток эпителия.
Те, кто интересуется данным заболеванием, могут также при поиске необходимой информации столкнуться с синонимами: остроконечные бородавки, вирусные папилломы, генитальные бородавки.
Что касается группы риска, то в нее, преимущественно, входят молодые люди, находящиеся на пике сексуальной активности.
Нельзя сказать, что все случаи появления остроконечных кондилом предсказуемы и идентичны – заболевание для этого еще недостаточно изучено. Так, современная фармакология выпускает все новые и новые вакцины, цель которых – предотвратить заболевание, а значит – действительно эффективного средства от него на сегодняшний день не существует.
Особо беспокоит медиков тот факт, что такие кондиломы нередко переходят в злокачественные новообразования.
Причины заболевания
Остроконечные кондиломы у женщин и мужчин провоцирует ВПЧ – вирус папилломы человека. Он размножается в клетках эпителия, способны видоизменяться и далеко не безобидны для человека.
Заразиться типом ВПЧ (а всего их существует несколько десятков), который и провоцирует кондиломы, можно двумя путями: от полового партнера и от больной матери при родах. Поскольку факторы внешней среды губительны для вируса, не может быть и речи о контактном способе передачи заболевания.
Попав в организм, вирус начинает существовать скрыто. Это не лобковой педикулез, не заметить который нереально – инкубационный период ВПЧ может продолжаться как несколько дней, так и несколько лет, а некоторые носители вируса спокойно проживают отведенные им годы, так ни разу и не столкнувшись с проявлениями заболевания.
Однако целый ряд провоцирующих факторов могут послужить причиной того, что в области половых органов вдруг появятся специфические высыпания. К таким факторам относятся:
К таким факторам относятся:
- Ослабление защитных сил организма.
- Длительное физическое или психическое напряжение.
- Наличие невылеченных инфекций – простудных, половых и т.п.
- Стресс.
Именно по причине того, что чаще всего клинические симптомы проявляются в результате иммунного сбоя, многие врачи считают целесообразным при лечении остроконечных кондилом у мужчин и женщин, в первую очередь, обращать внимание на состояние защитных сил организма.
Клиника остроконечных кондилом
Существует два сценария, по которым может развиваться заболевание. Первый является наиболее благоприятным, поскольку в этом случае человек является только носителем, часто даже не подозревая об этом. При условии высокого иммунитета носитель может прожить долгую жизнь, не столкнувшись непосредственно с кондиломами.
К сожалению, не исключен и второй вариант развития: носителю приходится бороться с постоянно рецидивирующими высыпаниями, которые причиняют сильный дискомфорт. Появляются кондиломы чаще всего на половых органах, а также в промежности, прямой кишке, ротовой полости. Как правило, они представляют собой выступающее над кожей образование на ножке, размеры которого могут колебаться от головки булавки до грецкого ореха.
Появляются кондиломы чаще всего на половых органах, а также в промежности, прямой кишке, ротовой полости. Как правило, они представляют собой выступающее над кожей образование на ножке, размеры которого могут колебаться от головки булавки до грецкого ореха.
Чаще всего отсутствуют жалобы на зуд и болезненность. Кондиломы могут самопроизвольно исчезать, оставаться без изменений либо же становиться больше по размеру.
Лечение остроконечных кондилом
- Химический – нанесение на образования специальных препаратов.
- Хирургический – иссечение скальпелем.
- Физический – при помощи лазера или разрядов тока.
Вне зависимости от выбранного типа лечения обязательно применение иммуностимулирующих препаратов.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактну
Виды остроконечных кондилом на интимных местах.
Кондиломы являются одной из тех проблем, которые заставляют женщину обратиться за помощью к врачу.
Выделяют несколько видов кондилом, различающиеся по различным авторам и классификациям.
Помимо нарушения природной красоты женщины, кондиломы таят в себе серьезную опасность.
Для женщин появление на теле различных видов кондилом, особенно на интимных местах – повод незамедлительного похода к врачу.
Это связанно с особенностями развития кондилом.
Для мужского здоровья кондиломы представляют не меньшую опасность.
Следует отличать различные виды кондилом, т.к. они требуют разных методик лечения.
Виды кондилом: остроконечные, плосские
Существует несколько различных видов кондилом.
Эти отличия основываются на том, какой характер роста вызвал вирус при попадания в организм.
По характеру развития выделяются такие виды кондилом:
- 1.Эндофитные;
- 2.Экзофитные.
Кроме того, врачи выделяют такие кондиломы, как:
Плоская кондилома
Для плосской кондиломы характерно эндофитное развитие.
Экзофитная форма проявляется возникновением остроконечных кондилом.
Она сопровождается патологическим разрастанием эпителиальных тканей.
Кондиломы – это самое распространенное проявление вируса (ВПЧ).
До открытия патогена, причиной разрастаний считали:
- Трихомониаз;
- Сифилис;
- Гонорею;
- Кандидоз;
- Прием антибактериальных препаратов.
Существовало и мнение, что такое состояние — вариант нормы.
Из-за ВПЧ формируются остроконечные кондиломы и плоские.
Когда происходит проникновение в организм, вирус папилломы человека начинает развиваться вглубь клеток.
При этом на поверхности кожи или тканях половых органов виднеется лишь округлое плоское уплотнение.
Во время кольпоскопии наблюдается атипическая зона с четким контуром.
Данный вид кондилом у женщин очень часто располагается на шейке матки.
Широкая кондилома
Особенно стоит отметить широкую кондилому.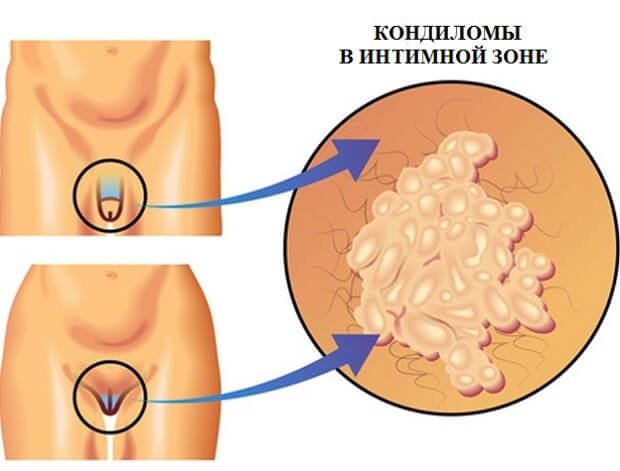
Широкие кондиломы образовываются у человека как последствия развития бледной трепонемы.
По своей сути, подобное новообразование является признаком наличия вторичного сифилиса у человека.
Появляются такие кондиломы во второй стадии сифилиса.
Широкие кондиломы никогда не вызывают онкологические болезни.
Проявления сифилиса известны с древних времён, но лечить его научились сравнительно недавно.
Появление наростов на коже интимных зон связано с прогрессированием сифилиса.
Сифилис в своём развитии проходит три этапа.
Каждый из этапов проявляется целым спектром симптомов.
Вторая стадия сифилиса – это тот период, когда можно ожидать появление кондилом.
Важно! Чаще всего, бактерия передаётся во время секса.
Бывает, что человек заражается через предметы быта.
Это контактно-бытовой путь передачи бледной трепонемы.
Симптомы сифилиса появляются через месяц после заражения трепонемой.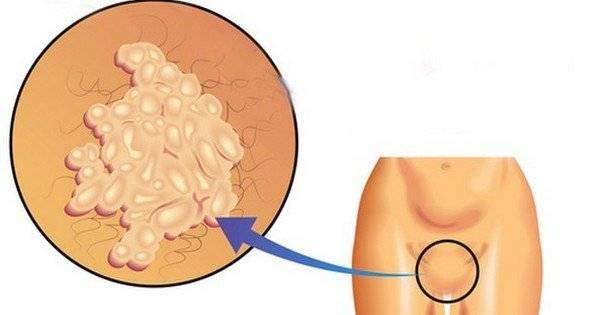
Первым признаком является возникновение твёрдого шанкра в области гениталий, ануса, в ротовой полости.
Это маленькие округлые язвы, которые не болят, края неровные, подрытые.
Затем отмечается увеличение в размерах лимфатических узлов.
В отсутствии терапии твёрдый шанкр атрофируется и без следа пропадает.
После этого у больного проявляются другие высыпания.
Для этой стадии характерны и другие разрастания, после которых остаются следы.
Помните! Больные в этот период очень заразны!
Это происходит потому, что бляшки постоянно мокнут, появляется отделяемое.
Эта жидкость содержит большое число бактерий
В местах образования наростов бывает постоянное воспаление.
Поэтому образования могут распространяться.
Их поверхность неровная, похожа на бугорки, покрыта серым липким налетом.
Доктор при осмотре может выявить наросты, которые напоминают грибы.
Эти участки сидят на широком основании — ножке.
После лечения широких кондилом всегда остаются рубцовые изменения.
Они могут вырасти до огромных размеров
Сначала появляются пузыри, они соединяются друг с другом и разрастаются.
Внутри таких пузырей обычно находится серозный экссудат.
Бывает, что отсутствует характерная сыпь на теле.
Поэтому при появлении характерных разрастаний, необходимо выполнить анализ.
Причиной развития остальных форм кондиломы является вирус папилломы человека.
Остроконечные кондиломы
Остроконечные кондиломы выглядят как длинные новообразования с тонкой ножкой.
Наросты могут располагаться отдельно друг от друга или объединяться в конгломераты.
Встречаются и другие виды названий, например:
- остроконечные бородавки,
- генитальные бородавки или
- вирусные кондиломы.
Возможны ситуации, при которых в кондиломе развивается воспаление.
Это способствует присоединению дополнительной инфекции.
Папилломавирусная инфекция (ПВИ) гениталий – болезнь, которая передается во время секса.
За последние годы сильно возросло число инфицированных людей.
Этому способствует неупорядоченная сексуальная жизнь.
Риск появления кондилом:
- 1. Половая жизнь с большим количеством партнёров;
- 2. Секс с незнакомым мужчиной или женщиной;
- 3. Инфекции, передающиеся половым путём;
- 4. Молодой возраст;
- 5. Курение, алкогольное опьянение;
- 6. Период беременности;
- 7. Заболевания слизистой оболочки матки;
- 8. Авитаминоз;
- 9. Снижение иммунитета.
Условно считается, что если у человека был незащищенный контакт с 3мя партнерами или более в течение жизни, вероятность его инфицирования 99%.
Остроконечные кондиломы — симптомы у женщин и мужчин
Симптомом является появление ярко-красных образований.
Расположение генитальных кондилом бывает различным.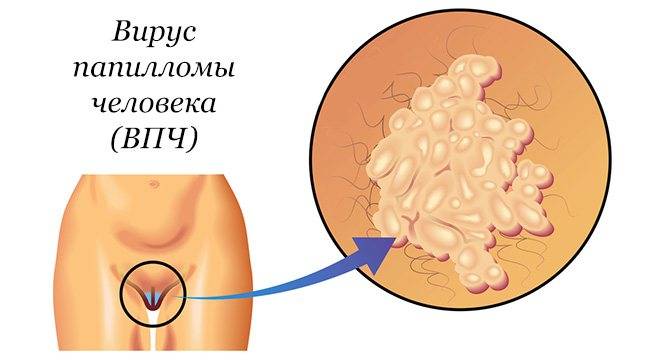
Они развиваются у мужчин:
- на головке пениса;
- в анальной области;
- в уретре;
- во рту.
У женщин симптомы остроконечной кондиломы схожи.
Половые бородавки проявляются:
- в анусе;
- на шейке матки;
- в ротовой полости;
- на малых и больших половых губах,
- во влагалище;
- в уретре;
- на клиторе.
- на вульве.
После анального секса с зараженным, наросты развиваются в районе ануса.
Они проявляются болью и дискомфорт при дефекации.
Оральная передача вируса может вызвать появление остроконечной кондиломы в ротовой полости.
Возможно появление разрастаний после бритья.
Такое происходит, если человек пользуется чужими бритвенными принадлежностями.
Пути инфицирования
Передача ВПЧ преимущественно происходит половым путем.
Возможность заразиться во время секса 46 – 67%.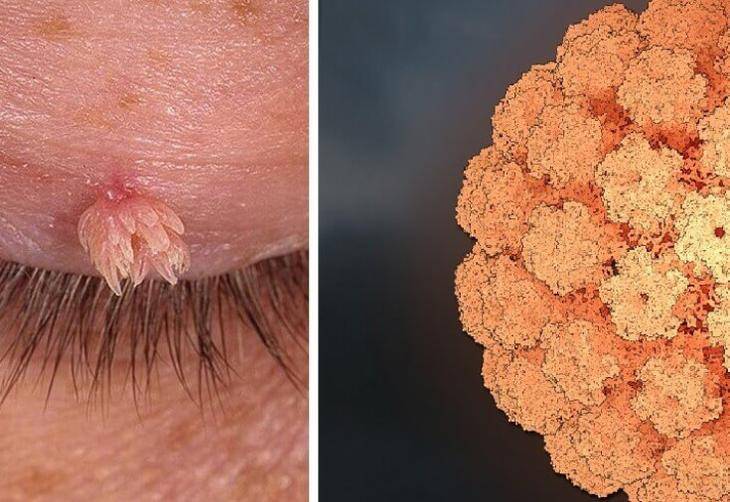
У гомосексуалов частота возникновений заболевания выше.
Последнее время чаще возникают случаи обнаружения вируса в околоплодной жидкости при вынашивании ребенка.
Возможно инфицирование детей родителями.
Инкубационный период болезни составляет от месяца до года.
Обычно кондиломы появляются через 3 месяца после секса с зараженным партнером
Кондиломы Бушке-Левенштейна
Их же называют гигантскими кондиломами.
Такая форма болезни — предраковое состояние.
Перерождение в злокачественную опухоль происходит часто!
Внешне кондилома Бушке-Левенштейна похожа на проявления рака кожи.
Опытный специалист поможет отличить одно от другого.
Обычное расположение гигантских кондилом – интимные зоны.
У мужчин это может быть головка пениса, крайняя плоть.
У женщин чаще всего, поражаются половые губы.
- 1. Гигантская кондилома образует множество складок и внешне похожа на цветную капусту.

- 2. В этих складках скапливаются бактерии.
- 3. Последствием является появление неприятного запаха.
- 4. Возможно присоединение инфекции, развитие воспаления.
На осмотре фиксируется увеличение ближайших лимфатических узлов.
Наросты могут локализоваться в области нижней части живота, на ягодицах.
В тяжелых ситуациях, поднимаются до области пупка, груди и подмышек.
Лечение остроконечных кондилом
Лечением заболевания занимаются дерматологи и венерологи.
Врач должен определить точно, является ли нарост остроконечной кондиломой, либо признаком другой болезни
Половые бородавки необходимо дифференцировать от широких кондилом, характерных для вторичного сифилиса.
Помимо этого, схожие проявления у таких заболеваний, как контагиозный моллюск и блестящий лишай.
Диагностировать остроконечные кондиломы нетрудно.
Это осуществляется на основании жалоб пациента, внешнего осмотра и анализов.
Специалист осматривает состояние кожных и слизистых покровов пациента.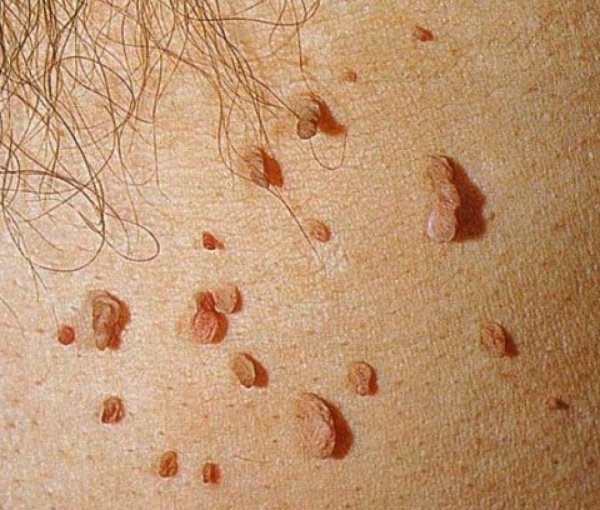
При необходимости делается проба с 5% уксусной кислотой.
Чтобы дифференцировать кондилому от других разрастаний, берут ватный тампон или салфетку.
Их смачивают уксусной кислотой и наносят на пораженную зону.
Если новообразование является кондиломой, через пять-десять минут оно приобретает беловатый цвет.
Обнаружение остроконечных кондилом — повод сдать анализы на сифилис и ВИЧ.
Если специалист подозревает вероятность онкологии, может быть назначена биопсия.
Удаление разрастаний не снижает риск злокачественных новообразований шейки матки.
Помните! Если у женщины ранее обнаруживались остроконечные кондиломы, ей нужно каждый год посещать врача.
Необходимо регулярно сдавать анализ мазков из цервикального канала на цитологию.
Это поможет вовремя остановить онкологический процесс.
Почему рецидивируют остроконечные кондиломы?
Даже если лечение проведено вовремя, оно не гарантирует от рецидива.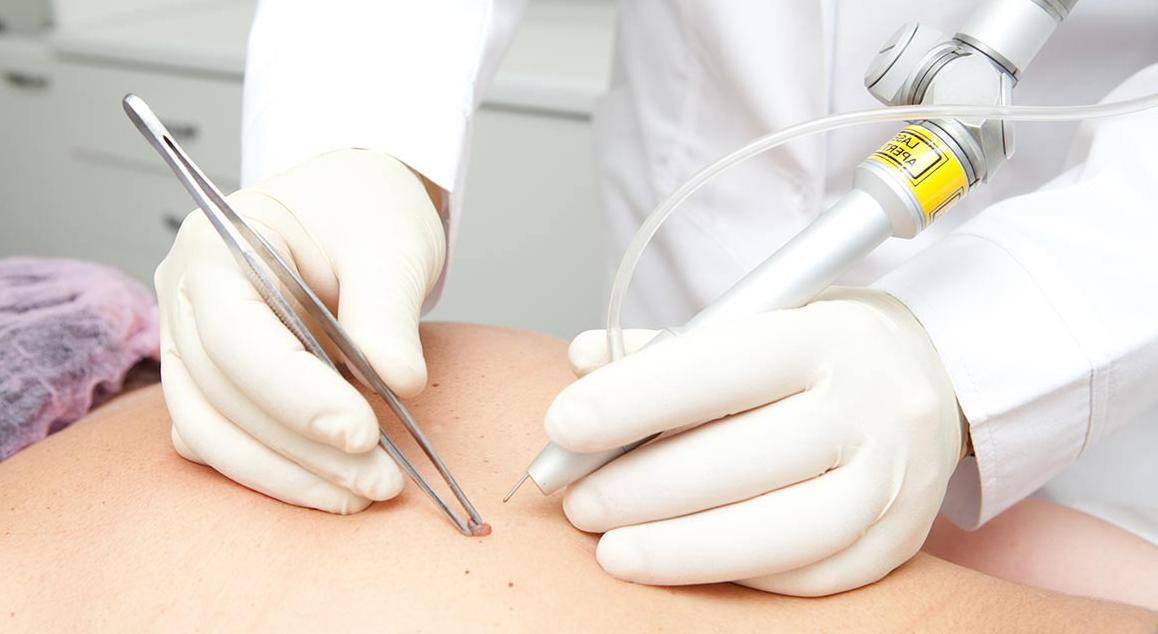
Вирус способен переходить в неактивное состояние, но при этом сохраняться в организме.
Повторное появление разрастаний часто возникает из-за снижения защитных механизмов.
Снижение иммунитета вызывает распространение процесса в интимных местах.
При поражении вирусом иммунодефицита остроконечные кондиломы разрастаются быстрее.
При этом заболевании могут появиться гигантские колонии.
Лечение пациентов с ВИЧ требует от врача особого опыта, обычно оно хирургическое.
На втором этапе применяют технологию удаления жидким азотом.
Типы вируса и онкогенность
Науке известно свыше 60 подвидов папилломавируса.
Многие кондиломы у женщины является в большей степени эстетической проблемой.
Но стоит не забывать что частой причиной развития остроконечной кондиломы является ВПЧ 6, 11, 8, 16, 18.
При этом ВПЧ типа 16 и 18 относятся к группе высокого риска онкогенности.
Поэтому, остается вероятность малигнизации кондиломы.
Процесс развития аденокарциномы и плоскоклеточного рака не встречается без наличия в организме женщины ВПЧ.
Остроконечные кондиломы у женщин — причины, симптоматика заболевания и методы лечения
Активная сексуальная позиция населения всего мира быстро привела к распространению инфекционных заболеваний с передачей через интимный путь.
Среди возбудителей этих болезней ключевую роль играет вирус папилломы человека.
ВПЧ вызывает множественные расстройства в работе систем организма человека.
Но чаще всего внешне проблема обнаруживается в виде небольших разрастаний в аногенитальной зоне.
Остроконечные кондиломы у женщин ведут к провокации серьезных осложнений.
Поэтому обязательно требуют комплексного подхода к лечению.
Механизм формирования болезни
Остроконечные кондиломы – это доброкачественные полигональные образования.
Разрастаются в области наружных гениталий и зоне анального кольца.
Они характеризуются довольно медленным ростом, но самостоятельно совершенно не регрессируют.
Причины остроконечных кондилом однозначны.
Это инфицирование вирусом папилломы человека.
Известны несколько штаммов микроорганизма, но полигональные образования вызывают обычно 6, 16, 18 и 66 тип.
Передается инфекция преимущественно половым путем.
Хотя при бытовом контакте не исключается заражение при несоблюдении правил интимной гигиены.
Женщина остается заразной на протяжении всей жизни с момента появления остроконечных кондилом.
Поэтому без радикального лечения она остается источником вируса для любых сексуальных партнеров, а также людей, проживающих с ней в одном помещении.
Даже после контакта с возбудителем, остроконечные кондиломы появляются далеко не сразу.
Изначально они существуют в латентном виде, пытаясь размножаться в организме.
При хорошей иммунной реактивности болезнь не развивается, так как вирус погибает под воздействием лимфоцитов.
Однако существуют факторы, которые ускоряют появление и формирование остроконечных кондилом.
Важнейшую роль в этом играет снижение местной иммунологической реактивности.
Поэтому на развитие папилломатоза оказывают влияние следующие факторы:
- ранняя сексуальная активность
- множество половых партнеров
- сочетание вагинального и анального секса без предохранения
- наличие хронических инфекций в гинекологическом тракте
- варикозное расширение вен малого таза
- микротравматизация слизистой оболочки половых путей при неосторожном половом акте
- аутоиммунные заболевания, которыми страдает женщина
- ВИЧ-инфекция, которая снижает системную иммунную реакцию
Обычно инвазия происходит в момент полового сношения.
Временной фактор существенного значения не имеет, поэтому достаточно любого контакта с носителем вируса папилломы человека.
Возбудитель проникает глубоко в эпителиальную ткань и «затихает» на время латентного промежутка времени.
Его длительность зависит от иммунологической реактивности пациентки.
Но обычно остроконечные кондиломы определяются уже через 3-4 месяца.
Хотя иногда возможно затягивание инкубационного периода на несколько лет.
После того, как появляются папилломатозные элементы на половых органах, начинается клиническое течение заболевания.
Симптоматика заболевания и внешние проявления инфекции
Долгое время болезнь никак не проявляется.
Симптомы остроконечных кондилом возникают исподволь.
Женщина замечает образования при совершении гигиенических манипуляций.
Организм изначально слабо реагирует на инфекцию.
Интоксикация не возникает, температура не поднимается и общее состояние не страдает.
Однако четкие проявления заболевания уже видны:
- сам факт наличия папилломатозных образований – небольших, не более 1.5 см в размере, с полигональными контурами
- кожа вокруг кондилом мацерирована, иногда со скудным отделяемым
- образования мягко-эластичные, легко сдвигаются в сторону, но плотно прикреплены основанием к коже или слизистой оболочке
- при контакте часто возникает кровоточивость
- обычно кондилом сразу несколько в разных местах
С течением времени папилломатозные узелки медленно растут.
Они приводят к серьезному дискомфорту, так как травмируются нательным бельем и нарушают эстетику сексуальной активности.
Иногда через микротравмы проникает бактериальная инфекция.
Это приводит к воспалению образований с повышением температуры, болями и зудом.
Как выглядят остроконечные кондиломы без явлений воспаления?
Эта дилемма напрягает разум многих женщин.
Потому что существует довольно много заболеваний, которые протекают со схожими симптомами.
Внешне они представлены многочисленными узелками неправильной формы с наклонностью к соединению между собой и образованию конгломератов.
Особенно часто они формируются в зоне анального сфинктера.
Кондиломы плотно прикреплены к коже, а попытки отделить от тела сопровождаются сильной болезненностью.
Хотя в спокойном состоянии обычно зуд и болевые ощущения не беспокоят.
Папилломы довольно «мясистые», мягко-эластической консистенции.
youtube.com/embed/tsJIWLjPHso»/>
Особенности проявления болезни при различных вариантах расположения образований
Теоретически остроконечные кондиломы могут появляться в любом месте кожи или слизистых оболочек.
Так как разрастания наблюдаются в зоне контакта с источником инфекции.
Однако существуют наиболее типичные места локализации папилломатозных узелков:
- анальное кольцо
- слизистая влагалища
- малые половые губы
- наружная поверхность гениталий
- лобковая зона
- ротовая полость и язык
Возможно формирование образований сразу в нескольких местах, что особенно типично для женщин с резким снижением работы иммунной системы.
Любая локализация болезни играет негативную роль в качестве жизни женщины.
Остроконечные кондиломы на малых половых губах резко снижают либидо.
Так как во время интимной близости возникает резкий физический и эмоциональный дискомфорт.
С одной стороны, проблема связана с выраженной травматизацией папиллом во время сексуальной активности.
С другой – ситуация обусловлена эстетическим дефектом.
Остроконечные кондиломы во влагалище и на малых половых губах серьезно мешают личной жизни женщины.
В запущенных случаях приводят к полной невозможности совершить половой акт естественным путем.
Если образования расположены в области анального отверстия, то возникают проблемы при дефекации.
Это ведет к повышенной мацерации кожи и слизистой оболочки этой зоны, что опасно кровоточивостью и даже малигнизацией.
При заболевании, вызванном штаммом вируса с выраженными онкогенными свойствами, риск формирования рака из остроконечных кондилом чрезвычайно высок.
Заражение во время беременности: риски и последствия
Опасной проблемой может стать болезнь во время вынашивания плода.
Остроконечные кондиломы у беременных женщин могут появляться в следующих ситуациях:
- смена полового партнера
- «привет» из прошлого, если вирус находился в организме в спящем состоянии
- инфицирование постоянного полового партнера во время вынашивания плода вследствие сторонней связи
- бытовое заражение при несоблюдении личной гигиены в общественных санитарных местах
- инфицирование при некачественной обработке медицинских инструментов при пользовании услугами сомнительных или подпольных организаций
Если кондиломы впервые появляются в период беременности, возникает серьезная угроза безопасности плода.
Даже при отсутствии инфицирования во время вынашивания ребенка, вероятность вертикального пути передачи во время родов чрезвычайно высока.
Остроконечные кондиломы при беременности могут прогрессировать.
Так как снижается местная иммунная защита в связи с наличием плода в матке.
Болезнь не столь опасна в случае, если папилломы уже были замечены до зачатия малыша.
Но перспектива вертикального пути передачи все равно сохраняется.
Излечение беременной женщины от вируса папилломы человека – весьма сложная задача.
Поэтому желательно провести профилактику вакцинированием перед планированием зачатия.
В серьезных случаях виремии (наличия копий вируса в крови) даже при беременности проводятся противовирусные лечебные мероприятия.
Многочисленные отзывы свидетельствуют, что у женщин с остроконечными кондиломами, возникшими в период беременности, проводивших правильное лечение, вероятность инфицирования плода была низкой.
Терапевтические мероприятия при наличии заболевания
Если у женщины появляются образования в зоне гениталий или анального кольца, сразу возникает вопрос – как лечить остроконечные кондиломы.
Это сложная задача, так как вирус склонен к рецидивированию.
Попытки прибегать к народной медицине зачастую заканчиваются травматизацией папилломных разрастаний, что чревато развитием рака.
Поэтому осуществлять лечебные действия нужно исключительно в специализированных медицинских учреждениях.
Часто консервативные мероприятия заключаются в следующем:
- введение вакцины против вируса папилломы человека
- применение противовирусных средств
- использование лекарств, стимулирующих иммунитет
- местное воздействие на слизистую оболочку противовирусными и иммуностимулирующими препаратами
- общеукрепляющая и тонизирующая терапия
Вакцинация является привлекательным методом лечения остроконечных кондилом у женщин.
Это связано с достоверным снижением риска формирования рака.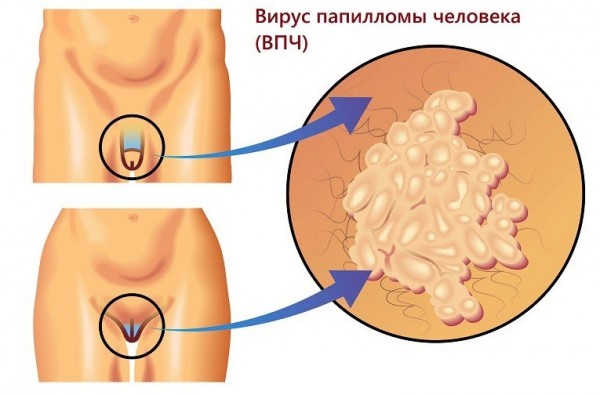
Однако на сами разрастания вакцины никак не влияют.
Даже без малигнизации они продолжают доставлять мучительные эстетические и физические страдания.
Столь же неэффективным зачастую оказывается и использование противовирусных средств.
Так как ни один препарат не создает мощных вирулицидных концентраций внутри самой кондиломы.
Даже при первоначальном регрессе от медикаментозных средств, часто происходят рецидивы инфекции.
Хирургические методы борьбы с болезнью
Наиболее эффективный способ навсегда избавиться от проблемы – удаление остроконечных кондилом у женщин.
Для этого используются современные варианты воздействия на папилломатозные разрастания.
Ниже рассмотрены основные способы радикального влияния на заболевание:
- Электрокоагуляция. Применятся воздействие электрическим током высокой мощности, что приводит к некрозу и отторжению кондилом.

- Деструкция лазером. На кондиломы воздействуют направленным лучом лазера. Процедура безболезненная и позволяет удалить образования сразу на большой площади.
- Радиочастотная деструкция. Разрушение кондилом путем воздействия радиоволновой ударной энергией. Хороший способ лечения, но лучше его использовать лишь при одиночных элементах.
- Криоразрушение. Влияние на кондиломы жидким азотом. Это вызывает «отморожение» образований, что приводит к их полному разрушению.
- Химическое прижигание. Некоторые препараты являются сильными кислотами. При их нанесении образуется химический ожог, что способствует устранению кондилом. Метод удобен при одиночных элементах на кожи и слизистых оболочках. Способ радикальный, но возможны рецидивы.
- Прямое удаление хирургическим путем. Применяется редко, только при недоступности высокотехнологичных способов воздействия на папилломатоз. Но имеет существенный плюс при подозрении на малигнизацию – существует простая возможность взятия биопсийного материала для гистологического исследования.

Удаление остроконечных кондилом у женщин лазером или с помощью жидкого азота являются наиболее часто применяемыми в клинической практике.
Это связано с высокой степенью деструкции образований с крайне редкими рецидивами.
Процедура обычно проходит безболезненно и не сопровождается дискомфортом.
Таким образом, остроконечные кондиломы – серьезная и опасная проблема для любой женщины.
Порой эстетический дискомфорт приносит гораздо более тяжелые страдания, нежели физический.
Лечить болезнь нужно обязательно, лучше радикальным путем.
Проводить лечение нужно доверять профессионалам, имеющим обширную клиническую практику.
В кожно-венерологическом диспансере доктора обладают навыками и техническими возможностями удалять кондиломы любым способом.
Поэтому при появлении образований на гениталиях или в области ануса, необходимо немедленно обращаться в КВД.
Быстрое и успешное лечение принесет комфорт и радость, а качество жизни выйдет на новый высокий уровень.
Остроконечные кондиломы — причины появления и методы удаления
Остроконечная кондилома доброкачественна, напоминает бородавку на ножке. Но кондиломы, как и любое новообразование доброкачественной природы, могут переродиться в онкологический процесс, что и является главной опасностью.
Согласно статистике, папилломавирусом заражен каждый третий житель планеты. При этом заболевание развивается не у всех. Большая часть мужчин и женщин являются носителями ВПЧ. Вероятность инфицирования у женщин и мужчин одинаковая. Однако сами кондиломы у женщин развиваются чаще.
Причины возникновения остроконечных кондилом
Кондилома, другими словами бородавка, возникает под воздействием вируса папилломы человека (ВПЧ). Существует сорок штаммов ВПЧ, что влияют на возникновение остроконечных кондилом. Наиболее распространенные из них — 6 и 11 тип. Лекарственных средств от этого вируса нет, но он не может существовать вне человеческого организма.
Остроконечные кондиломы — доброкачественные наросты, которые чаще локализуются в интимных областях. Обычно они никак не проявляются по ощущениям, но лечение необходимо.
ВПЧ может проникнуть в организм:
- во время половых отношений с зараженным партнером;
- во время родов и грудного вскармливания;
- во время использования личных вещей инфицированного.
ВПЧ распространяется по организму с током крови, а живет он в клетках кожи, вследствие чего функции клетки меняются, это приводит к развитию остроконечной кондиломы. Сначала она доброкачественная, но в некоторых случаях есть вероятность перехода в злокачественный процесс.
Известно много провоцирующих факторов возникновения у женщин и мужчин остроконечных кондилом:
- Сбои у женщин в работе эндокринных желез, что приводит к нестабильному гормональному фону. Такое может случаться из-за длительных и постоянных стрессов, чрезмерного употребления алкоголя, физического и умственного изнеможения.

- Нарушения нормальной работы иммунитета. Снижение иммунных сил могут спровоцировать множество факторов. Но самые распространенные — это загрязненная экологическая среда, плохое питание, переохлаждения, стрессы и хронические заболевания внутренних органов.
- Прием препаратов, снижающих активность иммунных клеток (противовоспалительные, глюкокортикоиды, противоопухолевые).
- Возникновение молочницы, как у женщин, так и у мужчин. Это также признак сниженного иммунитета.
- Половые отношения без средств защиты.
- Воспалительные процессы в мочеполовой системе, переохлаждение организма — все это способствует проникновению и активации вируса.
Симптомы остроконечных кондилом
Из-за длительного скрытого периода заболевания, который способен длиться десятками лет, инфицированный человек может даже не подозревать о своем недуге. Но при снижении иммунитета ВПЧ может активизироваться, что спровоцирует появление первых симптомов кондиломатоза.
Как выглядит остроконечная кондилома? С виду она похожа на простую бородавку, но с ножкой, с помощью которой она и крепится к телу. Боли от прикосновения к ней нет, а по цвету может быть телесной или розоватой. Новообразование может иметь наросты, будто соцветия цветной капусты (от одного до ста), мягкие на ощупь.
Боли от прикосновения к ней нет, а по цвету может быть телесной или розоватой. Новообразование может иметь наросты, будто соцветия цветной капусты (от одного до ста), мягкие на ощупь.
Чаще всего остроконечные кондиломы выявляются на:
- женских половых губах,
- у мужчин на мошонке, головке и уздечке члена,
- анальном отверстие,
- промежности,
- возможно даже во рту.
Обычно сами кондиломы не представляют серьезной опасности или вреда для организма. Но одновременно они могут проявляться такими признаками:
- боли внизу живота;
- неполноценность половых отношений;
- зуд в месте локализации кондиломы;
- дискомфортные ощущения при посещении туалета.
Как понять, что это кондилома? В месте появления текстура кожи измененная, а при ощупывании кажется бугристой. Также может наблюдаться зуд, раздражение и покраснение пораженной кожи.
Лечение остроконечных кондилом
Не существуют средства для уничтожения папилломавируса.
Терапия основывается на укреплении иммунной системы пациента и наблюдении. Это необходимо, чтобы контролировать активность ВПЧ во избежание возникновения последующих новообразований.
Кондиломы представляют собой косметический дефект. Поэтому чаще всего выполняется их удаление. Удаление остроконечных кондилом может осуществляться с помощью таких методов:
- Криодеструкция — замораживание тканей жидким азотом. Эффективный способ удаления. Нет необходимости колоть обезболивающие, так как холод одновременно и будет обезболивающим. Вследствие ткани кондилом постепенно отмирают и примерно через неделю отпадает корочка. Операция длится не больше 20 минут, безболезненная, шрамов не остается, наблюдение в стационаре не нужно. Однако метод дорогостоящий.
- Лазерное удаление. С помощью лазерных лучей проводится точное удаление новообразования. Здоровые ткани не затрагиваются. Шрамов после удаления не остается и нет риска кровотечения. После процедуры пациентку отпускают домой.
 Метод также дорогостоящий.
Метод также дорогостоящий. - Удаление кондилом может осуществляться кислотой или щелочью. Процедура выполяется в условиях стационара, где опытным специалистом, во избежание травм здоровых тканей, будет соблюдаться точность обработки образований.
- Электрокоагуляция. Это прижигание специальным электроножом, через который проходит электрический ток. Здесь минимален риск кровотечения, так как при этом кровь сразу сворачивается. После процедуры образуется корочка, которая спустя неделю отпадает самостоятельно. Операция длится не более 30 минут. После операции остаются шрамы в виде розоватых пятен.
- Радиоволновой метод. Узконаправленный радиоволновый пучок иссушает кондилому и она, примерно за неделю, самостоятельно отпадает. Данная процедура не оставляет после рубцы и следы. Пациентку отпускают домой в тот же день.
- Хирургическое удаление. Данный метод постепенно все меньше и меньше применяют. Всегда используется анестезия. После удаления кондиломы скальпелем накладываются швы.
 Пациентка находится некоторое время в больнице, потребуются перевязки и обработка раны во избежание инфицирования. Через неделю швы снимают. Вероятно рубцевание.
Пациентка находится некоторое время в больнице, потребуются перевязки и обработка раны во избежание инфицирования. Через неделю швы снимают. Вероятно рубцевание.
Удаление кондилом — симптоматическая мера. Удаляется только проявление заболевания, а не причина. Для достижения лучшего эффекта рекомендуется комбинировать с медикаментозными препаратами.
Медикаментозные препараты для лечения кондиломатоза
Медикаментозное лечение должно назначаться врачами с учетом состояния здоровья, переносимости препаратов и стадии кондиломатоза. Не занимайтесь самолечением.
Из препаратов могут быть назначены следующие медикаменты:
- Обработка кондилом Ферезолом. Вещество очень активное и при попадании на здоровые ткани, особенно слизистую оболочку, вызовет химический ожог. Препарат одновременно разрушает все бактерии. Повторная обработка осуществляется через неделю после отпадания кондиломы.
- Нанесение спрея Эпиген — трижды в день до разрушения образований, затем пять раз в день на протяжении не менее десяти дней.
 Препарат при нанесении на местоположение кондилом всасывается в кожу и там сохраняется. Он стимулирует образование организмом собственных противовирусных иммунных клеток в нанесенном участке, что способствует уничтожению вируса.
Препарат при нанесении на местоположение кондилом всасывается в кожу и там сохраняется. Он стимулирует образование организмом собственных противовирусных иммунных клеток в нанесенном участке, что способствует уничтожению вируса. - Обработка 90% трихлоруксусной кислотой подойдет даже для беременных. В основном данная процедура помогает быстро регенерировать и восстановить нормальную структуру эпителия кожи. Как и предыдущий препарат, стимулирует продукцию противовирусных иммунных клеток.
- Нанесение Солкодерма — раз в неделю или месяц. Это жидкость с комплексом разных кислот. Действует только в месте нанесения. При попадании на ткани, сильно сужаются сосуды, что приводит к постепенному отмиранию кондиломы. Спустя несколько дней или недель образование отпадает. Регенерация проходит быстро и без инфекционных осложнений.
- Обработка остроконечных кондилом Подофиллином. Препарат оказывает повреждающее действие, блокируя деление пораженных клеток. Вследствие развитие новообразований прекращается.
 Средство лучше использовать после физического удаления.
Средство лучше использовать после физического удаления.
Хоть и не существует способов, чтобы удалить папилломавирус, но на сегодня есть множество методов удаления его симптомов и вариантов укрепления иммунитета. В случае обнаружения кондилом лучше сразу записаться на прием к врачу. Образования могут достаточно сильно разрастаться, что только усложняет процедуру удаления.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
все методы удаления остроконечных кондилом
Остроконечные кондиломы образуются в области гениталий и паховой зоны.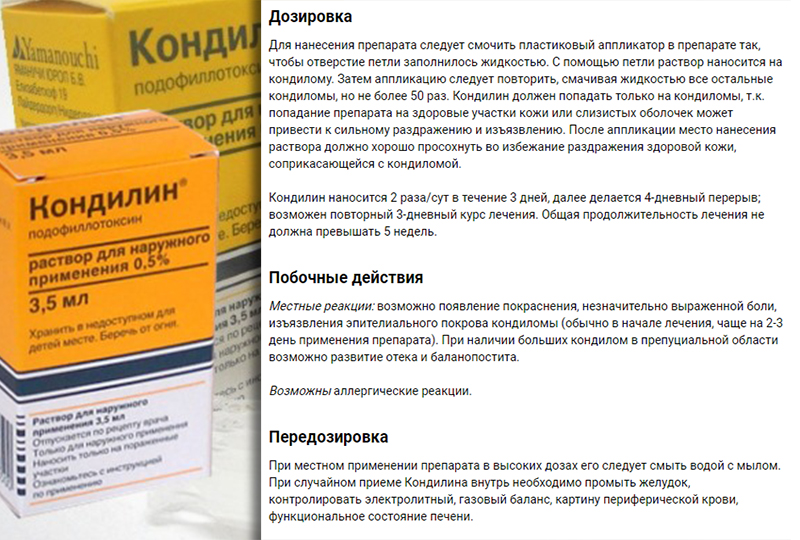 Такая локализация образований создает определенные трудности при удалении. Какие методы удаления кондилом применяются в медицинской практике? Какие особенности, преимущества и недостатки у каждой из техник удаления?
Такая локализация образований создает определенные трудности при удалении. Какие методы удаления кондилом применяются в медицинской практике? Какие особенности, преимущества и недостатки у каждой из техник удаления?
Остроконечные кондиломы — доброкачественные новообразования, спровоцированные активностью вируса папилломы человека, что локализуются в верхних слоях кожи и слизистых оболочек тела.
Папилломавирусы развиваются в плоском эпителии и появляются в тех местах, куда попала инфекция при заражении. Кондиломы образуются при инфицировании организма половым путем, поэтому они появляются в интимной области, зоне паха и анального отверстия.
У женщин остроконечные кондиломы образуются на слизистой оболочке малых половых губ, стенок влагалища, шейки матки, в области входа в цервикальный канал, на коже паховой зоны и заднего прохода. У мужчин вирусные высыпания этого типа локализуются на головке полового члена, на коже крайней плоти, возле уретрального канала, в паху и в зоне ануса.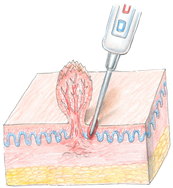 Такое расположение требует особого подхода к выбору техники удаления остроконечных кондилом, что обусловлено повышенной чувствительностью и особенностями кожи в интимной зоне.
Такое расположение требует особого подхода к выбору техники удаления остроконечных кондилом, что обусловлено повышенной чувствительностью и особенностями кожи в интимной зоне.
Медикаментозное удаление кондилом
Все способы удаления кондилом можно разделить на три группы — хирургические, аппаратные и медикаментозные. В клинической дерматологии и хирургии на начальных этапах проявления ВПЧ применяются нехирургические методики удаления вирусных новообразований в интимной зоне.
Медикаментозные способы удаления остроконечных кондилом относятся к категории контактных химических методов. Консервативное лечение ВПЧ включает применение противовирусных и иммуностимулирующих средств для подавления вирусной активности, снижения уровня репликации клеток папилломаивруса и укрепления защитных механизмов иммунной системы. Параллельно применяются наружные препараты для удаления остроконечных кондилом, которые уничтожают вирусные клетки, содержащиеся внутри образований. К наиболее известным химиотерапевтическим средствам противовирусного действия относятся:
Солкодерм
Препарат на основе комплекса концентрированных кислот (азотная, уксусная, щавелевая, молочная) и нитрата меди. Обладает сильным химическим воздействием, мумифицирующим ткани. Наносится специальным аппликатором точно на новообразования. Самостоятельно использовать запрещено, так как высока вероятность попадания на здоровую кожу, что приводит к химическому ожогу. Нанесение препарата проводится в амбулаторных условиях, в процессе одной манипуляции обрабатывается не более 4-5 кв. сантиметров поверхности кожи. Повторную процедуру, при необходимости, можно проводить через месяц.
Обладает сильным химическим воздействием, мумифицирующим ткани. Наносится специальным аппликатором точно на новообразования. Самостоятельно использовать запрещено, так как высока вероятность попадания на здоровую кожу, что приводит к химическому ожогу. Нанесение препарата проводится в амбулаторных условиях, в процессе одной манипуляции обрабатывается не более 4-5 кв. сантиметров поверхности кожи. Повторную процедуру, при необходимости, можно проводить через месяц.
Кондилин
Раствор для наружной обработки кондилом на основе токсинов. При нанесении на новообразования приводит к отмиранию клеток. За одну процедуру можно обрабатывать до 50 мелких кондилом, площадью до 10 кв. см. Процедуру можно повторять 2 раза в сутки курсом — 3 дня обработки, 4 дня отдыха. Общий курс лечебной терапии составляет не более 5 недель. Средство содержит токсины, поэтому участки здоровой кожи необходимо защитить перед его применением. При попадании на кожу препарат может вызвать образование ран и язв.
Салициловая мазь
Противовирусное средство на основе одноименной кислоты. Разрешено для домашнего применения. Мазь наносится на кондиломы. Предварительно здоровые участки кожи нужно заклеить пластырем, вырезав отверстия для новообразований. Для достижения максимального эффекта препарат нужно наносить на несколько часов (например, на ночь). Втирать нельзя. Чтобы избежать попадания средства на здоровую кожу, поверх мази необходимо наложить повязку. Курс лечения составляет 1 месяц — день обработки, день отдыха.
Виферон (мазь)
Средство, стимулирующее местный иммунитет. Препарат содержит готовые интерфероны, регенерирующие и восстанавливающие кожу компоненты — витамин E и персиковое масло. Мазь рекомендуется использовать в комплексе со свечами Виферон. Средство наносится на поверхность кондилом тонким слоем. Курс лечения 5-7 дней с обработкой 3-4 раза в сутки.
Большинство препаратов противовирусного действия не рекомендуется применять самостоятельно, так как высок риск задеть здоровые ткани и причинить им химический ожог. Лучше доверить процедуру обработки медицинским работникам. При неэффективности медикаментозного лечения или наличии осложнений рекомендуется использовать хирургические и приравненные к ним аппаратные техники удаления.
Лучше доверить процедуру обработки медицинским работникам. При неэффективности медикаментозного лечения или наличии осложнений рекомендуется использовать хирургические и приравненные к ним аппаратные техники удаления.
Хирургические и аппаратные методы удаления кондилом
В современной клинической медицине вирусные новообразования удаляются несколькими способами, начиная от традиционного иссечения скальпелем до технологичных аппаратных процедур. Показаниями к хирургическому вмешательству выступают такие факторы:
- Заметное и быстрое прогрессирование заболевания — увеличение количества новообразований и/или рост уже имеющихся кондилом.
- Крупный размер кондилом, плохо поддающихся медикаментозной терапии. Нередко при наличии больших новообразований консервативные методы лечения вообще не дают видимого эффекта.
- Расположение кондилом в зоне постоянного травмирования. Когда новообразования постоянно соприкасаются с предметами белья, натираются, травмируются и кровоточат, их желательно удалить, чтобы избежать бактериального заражения и развития осложнений.

- Физические неудобства. Кондиломы в области паховой зоны могут создавать трудности при мочеиспускании, дефекации, становятся серьезной проблемой для нормальных интимных отношений. Нередко множественные кондиломы вызывают нестерпимый зуд и постоянное жжение, что также служит показанием к их удалению.
- Угроза развития онкологического заболевания. При выявлении путем биопсии и гистологического анализа атипичных клеток с измененной структурой, возникает риск развития онкологии, особенно у женщин. Такие новообразования необходимо удалять.
- Угроза развития осложнений при родовой деятельности. Помимо риска заражения ребенка существует угроза неправильного течения родовой деятельности. Осложнения родов могут возникнуть при локализации кондилом на шейке матки и стенках влагалища.
Для удаления кондилом применяются такие техники:
Хирургическое удаление кондилом
Классическое иссечение кондилом скальпелем считается наиболее травматичным способом, так как после процедуры остаются шрамы и рубцы.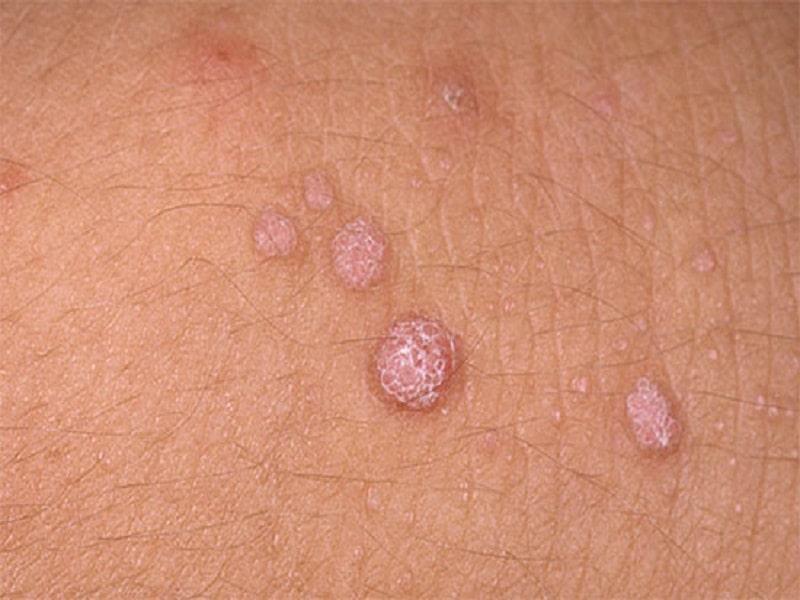 Хирургическое удаление показано при наличии крупных кондилом, в диаметре достигающих и превышающих 1 см. Иссечение скальпелем проводят также при обширных зонах поражения, при этом удаляются участки кожи и/или слизистой оболочки с множественными новообразованиями различного размера. Ткани ушиваются, образуя послеоперационный рубец, болевой синдром от которого может сохраняться до нескольких недель.
Хирургическое удаление показано при наличии крупных кондилом, в диаметре достигающих и превышающих 1 см. Иссечение скальпелем проводят также при обширных зонах поражения, при этом удаляются участки кожи и/или слизистой оболочки с множественными новообразованиями различного размера. Ткани ушиваются, образуя послеоперационный рубец, болевой синдром от которого может сохраняться до нескольких недель.
Лазерное удаление остроконечных кондилом
Лазерный метод удаления — один из наиболее эффективных методов избавления от генитальных кондилом. Процедура проводится под местной анестезией и занимает около 30-40 минут в зависимости от размера новообразований и зоны поражения. Для удаления остроконечных кондилом, как правило, достаточно одной процедуры. Если образования большие, то проводится вторая манипуляция с перерывом в 2-4 недели.
В процессе лазерного удаления врач проводит обработку новообразований лучом очень тонкого диаметра, направляя его исключительно на кондилому, не затрагивая здоровую кожу. Время воздействия составляет всего несколько секунд. На месте воздействия образуется область прижженной ткани с коагулированными сосудами. Благодаря коагуляции сосудов полностью исключается риск кровотечения и угроза бактериального заражения.
Время воздействия составляет всего несколько секунд. На месте воздействия образуется область прижженной ткани с коагулированными сосудами. Благодаря коагуляции сосудов полностью исключается риск кровотечения и угроза бактериального заражения.
При воздействии лазером затрагиваются только верхние ткани кожи, поэтому не происходит рубцевания. Образование шрамов возможно лишь при наличии больших новообразований, требующих повторной обработки. Восстановление тканей после лазерного удаления происходит быстрее, чем при хирургическом вмешательстве благодаря точности воздействия луча и минимальному поражению кожи.
К минусам лазерного лечения можно отнести тот фактор, что применять методику можно лишь при наружных кондиломах. Новообразования на внутренних поверхностях не поддаются лазерному лечению из-за сложности доступа для луча.
Удаление остроконечных кондилом радиоволновым методом
Радиоволновой способ удаления кожных новообразований — аппаратная методика с использованием специального оборудования (хирургического генератора). Удаление производится лучевой петлей без соприкосновения с кожным покровом. Этот метод, как и лазерное удаление, совершенно бескровный, так как радиоволны не только удаляют кондиломы с поверхности кожи, но коагулируют кровеносные сосуды в зоне рассечения тканей.
Удаление производится лучевой петлей без соприкосновения с кожным покровом. Этот метод, как и лазерное удаление, совершенно бескровный, так как радиоволны не только удаляют кондиломы с поверхности кожи, но коагулируют кровеносные сосуды в зоне рассечения тканей.
Радиоволновое удаление применяется при различных типах кондилом, включая жесткие ороговевшие наросты и мягкие по структуре образования. Процедура не требует специальной подготовки, абсолютно безопасна, оставляет минимальные повреждения. Сеанс удаления одной кондиломы занимает не более полуминуты. Метод может применяться при локализации кондилом на внутренних поверхностях кожи и слизистой оболочки. После радиоволновой коагуляции практически не остается рубцов и пигментных пятен.
К недостаткам метода относится довольно ощутимая болезненность тканей после процедуры и в период восстановления. В течение нескольких дней после процедуры может наблюдаться отечность тканей, боль и дискомфорт при нагрузках, сидении, мочеиспускании.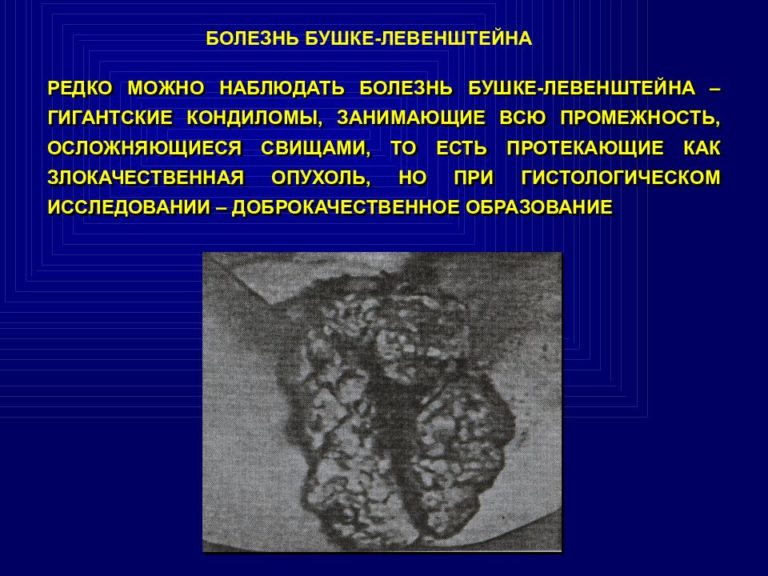
Электрокоагуляция остроконечных кондилом
При электрокоагуляции на новообразования воздействуют электрическим током определенной мощности и частоты. Эта процедура приводит к разрушению белков в составе кондилом. В результате процедуры остается небольшой участок с прижженной тканью, что в последующем превращается в сухой струп. По мере восстановления тканей кожи сухая корочка сама отпадает.
Метод электрокоагуляции считается одним из наиболее доступных, так как применяется очень давно. Аппаратура для проведения подобных манипуляций есть в большинстве современных клиник. Ток подается с помощью специального прибора точно в новообразования. Время воздействия и мощность рассчитывается индивидуально в зависимости от размера каждой отдельной кондиломы. К преимуществам этого метода относится тот факт, что его можно использовать практически на любых участках тела, включая интимную область.
К недостаткам метода можно отнести вероятность образования шрамов и рубцов при удалении средних и крупных новообразований. Электрическое прижигание генитальных кондилом не делают еще не рожавшим женщинам из-за риска образования рубцов, что может привести к осложнениям при родах.
Электрическое прижигание генитальных кондилом не делают еще не рожавшим женщинам из-за риска образования рубцов, что может привести к осложнениям при родах.
Особенности удаления остроконечных кондилом у женщин
Проблема удаления генитальных кондилом у женщин заключается в их локализации, нередко они расположены во внутренних полостях половых органов. При локализации новообразований на шейке матки и на стенках влагалища невозможно использовать лазерную коагуляцию. Вероятность того, что лучи заденут здоровые ткани высока.
При глубоком расположении кондилом возможно применение метода радиоволновой коагуляции и хирургического иссечения. При выборе конкретной методики врач ориентируется на индивидуальные показатели, размер, локализацию, количество кондилом и область их распространения.
Особенности удаления остроконечных кондилом у мужчин
У мужчин кондиломы нередко образуются на крайней плоти, где кожа тонкая и чувствительная. По возможности их удаляют консервативными методами — химическими препаратами. Наружные кондиломы легко поддаются удалению лазером или радиоволновым способом. Ввиду высокой чувствительности кожных покровов в области анального отверстия и на половом члене у мужчин, операция может проводиться под общим наркозом. После удаления остроконечной кондиломы на ее месте остается струп, который постепенно сам отпадает. Однако до того, как произойдет полное отторжение необходимо позаботиться о том, чтобы не поранить его и не сорвать раньше времени.
Наружные кондиломы легко поддаются удалению лазером или радиоволновым способом. Ввиду высокой чувствительности кожных покровов в области анального отверстия и на половом члене у мужчин, операция может проводиться под общим наркозом. После удаления остроконечной кондиломы на ее месте остается струп, который постепенно сам отпадает. Однако до того, как произойдет полное отторжение необходимо позаботиться о том, чтобы не поранить его и не сорвать раньше времени.
Профилактика кондилом
Следует помнить, что удаление генитальных кондилом не решает полностью проблемы ВПЧ, а лишь избавляет от неприятных и зачастую опасных проявлений заболевания. Вирусная инфекция остается в клетках кожи и может произойти рецидив, что приведет к появлению новых образований. Чтобы этого избежать необходимо провести курс противовирусного и иммуностимулирующего лечения, а в будущем соблюдать правила профилактики.
Рецидив генитального герпеса всегда начинается при снижении функций иммунной системы, поэтому поддержка защитных сил организма для носителя вируса ВПЧ становится одной из важных задач. Правила профилактики просты и не требуют особых усилий — здоровый образ жизни, рациональное питание с достаточным количеством витаминов и полезных веществ в рационе, избегание стресса, регулярные умеренные физические нагрузки, оптимальный режим работы и отдыха.
Правила профилактики просты и не требуют особых усилий — здоровый образ жизни, рациональное питание с достаточным количеством витаминов и полезных веществ в рационе, избегание стресса, регулярные умеренные физические нагрузки, оптимальный режим работы и отдыха.
При появлении первых признаков рецидива необходимо обратиться к врачу. Пока новообразования маленькие и не охватили большую площадь, возможно применение консервативных методов лечения без повторных хирургических вмешательств.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
обзор способов, препаратов (мази, крема и таблетки)
Кондиломы в интимных местах могут доставить массу неприятных ощущений. Очень важно диагностировать болезнь на ранних этапах и не дать инфекции распространиться по коже.
Очень важно диагностировать болезнь на ранних этапах и не дать инфекции распространиться по коже.
Чтобы не допустить инфицирования ВПЧ, нужно понимать какие существуют пути заражения, и если уж случилось заболеть – знать методы устранения симптоматики.
Пути заражения кондиломатозом
ВПЧ или вирус папилломы человека неслучайно имеет такое название, так как передаётся он только при человеческом контакте. Основной путь заражения – через незащищенный половой акт.
При этом риск заражения также остаётся и при использовании презерватива, так как телесный контакт все равно неизбежен. В зоне риска – люди с пониженным иммунитетом, нарушенным режимом сна и нервным истощением.
Справка! Младенец может заразиться ВПЧ в момент рождения – проходя через инфицированные родовые пути матери.
Факторы риска
Кондиломы одинокого часто встречаются как у мужчин, так и у женщин. Чаще всего это неединичные бородавки, а целые группы мелких высыпаний.
У мужчин кондиломы располагаются на:
- Половом члене.

- Головке.
- Мошонке.
- Уретре.
- Вокруг анального отверстия.
Справка! Существует распространённое заблуждение, что кондиломы вокруг анального отверстия – это заболевание гомосексуалистов. Представители секс-меньшинств действительно чаще страдают от такой формы заболевания, но и у гетеросексуальных мужчин могут появиться кондиломы в области ануса.
У женщин кондиломы появляются на:
- Половых губах.
- Влагалище.
- Клиторе.
- Шейки матки.
Даже при условии использования барьерной защиты, риск заражения от партнёра с остроконечными кондиломами предельно высок и составляет 80%. Болезнь может не проявиться сразу, так как инкубационный период в среднем длится от месяца до года. В некоторых случаях вирус может дремать в организме всю жизнь, а носитель не будет об этом знать.
Классификация и симптомы новообразований
Современная медицина классифицирует несколько разновидностей кондилом:
- Микрокондилома – появляется на первых этапах развития ВПЧ.
 Выглядит как маленький узелок эпителия. Нередко перерастает в остроконечную кондилому. Не регрессирует.
Выглядит как маленький узелок эпителия. Нередко перерастает в остроконечную кондилому. Не регрессирует. - Гиперпластический кондиломатоз – наиболее распространённая форма кондилом. Представляет собой разрастание эпителия с острыми верхушками.
- Папулезный кондиломатоз – кондиломы, располагающиеся в промежности. Этот тип новообразований сочетается с гиперпластическим типом кондилом.
- Бородавочная кондилома – образование, локализующиеся в области паховой складки и снаружи больших половых губ.
- Остроконечная кондилома – новообразование на ножке, сосочкообразной формы, размер которой не превышает нескольких миллиметров. Не является единичным высыпанием. Множество остроконечных кондилом часто сливаются в одно довольно большое новообразование. Располагаются на половом члене или на стенках влагалища.
Важно!
Некоторые штаммы ВПЧ могут вызвать развитие рака яичек, полового члена или шейки матки.
Остроконечные кондиломы у мужчин
Кондиломы – это частая проблема мужчин в возрасте от 18 до 25 лет, так как именно на эту пору приходится самый высокий пик сексуальной активности. Из-за месторасположения кондилом больной постоянно испытывает дискомфорт в пазовой зоне.
Бородавки, расположенные на головке полового члена, в пазу или в области заднего прохода очень легко травмировать одеждой и при ходьбе, что приводит не только к боли и микроранам, но и к ещё большему распространению инфекции.
Тем не менее, кондиломы в большей степени доставляют психологический дискомфорт носителю, нежели физиологический. Кроме того, ВПЧ из организма мужчины выводится намного легче, чем у женщин.
Остроконечные кондиломы у женщин
Могут располагаться на половых губах или клиторе, но в большинстве случаев заболевание протекает легко и бессимптомно, так как кондиломы вульвы располагаются внутри влагалища.
Но тем же опаснее для носительницы, ведь до обнаружения проблемы может пройти достаточно много времени, а за этот срок папилломы разрастутся и бороться с ними будет гораздо сложнее.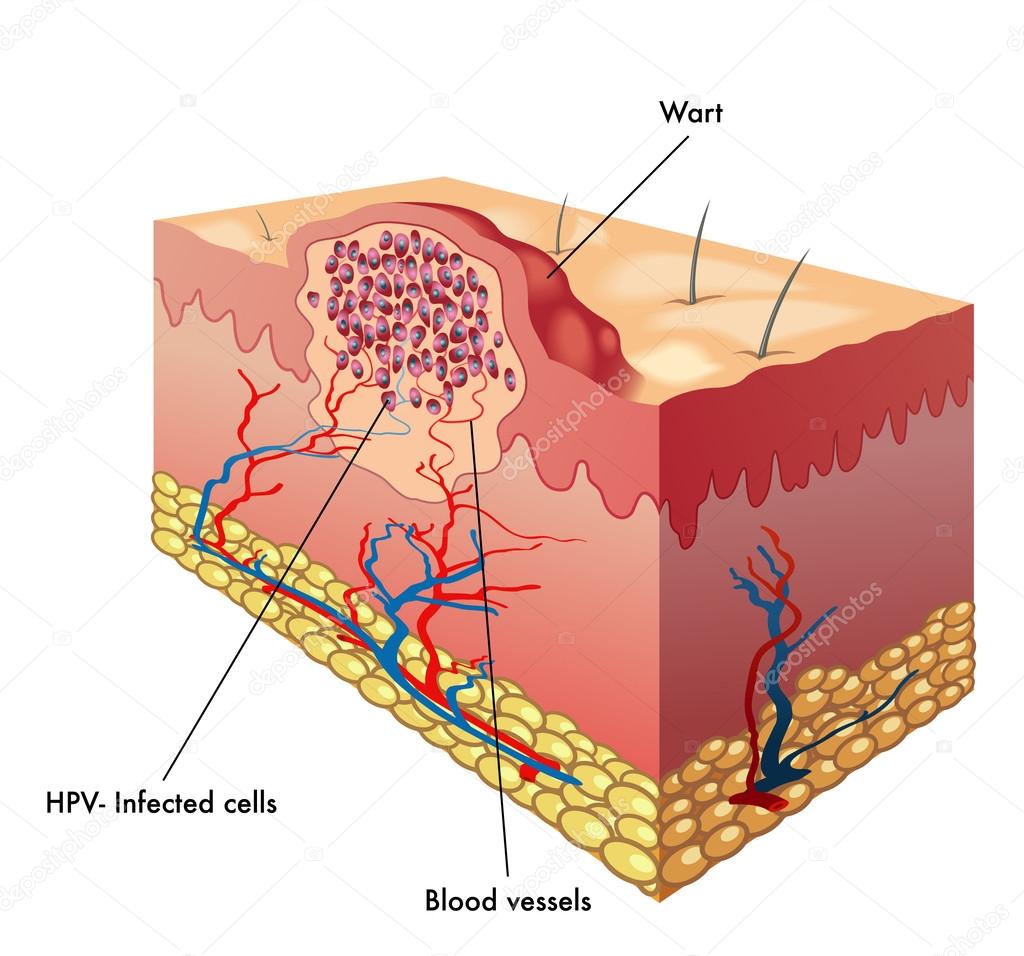 Самое опасное для женщины месторасположение кондилом – на шейке матки. Такое новообразование чревато развитием рака. Поэтому для женщины очень важно регулярно посещать гинеколога для контроля собственного состояния здоровья.
Самое опасное для женщины месторасположение кондилом – на шейке матки. Такое новообразование чревато развитием рака. Поэтому для женщины очень важно регулярно посещать гинеколога для контроля собственного состояния здоровья.
Опасность папилломы на половых органах
Сам ВПЧ не смертелен, однако, последствия заражения зачастую наносят непоправимый вред организму и делают человека инвалидом.
Некоторые кондиломы могут преобразоваться из доброкачественных в злокачественные, в том числе и генитальные бородавки. В результате попадания вируса ВПЧ в организм женщина рискует заработать рак шейки матки. У мужчин же онкология развивается намного реже.
Генитальные бородавки часто являются причиной осложнений во время родов. Более того, вирус ВПЧ передаётся из поколения в поколение.
Диагностика генитальных папилломы
Распознать кондилому на гениталиях можно и самостоятельно, однако, для постановки точного диагноза и подбора лечения необходимо записаться на приём к специалисту.
На врачебном приёме доктор проводит тщательный осмотр половых органов и может установить наличие новообразований даже в тех местах, где больной не смог рассмотреть из самостоятельно.
После того как наличие кондилом было установлено, врач может взять мазок и образец тканей, чтобы точно установить природу заболевания.
Важно!
При кондиломах внутри влагалища, врач направляет женщину на пап-тест, который даёт точный результат. Иногда недуг обнаруживается случайно во время гинекологического осмотра.
Для чего назначается их удаление
Генитальные бородавки не только усложняют жизнь человеку и причиняют массу дискомфорта, но и увеличивают вероятность развития более тяжёлых и опасных для человеческого организма заболеваний.
- Остроконечные кондиломы на пенисе или шейке матки увеличивают вероятность развития онкологических заболеваний на 50%.
- Новообразования могут постоянно травмироваться одеждой или во время полового акта.
- Кондиломы на гениталиях причиняют не только физический, но и психологический дискомфорт.

- Кондиломы на шейке матки являются препятствием для естественных родов.
Так как кондиломы не проходят сами по себе они требуют радикального иссечения.
Радикальное удаление
Если подавить кондилому медикаментозно не получается – врач направляет пациента на радикальное удаление. Какой способ будет использоваться – зависит только от месторасположения, размеров и особенностей новообразования.
- Криодеструкция – удаление кондилом при помощи жидкого азота. Процедура очень быстрая и не требует от пациента специальной предоперационной подготовки. Совершенно безболезненна, так как замораживает ткань, уже спустя 20 секунд воздействия, после чего бородавка просто отпадает, оставляя на своём месте маленькую ранку. Врач назначает обработку антисептиками, и при правильном уходе, рана заживает в течение недели абсолютно бесследно.
- Электрокоагуляция – прижигание бородавок электрическими импульсами. Под действием тока кровообращение и подпитка тканей ухудшается, из-за чего новообразования усыхают и отваливаются.
 Процедура немного болезненна для пациента и после электрокоагуляции на слизистых часто остаются рубцы.
Процедура немного болезненна для пациента и после электрокоагуляции на слизистых часто остаются рубцы. - Лазерное удаление – современный и высокоточный метод иссечения новообразований. Травматизация тканей и риски осложнений отсутствуют. Реабилитация проходит в кратчайшие сроки.
- Радиоволновая хирургия – при помощи специального аппарата врач производит коагуляцию кровеносных сосудов, благодаря чему распространение инфекции приостанавливается. Регенерация тканей после процедуры происходит максимально быстро и, как правило, следов хирургического вмешательства после этого не остаётся.
Важно!
Хирургическое иссечение генитальных бородавок при помощи скальпеля применяется только в том случае, когда пациенту противопоказаны другие методы.
Лечение, как вылечить: обзор популярных препаратов
Для избавления от симптомов ВПЧ врач назначает пациенту приём препаратов, укрепляющих иммунитет – иммуномодуляторы. А также мази, крема и гели местного, подсушивающего действия.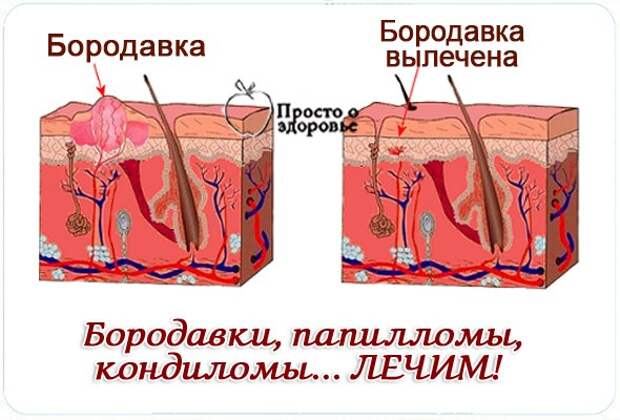
- Солкодерм – одно из самых эффективных средств по борьбе с наростами на коже. Активные компоненты вещества проникают вглубь эпителия и полностью обезвоживают поражённые ткани, после чего они быстро отмирают и исчезают. Во время использования препарата кожа будет желтоватого цвета, чего совершенно не стоит пугаться. Однако за дозировкой препарата нужно тщательно следить – иначе не избежать рубцов. Длина курса лечения подбирается индивидуально для каждого пациента. Препарат противопоказан беременным и кормящим женщинам, детям младше 5 лет, а также при наличии открытых ран и ссадин рядом с новообразованиями.
- Циклоферон – в составе препарата числится большое количество интерферонов – протеинов, которые борется с появившейся в организме вирусной инфекцией. Укрепляет иммунную защиту организма, оказывает профилактику роста опухолей. Курс лечения подбирается для каждого пациента индивидуально.
- Ацикловир – имеет несколько форм выпуска – мазь, таблетки, крем и раствор для инъекций.
 Часто используется при лечении кондилом и других ЗППП. Если терапевтическая задача – вылечить только ВПЧ, то целесообразнее выбрать другое лекарственное средство.
Часто используется при лечении кондилом и других ЗППП. Если терапевтическая задача – вылечить только ВПЧ, то целесообразнее выбрать другое лекарственное средство. - Алпизарин – иммуномодулятор, основное действующее вещество, которого – магниферин. Эффективен только на начальных стадиях заболевания.
- Бетадин – назначается для приёма уже после удаления кондилом хирургическим путём. Является противомикробным средством для местного применения. (Вагинальные свечи). Курс лечения составляет 2 недели – по 1 свече перед сном.
- Панавир – противовирусный препарат местного действия (Вагинальные и анальные свечи). Рекомендуется использовать в течение 2 недель по одной свече перед сном.
Важно!
Перед тем как использовать таблетки, свечи или мази от кондилом – стоит проконсультироваться с лечащим врачом. В некоторых случаях самолечение может привести к развитию осложнений.
Народная медицина
При единичных кондиломах врач может рекомендовать средства народной медицины. Многие растения обладают свойствами, необходимыми для прижигания бородавок. Однако, не стоит их использовать, самостоятельно не проконсультировавшись со специалистом.
Многие растения обладают свойствами, необходимыми для прижигания бородавок. Однако, не стоит их использовать, самостоятельно не проконсультировавшись со специалистом.
- Йод – прижигание йодом часто используется для удаления бородавок, однако, пользоваться этим средством нужно с большой осторожностью, в противном случае можно получить ожоги и рубцы.
- Зубчики чеснока – их нужно разрезать и приложить к наростам на ночь. Как правило, кондиломы достаточно быстро отсыхают под воздействием чесночного сока.
- Смесь из красного вина, яблочного, лимонного и чесночного сока – вино, сок яблока и лимона смешивается в равных пропорциях, после чего добавляются 2 зубчика чеснока. Пить смесь нужно один раз в день до полного исчезновения симптомов.
- Картофельный сок – свежевыжатый сок картофеля нужно принимать по утрам за полчаса до завтрака и вечером, перед ужином.
- Яичный белок – создаёт подсушивающую плёнку на наросте, благодаря чему тот быстрее обезвоживается и подсыхает.

- Рябина – кашица из ягод рябины благодаря своей кислоте оказывает подсушивающее действие на кондиломы. Пюре из рябиновых ягод хорошо помогает при единичных наростах.
Последствия и осложнения
Чаще всего кондиломы не представляют серьёзной опасности для здоровья носителя. После терапии болезнь затихает, и может никак не давать о себе знать, или проявляться только в моменты снижения иммунитета. Поэтому лицам, перенёсшим кондиломы, врачи рекомендуют с особой тщательностью следить за состоянием своего иммунитета.
Особую опасность кондиломы представляют для будущей матери и её ребёнка. Младенец может заразиться от матери в момент прохождения по родовым путям, через плаценту или же в быту.
Последствия заражения ВПЧ также неблагоприятны для женщин, только планирующих свою беременность, так как вирус папилломы человека может вызвать дисплазию шейки матки, способную переродиться в онкологию. Вылечить подобный недуг можно будет только при помощи хирургического иссечения.
Справка! ВПЧ 16 и 18 типа чаще всего вызывают развитие онкологических заболеваний у женщин.
Для представителей сильного пола вирус ВПЧ менее опасен в плане последствий. Риск развития онкологии на фоне остроконечных кондилом крайне низкий.
Из всего вышеперечисленного можно сделать вывод, что последствия заражением ВПЧ следующие:
- Бородавки на половых органах.
- Риск передачи инфекции зародышу.
- Развитие эрозии шейки матки.
- Риск развития рака.
Меры профилактики кондиломатоза
Чтобы не допустить инфицирования ВПЧ и роста остроконечных папилломы, нужно придерживаться следующих профилактических мер:
- Всегда использовать презервативы.
- Следить за состоянием иммунитета.
- Не допускать физического и умственного переутомления.
- Отказаться от вредных привычек.
- Сбалансировать питание.
- Получить вакцину от рака шейки матки. (Девочек трёхкратно вакцинируют в возрасте от 11 до 12 лет).

Заключение
Каждый человек, которому удалось избавиться от остроконечных кондилом должен понимать, что отсутствие новообразований вовсе не значит отсутствие вируса в организме.
Вирус продолжает «спать» в тканях эпителия, и может дать о себе знать новыми высыпаниями кондилом в момент снижения иммунитета. Поэтому и мужчинам, и женщинам, важно регулярно посещать клинику для контроля состояния здоровья и поддерживать иммунитет.
5 потрясающих кремов от генитальных бородавок, которые могут спасти вашу агонию в 2019
Это просто страшно, правда?
Ужасающая генитальная бородавка, которая разбивает вашу гордость и разбивает вашу уверенность вдребезги.
Что еще хуже:
Не все пациенты могут позволить себе огромную плату за медицинскую консультацию и стоимость операции по удалению остроконечных кондилом.
Некоторые считают, что посещение врача требует много времени, некоторые опасаются, что инвазивные хирургические процедуры могут вызвать рубцевание.
Поэтому неудивительно, что люди ищут экономичную мазь от генитальных бородавок , которая также позволяет местное лечение в домашних условиях по своему усмотрению и по своему усмотрению.
Но вам все еще может быть интересно:
Какие существуют кремы против генитальных бородавок против ВПЧ и рекомендации ?
Где в Интернете можно купить крем против генитальных бородавок?
Не волнуйтесь, это комплексное руководство, которое мы всесторонне изучаем с помощью крема / раствора против аногенитальных бородавок для мужчин и женщин , охватывающего результаты медицинских исследований и варианты, отпускаемые без рецепта, чтобы сэкономить ваше время и нервы при преодолении кошмара.
Если вы найдете это руководство полезным для тех, кто ищет действенные советы о том, как избавиться от кондилом (кондилом), поделитесь им.
Просто прочтите или щелкните ниже, чтобы перейти прямо к разделу.
Вариант 1: Подофиллин — его история и сокращение использования
Подофиллин — это вещество, получаемое из корней яблони майя, произрастающей в дикой природе на востоке Северной Америки.
Раствор подофиллина впервые был использован для лечения бородавок ВПЧ в 1940-х годах, урологи в Новом Орлеане использовали подофиллин для лечения кондилом (генитальных бородавок), а Куртин и Янтеф сообщили об успешном использовании подофиллина для удаления подошвенных бородавок в 1948 году.
Подофиллиновая смола, такая как Podocon-25 с подофиллином 25% в бензойной настойке, должна применяться врачом или обученным медицинским работником, потому что с ее количеством необходимо обращаться осторожно под тщательным медицинским контролем, чтобы избежать серьезных побочных эффектов.
При нанесении краски на основе подофиллиновой смолы на аногенитальные бородавки врач может использовать вазелин, например вазелин, для защиты здоровых тканей вокруг бородавок от раздражения.
Врач обычно применяет подофиллин один раз в неделю в течение не менее 6 недель или до тех пор, пока бородавки не исчезнут, а смолу следует смыть через 1–4 часа, чтобы уменьшить побочные эффекты.
Однако, по словам доктора Роберта Джеймса Фраскино, 20% -ный подофиллин больше не является предпочтительным средством лечения генитальных бородавок , поскольку это довольно грубый экстракт и может иметь побочные эффекты и токсичность.
Заявление д-ра Роберта подтверждается исследованием, опубликованным Национальной медицинской библиотекой США, в котором указано:
« Местное применение раствора подофиллина , долгое время считавшегося терапией первого выбора против остроконечных кондилом, больше не может быть рекомендовано из-за его низкой эффективности и общей токсичности ».
Вариант 2: Подофиллотоксин, рекомендованный врачом / Подофилокс
Когда вы посещаете врача для удаления генитальной бородавки, терапией первой линии будет местное лечение, при котором крем или гель наносится непосредственно на кожу, а хирургическое вмешательство будет рассматриваться только в том случае, если местное лечение не поможет.
В настоящее время, часто рекомендуется врачом первым вариантом лечения генитальных бородавок является крем Podophyllotoxin, также известный как Podofilox и Condylox .
Подофиллотоксин — это экстракт корней яблони майябл, обладающий противовирусными и противовирусными свойствами, который также действует как ингибитор метафазы деления клеток.
Вам, наверное, интересно:
«Постойте … Кажется, подофиллотоксин похож на подофиллин, потому что оба экстракта из корней майяблочного растения? Так в чем же различия? »
Хороший вопрос — давайте развенчаем миф этим медицинским объяснением, опубликованным The BMJ (ранее British Medical Journal):
Подофиллин, неочищенный и нестандартизованный растительный экстракт с низкой эффективностью, высокой токсичностью и серьезным профилем мутагенности, не соответствует руководящим принципам ВОЗ по лечению на основе растений и должен быть исключен из протоколов клинического лечения.
Домашнее лечение фармацевтическими препаратами на основе подофиллотоксина — очищенного, стандартизованного активного ингредиента подофиллина против бородавок — представляет собой безопасную и эффективную терапию первой линии для пациентов с аногенитальными бородавками .
В отличие от подофиллина, местное применение препаратов подофиллотоксина 0,15–0,5% очень безопасно для клинического применения.
Поскольку фармацевтические препараты на основе подофиллотоксина могут применяться пациентами самостоятельно в домашних условиях (в отличие от подофиллиновой смолы, которую могут применять только врачи), пациенты нуждаются в меньшем количестве посещений врача, что значительно сокращает время и затраты лечения генитальных бородавок.
Использование подофиллотоксина в Европе и США дало лучшие результаты по сравнению со смолой подофиллина. На основании результатов исследования, опубликованного PubMed, исследование, проведенное с участием 60 женщин с остроконечными кондиломами, показало, что:
- Крем подофиллотоксина показал 82% первичный клиренс после прекращения лечения против 59% клиренса для раствора подофиллина, в то время как
- Общая частота искорененных бородавок составила 94% с помощью подофиллотоксина по сравнению с 74% с помощью раствора подофиллина.
Дополнительные сравнительные исследования 0,5% препаратов подофиллотоксина (Кондилин) и 20% подофиллина, проведенные Mazurkiewicz W и Jablonska S на 75 пациентах с генитальными бородавками, показывают, что полная ремиссия была достигнута у 68% пациентов, получавших подофиллотоксин, по сравнению с 38% пациентов, получавших подофиллин.
На самом деле, клинические исследования показали, что подофиллотоксин более эффективен и дает более быстрое разрешение, чем подофиллин при лечении внешних бородавок на половом члене, отделение мочеполовой медицины больницы Святого Томаса в Лондоне сделало следующий вывод:
Подофиллотоксин можно безопасно и эффективно использовать для лечения в домашних условиях. контролируется в амбулаторных условиях и представляет собой полезную альтернативу лечению подофиллином в перегруженных клиниках мочеполовой медицины.
Итак, Какие кремы / растворы от генитальных бородавок на основе подофиллотоксина представлены на рынке ?
Здесь:
# 1: Condyline
Активным ингредиентом раствора Condyline является подофиллотоксин с той же концентрацией 0,5%, что и в вышеупомянутых клинических исследованиях, с доказанной эффективностью при лечении аногенитальных бородавок.
Другие вещества формулы Кондилина включают молочную кислоту, лактат натрия и т. Д.
>> Ознакомьтесь с исчерпывающими обзорами Condyline Paint.
# 2: Крем Wartec
Концентрация подофиллотоксина в Wartec составляет 0,15% (1,5 мг / г).
Кроме того, он также содержит другие неактивные ингредиенты, такие как пропилгидроксибензоат, метилгидроксибензоат, очищенная вода, сорбиновая кислота и т. Д.
>> Ознакомьтесь с исчерпывающими обзорами кремов Wartec.
# 3: Крем Warticon
Warticon содержит 0.15% подофиллотоксина в качестве активного ингредиента, также доступен вариант с более сильным 0,5% подофиллотоксином.
Другие ингредиенты крема Warticon включают метилпарагидроксибензоат (E218), пропилпарагидроксибензоат (E216), сорбиновую кислоту и т. Д.
>> Ознакомьтесь с исчерпывающими обзорами кремов Warticon.
Среди вышеперечисленных Wartec и Warticon в основном одинаковые. Оба производятся Stiefel Laboratories с уровнем концентрации подофиллотоксина 0,15%, но они разрешены в государствах-членах ЕЭЗ под разными названиями лекарственных средств в разных странах.
Например, он продается как крем Wartec в Испании и крем Warticon в Ирландии.
Дополнительные важные примечания относительно лечения подофиллотоксином / подофилоксом, отпускаемым без рецепта:
- Подофиллотоксин обычно рекомендуется в качестве самостоятельной и хорошо переносимой местной терапии для лечения скоплений небольших, легких и мягких генитальных бородавок в домашних условиях. . Он работает, проникая в клетки бородавки и оказывая токсическое воздействие на ее ядро, что в конечном итоге приводит к тому, что клетки не могут дублировать себя и расти.
- Лечение подофиллотоксином основано на циклах. Если врач не посоветовал иное, Podophyllotoxin следует использовать два раза в день в течение 3 дней, а затем 4 дня без лечения . Если бородавка сохраняется после первых 7 дней цикла, лечение можно повторять с недельными интервалами в течение максимум 4–5 недель. Обратитесь к врачу, если состояние аногенитальной бородавки не улучшится.
- Общая площадь бородавок, обработанных подофиллотоксином, не должна превышать 10 см2, а общий объем подофиллотоксина не должен превышать 0.5 мл в день . Избегайте попадания крема Podophyllotoxin на нормальную кожу вокруг бородавок.
- Подофиллотоксин предназначен только для лечения наружных остроконечных кондилом . Никогда не применяйте подофиллотоксин внутрь.
- Не рекомендуется вступать в половую связь вскоре после нанесения крема Podophyllotoxin или геля Podofilox на кожу, так как это может вызвать раздражение у вашего партнера.
- Подофиллотоксин нельзя применять беременным .
- После лечения может развиться легкая или умеренная боль или местное раздражение. Если вы столкнулись с редкими побочными эффектами, такими как диарея, которые сохраняются во время лечения, прекратите использование продуктов Podophyllotoxin и обратитесь к врачу соответственно.
Вариант 3: Иммуностимулирующие кремы Imiquimod
Имиквимод, модификатор иммунного ответа, используется врачами и медицинскими работниками для лечения различных кожных заболеваний, таких как генитальные бородавки, актинический кератоз (разновидность солнечного повреждения) и базальноклеточная карцинома (разновидность рака кожи).
Имиквимод — активный иммунный усилитель местного действия, который стимулирует вашу иммунную систему на борьбу с повреждениями кожи , такими как генитальные бородавки и раковые клетки кожи.
Имиквимод заставляет клетки производить больше цитокинов, таких как интерферон, белок, который вырабатывается естественным путем как часть иммунного ответа организма, который вызывает воспаление и разрушает аномальные клетки кожи.
Клинические исследования 45 пациентов с остроконечными кондиломами, проведенные Медицинским университетом Граца в Австрии, показали, что Имиквимод 5% крем и Подофиллотоксин 0.5% раствор оказывает идентичный положительный эффект на аногенитальные бородавки, при этом оба вещества представляют собой эффективное и безопасное средство для лечения необработанных аногенитальных бородавок :
Крем Имиквимод выпускается в двух вариантах, оба производятся Meda Pharmaceuticals:
# 1: 5% крем Aldara
5% крем Aldara содержит 5% имиквимода в качестве активного ингредиента, в то время как его неактивные ингредиенты включают полисорбат 60, моностерат сорбитана, глицерин и т. Д.
Aldara вместе с Podophyllotoxin — это наиболее распространенные кремы от генитальных бородавок, отпускаемые по рецепту.
>> Ознакомьтесь с подробным описанием продукта и информацией по Aldara.
# 2: Zyclara 3,75% Cream Pump
Крем Zyclara 3,75% содержит 3,75% имиквимода в качестве активного ингредиента, в то время как его неактивные ингредиенты включают полисорбат 60, моностерат сорбитана, глицерин и т. Д.
Циклара в основном такая же, как и Алдара, с той разницей, что у них соответствующий уровень концентрации имиквимода.
Дополнительная полезная информация о кремах Имиквимод:
- Крем Имиквимод обычно рекомендуется в качестве местного лечения для самостоятельного применения при лечении больших остроконечных кондилом в домашних условиях. .
- Крем с имиквимодом следует наносить один раз в день перед сном (и смывать через 6-10 часов), 3 раза в неделю в течение максимум 16 недель или до исчезновения поражений. . Часто может потребоваться несколько недель лечения, прежде чем состояние половых бородавок улучшится.
- После лечения может появиться легкая или умеренная боль или покраснение кожи. Некоторые люди могут испытывать местные воспалительные реакции, включая уплотнение и изъязвление, при этом также сообщалось о гипопигментации. Если вы столкнулись с более серьезным неблагоприятным воздействием, которое сохраняется во время лечения, прекратите использование Имиквимода и проконсультируйтесь с врачом соответственно.
- Не рекомендуется вступать в половую связь вскоре после нанесения крема Имиквимод на кожу, так как это может вызвать раздражение у вашего партнера.
- Имиквимод не следует применять во время беременности или кормления грудью . В соответствии с этим обратитесь за медицинской консультацией к своему врачу, даже если исследования, проведенные Университетом Политехники Италии в Италии по применению 5% крема Имиквимод для наружных аногенитальных бородавок у беременных, показали, что у 2 (из 4) женщин был частичный ответ со скоростью выздоровления. 70% и 84% соответственно без влияния на исход беременности.
Вариант 4: Трихлоруксусная кислота (ТСА) — во время беременности
Трихлоруксусная кислота (TCA) — это химически разрушающая кислота, которая вызывает ожоги, прижигание и разъедание кожи.Он работает, разрушая белки внутри клеток остроконечных кондилом.
TCA обычно готовится в концентрациях от 80% до 90% и, учитывая едкую природу раствора, требует введения врачом или обученным медицинским персоналом. При неправильном применении TCA может повредить здоровую кожу.
Департамент здравоохранения Калифорнии указывает на клиническую практику лечения остроконечных кондилом с помощью TCA:
- Сначала обработайте бородавки на более ороговевших участках кожи, например на больших половых губах, поскольку кислота с меньшей вероятностью вызовет болезненное жжение.В последнюю очередь закрасьте чувствительные участки кожи, такие как перианальные и клиторальные поражения.
- Осторожно нанесите раствор TCA с помощью ватного тампона, покрасив каждое поражение слоями до белоснежного цвета.
- При необходимости ускорите высыхание, обмахивая обработанную кожу веером или нагревая лампу.
- Когда TCA высохнет, нейтрализуйте кислоту, приложив компресс с холодной водой.
- Избегайте контакта TCA с неповрежденной кожей; в случае стекания смочите тканью или марлей.Использование петролатума или оксида цинка для защиты неповрежденной кожи не является обязательным.
- Посоветуйте клиенту использовать сидячую ванну или компресс с прохладной водой, если есть раздражение кожи после процедуры.
В то время как Трихлоруксусная кислота используется реже из-за ее разъедающего действия на кожу , иногда врачи применяют ее для лечения небольших бородавок ВПЧ, которые очень твердые, или у беременных пациентов, поскольку ТЦА является единственной местной терапией, приемлемой для влагалище при беременности.
По данным Американской академии семейных врачей и WebMD, TCA безопасен для использования во время беременности. , при этом TCA использовался у беременных без побочных эффектов, поскольку они вызывают только местные реакции.
Побочные эффекты TCA включают легкое или умеренное раздражение кожи, язвы и рубцы. Некоторые люди могут испытывать сильное жжение в течение 5-10 минут.
>> Подробнее о растворе трихлоруксусной кислоты TCA 80% Концентрированный химический пилинг кожи
Вариант 5: Салициловая кислота от генитальных бородавок?
Салициловая кислота, горькое соединение, присутствующее в некоторых растениях, представляет собой бесцветную кристаллическую органическую кислоту.
Салициловая кислота — кератолитическое средство (или отшелушивающее средство), которое сбрасывает внешний слой кожи, медленно смягчая ее, и может вызывать иммунный ответ от легкого раздражения, вызываемого салициловой кислотой, для борьбы с вирусом бородавок ВПЧ.
Хотя салициловая кислота была научно исследована и показала ее эффективность при лечении бородавок, клинические результаты были ограничены только негенитальными бородавками.
Например, исследование 240 пациентов, опубликованное British Medical Journal, показывает, что салициловая кислота и криотерапия жидким азотом одинаково эффективны для удаления подошвенных бородавок, местное лечение салициловой кислотой более рентабельно, чем лечение жидким азотом.
А как насчет остроконечных кондилом?
Действительно, Mayoclinic, Мичиганский университет и веб-сайт MedlinePlus Национального института здравоохранения США предупреждают, что салициловую кислоту местного применения не следует использовать для лечения остроконечных кондилом .
Тем не менее, на рынке по-прежнему существует ряд кремов для удаления бородавок на основе салициловой кислоты, которые заявляют, что способны удалять генитальные бородавки, в том числе следующие:
# 1: Средство для удаления бородавок от бородавок Активный ингредиент, средство для удаления бородавок Warticide разработано для лечения генитальных бородавок, а также подошвенных бородавок на ногах.
Неактивные ингредиенты
Warticide включают масло чайного дерева и масло кедрового листа.
>> Прочтите подробные обзоры Warticide.
# 2: Крем Somxl
Произведенный в Новой Зеландии крем Somxl Clinical Strength имеет 2 активных ингредиента: салициловую кислоту и озон.
>> Ознакомьтесь с подробным обзором Somxl, в котором указывается, что этот продукт постоянно получает самую низкую оценку на основе отзывов покупателей, проверенных Amazon.
Дополнительные важные примечания к средству для удаления бородавок на основе салициловой кислоты:
- Большинство продуктов на основе салициловой кислоты на рынке ясно указывают, что они НЕ предназначены для лечения генитальных бородавок — например, Compound W и гель Duofilm. Поэтому, если вы решите использовать метод салициловой кислоты, внимательно прочтите этикетку на упаковке продукта.
- Не используйте продукт на основе салициловой кислоты, если вы страдаете диабетом или у вас плохое кровообращение , потому что существует повышенный риск повреждения вашей кожи, сухожилий и нервов.
Вариант 6: Натуральные кремы для удаления бородавок
На потребительском рынке всегда есть продукты для кожи с натуральными ингредиентами, поэтому крем для удаления генитальных бородавок продается без рецепта.
Однако отсутствуют научные доказательства, доказывающие, что какой-либо конкретный природный компонент эффективен и безопасен для самолечения генитальных бородавок в домашних условиях.
Как указывает WebMD:
Когда дело доходит до натуральных средств по уходу за кожей, отделить маркетинговые утверждения от научных данных является сложной задачей.
Гранаты. Зеленый чай. Грибы. У них прекрасный вкус, и научные исследования показали, что они могут иметь огромную пользу для здоровья в качестве продуктов питания.
Но пить зеленый чай — это одно, а наносить его на кожу — другое. Соответствуют ли эти зелья на растительной основе, часто называемые «натуральными», «зелеными» или «органическими», ажиотажу?
В любом случае нельзя отрицать, что натуральные продукты остаются вариантом на рынке, особенно для тех, кто предпочитает лечить состояние своей кожи естественным путем.
Вот крем от генитальных бородавок с натуральными ингредиентами:
# 1: Крем для удаления невусов и бородавок
Крем Nevi Skin содержит все натуральные растительные экстракты и разработан для лечения остроконечных кондилом и бородавок негенитального происхождения. (например, бородавки на ногах и бородавки на руках), кожные родинки, кожные бирки и сирингома.
>> Прочтите подробные обзоры Nevi-Skin.
# 2: Крем Veregen
Veregen, также продаваемый под торговым названием Polyphenon E Ointment, в качестве активного ингредиента содержит экстракт зеленого чая под названием Sinecatechins.
Неактивные ингредиенты крема Veregen включают белый петролатум, cera alba (белый воск), олеиловый спирт, пальмитостеарат пропиленгликоля и изопропилмиристат.
>> Прочтите подробные обзоры на Veregen.
# 3: Wart Mole Vanish
Содержит кешью, инжир, большой чистотел, лимон и т. Д.
Wart Mole Vanish разработан для лечения генитальных бородавок, негенитальных бородавок, родинок на коже, кожных меток и сирингомы.
>> Узнайте больше о наборе для нанесения Wart Mole Vanish.
Крем от генитальных бородавок Обзор обзора / Рекомендации
Крем для лечения генитальных бородавок, который можно наносить на кожу местно, включает:
| Лекарство | Описание | Примечания |
| Краска на основе подофиллина | Препаратам подофиллина нет места в современном лечении генитальных бородавок из-за их низкой эффективности и высокой токсичности. | |
| Крем с подофиллотоксином (Podofilox / Condylox) | Домашнее лечение фармацевтическими препаратами на основе подофиллотоксина представляет собой безопасную и эффективную терапию первой линии для пациентов с аногенитальными бородавками. | |
| Крем с имиквимодом | Активный иммунный усилитель местного действия, который стимулирует иммунную систему в борьбе с повреждениями кожи. | |
| Раствор трихлоруксусной кислоты (TCA) | Требуется введение врачом из-за высокого уровня концентрации 80–90%.Реже используется из-за его разъедающего действия на кожу, но может использоваться при вагинальных или анальных поражениях. | TCA — единственная местная терапия, приемлемая для использования во влагалище во время беременности. |
| Крем от бородавок с салициловой кислотой | Медицинские эксперты предупреждают, что салициловая кислота не должна использоваться для лечения остроконечных кондилом. | |
| Натуральный крем для удаления бородавок | Отсутствие научных доказательств того, что натуральный компонент эффективен и безопасен для самолечения генитальных бородавок в домашних условиях. |
Соответственно, вот лучшие рекомендации по безрецептурному крему от генитальных бородавок и где купить в Интернете, чтобы вы могли избавиться от генитальных бородавок дома — независимо от того, проживаете ли вы в США, Великобритании, Канаде или Австралии.
Неудивительно, что кремы Podophyllotoxin / Podofilox и крем Imiquimod преобладают в топ-5 рекомендаций — не только эти кремы от генитальных бородавок клинически доказаны и подтверждены результатами обширных медицинских исследований, но они также прописаны врачом в качестве эффективных генитальных средств первой линии. лечение бородавок, которое пациенты могут безопасно лечить дома.
По данным Центров США по контролю и профилактике заболеваний (CDC), примерно у 1 из 100 сексуально активных взрослых в США есть аногенитальные бородавки в любой момент времени:
- Наиболее частые места, где могут развиваться генитальные бородавки у мужчин , включают любое место в области полового члена, на мошонке, внутри или вокруг заднего прохода. Генитальные бородавки часто появляются на кончике полового члена, хотя они могут появляться и вокруг ануса, особенно если вирус передался при анальном сексе.
- Аногенитальные бородавки у женщин обычно появляются вокруг или во влагалище, анусе, вульве или около шейки матки. Некоторые из наиболее распространенных участков, где развиваются остроконечные кондиломы у женщин, находятся на шейке матки, вокруг вульвы, внутри или вокруг ануса, внутри влагалища и на верхней части бедер.
В настоящее время люди обычно ищут экономичный безрецептурный крем от генитальных бородавок, который позволяет лечить дома по их собственному усмотрению и удобству.
Основные причины заключаются в том, что не все пациенты могут позволить себе огромную плату за медицинскую консультацию и стоимость операции по удалению остроконечных кондилом, некоторые считают, что посещения врача занимают много времени и неудобны, у некоторых есть опасения по поводу рубцов, вызванных инвазивными хирургическими процедурами.
Перед тем, как купить крем от генитальных бородавок в Интернете, обязательно проконсультируйтесь с врачом, если вы не уверены, являются ли поражения кожи генитальными бородавками.
Время действия крема против генитальных бородавок зависит от пациента, у некоторых людей на удаление бородавок может уйти несколько месяцев, поэтому очень важно проявлять настойчивость.
Если вы найдете это руководство полезным, поделитесь им и нажмите, чтобы нам ПОНРАВИТЬСЯ на Facebook. А вы?
Какой крем для удаления генитальных бородавок вы выберете?
Есть ли у вас какой-либо опыт лечения генитальных бородавок?
Оставьте комментарий ниже, чтобы поделиться своими мыслями!
ВПЧ Энфексионлар ве Тедависи
ВПЧ недир?
Cinsel yolla bulaan enfeksiyonlar son senelerde lkemizde ve dnyada hzla artmaktadr.
Gnmzde yaanan teknolojik gelimeler, sosyal deiimler, ekonomik dengelerdeki farkllklar kiilerin TM sosyal hayatlarna etkilemekte ve bunun doal bir sonucu olarak da cinsel hastalklarn artmasnaadrden neder.
ВПЧ son yllarda en hzla yaylan cinsel yolla bulaan hastalklar arasndadr.
Bu blmde HPV enfeksiyonlar, HPV-kanser ilikisi, genital siiller, rahim az kanseri ve anogenital siillere kar gelitirilen alar ile ilgili bilgiler bulunmaktadr.
Микроорганизма Кансер ликиси
20, yzyln son eyreinde, baz mikroorganizmalarn kansere yol at ynnde baz gl bilimsel veriler ortaya kartlmtr.
Микроорганизма-Кансер иликисиндин ск гстерилми оланлар;
-HBV (вирус гепатита B) ile karacier kanseri (гепатоселлер кансер)
— Henz pheli de olsa Helicobacter Pylorides bakterisi ile mide kanseri
— ВПЧ (вирус папилломы человека) ile serviks (шейка матки, rahim az) kanseri arasndaki ilikilerdir.
Gnmzde HPV (вирус папилломы человека) bir kanser trile en kuvvetle ilikilendirilen virstr.HPV ile rahim az kanseri (servikal kanser) arasnda direkt bir iliki bulunmaktadr.
Baz yazarlar HPV ksaltmas yerine ksmen Trke’letirilmi ekliyle PV (nsan Papilloma Virus) ‘yi kullanmaktadrlar.
Serviks kanseri ile ilgili genel bilgiler
Amerika Birleik Devletleri’nde seksel (dourgan) adaki yaklak olarak her 4 kadnn 3’nde Вирус папилломы человека (HPV) bulunmaktadr.
Servikal kanserler HPV bulam kadnlarn pek aznda gelimekle birlikte, serviks kanserli kadnlarn tamamna yaknnda HPV enfeksiyonlarnn kanser yapc (kanserojen) trleri bulunmaktadr.
Сервикс кансерлери; rahim az kanseri, servikal kanser, cervix kanseri ve cervix Ca gibi deiik terminolojilerle ifade edilmektedir. HPV de PV olarak geebilmektedir.
Servikal kanserbtn dnyada grlen kanserlerin % 5’dir . (NCI Verisi)
Yine, kansere bal lmlerin kadnlardaki en sk ikinci nedeni serviks kanseridir ve vakalarn% 78i gelimekte olan lkelerde grlmektedir. lkemizde ise, 1995 Salk Bakanl verilerine gre, serviks kanseri tm kadn kanserlerinin% 3.8ini oluturmakta ве sekizinci srada yer almaktadr.
Gelimi lkelerde serviks karsinomu, 1970li yllara kadar genital maligniteler (habis kanserler) arasnda ilk srada iken gnmzde мазок тестов, kolposkopigibi etkili taramalarn sonucu olarak ikinci sraya inmitir.
2010 Verilerine gre Amerika Birleik Devletlerinde yllk 12.000 йен сервис кансери олгусу саптанм ве буолгуларн 4000и сервис кансерин мяч сонуланмтр. (NCI Verileri)
Yine dnyada her yl ortalama 500 bin kii cerviks kanserine yakalanmakta ve maalesef bu kiilerin yars kaybedilmektedir.
Cerviks kanserinin ortalama grlme ya 52 olup; kadn yaamnda 35-39 ve 60-64 yalar aras en sk grlme araldr.
Gelimi lkelerde hastaln insidans (grlme skl) ve mortalitesindeki (lm oran) azalmann en byk nedeni bir sitolojik test олан Мазок по Папаниколау testi kabul edilmekte ve bu nedenle serviks kanseri nlenebilir kanserler kategulorisinde kabul.
1988de sitolojik tanlardaki deikenlii ve iyi aklanamayan problemleri ortadan kaldrmak iin yeni bir terminoloji olan «Bethesda raporlama sistemi» tanmlanmtr.
Bir DNA virusu olan HPV ile serviks kanseri arasndaki direkt iliki kesindir. Yardmc dier faktrlerin etkileri ve mekanizmalar ise tam ak deildir.
Serviks kanserinde indirekt etkili olabilecek dier risk faktrleri:
- Сигара кулланм
- ВИЧ (ADS), Herpes simpleks (HSV) тип-2 энфексийон варл
- Кламидья энфексионлар (Klamidyoz) gibi cinsel yolla bulaan dier ajanlar
- Kt beslenme (Витамин C, бета-каротен ве фолаттан, эксик бесленме)
- Doum Kontrol Haplar kullanm (Оральный контрасептифлер)
- Сосёэкономик дзейин дкл
- Siyah rktan olmak
- Erken yalarda ilk cinsel birleme (коитус)
- ВПЧ ile bulama ile birlikte ok ocuk dourma
- ок элилик (полигами)
- Kocas ok partnerli kadnlar
- Kt hijyen koullar
- Привет мазок Testinin yaplmam olmasdr
Gelimi lkelerde kadnlarn % 85i yaamlar boyunca en az bir kez Мазок по Папаниколау yaptrm iken az gelimi lkelerde bu oran sadece % 5 реж.
Mevcut veriler, cinsel ynden aktif yetikinlerin% 50sinden fazlasnn bir insan papilloma virus (HPV) tipiyle enfekte olduunu gstermektedir. Cinsel yolla geen dier hastalklarda olduu gibi genital HPV enfeksiyonlar da en sk 15-25 ya arasndaki kadnlarda grlr.
Сервикс кансери иле илгили айрнтл билги иин тклайнз >>>
Вирус папилломы человека (ВПЧ) Hakknda
Вирус папилломы человека (ВПЧ) cildin ok katl yass epitelini ve mkzmbranlar enfekte eden viral bir ajandr.
Papilloma virsler, семейство «papovaviridae» asnn yeleridir ve doada yaygndrlar. Bu virusler insan haricinde ku, kpek, sr, tavan, maymun gibi hayvan trlerini de enfekte edebilirler.
(Yandaki resim- nsan papilloma virs Совет 16. Yani en tehlikeli tipi, adeta gzel bir demetiek gibi !!.)
HPV, 50-55 нм boyutunda dairesel ift zincirli DNA ieren zarfsz bir virustur ve kapsid isimli proteinleri vardr. Ее вирус ан аз ики капсид протеини вардр. Papilloma viruslar henz kltr ortamnda retilememilerdir.
Gnmze dek 150’den fazla HPV typei bulunmutur; klinikte HPV ile ilikili lezyonlar ve tipleri aada gsterilmitir. ВПЧ Tiplerinden 40’dan fazlas cinsel yolla bulamaktadr.
HPV ile ilikili lezyonlar ve tipleri
Deri
Дерин подошвенный siilHPV-Tip1
Яйгн растланан сиилHPV-Tip 2, 4
Dz siilHPV-Tip 3, 10
Mukoza
Генитальный сииллерHPV-Tip 6, 11 (бородавки, анодженитальный сииллер, кондилома)
Сервикал кансер
Yksek riskHPV-Tip 16, 18, 31,45
Orta riskHPV-Tip 33, 35, 39, 51, 52, 56, 58, 59,68
Dk riskHPV-Tip 6, 11, 42, 43, 44
Вульва (kadn d genital) kanseriHPV-Tip 16
Penis kanseriHPV-Tip 16
Orofarinks (az-yutak) kanseriHPV-Tip 16
Respiratuar (solunum yollarna- ait) Совет 6, 11
En sklkla genital siilveya «Condyloma Accumulata (kondilom)» olarak karmza kan nsan Papilom virsleri (PV), kanser oluturma gre gruba ayrlr:
1.Дк онкойеник (кансер олутурма) riskli grup
Наконечник ВПЧ 6, 11, 42, 43, 44 иерир. Kondilomlarda ve dk dereceli CIN lezyonlarnda bulunurlar.Kanser oluturmaiskleri son derece azdr.
HPV Tip 6 ve 11 генитальная бородавка (аногенитальный сииллерин) byk bir ksmndan (% 90’ndan ) sorumludur. Аногенитальный сииллер «остроконечная кондилома» (кондилом) оларак да билинметедир.
Genital Siiller ile ilgili ayrntl bilgi iin tklaynz >>>
2.Ortaiskli onkojenik grup
En sk grlen HPV tipleri 33, 35, 51 ve 52dir. Dk ve yksek dereceli CIN lezyonlarnda, nadirende invaziv karsinomlarda bulunurlar.
3. Yksek riskli onkojenik grup
En yksek oranda kanser yapma riski tar.
Yksek kanseriskli HPV Tipleri: типичные ВПЧ 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82den oluur. Яклак 15 айр ВПЧ типи йксек кансероэн риск грубундадр.
Сервикс кансерлеринин% 54nden Tip 16,% 15индениз Tip 18 sorumludur.Yani yalnzca Tip 16 ve 18 tm rahim az kanserlerinin% 80’inden sorumludur.
в кт ян, сервикс кансерин неден олан ВПЧ типлеринин кталарараснда фарклклар гстермесидир.
HPV tip 16kadnlarda serviks kanseri yan sra vulva (d половой орган) kanserine de neden olabilmektedir.
Dk kanserojen risk grubundaki HPV tipleri de rahim aznda anormal hcre bymesioluturmasna ramen, yalnzca yksek riskli grupla bulatan sonra kansere dnm olmaktadr.
Genel бир kural olarak anormal hcredeiimleri ne kadar fazla ise kanser gelimeiski de o kadar fazladr.
SORULAR ile HPV
HPV nasl tespit edilir?
HPV kapldktan sonra ortaya rahim aznda anormal hcre deiimleri kmadan nceHPV tehisi yaplabilir.
HPV’nin hangi tipte olduunu tespit eden teste «HPV DNA Testi» ad verilir.
ДНК ВПЧ Testi zellikle мазок testinde ASCUS gibi kesin tan konulamam olgularda bir gereksinim haline gelmitir.
ДНК ВПЧ testi ayrca 30 янв zerindeki bayanlarda rahim az kanser tarama programlarnda мазок яичка ilave olarak da yaplabilmektedir.
Erkeklerde HPV ne tr hastalklar yapar?
Наконечник ВПЧ 16 erkeklerde de penis kanseri ve orofarinks (az ve yutak blgesi) kanserine sebep olabilmektedir.
Penis kanseri ok nadir grlmesine ramen sonular ok kt olan bir kanser trdr.
Erkeklerde HPV DNA testi yaplabilir mi?
ДНК ВПЧ свидетельствует о ее ханги бир лезйону олмаян erkeklerde yaplmamaktadr .
Eer ki erkekde genital siil gibi bir lezyon var ise bu lezyon karlarak HPV testine tabi tutulabilir.Ancak zaten genital siillerin de ok byk oran dk kanser risk oranna sahip Tip 6 ve 11 ‘dir.
HPV tiplemesi nasl yaplr?
Типлемези ВПЧ базовый эпидемиологический аратрмаларда, целликле ASCUS оларак анлан анормальный мазок Папаниколау сонулярнда ве килерин меракларнн гидерилмесинде, сервикстен алнан срнтнн ПЦР денилен бир интем иле лабратуарда анализ эдаприлмеси ил.
HPV virs nasl kanser oluturuyor?
Yksek риска типли HPVlerin E6 ve E7 genleri hcre oalmasnda anahtar kontrol mekanizmalarnn dzenini bozan onkoproteinleri retirler.nsanda bulunan ve normalde kanserli hcre oluumunu baslaan Rb ve p53 proteinleri, HPVnin E6 ve E7 genleri tarafndan pasifize edilerek kanser oluumu balatlmaktadr.
Ancak belirtmekte fayda vardr ки, bir ok kii HPV taycs olmasna ramen kanser olumamaktadr. Kanser HPV ile enfekte kiilerin pek aznda gelimektedir. nk kiilerin immn sistem direnci kanser yapmasn engellemektedir.
HPV ile bulatktan sonra ne olmaktadr?
Кий рискли типли ВПЧ ile bulatan sonra birka durum ortaya kabilir:
Birinci olaslkkii bu virs immn sistemi sayesinde yenebilir ve bir ka ay iinde vcudundan tamamen atabilir.Bu durumda bakasna geirme riski de ortadan kalkmaktadr.Bu en sk olarak rastlanlan durumdur.
кинчи оласлк; киинин узун срели бу микробу тамасна ве цинсел йолла яймасна рамэн кендисинде привет бир проблема олумаябилир.
En kt-ama en nadir- olaslk ise kiinin serviksinde ncelikle premalign (kanser ncesi durumlar), daha sonra da malign (kanserz) deiimler gelimesidir. Buna «стойкий (среген) энфексийону ВПЧ» ad verilir.
Стойкий HPV enfeksiyonlar bata serviks (rahim az) kanseri olmak zere, anus, vajina, vulva (d genital blge) ve orofarinks (az-yutak) kanserlerine de yol aabilir.
HPV kapldktan sonra kansere giden sre ok uzundur …
оу ки HPV’yi kaptktan sonra нормальный бир ekilde hayatna devam etmekte, ок аз кии ileriki yllarda kanseriski ile kar karya kalmaktadr.
Riskli gruptan HPVile enfekte olan bir kiide serviks kanserinin gelimesi arasnda 15-20 yla kadar uzun bir sre olabilir.Bu yzden kanserleme balamadan ara dnemde hastal yakalamak hayati nerm tamakt.
Rahim az kanseri gelimeden ara dnemde (prekanserz dnemde) yakalamak iin yaplanserviks deerlendirmeleri (тестовый мазок Папаниколау gerekirse kolposkopi) ok nemlidir.
HPV’нин яйлмасн арттран фактрлер
Kiinin bu virse yenilmesini bir ka durum hzlandrabilir. Bunlarn en sklar:
— Йетерсиз иммунит (баклк системы),
— Стрес
— Уйкусузлук, йоргунлук
— Uzun sre ile стероид tr ilalarn kullanm,
— Гебелик Днепр
— Текрарлайян генитальный энфексионлар,
— Травмалар,
— Sigara iilmesi ile oluan karsinojenlerin HPV ile enfekte epiteli etkilemesi,
— Фолат ве бета каротенден эксик бесленмедир.
HPV taycs bir anne aday bebeini sezaryenle mi dourmaldr?
Hayr. Eer kii aktif olarak HPV enfeksiyonu geirmiyorsa, servikste HPV enfeksiyonu ile ilgili siil benzeri lezyonlar yoksa kii normal yolla yani vajinal olarak dourabilir.
Ancak aktif enfeksiyon geirenlerde bebein vajinal kanaldan geerken HPV ile bulamas nedeni ile laringeal papillomatosis ad verilen grtlak ksmnda bir takm lezyonlar kabilme olaslna karbil sezaryhle d.Bu durum son derece nadirdir.
ВПЧ kesin tedavisi var mdr?
Maalesef gnmzde HPV kesin tedavisibulunmamaktadr. Tedavi edici a almalar henz tamamlanmamtr.
TM вирусный hastalklarda olduu gibi vucud ancak kendi bana antikor retimi salayarak HPV enfeksiyonunu yenebilir. Bu da baklk sistemi gl olanlarda mmkn olabilmektedir. Bu yzden HPV bulaan kadn ve erkeklerinmun (baklk) sistemini gl tutmalar nerilir.
Genital siil tedavisi grdm.Artk bakasna siil bulatrma riskim varm?
Maalesef evet. Her ne kadar genital siiller yakma, dondurma veya cerrahi tedaviler ile ortadan kaldrlsa bile HPV virsn bakasna bulatrma olaslnz devam etmektedir.
nk tedavi edilen HPV deil, genital siildir. HPV cilt altnda kalc olduu srece dkelerek, cildin cilde temas ile bakasna bulaabilmektedir.
Genital siil tedavisi sonras partnerimi nasl koruyabilirim?
Genital siil tedavisi grdyseniz ve yeni bir ilikiniz olacak ise partnerinizi bu konuda uyarmanzda fayda olacaktr.
Drtl HPV, как «Гардасил», эркеклер де яплабилмекте ве бу сайедэ эркеклерде де генитал сииле кар нлем олабилмектедир.
lgili Linkler:
HPV PANELNE GE
Genital siil tedavisi nasldr? >>>
ВПЧ alartercih edilirken ..?
HPV Alar
Gardasil (HPV As) >>>
Cervarix (HPV As) >>>
Serviks kanserleri >>>
Тест мазка Папаниколау >>>
Аномальный мазок sonularnda ynetim >>>
Kolposkopik deerlendirme >>>
Genital Сийллер (Кондилома) >>>
ВПГ (Генитальный уук) Энфексионлар >>>
Трикомонас Ваджинити (Трихомониаз) >>>
Кламидия Энфексийонлар (Хламидиоз) >>>
Гонор (Бел-соуклу) >>>
Сифилиз (Френги)> >>
Гепатит B >>>
Гепатит C >>>
СПИД >>>
Генитальный Siiller >>>
Pelvik nflamatuar Hastalk (PIH) >>>
Tarafmzca uygulamalar ve letiim >>>
Кайнаклар:
1.Лэндис Ш., Мюррей Т., Болден С., Уинго ПА. Статистика рака, 1998. Рак, 1998; 48: 6-9
.
2. Паркин Д.М., Пизани П., Ферли Дж. Оценки всемирной заболеваемости восемнадцатью основными видами рака в 1985 г. Int J Cancer 1993; 54: 594-606
3. Паркин Д.М., Пизани П., Ферли Дж. Глобальная статистика рака. CA Cancer J Clin 1999; 49: 33-64
4. Гринли Р.Т., Хилл-Хармон МБ, Мюррей Т., Тун М. Статистика рака, 2001. CA Cancer J Clin 2001; 51: 15-36
5.Хамзаолу О, К.Л. Б. Тркие солк статистики 2000. Трк Табиплери Бирлии. 2000; с: 46
6. Учебно-практические бюллетени ACOG. Вирус папилломы человека. 2005; 61: 905-18
7. Шерис Дж. Д., Уэллс Э. С., Цу В. Д., Бишоп А. Рак шейки матки в развивающихся странах, анализ ситуации. Всемирный банк по депонированию населения. Здоровье и питание 1-е изд. 1993
8. Курман Р.Дж., Соломон Д. Система Bethesda для регистрации цитологических диагнозов шейки матки / влагалища.Springer-Verlag, Нью-Йорк, 1994
9. Boring CC, Squires TS, Tong T. Cancer Statistics, 1992 CA Cancer Journal Clinic 1992; 42: 19
10. Ostor AG. Естественная история цервикальной интраэпителиальной неоплазии: критический обзор. Int J Gynecol Pathol. 1993; 12: 186-92. Обзор.
11. Анттила Т., Сайкку П., Коскела П., Блоигу А., Диллнер Дж., Иканейом И. и др. Серотипы Chlamidya trachomatis и риск развития плоскоклеточного рака шейки матки.JAMA 2001; 285: 47-51
12. Куо Д.Ю., Гольдберг ГЛ. Скрининг рака шейки матки: что нам делать дальше? Cancer Invest 2003; 21: 157-61
13. Люк КД. Справочник по кольпоскопии. Диагностика и лечение новообразований нижних отделов половых путей и инфекций ВПЧ. Бостон: Литл, Браун и Ко, 1989; 7-19
14. Castle PE, Wacholder S, Lorincz AT, Scott DR, Sherman ME, Glass AG, Rush BB, Schussler JE, Schiffman M. Проспективное исследование риска неоплазии шейки матки высокой степени среди женщин, инфицированных вирусом папилломы человека.J Natl Cancer Inst. 2002; 94: 1406-14
15. Walboomers JM, Jacobs MV, Manos MM, Bosch FX, Kummer JA, Shah KV, Snijders PJ, Peto J, Meijer CJ, Munoz N. Вирус папилломы человека является необходимой причиной инвазивного рака шейки матки во всем мире. J Pathol. 1999; 189: 12-9
16. Oriel JD. Аккуминатная кондилома и контагиозный генитальный моллюск. Заболевания, передающиеся половым путем (по Felma YM, Phil M). Черчилль Ливингстон, 1986; 153-164
17.zur Hausen H, Meinhof W, Scheiber W, Bornkamm GW. Попытки обнаружить вирусоспецифические последовательности ДНК в опухолях человека: гибридизация нуклеиновых кислот с комплементарной РНК вируса бородавок человека. Int J Cancer 1974; 13: 650-56
18. Международное агентство по изучению рака (IARC). Вирусы папилломы человека. Monogr Eval Канцерогенные риски Hum. Лион (Франция): МАИР; 1995
19. Коутски Л.А., Холмс К.К., Кричлоу К.В., Стивенс С.Е., Паавонен Дж., Бекманн А.М. и др. Когортное исследование риска интраэпителиальной неоплазии шейки матки 2 или 3 степени по отношению к папилломавирусной инфекции.N Eng J Med 1992; 327: 1272-78
20. Хо Г.Й., Бирман Р., Бердсли Л., Чанг С.Дж., Бурк Р.Д. Естественное течение цервиковагинальной папилломавирусной инфекции у молодых женщин. N Eng J Med 1998; 338: 423-28
21. Розендаал Л., Уолбумерс Дж. М., ван дер Линден Дж. К., Вурхорст Ф. Дж., Кенеманс П., Хелмерхорст Т. Дж. И др. Тест на ВПЧ высокого риска и риска на основе ПЦР при скрининге рака шейки матки дает объективную оценку риска у женщин с цитоморфологически нормальными мазками из шейки матки. Int J Cancer 1996; 68: 766-69
22.Touze A, Sanjose S, Coursaget P и др. Распространенность вирусоподобных частиц типа 16, 18, 31 и 58 против вируса папилломы человека у женщин среди населения в целом и у проституток. J Clin Microbiol 2001; 39: 4344-48
23. Кивиат Н. Вирус папилломы человека. В: Murray PR, Baron EJ, Pfaller MA, Tenover FC, Yolken RH (eds), Manuel of Clinical Microbiology 1999; 7th ed: 1071-79. ASM Pres, Вашингтон, округ Колумбия.
24. Yarkn F. Servikal kanserlerde insan papilloma virusunun tans.Микробиол Блт 2000; 35: 487-96
25. Tuncer S. nsan papilloma viruslar. Устаелеби, Мутлу Г, мир Т., Дженгиз А.Т., Тмбай Э., Мете (ред.) Темель ве Клиник Микробиелоджи. 1999, 1.Баск. Гне китабеви, Анкара, тел .: 797-802
26. Алтуглу И., Терек М., Озакар Т., Озсаран А.А., Билги А. Распространенность ДНК вируса папилломы человека у женщин со слизисто-гнойным эндоцервицитом. Eur J Gynaecol Oncol 2002; 23: 166-68
27. Подразделение профилактики ЗППП. Профилактика генитальной инфекции ВПЧ и ее последствий: отчет о встрече внешних консультантов.Атланта, Джорджия: Центры по контролю и профилактике заболеваний, 1999.
28, Parkin DM. Глобальное бремя рака, связанного с инфекциями, для здоровья в 2002 г. Международный журнал рака, 2006 г .; 118 (12): 30303044.
29, D’Souza G, Kreimer AR, Viscidi R, et al. Исследование случай-контроль вируса папилломы человека и рака ротоглотки. Медицинский журнал Новой Англии, 2007 г .; 356 (19): 19441956.
30, Munoz N, Bosch FX, Castellsague X и др. Против каких типов вируса папилломы человека нужно проводить вакцинацию и скрининг? Международная перспектива.Международный журнал рака 2004 г .; 111 (2): 278285.
31. Шиффман М., Кастл П.Е., Херонимо Дж., Родригес А.С., Вахолдер С. Вирус папилломы человека и рак шейки матки. Ланцет 2007; 370 (9590): 8
.
32. Центры по контролю и профилактике заболеваний. Руководство по лечению болезней, передающихся половым путем, 2002. Центры по контролю и профилактике заболеваний. Еженедельный отчет о заболеваемости и смертности за 2002 год; 51 (RR-6): 178.
бородавок (Verruca Vulgaris) Причина | Симптом | Диагностика | Лечение
Этот пост также доступен на: हिन्दी (хинди)
Введение
Verruca Vulgaris (бородавки) — это инфекция, вызываемая вирусом папилломы человека (ВПЧ).Существует более 100 типов ВПЧ, и он может возникнуть в любом месте. Вероятность получения бородавки выше, если кожа повреждена.
Наиболее частым типом проявления ВПЧ являются обычные бородавки, остроконечные кондиломы, плоские бородавки, глубокие ладонно-подошвенные бородавки, бородавчатая эпидермодисплазия и подошвенные кисты. ВПЧ типа 6, 11, 16, 18, 31 и 35 обычно связаны со злокачественными новообразованиями.
Причины
Бородавки вызываются вирусом папилломы человека (ВПЧ). Он может распространяться через кожный контакт, и люди с нарушенным кожным барьером более подвержены инфекции.
• Обычные бородавки чаще всего вызываются ВПЧ типа 2,4, иногда — типов 1,3,27,29 и 57
• Плоские или плоские бородавки вызываются типами 3,10 и 28
• Глубокие ладонно-подошвенные бородавки чаще всего вызываются типом 1, за которым следуют типы 2, 3, 4, 27 и 57.
Факторы риска
• Дети и подростки
• Люди с ослабленной иммунной системой, такие как ВИЧ / СПИД или люди, которые на иммунодепрессант.
Признаки и симптомы
Большинство бородавок не имеют никаких симптомов, кроме косметического обезображивания и локализованной боли.Подошвенные бородавки (ступни) могут вызывать болезненные ощущения из-за трения и сжатия.
Тип бородавки зависит от того, какая часть тела поражена и как выглядит бородавка.
При осмотре
Обычные бородавки — Обычно они видны на пальцах, тыльной стороне руки и вокруг ногтей в виде образования неправильного цвета кожи или черного цвета.
Плоские бородавки — Обычно они появляются на лице у детей, в области бороды у мужчин и на ногах у женщин в виде мясистых наростов размером от 1 до 7 мм, которые со временем могут стать черными.Их может быть несколько.
Подошвенные бородавки (стопы) — они обычно видны на подошвах с черными точками, которые изображают сломанные кровеносные сосуды. Они растут внутрь, что вызывает давление и боль во время ходьбы.
Нитевидные бородавки — они обычно видны на лице, вокруг глаз, рта и носа в виде тонких пальцевидных выступов.
Остроконечные кондиломы — они обычно видны в области гениталий в виде куполообразных или круглых наростов телесного цвета или коричневой формы, обычно образующие скопления.
Дифференциальный диагноз
• Molluscumcontagiosum
• Себорейный кератоз
• Красный плоский лишай
• Плоскоклеточный рак
• Кератоакантома
диагноз клинически не диагностирован — диагноз клинически не диагностируется,
нет вроде дерматоскопии можно сделать для подтверждения диагноза. При дерматоскопии множественные выступающие кровоизлияния с желтоватой поверхностью с кожными морщинами.
Профилактика
• Не прикасайтесь к бородавке, так как она может распространиться и на другие участки.
• Не пытайтесь самостоятельно обработать / удалить бородавку.
• Если бородавка находится в области бороды, избегайте бритья или использования машинки для стрижки, чтобы она не распространилась на другие области.
• Не грызите ногти и не ковыряйте заусеницы, так как бородавки с большей вероятностью могут развиться в местах повреждения кожи.
• Гардасил (HPV4) — эта вакцина одобрена FDA и может использоваться молодыми женщинами в возрасте от 9 до 26 лет. Он предотвращает ВПЧ типов 16 и 18. Кроме того, он предотвращает ВПЧ 6, 11, 16 и 18.
• Церварикс (HPV2) идеально подходит для женщин в возрасте от 10 до 35 лет и действует против HPV 16 и 18.
Лечение
Обычные бородавки могут исчезнуть без лечения, хотя вероятность их распространения на другие области увеличивается, и может потребоваться год или два, чтобы исчезнуть самостоятельно. Вариант лечения зависит от симптомов, предпочтений пациента и стоимости. Перед началом лечения важно понять, что бородавки часто повторяются.
Автор статьи:
• Thappa DM, Chiramel MJ. Возрастающая роль иммунотерапии в лечении рефрактерных бородавок. Indian Dermatol Online J [серийный выпуск онлайн] 2016 [цитируется 20 апреля 2020 г.





 Метод также дорогостоящий.
Метод также дорогостоящий. Пациентка находится некоторое время в больнице, потребуются перевязки и обработка раны во избежание инфицирования. Через неделю швы снимают. Вероятно рубцевание.
Пациентка находится некоторое время в больнице, потребуются перевязки и обработка раны во избежание инфицирования. Через неделю швы снимают. Вероятно рубцевание. Препарат при нанесении на местоположение кондилом всасывается в кожу и там сохраняется. Он стимулирует образование организмом собственных противовирусных иммунных клеток в нанесенном участке, что способствует уничтожению вируса.
Препарат при нанесении на местоположение кондилом всасывается в кожу и там сохраняется. Он стимулирует образование организмом собственных противовирусных иммунных клеток в нанесенном участке, что способствует уничтожению вируса. Средство лучше использовать после физического удаления.
Средство лучше использовать после физического удаления.

 Выглядит как маленький узелок эпителия. Нередко перерастает в остроконечную кондилому. Не регрессирует.
Выглядит как маленький узелок эпителия. Нередко перерастает в остроконечную кондилому. Не регрессирует.
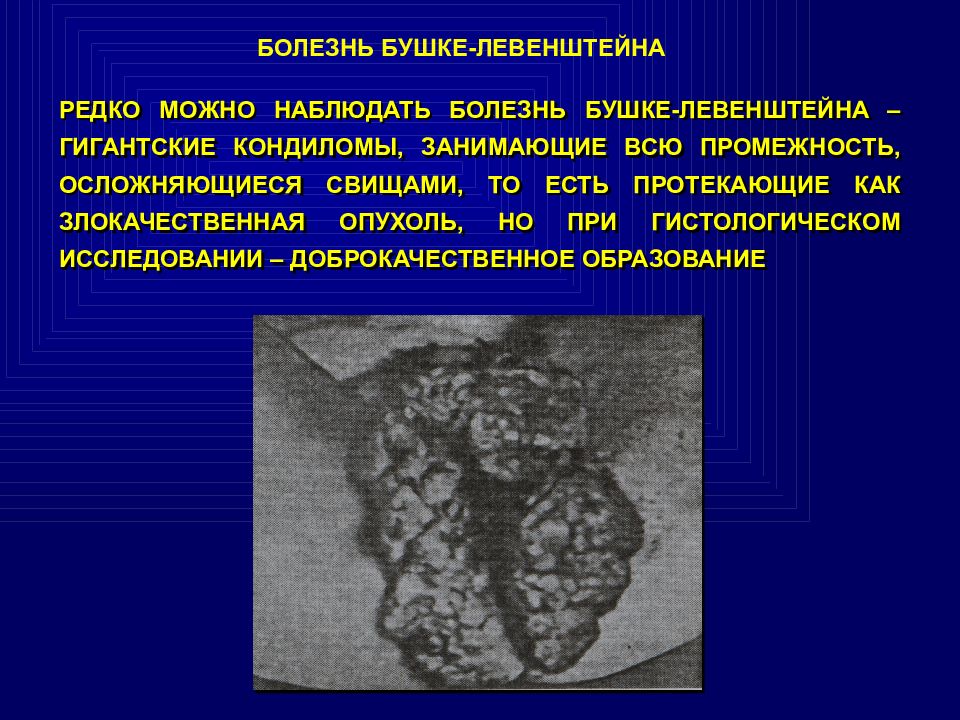 Процедура немного болезненна для пациента и после электрокоагуляции на слизистых часто остаются рубцы.
Процедура немного болезненна для пациента и после электрокоагуляции на слизистых часто остаются рубцы. Часто используется при лечении кондилом и других ЗППП. Если терапевтическая задача – вылечить только ВПЧ, то целесообразнее выбрать другое лекарственное средство.
Часто используется при лечении кондилом и других ЗППП. Если терапевтическая задача – вылечить только ВПЧ, то целесообразнее выбрать другое лекарственное средство.
