Острый тонзиллит у детей > Клинические рекомендации РФ (Россия) 2013-2017 > MedElement
Дифференциальная диагностика
• При дифференциальной диагностике вирусного и бактериального тонзиллита рекомендуется обратить внимание на наличие катаральных явлений (конъюнктивит, затрудненное носовое дыхание), характерных для респираторной вирусной инфекции, протекающей с тонзиллитом; такая картина наблюдается не более чем у 10% больных БГСА-тонзиллитом (при наличии вирусной коинфекции) [6].
— В отдельную группу среди вирусных тонзиллитов можно выделить больных инфекционным мононуклеозом, протекающим с тонзиллитом.
Комментарии: Установить диагноз позволяет характерная клиническая картина (резкое затруднение носового дыхания за счет увеличения аденоидов; тонзиллит с налетами на небных миндалинах; увеличение, иногда значительное, шейных лимфатических узлов; гепатоспленомегалия), а также гематологические показатели (лимфоцитарный лейкоцитоз, появление широкоцитоплазменных лимфоцитов в периферической крови на 5-7 день болезни, повышение уровня IgМ к капсидному антигену с 3-4 дня болезни, а также обнаружение ДНК вируса Эпштейна-Барр в крови и/или слюне пациента методом полимеразной цепной реакции (ПЦР).
— Энтеровирусная инфекция у детей может протекать с тонзиллитом и появлением микровезикул на передних небных дужках, обычно при отсутствии налетов на миндалинах («герпангина»). Такие клинические проявления обычно сопровождаются 3-5-дневной лихорадкой, на исходе лихорадки нередко на коже туловища, лица, конечностей появляется папулезная сыпь, самостоятельно исчезающая через 2-3 дня.
— У подростков, тонзиллит, часто язвенный, вызывает Arcanobacterium haemolyticum; он резистентен к β-лактамам, но отвечает на макролиды.
— Анаэробная ангина Плаут-Венсана (Fusobacterium necrophorum) протекает с односторонним некротическим изъязвлением миндалины, иногда также неба и слизистой оболочки рта; типичен гнилостный запах.
— Важно помнить о дифтерии зева, которая обусловливает плотный налет на миндалинах, снимающийся с трудом, оставляя кровоточивую поверхность.
— Острый тонзиллит следует дифференцировать и от синдрома Маршалла.
Комментарии: Синдром Маршалла (PFAPA, periodic fever, aphtous stomatitis, pharingitis, adenitis — периодическая лихорадка, афтозный стоматит, шейный лимфаденит) сопровождается подъемом температуры до 39-40º, тонзиллитом, обычно с налетами на небных миндалинах, видимым на глаз увеличением шейных лимфоузлов (до 4-6 см), нередко в сочетании с афтозным стоматитом.
Лабораторно регистрируются лейкоцитоз, высокая СОЭ, а также повышение уровня СРБ, но не ПКТ. Для синдрома Маршала характеры регулярные (каждые 3, реже – 4-8 недель) рецидивы, отсутствие эффекта от антибиотика и быстрое (2-4 часа) падение температуры после введения преднизолона (1 мг/кг). От хронического тонзиллита с частыми обострениями синдром Маршалла отличается их четкой периодичностью и явным клиническим эффектом от применения преднизолона.
как и чем лечат? Симптомы
Поражение глоточных миндалин, болезненность при глотании на фоне резкого поднятия температуры это триада признаков которые формируются при развитии тонзиллита. Данное заболевание имеет инфекционную или аллергическую природу, и может возникать как у взрослых, так и у детей.
Однако в отличие от взрослых, в детском возрасте болезнь встречается чаще и протекает сложнее, её пик максимального развития приходится на возрастной период от 5 до 10 лет.
Требует быстрого и квалифицированного лечения, так как промедление в этом случае может грозить развитием тяжёлых осложнений.
Популярно о развитии тонзиллита у детей
Воспалительный процесс при тонзиллите у детей формируется в области небных миндалин, которые расположены в промежуточной впадине между корнем языка и мягким небом.
Миндалины – это парный орган, функцией которого является защита от проникновения вирусных и бактериальных патогенов.
Появление воспаления представляет двойную опасность для человека (особенно для детей) из-за того, что инфекция может поражать не только органы ротоглотки. Её распространение может привести к заболеваниям в сердечной мышцы, почках и оболочках головного мозга.
Особую опасность вызывает состояние отёка гортани, когда миндалины увеличиваются с последующим перекрытием просвета зева. В этом случае, такая ситуация создает угрозу для жизни пациента.
Следует отметить! Благодаря материнскому иммунитету, который передается новорождённому, в период от 1 до 3 лет появление тонзиллита сведено к минимуму. Заболевание встречается в 3% от всех случаев. В период от 7 до 10 лет у детей в амбулаторной карте регистрируются диагноз в 15% случаев.
Заболевание встречается в 3% от всех случаев. В период от 7 до 10 лет у детей в амбулаторной карте регистрируются диагноз в 15% случаев.
Классификация тонзиллита у детей
Тонзиллит у детей может протекать в острой и хронической форме.
Поэтому различают следующие виды этого патологического процесса:
- Впервые возникший (первичный). Заражение происходит на фоне сниженного иммунного статуса организма, чаще всего как последствие общего переохлаждения.
- Вторичный тонзиллит развивается как сопутствующая патология других инфекционных болезней (дифтерия, лейкоз или скарлатина).
- Тонзиллит специфического характера. Разливается только после проникновения инфекционной микрофлоры.
Формы тонзиллита в зависимости от клинической картины
Форма заболевания | Клинические особенности |
Катаральный | Проявляется в легкой форме с увеличением и гиперемией лимфоузлов гортани. Иногда сопровождается появлением бесноватого налета. Может появляться как начальная стадия более тяжелых разновидностей ангины. |
Лакунарный | Сопровождается наличием гнойного секрета грязно желтого цвета в лакунах миндалин. Болезнь протекает на фоне повышенной температуры, с чувством першения в горле и выраженной болезненностью при глотании. |
Фолликулярный | Отмечается появление гнойных пробок под лимфоидной тканью в области гланд. Патологический процесс сопровождается скачкообразным повышением температуры тела, и выраженной отечностью небно-глоточного кольца. |
Гангренозный | Опасная форма заболевания с образованием некротических изъязвлений на задней стенке поверхности горла. Возможно появление белого или серого налёта. |
Фибринозный | Клиническая картина отягощается появлением на миндалинах прозрачного налета, белесоватого цвета напоминающего пленку. Опасность этого процесса состоит в том, что плёнка может распространяться на другие поверхности слизистой полости рта. |
Флегмонозный | Опасный вид патологического процесса, который приводит к формированию флегмоны или заглоточного абсцесса. |
Что может спровоцировать развитие тонзиллита у детей?
В патогенезе этого патологического процесса основная роль отводится инфекционной микрофлоре.
В этом случае причиной могут быть инфекционные патогенны следующих видов:
- Бактериальная инфекция в виде стафилококков и стрептококков, гемофильной палочки или пневмококков.
- Опасными вирусами являются аденовирусы, вирус гриппа, Коксаки, Эпштейна-Барра.
- Реже заболевание вызывает хламидии и микоплазмы (грибковое поражение).
- В некоторых случаях отмечается появление тонзиллита аллергического происхождения.

Кроме основных причин развитие тонзиллита у детей выделяют провоцирующие факторы, к которым относят:
- Постоянный источник внутри организма. Чаще всего этим источником являются зубы пораженные кариесом и заболевания полости рта (стоматит и гингивит).
- Длительный ринит и заболевания придаточных пазух носа (гайморит или синусит) с наличием симптома нарушения естественного дыхания через нос. В этом случае ребёнок переходит на дыхание через рот, из-за чего вдыхает холодный и неочищенный воздух. Пересушенные слизистые оболочки теряют возможность выполнения функциональной защиты, и как следствие в ротовой полости начинают размножаться патогенные микроорганизмы.
- Долгое время нахождения на холоде из-за чего переохлаждается организм, реже в результате перегревания. Иногда имеют место в случае при переходе из одних климатических условий в другие.
- Нарушение основы правильного рациона питания может привести к уменьшению поступления витаминов и полезных минералов, что будет отрицательно сказываться на ещё не сформировавшемся до конца иммунитете.

- Нарушение психоэмоционального состояния из-за частых стрессовых ситуаций. Напряженные семейные отношения у родителей, трудности в общении со своими сверстниками могут провоцировать развитие данной патологии.
Симптоматика клинической картины тонзиллита у детей
Основная симптоматика может разница в зависимости от вида тонзиллита. Но при этом существуют определенные клинические признаки, которые характерны для каждой формы заболевания.
Ими являются:
- Изначальное повышение показателя температуры тела, вплоть до критической отметки 40 градусов.
- Появление в горле ощущение сухости, першения или покалывания. Их усиление наблюдается при проглатывании пищи или во время зевания.
- Упадок сил сопровождается вялостью и головной болью.
- При разговоре отмечается неприятный запах из ротовой полости.
- Изменение тембра голоса вызывает осиплость, а в некоторых случаях происходит его полная потеря.

- Появляются симптомы анорексии (частично или полностью утрачивается аппетит).
- Дети младшего возраста начинают капризничать, и как следствие у них нарушается ночной сон.
- Возникает сухой надсадный кашель.
- Отмечается увеличение подчелюстных лимфатических узлов.
Для каждого вида тонзиллита существуют характерные особенности поражение миндалин. Это учитывается при диагностике заболевания.
Данные внешнего осмотра миндалин небно-глоточного кольца
Вид | Характер высыпаний |
Катаральный | Локализация воспалительного процесса происходит сразу на двух миндалинах. Они приобретают ярко-красный цвет, с выраженной отечностью. Небольшое увеличение в размерах приводит болезненному акту глотания. |
Лакунарный | Поверхность гланд покрывается характерным налетом, который может иметь светлый или грязно желтый цвет. |
Фолликулярный | Происходит образование гнойных пробок, которые распространяются по всей поверхности миндалин. В этом случае у ребёнка изо рта появляется неприятный запах гноя. |
Флегмонозный | Происходит поражение гланды с одной стороны, она сильно гипертрофируется (увеличивается) в размере, а внутри неё находится гнойное содержимое. |
Грибковый | Отличительной особенностью является появление белого творожистого налета, который легко отделяется при прикосновении шпателем. После этого остается раневая поверхность в виде кровоточащие ранки. |
Герпетический | Напоминает локализацию герпетических бляшек с характерными пузырьками в полости, которых присутствуют кровянистая жидкость. Истончение стенок пузырьков приводит к их разрыву с изъязвлением слизистой оболочки миндалин. |
Язвенно-плёнчатый | При внешнем осмотре отмечается резкая гиперемия зева, с появлением специфического светло-желтого налета в виде пленки. Попытка его отделения от миндалин не сопровождается успехом. Этот процесс сопровождается повышенным отделением слюны. |
Гангренозный | Чаще всего локализуется с одной стороны. При осмотре отмечается язва, которая достигает в диаметре до 2 см. Она может быть грязного или светло-желтого цвета. Любое прикосновение к ней сопровождается кровоточивостью. |
Диагностика тонзиллита у детей
Установления диагноза тонзиллит у детей, для опытного специалиста не вызывает затруднений. В некоторых случаях требуется дополнительные диагностические мероприятия для того чтобы узнать её разновидность.
Основная схема диагностических действий при обращении ребёнка в медицинское учреждение:
- Изначально проводится сбор анамнестических данных. Если ребёнок маленький, то в этом помогают его родители.
- Внешний осмотр и фарингоскопия позволяют установить отечность и характер увеличения миндалин, их состояние. Также осматриваются лимфатические узлы на предмет их увеличения и болезненности.
- В обязательном случае назначается лабораторная диагностика крови. Подтверждением болезни будет являться высокий показатель СОЭ (скорость оседания эритроцитов за один час), лейкоцитоз (большое количество лейкоцитов) со сдвигом нейтрофильной формулы влево.
- Метод ПЦР позволит определить патогенную микрофлору, которая стала причиной тонзиллита.
- Бактериальный посев в чашки Петри на питательные среды позволит не только установить вид патогенного возбудителя, но и установить степень его чувствительности к антибактериальным препаратам.

Возможные осложнения тонзиллита у детей
Тонзиллит относится к категории заболеваний, которые могут вызывать местные осложнения и отдалённые последствия.
В первом случае при тонзиллите у детей могут возникать следующие патологические состояния:
- Вовлечение в воспалительный процесс лимфатических узлов может вызвать их нагноение.
- Отечность с поверхности миндалин может переместиться на щель гортани и голосовые связки, тем самым вызывая отек гортани.
- Отсутствие должной терапии может стать причиной воспалительного процесса в евстахиевой трубе или среднего отита.
- Гипертрофированные миндалины могут перекрывать просвет глоточного зева, создавая угрозу жизни ребенка.
- Развитие флегмоны или абсцесса на задней поверхности глотки может сопровождаться глубинным поражением отделов шеи.
- Возникновения кровотечения из миндалин возможно из-за сильного надсадного кашля, при котором происходит разрыв стенок сосудов.

Самыми опасными последствиями как острого и хронического тонзиллита у детей являются заболевания, появляющиеся в следующих органах:
- Развитие воспалительного процесса в оболочках мозга может стать причиной менингита или энцефалита.
- Кардиологические патологии часто возникают, если в патогенезе присутствует бета-гемолитический стрептококк. Он способен поражать сердечную мышцу (миокард) вызывая развитие ревматизма. Кроме этого, активность этого возбудителя вызывает развитие порока сердца с поражением аортального или митрального клапана.
- В процессе развития ревматизма происходит формирование ревматоидного артрита крупных, средних и мелких суставов.
- Болезни почек могут проявляться нарушением клубочковой фильтрации с развитием гломерулонефрита. Если повреждается почечная ткань, развивается пиелонефрит. Данные заболевания способны вызвать острую почечную недостаточность.

- Септицемия или общее заражение крови в результате тонзиллита у детей. Риск развития такого вида осложнения присутствует на всех этапах заболевания, так как инфекция с током крови разносится по всему организму.
Терапия острого тонзиллита у детей
Весь лечебный процесс терапии тонзиллита основан на принципах комплексного лечения.
Он происходит с применением следующих лечебных мероприятий:
- Назначение антибактериальных или противовирусных средств.
- Применение медикаментов с учётом симптоматики.
- Проведение процедур полоскания и ингаляций.
- Как дополнение используется рецепты народного врачевания.
Как производят выбор антибактериальных средств и противовирусных препаратов при тонзиллите у детей?
Данные разновидности лекарственных форм назначаются индивидуально, в каждом конкретном случае. Если в патогенезе патологического процесса присутствует бактериальная микрофлора, то препаратами основного действия являются антибактериальные средства.
Если в патогенезе патологического процесса присутствует бактериальная микрофлора, то препаратами основного действия являются антибактериальные средства.
При этом учитывается, что антибиотики должны обладать минимальным токсическим действием на организм ребенка. Обычно назначают антибиотики пенициллинового ряда, которые сочетают в себе основной ингредиент Амоксициллин и Клавулановую кислоту.
Их большим преимуществом является то, что они не имеют возрастных ограничений, а их побочные эффекты проявляются крайне редко в форме аллергических реакций.
С этой целью назначают:
- Амоксиклав.
- Флемоклав Солютаб.
Амоксиклав
Флемоксин солютаб
Также используют препараты антибактериального ряда группы макролидов.
В этом случае в терапии тонзиллита у детей отдается предпочтение следующим медикаментам:
- Азитромицин.
- Спирамицин.
Азитромицин
Спирамицин
Если патологический процесс тонзиллита у детей приобретает тяжелую затяжную форму, происходит назначение фармакологических средств цефалоспоринового ряда.
Для детей чаще других назначают:
- Цефалексин.
- Цефуроксим.
Цефалексин
Цефуроксим
Если антибактериальная терапия назначена, верно, то негативная симптоматика тонзиллита у детей начинает исчезать приблизительно через 2-3 дня после начала применения. У ребенка происходит снижение температуры, и состояния начинает стабилизироваться.
Если в природе происхождения тонзиллита у детей имеется вирусная инфекция, то назначение антибиотиков не возымеет терапевтического эффекта.
Поэтому в этом случае назначаются препараты противовирусного действия.
В детском возрасте назначают:
- Анаферон или Цитовир-3.
- Ректальные суппозитории Виферон.
- Интерферон как средство для орошения глоточных миндалин.
Виферон
Интерферон
Анаферон
Цитовир
Применение препаратов при тонзиллите для устранения негативной симптоматики
Симптоматическое лечение предполагает использование следующих лекарственных средств:
- Для устранения чувства жара и снятия высокой температуры (больше 38,5 градусов) используется лекарственные формы, обладающие нестероидным противовоспалительным действием.

При тонзиллите у детей из этой группы подходят следующие препараты:- Нурофен. Может использоваться в виде жидкого сиропа или ректальных суппозиториев.
Нурофен
Нурофен
- Чтобы снять болезненность при глотании и одновременно понизить температуру производят назначение:
- Панадол.
- Цефекон Д.
- Эффералган.
Цефекон Д
Панадол
Эффералган
- Для снятия отечности в миндалинах разрешается применять лекарственные средства блокирующие выработку гистамина (антигистаминные).
Для детей будет безопасным назначение:- Зиртек или Зодак.
- Лоратадин.
- Супрастин.
Зодак
Зиртек
Супрастин
Лоратадин
- Спреи и аэрозоли для местной терапии тонзиллита у детей.
 Разновидность этих медикаментов предполагает осторожное обращение с ними. Их распыление не должно сопровождаться прямым попаданием на миндалины. Распылитель необходимо направлять на внутреннюю поверхность щеки ребенка.
Разновидность этих медикаментов предполагает осторожное обращение с ними. Их распыление не должно сопровождаться прямым попаданием на миндалины. Распылитель необходимо направлять на внутреннюю поверхность щеки ребенка.
Для детей назначают:- Биопарокс.
- Мирамистин.
- Тантум Верде.
- Ингалипт.
Тантум верде
Ингалипт
Биопарокс
Мирамистин
Проведение процедур ингаляции и полоскания
Ингаляции можно проводить при помощи вдыхания горячего пара расположив голову ребёнка над емкостью с лекарственным сбором. При этом необходимо укрыться плотным полотенцем.
С этой целью можно применять всевозможные отвары на основе лекарственных трав.
В этом случае подойдет отвар из соцветий ромашки или календулы, травы шалфея. Также можно вдыхать пары отварного картофеля.
В последнее время широко используется новая методика ингаляции с применением небулайзера.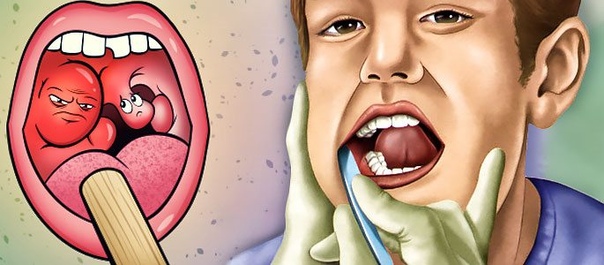 Он удобен в применении, а распыление лекарственных средств в аэрозольной форме позволяет максимальному развитию лечебного эффекта. Главным преимуществом небулайзера (холодная ингаляция) является то, что его можно использовать при высокой температуре.
Он удобен в применении, а распыление лекарственных средств в аэрозольной форме позволяет максимальному развитию лечебного эффекта. Главным преимуществом небулайзера (холодная ингаляция) является то, что его можно использовать при высокой температуре.
Для проведения процедуры полоскания горла применяют как домашние заготовки, так и аптечные лекарственные средства.
Хорошим эффектом обладают:
- 1% раствор Йодинола.
- Слабый раствор Марганцовки.
- Аптечное средство Ротокан.
- Настойка ромашки или цветков календулы.
- Слабый раствор Фурацилина или перекись Водорода.
Рецепты народного врачевания как дополнительный метод терапии
Любая разновидность отваров или настоев применяются только после согласования с лечащим врачом. Это обусловлено тем, что их использование может вызвать аллергию, что приведет к ухудшению состояния ребенка.
Кроме этого, родителям необходимо знать, что рецепты народного врачевания не стоит возводить в ранг панацеи.
Они не в состоянии справиться с симптоматикой тонзиллита у детей, и одного их применения недостаточно.
Для облегчения состояния ребенка разрешается использовать:
- С целью обработки поверхности миндалин применяют масло базилика.
- Иммунный статус можно повысить, ежедневно принимая отвары из корня алтея, хвоща или соцветий ромашки.
- Хорошим эффектом, для снятия воспаления в горле с помощью полоскания, обладает заваренный корень лопуха, отвар из коры дуба или зверобоя. Также разрешается применять раствор воды с яблочным уксусом или медом.
- Чтобы ускорить процесс выздоровления используют компрессы на область шеи с использованием капустного листа и мёда. Перед отхождением ко сну можно прогревать область шеи разогретой поваренной солью, которую предварительно помещают в плотный мешочек.
Опасность хронического тонзиллита у детей и основные методики терапии
Основная опасность хронического тонзиллита состоит в том, что в организме ребенка постоянно присутствует очаг воспаления.
Он может стать причиной развития следующих патологий:
- Развитие ревматоидного поражения суставов и сердца.
- Становится причиной гломерулонефрита и пиелонефрита.
- Поражается евстахиева труба с последующим развитием среднего отита.
- Повышается шанс развития пневмонии.
- Возможно обострение заболевания аллергического характера.
- В некоторых случаях приводит к развитию псориаза.
- Вызывая гормональные нарушения, приводят к появлению тиреотоксикоза.
Терапия тонзиллита в хронической форме у детей предполагает следующую схему лечения:
- В качестве антибактериальной терапии назначают: Цефтриаксон или Линкомицин.
- Для проведения процедур ежедневного полоскания применяют:
- Тантум Верде.
- Раствор Перекиси Водорода.
- Хлорофиллипт.
Тантум верде
Хлорофиллипт
Перекись водорода
- В целях поддержания иммунной системы назначают Бронхомунал или Иммунал.

- Для местной обработки нёбных миндалин разрешается применять раствор Люголя.
Люголь
- Для рассасывания подъязык рекомендуются леденцы или таблетки:
- Фарингосепт.
- Стрепсилс.
Фарингосепт
Стрепсилс
- Если возникает чувство жара с поднятием температуры, рекомендуется принимать:
- Нурофен.
- Парацетамол.
Парацетамол
Нурофен
- Позитивным действием обладает применение физиотерапевтических процедур, в этом случае особой эффективностью обладает:
- Низкочастотный ультразвук с последующим отсасыванием гноя при помощи вакуум экстрактора. После этих манипуляций происходит орошение горла антисептическими или антибактериальными растворами.
- Использование тубус-кварца на область зева.
- Использование методики УВЧ.

Чем обусловлена необходимость операции тонзиллэктомии у детей
Операбельная терапия по поводу удаления миндалин используется как радикальный метод, когда тонзиллит переходит в стадию декомпенсации, и гланды начинают приносить большой вред организму ребенка.
Это происходит в следующих случаях:
- Когда возникает выраженное гнойное воспаление в области ротоглотки.
- Если возникают очаги воспаления (по причине тонзиллита) в других органах.
- В случае развития заражение крови (сепсис).
- Если консервативная терапия не приводит к позитивной динамики, и хронический тонзиллит обостряется больше чем 4 раза в течение года.
До недавнего времени операционное вмешательство происходило при помощи скальпеля, что вызывало не только появление болевого синдрома в послеоперационном периоде, но и также у пациентов отмечалось:
- Появление послеоперационных кровотечений.
- Резкое снижение иммунного статуса организма.

- Повышенная склонность к развитию бронхита, фарингита и ларингита.
- Увеличивался шанс развития аллергических процессов.
Виды тонзиллэктомии
Инновационные методики позволяют применять следующие виды тонзиллэктомии:
- С применением аппаратного лазера. Может применяться для радикального удаления гланд или подрезания верхних слоев миндалин (лазерная абеляция).
- Холодноплазменный метод основан на применении аппарата коблатора. Он обладает способностью преобразовать энергетический потенциал в плазменный поток. Воздействуя на гланды, происходит их разрушение из-за низкой температуры.
- Использование методики радиоволновой тонзиллэктомии. Является абсолютной противоположностей выше предложенного метода. Под воздействием радиосигналов происходит выпаривание внутриклеточной жидкости. За счёт этого происходит рассечение тканей миндалин.
- Криодеструкция.
 Предполагает использование низких температур, обрабатывая миндалины жидким азотом. Замороженные участки миндалины отмирают. Данный вид операбельной терапии предполагает воздействие только на пораженные участки, сохраняя здоровую часть миндалины.
Предполагает использование низких температур, обрабатывая миндалины жидким азотом. Замороженные участки миндалины отмирают. Данный вид операбельной терапии предполагает воздействие только на пораженные участки, сохраняя здоровую часть миндалины.
Период восстановления после операции у детей
Основным преимуществом использования лазерного метода удаления гланд или с помощью криодеструкции является, что отпадает необходимость нахождение ребёнка в условиях стационара. Его сразу выписывают домой с назначением необходимого курса антибиотиков и обезболивающих препаратов.
В послеоперационном периоде на протяжении нескольких дней исключаются горячие блюда, а употребляемая пища должна подаваться только в жидком виде.
По-другому дело обстоит, если производилась тонзиллэктомия классическим методом.
В этом случае выполняются следующие условия процесса реабилитации:
- Ребёнок находится в условиях стационара до полного заживления раневой поверхности.

- Соблюдается строгая диета с употреблением большого количества жидкости.
- Первые сутки ребёнку необходимо постоянно лежать на боку, не допуская проглатывания слюны.
- Запрещается разговаривать.
- Обязательно назначаются медикаментозные средства повышающие свертываемость крови.
- Запрещается полоскать горло в течение 3 дней после операции.
- Для снятия болевых ощущений разрешается применять аптечные средства, в составе которых присутствует Парацетамол. Применение Аспирина или Ибупрофена может вызвать спонтанное кровотечение.
Профилактические мероприятия
Основными мерами профилактики являются мероприятия, которые повышают иммунную защиту организма.
С этой целью ребёнку и родителям необходимо выполнять следующие рекомендации:
- Начинать закаливание с младшего детского возраста. В этом случае будет оправдано применение ножных ванночек с постепенным охлаждением температурой воды.
 Можно использовать обтирание горячим полотенцем, постепенно уменьшая его температуру.
Можно использовать обтирание горячим полотенцем, постепенно уменьшая его температуру. - Обеспечить ребенку правильное и сбалансированное питание, в котором основную роль уделить поступлению витаминов и полезных микро и макроэлементов.
- Ежедневно совершать прогулки на открытом свежем воздухе, но при этом избегать переохлаждения.
- Позитивными эффектом в укреплении иммунного статуса организма будут обладать ежегодные поездки на берег моря.
- Не откладывать санацию полости рта.
Тонзиллит у детей, это небезопасное заболевание, которое требует повышенное бдительности у родителей. В силу того что данная патология имеет тенденцию к быстрому прогрессированию.
Первая симптоматика не должна оставаться без внимания, и сопровождаться срочным обращением к доктору.
Родителям необходимо знать, что промедление может не только ухудшить состояние ребенка, но и вызвать ситуации, которые будут представлять угрозу для жизни своего малыша.
Отзывы
Отзывы о лечении тонзиллита у детей:
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
Тонзиллит у детей — причины, симптомы, диагностика и лечение тонзиллита в Москве в детской клинике «СМ-Доктор»
Найти врача
- Абасова Эльнара Гарибовна
- Абдулаева Сати Абдулаевна
- Абидова Майя Магомедовна
- Абрамова Татьяна Борисовна
- Аветисян Карине Ониковна
- Агаянц Александр Ованесович
- Агеева Лилия Шамилевна
- Адамбаева Ангелина Даниловна
- Адамян Арпине Нориковна
- Адиатуллина Галина Андреевна
- Азарова Эльвира Викторовна
- Акимова Виолетта Вадимовна
- Аккерман Юлия Олеговна
- Акопян Лилит Грачьевна
- Аксенова Ирина Анатольевна
- Акулова Людмила Владимировна
- Алаев Олег Сергеевич
- Алексеев Константин Александрович
- Алешин Евгений Михайлович
- Алиев Надир Сабирович
- Алпацкая Екатерина Олеговна
- Амосов Григорий Николаевич
- Андреева Анастасия Петровна
- Анпилогова Ирина Энгельсовна
- Антонова Дарья Андреевна
- Антонова Ольга Александровна
- Асекова Бурлиянт Арсланбековна
- Астамирова Зарема Руслановна
- Атаман Анастасия Николаевна
- Атясова Елена Викторовна
- Афанасьев Никита Александрович
- Афиногенова Ирина Робертовна
- Афонская Татьяна Алексеевна
- Ахтиманова Наталья Вячеславовна
- Ашурова Гуля Закировна
- Бабаева Афелия Мирзоевна
- Бабаева Рената Магамедовна
- Багрянцева Мария Евгеньевна
- Баева Елена Юрьевна
- Бандина Ольга Николаевна
- Баранова Ирина Дмитриевна
- Батурко Ольга Александровна
- Баширова Наима Магомедовна
- Беднякова Марина Васильевна
- Беленко Елена Владимировна
- Белов Вячеслав Николаевич
- Белов Михаил Александрович
- Беляева Елена Сергеевна
- Белянская Татьяна Владимировна
- Бессонова Любовь Валентиновна
- Бикинеева Дина Ильинична
- Благовская Мария Альбертовна
- Блинова Елена Николаевна
- Богданова Виктория Александровна
- Богданова Юлия Владимировна
- Боженко Владимир Валерьевич
- Божьева Светлана Сергеевна
- Бозунов Алексей Викторович
- Болдырева Светлана Николаевна
- Бондаренко Наталья Алексеевна
- Борзов Евгений Николаевич
- Борисова Вера Александровна
- Борисова Евгения Петровна
- Борисова Елена Александровна
- Бриндар Нина Гановна
- Брызгалова (Селезнева) Ирина Андреевна
- Буйнак Екатерина Евгеньевна
- Буренкова Елена Владимиро
Профилактика и лечение тонзиллитов у детей | #09/02
В чем заключаются трудности при лечении хронического тонзиллита?
Какие процедуры включены в комплекс профилактического лечения?
В структуре заболеваний ЛОР-органов у детей значительную часть составляют инфекционно-воспалительные заболевания небных миндалин, на долю которых приходится от 20% случаев в общей популяции и до 43% в группе часто болеющих детей.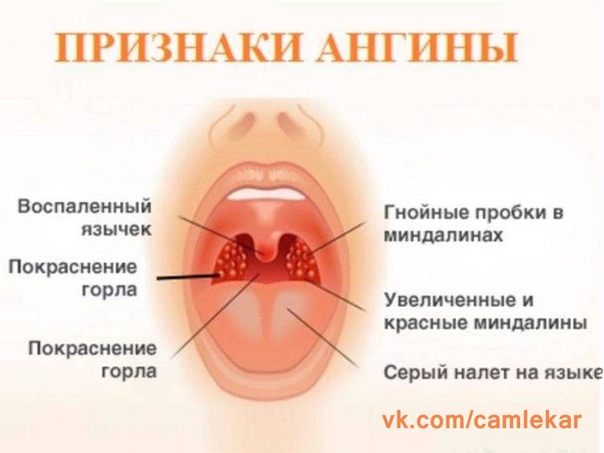
В этиологии острых тонзиллитов (ангин) основную роль играют следующие микроорганизмы: Hemophilus influenzae, Moraxella catharralis и бета-гемолитический стрептококк, актуальность которого в становлении патологического процесса по-прежнему высока.
Остальные микроорганизмы, такие как вирусы, стрептококки других групп, нейсерии и т. д., имеют существенно меньшее значение.
Заражение происходит воздушно-капельным путем, источником является больной человек или, что более значимо для детей, посещающих дошкольные учреждения и школы, бессимптомный носитель.
Клиническая картина острого тонзиллита, как правило, довольно типична и не вызывает диагностических трудностей: отмечаются острое начало с подъемом температуры тела от субфебрилитета до выраженной гипертермии, общая слабость, головная боль, боль в горле, усиливающаяся при глотании, увеличение и болезненность тонзиллярных лимфоузлов.
При фарингоскопии картина также типичная: гиперемированные и отечные миндалины, мягкое небо, задняя стенка глотки, а также боковые столбы (в западных странах принят диагноз «тонзиллофарингит», в лакунах миндалин воспаленные гнойные фолликулы или распространенные наложения на миндалинах бело-желтого цвета (но не выходящие за пределы миндалин, то есть не распространяющиеся на дужки и мягкое небо). Налеты рыхлые, легко снимаются с поверхности миндалин. После удаления пленки миндалина не кровоточит.
Налеты рыхлые, легко снимаются с поверхности миндалин. После удаления пленки миндалина не кровоточит.
Некоторые трудности может представлять диагностика катаральной ангины, когда налетов на миндалинах не отмечается. Но это несколько особый случай: в настоящее время идет дискуссия о правомерности такого диагноза, то есть ставится под сомнение существование катаральной ангины как таковой. В этих случаях предлагается ставить диагноз острого респираторного заболевания.
В клиническом анализе крови определяются изменения, типичные для воспалительного процесса.
В идеальном случае до начала терапии проводится микробиологическое исследование мазка с миндалин с определением чувствительности к антибиотикам.
Терапия острого тонзиллита остается традиционной: это антибактериальная терапия, причем препаратами выбора остаются аминопенициллины с клавулановой кислотой (амоксиклав, аугментин). Синтетические пенициллины сохраняют свое значение только при лечении острых тонзиллитов, вызванных бета-гемолитическим стрептококком. На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам. Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам. Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
В случае непереносимости пенициллинов и цефалоспоринов применяются макролиды.
Наряду с системными антибиотиками используются и топические антисептические средства, обладающие противовоспалительным, а также обезболивающим эффектом (гексаспрей, гексорал, стопангин, тантум верде и др.).
Нерациональное лечение острого тонзиллита, в частности отказ от системной антибиотикотерапии или ее неоправданно укороченный курс, является одной из причин хронизации процесса.
Лечение хронического тонзиллита как в стадии обострения, так и в стадии ремиссии сопряжено с рядом трудностей. В частности, необходимо учитывать, что при хроническом процессе, как правило, выявляется не изолированная флора, а микст-инфекция, значительно хуже поддающаяся антибактериальной терапии. Наиболее очевидный путь лечения хронического тонзиллита — это хирургическое вмешательство — двустороняя тонзиллоэктомия. У взрослых пациентов этот путь оправдан в любом случае. А вот относительно того, следует ли удалять миндалины у детей, и если да, то с какого возраста, мнения специалистов расходятся. Это связано с тем, что лимфоглоточное кольцо выполняет защитные функции и является иммунокомпетентным органом. Поэтому значительное число педиатров считает, что, если хронический тонзиллит протекает в компенсированной форме, необходимо проводить консервативное лечение.
В частности, необходимо учитывать, что при хроническом процессе, как правило, выявляется не изолированная флора, а микст-инфекция, значительно хуже поддающаяся антибактериальной терапии. Наиболее очевидный путь лечения хронического тонзиллита — это хирургическое вмешательство — двустороняя тонзиллоэктомия. У взрослых пациентов этот путь оправдан в любом случае. А вот относительно того, следует ли удалять миндалины у детей, и если да, то с какого возраста, мнения специалистов расходятся. Это связано с тем, что лимфоглоточное кольцо выполняет защитные функции и является иммунокомпетентным органом. Поэтому значительное число педиатров считает, что, если хронический тонзиллит протекает в компенсированной форме, необходимо проводить консервативное лечение.
В стандартный комплекс профилактического консервативного лечения хронического тонзиллита входит комплекс процедур, направленных на борьбу с патогенной микрофлорой, постоянно находящейся в лакунах миндалин, улучшение дренажа миндалин, коррекцию иммунологической защиты организма. Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
Наше исследование проводилось в целях выявления наиболее оптимальной схемы профилактического лечения хронического тонзиллита.
С апреля 2000 по июнь 2002 года под нашим наблюдением находились 68 детей в возрасте от 7 до 12 лет с диагнозом «хронический тонзиллит, компенсированная форма». (Дети моложе 7 лет из исследования исключались, так как контакт с ними был затруднен и, следовательно, имелись ограничения в проведении полного курса комплексной терапии.) У 24 (35%) детей заболевание протекало с обострениями в виде ангин 1 раз в год или 2 раза в три года, 6 из них имели в анамнезе паратонзиллярные абсцессы. От оперативного вмешательства все родители категорически отказались. Остальные 44 (65%) человека имели компенсированную безангинозную форму хронического тонзиллита. (В анамнезе документированного диагноза «ангина» не отмечалось.)
(В анамнезе документированного диагноза «ангина» не отмечалось.)
Все дети предъявляли жалобы на повышенную утомляемость, периодически возникающие головные боли. Родители обращали внимание на слабость, потливость, частые простудные заболевания, длительное «немотивированное» повышение температуры тела до субфебрильных значений.
При осмотре у всех детей отмечались увеличение и уплотнение подчелюстных лимфатических узлов. Болезненность отмечали 11 (16%) детей, включенных в обследование через 7-10 дней после перенесенной ангины.
У всех детей имелась незначительная гиперемия слизистой оболочки миндалин и задней стенки глотки. Передние дужки были значительно гиперемированы, инъецированы сосудами. Миндалины спаяны с дужками, с расширенными лакунами, в лакунах патологическое гнойное отделяемое. 49 (72%) человек имели миндалины II степени и 19 (23%) человек — III степени. У 10 детей отмечался гнойный запах изо рта.
Все дети, находившиеся под нашим наблюдением, 2 раза в год проходили курс консервативного лечения хронического тонзиллита. Через день им проводилось промывание лакун миндалин (от 8 до 10 процедур в зависимости от эффективности). Во всех случаях эти процедуры сочетались с УЗИ на подчелюстную область.
Через день им проводилось промывание лакун миндалин (от 8 до 10 процедур в зависимости от эффективности). Во всех случаях эти процедуры сочетались с УЗИ на подчелюстную область.
Промывания проводились растворами гексорала (10 пациентов), мирамистина (20 пациентов), октиносепта (28 пациентов). Эти препараты были выбраны в связи с тем, что они обладают широким спектром антимикробного и противогрибкового действия, не токсичны, не всасываются через неповрежденную слизистую оболочку, имеют приемлемый для детей вкус и выпускаются в форме растворов.
После проведенного лечения визуальный эффект отмечался после 5-й процедуры: миндалины сокращались в размерах, приобретали бледно-розовый цвет, лакуны оставались свободными, исчезал неприятный запах изо рта.
Помимо непосредственного воздействия на миндалины антисептическими растворами и применения физиотерапии, мы включили в комплекс профилактических процедур гомеопатические средства, обладающие противовоспалительным эффектом, направленные на укрепление лимфоидной ткани. В частности, был использован тонзилотрен — комплексный препарат, действие которого направлено на устранение симптомов воспаления, уменьшение гипертрофии небных и носоглоточной миндалин, а также регионарных лимфоузлов за счет улучшения дренажа лимфоидной ткани и иммуномодулирующего эффекта.
В частности, был использован тонзилотрен — комплексный препарат, действие которого направлено на устранение симптомов воспаления, уменьшение гипертрофии небных и носоглоточной миндалин, а также регионарных лимфоузлов за счет улучшения дренажа лимфоидной ткани и иммуномодулирующего эффекта.
Препарат назначался по таблетке 3 раза в день (одновременно начались курс промываний лакун миндалин и физиотерапия) и принимался длительно, в течение 6 недель. Переносимость препарата была хорошей. 4 (6%) детям тонзилотрен пришлось отменить на 4-й день приема по просьбе родителей в связи с небольшим обострением симптомов тонзиллита.
Контроль проводился через 3 месяца после начала комплексной терапии. После проведения первого курса профилактического лечения из 64 детей, принимавших тонзилотрен, у 53 (83%) человек не отмечалось никаких жалоб, связанных с заболеваниями ЛОР-органов, в течение 3 месяцев. Фарингоскопическая картина оставалась удовлетворительной. 9 (14%) человек перенесли легкие ОРВИ, у 2 (3%) пациентов отмечались ОРВИ с высокой температурой и болями в горле.
Через 6 месяцев (от начала первого курса) 64 человека прошли профилактическое лечение повторно в полном объеме, исключая 4 детей, не принимавших гомеопатический препарат. При контрольном осмотре, проведенном через 6 месяцев (перед следующим курсом профилактического лечения), отмечалась удовлетворительная фарингоскопическая картина, в клинических анализах крови и мочи патологических изменений не наблюдалось, ЭКГ была в пределах возрастной нормы. За отчетный период у 59 (92%) человек жалоб практически не было. 2 (3%) ребенка перенесли ОРВИ, у 1 ребенка отмечался бронхит, 2 (3%) человека перенесли фолликулярную ангину. У 1 ребенка ангина осложнилась паратонзиллярным абсцессом. От операции родители отказались.
За время наблюдения дети получили 5 курсов профилактического лечения хронического тонзиллита. За это время у детей резко снизилось количество перенесенных ОРВИ и других респираторных инфекций. У 62 (97%) человек ангины не повторялись. Фарингоскопическая картина оставалась удовлетворительной.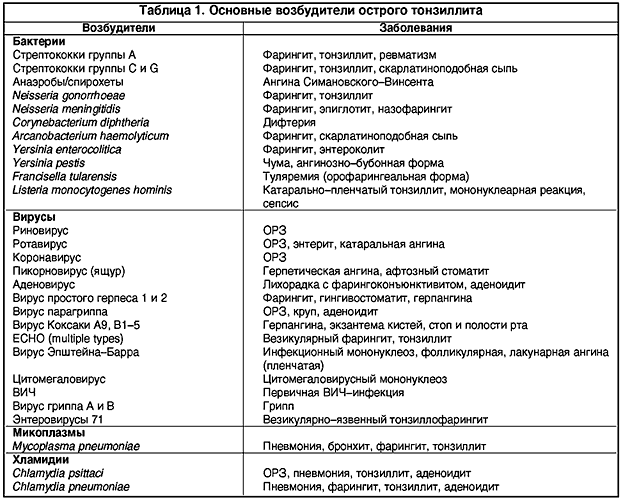
У 2 детей была проведена двусторонняя тонзиллоэктомия в связи с неэффективностью консервативного лечения.
Таким образом, комплексное профилактическое лечение хронического тонзиллита с включением в терапевтическую схему антисептических растворов и гомеопатических препаратов (тонзилотрена) является высокоэффективным и позволяет сохранить детям миндалины как необходимый иммунокомпетентный орган и избежать травмирующего оперативного вмешательства.
Литература
- Белов Б. С. А-стрептококковый тонзиллит: клиническое значение, вопросы антибактериальной терапии // Лечащий Врач. 2002. № 1-2. С. 24-28.
- Караулов А. В., Сокуренко С. И., Бармотин Г. В. Принципы иммунопрофилактики и иммунотерапии рецидивирующих респираторных заболеваний // ММА им. И. М. Сеченова, поликлиника МИД РФ. М., 1999.
- Лазарев В. Н. Адаптационные реакции и их коррекция при хронических воспалительных заболеваниях верхних дыхательных путей: Автореф.
 дис. … докт. мед. наук. М., 1995.
дис. … докт. мед. наук. М., 1995. - Лопатин А. С. Лечение острого и хронического фарингита // РМЖ. 2001. Т. 9. № 16-17.
- Dagnelie C. F. Sore Throat in General Practice. A Diagnostic and Therapeutic Study. Thesis. Rotterdam, 1994.
- Rice D. H. Microbiology. In: Donald P. J., Gluckman J. L., Rice D. H. Editors. The Sinuses. New York: Raven Press. 1995. C. 57-64.
В начале обострения хронического тонзиллита или в послеоперационном периоде (после тонзиллэктомии) для ускорения снятия воспалительных и болевых симптомов в полости рта имеет смысл применять топические антисептические средства. В частности, хорошо зарекомендовал себя препарат фарингосепт, обладающий выраженным антисептическим действием и выпускающийся в форме таблеток для рассасывания. Это обеспечивает удобство и безболезненность его применения, что особенно важно в послеоперационном периоде.
Тонзиллит у детей — симптомы болезни, профилактика и лечение Тонзиллита у детей, причины заболевания и его диагностика на EUROLAB
Бактериальные и вирусные инфекции вызывают тонзиллит. Распространенной причиной являются бактерии стрептококка. К другим инфекциям относятся: аденовирусы, вирус гриппа, вирус Эпштейна-Барр, вирусы парагриппа, энтеровирусы, вирус простого герпеса.
Распространенной причиной являются бактерии стрептококка. К другим инфекциям относятся: аденовирусы, вирус гриппа, вирус Эпштейна-Барр, вирусы парагриппа, энтеровирусы, вирус простого герпеса.
Тонзиллит имеет острую и хроническую формы. При острой форме происходит поражение ткани ротоглотки, где формируется очаг воспаления. Чаще всего острая форма тонзиллита развивается после перенесенного ОРВИ, что способствует проникновению инфекций и бактерий (к примеру, стрептококка). ОРВИ снижает защитную функцию миндалин.
Чаще всего хронический тонзиллит возникает после рецидивов. Если человек не полностью выздоровел, болезнь переходит в хроническую форму. Причины возникновения хронического тонзиллита: анатомо-топографические и гистологические особенности нёбных миндалин, наличие условий вегетирования в криптах микрофлоры. Наличие хронических заболеваний в полостях рта, носа и околоносовых пазух (кариес зубов, синусит и др.) приводят к инфицированию нёбных миндалин. Все это способствует возникновению и течению хронического тонзиллита.
Все это способствует возникновению и течению хронического тонзиллита.
Если боль в горле появляется из-за вирусной инфекции, то симптоматика чаще связана с простудой.
Если тонзиллит появился на фоне вируса Коксаки, тогда миндалинах и небе развиваются небольшие волдыри.
При инфекционном мононуклеозе (наиболее часто встречается у подростков) у больных увеличиваются миндалины, на них появляется гнойный налет.
При стрептококковой инфекции миндалины часто увеличиваются и покрываются налетом, появляется боль в горле, температура, неприятный запах изо рта.
Необычные бактерии могут быть вовлечены в том числе гонококковой инфекции. У ВИЧ-инфекцированных детей часто проявляются ЛОР-заболевания.
Для острого периода характерно боль при глотании или зевоте, интоксикация, высокая температура.
Основными симптомами тонзиллита являются воспаление и отек миндалин, которые в тяжелых случаях могут блокировать дыхательные пути. Другие симптомы включают: боль в горле, покраснение миндалин, налет на миндалинах белого и желтого цвета, болезненные волдыри и язвы на горле, охриплость и потерю голоса, головную боль, потерю аппетита, боль в ушах, затруднение глотания или дыхание через рот, лихорадку, озноб, неприятный запах изо рта, иногда тошноту, рвоту, боль в животе, боль в ушах, увеличение лимфатических узлов.
Чтобы диагностировать у ребенка тонзиллит, доктор, прежде всего, занимается сбором анамнеза, проводит визуальный осмотр ребенка, пальпацию шейных лимфоузлов. Врач проводит фарингоспокопию (визуальное исследование слизистой оболочки глотки).
Больному назначается лабораторное обследование: анализ крови, мочи, бактериальный посев материала из зева на флору (доктор осторожно проводит тампоном по задней части горла около миндалин; этот способ позволяет обнаружить бактериальную инфекцию, но не вирусную).
Тонзиллит у детей требует дифференциальной диагностики, чтобы врач мог отличить заболевание от хронического фарингита, туберкулеза миндалин.
Дополнительно ребенку могут быть назначены следующие анализы: проведение ЭКГ, ЭхоКГ, УЗИ почек, рентгенография придаточных пазух носа, посев крови на стерильность, туберкулиновые пробы.
Лечение тонзиллита не является сложным и частично зависит от причины возникновения. В большинстве случаев занимает до 7 дней. Больному приписывается постельный режим теплое питье и щадящая диета, исключающая жирную и острую еду. Если ребенок будет мало есть и пить у него появится обезвоживание, которое может проявится другой симптоматикой: головной болью, усталостью, истощением организма.
Больному приписывается постельный режим теплое питье и щадящая диета, исключающая жирную и острую еду. Если ребенок будет мало есть и пить у него появится обезвоживание, которое может проявится другой симптоматикой: головной болью, усталостью, истощением организма.
Местная терапия направлена на облегчение симптоматики. Она включает: промывание лакун небных миндалин антисептиками (раствор йодинопа, хлорофилипта), обработка миндалин и задней стенки глотки (люголь, фукорцин), полоскания (травяной отвар, теплая вода с одной ложкой соли), ингаляции, применение антисептических аэрозолей (ингалипт), рассасывание таблеток, имеющих противомикробное действие (септолете, фарингосепт).
Обезболивающие препараты помогают облегчить болезненную симптоматику (ибупрофен, парацетамол).
Некоторым больным назначаются физиометоды: лазеротерапия, ультрафонофорез, микроволновая терапия, УВЧ.
При лечении детей очень важно соблюдать дозировку в соответствии с инструкцией к препаратам и назначений врача, особенно это касается антибиотиков, которые назначаются только в тяжелых случаях. Детям антибиотики назначаются редко, поскольку в большинстве случаев антибиотики вызывают у детей побочные эффекты, такие как боли в животе, диарею, сыпь и плохое самочувствие. Антибиотики назначаются при тяжелой симптоматике, когда клинические признаки болезни не исчезают и ослаблена иммунная система. При этих условиях антибактериальный курс составляет 10 день (пенициллин, эритромицин). Во время курса антибиотиками облегчение симптомов может наступить уже на 3-4 день, но очень важно пройти весь курс лечения.
Детям антибиотики назначаются редко, поскольку в большинстве случаев антибиотики вызывают у детей побочные эффекты, такие как боли в животе, диарею, сыпь и плохое самочувствие. Антибиотики назначаются при тяжелой симптоматике, когда клинические признаки болезни не исчезают и ослаблена иммунная система. При этих условиях антибактериальный курс составляет 10 день (пенициллин, эритромицин). Во время курса антибиотиками облегчение симптомов может наступить уже на 3-4 день, но очень важно пройти весь курс лечения.
Стационарное лечение требуется только для особо тяжелых или стойких случаев бактериального тонзиллита, когда лечение не отвечает на пероральные антибиотики. В этих случаях показано внутривенное введение антибиотиков, которые вводятся непосредственно в вену.
Миндалины являются важной частью иммунной системы на протяжении всей жизни, поэтому лучше избежать их удаления. В исключительных случаях применяется хирургический метод лечения – тонзилэктомия (операция по удалению миндалин). В большинстве случаев, тонзилэктомия рекомендуется для снижения вероятности рецидивов тонзиллита, и только если у больного наблюдаются соответствующие показатели:
В большинстве случаев, тонзилэктомия рекомендуется для снижения вероятности рецидивов тонзиллита, и только если у больного наблюдаются соответствующие показатели:
- Неэффективность консервативного лечения
- Пять или более случаев тонзиллита в год
- Повторяющиеся симптомы в течение года
- Осложнения со стороны внутренних органов
- Паратонзиллярный абсцесс
Большинство способов тонзиллэктомии связаны с использованием обычного скальпеля для удаления миндалин, однако есть много альтернатив этому традиционному методу. Все чаще врачи используют такие методы, как лазеры, радиоволны, ультразвук или электрокоагуляция.
Как и все хирургические операции, каждая из них имеет свои преимущества и недостатки. При выборе метода удаления важно обсудить варианты с хирургом, чтобы выбрать наиболее подходящий для ребенка.
Тонзилэктомия проводится под общим наркозом, длится от 30 до 45 минут. Операцию проводится несколькими способами:
- Экстракапсулярная тонзиллэктомия – это наиболее распространенный метод, где хирургические лезвия используется для иссечения миндалины.
 Позволяет удалять миндалины вместе с их капсулой и вскрывать паратонзиллярные гнойные очаги (инфильтраты, абсцессы).
Позволяет удалять миндалины вместе с их капсулой и вскрывать паратонзиллярные гнойные очаги (инфильтраты, абсцессы).
- Диатермия – используется для уничтожения ткани вокруг миндалин и удаления миндалин. При диатермии применяется радиочастотная энергия, которая направлена непосредственно на ткани. Радиочастотная энергия может быть биполярной или монополярной. Диатермия иногда используется в качестве дополнения к экстракапсулярной тонзиллэктомии.
- Абляция – этот метод работает по аналогии с диатермией, только при нем используется более низкая температура (60 ºC). Этот метод считается менее болезненным, чем диатермия.
- Иссечение миндалин при помощи лазерных лучей – используются для того, чтобы минимизировать отек тканей, снизить вероятность кровотечения.
- Иссечение миндалин при помощи ультразвуковых волн – аналогичный метод лазерному иссечению.
 Характерны минимальные повреждения окружающих миндалины тканей и малая кровопотеря.
Характерны минимальные повреждения окружающих миндалины тканей и малая кровопотеря. - Биополярная радиочастотная абляция (кобляция) – использование радиочастотной биполярной энергии, преобразованной в ионную диссоциацию радиочастотной энергии. Операция сопровождается минимальной травматизацией тканей, характеризуется коротким восстановительным периодом и минимальным количество осложнений. В настоящее время считается наиболее перспективным методом вмешательства на миндалинах.
Все эти методы схожи с точки зрения безопасности, результатов и восстановления, поэтому тип операции подбирается индивидуально. Как правило, больной может покинуть больницу в тот же день уже через 4 часа после проведения операции. Полное выздоровление занимает от 10 до 14 дней.
Послеоперационный период чаще всего больной испытывает боль в месте операции, такая боль может сохраняться до 7 дней, поэтому детям назначаются обезболивающие. Дети, которым удалили миндалины, не должны посещать школу или детский сад около двух недель. Это необходимо для снижения риска заражения инфекцией от других детей.
Дети, которым удалили миндалины, не должны посещать школу или детский сад около двух недель. Это необходимо для снижения риска заражения инфекцией от других детей.
После удаления миндалин первое время глотание затруднено. Тем не менее, важно употреблять именно твердую пищу, чтобы быстрее выздороветь. Детям необходимо пить много жидкости, но избегать кислых (к примеру, апельсиновый сок), газированных напитков, поскольку они будут раздражать горло.
Больной должен следить за гигиеной рта, регулярно чистить зубы, проводить полоскание рта, чтобы предотвратить попадание инфекции в горло.
Послеоперационное кровотечение – это довольно частое осложнение тонзилэктомии. Это может произойти в течение первых 24 часов после хирургического вмешательства или повторяться в течение 10 дней после проведения. Статистика показывает, что кровотечение появляется примерно у 1 ребенка из 100.
Небольшое кровотечение обычно не является причиной для беспокойства, потому что в большинстве случаев исчезает само по себе. Полоскание горла холодной водой часто помогает остановить кровотечение, поскольку холод блокирует кровеносные сосуды.
Полоскание горла холодной водой часто помогает остановить кровотечение, поскольку холод блокирует кровеносные сосуды.
Иногда кровотечение может быть более серьезными, в результате чего дети кашляют кровью. При таком кашле необходимо немедленно обращаться обратитесь к доктору. Обширные кровотечения могут потребовать хирургического лечения или переливания крови.
Осложнения тонзиллита
Осложнения тонзиллита включают: отит (как правило, встречается у детей в возрасте до 5 лет), гайморит. Если причиной заболевания послужили стрептококковые бактерии, у больного может проявиться ревматизм, гломерулонефрит.
В редких случаях у детей после операции наблюдается увеличение веса. Осложнения тонзиллэктомии включают отит и кровоизлияние.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Острый тонзиллит у ребенка: причины, симптомы, лечение
Каждый родитель сталкивался с таким явлением, как острая боль в горле у ребенка. Но далеко не каждый может вовремя правильно сориентироваться в борьбе с недугом. У его боли в горле есть несколько «имен»: ангина или острый тонзиллит.
Что это такое
Острый тонзиллит – это инфекционное заболевание, которое, попадая в организм малыша, поражает миндалины. Основными возбудителями болезни являются бактерии стафилококка и стрептококка, на которые воздействуют только антибиотики. Просто понятия тонзиллит как такового нет. Его правильное и медицинское название – острый тонзиллит. Почему? Заболевание возникает очень резко, развивается быстро, симптомы проявляются сразу. При правильном и своевременном лечении также быстро проходит. В большинстве случаев, тонзиллит у детей длится не более 30 дней.
Детские миндалины являются своеобразными защитниками организма и все, что попадает в него в первую очередь проходит через них. Они играют главную роль во всех лимфоидной системе и состоят из лимфоидной ткани.
Бывают случаи, когда родители приводят ребенка к доктору на 5–7 день поле заражения и чаще всего у малыша уже развивается гнойный тонзиллит и его необходимо срочно лечить. Его симптомы также достаточно легко определить невооруженным глазом, так как вся поверхность миндалин покрыта слоем гноя. Врач начинает лечение сразу, снимает гной и обрабатывает пораженное место антисептиком и применяет антибиотики. Процедура должна проводиться до полного исчезновения гнойного налета.
Осложнения в виде гнойной ангины
Одно из самых распространенных видов острого тонзиллита – стрептококковый. Его возбудителя являются бактерии стрептококки, которые активизируются при пониженном иммунитете детей. В данном случае лечение немного другое. Симптомы данной разновидности стрептококка намного серьезнее его классической формы:
- Гнойный налет на миндалинах;
- Увеличение лимфоузлов;
- Высокая температура;
- Диарея.
Недуг проявляется у детей старше 3 лет. Чтобы поставить точный диагноз и назначить лечение, доктор должен направить пациента сделать анализ на бактерии, изучить симптомы. В первую очередь назначаются антибиотики.
Причины заболевания
Стрептококковый тонзиллит относится к той категории болезней, которые очень быстро прогрессируют и лечить его нужно осторожно. Тем более внутри совсем незрелого, незащищенного организма ребенка. Причин для заражения более чем достаточно:
- Воздушно-капельный путь. Самый простой путь заражения. Стрептококковый тонзиллит может поразить даже есть здоровый малыш один раз воспользуется посудой или предметом личной гигиены инфицированного.
- Снижение иммунитета. С рождения в организме человека есть определенная доля патогенный микроорганизмов. Если уровень здоровья в норме, то данные микробы совершенно безопасны, но в период, когда иммунитет не справляется, они могут спровоцировать заражение. Ярким примером могут послужить переохлаждение, мокрые ноги ребенка, смена климата с резкими перепадами температурных режимов.
- Загазованность воздуха – это касается больших мегаполисов.
- Постоянное или периодическое пребывание детей в накуренном помещении.
- Сухой воздух в помещении, например, в отопительный сезон.
- Косвенное воздействие бытовой химии, которое постепенно раздражает слизистые оболочки горла ребенка.
Симптомы у ребенка
Тонзиллит сможет легко распознать любой опытный детский доктор. У малышей он проявляется наиболее остро, чем у взрослых людей. Перечислим симптомы и признаки:
- Общее ослабление организма. Ребенок вялый, постоянно жалуется на слабость, хочет спать;
- Снижение или отсутствие аппетита;
- Резкое повышение температуры тела;
- Озноб;
- Потливость в течение дня и во время ночного сна;
- Покраснение горла;
- Болевые ощущения в области горла;
- Воспаление гланд: сильное покраснение, налет светлого оттенка;
- Болевые ощущения во время глотания;
- Увеличение лимфоузлов, возникновение болевых ощущений при прикосновении.
Лечение инфекции
Тонзиллит, как и все инфекционные заболевания у детей необходимо лечить только под присмотром врача. Самолечение может только усугубить ситуацию, тем более самостоятельно давать малышу антибиотики. Болезнь может носить инфекционный характер, или быть и хронической. В обоих случаях лечение и симптомы абсолютно разное.
Если тонзиллит хронический, то его возникновение может быть довольно частым и по самым разным причинам:
- Стрессовая ситуация;
- Переохлаждение;
- Перегрев или солнечный удар;
- ОРЗ.
Если доктор поставил диагноз острый тонзиллит, то он в первую очередь, должен предупредить родителей, что сердце ребенка работает в усиленном режиме и нельзя его перегружать. Именно поэтому весь период лечения малыш должен находиться в постели. Также, при большой двигательной активности детей вероятность распространения инфекции по всему организму возрастает в несколько раз.
Возможные осложнения:
- Почечная недостаточность;
- Менинги;
- Ранний ревматизм.
Диетическое питание
В этот сложный для малыша период лечения желательно, чтобы рядом постоянно находился родной человек. Отдельное внимание нужно уделять питанию ребенка. Если он отказывается кушать по разным причинам, то не стоит его принуждать, его организм «находится в стрессе», но пить нужно в обязательном порядке – это может быть любой теплый напиток, бульон, жидкий суп. При правильном питании некоторые симптомы заболевания начнут уходить.
Не рекомендуется:
- Сухари и чипсы;
- Твердые фрукты и овощи;
- Молоко;
- Варенье;
- Чай с любыми добавками.
Антибиотики
Основной симптом тонзиллита – красное горло. Но, нужно помнить, что аналогичные симптомы имеет еще одно коварное заболевание – вирусный фарингит. Именно поэтому точный диагноз должен поставить доктор. Лечение и необходимые антибиотики также назначает только специалист. Для точности постановления диагноза доктор должен направить ребенка сдать клинический анализ крови. Данная процедура необходима для исключения ошибки в диагнозе, только после этого можно малыша активно лечить.
При остром тонзиллите у детей прописываются антибиотики. Очень важно, чтобы лечение было начато в первые 8–9 дней возникновения болезни. Чаще всего детям назначаются:
Любые из вышеперечисленных препаратов – антибиотики и их нужно принимать не менее 7 дней. Точное время курса назначается врачом.
Бывают случаи, что тонзиллит возникает у детей по несколько раз в году. Именно поэтому родителям необходимо при малейших подозрениях сразу отправляться на осмотр к специалисту и на лечение. Лучше всего, если антибиотики начнут поступать в организм на 2–3 день после инфицирования – это в несколько раз уменьшит вероятность повторения рецидивов, иммунитет будет бороться с бактериями стрептококка.
Спреи и леденцы
Дополнительно к антибактериальной терапии детский врач может посоветовать орошение горла ребенка спреями, выписать рассасывание дезинфицирующих леденцов. А вот бабушкин метод – полоскание горла разнообразными растворами в данной ситуации малоэффективен, лечить им не стоит.
Профилактика
Находясь в обществе, каждый ребенок рискует заразиться острым тонзиллитом. Именно поэтому нужно проводить профилактические меры: полоскание горла, обливание для более старших детей, периодическая санация ротовой полости. Тогда лечение ребенка можно будет отложить надолго.
Симптомы, причины, диагностика и лечение
Флегмона — это медицинский термин, обозначающий воспаление мягких тканей, которое распространяется под кожей или внутри тела. Обычно это вызвано инфекцией и выделяет гной. Название флегмона происходит от греческого слова флегмона , что означает воспаление или опухоль.
Флегмона может поражать внутренние органы, такие как миндалины или аппендикс, или может находиться под кожей в любом месте от пальцев до ног. Флегмона может быстро распространяться.В некоторых случаях флегмона может быть опасной для жизни.
Разница между флегмоной и абсцессом заключается в следующем:
- Флегмона неограниченна и может распространяться по соединительной ткани и мышечным волокнам.
- Абсцесс окружен стенкой и ограничен областью инфекции.
Абсцесс и флегмону в некоторых случаях бывает трудно отличить. Иногда флегмона возникает, когда инфицированный материал внутри абсцесса вырывается из самодостаточности и распространяется.
Обычно абсцесс можно удалить из инфицированной жидкости. Флегмона не может быть легко истощена.
Флегмона часто вызывается бактериями, чаще всего стрептококком группы A или Staphylococcus aureus.
- Бактерии могут проникнуть через царапину, укус насекомого или травму с образованием флегмоны прямо под кожей на пальце или ноге.
- Бактерии во рту могут вызвать флегмону или абсцесс полости рта, особенно после стоматологической операции.
- Бактерии также могут прикрепляться к стенке внутреннего органа, например, к стенке желудка или аппендикса, и образовывать флегмоны.
Люди с ослабленной иммунной системой могут быть особенно уязвимы для образования флегмоны.
Симптомы флегмоны различаются в зависимости от локализации и тяжести инфекции. Если не лечить, инфекция может распространиться на более глубокие ткани и вывести из строя конечность или пораженную область.
Флегмона кожи
Флегмона кожи может быть:
У вас также могут быть системные признаки бактериальной инфекции, такие как:
- опухшие лимфатические узлы
- усталость
- лихорадка
- головная боль
флегмона и внутренние органы
Флегмона может поражать любой внутренний орган.Симптомы различаются в зависимости от пораженного органа и конкретных бактерий.
Общие симптомы:
- боль
- нарушение функции органа
Некоторые местные симптомы могут включать:
Кишечник
- боль в животе
- лихорадка
- тошнота
- рвота
Приложение
- боль
- лихорадка
- рвота
- диарея
- кишечная непроходимость
глаз
- боль
- плавающие помутнения
- нарушение зрения
- гриппоподобные симптомы
дно полости рта стенокардия)
- зубная боль
- усталость
- боль в ухе
- спутанность сознания
- отек языка и шеи
- затрудненное дыхание
поджелудочная железа
- лихорадка
- повышение лейкоцитов (лейкоцитоз)
- повышение уровня крови уровни амилазы (панкреат ic энзим)
- сильная боль в животе
- тошнота и рвота
Миндалины
- лихорадка
- боль в горле
- затрудненная речь
- охриплость
Ваш врач спросит о ваших симптомах, когда они появились и как долго они у вас были.Они составят медицинский анамнез и спросят, есть ли у вас заболевание или лекарства, которые вы принимаете. Они также проведут медицинский осмотр.
Флегмона кожи видна. Внутренние флегмоны диагностировать сложнее. Ваш врач ощупает опухоль или болезненность в области боли. Они также закажут анализы, которые могут включать:
- Анализ крови
- Анализ мочи
- УЗИ
- Рентгеновский снимок
- МРТ
- Компьютерная томография
Чтобы отличить целлюлит, абсцесс и флегмону, ваш врач можно использовать внутривенное введение гадолиния с МРТ, чтобы показать очертания «стенки» абсцесса по сравнению сфлегмона.
Ультразвук с контрастным усилением может использоваться для выявления флегмоны в области живота.
Лечение флегмоны зависит от локализации и серьезности инфекции. Как правило, лечение включает в себя как антибиотики, так и хирургическое вмешательство.
Если флегмона кожи незначительна, ее можно лечить пероральными антибиотиками. Но может потребоваться операция, чтобы очистить отмершие ткани в этой области и остановить распространение инфекции.
Флегмона полости рта может быстро распространяться и опасна для жизни.Рекомендуется агрессивное раннее применение антибиотиков одновременно с интубацией (размещение дыхательной трубки в трахее). Также рекомендуется как можно скорее провести операцию, чтобы дренировать пораженную область и остановить распространение инфекции.
До того, как были разработаны антибиотики, 50 процентов людей с флегмоной в области рта умирали.
Перспективы флегмоны зависят от серьезности инфекции и пораженной области. Всегда необходима немедленная медицинская помощь.
Для уничтожения инфекции обычно требуются антибиотики.Часто требуется хирургическое вмешательство, но в некоторых случаях для устранения флегмоны может быть достаточно консервативного лечения. Обсудите со своим врачом, может ли нехирургическое лечение помочь вам или вашему ребенку.
При лечении общий прогноз флегмоны хороший.
Влияет ли простое обучающее упражнение на практику лечения острого тонзиллита у детей?
1 Влияет ли простое обучающее упражнение на практику лечения острого тонзиллита у детей? Shirley Mulvaney, Simon Attard Montalto Abstract Цель: оценить соответствие лечения детей с тонзиллитом в педиатрической травме и неотложной помощи установленным руководящим принципам и последующий обзор лечения этого состояния после простого обучающего упражнения.Методы: аудит детей с тонзиллитом проводился среди врачей, работающих в педиатрическом отделении неотложной помощи и неотложной помощи, в течение трех месяцев в одиннадцати докторах заполнили анонимную анкету, запрашивая подробную информацию о проявлениях, симптомах, исследованиях и лечении детей с острым тонзиллитом. Результаты, полученные с помощью этой анкеты, сравнивались с рекомендациями NICE и модифицированными критериями Centor (McIsaac) и передавались участвующим врачам вместе с копиями этих рекомендаций с помощью простого структурированного обучающего упражнения.Три месяца спустя та же группа врачей снова заполнила вторую идентичную анкету. Ширли Малвани, доктор медицины, Саймон Аттард Монтальто, доктор медицины (группа L), FRCPCH, FRCP * Председатель педиатрического отделения больницы NPICU Mater Dei, Мальта. * автор-корреспондент Результаты: Первый опросник показал, что существует тенденция к ненужному назначению антибиотиков и обследованию детей с острым тонзиллитом по сравнению с рекомендациями в руководствах. После получения отзывов второй вопросник показал снижение количества назначений антибиотиков на 9% (p = 0.5) и исследований на 37% (p = 0,1). Соблюдение рекомендаций значительно улучшилось в отношении отказа от назначения антибиотиков при лихорадке <38 ° C (Phi -0,76, p = 0,0005) и при гнойных миндалинах, но без лихорадки (Phi -0,68, p = 0,002). Повышенная комплаентность наблюдалась при назначении антибиотиков при наличии гноя плюс лихорадка, лимфаденопатии> 1 см и наличии основного заболевания, хотя эти изменения не были статистически значимыми. Заключение. Хотя изначально врачи лишь частично соблюдали установленные рекомендации для детей с острым тонзиллитом, их соблюдение значительно улучшилось после простого обучающего упражнения.Ключевые слова: Ведение острого тонзиллита, комплаентность, рекомендации. Введение. Острый тонзиллит — это острая воспалительная инфекция миндалин, вызываемая несколькими инфекционными агентами. Вирусные причины, включая аденовирус, риновирус, грипп, коронавирус и респираторно-синцитиальный вирус, часто приводят к легким симптомам. 1 Вирус Коксаки может вызвать образование волдырей на миндалинах и нёбе, которые появляются через несколько дней, оставляя болезненные струпья. У детей с инфекционным мононуклеозом (EBV) наблюдается экссудативный, почти некротический тонзиллит и выраженная шейная лимфаденопатия.Увеличенная селезенка описывается классически, хотя встречается редко. 2 Дети с бактериальным тонзиллитом, вызванным, например, бета-гемолитическим стрептококком группы А (GABHS), как правило, токсичны с высокой температурой, отеком, гнойной болью в горле и неприятным запахом изо рта. К другим бактериальным причинам относятся золотистый стафилококк, стрептококк пневмонии, микоплазма пневмония, хламидия пневмонии, коклюш, фузобактерии, дифтерия, сифилис и гонорея. 1 14
2 Тонзиллит чаще всего возникает у детей старше 2 лет.Тонзиллит, вызванный видами Streptococcus, обычно возникает у детей в возрасте 5-15 лет, тогда как вирусный тонзиллит чаще встречается у детей младшего возраста. 2 На практике, как указано в таблице 1, симптомы у детей с острым тонзиллитом широко различаются, и невозможно отличить вирусные от бактериальных только при осмотре. Таблица 1: Признаки и симптомы острого тонзиллита с причиной Симптомы и признаки лихорадка Вирусное происхождение Бактериальное происхождение кашель головная боль + + боль в шее, ушах дисфагия боль в животе + ++ летаргическая рвота + + красный, отек миндалин, гной на миндалинах. ++ ++ шейная лимфаденопатия, обычно наблюдаемая при бактериальном тонзиллите.Общий анализ крови (CBC) обычно показывает более высокое количество лейкоцитов (WBC) при бактериальном тонзиллите по сравнению с вирусным, а также более высокий сдвиг гранулоцитов по сравнению с лимфоцитами. 3 На практике, поскольку пациенты с вирусным тонзиллитом не нуждаются в антибиотиках, важно дифференцировать вирусный тонзиллит от бактериального и особенно диагностировать тонзиллит, вызванный Strep. Pyogenes (GABHS). Неудивительно, что ведение этого состояния имеет тенденцию широко варьироваться между учреждениями, а также отдельными врачами.4-5 В результате несколько авторитетных органов составили рекомендации в попытке диагностировать стрептококк. тонзиллит и стандартизируйте лечение, основанное на доказательствах. В рекомендациях основное внимание уделяется конкретным критериям (кратко изложенным в таблице 2), которые позволяют рассчитать Strep. Оценка, которая затем используется для руководства терапией. Критерии Centor 6 (с модификацией McIsaac для детей и с поправкой на возраст пациента 7) рекомендуют назначать антибиотики при тонзиллите при наличии: 1) лихорадки, 2) миндалин экссудата, 3) отсутствия кашля и 4) болезненной передней шейной лимфаденопатии.Исследования показывают, что пациенты с одним или ни одним из этих критериев вряд ли будут иметь бета-гемолитические стрептококки группы А (БГСА), пациенты с двумя критериями могут заслужить тестирования, в то время как антибиотики показаны тем, у кого есть 3 или 4 критерия. 2 Национальный институт здоровья и клинического совершенства (NICE) перечисляет следующие параметры, которые должны снизить порог для назначения антибиотиков: 1) выраженное системное расстройство, 2) пациенты с симптомами и признаками, указывающими на серьезные заболевания, такие как мастоидит и перитонзиллярный целлюлит, и 3) дети с риском осложнений из-за уже существующих сопутствующих заболеваний, таких как иммуносупрессия или основное заболевание.8-9 При показаниях NICE рекомендует использовать пенициллин в качестве лекарственного средства, желательно в течение десяти дней (и не меньше). Макролиды, в том числе эритромицин и азитромицин, в течение пяти дней можно применять людям с аллергией на пенициллин. 8 Несмотря на эти основанные на фактических данных руководящие принципы, сохраняются вариации в лечении острого тонзиллита. Это исследование было направлено на оценку соответствия когорты педиатров текущим рекомендациям NICE и модифицированным рекомендациям Centor (McIsaac), а также выяснилось, сопровождалась ли краткая образовательная программа, в рамках которой той же группе педиатров была представлена обновленная версия рекомендаций, улучшением показателей соответствие руководящим принципам.Лихорадка, кашель, вялость, головная боль, опухшие красные миндалины и лимфаденопатия характерны как для вирусного, так и для бактериального тонзиллита. Тем не менее, гной на миндалинах с налетом на языке и неприятным запахом изо рта больше 15
3 Таблица 2: Основа для текущих рекомендаций по ведению острого тонзиллита. Исследования Мазки из горла не следует выполнять рутинно. 4 Мазки могут быть полезны в группах высокого риска при неэффективности лечения или при неэффективности лечения. Титр антистрептолизина O (ASO) указывает на недавнюю инфекцию и может быть полезен для пациентов, у которых нет улучшения, или для тех, у кого развиваются осложнения.5 ВЭБ следует рассматривать у подростков или молодых людей с сильной болью в горле. Может быть показан тест Пола Баннелла или аналогичный тест. Лечение Для большинства пациентов достаточно уверенности и поддерживающего подхода. Полоскания горла могут быть полезны, но нет доказательной базы, подтверждающей их использование. 4 Жаропонижающие анальгетики, такие как парацетамол и НПВП, представляют ценность. 4 Для большинства пациентов антибиотики мало влияют на тяжесть или продолжительность состояния. Текущее название: обучение лечению острого тонзиллита. Методы. Весь медицинский персонал, работающий в педиатрическом отделении неотложной помощи и неотложной помощи в течение трехмесячного периода ротации в больнице Mater Dei, Мальта, был приглашен для участия в исследовании, проведенном с июля по сентябрь. Требуется минимум участников. один год опыта работы в отделении неотложной помощи, и их попросили анонимно заполнить анкету из двух частей по тонзиллиту, определяемому как воспаление миндалин, проявляющееся покраснением и отеком, с гноем и / или экссудатом или без него.В разделе A запрашивались демографические данные, включая возраст, пол, год окончания, уровень подготовки и годы работы в педиатрической больнице. Раздел B включал вопросы, касающиеся количества и возраста пациентов с тонзиллитом, наблюдаемых в неделю, их симптомов, проведенных обследований и рекомендованного лечения. Были включены вопросы, чтобы установить, какие критерии использовались для назначения антибиотиков, и если да, то какие антибиотики были назначены и какова продолжительность лечения. Для каждого вопроса было предоставлено несколько вариантов, и при необходимости можно было отметить более одного поля для ответа.Затем результаты, полученные с помощью первоначальных анкет, сравнивали с рекомендациями NICE 9 и критериями Centor (с модификацией McIsaac) 6-7. Распечатанная копия этих результатов вместе с действующими рекомендациями была возвращена врачам, участвовавшим в исследовании. Кроме того, в педиатрическом отделении неотложной помощи был предоставлен список руководств в качестве ориентира для врачей во время их смены. В конце трехмесячной ротации второй идентичный вопросник был отправлен той же группе врачей, и полученные результаты сравнивались с результатами первого вопросника.Хи-квадрат (с поправкой Фишера для малых чисел) использовался для определения любых различий в двух наборах полученных результатов, принимая p 0,05 для подтверждения значимого различия. Результаты. Одиннадцать (5 мужчин, 6 женщин) врачей в возрасте лет работали в педиатрическом отделении A&E в течение периода исследования, и все они заполнили оба набора вопросников. Среди них были стажеры терапевта (3) и педиатра (8) (от BST до резидента-специалиста), и все они провели более двенадцати месяцев, освещая острые случаи в этом отделении в дневное и ночное время по вызову.Первоначальное обследование Первоначальное обследование подтвердило, что в среднем 5 пациентов, в основном в возрасте от 3 до 4 лет (31%), поступали в отделение неотложной детской помощи с тонзиллитом в день. Чаще всего наблюдались повышение температуры (77%), снижение аппетита (61%), дисфагия (50%), гной на миндалинах (45%), лимфаденопатия (43%) и боль в горле (9%). К другим менее частым симптомам относились головные боли, боли в животе, ушах и рвота. Большинство (> 70%) обращались самостоятельно, а менее 30% — от других практикующих врачей.Семь (63%) врачей не проводили обследования для диагностики тонзиллита, а 4 (36%) врачей заказывали мазок из зева. Никто не выбрал ASOT, в то время как 2 (18%) тестировали на антитела к EBV. Все врачи прописали парацетамол для обезболивания, а 7 (64%) назначили нестероидную терапию. Двое (18%) успокоили без какого-либо лечения, а 1 (9%) посоветовал полоскания горла. Все врачи прописали антибиотики, если ребенок оказался токсичным. Восемь (73%) врачей сделали это при лихорадке> 38 ° C, лихорадке <38 ° C, которая сохранялась более 3 дней, или при слиянии миндалин по средней линии.Семь (64%) врачей прописали антибиотики при гное на миндалинах и отсутствии лихорадки, а 5 (45%) - при наличии гноя и лихорадки. Два (18%) врача использовали шейную лимфаденопатию в качестве критерия для назначения антибиотиков, в зависимости от того, были ли эти 16
4 диаметром более 1 см. Только 1 врач (9%) прописал антибиотики, если ребенок жаловался на дисфагию со сниженным аппетитом, пациентам с хроническими заболеваниями, такими как диабет, когда другие антибиотики были прописаны без эффекта и с заботой родителей.Результаты, полученные при первом опросе, показали, что критерии, используемые врачами при назначении антибиотиков, отличаются от установленных рекомендаций, что приводит к тенденции к ненужному назначению антибиотиков в 2,7 раза. Точно так же существовала тенденция к ненужным исследованиям, таким как мазки из зева и титры EBV, у детей с острым тонзиллитом. Второй опрос После получения отзывов о первоначальном опросе и обновления текущих руководств количество врачей сократилось с 6 до 2 (37%, p = 0.1) проведение ненужных обследований и небольшое сокращение с 8 до 7 врачей (9%, p = 0,5), назначающих антибиотики. Несмотря на то, что количество врачей, прописывающих антибиотики, сократилось очень незначительно, используемые критерии теперь отражают рекомендации NICE и измененные рекомендации Centor. Таким образом, второй опросник показал, что соблюдение рекомендаций значительно улучшилось в отношении отказа от назначения антибиотиков при температуре ниже 38 ° C (Phi -0.76, p = 0,0005) и с гнойными миндалинами, но без лихорадки (Phi -0,68, p = 0,002). Повышенная комплаентность наблюдалась при назначении антибиотиков при наличии гноя и лихорадки (от 64 до 73%), лимфаденопатии> 1 см (от 45 до 55%) и наличии основного заболевания, хотя эти изменения не были статистически значимыми. Небольшие изменения наблюдались в типе назначаемых антибиотиков, при этом первым и вторым предпочтениями были амоксициллин плюс клавулиновая кислота и цефалоспорин соответственно.В этом отношении соблюдение руководящих принципов увеличилось с 55 до 73% между двумя опросами. На 1 врача наблюдалось небольшое увеличение более короткой продолжительности лечения антибиотиками, в среднем 5-7 дней по сравнению с 7-10 днями, и, следовательно, меньшая приверженность к длительному курсу, как это предлагается в руководствах. Все меньше врачей просили пациентов вернуться для осмотра. Обсуждение Многие разногласия по поводу лечения острого тонзиллита касаются показаний для назначения антибиотиков, а также типа и продолжительности приема антибиотиков.Влияние антибиотиков на уменьшение симптомов является спорным, поскольку головные боли, боль в горле и лихорадка, возможно, снижаются до 50%, но обычно это происходит к третьему дню, когда происходит естественное исчезновение. 10 Кокрановский обзор, проведенный в 2006 году, показал, что примерно у 90% пациентов, лечившихся и не получавших лечения, симптомы исчезли через неделю. Эти авторы пришли к выводу, что абсолютные преимущества скромны, а антибиотики дают только относительную пользу в отношении боли в горле, но это не оправдывает затрат на лечение многих детей антибиотиками.11 Также сообщалось, что антибиотики сокращают продолжительность симптомов в среднем всего на один день в середине болезни (время максимального эффекта) и примерно на 16 часов в целом. 10 В поддержку использования антибиотиков при этом состоянии в обзоре сообщается о тенденции в защите от острого гломерулонефрита и острой ревматической лихорадки путем назначения антибиотиков детям с острым тонзиллитом. Также было показано, что антибиотики снижают частоту острого среднего отита примерно на 25% и острого синусита примерно на 50% по сравнению с плацебо, а также снижают частоту ангины.10 В элегантном исследовании трем группам детей с тонзиллитом давали либо 10-дневный курс антибиотиков, либо отсутствие антибиотиков, либо дополнительный рецепт, который использовался только в том случае, если симптомы не исчезли к третьему дню. Это исследование не показало разницы в результатах между тремя группами, а в необязательной группе только 69% использовали свои рецепты. 12 руководств, в том числе руководящие принципы Centor 6, McIsaac 7 и NICE 8, были разработаны для облегчения принятия клинических решений и, в частности, использования или иных антибиотиков при остром тонзиллите.Они не рекомендуют применять антибиотики для всех пациентов с острым тонзиллитом, но подчеркивают, что их следует назначать в соответствии с наличием конкретных клинических критериев, и рекомендуют тип и продолжительность приема антибиотиков. Эти рекомендации были подтверждены в крупных популяционных исследованиях и позволяют рассчитать клинический стрептококк. Оценка с оценкой риска инфекции GABHS. Следовательно, у взрослых оценка 0-1 не требует антибиотиков или посева из горла; 2 связано с 15% риском БГСА, а 3 — с риском 32%.Следует рассмотреть посев из горла с оценкой 2–3 баллов и, в случае положительного результата, начать прием антибиотиков. Оценка от 4 до 5 означает риск 56% и требует эмпирического приема антибиотиков. 13 Аналогичным образом, у детей оценка 0, 1, 2, 3 и 4 была связана с вероятностью заражения БГСА 1, 4, 9, 21 и 43% соответственно. 14 При сравнении с этими рекомендациями было обнаружено, что врачи, работающие в педиатрической неотложной помощи в этом исследовании, лишь частично соблюдали рекомендации. Обнадеживает то, что это исследование показало, что улучшения в соблюдении требований, хотя и скромные, наблюдались во втором опросе после простого образовательного задания.Это последовательно проявлялось в сокращении количества ненужных исследований (с 64 до 91%) и улучшении назначения антибиотиков в соответствии с критериями лихорадки Центора / Макайзака (с 73 17
5 до 82%), экссудатов (64 до 73%) и лимфаденопатии (от 45 до 55%). Однако обратная картина наблюдалась в отношении продолжительности назначенных курсов антибиотиков: большее количество врачей назначали более короткие, а не десятидневные курсы, в частности, вопреки рекомендациям NICE.Однако результаты и выводы этого исследования следует интерпретировать в свете небольшой группы исследователей. Точно так же срок в три месяца, в течение которого было завершено исследование, также был коротким. К сожалению, ни одно из этих двух ограничений не удалось обойти; Абсолютно небольшое количество участников по-прежнему составляло 100% возможных наборов, и вторую анкету пришлось распространять не позднее, чем через три месяца в соответствии с ротацией врачей в отделении.Кроме того, это исследование проводилось в педиатрической больнице и отделении неотложной помощи, а не в сообществе, где вероятнее всего будет выявлено больше случаев тонзиллита, и данные были собраны с использованием нестандартной анкеты. Золотым стандартом в диагностике бактериального тонзиллита остается посев на соответствующие среды, но это, по сути, связано с задержкой в отчетности. На практике, помимо использования руководств, диагноз БГСА можно ускорить с помощью экспресс-теста на антигены (RAT) у постели больного.15 Доступно несколько коммерческих наборов, большинство из которых обеспечивает специфичность> 95% и чувствительность 90%, что делает их достаточно точными для диагностики у постели больного. 15 Действительно, несколько рекомендаций, включая критерии Макайзака, использованные в этом исследовании, объединяют Strep. Оценка с рекомендациями о проведении экспресс-теста на антиген (например, с оценкой 2 или 3) и продолжении приема антибиотиков, если результат положительный, или формального культурального анализа, если RAT отрицательный. 7 К сожалению, в отделении неотложной педиатрической помощи не проводилось экспресс-тестирование на антигены, поэтому его влияние не могло быть оценено в данном исследовании.Заключение Это исследование показало, что в отделении неотложной помощи можно добиться умеренных улучшений в соблюдении руководящих принципов при ограниченных образовательных усилиях, хотя при интерпретации всех результатов необходимо соблюдать осторожность ввиду небольшого размера выборки. Однако вполне вероятно, что для значительных улучшений потребуется постоянное усиление руководящих принципов в рамках текущей образовательной программы. Это необходимо будет повторить для всех врачей, когда они начнут свою ротацию в педиатрическом отделении неотложной помощи, если необходимо добиться эффективного и долгосрочного соблюдения режима лечения.Ссылки 1. Sasaki CT. Тонзиллофарингит. Руководства Merck: Руководство Merck для специалистов в области здравоохранения. Июль 2008 г .; 1: 14-15, Доступно с: 2. Джонсон BC, Альви А. Экономичное обследование при тонзиллите. Обследование, лечение и возможные осложнения. Postgrad Med Mar; 113 (3): Шах У. Тонзиллит и перитонзиллярный абсцесс. emedicine Apr. Доступно по адресу: 4. Райт С., Дескин Р. Тонзиллит, тонзиллэктомия и аденоидэктомия. В книге Фрэнсиса Б. Куинна-младшего и Мэтью У. Райана, Grand Rounds Presentation, UTMB, Dept.отоларингологии, Медицинское отделение Техасского университета Доступно с: / Tons htm. 5. Musheer Hussain SS, Bingham B., Buchan L, Dawson A., Garret A., Hardy I., et al. Лечение боли в горле и показания к тонзиллэктомии. Шотландская межвузовская сеть рекомендаций (SIGN), 2010 апр. 7: 10-11, 9: 1-2, Центор Р.М., Уизерспун Дж. М., Далтон Л. П., Броуди К. Э., Линк К. Диагностика стрептококковой инфекции горла у взрослых в отделении неотложной помощи. Принятие решений в медицине. 1981; 1 (3): McIsaac WJ, Kellner JD, Aufricht P, Vanjaka A, Lowe DE.Эмпирическая проверка руководств по лечению фарингита у детей и взрослых. JAMA. 2004; 291 (13): Клинические рекомендации NICE 69. Июль Доступен с: 9. Купер Р. Дж., Хоффман Дж. Р., Бартлетт Дж. Г., Бессер Р. Э., Гонсалес Р., Хикнер Дж. М. и др. Принципы правильного применения антибиотиков при остром фарингите у взрослых: история вопроса. Ann Intern Med 20 марта; 134 (6): Литтл П., Кут Н., Джошуа А., МакНалти С., Лосось С., Шарланд М. и др. Назначение антибиотиков для купирования инфекций дыхательных путей у взрослых и детей в первичной медико-санитарной помощи NICE Clinical Guideline 69 Краткое справочное руководство; Июль 2008 г .; 5: Del Mar CB, Glasziou PP, Spinks AB.Антибиотики при ангине. Кокрановская система баз данных Ред. 18 октября; (4): CD Little P, Williamson I, Warner G, Gould C, Gantley M, Kinmouth AL, et al. Открытое рандомизированное исследование стратегий назначения лекарств при боли в горле. BMJ 8 марта; 314 (7082): Fine AM, Nizet V, Mandl KD. Широкомасштабная проверка оценок Centor и McIsaac для прогнозирования стрептококкового фарингита группы А. Архивы Intern Med. 2012; 172 (11): McIsaac WJ, Goel V, To T. Достоверность оценки боли в горле в семейной практике. CMAJ. 2000; 163: Леунг А.К., Неман Р., Кумар А., Дэвис HD.Экспресс-тестирование на определение антигена в группе диагностики бета-гемолитического стрептококкового фарингита. Эксперт Рев Мол Диагностика. 2006; 6 (5): Благодарности Мы благодарны всем врачам педиатрической больницы, заполнившим анкеты. 18
[Полный текст] Хронический тонзиллит и биопленки: краткий обзор методов лечения
Muhamad Abu Bakar, 1 Judy McKimm, 2 Seraj Zohurul Haque, 3 Md Anwarul Azim Majumder, 4 Mainul Haque 1
1 Факультет медицины и обороны Малайзии, Университет штата Малайзия (Национальный университет обороны Малайзии), Куала-Лумпур, Малайзия; 2 Медицинский факультет Университета Суонси, Университет Суонси, Суонси, Уэльс, Великобритания; 3 Университет Данди, больница и медицинская школа Найнуэллс, Данди, Великобритания; 4 Факультет медицинских наук Вест-Индского университета, Уонстед, Барбадос
Резюме: Рецидивирующий тонзиллит описывается как случай, когда человек страдает несколькими приступами тонзиллита в год.И хронический, и рецидивирующий тонзиллит вызывают повторяющиеся воспаления миндалин, которые оказывают значительное влияние на качество жизни пациента. Многие дети страдают от рецидивирующего тонзиллита и ангины, и эти болезни становятся частью их жизни. Противомикробные препараты могут обеспечить временное облегчение, но во многих случаях тонзиллит рецидивирует. Причиной таких повторяющихся инфекций были микроорганизмы, которые часто создают биопленки и репозиторий инфекции во влажных и теплых складках миндалин.В этом обзоре обсуждаются различные методы лечения, их преимущества и недостатки, а также новые варианты лечения с упором на биопленки. Все варианты лечения следует выбирать на основе фактических данных и индивидуальных потребностей.
Ключевые слова: хронический, рецидивирующий тонзиллит, воспаление, тонзиллэктомия
Исправление к этой статье опубликовано
Тонзиллит
Тонзиллит — воспаление глоточных миндалин.Воспаление может поражать другие области задней стенки глотки, включая аденоиды и язычные миндалины. Острый тонзиллит — это инфекция миндалин, вызванная одним из нескольких типов бактерий или вирусов, а также могут возникать перитонзиллярные абсцессы. Хронический тонзиллит — стойкая инфекция миндалин, которая может привести к образованию камней миндалин. Рецидив тонзиллита возникает, когда человек страдает от нескольких случаев тонзиллита в год. Как хронический, так и рецидивирующий тонзиллит связаны с неоднократным возникновением воспаленных миндалин, что может серьезно повлиять на качество жизни пациента. 1,2 Дети очень часто болеют тонзиллитом, хотя в возрасте до 2 лет он наблюдается редко. Тонзиллит, вызванный бактериями Streptococcus , обычно встречается у детей в возрасте от 5 до 15 лет, тогда как вирусный тонзиллит чаще встречается у детей младшего возраста. 3 В нескольких исследованиях сообщается, что средняя распространенность носительства среди школьников группы A Streptococcus составляет 15,9%. 4,5
Эпидемиология тонзиллита
Многие дети так часто страдают от рецидивирующего тонзиллита и ангины, что эти болезни становятся частью их жизни.Например, одно исследование показывает, что ~ 30% перитонзиллярных абсцессов требуют тонзиллэктомии, 6 , а другое показывает, что рецидив тонзиллита встречается у 11,7% и 12,1% норвежских и турецких детей, соответственно. 7 Многим из этих пациентов назначают противомикробные препараты, которые обычно обеспечивают временное облегчение, но затем тонзиллит рецидивирует. 8 Ученые, работающие в Медицинской школе Вашингтонского университета, определили, что рецидивирующие инфекции усугубляются созданием микроорганизмами биопленок во влажных и теплых складках миндалин, которые действуют как репозиторий инфекции. 9 В исследовании с использованием инновационной техники визуализации отдельных срезов слизистой оболочки человека сообщается о наличии биопленок у 70,8% пациентов с хроническим тонзиллитом. 10 Другое исследование показало, что биопленки распознаются на поверхностном эпителии миндалин и аденоидов у многих пациентов, ожидавших аденотонзиллэктомии из-за хронического тонзиллита и аденоидита. 11 Такие биопленки также наблюдаются при других инфекциях, связанных с оториноларингологией, таких как хронический риносинусит и хронический средний отит с выпотом. 12,13
Краткий обзор биопленок
Биопленки — это систематизированные сообщества микроорганизмов, встроенные в гидратированный матрикс внеклеточных полимерных веществ (EPS), вызывающие различные стойкие инфекции, включая зубные бляшки, муковисцидоз, инфекции мочевыводящих путей, остеомиелит и инфекции уха. 9,14,15 Формирование биопленок — это доисторическая прокариотическая стратегия существования и роста микроорганизма в антагонистических условиях путем создания инновационных сообществ, включающих несколько процессов. 16–19 Голландский ученый (широко известный как отец микробиологии) Антони ван Левенгук использовал свой примитивный, но эффективный микроскоп для наблюдения за биопленками еще в 1674 году и описал агрегаты анималькулов, соскобленных с поверхности зубов человека.










 Разновидность этих медикаментов предполагает осторожное обращение с ними. Их распыление не должно сопровождаться прямым попаданием на миндалины. Распылитель необходимо направлять на внутреннюю поверхность щеки ребенка.
Разновидность этих медикаментов предполагает осторожное обращение с ними. Их распыление не должно сопровождаться прямым попаданием на миндалины. Распылитель необходимо направлять на внутреннюю поверхность щеки ребенка. Они не в состоянии справиться с симптоматикой тонзиллита у детей, и одного их применения недостаточно.
Они не в состоянии справиться с симптоматикой тонзиллита у детей, и одного их применения недостаточно.
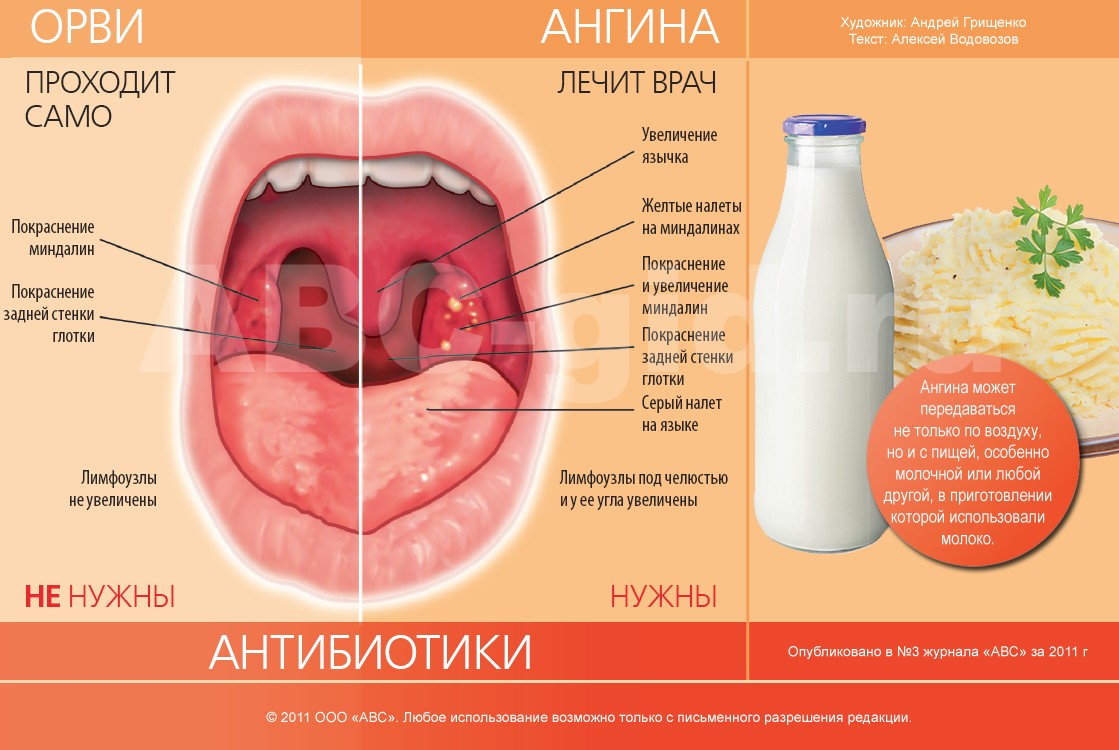

 Предполагает использование низких температур, обрабатывая миндалины жидким азотом. Замороженные участки миндалины отмирают. Данный вид операбельной терапии предполагает воздействие только на пораженные участки, сохраняя здоровую часть миндалины.
Предполагает использование низких температур, обрабатывая миндалины жидким азотом. Замороженные участки миндалины отмирают. Данный вид операбельной терапии предполагает воздействие только на пораженные участки, сохраняя здоровую часть миндалины.
 Можно использовать обтирание горячим полотенцем, постепенно уменьшая его температуру.
Можно использовать обтирание горячим полотенцем, постепенно уменьшая его температуру. дис. … докт. мед. наук. М., 1995.
дис. … докт. мед. наук. М., 1995. Позволяет удалять миндалины вместе с их капсулой и вскрывать паратонзиллярные гнойные очаги (инфильтраты, абсцессы).
Позволяет удалять миндалины вместе с их капсулой и вскрывать паратонзиллярные гнойные очаги (инфильтраты, абсцессы). Характерны минимальные повреждения окружающих миндалины тканей и малая кровопотеря.
Характерны минимальные повреждения окружающих миндалины тканей и малая кровопотеря.