«Успокойтесь, без симптомов вы не умрете…»
Вопреки распространенному мнению о том, что коронавирусная инфекция развивается внутри организма бессимптомно и ведет к внезапной смерти, в реальности ничего подобного не происходит: если у вас нет симптомов – значит вам ничего не угрожает
Одесский врач https://www.facebook.com/profile.php?id=100008173956452 Наталья Николаева как может успокаивает в своем блоге струсивших по поводу панедмии читателей. В том числе и по поводу разного рода домыслов, которые в изобилии появляются в такие дни:
«Теперь по делу. Без эмоций. Но это не точно. Мне не прекращают поступать вопросы по поводу бессимптомного течения ковид. То есть, многие люди, несмотря на то, что меня читают, все равно тревожно воспринимают информацию о том, что вот человек себе жил-жил, ничего не чувствовал, а потом вдруг — бац и у него полностью разрушены легкие или внезапно коронавирусный инсульт случился. Тут не стоит иронизировать и насмехаться — люди есть люди, а истерия и всякие бредовые открытия нечистоплотных врачей и ученых, вываливающих такую информацию, которую перекручивают СМИ — работают угнетающе и все равно вселяют тревожность и неуверенность. Хорохориться получается ровно до момента, пока вдруг не появился кашель и нидайбог какая-то температура.
Основное, чего люди боятся — это не пропустить серьезные, угрожающие состояния, чтоб потом в сводках МОЗ не появилась строка «поздно обратился». То есть, когда им бежать стремглав к врачу, а когда еще не смертельное состояние.
Поэтому повторяю:
— Если у вас нет симптомов — значит всё хорошо, вам ничего не угрожает. Не нужно тревожно прислушиваться к себе и считать частоту дыхания и бегать мерить сатурацию каждый час.
— У вас легкие незначительные симптомы, о которых я писала уже — то есть, какое-то непонятное ОРВИ или что-то подобное. Вам ничего не угрожает. И врач вам скажет сидеть дома и обратить внимание, не поплохеет ли вам к 5-7 дню.
Но обычно при легких симптомах не плохеет, а наоборот люди спокойно выздоравливают.
— Вот эти критические дни — 5-7-ой, обычно, когда есть нормальные, хорошие симптомы: температура, кашель, может быть дискомфорт в грудной клетке, головная боль, слабость, сонливость, и всего разного по мелочи. Тогда вас должен ежедневно наблюдать по телефону доктор, к которому вы обратились сразу же, при появлении симптомов.
— По поводу этой неуловимой атипичной пневмонии, которая типа есть, но ее не чувствуешь. Не путайте с САРС, которую принято называть «атипичной пневмонией» и пневмониями, протекающими атипично, то есть, не по классике — без основных проявлений, часто без температуры, может и без кашля, фонендоскопом ее не слышно обычно и на рентгене классическом не видно. Знаете, хорошая пневмония всегда себя проявит.
Но при ковид — я писала уже, бывает вот такая загадочная пневмония-непневмония. На КТ ее видно, а больше никак. Точнее, видно не пневмонию, а легкое облачное затенение, полупрозрачное. Не тотальное сплошное, а некоторыми небольшими участками.
— Что это значит и чем угрожает? А ничего чаще всего и ничем не угрожает и само проходит. Пневмония пневмонии рознь. Многие врачи спорят, можно ли бессимптомное легкое затенение на рентгене считать пневмонией. Я склоняюсь тоже, что это другое состояние. И если бы вы не делали с перепугу КТ — вы бы об этом не знали и выздоровели бы спокойно, не заметив, как вы болели. При этом ни частота дыхания, ни сатурации вообще могут быть не нарушены. Это не новинка — вот такой симптом матового стекла на КТ — с ним и раньше сталкивались, как со случайной находкой при других разных состояниях и вирусных в том числе.
Это означает, что есть небольшой отек какого-то участка легочной ткани, но нету инфильтрации, как при классической пневмонии.
— Поэтому, если вас обследовали, сказали пневмония, а вы ничего не чувствуете и вас отправили домой, то это не значит, что легкие сгорят к хренам, а вы не заметите. Это значит, что ничего страшного и оно само пройдет без лечения, просто доктор будет ежедневно справляться о вашем самочувствии. В подавляющем большинстве случаев это ничем не утяжеляется и не осложняется.
В подавляющем большинстве случаев это ничем не утяжеляется и не осложняется.
— Но изредка состояние может усугубиться и вы это поймете — не пропустите: появится температура или одышка, или усилится слабость, или наоборот появится возбуждение. Не путайте это с паранойей и вегетативными проявлениями страха. Посчитайте в покое частоту дыхания. Больше 20 должно насторожить, но не очень, а 25 и выше — мчитесь в больницу.
— Вот те состояния, которыми вас пугают — за сутки сгорели легкие в цитокиновом шторме — это бывает крайне редко, при особом состоянии реактивности иммунитета и сложившихся так всех гороскопах и параде планет, но там будут симптомы — стремительно ухудшающееся состояние.
То есть, это не случается, когда вы две недели покашливали и была температура 37, а потом вдруг — бац. Бац там бывает сразу, в первые сутки, опять же крайне редко. Это обычно дети такие вещи могут давать и давали раньше, до коронавируса и не все, а избранные. — У взрослых при тяжелом течении чаще всего будет просто пневмония, без штормов, которая не осложняется острой дыхательной недостаточностью.
Но вас почему-то начали пугать самыми крайними случаями и вариантами. — Про бессимптомные инсульты я писала — внутрисосудистое свертывание и тромбоз наступает уже при генерализованной инфекции, а до нее еще нужно дожить, не заработав простой классический, от страха при появлении соплей.
Если вы начитались всяких «умных» врачей, которые сделали «открытие», что при тяжелых формах ковид-19 наблюдается микротромбоз сосудов и они же рекомендуют антикоагулянты применять, то не вздумайте этого делать для какой-то профилактики ковид. Я знаю, что мои умные — ни один об этом не спросил, но для всех: это совсем другой тромбоз и не имеет отношения к вашей свертываемости сейчас. Там ДВС-синдром токсического характера, связан с повреждением эндотелия сосудов и даже при нем антикоагулянты используют с большой осторожностью, ибо вслед за гиперкоагуляцией, наступает фаза гипокоагуляции.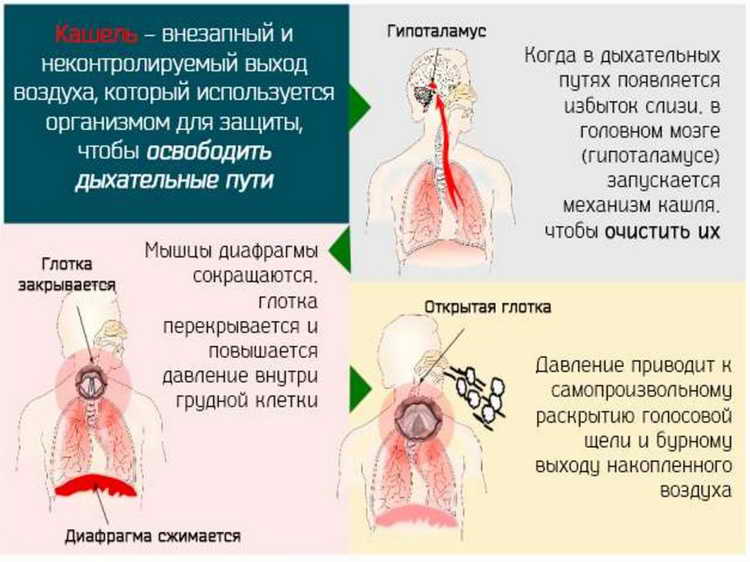 Никакой профилактики такому процессу вы не сделаете.
Никакой профилактики такому процессу вы не сделаете.
И за такие публикации, как у врачей, где они выкладывают свои размышления, указывая препараты — я бы отрывала руки. Чтоб писать не могли. Ударение в слове «писать» поставьте сами…»
Материалы по теме:
Нашли опечатку в тексте? Выделите её и нажмите ctrl+enter
алтайский врач разъяснила, почему не нужно рваться на КТ и тесты на COVID-19
Врач-рентгенолог из Барнаула Татьяна Щегарцова несколько дней назад рассказала «Толку», почему не стоит рваться на КТ, бесконтрольно употреблять антибиотики и вызывать «скорую» при первых признаках ОРВИ. Рекомендации Щегарцовой одобрила главный терапевт-пульмонолог алтайского Минздрава Ирина Бахарева.
Истерию нужно остановить
По мнению Татьяны Щегарцовой, обращения за плановой помощью в медучреждения по возможности следует свести к минимуму, чтобы снизить риск заражения (в больницах и стационарах он сейчас высок, как никогда) и разгрузить медиков.
«Вам не нужна «скорая помощь» и КТ, если у вас первичная невысокая температура (до 38,5 градусов), кашель, болит горло и голова, насморк, ломота и слабость. Эти признаки могут указывать на любое ОРЗ», – указала врач.
Она посоветовала готовиться лечиться дома, отметив, что любая ОРВИ в большинстве случаев проходит самостоятельно. Также, по словам медика, тактика лечения не меняется в зависимости от результатов теста или КТ, поэтому на последнюю процедуру не стоит усиленно рваться. Она добавила, что пневмония даже с обширным поражением легких не всегда тяжёлая, поэтому объем поражения легких не является показанием к госпитализации. Пневмония при ковиде – это не осложнение, а, скорее, симптом. Татьяна Щегарцова отметила, что, например, при поражении 25% лёгких вполне можно лечиться дома, а восстановятся они самостоятельно. В больницы же направляются, в основном, те, кому требуется подключение к аппарату ИВЛ. Врач также посоветовала чаще гулять на свежем воздухе и делать дыхательную гимнастику, чтобы восстановление шло быстрее.
В больницы же направляются, в основном, те, кому требуется подключение к аппарату ИВЛ. Врач также посоветовала чаще гулять на свежем воздухе и делать дыхательную гимнастику, чтобы восстановление шло быстрее.
Что употреблять, если появились признаки ОРВИ
Татьяна Щегарцова подчеркнула, что лечение ОРВИ всегда направлено не на причину (потому что такого лечения не существует), а на снятие симптомов и порекомендовала стандартный набор мер: обильное питьё, леденцы при боли в горле, больше овощей и фруктов в рационе и не сбивать температуру, если она ниже 38,5. При превышении этого порога медик посоветовала пить парацетамол. Она отметила, что лучше предпочесть монопрепараты, чтобы не употреблять сразу несколько действующих веществ и добавила, что при коронавирусе субфебрильная температура (37,1 – 38,0) может сохраняться долгое время и бояться этого не следует.
Татьяна Щегарцова заявила, что в настоящее время в мире не существует лекарства от COVID-19. Японский разрекламированный фавипиравир имеет побочные эффекты, противопоказан беременным, а его эффективность не доказана. Отдельно она коснулась вопроса применения антибиотиков. По словам медика, они предназначены для борьбы с бактериями, а при вирусах не помогают. К тому же, если употреблять их бесконтрольно, то можно вырастить суперустойчивую инфекцию, которую будет крайне тяжело побороть. По этой же причине нельзя бросать прием антибиотиков на полпути, нужно пропивать весь курс – чтобы бактерии погибали, а не становились резистентными.
Прием антибиотиков при вирусной инфекции будет только тормозить процесс выздоровления, ослаблять иммунитет, который должен бороться с вирусом. Менять антибиотик, пить второй, третий препарат смертельно опасно! Пациентов, которые так делали, впоследствии крайне трудно вылечить. Если температура нормализовалась, а через день-два снова повысилась, это может быть признаком того, что к вирусной инфекции присоединилась вторичная бактериальная. В этом случае нужно оповестить врача об ухудшении состояния для рассмотрения вопроса о назначении антибиотиков, и сдать анализ крови.
Когда пора вызывать скорую?
«Скорую помощь» вызывать следует лишь при появлении осложнений: тяжёлая одышка, нехватка воздуха (болезненность в груди при дыхании ею не является), резкий и сильный упадок сил (человек не может встать с кровати), температура держится выше 38,5 более трех дней и плохо сбивается. При одышке Татьяна Щегарцова советует лежать на животе – так она легче переносится.
Коронавирус также может вызвать осложнение в виде цитокинового шторма – когда иммунные клетки активно бесконтрольно каскадом вырабатывают особые сигнальные молекулы. Результатом этого процесса является не только повреждение вируса, но и собственных клеток. В частности, внутреннего слоя сосудов, что ведет к возникновению тромбов. На дому это не лечится.
Татьяна Щегарцова заявила, что лекарственной профилактики от ковида нет и посоветовала сократить количество контактов с людьми, соблюдать социальную дистанцию, гулять на свежем воздухе, правильно носить маски, регулярное мыть руки, проветривать помещения и питаться разнообразной здоровой пищей.
Кто-то должен работать. Студенты бийского медколледжа рассказали о практике в ковидном госпитале
Новости
Никто из 30 будущих медиков не заразился коронавирусом
Доктор73 — Новости — Главный внештатный пульмонолог Ульяновской области Ирина Галушина: «В период роста ОРВИ не стесняйтесь носить маску»
Главный внештатный пульмонолог Ульяновской области Ирина Галушина: «В период роста ОРВИ не стесняйтесь носить маску»
С наступлением холодного времени года происходит рост заболеваемости острыми респираторными вирусными инфекциями (ОРВИ) и пневмонией. Диагноз ОРВИ объединяет группу острых воспалительных заболеваний органов дыхания (как правило поражаются верхние дыхательные пути), вызываемых различными вирусами, наиболее часто из них встречаются парагрипп, аденовирусная инфекция, риновирусная инфекция, респираторно-синтициальный вирус, а также грипп (на долю которого приходится примерно 15-20% от всех случаев заболеваний ОРВИ). Что нужно знать о пневмонии и ОРВИ, чтобы «простуда» не изменила ваши планы рассказала главный внештатный пульмонолог Ульяновской области, заведующая пульмонологическим отделением Ульяновской областной клинической больницы Ирина Галушина.
Что нужно знать о пневмонии и ОРВИ, чтобы «простуда» не изменила ваши планы рассказала главный внештатный пульмонолог Ульяновской области, заведующая пульмонологическим отделением Ульяновской областной клинической больницы Ирина Галушина.
— Какие осложнения могут быть от ОРВИ ? Каковы симптомы пневмонии?
— Для всех ОРВИ характерны общие черты – повышение температуры тела, першение в горле, появление заложенности носа и ринита, кашель, общее недомогание. В зависимости от вида вируса эти симптомы могут быть выражены в большей или меньшей степени. Опасны все ОРВИ развитием осложнений: бронхит, пневмония (воспаление легких), ларингоспазм (особенно часто при парагриппе), отит (воспаление уха), воспаление придаточных пазух носа (синусит). Наиболее часто осложнения возникают при гриппе, в том числе и такие тяжелые как развитие вирусной пневмонии (резко появляется и быстро нарастает одышка, появляется кровохарканье (точечки, прожилки или сгустки крови в мокроте), которая при несвоевременном лечении может привести в реанимацию или закончиться летальным исходом. На фоне ОРВИ и гриппа очень часто обостряются имеющиеся хронические заболевания. Особенно тяжело может протекать грипп у беременных, маленьких детей, пожилых, при наличии ожирения, сахарного диабета, хронических заболеваниях органов дыхания, сердечно-сосудистой системы, при сниженном иммунитете (ВИЧ инфекция, частый или постоянный прием глюкокортикостероидов (преднизолон, метипред и другие), пациенты с болезнями крови и онкологическими заболеваниями). Лучшей защитой от гриппа является вакцинация- вакцинированные граждане болеют редко, а если человек, сделавший прививку и заболеет, то заболевание будет протекать не тяжело, без осложнений. Схожую картину вначале заболевания имеет и пневмония (повышенная температура, кашель, общее недомогание). Однако в отличии от ОРВИ, пневмония чаще всего вызывается бактериями (наиболее часто встречается пневмококк), но у людей с хроническими заболеваниями, низким иммунитетом может вызываться вирусами, грибковой инфекцией и сочетанием нескольких возбудителей. Группа риска по тяжелому течению пневмонии аналогична таковой при ОРВИ. Поэтому маленьким детям, пожилым и пациентам с тяжелыми сопутствующими заболеваниями врачи рекомендуют сделать прививку от пневмококковой инфекции. Тяжелая пневмония опасна осложнениями (кроме легких поражаются сердце, печень, почки, головной мозг и другие органы), что может привести к смерти. Для того, чтобы избежать осложнений при пневмонии, гриппе и ОРВИ необходимо при повышении температуры тела, появлении кашля, болей в горле, заложенности в носу или при резком ухудшении общего самочувствия сразу обратиться к врачу. Только врач сможет правильно поставить диагноз и назначить необходимое лечение. Важно помнить, что температура может появляться и при других заболеваниях, например пиелонефрите (воспалении почек), воспалительном процессе в брюшной полости. И только врач сможет поставить диагноз!
Группа риска по тяжелому течению пневмонии аналогична таковой при ОРВИ. Поэтому маленьким детям, пожилым и пациентам с тяжелыми сопутствующими заболеваниями врачи рекомендуют сделать прививку от пневмококковой инфекции. Тяжелая пневмония опасна осложнениями (кроме легких поражаются сердце, печень, почки, головной мозг и другие органы), что может привести к смерти. Для того, чтобы избежать осложнений при пневмонии, гриппе и ОРВИ необходимо при повышении температуры тела, появлении кашля, болей в горле, заложенности в носу или при резком ухудшении общего самочувствия сразу обратиться к врачу. Только врач сможет правильно поставить диагноз и назначить необходимое лечение. Важно помнить, что температура может появляться и при других заболеваниях, например пиелонефрите (воспалении почек), воспалительном процессе в брюшной полости. И только врач сможет поставить диагноз!
— Что нужно делать для профилактики ОРВИ, гриппа и пневмонии сейчас?
— В период роста ОРВИ не cтоит посещать без особой необходимости места большого скопления людей (например — магазины, театры, кино, игровые центры). А вот прогулки на свежем воздухе, посильные физические нагрузки принесут только пользу. Правильно питаться: включать в рацион белковые продукты (нежирное мясо, рыбу, яйца и творог), свежие овощи и фрукты, ягоды (капуста квашеная или сырая, лук, чеснок, сладкий перец, цветная капуста, смородина, шиповник сухой, цитрусовые). Больной человек не должен ходить на работу, учебу, в детский сад. При уходе за заболевшем членом семьи необходимо изолировать его в отдельной комнате, носить маски, каждые 2-3 часа проветривать помещение, ежедневно делать влажную уборку, посуда, предметы гигиены, полотенце у заболевшего должны быть отдельными. Беременные, пожилые и маленькие дети не должны контактировать с заболевшим. Доказано, что частое мытье рук и лица снижает заболеваемость ОРВИ. Если кто-то в вашем окружении чихает или кашляет, вы посещаете общественное место, медицинское учреждение в период роста ОРВИ не стесняйтесь носить маску. Грозными симптомами тяжелого течения гриппа или пневмонии являются появившаяся одышка (любой степени выраженности), кровохарканье, нарушение сознания, не снижающаяся температура тела, снижение артериального давления ниже привычных цифр – при любом из этих симптомов необходимо сразу вызвать скорую медицинскую помощь по телефону 03 или с сотового телефона 103. Желаю вам здоровья, не болейте!
Грозными симптомами тяжелого течения гриппа или пневмонии являются появившаяся одышка (любой степени выраженности), кровохарканье, нарушение сознания, не снижающаяся температура тела, снижение артериального давления ниже привычных цифр – при любом из этих симптомов необходимо сразу вызвать скорую медицинскую помощь по телефону 03 или с сотового телефона 103. Желаю вам здоровья, не болейте!
Симптомы коронавируса – первые признаки, профилактика, по дням, без температуры
SARS-CoV-2 – это вид коронавируса, который является причиной COVID-19. Одна из главных сложностей состоит в том, что очень часто – коронавирус без симптомов, а если симтоматика и есть, высока вероятность на первом этапе её маскировки под другие заболевания: грипп, пневмонию, парагрипп, ангину, респираторно-синцитиальные, риновирусные инфекции.
Коронавирус без симптомов
Бессимптомными больными считаются пациенты, у которых в мазках замечен SARS-CoV-2, но нет других признаков болезни.
- Ещё в первую волну в Великобритании, согласно статистике, без симптомов или в лёгкой форме инфекция наблюдалась у 78% носителей вируса.
- Согласно статистике медиков Италии – без симптомов, среди лиц, получивших коронавирусную инфекцию – 50-70% людей, Исследования также были проведены весной 2020-го года.
- По данным австралийских ученых без симптомов заболевание встречается более чем в 80 % случаев.
- В России в начале эпидемии считали, что бессимптомные больные могут составлять до четверти инфицированных, в июле 2020-го года стали говорить о 40-50%, а вначале второй волны врачи говорят: симптомы вируса есть – у 25% заразившихся, то есть бессимптомно болеют 75 % людей. Таким образом, новые российские данные уже приближенны к результатам, которые были получены в Великобритании в первую волну.
Разница в данных возникает потому, что в разных странах (и в разные периоды) тестируется разное количество людей на коронавирус. Чем более активно тестируются люди, тем больше бессимптомных носителей и переносчиков выявляется.
Чем более активно тестируются люди, тем больше бессимптомных носителей и переносчиков выявляется.
Также «разбежка» в цифрах связана с тем, что в одних странах бессимптомных носителей вируса включают в статистику заболевших COVID, в других нет. А иногда подход к положению вещей меняется, и соответственно график заболевших COVID может начинать идти в ту, или иную сторону.
Также в некоторых странах, например, в Казахстане долгое время существовала двойная статистика: отдельно считали тех, кто непосредственно заболел, и тех, кто является носителем, но не имеет признаков заболевания. Контроль за первой группой был более строгим, за второй налажено санитарно-эпидемические меры были слабее. Но затем ряд таких стран всё-таки пришли к выводу, что и лица с симптомами, и лица без них должны учитываться одинаково.
Другой вопрос, что первые требуют серьёзного лечения, вторые – только фиксации (подход как к контактирующим с носителями вируса лицам) и принятия соответствующих мер (самоизоляции). И нельзя сказать однозначно, одинаковую или разную опасность носители с симптоматикой и без имеют для окружающих. Ведь передача коронавирусной инфекции возможна не только при кашле, чихании, но и через мелкие капли, выделяемые из полости рта, носа при разговоре, дыхании. При этом, если человек, являющийся носителем вируса, но не имеющий симптомов находится в тесном, плохо проветриваемом помещении с другим, шанс заразиться всегда выше. Не исключена и передача вируса предметы. Хотя по этому поводу у учёных – много споров.
Какой процент бессимптомных носителей коронавируса в Беларуси, на данный момент неизвестно. И получить эти данные становится всё сложней, ведь если в начале эпидемии ПЦР-тестирование проводили не только у лиц с симптомами, но и у всех выявленных контактов первого уровня, то с середины ноября 20-го года контакты 1-го уровня на ПЦР-тестирование отправляются только при наличии респираторных признаков. Эти признаки определяются на основании самостоятельной оценки своего состояния, опроса врача, при необходимости – измерения им уровня кислорода в крови пульсикометром (сатурации), осмотра горла.
В России, кстати, ситуация схожая. Из постановления главы Роспотребнадзора от 16 ноября 2020-го года следует, что граждане, контактировавшие с больными коронавирусом, теперь могут покидать самоизоляцию через 14 дней без прохождения теста на COVID-19.
Правда, данные можно получить ещё и на основании исследования выборки лиц, у которых выработались антитела. Но и тут не всё однозначно. Нет ещё точных данных, сколько они сохраняются в организме.
Какой инкубационный период заражения коронавирусом?
Инкубационный период заражения при коронавирусе в большинстве случаев – до 10 дней. В первую волну принято было считать – до 14 суток. В некоторых отдельных случаях инкубационный период длится около 20 дней.
Наивысший шанс заразиться от человека, который является носителем коронавируса, но до момента распознавания болезни – 1-2 дня, а также от человека, который болеет COVID-19 1-й-4-й день. 95% больных таким образом, укладываются в диапазон от двух до шести дней. Во время инкубационного периода SARS—CoV—2 никак себя не проявляет.
Также сложность состоит в том, что, если коронавирус – без симптомов, сложно дать объективную оценку, какой день заболевания является первым.
Кстати, если сравнивать инкубационный период коронавирусной инфекции и гриппа, то у последнего – инкубационный период меньше. В последнем случае в большинстве случаев он длится сутки-двое.
Более и менее распространённые симптомы
Самые распространённые симптомы, с которых начинается заболевание – респираторные (лихорадка, кашель, боль в горле). Болезнь легко на первых порах спутать с гриппом, ангиной, ОРЗ.
Среди распространённых симптомов — утеря возможности распознавать запахи (но важно понимать, что это не индикатор, есть пациенты, у которых этот симптом есть, а коронавирусом они не болеют, и есть люди, у которых болезнь протекает в средней и тяжёлой форме, а вкусы они различают).
Если болезнь быстро прогрессирует, сразу же добавляется одышка (ощущение нехватки воздуха, сложности сделать глубокий вдох), боль в груди.
Более редкими являются симптомы дерматологического характера (высыпания на теле, слизистых), тошнота, рвота, диарея, кровохаркание, нестерпимая головная боль.
Также не самыми распространёнными у заболевших коронавирусом, но относящимися к его симптомам, являются наблюдается набухание вен, синюшность кожных покровов, скачки артериального давления.
Рассмотрим при этом, какие из этих симптомов появляются первыми, как меняется симптоматика по дням, есть ли отличия проявления симптоматики у взрослых и детей, о чём нужно помнить, если пропало обоняние.
Какой первый симптом коронавируса?
Первым дать о себе знать могут разные симптомы. Но, как правило, это респираторные проявления.
- Повышенная температура. У некоторых пациентов – сразу выше 38 °C, у некоторых – субфебрильная: 37,1 – 37,3°C.
- Боль в горле. Причём, как правило, больше болит задняя стенка горла. Одновременно во рту присутствует неприятный привкус.
- Сухой кашель. Человек не может «откашляться». У него не отходит мокрота.
- Утомляемость. Недомогание даже после минимального физического напряжения(нагрузки).
- Небольшой насморк (на первых порах считалось, что если есть насморк, то это никак не ковид), но в последующем выяснилось, что всё очень неоднозначно. Насморк при COVID даёт знать о себе реже, чем сухой кашель, но его наличие или, напротив отсутствие, не может быть сигналом для точной постановки диагноза.
Среди первых симптомов коронавируса и аносмия – потеря обоняния. При этом, как и респираторные признаки, потерю обоняния или вкуса нельзя назвать прямым «индикатором» СOVID-19. Эти же симптомы присущи неврологическим больным (например, этот признак распространён у страдающих болезнью Альцгеймера). А в ряде случаев это и вовсе не признак патологии, а признак старения (чаще – у мужчин). Правда, если до 2020-го года на него не обращали особого внимания, то при массировании информации о том, что это симптом коронавируса, многие на этом стали акцентироваться. Также потерю обоняния часто испытывают люди с перенесенными травмами головы, полипами в носу.
Правда, если до 2020-го года на него не обращали особого внимания, то при массировании информации о том, что это симптом коронавируса, многие на этом стали акцентироваться. Также потерю обоняния часто испытывают люди с перенесенными травмами головы, полипами в носу.
При этом некоторых заболевших беспокоит только потеря обоняния, утомляемость. Такую аудиторию относят к пациентам с легкими симптомами коронавируса.
Симптомы коронавируса без температуры
Без температуры коронавирус чаще бывает у детей, чем у взрослых. При этом на фоне отсутствия температуры у пациента может наблюдаться весь симптоматический спектр, как и у температурного больного. Начиная от боли в горле, и вплоть до кашля, сильных болей в мышцах, выраженной слабости (разбитости).
При этом, если у взрослых выражены симптомы коронавируса без температуры, возможны два кардинально противоположных «сценария».
- Заболевание протекает в лёгкой форме.
- Нарушена работа иммунной системы. Ведь важно понимать, что за ростом температуры скрывается механизм борьбы организма с болезнью, работа над предупреждением осложнений (например, в виде пневмоний).
Нередко температура при COVID отсутствует у ослабленных пожилых людей. Гипотермия у них часто вызвана регулярным применением препаратов для лечения заболеваний сердечно-сосудистых заболеваний.
Среди людей, которые болеют вирусными инфекциями без температуры, также встречается много страдающих патологиями щитовидной железы. И причина этому или сама неправильная работа щитовидной железы, или приём препаратов, направленных на коррекцию её функции.
Также гипотермия нередко наблюдается у аллергиков, которые регулярно вынуждены принимать антигистаминные препараты, и у лиц, недавно перенесших любые бактериальные инфекции и длительное время лечившихся антибиотиками. Причём, это могли быть как инфекции дыхательных путей, так и, например, мочеполовой системы.
При том, что у ослабленных пожилых людей болезнь может протекать без высокой температуры, у них часто присутствует затрудненное дыхание, у многих – расстройства движений и речи (в этом случае симптоматика СOVID близка по симптоматике к инсульту, а у некоторых носителей SARS-CoV-2 этот штамм и является провокатором инсульта).
Симптомы коронавируса у детей
Около 20% детей, которые являются носителями SARS-CoV-2, никак не замечают у себя это заболевание.
У большинства детей ковид протекает в лёгкой форме, как простуда: температура повышается, но не критично, или заболевание проходит и вовсе без неё, есть утомляемость, небольшой кашель, патологических изменений в легких нет.
Но есть дети, которые переносят COVID-19 тяжело. Больше всего их среди малышей до года (больше 10%). Группа риска и возраст 1-5 лет (свыше 7% детей в этом возрасте требуют серьёзного лечения). А вот среди детей и подростков 6 — 16 лет, тяжелое протекание болезни характерно для 3 — 5%.
При умеренной степени тяжести есть поражение лёгких (пневмония), но нет одышки. При тяжёлом течении болезни практически во всех случаях температура выше 35%, проблемы с лёгкими – серьёзные (сложно дышать, кашель – мучительный), кожа начинает синеть. У многих добавляются проблемы с желудком, кишечником. Они дают знать о себе поносом, рвотой.
Симптомы коронавируса у грудничков
Сложнее всего – с симптоматикой у грудничков. Ведь они не могут сказать, что их беспокоит, что болит. Часть симптомов легко «списать» на режущиеся зубки, кишечные колики: повышенная плаксивость, беспокойство, проблемы с засыпанием.
При этом, например, та же интенсивность кишечных колик – это характерный признак коронавируса в младенческом возрасте.
Респираторные проявления чаще всего сводятся к покраснению горла, заложенности носа, покашливанию, при этом у большинства грудников нет проблем с дыханием.
У ряда младенцев, особенно если болезнь имеет тяжелое течение колик – сильная лихорадка и многократная рвота.
Симптомы коронавируса у дошкольников и школьников
У детей дошкольного и школьного возраста симптоматика часто смазанная. Многие симптомы, на первый взгляд – «типичная простуда». Но за ней может скрываться именно коронавирус. Поэтому ребятам, у которых появились даже первые признаки «простуды», – першение в горле, насморк, рекомендуется не ходить в школу, детский сад.
Также наблюдения показывают две тенденции:
- Среди школьников – наиболее высокая передача вируса от бессимптомных носителей.
- Распространение патогена среди детей средней и старшей колы выше, нежели среди детей детского сада и младшей школы.
Ковид на коже
Кроме характерных симптомов у ряда носителей SARS-CoV-2, переболевших СOVID замечены также дерматологические симптомы. Чаще всего это бугры красного и фиолетового цвета, покраснения на коже.
- Визуально проблемные зоны напоминают участки после обморожения. Как правило, это бесформенные несимметричные пятна на руках и ногах. Образования могут болеть, иногда –чесаться.
- Мелкие волдыри на торсе, руках и ногах.
- Ливедо – красно-синяя сетка сосудистой природы.
Дерматологические проблемы могут дать о себе знать, как на первом этапе болезни, так и когда болезнь уже развилась. Если речь идёт только о покраснениях, сыпи, то они походят за 2 недели, если образовались бугры, то они могут оставаться на коже несколько месяцев.
У некоторых заболевших COVID на месте бугров начинает слезать кожа.
Пятна больше характерны для детей, подростков, молодёжи, волдыри – для лиц среднего возраста, а ливедо – для пожилых.
Дерматологические проявления при коронавирусной инфекции чаще всего связаны с гиперэкспрессией противовоспалительных цитокинов (пептидных молекул), которые ответственны за передачу сигналов между клетками. Фактически происходит «разбалансировка» воспалительного ответа организма. Но некоторые высыпания возникают на фоне постоянного потоотделения при высокой температуре. Также возможны инфекционно-аллергические поражения кожи.
Стоматологические проблемы
Среди симптомов, на которые первое время не обращали внимание, но затем замеченных у достаточно широкого числа пациентов с коронавирусом, – и экзантема, то есть сыпи на слизистых. Как правило, в ротовой полости.
По самому наличию сыпи во рту нельзя судить, что у пациента – коронавирус. При этом, если этот признак есть, а других симптомов нет, нельзя исключать, что это не ковид.
Хотя во многих случаях за сыпью во рту может стоять классический энтеровирусный везикулярный стоматит. Это тоже инфекционное заболевание, но требующее своего лечения.
У ряда заболевших при коронавирусе во рту появляются язвы, красные бугорки, которые могут точечно начинать кровоточить.
Тромбоэмболия
Ещё одно распространённое явление, которое важно рассмотреть, говоря о симптоматике – это тромбоэмболия. С неё встречаются многие пациенты с умеренной и тяжелой формой протекания коронавируса.
О серьёзных последствиях тромбоэмболии знают многие. О том, как она себя проявляет далеко не все.
Среди характерных признаков тромбоэмболии:
- набухание вен, часто – шейных
- синюшность (цианоз) лица,
- падение артериального давления.
Однако опять-таки эти симптомы нельзя считать прямым сигналом о COVID-19. Кроме коронавируса к тромбоэмболии приводят травмы, варикозная болезнь ног, наличие катетера, заболевания, связанные с нарушением сердечного ритма, злокачественные образования, длительный постельный режим, хирургическое вмешательство с большой кровопотерей. Также среди факторов риска – пожилой возраст, приём контрацептивов и беременность.
У ряда пациентов тромбоэмболия – не симптом, а осложнение. Чаще всего, это опять-таки бывает у пожилых людей, беременных. Кроме того, уязвимыми являются лица с дыхательной и сердечной недостаточностью, а также те, у кого коронавирус нарушил эндотелий кровеносных сосудов (монослой эпителиальных клеток сосудов).
Туннельное сознание, панические атаки
Среди признаков коронавируса у лиц с тяжелой формой течения болезни – и туннельное сознание. Человек не может ни на чём сконцентрироваться. Он сосредоточен только на болезни и страхах вокруг неё. Он фокусируется не на выздоровлении, «здесь и сейчас», а навязчиво ищет причину, как он заболел, возможны суицидальные мысли.
Среди психических проявлений коронавируса – панические атаки. Женщины страдают от панических атак в два раза чаще, чем мужчины.
Паническая атака – это не просто ощущение тревоги, а выраженный страх, который сопровождается рядом физически неприятных ощущений. Среди них – повышенная потливость, дрожание пальцев (тремор), тошнота, расстройство стула, боль в груди.
Наиболее информативные данные, что это симптом ковид или классическая паническая атака позволяет получить тест (мазок), но есть и ряд других признаков. Роль играет то, впервые ли наблюдаются такие признаки, сколько длится паническая атака. Если это истинная паническая атака, а не симптом COVID, то через минут 15 после начала приступа человека начинает «отпускать», особенно если при этом делать глубокие вдохи.
При COVID же такое упражнение чаще всего не помогает. Ведь причина – в нехватке воздуха, угнетении дыхательной функции, и справиться с атакой в этом случае помогает только насыщение легких кислородом.
Головные боли
У 8% заболевших СOVID замечены головные боли. Их интенсивность достаточно сильная, если параллельно даже нет высокой температуры.
Как правило, обычные спазмолитики, болеутоляющие типа немисулида, анальгина при болях, возникших от COVID, мало помогают.
Нет при таких болях и других типичных признаков для других патологий (например, головокружения, как при гипертонии, вегетососудистой дистонии). Впрочем, природа головных болей при ковиде, как раз тоже, сосудистого характера. Вирус негативно влияет на эндотелиальные клетки сосудов. Возникают проблемы с притоком крови. Существенно сужается просвет сосудов. Головная боль в этом случае – сигнал о недостатке кислорода. И если этот дефицит восполнить, то решается проблема с головной болью.
Кстати, при вскрытии патологоанатомами тел умерших от коронавируса, и микрофотографировании мозга видны резко суженные кровеносные сосуды и признаки воспаления. Сосуд становится не способным качественно снабдить головной мозг кровью.
А ещё, как показывает практика, около 1% головных болей в момент пандемии и вовсе ложные. Мнительные люди испытывают головные боли, читая новости о коронавирусе, слыша вести, что коронавирусом заболел из их знакомых (даже, если контакта с ним не было).
Чувство разбитости
Несмотря на то, что одним из симптомов коронавируса является разбитость, это понятие очень «абстрактное» и многие его трактуют по-разному.
Для кого-то разбитость – это просто усталость, для кого-то же физическая невозможность оторвать голову от подушки.
Первый вариант характерен для лёгких форм заболевания, второй, при более тяжёлых, когда есть изменения на уровне обмена веществ, или сильная интоксикация на фоне постоянно высокой температуры.
Конъюнктивит при COVID
У одних пациентов с COVID конъюнктивит – ярко-выраженный, у других нет и никаких следов его признаков.
Чаще всего признаки конъюнктивита есть у тех лиц, у которых проникновение вируса в организм произошло именно через глаза. Вот почему так полезны не только маски, но и защитные очки, щитки.
Все виды конъюнктивитов визуально схожие. Особенно сложно отличить разные виды вирусного конъюнктивита (конъюнктивит вирусный – не обязательно, вызванный штаммом коронавируса). Но вот вирусный конъюнктивит от бактериального можно отличить даже без анализов.
В поле внимания – отделяемое из глаз. При бактериальном оно – плотное белое, жёлтое, а при вирусном – водянистое.
Также стоит обратить внимание на околоушные лимфоузлы. При вирусном конъюнктивите лимфатические узлы в большинстве случаев при прощупывании болезненны.
Расстройства речи и движений
Расстройства речи и движений при коронавирусе может наблюдаться при тяжёлых формах болезни и прямом попадании вируса в мозг.
Диагнозом в этом случае является COVID-19-ассоциированная некротическая геморрагическая энцефалопатия.
Симптоматика у неё похожа с геморрагической энцефалопатией, вызванной штаммами вируса Коксаки А, гриппа h2N1.
Частота слов в речи изменяется, возникают персеверации – повторения отдельных слов и даже фраз, некоторые фразы начинают «сглатываться», начинаются ошибки в падежах, порядке слов в предложении, возникают проблемы с артикуляцией мышц (человеку становится сложно даже в медленном темпе повторить простую скороговорку. Также нарушается координация движений.
Симптомы коронавируса по дням
Если заболевание – с симптомами, то оно протекает по определённым фазам. И каждой фазе больше характерна своя симптоматика.
1-4 день – 1 фаза. В это фазе чаще всего о себе заявляют следующие признаки: температура, боли в мышцах, боль в горле, сухой кашель. Если организм поддаётся лечению, то за 1-й фазой может начаться улучшение. Или человек выздоравливает, или еще на протяжении недели-полторы наблюдается вялотекущая простуда – чаще без высокой температуры, но с «заложенным» горлом, лёгким кашлем, усталостью.
5-10 день – 2-я фаза. Если же организм не справляется с болезнью, то на 5-6-й день начинается новая фаза, для которой характерна нехватка воздуха, развитие пневмонии. Если своевременно принять меры, в том числе, обеспечить пациенту кислородную поддержку, к 10-му дню болезни дыхательную недостаточность удаётся победить. Как правило кислородная поддержка назначается при изменении сатурации и показателях уровня кислорода ниже 94-90%. В больницах Беларуси подачу кислорода в нос через канюлю проводят, как правило при показателях уровня кислорода менее 93%.
Неприятный момент состоит в том, что на 4-й день некоторые пациенты начинают считать, что идут на поправку (критерий – кашель стал не сухим, а мокрым). Но мокрый кашель – не всегда значит здоровое откашливание. В ряде случаев появление мокроты – результат накопления жидкости в альвеолах, и за ним как раз и следует нарушение кислородного обмена. Вот почему за временным облегчением на 5-й день может последовать ухудшение, и 2-я фаза тогда неизбежна.
Если у пациента нарушается водно-электролитный баланс, то на 5-10 день также могут появляться судороги, спазмы в области желудочно-кишечного тракта, бессонница.
10-12 день – 3 фаза. На 10-12-й день у большинства пациентов температура приходит в норму, но боли в мышцах, чувство нехватки воздуха могут оставаться. Дыхательная функция при этом у одних пациентов восстанавливается, у других одышка остаётся ещё главным спутником.
13-20-й день – 4 фаза. В этой фазе симптомы остаются, как правило, у пациентов с тяжелым течением болезни. В этот момент высок риск того, что могут появиться осложнения со стороны сердца, почек, сердца.
Со стороны почек – это, например, падение диуреза (объёма мочи), заторможенность сознания, со стороны сердца – воспаление сердечной мышцы. Если у пациента слабая печень, есть хронические заболевания этого органа, то высоки риски их обострения.
При этом важно понимать, что у разных пациентов возможны разные «сценарии» развития болезни. Бывают такие случаи, когда коронавирусная инфекция – бессимптомная, но затем, уже после того как у человека сформировались антитела, развивается пневмония. Это не типичный вариант, но он также имеет место.
Заболевание по своему протеканию может быть относительно лёгким, средне-тяжёлым и тяжелым.
- Легкая форма. Симптоматика ощущается 4-14 дней. Ограничивается 1-й фазой (см. выше). Для ряда пациентов легкая форма коронавируса заканчивается полным выздоровлением, у ряда – есть сложности с органами дыхания (ещё остается кашель), печенью (возрастает уровень АЛТ), почками. Но точных данных, виноват в большинстве проблем именно коронавирус или интенсивная терапия, нет. Ведь тот же уровень АЛТ способны увеличить парацетамол, антибиотики, аспирин – препараты, которые важны для лечения самого СOVID-19, снятия симптоматики, остановки развития болезни и их отменить нельзя, это больший риск для организма. Но после того, как человек переболел СOVID-19, важно следить за этими показателями и поддерживать печень, почки. Если нет серьёзных хронических заболеваний этих органов, организм со временем восстанавливается. Например, печень поддерживают препаратами на основе эссенциальных фосфолипидов.
- Заболевание средней степени тяжести. Пациент «проходит» 2 фазы развития болезни. Начинается всё близко к гриппу, затем развивается пневмония, которая как правило, развивается в альвеоральном пространстве (непосредственно в альвеолах идёт обмен между воздухом и кровью). Гипоксия при средней степени тяжести COVID-19 нередка, особенно если поражена большая площадь лёгких, но ИВЛ пациентам, как правило не требуется. Поднять уровень кислорода удаётся за счёт подачи кислорода в нос с помощью канюли, за счёт дыхательных упражнений, прон-позиции (лежания на животе).
- Тяжелая форма COVID-19. Затрагивает все фазы развития болезни. На первом этапе – ярко –выраженная лихорадка. Возможна потеря сознания. Быстро развивается острый респираторный дистресс-синдром и обширная пневмония. При этом не только в альвеоральном пространстве, но и в интерстициальном пространстве, т.е. между перегородками. В этом случае отёк лёгких очень быстро нарастает. КТ показывает рисунок матового стекла. В артериях возможно образование тромбов. Также именно при пневмонии в интерстициальном пространстве человек чаще кислородозависим: естественный уровень кислорода низок, возникает кислородная недостаточность. Такие пациенты часто нуждаются в ИВЛ, очень высоких дозах препаратов, которые снижают активность свертывания крови.
В каких случаях обратиться к врачу?
- Если есть такие симптомы как повышенная температура тела и сухой кашель, к врачу нужно обращаться незамедлительно.
- Если симптомы нетипичные (например, дерматологические + потеря вкусовых ощущений), но есть подозрение, что был контакт с носителем коронавируса, обращение к врачу также не стоит откладывать на потом.
- Если есть затруднения с дыханием (сильная одышка), есть ощущение, что нет кислорода, нужно сразу вызывать скорую.
- Ситуация, когда возникла потеря обоняния, раньше не считалась поводом для того, чтобы сразу идти к врачу, но в нынешней эпидемической ситуации при потере обоняния (и особенно одновременно при потере вкусового восприятия) важно пройти лабораторную диагностику и исключить заражение коронавирусом.
- Если есть любые проявления простудных заболеваний, болит горло, появился насморк, то в условиях пандемии – это также сигнал для обращения к врачу.
В особой группе риска:
- Пожилые люди, особенно высоки риски осложнений у заболевших старше 70 лет.
- Лица с соматическими заболеваниями эндокринной, сердечно-сосудистой системы: особенно артериальной гипертензией, диабетом, мерцательной аритмией.
- Принимающие гормональные препараты.
- Лица с хроническими заболеваниями дыхательных путей (ХОБЛ, астмой, легочной гипертензией, идеопатическим гемосидерозом легких).
- Онкобольные.
- Лица с превышением массы тела и нарушением обмена веществ.
Как повлиять на симптоматику COVID дыхательной гимнастикой?
Уменьшить ряд симптомов (если заболевание не имеет тяжелую форму) или увеличить скорость лечения при тяжелых формах заболевания помогают и упражнения, которые направлены на оптимизацию обмена воздуха в альвеолах лёгких.
Хороший результат дают упражнения, основанные на быстрых коротких вдохах воздуха через нос и пассивном выдохе.
Кроме того, что упражнения насыщают организм кислородом, улучшается циркуляция крови, в порядок приводится лимфоотток. Также дыхательная гимнастика полезна для борьбы с воспалительными процессами. Оптимальный вариант – около 30-40 вдохов, 3-6 секунд отдыха и цикличное повторение упражнений 3-4 раза. Лучше всего делать упражнения в хорошо проветриваемом помещений натощак, или если чувствуется сильная разбитость, через 1,5-2 часа после приёма пищи.
Противопоказанием для выполнения дыхательной гимнастики является гипертензия. Упражнения способны еще больше «нагнать» артериальное давление.
Меры профилактики коронавируса
- Носите маски, медицинские респираторы, одноразовые перчатки, щитки для глаз.
- Регулярно мойте руки, обрабатывайте их антисептическими средствами, которые содержат спирт крепостью 70%. Также обрабатывайте дезрастворами ручки, подоконники, столы.
- Почаще проветривайте помещение.
- Поддерживайте в помещении достаточный уровень влажности (40-60%), при необходимости используйте увлажнители воздуха.
- Промывайте слизистые оболочки солевыми растворами. Их можно приобрести в аптеке или приготовить из пищевой морской соли.
- Принимайте витамины, том числе, витамин D и витамины группы B.
- Занимайтесь дыхательными упражнениями и укрепляйте лёгкие. Они не помогут избежать инфекцию, но помогут организму избежать заболевания в тяжёлой форме.
Выводы
- Самыми распространёнными симптомами коронавируса является повышенная температура, слабость (разбитость), сухой кашель, потеря обоняния, при осложнённой и тяжелой форме COVID есть серьёзные трудности с дыханием.
- И взрослые, и дети могут болеть, как с выраженной симптоматикой, так и без неё. Но бессимптомных пациентов среди детей – больше нежели чем среди взрослых.
- Многое зависит от того, как вирус попал в организм. Если через глаза, ярко выражено воспаление глазного яблока. Если вирус попал воздушно-капельным путем, то среди первых симптомов – боль в горле, кашель.
- У ряда пациентов помимо характерных респираторных признаков есть дерматологические признаки.
- Потеря обоняния является распространённым, но не обязательным признаком при коронавирусе. При этом рассматривать потерю обаяние как наличие коронавируса также не стоит. Нередко это сигнал других патологий.
- Чтобы уменьшить симптоматику важно начать своевременное лечение, следить за питанием, делать дыхательную гимнастику.
- В повышенной зоне риска – пожилые, лица с нарушенным метаболизмом, проблемами свертываемости крови, ослабленной иммунной системой. Течение заболевания у них – более трудное, а симптоматика – более выраженная.
- Если сoromavirus – в лёгкой форме, то затруднений с дыханием нет, если в тяжёлой – это одна из распространённых трудностей при лечении заболевания.
- Наиболее сложная симптоматика – у пациентов с респираторным дистресс‑синдромом. При нём атака начинается на здоровые ткани организма.
Соблюдайте санитарно-гигиенические правила, в случае появления симптоматики – сразу обращайтесь к врачу, не поддавайтесь панике.
Можно ли заболеть пневмонией без кашля? Другие симптомы и многое другое
Пневмония — это медицинский термин, обозначающий воспаление легких. Состояние обычно возникает, когда человек заражается вирусной, бактериальной или грибковой инфекцией легких.
Пневмония обычно вызывает респираторные симптомы, такие как кашель. Однако у человека может быть заболевание без кашля. Те, у кого нет этого симптома, скорее всего, увидят другие показания.
В этой статье описаны общие и атипичные признаки и симптомы пневмонии.Мы также перечисляем различные типы пневмонии и их причины, а также информацию о лечении, профилактике и о том, когда следует поговорить с врачом.
Признаки и симптомы пневмонии варьируются от человека к человеку. Некоторые люди могут испытывать легкое заболевание, которое проходит само по себе. У других могут быть тяжелые симптомы и опасные для жизни осложнения.
У людей с пневмонией обычно появляется кашель. Однако Американское торакальное общество утверждает, что пневмония может протекать без симптомов.
По данным Национального института сердца, легких и крови, те, у кого наиболее вероятно развитие осложнений пневмонии, также имеют наиболее нетипичные симптомы. Эти люди включают:
- маленьких детей
- пожилых людей
- людей с серьезными заболеваниями
Наиболее распространенные признаки и симптомы пневмонии включают:
Пневмония вызывает раздражение и воспаление крошечных воздушных мешочков, известных как альвеолы. , в легких.Эти воздушные мешочки отвечают за обмен кислорода и углекислого газа, позволяя организму выполнять свои жизненно важные функции.
Пневмония может вызвать наполнение альвеол жидкостью или гноем. Кашель — это естественный рефлекс, направленный на удаление лишней жидкости из дыхательных путей. При кашле может выделяться зеленая, желтая или кровянистая слизь.
Атипичные признаки и симптомы у взрослых
Для пожилых людей и людей с сопутствующими заболеваниями кашель может не быть основным симптомом пневмонии.Вместо этого у этих людей могут наблюдаться атипичные признаки и симптомы, такие как:
Признаки и симптомы у младенцев
Младенцы с пневмонией также могут не испытывать кашля. Вместо этого у них могут быть следующие признаки и симптомы:
- рвота
- усталость
- беспокойство
- хрюканье
- расширение ноздрей при дыхании
- вытягивание мышц между ребрами внутрь при дыхании
- учащенное дыхание
- синеватое изменение цвета кожи и губ у людей со светлой кожей, хотя они могут казаться серыми или беловатыми у людей с темной кожей.
Врачи классифицируют пневмонию по ее типу, тяжести и локализации.
Тип пневмонии
Ниже приведены различные типы пневмонии и их причины.
- Вирусная пневмония: Развивается в ответ на заражение вирусной инфекцией легких.
- Бактериальная пневмония: Возникает в результате бактериальной инфекции в легких.
- Грибковая пневмония: Развивается в ответ на заражение грибковой инфекцией в легких. Это менее распространено, чем другие виды пневмонии.
- Аспирационная пневмония: Развивается при вдыхании жидкости в легкие. Этот тип чаще встречается у людей с определенными нарушениями дыхания или глотания.
Как и где у кого-то развивается пневмония, например, в больнице, на диализе или при длительном медицинском уходе, помогает врачам дифференцировать причину инфекции и разработать соответствующие методы лечения.
Степень тяжести пневмонии
Иногда врачи классифицируют пневмонию по степени тяжести.
Легкая пневмония не опасна для жизни. Люди с этим заболеванием обычно могут выздороветь дома, практически не получая лечения.
Умеренная пневмония требует госпитализации для поддерживающей терапии.
Тяжелая пневмония означает, что легкие не получают достаточного количества кислорода или инфекция может повредить другие органы. Человеку с этим заболеванием могут потребоваться внутривенные лекарства, а также искусственная вентиляция легких для облегчения дыхания.
Местоположение пневмонии
Пневмония может поражать одно или оба легких.Это также может повлиять на различные участки или «доли» легкого.
Рентген грудной клетки или другой медицинский визуализирующий тест может выявить локализацию и степень пневмонии.
Лечение пневмонии зависит от ее причины и степени тяжести. Некоторые варианты включают:
- антибиотики от бактериальной пневмонии
- противовирусные препараты от вирусной пневмонии
- противогрибковые препараты от грибковой пневмонии
- стероиды для улучшения функции легких у людей с тяжелой пневмонией
- отпускаемые без рецепта лекарства для облегчения боли и уменьшения лихорадка
- жидкости для предотвращения обезвоживания
Человеку с тяжелой пневмонией может потребоваться пребывание в больнице для наблюдения, приема внутривенных жидкостей и лекарств, а также вспомогательного дыхания.Если состояние опасно для жизни, хирургу может потребоваться удалить часть легкого с инфекцией.
Большинство людей выздоравливают от пневмонии. Однако люди с факторами риска этого состояния с большей вероятностью столкнутся с серьезными и потенциально опасными для жизни осложнениями.
Некоторые факторы риска пневмонии включают:
Тяжелая нелеченная пневмония может вызвать опасные для жизни осложнения, такие как:
- повреждение легких, сердца, печени или почек
- сепсис
- органная недостаточность
- смерть
Следующие стратегии могут снизить риск развития пневмонии у человека:
- Практика частого мытья рук, особенно перед едой и после выхода в свет
- Принятие стратегий для предотвращения распространения COVID-19, таких как ношение маски или лица. покрытие в общественных местах
- избегание посещения школы или работы во время болезни
- регулярные упражнения для поддержания здоровья сердца и легких
- беседа с врачом о вакцинации против пневмококковой инфекции, которая снижает риск пневмококковой пневмонии
- ежегодная иммунизация против гриппа
- Получение современной вакцинации от коклюша, также известного как коклюш
900 15 отказ от курения или вейпинга
Пневмония — тяжелое состояние, требующее немедленной медицинской помощи.Даже если человек не испытывает кашля, это не исключает возможности того, что у него умеренная или тяжелая пневмония.
Человек должен позвонить своему врачу, если:
- он испытывает признаки или симптомы пневмонии, особенно если у него респираторная инфекция или он недавно выздоровел от больного
- , он проходит лечение пневмонии в домашних условиях, и его симптомы внезапно ухудшаются
- они ухаживают за ребенком, младенцем или пожилым человеком с типичными или атипичными признаками или симптомами пневмонии
- они ухаживают за человеком с деменцией, у которого внезапно развиваются симптомы спутанности сознания или дезориентации
Любой, кто испытывает тяжелое дыхание при затруднениях следует немедленно вызвать скорую помощь.
Пневмония — это респираторное заболевание, сопровождающееся воспалением воздушных мешков в легких. Заболевание обычно вызывается вирусной, бактериальной или грибковой инфекцией.
Симптомы пневмонии у разных людей различаются. У большинства людей разовьется сухой или влажный кашель, но это не всегда так. Те, у кого нет кашля, могут испытывать другие симптомы, такие как жар, тошнота и рвота или слабость.
Без лечения пневмония может быть опасной для жизни.Любой, у кого есть признаки или симптомы этого состояния, должен поговорить с врачом для постановки диагноза и соответствующего лечения. Людям, у которых возникают серьезные затруднения дыхания, следует обращаться за неотложной медицинской помощью.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого из них, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Можно ли заболеть пневмонией без кашля? Другие симптомы и многое другое
Пневмония — это медицинский термин, обозначающий воспаление легких. Состояние обычно возникает, когда человек заражается вирусной, бактериальной или грибковой инфекцией легких.
Пневмония обычно вызывает респираторные симптомы, такие как кашель. Однако у человека может быть заболевание без кашля. Те, у кого нет этого симптома, скорее всего, увидят другие показания.
В этой статье описаны общие и атипичные признаки и симптомы пневмонии.Мы также перечисляем различные типы пневмонии и их причины, а также информацию о лечении, профилактике и о том, когда следует поговорить с врачом.
Признаки и симптомы пневмонии варьируются от человека к человеку. Некоторые люди могут испытывать легкое заболевание, которое проходит само по себе. У других могут быть тяжелые симптомы и опасные для жизни осложнения.
У людей с пневмонией обычно появляется кашель. Однако Американское торакальное общество утверждает, что пневмония может протекать без симптомов.
По данным Национального института сердца, легких и крови, те, у кого наиболее вероятно развитие осложнений пневмонии, также имеют наиболее нетипичные симптомы. Эти люди включают:
- маленьких детей
- пожилых людей
- людей с серьезными заболеваниями
Наиболее распространенные признаки и симптомы пневмонии включают:
Пневмония вызывает раздражение и воспаление крошечных воздушных мешочков, известных как альвеолы. , в легких.Эти воздушные мешочки отвечают за обмен кислорода и углекислого газа, позволяя организму выполнять свои жизненно важные функции.
Пневмония может вызвать наполнение альвеол жидкостью или гноем. Кашель — это естественный рефлекс, направленный на удаление лишней жидкости из дыхательных путей. При кашле может выделяться зеленая, желтая или кровянистая слизь.
Атипичные признаки и симптомы у взрослых
Для пожилых людей и людей с сопутствующими заболеваниями кашель может не быть основным симптомом пневмонии.Вместо этого у этих людей могут наблюдаться атипичные признаки и симптомы, такие как:
Признаки и симптомы у младенцев
Младенцы с пневмонией также могут не испытывать кашля. Вместо этого у них могут быть следующие признаки и симптомы:
- рвота
- усталость
- беспокойство
- хрюканье
- расширение ноздрей при дыхании
- вытягивание мышц между ребрами внутрь при дыхании
- учащенное дыхание
- синеватое изменение цвета кожи и губ у людей со светлой кожей, хотя они могут казаться серыми или беловатыми у людей с темной кожей.
Врачи классифицируют пневмонию по ее типу, тяжести и локализации.
Тип пневмонии
Ниже приведены различные типы пневмонии и их причины.
- Вирусная пневмония: Развивается в ответ на заражение вирусной инфекцией легких.
- Бактериальная пневмония: Возникает в результате бактериальной инфекции в легких.
- Грибковая пневмония: Развивается в ответ на заражение грибковой инфекцией в легких. Это менее распространено, чем другие виды пневмонии.
- Аспирационная пневмония: Развивается при вдыхании жидкости в легкие. Этот тип чаще встречается у людей с определенными нарушениями дыхания или глотания.
Как и где у кого-то развивается пневмония, например, в больнице, на диализе или при длительном медицинском уходе, помогает врачам дифференцировать причину инфекции и разработать соответствующие методы лечения.
Степень тяжести пневмонии
Иногда врачи классифицируют пневмонию по степени тяжести.
Легкая пневмония не опасна для жизни. Люди с этим заболеванием обычно могут выздороветь дома, практически не получая лечения.
Умеренная пневмония требует госпитализации для поддерживающей терапии.
Тяжелая пневмония означает, что легкие не получают достаточного количества кислорода или инфекция может повредить другие органы. Человеку с этим заболеванием могут потребоваться внутривенные лекарства, а также искусственная вентиляция легких для облегчения дыхания.
Местоположение пневмонии
Пневмония может поражать одно или оба легких.Это также может повлиять на различные участки или «доли» легкого.
Рентген грудной клетки или другой медицинский визуализирующий тест может выявить локализацию и степень пневмонии.
Лечение пневмонии зависит от ее причины и степени тяжести. Некоторые варианты включают:
- антибиотики от бактериальной пневмонии
- противовирусные препараты от вирусной пневмонии
- противогрибковые препараты от грибковой пневмонии
- стероиды для улучшения функции легких у людей с тяжелой пневмонией
- отпускаемые без рецепта лекарства для облегчения боли и уменьшения лихорадка
- жидкости для предотвращения обезвоживания
Человеку с тяжелой пневмонией может потребоваться пребывание в больнице для наблюдения, приема внутривенных жидкостей и лекарств, а также вспомогательного дыхания.Если состояние опасно для жизни, хирургу может потребоваться удалить часть легкого с инфекцией.
Большинство людей выздоравливают от пневмонии. Однако люди с факторами риска этого состояния с большей вероятностью столкнутся с серьезными и потенциально опасными для жизни осложнениями.
Некоторые факторы риска пневмонии включают:
Тяжелая нелеченная пневмония может вызвать опасные для жизни осложнения, такие как:
- повреждение легких, сердца, печени или почек
- сепсис
- органная недостаточность
- смерть
Следующие стратегии могут снизить риск развития пневмонии у человека:
- Практика частого мытья рук, особенно перед едой и после выхода в свет
- Принятие стратегий для предотвращения распространения COVID-19, таких как ношение маски или лица. покрытие в общественных местах
- избегание посещения школы или работы во время болезни
- регулярные упражнения для поддержания здоровья сердца и легких
- беседа с врачом о вакцинации против пневмококковой инфекции, которая снижает риск пневмококковой пневмонии
- ежегодная иммунизация против гриппа
- Получение современной вакцинации от коклюша, также известного как коклюш
900 15 отказ от курения или вейпинга
Пневмония — тяжелое состояние, требующее немедленной медицинской помощи.Даже если человек не испытывает кашля, это не исключает возможности того, что у него умеренная или тяжелая пневмония.
Человек должен позвонить своему врачу, если:
- он испытывает признаки или симптомы пневмонии, особенно если у него респираторная инфекция или он недавно выздоровел от больного
- , он проходит лечение пневмонии в домашних условиях, и его симптомы внезапно ухудшаются
- они ухаживают за ребенком, младенцем или пожилым человеком с типичными или атипичными признаками или симптомами пневмонии
- они ухаживают за человеком с деменцией, у которого внезапно развиваются симптомы спутанности сознания или дезориентации
Любой, кто испытывает тяжелое дыхание при затруднениях следует немедленно вызвать скорую помощь.
Пневмония — это респираторное заболевание, сопровождающееся воспалением воздушных мешков в легких. Заболевание обычно вызывается вирусной, бактериальной или грибковой инфекцией.
Симптомы пневмонии у разных людей различаются. У большинства людей разовьется сухой или влажный кашель, но это не всегда так. Те, у кого нет кашля, могут испытывать другие симптомы, такие как жар, тошнота и рвота или слабость.
Без лечения пневмония может быть опасной для жизни.Любой, у кого есть признаки или симптомы этого состояния, должен поговорить с врачом для постановки диагноза и соответствующего лечения. Людям, у которых возникают серьезные затруднения дыхания, следует обращаться за неотложной медицинской помощью.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого из них, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Симптомы, лечение, причины и профилактика
Обзор
У человека с пневмонией дыхательные пути (бронхи) набухают, а воздушные пространства (альвеолы) заполняются слизью и другими жидкостями.
Что такое пневмония?
Пневмония — это инфекция одного или обоих легких, вызываемая бактериями, вирусами или грибками.Когда есть инфекция в легких, происходит несколько вещей, в том числе:
- Ваши дыхательные пути опухают (воспаляются)
- Воздушные мешочки в легких заполняются слизью и другими жидкостями
Как работают легкие?
Основная задача ваших легких — доставить кислород в кровь и удалить углекислый газ. Это происходит при дыхании. Когда вы не больны, вы дышите от 12 до 20 раз в минуту. Когда вы вдыхаете, воздух проходит по задней стенке горла, проходит через голосовой аппарат и попадает в дыхательное горло (трахею).Ваша трахея разделяется на два дыхательных прохода (бронхи). Один бронх ведет к левому легкому, другой — к правому. Чтобы легкие работали наилучшим образом, дыхательные пути должны быть открыты при вдохе и выдохе. Отек (воспаление) и слизь затрудняют прохождение воздуха по дыхательным путям, затрудняя дыхание. Это приводит к одышке, затрудненному дыханию и чувству большей усталости, чем обычно.
Насколько распространена пневмония?
Приблизительно 1 миллион взрослых в Соединенных Штатах ежегодно госпитализируются по поводу пневмонии, и 50 000 человек умирают от этой болезни.Это вторая по частоте причина госпитализации — роды — номер один. Пневмония — самая частая причина госпитализации детей в США. Пожилые люди, госпитализированные по поводу пневмонии, сталкиваются с более высоким риском смерти по сравнению с любой из 10 основных причин госпитализации.
Заразна ли пневмония?
Некоторые виды пневмонии заразны (передаются от человека к человеку). Пневмония, вызванная бактериями или вирусами, может быть заразной при вдыхании болезнетворных организмов в легкие.Однако не у всех, кто подвергается воздействию микробов, вызывающих пневмонию, она разовьется.
Пневмония, вызванная грибками, не заразна. Грибки находятся в почве, которая переносится по воздуху и вдыхается, но не передается от человека к человеку.
Как пневмония передается от человека к человеку?
Пневмония распространяется, когда капли жидкости, содержащей бактерии или вирус пневмонии, выбрасываются в воздух, когда кто-то кашляет или чихает, а затем их вдыхают другие.Вы также можете заразиться пневмонией от прикосновения к предмету, к которому ранее прикасался человек с пневмонией (перенос микробов), или от прикосновения к ткани, используемой инфицированным человеком, а затем от прикосновения ко рту или носу.
Как долго я буду оставаться заразным, если у меня пневмония?
Если у вас бактериальная пневмония, вы все еще будете считаться заразными примерно до второго дня после начала приема антибиотиков, и у вас больше не будет лихорадки (если она у вас была). Если у вас вирусная пневмония, вас по-прежнему считают заразным до тех пор, пока вы не почувствуете себя лучше и не будете без лихорадки в течение нескольких дней.
Кто наиболее подвержен риску заболевания пневмонией?
К людям с повышенным риском пневмонии относятся:
- Люди старше 65 лет и младенцы младше 2 лет. Ослабление иммунной системы пожилых людей снижает их способность бороться с болезнями. Точно так же иммунная система младенцев все еще развивается и не в полной мере, что делает их более восприимчивыми к инфекции.
- Люди с ослабленной иммунной системой по состоянию здоровья. Примеры включают:
- Люди с заболеваниями, поражающими легкие или сердце. Примеры включают:
- Люди с неврологическими заболеваниями, затрудняющими глотание. Эти люди подвержены риску пневмонии, вызванной аспирацией. Примеры включают:
- Люди, находящиеся в больнице. В частности, люди в отделении интенсивной терапии или выздоравливающие люди, проводящие много времени лежа на спине. Это положение позволяет жидкости, слизи или микробам оседать в легких.Люди, которым для дыхания нужны аппараты ИВЛ, подвергаются еще большему риску, поскольку им трудно откашляться от микробов, которые могут вызвать инфекцию легких.
- Люди, которые курят или употребляют алкоголь. Курение повреждает ткань легких, а длительное злоупотребление алкоголем ослабляет иммунную систему.
- Люди, подвергающиеся воздействию токсичных паров, химикатов или пассивного курения. Эти загрязнители ослабляют функцию легких и способствуют развитию легочной инфекции.
- Беременные. Беременность увеличивает риск развития пневмонии. Это происходит из-за того, что иммунная система матери не работает в полную силу, потому что организм усерднее работает, чтобы поддерживать рост ребенка.
Симптомы и причины
Что вызывает пневмонию?
Пневмония может быть вызвана самыми разными бактериями, вирусами или грибками.Пневмонию чаще всего классифицируют по типу микроба, который ее вызывает, и по месту, где человек заразился.
Внебольничная пневмония — наиболее распространенный тип пневмонии. Этот тип пневмонии возникает за пределами больницы или другого медицинского учреждения. Причины включают:
- Бактерии: Streptococcus pneumoniae — наиболее частая бактериальная причина пневмонии.
- Mycoplasma pneumoniae и другие атипичные бактерии: Другие типы бактерий с уникальными свойствами могут вызывать различные типы пневмонии.К ним относятся Mycoplasma pneumoniae (вызывает «ходячую» пневмонию), Chlamydia pneumoniae (вызывает хламидийную пневмонию) и Legionella pneumoniae (вызывает болезнь легионеров).
- Вирусы: Любой вирус, вызывающий инфекцию дыхательных путей (инфекции носа, горла, трахеи [дыхательного горла] и легких), может вызвать пневмонию. Вирусы, вызывающие простуду и грипп (грипп), могут вызывать пневмонию.
- Грибы (плесень): Пневмония, вызываемая грибами, наименее распространена, чем пневмония.Грибок в почве в некоторых частях США может передаваться по воздуху и вызывать пневмонию. Один из примеров — долинная лихорадка.
Госпитальная пневмония развивается во время пребывания в больнице по поводу другого заболевания. Этот тип пневмонии может быть более серьезным, потому что человек уже болен и обычно применяемые антибиотики могут быть менее эффективными. Бактерии приспосабливаются и изменяются со временем под воздействием антибиотиков, что делает их менее эффективными (так называемая устойчивость к противомикробным препаратам).Люди в больницах распространяют свои устойчивые к лекарствам бактерии другим людям, что приводит к более тяжелым и трудноизлечимым случаям пневмонии. Люди, использующие дыхательные аппараты (аппараты ИВЛ), подвергаются повышенному риску госпитальной пневмонии.
Пневмония, приобретенная в учреждениях длительного ухода. возникает в учреждениях длительного ухода (например, в домах престарелых) или амбулаторных больницах с длительным пребыванием. Как и госпитализированные пациенты, здесь обнаруживаются лекарственно-устойчивые бактерии.
Аспирационная пневмония — еще один вид пневмонии.Аспирация — это когда твердая пища, жидкости, слюна или рвота спускаются по трахее (дыхательное горло) в легкие, а не по пищеводу в желудок. Если вы не можете отхаркивать эти вещества, они остаются в легочной ткани и могут инфицироваться, и может развиться пневмония.
Каковы признаки и симптомы бактериальной пневмонии по сравнению с вирусной пневмонией у взрослых?
Симптомы пневмонии могут варьироваться от легких (симптомы простуды или гриппа), иногда называемые «ходячая пневмония», до тяжелых.Насколько серьезен ваш случай пневмонии, зависит от конкретного микроба, вызывающего пневмонию, вашего общего состояния здоровья и вашего возраста.
Бактериальная пневмония: Симптомы бактериальной пневмонии могут развиваться постепенно или внезапно. Симптомы включают:
- Высокая температура (до 105 ° F)
- Усталость (утомляемость)
- Проблемы с дыханием: учащенное дыхание или одышка
- Потение
- Озноб
- Кашель со слизью (может быть зеленоватого цвета или содержать небольшое количество крови)
- Боль в груди и / или в животе, особенно при кашле или глубоком дыхании
- Потеря аппетита
- Запутанное психическое состояние или изменения в сознании (особенно у пожилых людей)
Вирусная пневмония: Симптомы обычно развиваются в течение нескольких дней.Ранние симптомы похожи на симптомы гриппа, к которым относятся:
- Лихорадка
- Сухой кашель
- Головная боль
- Боль в горле
- Потеря аппетита
- Боль в мышцах
- Слабость
Дополнительные симптомы, появившиеся примерно через день, включают:
- Высокая температура
- Кашель со слизью
- Одышка
Как узнать, есть ли у меня пневмония, а не простуда или грипп?
Я простужен или это может быть грипп или даже пневмония? Сложно заметить разницу, но очень важно знать, когда обращаться за медицинской помощью
Следите за этими постоянными симптомами, которые возникают при пневмонии:
- Серьезная заложенность или боль в груди.
- Затрудненное дыхание.
- Температура 102 или выше.
- Кашель с выделением гноя.
Симптомы пневмонии длятся дольше, чем простуда и грипп. Если ваши симптомы не являются серьезными, можно попробовать такие домашние средства, как больше отдыха, пить больше жидкости и принимать лекарства, отпускаемые без рецепта, и посмотреть, что произойдет. Но если вы не заметите улучшения своих симптомов через три-пять дней или если вы испытываете более серьезные симптомы, такие как головокружение или сильное затрудненное дыхание, обратитесь к своему врачу.Не отпускай. Симптомы, подобные пневмонии, у очень маленьких детей или у взрослых старше 65 лет вызывают беспокойство. Кроме того, пневмония может вызвать необратимое повреждение легких, если ее не лечить слишком долго. И всегда обращайтесь за неотложной помощью, если вы испытываете боль в груди или затрудненное дыхание.
Каковы признаки и симптомы пневмонии у детей?
Признаки и симптомы пневмонии у детей варьируются от ребенка к ребенку, а также зависят от возраста вашего ребенка, причины инфекции и тяжести заболевания.
Обычные симптомы включают:
- Лихорадка, озноб, общий дискомфорт, потливость / покраснение кожи.
- Кашель.
- Учащенное дыхание (тахипноэ).
- Затруднение дыхания, которое можно увидеть как:
- Расширение ноздрей при дыхании (расширение носа)
- Движение грудной клетки внутрь при вдохе ребенка (рисунок нижней части грудной клетки). При нормальном дыхании грудная клетка при вдохе выдвигается наружу.
- Свистящее дыхание.
- Боль в груди, особенно при кашле или глубоком дыхании.
- Голубоватый оттенок губ или ногтей из-за пониженного уровня кислорода в крови.
- Потеря аппетита.
- Рвота.
- Повышенная утомляемость (утомляемость).
У младенцев и детей ясельного возраста могут проявляться следующие симптомы:
- Кашель.
- Лихорадка.
- Затруднение при кормлении.
- Проблемы с дыханием. Издает хрюкающий звук при дыхании; шумное или хрипящее дыхание.
- Временная остановка дыхания во время сна.
- Уменьшение выработки мочи.
- Бледный цвет
- Кажется безвольным.
- Плачь больше обычного. Беспокойны или более суетливы.
Подростки имеют те же симптомы, что и взрослые, в том числе:
- Кашель.
- Лихорадка.
- Затрудненное дыхание / одышка.
- Боль в груди.
Новорожденные подвергаются большему риску пневмонии, вызванной бактериями, присутствующими в родовых путях.У маленьких детей вирусы — основная причина пневмонии.
Пневмония, вызванная бактериями, обычно возникает внезапно, начиная с лихорадки и учащенного дыхания. Если пневмония вызвана вирусами, симптомы проявляются медленнее и, как правило, менее серьезны.
Отличаются ли симптомы пневмонии у пожилых людей?
У пожилых людей могут быть более легкие симптомы и может не быть лихорадки. Внезапное изменение психического состояния иногда является признаком пневмонии в этой возрастной группе.
Можно ли заболеть пневмонией без температуры?
Это не норма, но, да, пневмония может быть при небольшой температуре или даже без температуры.Если это происходит, обычно это происходит у очень маленьких (новорожденных и младенцев) и у пожилых людей или взрослых с ослабленной иммунной системой.
Какие осложнения пневмонии?
Осложнения от пневмонии могут возникнуть у любого человека. Однако у людей из групп высокого риска чаще развиваются осложнения, в том числе:
- Проблемы с дыханием: Пневмония может затруднить дыхание. Пневмония и имеющееся заболевание легких (например, ХОБЛ, эмфизема, астма) могут еще больше затруднить дыхание.Проблемы с дыханием могут потребовать пребывания в больнице для получения кислородной терапии или дыхательной и лечебной помощи с использованием дыхательного аппарата (вентилятора).
- Накопление жидкости в легких (так называемый плевральный выпот или «вода в легких»): пневмония может вызвать скопление жидкости между мембранами, выстилающими легкие, и внутренней частью грудной полости. Это серьезное заболевание, затрудняющее дыхание. Плевральный выпот можно лечить путем слива лишней жидкости с помощью катетера, дренажной трубки или хирургическим путем.
- Бактерии в кровотоке (бактериемия): бактерии, вызывающие пневмонию, могут покинуть ваши легкие и попасть в кровоток, распространяя инфекцию на другие органы. Это состояние лечится антибиотиками.
- Абсцесс легкого. Абсцесс легкого — это заполненная гноем полость в легком, вызванная бактериальной инфекцией. Его можно вылечить путем слива гноя длинной иглой или удаления его хирургическим путем.
Диагностика и тесты
Как диагностируется пневмония?
Ваш врач проведет тщательное обследование.Во время экзамена он или она:
- Узнайте об истории вашего здоровья и проведите медицинский осмотр.
- Слушайте легкие с помощью стетоскопа.
- Можно заказать рентген грудной клетки, чтобы определить признаки пневмонии и степень инфекции.
- Проведите тест пульсоксиметрии, чтобы измерить количество кислорода в крови (показывает, насколько хорошо ваши легкие перемещают кислород в кровоток).
- Закажите лабораторные анализы крови и / или слизи, чтобы определить тип инфекции — бактерии, вирус или грибок — которые вызвали пневмонию.
Если вы относитесь к группе высокого риска, ваш врач может назначить другие анализы.
Ведение и лечение
Как лечится пневмония?
Как лечить пневмонию, зависит от вызывающих ее микробов.
- Бактериальная пневмония: Бактериальная пневмония обычно лечится антибиотиками.Выбор конкретного антибиотика зависит от таких факторов, как ваше общее состояние здоровья, другие состояния здоровья, которые у вас могут быть, тип лекарств, которые вы принимаете в настоящее время (если таковые имеются), ваше недавнее (если есть) использование антибиотиков, любые доказательства устойчивости к антибиотикам в местное сообщество и ваш возраст. Также могут быть полезны лекарства для снятия боли и снижения температуры. Спросите своего врача, следует ли вам принимать средство от кашля. Важно уметь кашлять, чтобы очистить легкие.
- Вирусная пневмония: Антибиотики не используются для борьбы с вирусами.(В некоторых случаях могут быть назначены антибиотики для борьбы с бактериальной инфекцией, которая также присутствует.) Большинство вирусных причин пневмонии не лечит. Однако, если считается, что причиной является вирус гриппа, могут быть назначены противовирусные препараты, такие как осельтамивир (Тамифлю®), занамивир (Реленза®) или перамивир (Рапиваб®), чтобы уменьшить продолжительность и тяжесть заболевания. Обычно рекомендуются безрецептурные лекарства для снятия боли и снижения температуры. Ваш врач может назначить другие лекарства и методы лечения, такие как дыхательные процедуры и упражнения для разжижения слизи.
- Грибковая пневмония: Противогрибковые препараты назначают, если грибок является причиной пневмонии.
Лечится ли пневмония у детей иначе?
По существу нет. Как и у взрослых, бактериальные причины пневмонии у детей можно лечить с помощью антибиотиков. Антибиотики не используются для лечения пневмонии, вызванной вирусами. Пневмонию, связанную с гриппом, можно лечить противовирусными препаратами, если она была выявлена на ранней стадии заболевания. В большинстве случаев пневмония лечится с помощью мер «комфортного ухода», облегчающих симптомы.Сюда могут входить:
- Пить больше жидкости.
- Больше отдыхаю.
- Прием безрецептурных лекарств от кашля и парацетамола от лихорадки. Обязательно проконсультируйтесь с лечащим врачом или фармацевтом, если у вас есть какие-либо вопросы или опасения по поводу того, как давать лекарства вашему ребенку.
- Использование прохладного увлажнителя воздуха в детской комнате.
Как скоро после лечения от пневмонии я почувствую себя лучше?
Как скоро вы почувствуете себя лучше, зависит от нескольких факторов, в том числе:
- Ваш возраст
- Причина пневмонии
- Степень тяжести пневмонии
- Если у вас есть другие «опасные» состояния
Если вы в целом здоровы, большинство симптомов бактериальной пневмонии обычно начинают улучшаться в течение 24–48 часов после начала лечения.Симптомы вирусной пневмонии обычно начинают улучшаться в течение нескольких дней после начала лечения. Кашель может длиться несколько недель. Большинство людей сообщают об усталости примерно через месяц после заражения пневмонией.
Когда мне нужно будет госпитализировать по поводу пневмонии?
Если ваш случай пневмонии более тяжелый, вам может потребоваться остаться в больнице для лечения. Больничное лечение может включать:
- Кислород
- Жидкости, антибиотики и другие лекарства, вводимые внутривенно (непосредственно в вену)
- Дыхательные процедуры и упражнения для разжижения слизи
Чаще всего госпитализируются те, кто наиболее слаб и / или подвержен повышенному риску, в том числе:
- Младенцы и дети раннего возраста
- Люди старше 65 лет
- Люди с ослабленной иммунной системой
- Люди с заболеваниями, поражающими сердце и легкие
Может потребоваться от шести до восьми недель, чтобы вернуться к нормальному уровню функционирования и благополучия, если вы были госпитализированы с пневмонией.
Профилактика
Доступны ли вакцины для предотвращения пневмонии?
Да, существует два типа вакцин (прививок), специально одобренных для предотвращения пневмонии, вызванной пневмококковыми бактериями. Подобно прививке от гриппа, эти вакцины не защитят от всех типов пневмонии, но если вы заболеете пневмонией, вероятность того, что она будет такой серьезной или потенциально опасной для жизни, будет ниже, особенно для людей с повышенным риском пневмонии. .
- Бактериальная пневмония: Две вакцины против пневмонии, Pneumovax23® и Prevnar13®, защищают от наиболее распространенных причин бактериальной пневмонии.
- Pneumovax23® защищает от 23 различных типов пневмококковых бактерий. Рекомендуется всем взрослым от 65 лет и старше и детям старше 2 лет, которые подвержены повышенному риску пневмонии.
- Prevnar13® защищает от 13 видов бактерий пневмонии. Рекомендуется всем взрослым от 65 лет и старше и детям до 2 лет.Спросите своего врача об этих вакцинах.
- Вирусная пневмония: Делайте прививку от гриппа (прививку) один раз в год. Вакцины против гриппа подготовлены для защиты от штамма вируса этого года. Грипп может облегчить заражение бактериальной пневмонией.
Если у вас есть дети, спросите их врача о других вакцинах, которые им следует получить. Некоторые детские вакцины помогают предотвратить инфекции, вызываемые бактериями и вирусами, которые могут привести к пневмонии.
Что еще я могу сделать, чтобы предотвратить бактериальную и вирусную пневмонию, помимо вакцинации?
Получение всех рекомендованных прививок — один из лучших способов предотвратить пневмонию.Кроме того, есть несколько других способов предотвратить пневмонию, в том числе:
- Отказ от курения и отказ от пассивного курения. Курение вредит вашим легким.
- Мытье рук перед едой, перед тем, как брать пищу, после посещения туалета и после того, как вы были на улице. Если мыла нет в наличии, используйте дезинфицирующее средство для рук на спиртовой основе.
- Не находиться рядом с больными людьми. Попросите их прийти, когда они почувствуют себя лучше.
- Не прикасаться к объектам, которыми поделились с другими, и не делиться имиМикробы могут передаваться от объекта к вам, если вы дотронетесь до носа или рта, не вымыв или не продезинфицировав руки.
- Соблюдайте здоровую диету, занимайтесь спортом и достаточно отдыхайте. Здоровые привычки укрепляют вашу иммунную систему.
- Получение лечения от любых других инфекций или заболеваний, которые могут у вас быть. Эти условия могут ослабить вашу иммунную систему, что может увеличить вероятность заражения.
- Избегать чрезмерного употребления алкоголя.
Перспективы / Прогноз
Каковы перспективы пневмонии?
Люди, которые в остальном здоровы, часто быстро выздоравливают при своевременном и надлежащем уходе.Однако пневмония — серьезное заболевание, которое может быть опасным для жизни, если его не лечить, особенно для людей с повышенным риском пневмонии.
Даже пациенты, которые успешно прошли курс лечения и полностью выздоровели, могут столкнуться с долгосрочными проблемами со здоровьем. Дети, переболевшие пневмонией, имеют повышенный риск хронических заболеваний легких. Взрослые могут испытать:
- Пониженная способность к упражнениям
- Обострение сердечно-сосудистых заболеваний
- Снижение умственного развития
- Общее снижение качества жизни в течение месяцев или лет
Жить с
Что я могу сделать, чтобы почувствовать себя лучше, если у меня пневмония?
- Завершите все лекарства и методы лечения, прописанные вашим врачом.Не прекращайте прием антибиотиков, когда почувствуете себя лучше. Продолжайте принимать их до тех пор, пока не закончатся таблетки. Если вы не примете все антибиотики, пневмония может вернуться.
- Если были рекомендованы безрецептурные лекарства для снижения температуры (аспирин, ацетаминофен, ибупрофен, напроксен), примите их в соответствии с указаниями на этикетке. Никогда. Не давайте аспирин детям.
- Пейте много жидкости, чтобы разжижить мокроту.
- Бросьте курить, если вы курите. Не будьте рядом с теми, кто курит или вейпирует.Окружите себя максимально чистым воздухом, не содержащим химикатов.
- Используйте увлажнитель воздуха, примите горячий душ или ванну, чтобы вам было легче дышать.
- Отдохни побольше. Не торопитесь с выздоровлением. Чтобы полностью восстановить силы, могут потребоваться недели.
Если вы почувствуете себя хуже, немедленно позвоните своему врачу.
Когда я могу вернуться к работе, учебе и обычным занятиям, если у меня пневмония?
Обычно вы можете вернуться к своей обычной деятельности, если ваши симптомы исчезли, стали слабыми или улучшились, и у вас нет новых или ухудшающихся:
- Одышка или усталость (меньше энергии)
- Боль в груди
- Слизь, жар или кашель
Если вы в целом здоровы, большинство людей чувствуют себя достаточно хорошо, чтобы вернуться к прежним занятиям примерно через неделю.Однако для полного восстановления нормального состояния может потребоваться около месяца.
Когда мне следует обратиться к врачу?
Позвоните своему врачу, если вы:
- Появились новые или ухудшающиеся:
- Одышка при физической активности или в положении лежа
- Лихорадка или кашель со слизью
- Усталость (утомляемость)
- Изменение аппетита (уменьшение чувства голода)
- Чувствовать себя неловко и знать, что что-то не так
Если вы или ваш близкий человек с симптомами относится к группе высокого риска, как можно скорее обратитесь к врачу.Пневмония может стать опасным для жизни состоянием.
Когда мне следует обращаться в отделение неотложной помощи?
Обратитесь в отделение неотложной помощи или позвоните 911, если вы:
- Трудности дышать или одышка, сидя на месте
- Появляется новая или усиливающаяся боль в груди
- Вы запутались или не можете ясно мыслить
Ответы на 6 распространенных вопросов о пневмонии
Пневмония — очень распространенное заболевание у детей.Фактически, по оценкам Всемирной организации здравоохранения (ВОЗ) ежегодно во всем мире диагностируется около 156 миллионов случаев пневмонии — и это только у детей младше 5 лет.
Итак, вот что вам нужно знать об этой инфекции, которая слишком часто встречается в это время года.
1. Что такое пневмония?
Проще говоря, пневмония — это инфекция легких. Это вызывает жар, кашель и иногда затрудненное дыхание. Есть разные типы пневмонии, одни более серьезные, чем другие.Например, болезнь легионеров — это атипичная пневмония, которая настолько серьезна, что предприятиям необходимо пройти обследование на легионеллу по соображениям здоровья и безопасности.
Хорошая новость заключается в том, что большинство детей с обычной пневмонией можно лечить дома, и обычно они поправляются через 1-2 недели. Однако в некоторых случаях младенцы и дети с некоторыми другими проблемами со здоровьем могут заболеть, и им может потребоваться госпитализация, пока им станет лучше.
2. Есть ли «сезон пневмонии»?
У вашего ребенка может быть больше шансов заболеть пневмонией после простуды или гриппа.Это потому, что эти болезни затрудняют борьбу с инфекцией. По этой причине вы можете сказать, что сезон простуды и гриппа (то есть осень и зима) также является сезоном пневмонии.
3. Какие бывают виды пневмонии?
Самые распространенные виды — вирусные и бактериальные. И большинство случаев вызвано вирусами. Некоторые из вирусов, которые могут вызывать пневмонию, включают вирус гриппа (грипп), респираторно-синцитиальный вирус (RSV), аденовирус и вирус парагриппа (который также вызывает круп).
У детей с вирусной пневмонией симптомы проявляются постепенно. Кроме того, вирусная пневмония может длиться дольше, чем бактериальная пневмония (вызванная бактериями).
Бактериальную пневмонию часто называют «внебольничной пневмонией» (ВП). Это вызвано определенными типами бактерий, такими как Streptococcus pneumonia (или «пневмококк»). Некоторые из этих бактерий обычно безвредно живут на нашей коже и в носу, а наша иммунная система не позволяет бактериям вызывать пневмонию.
Когда дети заболевают этим типом пневмонии, они, скорее всего, заболеют довольно быстро, начиная с высокой температуры, кашля и, иногда, учащенного дыхания.
Если у вашего ребенка бактериальная пневмония, врач пропишет антибиотики, чтобы ускорить выздоровление и предотвратить распространение инфекции на других членов семьи. После лечения большинство детей начинают чувствовать себя лучше через несколько дней.
При вирусном и бактериальном типах дети могут продолжать кашлять в течение нескольких недель после того, как инфекция исчезнет.
4. Что такое «ходячая пневмония»?
Пневмония при ходьбе, также называемая «атипичной пневмонией», не является официальной медицинской классификацией. Обычно это означает лишь более легкий случай пневмонии.
Пневмония при ходьбе вызывается бактериями, которые отличаются от других бактерий, вызывающих пневмонию. Он называется Mycoplasma pneumoniae .
Большинство детей с этим типом пневмонии не чувствуют себя достаточно больными, чтобы оставаться дома, поэтому они «гуляют» с ней и часто чувствуют себя достаточно хорошо, чтобы ходить в школу.Но даже если дети с ходячей пневмонией чувствуют себя хорошо, им все равно нужно оставаться дома в течение нескольких дней, пока не начнется лечение антибиотиками или не улучшатся симптомы.
Пневмония при ходьбе может полностью исчезнуть в течение 4–6 недель. Этот вид пневмонии чаще встречается у детей школьного и подросткового возраста. Это часто сопровождается болью в горле, головной болью, сыпью, лихорадкой и отрывистым кашлем. Симптомы могут появиться либо внезапно, либо проявиться дольше.
5. Как уберечь своих детей от пневмонии?
Как всегда, вы можете сделать несколько обычных вещей, чтобы защитить своих детей от любых респираторных инфекций:
- Следите за тем, чтобы дети часто мыли руки. Пневмония может передаваться через кашель и чихание, поэтому любая поверхность может содержать капли микробов.
- Держите их в курсе дел по вакцинам. Ежегодная прививка от гриппа помогает предотвратить грипп. Некоторые виды пневмонии можно предотвратить с помощью пневмококковой конъюгированной вакцины (PCV13) и пневмококковой полисахаридной вакцины (PPSV23).
- Держитесь подальше от всех, кто болен. Если пневмония уже поразила вашу семью, храните стаканы, тарелки, столовое серебро, полотенца и мочалки больного члена семьи отдельно.
- Следите за тем, чтобы они не страдали от обезвоживания, получали правильное питание и отдыхали , чтобы поддерживать здоровье их иммунной системы.
6. Когда мне следует звонить врачу?
Часто бывает трудно сказать, просто ли у детей простуда или это что-то еще, например, пневмония или грипп. Поэтому обратитесь к врачу, если вы считаете, что у вашего ребенка есть какие-либо признаки пневмонии. И не забудьте сразу позвонить , если у вашего ребенка:
- затрудненное дыхание или слишком быстрое дыхание
- Голубоватые или серые ногти или губы
- температура выше 100.38 ° C у детей младше 3 месяцев
Действительно ли ваш кашель вызван инфекцией грудной клетки? | Симптомы инфекции грудной клетки
Я кашляю в течение нескольких недель
Хотя постоянный кашель может доставлять неприятности, наличие симптомов, продолжающихся более двух недель, и даже кашель слизи не обязательно указывает на проблему. «Вирусный кашель может длиться до трех недель», — объясняет врач общей практики Джули Коффи.
«Многие люди думают, что если вы откашляете немного слизи, у вас есть инфекция, но это не всегда так», — объясняет Коффи.«Но во время простуды большие трубки в дыхательных путях воспаляются, и они производят больше слизи, чем обычно. Кашель прозрачной, желтой или даже зеленой слизи может быть нормальной частью вирусного кашля».
Предупреждающие знаки
Если вы кашляете больше слизи, чем при предыдущем кашле, или страдаете от боли в груди в результате постоянного кашля, возможно, пришло время обратиться к терапевту.
«При инфекциях грудной клетки вы кашляете гораздо сильнее, — соглашается Коффи. «При бактериальной инфекции это может быть желтый, зеленый или более темный цвет.«Если вы кашляете кровью или ржавой мокротой, вам обязательно следует обратиться к врачу.
« Патенты могут также испытывать боль в груди, затрудненное дыхание или учащенное сердцебиение ».
У меня жар
Мне жарко? Повышенная температура может быть нормальным явлением при простуде и не обязательно признаком инфекции. Однако, если вы потеете, определенно стоит регулярно измерять и записывать свою температуру.
Предупреждающие знаки
» «При вирусном кашле часто бывает жар, который имеет тенденцию повышаться и понижаться», — объясняет Коффи.«При бактериальной инфекции, такой как пневмония, у вас, как правило, постоянно высокая температура — обычно около 38-40 ° C».
Если у вас постоянно высокая температура, вам стоит позвонить своему терапевту.
Чувствую себя ужасно!
Простудные заболевания могут различаться по степени тяжести; Хотя иногда мы можем бороться, плохая доза может привести к тому, что мы растянемся на диване на пару дней. Если нам особенно плохо, мы можем начать беспокоиться, что что-то не так.
«Конечно, вы почувствуете себя плохо при простуде, но не серьезно.«Если у вас инфекция грудной клетки, вы почувствуете себя значительно хуже, чем раньше», — объясняет Коффи.
Предупреждающие знаки
«Пациенты, которые приходят ко мне с инфекцией, часто знают, что с ними что-то не так, поскольку они чувствуют себя намного хуже, чем при предыдущем кашле и простуде ».
Пациенты с инфекцией грудной клетки могут не только чувствовать себя ужасно, но и« чувствовать себя немного сонными, почти сбитыми с толку », — объясняет Коффи.« Эти симптомы могут вызвать тревогу. .»
Я ужасно выгляжу!
Красный нос, герпес, потрескавшиеся губы и бледный цвет лица часто сопровождают простуду — и никто не выглядит лучше всего, когда не спит всю ночь, кашляя. Так может ли плохой вид действительно быть признаком
Предупреждающие знаки
«Врачи часто могут определить, что у пациента пневмония, когда они видят вас в зале ожидания», — объясняет Коффи. «Вы, как правило, выглядите более нездоровым, чем раньше — разница часто бывает весьма разительной.Окружающие также смогут увидеть, насколько вы нездоровы. «
» Если у вас голубоватый оттенок губ или конечностей, это тоже может быть проблемой. «
Мне больно
Кашель и простуда часто сопровождаются головными болями, болью в горле и чувством общего недомогания. «При простуде или заболевании, похожем на грипп, вы можете испытывать мышечные боли», — объясняет доктор Кенни Ливингстон, терапевт и основатель ZoomDoc. с парацетамолом ».
Однако боль также может быть признаком того, что у нас развилась инфекция грудной клетки, поэтому как мы можем определить разницу?
Предупреждающие знаки
« Хотя мы страдаем от болей и болей при простуде, если боль сильная или вы запыхались, это может быть признаком того, что что-то не так », — объясняет Коффи.
«Пациенты с инфекцией грудной клетки часто жалуются на боль в груди», — говорит Ливингстон. «Это также может сопровождаться чувством« стеснения »или затрудненным дыханием».
Насколько я рискую?
Хотя кашель и простуда изобилуют, особенно в зимние месяцы, шансы здорового человека заразиться инфекцией грудной клетки минимальны. «Как правило, если вы достаточно здоровый человек и не имеете ранее существовавших проблем, скорее всего, это будет нормальный кашель.Для этого вам не нужно посещать врача или принимать антибиотики », — говорит Коффи.
Однако есть определенные группы, которые подвергаются большему риску.« Если у вас ослабленная иммунная система, вы очень молоды, пожилые или серьезно «Избыточный вес, у вас повышенный риск пневмонии», — объясняет Коффи. Люди с хроническими заболеваниями легких, включая хроническую обструктивную болезнь легких (ХОБЛ), астму и бронхоэктазы, подвергаются особому риску проблем.
Тем, у кого ослаблен иммунитет, следует воспользуйтесь предложением вакцины от гриппа, чтобы снизить риск заражения.«Инфекция грудной клетки часто начинается с гриппоподобного заболевания», — объясняет Ливингстон. «Вакцина против гриппа нацелена на наиболее вероятный штамм вируса. Так что, если вы снизите риск заражения гриппом, вы снизите риск инфекции грудной клетки».
«Если вы беременны или принадлежите к группе риска, вам следует сделать прививку».
Я думаю, что у меня инфекция грудной клетки — что мне делать?
Coffey рекомендует, чтобы в первую очередь всегда был ваш терапевт, даже если симптомы серьезны.«Я всегда в первую очередь обращалась бы к терапевту», — говорит она. «Если вы объясните все симптомы секретарю, вы справитесь довольно быстро».
«Даже если потребуется госпитализация, ваш терапевт сможет помочь вам быстрее увидеться по прибытии».
В зависимости от типа и степени тяжести инфекции грудной клетки и общего состояния здоровья ваш терапевт часто прописывает антибиотики. «В случае бактериальной инфекции мы обычно назначаем 5-7 дней антибиотиков пациенту, который ранее был в хорошей форме», — объясняет Коффи.«Людям с заболеваниями легких можно дать 10-14 дней».
В случае вирусной инфекции грудной клетки, такой как бронхит, антибиотики обычно не назначают, если у пациента ранее было хорошее здоровье.
«Людям с астмой, ХОБЛ или муковисцидозом часто нужны антибиотики и стероидные ингаляторы, а иногда и небулайзеры», — добавляет Ливингстон.
Где я могу получить консультацию?
Если вам нужен общий совет или вы не уверены в своих симптомах, первым обращением может стать фармацевт.«Фармацевты обучены советовать вам, как управлять вашими симптомами», — говорит Ливингстон. «Они также используются для распознавания признаков инфекции грудной клетки. Если вы не уверены, они могут быть хорошей отправной точкой».
Она чуть не умерла от симптомов, вызвавших коронавирус, но ее анализы были отрицательными
«Эта легкая инфекция обычно начинается с лихорадки, — сказала Мария Ван Керхове из Программы ВОЗ по чрезвычайным ситуациям в области здравоохранения. — У вас есть боли и боли. У вас будет сухой кашель».
Шерд — австралийка по рождению, но уже пять лет прожила с мужем и дочерью в тихом прибрежном поселке в Новато.
Через неделю после того, как она вернулась домой из поездки, она проснулась от странного звука собственного дыхания.
«Я не могу воспроизвести звук», — сказал Шерд. «Если вы можете представить себе, как берете целлофановую бумагу и раздавливаете ее, а затем отпускаете, и она издает звук типа« щелчок, треск и треск »».
Ее муж, Симон Юделевич, попросил отвезти ее в больницу.
«И я говорю:« Нет, я не настолько болен. Я просто странно звучу. Я буду в порядке », — сказала она.
Дальнейшая часть ее истории может показаться пугающей: ее состояние резко ухудшилось, и она чуть не умерла.
После регистрации в медицинском центре Kaiser Permanente San Rafael через несколько дней после того, как она начала чувствовать себя плохо, Шерд вспомнила, что ждала ее в изоляторе, чтобы ее осмотрел врач.
«Внезапно мне показалось, что кто-то подошел ко мне сзади, накинул мне на голову полиэтиленовый пакет, и я не могла дышать», — сказала она.
Шерд не помнит следующие четыре дня.Она сказала, что за это время у нее развилась пневмония легких и полиорганная недостаточность.
«Я буквально тонула в собственных легких», — сказала она.
