Нарушение оттока желчи: симптомы, лечение, упражнения
Здоровая печень и желчный пузырь — это гарантия нормального пищеварения. Любое отклонение в их деятельности повлечет за собой нарушение оттока желчи, которое характеризуется застоем секрета в протоках органа. Трудности с секрецией могут возникнуть в любом возрасте как у мужчин, так и у женщин. А также существует группа риска в которую входят беременные.
Механизм вывода желчи
Для ускорения переработки пищи в желчном пузыре происходит выделение секрета, который соединяясь с пищевым комом, проникает в кишечник. На концентрацию секрета влияет количество и качество продуктов. В процессе пищеварения она контактирует с жирами, разделяя их на частички, помогает усваиваться минеральным веществам и витаминам, очищает организм от ядов.
В интервалах между приемами пищи выделение желчи не прекращается, но она не переходит в желудок, а скапливается в желчном пузыре. При следующем поступлении еды происходит ее выделение. В каналах печени также вырабатывается секреторная жидкость, которая выводится и объединяется с желчным секретом через желчевыводящие протоки. Вместе они проникают в двенадцатиперстную кишку.
В каналах печени также вырабатывается секреторная жидкость, которая выводится и объединяется с желчным секретом через желчевыводящие протоки. Вместе они проникают в двенадцатиперстную кишку.
Вернуться к оглавлению
Причины нарушений
Патологию часто диагностируют у беременных женщин.
На любом отрезке продвижения секрета возможно нарушение его выведения. Может образоваться повышенный отток желчи или, наоборот, пониженный. Причин неправильной работы органов может быть несколько:
- нарушение частоты сжатий стенок желчного и его протоков;
- зажимание пузыря при беременности, воспалительных процессах и травмах;
- большое количество липидов в секрете, нарушающее жировой обмен;
- изменения гормонального фона;
- нездоровое питание;
- болезни печени;
- патологические процессы в желчном пузыре.
Возрастных рамок для развития патологии не существует. Спровоцировать ее может прием лекарств, заболевания и употребление вредной пищи.
Вернуться к оглавлению
Симптомы расстройства
Кожные покровы приобретают неестественный желтый оттенок.
Если нарушен отток желчи, она начинает скапливаться в тканях. Сложность процесса, характер его развития напрямую влияют на выраженность признаков плохого оттока секрета в организме. К ним можно отнести такие характерные проявления:
- тяжесть и боль в правом подреберье;
- желтый налет на языке;
- горечь во рту;
- желтый оттенок кожи и белков глаз;
- непрерывный, сильный зуд;
- белый цвет кала;
- темный цвет мочи.
Хроническое нарушение оттока значительный промежуток времени никак не проявляется, иногда после еды заметно вздутие живота и небольшая отрыжка. Только спустя несколько месяцев протоки не выдерживают, и оказывается желчь в крови, а нарушение дает о себе знать характерными симптомами. Признаки острой стадии появляются внезапно, они ярко выражены.
Вернуться к оглавлению
Чем опасно такое состояние?
Неправильный отток желчи в организме полностью нарушает функции желчных протоков и процесс переработки пищи. Уменьшение или прекращение поставки секрета в двенадцатиперстную кишку (холестаз) провоцирует развитие таких патологических процессов на фоне нарушения метаболизма, как:
Уменьшение или прекращение поставки секрета в двенадцатиперстную кишку (холестаз) провоцирует развитие таких патологических процессов на фоне нарушения метаболизма, как:
- авитаминоз;
- остеопороз;
- желчнокаменная болезнь;
- воспаление стенок желчного пузыря;
- почечная или печеночная недостаточность.
Вернуться к оглавлению
Как диагностируют?
Исследование установит наличие патологического процесса на ранних строках.
Без специальных диагностических мероприятий определить повышен или снижен отток секрета невозможно. После первичного осмотра для постановки точного диагноза врачу необходимы результаты лабораторного и инструментального обследования. Врачи назначают такие методы:
- Общий и биохимический анализ крови.
- Исследования мочи на желчный пигмент.
- Проверка крови на холестерин.
- УЗИ. Определяет отклонение от нормы по форме и размерам пузыря, присутствие камней и перегибов.
- Ультразвук с нагрузкой.
 Первый осмотр проводится натощак. После завтрака, через 30 минут, делают второе исследование для определения степени сокращения органа.
Первый осмотр проводится натощак. После завтрака, через 30 минут, делают второе исследование для определения степени сокращения органа. - Дуоденальное зондирование. Проводится забор желчи при помощи зонда, который вводится через рот или нос.
- Рентгенография и МРТ. Используется в случае запущенной формы заболевания.
Вернуться к оглавлению
Какое поможет лечение?
Чтобы результат в лечении холестаза был положительным, необходим комплексный терапевтический подход, который включает лекарственные и растительные препараты, правильный режим питания, физическую нагрузку. Комплекс процедур отличается многосторонним подходом, поэтому назначается врачом персонально, с учетом особенностей протекания болезни каждого пациента.
Вернуться к оглавлению
Медикаментозная терапия
Препарат ускоряет процесс образования желчи.
Чтобы восстановить функциональные нарушения используют следующие препараты:
- Желчегонные. Помогают улучшить отток секрета:
- «Хологон»;
- «Аллохол».

- Средства, убирающие кожный зуд.
- Препараты для укрепления клеточной оболочки печени. К таковым относится «Гептрал».
- Средства для выведения токсинов из организма — «Урсофальк».
- Поливитаминные препараты для улучшения иммунной защиты.
- Ферменты, которые помогают пище лучше усваиваться.
Если у пациента отмечена алкогольная зависимость, ему нужно повысить эффект очищения организма от ядов специальными средствами.
Вернуться к оглавлению
Особенности питания
Рекомендовано увеличить употребление продуктов, стимулирующих секрецию желчи.
Корректировка рациона — важная составляющая лечения. Продуктами можно стимулировать выработку секрета, приводя в норму функции органа. Из меню убирают жареные, копченые и острые блюда, жирные продукты, алкоголь и изделия из сдобного теста. Длительные промежутки между едой нарушают движение желчи, она застаивается и становится густой. Чтобы не допустить этого, кушать нужно 5—6 раз на день небольшими порциями. Резкие перепады температур блюд (от горячей до холодной) провоцируют усиление сокращения желчных протоков, пища всегда должна быть теплой.
Резкие перепады температур блюд (от горячей до холодной) провоцируют усиление сокращения желчных протоков, пища всегда должна быть теплой.
В меню включают продукты, которые стимулируют секрецию, к таким относятся:
- растительное масло;
- сельдерей;
- томаты;
- укроп.
Вернуться к оглавлению
Специальные упражнения
Зарядка стимулирует работу органов пищеварительной системы, улучшает состояние мышц и кровообращение. Упражнения для оттока желчи выполняются натощак, повторять их нужно не меньше 5 раз. Комплекс гимнастики может быть таким:
- Исходное положение — лежа на боку. Делая вдох, надуть живот, выдох — втянуть.
- Перевернуться на спину. На вдохе колени подтянуть к области желудка, одновременно верх туловища поднимается, голова к коленям. Выдох — исходное положение.
- «Велосипед». Имитировать ногами езду на велосипеде.
Вернуться к оглавлению
Народные средства
Лечение народными способами лучше обговорить с доктором.
Природные компоненты не могут быть главным методом лечения нарушенного оттока желчи, это дополнение к основной терапии. Правильно заваренная трава расширяет протоки, усиливает секрецию желчи, приводит в норму функции печени. Чаще всего используют отвары в соотношении 1 ст. л. на 200 мл воды:
- Из листьев березы. Варить полчаса. 1/3 стакана остывшего отвара принимают перед едой.
- Из шиповника и крапивы. Проварить 15 мин. и настоять 45 минут.
Вернуться к оглавлению
Какие прогнозы?
Если нарушение секреции желчи обнаружено вовремя, назначено своевременное лечение и все рекомендации соблюдаются, то прогноз на выздоровление благоприятный. В запущенных случаях может понадобиться операция, на результат которой влияет множество факторов. В послеоперационный период может развиться много осложнений: нарушается метаболизм липидов, развивается анемия и снижается плотность костной ткани.
Дискинезия желчного пузыря. Причины, симптомы, диагностика и лечение болезни :: Polismed.com
Причины, симптомы, диагностика и лечение болезни :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Дискинезия желчного пузыря и желчевыводящих путей — заболевание, при котором имеется нарушение моторики (движения) и тонуса желчного пузыря, а также его протоков.
Немного статистики
Среди всех заболеваний желчного пузыря и желчных протоков дискинезия составляет 12, 5%.
От этого недуга страдают примерно в 10 раз чаще женщины, нежели мужчины. Что связано с особенностями гормональных и обменных процессов женского организма (например, изменения во время беременности, приема оральных противозачаточных). Особенно подвержены недугу женщины молодого возраста астенического телосложения.
Среди детей наиболее часто болеют подростки.
В 2/3 всех случаев — это вторичное заболевание, которое развивается на фоне поражения желудочно-кишечного тракта (колит, язвенная болезнь 12-перстной кишки и/или желудка, панкреатит, гастрит).
Наиболее часто (около 60-70% всех случаев) встречается гипотоническая форма.
Интересные факты
В современной медицине недуг впервые был описан хирургами в 1903-1909 годах, которые оперировали больного с сильными болями в правом подреберье. Однако, вскрыв брюшную полость, они не обнаружили в желчном пузыре ни камней, ни воспаления. После чего заболевание стали тщательно изучать врачи-терапевты.
Однако ещё в древности было замечено, что имеется связь между отрицательными эмоциями человека и заболеванием желчного пузыря, а также его протоков. Поэтому таких людей называли «желчными».
Кроме того, всем известно о четырех типах темперамента, которые описаны в трактатах медицины докторами древности.
Например, гневливость и раздражительность говорят об избытке энергии в точке желчного пузыря — гипертонический вариант дискинезии (холерический тип темперамента). То есть стенка желчного пузыря напряжена и сильно сокращается.
Тогда как горечь, вялость и склонность к депрессиям свидетельствуют о недостатке энергии в точке желчного пузыря — гипотонический вариант дискинезии (меланхоличный тип темперамента). То есть стенка желчного пузыря вялая и плохо сокращается.
Анатомия и физиология желчного пузыря
Желчный пузырь — полый орган. Обычно он находится справа в верхней части живота примерно на уровне середины нижней подреберной дуги (ниже последнего ребра).
Длина желчного пузыря колеблется от 5 до 14 см, а ширина — от 3 до 5 см. Его вместимость на голодный желудок составляет от 30 до 80 мл. Однако при застое желчи его объем увеличивается.
В норме желчный пузырь имеет удлиненную грушевидную форму (с широким и узким концами). Однако иногда его форма довольно причудлива: веретенообразная, вытянутая, удвоенная, с перегибом или внутренними перемычками и так далее.
Однако иногда его форма довольно причудлива: веретенообразная, вытянутая, удвоенная, с перегибом или внутренними перемычками и так далее.
У желчного пузыря имеется три части — дно, тело и шейка (узкая часть). От шейки отходит пузырный проток, который в дальнейшем соединяется с печеночным протоком, образуя общий желчный проток. В свою очередь, общий желчный проток открывается в полость 12-перстной кишки (12 ПК) в области Фатерова соска, который окружен сфинктером (мышечным кольцом) Одди.
Строение стенки желчного пузыря
- Слизистая оболочка состоит из эпителиальных и различных железистых клеток, вырабатывающих слизь. Она образует множественные складки, которые формируют у шейки желчного пузыря сфинктер Люткенса-Мартынова, препятствующий выходу желчи до наступления определенных этапов пищеварения.
- Мышечная оболочка, которая в основном состоит из гладких мышечных волокон, расположенных циркулярно (вкруговую)
- Соединительнотканная оболочка покрывает снаружи желчный пузырь.
 Она содержит сосуды.
Она содержит сосуды.
Задачи желчного пузыря
- Накопление, концентрация и хранение желчи, вырабатываемой в печени
- Выделение желчи в просвет 12-перстной кишки по мере необходимости
Желчь вырабатывается клетками печени непрерывно (от 0,6 до 1,5 литров в сутки). Затем поступает во внутрипеченочные протоки, а из них — в желчный пузырь. В желчном пузыре происходит концентрация желчи за счет всасывания из неё клетками эпителия слизистой оболочки излишков воды, натрия и хлора.
Механизм выделения желчи из желчного пузыря
Наиболее важные нейрогуморальные факторы, регулирующие этот сложный процесс:
- Вегетативная нервная система (симпатический и парасимпатический отделы), которая регулирует работу почти всех внутренних органов
В норме при активации блуждающего нерва (вагуса), обеспечивающего чувствительную и двигательную иннервацию большинства внутренних органов, желчный пузырь сокращается, а сфинктер Одди расслабляется. При нарушении согласованности в работе симпатического и парасимпатического отделов вегетативной нервной системы этот механизм нарушается.
При нарушении согласованности в работе симпатического и парасимпатического отделов вегетативной нервной системы этот механизм нарушается.
- Кишечные гормоны (мотилин, холецистокинин-панкреозимин, гастрин, секретин, глюкагон), которые вырабатываются в ЖКТ во время еды
При воздействии холецистокинина в обычных дозах желчный пузырь сокращается, а сфинктер Одди расслабляется (в больших дохах тормозится моторика желчного пузыря). Гастрин, секретин, глюкагон оказывают такое же действие, как холецистокинин, но менее выраженное.
- Нейропептиды (нейротензин, вазоинтестинальный полипептид и другие) представляют собой разновидность молекулы белка, обладающей свойствами гормонов
Они препятствуют сокращению желчного пузыря.
В результате тесного взаимодействия этих факторов во время приема пищи мышечный слой желчного пузыря сокращается 1-2 раза, повышая в нем давление до 200-300 мм водяного столба. Поэтому расслабляется сфинктер Люткенса-Мартынова, а желчь поступает в пузырный проток. Далее желчь попадает в общий желчный проток, а затем через сфинктер Одди — в 12 ПК. При возникновении заболеваний этот механизм нарушается.
Далее желчь попадает в общий желчный проток, а затем через сфинктер Одди — в 12 ПК. При возникновении заболеваний этот механизм нарушается.
Основные функции желчи в пищеварении
- Создает необходимые условия в 12 ПК для потери пепсином (основной фермент желудочного сока) своих свойств
- Участвует в расщеплении жиров, способствуя их всасыванию, а также усвоению жирорастворимых витаминов (А, Е, D)
- Улучшает двигательную функцию (моторику) тонкого кишечника и повышает аппетит
- Стимулирует секрецию слизи и выработку кишечных гормонов: мотилин, холецистокинин-панкреоземин и другие
- Активирует ферменты, необходимые для переваривания белков (трипсин и липаза — ферменты сока поджелудочной железы)
- Способствует размножению эпителиальных клеток слизистой кишечника
- Обладает антибактериальным свойством, которое при застое желчи ослабляется
Причины дискинезии желчного пузыря
Различают первичную и вторичную дискинезию желчного пузыря и желчевыводящих путей (ДЖВП) в зависимости от причин, приведших к заболеванию.
Также в настоящее время рассматривается теория о нарушении в работе клеток печени, поэтому они изначально вырабатывают желчь, состав которой уже изменен.
Первичная дискинезия желчного пузыря и желчевыводящих путей
В начале заболевания имеются лишь функциональные расстройства, которые не выявляются при методах исследования (УЗИ, рентген). Однако по мере прогрессирования недуга развиваются структурные изменения в желчном пузыре и его протоках.
Наиболее частые причины первичной ДЖВП
- Нервные стрессы (острые и/или хронические), срыв в работе вегетативной нервной системы (развитие психосоматических заболеваний, не приводящих к структурным изменениям органов и тканей).
Имеется дисбаланс в работе между симпатической и парасимпатической отделами вегетативной нервной системы. Поэтому нарушается согласованное сокращение, а также расслабление желчного пузыря и сфинктеров (Одди, Люткенса-Мартынова).
Кроме того, нарушается выработка холецистокинина (повышается или уменьшается), поэтому усугубляются нарушения моторики желчного пузыря и желчевыводящих путей.
- Диетические погрешности и/или нарушения в режиме питания (нерегулярный прием пищи, переедание, систематическое употребление жирных или недоброкачественных продуктов, недостаточное пережевывание пищи, быстрая еда и так далее).
Нарушается выработка кишечных гормонов, участвующих в процессах сокращения, а также расслабления желчного пузыря и желчевыводящих путей.
- Астенический тип телосложения, недостаточность массы тела, малоподвижный образ жизни, врожденная мышечная слабость.
Мышцы желчного пузыря и желчевыводящих путей расслаблены. Поэтому они не могут в полную силу сокращаться в ответ на прием пищи.
- Аллергические заболевания (бронхиальная астма, хроническая крапивница, пищевая аллергия и другие).
Аллергены воздействуют на нервно-мышечный аппарат желчных протоков и желчного пузыря, вызывая повышенное раздражение. Поэтому нарушается взаимосвязь между процессами их сокращения и расслабления.
Вторичная дискинезия желчного пузыря и желчевыводящих путей
Возникает на фоне уже развившихся заболеваний или состояний. Изменения хорошо видны при подводимых методах исследования.
Наиболее частые причины вторичной ДЖВП
- Гастрит, дуоденит, колит, энтерит, язвенная болезнь желудка и 12 ПК, атрофия слизистой ЖКТ (уменьшение клеток в размерах или их гибель, поэтому они не выполняют своих функций).
Нарушается выработка слизистой ЖКТ кишечных гормонов (холецистокинина, гастрина, секретина и других), влияющих на моторику желчного пузыря и желчевыводящих путей.
При язве или гастрите с повышенной кислотностью увеличена выработка пепсина клетками желудка, который, попав в 12 ПК, подкисляет в ней среду. В результате тонус сфинктера Одди повышается, нарушая отток желчи.
- Хронические воспалительные процессы в органах брюшной полости и малого таза: аднексит, киста яичника, пиелонефрит, солярит (воспаление солнечного сплетения) и другие.

Происходит раздражение пораженного органа, а в ответ на него наступают рефлекторные изменения в желчном пузыре и желчевыводящих путях (висцеро-висцеральные рефлексы). В результате нарушается взаимосвязь между процессами сокращения и расслабления желчного пузыря, а также его протоков.
- Гепатит, холангит (воспаление желчевыводящих путей), холецистит (воспаление желчного пузыря), желчнокаменная болезнь.
Развивается воспаление слизистой оболочки желчного пузыря и желчевыводящих путей. Поэтому изменяется чувствительность к факторам (повышается или понижается), регулирующим в норме процессы их сокращения и расслабления.
При желчнокаменной болезни имеется механическое препятствие для оттока желчи.
- Воспалительные заболевания ЖКТ, вызванные болезнетворными микроорганизмами (например, сальмонеллой).
Токсины (продукты жизнедеятельности) вирусов и бактерий воздействуют на нервно-мышечный аппарат желчных протоков и желчного пузыря, вызывая повышенное раздражение. Поэтому нарушается взаимосвязь между процессами их сокращения и расслабления.
Поэтому нарушается взаимосвязь между процессами их сокращения и расслабления.
- Глистная инвазия (лямблиоз, описторхоз).
Паразиты, находящиеся в желчевыводящих путях и желчном пузыре, механически препятствуют оттоку желчи. Также они своими усиками и щипками, прикрепляясь к слизистой оболочке, раздражают нервные окончания. Поэтому нарушается двигательная функция желчного пузыря и его протоков.
- Врожденная аномалия развития желчного пузыря и желчных протоков: перетяжки и внутренние мембраны в самом пузыре, перегиб на уровне тела или шейки и так далее.
Возникает механическое препятствие оттоку желчи.
- Эндокринные заболевания и нарушения (ожирение, гипотиреоз, недостаток тестостерона или эстрогена). Изменения, происходящие в организме женщины, во время климакса и менструации (обычно за 1-4 дня до её начала общее состояние у больной нарушается) или приема гормональных противозачаточных препаратов.

Уменьшается выработка холецистокинина либо понижается чувствительность к нему рецепторов, находящихся на стенках клеток желчного пузыря и его протоков.
Симптомы дискинезии желчного пузыря
Зависят от типа нарушения двигательной активности желчного пузыря и его протоков.
Виды ДЖВП
- Гипотоническая (гипомоторная) дискинезия развивается при недостаточной сократительной способности желчного пузыря и его протоков. Встречается у больных с преобладанием тонуса симпатической нервной системы (в норме доминирует днем), которая понижает тонус и двигательную активность ЖКТ, а также желчного пузыря и его протоков. Наиболее часто этой формой недуга страдают люди старше 40 лет.
- Гипертоническая (гипермоторная) дискинезия развивается при усиленной сократительной способности желчного пузыря и желчевыводящих путей. Встречается у людей с преобладанием парасимпатической нервной системы (в норме доминирует ночью), которая усиливает двигательную функцию и тонус ЖКТ, а также желчного пузыря и его протоков.
 Наиболее часто этой формой недуга страдают подростки и молодые люди.
Наиболее часто этой формой недуга страдают подростки и молодые люди.
- Гипотонически-гиперкинетическая дискинезия — смешанный вариант течения заболевания. У больного присутствуют симптомы как гипотонической, так и гипертонической формы дискинезии в разной степени выраженности.
Признаки дискинезии желчного пузыря
| Симптом | Проявления | Механизм развития |
| Гипотоническая дискинезия | ||
| Боль | Постоянная, длительная, тупая, распирающая, ноющая. Располагается в правом подреберье, но не имеет четкой локализации. Как правило, усиливается, во время приема пищи либо сразу после неё. | Растягивается дно желчного пузыря, которое вызвано застоем желчи из-за недостаточной выработки холецистокинина в ЖКТ. |
| Отрыжка — непроизвольный выход газа из желудка в полость рта с характерным звуком, а иногда и запахом | Возникает, как правило, после еды, но иногда — между приемами пищи. | Нарушена регуляция работы желчного пузыря нервной системой, поэтому больной делает чаще глотательные движения, заглатывая воздух во время еды. В результате повышается давление в желудке. Поэтому мышечная стенка желудка сокращается, а тонус выходного сфинктера понижается — и воздух изгоняется. |
| Тошнота и/или рвота (иногда с примесью желчи, если имеется заброс желчи из 12ПК в желудок) | Чаще возникает после еды и погрешностей в питании: прием жирной пищи, быстрая еда, переедание и другие | За счет нарушенной моторики раздражаются нервные рецепторы ЖКТ, которые посылают импульс к рвотному центру (находится в головном мозге). От него обратно посылаются импульсы к ЖКТ и диафрагме, приводя к сокращению их мышц и возникновению обратных движений. Также при бактериальных и вирусных инфекциях, гельминтозах рвотный центр раздражается продуктами их жизнедеятельности (токсинами). |
| Горечь во рту (наиболее характерна для гипотонического варианта дискинезии) | В основном по утрам, после прима пищи или физической нагрузки. | Нарушается моторика, а также расслабляются сфинктеры ЖКТ. В результате появляются антиперистальтические движения (пища движется в обратном направлении). Поэтому желчь из 12 ПК попадает в желудок, затем — в пищевод, далее — в полость рта. |
| Вздутие живота (метеоризм) | Возникает чувство распирания живота на высоте пищеварения, которое нередко сопровождается болями. После отхождения газов боли утихают. | Нарушается пищеварение из-за недостаточности желчи. В результате усиливаются процессы гниения и брожения в просвете тонкого кишечника. Поэтому выделяются газы в большом количестве. |
| Пониженный аппетит | Желчь — стимулятор аппетита, моторики кишечника и выработки кишечных гормонов. | Желчь застаивается за счет плохой сократительной способности желчного пузыря. Поэтому её недостаточно выделяется в просвет 12 ПК. |
| Понос (встречается редко) | Как правило, возникает вскоре после приема пищи. | При недостаточности желчи нарушается пищеварение: белки, жиры и углеводы плохо расщепляются. В результате раздражаются клетки слизистой оболочки тонкого кишечника, которые усиливают выделение воды, натрия и хлора. При этом их всасывание уменьшается. Поэтому увеличивается объем пищевого комка, а его продвижение по кишечнику ускоряется. |
| Запор (возникает часто) | Стул отсутствует более 48 часов или имеется систематическое недостаточное опорожнение кишечника. | Возникает вследствие замедления продвижения пищевого комка по кишечнику из-за спазма или расслабления тонуса кишечной стенки. Поэтому повышается обратное всасывание воды. При этом каловые массы уменьшаются в объеме, а плотность их повышается. Кроме того, имеется недостаток желчных кислот (содержатся в желчи), которые в норме оказывают стимулирующее действие на мускулатуру кишечника. |
| Ожирение | Развивается при длительном течении заболевания либо является причиной его возникновения | Из-за недостаточности желчи нарушается процесс пищеварения и расщепления жиров. Поэтому увеличивается выработка инсулина поджелудочной железой. В результате усиливается синтез жиров и накопление их в жировых клетках подкожно-жировой клетчатки, а также на внутренних органах. Поэтому увеличивается выработка инсулина поджелудочной железой. В результате усиливается синтез жиров и накопление их в жировых клетках подкожно-жировой клетчатки, а также на внутренних органах. |
| Симптомы нарушения в работе вегетативной нервной системы (центр находится в головном мозге) | Уменьшение частоты сердечных сокращений, понижение артериального давления, покраснение кожи лица, потливость, повышенное слюноотделение. | Механизм развития сложен и не изучен до конца. Однако считается, что имеется низкая устойчивость сердца и сосудов к стрессу. Поэтому во время него в головной мозг, к органам и тканям поступает меньше кислорода. В результате нарушается равновесие между симпатической и парасимпатической нервной системой, а внутренние органы получают неправильные команды для работы. |
| Гипертоническая дискинезия | ||
| Боль | Боль интенсивная, коликообразная, возникающая остро в правом подреберье после стресса или эмоционального напряжения (наиболее часто), погрешностях в питании, физической нагрузки.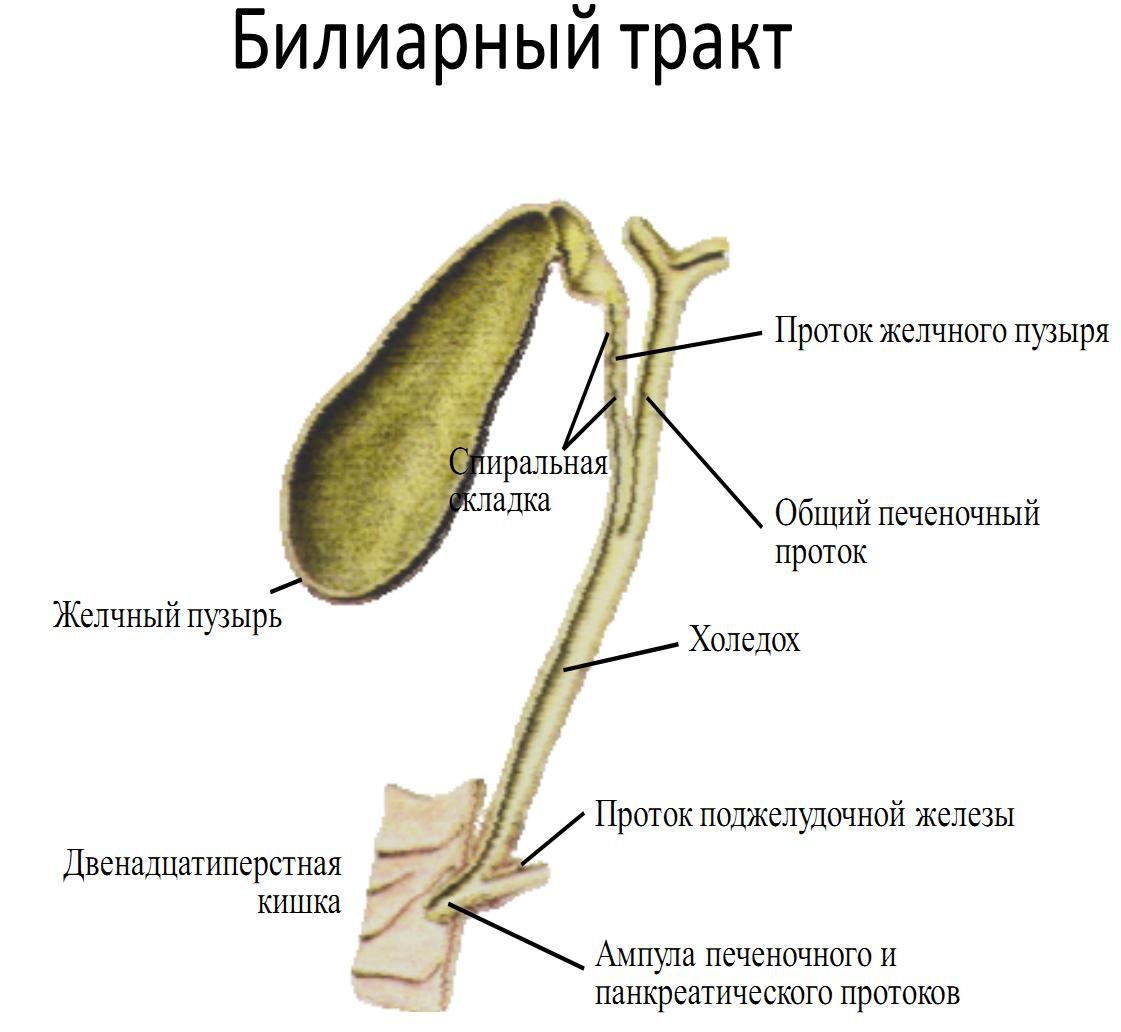 Боль длиться от 20 до 30 минут, повторяется несколько раз в течение суток. Часто она отдает справой стороны в спину, лопатку или руку. Однако иногда боль отдает влево (в область сердца), имитируя приступ стенокардии. Боль длиться от 20 до 30 минут, повторяется несколько раз в течение суток. Часто она отдает справой стороны в спину, лопатку или руку. Однако иногда боль отдает влево (в область сердца), имитируя приступ стенокардии.В периоде между приступами, как правило, сохраняется чувство тяжести в правом подреберье. | Боль связана с резким сокращением желчного пузыря при повышенном тонусе сфинктеров Одди и Люткенса-Мартынова, поэтому желчь не отходит. |
| Пониженный аппетит | Желчь — стимулятор аппетита, моторики кишечника и выработки кишечных гормонов. | Желчный пузырь находится в спазмированном состоянии и излишне сокращается. Однако при этом сфинктеры, отвечающие за своевременное поступление желчи в 12 ПК, не работают либо расслабляются между приемами пищи. Поэтому желчь в недостаточном либо большом количестве поступает в 12 ПК. |
| Понижение массы тела (развивается часто) | Истончается подкожно-жировой слой, уменьшается мышечная масса. | Из-за выделения желчи между примами пищи продукты плохо расщепляется. Поэтому белки, углеводы, жиры, витамины и минералы всасываются в недостаточном количестве. Кроме того, из-за пониженного аппетита больные недостаточно питаются. |
| Тошнота и рвота | Нередко сопровождают сам приступ желчной колики, а вне приступа они, как правило, отсутствуют. | Рецепторы ЖКТ раздражаются из-за нарушенной моторики, поэтому от них посылаются нервные импульсы в рвотный центр (находится в головном мозге). Обратно от него к рецепторам ЖКТ и диафрагмы, межреберным мышцам посылаются импульсы, поэтому они сокращаются, извергая желудочное содержимое. |
| Понос (развивается часто) | Как правило, возникает вскоре после приема пищи либо во время приступа. | Желчь поступает в просвет тонкого кишечника в большом количестве между приемами пищи (асинхронно). В результате желчные кислоты, находящиеся в желчи, тормозят всасывание, а также усиливают секрецию воды и солей (натрия, хлора), вызывая увеличение объема каловых масс и ускоряя продвижение их по кишечнику. |
| Симптомы нарушения в работе вегетативной нервной системы (центр находится в головном мозге) | Во время приступа появляется потливость, учащенное сердцебиение, общая слабость, головная боль, повышается артериальное давление. Вне приступа отмечается раздражительность, быстрая утомляемость, нарушения сна, повышение артериального давления, возникновение ноющих болевых ощущений в области сердца, учащенное сердцебиение и другие симптомы. | Механизмы развития не установлены до конца. Предполагается, что в основе заболевания лежит лабильность нервной системы из-за слабости сердца и сосудов, которые в момент стресса плохо снабжают кровью органы, ткани и головной мозг. Поэтому вегетативная нервная система отдает неправильные команды сосудам, ЖКТ, внутренним органам, а также и желчному пузырю и его протокам. |
| Признаки, которые могут развиваться при обеих формах ДЖВП с одинаковыми проявлениями | ||
| Желтушность кожных покровов и видимых слизистых оболочек (развивается редко) | Появляется при выраженном нарушении оттока желчи (камень, сужение общего желчного протока). При этом кал бесцветный, а моча окрашена в темный цвет. При этом кал бесцветный, а моча окрашена в темный цвет. | При застое желчи билирубин (пигмент, содержащийся в желчи) всасывается в кровь и разносится по организму, оседая в коже и слизистых оболочках, придавая им желтушный оттенок. Поскольку желчь не поступает в ЖКТ, то кал становится бесцветным. |
| Налет на языке (может развиваться и при других заболеваниях: колит, гастрит и других) | Может быть белым или с желтоватым оттенком при обратном забросе желчи (наиболее часто имеет место при гипотоническом варианте дискинезии). Если налет выражен, то у больных может появиться чувство дискомфорта на языке и притупление вкусовых ощущений. | Появляется вследствие нарушения процессов ороговения (превращение клеток слизистой в чешуйки) и слущивания эпителия с поверхности языка. Возникает из-за нарушения переноса питательных веществ к языку. |
Диагностика дискинезии желчного пузыря и желчевыводящих путей
Задачи — определение вида дискинезии желчевыводящих путей и выявление сопутствующих заболеваний, которые могут поддерживать их дисфункцию.
Ультразвуковое исследование (УЗИ)
Позволяет определить форму и наличие врожденных аномалий развития желчного пузыря, а также степень его опорожнения.
Показания
- Боли в животе
- Желтушность кожных покровов
- Если при прощупывании живота доктор обнаруживает некое образование
- Увеличение печени и селезенки
Интерпретация результатов
- Увеличение в размерах желчного пузыря свидетельствует о застое желчи — гипотоническая дискинезия.
- Уменьшение в размерах желчного пузыря — признак чрезмерного его сокращения (гипертоническая форма) либо врожденное недоразвитие (гипоплазия).
- Утолщение его стенок — острый холецистит или хронический холецистит в стадии обострения.
- Подвижные очаговые образования внутри желчного пузыря — камни.
- Неподвижные очаговые образования — камень, застрявший в желчном протоке либо сфинктере Люткенса-Мартынова.

- Очаговые образования, спаянные со стенкой желчного пузыря — застой желчи (холестаз) или опухоль.
- Расширение (дилатация) общего желчного протока — дискинезия желчевыводящих путей.
- Наличие осадка на дне желчного пузыря — гипомоторная дискинезия.
- Проведение диагностических проб для оценки способности сокращаться желчного пузыря с Сорбитолом, Магнием сульфатом, яичными желтками. При повышенной сократимости — гипермотроная дискинезия, при пониженной — гипомоторная форма заболевания.
Лабораторные исследования
- Общий анализ крови при первичной дискинезии не изменен. Тогда как при наличии воспалительного процесса повышается СОЭ (реакция оседания эритроцитов), увеличиваются лейкоциты и эозинофилы (свидетельствует о заражении паразитами).
- Биохимический анализ крови при первичной дискинезии не изменен. При вторичном заболевании повышение билирубина свидетельствует о застое желчи, амилазы — панкреатите (воспаление поджелудочной железы), С-реактивного белка — воспалительном процессе, холестерина общих липидов, триглицеридов и фосфолипидов — нарушении обмена жиров.

Основные рентгенологические исследования
Являются ведущими методиками в диагностике заболеваний желчного пузыря, а также желчевыводящих путей.
- Холецистография
Основана на приеме во внутрь препаратов, содержащих йод (Билиселектан, Холевид, Йодобил и другие).
Показания- Изучение строения и выявление наличия камней в желчном пузыре
- Исследование выделительной и накопительной (концентрационной) функции желчного пузыря, а также его растяжимость.
Недостаток
Невозможность определись состояние желчевыводящих путей, поскольку они не видны на снимках.
Методика
Больной на кануне исследования в 19.00 принимает два сырых яйца. Начиная с 21.00, принимает контрастное вещество с интервалом 30 минут, запивая водой. Контрастное вещество всасывается в кишечнике в кровь, а затем клетками печени выделяется.
С утра натощак производится несколько обзорных снимков правой части живота. Затем больному предлагают желчегонный завтрак (как правило, это желток яйца) и вновь производят серию снимков.
Интерпретация результатов
При гипертонической форме желчный пузырь резко и быстро сокращается от исходного объема: на 75% в первые 5-15 минут, на 90% в последующие 1,5-2 часа. Затем длительное время находится в таком состоянии, не опорожняясь за счет того, имеется спазм сфинктера Одди.
При гипотонической форме желчный пузырь увеличен, а его сокращение после желчегонного завтрака очень медленное от исходного объема: на 20-30% в течение 15 минут и остается таковым на протяжении трех-четырех часов. - Инфузионная холецистография
Метод основан на внутривенном введении контрастного вещества, содержащего йод, который накапливается в желчном пузыре и его протоках.
Показания
Определение тонуса сфинктера Одди.
Методика
Больному утром натощак в рентгенологическом кабинете на столе внутривенно капельно вводится раствор Билигноста на протяжении 15-20 минут. И одновременно вводят раствор морфина для искусственного сокращения сфинктера Одди. Спустя 15-20 минут производится снимок, на котором виден желчный пузырь и его внепеченочные протоки. В норме ширина общего желчного протока 3-7 мм.
Интерпретация результатов
При недостаточности сфинктера Одди контрастное вещество на 15-20 минуте после введения попадает в 12 ПК при ширине общего желчного протока 9 и более мм. - Холангиография
Проводится для исследования желчных протоков после введения в них контрастного вещества.
Показания- Подозрение на выраженное сужение желчного протока
- Желтушность кожных покровов и слизистых, вызванная закупоркой желчного протока камнем или сдавления его опухолью
- Выраженный и продолжительный болевой синдром
Основные методики для диагностики дискинезии- Чрескожная чрезпеченочная холангиография.

После местного обезболивания при помощи сверхтонкой иглы и под контролем рентгентелевидения пунктируются желчные протоки через кожу, далее в них вводится контрастное вещество. Затем выполняются снимки.
- Ретроградная эндоскопическая холангиография. Через полость рта и желудок вводится эндоскоп (гибкий и длинный шланг, имеющий на вводимом конце источник света и видеокамеру) в 12 ПК. Затем в просвет общего желчного протока вводится катетер и впрыскивается контрастное вещество, далее выполняются рентгеновские снимки.
Во время процедуры при необходимости дренируются желчные протоки.
При необходимости во время процедуры удаляются мелкие камни из просвета общего желчного протока, а также в него устанавливается трубочка для облегчения оттока желчи.
- Дуоденальное зондирование
Цель — исследование желчи, а также функции желчного пузыря и его протоков,
Показания- Выявление бактерий и паразитов, содержащихся в желчи
- Исследование состава желчи
- Определение предрасположенности больного к желчнокаменной болезни
- Оценка моторики (двигательной функции) желчевыводящих путей
Методика
Натощак больному, через полость рта и желудка, вводится зонд в 12 ПК. Затем его укладывают на правый бок и получают желчь порциями:
Затем его укладывают на правый бок и получают желчь порциями:
- Первая фаза («А» порция) — смесь сока поджелудочной железы и 12 ПК. Её собирают с момента введения зонда до введения стимулятора (раствор магния сульфата). В норме за 10-20 минут получают 15-20 мл секрета золотисто-желтого цвета.
- Вторая фаза — промежуток времени с момента введения стимулятора (желчегонного) до появления следующей порции желчи (фаза закрытого сфинктера Одди). В норме длительность — от 3 до 6 минут.
- Третья фаза — получение содержимого пузырного протока. В норме около 3-5 мл секрета получают за 3-5 минут.
- Четвертая фаза (порция «В») — получение содержимого желчного пузыря. Желчь густая темно-коричневого цвета. В норме за 15-25 минут выделяется от 30 до 50 мл желчи.
- Пятая фаза (порция «С») — печеночная, во время которой получают жидкую желчь светло-желтого цвета из внутрипеченочных желчных протоков.
Интерпретация результатов
- При гипертонической форме дискинезии выделение порции «В» ускоренно и сопровождается болевыми ощущениями, а вторая фаза зарытого сфинктера Одди длиться дольше 6 минут. В первой фазе выделение «А» порции прерывистое и замедленное (длится около 30 минут), иногда сопровождается коликообразной болью в правом подреберье.
- При гипотонической форме желчь в порции «В» выделяется медленно, большими порциями с длительными интервалами между ними. Нередко требуется повторная стимуляция.
- Микроскопически исследуют желчь на наличие паразитов.
- Из порций желчи производят посев на микробиологические среды для выявления микробной флоры, а также определение её чувствительности к антибиотиками.
- Биохимическое исследование «В» и «С» порции желчи:
- увеличение билирубина и холестерина свидетельствует о застое желчи
- повышение холестерина и желчных кислот, а также обнаружение кристаллов билирубината кальция — признак склонности больного к камнеобразованию
- повышение общего белка и С-реактивного белка говорит о наличии воспалительного процесса в желчном пузыре и его протоках
Виды дискинезии желчного пузыря
В зависимости от тонуса стенок желчного пузыря и его протоков выделяют три формы дискинезии: гипертоническую (гипермоторную), гипотоническую (гипомотроную) и смешанную.
Гипомоторная дискинезия желчного пузыря
- Боль постоянная, тупая и длительная, разлитая. Находится в правой верхней части живота. Усиливается после стресса или погрешностей в питании (наиболее часто).
- Отрыжка появляется в основном после еды, но иногда — между приемами пищи.
- Тошнота и/или рвота возникает после погрешностей в питании: жирная пища, быстрая еда, переедание и так далее.
- Горечь во рту появляется наиболее часто по утрам или после физической нагрузки.
- Пониженный аппетит, который связан с недостаточным поступлением желчи в просвет тонкого кишечника.
- Вздутие живота возникает в момент максимальной работы ЖКТ, сопровождаясь болями, которые уменьшаются после отхождения газов.
- Понос развивается редко, появляясь, как правило, после приема пищи.
- Запор. Стул отсутствует более 48 часов или недостаточно опорожняется кишечник. При этом плотность каловых масс повышается (становятся сухими), поэтому их отхождение ещё больше затрудняется. Так образуется порочный круг.
- Избыточный вес (ожирение) развивается вследствие нарушения процесса расщепления жиров. Однако иногда имеет место ещё до начала заболевания.
- Нарушения в работе вегетативной нервной системы: понижение артериального давления, уменьшение частоты сердечных сокращений, плохой сон, повышенное слюноотделение.
Гипермоторная дискинезия желчного пузыря
- Боль острая, коликообразная, возникающая резко в правом подреберье. Провоцирующие факторы: стресс (наиболее часто), реже после погрешностей в питании (например, жирной пищи) или физической нагрузки. Приступ длиться около 20-30 минут. Боль нередко отдает в правое плечо и руку, а иногда иррадиирует в область сердца, имитируя приступ стенокардии.
- Пониженный аппетит развивается вследствие неравномерного поступления желчи в просвет тонкого кишечника (слишком большом или малом количестве) между приемами пищи.
- Понижение массы тела развивается при длительном течении заболевания из-за нарушения процесса переваривания и недостаточного всасывания белков, жиров, углеводов, витаминов и минеральных веществ.
- Тошнота и/или рвота возникает во время приступа (наиболее часто).
- Жидкий стул появляется либо во время приступа, либо вскоре после еды в периоде обострения.
- Симптомы нарушения в работе вегетативной нервной системы. Вне приступа — раздражительность, быстрая утомляемость, повышение артериального давления, ноющие боли в области сердца и другие. Во время приступа — учащенное сердцебиение, потливость, головная боль, выраженная общая слабость, повышенное артериальное давление.
Симптомы, наблюдаемые при обеих формах дискинезии
- Налет на языке может быть белым или с желтоватым оттенком (если имеется заброс желчи из 12 ПК в желудок, а из него — в ротовую полость). Больные могут предъявлять жалобы на жжение языка и притупление вкусовых ощущений.
- Желтушность кожных покровов и видимых слизистых оболочек (склеры). При этом, как правило, моча окрашивается в темный цвет, а кал становится бесцветным.
Смешанная форма дискинезии
Для неё характерны признаки обоих видов дискинезии в различной степени выраженности.
Лечение дискинезии желчного пузыря
Направленно на борьбу с инфекцией и паразитами, воспалением в желчном пузыре, а также на улучшение оттока желчи, работы нервной системы и ЖКТ.
Лечение медикаментами
В подходе имеется различие в зависимости от вида дискинезии.
| Группа препаратов (представители) | Способ применения | Механизм действия |
| Гипотоническая дискинезия | ||
| Холеретики — вещества, усиливающие выработку и отделение желчи (в основном используются истинные холеретики — препараты, содержащие желчь и желчные кислоты) | ||
| Холензим содержит желчные кислоты и ферменты поджелудочной железы (амилазу, трипсин, липазу) | По 1 таблетке внутрь после еды трижды в день. Курс лечения — 2-3 недели. |
|
| Аллохол содержит желчь, листья крапивы и чеснок | По 1-2 таблетки внутрь после еды 3-4 раза в день. Курс — 1-2 месяца. |
|
| Холивер (желчь, артишок посевной и куркурма высокая) | По 2-4 таблетки внутрь три раза в день во время или после еды. Курс лечения — 10-20 дней. |
|
| Для коррекции работы вегетативной нервной системы назначаются тонизирующие препараты | ||
| Экстракт элеутерококка | По 20-30 капель внутрь за пол часа до еды в первой половине дня. Курс — 25-30 дней. |
|
| Настойка Женьшеня | По 15-25 капель внутрь три раза в день за пол часа до еды. Курс — 30-40 дней. |
|
| Беззондовые тюбажи (применяются только вне периода обострения) | ||
| Ксилит, Сорбит, Магния сульфат (горькая соль), минеральная вода без газов | Растворить в 100 мл теплой воды лекарственное средство и выпить его в течение 10 минут небольшими глотками (либо — 100-200 мл теплой минеральной воды). Затем полежать 30-40 минут на правом боку, на теплой грелке. Тюбажи повторяются раз в 7-10 дней. Курс — 6-8 процедур. | Улучшает отток желчи из желчного пузыря и внутрипеченочных желчных протоков. |
| Гипертоническая дискинезия | ||
| Холекинетики — препараты, повышающие тонус желчного пузыря, но понижающие тонус желчевыводящих путей | ||
| Оксафенамид | По 1-2 таблетки внутрь за пол часа до еды. Курс — 15-20 дней. |
|
| Гепабене содержит экстракт сухой травы дымянки лекарственной | По 1 капсуле внутрь во время еды трижды в день на протяжении не менее двух недель. При ночных болях — по одной капсуле на ночь. |
|
| Спазмолитики — препараты, расслабляющие тонус сфинктеров применяются для уменьшения болей | ||
| Гимекромон применяется курсами для предупреждения развития приступов (препарат по эффекту близок к природному холецистокинину) | По 1-2 таблетки за пол часа до еды трижды в день. Курс — 2-3 недели. |
|
| Папаверин, Дротаверин, Но-шпа — препараты, содержащие разные вещества, но одинаково действующие. Их назначают коротким курсом для снятия болевого синдрома. | При сильных болях назначается по 2 мл внутримышечно дважды в день. После уменьшения болей либо при умеренном болевом синдроме рекомендуется прием препаратов по 2 таблетки 2-3 раза в день. | Путем сложных химических реакций они приводят к уменьшению содержания кальция в клетках. В результате расслабляются гладкие мышцы многих органов и систем: ЖКТ, желчевыводящих путей, сосудов и других. |
| Наркотические обезболивающие (например, Промедол) применяются при резко выраженном болевом синдроме | Внутримышечно по 1 мл 2-3 раза в сутки. | Нарушают передачу нервного импульса на различных уровнях центральной нервной системы. |
| Для коррекции работы вегетативной нервной системы назначаются седативные средства | ||
| Бромиды (Натрия бромид и Калия бромид) | Назначаются в порошках (1-2 порошка 2 раза в день), таблетках (1-2 таблетки 3-4 раза в день), микстуре (микстура Бехтерева). Курс — не менее 2-3 недель. |
|
| Настойка пустырника или валерианы |
| |
К основному лечению медикаментами часто добавляются физиопроцедуры:
- При гипомоторной дискинезии — электрофорез с Пилокарпином, амплипульс терапия
- При гипермоторной форме — электрофорез с Платифилином или Папаверином, парафиновые аппликации, лазерная терапия
Проводится лечение заболеваний, приведших к развитию дискинезии:
- Глистная инвазия (например, лямблиоз или описторхоз)
- Язвенная болезнь (использование двух или трех компонентных схем)
- Борьба с инфекцией (назначение антибиотиков)
- Удаление камней из желчного пузыря и лечение других недугов
Почему застой желчи – это плохо
Дата размещения
Просмотров: 78714 Время на чтение: 3 мин.
Застой желчи: как ощущается, чем опасен и что с ним делать?
Из-за застоя желчи сначала формируется осадок, потом билиарный сладж, потом камни. Фото: Healthline
Желчь помогает организму перерабатывать жиры. Если жиры плохо перевариваются, возникает их дефицит, нарушается холестериновый обмен. Другой «побочный эффект» застоя желчи – образование камней.
Да, сейчас пандемия коронавируса.
Да, всё внимание властей и общественности сконцентрировано на этой теме.
Но это не может отменить развития других болезней и весеннего обострения хронических патологий. Поэтому давайте немного отвлечемся и поговорим о проблеме, с которой сталкиваются тысячи людей по всему миру – о холестазе, или застое желчи.
Зачем нужна желчь
Желчный пузырь – это орган-хранилище желчи. Когда в организм поступает пища, он выбрасывает порцию желчи в просвет 12-перстной кишки. Для чего конкретно нужна желчь? Она:
- растворяет жиры до водорастворимых жирных кислот;
- работает как бактерицидное средство – убивает опасные микроорганизмы;
- нейтрализует кислый рН желудочного сока, который попадает вместе с пищевым комком в кишечник;
- активирует кишечные ферменты;
- стимулирует моторику органов ЖКТ;
- способствует всасыванию витаминов, аминокислот, холестерина и др. веществ;
- удаляет из организма токсины;
- участвует в пристеночном пищеварении;
- стимулирует выработку гормонов, регулирующих работу поджелудочной железы.
Почему застой желчи – это плохо
Чтобы желчь в пузыре не застаивалась, она должна регулярно обновляться. Для этого человек должен питаться часто и небольшими порциями. Механизм очень простой:
причины, признаки, симптомы и лечение
Застой желчи — это довольно редкий патологический процесс, при котором замедляется или полностью прекращается выделение подобного вещества или его транспортировка по желчевыводящим протокам. В медицинской сфере такое нарушение также известно под названием холестаз.
Вызвать формирование подобного нарушения может широкий спектр предрасполагающих факторов, причём далеко не во всех случаях они имеют под собой патологическую основу. Однако наибольшую роль в развитии патологии играют чрезмерное пристрастие к спиртному, длительный отказ от еды и нерациональное питание.
Клиника заболевания довольно специфична и характерна для узкого круга недугов. Основу симптоматической картины составляют такие признаки застоя желчи, как сильный кожный зуд, привкус горечи во рту, болевые ощущения и тяжесть в зоне под правыми рёбрами.
Процесс диагностирования совмещает в себе большое количество лабораторных и инструментальных обследований, а также манипуляции, выполняемые непосредственно клиницистом.
Схема того, как избавиться от застоя желчи зачастую включает в себя консервативные терапевтические методики. Хирургическое лечение осуществляется по индивидуальным показаниям.
Предрасполагающих факторов, приводящих к подобному недугу настолько много, что специалистами из области гастроэнтерологии принято разделять их на несколько групп:
- спровоцированные нарушением функционирования печени иди желчных протоков;
- вызванные недугами других внутренних органов и систем;
- физиологические, т. е. не связанные с протеканием какого-либо патологического процесса.
Первая категория причин застоя желчи может включать в себя:
- дискинезию или перегиб желчного пузыря;
- воспалительное поражение шейки этого органа;
- новообразования доброкачественного или злокачественного течения;
- формирование конкрементов в таких органах, как печень или желчный пузырь;
- образование кистозной опухоли непосредственно в общем желчном протоке или в ДПК;
- нарушение функционирования клапанной системы билиарного канала;
- склерозирующий холангит или воспалительное поражение стенок желчных путей первичной или вторичной формы;
- желчекаменная болезнь;
- сдавливание или стеноз начального отдела общего печёночного протока;
- цирроз печени или вирусное поражение этого органа;
- патологическое расширение желчных протоков;
- туберкулёз печени;
- отторжение донорского органа;
- хирургическое иссечение желчного пузыря.
Среди других заболеваний, приводящих к застою желчи у детей или взрослых, стоит выделить:
Помимо вышеуказанных факторов, застой желчи в желчном пузыре или в печени провоцирует:
- многолетнее пристрастие к спиртным напиткам и выкуриванию сигарет;
- резкое изменение характера повседневного меню;
- нерациональное питание, а именно употребление большого количества жирной и острой пищи;
- длительное влияние стрессовых ситуаций или сильнейшее эмоциональное потрясение;
- беспорядочное применение лекарственных препаратов, в частности антибактериальных веществ;
- малоподвижный образ жизни;
- генетическая предрасположенность.
Основную группу риска составляют лица старше 40 лет, однако это вовсе не означает, что патология не будет развиваться у людей другой возрастной категории. Стоит отметить, что мужчины подвержены застою желчи в большей степени, нежели женщины.
Причины холестаза
Разделение болезни по варианту протекания подразумевает существование:
- острого застоя желчи — при этом характерная симптоматика выражается внезапно и интенсивно, что приводит к значительному ухудшению состояния человека;
- хронического застоя желчи — клинические проявления слабо выражены и нарастают постепенно, на протяжении нескольких недель или месяцев.
По локализации застоя желчи в организме выделяют такие формы патологии:
- внутрипеченочную — застойные явления локализуются в желчных протоках, расположенных внутри клеток печени;
- внепеченочную — развивается при закупорке протоков желчного пузыря.
Классификация по механизму формирования патологического процесса предполагает присутствие таких путей развития:
- парциального — происходит уменьшение объёмов выделяемой желчи;
- диссоциативного — отмечается задержка в секреции лишь некоторых компонентов желчи;
- тотального — выражается в нарушении транспортировки желчи в ДПК.
Помимо этого, застой желчи у ребёнка и взрослого может протекать в желтушной и безжелтушной форме.
На степень выраженности клинических проявлений влияет несколько факторов, среди которых:
- этиологический фактор;
- тяжесть токсического поражения гепатоцитов или клеток желчевыводящих протоков;
- возрастная категория больного.
Главные симптомы застоя желчи представлены:
- постоянной тошнотой, редко приводящей к рвотным позывам;
- отрыжкой с неприятным запахом;
- горечью в ротовой полости;
- болями, тяжестью и дискомфортом в зоне под правыми рёбрами;
- расстройством сна;
- изжогой;
- неприятным запахом изо рта;
- обложенностью языка налётом, имеющим белый или жёлтый оттенок;
- нарушением акта дефекации, а именно диареей;
- иррадиацией болевых ощущений в спину;
- повышенным потоотделением;
- слабостью и вялостью;
- холелитиазом, при котором отмечается формирование конкрементов в желчном пузыре или желчных протоках.
Если заболевание протекает в желтушной форме, то вышеуказанная симптоматика дополняется такими признаками:
- приобретение кожными покровами, видимыми слизистыми оболочками и склерами желтоватого оттенка;
- необъяснимые высыпания;
- кожный зуд различной степени выраженности;
- обесцвечивание фекалий;
- потемнение урины;
- постоянная жажда.
В случаях хронического протекания недуга отмечается присутствие:
- ксантом и ксантелазм — представляют собой небольшие узелки, обладающие жёлтым или коричневым оттенком, локализующиеся в области груди, спины, локтях, а также веках;
- гиперпигментации кожи;
- повышенной кровоточивости;
- расстройства сумеречного зрения;
- понижения плотности костной ткани, отчего человек подвержен частым переломам, в том числе и патологическим;
- мышечной слабости;
- мужского и женского бесплодия;
- значительного понижения массы тела.
Всю симптоматику целесообразно относить как ко взрослым, так и к детям.
Желтый цвет лица и слизистых при застое желчи
Застой желчи в печени требует проведения целого комплекса лабораторных и инструментальных диагностических мероприятий. Однако, прежде всего, гастроэнтерологу стоит самостоятельно выполнить несколько манипуляций:
- изучить историю болезни — это поможет в поиске патологической причины застоя желчи;
- проанализировать жизненный анамнез — сюда стоит отнести информацию касательно питания, пристрастия к вредным привычкам и приёма медикаментов;
- провести тщательный физикальный осмотр, который в обязательном порядке должен включать в себя пальпацию передней стенки брюшной полости, при этом врач обращает внимание на реакцию пациента во время прикосновений к зоне правого подреберья. Помимо этого, очень важно оценить состояние кожи, слизистых и склер;
- детально опросить больного — это позволит клиницисту составить полную симптоматическую картину.
Больше всего диагностической информации предоставляют такие лабораторные исследования:
- биохимия крови;
- общеклинический анализ крови и урины;
- тесты для определения активности ферментов;
- микроскопические изучения биопата;
- копрограмма.
Однако основу диагностики составляют инструментальные процедуры, среди которых:
- эндоскопическая ретроградная холангиопанкреатография;
- ультрасонография печени и желчного пузыря;
- чрескожная чреспеченочная холангиография;
- МРХПГ и ПЭТ;
- биопсия;
- КТ и МРТ.
МРХПГ
Застой желчи следует дифференцировать от тех заболеваний, имеющих схожую симптоматику:
После подтверждения диагноза пациентам прежде всего показано соблюдение щадящего рациона. Диета при застое желчи в желчном пузыре или печени обладает такими правилами:
- полный отказ от жирной и острой пищи;
- тщательное пережёвывание продуктов;
- частые и дробные трапезы;
- замена животных жиров на растительные;
- приготовление блюд путём варки и тушения, пропаривания и запекания;
- обильный питьевой режим.
За основу питания берётся диетический стол №5, подразумевающий исключение:
- спиртного и кофе;
- пряностей, майонез и острых соусов;
- маринадов и копчёностей;
- консервы и субпродуктов;
- кислых сортов ягод и фруктов;
- жареных яиц;
- мороженого и шоколада;
- кондитерских изделий;
- жирных разновидностей мяса и рыбы;
- кулинарных жиров и сала;
- наваристых и грибных бульонов;
- щавеля и шпината, лука и чеснока, редиса и редьки.
Меню должно быть обогащено желчегонными продуктами, среди которых:
- некислые соки, кисели и компоты;
- зелёный чай и какао с молоком;
- обезжиренная молочная продукция;
- ржаной и пшеничный хлеб;
- зелень, овощи и фрукты;
- каши и отварные яйца;
- домашнее варенье и мёд;
- диетическое мясо и рыба.
Все рекомендации относительно питания будут носить индивидуальный характер, отчего составляются только лечащим врачом.
Медикаментозное лечение застоя желчи направлено на приём:
- препаратов урсодезоксихолевой кислоты;
- поливитаминных средств;
- цитостатиков;
- гепатопротекторов;
- антигистаминных веществ;
- антиоксидантов.
Одестон – препарат выбора для ЛЕЧЕНИЯ большинства заболеваний желчевыводящей системы, т.к. действует точечно в 3 направлениях: во-первых он увеличивает образование и выделение желчи не стимулируя сокращения желчного пузыря, поэтому безопасен даже для пациентов с камнями в желчном пузыре, во-вторых оказывает селективное (адресное) спазмолитическое действие, направленное только на желчевыводящие пути и, наконец, уменьшает застой желчи, предупреждает кристаллизацию холестерина и образование желчных камней. Таким образом, Одестон способствует восстановлению нормальной циркуляции желчи, а значить, способствует улучшению пищеварения.
Одестон показан для лечения заболеваний желчного пузыря и желчевыводящий путей, в том числе и желчнокаменной болезни (холелитиаз).
Консервативная терапия может быть дополнена:
- физиотерапевтическими процедурами;
- массажем желчного пузыря;
- ЛФК;
- народными средствами.
Показаниями к хирургическому вмешательству выступают:
- неэффективность вышеуказанных методов лечения;
- обнаружение конкрементов или кистозных образований в желчном пузыре;
- наличие онкологических или доброкачественных опухолей;
- стеноз желчевыводящий путей.
Суть операции может заключаться в наложении анастомоза, наружном дренировании желчных протоков, вскрытии желчного пузыря или его полном иссечении.
Чтобы у взрослого и ребёнка не возникло проблем с застоем желчи показано соблюдение общих профилактических мероприятий:
- ведение здорового и активного образа жизни;
- рациональное применение медикаментов, выписанных клиницистом;
- полноценное и сбалансированное питание;
- избегание стрессовых ситуаций;
- ранняя диагностика и комплексная терапия недугов, приводящих к подобному расстройству;
- регулярное посещение всех специалистов для прохождения профилактического осмотра — в особенности это необходимо лицам с генетической предрасположенностью к застою желчи.
Своевременное обнаружение, адекватная и комплексная терапия, а также выполнение рекомендаций лечащего врача — залог благоприятного исхода болезни, а именно полного выздоровления или стойкой ремиссии. Возникновение осложнений в виде цирроза, почечной недостаточности и внутренних кровоизлияний отмечается крайне редко.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Нарушение оттока желчи: чем опасен недуг?
Нарушение оттока желчи является осложнением заболеваний органов брюшной полости. Такое состояние организма сопровождается ухудшением самочувствия, нарушением усвоения полезных компонентов из употребляемой пищи.
Что такое отток желчи в организме
Отток желчи из желчного пузыря – одна из функций органов пищеварительной системы. То, сколько человек употребляет пищи и то, какого качества употребляемые продукты, напрямую воздействует на концентрацию выработки секреции. Во время расщепления пищи эта жидкость смешивается с липидными структурами, растворяет их, способствует усвоению витаминных и минеральных веществ, помогает очистить организм от вредных соединений.
В интервалах между основными приемами пищи продуцирование жидкости не прекращается, она скапливается в специальном резервуаре – в желчном пузыре. В нем накопленная желчь находится до тех пор, пока в организм не поступит новая порция пищи. После употребления пищи происходит отток желчи из организма, эта жидкость участвует в процессе пищеварения, расщепляя пищу.
Причины нарушения
Если нарушен отток желчи, вызвать такое состояние чаще всего могут патологии в печени. Жидкость продуцируется в каналах печени, выведение секрета печеночного из печени. Очень важным является при холецистите желчегонный, повышает отток желчи, способствует нормализации функций органов желчевыводящей системы. Причинами патологии желчного являются:
- Дисфункции в сокращении стенок органа или его каналов.
- Компрессия пузыря, которая спровоцирована развитием воспалительного процесса в органах брюшной полости, периодом гестации, аномальным строением органов, тяжелыми нагрузками или травмами.
- Повышенная концентрация холестерина провоцирует сбои в метаболизме липидных структур.
- Острый холецистит.
- Перестройки в гормональном фоне при вынашивании ребенка, во время приема гормональных лекарств или в период менопаузы.
- Скудный рацион (например, во время соблюдения диеты или при ограничении рациона во время лечения заболеваний).
- Дискинезия желчевыводящих каналов. Причем при разных формах дискинезии такое последствие развивается одинаково.
- Патологии печени – цирроз или гепатит и другие заболевания гепатоцитов.
- При движении камней из желчного.
- Воспаление или аллергия в желчном пузыре.
Это заболевание может появляться, независимо от возрастной категории. Неприятные симптомы появляются в основном после еды.
Симптомы
Сбой в выведении секреции – это скопление ее в тканях. Степень развития, характер недуга влияют на выраженность симптоматики. Если плохой отток имеет хронический характер, какие-либо клинические проявления и вовсе могут отсутствовать.
Если же течение недуга острое, симптомы ярко выраженные, появляются резко. Основными признаками такого состояния являются:
- Чувство тяжести и распирания, которые дополняются болью в правом подреберье.
- Печень увеличена в размерах, четко определяется во время врачебного осмотра брюшной полости.
- Желтушность эпидермального слоя и белков глаз.
- Моча приобретает более интенсивный темный окрас.
- При повышенной концентрации жирных кислот испражнения становятся бесцветными, утрачивают привычную плотность (разжижаются).
- Появляется выраженный зуд эпидермиса.
- Начинают формироваться конкременты в полости органа и его протоков.
- Дефицит витаминных веществ, который проявляется ухудшением качества зрения, пересушенностью кожи, ломкостью ногтей.
При появлении перечисленных проявлений следует как можно раньше обратиться к доктору, который назначит пить лекарства, способствующие отхождению секреции, диету и гимнастику для избавления от проблемы. Терапия проводится только после предварительной диагностики и правильно поставленного диагноза. Когда принимаю назначенные препараты, пью много жидкости, секреция отойдет быстро, произойдут положительные изменения органа.
Диагностика и лечение нарушения оттока
Лечение назначается только после предварительно проведенной диагностики. Назначаются лекарства, повышающие отток желчи, после них секреция начинает вырабатываться лучше. Подтверждение диагноза проводится только после проведения инструментальных и лабораторных исследований, после чего врач решит, что делать и что назначать:
- проводится врачебный осмотр, сбор анамнестических данных,
- назначаются общие анализы урины и кровяной жидкости,
- исследуются биохимические показатели крови,
- назначается в обязательном порядке ультразвуковое исследование органов брюшной полости (на нем определяется структура желчного и расширенность каналов, определяется причина худших оттоков и насколько полноценно вырабатывается секреция),
- если застой в запущенной форме, чтобы выявить аномалии, назначается процедура компьютерной томографии и рентгенографии,
- при необходимости врач назначает биопсию печеночных тканей.
Только после проведенных обследований специалист назначает лекарство, которое усиливает отток жидкости.
Как улучшить отток
Задачей терапии является наладить нормализовать отток секреции. Для этого назначаются для оттока желчи препараты, поливитаминные комплексы и противопаразитарные мероприятия. Дополнительно восстановить нормальную функцию поможет правильное питание и гимнастические упражнения. Ключевая цель, помимо нормализации функции, это обнаружить причину, избавить пациента от выраженности симптоматики, провести лечение желчнокаменной болезни или других заболеваний органа.
Если ранее была проведена резекция желчного пузыря, с таким симптомом тоже люди сталкиваются нередко. Наладить отток билиарный после удаления желчного пузыря возможно также с помощью далее указанной схемы лечения. При необходимости она может корректироваться лечащим специалистом.
Все препараты, усиливающие образование билиарной жидкости, назначаются в каждом конкретном случае индивидуально, в зависимости от результатов анализов. Обычно проводится назначение следующих средств для улучшения функции желчевыводящих органов:
- Поливитаминные комплексы, задачей которых является повышение естественных защитных функций организма.
- Препараты, призванные облегчить зуд кожного покрова.
- Гепатопротекторы для регенерации гепатоцитов и устранения интоксикации.
- Лекарства, которые увеличивают отток секреции.
- Таблетки для улучшения клеточных мембран печени.
- Препараты, которые уменьшают количество токсических веществ в организме и устраняют зашлакованность.
- Если пациент зависим от спиртных напитков, для него составляется дополнительная схема лечения для усиленного очищения организма от продуктов распада токсических веществ.
- Если обнаруживаются гельминты, пациенту назначается противопаразитарная терапия.
Если с плохой выработкой недостаточно хорошо переваривается пища, ферменты помогают в этом, такие средства восстанавливают полноценную функцию пищеварительной системы, разгружают поджелудочную железу. Обычно все терапевтические мероприятия проводятся в условиях стационара. После выписки пациент продолжает амбулаторное лечение и соблюдение профилактических мероприятий.
Упражнения
С помощью гимнастических упражнений можно восстановить микроциркуляцию кровяной жидкости, состояние мышечного аппарата органов брюшной полости улучшится. Наилучший способ – лежать на правом боку, вдыхая диафрагмой.
Рекомендуется выполнять упражнения натощак. Лечь на спину или набок, вдыхая диафрагмой, при выдохе напрячь и округлить живот. Повторить пять раз. Лежа на спине, поднять согнутые в коленях ноги и имитировать ходьбу.
Продукты, способствующие оттоку
Какие продукты способствуют повышенному оттоку жидкости? Если человек склонен к застою способствующие оттоку желчи продукты должны стать неотъемлемой частью его рациона. Важно исключить из меню продукты, которые провоцируют негативные явления в органах пищеварительной системы – копчености, жирную, острую, жареную пищу, сдобу, алкогольную продукцию. Наладить режим питания, оно должно быть дробным – небольшими порциями, но часто (количество приемов пищи – не менее пяти). Что можно и нужно употреблять:
- постные сорта мяса и рыбы,
- гречка и овсянка,
- бульоны на овощах,
- кисломолочная продукция с низким процентом жирности,
- вместо сахара использовать мед или натуральное варенье.
Среди продуктов, которые стимулирую отток желчи, можно выделить: масла растительного происхождения (подсолнечное, оливковое, тыквенное, кукурузное, льняное), укроп, томаты, свекольный или капустный сок, сельдерей. Такое питание должно соблюдаться до тех пор, пока полностью не восстановится функция.
Видео
Упражнения при холецистите.
Загрузка…
Закупорка желчных протоков — причины, симптомы, диагностика и лечение
Закупорка желчных протоков – механическое препятствие на пути продвижения желчи из печени и желчного пузыря в двенадцатиперстную кишку. Развивается на фоне желчнокаменной болезни, опухолевых и воспалительных заболеваний желчевыводящих путей, стриктур и рубцов общего желчного протока. Симптомами патологии являются боли в правом подреберье, желтуха, ахоличный кал и темная моча, значительное повышение уровня билирубина в крови. Диагноз ставится на основании исследований биохимических проб крови, РХПГ, УЗИ, МРТ и КТ органов брюшной полости. Лечение обычно хирургическое – возможно проведение эндоскопического, лапароскопического либо расширенного оперативного вмешательства.
Общие сведения
Закупорка желчных протоков — опасное осложнение различных заболеваний пищеварительной системы, которое приводит к развитию механической желтухи. Наиболее частой причиной закупорки желчных протоков является желчнокаменная болезнь, поражающая до 20% людей. По наблюдениям специалистов в сфере гастроэнтерологии и абдоминальной хирургии, женщины страдают ЖКБ в три раза чаще, чем мужчины.
Затруднение оттока желчи из печени и желчного пузыря сопровождается постепенным развитием клинической картины подпеченочной (механической) желтухи. Острая закупорка желчных путей может развиться сразу после приступа желчной колики, однако этому практически всегда предшествуют симптомы воспаления желчных путей. Несвоевременное оказание помощи пациенту с закупоркой желчных протоков может привести к развитию печеночной недостаточности и даже смерти больного.
Закупорка желчных протоков
Причины
Вызвать обструкцию желчных путей может как их закупорка изнутри, так и сдавление извне. Механическое препятствие оттоку желчи может быть полным или частичным, от степени обструкции зависит яркость клинических проявлений. Существует ряд заболеваний, которые могут способствовать нарушению прохождения желчи из печени в двенадцатиперстную кишку. Закупорка протоков возможна при наличии у пациента: конкрементов и кист желчных путей; холангита или холецистита; рубцов и стриктур протоков.
Патологическое состояние может возникать на фоне опухолей поджелудочной железы, гепатобилиарной системы; панкреатита, гепатита и цирроза печени; увеличения лимфатических узлов ворот печени; паразитарных инвазий; травм и оперативных вмешательств на желчных путях. Факторами риска являются ожирение или, наоборот, быстрая потеря веса; травмы правой половины брюшной полости; недавние оперативные вмешательства на желчных путях; инфекции гепатобилиарной системы и поджелудочной железы на фоне значительного ослабления иммунитета.
Патогенез
Патогенез закупорки желчных протоков многокомпонентный, началом обычно служит воспалительный процесс в желчных путях. Воспаление приводит к утолщению слизистой, сужению просвета протоков. Если в этот момент в протоки попадает конкремент, он не может самостоятельно покинуть холедох и вызывает полное или частичное перекрытие его просвета. Желчь начинает скапливаться в желчных путях, вызывая их расширение. Из печени желчь может сначала попадать в желчный пузырь, значительно растягивая его и вызывая обострение симптомов холецистита.
Если в желчном пузыре есть конкременты, они могут попадать в пузырный проток и перекрывать его просвет. При отсутствии оттока желчи по пузырному протоку может развиться эмпиема или водянка желчного пузыря. Неблагоприятным прогностическим признаком при закупорке желчных путей является секреция слизистой холедоха беловатой слизи (белой желчи) – это говорит о начале необратимых изменений в желчных протоках. Задержка желчи во внутрипеченочных протоках приводит к деструкции гепатоцитов, попаданию желчных кислот и билирубина в кровоток.
В кровь попадает активный прямой билирубин, не связанный с белками крови, из-за чего он вызывает значительное повреждение клеток и тканей организма. Желчные кислоты, содержащиеся в желчи, облегчают всасывание и обмен жиров в организме. Если желчь не попадает в кишечник, нарушается всасывание жирорастворимых витаминов А, D, Е, К. Из-за этого у пациента развивается гипопротромбинемия, нарушение свертываемости крови, другие симптомы гиповитаминоза. Дальнейший застой желчи во внутрипеченочных путях приводит к значительному повреждению паренхимы печени, развитию печеночной недостаточности.
Симптомы
Симптомы закупорки желчных протоков обычно появляются постепенно, острое начало встречается достаточно редко. Обычно развитию клиники желчной обструкции предшествует инфекция желчевыводящих путей. Пациент предъявляет жалобы на повышение температуры, потерю веса, схваткообразные боли в правом подреберье. Кожа приобретает желтушный оттенок, больного беспокоит зуд кожных покровов. Отсутствие желчных кислот в кишечнике приводит к обесцвечиванию кала, а повышенное выведение прямого билирубина почками — к появлению мочи темного цвета. При частичной закупорке возможно чередование обесцвеченных порций кала с окрашенными.
Осложнения
На фоне деструкции гепатоцитов нарушаются все функции печени, развивается острая печеночная недостаточность. В первую очередь страдает дезинтоксикационная деятельность печени, что проявляется слабостью, повышенной утомляемостью, постепенным нарушением функционирования других органов и систем (легких, сердца, почек, головного мозга). Если пациенту не будет оказана помощь до наступления этого этапа заболевания, прогноз крайне неблагоприятный. При отсутствии своевременного хирургического лечения патологии у больного может развиться сепсис, билирубиновая энцефалопатия, цирроз печени.
Диагностика
Начальные проявления закупорки желчных протоков напоминают симптомы холецистита или желчной колики, с которыми пациент может быть госпитализирован в отделение гастроэнтерологии. Предварительная диагностика осуществляется с помощью такого простого и безопасного метода, как ультрасонография поджелудочной железы и желчных путей. Если будут обнаружены конкременты желчных путей, расширение холедоха и внутрипеченочных желчных протоков, для уточнения диагноза может потребоваться проведение МР-панкреатохолангиографии, КТ желчевыводящих путей.
Для уточнения причины механической желтухи, расположения конкремента, степени закупорки желчных путей проводится чрескожная чреспеченочная холангиография, динамическая сцинтиграфия гепатобилиарной системы. Они позволяют обнаружить нарушение динамики желчи, ее оттока из печени и желчного пузыря. Наиболее информативным методом диагностики является ретроградная холангиопанкреатография. Данная методика включает в себя одновременное эндоскопическое и рентгенологическое исследование желчевыводящих путей. При обнаружении камней в просвете протока во время проведения этой процедуры может быть произведена экстракция конкрементов из холедоха. При наличии опухоли, сдавливающей желчный проток, берется биопсия.
В биохимических пробах печени отмечается повышение уровня прямого билирубина, щелочной фосфатазы, трансаминаз, амилазы и липазы крови. Протромбиновое время удлиняется. В общем анализе крови может быть выявлен лейкоцитоз со сдвигом лейкоформулы влево, снижение уровня эритроцитов и тромбоцитов. В копрограмме обнаруживается значительное количество жира, желчные кислоты отсутствуют.
Лечение закупорки желчных протоков
Всем пациентам требуется консультация абдоминального хирурга. После проведения всех обследований, выяснения локализации и степени обструкции, определяется тактика оперативного лечения. Если состояние пациента тяжелое, может потребоваться его перевод в отделение интенсивной терапии для проведения антибактериальной, инфузионной и дезинтоксикационной терапии.
До стабилизации состояния больного проведение расширенной операции может быть опасным, поэтому используют неинвазивные методики облегчения оттока желчи. К ним относят экстракцию конкрементов желчных протоков и назобилиарное дренирование при РПХГ (через зонд, введенный выше места сужения желчных протоков), чрезкожную пункцию желчного пузыря, холецистостомию и холедохостомию. Если состояние пациента не улучшается, может потребоваться более сложное вмешательство: чрескожное транспеченочное дренирование желчных протоков.
После того, как состояние больного нормализуется, рекомендуют использование эндоскопических методик лечения. Во время эндоскопии проводят расширение (эндоскопическое бужирование) желчных путей при их рубцовом стенозе и опухолевых стриктурах, введение в желчные пути специальной пластиковой или сетчатой трубки для сохранения их просвета (эндоскопическое стентирование холедоха). При обтурации конкрементом рубцово-суженного сосочка двенадцатиперстной кишки может потребоваться эндоскопическая баллонная дилатация сфинктера Одди.
Если удалить конкременты и другие препятствия для оттока желчи эндоскопическим способом не получается, требуется проведение расширенной операции. Во время такого оперативного вмешательства производится вскрытие холедоха (холедохотомия), поэтому в дальнейшем нужно предотвратить просачивание желчи через швы желчного протока в брюшную полость. Для этого производится наружное дренирование желчных путей по Керу (Т-образной трубкой), а после холецистэктомии — наружное дренирование желчных протоков по Холстеду (поливинилхлоридным катетером, введенным в культю пузырного протока).
Прогноз и профилактика
Прогноз при своевременном оказании медицинской помощи благоприятный. Значительно ухудшает течение заболевания и результаты лечения раковая обструкция холедоха. Профилактика заключается в лечении хронических воспалительных заболеваний гепатобилиарной системы, желчнокаменной болезни. Рекомендовано соблюдение здорового образа жизни, правильное питание с исключением жирной, жареной и экстрактивной пищи.
Дефицит ферментов поджелудочной железы — причины, симптомы, тесты поджелудочной железы
Дефицит ферментов поджелудочной железы для пищеварения может привести к ряду синдромов мальабсорбции. Эти ферменты играют важную роль в переваривании углеводов, белков и жиров, а также некоторых жирорастворимых витаминов. Ферменты поджелудочной железы также зависят и поддерживаются другими пищеварительными ферментами во рту, желудке и тонком кишечнике, а также действием дополнительных веществ, таких как желчь.Следовательно, дефицит или отсутствие ферментов поджелудочной железы в результате нарушения производства, секреции или активности не приведет к полному нарушению всасывания питательных веществ.
Причины недостаточности ферментов поджелудочной железы
Внешнесекреторная недостаточность поджелудочной железы может быть вызвана:
- Хронический панкреатит и острый панкреатит
- Муковисцидоз
- Резекция поджелудочной железы (хирургическое удаление)
- Рак поджелудочной железы 900man12-
- Рак поджелудочной железы 900man12-
- Синдром Джона-Близзарда
- Синдром Пирсона
Однако причина дефицита ферментов не может быть связана с нарушением выработки поджелудочной железой пищеварительных ферментов.Приведенные ниже условия влияют на высвобождение всех пищеварительных ферментов поджелудочной железы:
- Непроходимость протока поджелудочной железы в случае рака поджелудочной железы может препятствовать оттоку ферментов поджелудочной железы из поджелудочной железы.
- Желчные камни ( камни желчных протоков ) также могут нарушать отток ферментов поджелудочной железы и часто также влияют на отток желчи .
- Реже определенные условия могут влиять на факторы, регулирующие выработку и секрецию пищеварительных ферментов, включая нервные расстройства и заболевания, которые влияют на гормонов пищеварения, холецистокинин (CCK) и секретин.
Определенные условия могут влиять только на несколько пищеварительных ферментов поджелудочной железы. Ферменты все еще присутствуют, но либо не могут действовать, либо остаются инактивированными.
- Отсутствие или снижение секреции желчи, наблюдаемое при циррозе, может влиять на действие ферментов поджелудочной железы, которые переваривают липиды. Это может привести к дефициту витаминов из-за мальабсорбции жирорастворимых витаминов A, D, E и K.
- Избыточное количество кислоты в двенадцатиперстной кишке или повышенная кислотность двенадцатиперстной кишки, как при синдроме Золлингера-Эллисона, могут нарушить действие липазы поджелудочной железы, а также способствуют мальабсорбции жира.
- Врожденная недостаточность фермента энтерокиназы, ответственного за превращение трипсиногена в трипсин, может привести к мальабсорбции белка.
Признаки и симптомы недостаточности ферментов поджелудочной железы
Дефицит или неактивность ферментов поджелудочной железы должны быть подтверждены соответствующими лабораторными исследованиями. — см. ферментные тесты поджелудочной железы . Могут присутствовать определенные признаки и симптомы, но их не следует использовать для окончательной диагностики этого расстройства.
Другие признаки и симптомы могут быть связаны с причинами недостаточности или бездействия ферментов поджелудочной железы.
Функциональные тесты поджелудочной железы
Оценить экзокринную активность поджелудочной железы можно с помощью ряда тестов функции поджелудочной железы . Для этого диапазона лабораторных тестов потребуется крови , стула и / или кишечных секретов для выявления присутствия пищеварительных ферментов поджелудочной железы.
Нарушение всасывания можно определить путем анализа крови на дефицит или кала на наличие питательных веществ, которые должны были быть переварены и абсорбированы в кишечнике.Однако этот тип анализа питательных веществ не всегда указывает на недостаточность поджелудочной железы и может быть вызван множеством других причин, которые приводят к мальабсорбции.
Типы тестов
Тесты на ферменты поджелудочной железы в крови, стуле, кишечном секрете.
- Тест стимуляции секретином
- Фекальная эластаза
- Панкреолаурил тест
- Тест на бенитромид (BT-PABA)
- Тест на трипсиноген в сыворотке
- Фекальный химотрипсин
Тест стимуляции секретином
Тест на стимуляцию секретином — золотой стандарт.Однако он инвазивен и поэтому проводится нечасто. Тест на стимуляцию секретином проводится путем введения трубки через рот, через пищевод и желудок в двенадцатиперстную кишку (дуоденальная интубация).
Затем в тонкий кишечник вводят секретин. Этот пищеварительный гормон стимулирует секрецию бикарбонатов и воды из протоков поджелудочной железы, которые переносят пищеварительные ферменты из ацинусов поджелудочной железы, а также нейтрализует кислый химус желудка.Кишечные секреты собираются и анализируются в течение 2 часов.
Тест фекальной эластазы
В этом тесте образец стула анализируется (иммуноанализ) на наличие эластазы. Это покажет, секретирует ли поджелудочная железа пищеварительных ферментов . Он предпочтительнее теста на стимуляцию секретином, поскольку позволяет избежать дуоденальной интубации, однако он может не выявить умеренную экзокринную недостаточность поджелудочной железы.
Pancreolauryl Test
Дилаурат фторосцеина вводят перорально, и эстеразы поджелудочной железы (липидные пищеварительные ферменты) должны расщеплять его.Затем лауриновая кислота выводится с мочой. Он точен и предпочтительнее, поскольку позволяет избежать интубации. Однако одним из недостатков является то, что мочу необходимо тщательно собирать в течение двух дней.
BT-PABA Test
Также известный как бентиромидный тест, он включает пероральное введение пептида бентиромида. Метаболиты этого соединения затем анализируются в моче и дают указание на присутствие и активность пептидазы поджелудочной железы (белковые пищеварительные ферменты).Однако в некоторых странах его не проводят из-за побочных эффектов.
Тест на трипсиноген в сыворотке
Образец крови собирают и анализируют на трипсиноген, предшественник трипсина, который является одной из основных протеаз ферментов поджелудочной железы. Повышенный уровень трипсиногена может указывать на такие состояния, как острый панкреатит, рак поджелудочной железы и кистозный фиброз. Нормальный или низкий уровень может наблюдаться при хроническом панкреатите.
Тест на фекальный трипсин / химотрипсин
Образец стула анализируется на трипсин или химотрипсин.Присутствие этих ферментов (положительный результат) в стуле является нормальным, но если они отсутствуют (отрицательный результат), следует заподозрить и исследовать панкреатическую недостаточность, связанную с муковисцидозом, острым или хроническим панкреатитом.
Тесты стула на мальабсорбцию
- Самым распространенным из этих тестов является анализ фекального жира. Это используется для определения липидов в стуле, что приводит к стеатореи.
- Тест на наличие белков в стуле (креаторея) также может быть проведен, но его следует дополнительно оценить для определения типа белка.Более крупные сывороточные белки наблюдаются при энтеропатии с потерей белка, а не при мальабсорбции.
- Углеводы в стуле можно определить по наличию восстанавливающих веществ, а также по pH стула. Кислый стул (pH <5,5) указывает на мальабсорбцию углеводов.
Ни один из этих анализов кала не является убедительным для внешнесекреторной недостаточности поджелудочной железы, поскольку есть различные причины мальабсорбции. Для подтверждения диагноза необходимо провести функциональные пробы поджелудочной железы, как упоминалось выше.
Ссылки
- Дифференциальная диагностика и обследование синдромов мальабсорбции. Эмедицина
- Синдромы мальабсорбции. Мерк
Последнее обновление 5 сентября 2018 г.
Обструкция желчных протоков: причины, симптомы и лечение
Обструкция желчных протоков, также известная как обструкция желчных протоков, возникает, когда один из протоков, по которым желчь из печени поступает в кишечник через желчный пузырь блокируется. Если не лечить, эта закупорка может привести к серьезным осложнениям, включая тяжелую инфекцию.
В этой статье исследуются некоторые из основных причин обструкции желчных протоков, ее симптомы, диагностика и лечение.
Печень производит жидкость, называемую желчью. Желчь содержит холестерин и соли желчных кислот, которые помогают кишечнику переваривать жиры. Он также содержит побочный продукт, называемый билирубином.
Желчь проходит по желчным протокам от печени к желчному пузырю, в котором она хранится. Когда это необходимо для переваривания пищи, он попадает в тонкий кишечник. Эта сеть протоков является частью билиарной системы.
Когда один или несколько протоков, по которым транспортируется желчь, блокируются, это называется закупоркой желчных протоков. Это также часто называют обструкцией желчевыводящих путей.
Обструкция желчного протока может привести к накоплению желчи в печени и накоплению билирубина в крови.
Некоторые из наиболее частых причин обструкции желчных протоков включают:
Желчные камни
Желчные камни являются частой причиной непроходимости желчных протоков. Они могут образовываться при химическом дисбалансе желчного пузыря.Если они достаточно большие, они могут заблокировать желчный проток при прохождении через желчную систему.
Рак желчного протока или поджелудочной железы
Рак желчного протока относится ко всем видам рака, развивающимся в желчевыводящей системе. Возникающие в результате опухоли могут блокировать желчный проток.
Рак поджелудочной железы может вызвать обструкцию желчных протоков, если опухоль попадает в кишечник.
Рак, который возник в других частях тела, может также распространиться на желчевыводящие пути, где они могут вызвать непроходимость.
Травма
Закупорка может иногда возникать в результате травмы, полученной во время медицинской процедуры, такой как операция на желчном пузыре или эндоскопия.
Кисты холедоха
Кисты холедоха иногда могут вызывать непроходимость желчных протоков. Эти кисты, представляющие собой участки увеличенного желчного протока, являются врожденными, то есть некоторые люди рождаются с ними. Они тоже редки.
Любой из следующих случаев в анамнезе может увеличить риск обструкции желчных протоков:
- камни в желчном пузыре
- рак поджелудочной железы
- хронический панкреатит
- недавняя операция на желчных путях
- недавний рак желчных протоков
- травма или травма живота
- прием иммунодепрессантов лекарства, так как некоторые из них могут привести к инфекциям, блокирующим желчный проток.
Симптомы закупорки желчного протока могут проявиться внезапно, или человек может начать замечать их медленно в течение многих лет.
Некоторые из симптомов связаны с обструкцией, из-за которой продукты печени возвращаются и попадают в кровоток. Другие вызваны тем, что желчный проток не может доставлять пищеварительные соки, необходимые кишечнику. Это может помешать организму правильно усвоить некоторые жиры и витамины.
Когда билирубин не может попасть с желчью, он накапливается в организме и может вызвать желтуху. Это когда у человека желтеют кожа и белки глаз. Недостаток билирубина в желчи также может вызвать темную мочу и бледный стул
Люди с непроходимостью желчных протоков также часто испытывают:
- зуд
- боль в животе, обычно в правом верхнем углу
- лихорадка или ночная потливость
- тошнота и рвота
- усталость или недостаток энергии
- непреднамеренная потеря веса
- потеря аппетита
Первым шагом в диагностике является физикальное обследование, во время которого врач пытается прощупать желчный пузырь человека.Повреждение печени может вызывать симптомы, похожие на обструкцию желчевыводящих путей, поэтому врач может также спросить об употреблении алкоголя или наркотиков, а также о сексуальных практиках.
Врач также может проводить анализы крови. Следующие результаты предполагают обструкцию желчевыводящих путей:
- выше обычного уровня билирубина
- выше обычного уровня щелочной фосфатазы
- выше обычного уровня ферментов печени
Если анализы крови указывают на обструкцию желчных путей, врач может рекомендовать один из следующих методов визуализации для подтверждения диагноза:
- УЗИ брюшной полости
- Компьютерная томография (КТ) брюшной полости
- Магнитно-резонансная холангиопанкреатография (MRCP)
- Чрескожная чреспеченочная холангиограмма (PTCA)
- EROSPOK (эндоскопическая ретроградная холангиография)
Лечение направлено на снятие закупорки и зависит от первопричины.
Врачи обычно могут удалить камни в желчном пузыре с помощью эндоскопа во время ERCP. Однако некоторым людям все же может потребоваться операция.
Человеку с тяжелыми или частыми симптомами может потребоваться удаление желчного пузыря. Это предотвратит повторное появление желчных камней. Люди могут вести здоровый образ жизни без желчного пузыря.
Если установлено, что причина в раке, протоки необходимо растянуть и дренировать. Врачи сделают это либо с помощью эндоскопа, либо путем введения иглы под кожу.Затем они будут лечить рак с помощью химиотерапии и лучевой терапии, в зависимости от его типа, размера и местоположения.
Если у кого-то есть кисты холедоха, врач обычно порекомендует хирургическое вмешательство для коррекции увеличенных участков желчных протоков.
При отсутствии лечения закупорка желчных протоков может привести к опасным для жизни инфекциям. В долгосрочной перспективе они также могут привести к хроническим заболеваниям печени, таким как билиарный цирроз.
Если «водосточная труба» в нижней части печени или общий желчный проток остается заблокированным, накопление билирубина в кровотоке может привести к желтухе.
Эта закупорка также может привести к скоплению бактерий в печени, что может вызвать серьезную инфекцию, известную как восходящий холангит.
Если закупорка происходит между желчным пузырем и общим желчным протоком, человек подвергается риску холецистита. Это воспаление желчного пузыря, которое может привести к серьезной инфекции или разрыву желчного пузыря. Оба эти осложнения холецистита требуют экстренной операции по удалению желчного пузыря.
Исследователи обнаружили связь между желчными камнями и ожирением.Некоторые эксперты считают, что потребление меньшего количества холестерина, насыщенных жиров, трансжиров и рафинированного сахара снижает риск развития желчных камней.
Хотя другие причины непроходимости желчных протоков обычно невозможно предотвратить, осведомленность о факторах риска и симптомах означает, что люди могут обратиться за медицинской помощью, как только они осознают, что существует проблема.
Любой, у кого есть один или несколько факторов риска обструкции желчных протоков, должен обратиться к врачу, если у него наблюдается:
- стул более светлого цвета
- моча более темного цвета
- пожелтение кожи
Фотографии, типы, симптомы , лечение и профилактика
Любой, кто занимается оральным сексом с кем-то, кто болен венерическим заболеванием, может сам заразиться этим заболеванием.
Оральный секс означает, что человек прикладывает рот, язык или губы к гениталиям или анусу другого человека.
Заболевания, передающиеся половым путем (ЗППП), которые люди могут передать через оральный секс, могут инфицировать несколько частей тела, включая:
- рот
- горло
- гениталии
- прямую кишку
В этой статье мы рассмотрим изучите ЗППП, которые люди могут передавать через оральный секс, а также их признаки и симптомы.
Мы также рассказываем, как люди могут передавать эти ЗППП, а также о вариантах их лечения.
Гонорея — это ЗППП, вызываемое бактериями Neisseria gonorrhoeae .
Симптомы
Гонорея не всегда вызывает симптомы. Если люди действительно замечают симптомы, они могут включать:
- ощущение жжения при мочеиспускании
- боль в горле
- необычные выделения из влагалища, полового члена или прямой кишки
- отек или боль в яичках
- боль в прямой кишке
Передача
Люди могут заразиться гонореей в результате орального секса с кем-то, у кого есть инфекция гонореи в горле, влагалище, половом члене, мочевыводящих путях или прямой кишке.
Диагностика и лечение
Врач может взять образец мочи для проверки на гонорею. Они также могут взять мазок из:
- горла
- прямой кишки
- уретры у мужчин
- шейки матки у женщин
Гонорея поддается лечению антибиотиками, хотя некоторые штаммы уже стали устойчивыми к антибиотикам.
Если люди продолжают испытывать симптомы после лечения гонореи, им следует снова обратиться к врачу.
Outlook
Если человек не обращается за лечением от гонореи, это может вызвать серьезные осложнения для здоровья, в том числе:
Хламидиоз — это распространенная бактериальная инфекция, которую Chlamydia trachomatis вызывают бактериями.
Симптомы
Хламидийные инфекции часто протекают бессимптомно.
Однако, если у человека инфекция хламидиоза в горле, у него может быть боль в горле.
Если у них инфекция прямой кишки, половых органов или мочевыводящих путей, симптомы могут включать следующее:
- Необычные выделения, например кровь, из влагалища, полового члена или прямой кишки
- ощущение жжения при мочеиспускании
- боль в прямой кишке
- опухоль или боль в яичках
Передача
Люди могут заразиться хламидиозом в результате орального секса с кем-то, кто болен хламидиозом.Люди с хламидиозной инфекцией в горле, влагалище, половом члене или прямой кишке могут передать инфекцию.
Диагностика и лечение
Врачи могут диагностировать хламидиоз, взяв образец мочи или вагинальный мазок для женщин.
Люди могут лечить хламидиоз, принимая антибиотики. Им следует избегать секса до завершения курса лечения.
Outlook
Хламидиоз поддается лечению антибиотиками. Важно, чтобы люди обращались за лечением от хламидиоза, так как он может распространиться на полового партнера, если они не будут его лечить.
Он также может вызвать серьезные проблемы со здоровьем, в том числе:
Сифилис — это бактериальная инфекция, которую вызывает Treponema pallidum .
Симптомы
Люди могут не замечать никаких симптомов сифилиса, и первые признаки обычно легкие. Существует четыре стадии инфекции сифилиса, и каждая стадия имеет разные симптомы:
Первичная
- твердые круглые язвы на месте инфекции, которые могут быть безболезненными
Язвы могут длиться 3–6 недель и самовосстанавливаются.Когда язва заживает, инфекция все еще присутствует. По этой причине важно, чтобы человек продолжал получать лечение.
Вторичный
Даже если эти симптомы проходят без лечения, очень важно, чтобы люди все равно получали лечение, чтобы удалить инфекцию и предотвратить ее прогрессирование на дальнейшие стадии.
Скрытая
Скрытая стадия сифилиса протекает бессимптомно. Без лечения люди могут болеть сифилисом в течение многих лет, не замечая никаких симптомов.
Третичный
У людей обычно не развивается третичный сифилис, но это может произойти через 10–30 лет после первого заражения, если они не обращаются за тестированием и лечением в это время.
Люди могут заметить серьезные осложнения, если у них третичный сифилис, которые могут включать:
- повреждение внутренних органов
- изменения зрения
Нейросифилис возникает, когда сифилис распространяется на мозг или нервную систему. Симптомы нейросифилиса могут включать:
- головные боли
- трудности с движением частей тела
- онемение
- слабоумие
Третичный сифилис может быть фатальным, если человек не получает лечения.
Передача
Люди могут заразиться сифилисом при оральном сексе с больным сифилисом, в частности, при непосредственном контакте с сифилитической язвой или сыпью.
Диагностика и лечение
Врач проведет анализ крови, чтобы проверить, есть ли у человека сифилис. Если у человека есть язвы, врач может проверить жидкость из язвы.
Чем раньше люди получат лечение от сифилиса, тем легче его вылечить. Врачи могут использовать инъекцию пенициллина для лечения этого типа инфекции.
Outlook
Сифилис может вызвать серьезные осложнения и даже привести к летальному исходу, если человек не получает лечения. Если не лечить сифилис, он может вызвать:
- мертворождение
- повышенный риск заражения ВИЧ
- повреждение органов
- слепоту
Если кто-то заразился сифилисом во время беременности, он также может передать инфекцию своему ребенку.
По данным Центров по контролю и профилактике заболеваний (CDC), вирус папилломы человека (ВПЧ) является наиболее распространенным ЗППП в США.
Симптомы
У людей с ВПЧ симптомы могут отсутствовать. Однако ВПЧ может вызвать:
- бородавок на гениталиях или вокруг них или в анусе
- бородавок в горле
Если у людей есть бородавки в горле, они могут испытывать одышку или затрудняться говорить.
Передача
Люди могут заразиться ВПЧ при оральном сексе с любым, у кого есть ВПЧ-инфекция в области гениталий, ануса или прямой кишки.
Люди с ВПЧ-инфекцией в горле также могут передать инфекцию, занимаясь оральным сексом с партнером.
Диагностика и лечение
Не существует специального теста, который медицинские работники используют для обнаружения ВПЧ, особенно во рту или горле. Некоторые люди могут узнать, что у них есть ВПЧ, если они получат ненормальный результат обследования на рак шейки матки или мазок Папаниколау.
Другие могут узнать, что они болеют, если у них появятся остроконечные кондиломы или другие осложнения.
Люди могут лечить бородавки от ВПЧ, но не сам вирус. Человек может удалить бородавки, принимая определенные лекарства или перенося операцию.Иногда бородавки исчезают сами по себе.
Outlook
ВПЧ часто проходит без лечения.
Даже если люди будут лечить бородавки, они все равно могут передать инфекцию ВПЧ половым партнерам.
Некоторые типы ВПЧ могут вызывать рак, включая рак шейки матки. У многих женщин не развивается рак шейки матки, если они получают правильное лечение от ВПЧ.
Люди могут получить вакцину против ВПЧ, чтобы защитить себя от болезней, которые может вызвать ВПЧ.
Герпес — это инфекция, которую может вызвать вирус простого герпеса.
Симптомы
Герпес часто протекает бессимптомно или очень слабо. Основные симптомы после первоначальной инфекции могут включать:
- болезненные или зудящие язвы вокруг половых органов, прямой кишки или рта
- головная боль
- лихорадка
- боль в теле
- опухшие железы
Передача
Люди могут заразиться герпесом как в результате орального секса, если у партнера есть герпетическая инфекция во рту, области гениталий, прямой кишке или анусе.
Диагностика и лечение
Врач может взять образец кожи из язвы для исследования или провести анализ крови для диагностики герпеса.
Хотя от герпеса нет лекарства, люди могут принимать противовирусные препараты, чтобы уменьшить или предотвратить симптомы.
Outlook
При лечении или без лечения люди могут передавать инфекцию герпеса половым партнерам. Однако ежедневный прием лекарств может помочь снизить вероятность передачи инфекции.
Наличие герпеса может увеличить риск заражения ВИЧ, а беременные женщины могут передать герпес своему младенцу.
Трихомониаз или трихомоноз — распространенная инфекция, которую вызывают паразиты.
Симптомы
Симптомы могут включать:
- необычные выделения из влагалища или полового члена
- покраснение или зуд вокруг влагалища
- ощущение жжения при мочеиспускании
Передача
Если люди занимаются оральным сексом с партнером, у которого есть инфекция трихомониаза во влагалище или половом члене, они могут получить инфекцию трихомониаза в горле.
Диагностика и лечение
Поделиться на PinterestЛечение трихомониаза может включать курс антибиотиков.
Людям необходимо будет обратиться к своему лечащему врачу для проведения лабораторных анализов на наличие трихомониаза, поскольку врач не может диагностировать его только по симптомам.
Люди могут лечить трихомониаз, принимая разовую дозу антибиотика, который также может уничтожить паразитов.
Чтобы предотвратить повторное заражение, люди должны позаботиться о том, чтобы их половые партнеры также получали лечение.
Outlook
Люди могут легко вылечить трихомониаз, принимая пероральные препараты.
Гепатит А — это вирус, вызывающий воспаление печени.
Симптомы
Симптомы гепатита А имеют тенденцию развиваться в среднем через 28 дней после контакта с вирусом. Эти симптомы могут включать:
Передача
Передача гепатита A в основном происходит при орально-фекальном контакте. В результате человек может заразиться гепатитом А, занимаясь орально-анальным сексом с кем-то, у кого есть вирус.
Диагностика и лечение
Анализы крови позволяют обнаружить вирус гепатита А, если он у кого-то есть.
От вируса нет лекарства, поэтому врачи часто рекомендуют человеку с инфекцией отдыхать в течение 1–4 недель и избегать интимного контакта с другими людьми.
Перспективы
Хотя гепатит А может вызывать очень плохое самочувствие, он редко вызывает какие-либо осложнения.
Гепатит В — еще один вирус, вызывающий воспаление печени.
Симптомы
Во многих случаях гепатит B вызывает незначительные симптомы или не вызывает их вовсе. Когда симптомы действительно появляются, они могут включать:
- сыпь
- боль и скованность в суставах
- лихорадка
- усталость
- тошнота
- потеря аппетита
- пожелтение кожи и глаз
- темная моча
- боль или дискомфорт в животе
Передача
Люди с инфекцией гепатита В могут передавать вирус через сперму или вагинальные выделения во время орального секса.
Диагностика и лечение
Врачи могут диагностировать гепатит В с помощью анализа крови. Чтобы вирус появился в крови человека, может пройти от 3 недель до 2 месяцев. Тест определит, является ли инфекция острой или хронической.
Специфического лечения острой инфекции гепатита B не существует, и большинство людей полностью выздоравливает через короткий промежуток времени.
Врачи будут лечить хроническую инфекцию гепатита В с помощью лекарств, замедляющих распространение вируса и поддерживающих иммунную систему.Люди с острой инфекцией обычно полностью выздоравливают после того, как вирус исчерпает себя.
Outlook
В тяжелых случаях гепатит B может привести к хронической инфекции, рубцеванию печени, раку печени и даже смерти. Однако существует вакцина, которая помогает защитить людей от этого вируса.
ВИЧ — это вирус, поражающий иммунную систему, делая людей с ним более склонными к другим заболеваниям.
Симптомы
Человеку необходимо пройти тест, чтобы получить диагноз ВИЧ, поскольку он не всегда вызывает симптомы.
Симптомы, которые испытывает человек, зависят от стадии заражения вирусом ВИЧ.
Ранняя стадия
Люди могут испытывать симптомы, похожие на грипп, которые могут включать:
- лихорадка
- боль в мышцах
- боль в горле
- озноб
- усталость
- опухшие лимфатические узлы
- ночная потливость
Клиническая латентная стадия
На этой стадии у людей могут наблюдаться легкие симптомы или их отсутствие.
Передача
Риск передачи ВИЧ при оральном сексе очень низок, и человеку, занимающемуся оральным сексом, понадобится открытая рана во рту, чтобы заразиться.
При правильном лечении человек с ВИЧ не может передать вирус другому человеку.
Диагностика и лечение
Поставщик медицинских услуг может провести анализ крови или слюны, чтобы определить, есть ли у человека ВИЧ.
Хотя в настоящее время нет лекарства от ВИЧ, можно эффективно управлять этим заболеванием с помощью правильного лечения.Лечение ВИЧ состоит из режима антиретровирусных препаратов, называемого антиретровирусной терапией.
Outlook
Если люди с ВИЧ принимают лекарства в соответствии с предписаниями, они могут снизить количество вируса в своем кровотоке до неопределяемого уровня.
Они могут прожить долгую и здоровую жизнь и не передавать ее половым партнерам.
Если люди вступают в половой акт или оральный секс, они могут предпринять следующие шаги, чтобы предотвратить ЗППП:
- использовать презерватив каждый раз, когда они занимаются сексом
- использовать стоматологическую прокладку каждый раз, когда они занимаются оральным сексом
- быть в взаимно моногамные отношения, при которых оба партнера прошли тесты на ЗППП
- регулярно проходят тесты на ЗППП
Если у человека нет доступа к стоматологической прокладке, он может сделать ее дома, используя презерватив.Чтобы сделать зубную дамбу, выполните следующие действия:
- Отрежьте кончик презерватива.
- Отрежьте эластичное кольцо у основания презерватива.
- Отрежьте презерватив по длине.
- Раскройте презерватив квадратной формы.
- Поместите дентальную повязку на вагинальную или анальную область.
Существует много типов ЗППП, которыми люди могут заразиться или заразиться в результате орального секса.
Люди могут использовать презерватив или зубную прокладку, чтобы защитить себя и своих сексуальных партнеров от ЗППП.
Если человек болен ЗППП, важно, чтобы он и его сексуальные партнеры получали правильное лечение, чтобы предотвратить возникновение каких-либо осложнений.
Используя соответствующие методы профилактики и при необходимости получая лечение, люди должны иметь возможность наслаждаться оральным сексом без риска заражения ЗППП.
Молекулярные механизмы секреции бикарбоната поджелудочной железы
1. Введение
Внешнесекреторная поджелудочная железа человека выделяет 1-2 литра панкреатического сока в день.При стимуляции поджелудочная железа выделяет щелочной панкреатический сок, содержащий большое количество бикарбоната (HCO 3 — ) (23, 74). HCO 3 — играет важную роль в пищеварительной системе. HCO 3 — определяет pH жидкостей организма как основную буферную систему, которая защищает от токсичных колебаний pH (116). HCO 3 — в соке поджелудочной железы нейтрализует кислоту желудочного сока и обеспечивает оптимальную среду pH для функционирования пищеварительных ферментов в двенадцатиперстной кишке (74).Кроме того, HCO 3 — действует как умеренный хаотропный ион, который способствует солюбилизации макромолекул, таких как пищеварительные ферменты и муцины (42). Важность HCO 3 — подчеркивается в аномальной секреции HCO 3 — при муковисцидозе (CF), которая вызывает плохую гидратацию и солюбилизацию муцина, что приводит к обструкции протоков поджелудочной железы, кишечника и сосудов. семявыносящий проток и легкое (112, 113).
Внешнесекреторная поджелудочная железа состоит из двух основных типов клеток: ацинарных и протоковых клеток.Ацинарные клетки секретируют небольшой объем изотонической, плазмообразной, богатой NaCl жидкости и пищеварительных ферментов. Проточные клетки изменяют ионный состав жидкости и выделяют основную часть жидкости и HCO 3 — панкреатического сока. Согласно уравнению Хендерсона-Хассельбаха, при pH 7,4 и 5% CO 2 равновесная концентрация HCO 3 — в плазме составляет приблизительно 25 мМ. У людей, собак, кошек и морских свинок концентрация HCO 3 — в панкреатическом соке после приема пищи превышает 140 мМ (23, 74).Это замечательное транспортное средство привлекло большое внимание панкреатологов и физиологов. Современное понимание молекулярного механизма панкреатической секреции HCO 3 — было улучшено недавней идентификацией ионных переносчиков и каналов, включая трансмембранный регулятор проводимости при муковисцидозе (CFTR) (61), электрогенный Na + -HCO 3 — ко-транспортер NBCe1-B (также известный как pNBC1) (1) и переносчики связанного с растворенным веществом носителя 26 (SLC26) (25, 100) вместе с регуляторными белками, такими как with-no- Лизинкиназа 1 (WNK1) (102), SPAK (30) и инозитол-1,4,5-трифосфатный рецептор-связывающий белок (IP 3 ) высвобождается с IP 3 (IRBIT) (140).
2. Контроль HCO поджелудочной железы 3 — Секреция
Панкреатическая HCO 3 — секреция увеличивается в ответ на прием пищи и регулируется множеством нейрогуморальных входов. Секреция жидкости и ферментов ацинарными клетками контролируется преимущественно увеличением цитоплазматической концентрации свободного Ca 2+ ([Ca 2+ ] i ) (88, 106, 107). Секреция жидкости и HCO 3 — клетками протоков регулируется сигналами цАМФ (74, 86), которые синергичны с Ca 2+ , вызывая физиологический ответ (105).Клетки протоков поджелудочной железы экспрессируют рецепторы для батареи гормонов и нейротрансмиттеров. Двумя основными гормонами, контролирующими протоковую жидкость и секрецию HCO 3 — , являются связанный с G s гормон секретин, вырабатывающий цАМФ, и связанный с G q гормон, Ca 2+ мобилизующий гормон холецистокинин (CCK) которые высвобождаются из нейроэндокринных клеток верхнего отдела двенадцатиперстной кишки. Холинергический вагусный выброс через энтеропанкреатический ваговагальный рефлекс также играет важную роль в контроле протоковой жидкости и секреции HCO 3 — .В дополнение к этим классическим стимуляторам поджелудочная железа выделяет несколько других гуморальных агентов для тонкой настройки ее секреции, включая инсулин, соматостатин, пурины и простагландины (78). Дополнительную информацию о гормональном контроле секреции поджелудочной железы можно найти в предыдущем обзоре (74) и в разделе «Регулирование секреции поджелудочной железы» в Pancreapedia (18).
Гуморальный контроль
Secretin : Низкий уровень pH (ниже 4.5) желудочный химус стимулирует выброс секретина из S-клеток двенадцатиперстной кишки в кровь (12, 19). Секретин стимулирует протоковую жидкость и секрецию HCO 3 — и действует синергично с мобилизующими агонистами Ca 2+ для усиления секреции ферментов ацинарными клетками. Уровни секретина в плазме повышаются после еды (19, 110) и коррелируют с выходом HCO 3 — (118). Жидкость, стимулированная секретином, и секреция HCO 3 — модулируется как пептидными гормонами, такими как CCK и соматостатин, так и стимуляцией блуждающего нерва (38, 68, 144).
CCK : CCK является основным стимулятором фермента ацинарных клеток и секреции жидкости, которая опосредуется Ca 2+ -зависимым экзоцитозом гранул зимогена и активацией апикальных (просветных) каналов Cl — , соответственно. CCK также действует на секрецию протоков поджелудочной железы; однако эффекты CCK на проток поджелудочной железы различаются у разных видов. У людей эффект одного CCK на секрецию протоковой жидкости слабый; однако CCK значительно усиливает действие секретина (144).
Пурины : Клетки протока поджелудочной железы экспрессируют несколько типов пуринергических рецепторов (P2R), включая ионотропные P2X и метаботропные P2Y рецепторы на апикальной и базолатеральной мембранах (82). P2R стимулируются пуринергическими лигандами, высвобождаемыми из нервных окончаний в базолатеральном пространстве, зимогенными гранулами ацинарных клеток в просветное пространство или оттоком протоковыми транспортерами АТФ как в базальный, так и в просветный отделы. Стимуляция P2R увеличивается [Ca 2+ ] i в клетках протоков (96, 98).В нескольких исследованиях изучали влияние P2R на переносчики ионов в линиях протоковых клеток, но почти нет исследований протоковой жидкости и секреции HCO 3 — . Исигуро и др. продемонстрировали, что люминальный АТФ стимулируется, тогда как базолатеральный АТФ ингибирует секрецию жидкости и HCO 3 — в протоке поджелудочной железы морских свинок (51).
Нейронный контроль
Секреция поджелудочной железы регулируется кишечной нервной системой, которая состоит из оси кишечник-мозг и внутрипанкреатической системы.Основным нейромедиатором, действующим на клетки протока поджелудочной железы, является ацетилхолин, выделяемый парасимпатическими волокнами блуждающего нерва. Клетки протока экспрессируют мускариновые рецепторы M1 и M3, которые действуют через изменения в [Ca 2+ ] i , но рецепторы M3, вероятно, являются основными рецепторами, поскольку уровень их экспрессии выше, чем рецепторов M1 (31, 62). У людей холинергическая стимуляция усиливает секрецию протоков, стимулируемую секретином, вероятно, за счет синергетического механизма, опосредованного IRBIT (105).Вазоактивный кишечный пептид (VIP) и АТФ также локализуются в парасимпатических нервных окончаниях (69, 97). Стимуляция блуждающего нерва вызывает высвобождение VIP, которое связано с жидкостью и секрецией HCO 3 — (46, 69).
3. Основные переносчики, участвующие в панкреатической HCO 3 — Секреция
Панкреатическая секреция HCO 3 — опосредуется скоординированной функцией транспортеров, экспрессируемых в апикальной и базолатеральной мембранах клеток протоков.Панкреатическая секреция HCO 3 — может быть разделена на 2 этапа. Первым шагом является захват HCO 3 — клетками протока из крови через базолатеральную мембрану. Второй этап — это отток HCO 3 — через апикальную мембрану протоковых клеток. Регуляторные механизмы в цитозоле, которые включают ионы, подобные Cl — , и несколько киназ и фосфатаз, действуют на переносчики, чтобы координировать и интегрировать секреторный процесс.Последние достижения в области молекулярных, клеточных и физиологических методов расширили наше понимание молекулярной идентичности, локализации, функции и регуляторных механизмов протоковых переносчиков ионов (75). Основные переносчики ионов, экспрессируемые в апикальной и базолатеральной мембранах клеток протока поджелудочной железы, суммированы в Таблице 1 и Фигуре 1 .
Рис. 1. Схематическая диаграмма, изображающая транспортеры и каналы в апикальной (просветной) и базолатеральной мембранах клеток протока поджелудочной железы.
Основная движущая сила секреции HCO 3 — достигается за счет градиента Na + , генерируемого насосом АТФазы Na + / K + и каналами K + на базолатеральной мембране, которые генерируют внутриклеточный отрицательный мембранный потенциал. HCO 3 — загружается в основном через электрогенный (1Na + -2HCO 3 — ) NBCe1-B и частично через NHE1, расположенный в базолатеральной мембране.Базолатеральный AE2 может действовать, поставляя Cl — в для поддержания секреции. Апикальная секреция HCO 3 — осуществляется взаимодействующими и функционально взаимосвязанными CFTR и Slc26a6. Трансклеточное движение HCO 3 — генерирует отрицательный для просвета электрический потенциал, который приводит к параклеточной секреции Na + по параклеточному пути. Вода следует за Na + и HCO 3 — осмотически через параклеточные и трансклеточные (аквапорины) пути.В состоянии покоя люминальные NHE3 и NBCn1-A функционируют как спасательные просветные HCO 3 —. В соответствии с (75).
Таблица 1: Транспортеры протока поджелудочной железы
Транспортеры в просветной мембране протока поджелудочной железы. | ||
Транспортеры | Джин | Функция |
cAMP-активированный Cl — канал | CFTR (ABCC7) | Жидкость и HCO 3 — секреция |
Ca 2+ -активированный Cl — канал | Семейство TMEM16 / ANO | Cl — и HCO 3 — (?) Секреция, переключение липидов |
Анионообменники | SLC26A3 (DRA / CLD) | HCO 3 — секреция, электрогенный Cl — / HCO 3 — обменник (Cl — : HCO 3 — стехиометрия 2: 1 или выше) |
PAT1 (SLC26A6) | HCO 3 — секреция, электрогенный Cl — / HCO 3 — обменник (Cl —: HCO 3 — стехиометрия 1: 2) | |
Na + / H + обменников | NHE3 (SLC9A3) | HCO 3 — реабсорбция (HCO 3 — аварийный механизм) |
NHE2 (SLC9A2) | HCO 3 — реабсорбция (?) | |
Na + -HCO 3 — котранспортер | NBCn1-A (NBC3 ,, SLC4A7) | HCO 3 — реабсорбция (HCO 3 — аварийный механизм) |
К + каналов | Maxi- K + каналов (KCNMA1?) | Поддержание мембранного потенциала во время стимуляции секреции Модуляция просвета HCO 3 — секреция |
Водяной канал | Аквапорин 5 (AQP5) | H 2 O расход |
Транспортеры в базолатеральной мембране протока поджелудочной железы. | ||
Транспортеры | Джин | Функция |
Na + / H + обменников | NHE1 (SLC9A1) | Na + -связанный H + экструзия, pH в гомеостаз Способствует базолатеральному HCO 3 — приток |
NHE4 (SLC9A4) | Роль неопределенная | |
Na + -HCO 3 — cotransporter | NBCe1-B (pNBC1, SLC4A4) | Базолатеральный HCO 3 — вход |
Анионообменники | AE2 (SLC4A2) | pH in гомеостаз, Cl — in поставщик (?) |
Катионно-хлоридные котранспортеры | Na + -K + -2Cl — котранспортер K + -Cl — котранспортер | Базолатеральный Cl — поглощение (в протоках мышей и крыс, но не у морских свинок и человека) Базолатеральный K + и Cl — отток Регулировка объема ячейки |
Анионообменники | K + -Cl — котранспортер | Базолатеральный K + и Cl — отток Регулировка объема ячейки |
К + каналов | Maxi- K + каналов | Поддержание мембранного потенциала во время стимуляции секреции |
Малая или средняя проводимость K + каналов (KCNN4) | Поддержание мембранного потенциала в состоянии покоя | |
Na + , K + -ATPase | Na + , K + -АТФаза (ATP1B1-3) | Поддерживать внутренний градиент Na + и внешний градиент K + , который определяет мембранный потенциал |
Водоканалы | Аквапорин 1 (AQP1) | Водный транспорт |
Аквапорин 5 (AQP5) | Водный транспорт | |
Карбоангидразы | CAXII | HCO 3 — поставка на AE2 и NBCe1-B |
Na + / K + ATPase и K + каналов
Основная движущая сила секреции жидкости обеспечивается насосом Na + / K + АТФазы и каналами K + , которые генерируют трансмембранные градиенты Na + и K + и отрицательный внутриклеточный мембранный потенциал ( 75, 101).Насос АТФазы Na + / K + экспрессируется в базолатеральной мембране протоков (84, 117, 126, 131). Насос АТФазы Na + / K + генерирует градиенты Na + и K + путем экструзии 3 ионов Na + в обмен на 2 внеклеточных иона K + , которые перемещаются внутрь, используя энергию АТФ. гидролиз. Градиент K + , создаваемый помпой, в сочетании с базолатеральными каналами K + дает отрицательный мембранный потенциал.Градиент Na + используется для управления несколькими растворенными веществами, связанными с Na + , включая HCO 3 — абсорбцию базолатеральным Na + -HCO 3 — котранспортер NBCe1-B и базолатеральный и базолатеральный люминальные обменники Na + / H + (NHE). Отрицательный мембранный потенциал способствует оттоку HCO 3 — через электрогенные переносчики. Каналы MaxiK (KCNMA1) были идентифицированы на базолатеральной мембране клеток протока поджелудочной железы крысы и, вероятно, являются кандидатами на поддержание мембранного потенциала во время стимулированной агонистами секреции HCO 3 — (33).Ba 2+ -чувствительный канал с проводимостью 82 пс (KCNN4), по-видимому, является базолатеральным каналом K + , который отвечает за проницаемость для покоящегося K + (99).
Na + -HCO 3 — Совместные транспортировщики (NBC)
Основная протоковая базолатеральная мембрана HCO 3 — переносчик накопления — это NBCe1-B (75). NBCe1-B был клонирован из поджелудочной железы и получил название pNBC1 (1). Позже он был переименован в NBCe1-B как часть классификации семейства NBC (11).NBCe1-B является электрогенным переносчиком со стехиометрией 1 Na + : 2 HCO 3 — в клетках протока поджелудочной железы (37). NBCe1-B может регулироваться с помощью цАМФ-зависимого фосфорилирования протеинкиназы A (PKA) по Ser1026 и Thr49 (36). В принципе, обменники Na + / H + в базолатеральной мембране (например, NHE1) также могут опосредовать приток HCO 3 — в клетки протока. Однако электрогенный NBCe1-B использует градиент Na + более эффективно, чем электронейтральный NHE1 (1 Na + : 1 HCO 3 — ).Действительно, NBCe1-B вносит до ~ 75% притока HCO 3 — во время индуцированной секретином протоковой жидкости и секреции HCO 3 — у морских свинок (54, 56). Активность NBCe1-B контролируется множеством входов, включая IRBIT и связанный с WNK / Ste20 пролин / аланин-богатый киназный путь (SPAK) (124, 141) и, в первую очередь, внутриклеточный Cl — (121). Помимо NBCe1-B, проток экспрессирует электронейтральный NBCn1-A (NBC3) на апикальной (просветной) мембране (103, 111).Этот транспортер может опосредовать спасение HCO 3 — в состоянии покоя для поддержания подкисленного панкреатического сока (32, 85).
CFTR
Открытие кислого панкреатического сока у пациентов с муковисцидозом (МВ) стало важной вехой в понимании механизма секреции панкреатической HCO 3 — (57). Регулятор трансмембранной проводимости (CFTR) при МВ был обнаружен как мутировавший белок у пациентов с МВ (61, 114, 115).Хотя CFTR является членом суперсемейства переносчиков АТФ-связывающих кассет (ABC), которые обычно действуют как мембранные насосы, транспортирующие свои субстраты против электрохимического градиента (20), CFTR действует как анион (Cl — и HCO 3 — ) канал, по которому ионы диффундируют вниз по электрохимическому градиенту. CFTR располагается на апикальной мембране протоков поджелудочной железы (17, 129, 146) (и во всех секреторных эпителиях) и активируется путем цАМФ / PKA. При [Cl — ] и выше 10 мМ CFTR функционирует как канал Cl — , который имеет ограниченную проницаемость для HCO 3 — (79, 109, 120).Однако, когда [Cl — ] i падает ниже 10 мМ, анионная селективность CFTR изменяется, увеличивая проницаемость HCO 3 — и опосредуя выход HCO в просвете 3 — (59, 102) . Действительно, как было показано на пациентах с МВ (17, 50, 129), CFTR критически участвует в эпителиальной секреции HCO 3 — . Это приводит к пересмотру исходной модели протоковой секреции HCO 3 — , в которой обменники Cl — / HCO 3 — опосредуют апикальный отток HCO 3 — , а CFTR способствует апикальному Cl — / HCO 3 — теплообменников путем утилизации Cl — (9).Это продолжает иметь место при высоком уровне Cl — в . Однако при низком [Cl — ] i , отток HCO 3 — через CFTR, управляемый мембранным потенциалом, играет важную роль в HCO 3 — оттоке и HCO 3 — -управляемая секреция жидкости в протоке поджелудочной железы (55, 128). Интересно, что это указывает на то, что HCO 3 — проницаемость CFTR не фиксируется, а динамически модулируется протеинкиназой WNK1 (102).Низкий [Cl — ] i , присутствующий во время активной секреции HCO 3 — , запускает активацию WNK1 и, в свою очередь, WNK1 действует на CFTR, увеличивая CFTR HCO 3 — проницаемость ( 102). Примечательно, что мутации CFTR с измененным WNK1-опосредованным увеличением проницаемости HCO 3 — связаны с хроническим панкреатитом у людей (71).
CFTR играет более важную роль в протоковой жидкости и секреции HCO 3 — .Помимо функционирования в качестве канала Cl — и HCO 3 — , CFTR действует как каркас, образующий макромолекулярные комплексы с другими переносчиками и регуляторными белками на апикальной мембране (75). CFTR имеет лиганд PSD95 / Discs-large / ZO-1 (PDZ) на С-конце и связывается с доменами PDZ адаптерных белков, таких как Na + / H + регуляторные факторы обменника (NHERF) и Sh4 и несколько доменов 2 с анкириновыми повторами (Shank2) (72, 125), через которые CFTR взаимодействует и регулирует активность slc26a6, slc26a3 (66), NHE3 (3) и NBCn1-A (103).Другое взаимодействие CFTR связано с белками рецептора растворимого белка прикрепления NSF (SNARE), якорными белками A-киназы (AKAP), киназами и фосфатазами (39), которые могут служить для регулирования активности CFTR и активности транспортеров, взаимодействующих с CFTR.
Класс — / HCO 3 — Теплообменники
Cl — / HCO 3 — обменники опосредуют выход основной части HCO 3 — через апикальные мембраны клеток протока поджелудочной железы до последней критической части HCO 3 — выход опосредуется CFTR после получения проницаемости HCO 3 — .У людей члены семейств связанных с растворенными веществами носителей 4 (SLC4) и SLC26 функционируют как обменники Cl — / HCO 3 — . Среди транспортеров SLC4 протоковые клетки экспрессируют AE2 (SLC4A2) на базолатеральной мембране, которая регулирует pH i и защищает от щелочной нагрузки (101). Однако наши недавние исследования выявили важную роль AE2 в протоковой жидкости и секреции HCO 3 — (47). Интуитивно базолатеральный механизм оттока HCO 3 — должен подавлять, а не стимулировать секрецию протокового HCO 3 — .Неясно, почему AE2 важен для секреции протоковой жидкости, но одна возможность состоит в том, что AE2 может обеспечивать проток Cl — , который необходим для поддержания функционирования просвета slc26a6 в условиях ограниченного Cl — , обеспечиваемого ацинарной секрецией. (47).
Среди транспортеров семейства SLC26, SLC26A3 и SLC26A6 расположены на апикальной мембране клеток протока поджелудочной железы и опосредуют обмен Cl — / HCO 3 — . Интересно, что SLC26A3 имеет стехиометрию 2Cl — / 1HCO 3 — (67, 122), тогда как SLC26A6 функционирует как обменник 2HCO 3 — / 1Cl — (63, 122).Постоянный осмотический градиент необходим для поддержания обильной секреции жидкости протоком поджелудочной железы. Это обеспечивается совместным действием NBCe1-B и SLC26A6, которое приводит к непрерывному чистому трансцеллюлярному транспорту HCO 3 — (осмолит) и, таким образом, трансклеточному потоку H 2 O (123, 130, 136). Кроме того, транспортеры SLC26 взаимодействуют с CFTR через домен транспортера сульфата и антагониста фактора сигма (STAS) и регулируют секрецию поджелудочной железы путем активации CFTR (67).
Прочие транспортеры, каналы и углекислые ангидразы
Na + / H + обменники (NHE) : Семейство SLC9A NHEs является электронейтральным 1Na + / 1H + обменников. Повсеместно распространенный NHE1 (SLC9A1) необходим для гомеостаза pH i и доставки Na + в насос АТФазы Na + / K + (147), включая базолатеральную мембрану протока поджелудочной железы.Диффузия CO 2 из крови в проток и CO 2 , образующийся в результате метаболизма, гидратируется под действием угольных ангидраз с образованием HCO 3 — и H + . NHE1 не играет основной роли в базолатеральном притоке HCO 3 — , что подтверждается минимальным ингибированием жидкости и секреции HCO 3 — путем ингибирования NHE1 в протоках поджелудочной железы у большинства видов (133, 139). Интересно, что изоформа NHE3 экспрессируется в апикальной мембране протока поджелудочной железы и, как полагают, опосредует спасение HCO 3 — в состоянии покоя (73).В состоянии покоя сок поджелудочной железы является кислым, что указывает на активную секрецию H + (32, 85), которая может быть опосредована комбинированным действием NHE3 и NBCn1-A. Подобно NBCn1-A (103), NHE3 взаимодействует с CFTR через PDZ-домен, содержащий белки (3), и регулируется IRBIT (43, 44).
Ca 2+ -активировано Cl — канал (CaCCs) : Некоторые члены семейства аноктаминов (TMEM16 / ANO) действуют как CaCC (15, ANO) 119, 143).TMEM16A / ANO1, TMEM16B / ANO2, TMEM16F / ANO6 и TMEM16K / ANO10 экспрессируются в поджелудочной железе (75). Однако ANO1 экспрессируется в ацинарных, но не протоковых клетках (119), ANO6 функционирует как флипаза (131). Функция ANO2 и ANO10 в поджелудочной железе в настоящее время не ясна. Тем не менее, достаточно доказательств того, что проток поджелудочной железы (и протоки других секреторных желез) обладают активностью CaCC в апикальной мембране (34, 35, 134, 145). Молекулярная идентичность этого канала в настоящее время неизвестна, как и его функция в секреции HCO 3 — .Известно несколько других CaCC, которые являются кандидатами на протоковый CaCC. В ацинарных клетках поджелудочной железы и других серозных клетках ANO1 может играть роль в транспорте HCO 3 — . При физиологических концентрациях [Ca 2+ ] i ANO1 функционирует как канал Cl — . Однако при высоких [Ca 2+ ] i и, возможно, при высоких [Ca 2+ ] i микродоменах ANO1 HCO 3 — проницаемость увеличивается на Ca 2+ / кальмодулин (58, 60), что повышает вероятность того, что ANO1 может обеспечивать альтернативную проводимость Cl — и HCO 3 — в ацинарных клетках.
Аквапорины : Хотя параклеточный путь проницаем для H 2 O, H 2 O течет, по крайней мере частично, трансклеточно через семейство аквапоринов с водными каналами (AQP). Лучше всего это проиллюстрировано на слюнных железах, где нокаут AQP5 заметно снижает слюноотделение (83). Среди 13 AQP AQP1 и AQP5 являются основными аквапоринами в протоке поджелудочной железы (14, 64, 65). Роль отдельных аквапоринов в протоке еще не установлена.
Углеродные ангидразы : Плохо изученная тема, заслуживающая большего внимания, — это роль протоковых углекислых ангидраз (КА) в секреции жидкости и электролитов, в частности, при возникающих секреторных эпителиальных заболеваниях из-за мутаций в СА. Мутации, влияющие на действие CA4, вызывают пигментный ретинит (5), а мутация CA12 вызывает потерю соли (28, 90). На все транспортеры, участвующие в секреции жидкости и HCO 3 — , влияет концентрация HCO 3 — в клеточных компартментах и микродоменах, которые определяют доступность HCO 3 — на внутренней и внешней поверхности плазматической мембраны.Гидратация CO 2 СА определяет локальную концентрацию HCO 3 — как на внешней, так и на внутренней поверхностях плазматической мембраны (87). Несколько CA локализованы в цитоплазме (например, CA2 и CA7), а некоторые закреплены на плазматической мембране (например, CA4, CA12 и CA14) с каталитическим сайтом на внеклеточной поверхности и регулируют концентрацию HCO 3 — при базолатеральная (СА4 и СА12) или просветная (СА4) поверхность мембраны (29).
КА, локализованные в плазматической мембране и цитоплазме, взаимодействуют с переносчиками H + и HCO 3 — , которые опосредуют секрецию протоковой жидкости и HCO 3 — и регулируют их активность.CA4 взаимодействует с C-концом NBCe1-A для повышения его активности (4). С-конец NBCe1-A и NBCe1-B консервативны и, таким образом, вероятно, CA4 регулирует NBCe1-B. NBCn1-A привлекает цитоплазматический CA2 к плазматической мембране, где CA2 увеличивает активность NBCn1-A (81). CA2 тесно связан с NHE3 и увеличивает активность NHE3 (70). CA2 взаимодействует с очевидно новым сайтом на С-конце NHE1, чтобы регулировать активность NHE1 (77). Сообщалось, что CA2 взаимодействует с С-концом slc26a6 для повышения его активности.Однако роль др. CAs, в частности CAs, заякоренных плазматической мембраной, на активность slc26a6 и др. Транспортеров SLC26 еще не исследована. Наконец, CA2 также взаимодействует с AQP1, увеличивая поток воды с помощью AQP1 по неизвестному механизму (135).
Особенно интересным CA является базолатеральная мембрана, заякоренная CA12 с каталитическим сайтом на поверхности внеклеточной мембраны. Мутация CA12 (E143K) у человека является причиной аутосомно-рецессивной формы солевого истощения, которая приводит к гипонатриемии с гиперкалиемией, сильному потоотделению с Cl — , обезвоживанию и нарушению нормального роста.(27, 28, 90). Недавняя работа по пониманию причины заболевания установила важную роль CA12 в протоковой жидкости и секреции HCO 3 — . Таким образом, CA12 увеличивал, тогда как CA12 (E143K) заметно снижал секрецию протоковой жидкости в изолированных протоках и in vivo . Это может быть связано с мощной стимуляцией протокового и местного AE2 с помощью CA12. Мутация E143K — это мутация сворачивания, которая привела к сохранению CA12 (E143K) в ER (47). Как именно CA12 с внешним каталитическим центром активирует AE2, не очевидно.CA12 может удалить экструдированный HCO 3 — с поверхности мембраны, чтобы предотвратить его накопление в устье AE2. Если это удастся установить, это будет новый режим регулирования перевозчиков HCO 3 — со стороны центров сертификации.
4. Регуляция и механизм панкреатической HCO 3 — Секреция
Внутриклеточные сигнальные пути: цАМФ и Ca 2+
Путь цАМФ / PKA является центральным в индукции протоковой секреции HCO 3 — .Секретин — главный гормон, активирующий путь цАМФ. VIP также сигнализирует об увеличении цАМФ через рецепторы VIP (VPAC1) (26, 132). При максимальной стимуляции рецепторов путь цАМФ / PKA может полностью активировать жидкость и секрецию HCO 3 — за счет активации апикального CFTR и базолатерального Na + -HCO 3 — котранспортера, NBCe1-B ( 142). Однако в физиологических условиях путь цАМФ / PKA синергизируется с сигнальным путем Ca 2+ для активации секреторного процесса (см. Ниже).
Несколько агонистов, которые действуют на проток поджелудочной железы, задействуют сигнальный путь Ca 2+ . К ним относятся CCK, холинергические стимулы, P2R и рецепторы рецептора рецептора 2, активируемого протеазой (PAR2) (62, 107). Активированные CCK и мускариновые рецепторы активируют PLC с образованием IP 3 , который высвобождает Ca 2+ из внутриклеточных хранилищ и активирует мембранные каналы притока Ca 2+ , Orai1 и TRPC. P2R (82, 94) и PAR2 (6, 91, 93, 95) также действуют через активацию сигнального пути Ca 2+ .
При интенсивности физиологического стимула сигнальные пути цАМФ и Ca 2+ синергизируют, чтобы активировать секрецию протоков (59). Ранние исследования in vivo уже отметили синергетическое действие протоковых стимулов. Применение секретина на уровне, наблюдаемом в постпрандиальном состоянии, дает лишь умеренное количество HCO 3 – и вывод жидкости (24, 40). Применение CCK и стимуляция рецепторов M1 и M3 заметно увеличивают секрецию поджелудочной железы, стимулированную секретином, хотя только CCK и мускариновая стимуляция оказывают минимальное влияние на секрецию протоков (74, 144).Молекулярный механизм синергизма был решен с открытием регуляции секреции протоков с помощью IRBIT, что обсуждается ниже. Сигнальные пути цАМФ и Ca 2+ пересекаются на нескольких дополнительных уровнях, чтобы модулировать активность каждого из них (59, 104). cAMP / PKA фосфорилирует IP 3 R2 для увеличения высвобождения Ca 2+ из ER (13). Приток Ca 2+ через каналы Orai1 активирует Ca 2+ -зависимую аденилилциклазу (AC) AC8 (137).Ca 2+ может также активировать CFTR-зависимый обменник Cl — / HCO 3 — в клетках протока поджелудочной железы человека CAPAN-1 (92), что может включать активацию IRBIT.
Постановление ИРБИТ
Активация NBCe1-B, slc26a6 и CFTR : IRBIT был выделен как белок, который взаимодействует с рецепторами IP 3 (IP 3 Rs), и он может быть отделен от IP 3 Rs по IP 3 (21).IRBIT конкурирует с IP 3 за связывание с IP 3 Rs (8) для ингибирования высвобождения Ca 2+ . Фактически, IP 3 R, по-видимому, функционируют как буферы IRBIT для предотвращения доступа IRBIT ко многим переносчикам и мишеням, регулируемым IRBIT (75). С-концевой участок белков семейства IRBIT демонстрирует ~ 50% гомологии с повсеместно распространенным домашним ферментом S-аденозил-1-гомоцистеингидролазой (AHCY), при этом IRBIT имеет дополнительную N-концевую последовательность, но не обладает гидролазной активностью (7).Основными известными доменами IRBIT являются PP1 и мотив связывания кальциневрина, домен PEST, домен спиральной спирали и лиганд PDZ на конце С-конца (75).
IRBIT играет важную роль в секреции протоков поджелудочной железы, регулируя множественные транспортеры и опосредуя синергетическое действие сигнальных путей cAMP / PKA и Ca 2+ ( Рисунок 2 ). Нокдаун IRBIT в протоках и нокаут у мышей незначительно ингибируют полностью стимулированную жидкость протоков поджелудочной железы и секрецию HCO 3 — (142) и устраняют физиологическое синергетическое действие сигнальных путей cAMP / PKA и Ca 2+ (105 ).IRBIT накапливается на апикальном полюсе, где сильно экспрессируются IP 3 R, но его можно найти по всей клетке, где присутствуют IP 3 R (76). Поиск белков, связывающих IRBIT, идентифицировал NBCe1-B в качестве партнера по связыванию, где IRBIT связывается с N-концом аутоингибиторного домена NBCe1-B, чтобы активировать его, снимая аутоингибирование (124). Последующие подробные исследования, в частности, протока поджелудочной железы, показали, что IRBIT на апикальном полюсе сильно активирует CFTR (140, 142), SLC26A6 (105) и, возможно, NHE3 (44).На базальной стороне IRBIT регулирует NBCe1-B (124, 140, 142). IRBIT активирует транспортеры несколькими механизмами. Во-первых, IRBIT привлекает протеинфосфатазу 1 (PP1) к транспортерам для дефосфорилирования NBCe1-B и CFTR на сайтах, которые фосфорилируются киназой SPAK, активируемой фосфорилированием, опосредованным киназами WNK1 и WNK4. Это усиливает перемещение NBCe1-B, CFTR (140) и slc26a6 (105) плазматической мембраны из внутриклеточных везикулярных пулов. На плазматической мембране IRBIT напрямую взаимодействует с переносчиками для дальнейшего повышения их активности.Механизм активации известен не во всех случаях. Однако существует информация для NBCe1-B, в котором IRBIT устраняет аутоингибирование (124). PDZ-связывающий мотив IRBIT необходим для сборки комплекса IRBIT-NBCe1-B и IRBIT-CFTR (142).
IRBIT и синергизм : Важным действием IRBIT является опосредование синергетического действия сигнальных путей cAMP / PKA и Ca 2+ (105) (см. Рисунок 2 ). Интенсивность физиологического стимула должна быть достаточно слабой, чтобы предотвратить токсичность клеток, возникающую при сильной стимуляции всех сигнальных путей.Действительно, при интенсивности физиологического раздражителя секреторный процесс активируется только примерно на 10% или менее от максимальной стимуляции. Синергизм между слабостимулированной передачей сигналов используется для создания максимального ответа, избегая при этом токсичности клеток. IRBIT опосредует синергизм между сигнальными путями cAMP / PKA и Ca 2+ посредством транслокации между клеточными компартментами и переносчиками. В состоянии покоя IRBIT блокируется высоким уровнем IP 3 Rs на апикальном полюсе ER протока и недоступен для взаимодействия с транспортерами.Сродство IP 3 Rs к IRBIT и IP 3 регулируется PKA-опосредованным фосфорилированием специфических сериновых остатков IP 3 Rs. Фосфорилирование сериновых остатков увеличивает сродство к IP 3 и в то же время снижает сродство к IRBIT. Теперь небольшое увеличение IP 3 , вызванное слабой стимуляцией сигнального пути Ca 2+ , достаточно для диссоциации IRBIT от IP 3 Rs (105). Освободившийся IRBIT теперь может связываться с CFTR и slc26a6 сначала во внутриклеточных везикулах, чтобы дефосфорилировать их с помощью привлекаемого IRBIT PP1 (и, возможно, кальциневрина) и способствовать их перемещению к просветной мембране.На просветной мембране IRBIT активирует транспортеры, чтобы инициировать секрецию протоковой жидкости и HCO 3 — (105). Следует отметить, что синергетическое действие сигнальных путей cAMP / PKA и Ca 2+ устраняется нокаутом IRBIT (105), что подчеркивает ключевую роль IRBIT в синергетическом действии cAMP / PKA и Ca 2+. сигнальных путей, которые представляют собой физиологический путь, по которому проточная жидкость и секреция HCO 3 — имеют место.
Рисунок 2. Модель IRBIT-ассоциированного пути протоковой жидкости поджелудочной железы и секреции HCO 3 — . Ключевые домены IRBIT, относящиеся к секреции HCO 3 — , показаны в верхней части рисунка. В состоянии покоя IRBIT связывается с IP 3 Rs, и SPAK фосфорилирует NBCe1-B, Slc26a6 и CFTR, расположенные во внутриклеточной органелле. Когда клетки протока стимулируются, IP 3 высвобождается и связывается с IP 3 Rs, а IRBIT отключается от IP 3 Rs.PP1, задействованный в IRBIT, дефосфорилирует транспортеры, расположенные на плазматической мембране. IRBIT также связывается с аутоингибиторным доменом NBCe1-B, чтобы активировать его. Повышенная поверхностная экспрессия транспортеров также способствует секреции панкреатического протока HCO 3 — . В соответствии с (104). Подробности см. В тексте.
Регламент [Cl — ] i
WNK1 и динамическая регуляция CFTR HCO 3 — проницаемость : Белки WNK состоят из четырех членов (WNK1 — WNK4) с уникальным положением киназного домена, которое отмечено для каталитического остатка лизина (89).Открытие того факта, что мутации в WNK1 и WNK4 вызывают гипертензию у человека, привлекло большое внимание к функции и регуляции киназ (138). Основная функция киназ WNK — регуляция транспортеров Na + , K + , Cl — , HCO 3 — и Ca 2+ в эпителии и головном мозге (48, 49, 104). WNK действуют либо путем регуляции поверхностной экспрессии мембранных транспортеров посредством модуляции их эндоцитоза, либо путем фосфорилирования транспортеров и других белков-мишеней прямо или косвенно, влияя на действие других киназ (49).Некоторые функции WNK опосредуются фосфорилированием и активацией киназы 1, реагирующей на окислительный стресс, и SPAK (22). WNK1, WNK3, WNK4, SPAK и OSR1 экспрессируются в протоке поджелудочной железы (102, 140) и участвуют в регуляции транспортеров и каналов HCO 3 — (75). Соответственно, нокдаун только WNK4 или комбинированный нокдаун WNK1, WNK3 и WNK4 увеличивает секрецию жидкости протока поджелудочной железы за счет устранения тонизирующего негативного эффекта протоковых транспортеров HCO 3 — (140).Однако роль WNK, в частности WNK1, изменяется на концевой части канала, когда [Cl — ] i снижается до уровня ниже 10 мМ. WNK1 и, возможно, другие WNK связываются с [Cl — ] i , и его активность регулируется [Cl — ] i (108).
Роль WNK и SPAK в [Cl — ] i выше 10 мМ проиллюстрирована в верхней части левой модели Рисунок 3 .Роль WNK1 в панкреатической секреции HCO 3 — при [Cl — ] i ниже 10 мМ проиллюстрирована в нижней части рисунка. Осмотический стресс или низкий [Cl — ] i активирует WNK1 (108). Примечательно, что активация WNK1 низкой [Cl — ] i значительно увеличивает проницаемость HCO 3 — CFTR (58, 102). Во время активной секреции HCO 3 — поджелудочной железы концентрация Cl — в панкреатическом соке постепенно снижает всасывание Cl — .Из-за низкой базолатеральной и высокой проницаемости просвета Cl — (52, 102), [Cl — ] i быстро уменьшается в ответ на снижение концентрации Cl — в просвете протока. Согласно уравнению Нернста, при мембранном потенциале -60 мВ [Cl — ] i будет меньше 1/10 концентрации Cl — в просвете. Действительно, протоковый [Cl — ] i , по оценкам, составлял около 5 мМ во время активной секреции, индуцированной цАМФ (52, 102).
Рисунок 3. Модель, изображающая WNK1-опосредованную регуляцию CFTR в функции протоков поджелудочной железы. Во время активной секреции HCO 3 — поджелудочной железы концентрация Cl — в панкреатическом соке постепенно снижается за счет Cl —
пищеварительная система человека | Описание, части и функции
Пищеварительный тракт начинается от губ и заканчивается анусом. Он состоит из рта или ротовой полости с зубами для измельчения пищи и языка, который служит для замешивания пищи и смешивания ее со слюной; горло или глотка; пищевод; желудок; тонкий кишечник, состоящий из двенадцатиперстной кишки, тощей кишки и подвздошной кишки; и толстая кишка, состоящая из слепой кишки, мешочка с закрытым концом, соединяющегося с подвздошной кишкой, восходящей ободочной кишкой, поперечной ободочной кишкой, нисходящей ободочной кишкой и сигмовидной кишкой, которая заканчивается прямой кишкой.Железы, обеспечивающие пищеварительный сок, включают слюнные железы, желудочные железы в слизистой оболочке желудка, поджелудочную железу, печень и ее придатки — желчный пузырь и желчные протоки. Все эти органы и железы способствуют физическому и химическому расщеплению принятой пищи и, в конечном итоге, устранению неперевариваемых отходов. Их структура и функции подробно описаны в этом разделе.
Рот и полости рта
На самом деле во рту пища переваривается мало.Однако в процессе жевания или жевания пища готовится во рту для транспортировки через верхний пищеварительный тракт в желудок и тонкий кишечник, где происходят основные пищеварительные процессы. Жевание — это первый механический процесс, которому подвергается пища. Движения нижней челюсти при жевании вызываются жевательными мышцами (жевательными, височными, медиальными и боковыми крыловидными мышцами, а также букцинатором). Чувствительность периодонтальной перепонки, которая окружает и поддерживает зубы, а не сила жевательных мышц, определяет силу укуса.
человеческий рот
Вид ротовой полости спереди.
Encyclopædia Britannica, Inc.
Жевание не является необходимым для адекватного пищеварения. Однако жевание действительно способствует пищеварению за счет измельчения пищи до мелких частиц и смешивания ее со слюной, выделяемой слюнными железами. Слюна смазывает и увлажняет сухой корм, при жевании слюна распределяется по всей пищевой массе. Движение языка к твердому нёбу и щекам помогает сформировать округлую массу или комок пищи.
Получите эксклюзивный доступ к контенту нашего 1768 First Edition с подпиской.
Подпишитесь сегодня
Губы и щеки
Губы, две мясистые складки, окружающие рот, снаружи состоят из кожи, а изнутри — из слизистой оболочки или слизистой оболочки. Слизистая оболочка богата слизистыми железами, которые вместе со слюной обеспечивают достаточную смазку для речи и жевания.
Щеки, стороны рта, переходят в губы и имеют похожее строение.Отчетливая жировая прослойка находится в подкожной клетчатке (ткани под кожей) щеки; эта подушечка особенно велика у младенцев и известна как присоска. На внутренней поверхности каждой щеки, напротив второго верхнего коренного зуба, есть небольшое возвышение, которое отмечает отверстие околоушного протока, ведущего от околоушной слюнной железы, расположенной перед ухом. Сразу за этой железой находятся четыре-пять слизистых желез, протоки которых открываются напротив последнего коренного зуба.
Нёбо
Нёбо вогнутое и образовано твердым и мягким небом. Твердое небо образовано горизонтальными частями двух небных костей и небными частями верхних челюстей или верхней челюсти. Твердое небо покрыто толстой, несколько бледной слизистой оболочкой, которая является продолжением десен и связана с верхней челюстью и костями неба твердой волокнистой тканью. Мягкое небо переходит в твердое небо впереди.Сзади он непрерывен слизистой оболочкой, покрывающей дно носовой полости. Мягкое небо состоит из прочного тонкого фиброзного листа, небного апоневроза, а также глоссо-небных и глоточно-небных мышц. Небольшой выступ, называемый язычком, свободно свисает с задней части мягкого неба.
Пол рта
Пол рта можно увидеть только тогда, когда язык поднят. По средней линии находится выступающая приподнятая складка слизистой оболочки (frenulum linguae), которая связывает каждую губу с деснами, а с каждой стороны от нее есть небольшая складка, называемая подъязычным сосочком, от которой открываются протоки поднижнечелюстных слюнных желез.От каждого подъязычного сосочка кнаружи и назад идет гребень (plica sublingualis), который отмечает верхний край подъязычной (под языком) слюнной железы и на который открывается большая часть протоков этой железы.
Десна состоит из слизистых оболочек, соединенных толстой фиброзной тканью с оболочкой, окружающей кости челюсти. Оболочка десны поднимается вверх, образуя воротник вокруг основания коронки (открытой части) каждого зуба. Ткани десен, богатые кровеносными сосудами, получают ответвления от альвеолярных артерий; эти сосуды, называемые альвеолярными из-за их связи с зубными альвеолами, или зубными впадинами, также снабжают зубы и губчатую кость верхней и нижней челюстей, в которых они находятся.
Кортикальное нарушение зрения | Симптомы и причины
- Оплатите счет
- Портал для пациентов MyChildren
- Международные посетители
- Способы помощи
- Карьера
- Пожертвовать
- Пожертвовать
- Пациентам
- Для профессионалов здравоохранения
- Программы и услуги
- Условия и лечение
- Исследование
- Инновации
.

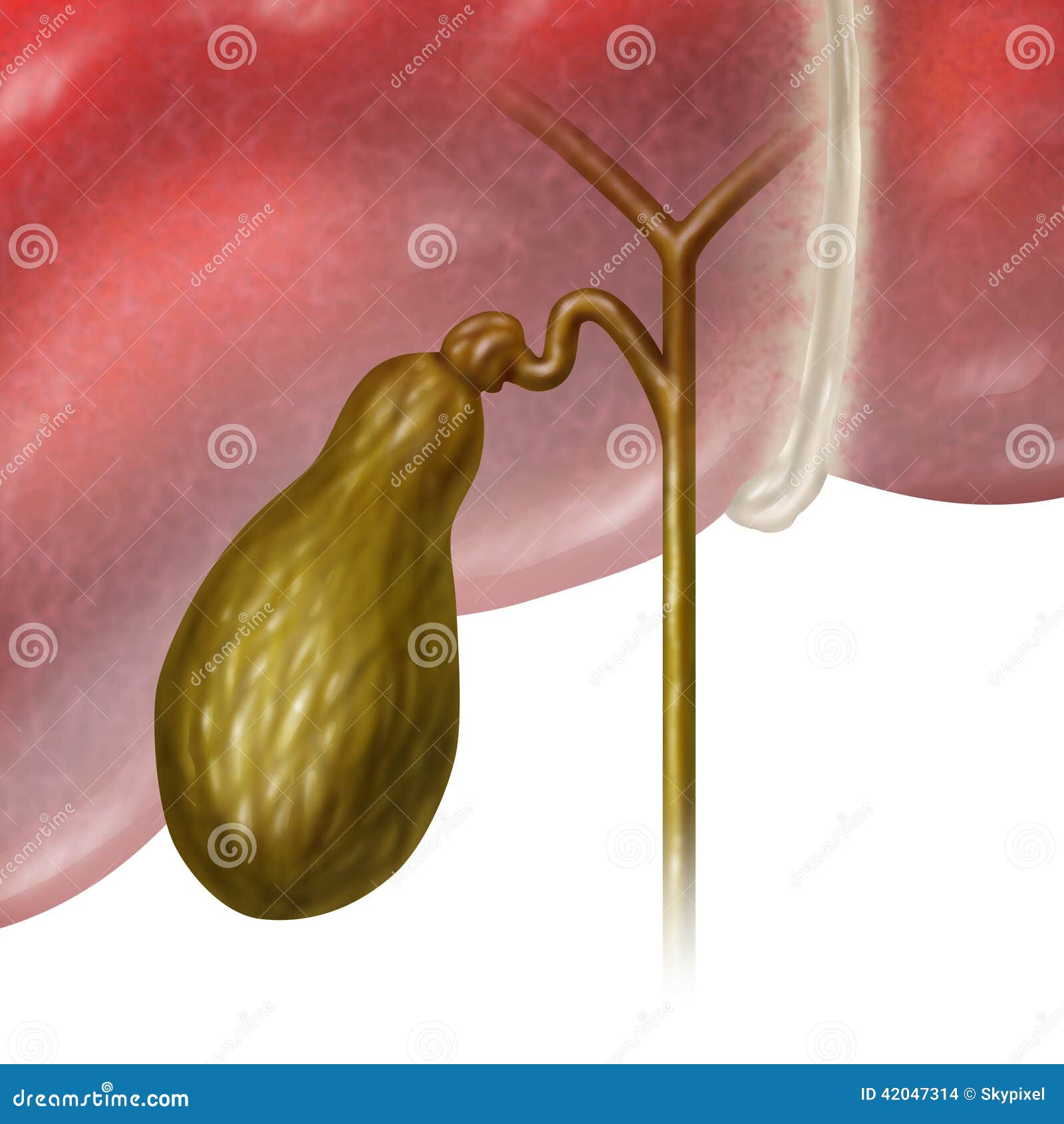
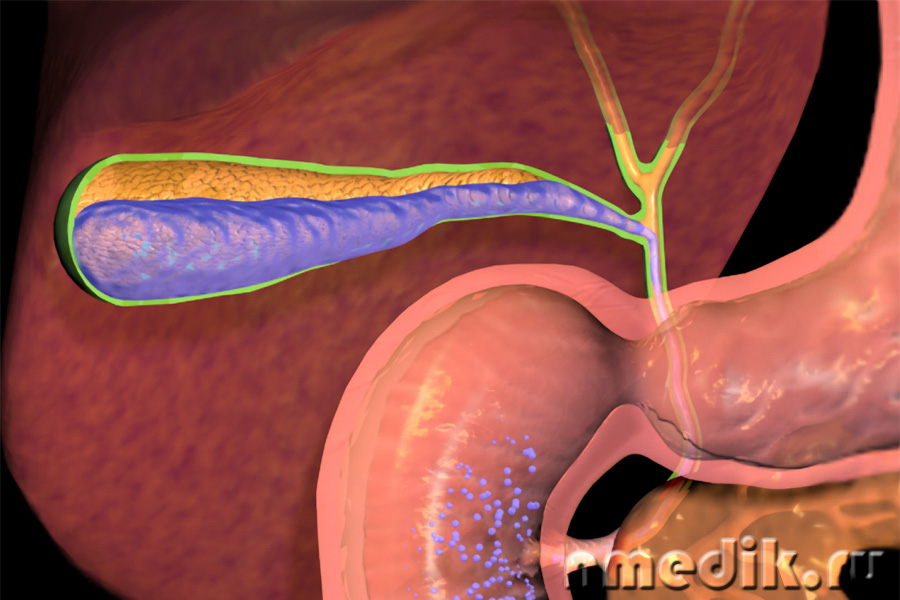 Первый осмотр проводится натощак. После завтрака, через 30 минут, делают второе исследование для определения степени сокращения органа.
Первый осмотр проводится натощак. После завтрака, через 30 минут, делают второе исследование для определения степени сокращения органа.
 Причины, симптомы, диагностика и лечение болезни :: Polismed.com
Причины, симптомы, диагностика и лечение болезни :: Polismed.com Она содержит сосуды.
Она содержит сосуды. При нарушении согласованности в работе симпатического и парасимпатического отделов вегетативной нервной системы этот механизм нарушается.
При нарушении согласованности в работе симпатического и парасимпатического отделов вегетативной нервной системы этот механизм нарушается. Далее желчь попадает в общий желчный проток, а затем через сфинктер Одди — в 12 ПК. При возникновении заболеваний этот механизм нарушается.
Далее желчь попадает в общий желчный проток, а затем через сфинктер Одди — в 12 ПК. При возникновении заболеваний этот механизм нарушается.

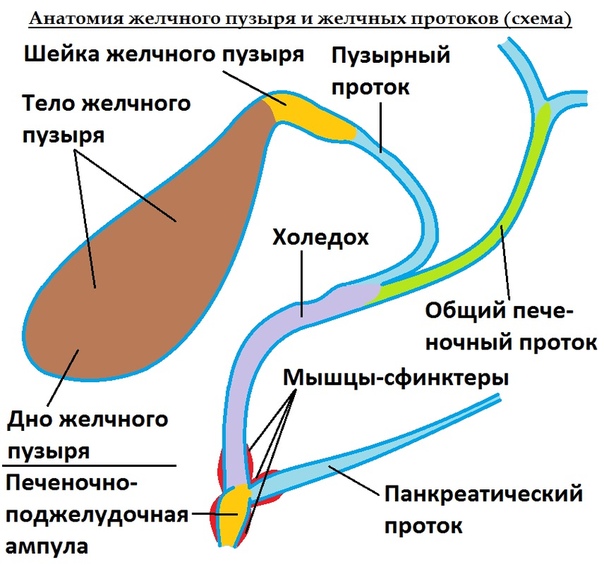
 Поэтому нарушается взаимосвязь между процессами их сокращения и расслабления.
Поэтому нарушается взаимосвязь между процессами их сокращения и расслабления.
 Наиболее часто этой формой недуга страдают подростки и молодые люди.
Наиболее часто этой формой недуга страдают подростки и молодые люди.



 Затем его укладывают на правый бок и получают желчь порциями:
Затем его укладывают на правый бок и получают желчь порциями: