Эритразма — ПроМедицина Уфа
Эритразма относится к группе дерматологических заболеваний, вызывается грамположительной палочкой — коринебактерией и является представителем группы псевдомикозов. Обычно поражаются кожные покровы, расположенные в естественных углублениях и складках тела. Бактериальный агент передается контактным путем при хождении босиком, в результате непосредственного соприкосновения межпальцевых промежутков стоп с загрязненной почвой. Кроме того, описан и контактный механизм передачи инфекции от больного человека.
Далее коринебактерия распространяется на более крупные складки тела — пахово-бедренные, подмышечные впадины, в область под молочными железами, в околопупочное и межягодичное пространство. Болезнь поражает поверхностный слой эпидермиса, а волосяные фолликулы и ногти в патологический процесс не вовлекаются.
Главным предрасполагающим фактором заболевания является активное функционирование потовых желез в условиях жаркого климата с повышенной влажностью. Эти моменты провоцируют развитие микротрещин и мацераций, что в свою очередь запускает патологический процесс. Чаще болеют взрослые, в основном представители мужского населения, редко дети.
Эти моменты провоцируют развитие микротрещин и мацераций, что в свою очередь запускает патологический процесс. Чаще болеют взрослые, в основном представители мужского населения, редко дети.
Причины
Бактерия minutissimum, представитель нормальной флоры кожи, является возбудителем эритразмы.
Предрасполагающие факторы для развития эритразмы включают следующие условия:
— Чрезмерная потливость / гипергидроз
— Нежный кожный барьер
— Ожирение
— Сахарный диабет
— Теплый климат
— Плохая гигиена
— Пожилой возраст
— Ослабленный иммунитет.
Симптомы
Эритразма начинается с появления на поверхности кожи округлых невоспалительных пятен светло-коричневой, кирпично-красной, буроватой или желто-коричневой окраски. Диаметр пятен может быть небольшим или достигать нескольких сантиметров. Пятна при эритразме чаще имеют округлые края, но могут быть и фестончатыми. Увеличиваясь в размерах, очаги поражения начинают сливаться, образуя единый крупный участок эритразмы, четко отграниченный от здоровой кожи.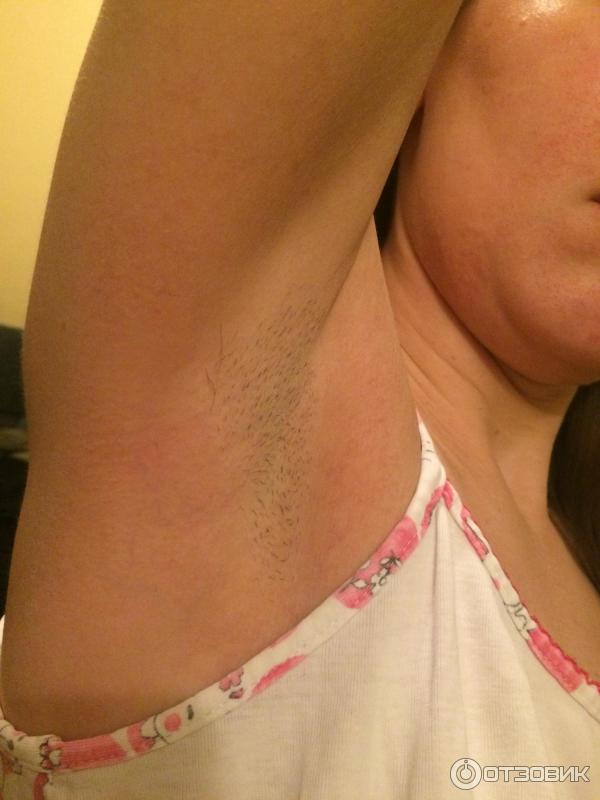 Он имеет гладкую поверхность и покрыт мелкими отрубевидными чешуйками. Со временем в центральной части пораженного эритразмой участка отмечается бурое пигментирование или побледнение окраски.
Он имеет гладкую поверхность и покрыт мелкими отрубевидными чешуйками. Со временем в центральной части пораженного эритразмой участка отмечается бурое пигментирование или побледнение окраски.
Характерная локализация эритразмы — это кожа крупных складок. У мужчин чаще всего наблюдается поражение паховой области, внутренней поверхности бедер, а также кожи вокруг ануса. У женщин эритразма чаще протекает в складках под молочными железами, на коже околопупочной и подмышечной областей. У полных людей возможно поражение складок на животе.
Обычно эритразма не сопровождается никакими субъективными ощущениями. Лишь в некоторых случаях пациенты отмечают небольшой зуд.
Диагностика
Диагностика эритразмы основана на клинической симптоматике и характерной локализации. Подтверждается микроскопическим исследованием, при котором обнаруживаются тонкие, извилистые, септированные нити и кокковидные клетки, расположенные сгруппированно или цепочками.
Широко используют люминесцентную диагностику: ртутно-кварцевую лампу с фильтром Вуда, в лучах которой очаги флюоресцируют кораллово-красными или кирпично-красным светом, так как возбудитель болезни в процессе жизнедеятельности выделяет водорастворимые порфирины.
При паховой эпидермофитии наблюдаются валикообразные края, бордюр мацерированного эпидермиса по периферии очагов, пузырьки, воспалительные явления, зуд.
Лечение
Лечение эритразмы предусматривает использование наружных средств для отшелушивания и дезинфекции кожи — эритромициновой и серно-дегтярной мази.
Мазь втирают в проблемные зоны дважды в сутки на протяжении недели. Кроме того, для обработки инфекционных очагов используют 5%-й салициловый спирт, 3%-й салицилово-резорциновый спирт, 2%-й спиртовой раствор йода. В случае обширного поражения кожных покровов врач-дерматолог назначает антибиотики для приема внутрь.
С целью ликвидации покраснения и отечности применяют водные растворы анилиновых красителей.
Весьма полезны физиотерапевтические процедуры с ультрафиолетом, а также ежедневный загар в течение 30 — 40 минут под утренним и вечерним солнцем.
Для успешного излечения эритразмы следует провести дезинфекцию постельного белья, одежды, обуви и прочих предметов обихода. Одежду и нижнее белье необходимо ежедневно стирать и проглаживать утюгом. С целью предупреждения рецидивов болезни рекомендуется на протяжении одного месяца регулярно протирать кожные складки 2%-м раствором салицилового спирта или 1-2% раствором камфарного спирта, а затем наносить на них тальк или борную кислоту.
Одежду и нижнее белье необходимо ежедневно стирать и проглаживать утюгом. С целью предупреждения рецидивов болезни рекомендуется на протяжении одного месяца регулярно протирать кожные складки 2%-м раствором салицилового спирта или 1-2% раствором камфарного спирта, а затем наносить на них тальк или борную кислоту.
Эритразма у мужчин и женщин. Паховая. Лечение. Фото
Автор статей и главный редактор
Лисневич Наталья Николаевна
врач высшей категории, стаж более 30 лет, г. Калуга,
[email protected]
Эритразма (с греческого — красное окрашивание) — это инфекционное заболевание, при котором поражается поверхностный слой кожи, в основном, в местах повышенного потоотделения (складках тела) и экскориаций в межпальцевых промежутках на ногах. Его причиной являются бактерии Corynebacterium minutissimum. Способствует развитию инфекции плохая гигиена тела, повышенная потливость и проживание в тропическом климате.
Заболевание сегодня дерматологи относят к пустулезным бактеридам (псевдомикозам), клинические проявления которых схожи с грибковыми поражениями, однако имеют абсолютно другое происхождение.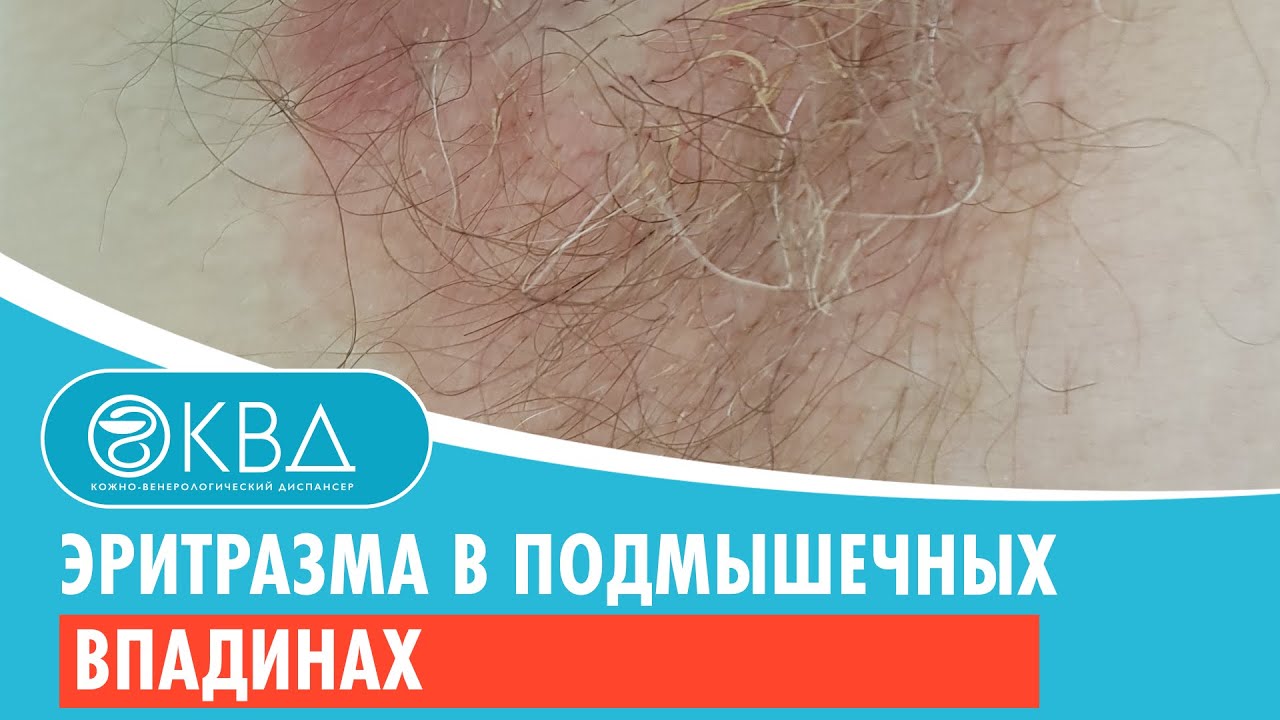 Частота поражения составляет 40 случаев на 10 тыс. населения. Более подвержены инфекции мужчины, что связано с повышенной потливостью и особенностями рН кожи. Дети не болеют. Болезнь малозаразна. Без лечения длится нескончаемо долго.
Частота поражения составляет 40 случаев на 10 тыс. населения. Более подвержены инфекции мужчины, что связано с повышенной потливостью и особенностями рН кожи. Дети не болеют. Болезнь малозаразна. Без лечения длится нескончаемо долго.
Заболевание в большинстве случаев протекает бессимптомно, отчего значительно затягивается обращение больного к врачу дерматологу. Регистрируется множество случаев неверной трактовки диагноза. У лиц со сниженным иммунитетом болезнь нередко протекает с осложнениями. В последние годы эритразма встречается все чаще.
Рис. 1. Паховая эритразма у мужчины.
Эпидемиология
Эритразмой чаще болеют люди, проживающие в тропиках. Передача инфекции осуществляется контактным путем при половом акте, через предметы быта и личной гигиены, посещении бассейна, хождении босиком. Чаще болеют мужчины. У детей заболевание не регистрируется. В обычных условиях Corynebacterium minutissimum обитают на кожных покровах (являются представителями нормальной микрофлоры человека), но при определенных условиях и суперинфекции способны вызвать заболевание эритразма.
К предполагающим факторам относятся:
- Проживание в условиях повышенной влажности.
- Плохая гигиена тела.
- Частое мытье с мылом, изменяющее рН в щелочную сторону.
- Ношение влагонепроницаемой одежды.
- Потертости, приводящие к развитию контактного дерматита.
- Наличие повязок.
- Гипергидроз (повышенная потливость).
- Ожирение.
- Сахарный диабет.
- Системные и другие заболевания, приводящие к истощению иммунной системы.
- Грибковая инфекция туловища и стоп.
- Нарушение защитных свойств эпидермиса (часто у пожилых людей).
- Изменение химического состава пота.
Рис. 2. Эритразма у женщин в паху и области молочных желез.
к содержанию ↑
Причины эритразмы
Corynebacterium minutissimum является единственной причиной развития эритразмы. Возбудитель относится к роду Corynebacterium (коринебактерии), классу Actinobacteria, царству Бактерии.
- Коринебактерии представляют собой грамоположительные палочковидные организмы, слегка изогнутые, с неравномерно окрашивающейся цитоплазмой.
 В мазках располагаются одиночно. На суживающимся конце имеют перешеек, где располагаются метахроматические гранулы.
В мазках располагаются одиночно. На суживающимся конце имеют перешеек, где располагаются метахроматические гранулы. - Некислотоустойчивые, каталазоположительные, липофильные.
- Спор не образуют.
- Растут на питательной среде быстро. Уже через сутки образуют колонии около 1 мм в диаметре, гладкие и блестящие. При росте на сывороточном агаре в лучах лампы Вуда светятся кораллово-красным цветом, что связано с выработкой микроорганизмами водорастворимого копропорфирина III.
Рис. 3. На фото Corynebacterium minutissimum.
к содержанию ↑
Как развивается заболевание
Corynebacterium minutissimum проникают в поверхностные слои кожи извне — при контакте с больным или его предметами обихода, а также из почвы (проникают в межпальцевые промежутки). При инфицировании роговой слой кожи поражается на 1/3 его толщины. Ногтевые пластины и волосы не поражаются. Бактерии развиваются во влажных и теплых местах — складках тела и, в первую очередь, местах повышенного потоотделения и опрелостей или при наличии трещин в межпальцевых складках на ступнях.
Рис. 4. Паховая эритразма у женщины. Вид участков поражения в лучах лампы Вуда.
к содержанию ↑
Симптомы эритразмы
Заболевание характеризуется появлением высыпаний в местах повышенного потоотделения и экскориаций кожи в межпальцевых промежутках на ногах.
Локализация сыпи
Основные места локализации сыпи у мужчин:
- Внутренняя поверхность бедер в области соприкосновения мошонки.
- Паховые складки.
- Подмышечные впадины.
- Межъягодичная складка.
- Кожа межпальцевых складок на стопах.
Основные места локализации сыпи у женщин:
- Под молочными железами.
- Околопупочная зона.
- Области подмышек.
- Кожа межпальцевых складок на стопах.
У лиц с повышенным весом (тучных людей) сыпь может появиться на коже складок живота. Регистрировались случаи распространения сыпи на всей поверхности тела.
Рис. 5. На фото эритразма у мужчины в подмышечной области. Очаг коричневой окраски, гиперпигментированный, шелушащийся и складчатый (фото слева) и свечение зоны поражения в лучах лампы Вуда (фото справа).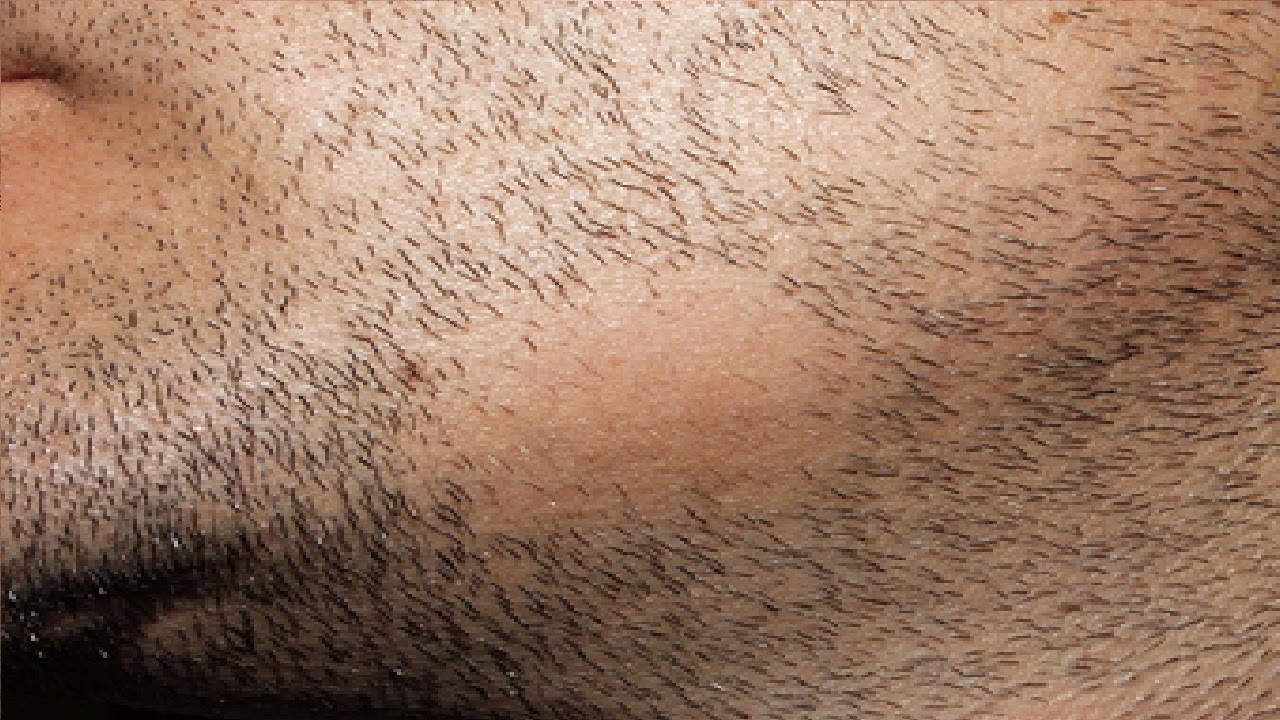
Характеристика сыпи при эритразме
Главный элемент сыпи при заболевании — пятно. Оно имеет красно-коричневую или красную окраску, четкие контуры и большие размеры, на поверхности отмечается легкое шелушение. Элементы сыпи могут сливаться, либо располагаются обособленно.
При поражении области паха, бедер и подмышек поверхность пятен часто морщинистая. При локализации на теле пятна гладкие, часто с просветлением в центре. При поражении кожи в межпальцевых промежутках на стопах регистрируются эрозии, окруженные воротничком слущенного эпидермиса.
Вначале появляется овальное пятнышко до 2-х см. в диаметре, багрового, коричневого, бурого или желто-количневого цвета. Края округлые или фестончатые. Разрастаясь они создают один большой участок поражения, четко отграниченный от неповрежденных зон . На поверхности пятна появляются отрубевидное шелушение. Со временем в зоне поражения появляется пигментация бурого цвета, либо побледнение.
Участки сыпи в лучах лампы Вуда светятся коралово-красным цветом, что связано с выработкой микроорганизмами водорастворимого копропорфирина III.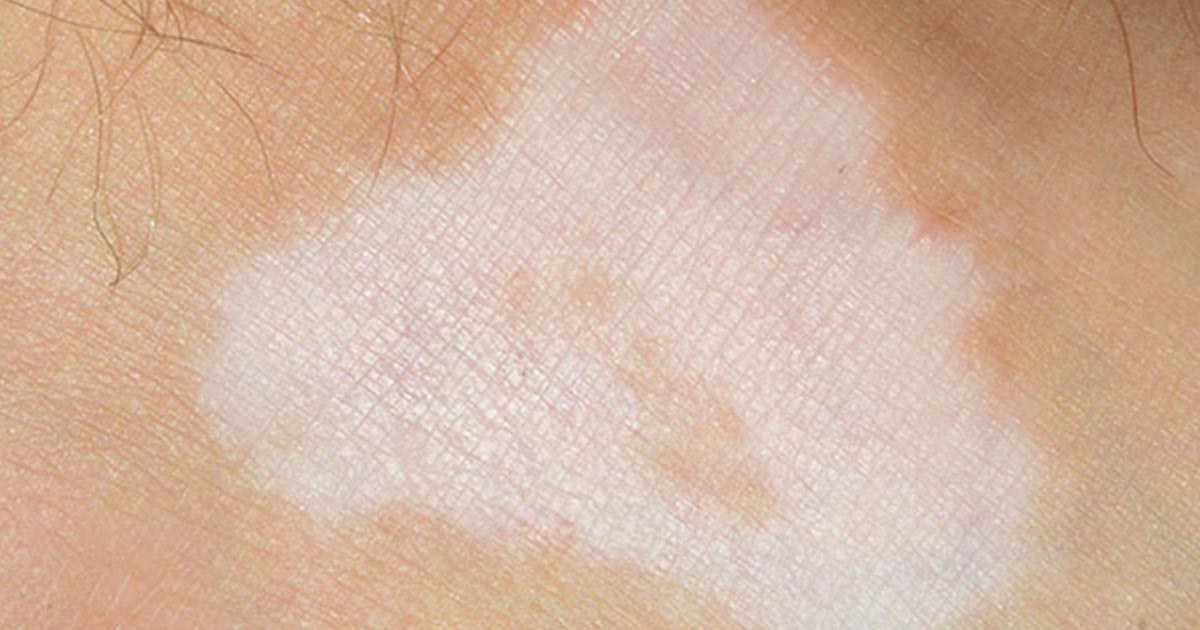 Свечение может наблюдаться и после излечения, так как пигмент длительное время находится внутри рогового слоя кожи.
Свечение может наблюдаться и после излечения, так как пигмент длительное время находится внутри рогового слоя кожи.
Рис. 6. Эритразма у мужчины. При локализации инфекционного процесса в межпальцевых промежутках на стопе образуется зона эрозии, окруженная воротничком слущенного эпидермиса (фото слева). На фото справа в зоне воспаления регистрируется кораллово-красное свечение в лучах лампы Вуда.
Жалобы больного
Эритразма, как правило, протекает бессимптомно и обнаруживается больными случайно. Болезнь развивается медленно, протекает длительно. В редких случаях регистрируется легкий зуд, при локализации в паху — жжение. При присоединении вторичной инфекции краснота усиливается, появляется отечность, на поверхности появляются пузырьки.
Рис. 7. На фото эритразма у мужчин в подмышечной области.
Рис. 8. Эритразма у женщины. Локализация в межъягодичной области.
к содержанию ↑
Осложнения
Главная опасность заболевания состоит в риске присоединения осложнений, регистрируемых у больных с гипергидрозом, сахарным диабетом, ожирением и другими заболеваниями — появление опрелостей, экземы, сосудистых нарушений, развитие бактериальных (стрептококковой и стафилококковой природы) и грибковых инфекций.
Эритразма в паховой области приводит к раздражению половых органов и развитию вторичной инфекции. Заболевание опасно развитием абсцесса легких, эндокардита, септикопиемии. Обсуждается роль Corynebacterium minutissimum в патогенезе мужского бесплодия.
Рис. 9. На фото эритематозный отек стопы у больного сахарным диабетом. Видны множественные волдыри и пузырьки.
к содержанию ↑
Течение заболевания
Эритразма без лечения протекает длительно (10 лет и более) и часто бессимптомно. Периоды ослабления клинических проявлений чередуются с периодами обострений. Рецидивы болезни могут наблюдаться спустя пол года после лечения, связаны с наступлением жаркой погоды, когда отмечается повышенное потоотделение.
Рис. 10. Эритразма у мужчин.
к содержанию ↑
Диагностика заболевания
Диагностика эритразмы основывается на данных клинической картины заболевания, обнаружении при микроскопии в чешуйках кожи большого количества палочковидных бактерий, наличии характерного свечения в лучах лампы Вуда.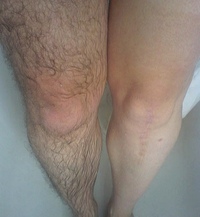
Использование лампы Вуда в диагностике заболевания
При наличии Corynebacterium minutissimum в чешуйках эпидермиса больного человека в ультрафиолетовом свете участки поражения светятся кораллово-красным цветом, что связано с выработкой микроорганизмами водорастворимого копропорфирина III. Следует учитывать, что свечение может отсутствовать после обработки пораженных мест или мытья и наоборот, свечение может появляться после проведения курса лечения, так как пигмент может длительное время находится внутри рогового слоя кожи.
Рис. 11. На фото излучатель ультрафиолетового света — лампа Вуда.
Рис. 12. Эритразма в паху и внутренней поверхности бедер. Кораллово-красное свечение очагов поражения.
Микроскопия
При микроскопическом исследовании чешуек кожи, взятых с пораженного участка, после окраски по Граму обнаруживаются грамоположительные коко-палочковидные микроорганизмы в большом количестве, мицелий отсутствует. Свечение в лучах лампы Вуда и обнаружение Corynebacterium minutissimum в соскобах эпидермиса достаточно для подтверждения диагноза эритразма.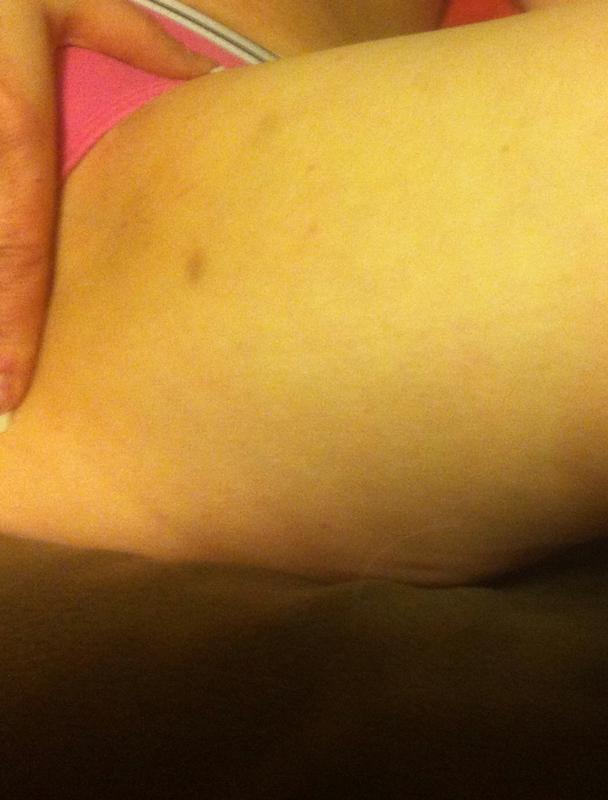
Рис. 13. Corynebacterium под микроскопом. Окрашивание по Граму.
Рис. 14. Corynebacterium minutissimum. Вид в электронном микроскопе.
Микробиологическая диагностика
В сложных ситуациях с целью проведения дифференциальной диагностики проводится посев соскоба из зоны поражения. Corynebacterium minutissimum растут на питательной среде быстро. Уже через сутки образуют колонии около 1 мм в диаметре, гладкие и блестящие. Для правильного подбора антибиотиков проводится анализ чувствительности бактерий к лекарственным препаратам. Получение роста культуры Corynebacterium minutissimum с излишком подтверждает диагноз.
Рис. 15. Паховая эритразма у мужчин с вовлечением в инфекционный процесс кожи внутренней поверхности бедер.
Дифференциальная диагностика
Эритразму следует отличать от паховой эпидермофитии, отрубевидного лишая, шелушащейся розеолы, руброфитии, кандидоза, микробной экземы, себорейного дерматита, перианального дерматита, псориаза, дерматофитоза, контактного дерматита, разноцветного лишая, мелкоточечного кератолиза.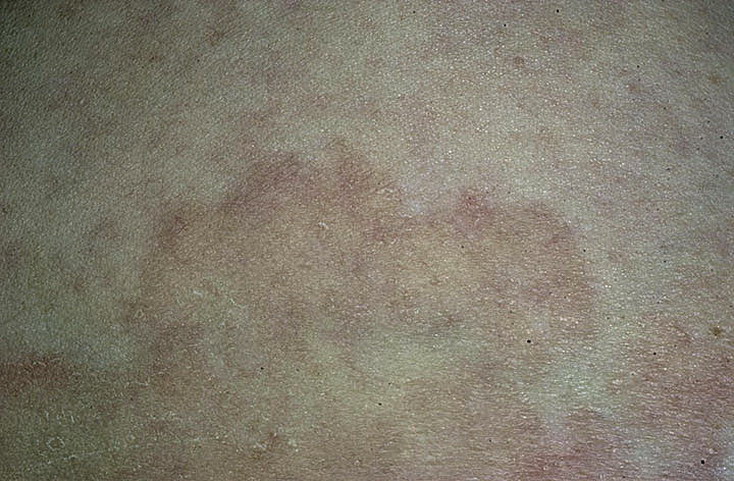
Рис. 16. Эритразма у мужчины подмышечной области (фото слева) и вид очага в лучах лампы Вуда.
к содержанию ↑
Лечение эритразмы
Для лечения эритразмы используются антибактериальные препараты, антимиотики, отшелушивающие средства и антисептики. Во время лечения больному следует обеспечить правильную гигиену тела и образ жизни. Больным сахарным диабетом следует постоянно контролировать уровень глюкозы в крови и постоянно находиться под наблюдением врача эндокринолога. Лицам с увеличенной потливостью рекомендуется медицинское вмешательство.
При лечении эритразмы часто бывает достаточно местной терапии. При обширных поражениях и рецидивирующем течении требуется системная антибиотикотерапия.
Местная терапия эритразмы
Перед нанесением препаратов местного действия следует обработать пораженные участки путем мытья теплой водой с мылом с последующей обработкой салициловым спиртом.
Антибиотики для лечения эритразмы
С целью лечения эритразмы используются Эритромициновая или Линкомициновая мази.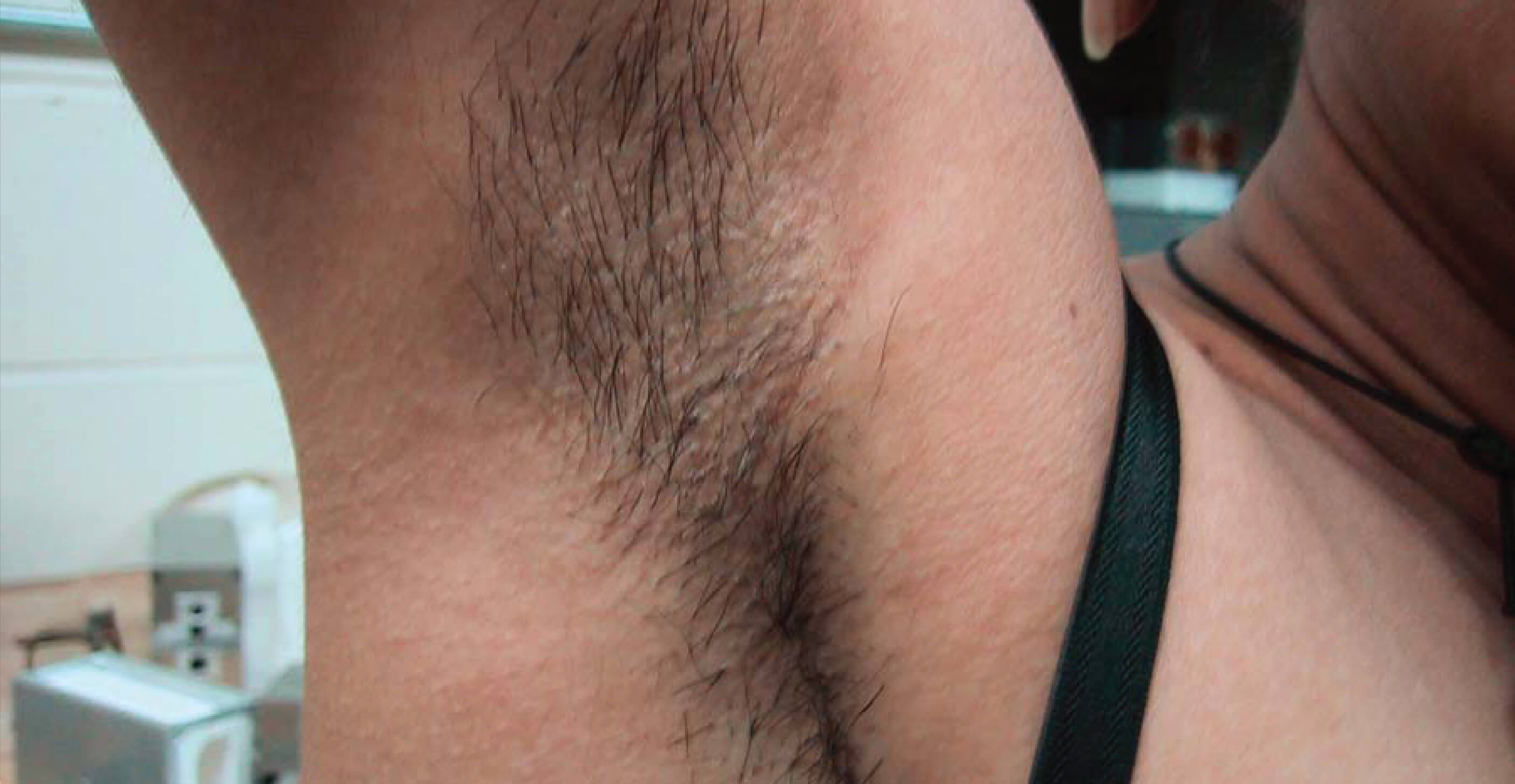 Они втираются в пораженные места 2 раза в день на протяжении семи дней.
Они втираются в пораженные места 2 раза в день на протяжении семи дней.
При обширных поражениях или рецидивирующем лечении антибиотики применяются внутрь: Эритромицин внутримышечно по 1,0 — 1,5 гр. в сутки в течение 10 суток или перорально: по 0,25 гр. 4 раза в день 14 дней или по 0,5 гр. 3 раза в день 7 дней.
Некоторые специалисты рекомендуют использовать Линкозамид, Кларитромицин или Азитромицин. Дополнительно участки поражения обрабатываются фузидиевой кислотой или клиндамицином весь срок лечения и 2 недели после очищения очагов.
Антимиотики для лечения эритразмы
При лечении эритразмы эффективно используются противогрибковые препараты местного действия, содержащие кетоконазол (мазь Микозорал, Микокет, Себозол, крем Микозорал, Микокет, Низорал, Дермазол) или изоконазол (Травоген), а так же антимиотики, содержащие тербинафин (мазь Тербинафин, крема Тербинафин, Ламизил, Экзитер, Экзифин, Тербизил, Термикон, Нафтифин, Фугнотербин).
При выраженном воспалительном компоненте показано применение противогрибковых препаратов в сочетании с глюкокортикоидом: Микозолон (микозолон + глюкокортикоид) или Травокорт (изоконазол + глюкокортикоид).
Антисептики для лечения эритразмы
При паховой эритразме следует с осторожностью подбирать лекарственные вещества местного действия, что связано с наличием в этих зонах нежной кожи. При появлении покраснения показана обработка мест поражения анилиновыми красителями. При локализации очагов в межпальцевых промежутках стопы обработка производится бензоил пероксидом, салициловым или резорциновым спиртом.
Отшелушивающие средства
Из отшелушивающих средств применяется серно-дегтярная или салициловая мази. Отшелушивающим эффектом обладает салициловый спирт.
Лечение эритразмы при присоединении вторичной инфекции
При присоединении вторичной инфекции места поражения следует обрабатывать антисептиками и смазывать противогрибковыми препаратами в сочетании с глюкокортикоидами: Микозолон или Травокорт.
Физиолечение
С целью повышения эффективности лечения эритразмы применяется физиолечение — ультрафиолетовое излучение. При его воздействии подсушивается эпидермис и проявляется дезинфицирующий эффект. Благоприятно на организм оказывает пребывание больных на солнце.
Благоприятно на организм оказывает пребывание больных на солнце.
Рекомендации в период лечения
В период лечения эритразмы больному следует тщательно придерживаться правил личной гигиены и вести правильный образ жизни.
- Следует правильно подбирать нижнее белье. Оно должно быть просторным и изготовлено из натурального волокна.
- В период лечения необходимо ежедневно менять и дезинфицировать нижнее белье, проглаживать его горячим утюгом.
- При принятии душа необходимо использовать антибактериальное мыло или гель для душа с бензоил пероксидом.
Профилактика рецидивов заболевания
Для профилактики рецидивов в течение одного месяца после лечения эритразмы места поражения следует протирать салициловым спиртом и припудривать тальком или борной кислотой. Следует избегать чрезмерного потения, что достигается следующими путями:
- Проведение десимпатизации.
- Разрушение потовых желез ультразвуком.
- Удаление потовых желез хирургическим путем.

Рис. 17. Паховая эритразма у мужчин с вовлечением в инфекционный процесс кожи внутренней поверхности бедер. Кораллово-красное свечение в лучах лампы Вуда.
к содержанию ↑
Профилактика заболевания
Профилактика заболевания включает в себя:
- Соблюдение правил личной гигиены.
- Не пользоваться чужими предметами и вещами.
- Ежедневно обмывать места кожных складок. Избегать применения агрессивных гелей и жестких мочалок.
- У лиц с массивными складками следует тщательно высушивать кожу и присыпать тальком.
- Ношение просторного нижнего белья, изготовленного из натуральных тканей.
- Борьба с лишним весом.
- Борьба с повышенной потливостью (применение дезодорантов, антиперсперантов, медицинское вмешательство).
Рис. 18. Паховая эритразма.
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики,
лечения или медицинских советов. Информация предоставлена только в информационных целях.
Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения.
Данная информация не должна рассматриваться в качестве замены консультации с врачом.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Грибковые заболевания (микозы)»Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Симптомы проявления и терапия эритразмы
Эритразма представляет собой заболевание кожного покрова, которое вызывают коринобактерии. Подобные микроорганизмы присутствуют у многих здоровых людей. Места их локализации – роговой слой кожи, в основном, в крупных кожных складках. Волосы и ногти при размножении бактерий не подвергаются пагубному воздействию.
О лечении эритразмы поговорим в данной статье.
Описание заболевания
Главными факторами, которые провоцируют активацию коринобактерий, являются избыточная масса тела и недостаточное соблюдение личной гигиены, что приводит к нарушению уровня рН. Кроме того, повышенное потоотделение или гипергидроз также может стать причиной развития эритразмы.
Заболевание может передаваться бытовым путем через личные вещи зараженного, например, полотенца, постельное белье, также возможно заражение при непосредственном контакте с зараженным участком кожи, к примеру, во время полового акта.
Лампа Вуда
Диагностика эритразмы происходит с использованием специальной лампы Вуда, свет которой подсвечивает зараженные участки красным цветом. Патологию включают в разряд кератомикозных кожных заболеваний, хотя бактерии, вызывающие ее, не считаются грибками. Микроскопия кожных чешуек, взятых для исследования с пораженного участка, показывает тонкие извилистые нити различной длины, которые напоминают кокковидные клетки и мицелии. Лечение эритразмы должно быть комплексным.
Заболевание развивается в зависимости от индивидуальных особенностей организма, а также температуры и влажности воздуха, трения кожи и объема потоотделения. Если признаки появления заболевания были обнаружены, следует обратиться к дерматологу, чтобы избежать поражения больших участков кожного покрова.
Симптомы
На начальном этапе развития эритразмы образуются очаги воспалений, различающихся по цвету от светло-коричневого до ярко-красного. Воспаления могут соединяться между собой в более крупные, однако все имеют четко очерченные границы и приобретают форму дуги или фестона. Сами пятна могут быть как гладкими, так и покрытыми кожными чешуйками.
Довольно редко встречаются припухлости в районе эритразмы, которые обрамляют центр воспаления. Кожа в середине пораженного участка при этом бледнеет, а иногда пигментирует в бурый цвет. Лишь изредка заболевание сопровождается зудом. Чаще всего это может происходить в жаркое время года, обусловлено данное явление обильным потоотделением. Лечение эритразмы (фото одного из симптомов представлено ниже) – процесс длительный.
Несоблюдение правил личной гигиены
Несоблюдение правил личной гигиены приводит к развитию воспалительного процесса, что усугубляет течение болезни в целом. Патология появляется, как правило, на коже в крупных складках. Наиболее частая локализация у мужчин – паховая область, у женщин это подмышки, грудные складки и околопупочная область. У детей эритразма диагностируется очень редко. У пациентов с избыточной массой тела и при несоблюдении элементарных правил гигиены недуг протекает в обостренной форме и появляется склонность к рецидивам.
Несвоевременность терапии
Если отсутствуют характерные симптомы, то лечение паховой эритразмы может не быть своевременным, этой патологии легко остаться без внимания со стороны зараженного до определенного момента. При этом существует риск перехода заболевания в хроническую форму и заражения большой площади кожного покрова. Сахарный диабет, гипергидроз и избыточный вес могут существенно осложнить течение болезни и привести к экзематизации и опрелости. В данном случае возникнут субъективные признаки в виде зуда и жжения, не характерные для легкой формы эритразмы.
Диагностика
Значительную роль при выявлении заболевания играют проявляющиеся симптомы и характер сыпи, которая образовалась на кожном покрове. Чтобы точно установить диагноз, проводится микроскопическое исследование. Оно дает возможность выявить наличие кокковидных клеток в виде тонких нитей, группирующихся или связывающихся в цепочки.
Кроме того, используется лампа Вуда, которая подразумевает люминесцентную диагностику. Свет от лампы влияет на очаги таким образом, что они становятся ярко красными или цвета кирпича. Объясняется это наличием водорастворимых порфиринов, которые выделяются бактериями.
Припухлости
Для эритразмы в паховой области характерно образование припухлостей по краям зараженных участков кожи. Выглядят припухлости как пузырьки, которые вызывают зуд и жжение. Во время диагностики важно дифференцировать эритразму от рубромикоза, который также локализуется в области паха. Очаги его имеют прерывистые края. Заболевание сопровождается зудом и наиболее часто проявляется на ногах и стопах.
Эритразма отличается от лишая местом появления и цветом зараженных областей. Люминесцентная лампа создает особое свечение, которое позволяет визуализировать пораженные места. Для опрелостей характерны яркие очертания и воспаления в острой форме.
Лечение эритразмы
В основе лечения лежит применение специальных лекарственных средств, которые дезинфицируют пораженные участки и отшелушивают отмершие клетки. Часто назначаются дегтярные и эритромициновые мази. Подобные назначения должен делать лечащий врач-дерматолог. Самостоятельное использование каких бы то ни было препаратов может усугубить течение болезни и привести к осложнениям. Как осуществляется лечение эритразмы у мужчин?
Мази втираются только на участки кожи, которые подверглись пагубному воздействию патогенных микроорганизмов. Продолжительность терапии составляет одну неделю. Используются мази два раза в день. Иногда специалисты назначают также обработку кожи йодовым раствором или салициловым спиртом. Это помогает подсушивать и обеззараживать воспаленные участки кожи во время лечения эритразмы.
При обширном поражении кожи и паховой локализации назначается терапия препаратами из группы антибиотиков. Они помогают снять воспаление и покраснение. Эту же цель преследует назначение водорастворимых анилиновых красителей.
Лечение паховой эритразмы у мужчин проводится под контролем специалиста.
Ультрафиолет
Не менее действенной выступает такая физиопроцедура как ультрафиолет. Следует по полчаса дважды в день принимать солнечные ванны. Ультрафиолет мягко воздействует на кожу, оказывая подсушивающее действие и выступая в роли антисептика. Таким образом, удается предотвратить дальнейшее распространение заболевания и осложнения.
В состав комплексного лечения эритразмы у женщин (фото в статье) также входит дезинфекция всех личных вещей зараженного, включая постельное белье и одежду, а также обувь и бытовые предметы. Вещи из ткани проглаживаются с двух сторон. После того как заболевание отступило, врачи рекомендуют протирать кожу камфорным маслом или салициловым спиртом около двух месяцев. Лечение эритразмы у женщин и мужчин отличается.
Профилактика
Самым главным средством профилактики патологии является соблюдение простых правил личной гигиены. Необходимо поддерживать кожу сухой даже в жаркое время года. После водных процедур, включая душ и подмывание, следует тщательно, но без сильного трения высушивать кожу полотенцем.
Гипергидроз является основной проблемой. Он может быть симптомом многих заболеваний, поэтому его появление не следует оставлять без внимания и пройти обследование. Бывает, что гипергидроз является следствием индивидуальной особенности организма. В таком случае бороться с ним возможно путем введения лекарственных средств, содержащих токсин ботулизма типа А. Кроме этого, следует регулярно пользоваться антиперспирантами, которые снижают количество выделяемого пота.
Отказ от синтетики
Еще одной профилактической мерой является отказ от синтетических тканей в одежде. Следует отдавать предпочтение вещам из натуральных материалов, которые хорошо пропускают воздух и не задерживают излишек влаги.
После покупки новой одежды, постельного белья, полотенец рекомендуется постирать их, прежде чем начать использовать. Это связано с тем, что на новых тканях сохраняются вещества, которыми они обрабатываются при производстве. Важно тщательно проглаживать вещи после стирки, так как это поможет избежать размножения вредоносных бактерий и хорошо просушить ткани.
Эритразма. Клинические рекомендации.
Оглавление
Ключевые слова
Эритразма, Corynebacterium minutissimum, осмотр под лампой Вуда, противогрибковые препараты для лечения заболеваний кожи
Список сокращений
МКБ – Международная классификация болезней
Термины и определения
Эритразма (erythrasma) – бактериальное заболевание кожи, возбудителем которого является Corynebacterium minutissimum.
1. Краткая информация
1.1 Определение
Эритразма (erythrasma) – бактериальное заболевание кожи, возбудителем которого является Corynebacterium minutissimum.
1.2 Этиология и патогенез
Возбудитель эритразмы – грамположительная палочка Corynebacterium minutissimum, которая определяется в составе нормальной микрофлоры кожных покровов человека, однако под влиянием предрасполагающих к развитию заболевания факторов микроорганизм проявляет патогенные свойства. Предрасполагающими факторами являются повышенная потливость, повышенная влажность, нарушения иммунитета, сахарный диабет, ожирение, несоблюдение мер личной гигиены.
1.3 Эпидемиология
Заболевание распространено повсеместно, однако наиболее часто встречается в регионах с жарким и влажным климатом. Болеют чаще мужчины.
Контагиозность заболевания невысокая.
1.4 Кодирование по МКБ 10
Другие местные инфекции кожи и подкожной клетчатки (L08):
L08.1 – Эритразма
1.5 Классификация
Отсутствует.
1.6 Клиническая картина
Высыпания чаще всего локализуются на коже пахово-бедренных складок и примыкающей к ним коже бедер и в подмышечной области, возможно поражение кожи складок под молочными железами, живота и межпальцевых складок стоп.
Высыпания имеют вид красновато-коричневых и кирпично-красных пятен с четкими границами, которые, сливаясь, образуют крупные очаги поражения с фестончатыми очертаниями. В межпальцевых складках отмечаются длительно существующие мацерация, шелушение, трещины.
В лучах лампы Вуда в очагах поражения при эритразме проявляется кораллово-красное свечение.
Заболевание может сопровождаться зудом.
2. Диагностика
2.1 Жалобы и анамнез
Пациенты могут предъявлять жалобы на зуд.
2.2 Физикальное обследование
- Рекомендуется визуальное исследование кожи.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Определяются локализация высыпаний и их характер.
2.3 Лабораторная диагностика
- Рекомендуется микроскопическое исследование соскоба кожи для обнаружения возбудителя (грамположительные изогнутые коринебактерии).
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностика
-
Рекомендуется люминесцентная диагностика (осмотр под лампой Вуда), при которой в очагах поражения кожи обнаруживается кораллово-красное или кирпично-красное свечение.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.5 Иная диагностика
Не применяется.
3. Лечение
3.1 Консервативное лечение
- Рекомендуются для лечения больных при локализации очагов поражения на гладкой кожи:
эритромицин 0,25 г перорально 4 раза в сутки в течение 14 дней [1, 2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2+)
или
тетрациклин 0,25 г перорально 4 раза в сутки в течение 14 дней [2].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендуются для лечения больных при локализации очагов поражения в складках кожи наружно антибиотики для местного назначения, противомикробные средства или противогрибковые препараты для местного применения:
фузидовая кислота, крем 2% наружно 2 раза в сутки в течение 2 недель [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2+)
или
5% эритромициновая мазь 2 раза в сутки наружно, втирать в очаги поражения в течение 7 дней [3].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
или
бифоназол крем 1% 2 раза в сутки наружно на очаги поражения в течение 3 недель [4].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
или
циклопирокс крем 2 раза в сутки наружно на очаги поражения в течение 2 недель [5].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
или
изоконазол крем 2 раза в сутки наружно на очаги поражения в течение 2 недель [5].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендуются при зуде в очагах поражения наружно комбинированные препараты, обладающие антибактериальным и противозудным действием: дифлукортолон + изоконазол крем 2 раза в сутки наружно на очаги поражения в течение 5–7 дней, затем – изоконазол крем 2 раза в день на очаги поражения в течение 7 дней [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
3.2 Хирургическое лечение
Не применяется.
3.3 Иное лечение
Не применяется.
4. Реабилитация
Не требуется.
5. Профилактика и диспансерное наблюдение
Устранение потливости, соблюдение правил личной гигиены. Во время лечения необходимо проводить дезинфекцию одежды больного, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде с двух сторон.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Критерии оценки качества медицинской помощи
|
№№
|
Критерии качества
|
Уровень достоверности доказательств
|
Уровень убедительности доказательств
|
|
1
|
Выполнено микроскопическое исследование соскоба с кожи из очагов поражения
|
4
|
D
|
|
2
| Выполнена люминесцентная диагностика (осмотр под лампой Вуда) |
4
|
D
|
|
3
|
Проведена терапия антибактериальными лекарственными препаратами системного действия и/или антибактериальными лекарственными препаратами и противомикробными лекарственными препаратами и/или противогрибковыми лекарственными препаратами (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
|
4
|
D
|
|
4
|
Отсутствие клинических симптомов заболевания
|
4
|
D
|
Список литературы
- Avci O., Tanyildizi T., Kusku E. A comparison between the effectiveness of erythromycin, single-dose clarithromycin and topical fusidic acid in the treatment of erythrasma. J Dermatol Treat 2013; №24 (1): 70–74.
- Holdiness M.R. Management of cutaneous erythrasma. Drugs 2002; №62 (8): 1131–1141.
- Кожные и венерические болезни. Руководство для врачей. В двух томах – Т.1/Под ред. Ю.К. Скрипкина, В.Н. Мордовцева. – М., Медицина, 1999. – С.305–306.
- Lackner T.E., Clissold S.P. Bifonazole. A review of its antimicrobial activity and therapeutic use in superficial mycoses. Drugs 1989; №38 (2): 204–225.
- Грибковые заболевания. Диагностика и лечение. Ж.В. Степанова. – М., Миклош, 2005. – С.97–99.
- Piergiorgio M. Effective treatment of erythrasma-associated inflammation and pruritus with isoconazole nitrate and diflucortolone valerate combination therapy. Mycoses 2013; №56 (Suppl.1): 38–40.
Приложение А1. Состав рабочей группы
- Кубанова Анна Алексеевна – академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Кубанов Алексей Алексеевич – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Рахматулина Маргарита Рафиковна – доктор медицинских наук, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Чикин Вадим Викторович – кандидат медицинских наук, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Кожичкина Наталья Владимировна – кандидат медицинских наук, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- Врачи-дерматовенерологи;
- Ординаторы и слушатели циклов повышения квалификации по специальности «Дерматовенерология».
Таблица П1- Уровни достоверности доказательств
|
Уровни
достоверности доказательств
|
Описание
|
|
1++
|
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
|
|
1+
|
Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок
|
|
1-
|
Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок
|
|
2++
|
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
|
|
2+
|
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
|
|
2-
|
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
|
|
3
|
Неаналитические исследования (например, описания случаев, серий случаев)
|
|
4
|
Мнение экспертов
|
Таблица П2 – Уровни убедительности рекомендаций
|
Уровень убедительности доказательств
|
Характеристика показателя
|
|
А
|
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
или
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
|
|
В
|
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
или
экстраполированные доказательства из исследований, оцененных как 1++ или 1+
|
|
С
|
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
или
экстраполированные доказательства из исследований, оцененных как 2++
|
|
D
|
Доказательства уровня 3 или 4;
или
экстраполированные доказательства из исследований, оцененных как 2+
|
Порядок обновления клинических рекомендаций
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
- Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012 г.
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
- Рекомендуется соблюдение правил личной гигиены.
- Рекомендуется ношение хлопчатобумажного белья и носков.
Из-за чего у мужчин появляются пятна в паху?
Пятна в паховой области у мужчин чаще всего образуются вследствие различных заболеваний, но могут появляться и по иным причинам, не связанным с патологическими процессами. К их числу можно отнести раздражение кожи, вызванное ношением тесного белья, частым потением и т.д. Однако наиболее вероятной причиной остаются болезни, о которых речь пойдёт далее.
Проходили ли вы полное обследование врачей за последние 5 лет?
ДаНет
Эритразма
Эритразма – это кожное заболевание бактериальной природы, выражающееся в образовании крупных пятен красновато-коричневого или бурого цвета. Пятна локализуются в крупных кожных складках, нередко появляются в подмышечных впадинах и области паха. Наиболее часто заболевание встречается у мужчин, хотя подвержены ему и женщины.
Данное заболевание не вызывает никаких неприятных симптомов, не сопровождается болью или зудом. Бактерия-возбудитель болезни находится на коже здорового человека в незначительном количестве, как и многие другие микроорганизмы. К числу причин, провоцирующих развитие эритразмы, относятся:
- повреждения целостности кожного покрова;
- нарушение кислотно-щелочного баланса кожи;
- недостаточная или чрезмерная гигиена;
- опрелости и т.д.
Перечисленные условия особенно актуальны для интимной зоны, потому довольно часто появляются такие пятна в паху у мужчин. Учитывая, что данное заболевание имеет определённого возбудителя, существует риск передачи его другим людям. Соответственно, эритразма заразна, и может передаваться следующими способами:
- при любом контакте, в том числе половом;
- при использовании чужих предметов гигиены;
- при посещении общественных бань, саун;
- при соприкосновении с различными поверхностями в местах общего пользования (пол в бассейне, пляж и т.д.).
Заболевание, несмотря на то, что оно не сильно беспокоит человека, требует лечения, поскольку бактерия-возбудитель не может спонтанно вернуться в нормальные популяционные рамки – этому надо поспособствовать. С этой целью назначаются антибактериальные препараты местного применения, процедуры ультрафиолетового облучения, кроме того необходимо подвергнуть термической обработке одежду, нижнее и постельное бельё, тщательно прогладив всё утюгом. Рекомендуется отказаться от ношения тесного белья, беречь кожу в данной области от любых механических повреждений.
Пятна в паху у мужчин фото
Эпидермофтия
Ещё одним заболеванием, которое вызывает пятна в паховой области у мужчин, является эпидермофтия. Эта болезнь, в отличие от предыдущей, носит грибковый характер. Грибок-возбудитель передаётся также при контакте с кожей заражённого человека или предметами, которыми он пользовался. Заболевание активно развивается местах с повышенной влажностью, поэтому паховая область, особенно у мужчин, часто подвергается образованию таких пятен.
Симптомы эпидермофтии в целом схожи с симптомами эритразмы, к примеру, пятна локализуются по тому же принципу, поражая крупные кожные складки. Однако отличительные особенности существуют. Признаки эпидермофтии выглядят следующим образом:
- Сначала в кожной складке (например, в паху) появляются небольшие розовые пятна около сантиметра в диаметре. Со временем они могут сливаться, образуя один сплошной очаг порядка десяти сантиметров.
- Пятна имеют ярко очерченные границы и шелушащуюся поверхность, возможно образование мелких пустул, которые чаще всего являются причиной высыпания в паху у мужчин. По окружности такое пятно всегда ограничено воспалительным ободком красного цвета.
- В области образовавшегося пятна часто ощущается зуд. На начальном этапе эти ощущения могут носить умеренный характер, однако со временем обычно зуд усиливается.
Следует отметить, что очаг поражения из паховой области может распространиться и по другим участкам, расположенным рядом. Поэтому риску подвергается мошонка, внутренняя сторона бёдер и т.д.
Терапия заболевания включает в себя применение местных противогрибковых препаратов. Если лечение назначено верно, пятна в паху у мужчин очень быстро утрачивают интенсивность и проходят полностью уже через пару недель. Однако ещё какое-то время необходимо обрабатывать паховую область спиртовым раствором йода, чтобы исключить любую возможность повторного всплеска грибковой активности. В качестве профилактики необходимо тщательно соблюдать правила личной гигиены и не допускать использования чужих гигиенических принадлежностей.
Лишай (цветной, розовый)
Одним из наиболее распространённых заболеваний, выражающихся в образовании пятен на поверхности кожи, является лишай. Существует множество разновидностей этой болезни, в том числе розовый (Жибера) и цветной (отрубевидный) лишай. Он может поражать любые участки кожи, и паховая область в данном случае не исключение. Все виды имеют схожие внешние признаки, но механизм их образования различен. Самостоятельно отличить один от другого невозможно, необходима профессиональная диагностика и осмотр врача.
Цветной лишай требует строгого соблюдения схемы лечения. Терапия включает в себя противогрибковые средства и антигистамины. Необходимо каждую неделю сдавать соскоб с повреждённого участка кожи на анализ. Исходя из полученных результатов, лечащий врач вносит изменения в первоначальную схему вплоть до полного излечения от болезни.Розовый лишай, по мнению некоторых врачей, вовсе не нуждается в лечении и через некоторое время проходит сам.
Необходимо подчеркнуть, что лишай в паху у мужчин, как и подавляющее количество других заболеваний подобного характера, возникает по причине повышенной потливости в данной области. Поэтому в качестве профилактики следует тщательно следить за личной гигиеной, не увлекаясь ею, однако, чтобы при этом не нарушить кожный баланс. Избегать синтетического нижнего белья и различных травм кожного покрова. Также большое значение имеет хорошая работа иммунной системы и отсутствие сильных стрессов. Во избежание ошибочных действий, при появлении пятен в паху следует обратиться к дерматологу.
Как лечить эритразму у мужчин в паху
Как выглядит эритразма в паху, какие она имеет симптомы, что ее вызывает, каким способом патологию отличить от микоза и как она лечится народными и медикаментозными средствами?
Появление высыпаний в области гениталий часто наводит на мысль, что изменения дермы связаны с венерическим заболеванием. Однако псевдомикоз — альтернативное название явления — относится исключительно к дерматологическим болезням, которые не вызываются ЗППП.
Описание и факторы возникновения
На коже человека обитает много бактерий, которые при влиянии негативных факторов активно размножаются. Бактериальное поражение дермы в области паха — вот что это такое, хотя в медицинской терминологии принято использовать слово эритразма.
Название болезни применяется для описания бактериального поражения складок, которые располагаются не только в паху, но и подмышками, а также молочными железами (у женщин). Главный возбудитель — Corynebacterium minutissium.
Чтобы явление развилось у человека, особые причины должны повлиять на его здоровье.
Условия возникновения паховой сыпи:
- низкий иммунитет;
- ожирение;
- редкие водные процедуры;
- переохлаждение;
- коричневые пятна в паху ;
- повышенное потоотделение;
- ношение синтетического или тесного нижнего белья.
Риск заражения эритразмой через бытовой и сексуальный контакт хотя и есть, но он незначителен. Только лица с ослабленным иммунитетом способны инфицироваться после общения с больным или при использовании его вещей: полотенец, одежды, мочалок.
Длительное пребывание в жарком, особенно влажном климате — возможная причина появления паховых пятен. В таких условиях повышается потоотделение, которое и вызывает развитие патологического явления.
Симптоматика
Чтобы уметь отличать псевдомикоз от грибкового поражения, пациенту необходимо знать, как проявляется эритразма и какие ощущения она вызывает у больного.
Дерматологи, пытаясь найти причину проблемы, отправляют больного сначала сдать соскоб, который берут с поврежденной дермы. Исследование кожи проводится, чтобы была исключена паховая эпидермофития — состояние, которое развивается по аналогичным признакам, но относится к микозным расстройствам кожи. Некоторые изменения определяются и невооруженным взглядом.
В то время как микоз делает кожу шершавой, эритразма не вызывает появление бугорков. Грибковое поражение связано с отслоением больших чешуек, в то время как эритразма не вызывает отделение крупных фрагментов кожи.
Хотя у двух болезней есть общие симптомы — в промежности образуется несколько пятен, которые при длительном течении способны сливаться в одно большую пораженную область.
Как различаются проявления патологии между двумя полами
Начальные изменения всегда возникают на внутренней поверхности бедра. Чтобы эритразма в паху у мужчин стала видна при первых признаках болезни, больному приходится сдвинуть мошонку и пенис в сторону. Подобный нюанс усложняет первичную самодиагностику, в то время как особенности женской физиологии дают возможность сразу заметить заболевание.
Скорость распространения пятен ниже у мужчин (хотя частота развития болезни выше именно у них), поскольку эритразма в паху у женщин стремительно поражает еще и кожу в ягодичной части.
Близость влагалища и ануса, а также выделения из половых органов часто становятся неблагоприятными факторами у этой группы пациентов. Поверхность гениталий у них более влажная, что дополнительно создает предпосылки для ухудшения состояния больных. Клинические проявления также можно изучить на фото, где изображены больные мужчины и женщины.
Лечение дома и способами нетрадиционной медицины
Отсутствие возможности посетить дерматолога, ставит перед частью больных дилемму — как лечить народными способами болезненное явление. Однако богатый опыт знахарей уже давно не является чем-то запретным.
Варианты восстановления здоровья:
- Ванночки с содой. Отвар дубовой коры смешивается с 6-процентным столовым уксусом и щепоткой пищевой соды. В течение месяца (перед сном) в тазике сидят по 20 минут.
- Ванночки на травах. Ромашка, череда, листья смородины и душица в равных долях смешиваются и завариваются на кипятке. Алгоритм приема такой же, как и при использовании ванночек с содой.
- Домашняя мазь с прополисом. 100 мл растительного масла и 100 г прополиса смешивают вместе, а затем нагревают на водяной бане. Когда прополис расплавился, посуду снимают и оставляют остыть. Режим нанесения: обильное смазывание в течение месяца.
- Водка с уксусом (6 %). Два компонента смешивают, а затем смачивают проблемные места 3 раза в день. Срок лечения — до 2 месяцев.
- Бодяга с перекисью. Порошок смешивается с водой — получается кашица, в которую добавляют несколько капель перекиси. Курс лечения — до исчезновения симптомов.
- Дегтярное мыло. Мыть пах в течение 2 месяцев. Скорость исчезновения эритразмы ниже, чем при использовании других способов.
Выбирая народные рецепты, больной должен помнить, что чем сильнее поражение кожи, тем ниже эффективность такого лечения. Если гениталии и бедра полностью поражены эритразмой, то рационально обратиться в поликлинику.
Иногда сбривание волос в паху помогает ускорить выздоровление.
Медикаментозная терапия
Дерматологи знают, как и чем лечить эритразму уже много лет. Главные задачи, которые стоят перед пациентом, — убить бактерии и не допустить появление опрелостей. Чтобы подсушить покровы, больные смазывают их раствором йода (1 %), Фукорцином (жидкостью с малиновым оттенком), салициловым спиртом или жидкими антисептиками (Хлоргексидином, Мирамистином).
Усилить воздействие доступно с помощью Кандида, борного талька или порошка салициловой кислоты.
Чтобы устранить проявления патологии, пациенты нередко применяют клотримазол, который обладает широкой антибактериальной активностью. Пропорции: 1 см выдавленной мази наносится на поверхность паха, равную площади ладони. Лечение длится 2 недели.
Аналоги смазывающего средства: Микоспор, Имидазол, Тридерм, Флюконазол, Травокорт, Нистатин, Фузидерм. Ламизил чаще применяется для лечения эпидермофитии.
Если мазь не привела к полному излечению, то врачи назначают лечение эритромицином — прием таблеток, оказывающих комплексное воздействие на все кожные покровы. Терапия пилюлями также назначается, если кроме паха поражены еще и другие участки на теле. Применяя таблетки одновременно с мазью с аналогичным названием, пациент намного усиливает воздействие.
- 250 мг — разовая доза;
- частота применения — 4 раза в сутки;
- длительность лечения — от 5 до 10 дней.
Если эритразма приобрела тяжелую форму, то дерматолог увеличивает дозировку до 500 мг при однократном приеме.
Облучение, которое применяется при использовании фотодинамической терапии, показано для лечения рецидивирующей эритразмы.
Заключение
Потемнение кожи и шелушение в паховых складках — признаки болезни, преимущественно развивающиеся у лиц с ослабленным иммунитетом и испытывающих акклиматизацию.
Хотя явление вызывает сильный косметический дефект и умеренный физический дискомфорт, однако болезнь устраняется относительно легко. Прогноз благоприятный, но лучше терапию начинать сразу — в противном случае придется принимать антибиотики.
Причины
Благоприятными условиями для размножения возбудителя болезни являются:
- повышенная потливость, опрелости;
- несоблюдение личной гигиены или, наоборот, частое мытье, что приводит к нарушению защитных свойств кожи;
- механическое повреждение кожного покрова;
- травматический дерматит;
- изменение рН кожи в щелочную сторону;
- влажный и теплый климат.
Предрасположены к этому кожному заболеванию люди с избыточным весом.
Поскольку появление эритразмы связано с действием бактерий, то заболевание является заразным, хотя его заразность низкая. Патогенные микроорганизмы могут длительное время жить на поверхности кожного покрова здорового человека, пока не наступят благоприятные условия для их размножения.
Болезнь может передаваться бытовым и контактным путем, особенно при половом контакте с больным, при использовании чужих предметов личной гигиены, плаванье в бассейне и посещении бани.
Симптомы
Для заболевания характерны периоды обострения и ремиссии. Симптоматика слабовыраженная, патология не сопровождается зудом, жжением или болезненными ощущениями.
Эритразма может длиться более 10 лет, причем больной не будет обращаться за лечением. Человек может заметить пигментированные пятна случайно, спустя годы.
При присоединении вторичной инфекции появляется зуд и болезненные ощущения.
Симптомы эритразмы обостряются в летний период, когда на улице жаркая погода. Признаки такие:
- пятна округлой формы с четко-ограниченными контурами;
- поверхность кожного покрова гладкая, есть небольшие чешуйки;
- пятна красного или коричневого цвета, присутствует кирпичный оттенок;
- отечность кожного покрова (в летний период).
На ранней стадии появляются пятна до 5 см в диаметре. Постепенно они увеличиваются в размере, а очаги поражения сливаются воедино. Возникает огромный участок эритразмы, в центре которого есть наиболее темное или бледное пятно.
Для паховой эритразмы характерны выступы по краям пятен, появляется воспаление и пузырьки.
Локализация
Заболевание диагностируют преимущественно у мужчин. Наиболее часто поражаются крупные складки кожи.
Бактерии, которые вызывают эритразму, находятся только в роговом слое эпидермиса, волосы и ногти они не поражают.
У мужчин болезнь локализуется в бедренной, паховой области, под мышками и в межьягодичных складках. У женщин – в подмышечных впадинах, в складках под грудью и вокруг пупка.
Какой врач лечит эритразму?
Лечащим врачом является дерматолог.
Диагностика
Обследование паховой эритразмы заключается в изучении внешних проявлений и проведения микроскопического исследования. Дерматолог делает соскоб с пораженного кожного покрова, чтобы выявить возбудителя. Взятый материал рассматривают под микроскопом, видны тонкие извивающиеся нити.
После выявления возбудителя пациенту нужно пройти тест на определение чувствительности микроорганизма к антибиотикам, чтобы назначить эффективное лечение.
Эритразму в паху дифференцируют от других кожных болезней, а именно от паховой эпидермофитии, разноцветного и розового лишая, рубромикоза, кандидоза, экземы, дерматита и других.
Отличия такие:
- при грибковом заболевании поражаются ногти и волосяная часть тела, при эритразме – нет;
- в отличие от псориаза и микоза, зуд отсутствует;
- внешние проявления псевдомикоза схожи с отрубевидным лишаем, но не характерны очаги локализации;
- от рубромикоза эритразму в паху у мужчин отличает наличие сплошного ровного края пораженного участка;
- при опрелостях воспаление кожного покрова более выраженное.
В постановке диагноза эффективна люминесцентная диагностика. При визуальном осмотре пораженные эритразмой участки просвечивают лампой Вуда. Пятна приобретают кораллово-красный или кирпично-красный оттенок. Чтобы диагностика прошла успешно, нельзя мыть кожный покров или обрабатывать его любым средством.
Лечение
Чем лечить эритразму? Чаще всего достаточно местного лечения, которое выглядит так:
- Эритромициновая мазь. Это местное антибактериальное средство, которое останавливает размножение бактерий и убивает их. Мазь эффективна при инфицировании кожного покрова.
- Крем Микоспор. Это противогрибковое средство, которое избавляет от микозов и эритразм.
- Серно-дегтярная мазь. Средство оказывает успокаивающее, противогрибковое и антибактериальное действие.
- Клотримазол крем. Эффективное противогрибковое средство.
Кремы и мази нужно втирать до полного впитывания в кожный покров, не менее 2 раз в сутки. Курс терапии составляет 10-14 дней.
Для дополнительного подсушивания можно присыпать паховую область Гальманином, Кандидом, порошком салициловой кислоты или борным тальком.
Внешние проявления эритразмы исчезают не сразу после окончания лечения. Пятна пропадают спустя пару дней.
Для большей эффективности вместе с применением кремов и мазей нужно обрабатывать пораженные участки дезинфицирующими средствами. Улучшает состояние кожного покрова, обеззараживает и обладает отшелушивающим эффектом салицилово-резорциновый спирт.
Вместо него, можно использовать 2% раствор йода или другие спиртовые растворы с дезинфицирующим действием.
Лечение эритразмы, которая проявляется обширными участками поражения, выглядит так:
- Прием системных антибиотиков. Схема лечения – по 250 мг 4 дня.
- Обработка кожного покрова анилиновыми красителями.
- УФО терапия. Эта процедура оказывает дезинфицирующий и подсушивающий эффект. Она заменяет нахождение под солнечными лучами. Сеанс длится 30-40 мин.
Не обойтись без антибактериальной терапии, если есть признаки присоединения вторичной инфекции.
Терапия во многом зависит от того, чем была спровоцирована эритразма. Лечение болезни, которая возникла на фоне сахарного диабета или других эндокринных заболеваний, должно проводиться с участием эндокринолога.
Все лечебные мероприятия окажутся напрасными, если не провести дезинсекцию одежды, постельного белья и других вещей, которые контактируют с кожей человека. Поэтому одновременно с лечением не стоит забывать каждый день стирать в горячей воде и проглаживать утюгом нижнее и постельное белье. Для гигиены тела следует использовать косметические средства с лечебным эффектом.
Осложнения
Несмотря на безобидность симптомов, эритразма может приобрести более тяжелое течение. Если ее не вылечить своевременно, возникают опрелости, болезнь может трансформироваться в экзему.
В жаркое время из-за повышенного потоотделения, трения кожного покрова об одежду и недостаточной гигиены тела может появиться зуд, жжение и болезненные ощущения. Такие симптомы способствуют возникновению микротрещин и расчесов, которые являются воротами для проникновения инфекции.
К развитию осложнений склонны люди с ожирением, гипергидрозом и сахарным диабетом.
Профилактика
Немаловажное значение в профилактике эритразмы играет соблюдение правил личной гигиены. Профилактические меры такие:
- ежедневно проводить гигиенические процедуры, в жаркую погоду нужно регулярно ополаскивать тело;
- кожные складки тщательно просушивать, после ванны промокать кожу мягким полотенцем;
- для ежедневной гигиены нельзя использовать обычное мыло, следует отдавать предпочтение гипоаллергенным гелям с нейтральным рН;
- носить одежду из натуральных тканей, которые позволяют телу дышать;
- при чрезмерном потоотделении в области подмышек, пользоваться дезодорантами от пота или использовать присыпки;
- не носить слишком тесную одежду, одеваться по погоде;
- не посещать бани, сауны и бассейны;
- бороться с лишним весом, восстанавливать нарушенный обмен веществ.
Профилактические меры особенно важны в первые месяцы после выздоровления. Чтобы снова не появились рецидивы болезни, необходимо ежедневно протирать кожные складки камфорным или салициловым спиртом, а затем наносить тальк.
Правильно подобранная терапия является главным условием выздоровления при эритразме. Прогноз в лечении благоприятный, если обратиться к дерматологу вовремя, при отсутствии медицинской помощи заболевание приобретает хронический характер.
Эритразма является достаточно распространенным хронически протекающим малоконтагиозным дерматозом поверхностных слоев кожи. Ранее эта кожная патология рассматривалась как грибковое заболевание, но в настоящее время ее относят к псевдомикозам. Заболевание распространено везде, особенно в районах с жаркими и влажными климатическими условиями.
Причины
Наиболее часто встречается эритразма у мужчин, особенно в пожилом возрасте. Она вызывается не грибковой инфекцией, а граммположительными аэробными бактериями под названием Corynebacterium minutissimum, которые относятся к условно патогенным микроорганизмам. Они представляют собой клетки нитевидной формы с перегородками и без ветвлений или могут иметь коккоподобную форму.
Возбудители расположены в чешуйках поверхностного эпидермиса между клетками рогового эпителия. Они продуцируют красящие вещества порфирины, которые окрашивают участки кожи, например, в области паховых складок, в различные, флюоресцирующие под ультрафиолетовым освещением, цветовые оттенки — от сероватых и кораллово-розовых до оранжево-красноватых.
В здоровом организме человека и в нормальных условиях Corynebacterium minutissimum вместе с другими микроорганизмами составляют нормальный кожный микробиоценоз. Эти бактерии способны активно размножаться и проявлять свою агрессивность только в благоприятных для них условиях, когда меняется кислотность, температура, влажность и т. д. кожных покровов. Такими благоприятными факторами, влияющими на кожный микробиоценоз и предрасполагающими к заболеванию, являются:
- Избыточная потливость.
- Недостаточное соблюдение правил личной гигиены.
- Использование одежды из тканей, не пропускающих воздух и травмирующих кожу.
- Сахарный диабет.
- Пожилой возраст и сниженный иммунитет.
- Избыточная масса тела.
- Высокие влажность и температура окружающей среды.
Клиническая картина и диагностика дерматоза
Очаги кожного поражения могут локализоваться на различных участках тела. Чаще всего у мужчин встречается эритразма паховой области, обычным и достаточно характерным для них является поражение внутренних областей бедренных поверхностей, которые соприкасаются с мошонкой. Реже поражаются области крайней плоти и головки полового члена. Непосредственно мошонка почти никогда не вовлекается в процесс.
Кроме того, возможна эритразма под мышками, значительно реже — на туловище и конечностях, в том числе на сводах стоп, в области складок между пальцами стоп, в межъягодичной складке, на животе, преимущественно в околопупочной зоне, вокруг заднепроходного отверстия. У женщин наиболее частыми участками поражения является кожная поверхность под молочными железами, в околопупочной и подмышечной областях. Эритразма на лице если и встречается (что бывает крайне редко), то она локализуется в области щек и спинки носа.
На названных выше участках возникают пятна невоспалительного характера, имеющие неяркую желтовато-красную, желтовато-бурую или красновато-коричневую окраску (иногда с сероватым оттенком), округлую форму, резко выраженные границы, четко отделяющие их от здоровой поверхности кожи, ровные очертания и гладкую поверхность. Диаметр пятен может быть величиной от точечных размеров до 1-1,5 см. Однако пятна склонны к слиянию, в результате чего формируются крупные (до 10 см в диаметре и более) очаги поражения с фестончатыми очертаниями. При длительном течении в центральной части очагов интенсивность окраски может уменьшаться или, наоборот, значительно усиливаться.
Субъективные ощущения, как правило, отсутствуют, но с течением времени на гладкой поверхности очагов поражения, особенно на их периферии, возникает мелкопластинчатое, отрубевидное, шелушение эпидермиса (более выраженное при поскабливании), которое иногда сопровождается незначительным зудом, в отличие от истинного грибкового заболевания (дерматомикоз), при котором зуд часто носит интенсивно выраженный характер.
В кожных складках между пальцами нередко отмечается наличие длительно существующих мацерации, шелушения и трещин. Нередко под влиянием повышенной влажности, особенно в летний период, при работе во влажных условиях или в «горячих цехах», в области кожных складок и в местах трения тканью одежды возможно присоединение вторичной инфекции. В результате этого развиваются воспалительные явления в виде покраснения, отечности, отторжения рогового слоя, сопровождающиеся легким жжением, образованием опрелости, мокнутием, усилением зуда.
Диагностика заболевания осуществляется на основании характерной клинической симптоматики, а также осмотра патологического участка с использованием длинноволновых ультрафиолетовых лучей, излучаемых лампой Вуда. При этом возникает специфическое кораллово-красное или кирпично-красное свечение пораженного участка, обусловленное водорастворимым порфирином, синтезируемым Corynebacterium minutissimum. В сомнительных случаях осуществляется микроскопическое исследование чешуек рогового слоя. При этом описанные выше характерные бактерии могут быть обнаружены в первой половине рогового слоя.
Видео: Как не подхватить микоз?
Принципы терапии
Лечение эритразмы осуществляется в домашних условиях. В некоторых случаях бывает достаточным, особенно на начальных этапах заболевания, соблюдение личной гиены, одним из элементов которого является частое интенсивное мытье пораженного участка без жесткой мочалки и с мылом или гелем, не содержащими агрессивных компонентов. Можно использовать жидкое мыло «Бетадин», обладающее антисептическими свойствами. Во всяком случае, эти меры если и не вылечат, то позволят предупредить прогрессирование болезни, а также развитие опрелостей и воспалительных явлений.
В целях лечения возможно применение народных средств. В народной медицине существует множество рецептов лечебных препаратов на основе различных лекарственных растений. Некоторые из этих рецептов:
- Мазь, приготовленная из смеси, пропущенной через мясорубку свежей травы льнянки обыкновенной с топленым несоленым свиным салом в соотношении 2:5 или со сливочным маслом соответственно 1:1. Смесь нагревается на «медленном» огне до полного испарения воды. После остывания она наносится на пораженный участок в виде повязки на ночь.
- Высушенные цветки, листья и стебли травы чистотела растираются до порошкообразного состояния и смешиваются с вазелином в соотношении 1:1. Мазь необходимо легко втирать тонким слоем на ночь.
- Тщательно измельченные свежие (лучше) или высушенные березовые почки смешиваются с 70 ° спиртом в пропорции 1:10 и настаиваются в герметичной посуде в темном месте в течение 1 недели. Больной участок необходимо протирать несколько раз в день тампоном, смоченным в настойке березовых почек.
- Настойка прополиса или цветков и листьев чистотела.
- Мазь с прополисом. Для ее приготовления смешиваются прополис с вазелином в равных количествах. Смесь помещается в металлическую баночку или кастрюльку и нагревается на «медленном» огне до тех пор, пока она полностью не приобретет жидкую консистенцию, после чего остужается и втирается в пораженные участки на ночь.
Кроме того, можно применять мазь из цветков календулы, компрессы со свежевыжатым соком лимона, алоэ или молочая, примочки или компрессы с отваром смеси травы, корней или плодов черемухи, корня аира болотного и листьев грецкого ореха. Для приготовления отвара необходимо 2 столовые ложки смеси измельченных частей растений залить одним литром кипящей воды и кипятить в течение 10-15 минут, после чего полученный отвар процедить и остудить. Из смеси этих же растений можно приготовить и настой для компрессов — 3 столовых ложки смеси залить кипящей водой и настаивать 20 минут на водяной бане.
В некоторых случаях применение народных средств лечения может оказаться достаточно эффективным, однако полноценной является только терапия, разработанная и признанная официальной медициной.
Медикаментозное лечение
В соответствии с Федеральными клиническими рекомендациями российского Общества дерматовенерологов и косметологов от 2015 г. для ведения пациентов с этой патологией рекомендуются системные антибиотики и наружные средства, обладающие антимикробным действием, а также противогрибковые препараты, проявляющие свою активность по отношению не только к грибковой инфекции, но и к грамположительным микроорганизмам, которой является коринебактерия minutissimum.
Лечение эритразмы антибиотиками системного действия проводится при поражениях гладкой кожи, особенно распространенного характера. В этих случаях можно принимать внутрь Эритромицин в течение 2-х недель в суточной дозе 1 гр., разделенной на 4 приема, Сумамед (Азитромицин) — по 500 мг 1 раз в сутки в течение 5 дней, Доксициклина гидрохлорид — 2 раза в день по 100 мг в течение 7-10 дней и другие.
При наличии очагов, которые локализуются в кожных складках, в качестве монотерапии или в дополнение к системной терапии для лечения эритразмы рекомендуется применять крем или мазь, которые содержат антибактериальные или антигрибковые препараты. Один из препаратов наносят на очаги поражения два раза в день посредством легких втираний. Таковыми являются:
- 5%-ная эритромициновая мазь — длительность применения составляет 1 неделю;
- 2%-ный крем, содержащий фузидовую кислоту — 2 недели;
- 1%-ный крем бифоназол — 3 недели;
- крем циклопирокс — 2 недели;
- крем изоконазол — 2 недели.
При наличии зуда, возникающего в очагах поражения, рекомендуется добавление к лечению Травокорта, представляющего собой комбинированный препарат, в котором изоконазол сочетается с глюкокортикостероидом местного применения дифлюкортолоном. В этом случае используется следующая схема: в течение 2-х недель 2 раза в сутки ежедневно на очаги кожного поражения наносится Травокорт, после чего ежедневно так же дважды в день еще в течение 1 недели — крем Изоконазол.
Кроме этих препаратов наружно применяется также Экзифин в виде мази, крема, геля или спрея. Его действующим компонентом является тербинафин. При эритразме Экзифин может применяться и внутрь в течение от 2-х до 6 недель по 125 мг дважды в сутки или по 250 мг 1 раз в сутки. Он назначается при патологии, проявляющейся распространенными или/и обширными очагами, трудно поддающимися лечению вышеперечисленными методами и средствами, и при отсутствии противопоказаний, а также с учетом возможных побочных эффектов.
Видео: Паховый грибок эритразма как избавиться дома
Через сколько дней после лечения можно сдавать повторный анализ?
Повторный микроскопический анализ проводится после окончания курсов лечения при полном разрешении клинических проявлений заболевания. Эритразма без лечения может прогрессировать и сохраняться достаточно длительное время (более 10-и лет), протекая с периодами ремиссий и рецидивов, особенно в летнее время.
«Красные пятна на коже»: врачу помогла с диагнозом лампа Вуда
+
A
—
Дерматокосметолог воспользовалась прибором, о котором помнят опытные доктора
Медицина развивается семимильными шагами, и современные врачи вооружены такими высокоточными приборами для диагностики, о которых предыдущие поколения могли только мечтать. Однако не стоит забывать, что никакая техника, никакое исследование не способны установить точную причину заболевания без грамотного врача. И порой методики прошловековой давности оказываются более точными, чем современные исследования. Так произошло с пациентом врача-дерматокосметолога «Открытой клиники» на проспекте Мира Анны Юрьевны Щетининой.
– Любые кожные образования, сосредоточенные в паховой области, – серьезная проблема для мужчин. Это создает не только неприятные физические ощущения, но и отражается на психологическом комфорте, а иногда становится причиной разладов в личной жизни.
Однажды ко мне на прием пришел молодой мужчина, 44 года, который в течение нескольких месяцев страдал от появившихся в паховой области пятен красного цвета. Пятна сопровождались зудом и приносили ему серьезные неудобства в жизни. Сначала мужчина обратился к врачу-дерматологу по месту жительства. Ему назначили стандартные при таких ситуациях исследования: общий анализ крови и дерматоскопию (осмотр кожи под многократным увеличением). На основании полученных результатов врач поставила диагноз «микоз». Это грибковое поражение кожи, которое встречается нередко. Лечится оно стандартными методами – противогрибковыми препаратами и гормональными кремами. И врач прописал ему именно такую схему.
Однако на фоне лечения пятна не только не уходили – они, напротив, увеличивались и разрастались! Их количество тоже заметно прибавилось. И тогда мужчина решил обратиться к другому врачу.
Так он попал ко мне на прием. Действительно, при внешнем осмотре пятна выглядели, как рядовое грибковое поражение кожи. Я провела дерматоскопию, в ходе которой обнаруживались длинные тонкие нити, похожие на мицелий грибка. Казалось бы – в диагнозе «микоз» никаких сомнений быть не может. Но почему тогда не помогало лечение?
И вот тогда я решила воспользоваться одним диагностическим прибором, который был изобретен еще более 100 лет назад. Это – знакомая многим дерматологам старая добрая лампа Вуда, которую еще зовут «лампой черного света». В прошлом веке именно такая диагностика была основным инструментом врачей нашего профиля. Сейчас, конечно, про нее многие забывают, однако в кабинетах многих дерматологов она все еще хранится.
И вот тут-то теория грибкового поражения разлеталась на мелкие кусочки – в свете лампы Вуда пятна горели ярко красным, рубиновым цветом! Есть одно заболевание, проявляющееся таким образом, – эритразма. Это уже не грибковое, а бактериальное поражение кожи, которое вызывается патогеном Corynebacterium minutissimum. Чтобы подтвердить или опровергнуть это предположение, я взяла соскоб кожи и отправила в лабораторию на бактериологический анализ. Когда пришли результаты, мои предположения подтвердились! Это действительно была эритразма.
Поэтому сразу стала понятна реакция заболевания на гормональные и противогрибковые средства – гормоны подавляли местный иммунитет, из-за чего организму было сложнее бороться с инфекцией, а противогрибковые мази на бактерии и вовсе не действуют. С бактериями, как известно, справиться могут только антибактериальные средства, которые я и назначила пациенту. И вот после курса антибиотиков удалось быстро и просто избавиться от этого весьма неприятного заболевания, досаждавшего человеку так долго. Поэтому, как видите, врачи в своей работе порой не должны пренебрегать старыми дедовскими способами диагностики – иногда они могут помочь установить точный диагноз. Ну и, конечно, врачи должны внимательно относиться ко всем проявлениям заболевания, чтобы не ошибиться с назначаемым лечением и не навредить пациенту.
Эритразма у взрослых: состояние, методы лечения и фотографии — обзор
51539
34
Информация для
Взрослые
подпись идет сюда …
Изображения эритразмы
Обзор
Эритразма — распространенное хроническое заболевание кожи, поражающее кожные складки. Медленно увеличивающиеся участки сухой кожи от розового до коричневого цвета вызваны инфекцией, вызванной бактерией Corynebacterium minutissimum .
Кто в опасности?
Эритразма может поражать людей любого возраста и этнической принадлежности, но чаще встречается у людей, живущих в теплом влажном климате. Это также чаще встречается у темнокожих людей. Хотя оба пола страдают одинаково, мужчины, как правило, болеют паховой инфекцией чаще, чем женщины.
Предрасположением к эритразме могут быть следующие состояния:
- Диабет
- Ожирение
- Повышенное потоотделение
- Плохая гигиена
- Иммунодефицит
Признаки и симптомы
Эритразма выглядит как пятно от розового до красного цвета, чешуйчатая кожа.Граница эритразмы четко обозначена, то есть между пораженным участком и окружающей нормальной кожей существует резкая граница. Со временем розовый или красный цвет тускнеет до коричневого или коричневого.
Эритразма обычно располагается во влажных складках тела, таких как:
- Под мышками (подмышечные впадины)
- В паху и внутренней поверхности бедер
- Между пальцами ног, особенно между пальцами 4 и 5 -й пальцами
Реже эритразму можно обнаружить в в ягодичной щели или в складках под грудью.У некоторых людей, особенно у людей с диабетом, инфекция может получить широкое распространение и затронуть туловище, руки и ноги.
Эритразма обычно протекает бессимптомно, но некоторые люди сообщают о легком зуде или жжении, особенно в области паха.
Рекомендации по уходу за собой
Если вы подозреваете, что у вас эритразма, попробуйте:
- Осторожно протрите пораженную область антибактериальным мылом
- Сохраняйте пораженную область сухой
- Нанесите безрецептурные кремы, содержащие толнафтат или миконазол
Когда обращаться за медицинской помощью
Если состояние пораженной кожи не улучшается после принятия мер по уходу за собой, вам следует записаться на прием к врачу.
Процедуры, которые может назначить ваш врач
После установления диагноза эритразмы врач может попробовать одно из следующих методов лечения:
- Лосьоны с антибиотиками для местного применения, такие как эритромицин или клиндамицин
- Мазь Уитфилда (смесь бензойной и салициловой кислоты)
- Раствор хлорида алюминия для подавления потоотделения и увлажнения
- Пероральные антибиотики, такие как эритромицин или кларитромицин
Надежных ссылок
MedlinePlus: SkinMedlinePlus: кожные инфекции
Клиническая информация и дифференциальный диагноз эритразмы
Список литературы
Болонья, Жан Л., изд. Дерматология , стр. 1110, 1128. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.1102, 1848, 1876-1877. Нью-Йорк: Макгроу-Хилл, 2003.
.
Состояние эритразмы, методы лечения и изображения для родителей — Обзор
51539
33
Информация для
РебенокВзрослыйПодросток
подпись идет сюда …
Изображения эритразмы
Обзор
Эритразма — распространенное хроническое заболевание кожи, поражающее кожные складки.Медленно увеличивающиеся участки сухой кожи от розового до коричневого цвета вызваны инфекцией, вызванной бактерией Corynebacterium minutissimum .
Кто в опасности?
Эритразма может поражать людей любого возраста и расы, но чаще встречается у людей, живущих в теплом влажном климате. Дети от 5 до 14 лет составляют 15% от числа инфицированных эритразмой. Это происходит чаще по мере взросления детей и чаще встречается у подростков и взрослых.Эритразма также чаще встречается у темнокожих людей. Хотя оба пола страдают одинаково, мужчины, как правило, болеют паховой инфекцией чаще, чем женщины.
Следующие состояния могут увеличить вероятность возникновения эритразмы:
- Диабет
- Ожирение
- Чрезмерное потоотделение
- Плохая гигиена
- Слабая иммунная система (иммунодефицит)
Признаки и симптомы
Эритразма выглядит как пятно чешуйчатой кожи от розового до красного цвета.Граница эритразмы явно отличается от нормальной кожи, что означает, что ее края четко очерчены. Со временем розовый или красный цвет тускнеет до коричневого или коричневого.
Эритразма обычно располагается во влажных складках тела, таких как:
- В подмышках
- В паху и внутренней поверхности бедер
- Между пальцами ног, особенно между 4-м и 5-м пальцами
Реже может обнаруживаться эритразма в ягодичной щели или складках под грудью.У некоторых людей, особенно страдающих диабетом, инфекция может стать широко распространенной, поражая туловище, руки и ноги.
Эритразма обычно протекает бессимптомно, но некоторые люди сообщают о легком зуде или жжении, особенно в области паха.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка эритразма, попробуйте:
- Аккуратно протрите пораженный участок антибактериальным мылом
- Сохраняйте пораженный участок сухим
- Нанесите безрецептурные кремы, содержащие толнафтат или миконазол
- Одевайте ребенка в свободная одежда
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка, если состояние пораженной кожи не улучшится после принятия мер по уходу.
Процедуры, которые может назначить ваш врач
После подтверждения диагноза эритразмы врач может попробовать:
- Лосьоны с антибиотиками для местного применения, такие как эритромицин или клиндамицин
- Мазь Уитфилда (смесь бензойной кислоты и салициловой кислоты)
- Раствор хлорида алюминия для уменьшения потоотделения и влажности
- Пероральные антибиотики, например эритромицин
Надежных ссылок
Клиническая информация и дифференциальная диагностика эритразмы
Список литературы
Болонья, Жан Л., изд. Dermatology , pp. 1110, 1128. New York: Mosby, 2003.
Freedberg, Irwin M., ed. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.1102, 1848, 1876-1877. Нью-Йорк: Макгроу-Хилл, 2003.
.
Состояние эритразмы, методы лечения и изображения для родителей — Обзор
51539
33
Информация для
РебенокВзрослыйПодросток
подпись идет сюда …
Изображения эритразмы
Обзор
Эритразма — распространенное хроническое заболевание кожи, поражающее кожные складки.Медленно увеличивающиеся участки сухой кожи от розового до коричневого цвета вызваны инфекцией, вызванной бактерией Corynebacterium minutissimum .
Кто в опасности?
Эритразма может поражать людей любого возраста и расы, но чаще встречается у людей, живущих в теплом влажном климате. Дети от 5 до 14 лет составляют 15% от числа инфицированных эритразмой. Это происходит чаще по мере взросления детей и чаще встречается у подростков и взрослых.Эритразма также чаще встречается у темнокожих людей. Хотя оба пола страдают одинаково, мужчины, как правило, болеют паховой инфекцией чаще, чем женщины.
Следующие состояния могут увеличить вероятность возникновения эритразмы:
- Диабет
- Ожирение
- Чрезмерное потоотделение
- Плохая гигиена
- Слабая иммунная система (иммунодефицит)
Признаки и симптомы
Эритразма выглядит как пятно чешуйчатой кожи от розового до красного цвета.Граница эритразмы явно отличается от нормальной кожи, что означает, что ее края четко очерчены. Со временем розовый или красный цвет тускнеет до коричневого или коричневого.
Эритразма обычно располагается во влажных складках тела, таких как:
- В подмышках
- В паху и внутренней поверхности бедер
- Между пальцами ног, особенно между 4-м и 5-м пальцами
Реже может обнаруживаться эритразма в ягодичной щели или складках под грудью.У некоторых людей, особенно страдающих диабетом, инфекция может стать широко распространенной, поражая туловище, руки и ноги.
Эритразма обычно протекает бессимптомно, но некоторые люди сообщают о легком зуде или жжении, особенно в области паха.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка эритразма, попробуйте:
- Аккуратно протрите пораженный участок антибактериальным мылом
- Сохраняйте пораженный участок сухим
- Нанесите безрецептурные кремы, содержащие толнафтат или миконазол
- Одевайте ребенка в свободная одежда
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка, если состояние пораженной кожи не улучшится после принятия мер по уходу.
Процедуры, которые может назначить ваш врач
После подтверждения диагноза эритразмы врач может попробовать:
- Лосьоны с антибиотиками для местного применения, такие как эритромицин или клиндамицин
- Мазь Уитфилда (смесь бензойной кислоты и салициловой кислоты)
- Раствор хлорида алюминия для уменьшения потоотделения и влажности
- Пероральные антибиотики, например эритромицин
Надежных ссылок
Клиническая информация и дифференциальная диагностика эритразмы
Список литературы
Болонья, Жан Л., изд. Dermatology , pp. 1110, 1128. New York: Mosby, 2003.
Freedberg, Irwin M., ed. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.1102, 1848, 1876-1877. Нью-Йорк: Макгроу-Хилл, 2003.
.
Эритразма | DermNet NZ
Автор: отредактировано и обновлено дерматологом доктором Амандой Окли, Гамильтон, Новая Зеландия; Ванесса Нган, штатный писатель, июнь 2014 г .; Д-р Джаннет Гомес, аспирант кафедры клинической дерматологии, Лондонский университет королевы Марии, Соединенное Королевство, июль 2016 г.
Что такое эритразма?
Эритразма — распространенное заболевание кожи, поражающее кожные складки под руками, в паху и между пальцами ног.
Кто болеет эритразмой?
Эритразма поражает мужчин и женщин, но считается, что она чаще встречается в паху у мужчин и между пальцами ног у женщин.
Сообщается, что он более распространен при следующих обстоятельствах:
- Теплый климат
- Чрезмерное потоотделение
- Кожа цвета
- Диабет
- Ожирение
- Плохая гигиена
- Пожилой возраст
- Другие состояния с ослабленным иммунитетом.
Что вызывает эритразму?
Бактерии, вызывающие эритразму, представляют собой грамположительные, неспорообразующие, аэробные или факультативные бациллы, называемые Corynebacterium minutissimum .
Эритразма может сосуществовать с другими причинами опрелостей или может быть перепутана с другими причинами опрелостей, включая грибковые инфекции, такие как опоясывающий лишай или Candida albicans (молочница).
Каковы клинические признаки эритразмы?
Эритразма представляет собой четко очерченные пятна розового или коричневого цвета с мелкими чешуйками и поверхностными трещинами.Может присутствовать легкий зуд.
Наиболее частыми участками эритразмы являются подмышки, пах и между пальцами ног. Также могут быть поражены межъягодичная складка, субмаммарная и околопупочная кожа. Распространенные инфекции чаще всего связаны с сахарным диабетом.
Эритразма подразделяется на три типа в зависимости от местоположения.
- Межпальцевая эритразма: между перепонками 3, 4 и 5 пальцев стопы
- Интертригинозная эритразма: в подмышечных впадинах, в паху, под грудью и пупком
- Генерализованная / дискообразная эритразма: на туловище
Эритразма
См. Другие изображения эритразмы.
Какие осложнения при эритразме?
Эритразма обычно проходит самостоятельно. Это может быть осложнено контактным дерматитом, лихенификацией, поствоспалительной пигментацией и сочетанной инфекцией с другими бактериями, дрожжами и дерматофитами.
Серьезные осложнения случаются очень редко. Сообщалось, что коринебактерии вызывают абсцесс, целлюлит, кожные гранулемы, эндокардит, пиелонефрит, эндофтальмит, инфекцию артериовенозной фистулы и менингит.
Как ставится диагноз эритразмы?
Эритразма имеет типичный клинический вид.Диагноз может быть подтвержден следующими исследованиями.
- Обследование кожи с помощью лампы Вуда: длинноволновое ультрафиолетовое излучение вызывает флуоресценцию эритразмы кораллово-розового цвета из-за выделяемого бактериями копропорфирина III. Флуоресценция не видна, если кожа была недавно промыта, потому что ответственный порфирин растворим в воде.
- Мазок или соскоб кожи: микроскопия с периодической кислотой Шиффа, метенамином серебра или окраской по Граму может выявить грамположительные нитчатые палочки.Метиленовый синий также окрашивает C. minutissimum .
Как лечить эритразму?
Эритразму можно лечить антисептическими или местными антибиотиками, такими как:
Обширную инфекцию можно лечить пероральными антибиотиками, включая эритромицин или тетрациклин, и обычно быстро реагирует.
Фотодинамическая терапия с использованием красного света (широкополосный, максимум на 635 нм) также использовалась для лечения пациентов с эритразмой.
Как предотвратить эритразму?
Рецидив эритразмы является обычным явлением.Для предотвращения рецидива можно использовать антибактериальное мыло. При необходимости курс лечения можно повторить.
Диагностика, дифференциальный диагноз и всесторонний обзор лечения
Abstract
Эритразма — это бактериальная инфекция кожи, обычно вызываемая Corynebacterium minutissimum. Этот патоген поражает роговой слой на теплых и влажных участках кожи. Чаще всего поражаются подмышечные, паховые и межпальцевые области. Мужчина 60 лет поступил на осмотр по поводу образования на ножке проксимального отдела правого бедра.При осмотре поражения соседние области центральной гипопигментации и периферического гиперпигментированного шелушения также были отмечены с обеих сторон в паховой области. Рассмотрены дифференциальные диагнозы кандидоза, дерматофитной инфекции, эритразмы, разноцветного лишая и дерматоза terra firma-forme. Осмотр с помощью лампы Вуда выявил яркую кораллово-розовую флуоресценцию. Корреляция клинического обследования и результатов исследования лампы Вуда позволила установить диагноз эритразмы. Терапия 2% -ной мазью мупироцина для местного применения дважды в день привела к исчезновению эритразмы у нашего пациента.В этом клиническом случае рассматриваются диагноз, дифференциальный диагноз и лечение эритразмы.
Ключевые слова: коринебактерии, диагностика, дифференциал, эритразма, инфекция, лампа, minutissimum, мупироцин, лечение, древесина
Введение
Эритразма — это бактериальная инфекция кожи, вызываемая Corynebacterium minutissimum . C. minutissimum — это грамположительная бактерия, чаще всего обнаруживаемая в теплых и влажных областях кожи.В частности, этот патоген обнаружен в роговом слое, самых верхних слоях эпидермиса [1]. Эритразма в основном возникает в кожных складках, например, в подмышечной и паховой областях. Его также можно найти на тканях пальцев ног (межпальцевая эритразма) и как коинфекцию с Candida albicans или дерматофитами ( Epidermophyton, Microsporum, и Trichophyton ). Клиническая картина эритразмы может напоминать кандидоз, дерматофитные инфекции, разноцветный лишай и дерматоз terra firma-forme [1, 2].
Мужчина 60 лет обратился за удалением образования на ножке с правой проксимальной части медиального бедра. Клиническое обследование также выявило смежные бессимптомные бляшки с центральной гипопигментацией и периферической гиперпигментацией, шелушащейся с двух сторон в паховой области. Яркая кораллово-розовая флуоресценция была продемонстрирована при исследовании лампы Вуда. Находка лампы Вуда помогла установить диагноз эритразмы. Кожную инфекцию пациента успешно лечили с помощью местного применения 2% мази мупироцина дважды в день в течение шести недель.Рассмотрены диагноз, дифференциальный диагноз и лечение эритразмы.
Случай из практики
60-летний латиноамериканец с типом кожи IV по Фитцпатрику поступил на кожное обследование; у него была светло-коричневая кожа, которая почти не обжигала, и он легко загорал. Пациента беспокоило повреждение телесного цвета на ножке на правом проксимальном медиальном отделе бедра (рисунок). Была проведена биопсия кожи, и при оценке патологии был диагностирован доброкачественный липоматозный невус.
Клиническая картина эритразмы правой паховой складки
Мужчина 60 лет поступил на кожный осмотр.Он был обеспокоен поражением на ножке на правом проксимальном участке бедра (обведено красным). Клиническое обследование также показало центральную область гипопигментации с периферической гиперпигментацией и шелушением (обведено белым) на его правой паховой складке (A). Осмотр с помощью лампы Вуда выявил яркую кораллово-розовую флуоресценцию, характерную для эритразмы на правой паховой складке (B). После шести недель местного применения 2% мази мупироцина дважды в день место биопсии зажило (обведено красным), и его предыдущее поражение эритразмы (обведено белым) исчезло (C).Осмотр с помощью лампы Вуда показал отсутствие эритразмы на правой паховой складке; не было остаточной кораллово-розовой флуоресценции (обведено белым) после шести недель местной терапии 2% -ной мазью мупироцина (D).
Когда он лежал на столе, расставив ноги, чтобы осмотреть поражение на ножке на правом бедре, в его паховой складке обнаружилась область гипопигментации, окруженная гиперпигментированными чешуйками (рисунок). Аналогичные кожные изменения наблюдались и на противоположной паховой складке (рисунок).Осмотр с помощью лампы Вуда показал яркую кораллово-розовую флуоресценцию на обеих паховых складках (рисунки -).
Клиническая картина эритразмы на левой паховой складке
Клиническое обследование также показало центральную область гипопигментации с периферической гиперпигментацией и шелушением (обведено белым) на левой паховой складке (A). Осмотр с помощью лампы Вуда выявил яркую кораллово-розовую флуоресценцию, характерную для эритразмы на левой паховой складке (B). После шести недель местного применения 2% мази мупироцина дважды в день его предыдущее поражение в виде эритразмы (обведено белым) исчезло (C).Осмотр с помощью лампы Вуда дал отрицательный результат на эритразму левой паховой складки; не было остаточной кораллово-розовой флуоресценции (обведено белым) после шести недель местной терапии 2% -ной мазью мупироцина (D).
Корреляция клинической картины и результатов исследования лампы Вуда позволила установить диагноз эритразмы. Пациенту было рекомендовано наносить 2% мазь мупироцина два раза в день на место биопсии и обе области эритразмы в течение шести недель. Мужчина вернулся через шесть недель, и его место биопсии зажило.Кроме того, на его паховых складках не было остаточных повреждений кожи (рисунки -). Он отметил значительный выздоровление после двух недель терапии, но продолжал курс лечения в течение полных шести недель. Осмотр с помощью лампы Вуда также дал отрицательный результат на кораллово-розовую флуоресценцию, что подтвердило избавление от кожной инфекции Corynebacterium minutissimum .
Обсуждение
Эритразма — это поверхностная инфекция кожи, обычно вызываемая Corynebacterium minutissimum .Чаще встречается у людей с диабетом и пожилых людей. Действительно, эритразма составляет 17,6% бактериальных инфекций кожи у пожилых людей и 44% инфекций перепонки пальцев ног у людей с диабетом [3, 4].
Коринебактерии преимущественно связаны с ямчатым кератолизом стоп, особенно у тех, кто часто ходит босиком. Коринебактерии также могут вызывать трихобактериоз стержней волос в складках кожи, например, в подмышечной области. Эритразма является наименее распространенной из этих трех Corynebacteria кожных инфекций [5].
Клиническая картина эритразмы характеризуется бессимптомными поражениями, часто в складках кожи и влажных участках. Обычно наблюдаются красные или коричневые гиперпигментированные участки кожи с шелушением и центральной гипопигментацией. Поражения также могут быть немного приподняты [6].
Самым распространенным диагностическим тестом на эритразму является осмотр с лампой Вуда. Лампа Вуда — это источник черного света с диапазоном светового излучения от 320 до 400 нанометров. Пиковое излучение происходит при длине волны 365 нм [7].
Диагноз эритразмы можно подтвердить, наблюдая кораллово-розовую флуоресценцию во время исследования пораженной кожи лампой Вуда. Порфирины, преимущественно копропорфирин III, производимые Corynebacteria , являются источником этой отличительной флуоресценции. Уропорфирин I также связан с флуоресценцией Corynebacteria под лампой Вуда. Примечательно, что при обследовании с помощью лампы Вуда могут возникнуть ложноотрицательные результаты, если место поражения было недавно очищено [1, 4].
Биопсия очага поражения, хотя и проводится редко, также может установить диагноз эритразмы. Для клинициста важно предупредить патологоанатома о подозреваемом состоянии, поскольку образец может имитировать нормальную кожу после окрашивания гематоксилином и эозином. Тем не менее, окраска по грамму метенамина серебра, метиленового синего и периодической кислоты по Шиффу (PAS) по Grocott может помочь идентифицировать эти бактерии. Биопсия очага эритразмы и специальное окрашивание выявляют грамположительные (фиолетовые) коккобациллы в поверхностном роговом слое [5, 8].
Дифференциальный диагноз эритразмы, особенно в области паха, включает инфекцию Candida albicans , инфекцию дерматофитов, инфекцию Malassezia furfur (отрубевидный лишай — также называемый опоясывающим лишаем — разноцветный лишай) и дерматоз terra firma-forme (таблица). . Эти состояния могут проявляться в виде гиперпигментированных и хорошо разграниченных бляшек; однако осмотр с помощью лампы Вуда, результаты подготовки гидроксида калия (КОН) и лечение 70% изопропиловым спиртом могут помочь различить эти поражения [1, 4, 6, 9-15].
Таблица 1
Дифференциальный диагноз эритразмы
DDx — дифференциальный диагноз; КОН — гидроксид калия
a Microspora также будет флуоресцировать зеленым цветом под лампой Вуда.
b Malassezia furfur также будет светиться желтым золотом под лампой Вуда.
| DDx | Кандидоз | Дерматофитная инфекция | Erythrasma | Разноцветный лишай (дерматоз) | Terra firma-forme дерматоз (Duncan’s dirty dermatosis | 1 Duncan’s dirty dermatida ) , Microsporum или Trichophyton (грибковый) | Corynebacterium minutissimum (бактериальный) | Malassezia furfur (грибковый) | Гиперкератоз (без патогена) |
| Клиническая картина | Сухая эрозия, эрозия, эрозия. | Эритематозные и чешуйчатые бляшки. | Четко очерченные очаги поражения с центральной гипопигментацией и периферическими гиперпигментированными чешуйками. | Гиперпигментированные и гипопигментированные нечешуйчатые образования без резких границ. | Грязеподобные, гиперпигментированные и хорошо разделенные бляшки. | ||||
| Наиболее распространенный диагностический тест | Препарат КОН при микроскопическом исследовании выявляет псевдогифы. | Препарат КОН при микроскопическом исследовании обнаруживает перегородчатые гифы. a | Кораллово-розовая флуоресценция при исследовании с помощью лампы Вуда. | Препарат КОН при микроскопическом исследовании показывает гифы и споры. b | Удаление поражений 70% изопропиловым спиртом. | ||||
| Гистология | Псевдогифы в роговом слое. | Перегородка гиф в роговом слое. | Грамположительные коккобациллы в роговом слое. | Гифы и скопления спор в роговом слое (описываются как «спагетти и фрикадельки»). | Гиперпигментированный базальный слой и компактный ортокератоз. | ||||
| Список литературы | [6, 9] | [9-10] | [1, 4] | [6, 9-12] | [13-15] |
Кандидоз грибковая инфекция, которую можно выявить с помощью препарата КОН. Если при препарате КОН наблюдаются псевдогифы, наиболее вероятно заражение C. albicans . Кроме того, исследование лампы Вуда будет отрицательным на флуоресценцию [6, 9].
Дерматофитная инфекция — это грибковая инфекция, вызываемая Epidermophyton , Microsporum или Trichophyton . Препарат КОН может подтвердить диагноз дерматофитной инфекции, если в роговом слое присутствуют перегородки гиф. Некоторые из этих грибов также могут флуоресцировать под лампой Вуда [9-10].
Дерматофитные инфекции волос, такие как дерматофития головы, могут иметь положительный результат обследования с помощью лампы Вуда на инфекцию эктотрикса. При инфекциях эктотрикса грибковые организмы располагаются за пределами стержня волоса и позволяют обнаруживать их с помощью лампы Вуда.Например, Microsporum может флуоресцировать зеленым [9-10].
Бактериальная инфекция, вызванная Malassezia furfur , называется разноцветным лишаем. Разноцветный лишай может демонстрировать желто-золотую флуоресценцию с помощью лампы Вуда. Гистологическое исследование также может помочь отличить этот патоген и выявить гифы и мелкие споры в роговом слое, которые называются «спагетти и фрикадельки». Однако диагноз обычно подтверждается исследованием препарата КОН на поражении [6, 9-12].
Terra firma-forme дерматоз (грязный дерматоз Дункана) является уникальным среди дифференциальных диагнозов эритразмы, поскольку с этим заболеванием не связан патоген. Таким образом, отрицательный результат обследования с помощью лампы Вуда и КОН может указывать на дерматоз твердой формы. Гистологические данные включают гиперпигментацию в базальном слое и компактный ортокератоз [13-15].
Терра твердый дерматоз может быть диагностирован путем втирания 70% изопропилового спирта в области гиперпигментации.Если гиперпигментация удалена, вероятным диагнозом является дерматоз твердого тела. Подобно диагностической процедуре, лечение также включает удаление всех поражений 70% изопропиловым спиртом [13-15].
Существует несколько вариантов лечения эритразмы. Варианты системного перорального лечения включают кларитромицин, эритромицин и тетрациклин (таблица) [8, 16, 17]. Варианты местного лечения эритразмы включают клиндамицин, фузидиевую кислоту, мупироцин и мазь Уитфилда (таблица) [1, 16-20].
Таблица 2
Системные методы лечения эритразмы
г — грамм; мг — миллиграммы; GI — желудочно-кишечный; МОА — механизм действия; QID — четыре раза в сутки; Tx — treatment
a Хлорамфеникол — антибиотик, который ранее использовался для лечения эритразмы. Он подавляет пептидилтрансферазу, нарушая синтез белков бактерий. Прием внутрь 250 мг четыре раза в день может привести к исчезновению эритразмы за 14 дней. Однако побочные эффекты, в том числе апластическая анемия, подавление костного мозга и энцефалопатия, удерживают его от использования в настоящее время [17].
| Tx | Кларитромицин | Эритромицин | Тетрациклин |
| Доза | 1 г разовая доза. | 250 мг 4 раза в сутки в течение 14 дней. | 250 мг 4 раза в сутки в течение 14 дней. |
| MOA | Макролидный антибиотик, ингибирующий синтез белка путем связывания 50S-субъединицы рибосомы. | Макролидный антибиотик, подавляющий синтез белка путем связывания 50S субъединицы рибосомы. | Антибиотик, подавляющий синтез белка путем связывания 30S субъединицы рибосомы. |
| Преимущества | Эффективные, меньшее количество нежелательных явлений со стороны ЖКТ по сравнению с эритромицином и однократным лечением (способствует соблюдению режима лечения). | Эффективнее и безопаснее хлорамфеникола. a | Эффективнее и безопаснее хлорамфеникола. a |
| Возможные побочные эффекты | Спазмы в животе, аллергическая реакция, диспепсия, потеря слуха, металлический привкус во рту, нейтропения и желудочковые аритмии. | Боль в животе, аллергическая реакция, холестатический гепатит, диспепсия, потеря слуха, синдром Стивена-Джонсона и желудочковые аритмии. | Аллергическая реакция, эзофагит, гемолитическая анемия, фототоксическая реакция, почечная токсичность и изменение цвета зубов. |
| Ссылки | [8, 16, 17] | [8, 16, 17] | [8, 17] |
Таблица 3
Местные методы лечения эритразмы
EF-G: удлинение фактор G; г — граммы; мг — миллиграммы; МОА — механизм действия; тРНК — переносчик рибонуклеиновой кислоты; Tx — treatment
a Исторически, исследования показали, что некоторые местные противогрибковые агенты эффективны при лечении эритразмы.Применение 1% нитрата изоконазола и 0,1% дифлюкортолона валерата два раза в день в течение пяти дней использовалось в качестве терапии без каких-либо побочных эффектов. Изоконазол (противогрибковый) подавляет синтез эргостерина клеточной мембраной грибка, а дифлюкортолона валерат (кортикостероид) подавляет воспалительную реакцию. Однако противогрибковые препараты в настоящее время не используются для лечения эритразмы [18].
b Мазь Уитфилда состоит из 12% бензойной кислоты и 6% салициловой кислоты.
c Эти побочные эффекты не характерны для местного лечения, но были отмечены при системной терапии.
| Tx a | 2% клиндамицин | 2% фузидиевая кислота | 2% мупироцин | Мазь Уитфилда b |
| Применение в течение семи дней | Применение два раза в день в течение 14 дней. | Применение два раза в день в течение 14–28 дней. | Применение два раза в день в течение семи дней. | |
| MOA | Антибиотик, который нарушает синтез белка, связывая 50S субъединицу рибосомы. | Антибиотик, который препятствует синтезу белка, связывая EF-G. | Антибиотик, подавляющий синтез белка путем связывания изолейцил-тРНК синтетазы. | Бензойная кислота: подавляет рост бактерий. Салициловая кислота: кератолитическое средство. |
| Возможные побочные эффекты | Колит, нейтропения, полиартрит. c | Аллергическая реакция, изъязвление. | Нет сообщений. | Аллергическая реакция, изъязвление. |
| Ссылки | [17] | [16, 17, 19] | [1, 20] | [17] |
Кларитромицин и эритромицин являются антибиотиками макролидного ряда.Макролиды подавляют синтез бактериального белка за счет обратимого связывания 50S субъединицы бактериальной рибосомы. Пероральное лечение эритромицином 250 мг четыре раза в день может привести к исчезновению эритразмы за 14 дней. Также эффективна однократная доза кларитромицина в один грамм; однако макролиды могут быть связаны с нежелательными явлениями со стороны желудочно-кишечного тракта, такими как расстройство желудка. Кларитромицин имеет большую биодоступность и более длительный период полувыведения по сравнению с эритромицином. Более легкие желудочные эффекты и лечение однократной дозой кларитромицина могут способствовать лучшему соблюдению режима лечения и большему удовлетворению пациентов [4, 8, 16, 17].
Тетрациклин — бактериостатический агент, который обратимо связывает 30S субъединицу бактериальной рибосомы. Обычно он хорошо переносится, но во время терапии может вызывать светочувствительность. Кроме того, его нельзя применять беременным женщинам и детям из-за изменения цвета зубов [8, 17].
Местные методы лечения эритразмы обычно предпочтительнее пероральной терапии, поскольку с местным лечением связано меньше и менее серьезных побочных эффектов. Фактически, одно исследование показало, что крем с фузидиевой кислотой для местного применения более эффективен, чем пероральный кларитромицин и эритромицин при лечении эритразмы.Кроме того, пациенты лучше соглашались на местную терапию по сравнению с системной терапией [8, 16].
Клиндамицин — бактериостатический антибиотик, который обратимо связывает 50S рибосомную субъединицу, нарушая синтез белка. Местное применение этого средства три раза в день в течение одной недели может привести к полному исчезновению эритразмы без рецидива. Хотя системная терапия клиндамицином может быть связана с колитом и нейтропенией, эти побочные эффекты редко наблюдаются при местном лечении [17].
Фузидовая кислота — бактериостатический антибиотик, который препятствует синтезу белка, связывая фактор удлинения G, участвующий в удлинении пептида. Применение крема 2% фузидиевой кислоты два раза в день в течение двух недель привело к полному разрешению эритразмы у 96,8% пациентов. У некоторых пациентов, получавших эту терапию, были отмечены аллергические реакции и изъязвления [16, 17, 19].
Совсем недавно было показано, что лечение местной 2% мазью мупироцина эффективно при лечении эритразмы.Мупироцин — это антибиотик, подавляющий синтез белка путем связывания изолейцил-тРНК синтетазы. Мазь с мупироцином, которую можно использовать для ускорения заживления участка криотерапии у пациентов, прошедших курс лечения актинического кератоза, также можно использовать для лечения инфекции, вызванной Corynebacterium [1, 20].
Девять мужчин в возрасте от 32 до 80 лет получали местную 2% -ную мазь мупироцина в течение двух-четырех недель. Все пациенты отметили исчезновение эритразмы и не имели рецидивов при последующих посещениях.Кроме того, этот метод лечения не сопровождался значительными побочными эффектами. Авторы предложили рассматривать мазь с 2% мупироцином как терапию первой линии при эритразме [1].
Мазь Уитфилда содержит 12% бензойной кислоты и 6% салициловой кислоты. Эти агенты работают вместе, подавляя рост бактерий и способствуя отшелушиванию клеток кожи (кератолизу). Одно исследование показало, что применение мази Уитфилда дважды в день в течение семи дней так же эффективно при лечении эритразмы, как 250 мг перорального эритромицина или тетрациклина, принимаемых четыре раза в день в течение семи дней [17].
Мы предполагаем, что препараты, отпускаемые без рецепта, такие как бацитрацин, неомицин и полимиксин, также могут использоваться для лечения эритразмы. Эта гипотеза остается неизученной в исследованиях. Однако это может быть рентабельным и легкодоступным вариантом местного лечения эритразмы.
Эритразма — StatPearls — Книжная полка NCBI
Непрерывное обучение
Эритразма — распространенное заболевание кожи, вызываемое бактериями. Впервые он был описан Бурхардтом в 1859 году. Он думал, что это грибковая этиология.В 1862 году учитель Бурхардта Фон Баренспрунг ввел термин эритразма и назвал бактерии Microsporum minutissimum. Сегодня известно, что это заболевание вызывается Corynebacterium minutissimum. Это упражнение описывает причину, патофизиологию и проявления эритразмы, а также подчеркивает роль межпрофессиональной группы в ее лечении.
Цели:
Вспомните причину эритразмы.
Опишите проявление эритразмы.
Обобщите варианты лечения эритразмы.
Изучите способы улучшения координации помощи между членами межпрофессиональной группы с целью улучшения результатов для пациентов, страдающих эритразмой.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Эритразма — распространенное заболевание кожи, вызываемое бактериями. Впервые он был описан в 1859 году Бурхардтом, который считал, что это грибковая этиология. В 1862 году учитель Бурхардта Фон Баренспрунг ввел термин эритразма и назвал бактерии Microsporum minutissimum .Сегодня известно, что причиной эритразмы является Corynebacterium minutissimum, которая является грамположительным, каталазоположительным, неспорообразующим организмом.
Эритразма обычно вызывает инфекцию интертригинозных частей тела и вызывает зуд, шелушение и эритему. Часто протекает бессимптомно. [1] [2]
Этиология
В 1961 году Sarkay et al. исследовали под микроскопом соскобы с чешуек очага эритразмы. Они описали наличие грамположительных палочек, содержание которых оказалось равным C.minutissimum . Было также показано, что бактерии вызывают тяжелые заболевания у пациентов с ослабленным иммунитетом, включая кожные свищи, гранулематозные поражения и подкожные абсцессы. Коринебактерии — комменсальные кожные бактерии. Частично из-за возможности серьезных осложнений у хозяев с ослабленным иммунитетом геном C. minutissimum был секвенирован организациями в рамках Центров по контролю и профилактике заболеваний (CDC) в Атланте, штат Джорджия.
Другие факторы окружающей среды и хозяина, повышающие риск эритразмы, — это влажная среда, чрезмерное потоотделение, диабет, плохая гигиена, пожилой возраст, сопутствующие кожные заболевания и ожирение.[3] [4]
Эпидемиология
Большинство случаев эритразмы встречается у здоровых взрослых. У детей заражение встречается реже. Обычно он более распространен в жарком и влажном климате. У людей, которые живут в специализированных учреждениях, также выше вероятность развития эритразмы. Сюда входят студенты колледжей в общежитиях, солдаты в казармах и пожилые люди в медицинских учреждениях. Частота возникновения эритразмы может увеличиваться с возрастом. Это происходит во всем мире и чаще встречается у мужчин. В целом, похоже, что эритразма чаще всего встречается у афроамериканцев.
Патофизиология
В условиях влажности и закупорки C. minutissimum растет на верхних уровнях рогового слоя. Он дает кораллово-красную флуоресценцию на световом осмотре Вуда из-за копропорфирина III.
Гистопатология
Биопсия редко требуется для диагностики эритразмы. При исследовании кожи под микроскопом в роговом слое обнаруживаются палочковидные организмы. Однако их иногда упускают. Также могут быть кокковидные формы.Будет гиперкератоз с некоторым лимфогистиоцитарным инфильтратом вокруг сосудистой сети верхнего слоя кожи.
Окраска по Граму показывает грамположительные палочки. Если C. minutissimum оставить на длительное время на чашке для культивирования, культура становится грамотрицательной и принимает различные формы. C. minutissimum не является кислотоустойчивым. Он производит кислоту из декстрозы, сахарозы и мальтозы, но не из лактозы. Доказано, что он чувствителен к эритромицину in vitro, но устойчив к пенициллину.Трудно визуализировать организм на предметных стеклах, окрашенных гематоксилином и эозином, и его можно лучше визуализировать с помощью красителей Periodic Acid-Schiff и Giemsa.
История и физика
Эритразма чаще всего наблюдается в перепонках пальцев ног, за которыми следует паховая складка. Реже встречается в подмышечной впадине. Пациенты могут иметь в анамнезе умеренно зудящее изменение цвета кожи в любой из этих областей. Пациенты также могут жаловаться на шелушение кожи. Кожа обычно темно-красная и влажная.Интенсивность кожного зуда может быть разной. Поражение кожи хорошо разграничено как пятно желтого пятна. Часто кожа выглядит морщинистой.
Межпальцевый
C. minutissimum — наиболее частая причина бактериальной инфекции межпальцевых промежутков стоп. Это вызовет мацерацию и шелушение. Чаще всего возникает между четвертым и пятым пальцами ноги. В большинстве случаев это бессимптомно, но может вызывать зуд. Иногда это происходит при дерматофитных или кандидозных инфекциях.Для оценки сопутствующей инфекции может потребоваться препарат гидроксида калия (КОН).
Интертригинозные
Также либо с легким зудом, либо без симптомов. Это происходит в виде пятен или бляшек в интертригинозных областях и приводит к появлению на коже вида «сигаретной бумаги». Может иметь мелкий масштаб.
Дисковая
Редкая форма эритразмы, которая может поражать любую часть тела. Это чаще встречается у чернокожих женщин в тропическом климате.Он характеризуется хорошо выраженными чешуйчатыми бляшками на туловище и проксимальных частях конечностей, которые имеют кораллово-красную флуоресценцию под лампой Вуда.
Оценка
Лампа Вуда действительно помогает в диагностике эритразмы. Однако при отсутствии лампы целесообразно начать эмпирическое лечение на основе исследования. Цветная флуоресценция обусловлена копропорфирином III, продуцируемым бактериями. Биопсия при подозрении на эритразму иногда выявляет палочковидные организмы. Однако их часто трудно наблюдать, и для взятия биоптата может потребоваться окраска по Гимзе или окраска с использованием периодической кислоты-Шиффа.Это делает биопсию непрактичной для диагностики.
Лечение / ведение
Эритразма поддается местному и пероральному лечению, но часто повторяется. Местные методы лечения включают фузидиевую кислоту, клиндамицин или эритромицин. Фузидиевая кислота — это антибиотик, недоступный в США. Он действует, блокируя перенос аминоацил-тРНК на белок у чувствительных бактерий. Его сравнивали с пероральными эритромицином и кларитромицином в двойном слепом плацебо-контролируемом рандомизированном исследовании в Университетской больнице в Измире, Турция.В него вошли 151 взрослый старше 18 лет и разделены на пять групп: первая группа получала однократную дозу 1 грамм перорального кларитромицина, вторая группа получала 1 грамм перорального эритромицина в день в течение 14 дней, третья группа получала таблетки плацебо в течение 14 дней, группа 4 получала крем с фузидиевой кислотой 2% дважды в день в течение 14 дней, группа 5 получала крем плацебо дважды в день в течение 14 дней.
Было обнаружено, что крем с фузидиевой кислотой превосходит оральные кларитромицин и эритромицин в снижении показателей лампы Вуда. Оценка основывалась на интенсивности кораллово-красной флуоресценции.Считалось, что это связано со способностью фузидовой кислоты удалять копропорфирин III из рогового слоя. Также было обнаружено, что фузидиевая кислота вызвала полный клинический ответ у 96% пациентов, в то время как кларитромицин вызывал такой же ответ у 66% пациентов, а эритромицин — у 53% пациентов. [5] [6] [7] [8]
Обширная эритразма требует пероральной терапии. Пероральные варианты включают 1 грамм кларитромицина на разовую дозу. Также можно принимать 1 грамм эритромицина внутрь (в разделенных дозах) в течение 14 дней.
Кларитромицин имеет некоторые преимущества перед эритромицином в том, что его можно вводить однократно. Кларитромицин — это макролид, который подавляет синтез белка, связываясь с 50-й рибосомной субъединицей бактерий. Он имеет лучшую биодоступность, чем эритромицин, благодаря замещению гидрокси на O-метил в положении 6 лактонового кольца. Это может быть более эффективным при лечении эритразмы в паху. Сравнительных исследований эритромицина и кларитромицина было немного.
Побочные и нежелательные эффекты обоих вариантов перорального приема, перечисленных выше, включают тошноту, боль в животе, потерю слуха, металлический привкус, желудочковые аритмии, холестатическую желтуху и токсический эпидермальный некролиз.
Дифференциальный диагноз
При дифференциальной диагностике эритразмы следует учитывать следующее:
Себорейный дерматит
Обратный псориаз
Кандидоз
7
7
7
7
7
7
7
7
Парапсикол 9 Дерматофитоз
Круглый отрубевидный лишай
Себорейный дерматит включает жирные и эритематозные поражения вдоль волосистой части головы и носогубных складок.Обратный псориаз имеет блестящий вид. Кораллово-красная флуоресценция с помощью лампы Вуда помогает отличить эритразму от себорейного дерматита и обратного псориаза. Препарат КОН может потребоваться, чтобы отличить эритразму от дерматофитоза на пальцах ног. Эритразму паха легко отличить от tinea cruris по шелушащейся границе tinea cruris.
Прогноз
Результаты для большинства пациентов с эритразмой превосходны. Однако это состояние может повториться, если не удалить триггерные факторы.У здоровых людей нет остаточных последствий эритразмы. Однако инфекция может быстро распространяться среди людей с ослабленным иммунитетом.
Осложнения
Осложнения, как правило, возникают у лиц с ослабленным иммунитетом и включают:
Улучшение результатов команды здравоохранения
Лечение большинства кожных заболеваний осуществляется межпрофессиональной командой. Медицинские работники часто видят поражения кожи, диагноз которых может быть неочевидным. В таких случаях настоятельно рекомендуется проконсультироваться с дерматологом.После того, как диагноз эритразмы поставлен, существует несколько методов местного и перорального лечения. К сожалению, рецидивы — обычная проблема. Пациентам с обширными поражениями обычно требуются пероральные антибиотики. За заболеванием могут следить медицинские работники первичного звена, которым необходимо знать о побочных эффектах макролидов, которые часто используются для лечения эритразмы.
Медсестра и фармацевт должны рассказать пациенту об изменениях образа жизни, которые могут снизить риск эритразмы. Пациента следует поощрять к занятиям спортом и снижению веса, поскольку ожирение является основным фактором риска эритразмы.Кроме того, пациента следует обучить правилам личной гигиены и тому, чтобы складки на теле оставались сухими. Пациенты могут наносить тальк на постоянно влажные участки тела. Если окружающая среда жаркая и влажная, пациента следует рекомендовать сохранять в доме прохладу и носить одежду из хлопка, которая впитывает влагу лучше, чем другие ткани. Наконец, пациенту следует посоветовать правильно питаться и ограничить потребление сладких продуктов, потому что диабет также является основным фактором риска эритразмы.Если у пациента ослаблен иммунитет, врачи первичного звена должны направить пациента к дерматологу для более интенсивной терапии. Открытое общение между членами команды жизненно важно для улучшения результатов.
Результаты у здоровых людей отличные.
Рисунок
Эритразма подмышечной впадины. Изображение любезно предоставлено S Bhimji MD
Рисунок
Erythrasma Wood light. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Dunn C, Applebaum DS, Dao H.Распространенная гиперпигментированная сыпь сохраняется в течение 1 года. JAAD Case Rep.2018 сентябрь; 4 (8): 743-745. [Бесплатная статья PMC: PMC6138843] [PubMed: 30225330]
- 2.
- Торрес-Наварро И. Эритразма. 2018 AgoEmergencias. 30 (4): 283. [PubMed: 30033708]
- 3.
- Greywal T, Cohen PR. Эритразма: сообщение о девяти мужчинах, успешно вылечившихся с помощью монотерапии мупироцином 2% мазью. Dermatol Online J. 2017 May 15; 23 (5) [PubMed: 28537862]
- 4.
- Sand FL, Thomsen SF. Кожные заболевания вульвы: Инфекционные болезни.J Obstet Gynaecol. 2017 Октябрь; 37 (7): 840-848. [PubMed: 28397528]
- 5.
- Бласко-Моренте Г., Ариас-Сантьяго С., Перес-Лопес I, Мартинес-Лопес А. Кораллово-красная флуоресценция эритразматической бляшки. Sultan Qaboos Univ Med J. 2016 Aug; 16 (3): e381-2. [Бесплатная статья PMC: PMC4996308] [PubMed: 27606125]
- 6.
- Рамирес-Хобак Л., Морено-Коутиньо Г., Аренас-Гусман Р., Горзелевски А., Фернандес-Мартинес Р. [Лечение межпальцевого сустава стопы] масло]. Rev Med Inst Mex Seguro Soc.2016 июль-август; 54 (4): 458-61. [PubMed: 27197103]
- 7.
- Бадри Т., Слити Н., Бенмлили Р., Хаммами Х., Бен Дженнет С., Мохтар И., Фенниче С. [Эритразма: исследование 16 случаев]. Tunis Med. 2014 Апрель; 92 (4): 245-8. [PubMed: 25224418]
- 8.
- Sariguzel FM, Koc AN, Yagmur G, Berk E. Межпальцевые инфекции стопы: Corynebacterium minutissimum и возбудители поверхностных микозов. Braz J Microbiol. 2014; 45 (3): 781-4. [Бесплатная статья PMC: PMC4204958] [PubMed: 25477907]
Мужчина с рефрактерной сыпью в паху
ИСТОРИЯ
51-летний мужчина обратился с жалобой на болезненную сыпь в паху.Не исчез, несмотря на 3-месячное местное применение кортикостероидов и противогрибковых препаратов. Не болен диабетом, но злоупотребляет алкоголем и страдает алкогольной кардиомиопатией; ожирение.
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Нормальные показатели жизнедеятельности. Сыпь с неприятным запахом в паху, от верхней части бедра через паховую складку до медиальной части мошонки. Включает мелкие эрозии, особенно на мошонке, и мелкие чешуйки, особенно на верхнем крае и наиболее глубоко в паховой впадине.
ЧТО ВАШ ДИАГНОСТИКА?
(ответ на следующей странице)
ЧТО ВАШ ДИАГНОЗ?
ОТВЕТ: ЭРИТРАЗМА
Красно-пурпурное изменение цвета покрывает самую медиальную часть правого бедра пациента, а также прилегающую мошонку и корень полового члена (он втягивает свой пенис и мошонку вправо от нас, чтобы раздвинуть их в стороны). кожу и покажите поражения).Кожа мошонки в самом дистальном отделе выглядит белой, как будто в начале лихенификации. Кажется, что несколько неглубоких эрозий неправильной формы сгруппированы вертикально; их внешний вид говорит о том, что они болезненны. Большинство клиницистов, в том числе и я, сначала назвали бы это знакомым, если не совершенно типичным грибковым поражением кожи.
Препарат гидроксида калия (КОН) из соскобов кожи не показал гифы или распознаваемых дрожжей. Обследование под светом Вуда показало кораллово-красный цвет (, фиг. ), вызванный выработкой копропорфирина III из-за заражения Corynebacterium minutissimum, с установлением диагноза эритразмы .Был ли это чисто лабораторный диагноз, или мы могли достичь его клинически?
ПРОСТОТА СООБЩЕНИЯ
Несмотря на стойкость, выходящую за рамки адекватной противогрибковой терапии, многие из нас были бы склонны считать этот процесс грибковым. Мы постулируем несоблюдение правил, плохую гигиену или, в противном случае, устойчивость к грибам к используемым агентам — последовательность, которая, хотя и не является необоснованной, может быть высмеяна как «Если вы застряли, вините пациента; если это не прилипнет, вините росток.«Мы могли бы попробовать системные противогрибковые средства, такие как пероральный тербинафин, несмотря на его потенциальные серьезные побочные эффекты. 1 Наше мышление было бы ошибочным; некоторые прикроватные подсказки могут расширить наш дифференциальный диагноз, если мы будем внимательны к альтернативам и если мы поймем, что даже неэффективное лечение изменит морфологию поражения.
НАИБОЛЕЕ ВЫДАЮЩИЙСЯ ДИФФЕРЕНЦИАЛ: ГРИБЫ
Этот участок кожи может легко перейти на интертригинозную кандидозную инфекцию. Эрозии, которые, вероятно, возникают в результате экскориации, усиливают это впечатление, как и ощущение — гораздо легче подтвердить или опровергнуть, если бы у нас был реальный пациент, которого он коснулся рукой в перчатке — небольшого возвышения и инфильтрации дермы, образуя бляшку с немного уплотнения.Чего не хватает в классической картине кандидозной инфекции, так это любого поверхностного экссудата и любого пустулезного элемента, но ни одна из этих характеристик не является неизменной для Candida; тем более, если, как указано выше, терапия подавила инфекцию без лечения.
Слегка извилистая кайма на бедре слева от нас может быть расценена как признак tinea cruris. Некоторый отек возникает из-за исчезновения морщин на боковой границе мошонки; Некоторое отбеливание, меньшее, чем эрозии, предполагает образование рубцов, поскольку это явно не просто остаток лекарства, как может быть белое зернистое вещество у основания паховой складки (хотя это также могут быть остатки кожного сала).
Все это, наряду с инфильтративностью, заставляет задуматься о менее поверхностном процессе, чем эритразма. На самом деле, мы видим более глубокие изменения: эффекты царапин.
Поражение более интенсивного красного цвета сильно благоприятствует грибкам; так же как и змеевидные границы и более заметные чешуйки по краям. В этом случае остается довольно однородный тускло-темно-пурпурный красный цвет, затемняющий исходный цвет. Отсутствует центральное просветление — ключевая особенность, типичная для опоясывающего лишая и не ожидаемая при эритразме. 2-4 Локаль также помогает в интерпретации: tinea versicolor не благоприятствует интертригинозным областям, тогда как эритразма делает это.
ROLE OF WOOD’S LIGHT
Многие врачи первичного звена не имеют света Wood’s. Таким образом, не следует навязывать все на это: тогда мы становимся чрезмерно зависимыми от дерматолога. Но светильники Wood теперь доступны по низкой цене. Чтобы световое исследование Вуда было надежным, область не следует мыть в течение предшествующих 12 часов, чтобы бактериальные порфирины могли стать достаточно многочисленными для визуализации.Надо смотреть без лекарств местного действия: они могут маскировать или имитировать патологию. Наше главное отличие от света Вуда в этом вопросе заключается в желтом цвете многих видов отростков и кораллово-красном цвете эритразмы.
Некоторые опубликованные случаи нефлуоресцирующей эритразмы могут отражать нарушение синтеза порфирина, поэтому мы не можем догматически приравнивать эритразму к коралловому цвету.
И наоборот, поскольку некоторые пигменты могут сохраняться в роговом слое, в некоторых случаях в течение некоторого времени после микробиологического лечения все еще можно наблюдать флуоресценцию.Добавьте к этому иногда присутствие C minutissimum в нормальной флоре кожи и часто отрицательные посевы в клинически определенных случаях, и подчеркивается трудность установления прочных научных связей.
РЕАГИРОВАНИЕ НА ВМЕШАТЕЛЬСТВА
Хотя инфекция носит бактериальный характер, иногда местные азолы, используемые при грибковых инфекциях, оказываются излечивающими, это обнадеживающая мысль, когда я размышляю о том, сколько случаев эритразмы я ошибочно назвал грибковой за эти годы.Антибактериальные препараты также эффективны как местно, так и системно. 5 Обильное мытье и ополаскивание антибактериальным мылом дважды в день. 6 Рекомендуется использовать душевую штангу с перекисью бензоила, и одно исследование предполагает, что этого может быть достаточно в качестве монотерапии — реальное преимущество для пациентов, не имеющих ресурсов, учитывая, что всеобщий охват не был достигнут ни с одним из так называемых законопроектов о реформе здравоохранения ранее. Конгресс.
Некоторые выдающиеся клиницисты извлекли выгоду из образования токсичных форм кислорода порфиринами, подвергнутыми воздействию света определенной длины волны, с различными коэффициентами излечения на сегодняшний день. 7 , но с большими перспективами на будущее.
КОРИНЕБАКТЕРИОЗЫ
Пах, подмышечные впадины и стопы являются обычными участками эритразмы. На стопах заболевание чаще всего поражает перепонки пальцев ног и подошвы у тех, кто носит тяжелую обувь и испытывает мацерацию потной кожи. 1,4 Между пальцами ног при эритразме обычно образуется гиперкератотический бело-желтый налет с некоторым шелушением. 2 Кратеры в таких поражениях на коже ног, несущих нагрузку, указывают на другой коринебактериальный дерматоз, кератолиз с ямками . 4 Последний коринебактериальный дерматоз ошибочно получил название trichomycosis axillaris , хотя он не является грибковым и может возникать как в лобковых, так и в подмышечных волосах: бактерии образуют биопленку вокруг волос, и пациент, вероятно, будет жаловаться на то, что дезодорант может действовать. не смывать, потому что так оно выглядит, и что подмышки пахнут все сильнее и хуже.
Эритразма кожи перианальной области обычно вызывает зуд заднего прохода . 8 Многие красновато-коричневые пятна вокруг ануса игнорируются как просто нормальный более темный оттенок перианальной (как и генитальной) кожи или, что еще хуже, остатки окрашивания фекалий.За исключением того, что обычно она протекает бессимптомно, а иногда и проходит спонтанно, недостаточная диагностика эритразмы в целом и на этом участке в частности может привести к значительным страданиям. Несомненно, многие пациенты страдают в молчании из-за унизительного смущения по поводу местности, тем более, если они опасаются, что расследование выявит что-то «постыдное», например, глистов, связь с сексуальным поведением или что-то, связанное с привычками кишечника, его фиксацией или способ очистки и протирки днища.
СИСТЕМНЫЕ ВОПРОСЫ
Когда эритразма стопы вызывает трещины между пальцами ног, она становится входной дверью для бактериального целлюлита стопы, но осложнение почти всегда вызвано разными видами, обычно стрептококками или Staphylococcus aureus организмы.
Тот же род, Corynebacterium , может вызывать дифтерию, смертельное заболевание, как из-за своего стратегического местоположения в глотке, так и за счет выработки токсина, который может повредить сердце, 9 , поэтому нельзя просто игнорировать коринебактерии как незначительные патогены .Бацилла J-K у иммунодебилитных также является коринебактериальной, и были зарегистрированы отдельные случаи бактериемии C minutissimum у пациентов с ослабленным иммунитетом. 10
ВЛИЯНИЕ НА ХОЗЯИН И НА ОБЩЕСТВО
Для тех, кто страдает просто обесцвеченным пятном эритразмы в типичной области, ключевыми проблемами являются косметический эффект и влияние на качество жизни, включая боль и зуд, если таковой имеется. Мы можем избежать продолжения лечения неправильно диагностированного случая противогрибковыми препаратами, непредвзято проанализировав эффекты лечения; длительное ошибочное управление тратит время и деньги, расстраивает все стороны, поощряет устойчивость микробов и оказывает давление отбора, чтобы изменить системную флору на еще более устойчивые штаммы.В лучшем случае такого случая, а именно разрешении, мы испытываем ложное «подтверждение» нашего ошибочного диагноза, потому что наше лекарство уничтожило другой микроб, чем наш подозреваемый, или потому что процесс ушел так же загадочно, как и появился.
Шнайдерман Х. Эритразма: бактериальная инфекция, которая выглядит грибковой. КОНСУЛЬТАНТ. 2010; 50: 81-85.
Ссылки:
Ссылки: 1. Uwaifo GI, Schneiderman H, Daman LA. Токсический эпидермальный некролиз (в данном случае связанный с тербинафином): дерматологическая катастрофа со смертельным исходом. Консультант . 1999; 39: 1147-1167.
2. Ли П.К., Вайнберг А.Н., Шварц М.Н., Джонсон Р.А. Пиодермия: золотистый стафилококк, стрептококк и другие грамположительные бактерии. В: Freedberg IM, Eisen AZ, Wolff K, et al, eds. Дерматология в общей медицине . 5-е изд. Нью-Йорк: Книжная компания Макгроу-Хилл; 1999: 2203-2205.
3. Лаубе С., Фаррелл А.М. Бактериальные инфекции кожи у пожилых людей: диагностика и лечение. Лекарства от старения .2002; 19: 331-342.
, , 4. , Blaise G, Nikkels AF, Hermanns-Le T, et al. Кожные инфекции, ассоциированные с коринебактериями. Инт Дж Дерматол . 2008; 47: 884-890.
5. Хаманн К., Торн П. Системное или местное лечение эритразмы? Сравнение таблеток эритромицина и крема Фуцидин в общей практике. Scand J Prim Health Car e. 1991; 9: 35-39.
6. Dodge BG, Knowles WR, McBride ME и др. Лечение эритразмы антибактериальным мылом. Arch Dermatol . 1968; 97: 548-552.
7. Darras-Vercambre S, Carpentier O, Vincent P, et al. Фотодинамическое действие красного света для лечения эритразмы: предварительные результаты. Фотодерматол Фотоиммунол Photomed . 2006; 22: 153-156.
8. Smith LE, Henrichs D, McCullah RD. Проспективные исследования этиологии и лечения анального зуда.

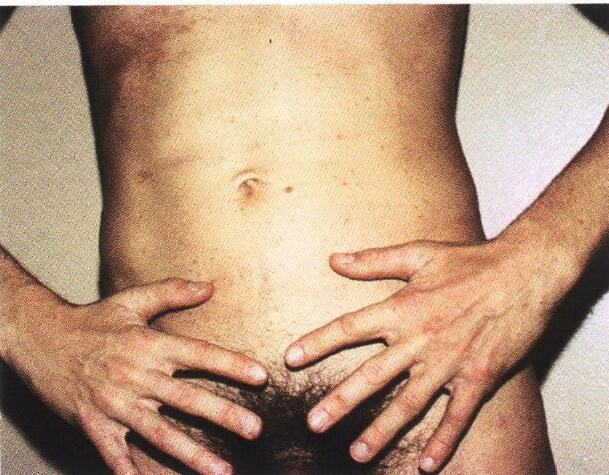 В мазках располагаются одиночно. На суживающимся конце имеют перешеек, где располагаются метахроматические гранулы.
В мазках располагаются одиночно. На суживающимся конце имеют перешеек, где располагаются метахроматические гранулы.