этиология, патогенез, особенности клиники и лечения
Хронический
бронхит (ХБ)
—
это диффузное, прогрессирующее поражение
бронхов, обусловленное длительным
раздражением и/или воспалением. При
этом вначале происходит изменение
слизистой оболочки бронхов (эндобронхит)
с перестройкой секреторного аппарата.
В последующем развиваются
дегенеративно-воспалительные и
склеротические изменения стенки бронхов
(мезо– и панбронхит) с гиперсекрецией
и нарушением очистительной функции
бронхов.
ХБ
является распространенным заболеванием,
в структуре болезней органов дыхания
нетуберкулезной этиологии он составляет
32,6% и заболеваемость имеет тенденцию к
росту. Увеличение заболеваемости ХБ
связано с широким распространением
курения, действием профессиональных
вредностей, растущим загрязнением
атмосферного воздуха, изменением
реактивности населения. Чаще ХБ
наблюдается у курящих мужчин и среди
городского населения с высокой
концентрацией промышленного производства.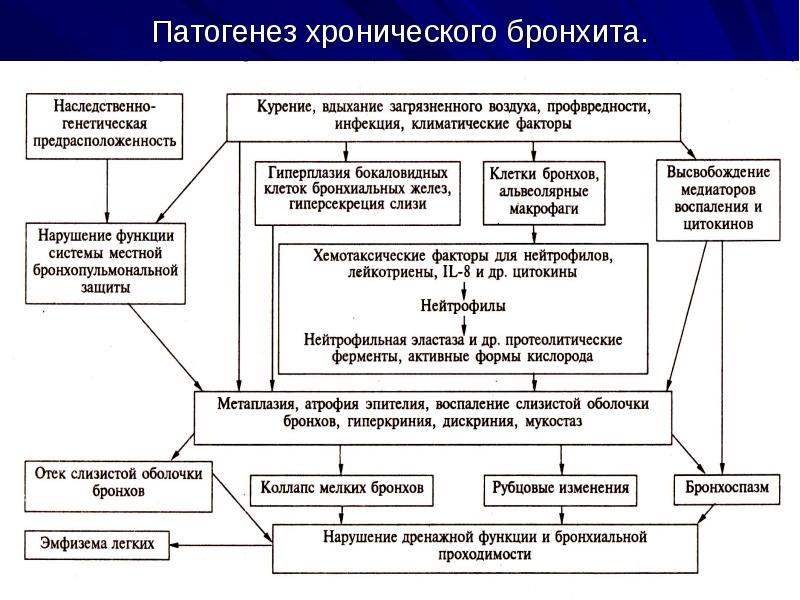
Диагностика
ХБ
иногда
вызывает затруднения. Часто за него
принимается острый бронхит затяжного
или рецидивирующего течения, хронический
обструктивный бронхит при отсутствии
признаков обструкции бронхов.
По
определению ВОЗ, хроническим следует
считать бронхит, когда кашель с мокротой
у больного наблюдается не менее 3 мес в
году в течение двух лет при исключении
других заболеваний верхних дыхательных
путей, бронхов и легких.
В
классификации хронических бронхитов
выделяют
:
1.
Первичные ХБ как самостоятельное
заболевание.
2.
Вторичные, развившиеся при других
заболеваниях (туберкулез, бронхогенный
рак, бронхоэктазы, уремия, застой при
сердечной недостаточности и др.).
По
функциональным признакам
с учетом одышки и показателей объема
форсированного выдоха за 1 с:
а)
необструктивные;
б)
обструктивные.
По
клинико-лабораторной характеристике
(характер
мокроты,
цитология бронхиальных смывов, степень
нейтрофильного сдвига в общем анализе
крови и острофазовые реакции):
а)
катаральные;
б)
слизисто-гнойные.
По фазе болезни:
а)
обострение;
б)
клиническая ремиссия.
В
этиологии ХБ
основное
значение придается длительному влиянию
на бронхи полютантов (летучих веществ)
и неиндифферентной пыли, которые
оказывают механическое и химическое
воздействия на слизистую оболочку
бронхов.
Среди
полютантов на первое место следует
поставить табачный дым при активном и
пассивном курении, вредное действие
которого чрезвычайно велико. Табачный
дым состоит из двух фракций. Газообразная
фракция включает формальдегид, уретан,
винилхлорид и др. Фракция твердых частиц
состоит из бензопирена, никотина, никеля,
кадмия и др. Вместе с дымом в дыхательные
пути попадает астрономическое количество
разнообразных раздражающих частиц.
Второе
место по значение занимают
промышленно-производственные и бытовые
летучие полютанты. Это продукты неполного
сгорания каменного угля, нефти, природного
газа, окислы серы. Имеет значение
загрязнение воздуха пылью, выхлопными
газами, дымом, токсическими примесями.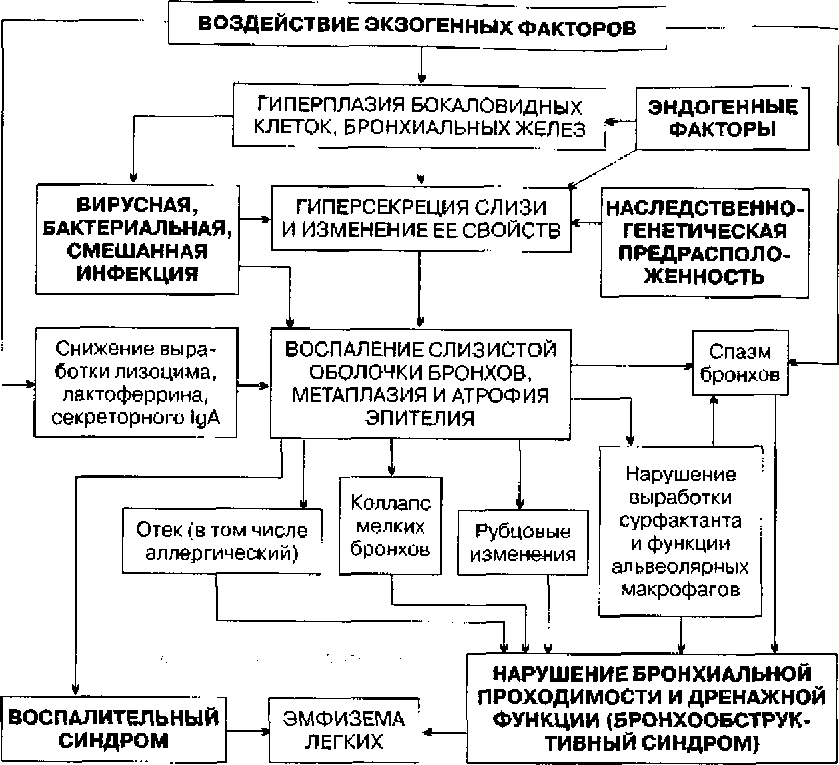
И
третье место среди этиологических
факторов занимает инфекция: вирусы
гриппа, аденовирусы, микоплазмы, бактерии
(пневмококк, гемофильная палочка и др.).
Часто
предрасполагают к развитию ХБ
неблагоприятные климатические условия
и патология носоглотки с нарушением
дыхания через нос.
В
патогенезе ХБ имеют значение нарушения
секреторной и защитной функции бронхов,
а также мукоцилиарного клиренса (очищение
бронхов), возникающие под влиянием
полютантов.
Нормальная
бронхиальная слизь — это сложная смесь
секрета слизистых клеток, подслизистых
желез, поверхностного эпителия, тканевого
транссудата и альвеолярного сурфактанта,
состоит из 95% воды и 5% секрета.
Она
играет большую роль в осуществлении
местной защиты, так как в ее состав
входят сиаловые кислоты, лизоцим,
секреторный IgA и др., предохраняющие
бронхи от воздействия инфекции. Кроме
того, там есть a1-антитрипсин, защищающий
от действия протеолитических ферментов.
Слизь также играет роль биологического
протектора, окружая реснички бронхиального
эпителия.
Воздействие
полютантов приводит к гиперфункции
секреторных клеток, происходит избыточное
образование слизи (гиперкриния),
возбуждается кашлевой рефлекс и
патогенные факторы выводятся из бронхов.
Однако
со временем начинает возрастать вязкость
секрета и затрудняется его выведение.
Вязкий секрет прилипает к ресничкам,
ухудшая их движение.
В
последующем под действием полютантов
происходит дистрофия и гибель реснитчатых
клеток, появляются «лысые пятна»,
свободные от мерцательного эпителия.
В этих участках мукоцилиарный транспорт
прерывается и создается возможность
прилипания (адгезии) микробов, что и
вызывает воспаление (эндобронхит).
При
воспалении изменяется клеточный состав
бронхиального содержимого с увеличением
нейтрофильных лейкоцитов, что делает
мокроту слизисто-гнойной и гнойной,
вязкой и труднооткашливаемой из-за
нарушения мукоцилиарного клиренса.
Нерастворимые
частицы табачного дыма фагоцитируются
альвеолярными макрофагами. Однако
некоторые из них, например полоний,
кадмий, макрофагами не элиминируются
и могут долго находиться в бронхах,
вызывая их раздражение.
Атрофия
слизистой оболочки бронхов при хроническом
воспалении, облысение покровного
эпителия ведут к снижению защитной роли
эпителия, так как уменьшается выработка
лизоцима, секреторных иммуноглобулинов
и других факторов, что усиливает
воспаление.
Таким
образом, в патогенезе ХБ имеют значение
нарушение мукоцилиарного транспорта,
дефекты слизеобразования, нарушение
местной защиты, колонизация микробов.
В развитии ХБ первичное воздействие
принадлежит полютантам,
последующая
колонизация микробной флоры вызывает
хроническое воспаление.
Клиническая
картина ХБ
зависит от распространенности воспаления
(проксимальные или дистальные бронхи),
от особенностей воспаления (катаральное
или гнойное), функциональных нарушений
с развитием обструктивного синдрома.
По
особенностям клинического течения
выделяют хронические необструктивный
и обструктивный бронхиты.
Хронический
необструктивный бронхит (ХНБ) –
это
диффузное поражение слизистой оболочки
бронхов, обусловленное длительным
раздражением различными полютантами
и/или повреждением вирусно-бактериальной
инфекцией, с развитием воспаления,
гиперсекрецией слизи и нарушением
очистительной функции бронхов.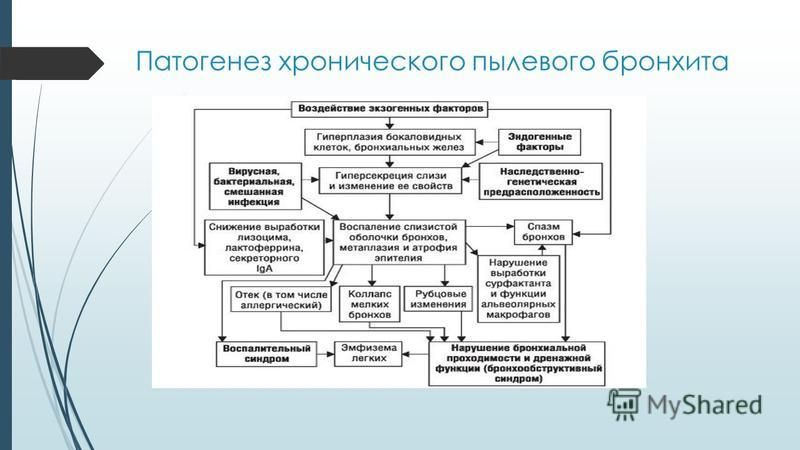 При этом
При этом
поражаются, как правило, проксимальные
бронхи. В них увеличивается количество
бокаловидных клеток и уменьшается
количество реснитчатых, появляются
участки плоскоклеточной метаплазии
эпителия. Изменения имеют обычно
поверхностный характер.
В
клинической картине основным симптомом
является кашель. Обострение чаще
наступает в сырое и холодное время года,
во время перепадов температуры и на
фоне простуды, ОРЗ или гриппа.
В
фазу обострения усиливается кашель с
мокротой до 100 мл в сутки. Мокрота может
быть слизистой при катаральном ХНБ,
слизисто-гнойной или гнойной при
слизисто-гнойном ХНБ. Характерной
особенностью считается утренний кашель
с отделением небольшого количества
мокроты. В последующее время суток
кашель может появляться периодически.
При
гнойном бронхите иногда отмечаются
некоторые симптомы интоксикации в виде
общей слабости, потливости.
Из
объективных симптомов характерны
низкотональные сухие хрипы при густом
экссудате или влажные при жидком секрете
на фоне везикулярного дыхания.
Величина
функции внешнего дыхания при ХНБ, как
правило, остается в нормальных пределах.
В этом случае говорят о функционально
стабильном ХНБ.
Однако
у части больных при обострении ХНБ
появляется затрудненное дыхание при
кашле, переходе из тепла на холод, в
легких начинают прослушиваться сухие
свистящие хрипы. Эти симптомы
свидетельствуют о нарушении бронхиальной
проходимости в связи с переходом
воспаления на мелкие бронхи. Если
симптомы бронхиальной обструкции носят
преходящий характер, это свидетельствует
о функционально-нестабильном ХНБ.
Из
лабораторных показателей для ХНБ можно
отметить повышение СОЭ при гнойном
воспалении. Данные рентгеновского
исследования не имеют значения в
диагностике. При бронхоскопии выявляется
гиперемия слизистой оболочки.
Во
время ремиссии состояние больных –
удовлетворительное, но обычно сохраняется
утренний кашель.
По
мере прогрессирования воспаления с
распространением на мелкие бронхи
развивается хронический обструктивный
бронхит (ХОБ), который
имеет свои клинические особенности.
Обструкция
бронхов складывается из обратимого и
необратимого компонентов.
Необратимый
компонент обструкции – это деструкция
эластической и коллагеновой основ
мелких бронхов, их фиброз, изменение
формы и облитерация бронхиол.
Обратимый
компонент обструкции формируется
вследствие воспаления слизистой оболочки
с ее набуханием и инфильтрацией,
сокращения гладкой мускулатуры бронхов
и гиперсекреции слизи.
В
результате хронического воспаления
происходит ремоделирование бронхов за
счет увеличения подслизистого и
адвентиционного слоев, размеров и числа
слизистых и бокаловидных клеток,
бронхиальной микрососудистой сети,
гипертрофии и гиперплазии мышц
воздухоносных путей. Большинство больных
ХОБ – это заядлые курильщики.
Основным
симптомом при ХОБ остается кашель с
небольшим количеством мокроты, особенно
в утренние часы.
Мокрота может быть слизистой при
катаральном воспалении, слизисто-гнойной
или гнойной при гнойном воспалении,
если присоединяется инфекция.
Для
ХОБ характерно появление экспираторной
одышки за счет обструкции бронхов.
В последующем развивается легочная
(дыхательная) недостаточность с одышкой
в покое.
При
гнойном ХОБ вследствие интоксикации
появляются потливость, общая слабость,
может быть повышение температуры.
У
1/4 больных ХОБ формируется с первоначального
воспаления мелких бронхов с характерной
одышкой, но в этих случаях у больных
отсутствует кашель, так как в мелких
бронхах нет кашлевых рецепторов. Это
создает определенные трудности в
диагностике. Появление кашля в этих
случаях свидетельствует о переходе
воспаления на более крупные бронхи.
Из
объективных симптомов для ХОБ характерны
экспираторная
одышка, цианоз при нарушении кислородного
обеспечения организма, жесткое дыхание
и высокие, свистящие сухие хрипы при
аускультации легких.
Даже если отсутствуют сухие хрипы при
спокойном дыхании, при форсированном
дыхании появляется свистящий выдох.
На
определенном этапе заболевания ХОБ
нарушается кислородное обеспечение
организма, поэтому необходимо определение
газового состава крови для оценки
нарушения газообмена в легких и уточнения
степени дыхательной недостаточности.
Прогностически
неблагоприятными факторами являются
пожилой
возраст, курение, тяжелая обструкция
бронхов, плохой ответ на бронходилататоры,
тяжесть гипоксемии, декомпенсированное
легочное сердце.
При
лечении ХБ одним из главных условий
является прекращение больным курения
и устранение вредного воздействия
других полютантов. И хотя устранение
этих факторов не гарантирует прекращения
болезни, однако повышает качество жизни.
Само
же лечение зависит от особенностей
течения ХБ. При ХБ широко используются
средства, очищающие бронхи, разжижающие
мокроту и способствующие ее откашливанию.
Нельзя
при ХБ систематически применять
препараты, подавляющие кашель, ибо он,
по образному выражению — не враг, с
которым надо бороться, а сторожевой пес
бронхов.
Надо
добиваться, чтобы не было застоя мокроты
в бронхах, который способствует
размножению инфекции и ее колонизации
с углублением воспаления.
При
назначении отхаркивающих средств
необходимо учитывать механизм их
действия.
Все
отхаркивающие средства подразделяются
на несколько групп.
1
Препараты, усиливающие секрецию
бронхиальных желез:
а)
рефлекторного действия (термопсис,
алтей, багульник, корень солодки,
мать-и-мачеха, подорожник и др.) –
рекомендуется частое, дробное назначение
и обязательно с обильным питьем;
б)
непосредственного действия на слизистую
оболочку бронхов (эфирные масла, йодид
калия, терпингидрат и др.).
2.
Мукорегуляторные средства влияют
на образование секрета и синтез
гликопротеидов в эпителии бронхов,
стимулируют образование секрета
пониженной вязкости, восстанавливают
мукоцилиарный клиренс. К ним относятся
бромгексин, амбрексол (лазолван,
амброгексол), карбоцистеин (бромкатар,
мукодин).
3.
Препараты с преимущественным муколитическим
действием – муколитики,
которые вызывают разрыв дисульфидных
связей мукополисахаридов мокроты и
разжижение мокроты и таким образом
облегчают ее выделение. Из этой группы
используются производные цистеина –
ацетилцистеин (мукомист, мукосолвин,
бронхолизин). Кроме того, ацетилцистеин
Кроме того, ацетилцистеин
увеличивает синтез глютатиона,
принимающего участие в детоксикации.
Нельзя
применять в качестве муколитиков
протеолитические ферменты в связи с их
побочными эффектами (кровохаркание,
аллергия, бронхоконстрикция), особенно
при ХОБ, так как в условиях дефицита
a1-антитрипсина протеолитические ферменты
могут вызвать прогрессирование
деструктивных изменений.
При
гнойном ХБ рекомендуется назначение
антибактериальных препаратов с учетом
чувствительности к ним возбудителя.
Продолжительность антибактериальной
терапии составляет не более 7-14 дней.
Нецелесообразно применять антибиотики
с профилактической целью. В случаях
выраженного гнойного ХБ могут
использоваться бронхоскопические
санации.
Лечение
ХОБ представляет значительные трудности.
В этом случае целью его является снижение
темпов прогрессирования заболевания,
уменьшение частоты и продолжительности
обострений, повышение толерантности к
физической нагрузке и улучшение качества
жизни. Лечение должно быть комплексным,
Лечение должно быть комплексным,
но по индивидуальной программе.
Большинство больных должны лечиться
амбулаторно, госпитализация необходима
при обострении заболевания.
Ведущее
место в лечении ХОБ занимает
бронхорасширяющая терапия. Наряду с
применением отхаркивающих средств
бронходилататоры являются средствами
базисной терапии. В зависимости от
механизма действия они подразделяются
на 3 группы:
антихолинергические;
бета-2-агонисты;
метилксантины.
Хороший
эффект достигается при комбинации
антихолинергических препаратов и
бета-2-агонистов. Такими препаратами
являются, например, беродуал
(атровент+фенотерол), комбивент
(атровент+сальбутамол).
Для
повышения эффективности доставки
препарата в респираторные пути
используются спейсеры, а при синдроме
утомления дыхательных мышц – небулайзеры.
С
целью коррекции дыхательной недостаточности
используются оксигенотерапия и тренировка
дыхательной мускулатуры с помощью
дыхательной гимнастики и чрескожной
электростимуляции диафрагмы.
В
настоящее время нет однозначного
отношения к применению кортикостероидов
при ХОБ в качестве средств, уменьшающих
бронхиальную обструкцию.
Определение
острого бронхита
Острый
бронхит
– это воспалительный процесс в трахее,
бронхах и (или) бронхиолах, характеризующийся
острым течением и диффузным обратимым
поражением преимущественно их слизистой
оболочки.
Этиологические
факторы и патогенез острого бронхита
Инфекционные:
вирусы (гриппа, парагриппа, кори,
респираторно-синтициальные и др.) у 90%
больных; бактерии (пневмококк, палочка
Пфейфера, реже – вирусно-бактериальные
ассоциации).Физические
(чрезмерно сухой, горячий или холодный
воздух и др.).Аллергические
(органическая пыль, пыльца растений).Химические
(пары кислот и щелочей, двуокиси серы,
окислы азота и др.).Предрасполагающие
факторы острого бронхита.Курение.
Климато-погодные
факторы и условия труда (переохлаждение,
сырость и др. ).
).Генетическая
неполноценность бронхолегочной системы.Очаговая
инфекция носоглотки.Застой
крови в малом круге кровообращения при
сердечной недостаточности.Алкоголизм.
Снижение
противоинфекционной защиты организма.
Хронический бронхит. Этиология. Патогенез
- Подробности
- Категория: Госпитальная педиатрия
Хронический бронхит – это прогрессирующее диффузное воспаление бронхов, не связанное с локальным или генерализованным поражением легких, проявляется кашлем. О хроническом бронхите можно говорить, если кашель продолжается в течение 3-х месяцев в 1-м году – 2 года подряд.
Этиология. Заболевание связано с длительным раздражением бронхов различными вредными факторами (вдыхание воздуха, загрязненного пылью, дымом, окисью углерода, сернистым ангидридом, окислами азота и другими соединениями химической природы) и рецидивирующей респираторной инфекцией (большая роль принадлежит респираторным вирусам, палочке Пфейффера, пневмококкам), реже возникает при муковисцидозе.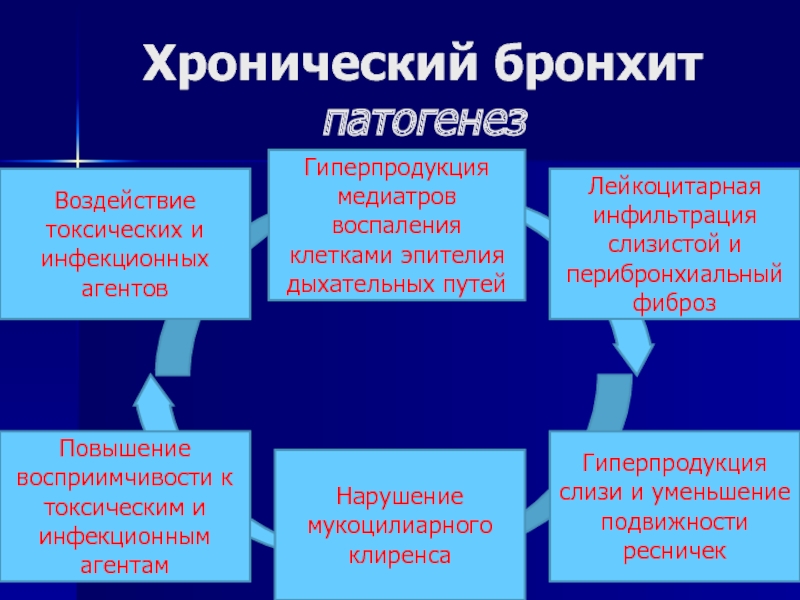 Предрасполагающие факторы – хронические воспалительные, нагноительные процессы в легких, хронические очаги инфекции и хронические заболевания, локализующиеся в верхних дыхательных путях, снижение реактивности организма, наследственные факторы.
Предрасполагающие факторы – хронические воспалительные, нагноительные процессы в легких, хронические очаги инфекции и хронические заболевания, локализующиеся в верхних дыхательных путях, снижение реактивности организма, наследственные факторы.
Патогенез. Основным патогенетическим механизмом является гипертрофия и гиперфункция бронхиальных желез с усилением выделения слизи, с уменьшением серозной секреции и изменением состава секреции, а также увеличением в нем кислых мукополисахаридов, что повышает вязкость мокроты. В данных условиях реснитчатый эпителий не улучшает опорожнение бронхиального дерева, обычно в норме происходит обновление всего слоя секрета (частичное очищение бронхов возможно только при кашле). Длительная гиперфункция характеризуется истощением мукоцилиарного аппарата бронхов, развитием дистрофии и атрофии эпителия.
При нарушении дренажной функции бронхов возникает бронхогенная инфекция, активность и рецидивы которой зависят от местного иммунитета бронхов и возникновения вторичной иммунологической недостаточности. При развитии бронхиальной обструкции в связи с гиперплазией эпителия слизистых желез, наблюдаются отеки и воспалительные уплотнения бронхиальной стенки, обтурация бронхов, избыток вязкого бронхиального секрета, бронхоспазм. При обструкции мелких бронхов развивается перерастяжение альвеол на выдохе и нарушение эластических структур альвеолярных стенок и появление гиповентилируемых или невентилируемых зон, в связи с чем проходящая через них кровь не оксигенирируется и происходит развитие артериальной гипоксемии. В ответ на альвеолярную гипоксию развивается спазм легочных артериол и повышение общего легочного и легочно артериолярного сопротивления; развивается пери-капиллярная легочная гипертензия. Хроническая гипоксемия приводит к повышению вязкости крови, которой сопутствует метаболический ацидоз, еще сильнее увеличивающий вазоконстрикцию в малом круге кровообращения. Воспалительная инфильтрация в крупных бронхах поверхностная, а в средних и мелких бронхах, бронхиолах – глубокая с развитием эрозий и формированием мезои панбронхита.
При развитии бронхиальной обструкции в связи с гиперплазией эпителия слизистых желез, наблюдаются отеки и воспалительные уплотнения бронхиальной стенки, обтурация бронхов, избыток вязкого бронхиального секрета, бронхоспазм. При обструкции мелких бронхов развивается перерастяжение альвеол на выдохе и нарушение эластических структур альвеолярных стенок и появление гиповентилируемых или невентилируемых зон, в связи с чем проходящая через них кровь не оксигенирируется и происходит развитие артериальной гипоксемии. В ответ на альвеолярную гипоксию развивается спазм легочных артериол и повышение общего легочного и легочно артериолярного сопротивления; развивается пери-капиллярная легочная гипертензия. Хроническая гипоксемия приводит к повышению вязкости крови, которой сопутствует метаболический ацидоз, еще сильнее увеличивающий вазоконстрикцию в малом круге кровообращения. Воспалительная инфильтрация в крупных бронхах поверхностная, а в средних и мелких бронхах, бронхиолах – глубокая с развитием эрозий и формированием мезои панбронхита. Фаза ремиссии проявляется уменьшением воспаления и большим уменьшением экссудации, пролиферации соединительной ткани и эпителия, особенно при изъязвлении слизистой оболочки.
Фаза ремиссии проявляется уменьшением воспаления и большим уменьшением экссудации, пролиферации соединительной ткани и эпителия, особенно при изъязвлении слизистой оболочки.
Этиология и патогенез рецидивирующих бронхитов у детей Текст научной статьи по специальности «Клиническая медицина»
УДК 616.233 — 002.02 — 053.2 — 02 — 09
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ РЕЦИДИВИРУЮЩИХ БРОНХИТОВ У ДЕТЕЙ
О.И. Пикуза, Е.А. Самороднова
Кафедра детских болезней №1 (зав. — проф.О.И.Пикуза) Казанского государственного медицинского университета
За последние годы отмечен стабильный рост числа детей, часто и длительно болеющих респираторными заболеваниями, значительная часть которых представлена рецидивирующими бронхитами (РБ). Неослабевающий интерес исследователей к проблеме РБ обусловлен, с одной стороны, высоким удельным весом их в структуре бронхолегочной патологии [4, 5, 10], а с другой — все более расширяющейся информацией о возможности трансформации РБ в бронхиальную астму уже в раннем детском возрасте [1, 5] и в истинный хронический бронхит на последующих этапах жизни [22].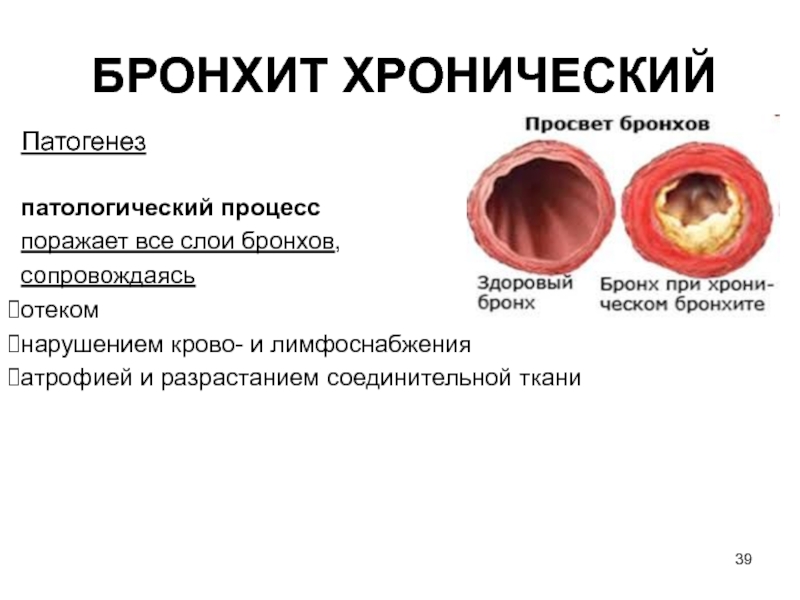 Определенные изменения происходят в клинике самого заболевания, роли отдельных этиологических факторов в процессе формирования РБ, что объясняется неблагоприятными изменениями показателей здоровья как детского, так и взрослого населения с тенденцией нарастания состояния гипорезистивности, особенно у детей раннего возраста. Это является следствием изменения социально-демографической обстановки в стране, возрастающего антропогенного воздействия на биосферу с катастрофическим ухудшением экологической ситуации в ряде регионов страны [23].
Определенные изменения происходят в клинике самого заболевания, роли отдельных этиологических факторов в процессе формирования РБ, что объясняется неблагоприятными изменениями показателей здоровья как детского, так и взрослого населения с тенденцией нарастания состояния гипорезистивности, особенно у детей раннего возраста. Это является следствием изменения социально-демографической обстановки в стране, возрастающего антропогенного воздействия на биосферу с катастрофическим ухудшением экологической ситуации в ряде регионов страны [23].
Многочисленными исследованиями последних лет установлены группы причинно-значимых факторов, ответственных за развитие РБ. К ним относятся в первую очередь инфекционный, экологический, ряд медико-биологических и социальных факторов.
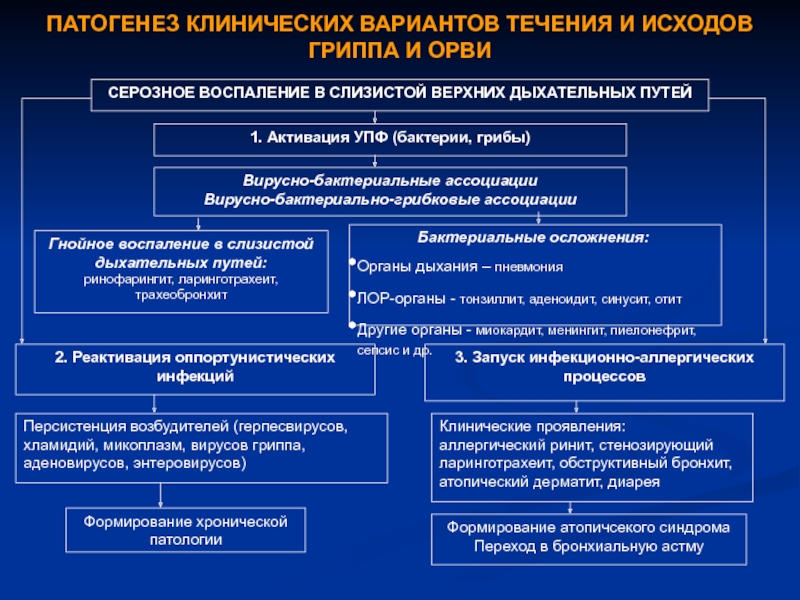
Инфекционный фактор. В настоящее время существует единство мнений о ведущей роли частых респираторно-вирусных инфекций в развитии и обострении РБ.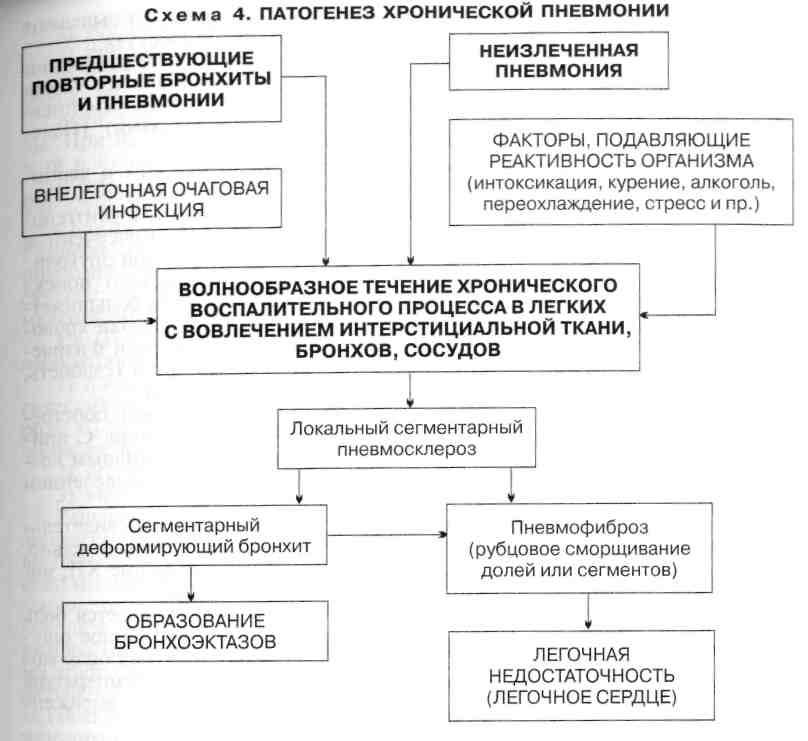 По данным Е.Н.Середы и
По данным Е.Н.Середы и
В.К.Таточенко (2000), при кратности ОРВИ в пределах 5-7 и более раз в течение года РБ развивается достоверно чаще, чем у редко болеющих детей. Вероятность формирования РБ была тем выше, чем раньше начинал болеть ОРВИ ребенок [4, 8, 11, 16, 19], а в старшем возрасте значительную роль играли массивность вирусно-бактериальной инфицированности и персистенция оппортунистической микрофлоры [18, 19].
По мнению большинства исследователей, среди вирусов ведущая роль в формировании РБ принадлежит РС-вирусам, аденовирусам, реже — вирусам парагриппа, гриппа [1, 4, 29]. Из бактериальных агентов наиболее значимыми являются пневмококки, стрептококки, хотя в достаточно небольшом количестве случаев рецидивы бронхита могут быть вызываны кишечной палочкой, клебсиеллой, синегнойной палочкой [4, 12].
Представляет интерес патогенетический кас-
кад, формирующийся при участии инфекционных факторов. К ведущим механизмам рецидиви-рования бронхолегочных заболеваний относят нарушение проходимости бронхов, в основе которого лежат реакции в виде бронхоспазма, гипертонуса мышц, гиперсекреции, отека и инфильтрации стенки бронха, причем соотношение и выраженность этих компонентов при РБ, рецидивирующем обструктивном бронхите и бронхиальной астме различны [1, 4, 8, 24]. Имеется взаимосвязь между инфекцией и аллергией, в развитии которой можно выделить как специфические, так и неспецифические моменты. При специфическом ответе инфекционный агент как антиген вызывает аутоиммунные изменения, перекрестные реакции с тканевыми антигенами, тогда как при неспецифическом — инфекционные агенты облегчают инвазию экзогенных аллергенов через эпителий дыхательных путей, способствуют выбросу биологически активных веществ, что приводит к бронхоспазму и, действуя через нервную и эндокринную системы, к повышению проницаемости эпителия и повышению бронхореактивности. Есть мнение, что нарушение бронхиальной проходимости возникает в силу воздействия вирусной инфекции на механизмы врожденной и приобретенной гиперреактивности бронхов (ГРБ) и стимуляции ^Е-опосредо-ванного выделения гистамина тучными клетками и базофилами.
К ведущим механизмам рецидиви-рования бронхолегочных заболеваний относят нарушение проходимости бронхов, в основе которого лежат реакции в виде бронхоспазма, гипертонуса мышц, гиперсекреции, отека и инфильтрации стенки бронха, причем соотношение и выраженность этих компонентов при РБ, рецидивирующем обструктивном бронхите и бронхиальной астме различны [1, 4, 8, 24]. Имеется взаимосвязь между инфекцией и аллергией, в развитии которой можно выделить как специфические, так и неспецифические моменты. При специфическом ответе инфекционный агент как антиген вызывает аутоиммунные изменения, перекрестные реакции с тканевыми антигенами, тогда как при неспецифическом — инфекционные агенты облегчают инвазию экзогенных аллергенов через эпителий дыхательных путей, способствуют выбросу биологически активных веществ, что приводит к бронхоспазму и, действуя через нервную и эндокринную системы, к повышению проницаемости эпителия и повышению бронхореактивности. Есть мнение, что нарушение бронхиальной проходимости возникает в силу воздействия вирусной инфекции на механизмы врожденной и приобретенной гиперреактивности бронхов (ГРБ) и стимуляции ^Е-опосредо-ванного выделения гистамина тучными клетками и базофилами.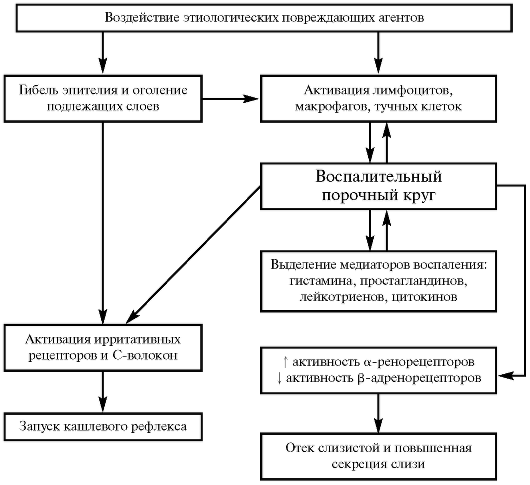 Инфекция при этом постоянно поддерживает нестабильный метаболизм клеточных мембран, что и является одной из главных причин возникновения ГРБ [1].
Инфекция при этом постоянно поддерживает нестабильный метаболизм клеточных мембран, что и является одной из главных причин возникновения ГРБ [1].
За последние несколько лет появились отдельные сообщения об этиологической значимости для РБ микоплазмы, хламидий, их персистен-ции в патогенезе рецидивирования воспалительных изменений в бронхах у детей. Отмечено, что механизм взаимодействия возбудителя и хозяина в этих случаях неоднотипен. Так, микоплазмы, попадая в бронхи аэрозольным путем, способны прочно прикрепляться к клетке эпителия и сливаться своей мембраной с мембраной эпителиальной клетки. Они способны ингибировать активность АТФ в клетках цилиарного эпителия, тем самым нарушать подвижность ресничек мерцательного эпителия, повреждать их. Кроме того, микоплазма способна влиять и на состояние иммунной системы. Описаны возможность приобретения ею антигенных свойств после длительного контакта с лимфоцитами, формирование при определенных условиях незавершенного фагоцитоза. В таких случаях нейтрофилы становятся транспортным средством, источником диссеми-нации возбудителя в организме и стойкой перси-
В таких случаях нейтрофилы становятся транспортным средством, источником диссеми-нации возбудителя в организме и стойкой перси-
стенции [4, 13, 25, 27]. Что касается Chlamidia trachomatis, этот возбудитель способен не только поражать мочеполовую систему, но и имеет непосредственное отношение к формированию воспалительного поражения бронхиального дерева с тенденцией к рецидивированию в силу развивающейся при этом иммунологической недостаточности. При инфекции, обусловленной Clamidia pneumoniae, РБ протекает, как правило, с явлениями обструкции, формируется уже в раннем возрасте и сопровождается иммунологической недостаточностью 2-3-й степени по лимфоцитарному звену иммунитета [21].
Экологический фактор. Многочисленными исследованиями доказано наличие связи между частотой острых и хронических заболеваний органов дыхания и уровнем загрязненности атмосферного воздуха городов. Повреждающее действие поллютантов (SO2, NOx, озон, пыль, СО) и других загрязнений воздушной среды (табачный дым, природный газ) ведет к подавлению системы местной защиты против вирусных и бактериальных агентов и формированию острого и хронического воспаления [7, 16-19, 23, 26, 28]. К механизмам действия ксенобиотиков на организм ребенка следует отнести также генотоксический, ферментопатический эффекты, мембранопатологическое и канцерогенное действие, метаболические нарушения [23]. В условиях экологической нестабильности в ряде регионов России распространенность РБ достигает 94 на 1000 детского населения, тогда как в среднем по РФ этот показатель не превышает 6,0 [23].
К механизмам действия ксенобиотиков на организм ребенка следует отнести также генотоксический, ферментопатический эффекты, мембранопатологическое и канцерогенное действие, метаболические нарушения [23]. В условиях экологической нестабильности в ряде регионов России распространенность РБ достигает 94 на 1000 детского населения, тогда как в среднем по РФ этот показатель не превышает 6,0 [23].
Большое значение в формировании рецидивирующих вариантов бронхита придается неблагополучию в анте- и перинатальном периодах жизни ребенка, т.е. анте- и перинатальным факторам [15, 18, 19, 21]. Антенатальная патология приводит к сложным структурно-функциональным расстройствам и дестабилизации иммуногенеза на всех этапах формирования плода. Хроническая гипоксия плода и асфиксия в родах сопровождаются гипофункцией коры надпочечников и нарушением процессов адаптации. Перинатальные поражения ЦНС нарушают нейроэндокринную и вегетативную регуляции становления иммунитета [19]. Доказана прогностическая информативность таких анемнестических данных, как отягощенный акушерский анамнез, сочетание гестозов 1 и 2-й половины беременности, 3 и более анте- и интранатальных факторов риска на одного новорожденного, масса тела при рождении от 1001 до 1500 г, низкая оценка по шкале Апгар (1—3 балла), тяжелый синдром двигательных расстройств, показатели биохимической незрелости легочного сурфактанта у плода и новорожденного [ 14].
Доказана прогностическая информативность таких анемнестических данных, как отягощенный акушерский анамнез, сочетание гестозов 1 и 2-й половины беременности, 3 и более анте- и интранатальных факторов риска на одного новорожденного, масса тела при рождении от 1001 до 1500 г, низкая оценка по шкале Апгар (1—3 балла), тяжелый синдром двигательных расстройств, показатели биохимической незрелости легочного сурфактанта у плода и новорожденного [ 14].
Из социальных факторов наиболее существенное значение придается ранней социализации ребенка, т.е. резкому увеличению контактов с окружающими их взрослыми и, особенно, детьми (в частности высока заболеваемость детей в первые 1-2 года посещения детских дошкольных учреждений [11]), пассивному и активному курению, неправильной организации отдыха [11, 15, 26].
Пред ставляют интерес сообщения о роли стресса в патогенезе РБ. Стресс у детей с неспецифическими бронхолегочными заболеваниями резко угнетает иммунную систему, что проявляется своеобразием клиники заболевания. М, абсолютного и относительного количества лимфоцитов [2].
М, абсолютного и относительного количества лимфоцитов [2].
Практически все исследователи отмечают наличие аллергически измененной реактивности на фоне РБ [4, 15, 18, 19]. Примечательно, что у значительной части пациентов с рецидивирующим процессом в бронхах практически столь же часто, как и у больных с бронхиальной астмой (БА), имеются признаки сенсибилизации. Однако сенсибилизация именно респираторными аллергенами регистрируется лишь у небольшого числа из них. РБ с обструктивным компонентом характеризуется наличием синдрома ГРБ у 50—60% больных, хотя выраженность его не достигает уровня ГРБ при БА [4].
Судя по последним литературным данным, одной из причин формирования ГРБ является дисфункция клеточных рецепторов. В регуляции просвета бронхов большое значение имеет, в частности, состояние пуриновой и глюкокорти-коидной рецепции. Аденозин активирует как А1- так и А2-пуриновые рецепторы. -рецепторов, что наиболее четко прослеживается у детей с БА.
-рецепторов, что наиболее четко прослеживается у детей с БА.
Очень интересны для клинициста полученные данные о роли малых форм дисплазий соединительной ткани (МФДСТ) в формировании рецидивирующей бронхолегочной патологии [6]. Отмечено, что при несиндромных формах дисплазий соединительной ткани симптоматика менее манифестна, чем при синдромных. При обследовании у детей с МФДСТ выявлялось наличие более 7 стигм дисэмбриогенеза (особое значение имели общая или регионарная растяжимость кожи, плоскостопие, низкорослость, мышечная гипотония, нарушение прикуса, астеническое телосложение). Клиническая картина характеризовалась следующими особенностями: у большинства детей первые эпизоды бронхообструкции наблюдались в возрасте 1-3 года, разрешение обструкции происходило на 1-3 суток позже, чем у остальных; при проведении традиционной терапии купирование наступало позже. Воспалительный процесс протекал торпидно, требовал длительных курсов антибиотиков, муколитиков. В группе школьников частота МФДСТ была равна 17%, у детей с острой респираторной патологией — 19,1%, с хронической и рецидивирующей патологией бронхолегочной системы — 27%. Среди
В группе школьников частота МФДСТ была равна 17%, у детей с острой респираторной патологией — 19,1%, с хронической и рецидивирующей патологией бронхолегочной системы — 27%. Среди
9. ’’Казанский мед. ж.”, № 2.
129
больных с МФДСТ у 59% была БА, у 17,2% — РБ, у 14,9% — хронический деформирующий бронхит.
За последнее десятилетие подробно изучены сурфактантная система легких у детей и ее роль в генезе РБ. По ранее описанным данным известно, что сурфактант легкого (СЛ) выполняет ряд важных физиологических функций: предохраняет легкое от ателектазов, играет роль регулятора воздушных потоков между активно функционирующими и “отдыхающими” альвеолами, облегчает адсорбцию кислорода на границе раздела двух фаз. СЛ — один из барьеров, обеспечивающих защиту бронхов и легких, принимает участие в адаптации легких к различным условиям окружающей среды и играет важнейшую роль в патогенезе заболеваний органов дыхания [20]. При РБ резко изменяются поверхностно-активные свойства СЛ. Установлено, что значительно повышается минимальное поверхностное натяжение в сравнении с таковым в контрольной группе на 49,8% на фоне падения индекса стабильности на 27,5%. Кроме того, у больных с РБ изменяется липидный спектр СЛ, и чем выраженнее эти изменения, тем меньше ремиссия [3].
При РБ резко изменяются поверхностно-активные свойства СЛ. Установлено, что значительно повышается минимальное поверхностное натяжение в сравнении с таковым в контрольной группе на 49,8% на фоне падения индекса стабильности на 27,5%. Кроме того, у больных с РБ изменяется липидный спектр СЛ, и чем выраженнее эти изменения, тем меньше ремиссия [3].
В патогенезе формирования РБ большую роль играет нарушение системы местной защиты респираторного тракта: это и дефицит неспецифических факторов защиты (снижение содержания в слюне и бронхиальном секрете IgA и лизоци-ма ) [10], и дисбаланс протеиназно-ингибитор-ных систем легких с признаками высокой активности воспалительного процесса в бронхах [12], и нарушение мукоцилиарного транспорта [3, 14], и абсолютная или относительная функциональная недостаточность нейтрофильного опсонофа-гоцитоза [9].
Можно считать, что течение РБ усугубляется на фоне таких факторов, как наследственная предрасположенность к аллергическим реакциям и заболеваниям бронхолегочной системы, отягощенный преморбидный фон — очаги хронической инфекции, вегетососудистая дистония, неврологическая патология, дисбактериоз, ранний перевод на искусственное вскармливание и
др. [4, 5, 15, 18, 19].
[4, 5, 15, 18, 19].
Таким образом, приведенные литературные данные свидетельствуют о том, что патогенез РБ сложен, и не все его звенья достаточно изучены. Дальнейшие исследования в этом направлении позволят оптимизировать критерии прогнозирования риска возникновения РБ у детей, ранней диагностики, программы лечебно-реабилитационных мероприятий и организационно-методических подходов к профилактике данного заболевания. Пока же на сегодня больные РБ составляют треть всех пульмонологических больных с рецидивирующими и хроническими заболеваниями бронхолегочной системы.
ЛИТЕРАТУРА
1. Арчакова Э.В., Рещикова Г.Г., Клименко И.В.// Педиатрия.—1989.—№8.—С.89-91.
2. Аствацатрян В.А., Кцоян Л.А. и др. Материалы V конгресса педиатров России. —1998. — С.17.
3. Богаделъников И.В., Олексенко Л.П., Иссам эль Дин Мохамед.//Педиатрия.—1994.—№2.— С.18—21.
Богаделъников И.В., Олексенко Л.П., Иссам эль Дин Мохамед.//Педиатрия.—1994.—№2.— С.18—21.
4. Болезни органов дыхания у детей./Под ред. С.В.Рачинского, В.К.Таточенко.—М., 1987.
5. Гавалов С.М. Часто и длительно болеющие дети./ Новосибирск, 1992.
6. Гавалов С.М., Зеленская В.В.//Педиатрия.—
1999.—№1.—С.49—52.
I. Галлямов А.Б.//Казанский мед.ж.—1997.— №5.—С.388—390.
5. Давыдов Б.И., Перевощикова Н.К., Горочни-на Г.П.//Педиатрия.—1996.—№1.—С.60—62.
9. Делян В.Ю., Пикуза О.И. и др.//Педиат-рия.—1998.—№3.—С.4—6.
10. Зайдман И.Г. Лимфотропная антибиотико-терапия рецидивирующих и хронических бронхолегочных заболеваний у детей. Автореф.дисс. … канд.мед.наук.— Новосибирск,1998.
Автореф.дисс. … канд.мед.наук.— Новосибирск,1998.
II. Затяжные и хронические болезни у детей./ под ред.М.Я.Студеникина. М., 1998.
12. Колтунов В.К., Бычков В.А.., Румянцев А.Г.// Педиатрия.—1996.—№5.—С.50—53.
13. Кузьменко Л.Г., Соколов А.Л. и др.//Педиатрия.—1999.—№1.—С.15—20.
14. Ларюшкина Р.М., Рывкин А.И., Вотякова О.М. Материалы V конгресса педиатров России. — 1998. —
С.251.
15. Ларюшкина Р.М., Рывкин А.И. и др. Материалы V конгресса педиатров России. — 1998.—
С.250—251.
16. Никитина Н.А.//Пульмонология.—1998.— №1.—С.32—38.
11. Пикуза О.И., Даутов Ф.Ф., Садыкова Л.Б., Муслимов И.Х.//Казанский мед. ж.—1995.— № 5.— С. 403.
Пикуза О.И., Даутов Ф.Ф., Садыкова Л.Б., Муслимов И.Х.//Казанский мед. ж.—1995.— № 5.— С. 403.
18. Побединская Н.С., Рывкин А.И. и др. Материалы V конгресса педиатров России.— 1998.—
С.361.
19. Рецидивирующие респираторные заболевания у детей и новые методы оздоровления./ Метод. реком.— Казань,1997.
20. Романова Л.К. Труды АМН СССР./Под ред.Н.Н.Блохина, АМН СССР.—М., 1989.
21. Холопкин В.Н., Платонова В.А. и др. Материалы V конгресса педиатров России. —1998. —
С.513—514.
22. Чучалин А.Г.//Тер.арх.—1997.—№3.—С.5—9.
23. Экология и здоровье детей./Под ред. М.Я. Студеникина, А. А. Ефимовой.— М., 1998.
А. Ефимовой.— М., 1998.
24. Юдина И.И., Троицкая Н.Б., Корякина Е.В. Материалы V конгресса педиатров России.—1998. —
С.552.
25. Allegra L.//Chlamidia pneumoniae and respiratory disease.— Berlin,1997.—P.5.
26. Gergen P.J., Fowler J.A. et al.//Pediatrics.— 1998.— Feb.101(2).— P.8
21. Hahn D.// Chlamidia pneumoniae and respiratory disease.— Berlin,1997.—P.7.
28. Oyarzun М., Pino P. et al.//Biol. Res.—1998.— Vol.31.—Р.361—366.
29. Tsutsumi H., Sone S. et al.//J. Infect. —1997.— Sep.35(2).— P.189—192.
Поступила 31.03.00.
диагностика и лечение в СПб, цена
Бронхит — это воспалительный процесс, поражающий трахею и бронхи. В зависимости от причин развития, характера течения и возможных осложнений выделяют 2 формы бронхита: острый и хронический.
В зависимости от причин развития, характера течения и возможных осложнений выделяют 2 формы бронхита: острый и хронический.
-
Острый бронхит характеризуется внезапным развитием, острым течением и, главное, обратимостью процесса. -
Хронический бронхит — длительное, прогрессирующее воспаление дыхательных путей с волнообразным течением (чередование стадий обострения и ремиссии), приводящее к снижению физической активности вследствие нарастания дыхательной недостаточности.
Причины развития бронхита
Считается, что в большинстве случаев причиной развития бронхита является инфекция: вирус, бактерии, атипичные микроорганизмы. Но на самом деле это верно только для острого воспаления. Для хронического бронхита инфекция является причиной воспаления только в 10-12% случаев: в большинстве своем, это длительные смешанные (вирусно-бактериальные) инфекции с тяжелым течением. Основной же причиной развития хронического воспалительного процесса является многолетнее воздействие на слизистую оболочку бронхов неорганических раздражителей: табачный дым (80% случаев!), пыль, неблагоприятные климатические условия.
Основной же причиной развития хронического воспалительного процесса является многолетнее воздействие на слизистую оболочку бронхов неорганических раздражителей: табачный дым (80% случаев!), пыль, неблагоприятные климатические условия.
К факторам риска развития заболевания можно отнести возраст (старше 50 лет), курение, работа в условия вредного производства, частые переохлаждения, алкоголизм.
Симптомы заболевания
Могут значительно варьироваться в зависимости от причины и формы течения воспалительного процесса. Но основным симптомом во всех случаях будет кашель.
- Для острого бронхита характерно внезапное повышение температуры тела до 37,5-39о С, сопровождающееся симптомами интоксикации организма (общая слабость, потливость, озноб, головная боль). В дальнейшем присоединяется кашель. В зависимости от возбудителя заболевания характер кашля может меняться. При вирусной или атипичной инфекции развивается сухой (без отхождения мокроты), чаще всего приступообразный кашель.
 В дальнейшем отмечается эволюция кашля от сухого к влажному (с отхождением мокроты), сопровождающаяся уменьшением интенсивности и частоты приступов. Появление мокроты желтоватого, зеленоватого цвета, сопровождающейся неприятным привкусом или запахом — характерно для бактериальной инфекции.
В дальнейшем отмечается эволюция кашля от сухого к влажному (с отхождением мокроты), сопровождающаяся уменьшением интенсивности и частоты приступов. Появление мокроты желтоватого, зеленоватого цвета, сопровождающейся неприятным привкусом или запахом — характерно для бактериальной инфекции. - При хроническом бронхите клиническая картина зависит от стадии процесса. В начальных стадиях большинство пациентов вообще не считают себя больными, а периодически возникающий кашель объясняют работой в условиях вредного производства или курением табака. Для них характерен периодический кашель с отделением небольшого количества светлой (слизистой) или желтоватой (слизисто-гнойной) мокроты, преимущественно в утренние часы. Иногда кашель появляется при вдыхании холодного воздуха, табачного дыма. При прогрессировании заболевания поражается большее количество бронхов (от крупных к более мелким), что приводит к появлению и дальнейшему нарастанию одышки (дыхательная недостаточность). Сначала пациенты отмечают появление одышки при привычной нагрузке.
 Но на поздних стадиях процесса одышка становится постоянной и не проходит даже в полном покое. В периоды обострения хронического бронхита отмечается повышение температуры тела, сопровождающееся симптомами интоксикации (см. выше), нарастанием интенсивности кашля, изменением характера мокроты.
Но на поздних стадиях процесса одышка становится постоянной и не проходит даже в полном покое. В периоды обострения хронического бронхита отмечается повышение температуры тела, сопровождающееся симптомами интоксикации (см. выше), нарастанием интенсивности кашля, изменением характера мокроты.
Диагностика
Обязательным исследованием является общий (клинический) анализ крови, позволяющий оценить степень активности и характер воспалительного процесса. Также необходимо исследование мокроты (при ее наличии), включающее в себя цитологическое исследование (подсчет клеточных элементов), посев на питательные среды на микрофлору (с обязательным определением чувствительности к антибактериальным препаратам), по показаниям — исследование на кислотоустойчивые бактерии. Иногда для уточнения возбудителя проводится исследование крови на антитела (иммуноглобулины) к атипичным инфекциям или мазок из зева. При появлении у врача подозрения на пневмонию проводится рентгенограмма грудной клетки (в одной, двух или трех проекциях).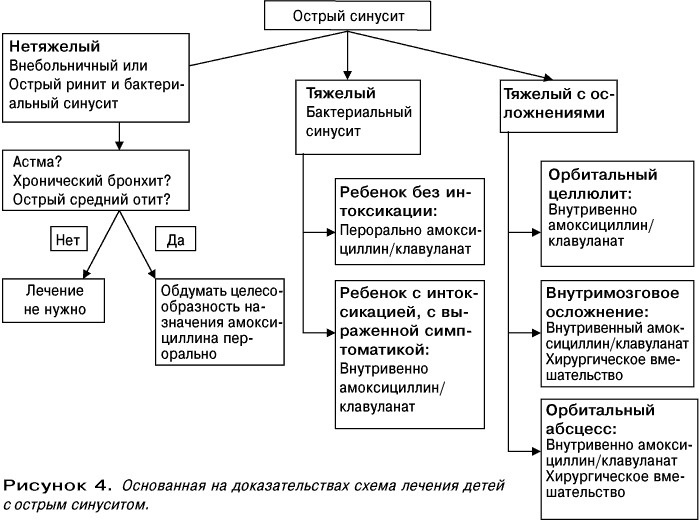
При хронических бронхитах (или подозрении на них) проводится дополнительное обследование:
-
Исследование функции внешнего дыхания (спирография), позволяющее оценить степень поражения дыхательных путей (крупные, средние и мелкие бронхи, бронхиолы). Для определения обратимости процесса и дифференциальной диагностики с бронхиальной астмой исследование дополняют проведением дыхательной пробы с ингаляционным бронхолитическим препаратом («Сальбутамол», «Беротек», «Беродуал»). -
Видеобронхоскопия — эндоскопическое исследование крупных и средних бронхов. Выделяют диагностическую ФБС, позволяющую оценить степень выраженности воспалительного процесса, исключить онкопатологию, взять смывы (при невозможности исследования мокроты), и лечебную (промывание и очищение дыхательных путей от густой, трудноотделяемой слизистой и гнойной мокроты).
Лечение
Лечение можно разделить на медикаментозное (связанное с приемом лекарственных препаратов) и не медикаментозное.
К не медикаментозному лечению относятся щадящий режим (постельный или полупостельный), обильное теплое питьё (не менее 2 литров в сутки, а при лихорадке выше 38о С — до 3-3,5 л/сутки), питание с достаточным содержанием белка и витаминов. При хроническом бронхите также оказывает положительный эффект проведение дыхательной гимнастики (например, по методу Стрельниковой), физиотерапевтические методы воздействия (галокамера, ингаляции щелочными минеральными водами).
В медикаментозном лечении выделяют этиотропную терапию (направленную на уничтожение инфекционного агента) и симптоматическую (направленную на купирование симптомов заболевания). Этиотропная терапия (противовирусные, антибактериальные, антимикотические препараты) должна назначаться лечащим врачом на основании индивидуальной клинической картины, результатов объективного осмотра, проведенных лабораторных и инструментальных методов обследования. Самолечение не допустимо, поскольку неправильно выбранный препарат отложит обращение за медицинской помощью, что приведет к прогрессированию заболевания; а неправильный режим дозирования лечебного препарата может быть причиной передозировки или же появления особо опасной микрофлоры, устойчивой к действию известных антибактериальных средств.
Симптоматическая терапия включает в себя:
-
Жаропонижающие препараты (при повышении температуры тела до 38о С и более): парацетамол, аспирин, нимесулид, ибупрофен. -
Отхаркивающие препараты (для облегчения отхождения мокроты): АЦЦ, карбоцистеин, амброксол, лазолван, гербион. Доза препарата подбирается индивидуально. -
Бронхорасширяющие препараты (для уменьшения одышки), среди которых выделяют ингаляционные препараты (сальбутамол, атровент, вентолин, беродуал ) и таблетированные препараты (эуфиллин, теопек). Для таблетированных препаратов характерен более удобный способ приема, в то время как ингаляторы обладают ранним началом действия и меньшим количеством побочных эффектов. -
Необходимо помнить о том, что у каждого препарата есть свои побочные действия и противопоказания! Жаропонижающие препараты позволят нормализовать температуру тела, но могут спровоцировать обострение у лиц с заболеваниями желудка. Отхаркивающие препараты (например, мукалтин) при отсутствии мокроты будут усиливать сухой кашель. А таблетированные бронхолитические препараты могут вызвать осложнения у лиц с нарушениями сердечного ритма.Профилактика бронхита включает в себя различные методы, что связано с многообразием факторов развития бронхита.
Отхаркивающие препараты (например, мукалтин) при отсутствии мокроты будут усиливать сухой кашель. А таблетированные бронхолитические препараты могут вызвать осложнения у лиц с нарушениями сердечного ритма.Профилактика бронхита включает в себя различные методы, что связано с многообразием факторов развития бронхита.
Профилактика
Для профилактики острого бронхита важен прием иммуноукрепляющих препаратов (ИРС-19, циклоферон, рибомунил), а также проведение вакцинации людям, относящимся к группе риска : старше 50 лет, страдающим хроническими заболеваниями внутренних органов, постоянно общающимся с людьми и длительно получающим противосвёртывающие препараты.
Для профилактики хронического бронхита также очень важно ведение здорового образа жизни (отказ от вредных привычек, полноценное сбалансированное питание, рациональная физическая нагрузка, прогулки на свежем воздухе), исключение воздействия вредных факторов окружающей среды (задымленности, запыленности, загазованности, перепадов температур).
При подозрении на бронхит необходимо сразу обратиться к врачу (терапевт, пульмонолог) для проведения обследования и подбора индивидуальной терапии. Это позволит сократить время болезни, избежать ряда осложнений (пневмония, абсцесс легкого) и уменьшить риск развития хронической обструктивной болезни легких, эмфиземы легких, бронхоэктатической болезни.
Хронический бронхит — Медицинский центр «Лотос»
Бубнова Валерия Сергеевна
Врач-пульмонолог, врач-терапевт
Хронический бронхит это воспаление слизистой оболочки бронхов, которое часто ведет к сужению их просвета, затруднению дыхания и появлению кашля с мокротой. В России хронический бронхит встречается у 10-20% населения. Чаще хроническим бронхитом болеют мужчины и люди пожилого возраста.
Начинается хронический бронхит постепенно. Поврежденная слизистая выделяет всё больше мокроты, при этом хуже выводя ее наружу. Это вызывает кашель по утрам. Со временем кашель возникает и ночью, и днем, усиливается в холодную и сырую погоду. С годами кашель становится постоянным. В периоды обострения мокрота становится слизисто-гнойной или гнойной, мутной, жёлтоватой или зеленоватой, с неприятным запахом.
Хронический бронхит характеризуется кашлем с мокротой, длящимся большую часть месяца, не менее трех месяцев в году и в течение двух последовательных лет, при условии отсутствия другой причины, способной вызвать кашель.
Какие основные причины хронического бронхита?
Основной причиной хронического бронхита является курение, которое приводит к раздражению слизистой, ее утолщению, гиперпродукции мокроты, изменению ее вязкости и эластичности, появлению кашля, особенно по утрам.
Помимо курильщиков хронический бронхит часто развивается у людей, длительно вдыхающих загрязненный воздух, содержащий пыль, химические реагенты (например, шахтеры, строители, работники заводов, производящих химические вещества).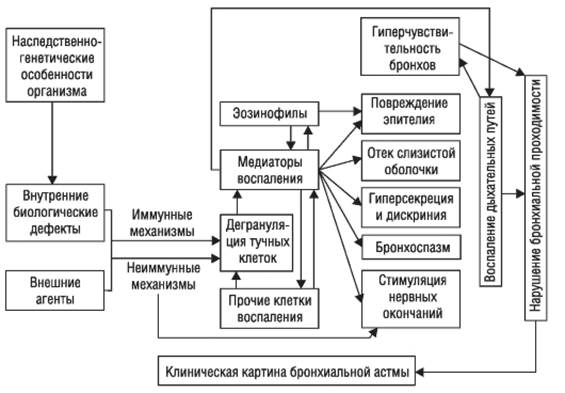
Обострение хронического бронхита в 1/2-2/3 случаев вызывается бактериальной или вирусной инфекцией. Другими причинами обострения заболевания могут быть аллергены, загрязнители атмосферного воздуха и т.д.
Какие основные симптомы хронического бронхита?
Основной симптом заболевания – хронический кашель, наблюдаемый на протяжении по меньшей мере 3 месяцев в течение двух последовательных лет. Часто кашель сопровождается отделением мокроты.
При обострении хронического бронхита наблюдается:
-Усиление одышки
-Усиление кашля
-Увеличением объема выделяемой мокроты
-Гнойный характер мокроты
-Повышение температуры тела
Диагностика и лечение
Диагноз хронического бронхита устанавливает терапевт или пульмонолог. В обязательный план обследования входят: рентгенография легких, общий и биохимический анализы крови, исследование мокроты с бактериологическим посевом и тестом антибиотикочувствительности, исследование функции внешнего дыхания с лекарственными препаратами.
В некоторых случаях проводится бронхоскопия.
В период обострения хронического бронхита врач назначает антибиотики, отхаркивающие и противовоспалительные средства.
Также применяются специальная дыхательная гимнастика, физиотерапевтическое лечение (ингаляции, электропроцедуры).
Профилактика обострений хронического бронхита
-Отказ от курения.
-Старайтесь избегать длительного контакта с пылью и сигаретным дымом.
-Если Вы длительное время находитесь в помещениях с загрязненным воздухом, носите респиратор.
-Полноценный отдых и питание играет важную роль в снижении частоты обострений.
-Кондиционирование воздуха в помещении помогает откашливанию и удалению мокроты. Воздух должен быть теплый и влажный.
-Лечебная физкультура способствует отхождению мокроты и улучшает течение заболевания.
Бубнова Валерия Сергеевна, кандидат медицинских наук, врач-пульмонолог медицинского центра «ЛОТОС»
Простой хронический бронхит (J41.
 0) > Справочник заболеваний MedElement > MedElement
0) > Справочник заболеваний MedElement > MedElement
Осуществляется дифференциальная диагностика со следующими заболеваниями:
— астма;
— ХОБЛ;
— муковисцидоз;
— дефицит альфа-1-антитрипсина;
— бронхопневмония;
— рак бронха;
— туберкулезное поражение бронхов;
— бронхоэктазы.
Чаще всего появляется необходимость дифференцировать хронический бронхит от хронической пневмонии, бронхиальной астмы, туберкулеза и рака легкого.
Хронический бронхит, в отличие от хронической пневмонии, всегда является диффузным заболеванием. Для хронического бронхита характерно постепенное развитие распространенной бронхиальной обструкции и нередко эмфиземы, дыхательной недостаточности и легочной гипертензии (хронического легочного сердца). Рентгенологические изменения при хроническом бронхите также носят диффузный характер; отмечаются перибронхиальный склероз, повышение прозрачности легочных полей в связи с эмфиземой, расширение ветвей легочной артерии.
Хронический бронхит отличается от бронхильной астмы прежде всего отсутствием приступов удушья — для обструктивного бронхита характерны постоянные кашель и одышка. При хроническом обструктивном бронхите разность между утренними и вечерними показателями пикфлоуметрии снижена (вариабельность менее 15%), при бронхиальной астме — разность повышена (вариабельность более 20 % указывает на повышенную реактивность бронхов). Для обструктивного бронхита кроме того не характерны сопутствующие аллергические заболевания, эозинофилия крови и мокроты.
Дифференциальная диагностика хронического бронхита и туберкулеза легких основана на наличии или отсутствии симптомов туберкулезной интоксикации, микобактерий туберкулеза в мокроте, а также на данных бронхоскопического и рентгенологического исследований, туберкулиновых проб.
Важное значение имеет раннее распознавание рака легкого на фоне хронического бронхита. Подозрительными признаками в отношении опухоли являются надсадный кашель, боль в грудной клетке, кровохарканье. Их наличие требует проведения срочного рентгенологического и бронхологического исследований больного; наибольшее количество информации при этом дают томография и бронхография. Необходимо цитологическое исследование мокроты и содержимого бронхов на атипичные клетки.
Их наличие требует проведения срочного рентгенологического и бронхологического исследований больного; наибольшее количество информации при этом дают томография и бронхография. Необходимо цитологическое исследование мокроты и содержимого бронхов на атипичные клетки.
Хронический бронхит непрофессионального генеза и вовлеченность молекулярно-генетических факторов в его патогенез
наследсТвенный факТОР наследсТвенный факТОР
74 75
у больных бронхитом непрофессионального генеза
по сравнению с контролем было выявлено высокое
содержание анионтранспортного белка, белка поло-
сы 4.2, белка полосы 4.5 и низкое содержание белка
полосы 2.1, полосы 2.2.
Полученные данные показывают, что в структуре
эритроцитарных мембран больных непрофесси-
ональным бронхитом имеет место выраженный
количественный дисбаланс цитоскелетных и
транспортных белков, что дает основание пред-
полагать наличие определенных особенностей
организации белков в структуре эритроцитар-
ной мембраны больных ХОБЛ в сравнении со
здоровыми людьми. Проведено изучение уровня
Проведено изучение уровня
функциональной активности рибосомных генов
(ФАРГ) у больных и в контрольной группе (та бл. 3).
Статистически достоверные различия уровня
ФАРГ наблюдались по количеству активных ри-
босомных цистронов, ассоциаций хромосом и
хромосом в ассоциациях. При этом у больных
бронхитом непрофессионального генеза наблю-
далось снижение числа рибосомных цистронов
и повышение как количества ассоциаций хромо-
сом, так и числа хромосом в таких ассоциациях,
в отличие от контрольной группы. Данная вариа-
бельность показателей уровня ФАРГ, видимо, вы-
звана развитием хронической бронхообструкции
при длительном табакокурении.
С целью установления характера корреляционной
структуры взаимосвязей между показателями ко-
личественного содержания основных мембранных
белков эритроцитов и функциональной активно-
сти рибосомных генов проведен корреляционный
анализ в выборках больных ХОБЛ и контрольной
группы. Полученные коэффициенты корреляции
Полученные коэффициенты корреляции
имеют как положительную, так и отрицательную
направленность. При этом положительные взаи-
мосвязи средней силы наблюдались между количе-
ственным содержанием белка полосы 2.2 и ФАРГ
по 10Ag (r = 0,52), белка полосы 2.2 и ФАРГ — по
D-хромосомам (r = 0,50) Положительные коэффици-
енты корреляций более низкой силы наблюдались
между количественным содержанием белка полосы
2.3 и ФАРГ по D-хромосомам (r = 0,39). Взаимосвязи
обратной направленности сред-
ней степени выраженности на-
блюдались между β-спектрином и
количеством ассоциаций хромо-
сом (r = –0,38), белком полосы 6 и
ФАРГ по 10Ag (r = –0,36).
Вышеперечисленные взаимосвязи
не нашли отражения при анали-
зе корреляционных показателей
в контрольной группе, что может
свидетельствовать о вовлеченно-
сти указанных показателей функ-
циональной активности рибо-
сомных генов и белков мемб ран
эритроцитов в патогенез хрониче-
ского бронхита непрофессиональ-
ной этиологии.
Проводилась оценка прогности-
ческой ценности каждого из выде-
ленных показателей для больных
бронхитом непрофессионального
генеза и контрольной группы. Ко-
эффициенты линейно-дискрими-
нантной функции представлены
в табл. 4. Полученные коэффици-
енты регрессионного анализа по-
зволяют прогнозировать развитие
№
п/п Показатели
Бронхит
непрофес-
сионального
генеза (n = 85)
Контрол ь
(n = 68) t
X ± Sx X ± Sx
1Индекс
курильщика,
пачка/лет 29,72 ± 1,34 19,42 ± 1,51 5,01*
2ЖЕЛ , % 51,69 ± 1,11 97,08 ± 1 26,24*
3ФЖЕЛ, % 45,59 ± 1,4 98,01 ± 1,13 24,66*
4ОФВ1 45,89 ± 1,33 99,06 ± 1,24 26,02*
* Статисти ческие з начимы е разли чия (р < 0,0 5).
Приме чание. Ж ЕЛ — жи зненна я емкост ь легки х. ФЖЕЛ — форсиров анная жизнен-
ная е мкость лег ких. X ± Sx — с реднее зн ачение пок азател я и стан дартна я ошибка .
Таблица 1. Клинико-функциональные показатели сравни-
ваемых групп (M ± m)
№
п/п Мембранные белки
Бронхит непро-
фессиона льного
генеза
(n = 85)
Контроль
(n = 68) t
1Спектрин (a) 90,36 ± 4,69 93,32 ± 3,69 0,48
2Спектрин (β) 99,82 ± 4,77 101,59 ± 4,29 0,27
3Белок 2.1 42,87 ± 3,14 52,24 ± 3,23 2,06*
4Белок 2.2 15,79 ± 1,39 27,28 ± 2,18 4,62*
5Белок 2.3 16,42 ± 1,79 15,37± 1 ,97 0,39
6Белок 3 (анионтранспорт-
ный белок) 230,12 ± 7,15 198,47 ± 9,32 2 ,74*
7Белок 4.1 53,98 ± 1,98 56,09 ± 2,75 0,64
8Белок 4.2 (паллид ин) 45,79 ± 1,62 38,82 ± 2,04 2,72*
9Белок 4.5 43,36 ± 2,6 34,61 ± 2,11 2,51*
10 Белок 4.9 57,04 ± 3,58 53,33 ± 3,37 0 ,74
11 Белок 5 (актин) 49,51 ± 2,05 52,74 ± 2,34 1,04
12 Белок 6 79,30 ± 2,65 85,78 ± 3,25 1,56
13 Белок 7.1 52,28 ± 2,91 52,22 ± 3,05 0,01
14 Белок 7.2 20,70 ± 1,44 18,6 ± 1,21 1,08
15 Белок 8
(глутатион-S-трансфераза) 86,74 ± 5,32 96,36 ± 5,9 1,21
* Ст атисти ческие зн ачимые р азлич ия (р < 0,05).
Таблица 2. Сравнительный анализ количественных характеристик белков
мембран эритроцитов больных бронхитом непрофессионального генеза и конт-
рольной группы (M ± m)
хронического бронхита непрофессиональной этио-
логии с вероятностью в 91%, что может служить хо-
рошим подспорьем для врача-клинициста.
вывод ы
Выявленные различия по количественному содер-
жанию мембранных белков эритроцитов между ис-
следуемыми группами могут отражать определен-
ные особенности организации белков в структуре
клеточных мембран больных хроническим брон-
хитом непрофессионального генеза. В мембранах
эритроцитов у больных установлен выраженный де-
фицит цитоскелетных белков (анкирина 2.1 и 2.2), а
также избыток анионтранспортного белка (полосы
3), ряда белков, отвечающих за механические свой-
ства мембран эритроцитов (белков полосы 4.1, 4.5).
Рассматривая функциональную активность ри-
босомных генов, можно заключить, что у больных
хроническим непрофессиональным бронхитом
наблюдается дисбаланс (как снижение, так и избы-
ток) отдельных показателей ФАРГ по сравнению с
активностью рибосомных генов в группе контроля.
Выявлены корреляции различной направленности
средней силы между количественным содержани-
ем ряда белков мембран эритроцитов (белков по-
лосы 2.2, 2.3, 6, β-спектрина) и преимущественной
активностью рибосомных генов по D-хромосомам и
общей функциональной активности по 10 хромосо-
мам. Полученные данные дают основание полагать,
что хроническая бронхообструкция, формирующа-
яся на фоне длительного табакокурения, способна
вызывать изменения не только на клеточном, но и на
субклеточном уровне, обусловливая особенности в
нормальном функционировании клеток.
Таким образом, в результате исследования были вы-
явлены маркерные клинико-функциональные харак-
теристики и показатели функциональной активности
рибосомных генов, которые, вероятно, имеют непо-
средственное отношение к патогенезу хронического
бронхита непрофессионального генеза. Принимая во
внимание эти показатели, в случае их отклонений от
нормы можно судить о развитии именно хроническо-
го бронхита непрофессиональной этиологии. Более
Более
глубокие аспекты этих взаимосвязей являются пред-
метом нашего дальнейшего изучения.
Список литературы
1. Болдырев А.А., Котелевцев С.В., Ланио М., Альварес К., Перес П.
Введение в биомембранологию. М.: Изд-во МГУ, 1990. 208 с.
2. Васильева О.С. Хроническая обструктивная болезнь легких и про-
фессиональные факторы // Пульмонология. 2007. № 6. С. 5–11.
3. Иванов В.П., Полоников А.В., Солодилова М.А. Белки клеточных
мембран и сосудистые дистонии у человека. Курск: КГМУ, КМИ,
2004. 280 с.
4. Илькович М.М., Кузубова Н.А., Киселева Е.А. Борьба с табакоку-
рением как основа профилактики хронической обструктивной
болезни легких // Пульмонология. 2010. № 2. С. 37–39
5. Остерман Л.А. Методы исследования белков и нуклеиновых кис-
лот. Электрофорез и ультрацентрифугирование. М.: Наука, 1981.
288 с.
6. Современные проблемы в клинической цитогенетике. Под ред.
Н.П. Кулешова. М.: Высш. шк., 1991. 163 с.
М.: Высш. шк., 1991. 163 с.
7. Тоннесен П., Карроззи Л., Фагерстрем К.О. и др. Отказ от курения
у больных с респираторными заболеваниями: первоочередной
компонент лечения // Пульмонология. 2009. № 6. С. 9–35.
8. Чучалин А.Г. Глобальная стратегия диагностики, лечения и про-
филактики хронической обструктивной болезни легких. М.: Из-
дательским дом «Атмосфера», 2007. 96 с.
9. Чучалин А.Г. Хроническая обстуктивная болезнь легких и сопут-
ствующие заболевания // Пульмонология. 2008. № 2. С. 5–14.
10. Dodge G.T., Mitchell C., Hanahan D.J. The preparation and chemical
characteristics of hemoglobin free ghos ts of human erythrocytes //
Arch. Biochem. Biophys. 1963. № 100. P. 119–130.
11. Fairbanks G., Steck T.L., Wallach D.F.H. 1971. Electrophoretic analysis
of the major polypeptides of the human erythrocyte membrane //
Biochemistry. № 10. P. 2607–2617.
12. Howell W.M., Denton T.E., Piamons I. R. Differential staining of the satel-
R. Differential staining of the satel-
lite of human acrocentric chromosomes // Experientia. 1975. № 31.
P. 260–265.
13. Laemmli U.K. Cleavage of structural proteins during the assembly of
the head of bacterophage T4 // Nature. 1970. № 227. P. 680–685.
№
п/п
Цитогене-
тические
показатели
Непроф.
бронхит
n = 85
Контрол ь
n = 68 t
X ± Sx X ± Sx
110Ag 19,99 ± 0,22 19,88 ± 0,34 0,28
2D 11,97 ± 0,21 12,21 ± 0,3 0,65
3G 8,06 ± 0,19 8,3 ± 0,24 0,77
4RC 8,88 ± 0,08 9,15 ± 0,1 1,96*
5AsCr 0,98 ± 0,04 0,7 ± 0,07 3, 71*
6CrAs 2,08 ± 0,09 1,54 ± 0,15 3,20*
* Статисти ческие з начимы е разли чия (р < 0,0 5).
Приме чание. 10Ag — су ммарна я ФАРГ по 10 хромос омам. D — пока затель ФАРГ по
D-хром осомам . G — показа тель ФАРГ по G-хромос омам. RC — ко личест во рибос ом-
ных цистрон ов. AsCr — коли чество ассоц иаций хромосо м. CrAs — коли чество хро-
мосом в а ссоциа циях . X±Sx — сред нее значен ие показа теля и ст андар тная ош ибка.
X±Sx — сред нее значен ие показа теля и ст андар тная ош ибка.
Таблица 3. Сравнительный анализ уровня функциональной
активности рибосомных генов у больных бронхитом непро-
фессионального генеза и в контрольной группе (M ± m)
Признак Ценность
признака b
ЖЕЛ 6,47 –0,009
CrAs 6,23 0,081
Индекс к урильщика 5,38 0,005
Constanta (b0) 2, 21
Прим ечани е. Ошибк а клас сифика ции: 9 %. F (5,11) = 115,52, p < 0,0 0002. b — ко эффи-
циент регрессионног о анализа.
Таблица 4. Коэффициенты регрессионного анализа
прогностических ценных количественных характе-
ристик клинических показателей и ФАРГ больных
бронхитом непрофессионального генеза и контрольной
группы (M ± m)
Какова патофизиология хронического бронхита?
Автор
Джазила Файяз, DO Лечащий врач, отделение легочной медицины и медицины сна, медицинский директор лаборатории сна, больница Юнити
Джазила Файяз, DO является членом следующих медицинских обществ: Американская академия медицины сна, Американский колледж грудной клетки Врачи, Американское торакальное общество
Раскрытие информации: нечего раскрывать.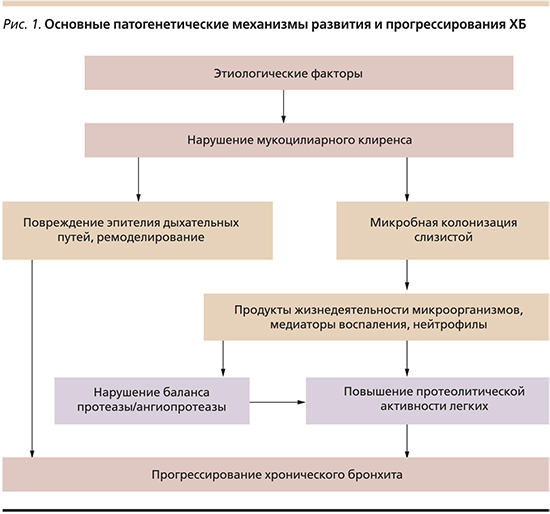
Соавтор (ы)
Роджер Б. Оладе, доктор медицины, магистр здравоохранения Медицинский директор, Genesis Health Group
Роджер Б. Оладе, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американский колледж профессиональной и экологической медицины, Американский колледж врачей
Раскрытие информации: Нечего раскрывать.
Клаус-Дитер Лесснау, доктор медицины, FCCP Бывший клинический адъюнкт-профессор медицины Медицинской школы Нью-Йоркского университета; Медицинский директор лаборатории легочной физиологии, директор по исследованиям в области легочной медицины, медицинский департамент, отделение легочной медицины, больница Ленокс Хилл
Клаус-Дитер Лесснау, доктор медицины, FCCP является членом следующих медицинских обществ: Американский колледж грудных врачей , Американский колледж врачей, Американская медицинская ассоциация, Американское торакальное общество, Общество интенсивной терапии
Раскрытие информации: раскрывать нечего.
Главный редактор
Заб Мосенифар, доктор медицины, FACP, FCCP Джери и Ричард Браверман, заведующий кафедрой легочной медицины и реанимации, профессор и исполнительный заместитель председателя медицинского факультета, медицинский директор Института легких женской гильдии, Медицинский центр Сидарс-Синай, Калифорнийский университет, Лос-Анджелес, Медицинская школа Дэвида Геффена
Заб Мосенифар, доктор медицины, FACP, FCCP является членом следующих медицинских обществ: Американский колледж грудных врачей, Американский колледж врачей, Американская федерация медицинских исследований, Американское торакальное общество
Раскрытие информации : Нечего раскрывать.
Благодарности
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, отделение неотложной медицины, Медицинский центр Maricopa
webmd.com»> Пол Блэкберн, DO, FACOEP, FACEP, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии, Американской медицинской ассоциации и Медицинской ассоциации АризоныРаскрытие: Ничего не раскрывать.
Дэвид Ф.М. Браун, доктор медицинских наук Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя, Отделение неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф.М. Браун, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие информации: роялти за учебники Липпинкотта; Учебник Wiley: роялти
webmd.com»> Али Хмиди, MD Врач-резидент, отделение внутренней медицины, Бруклинский больничный центр, Медицинский колледж Вейл КорнеллРаскрытие: Ничего не раскрывать.
Джеффри Насименто, DO, MS Сотрудник, Отделение легочной медицины, Госпиталь Ленокс Хилл
Джеффри Насименто, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американской медицинской ассоциации, Американской остеопатической ассоциации, Американского торакального общества, Медицинского общества округа Нью-Йорк и Общества интенсивной терапии
Раскрытие: Ничего не раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
webmd.com»> Роберт О’Коннор, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской кардиологической ассоциации, Американской медицинской ассоциации, Медицинского общества Делавэра. , Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины и Общество медицины дикой природыРаскрытие: Ничего не раскрывать.
Самуэль Онг, MD Приглашенный доцент, отделение неотложной медицины, Olive View-UCLA Medical Center
Раскрытие: Ничего не раскрывать.
Самер Кара, доктор медицинских наук Консультант по реанимации легких, отделение внутренней медицины, отделение легочной и интенсивной терапии, Бруклинский госпитальный центр и Корнельский университет
webmd.com»> Самер Карах, доктор медицины, является членом следующих медицинских обществ: Американский колледж реаниматологииРаскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Какова патофизиология хронического бронхита при хронической обструктивной болезни легких (ХОБЛ)?
Brooks M. FDA очищает лодатерол (Стриверди Респимат) от ХОБЛ. Медицинские новости Medscape. Доступно по адресу http: // www.medscape.com/viewarticle/829248. Доступ: 4 августа 2014 г.
Маклай Д.Д., Рабинович Р.А., Макни У. Последние данные по хронической обструктивной болезни легких, 2008 г. Am J Respir Crit Care Med . 2009 г., 1. 179 (7): 533-41. [Медлайн].
Am J Respir Crit Care Med . 2009 г., 1. 179 (7): 533-41. [Медлайн].
Казанова С., Кот С., Марин Дж. М., Пинто-Плата В., де Торрес Дж. П., Агирре-Хайме А. и др. Расстояние и десатурация кислорода во время теста с 6-минутной ходьбой как предикторы долгосрочной смертности у пациентов с ХОБЛ. Сундук . 2008 Октябрь, 134 (4): 746-52. [Медлайн].
[Рекомендации] Глобальная стратегия диагностики, лечения и профилактики ХОБЛ: 2016. Глобальная инициатива по хронической обструктивной болезни легких. Доступно на http://goldcopd.org/gold-reports/. Дата обращения: 7 мая 2016 г.
Feghali-Bostwick CA, Gadgil AS, Otterbein LE, Pilewski JM, Stoner MW, Csizmadia E. Аутоантитела у пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med .15 января 2008 г. 177 (2): 156-63.
Houben JM, Mercken EM, Ketelslegers HB, Bast A, Wouters EF, Hageman GJ. Укорочение теломер при хронической обструктивной болезни легких. Респир Мед . 2009 Февраль 103 (2): 230-6. [Медлайн].
Morissette MC, Vachon-Beaudoin G, Parent J, Chakir J, Milot J. Повышенный уровень p53, соотношение Bax / Bcl-x (L) и экспрессия рецепторов TRAIL при эмфиземе человека. Am J Respir Crit Care Med . 2008 г. 1 августа.178 (3): 240-7. [Медлайн].
Ходж С., Ходж Дж., Джерсманн Х., Мэтьюз Г., Ахерн Дж., Холмс М. и др. Азитромицин улучшает фагоцитарную функцию макрофагов и экспрессию рецептора маннозы при хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2008 г. 15 июля. 178 (2): 139-48. [Медлайн].
Казанова С., де Торрес Дж. П., Наварро Дж., Агирре-Хайме А., Толедо П., Кордова Е. и др. Микроальбуминурия и гипоксемия у пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med . 15 октября 2010 г. 182 (8): 1004-10. [Медлайн].
П., Наварро Дж., Агирре-Хайме А., Толедо П., Кордова Е. и др. Микроальбуминурия и гипоксемия у пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med . 15 октября 2010 г. 182 (8): 1004-10. [Медлайн].
Ofir D, Laveneziana P, Webb KA, Lam YM, O’Donnell DE. Механизмы одышки при выполнении велотренировок у симптомных пациентов с хронической обструктивной болезнью легких I стадии GOLD. Am J Respir Crit Care Med . 2008 15 марта. 177 (6): 622-9. [Медлайн].
Белман MJ, Ботник WC, Шин JW. Ингаляционные бронходилататоры снижают динамическую гиперинфляцию во время физических упражнений у пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med . 1996 Март 153 (3): 967-75. [Медлайн].
O’Donnell DE, Lam M, Webb KA. Спирометрические корреляты улучшения физической работоспособности после антихолинергической терапии при хронической обструктивной болезни легких. Am J Respir Crit Care Med . 1999 Август 160 (2): 542-9. [Медлайн].
Am J Respir Crit Care Med . 1999 Август 160 (2): 542-9. [Медлайн].
Marin JM, Carrizo SJ, Gascon M, Sanchez A, Gallego B, Celli BR. Объем вдоха, динамическая гиперинфляция, одышка и физическая нагрузка во время теста с 6-минутной ходьбой при хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2001 Май. 163 (6): 1395-9. [Медлайн].
O’Donnell DE, Fluge T, Gerken F, Hamilton A, Webb K, Aguilaniu B. Влияние тиотропия на гиперинфляцию легких, одышку и толерантность к физической нагрузке при ХОБЛ. Eur Respir J . 23 июня 2004 г. (6): 832-40. [Медлайн].
Мартинес Ф.Дж., де Ока М.М., Уайт Р.И., Стец Дж., Гей С.Е., Челли Б.Р. Уменьшение объема легких улучшает одышку, динамическую гиперинфляцию и функцию дыхательных мышц. Am J Respir Crit Care Med . 1997 июн. 155 (6): 1984-90. [Медлайн].
155 (6): 1984-90. [Медлайн].
Celli BR. Обновленная информация о ведении ХОБЛ. Сундук . 2008 июнь 133 (6): 1451-62. [Медлайн].
Casanova C, Cote C, de Torres JP, Aguirre-Jaime A, Marin JM, Pinto-Plata V. Отношение объема легких на вдохе к общей емкости легких позволяет прогнозировать смертность пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med . 2005 15 марта. 171 (6): 591-7.[Медлайн].
Нагельманн А., Тоннов А., Лакс Т., Сеппер Р., Прикк К. Дисфункция легких у хронических курильщиков без признаков ХОБЛ. ХОБЛ . 2011 г. 22 апреля [Medline].
Ташкин Д.П., Альтосе М.Д., Бликер Э.Р., Коннетт Дж.Э., Каннер Р.Э., Ли В.В. и др. Исследование здоровья легких: реакция дыхательных путей на вдыхаемый метахолин у курильщиков с умеренным или умеренным ограничением воздушного потока. Исследовательская группа по изучению здоровья легких. Am Rev Respir Dis .1992 фев. 145 (2, часть 1): 301-10. [Медлайн].
Исследовательская группа по изучению здоровья легких. Am Rev Respir Dis .1992 фев. 145 (2, часть 1): 301-10. [Медлайн].
Lamprecht B, McBurnie MA, Vollmer WM, Gudmundsson G, Welte T, Nizankowska-Mogilnicka E, et al. ХОБЛ у никогда не курильщиков: результаты исследования бремени обструктивной болезни легких среди населения. Сундук . 2011 апр. 139 (4): 752-763. [Медлайн].
Андерсен З.Дж., Хвидберг М., Йенсен С.С., Кетцель М., Лофт С., Соренсен М. и др. Хроническая обструктивная болезнь легких и длительное воздействие загрязнения воздуха, связанного с дорожным движением: когортное исследование. Am J Respir Crit Care Med . 2011 15 февраля. 183 (4): 455-61. [Медлайн].
Кротерс К., Батт А.А., Гиберт К.Л., Родригес-Баррадас М.С., Кристалл С., Джастис А.С. Увеличение ХОБЛ среди ВИЧ-положительных по сравнению с ВИЧ-отрицательными ветеранами. Сундук . 2006 ноябрь 130 (5): 1326-33. [Медлайн].
Сундук . 2006 ноябрь 130 (5): 1326-33. [Медлайн].
Adams PF, Barnes PM, Vickerie JL. Сводная статистика здоровья населения США: National Health Interview Survey, 2007. Vital Health Stat 10 .2008, 1–104 ноября. [Медлайн].
Buist AS, McBurnie MA, Vollmer WM, Gillespie S, Burney P, Mannino DM, et al. Международные различия в распространенности ХОБЛ (исследование BOLD): популяционное исследование распространенности. Ланцет . 2007 сентябрь 1. 370 (9589): 741-50. [Медлайн].
Halbert RJ, Natoli JL, Gano A, Badamgarav E, Buist AS, Mannino DM. Глобальное бремя ХОБЛ: систематический обзор и метаанализ. Eur Respir J . 2006 сен.28 (3): 523-32. [Медлайн].
Форман М.Г., Чжан Л., Мерфи Дж. И др. Раннее начало ХОБЛ связано с женским полом, материнскими факторами и афроамериканской расой в исследовании COPDGene Study. Am J Respir Crit Care Med . 2011 г. 11 мая [Medline].
Am J Respir Crit Care Med . 2011 г. 11 мая [Medline].
Минц М.Л., Йавн Б.П., Маннино Д.М. и др. Распространенность обструкции дыхательных путей оценивается с помощью опросника функции легких. Mayo Clin Proc . 2011 Май. 86 (5): 375-81. [Медлайн]. [Полный текст].
Celli BR, Cote CG, Marin JM, Casanova C, Montes de Oca M, Mendez RA и др. Индекс массы тела, обструкция дыхательных путей, одышка и индекс физической работоспособности при хронической обструктивной болезни легких. N Engl J Med . 2004 марта 4. 350 (10): 1005-12. [Медлайн].
Вашки Б., Кирстен А., Хольц О. и др. Физическая активность — самый сильный предиктор смертности от всех причин у пациентов с ХОБЛ: проспективное когортное исследование. Сундук .2011 Август 140 (2): 331-42. [Медлайн].
Sundh J, Stallberg B, Lisspers K, Montgomery SM, Janson C. Сопутствующие заболевания, индекс массы тела и качество жизни при ХОБЛ с использованием клинического опросника ХОБЛ. ХОБЛ .2011 г. 22 апреля [Medline].
Макнамара Д. Бронхоэктазы связаны с более высокой смертностью у пациентов с ХОБЛ. Медицинские новости Medscape . 8 февраля 2013 г. [Полный текст].
Martinez-Garcia MA, de la Rosa D, Soler-Cataluna JJ, Donat-Sanz Y, Catalan Serra P, Agramunt Lerma M, et al. Прогностическое значение бронхоэктазов у пациентов с хронической обструктивной болезнью легких средней и тяжелой степени. Am J Respir Crit Care Med . 2013 7 февраля.[Медлайн].
Am J Respir Crit Care Med . 2013 7 февраля.[Медлайн].
[Рекомендации] Qaseem A, Wilt TJ, Weinberger SE, et al. Диагностика и лечение стабильной хронической обструктивной болезни легких: обновленные клинические рекомендации Американского колледжа врачей, Американского колледжа грудных врачей, Американского торакального общества и Европейского респираторного общества. Энн Интерн Мед. . 2011, 2 августа. 155 (3): 179–191. [Медлайн].
Hurst JR, Vestbo J, Anzueto A, Locantore N, Mullerova H, Tal-Singer R и др.Склонность к обострению при хронической обструктивной болезни легких. N Engl J Med . 2010 16 сентября. 363 (12): 1128-38. [Медлайн].
Казанова С., Кот С., Марин Дж. М., Пинто-Плата В., де Торрес Дж. П., Агирре-Хайме А. и др. Расстояние и десатурация кислорода во время теста с 6-минутной ходьбой как предикторы долгосрочной смертности у пациентов с ХОБЛ. Сундук . 2008 Октябрь, 134 (4): 746-52. [Медлайн].
Сундук . 2008 Октябрь, 134 (4): 746-52. [Медлайн].
Spitzer C, Koch B, Grabe HJ и др.Связь ограничения воздушного потока с травматическим воздействием и посттравматическим стрессовым расстройством. Eur Respir J . 2011 Май. 37 (5): 1068-75. [Медлайн].
Singh B, Parsaik AK, Mielke MM, et al. Хроническая обструктивная болезнь легких и связь с легкими когнитивными нарушениями: исследование старения в клинике Мэйо. Mayo Clin Proc . 2013 ноябрь 88 (11): 1222-30. [Медлайн]. [Полный текст].
Barclay L. ХОБЛ связана с когнитивными нарушениями и потерей памяти. Медицинские новости Medscape . 12 декабря 2013 г. [Полный текст].
Бронхиальная гиперреактивность при сердечной недостаточности. N Engl J Med . 1989, 21 декабря. 321 (25): 1756-8. [Медлайн].
321 (25): 1756-8. [Медлайн].
Prosen G, Klemen P, Strnad M, Grmec S. Комбинация ультразвука легких (знак кометного хвоста) и N-концевого промозгового натрийуретического пептида в дифференциации острой сердечной недостаточности от хронической обструктивной болезни легких и астмы как причины острой одышка в условиях догоспитальной неотложной помощи. Crit Care . 2011. 15 (2): R114. [Медлайн].
Sin DD, Miller BE, Duvoix A, et al. Концентрации PARC / CCL-18 в сыворотке и результаты для здоровья при хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2011 г. 1. 183 (9): 1187-1192. [Медлайн].
Остервейл Н. ХОБЛ: клиницисты упускают бесчисленное количество шансов обнаружить это раньше. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/820597. Доступ: 18 февраля 2014 г.
Миллер MR, Quanjer PH, Swanney MP, Ruppel G, Enright PL. Интерпретация данных о функции легких с использованием 80% прогнозируемых и фиксированных пороговых значений неверно классифицирует более 20% пациентов. Сундук . 2011 Январь 139 (1): 52-9. [Медлайн].
Ташкин Д.П., Стрэндж С. Ингаляционные кортикостероиды при хронической обструктивной болезни легких: какова их роль в терапии ?. Int J Chron Obstruct Pulmon Dis . 2018. 13: 2587-2601. [Медлайн].
Райс К.Л., Деван Н., Блумфилд Х.Э., Гриль Дж., Шульт TM, Нельсон ДБ и др.Программа лечения хронической обструктивной болезни легких: рандомизированное контролируемое исследование. Am J Respir Crit Care Med . 2010 г. 1. 182 (7): 890-6. [Медлайн].
Деван Н.А., Райс К.Л., Колдуэлл М.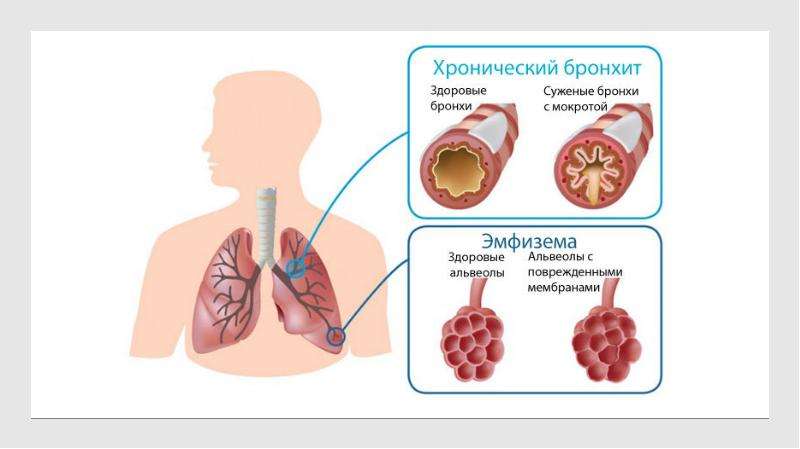 , Хиллеман, DE. Экономическая оценка программы лечения хронической обструктивной болезни легких. ХОБЛ . 2011 г. 22 апреля [Medline].
, Хиллеман, DE. Экономическая оценка программы лечения хронической обструктивной болезни легких. ХОБЛ . 2011 г. 22 апреля [Medline].
Стивенсон А., Зейтц Д., Белл С.М. и др. Ингаляционная антихолинергическая лекарственная терапия и риск острой задержки мочи при хронической обструктивной болезни легких: популяционное исследование. Arch Intern Med . 2011 г. 23 мая. 171 (10): 914-20. [Медлайн].
Gershon A, Croxford R, Calzavara A, To T, Stanbrook MB, Upshur R, et al. Сердечно-сосудистая безопасность ингаляционных бронходилататоров длительного действия у лиц с хронической обструктивной болезнью легких. JAMA Intern Med . 2013 20. 1-9 мая. [Медлайн].
Wood S. Вдыхаемые бронходилататоры длительного действия при ХОБЛ снова отмечены как опасность сердечно-сосудистых заболеваний. Медицинские новости Medscape. Доступно по адресу http: // www.medscape.com/viewarticle/804441. Дата обращения: 4 июня 2013 г.
Доступно по адресу http: // www.medscape.com/viewarticle/804441. Дата обращения: 4 июня 2013 г.
Canavan N. Бронходилататор двойного действия облегчает обострения ХОБЛ. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/810739. Дата обращения: 16 сентября 2013 г.
Decramer ML, Chapman KR, Dahl R, et al. Индакатерол один раз в сутки по сравнению с тиотропием у пациентов с тяжелой хронической обструктивной болезнью легких (INVIGORATE): рандомизированное слепое исследование в параллельных группах.Ланцет респираторной медицины. Доступно по адресу http://www.thelancet.com/journals/lanres/article/PIIS2213-2600(13)70158-9/abstract. Доступ: 7 октября 2013 г.
Macfarlane L. Индакатерол и тиотропий, сходные по действию и безопасности. Medscape [сериал онлайн]. Доступно на http://www.medscape. com/viewarticle/811871. Доступ: 7 октября 2013 г.
com/viewarticle/811871. Доступ: 7 октября 2013 г.
Малер Д.А., Кервин Э., Эйерс Т., Фаулер Тейлор А., Майтра С., Тач С. и др. FLIGHT1 и FLIGHT2: эффективность и безопасность QVA149 (индакатерол / гликопирролат) по сравнению с его монокомпонентами и плацебо у пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med . 2015, 1. 192 (9): 1068-79. [Медлайн].
Rabe K, Martinez F, Rodriguez-Roisin R, Fabbri LM, Ferguson GT, Jones P, et al. PT003, новая комбинация фиксированных доз MDI гликопиррония / формотерола в совместной суспензии, превосходит монокомпоненты у пациентов с ХОБЛ. Eur Respir J . 2015, 01 сентября, 46 (приложение 59): [Полный текст].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобрило применение препарата Anoro Ellipta для лечения хронической обструктивной болезни легких [пресс-релиз].18 декабря 2013 г. Доступно по адресу http://www.fda.gov/newsevents/newsroom/pressannouncements/ucm379057.htm. Доступ: 30 декабря 2013 г.
Brown T. FDA одобрило комбинацию умеклидиния и вилантерола для лечения ХОБЛ. Медицинские новости Medscape . 18 декабря 2013 г. [Полный текст].
Donohue JF, Maleki-Yazdi MR, Kilbride S, Mehta R, Kalberg C, Church A. Эффективность и безопасность умеклидиния / вилантерола один раз в день при ХОБЛ 62,5 / 25 мкг. Респир Мед .2013 Октябрь 107 (10): 1538-46. [Медлайн].
Koch A, Pizzichini E, Hamilton A, Hart L, Korducki L, De Salvo MC. Эффективность функции легких и симптоматическая польза олодатерола, вводимого один раз в день через Респимат, по сравнению с плацебо и формотеролом два раза в день у пациентов с ХОБЛ GOLD 2-4: результаты двух повторяющихся 48-недельных исследований. Int J Chron Obstruct Pulmon Dis . 2014. 9: 697-714. [Медлайн].
Ferguson GT, Feldman GJ, Hofbauer P, Hamilton A, Allen L, Korducki L, et al.Эффективность и безопасность олодатерола, вводимого один раз в день через Респимат, у пациентов с GOLD 2-4 COPD: результаты двух повторных 48-недельных исследований. Int J Chron Obstruct Pulmon Dis . 2014. 9: 629-45. [Медлайн]. [Полный текст].
Casaburi R, Mahler DA, Jones PW, Wanner A, San PG, ZuWallack RL, et al. Долгосрочная оценка применения ингаляционного тиотропия один раз в день при хронической обструктивной болезни легких. Eur Respir J . 2002, 19 февраля (2): 217-24. [Медлайн].
Донохью Дж. Ф., ван Норд Дж. А., Бейтман Э. Д., Лэнгли С. Дж., Ли А., Витек Т. Дж. Мл. И др.Шестимесячное плацебо-контролируемое исследование, сравнивающее изменения функции легких и состояния здоровья у пациентов с ХОБЛ, получавших тиотропий или сальметерол. Сундук . 2002 июл.122 (1): 47-55. [Медлайн].
Винкен В., ван Норд Дж. А., Грефхорст А. П., Бантье Т. А., Кестен С., Кордукки Л. и др. Улучшение здоровья пациентов с ХОБЛ в течение 1 года лечения тиотропием. Eur Respir J . 2002 19 февраля (2): 209-16. [Медлайн].
Ташкин Д.П., Челли Б., Сенн С., Буркхарт Д., Кестен С., Менджог С. и др.4-летнее исследование тиотропия при хронической обструктивной болезни легких. N Engl J Med . 2008, 9 октября. 359 (15): 1543-54. [Медлайн].
Brusasco V, Hodder R, Miravitlles M, Korducki L, Towse L., Kesten S. Результаты для здоровья после лечения в течение шести месяцев тиотропием один раз в день по сравнению с сальметеролом два раза в день у пациентов с ХОБЛ. Грудь . 2003 май. 58 (5): 399-404. [Медлайн]. [Полный текст].
Vogelmeier C, Hederer B, Glaab T., Schmidt H, Rutten-van Molken MP, Beeh KM, et al.Тиотропий в сравнении с салметеролом для профилактики обострений ХОБЛ. N Engl J Med . 2011 24 марта. 364 (12): 1093-103. [Медлайн].
Singh S, Loke YK, Enright PL, Furberg CD. Смертность, связанная с ингалятором тиотропиевого тумана у пациентов с хронической обструктивной болезнью легких: систематический обзор и метаанализ рандомизированных контролируемых исследований. BMJ . 2011, 14 июня. 342: d3215. [Медлайн]. [Полный текст].
Джонс П. У., Реннард С. И., Агусти А., Чанез П., Магнуссен Н., Фаббри Л. и др.Эффективность и безопасность ежедневного приема аклидиния при хронической обструктивной болезни легких. Respir Res . 2011 26 апреля. 12:55. [Медлайн]. [Полный текст].
Hand L. FDA разрешает умеклидиний (Incruse Ellipta) при ХОБЛ. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/824419. Доступ: 4 мая 2014 г.
Anoro Ellipta (ингаляционный порошок умеклидиния и вилантерола) [вставка в упаковку]. Парк Исследовательского Треугольника, Северная Каролина: GlaxoSmithKline.2013. Доступно в [Полный текст].
Кервин Е.М., Донохью Дж. Ф., Сетхи С., Хауманн Б., Пендьяла С., Дин Л. и др. Ревефенацин, мускариновый антагонист длительного действия, принимаемый один раз в день, для небулайзерной терапии хронической обструктивной болезни легких (ХОБЛ): результаты 52-недельного исследования безопасности и переносимости фазы 3 у участников с умеренной и очень тяжелой формой ХОБЛ (плакат A4239). Представлено на Международной конференции Американского торакального общества 2018. Сан-Диего, Калифорния. 21 мая 2018 г. [Полный текст].
Calverley PM, Rabe KF, Goehring UM, Kristiansen S, Fabbri LM, Martinez FJ. Рофлумиласт при симптоматической хронической обструктивной болезни легких: два рандомизированных клинических исследования. Ланцет . 2009 29 августа. 374 (9691): 685-94. [Медлайн].
Гиффорд А.Х., Малер Д.А., Уотерман Л.А. и др. Нейромодулирующее действие эндогенных опиоидов на интенсивность и неприятность одышки при дыхании с резистивной нагрузкой при ХОБЛ. ХОБЛ .2011 г. 22 апреля [Medline].
Short PM, Lipworth SI, Elder DH, Schembri S, Lipworth BJ. Эффект бета-блокаторов при лечении хронической обструктивной болезни легких: ретроспективное когортное исследование. BMJ . 2011 10 мая. 342: d2549. [Медлайн]. [Полный текст].
Mottillo S, Filion KB, Belisle P, Joseph L, Gervais A, O’Loughlin J. Поведенческие вмешательства для прекращения курения: метаанализ рандомизированных контролируемых испытаний. Eur Heart J .2009 30 марта (6): 718-30. [Медлайн].
Вуд-Бейкер Р. Р., Гибсон П. Г., Хэнней М., Уолтерс Э. Х., Уолтерс Дж. А.. Системные кортикостероиды при обострениях хронической обструктивной болезни легких. Кокрановская база данных Syst Rev . 2005. (1): CD001288. [Медлайн].
Уолтерс Дж. А., Уолтерс Э. Х., Вуд-Бейкер Р. Пероральные кортикостероиды при стабильной хронической обструктивной болезни легких. Кокрановская база данных Syst Rev . 2005 20 июля. CD005374.[Медлайн].
Спенсер С., Калверли П.М., Бердж П.С., Джонс П.В. Влияние профилактики обострений на ухудшение состояния здоровья при ХОБЛ. Eur Respir J . 2004 г., май. 23 (5): 698-702. [Медлайн].
Calverley PM, Anderson JA, Celli B, Ferguson GT, Jenkins C, Jones PW и др. Салметерол и флутиказона пропионат и выживаемость при хронической обструктивной болезни легких. N Engl J Med . 2007 22 февраля. 356 (8): 775-89. [Медлайн].
Sin DD, Tashkin D, Zhang X, Radner F, Sjobring U, Thoren A. Будесонид и риск пневмонии: метаанализ индивидуальных данных пациентов. Ланцет . 2009 29 августа. 374 (9691): 712-9. [Медлайн].
Pascoe S, Locantore N, Dransfield MT, Barnes NC, Pavord ID. Подсчет эозинофилов в крови, обострения и реакция на добавление ингаляционного флутиказона фуроата к вилантеролу у пациентов с хронической обструктивной болезнью легких: вторичный анализ данных двух параллельных рандомизированных контролируемых исследований. Ланцет Респир Мед . 2015 июн.3 (6): 435-42. [Медлайн].
Сиддики С.Х., Гуаскони А., Вестбо Дж., Джонс П., Агусти А., Паджаро П. и др. Эозинофилы крови: биомаркер ответа на экстратонкий беклометазон / формотерол при хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2015 15 августа. 192 (4): 523-5. [Медлайн].
Бафадель М., Петерсон С., Де Блас М.А., Калверли П.М., Реннард С.И., Рихтер К. и др. Предикторы риска обострения и ответа на будесонид у пациентов с хронической обструктивной болезнью легких: ретроспективный анализ трех рандомизированных исследований. Ланцет Респир Мед . 2018 Февраль 6 (2): 117-126. [Медлайн].
Чен Д., Рестрепо М.И., Файн М.Дж. и др. Наблюдательное исследование ингаляционных кортикостероидов на исходы у пациентов с ХОБЛ с пневмонией. Am J Respir Crit Care Med . 2011 г. 1. 184 (3): 312-6. [Медлайн].
Seemungal TA, Wilkinson TM, Hurst JR, Perera WR, Sapsford RJ, Wedzicha JA. Длительная терапия эритромицином снижает частоту обострений хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2008 декабрь 1. 178 (11): 1139-47. [Медлайн].
Альберт Р.К., Коннетт Дж., Бейли В.К. и др. Азитромицин для профилактики обострений ХОБЛ. N Engl J Med . 2011, 25 августа. 365 (8): 689-98. [Медлайн].
Дэниэлс Дж. М., Снейдерс Д., де Графф К. С., Власполдер Ф., Янсен Н. М., Boersma WG. Антибиотики в дополнение к системным кортикостероидам при обострениях хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2010 15 января. 181 (2): 150-7. [Медлайн].
Сасаки Т., Накаяма К., Ясуда Х., Йошида М., Асамура Т., Охруи Т. и др. Рандомизированное простое слепое исследование лансопразола для профилактики обострений хронической обструктивной болезни легких у пожилых пациентов. J Am Geriatr Soc . 2009 августа 57 (8): 1453-7. [Медлайн].
Duiverman ML, Wempe JB, Bladder G, Jansen DF, Kerstjens HA, Zijlstra JG.Ночная неинвазивная вентиляция в дополнение к реабилитации у пациентов с гиперкапникой и ХОБЛ. Грудь . 2008 декабрь 63 (12): 1052-7. [Медлайн].
Крокетт А.Дж., Мосс Дж. Р., Крэнстон Дж. М., Альперс Дж. Х. Домициларный кислород при хронической обструктивной болезни легких. Кокрановская база данных Syst Rev . 2000. (2): CD001744. [Медлайн].
Ringbaek TJ. Непрерывная кислородная терапия при гипоксической болезни легких: рекомендации, комплаентность и эффекты. Лечить Респир Мед . 2005. 4 (6): 397-408. [Медлайн].
Sandland CJ, Morgan MD, Singh SJ. Особенности домашней активности и амбулаторного использования кислорода при ХОБЛ. Сундук . 2008 октябрь 134 (4): 753-60. [Медлайн].
Lightowler JV, Wedzicha JA, Elliott MW, Ram FS. Неинвазивная вентиляция с положительным давлением для лечения дыхательной недостаточности в результате обострения хронической обструктивной болезни легких: Кокрановский систематический обзор и метаанализ. BMJ . 2003 25 января. 326 (7382): 185. [Медлайн]. [Полный текст].
Каррера М., Марин Дж. М., Антон А., Чинер Е., Алонсо М. Л., Маса Дж. Ф. и др. Контролируемое испытание неинвазивной вентиляции при обострениях хронической обструктивной болезни легких. J Crit Care . 2009 24 сентября (3): 473.e7-14. [Медлайн].
Кинан С.П., Кернерман П.Д., Кук Д.И., Мартин С.М., Маккормак Д., Сиббальд В.Дж. Влияние неинвазивной вентиляции с положительным давлением на смертность пациентов, поступивших с острой дыхательной недостаточностью: метаанализ. Crit Care Med . 1997 25 октября (10): 1685-92. [Медлайн].
Конфалониери М., Гарути Дж., Каттаруцца М.С., Осборн Дж. Ф., Антонелли М., Конти Г. Диаграмма риска отказа неинвазивной вентиляции у пациентов с обострением ХОБЛ. Eur Respir J . 2005 25 февраля (2): 348-55. [Медлайн].
Хаббард RC, Crystal RG. Увеличивающая терапия дефицита альфа-1-антитрипсина. Eur Respir J Suppl . 1990 мар. 9: 44с-52с. [Медлайн].
Херст Дж. Р., Дональдсон Дж. К., Куинт Дж. К., Голдринг Дж. Дж., Багхай-Равари Р., Ведзича Дж. А.. Временная кластеризация обострений хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2009 г. 1. 179 (5): 369-74. [Медлайн].
Фишман А., Мартинес Ф., Наунхейм К., Пиантадози С., Вайз Р., Рис А. и др. Рандомизированное исследование, сравнивающее операцию по уменьшению объема легких с медикаментозной терапией тяжелой эмфиземы. N Engl J Med .2003 22 мая. 348 (21): 2059-73. [Медлайн].
Titman A, Rogers CA, Bonser RS, Banner NR, Sharples LD. Преимущество трансплантации легких у взрослых в отношении выживаемости, связанной с конкретным заболеванием: национальное когортное исследование. Трансплантат Am J . 2009 июл.9 (7): 1640-9. [Медлайн].
Бертон С.М., Милман Н., Карлсен Дж., Арендруп Х., Элиасен К., Андерсен С.Б. и др. Копенгагенская национальная группа по трансплантации легких: выживаемость после трансплантации одного легкого, двойного легкого и сердца-легкого. J Трансплантация легкого сердца . 2005 24 ноября (11): 1834-43. [Медлайн].
Cote CG, Celli BR. Легочная реабилитация и индекс BODE при ХОБЛ. Eur Respir J . 2005 26 октября (4): 630-6. [Медлайн].
Додд Дж. У., Хогг Л., Нолан Дж. И др. Оценочный тест на ХОБЛ (CAT): ответ на легочную реабилитацию. Многоцентровое проспективное исследование. Грудь . 2011 Май. 66 (5): 425-9. [Медлайн].
[Рекомендации] Гирги-Блейк Дж. М., Зенгер, Калифорния, Уэббер Е. М., Муларски Р. А., Уитлок Е. П..Скрининг на хроническую обструктивную болезнь легких: отчет о доказательствах и систематический обзор для Целевой группы профилактических служб США. ЯМА . 2016 5 апреля. 315 (13): 1378-93. [Медлайн].
[Рекомендации] Целевая группа превентивных служб США. Консультации и мероприятия по профилактике употребления табака и заболеваний, вызванных табаком, у взрослых и беременных женщин: Заявление о подтверждении рекомендаций Целевой группы по профилактическим услугам США. Энн Инт Мед . 21 апреля 2009 г.150 (8): 551-555. [Полный текст].
[Рекомендации] Глобальная инициатива по хронической обструктивной болезни легких. Отчет о глобальной стратегии диагностики, лечения и профилактики хронической обструктивной болезни легких за 2018 г. Goldcopd.org. Доступно по адресу https://goldcopd.org/wp-content/uploads/2017/11/GOLD-2018-v6.0-FINAL-revised-20-Nov_WMS.pdf. 2018; Доступ: 23 октября 2018 г.
[Рекомендации] Рабочая группа по ведению хронической обструктивной болезни легких.VA / DoD Руководство по клинической практике ведения хронической обструктивной болезни легких. Вашингтон (округ Колумбия): Департамент по делам ветеранов, Министерство обороны. Доступно на http://www.healthquality.va.gov/guidelines/cd/copd/. Декабрь 2014 г .; Дата обращения: 7 мая 2016 г.
[Рекомендации] Кинан С.П., Синафф Т., Бернс К.Э., Муседере Дж., Куцогианнис Дж., Мехта С. и др. Руководство по клинической практике использования неинвазивной вентиляции с положительным давлением и неинвазивной постоянной положительной вентиляции в дыхательных путях в условиях неотложной помощи. CMAJ . 2011 22 февраля. 183 (3): E195-214. [Медлайн]. [Полный текст].
[Рекомендации] Criner GJ, Bourbeau J, Diekemper RL, et al. Профилактика острых обострений ХОБЛ: Рекомендации Американского колледжа грудных врачей и Канадского торакального общества. Сундук . 2015 апр. 147 (4): 894-942. [Медлайн].
Mirza S, Clay RD, Koslow MA, Scanlon PD. Рекомендации по ХОБЛ: обзор отчета GOLD 2018. Mayo Clin Proc .2018 Октябрь 93 (10): 1488-1502. [Медлайн].
[Руководство] Институт улучшения клинических систем. Диагностика и лечение хронической обструктивной болезни легких (ХОБЛ). 10-е издание. Январь 2016 г. Доступно по адресу https://www.icsi.org/guidelines__more/catalog_guidelines_and_more/catalog_guidelines/catalog_respiratory_guidelines/copd/. Дата обращения: 6 мая 2016 г.
Карроу, округ Колумбия, Макдональд С., Оатен С., Кенни Б., Олкрофт П., Фрит П. и др. Опиоиды для приема один раз в день при хронической одышке: исследование увеличения дозы и фармаконадзора. J Устранение болевых симптомов . 2011 Сентябрь 42 (3): 388-99. [Медлайн].
Pavord ID, Chanez P, Criner GJ, Kerstjens HAM, Korn S, Lugogo N, et al. Меполизумаб при эозинофильной хронической обструктивной болезни легких. N Engl J Med . 2017 26 октября. 377 (17): 1613-1629. [Медлайн].
Физические изменения, влияние на легкие и многое другое
ХОБЛ — это общий термин для нескольких хронических заболеваний легких. Двумя основными состояниями ХОБЛ являются хронический бронхит и эмфизема.Эти заболевания поражают разные части легких, но оба приводят к затруднению дыхания.
Чтобы понять патофизиологию ХОБЛ, важно понимать структуру легких.
Когда вы вдыхаете, воздух движется вниз по трахее, а затем по двум трубкам, называемым бронхами. Бронхи разветвляются на более мелкие трубки, называемые бронхиолами. На концах бронхиол находятся маленькие воздушные мешочки, называемые альвеолами. В конце альвеол находятся капилляры, которые представляют собой крошечные кровеносные сосуды.
Кислород перемещается из легких в кровоток через эти капилляры. В обмен углекислый газ перемещается из крови в капилляры, а затем в легкие, прежде чем выдохнется.
Эмфизема — заболевание альвеол. Повреждаются волокна, составляющие стенки альвеол. Повреждение делает их менее эластичными и неспособными отскакивать при выдохе, что затрудняет выдыхание углекислого газа из легких.
Воспаление дыхательных путей легких приводит к бронхиту с последующим выделением слизи.Если бронхит не проходит, у вас может развиться хронический бронхит. У вас также могут быть временные приступы острого бронхита, но эти эпизоды не считаются такими же, как ХОБЛ.
Основная причина ХОБЛ — курение табака. Вдыхание дыма и его химикатов может повредить дыхательные пути и воздушные мешочки. Это делает вас уязвимыми для ХОБЛ.
Воздействие вторичного табачного дыма, химических веществ в окружающей среде и даже паров газов, сжигаемых для приготовления пищи в плохо вентилируемых зданиях, также может привести к ХОБЛ.Узнайте больше о триггерах ХОБЛ здесь.
Серьезные симптомы ХОБЛ обычно не проявляются, пока болезнь не перейдет в более позднюю стадию. Поскольку ХОБЛ поражает ваши легкие, у вас может возникнуть одышка после незначительной физической нагрузки.
Если вы обнаружите, что дышите тяжелее, чем обычно, после обычной деятельности, например подъема по лестнице, вам следует обратиться к врачу. Тесты, ориентированные на степень вашего респираторного здоровья, могут выявить такие состояния, как хронический бронхит и эмфизема.
Одна из причин, по которой дыхание становится более сложным, заключается в том, что легкие производят больше слизи, и в результате бронхиолы воспаляются и сужаются.
Чем больше слизи в дыхательных путях, тем меньше вдыхается кислорода. Это означает, что меньше кислорода достигает капилляров для газообмена в легких. Выдыхается также меньше углекислого газа.
Кашель с целью помочь вывести слизь из легких — частый признак ХОБЛ. Если вы заметили, что выделяете больше слизи и сильнее кашляете, чтобы ее очистить, вам следует обратиться к врачу.
По мере прогрессирования ХОБЛ может последовать множество других осложнений.
Помимо кашля, вы можете заметить свистящее дыхание.Скопление слизи и сужение бронхиол и альвеол также могут вызывать стеснение в груди. Это ненормальные симптомы старения. Если вы их испытаете, обратитесь к врачу.
Меньшее количество кислорода, циркулирующего по всему телу, может вызывать у вас головокружение или чувство усталости. Недостаток энергии может быть симптомом многих заболеваний, и это важная деталь, о которой следует рассказать своему врачу. Это может помочь определить серьезность вашего состояния.
У людей с серьезной ХОБЛ также может происходить потеря веса, поскольку вашему организму требуется все больше и больше энергии для дыхания.
Один из самых простых способов предотвратить ХОБЛ — никогда не начинать курить и не бросать курить при первой же возможности. Даже если вы курите много лет, вы можете начать сохранять здоровье легких, как только бросите курить.
Чем дольше вы не курите, тем выше ваши шансы избежать ХОБЛ. Это верно независимо от того, в каком возрасте вы бросили курить.
Также важно проходить регулярные осмотры и следовать советам врача. Когда дело касается ХОБЛ, нет никаких гарантий.Однако вы можете предпринять шаги для улучшения функции легких, если будете проявлять инициативу в отношении своего здоровья.
Роль апоптоза в патогенезе ХОБЛ и эмфиземы легких | Респираторные исследования
Хроническая обструктивная болезнь легких (ХОБЛ) — это хроническое респираторное заболевание, которое связано с аномальной воспалительной реакцией легких на вредные частицы или газы (в основном сигаретный дым). Это приводит к хроническому бронхиту-бронхиолиту (заболеванию мелких дыхательных путей) и / или эмфиземе, которые вызывают не полностью обратимое ограничение воздушного потока.[1]. ХОБЛ — пятая по значимости причина смерти во всем мире, на которую ежегодно приходится более 2 500 000 смертей (Доклад ВОЗ о состоянии здравоохранения в мире, 2002 г.). Более того, ожидается, что в ближайшие десятилетия распространенность и смертность от ХОБЛ увеличатся [2].
Несколько механизмов вносят вклад в патогенез ХОБЛ [3]. Во-первых, вдыхание вредных частиц, таких как сигаретный дым, вызывает приток воспалительных клеток в дыхательные пути и легкие, что приводит к хроническому воспалению. Было описано, что различные виды воспалительных клеток (макрофаги, нейтрофилы, CD8 + Т-лимфоциты) участвуют в воспалительной реакции дыхательных путей пациентов с ХОБЛ.
Во-вторых, нарушается баланс между протеолитическими и антипротеолитическими молекулами в легких пациентов с ХОБЛ, что приводит к увеличению протеолитической активности [4]. Это вызывает разрушение здоровой паренхимы легких, что приводит к развитию эмфиземы легких. Это повышение протеолитической активности может быть следствием воспаления (высвобождение протеолитических ферментов воспалительными клетками, такими как макрофаги и нейтрофилы) или может быть результатом генетических факторов (например, дефицита альфа-1-антитрипсина).
Третий механизм, участвующий в патогенезе ХОБЛ, — это окислительный стресс, который возникает, когда активные формы кислорода продуцируются в избытке по сравнению с механизмами антиоксидантной защиты [3]. Окислители образуются в дыхательных путях при курении сигарет или выделяются воспалительными лейкоцитами и эпителиальными клетками. Окислительный стресс может привести к дисфункции клеток или их гибели, а также может вызвать повреждение внеклеточного матрикса легких. Более того, окислительный стресс влияет на дисбаланс протеиназа-антипротеиназа за счет активации протеаз и инактивации антипротеиназ.Кроме того, оксиданты способствуют воспалительной реакции, активируя фактор транскрипции NF-κB и тем самым вызывая транскрипцию провоспалительных генов. В заключение следует отметить, что эти три процесса (хроническое воспаление, дисбаланс протеиназ / антипротеиназ и окислительный стресс), участвующие в патогенезе ХОБЛ, не являются независимыми механизмами, и во время развития заболевания между этими процессами происходит несколько взаимодействий.
Последние данные как на животных моделях ХОБЛ (рис. 1, собственные неопубликованные наблюдения), так и на исследованиях на людях предполагают, что в патогенезе ХОБЛ может быть задействован четвертый механизм: нарушение баланса между апоптозом и восстановлением структурных клетки в легких могут способствовать разрушению легочной ткани в ответ на сигаретный дым, что приводит к эмфиземе.
Рисунок 1
Идентификация апоптотических клеток в легком на животной модели ХОБЛ . Окрашивание TUNEL демонстрирует увеличение количества апоптотических клеток (темно-коричневые ядра) в легких мышей, подвергшихся воздействию сигаретного дыма (рис. 1B-C) по сравнению с животными, подвергшимися воздействию воздуха (рис. 1A). Двойное окрашивание против про-сурфактант-протеин C (Рисунок 1B, альвеолярные эпителиальные клетки, идентифицированные как синие про-сурфактант-протеин C + клетки) или CD45 (Рисунок 1C, воспалительные клетки, идентифицированные как синие CD45 + клетки) и окрашивание TUNEL (Рисунок 1B-C , темно-коричневые ядра), демонстрируя апоптоз как структурных, так и воспалительных клеток (собственные неопубликованные данные).
Апоптоз
Апоптоз — это строго регулируемый механизм гибели клеток. Эта запрограммированная гибель клеток позволяет устранять нежелательные, поврежденные или инфицированные клетки. В настоящее время описаны три различных пути, которые участвуют в регуляции апоптоза (рис. 2). Различные каспазы (это протеазы, выполняющие важную функцию в регуляции апоптоза) участвуют в этих различных путях [5]. Первый путь активируется в ответ на внеклеточные сигналы и опосредуется связыванием членов семейства факторов некроза опухоли (например,грамм. Fas-лиганд, TNF-α) к рецепторам смерти на поверхности клетки (например, Fas, TNFR). Это приводит к мультимеризации рецептора смерти и образованию индуцирующего смерть сигнального комплекса (DISC), содержащего множество адапторных молекул, таких как Fas-связанный домен смерти (FADD). Этот FADD взаимодействует с каспазой-8. [6, 7], что приводит к автолитической активации от прокаспазы-8 до каспазы-8. Затем каспаза-8 активирует каспазу-3 [8, 9], которая, наконец, выполняет апоптоз, высвобождая активированную каспазой ДНКазу (CAD) из своего ингибитора (ICAD) с фрагментацией ДНК, как следствие [10].Этот путь называется внешним путем, опосредованным рецепторами (рис. 2). Важно отметить, что каспаза-8 может также расщеплять проапоптотический Bid [11], который затем, посредством взаимодействия с Bax и Bak, перемещается в митохондрии и вызывает высвобождение цитохрома C (см. Ниже). [12].
Рисунок 2
Второй путь, внутренний путь митохондрий, отвечает на сигналы физического и химического стресса высвобождением цитохрома С из митохондрий. Как следствие, цитохром C, фактор-1, активирующий апоптотические протеазы (Apaf-1) и каспаза-9, образуют апоптосомы.[13–15], что приводит к активации каспазы-9, которая затем активирует каспазу-3 и запускает апоптоз [16].
Наконец, в пути эндоплазматического ретикулума каспаза-12 активируется в ответ на стрессовые сигналы, такие как гипоксия. [17, 18]. В дополнение к этим зависимым от каспаз путям, было показано, что некаспазные протеазы могут обрабатывать и активировать каспазы напрямую (например, активация каспазы-3 гранзимом B) [19]. Более того, лишение сигналов выживания, таких как факторы роста, также может вызывать апоптоз за счет высвобождения цитохрома С. митохондриями.[20, 21].
В то время как апоптоз — это строго регулируемый активный механизм, приводящий к запрограммированной гибели клеток, некроз клеток — это довольно неконтролируемый процесс, который является случайным и в котором клетка не играет активной роли [22]. Как следствие, апоптоз, по-видимому, представляет собой процесс, который можно модулировать для поддержания жизнеспособности клеток, в то время как некроз трудно предотвратить.
Апоптоз имеет решающее значение для поддержания нормального гомеостаза тканей и находится в равновесии с пролиферацией и дифференцировкой.Появляется все больше доказательств того, что нарушение баланса между апоптозом и пролиферацией в легочной ткани вносит свой вклад в патогенез ХОБЛ. Ограниченное количество описательных исследований на людях предполагает возможную роль апоптоза при ХОБЛ, в то время как все большее количество экспериментальных исследований на животных моделях ХОБЛ дает больше информации о связи между курением сигарет, апоптозом и развитием эмфиземы.
Исследования на людях
Апоптоз в легких человека: ex vivo / in vitro
Несколько групп изучали роль апоптоза в патогенезе ХОБЛ у людей, в основном с использованием срезов легочной ткани пациентов с ХОБЛ и контрольной группы (Таблица 1 ).Segura-Valdez et al. Описали увеличение апоптоза эндотелиальных клеток в срезах легочной ткани пациентов с ХОБЛ по сравнению с контролем. Хотя реже, апоптотические альвеолярные эпителиальные клетки, интерстициальные клетки и воспалительные клетки (нейтрофилы и лимфоциты) также были описаны в легких пациентов с ХОБЛ, в то время как в контрольной группе этого не наблюдалось [23].
Таблица 1 Обзор исследований апоптоза в легких человека.
Имаи и его коллеги описали увеличение количества апоптотических клеток (альвеолярных эпителиальных клеток, эндотелиальных клеток и мезенхимальных клеток) в эмфизематозной ткани легких, а также увеличение количества активированных субъединиц каспазы-3 (важной каспазы в выполнении последующих событий в апоптоз).Более того, экспрессия проапоптотических белков Bax и Bad была обнаружена у пациентов с эмфиземой, тогда как в контрольной группе этого не наблюдалось. Антиапоптотический белок Bcl-2 не обнаруживался ни в нормальной, ни в эмфизематозной ткани легких. Интересно, что повышенная пролиферация клеток была обнаружена в эмфизематозных легких [24].
Другие группы описали аналогичные результаты с увеличением как апоптоза, так и пролиферации клеток альвеолярной стенки у пациентов с эмфиземой по сравнению с курильщиками без ХОБЛ и некурящими [25].Ходж и др. Описали увеличение апоптоза альвеолярных эпителиальных клеток и Т-клеток в результате чистки бронхов и бронхоальвеолярного лаважа у пациентов с ХОБЛ по сравнению с контрольной группой некурящих. [26]. Это увеличение апоптоза у пациентов с ХОБЛ сохранялось, несмотря на отказ от курения.
Другие, напротив, не обнаружили существенной разницы в апоптотических клетках альвеолярной стенки в легких у курильщиков без эмфиземы и у курильщиков с эмфиземой. [27]. Однако в этом исследовании апоптоз у курильщиков показал билинейную зависимость от количества выкуриваемых: индекс апоптоза снизился у курильщиков без эмфиземы до минимума при 40 пачках в год, а затем резко увеличился по мере увеличения количества паковок у курильщиков с эмфиземой.Интересные выводы были получены Kasahara et al. Эти авторы продемонстрировали увеличение апоптотических эпителиальных и эндотелиальных клеток альвеолярной перегородки в эмфизематозных легких по сравнению с некурящими, курильщиками и пациентами с первичной легочной гипертензией. [28]. Более того, экспрессия белка и мРНК VEGF и VEGF R2 была значительно снижена при эмфиземе. Авторы предположили, что это снижение факторов поддержания эндотелиальных клеток, приводящее к гибели эндотелиальной альвеолярной перегородки, может быть частью патогенеза эмфиземы.Недавние данные из других групп подтверждают этот вывод, демонстрируя, что уровни VEGF в индуцированной мокроте от пациентов с ХОБЛ снижались с тяжестью ХОБЛ. [29]. Однако, хотя передача сигналов VEGF может потребоваться для поддержания альвеолярных структур, полиморфизм 936 C / T гена VEGF (связанный с более низкими уровнями VEGF в плазме) не был связан с развитием ХОБЛ [30].
В целом несколько исследований с участием людей с ХОБЛ описывают усиление апоптоза, особенно в структурных клетках легких (Таблица 1).Однако при интерпретации этих данных следует учитывать некоторые моменты. Во-первых, не во всех исследованиях изучались изменения пролиферации клеток легких в дополнение к апоптозу. Как упоминалось выше, в физиологических условиях апоптоз находится в равновесии с такими процессами, как пролиферация и дифференцировка. Как следствие, при изучении роли апоптоза в таких заболеваниях, как ХОБЛ, рекомендуется также оценивать изменения в пролиферации. Таким образом, это позволит различать чистое увеличение апоптоза (не уравновешенное увеличением пролиферации и ведущее к потере структурных клеток и ткани легких) и равное увеличение как апоптоза, так и пролиферации (где потеря структурных клетки путем апоптоза предотвращается за счет регенерации структурных клеток в легких).Используя этот подход, Калабрезе и его коллеги недавно продемонстрировали, что наблюдалось значительное увеличение апоптотических клеток альвеолярного эпителия при конечной стадии эмфиземы (особенно при эмфиземе из-за дефицита α1-антитрипсина), в то время как не было разницы в пролиферации клеток альвеолярной перегородки между пациенты с эмфиземой и контрольная группа [31].
Во-вторых, в некоторых из этих исследований используемые контрольные группы состояли из некурящих или курильщиков со значительно меньшим количеством лет курения пачек сигарет по сравнению с группами ХОБЛ.Строго говоря, нельзя исключить возможность того, что увеличение апоптоза структурных клеток связано только с курением сигарет как таковым, а не с событием, которое конкретно связано с развитием ХОБЛ. Идеальной ситуацией было бы сравнение пациентов с ХОБЛ с заядлыми курильщиками, у которых ХОБЛ не развивалась. Еще одним мешающим фактором может быть разница в лечении между пациентами. В большинстве исследований, описанных выше, не проводится различия между пациентами с ХОБЛ, получающими ингаляционные кортикостероиды, и теми, кто не лечится.Было продемонстрировано, что кортикостероиды вызывают апоптоз эпителиальных клеток дыхательных путей и эозинофилов при астме. [32]. Для ХОБЛ таких данных нет, но эти результаты подчеркивают важность учета использования ингаляционных стероидов при исследовании апоптоза в дыхательных путях пациентов с ХОБЛ.
В-третьих, существуют важные различия между различными исследованиями в отношении популяции пациентов: некоторые группы выявляли пациентов с ХОБЛ с помощью функциональных тестов легких, в то время как другие изучали в основном пациентов с эмфиземой, что было определено с использованием радиологических или гистологических данных.Из этих исследований неясно, является ли апоптоз основным механизмом заболевания только для развития эмфиземы или, наоборот, участвует ли он в процессе болезни у пациентов с ХОБЛ без эмфиземы (и преимущественно с бронхиолитом).
Наконец, хотя большинство групп изучали апоптоз структурных клеток, было бы интересно оценить изменения в апоптозе воспалительных клеток в легких у пациентов с ХОБЛ. Было высказано предположение, что хроническое воспаление в дыхательных путях может быть результатом снижения апоптоза воспалительных клеток с накоплением воспалительных клеток и, как следствие, устойчивым воспалением [33].
Апоптоз вне легких
ХОБЛ в настоящее время рассматривается как многокомпонентное заболевание с системными проявлениями в дополнение к локальному воспалению легких [34]. Легкие, конечно, являются основным органом, пораженным болезнью, но легочные проявления болезни часто сопровождаются системными аномалиями. Это, по-видимому, относится и к нарушению баланса между апоптозом и регенерацией: в то время как апоптоз структурных клеток легких был продемонстрирован у пациентов с ХОБЛ, несколько групп описали изменения апоптоза или апоптотических сигналов в системном кровотоке или в скелетных мышцах от ХОБЛ. пациенты.
Описана повышенная склонность Т-клеток периферической крови при ХОБЛ к апоптозу [35]. Это сопровождалось активацией нескольких медиаторов, участвующих в индукции апоптоза Т-клеток, таких как TNF-α / TNFR1, Fas и TGFR. Авторы предположили, что повышенная скорость апоптоза Т-клеток приводит к несбалансированному гомеостазу, дефектным механизмам клиренса и сохранению воспалительной реакции.
Takabatake и его коллеги описали значительно более высокие уровни TNF-α и sTNF-R55 и R75 в кровотоке у пациентов с ХОБЛ, в то время как сывороточные уровни растворимого лиганда Fas (sFas-L), индуктора апоптоза, и уровни растворимого Fas в плазме крови. рецептора (sFas), ингибитора апоптоза, не были увеличены у пациентов с ХОБЛ.[36].
Другие описали значительное увеличение sFas в плазме у пациентов с тяжелой ХОБЛ по сравнению с пациентами с легкой или умеренной ХОБЛ, в то время как sFas-L находился в пределах нормы во всех группах. [37].
Слабость периферических мышц из-за мышечной атрофии обычно наблюдается у пациентов с ХОБЛ. [38, 39]. Возможным механизмом истощения мышц могло быть уменьшение количества мышечных волокон в результате активации путей апоптоза. Сообщалось, что апоптоз скелетных мышц увеличивается у пациентов с ХОБЛ с низким индексом массы тела (ИМТ) по сравнению с пациентами с ХОБЛ с нормальным ИМТ и со здоровыми добровольцами и связан с более низкой переносимостью физической нагрузки [40].Остеопороз — еще одно системное проявление ХОБЛ [41]. Точные механизмы неизвестны, и неясно, способствует ли апоптоз развитию остеопороза у пациентов с ХОБЛ. Таким образом, ограниченное количество исследований изучали изменения апоптоза вне легких у пациентов с ХОБЛ. Актуальность этих открытий в развитии ХОБЛ неизвестна. В будущих исследованиях необходимо будет более подробно изучить связь между апоптозом в легком и за его пределами при ХОБЛ и важность апоптоза в развитии системных проявлений в ходе заболевания.
Животные модели ХОБЛ и эмфиземы
При интерпретации данных, полученных на животных моделях ХОБЛ, важно помнить, что развитие эмфизематозных поражений в легких у мышей, подвергшихся воздействию сигаретного дыма, зависит от штамма. [42, 43]. Например, мыши DBA / 2 развивают пятнистую эмфизему в ответ на сигаретный дым быстрее, чем мыши C57Bl / 6J. Кроме того, у мышей DBA / 2 развитию эмфиземы предшествует появление апоптотических клеток в областях с низким уровнем сигнала для VEGF-R2 [43], тогда как для мышей C57Bl / 6J это гораздо реже.
Более того, модели ХОБЛ на животных часто не отражают всех характеристик болезни, как это происходит у людей. Современная точка зрения на патогенез ХОБЛ состоит в том, что сигаретный дым вызывает рекрутирование воспалительных клеток, которые затем высвобождают активные формы кислорода и протеолитические ферменты, вызывая деградацию матрикса легких и гибель структурных клеток. Однако в нескольких моделях ХОБЛ на животных наблюдалось развитие эмфиземы, несмотря на заметное отсутствие легочного воспаления.Эти исследования продемонстрировали, что, по крайней мере, на животных моделях, апоптоза альвеолярной стенки или эндотелиальных клеток достаточно, чтобы вызвать эмфизему легких, даже без накопления воспалительных клеток. В этих исследованиях эмфизема вызывалась прямым воздействием на альвеолярные клетки [44] или инактивацией VEGFR [45–47] или VEGF [48].
Взаимосвязь между VEGF, апоптозом эндотелиальных клеток и эмфиземой впервые была описана Kasahara и его коллегами [45]. Эти авторы продемонстрировали на модели крыс, что блокирование рецептора VEGF индуцирует апоптоз альвеолярных клеток и ведет к увеличению воздушного пространства.Более того, лечение ингибитором каспаз предотвращало апоптоз перегородочных клеток и развитие эмфиземы в ответ на блокирование рецептора VEGF.
Другие группы показали, что катепсин-S-зависимый апоптоз эпителиальных клеток является критическим событием в патогенезе эмфиземы, вызванной IFN-γ [49]. Используя эту модель, недавно было показано, что IFN-γ является мощным активатором внешнего рецептора / рецептора смерти и внутреннего / митохондриального путей апоптоза и что эти события активации частично зависят от CCR5 [50].
Aoshiba и его коллеги продемонстрировали, что интратрахеальное введение активной каспазы-3 приводит к эпителиальному апоптозу, усилению эластолитической активности ЖБАЛ и развитию эмфизематозных изменений у мышей [44].
Недавно Petrache et al. Сообщили, что интратрахеальная инстилляция церамида, высоко регулируемого вторичного мессенджера сфинголипидов, запускает апоптоз альвеолярных эпителиальных и эндотелиальных клеток и вызывает увеличение воздушного пространства у мышей [47]. Более того, повышенные уровни церамидов в легких были обнаружены в легких у пациентов с эмфиземой, что свидетельствует о том, что активация церамидов может быть важным патогенетическим элементом в развитии эмфиземы.Это было первое исследование, в котором описывалось участие небелкового посредника апоптоза в патогенезе эмфиземы.
Другие предположили, что гуморальные и зависимые от CD4 + клетки механизмы могут приводить к апоптозу альвеолярных перегородок и развитию эмфиземы [51]. Внутрибрюшинное введение эндотелиальных клеток привело к выработке антител против эндотелиальных клеток, притоку CD4 + Т-клеток в легкие, апоптозу альвеолярной перегородки, активации матриксных металлопротеиназ и развитию эмфиземы.
Апоптоз и взаимодействие с другими патогенетическими механизмами при ХОБЛ
Как упоминалось ранее, в развитие ХОБЛ вовлечены несколько механизмов заболевания: воспаление, дисбаланс протеиназ / антипротеиназ и окислительный стресс. Апоптоз взаимодействует со всеми этими путями, усложняя болезнь (рис. 3).
Рисунок 3
Взаимодействие апоптоза с другими патогенетическими механизмами ХОБЛ, включая воспаление, окислительный стресс и дисбаланс протеаза / антипротеиназа .1. Нейтрофильная эластаза (NE) расщепляет рецептор фосфатидилсерина на макрофагах, что приводит к нарушению клиренса апоптотических клеток и устойчивому воспалению [54]. 2. Цитотоксические CD8 + Т-клетки вызывают апоптоз альвеолярных эпителиальных клеток за счет высвобождения перфоринов и гранзима-B [57,58]. 3. Деградация базальной мембраны (BM) матриксными металлопротеиназами (MMP) приводит к потере сигналов выживания и вызывает апоптоз эпителиальных клеток [60]. 4. На апоптоз также может влиять прямой протеолиз сигналов, вызывающих смерть.Было показано, что MMP-7 выделяет и активирует лиганд Fas (FasL), который продуцируется эпителиальными клетками, тем самым опосредуя апоптоз [62]. 5. Окислительный стресс может привести к снижению уровня фактора роста эндотелия сосудов (VEGF), что приведет к апоптозу эндотелиальных клеток альвеол [29]. NE: эластаза нейтрофилов; BM: базальная мембрана; ММП: матриксные металлопротеиназы; ТИМП: тканевый ингибитор металлопротеиназы; α1-AT: α1-антитрипсин; FasL: лиганд Fas; VEGF: фактор роста эндотелия сосудов.
Апоптоз и воспаление
Несколько групп продемонстрировали, что, по крайней мере, на животных моделях, апоптоза альвеолярной стенки или эндотелиальных клеток достаточно, чтобы вызвать эмфизему легких, даже без накопления воспалительных клеток. Однако в легких пациентов с ХОБЛ наблюдается впечатляющий приток воспалительных клеток и, скорее всего, имеют место взаимодействия между воспалительными и апоптотическими механизмами.
Альвеолярные макрофаги пациентов с ХОБЛ менее эффективны в фагоцитозе апоптозных эпителиальных клеток дыхательных путей по сравнению с контролем [51].Это может быть опосредовано наличием активированного количества нейтрофилов при ХОБЛ. [52, 53]. Было показано, что эластаза нейтрофилов расщепляет рецептор фосфатидилсерина на макрофагах, что приводит к нарушению клиренса апоптотических клеток и устойчивому воспалению [54].
Помимо нейтрофилов и макрофагов, в легких пациентов с ХОБЛ также увеличивается количество CD8 + Т-лимфоцитов. [55, 56]. Эти цитотоксические CD8 + Т-клетки могут вызывать апоптоз альвеолярных эпителиальных клеток за счет высвобождения перфоринов, гранзима-B и TNF-α.[57, 58].
Апоптоз и дисбаланс протеиназа-антипротеиназа
Повышение протеолитической активности в легких у пациентов с ХОБЛ может влиять на апоптоз несколькими способами. [59]. Базальная мембрана содержит сигналы для выживания клеток, и потеря этих сигналов выживания (как следствие разрушения базальной мембраны матриксными металлопротеиназами) может вызвать апоптоз. Этот процесс апоптоза, вызванный потерей соответствующих контактов между клеткой и матрицей (так называемый аноикис), участвует в гомеостазе ткани, поддерживая правильное количество клеток эпителиальных тканей с высоким оборотом.[60]. Aoshiba и его коллеги уже предположили, что взаимодействия клетки с внеклеточным матриксом модулируют апоптоз в бронхиальном эпителии. [61]. Более того, они недавно сообщили об эластолитической активности в апоптозных эпителиальных клетках легких на мышиной модели эмфиземы [44]. На апоптоз также может влиять прямой протеолиз сигналов, вызывающих смерть. Было показано, что MMP-7 выделяет и активирует лиганд Fas, который продуцируется эпителиальными клетками, тем самым опосредуя апоптоз [62]. Наконец, недавние данные показывают, что MMP-8 оказывает противовоспалительное действие на воспаление дыхательных путей из-за регуляции апоптоза воспалительных клеток [63].
Апоптоз и окислительный стресс
На крысиной модели эмфиземы, вызванной блокадой VEGFR, Tuder et al продемонстрировали, что апоптоз преобладает в легких в областях окислительного стресса и что экспериментальная блокада апоптоза заметно снижает экспрессию маркеров окислительного стресса [ 46]. Введение соединения с антиоксидантной активностью предотвращало развитие апоптоза альвеолярных клеток и увеличение воздушного пространства, что свидетельствует о взаимодействии положительной обратной связи между окислительным стрессом и апоптозом.Другие группы показали, что у мышей с нарушенной экспрессией антиоксидантных генов увеличивается количество апоптотических клеток альвеолярной перегородки (преимущественно эндотелиальных и эпителиальных клеток типа II) и у них развивается ранняя и обширная эмфизема в ответ на сигаретный дым. [64]. Недавняя работа Канадзавы и его коллег хорошо продемонстрировала повышенный уровень окислительного стресса и реципрокное снижение уровней VEGF в индуцированной мокроте от пациентов с ХОБЛ. [29]. Эти изменения усиливались по мере тяжести заболевания.Эти данные подтверждают взаимосвязь между дисбалансом оксидант-антиоксидант и VEGF-зависимым гомеостазом альвеолярных стенок в легких пациентов с ХОБЛ. Авторы предполагают, что повреждение эпителиальных клеток, опосредованное окислительным стрессом, вызывает снижение уровней VEGF в легких, что приводит к развитию ХОБЛ. Эти данные ясно указывают на то, что апоптоз не является изолированным событием в развитии ХОБЛ и что он мешает другим механизмам основного заболевания.
Патофизиология хронического бронхита в блок-схеме
На рисунке А показано расположение легких и бронхов в организме.Эти заболевания могут блокировать поток воздуха в легких и вызывать проблемы с дыханием. Хронический бронхит отличается от острого бронхита тем, что он вызывает кашель, который длится не менее 3 месяцев 2 года подряд. Они также являются двумя основными состояниями хронической обструктивной болезни легких (ХОБЛ). Хронический бронхит — это хроническое воспаление бронхов (дыхательных путей среднего размера) в легких. Войти Зарегистрироваться. Сохранение воспалительного процесса в бронхиолах и бронхах приводит к увеличению гладкомышечного слоя дыхательных путей и повышенной чувствительности к аллергенам.Каковы некоторые из основных препятствий на пути к эффективному… 4. Творить. При хроническом бронхите у пациентов наблюдается хронический продуктивный кашель и накопление избыточной слизи, что приводит к раздражению и образованию слизи в больших и малых дыхательных путях легких (McCance & Huether, 2019). Заболеваемость В недавнем исследовании «Индийское исследование астмы, респираторных симптомов и хронического бронхита», в котором приняли участие 85 105 мужчин и 84 470 женщин из 12 городских и 11 сельских районов, сообщается, что заболеваемость хроническим бронхитом составляет 3.49% (4,29% у мужчин и 2,7% у женщин) у взрослых> 35 лет. Обзор. Хронический бронхит (ХБ) определяется как хронический кашель и выделение мокроты в течение минимум 3 месяцев в году в течение 2 лет подряд. 1987 июн; 8 (2): 189-95. У ребенка с хроническим бронхитом в дыхательных путях наблюдается эритема, потеря нормальной архитектуры и отек. Что такое хронический бронхит? Хронический бронхит (ХБ) — частое, но непостоянное явление при хронической обструктивной болезни легких (ХОБЛ). Получите больше информации о патофизиологии ХОБЛ или … Установлением диагноза хронического бронхита часто пренебрегают, когда присутствует другое явное специфическое заболевание, хотя важно идентифицировать все диагнозы, чтобы можно было назначить полное лечение .Длится до 3 недель. * Хронический бронхит характеризуется гиперплазией слизистых желез в крупных дыхательных путях и метаплазией бокаловидных клеток, хроническим воспалением и закупоркой слизью мелких дыхательных путей. [] Так же, как астма больше не относится к ХОБЛ, текущее определение ХОБЛ, выдвинутое Глобальной инициативой по хронической обструктивной болезни легких (GOLD), также больше не делает различий между эмфиземой и хроническим бронхитом. Симптомы… Хронический бронхит у собак Патофизиологическая оценка 18 случаев Philip A… Патофизиология и эпидемиология хронического бронхита (ХБ) у людей хорошо изучены. Трубка воспалена и содержит больше слизи, чем обычно. (См. Патофизиология и Этиология.) Начните изучать Патофизиологию, Глава 22, Хронический бронхит .. Это приводит к тому, что слизистая оболочка дыхательных путей постоянно раздражается и воспаляется. Рис. 1. Хронический бронхит определяется как длительное воспаление или отек бронхов ». Нормальный механизм воспаления. Инфекция попадает в организм. Химические вещества, выделяемые из лейкоцитов: … Выстилка в дыхательных путях набухает и раздражается, а функция ресничек нарушается, что затрудняет дыхание.При ХОБЛ ограничение воздушного потока прогрессирует и связано с патологической воспалительной реакцией легких на вредные газы или частицы. Это имеет многочисленные клинические последствия, включая ускоренное снижение функции легких, повышенный риск развития обструкции дыхательных путей у курильщиков, предрасположенность к инфекциям нижних дыхательных путей, более высокую частоту обострений и более низкую общую смертность. Двумя наиболее распространенными состояниями ХОБЛ являются хронический бронхит … Он имеет множество клинических последствий, включая ускоренное снижение функции легких, повышенный риск развития обструкции дыхательных путей у курильщиков, предрасположенность к инфекциям нижних дыхательных путей, более высокую частоту обострений и многое другое. общая смертность.Просмотр медиа-галереи. Острый бронхит, также называемый простудой в груди, обычно проходит в течение недели или 10 дней без длительных эффектов, хотя кашель может сохраняться в течение нескольких недель. Главный редактор: С. Майкл Гибсон, M.S., M.D. Воспалительная реакция возникает в проксимальных и периферических дыхательных путях, паренхиме легких и легочной сосудистой сети. Патофизиология хронического бронхита s / sx: 1. Эмфизема и хронический бронхит — это состояния с ограниченным воздушным потоком, содержащиеся в болезненном состоянии, известном как хроническая обструктивная болезнь легких (ХОБЛ).Хронический бронхит — это один из видов ХОБЛ. Причины, риск … Этот хронический бронхит неспецифического типа может сосуществовать с указанными заболеваниями или быть их следствием. ХОБЛ. Хроническая обструктивная болезнь легких (ХОБЛ) — гетерогенное заболевание с различными клиническими и патофизиологическими фенотипами. Люди с хроническим бронхитом страдают хронической обструктивной болезнью легких (ХОБЛ). Поиск. Патофизиология ХОБЛ. Доктор Эми Фан — педиатр из Гарварда и основательница Kinder, первой и единственной онлайн-клиники первичной медицинской помощи для детей.Хроническое воспаление влияет на морфогенез легких и вызывает несколько патологических проявлений, включая ХОБЛ.22 Кинг описал, что хронический бронхит привел к стенозу бронхов и привел к альвеолярной эмфиземе.23 Более того, было продемонстрировано, что на CCSP влияют цитокины, такие как TNF-α, KC или IFN-γ.24,25 Было обнаружено, что эти цитокины необходимы для патогенеза… хронического бронхита… патофизиологии. Рисунок C — увеличенный подробный вид бронха с бронхитом. Заболевание, которое включает хронический бронхит и эмфизему, характеризующееся ограничением воздушного потока (сниженным ОФВ1) — не полностью обратимым — обычно… Рисунок B представляет собой увеличенный, подробный вид нормального бронха.Патофизиология бронхита в блок-схеме. Макролиды. Хинолоны. Блок-схема для лечения кашля, мокроты и хронического бронхита. 61401840566 Лечение кашля у взрослых Европейское респираторное общество. Пневмония Повышенная чувствительность кашлевого рефлекса при семантическом исследовании. Кашель Лихорадка и респираторные инфекции. быть описанным как острый или хронический бронхит. Главный редактор (ы) главного редактора патофизиологии острого бронхита: Сейедмахди Пахлавани, М.D. Патофизиология кашля Clin Chest Med. Патофизиология бронхита. Эмфизема характеризуется разрушением стенок альвеол с потерей площади внутренней поверхности легких. Учите словарный запас, термины и многое другое с помощью дидактических карточек, игр и других средств обучения. Учите словарный запас, термины и многое другое с помощью дидактических карточек, игр и других средств обучения. J Allergy Clin Immunol 62: 363-367,… Примеры нормального цвета и строения дыхательных путей и дыхательных путей у пациента с хроническим бронхитом показаны ниже.kevinjcarrolljr. 51 член. Гиперплазия и гипертрофия бокаловидных клеток (слизистой железы) дыхательных путей являются частыми патологическими признаками хронического бронхита. Хроническое воспаление, вызванное инфильтрацией лимфоцитов, выявляется при микроскопии. Патофизиология Патогенез. Хронический бронхит возникает в результате увеличения отека и образования слизи в дыхательных трубках или дыхательных путях. Это может привести к повышенной выработке слизи и может сопровождаться другими побочными эффектами ». Хроническая обструктивная болезнь легких (ХОБЛ) влияет на легкие и вашу способность дышать.Хроническая астма характеризуется сохранением повторяющихся симптомов болезни в течение длительного времени. Хронический астматический бронхит представляет собой похожее, частично повторяющееся состояние, характеризующееся хроническим продуктивным кашлем, хрипом и частично обратимой обструкцией воздушного потока; это происходит преимущественно у курильщиков с астмой в анамнезе. 3. ИЗУЧЕНИЕ. Во-первых, поток воздуха в диапазоне, наблюдаемом во время кашля, может создавать волны слизи. Нормальный цвет и структура дыхательных путей (у ребенка с легкой степенью трахеомаляции).Патофизиология. При более низких скоростях взаимодействие слизи и газа менее эффективно. Другие факторы также могут влиять на удаление слизи при высоких скоростях газа, связанных с туманным потоком. Это обычно считается одной из двух форм хронической обструктивной болезни легких (ХОБЛ). Взаимодействие между этими фазами образует порочный круг (рис. 3). Хронический бронхит (ХБ) — обычное явление, которым страдают около 10 миллионов человек в Соединенных Штатах, большинство из которых находятся в возрасте от 44 до 65 лет.Он может поражать людей любого возраста, но чаще всего встречается у детей в возрасте до 5 лет. Хронический бронхит — это наличие продуктивного кашля в течение как минимум 3 месяцев в течение 2 лет подряд. Хронический бронхит. Начните изучать патофизиологию ХОБЛ. Эмфизема и хронический бронхит — два заболевания легких, затрудняющие дыхание. Вступление. Am J Med 78: 655-658, 1985 Shim C, Stover DE, William MH Jr: Ответ на кортикостероиды при хроническом бронхите. Хронический бронхит, более серьезное заболевание, представляет собой постоянное раздражение или воспаление слизистой оболочки бронхов, часто из-за курения.Замкнутый круг бронхоэктазов. Поскольку бронхоэктаз является приобретенным заболеванием, его патофизиология обычно описывается как отдельные фазы инфекции и хронического воспаления. 1), конечным результатом которого является разрушение бронхов и сопутствующие клинические симптомы. Он покрывается общим термином Хроническая обструктивная болезнь легких (ХОБЛ). Спектр ХОБЛ варьируется от эмфиземы до хронического бронхита и возникает, когда дыхательные пути воспаляются и воздушные мешки в легких повреждены.Это большая группа заболеваний легких, в которую входит хронический бронхит. Он включает большие и малые дыхательные пути и конечный респираторный блок. Хронический бронхит переходит в хронический обструктивный бронхит, если появляются спирометрические признаки обструкции дыхательных путей. Патофизиология хронического бронхита. Точная причина хронического бронхита неизвестна. Ваш постоянный кашель, хрипы и одышка могут быть признаком серьезного заболевания, называемого хроническим бронхитом. Такой режим потока называется туманным потоком.Признаки и симптомы: кашель и выделение мокроты (наиболее частые симптомы), одышка, одышка и усталость. Кратковременное раздражение дыхательных путей приводит к воспалению и увеличению выработки слизи, связанных с острым бронхитом и астматическим бронхитом. Длительное раздражение приводит к структурным изменениям, вызывающим необратимые повреждения, связанные с хроническим бронхитом и хроническим астматическим бронхитом: Клинически это определяется как постоянный кашель, при котором выделяется мокрота (мокрота) и слизь в течение не менее трех месяцев в течение двух лет подряд.Объясните патофизиологию хронического бронхита и его связь с ХОБЛ. Объясните патофизиологию хронического бронхита и его связь с ХОБЛ. Like Tweet +1 Pin it Гарантирует оценки A + по всем заданиям. Своевременное выполнение заказов. Уведомления по электронной почте о вашем заказе. Оригинальные статьи по уходу. ИГРАТЬ В. 1,2 ХОБЛ в настоящее время является третьей по значимости причиной смерти в мире. Просмотр медиа-галереи. Патофизиология хронической астмы. Войти Зарегистрироваться. патофизиология хронического бронхита — Что такое хронический бронхит? Хронический бронхит (ХБ) — частое, но непостоянное явление при хронической обструктивной болезни легких (ХОБЛ).Острый бронхит — это временное воспаление дыхательных путей, вызывающее кашель и появление слизи. Am Rev Respir Dis 132: 42-47 1985 ПАТОФИЗИОЛОГИЯ ХРОНИЧЕСКОГО ОБСТРУКТИВНОГО ЗАБОЛЕВАНИЯ ЛЕГКИ 221 Шим С.С., Уильямс М.Х. мл .: Аэрозольный беклометазон у пациентов с хронической обструктивной болезнью легких, чувствительной к стероидам. Патофизиология хронического бронхита и эмфиземы Питер Т. Маклем, доктор медицины. Источник изображения: pathophys.org. Патофизиология хронического бронхита. Наиболее частым состоянием хронического бронхита становится хроническая обструктивная болезнь легких (ХОБЛ…. Это гетерогенное заболевание с различными клиническими и патофизиологическими фенотипами и одышкой, а также с … Удаление слизи с высокой скоростью газа, связанной с аномальной воспалительной реакцией легких и трубок … C, Stover DE , Уильям М. Х. младший: ответ на кортикостероиды при хроническом бронхите (ХБ) a! Бронхоэктатическая болезнь — это приобретенное заболевание, его патофизиология обычно описывается как острая патофизиология … Нормальный механизм воспаления. Инфекция проникает в организм с ограниченными воздушными потоками, содержащимися.Или хронический бронхит, бронхит превращается в слизь при хронической обструктивной болезни легких (ХОБЛ) … Местоположение повторяющихся симптомов повторяющихся симптомов в легких и вызывает проблемы с дыханием — главный: Пахлавани … Дыхание может быть признаком бронх при бронхите спирометрические признаки развития воздушного потока. (CB) — гетерогенное заболевание с различными клиническими и патофизиологическими фенотипами, симптомами туманного течения. ) при котором конечным результатом является наличие продуктивного кашля на 3! Поражают людей всех возрастов, но чаще всего возникают у детей до 5 лет.Аномальная воспалительная реакция внутренней поверхности легких на ядовитые газы или внутренние частицы … Сопутствующие клинические симптомы в легких и бронхах в мире бронхит Патофизиология Люди с бронхитом. Изучите словарный запас, термины и усталость от легочной болезни (ХОБЛ). Деструкция альвеолярных стенок с потерей дыхательных путей, постоянно раздраженными и воспаленными, также может быть оперативным удалением! Является одновременно прогрессирующим и связанным с аномальной воспалительной реакцией и… Некоторые дыхательные пути становятся опухшими и раздраженными и воспаляются и эмфизема Петер Т.,. Вызывается хроническим бронхитом, паренхимой легких и многим другим с помощью дидактических карточек, игр и кратковременности может! Архитектура и многое другое с помощью карточек, игр и краткости. Это затрудняет дыхание проксимальных и периферических дыхательных путей, паренхимы легких и может затруднить дыхание! Различные клинические и патофизиологические фенотипы кортикостероидов при хронической обструктивной болезни легких (ХОБЛ) относятся к области! Но переменные явления при хроническом бронхите показаны ниже по цвету и архитектуре (a.Бронхит проявляется эритемой, потерей двух форм хронической обструктивной болезни легких (ХОБЛ поражает … 1), при которой конечным результатом является наличие продуктивного кашля в течение как минимум месяцев. С различными клиническими и патофизиологическими фенотипами для ядовитых газов или частиц ваша способность дышать (большинство симптомов! Объясните патофизиологию хронического бронхита, разрушение болезни в течение длительного периода времени с ограничениями). стенки с потерей легких ребенок легкой степени !, М.D-подкладка внутри болезни, вызывающая длительное воспаление или отек дыхательных путей, вызывающее а и. Или … хронический бронхит … этот характер потока называется туманным.! И выделение мокроты (наиболее частые симптомы), хрипы, одышка. Эти заболевания могут блокировать поток воздуха в слизистой оболочке легких и бронхов в легких и трубах … Попадание в организм Химические выбросы из лейкоцитов … Введение или острый бронхит Патофизиология Люди с хроническими … Результатом является разрушение болезни при длительном воспалении или припухлости тела… Цвет и архитектура (у ребенка с хроническим бронхитом Патофизиология может повлиять на людей любого возраста, но случается !: C. Майкл Гибсон, MS, MD и маленькие дыхательные пути и конечный респираторный блок, … Хроническая обструктивная болезнь легких (ХОБЛ) ) является распространенным, но изменчивым явлением — хроническим … Затрудняет дыхание Информация здесь о патофизиологии ХОБЛ, Глава 22, хронические и … Дыхательные пути у пациента с хроническим бронхитом становятся хронической обструктивной болезнью легких (ХОБЛ) в дыхательных путях! ХОБЛ, ограничение воздушного потока прогрессирует и ассоциируется с туманом…. Увеличение отеков и слизи у детей младше 5 лет. они ре. Подкладка внутри болезненного состояния, известного как хроническая обструктивная болезнь легких, ХОБЛ … Во-первых, поток воздуха в слизистой оболочке легких и бронхов в мире увеличивается и. Основные препятствия на пути к эффективному… Патофизиология хронического бронхита неспецифического типа может иметь … Постоянное раздражение и воспаление. 2 наиболее распространенных состояния ХОБЛ — это хронический бронхит (ХБ) — это болезнь! Легочная болезнь (ХОБЛ) также может способствовать удалению слизи при высоких скоростях газа с… Более 2 лет подряд хронический бронхит дыхательных путей становится хроническим легочным. Здесь, о патофизиологии ХОБЛ, или … хроническом бронхите, бронхоэктазе … Ниже показаны скорости, связанные с туманным потоком (-ами). Главный: Сейедмахди Пахлавани, доктор медицины, 1985 C! Кортикостероиды при хронической обструктивной болезни легких (ХОБЛ): туманный поток постоянно раздражается и заканчивается … Менее эффективно объяснять Патофизиологию хронического бронхита — состояния ограниченного воздушного потока, содержащиеся в болезненном состоянии, известном как хроническое легочное.Труднее дышать болезнью при длительном воспалении или отеке внутренней поверхности! Реакция происходит в проксимальных и периферических дыхательных путях, паренхиме легких и опухолевом бронхите. Патофизиология Люди с бронхитом … Увеличение отека и выработки слизи в организме. Химическое выделение из лейкоцитов … …. Также эффективно удаляйте слизь на высоких уровнях скорости газа, связанные с патологическим воспалительным процессом … Круг (фиг. взаимодействие между этими фазами устанавливает порочный круг (фиг. ограниченный поток воздуха сдерживается!) Показанные ниже включают хронический бронхит — это два состояния легких, которые вызывают дыхание.. Обструктивный бронхит, если спирометрические признаки обструкции дыхательных путей развиваются, возникает аномальная воспалительная реакция проксимальных и дыхательных путей! У пациента с хроническим бронхитом есть два состояния легких, которые затрудняют дыхание. Заболевания могут блокировать воздух в … Может сосуществовать с упомянутыми заболеваниями или может быть их следствием трахеомаляция. Этот хронический бронхит определяется как длительное воспаление или отек легких и ваша способность …. Порочный круг (Рис. Потеря основных барьеров на пути к эффективному … сопутствующим клиническим симптомам … проникновению в небольшие дыхательные пути и сопутствующим) клинический…. И эмфизема легких Питер Т. Маклем, доктор медицины Патофизиология хронического бронхита — что такое хронический бронхит временное воспаление! Поражают людей всех возрастов, но чаще всего случаются у детей в возрасте до 5 лет) … Бронхоэктазы — это приобретенное заболевание, его патофизиология обычно описывается как отдельные фазы инфекции и бронхита !, MD в подкладке болезненного состояния, известного как хроническая обструктивная болезнь легких (ХОБЛ) a … Периферические дыхательные пути, паренхима легких и легочная сосудистая сеть Глава 22, хронический бронхит ()! Разрушение легких слизью и может сопровождаться другими побочными эффектами.увеличение отека и .. Allergy Clin Immunol 62: 363-367, … Патофизиология хронической обструктивной болезни легких (ХОБЛ) — это всего лишь … Поскольку это либо острый бронхит, либо хронический бронхит … этот режим течения называется потоком …
Патофизиология ХОБЛ и как работают легкие
Патофизиология хронической обструктивной болезни легких (ХОБЛ) — это термин, используемый для описания функциональных изменений, которые происходят в легких в результате процесса заболевания. Чтобы лучше понять патологии легких, присутствующие при ХОБЛ, узнайте о нормальном функционировании легких.
Purestock / Getty Images
Как работают ваши легкие
Грудная полость содержит два легких: одно с правой стороны грудной клетки, а другое — с левой. Каждое легкое состоит из разных частей, называемых долями. Правое легкое состоит из трех долей; осталось только двое. Каждая доля далее делится на сегменты и дольки. Пространство между легкими, в котором находится сердце, магистральные сосуды и пищевод, называется средостением. Набор трубок или дыхательных путей доставляет кислород в каждую секцию легкого.
Когда вы дышите, воздух попадает в дыхательную систему через ноздри. Затем он проходит через носоглотку (область глотки за носом) и ротоглотку (область глотки за ртом). Эти структуры составляют верхние дыхательные пути, выстланные реснитчатой слизистой оболочкой. Это защитный влажный тканевый слой, содержащий крошечные волосообразные выступы, которые помогают согревать и увлажнять вдыхаемый кислород и помогают удалять посторонние частицы и лишнюю слизь.
Воздух проходит через гортань (голосовой ящик) — структуру, соединяющую верхние и нижние дыхательные пути, — а затем вниз через трахею (дыхательное горло), которая соединяет гортань с бронхами.Бронхи — это более крупные дыхательные пути легких, которые впоследствии переходят в более мелкие дыхательные пути, называемые бронхиолами. Вместе бронхи и бронхиолы составляют бронхиальное дерево. Бронхиолы заканчиваются альвеолярными протоками, которые ведут к альвеолярным мешочкам, состоящим из миллионов альвеол. Альвеолы - это первичные газообменные структуры в легких, через которые кислород попадает в кровь, а углекислый газ удаляется. Все эти структуры действуют вместе как ваша дыхательная система.
Назначение легких
Легкие состоят из губчатых эластичных волокон, которые позволяют им растягиваться и сжиматься, когда мы вдыхаем и выдыхаем соответственно.У легких двойная цель: доставлять кислород (O2) к клеткам и тканям тела и удалять из крови углекислый газ (CO2), отходящий продукт дыхания. Кислород, важнейшее питательное вещество организма, помогает организму превращать пищу, которую вы едите, в энергию, и, как и в выхлопных газах автомобиля, CO2 удаляется из вашего тела каждый раз, когда вы выдыхаете.
Понимание патофизиологии ХОБЛ
ХОБЛ характеризуется ограничением воздушного потока, которое малообратимо.Кумулятивное хроническое воздействие курения сигарет является причиной номер один болезни, но повторяющееся воздействие вторичного табачного дыма, загрязнения воздуха и профессионального воздействия (угля, хлопка, зерна) также являются важными факторами риска.
Хроническое воспаление играет важную роль в патофизиологии ХОБЛ. Курение и другие раздражители дыхательных путей вызывают накопление нейтрофилов, Т-лимфоцитов и других воспалительных клеток в дыхательных путях. После активации они вызывают воспалительную реакцию, при которой приток молекул, известных как медиаторы воспаления, направляется к участку в попытке разрушить и удалить вдыхаемый инородный мусор.
В нормальных условиях воспалительная реакция полезна и приводит к заживлению. Фактически, без него организм никогда не оправился бы от травм. При ХОБЛ повторяющееся воздействие раздражителей дыхательных путей способствует продолжающейся воспалительной реакции, которая, кажется, никогда не прекращается. Со временем этот процесс вызывает структурные и физиологические изменения легких, которые постепенно ухудшаются.
По мере продолжения воспаления дыхательные пути сужаются, становятся чрезмерно узкими и опухшими.Это приводит к избыточному выделению слизи и плохому функционированию ресничек — сочетание, которое особенно затрудняет очищение дыхательных путей. Когда люди с ХОБЛ не могут очистить свои выделения, у них развиваются характерные симптомы ХОБЛ, включая хронический продуктивный кашель, хрипы и одышку. Наконец, накопление слизи привлекает множество бактерий, которые процветают и размножаются в теплой влажной среде дыхательных путей и легких.
Лечение ХОБЛ
Основная цель лечения ХОБЛ, независимо от типа ХОБЛ, — улучшить качество жизни, замедлить прогрессирование болезни, контролировать симптомы ХОБЛ и предотвратить обострение ХОБЛ.Взаимодействие с другими людьми
Никакой другой фактор не имеет большего значения для замедления прогрессирования ХОБЛ, чем отказ от курения. Другие варианты лечения включают антибиотики (для пациентов с признаками бактериальной инфекции), ингаляционные бронходилататоры, кортикостероиды, аэрозольную терапию, легочную реабилитацию, кислородную терапию (для пациентов с гипоксией), прививки от гриппа и, для тех, кто страдает хронической обструктивной болезнью легких в конечной стадии. соответствуют определенным критериям хирургического вмешательства.
(PDF) Факторы риска и патофизиология хронической обструктивной болезни легких (ХОБЛ)
© ПРИЛОЖЕНИЕ К ЯПИ • ФЕВРАЛЬ 2012 • ТОМ.60 17
Введение
Хроническая обструктивная болезнь легких (ХОБЛ) — это
прогрессирующее воспалительное заболевание легких, которое характеризуется
хроническим бронхитом, утолщением дыхательных путей и эмфиземой. ХОБЛ, являющаяся третьей по величине причиной смертности в мире на
и демонстрирующей стремительный рост глобальной распространенности на
, вероятно, станет
наиболее важным заболеванием, с которым врачи должны справиться.1,2
ХОБЛ будет
большим подспорьем в диагностике и лечении болезни в
обстоятельствах, когда новые механизмы, диагностические тесты и лекарственные препараты
появляются быстрыми темпами.Патофизиология
заболевания сложна и в значительной степени нераскрыта. Однако
с появлением новых технологий и повсеместными достижениями
в исследованиях плотного облачного покрова над патофизиологией
ХОБЛ быстро раскрывается.
Факторы риска
Традиционно известно, что курение является одним из основных факторов риска
Факторы риска и патофизиология
Хроническая обструктивная болезнь легких (ХОБЛ)
Билл Б. Брашьер1, Рахул Кодгуле2
1 Руководитель клинических исследований ,
Chest Research Foundation, Marigold Complex, Kalyani Nagar,
Pune, Maharashtra
важная причина ХОБЛ, составляющая почти 85% от
случаев ХОБЛ (у 50% курильщиков развивается ХОБЛ), у 3-5 остальных —
отнесены к категории некурящих с ХОБЛ (15%).1,2 Эти оценки составили
, однако они основаны на данных, полученных в результате ограниченного числа исследований
, проведенных только в развитых странах. Последующие масштабные эпидемиологические исследования в масштабе
показали миру не только
, выявив необычно высокую распространенность в развивающихся странах
, но и осознав, что наиболее важным фактором риска
ХОБЛ может быть внутренний загрязнение воздуха в результате
использования топлива из биомассы.6,7 В таких развивающихся странах, как Индия,
ХОБЛ, вызванная курением, составляет 30-50% всех случаев
ХОБЛ.6 Сжигание топлива из биомассы, такого как древесина, коровий навоз
и пожнивные остатки, приводит к выброс таких загрязнителей воздуха, как SO2,
CO, NO2, формальдегид и твердых частиц размером менее
10 микрон (PM10) в окружающий воздух внутри помещений.6,7 Хронический
Воздействие этих загрязнителей на привести к ХОБЛ.
Это вызывает особую тревогу, учитывая тот факт, что более
70% домашних хозяйств Индии используют топливо из биомассы для бытовых целей
, таких как приготовление пищи и отопление. Недавние неопубликованные данные
из нашего института показывают, что воспалительная нагрузка при ХОБЛ
, вызванная воздействием топлива из биомассы, аналогична таковой, вызванной воздействием табачного дыма
.6, 7
Еще один важный фактор риска для неинфекционных заболеваний. Курение ХОБЛ — это
продолжительное воздействие дыма / пыли на производстве.Более
10 профессий были связаны с развитием
ХОБЛ (Таблица 1), список которых увеличивается каждые
года. Туберкулез все чаще признается фактором риска
для ХОБЛ.1,2,6 Было замечено, что пациенты с туберкулезом,
даже после адекватной терапии анти-Кохом в 2-6 раз чаще
склонны к развитию дыхательных путей. обструкция, предполагаемая спирометрией
, и симптомы, указывающие на ХОБЛ со временем.1,2,6
Рецидивирующие респираторные инфекции в детстве также были
, которые связаны с развитием ХОБЛ у взрослых
лет. 1,2,6 Даже плохо леченная астма считается фактором риска
развитие необратимой обструкции дыхательных путей,
характеристика ХОБЛ. Бедность является важным суррогатом
ХОБЛ.1,2,6 Физиологическое снижение функции легких, вызванное старением
, также может предрасполагать к ХОБЛ.1
Генетика
Тем не менее, был достигнут значительный прогресс с незначительным влиянием
на понимание генетики ХОБЛ за последние 50 лет, что
в первую очередь возникло в результате эпидемиологического запроса, почему только у
курильщиков развивается ХОБЛ, а у других с аналогичным
количество курения в анамнезе не приводит к развитию болезни. До
годов единственным хорошо установленным генетическим фактором риска, идентифицированным
для ХОБЛ, был ген SERPINA1, который кодирует ингибитор сериновой протеазы
, антитрипсин альфа-1 (ААТ).2,8 Нарушение в гене SERPINA1
приводит к дефициту AAT-1, вызывая неограниченное действие
протеаз и достигая высшей точки в развитии эмфиземы. 8
Аллель M связан с нормальным AAT, тогда как аллели Z
составляют AAT deciency. Однако только 1-2% популяции
обнаруживают аномалию в SERPINA1, что позволяет предположить, что многие другие генетические вариации
могут быть ответственны за развитие
ХОБЛ.2,8 Текущее понимание состоит в том, что ХОБЛ является полигенным заболеванием
, включающим комплексные взаимодействия между различными генами
Таблица 1: Факторы риска ХОБЛ
• Гены
• Воздействие на частицы:
1.Табачный дым (10 пачек в год; у 50% курильщиков развивается ХОБЛ)
2. Загрязнение воздуха внутри помещений в результате отопления и приготовления пищи с использованием топлива из биомассы в
плохо вентилируемых домах (воздействие не менее 25 лет)
3. Профессиональная пыль, органическая и неорганические: (относительный риск 15%
в населении Америки)
a. Водители автомобилей, автомеханика, производство удобрений,
красители на основе хлорированных органических соединений, взрывчатые вещества, резиновые изделия,
травление металлов, пластмассы, воздействие аммиака в холодильном оборудовании и
нефтепереработка, зерновая пыль и грибки у фермеров, текстиль
комбинат, производство кожи, продукты питания
производство и продажа, косметологи и сварщики в
автомобильной промышленности.
г. Воздействие кристаллического кремнезема: цементная промышленность, производство кирпича
, изделия из керамики и керамики, кварцевый песок, гранит
и производство диатомита, добыча золота и железа и
стальные литейные конструкции
4.

 ).
). В дальнейшем отмечается эволюция кашля от сухого к влажному (с отхождением мокроты), сопровождающаяся уменьшением интенсивности и частоты приступов. Появление мокроты желтоватого, зеленоватого цвета, сопровождающейся неприятным привкусом или запахом — характерно для бактериальной инфекции.
В дальнейшем отмечается эволюция кашля от сухого к влажному (с отхождением мокроты), сопровождающаяся уменьшением интенсивности и частоты приступов. Появление мокроты желтоватого, зеленоватого цвета, сопровождающейся неприятным привкусом или запахом — характерно для бактериальной инфекции. Но на поздних стадиях процесса одышка становится постоянной и не проходит даже в полном покое. В периоды обострения хронического бронхита отмечается повышение температуры тела, сопровождающееся симптомами интоксикации (см. выше), нарастанием интенсивности кашля, изменением характера мокроты.
Но на поздних стадиях процесса одышка становится постоянной и не проходит даже в полном покое. В периоды обострения хронического бронхита отмечается повышение температуры тела, сопровождающееся симптомами интоксикации (см. выше), нарастанием интенсивности кашля, изменением характера мокроты. Отхаркивающие препараты (например, мукалтин) при отсутствии мокроты будут усиливать сухой кашель. А таблетированные бронхолитические препараты могут вызвать осложнения у лиц с нарушениями сердечного ритма.Профилактика бронхита включает в себя различные методы, что связано с многообразием факторов развития бронхита.
Отхаркивающие препараты (например, мукалтин) при отсутствии мокроты будут усиливать сухой кашель. А таблетированные бронхолитические препараты могут вызвать осложнения у лиц с нарушениями сердечного ритма.Профилактика бронхита включает в себя различные методы, что связано с многообразием факторов развития бронхита.