Опухолевые плевриты (дифференциальная диагностика и лечение) | Бычков М.Б.
Патологические процессы в плевре и плевральной полости, в том числе плеврит, носят обычно вторичный характер, чаще всего –это осложнения заболеваний легких, травм грудной клетки, заболеваний органов средостения и брюшной полости. При этом нередко симптоматика плеврального выпота является ведущей в клинической картине заболевания.
История учения о плевритах имеет многовековую давность. В XVIII в. некоторые клиницисты пытались выделить плевриты в самостоятельную нозологическую форму. В течение десятилетий велось изучение этиологии, патогенеза плевритов и наиболее целесообразных методов их лечения.
Выпот в плевральной полости не должен считаться самостоятельной болезнью, так как он является лишь своеобразным проявлением различных общих заболеваний: опухолей, пневмонии, аллергических состояний, туберкулеза, сифилиса, сердечной недостаточности и т.д. (табл. 1).
Скопление жидкости в полости плевры, обусловленное сердечной недостаточностью и пневмониями, встречается в 2 раза чаще, чем при злокачественных опухолях [4].
| Механизм образования плеврального выпота при злокачественных новообразованиях: |
| Прямое влияние опухоли 1. Метастазы в плевру (увеличение проницаемости капилляров плевры) 2. Метастазы в плевру (обструкция лимфатических узлов) 3. Поражение лимфатических узлов средостения (cнижение лимфатического оттока из плевры). 4. Обтурация грудного протока (хилоторакс). 5. Обтурация бронха (снижение внутриплеврального давления). 6. Опухолевый перикардит. Опосредованное влияние опухоли 1. Гипопротеинемия. 2.  Опухолевые пневмонии. Опухолевые пневмонии. 3. Эмболия сосудов легких. 4. Состояние после лучевой терапии. |
Плевральный выпот может быть транссудатом и экссудатом. Причиной образования транссудата обычно является застойная сердечная недостаточность, в основном у больных с левожелудочковой недостаточностью и перикардитом. При скоплении транссудата (гидротораксе) листки плевры не вовлечены в первичный патологический процесс.
Гидроторакс наблюдается в тех случаях, когда изменяется системное или легочное капиллярное или онкотическое давление плазмы (левожелудочковая недостаточность, цирроз печени).
Плеврит (скопление экссудата в полости плевры) наиболее часто образуется у больных злокачественными новообразованиями. Наиболее распространенной причиной экссудативного плеврита является метастазирование в плевру и лимфатические узлы средочтения. Плевральный выпот при опухолях имеет сложное происхождение: накопление жидкости обусловлено увеличением проницаемости капилляров вследствие их воспаления или разрыва эндотелия, а также ухудшением лимфатического дренажа из-за обструкции лимфатических путей опухолью и прорастания опухоли в плевру. Накоплению выпота у онкологических больных могут способствовать нарушение питания и снижение содержания белка в сыворотке крови [1–4].
АЛГОРИТМ ЛЕЧЕНИЯ ОПУХОЛЕВЫХ ПЛЕВРИТОВ
Схема
Опухолевый (метастатический) плеврит является частым осложнением при раке легкого, молочной железы, яичников, а также при лимфомах и лейкозах. Так, при раке легкого он встречается у 24–50% больных, молочной железы – до 48%, при лимфомах – до 26%, а раке яичников – до 10%. При других злокачественных опухолях опухолевый плеврит выявляется у 1–6% пациентов (рак желудка, толстой кишки, поджелудочной железы, саркомы, меланомы и др.). Наиболее частой причиной экссудативных плевритов является метастазирование в плевру и лимфатические узлы средостения. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
Диагностика
Цитологическое исследование плевральной жидкости на опухолевые клетки (содержание эритролитов более 1 млн/мм3) является важным методом диагностики. Получение при плевральной пункции геморрагического экссудата с высокой степенью вероятности свидетельствует об опухолевой этиологии выпота. Частота обнаружения опухолевых клеток при этом достигает 80–70%. На основании цитологического исследования плевральной жидкости часто удается определить морфологический тип первичной опухоли.
Таблица 1. Частота выпотов различной этиологии (Р. Лайт, 1986) [1]
| Заболевания |
Частота выпотов, %
|
| Сердечная недостаточность |
37
|
| Бактериальные и вирусные инфекции |
30
|
| Злокачественные опухоли |
15
|
| Эмболии легочной артерии |
11
|
| Заболевания желудочно-кишечного тракта(цирроз печени, панкреатит, поддиафрагмальный абсцесс и др.) |
6
|
| Мезотелиома |
0,5
|
| Сосудистые коллагенозы |
0,3
|
| Туберкулез |
0,2
|
Накопление жидкости в плевральной полости приводит к сдавлению легкого, смещению средостения, что в свою очередь вызывает усиление одышки, нарушение дыхательной и сердечной деятельности. Часто плеврит, являясь единственным проявлением опухолевого процесса, может быть причиной смерти больного.
Часто плеврит, являясь единственным проявлением опухолевого процесса, может быть причиной смерти больного.
Лечение
Лечение больных с выпотом в плевральную полость заключается прежде всего в эвакуации жидкости, внутриплевральном введении лекарственных препаратов с целью прекращения накопления жидкости в плевральной полости и рассасывания экссудата. Это приводит к улучшению состояния больного, уменьшению одышки, болей, легочно-сердечной недостаточности и тем самым к удлинению жизни. Алгоритм диагностики и лечения опухолевых плевритов представлен на схеме.
Перед решением вопроса о введении внутриплеврально тех или иных лекарственных препаратов необходимо уточнить локализацию первичного процесса, так как при раке молочной железы, яичников, мелкоклеточном раке легкого, лимфомах проведение системной химиотерапии может привести к ликвидации плеврального выпота у 30–60% пациентов.
Таблица 2. Препараты, используемые для плевродеза (сводные данные)
|
Класс
|
Препарат
|
Дозы
|
| Цитостатики | 1. Эмбихин | 10-30 мг |
| 2. Тиофосфамид | 30-50 мг | |
| 3. 5-фторурацил | 750-1000 мг | |
| 4. Адриамицин | 30 мг | |
| 5. Цисплатин | 50 мг | |
6. Вепезид Вепезид | 200 мг | |
| 7. Блеомицин | 15-30 мг | |
| Радиоизотопы | 1. Аu-198 |
50-100 mCu |
| 2. Фосфор-32 | ||
| 3. Хром | ||
| 4. Иттрий-90 | ||
| Иммуномодуляторы | 1. Коринбактериум-парвум | 7 мг |
| 2. Интерлейкин+ЛАК-клетки | 500 тыс МЕ + 10 млн клеток | |
| Препараты неспецифического склерозирующего действия | 1. Тальк | 2–4 г |
| 2. Хинакрин | 100 мг | |
| 3. Тетрациклин | 1,2-1,6 г |
В тех случаях, когда системная химиотерапия не показана или она была неэффективной, необходимо внутриплевральное введение лекарственных препаратов. Показанием для плевральных пункций и внутриплеврального введения лекарств является наличие выпота в плевральной полости выше уровня II–III ребра спереди, выраженной одышки с явлениями легочной или легочно-сердечной недостаточности, при ожидаемой продолжительности жизни более 2 нед. При наличии выпота без клинической симптоматики нет смысла производить плевральные пункции и вводить те или иные лекарственные препараты.
Таким образом, можно отметить следующие показания для плевродеза:
1. Наличие субъективных симптомов плеврита (выраженная одышка, боли, кашель).
2. Наличие выпота, рефрактерного к современной химио- и гормонотерапии.
3. Наличие бронхиальной обструкции.
В табл. 2 представлены препараты, используемые в настоящее время для плевродеза.
Методика введения цитостатиков, их разовые и суммарные дозы, а также режим лечения:
| 1. Эмбихин 10–30 мг 1 раз в 7–14 дней, 3–4 введения, всего 40–120 мг. 2. Тиофосфамид 30–40 мг 1 раз в 7–14 дней, 3–4 введения, всего 120–160 мг. 3. Фторурацил 500–1000 мг 1 раз в 7 дней, 3–4 введения, всего 2000–3000 мг. 4. Блеомицин 15–30 мг 1 раз в 7 дней, 4–5 введений, всего 60–150 мг. 5. Адриамицин 30–40 мг 1 раз в 7 дней, 3–4 введения, всего 90–120 мг. 6. Цисплатин 50–60 мг 1 раз в 7 дней, 2–3 введения, всего 100–180 мг. 7. Митоксантрон (новантрон) по 20–25 мг, 2–3 введения. 8. Вепезид 100–150 мг 2 раза в 7 дней, 3–4 введения, всего 600 мг. 9. Тиофосфамид 30 – 40 мг + фторурацил 500 мг 1 раз в 7 дней, 3 введения. |
Эффективность внутриплеврального введения отдельных цитостатиков при раке легкого и молочной железы колеблется от 60 до 80%. В табл. 3 представлены данные РОНЦ им. Н.Н. Блохина РАМН по эффективности химиотерапии опухолевых плевритов [5].
Особого внимания заслуживают методы неспецифической терапии с использованием различных склерозирующих средств для получения химического серозита, склеивания плевральных листков и таким образом ликвидации выпота в плевральной полости. К этим веществам относятся тальк, хинакрин (акрихин), делагил и тетрациклин. Эффективность введения талька, акрихина, делагила достигает 55–60%, а тетрациклина – 80–70% [6–10].
Методика введения тетрациклина. Тетрациклина гидрохлорид наиболее эффективен в больших дозах (20 мг/кг или 1200–1600 мг -12–16 ампул по 100 мг). У больного под местной анестезией производят пункцию плевральной полости с введением тонкой силиконовой трубки, по которой с помощью вакуум-отсоса эвакуируют жидкость. После этого трубку зажимают и под рентгеновским контролем убеждаются, что легкое расправилось. В случае, если легкое не расправилось или имеется смещение средостения в сторону плеврального выпота, не следует вводить тетрациклин из-за возможности образования Тпанцирного легкогоУ. Поскольку введение тетрациклина может сопровождаться болевыми ощущениями, то его предварительно разводят в 50 мл 0,5% раствора новокаина и затем вводят в дренажную трубку. Последнюю прижимают на 2 ч, а больного просят несколько раз менять положение тела. Через 2 ч зажим снимают, а дренажную трубку подключают к вакуум-отсосу с постоянным давлением (от 15 до 20 см вод. ст.). Аспирацию продолжают не менее 24 ч, пока объем выводимой жидкости не будет менее 150–200 мл в сутки. После этого дренажную трубку удаляют.
Таблица 3. Эффективность химиотерапии опухолевых плевритов (данные РОНЦ)
|
Локализация процесса
|
Число больных
|
Полные ремиссии, %
|
Частичные ремиссии, %
|
Без эффекта,%
|
| Рак молочной железы |
62
|
39
|
39
|
22
|
| Рак легкого |
77
|
45
|
34
|
21
|
| Мезотелиома плевры |
79
|
33
|
33
|
33
|
| Другие опухоли |
12
|
50
|
33
|
17
|
| Всего |
16
|
40
|
35
|
25
|
Процедура считается успешной, если у больного в результате введения тетрациклина развился острый плеврит, а с помощью дренирования было обеспечено сближение висцеральной и париентальной плевры и этим достигнута облитерация плевральной полости. Неудачи данной методики связаны в основном с недостаточно полным дренированием плевральной полости. Данная методика дренирования плевральной полости может быть использована также для введения цитостатиков.
Неудачи данной методики связаны в основном с недостаточно полным дренированием плевральной полости. Данная методика дренирования плевральной полости может быть использована также для введения цитостатиков.
Метаанализ, проведенный С. Belani и соавт. [11] по эффективности отдельных препаратов в различных исследованиях, показал, что наиболее эффективными препаратами являются тетрациклин, тальк и блеомицин.
Заключение
Выпот в плевральной полости является довольно частым осложнением рака легкого, молочной железы и других злокачественных процессов, его проявление часто осложняет проблемы лечения онкологических больных.
Многие пациенты с наличием опухолевого плеврита живут, надеясь на излечение, месяцы и даже годы. Поэтому эффективная паллиативная терапия опухолевых плевритов является важным аспектом лечения больных с распространенным злокачественным процессом для улучшения качества их жизни. Для внутриплеврального введения могут быть использованы как отдельные цитостатики (блеомицин, цисплатин и др.), так и препараты неспецифического склерозирующего действия (тетрациклин, тальк и др.).
Литература:
1. Лайт Р.У. Болезни плевры. М., 1986.
2. Hausher FH, Yarbo JW. Diagnosis and treatment of malignant pleural effusion. Cancer Met Rev 1987;6(1):24–30.
3. Leff A, Hopewell PC, Costello J. Pleural effusion from malignancy. Ann Int Med 1978;88:532–7.
4. Sahn SA. Malignant pleural effusion. Clin Chest Med 1985;6:113–25.
5. Кашикова Х.Ш. Лекарственная терапия опухолевых плевритов. Дисс. канд. мед. наук. М., 1989.
6. Gravelyn TR et al. Tetracycline pleurodesis for malignant pleural effusion: a 10С year retrospective study. Cancer 1987;59(11):1973–7.
7. Kefford RF, Woods RL, Fox R, et al. Intracavitary adriamycin, nitrogen mustard and tetracycline in the control of malignant effusions. Med J Austral 1980;2:447–8.
8. Zoloznik AJ, Oswald SG, Langin M. Intrapleural tetracycline in malignant pleural effusion: Cancer 1983;51:752–5.
9. Bayly TC, Kisher DL, Sybert A, et al. Tetracycline and quinacrine in the control of malignant pleural effusions. Cancer 1978;41:1188–92.
10. Wallach HW. Intrapleural tetracycline for malignant pleural effusions. Chest 1975;68:510–2.
11. Belani CP, Einardson TR, Arikian SR et al. Cost effectiveness analysis of pleurodesis in the management of malignant pleural effusion. J Oncol Management 1995;1(2):24.
.
Порекомендуйте статью вашим коллегам
симптомы и лечение плеврита легких при онкологии, жидкость в легких, причины плеврита
Поведение злокачественной клетки непредсказуемо, и плевриты отмечаются практически у половины больных на разных стадиях развития немелкоклеточного рака лёгкого (НМРЛ). При аденокарциноме лёгкого частота метастатических плевритов достигает 47%. При плоскоклеточном раке они отмечаются у 10% больных. При бронхиоло-альвеолярном раке плевральный выпот может развиться в дебюте заболевания или быть единственным ранним проявлением злокачественной опухоли.
Причины возникновения плеврита
При раке лёгкого плеврит обусловлен тремя механизмами:
- Нарушение оттока жидкости вследствие повреждения лимфатических сосудов.
- Блокада опухолевыми лимфоузлами оттока по лимфатическим путям.
- Пропотевание жидкости из повреждённой опухолью лёгочной ткани.
При запущенном раке лёгкого возможно сочетание нескольких механизмов, но, с другой стороны, плевральный выпот возможен и при операбельной опухоли лёгкого, прилежащей или прорастающей плевру.
Истинный канцероматоз плевры, когда в плевральных листках располагаются метастазы рака, развивается у 49 – 80% пациентов. В 20% метастатический плеврит сочетается с другими внутрилёгочными метастазами. Редко выпот возникает при сдавлении верхней полой вены поражёнными раком лимфатическими узлами, экссудат может быть и воспалительным.
Редко выпот возникает при сдавлении верхней полой вены поражёнными раком лимфатическими узлами, экссудат может быть и воспалительным.
Каков характер жидкости, скажет только цитологическое исследование полученной при торакоцентезе – удалении жидкости из легких.
Чем опасен плеврит?
Наличие выпота в плевральной полости усугубляет клинические проявления рака лёгкого: одышку, кашель, слабость. Длительно существующий выпот с массивными плевральными наложениями часто сопровождают боли, но при крупных опухолях болевой синдром выражен слабо за счёт рефлекторного ограничения подвижности грудной стенки. Накопление экссудата в полости приводит к коллабированию (сдавлению) лёгкого и компрессионному ателектазу (нарушению вентиляции) органа. Нарушение вентиляции лёгочной ткани способствует бактериальной и вирусной диссеминации на фоне застойных явлений и иммунных нарушений.
В некоторых случаях симптомы плеврита возникают исподволь, иногда после периода общего недомогания и кратковременной лихорадки, купируемой антибиотиками. Несмотря на систематическое наблюдение онкологического больного, у большинства пациентов плеврит выявляется в стадии развёрнутой клинической симптоматики.
Главное и опасное – это развитие лёгочно-сердечной недостаточности, поскольку органы средостения смещаются в противоположную сторону, повышая внутригрудное давление с нарушением притока крови к сердцу.
Удаление жидкости – торакоцентез
Рано или поздно, плеврит укладывает человека в постель из-за нарастающей лёгочно-сердечной недостаточности, сводя к минимуму возможность самообслуживания. И тогда встаёт вопрос об эвакуации жидкости с последующим лечением, нацеленным на улучшение самочувствия пациента и замедление скорости выработки экссудата.
Удаление избыточной жидкости проводится только в стационарных условиях. Возможно, потребуется несколько процедур, поскольку не исключено образование сращений между листками плевры с образованием жидкостных «сумок».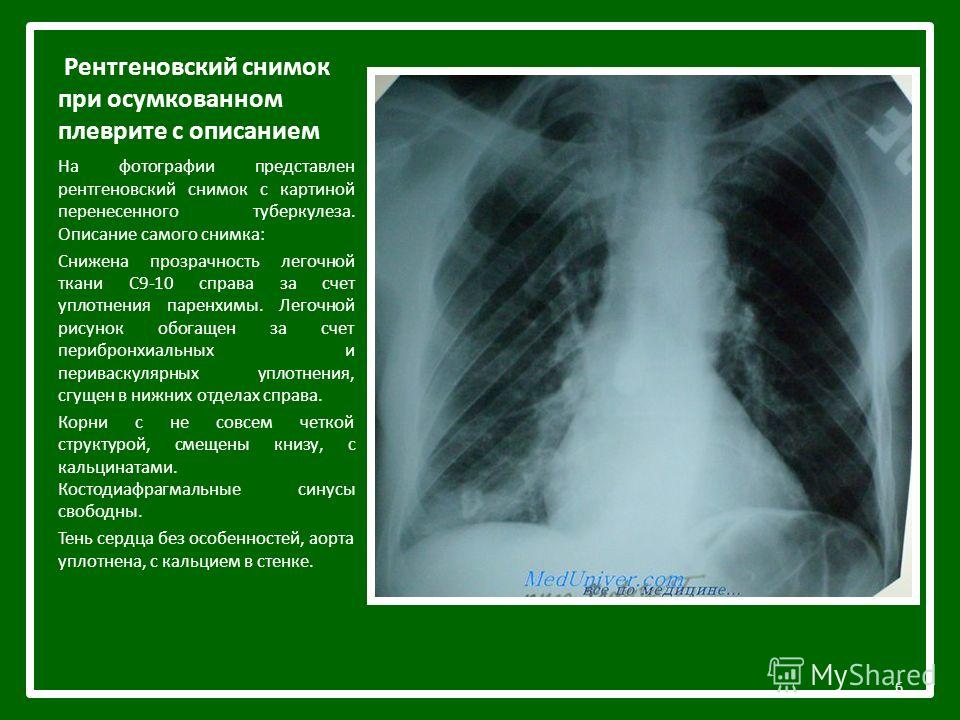
Успешный торакоцентез не означает завершения лечения, необходимо подобрать качественную симптоматическую терапию, направленную на уменьшение клинической симптоматики заболевания и его осложнений, в том числе и кардиальных, при возможности, специальной противоопухолевой терапии. На данном этапе на первый план выходит обеспечение качества жизни.
диагностика и лечение в Минске
Мезотелиома лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Что такое плевра
Плевра – серозная оболочка, которая покрывает грудную клетку изнутри, легкое снаружи. Плевра продуцирует и поглощает жидкость для снижения трения легкого о грудную клетку во время вдоха и выдоха.
Опухоли плевры
Опухоли плевры могут быть первичными (мезотелиома) или метастатическими (при раке легкого, почки, молочной железы).
Причины развития опухолей плевры
Считается, что мезотелиома плевры развивается вследствие длительного контакта с асбестом, также в ткани опухоли находят обезьяний вирус -40 (SV-40), который попадал в организм при вакцинации от полиомиелита, когда вакцина производилась из крови макак Резус (в 50-60 годы прошлого века).
Симптомы опухолевого поражения плевры
Первыми проявлениями опухоли плевры чаще всего являются одышка и скопление жидкости в грудной клетке, также могут беспокоить боли в грудной клетке и слабость.
Эпидемиология
Злокачественная мезотелиома плевры встречается в 3-5 случаях на 1000000 населения. В Республике Беларусь ежегодно до 60 новых случаев заболеваний мезотелиомой.
Диагностика
Для того, чтобы установить диагноз мезотелиома плевры, необходимо выполнить рентгенографию органов грудной клетки, пункцию с эвакуацией жидкости, исследовать жидкость на атипичные клетки, выполнить биопсию плевры.
Лечение
Лечение мезотелиомы должно быть комплексным с применением на первом этапе внутриплевральной перфузионной термохимиотерапии, затем хирургического лечения и завершается проведением 4 курсов полихимиотерапии.
Установка для проведения термохимиотерапии
Лечение мезотелиомы плевры
Стадия I-III – при отсутствии противопоказаний проводится комплексное лечение (внутриплевральная термохимиотерапия, плевропневмонэктомия и 4 курса полихимиотерапии), если комплексное лечение непереносимо, то проводится химиолучевая терапия.
Стадия IV – химиолучевое лечение.
Внутриплевральная термохимиотерапия – выполняется торакоскопически или путем торакотомии (широкий боковой разрез грудной стенки с разведением ребер) при помощи специального оборудования проводится промывание плевральной полости нагретым до 42 °С раствором Рингера с добавлением химиопрепаратов (цисплатин, винорельбин).
Плевропневмонэктомия
Плевропневмонэктомия – удаление плевры, легкого, диафрагмы и наружной оболочки сердца на стороне поражения.
Вирусный плеврит лёгких у кошек: лечение, причины, прогноз
Абсцесс у кошек, собак
Абсцесс – это ограниченный участок нагноения, который приводит к появлению боли, температуры и слабости. Часто воспалению предшествует проникновение бактерий в рану из окружающей среды или вторично через кровь…
Акне: угри у кошек
Наличие акне у кошек – частое явление, которое может осложниться дерматитом, привести к расчесыванию и нагноению. Если вы заметили у своего питомца угри, желательно посетить врача и сделать соскоб, чтобы исключить опасные инфекции и последующие осложнения…
Актиномикоз кошек
Актиномикоз – заболевание у животных, при котором образуются абсцессы (гнойники) преимущественно на шее или нижней челюсти, которые вызывает грибок из рода актиномицетов…
Асцит у кошек: причины, лечение
Асцит – это скопление большого количества жидкости в брюшинной полости, которая сдавливает внутренние органы и мешает их жизнедеятельности…
Герпес у кошек, собак
Герпес – заболевание острого или хронического течения, которое поражает слизистые оболочки у животных и сопровождается системными проявлениями. ..
..
Глаукома у собак, кошек
Глаукома – это заболевание, развивающееся на фоне повышения внутриглазного давления, из-за которого сдавливается сетчатка и мутнеет роговица, появляются местные симптомы…
Демодекоз у кошек, собак
Кошки и собаки часто страдают таким заболеванием, как демодекоз. Его вызывают клещи Demodex, которые поражают кожу питомца, вызывают сильное раздражение и выпадение шерсти…
Дерматит у собак, кошек
Дерматит – распространенное заболевание у кошек и у собак. Его провоцируют расстройства различной природы, из-за которых появляется сильный зуд и раздражение кожи…
Блохи у кошки
Блохи – опасные насекомые, которые питаются кровью зараженного животного. Благодаря сплюснутому тельцу и округлой голове они могут быстро перемещаться даже в густой шерсти, а мощные и длинные задние лапки дают им возможность прыгать на дальние дистанции…
Кальцивироз у кошек
асто у домашних кошек появляется такое неприятное заболевание, как кальцивироз. Это вирусная инфекция верхних дыхательных путей, которая может поражать слизистые оболочки полости рта и характеризоваться системными проявлениями…
Катаракта у кошек
Катаракта – опасное заболевание у кошек, которое может привести к слепоте. Патология характеризуется помутнением капсулы хрусталика и нарушением его преломляющей способности…
Кератит у кошек
Кератит часто встречается у кошек – это поражение роговицы, при котором она мутнеет и перестает нормально функционировать…
Конъюнктивит у кошек
Домашние животные часто страдают конъюнктивитом, заболевание встречается и у кошек. Ему подвержены питомцы в любом возрасте – котята, молодые и взрослые особи…
Гепатит у кошек и собак
Гепатит – это поражение печеночных клеток вирусом, который вызывает их гибель. На месте отмерших гепатоцитов разрастается соединительная ткань, которая не может выполнять утраченные функции…
Гастрит у кошек и собак
Гастрит – это воспаление слизистой желудка, которое возникает под действием микробных агентов или в результате употребления некачественной пищи. ..
..
Гемобартонеллез у кошек
Гемобартонеллез – это инфекционное заболевание, сопровождающееся анемией. Его вызывают различные вирусы, которые поражают красные кровяные тельца и вызывают их гибель…
Глисты у кошек, собак
Паразитарные заболевания у домашних животных встречаются довольно часто, особенно если питомец свободно гуляет по улице и контактирует с другими особями…
Лишай у кошек
Многим знакомо такое заболевание у животных, как лишай. Инфекция часто встречается у кошек и характеризуется выпадением кожного покрова вплоть до облысения…
Мозжечковая атаксия кошек
Атаксия – это нарушение координации и произвольных движений. Причиной этого состояния является поражение двигательных нейронов головного мозга …
Запах изо рта у кошки
Если у кошки появился неприятный запах изо рта – стоит задуматься о наличии заболеваний. Он может присутствовать постоянно, появляться утром, в обед или вечером…
Рак кишечника у кошки
Злокачественные опухоли кишечника встречаются редко, но протекают тяжело и дают обширные метастазы. Такие новообразования провоцируют мучительные боли…
Рак крови у кошек
Рак крови или лейкоз – это поражение костного мозга ретровирусом FeLV, в результате чего вырабатываются дефектные…
Рак лёгких у кошек
При таком заболевании в легких возникает первичная опухоль – онкология сопровождается одышкой и слабостью, на фоне которой отмечается…
Хламидиоз у кошек
Хламидиоз – это инфекция, поражающая преимущественно конъюнктиву глаза. Ее вызывает внутриклеточный паразит Chlamydophila psittaci…
Цистит у кошек
При переохлаждении или заражении инфекцией у кошек может развиваться цистит – воспаление слизистой мочевого пузыря…
Энтерит у кошек
Одна из разновидностей инфекционных заболеваний у кошек – энтерит. Это вирусное поражение желудочно-кишечного тракта…
Энцефалит у кошек
Энцефалит – это воспаление оболочек головного мозга, данное заболевание сопровождается общей симптоматикой и проявляется. ..
..
Лечение эпилепсии у кошек
Эпилепсия у кошек – опасная патология, которая может серьезно навредить животному. Это неврологическое заболевание…
Язва желудка у кошки
В современных условиях животные страдают от заболеваний пищеварительной системы и язва желудка занимает лидирующие позиции…
Угри у собак
Угри или прыщи у собак – не просто косметический дефект, это воспалительные заболевания кожи…
Актиномикоз у собак
Актиномикоз – опасная инфекция, которая часто развивается у собак. Ее провоцируют лучистые грибки-актиномицеты…
Алопеция у собак
Алопеция – это заболевание, при котором выпадает шерсть до полного облысения. Патологические зоны могут быть…
Вывести блох у собаки
Блохи – распространенная неприятность у собак. Кровососущие не только доставляют дискомфорт, но и передают опасных паразитов, которыми животное может заболеть уже при первом укусе…
Кальцивироз у собак
Кальцивироз – патология, которой могут болеть даже домашние собаки, получающие должное внимание от хозяев…
Лечение кератита у собаки
Кератит – заболевание, при котором появляются язвы на роговице, в результате чего отмечается раздражение и воспалительная реакция…
Лечение конъюнктивита у собак
Воспаление конъюнктивы – частая проблема у собак. Эта оболочка выстилает наружную поверхность склеры и глазницу изнутри, формируя…
Ожирение у собак
Лишний вес может доставить серьезные неприятности домашним питомцам, включая осложнения заболеваний сердечно-сосудистой систем и опорно-двигательного…
Панкреатит у собак
Панкреатит – это воспаление поджелудочной железы с развитием клинических признаков, из которых самым выраженным является боль…
Панлейкопения у собак
Панлейкопения – опасное смертельное вирусное заболевание у собак, которое в первую очередь поражает желудочно-кишечный тракт…
Паротит у собаки
Паротит – это воспаление слюнных желез, при котором нарушается процесс жевания и глотания, клиника сопровождается болью и расстройством. ..
..
Перикардит у собак
Перикардит – это воспаление околосердечной сумки и опасное заболевание, которое характеризуется тяжелой клиникой…
Пиелонефрит у собак
Пиелонефрит – воспалительное заболевание почек с поражением чашечно-лоханочной системы…
Плеврит у собак
Плеврит – это воспаление плевры, оболочки, покрывающей легкие снаружи и грудную клетку изнутри…
Пневмония у собак
Пневмония или воспаление легких – часто встречающееся заболевание у собак, особенно в холодное время года…
Информация для пациентов: частный хоспис, медицинское сопровождение лучших онкологов — Онкоцентр «Добрый прогноз»
Современная медицина достигла довольно больших успехов по многим направлением, в том числе, и в онкологии. Благодаря высокоэффективным методам лечения, жизнь онкобольного человека можно продлить на годы! Но нельзя забывать и о качестве жизни. Именно поэтому, паллиативная помощь, сегодня стала неотъемлемой составляющей процесса лечения в онкологии.
В понимании специалистов нашей клиники – это понятие выходит далеко за рамки одного только обезболивания, смягчения или устранения тех или иных симптомов и прочее. Мы убеждены в том, что очень важной частью паллиативной помощи является психологическая поддержка.
Симптоматическое лечение (или посиндромная терапия), которое проходят пациенты нашего стационара, заключается в том, чтобы точечно воздействовать на конкретный симптом болезни: при тошноте – применяются противорвотные средства, при кровотечениях – проводится гемостатическая терапия и так далее. Купирование болевого синдрома – очень сложная проблема, но это сложность, отнюдь, не медицинского характера. Есть целый ряд ситуаций (индивидуальные особенности организма конкретного пациента, боль в послеоперационном периоде, терминальные стадии болезни), когда неопиоидные анальгетики (ненаркотические фармацевтические средства) оказываются бессильными, и тогда, людям приходится сталкиваться с особенностями нашего законодательства в этой сфере. Оказывая паллиативную помощь на дому, мы хорошо знакомы со всеми проблемами, с которыми приходится сталкиваться пациентам и их родственникам. В условиях стационара, конечно, проще оказать необходимую помощь в полном объеме поэтому в нашем стационаре организовано хосписное отделение, где пациент получает весь комплекс паллиативной помощи:
Оказывая паллиативную помощь на дому, мы хорошо знакомы со всеми проблемами, с которыми приходится сталкиваться пациентам и их родственникам. В условиях стационара, конечно, проще оказать необходимую помощь в полном объеме поэтому в нашем стационаре организовано хосписное отделение, где пациент получает весь комплекс паллиативной помощи:
• Палата интенсивной терапии;
• Медицинское оборудование премиум класса;
• Обезболивание;
• Психологическая помощь;
• Врачебный контроль;
• Сестринский уход.
Нужно заметить, что хосписов в Украине, в принципе, недостаточно. Люди, которым пришлось столкнуться с проблемой госпитализации в хоспис, не по наслышке знают насколько это сложно, а, порой, и просто невозможно. В Киеве, к примеру, всего 3 хосписа. Поэтому частный хоспис, подобный нашему, безусловно, существенная помощь людям, оказавшимся в сложной жизненной ситуации, связанной с уходом за тяжело больным близким человеком.
Пожалуй, лучше всего цель и наше отношение к паллиативной помощи в целом, и хосписной поддержке, в чатности, отражает известная фраза: «Мы не можем добавить лет к жизни, но можем добавить жизни к годам».
Онкология
С.А. Шинкарёв, С.А. Ратнов, А.В. Черных
Областной онкологический диспансер, Липецк, Россия
Реферат. У 25—30% больных, оперированных по поводу рака легкого, имеются в разной степени выраженные параканкрозные (гнойно-деструктивные) изменения в легком, плевральной полости или средостении. Эти изменения оказывают существенное влияние на диагностику заболевания, выбор лечебной тактики, ирургическую технику и послеоперационную интенсивную терапию. Выполнение больным раком легкого с параканкрозом оперативных вмешательств, сочетающих требования онкологического радикализма с повышенными мерами асептики и антисептики, обеспечивает продление их жизни в зависимости от стадии заболевания на срок более пяти лет в 20—45% случаев.
Ключевые слова: рак легкого, диагностика, лечение.
Введение
Параканкрозом у больных раком легкого обозначают в разной степени выраженные гнойно-деструктивные изменения, появляющиеся в зоне роста и развития злокачественной опухоли.
Нередкое обнаружение параканкрозных изменений в виде абсцессов легкого привлекало внимание исследователей уже с середины 50-х годов. R. Brock (1952) указывал на их появление в связи с раком легкого у 83 (17,5%) из 477 больных; D. Waterman et al. (1957) — у 187 (40,5%) из 464 больных. И.С. Колесников и соавт. (1983) выделяли проявления параканкроза как в форме абсцедирования, так и гангрены пораженного опухолью легкого.
Материал и методы
По нашим данным, обобщившим более 300 наблюдений за больными, оперированными по поводу рака легкого более чем за 10-летний период, подобные своеобразные, в разной степени выраженные осложнения опухолевого поражения удалось отметить в 25—33% наблюдений.
Использование традиционных критериев «функциональной операбельности» у больных с осложненными формами рака легкого может стать причиной как недооценки, так и преувеличения возможного риска хирургического лечения с далеко зашедшими стадиями заболевания. Это предопределяет большой процент расширенных и комбинированных оперативных вмешательств. Непосредственные результаты хирургического лечения больных с осложненными формами рака легкого во многом зависят от предоперационной подготовки, принципы проведения которой детально не разработаны.
Изучение морфологических изменений, наблюдаемых у больных раком легкого с параканкрозом, позволило выявить ряд своеобразных черт такого осложнения. Наиболее частыми и характерными из них явились различные проявления и особая выраженность тяжелых гнойно-деструктивных изменений в легком, несколько реже — в грудной полости, средостении. Они существенно отличаются от достаточно закономерных и типичных воспалительных изменений (ателектазов, сниженной пневмотизации), обычно наблюдаемых у больных с неосложненными формами рака легкого.
Как правило, распространенность параканкрозных воспалительных изменений оказывается более обширной, чем это представлялось на основании данных клинического обследования таких больных. Они простираются не только на отделы легкого, расположенные в непосредственной близости к растущей опухоли, но и часто достигают соседних анатомических структур, не вовлеченных непосредственно в бластоматозный процесс: париетальной плевры, средостения, перикарда. Выраженность параканкроза разнообразна и различается на его протяжении — от продуктивного воспаления до формирования гнойных полостей в легком, эмпиемы плевры, медиастинита,
перикардита. Своеобразно протекает нагноение в полости крупной распадающейся периферической опухоли в связи с колликвационным некрозом центральной части ее структуры, приводя к образованию здесь очага деструкции, внешне сходного с абсцессом легкого.
В зависимости от локализации наиболее выраженных клинико-анатомических проявлений параканкроза удается выделить несколько основных его форм: легочную, плевральную, медиастинальную.
Патогенетическая особенность структурных изменений у таких больных (параканкроза и рака легкого) представляет сложные взаимоотношения двух тяжелых и многообразных патологических процессов — бластоматозного и воспалительного. Границу между ними установить крайне сложно. Если они простираются на париетальную плевру, вовлекают внутригрудную фасцию, то образуют с ними либо различной плотности сращения, либо осумкованные и более обширные скопления воспалительного экссудата, плеврита, который при инфицировании становится гнойным.
В пределах средостения параканкрозные воспалительные изменения с медиастинальной плевры распространяются на клетчатку, перикард. В его полости появляется выпот, присущий перикардиту, который при инфицировании может становиться гнойным, а в случае резорбции — приводить к формированию спаечного процесса.
Своеобразные изменения претерпевают внутригрудные лимфатические коллекторы на всем их протяжении — от внутрилегочных до медиастинальных. Они включают как ответную реакцию на параканкроз — воспаление, так и лимфогенное метастазирование рака легкого. Кроме того, при опухолевом поражении легких в лимфатических узлах отмечена также особая, неспецифическая реакция в виде гиперплазии ретикулярных клеток и их синусов, обозначаемая «синусным гистиоцитозом» [4, 6, 8, 10]. Подобные изменения свидетельствуют о возможности организма определенным образом сдерживать рост как самой опухоли, так и ее лимфогенных метастазов.
Они включают как ответную реакцию на параканкроз — воспаление, так и лимфогенное метастазирование рака легкого. Кроме того, при опухолевом поражении легких в лимфатических узлах отмечена также особая, неспецифическая реакция в виде гиперплазии ретикулярных клеток и их синусов, обозначаемая «синусным гистиоцитозом» [4, 6, 8, 10]. Подобные изменения свидетельствуют о возможности организма определенным образом сдерживать рост как самой опухоли, так и ее лимфогенных метастазов.
Следует отметить, что и специфическая ответная реакция регионарного лимфатического аппарата легких, блокада лимфатических узлов, вызванная воспалительными изменениями в очаге параканкроза, на некоторое время блокирует, ограничивает лимфогенное распространение рака легкого. В этих случаях значительно увеличенные, часто слитые в конгломерат отдельные группы прикорневых и медиастинальных лимфатических узлов, создавая внешнее впечатление о далеко зашедшей стадии рака легкого, фактически остаются свободными от метастазов, что подтверждают результаты гистологического исследования с использованием серий ступенчатых срезов.
На патогенез рака легкого, осложненного параканкрозом, влияют многообразные проявления опухолевого и гнойно-деструктивного процессов, которые не могут рассматриваться как их простое сочетание, суммирование. Отмечено, что общие расстройства у таких больных обычно наступают в более ранние сроки и бывают особенно выраженными. Это обусловлено воздействием на организм продуктов опухолевого метаболизма, паранеопластических изменений и гнойной интоксикации. В короткий срок происходит нарушение общих обменных процессов, угнетение иммуногенеза.
Местные изменения, обусловленные параканкрозом в легком, плевральной полости или средостении, чаще всего с самого начала развиваются как хронически протекающий воспалительный процесс. У таких больных клинические проявления заболевания наиболее сходны с хроническим абсцессом легкого, эмпиемой плевры, медиастинитом, перикардитом. При этом предшествующий переходу в хроническую фазу развития острый период заболевания, обычно наблюдаемый в ситуациях, когда эти патологические расстройства возникают по другим причинам, при параканкрозе не наблюдается. Другой отличительной чертой параканкрозных гнойно-деструктивных изменений в легких и органах грудной полости является их полная спонтанная необратимость, неуклонное прогрессирование даже при использовании современных средств и способов лечения. В отдельных наблюдениях клинические проявления параканкроза могут опережать, полностью затушевывать нарушения, свойственные росту и развитию раковой опухоли в легком. Все это видоизменяет клиническую картину рака легкого, заметно отличает ее от неосложненных форм развития опухоли и заметно затрудняет диагностику заболевания.
Другой отличительной чертой параканкрозных гнойно-деструктивных изменений в легких и органах грудной полости является их полная спонтанная необратимость, неуклонное прогрессирование даже при использовании современных средств и способов лечения. В отдельных наблюдениях клинические проявления параканкроза могут опережать, полностью затушевывать нарушения, свойственные росту и развитию раковой опухоли в легком. Все это видоизменяет клиническую картину рака легкого, заметно отличает ее от неосложненных форм развития опухоли и заметно затрудняет диагностику заболевания.
Все еще значительное число больных раком легкого ошибочно поступают для лечения не в онкологические, а общехирургические или специализирующиеся в направлении гнойной легочной хирургии лечебные учреждения и клиники.
В результате анализа этого положения нами установлено, что подобный путь проходит большинство больных, особенно с центральными формами рака легкого в связи с полной уверенностью обследовавших их врачей поликлинической сети в отсутствии опухолевого заболевания. При этом почти в половине случаев (78%) клиническая картина воспалительного или нагноительного процесса представлялась настолько очевидной, что наличие рака невозможно было даже подозревать. Среди первоначальных диагнозов указывались абсцедирующая пневмония (в 40% наблюдений), плеврит (в 30,3%), «медиастинальный » плеврит (в 1,2%), абсцессы легких (в 10,3%), различные «метатуберкулезные» воспалительные процессы (в 6,7%).
С другой стороны, когда после проведения специальных диагностических исследований (бронхоскопии, рентгенографии с томографией и др.) в онкологическом лечебном учреждении или клинике установлен рак легкого как причина параканкрозных изменений, их трактовке, детальному исследованию чаще всего не уделяют целенаправленного внимания. Это связано с тем, что большинство больных раком легкого с параканкрозными гнойно-деструктивными изменениями все еще относят к категории инкурабельных. Проведение им лучевого или химиотерапевтического лечения признается противопоказанным, а к успешности выполнения радикального хирургического вмешательства отношение остается весьма сдержанным, трудновыполнимым, малоперспективным. К этому побуждает представление о том, что появление параканкроза сопутствует далеко зашедшему местно-распространенному бластоматозному процессу в легком.
К этому побуждает представление о том, что появление параканкроза сопутствует далеко зашедшему местно-распространенному бластоматозному процессу в легком.
Результаты и их обсуждение
Между тем отдельные немногочисленные сообщения об удачном хирургическом лечении больных раком легкого, осложненного параканкрозом, опыт, накопленный в нашей клинике, дают основание для пересмотра сложившегося положения. При этом следует признать, что появление и развитие параканкрозных гнойно-деструктивных изменений в легком и грудной полости всегда оказывают весьма существенное влияние на все этапы хирургического лечения таких больных, являются основанием для выделения их в особую группу.
Так, особое внимание и тактическое решение получает оценка их функциональных и резервных возможностей, определяющая допустимость выполнения
хирургического вмешательства. В отличие от больных с неосложненными формами рака легкого, первоначальные данные результатов изучения функциональных
и резервных возможностей дыхания, кровообращения и других жизненно важных систем организма, полученные в первые дни пребывания в клинике больных раком легкого с параканкрозом, как правило, оказываются значительно сниженными, вплоть до свидетельствующих о недопустимости или крайнем риске выполнения операции. Во многом это является проявлением неблагоприятного влияния на их организм раковой и гнойной интоксикации.
Как убеждает наш опыт, в подобных случаях результаты функциональной оценки операбельности больных раком легкого с параканкрозом не следует расценивать как окончательные, определяющие их судьбу. Проведение целенаправленных лечебных мероприятий, включающих воздействие на местный воспалительный процесс в грудной полости и пораженном опухолью легком (санация, дренирование), курс интенсивной терапии с привлечением специалистов отделения реаниматологии и интенсивной терапии (детоксикация, гемотрансфузия, гипербарическая оксигенация, коррекция местных и общих иммунных расстройств и т. д.) могут существенно повысить функциональные показатели при повторном обследовании, изменить представление об операбельности больных. Весьма важным при этом является показатель сроков, в течение которых организм больных способен восстановить, улучшить функционирование основных жизненно важных систем. Это во многом определяет содержание лечебных мероприятий, которые следует планировать в последующем для обеспечения безопасности операционного и ближайшего послеоперационного периодов.
д.) могут существенно повысить функциональные показатели при повторном обследовании, изменить представление об операбельности больных. Весьма важным при этом является показатель сроков, в течение которых организм больных способен восстановить, улучшить функционирование основных жизненно важных систем. Это во многом определяет содержание лечебных мероприятий, которые следует планировать в последующем для обеспечения безопасности операционного и ближайшего послеоперационного периодов.
Анестезиологическое пособие как составная часть интенсивной терапии операционного периода при выполнении хирургических вмешательств по поводу рака легкого, осложненного параканкрозом, также имеет особенности у этой категории больных. Основной задачей лечения в это время являются мероприятия, предотвращающие срыв восстановленных компенсаторных процессов саморегуляции, обеспечивающие сохранность функциональных систем срочной компенсации и долговременной адаптации организма больных [9, 12]. Следует иметь в виду, что у таких больных особенно высок риск нарушения газообмена, развития гипоксии. Они возникают при одномоментном массивном поступлении патологического содержимого из очага параканкрозной гнойной деструкции в просвет дыхательных путей в ходе ревизии и резекции легкого. Достаточно надежным способом защиты является выполнение эндобронхиальной окклюзии с использованием поролоновой пломбы до начала торакотомии, а также бронхоскопические санации трахеобронхиального дерева [1, 11]. В послеоперационном периоде этот прием также используется в качестве непременного компонента в системе интенсивной терапии.
Оперативные вмешательства, предпринимаемые по поводу рака легкого, осложненного параканкрозом, также имеют своеобразные черты, отличающие их от выполняемых в случаях неосложненных форм заболевания. Они включают как мероприятия, обеспечивающие выполнение требований онкологического радикализма и абляции, так и повышенные меры асептики и антисептики, разработанные для операций, предпринимаемых по поводу гнойных заболеваний легких и плевры.
На особенности, объем хирургических вмешательств, выполняемых больным раком легкого с параканкрозом, в отличие от неосложненных форм заболевания, значительно влияет то обстоятельство, что в условиях роста и метастазирования злокачественной опухоли и разнообразных проявлений гнойно-деструктивного процесса не всегда просто определить границы бластоматозных изменений. Чаще всего для этого выполняют визуальную и пальпаторную оценку. Метод срочной биопсии, морфологического изучения подозрительных на злокачественный рост участков тканей, лимфатических узлов ограничен главным образом из-за сложности в течение короткого времени исследовать большое количество полученного из разных мест материала. Кроме того, не всегда безопасно получить достаточный по объему кусочек ткани без риска кровотечения, вскрытия гнойной полости.
В отличие от неосложненных форм рака легкого травматичность оперативных вмешательств при развитии параканкроза чаще всего бывает значительной, так как на объем резекции влияют, с одной стороны, трудность определения истинных границ распространения опухоли, с другой — анатомические условия ее выполнения, обусловленные собственно воспалительными изменениями в легком, средостении, грудной полости. По этой причине приходится вынужденно расширять объем операции даже в ситуациях, непосредственно не диктуемых соображениями онкологического радикализма. При этом нередко более безопасной и оправданной является внутриперикардиальная обработка сосудов легкого, формирование культи бронха на уровне бифуркации трахеи.
Совокупность этих причин у части больных приводит к отказу от радикальной операции, завершению ее пробной торакотомией ввиду кажущегося значительного распространения опухоли. В 70-е годы В.И. Лященко, изучая основания для отказа от радикальных резекций легких по поводу рака у больных, скончавшихся после пробных торакотомий, показал, что в 15% наблюдений причиной, побудившей хирургов к принятию такого решения, явились параканкрозные воспалительные изменения, ошибочно принятые за прорастание опухоли.
По нашим данным, крупномасштабные комбинированные и расширенные резекции легких у больных с параканкрозом ввиду невозможности четко разграничить воспалительные и бластоматозные изменения в 56% случаев были выполнены у больных с IIIA стадией [2, 11] и, что особенно важно, в 44% — при II стадии развития заболевания. Точную стадию и истинную распространенность опухолевого поражения удалось установить в каждом случае только после детального гистологического изучения операционного препарата.
Таким образом, в отличие от больных, имеющих неосложненные формы рака легкого, при параканкрозе, даже в случаях относительно ограниченного распространения опухоли, при II стадии заболевания вынужденно предпринимаются крупномасштабные расширенные и комбинированные резекции.
Для предупреждения инфекционных осложнений в послеоперационном периоде при выполнении оперативных вмешательств по поводу рака легкого с параканкрозом наряду с повышенным соблюдением требований асептики и антисептики используют неоднократное промывание плевральной полости антисептическими растворами. С первых часов пребывания больных в отделении реаниматологии и интенсивной терапии осуществляются в повышенном режиме лечебные мероприятия, направленные на подавление в плевральной полости патогенной микрофлоры, профилактику эмпиемы плевры. При этом используют антибиотики, чувствительность микрофлоры к которым была определена еще в предоперационном периоде при исследовании микрофлоры очагов параканкроза. Микробиологический контроль плеврального экссудата и соответствующие коррективы антибактериальной терапии выполняются в течение всего послеоперационного периода лечения этой категории больных. Для удобства пролонгированного введения в плевральную полость антибиотиков и антисептических растворов в конце операции перед ушиванием раны грудной стенки в ней устанавливали на двух уровнях дренажи. В случае вскрытия перикарда для предупреждения развития перикардита в нем по задней стенке формировали окно 2×2 см [6, 7, 8].
Одной из отличительных особенностей местного лечения, направленного на предупреждение инфекционных осложнений в плевральной полости после резекции легкого по поводу рака с параканкрозом, является обязательное ее промывание растворами антисептиков и антибиотиков через широкопросветный дренаж. Для этой цели такой дренаж сохраняется более длительное время, чем в случаях резекций легкого по поводу неосложненных форм рака, — 3—4 сут.
Общие лечебные мероприятия интенсивной терапии, направленные на коррекцию и стабилизацию функций важнейших систем жизнеобеспечения организма оперированных больных, выполняются в сочетании с местным лечением. Постоянное усовершенствование всей системы послеоперационной интенсивной терапии этой категории больных, ее патогенетическая направленность позволили снизить частоту осложнений и летальность до 11%, что несколько выше, чем у больных, оперированных по поводу неосложненных форм рака легкого (3—6%), но еще имеет ресурс для дальнейшего улучшения.
Изучение отдаленных результатов хирургического лечения больных раком легкого, осложненного параканкрозом, показало, что после выполнения им расширенных и комбинированных резекций более 5 лет живут более 46% из имевших II стадию развития заболевания и более 22% — с III стадией болезни.
Таким образом, параканкрозные гнойно-воспалительные изменения, возникающие в виде осложнений рака легкого, хотя и отягощают прогноз хирургического лечения этой категории больных, но не являются основанием для отказа от него.
Выводы
1. Наиболее информативным методом диагностики внутригрудных параканкрозных изменений является рентгеновская компьютерная томография.
2. Оценка функциональной операбельности больных с осложненными формами рака легкого должна проводиться после целенаправленной предоперационной подготовки.
3. Параканкрозные изменения не являются поводом для отказа от выполнения расширенных и комбинированных операций.
4. Непосредственные результаты лечения осложненных форм рака легкого существенно зависят от целенаправленной предоперационной подготовки, которая позволяет уменьшить количество осложнений и послеоперационную летальность до 30 и 11% соответственно.
Литература
1. Барчук, А.С. Стандарты лечения немелкоклеточного рака легкого / А.С. Барчук // Вестник РОНЦ им. Н.Н. Блохина. — 2003. — № 1. —С.3—7.
2. Бисенков, Л.Н. Рак легкого, осложненный параканкрозом / Л.Н. Бисенков, С.А. Шалаев // Вестник хирургии. — 2002. — № 4. — С.67—71.
3. Бисенков, Л.Н. Хирургия далеко зашедших и осложненных форм рака легкого / Л.Н. Бисенков. — СПб.: Деан, 2006. — 424 с.
4. Бисенков, Л.Н. Одномоментные оперативные вмешательства на легких и других органах при первично-множественном и метастатическом раке / Л.Н. Бисенков, С.А. Шалаев, О.В. Оржешковский [и др.] // Хирургия. — 2005. — № 4. — С.33—37.
5. Волкова, З.В. Причины развития инфекций у онкологических больных / З.В. Волкова // Материалы IX Российского онкологического конгресса (22—24 ноября 2005 г.). — М., 2005. — С.36—38.
6. Давыдов, М.И. Заболеваемость и смертность от злокачественных новообразований населения России и стран СНГ / М.И. Давыдов, Е.М. Аксель. — Баку, 2006. — С.48—50
7. Моисеенко, В.М. Лекарственное лечение распространенного немелкоклеточного рака легкого / В.М. Моисеенко // Практическая онкология. — 2006. — Т. 7, № 3. — С.171—178.
8. Торакальная хирургия: руководство для врачей / под ред. 8. проф. Л.Н. Бисенкова. — СПб.: ЭЛБИ, 2004. —927 c.
9. Трахтенберг, А.Х. Комбинированные операции при немелкоклеточном раке легкого III стадии / А.Х. Трахтенберг, Г.А. Франк, К.И. Колбанов, М.А. Стукалов // Вестник РОНЦ. — 2003. — № 1. — С.50—54.
10. Трахтенберг, А.Х. Клиническая онкопульмонология / А.Х. Трахтенберг, В.И. Чиссов. — М.: Медицина, 2000. — 598 с.
11. Deslauriers, J. Clinical and surgical stagingof non-small cell lung cancer / J. Deslauriers, J. Gregoire // Chest. — 2000. — Vol. 117, № 4 (suppl. 1). — P. 96—103.
12. Nacata, M. Surgical treatments for multiple primary adenocarcinoma of the lung / M. Nacata, S. Sawada, M. Yamashita [et al.] // Ann. Thorac. Surg.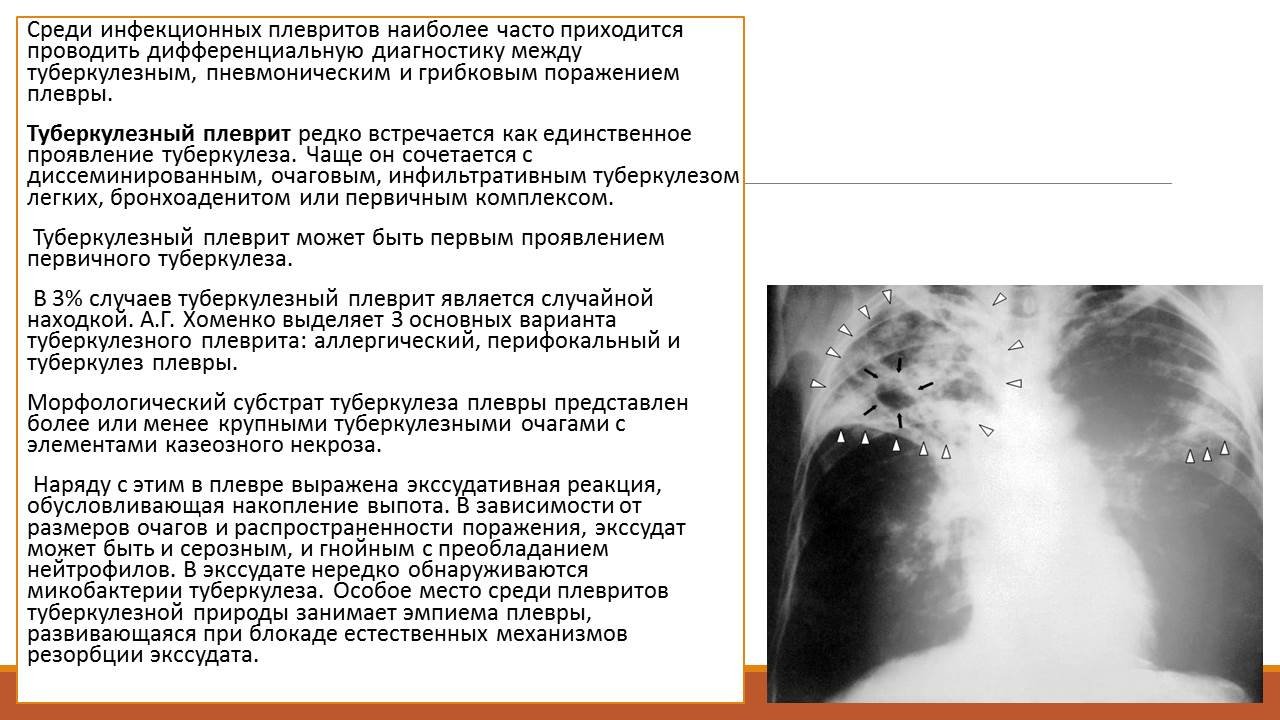 — 2004. — Vol. 78, № 4. — P.1194—1199.
— 2004. — Vol. 78, № 4. — P.1194—1199.
титул
%PDF-1.6
%
1 0 obj
>
endobj
2 0 obj
>stream
2014-09-16T15:19:52+04:002014-09-16T15:19:52+04:002014-09-16T15:19:52+04:00Adobe PageMaker 6.5application/pdf
uuid:d690f855-7f2e-4ffe-9d8d-1befd4199f60uuid:2990c1fc-d1dd-482d-96f9-066c8aa34afbAcrobat Distiller 8.1.0 (Windows)
endstream
endobj
3 0 obj
>
endobj
5 0 obj
>
endobj
12 0 obj
>
endobj
13 0 obj
>
endobj
20 0 obj
>
endobj
14 0 obj
>
endobj
11 0 obj
>
endobj
21 0 obj
>stream
HWnLjʬdV|8egCtEκq?EEM6
=M?rAr(NZ 83w=s~. .\~W?}~{3eE
.\~W?}~{3eE
n>.?~RX7D)rI~8″ Эти изображения могут показать, является ли ваша боль причиной плеврита.
Эти изображения могут показать, является ли ваша боль причиной плеврита. - Кровь пробы. Это может указывать на то, что причиной является инфекция.Это также может выявить, есть ли у вас аутоиммунное заболевание, такое как волчанка, или другая проблема.
- ЭКГ . Электрокардиограмма вашего сердца может показать, что боль в груди вызвана проблемой с сердцем, а не плевритом.
- Торакоцентез. Техник изучает образец вашей плевральной жидкости под микроскопом на наличие таких проблем, как инфекции или рак.
- Торакоскопия. Ваш врач использует тонкую гибкую трубку, называемую торакоскопом, чтобы заглянуть внутрь грудной клетки.
Лечение плеврита
Чтобы правильно лечить плеврит, ваш врач должен знать, что его вызывает:
- Если это бактерии , антибиотики могут помочь вам.
- Если это грибок , вероятно, вам дадут противогрибковый препарат.
- Если это вирус , вы поправитесь самостоятельно через несколько дней или недель.
У некоторых людей с плевритом скопилось слишком много жидкости между двумя слоями плевры.Вашему врачу может потребоваться удалить часть жидкости. Для этого они могут вставить тонкую иглу в пространство между плеврой.
Обезболивающие и стероидные препараты могут помочь, пока вы поправляетесь.
Если кашель вызывает слишком сильную боль, врач может прописать лекарство (кодеин), которое может уменьшить кашель.
Возможно, вам станет лучше, если вы лягте на бок, который причиняет вам боль. Когда боль начнет уходить, попробуйте дышать глубже и откашляйтесь от имеющейся мокроты.
Осложнения плеврита
Осложнения плеврита могут быть серьезными. К ним относятся:
- Легкие, которые заблокированы или не могут расширяться должным образом (ателектаз)
- Гной в плевральной полости (эмпиема)
- Внезапное падение кровотока (шок)
- Опасная реакция на инфекцию (сепсис)
Воспаление также может вызвать скопление жидкости в плевральной полости. Это называется плевральным выпотом. У вас может быть меньше боли, но вам может быть трудно дышать.Врач может прописать вам лекарства, например диуретики, или назначить процедуру слива жидкости.
Это называется плевральным выпотом. У вас может быть меньше боли, но вам может быть трудно дышать.Врач может прописать вам лекарства, например диуретики, или назначить процедуру слива жидкости.
Плеврит и плеврит | Mesothelioma.net
Эта страница была проверена практикующим врачом, специализирующимся в области онкологии и имеющим опыт работы с пациентами с мезотелиомой.
Источники информации указаны внизу статьи. Мы делаем все возможное, чтобы наша информация была точной и актуальной.
Свяжитесь с нами с любыми вопросами или комментариями.
Плеврит и плеврит — это одно и то же, они описывают воспаление плевральной ткани вокруг легких. Плеврит может быть доброкачественным, но он также может быть вызван мезотелиомой плевры. Лечение включает в себя поиск и лечение основного заболевания.
Что такое плеврит?
Плеврит или плеврит — это воспаление плевры, которая окружает оба легких снаружи и выстилает внутреннюю часть грудной полости. В небольшом пространстве между двумя слоями есть небольшое количество жидкости.Когда плевральная ткань здорова, эта жидкость позволяет двум слоям плавно перемещаться друг относительно друга во время вдоха и выдоха. Когда ткань воспаляется, два слоя болезненно трутся друг о друга.
Плеврит может вызывать ряд неприятных симптомов, включая боль в груди, усиливающуюся при дыхании. Боль обычно усиливается при глубоком вдохе, кашле или чихании. Боль также может быть локализована в спине или вокруг плеч. Плеврит вызывает одышку, поскольку человек, испытывающий боль при дыхании, начинает избегать глубокого дыхания.Плеврит также может вызывать кашель или жар, хотя эти симптомы встречаются реже.
Плеврит может вызвать скопление лишней жидкости между двумя плевральными слоями. Это может облегчить боль, вызванную воспалением, но также оказывает давление на легкие. Это дополнительное давление затрудняет дыхание и может вызвать постоянный кашель. Инфекции также могут развиваться в лишней жидкости, вызывая лихорадку.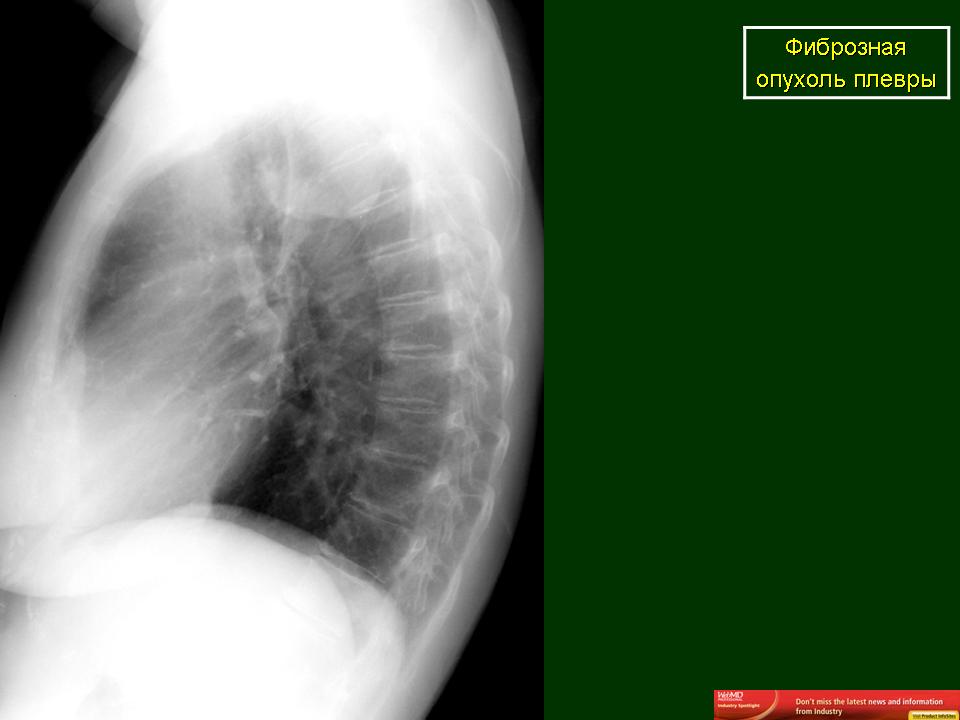
Фиброзирующий плеврит
Если основной причиной плеврита является что-то простое, например инфекция, лечение антибиотиками может уменьшить воспаление.Если заболевание не лечить, плеврит может превратиться в серьезное заболевание, описываемое как фиброзирующий или склерозирующий плеврит.
Эти термины относятся к затвердеванию тканей. Фиброзирующий плеврит означает, что в плевре образуется фиброзная ткань, делая ее более жесткой. Склерозирующий плеврит возникает, когда образуется рубцовая ткань, которая также является волокнистой и жесткой. Эта жесткость значительно уменьшает объем и емкость легких, затрудняя дыхание. В конечном итоге состояние может быть фатальным. Не у всех, у кого есть плеврит, разовьется фиброз или склероз.Почему одни это делают, а другие нет, не совсем понятно.
Злокачественный и доброкачественный плеврит
Плеврит может быть вызван рядом причин, включая инфекцию, аутоиммунные расстройства, лекарства, травмы и рак. Когда плеврит связан с раком, он считается злокачественным. Доброкачественный плеврит возникает по незлокачественным причинам. Раковые образования, которые могут вызвать плеврит, включают рак легких и мезотелиому.
Хотя асбест является известной причиной мезотелиомы и некоторых случаев рака легких, воздействие этого минерала также может вызвать доброкачественный плеврит.Доброкачественный плеврит, вызванный асбестом, может возникать как при асбестозе, так и без него. Асбестоз — это незлокачественное заболевание, вызываемое воздействием асбеста, которое характеризуется рубцеванием и фиброзом в легких. Это может вызвать плеврит, но воспаление также может возникнуть после воздействия асбеста без развития асбестоза.
Доброкачественный плеврит, связанный с асбестом, довольно часто встречается при асбестозе. Он имеет тенденцию быть хроническим и ухудшается по мере прогрессирования болезни; однако были зарегистрированы случаи острого плеврита в результате воздействия асбеста.
Плеврит с мезотелиомой
Мезотелиома — это рак плевральной ткани, чаще всего вызываемый воздействием асбеста. Мезотелиома может возникать наряду с плевритом, вызванным асбестом, но сам рак также может вызвать воспаление плевры. В этих случаях плеврит является симптомом или осложнением рака. Подобные симптомы могут быть очень неприятными. Плеврит, вызванный мезотелиомой, можно лечить противовоспалительными препаратами, такими как стероиды.
Мезотелиома может возникать наряду с плевритом, вызванным асбестом, но сам рак также может вызвать воспаление плевры. В этих случаях плеврит является симптомом или осложнением рака. Подобные симптомы могут быть очень неприятными. Плеврит, вызванный мезотелиомой, можно лечить противовоспалительными препаратами, такими как стероиды.
Диагностика плеврита
Поскольку плеврит может быть вызван рядом причин, диагностика является сложной задачей.Если определить плеврит несложно, то определить его причину сложнее. Отмечаются случаи, когда у пациентов с ошибочным диагнозом мезотелиома был только доброкачественный плеврит. Хуже того, у пациента диагностировано доброкачественное воспаление, хотя у него действительно мезотелиома. Когда это происходит, рак продолжает развиваться, что затрудняет лечение, когда ему, наконец, ставится диагноз.
Диагностика плеврита начинается с анализа крови, чтобы определить наличие основной инфекции.Следующим шагом обычно является рентген грудной клетки для выявления воспаления и скопления жидкости. Для выявления опухолей, кист или фиброзной ткани могут проводиться другие визуализационные исследования. Если есть подозрение на злокачественное новообразование, специалист может взять биопсию жидкости из легких или кусочка ткани из плевры или легких. Затем патолог исследует эти образцы, чтобы определить, есть ли раковые клетки.
Лечение плеврита
Точный диагноз — ключ к правильному лечению. Необходимо определить первопричину воспаления.Если причину можно вылечить, пациент выздоровеет; однако в случаях рака, фиброзного плеврита и асбестоза лечение основной причины не излечит состояние. Лечение этих прогрессирующих состояний в основном направлено на уменьшение симптомов. Обезболивающие, противовоспалительные препараты, дренирование плевральной жидкости или хирургическое вмешательство могут использоваться для облегчения симптомов и облегчения состояния.
Плеврит — это обширное заболевание, которое может быть вызвано многими факторами. Асбест — известная потенциальная причина для пациентов с мезотелиомой или раком легких или без них.Лечение в первую очередь зависит от первопричины, поэтому точный диагноз имеет решающее значение. Если вы испытываете эти симптомы, настаивайте на тщательных диагностических процедурах и сообщите своему врачу о предыдущем контакте с асбестом.
Асбест — известная потенциальная причина для пациентов с мезотелиомой или раком легких или без них.Лечение в первую очередь зависит от первопричины, поэтому точный диагноз имеет решающее значение. Если вы испытываете эти симптомы, настаивайте на тщательных диагностических процедурах и сообщите своему врачу о предыдущем контакте с асбестом.
Энн Кортни имеет степень доктора практикующих медсестер и является практикующей медсестрой, сертифицированной по онкологии. Она имеет многолетний опыт работы в онкологии с пациентами со злокачественной мезотелиомой, а также с другими видами рака. Доктор Кортни в настоящее время работает в онкологических институтах LIVESTRONG Техасского университета.
Признаки и симптомы | LUNGevity Foundation
Рак легких может не вызывать никаких симптомов, особенно на ранних стадиях заболевания.
Таким образом, это может быть сначала обнаружено на рентгеновских лучах Тип излучения, используемый для диагностики заболеваний путем создания снимков внутренней части тела, КТ-сканирование Процедура, при которой компьютер, подключенный к рентгеновскому аппарату, делает серию подробных снимков. участков внутри тела или другие виды тестов, которые проводятся для проверки другого состояния.
Следующие признаки и симптомы немелкоклеточного и мелкоклеточного рака легких также могут быть вызваны многими другими состояниями и не являются специфическими для рака легких. Поговорите со своим врачом, если у вас есть что-либо из следующего: 1,2,3
Как рак легких может повлиять на дыхание?
Опухоль может блокировать дыхательные пути и мешать дыханию. Когда дыхательные пути заблокированы, слизь, попавшая в легкие, может инфицироваться, что приведет к пневмонии. Рак легких также может вызывать скопление жидкости в пространстве между легкими и ребрами, вызывая одышку.
Симптомы кашля
- Кашель усиливается или не проходит
- Кашляет кровью
Симптомы со стороны грудной клетки
- Проблемы с дыханием, например одышка
- Новое свистящее дыхание Шум свистящего типа, который может возникать при дыхании из-за сужения мелких дыхательных путей легких при дыхании.

- Боль или боль в груди, верхней части спины или плеча, которая не проходит и может усилиться при глубоком дыхании
- Хриплый голос
- Частые респираторные пути Органы, участвующие в дыхании, включая нос, горло, гортань, трахею, бронхи и инфекции легких, такие как пневмония Сильное воспаление всех или части легких, при котором крошечные воздушные мешочки, называемые альвеолами, заполнены жидкостью или жидкостью. бронхит — воспаление и раздражение бронхов, труб, по которым воздух попадает в легкие; симптомы включают кашель и усталость
Общие физические симптомы
- Постоянное чувство необычной усталости
- Снижение веса по неизвестной причине и потеря аппетита
- Проблемы с глотанием
- Отек на лице и / или вены на шее
Рак легких, который распространяется, может вызывать другие симптомы, такие как боль в спине или других костях или слабость в руках или ногах.Если он распространяется на мозг, это может вызвать головные боли, судороги, головокружение, проблемы с памятью или затруднения речи. 2,3
Пациенты с мелкоклеточным раком легкого также могут иметь уникальные симптомы, поскольку опухоли мелкоклеточного рака легких секретируют гомоны. Эти симптомы называются паранеопластическими синдромами. Примером этого является SIADH, симптом несоответствующей секреции антидиуретического гормона, который может привести к снижению уровня натрия в крови, потому что организм задерживает жидкость. 3
Обновлено 9 февраля 2021 г.
Список литературы
- Лечение немелкоклеточного рака легких (PDQ®).Веб-сайт Национального института рака. http://www.cancer.gov/types/lung/patient/non-small-cell-lung-treatment-pdq. Обновлено 3 декабря 2020 г. Проверено 9 февраля 2021 г.
- Рак легкого — немелкоклеточные симптомы и признаки. Веб-сайт Американского общества клинической онкологии. https://www.cancer.net/cancer-types/lung-cancer-non-small-cell/symptoms-and-signs.
 Утверждено в мае 2020 г. Проверено 9 февраля 2021 г.
Утверждено в мае 2020 г. Проверено 9 февраля 2021 г. - Лечение мелкоклеточного рака легких (PDQ®) — версия для специалистов в области здравоохранения. Веб-сайт Национального института рака.https://www.cancer.gov/types/lung/hp/small-cell-lung-treatment-pdq. Обновлено 28 декабря 2020 г. Проверено 9 февраля 2021 г.
Рак легких — заболевания легких и дыхательных путей
Рак легких может сузить дыхательные пути, вызывая хрипы. Если опухоль блокирует дыхательные пути, часть легкого, снабжающая дыхательные пути, может разрушиться, что называется ателектазом. Другими последствиями закупорки дыхательных путей являются одышка и пневмония, которые могут привести к кашлю, лихорадке и боли в груди.
Если опухоль прорастает в грудную стенку, это может вызвать постоянную неослабевающую боль в груди. Жидкость, содержащая раковые клетки, может накапливаться в пространстве между легким и грудной стенкой (состояние, называемое злокачественным плевральным выпотом). Большое количество жидкости может привести к одышке и боли в груди. Если рак распространяется по легким, уровень кислорода в крови становится низким, что вызывает одышку и, в конечном итоге, увеличение правой части сердца и возможную сердечную недостаточность (заболевание, называемое легочным сердцем).
Рак легкого может прорасти в определенные нервы на шее, вызывая опущенное веко, маленький зрачок и снижение потоотделения на одной стороне лица — вместе эти симптомы называются синдромом Хорнера. Рак в верхней части легкого может прорасти в нервы, кровоснабжающие руку, вызывая боль, онемение и слабость руки или плеча. Опухоли в этом месте часто называют опухолями Панкоста. Когда опухоль перерастает в нервы в центре грудной клетки, нерв голосового аппарата может быть поврежден, в результате чего голос становится хриплым, а нерв диафрагмы может быть поврежден, вызывая одышку и низкий уровень кислорода в крови.
Рак легкого может прорасти в пищевод или рядом с ним, что приведет к затруднению глотания или боли при глотании.
Рак легкого может прорасти в сердце или в середину груди (средостение), вызывая нарушение сердечного ритма, блокировку кровотока в сердце или образование жидкости в мешочке, окружающем сердце (перикардиальный мешок).
Рак может прорасти или сдавить одну из крупных вен грудной клетки (верхняя полая вена). Это состояние называется синдром верхней полой вены .Закупорка верхней полой вены вызывает скопление крови в других венах верхней части тела. Увеличиваются вены грудной стенки. Лицо, шея и верхняя стенка грудной клетки, включая грудь, могут опухать, вызывая боль, и покраснеть. Состояние также может вызывать одышку, головную боль, искаженное зрение, головокружение и сонливость. Эти симптомы обычно ухудшаются, когда человек наклоняется вперед или ложится.
Рак легкого может также передаваться через кровоток в другие части тела, чаще всего в печень, головной мозг, надпочечники, спинной мозг или кости.Распространение рака легких может происходить на ранней стадии заболевания, особенно при мелкоклеточном раке легких. Симптомы, такие как головная боль, спутанность сознания, судороги и боль в костях, могут развиться до того, как станут очевидными какие-либо проблемы с легкими, что затрудняет раннюю диагностику.
Паранеопластические синдромы состоят из эффектов, которые вызваны раком, но возникают вдали от самого рака, например, в нервах и мышцах. Эти синдромы не связаны с размером или расположением рака легких и не указывают на то, что рак распространился за пределы грудной клетки.Эти синдромы вызываются веществами, выделяемыми раком (такими как гормоны, цитокины и различные другие белки). Общие паранеопластические эффекты рака легких включают
Лучевой пневмонит: обзор и многое другое
Лучевой пневмонит (РП) — это воспаление легких, вызванное лучевой терапией или стереотаксической лучевой терапией тела (СБРТ) при раке. Лучевым пневмонитом страдают от 15% до 40% людей, проходящих лучевую терапию по поводу рака легких. Он также может развиться у пациентов, перенесших лучевую терапию по поводу рака груди, лимфом, опухолей тимуса или рака пищевода.
Он также может развиться у пациентов, перенесших лучевую терапию по поводу рака груди, лимфом, опухолей тимуса или рака пищевода.
Патрик Хигни / E + / Getty Images
Симптомы лучевого пневмонита
Симптомы лучевого пневмонита могут быть очень похожи на симптомы рака легких или побочные эффекты от других методов лечения рака, или их можно принять за инфекцию, такую как пневмония. Таким образом, многие люди игнорируют или пропускают следующие общие признаки РП:
- Одышка: Одышка, более выраженная при физических упражнениях
- Гипоксемия: Низкий уровень кислорода в крови, что может вызвать спутанность сознания и учащение пульса
- Низкая температура: Стойкая лихорадка ниже 100.4 градуса F
- Сухой кашель: Частый кашель без мокроты или слизи
Эти симптомы могут появиться всего через месяц после облучения или могут развиться только через год, но в большинстве случаев диагноз диагностируется в течение восьми месяцев после лечения.
Часто симптомы достаточно легкие, чтобы люди могли их переносить и выздоравливать без необходимости в дополнительном медицинском лечении. В других случаях симптомы могут быть серьезными и приводить к серьезным респираторным проблемам, включая острый респираторный дистресс-синдром, потенциально опасное для жизни состояние.Взаимодействие с другими людьми
Это хорошее напоминание о том, что вам следует поговорить со своим онкологом о любых симптомах, связанных с вашим дыханием или вашим здоровьем в целом после лечения рака легких. Не думайте, что проблема — это просто побочный эффект, с которым вам нужно жить. Это может быть осложнение, которое сможет вылечить ваш врач.
Причина
Радиация может остановить рак, убивая злокачественные клетки, но также может повредить здоровые клетки. В частности, радиация вызывает потерю клеток, которые выделяют легочный сурфактант, химическое вещество, которое удерживает альвеолы или воздушные мешочки легких открытыми, чтобы они могли заполняться воздухом и эффективно регулировать дыхание.Взаимодействие с другими людьми
Недостаток сурфактанта часто приводит к респираторной недостаточности. (Возможно, вам уже знаком этот эффект, если вы знали недоношенного ребенка с затрудненным дыханием.)
Не у всех, кто подвергается облучению грудной клетки (грудной клетки), есть проблемы с уровнем сурфактанта, и не у всех, у кого есть проблема с уровнем сурфактанта, возникают серьезные респираторные проблемы.
Однако несколько факторов могут подвергнуть вас риску осложнений:
- Химиотерапия: Получение химиотерапии одновременно (одновременно) с лучевой терапией повышает вероятность развития лучевого пневмонита.
- Пол: Риск РПЖ оценивается в 15% у женщин по сравнению с 4% у мужчин.
- Возраст: Больные раком легких старше 65 более подвержены лучевому пневмониту.
- Местоположение опухоли: Несколько исследований показали, что РПЖ чаще встречается при облучении нижних долей легких по сравнению с более высокими долями.
- Функция легких: Люди с другими заболеваниями легких, такими как ХОБЛ, подвергаются повышенному риску.
- Тип химиотерапевтических препаратов (если применимо): Параплатин (карбоплатин) и таксол (паклитаксел) с большей вероятностью могут привести к этому специфическому легочному осложнению.
Хотя одновременная лучевая терапия и химиотерапия могут повысить риск лучевого пневмонита, исследования показывают, что комбинированное лечение может улучшить пятилетнюю выживаемость у пациентов с немелкоклеточным раком легкого. Обязательно обсудите все за и против со своим врач и тщательно взвесьте все возможные варианты, прежде чем исключить облучение.
Курение и снижение риска РП
Хотя курение представляет собой явный риск развития рака легких, на самом деле оно, по-видимому, обеспечивает некоторую защиту от развития лучевого пневмонита.То есть те, кто продолжает курить после облучения, с меньшей вероятностью сообщат о симптомах.
Неясно, действительно ли никотин обеспечивает некоторую защиту или курильщики, у которых, как правило, уже были легочные симптомы до облучения, с меньшей вероятностью распознают симптомы и сообщают о них.
Тем не менее, продолжать курить во время и / или после лечения рака легких не рекомендуется из-за многочисленных рисков для здоровья, которые оно представляет.
Диагностика
Специального диагностического теста для подтверждения лучевого пневмонита не существует.Вместо этого ваш врач поставит клинический диагноз на основе симптомов.
Анализ может включать следующее:
- Анализы крови, которые ищут в крови признаки инфекции или воспаления, например, повышенное количество лейкоцитов
- Легочные функциональные пробы (PFT) для оценки уменьшенного объема легких или жесткости легких
- Мазок из горла на наличие инфекции
- Посев мокроты (слизистой) на наличие бактерий
- Рентген грудной клетки, который может выявить изменения частей легкого, подвергшихся радиационному воздействию
- Компьютерная томография (КТ), которая может дать более четкое изображение легочной ткани, подвергшейся лучевой терапии
Дифференциальная диагностика
Поскольку симптомы RP очень похожи на симптомы других заболеваний легких, ваш врач будет использовать результаты анализов и обследования, чтобы исключить другие возможные причины, в том числе:
- Пневмония
- Легочная эмболия, сгустки крови, которые обычно образуются в ногах, отламываются и попадают в легкие
- Распространение рака на другие части легкого или другое легкое
Лечение
Лечение лучевого пневмонита направлено на уменьшение воспаления.Кортикостероиды, такие как преднизон, являются основным курсом лечения.
Как правило, ваш врач будет лечить вас от 60 до 100 мг в день в течение двух недель, а затем снизит дозировку, постепенно уменьшая дозу в течение 3–12 недель.
Исследователи также изучали способы использования таргетной терапии для лечения этой проблемы. Однако исследования еще не нашли доказанного эффективного лечения.
Прогноз
Хотя лучевой пневмонит иногда может привести к серьезной респираторной недостаточности, в подавляющем большинстве случаев это не смертельное состояние.Риск смерти от РП менее 2%.
Таким образом, при правильном лечении вы сможете победить лучевой пневмонит. Однако, если его не лечить, РПЖ может привести к фиброзу легких и рубцеванию легких. Это состояние, которое может затруднить дыхание, является одним из известных побочных эффектов лучевой терапии.
Профилактика
Исследователи ищут способы снизить риск радиационного пневмонита среди людей, перенесших облучение от рака легких.Для тех, кто будет проходить SBRT, положительным моментом стало использование антибиотика Биаксина (кларитромицина), который, по-видимому, значительно снижает тяжесть RP и может фактически предотвратить его развитие.
Еще одна исследуемая область — это связь между снижением риска РП и потреблением изофлавонов сои (продукты на основе сои, такие как тофу). Похоже, что соя уменьшает воспаление, не представляя угрозы для эффективности лучевой терапии в уничтожении раковых клеток. .Вам следует обсудить это со своим онкологом-радиологом, прежде чем вносить изменения в свой рацион.
Слово от Verywell
Лучевой пневмонит очень часто встречается у людей, которые лечатся от рака, такого как рак легких и рак груди. К счастью, при лечении состояние часто проходит, не вызывая при этом опасных для жизни проблем. Самое важное, что вы можете сделать, — это знать о возможных симптомах и поговорить со своим врачом, если вы испытываете какие-либо из них.
Лечение рака легких | Лечение пневмонии | Лечение апноэ сна | Лечение туберкулеза
Рак легких
Легкие — важные органы дыхательной системы, которые помогают дышать, поглощая кислород и выделяя углекислый газ.Рак легких — один из наиболее распространенных и смертоносных видов рака, от которого ежегодно умирает больше людей, чем от рака толстой кишки, простаты, яичников, лимфы и груди вместе взятых.
Большинство случаев рака легких вызвано курением, в том числе и пассивным курением. В некоторых случаях у людей, которые никогда не курили или подвергались длительному воздействию пассивного курения, может развиться рак легких в результате чрезмерного употребления алкоголя, определенных заболеваний легких или семейного анамнеза рака легких.
Пациенты с раком легких могут не испытывать никаких симптомов на ранних стадиях, что затрудняет диагностику.По мере прогрессирования заболевания у пациентов могут наблюдаться:
- Хронический кашель
- Кашляет кровью
- Одышка
- Боль в груди
- Свистящее дыхание
- Неожиданная потеря веса
Лечение рака легких зависит от тяжести состояния и общего состояния здоровья пациента, но может включать хирургическое вмешательство, химиотерапию, лучевую терапию или прием лекарств. Комбинация методов лечения может использоваться для достижения наиболее эффективных результатов для каждого отдельного пациента.Некоторым пациентам может не потребоваться какое-либо лечение, кроме наблюдения за заболеванием, или они могут отказаться от определенных видов лечения из-за связанных с ними побочных эффектов.
Ваш врач поможет вам решить, какое лечение лучше всего для вас, после тщательной оценки вашего состояния, а также вашей истории болезни и общего состояния здоровья.
Пневмония
Пневмония — распространенное заболевание, которое поражает тысячи американцев каждый год и может быть смертельным для детей, пожилых людей и людей с ослабленной иммунной системой.Пневмония — это инфекция, вызванная вирусом, бактериями или грибком, которая может протекать в легкой или очень тяжелой форме.
Симптомы пневмонии могут различаться в зависимости от причины заболевания. Они могут быть похожи на симптомы простуды или гриппа и могут включать:
- Высокая температура
- Озноб
- Одышка
- Боль в груди
- Кашель со слизью
Лечение пневмонии также зависит от причины, но может включать отдых, антибиотики или противогрибковые препараты.Важно обратиться к врачу и получить правильное лечение от пневмонии, чтобы предотвратить осложнения и распространение болезни на других.
Нарушение дыхания во сне
Расстройства сна — это распространенные состояния, при которых возникают трудности с засыпанием, засыпанием или пробуждением. Расстройства сна могут развиваться в результате изменений в областях мозга и нейромедиаторов, стресса, беспокойства, депрессии, плохого сна или многих других возможных причин. Недостаток сна ночью приводит к тому, что многие люди страдают в течение дня и могут испытывать трудности с выполнением своих повседневных дел.
Храп и апноэ во сне — Эти состояния связаны с нарушением дыхания во время сна, что может привести к громким звукам, блокировке дыхательных путей и прерыванию сна. Если не лечить, апноэ во сне может привести к повышению артериального давления и увеличению риска инсульта и сердечного приступа.
Посетите наш веб-сайт, посвященный медицине сна
Туберкулез
Туберкулез, также известный как ТБ, является распространенной, но опасной для жизни бактериальной инфекцией легких. Это чаще встречается у пожилых людей, которые, скорее всего, заразились инфекцией в то время, когда это состояние было еще более распространенным.В настоящее время туберкулез поражает около одной трети населения и ежегодно уносит жизни почти 2 миллиона человек.
Как и другие бактериальные инфекции, туберкулез передается через влагу при кашле, разговоре или чихании инфицированного человека. Но в отличие от большинства других инфекций, большинство людей, инфицированных туберкулезом, не страдают никакими симптомами болезни, поскольку инфицированные клетки могут оставаться в спящем состоянии в течение многих лет. Только от 5 до 10 процентов инфицированных людей имеют клетки, которые размножаются и вызывают болезни.
Некоторые люди могут подвергаться более высокому риску заражения туберкулезом. Факторы риска этого заболевания включают снижение иммунитета, длительный контакт с инфицированным человеком, вашу национальность, возраст или ряд других факторов.
Активная инфекция туберкулеза вызывает симптомы и становится заразной через две-восемь недель после заражения. Длительный кашель — наиболее частый симптом туберкулеза, но могут быть и другие:
- Потеря веса
- Усталость
- Лихорадка
- Озноб
- Одышка
Туберкулез может поражать практически любую часть тела, включая суставы, кости, мочевыводящие пути, мышцы и нервную систему.
Врачи обычно проводят кожную пробу, называемую пробой Манту, для диагностики туберкулеза. Этот тест позволяет обнаружить инфекцию до появления симптомов. Рентген грудной клетки или образец мочи могут подтвердить диагноз.
ТБ обычно лечится с помощью лекарств, которые могут потребоваться от 6 до 12 месяцев. Профилактическая медикаментозная терапия может применяться при еще не активных инфекциях. В активных случаях может потребоваться множество ежедневных лекарств. Поскольку бактерии туберкулеза растут очень медленно, необходимо завершить длительное лечение, чтобы успешно вылечить болезнь.Лечение может быть разным для людей с лекарственно-устойчивыми инфекциями или для людей, инфицированных ВИЧ или СПИДом.
Чтобы узнать больше о нашей службе пульмонологии , свяжитесь с нами сегодня по телефону (310) 657-3792 , чтобы записаться на прием.
заболеваний Рак легких обычно ошибочно диагностируется как
При обнаружении на самых ранних стадиях рак легких часто можно успешно вылечить, а иногда даже вылечить.Но время имеет значение. Если заболеванию поставлен неправильный диагноз или игнорируются его симптомы, пациент может не получить соответствующее лечение до тех пор, пока рак не перейдет в запущенную стадию. По этой причине важно немедленно обратиться за медицинской помощью при любых необычных симптомах, таких как тянущий кашель, который не проходит через несколько дней. Также может быть полезно запросить второе мнение по поводу любого диагноза, если рекомендуемый курс лечения не помогает быстро решить проблему.
Другие заболевания, которые могут вызывать симптомы рака легких
Многие из ранних симптомов рака легких, такие как одышка и кровохарканье, также связаны с другими заболеваниями.Например, эти осложнения часто можно отнести к:
- Пневмония
- Астма
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Кислотный рефлюкс
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Инцистированный выпот из легких
- Абсцессы легких
- Узелки в легких
- Лимфома
- Болезнь Ходжкина грудного отдела
- Тромбоэмболия легочной артерии
- Туберкулез
Неправильная диагностика ранних симптомов может существенно повлиять на исход и качество жизни пациента.В онкологическом центре Моффитт многопрофильная команда нашей программы торакальной онкологии обеспечивает высокий уровень точности, предлагая полный спектр новейших диагностических тестов, а также второе мнение для пациентов, у которых уже был диагностирован рак легких. Для встречи с нашими специалистами направление не требуется.
Благодаря обширным исследованиям Моффитт продолжает лидировать в преобразовании лечения рака легких для всех нынешних и будущих пациентов. Наша команда наблюдает за широким спектром клинических испытаний и лабораторных исследований, и наша цель — как можно быстрее использовать полученные результаты для наших пациентов.

 Эти изображения могут показать, является ли ваша боль причиной плеврита.
Эти изображения могут показать, является ли ваша боль причиной плеврита.
 Утверждено в мае 2020 г. Проверено 9 февраля 2021 г.
Утверждено в мае 2020 г. Проверено 9 февраля 2021 г.