7 основных симптомов воспаления легких
Пневмония имеет другое название — воспаление легких. Это отражает суть заболевания. Причинами пневмонии могут быть разные болезнетворные микроорганизмы: бактерии, вирусы, гибки. От типа возбудителя во многом зависит течение болезни. Но, симптомы пневмонии похожи, независимо от причины заболевания.
Специалисты выделяют семь признаков пневмонии, которые должен знать каждый.
- Кашель. На начальном этапе болезни кашель чаще всего сухой и раздражающий. Если ничего не предпринимать, то кашель становится продуктивным, появляется мокрота. Чем дольше человек болеет, тем гуще становится отделяемое. При стремительных пневмониях в мокроте можно заметить кровавые прожилки.
- Учащение дыхания. Этот признак часто встречается при пневмонии, в отличие от бронхита, туберкулеза и прочих легочных заболеваний. Объясняется это тем, что в легких скапливается большое количество жидкости, рабочий объем органов уменьшается.
 Чтобы обеспечить потребности человека в кислороде, требуется дышать чаще. При таком симптоме важно немедленно вызвать неотложную помощь, так как это состояние свидетельствует о запущенности или стремительном развитии заболевания.
Чтобы обеспечить потребности человека в кислороде, требуется дышать чаще. При таком симптоме важно немедленно вызвать неотложную помощь, так как это состояние свидетельствует о запущенности или стремительном развитии заболевания. - Слабость. При бронхите человек может оставаться активным, но при пневмонии появляется слабость. Причина все та же — органам не хватает кислорода. Мозг отказывается работать и хочет спать.
- Ногти и носогубный треугольник приобретают синеватый оттенок. Посинение конечностей и губ свидетельствует о значительном снижении уровня кислорода в крови.
- Температура. Практически всегда при пневмонии поднимается температура. При бактериальных и грибковых формах значения могут быть от субфебрильных до 38-39°C. При вирусных пневмониях характерно острое начало. Температура резко поднимается до крайне высоких отметок (более 40°C). Всякое отсутствие температуры встречается у больных с иммунодефицитом и у пожилых людей.
- Боли в груди. Если при бронхите боль в груди локализуется в верхней части легких, посередине.
 То при пневмонии боль может быть в любом месте, усиливается при кашле.
То при пневмонии боль может быть в любом месте, усиливается при кашле. - Потливость. Еще один характерный признак пневмонии. Обычно, потливость усиливается в ночное время.
В некоторых случаях пневмония может протекать бессимптомно. Чаще всего это свидетельствует о том, что иммунитет не борется с инфекцией. Помните, от пневмонии умирают несколько тысяч людей ежегодно. Это не тот случай, когда нужно пренебрегать походом к врачу.
Симптомы пневмонии — первые признаки пневмонии у взрослого: как проявляется заболевание
Пневмония развивается постепенно на фоне других респираторных заболеваний, поэтому пропустить ее начало довольно легко. Самый надежный способ выявить пневмонию вовремя – наблюдаться у врача на протяжении всей болезни. Если инфекция перекинется на легкие, доктор при осмотре это заметит.
Первые признаки пневмонии включают в себя кашель – сухой или влажный, а также боль в грудной клетке. По характеру отделяемой мокроты и болевых ощущений можно многое сказать о течении заболевания. Боль в области грудной клетки – еще один характерный признак пневмонии – проявляется в тех случаях, когда воспаление затронуло плевру – тонкую пленку между легким и грудной клеткой. Она усиливается при кашле или глубоком вдохе. При распространении воспаления на нижние отделы легкого боль начинает отдавать в живот. Она будет особенно сильной, если в процесс вовлечена и диафрагма.
Боль в области грудной клетки – еще один характерный признак пневмонии – проявляется в тех случаях, когда воспаление затронуло плевру – тонкую пленку между легким и грудной клеткой. Она усиливается при кашле или глубоком вдохе. При распространении воспаления на нижние отделы легкого боль начинает отдавать в живот. Она будет особенно сильной, если в процесс вовлечена и диафрагма.
Симптомы воспаления легких:
- Высокая температура (от 38°C и выше). Температура повышается резко, в течение суток, и может достигать очень высоких значений. Иногда при высокой температуре наблюдается спутанность сознания. При пневмонии температура может колебаться, понижаясь и вновь повышаясь.
- Общие признаки интоксикации организма: тошнота (а иногда – и рвота), слабость, головная боль и сонливость.
- Сильный кашель, который усиливается в лежачем положении. Из-за кашля многие больные с пневмонией не могут заснуть, им приходится дремать сидя или полулежа на подушках.

- Боль при вдохе. Она возникает из-за поражения оболочки легких, в которой много нервных окончаний.
- Одышка, затрудненное дыхание. Даже самые простые действия – подъем с кровати, прогулка по квартире – могут вызывать одышку.
- Учащенное сердцебиение.
- Изменение внешности – лицо становится бледным, иногда наблюдается синюшность губ и слизистых оболочек (цианоз) и яркие пятна румянца на щеках.
Пневмония развивается быстро, и буквально каждый час на счету. Первые признаки пневмонии нельзя игнорировать, нужно немедленно обращаться к врачу.
Смотрите также
симптомы у взрослых, признаки по стадиям, лечение и последствия
Пневмония — это патологический процесс инфекционного характера, который поражает нижние отделы дыхательных путей, другое название заболевания — воспаление легких. Это синонимы и использовать их можно в равнозначном смысле.
Поражение имеет несколько форм. Выделяют как минимум три крупные разновидности патологического процесса:
Выделяют как минимум три крупные разновидности патологического процесса:
- Бактериальная пневмония. Превалирует у взрослых пациентов. Чаще всего провоцируется пневмококками, особыми микроорганизмами.
- Вирусное воспаление легких. Встречается в основном у детей. На долю этого состояния у старшей группы приходится до 40% от общего числа клинических ситуаций. Может быть спровоцировано любыми возбудителями вирусной группы.
- Грибковая пневмония. Наблюдается реже прочих разновидностей. Протекает тяжело в большинстве ситуаций.
Симптомы сильно разнятся от одного случая к другому: в некоторых ситуациях состояние протекает атипично, в прочих — более сложно, в третьих — менее, с незначительной клинической картиной.
Нужно внимательно следить за самочувствием и при первых же подозрениях отправляться к терапевту, проходить полную диагностику, чтобы подтвердить или опровергнуть диагноз.
При своевременной коррекции удается убрать все симптомы и пережить патологическое состояние без последствий для здоровья.
Классификация симптоматики
Все признаки воспаления легких можно подразделить на несколько групп: общие, респираторные, катаральные, вегетативные. Рассмотрим их подробнее.
Общеклинические проявления
Касаются симптомов, которые характеризуют интоксикацию организма. Сюда можно включить повышение уровня температуры тела, головную боль, слабость, сонливость, снижение работоспособности.
То есть все то, что обусловлено отравлением структур тела продуктами жизнедеятельности микроорганизмом и распада собственных клеток.
Респираторные
Относятся к дыхательным проявлениям. Главные симптомы воспаления легких включают одышку, удушье и асфиксию на фоне осложнений, кашель с выделением мокроты или без такового, боли при дыхании, можно включить и непереносимость физической нагрузки как следствие патологического процесса и его острого течения.
Материалы по теме:
Респираторные признаки остаются с пациентом и после критической фазы, до полного восстановления. Устраняются постепенно.
Устраняются постепенно.
Катаральные
Встречаются преимущественно у детей. Но и у взрослых они тоже возможны. В группу симптомов включаются течение из носа, насморк, поражение конъюнктивы, наружной оболочки глаза, чихание.
Эти проявления нетипичны, они не характерны для воспаления легких. По ним нельзя определиться с диагнозом.
Тем не менее, они часть клинической картины и от подобных признаков нельзя отмахиваться.
Вегетативные
Вегетативные проявления патологического процесса встречаются почти всегда, но в разной степени тяжести. Они также не вполне типичны.
Среди признаков пневмонии можно обнаружить тахикардию, нарушения сердечного ритма, нестабильность артериального давления, синюшность кожи лица, цианоз носогубного треугольника.
Но это также результат недостатка кислорода и интоксикации организма. В основном, речь идет о проявлениях со стороны газообмена. Встречаются и сердечные признаки.
Симптомы пневмонии у взрослого преимущественно общие, вегетативные и респираторные, катаральные явления возможны, но не так характерны.
Врачи не делят проявления столь жестко. Более того, в клинических рекомендациях и инструкциях ВОЗ не говорится о необходимости такого подразделения.
Интерес классификация представляет с теоретической точки зрения. Учитывая, что основу клинической картины составляют дыхательные расстройства и рост температуры тела.
Есть и особенности течения патологического процесса, которые тоже наводят врачей на мысли о верном диагнозе. Все нужно рассматривать в комплексе.
Симптомы
Проявления воспаления легких зависят от тяжести состояния и формы заболевания. Сначала нужно сказать об общей клинической картине.
Проявление, так или иначе, будут одними и теми же, только в разных сочетаниях и различные по интенсивности.
Повышение температуры тела
Рост показателя термометра наблюдается всегда, но в неодинаковой мере. На фоне легких и средней интенсивности поражений показатели достигают 38-39 градусов.
При тяжелом течении патологического процесса возможны два варианта: пиретическая температура свыше 39 или относительно низкие уровни, на границе 37. 5.
5.
- С высокими показателями все понятно: это результат отравления организма, стимуляции особых центров гипоталамуса, который воспринимает сигнал и повышает уровни, чтобы бороться с возбудителем. Нужно применять противовоспалительные жаропонижающие, чтобы облегчить состояние.
- А как быть с низкой температурой? Она обусловлена перегрузкой организма, неспособностью сопротивляться. Нужно интенсивное лечение. В том числе стимуляция иммунитета, который не получает нормального «толчка» к действию.
Повышенная температура тела не позволяет возбудителям действовать с достаточной активностью. 38-39 градусов — идеальная среда для работы защитных сил.
А вот для бактерий, вирусов и грибков — негативная. Поскольку нарушается подвижность микроорганизмов, снижается скорость репликации и деления, аномальные агенты замедляются в распространении. Механизм продуман самой природой.
Температура тела повышается не всегда. Возможны варианты без этого признака.
Прочие симптомы общей интоксикации
В процессе течения пневмонии происходит отравление тела продуктами жизнедеятельности бактерий, распада собственных клеток и структур микроорганизмов, вирусов.
В результате человек чувствует себя плохо, возникают типичные для всех генерализованных процессов (не только пневмоний) признаки:
- Слабость. Нарастает постепенно, не обусловлена высокой температурой тела, но часто они идут вместе, в комплекте.
- Сонливость. Постоянное невыносимое желание прилечь. Даже в дневное время суток.
- Снижение работоспособности. Невозможно продуктивно трудиться. Скорость и качество мышления уменьшается. Человек становится вялым, недостаточно активным.
- Падение концентрации внимания. А отсюда — рассеянность. Это особенно опасно при выполнении работ, связанных с повышенными нагрузками, потребностью в скорости реакции.
- Ватность мускулатуры. Мышцы становятся слабыми и дряблыми. Недостаточно интенсивно сокращаются.
Признаки общей интоксикации усиливаются по мере распространения инфекции и воспаления. Чем больше возбудителя, тем интенсивнее проявления.
Кашель
Симптом крайне вариативный. Речь идет о рефлекторном ответе организма на поражение дыхательных путей.
В случае с воспалением легких, слизистые оболочки отечны, раздражены. В мозг направляется сигнал, особый центр церебральных структур дает команду на сокращение дыхательных путей, чтобы вытолкнуть слизь с содержащимися в ней бактериями и иными возбудителями.
Выделяют два типа проявления:
- Сухой кашель. На начальной стадии воспаления легочной ткани присутствует именно он. Поскольку расстройство сопровождается постепенным поражением слизистых оболочек дыхательных путей. Это не одномоментный процесс.
- Влажный или сырой кашель. С выделением мокроты. Развивается спустя несколько дней или неделю от начала патологического процесса. Может присутствовать еще какое-то время после того, как острое состояние минует. Остаточные явления сохраняются довольно долго.
Мокрота имеет цвет от прозрачного до буроватого, ржавого, желтого или зеленого.
Изменение оттенка однозначно указывает на гнойные процессы. Провоцироваться они могут как бактериями, так и вирусами, грибками. Не имеет большого значения.
Не имеет большого значения.
Симптомы пневмонии в виде кашля, как влажного, так и сухого, сохраняются на протяжении нескольких недель или даже месяцев после выздоровления. Остаточные признаки тоже нужно лечить.
Одышка
Ощущение нехватки воздуха. Нормальная частоты дыхательных движений в минуту достигает 16-20. При развитии патологического процесса показатель увеличивается. На сколько — зависит от тяжести расстройства.
Одышка, как симптом возникает постепенно, развивается на протяжении нескольких суток после воспаления легких, затем прогрессирует и приводит к непереносимости физической нагрузки.
Сначала пациент не может быстро ходить. Затем — подниматься по лестнице. А после этого попытки двигаться сами по себе вне зависимости от интенсивности заканчиваются интенсивным проявлением патологического процесса.
Признак воспаления легких может перерасти в нечто большее.
Удушье
Если человек не получает достаточного лечения, одышка прогрессирует и в один момент может перерасти в удушье.
Дыхательные пути поражены, отечны. Начинается обструкция бронхов. Их спазм и сужение просвета, что приводит к нарушению процесса дыхания и газообмена.
При изменении положения тела, температурных условий (например, вышел зимой с пневмонией из теплого помещения на холодный воздух), влажности, возможен острый приступ удушья. Это опасно, поскольку закончиться процесс может асфиксией и гибелью пациента.
Чтобы не допустить такого состояния, показано специальное лечение. Плюс симптоматическая коррекция с помощью бронходилататоров и глюкокортикоидных препаратов.
Хрипы
Симптом воспаления легких в виде булькающих или свистящих хрипов возникает на фоне сужения просвета бронхов и скопления слизи в дыхательных путях. Сам по себе опасности он не несет. Зато дает много информации врачам о характере патологического процесса.
Но и тут есть один нюанс. Расстройство встречается в том числе при нарушениях вроде бронхита, плеврита. Потому точку в вопросе можно поставить только по результатам тщательной инструментальной диагностики.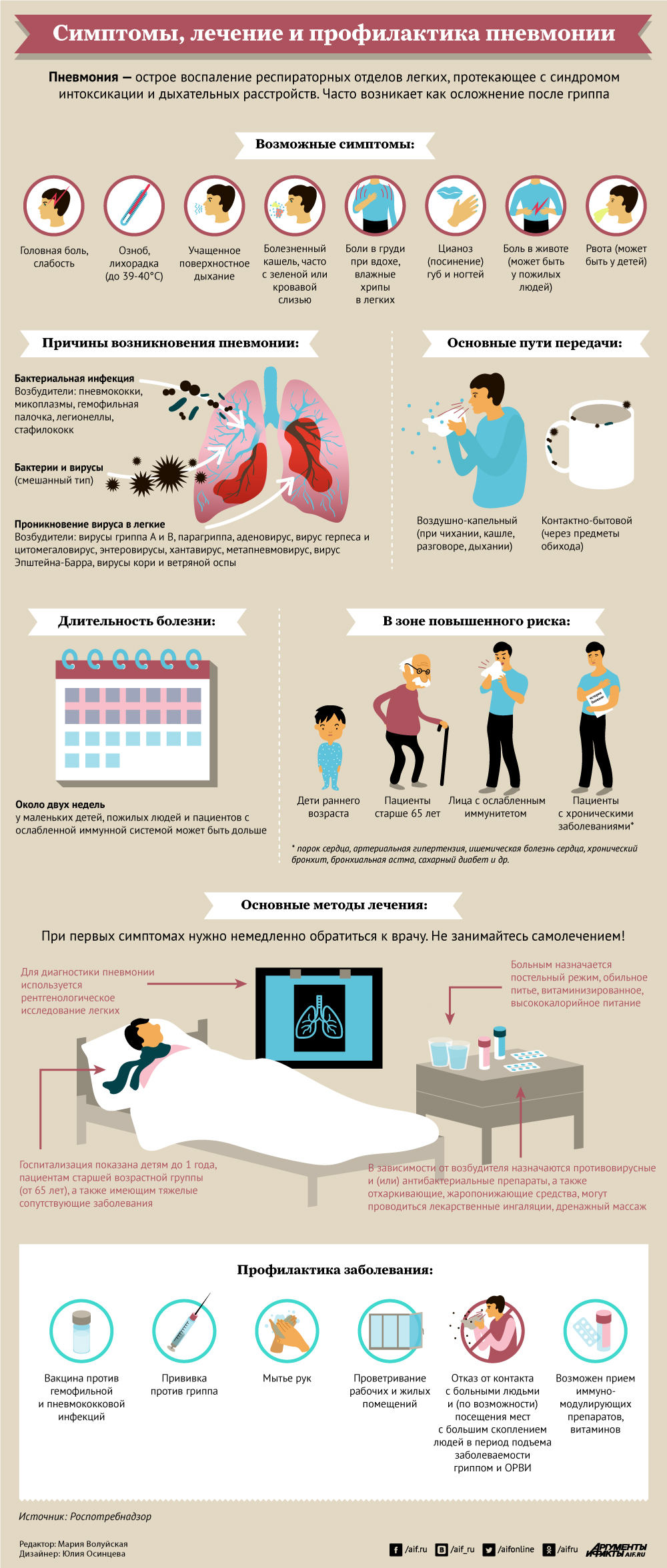
Насморк
На фоне пневмонии нередко развивается ринит. Это обобщенное название группы расстройств, для которых типично воспаление внутренней выстилки пазух черепа: лобных, гайморовых и пр. Есть несколько подвидом нарушения.
Симптомы, которые типичны для этих состояний:
- Течение слизи из носа.
- Выход гнойного отделяемого.
- Заложенность.
- Потеря обоняния. Нюх становится нестабильным. Это особенно негативно сказывается на профессиональной деятельности в некоторых сферах.
Насморк возникает внезапно. Не проходит даже по окончании основного патологического процесса. Требуется некоторое время.
Воспаление глаз
Конъюнктивит. Поражение наружной оболочки зрительного органа. Встречается как при вирусной пневмонии, как и при прочих формах, в 90% случаев проявление наблюдается у детей, примерно в 7-40% — у взрослых пациентов.
Лечение должно начинаться незамедлительно, поскольку осложненный процесс может привести к нарушению зрительной функции, эрозии роговицы и воспалению глубоких структур глаза.
А там — вполне реально замаячит перспектива слепоты или резкого падения остроты зрения. Коррекцией симптома занимается врач-офтальмолог.
Непереносимость физической нагрузки
Нарушение толерантности к механической активности встречается с первых же дней. Постепенно становится все более интенсивным. Как только присоединяется одышка, расстраивается работа сердца, признак усиливается.
Цианоз носогубного треугольник и синюшность кожи
Распознать пневмонию можно по комплексу симптомов, среди которых будут наружные признаки гипоксии, нарушения клеточного и тканевого дыхания. В частности, заболевание проявляется образованием синеватого кольца в области рта и носа. Это так называемый цианоз.
Помимо, меняется цвет дермы. Она становится бледной, просвечивают сосуды. Последнее связано, в том числе, с ростом венозного давления в русле, что характеризуется вздутием крупных кровоснабжающих структур и мелких сетей.
Сам по себе симптом не опасный, но достаточно информативный в плане диагностики. Плюс, он указывает на явную ишемию тканей. А это состояние крайне угрожающее, поскольку может случиться все что угодно: от инсульта и энцефалопатии до инфаркта при определенных условиях и склонности организма.
Плюс, он указывает на явную ишемию тканей. А это состояние крайне угрожающее, поскольку может случиться все что угодно: от инсульта и энцефалопатии до инфаркта при определенных условиях и склонности организма.
Тахикардия и нарушения ритма сердца
Один из самых угрожающих признаков. Вернее было бы говорить об их группе. Расстройство работы мышечного органа сопровождается разнородными формами аритмии.
Возможны различные виды: от повышения частоты сокращений сердца более 90 ударов в минуту до фибрилляции желудочков, что чревато полной остановкой работы органа, асистолией.
Расстройства газообмена проявляются двойственным характером. С одной стороны, нарушается коронарный кровоток. То есть качество питания миокарда становится недостаточным и нестабильным.
Отсюда замедление работы органа, нарушение сократимости. Результат — слабая трофика головного мозга, мускулатуры и вообще всех тканей. Это может закончиться фатальными осложнениями.
Необходима качественная симптоматическая коррекция под контролем кардиолога и пульмонолога.
Боли при дыхании
Результат воспалительного процесса на местном уровне. Развиваются спонтанно, постепенно усиливаются. Могут становиться интенсивнее даже от касаний, попыток потрогать спину в проекции пораженного легкого.
Признаки воспаления легких в зависимости от типа возбудителя
Теперь можно сказать о различных формах патологического процесса.
Как было сказано ранее, в зависимости от возбудителя, выделяют три основных разновидности нарушения:
- Грибковое.
- Вирусное.
- Спровоцированное микроорганизмами бактериальной группы.
Клинические признаки и особенности течения будут сильно отличаться.
Бактериальная форма
Классическая разновидность взрослых пациентов и реже — у детей. Провоцируется стафилококками, другими представителями гноеродной флоры, пневмококком.
Материалы по теме:
При ослабленном иммунитете — также условно патогенными структурами, вплоть до клебсиелл. Хотя обычно они ведут себя нейтрально.
Заболевание протекает в острой и подострой формах с преобладанием кашля, одышки, повышения температуры до 38-38.5 градусов.
Типично довольно стабильное течение с плавным нарастанием симптоматики и таким же постепенным выходом из нарушения. Без гипертермии отклонение практически не протекает.
Вирусная пневмония
Отличается от прочих форм. Провоцируется такими возбудителями, как герпетические агенты, грипп, аденовирусы, ротавирусы, вирусы Коксаки, коронавирусы и хантавирусы. Разновидность встречается в 90% у детей. У взрослых пациентов — в 2 и более раза реже.
Отличия от прочих форм патологического процесса, воспаления легких:
- Нелинейное нестабильное течение. То лучше, то хуже. Часто вирусная пневмония протекает с незначительным повышением или без температуры и с минимумом или вобще бессимптомно.
- Длительность терапии. До месяца и более.
- Склонность рецидивировать, переходить в хроническую форму.
И это только самые показательные моменты.
Клиническая картина характеризуется респираторными и катаральными признаками — часто развивается ринит, который плохо поддается лечению. Течение рваное, скачкообразное.
Грибковое воспаление легких
Самая тяжелая форма патологического процесса. В то же время, не слишком часто встречается. Хотя имеется тенденция на увеличение.
В основном развивается у пациентов с ослабленным иммунитетом, после перенесенной болезни. Провоцируется грибками-кандидами.
Микотическая разновидность воспаления легких характеризуется крайне нестабильным течением. Классическое начало — тяжелое, с полным перечнем описанных выше симптомов. Затем, спустя несколько дней, наступает период резкого улучшения. Это мнимое благополучие, буквально в перспективе 24-48 часов состояние стремительно ухудшается.
Грибковая пневмония без температуры встречается примерно в 10-15% случаев, что указывает на недостаточную сопротивляемость организма, иммунодефицит разных форм или интенсивность самого патологического процесса, тяжесть состояния.
Микотические виды воспаления легких лечатся только в стационаре. Независимо от возраста пациента.
Клиническая картина серьезно зависит от работы иммунитета, индивидуальных особенностей организма конкретного человека, возбудителя, момента начала лечения, состояния здоровья и массы прочих факторов.
Диагностику лучше оставить врача. Пациентам же можно дать только один совет: при любом ухудшении самочувствия обращаться к врачу. Сначала — к терапевту. Он подскажет, что делать дальше.
Крупозная
Она же крупноочаговая, генерализованная. Речь идет о поражении значительного сегмента легочных структур (часто двухстороннем), потому симптоматика выражена с первых же дней.
Соответственно выделяют следующие:
- Значительное повышение уровня температуры тела. Градусник показывает значения в 38.5-40 градусов.
- Проявляется озноб, дрожь, чувство холода.
- Головная боль, головокружение и прочие признаки общей интоксикации организма.
- Кашель, боли за грудиной тянущего характера.
 Одышка, удушье и острая дыхательная недостаточность в наиболее тяжелых случаях.
Одышка, удушье и острая дыхательная недостаточность в наиболее тяжелых случаях. - Отхождение большого количества коричневой мокроты (ржавой).
- При тяжелом поражении нижних дыхательных путей речь может идти также о бледности дермального слоя, посинении носогубного треугольника.
Возможно становление острой сердечной недостаточности, апноэ и т.д. Длительность течения недуга — около 10-20 дней. На 4-5 день температура спадает и наступает период мнимого благополучия.
Очаговая
Развивается наиболее часто. Характеризуется воспалением в пределах мелких структурных единиц — долей легкого.
В данном случае встречаются:
- Повышение температуры тела. Наблюдается лишь на 2-3 сутки от начала заболевания. Характеризуется более низкими показателями термометра.
- Признаки воспаления легких включают кашель, боли за грудиной при входе или выдохе.
- Отмечаются симптомы общей интоксикации.
- Мокрота малочисленна, появляется лишь на развитых стадиях течения процесса.

Типичные осложнения встречаются редко. Длится подобное заболевание более длительный срок. По характеру признаков она ближе к хроническому течению.
Интерстициальная
Разновидность мелкоочагового поражения. Симптомы, в целом, идентичны очаговой пневмонии, только еще менее выражены.
Атипичная
Проявляется тем же образом, что и крупозная пневмония. Дополнительно возникают мышечные боли и выраженная дыхательная недостаточность. Смертельный исход более вероятен.
Патология, не смотря на название, в целом протекает весьма типично. Однако интенсивность симптомов варьируется от случая к случаю.
Причины
Клиническая картина развиваются в результате течения пневмонии. Алгоритм становления патологического процесса такой:
- Человек контактирует с инфекционным возбудителем. Это может быть любой вирус. Также бактерия, грибок.
- Инородный агент проникает в ткани, кровеносное русло.
- Организм старается удержать его в узде и не дать начать распространяться.

- Вырабатываются антитела, к месту поражения следуют лейкоциты. От силы ответа защитных структур организма зависит дальнейшее течение расстройства.
Если интенсивность достаточная, все на этом и заканчивается. В противном случае формируется очаг хронической инфекции или же с током крови, лимфы агенты проникают в легкие и дыхательные пути.
Тут они начинают деление и размножение.
- Развивается воспалительный процесс. Тело старается побороть инфекцию.
При распространении по легким начинается расстройство. Его нужно лечить под контролем пульмонолога.
Диагностика
Обследованием занимаются врачи-пульмонологи, терапевты или инфекционисты.
Обращаться к специалистам нужно при первых признаках пневмонии: кашле, одышке, повышении температуры тела, слабости и сонливости, головных болях. В системе или в определенной части.
Мероприятия включают в себя:
- Устный опрос.
- Сбор анамнеза.
- Аускультацию. Выслушивание легочного звука.

- Рентген. Рутинная методика.
- Если предыдущий способ не дает достаточной информации, назначается КТ (компьютерная томография), которая позволяет диагностировать размеры очага воспаления и его расположение наиболее точно.
- Анализы крови: общий и биохимия.
- Исследование мокроты.
- Серологические тесты.
- ПЦР, ИФА.
Этого хватает для постановки диагноза. Медлить нельзя.
Лечение
Терапия патологического процесса этиотропная. Нужно бороться с основным возбудителем. Подавлять и уничтожать его.
Симптоматическая коррекция также проводится. Цели тут две: нормализовать самочувствие человека и предотвратить осложнения.
Лечение проявлений пневмонии будет таким:
- Болевые ощущения: анальгетики последнего поколения на основе метамизола натрия или противовоспалительные нестероидного характера (Нурофен, Ибупрофен, Кеторол).
- Одышка, удушье. Бронходилататоры (Беродуал, Сальбутамол), глюкокортикоиды (Преднизолон в умеренных количествах и аналоги).

- Слабость, сонливость, падение работоспособности — постельный режим.
- Обезвоживание на фоне потливости — солевые растворы (натрия хлорид, сульфат магния) с глюкозой. Также обильное питье.
- Головные боли, признаки общей интоксикации. Инфузионная терапия в капельницах, плюс анальгетики.
- Кашель. Сначала — отхаркивающие, чтобы ускорить очищение дыхательных путей. Затем — средства для подавления рефлекса.
- Воспаления глаз — антибактериальные капли, противовирусные и противовоспалительные.
- Ринит. Сосудосуживающие препараты и антибиотики.
- Нарушения работы сердца — антиаритмические, бета-блокаторы.
Задача очень непростая. Самостоятельно корректировать признаки нельзя.
Понять, что пневмония проходит, можно по отступлению симптомов, но возможен период мнимого благополучия. Чтобы делать выводы, нужно хотя бы неделю регистрировать позитивную динамику.
Прогноз
При раннем начале коррекции — положительный. Выздоровление наблюдается спустя 14-21 день. При грибковом поражении — месяца и более.
При грибковом поражении — месяца и более.
Возможные осложнения
Опасные последствия развиваются у 5-10% пациентов. Это очень много. Потому превенция проблем — одно из ключевых направлений терапии. Без качественного лечения это число находится на верхней границе и даже более.
Среди осложнений:
- Абсцесс легкого.
- Кровотечение из дыхательных путей.
- Легочная гипертензия.
- Инфаркт.
- Инсульт.
- Повышение венозного давления.
- Удушье и асфиксия.
- Инвалидность и гибель от последствий.
Почти у 60% больных также наблюдаются остаточные явления после острого периода — это неприятные симптомы вроде кашля, небольшой одышки и регулярного повышения температуры до 37-37.2 градусов. Плюс, возможна слабость и сонливость.
Это временное состояние, но с ним тоже нужно бороться под контролем врача.
Симптомы при течении пневмонии многочисленны и очень вариативны по характеру. Необходима диагностика. Только в таком случае можно делать выводы о патологическом процессе и разрабатывать меры коррекции.
Вконтакте
Одноклассники
Мой мир
Скрытая (бессимптомная) пневмония: симптомы, признаки и лечение
Скрытой пневмонией называется одна из форм воспаления легких, симптомы которой практически не проявляются. И эта одна из основных опасностей данного заболевания, ведь многие пациенты попросту не догадываются о том, что больны.
Обычной пневмонии свойственен ряд симптомов, таких как кашель, общая слабость, повышение температуры и т. д. Однако скрытая пневмония не обладает данными симптомами, а потому выявить ее чаще всего удается уже на поздних стадиях.
- Особенности проявления пневмонии без кашля
- Симптомы скрытой пневмонии у детей
Этиология и симптомы скрытой пневмонии
Бессимптомная пневмония носит также название скрытой, поскольку для нее не характерна яркая симптоматика. Вследствие этого заболевание представляет значительную опасность для человека, ведь пациент может попросту не подозревать о том, что болен.
Наибольшей опасностью обладает данная болезнь для новорожденных, которые не способны рассказать о переменах в самочувствии. В большинстве случаев даже при повышении температуры у малыша, родители подозревают у него обыкновенную простуду.
Бессимптомное воспаление легких чаще всего наблюдается у людей, иммунитет которых был ослаблен. Также данная болезнь может возникать на фоне затяжной депрессии, приема некоторых медикаментов и хронических процессов, протекающих в организме.
Важно! В современной медицине есть случаи, когда такая форма пневмонии возникала вследствие приема таблеток от кашля.
Как говорилось выше, скрытая пневмония не имеет ярких симптомов, потому может быть расценена, как развитие другого заболевания. Однако некоторые признаки у данного недуга все же имеются:
- при дыхании у больного может наблюдаться отчетливый свист, возникающий на вдохе или выдохе,
- даже при незначительных физических нагрузках возникает одышка,
- бледность кожи лица, но при этом на нем может проступать румянец в виде пятен,
- тахикардия,
- высокая утомляемость и резкое снижение работоспособности.

Ввиду того, что вышеописанные симптомы относятся к разряду общих, выявить заболевание на ранних стадиях оказывается очень сложно. По этой причине специалисты рекомендуют пациентам обращаться за врачебной помощью при выявлении у себя подобных симптомов.
Безошибочно определить развитие данного заболевания возможно только после тщательной диагностики. Еще при первичном осмотре пациента, специалист может обнаружить странные звуки, возникающие в области легкого. После обнаружения таких свистов и хрипов врач может направить больного на анализ крови и рентген.
В группе риска развития данного заболевания находятся следующие группы лиц:
- Люди, имеющие вредные привычки, вроде пристрастия к алкоголю или курению. Высок риск развития данного недуга у патологических курильщиков и алкоголиков. Причем на фоне общего состояния организма подобных лиц болезнь может долгое время оставаться незамеченной.
- Бездомные также нередко болеют данным недугом ввиду условий жизни.

- ВИЧ-инфицированные пациенты находятся в группе риска ввиду ослабленного иммунитета.
- Люди со слабым здоровьем и сбоями иммунной системы.
Особенности проявления пневмонии без кашля
Одним из основных симптомов воспаления легких является кашель. Он возникает в качестве защитной реакции организма и обеспечивает отхождение мокроты из легких и бронхов. Как уже говорилось выше, при длительном приеме средств от кашля, кашлевой рефлекс может подавляться. Как распознать заболевание в таком случае?
Во-первых, первые подозрения на наличие пневмонии могут появляться уже при осмотре больного. Характерным признаком является бледная кожа и румянец на щеках, похожий на пятна. Дополнительными симптомами заболевания выступают:
- болезненность в грудной клетке при повороте туловища,
- сильная жажда,
- учащенное сердцебиение даже при слабых нагрузках,
- движение только одной половины груди при дыхании,
- повышенная потливость,
- трудности дыхания при ходьбе,
- проблемы с осуществлением глубокого вдоха.

Симптомы скрытой пневмонии у детей
Ввиду крайней опасности данного заболевания, следует сказать пару слов и о его выявлении у детей.
Основная проблема заключается в том, что многие родители списывают симптомы заболевания на простуду, и больные дети продолжают посещать учебные заведения, а также соблюдать привычный режим, что в данном случае является очень нежелательным.
При скрытой пневмонии у малыша проявляются такие признаки:
- капризность,
- болезненные ощущения, которые не обязательно проявляются в области груди, но могут локализироваться в различных частях тела,
- сонливость,
- повышенное потоотделение.
При наличии таких симптомов необходимо незамедлительно обратиться к специалисту.
Особенности лечения
Пневмония без симптомов является серьезным заболеванием, к лечению которого необходим профессиональный подход. При подтверждении диагноза, необходимо выявить возбудителя данного заболевания.
При подтверждении диагноза, необходимо выявить возбудителя данного заболевания.
Чаще всего пневмония является результатом:
- аллергической реакции,
- деятельности бактерий.
При возникновении заболевания на фоне приема определенных медикаментов, необходимо прекратить их прием, заменив безопасными аналогами.
Совет! Если скрытая пневмония была спровоцирована приемом каких-либо медикаментов, то пациенту не рекомендуется принимать их даже по истечении определенного времени, так как присутствует риск рецидива заболевания.
Лечение скрытой пневмонии подбирается врачом в индивидуальном порядке, с учетом типа возбудителя и состояния пациента. Основной метод лечения – медикаментозный и чаще всего терапия предполагает прием антибиотиков широкого спектра действия. В зависимости от возбудителя заболевания, больному могут быть прописаны антибиотики следующих групп:
- Цефалоспорины. Являются очень эффективными, поскольку способны воздействовать на все группы кокков, обладая при этом высокими антибактериальными характеристиками как к грамположительной, так и к грамотрицательной флоре.
 Эффективны при борьбе с микроорганизмами, которые невосприимчивы к антибиотиками пенициллиновой группы. Часто назначаемыми препаратами этой группы являются: Цефоницид, Цефтриаксон, Цефтизоксим.
Эффективны при борьбе с микроорганизмами, которые невосприимчивы к антибиотиками пенициллиновой группы. Часто назначаемыми препаратами этой группы являются: Цефоницид, Цефтриаксон, Цефтизоксим. - Аминогликозиды. Воздействуют на аэробные грамотрицательные микроорганизмы. Используются в тех случаях, когда воспаление возникает по причине заражения бактериями нескольких видов. Ввиду этого, больным чаще всего назначают комплексную терапию, включающую в себя также противовирусные препараты.
- Макролиды. Активно борются с кокками, хламидиями и легионеллами. Отличаются быстрым действием и крайне редким возникновением побочных эффектов. Не рекомендуются пациентам с заболеваниями печени. Основные препараты данной группы: Эритромицин, Сумамед, Кларитромицин.
Больному прописывается постельный режим и покой. На данном этапе очень важно избегать сквозняков. К дополнительным методам лечения можно отнести:
- Физиотерапевтические процедуры.
- Лечение минеральными водами.
- Прием витаминов для укрепления иммунитета и т. д.
Также следует отдельно выделить, что если пострадавший перенес инсульт у него может проявиться воспаление легких и в таких случаях лечение имеет свои особенности. Больше о лечении пневмонии после инсульта смотрите на сайте insultinform.ru.
Профилактика бессимптомного развития пневмонии
Чтобы у человека не развилась скрытая форма пневмонии, ему следует соблюдать несколько простых советов. Такая профилактика не представляет сложности, но при этом позволяет исключить развитие данного недуга:
- Поскольку легочный воспалительный процесс чаще всего возникает на фоне ослабленного иммунитета, то нужно правильно питаться, принимать витаминные комплексы и вести активный образ жизни. Особенно это касается тех лиц, которые имеют проблемы с иммунной системой.
Одним из факторов развития пневмонии такого типа является привыкание к препарату. Поэтому не следует злоупотреблять приемом лекарственных средств. Очень важно исключить любые попытки самолечения.
Принимайте лекарства только по рецепту врача и исключительно под его контролем. В таком случае специалист сможет распознать первые признаки заболевания и принять соответствующие меры.
Не следует игнорировать затянувшиеся симптомы простуды. Если простудное состояние длится дольше, чем обычно, это является поводом для обращения к врачу.
Нужно помнить о том, что скрытое воспаление легких нередко маскируется под другие заболевания.
- Не следует заниматься самолечением! К сожалению, многие люди, желая сэкономить время на консультацию врача, самостоятельно назначают себе лекарства. Поскольку медикаменты в нашей стране находятся в свободном доступе, то бесконтрольный их прием может вызвать осложнения, переведя обычную простуду в пневмонию.
Скрытая пневмония является опасным и коварным заболеванием: основной проблемой является выявление данного недуга, ведь он не имеет каких-либо явных симптомов. Поэтому нужно тщательно следить за своим организмом, который может сигнализировать о развитии патологических процессов. При наличии каких-либо подозрений на развитие скрытой пневмонии, необходимо немедленно обратиться к врачу.
Загрузка…
Воспаление легких у взрослых — симптомы, как лечить, препараты и профилактика
Воспаление легких, или пневмония, представляет собой опасную болезнь, которая объединяет в себе целый комплекс патологий. Чтобы избежать опасных последствий для здоровья, очень важно своевременно начать терапию данного недуга. Итак, как проявляется и чем лечат эту патологию?
Причины
Пневмонией называется острая воспалительная реакция в легких, сопровождающаяся жаром, затрудненным дыханием, интенсивным кашлем. При проникновении патогенных микроорганизмов в дыхательные пути иммунная система сразу же принимается за уничтожение инфекции, не позволяя развиться воспалению. Но если иммунитет слабый, то болезнетворные микробы свободно внедряются в легочную ткань, провоцируя воспалительный процесс.
Поэтому чаще всего пневмония возникает у людей, страдающих дефицитом иммунитета.
Воспаление легких развивается в результате действия следующих факторов:
- бактерии – стрептококки, стафилококки, микоплазмы, хламидии, гемофильные палочки;
- вирусы, вызывающие воспаление легких после острых респираторных заболеваний;
- грибки, провоцирующие пневмонию редко, только при сильном истощении иммунитета.
Среди бактериальных микроорганизмов ключевую роль играют пневмококки. В более редких случаях провоцирующими факторами выступают микоплазма, клебсиелла. Также причиной может стать инфицирование хламидиями или легионеллой.
Развитие пневмонии бывает следствием риновируса, гриппа или аденовирусной инфекции. Грибковое воспаление является результатом заражения грибками рода Candida.
Инфицирование обычно происходит воздушно-капельным путем – при кашле или чихании. Также возбудители могут проникать в ткань легких из очагов хронической инфекции в организме. Источником могут быть кариес, ангина, синусит.
Существуют определенные факторы, которые существенно увеличивают угрозу развития недуга:
- хронические болезни дыхательной системы;
- переохлаждение;
- возраст более 65 лет;
- ослабление иммунной системы;
- курение;
- избыточное употребление спиртного;
- систематическое вдыхание вредных веществ;
- хронические болезни – поражения почек, диабет, нарушения работы сердца;
- искусственная вентиляция легких;
- работы во вредных для дыхания условиях без защитных приспособлений.
Классификация
Под воспалением легких понимают целый комплекс патологий, которые поражают органы дыхательной системы. В зависимости от этого выделяют некоторые формы болезни:
- Острое воспаление. При своевременной терапии такая пневмония не представляет опасности для человека. Если же сразу не начать терапию, есть риск осложнений. Эта патология может быть самостоятельным нарушением или результатом других поражений дыхательной системы.
- Хроническое воспаление. Для этой формы болезни характерно постоянное присутствие инфекции в легких и других органах дыхания. При ослаблении иммунной системы или влиянии других факторов недуг рецидивирует. Эта форма болезни встречается довольно редко, но представляет серьезную опасность для здоровья.
- Острое воспаление, поражающее обширную зону легкого. Эту форму патологии также называют крупозной. Она считается одной из наиболее опасных разновидностей пневмонии и нуждается в своевременном лечении. Чаще всего развитие крупозного воспаление становится следствием отсутствия терапии острого или хронического процесса.
- Сегментарный воспалительный процесс. Для этого нарушения характерно поражение определенных участков легких и дыхательных путей. Данная форма недуга не так опасна, однако нуждается в своевременной терапии. В противном случае есть риск развития более тяжелых патологий.
Симптомы воспаления легких
Выявить воспаление легочной ткани нетрудно по определенным признакам. В большинстве случаев болезнь сопровождается нижеприведенными симптомами.
- Жар. У заболевшего человека значительно повышается температура тела, может подскочить до 38°C, а затем медленно доползти до 40°C. Тело то обливается потом, то трясется в ознобе. Нельзя искусственно согревать больного, укутывая в одеяла, даже если он ощущает невыносимый холод, иначе его состояние только ухудшится. Жаропонижающие лекарства разрешается пить только при лихорадке, когда высокая температура угрожает жизни. Злоупотреблять медикаментами не следует, так как они имеют много побочных эффектов.
- Болевые ощущения в груди. Боли в грудной клетке наблюдаются довольно интенсивные и неприятные, напоминающие симптомы сердечных патологий.
- Типичные признаки респираторных болезней. При вирусной пневмонии, развивающейся как осложнение после гриппа или ОРВИ, появляются болевые ощущения в горле, ринит, кашель, чихание, заложенность носовых проходов. Заболевший человек часто не может отличить воспаление легких от простудного заболевания. Поэтому нужно незамедлительно идти к доктору, если спустя 4 – 5 суток терапии не видно улучшения состояния, ослабления симптомов простуды или гриппа не наблюдается.
- Мокрота. При воспалении легких обильно отхаркивается мокрота, иногда с кровяными прожилками. Присутствие крови в выделениях объясняется тем, что часто лопаются капилляры, пронизывающие воспаленные легочные альвеолы.
Следует отметить, что при легионеллезе, называемом также болезнью легионеров, питтсбургской пневмонией, понтиакской лихорадкой, симптомов почти не возникает. Заболевание на ранней стадии протекает без температуры, жар развивается постепенно. Обнаружить инфекцию в легких при легионеллезе можно только на рентгеновских снимках.
Признаки патологии нарастают постепенно. Потому распознать болезнь на начальном этапе ее развития может быть весьма проблематично. Чаще всего острая инфекция начинается с резкого увеличения температуры и озноба. Иногда наблюдается воспаление легких без температуры – в этом случае речь идет о хроническом процессе.
В остальных случаях симптомы у взрослых включают проявления общей интоксикации:
- слабость;
- снижение или потеря трудоспособности;
- ухудшение или утрата аппетита;
- повышенная потливость – чаще всего появляется по ночам;
- боли в суставах и мышцах;
- постоянные головные боли невысокой интенсивности.
По мере развития патологии возникают легочные симптомы. К ним относят следующее:
- интенсивный кашель – вначале он является сухим, затем становится влажным;
- одышка – на начальном этапе наблюдается лишь при физических нагрузках, затем возникает и в состоянии полного покоя;
- боли в груди – чаще всего наблюдаются при поражении плевры.
Помимо указанных проявлений, воспалительный процесс может иметь такие признаки:
- поражения пищеварительной системы в виде диареи, болей в кишечнике, тошноты и рвоты – такие симптомы появляются лишь в том случае, если причиной пневмонии является заражение кишечной палочкой;
- герпес – этот признак сопровождает вирусную пневмонию.
Методы диагностики
Опытный медицинский специалист без труда может выявить у пациента пневмонию при осмотре, если болезнь сопровождается типичными симптомами. Намного тяжелее обнаружить воспалительный процесс в легких, протекающий скрыто: без кашля, жара, болевых ощущений в груди. Пневмония без симптомов диагностируется при помощи лабораторных и инструментальных исследований.
- Клинический анализ крови. Самый простой метод выявления воспалительной реакции. На развитие воспаления указывает повышение СОЭ. Если возбудителями пневмонии являются бактерии, то в крови увеличивается содержание лейкоцитов, если вирусы, то лимфоцитов.
- Биохимический анализ крови. На наличие острой воспалительной реакции указывают присутствующие в крови острофазные белки. Также о заболевании свидетельствует повышение концентрации ферментов АСТ и АЛТ, мочевины, креатинина.
- Рентгенограмма. На рентгеновском снимке четко видны очаги воспаления в легочной ткани. Чем они больше и распространеннее, тем тяжелее течение болезни. Об эффективности лечения можно судить по изменениям на снимках. Если в процессе терапии затененные участки легких на рентгенограммах увеличиваются, то метод лечения необходимо менять.
- Бактериологический посев мокроты. Нужен для определения чувствительности инфекции к антибиотикам. Сбор слизи осуществляется до начала употребления антибиотических препаратов. Данное исследование позволяет подобрать наиболее эффективное лекарство.
- Компьютерная или магнитно-резонансная томография. Эти методы исследования грудной клетки применяются при развитии осложнений, а также, если сложно отличить пневмонию от других заболеваний со схожими симптомами.
Методы лечения
Лечение простых форм воспаления может осуществляться в амбулаторных условиях. В сложных случаях больного госпитализируют.
Терапия воспаления легких у взрослых – занятие непростое. Итог лечения зависит как от опытности доктора, так и от исполнительности и ответственности пациента. Самолечением заниматься категорически нельзя, даже если симптомы заболевания выражены несильно. Неправильной и неграмотной терапией можно спровоцировать серьезные осложнения и затянуть выздоровление.
Чтобы терапия была эффективной, нужно придерживаться целого ряда рекомендаций:
- соблюдение постельного режима;
- постоянное проветривание помещений;
- увлажнение воздуха;
- обильный питьевой режим.
Во время лечения больному человеку необходимо соблюдать следующие врачебные предписания:
- пить много жидкости для выведения из организма токсических веществ, образующихся в результате жизнедеятельности патогенных бактерий;
- употреблять преимущественно овощные блюда и фрукты, убрать из меню сладости.
Чем лечить воспаление легочной ткани? Это самый главный вопрос. Основные медикаменты для терапии пневмонии – это антибиотики. При легкой форме заболевания врач обычно выписывает антибиотические препараты из группы пенициллинов, макролидов, цефалоспоринов.
При тяжело протекающей болезни доктору приходится назначать комплекс из нескольких лекарств:
- фторхинолонов,
- цефалоспоринов,
- макролидов.
Оценка эффективности лечения антибиотиками осуществляется спустя 2 – 3 дня. Если у пациента нет улучшения самочувствия, то врач выбирает другие лекарства.
Статья в тему – какие уколы ставят при пневмонии.
Помимо антибиотиков при пневмонии принимаются иммуностимуляторы и витаминные комплексы для укрепления иммунитета, препараты, способствующие отхаркиванию мокроты при мокром кашле. При затрудненном дыхании, закупоривании бронхиальных ветвей рекомендуется делать ингаляции на основе лекарственных растворов, расширяющих бронхи.
Если возбудителями воспаления легочной ткани являются вирусы, то назначаются противовирусные медикаменты, если грибки, то антимикотические препараты.
Особенности лечения разных типов пневмонии
Метод лечения пневмонии выбирается, исходя из типа заболевания. Терапия состоит из нескольких этапов. После диагностирования патологии сначала с помощью антибиотиков уничтожается инфекция и подавляется воспалительная реакция, а затем посредством симптоматических медикаментов устраняются оставшиеся проявления болезни. Пожилые пациенты обязательно лечатся в больнице, остальные люди с разрешения врача могут проходить терапию в домашних условиях. Ниже приводятся особенности лечения разных типов пневмонии.
Сегментарная
Данная болезнь диагностируется у взрослых чаще всего, бывает левосторонней и правосторонней формы. Нередко развивается двусторонняя пневмония, при которой поражаются сегменты обоих легких. Лечение такого типа воспаления осуществляется обычно в стационарных условиях. Больному человеку назначаются антибиотические препараты, физиотерапевтические процедуры, ингаляции. Пациенту желательно располагаться на койке полулежа, в таком положении воспаленные легкие лучше работают.
Статья в тему – как лечить двустороннюю пневмонию.
Прикорневая
Тяжелая форма пневмонии, которую сложно диагностировать, так как проявляется она почти так же, как туберкулез и онкология легких. Комплексное лечение начинается незамедлительно после обнаружения воспаления возле корней легких. Сначала пациент принимает одновременно несколько медикаментов для быстрого улучшения самочувствия, а затем проходит прогревания и лечебную физкультуру.
Очаговая
Эта пневмония обычно развивается как осложнение бронхита. Она считается непредсказуемой и опасной, может спровоцировать воспаление плевры, формирование гнойных нарывов, гангрену. Поэтому лечением такой патологии должен заниматься только медицинский специалист. Больному человеку необходимо принимать антибиотики, иммуностимуляторы, а также препараты для разжижения и отхаркивания мокроты.
Вирусная
На начальной стадии болезни пациенту назначаются противовирусные лекарства: Ингавирин, Арбидол, Циклоферон, Тамифлю при вирусе гриппа, Ацикловир при вирусе герпеса 3-го типа, вызывающем ветряную оспу. На поздней стадии пневмонии, если к вирусам присоединяется бактериальная инфекция, требуется употребление антибиотиков. Также заболевший человек должен принимать жаропонижающие, противокашлевые, обезболивающие и отхаркивающие лекарства.
Полная статья о лечении вирусной пневмонии.
Атипичная
Эта пневмония считается самой тяжелой и коварной. Она провоцируется редкими возбудителями, часто развивается без температуры. Опасность заболевания заключается в бессимптомном течении на протяжении длительного периода. Антибиотические препараты слабо воздействуют на нетипичную инфекцию, поэтому пациенты вынуждены принимать иммуноглобулины. Также назначаются жаропонижающие средства, витаминные комплексы, а также процедуры по выкачиванию лишней жидкости из легочной ткани.
Медикаментозные средства
Если пневмония носит бактериальный или вирусно-бактериальный характер, обязательно используются антибиотики. Такие средства можно принимать исключительно по назначению специалиста.
На начальном этапе выписывают лекарства обширного спектра действия. Как правило, для борьбы с пневмонией применяют цефалоспорины или пенициллины с добавлением клавулановой кислоты. Чаще всего используют инъекционные формы препаратов, которые вводятся внутривенно или внутримышечно:
- цефотаксим;
- цефазолин;
- аугментин;
- цефтриаксон.
В легких случаях можно применять капсулы или таблетки при воспалении легких. К наиболее действенным средствам относят следующее:
Основным правилом антибактериальной терапии является регулярность применением таких средств. Курс терапии обычно составляет 7-10 суток. Самостоятельно прекращать лечение строго запрещено. Все рекомендации врача нужно выполнять. Если в течение 3 суток состояние больного не меняется, подбирают другой антибиотик.
Вирусные и грибковые формы патологии нужно лечить исключительно в условиях стационара. При вирусном воспалении выписывают комбинацию антибиотиков и противовирусных препаратов. Если же установлена грибковая природа недуга, показаны противогрибковые средства.
Помимо этого, для лечения пневмонии применяют такие категории лекарств:
- Бифидо- и лактобактерии – помогают защищать кишечную микрофлору от негативного влияния антибиотиков. К наиболее действенным средствам относят хилак, линекс, бифидумбактерин.
- Муколитики – способствуют разжижению мокроты и облегчают процесс ее выведения. К ним относят бронхолитин, бромгексин, амброксол.
- Антигистаминные средства – помогают предотвратить развитие аллергии и снизить выраженность воспаления. В эту группу входят такие средства, как тавегил, лоратадин.
- Витамины – ускоряют процесс выздоровления и снижают симптомы интоксикации. Особенно полезно принимать витамины группы В, А, Е, С.
- Жаропонижающие и противовоспалительные лекарства – назначают при увеличении температуры в первые дни терапии. Затем на фоне применения антибиотиков показатели нормализуются. В большинстве случаев выписывают парацетамол и ибупрофен.
- Иммуномодулирующие и иммуностимулирующие средства – показаны при ослаблении иммунной системы.
При сложном протекании воспаления в условиях стационара может использоваться инфузионная терапия. Она помогает справиться с интоксикацией организма.
В дополнение к медикаментозным препаратам нередко используют ингаляции. Лучше всего проводить данные процедуры с помощью небулайзера. Это устройство расщепляет лекарства на мелкие частицы и облегчает их проникновение в легкие и бронхи.
Для проведения ингаляций обычно применяют такие средства:
- противовоспалительные препараты – пульмикорт, декасан;
- бронхилитики – вентолин, сальбутамол;
- эуфиллин – показан при появлении одышки;
- отхаркивающие средства – амброксол, лазолван.
Длительность терапии
Лечение пневмонии в домашних условиях обычно продолжается неделю, иногда 10 дней. Период восстановления после болезни длится минимум месяц. Чем своевременнее и качественнее терапия, тем быстрее наступает выздоровление.
Длительность лечения сильно зависит от эффективности подобранного врачом лекарства. В больнице пациент обычно лечится от тяжелой формы воспаления легких 10 дней. Терапия запущенной пневмонии занимает не менее 20 дней.
Физиопроцедуры
Чтобы облегчить состояние пациента, могут использоваться средства физиотерапии. Чтобы справиться с одышкой, применяют такие процедуры:
- кислородотерапия – в этом случае с помощью специальной маски больному подают воздух с большим количеством кислорода;
- искусственная вентиляция легких – проводится в особо тяжелых случаях.
Лечение пневмонии у взрослых народными средствами
Лечить воспаление легких средствами народной медицины разрешается только совместно с применением назначенных врачом медикаментов. Ниже приводятся лучшие и проверенные рецепты, помогающие избавиться от симптомов пневмонии:
- Изюмный отвар. Берется половина стакана хорошо вымытого изюма темного сорта. Продукт измельчается в мясорубке, заливается стаканом кипятка, настаивается в закрытой посудине 10 минут. Получившийся лекарственный настой нужно пить по стакану ежедневно.
- Молоко с инжиром. Берется три инжирных плода. Литр молока выливается в кастрюлю, туда же погружается инжир. Напиток варится на медленном огне около 30 минут. Готовое лекарство пьется по два стакана в день для смягчения симптомов.
- Ореховый отвар. Берется 50 граммов любых орехов: кешью, миндаля, фисташек, фундука. Продукт заливается 500 мл красного сухого вина. Напиток варится на медленном огне около 15 минут. Принимается ореховый отвар каждый день по столовой ложке до еды.
Особенности питания
В острый период пневмонии очень важно обеспечить поступление в организм пациента большого количества витаминов. Снять воспаление помогает снижение объема углеводов в рационе. Потому под запретом пшеничная мука, манка, шоколад. Также важно ограничить потребление соли. Категорически запрещены следующие продукты:
- копчености;
- острые пряности;
- жирная пища;
- сладости.
В течение болезни нужно отказаться от курения и употребления спиртного. К наиболее полезным продуктам можно отнести следующее:
- творог;
- свежие фрукты и овощи;
- кефир;
- ряженка;
- злаки – рис, овсянка, гречка;
- льняное масло;
- напитки на основе клюквы, шиповника, черной смородины.
При отсутствии отеков полезно употреблять большое количество жидкости. Также рекомендуется включить в рацион свежие соки. Питание должно быть дробным. Есть нужно небольшими порциями каждые 3 часа.
Возможные осложнения
При условии адекватной терапии наступает полное выздоровление. Однако иногда есть риск возникновения локального пневмосклероза. В этом случае разрастается соединительная ткань и уплотняется определенная часть легкого.
Если вовремя не начать терапию, есть риск серьезных последствий. К легочным осложнениям относят следующее:
- плеврит – воспалительное поражение плевры;
- гангрена – сильный распад воспаленной ткани легких, не имеющий склонности к ограничению процесса;
- легочный абсцесс – появление ограниченного очага воспаления, которое приводит к формированию полости, наполненной гнойным содержимым;
- бронхообструктивный синдром – проблемы с прохождением воздуха через бронхи, что приводит к одышке, ощущению нехватки воздуха, проблемам с дыханием;
- острая дыхательная недостаточность – нарушение нормального газообмена с окружающего средой.
Помимо этого, воспаление легких может приводить к внелегочным последствиям. К таким осложнениям относят следующее:
- инфекционно-токсический шок – наиболее тяжелое последствие, для которого характерно поражение жизненно важных органов в результате проникновения бактерий и токсинов в системный кровоток;
- эндокардит – поражение внутренней оболочки сердца;
- миокардит – воспалительное поражение сердечной мышцы;
- энцефалит – поражение мозговой ткани воспалительного характера;
- психические нарушения;
- менингит – воспалительный процесс в оболочках мозга;
- анемия – уменьшения содержания эритроцитов и гемоглобина.
Профилактические мероприятия
Чтобы не допустить появления проблем, нужно заниматься профилактикой пневмонии. Она включает следующие составляющие:
- Вакцинация – для этого применяют пневмококковую прививку, а также вакцины против гриппа и гемофильной палочки. Особенно важно делать прививки людям, которые находятся в группе риска. Оптимальным временем вакцинации является период с начала октября до середины ноября.
- Своевременная терапия вирусных патологий.
- Исключение переохлаждений.
- Устранение хронических очагов инфекций.
Также рекомендуется:
- закаливаться, гулять на свежем воздухе;
- принимать витаминные комплексы, биологически активные добавки;
- вести активный образ жизни, заниматься физкультурой;
- не курить;
- питаться часто, но понемногу, включать в рацион свежую растительную пищу;
- ежегодно делать прививку от вируса гриппа и других инфекций.
Воспаление легких – серьезная патология, которая может привести к опасным последствиям вплоть до летального исхода. Потому при появлении первых же проявлений недуга следует сразу обратиться к врачу. Специалист проведет детальную диагностику и подберет оптимальную терапию.
Симптомы, признаки и лечение пневмонии
В зимние месяцы часто наблюдается наплыв людей, страдающих от простуды и гриппа, а также увеличение числа обращений в больницы с респираторными заболеваниями, такими как пневмония.
По оценкам, 5 миллионов человек во всем мире умирают ежегодно от пневмонии , причем наиболее уязвимыми группами являются очень молодые и пожилые люди (Dunn 2005). Респираторные заболевания, включая пневмонию , остаются серьезной проблемой для больниц по всему миру, особенно в зимние месяцы, когда такой наплыв пациентов может привести некоторые больницы в кризисный режим.
Симптомы, признаки и лечение пневмонии
Что такое пневмония?
Пневмония возникает в результате воспаления и инфекции легких , особенно бронхиол и альвеол, что вызывает уплотнение и препятствует газообмену. Консолидацию можно увидеть как на рентгенограмме грудной клетки как затенение, так и услышать при аускультации легких, поскольку эти альвеолярные пространства заполнены жидкостью, а не воздухом (Better Health Channel 2015; Dunn 2005).
Пневмония не различает на протяжении всей жизни и может затронуть любую возрастную группу.В зависимости от степени тяжести пневмонии некоторым людям может не потребоваться госпитализация, тогда как другим потребуется. Обычно тем, у кого больше сопутствующих заболеваний или есть какие-либо проблемы, которые могут усугубить пневмонию , требуется госпитализация . Однако пневмонию также можно лечить в общине, если у человека есть доступ к хорошей медицинской помощи и уходу.
Симптомы, признаки и лечение пневмонии
Существует много способов классификации или описания пневмонии, включая:
- В зависимости от пораженной части легкого, e.грамм. бронхиальная пневмония или нижнедолевая пневмония
- Если это вызвано бактериальными, вирусными или, реже, грибковыми инфекциями
- По организму, вызывающему инфекцию
- В зависимости от того, является ли пневмония внебольничной или госпитальной пневмонией (госпитальная пневмония возникает после того, как пациент был госпитализирован более 48 часов)
- Если это аспирационная пневмония , которая возникает в результате аспирации, вызывающей воспалительную реакцию в пораженной области
- Пневмония, связанная с вентилятором
(Данн 2005; Фаррелл и Демпси 2013)
Симптомы пневмонии
Люди с пневмонией могут проявлять различные симптомы и часто люди проявляют себя по-разному, поэтому медсестрам важно понимать эти симптомы, чтобы обеспечить быстрое выявление и лечение пневмонии .Оценка состояния пациента и сбор подробного анамнеза жизненно важны для этого диагноза.
Симптомы пневмонии могут включать:
- Общее недомогание
- Лихорадка
- Постоянный кашель (может быть продуктивным, а может и нет)
- Боль в груди
- Учащение дыхания
- Проблемы с дыханием
- Пониженный аппетит
- Боль в животе
- Головная боль
- Цианоз
(Better Health Channel 2015; Фаррелл и Демпси 2013)
Как диагностируется пневмония?
Пневмония может быть диагностирована путем сбора подробной истории болезни пациента в сочетании с аускультацией грудной клетки.Однако для пациентов с более серьезными случаями также можно использовать другие инструменты, такие как рентген грудной клетки. В большинстве случаев простой рентген грудной клетки идентифицирует пневмонию , или, в частности, степень консолидации и наличие плеврального выпота (Dunn 2005; Watson 2008).
Однако важно отметить, что некоторые люди с сопутствующими заболеваниями также могут иметь ненормальные рентгеновские снимки грудной клетки, поэтому также необходимы другие диагностические инструменты. Это могут быть образцы мокроты, анализы крови, включая полный анализ крови, количество лейкоцитов, посев крови и, в более тяжелых случаях, уровни газов артериальной крови (Dunn 2005; Farrell & Dempsey 2013; Watson 2008).
Дополнительная информация: Пройдите видеокурс «Интерпретация газов артериальной крови» здесь!
Симптомы, признаки и лечение пневмонии
Как лечится пневмония?
Антибиотики
Лечение пневмонии зависит от степени тяжести пневмонии. Человеку могут потребоваться пероральные антибиотики, и его можно лечить в условиях сообщества, или в более тяжелых случаях ему может потребоваться госпитализация и лечение внутривенными антибиотиками, кислородной терапией и физиотерапией грудной клетки (Dunn 2005).
Поскольку пневмония является инфекцией , антибактериальную терапию следует начинать как можно скорее. Иногда это может быть до того, как будет определен возбудитель болезни, однако при необходимости можно изменить тип антибиотика, основная цель антибактериальной терапии — немедленно начать лечение. В зависимости от степени тяжести пневмонии она может быть внутривенной или пероральной (Watson 2008).
Кислородная терапия
Другой важный аспект лечения пневмонии — кислородная терапия и поддержание адекватного уровня насыщения кислородом.В зависимости от пациента уровень насыщения кислородом должен быть выше 93%, при этом концентрация кислорода также варьируется в зависимости от пациента, его сопутствующих заболеваний и степени тяжести пневмонии . Увлажненная кислородная терапия также может использоваться, чтобы помочь пациенту с отхаркиванием (Watson 2008).
В то время как мы говорим об уровнях насыщения кислородом, иногда пульсоксиметрия у этих пациентов может быть неточной, и именно здесь уровни газов артериальной крови играют роль для обеспечения адекватной оксигенации.Некоторые пациенты, даже получая высокий поток кислорода, могут оставаться гипоксическими, и поэтому может быть показано постоянное положительное давление в дыхательных путях (Farrell & Dempsey 2013; Watson 2008).
Обезболивание
Также важно помнить, что пациент с пневмонией также может испытывать боль . И если пациент с пневмонией испытывает боль, его легкое может расширяться, что может еще больше усугубить его состояние. Часто эту боль можно описать как боль в груди плевритного типа (Farrell & Dempsey 2013; Watson 2008).
Пациентам с тяжелой пневмонией может потребоваться лечение многопрофильной бригады, особенно физиотерапевтов. В составе мультидисциплинарной команды физиотерапевты могут помочь не только при любом одновременном физическом снижении и физиотерапии грудной клетки, но и научить пациента эффективному дыханию и осанке, способствующим расширению легких и отхождению мокроты (Watson 2008).
Гидратация
Другие методы лечения пневмонии должны быть сосредоточены на обеспечении пациента адекватным гидратированием, а если нет, обеспечить начало внутривенного введения жидкостей.Адекватная гидратация важна для отхождения мокроты, а также помогает при любой связанной с этим гипотонии. У человека также может наблюдаться повышенная потеря жидкости, если он лихорадит и продолжает иметь повышенную частоту дыхания, поэтому следует также контролировать диурез, поскольку это может указывать на ухудшение состояния пациента (Dunn 2005; Watson 2008).
Питание
Другой фактор лечения, который можно легко упустить из виду, — это питание. Люди с тяжелой пневмонией также могут испытывать тошноту и, следовательно, иметь пониженный аппетит.И это как раз в то время, когда им требуется более высокое потребление калорий для борьбы с инфекцией, помня, что, когда у человека есть инфекция, его потребность в калориях увеличивается (Watson 2008).
Симптомы, признаки и лечение пневмонии
Мониторинг и осложнения пневмонии
Своевременное и эффективное лечение пневмонии также важно для уменьшения возможных осложнений. Эти осложнения включают плеврит, ателектаз, абсцессы легких, плевральный выпот, бактериемию, септицемию, а также смерть.Если состояние пациента ухудшается и развивается дыхательная недостаточность, ему также может потребоваться вентиляция легких (Farrell & Dempsey 2013; Watson 2008).
Следовательно, медсестрам необходимо обеспечить регулярное наблюдение за пациентом, которое включает:
- Контроль гидратации и выведения
- Наблюдение за жизненно важными функциями, включая насыщение кислородом
- Обеспечение кислородной терапии при необходимости
- Убедитесь, что пациент находится в положении, обеспечивающем адекватную вентиляцию.
- Содействовать отдыху и сбережению энергии
- Уход за зоной давления
- Уход за полостью рта
- Контроль и поддержание питания
- Оценка и лечение боли
- Обучите пациента инфекционному контролю и мытью рук
- Успокоить пациента
(Данн 2005; Фаррелл и Демпси 2013)
Медсестры играют важную роль не только в уходе за пациентом с пневмонией , но их оценки также способствуют диагностике пневмонии у пациента и позволяют проводить ранние вмешательства при любых возможных осложнениях. Медсестры вносят свой вклад на всех этапах пути пациента с пневмонией и играют жизненно важную роль в обеспечении комплексного ухода, необходимого им во время этого заболевания.
Список литературы
- Better Health Channel 2015, «Пневмония», доступно по адресу: https://www.betterhealth.vic.gov.au/health/conditionsandtreatments/pneumonia
- Данн, Л. 2005, «Пневмония: классификация, диагностика и уход за больными», Стандарт медсестер, т. 19, нет. 42, pp. 50-54, можно получить по телефону:
Frontiers | Вирулентность Streptococcus pneumoniae и иммунитет хозяина: старение, диагностика и профилактика
Введение
Инфекционные болезни представляют собой серьезное глобальное бремя для общества (1, 2).Большинство этих болезней вызвано воздействием или вторжением микроорганизмов в клетки и органы-хозяева (1–3). Эти патогены нарушают нормальное функционирование человеческого организма, препятствуя иммунным ответам и производя вредные токсины. Инфекционные заболевания могут легко передаваться от человека к человеку через контакт с биологическими жидкостями, непрямой контакт или через животных-переносчиков, таких как комары и клещи (4). Общие широко распространенные заболевания дыхательной системы возникают при проникновении микроорганизмов в дыхательные пути.Инфекционные респираторные заболевания во всем мире считаются серьезной проблемой для здоровья, поскольку они могут быстро стать серьезными и привести к смерти. Респираторные заболевания подразделяются на инфекции верхних и нижних дыхательных путей (ИВД). LRIs более серьезны, потому что патогены поражают стерильные части дыхательной системы, такие как легкие, трахеи и бронхи (5). В 2013 году, по оценкам, 2,6 миллиона смертей во всем мире были связаны с LRI, а к 2015 году это число увеличилось до 2,74 миллиона (6). Более высокое бремя LRIs связано с низким социально-демографическим статусом, плохим доступом к здравоохранению и питанию (Рисунок 1) (6, 7).
Рисунок 1 . Глобальное распределение инфекций нижних дыхательных путей по полу. На этом рисунке выделено распределение лет жизни с поправкой на инвалидность (DALY) на 100 000 (2016 г.) для четырех основных инфекций нижних дыхательных путей во всем мире по полу. Данные получены из Института показателей и оценки здоровья (7).
Функция иммунной системы важна для защиты хозяина от патогенов. Хозяин со здоровой и хорошо развитой иммунной системой способен избавляться от патогенов до того, как они станут инфекционными и вызовут заболевания (8–11).Способность избавляться от патогенов до того, как они станут заразными, зависит от качества иммунной системы и ее эффективности, что во многом зависит от возраста (8, 12). Иммунная система продолжает развиваться от младенчества до взрослой жизни, тогда как в более позднем возрасте полностью развитая иммунная система начинает ухудшаться с возрастом. Младенцы и пожилые люди подвергаются более высокому риску заражения инфекционными заболеваниями из-за их ослабленной иммунной системы и неспособности избавиться от патогенов до того, как они станут патогенными (8–11, 13–17).
Streptococcus pneumoniae — это бактерия, которая широко связана с респираторными инфекциями у людей с ослабленной иммунной системой (9, 12, 16). S. pneumoniae распространяется воздушно-капельным путем и, по оценкам, вызывает около четырех миллионов заболеваний в Соединенных Штатах (США) и около 450 000 госпитализаций в год (18, 19). Исследования показывают, что 10% пациентов с инвазивными пневмококковыми заболеваниями умирают от своих болезней (20, 21). S. pneumoniae вторгается в своего хозяина, бессимптомно колонизируя носоглотку, поскольку было обнаружено, что он является частью комменсальной микробиоты верхних дыхательных путей (9, 22). После колонизации, если бактерия не уничтожается иммунной системой, бактерия распространяется через горизонтальное распространение в нижние дыхательные пути, другие органы и ткани и становится патогенной (22). Сильная иммунная система и баланс между резидентной флорой и захватчиками могут помочь очистить S.pneumoniae до того, как оно станет патогенным. При плохих защитных механизмах хозяин подвергается частой и длительной колонизации S. pneumoniae , что впоследствии может привести к заболеваниям (23, 24). Бактерия обладает рядом свойств, которые позволяют ей оставаться незамеченной иммунной системой хозяина и защищаться от резидентной флоры носоглотки, которая пытается ее очистить (17, 25, 26). Таким образом, уменьшение количества этой бактерии и предотвращение дальнейших инфекций очень важно для области здравоохранения (26, 27).Кроме того, S. pneumoniae является условно-патогенным микроорганизмом, который использует хозяев с недоразвитой, ослабленной или ухудшающейся иммунной системой. Из-за этого S. pneumoniae чаще встречается у детей в возрасте до двух лет, лиц с ослабленным иммунитетом и пожилых людей (28). На рисунке 2 показано, что бремя болезней, связанных с основными LRIs, является самым высоким у детей раннего возраста и пожилых людей (7, 20, 29–31). Понимание того, как иммунная система меняется с возрастом, важно для обеспечения соответствующего лечения, препятствующего колонизации более слабых хозяев.
Рисунок 2 . Глобальное распространение инфекций нижних дыхательных путей с возрастом. На этом рисунке показано возрастное бремя болезней нижних дыхательных путей, особенно пневмококковой пневмонии, на основе данных о числе лет жизни с поправкой на инвалидность (DALY) за 2016 год. Данные получены из Института показателей и оценки здоровья (7).
В этом обзоре мы даем краткое введение в расширяющуюся литературу по S. pneumoniae и сосредотачиваемся на изучении характеристик S.pneumoniae , его патогенез, факторы вирулентности и патология. Мы также рассмотрим общий иммунный ответ хозяина на S. pneumoniae , уделяя особое внимание пневмонии, и свяжем тяжесть этого заболевания с изменяющимися иммунными ответами хозяина с возрастом. Кроме того, мы изучим доступные лекарства для профилактики или лечения пневмококковых заболеваний, таких как пневмония, прогноз заболевания и, наконец, обсудим, что ждет в будущем пневмококковые заболевания.
Пневмококковая болезнь, эпидемиология и передача
Streptococcus pneumoniae , грамположительная бактерия (рис. 3), также известная как пневмококк, может выжить как в аэробных, так и в анаэробных условиях (32).Это факультативный анаэроб, который часто встречается в виде диплококков (32). Пастер и Штернберг впервые выделили S. pneumoniae из слюны в 1881 г. (33–35). В настоящее время имеются различные сообщения о количестве идентифицированных серотипов S. pneumoniae (24, 34, 36, 37). Однако на сегодняшний день идентифицировано и охарактеризовано не менее 97 серотипов S. pneumoniae (34, 38). Все эти серотипы независимо узнаются хозяином (9, 24, 39–41).
Рисунок 3 . Схематический разрез клеточной стенки Streptococcus pneumoniae . Стенка бактериальной клетки состоит из тейхоевой кислоты, толстого пептидогликанового слоя и фосфолипидного бислоя.
Пневмококковые заболевания встречаются во всем мире (24, 26, 42) и чаще встречаются у маленьких детей, пожилых людей и лиц с ослабленным иммунитетом (Таблица 1) (9, 22, 32, 41, 43, 44). S. pneumoniae вызывает многие пневмококковые заболевания, такие как менингит, бактериемия, пневмония, острый средний отит и синусит (24). S. pneumoniae вызывает около 40 000 смертельных пневмококковых инфекций в год в США (23, 32, 45, 46). S. pneumoniae колонизирует верхние дыхательные пути, в частности носоглотку (9, 47), и может бессимптомно находиться в верхних дыхательных путях — это известно как носительство (9). Носительство чаще встречается у детей (20–50%) по сравнению со взрослыми (5–20%) (47–
Пневмония — симптомы, лечение и лечение
Обзор
Распространенное тяжелое заболевание легких
До того, как в 1936 году стали широко применяться антибиотики, пневмонию называли «капитаном людей смерти».«Сегодняшние сильнодействующие лекарства значительно снизили опасность этого заболевания, но пневмония по-прежнему является наиболее частой причиной смерти от инфекционных заболеваний в Соединенных Штатах и занимает шестое место среди причин смерти.
В этом нет никаких сомнений: к пневмонии нельзя относиться легкомысленно.
Что происходит при пневмонии? Чаще всего бактерии преодолевают естественные защитные силы вашего организма и попадают в легкие. Бактерии заражают альвеолы, маленькие воздушные мешочки в легких, которые перемещают кислород из воздуха в кровоток.Крошечные воздушные мешочки наполняются жидкостью и гноем, вызывая одышку, продуктивный кашель, жар и другие симптомы, похожие на простуду.
Если в остальном вы в целом здоровы, для заражения пневмонией может потребоваться несколько дней оставаться дома больным, чтобы отдохнуть, принять антибиотики и дождаться исчезновения симптомов. Ваши симптомы могут сохраняться в течение недели или дольше, и может потребоваться некоторое время, чтобы восстановить все ваши силы и энергию. Вам придется медленно и комфортно возвращаться к своим обычным занятиям.Даже такая легкая пневмония требует посещения врача.
К сожалению, не все случаи пневмонии так безобидны. Люди, страдающие астмой или другими заболеваниями легких, которые заболевают пневмонией, могут иметь затрудненное дыхание, что может потребовать госпитализации, внутривенного введения антибиотиков и дополнительного кислорода. Людей с ослабленной иммунной системой (особенно пожилых, хронических больных и лиц с серьезными заболеваниями, такими как ВИЧ) часто госпитализируют на раннем этапе, чтобы предотвратить превращение пневмонии в опасную для жизни.Пневмония может быть фатальной, если в организм не поступает достаточное количество кислорода, антибиотики не действуют и септическая инфекция распространяется по всему телу. (Сепсис — это термин, относящийся к бактериям в кровотоке.)
Если у вас постоянная простуда или грипп, или вы подозреваете, что заболели пневмонией (с ее симптомами кашля, лихорадки и боли в груди), немедленно обратитесь к врачу. Раннее лечение может ускорить ваше выздоровление. Тщательное следование инструкциям врача и особая забота о своем теле — важные шаги в преодолении пневмонии.
Подробное описание
Пневмония — это не одно заболевание, а множество болезней. Американская ассоциация легких сообщает, что существует более 30 различных причин пневмонии, включая различные виды бактерий, грибков, вирусов и даже химические вещества. Лекарства, нацеленные на микробы, вызывающие пневмонию, являются основным средством лечения пневмонии.
Бактерии — частая причина пневмонии, и их лечат антибиотиками. Лечение антибиотиками неэффективно против вирусов, которые вызывают около половины всех пневмоний, поэтому лечение носит более поддерживающий характер (направлено на ослабление симптомов и улучшение общего состояния здоровья).Менее распространенные причины пневмонии, включая грибковую и аспирационную пневмонию, также могут поддаваться лечению антибиотиками. Микоплазма, на которую приходится примерно 20% всех случаев пневмонии, также может лечиться антибиотиками.
Если необходимы антибиотики, ваш врач может, особенно если вы уже госпитализированы, провести тесты, чтобы определить, какие бактерии вызывают инфекцию, чтобы лекарственное лечение можно было адаптировать к инфекции. Поскольку разные причины пневмонии могут вызывать разные симптомы, врачи часто устанавливают причину пневмонии и затем выбирают соответствующее лечение антибиотиками.
Пневмонии не только классифицируются по возбудителю, но и классифицируются по тому, были ли они приобретены в больнице или в повседневной жизни. Эту «внебольничную» пневмонию часто лечат амбулаторно, что означает, что человек может принимать лекарства и оставаться дома. Госпитальная (внутрибольничная) пневмония составляет около четверти всех пневмоний и возникает, когда человек заболевает пневмонией в больнице. Это более серьезное заболевание, чем внебольничная пневмония, потому что человек обычно уже борется с другим серьезным заболеванием, и в нем могут присутствовать бактерии, устойчивые к некоторым антибиотикам.
Вот некоторые из наиболее распространенных типов пневмонии:
- Бактериальная пневмония . Люди любого возраста подвержены бактериальной пневмонии, но наиболее уязвимы ослабленные или послеоперационные люди, алкоголики и люди с пониженным иммунитетом. Пневмококк (Streptococcus pneumoniae) — это организм, вызывающий около 70% всех бактериальных пневмоний, и это один из типов пневмонии, против которого существует вакцина (см. Профилактика ниже). Пневмококковая пневмония часто возникает после вирусной инфекции, такой как простуда или грипп, которая ослабляет защитные силы легких, позволяя бактериям проникать в них.Раньше пневмококковая пневмония чаще всего лечилась антибиотиками пенициллином и эритромицином. Но сегодня от 25% до 50% штаммов пневмококков к ним устойчивы. Предпочтительны амоксициллин с клавуланатом, азитромицином и кларитромицином.
- Вирусная пневмония . Вирусы вызывают около половины всех пневмоний. Хотя большинство вирусов просто вызывают простуду или грипп, другие могут вызывать пневмонию, особенно у детей. Вирусные пневмонии часто встречаются у младенцев и детей младшего возраста, но редко у взрослых.Антибиотики, которые эффективны против бактерий, но не вирусов, не помогают при этом типе пневмонии. Большинство вирусных пневмоний недолговечны и проходят сами по себе, но небольшой процент может быть тяжелым или даже смертельным. Люди со сниженной иммунной системой восприимчивы к пневмонии, вызванной цитомегаловирусом (ЦМВ) и другими вирусами герпеса, а также рубеолой и аденовирусом. Респираторно-синцитиальный вирус (RSV) и вирусы парагриппа — наиболее частые вирусные причины пневмонии у младенцев и детей.Вирусные пневмонии также могут приводить к вторичным бактериальным инфекциям.
- Mycoplasma pneumonia . Микоплазма представляет собой мельчайший живой организм и является наиболее частой причиной пневмонии у людей в возрасте от 5 до 35 лет. Она вызывает до 50% пневмоний у взрослых и еще более высокий процент пневмоний у детей школьного возраста. Микоплазменная пневмония (иногда называемая «атипичной» или «ходячей» пневмонией) чаще всего возникает весной и имеет тенденцию распространяться через ограниченные группы, такие как студенты, военнослужащие и семьи.Хотя микоплазменная пневмония может быть тяжелой, она обычно протекает в легкой форме, даже если ее не лечить. Однако некоторые люди испытывают стойкую слабость.
- Аспирационная пневмония . Эта менее распространенная пневмония возникает, когда частицы попадают в легкие, вызывая воспаление или инфекцию. Аспирационная пневмония, также известная как пиогенная пневмония, чаще всего встречается у алкоголиков, людей с плохим стоматологическим здоровьем, а также у людей с состояниями, которые изменяют сознание или снижают нормальные рвотные и глотательные рефлексы.Аспирационная пневмония может иметь бактериальную, механическую или химическую природу.
- Другие виды пневмонии . Пневмоцистная пневмония (PCP) встречается примерно у 80% людей со СПИДом, которые не получают профилактического лечения. Вызванный организмом, который считается грибком, PCP обычно успешно лечится триметопримом (общее название бактрима), хотя инфекция может вернуться позже. Болезнь легионеров составляет от 1% до 8% всех пневмоний и чаще всего встречается у людей среднего и пожилого возраста.Организмы, вызывающие пневмонию (виды Legionella), живут в воде, и вспышки, как правило, возникают, когда организм распространяется через системы кондиционирования воздуха в больницах или гостиницах. Другие типы пневмонии включают риккетсию и туберкулезную пневмонию.
Насколько распространена пневмония?
Пневмония — распространенное серьезное заболевание, от которого ежегодно страдает 1 из 100 человек (2 миллиона человек) в Соединенных Штатах. Внебольничная пневмония чаще встречается у пожилых людей, чем у молодых.В 1997 году исследователи из Огайо подсчитали, что 485 000 американцев ежегодно нуждаются в госпитализации по поводу внебольничной пневмонии.
Чего ожидать
Если вы молоды и в остальном здоровы, ваша сильная естественная защита дает вам хорошие шансы на быстрое восстановление. Американская ассоциация легких предполагает, что раннее лечение антибиотиками может вылечить бактериальную пневмонию и ускорить выздоровление от атипичной пневмонии. Большинство молодых, здоровых людей можно лечить дома. Хотя эффективного лечения вирусной пневмонии не найдено, обычно она проходит сама по себе.
При бактериальной и атипичной пневмонии ваш врач обычно выбирает антибиотик на основе статистически наиболее распространенных микроорганизмов, вызывающих пневмонию. Помимо антибиотиков, ваш врач, вероятно, посоветует вам придерживаться здоровой диеты и много отдыхать. Некоторые пациенты также могут получать лекарства для облегчения боли в груди и сильного кашля. Активный молодой человек может вернуться к обычному графику в течение недели после выздоровления от пневмонии. Пожилым людям могут потребоваться недели, чтобы почувствовать себя лучше и восстановить свои силы.
Пожилые люди, люди с ранее существовавшими затруднениями дыхания и люди с плохим здоровьем часто госпитализируются и получают внутривенное лечение антибиотиками, чтобы убедиться, что инфекция полностью исчезла. Госпитализированным людям также может потребоваться дополнительный кислород, внутривенное введение жидкости или механическое дыхание. С наибольшей вероятностью будут госпитализированы следующие группы:
- Люди в возрасте 65 лет и старше
- Люди с другими серьезными проблемами со здоровьем, такими как болезни почек, сердца или легких, диабет, рак или подавленная иммунная система
- Люди с низким уровнем лейкоцитов
- Люди, у которых подозревается тяжелый тип пневмонии (например, пневмония, вызванная Staphylococcus aureus , грамотрицательными палочками или анаэробами)
- Люди, которые не могут принимать пероральные препараты
Традиционное лечение
Обзор лечения
При пневмонии легкой и средней степени тяжести госпитализация не требуется.В более тяжелых случаях может потребоваться пребывание в больнице, чтобы можно было вводить внутривенные антибиотики и тщательно контролировать состояние. Если у вас бактериальная пневмония, ваш врач, скорее всего, назначит курс антибиотиков для устранения бактерий, вызывающих пневмонию. Вы также должны оставаться дома, много отдыхать и пить много жидкости.
Поскольку антибиотики не действуют против вирусов, люди с вирусной пневмонией получают поддерживающие меры. К ним относятся повышенное потребление жидкости, лекарства для облегчения симптомов пневмонии и дополнительный кислород в тяжелых случаях.Госпитализация может потребоваться для предотвращения обезвоживания у пожилых людей и маленьких детей. Противовирусные препараты могут быть полезны в тяжелых случаях или при первых признаках симптомов, особенно для маленьких детей.
Медикаментозная терапия
Помимо антибиотиков, ваш врач может порекомендовать одно или несколько рецептурных или безрецептурных препаратов для облегчения симптомов пневмонии. Вот несколько распространенных вариантов:
- Отхаркивающие средства разжижают мокроту и могут облегчить вам откашливание материала из легких.Гуафенезин — популярное отхаркивающее средство.
- Обезболивающие могут помочь при таких симптомах, как головная боль, боль в груди и боль в горле. Безрецептурные препараты, такие как ацетаминофен (общее название тайленола) и ибупрофен (общее название мотрина и адвила), часто используются для легкого обезболивания. Сильная боль может потребовать рецептурных наркотических средств, таких как кодеин, но, возможно, следует избегать этих лекарств, поскольку они подавляют естественный кашлевой рефлекс.
Кашель — это естественный способ вашего организма избавиться от нежелательной легочной жидкости, поэтому лучше позволить продуктивному кашлю продолжаться.Иногда рекомендуется подавить кашель (например, перед сном), чтобы вы могли хорошо выспаться.
Процедуры
Грудная терапия — это процедуры по удалению мокроты из легких и увеличению объема легких.
- Стимулирующий спирометр — это портативное устройство, используемое для измерения дыхательной способности человека. Сначала человек полностью выдыхает, затем глубоко вдыхает через дыхательную трубку, чтобы датчик на устройстве поднимался как можно выше.Это побуждает пользователя улучшить свою вентиляцию легких и измерить восстановление.
- Ритмичное дыхание и упражнения от кашля выводят мокроту из легких. Каждые несколько часов человек или лицо, ухаживающее за пациентом, слегка постукивают по груди и спине, чтобы удалить слизь из легких. Затем человек делает три или четыре вдоха и глубоко кашляет, чтобы получить мокроту.
Активность или изменение диеты
Ваш врач, вероятно, порекомендует много отдыхать.Если у вас жар, вероятно, лучше всего остаться в постели, пока он не пройдет. Вы можете вернуться к своим обычным занятиям, если вам это удобно. Избегайте физических нагрузок, пока не почувствуете себя полностью лучше. Лучше избегать молочных продуктов, поскольку у некоторых людей они сгущают слизь. Изменения в диете включают употребление большого количества жидкости (3-4 литра в день) и употребление питательной пищи.
Контроль состояния
Обязательно обратитесь к врачу, если:
- У вас одышка
- Вы кашляете кровью
- У вас температура выше 102F
- Ваша кожа или ногтевое ложе стали синеватыми
- У вас сильная боль в груди
- У вас тошнота / рвота или диарея
- Ваши симптомы возвращаются или не проходят
Возможные осложнения
- Плевральный выпот
- Абсцесс легкого
- Острая дыхательная недостаточность
- Эмпиема
Качество жизни
Активный молодой человек может вернуться к нормальной деятельности в течение недели после выздоровления от пневмонии.Пожилым людям могут потребоваться недели, чтобы почувствовать себя лучше и восстановить свои силы.
Рекомендации по лечению
Устойчивость к антибиотикам . У все большего числа бактерий, вызывающих пневмонию, особенно пневмококков, развивается устойчивость к антибиотикам. Это может быть серьезной проблемой, особенно при внутрибольничной пневмонии. Устойчивость к антибиотикам возникает, когда организмы мутируют и способны пережить воздействие антибиотиков. Неправильное и чрезмерное употребление антибиотиков усугубляет проблему.Крайне важно, чтобы вы принимали весь курс антибиотиков в соответствии с указаниями врача, даже если вы почувствуете себя лучше до того, как лечение закончится. Это поможет предотвратить повторное появление более серьезной инфекции.
Рекомендации для детей и подростков
Маленькие дети и младенцы более восприимчивы к одним типам пневмонии и менее восприимчивы к другим. В наиболее тяжелых случаях младенцы и дети госпитализируются для предотвращения обезвоживания, для внутривенного введения антибиотиков и / или для обеспечения тщательного и тщательного наблюдения за их состоянием.
Кроме того, средства от простуды могут нанести вред младенцам и очень маленьким детям, потому что способность их организма расщеплять лекарства еще не полностью развита, поэтому будьте осторожны. В частности, избегайте аспирина; Американская академия педиатрии предостерегает от назначения аспирина детям младше 18 лет, чтобы избежать синдрома Рея, серьезного, а иногда и смертельного заболевания. Используйте тайленол (ацетаминофен) или мотрин (ибупрофен) для лечения лихорадки выше 104F.
Рекомендации для пожилых людей
Ваша иммунная система становится менее эффективной с возрастом, что открывает путь для вирусных, бактериальных и других инфекций, а также иммунных расстройств и аллергии.Пожилым людям следует обратиться к врачу, если они болеют постоянной простудой, гриппом или бронхитом, поскольку каждый из этих факторов с большей вероятностью может привести к пневмонии у пожилых людей.
Рекомендации для беременных и кормящих женщин
Беременным женщинам следует поговорить со своим врачом, прежде чем принимать какие-либо лекарства (рецептурные или безрецептурные).

 Чтобы обеспечить потребности человека в кислороде, требуется дышать чаще. При таком симптоме важно немедленно вызвать неотложную помощь, так как это состояние свидетельствует о запущенности или стремительном развитии заболевания.
Чтобы обеспечить потребности человека в кислороде, требуется дышать чаще. При таком симптоме важно немедленно вызвать неотложную помощь, так как это состояние свидетельствует о запущенности или стремительном развитии заболевания. То при пневмонии боль может быть в любом месте, усиливается при кашле.
То при пневмонии боль может быть в любом месте, усиливается при кашле.
 Одышка, удушье и острая дыхательная недостаточность в наиболее тяжелых случаях.
Одышка, удушье и острая дыхательная недостаточность в наиболее тяжелых случаях.




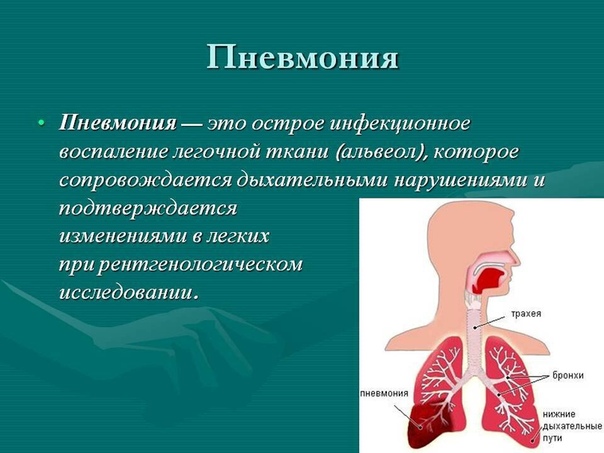

 Эффективны при борьбе с микроорганизмами, которые невосприимчивы к антибиотиками пенициллиновой группы. Часто назначаемыми препаратами этой группы являются: Цефоницид, Цефтриаксон, Цефтизоксим.
Эффективны при борьбе с микроорганизмами, которые невосприимчивы к антибиотиками пенициллиновой группы. Часто назначаемыми препаратами этой группы являются: Цефоницид, Цефтриаксон, Цефтизоксим.