Пути передачи гепатита
Когда вы впервые узнаете о том, что больны гепатитом, одни из первых вопросов, которые у вас возникают, – как и где я мог (могла) заразиться? Как мне теперь жить, вести себя со своими близкими, чтобы не заразить их? Попробуем разобраться. Выясним, насколько заразен гепатит, как вы могли заразиться, и насколько вы опасны для окружающих.
Вирус гепатита В очень заразен. Это связано с колоссальным количеством вирусных частиц гепатита В, содержащихся в 1 мл крови. К тому же вирус гепатита В может несколько дней сохраняться на поверхностях (например, предметах личного пользования).
Вирус гепатита В содержится в крови и биологических жидкостях больного человека. Заражение происходит, когда его кровь, слюна, сперма или отделяемое из влагалища попадают в кровь или на поврежденные кожу и слизистые другого человека.
Вот обстоятельства, при которых это происходит:
Это одна из наиболее частых причин. До 75% людей, употребляющих наркотики, либо практиковавших это в прошлом, заражены гепатитом В. Причем иногда достаточно одной инъекции. Риск заражения возрастает при неоднократном употреблении внутривенных наркотиков. На кончике иглы способно уместиться около 1 000 000 вирусных частиц, при попытке вымыть иглу, даже специальными растворами, удалить полностью их, скорее всего, не удастся.
Причем иногда достаточно одной инъекции. Риск заражения возрастает при неоднократном употреблении внутривенных наркотиков. На кончике иглы способно уместиться около 1 000 000 вирусных частиц, при попытке вымыть иглу, даже специальными растворами, удалить полностью их, скорее всего, не удастся.
Описаны случаи заражения гепатитом В при вдыхании кокаина через нос. Сосуды слизистой носа повреждаются при вдыхании наркотика, особенно это характерно для хронического употребления, поэтому такой путь передачи вируса тоже возможен.
Большему риску подвержены люди, которые не используют барьерную контрацепцию, имеют несколько половых партнеров и гомосексуальные половые контакты. Использование презервативов снижает риск заражения, однако этого может быть недостаточно. Необходимо, чтобы половой партнер был вакцинирован.
Риск заражения ребенка – в момент родов, когда может произойти контакт крови матери и ребенка. В первые часы жизни ребенку вводят вакцину, которая защищает его от инфекции.
В первые часы жизни ребенку вводят вакцину, которая защищает его от инфекции.
Вирус гепатита В может быть в молоке кормящей матери, однако пищеварительные соки и ферменты ребенка препятствуют заражению. К тому же ребенок будет уже вакцинирован. Таким образом, женщина, страдающая гепатитом В, может кормить грудью вакцинированного ребенка.
Есть некоторые страны, в которых гепатит В особенно распространен. Это Южная Африка, Амазония, большая часть Азии, Ближний Восток, северные территории Восточной и Центральной Европы, Индия. И в этих странах часто отсутствует государственная программа по вакцинации от гепатита В. Большинство жителей этих стран заражаются вирусом гепатита В уже при рождении или в раннем детстве.
Обязательное исследование доноров на гепатит В существует довольно давно, но, тем не менее, риск заражения при переливании крови и ее компонентов по-прежнему существует. Это относится также к пациентам, страдающим гемофилией, так как им может потребоваться переливание плазмы крови.
Это относится также к пациентам, страдающим гемофилией, так как им может потребоваться переливание плазмы крови.
Эти манипуляции связаны с повреждением кожи, часто – небольшим кровотечением. Опасность заражения возникает в том случае, если используются нестерильные инструменты.
Имеются в виду бытовые контакты тех, кто проживает тесно на одной территории, например, в семье, общежитии, в условиях тюрьмы. Хотя в этом случае риск гораздо меньше, чем при половых контактах, все же он есть. Важно не допускать использования общих острых и ранящих предметов: маникюрных ножниц, бритв, зубных щеток. Всем людям, проживающим в тесном бытовом контакте с больными гепатитом В, рекомендуется провести вакцинацию.
Если у Вас гепатит В, информируйте об этом своих половых партнеров, членов семьи, все они должны быть вакцинированы от гепатита В. Применяйте барьерную контрацепцию, используйте только личные предметы гигиены.
Даже после прочтения информации о путях передачи вируса, у Вас могут остаться вопросы, особенно это касается близких, Вашего поведения в отношение них. Вот наиболее частые вопросы:
| < Предыдущая | Следующая > |
|---|
Всё про гепатит В
На сессии Всемирной ассамблеи здравоохранения в 2010 г. было решено отмечать Всемирный день борьбы с гепатитом 28 июля.
Этот день учрежден с целью обеспечения возможностей для просвещения и более глубокого понимания вирусного гепатита в качестве проблемы глобального общественного здравоохранения, а также с целью стимулирования усиленных мер по профилактике и борьбе с этой болезнью во всех странах мира.
Этот день предоставляет возможность для привлечения внимания к таким конкретным действиям в этой области, как укрепление профилактики, скрининга и борьбы с вирусным гепатитом и связанными с ним заболеваниями; расширение охвата вакцинацией против гепатита В и ее интеграция в национальные программы иммунизации; а также координация глобальных ответных действий в отношении гепатита.
Гепатит является одним из самых распространенных и серьезных инфекционных состояний в мире, но многие люди — включая лиц, формирующих политику в области здравоохранения, — остаются неосведомленными в отношении его тяжелого бремени для глобального здравоохранения.
Ежегодно регистрируется около 1,4 млн случаев заболевания гепатитом А. Вирусом гепатита В инфицировано около 2 млрд человек в мире. Около 130 млн человек хронически инфицированы вирусом гепатита С. Около 1 млн ежегодных случаев смерти обусловлено инфекциями вирусного гепатита.
Гепатит — это воспаление печени, вызываемое, в основном, вирусной инфекцией. Существует пять основных вирусов гепатита, называемых типами A, B, C, D и E. В частности, типы В и С приводят к развитию хронической болезни у сотен миллионов людей и, в общей сложности, являются самой распространенной причиной цирроза и рака печени.
Причиной гепатита А и Е обычно является употребление в пищу загрязненных пищевых продуктов или воды. Гепатит В, С и D обычно развивается в результате парентерального контакта с инфицированными жидкостями организма. В число распространенных способов передачи этих вирусов входят переливание зараженной крови или продуктов крови, инвазивные медицинские процедуры с использованием загрязненного оборудования и, в отношении гепатита В, передача от матери ребенку во время родов, от члена семьи ребенку, а также при сексуальных контактах.
В число распространенных способов передачи этих вирусов входят переливание зараженной крови или продуктов крови, инвазивные медицинские процедуры с использованием загрязненного оборудования и, в отношении гепатита В, передача от матери ребенку во время родов, от члена семьи ребенку, а также при сексуальных контактах.
Почти каждый третий человек в мире (примерно 2 млрд человек) инфицирован HBV, а каждый двенадцатый человек (более 520 млн человек) живет с хронической инфекцией HBV или HBC. Несмотря на то, что большинство людей, инфицированных этими вирусами, не знает о своей инфекции, у них может развиться тяжелая или смертельная болезнь печени на каком-либо этапе их жизни. Не зная о своей инфекции, они могут также передавать ее другим людям.
Вирусные гепатиты с парентеральным путем передачи
Качество жизни человека в первую очередь зависит от его здоровья. Парентеральные гепатиты занимают лидирующее положение среди инфекционных болезней у человека. Заболевание распространено повсеместно. Количество заболевших и носителей перешагнуло миллиардный рубеж и увеличивается с каждым годом. Клиническое течение этих инфекций сопряжено с тяжелыми последствиями и переходом в хронические формы, провоцируя цирроз и первичный рак печени. Парентеральный вирусный гепатит объединяет большую группу болезней печени, среди которых наиболее известны и опасны гепатиты В, С, D и G.
Заболевание распространено повсеместно. Количество заболевших и носителей перешагнуло миллиардный рубеж и увеличивается с каждым годом. Клиническое течение этих инфекций сопряжено с тяжелыми последствиями и переходом в хронические формы, провоцируя цирроз и первичный рак печени. Парентеральный вирусный гепатит объединяет большую группу болезней печени, среди которых наиболее известны и опасны гепатиты В, С, D и G.
Все о гепатитах
Под гепатитом, как правило, подразумевают воспаление, вызванное различными вирусами. Парентеральный гепатит имеет свою специфическую симптоматику. Однако при скрытой форме заболевание диагностируется только с помощью специальных анализов на маркеры гепатита. Течение заболевания зависит от иммунной защиты человека и от агрессивности вируса. Главный путь заражения — гемоконтакты. Вирусы можно обнаружить в слюне, желчи, моче, сперме больного человека или носителя.
|
Причины возникновения болезней печени, пути заражения и группы риска
Парентеральный путь заражения свойственный людям, которые злоупотребляют наркотиками и алкоголем.
- наркоманы и алкоголики;
- больные, многократно получающие кровь и ее препараты;
- медицинские работники, связанные с парентеральными манипуляциями;
- люди с гомосексуальными наклонностями;
- дети, рожденные от больной матери.
Коварные вирусы
Ранние стадии инфицирования протекают скрыто. Вирусные гепатиты парентерального происхождения зачастую маскируются под другие болезни. С момента заражения до первых видимых проявлений составляет от недели до месяцев. Человек не догадывается о заболевании, не принимает надлежащих мер, что впоследствии чревато серьезными проблемами со здоровьем. Различают следующие виды парентеральных гепатитов.
С момента заражения до первых видимых проявлений составляет от недели до месяцев. Человек не догадывается о заболевании, не принимает надлежащих мер, что впоследствии чревато серьезными проблемами со здоровьем. Различают следующие виды парентеральных гепатитов.
Вирус гепатита В
Инкубационный период может превышать полгода. Пожелтевшая кожа и склер глаз, ощущение усталости, дискомфорта появляются как у детей, так и у взрослых. Кроме того, наблюдается значительное увеличение печени и селезенки, подтвержденное УЗИ. При заражении этим вирусом, если вовремя не были приняты меры, в пораженных клетках печени возникают необратимые изменения, что может спровоцировать рак.
Вирус гепатита С
Это вид гепатита иногда называют «ласковым убийцей» по схожести признаков со множеством других заболеваний. Желтушность, как правило, не проявляется, что усложняет клиническое диагностирование болезни. Человек часто не догадываться, какую опасную болезнь вызвал контакт с зараженной кровью или биожидкостью. Это заболевание склонно к хронической форме протекания и вызывает цирроз печени.
Это заболевание склонно к хронической форме протекания и вызывает цирроз печени.
Вирус гепатита D
Вирус D не может существовать самостоятельно. Он развивается в тех случаях, если в организме уже присутствует вирус гепатита В. Одновременное действие двух инфекций вызывает тяжелые осложнения, в том числе цирроз печени. Характерные симптомы этого заболевания — приступообразные тянущие боли в правом подреберье, повышение температуры, желтушность кожных покровов.
Вирус гепатита G
Эта моноинфекция находится в стадии изучения. Гепатит G часто приводит к поражению желчевыводящих протоков. Симптоматически заболевание схоже с действием вируса С, но в более легкой форме. Этот вид заболевания зачастую протекает остро, но без тяжелых симптомов и последствий. Однако при одновременном воздействии с вирусом С развивается молниеносно и опасен для здоровья человека.
Инфицирование парентеральным путем
Вовремя проведенная диагностика и выявление заболевания — путь к успешному лечению. Заражения гепатитом парентеральным путем обусловлено проникновением вируса через поврежденные участки слизистых и кожи. Инфекция передается при обмене биожидкостями:
Заражения гепатитом парентеральным путем обусловлено проникновением вируса через поврежденные участки слизистых и кожи. Инфекция передается при обмене биожидкостями:
- через кровь при порезах и после оперативных вмешательств;
- при повторном использовании необработанного инструмента;
- при переливании крови от инфицированного донора;
- через инъекции и другие медицинские манипуляции, проведенные нестерильными шприцами;
- половым путем;
- плоду от матери внутриутробно и через молоко при кормлении.
Профилактика
Учитывая способы передачи инфекции, проводится неспецифическая и специфическая профилактика. Специфическая профилактика позволяет действием эффективной вакцины спровоцировать реакцию нашего организма на борьбу с инфекцией. В медицине еще не существует вакцины от всех видом гепатитов. Только гепатит В может быть предупрежден проведением вакцинации. Неспецифическая включает в себя:
- соблюдение правил личной гигиены в быту, при посещении сауны, бани;
- максимально возможное использование разового стерильного инструмента;
- выполнение обеззараживания многоразового инструмента;
- ограничение переливаний биологических жидкостей;
- защищенный секс с использованием презервативов.

Вирусные гепатиты
1 октября традиционно отмечается как Всемирный день борьбы с гепатитом. Исследованиями вирусных гепатитов занимаются и в ГНЦ ВБ «Вектор».
Вирусные гепатиты человека – класс инфекционных заболеваний печени,
которые вызываются рядом самостоятельных инфекционных агентов с весьма
разнообразными характеристиками. Эти агенты отличаются друг от друга по типу и
виду вирусной частицы и её генетического материала, механизму заражения и путям
передачи, патогенезу и иммуногенезу, клиническим проявлениям, тяжести течения и
исходам, вероятности перехода в хроническую форму и раковые заболевания,
способам лабораторной диагностики. Объединяющим началом является тяжёлое
поражение печени.
История открытия
Открытие Б.Бламбергом в 1963 г. «австралийского антигена», удостоенное
впоследствии Нобелевской премии, было первым в цепи блестящих исследований,
доказавших вирусную природу гепатитов. К настоящему времени идентифицированы и
К настоящему времени идентифицированы и
детально охарактеризованы несколько разновидностей вирусов: вирус гепатита В (ВГВ)
был выявлен Д.Дейном в крови и клетках печени больного в 1970, вирусная природа
гепатита А была доказана в 1973, вирус гепатита дельта открыт в 1977, вирус
гепатита Е (ВГЕ) получил «самостоятельность» в 1983 г. после опыта выдающегося
российского учёного М.С.Балаяна с самозаражением, и, наконец, в 1989 году был
идентифицирован вирус гепатита С (ВГС).
Около 90% всех случаев вирусных гепатитов вызываются именно этими вирусами,
тогда как для остальных 10% вызывающие их агенты остаются неустановленными.
Страшные факты
Заболеваемость вирусными гепатитами по своим масштабам и последствиям носит
беспрецедентный характер: по данным ВОЗ только ВГВ в мире инфицировано около 2
млрд. чел., хроническая форма выявлена у 350 млн. чел., а в списке причин
смертности ВГВ занимает 10 место в мире, унося ежегодно 1,2 млн. человеческих
человеческих
жизней, будучи вторым, после табакокурения, фактором, вызывающим рак. До 70%
инфекций ВГВ протекает бессимптомно. Уровень хронизации у взрослого населения
составляет 10-20%, но при внутриутробной инфекции он возрастает до 90%. В России
число больных вирусным гепатитом В составляет 4-8 млн. чел.
ВГС, так называемый «ласковый убийца», проник в человеческую популяцию около
300 лет назад. Заболевание имеет очень длительный инкубационный период (до 20
лет), в течение которого человек даже не подозревает о своей болезни и
сталкивается с ней уже на стадии цирроза или первичного рака печени. Число
инфицированных превышает 200 млн. чел. (около 3% населения земного шара), в
России – 4-7 млн. чел., причём большинство является скрытыми носителями. Уровень
хронизации чрезвычайно высок – до 80%. Из-за высокой изменчивости в организме
пациента образуются миллионы различных вариантов вируса. Этим и объясняется его
«ускользание» из-под иммунологического контроля организма: победителем почти
всегда оказывается вирус.
Заболевание, вызываемое ВГА, также известно сотни лет. ВГА – один из самых
маленьких вирусов, но распространён по всему миру и особенно часто встречается в
развивающихся странах Азии, Африки и Америки, где вспышки заболевания охватывают
все возрастные группы населения. Там к возрасту 30-39 лет антитела к ВГА
обнаруживаются у большинства населения. Не обходит ВГА и нас: по результатам
исследования, проведённого «Вектором», до 70% жителей наукограда Кольцово старше
40 лет имеют антитела к ВГА. При этом случаев перехода в хроническую инфекцию не
отмечено, а после выздоровления обычно вырабатывается пожизненный иммунитет.
ВГЕ – «коренной житель» Центральной и Юго-Восточной Азии, Северной и
Восточной Африки, Южной Америки. В Новосибирске ВГЕ был впервые выделен в 2002
г. сотрудниками «Вектора» от мигрантов из Центральной Азии. Кроме человека
инфицирует некоторых приматов, а также домашних и диких животных. ВГЕ особенно
опасен для беременных женщин, среди которых уровень смертности при этой инфекции
достигает 25%.
Пути передачи
Все вирусные гепатиты по способу их передачи можно разделить на две группы.
Первую составляют гепатиты А и Е, передающиеся фекально-оральным путём (то есть
через загрязнённые заражённым человеком воду, продукты питания, предметы личного
обихода), вторую – B, C, D и G, передающиеся парентеральным или инъекционным
путём (то есть при пользовании без тщательной стерилизации мединструментами, при
многократных инъекциях крови и препаратов, полученных из донорской крови,
половым путем и т.д.).
Самым распространённым вирусом – ВГВ – заражаются только от инфицированных им
людей, в том числе от больных в скрытой форме – носителей инфекции. Пути
передачи ВГВ сходны с таковыми при ВИЧ-инфекции, однако контагиозность ВГВ в 100
раз выше. Основной путь передачи ВГВ – через кровь, в которой концентрация
вируса наиболее высока, при переливании крови, пирсинге, татуировке, приёме
наркотиков. Очень важно, что по исследованиям сотрудников «Вектора»
хирургические операции, гемодиализ, общая анестезия и другие мед. процедуры не
процедуры не
проявили себя в качестве факторов риска, что, безусловно, свидетельствует о
высоком уровне медицинской культуры и соблюдения правил биобезопасности в
медучреждениях Сибири. В слюне, сперме и вагинальном экстракте концентрация ВГВ
ниже, поэтому сексуальные контакты являются вторым по значимости путём передачи
ВГВ. Третий путь, бытовой, реализуется гораздо реже, поскольку в моче, фекалиях,
поте, слезах, грудном молоке вирус выявляется в низких концентрациях.
Как защититься?
Из-за больших различий между вирусами гепатита невозможно выработать единую
стратегию диагностики, профилактики и лечения этих инфекций. Каждый вирус
гепатита по-своему уникален и требует отдельного рассмотрения.
Разработка и использование высокоэффективных вакцин позволила достичь
большого прогресса в профилактике ВГВ: хотя привито всего 8% населения,
эффективность вакцинации уже даёт о себе знать – только за первую половину 2008
г. заболеваемость острым ВГВ снизилась на 13% по сравнению с 2007 г.
заболеваемость острым ВГВ снизилась на 13% по сравнению с 2007 г.
Государственной программой бесплатной вакцинации против ВГВ охвачены немногие
группы населения, но у каждого есть возможность провакцинироваться платно,
защитив себя и своих близких, особенно если работа связана с повышенным риском
травматизма, приходится ставить себе много уколов или в семье есть
инфицированный ВГВ. Кроме того, эта прививка защищает и от вируса гепатита
дельта.
При создании вакцины против ВГС основная проблема связана с высокой
изменчивостью вируса и требует новых нестандартных решений. Однако в течение 10
лет, прошедших с момента открытия ВГС, апробировано множество схем лечения с
различной длительностью и режимом дозирования препаратов, что довело
эффективность лечения до 40-70%.
Все известные штаммы ВГА относятся к одному серотипу, и они надёжно
выявляются независимо от географического происхождения. Вакцины обеспечивают
защиту в течение не менее 15 лет. Прививки от гепатита А показаны детям и
Прививки от гепатита А показаны детям и
взрослым, не болевшим гепатитом А, а также людям с повышенным риском
инфицирования: направляющимся в районы с высоким уровнем циркуляции ВГА
(туристы, контрактники, военнослужащие), медперсоналу инфекционных отделений,
персоналу дошкольных учреждений, работникам общественного питания и
водоснабжения. В России вакцинация против гепатита А не включена в Национальный
календарь обязательных прививок, однако этот вопрос периодически поднимается
учёными и практиками здравоохранения, поскольку благодаря вакцинации возможно
искоренение этого заболевания в России.
Не нужно забывать соблюдать и простейшие правила гигиены для предотвращения
инфекции ВГА – регулярное мытьё рук с мылом (особенно перед едой), использование
в пищу только хорошо вымытых овощей и фруктов, избегание близких контактов с
больными, употребление только кипяченой воды. Эти же правила нужно соблюдать,
чтобы не заразиться и ВГЕ.
«Рука на пульсе»
Изучение вирусных гепатитов не отнесено к приоритетным направлениям
деятельности «Вектора», однако по просьбе врачей ряда клиник Новосибирска и
Новосибирской области, которым необходима помощь в диагностике сложных случаев
вирусных гепатитов, в лаборатории вирусных гепатитов был создан и одобрен
Этическим комитетом «Вектора» инициативный проект «Мониторинг ситуации по
вирусным гепатитам в Сибирском регионе и участие в расследовании и изучении
сложных случаев инфекций вирусными гепатитами» (рук. Кочнева Г.В.), который в
течение двух лет ведётся на постоянной основе. Это позволяет не только получать
новые научные результаты по распространённости и генетическому разнообразию
вирусов гепатита, но и реально помогает врачам уточнить диагноз и наметить
оптимальную схему лечения. Кроме этого, в рамках специального проекта фонда МФТИ
(рук. Нетёсов С.В.) ведётся работа по созданию на базе «Вектора» Региональной
клинической референс-лаборатории для диагностики вирусных гепатитов. На этом
На этом
пути было много сложностей по проектированию планировки и реконструкции
помещений, но сейчас лаборатория фактически уже построена и работает в пилотном
режиме, а с 2009 г. заработает в полную силу. И тогда, мы надеемся, для Сибири
не будет проблем в части диагностики любых сложных случаев вирусных гепатитов.
Галина Вадимовна Кочнева,
доктор биологических наук,
заведующая лабораторией вирусных гепатитов
ФГУН ГНЦ ВБ «Вектор»
Гепатит В — Кабинет инфекционных заболеваний — Отделения
Вирусный гепатит В (ГВ)
Этиология. Возбудитель- вирус гепатита В (ВГВ), относится к семейству гепаднавирусов, ДНК-содержащих вирусов, поражающих клетки печени. Вирионы ВГВ диаметром 42-45 нм («полные» частицы Дейна), имеют наружную липопротеидную оболочку, внутреннюю оболочку и нуклеокапсид.
Последний включает ДНК, фермент ДНК-полимеразу и несколько протеинов НВсАд, НВеАд и НВхАд. Первый из них — ядерный («core») антиген НВсАд — обладает протеинкиназной активностью, необходимой для фосфорилирования белков. Обладает высокой иммуногенностью, с которой связан адекватный иммунный ответ организма при циклическом течении острого ГВ. Второй антиген — НВеАд — находится в связи с НВсАд и является маркером активной репликации вируса и высокой ДНК-полимеразной активности. НВхАд — активирует экспрессию всех вирусных генов и усиливает синтез вирусных протеинов. Играет особую роль в развитии первичной гепатокарциномы. Наружная оболочка вируса представлена HBsAg («австралийский антиген»). В зоне, предшествующей S-антигену, расположены pre S1 и pre S2 протеины. Эти белки ответственны за прикрепление и проникновение вируса в клетки печени. ВГВ обладает мутационной изменчивостью, с чем могут быть связаны некоторые случаи ациклического течения заболевания. Так, кроме нормального «дикого» HBV-варианта, существуютмутантные формы: вариант «Сенегал», при котором сохраняется продукция HBsAg, но не определяются антитела к HBcAg; HBVe(-), при котором не определяется НВеАд и др.
Первый из них — ядерный («core») антиген НВсАд — обладает протеинкиназной активностью, необходимой для фосфорилирования белков. Обладает высокой иммуногенностью, с которой связан адекватный иммунный ответ организма при циклическом течении острого ГВ. Второй антиген — НВеАд — находится в связи с НВсАд и является маркером активной репликации вируса и высокой ДНК-полимеразной активности. НВхАд — активирует экспрессию всех вирусных генов и усиливает синтез вирусных протеинов. Играет особую роль в развитии первичной гепатокарциномы. Наружная оболочка вируса представлена HBsAg («австралийский антиген»). В зоне, предшествующей S-антигену, расположены pre S1 и pre S2 протеины. Эти белки ответственны за прикрепление и проникновение вируса в клетки печени. ВГВ обладает мутационной изменчивостью, с чем могут быть связаны некоторые случаи ациклического течения заболевания. Так, кроме нормального «дикого» HBV-варианта, существуютмутантные формы: вариант «Сенегал», при котором сохраняется продукция HBsAg, но не определяются антитела к HBcAg; HBVe(-), при котором не определяется НВеАд и др.
Вирус отличается чрезвычайно высокой устойчивостью к различным физическим и химическим факторам: низким и высоким температурам, многократному замораживанию и оттаиванию, УФО, длительному воздействию кислой среды. Инактивируется при кипячении, автоклавировании (120 °С в течение 45 мин), стерилизации сухим жаром (180 °С — через 60 мин), действии дезинфектантов.
Эпидемиология. Основными источниками инфекции при ГВ являются лица с бессимптомными и клинически выраженными острыми и хроническими формами болезни, в том числе с циррозом печени, у которых вирус присутствует в крови и различных биосубстратах — слюне, моче, сперме, влагалищном секрете, менструальной крови и др. Однако наибольшее эпидемиологическое значение имеют больные с хроническим течением ГВ. Для заражения достаточно 10-6 — 10-7 мл вируссодержащей крови. Число людей, инфицированных ВГВ — источников инфекции — огромно. Только вирусоносителей, по данным ВОЗ, более 350 млн человек.
Основной механизм передачи инфекции — гемоперкутанный (кровоконтактный). Пути передачи могут быть естественными, благодаря которым ВГВ сохраняется в природе, и искусственными. К естественным путям передачи относятся:
Пути передачи могут быть естественными, благодаря которым ВГВ сохраняется в природе, и искусственными. К естественным путям передачи относятся:
1) половой — при половых контактах, особенно гомосексуальных;
2) вертикальный — от матери (с бессимптомной или манифестной инфекцией) плоду (ребенку), инфицирование чаще происходит во время родов.
Имеется прямая корреляция между активностью репликации вируса и риском передачи инфекции ребенку. Так, у НВеАд-позитивных матерей вероятность заражения ребенка составляет 70-90%, а у НВеАд-негативных — менее 10%;
3) бытовое парентеральное инфицирование через бритвенные приборы, зубные щетки, мочалки и т. п.
Искусственный путь передачи — парентеральный — реализуется при проникновении вируса через поврежденную кожу, слизистые оболочки при лечебно-диагностических манипуляциях (инъекции, операции, трансфузии крови и ее препаратов, эндоскопические процедуры и т. п.). В настоящее время особенно велик риск инфицирования у наркоманов, повторно использующих для парентерального введения наркотиков необеззараженные иглы и шприцы.
В 1995 г. китайскими учеными доказана возможность трансмиссивного механизма заражения ВГВ. Фактором передачи являлись москиты.
Восприимчивость людей к ВГВ высокая. Наиболее чувствительны дети первого года жизни. В ряде тропических стран к 4-8 годам инфицировано до 20 % детей. HBsAg чаще выявляют у мужчин. В настоящее время в нашей стране заболеваемость острым ГВ регистрируется преимущественно среди молодых людей репродуктивного возраста (15-35 лет). Наиболее высока она в возрастной группе 20-29 лет. Сезонность ГВ не выражена. У реконвалесцентов вырабатывается длительный, возможно, пожизненный иммунитет.
Патогенез. Из места внедрения ВГВгематогенно достигает печени, где в гепатоцитах происходит репликация вирионов. Имеются также сведения и о внепеченочной репродукции ВГВ в клетках СМФ костного мозга, крови, лимфатических узлов, селезенки.
Схематично репликация ВГВ в клетках печени происходит следующим образом: геном ВГВ проникает в ядро гепатоцита, где ДНК-зависимая РНК-полимераза синтезирует прегеном (РНК) вируса. После чего прегеном и ДНК-полимераза (ревертаза) вируса, будучи упакованными в капсид, переносятся в цитоплазму гепатоцита, где происходиттранскрипция прегенома с образованием новой «минус»-цепи ДНК. После разрушения прегенома «минус»-цепь ДНК служит матрицей для образования «плюс»-цепи ДНК. Последняя, заключенная в капсид и внешнюю оболочку, покидает гепатоцит. ВГВ не обладает цитотоксичностью. Цитолиз гепатоцитов, элиминация вируса и, в итоге — исход острого ГВ зависят от иммунного ответа организма: продукции эндогенного интерферона, реакции естественных киллеров, цитотоксических Т-лимфоцитов, антител озависимых киллеров, макрофагов и антител на антигены ВГВ, печеночно-специфического липопротеина и ряда измененных тканевых структур печени. Следствием этого является развитие некробиотических и воспалительных изменений в паренхиме печени. В результате патологических изменений в печеночной ткани возникают цитолитический, мезенхимально-воспалительный и холестатический синдромы с определенными клиническими и лабораторными проявлениями (см.
После чего прегеном и ДНК-полимераза (ревертаза) вируса, будучи упакованными в капсид, переносятся в цитоплазму гепатоцита, где происходиттранскрипция прегенома с образованием новой «минус»-цепи ДНК. После разрушения прегенома «минус»-цепь ДНК служит матрицей для образования «плюс»-цепи ДНК. Последняя, заключенная в капсид и внешнюю оболочку, покидает гепатоцит. ВГВ не обладает цитотоксичностью. Цитолиз гепатоцитов, элиминация вируса и, в итоге — исход острого ГВ зависят от иммунного ответа организма: продукции эндогенного интерферона, реакции естественных киллеров, цитотоксических Т-лимфоцитов, антител озависимых киллеров, макрофагов и антител на антигены ВГВ, печеночно-специфического липопротеина и ряда измененных тканевых структур печени. Следствием этого является развитие некробиотических и воспалительных изменений в паренхиме печени. В результате патологических изменений в печеночной ткани возникают цитолитический, мезенхимально-воспалительный и холестатический синдромы с определенными клиническими и лабораторными проявлениями (см. «Патогенез ГА»). У отдельных больных могут превалировать проявления одного из указанных синдромов.
«Патогенез ГА»). У отдельных больных могут превалировать проявления одного из указанных синдромов.
При морфологическом исследовании обнаруживают дистрофические изменения гепатоцитов, зональные некрозы, активизацию и пролиферацию звездчатых эндотелиоцитов (клеток Купфера). В более тяжелых случаях — субмассивные и массивные некрозы печени, которые как и распространенные «мостовидные» и мульти-лобулярные некрозы являются нередко патологоанатомическим субстратом печеночной комы. Холестатические варианты ГВ сопровождаются вовлечением в патологический процесс внутри печеночных желчных ходов с образованием в них «желчных тромбов», увеличением содержания билирубина в гепатоцитах.
В патогенезе ГВ, кроме реппикативной, выделяют также интеаративную форму течения инфекции. При этом происходит встраивание всего генома вируса в геном клетки хозяина или фрагмента, отвечающего, например, за синтез HBsAg. Последнее приводит к присутствию в крови лишь HBsAg.
Интеграция генома ВГВ в геном гепатоцита является одним из механизмов, обусловливающих развитие персистирующих (ациклических) форм течения ГВ и первичной гепатоцеллюлярной карциномы.
В генезе прогрессирующих форм ГВ большое значение имеют иммунопатологические реакции, обусловленные сенсибилизацией лимфоцитов липопротеидам и печеночных мембран, митохондриальными и другими аутоантигенами, а также суперинфицированием другими гепатотропными вирусами (D, С и др.).
Таким образом, ГВ свойственно многообразие клинических форм, которые в большой степени зависят от процессов, происходящих с вирусом в печеночной клетке — интегративных или репликативных.
Клиника. Различают следующие варианты клинического течения вирусного гепатита В.
А. По цикличности течения:
I. Циклические формы.
1. Острый ГВ — бессимптомная (инаппарантная и субклиническая), безжелтушная, желтушная (с преобладанием цитолиза или холестаза).
2. Острый ГВ с холестати чески м синдромом.
II. Персистирующие формы.
1. Носительство ВГВ -хроническая бессимптомная форма (носительство HBsAg и других антигенов вируса).
2. Хронический вирусный гепатит В, интегративная фаза.
III. Прогрессирующие формы.
1. Молниеносный (фульминантный) гепатит.
2. Под острый гепатит.
3. Хронический вирусный гепатит В, репликативная фаза (в том числе с циррозом печени).
IV. Вирусный гепатит В, острый или хронический микст, в сочетании с вирусными гепатитами А, С, D, Е, G.
Б. По тяжести заболевания: легкого, средней тяжести, тяжелого течения.
Осложнения: обострения, рецидивы, геморрагический и отечно-асцитический синдромы, острая печеночная недостаточность (ОПН)-печеночная энцефалопатия (прекома I, II, кома), ассоциированная инфекция (воспаление желчных протоков, пневмония, флегмона кишки, сепсис и пр.).
Исходы: выздоровление полное или с остаточными явлениями (постгепатитный синдром, дискинезия желчных путей, гепатофиброз), смерть.
Инаппарантный и субкпинический варианты бессимптомной формы диагностируются при проведении иммуно-биохимических исследований в очагах и во время скрининговых исследований. Оба варианта характеризуются отсутствием клинических признаков заболевания.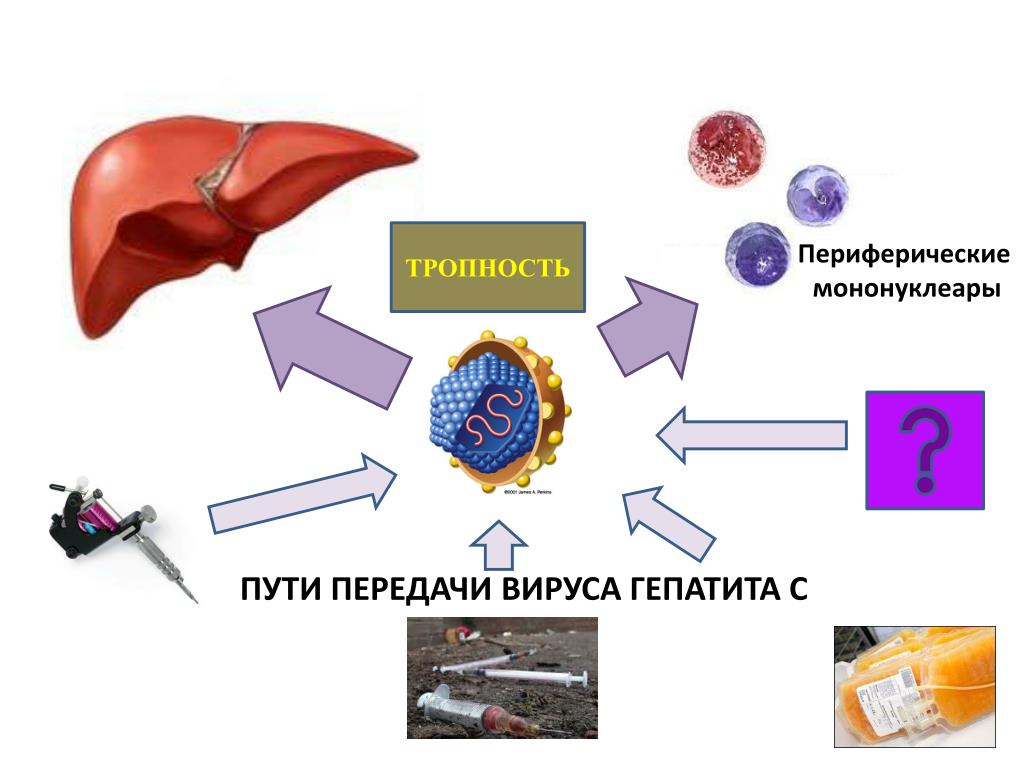 При инаппарантном варианте в крови больных могут быть обнаружены: ДНК-ВГВ, антигены ВГВ и антитела к ним (признаки сероконверсии). При субклиническом варианте кроме того могут быть выявлены биохимические признаки поражения печени (повышение активности АлАТ, АсАТ и др.)
При инаппарантном варианте в крови больных могут быть обнаружены: ДНК-ВГВ, антигены ВГВ и антитела к ним (признаки сероконверсии). При субклиническом варианте кроме того могут быть выявлены биохимические признаки поражения печени (повышение активности АлАТ, АсАТ и др.)
Клинически выраженной (манифестной) формой является острая циклическая желтушная форма с цитопитическим синдромом, при которой признаки болезни выражены наиболее полно.
Выделяют следующие периоды болезни: инкубационный, преджелтушный (продромальный), желтушный (разгара) и реконвалесценции. Продолжительность инкубационного периода — от 6 нед добмес. Преджелтушный период длится в среднем от 4 до 10 дней, реже — укорачивается или затягивается до 3-4 нед. Для него характерны астено-вегетативный, диспепсический, артралгический синдромы и их сочетания.
В конце преджелтушного периода увеличиваются печень и селезенка, появляются признаки холестаза — зуд, темная моча и ахоличный кал. У части больных (10 %) отмечаются экзантема (обычно уртикарная), признаки васкулита, у детей иногда наблюдается папулезный акродерматит (синдром Джанотти-Крости). При лабораторном обследовании в моче обнаруживают уробилиноген, иногда желчные пигменты, в крови — повышенную активность АлАТ.
При лабораторном обследовании в моче обнаруживают уробилиноген, иногда желчные пигменты, в крови — повышенную активность АлАТ.
Продолжительность желтушного периода — 2-6 нед с колебаниями от нескольких дней до нескольких месяцев. Первоначально желтушное окрашивание приобретают склеры, слизистая оболочка твердого неба и уздечка языка, позднее окрашивается кожа. Интенсивность желтухи обычно соответствует тяжести течения болезни. Остаются выраженными и нередко нарастают симптомы интоксикации: слабость, раздражительность, головная боль, поверхностный сон, снижение аппетита до анорексии (при тяжелых формах), тошнота и иногда рвота. У некоторых больных возникает эйфория, которая может быть предвестником энцефалопатии, но создает обманчивое впечатление улучшения состояния. У 1/3 больных отмечается зуд кожи, интенсивность которого не коррелирует со степенью желтухи. Часто определяются гипотензия, брадикардия, приглушенность тонов сердца и систолический шум, обусловленные ваготоническим эффектом желчных кислот. Больных беспокоит чувство тяжести в эпигастральной области и правом подреберье, особенно после еды, вследствие растяжения капсулы печени. Могут наблюдаться резкие боли, связанные с перигепатитом.холангиогепатитом или начинающейся гепатодистрофией.
Больных беспокоит чувство тяжести в эпигастральной области и правом подреберье, особенно после еды, вследствие растяжения капсулы печени. Могут наблюдаться резкие боли, связанные с перигепатитом.холангиогепатитом или начинающейся гепатодистрофией.
Язык больных обычно покрыт белым или бурым налетом. Как правило, выявляется увеличение печени, больше за счет левой доли, пальпация ее болезненна, консистенция эластическая или плотно-эластическая, поверхность гладкая. Селезенка также увеличивается, но несколько реже. Сокращение размеров печени на фоне прогрессирующей желтухи и интоксикации — неблагоприятный признак, указывающий на развивающуюся гепатодистрофию. Плотная консистенция печени, особенно правой доли, заостренный край, сохраняющиеся после исчезновения желтухи, могут свидетельствовать о переходе болезни в хроническую форму.
Фаза угасания желтухи обычно более продолжительная, чем фаза нарастания. Она характеризуется постепенным улучшением состояния больного и восстановлением функциональных печеночных тестов. Однако у ряда больных развиваются обострения, протекающие, как правило, более легко. В период реконвалесценции (2-12 мес) симптомы болезни исчезают, но длительно сохраняются астеновегетативный синдром, чувство дискомфорта в правом подреберье. У части больных возможны рецидивы с характерными клинико-биохимическими синдромами.
Однако у ряда больных развиваются обострения, протекающие, как правило, более легко. В период реконвалесценции (2-12 мес) симптомы болезни исчезают, но длительно сохраняются астеновегетативный синдром, чувство дискомфорта в правом подреберье. У части больных возможны рецидивы с характерными клинико-биохимическими синдромами.
Безжелтушная форма ГВ напоминает преджелтушный период острой циклической желтушной формы. Заболевание, несмотря на более легкое течение, часто носит затяжной характер. Нередко встречаются случаи развития хронической инфекции.
Острая циклическая форма ГВ с хопестатическим синдромом характеризуется отчетливым преобладанием и длительным существованием признаков холестаза.
При тяжелых формах болезни (30-40 % случаев) значительно выражен синдром интоксикации в виде астении, головной боли, анорексии, тошноты и рвоты, инсомнии и эйфории, часто возникают признаки геморрагического синдрома в сочетании с яркой («шафранной») желтухой. Резко нарушены все функциональные тесты печени. Прогностически неблагоприятно понижение протромбинового индекса до 50 % и ниже. При неосложненном течении тяжелые формы заканчиваются выздоровлением через 10-12 нед и более. Самым серьезным осложнением тяжелых форм ГВ является ОПН, развивающаяся при диффузном поражении печени у 4-10 % больных этой формой болезни.
Прогностически неблагоприятно понижение протромбинового индекса до 50 % и ниже. При неосложненном течении тяжелые формы заканчиваются выздоровлением через 10-12 нед и более. Самым серьезным осложнением тяжелых форм ГВ является ОПН, развивающаяся при диффузном поражении печени у 4-10 % больных этой формой болезни.
Клиника ОПН характеризуется психоневрологической симптоматикой (энцефалопатией), выраженным геморрагическим синдромом, гипотензией, тахикардией, нередко сокращением размеров печени и появлением «печеночного запаха» изо рта.
Диагностика. Важное значение в распознавании ГВ имеют данные эпидемиологического анамнеза (указания на парентеральные вмешательства, контакте больным, внутривенные введения наркотиков в сроки, соответствующие периоду инкубации), клинического обследования (выявление характерной цикличности болезни и клинико-биохимических синдромов). Манифестные формы ГВ характеризуются высокой аминотрансфераземией, билирубинемией (желтушная форма), снижением сулемового титра и нормальными значениями тимоловой пробы в начале заболевания.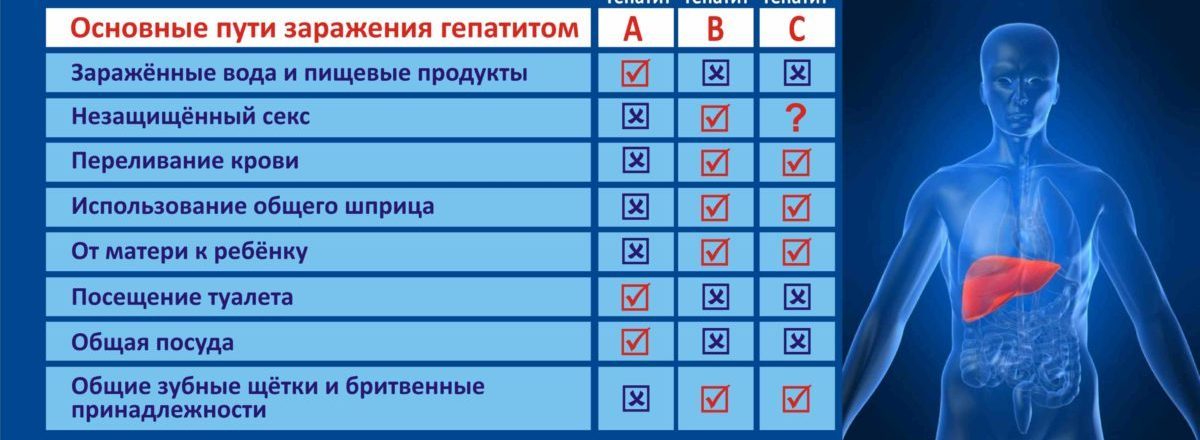 Основное внимание следует обратить на результаты специфических методов исследования — обнаружение маркеров ГВ-вирусной инфекции.
Основное внимание следует обратить на результаты специфических методов исследования — обнаружение маркеров ГВ-вирусной инфекции.
ВОП должен уметь назначить обследование на маркеры ГВ и дать предварительную интерпретацию полученным данным (табл. 2, 3).
При остром ГВ, в преджелтушной и начальной фазе желтушного периодов, в сыворотке крови обнаруживают HBsAg, HBeAg, HBV-DNA и IgM анти-НВс. В период разгара желтухи (через 1-1,5 мес от начала заболевания) — HBsAg, HBeAg и HBV-DNA, которые выявляются непостоянно. С большим постоянством определяются IgM анти-НВс. В периоды угасания клинических проявлений и реконвалесценции обнаруживают IgM анти-НВс, анти-НВе, позднее — анти-НВс (total) и IgG анти-НВс. Персистирование HBeAg при отсутствии анти-НВе — прогностический признак хронизации инфекции.
Лечение. Больных гепатитом В госпитализируют в инфекционный стационар. Основой лечения ГВ, как и других гепатитов, является щадящий двигательный и диетический режим (стол № 5), которого бывает достаточно для большинства больных легкими формами болезни.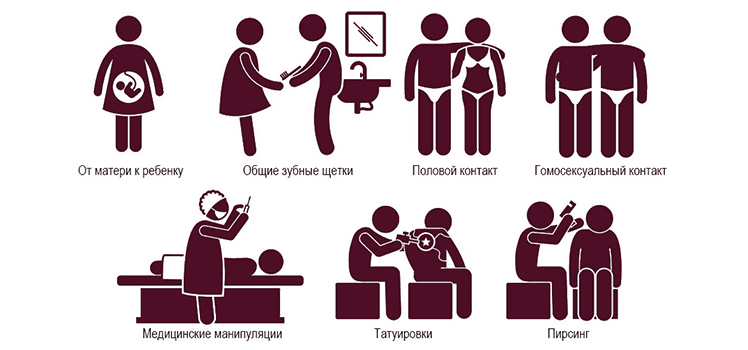 При среднетяжелом течении нередко дополнительно проводят инфузионную терапию с применением растворов глюкозы, Рингера, гемодеза и т. д.
При среднетяжелом течении нередко дополнительно проводят инфузионную терапию с применением растворов глюкозы, Рингера, гемодеза и т. д.
Наибольшего внимания требует терапия больных тяжелыми формами ГВ. Наряду с базисной инфузионной терапией принято назначать глюкокорти костер он ды, обычно преднизолон, в дозе 40-90 мг/сут с постепенным снижением суточной дозы на протяжении 3-4 нед. Показано назначение ингибиторов протеолитических ферментов, диуретических препаратов, антибиотиков широкого спектра действия для предупреждения бактериальных осложнений. В случаях ГВ с признаками печеночной недостаточности и энцефалопатии проводят интенсивную инфузионную терапию, назначают повышенные дозы глюкокортикостероидов, диуретики, леводопу, целесообразны эфферентные методы (плазмаферез, гемосорбция и др.). Отмечен положительный эффект от применения препаратов интерферона и противовирусных препаратов (азидо-тимидин, ламивудин, криксиван и др.).
После выписки из стационара больные гепатитом В нетрудоспособны не менее 30 дней, а затем вопрос о трудоспособности определяют в зависимости от клинико-биохимических показателей (повышение АлАТ в 2-3 раза при остальных удовлетворительных показателях не является противопоказанием для трудовой деятельности).
В дальнейшем проводится диспансерное наблюдение за реконвалесцентами в течение 6-12 мес, при необходимости — более. У 10-14 % пациентов формируется хронический вирусный гепатит В.
Профилактика ГВ направлена на прерывание естественных и искусственных путей передачи инфекции. Для уменьшения интенсивности передачи ВГВ естественными путями имеет значение просветительская работа, пропаганда безопасного секса, повышение санитарной грамотности населения. Противоэпидемические мероприятия в очагах инфекции включают наблюдение за контактными, обследование их на маркеры гепатита В и др. С целью прерывания искусственных путей передачи вируса необходим строгий контроль доноров крови, а также доноров различных органов и спермы. Кровь и ее препараты должны тестироваться на ВГВ. Особое значение имеет гарантированное обеззараживание всех медицинских инструментов, аппаратуры, используемой для диагностики или лечения.
Однако эпидемический процесс при ГВ-инфекции можно регулировать только с помощью вакцин. Созданы плазменные, генно-инженерные вакцины. Разработана и продолжает изучаться тактика и стратегия вакцинопрофилактики. Вакцинации подлежат новорожденные, родившиеся отматерей, инфицированных ВГВ, пациенты с хроническими болезнями, требующими парентеральных вмешательств, переливаний крови и ее дериватов. Во многих странах проводится вакцинация медицинских работников — хирургов, стоматологов, акушеров-гинекологов и др., деятельность которых связана с контактом с кровью и различными биосубстратами.
Созданы плазменные, генно-инженерные вакцины. Разработана и продолжает изучаться тактика и стратегия вакцинопрофилактики. Вакцинации подлежат новорожденные, родившиеся отматерей, инфицированных ВГВ, пациенты с хроническими болезнями, требующими парентеральных вмешательств, переливаний крови и ее дериватов. Во многих странах проводится вакцинация медицинских работников — хирургов, стоматологов, акушеров-гинекологов и др., деятельность которых связана с контактом с кровью и различными биосубстратами.
Кроме того, для профилактики используют специфический гипериммунный иммуноглобулин. Его введение в дозе 0,05 мл/кг массы тела показано не позднее, чем через 48 ч после вероятного заражения, а также новорожденным по определенным схемам в сочетании с вакциной.
Вирусные гепатиты — БУ «Нижневартовская городская поликлиника»
Вирусные гепатиты — это группа заболеваний, которые имеют одно общее свойство — поражать клетки печени (гепатоциты).
Все изученные к настоящему времени вирусные гепатиты можно разделить на две основные группы, отличающиеся друг от друга по способу заражения.
Первая группа — типичные кишечные инфекции, имеющие так называемый «фекально-оральный» путь передачи, к ним относятся вирусный гепатит А и вирусный гепатит Е.
Вторая группа — типичные кровяные инфекции: путь передачи — кровь и другие жидкие среды организма (сперма, вагинальная жидкость и т.д). Представители этой группы — вирусный гепатит В, вирусный гепатит С и вирусный гепатит D (не может существовать обособленно, только в сочетании с вирусным гепатитом В).
Гепатит А (болезнь Боткина) и гепатит Е имеют очень много общего. Эти заболевания проявляются общей интоксикацией, слабостью и желтухой, передаются фекально-оральным путем, поэтому их еще называют «болезнью грязных рук».
По сравнению с другими гепатитами эти болезни считаются самыми доброкачественными. В отличие от них гепатит А и Е не вызывают хронических поражений и имеют низкий уровень смертности.
Гепатит А и гепатит Е распространены в развивающихся странах с низкой санитарией — Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны.
Вирус довольно долго сохраняется во внешней среде: при высыхании на предметах обихода – до 10 суток; во влажной среде и на продуктах питания 3-10 месяцев; Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств.
Заразиться этими гепатитами можно в следующих случаях:
• Купание в загрязненных водоемах.
• Употребление в пищу загрязненных продуктов.
• Употребление в пищу сырых моллюсков и мидий
• При использовании плохо очищенной воды. Зараженную воду опасно не только пить, но и использовать ее для мытья рук и посуды.
• При совместном проживании с больным заражение происходит через предметы обихода (дверные ручки, полотенца, игрушки).
Среди всех вирусных гепатитов чаще всего встречаются гепатиты В и С. Эти заболевания передаются парентеральным (через кровь) и половым путем, протекают преимущественно бессимптомно и могут приводить к развитию тяжелых осложнений (цирроз печени, гепатоцеллюлярная карцинома). Гепатит D встречается относительно редко, но всегда сопровождается гепатитом В. В этом случае пагубное воздействие на печень оказывается в двойном размере.
Источниками парентеральных гепатитов являются больные и носители инфекции.
Вирус передаётся человеку в момент контакта с инфицированной кровью. Для заражения достаточно всего 1 мл крови.
Пути передачи вируса гепатита:
— Проведение инъекции нестерильным шприцем. Заражение этим путем чаще происходит у людей, страдающих наркотической зависимостью
— Гепатит передается при оперативном вмешательстве. Заражение происходит во время аборта, при стоматологических процедурах и прочих манипуляциях, которые подразумевают нарушение целостности кожных покровов. Это происходит при использовании неправильно стерилизованных медицинских инструментов.
— Проведение косметологических процедур. Нередко гепатит передается во время проведения маникюра, нанесения татуировки, пирсинге, бритье и других манипуляциях, которые предполагают травмирование кожи.
— Переливание некачественной крови. Благодаря современным медицинским достижениям риск приобретения гепатита во время этой процедуры снизился до 0,001%, но вероятность остается.
Группы риска:
— Наркоманы, предпочитающие внутривенное введение препаратов;
— Представители сексуальных меньшинств;
— Люди, ведущие беспорядочную половую жизнь;
— Члены семей, в которых имеются люди с таким диагнозом;
— Работники медицинской отрасли;
Гепатит проще предупредить, чем долго лечить.
Для этого достаточно придерживаться следующих правил:
— Откажитесь от беспорядочных половых контактов. Если вы вступаете в связь с непроверенным партнером, обязательно используйте презерватив;
— Не стоит делать татуировки и пирсинг. Если в этом есть необходимость, то выбирайте только проверенные салоны с хорошей репутацией.
— Категорически запрещено употребление наркотических препаратов;
— Никогда не используйте чужие предметы индивидуальной гигиены: зубные щетки, бритвенные станки, маникюрные приспособления и так далее;
— Обязательно провакцинируйтесь от вирусного гепатита В. К сожалению, на данный момент не существует вакцины от гепатита С и D.
Количество просмотров: 818
Что такое гепатит С и как он передается?
Просмотров: 1668
Вирусный гепатит С — инфекционное поражение печени, которое встречается преимущественно у людей молодого и среднего возраста по всему миру.
Медицинская статистика утверждает, что гепатит С у взрослых с каждым годом встречается все чаще. На сегодняшний день носителями вируса являются миллионы людей. 80% всех больных страдают хронической формой заболевания.
Заболевание осложняется еще и тем, что от него не существует вакцины, поэтому единственным методом предотвращения заражения является грамотная профилактика.
Пути передачи гепатита С почти всегда связаны с инвазивными процедурами. Болезнь может передаваться следующим путем:
- Использование многоразовых шприцов
- Медицинские процедуры, выполненные с нарушением санитарных норм
- Использование чужих бритв, маникюрных и педикюрных приборов, ножниц
- Переливание крови, которая была не до конца протестирована на наличие вируса гепатита С
- Беспорядочные половые связи, незащищенный секс
- «Вертикальная» передача от матери ребенку во время родов. Редко инфицирование происходит во время прохождения ребенка через родовые пути. Стоит отметить, что в данном случае риск инфицирования невелик. У женщин, страдающих гепатитом С, чаще всего рождаются здоровые дети.
Сложность заболевания — в том, что оно очень часто протекает бессимптомно. Симптомы гепатита С могут быть настолько незаметными и нехарактерными, что заболевание нередко обнаруживается случайно в процессе прочих диагностических обследований.
Инкубационный период гепатита длится от 1 до 3 месяцев. Даже после окончания инкубационного периода вирус может никак не проявлять себя, пока поражения печени не станут слишком явными.
Симптомы гепатита С у взрослых обычно характеризуются следующими явлениями:
- Слабость и повышенная утомляемость
- Астения
- Плохая работоспособность
- Расстройства пищеварения
- Суставные боли
- Отсутствие аппетита
- Слабые проявления общей интоксикации
Все эти симптомы не являются специфическими. Они встречаются также при многих других заболеваниях. Этим осложняется диагностика гепатита С.
Основы гепатита B | HHS.gov
- Всем стабильным с медицинской точки зрения младенцам с массой тела ≥2000 граммов рекомендуется сделать вакцину против гепатита В в течение первых 24 часов после рождения.
- Прогресс в деле ликвидации гепатита В остановился. С 2012 года уровень зарегистрированных случаев острого гепатита B составляет от 0,9 до 1,1 на 100 000 населения.
- Новые случаи инфицирования гепатитом B наиболее высоки среди людей в возрасте 30–49 лет, поскольку многие люди из группы риска не были вакцинированы в соответствии с рекомендациями.
Темы на этой странице : Что такое гепатит B? | Сколько людей болеют гепатитом В? | Кто больше всего страдает? | Коинфекция ВИЧ и ВГВ | Как передается гепатит В? | Профилактика ВГВ | Тестирование | Лечение | Помогите повысить осведомленность о гепатите B | Узнать больше о гепатите B
Что такое гепатит В?
Гепатит B — инфекция печени, вызванная вирусом гепатита B (HBV). Инфекция HBV вызывает воспаление печени. Воспаление или повреждение печени может нарушить ее функцию.
- Лучший способ предотвратить инфицирование HBV — это сделать вакцинацию. Доступны безопасные и эффективные вакцины, которые покрываются в качестве профилактической услуги большинством планов медицинского страхования.
- Гепатит B передается, когда кровь, сперма или другая биологическая жидкость человека, инфицированного HBV, попадает в организм человека, который не инфицирован. Это может произойти при половом контакте; совместное использование игл, шприцев или другого оборудования для инъекций наркотиков; или от матери к ребенку при рождении.
- Для некоторых людей инфекция HBV является острой или краткосрочной болезнью; для других это может стать длительной хронической инфекцией.Риск хронической инфекции зависит от возраста инфицирования: приблизительно 90% инфицированных младенцев становятся хронически инфицированными по сравнению с 2-6% взрослых.
- Хронический гепатит B может привести к циррозу, раку печени, печеночной недостаточности и преждевременной смерти.
- Гепатит B диагностируется с помощью простого анализа крови, который может выявить инфекцию HBV за годы до того, как проявятся симптомы и вирус вызвал повреждение печени.
- От гепатита B нет лекарства, но есть несколько одобренных FDA лекарств для лечения инфекции HBV.Людей с хроническим гепатитом В следует регулярно обследовать на предмет выявления признаков заболевания печени и оценивать возможность лечения.
Сколько людей болеют гепатитом В?
В США около 862 000 человек были хронически инфицированы HBV в 2016 году. Количество новых случаев HBV-инфекции в Соединенных Штатах снижалось до 2012 года. С того времени количество зарегистрированных случаев острого гепатита B колебалось примерно в 3 000 случаев на человека. год. В 2018 г. зарегистрировано 3322 случая острого гепатита В; однако, по оценкам Центров по контролю и профилактике заболеваний (CDC), из-за низкого уровня выявления и регистрации случаев заболевания было зарегистрировано 21 600 случаев острого гепатита B.Новые инфекции HBV, вероятно, связаны с продолжающимся опиоидным кризисом в Соединенных Штатах.
Во всем мире ВГВ является наиболее распространенной инфекцией, передающейся через кровь, по оценкам Всемирной организации здравоохранения, которой инфицировано 257 миллионов человек.
Кто больше всего пострадает?
В Соединенных Штатах частота новых случаев инфицирования ВГВ наиболее высока среди взрослых в возрасте 40–49 лет, что отражает низкий охват вакцинацией против гепатита В среди взрослых из групп риска. Наиболее распространенным фактором риска среди людей с новой инфекцией ВГВ является употребление инъекционных наркотиков, связанное с опиоидным кризисом.
Самый высокий уровень хронической инфекции гепатита В в Соединенных Штатах наблюдается среди лиц, родившихся за границей, особенно среди людей, родившихся в Азии, на островах Тихого океана и в Африке. Примерно 70% случаев заболевания в Соединенных Штатах приходится на людей, родившихся за пределами Соединенных Штатов. CDC разработал эту карту географического распространения гепатита B по всему миру — PDF. Другие группы с более высоким уровнем хронической инфекции ВГВ включают людей, употребляющих инъекционные наркотики, и мужчин, имеющих половые контакты с мужчинами.
Коинфекция ВИЧ и ВГВ
Около 2% людей с ВИЧ в Соединенных Штатах имеют коинфекцию ВГВ; обе инфекции имеют сходные пути передачи. Люди с ВИЧ подвергаются большему риску осложнений и смерти от инфекции HBV. Всем людям с ВИЧ рекомендуется пройти тестирование на ВГВ, и, если они восприимчивы, дополнительно рекомендуется сделать вакцинацию против гепатита В или, в случае хронической инфекции, пройти обследование на предмет лечения для предотвращения заболеваний печени и рака печени. Для получения дополнительной информации о коинфекции ВИЧ и ВГВ посетите сайт HIV.страницы правительства о коинфекции гепатита B и ВИЧ.
Как передается гепатит В?
Гепатит B передается несколькими способами: половым путем; совместное использование игл, шприцев или другого оборудования для инъекций наркотиков; или от матери к ребенку при рождении.
В США в 2018 году употребление инъекционных наркотиков было наиболее распространенным фактором риска среди людей с острой инфекцией ВГВ, за которым следовало наличие нескольких половых партнеров. Факторы риска, о которых сообщалось меньше, включают случайные уколы иглой, хирургическое вмешательство, переливание крови и домашний контакт с человеком, инфицированным ВГВ.В Соединенных Штатах передача ВГВ, связанная с оказанием медицинской помощи, встречается редко.
Передача ВГВ от матери ребенку вызывает особую озабоченность, поскольку ее можно предотвратить. По оценкам, ежегодно в Соединенных Штатах от матерей, у которых диагностирован ВГВ, рождается 25000 младенцев, и примерно 1000 матерей передают ВГВ своим младенцам. Без надлежащей медицинской помощи и вакцинации у 90% новорожденных, инфицированных ВГВ, разовьется хроническая инфекция, и они будут оставаться инфицированными на протяжении всей своей жизни. До 25% людей, инфицированных при рождении, умирают преждевременно от причин, связанных с ВГВ.По этой причине стандарт ухода за беременными женщинами включает тест на ВГВ во время каждой беременности, чтобы можно было предпринять соответствующие шаги для предотвращения передачи вируса от матери ребенку.
В глобальном масштабе передача от матери ребенку и неадекватный инфекционный контроль в медицинских учреждениях представляют собой важные способы передачи вирусного гепатита. Вот почему иммигрантам из многих стран рекомендуется проходить тестирование на ВГВ, а также на вирус гепатита С (ВГС).
Профилактика гепатита В
Гепатит B — болезнь, которую можно предотвратить с помощью вакцин. Вакцина против гепатита В безопасна и эффективна. Чтобы получить защиту от гепатита B, рекомендуется провести всеобщую вакцинацию против гепатита B в течение 24 часов после рождения для всех стабильных с медицинской точки зрения детей с массой тела ≥2000 граммов с последующим завершением серии . Детям требуется три дозы для завершения серии вакцин. Недавно одобренная вакцина против гепатита В для взрослых требует введения только двух доз в течение 30 дней, что быстрее повышает защиту взрослых при меньшем количестве посещений врача.Существует также комбинированная вакцина, защищающая людей как от гепатита А, так и от гепатита В. Комбинированная вакцина обычно вводится в виде трех прививок в течение 6 месяцев. Эти инструменты могут способствовать усилению вакцинации в таких условиях, как тюрьмы, тюрьмы, а также в программах профилактики и лечения расстройств, связанных с употреблением психоактивных веществ.
Программы иммунизации младенцев и подростков, начатые в 1991 г., привели к значительному снижению заболеваемости HBV-инфекцией среди молодых людей. Узнайте, следует ли вам сделать вакцину против гепатита В.Вакцина против гепатита B — это оплачиваемая профилактическая услуга для тех, кому она рекомендована многими планами медицинского страхования.
Гепатит B также можно предотвратить, избегая контакта с зараженной кровью и незащищенного сексуального контакта. Было также показано, что использование презервативов снижает вероятность инфекций, передаваемых половым путем.
Передачу ВГВ от матери ребенку можно предотвратить путем выявления беременных женщин, которые имеют хроническую инфекцию, и введения вакцины против гепатита В и иммуноглобулина против гепатита В ребенку при рождении.Недавно обновленные руководящие принципы также рекомендуют направлять беременных женщин с хроническим ВГВ к специалисту и рассматривать возможность лечения ВГВ, чтобы еще больше снизить вероятность передачи вируса.
Тестирование
По оценкам CDC, 68% людей с хроническим гепатитом B не знают о своей инфекции. Единственный способ узнать, есть ли у вас гепатит В, — это пройти обследование. Все, что нужно, — это простой анализ крови. Тестирование на гепатит B — это оплачиваемая профилактическая услуга в рамках многих планов медицинского страхования.
Важно знать о своем статусе гепатита B, потому что доступны методы лечения, снижающие вероятность развития заболеваний печени и рака печени. Если вам поставили диагноз гепатит B, вы также можете защитить членов своей семьи, сделав им вакцинацию.
Следующие группы населения рекомендуются для тестирования:
- Люди, родившиеся в странах с распространенностью ВГВ ≥2%
- Люди, рожденные в США, не вакцинированные как младенцы, родители которых родились в регионах с высоким уровнем инфицирования HBV (распространенность HBsAg ≥8%)
- Мужчины, практикующие секс с мужчинами
- Люди, употребляющие инъекционные наркотики
- Люди с ВИЧ
- Бытовые и половые контакты инфицированных ВГВ
- Люди, нуждающиеся в иммуносупрессивной терапии
- Люди с терминальной стадией почечной недостаточности (включая пациентов, находящихся на гемодиализе)
- Доноры крови и тканей
- Люди с повышенным уровнем аланинаминотрансферазы (≥19 МЕ / л для женщин и ≥30 МЕ / л для мужчин)
- Беременные
- Младенцы, рожденные от ВИЧ-инфицированных матерей
Лечение
Существует несколько противовирусных препаратов для лечения хронического гепатита B.Каждый человек с хроническим гепатитом B должен получать медицинскую помощь, рассматриваться для лечения и регулярно проверяться на предмет повреждений и рака печени. Лечение гепатита B снижает количество вируса в организме и снижает вероятность развития серьезных заболеваний печени и рака печени. От гепатита B нет лекарства, и лечение рекомендуется продолжать годами, если не всю жизнь. Исследования продолжаются для более эффективных методов лечения и лечения HBV.
Действуйте! Эти онлайн-инструменты помогают потребителям понять и найти рекомендуемые услуги по профилактике и обследованию гепатита B и C.
Помогите повысить осведомленность о гепатите B
Know Hepatitis B — Образовательная кампания CDC по гепатиту B для американцев азиатского происхождения, жителей островов Тихого океана и других групп риска
Узнайте больше о гепатите B
Центры по контролю и профилактике заболеваний, Отдел вирусных гепатитов
Национальные институты здравоохранения
Управление женского здоровья HHS
Найдите дополнительные возможности обучения как для государственных служащих, так и для медицинских работников.
Факты о гепатите B
Гепатит B — это заболевание печени, которое возникает в результате инфицирования вирусом гепатита B (HBV) и распространяется через контакт с инфицированными жидкостями организма или продуктами крови. После острой инфекции HBV у некоторых людей развивается хроническая инфекция.
Пути передачи и симптомы
Гепатит B передается при контакте с зараженными жидкостями организма. Большинство инфекций происходит при контакте с инфицированной кровью, но сперма, слюна и выделения из шейки матки также могут быть заразными.
Вирус может жить на поверхности не менее семи дней, что означает, что он может передаваться через предметы, которые были загрязнены инфицированными жидкостями организма (например, использованные иглы). Передача половым путем и употребление инъекционных наркотиков являются наиболее распространенными путями передачи инфекции в Европе.
Передача также может происходить в медицинских учреждениях из-за повторного использования или ненадлежащей стерилизации медицинского оборудования, особенно шприцев и игл. Передача при переливании крови или при использовании продуктов, полученных из плазмы, в настоящее время в Европе является редкостью из-за эффективных программ обеспечения безопасности крови.
Хотя многие люди не имеют симптомов, связанных с острой инфекцией, те, у кого они есть, могут испытывать усталость, потерю аппетита, дискомфорт в животе, тошноту, рвоту и лихорадку.
Развитие хронической инфекции HBV обратно пропорционально возрасту инфицирования. До 90% младенцев, инфицированных этим вирусом, заболевают хроническими инфекциями, но менее 5% инфицированных взрослых заболевают хронической инфекцией. Люди с хронической инфекцией ВГВ подвергаются более высокому риску осложнений, включая цирроз печени (25%) и рак (5%).Кроме того, они могут подвергаться риску передачи инфекции другим людям.
Благодаря программам тестирования во время беременности и вакцинации при рождении перинатальная передача HBV в настоящее время в Европе встречается редко, но остается одним из основных путей передачи во всем мире.
Высокий уровень защиты: вакцина против гепатита В
Вакцина против гепатита B является основой профилактики гепатита B. Доступны безопасные и эффективные вакцины, обеспечивающие высокий уровень защиты, и в большинстве стран Европы внедрена универсальная программа вакцинации.
Имея доказательства продолжающейся передачи и продолжающегося завоза случаев, эти программы вакцинации имеют важное значение для достижения цели ликвидации гепатита к 2030 году.
В дополнение к программам вакцинации, реализация стратегий безопасности крови и безопасных инъекций может предотвратить передачу HBV. Более безопасный секс также может защитить от передачи инфекции.
Гепатит B и C | HIV.gov
ВИЧ и коинфекция гепатита B и гепатита C
Гепатит B и гепатит C — инфекции печени, вызываемые вирусом.Поскольку эти инфекции могут распространяться так же, как и ВИЧ, люди с ВИЧ в Соединенных Штатах часто также страдают хроническим вирусным гепатитом.
Вирусный гепатит прогрессирует быстрее и вызывает больше проблем со здоровьем, связанных с печенью, у людей с ВИЧ, чем у людей, не инфицированных ВИЧ. Заболевания печени, большая часть которых связана с ВГВ или ВГС, являются основной причиной смерти людей с ВИЧ, не связанных со СПИДом.
Учитывая риски коинфекции гепатита B или гепатита C для здоровья людей, живущих с ВИЧ, важно понимать эти риски, принимать меры для предотвращения заражения, знать свой статус и, при необходимости, получить медицинскую помощь от кого-то, кто имеет опыт лечения людей с коинфекцией ВИЧ и ВГВ или ВИЧ и ВГС.
Как гепатит В и гепатит С передаются от человека к человеку?
Как и ВИЧ, вирусы гепатита В и С распространяются:
- Путем совместного использования игл, шприцев и другого инъекционного оборудования.
- От матери к ребенку: беременные женщины могут передавать эти инфекции своим младенцам. Коинфекция ВИЧ-ВГС увеличивает риск передачи гепатита С ребенку.
- Половым путем: оба вируса также могут передаваться половым путем, но ВГВ гораздо более вероятно, чем ВГС передается половым путем.Передача ВГС половым путем чаще всего происходит среди геев и бисексуальных мужчин, живущих с ВИЧ.
Рекомендуется ли тестирование на гепатит людям с ВИЧ?
Да. Каждый человек, живущий с ВИЧ, должен пройти тестирование на ВГВ и ВГС, когда им впервые поставят диагноз ВИЧ и начнут лечение. Люди, живущие с ВИЧ, которые имеют постоянные факторы риска заражения гепатитом B или гепатитом C, должны проходить тестирование ежегодно.
Кроме того, новые рекомендации по скринингу на ВГС от Центров по контролю и профилактике заболеваний (CDC) требуют:
- Одноразовый скрининг для всех взрослых 18 лет и старше
- Скрининг всех беременных женщин во время каждой беременности
- Тестирование для всех лиц с факторами риска, с непрерывным периодическим тестированием для лиц с постоянным риском.
Как можно предотвратить гепатит B и гепатит C?
Гепатит B: вакцинация — лучший способ предотвратить все пути передачи гепатита B. Люди с ВИЧ, у которых нет активной инфекции HBV, должны быть вакцинированы против него. В дополнение к серии из 3 доз вакцины против гепатита B, вводимой в течение 6 месяцев, по состоянию на 2017 г. существует серия из 2 доз, вводимая в течение 1 месяца.
Гепатит C: Вакцины против ВГС не существует, и не существует эффективной профилактики до или после контакта.Лучший способ предотвратить заражение гепатитом С — это никогда не употреблять инъекционные наркотики или прекратить употребление инъекционных наркотиков, начав лечение от наркозависимости и продолжая его лечение. Если вы продолжаете употреблять инъекционные наркотики, всегда используйте новые стерильные иглы или шприцы и никогда не используйте повторно или не делитесь иглами или шприцами, водой или другим оборудованием для приготовления наркотиков.
Лечение коинфекций ВИЧ-гепатит
Коинфекции ВИЧ-ВГВ и ВИЧ-ВГС можно эффективно лечить у большинства людей. Но лечение может быть сложным, и людям с коинфекцией следует искать поставщиков медицинских услуг, обладающих опытом лечения как ВИЧ-инфекции, так и вирусного гепатита.
Гепатит B: лечение гепатита B может отсрочить или ограничить повреждение печени путем подавления вируса. Как и лечение от ВИЧ, лечение гепатита B, возможно, придется принимать всю оставшуюся жизнь.
Гепатит C: Гепатит C — излечимое заболевание. При отсутствии лечения он может вызвать несколько повреждений печени, рак печени или смерть. Однако в последние годы были одобрены новые методы лечения гепатита С. Эти противовирусные препараты прямого действия намного лучше, чем ранее доступные методы лечения, поскольку они имеют мало побочных эффектов и не требуют инъекций.Эти методы лечения инфекции ВГС излечивают около 97% людей, включая людей, живущих с ВИЧ, всего за 8–12 недель пероральной терапии (таблетки).
Гепатит B | Клиника FEHV
Цели лечения гепатита В :
- Избегать воспаления и разрушения клеток печени.
- Попытайтесь уничтожить вирус (потеря VBH-ДНК и HBsAg в крови).
Все пациенты с гепатитом B и повышенным уровнем трансаминаз должны лечиться .Однако 20% пациентов с HBV-инфекцией имеют нормальный уровень трансаминаз и должны лечиться только в том случае, если у них высокая вирусная нагрузка (уровни VBH-ДНК в крови).
Существует нескольких лекарств, которые можно использовать для лечения вируса гепатита B , которые можно разделить на две группы:
- Иммуномодуляторы (Interferón alfa pegilado -PEG-IFN-).
- Аналоги нуклеозидов.
ПЭГ-ИФН вводится еженедельно подкожно и приводит к нормализации уровней трансаминаз (цель 1) у 39% вирусов хронического гепатита В и потере ДНК VBH в 25% и HBs Ag в 6% случаев. дела (цель 2).Однако ПЕГ-ИФН вызывает серьезные побочные эффекты (синдром гриппа, боли в суставах и т. Д.).
Что касается аналогов нуклеозидов, они достигают нормализации уровня трансаминаз у 40-80% пациентов (цель 1) и потери ДНК VBH в 40-90% и AgHB в 3-6% случаев (цель 2). Лечение аналогами нуклеозидов хорошо переносится без значительных побочных эффектов и применяется перорально (по одной таблетке в день).
В настоящее время доступно несколько аналогов нуклеозидов: ламивудина, адефовир, тельбивудина, энтекавир и тенофовир.
Ламивудин и Адефовир вызывают резистентность (мутации в ДНК вируса B, которые делают препарат неэффективным) с частотой 70% после 5 лет лечения, поэтому они обычно не используются.
Энтекавир и Тенофовир практически не вызывают резистентности и являются препаратами выбора. Недостатком является то, что их нужно вводить годами, потому что если лечение прервать до потери HBsAg, у большинства пациентов наступит рецидив.
Гепатит В у детей | Американская академия педиатрии
Цели
После прочтения этой статьи читатели должны иметь возможность:
Описывать структуру вируса гепатита В и функции его белков.
Определите пути передачи вируса и определите группы риска.
Интерпретируйте результаты скрининговых лабораторных тестов на гепатит B.
Опишите различные проявления болезни, естественное течение и осложнения хронической инфекции гепатита B.
Перечислите одобренные в настоящее время методы лечения гепатита B и определите, когда пациенты с наибольшей вероятностью получат пользу от вмешательства.
Перечислите текущие рекомендации по иммунопрофилактике у младенцев, детей и подростков.
Общие сведения
Треть населения мира инфицирована вирусом гепатита B (HBV), вызывающим огромное бремя хронического гепатита, цирроза и гепатоцеллюлярной карциномы во всем мире.Хотя вирус может заразить людей любого возраста, те, кто инфицированы перинатально или в детстве, подвергаются наибольшему риску развития потенциально смертельных осложнений инфекции. Утверждение вакцины против гепатита В в 1982 г. стало самым важным шагом в клиническом подходе к этому вирусу, изменив основную цель с лечения на профилактику. В этой статье мы рассматриваем природу вируса, его эпидемиологию, серологические маркеры заболевания, клинические проявления инфекции, меры профилактики передачи и текущие методы лечения.
Вирус
HBV является членом семейства гепаднавирусов, названного так из-за его гепатотропной природы и двойного ДНК-генома. Это единственный член семьи, вызывающий заболевание у человека. Вирион имеет две формы: пустая оболочка, не способная инфицировать или реплицироваться, и полный вирион. Полный вирион состоит из оболочки, содержащей капсид, ДНК-полимеразу и вирусную ДНК (рис. 1). ДНК имеет длину 3,2 килобазы и имеет форму круга.Гепаднавирусы уникальны среди ДНК-вирусов тем, что они частично двухцепочечные и…
Гепатит B в семействе на JSTOR
Abstract
В течение трехлетнего периода (1992-1995 гг.) Было обследовано 239 индексных случаев заражения вирусом гепатита B (HBV) и 459 членов их домохозяйств в уезде Осиек-Баранья. Целью исследования было определить распространение инфекции HBV в семьях, член которых был подтвержден как носитель вируса, и выявить членов семьи с самым высоким риском заражения в соответствии со степенью родства.В исследовании использовались ретроспективный и проспективный методы. Вероятный путь заражения оценивался с помощью эпидемиологического вопросника, а серологический статус испытуемых в отношении инфекции HBV определялся с помощью иммуноферментных анализов (HBsAg, anti-HBs, anti-HBe и anti-HBc). Первый член семьи, идентифицированный как носитель вируса, рассматривался как индексный случай. Инфекция HBV была выявлена у 334 (47,85%) из 698 пациентов. Только у 21 (6,28%) из 334 пациентов с подтвержденной инфекцией HBV развилась клиническая картина острого гепатита B.Соотношение клинически явной и неявной инфекции составляло 1:16. Серологические следы инфекции были обнаружены у 95 из 459 членов семей индексных случаев, что дает средний уровень инфицирования среди членов семьи вирусоносителей 20,70%.
Информация о журнале
European Journal of Epidemiology, публикуется впервые
в 1985 г. — форум по эпидемиологии инфекционных и неинфекционных заболеваний.
болезни и борьба с ними. Важны результаты эпидемиологических исследований.
аргументы в пользу действий в области политики и усилий в области общественного здравоохранения приводятся
сделано, чтобы привлечь внимание к журналу лиц, принимающих решения.Журнал
также источник материала для тех, кто активно занимается преподаванием эпидемиологии.
Журнал охватывает различные области эпидемиологии, науки, которая
всегда был междисциплинарным по своей природе: взносы приветствуются
из областей планирования и контроля общественного здравоохранения, экономики, профилактики
медицина, клинические испытания, вакцинология, психология, молекулярная биология, математическая
моделирование и компьютерные науки.
Информация об издателе
Springer — одна из ведущих международных научных издательских компаний, издающая более 1200 журналов и более
3000 новых книг ежегодно, охватывающих широкий круг предметов, включая биомедицину и науки о жизни, клиническую медицину,
физика, инженерия, математика, компьютерные науки и экономика.
исследований болезней — гепатит | Йельская школа общественного здравоохранения
Инфекционный гепатит вызывается рядом генетически неродственных вирусов, наиболее важными из которых являются гепатит А, В и С. Инфекции гепатита А, передающиеся фекально-оральным путем, гепатит С передается через кровь и гепатит B может передаваться через кровь и сексуальные жидкости. Хотя гепатиты A и B можно предотвратить с помощью вакцин, а гепатит C излечим, они по-прежнему вносят важный вклад в бремя болезней во всем мире и в США.Особый интерес для исследователей Йельской школы общественного здравоохранения и наших коллег из Йельского сообщества представляют профилактика и лечение ВГС. По оценкам, во всем мире насчитывается 130–150 миллионов хронических случаев ВГС, в том числе 2,7–4 миллиона в США, что делает его ведущей причиной заболеваний печени. Несмотря на то, что это вялотекущее хроническое заболевание, смертность от ВГС в США превышает смертность от любого другого отдельного инфекционного агента. Основным путем передачи ВГС в большинстве стран мира являются небезопасные, нестерильные инъекции среди людей, употребляющих психотропные препараты и препараты, вызывающие привыкание.Предотвращение новых инфекций и расширение лечения для уже инфицированных может резко снизить или даже устранить ВГС, поскольку нет другого хозяина, кроме человека.
Роберт Хаймер, профессор эпидемиологии, и его сотрудники изучают аспекты биологии, эпидемиологии, профилактики и лечения ВГС. В лаборатории исследуются процессы и материалы, связанные с приготовлением и инъекцией запрещенных наркотиков, чтобы определить наиболее вероятные причины передачи инфекционного ВГС и оптимальные методы сокращения такой передачи.Эти результаты используются программами снижения вреда и другими профилактическими программами, которые помогают потребителям наркотиков в их попытках избежать заражения ВГС или предотвратить его дальнейшее распространение. На основе сбора биоповеденческих данных в группах людей, употребляющих наркотики, мы изучаем заболеваемость ВГС и поведение, психологические факторы и социальные силы, влияющие на передачу. Эти результаты используются для реализации и наращивания усилий по профилактике. По мере расширения эффективности лечения ВГС мы разрабатываем подходы к сокращению повторного инфицирования ВГС среди вылеченных.
Грегг Гонсалвес, доцент кафедры эпидемиологии, интересуется политикой, связанной с доступом к лекарствам. За последние полдесятилетия лечение ВГС резко возросло с появлением нескольких классов противовирусных агентов прямого действия. Хотя комбинации этих агентов являются пангенотипическими и лечебными, они также очень дороги. Доктор Гонсалвес и его коллеги заинтересованы в политике, которая увеличивает или ограничивает доступ к лекарствам. Как содиректор Йельской школы права / Йельской школы общественного здравоохранения Глобального партнерства в области здравоохранения и правосудия, он руководил проектом по исследованию доступа к новым противовирусным препаратам прямого действия в тюрьмах штатов США, работал над тем, чтобы получить доступ к клиническим данным из ключевых Исследования ВГС доступны для независимой проверки исследователями в судебном процессе против FDA, которое стремилось опубликовать данные клинических испытаний для вторичного анализа, а также руководило проектом по составлению отчета и политическим обсуждениям шагов, необходимых для расширения глобального доступа и решения проблемы высоких цен.

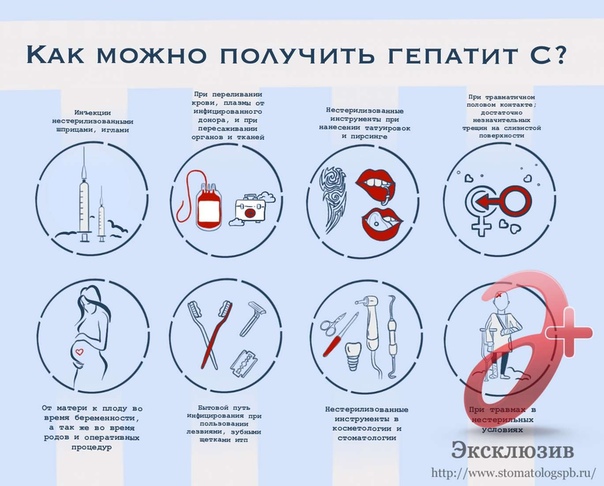 Парентеральный путь заражения возможен, например, через микротравмы на теле, посредством контакта с предметами обихода (бритвенными лезвиями), при нанесении татуировок, прокалывании мочек ушей, при частой смене половых партнеров. Учитывая различные способы заражения, специалисты обращают внимание на следующие группы повышенного риска:
Парентеральный путь заражения возможен, например, через микротравмы на теле, посредством контакта с предметами обихода (бритвенными лезвиями), при нанесении татуировок, прокалывании мочек ушей, при частой смене половых партнеров. Учитывая различные способы заражения, специалисты обращают внимание на следующие группы повышенного риска: