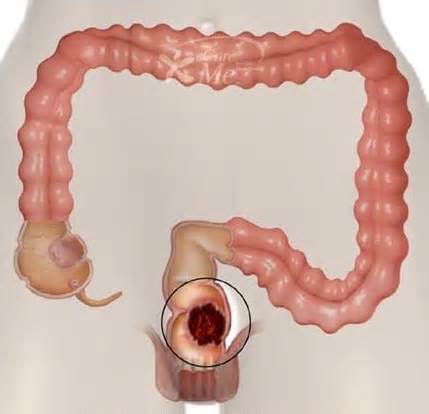
Колоректальный рак. Рак толстой кишки
Факторы риска развития колоректального рака
Основным фактором риска развития рака толстой кишки у формально здорового человека является возраст.
Так, заболеваемость РТК у пациентов в возрасте 40 лет и меньше составляет 8 на 100 000 населения, а у людей 60 лет и старше — 150 на 100 000 населения, причем это относится и к мужчинам и к женщинам.
95 % заболевших колоректальным раком в Великобритании — пациенты старше 50 лет.
Lynch H.T. et. аl. подсчитали, что риск развития колоректального рака:
- у формально здорового человека составляет 1-3 %;
- если родственник I порядка родства болел РТК, то риск повышается до 5 %;
- среди больных язвенным колитом риск развития колоректального рака составляет 15-30 %;
- среди пациентов с болезнью Крона — 15 %;
- с неполипозным наследственным колоректальным раком — 15-20 %;
- с наследственным семейным полипозом — 30-100 %
К факторам риска развития колоректального рака относятся полипы толстой кишки, которые сами по себе почти никогда не представляют угрозы для жизни.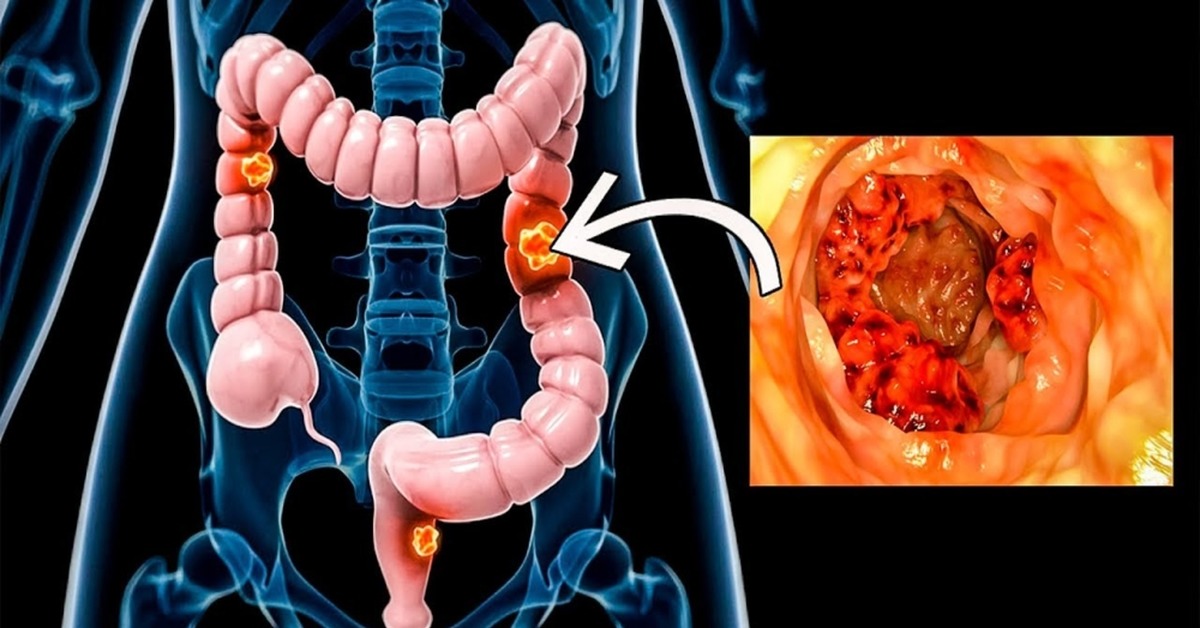 Однако, чрезвычайно важное клиническое и социальное значение определяется возможностью их малигнизации. По данным многих исследователей именно из полипов, в большинстве случаев развивается рак ТК. Исследования, проведенные в разных клиниках, свидетельствуют, что с увеличением размеров полипов возрастает пролиферативная активность в них, вплоть до злокачественной трансформации.
Однако, чрезвычайно важное клиническое и социальное значение определяется возможностью их малигнизации. По данным многих исследователей именно из полипов, в большинстве случаев развивается рак ТК. Исследования, проведенные в разных клиниках, свидетельствуют, что с увеличением размеров полипов возрастает пролиферативная активность в них, вплоть до злокачественной трансформации.
В аденоматозных полипах размером менее 10 мм фокусы аденокарциномы обнаруживаются редко, в 0,5-1% случаев, с увеличением размера полипа до 20 мм возрастает и риск малигнизации до 5-10 %.
Большие полипы малигнизируются в 20-30 % случаев. В результате проведенных нами исследований, было определено, что частота малигнизации ворсинчатых опухолей прямой кишки четко зависит от площади ее основания.
Если площадь основания опухоли менее 16 см2, то риск озлокачествления ее составляет 18,2 %, если же площадь основания более 16 см2, то риск малигнизации составляет 56.3 % (И.М.Русейкин, 2002). Множественные полипы более опасны, так как каждый из них имеет шанс малигнизироваться.
Хронические воспалительные заболевания толстой кишки, особенно длительно существующий неспецифический язвенный колит, представляют реальную угрозу развития РТК. У больных с неспецифическим язвенным колитом, длительность заболевания которого более 20 лет, риск развития рака достигает 50 %. У пациентов с болезнью Крона, также существует риск развития колоректального рака, который достигает 15-20 %, в зависимости от длительности заболевания.
Больные, которые были оперированы по поводу колоректального рака, тоже составляют группу риска развития рака в оставшихся отделах толстой кишки, так как злокачественные новообразования этого органа часто развиваются метахронно (последовательно). У 50 % больных вновь могут образоваться полипы, которые в 5 % случаев малигнизируются.
Безусловно, к группе риска относятся пациенты с диффузным семейным полипозом толстой кишки. При этом заболевании, как известно, появляются тысячи полипов во всех отделах толстой кишки, часть из которых малигнизируется в 100 % случаев. За развитие этого заболевания ответственен ген АРС (аденоматозный полипоз кишки), идентифицированный в длинном плече 5-ой хромосомы.
За развитие этого заболевания ответственен ген АРС (аденоматозный полипоз кишки), идентифицированный в длинном плече 5-ой хромосомы.
Пациенты с наследственным неполипозным колоректальным раком, как правило, имеют родственников с такой же патологией не менее чем в двух генерациях. При этом заболевании наиболее часто встречаются мутации hMLh2 и hMSh3 генов, затем hMSH6, hPMS1 и hPMS2 генов. У 70 % пациентов с наследственным неполипозным колоректальным раком злокачественное новообразование развивается в возрасте 45-65 лет. При этом заболевании могут образоваться так же неопластические процессы в других органах: мозге, (синдром Тюрко), матке, яичниках, желудке, почках, щитовидной железе и др. (синдром Гарднера). У 60 % таких пациентов раковая опухоль развивается в проксимальных отделах толстой кишки.
Диета и её влияние на развитие колоректального рака
В связи с тем, что толстая кишка является составляющей единой системы пищеварительного тракта, то роль этиологического фактора питания на развитие неопластических процессов в этом органе велика. О влиянии диеты на развитие колоректального рака можно судить по тем фактам, что мигранты, переехавшие из регионов с исходно низкой заболеваемостью раком толстой кишки в страны Северной Америки и Европы, употребляя пищу местного населения, заболевают колоректальным раком так же часто, как жители этих стран. Следует отметить, что у вегетарианцев весьма низкий уровень заболеваемости колоректальным раком. В современной литературе, в связи с этим обсуждаются в основном три гипотезы влияния факторов питания на развитие колоректального рака:
О влиянии диеты на развитие колоректального рака можно судить по тем фактам, что мигранты, переехавшие из регионов с исходно низкой заболеваемостью раком толстой кишки в страны Северной Америки и Европы, употребляя пищу местного населения, заболевают колоректальным раком так же часто, как жители этих стран. Следует отметить, что у вегетарианцев весьма низкий уровень заболеваемости колоректальным раком. В современной литературе, в связи с этим обсуждаются в основном три гипотезы влияния факторов питания на развитие колоректального рака:
- Повышенное употребление животных белков
- Повышенное употребление животных жиров
- Повышенное употребление рафинированных углеводов
Многие исследователи придают важное значение в развитии колоректального рака употреблению в пищу большого количества животных белков. В конце прошлого века Gregor et. al. проанализировали сведения из 28 стран и определили, что там, где на душу населения употребляли большое количество мяса, возрастала заболеваемость КРР и, повышался уровень смертности от рака толстой кишки. Это связывали с распадом животных белков и внутрикишечным синтезом канцерогенных и коканцерогенных веществ, таких как метаболиты триптофана, нитрозамины и гетероциклические амины, содержащиеся в жареном мясе. Однако, более поздние исследования показали, что само употребление протеинов достоверно не способствует развитию колоректального рака, тогда как, процесс приготовления мяса (или плохо перевариваемая пища) может генерировать образование гетероциклических аминов, обладающих выраженной канцерогенной активностью.
Это связывали с распадом животных белков и внутрикишечным синтезом канцерогенных и коканцерогенных веществ, таких как метаболиты триптофана, нитрозамины и гетероциклические амины, содержащиеся в жареном мясе. Однако, более поздние исследования показали, что само употребление протеинов достоверно не способствует развитию колоректального рака, тогда как, процесс приготовления мяса (или плохо перевариваемая пища) может генерировать образование гетероциклических аминов, обладающих выраженной канцерогенной активностью.
Во многих статьях отмечается, что увеличение доли насыщенных жирных кислот способствует развитию колоректального рака. Так, изучение состава кала у населения разных стран показало, что у американцев, не соблюдающих диету, в среднем, в кале содержится около 800 мг стеролов, а у вегетарианцев — около 300 мг. Содержание желчных кислот (потенциальных канцерогенов) в кале американцев в 2.5 — 5 раз выше, чем у людей, не употребляющих в пищу животные жиры. Заболеваемость колоректальным раком у вегетарианцев значительно ниже. Высказывается предположение, что на развитие рака толстой кишки оказывает влияние изменение секреции желчи, метаболизм желчных кислот и состав микрофлоры толстой кишки. Процессы выделения и превращения желчных кислот во вторичные желчные кислоты зависят от количества клетчатки в пище, синтеза витаминов, уровня эстрогенов крови, от концентрации и соотношения микроорганизмов в толстой кишке. В современных статьях, посвященных этой проблеме, обсуждается вопрос о влиянии холецистэктомии на развитие колоректального рака, в связи с повышением уровня желчных кислот в кале. Мнения высказываются различные. Однако, проведенные специальные исследования не определили достоверную связь развития рака толстой кишки с удалением желчного пузыря.
Высказывается предположение, что на развитие рака толстой кишки оказывает влияние изменение секреции желчи, метаболизм желчных кислот и состав микрофлоры толстой кишки. Процессы выделения и превращения желчных кислот во вторичные желчные кислоты зависят от количества клетчатки в пище, синтеза витаминов, уровня эстрогенов крови, от концентрации и соотношения микроорганизмов в толстой кишке. В современных статьях, посвященных этой проблеме, обсуждается вопрос о влиянии холецистэктомии на развитие колоректального рака, в связи с повышением уровня желчных кислот в кале. Мнения высказываются различные. Однако, проведенные специальные исследования не определили достоверную связь развития рака толстой кишки с удалением желчного пузыря.
Известно, что на образование канцерогенных соединений значительное влияние оказывает микрофлора толстой кишки и соотношение анаэробных и аэробных бактерий в ней. В странах с низкой заболеваемостью колоректальным раком такое соотношение микроорганизмов в кале составляет 0. 5-1.5, а в регионах с высокой частотой развития рака толстой кишки 2.1-2.7 Лидирующее значение в этом отводится анаэробу clostridium paraputrificum, который способен разрушать желчные кислоты с образованием канцерогенных или коканцерогенных соединений.
5-1.5, а в регионах с высокой частотой развития рака толстой кишки 2.1-2.7 Лидирующее значение в этом отводится анаэробу clostridium paraputrificum, который способен разрушать желчные кислоты с образованием канцерогенных или коканцерогенных соединений.
На развитие колоректального рака оказывает влияние дефицит витаминов, особенно А и С, недостаток в пище такого элемента, как селениум и влияние химически вредны веществ, таких как асбест, афлотоксин и др. Рак ободочной кишки ассоциируется с многолетним курением, а развитие рака прямой кишки у мужчин связывают с злоупотреблением пива и другого алкоголя.
Некоторым протективным действием обладает кофе, за счет снижения секреции желчи, а так же употребление овощей, фруктов и морепродуктов.
Обобщая влияние факторов питания на развитие колоректального рака, можно представить следующую схему развития неопластических процессов в толстой кишке: повышенное потребление животных жиров, белков и рафинированных углеводов при малом количестве растительной клетчатки, создают условия для поступления в кишку химуса содержащего высокие концентрации желчных и жирных кислот.:max_bytes(150000):strip_icc()/colorectal_cancer-56a26fa23df78cf77275b28b.jpg) Это приводит к нарушению микробного пейзажа слизистой и изменению состава ферментов микробного происхождения, что способствует разрушению стероидов, желчных кислот с образованием канцерогенных или коканцерогенных соединений. Замедление пассажа по кишке создаёт лучшие условия для более длительного контакта канцерогенов со слизистой оболочкой толстой кишки.
Это приводит к нарушению микробного пейзажа слизистой и изменению состава ферментов микробного происхождения, что способствует разрушению стероидов, желчных кислот с образованием канцерогенных или коканцерогенных соединений. Замедление пассажа по кишке создаёт лучшие условия для более длительного контакта канцерогенов со слизистой оболочкой толстой кишки.
Скрининг рака толстой кишки
Раннее выявление рака толстой кишки среди населения имеет 2 направления:
А. Обнаружение РТК у формально здоровых людей
Б. Обнаружение РТК в группах высокого риска.
Возраст — основной фактор риска развития колоректального рака у формально здоровых людей. Заболеваемость раком толстой кишки у пациентов разного возраста. 40 лет — 8 на 100 000 населения; 60 лет — 150 на 100 000 населения. Лица старше 50 лет составляют 37 % населения Великобритании. Именно на эту группу приходится 95 % от общего числа заболевших раком толстой кишки.
Риск развития колоректального рака
Лица без предрасполагающих обстоятельств -1 — 3 %
Рак толстой кишки у родственника 1 порядка — 5 %
Пациенты с НЯК и болезнью Крона — 15 — 30 %
Пациенты, перенесшие ранее операции по поводу рака толстой кишки, молочной железы,
яичника — 8 — 10 %
Пациенты с одиночными и групповыми полипами — 20 %
Пациенты с семейным полипозом — 30 — 100 %
Тесты на скрытую кровь в кале, проводимые в качестве скрининговых программ у здорового населения старше 40 лет, привели к противоречивым результатам из-за большого числа ложноположительных и ложноотрицательных ответов, а также из-за влияния диеты на результаты. Кроме того, сбор кала у формально здорового населения эстетически многими не воспринимается. Лишь 38% людей откликается на приглашение выполнить тест. После скрининга 2-6% формально здоровых людей имеют положительную реакцию на скрытую кровь в кале и в этой группе в 5-10% случаев выявляется РТК, железистые аденомы в 20-40% случаев. Вместе с тем многие исследователи считают, что сигмоскопия, проведенная у лиц с положительной реакцией на скрытую кровь, + пальцевое исследование прямой кишки, приводят к снижению смертности от РТК на 30%, за счет диагностики болезни на ранней стадии ее развития.
Кроме того, сбор кала у формально здорового населения эстетически многими не воспринимается. Лишь 38% людей откликается на приглашение выполнить тест. После скрининга 2-6% формально здоровых людей имеют положительную реакцию на скрытую кровь в кале и в этой группе в 5-10% случаев выявляется РТК, железистые аденомы в 20-40% случаев. Вместе с тем многие исследователи считают, что сигмоскопия, проведенная у лиц с положительной реакцией на скрытую кровь, + пальцевое исследование прямой кишки, приводят к снижению смертности от РТК на 30%, за счет диагностики болезни на ранней стадии ее развития.
Пальцевое исследование прямой кишки позволяет выявить до 10% рака толстой кишки;
Ректороманоскопия — до 40% РТК;
Сигмоскопия проведенная до 60 см от анального края, позволяет выявить до 70% всех видов РТК.
На основании сказанного Американское Раковое Общество рекомендует лицам старше 50 лет пройти тестирование на скрытую кровь и раз в год подвергаться сигмоскопии.
Маркеры рака толстой кишки
Наиболее известный маркер рака толстой кишки — карциноэмбриональный антиген (СЕА) был открыт в 1965 году Gold end Freedman.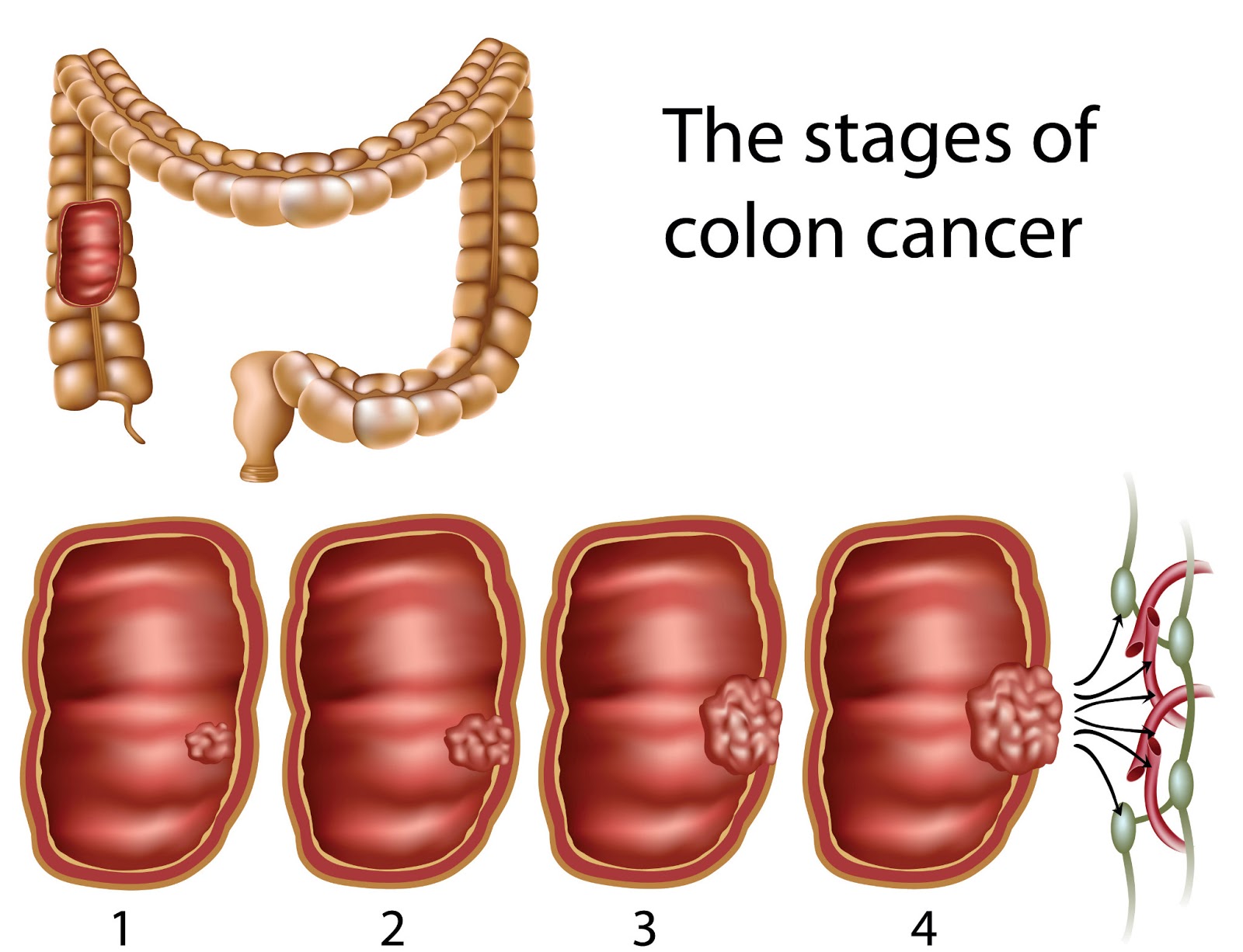
Опухоли толстой кишки получают потенциал метастазирования после прорастания подслизистого слоя кишки, богатого лимфатическими сосудами. Если опухоль не прорастает все слои кишки, метастазы в лимфоузлы обнаруживаются лишь в 10%, если пенетрируется серозная оболочка — в 60%. Если в лимфоузлах обнаруживается реактивная гиперплазия — это хороший прогностический признак. Рак толстой кишки после метастазирования в печень, может широко диссеминироваться по органам и тканям — легкие, кости и т.д. Метастазы в печени обнаруживаются на секции в 40% случаев.
Английский патолог Dukes еще в тридцатых годах ХХ века описал очередность этапов диссеминации рака прямой кишки. После возникновения опухоли в слизистой ее инвазия осуществляется в поперечном направлении (не по длиннику), т.е. опухоль растет преимущественно в сторону просвета кишки. Эта же закономерность характерна и для ободочной кишки.
Лимфатическая диссеминация колоректального рака может быть и при опухолях не прорастающих все слои толстой кишки.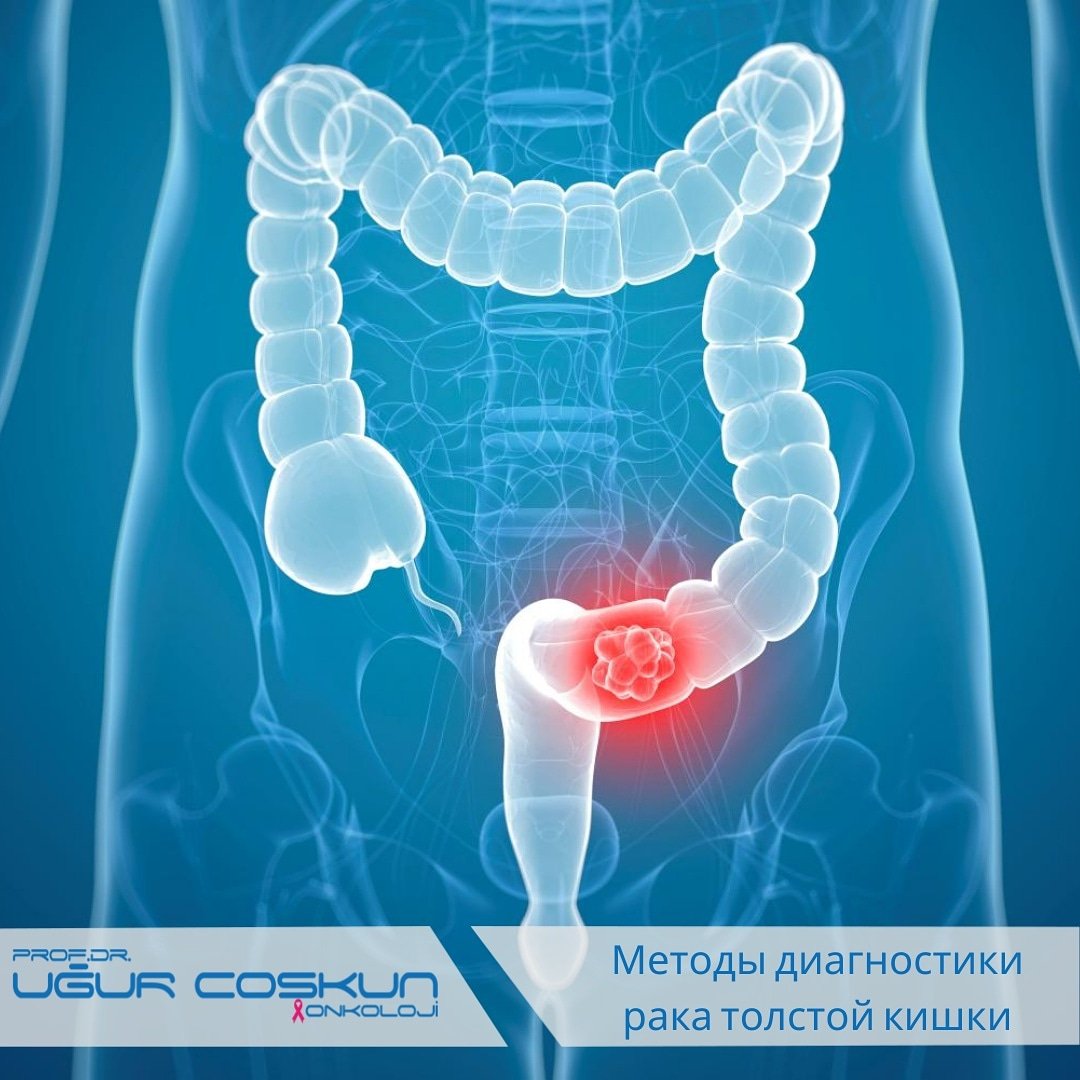 При хирургических манипуляциях по поводу рака толстой кишки возможна имплантация раковых клеток на новое место.
При хирургических манипуляциях по поводу рака толстой кишки возможна имплантация раковых клеток на новое место.
Классификация колоректального рака
Главным прогностическим фактором является стадия рака толстой кишки в момент первичной диагностики. От четкости и единого отношения к классификации рака ободочной кишки (РОК) во многом зависят показания к назначению адъювантного метода лечения и возможность сравнивать результаты предпринимавшихся оперативных вмешательств и способов комбинированного лечения. В настоящее время приняты и широко используются на практике несколько классификаций рака ободочной кишки.
В России, как и во всем мире, принято стадировать раковые опухоли по Международной TNM классификации злокачественных опухолей, разработанной Международным Противораковым Союзом. В 2002 г. вышло в свет 6 издание этой классификации. Предложено различать 5 стадий (O, I, II, III и IV).
Система TNM принята для описания анатомического распространения поражения всех отделов и изгибов ободочной кишки, от слепой, включая аппендикс, до сигмовидной включительно (ректосигмоидный выделяют отдельно). Во всех случаях необходимо иметь гистологическое подтверждение диагноза. До начала лечения используется клиническая классификация, основанная на данных различных исследований (рентгенологических, эндоскопических, ультразвуковых, биопсионных и др.). Эта классификация позволяет определиться в выборе того или иного метода лечения. После исследования операционного материала описывается патологическая классификация с оценкой первичной опухоли (рТ), состояния регионарных лимфоузлов (рN) и отдаленных метастазов (рМ). Эта классификация позволяет определиться с необходимостью выбора адъювантного метода лечения, высказаться о прогнозе результатов лечения.
Во всех случаях необходимо иметь гистологическое подтверждение диагноза. До начала лечения используется клиническая классификация, основанная на данных различных исследований (рентгенологических, эндоскопических, ультразвуковых, биопсионных и др.). Эта классификация позволяет определиться в выборе того или иного метода лечения. После исследования операционного материала описывается патологическая классификация с оценкой первичной опухоли (рТ), состояния регионарных лимфоузлов (рN) и отдаленных метастазов (рМ). Эта классификация позволяет определиться с необходимостью выбора адъювантного метода лечения, высказаться о прогнозе результатов лечения.
Т — первичная опухоль
- Тх — Недостаточно данных для оценки первичной опухоли
- Т0 — Первичная опухоль не определяется
- Тis — Интраэпителиальная или с инвазией слизистой оболочки
- Т1 — Опухоль прорастает слизистую и подслизистую оболочки
- Т2 — Опухоль прорастает мышечный слой стенки кишки
- Т3 — Опухоль прорастает субсерозу или неперитонизированные участки ободочной кишки
- Т4 — Опухоль прорастает висцеральную брюшину, или непосредственно распространяется на соседние органы и структуры.

N — Регионарные лимфатические узлы
- NХ — Недостаточно данных для оценки регионарных лимфатических узлов
- N0 — Нет признаков метастатического поражения лимфатических узлов
- N1 — Метастазы в 1 — 3 регионарных лимфатических узлах
- N2 — Метастазы в 4 и более регионарных лимфатических узлах
При гистологическом анализе должны быть исследованы не менее 12 регионарных лимфатических узлов. Метастазы в лимфоузлах расположенных по ходу аорты и в зоне наружных подвздошных сосудов расценивают как М1.
М — Отдаленные метастазы
- МХ — Недостаточно данных для определения отдаленных метастазов
- М0 — Нет признаков отдаленных метастазов
- М1 — Имеются отдаленные метастазы
G — Гистопатологическая дифференцировка
- GХ — Степень дифференцировки не может быть установлена
- G1 — Высокая степень дифференцировки
- G2 — Средняя степень дифференцировки
- G3 — Низкая степень дифференцировки
- G4 — Недифференцированные опухоли
R — резидуальные опухоли
- RХ — Недостаточно данных для определения резидуальной опухоли
- R0 — Резидуальная опухоль отсутствует
- R1 — Резидуальная опухоль определяется микроскопически
- R2 — Резидуальная опухоль определяется макроскопически
Группировка по стадиям
- Стадия 0 — Тis, N0 M0
- Стадия I — Т1, Т2 N0 M0
- Стадия IIА — Т3 N0 М0
- Стадия IIВ — Т4 N0 M0
- Стадия IIIА — Т1, Т2, N1 М0
- Стадия IIIВ — Т3, Т4, N1 М0
- Стадия IIIC — Любая Т, N2 M0
- Стадия IV — Любая Т, Любая N, М1
В особых случаях используются дополнительные дескрипторы m, y, r, a. Символ mуказывает на первичную множественность опухоли, r — о рецидиве опухоли после полной ремиссии. Префикс a свидетельствует, что стадия заболевания установлена после аутопсии, а символ y используется, когда классификация определяется во время и после применения различных методов лечения.
Символ mуказывает на первичную множественность опухоли, r — о рецидиве опухоли после полной ремиссии. Префикс a свидетельствует, что стадия заболевания установлена после аутопсии, а символ y используется, когда классификация определяется во время и после применения различных методов лечения.
Морфологический тип опухоли
Наиболее часто встречается аденокарцинома (более 80 % всех раковых опухолей толстой кишки), а так же слизистый рак, коллоидный, перстневидноклеточный, аденосквамозный, недифференцированный.
Приводим так же Международную морфологическую классификацию рака ободочной кишки:
- Аденокарцинома:
- высокодифференцированная;
- умеренно дифференцированная;
- низкодифференцированная.
- Слизистая аденокарцинома:
- мукоидный;
- слизистый;
- коллоидный рак.
- Перстневидно-клеточный рак — мукоцеллюлярный.
- Недифференцированный рак (carcinoma simplex, медуллярный, трабекулярный).

- Неклассифицируемый рак.
В России используется классификация рака толстой кишки, утвержденная ещё Минздравом СССР в 1980 году, которая подразделяет опухоль в зависимости от распространенности по кишке на IV стадии.
- I стадия — опухоль занимает менее половины окружности кишки локализуется в слизистой оболочке и подслизистом слое кишки, без регионарных метастазов.
- IIа стадия — опухоль занимает не более полуокружности кишки, не выходит за пределы кишечной стенки, без регионарных метастазов в лимфатических узлах.
- IIб стадия — опухоль занимает не более полуокружности кишки, прорастает всю ее стенку, но не выходит за пределы кишки, с наличием метастазов в ближайших регионарных лимфатических узлах.
- IIIa стадия — опухоль занимает более полуокружности кишки, прорастает всю ее стенку, поражения лимфатических узлов нет.
- IIIб стадия — опухоль любого размера при наличии множественных метастазов в регионарных лимфатических узлах.

- IVа стадия — обширная опухоль, прорастающая в соседние анатомические структуры и органы с множественными регионарными метастазами,
- IVб стадия — опухоль любого размера с наличием отдаленных метастазов.
Классификация колоректального рака по С.Е.Dukes
Широкое распространение во многих странах мира получила классификация колоректального рака по С.Е.Dukes.
В 1929 г. английский патолог С.Е.Dukes предложил выделять три стадии при КРР в зависимости от степени распространенности онкологического процесса в кишке:
- А — инвазия опухоли ограничивается подслизистым слоем,
- В — распространение опухолевой инвазии на мышечный слой
- С — прорастание всей стенки кишки и распространение онкологического процесса в околокишечную клетчатку (С1 — без метастазов в лимфоузлы и С2 — с метастазами в лимфоузлы).
Эта классификация оказалась простой и практически очень удобной.
В 1932 г. С.Е.Dukes сообщил о втором варианте своей классификации, при которой:
- стадия А предусматривает поражение всей толщи стенки, но без поражения лимфоузлов;
- при стадии В — прорастание всей стенки и периректальных тканей, но без поражения лимфоузлов;
- стадия С — метастазы в лимфоузлах при любом размере опухоли.

В 1947 г. С.Е.Dukes ввел IV стадию, при которой обнаруживаются отдаленные метастазы стадия D. Во многих работах настоящего времени приводятся данные в соответствии с классификацией С.Е.Dukes
Потенциал многопрофильного стационара и возможность участия на операции специалистов различного профиля, позволяет проводить резекции смежных органов и удалять значительные по распространенности рецидивы заболевания в пределах здоровых тканей.
Профессор И.А.Нечай
Рак толстой кишки
Ежегодно в мире регистрируются 600 000 новых случаев заболеваний раком толстой кишки (РТК). Проблема очень актуальна для США, Европы, России, причем, для обоих полов.
Рак ободочной кишки встречается в 2 раза чаще, чем рак прямой кишки.
В связи с отсутствием диспансеризации, как правило выявляются 3 или 4 стадии заболевания.
Рак толстой кишки длительное время может протекать бессимптомно. Затем в зависимости от величины и локализации опухоли возникают различные нарушения: коликообразные боли, кишечный дискомфорт (вздутие живота, задержка стула, сменяющаяся поносами со слизью и кровью, рвота), повышение температуры тела, слабость, утомляемость, похудание, анемия. Наиболее частым проявлением далеко зашедшего рака толстой кишки служит хроническая или острая непроходимость кишечника.
Затем в зависимости от величины и локализации опухоли возникают различные нарушения: коликообразные боли, кишечный дискомфорт (вздутие живота, задержка стула, сменяющаяся поносами со слизью и кровью, рвота), повышение температуры тела, слабость, утомляемость, похудание, анемия. Наиболее частым проявлением далеко зашедшего рака толстой кишки служит хроническая или острая непроходимость кишечника.
Симптоматика рака толстой кишки проявляется по-разному при поражении правых (слепая, восходящая ободочная) и левых (нисходящая ободочная, сигмовидная кишка) отделов.
При локализации рака толстой кишки в правых отделах основными симптомами являются боли в животе (ноющие постоянные или приступообразные), нередко длительное время заболевание проявляется только анемией (плохо корректирующийся приемом железосодержащих препаратов) или лихорадкой неясного генеза. По мере роста новообразования, опухоль может прощупываться самим больным.
Для рака толстой кишки, локализующегося в ее левых отделах, основным проявлением являются симптомы кишечной непроходимости. По мере роста опухоли, запоры начинают носить более выраженный характер, не поддаются медикаментозному лечению и чередуются с поносами (из-за усиления процессов брожения при задержке каловых масс). При травматизации слизистой кишечника в кале часто обнаруживается примесь крови, при присоединении инфекции – гной. Могут возникать боли в левой половине живота. При дальнейшем прогрессировании процесса возникает острая или хроническая кишечная непроходимость. Также рак толстой кишки может осложняться перфорацией стенки кишки, кровотечением, возникновением абсцессов как в кишечной стенке, так и в брюшной полости. Основными методами обследования, кроме клинического являются рентгенологический и эндоскопический.
Основной метод лечения злокачественных новообразований – оперативный. Радикальная операция включает удаление опухоли и регионарных лимфоузлов. При своевременно проведенном лечении (опухоль прорастает только слизистую оболочку кишки) 5-ти летняя выживаемость составляет почти 100%.
Нами прооперировано 8 пациентов с различной локализацией опухоли в толстой кишке. Двум пациентам по поводу рака ободочной кишки выполнены операции из лапароскопического доступа.
Скрининг рака толстой кишки (РТК)
К началу этого века профилактика рака толстой кишки стала приоритетным направлением в онкологии. Считается, что 90% всех РТК можно предотвратить. Канцерогенез в кишечнике благоприятен для скрининга, поскольку рак возникает на почве аденом в течение 10-15 лет, а их можно удалить на ранних этапах. Можно также заблокировать дальнейшую прогрессию на уровне аденом.
Целями скрининга являются обнаружение и удаление аденоматозных полипов и диагностика ранних стадий рака. Скрининг потенциально может уменьшить заболеваемость. Снижение показателей заболеваемости приводит к снижению смертности. Кроме того, на общих показателях смертности отразится высокая пропорция ранних раков, результаты лечения которых значительно лучше, чем в III или IV стадии. Раннее выявление РТК среди населения имеет 2 направления:
- обнаружение РТК в группах высокого риска,
- обнаружение РТК у формально здоровых людей, без каких-либо симптомов.
К методу скрининга всегда предъявляются следующие требования: недорогой, безопасный, легко проводимый, приемлемый для испытуемых и испытателей, с высокой чувствительностью (мало ложнонегативных ответов) и специфичностью (мало ложнопозитивных ответов). К группе высокого риска относят людей, имеющих семейный анамнез в отношении РТК (у родственников I степени), больных, страдающих воспалительными болезнями кишечника в течение 10 лет (хронический язвенный колит или болезнь Крона), людей с выраженным ожирением, не занимающихся физическими нагрузками.
Скрининг лиц с высоким риском начинают с 40-летнего возраста, для остальных обычный возраст начала скрининга 50 лет. В Великобритании на возрастную когорту людей старше 50 лет приходится 37% населения. 95% больных раком выявляются в возрасте старше 50 лет.
Наиболее известный тест – FOBT – определение малых количеств скрытой крови в содержимом кишечника. Он выполняется в домашней обстановке. Берутся по 2 образца кала в течение 3 дней. Требуется в течение 3 дней до теста соблюдать диету без животных белков. Тест следует повторять ежегодно. Однократное исследование одного образца кала не рекомендуется. В США этому тесту подвергаются 17.3% населения.
Другой метод иммунохимического исследования кала на скрытую кровь – FIT – более удобен, не требует специальной диеты, для его производства можно иметь меньшее число образцов кала.
Методы позволяют снизить риск смерти от РТК на 15%, кроме того, FOBT и FIT уменьшают заболеваемость РТК на 20% благодаря диагностике крупных полипов и последующего их удаления при колоноскопии [Pignone, 2002].
Вместе с тем, названные методы пропускают при скрининге малые некровоточащие полипы, они неудобны в связи с необходимостью их ежегодно повторять. Часто встречаются ложноположительные и ложноотрицательные ответы. Кроме того, сбор кала у «здорового населения» многими не воспринимается эстетически.
При положительных тестах на скрытую кровь пациенты должны обследоваться дополнительными методами.
Вторым методом скрининга является сигмоидоскопия. Шестидесятисантиметровой эндоскоп позволяет осмотреть глазом прямую кишку и нижнюю часть ободочной кишки (около одной трети).
Сигмоидоскопия в качестве метода скрининга выполняется в США у 30% здорового населения. Если полип или опухоль были найдены во время этого метода эндоскопии, выполняется затем колоноскопия. Метод позволяет уменьшить показатели смертности от РТК на 60%. Сигмоидоскопия проводится 1 раз в 5 лет. Разумеется, трудно уговорить здоровых и бессимптомных людей на производство этой достаточно неприятной и неэстетичной процедуры.
Сочетание двух методов FOBT и сигмоидоскопии в США каждые 5 лет выполняется у 39% обследуемых при скрининге. Комбинация методов может уменьшить риск смертности от РТК на 80%. Опасными находками считаются обнаружение полипа более 1 см или нескольких полипов с ворсинчатой структурой. К недостаткам сигмоидоскопии следует отнести невозможность удаления полипов, частые пропуски мелких полипов.
Колоноскопия среди методов скрининга в некоторых странах обозначена как золотой стандарт. Колоноскоп позволяет осмотреть всю ободочную кишку, удалить обнаруженные полипы. Периодические колоноскопии могут предотвратить развитие рака у 76-90% пациентов с крупными полипами [Winawer, 2003].
Колоноскопия у здорового населения выполняется 1 раз в 10 лет, а у пациентов с небольшими полипами или солитарными аденомами без тяжелой дисплазии – 1 раз в 3 года. У больных с HNPCC колоноскопию производят с интервалом в 1-2 года. Метод достаточно дорогой, требует подготовки кишечника, пациент должен пропустить работу. Колоноскопия болезненна и неприятна для обследуемых.
Среди недавно разработанных и весьма перспективных методов скрининга и диагностики – виртуальная колоноскопия – спиральная компьютерная томография с очень тонкими срезами и 3-мя диаметрами измерения. Метод позволяет избежать мучительной подготовки кишечника, выполняемой для производства обычной колоноскопии. Чувствительность нового метода при диагностике полипов более 1 см 90%, а специфичность – 96%. Технология виртуальной колоноскопии улучшилась за последние 3-4 года. Метод позволяет выявить аденомы больше 6 мм во всей ободочной кишке. Продолжительность исследования 10 минут. Ложноположительные и ложноотрицательные результаты крайне редки. «Метод возвращает рентгенологам главенствующее положение в диагностике РТК, эндоскопистам придется уступить лидирующие позиции», – Fenlon, 2005.
С этим положением Fenlon можно было бы согласиться, если бы при виртуальной колоноскопии удавалось выполнять биопсию опухоли. Пока это рутинно производится лишь при «материальной» колоскопии.
Метод двойного рентгенологического контрастирования толстой кишки в скрининговых программах оставлен из-за недиагностики мелких полипов, большого числа ложноположительных заключений, дороговизны, трудностей подготовки к исследованию.
Из новых методов скрининга (пока еще экспериментальных) отметим тест кала на ДНК. Из кала выделяют слущенный эпителий ободочной кишки, экстрагируют ДНК и производят ее мутационный анализ, используя панель биологических маркеров АРС, Р53, Ras, Bat-26. Эти данные позволяют отдифференцировать аденомы с малигнизацией [Ahlquist, 2000].
Кроме хирургической профилактики РТК в связи со скрининговым выявлением облигатных предраков и их удалением стали возможными и методы лекарственной профилактики РТК.
Многие агенты – фолиевая кислота, кальций, эстрогены, витамины олпитраз, урсодиол – были признаны вначале обещающими, но позднее после контролируемых исследований отвергнуты.
Профилактическая активность нестероидных антивоспалительных лекарств была подтверждена в эпидемиологических исследованиях, но эта группа препаратов из-за высокого риска осложнений также перестала использоваться в профилактических программах.
Серьезным достижением считается применение для профилактики РТК специфических ингибиторов СОХ-2 – celecoxib и rofecoxib. Особенно хорошо изучен 1-й препарат, на экспериментальных моделях он тормозит клетки рака толстой кишки посредством стимуляции апоптоза через каспазный механизм. При колоректальном канцерогенезе СОХ-2 экспрессирован в 50% в полипах и 85% в раковых клетках. В рандомизированном исследовании больные с семейным аденоматозным полипозом получали celecoxib по 400 мг в течение 6 месяцев. Отмечено снижение на 28% числа полипов по сравнению с контролем, и на 30% уменьшился размер этих полипов [Arber, 2005]. Замечено, что использование этих препаратов чревато кардиологическими осложнениями. Метод химиопрофилактики РТК пока считается экспериментальным.
Рак кишечника: как уберечь себя от страшного заболевания
В мире ежегодно регистрируется 600 000 новых случаев рака толстой кишки, в России — 40 000 новых случаев рака толстой кишки (согласно данным Государственного научного центра Колопроктологии им. А.Н. Рыжих). В целом, рак кишечника занимает третье место в стране среди всех онкологических заболеваний. Этому недугу подвержены одинаково как мужчины, так и женщины. Рак кишечника с каждым годом «молодеет», т.е. его обнаруживают у людей на самом пике жизненной активности, а не на склоне лет.
Подобно другим онкологическим заболеваниям, опасность рака кишечника кроется в том, что он долгое время протекает бессимптомно. Ваш организм давно болен, но внешне еще не дает никаких проявлений, и только на поздней стадии, наличие рака становится очевидным. Как и любая другая злокачественная опухоль, течение рака кишечника проходит очень тяжело; прогноз болезни на 3-4 стадиях крайне неблагоприятен.
Причины возникновения рака кишечника
- Несбалансированные питание (большое потребление тяжелой белковой пищи, недостаток в рационе растительных волокон и клетчатки; увлечение горячими жареными блюдами)
- Вредные привычки
- Воздействие агрессивных химических веществ
- Радиация
- Воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит, геморрой в обостренной и хронической формах и др.)
- Полипы в кишечнике
- Семейный анамнез
Международный опыт однозначно диктует требования к использованию мультидисциплинарного подхода в диагностике и лечении рака кишечника. Что это значит? Пациенту назначаются не просто процедуры каждым специалистом отдельно, а применяется командный подход, в котором важен и профессионализм врачей, и уровень оборудования клиники.
Диагностика рака кишечника
Только высококачественное оборудование позволит провести все необходимые исследования на должном уровне и показать реальную картину состояния вашего здоровья.
При раке кишечника применяют:
- специализированные тесты в лаборатории, включая исследования онкомаркеров, иммуногистохимические тесты образцов;
- проведение обследований на мощных и быстрых томографах (КР, МРТ, виртуальная колоноскопия) в том числе с введением контрастных веществ и при необходимости под седацией.
- эндоскопическое исследование кишечника. Аппарат, установленный в СМЦ, позволяет решить вопрос о биопсии в ходе самого исследования всего за несколько секунд. Это возможно благодаря специальной технологии NBI-zoom.
Лечение рака кишечника
В лечении необходим подбор индивидуальной программы. При этом составленная схема лечения (иногда со сложной комбинацией этапов хирургии, химиотерапии, лучевого лечения) должна реализовываться в тесном контакте врачей онколога, лучевого терапевта, колопроктолога. Любое изменение в самочувствии, коррекция схемы должна проводиться за пару минут при личном контакте специалистов. Тогда лечение будет быстрым, и соответственно максимально эффективным.
Не доводите ситуацию до страшного диагноза «рак». Запишитесь для профилактического осмотра к врачу-колопроктологу, который
- составит вам комплексную программу обследования (далеко не всем пациентам нужна именно колоноскопия, кому-то достаточно обычного осмотра, а для кого-то необходимо проведение виртуальной колоноскопии, это совсем другое исследование),
- проанализирует семейные факторы риска заболевания,
- составит личный календарь профилактических приемов и обследований, которые позволят избежать рака кишечника.
ПОМНИТЕ! Невнимательное отношение к своему организму, низкая квалификация врача, недостаточный уровень его персональной ответственности и устаревшая диагностическая база могут стоить вашей жизни!
Семейный Медицинский Центр обладает не только оборудованием самого последнего поколения, но и предлагает своим пациентам консультации настоящих профессионалов с многолетним опытом.
Вам всегда рады помочь:
Диагностика рака толстой кишки | Онкотест
Во время консультаций по поводу рака толстой кишки учитываются симптомы заболевания, результаты объективного обследования, данные медицинского и семейного анамнеза и результаты различных диагностических исследований. В некоторых случаях для диагностики рака толстой кишки требуется проведение биопсии.
Симптомы
Симптомы рака толстого отдела кишечника включают следующие признаки.
Наличие крови в кале
Усиление неприятных (дискомфортных) ощущений в области желудка
Нарушение моторной функции кишечника (запор, диарея)
Необъяснимая потеря массы тела
Истощение или постоянная, необъяснимая слабость
Диагностические исследования
Существует несколько диагностических исследований, используемых для выявления рака толстой кишки.
- Колоноскопия — метод, позволяющий врачу обследовать весь толстый кишечник с целью обнаружения полипов или вызывающих подозрение опухолей.
- Сигмоидоскопия — метод, позволяющий врачу обследовать сигмовидную кишку с целью обнаружения полипов или вызывающих подозрение опухолей.
- Визуализирующие методы исследования — компьютерная томография (КТ), рентгенография грудной клетки, магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ) представляют подробные, точные данные о состоянии толстой кишки и других органов.
- Анализы крови — исследование определенных маркеров, находящихся в крови, таких как, например,
- РЭА (карциноэмбриональный или раково-эмбриональный антиген), указывающий на рак толстой кишки
- С помощью общего анализа крови можно исключить анемию, связанную с потерей крови из кровоточащих опухолей.
- С помощью биохимического анализа можно оценить функции некоторых органов, таких как печень или почки.
Биопсия
Образцы опухоли для патоморфологического исследования отбирают во время проведения колоноскопии или хирургической операции. Патоморфолог изучает образцы биопсии под микроскопом и может провести также их генетический анализ.
Биопсия проводится для всех полипов, удаленных во время колоноскопии, и тканей, удаленных во время хирургической операции. Биопсия необходима для диагностики рака и определения стадии рака толстой кишки.
Врачи назвали три главных симптома рака прямой кишки — Российская газета
Специалисты Национального медицинского исследовательского центра онкологии в Ростове-на-Дону разработали памятку по раннему выявлению колоректального рака (рака толстой кишки).
Рак толстой кишки сегодня занимает третье место среди онкозаболеваний. Действительно, за последние десятилетия заболеваемость колоректальным раком увеличилась в семь раз.
И если раньше основную часть заболевших составляли люди пожилые, от 60 лет и старше, то теперь все чаще рак поражает достаточно молодых пациентов в возрасте от 45 лет.
Это, конечно, малоутешительные новости. А хорошая новость в том, что, как отметил профессор, генеральный директор Национального медицинского исследовательского центра онкологии Олег Кит, возможности современной медицины таковы, что излечить колоректальный рак можно в 90 процентах случаев. И главное условие для этого — ранняя диагностика.
Для этого необходимо обращать внимание на симптомы, учитывать факторы риска, избавиться от вредных привычек и регулярно выполнять диагностические исследования. Специалисты Национального медицинского исследовательского центра онкологии составили памятку, рекомендуя обратить внимание на три главных симптома колоректального рака.
Это: наличие крови и слизи при дефекации; склонность к запорам или чередование запоров и поносов; общая слабость и утомляемость, бледность кожных покровов.
При наличии этих симптомов нужно срочно обратиться к врачу — терапевту, хирургу или онкологу.
В памятке перечислены также факторы риска, которые провоцируют возникновение колоректального рака.
Это хронические воспалительные заболевания толстой кишки, злоупотребление алкоголем и красным мясом, курение, ожирение, сахарный диабет и низкая физическая активность. Важна роль генетики: если кровные родственники страдали колоректальным раком, либо полипозом толстой кишки, то, скорее всего, болезнь проявится и у следующих поколений.
Чтобы не пропустить начало заболевания, каждому человеку важно делать скрининг.
С 40 лет — исследования кала на наличие скрытой крови — 1 раз в 2 года, с 65 лет — 1 раз в год. И с 45 лет — фиброколоноскопию, хотя бы 1 раз в 10 лет. Если исследование выявит полипы в толстой кишке, их нужно удалить эндоскопическим методом с последующим гистологическим исследованием.
Рак толстой кишки | ЧУЗ «КБ «РЖД-Медицина» г.Воронеж»
Рак толстой кишки
Колоректальный рак (рак ободочной и прямой кишки) – одна из ведущих причин смерти от онкологических заболеваний в мире. С этой болезнью можно и нужно бороться. При раннем выявлении и удалении опухоли имеются достаточно высокие шансы на полное выздоровление. Поскольку колоректальный рак редко сопровождается симптомами на ранних стадиях, большое значение имеет обследование толстой кишки. Проведение обследования особенно важно, если у Вас имеются факторы риска. Узнайте больше о колоректальном раке и факторах риска его развития. Затем посоветуйтесь с врачом относительно целесообразности прохождения обследования. Это может спасти Вам жизнь.
Полипы – это наросты, образующиеся на слизистой оболочке, выстилающей ободочную или прямую кишки. Большинство полипов – доброкачественны, то есть, не являются раком. Но с течением времени полипы могут озлокачествляться. Это происходит при бесконтрольном росте полипов. Со временем злокачественные клетки все больше проникают внутрь ободочной и прямой кишки. Рак также может распространиться на близлежащие органы и на лимфатические узлы, а также на другие части тела. Обнаружение и удаление полипов позволяет предотвратить развитие рака.
Рак толстой кишки в одинаковой степени развивается у мужчин и женщин. Это третий по распространенности тип рака у мужчин и второй по распространенности тип рака у женщин. Рак кишечника обычно развивается у людей в возрасте старше 40 лет; большинство людей, у которых диагностировано данное заболевание, находятся в возрасте старше 60 лет. Каждый год в России рак ТК диагностируют у около 52000 человек.
Симптомы заболевания могут проявляться не сразу и могут быть сходными с симптомами других заболеваний:
• кровь, слизь в фекалиях, в особенности, если цвет крови кажется темным,
• изменения в перистальтике, например, запор или диарея,
• боль или дискомфорт в области живота, ощущение вздутия, а также
• необъяснимая потеря веса.
По мере роста опухоли указанные симптомы могут усиливаться. Также, в редких случаях, Вы можете чувствовать усталость или одышку в отсутствие явных причин. Это может быть связано с анемией вследствие кровотечения из опухоли. При этом число красных кровяных телец снижается; в органы и ткани тела попадает меньшее количество кислорода. Симптомы часто появляются на поздних стадиях развития опухоли. Опухолевые клетки, которые развиваются в стенках кишечника, могут препятствовать прохождению фекалий. Форма кала при этом может меняться. Если Вы чувствуете какое-либо беспокойство, поговорите с врачом.
Если Вы испытываете какой-либо из указанных выше симптомов, обратитесь к врачу!
Факторы риска:
• Возраст — у 85% людей заболевание диагностировано в возрасте старше 60 лет;
• Семейный анамнез — если у кого то из членов семьи был диагностирован колоректальный рак, то кровным родственникам следует обратиться к врачу для прохождения обследования;
• Рацион питания — повышенное количество животных белков (мясо) и жиров и недостаток растительных волокон в пище увеличивает вероятность развития рака толстой кишки. Рацион с высоким содержанием растительной клетчатки может снизить риск рака кишечника, поскольку он стимулирует регулярную кишечную перистальтику.
Обследование:
• Анализ кала на скрытую кровь. Этот анализ проводят для выявления скрытой крови в кале (кровь, которую невозможно увидеть). Наличие скрытой крови в кале может быть признаком полипов или рака толстой кишки. Так, например, исследование, проведенное в штате Миннесота (США), в которое были включены 48 000 человек, показало, что ежегодный анализ кала на скрытую кровь в кале снижает смертность от рака толстой кишки на 33%;
• Сигмоидо- или колоноскопия – метод диагностики с помощью волокнистой оптики, позволяет осмотреть слизистую кишки и произвести биопсию – забор образца ткани, который рассматривают под микроскопом для проверки выявления признаков роста раковых (аномальных) клеток;
• виртуальная колоноскопия — рентгенография для получения серий изображений кишечника, преобразуемая компьютером, позволяющая выявить присутствие полипов и любых других необычных образований на поверхности кишечника;
• рентгенография (ирригоскопия).
Дополнительное обследование:
• компьютеризованная томография (КТ) — применяется для визуализации размера, положения опухоли и распространенности процесса;
• ультразвуковая сканограмма брюшной полости;
• магнитно-резонансная томография (МРТ), которая применяется для получения трехмерного изображения брюшной полости;
• рентгенологическое исследование легких.
Лечение:
Методы лечения колоректального рака зависят от определенных факторов, включающих размер и расположение опухоли, стадию, текущее состояние здоровья:
• хирургия – удаление опухоли и любых находящихся рядом лимфоузлов (желез). Хирургический метод часто позволяет вылечить рак кишечника. Успех хирургического лечения напрямую зависит от стадии рака и времени, когда он был диагностирован. Если лечение невозможно, хирургия может облегчить симптомы;
• химиотерапия – это применение противоопухолевых лекарственных препаратов;
• лучевая терапия — это применение высокоэнергетического облучения для того, чтобы убить и остановить рост и размножение раковых клеток, чаще — перед хирургическим этапом лечения опухолей прямой кишки.
Химиотерапия и лучевая терапия могут применяться вместе с хирургическим вмешательством. После операции может быть использовано сочетание химиотерапии и лучевой терапии для снижения риска рецидива рака (повторного появления опухоли).
Что такое колоректальный рак? | Как начинается колоректальный рак?
Колоректальный рак начинается в толстой или прямой кишке. Эти виды рака также могут называться раком толстой кишки или раком прямой кишки, в зависимости от того, где они начинаются. Рак толстой кишки и рак прямой кишки часто объединяют вместе, потому что у них много общих черт.
Рак начинается, когда клетки организма начинают бесконтрольно расти. Чтобы узнать больше о том, как рак начинается и распространяется, см. Что такое рак?
Ободочная и прямая кишки
Чтобы понять колоректальный рак, полезно знать о нормальной структуре и функции толстой и прямой кишки.
Ободочная и прямая кишки составляют толстую кишку (или толстую кишку), которая является частью пищеварительной системы, также называемой желудочно-кишечной (ЖКТ) системой (см. Иллюстрацию ниже).
Большая часть толстой кишки состоит из толстой кишки, мышечной трубки длиной около 5 футов (1,5 метра). Части толстой кишки названы в соответствии с тем, как пища проходит через них.
- Первая часть называется восходящей двоеточия . Все начинается с мешочка, называемого слепой кишкой, куда непереваренная пища поступает из тонкой кишки.Он продолжается вверх по правой стороне живота (живота).
- Вторая часть называется поперечной ободочной кишкой . Он проходит по телу справа налево.
- Третий участок называется нисходящим двоеточием , потому что он спускается (движется вниз) с левой стороны.
- Четвертая часть называется сигмовидной кишкой из-за ее S-образной формы. Сигмовидная кишка соединяется с прямой кишкой, которая затем соединяется с анусом.
Восходящий и поперечный отделы вместе называются проксимальным отделом ободочной кишки . Нисходящая и сигмовидная кишки называются дистальным отделом ободочной кишки .
Как работает толстая и прямая кишки?
Толстая кишка поглощает воду и соль из остатков пищи после того, как она проходит через тонкий кишечник (тонкий кишечник). Отходы, которые остаются после прохождения через толстую кишку, попадают в прямую кишку , последние 15 см пищеварительной системы.Он хранится там до тех пор, пока не пройдет через анус . Кольцеобразные мышцы (также называемые сфинктером ) вокруг заднего прохода не дают стулу выходить, пока они не расслабятся во время дефекации.
Как возникает колоректальный рак?
Полипы в толстой или прямой кишке
Большинство колоректального рака начинается с разрастания внутренней оболочки толстой или прямой кишки. Эти наросты называются полипами .
Некоторые типы полипов со временем (обычно через много лет) могут переходить в рак, но не все полипы становятся раком. Вероятность превращения полипа в рак зависит от его типа. Есть разные типы полипов.
- Аденоматозные полипы (аденомы): Эти полипы иногда переходят в рак. Из-за этого аденомы называются предраковыми состояниями . Есть 3 типа аденом: трубчатые, ворсинчатые и тубуловиллярные.
- Гиперпластические полипы и воспалительные полипы: Эти полипы встречаются чаще, но в целом они не являются предраковыми.Некоторым людям с большими (более 1 см) гиперпластическими полипами может потребоваться скрининг на колоректальный рак с колоноскопией.
- Седельные зубчатые полипы (SSP) и традиционные зубчатые аденомы (TSA): Эти полипы часто рассматриваются как аденомы, поскольку они имеют более высокий риск развития колоректального рака.
Другие факторы, которые могут повысить вероятность рака полипа или повысить риск развития колоректального рака, включают:
- При обнаружении полипа более 1 см
- Если обнаружено более 3 полипов
- Если дисплазия наблюдается в полипе после его удаления.Дисплазия — еще одно предраковое состояние. Это означает, что в полипе или на слизистой оболочке толстой или прямой кишки есть участок, где клетки выглядят ненормально, но они не превратились в рак.
Для получения дополнительной информации о типах полипов и состояниях, которые могут привести к колоректальному раку, см. «Отчет о вашей патологии: полипы толстой кишки».
Как распространяется колоректальный рак
Если в полипе образуется рак, со временем он может прорасти в стенку толстой или прямой кишки.Стенка толстой и прямой кишки состоит из многих слоев. Колоректальный рак начинается в самом внутреннем слое (слизистой) и может расти наружу через некоторые или все другие слои (см. Рисунок ниже).
Когда раковые клетки находятся в стенке, они могут прорасти в кровеносные или лимфатические сосуды (крошечные каналы, по которым отходят отходы и жидкость). Оттуда они могут попасть в близлежащие лимфатические узлы или в отдаленные части тела.
Стадия (степень распространения) колоректального рака зависит от того, насколько глубоко он прорастает в стенку и распространился ли он за пределы толстой или прямой кишки.Для получения дополнительной информации о стадиях см. Стадии колоректального рака.
Большинство случаев колоректального рака — это аденокарциномы . Эти виды рака возникают в клетках, которые вырабатывают слизь, смазывающую внутреннюю часть толстой и прямой кишки. Когда врачи говорят о колоректальном раке, они почти всегда говорят об этом типе. Некоторые подтипы аденокарциномы, такие как перстневая и муцинозная, могут иметь худший прогноз (перспективы), чем другие подтипы аденокарциномы.
Другие, гораздо менее распространенные типы опухолей также могут возникать в толстой и прямой кишке.К ним относятся:
Витамин D может защитить от колоректального рака с ранним началом — Harvard Gazette
Согласно первому исследованию, показавшему такую связь, потребление большего количества витамина D — в основном из пищевых источников — может помочь защитить от развития колоректального рака с молодым началом или предраковых полипов толстой кишки.
Исследование, недавно опубликованное в Интернете в журнале Gastroenterology учеными из Института рака Дана-Фарбер, Гарвард T.H. Chan School of Public Health и другие учреждения могут потенциально привести к рекомендациям по более высокому потреблению витамина D в качестве недорогого дополнения к скрининговым тестам в качестве стратегии профилактики колоректального рака для взрослых моложе 50 лет.
В то время как общая заболеваемость колоректальным раком снижается, число случаев заболевания растет среди молодых людей — тревожная тенденция, которую еще предстоит объяснить. Авторы исследования, включая старших соавторов Кимми Нг из Дана-Фарбер и Эдварда Джованнуччи из T.H. Школа Чан отметила, что потребление витамина D из пищевых источников, таких как рыба, грибы, яйца и молоко, снизилось за последние несколько десятилетий. Появляется все больше доказательств связи между витамином D и риском смерти от колоректального рака.Однако до настоящего исследования не проводилось никаких исследований, изучающих, связано ли общее потребление витамина D с риском развития колоректального рака с ранним началом.
«Витамин D продемонстрировал активность против колоректального рака в лабораторных исследованиях. Поскольку за последние несколько лет дефицит витамина D неуклонно увеличивался, мы задавались вопросом, может ли это способствовать росту заболеваемости колоректальным раком у молодых людей », — сказал Нг, директор Центра молодых колоректальных онкологических заболеваний в Дана-Фарбер.«Мы обнаружили, что общее потребление витамина D составляет 300 МЕ в день или больше, что примерно эквивалентно трем 8 унциям. стаканы молока — были связаны примерно с 50% снижением риска развития колоректального рака с ранним началом ».
Результаты исследования были получены путем расчета общего потребления витамина D — как из пищевых источников, так и из добавок — 94 205 женщинами, участвовавшими в исследовании здоровья медсестер II (NHS II). Это проспективное когортное исследование медсестер в возрасте от 25 до 42 лет, начатое в 1989 году.Каждые два года за женщинами заполняют анкеты по демографическим данным, факторам питания и образа жизни, а также медицинской и другой информации, связанной со здоровьем. Исследователи сосредоточились на первичной конечной точке — колоректальном раке с молодым началом, диагностированном до 50 лет. Они также спросили при последующем опросе, проходили ли они колоноскопию или ректороманоскопию, где были обнаружены колоректальные полипы (которые могут быть предшественниками колоректального рака).
Связанные
С 1991 по 2015 годы исследователи задокументировали 111 случаев колоректального рака с молодым началом и 3317 колоректальных полипов.Анализ показал, что более высокое общее потребление витамина D было связано со значительным снижением риска раннего колоректального рака. Такая же связь была обнаружена между повышенным потреблением витамина D и риском полипов толстой кишки, выявленных в возрасте до 50 лет.
Связь была сильнее с диетическим витамином D — в основном из молочных продуктов — чем с добавками витамина D. Авторы исследования заявили, что открытие могло быть вызвано случайностью или неизвестными факторами, которые еще не изучены.
Интересно, что исследователи не обнаружили значительной связи между общим потреблением витамина D и риском колоректального рака, диагностированного после 50 лет.Полученные данные не смогли объяснить это несоответствие, и ученые заявили, что необходимы дальнейшие исследования на более крупной выборке, чтобы определить, действительно ли защитный эффект витамина D сильнее при колоректальном раке с молодым началом.
В любом случае, исследователи пришли к выводу, что более высокое общее потребление витамина D связано со снижением риска развития колоректального рака и его предшественников (полипов) в молодом возрасте. «Наши результаты также подтверждают, что витамин D может быть важен для здоровья молодых людей и, возможно, для профилактики колоректального рака», — сказал Нг.«Крайне важно понимать факторы риска, связанные с колоректальным раком с молодым началом, чтобы мы могли давать обоснованные рекомендации по диете и образу жизни, а также определять лиц с высоким риском, которых следует обследовать на более раннем этапе».
Исследование финансировалось за счет грантов Национальных институтов здравоохранения США и Министерства обороны США, гранта для стипендиатов Американского онкологического общества и Фонда Project P.
Раскрытие информации
Ng включает финансирование исследований от Pharmavite, Revolution Medicines, Janssen и Evergrande Group; Консультативные советы компаний Array Biopharma, Seattle Genetics и BiomX; и консультации для X-Biotix Therapeutics.
Рак толстой кишки | Мемориальный онкологический центр им. Слоуна Кеттеринга
О раке толстой кишки
Возможно, вы читаете это, потому что у вас или вашего близкого был диагностирован рак толстой кишки. Или у вас могут быть симптомы, которые заставляют вас беспокоиться, что у вас рак толстой кишки. Узнав о болезни как можно больше, вы почувствуете себя лучше подготовленными к разговору с врачом о своем состоянии и возможностях обследования и лечения.
Вы можете волноваться и расстраиваться.Это хорошее место для начала. Отсюда вы можете посетить другие разделы этого руководства для получения более подробной информации. Мы здесь, чтобы помочь вам на каждом этапе пути.
Вернуться наверх
Рак толстой кишки образуется внутри толстой кишки, которая составляет первые пять футов толстой кишки.
Рак толстой кишки образуется внутри толстой кишки, длина которой составляет примерно пять с половиной футов. Первые пять футов толстой кишки называются толстой кишкой.Прямая кишка составляет последние шесть дюймов толстой кишки. Раки, обнаруженные в двух органах, часто объединяются в группу рака прямой кишки.
Рак толстой кишки часто развивается медленно в течение нескольких лет. Обычно это начинается с небольшого аномального роста на внутренней оболочке толстой кишки. Это называется полипом. Некоторые полипы со временем могут перерасти в рак.
Рак толстой кишки часто локализуется в толстой кишке. Но если его не лечить, он может распространиться на другие органы, чаще всего на печень и легкие.
Небольшой процент рака толстой кишки возникает по генетическим причинам, которые могут передаваться от родителей к детям.
Вернуться наверх
Рак толстой кишки часто не вызывает симптомов на ранних стадиях. Вот почему мы рекомендуем вам проходить регулярные обследования на рак толстой кишки в зависимости от вашего возраста, истории болезни и других факторов риска.
Однако есть некоторые признаки рака толстой кишки, которые не следует игнорировать, например:
ректальное кровотечение или кровь в стуле
изменения в вашем кишечнике, такие как диарея, запор или узкий стул, длящиеся более нескольких дней
необъяснимая боль в животе или спазмы, которые продолжаются более нескольких дней
постоянные позывы к дефекации, которые не проходят после того, как они у вас есть
необъяснимая слабость и утомляемость
непреднамеренная потеря веса
диагноз анемии
Эти симптомы обычно не означают, что у вас рак толстой кишки.Обратитесь к врачу, если какая-либо из этих проблем серьезна или длится дольше, чем вы думаете.
Если вы моложе 45 лет и не проходили скрининг на рак толстой кишки, особенно важно не игнорировать симптомы. Рекомендуемый возраст для начала скрининга рака толстой кишки — 45 лет. В последнее время наблюдается тревожный рост заболеваемости раком толстой кишки среди людей в возрасте от 20 до 30 лет, которые не болели этим заболеванием и не имели каких-либо факторов риска. Если вам меньше 45 лет и у вас есть тревожные симптомы, особенно ректальное кровотечение или кровь в стуле, как можно скорее сообщите об этом врачу.
Узнайте больше о скрининге на рак толстой кишки.
Узнайте больше о раке толстой кишки до 50 лет.
Вернуться наверх
Колоректальный рак — третий по распространенности рак, диагностируемый как у мужчин, так и у женщин в Соединенных Штатах. Ежегодно около 101 000 человек заболевают раком толстой кишки.
Ваш риск рака толстой кишки зависит от многих факторов. Некоторыми из них вы можете управлять, а другими — нет, в том числе:
возраст — чем вы старше, тем выше вероятность развития рака толстой кишки
диета, упражнения, употребление табака и алкоголя
в личном анамнезе полипы и воспалительные заболевания кишечника, включая язвенный колит и колит Крона
семейный анамнез, связанный с раком толстой кишки и наследственными заболеваниями, включая синдром Линча и семейный аденоматозный полипоз;
генетика — от 5 до 10 процентов рака толстой кишки возникает из-за генетических причин, передаваемых от родителей к детям
Узнайте больше о факторах риска рака толстой кишки.
Узнайте больше о генетическом тестировании на рак толстой кишки.
Вернуться наверх
Рак толстой кишки обычно можно вылечить, если он обнаружен на достаточно ранней стадии.
В рекомендациях
Memorial Sloan Kettering рекомендуется проходить обследование на рак толстой кишки начиная с 45 лет, если у вас средний риск и нет никаких симптомов. Если вы подвержены более высокому риску, вам следует чаще проходить обследования в зависимости от вашего возраста, а также вашей личной и семейной истории болезни.
В центре MSK предпочтительным методом скрининга является колоноскопия.Эта процедура обнаруживает полипы. Эти аномальные разрастания ткани внутри оболочки толстой кишки могут перерасти в рак. Колоноскопия также позволяет удалить полипы до того, как они станут злокачественными.
Узнайте больше о колоноскопии и других скрининговых тестах на рак толстой кишки.
Вернуться наверх
При подозрении на рак толстой кишки специалист проведет колоноскопию. Это тест, при котором удаляется небольшой кусочек ткани для поиска признаков рака. Этот образец исследует под микроскопом патолог (врач, специализирующийся на диагностике заболеваний).
Если у вас диагностирован рак толстой кишки, следующим шагом будет определение степени распространенности заболевания. Это называется постановкой. Ваша медицинская бригада может порекомендовать сканирование КТ и МРТ и другие тесты, чтобы определить, распространился ли рак за пределы толстой кишки на другие органы.
Вернуться наверх
Подавляющее большинство случаев рака толстой кишки называется аденокарциномой. Это рак клеток, выстилающих внутреннюю поверхность толстой кишки. К более редким типам опухолей относятся:
карциноидные опухоли, которые возникают в клетках кишечника, вырабатывающих гормоны.
стромальные опухоли желудочно-кишечного тракта (тип саркомы мягких тканей, который можно найти в любом месте желудочно-кишечного тракта, но редко встречается в толстой кишке) или другие типы сарком, которые начинаются в кровеносных сосудах или соединительной ткани толстой кишки
лимфома, которая представляет собой рак иммунной системы, который чаще начинается в лимфатических узлах, но может начаться в толстой кишке.
Узнайте больше о типах рака толстой кишки.
Вернуться наверх
Этапы описывают, насколько широко распространен рак в толстой кишке и распространился ли (метастазировал) в другие органы. Это важная информация для врачей MSK при составлении плана медицинского обслуживания для вас.
Есть пять стадий рака толстой кишки.
Стадия 0 : Этот очень ранний рак обнаруживается только в самой внутренней оболочке толстой кишки.
Стадия I : Опухоль распространилась за пределы внутренней оболочки, но остается в толстой кишке и не распространилась на лимфатические узлы (небольшие органы, которые являются частью иммунной системы).
Стадия II : Рак распространяется через толстый внешний мышечный слой толстой кишки, но не распространяется на лимфатические узлы.
Стадия III : Рак распространился за пределы толстой кишки на один или несколько лимфатических узлов.
Стадия IV : Рак распространился на другие части тела, например, на печень или легкие. Это называется метастатическим раком. Рак может быть в лимфатических узлах.
Узнайте больше о стадиях рака толстой кишки.
Вернуться наверх
Если у вас диагностирован рак толстой кишки, врачи обсудят с вами варианты лечения. Чтобы сделать осознанный выбор, спросите о плюсах и минусах каждого варианта, потенциальных побочных эффектах и о том, насколько эффективным может быть лечение.
Мы понимаем, насколько важно качество жизни. Мы всегда стараемся сохранить вашу способность нормально пользоваться ванной, а также ваше сексуальное здоровье.
Есть несколько способов лечения рака толстой кишки в зависимости от стадии и локализации заболевания. Эти методы часто используются в комбинации, в том числе:
Операция по удалению рака.Рак толстой кишки лечится с помощью сегментарной колэктомии, при которой удаляется часть толстой кишки. Обычно это делается с помощью минимально инвазивной процедуры. Для большинства людей хирург соединяет два оставшихся конца, чтобы реконструировать толстую кишку.
Химиотерапия препаратами, уменьшающими или убивающими раковые клетки толстой кишки. Это можно сделать до, во время или после операции, а для некоторых людей — вместо операции.
Излучение с использованием высокоэнергетических лучей или частиц для уменьшения или уничтожения раковых клеток.Это чаще используется при распространенном раке толстой кишки и при раке прямой кишки.
Таргетная терапия, направленная на борьбу с генетическими недостатками раковых клеток. Это лечение щадит нормальные клетки.
Иммунотерапия. Это помогает иммунной системе вашего организма бороться с раком.
Узнайте больше о лечении рака толстой кишки.
Вот несколько вопросов, которые вы можете задать своему хирургу, занимающемуся раком толстой кишки.
Вернуться наверх
Если рак распространился (метастазировал) за пределы толстой кишки в другие органы, существует множество вариантов лечения.
Операция может одновременно удалить опухоль толстой кишки и других органов, таких как печень. Выполнение этого за одну операцию может улучшить результат, сократить время восстановления и снизить риск осложнений.
Химиотерапия может уменьшить или убить раковые клетки. Его можно использовать отдельно или в сочетании с хирургическим вмешательством или лучевой терапией.
Доступны методы лечения, которые нацелены на участки ДНК раковых клеток (таргетная терапия) или укрепляют иммунную систему вашего организма для борьбы с раком (иммунотерапия). Они эффективны для относительно небольшого количества людей.
Узнайте больше о лечении метастатического рака толстой кишки.
Вернуться наверх
После шока, вызванного диагнозом рака толстой кишки, у вас может возникнуть много вопросов о том, как лечение повлияет на качество вашей жизни, включая вашу способность нормально пользоваться ванной, а также на ваше сексуальное здоровье.
Сохранение этих функций — одна из наших основных целей в MSK. С самого начала лечения ваша команда сосредоточится на качестве вашей жизни.Мы составим для вас индивидуальный план.
Вы можете быть обеспокоены процедурой, называемой колостомией. Это когда толстая кишка разрезается, чтобы удалить рак, и верхний конец прикрепляется к отверстию, сделанному в коже живота. Отходы выходят из отверстия и удерживаются в пакете, приклеенном к коже.
В этой процедуре нуждается лишь небольшое количество людей с раком толстой кишки, в зависимости от стадии и локализации рака. У многих людей, перенесших колостому, через короткое время она полностью меняется, и можно вернуться к обычным привычкам в ванной.
Вернуться наверх
Если вы столкнулись с раком толстой кишки, мы понимаем, насколько вы хотите вернуть чувство контроля над своей жизнью. Решить, где лечиться, — важный шаг.
MSK признан во всем мире лидером в разработке новых способов лечения рака толстой кишки, поэтому мы можем разработать план лечения специально для вас. Ежегодно мы лечим более 1200 человек с раком прямой и толстой кишки. Мы лечим или контролируем болезнь людей, сталкивающихся с любой формой колоректального рака, от самых ранних стадий до самых редких и сложных.
Многие из самых современных методов лечения, доступных сегодня, были разработаны или впервые изучены нашей командой по лечению рака толстой кишки. Это означает, что люди, о которых мы заботимся, имеют доступ к клиническим испытаниям с новыми вариантами терапии, которые могут быть недоступны в других больницах.
Мы считаем, что вам следует выбрать MSK, потому что мы предлагаем:
Сострадательная забота от команды экспертов.В нашем штате более 70 специалистов по колоректальному раку из различных областей, включая хирургию, химиотерапию, радиологию и патологию. Многие из них признаны на национальном или международном уровне.
Самые современные методы лечения рака толстой кишки, включая малоинвазивные операции, при которых разрезы меньше, чем при традиционных операциях. Хирурги MSK особенно хорошо разбираются в методах, в которых используется роботизированная система для обеспечения большей точности и лучшей видимости.Врачи MSK проводят больше таких операций, чем врачи любого другого медицинского учреждения в стране. Это дает нам высокий уровень знаний, который сокращает время восстановления и приводит к меньшему количеству осложнений. Мы также являемся лидерами в лечении рака прямой и толстой кишки без хирургического вмешательства, когда это возможно.
Приверженность качеству вашей жизни. Наши специалисты принимают все меры, чтобы сохранить вашу способность нормально пользоваться ванной, а также сохранить ваше сексуальное здоровье.Мы можем помочь вам не просто выжить, но и преуспеть.
Опыт диагностики и лечения наследственного, редкого или сложного рака толстой кишки. Являясь крупнейшим в мире некоммерческим онкологическим центром, мы обладаем обширным опытом в лечении или борьбе со всеми формами заболевания.
Индивидуальный подход. Мы используем самые современные генетические тесты и другие методы, чтобы предсказать, какие методы лечения наиболее эффективны для наших пациентов.
Первая в мире клиника для людей младше 50 лет с раком толстой кишки. Центр молодых колоректального и желудочно-кишечного рака был создан для решения проблемы тревожного роста заболеваемости раком толстой кишки среди людей в возрасте от 20 до 30 лет. Центр помогает более молодым пациентам справиться с конкретными проблемами, с которыми они сталкиваются, продвигая исследования причин этой тревожной новой тенденции.
Персонализированный скрининг и мониторинг после лечения для сохранения вашего здоровья.Сюда входит семейный реестр наследственного колоректального рака для семей, которые страдают от генетических синдромов рака толстой кишки и могут находиться в группе повышенного риска.
Стремление предоставить вам наилучший возможный результат и убедиться, что вы довольны своей заботой. Мы отслеживаем степень удовлетворенности пациентов и используем ваши отзывы для постоянного улучшения.
Гибкость в выборе того, как и где лечиться.Наши специалисты удобно расположены на Манхэттене и в наших региональных амбулаторных центрах в Нью-Джерси, на Лонг-Айленде и в округе Вестчестер. Это обеспечивает нашим пациентам такую же выдающуюся заботу со стороны врачей MSK, которые находятся ближе к дому.
Эмоциональная поддержка в Консультационном центре MSK и оздоровительные процедуры от специалистов интегративной медицины, если вам нужна помощь в облегчении симптомов после лечения.
Персонализированный план ухода за выжившими с медицинскими рекомендациями, которые вам понадобятся, чтобы вернуться к здоровой жизни после лечения рака толстой кишки.
Вернуться наверх
Колоректальный рак (рак толстой кишки) — симптомы и факторы риска
Онкологический центр
Что такое колоректальный рак?
Толстый кишечник — последняя часть пищеварительного тракта. Он состоит из двух компонентов: толстой кишки, которая составляет первые шесть футов толстой кишки, и прямой кишки, которая составляет последние шесть дюймов и заканчивается в анусе. Рак толстой и прямой кишки часто объединяют в группу колоректального рака.
Колоректальный рак возникает, когда клетки толстой или прямой кишки бесконтрольно делятся. Большинство колоректального рака начинается с полипов, которые представляют собой небольшие разрастания ткани в слизистой оболочке толстой кишки. Большинство полипов доброкачественные (не злокачественные), но некоторые из них могут выйти из-под контроля и стать злокачественными.
Более конкретно, большинство случаев колоректального рака — это аденокарциномы. Аденокарцинома относится к раку, который начинается в слизистых железистых клетках, выстилающих кишечник.Эти клетки железы можно найти в полипах. Хотя существует несколько других типов рака толстой кишки, они редки и лечатся по-разному.
Большинство предраковых полипов практически не вызывают симптомов, поэтому важно регулярно проходить скрининг на рак толстой кишки. Скрининг колоректального рака позволяет вашему врачу найти и удалить полипы до того, как они перерастут в рак.
Чтобы узнать больше о скрининге на рак толстой кишки, посетите нашу страницу скрининговых обследований на рак толстой кишки.
Типы колоректального рака
Большинство колоректального рака представляют собой аденокарциномы, которые начинались как аденомы, которые представляют собой тип полипа, который может стать раком.
Симптомы
Колоректальный рак обычно начинается с небольших полипов (разрастания тканей) в толстой или прямой кишке. Эти полипы могут не вызывать никаких симптомов, особенно на ранних стадиях. По мере прогрессирования болезни могут появиться новые симптомы.
Симптомы колоректального рака могут включать:
- Не проходит диарея или запор
- Изменение нормальных привычек кишечника, таких как размер, форма и частота
- Дискомфорт или позывы к дефекации, когда в этом нет необходимости
- Боль в животе или схваткообразная боль внизу живота
- Вздутие живота или ощущение полноты
- Изменение аппетита
- Ректальное кровотечение
- Кровь в стуле или туалете после дефекации
- Чрезмерная утомляемость
- Похудание без диеты
На поздних стадиях рака толстой кишки полип может метастазировать (распространяться) в другие части тела.Это может вызвать другие симптомы в зависимости от того, где распространился рак.
Эти симптомы обычно не означают, что у вас колоректальный рак. Но если вы замечаете необъяснимые изменения, которые сохраняются более двух недель, не думайте, что они просто исчезнут. Обратитесь к врачу.
Факторы риска
Все, что увеличивает вероятность заболевания колоректальным раком, является фактором риска. Факторы риска колоректального рака включают:
- Возраст: Колоректальный рак чаще всего диагностируется у людей в возрасте 65-74 лет.
- Средний возраст при постановке диагноза — 67 лет
- Раса: Афроамериканцы имеют самый высокий уровень заболеваемости раком толстой кишки среди всех расовых групп в Соединенных Штатах.
- В семейном анамнезе: рак толстой кишки, рак прямой кишки или полипы
- Воспалительное заболевание кишечника (болезнь Крона или хронический язвенный колит)
- Колоректальный рак или полипы в анамнезе
- Наследственные синдромы рака: Некоторые генетические мутации могут передаваться по наследству и увеличивать риск развития определенных типов рака.Унаследованные синдромы, включая наследственный неполипозный колоректальный рак (HNPCC или синдром Линча и семейный аденоматозный полипоз (FAP), могут повысить риск развития рака толстой кишки.
Пациентам, обеспокоенным наследственными семейными синдромами, вызывающими колоректальный рак, мы предлагаем расширенные генетические тесты и консультации, чтобы помочь понять ваш риск.
Факторы образа жизни, повышающие риск рака прямой кишки, включают:
- Ожирение
- Недостаток упражнений
- Диета: если вы едите много красного мяса, обработанного мяса или мяса, приготовленного на очень сильном огне, у вас может быть повышенный риск рака толстой кишки
- Сидячий образ жизни
- Курение сигарет
- Слишком много алкоголя
Профилактика
Варианты образа жизни, которые могут снизить риск заболевания раком толстой кишки, включают:
- Регулярные скрининговые испытания
- Поддержание здорового веса
- Обычные упражнения
- Соблюдение здоровой диеты с большим количеством фруктов и овощей
- Отказ от курения сигарет
- Употребление алкоголя только в умеренных количествах
Узнайте о способах управления риском колоректального рака
Связано: Профилактика колоректального рака: что вам нужно знать
Подробнее о колоректальном раке:
Рак толстой кишки — NYC Health
[ Ver esta página en español ]
[ 閱讀 此 頁面 的 繁體 中文 中本 ]
Рак толстой кишки (также называемый колоректальным раком) является второй по значимости причиной смерти от рака в Нью-Йорке после рака легких.Чаще всего встречается у людей в возрасте 45 лет и старше.
Каждый год в Нью-Йорке около 1200 взрослых умирают от рака толстой кишки, и более 3500 жителей Нью-Йорка получают новый диагноз. Рак толстой кишки поражает мужчин и женщин всех расовых и этнических групп. В 2017 году у черных и белых жителей Нью-Йорка был более высокий уровень смертности (13,8 и 12,6 смертей на 100 000 человек соответственно), чем у латиноамериканцев (10,3) и жителей островов Азиатско-Тихоокеанского региона (8,9).
Факторы риска
У вас больше шансов заболеть раком толстой кишки, если вы:
- Вы старше (чем старше становитесь, тем выше риск)
- Ранее болели раком толстой кишки или полипы, или если у вас есть семейный анамнез рака толстой кишки
- Имеют определенные наследственные риски, такие как семейный аденоматозный полипоз или синдром Линча.
- Болеете язвенным колитом или болезнью Крона
- Не занимайтесь спортом регулярно
- Имеют ожирение
- Напиток алкоголь
- Дым
Знайте свои факторы риска и, по возможности, постарайтесь их устранить.
Уменьшите риск
Чтобы снизить риск рака толстой кишки:
- Поддержание здорового веса
- Ешьте меньше обработанного мяса, например хот-догов и мясных деликатесов
- Если вы курите, составьте план, чтобы бросить курить
- Регулярные тренировки
- Уменьшите количество и частоту употребления алкоголя
Проверка
Регулярные обследования могут предотвратить рак толстой кишки или помочь обнаружить его на ранней стадии, когда его легче лечить. Есть несколько разных видов просмотров.Спросите своего поставщика, какой из нижеприведенных вариантов может вам подойти.
При колоноскопии в толстую и прямую кишку вводится небольшая трубка с камерой. Для этого требуется специальная диета накануне и лекарства для очистки толстой кишки. Колоноскопия может как обнаружить рак, так и удалить полипы — небольшие новообразования, которые могут перерасти в рак, если их оставить в покое. Колоноскопия имеет низкий риск осложнений и обычно безболезненна.
Анализы на основе стула можно провести дома, взяв образец стула (фекалий) с помощью тестового набора и отправив его в лабораторию.Этот тест практически не требует подготовки и не представляет опасности для здоровья. Если результат ненормальный, вам потребуется контрольная колоноскопия.
Шаги, которые необходимо предпринять для скрининга рака толстой кишки:
- Поговорите со своим врачом о риске рака толстой кишки. Большинство людей должны спросить о скрининге, начиная с 45 лет. Возможно, вам придется начать раньше, если вы подвержены повышенному риску, например, из-за рака толстой кишки в вашей семье, или если у вас есть язвенный колит или болезнь Крона.
- Спросите о вариантах обследования и обсудите риски и преимущества.
- Обратитесь к поставщику медицинских услуг, чтобы убедиться, что ваша страховка покрывает выбранный вами тест.
- Запланируйте и пройдите скрининговый тест на рак толстой кишки.
- Продолжайте скрининг в соответствии с одним из следующих рекомендуемых интервалов:
- Если у вас ненормальный результат теста, следуйте советам вашего поставщика в отношении следующих шагов.
Платеж
Большинство страховых планов, включая Medicaid и Medicare, покрывают скрининг на рак толстой кишки, начиная с 50 лет.Если вам от 45 до 49 лет, охват скринингом может быть разным. Перед скрининговым тестом проконсультируйтесь со своим врачом о риске рака толстой кишки и со своей страховой компанией о своем покрытии.
Если у вас нет страховки, вы можете иметь право подписаться на недорогую или бесплатную страховку. Вы также можете получить бесплатную личную помощь при подписке на план.
Если вы не можете получить страховку или ваша страховка не покрывает скрининг, у вас есть варианты. Позвоните по номеру 311 , чтобы связаться с отделением Health + Hospitals города Нью-Йорка и узнать, имеете ли вы право на недорогой или бесплатный скрининг на рак толстой кишки.Вы также можете связаться с Программой лечения рака штата Нью-Йорк, которая обеспечивает скрининг на рак толстой кишки незастрахованным жителям Нью-Йорка в возрасте от 50 до 75 лет.
Выбор скринингового теста на рак толстой кишки
Узнайте о профилактике рака толстой кишки с помощью графической новеллы «Выбор скринингового теста на рак толстой кишки: решение Марка». Прочтите, как Марк выбирает между тестом стула в домашних условиях и колоноскопией, и как Марк и его семья принимают меры, чтобы снизить риск рака толстой кишки.
Подготовка к колоноскопии
Узнайте, как подготовиться к колоноскопии, с помощью графической новеллы «Подготовка к колоноскопии: история Сандры».Прочтите, как Сандра готовится к колоноскопии, придерживаясь жидкой диеты, избегая непрозрачных жидкостей и договариваясь о том, чтобы кто-нибудь забрал ее после операции.
Информационные бюллетени по тесту на рак толстой кишки
Дополнительные ресурсы
Колоректальный рак — Американский колледж гастроэнтерологии
Какие существуют варианты скрининга на колоректальный рак?
Поговорите со своим врачом о том, какие колоректальные скрининговые тесты подходят вам. В 2021 году Американский колледж гастроэнтерологии обновил свои рекомендации по скринингу на колоректальный рак.Ниже приведены важные рекомендации авторов руководства:
Одноэтапный скрининговый тест: колоноскопия
ACG рекомендует скрининг на колоректальный рак у лиц среднего риска в возрасте от 45 до 75 лет, чтобы уменьшить предраковые образования, называемые продвинутыми аденомами, уменьшить колоректальный рак и снизить смертность от колоректального рака.
Колоноскопия — это одноэтапный тест, который с помощью колоноскопа ищет наросты, называемые полипами, во всей толстой (толстой кишке) и прямой кишке.Ваш врач может обнаружить и удалить полипы во время колоноскопии и предотвратить рак прямой кишки. Колоноскопия — это наиболее часто выполняемая желудочно-кишечная процедура в США. Колоноскопия с удалением полипов обеспечивает долгосрочную защиту от развития колоректального рака или смерти от него.
Двухэтапные скрининговые тесты: тесты стула
Эти тесты выявляют кровь или измененную ДНК в стуле в качестве первого шага. Положительный результат приведет ко второму этапу колоноскопии для дальнейшего обследования.
FIT Test
Иммунохимический анализ кала (FIT) обнаруживает скрытую кровь в стуле. Тест FIT стула обычно проводится ежегодно. Положительный результат теста требует повторной колоноскопии.
Многоцелевой анализ ДНК стула (мтсДНК)
Многоцелевой анализ ДНК стула — это неинвазивный скрининг на колоректальный рак. Он ищет аномальную ДНК, связанную с раком толстой кишки или предраковыми полипами. Этот тест более чувствителен, чем тест FIT, но вероятность получения ложноположительного результата может увеличиваться с возрастом.Согласно рекомендациям производителя, при отрицательном результате теста на мцДНК повторный скрининг проводится через три года. Если тест на мцДНК положительный, требуется второй этап колоноскопии. (В настоящее время единственной одобренной FDA мцДНК является Cologuard®)
Тесты для лиц, которые не могут или не будут проходить колоноскопию или FIT, или не являются кандидатами на колоноскопию
КТ-колонография и капсула толстой кишки
В настоящее время КТ-колонография и капсула толстой кишки являются вариантами для людей, не желающих или невозможно пройти колоноскопию или FIT, при условии, что тесты доступны на месте и оплачиваются страховщиками за скрининг.Важно отметить, что оба теста все равно потребуют контрольной колоноскопии в случае положительного результата.
Источник: Клинические рекомендации ACG: Скрининг колоректального рака, 2021 г.
Колоректальный рак (карцинома) — Диагностика и лечение
Колоректальный рак или колоректальная карцинома — это рак толстой и / или прямой кишки. Ваш врач может провести колоноскопию, КТ-колонографию (также известную как виртуальная колоноскопия) или бариевую клизму с воздушным контрастом, чтобы помочь диагностировать ваше состояние.Ваш врач также может назначить КТ брюшной полости и таза, ПЭТ / КТ, МРТ органов малого таза или эндоректальное ультразвуковое исследование, чтобы помочь оценить рак и найти любые признаки распространения.
В зависимости от размера, степени и стадии рака может потребоваться хирургическое вмешательство. В запущенных случаях может потребоваться лечение лучевой терапией, например, дистанционная лучевая терапия (EBT). Ваш врач может также назначить химиотерапию, чтобы уменьшить вероятность возврата опухоли в другое место тела.
Что такое колоректальный рак?
Колоректальная карцинома — это рак или злокачественная опухоль толстой кишки, которая может поражать толстую или прямую кишку.Обычно толстая кишка — это верхние пять-шесть футов толстой кишки, а прямая кишка — это нижние пять-семь дюймов, расположенные над анальным каналом.
Такие факторы, как возраст, раса, личный или семейный анамнез заболевания толстой кишки и диета, могут играть значительную роль в повышении риска развития колоректального рака.
Многие виды рака толстой кишки развиваются в течение длительного периода времени и часто возникают из-за предраковых полипов толстой кишки, которые постепенно разрастаются и могут перейти в рак. Многие виды рака толстой кишки на ранней стадии вообще не вызывают никаких симптомов.Поэтому в настоящее время рекомендуются различные методы скрининга рака толстой кишки в надежде найти полип или рак в то время, когда его можно будет удалить и вылечить. Вам следует поговорить со своим врачом о целесообразности и времени проведения скрининга на рак толстой кишки.
Если рак вырос до размеров, вызывающих симптомы, они могут включать:
- Боль в животе, спазмы или газы
- Похудание
- Усталость
- Изменения дефекации, такие как диарея, запор, вздутие живота или очень жидкий стул
- Кровь в стуле или ректальное кровотечение
- Частичная или полная закупорка стула / кала
начало страницы
Как диагностируется и оценивается колоректальный рак?
Для диагностики рака толстой кишки врач может заказать:
- Колоноскопия: при этом обследовании используется гибкая трубка с крошечной камерой на конце, которая вводится через задний проход в толстую кишку.Камера делает снимки внутренней части толстой кишки. Полипы и / или образцы тканей могут быть удалены и оценены, чтобы определить, являются ли они злокачественными.
- КТ Колонография: в прямую кишку вводится небольшая трубка, и воздух используется для надувания толстой кишки. Затем получают КТ-изображения брюшной полости и таза с низкой дозой облучения, когда вы лежите на спине, а затем на животе. Вас также могут попросить лечь на бок. Специально обученные радиологи обычно интерпретируют результаты этого исследования с помощью программного обеспечения, разработанного для КТ-колонографии.Этот экзамен также позволяет обнаружить полипы и новообразования. Если обнаружены отклонения, вам, как правило, потребуется обычная колоноскопия.
- Бариевая клизма с воздушным контрастом: это рентгеновское исследование толстой кишки, также называемое нижним желудочно-кишечным обследованием, позволяет радиологам просматривать толстую и прямую кишку в режиме реального времени и обнаруживать аномальные новообразования.
Другие типы визуализационных исследований, которые может назначить ваш врач, включают:
- КТ брюшной полости и таза: в этой процедуре визуализации используется рентгеновское излучение для быстрого определения источников боли или аномалий в желудочно-кишечном тракте.
- ПЭТ / КТ : Позитронно-эмиссионная томография (ПЭТ) — это вид сканирования в ядерной медицине, при котором для визуализации функций организма используется небольшое количество радиоактивного материала. Исследование ПЭТ / КТ объединяет изображения ПЭТ и КТ для обнаружения и анатомической локализации рака и определения степени распространения рака.
- Магнитно-резонансная томография (МРТ) тела : В этом тесте визуализации используются магнитное поле и радиочастотные импульсы для получения подробных изображений внутренних органов.Он может определить степень заболевания, если у пациента диагностирован рак прямой кишки, посмотреть на стадию опухоли или оценить другие органы на предмет метастазов. Никакой радиации.
- Эндоректальное ультразвуковое исследование : В этом визуализирующем тесте используются высокочастотные звуковые волны, генерируемые датчиком, который вводится в прямую кишку. Звуковые волны создают картину стенки прямой кишки и окружающей ткани. Никакой радиации. Этот тест может использоваться для определения локальной степени заболевания, если у пациента диагностирован рак прямой кишки.
начало страницы
Как лечится колоректальный рак?
В зависимости от размера и степени распространения рака пациентам может потребоваться операция по удалению части или всей толстой кишки, чтобы удалить опухоль. Некоторым пациентам может потребоваться илеостома или колостома, при которых содержимое кишечника отводится во внешний мешок. В запущенных случаях перед операцией может потребоваться лучевая терапия (обычно в сочетании с химиотерапией). Обычно это дается как:
- Внешняя лучевая терапия (EBT) : Это лечение представляет собой форму лучевой терапии, проводимой путем направления нескольких пучков высокоэнергетических рентгеновских лучей непосредственно на опухоль пациента в течение от одной до шести недель.Эти рентгеновские лучи доставляют излучение к опухоли пациента, чтобы разрушить раковые клетки, минимизируя воздействие на окружающие здоровые ткани. Наиболее частыми побочными эффектами являются утомляемость и изменение частоты опорожнения кишечника.
Во многих случаях химиотерапия может использоваться как самостоятельное лечение или в сочетании с лучевой терапией. Химиотерапия назначается для уменьшения вероятности возврата опухоли в другое место тела или для уменьшения количества опухоли во всем теле, если всю опухоль (и) нельзя удалить хирургическим путем.Обычно его назначают с течением времени и чередуют с периодами отсутствия лечения. Могут возникнуть побочные эффекты, такие как аномальное количество клеток крови, усталость, диарея, язвы во рту и ослабленная иммунная система.
начало страницы
Эта страница была просмотрена 05 марта 2019 г.
.